Xuất huyết nội sọ không do chấn thương
Bất kỳ loại chảy máu nào bên trong hộp sọ hoặc não đều là một tình trạng cấp cứu y tế.
Các nguyên nhân xuất huyết phổ biến nhất bao gồm chấn thương, đột quỵ xuất huyết và xuất huyết dưới nhện do vỡ phình động mạch.
Các biến chứng bao gồm tăng áp lực nội sọ do bản thân khối máu tụ, phù não xung quanh hoặc não úng thủy do tắc nghẽn lưu thông dịch não tủy.
Trong bài viết này, chúng tôi sẽ thảo luận về các trường hợp xuất huyết không do chấn thương.
Các tổn thương sẽ được phân loại theo vị trí giải phẫu, vì đây thường là chìa khóa dẫn đến chẩn đoán phân biệt.
Tiếp theo, chúng tôi sẽ thảo luận về các phương pháp chẩn đoán hình ảnh bổ sung để đi đến chẩn đoán xác định.
Cuối cùng, các bệnh lý đặc hiệu biểu hiện bằng xuất huyết nội sọ sẽ được trình bày chi tiết hơn.
Nhấn ctrl+ để phóng to hình ảnh và văn bản trên PC hoặc ⌘+ trên Mac.
Hầu hết các hình ảnh có thể được phóng to bằng cách nhấp vào chúng.
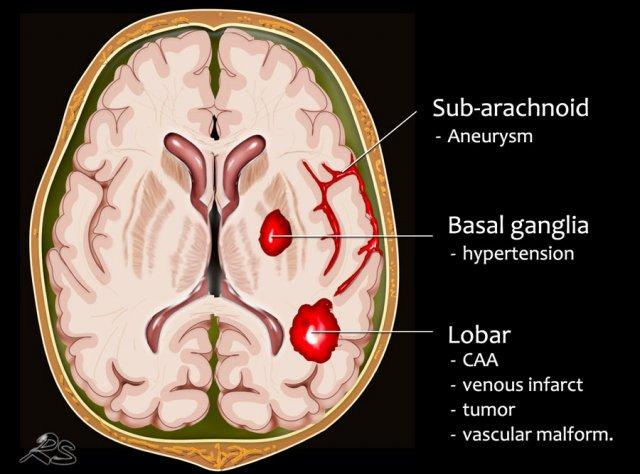
Định khu xuất huyết
Xác định vị trí xuất huyết thường là chìa khóa để chẩn đoán phân biệt, đặc biệt trong các trường hợp chảy máu không do chấn thương.
Xuất huyết ngoài trục – Xuất huyết nội sọ ngoài não
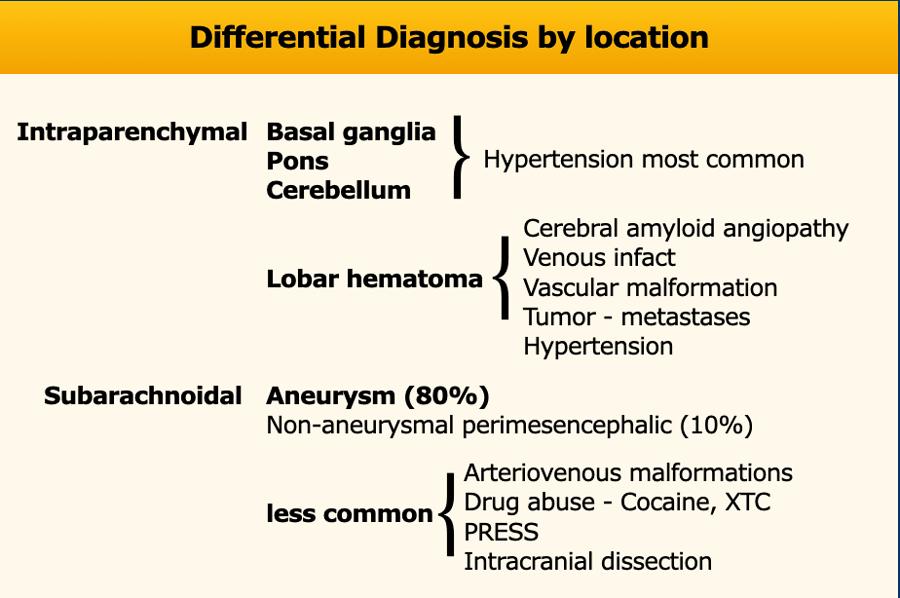
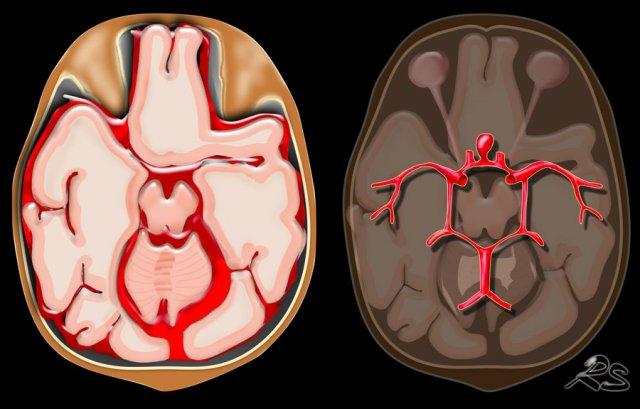
- Xuất huyết dưới nhện là chảy máu cấp tính dưới màng nhện. Thường gặp nhất trong vỡ phình động mạch hoặc do chấn thương.
Xuất huyết trong trục – Xuất huyết trong não
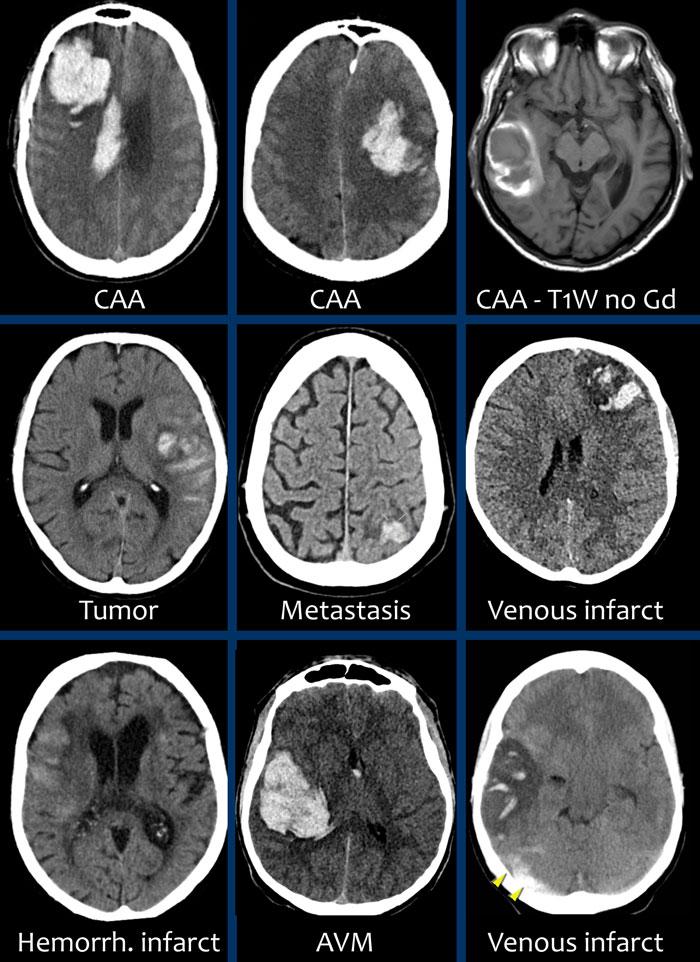
- Tụ máu thùy não nằm ở ngoại vi của một thùy não. Nguyên nhân phổ biến nhất là bệnh lý mạch máu não dạng bột (cerebral amyloid angiopathy), nhưng cũng có thể gặp trong tăng huyết áp, u não, dị dạng mạch máu, nhồi máu tĩnh mạch và nhiều bệnh lý khác.
- Xuất huyết vị trí trung tâm tại hạch nền, cầu não hoặc tiểu não. Nguyên nhân phổ biến nhất là tăng huyết áp.
85% các trường hợp xuất huyết không do chấn thương được ghi nhận ở bệnh nhân có tăng huyết áp hoặc bệnh lý mạch máu não dạng bột (CAA).
Trong tăng huyết áp, xuất huyết thường ở vị trí trung tâm tại hạch nền, cầu não, đồi thị và tiểu não, trong khi trong CAA, xuất huyết thường ở vị trí ngoại vi hơn – sâu trong các thùy trán, đỉnh hoặc thái dương – còn được gọi là xuất huyết thùy não.
Tuy nhiên, chẩn đoán phân biệt ở bệnh nhân xuất huyết trong não rộng hơn nhiều và còn bao gồm:
- Dị dạng mạch máu như dị dạng động tĩnh mạch (AVM), rò động tĩnh mạch màng cứng (dAVF), phình động mạch, u mạch hang (cavernoma), dị dạng tĩnh mạch phát triển – DVA (rất hiếm gặp).
- Nhồi máu não có chuyển dạng xuất huyết
- Nhồi máu tĩnh mạch xuất huyết trong huyết khối xoang
- U não nguyên phát hoặc di căn có xuất huyết
- Lạm dụng thuốc
- PRES
- Hội chứng co mạch não hồi phục
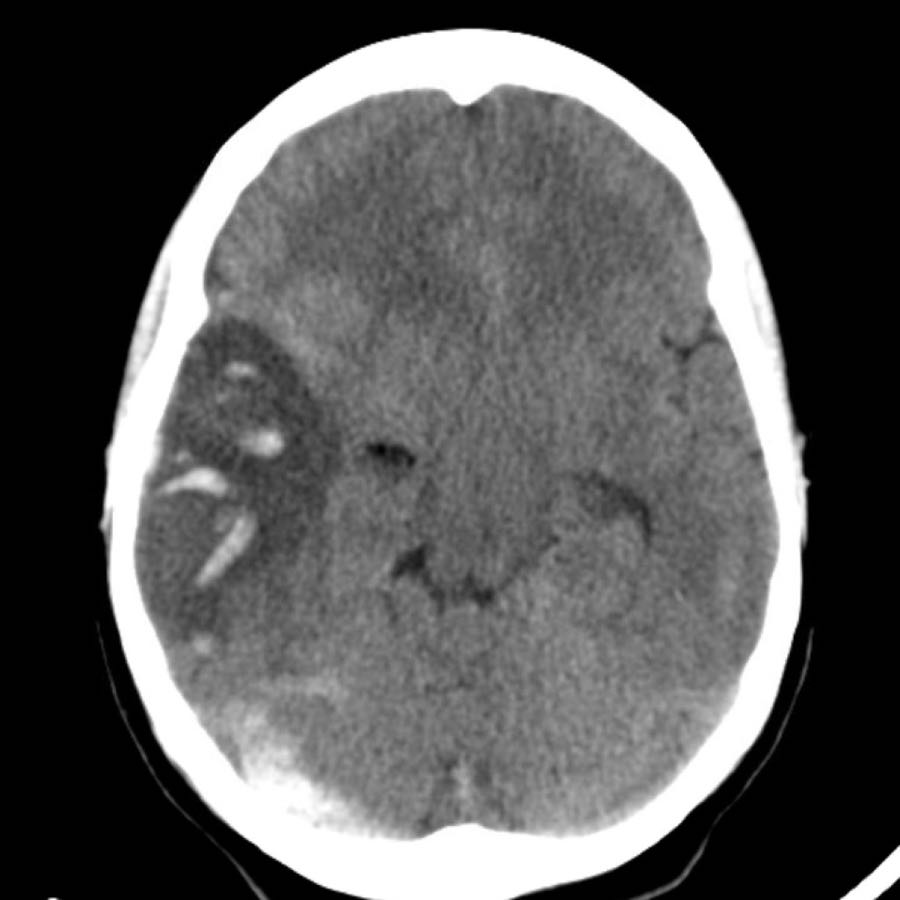
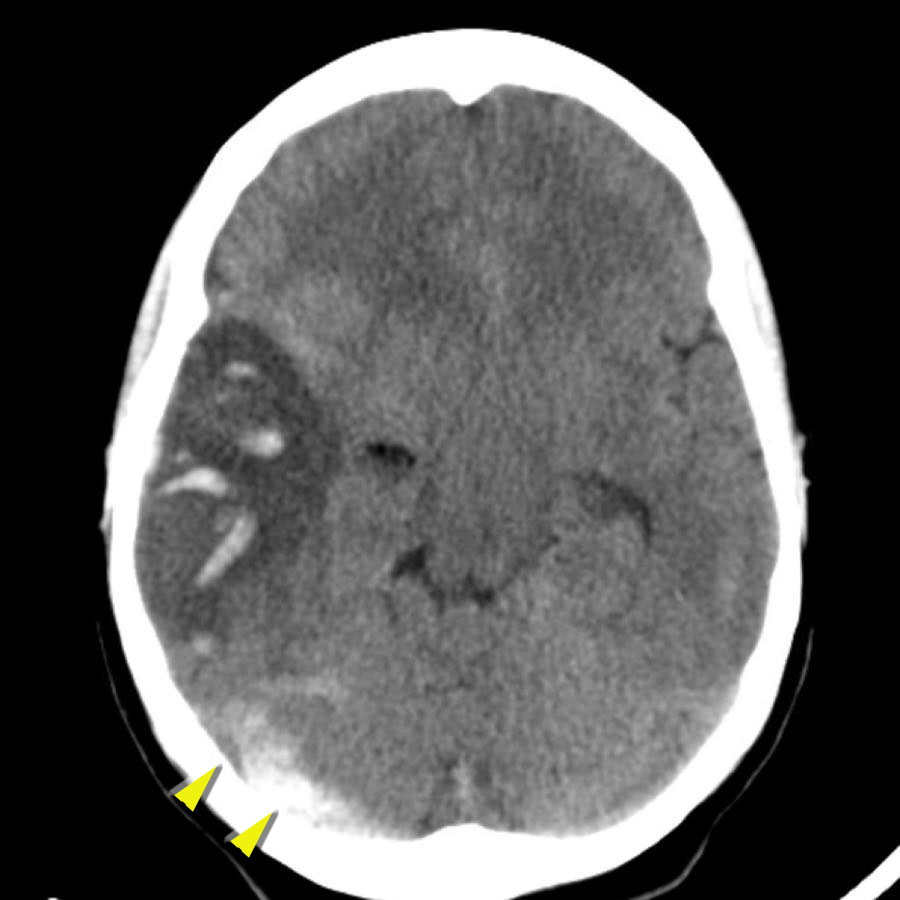
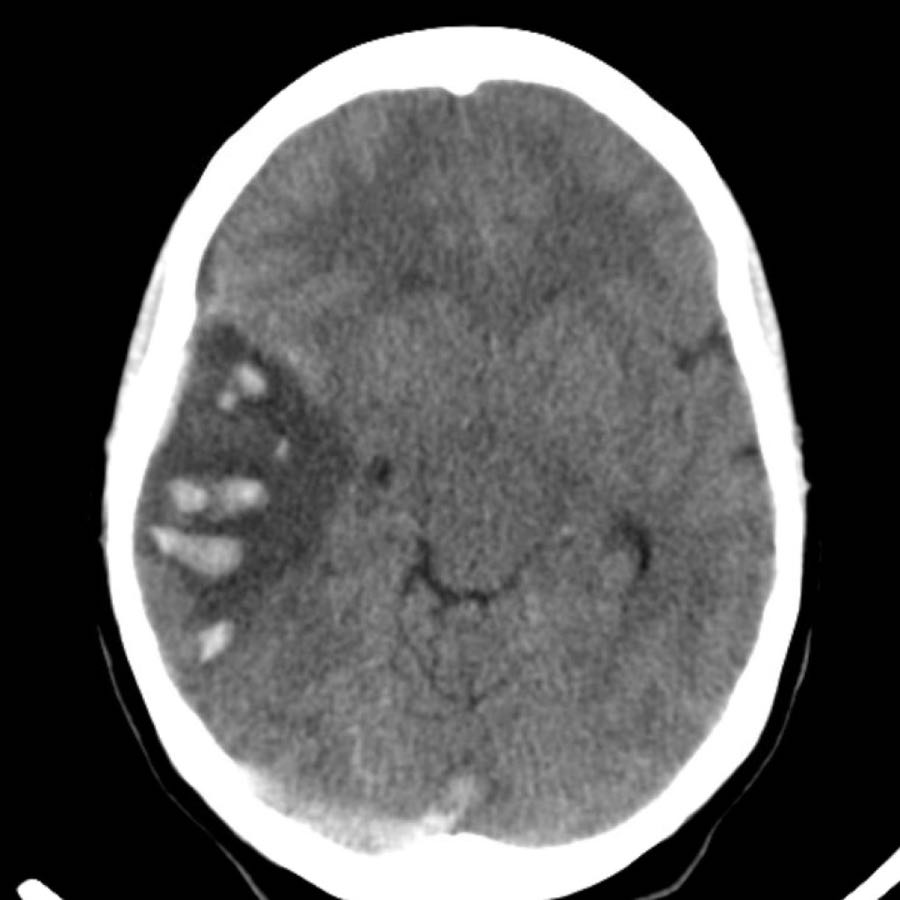
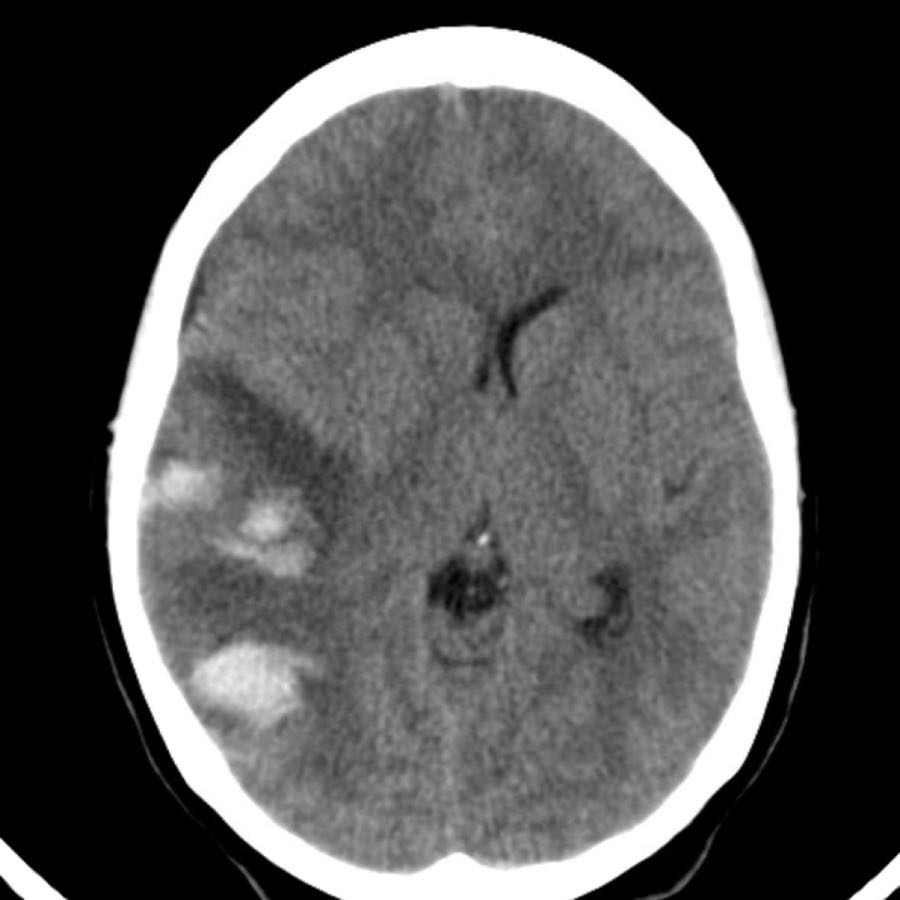
Xuất huyết thùy não
Xuất huyết thùy não nằm ở ngoại vi của các thùy đại não, khác với xuất huyết do tăng huyết áp thường nằm ở vị trí trung tâm hơn.
Nguyên nhân phổ biến nhất, đặc biệt ở người cao tuổi, là bệnh lý mạch máu não dạng bột, nhưng tăng huyết áp cũng thường gặp do tỷ lệ mắc cao.
Các nguyên nhân khác:
- U não hoặc di căn có xuất huyết
- Dị dạng mạch hang
- AVM
- dAVF
- Nhồi máu tĩnh mạch
Dưới đây là một số ví dụ về xuất huyết thùy não.
Chảy máu vào hệ thống não thất trong xuất huyết thùy não ít phổ biến hơn so với xuất huyết do tăng huyết áp do vị trí ngoại vi hơn.
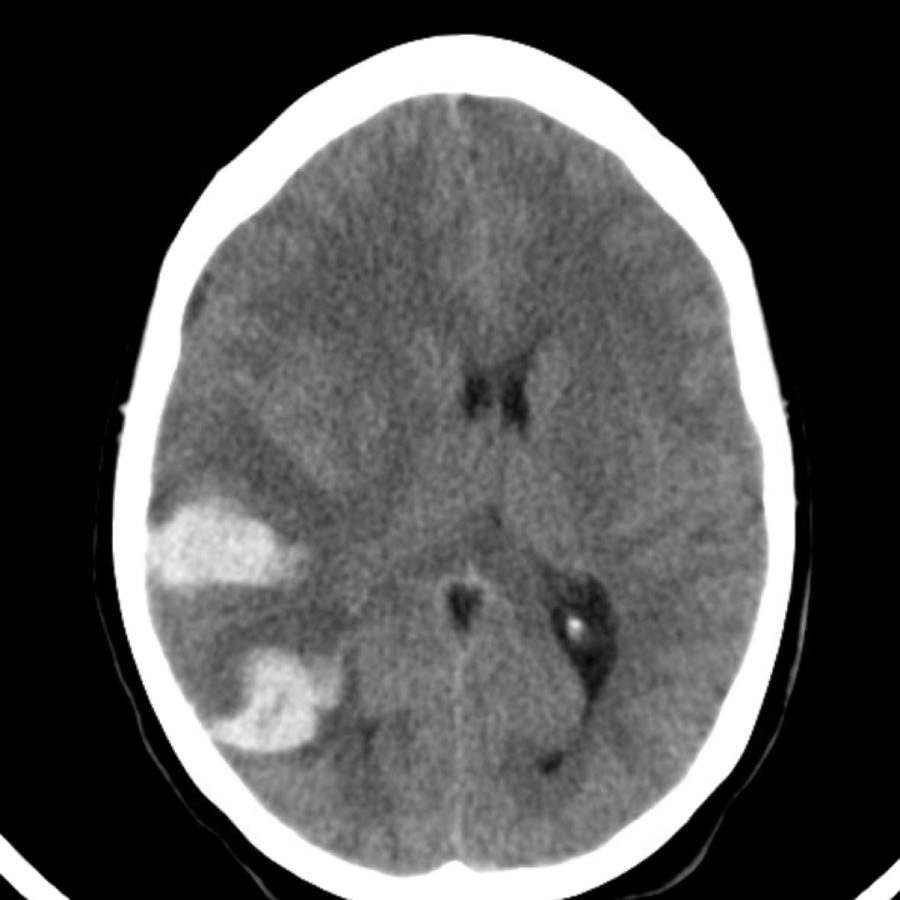
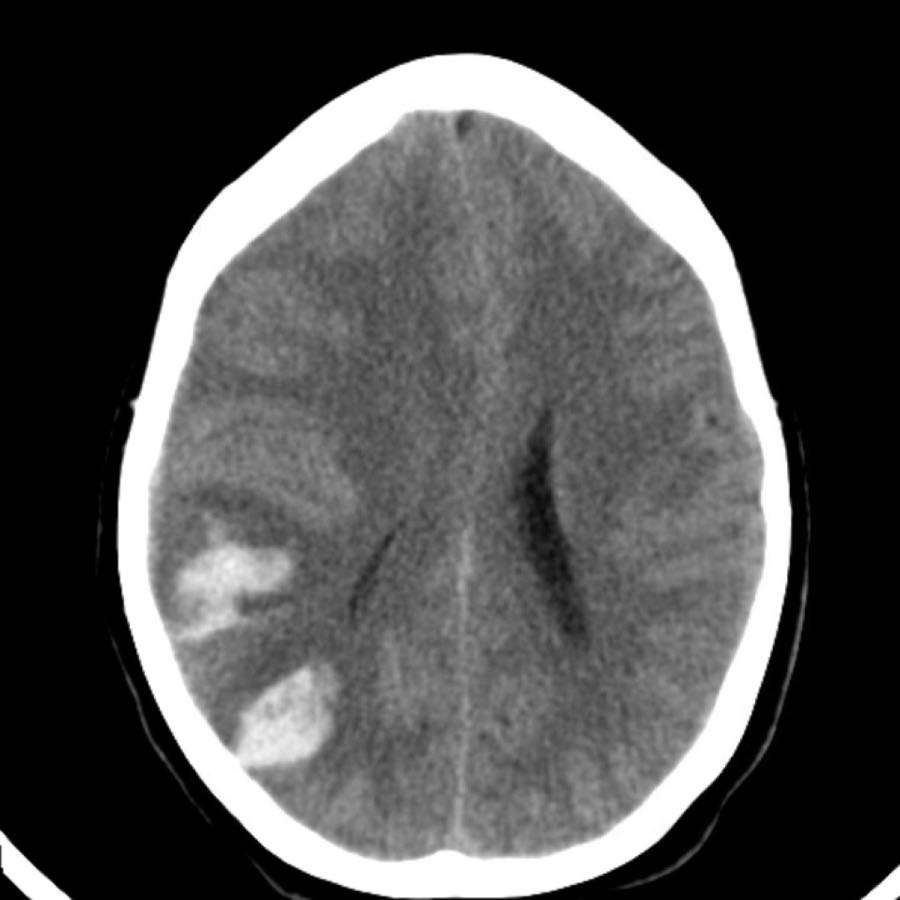
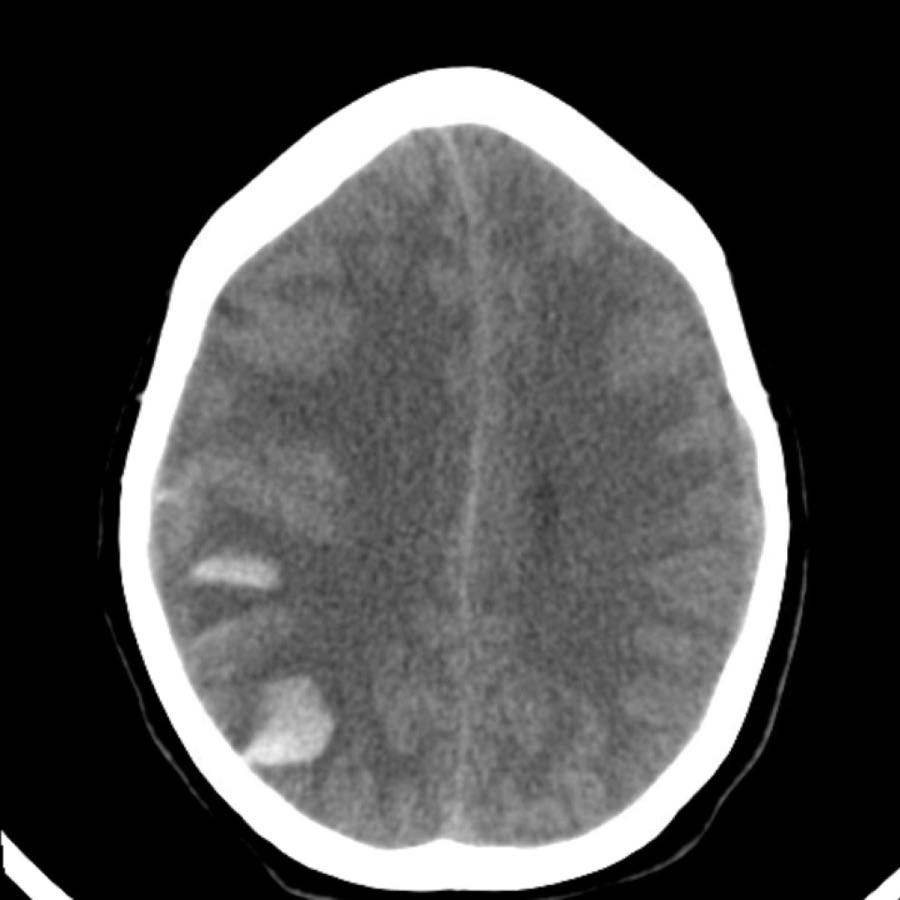
Chỉ khi tổn thương rất lớn mới có thể gây chảy máu vào hệ thống não thất (hình).
Bệnh nhân này tử vong vào ngày hôm sau.
Không có chẩn đoán xác định nào được đưa ra, nhưng được cho là trường hợp CAA.
Hạch nền
Xuất huyết tại hạch nền thường gặp trong tăng huyết áp.
Xuất huyết do tăng huyết áp thường xảy ra ở bệnh nhân cao tuổi và thường ở vị trí trung tâm.
Điều này giúp phân biệt xuất huyết do tăng huyết áp với xuất huyết ở bệnh nhân mắc bệnh lý mạch máu não dạng bột (CAA) – vốn có vị trí ngoại vi hơn, mặc dù có thể có sự chồng lấp.
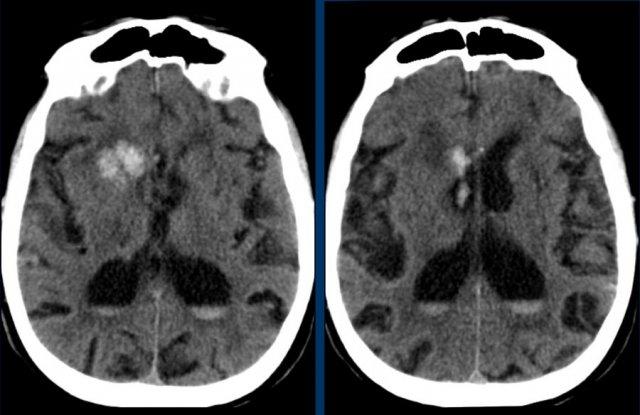
Các hình ảnh cho thấy xuất huyết do tăng huyết áp điển hình tại nhân bèo (putamen), là phần lớn nhất và nằm ngoài cùng của hạch nền.
Tiếp tục xem các hình ảnh theo dõi…
Trên phim chụp theo dõi, chỉ thấy mất nhu mô tại nhân bèo – nơi xuất huyết đã xảy ra (mũi tên).
Nhân bèo được cấp máu bởi các động mạch thấu kính-vân (LSa).
Các LSa là các mạch tận cùng có đường kính nhỏ, xuất phát từ động mạch Charcot theo góc vuông, không có sự giảm dần kích thước như ở các mạch vỏ não xa.
Áp lực nội mạch của chúng có thể rất cao và vì lý do này, các LSa đặc biệt dễ bị tổn thương do tăng huyết áp, hình thành các vi phình mạch và vỡ mạch (3) (tài liệu tham khảo).
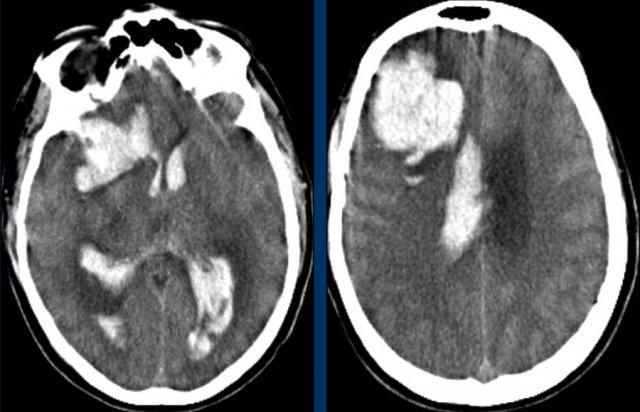
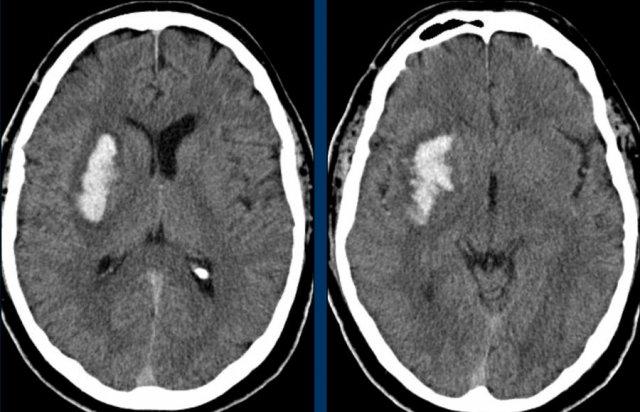
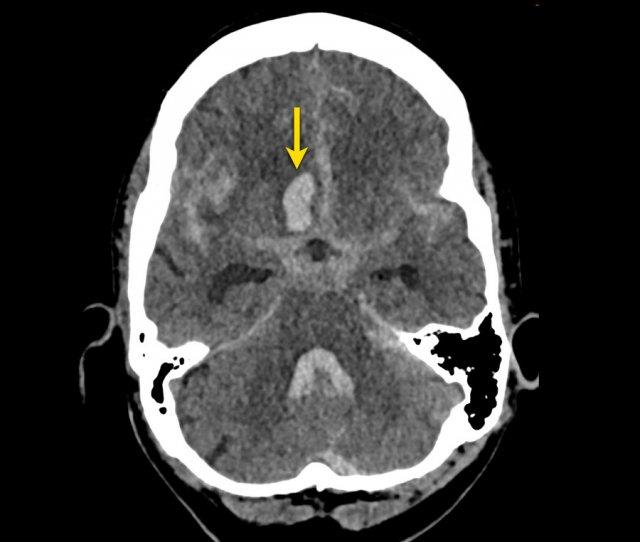
Ba hình ảnh đầu tiên cho thấy khối tụ máu lớn tại hạch nền bên phải kèm phù não lan rộng.
Hình ảnh theo dõi một năm sau cho thấy hình ảnh hang hóa dạng tuyến tính do mất mô (mũi tên) và giảm tỷ trọng hạch nền là hậu quả của xơ hóa thần kinh đệm (gliosis).
Nhân đuôi
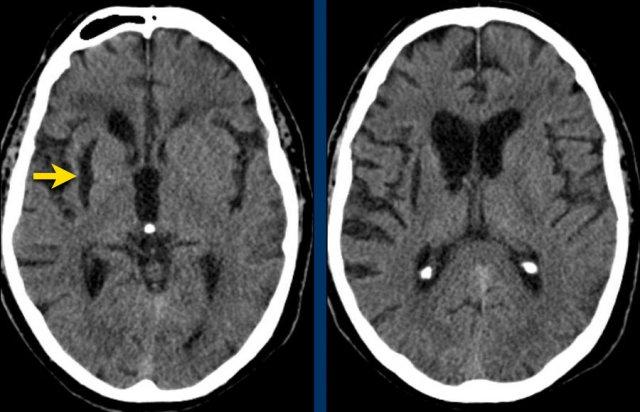
Các hình ảnh cho thấy xuất huyết tại hạch nền ở bệnh nhân tăng huyết áp lâu năm.
Tổn thương nằm tại đầu nhân đuôi.
Đầu nhân đuôi nhận máu từ động mạch Heubner và các động mạch thấu kính-vân.
Vỡ các động mạch này gây xuất huyết nhu mô não.
Sự hiện diện của tụ máu trong não thất được coi là yếu tố tiên lượng xấu do tắc nghẽn lưu thông dịch não tủy gây não úng thủy và tăng áp lực nội sọ.
Đồi thị
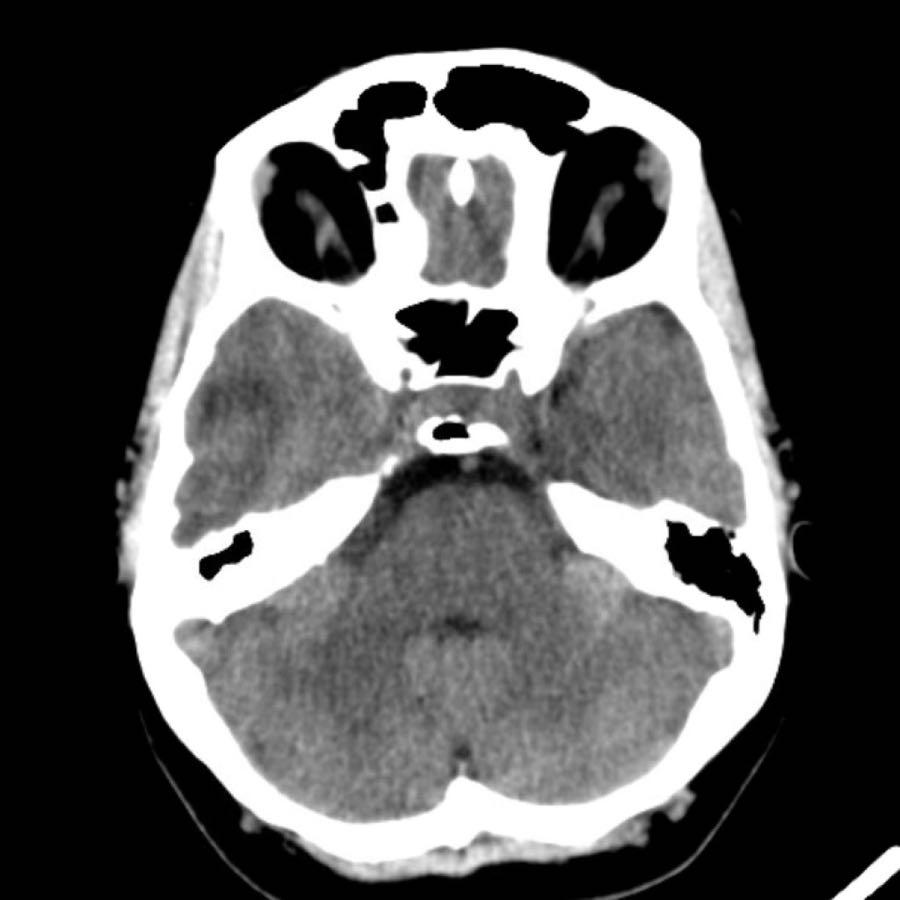
Xuất huyết tại đồi thị thường gặp trong tăng huyết áp.
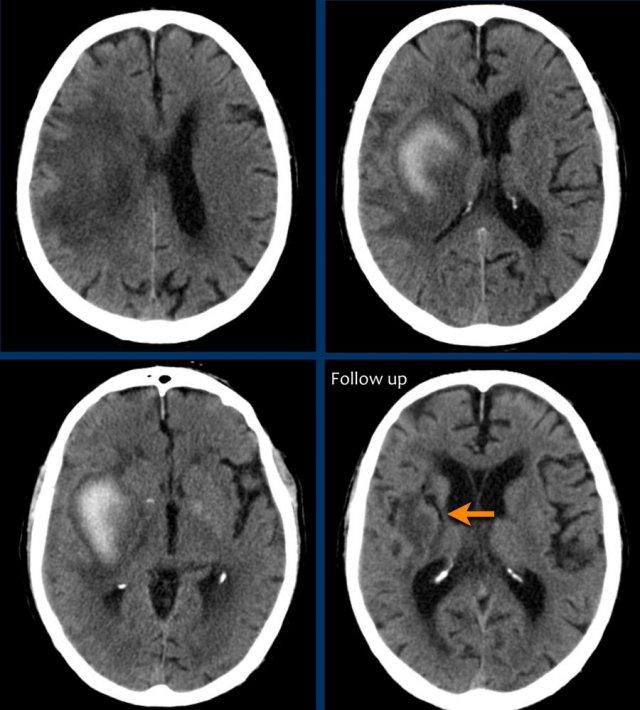
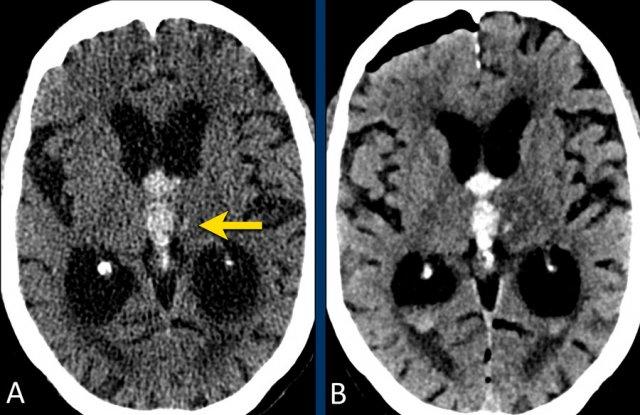
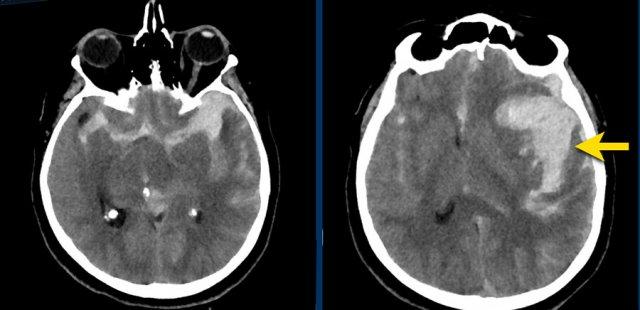
Bệnh nhân này nhập viện với não úng thủy do xuất huyết não thất (hình bên trái).
Lưu ý vùng tăng tỷ trọng rất nhỏ tại đồi thị trái, là điểm khởi phát của xuất huyết.
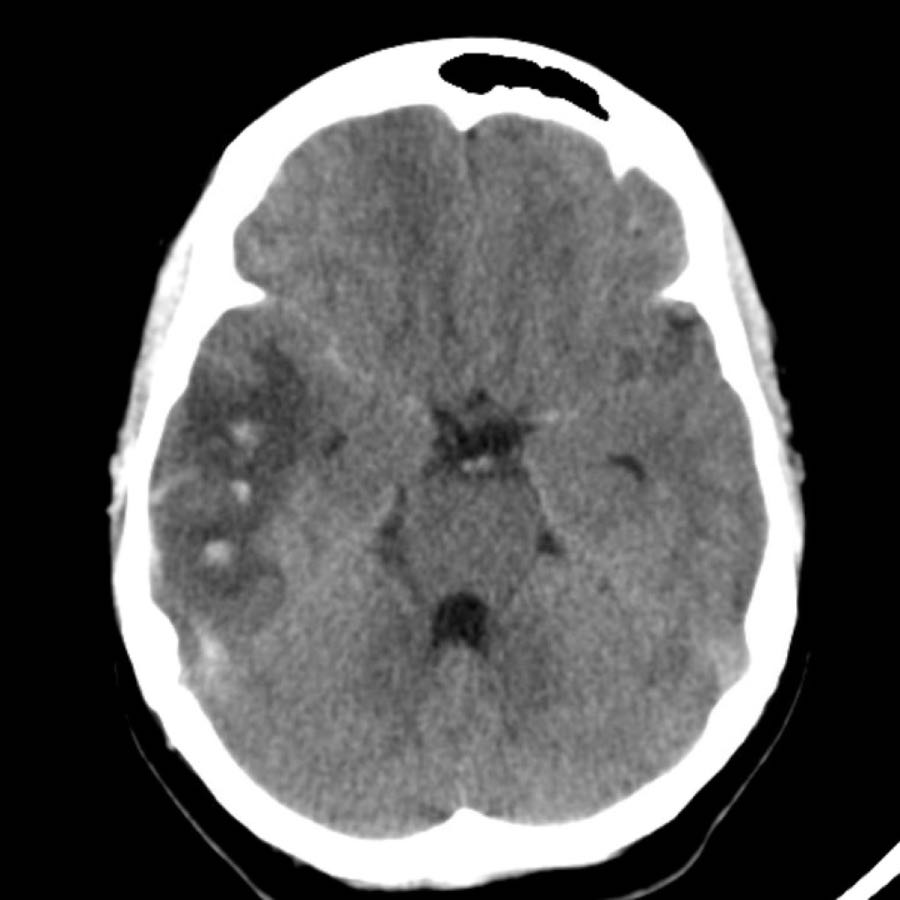
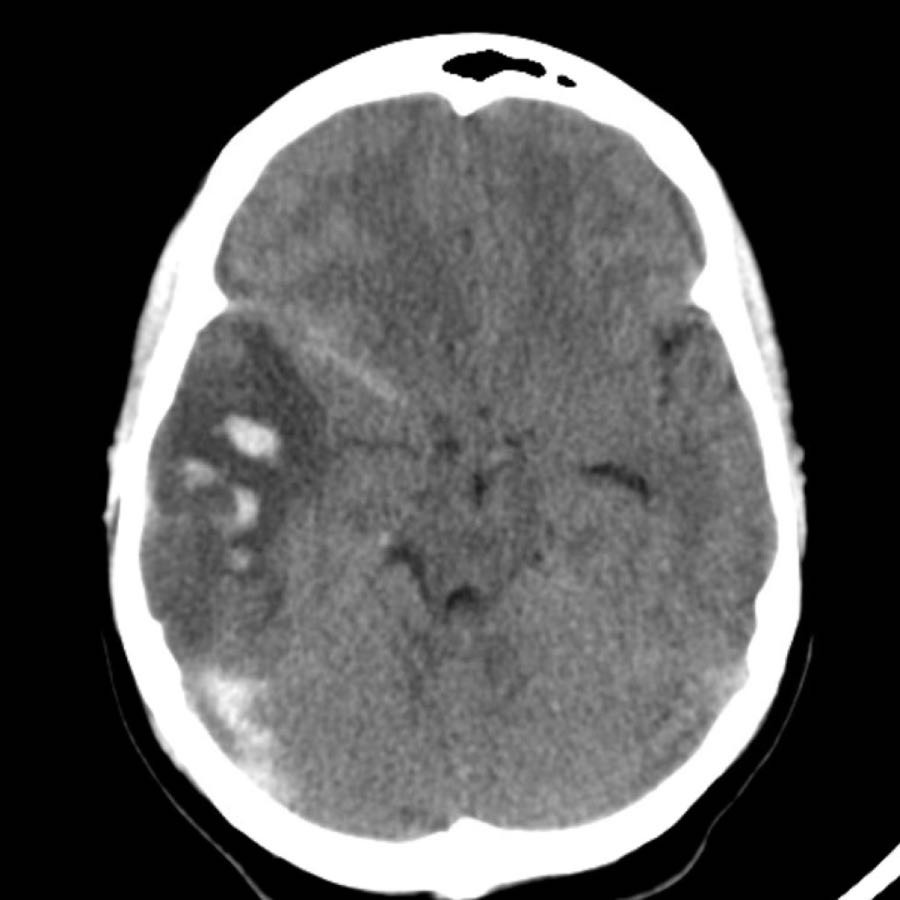
Theo dõi một ngày sau (hình bên phải).
Bệnh nhân được phẫu thuật đặt dẫn lưu não thất để điều trị não úng thủy.
Lưu ý đồi thị bên trái giảm tỷ trọng với ổ tăng tỷ trọng dai dẳng ở vị trí trong.
Tiểu não
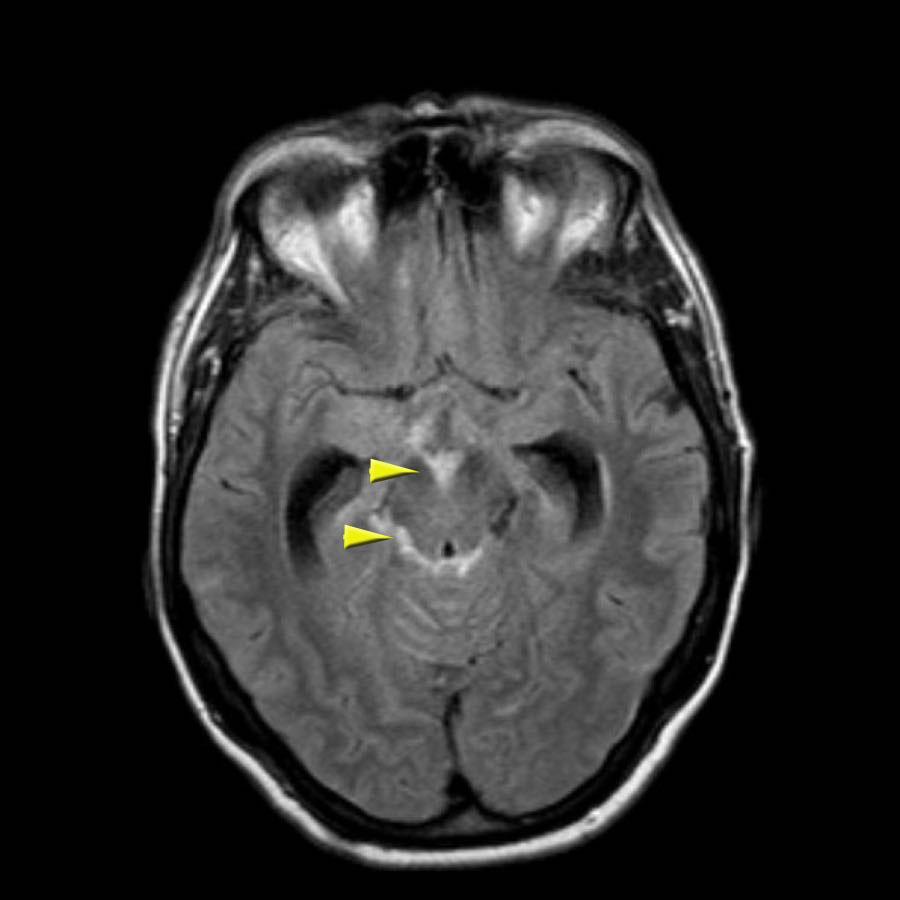
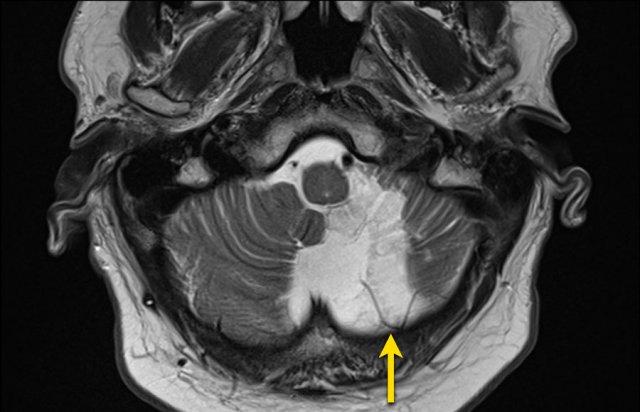
Bệnh nhân này nhập viện với xuất huyết tiểu não.
Các hình ảnh chuỗi xung gradient echo cho thấy nhiều vi xuất huyết.
Đây có thể là hậu quả của tăng huyết áp lâu năm do vị trí trung tâm của một số vi xuất huyết.
Dưới nhện
Xuất huyết dưới nhện (SAH) là chảy máu vào khoang dưới nhện giữa màng nhện và màng mềm.
Nguyên nhân phổ biến nhất là chấn thương.
SAH không do chấn thương thường là hậu quả của vỡ phình động mạch với máu lan vào các bể dưới nhện (hình).
Phương thức chẩn đoán hình ảnh được lựa chọn đầu tiên ở bệnh nhân nghi ngờ SAH trên lâm sàng là chụp CT không tiêm thuốc cản quang (NECT).
NECT dương tính với SAH trong 98% trường hợp trong vòng 12 giờ kể từ khi khởi phát.
Nếu nghi ngờ cao nhưng CT âm tính, chọc dò tủy sống được thực hiện để phát hiện máu trong dịch não tủy.
Các hình ảnh cho thấy xuất huyết dưới nhện do vỡ phình động mạch não giữa bên trái (mũi tên).
Xuất huyết dưới nhện được thảo luận chi tiết hơn tại đây.
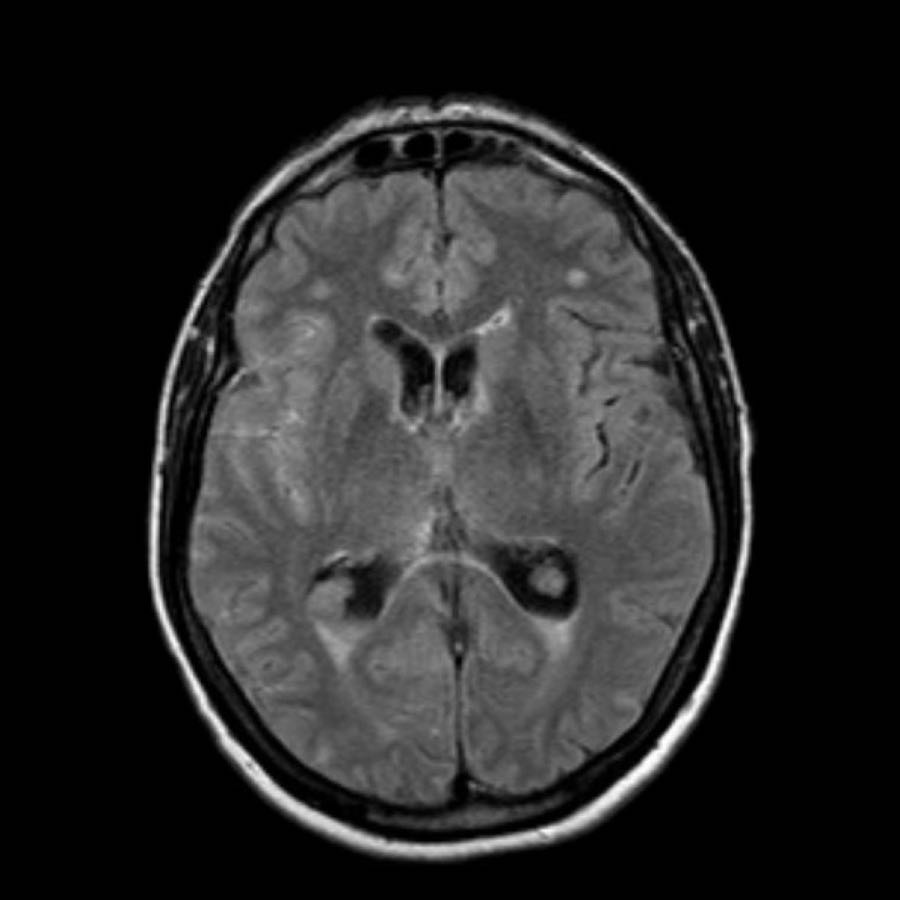
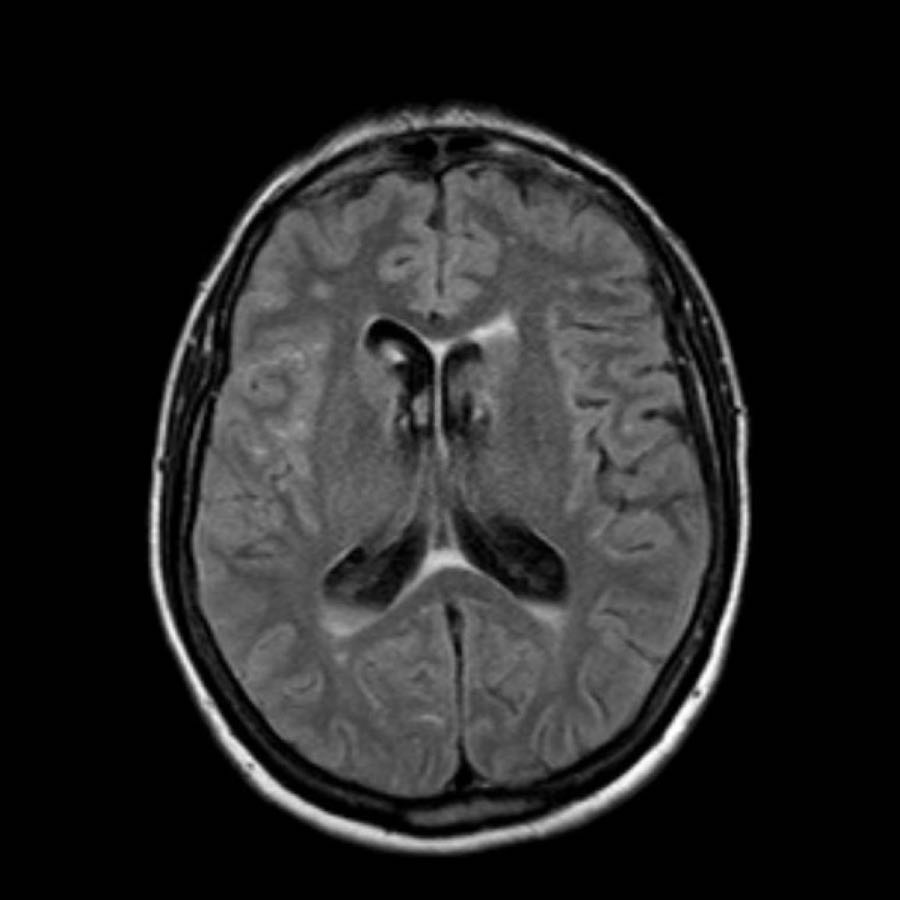
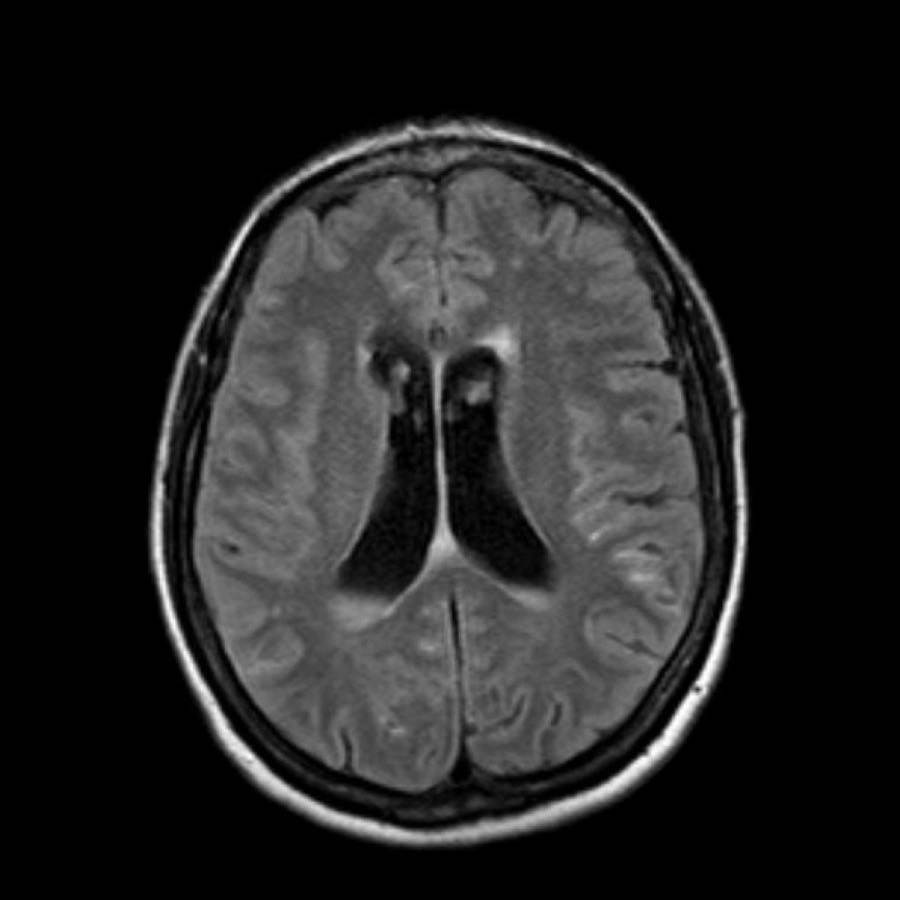
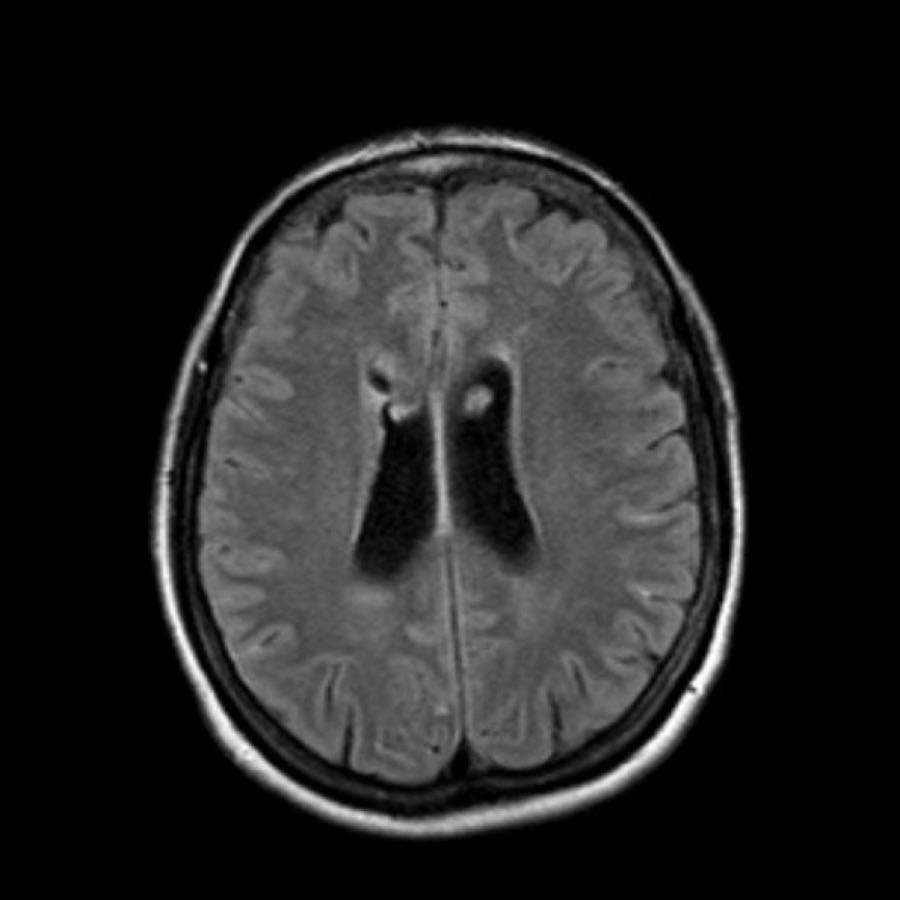
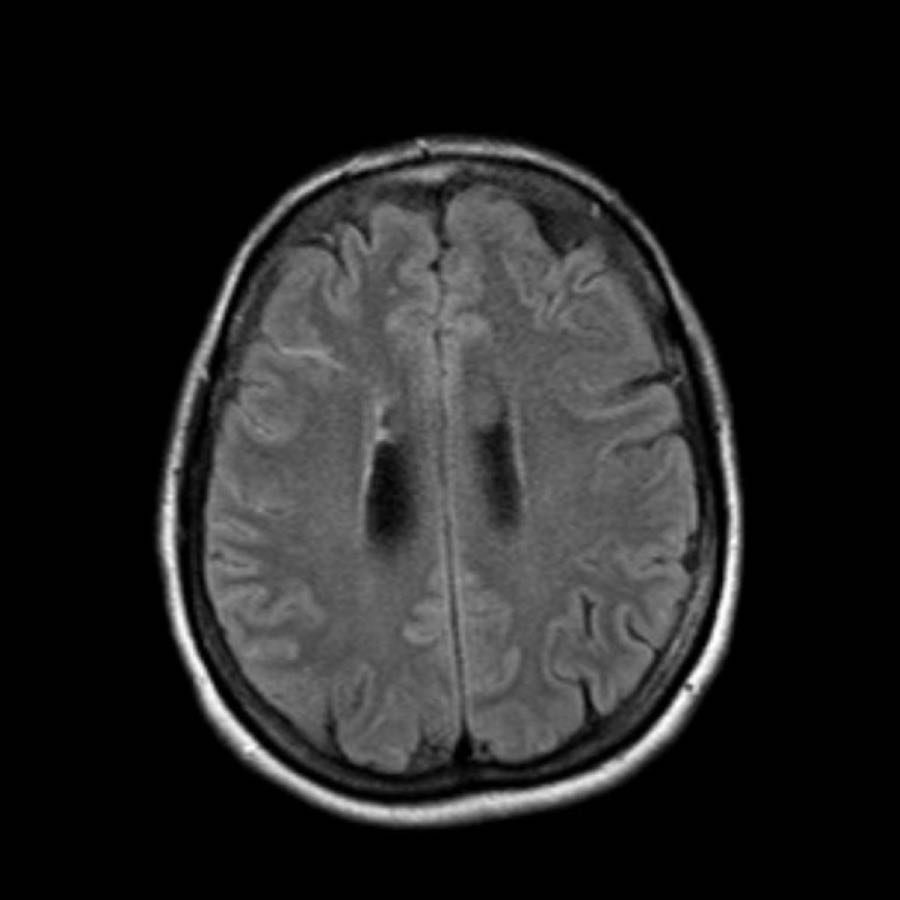
Bệnh lý mạch máu não dạng tinh bột (CAA)
Bệnh lý mạch máu não dạng tinh bột (CAA) là một rối loạn đặc trưng bởi sự lắng đọng chất tinh bột (amyloid) trong thành các động mạch nhỏ màng mềm não và vỏ não, dẫn đến bệnh lý chất trắng não và xuất huyết.
Các ổ xuất huyết có thể được phân loại thành xuất huyết lớn (macrobleeds) hay xuất huyết thùy, xuất huyết vi thể (microbleeds) và xuất huyết dưới nhện gây ra tình trạng nhiễm sắt bề mặt vỏ não (cortical superficial siderosis).
Bệnh không liên quan đến bệnh lý tinh bột toàn thân.
Các triệu chứng chính bao gồm thiếu hụt thần kinh khu trú, sa sút trí tuệ và động kinh.
Động kinh xảy ra do sự lắng đọng hemosiderin gần vỏ não.
Yếu tố nguy cơ chính là tuổi tác ngày càng cao.
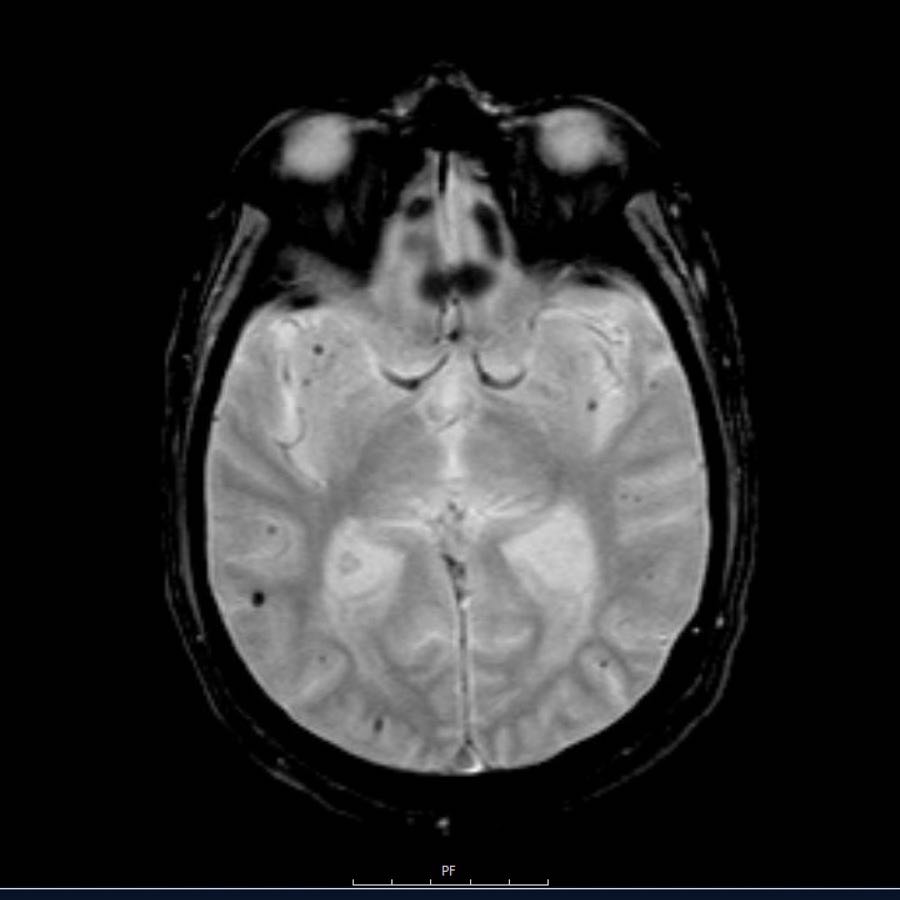
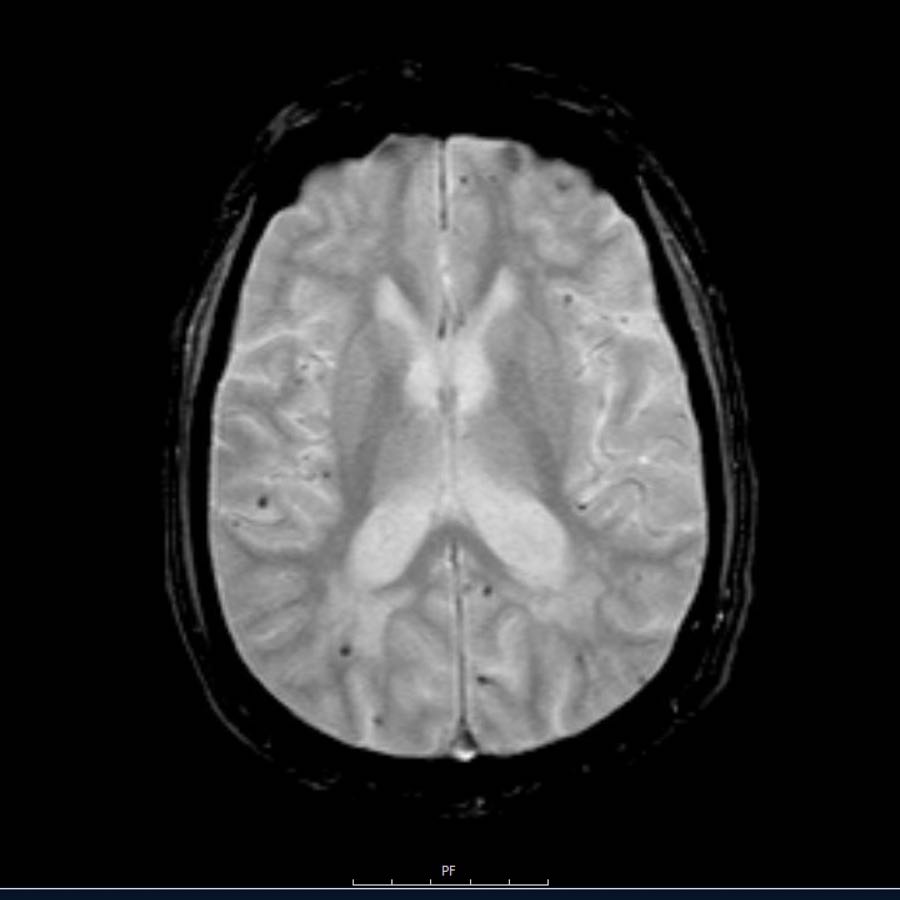
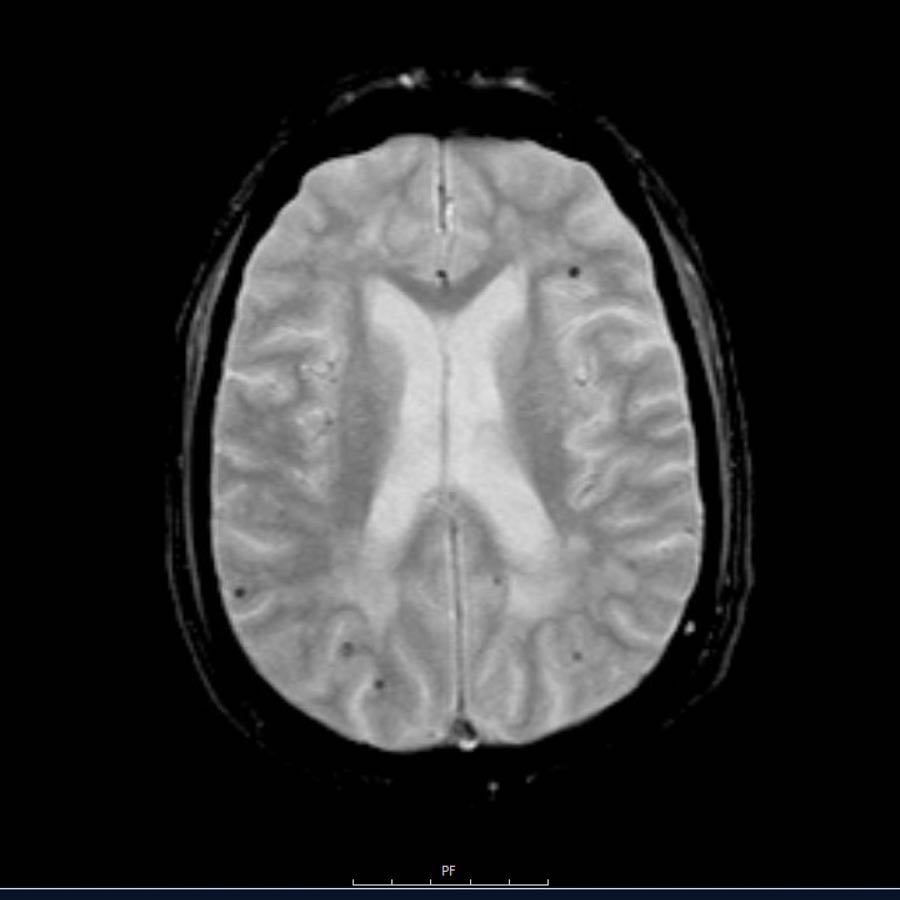
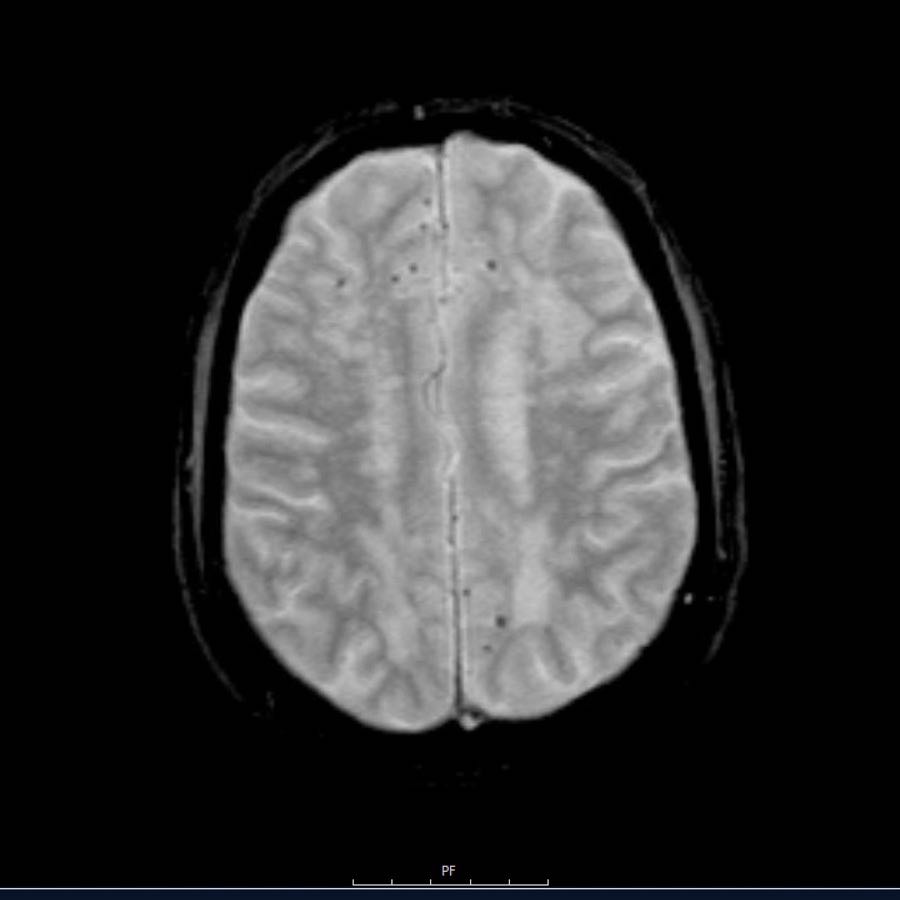
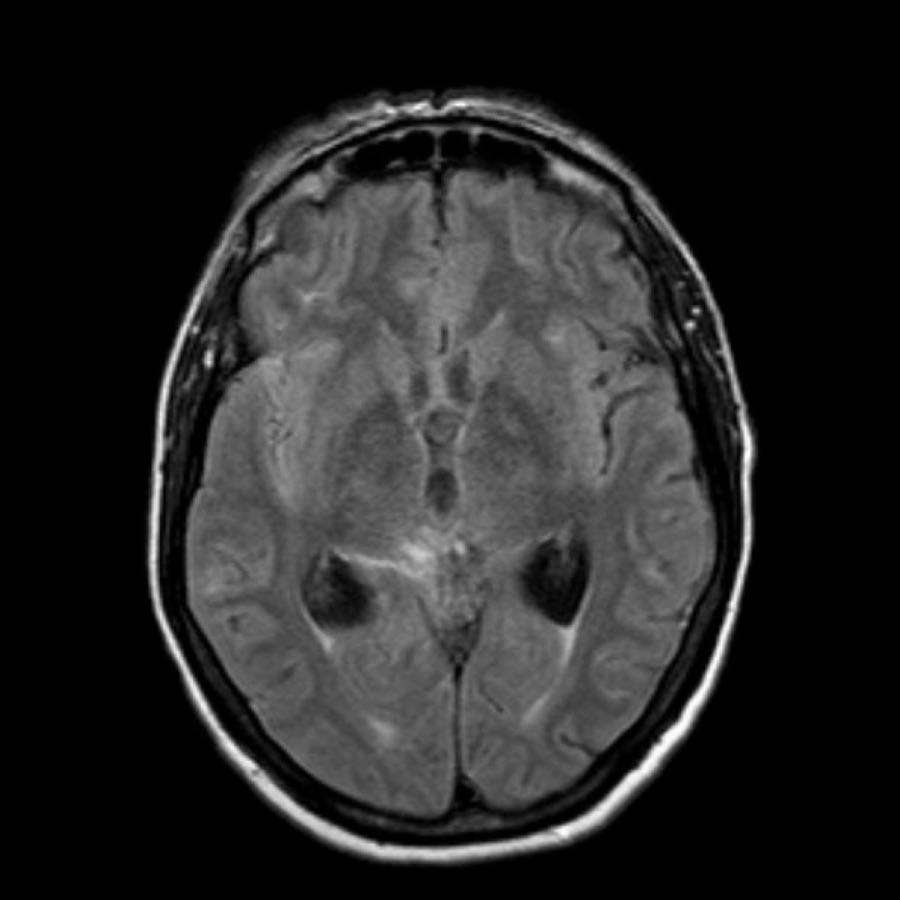
Các ổ xuất huyết nhỏ này còn được gọi là xuất huyết vi thể (microbleeds).
Lưu ý số lượng rất nhiều các ổ xuất huyết nhỏ này, phân bố chủ yếu ở vùng ngoại vi của não.
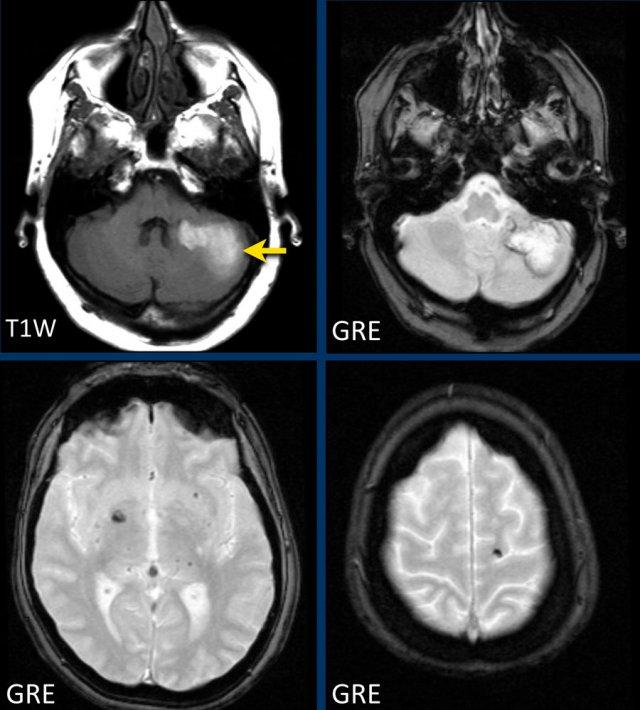
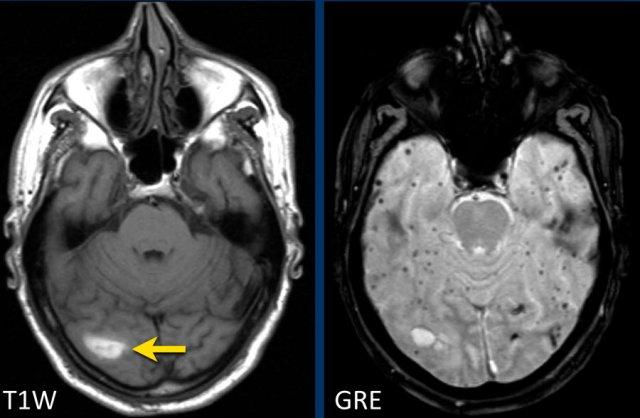
Bệnh nhân này nhập viện với hình ảnh khối máu tụ tiểu não.
Tiếp tục xem hình ảnh chuỗi xung T1W…
Chuỗi xung T1W cho thấy ổ xuất huyết tăng tín hiệu (mũi tên).
Xuất huyết nội sọ do tăng huyết áp cùng với CAA chiếm 80% nguyên nhân gây khối máu tụ trong nhu mô não.
Cần nghĩ đến CAA khi phát hiện nhiều ổ xuất huyết ngoại vi hoặc xuất huyết thùy ở bệnh nhân cao tuổi.
Thể di truyền kiểu Hà Lan của CAA
Thể di truyền kiểu Hà Lan của bệnh lý mạch máu não dạng tinh bột là dạng phổ biến nhất.
Đột quỵ thường là dấu hiệu đầu tiên của thể Hà Lan và gây tử vong ở khoảng một phần ba số bệnh nhân mắc bệnh này.
Những bệnh nhân sống sót thường tiến triển sa sút trí tuệ và có các đợt đột quỵ tái phát.
Khoảng một nửa số bệnh nhân thể Hà Lan đã từng có một hoặc nhiều lần đột quỵ sẽ xuất hiện các cơn động kinh tái phát.
Nhiễm sắt bề mặt vỏ não trong CAA
Các ổ xuất huyết liên quan đến CAA bao gồm:
- Xuất huyết lớn (Macrobleeds) – xuất huyết thùy có triệu chứng lâm sàng
- Xuất huyết vi thể (Microbleeds) – nhỏ, thường không có triệu chứng, phân bố ở ngoại vi
- Nhiễm sắt bề mặt vỏ não (cSS) – xuất huyết dưới nhện vỏ não theo hình dạng cong của các hồi não xung quanh
Trong nhiễm sắt bề mặt, vị trí gần bề mặt vỏ não dường như là yếu tố khởi phát các triệu chứng thần kinh khu trú thoáng qua hay còn gọi là “cơn tinh bột” (amyloid spells).
Bệnh nhân CAA có nhiễm sắt bề mặt vỏ não lan rộng có nguy cơ xuất huyết tái phát cao hơn nhiều so với bệnh nhân không có cSS (tài liệu tham khảo).
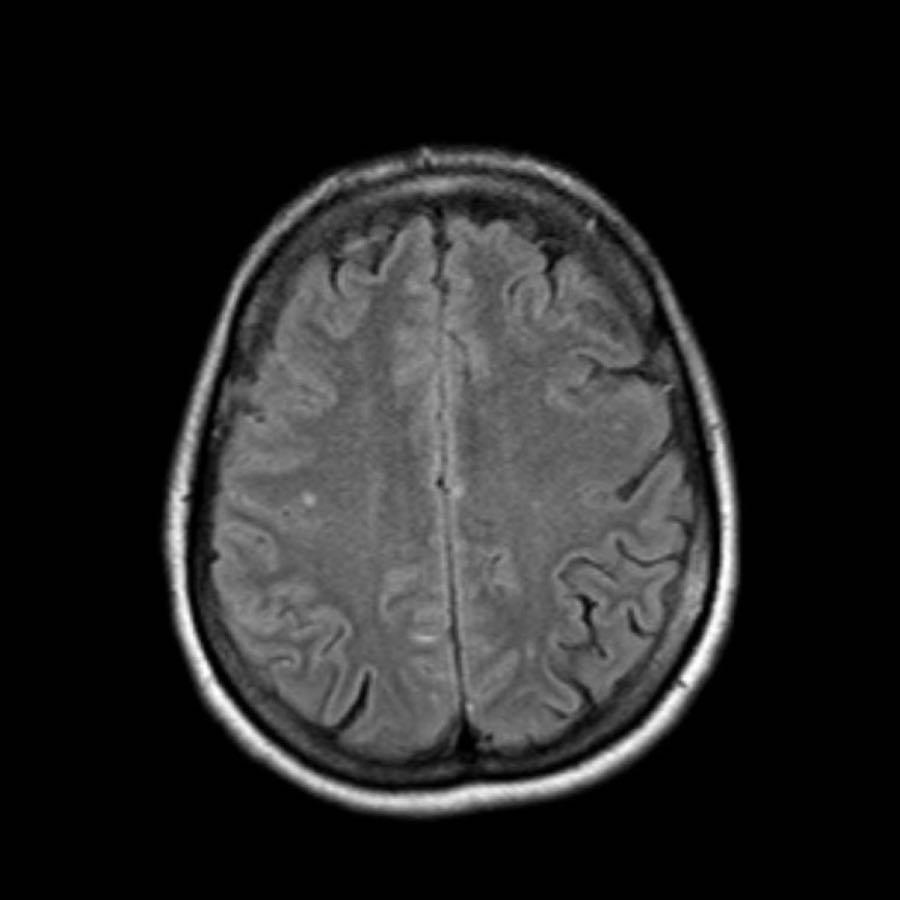
Xuất huyết thùy trong bệnh lý mạch máu não dạng tinh bột (CAA)
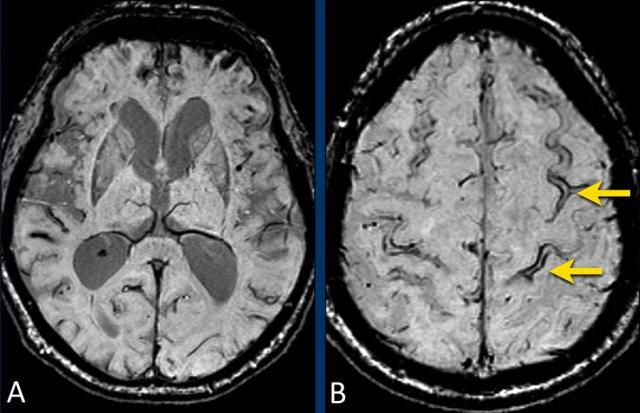
Bệnh nhân CAA này nhập viện với hình ảnh khối máu tụ thùy lớn ở thùy thái dương phải.
Lưu ý hình ảnh nhiễm sắt bề mặt (mũi tên).
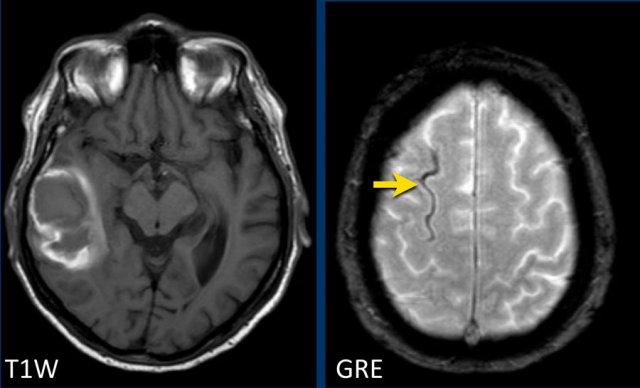
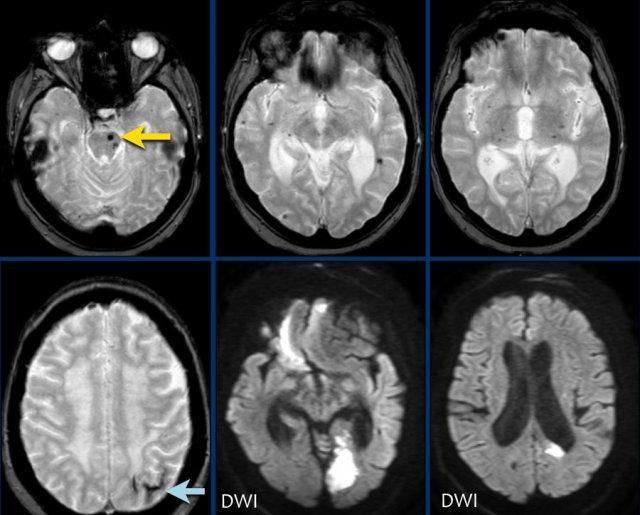
Bệnh nhân CAA này có xuất huyết vi thể, nhiễm sắt bề mặt và nhiều ổ nhồi máu.
Lưu ý ổ xuất huyết ở cầu não (mũi tên vàng).
Có hình ảnh nhiễm sắt bề mặt ở vùng chẩm trái.
Chuỗi xung DWI cho thấy ổ nhồi máu ở thùy chẩm trái và thùy trán phải (kèm theo một số xảo ảnh).
Xuất huyết dưới nhện
Vỡ phình động mạch
Như đã đề cập, xuất huyết dưới nhện (SAH) là tình trạng chảy máu vào khoang dưới nhện, nằm giữa màng nhện và màng nuôi.
Nguyên nhân phổ biến nhất là chấn thương.
SAH không do chấn thương là hậu quả của vỡ phình động mạch, với máu lan vào các bể dịch não tủy dưới nhện (hình).
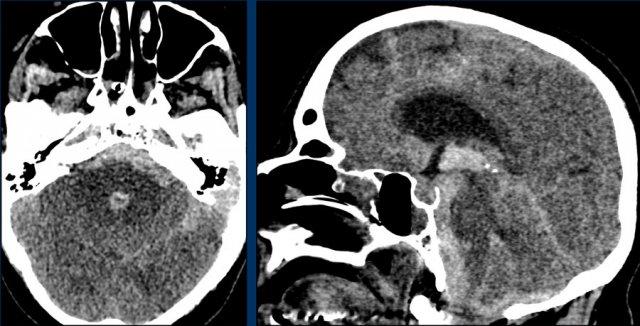
Hình ảnh CT của bệnh nhân SAH tự phát.
CTA được thực hiện để tìm kiếm phình động mạch.
Tiếp tục với DSA…
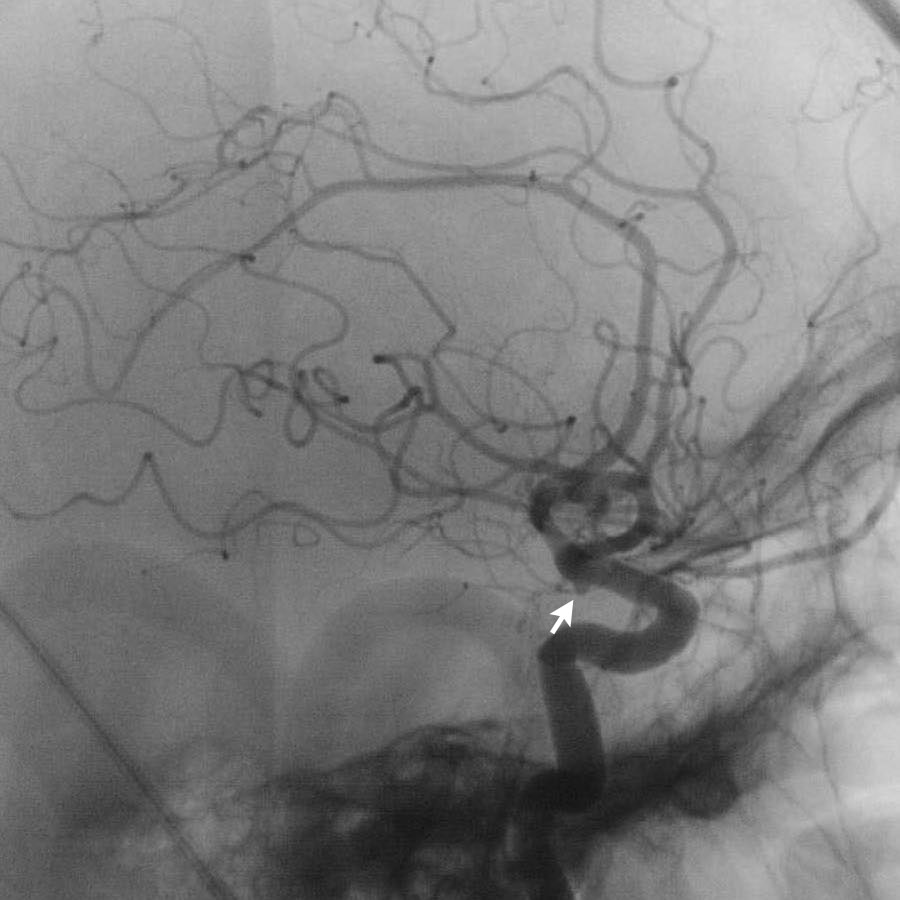
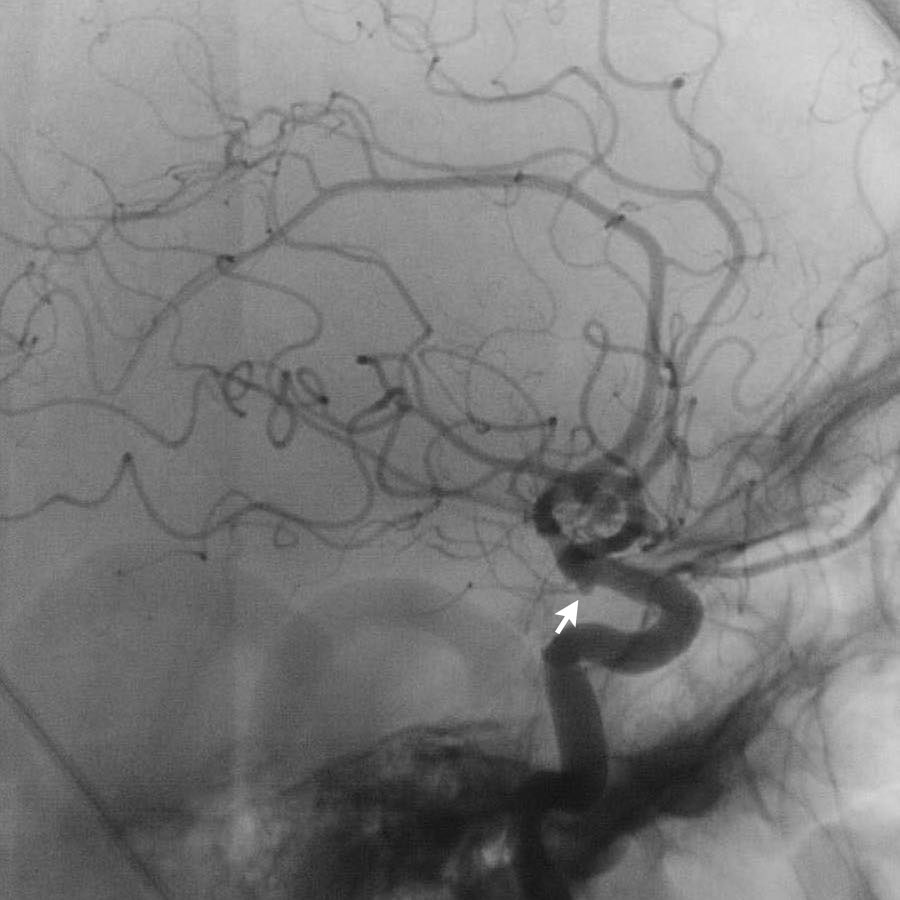
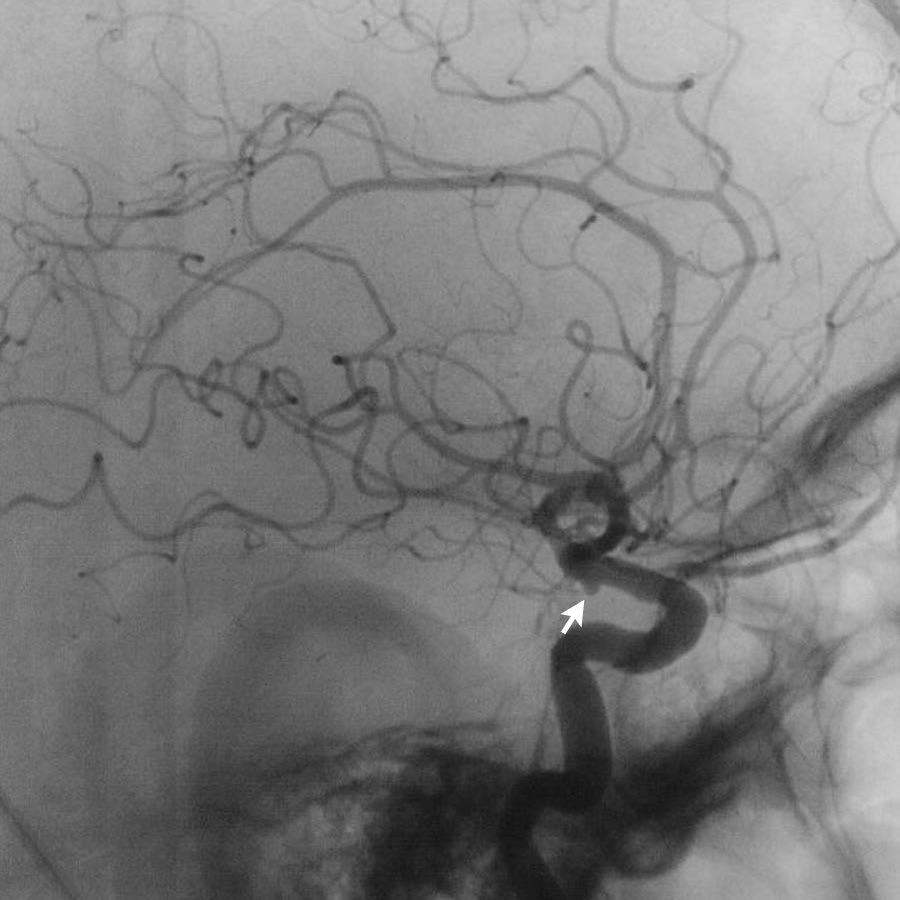
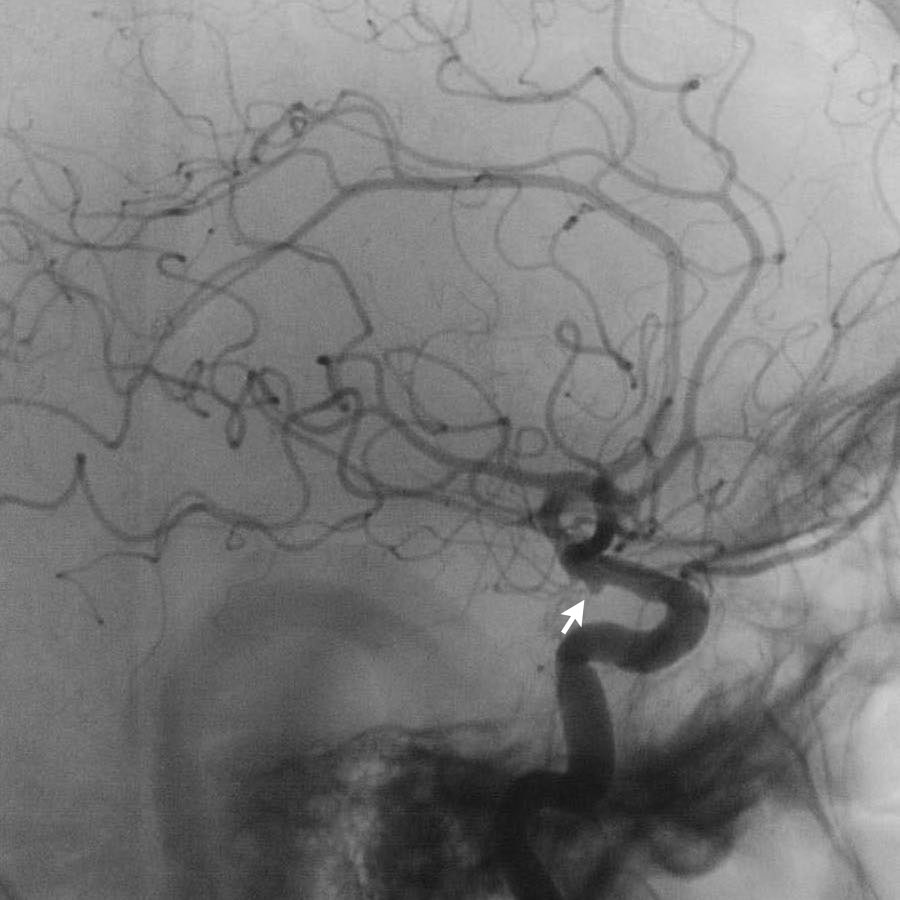
Lưu ý có hai túi phình động mạch (mũi tên):
- Xoang cảnh (carotid siphon)
- Động mạch não giữa
Cả hai đều được điều trị bằng can thiệp nút coil.
Bệnh nhân này nhập viện vì đau đầu kéo dài bốn ngày và cứng gáy do kích thích màng não.
Hình ảnh NECT cho thấy máu tăng tỷ trọng trong khoang dưới nhện.
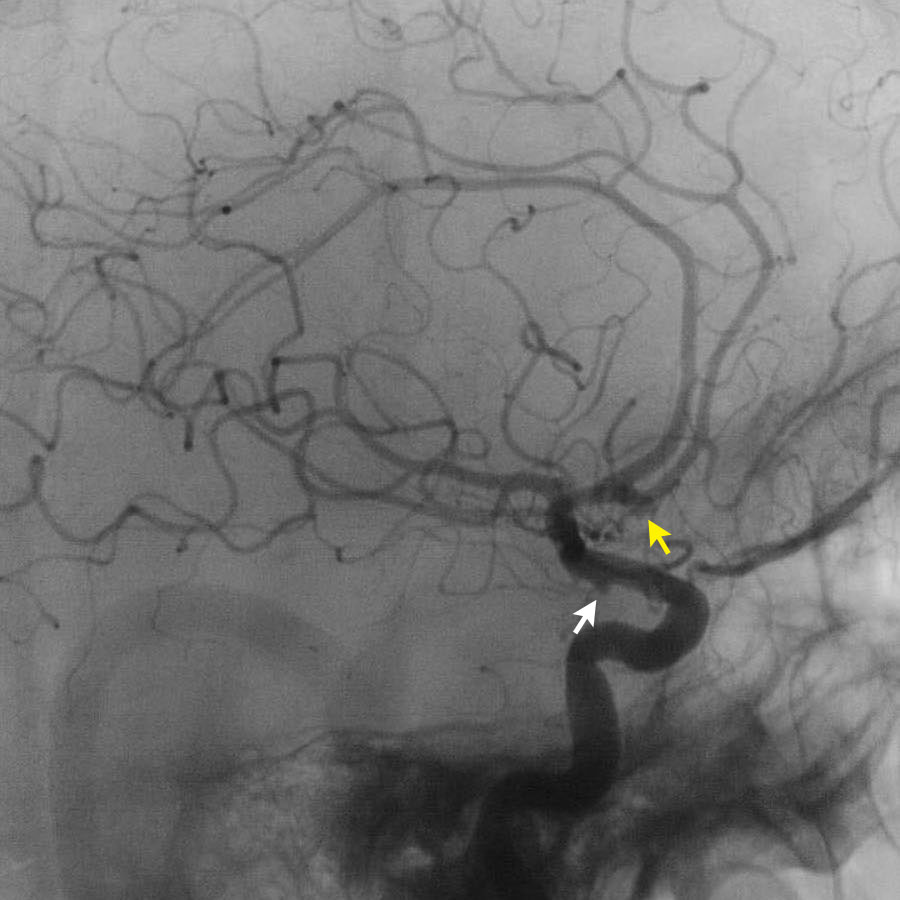
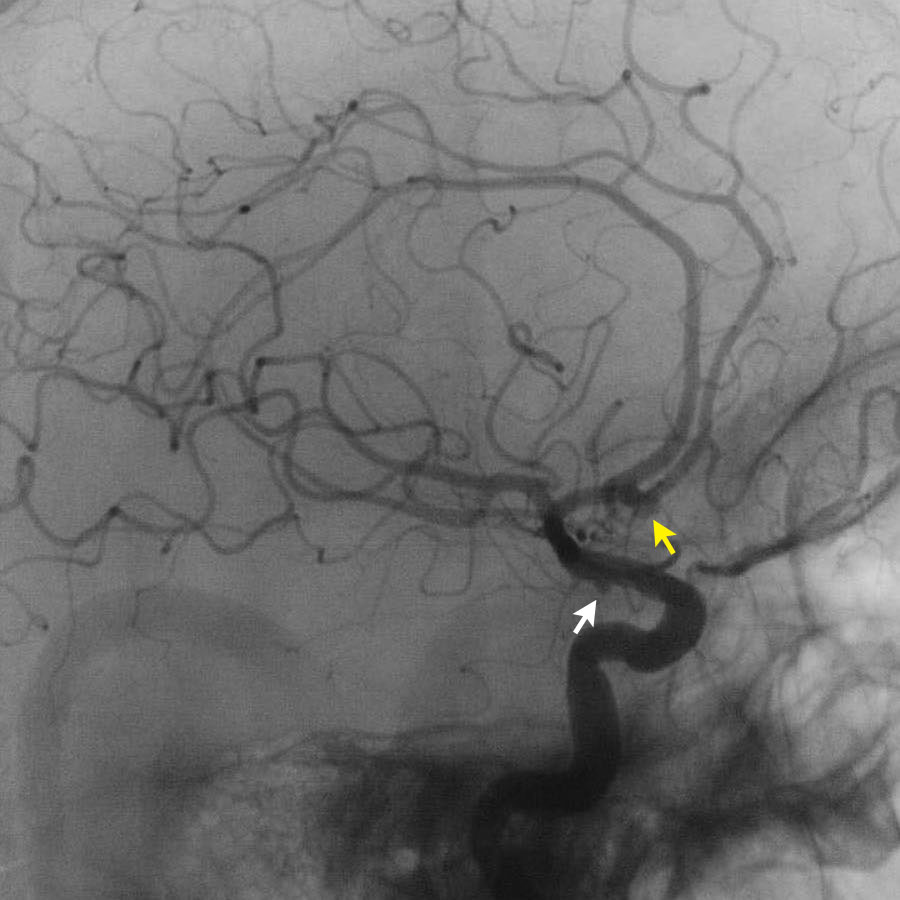
Có một túi phình động mạch thông trước (mũi tên).
Túi phình có tỷ trọng cao, chúng tôi cho rằng đó là huyết khối bên trong túi phình.
Điều này có nghĩa là trên DSA, kích thước thực của túi phình có thể trông nhỏ hơn.
MRI có độ nhạy thấp hơn CT trong việc phát hiện SAH ở giai đoạn cấp tính.
MRI đôi khi phát hiện SAH trong giai đoạn bán cấp.
Các chuỗi xung nhạy cảm nhất là T2* gradient echo và FLAIR.
Những hình ảnh này thuộc về một bệnh nhân nghi ngờ SAH xảy ra vài ngày trước.
NECT và hầu hết các chuỗi xung MRI đều bình thường.
Tiếp tục với các hình ảnh FLAIR…
Hình ảnh FLAIR cho thấy tín hiệu tăng cao trong khoang dưới nhện.
Các mũi tên chỉ bể gian cuống não ở phía trước và bể vòng (ambient cistern) ở phía sau.
Chẩn đoán phân biệt của tín hiệu tăng cao trong khoang dưới nhện trên MRI rất rộng:
- Mủ trong viêm màng não
- Máu trong SAH
- Di căn màng não mềm
- Vỡ nang bì (dermoid)
- Xảo ảnh dòng chảy
Trong trường hợp này, nguyên nhân là do SAH.
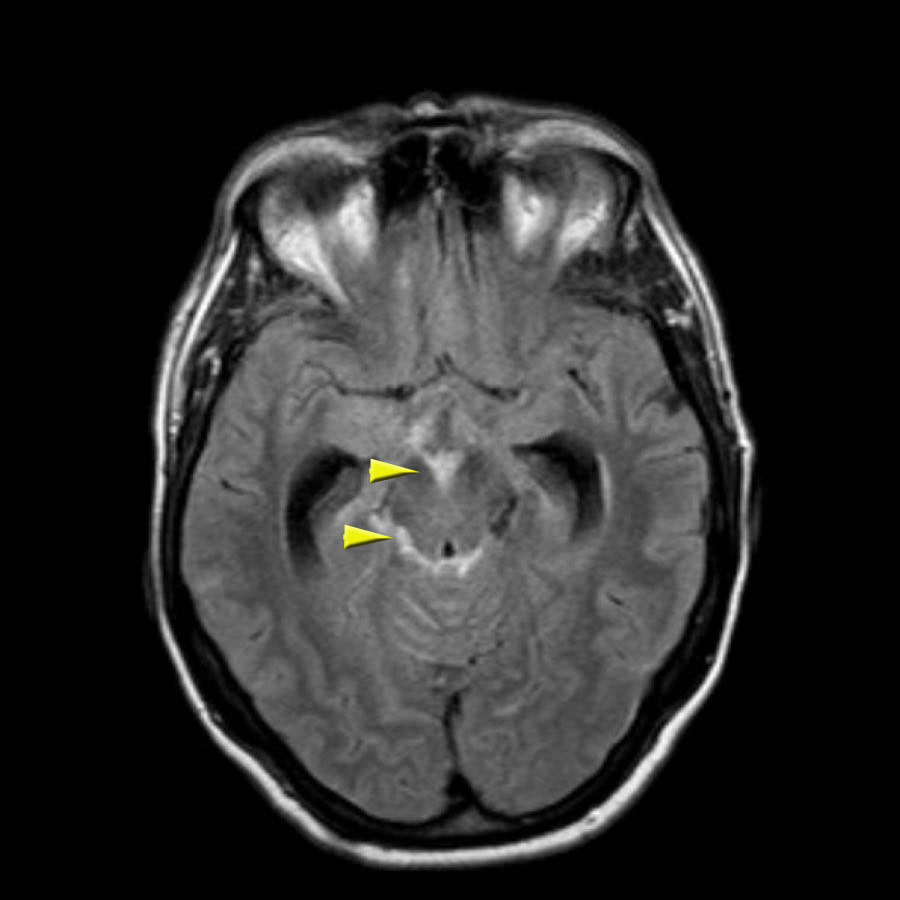
Đây là một ví dụ về xuất huyết dưới nhện trên NECT.
Lưu ý vị trí máu chủ yếu xung quanh thân não và trong não thất III và IV.
Thông thường, vị trí của máu dưới nhện giúp định hướng xác định vị trí của túi phình động mạch.
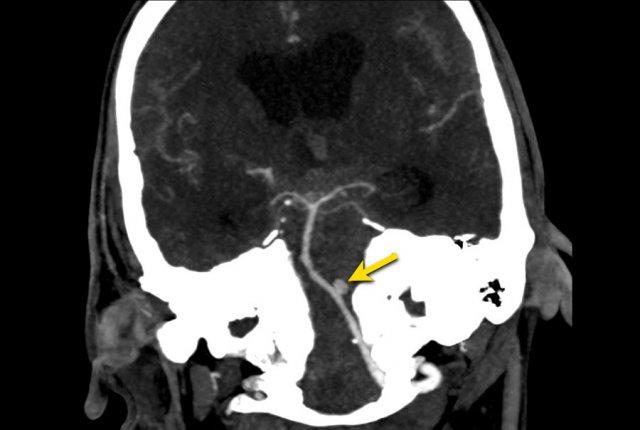
Bước tiếp theo là thực hiện chụp CT mạch máu (CTA) để tìm kiếm túi phình động mạch là nguyên nhân gây SAH.
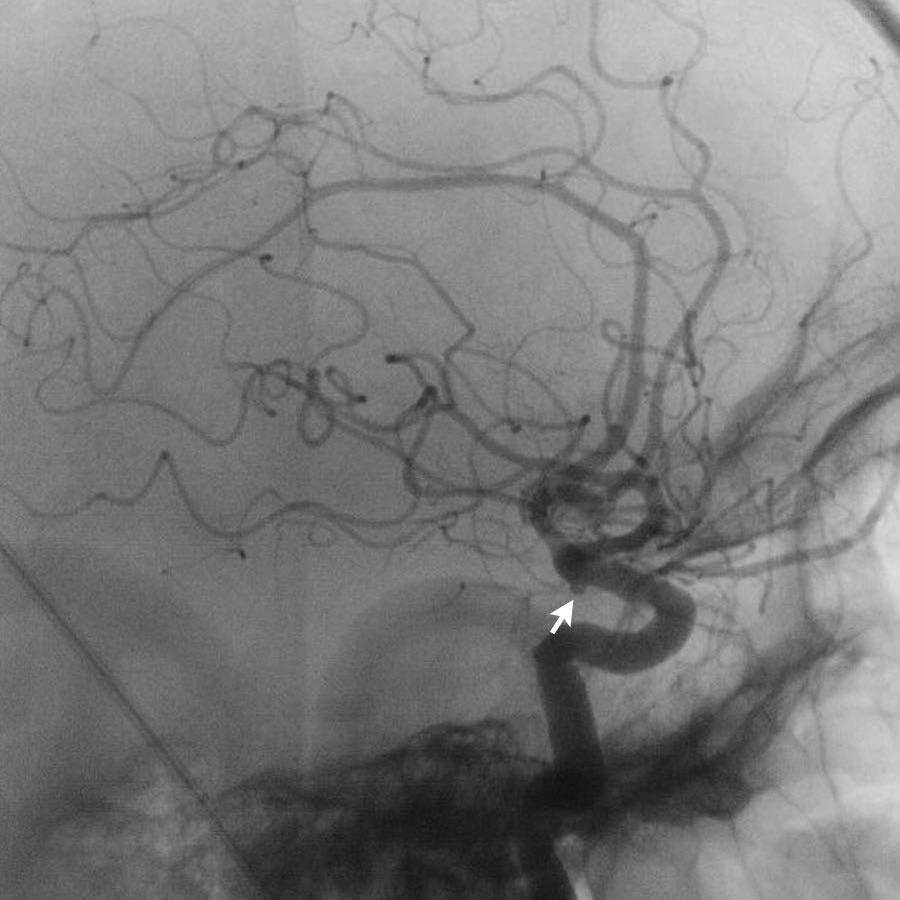
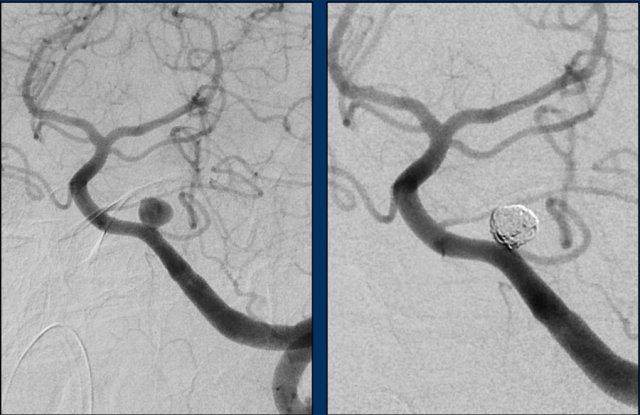
Bệnh nhân này có túi phình tại nguyên ủy của động mạch tiểu não sau dưới trái (PICA).
Cũng cần lưu ý tình trạng não úng thủy.
Bệnh nhân này được thực hiện chụp mạch số hóa xóa nền (DSA) và sau đó được nút coil.
DSA cho thấy một túi phình hình túi của PICA trái, đường kính tối đa 6 mm với cổ ngắn và hẹp.
Phình động mạch hình túi là loại phình động mạch phổ biến nhất. Chúng có hình tròn hoặc thùy và xuất hiện tại các vị trí phân nhánh của đa giác Willis.
Chúng có thể xuất hiện nhiều ổ trong 20% trường hợp. Trong 5% trường hợp, kích thước vượt quá 2,5 cm và được gọi là “phình động mạch khổng lồ”.
Các loại phình động mạch khác bao gồm phình hình thoi (giãn khu trú cực độ trong bệnh xơ vữa động mạch) và phình động mạch do nấm (mycotic). Loại sau biểu hiện là các ổ máu tụ trong nhu mô não ở vị trí ngoại vi, kèm theo phù chất trắng xung quanh vùng xuất huyết. Chúng do thuyên tắc nhiễm khuẩn ở bệnh nhân có nhiễm khuẩn huyết đã biết.
Vị trí của túi phình động mạch có thể được dự đoán dựa trên vị trí của xuất huyết.
Hình ảnh cho thấy xuất huyết dưới nhện từ túi phình động mạch não giữa trái.
Biến chứng
Bảng liệt kê các biến chứng của SAH.
MRI theo dõi thực hiện 4 tháng sau nút coil cho thấy mất nhu mô não trong vùng phân bố của PICA trái.
MRA không ghi nhận tái thông túi phình sau nút coil (không hiển thị).
Xuất huyết trong nhu mô não trong SAH
Như đã thảo luận trước đó, xuất huyết trong não có thể lan vào khoang dưới nhện.
Chiều ngược lại cũng có thể xảy ra.
Khi túi phình vỡ, áp lực của dòng máu phun ra có thể rất cao đến mức máu bị bơm vào nhu mô não, như có thể thấy trong ví dụ này.
Bệnh nhân này nhập viện với xuất huyết dưới nhện do túi phình động mạch thông trước.
Ngoài ra còn có khối máu tụ trong nhu mô não ở hồi thẳng phải (mũi tên).
SAH quanh trung não (Perimesencephalic SAH)
Xuất huyết dưới nhện quanh trung não (PMSAH) là một dạng SAH có căn nguyên và tiên lượng khác biệt (tài liệu tham khảo).
Tổn thương tập trung ở phía trước cầu não và trung não, nhưng có thể lan một lượng nhỏ vào các b
Nhồi máu tĩnh mạch
Bất cứ khi nào phát hiện một tổn thương nhồi máu xuất huyết, cần luôn nghĩ đến khả năng nhồi máu tĩnh mạch như trong trường hợp này.
Khi cuộn qua các hình ảnh, bạn sẽ nhận thấy huyết khối trong xoang ngang bên phải (đầu mũi tên).
Dị Dạng Động Tĩnh Mạch (AVM)
AVM não là sự kết nối bất thường giữa động mạch và tĩnh mạch, tạo ra luồng thông động tĩnh mạch qua các mạch máu bất thường gọi là ổ dị dạng (nidus).
Các mạch máu cấu thành nidus rất mỏng manh và có thể vỡ, dẫn đến xuất huyết.
Hầu hết các AVM có nguy cơ chảy máu khoảng 1-2% mỗi năm.
Các hình ảnh thuộc về một bệnh nhân nữ trẻ tuổi với triệu chứng đau đầu khởi phát đột ngột vài giờ sau khi sử dụng cocaine.
Bệnh nhân nhập viện với tình trạng liệt nửa người bên trái.
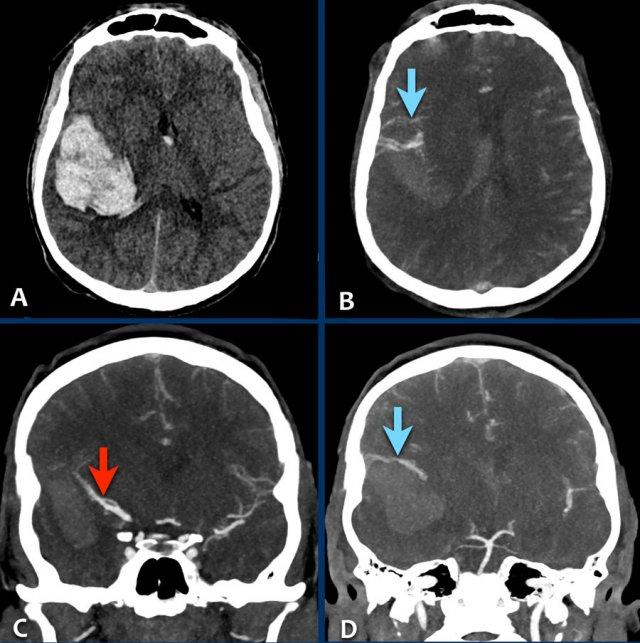
- A – NCCT cho thấy xuất huyết thùy não ở thùy đỉnh phải với lan rộng vào hệ thống não thất (chấm nhỏ tại lỗ Monroe).
- B – quan sát thấy các tĩnh mạch dẫn lưu lớn.
- C – mũi tên chỉ vào động mạch não giữa phải bị đẩy lên trên do hiệu ứng khối của khối xuất huyết.
- D – quan sát thấy một nidus nhỏ kết nối với các tĩnh mạch bất thường (khá khó nhìn thấy trên CT).
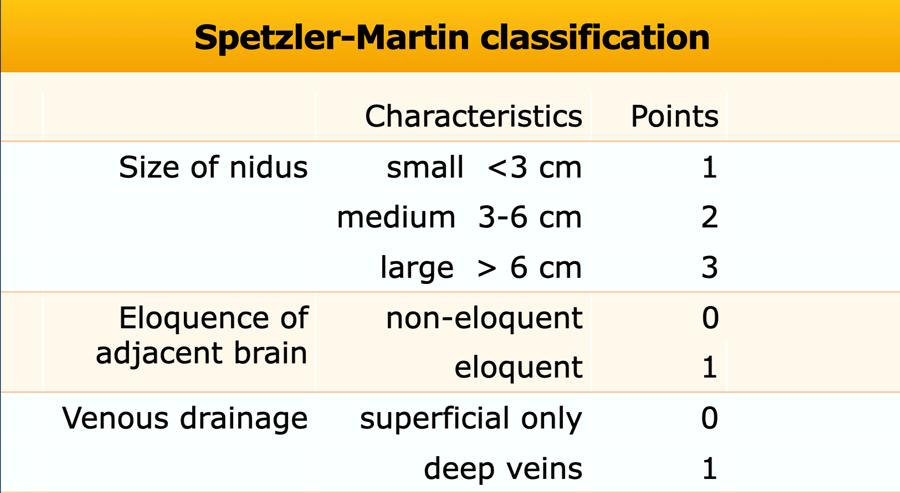
Phân loại Spetzler-Martin
Hệ thống phân độ dị dạng động tĩnh mạch (AVM) Spetzler-Martin phân bổ điểm số cho các đặc điểm khác nhau của dị dạng động tĩnh mạch nội sọ để xếp loại từ độ 1 đến độ 5.
Độ 6 được dùng để mô tả các tổn thương không thể phẫu thuật.
Điểm số tương quan với kết quả phẫu thuật.
Vùng não chức năng quan trọng (eloquent brain)
Vỏ não cảm giác-vận động, ngôn ngữ, thị giác, vùng dưới đồi, đồi thị, thân não, nhân tiểu não, hoặc các vùng tiếp giáp trực tiếp với các cấu trúc này
Vùng não không chức năng quan trọng (non-eloquent brain)
Thùy trán, thùy thái dương, bán cầu tiểu não
AVM 2
Bệnh nhân này nhập viện với triệu chứng đau đầu dữ dội khởi phát cấp tính.
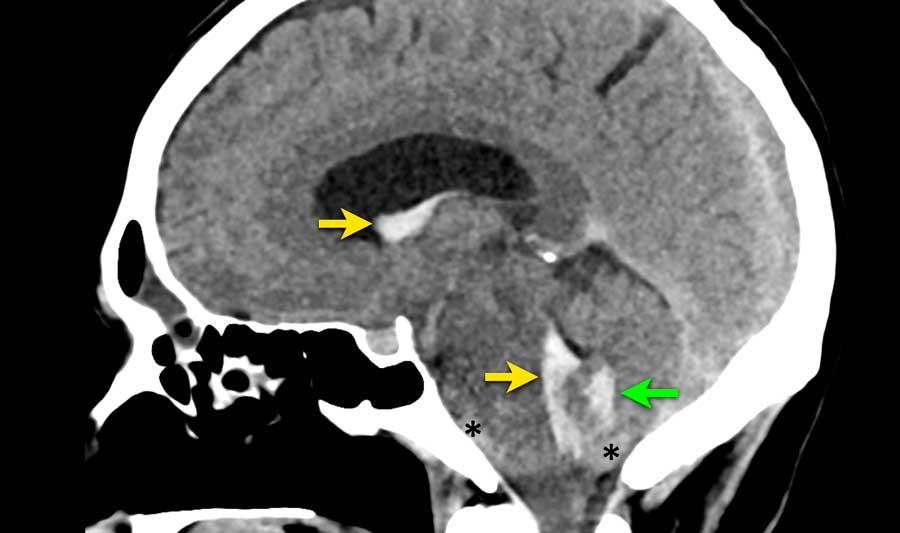
Máu được phát hiện tại ba vị trí khác nhau:
- Trong não thất bên và não thất IV (mũi tên vàng)
- Trong nhu mô não tại vùng nhộng tiểu não (mũi tên xanh lá)
- Dưới nhện tại bể trước cầu não và lỗ chẩm (dấu hoa thị)
Tiếp tục với CTA…
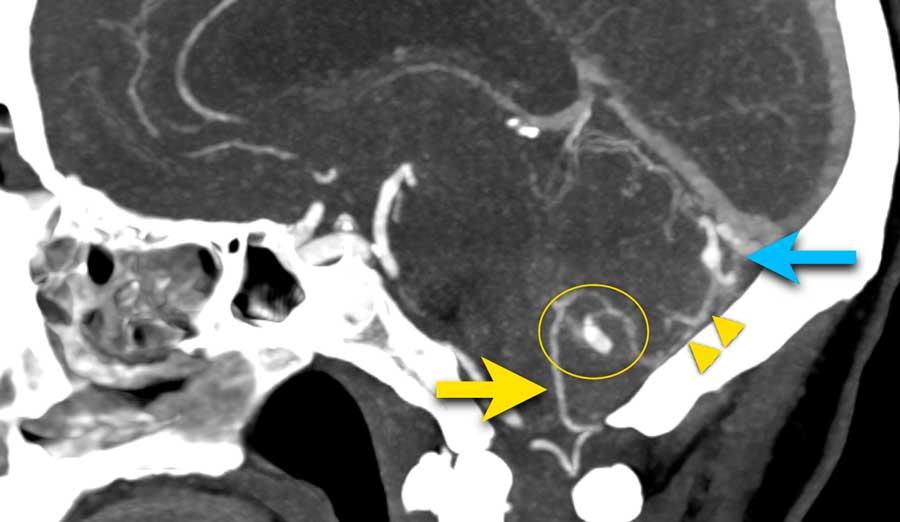
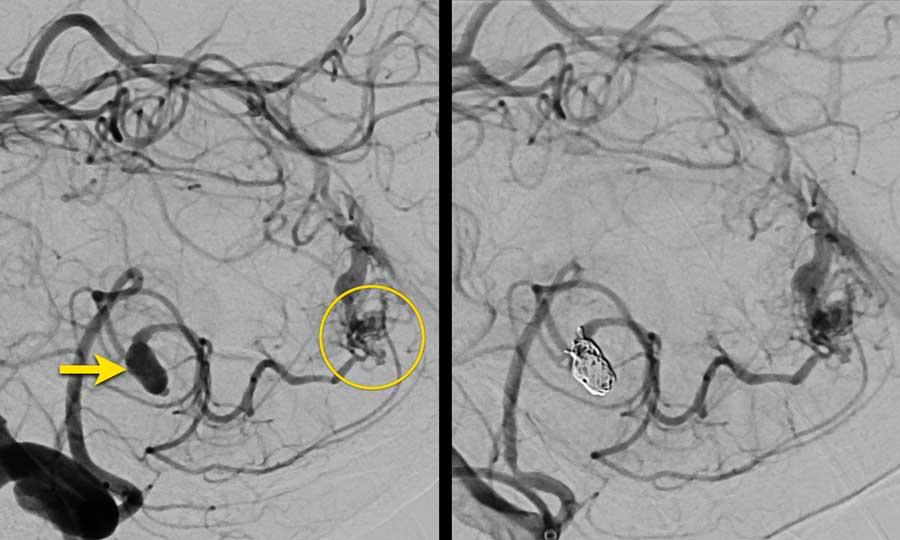
CTA cho thấy động mạch tiểu não sau dưới (PICA) nổi bật (mũi tên vàng) với một túi phình hình túi 7 mm (vòng tròn) nằm tiếp giáp với nhộng tiểu não.
Có một tĩnh mạch giãn (mũi tên xanh dương) dẫn lưu trực tiếp vào xoang thẳng.
Giữa động mạch bất thường (PICA kèm túi phình) và tĩnh mạch bất thường, quan sát thấy một mạng lưới các cấu trúc mạch máu nhỏ (đầu mũi tên), nghi ngờ là nidus.
Tiếp tục với DSA…
DSA xác nhận PICA phải kèm túi phình (mũi tên) dẫn đến nidus (vòng tròn).
Nidus được dẫn lưu bởi cả tĩnh mạch nông và tĩnh mạch sâu (không hiển thị riêng biệt ở đây).
Các phát hiện phù hợp với AVM – Spetzler-Martin độ 2:
- Nidus nhỏ (<3 cm): 1 điểm
- Vị trí vùng não không chức năng quan trọng: 0 điểm
- Kiểu dẫn lưu tĩnh mạch bao gồm cả thành phần nông và sâu: 1 điểm
Túi phình hình túi xuất phát từ PICA được giải thích là túi phình liên quan đến dòng chảy.
Do sự thay đổi huyết động học gây ra bởi AVM, thành mạch có thể bị suy yếu và hình thành túi phình.
Các hình ảnh cho thấy DSA trước và sau khi đặt coil túi phình.
PICA, nidus và các tĩnh mạch dẫn lưu bất thường (cùng tạo thành AVM) vẫn còn ngấm thuốc tương phản.
Quyết định không điều trị trực tiếp AVM mà lựa chọn theo dõi và có thể can thiệp phẫu thuật trong tương lai.
AVM 3
Bệnh nhân nam 55 tuổi nhập viện với triệu chứng đau đầu cấp tính và rối loạn ý thức.
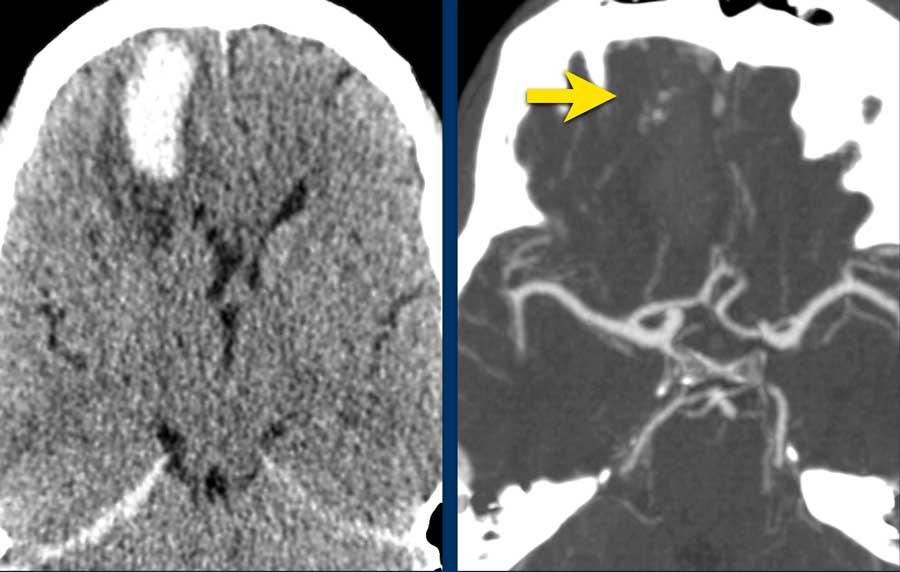
NCCT cho thấy xuất huyết nhu mô thùy não được bao quanh bởi phù não (hình bên trái).
CTA chỉ cho thấy một vài chấm thuốc cản quang (mũi tên) trong khối xuất huyết, kết nối với các mạch máu nhỏ bất thường (không hiển thị) bên dưới khối xuất huyết.
Không quan sát thấy động mạch nuôi hay tĩnh mạch dẫn lưu.
Hiệu ứng khối của khối xuất huyết có thể che khuất nguyên nhân tiềm ẩn trong giai đoạn cấp tính.
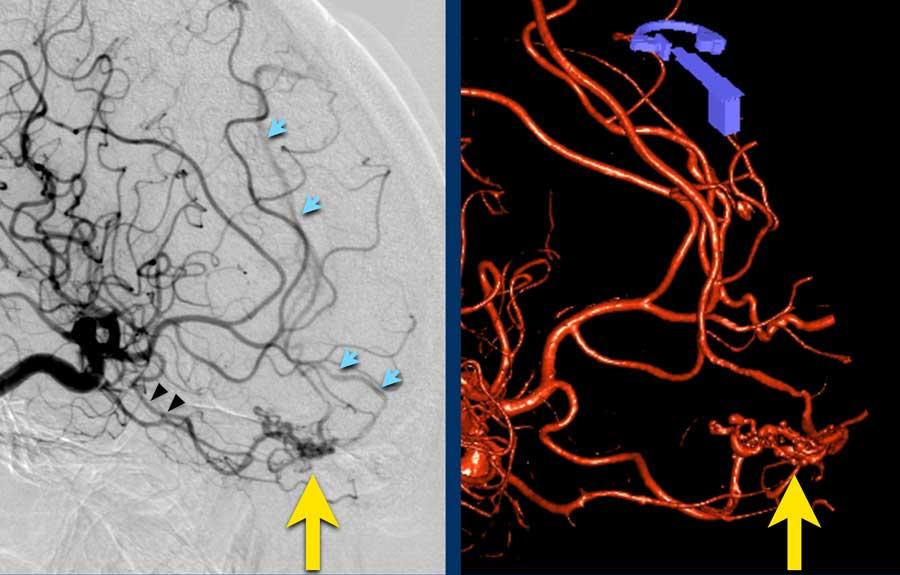
DSA và hình ảnh 3D từ động mạch cảnh trong phải cho thấy AVM tiềm ẩn.
- Động mạch nuôi – đầu mũi tên đen
- Nidus của AVM – mũi tên vàng
- Tĩnh mạch dẫn lưu – mũi tên xanh dương
Spetzler-Martin độ 1
- AVM nhỏ < 3cm
- Vùng não không chức năng quan trọng
- Dẫn lưu tĩnh mạch nông
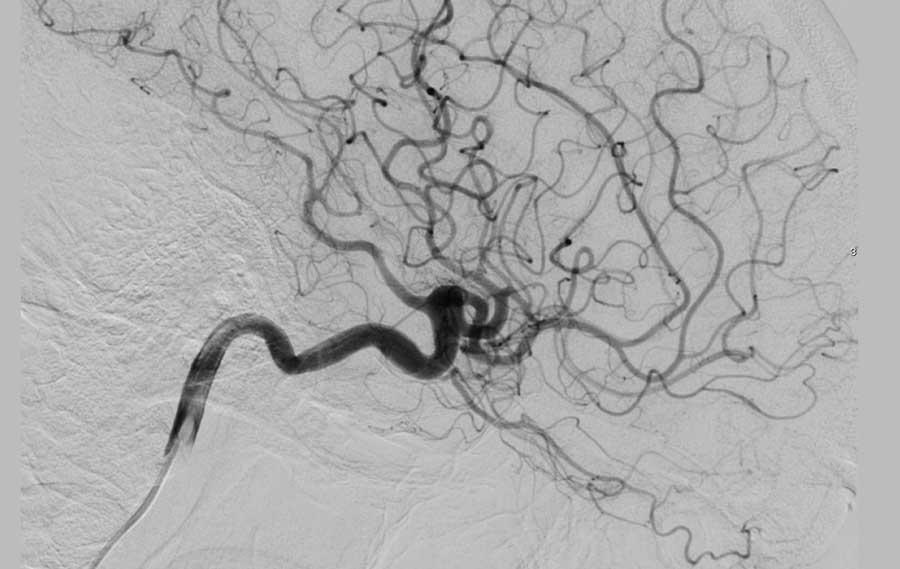
DSA kiểm tra sau phẫu thuật cắt bỏ AVM không còn dấu hiệu tổn thương tồn dư.
AVM 4
Bệnh nhân nam 65 tuổi với triệu chứng đau đầu khởi phát đột ngột.
NCCT cho thấy xuất huyết dưới nhện hai bên và xuất huyết nhu mô não (mũi tên vàng).
CTA cho thấy tại vị trí xuất huyết nhu mô có một túi phình liên quan đến dòng chảy của động mạch thông trước, được xem là nguyên nhân gây xuất huyết dưới nhện.
Lưu ý khối xuất huyết bên cạnh túi phình (vòng tròn).
CTA cũng cho thấy một AVM với nidus ở thùy trán trái (mũi tên xanh lá).
Ở bệnh nhân có AVM, huyết động học có thể thay đổi theo cách làm suy yếu thành động mạch và dẫn đến hình thành túi phình.
Hình CTA nhìn nghiêng:
- Túi phình liên quan đến dòng chảy kèm túi phình con tại đáy túi phình – mũi tên vàng
- Động mạch nuôi – mũi tên xanh lá
- Nidus AVM – vòng tròn
- Tĩnh mạch dẫn lưu giãn – mũi tên xanh dương
Hình bên trái: DSA túi phình trước điều trị.
Hình bên phải: DSA sau điều trị bằng đặt coil riêng biệt cho túi phình chính và túi phình con (mũi tên vàng).
Quyết định điều trị túi phình trước và phẫu thuật cắt bỏ AVM trong giai đoạn bán cấp khi bệnh nhân đã hồi phục sau xuất huyết dưới nhện.
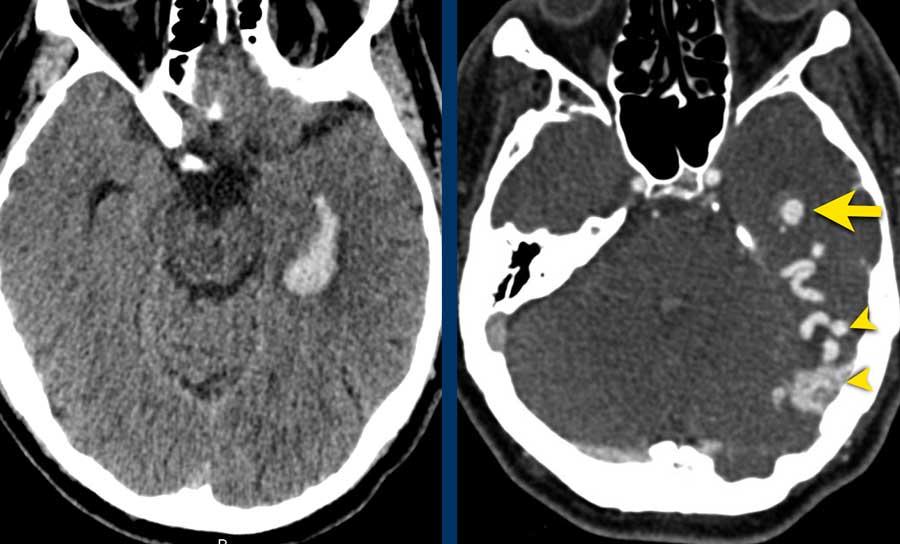
Rò động tĩnh mạch màng cứng (dAVF)
Rò động tĩnh mạch màng cứng là sự thông nối bất thường giữa một động mạch màng cứng với một tĩnh mạch hoặc xoang tĩnh mạch.
Do áp lực tĩnh mạch tăng cao, nhiều triệu chứng có thể xuất hiện: ù tai theo nhịp mạch, đau đầu, tăng áp lực nội sọ, co giật động kinh, nhồi máu tĩnh mạch hoặc xuất huyết nội sọ.
Sự hiện diện của trào ngược tĩnh mạch vỏ não ở bệnh nhân mắc DAVF làm tăng nguy cơ xảy ra các thiếu hụt thần kinh do nhồi máu tĩnh mạch hoặc xuất huyết.
Khác với dị dạng động tĩnh mạch, DAVF thường là một bệnh lý mắc phải và có thể phát triển sau huyết khối tĩnh mạch não.
Mặc dù DAVF có thể được phát hiện trên MRA thời gian bay (Time of Flight) 3D hoặc chụp cắt lớp vi tính mạch máu (CTA), chụp mạch số hóa xóa nền (DSA) vẫn là tiêu chuẩn vàng để chẩn đoán và phân loại thể DAVF.
Điều trị bao gồm nút mạch nội mạch hoặc phẫu thuật cắt đứt thông nối.
dAVF 1
Bệnh nhân này có biểu hiện xuất huyết trong não thất.
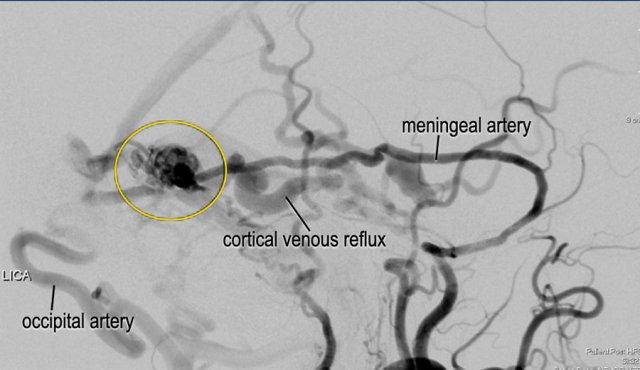
Lưu ý hiện tượng trào ngược tĩnh mạch vỏ não (đầu mũi tên) trên hình ảnh CTA, kèm theo giãn tĩnh mạch (mũi tên vàng) gần sừng thái dương của não thất bên là vị trí chảy máu.
Hình ảnh DSA (tư thế bên) xác nhận rò động tĩnh mạch màng cứng (DAVF) phân loại Borden type 3, Cognard type IV.
Lưu ý hiện tượng trào ngược tĩnh mạch vỏ não lan rộng kèm giãn tĩnh mạch.
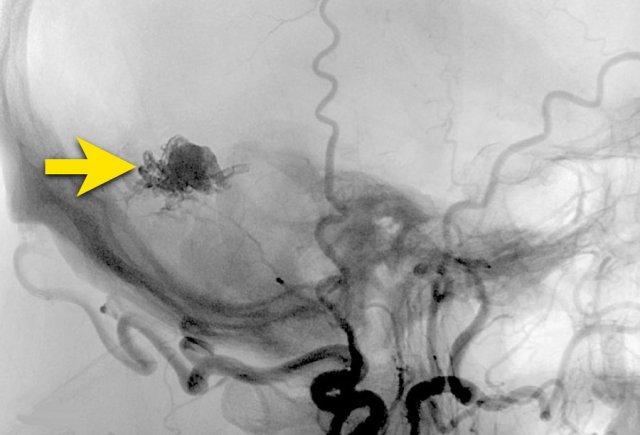
Sau khi nút mạch qua đường động mạch bằng các tác nhân gây tắc mạch dạng lỏng (mũi tên), DAVF được tắc hoàn toàn.
dAVF 2
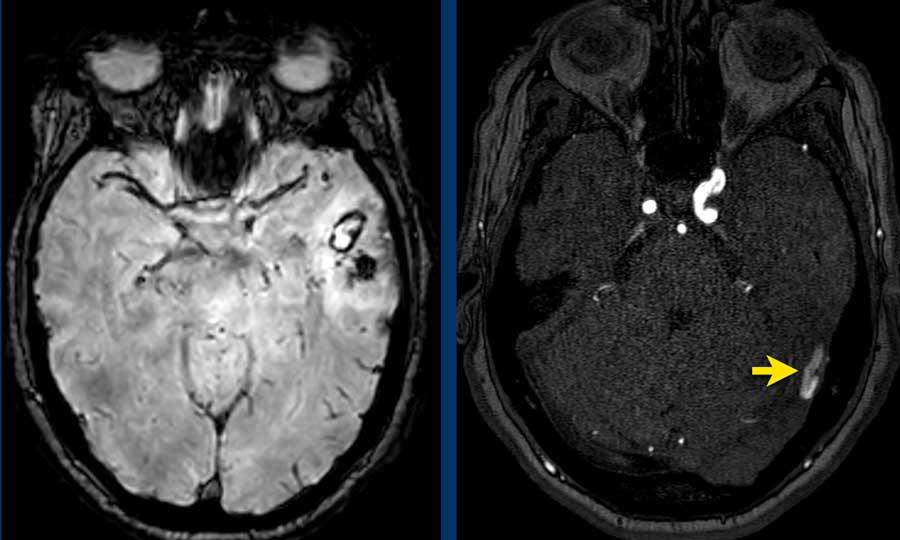
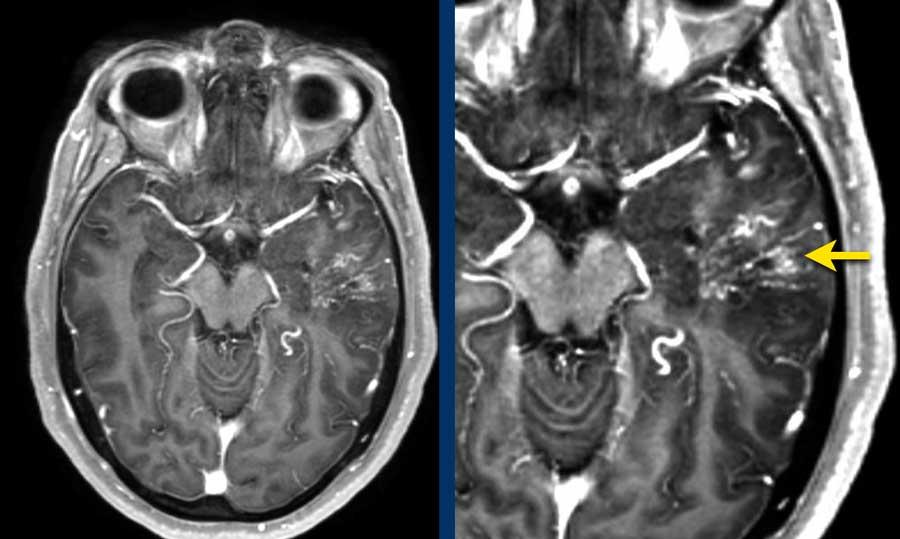
Bệnh nhân này có biểu hiện rối loạn ngôn ngữ từng đợt. MRI cho thấy xuất huyết thùy ở thùy thái dương trái.
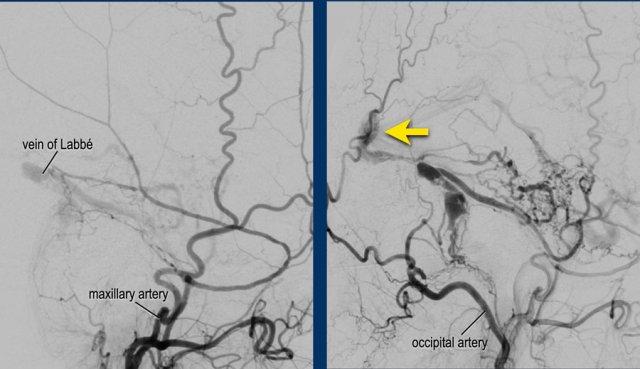
Trên MRA thời gian bay (TOF) 3D, ghi nhận hiện tượng động mạch hóa tĩnh mạch Labbé (mũi tên).
dAVF 2
Lưu ý hiện tượng ứ trệ tĩnh mạch lan rộng trên chuỗi xung T1W có tiêm thuốc tương phản từ Gadolinium (mũi tên).
dAVF 2
Lưu ý đường rò trực tiếp vào tĩnh mạch dưới nhện kèm trào ngược tĩnh mạch vỏ não qua tĩnh mạch Labbé (mũi tên).
Đây là phân loại Borden 3, Cognard type IV.
Bệnh nhân này được điều trị bằng nút mạch qua động mạch chẩm (Histoacryl) và động mạch màng não giữa (Squid®) với kết quả tắc hoàn toàn DAVF.
Bệnh nhân hồi phục hoàn toàn.
Dị dạng hang mạch máu
Dị dạng hang mạch máu, còn được gọi là u hang mạch máu (cavernoma) hoặc u mạch máu hang (cavernous hemangioma), là một dạng hamartoma mạch máu.
Đây là một khối lành tính được cấu thành từ các mạch máu chưa trưởng thành.
U hang mạch máu có thể là bẩm sinh, nhưng thường hình thành trong quá trình sống.
Bệnh nhân có thể không có triệu chứng hoặc biểu hiện bằng xuất huyết nội sọ. U hang mạch máu có thể gặp ở bệnh nhân ở mọi lứa tuổi.
Dị dạng hang mạch máu được cấu thành từ các mạch máu chưa trưởng thành và có thể gây chảy máu.
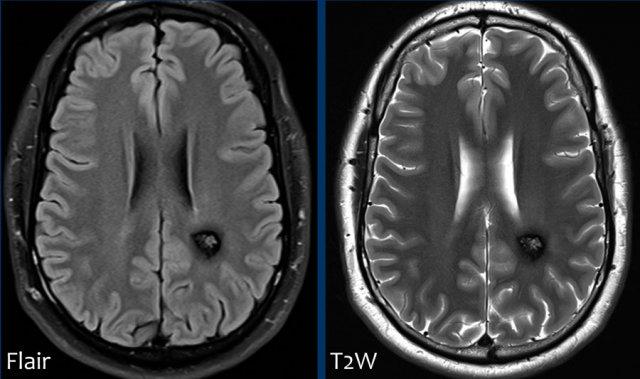
Hình ảnh học có thể mô tả các giai đoạn chảy máu khác nhau.
Ví dụ này cho thấy hình ảnh điển hình trên MRI được gọi là “tổn thương bỏng ngô” (popcorn lesions): một vòng hemosiderin hoàn chỉnh bao quanh một tổn thương không đồng nhất.
Chúng thường nằm ở vùng trên lều tiểu não, nhưng cũng có thể ít phổ biến hơn ở cầu não hoặc tiểu não.
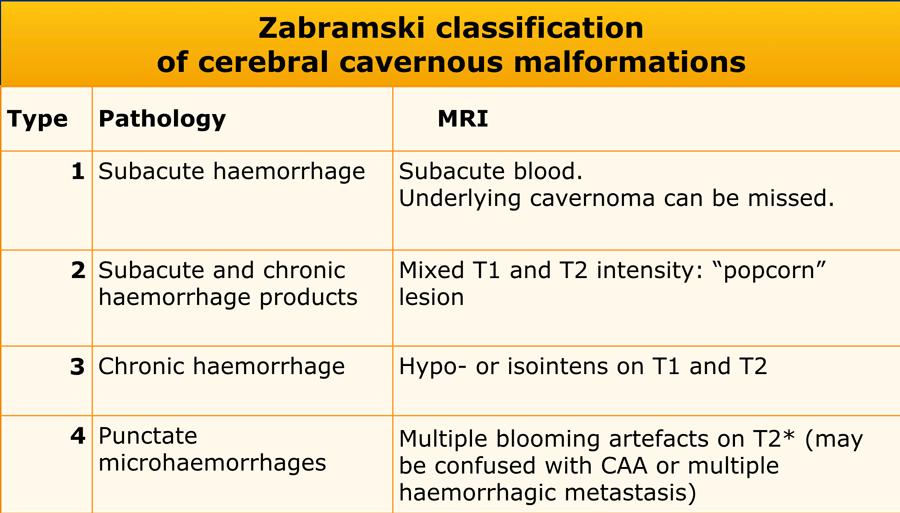
Phân loại Zabramski đã được đề xuất như một phương pháp phân loại các dị dạng hang mạch máu não, và mặc dù không được sử dụng trong thực hành lâm sàng, phân loại này hữu ích trong các công bố khoa học nhằm nghiên cứu về u hang mạch máu.
Trên CT không tiêm thuốc cản quang, u hang mạch máu chỉ được phát hiện khi:
- Kích thước rất lớn – các sản phẩm máu có thể tăng tỷ trọng.
- Trong trường hợp chảy máu gần đây
- Khi có vôi hóa.
Nhiều u hang mạch máu có thể bị nhầm lẫn với di căn xuất huyết đa ổ.
Bảng dưới đây liệt kê một số điểm khác biệt.
Nhồi máu với chuyển dạng xuất huyết
Xuất huyết thùy não trong nhồi máu xuất huyết
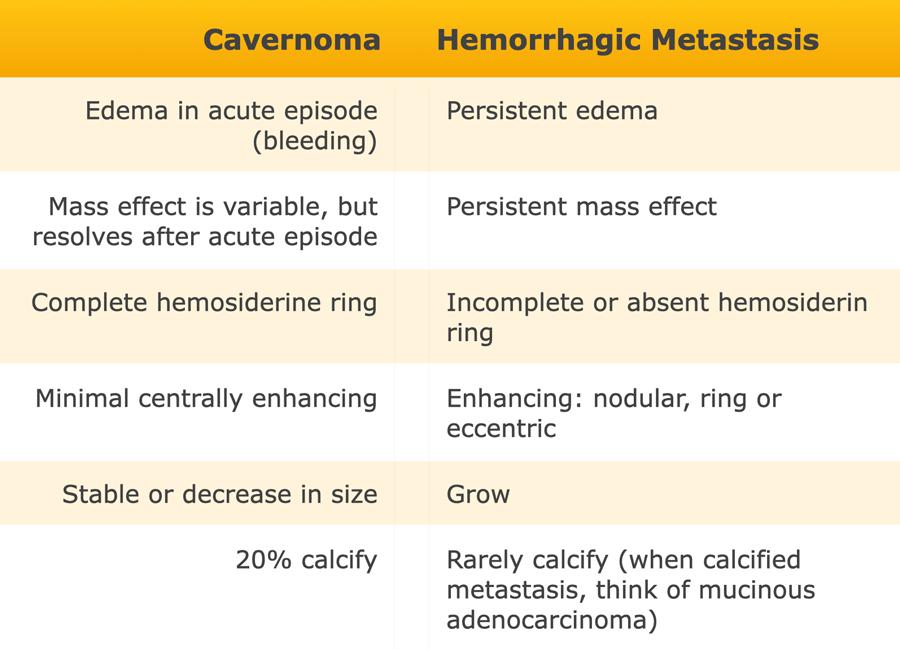
Bệnh nhân này nhập khoa cấp cứu với triệu chứng liệt nửa người trái và rối loạn vận ngôn.
Các triệu chứng nhanh chóng thuyên giảm và khi các bác sĩ quyết định cho bệnh nhân xuất viện, các triệu chứng đột ngột tái phát.
Bệnh nhân được chẩn đoán nhồi máu não cấp tính trong vùng phân bố của động mạch não giữa phải.
Liệu pháp tiêu huyết khối được bắt đầu ngay lập tức.
Ngày hôm sau, tình trạng bệnh nhân xấu đi và CT-scan lần hai cho thấy hình ảnh nhồi máu xuất huyết diện rộng trong vùng phân bố của động mạch não giữa phải.
Bệnh nhân tử vong vào ngày hôm sau.
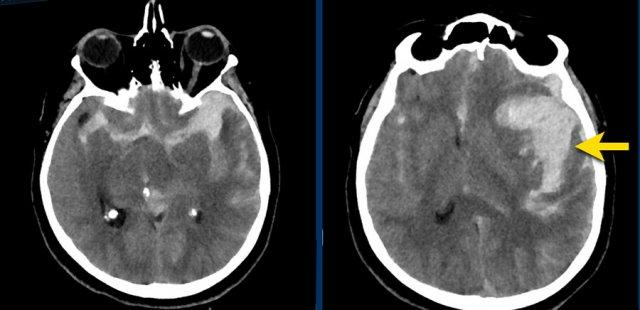
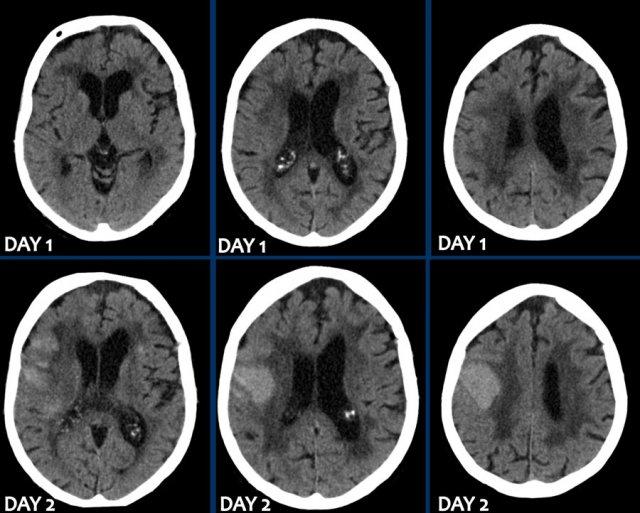
Bệnh nhân này được nhập vào đơn vị đột quỵ với chẩn đoán nhồi máu não mới trong vùng phân bố của động mạch não giữa trái.
Do đến viện muộn, ngoài cửa sổ điều trị tiêu huyết khối, bệnh nhân không được chỉ định liệu pháp này.
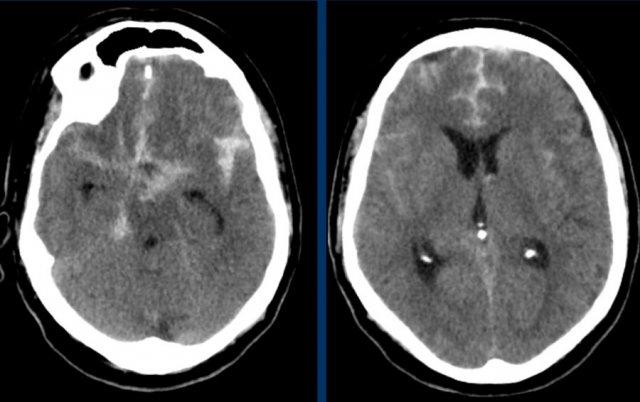
CT không tiêm thuốc cản quang (NECT) tái khám (hình A) được chỉ định do tình trạng lâm sàng xấu đi, cho thấy vùng giảm tỷ trọng giới hạn rõ trong vùng phân bố của động mạch não giữa trái. Trong vùng giảm tỷ trọng này, ghi nhận các ổ tăng tỷ trọng nhỏ, mờ nhạt.
MRI thực hiện vài giờ sau trong cùng ngày cho thấy các ổ xuất huyết (mũi tên) phù hợp với hình ảnh chuyển dạng xuất huyết dạng chấm xuất huyết (petechial) của ổ nhồi máu thiếu máu cục bộ.
Di căn xuất huyết
Vị trí nằm ở vỏ não, tại vùng tiếp giáp chất xám – chất trắng là đặc điểm điển hình của di căn theo đường máu.
Các tổn thương thường phân bố theo huyết động học: 80% ở tuần hoàn trước và 20% ở tuần hoàn sau.
Khối di căn có thể phát triển rất lớn, và khi chảy máu, chúng biểu hiện như một ổ xuất huyết thùy khu trú.
50% các trường hợp di căn xuất huyết biểu hiện dưới dạng tổn thương đơn độc, 50% còn lại biểu hiện từ hai tổn thương trở lên.
Các loại di căn xuất huyết thường gặp nhất bao gồm:
- U hắc tố (Melanoma) – 50% trường hợp có di căn xuất huyết
- Ung thư biểu mô tế bào thận
- Ung thư nguyên bào nuôi (Choriocarcinoma)
- Ung thư biểu mô phổi
- Ung thư biểu mô vú
- Ung thư biểu mô tuyến giáp
- U nguyên bào võng mạc (Retinoblastoma)
U não xuất huyết
Xuất huyết trong u
U nguyên bào thần kinh đệm (Glioblastoma – GBM) là u não nguyên phát thường gặp nhất có biểu hiện xuất huyết trong u.
Trong u thần kinh đệm ít nhánh (oligodendroglioma), xuất huyết xảy ra trong 20% trường hợp.
Một biểu hiện cấp tính thường gặp khác của xuất huyết trong u là đột quỵ tuyến yên (apoplexia) do chảy máu trong u tuyến yên đại thể (macroadenoma).
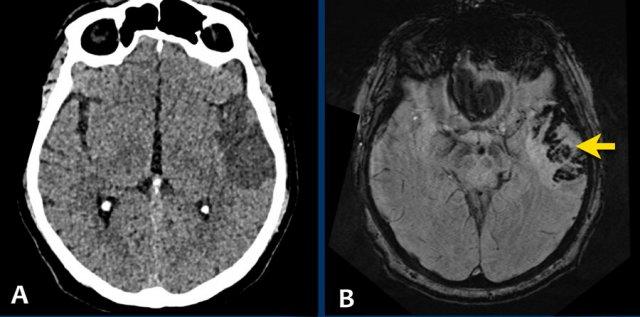
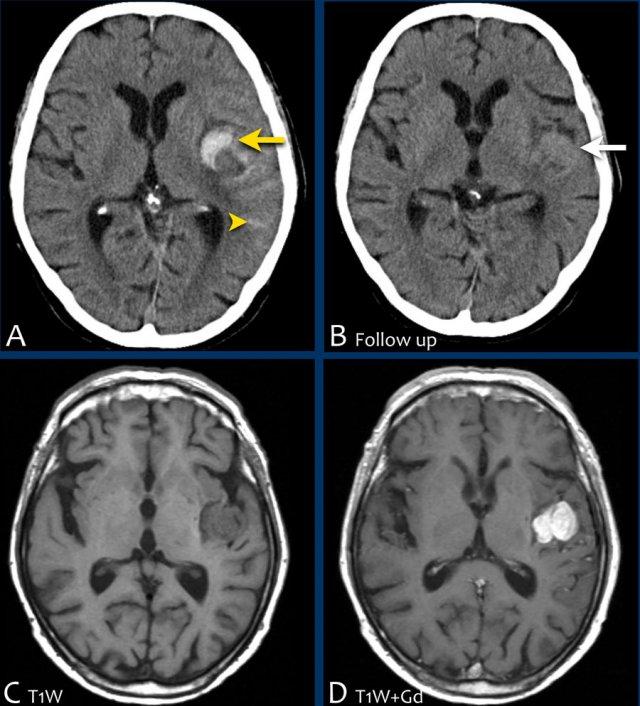
Các hình ảnh CT cho thấy:
- Xuất huyết thùy não trên phim CT không tiêm thuốc cản quang (NECT).
Ngoài ra còn có một ít máu dưới nhện.
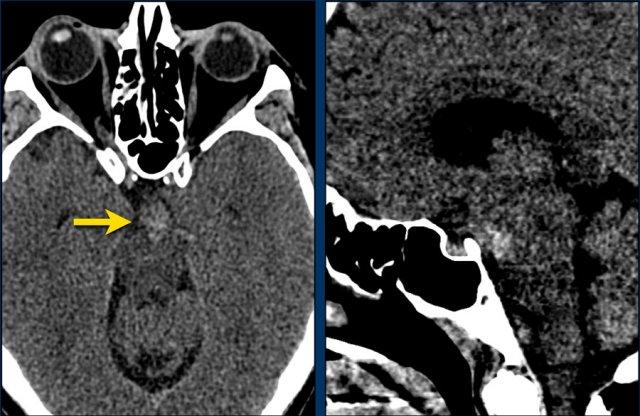
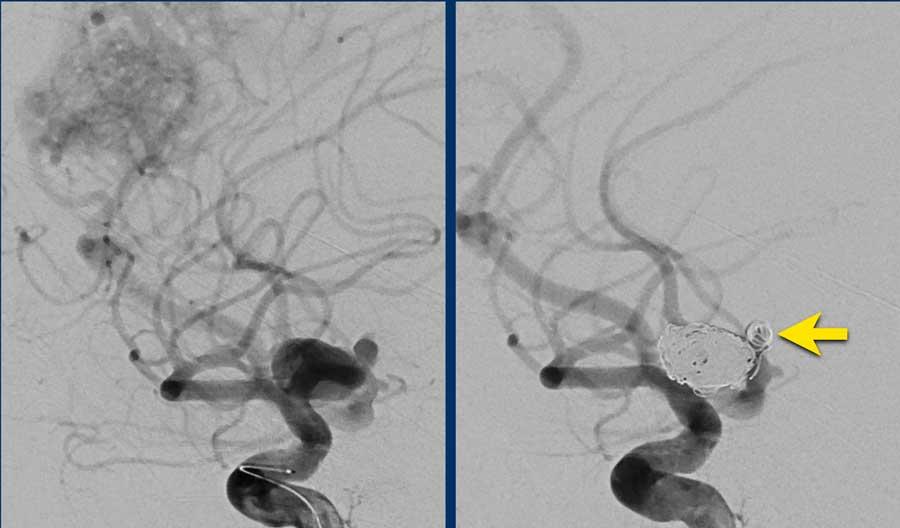
Đột quỵ tuyến yên (Pituitary Apoplexia)
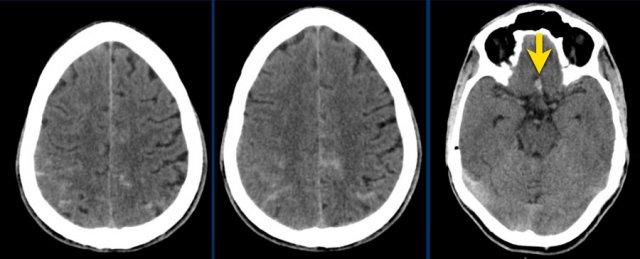
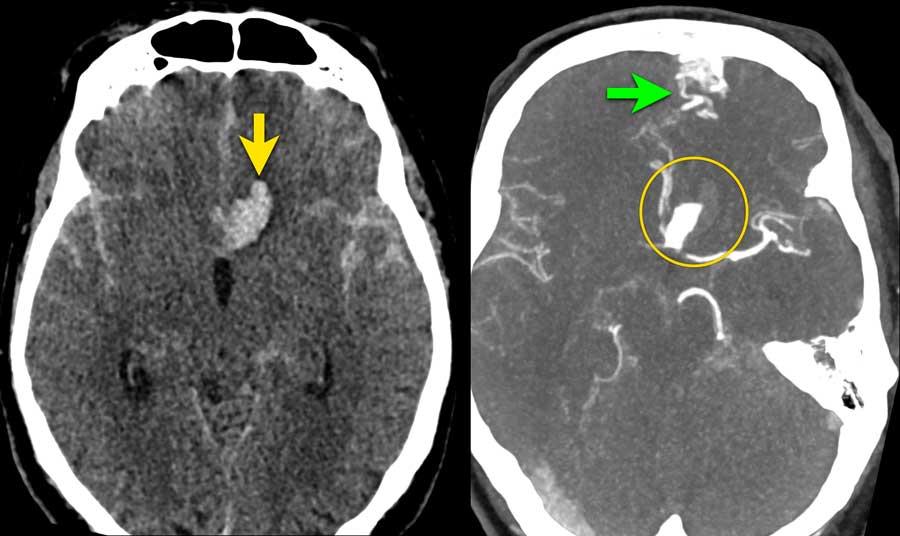
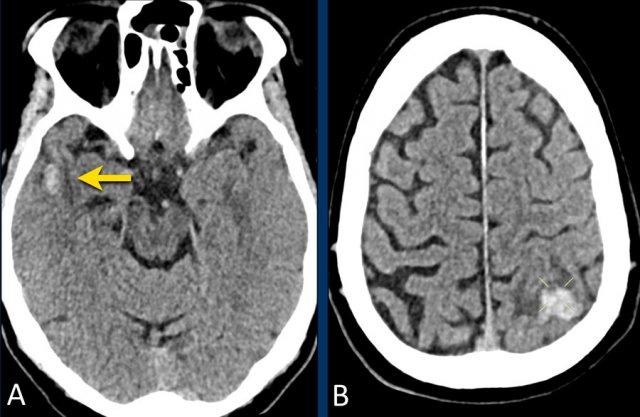
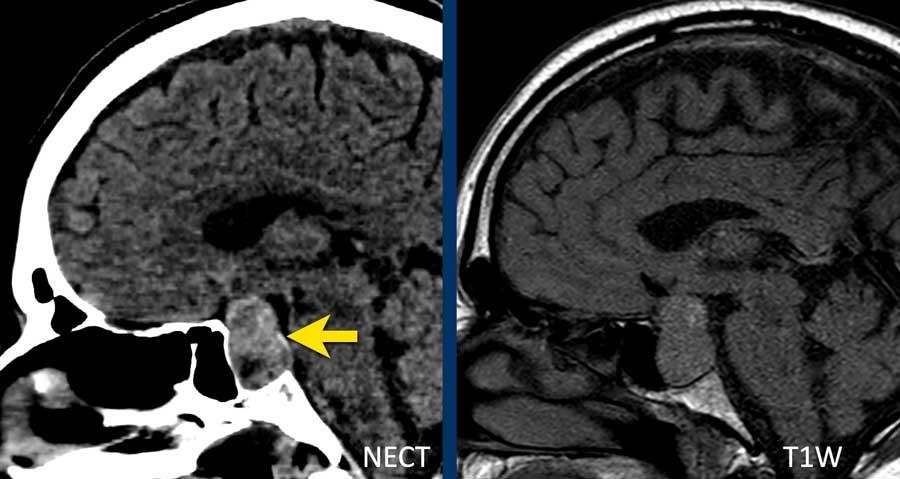
Bệnh nhân này nhập viện với triệu chứng đau đầu đột ngột, buồn nôn và nôn.
Bệnh nhân có sụp mi mắt trái.
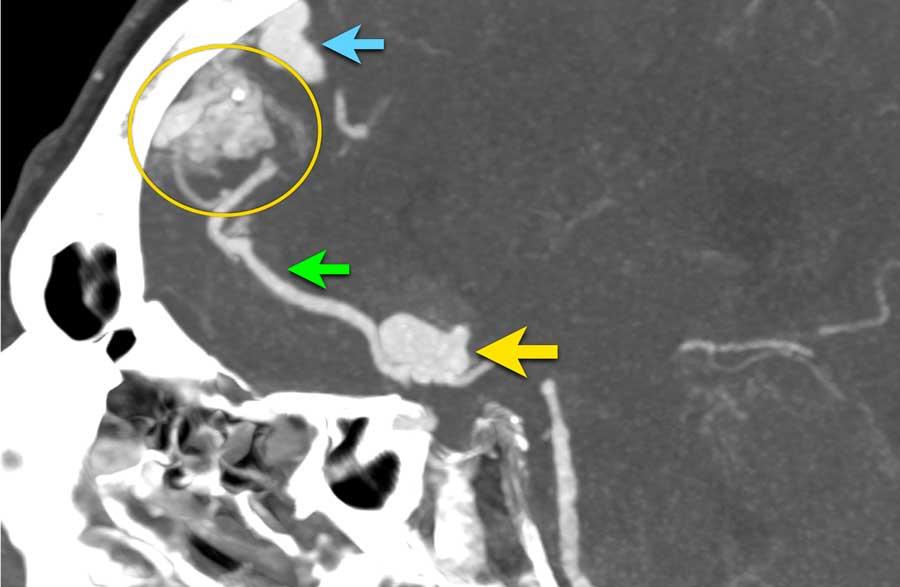
Hình ảnh cho thấy u tuyến yên đại thể xâm lấn vào xoang hang.
Lưu ý các vùng tăng tỷ trọng nhẹ trong khối u (mũi tên).
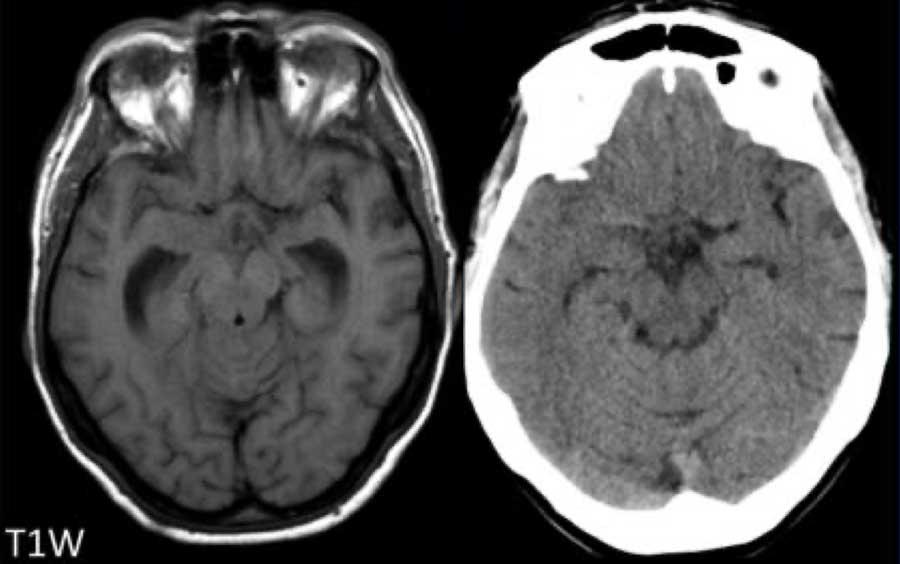
Trên chuỗi xung T1W không tiêm thuốc tương phản từ, có tăng tín hiệu nhẹ ở phần sau và phần trên của khối u.
Các dấu hiệu này gợi ý xuất huyết trong u, và đã được xác nhận trong phẫu thuật.