X-quang ngực cho bác sĩ chẩn đoán hình ảnh bụng
Trong bài tổng quan này, chúng tôi sẽ trình bày cách tiếp cận có hệ thống đối với phim X-quang ngực ở trẻ sơ sinh.
Sự phối hợp chặt chẽ giữa các bác sĩ sơ sinh và bác sĩ chẩn đoán hình ảnh là yếu tố then chốt để đạt được chẩn đoán chính xác, vì đặc điểm hình ảnh X-quang của nhiều rối loạn phổi thường chồng lấp nhau và các dấu hiệu trên phim ngực có thể khá tinh tế.
Thông tin lâm sàng như tuổi của trẻ sơ sinh, tuổi thai và liệu pháp thông khí hoặc surfactant là yếu tố thiết yếu để diễn giải các kết quả X-quang.
Trước tiên, chúng tôi sẽ trình bày cách tiếp cận chẩn đoán dựa trên các dấu hiệu X-quang và lâm sàng, sau đó sẽ thảo luận về các bệnh lý phổi đặc hiệu và các biến chứng.
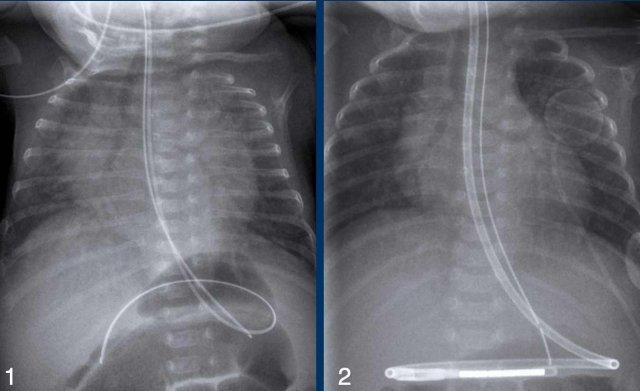
Diễn giải vị trí ống nội khí quản, đường truyền và catheter được thảo luận trong Ống và đường truyền ở trẻ sơ sinh.
Giới thiệu
Trẻ sinh non có các dạng bệnh lý khác so với trẻ sinh đủ tháng.
Ví dụ, hội chứng suy hô hấp (RDS) hầu như chỉ gặp ở trẻ sinh non.
Ngược lại, hội chứng hít phân su (MA) được gặp ở trẻ sinh đủ tháng hoặc sinh muộn kết hợp với nước ối nhuộm phân su trong quá trình chuyển dạ.
Trẻ sinh trong khoảng tuần thai 34 đến 37 có thể mắc các bệnh xảy ra ở cả trẻ sinh non lẫn trẻ sinh đủ tháng.
Thông khí cơ học xâm lấn và liệu pháp surfactant sẽ có tác động lớn đến các dấu hiệu X-quang và là thông tin lâm sàng thiết yếu đối với bác sĩ chẩn đoán hình ảnh.
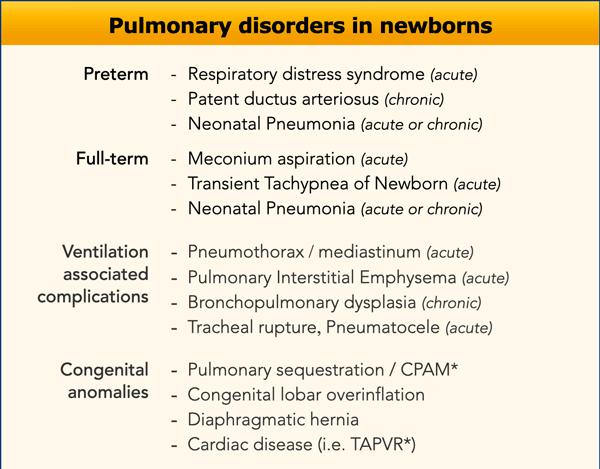
Dưới đây là danh sách các rối loạn phổi thường gặp ở trẻ sơ sinh, được phân loại theo bệnh cấp tính và mạn tính, biến chứng của thông khí và các dị tật bẩm sinh (Bảng).
* CPAM trước đây được gọi là dị dạng tuyến nang bẩm sinh (CCAM) và biểu hiện là một khối mô phổi bất thường không có chức năng
* TAPVR là hồi lưu tĩnh mạch phổi bất thường hoàn toàn. Các tĩnh mạch phổi không kết nối với tâm nhĩ trái mà đổ vào tuần hoàn tĩnh mạch hệ thống.
Cách tiếp cận phim X-quang ngực sơ sinh bắt đầu bằng việc đánh giá kỹ thuật chụp.
Tiếp theo là phân tích vị trí của các đường truyền và ống.
Xem Ống và đường truyền ở trẻ sơ sinh.
Sau các bước này, phim ngực có thể được diễn giải để tìm bệnh lý.
Quá trình này được thực hiện theo từng bước:
- Xem xét tuổi thai, tuổi sau sinh và các thông tin lâm sàng khác, bao gồm hỗ trợ hô hấp.
- Thể tích phổi cần được đánh giá, có thể là bình thường, xẹp phổi hoặc căng phồng quá mức.
- Ở trẻ sơ sinh đang thở máy, áp lực dương cuối thì thở ra (PEEP) cần được ghi chú trong phiếu yêu cầu chụp. (PEEP bình thường: 5-8 cm H2O)
- Đánh giá nhu mô phổi, có thể bình thường, tăng sáng hoặc mờ đục.
- Bệnh lý một bên hay hai bên.
Tuổi sau sinh của trẻ sơ sinh tính bằng ngày hoặc giờ rất quan trọng vì một số rối loạn là tình trạng cấp tính trong khi một số rối loạn khác biểu hiện ở giai đoạn muộn hơn. Ngoài ra, diễn biến bệnh và liệu pháp điều trị đã thực hiện cũng cần được tính đến.
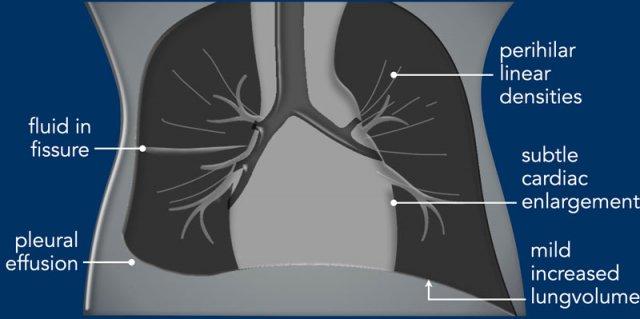
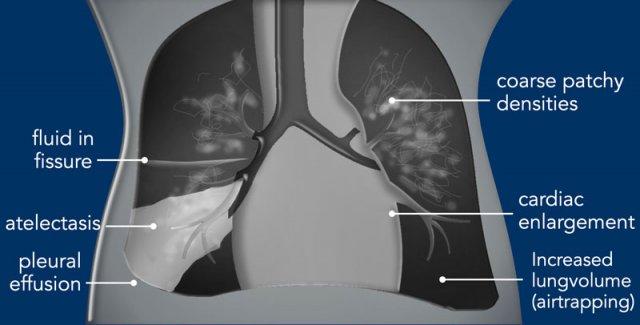
Tiếp Cận Theo Dạng Hình Ảnh
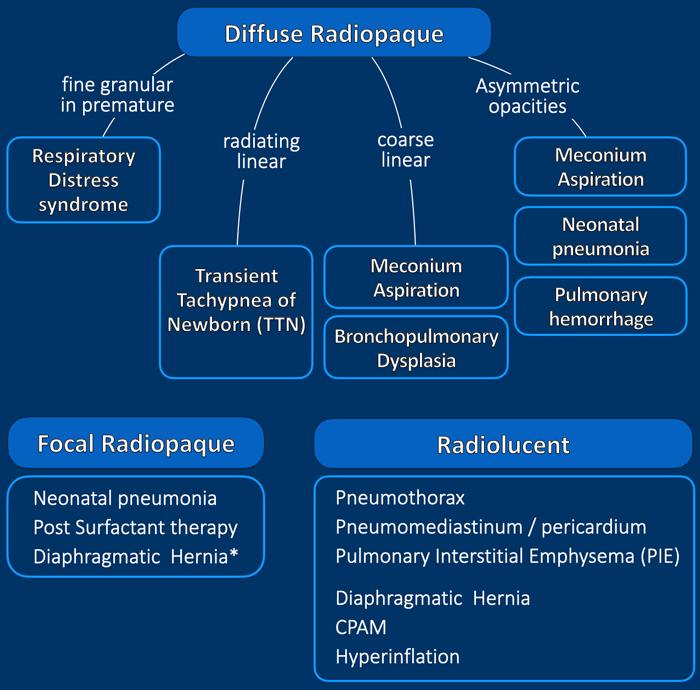
Các bất thường trên phim ngực có thể được chia thành:
- Cản quang (Radiopaque)
Các thuật ngữ khác được dùng để mô tả những bất thường này là tăng tỷ trọng hoặc đám mờ. Chúng có thể là dạng đường mảnh hoặc thô, dạng hạt hoặc lưới-hạt. Có thể lan tỏa hoặc khu trú. - Thấu quang (Radiolucent)
Đây là các bất thường tăng sáng, là kết quả của tình trạng căng phồng quá mức nhu mô phổi hoặc tích tụ khí bất thường. Tùy thuộc vào vị trí, các vùng tăng sáng này có thể theo màng phổi hoặc các cấu trúc trung thất và thường có ranh giới rõ nét.
Các bất thường trong nhu mô phổi có thể có ranh giới kém rõ hơn.
Trong một số trường hợp, có sự kết hợp giữa các bất thường cản quang và thấu quang,
khiến việc diễn giải các dấu hiệu X-quang trở nên khó khăn.
Ví dụ, khí thũng kẽ phổi (PIE) có thể được xem là các vùng tăng sáng, nhưng cũng có thể được diễn giải là các bất thường cản quang dạng đường tỏa ra.
Lưu ý rằng thoát vị hoành có thể biểu hiện là vùng cản quang hoặc thấu quang khu trú.
Cản Quang – Tăng Tỷ Trọng
RDS
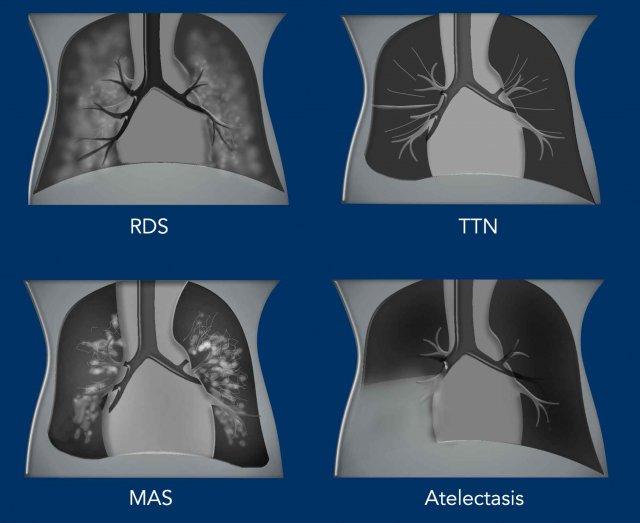
Hội chứng suy hô hấp ở trẻ sơ sinh sinh non biểu hiện với thể tích phổi thấp, hình ảnh phế quản khí và đám mờ dạng hạt mịn đối xứng hai bên, từ mức độ nhẹ đến hình ảnh trắng xóa hoàn toàn của phổi.
TTN
Thở nhanh thoáng qua ở trẻ sơ sinh gặp ở trẻ sinh đủ tháng với suy hô hấp nhẹ, biểu hiện với thể tích phổi tăng nhẹ, đám mờ dạng đường quanh rốn phổi và tràn dịch màng phổi.
MAS
Hội chứng hít phân su gặp ở trẻ sinh đủ tháng và sinh muộn, biểu hiện với các đám mờ thô hai bên có thể không đối xứng. Có thể có các vùng xẹp phổi và bẫy khí.
Xẹp phổi
Xẹp phổi có thể gặp trong trường hợp đặt ống sai vị trí và như một biến chứng, ví dụ trong RDS và hội chứng hít phân su.
Thấu Quang – Giảm Tỷ Trọng
Thoát Khí
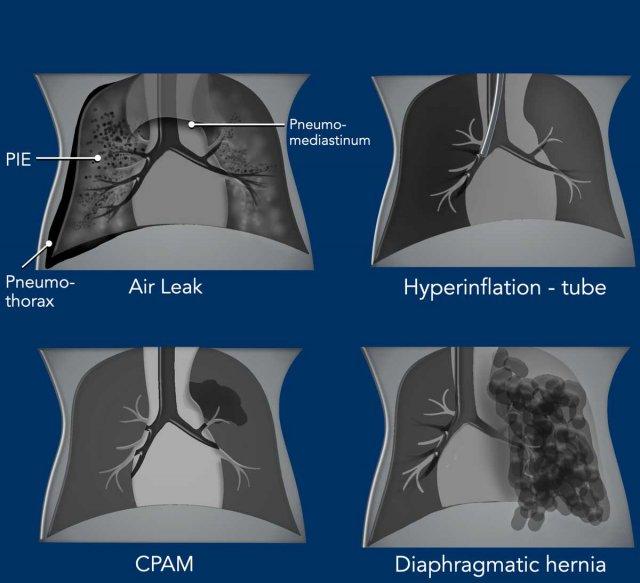
Hầu hết các bất thường phổi thấu quang là kết quả của tình trạng thoát khí, thường là biến chứng của hỗ trợ thông khí áp lực dương, và biểu hiện dưới dạng:
- Tràn khí màng phổi
- Tràn khí trung thất và màng ngoài tim
- Khí thũng kẽ phổi (PIE)
- Nang khí phổi (Pneumatocele)
Căng phồng quá mức
Có thể là kết quả của việc đặt ống sai vị trí gây căng phồng quá mức một phổi, hoặc trong trường hợp xẹp phổi, có thể có tình trạng căng phồng bù trừ ở các phần phổi còn lại.
CPAM
CPAM là dị dạng phổi bẩm sinh thường gặp nhất, nhưng vẫn là một bệnh hiếm gặp. Có thể có dạng nang nhỏ và dạng nang lớn. Dạng nang lớn biểu hiện là bất thường thấu quang. Thường trong những giờ đầu, tổn thương chưa chứa khí và có thể biểu hiện dạng cản quang.
Thoát vị hoành bẩm sinh
Đây là dị tật bẩm sinh của cơ hoành và có thể là bệnh lý đe dọa tính mạng.
Sự thoát vị của các tạng ổ bụng vào lồng ngực dẫn đến tình trạng kém phát triển của phổi.
Hội chứng Suy hô hấp (RDS)
RDS còn được gọi là bệnh màng hyaline (HMD), hội chứng suy hô hấp vô căn (IRDS) và rối loạn thiếu hụt surfactant (SDD).
Đây là hậu quả của sự thiếu hụt surfactant do phổi chưa trưởng thành ở trẻ sinh non.
Quá trình sản xuất surfactant bắt đầu từ tuần thai thứ 24 đến 28.
Tỷ lệ mắc RDS tỷ lệ nghịch với tuổi thai lúc sinh. Tỷ lệ này dao động từ 50% ở trẻ sơ sinh 26-28 tuần tuổi thai và giảm xuống còn 25% ở trẻ sơ sinh 30-31 tuần.
Do thiếu hụt surfactant, các phế nang sẽ không chứa khí và gây ra tình trạng xẹp phổi vi thể lan tỏa hai bên, kết hợp với fibrin và mảnh vụn tế bào do tổn thương phế nang, dẫn đến độ giãn nở phổi kém và khiến trẻ sơ sinh không thể giãn nở phổi đúng mức.
Quá trình sản xuất surfactant nội sinh sẽ bắt đầu vào khoảng 36 – 72 giờ bất kể tuổi thai của bệnh nhân.
Do đó, chẩn đoán RDS được giới hạn trong tuần đầu tiên của cuộc sống.
Hình ảnh học
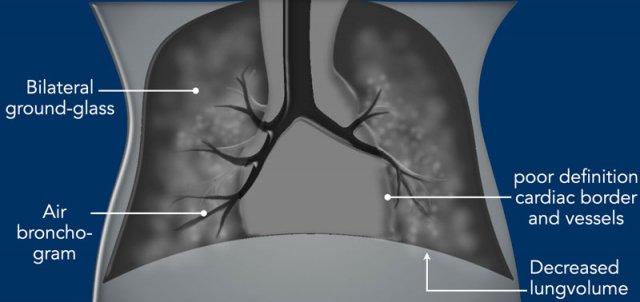
- Giảm thể tích phổi trên phim X-quang ngực, trừ khi bệnh nhân đang thở máy.
- Đám mờ dạng kính mờ lan tỏa hai bên đối xứng.
- Hình ảnh khí phế quản đồ có thể thấy đến vùng ngoại vi.
- Bờ bóng tim và các mạch máu phổi không rõ nét, do nhu mô phổi kém thông khí.
- Thường không có tràn dịch màng phổi. Hình ảnh X-quang có thể không đối xứng ngay sau liệu pháp surfactant xâm lấn tối thiểu (MIST) và có thể giống với viêm phổi sơ sinh.
Các dấu hiệu hình ảnh thường nặng nhất ngay lúc sinh, nhưng có thể đạt đỉnh trong khoảng 12-24 giờ sau sinh.
Ở nhiều trẻ sinh non, những tiến bộ trong điều trị, bao gồm việc sử dụng glucocorticoid trước sinh, liệu pháp thay thế surfactant và các chiến lược thông khí cải tiến đã làm giảm tỷ lệ mắc RDS.
Khi cần thở máy kéo dài, điều này làm tăng nguy cơ tổn thương phổi và rò khí, có thể tiến triển thành bệnh phổi mạn tính.
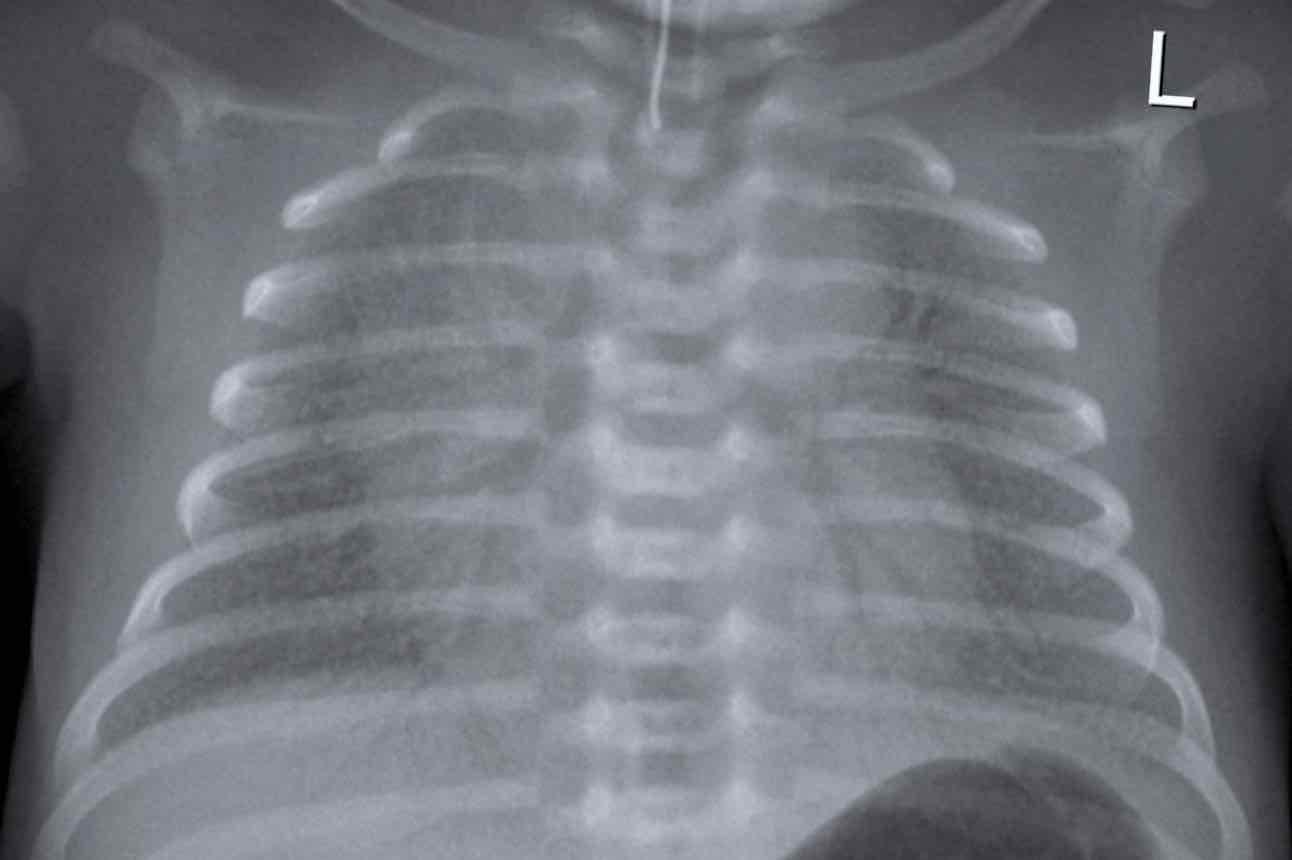
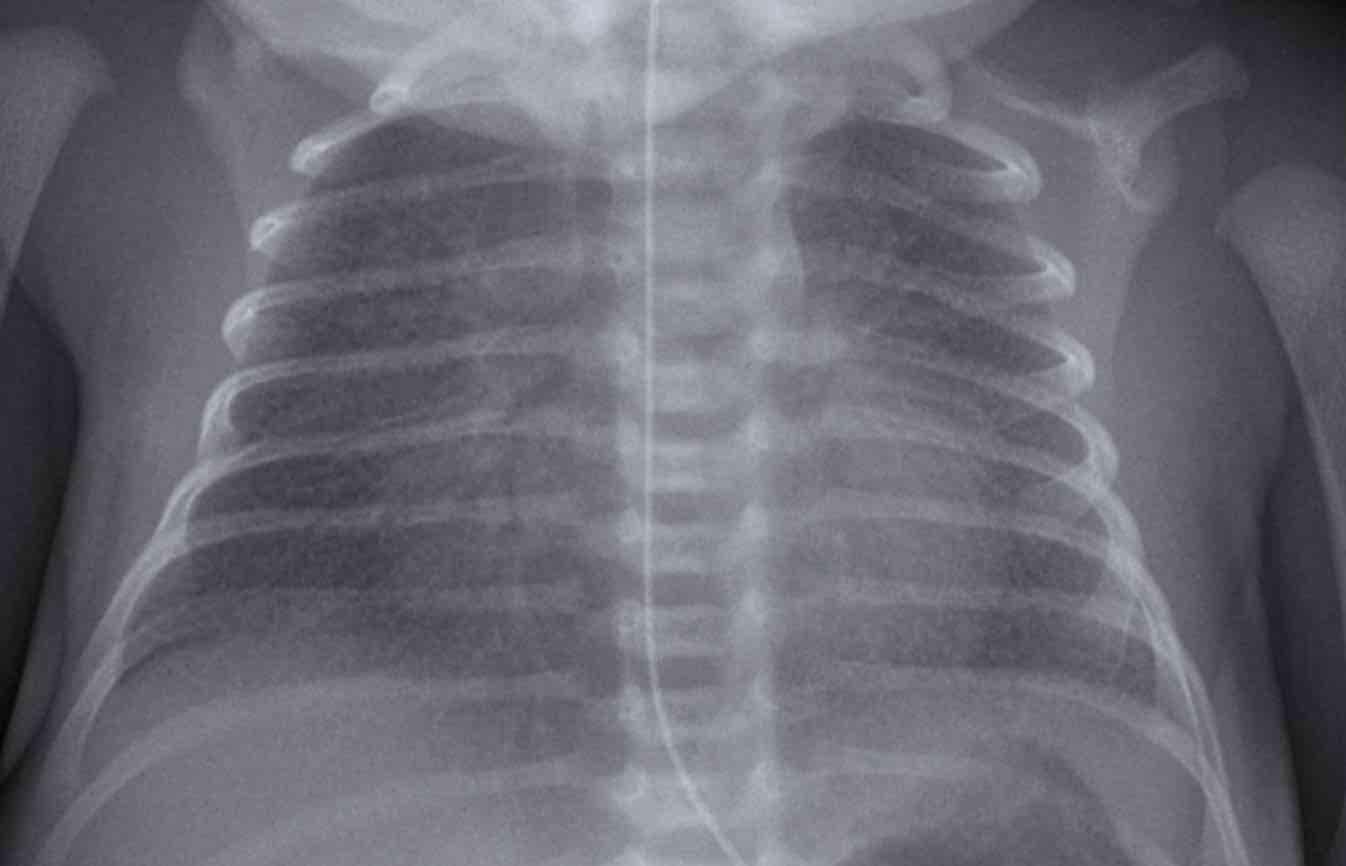
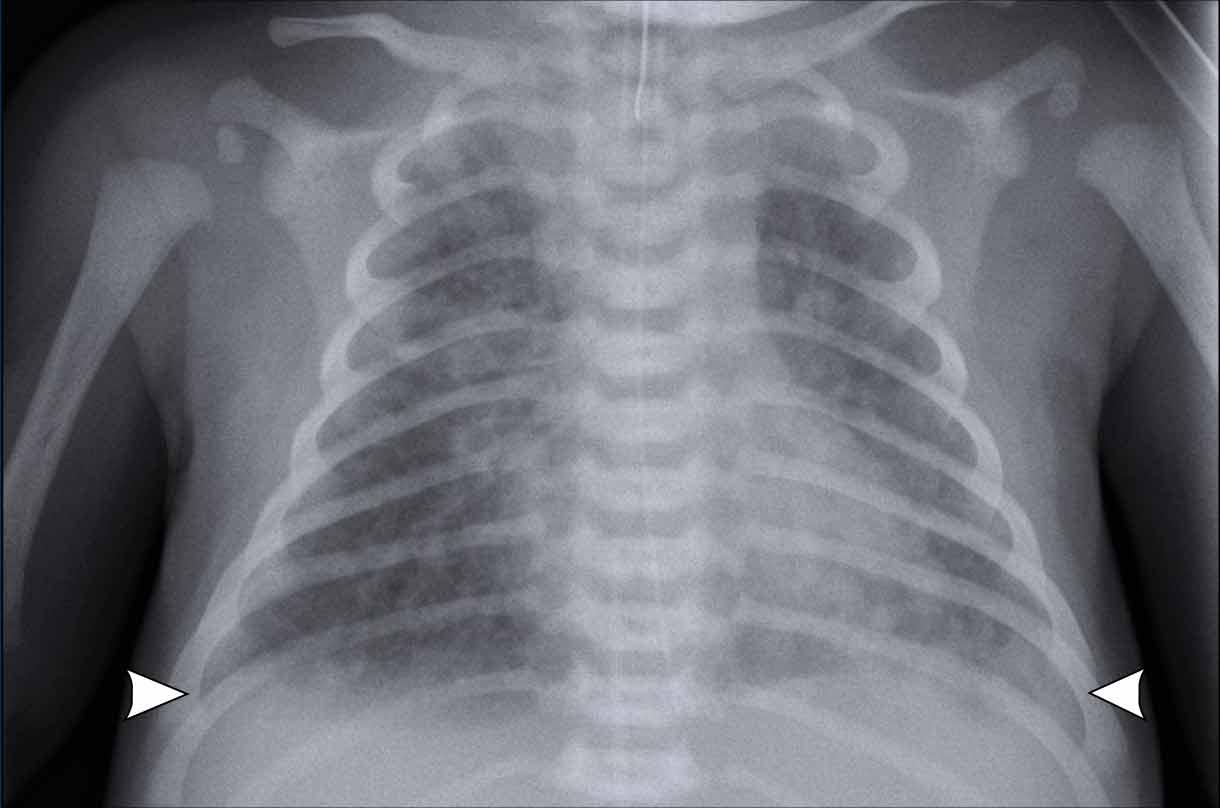
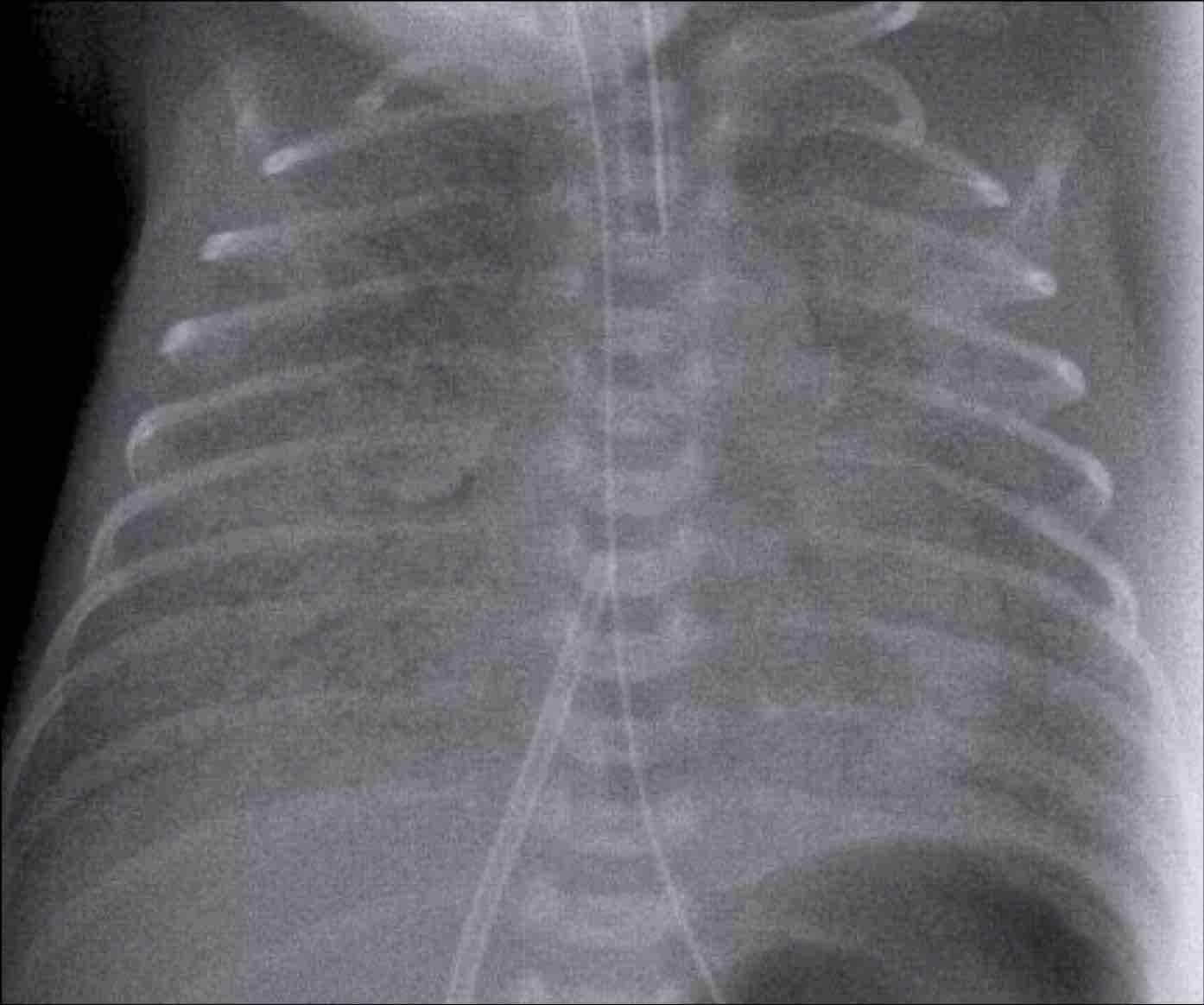
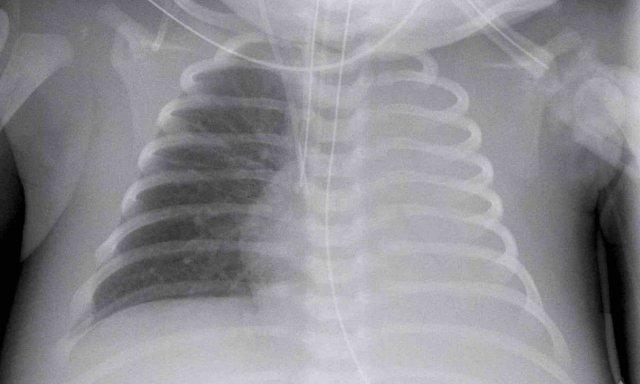
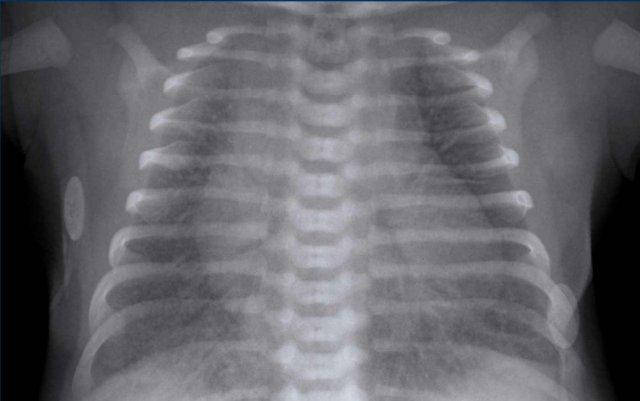
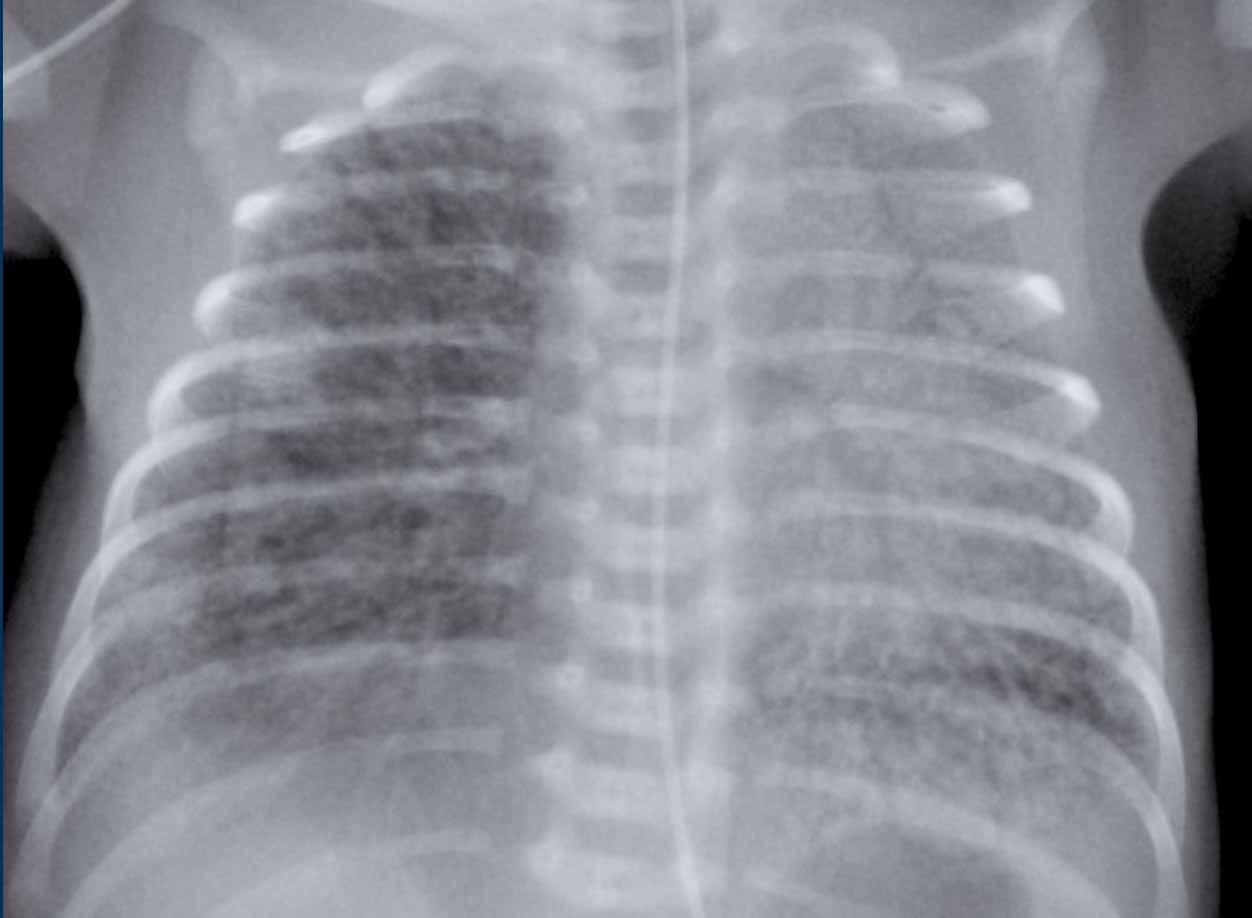
33 tuần + 5 ngày tuổi thai, ngày đầu tiên.
Hãy quan sát hình ảnh.
Các dấu hiệu là gì?
Dấu hiệu:
- Bệnh nhân đã được đặt nội khí quản.
- Vị trí ống nội khí quản (ETT) tốt. Căng phồng phổi quá mức.
- Đám mờ dạng hạt đối xứng kèm hình ảnh khí phế quản đồ.
- Bờ tim và mạch máu kém rõ nét.
Đây là trường hợp điển hình của RDS.
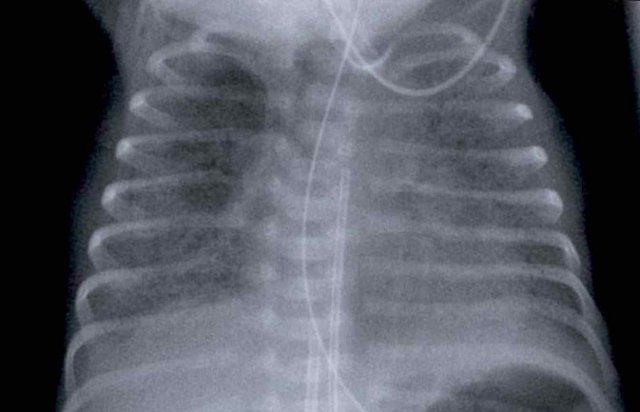
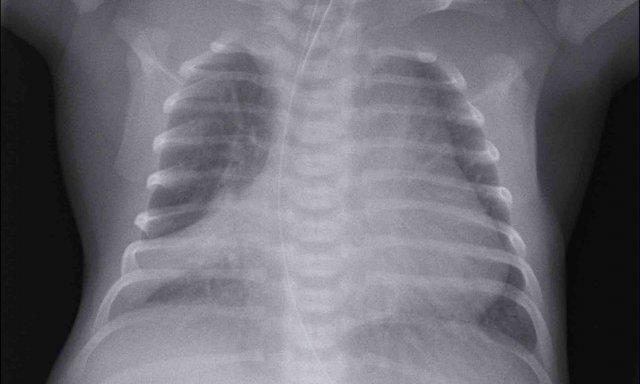
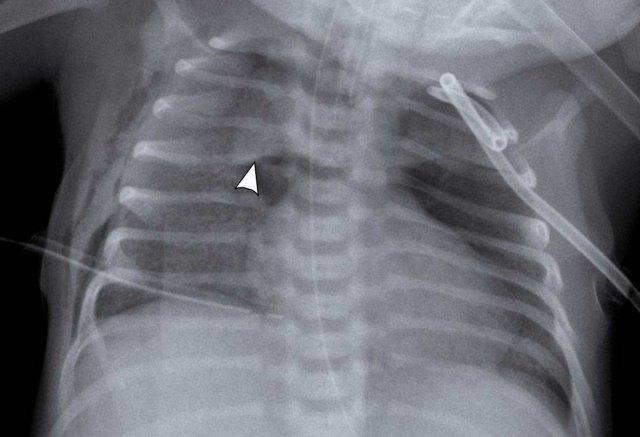
29 tuần + 1 ngày tuổi thai, ngày đầu tiên. CPAP.
Hãy quan sát hình ảnh.
Các dấu hiệu là gì?
Dấu hiệu:
- Đám mờ dạng lưới hạt của phổi
- Hình ảnh khí phế quản đồ
- Đông đặc thùy dưới phổi phải
- Tim, mạch máu và cơ hoành kém rõ nét.
- Catheter tĩnh mạch rốn đặt sai vị trí (mũi tên), có thể nằm trong tĩnh mạch phổi.
- Ống thông dạ dày (NG tube) ở vị trí tốt.
Đây là trường hợp RDS nặng.
Chẩn đoán phân biệt bao gồm nhiễm trùng phổi do hình ảnh đông đặc không đối xứng.
Phân độ
Phân độ RDS có thể được thực hiện nhưng không áp dụng khi bệnh nhân đang được hỗ trợ thở máy xâm lấn.
Có 4 mức độ phân giai đoạn RDS.
- Chỉ có đám mờ dạng kính mờ nhẹ hoặc đám mờ dạng hạt nhẹ của phổi.
- Đám mờ dạng hạt kèm hình ảnh khí phế quản đồ.
- Đông đặc nhu mô phổi tăng dần dẫn đến bờ tim và cơ hoành bị che khuất.
- Phổi trắng hoàn toàn.
Do phổi không thể giãn nở đúng mức trong RDS, tình trạng căng phồng phổi quá mức ở trẻ sinh non không thở máy khiến chẩn đoán RDS rất khó xảy ra.
Hình ảnh
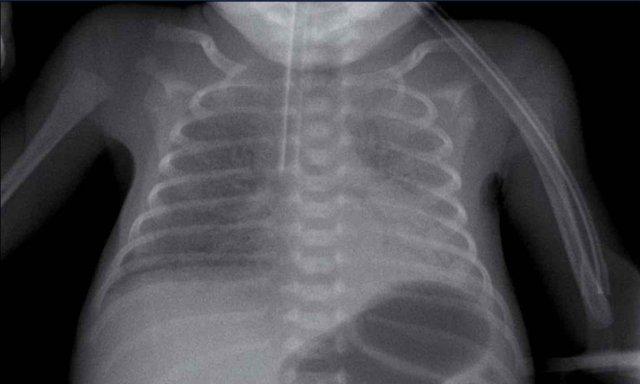
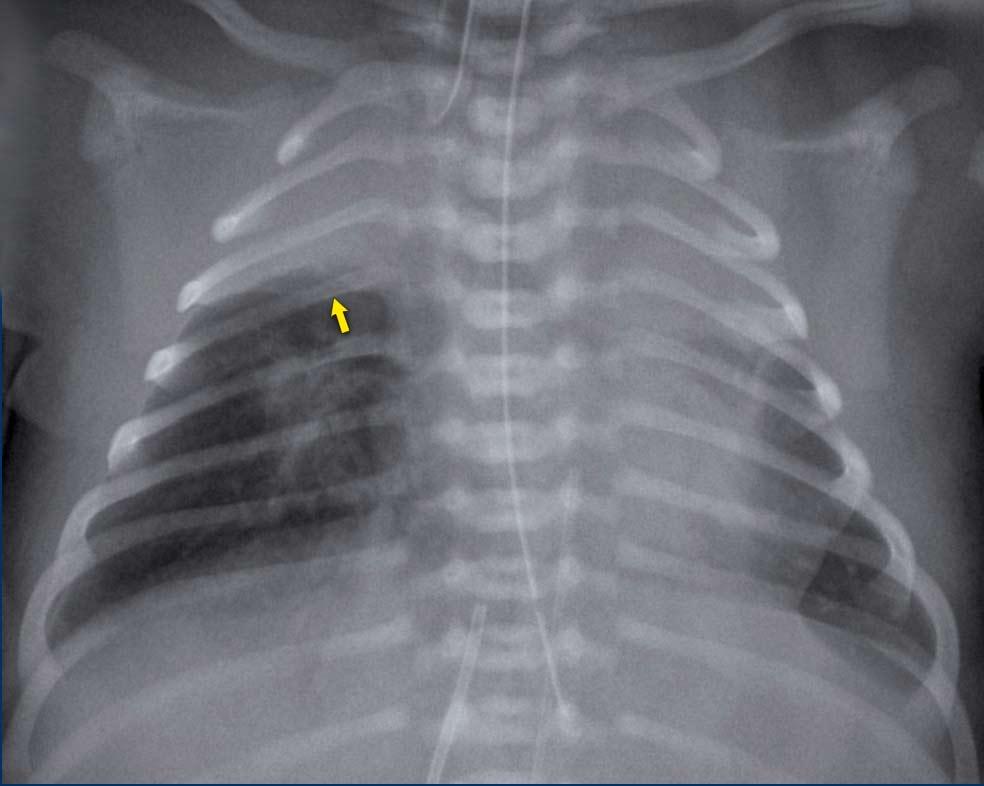
Trẻ sơ sinh một ngày tuổi, 27 tuần tuổi thai.
Đám mờ dạng hạt ở cả hai phổi.
Mạch máu và bóng tim còn phân biệt được rõ ràng.
Kết luận: RDS độ 1.
Catheter trung tâm đặt qua đường ngoại vi (PICC) bị cuộn trong nhĩ phải. PICC cần được rút lại đến mức tĩnh mạch chủ trên và nhĩ phải.
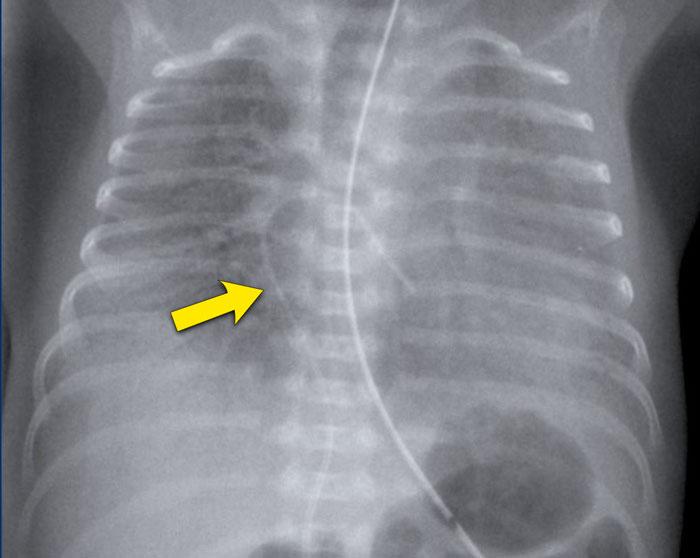
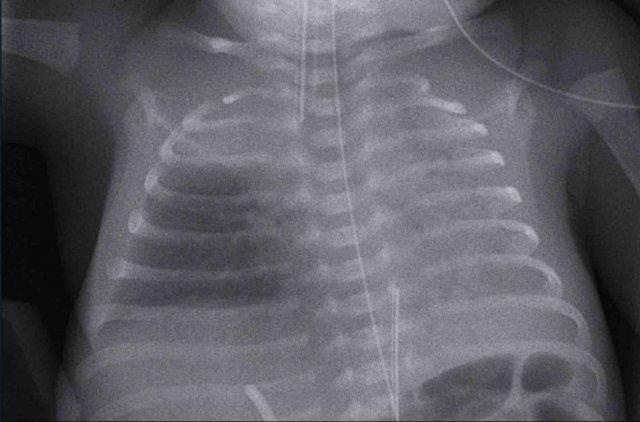
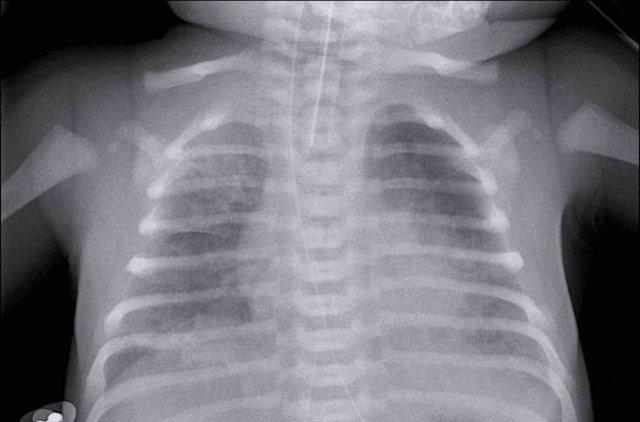
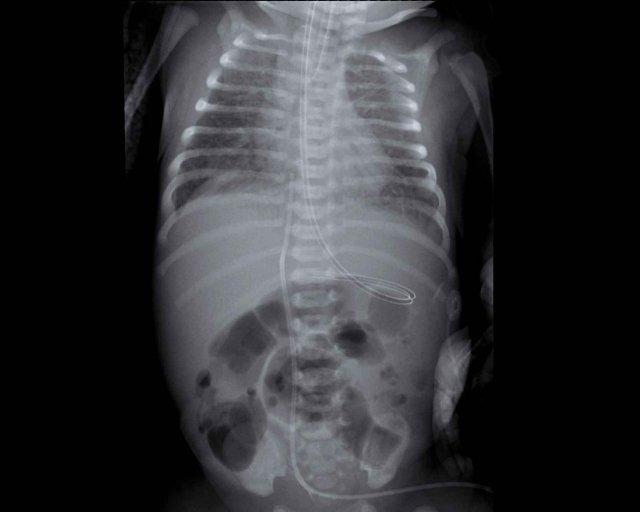
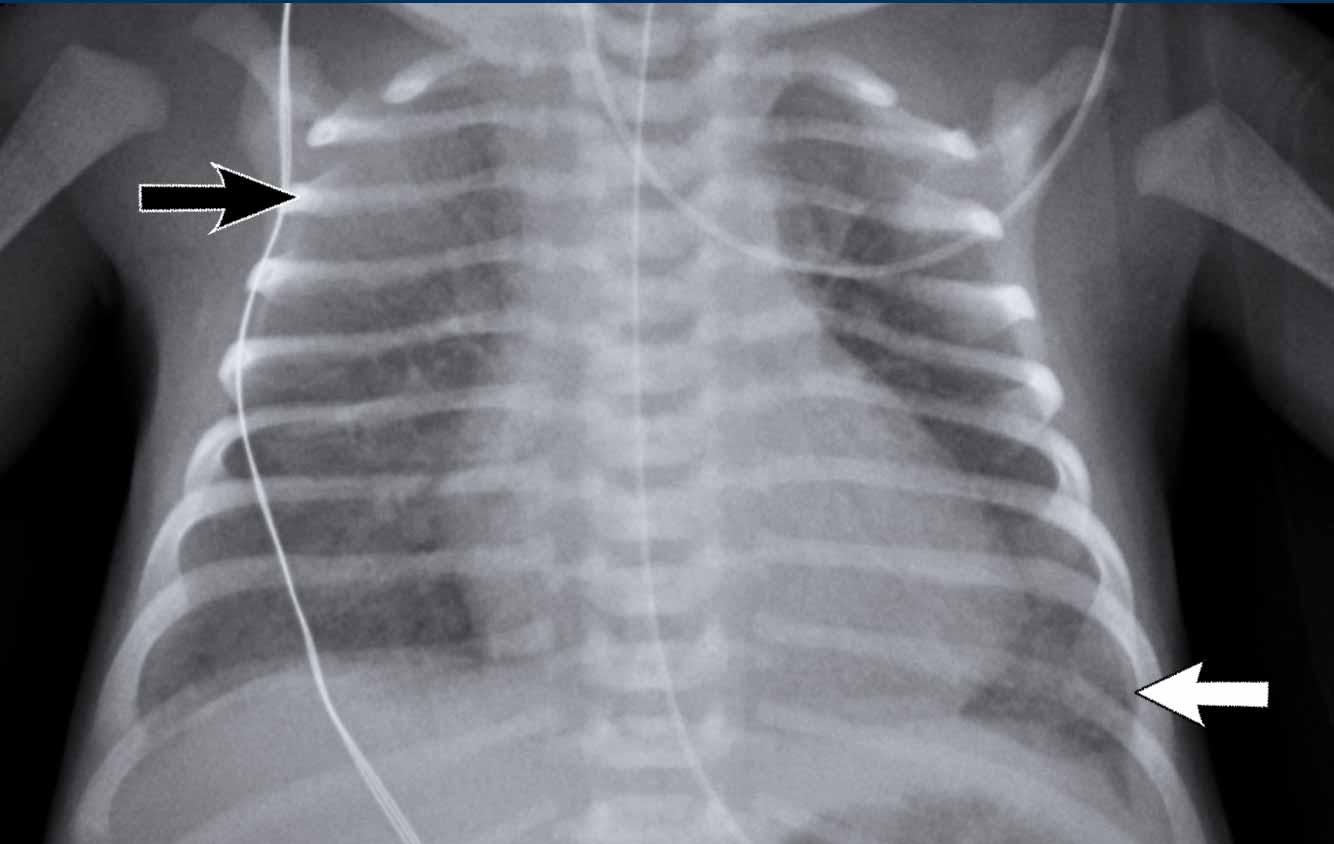
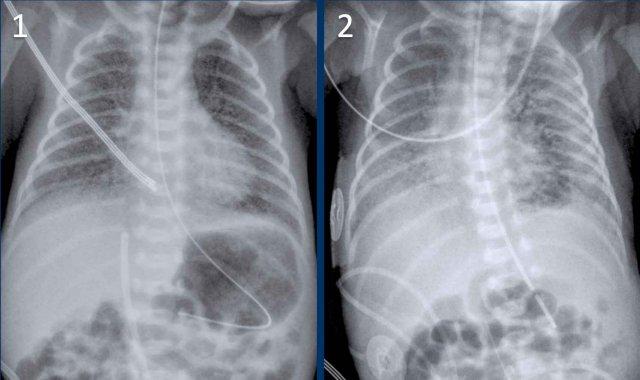
Trẻ sơ sinh một ngày tuổi, 29 tuần tuổi thai.
Hình ảnh
- Căng phồng phổi quá mức do CPAP.
- Đám mờ dạng hạt ở cả hai phổi kèm hình ảnh khí phế quản đồ.
- Ống thông dạ dày ở vị trí tốt.
- Mạch máu và bóng tim khó phân biệt hơn.
Kết luận: RDS độ 2.
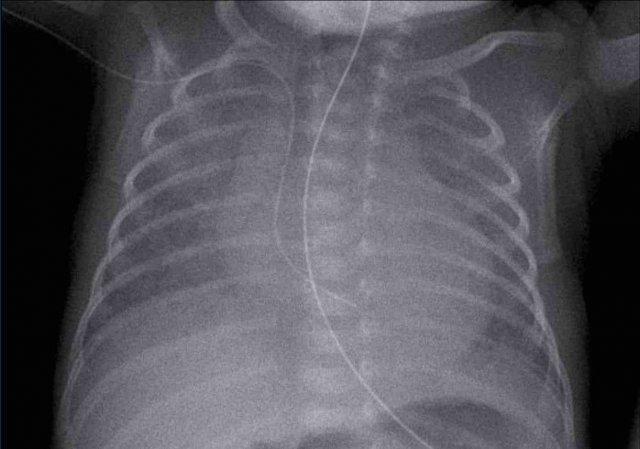
Trẻ sơ sinh một ngày tuổi, 26 tuần tuổi thai.
Hình ảnh
- Đám mờ dạng hạt ở cả hai phổi.
- Mạch máu và bóng tim khó phân biệt.
- Catheter tĩnh mạch rốn đặt đúng vị trí.
- Catheter động mạch rốn đặt quá sâu, cần rút lại đến mức T6.
- Ống thông dạ dày tại chỗ.
Kết luận: RDS độ 3.
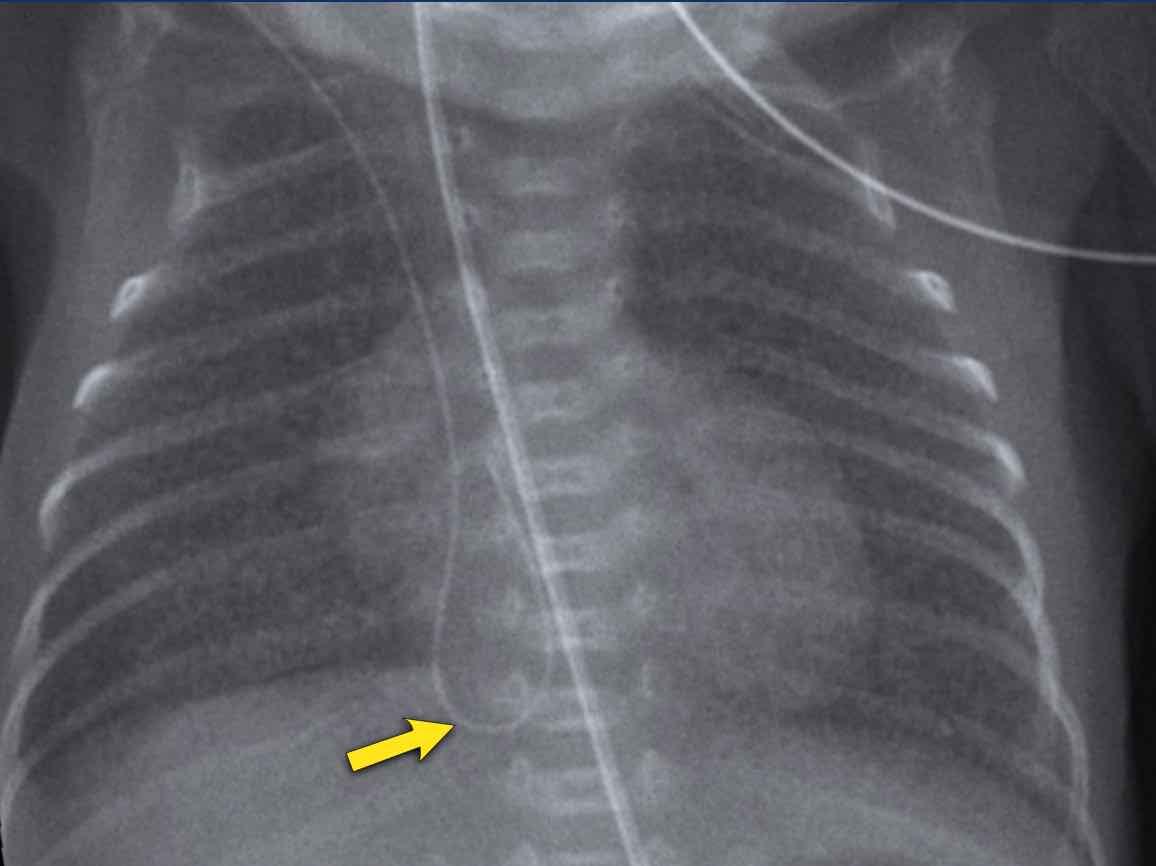
Trẻ sơ sinh một tuần tuổi, sinh lúc 27 tuần tuổi thai.
Hình ảnh
- Ống nội khí quản đặt quá sâu, cần được điều chỉnh lại đến vị trí giữa khí quản.
- Đám mờ dạng hạt lan tỏa ở cả hai phổi.
- Hình ảnh khí phế quản đồ.
- Mạch máu phổi không còn nhận ra được, nhưng bóng tim vẫn còn phân biệt được.
- Đám mờ thùy dưới phổi trái do xẹp phổi.
Không phân độ vì trẻ sơ sinh này đang thở máy.
Điều trị
Điều trị dự phòng RDS bao gồm việc sử dụng corticosteroid trước sinh cho phụ nữ có nguy cơ sinh non.
Sau sinh, RDS có thể cần điều trị bằng surfactant ngoại sinh.
Nếu trẻ được hỗ trợ thở máy, surfactant được đưa vào qua đường nội khí quản dưới dạng bolus lỏng.
Kết quả lâm sàng và hình ảnh học của phương pháp điều trị này thường có thể thấy ngay sau khi sử dụng surfactant.
Surfactant thường không phân bố đều, có thể dẫn đến hình ảnh thông khí nhu mô phổi dạng đốm không đều.
Việc phân biệt với các bệnh lý khác như viêm phổi sơ sinh có thể gặp khó khăn.
Hình ảnh
Trẻ trai một ngày tuổi, tuổi thai 25 tuần 5 ngày.
- RDS độ 4 với đám mờ hoàn toàn phổi trái và thùy trên phổi phải.
- Sau một liều bolus surfactant, thùy dưới và thùy giữa phổi phải đã được thông khí.
- Vị trí ETT và catheter động mạch rốn tốt.
- Catheter tĩnh mạch rốn đặt sai vị trí trong tĩnh mạch cửa. Cần rút bỏ catheter này.
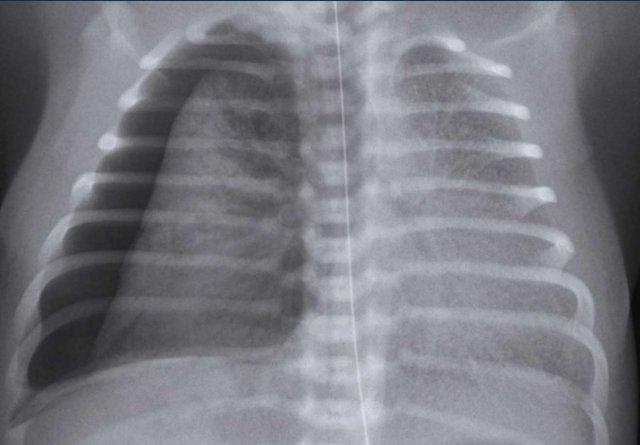
Thở Nhanh Thoáng Qua ở Trẻ Sơ Sinh (TTN)
Thở nhanh thoáng qua ở trẻ sơ sinh (TTN) còn được gọi là hội chứng phổi ướt hoặc ứ đọng dịch phổi thai nhi.
TTN là một rối loạn phổi lan tỏa xảy ra do chậm thanh thải dịch phổi thai nhi sau sinh, dẫn đến giảm hiệu quả của surfactant.
Bệnh gặp thường xuyên hơn – nhưng không phải duy nhất – ở trẻ sơ sinh đủ tháng được sinh mổ.
Sự chậm thanh thải dịch phổi thai nhi gây ra tình trạng suy hô hấp thoáng qua, cải thiện trong vòng 48–72 giờ sau sinh.
Hình ảnh học
- Thể tích phổi tăng nhẹ.
- Phù mô kẽ tạo ra các đám mờ dạng tuyến vùng quanh rốn phổi.
- Bóng tim hơi to.
- Tràn dịch màng phổi và dịch trong các khe liên thùy.
- Các dấu hiệu X-quang có thể không đối xứng.
Trong nhiều trường hợp, biểu hiện lâm sàng nhẹ và không cần chụp X-quang ngực.
Chỉ trong một số trường hợp, X-quang ngực được thực hiện để loại trừ các biến chứng.
Hình ảnh X-quang có thể tương tự như trong hội chứng suy hô hấp (RDS), biểu hiện bằng các đám mờ dạng hạt lan tỏa, hoặc tương tự viêm phổi với các đám mờ thô hơn.
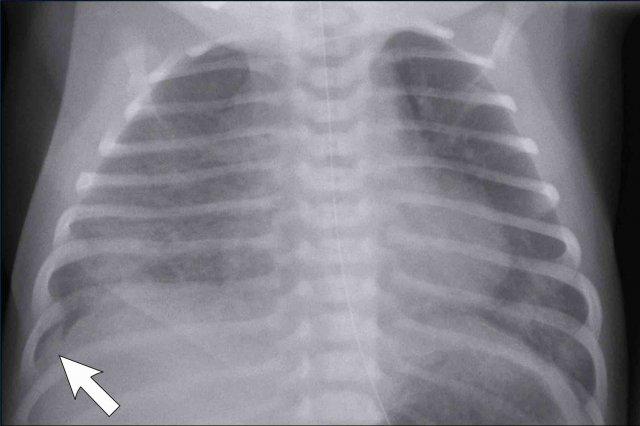
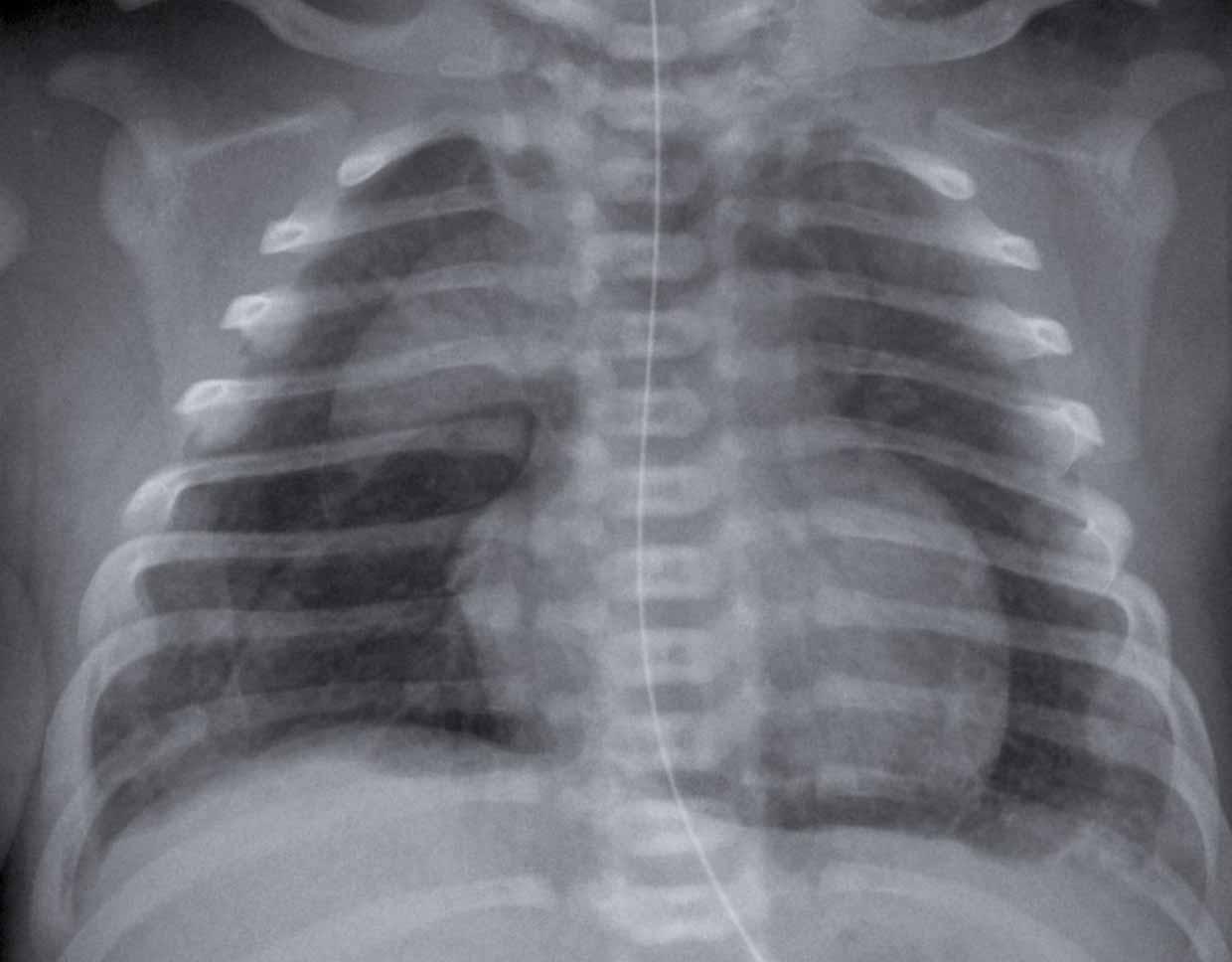
Trẻ sơ sinh đủ tháng, 2 giờ sau mổ lấy thai chủ động, có biểu hiện suy hô hấp nhẹ.
Hình ảnh
- Ứ khí phổi nhẹ
- Các đường mờ mô kẽ mờ nhạt ở cả hai bên
- Một ít dịch màng phổi bên phải (mũi tên).
- Nếp gấp da bên phải
Sau điều trị hỗ trợ, tình trạng suy hô hấp cải thiện vào ngày hôm sau.
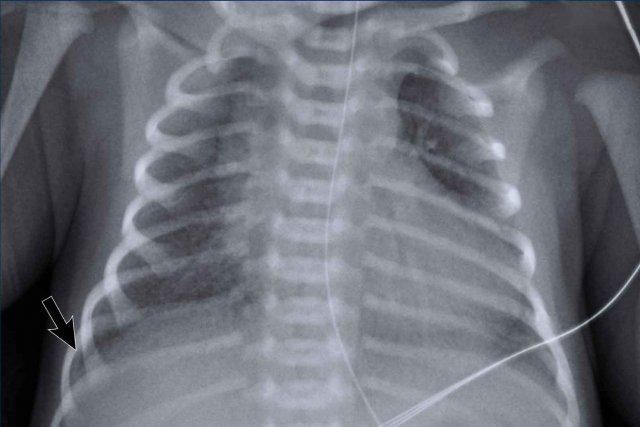
Hình ảnh của trẻ sơ sinh tuổi thai 41 tuần với biểu hiện suy hô hấp nhẹ sau sinh.
Không cần hỗ trợ thông khí.
Hình ảnh
- Ứ khí cả hai phổi
- Các đường mờ mô kẽ mờ nhạt
- Dịch màng phổi bên phải (mũi tên). Dấu hiệu rất mờ nhạt.
- Ống thông dạ dày (NG tube) tại chỗ
Theo dõi lâm sàng không ghi nhận diễn biến bất thường
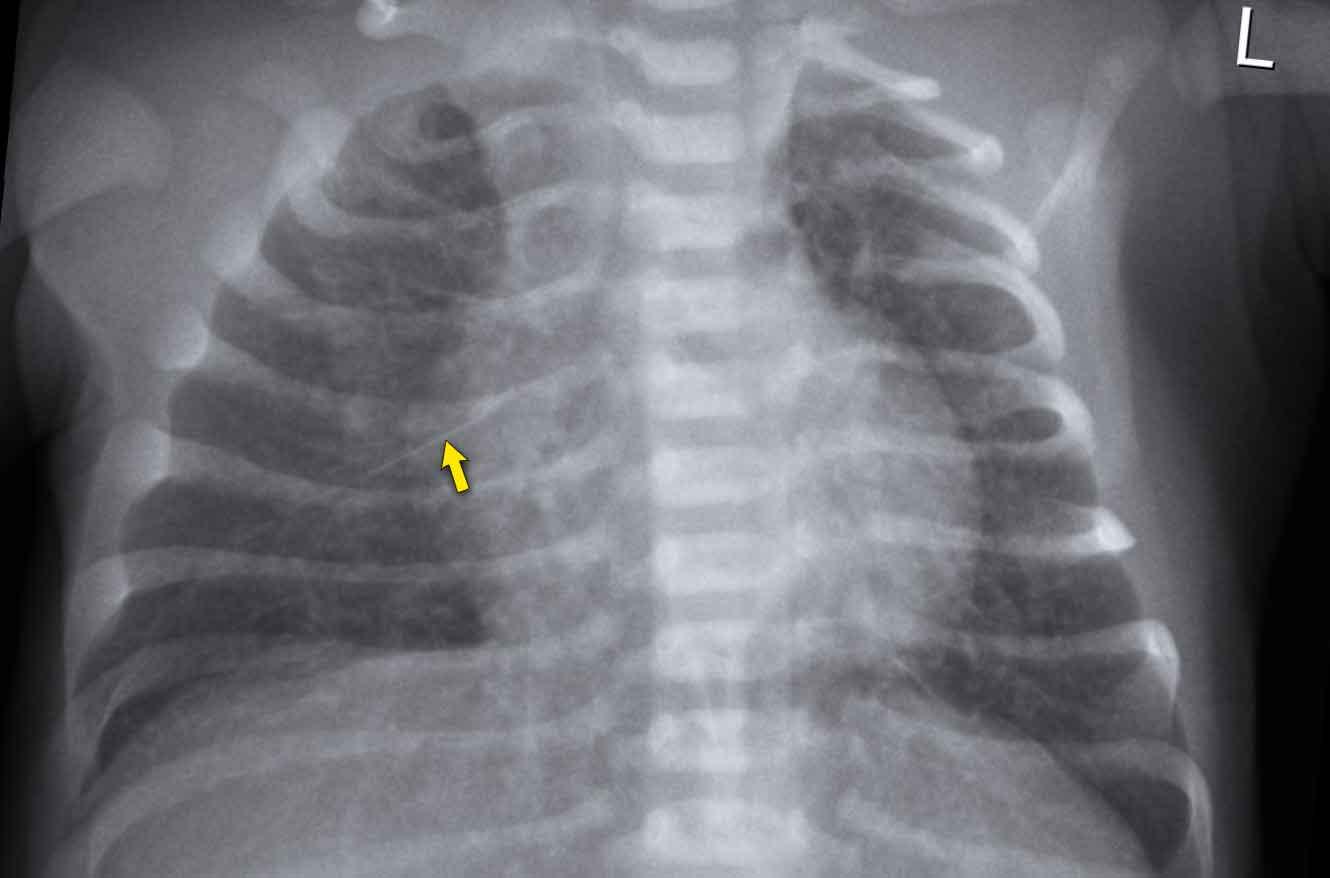
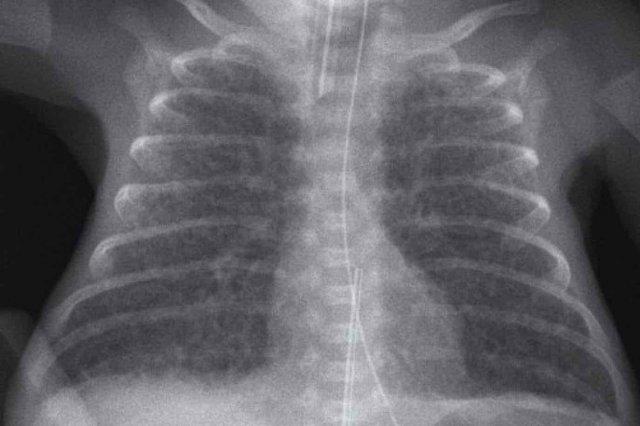
Trẻ sơ sinh 41 tuần tuổi thai. 24 giờ tuổi.
Suy hô hấp, không cần hỗ trợ thông khí
Hình ảnh
- Ứ khí rõ cả hai phổi
- Tăng các đường mờ mạch máu và mô kẽ
- Một ít dịch trong khe liên thùy (mũi tên).
Tự cải thiện trong vòng 48 giờ.
Hội Chứng Hít Phân Su
Hít phân su gây ra bệnh lý phổi lan tỏa và là nguyên nhân phổ biến nhất gây bệnh tật và tử vong đáng kể ở trẻ sơ sinh đủ tháng và già tháng.
Khi tình trạng thiếu oxy trong tử cung xảy ra, thường trong quá trình chuyển dạ, thai nhi có thể bài tiết phân su trước sinh.
Hít phải nước ối có chứa phân su gây ra viêm tiểu phế quản hóa học với tắc nghẽn các đường thở nhỏ và rối loạn chức năng surfactant, dẫn đến ứ khí và xẹp phổi.
Hít phân su có thể cản trở quá trình chuyển tiếp từ tuần hoàn thai nhi trước sinh sang tuần hoàn sơ sinh sau sinh.
Trong 10–15% các ca sinh có nước ối nhuộm phân su, nhưng chỉ 5% trong số đó dẫn đến hội chứng hít phân su.
Thuật ngữ Hội chứng Hít Phân Su được dùng để mô tả sự kết hợp giữa viêm phổi hóa học vô khuẩn và tuần hoàn thai nhi tồn tại dai dẳng hoặc tăng áp phổi tồn tại dai dẳng ở trẻ sơ sinh (PPHN).
Thông thường, tình trạng này biểu hiện trong vài giờ đầu sau sinh.
Hình ảnh học
- Tăng thể tích phổi do ứ khí.
- Viêm tiểu phế quản có thể dẫn đến xẹp phổi và ứ khí.
- Tắc nghẽn hoàn toàn phế quản có thể dẫn đến xẹp phổi.
- Các đám mờ dạng mảng hoặc dạng tuyến thô, lan tỏa hai bên.
- Có thể biểu hiện không đối xứng.
- Có thể thấy tràn dịch màng phổi.
- Ở giai đoạn muộn hơn, tăng áp phổi tồn tại dai dẳng biểu hiện bằng hình ảnh tim to trên X-quang.
X-quang ngực của trẻ sơ sinh đủ tháng với nước ối nhuộm phân su.
Hình ảnh
- Ứ khí phổi
- Các đám đông đặc dạng mảng thô lan tỏa hai bên.
- Một ít dịch màng phổi mờ nhạt hai bên (đầu mũi tên).
- Vị trí ống nội khí quản (ETT) tốt. Ống thông dạ dày (NG tube) ở vị trí nông, còn trong thực quản.
- Đường truyền tĩnh mạch rốn ở vị trí sâu với đầu catheter trong nhĩ phải.
X-quang ngực của trẻ sơ sinh đủ tháng với nước ối nhuộm phân su.
Hình ảnh
- Vị trí tốt của ống nội khí quản (ETT), ống thông dạ dày (NG tube) và đường truyền tĩnh mạch rốn.
- Các đám đông đặc dạng mảng thô với tương đối ít tổn thương ở thùy đỉnh trái và thùy giữa phải.
- Ứ khí nhẹ.
Kết luận: hình ảnh X-quang ngực phù hợp với hội chứng hít phân su. Nếu không có nước ối nhuộm phân su, chẩn đoán phân biệt cần bao gồm viêm phổi sơ sinh hoặc TTN.
X-quang của trẻ sơ sinh đủ tháng với nước ối nhuộm phân su.
Hình ảnh
- Ứ khí phổi.
- Đám đông đặc dạng mảng không đối xứng.
- Dịch màng phổi trong khe liên thùy bên phải (mũi tên).
- Ống nội khí quản ở vị trí sâu.
- Đặt sai vị trí đường truyền tĩnh mạch rốn trong nhĩ phải và đường truyền động mạch rốn trong động mạch chậu đoạn xa.
Xuất huyết phổi
Xuất huyết phổi là tình trạng không phổ biến ở trẻ sơ sinh.
Trẻ sơ sinh non tháng có nguy cơ cao nhất.
Các yếu tố liên quan khác bao gồm còn ống động mạch, điều trị surfactant và thở máy.
Căn nguyên chính xác vẫn chưa được làm rõ.
Các dấu hiệu trên X-quang không đặc hiệu và khó phân biệt với các bệnh lý khác như hội chứng suy hô hấp (RDS).
Điều này có nghĩa là chẩn đoán chỉ có thể được xác lập khi có máu đỏ hoặc dịch hồng rỉ ra từ ống nội khí quản.
Các biện pháp hỗ trợ bao gồm hỗ trợ hô hấp bằng máy thở và đôi khi dùng xylometazoline hoặc adrenalin, được đưa vào qua ống nội khí quản.
Xuất huyết mức độ nhẹ có thể khó phân biệt với RDS.
Xuất huyết ồ ạt biểu hiện bằng hình ảnh mờ đục hoàn toàn một hoặc cả hai phổi.
Hình ảnh
- Trẻ sinh non, tuổi thai 33 tuần, có tiền sử RDS và máu qua ống nội khí quản.
- Đông đặc lan rộng cả hai phổi.
- Sai vị trí đường truyền tĩnh mạch rốn. Đầu catheter nằm trong nhĩ phải.
- Vị trí tốt của ống nội khí quản và ống thông dạ dày.
Chẩn đoán có khả năng nhất trên phim X-quang ngực này là RDS, tuy nhiên dựa vào thông tin lâm sàng có máu qua ống nội khí quản, chẩn đoán là xuất huyết phổi, có thể kết hợp với RDS.
Hình ảnh của trẻ sơ sinh tuổi thai 41 tuần.
Sau 24 giờ đặt nội khí quản vì suy hô hấp.
Máu qua ống nội khí quản.
Hình ảnh
- Vị trí tốt của ống nội khí quản, đường truyền tĩnh mạch rốn và ống thông dạ dày.
- Thông khí không đồng đều của phổi với ứ khí quá mức ở các thùy dưới.
- Hình ảnh mô kẽ lan tỏa, rõ hơn ở thùy trên và thùy dưới phổi phải.
Chẩn đoán phân biệt bao gồm viêm phổi và RDS trong bệnh cảnh đái tháo đường thai kỳ.
Trong trường hợp nước ối có phân su, hội chứng hít phân su cũng cần được xem xét, tuy nhiên tổn thương trong trường hợp này thường thô hơn.
Trẻ sinh non, tuổi thai 28 tuần, đang được điều trị RDS.
Máu qua ống nội khí quản.
Hình ảnh
- Các đám mờ không đồng đều ở phổi phải, do xuất huyết.
- Xẹp phổi thùy dưới trái (mũi tên) kèm ứ khí nhẹ thùy trên trái.
- Vị trí tốt của ống nội khí quản.
- Vị trí thấp của đường truyền tĩnh mạch rốn, ống thông dạ dày tại chỗ.
Còn ống động mạch
Ống động mạch là cấu trúc nối giữa động mạch phổi và động mạch chủ.
Bình thường ống động mạch mở trước khi sinh và đóng lại ở trẻ đủ tháng trong ngày đầu sau sinh khi các tiểu động mạch nuôi thành ống co lại phản ứng với oxy.
Trẻ sinh non có ít tiểu động mạch hơn và đôi khi tăng nồng độ oxy không dẫn đến đóng ống, có thể gây tăng lưu lượng máu lên phổi.
Chẩn đoán thường được nghi ngờ từ 5 – 7 ngày sau sinh, khi có biểu hiện tăng tuần hoàn phổi hoặc hiện tượng “đánh cắp” tuần hoàn hệ thống.
Thuốc ức chế Prostaglandin
Thuốc ức chế Prostaglandin có thể được sử dụng để đóng ống động mạch còn thông.
Trong một số trường hợp, có thể đóng ống bằng phẫu thuật qua đường mở ngực bên với kẹp clip, hoặc về sau bằng phương pháp can thiệp nội mạch qua đường động mạch sử dụng coil.
Prostaglandin
Ở trẻ sơ sinh có bệnh tim bẩm sinh phụ thuộc ống động mạch, Prostaglandin có thể được sử dụng để duy trì sự thông thương của ống động mạch, đây có thể là biện pháp cứu sống bệnh nhân.
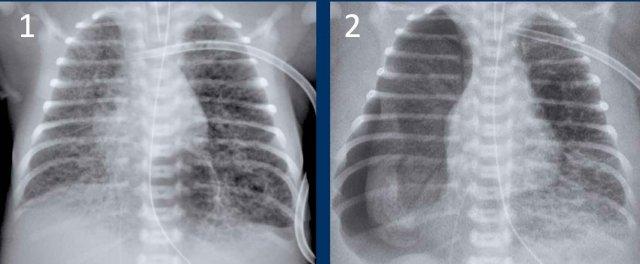
Trẻ sinh non với các phim X-quang ngực trước đó bình thường.
Hình ảnh
- Tim to vừa kết hợp với hình ảnh kính mờ của phổi, phù hợp với phù phổi.
- Vị trí sâu của catheter tĩnh mạch trung tâm trong nhĩ phải, vị trí bình thường của ống thông dạ dày.
Siêu âm xác nhận còn ống động mạch.
Trẻ sinh non 25 tuần 5 ngày, hiện 2 tháng tuổi. Điều trị RDS.
- Phim X-quang ngực đầu tiên cho thấy ứ khí quá mức, tim to rõ rệt kèm tăng đậm các bóng mạch máu và hình ảnh mô kẽ.
Ống thông dạ dày và ống thông tá tràng tại chỗ. - Sau 5 ngày điều trị, ứ khí giảm và kích thước tim cùng các bóng mạch máu trở về bình thường.
Vẫn còn một số hình ảnh mô kẽ, phù hợp với loạn sản phế quản phổi (BPD).
Loạn Sản Phế Quản Phổi
Loạn sản phế quản phổi (BPD), còn được gọi là bệnh phổi mạn tính ở trẻ sinh non, là một rối loạn tổn thương và sửa chữa phổi, ban đầu được cho là do thông khí cơ học áp lực dương và độc tính oxy gây ra.
Ngày nay, BPD là một chẩn đoán thuần túy dựa trên lâm sàng, được đặc trưng bởi nhu cầu thở oxy ít nhất 28 ngày ở trẻ sơ sinh được sinh ra trước 30 tuần tuổi thai.
Trước khi có liệu pháp thay thế surfactant, phim X-quang ngực của trẻ sơ sinh mắc BPD thể điển hình cho thấy các đám mờ dạng lưới thô ở phổi, các vùng sáng dạng nang và tình trạng thông khí phổi rối loạn nặng nề, phản ánh sự xen kẽ giữa các vùng xơ hóa vách phế nang và phổi bình thường bị căng phồng quá mức.
Ngày nay, sau khi áp dụng corticosteroid trước sinh, surfactant sau sinh và các phương thức hỗ trợ thông khí tinh vi hơn, BPD ít khi được gặp ở trẻ sơ sinh có cân nặng lúc sinh trên 1200 gram và tuổi thai trên 32 tuần.
Tuy nhiên, bất chấp những tiến bộ này trong chăm sóc sơ sinh, tỷ lệ lưu hành của BPD hầu như không thay đổi trong vài thập kỷ qua, do việc điều trị và cải thiện tỷ lệ sống sót của ngày càng nhiều trẻ sinh rất non tháng.
Do những thay đổi này, tiêu chí quốc tế để chẩn đoán BPD đã được thay đổi từ 28 ngày tuổi sau sinh sang 36 tuần tuổi sau kinh (postmenstrual age). Do đó, thuật ngữ BPD nên tránh sử dụng trước tuổi sau kinh này.
Trẻ sinh non ở tuần thai thứ 27, hiện 6 tuần tuổi.
Tiền sử đặt nội khí quản và hỗ trợ thông khí cơ học.
Hình ảnh
Đám mờ quanh rốn phổi hai bên và tăng các dấu hiệu mô kẽ.
Dựa vào tiền sử, BPD là chẩn đoán có khả năng nhất.
Trẻ sinh non ở tuần thai thứ 27, hiện 8 tuần tuổi.
Tiền sử thông khí cơ học kéo dài với nhu cầu hỗ trợ oxy lâu dài.
Hình ảnh
Các đám mờ quanh rốn phổi hai bên với hình ảnh mô kẽ thô, là dấu hiệu của bệnh đường thở nhỏ mạn tính. Ống thông dạ dày (NG tube) đang được đặt tại chỗ.
Dựa vào tiền sử kết hợp với các phát hiện X-quang, BPD là chẩn đoán có khả năng nhất.
Trẻ sinh non ở tuần thai thứ 28, hiện 7 tuần tuổi, có nhu cầu hỗ trợ thông khí.
Hình ảnh
Các dấu hiệu mô kẽ lan tỏa hai bên, kèm theo một số vùng xẹp phổi ở bên trái.
Dựa vào tiền sử kết hợp với các phát hiện X-quang, BPD là chẩn đoán có khả năng nhất.
Xẹp Phổi
Xẹp phổi thường xảy ra do đặt ống nội khí quản sai vị trí, hoặc do áp lực dương thấp khi sử dụng thông khí cơ học xâm lấn.
Không thể làm sạch chất nhầy hoặc dịch tiết có thể gây xẹp phổi do nút nhầy bít tắc.
Thiếu hụt surfactant có thể gây xẹp phổi vi thể, dẫn đến xẹp phổi lan tỏa.
Điều trị phụ thuộc vào nguyên nhân gây xẹp phổi, chẳng hạn như thay đổi vị trí ống nội khí quản, thay đổi chế độ hỗ trợ thông khí (áp lực), thay đổi tư thế nằm nghiêng luân phiên, hoặc trong trường hợp thiếu hụt surfactant, bơm surfactant qua đường nội khí quản.
Hình ảnh
Xẹp phổi hoàn toàn phổi trái do đặt ống nội khí quản chọn lọc vào phế quản gốc phải. Đường truyền trung tâm qua đường ngoại vi (PICC line) đang được đặt tại chỗ với đầu catheter nằm ở tĩnh mạch chủ trên. Ống thông dạ dày (NG tube) đang được đặt tại chỗ.
Trẻ sơ sinh non tháng này được điều trị vì suy hô hấp, có thể do viêm phổi.
Hình ảnh
Có thể thấy các dải mờ quanh rốn phổi hai bên, gợi ý chẩn đoán viêm phổi là có khả năng nhất.
Có hình ảnh xẹp phổi thùy giữa phổi phải, có thể do nút nhầy bít tắc phế quản.
Lưu ý vị trí của ống thông dạ dày cho thấy trung thất bị lệch sang phải.
Đây là trẻ sơ sinh 41 tuần tuổi thai, được điều trị vì ngạt, bao gồm liệu pháp hạ thân nhiệt. Xuất hiện suy hô hấp đột ngột.
Hình ảnh
Đám mờ hai bên ở các thùy trên, nhiều khả năng do xẹp phổi.
Có một số đám mờ dạng dải mờ nhạt, rõ nhất ở vùng sau tim thuộc thùy dưới phổi trái. Đây cũng có thể là hình ảnh xẹp phổi.
Viêm Phổi Sơ Sinh
Viêm phổi có thể khó phân biệt với các bệnh lý khác như hội chứng suy hô hấp (RDS) hoặc loạn sản phế quản phổi.
Trong phần lớn các trường hợp, diễn biến lâm sàng kết hợp với cấy đờm nội khí quản và các thông số sinh hóa đóng vai trò chủ đạo trong chẩn đoán viêm phổi.
Khi không có dấu hiệu nhiễm trùng, hình ảnh đông đặc trên phim X-quang ngực ít có khả năng do viêm phổi gây ra.
Các yếu tố nguy cơ gây viêm phổi sơ sinh bao gồm:
- Trẻ sinh non cần hỗ trợ thông khí và đặt nội khí quản.
- Trẻ sơ sinh đủ tháng sau vỡ ối kéo dài hoặc sau khi mẹ bị nhiễm trùng.
- Thứ phát sau hội chứng hít phân su.
- Nhiễm trùng qua nhau thai (TORCH).
- Nhiễm trùng chu sinh, chẳng hạn như E. coli hoặc liên cầu khuẩn nhóm B, virus. Các tác nhân khác như Chlamydia trachomatis cũng có thể gặp.
Trẻ sơ sinh, tuổi thai 37+6 tuần, suy hô hấp, được điều trị bằng CPAP sau sinh. Tiền sử mẹ bị nhiễm trùng.
Hãy quan sát hình ảnh trước.
Nhận xét các dấu hiệu trên phim.
Hình ảnh
Thể tích phổi hai bên tăng với hình mờ tăng không đối xứng của hai phổi, kèm theo đông đặc kín đáo ở thùy trên phổi phải (mũi tên đen) và thùy dưới phổi trái (mũi tên trắng).
Ứ khí thùy trên phổi trái.
Trẻ này xuất hiện các dấu hiệu nhiễm trùng cả trên lâm sàng lẫn kết quả xét nghiệm.
Các dấu hiệu X-quang được quy kết do viêm phổi sơ sinh.
Trẻ sơ sinh đủ tháng, suy hô hấp sau 24 giờ.
Hình ảnh
Ứ khí cả hai phổi và tim to kèm tăng các dấu hiệu mô kẽ và dấu hiệu mạch máu. Không có tràn dịch màng phổi.
Chẩn đoán phân biệt bao gồm thở nhanh thoáng qua ở trẻ sơ sinh (TTN) và viêm phổi sơ sinh. Sau 48 giờ, tình trạng suy hô hấp không cải thiện và trẻ xuất hiện các dấu hiệu nhiễm trùng.
Có thể lập luận rằng đây là sự kết hợp giữa TTN và viêm phổi.
Biến chứng liên quan đến thở máy
Tình trạng rò rỉ khí do chấn thương áp lực (barotrauma) ở trẻ sơ sinh biểu hiện dưới dạng:
- Tràn khí màng phổi
- Tràn khí trung thất và màng ngoài tim
- Khí thũng kẽ phổi (PIE)
- Vỡ khí quản
- Nang khí phổi (Pneumatocele)
Tràn khí màng phổi có thể xảy ra tự phát hoặc là biến chứng của hỗ trợ thông khí áp lực dương.
Việc đưa vào sử dụng liệu pháp surfactant và cải thiện hỗ trợ thông khí đã làm giảm đáng kể tỷ lệ mắc.
Vỡ các đường thở tận cùng xảy ra do bơm phồng áp lực cao vào mô phổi xẹp. Điều này gây ra rò rỉ khí vào mô kẽ phổi, hệ bạch huyết hoặc khoang màng phổi.
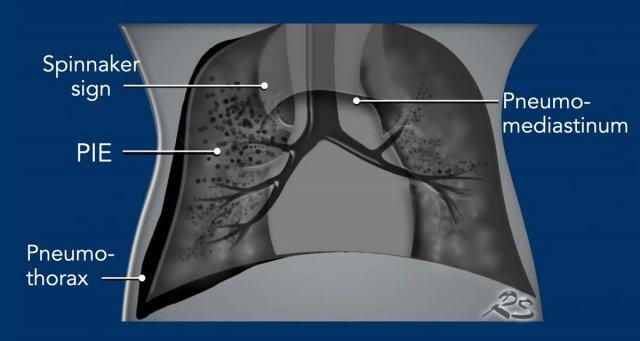
Một dấu hiệu đặc trưng trên phim ngực sơ sinh là hình ảnh rò khí lan dọc theo các phế quản, được gọi là khí thũng kẽ phổi (PIE).
Khí trong mô kẽ có thể gây ra phổi cứng và kém đàn hồi, đồng thời làm giảm lưu lượng máu, dẫn đến giảm oxy hóa máu.
Tràn khí màng phổi có thể gây xẹp phổi, nhưng ở trẻ sơ sinh, phổi tương đối kém đàn hồi và tình trạng mất thể tích thường bị hạn chế.
Khi có thêm tràn khí trung thất, có thể quan sát thấy hình ảnh tuyến ức bị ‘nâng lên’, còn được gọi là ‘Dấu hiệu Spinnaker’.
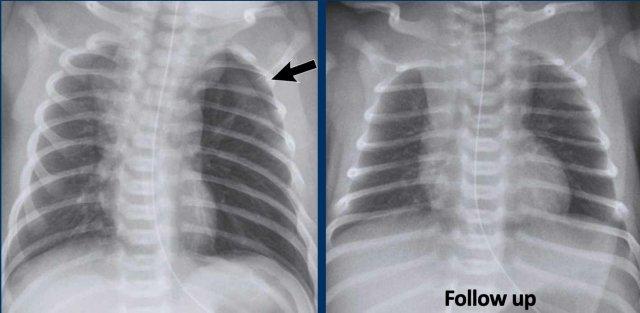
Tràn khí màng phổi
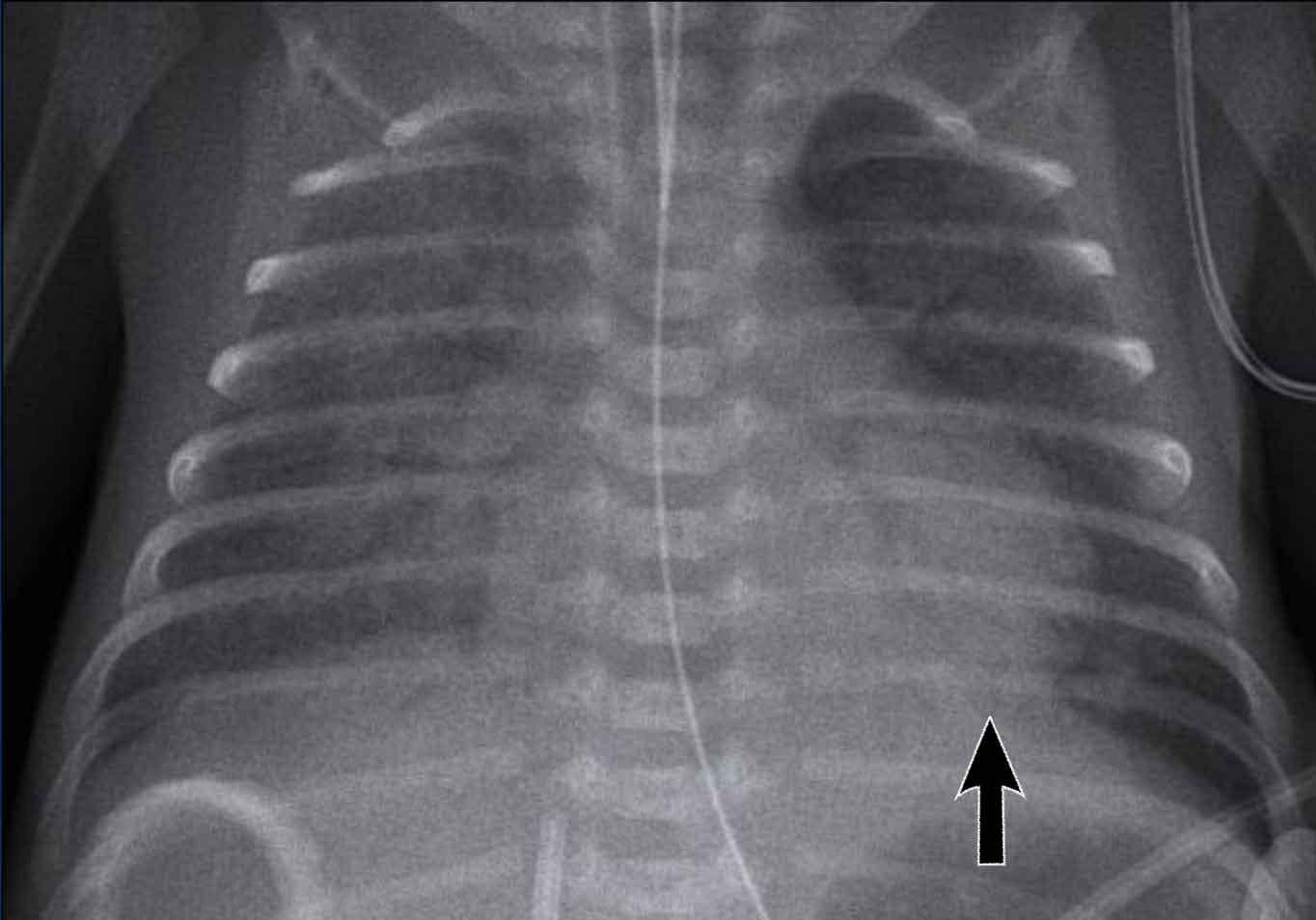
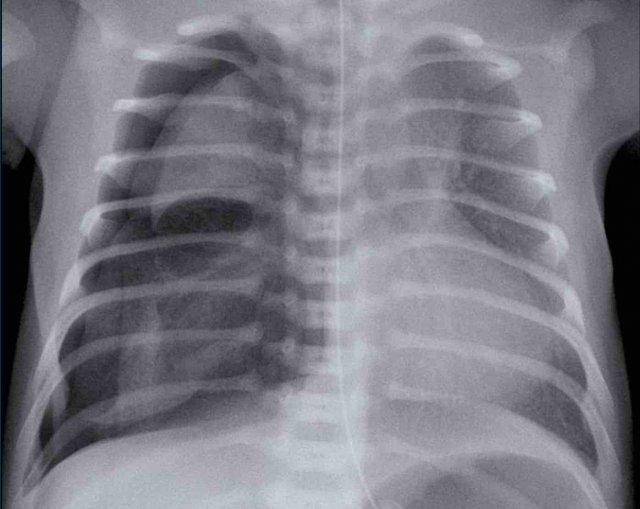
Trẻ sơ sinh 3 ngày tuổi mắc hội chứng suy hô hấp (RDS). Tuổi thai: 34 tuần.
Hãy quan sát hình ảnh trước.
Các dấu hiệu là gì?
Hình ảnh
- Tăng độ sáng của khoang màng phổi phải.
- Tăng tỷ trọng của phổi phải bị xẹp một phần.
- Trung thất lệch sang trái do tràn khí màng phổi có áp lực.
- Tràn khí trung thất gây ‘nâng’ tuyến ức lên.
Bẫy chẩn đoán
Ở trẻ sơ sinh, một bẫy chẩn đoán quan trọng là sự hiện diện của nếp gấp da, có thể bị nhầm lẫn với tràn khí màng phổi.
Các nếp gấp da không đi theo ranh giới giải phẫu và có thể được truy dấu ra ngoài lồng ngực hoặc cắt ngang qua các mạch máu phổi.
Hình ảnh
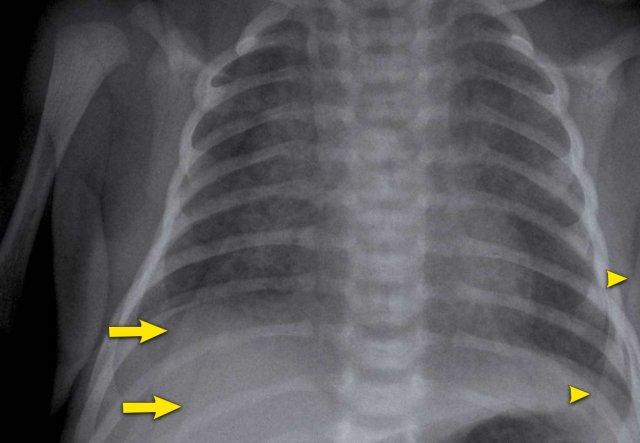
Trẻ sơ sinh đủ tháng bị nhiễm khuẩn huyết ổ bụng.
Có các dấu hiệu quá tải dịch với hình ảnh các mạch máu mờ và nổi bật. Các nếp gấp da chiếu lên vùng phổi dưới phải (mũi tên).
Các đường này vượt qua ranh giới giải phẫu, ví dụ như cơ hoành, và không đi theo đường màng phổi hay phổi.
Cánh tay trái chiếu lên nửa lồng ngực, tạo ra đường cản quang sắc nét (đầu mũi tên).
Hình ảnh của một trẻ sơ sinh có suy hô hấp.
Tuổi thai 37 tuần
Sau mổ lấy thai chủ động.
Hình bên trái
Ứ khí quá mức ở phổi trái.
Lệch nhẹ các cấu trúc đường giữa sang phải.
Tràn khí màng phổi thấy rõ ở bên trái (mũi tên)
Hình bên phải
Trên phim X-quang ngực theo dõi, tràn khí màng phổi đã tự hồi phục.
Tràn khí màng phổi có thể rất kín đáo, vì trong nhiều bệnh lý phổi ở trẻ sơ sinh, phổi kém đàn hồi và sẽ không xẹp.
Thường gặp ở trẻ sơ sinh nằm ngửa, tràn khí màng phổi chỉ biểu hiện ở phía trước (mặt bụng).
Đôi khi chỉ ghi nhận hình ảnh các cấu trúc trung thất trở nên sắc nét hơn kèm theo tăng sáng một bên.
Hình ảnh
Trẻ sơ sinh đủ tháng ngay sau sinh có suy hô hấp nhẹ.
- Mờ dạng đường lan tỏa nhẹ ở cả hai phổi, phù hợp với hội chứng thở nhanh thoáng qua ở trẻ sơ sinh (TTN).
- Tràn khí màng phổi hai bên (đầu mũi tên).
- Các cấu trúc trung thất trở nên sắc nét hơn ở cả hai bên do ranh giới giữa trung thất và tràn khí màng phổi.
Do dịch trong nhu mô phổi, các phổi này bị cứng và không xẹp.
Trẻ sơ sinh tuổi thai 32 tuần. Đang điều trị RDS bằng CPAP, xuất hiện suy hô hấp đột ngột.
Hãy quan sát hình ảnh trước.
Các dấu hiệu là gì?
Hình ảnh
Có tràn khí màng phổi bên phải.
Các cấu trúc đường giữa lệch sang trái.
Phổi trái cho thấy hình ảnh mờ dạng lưới hạt phù hợp với RDS.
Phổi phải không xẹp hoàn toàn do độ cứng của nhu mô trong RDS và dịch.
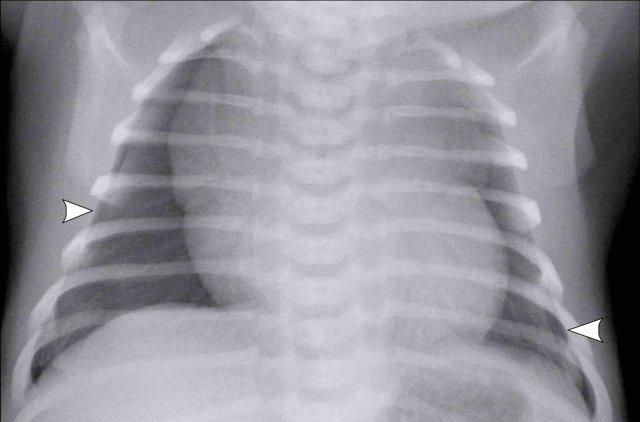
Tràn khí trung thất
Tràn khí trung thất được nhận biết là hình ảnh khí bên trong trung thất.
Dấu hiệu kinh điển là dấu hiệu Spinnaker (đầu mũi tên).
Dấu hiệu này được tạo ra do tuyến ức bị ‘nâng lên’ khỏi trung thất dưới bởi khí trong trung thất.
Hãy quan sát hình ảnh trước.
Các dấu hiệu là gì?
Hình ảnh
- Tràn khí màng phổi phía trước còn sót lại có thể được nhận biết qua đường viền cạnh tim và trung thất sắc nét ở bên trái.
- Bên phải có dẫn lưu tại chỗ, không thấy tràn khí màng phổi còn sót lại rõ ràng, nhưng có khí thũng dưới da do rò khí quanh dẫn lưu.
- Tràn khí trung thất được nhận biết là hình ảnh khí bên trong trung thất, nơi có khí giữa tuyến ức và bóng tim (đầu mũi tên).
- Nếp gấp da trên nửa lồng ngực phải.
Hình ảnh
Có thể nhận thấy khí giữa tuyến ức và tim, cho thấy tràn khí trung thất.
Không thấy tràn khí màng phổi rõ ràng.
Tuyến ức bị nâng lên ở cả hai bên (mũi tên).
Tư thế chụp nghiêng ngang bàn (cross table lateral) có thể giúp xác nhận sự hiện diện của tràn khí màng phổi hoặc tràn khí trung thất.
Hình ảnh
Có thể nhận thấy khí giữa tuyến ức và tim, cho thấy tràn khí trung thất.
Không thấy tràn khí màng phổi rõ ràng.
Trẻ sơ sinh đủ tháng sau hít phân su.
Tràn khí trung thất, kết hợp với khí thũng dưới da.
Ống thông dạ dày (NG tube) tại chỗ.
Khí thũng kẽ phổi (PIE)
Khí thũng kẽ phổi (PIE) là tình trạng rò rỉ khí vào các khoang quanh mạch máu và quanh phế quản do vỡ tại các chỗ nối tiểu phế quản-phế nang.
PIE được nhận biết dưới dạng các bóng khí nhỏ hoặc các tập hợp khí dạng đường tuyến tính dọc theo bó mạch phế quản tỏa ra từ rốn phổi đến ngoại vi.
PIE có thể xảy ra hai bên hoặc một bên.
Khi PIE đã hình thành, khí có thể lan theo hướng ly tâm dọc theo các bao quanh mạch phế quản hoặc các kênh bạch huyết để tạo thành các bóng khí dưới màng phổi, có thể vỡ vào khoang màng phổi và gây tràn khí màng phổi.
Hình ảnh
Trẻ sinh non ở tuổi thai 27 tuần. Hiện 6 tuần tuổi.
Thở máy xâm nhập vì RDS.
Hãy quan sát hình ảnh trước.
Các dấu hiệu là gì?
Dấu hiệu:
- Hình ảnh bóng khí hai bên cho thấy PIE.
- Lưu ý bóng trung thất nhỏ, do tuyến ức teo lại vì stress.
- Đường truyền tĩnh mạch rốn ở vị trí quá sâu, đầu catheter có thể nằm trong nhĩ trái hoặc tĩnh mạch phổi.
- Ống nội khí quản (ETT) ở vị trí tốt. Ống thông dạ dày (NG tube) tại chỗ.
Trẻ sơ sinh, tuổi thai 30 tuần, ngày 1, diễn tiến xấu đột ngột sau MIST.
Hãy quan sát hình ảnh trước.
Các dấu hiệu là gì?
Hình ảnh
Các vùng sáng dạng bóng khí tỏa ra hai bên, kèm theo ứ khí quá mức ở cả hai phổi.
Đây là những dấu hiệu điển hình của PIE.
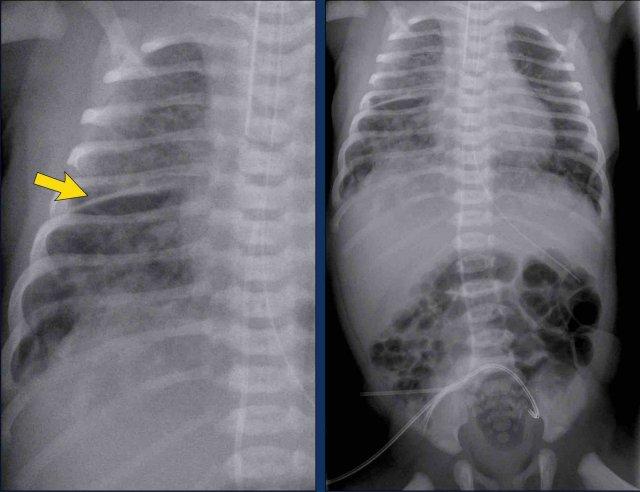
Trẻ sơ sinh, tuổi thai 27 tuần, đang điều trị RDS.
Diễn tiến xấu đột ngột lúc 2 ngày tuổi.
Hãy quan sát các hình ảnh trước.
Các dấu hiệu là gì?
Hình 1
Mờ dạng lưới hạt hai bên phù hợp với IRDS, đang được điều trị bằng CPAP.
Hình 2
Lúc 2 ngày tuổi, phim X-quang cho thấy các vùng sáng tỏa ra ở phổi trái do PIE.
Các hình ảnh này của một trẻ sơ sinh tuổi thai 32 tuần, đang được điều trị RDS.
Nhiều biến chứng đã xảy ra, bao gồm tràn khí màng phổi bên trái đã được dẫn lưu.
Sau dẫn lưu, tình trạng diễn tiến xấu hơn.
Hình 1
Phim X-quang cho thấy các vùng sáng dạng bóng khí tỏa ra hai bên do PIE hai bên.
Biểu hiện rõ hơn ở bên trái.
Hình 2
Trong quá trình theo dõi, trẻ cũng xuất hiện thêm tràn khí màng phổi bên phải.
Dị tật bẩm sinh
Các dị tật bẩm sinh thường gặp nhất ở trẻ sơ sinh bao gồm:
- Dị dạng đường thở phổi bẩm sinh (CPAM)
- Phổi biệt lập (Pulmonary sequestration)
- Khí phế thũng thùy bẩm sinh
- Thoát vị hoành
Dị dạng đường thở phổi bẩm sinh
Dị dạng đường thở phổi bẩm sinh (CPAM) cho đến gần đây vẫn được gọi là dị dạng tuyến nang bẩm sinh (CCAM).
Đây là một phổ các dị dạng phế quản-phổi-ruột trước nguyên thủy.
Có ba thể mô học:
- Thể I (75% các trường hợp) bao gồm các nang có kích thước khác nhau, với ít nhất một nang chiếm ưu thế có đường kính lớn hơn 2 cm.
- Thể II (10-15% các trường hợp) bao gồm nhiều nang nhỏ có kích thước tương đồng, đường kính dưới 1 cm.
- Thể III biểu hiện là một khối đặc cấu tạo từ các vi nang.
Hình ảnh
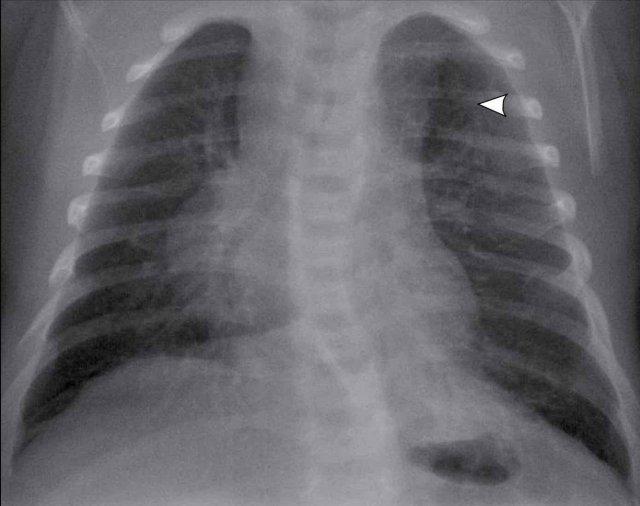
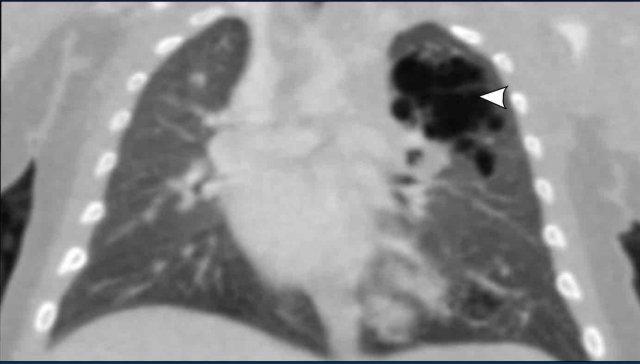
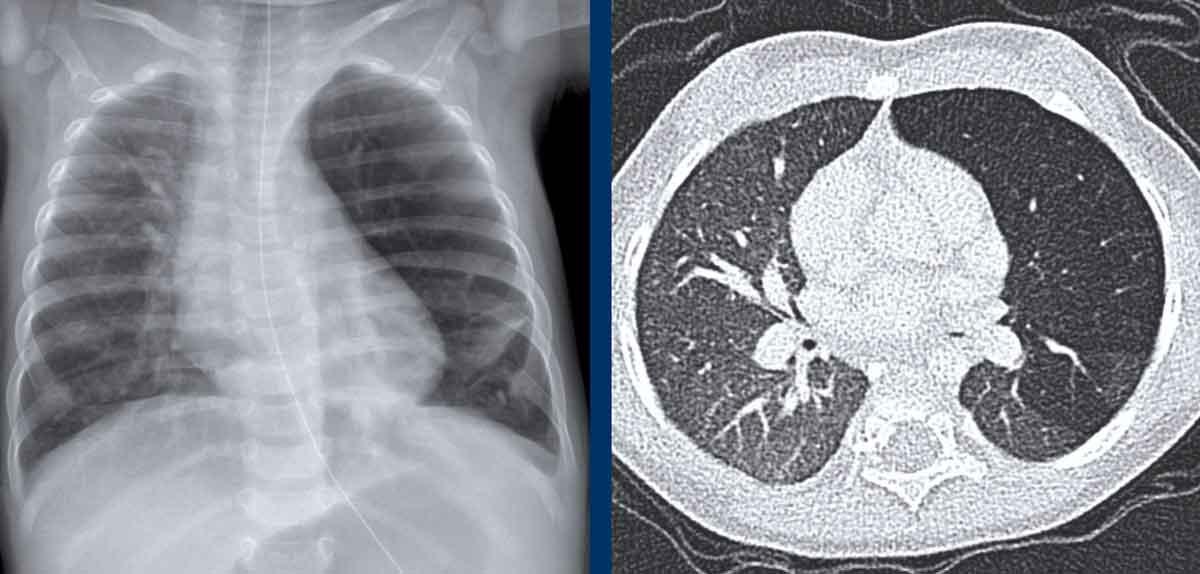
Trẻ 1 tuần tuổi, sinh ở tuần thai 41.
Trên siêu âm sàng lọc trước sinh, phát hiện tổn thương dạng nang ở thùy trên trái.
Phim X-quang cho thấy vùng sáng có ranh giới rõ ở phần đỉnh của thùy trên trái (mũi tên).
Có sự dịch chuyển trung thất nhẹ sang phải.
Đặc điểm hình ảnh X-quang trong CPAM
- Trong thể I và II, quan sát thấy nhiều nang thành mỏng chứa khí với kích thước khác nhau.
- Trong thể III, quan sát thấy tổn thương đặc.
- Nhiễm trùng các nang có thể gây ra mức khí-dịch.
- Các tổn thương lớn gây hiệu ứng khối với dịch chuyển trung thất và xẹp phổi nhu mô phổi lân cận.
- CPAM thường chỉ ảnh hưởng đến một thùy phổi.
Chụp CT có tiêm thuốc cản quang là cần thiết trong phân tích CPAM và phổi biệt lập.
Do CPAM và phổi biệt lập thường là các tổn thương hỗn hợp, cần xác định hoặc loại trừ các mạch máu nuôi dưỡng trước khi can thiệp phẫu thuật.
Hình ảnh
CT scan của bệnh nhân tương tự như trên.
Tổn thương sáng ở thùy trên trái có hình ảnh đa nang.
Do nang lớn nhất có đường kính hơn 2 cm, trường hợp này được phân loại là CPAM thể I.
Hình ảnh của trẻ sơ sinh, tuần thai 40.
Nghi ngờ CPAM lớn bên trái trên siêu âm trước sinh.
Suy hô hấp ngay sau sinh.
Hình ảnh
X-quang cho thấy tổn thương mờ đặc hình tròn lớn.
Dịch chuyển nặng các cấu trúc đường giữa kèm xẹp phổi phải.
Ống nội khí quản (ETT) ở vị trí sâu. Ống thông dạ dày (NG tube) tại chỗ.
Do cần can thiệp ngay, CT có tiêm thuốc cản quang tĩnh mạch đã được thực hiện.
CT cho thấy tổn thương dạng nang lớn ở thùy trên phổi trái, với sự dịch chuyển các cấu trúc mạch máu và phế quản.
Tổn thương không có liên quan đến bất kỳ mạch máu hệ thống nào, điều này loại trừ phổi biệt lập.
Đây là CPAM, chưa được thông khí.
Phổi biệt lập
Phổi biệt lập là một đoạn mô phổi loạn sản, tách biệt với phần còn lại của phổi. Nó nhận nguồn cung cấp mạch máu hệ thống bất thường.
Thể thường gặp nhất là thể trong thùy, nằm trong một thùy phổi bình thường và không có màng phổi tạng riêng.
Thông thường có hồi lưu tĩnh mạch bình thường qua các tĩnh mạch phổi.
Ngược lại, thể ngoài thùy nằm bên ngoài phổi bình thường, có màng phổi tạng riêng và hồi lưu tĩnh mạch hệ thống.
Hầu hết các trường hợp phổi biệt lập được phát hiện trên siêu âm trước sinh và biểu hiện là một khối ở các thùy đáy phổi, thường ở cạnh đường giữa bên trái.
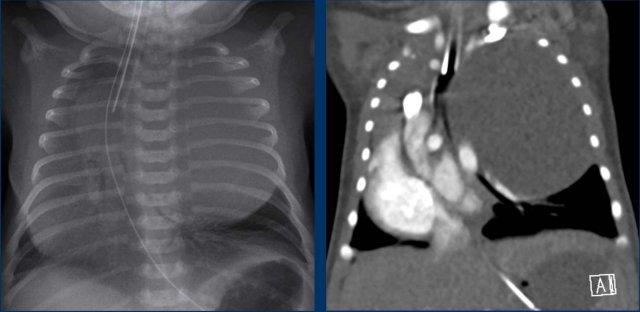
Hình ảnh
Trẻ sơ sinh, tuần thai 39, nghi ngờ CPAM thùy dưới trái trên siêu âm trước sinh.
X-quang cho thấy tổn thương mờ nhạt, không có ranh giới rõ ở thùy dưới trái.
CT lúc một tháng tuổi cho thấy tổn thương hỗn hợp, vừa dạng nang vừa đặc, với một động mạch nuôi dưỡng lớn xuất phát từ động mạch chủ xuống, phù hợp với phổi biệt lập.
Hình ảnh học
- Trên X-quang, phổi biệt lập thường không được phát hiện.
- Siêu âm trước sinh thường gợi ý nghi ngờ phổi biệt lập, biểu hiện là một khối tăng âm.
Xử trí còn nhiều tranh cãi. Một số tác giả ủng hộ phẫu thuật cắt bỏ do nguy cơ nhiễm trùng và suy tim do luồng thông trái-phải.
Một số khác ủng hộ phương pháp theo dõi chờ đợi, vì các trường hợp phổi biệt lập có thể tự thoái triển.
Trước khi can thiệp phẫu thuật, cần chụp MRI hoặc CT để phân tích nguồn cung cấp máu và phân loại phổi biệt lập.
Khí phế thũng thùy bẩm sinh
Khí phế thũng thùy bẩm sinh, hiện được gọi là căng phồng thùy bẩm sinh, là tình trạng giãn phồng quá mức một thùy phổi.
Nguyên nhân có khả năng nhất là hẹp hoặc yếu phế quản thùy gây ra cơ chế van một chiều.
Triệu chứng phụ thuộc vào mức độ giãn phồng thùy phổi.
Thùy phổi giãn phồng nhẹ có thể không có triệu chứng và giảm kích thước theo thời gian; những trường hợp này cần được theo dõi chặt chẽ. Giãn phồng thùy phổi tiến triển có thể xảy ra và gây ra các triệu chứng nặng, đôi khi đe dọa tính mạng. Những trường hợp đó được điều trị bằng phẫu thuật cắt thùy.
Thông thường, khí phế thũng thùy bẩm sinh được phát hiện trên siêu âm trước sinh.
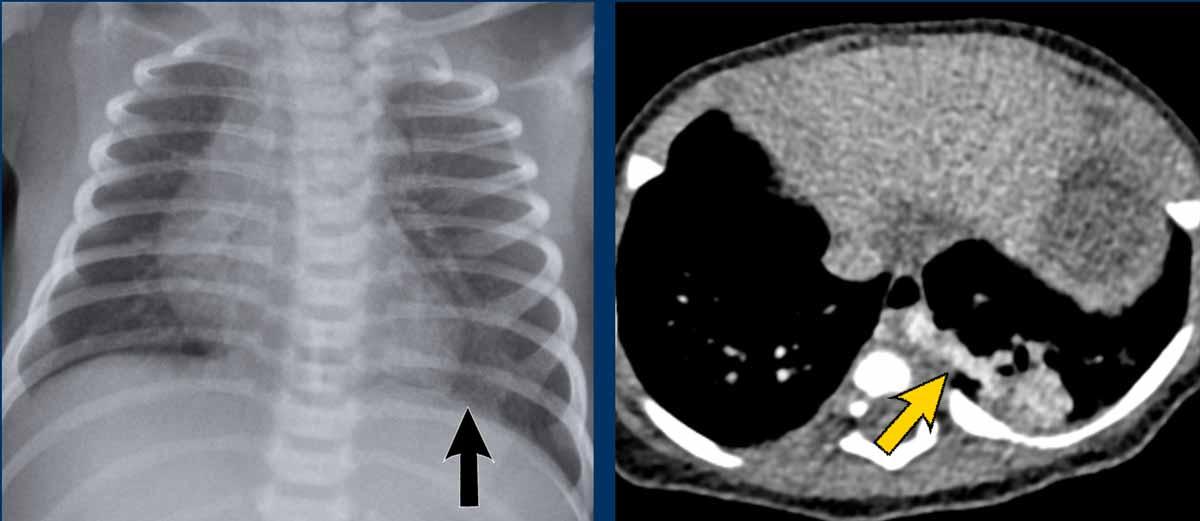
Hình ảnh của trẻ sơ sinh đủ tháng với suy hô hấp nhẹ.
Trước sinh có nghi ngờ CPAM.
X-quang ngực và CT cho thấy căng phồng quá mức thùy trên phải kèm biến dạng cấu trúc.
Thùy dưới phải bị chèn ép nhưng có thể có cấu trúc bình thường.
Dịch chuyển trung thất và tim, kèm xẹp phổi trái.
Hình ảnh của trẻ 6 tháng tuổi với các triệu chứng hô hấp nhẹ.
X-quang cho thấy căng phồng quá mức thùy trên trái với dịch chuyển các cấu trúc đường giữa và xẹp phổi một phần thùy dưới.
CT xác nhận căng phồng quá mức thùy trên phải.
Thoát vị hoành
Có hai loại thoát vị hoành: loại Bochdalek và loại Morgagni.
Chẩn đoán thường được thực hiện trước sinh.
Thoát vị Bochdalek chiếm khoảng 95% các trường hợp và nằm ở mặt sau của lồng ngực. Thường gặp ở bên trái (90%).
Thoát vị Morgagni, còn được gọi là thoát vị sau xương ức hoặc cạnh xương ức, nằm ở vị trí cạnh xương ức, nơi có các lỗ Morgagni.
Mức độ nặng của bệnh phụ thuộc vào mức độ thiểu sản phổi.
Đặc điểm hình ảnh học
- Mờ đặc toàn bộ hoặc một phần một bên lồng ngực, với phổi cùng bên không hoặc ít được thông khí.
- Dịch chuyển trung thất sang bên đối diện.
- Phát hiện một phần ống tiêu hóa trong khoang ngực là dấu hiệu bệnh lý đặc trưng để chẩn đoán.
- Ngay sau sinh, ống tiêu hóa chưa chứa khí nên có thể bị bỏ sót hoặc giả tạo hình ảnh bất thường trong phổi.
Hình ảnh
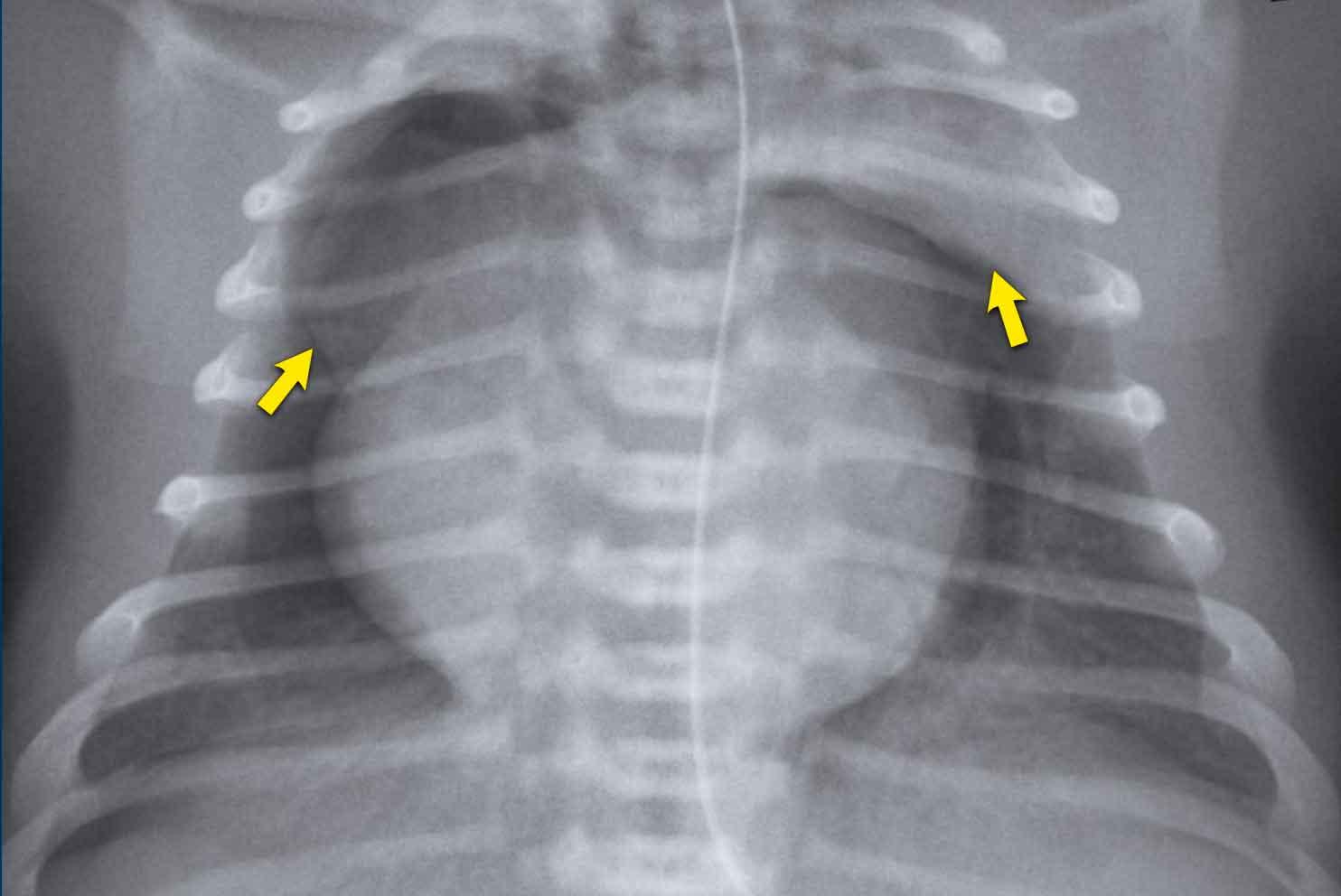
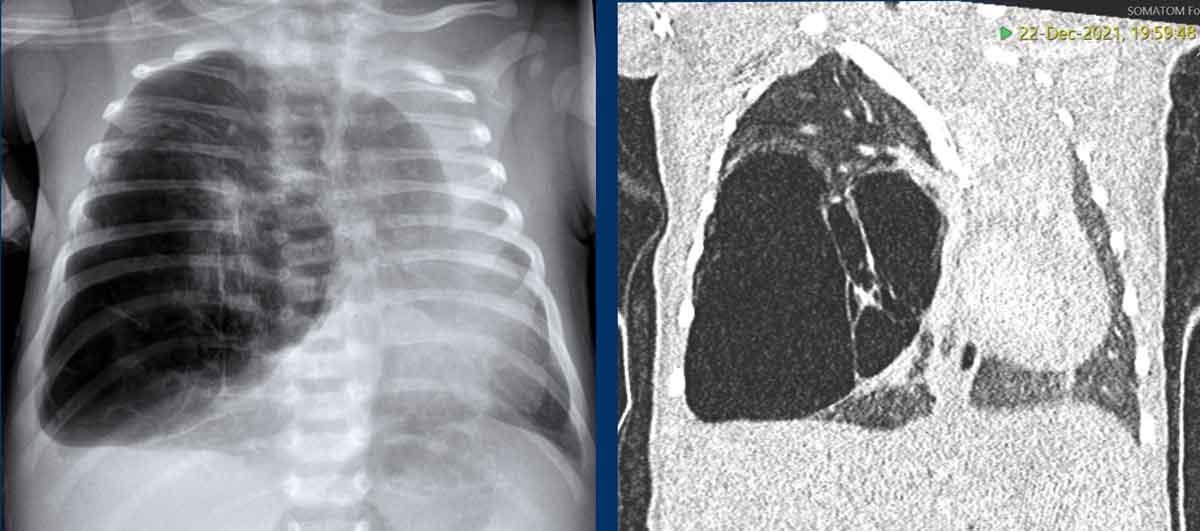
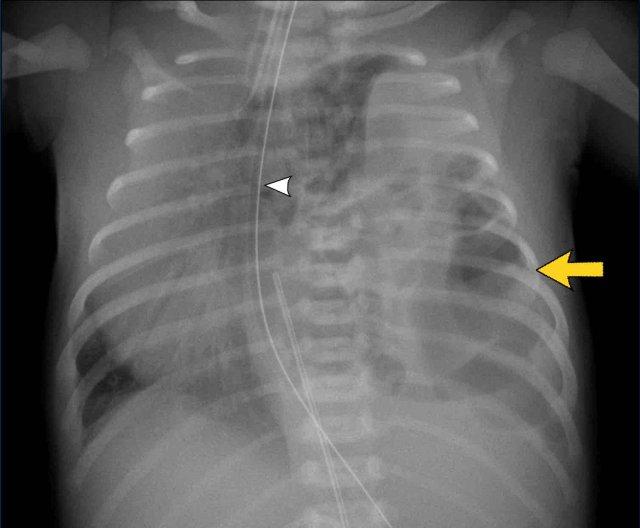
Trẻ sơ sinh đủ tháng với khó thở.
Mờ đặc một phần nửa lồng ngực trên trái.
Quan sát thấy các quai ruột trong nửa lồng ngực trái (mũi tên).
Dịch chuyển các cấu trúc đường giữa biểu hiện qua sự lệch của ống thông dạ dày (đầu mũi tên).
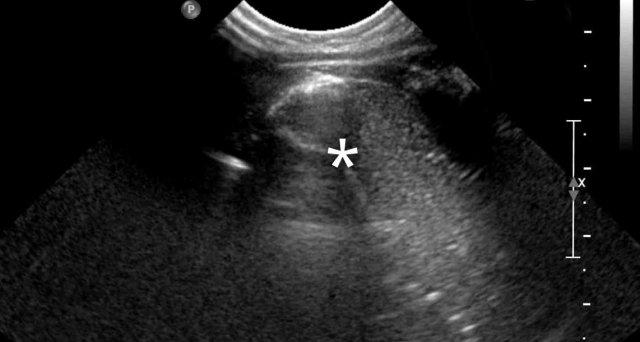
Siêu âm ghi nhận nhu động ruột trong các cấu trúc chứa khí và dịch, xác nhận thoát vị hoành lớn.
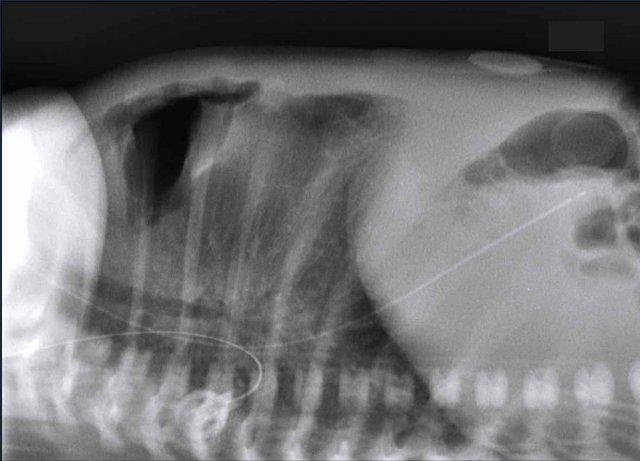
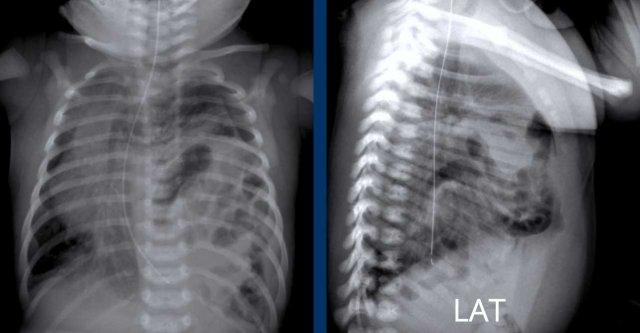
Các hình ảnh này của trẻ sơ sinh đủ tháng với khó thở.
Hình ảnh
Mờ đặc một phần nửa lồng ngực trên trái.
Quan sát thấy các quai ruột trong nửa lồng ngực trái.
Dịch chuyển các cấu trúc đường giữa biểu hiện qua sự lệch của ống thông dạ dày (đầu mũi tên).
Phim ngực nghiêng cũng cho thấy các quai ruột trong lồng ngực.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Bác sĩ Frank Smithuis Sr. điều hành – ông là giáo sư tại Đại học Oxford và tình cờ là anh trai của Robin Smithuis.
Nhấn vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.