Viêm tụy cấp
Phân loại Atlanta sửa đổi năm 2012 về viêm tụy cấp cho phép chuẩn hóa báo cáo, hỗ trợ việc trao đổi thông tin giữa các bác sĩ lâm sàng và phục vụ mục đích nghiên cứu.
Một mẫu báo cáo chuẩn hóa dành cho mô tả hình ảnh CT được cung cấp nhằm mô tả các biến chứng tại chỗ của viêm tụy cấp.
Giới thiệu
Về mặt thời gian, Phân loại Atlanta Sửa đổi xác định hai giai đoạn của viêm tụy cấp:
- Giai đoạn sớm – tuần đầu tiên
Chỉ các thông số lâm sàng là quan trọng cho việc lập kế hoạch điều trị, được xác định bởi hội chứng đáp ứng viêm hệ thống – SIRS, có thể dẫn đến suy tạng. - Giai đoạn muộn – sau tuần đầu tiên
Các tiêu chí hình thái học dựa trên kết quả CT kết hợp với các thông số lâm sàng quyết định việc chăm sóc bệnh nhân.
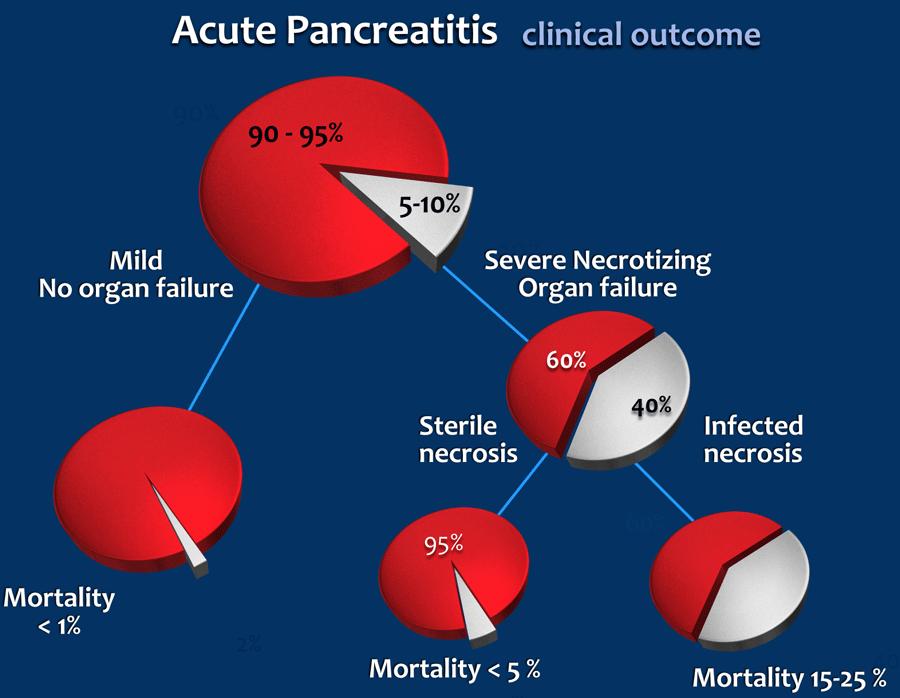
Mức độ nặng được phân loại thành ba nhóm dựa trên các kết quả lâm sàng và hình thái học:
- Nhẹ – Không có suy tạng và không có biến chứng tại chỗ hoặc toàn thân.
- Trung bình nặng – Có suy tạng thoáng qua dưới 48 giờ và/hoặc có biến chứng tại chỗ.
- Nặng – Suy tạng kéo dài > 48 giờ.
Chiếm 15-20% các trường hợp.
Về mặt hình thái học, có hai thể viêm tụy cấp:
- Viêm tụy cấp thể phù nề hay thể kẽ.
- Viêm tụy cấp thể hoại tử.
- Thông thường, hoại tử liên quan đến cả tụy và các mô quanh tụy.
- Ít gặp hơn là chỉ liên quan đến các mô quanh tụy.
- Hiếm gặp là chỉ liên quan đến nhu mô tụy.
Chẩn đoán Viêm Tụy Cấp
Chẩn đoán viêm tụy cấp đòi hỏi có hai trong ba đặc điểm sau:
- Đau bụng phù hợp với viêm tụy cấp:
Khởi phát cấp tính với cơn đau vùng thượng vị dữ dội, dai dẳng, thường lan ra sau lưng. - Hoạt độ lipase hoặc amylase huyết thanh tăng ít nhất gấp ba lần giới hạn trên của mức bình thường.
- Hình ảnh đặc trưng của viêm tụy cấp trên CT có tiêm thuốc cản quang (CECT) và ít phổ biến hơn là trên MRI hoặc siêu âm.
Chẩn đoán thường được xác lập khi có sự kết hợp giữa đau bụng và tăng men tụy; CECT không bắt buộc phải thực hiện, trừ khi còn nghi ngờ về chẩn đoán.
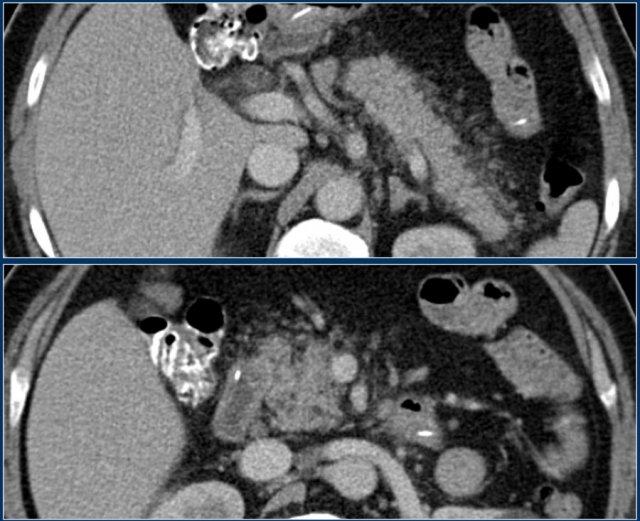
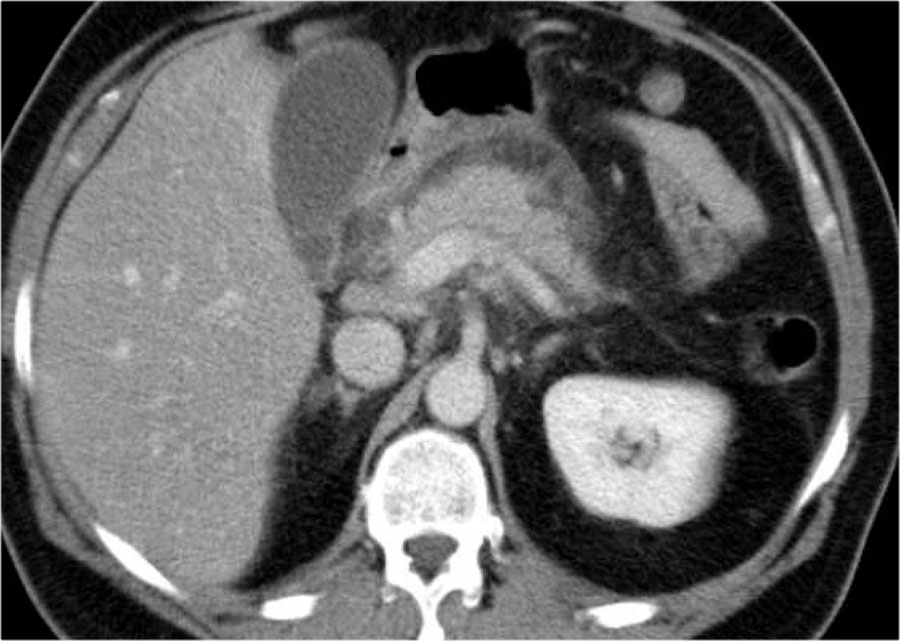
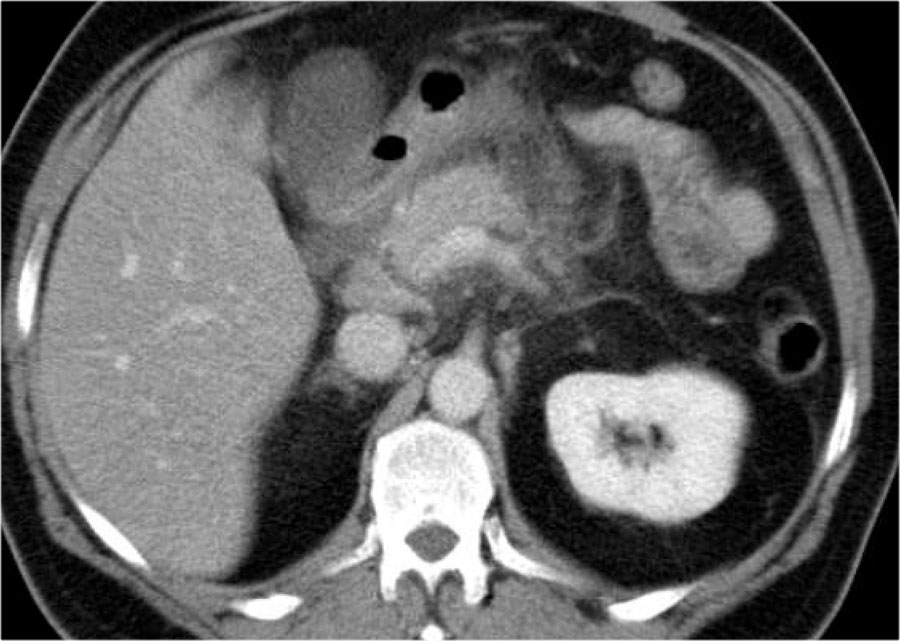
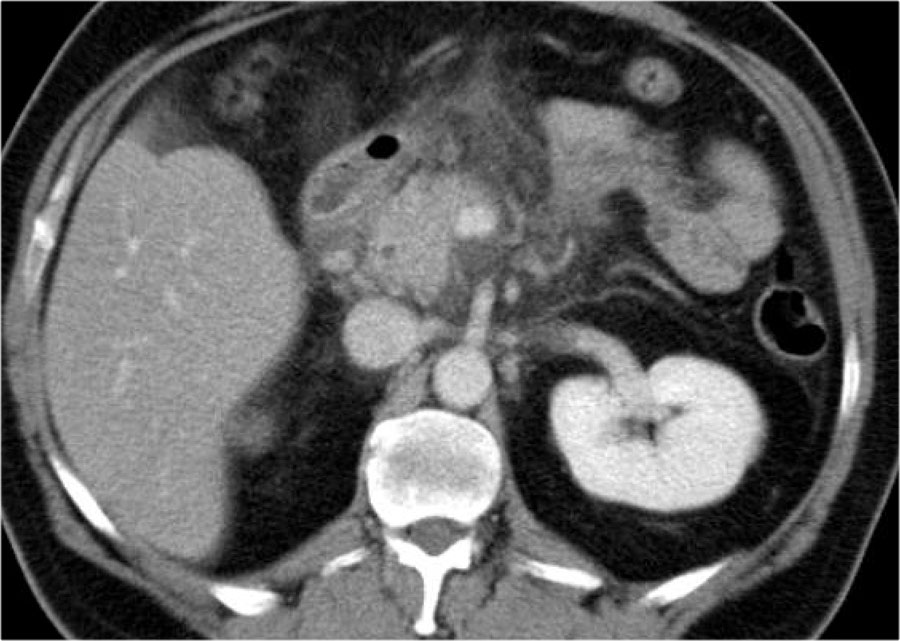
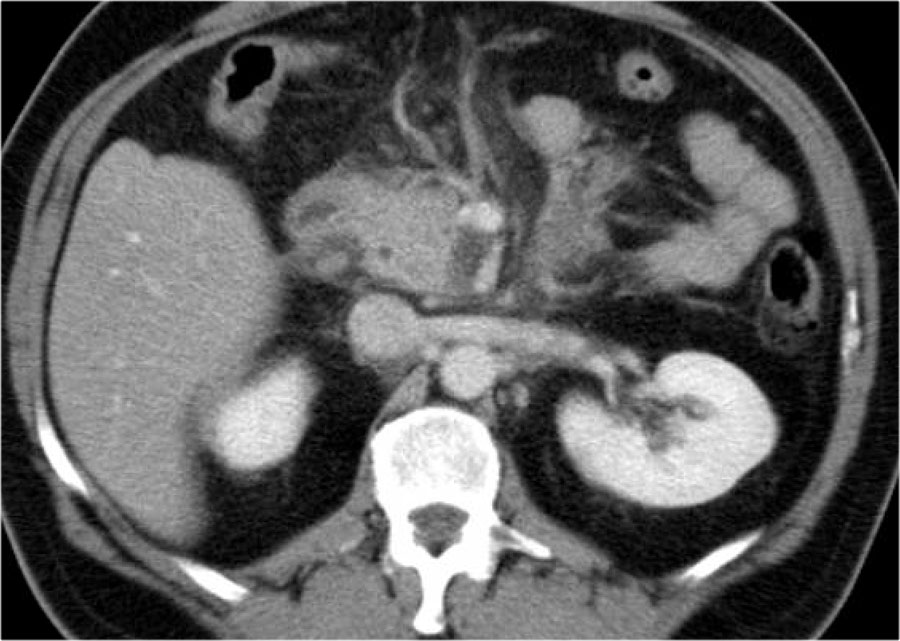
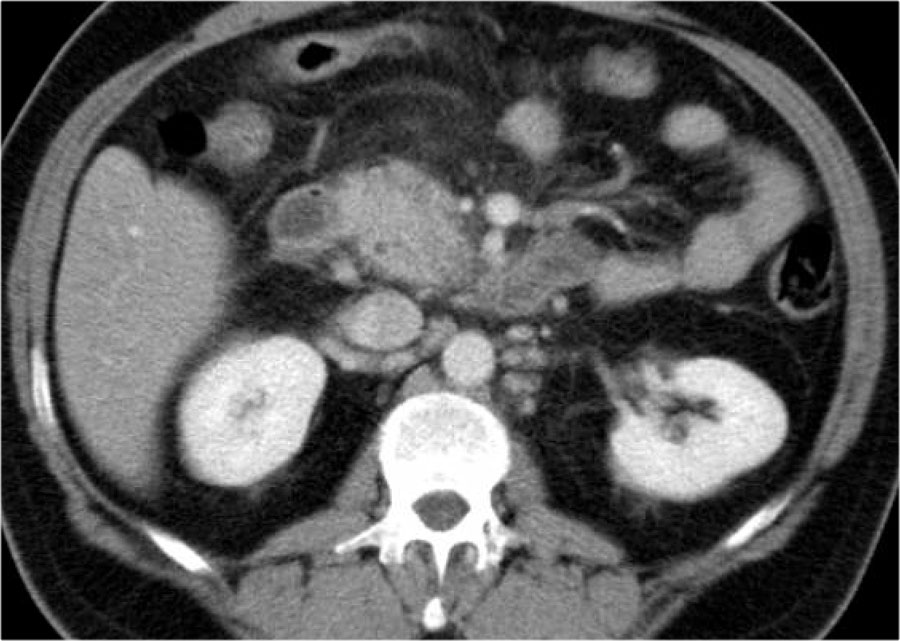
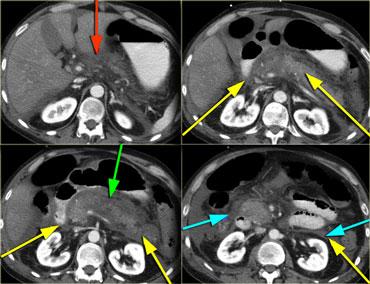
Đây là hình ảnh của một bệnh nhân nhập viện với cơn đau thượng vị cấp tính dữ dội, rất gợi ý viêm tụy cấp.
Tuy nhiên, nồng độ amylase vẫn trong giới hạn bình thường.
CECT đã được thực hiện.
Các kết quả ghi nhận:
- Phần lớn tụy có hình ảnh bình thường.
- Phù nề mỏm móc của đầu tụy (mũi tên xanh lam).
- Phù nề tổ chức mỡ quanh tụy (mũi tên vàng), phù hợp với viêm tụy thể kẽ.
Không có biến chứng và chẩn đoán viêm tụy mức độ nhẹ được xác lập.
Diễn tiến lâm sàng
Phân tầng mức độ nặng sớm trong viêm tụy cấp rất quan trọng để xác định những bệnh nhân có tỷ lệ bệnh tật cao nhất.
Những bệnh nhân này có thể được hưởng lợi từ việc chuyển kịp thời đến đơn vị chăm sóc tích cực hoặc trung tâm chuyên khoa tuyến trên.
Viêm tụy mức độ nhẹ
Những bệnh nhân này không có suy tạng.
Hầu hết không có tụ dịch và không có hoại tử.
Những bệnh nhân này thường hồi phục vào cuối tuần đầu tiên.
Viêm tụy mức độ trung bình nặng và nặng
Tình trạng lâm sàng của bệnh nhân được quyết định bởi đáp ứng của cơ thể đối với viêm tụy.
Các chuỗi cytokine dẫn đến hội chứng đáp ứng viêm hệ thống (SIRS), làm tăng nguy cơ suy tạng.
Sự hiện diện của suy tạng được xác định bởi suy hô hấp (pO2↓), suy thận (creatinine↑) và suy tim mạch (huyết áp↓).
Mức độ thay đổi hình thái học như hoại tử và tụ dịch không tỷ lệ thuận trực tiếp với mức độ nặng của suy tạng.
Tuy nhiên, nhiều bệnh nhân trong số này sẽ có viêm tụy hoại tử và tỷ lệ tử vong tăng lên khi hoại tử bị nhiễm trùng.
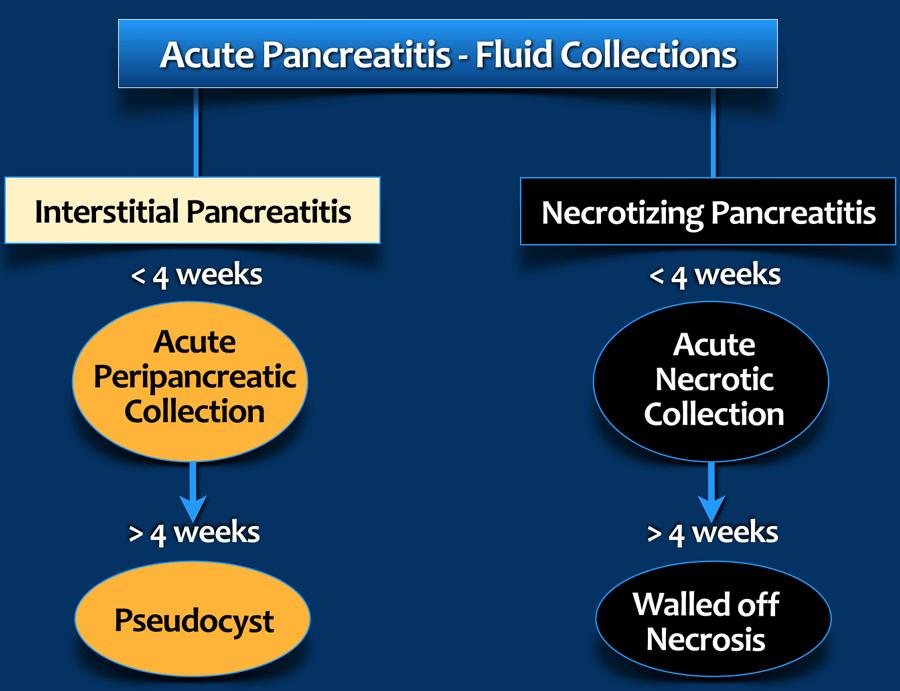
Phân loại Atlanta về các Ổ Tụ Dịch
Phân loại Atlanta Sửa đổi năm 2012 phân biệt 4 loại tụ dịch quanh tụy trong viêm tụy cấp dựa trên thành phần, mức độ bao bọc và thời gian.
-
Thành phần
- Chỉ chứa dịch trong tụ dịch quanh tụy cấp tính (APFC) và nang giả tụy.
- Hỗn hợp dịch và chất hoại tử trong tụ dịch hoại tử cấp tính (ANC) và hoại tử được bao bọc (WON).
-
Mức độ bao bọc
- Không có hoặc bao bọc một phần trong APFC và ANC.
- Bao bọc hoàn toàn trong nang giả tụy và WON.
-
Thời gian
- Trong vòng 4 tuần: APFC và ANC
- Sau 4 tuần: nang giả tụy và WON. Cần khoảng 4 tuần để hình thành vỏ bao.
Trên CT, việc phân biệt giữa APFC và ANC có thể khó khăn, đặc biệt trong những tuần đầu, và thuật ngữ “tụ dịch quanh tụy chưa xác định” có thể được sử dụng.
Tất cả các ổ tụ dịch này có thể vẫn vô trùng hoặc bị nhiễm trùng.
Nhiễm trùng hiếm gặp trong tuần đầu tiên.
Bảng tóm tắt các tiêu chí CT đối với các ổ tụ dịch trong và quanh tụy trong viêm tụy cấp.
- APFC
Tụ dịch quanh tụy cấp tính chỉ chứa dịch và không hoặc chỉ được bao bọc một phần. Chúng xuất hiện trong vòng 4 tuần trong viêm tụy thể kẽ. Thường tự thoái triển. - ANC
Tụ dịch hoại tử cấp tính chứa hỗn hợp dịch và chất hoại tử. Chúng không hoặc chỉ được bao bọc một phần. Chúng xuất hiện trong vòng 4 tuần trong viêm tụy hoại tử. - Nang giả tụy
Xuất hiện sau 4 tuần trong viêm tụy thể kẽ. Ổ tụ dịch này được bao bọc hoàn toàn. Nang giả tụy ít gặp trong viêm tụy cấp. Hầu hết các ổ tụ dịch tồn tại dai dẳng cũng chứa một lượng chất hoại tử nhất định. - WON
Sau 4 tuần, hầu hết các ổ tụ dịch hoại tử được bao bọc hoàn toàn và được gọi là Hoại tử được bao bọc (WON).
Chỉ số mức độ nặng trên CT
Chỉ số mức độ nặng trên CT (CTSI) kết hợp phân độ Balthazar (0-4 điểm) với mức độ hoại tử tụy (0-6 điểm) trên thang điểm mức độ nặng 10 điểm.
Vào ngày nhập viện, các hệ thống tính điểm dựa trên hình ảnh học không vượt trội hơn các hệ thống tính điểm dựa trên thông số lâm sàng và sinh hóa trong việc dự đoán kết cục lâm sàng.
Do đó, không khuyến cáo thực hiện CT vào ngày nhập viện chỉ với mục đích dự đoán.
Hình ảnh học
CT
CT là phương thức hình ảnh được lựa chọn để chẩn đoán và phân giai đoạn viêm tụy cấp cũng như các biến chứng của nó.
Siêu âm và ERCP kết hợp cắt cơ vòng và lấy sỏi đóng vai trò quan trọng trong viêm tụy do nguyên nhân đường mật.
Do chẩn đoán viêm tụy cấp thường được xác lập dựa trên các dấu hiệu lâm sàng và xét nghiệm, CT sớm chỉ được khuyến cáo khi chẩn đoán chưa rõ ràng, hoặc khi nghi ngờ có biến chứng sớm như thủng ruột hay thiếu máu cục bộ ruột.
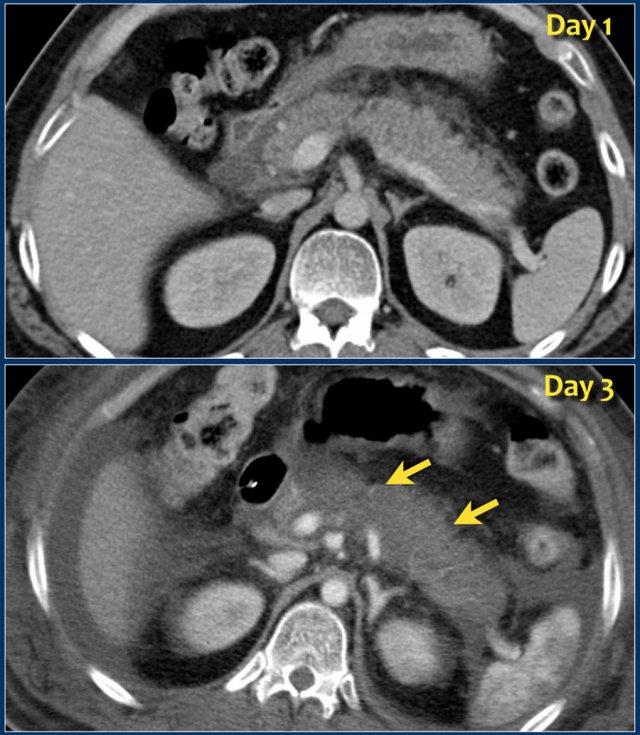
CT thực hiện sớm có thể gây nhận định sai về mức độ nặng về hình thái của viêm tụy, do có thể đánh giá thấp sự hiện diện và mức độ hoại tử.
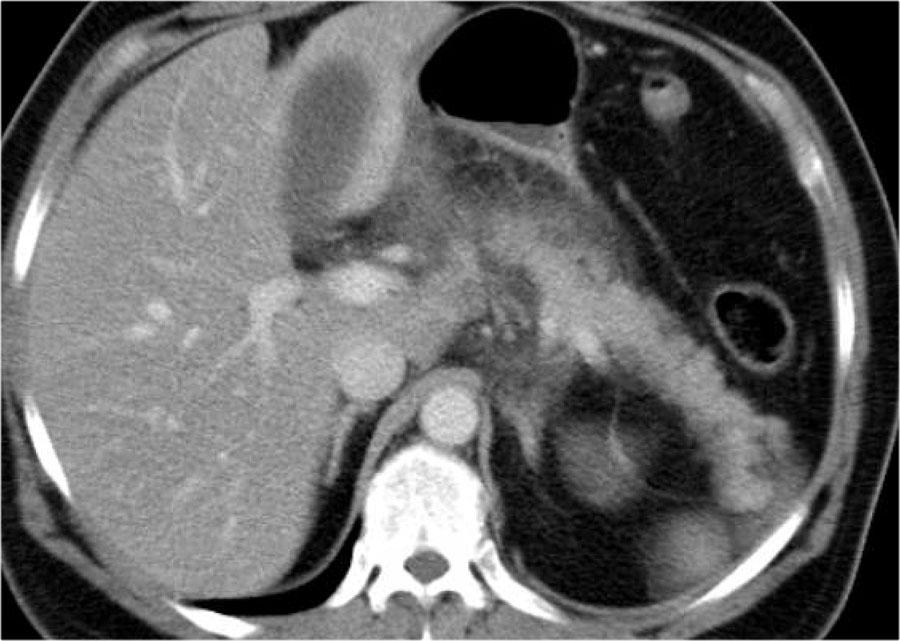
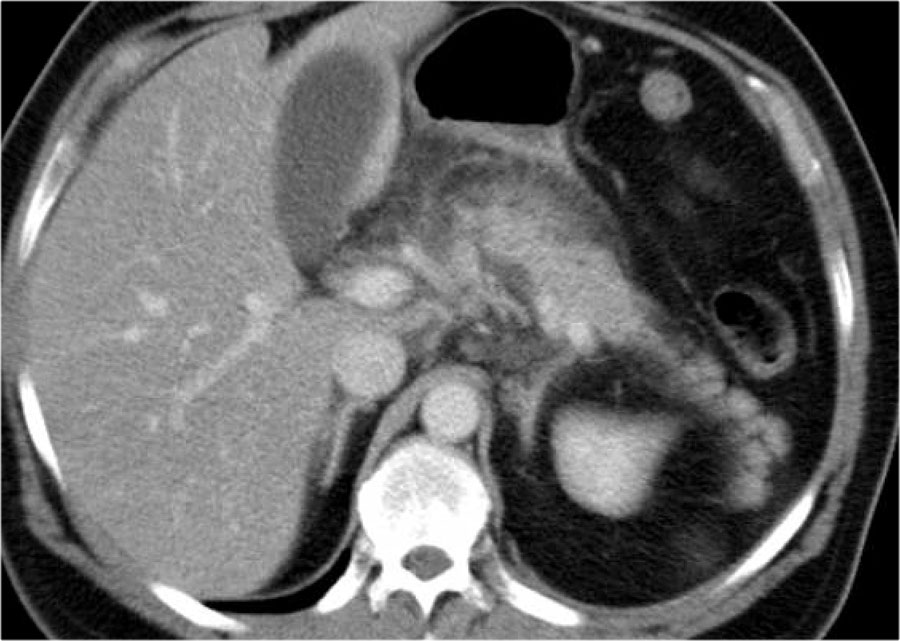
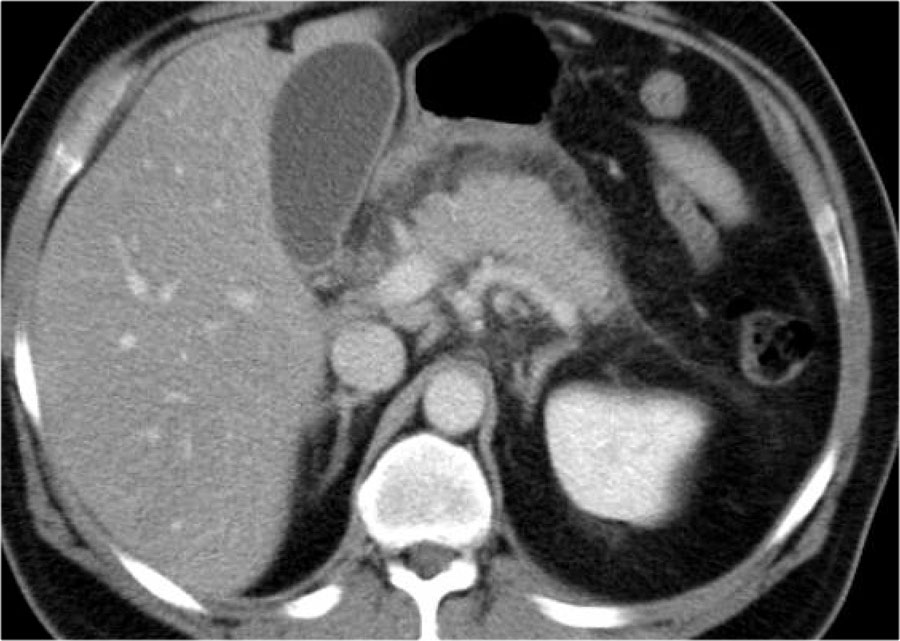
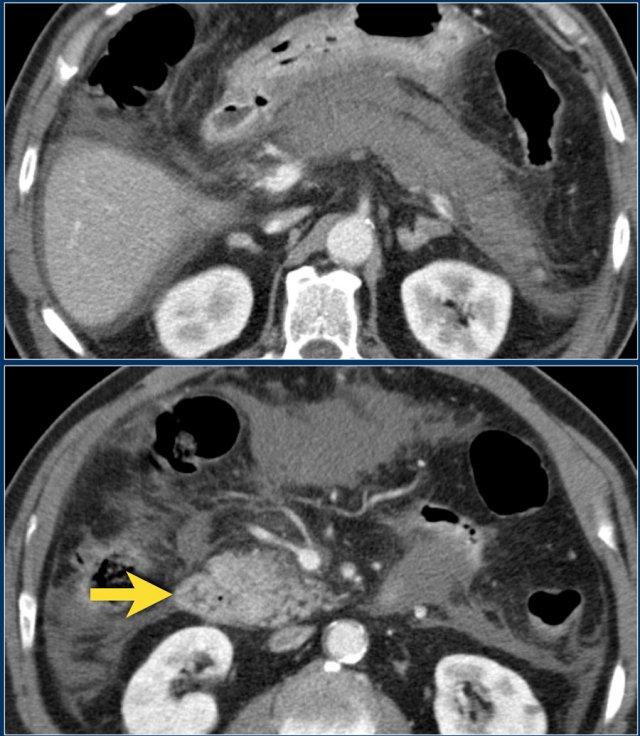
Các hình ảnh cho thấy tụy ngấm thuốc bình thường vào ngày thứ 1.
Khi tình trạng bệnh nhân xấu đi, CT lần hai được thực hiện vào ngày thứ 3.
Lưu ý phần lớn thân và đuôi tụy không còn ngấm thuốc, gợi ý viêm tụy hoại tử (các mũi tên).
CT lần đầu đã đánh giá thấp mức độ nặng của viêm tụy.
Bệnh nhân này tử vong vào ngày thứ 5 do hội chứng đáp ứng viêm hệ thống (SIRS) nặng và suy đa tạng.
Viêm tụy thể kẽ
Về mặt hình thái, viêm tụy cấp có 2 thể – viêm tụy thể kẽ (hay thể phù nề) và viêm tụy hoại tử.
Dưới đây là một ví dụ về viêm tụy thể kẽ.
Toàn bộ nhu mô tụy ngấm thuốc bình thường, chỉ có thâm nhiễm mỡ quanh tụy mức độ nhẹ.
Không có ổ dịch và không có hoại tử nhu mô tụy.
Chỉ số mức độ nặng trên CT (CTSI): 2 điểm.
Đây là một trường hợp khác của viêm tụy thể kẽ không có hoại tử.
Cuộn qua các hình ảnh để xem.
Tụy phù nề và có viêm quanh tụy (2 điểm).
Không có ổ dịch.
Không có hoại tử tụy.
CTSI: 2 điểm
Viêm tụy hoại tử
Hoại tử nhu mô tụy hoặc tổ chức quanh tụy xảy ra ở 10-15% bệnh nhân.
Đặc trưng bởi diễn biến lâm sàng kéo dài, tỷ lệ biến chứng tại chỗ cao và tỷ lệ tử vong cao.
Viêm tụy hoại tử có 3 thể phụ:
- Hoại tử cả nhu mô tụy lẫn tổ chức quanh tụy (thường gặp nhất).
- Hoại tử chỉ tổ chức ngoài tụy mà không có hoại tử nhu mô tụy (ít gặp hơn).
- Hoại tử nhu mô tụy mà không có hoại tử tổ chức quanh tụy xung quanh (rất hiếm gặp).
Hoại tử nhu mô tụy có thể được chẩn đoán trên CT có thuốc cản quang thực hiện sau ⩾ 72 giờ.
Hoại tử tổ chức quanh tụy có thể rất khó chẩn đoán, nhưng được nghi ngờ khi ổ dịch không đồng nhất, tức là có nhiều mức tỷ trọng khác nhau trên CT.
Hình CT cho thấy viêm tụy hoại tử cấp tính.
Thân và đuôi tụy không ngấm thuốc.
Đầu tụy ngấm thuốc bình thường (mũi tên).
Hơn 50% nhu mô tụy bị hoại tử và có ít nhất hai ổ dịch.
CTSI: 4 + 6 = 10 điểm.
MRI
MRI vượt trội hơn CT trong việc phân biệt giữa dịch và mảnh hoại tử dạng đặc.
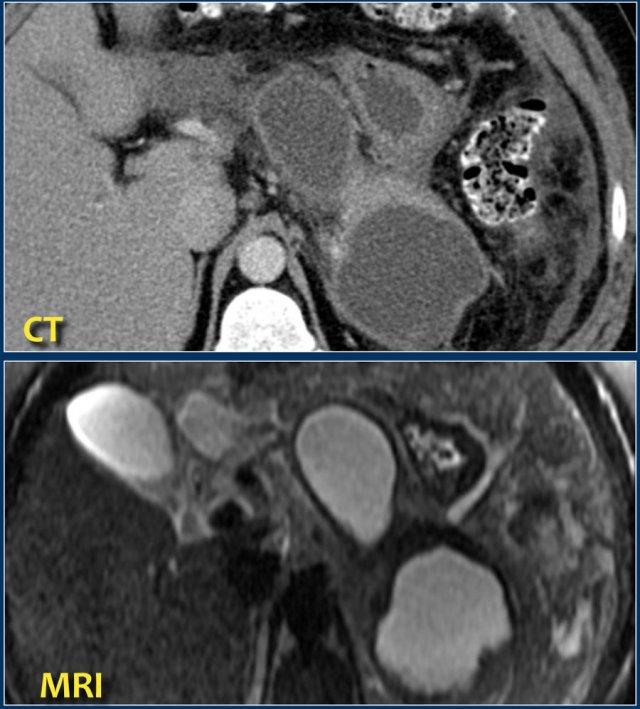
Đây là một bệnh nhân có nhiều ổ dịch quanh tụy đồng nhất trên CT.
Các ổ dịch này cũng cho thấy tín hiệu cao đồng nhất trên chuỗi xung T2W xóa mỡ, được bao bọc hoàn toàn và chứa dịch trong (tức là nang giả tụy).
Bệnh nhân này bị viêm tụy hoại tử cấp tính khởi phát 2 tháng trước.
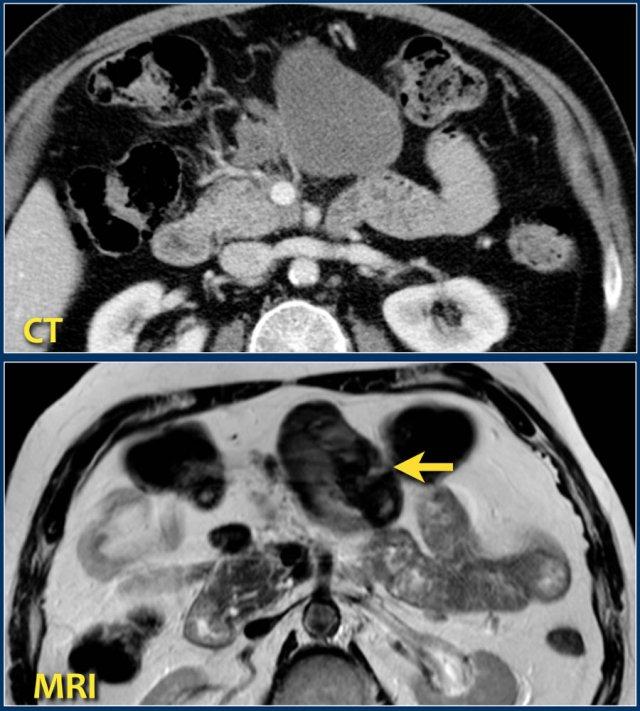
Hình CT cho thấy một ổ dịch quanh tụy đồng nhất trong mạc treo đại tràng ngang (mũi tên).
Chuỗi xung T2W trên MRI cho thấy ổ dịch có tín hiệu thấp (mũi tên).
Nhiều khả năng đây là tổ chức mỡ hoại tử (tức là hoại tử vô khuẩn hay hoại tử được bao bọc).
Bệnh nhân này không có sốt hay dấu hiệu nhiễm khuẩn huyết.
Dẫn lưu qua nội soi hoặc qua da sẽ có ít hoặc không có tác dụng làm giảm kích thước ổ hoại tử, nhưng lại làm tăng nguy cơ nhiễm khuẩn.
Các Ổ Dịch Quanh Tụy
Ổ Dịch Quanh Tụy Cấp Tính – APFC
Các ổ dịch trong ổ bụng và các ổ chứa mô hoại tử là biến chứng thường gặp trong viêm tụy cấp.
Các ổ dịch này hình thành sớm trong diễn tiến của viêm tụy cấp.
Ở giai đoạn sớm, ổ dịch chưa có thành hoặc vỏ bao.
Các vị trí ưu tiên của ổ dịch bao gồm:
- Hậu cung mạc nối
- Khoang cạnh thận trước và sau của khoang sau phúc mạc.
- Mạc treo đại tràng ngang
- Mạc treo ruột non.
Các ổ dịch này là hậu quả của việc giải phóng các enzyme tụy đã được hoạt hóa, gây hoại tử các mô xung quanh.
Điều này lý giải tại sao nhiều ổ dịch trong số này chứa các mảnh vụn hoại tử dạng đặc.
Khoảng 50% các ổ dịch này thoái triển tự nhiên (hình minh họa).
50% còn lại hoặc ổn định hoặc tiến triển tăng kích thước, trải qua quá trình tổ chức hóa và khu trú với hóa lỏng bên trong.
Chúng có thể vô khuẩn hoặc bị nhiễm trùng.
Các hình ảnh minh họa sự thoái triển tự nhiên của một ổ dịch quanh tụy cấp tính (APFC).
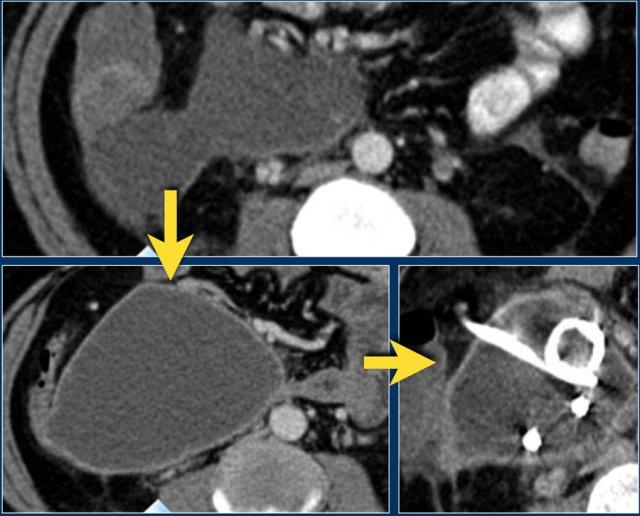
Ổ Hoại Tử Cấp Tính – ANC
Hãy phân tích hình ảnh.
Các dấu hiệu là gì?
Sau đó tiếp tục đọc.
Các dấu hiệu bao gồm:
- Hoại tử tụy
- Ổ dịch không đồng nhất trong mô quanh tụy
- Không có thành
Chúng ta có thể kết luận đây là một ổ hoại tử cấp tính – ANC.
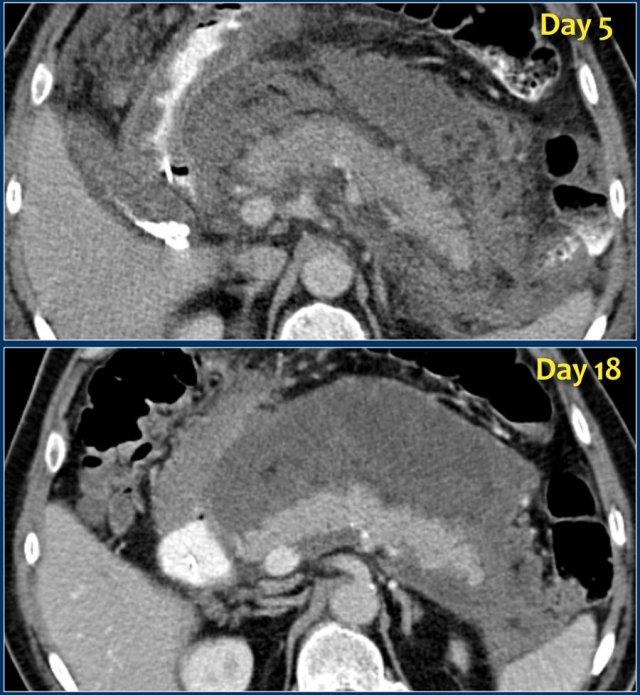
ANC (2)
Hãy phân tích các hình ảnh rồi tiếp tục đọc.
Các dấu hiệu là gì?
Các dấu hiệu bao gồm:
- Tụy ngấm thuốc bình thường toàn bộ.
- Các ổ dịch quanh tụy lan rộng, có tỷ trọng dạng lỏng và không lỏng trên CT.
- Có ít nhất hai ổ dịch, nhưng không có hoại tử nhu mô tụy (CTSI: 4).
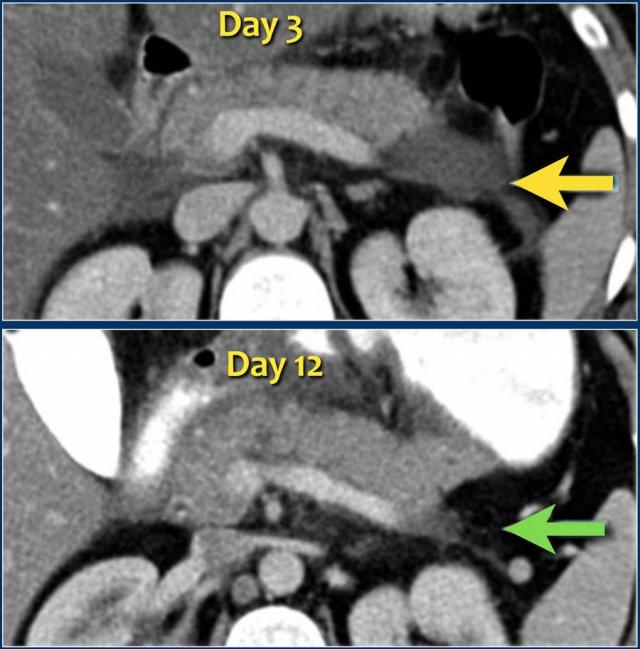
- Vào ngày thứ 18, các ổ dịch quanh tụy mở rộng và xuất hiện thành không hoàn toàn.
Vào ngày thứ 5, ổ dịch này có thể được chẩn đoán là ổ hoại tử cấp tính có khả năng cao.
Vào ngày thứ 18, thành chưa hoàn toàn, nhưng có thể dự đoán rằng trong vài ngày tới đây sẽ trở thành ổ hoại tử được bao bọc với thành hoàn chỉnh.
Khi các ổ dịch quanh tụy tồn tại dai dẳng hoặc tăng kích thước, thường là do sự hiện diện của hoại tử mỡ.
Do mỡ không ngấm thuốc trên CT, việc chẩn đoán hoại tử mỡ có thể gặp khó khăn.
Hoại tử có thể được chẩn đoán bằng MRI, tuy nhiên chỉ nên thực hiện khi có ý nghĩa lâm sàng trực tiếp.
Nang Giả Tụy
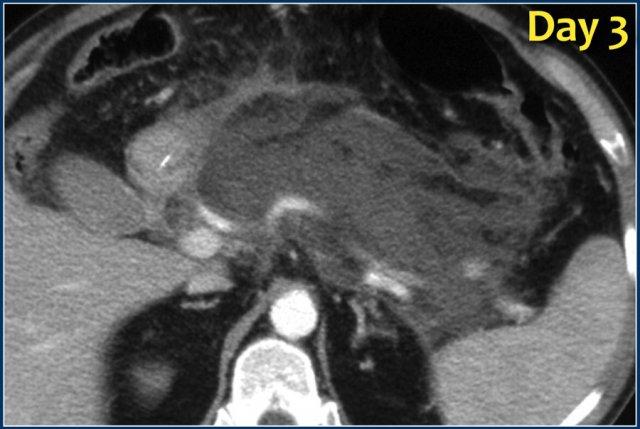
Bệnh nhân này nhập viện vì tắc nghẽn đường ra dạ dày 2 tháng sau một đợt viêm tụy cấp.
Có một ổ dịch quanh tụy đồng nhất, giới hạn rõ trong hậu cung mạc nối, tiếp giáp với dạ dày và tụy.
Bệnh nhân không có sốt.
Ổ dịch được dẫn lưu qua da thành công, cho thấy dịch trong suốt với nồng độ amylase cao và sau đó thoái triển cùng với các triệu chứng của bệnh nhân.
Do đó, ổ dịch này được xác định là nang giả tụy thực sự.
Nang giả tụy là một ổ dịch tụy hoặc dịch được bao bọc hoàn toàn bởi thành mô xơ.
Nang giả tụy xảy ra trong viêm tụy thể phù nề kẽ và việc vắng mặt của mô hoại tử là điều kiện bắt buộc để chẩn đoán.
Có thể có thông thương với ống tụy.
Nang giả tụy cần ít nhất 4 tuần để hình thành.
Chẩn đoán phân biệt bao gồm ổ hoại tử được bao bọc, đôi khi là giả phình mạch hoặc thậm chí u nang tụy.
Vị trí thường gặp nhất là hậu cung mạc nối.
Hầu hết các ổ dịch tồn tại sau 4 tuần là ổ hoại tử được bao bọc.
Nang giả tụy thực sự không phổ biến, vì hầu hết các ổ dịch quanh tụy cấp tính thoái triển trong vòng 4 tuần.
Ổ Hoại Tử Được Bao Bọc – WON
Chỉ dựa vào CT, đôi khi không thể xác định liệu một ổ dịch chỉ chứa dịch thuần túy hay hỗn hợp dịch và mô hoại tử.
Do đó, đôi khi tốt hơn nên mô tả các ổ này là ‘ổ dịch quanh tụy không xác định được’.
Các hình ảnh thuộc về một bệnh nhân viêm tụy cấp.
Trên hình ảnh phía trên là một ổ dịch ở vùng đầu tụy trong khoang cạnh thận trước bên phải.
Ở giai đoạn này, không thể phân biệt giữa ổ dịch quanh tụy cấp tính và ổ hoại tử cấp tính.
Trên phim chụp theo dõi, ổ dịch ở khoang cạnh thận trước bên phải tăng kích thước.
Ổ dịch có tỷ trọng dịch và thành mỏng ngấm thuốc.
Đây có thể là nang giả tụy hoặc ổ hoại tử được bao bọc, có thể nhiễm trùng hoặc không.
Bệnh nhân tiến triển nhiễm khuẩn huyết và được dẫn lưu qua da.
Sau dẫn lưu, kích thước ổ dịch hầu như không giảm.
Bệnh nhân được phẫu thuật và ổ dịch được phát hiện chứa đầy mảnh vụn hoại tử, điều này không được nhận ra trên CT, do đó đây là ổ hoại tử được bao bọc chứ không phải nang giả tụy.
Các mảnh vụn hoại tử quá đặc để có thể dẫn lưu qua da thành công.
Ổ hoại tử được bao bọc (2)
Các hình ảnh CT này thuộc về một bệnh nhân vào ngày thứ 40.
Bệnh nhân này có hoại tử tụy trung tâm và hiện xuất hiện sốt.
CT cho thấy ổ dịch có tỷ trọng tương tự như bệnh nhân có nang giả tụy, ngoại trừ vị trí nằm trong tụy.
Ổ dịch đồng nhất, giới hạn rõ với thành mỏng tiếp giáp dạ dày.
Trong quá trình nội soi cắt lọc, ổ dịch này chứa dịch và mô hoại tử, được lấy ra từ vùng tụy.
Mặc dù đặc điểm hình ảnh trong trường hợp này tương tự bệnh nhân có nang giả tụy, đây được xác định là ổ hoại tử được bao bọc có nhiễm trùng.
Ổ hoại tử được bao bọc (3)
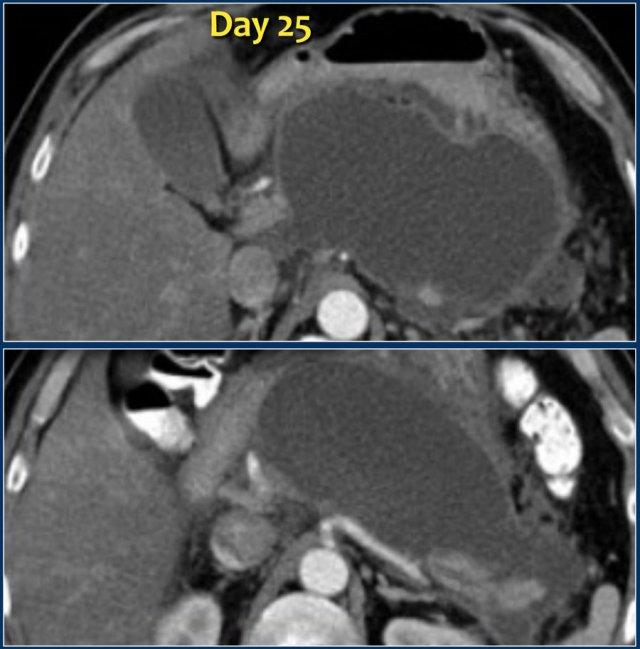
Đây là hình ảnh một ổ dịch trong và quanh tụy đồng nhất, giới hạn rõ với thành ngấm thuốc, vào ngày thứ 25 của một đợt viêm tụy hoại tử cấp tính.
Bệnh nhân này có sốt và suy đa tạng.
Do đó, ổ dịch này bị nghi ngờ là WON nhiễm trùng chứ không phải nang giả tụy.
Trong phẫu thuật, ổ dịch chứa nhiều mảnh vụn hoại tử, điều này không được thể hiện trên CT.
Các trường hợp này minh họa rằng đôi khi CT không thể phân biệt một cách đáng tin cậy giữa các ổ dịch chỉ chứa dịch thuần túy và các ổ chứa hỗn hợp dịch và mảnh vụn hoại tử dạng đặc, có hoặc không có nhiễm trùng.
Hoại tử nhiễm trùng
Hoại tử nhiễm trùng là:
- Nhiễm trùng nhu mô tụy hoại tử hoặc mô mỡ ngoài tụy hoại tử – tức là ANC nhiễm trùng hoặc WON nhiễm trùng, tùy thuộc vào mức độ bao bọc.
- Thường xảy ra trong tuần thứ 2 đến tuần thứ 4, hiếm khi trong tuần đầu tiên.
- Biến chứng tại chỗ nghiêm trọng nhất của viêm tụy hoại tử cấp tính.
- Nguyên nhân tử vong phổ biến nhất ở bệnh nhân viêm tụy cấp.
- Chẩn đoán hoại tử nhiễm trùng khi có bóng khí trên CT (gặp trong 40% trường hợp) hoặc khi chọc hút bằng kim nhỏ (FNA) dương tính với vi khuẩn.
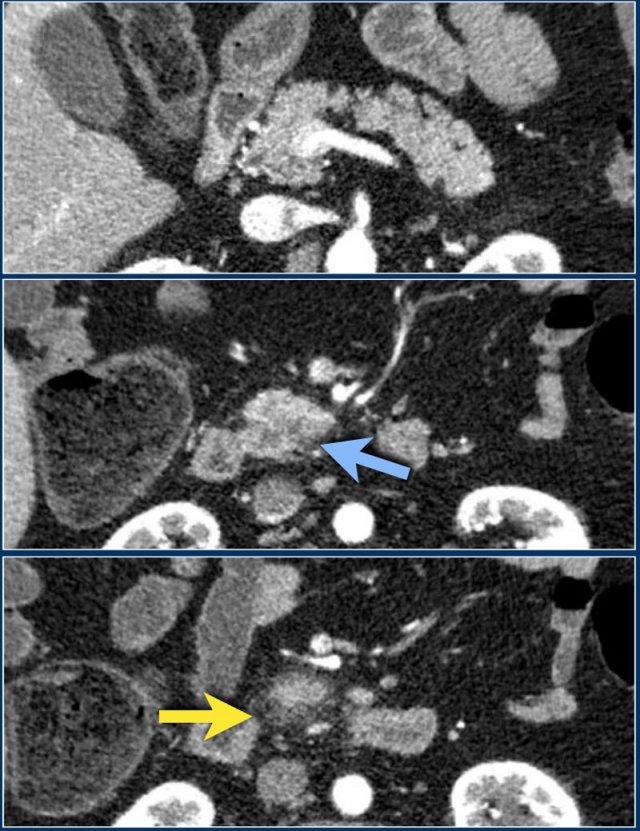
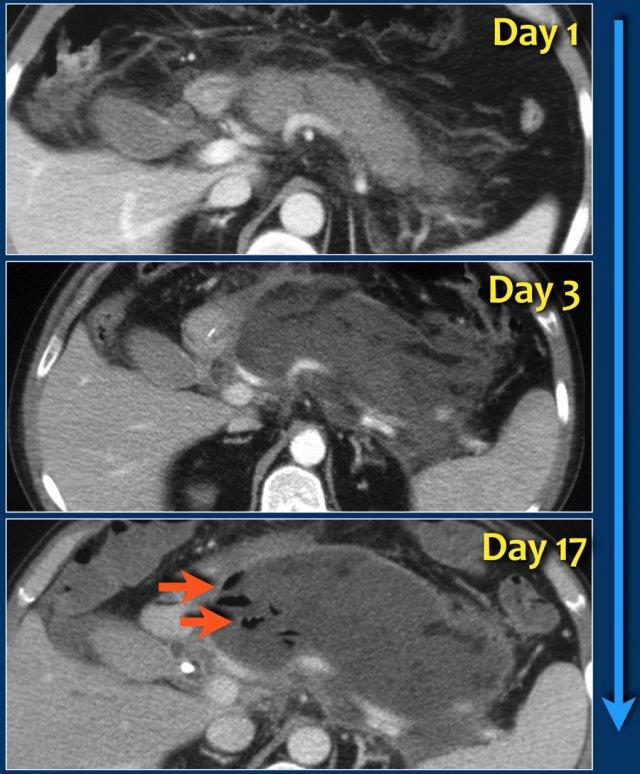
Trường hợp này là ví dụ điển hình của hoại tử tụy nhiễm trùng.
- Vào ngày thứ 1, tụy ngấm thuốc bình thường và hình ảnh chỉ giống như viêm tụy thể phù nề kẽ nhẹ.
- Vào ngày thứ 3, tụy không ngấm thuốc, phù hợp với hoại tử.
Hoại tử cũng liên quan đến mô quanh tụy.
Đây là ANC – ổ hoại tử cấp tính. - Vào ngày thứ 17, có các bóng khí trong ổ hoại tử phù hợp với hoại tử tụy và quanh tụy nhiễm trùng.
Ổ hoại tử được bao quanh bởi một thành.
Thuật ngữ áp xe tụy không còn được sử dụng, vì một ổ mủ không có mô hoại tử là cực kỳ hiếm gặp trong viêm tụy cấp.
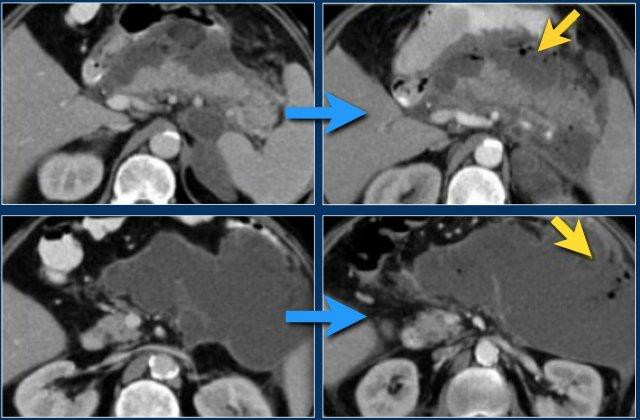
Hoại tử nhiễm trùng (2)
Ở bệnh nhân này, tụy ngấm thuốc bình thường với các ổ hoại tử cấp tính không đồng nhất có vách ngăn xung quanh, có tỷ trọng dịch và mỡ.
Đây có thể là hoại tử mô quanh tụy.
Hai tuần sau, xuất hiện các bóng khí trong ổ dịch quanh tụy, phù hợp với ổ hoại tử cấp tính nhiễm trùng.
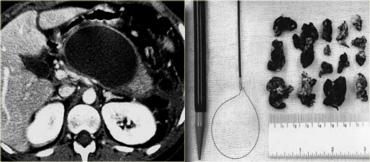
Bệnh nhân này được phẫu thuật.
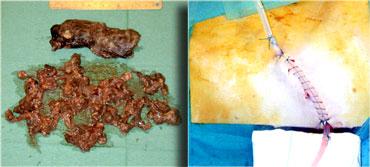
Phẫu thuật viên đã lấy ra một lượng lớn mô hoại tử và ước tính đã cắt bỏ hơn 90% tụy.
Tiếp tục xem hình ảnh tiếp theo.
Đáng chú ý, CT thực hiện 6 tháng sau phẫu thuật cho thấy tụy bình thường.
Điều này cho thấy rằng trong phẫu thuật, việc phân biệt giữa hoại tử nhu mô tụy và hoại tử mô quanh tụy đôi khi là không thể.
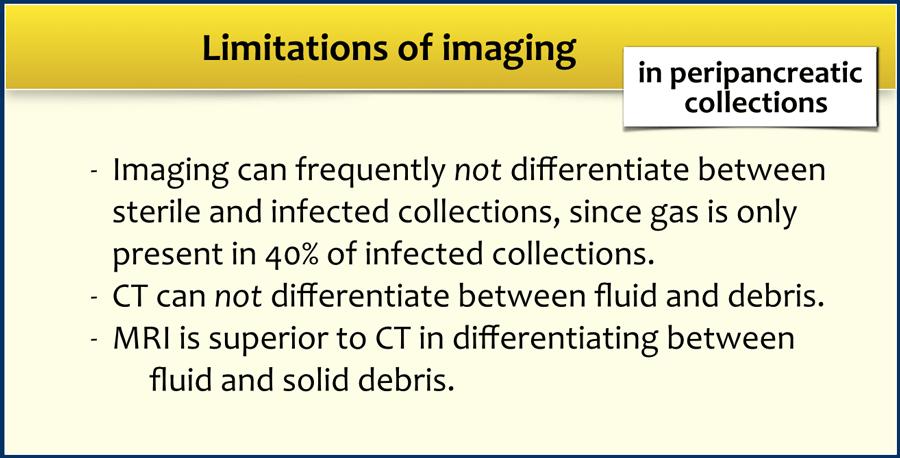
Các hạn chế của chẩn đoán hình ảnh được tóm tắt trong bảng.
Can thiệp
Phương pháp xử trí hiện tại đối với viêm tụy cấp là điều trị bảo tồn càng lâu càng tốt.
Trong hai tuần đầu, bệnh nhân viêm tụy cấp nặng có suy đa tạng cần được ổn định tại khoa Hồi sức tích cực (ICU).
Các can thiệp nên được trì hoãn càng lâu càng tốt.
Nhiều ổ dịch sẽ vẫn còn vô khuẩn hoặc tự tiêu.
Cần chờ cho các ổ dịch được khu trú rõ ràng, quá trình này mất khoảng 4 tuần.
Chọc hút bằng kim nhỏ (FNA) và Dẫn lưu
Khi tình trạng lâm sàng của bệnh nhân xấu đi và bệnh nhân có sốt, chọc hút bằng kim nhỏ (FNA) có thể được sử dụng để phân biệt giữa các ổ dịch vô khuẩn và nhiễm khuẩn.
Những lưu ý quan trọng về FNA:
- Không có vai trò của FNA trong các ổ dịch giai đoạn sớm.
- Không dùng đường xuyên dạ dày chỉ để chẩn đoán.
- Cần chắc chắn đây không phải là giả phình mạch.
- Cần lên kế hoạch trước – Phương án xử trí là gì:
- Có mủ > đặt ống dẫn lưu.
- Không xác định hoặc dịch trong > Nhuộm Gram, cấy vi khuẩn.
- Không có dịch > có thể là hoại tử đặc > bơm nước muối sinh lý > cấy vi khuẩn.
Những lưu ý quan trọng về Dẫn lưu:
- Chỉ định can thiệp đối với các ổ dịch quanh tụy đang tiến triển cần được đánh giá toàn diện dựa trên lâm sàng, xét nghiệm và hình ảnh học
- Không có vai trò của dẫn lưu trong các ổ dịch giai đoạn sớm
- Có thể được sử dụng như một hướng dẫn cho phương pháp phẫu thuật
Các ổ dịch quanh tụy có thể được tiếp cận qua đường xuyên gan (mũi tên đỏ), xuyên dạ dày (mũi tên xanh lá) hoặc xuyên thành bụng (mũi tên xanh dương), tuy nhiên đường tiếp cận được ưu tiên là duy trì trong khoang sau phúc mạc (mũi tên vàng).
Đường tiếp cận sau phúc mạc có một số ưu điểm:
- Cùng khoang với tụy.
- Không bị nhiễm khuẩn từ hệ vi khuẩn đường ruột.
- Lợi dụng trọng lực.
- Ống dẫn lưu chạy song song với nền tụy.
- Đường tiếp cận có thể được sử dụng để hướng dẫn phẫu thuật xâm lấn tối thiểu.
Can thiệp phẫu thuật
Năm 2013, hướng dẫn dựa trên bằng chứng của IAP/APA về xử trí viêm tụy cấp đã được công bố.
Các khuyến cáo sau đây đã được đưa ra:
- Chỉ định can thiệp trong viêm tụy hoại tử bao gồm:
- Nghi ngờ lâm sàng hoặc đã xác định viêm tụy hoại tử nhiễm khuẩn có diễn tiến lâm sàng xấu đi
- Suy tạng kéo dài nhiều tuần sau khởi phát bệnh mà không có bằng chứng viêm tụy hoại tử nhiễm khuẩn.
- Chỉ định can thiệp trong viêm tụy hoại tử vô khuẩn bao gồm:
- Tắc nghẽn dạ dày, ruột hoặc đường mật kéo dài do hiệu ứng khối của hoại tử được bao bọc (tức là tùy ý >4-8 tuần sau khởi phát viêm tụy cấp)
- Triệu chứng suy nhược dai dẳng ở bệnh nhân có hoại tử được bao bọc mà không có dấu hiệu nhiễm khuẩn (tức là tùy ý >8 tuần sau khởi phát viêm tụy cấp)
- Hội chứng đứt ống tụy với các triệu chứng dai dẳng (ví dụ: đau, tắc nghẽn) kèm theo ổ dịch hoại tử được bao bọc.
- Đối với bệnh nhân viêm tụy hoại tử nhiễm khuẩn đã được chứng minh hoặc nghi ngờ, can thiệp xâm lấn nên được trì hoãn ít nhất 4 tuần sau khi khởi phát để cho phép các ổ dịch được ‘bao bọc’ hoàn toàn.
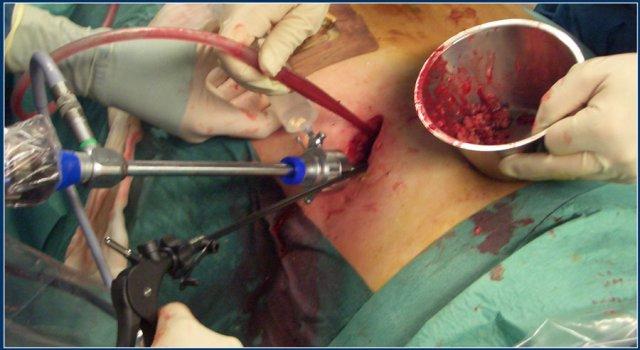
- Chiến lược can thiệp tối ưu cho bệnh nhân viêm tụy hoại tử nhiễm khuẩn nghi ngờ hoặc đã xác định là dẫn lưu qua da (sau phúc mạc) dưới hướng dẫn hình ảnh hoặc dẫn lưu qua nội soi xuyên thành, tiếp theo nếu cần thiết là cắt lọc hoại tử qua nội soi hoặc phẫu thuật.
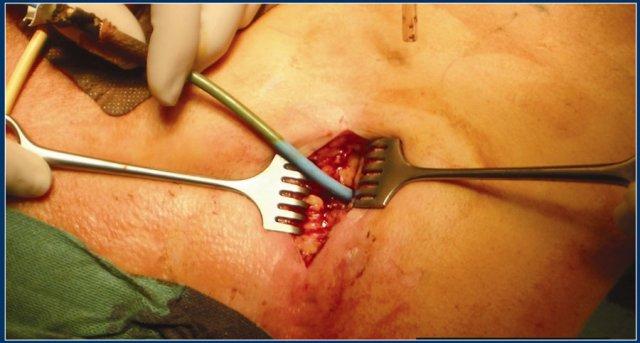
Sau khi lấy bỏ mô hoại tử qua cắt lọc sau phúc mạc có hỗ trợ nội soi, các ống thông được lưu lại tại chỗ
Thông điệp chính
- Cần nắm vững thuật ngữ trong viêm tụy cấp theo Phân loại Atlanta Sửa đổi năm 2012.
- Mức độ nặng về hình thái của viêm tụy cấp (bao gồm hoại tử nhu mô tụy) chỉ có thể được đánh giá đáng tin cậy qua hình ảnh học sau 72 giờ kể từ khi khởi phát triệu chứng.
- CT không thể phân biệt đáng tin cậy giữa các ổ dịch chỉ chứa dịch thuần túy và các ổ dịch có chứa mảnh hoại tử đặc.
Trong những trường hợp này, MRI có thể có giá trị bổ sung. - Tránh dẫn lưu sớm các ổ dịch và tránh đưa nhiễm khuẩn vào.