Viêm ruột thừa – Tìm thấy trên siêu âm
Trong bài viết này, chúng tôi sẽ thảo luận về vai trò của Siêu âm trong chẩn đoán viêm ruột thừa và vai trò bổ sung của chụp CT.
Các đặc điểm Siêu âm đa dạng ở các giai đoạn khác nhau của viêm ruột thừa sẽ được đề cập, cùng với vấn đề viêm ruột thừa tự thoái lui và áp-xe ruột thừa.
Các bẫy chẩn đoán và chẩn đoán phân biệt cũng được thảo luận tại đây.
Về kỹ thuật và giải phẫu bình thường: xem “Siêu âm đường tiêu hóa“
Để góp ý và nhận xét bổ sung: j.puylaert@gmail.com
Giới thiệu
Viêm ruột thừa vẫn là cấp cứu bụng thường gặp nhất ở các nước phương Tây. Nguy cơ mắc viêm ruột thừa trong suốt cuộc đời là 8%, và hàng năm tại Hoa Kỳ có khoảng 300.000 người phải phẫu thuật cắt ruột thừa.
Chẩn đoán lâm sàng có thể rất khó khăn, và trước khi Siêu âm và CT ra đời, tỷ lệ cắt ruột thừa âm tính (không có viêm) vào khoảng 30%, trong khi đó, việc trì hoãn phẫu thuật cần thiết ban đầu cũng không phải là hiếm gặp.
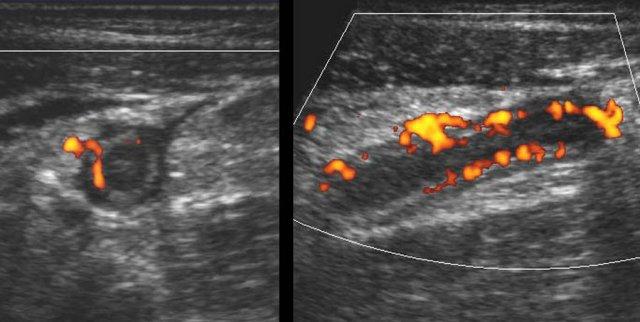
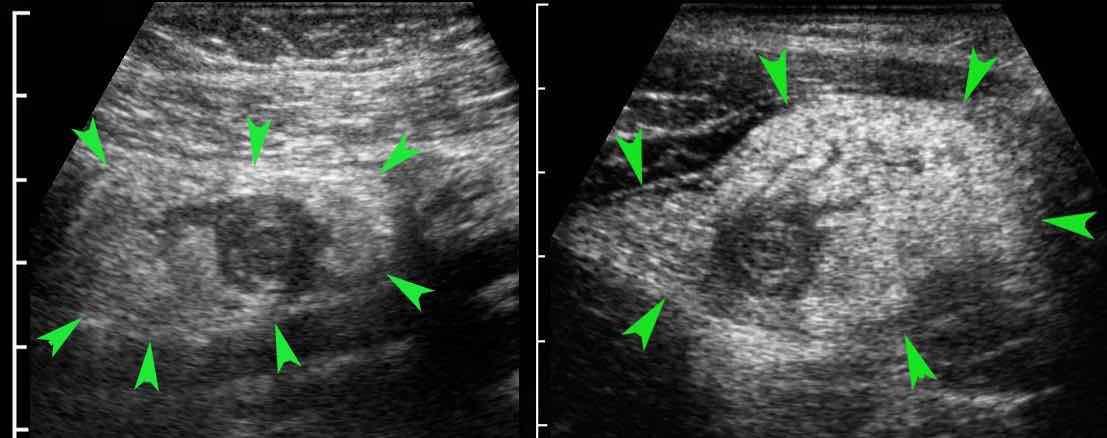
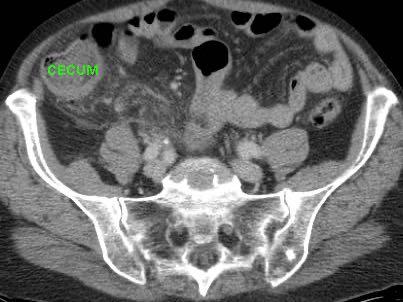
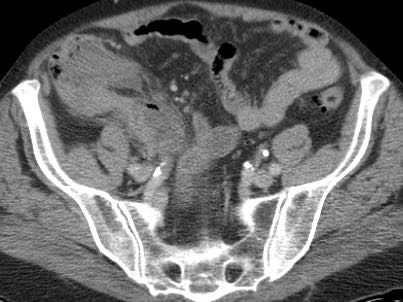
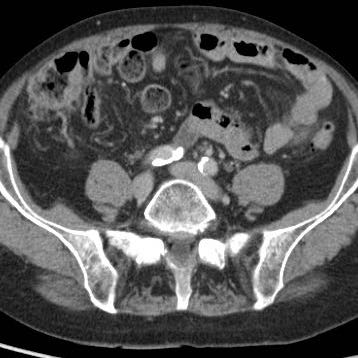
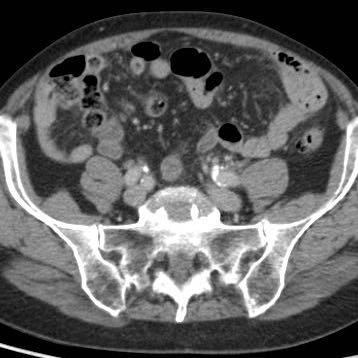
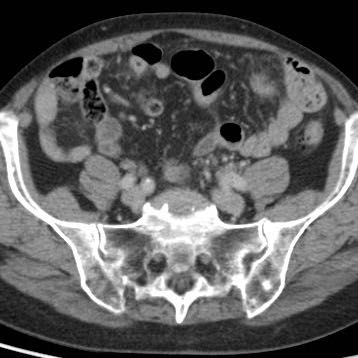
Hình ảnh Siêu âm này cho thấy ruột thừa viêm trên mặt cắt ngang (trái) và mặt cắt dọc (phải). Chương về Siêu âm trong viêm ruột thừa này được biên soạn dành cho tất cả những ai tham gia tích cực vào công tác Siêu âm bụng cấp cứu.
Sinh lý bệnh của viêm ruột thừa
Ruột thừa là một ống tận cùng mù với lòng ống hẹp.
Ruột thừa chứa phân và dễ bị tắc nghẽn.
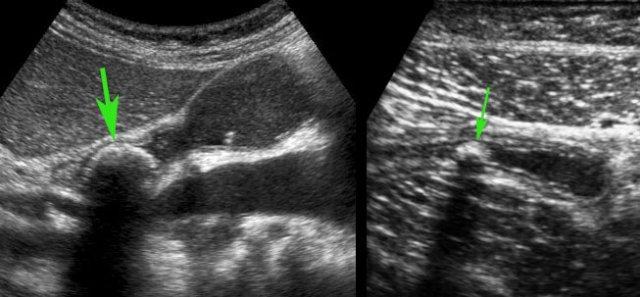
- Trong 35% trường hợp, sỏi phân (mũi tên) được tìm thấy tại vị trí tắc nghẽn.
- Trong 65% trường hợp còn lại, không tìm thấy nguyên nhân rõ ràng gây tắc nghẽn cơ học (đầu mũi tên).
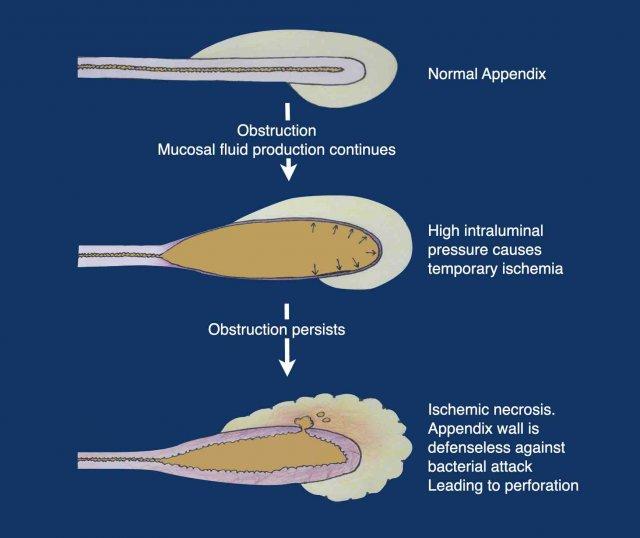
Khi tắc nghẽn xảy ra, trong vòng vài giờ, áp lực trong lòng ruột thừa tăng lên do niêm mạc ruột thừa tiếp tục bài tiết dịch nhầy.
Khi áp lực này vượt quá áp lực trong các mạch máu của thành ruột thừa, hoại tử thiếu máu cục bộ có thể xảy ra, khiến niêm mạc mất khả năng phòng vệ trước các vi khuẩn hiện diện trong lòng ruột thừa.
Tùy thuộc vào phản ứng viêm của cơ chế bảo vệ cơ thể, chuỗi bệnh lý gồm tắc nghẽn – tăng áp lực – hoại tử thiếu máu cục bộ – tấn công vi khuẩn kèm thủng sẽ dẫn đến các biểu hiện lâm sàng khác nhau.
Biểu hiện này có sự biến thiên rộng, từ viêm ruột thừa mức độ nhẹ tự khỏi cho đến viêm ruột thừa thủng đe dọa tính mạng, và tất cả các mức độ trung gian.
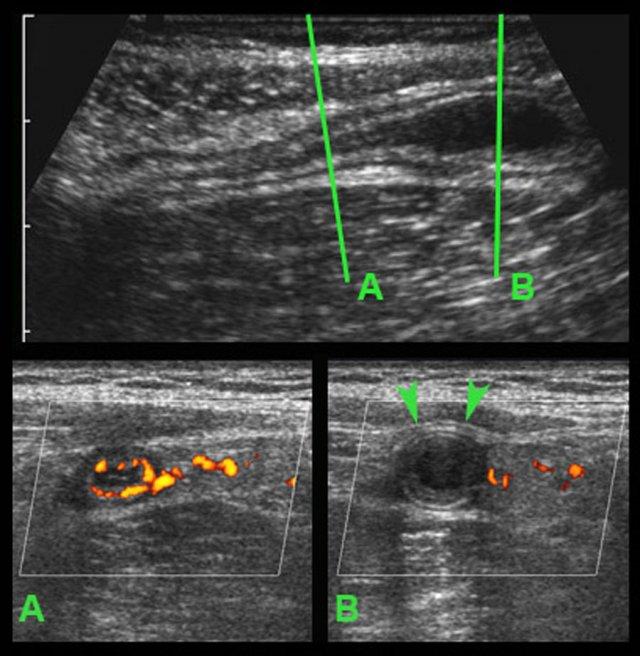
Ở bệnh nhân rất gầy này với viêm ruột thừa cấp giai đoạn sớm, siêu âm cho thấy hình ảnh giãn đoạn xa của ruột thừa.
Trên mặt phẳng A, siêu âm Doppler cho thấy tình trạng tăng sinh mạch máu mạnh ở thành ruột thừa; tuy nhiên trên mặt phẳng B, không quan sát thấy mạch máu trong thành ruột thừa do áp lực trong lòng cao.
Lưu ý hình ảnh ruột thừa giãn, tròn, không thể ép xẹp trong mặt phẳng B, phồng vào thành bụng khi ấn (đầu mũi tên), với tín hiệu mạch máu chỉ còn ở vùng mạc treo ruột thừa có mỡ xung quanh.
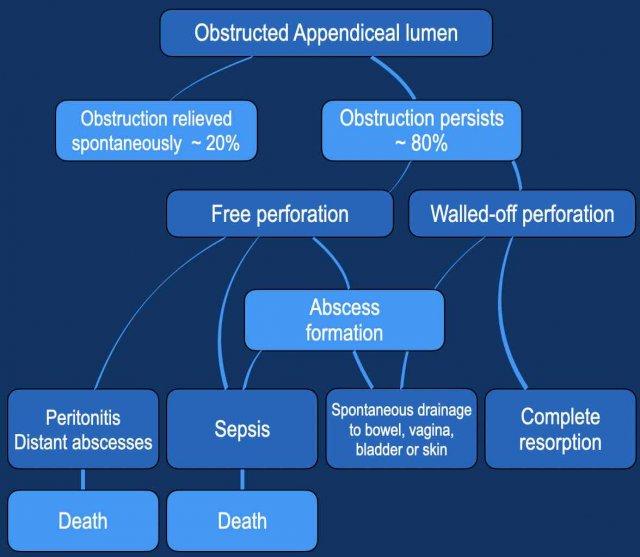
Diễn tiến tự nhiên của viêm ruột thừa không được điều trị được phản ánh trong bảng này.
Tỷ lệ tử vong chính xác trong thời kỳ trước khi có phẫu thuật và kháng sinh không được biết rõ, nhưng có thể vào khoảng 10 – 20%.
Ngày nay, tỷ lệ tử vong do viêm ruột thừa đã giảm xuống còn khoảng 0,1%, chủ yếu nhờ phẫu thuật sớm, kháng sinh và chẩn đoán tốt hơn: siêu âm, CT, MRI và đặc biệt là giá trị xét nghiệm CRP.
Lưu ý rằng trong khoảng một trong năm trường hợp, tắc nghẽn ruột thừa được giải phóng ở giai đoạn sớm.
Điều này dẫn đến viêm ruột thừa tự khỏi, một thể bệnh sẽ được thảo luận ở phần sau.
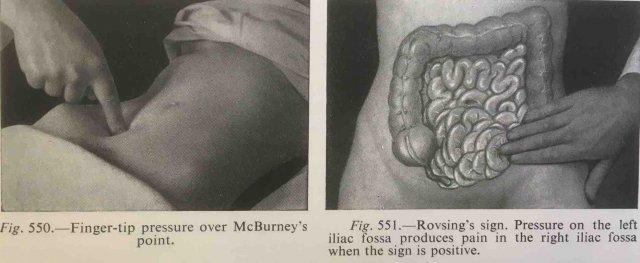
Dấu hiệu lâm sàng của viêm ruột thừa
Các dấu hiệu lâm sàng điển hình của viêm ruột thừa là đau bụng (bán) cấp tính, khởi phát ở vùng thượng vị hoặc quanh rốn (= giai đoạn đau tạng).
Sau 4 đến 6 giờ, cơn đau di chuyển xuống hố chậu phải (HCP), nơi viêm phúc mạc khu trú phát triển. Tuy nhiên, các triệu chứng có thể rất không điển hình và dễ gây nhầm lẫn, và dấu hiệu duy nhất hằng định là đau bụng cấp tính hoặc bán cấp tính.
Chẩn đoán lâm sàng viêm ruột thừa thường khó khăn, hay bị chẩn đoán sai và bỏ sót trong giai đoạn đầu, dẫn đến phẫu thuật không cần thiết hoặc trì hoãn điều trị không đúng chỉ định.
Trước khi có Siêu âm và CT, tỷ lệ cắt ruột thừa âm tính (không có viêm) được ghi nhận trong y văn là 28% (Pieper R. Acta Chir Scand 1982;148: 51-62), trong khi tỷ lệ chậm trễ chẩn đoán trong bệnh viện xảy ra ở khoảng 20% trường hợp. Siêu âm, CT cùng với xét nghiệm CRP đã giúp giảm cả hai tỷ lệ này xuống còn khoảng 5%.
Vai trò của các xét nghiệm cận lâm sàng
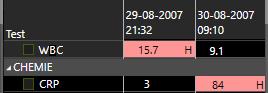
Trong chẩn đoán viêm ruột thừa, các xét nghiệm cận lâm sàng có giá trị nhất là số lượng bạch cầu (WBC – White Blood Cell Count) và CRP (C-Reactive Protein – Protein phản ứng C).
Trong giai đoạn viêm ruột thừa cấp tính sớm, WBC tăng nhanh trong vòng vài giờ và thường trở về bình thường sau 12 – 24 giờ.
CRP vẫn trong giới hạn bình thường trong 6-12 giờ đầu, sau đó tăng dần, với các giá trị – tùy thuộc vào mức độ phản ứng viêm – dao động từ 30 đến 500 (mg/l).
Ở bệnh nhân có triệu chứng kéo dài hơn 24 giờ mà CRP vẫn bình thường, khả năng viêm ruột thừa là rất thấp.
Ngoại lệ duy nhất là viêm ruột thừa tự thoái lui. Việc đối chiếu cẩn thận giữa tiền sử bệnh, kết quả xét nghiệm và hình ảnh Siêu âm là yếu tố then chốt.
Các xét nghiệm cận lâm sàng khác chủ yếu có giá trị trong chẩn đoán phân biệt viêm ruột thừa.
Siêu âm ruột thừa bình thường và ruột thừa viêm
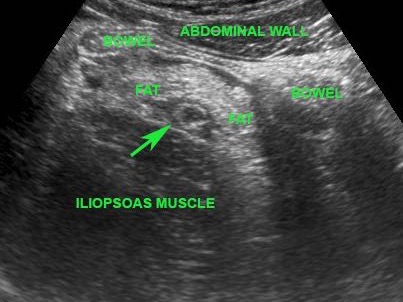
Các đặc điểm siêu âm của ruột thừa bình thường được trình bày trong mục “Siêu âm đường tiêu hóa: giải phẫu bình thường”. Việc phân biệt ruột thừa viêm với ruột thừa bình thường thường khá dễ dàng trong hầu hết các trường hợp.
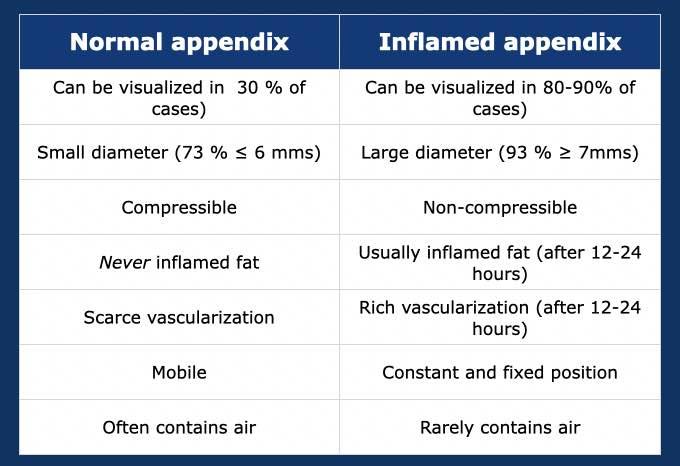
Ruột thừa bình thường – có thể quan sát thấy trong 20-30% trường hợp.
Ruột thừa viêm – có thể quan sát thấy trong 80-90% trường hợp.
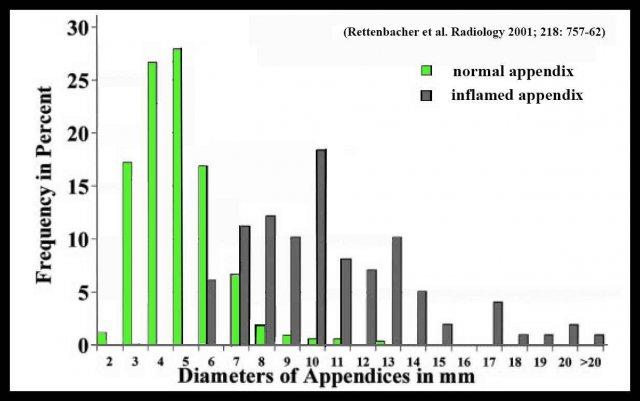
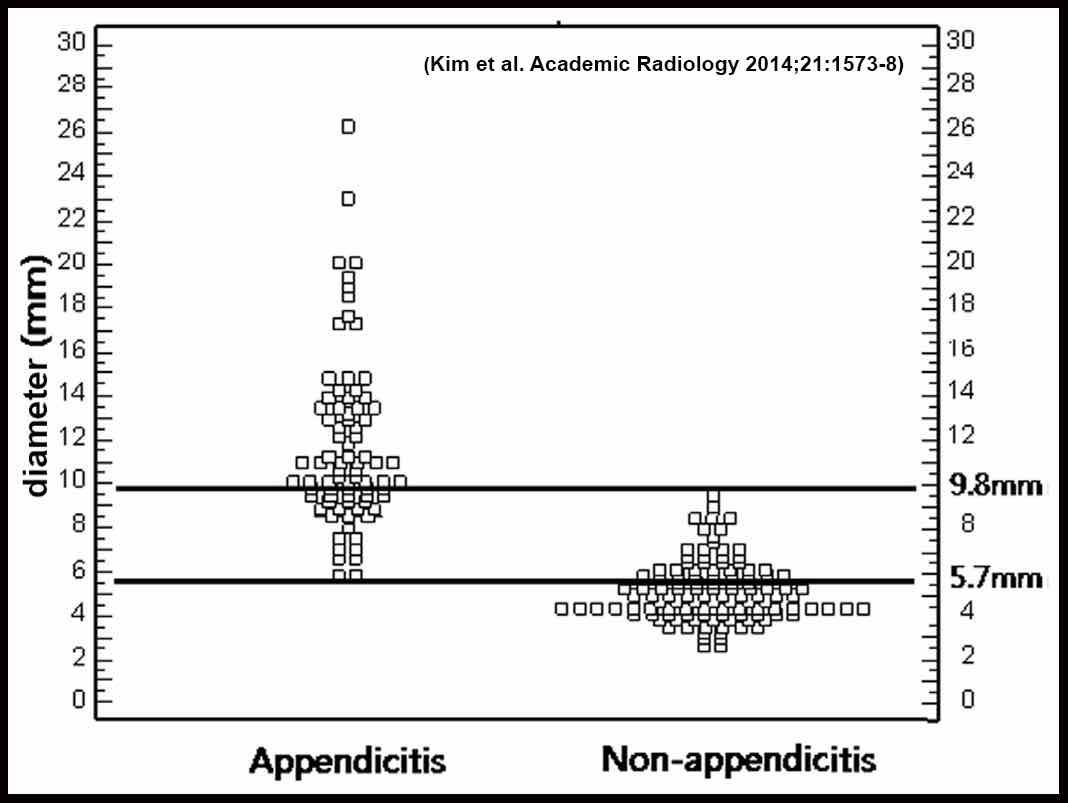
Có sự chồng lấp về đường kính giữa ruột thừa bình thường và ruột thừa viêm:
- Ngưỡng cắt ≥ 7 mm – 7% ruột thừa là bình thường.
- Ngưỡng cắt ≥ 6 mm – 27% ruột thừa là bình thường.
Đường kính ruột thừa của ruột thừa bình thường và ruột thừa viêm trên CT cho thấy sự chồng lấp thậm chí còn lớn hơn.
Giải thích cho hiện tượng này được trình bày trong “Siêu âm đường tiêu hóa: giải phẫu bình thường”.
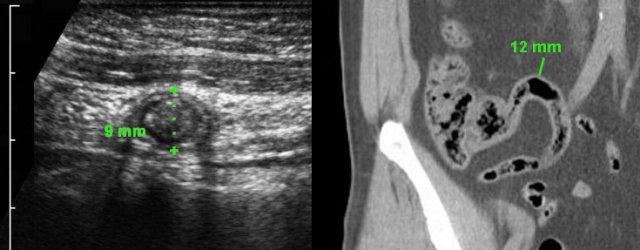
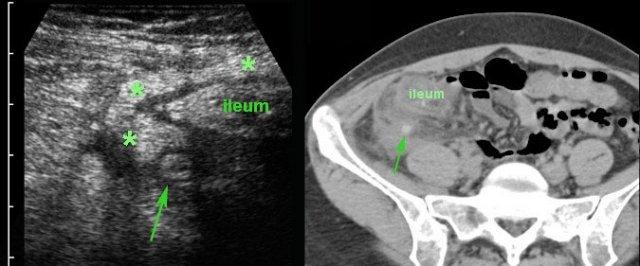
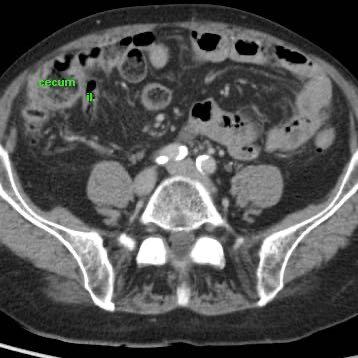
Hai cá nhân không có triệu chứng với ruột thừa kích thước lớn, chứa đầy phân nhưng không viêm, được minh họa qua siêu âm và CT.
Lưu ý sự vắng mặt hoàn toàn của mô mỡ viêm xung quanh ở cả hai trường hợp.
Siêu âm trong viêm ruột thừa
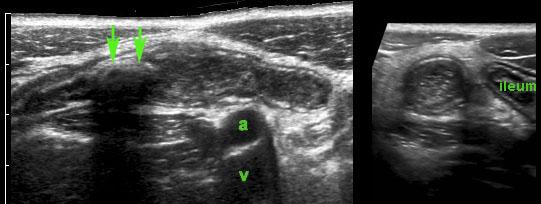
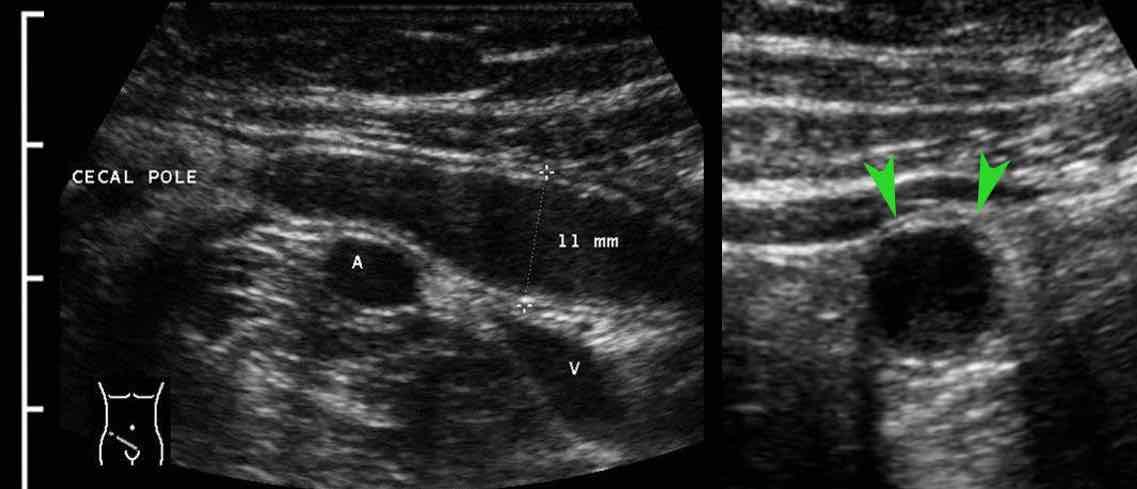
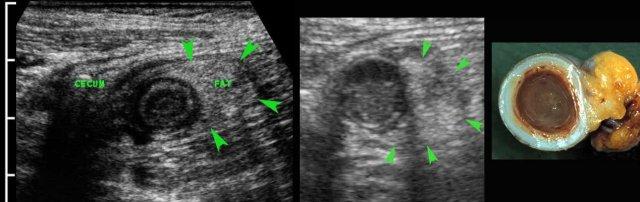
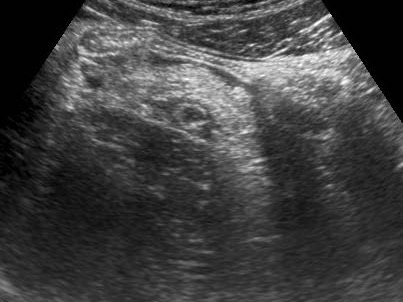
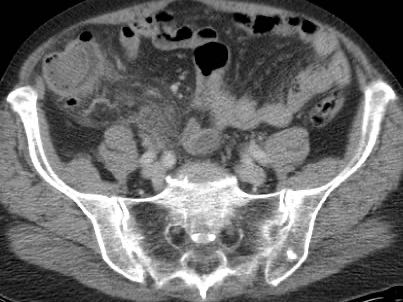
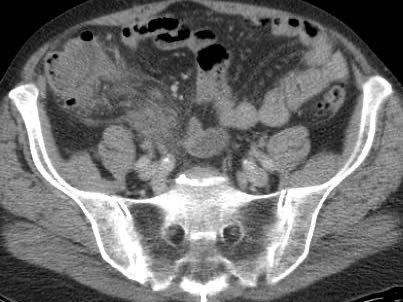
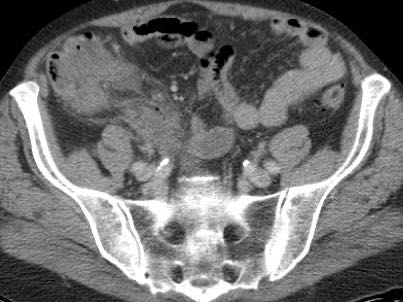
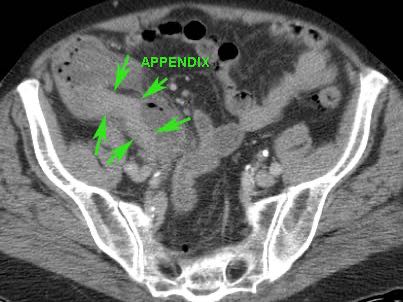
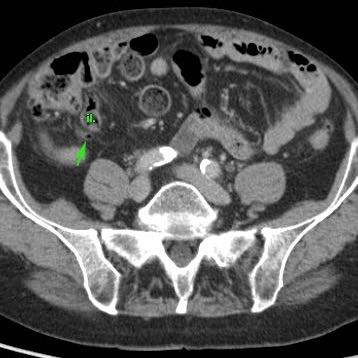
Viêm ruột thừa với sỏi phân trong lòng ruột thừa (mũi tên) được tìm thấy tại vị trí tắc nghẽn (a và v = động mạch và tĩnh mạch chậu).
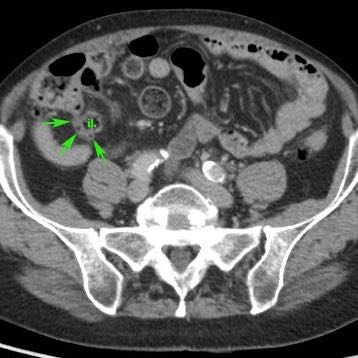
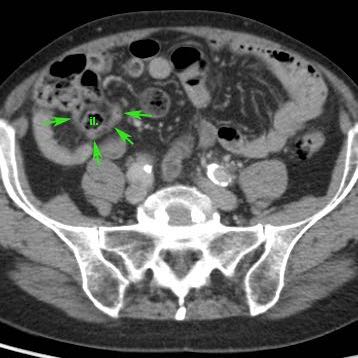
Hình ảnh điển hình của ruột thừa viêm:
- mất nhu động
- cấu trúc phân lớp đồng tâm
- không thể ép xẹp
- đầu tận cùng bịt kín
- cấu trúc hình xúc xích
- ở vị trí cố định, thường tại vị trí đau tối đa
- đường kính tối đa trung bình là 11 mm (dao động từ 6 đến 25 mm)
- trong 35% trường hợp, sỏi phân trong lòng ruột thừa (mũi tên) được tìm thấy tại vị trí tắc nghẽn
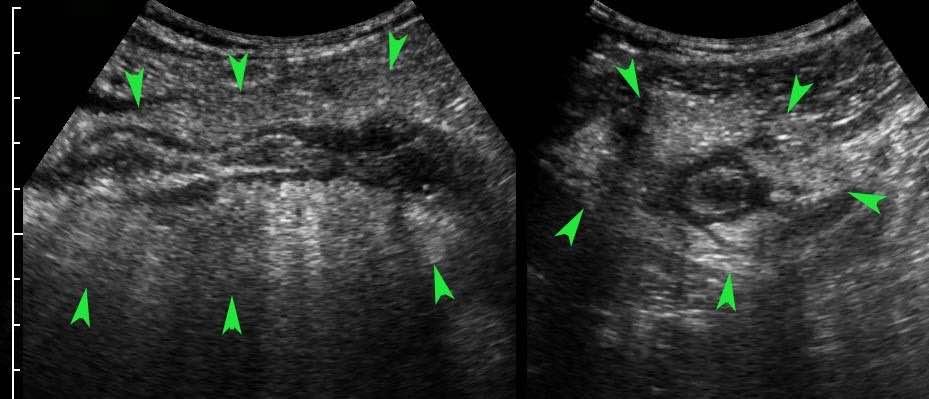
Trong 6-12 giờ đầu, lòng ruột thừa giãn rộng rõ rệt với thành mỏng và chưa có hiện tượng viêm mô mỡ xung quanh.
Bệnh nhân này nhập viện với cơn đau quanh rốn dữ dội, cấp tính kéo dài 4 giờ và không có đau khu trú tại vị trí ruột thừa giãn (giai đoạn đau tạng).
Lưu ý hiện tượng phồng của ruột thừa căng vào thành bụng (đầu mũi tên) trong khi ép.
Những ruột thừa này dễ bị bỏ sót trong quá trình khám siêu âm, do không có đau khu trú và không có hiện tượng viêm mô mỡ.
Hơn nữa, những bệnh nhân này thường được cho về nhà mà không được siêu âm hay CT, vì các triệu chứng đau tạng của họ được diễn giải và điều trị như “vấn đề dạ dày hoặc túi mật”.
Mô mỡ viêm
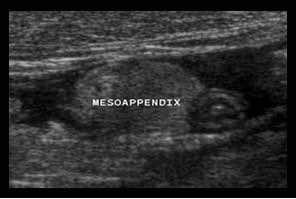
Mô mỡ đầu tiên bị ảnh hưởng trong viêm ruột thừa là mạc treo ruột thừa (meso-appendix).
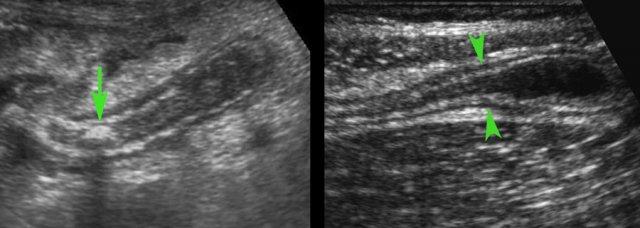
Mạc treo ruột thừa bình thường có thể được nhận diện khi được bao quanh bởi một ít dịch trong phúc mạc như ở bệnh nhân này, và có đặc điểm tăng âm vừa phải, mềm mại và dễ ép xẹp.
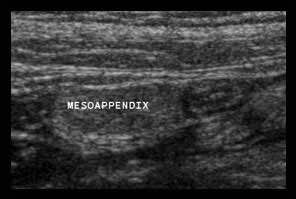
Khoảng 4-6 giờ sau khi khởi phát triệu chứng, tình trạng viêm bắt đầu ảnh hưởng đến mạc treo ruột thừa, khiến nó to hơn, tăng âm hơn và không thể ép xẹp (đầu mũi tên).
Sự sản xuất fibrin tiếp theo trên bề mặt thanh mạc gây ra viêm phúc mạc khu trú, dẫn đến hiện tượng chuyển đau điển hình từ vùng quanh rốn hoặc thượng vị sang hố chậu phải.
Điều thú vị là trong giai đoạn sớm của viêm mô mỡ, siêu âm nhạy hơn CT.
Ở bệnh nhân này với đau hố chậu phải kéo dài 18 giờ, CT chỉ cho thấy hình ảnh thâm nhiễm mỡ tối thiểu xung quanh ruột thừa 8,5 mm (mũi tên).
Siêu âm với kỹ thuật ép có kiểm soát đã cho thấy rõ ràng mô mỡ viêm tăng âm, không thể ép xẹp (đầu mũi tên) xung quanh ruột thừa.
Ở giai đoạn muộn hơn của quá trình bệnh, mô mỡ xung quanh ruột thừa có xu hướng tăng thể tích.
Đây là mạc nối mỡ đã di chuyển về phía ruột thừa trong nỗ lực bao bọc tình trạng thủng sắp xảy ra.
Ép ngắt quãng từ từ là cách tốt nhất để xác định mô mỡ viêm không thể ép xẹp.
Việc ép các quai ruột nằm ở phía trước cũng giúp giảm ảnh hưởng tiêu cực của hơi trong lòng ruột.
Cuối cùng, các quai ruột lân cận và mạc treo của chúng cũng bị cuốn vào quá trình bao bọc tổn thương.
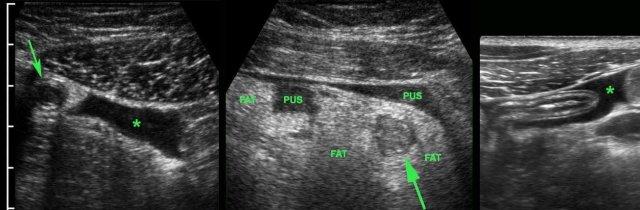
Ở bệnh nhân này, siêu âm cho thấy lượng lớn mô mỡ viêm (*) và hồi tràng dày thành, biểu hiện quá trình bao bọc thành công tình trạng thủng (sắp xảy ra) của ruột thừa (mũi tên).
Lưu ý sỏi phân vôi hóa (mũi tên trên CT) trong ruột thừa ở mức cao hơn.
Quá trình “bao bọc” này càng kéo dài, việc cắt ruột thừa sẽ càng khó khăn hơn.
Vấn đề nan giải này được thảo luận trong chương “khối ruột thừa”.
Cấu trúc phân lớp thành ruột thừa
Bờ giảm âm không đều, bất đối xứng và mất cấu trúc phân lớp thành ruột thừa là dấu hiệu gợi ý thủng hoặc thủng sắp xảy ra.
Ở giai đoạn này luôn có mô mỡ viêm phong phú (đầu mũi tên).
Cấu trúc phân lớp thành ruột thừa càng bị tổn thương nhiều, khả năng thủng càng cao.
Dấu hiệu đầu tiên là những thay đổi giảm âm trong lớp dưới niêm mạc tăng âm.
Việc dự đoán thủng dựa trên hình ảnh siêu âm không thực sự đáng tin cậy và có ít hệ quả điều trị tại thời điểm đó.
Dịch tự do
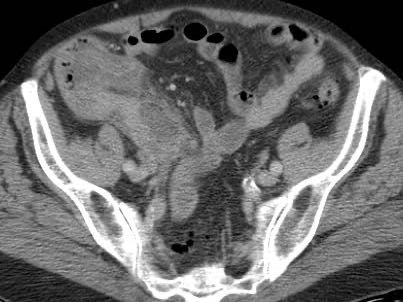
Một lượng nhỏ dịch trong phúc mạc giảm âm (*) có ít giá trị chẩn đoán và có thể gặp trong cả viêm ruột thừa cấp chưa thủng (trái) lẫn viêm ruột thừa thủng (mũi tên) (giữa), nhưng cũng có thể gặp ở bệnh nhân có ruột thừa bình thường (phải).
Lượng dịch lớn hơn, đặc biệt nếu khu trú và/hoặc đục, thường kèm theo liệt ruột khu trú hoặc toàn thể, là dấu hiệu nghi ngờ thủng.
Thông thường những bệnh nhân này có tình trạng nặng, đau nhiều và CRP tăng cao.
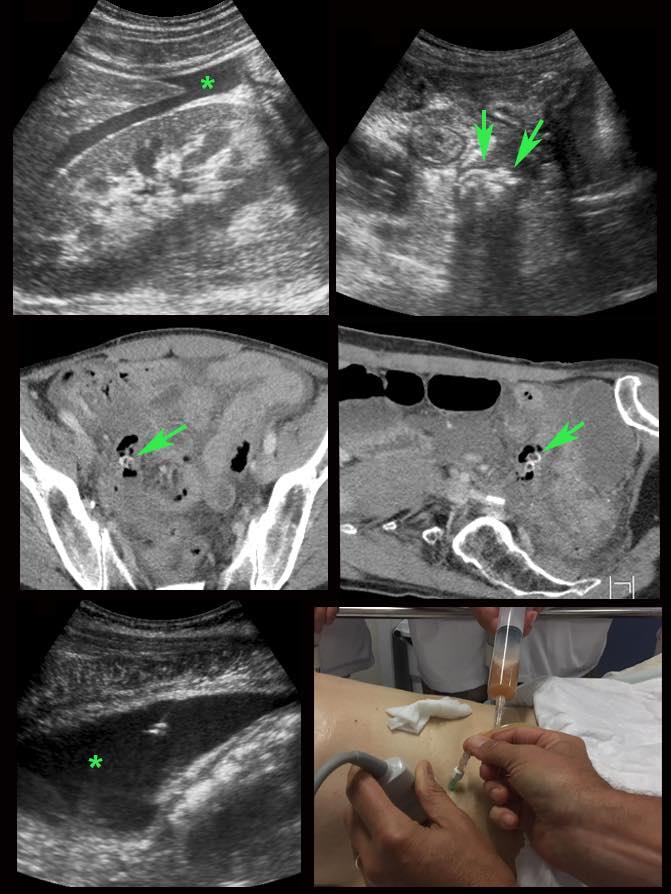
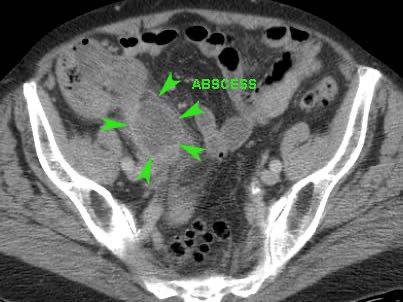
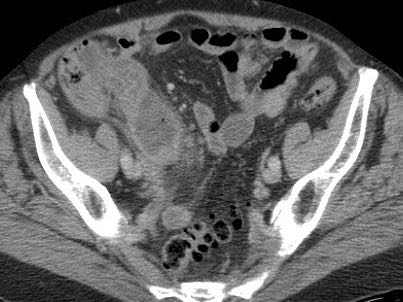
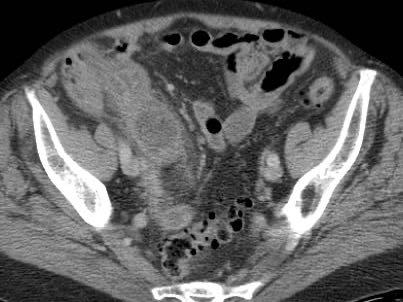
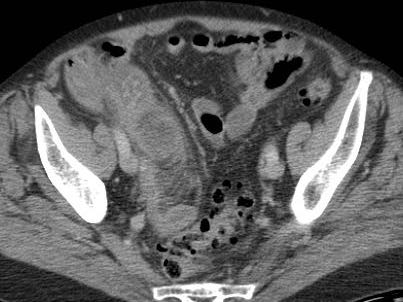
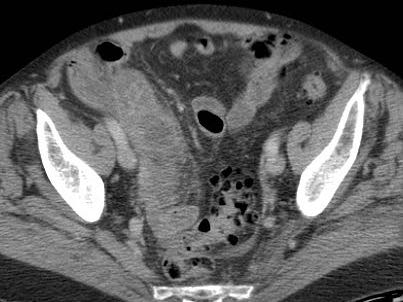
Ở người phụ nữ 56 tuổi này với CRP 180, siêu âm phát hiện dịch trong phúc mạc đục (*) và có thể thấy ruột thừa viêm với sỏi phân (mũi tên).
CT xác nhận hai sỏi phân ở hố chậu phải với hình ảnh khí bất thường, nghi ngờ viêm ruột thừa thủng.
Chọc hút dưới hướng dẫn siêu âm xác nhận dịch mủ.
Phẫu thuật cấp cứu phát hiện viêm ruột thừa thủng với nhiễm bẩn mủ bốn góc phần tư ổ bụng.
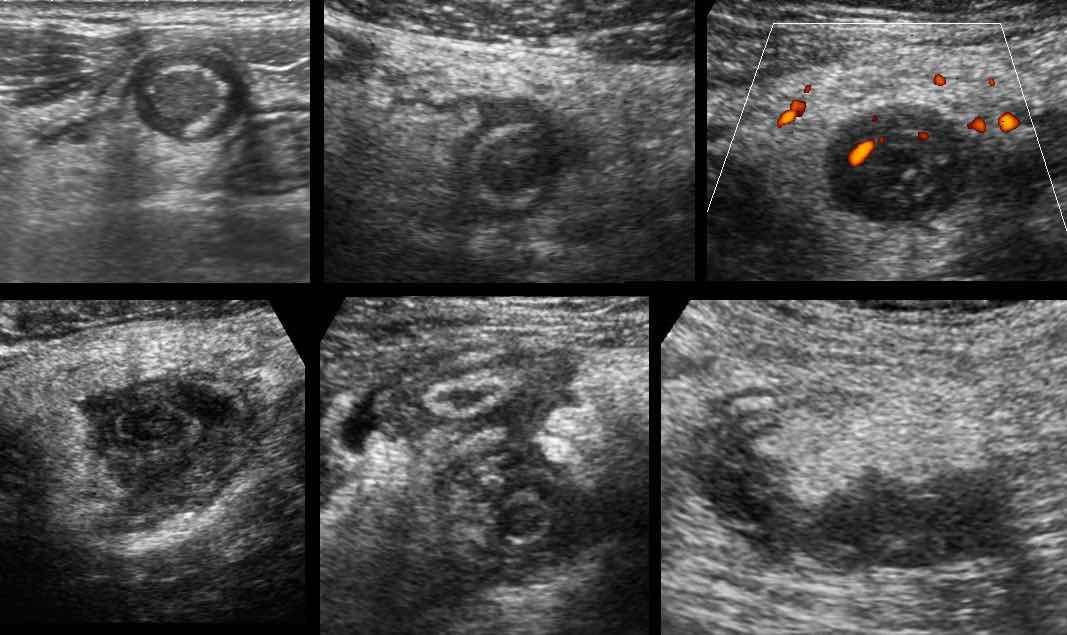
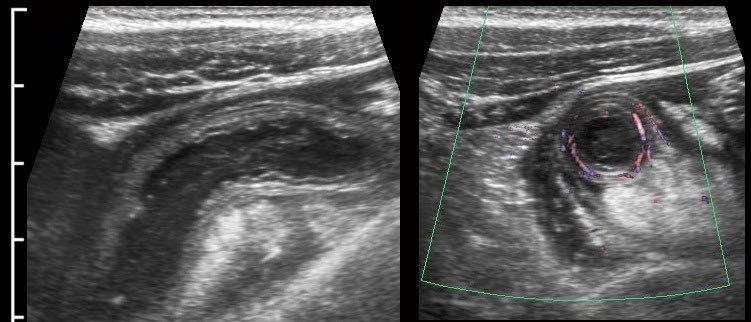
Tăng sinh mạch máu
Như đã đề cập trước đó, sự tưới máu thành ruột thừa ban đầu giảm do áp lực trong lòng ruột thừa tăng cao.
Tuy nhiên, áp lực cao này sẽ giảm nhanh trở lại do niêm mạc ruột thừa bệnh lý không còn khả năng duy trì sản xuất dịch bình thường.
Kết quả là, kết hợp với đáp ứng viêm mạnh mẽ, tình trạng tăng sinh mạch máu phản ứng mạnh sẽ xảy ra nhanh chóng: đầu tiên trong mô mỡ xung quanh và ngay sau đó cả trong thành ruột thừa.
Vì đây là thời điểm bệnh nhân thường tìm kiếm sự trợ giúp y tế, đây là hình ảnh siêu âm quen thuộc nhất của ruột thừa viêm.
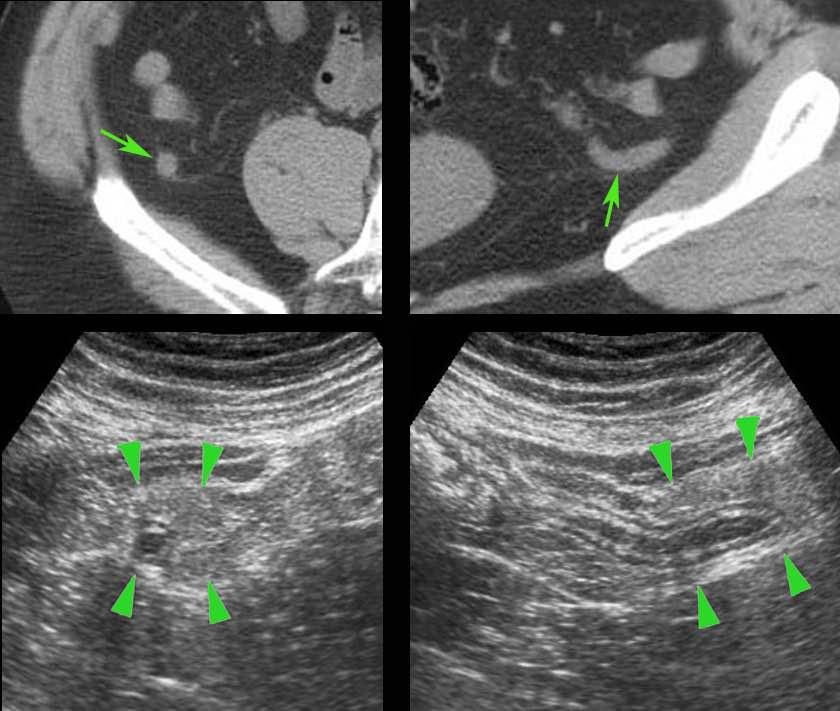
Dấu hiệu gián tiếp của viêm ruột thừa
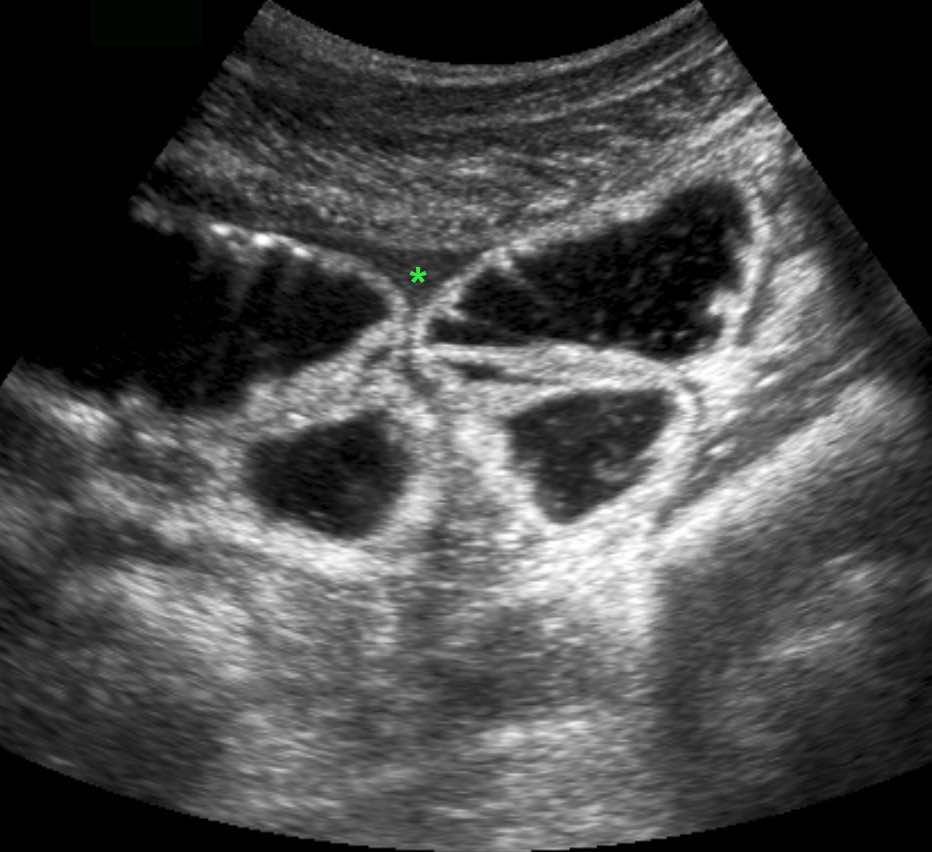
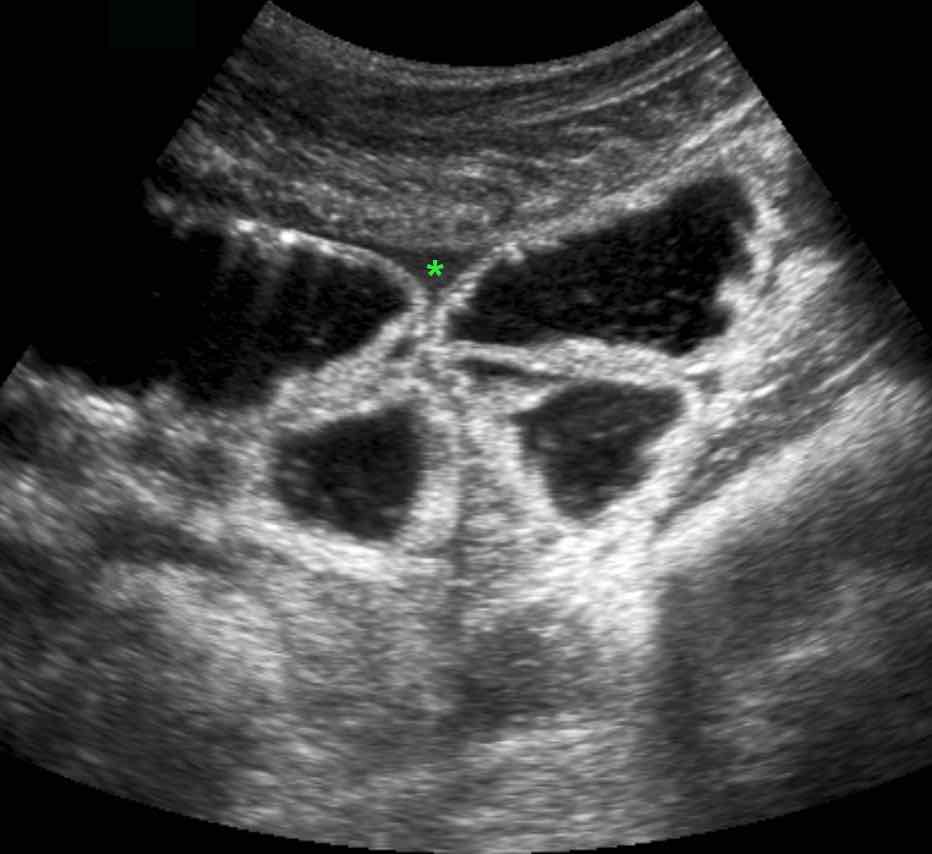
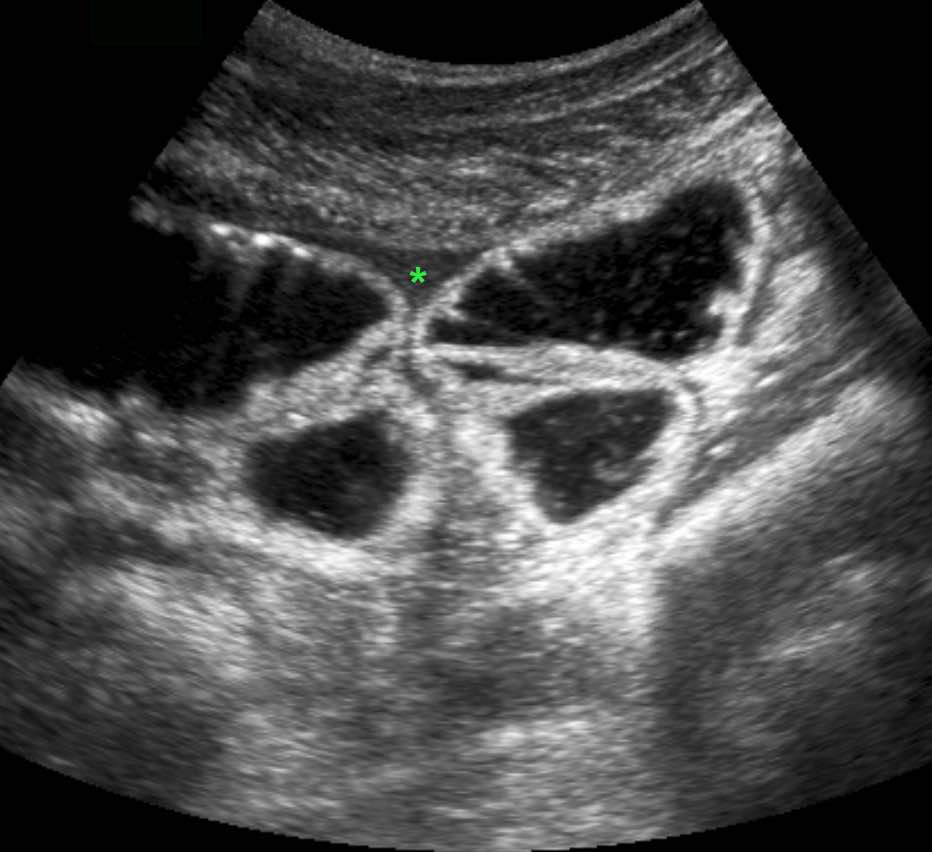
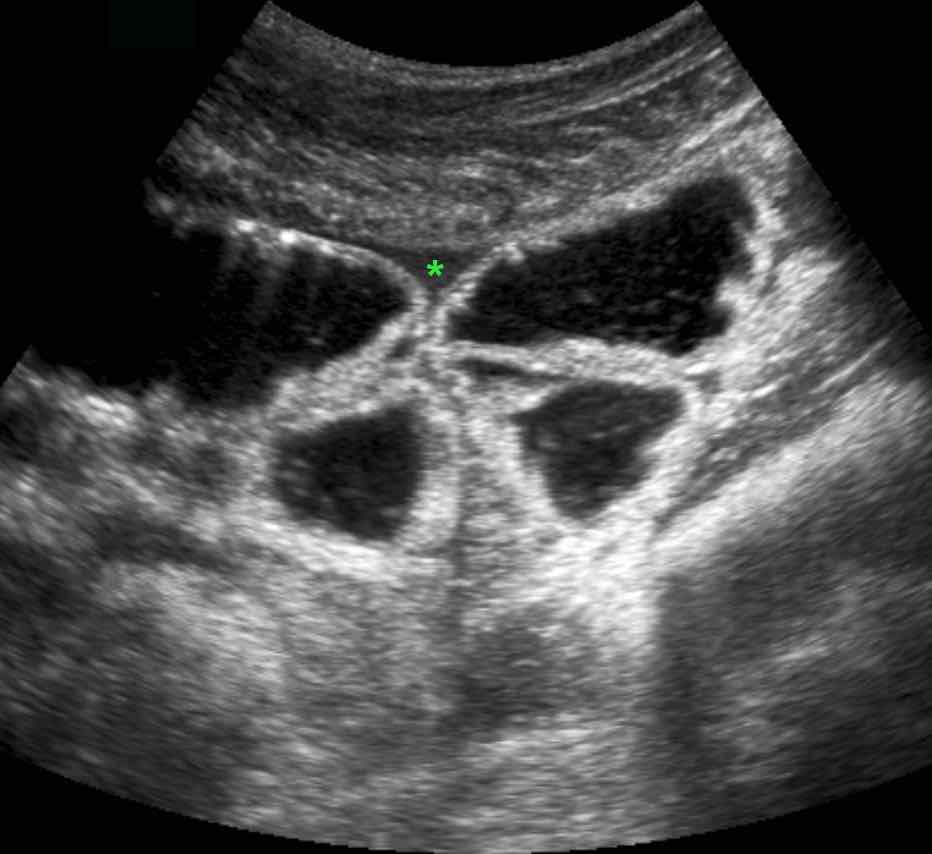
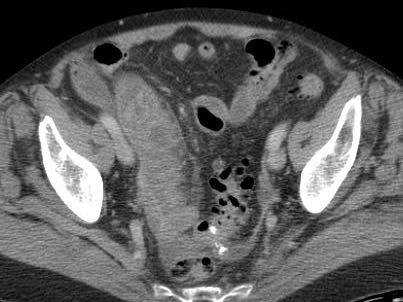
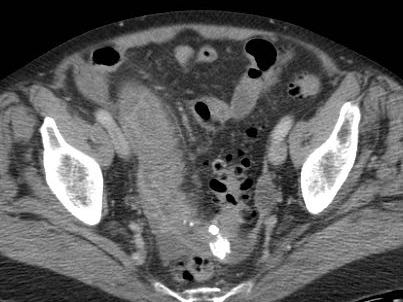
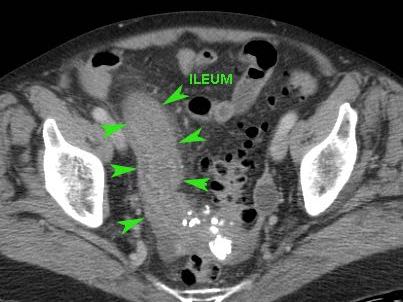
Ở những bệnh nhân không thể quan sát được ruột thừa trên siêu âm và cũng không tìm thấy bệnh lý thay thế nào, các dấu hiệu gián tiếp của viêm ruột thừa có thể hữu ích.
CT xác nhận tình trạng giải phẫu.
Bệnh nhân được chữa khỏi hoàn toàn chỉ bằng kháng sinh.
Điều trị viêm ruột thừa
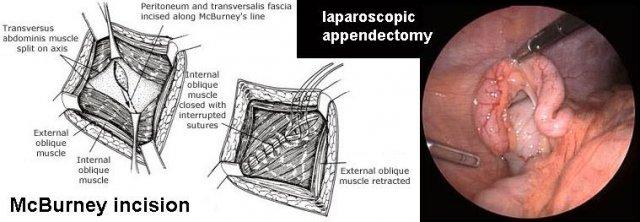
Phẫu thuật
Kể từ khi cơ chế bệnh sinh của viêm ruột thừa được Sir Reginald Fitz mô tả vào năm 1886, phương pháp điều trị hầu như không còn gây tranh cãi: cắt ruột thừa sớm trước khi xảy ra thủng.
Trong vài thập kỷ gần đây, đường rạch Lanz-McBurney kinh điển ngày càng được thay thế bằng phẫu thuật cắt ruột thừa nội soi.
Sau điều trị bảo tồn đám quánh ruột thừa, có thể thực hiện cắt ruột thừa thì hai (còn gọi là cắt ruột thừa theo khoảng thời gian), tuy nhiên giá trị của phương pháp này vẫn còn nhiều tranh luận.
Cho đến mười năm trước, việc sử dụng kháng sinh chỉ giới hạn ở những bệnh nhân viêm ruột thừa nặng, có biến chứng, kèm theo nhiễm khuẩn huyết.
Gần đây, một số nghiên cứu đã chứng minh rằng viêm ruột thừa giai đoạn sớm cũng có thể được điều trị ban đầu bằng kháng sinh đơn thuần.
Kháng sinh trong viêm ruột thừa giai đoạn sớm
Nhiều nghiên cứu đã chứng minh rằng một nhóm bệnh nhân được chọn lọc, bao gồm những người bị viêm ruột thừa cấp với triệu chứng nhẹ, cơn đầu tiên, CRP thấp, không có sỏi phân và không có thủng, có thể được chữa khỏi nhanh chóng bằng điều trị kháng sinh đơn thuần.
Tuy nhiên, tỷ lệ tái phát muộn khá cao, lên đến 40%, và những bệnh nhân này cuối cùng vẫn cần phẫu thuật (Salminen et al. JAMA 2018;320:1259-65).
Một hạn chế khác của điều trị không phẫu thuật là Siêu âm và CT không phải là tiêu chuẩn vàng tuyệt đối.
Sự hiện diện của sỏi phân được coi là chống chỉ định cho điều trị bảo tồn ban đầu bằng kháng sinh trong viêm ruột thừa.
Về khía cạnh này, có một sự tương đồng đáng chú ý với sỏi túi mật.
Khi đã xác định sỏi túi mật (mũi tên lớn) gây tắc nghẽn cổ túi mật hoặc ống túi mật, có sự đồng thuận rộng rãi rằng cần chỉ định cắt túi mật càng sớm càng tốt.
Tương tự, những bệnh nhân được xác định có tắc nghẽn ruột thừa có triệu chứng do sỏi phân (mũi tên nhỏ) cũng nên được cắt ruột thừa càng sớm càng tốt.
Túi mật và ruột thừa có điểm chung:
- có thể dễ dàng bị bỏ sót
- cắt bỏ sớm (trong hoặc ngay sau cơn đầu tiên) là một thủ thuật xâm lấn tối thiểu
- các cơn tái phát và có biến chứng có thể dẫn đến gánh nặng bệnh tật đáng kể.
Các nghiên cứu tiếp theo sẽ cần xác định liệu 65% bệnh nhân viêm ruột thừa tắc nghẽn không có sỏi phân có thực sự được hưởng lợi từ điều trị kháng sinh ban đầu hay không.