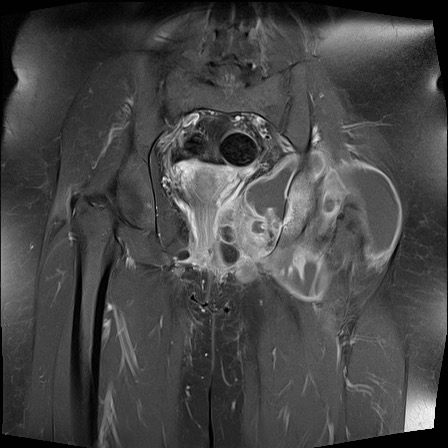
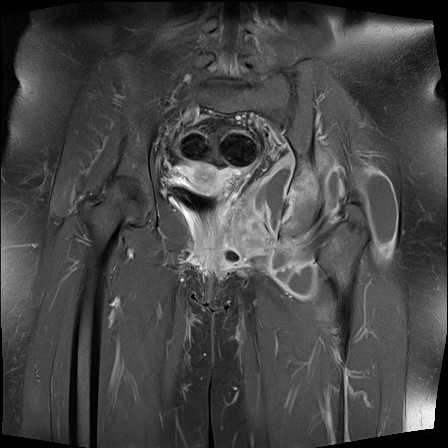
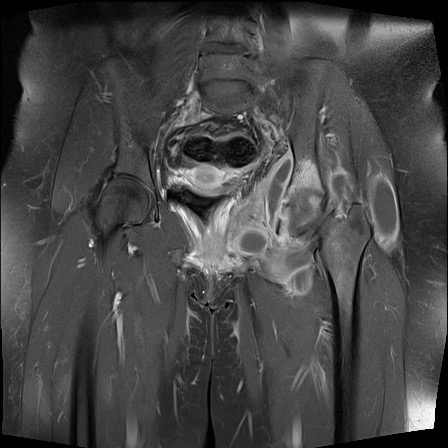
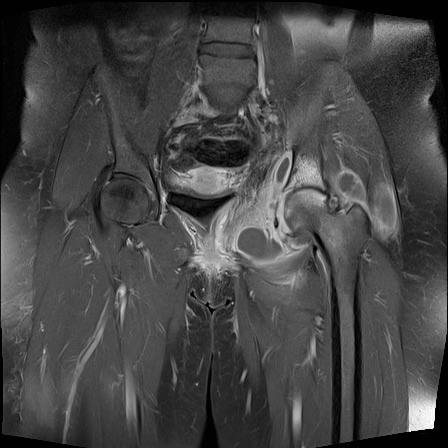
Viêm khớp
Ngày xuất bản
Trong bài viết này, chúng tôi cung cấp tổng quan về các đặc điểm hình ảnh của các bệnh lý khớp thường gặp, nhằm phục vụ như một công cụ hữu ích trong thực hành chẩn đoán hình ảnh cơ xương khớp hàng ngày.
Viêm khớp là một chủ đề đầy thách thức. Cần xem xét một danh sách dài các chẩn đoán khi đọc phim X-quang bàn tay và bàn chân, mỗi chẩn đoán có một tập hợp các đặc điểm hình ảnh riêng biệt.
Đôi khi các bất thường mang tính đặc trưng bệnh lý (pathognomonic) cho một bệnh cụ thể, nhưng thường thì các dấu hiệu không đặc hiệu do có sự chồng lấp đáng kể giữa các bệnh lý khớp khác nhau.
Khi bắt đầu phân tích các ca viêm khớp, cần ghi nhớ những điểm sau:
- Nếu đây là lần khám đầu tiên, hãy cố gắng lập chẩn đoán phân biệt dựa trên cả đặc điểm hình ảnh, thông tin lâm sàng của bệnh nhân và kết quả xét nghiệm.
- Hãy thành thạo trong việc chẩn đoán thoái hóa khớp và viêm khớp dạng thấp, đồng thời ghi nhớ các đặc điểm phân biệt giữa hai thực thể bệnh lý này.
- Nếu không điển hình cho thoái hóa khớp hay viêm khớp dạng thấp, hãy áp dụng phương pháp tiếp cận có hệ thống được trình bày trong phần đầu tiên.
- Nếu đây là ca theo dõi, hãy đánh giá tiến triển của bệnh và tìm kiếm các tổn thương bào mòn xương mới. Cần lưu ý rằng thoái hóa khớp thứ phát có thể xuất hiện. Thoái hóa khớp thứ phát cũng có thể là dấu hiệu của sự tiến triển âm thầm của bệnh lý nguyên phát.
Bạn có thể nhấp vào tất cả các hình ảnh để xem phóng to.
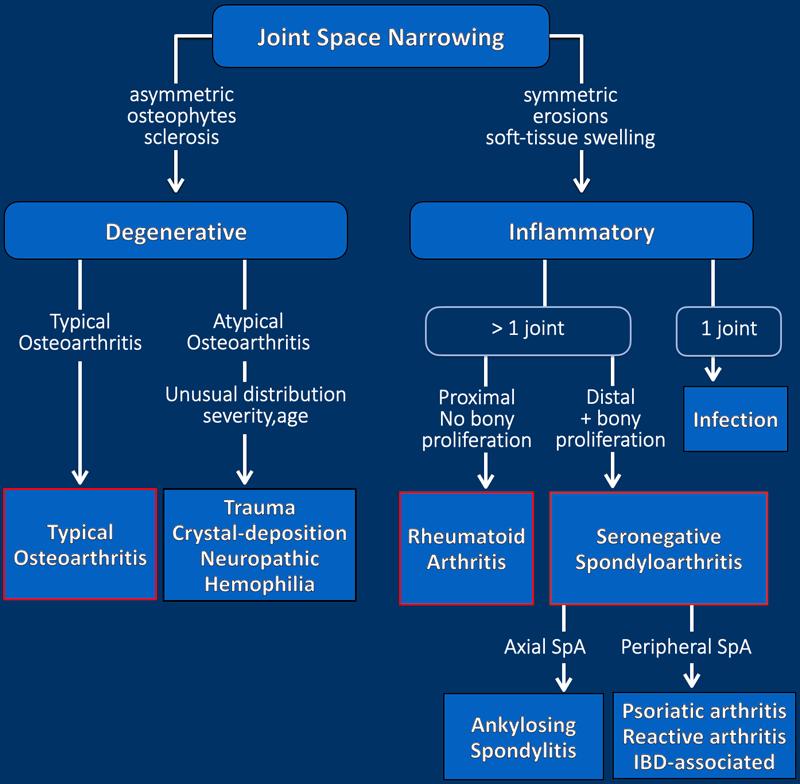
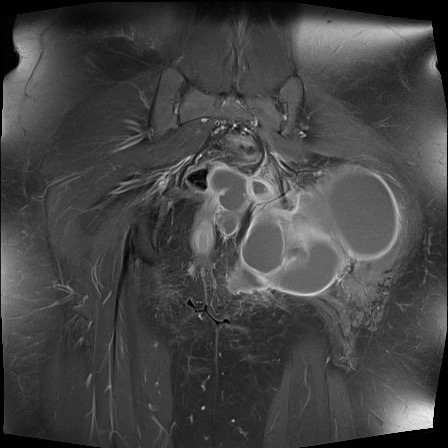
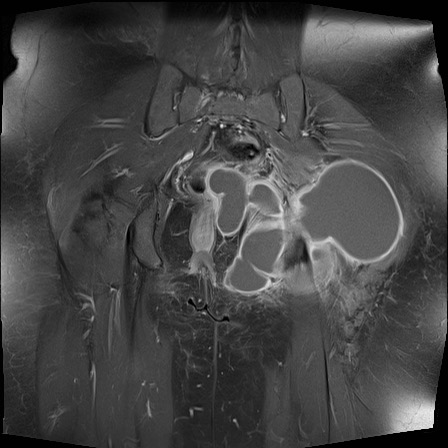
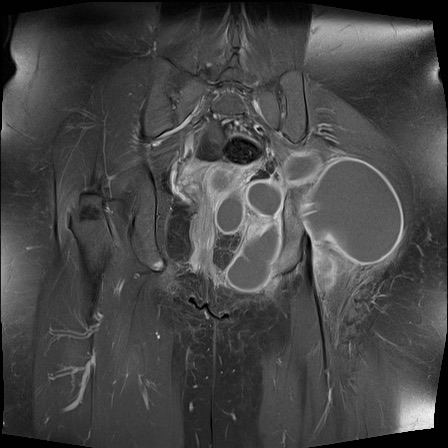
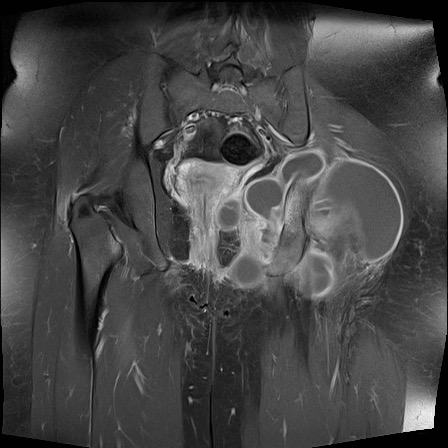
Tiếp Cận Hệ Thống
Lưu đồ này trình bày cách tiếp cận đánh giá X-quang trong bệnh lý khớp. Khi có hẹp khe khớp, điều quan trọng là phải phân biệt tình trạng thoái hóa với tình trạng viêm.
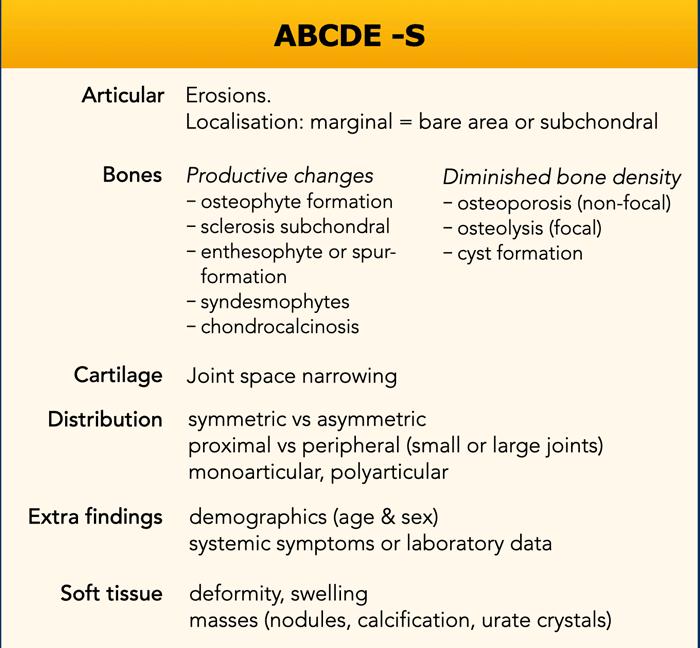
ABCDE-S
Bệnh lý khớp có biểu hiện đa dạng với sự chồng lấp của các đặc điểm hình ảnh học.
Từ gợi nhớ ABCDE-S là một công cụ hữu ích cho việc đọc và báo cáo hình ảnh học một cách hệ thống và toàn diện.
Chúng tôi sử dụng ABCDE-S, viết tắt của Articular (Khớp), Bone (Xương), Cartilage (Sụn), Distribution (Phân bố), Extra’s (Các dấu hiệu bổ sung) và Soft tissue (Mô mềm).
Có các biến thể của từ gợi nhớ này. Một số tác giả dùng ABCDE cho Alignment (Trục thẳng hàng), Bone (Xương), Cartilage (Sụn), Distribution (Phân bố) và Effusion (Tràn dịch).
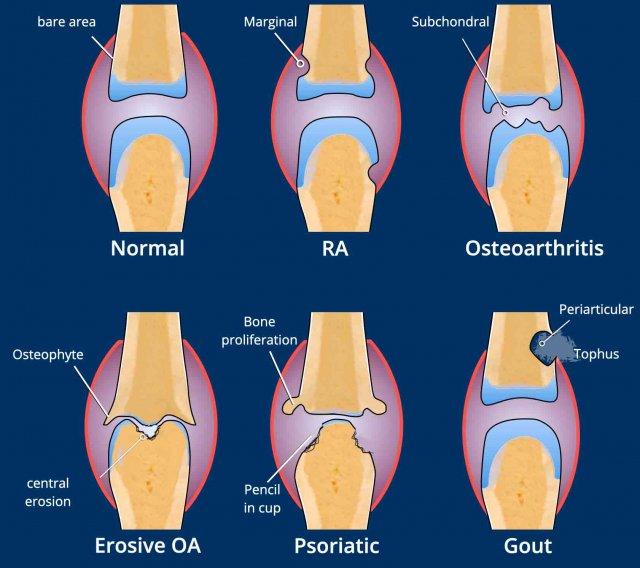
Khớp – bào mòn
Bào mòn bờ khớp
Xuất hiện tại vùng trần của khớp, nơi xương không được sụn khớp che phủ. Thường gặp trong viêm khớp dạng thấp (khớp MCP) và viêm khớp vảy nến (khớp DIP).
Bào mòn xương dưới sụn
Xuất hiện tại tấm xương dưới sụn của các mặt khớp. Đây là đặc điểm điển hình của viêm xương khớp bào mòn.
Biến dạng cánh hải âu
Trong viêm xương khớp bào mòn, sự kết hợp giữa bào mòn trung tâm và gai xương tạo ra biến dạng cánh hải âu.
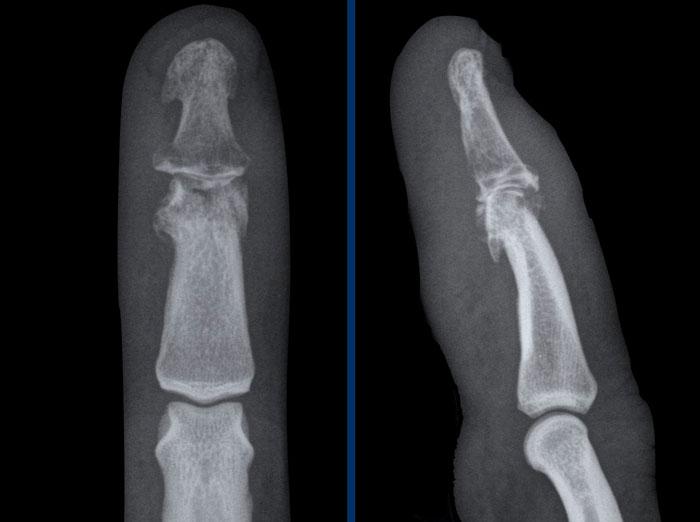
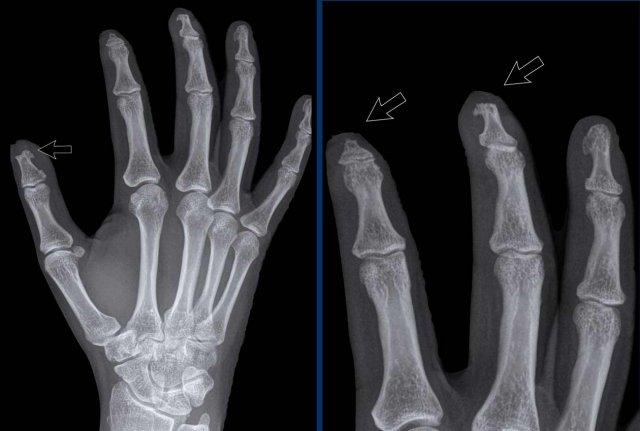
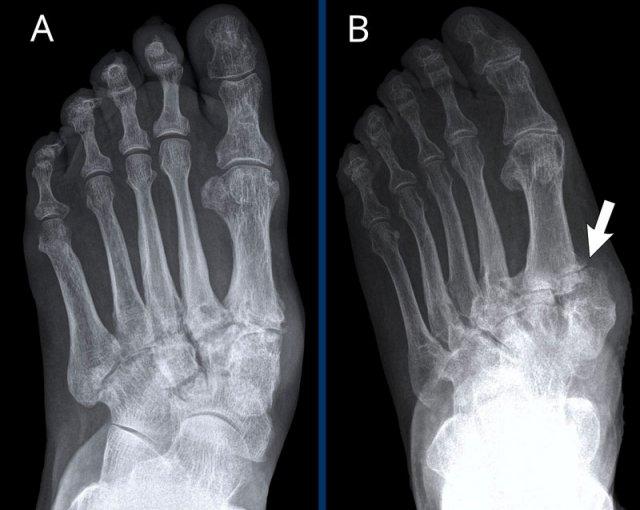
Biến dạng bút chì trong cốc
Trong viêm khớp vảy nến, sự kết hợp giữa bào mòn bờ khớp và tăng sinh xương có thể tạo ra biến dạng bút chì trong cốc.
Bào mòn cạnh khớp hoặc cận khớp.
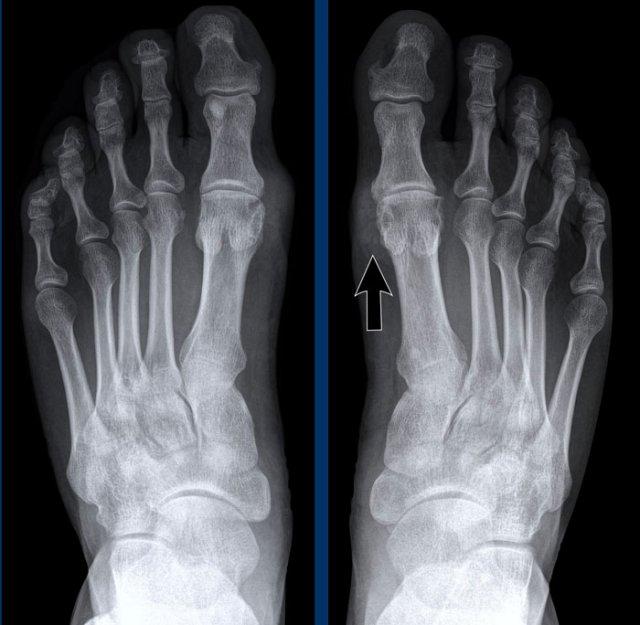
Bào mòn trong bệnh gout có vị trí lệch tâm hơn, nằm cạnh khớp, tại nơi bao khớp bám vào xương. Thường gặp nhất tại khớp MTP1.
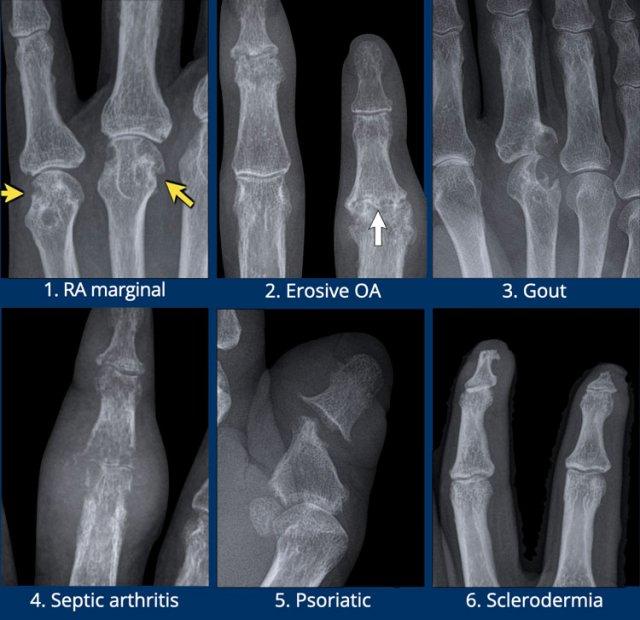
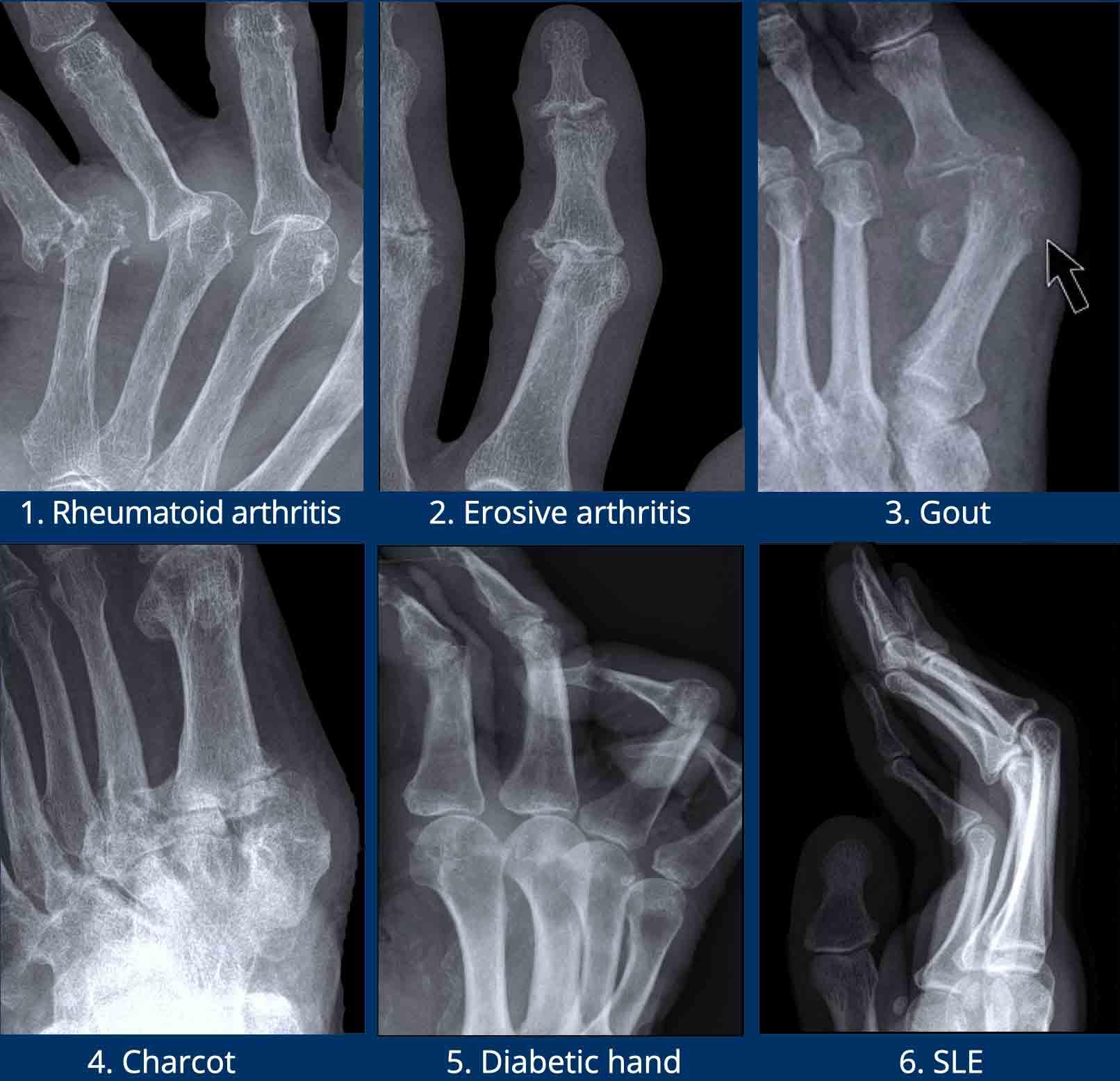
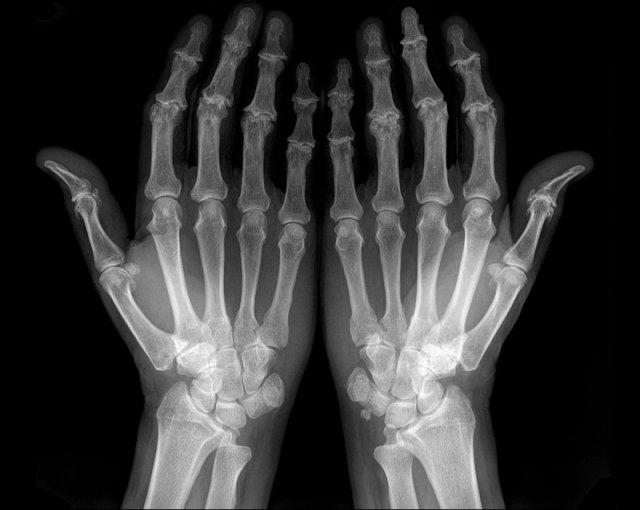
Các ví dụ điển hình về các dạng bào mòn đặc trưng
- Viêm khớp dạng thấp.
Bào mòn bờ khớp điển hình tại các khớp MCP. - Viêm xương khớp bào mòn.
Bào mòn xương dưới sụn tại các khớp DIP và PIP. Sự hình thành đồng thời của gai xương tạo ra biến dạng cánh hải âu. - Bệnh gout.
Bào mòn lệch tâm với bờ nhô ra. Bờ xơ cứng trong trường hợp này cho thấy bệnh mạn tính và tiến triển chậm. - Nhiễm trùng.
Tổn thương phá hủy kèm mất sụn và bào mòn xương. - Viêm khớp vảy nến.
Bào mòn xương thu hẹp đầu đốt ngón gần thành hình “bút chì”, tựa vào “cốc” được tạo bởi nền đốt ngón xa mở rộng do tăng sinh xương. - Xơ cứng bì.
Và các rối loạn đa hệ thống khác có thể gây bào mòn tại các chỏm đốt ngón xa, tình trạng này được gọi là tiêu xương đầu chi (acro-osteolysis).
Trục thẳng hàng
Một số tác giả dùng chữ A trong ABCDE-S cho Alignment (Trục thẳng hàng).
Tuy nhiên, vấn đề là lệch trục hoặc mất thẳng hàng có thể gặp trong tất cả các bệnh lý khớp giai đoạn cuối, dù là thoái hóa hay viêm.
Xương – tăng sinh
Tăng sinh hoặc tạo xương mới gặp trong nhiều bệnh lý khớp, đặc biệt trong viêm xương khớp, DISH và viêm cột sống thể huyết thanh âm tính như viêm cột sống dính khớp và viêm khớp vảy nến.
Tăng sinh xương KHÔNG xuất hiện trong giai đoạn hoạt động của viêm khớp dạng thấp.
Hình ảnh
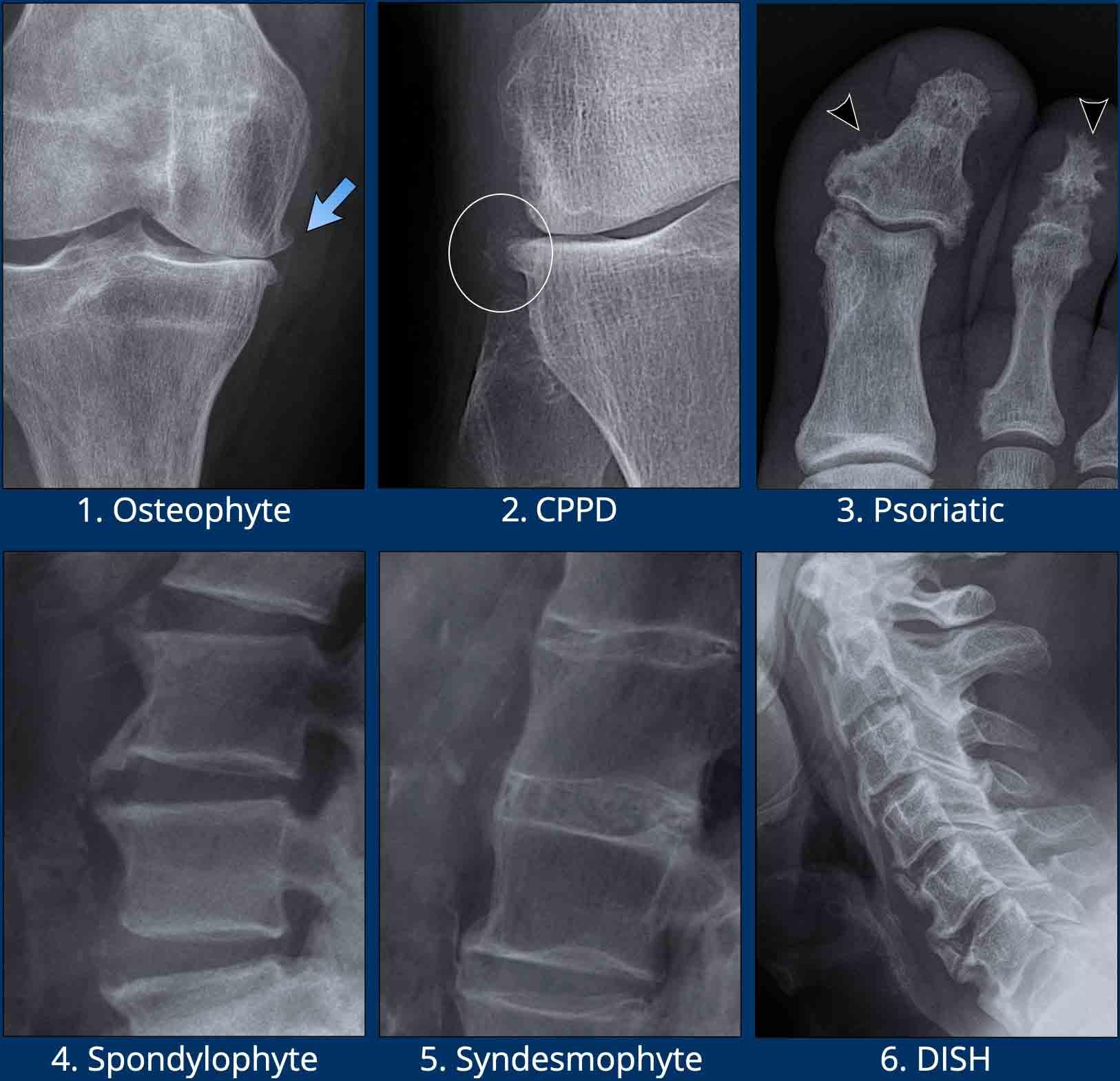
- Gai xương trong viêm xương khớp.
Tăng sinh xương phát triển tại bờ khớp hoạt dịch, thứ phát sau tổn thương sụn khớp trong viêm xương khớp. - Gai xương ở bệnh nhân CPPD.
Lưu ý các vôi hóa mô mềm (vòng tròn). - Tăng sinh xương trong viêm khớp vảy nến.
Đôi khi được mô tả là viêm màng xương dạng bông tuyết (đầu mũi tên). - Gai xương cột sống (Spondylophytes)
Gai xương tại cột sống trong thoái hóa cột sống. Hướng điển hình là nằm ngang / vuông góc với cột sống. - Cầu xương cạnh đốt sống (Syndesmophytes)
Cốt hóa cạnh đốt sống trong các dây chằng cột sống. Hướng điển hình là thẳng đứng / song song với cột sống. Đây là dấu hiệu đặc trưng của viêm cột sống dính khớp. - DISH
Cốt hóa dây chằng dọc trước. Các cốt hóa này có hình thể to hơn so với cốt hóa trong viêm cột sống dính khớp.
Xương – mật độ
Thay đổi mật độ xương biểu hiện dưới dạng loãng xương hoặc xơ cứng xương.
Loãng xương cạnh khớp (hình) thường gặp trong viêm khớp dạng thấp và không gặp trong viêm xương khớp. Mất khoáng xương cạnh khớp phát triển do tình trạng tăng sinh mạch máu của màng hoạt dịch và mô mềm bị viêm.
Xơ cứng xương dưới sụn thường gặp trong viêm xương khớp. Cũng gặp ở bệnh nhân viêm khớp thần kinh.
Hình ảnh
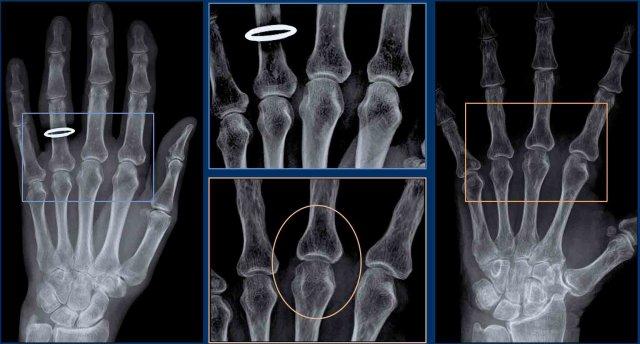
Đây là hai ví dụ về loãng xương cạnh khớp ở bệnh nhân viêm khớp dạng thấp.
Tình trạng loãng xương có thể rất kín đáo.
Có thể hữu ích khi điều chỉnh cài đặt độ rộng cửa sổ (hình chi tiết ở giữa) hoặc nhìn qua mi mắt khép hờ để nhận ra tình trạng loãng xương.
Sụn khớp
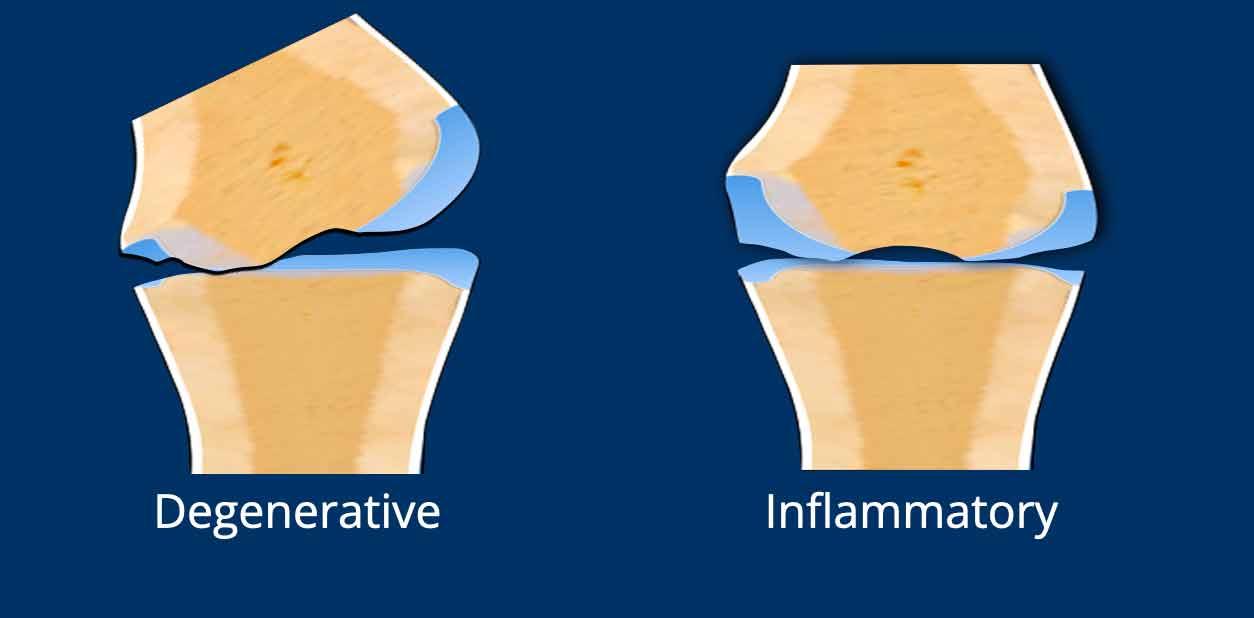
Bệnh thoái hóa ảnh hưởng đến sụn không đồng đều hoặc không đối xứng, do đây là hệ quả của tải trọng cơ học, vốn không phân bố đều trong toàn bộ khớp.
Bệnh viêm ảnh hưởng đến sụn một cách đồng đều, do tình trạng viêm màng hoạt dịch hiện diện trong toàn bộ khớp.
- Viêm xương khớp điển hình với mất sụn phía trong, xơ cứng xương dưới sụn và gai xương.
- Có mất sụn đồng đều.
Không có gai xương.
Trong trường hợp như vậy, cần nghĩ đến bệnh khớp viêm trước tiên.
Phân bố
Hiểu rõ các kiểu phân bố là một công cụ rất hữu ích, vì các bệnh phổ biến nhất (viêm xương khớp, viêm khớp dạng thấp và viêm khớp vảy nến) có các kiểu phân bố đặc trưng.
Trong các chương tiếp theo về các bệnh lý khớp khác nhau, chúng tôi sẽ bắt đầu mỗi chương bằng một hình minh họa về phân bố.
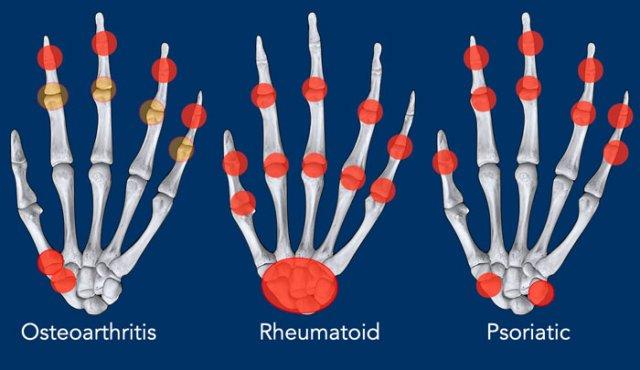
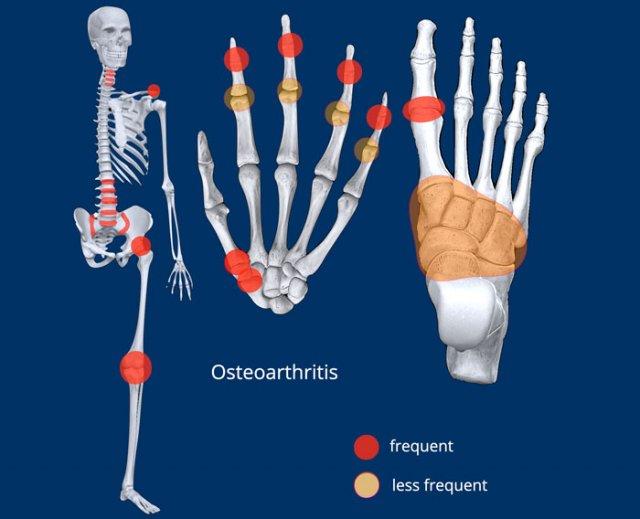
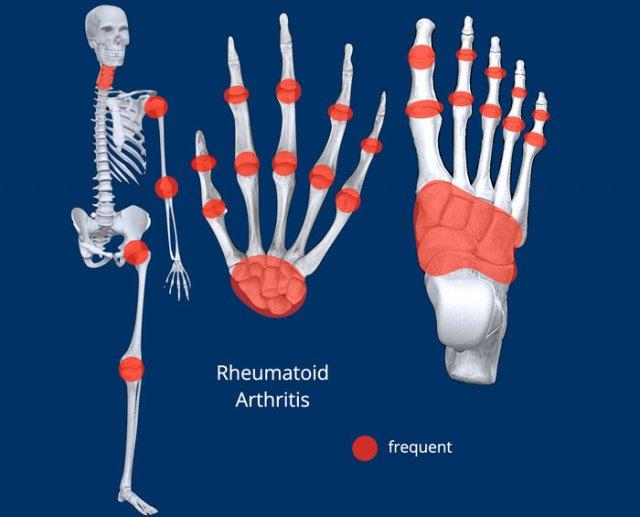
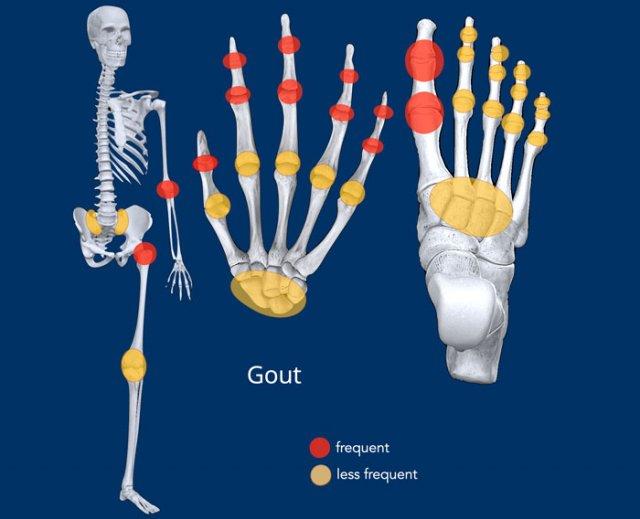
Phân bố tại bàn tay
- Viêm xương khớp khu trú tại các khớp CMC1, STT và DIP.
- Viêm khớp dạng thấp chủ yếu khu trú tại cổ tay và các khớp MCP (và PIP). Mỏm trâm trụ cũng là vị trí thường bị ảnh hưởng.
- Viêm khớp vảy nến khu trú xa gốc chi hơn tại các khớp PIP và DIP. Tại cổ tay, các khớp STT và triquetrohamate cũng là vị trí hay gặp.
Các dấu hiệu bổ sung
Các xét nghiệm huyết thanh học có thể hỗ trợ khi nghi ngờ bệnh lý thấp khớp.
Xét nghiệm yếu tố dạng thấp (RF) hoặc kháng thể kháng peptide citrullinated (CCP) dương tính có thể củng cố chẩn đoán khi nghi ngờ viêm khớp dạng thấp.
Xét nghiệm HLA-B27 dương tính có thể hỗ trợ xác lập chẩn đoán viêm cột sống dính khớp (AS).
Các chỉ số viêm không đặc hiệu, bao gồm tốc độ máu lắng (ESR) và protein phản ứng C (CRP), thường tăng cao trong bất kỳ bệnh lý viêm nào.
Tuy nhiên, các xét nghiệm miễn dịch không phải lúc nào cũng hữu ích, do độ đặc hiệu còn hạn chế.
Mô mềm
Sưng mô mềm và vôi hóa thường gặp trong viêm khớp và có thể giúp thu hẹp chẩn đoán phân biệt.
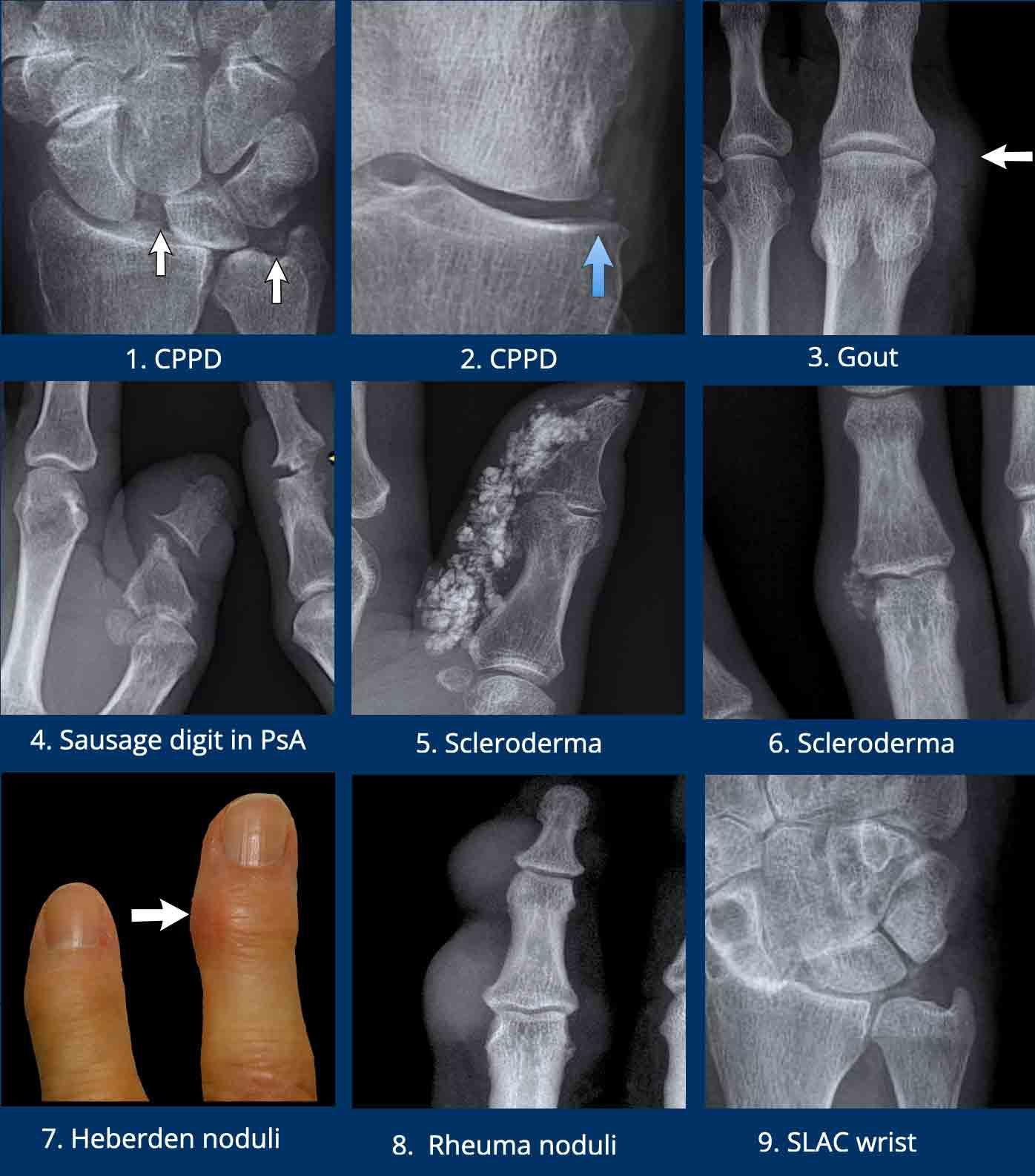
- Vôi hóa sụn (Chondrocalcinosis) là thuật ngữ mô tả các vôi hóa nhỏ trong khớp. Mặc dù không đặc hiệu cao, CPPD rất có khả năng khi vôi hóa sụn khu trú quanh TFCC, khớp quay-cổ tay hoặc trong khớp gối.
CPPD có thể gây phân ly SL (mũi tên trái). - Vôi hóa sụn trong khớp gối.
- Sưng mô mềm dạng nốt, hơi cản quang, cạnh khớp MTP1 gần như là dấu hiệu đặc trưng của bệnh gout. Các vị trí điển hình khác là các điểm bám gân quanh khớp gối, ví dụ gân khoeo, hoặc các gân gấp tại khớp cổ chân.
- Sưng mô mềm cạnh khớp dạng thoi là dấu hiệu thường gặp trong viêm khớp vảy nến và có thể ảnh hưởng toàn bộ ngón tay gây viêm ngón tay (dactylitis) hay “ngón xúc xích”. Lưu ý biến dạng bút chì trong cốc của khớp.
- Vôi hóa thô trong mô dưới da bao quanh đầu xa các ngón tay hoặc ngón chân rất có khả năng do xơ cứng bì.
- Xơ cứng bì
- Nốt Heberden, do gai xương trong viêm xương khớp
- Nốt thấp khớp. Các nốt mô mềm này quá lớn để là nốt Heberden và không có gai xương.
- Vôi hóa sụn trong CPPD. Một lần nữa, phân ly SL được ghi nhận, kèm thoái hóa thứ phát nặng. Tình trạng thoái hóa nặng này được gọi là cổ tay SLAC, viết tắt của Scaphoid Lunate Advanced Collapse (Xẹp tiến triển xương thuyền – xương nguyệt).
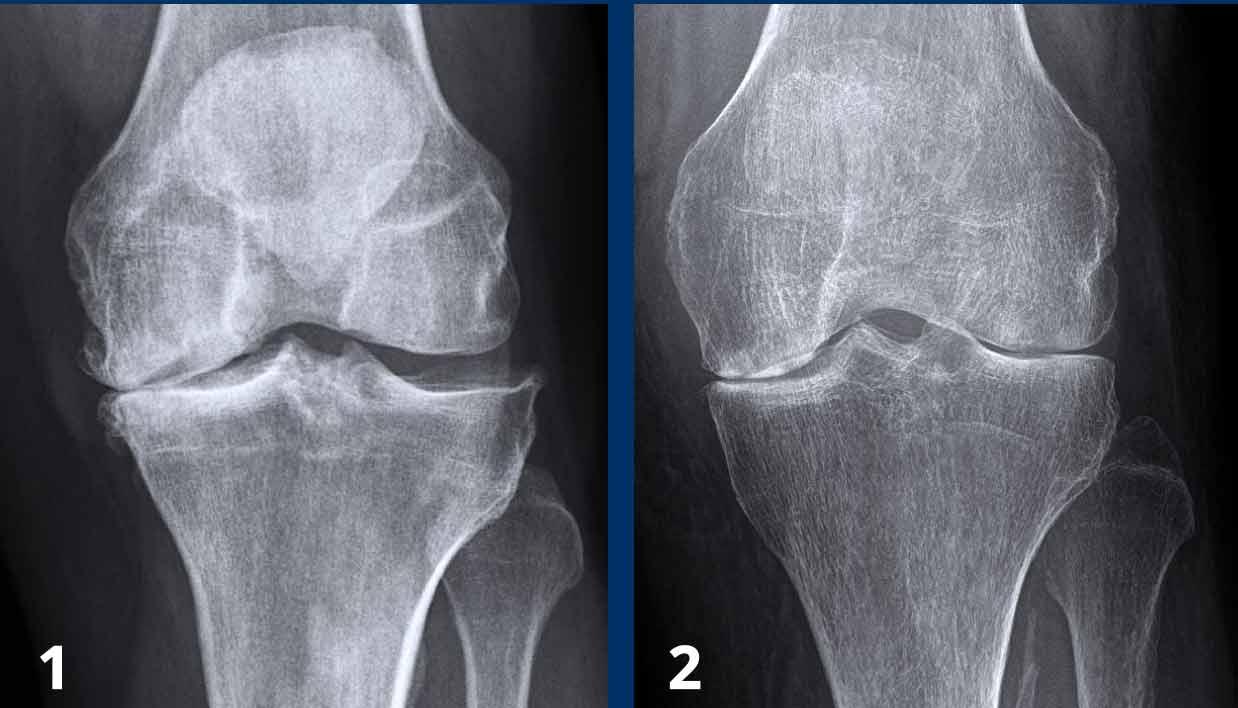
Thoái hóa khớp
Dấu hiệu chính
Hẹp khe khớp không đồng đều kèm gai xương, thường gặp nhất ở các khớp chịu lực. Không có bào mòn xương.
Lâm sàng
- Bệnh lý khớp phổ biến nhất, tỷ lệ mắc tăng theo độ tuổi.
- Đặc trưng bởi sự phá hủy sụn khớp không có tính viêm.
- Thể nguyên phát vô căn và thể thứ phát (ví dụ: chấn thương, béo phì)
Dấu hiệu X-quang
- Articular (Khớp): không có bào mòn xương
- Bone (Xương): không có loãng xương. Các thay đổi tăng sinh như hình thành gai xương và xơ cứng xương dưới sụn.
- Cartilage (Sụn): hẹp khe khớp không đồng đều. Hình thành nang xương dưới sụn (geode).
- Distribution (Phân bố): xem hình minh họa
- Extra findings (Dấu hiệu kèm theo): bán trật khớp liên quan đến hallux valgus hoặc hallux rigidus
- Soft tissue (Phần mềm): nốt Heberden ở khớp liên đốt xa (DIP) hoặc nốt Bouchard ở khớp liên đốt gần (PIP).
Điểm cần ghi nhớ: Nhiều bệnh lý khớp có thể biểu hiện thoái hóa khớp thứ phát ở giai đoạn muộn hơn.
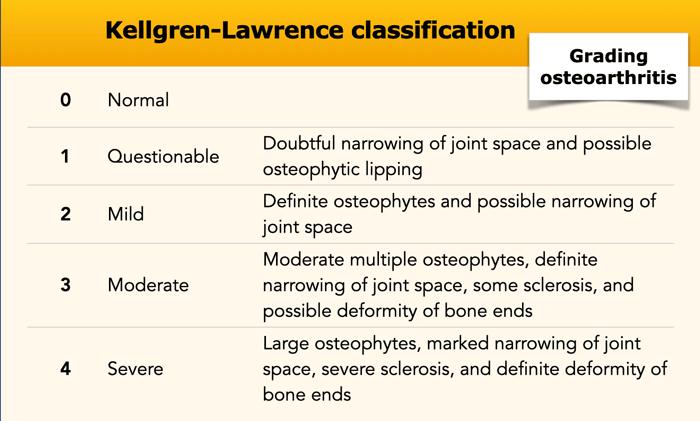
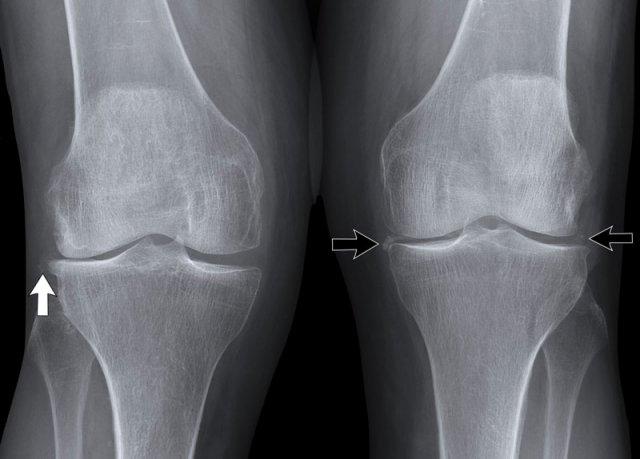
Tại khớp gối, thoái hóa khớp được phân loại theo thang điểm Kellgren và Lawrence.
Thang phân loại này có thể được áp dụng để đánh giá mức độ thoái hóa ở các khớp khác, tuy nhiên nó được thiết kế chủ yếu cho khớp gối.
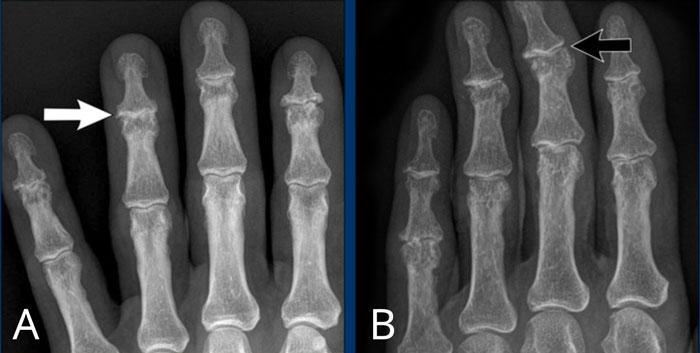
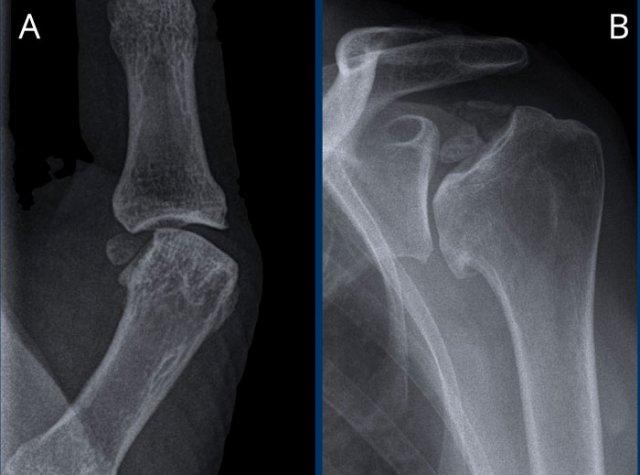
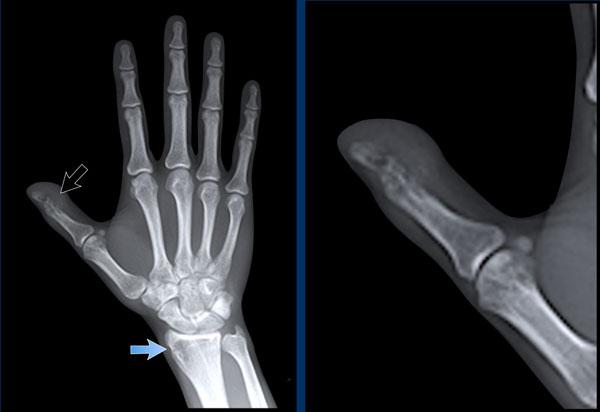
A
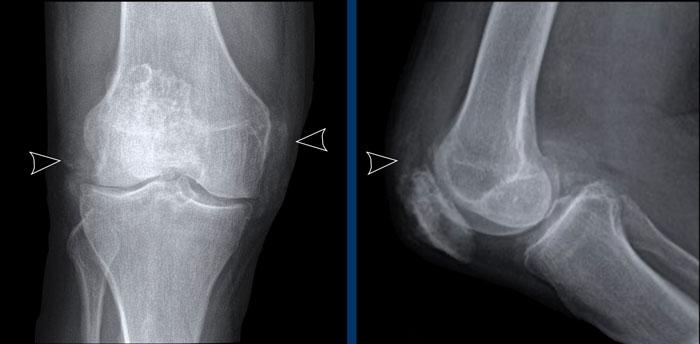
Hẹp khe khớp liên đốt xa (DIP) ngón 4 (mũi tên) kèm hình thành gai xương và xơ cứng xương dưới sụn.
B
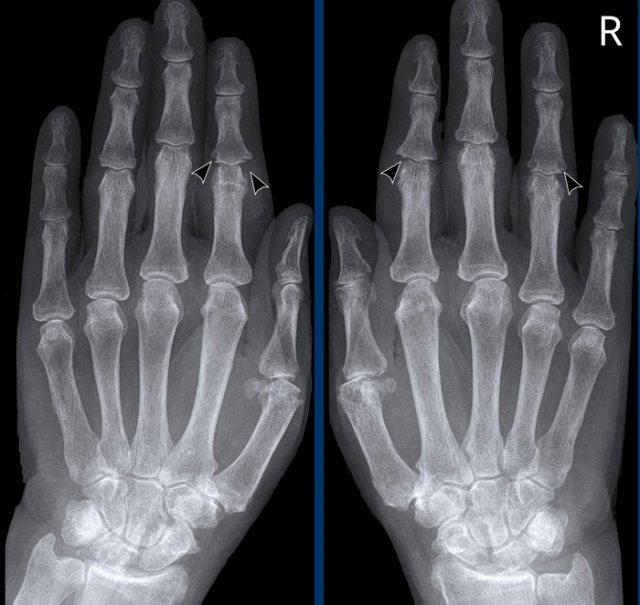
Hẹp khe khớp liên đốt xa (DIP) ngón 2-5 không đối xứng kèm hình thành gai xương, xơ cứng xương dưới sụn và lệch trụ nhẹ của khớp DIP ngón 3 (mũi tên).
Các khớp liên đốt gần (PIP) cũng bị ảnh hưởng nhưng mức độ nhẹ hơn.
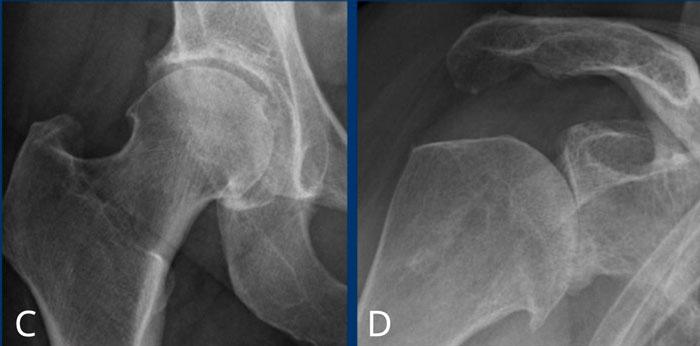
C
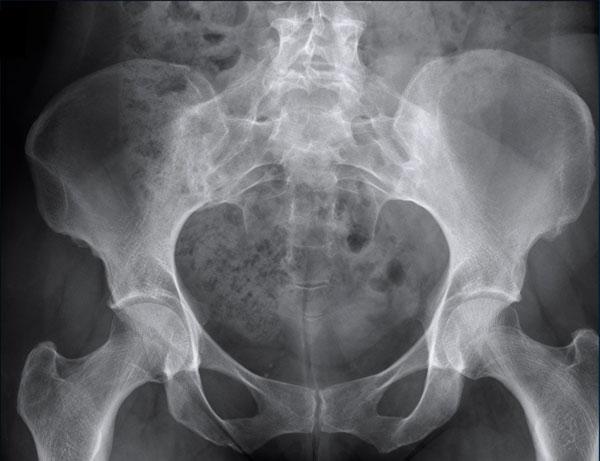
Hẹp nhẹ khe khớp háng phía trên bên phải kèm hình thành gai xương và xơ cứng xương dưới sụn (phân loại Kellgren-Lawrence độ 3).
D
Hẹp nặng khe khớp ổ chảo-cánh tay kèm hình thành gai xương và xơ cứng xương dưới sụn (phân loại Kellgren-Lawrence độ 4).
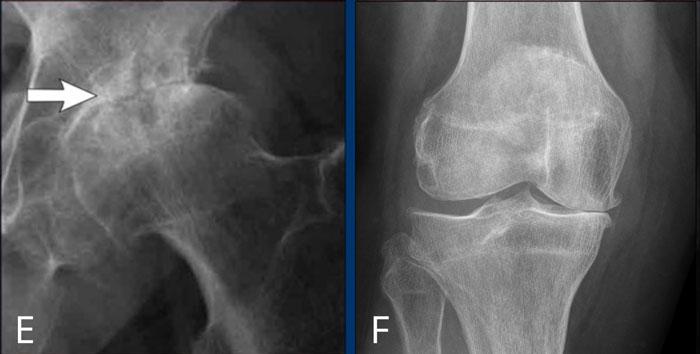
E
Thoái hóa khớp háng
Hẹp nặng khe khớp háng không đồng đều kèm hình thành gai xương, xơ cứng xương dưới sụn và nang xương kích thước lớn.
Ở giai đoạn muộn, có thể xuất hiện biến dạng khớp với hiện tượng mở rộng và biến dạng chỏm xương đùi.
F
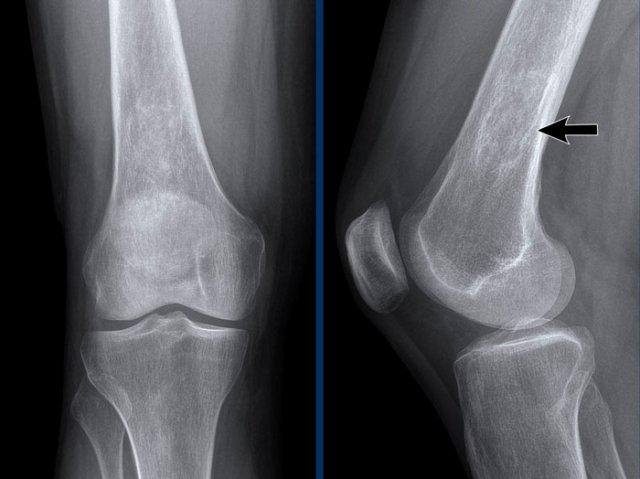
Thoái hóa khớp gối
Hẹp khe khớp đùi-chày khoang trong mức độ vừa đến nặng, không đối xứng, kèm hình thành gai xương và xơ cứng xương dưới sụn (phân loại Kellgren-Lawrence độ 3-4).
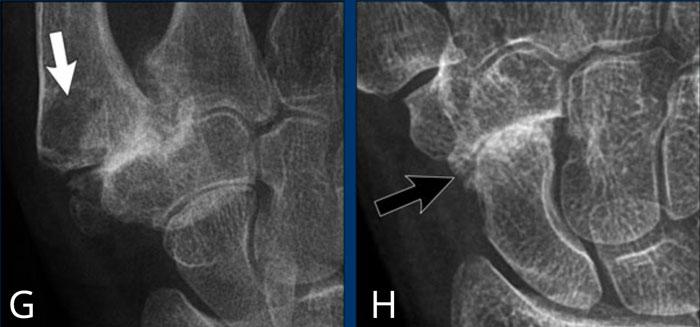
G
Thoái hóa khớp cổ tay-bàn tay 1 (CMC1)
Hẹp khe khớp cổ tay-bàn tay 1 (CMC1) không đồng đều kèm hình thành gai xương và xơ cứng xương dưới sụn.
Có một nang xương dưới sụn kích thước lớn ở nền xương đốt bàn tay 1 (mũi tên trắng).
H
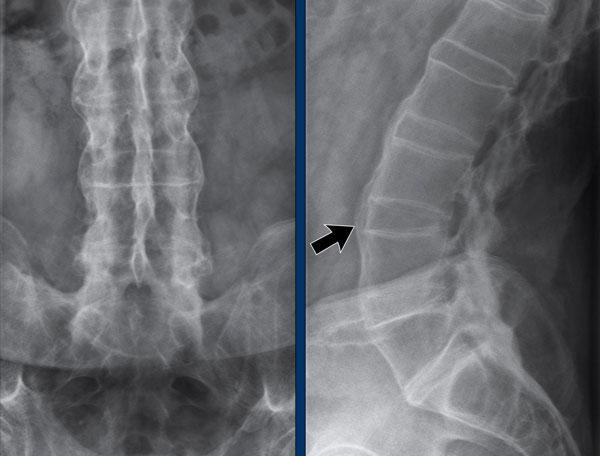
Thoái hóa khớp thuyền-thang-thê (STT)
Hẹp khe khớp thuyền-thang-thê (STT) không đồng đều kèm hình thành gai xương và xơ cứng xương dưới sụn.
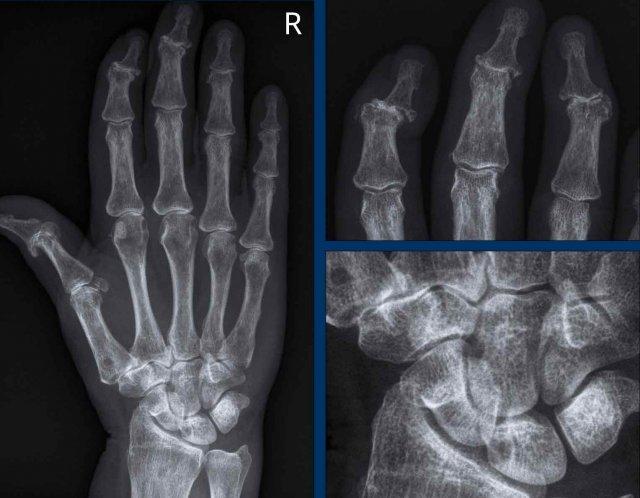
Đây là một ca bệnh khó.
Dấu hiệu nổi bật là hẹp khe khớp không đồng đều tại các khớp CMC và DIP. Như vậy, bệnh nhân này mắc thoái hóa khớp. Mức độ nặng của các tổn thương có thể gợi ý thoái hóa khớp dạng bào mòn.
Tuy nhiên, cũng ghi nhận hẹp khe khớp bàn tay-ngón tay (MCP) và một tổn thương bào mòn có thể có tại xương nguyệt. Khi không có bất thường tại các khớp PIP, khả năng tất cả các bất thường này đều do thoái hóa khớp là rất thấp.
Nhiều khả năng bệnh nhân này mắc đồng thời cả viêm khớp dạng thấp và thoái hóa khớp.
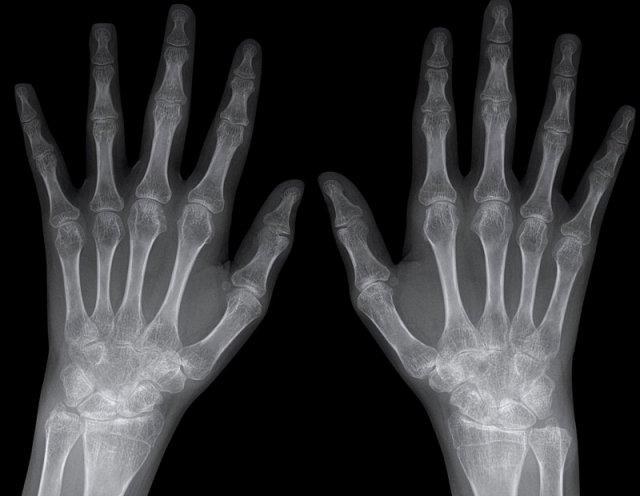
Viêm Khớp Dạng Thấp
Các dấu hiệu chính
Tổn thương sụn khớp đồng đều và đối xứng kèm theo bào mòn xương ở vùng rìa, chủ yếu tại các khớp bàn ngón tay (MCP) và khối xương cổ tay, không ảnh hưởng đến khớp liên đốt xa (DIP). Không có hiện tượng tăng sinh xương.
Lâm sàng
- Thường khởi phát ở độ tuổi từ 40 đến 50.
- Yếu tố dạng thấp (RF) và kháng thể anti-CCP thường dương tính.
- Khởi phát ở bộ xương ngoại vi theo mô hình đối xứng.
Dấu hiệu X-quang
- Khớp (Articular): bào mòn xương, điển hình ở vùng rìa (tức là phần xương không được sụn che phủ), biến dạng khớp.
- Xương (Bone): loãng xương quanh khớp. Không có hiện tượng tạo xương mới hoặc tăng sinh xương trong giai đoạn hoạt động.
- Sụn (Cartilage): phá hủy sụn khớp đồng đều.
- Phân bố (Distribution): xem hình minh họa, phân bố đối xứng ở các khớp ngoại vi.
- Dấu hiệu khác (Extra findings): bệnh viêm tự miễn ảnh hưởng đến nhiều cơ quan như phổi, da, mắt hoặc tim.
- Phần mềm (Soft tissue): sưng nề hình thoi, nốt dạng thấp, biến dạng.
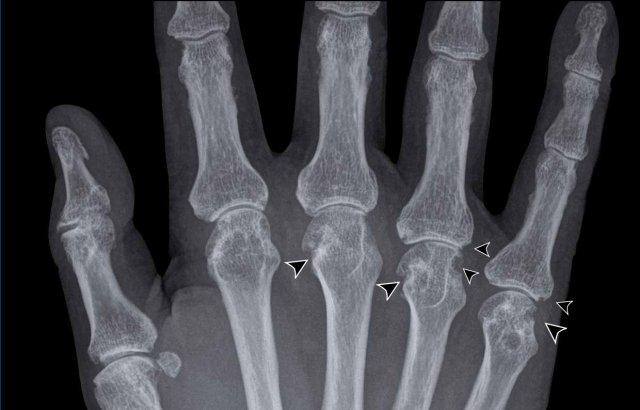
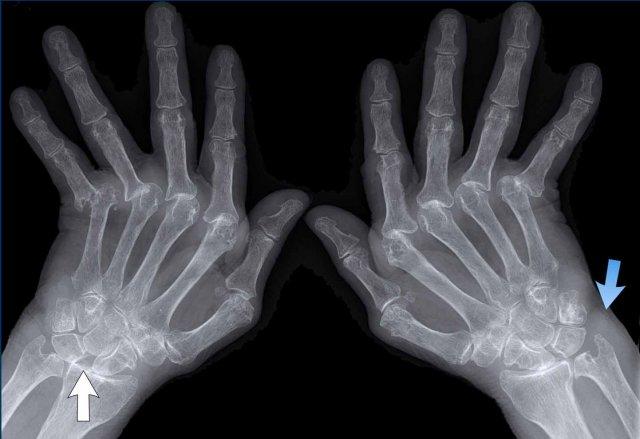
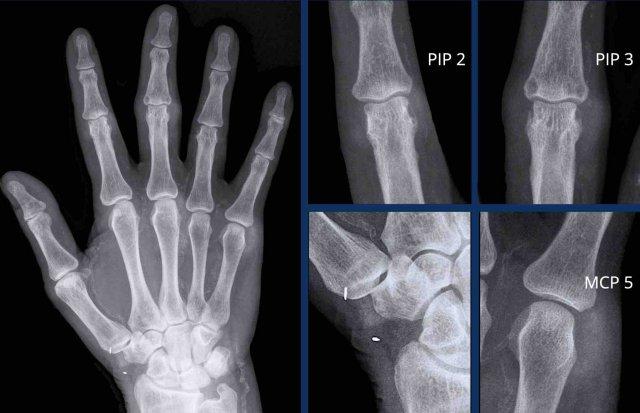
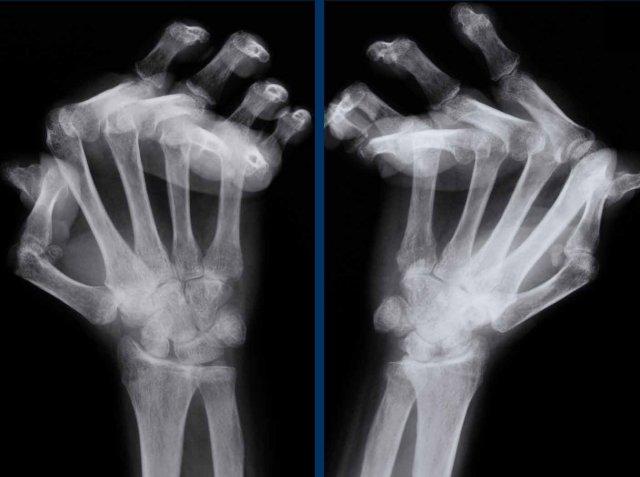
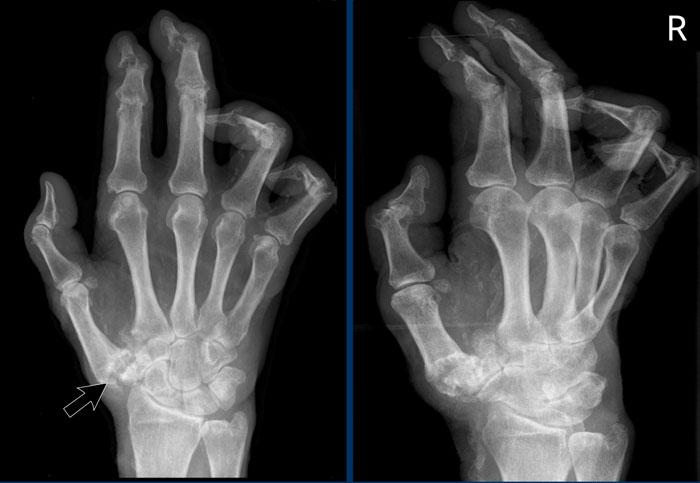
Hình ảnh bào mòn xương vùng rìa điển hình và hẹp khe khớp tại các khớp MCP 3-5.
Lưu ý hình ảnh hẹp khe khớp đồng đều tại các khớp MCP.
Các khớp liên đốt gần (PIP) chỉ biểu hiện hẹp khe khớp tối thiểu.
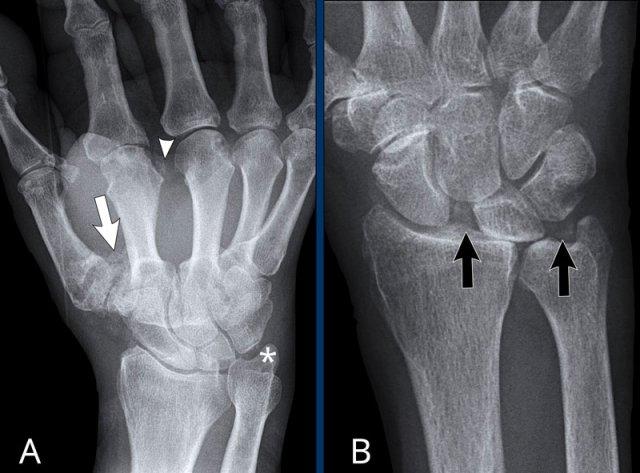
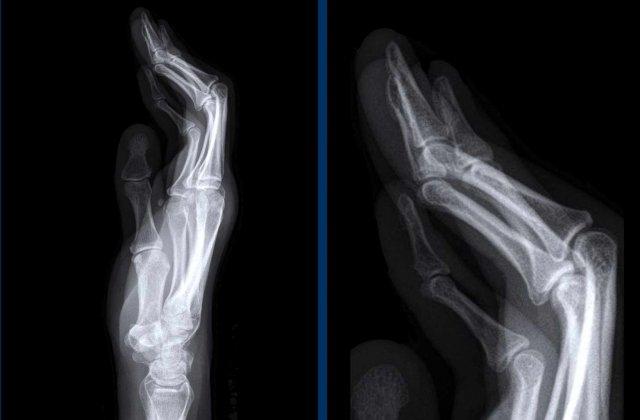
Đây là trường hợp viêm khớp dạng thấp giai đoạn cuối với các thay đổi bào mòn nặng nề và đứt dây chằng gây trật khớp tại các khớp MCP.
Phân ly xương thuyền – xương nguyệt (mũi tên trắng) là dấu hiệu thường gặp do tình trạng viêm lan tỏa khối xương cổ tay. Cả tình trạng phân ly lẫn viêm đều có thể gây hẹp khe khớp quay – cổ tay.
Lưu ý hình ảnh bào mòn xương đầu dưới xương trụ kèm theo sưng nề phần mềm xung quanh (mũi tên xanh).
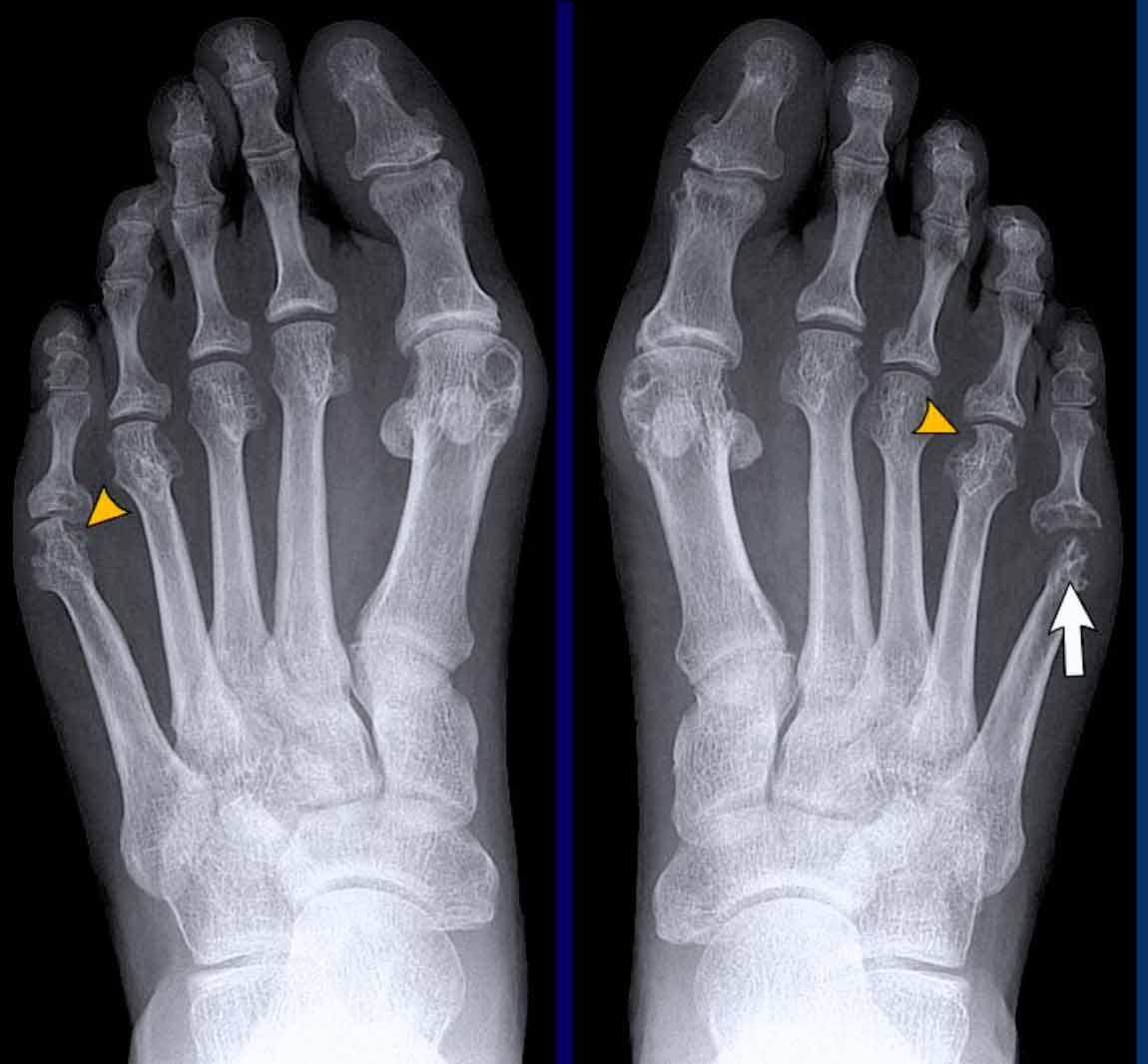
Trong trường hợp viêm khớp dạng thấp này, có hình ảnh bào mòn xương vùng rìa liền kề với hầu hết các khớp bàn ngón chân (MTP) (đầu mũi tên).
Khớp MTP thứ 5 là khớp bị tổn thương thường xuyên nhất trong viêm khớp dạng thấp.
Khi tình trạng bào mòn nặng nề như trong trường hợp này, hình ảnh có thể trông giống biến dạng “bút chì trong cốc” (mũi tên trắng) – dấu hiệu thường gặp trong viêm khớp vảy nến.
Tuy nhiên, phân bố tổn thương chủ yếu ở các khớp MTP và ít ảnh hưởng đến các khớp liên đốt là dấu hiệu gợi ý đây là trường hợp viêm khớp dạng thấp.
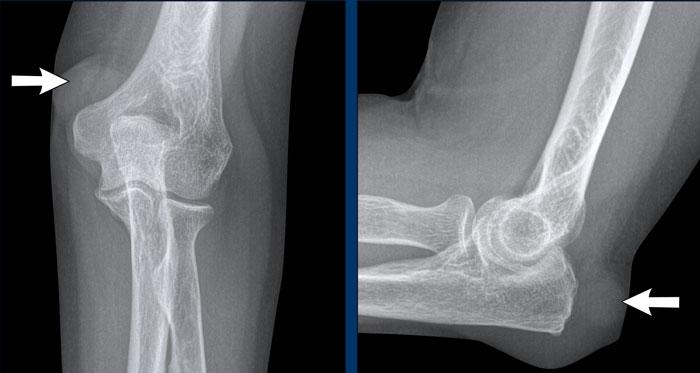
Nốt dạng thấp
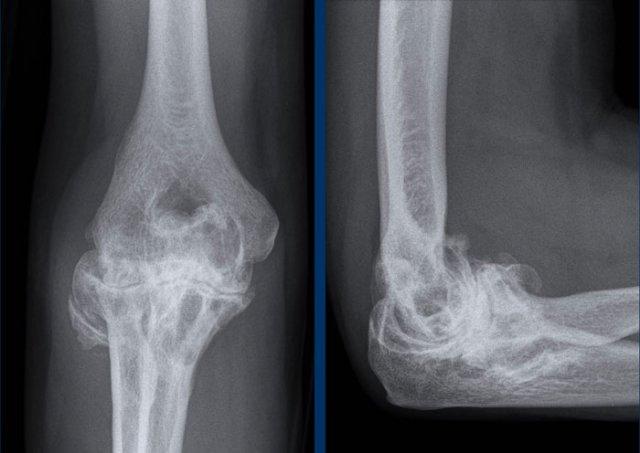
Nốt dạng thấp là các cục cứng xuất hiện dưới da ở tới 20% bệnh nhân viêm khớp dạng thấp.
Các nốt này thường xuất hiện liền kề với các khớp bị lộ ra ngoài, dễ bị chấn thương hoặc chịu áp lực, chẳng hạn như các khớp ngón tay và khuỷu tay.
Trong thể bệnh này của viêm khớp dạng thấp, thường không có bất thường tại khớp.
Hình ảnh
Khối phần mềm (tức là nốt dạng thấp) trong lớp mô dưới da ở mặt lưng – bên ngoài của mỏm khuỷu.
Trật khớp đội – trục
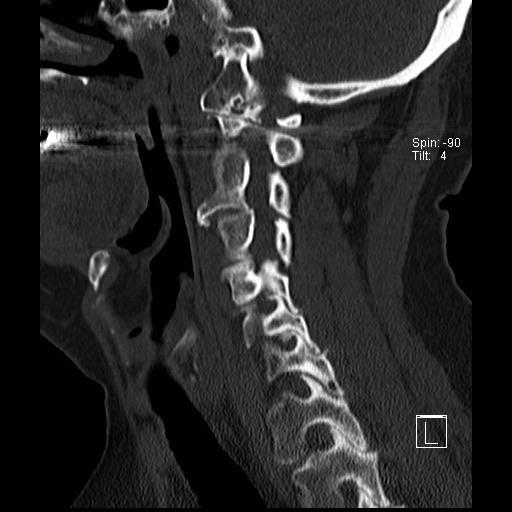
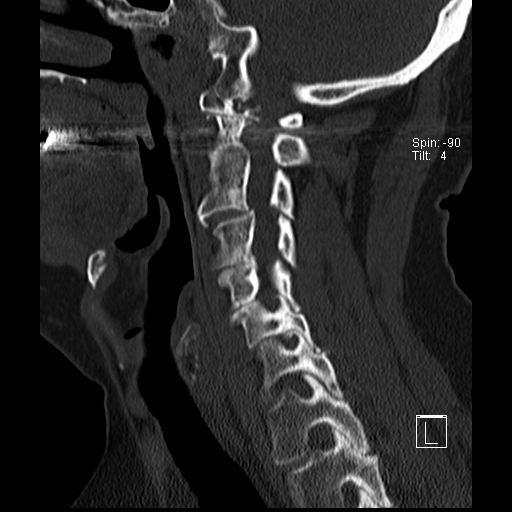
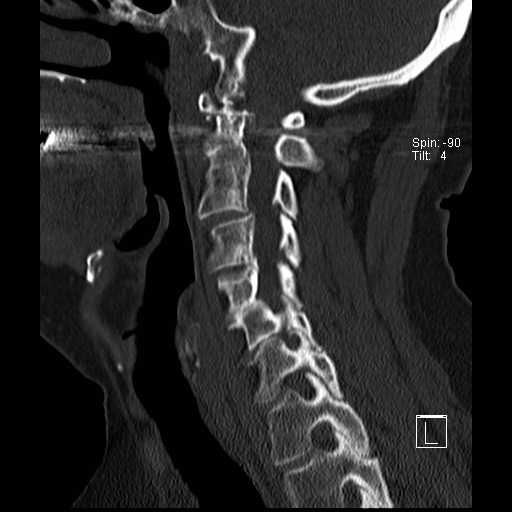
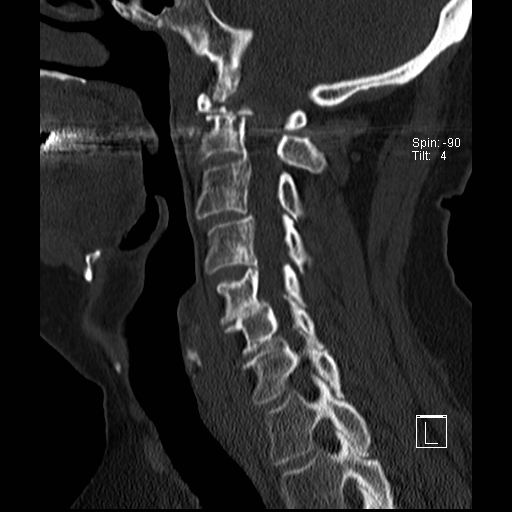
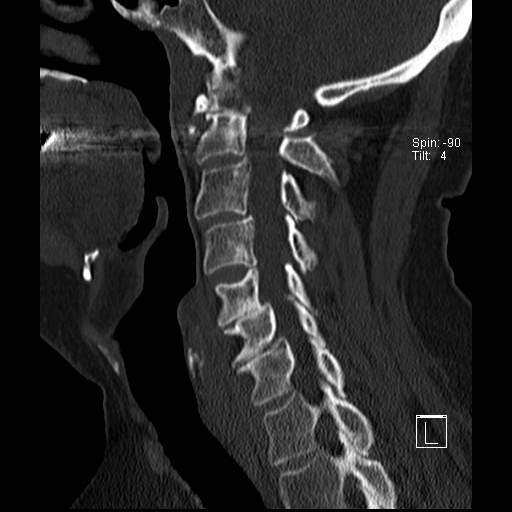
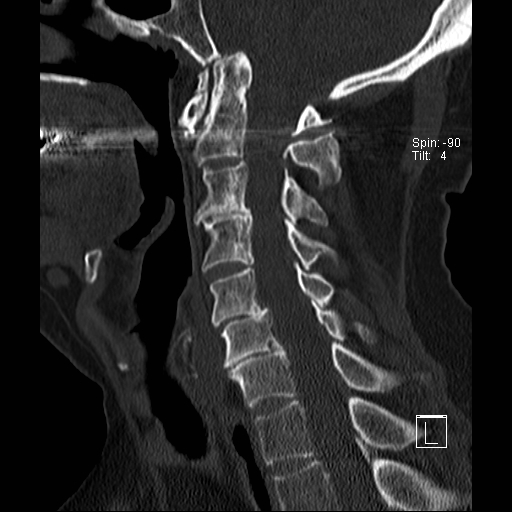
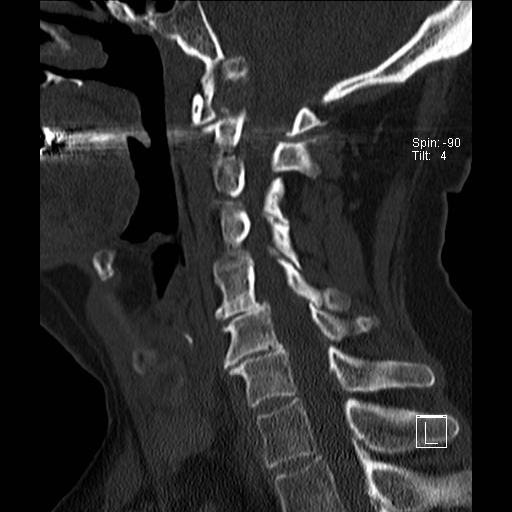
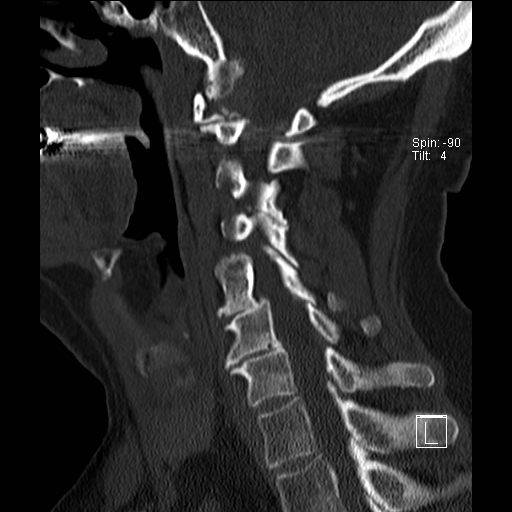
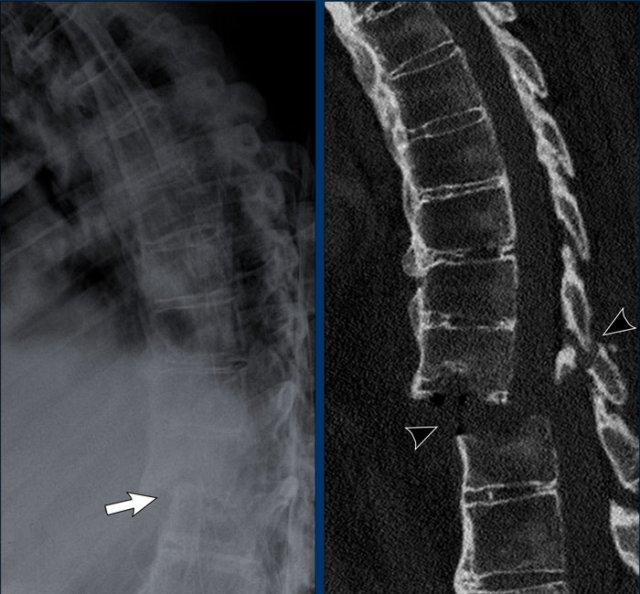
Cột sống cổ thường bị ảnh hưởng trong viêm khớp dạng thấp và có thể biểu hiện dưới dạng mất vững khớp đội – trục, trật khớp dưới trục hoặc lồng nền sọ kèm theo sụt lún sọ não.
Sụt lún sọ não xảy ra khi mỏm răng xâm lấn vào lỗ chẩm.
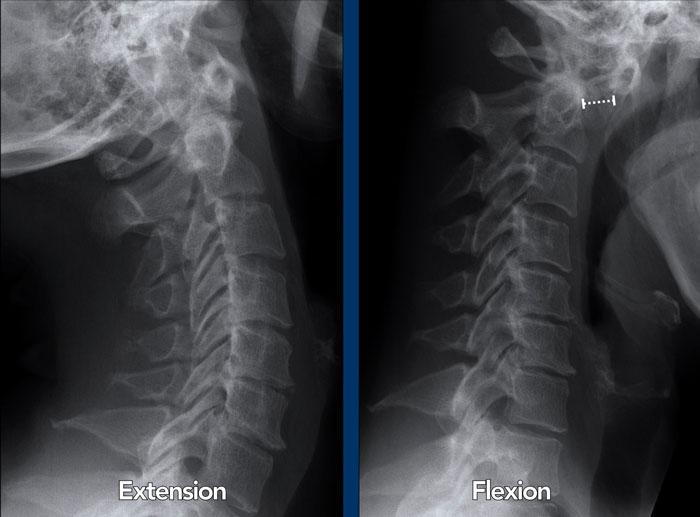
Trật khớp đội – trục là một biến chứng quan trọng và có thể đe dọa tính mạng của viêm khớp dạng thấp. Tình trạng này được xác định khi khoảng cách giữa mỏm răng C2 và cung đốt đội vượt quá 3 mm. Nguyên nhân là do lỏng lẻo dây chằng do viêm.
Mất vững tại khớp này có thể gây ra nhiều triệu chứng thần kinh do chèn ép tủy sống.
Hình ảnh
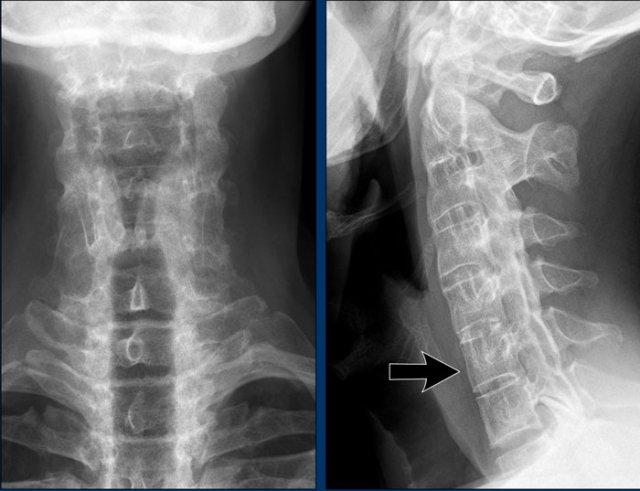
Khi cúi cổ, khoảng cách giữa mỏm răng và mặt sau cung trước đốt đội bị giãn rộng (14 mm) (bình thường ≤3 mm).
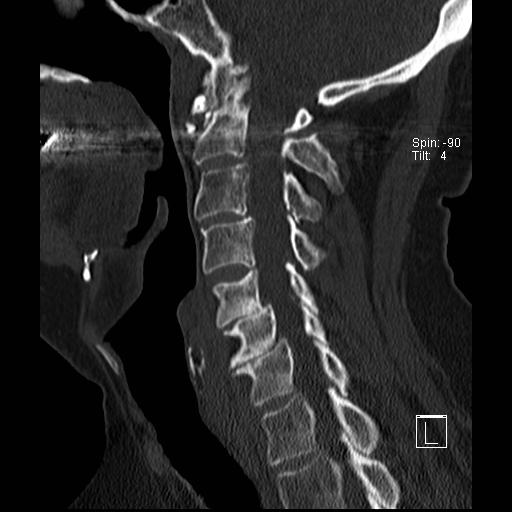
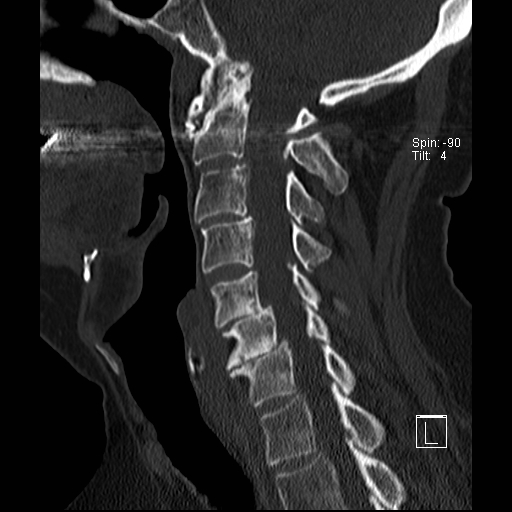
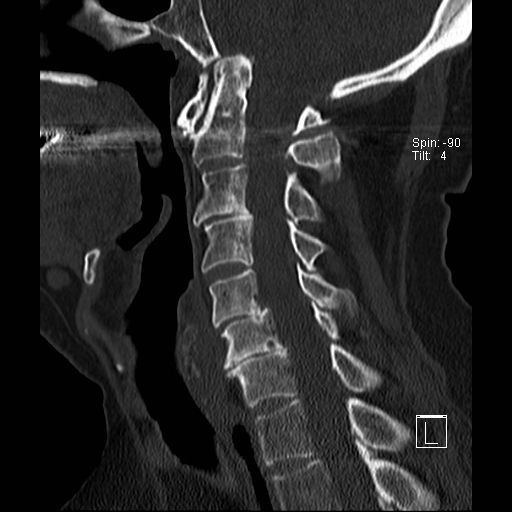
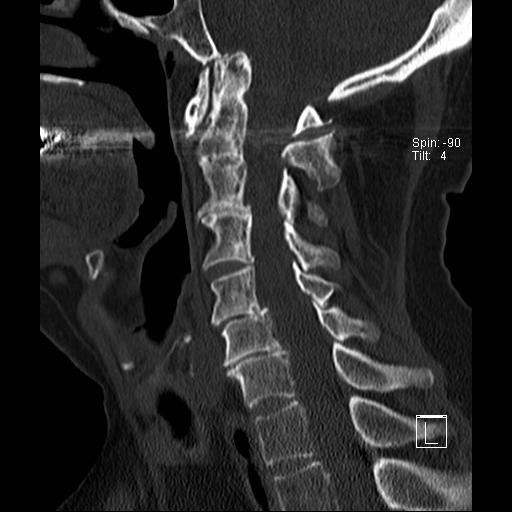
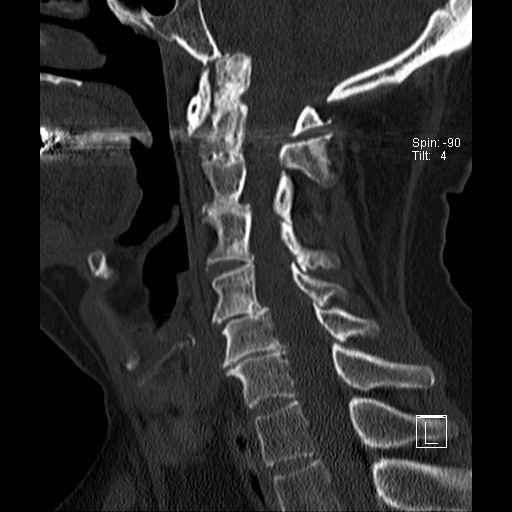
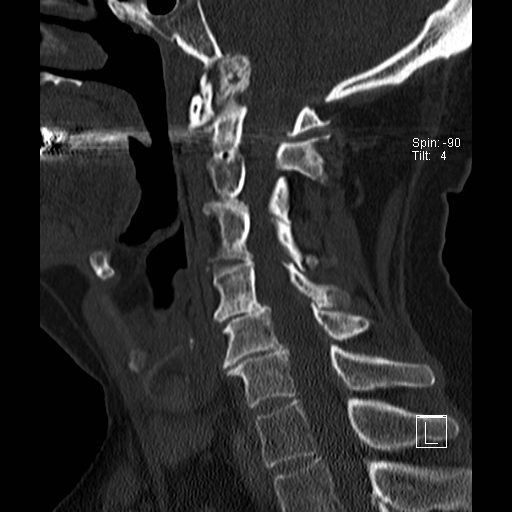
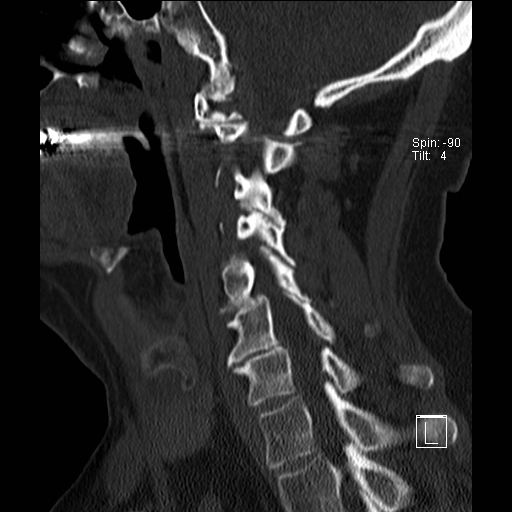
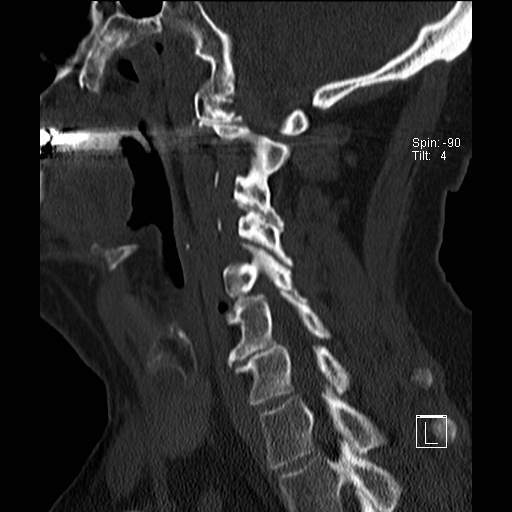
Lồng nền sọ
Lồng nền sọ, còn gọi là sụt lún sọ não hay ấn nền sọ, xảy ra ở 5-10% bệnh nhân viêm khớp dạng thấp cột sống cổ.
Trong lồng nền sọ, mỏm răng sa vào lỗ chẩm làm thu hẹp không gian dành cho tủy sống.
Biểu hiện lâm sàng đa dạng, từ đau đầu mạn tính, hạn chế vận động cổ đến suy giảm thần kinh cấp tính (chèn ép tủy sống và thân não, có thể dẫn đến liệt hoặc thậm chí tử vong nếu cổ bị di chuyển ở một số tư thế nhất định).
Hình ảnh
Cuộn xem các lát cắt CT.
Có hình ảnh di chuyển lên trên của mỏm răng vào lỗ chẩm.
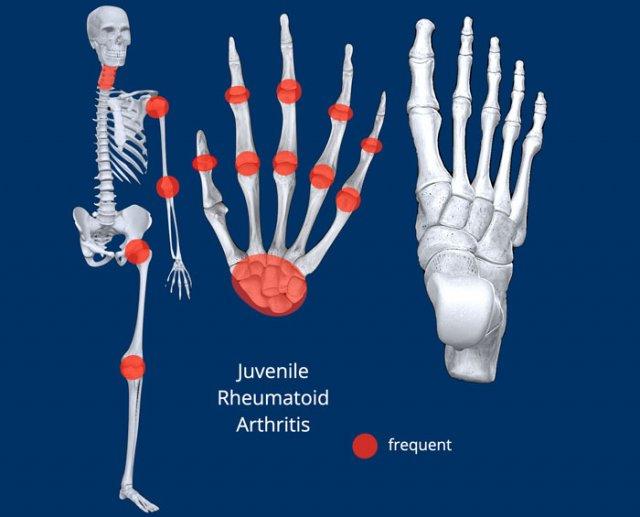
Viêm Khớp Dạng Thấp Thiếu Niên
Các dấu hiệu chính
Viêm đa khớp ở trẻ em với các biểu hiện lâm sàng và hình ảnh X-quang đa dạng.
Lâm sàng
Khởi phát trước 16 tuổi.
Thường gặp ở các khớp lớn.
Các thay đổi tại khớp khác biệt so với viêm khớp dạng thấp ở người lớn, tuy nhiên phân bố tổn thương có thể tương tự.
Hình ảnh X-quang
- Khớp: bào mòn là biểu hiện muộn
- Xương: loãng xương, phù tủy xương, phản ứng màng xương. Rối loạn tăng trưởng: phì đại đầu xương, đóng sụn tăng trưởng sớm, co rút và dính khớp
- Sụn khớp: phá hủy sụn và bào mòn là biểu hiện muộn
- Phân bố: xem hình minh họa
- Biểu hiện ngoài khớp: bệnh Still, viêm màng bồ đào, viêm gân, viêm túi hoạt dịch
- Mô phần mềm: sưng nề, biến dạng
Viêm khớp dạng thấp thiếu niên là chẩn đoán loại trừ, khi các thay đổi viêm không phù hợp với các bệnh viêm khớp khác.
Viêm khớp dạng thấp thiếu niên còn được gọi là viêm khớp tự phát thiếu niên.
Hình ảnh
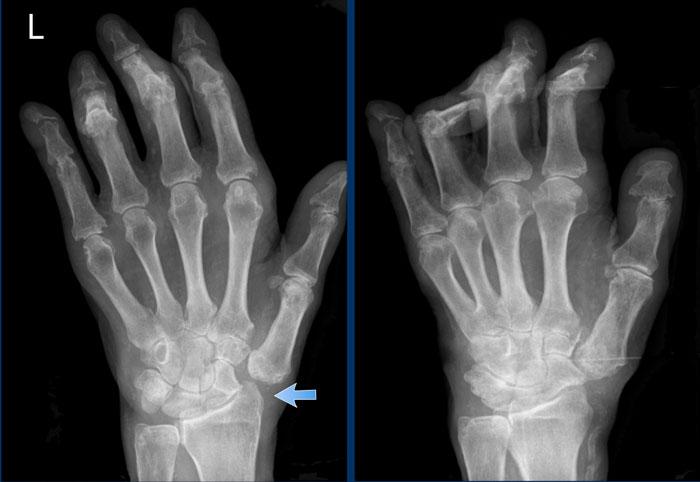
Dính khớp điển hình các xương cổ tay.
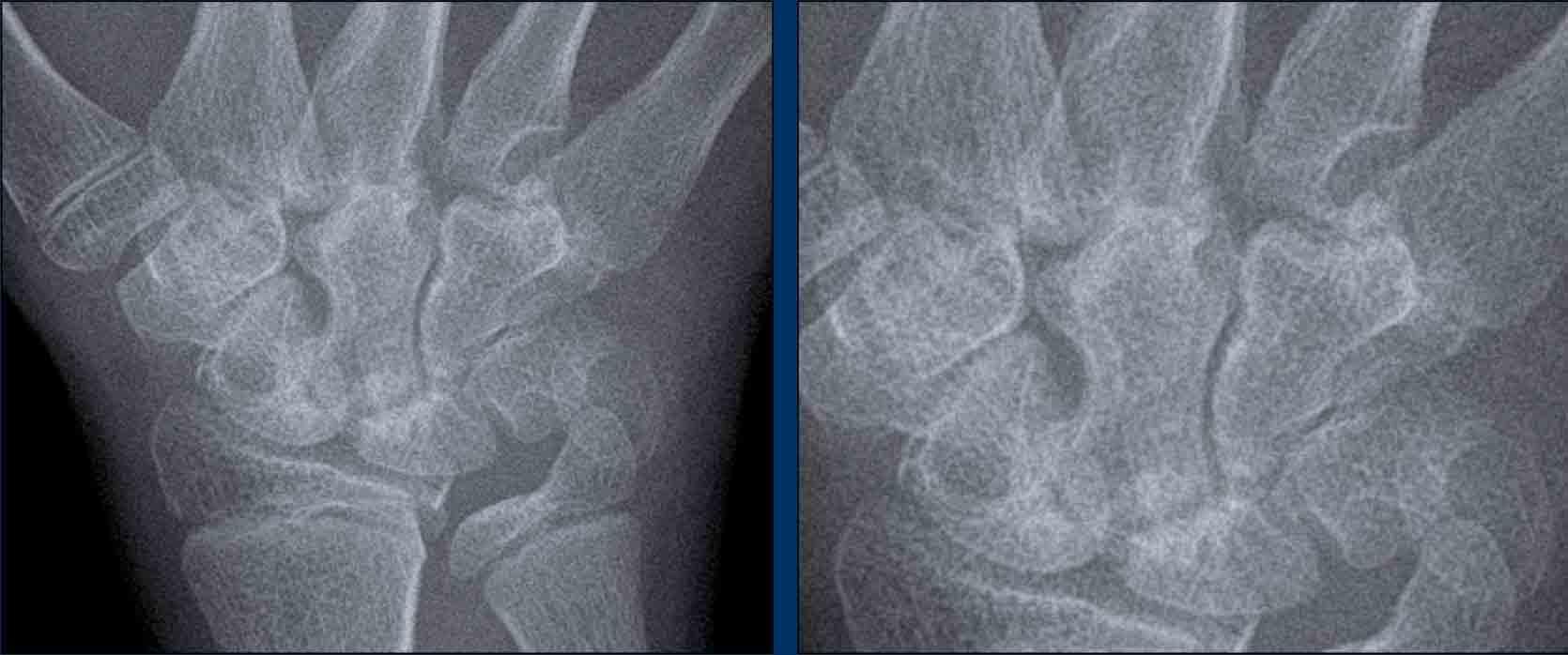
Loãng xương quanh khớp
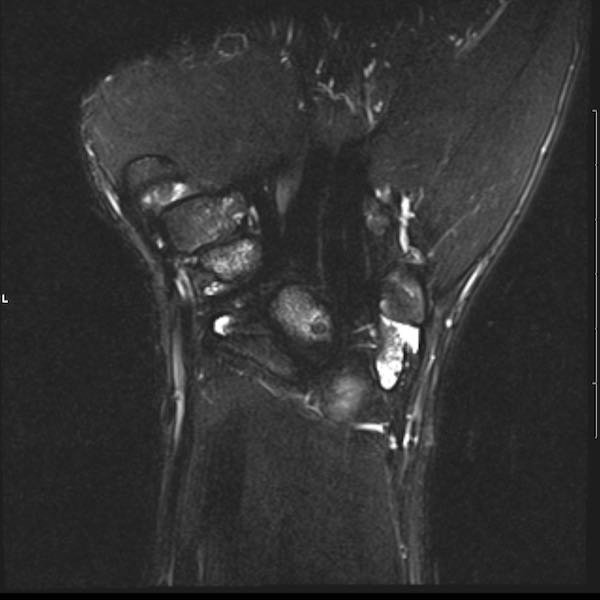
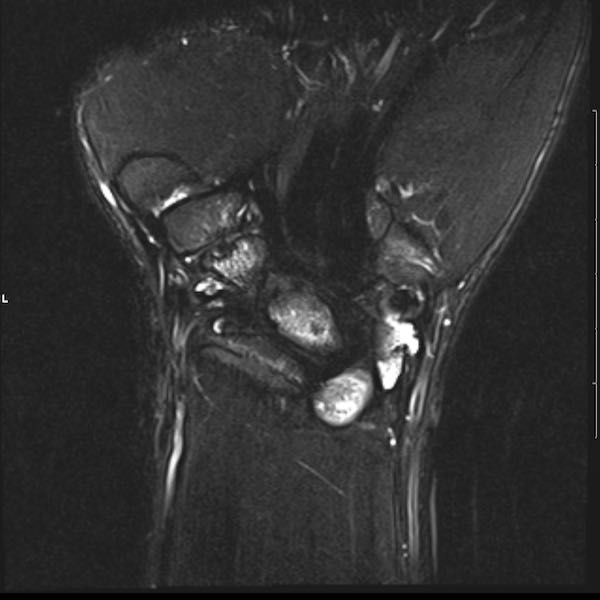
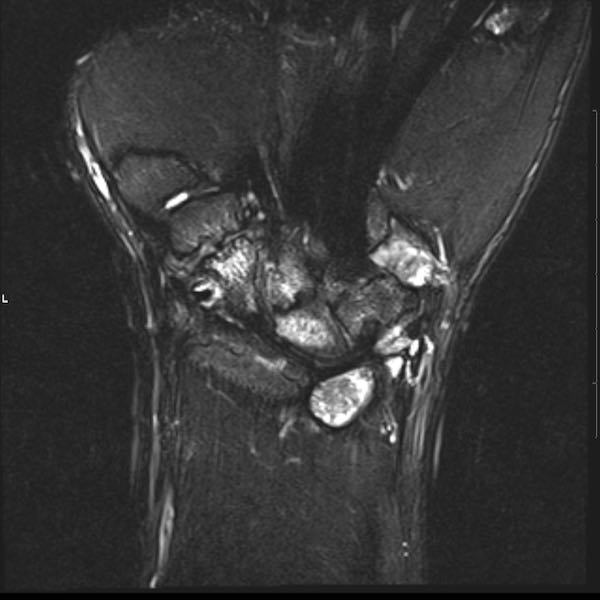
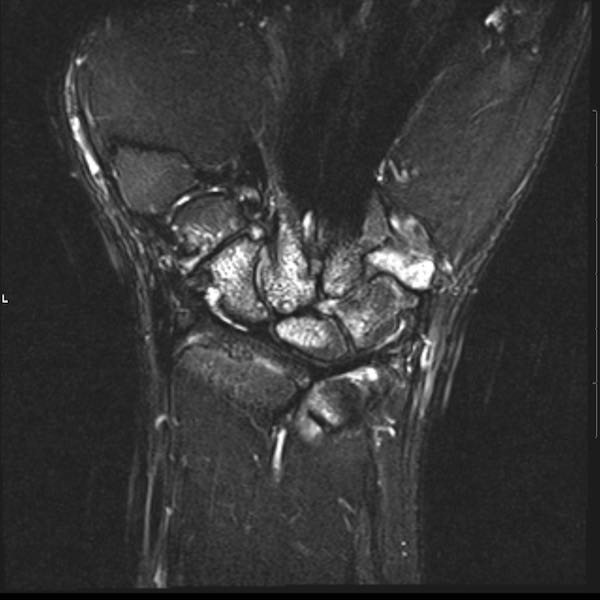
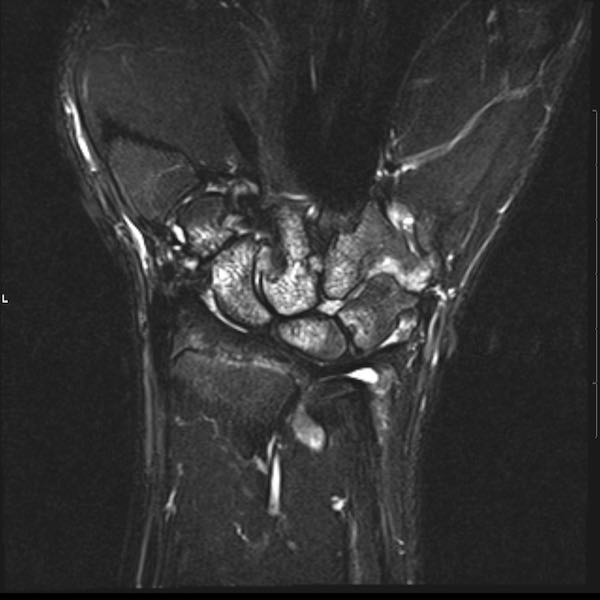
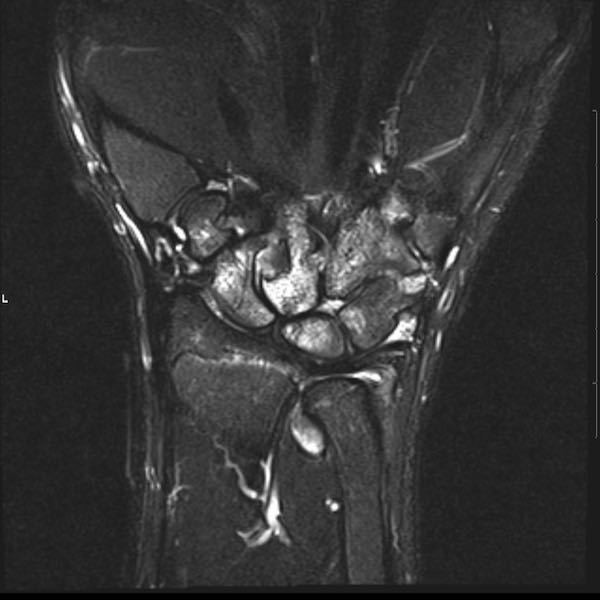
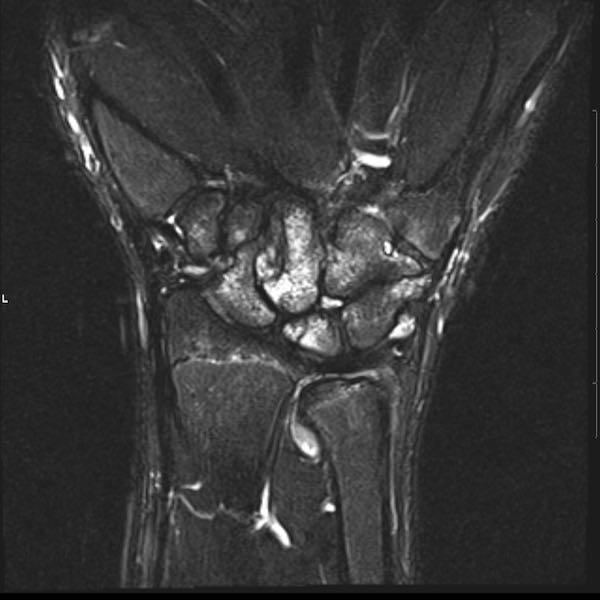
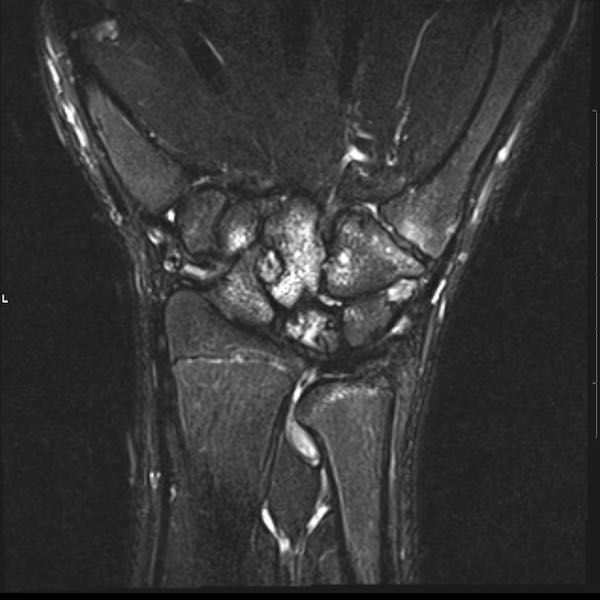
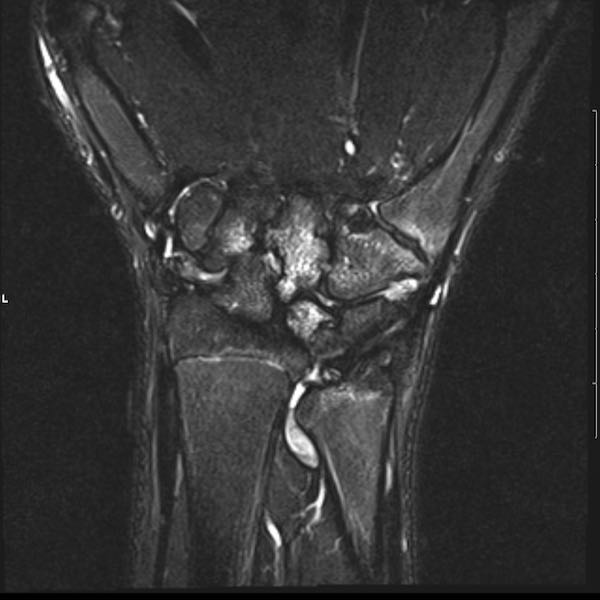
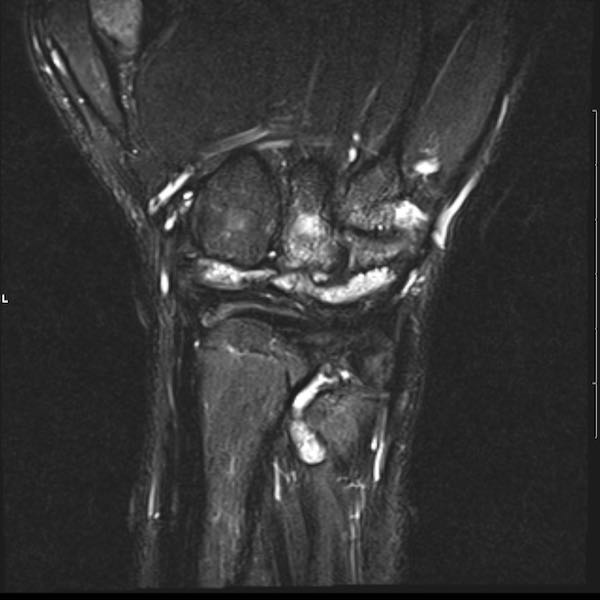
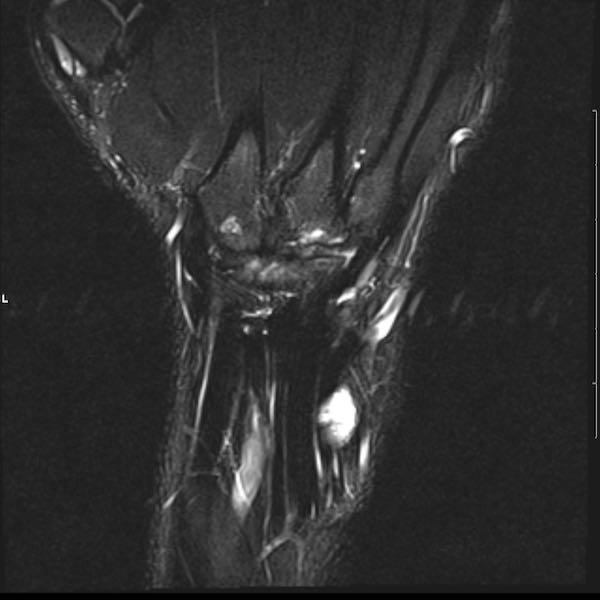
Ở bệnh nhân viêm khớp dạng thấp thiếu niên này, có nhiều tổn thương bào mòn tại vùng cổ tay và nền các xương đốt bàn tay.
Hẹp khe khớp lan tỏa.
Tiếp tục xem hình ảnh MRI của bệnh nhân này.
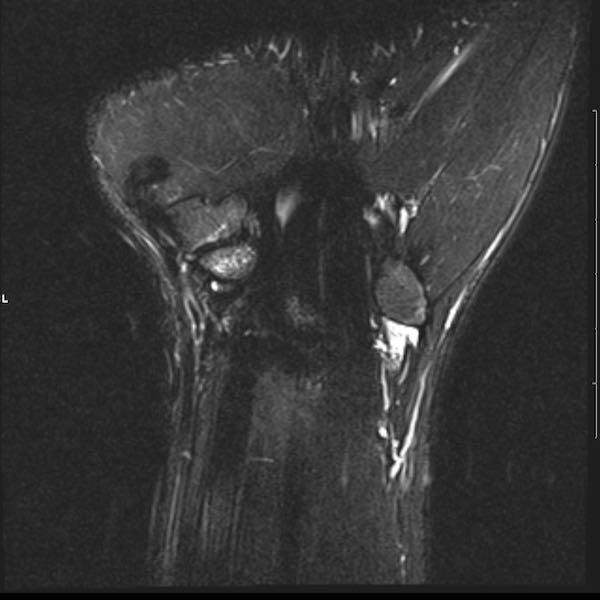
Hình ảnh MRI:
Tràn dịch lan tỏa tất cả các khớp cổ tay.
Phù tủy xương lan tỏa tất cả các xương cổ tay.
Bào mòn xương, ví dụ tại xương thuyền, xương đầu và xương móc.
Phá hủy khe khớp và sụn khớp, rõ nhất tại khớp STT và CMC4/5.
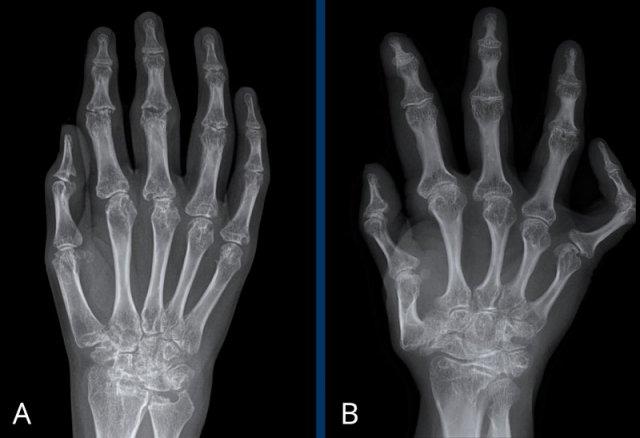
Hai bệnh nhân viêm khớp dạng thấp thiếu niên
A. Nhiều tổn thương bào mòn ảnh hưởng đến các xương cổ tay và khớp bàn ngón tay. Xẹp xương thuyền và xương nguyệt.
B. Bệnh nhân người lớn có tiền sử viêm khớp thiếu niên. Chiều dài xương bất thường do đóng sụn tăng trưởng sớm và phì đại đầu xương. Lệch trục khớp nặng.
Cả hai trường hợp đều có loãng xương quanh khớp.
Bào mòn xương lớn tại đầu trên xương cánh tay, ổ chảo và mỏm cùng vai ở bệnh nhân viêm khớp tự phát thiếu niên.
Bào mòn xương và hẹp khe khớp háng phải ở bệnh nhân viêm khớp tự phát thiếu niên.
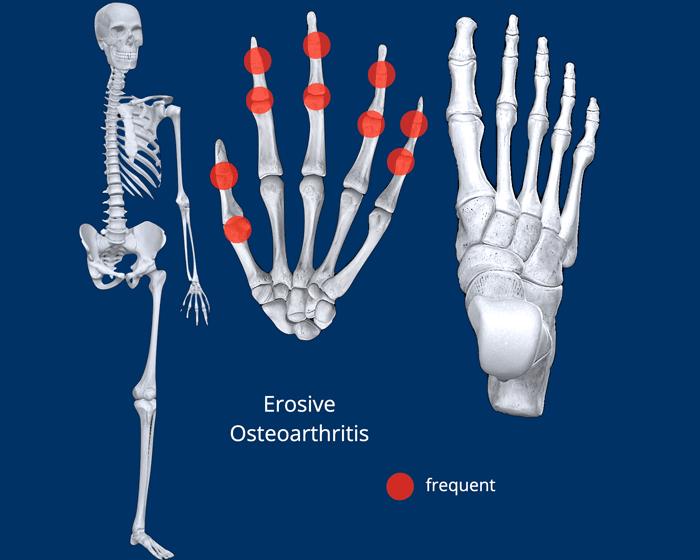
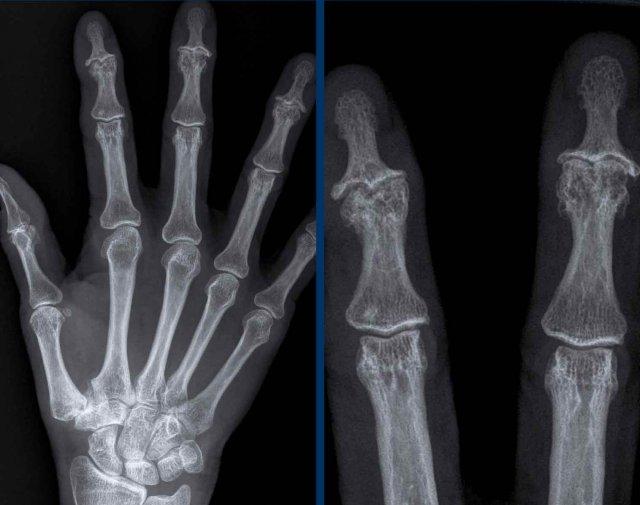
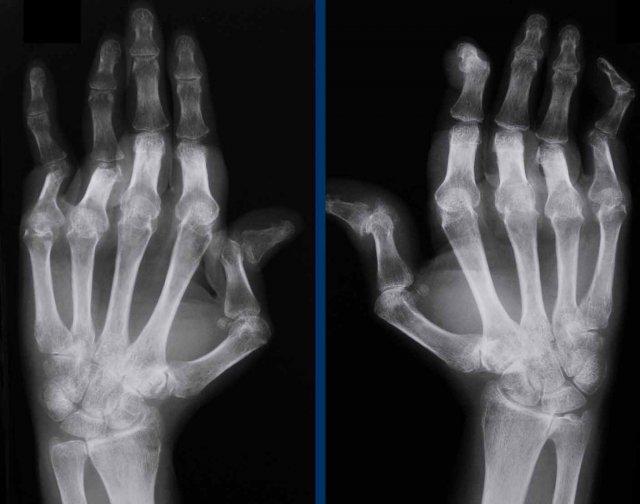
Viêm xương khớp ăn mòn
Các dấu hiệu chính
Bệnh lý khớp có tuổi khởi phát và phân bố tương tự viêm xương khớp, kèm theo thành phần viêm và ăn mòn.
Lâm sàng
- Thể viêm của viêm xương khớp bàn tay
- Ảnh hưởng chủ yếu đến các khớp liên đốt xa (DIP), liên đốt gần (PIP) và khớp cổ bàn tay thứ nhất (CMC-1), tương tự như viêm xương khớp thông thường.
- Sự kết hợp giữa hình thành gai xương (như trong viêm xương khớp) và các ổ ăn mòn trung tâm, tạo ra bề mặt khớp lõm hai mặt đặc trưng, được gọi là biến dạng cánh hải âu (gullwing hoặc seagull deformity). Hình ảnh này có thể trông giống biến dạng bút chì trong cốc (pencil-in-cup deformity).
Dấu hiệu X-quang
- Khớp (Articular): hẹp khe khớp
- Xương (Bone): xơ cứng xương, thay đổi xương tăng sinh với hình thành gai xương, dính khớp
- Sụn (Cartilage): ăn mòn trung tâm dưới sụn
- Phân bố (Distribution): xem hình minh họa. Phân bố tương tự viêm xương khớp, ưu tiên các khớp liên đốt (DIP nhiều hơn PIP)
- Dấu hiệu bổ sung (Extra findings): xảy ra chủ yếu ở phụ nữ sau mãn kinh
- Mô mềm (Soft tissue): viêm màng hoạt dịch tăng sinh trong khớp tương tự viêm khớp dạng thấp, sưng nề mô mềm quanh khớp
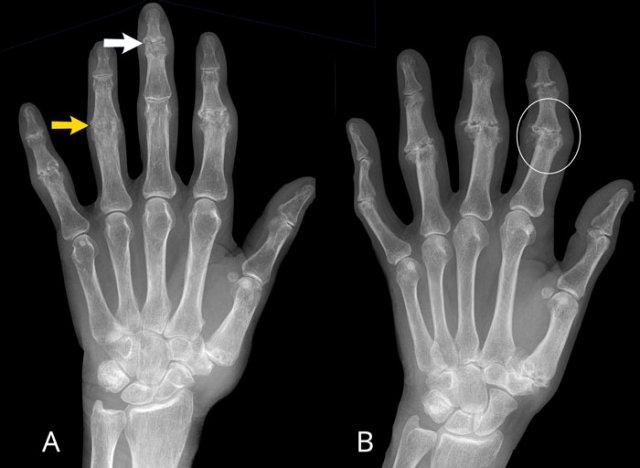
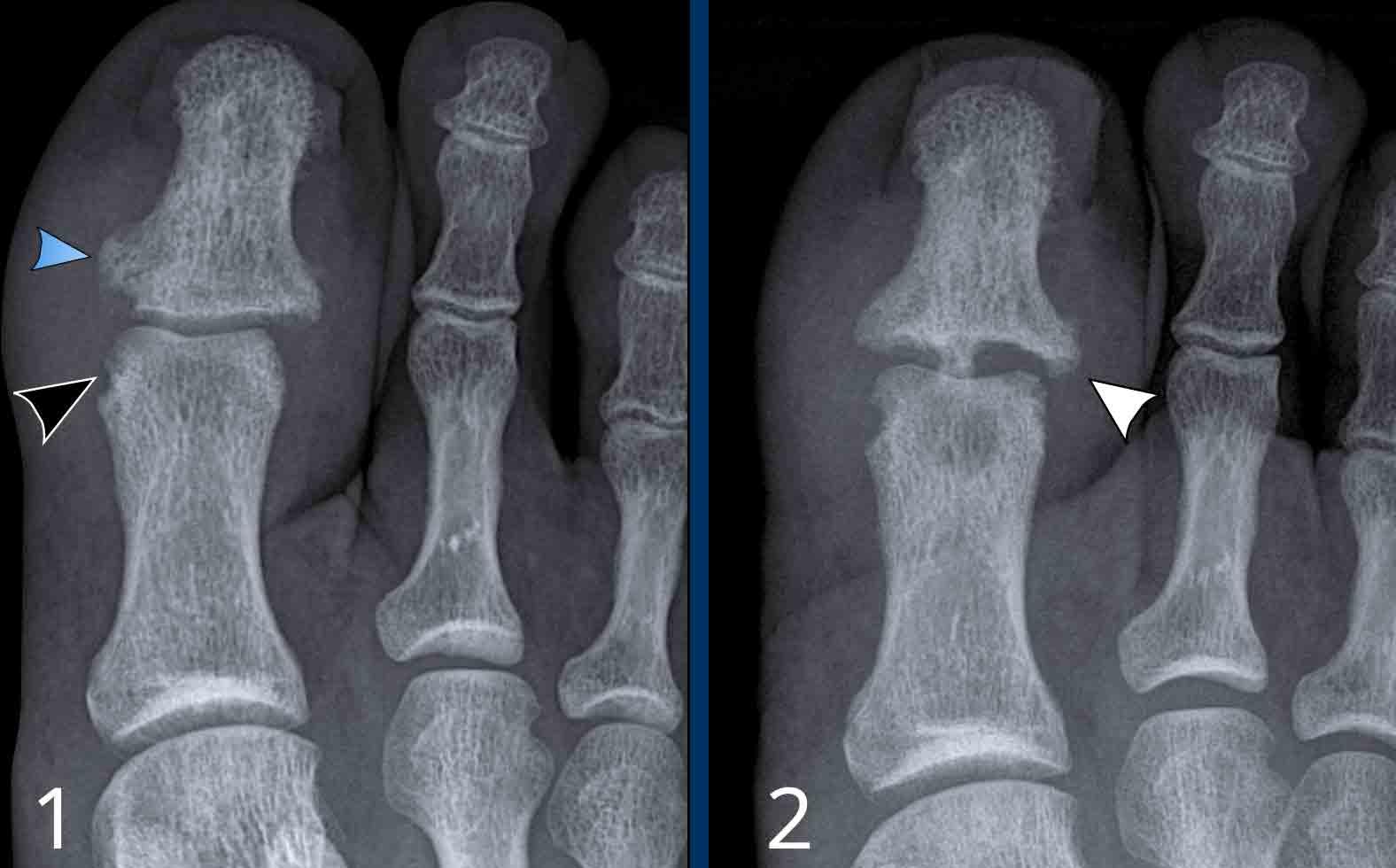
A
Tổn thương ăn mòn tại các khớp PIP 2-5 và DIP 3-5.
Biến dạng cánh hải âu điển hình tại DIP 3 (mũi tên trắng).
Dính khớp PIP 4 (mũi tên vàng), xuất hiện ở giai đoạn muộn của bệnh.
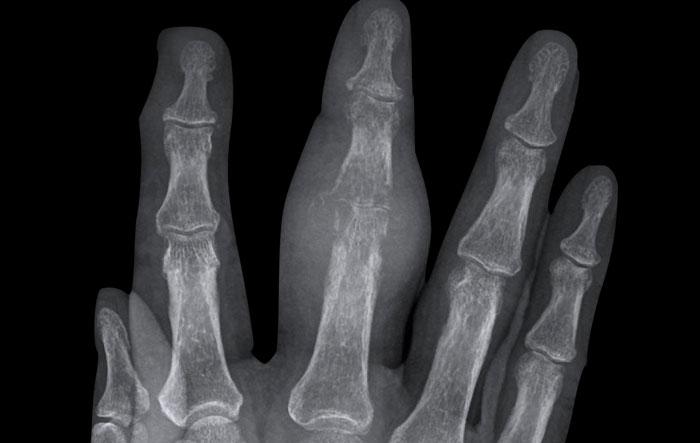
B
Hẹp khe khớp kèm ăn mòn trung tâm. Biến dạng cánh hải âu tại PIP 2-4, DIP 2 và khớp CMC-1.
Dính khớp DIP 3. Lệch trục về phía trong của PIP 2.
Tư thế chụp “ball catcher” (tư thế chụp nghiêng chéo) của hai bàn tay ở bệnh nhân viêm xương khớp ăn mòn.
Có tổn thương lan rộng hai bên tại các khớp liên đốt (IP).
Lưu ý phân bố đối xứng và không ảnh hưởng đến các khớp bàn ngón tay (MCP).
Hình ảnh biến dạng cánh hải âu điển hình tại các khớp DIP, còn được gọi là ăn mòn dạng hải âu hoặc hình răng cưa.
Đây là hình ảnh kinh điển trong viêm xương khớp ăn mòn, nhưng cũng đã được ghi nhận trong viêm khớp vảy nến và viêm khớp dạng thấp.
Viêm khớp nhiễm khuẩn
Dấu hiệu chính
Phá hủy nhanh chóng một khớp với các bào mòn lan rộng và tràn dịch khớp.
Lâm sàng
Viêm khớp nhiễm khuẩn, còn gọi là viêm khớp nhiễm trùng, thường biểu hiện dưới dạng viêm một khớp cấp tính.
Bệnh xảy ra thứ phát sau nhiễm khuẩn huyết, lan rộng tại chỗ của ổ nhiễm trùng hoặc là biến chứng của phẫu thuật hay tiêm khớp.
Viêm khớp nhiễm khuẩn dẫn đến phá hủy khớp nhanh chóng và cần được chọc hút hoặc dẫn lưu kịp thời.
Hình ảnh X-quang
- Khớp: tràn dịch khớp đôi khi có hơi trong khớp, màng hoạt dịch dày, bào mòn khớp.
- Xương: Giai đoạn sớm (sau vài ngày): loãng xương cạnh khớp, tiếp theo là bào mòn và hẹp khe khớp. Phù tủy xương lân cận. Giai đoạn cuối: dính khớp và xơ cứng.
- Sụn khớp: Phá hủy sụn khớp muộn.
- Phân bố: viêm một khớp. Thường gặp nhất ở khớp gối ở người lớn và khớp gối hoặc khớp háng ở trẻ em (phổ biến nhất ở trẻ nhũ nhi dưới 12 tháng tuổi).
- Dấu hiệu kèm theo: sốt, vi khuẩn trong dịch khớp.
- Mô mềm: ban đỏ, nóng và sưng. MRI cho thấy màng hoạt dịch dày và ngấm thuốc. Có thể thấy túi phình màng hoạt dịch và các vi áp-xe.
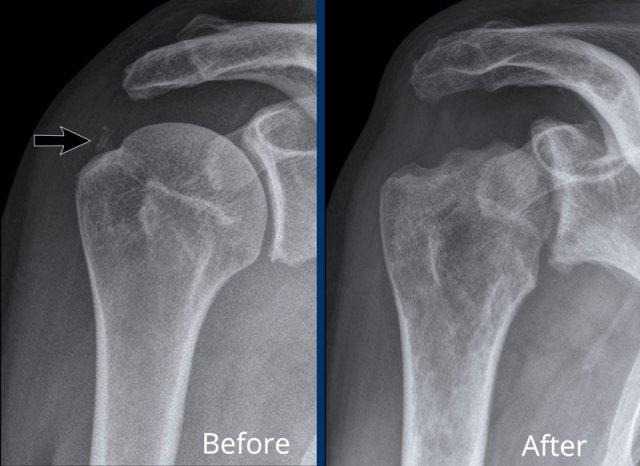
Hình ảnh
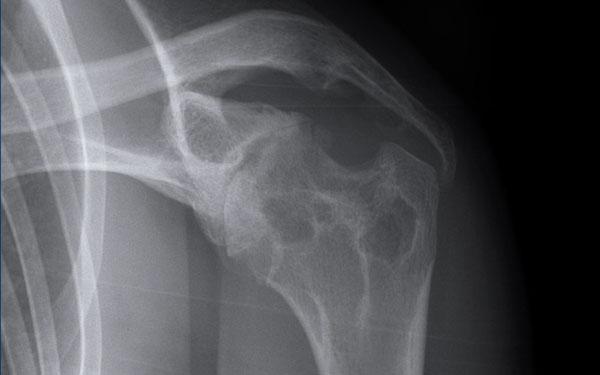
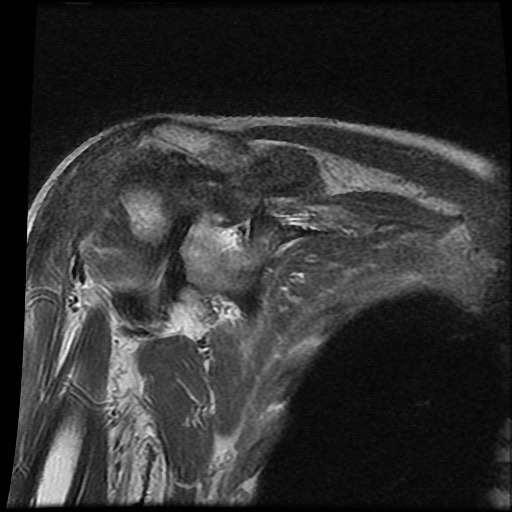
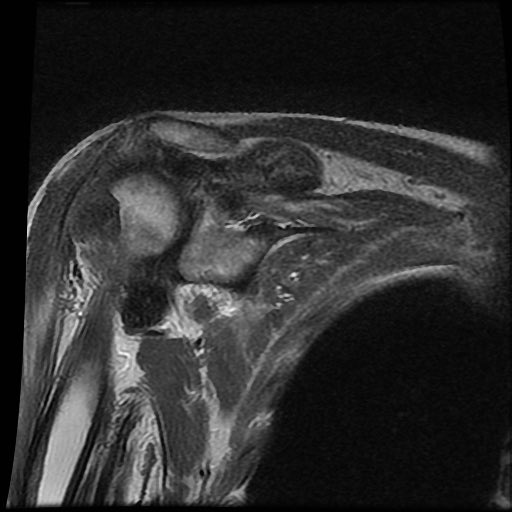
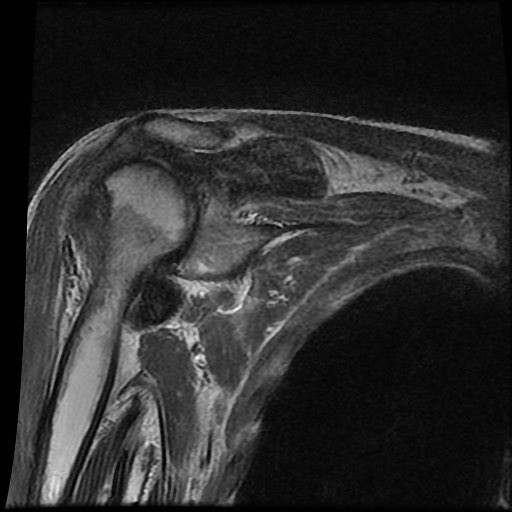
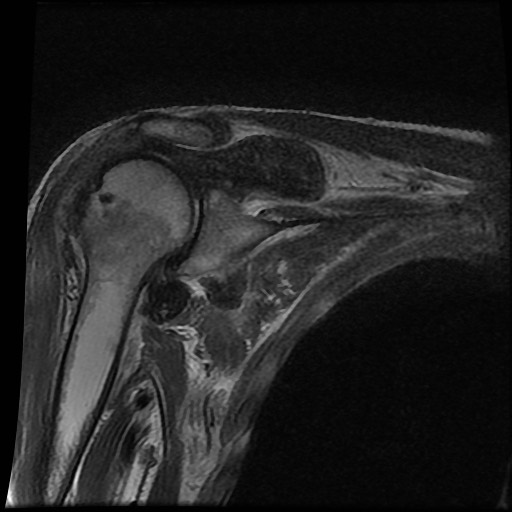
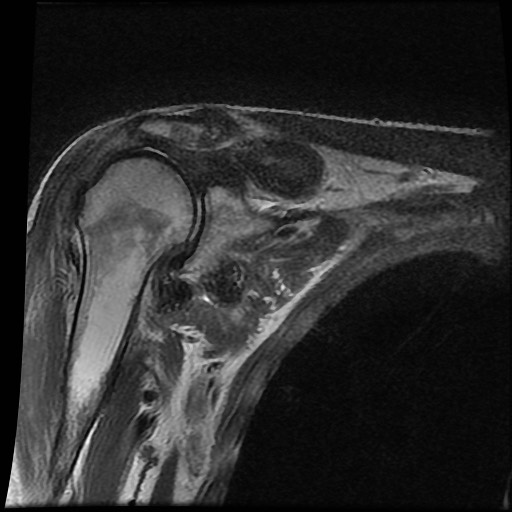
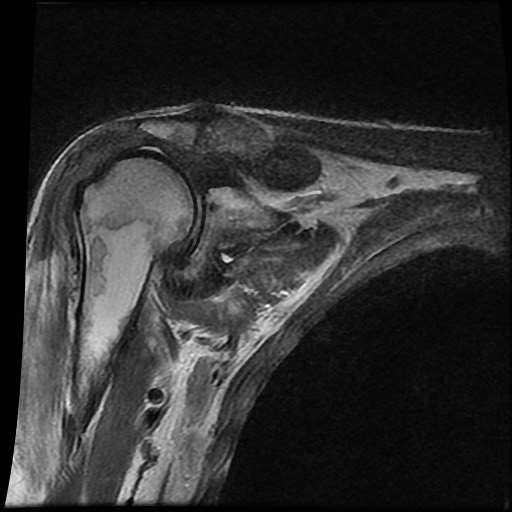
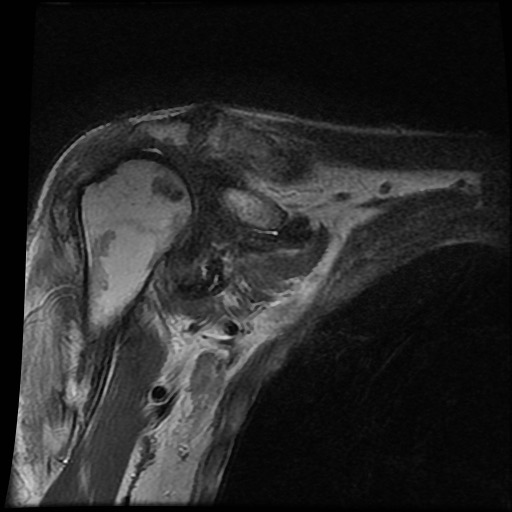
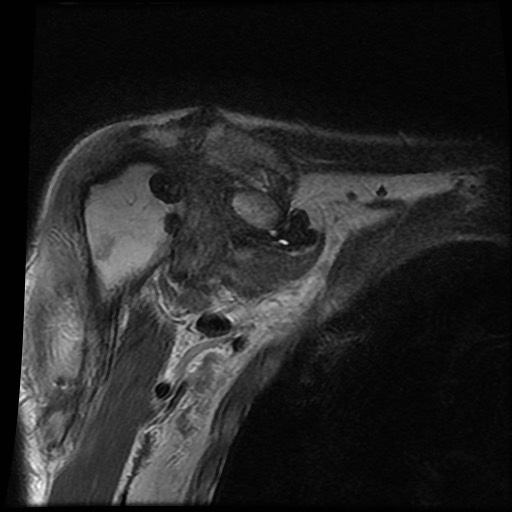
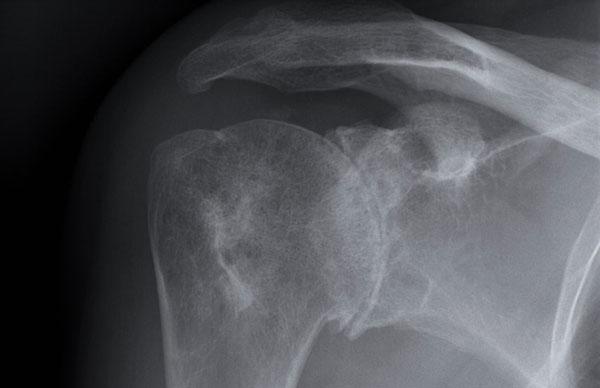
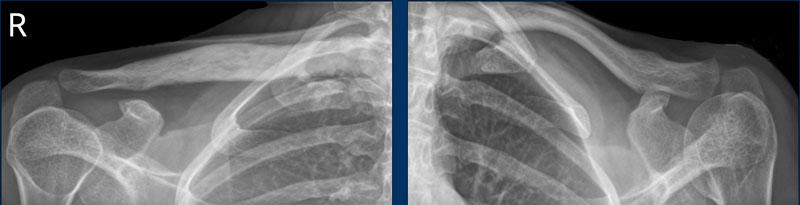
A. Vôi hóa mô mềm tại chóp xoay. Bệnh nhân được tiêm dưới mỏm cùng vai để giảm triệu chứng.
B. Sau tiêm corticosteroid, xuất hiện mất sụn khớp nặng tại khớp ổ chảo-cánh tay và phá hủy xương đầu trên xương cánh tay. Đây là hậu quả của viêm khớp nhiễm khuẩn, một biến chứng hiếm gặp của tiêm khớp.
Viêm khớp nhiễm khuẩn tại khớp liên đốt gần (PIP) ngón 3.
Có phù nề mô mềm rất lớn tại ngón 3.
Có các bào mòn lan rộng tại khớp kèm theo một số mảnh xương nhỏ.
Viêm khớp nhiễm trùng là biến chứng của áp-xe đầu ngón tay.
Các dấu hiệu bao gồm:
- Phù nề mô mềm
- Bào mòn và hẹp khe khớp liên đốt xa (DIP).
- Xơ cứng dưới sụn và hình thành gai xương là do thoái hóa khớp thứ phát.
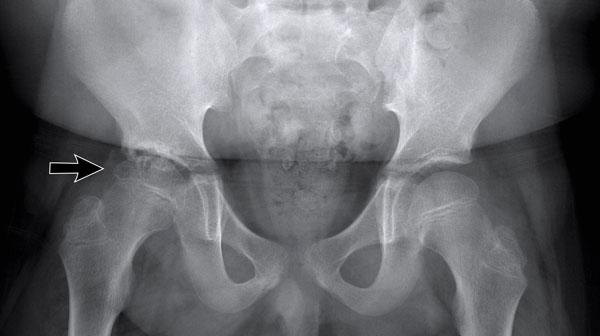
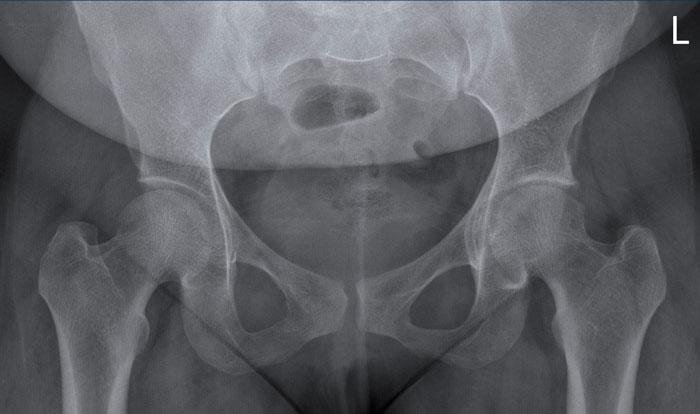
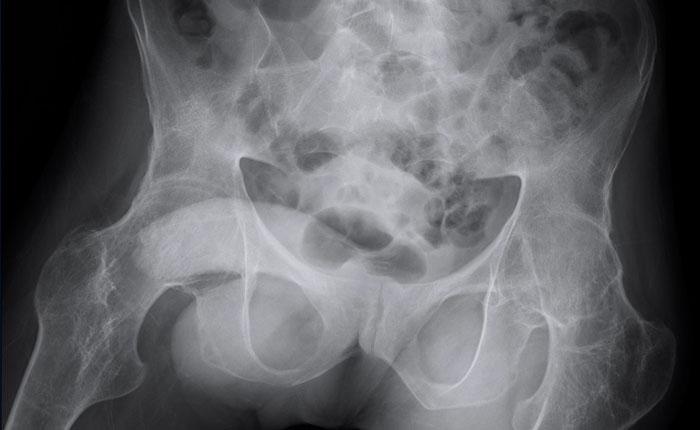
Hình ảnh X-quang khung chậu của bệnh nhân viêm khớp do lao tại khớp háng trái.
Có hẹp khe khớp kín đáo kèm theo xơ cứng dưới sụn tại khớp háng trái.
Các dấu hiệu X-quang này không đặc hiệu và rất có thể là biểu hiện của thoái hóa khớp.
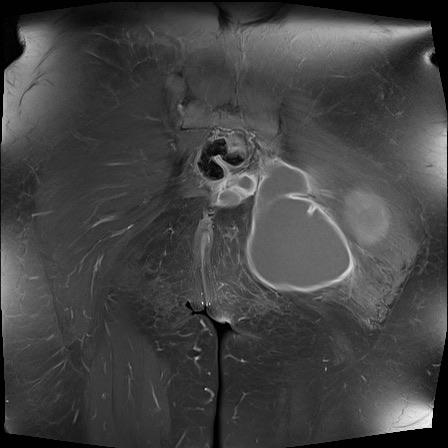
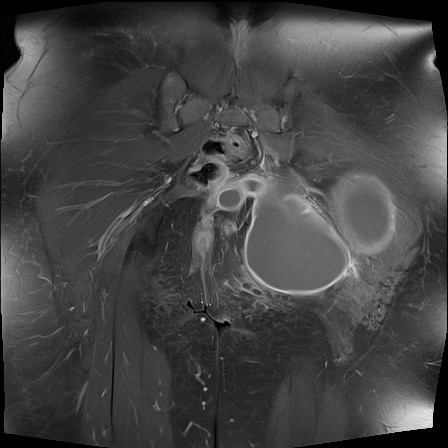
Tiếp tục xem hình ảnh MRI…
Điều bất ngờ với tất cả mọi người là có nhiều ổ áp-xe.
Khi hình thành áp-xe lan rộng như vậy trong khi biểu hiện lâm sàng lại tối thiểu, cần luôn nghĩ đến viêm khớp do lao.
Chẩn đoán viêm khớp do lao được xác lập bằng chọc hút dịch khớp.
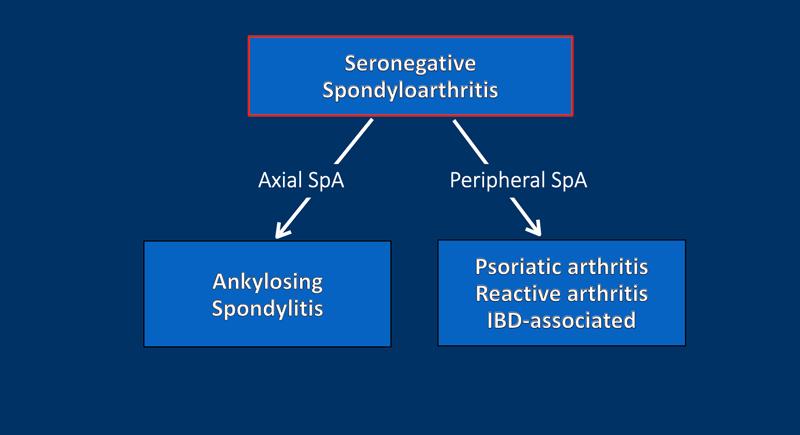
Viêm cột sống – SpA
Viêm cột sống thể huyết thanh âm (SpA) bao gồm một nhóm các bệnh viêm khớp và cột sống, với nhiều biểu hiện lâm sàng đa dạng.
Các bệnh này có một số đặc điểm chung, bao gồm:
- Viêm khớp, đặc biệt là khớp cùng chậu
- Viêm điểm bám gân, đặc biệt ở cột sống thắt lưng
- Liên quan đến yếu tố di truyền HLA-B27
- Yếu tố dạng thấp âm tính (huyết thanh âm tính)
Viêm cột sống thể huyết thanh âm có thể được phân chia thành thể trục và thể ngoại vi.
Viêm cột sống dính khớp là thể trục phổ biến nhất và là thể điển hình của nhóm bệnh viêm cột sống thể huyết thanh âm.
Các thể ngoại vi phổ biến nhất bao gồm viêm khớp vảy nến, viêm khớp phản ứng và viêm khớp do bệnh lý đường ruột (liên quan đến bệnh viêm ruột mạn tính).
Tiêu chí phân loại SpA theo Hội Quốc tế Đánh giá Viêm cột sống (ASAS) bao gồm:
- Đau lưng ≥3 tháng và tuổi khởi phát ≤ 45 tuổi
- và viêm khớp cùng chậu trên hình ảnh học kèm theo ≥1 đặc điểm lâm sàng
- hoặc HLA-B27 dương tính kèm theo 2 đặc điểm lâm sàng khác
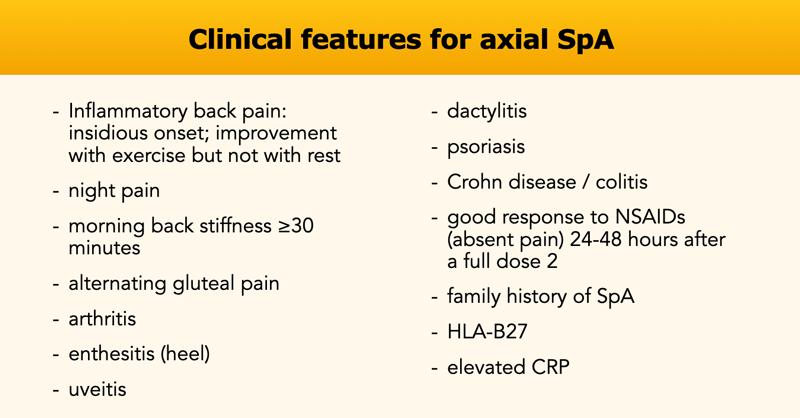
Các đặc điểm lâm sàng của viêm cột sống thể huyết thanh âm được liệt kê trong bảng.
Viêm Cột Sống Dính Khớp
Các dấu hiệu chính
Bệnh lý khớp trục, với viêm điểm bám gân (phù nề, góc sáng), gai xương syndesmophyte và viêm khớp cùng chậu.
Lâm sàng
Đau lưng đáng kể, cứng khớp buổi sáng và giảm khả năng vận động.
Khởi phát ở thập niên thứ 3 và thứ 4 của cuộc đời, tỷ lệ lưu hành khoảng 1%.
Viêm cột sống dính khớp là thể điển hình của viêm cột sống thể huyết thanh âm tính, thuộc nhóm bệnh lý khớp trục (SpA), chủ yếu ảnh hưởng đến cột sống và khớp cùng chậu, mặc dù các khớp khác như vai, háng, xương sườn, gót chân và các khớp nhỏ ở bàn tay và bàn chân cũng có thể bị tổn thương.
Hình ảnh học
- Góc sáng thân đốt sống
- Cột sống tre
- Viêm khớp cùng chậu
Viêm điểm bám gân
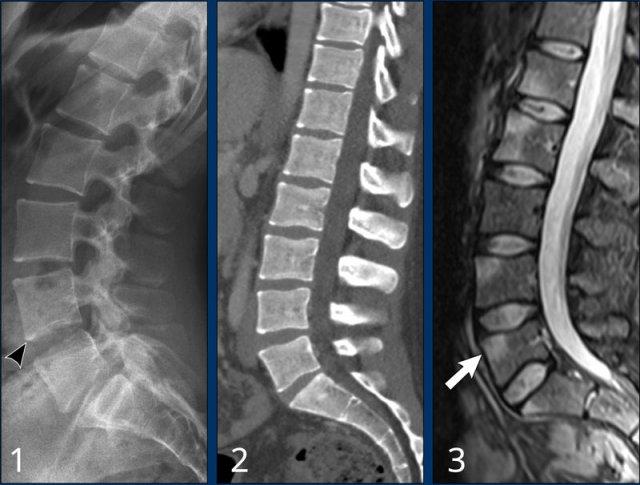
Viêm tại điểm bám gân là một trong những đặc điểm đặc trưng của SpA.
Dấu hiệu sớm nhất của viêm cột sống dính khớp là phù nề tại điểm bám gân, chỉ có thể quan sát được trên MRI (mũi tên trắng).
Ở giai đoạn muộn hơn, xơ cứng sẽ biểu hiện dưới dạng góc sáng trên X-quang hoặc CT.
Cuối cùng, các gai xương syndesmophyte hình thành dọc theo các điểm bám gân này (xem các hình ảnh tiếp theo).
Hình ảnh
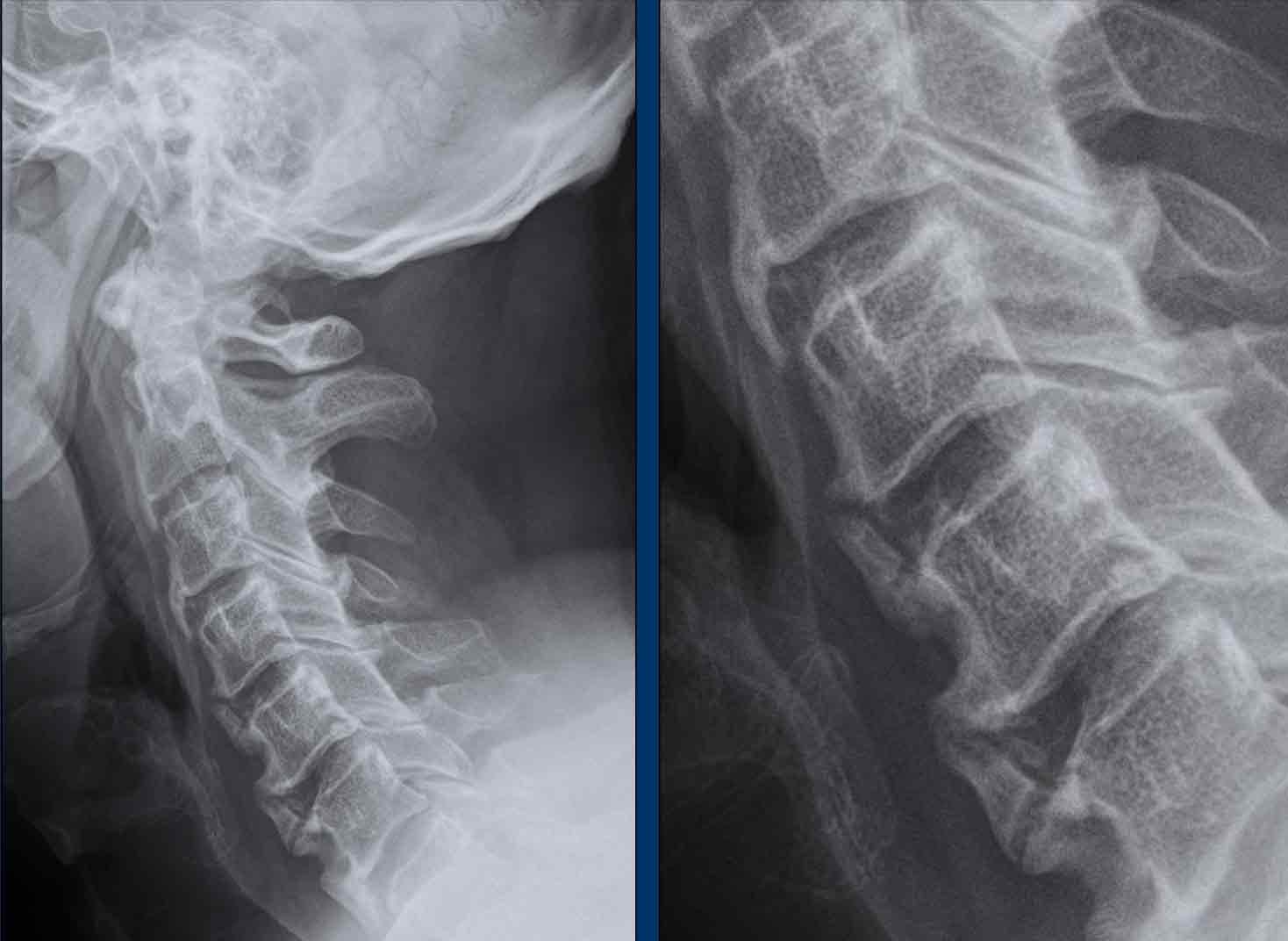
Ba bệnh nhân khác nhau với các đặc điểm điển hình của viêm cột sống dính khớp giai đoạn sớm:
- Góc sáng ở bờ trước thân đốt sống, nơi có điểm bám gân. Quan sát thấy hình vuông hóa thân đốt sống.
- Bệnh nhân khác với hình vuông hóa và góc sáng thân đốt sống trên CT.
- Bệnh nhân này có phù nề tại điểm bám gân của thân đốt sống, quan sát được trên chuỗi xung STIR mặt phẳng sagittal.
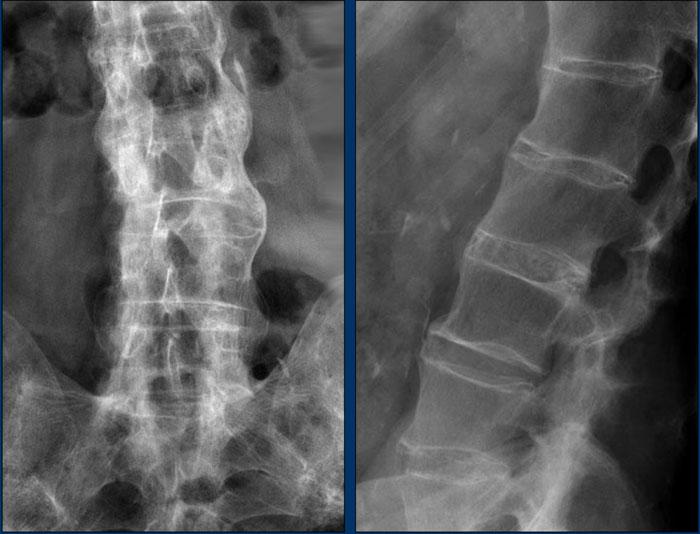
Gai xương Syndesmophyte
Các hình ảnh này cho thấy gai xương syndesmophyte ở cột sống thắt lưng và vôi hóa dây chằng cạnh sống.
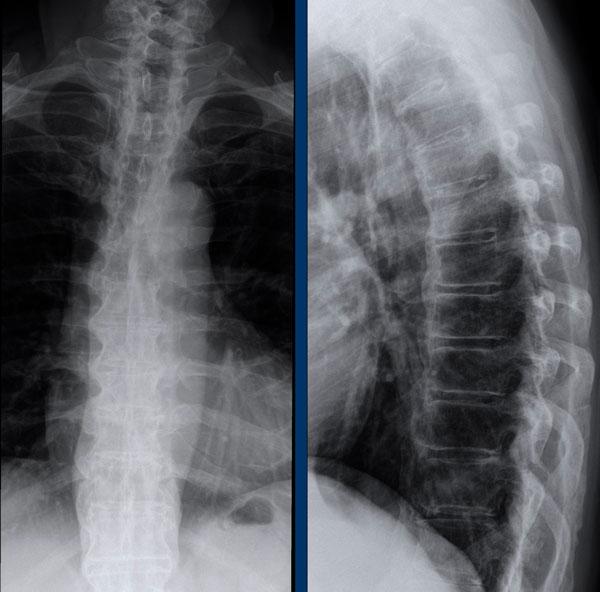
Khi các gai xương syndesmophyte này hợp nhất lại, chúng tạo ra hình ảnh “cột sống tre” điển hình.
Cũng cần lưu ý hiện tượng vôi hóa đĩa đệm gian đốt sống và dính khớp liên mấu.
Gai xương syndesmophyte có hướng thẳng đứng đặc trưng.
Hiện tượng bắc cầu và hợp nhất khá phổ biến.
Hậu quả là cột sống mất tính linh hoạt và có thể dễ dàng gãy ngay cả sau một chấn thương nhỏ.
Cột sống tre
Hình ảnh cột sống tre trong viêm cột sống dính khớp.
Hợp nhất cột sống thắt lưng do gai xương syndesmophyte và vôi hóa dây chằng cạnh sống.
Lưu ý vôi hóa dây chằng (mũi tên).
Cột sống tre cứng đờ dễ bị gãy do cơ chế ưỡn quá mức, ngay cả sau chấn thương nhẹ.
Luôn cần nghi ngờ cao về các gãy xương này ở bệnh nhân có cột sống cứng!
Cột sống tre thường bắt đầu ở đoạn thắt lưng và có thể lan lên đến cột sống cổ.
Lưu ý hình vuông hóa thân đốt sống (mũi tên).
Dấu hiệu dao găm (Dagger sign)
Đường cản quang trung tâm trên phim X-quang thẳng cột sống do vôi hóa dây chằng gian gai, được gọi là “dấu hiệu dao găm”, là một đặc điểm X-quang của viêm cột sống dính khớp.
Cũng cần lưu ý tình trạng hợp nhất hoàn toàn của các khớp cùng chậu.
Viêm Khớp Cùng Chậu
Viêm khớp cùng chậu là một đặc điểm quan trọng của SpA.
Bệnh khởi đầu bằng viêm, biểu hiện trên MRI dưới dạng phù nề, có hoặc không kèm theo bào mòn (quan sát được trên MRI và hình ảnh học thông thường).
Về sau sẽ thấy chuyển sản mỡ trên MRI hoặc xơ cứng dọc theo khớp cùng chậu trên X-quang.
Giai đoạn cuối là dính khớp cùng chậu.
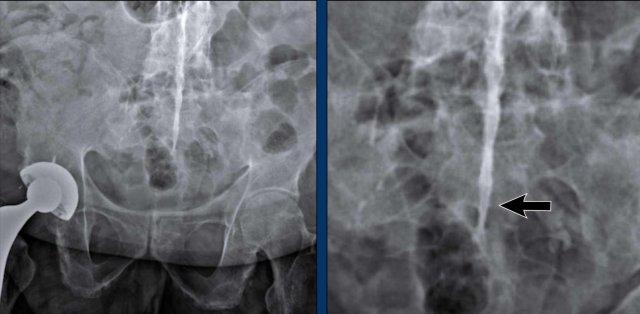
X-quang
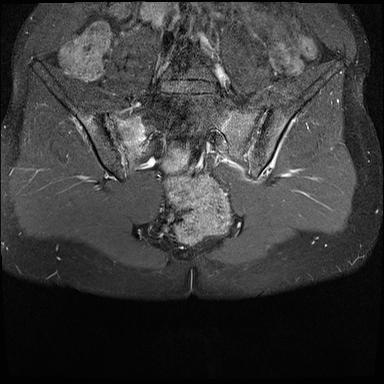
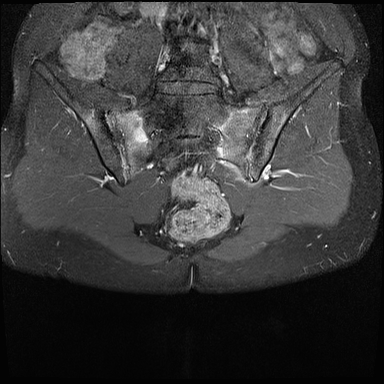
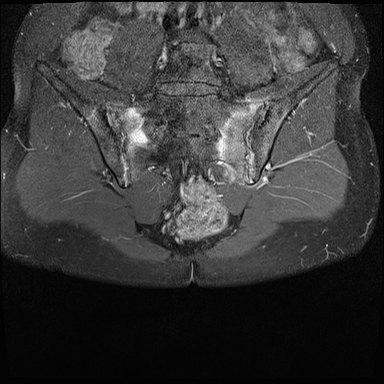
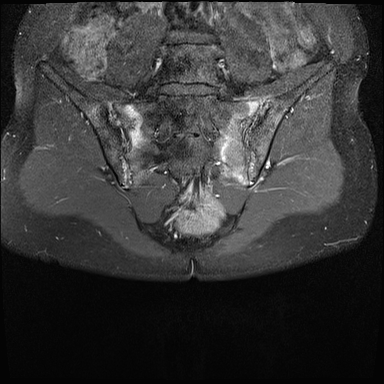
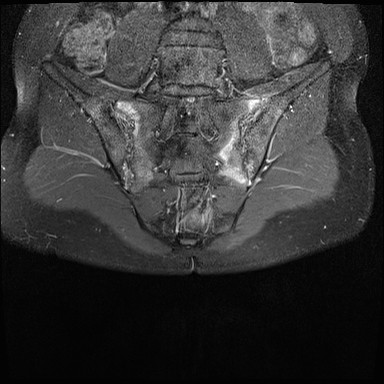
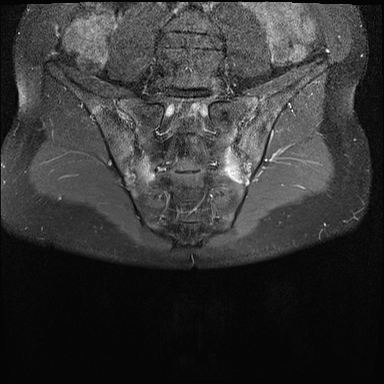
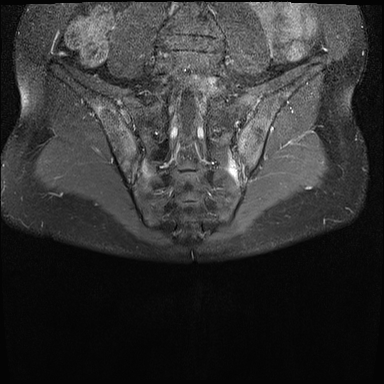
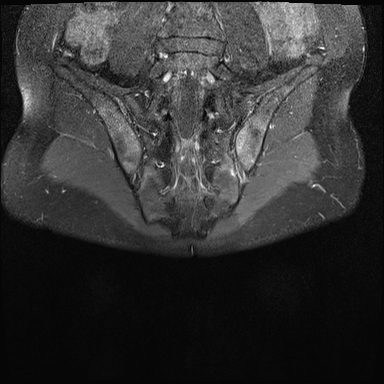
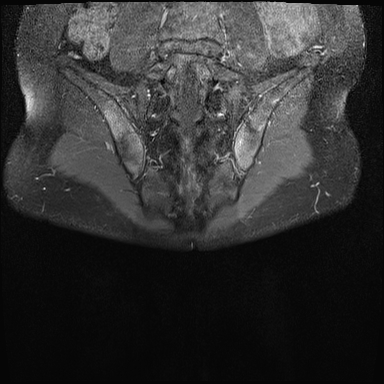
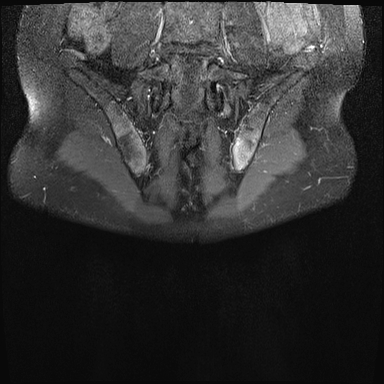
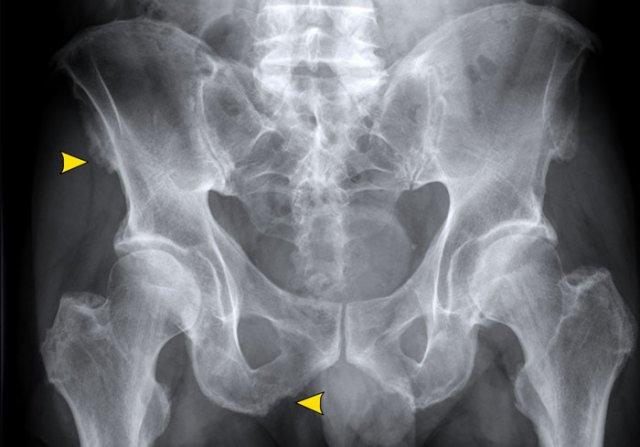
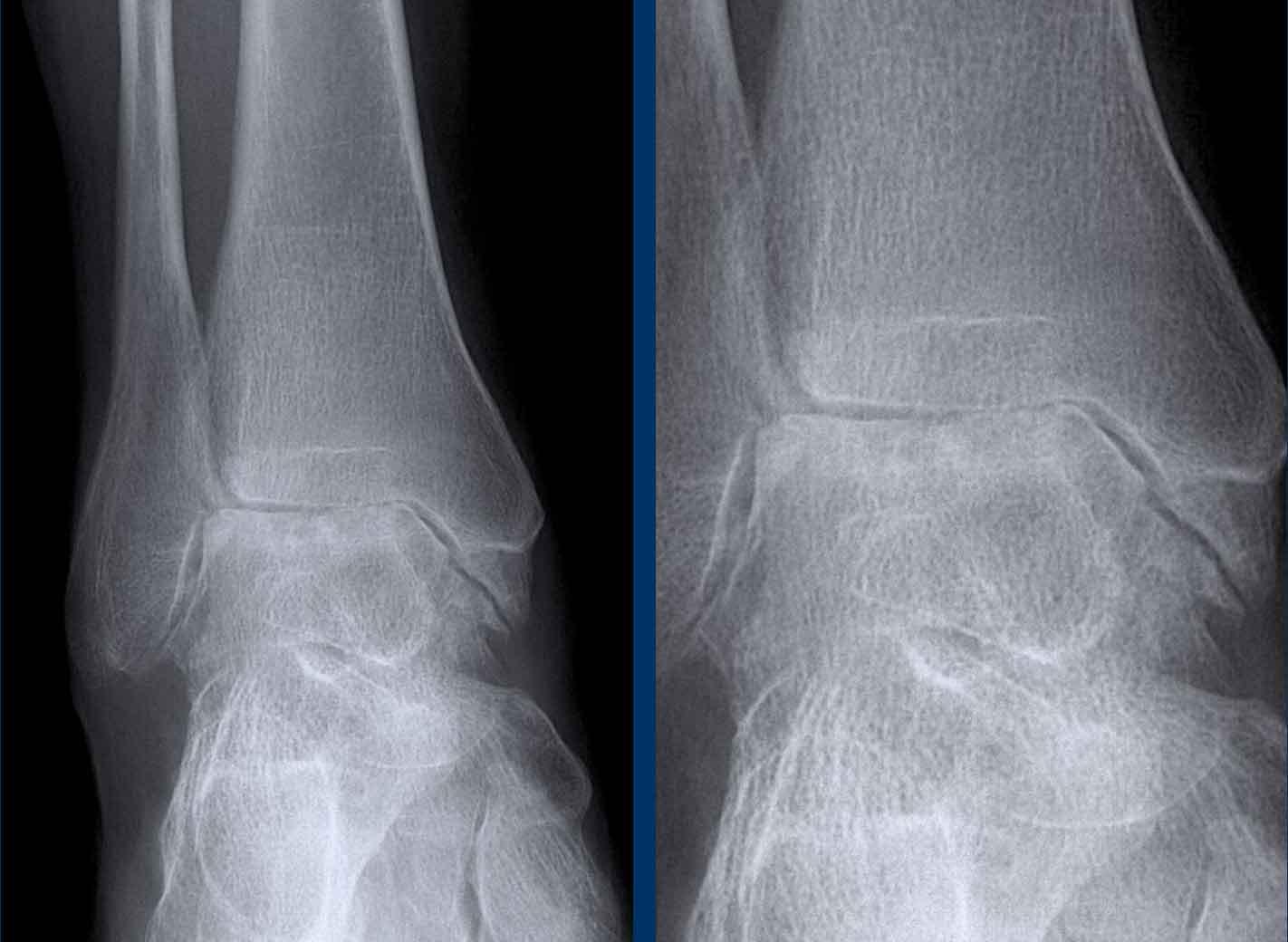
Xơ cứng dưới sụn và bào mòn hai bên khớp cùng chậu do viêm khớp cùng chậu.
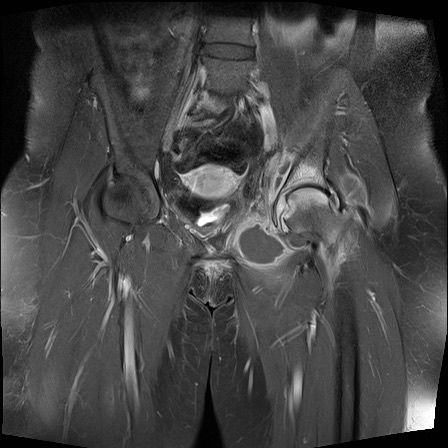
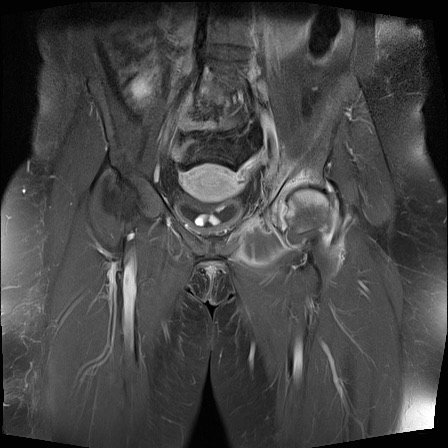
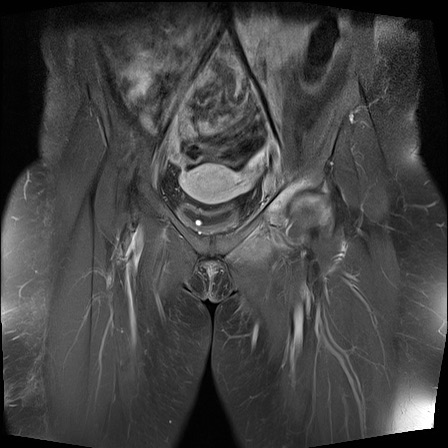
MRI
MRI chuỗi xung T1W sau tiêm thuốc tương phản từ của cùng bệnh nhân cho thấy bờ khớp cùng chậu không đều do bào mòn.
Có ngấm thuốc ở xương dưới sụn và phù nề tủy xương.
Không có tràn dịch khớp.
Thuốc tương phản từ tiêm tĩnh mạch không nhất thiết phải sử dụng để chẩn đoán viêm khớp cùng chậu.
Cuộn qua các hình ảnh MRI và so sánh với các dấu hiệu trên X-quang (hình ảnh cuối cùng).
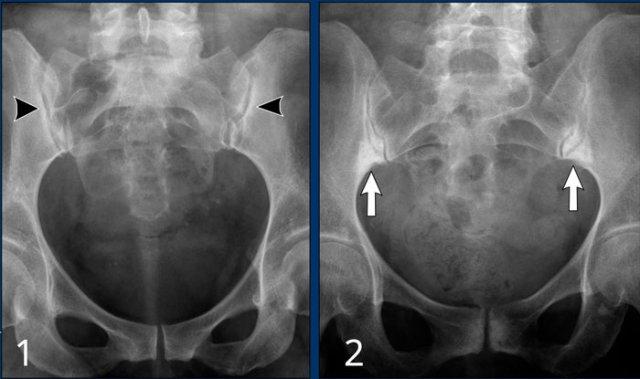
Chẩn đoán phân biệt viêm khớp cùng chậu:
- Thoái hóa khớp: xơ cứng dưới sụn hai bên khớp cùng chậu không kèm bào mòn.
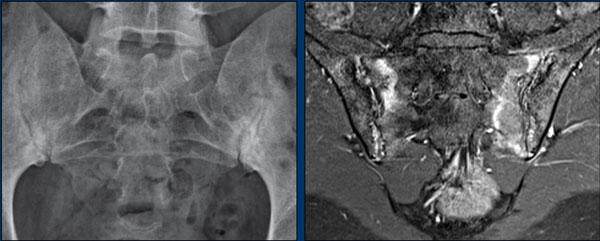
- Viêm xương đặc xương chậu (Osteitis condensans ilii): xơ cứng hình tam giác hai bên ở xương chậu tiếp giáp với khớp cùng chậu.
Chẩn đoán viêm khớp cùng chậu có thể gặp khó khăn khi chỉ dựa vào X-quang. Việc bổ sung X-quang cột sống thắt lưng hoặc các phương tiện chẩn đoán khác có thể giúp tăng độ chắc chắn trong chẩn đoán.
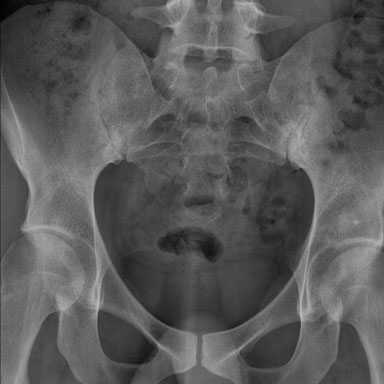
Viêm khớp cùng chậu giai đoạn muộn với dính khớp cùng chậu.
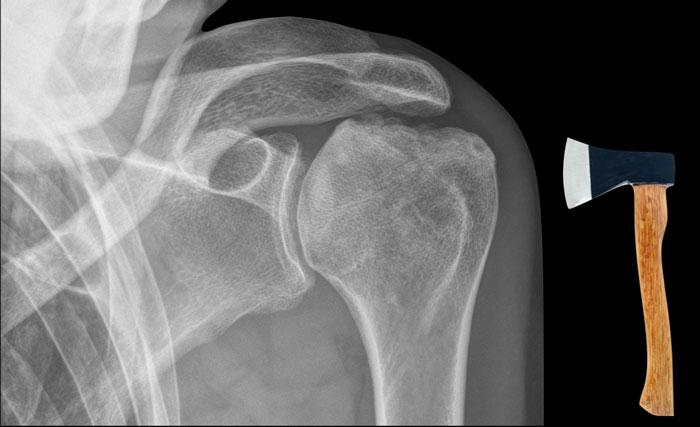
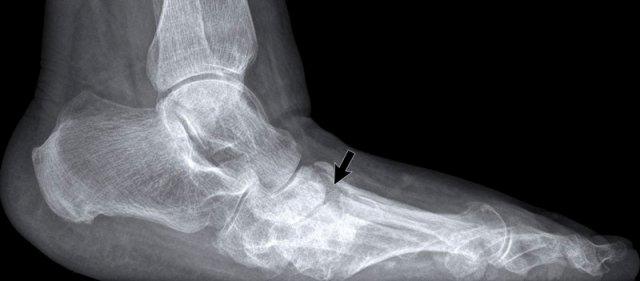
Dấu hiệu rìu so với hoại tử vô mạch
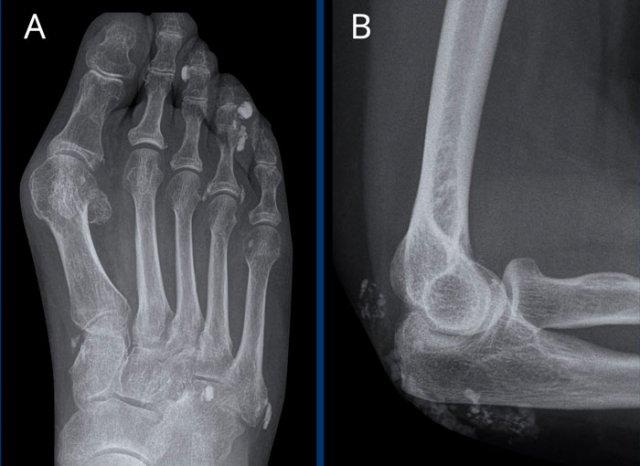
Dấu hiệu rìu khác với biến dạng thấy trong hoại tử vô mạch, trong đó có hiện tượng xẹp tiến triển của bề mặt khớp chỏm xương cánh tay.
Vai Milwaukee
Hội chứng vai Milwaukee là một bệnh lý khớp vai hiếm gặp có thể bắt chước hình ảnh vai hình rìu.
Bệnh đặc trưng bởi đứt gân chóp xoay, tràn dịch khớp và bao hoạt dịch lớn kèm lắng đọng tinh thể hydroxyapatite dẫn đến phá hủy nhanh chóng khớp ổ chảo-cánh tay.
Hình ảnh
Phá hủy nặng nề chỏm xương cánh tay với di lệch lên trên và bào mòn mỏm cùng vai, cho thấy đứt hoàn toàn gân chóp xoay.
Trong hội chứng vai Milwaukee, triệu chứng lâm sàng thường nhẹ hơn nhiều so với mức độ tổn thương trên hình ảnh.
Trong trường hợp này, không có nỗ lực chẩn đoán tinh thể canxi hydroxyapatite trong màng hoạt dịch.
Dựa trên các dấu hiệu lâm sàng và X-quang, hội chứng vai Milwaukee đã được chẩn đoán.
Dính khớp háng với hẹp khe khớp ở bệnh nhân viêm cột sống dính khớp.
Cũng có dính khớp cùng chậu.
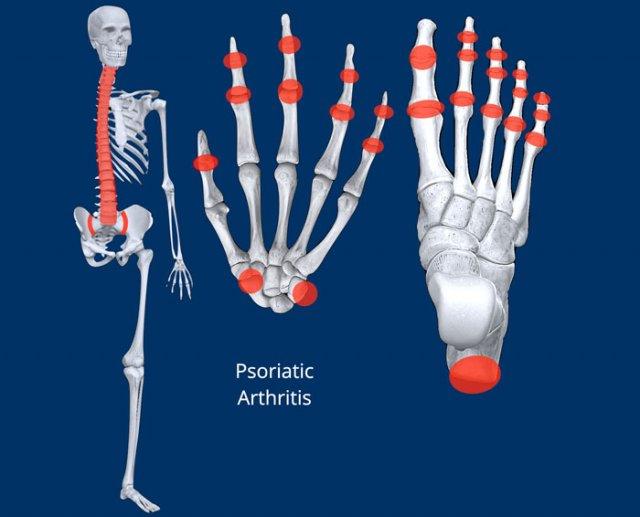
Viêm khớp vảy nến
Các dấu hiệu chính
Bào mòn xương và tăng sinh xương chủ yếu ở phân bố ngoại vi, thường biểu hiện theo dạng điển hình có tính chất bệnh học đặc trưng, nhưng đôi khi có thể gặp dưới dạng phân nhóm khó phân biệt (xem chẩn đoán phân biệt).
Lâm sàng
Viêm khớp vảy nến là một thể viêm cột sống dính khớp ngoại vi, biểu hiện bằng viêm khớp ngoại vi có hoặc không kèm theo viêm khớp cùng chậu và viêm cột sống.
Bệnh thường được tiền triệu bởi vảy nến ngoài da, nhưng có thể xảy ra mà không có biểu hiện da ở tới 20% bệnh nhân.
Bệnh lý điểm bám gân (enthesopathy) thường gặp.
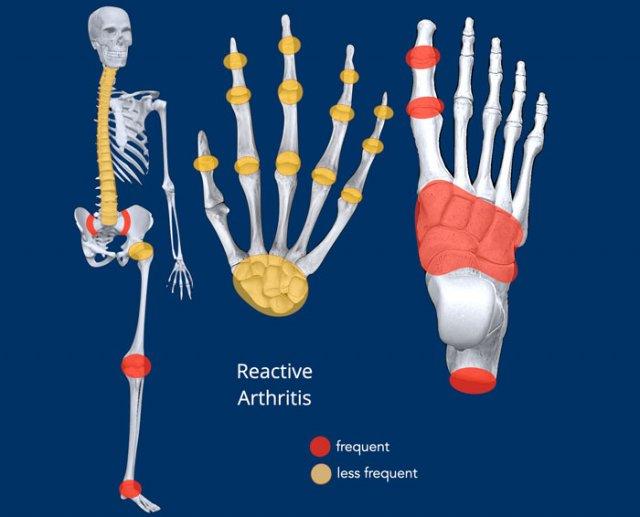
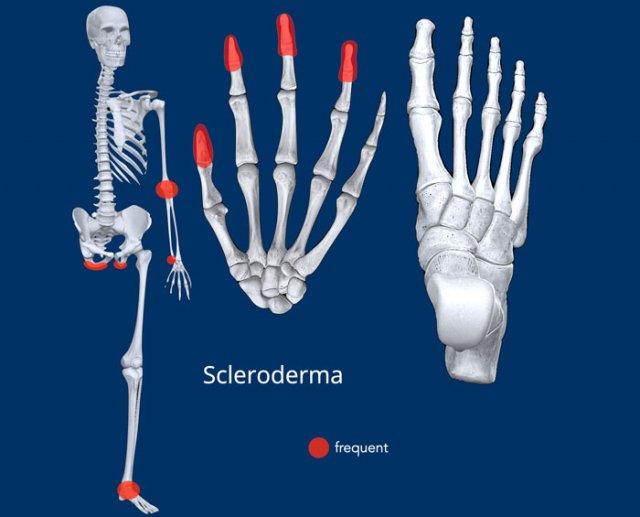
Bàn tay là vị trí hay gặp nhất, tiếp theo là bàn chân. Các vị trí khác bao gồm cột sống, khớp cùng chậu và ít gặp hơn là khớp gối, khớp khuỷu, khớp cổ chân và khớp vai.
Dấu hiệu X-quang
- Khớp (Articular): bào mòn xương nhỏ ở rìa khớp, viêm khớp mutilans với tiêu xương đầu ngón và biến dạng “bút chì trong cốc”, bán trật khớp, dính khớp liên đốt ngón, viêm khớp cùng chậu (thường không đối xứng).
- Xương (Bone): thay đổi tăng sinh xương, viêm màng xương, đốt ngón tay ngà voi (đốt ngón xa ngón 1), viêm cột sống (cầu xương cạnh đốt sống không đối xứng).
- Sụn (Cartilage): hẹp khe khớp.
- Phân bố (Distribution): xem hình minh họa, không đối xứng và chủ yếu ở ngoại vi.
- Dấu hiệu khác (Extra findings): tổn thương da, ngón tay lồng vào nhau (telescoping fingers).
- Mô mềm (Soft tissue): viêm điểm bám gân (enthesitis), viêm ngón tay (dactylitis – ngón xúc xích), ly móng (onycholysis – móng tách khỏi da).
Chẩn đoán phân biệt
Viêm khớp dạng thấp, viêm xương khớp bào mòn, viêm khớp phản ứng
Viêm khớp vảy nến có năm phân nhóm.
Do các dạng biểu hiện khác nhau này, việc chẩn đoán viêm khớp vảy nến đôi khi có thể là một thách thức.
Ngón xúc xích
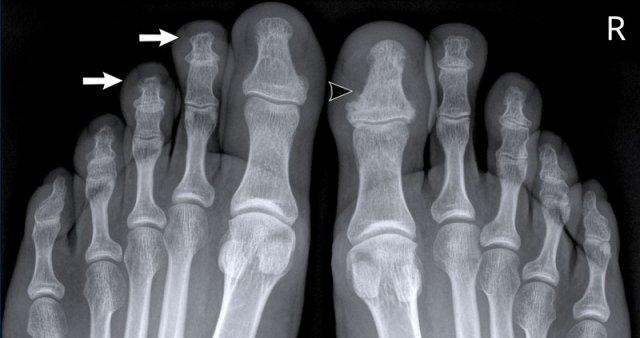
Hình ảnh điển hình của viêm ngón tay (dactylitis) “ngón xúc xích” với phù nề mô mềm và biến dạng bút chì trong cốc tại khớp liên đốt xa (DIP) 1-2 và 5 của bàn tay trái ở bệnh nhân viêm khớp vảy nến.
Lưu ý rằng các khớp bàn ngón tay (MCP) không bị tổn thương (khác với viêm khớp dạng thấp).
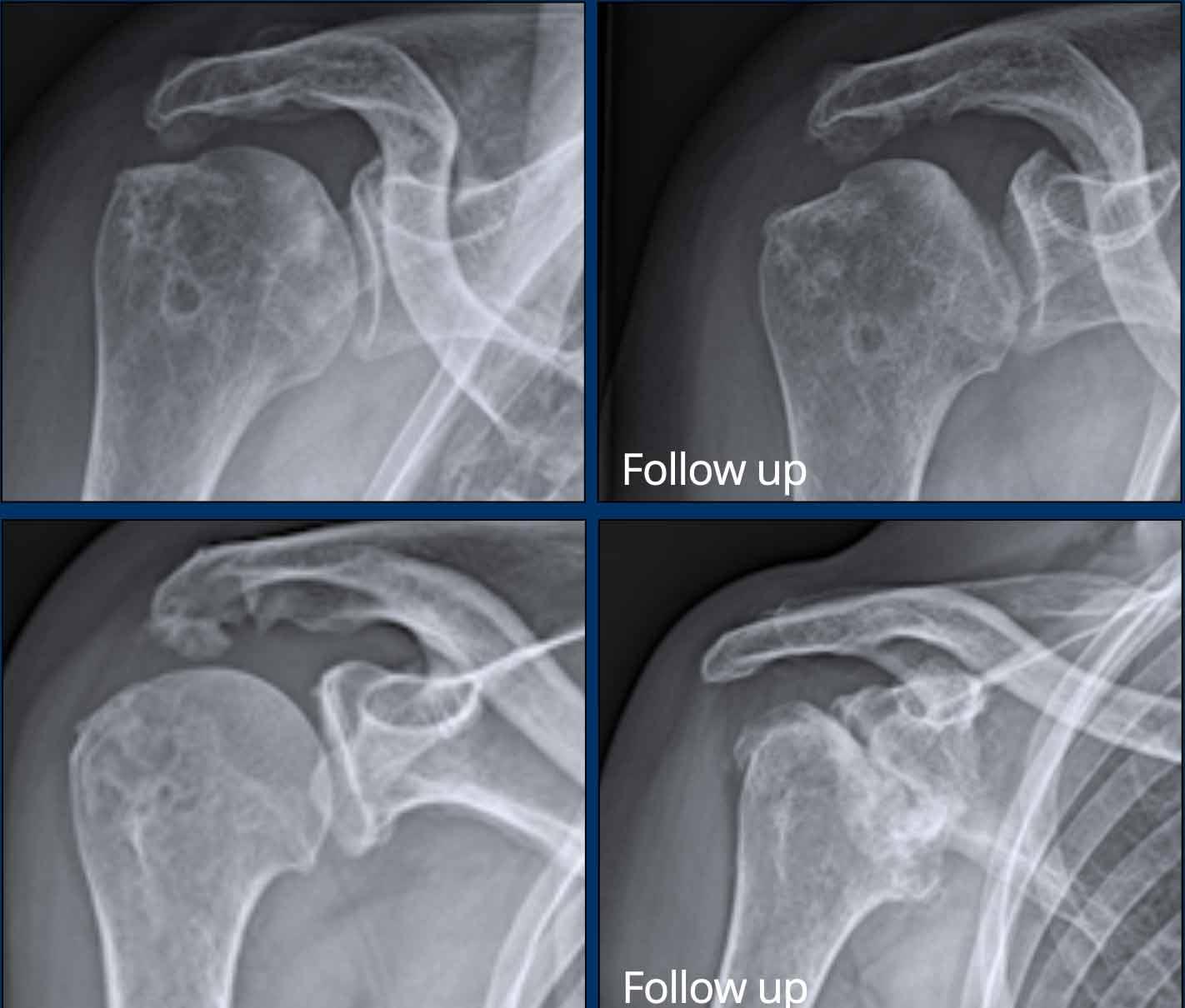
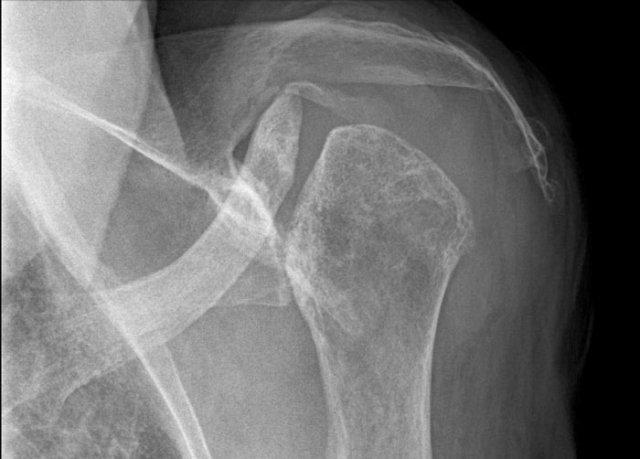
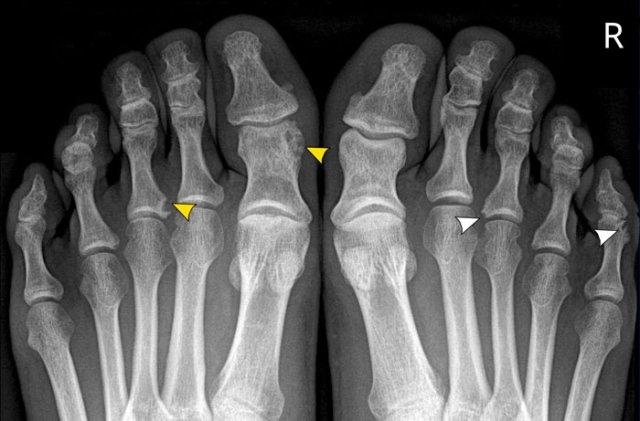
Viêm khớp vảy nến tiến triển
- Hình bên trái cho thấy bào mòn xương ở rìa khớp (mũi tên đen) và hình thành xương mờ nhạt (mũi tên xanh) tại khớp liên đốt ngón (IP).
- Về sau, bệnh tiến triển thành biến dạng bút chì trong cốc điển hình.
Phân bố tổn thương và sự hình thành xương khiến chẩn đoán viêm khớp dạng thấp ít có khả năng.
Các bào mòn xương ở rìa khớp và sự vắng mặt của tổn thương khớp liên đốt xa (DIP) ở các khớp khác khiến chẩn đoán viêm xương khớp bào mòn ít có khả năng, mặc dù biến dạng bút chì trong cốc có thể trông giống biến dạng cánh hải âu trong viêm xương khớp bào mòn.
Biến dạng bút chì trong cốc
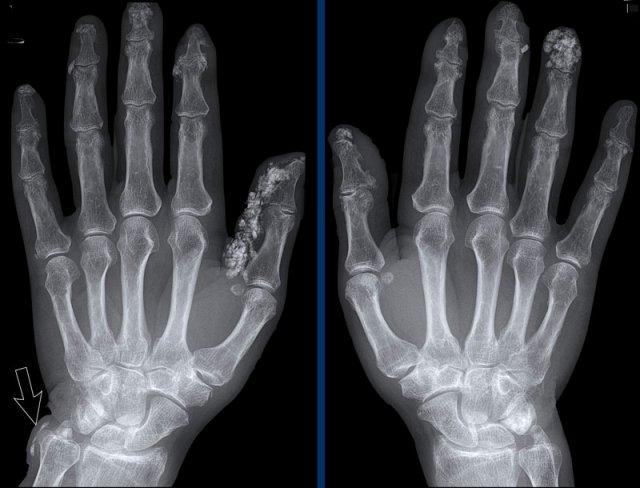
A. Biến dạng bút chì trong cốc tại ngón chân thứ 1 và thứ 5.
B. Tiêu xương đầu ngón (acro-osteolysis) với tiêu xương chỏm đốt ngón xa của ngón 2-4 và 5.
Có bào mòn xương tại khớp bàn ngón chân (MTP) 2 và 3.
Viêm màng xương trong viêm khớp vảy nến
Đây là bệnh nhân viêm khớp vảy nến.
Lưu ý hình ảnh viêm màng xương mờ nhạt tại đốt ngón xa của ngón 1 bên phải (đầu mũi tên).
Có các bào mòn xương nhỏ tại chỏm đốt ngón xa của ngón 2 và 3 bên trái (mũi tên trắng).
Viêm khớp phản ứng
Lâm sàng
Viêm khớp phản ứng là tình trạng viêm khớp vô khuẩn xuất hiện ngay sau một đợt nhiễm trùng ở nơi khác trong cơ thể, thường có nguồn gốc từ đường tiết niệu – sinh dục hoặc đường tiêu hóa.
Bệnh xảy ra do phản ứng chéo giữa đáp ứng kháng nguyên với vi khuẩn và mô màng hoạt dịch.
Biểu hiện kinh điển bao gồm viêm kết mạc và viêm niệu đạo, tạo thành bộ ba triệu chứng: không nhìn được, không tiểu được và không gập gối được.
Đặc điểm hình ảnh
- Articular (Khớp): Trong giai đoạn muộn, xuất hiện các hình bào mòn bờ không rõ nét tương tự viêm khớp vảy nến (thường gặp ở xương gót)
- Bone (Xương): Tăng sinh xương, đồng thời có loãng xương cạnh khớp và bệnh lý điểm bám gân/viêm điểm bám gân
- Cartilage (Sụn): Hẹp khe khớp đồng đều.
- Distribution (Phân bố): Không đối xứng, xem minh họa
- Extra findings (Đặc điểm khác): Thường được khởi phát bởi một đợt nhiễm trùng trước đó
- Soft tissue (Phần mềm): Sưng nề phần mềm (bao gồm cả ngón tay/ngón chân hình xúc xích)
Bệnh nhân này có tiền sử viêm dạ dày ruột do Campylobacter.
Sau vài tuần, các triệu chứng lâm sàng của viêm khớp xuất hiện.
Hình ảnh
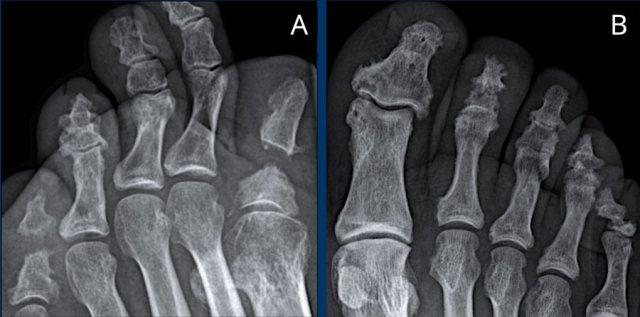
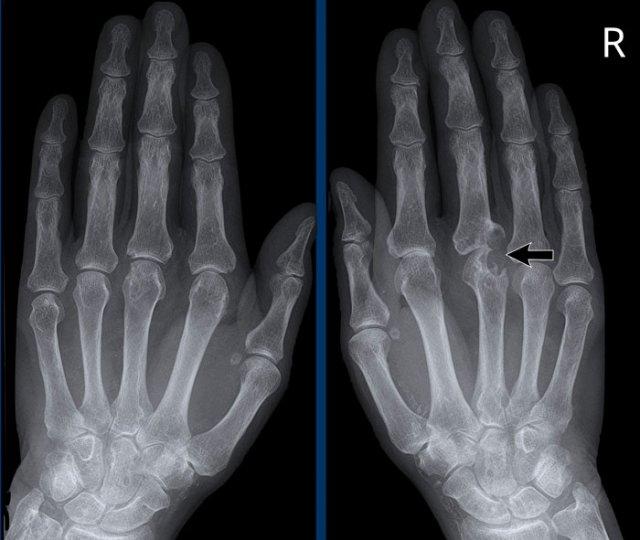
Bên phải ghi nhận các hình bào mòn tại nền đốt ngón gần thứ 3 và tại đầu đốt ngón gần thứ 5 (đầu mũi tên trắng).
Bên trái ghi nhận hình bào mòn tại nền đốt ngón gần thứ 3 và các thay đổi tiêu xương tại đầu đốt ngón gần thứ 1 (đầu mũi tên vàng).
Chỉ dựa vào các đặc điểm hình ảnh không đặc hiệu, việc chẩn đoán viêm khớp phản ứng là rất khó khăn.
Tiền sử nhiễm trùng trước đó giúp tăng khả năng chẩn đoán này.
Tăng Sản Xương Lan Tỏa Vô Căn (DISH)
Dấu hiệu chính
Các gai xương sống cồng kềnh, trải dài trên hơn 4 đốt sống liên tiếp, nằm ở phía bên phải của các đốt sống ngực dưới.
Lâm sàng
Tăng Sản Xương Lan Tỏa Vô Căn (DISH) còn được gọi là bệnh Forestier. Thường không có triệu chứng lâm sàng.
Bệnh đặc trưng bởi sự tăng sinh xương tại các điểm bám gân và dây chằng của cột sống và xương chậu, chủ yếu ảnh hưởng đến người cao tuổi.
Dấu hiệu hình ảnh học
- Khớp: không có bào mòn
- Xương: Vôi hóa hoặc cốt hóa dây chằng dọc trước, mô liên kết cạnh cột sống và vòng sợi trên vùng ít nhất bốn thân đốt sống liên tiếp. Các tổn thương này có hình thái ‘cồng kềnh’ điển hình.
Thường nằm ở phía bên phải, do sự đập của động mạch chủ ngăn cản sự hình thành gai xương sống ở phía trái. - Bệnh lý điểm bám gân vùng xương chậu (ví dụ: mào chậu, ụ ngồi, mấu chuyển lớn)
- Sụn: Điển hình là chiều cao đĩa đệm được bảo tồn, không có thoái hóa đĩa đệm nặng nề.
- Phân bố: Cột sống ngực dưới là vị trí thường bị ảnh hưởng nhất. Thông thường không có tổn thương phần khớp hoạt dịch (phần dưới) của khớp cùng chậu, mặc dù có thể xảy ra cốt hóa phần dây chằng (phần trên) của khớp cùng chậu.
- Dấu hiệu khác: Dễ bị gãy xương nặng sau chấn thương nhẹ.
- Mô mềm: tăng nguy cơ gãy xương
Điểm cần ghi nhớ
Trong thực hành hàng ngày, đây là chẩn đoán phân biệt kinh điển với viêm cột sống dính khớp, đặc biệt ở giai đoạn sớm của cả hai bệnh.
Hãy tự học các điểm khác biệt giữa hai bệnh này (xem bên dưới).
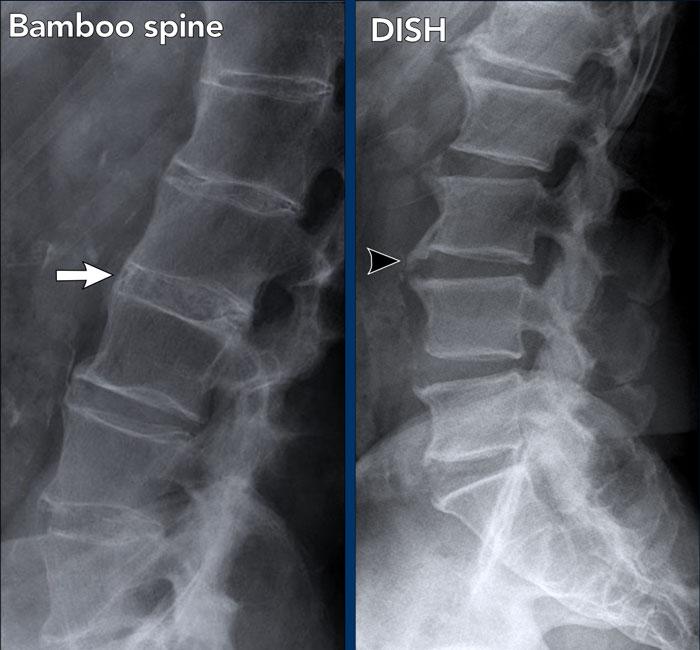
DISH không nên nhầm lẫn với hình ảnh cột sống tre, vốn là dấu hiệu đặc trưng của viêm cột sống dính khớp.
Hình ảnh
- Cột sống tre: hợp nhất cột sống thắt lưng do các gai xương syndesmophyte nhỏ và cốt hóa dây chằng cạnh cột sống.
- DISH: cốt hóa và vôi hóa cồng kềnh của dây chằng dọc trước và mô liên kết cạnh cột sống trên hơn 4 tầng đốt sống liên tiếp. Điển hình là chiều cao đĩa đệm được bảo tồn, không có thoái hóa đĩa đệm nặng nề.
Các nguyên nhân khác gây cốt hóa dây chằng cột sống bao gồm thoái hóa khớp nặng, và ít gặp hơn là ngộ độc vitamin A và bệnh fluorosis.
Hình ảnh của một bệnh nhân khác mắc DISH.
Có bệnh lý điểm bám gân tại mào chậu, ụ ngồi và mấu chuyển lớn.
Phần dưới của khớp cùng chậu bình thường (khác với viêm cột sống dính khớp).
Có cốt hóa dây chằng ở phần trên của khớp cùng chậu.
Hình ảnh
Cốt hóa và vôi hóa điển hình của dây chằng dọc trước, dây chằng cạnh cột sống và mô liên kết trên hơn 4 tầng đốt sống liên tiếp.
Các ổ cốt hóa lớn của dây chằng dọc trước.
Có hẹp khớp liên mấu không điển hình.
Không có dấu hiệu thoái hóa đĩa đệm.
Tình trạng dính khớp do DISH và viêm cột sống dính khớp có thể dẫn đến cột sống cứng đờ. Khi đó, cột sống dễ bị gãy ngay cả sau chấn thương nhẹ. Các gãy xương này thường là gãy do cơ chế ưỡn quá mức (hyperextension).
Bệnh nhân này bị chấn thương nhẹ, nhưng đã dẫn đến gãy xương ưỡn quá mức không vững với các biến chứng thần kinh.
Điểm cần ghi nhớ: cần luôn có chỉ số nghi ngờ cao đối với gãy xương do ưỡn quá mức ở bệnh nhân có cột sống cứng đờ do DISH và viêm cột sống dính khớp.
Gout
Các dấu hiệu chính
Hạt tophi kèm bào mòn cạnh khớp tại vị trí bám của bao khớp, điển hình là khớp MTP1, ở bệnh nhân có các yếu tố nguy cơ như đái tháo đường và bệnh thận
Lâm sàng
Gout là một bệnh viêm khớp do lắng đọng tinh thể natri urat trong khớp, mô mềm quanh khớp và gân. Khớp MTP1 (ngón chân cái) là vị trí thường bị ảnh hưởng nhất (podagra). Chẩn đoán thường được thực hiện trên lâm sàng, được hỗ trợ bởi chọc hút dịch khớp.
Dấu hiệu X-quang
- Khớp: Bào mòn dạng “đục lỗ” >5 mm, bảo tồn một phần khớp với bờ xương mới nhô ra (overhanging edge).
- Xương: Mật độ khoáng xương bình thường. Có thể xuất hiện vôi hóa sụn (chondrocalcinosis) hoặc hoại tử xương.
- Sụn: Tràn dịch khớp (dấu hiệu sớm nhất), bảo tồn khe khớp.
- Phân bố: Xem hình minh họa, có xu hướng ảnh hưởng các khớp ngoại vi. Thường có phân bố không đối xứng, ngẫu nhiên.
- Dấu hiệu khác: Thường gặp ở nam giới, tăng acid uric máu.
- Mô mềm: Hạt tophi – dấu hiệu đặc trưng bệnh lý (pathognomonic), sưng mô mềm dạng nốt lệch tâm do lắng đọng tinh thể quanh khớp. Các hạt này có thể tăng tỷ trọng do tinh thể và có thể bị vôi hóa. Viêm túi thanh dịch mỏm khuỷu (olecranon) và trước xương bánh chè (prepatellar).
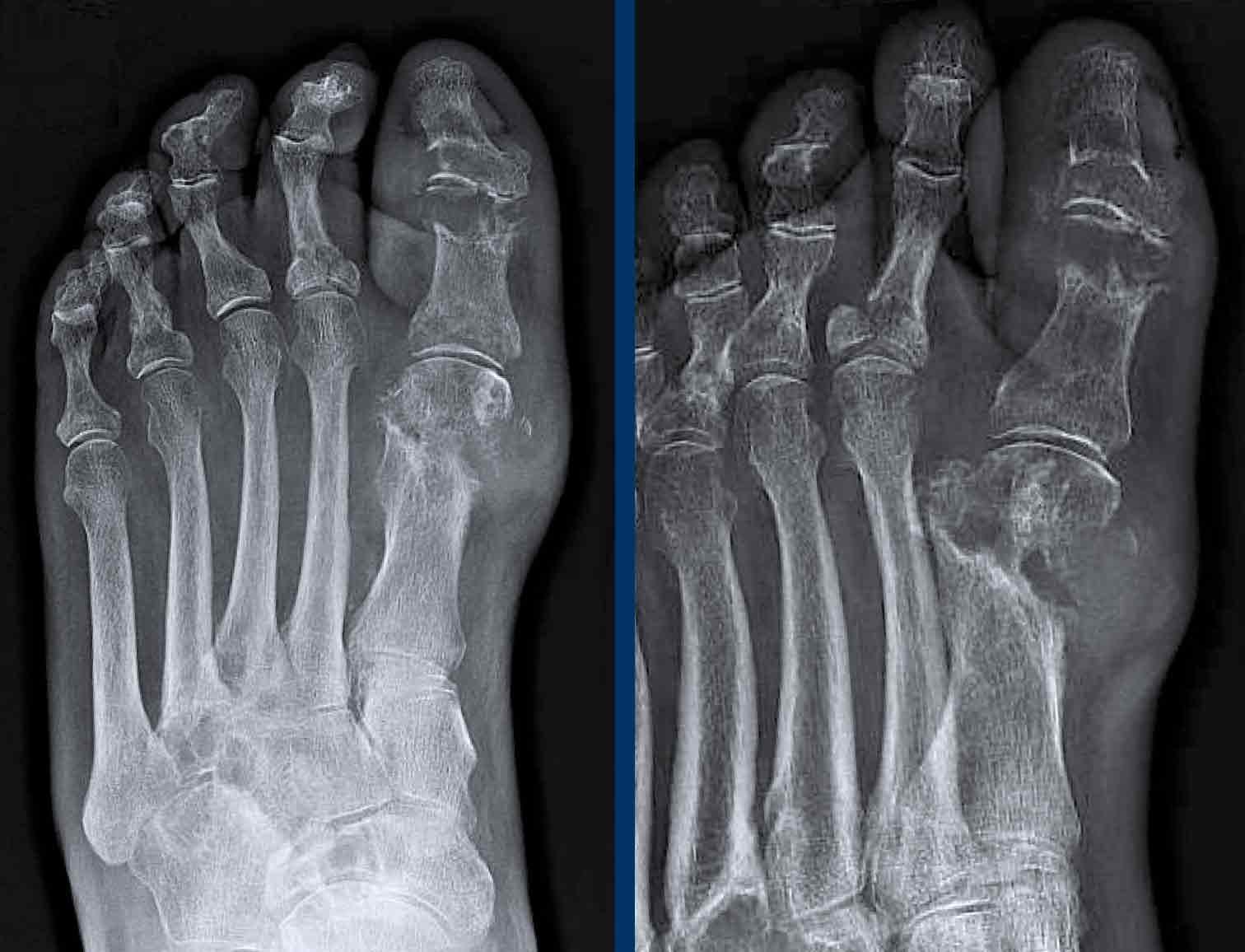
Giai đoạn muộn của Gout
Các thay đổi X-quang đặc trưng trong giai đoạn mạn tính của bệnh gout.
Điển hình là các bào mòn lệch tâm dạng “đục lỗ” bờ rõ nét với viền xơ cứng, phân bố ở rìa khớp và cạnh khớp.
Các bào mòn này có bờ nhô ra được gọi là bào mòn dạng “chuột cắn” (rat bite erosions).
Khe khớp được bảo tồn.
Sưng mô mềm tăng tỷ trọng quanh khớp do hạt tophi là hậu quả của lắng đọng tinh thể (dấu hiệu đặc trưng bệnh lý).
Các hạt này nằm trong các cấu trúc dây chằng quanh khớp.
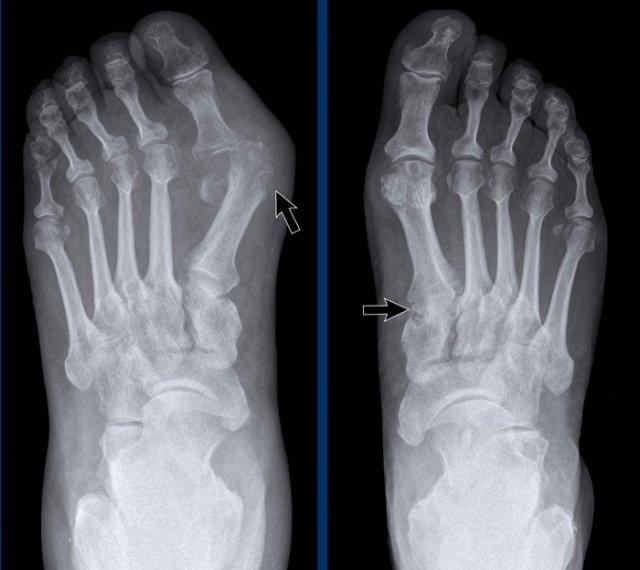
Tổn thương điển hình tại khớp MTP1 với bào mòn dạng “đục lỗ”.
Sưng mô mềm biểu hiện cho hạt tophi.
Trật khớp không phải là dấu hiệu thường gặp trong gout, nhưng trong trường hợp này là hậu quả của các bào mòn và tổn thương dây chằng.
Tỷ trọng mô mềm
Sưng mô mềm tăng tỷ trọng điển hình bao quanh khớp MTP1 hai bên.
Bào mòn cạnh khớp ở mặt trong của đầu xương bàn chân (MT) phía xa, có viền xơ cứng.
Tổn thương rõ nhất ở bên phải (mũi tên).
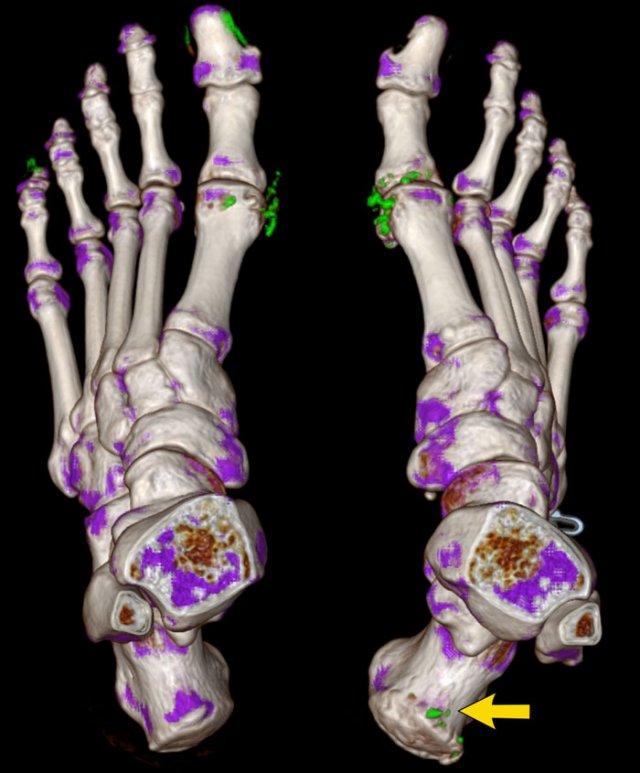
Tiếp tục với hình ảnh CT Năng lượng kép (Dual Energy CT)…
CT Năng lượng kép (Dual Energy CT) của cùng bệnh nhân gout cho thấy các vùng lắng đọng tinh thể urat.
Trong hình tái dựng 3D này, các vùng lắng đọng tinh thể được mã hóa màu xanh lá và có thể thấy bao quanh các khớp MTP và tại điểm bám của gân Achilles bên phải (mũi tên).
Các điểm ảnh màu xanh ở giường móng của ngón 1 và ngón 5 bên trái là xảo ảnh do keratin trong móng dày.
CT Năng lượng kép là phương pháp không xâm lấn để phát hiện tinh thể urat, có thể thay thế chọc hút dịch khớp.
CT Năng lượng kép chụp đồng thời đối tượng ở hai mức năng lượng khác nhau.
Do tinh thể urat có độ suy giảm khác nhau ở hai mức năng lượng này, các tinh thể có thể được xác định dễ dàng với độ chính xác cao.
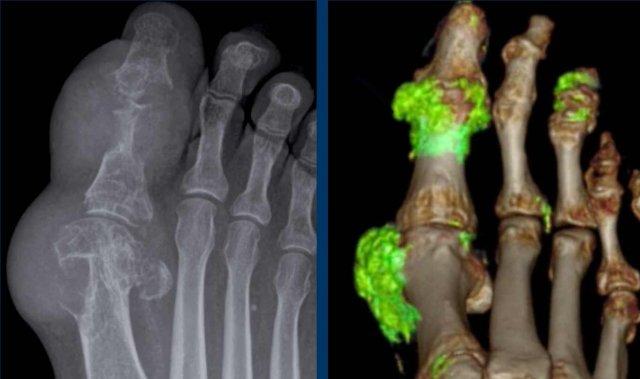
Một trường hợp khác với hạt tophi điển hình và bào mòn cạnh khớp trên phim X-quang thường.
CT Năng lượng kép cho thấy tín hiệu gout tại khớp MTP1, MTP2 và các khớp liên đốt ngón của ngón 3.
DECT hữu ích cho chẩn đoán khi các dấu hiệu không điển hình.
Phương pháp này cũng rất hữu ích để đánh giá mức độ lan rộng của bệnh.
Trong trường hợp này, ban đầu nghi ngờ u xương.
Có một số dấu hiệu có thể gợi ý chẩn đoán u xương tạo xương (osteosarcoma) hoặc u sụn (chondrosarcoma).
Tuy nhiên, trường hợp này đã được xác nhận là gout.
Tiếp tục với hình ảnh DECT…
Với các hình ảnh DECT này, không còn ai nghi ngờ về chẩn đoán nữa.
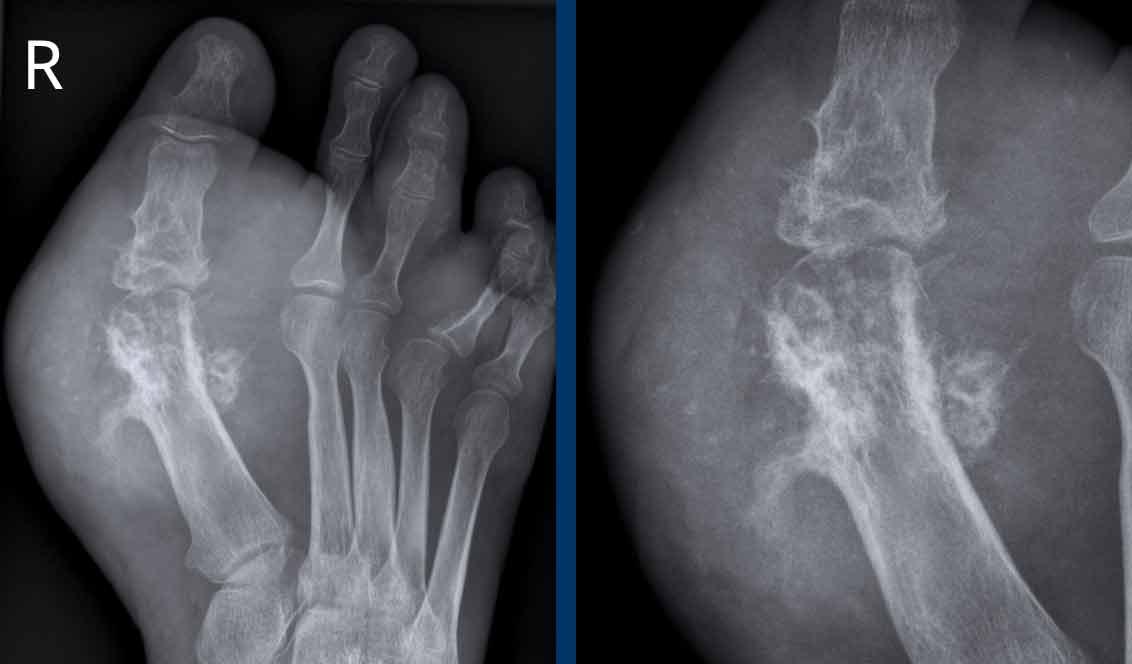
Bào mòn dạng đục lỗ
Trong trường hợp này có bào mòn dạng “đục lỗ” điển hình tại khớp MCP3 với bờ xương nhô ra (mũi tên).
Bờ của các bào mòn trong gout có thể xơ cứng do tính chất tiến triển âm thầm của bệnh, tạo ra hình ảnh “đục lỗ” hay “chuột cắn”.
Hạt tophi vôi hóa
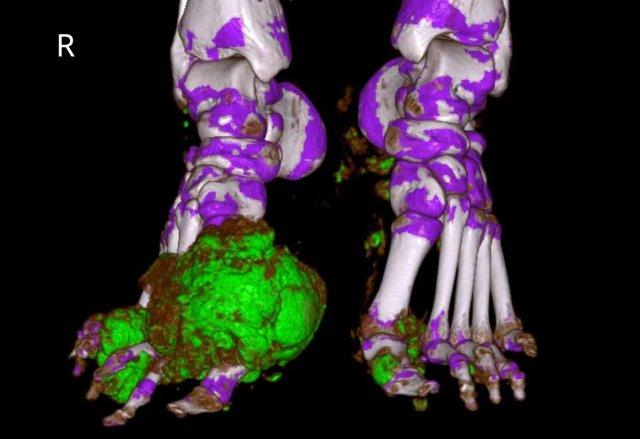
Hình ảnh cho thấy các hạt tophi lan rộng quanh khớp gối ở bệnh nhân gout (đầu mũi tên).
Tại khớp gối, các vị trí này (điểm bám gân khoeo, điểm bám gân tứ đầu đùi, điểm bám dây chằng bên trong – MCL) rất điển hình.
Có tràn dịch khớp mức độ nhẹ.
Hẹp khe khớp có thể do thoái hóa khớp thứ phát.
Khi nghi ngờ, hãy nghĩ đến gout
Đây là một trường hợp khó.
Có thể thấy các bào mòn nhỏ hai bên tại các khớp PIP ở cả hai tay.
Các đầu mũi tên cho thấy các bào mòn có vị trí cạnh khớp hơn ở bệnh nhân này, sau đó được xác nhận là gout.
Dựa trên phân bố tổn thương, viêm khớp dạng thấp và viêm khớp vảy nến cũng có thể là chẩn đoán phân biệt.
Tuy nhiên, trong các bệnh đó, các bào mòn thường nằm ở vị trí rìa khớp hơn.
Ngoài ra, các khớp MCP không bị ảnh hưởng, khiến chẩn đoán viêm khớp dạng thấp ít có khả năng hơn.
Sưng mô mềm
Trường hợp này cũng khó chẩn đoán.
Nhiều khớp bị ảnh hưởng nhưng không có phân bố điển hình.
Điểm chung duy nhất của các khớp này là sưng mô mềm tăng tỷ trọng bao quanh.
Nguyên nhân là do hạt tophi trong bệnh gout.
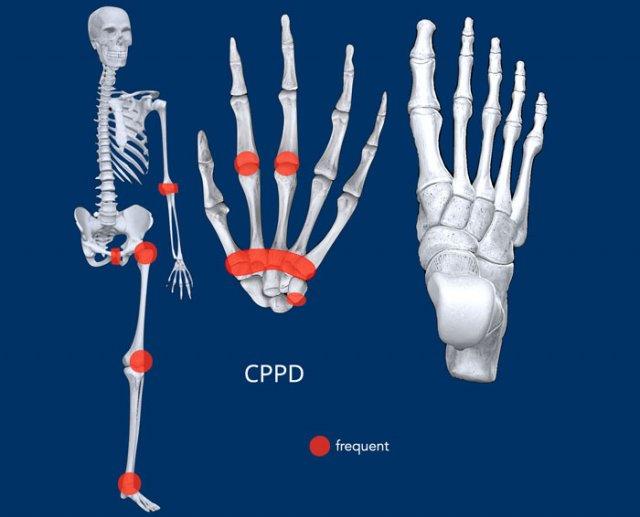
CPPD
Dấu hiệu chính
Vôi hóa sụn dạng mịn khu trú tại sụn sợi tam giác (TFCC) hoặc mô sụn chêm ở khớp gối.
Lâm sàng
Bệnh lắng đọng Canxi Pyrophosphate (CPPD) là bệnh lý khớp viêm do sự lắng đọng tinh thể canxi pyrophosphate dihydrate vào dịch khớp, lớp lót màng hoạt dịch và sụn khớp.
Một số thuật ngữ liên quan đến CPPD có thể gây nhầm lẫn:
- Vôi hóa sụn (Chondrocalcinosis)
Thuật ngữ mô tả khi có các vôi hóa mịn trong sụn, thường được dùng nhất khi nguyên nhân là CPPD. Tuy nhiên, vôi hóa sụn không phải là đặc điểm riêng biệt của CPPD và cũng có thể gặp trong thoái hóa khớp nặng.
Hầu hết bệnh nhân không có triệu chứng lâm sàng. - Bệnh khớp do Pyrophosphate
Bệnh khớp đặc trưng của CPPD, tương tự như thoái hóa khớp nhưng có phân bố bất thường.
Có vôi hóa sụn và các nang sụn lớn, có thể mô phỏng hình ảnh u tiêu xương. - Giả gút (Pseudogout)
Viêm khớp cấp tính do CPPD. Được gọi là giả gút vì về mặt lâm sàng có thể trông giống như bệnh gút.
Dấu hiệu X-quang
- Khớp (Articular): không có bào mòn
- Xương (Bone): hình thành nang dưới vỏ xương
- Sụn (Cartilage): hẹp khe khớp
- Phân bố (Distribution): xem minh họa, đối xứng.
- Dấu hiệu bổ sung (Extra findings): không có
- Mô mềm (Soft tissue): vôi hóa sụn, đặc biệt dọc theo sụn. Sụn sợi tam giác (TFCC) và khớp gối là các vị trí ưu tiên.
Hai bệnh nhân với hình ảnh CPPD điển hình.
A. Có mất sụn ở nhiều khớp và vôi hóa sụn tại:
- Khớp CMC1 (mũi tên trắng)
- Các khớp MCP (đầu mũi tên)
- Sụn sợi tam giác TFCC (dấu hoa thị)
B. Bệnh nhân này có viêm khớp cấp tính. Vôi hóa sụn tại khớp quay-cổ tay và sụn sợi tam giác TFCC (mũi tên đen) được ghi nhận, gần như là dấu hiệu đặc trưng bệnh lý của CPPD. Có hình ảnh phân ly xương thuyền-nguyệt, có thể gặp trong CPPD, nhưng cũng gặp trong viêm khớp dạng thấp hoặc sau chấn thương.
Cơn tấn công đột ngột này được gọi là giả gút, vì có thể mô phỏng tình trạng viêm và đau dữ dội của một cơn gút cấp.
Vôi hóa sụn trong CPPD
Có các vôi hóa mờ nhạt của sụn và sụn chêm ở cả bên phải (mũi tên trắng) lẫn bên trái (mũi tên đen).
Những hình ảnh này có thể do CPPD gây ra, nhưng cũng có thể gặp trong các bệnh lý khác như gút hoặc thoái hóa khớp.
Cũng cần lưu ý hình ảnh hẹp khe khớp và hình thành gai xương mức độ nhẹ.
CPPD có nhiều đặc điểm tương tự thoái hóa khớp.
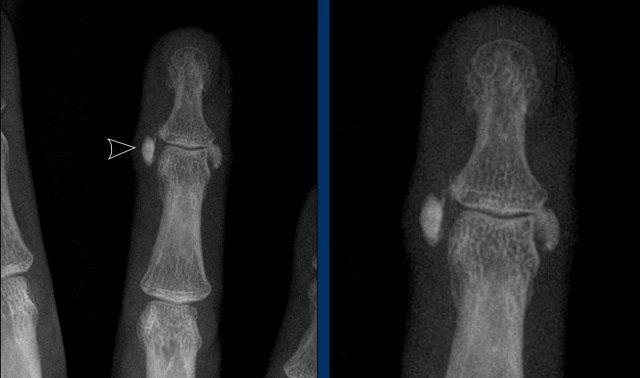
Có một vôi hóa thô, bờ rõ nét, nằm kế cận khớp DIP ngón 4. Hình ảnh này không điển hình cho CPPD và xơ cứng bì (scleroderma) sẽ là chẩn đoán có khả năng hơn.
Tuy nhiên, kết quả chọc hút dịch khớp cho thấy hình ảnh lắng đọng tinh thể CPPD điển hình.
Cũng như trong các bệnh khớp khác, các biểu hiện không điển hình của CPPD là có thể xảy ra, nhưng may mắn thay ít gặp hơn.
Xơ cứng bì
Dấu hiệu chính
Vôi hóa mô mềm và tiêu xương đầu chi
Lâm sàng
Xơ cứng bì (xơ cứng hệ thống) là bệnh mô liên kết tự miễn,
đặc trưng bởi tắc nghẽn vi mạch và xơ hóa da cùng các cơ quan nội tạng.
Dấu hiệu lâm sàng điển hình của bệnh là da căng bóng và bị kéo chặt.
Viêm khớp biểu hiện trên lâm sàng xảy ra ở tới 65% bệnh nhân và có thể là một trong những biểu hiện sớm nhất của xơ cứng bì.
Bệnh có thể ở thể khu trú hoặc thể đa hệ thống.
Hội chứng CREST là một thể phổ biến của xơ cứng bì khu trú (vôi hóa da – Calcinosis, hiện tượng Raynaud – Raynaud’s phenomenon, rối loạn vận động thực quản – Esophageal dysmotility, xơ cứng ngón – Sclerodactyly và giãn mao mạch – Telangiectasia).
Thể hệ thống có thể ảnh hưởng đến hầu hết mọi hệ cơ quan hoặc có thể khu trú.
Hình ảnh X-quang
- Khớp: bào mòn, biến dạng bút chì trong cốc, tiêu xương khớp cổ ngón tay 1 (CMC 1) kèm bán trật về phía quay.
- Xương: tiêu xương đầu chi (tiêu xương đốt ngón xa), loãng xương quanh khớp.
- Sụn khớp: hẹp khe khớp.
- Phân bố: xem minh họa, đối xứng hai bên.
- Dấu hiệu khác: xơ cứng bì có nhiều biểu hiện ở các cơ quan khác như phổi và các tạng trong ổ bụng.
- Mô mềm: dày da, vôi hóa dưới da (thường ở các vị trí chịu lực cơ học), hoại tử mô mềm đầu chi.
Vôi hóa mô mềm
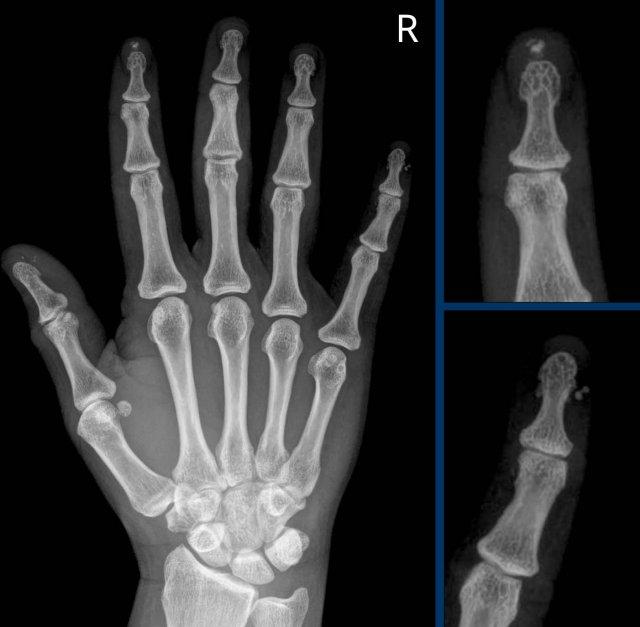
Vôi hóa mô mềm lan rộng tại các đốt ngón xa ở bệnh nhân xơ cứng bì.
Lưu ý các vôi hóa cạnh đầu xa xương trụ (mũi tên).
Không có dấu hiệu tổn thương sụn khớp.
Cơ chế bệnh sinh của các lắng đọng canxi chưa được hiểu rõ.
Hiện tượng này xảy ra ở các mô chịu stress mạn tính, chẳng hạn như chấn thương tại chỗ hoặc tổn thương liên quan đến quá trình viêm tiềm ẩn.
Thường gặp nhiều hơn ở bàn tay thuận.
Khi các dấu hiệu này hiện diện, chẩn đoán thường khá rõ ràng.
Vôi hóa mô mềm kín đáo nhưng thô ráp tại phần xa nhất của ngón tay ở bệnh nhân xơ cứng bì.
Không ghi nhận tiêu xương đầu chi hay các dấu hiệu bất thường khác.
Tiêu xương đầu chi trong Xơ cứng bì
Tiêu xương đầu chi nặng tại đầu ngón tay của ngón 1-3 ở bệnh nhân xơ cứng bì (mũi tên). Lưu ý hiện tượng tiêu hủy mô mềm ở phần xa.
Tiêu xương đầu chi là dấu hiệu X-quang chỉ sự phá hủy xương tại các đốt ngón xa, xảy ra ở 6–65% bệnh nhân xơ cứng bì.
Các biến đổi mạch máu và giảm mật độ mao mạch làm suy giảm cung cấp oxy cho mô, và tình trạng thiếu oxy kết quả có thể góp phần kích hoạt hủy cốt bào.
Có nhiều bệnh lý khác nhau có thể gây tiêu xương đầu chi, bao gồm viêm khớp vảy nến, nhiễm trùng, bệnh Raynaud và chấn thương nhiệt.
A. Vôi hóa dưới da và quanh khớp ở bàn chân của bệnh nhân xơ cứng bì.
Ngoài ra còn có biến dạng ngón cái vẹo ngoài (hallux valgus), không phải do xơ cứng bì gây ra.
B. Vôi hóa dưới da gần khuỷu tay ở bệnh nhân xơ cứng bì.
Các vôi hóa dưới da này thường hình thành tại các điểm chịu áp lực.
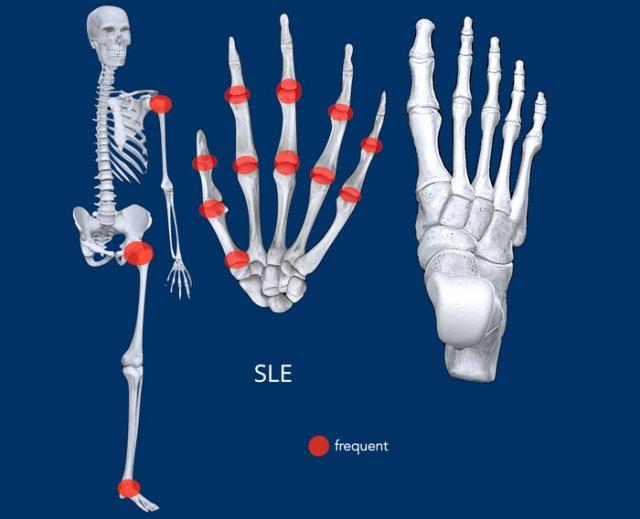
Lupus ban đỏ hệ thống
Dấu hiệu chính
Bất thường trục khớp mà không có bào mòn. Hoại tử vô mạch.
Lâm sàng
Lupus ban đỏ hệ thống (SLE) là bệnh mô liên kết tự miễn toàn thân.
Hầu hết các cơ quan đều có thể bị ảnh hưởng với các triệu chứng toàn thân (mệt mỏi, khó chịu, sốt), da – niêm mạc (ban cánh bướm điển hình trên mặt), thận và thần kinh.
Hình ảnh X-quang
- Khớp (Articular): không có bào mòn
- Xương (Bone): loãng xương quanh khớp
- Sụn (Cartilage): khoang khớp bình thường
- Phân bố (Distribution): xem minh họa, phân bố đối xứng
- Tổn thương kèm theo (Extra findings): hoại tử vô mạch
- Mô mềm (Soft tissue): biến dạng có thể hồi phục như biến dạng cổ thiên nga và biến dạng lỗ khuyết. Phù nề mô mềm. Có thể thấy vôi hóa ở mô mềm dưới da và sâu hơn, thường gặp nhất quanh các khớp nhỏ.
Ngón cái chữ Z và ngón tay cổ thiên nga ở bệnh nhân SLE.
Các biến dạng này được cho là hậu quả của tình trạng viêm mức độ thấp ở màng hoạt dịch và bao khớp, dẫn đến lỏng lẻo dây chằng và co rút cơ.
Biến dạng cổ thiên nga
Đây là một ví dụ khác với biến dạng trục khớp lan rộng mà không có bào mòn hay dấu hiệu tổn thương sụn khớp ở bệnh nhân SLE.
Một bệnh nhân khác với biến dạng cổ thiên nga.
Thông thường, biến dạng này có thể hồi phục ở giai đoạn sớm của bệnh.
Hoại tử vô mạch
Hoại tử vô mạch là biến chứng thường gặp trong SLE, xảy ra ở tới 15% bệnh nhân.
Chỏm xương đùi và mâm chày là các vị trí hay gặp nhất, tuy nhiên các vị trí khác cũng có thể bị ảnh hưởng.
Bệnh nhân SLE có đau xương cần được nghi ngờ hoại tử vô mạch.
Hoại tử vô mạch trong SLE có thể xảy ra ngay cả khi không sử dụng corticosteroid.
Hình ảnh
Tăng tỷ trọng ở đầu xa xương đùi theo dạng hình vòng hoa, biểu hiện của hoại tử vô mạch ở bệnh nhân SLE.
A. Bán trật khớp bàn ngón tay (MCP) thứ 1 mà không có bào mòn ở bệnh nhân SLE. Đây không phải là hình ảnh điển hình của SLE và có thể gặp trong các thể viêm khớp khác như thoái hóa khớp chẳng hạn.
B. SLE ở khớp vai. Xẹp chỏm xương cánh tay kèm một số mảnh xương rời do hoại tử vô mạch. Cả liệu pháp corticosteroid lẫn bản thân bệnh SLE đều liên quan đến nguy cơ hoại tử vô mạch gia tăng.
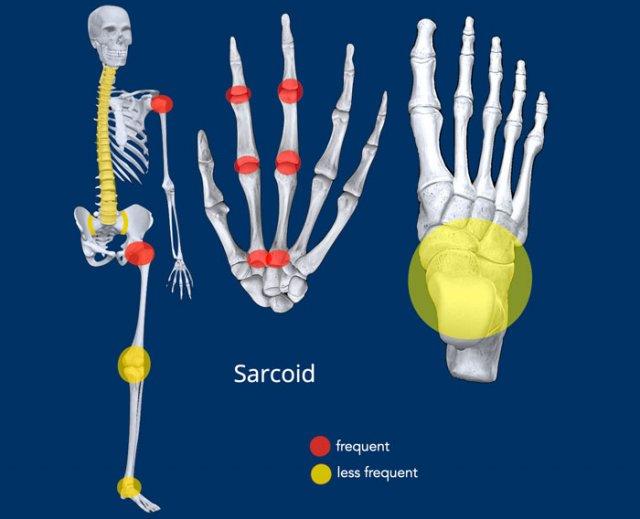
Sarcoid
Dấu hiệu chính
Các tổn thương u hạt dạng ren (lace-like) trong xương
Lâm sàng
Sarcoidosis là một rối loạn đa hệ thống có căn nguyên chưa rõ, đặc trưng bởi sự hình thành các u hạt viêm không hoại tử bã đậu.
Biểu hiện cơ xương khớp của sarcoidosis xảy ra ở khoảng 20% bệnh nhân và bao gồm tổn thương khớp, tổn thương xương và bệnh lý cơ.
Tổn thương xương nguyên phát mà không có tổn thương các cơ quan khác là cực kỳ hiếm gặp. Thông thường, viêm khớp xuất hiện sớm trong diễn tiến của bệnh sarcoid; viêm khớp sarcoid mạn tính là hiếm gặp.
Biểu hiện cơ xương khớp thường gặp nhất của sarcoidosis là viêm khớp cấp tính, xảy ra như một phần của hội chứng Löfgren, đặc trưng bởi sự kết hợp của ban đỏ nút (erythema nodosum), hạch rốn phổi hai bên, viêm đa khớp và các triệu chứng toàn thân.
Dấu hiệu X-quang
- Khớp (Articular):
bào mòn khớp - Xương (Bone):
các tổn thương xương trong sarcoid có thể có dạng thấm lan (permeative) hay “ăn mòn như mối đục” (moth-eaten), tiêu xương hoặc xơ cứng. Các tổn thương này rất đặc trưng. - Sụn (Cartilage):
hẹp khe khớp là biểu hiện không thường gặp. - Phân bố (Distribution):
Điển hình là tổn thương nhiều khớp với phân bố đối xứng, xem minh họa. - Dấu hiệu bổ sung (Extra findings): Có nhiều biểu hiện đa dạng và do đó cũng có nhiều biểu hiện lâm sàng và X-quang khác nhau.
- Phần mềm (Soft tissue): viêm ngón tay (dactylitis), bệnh lý cơ (myopathy).
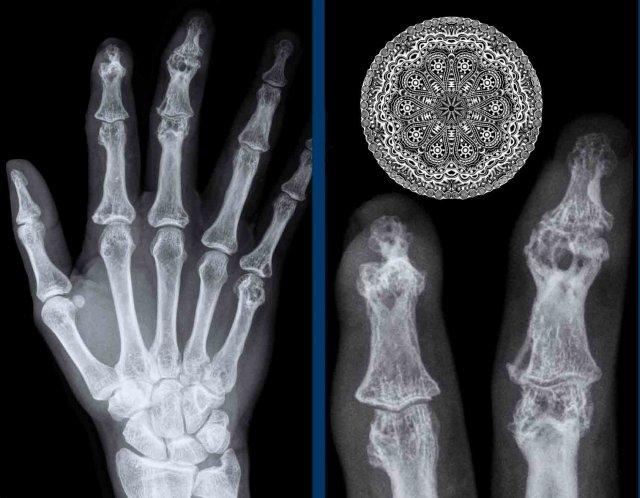
U hạt dạng ren (Lace-like granulomas)
Nhiều tổn thương xương trên một bệnh nhân sarcoid.
Các tổn thương tiêu xương khá điển hình và được mô tả có dạng ren hoặc dạng bè xương.
Một khi đã nhận ra hình ảnh này, bạn sẽ dễ dàng nhận diện nó trong các trường hợp khác.
Hình ảnh cho thấy một tổn thương tiêu xương ở đầu xa xương quay (mũi tên xanh) với phá hủy xương bè và vỏ xương trên một bệnh nhân sarcoid.
Có phá hủy xương ở cả hai phía của khớp liên đốt ngón tay cái kèm theo lan rộng ra ngoài xương của mô u hạt (mũi tên đen).
Bệnh Amyloidosis
Lâm sàng
Amyloidosis là một bệnh hệ thống trong đó các protein bình thường hòa tan
(amyloid) được lắng đọng dưới dạng vật chất protein không hòa tan trong
khoang ngoại bào.
Amyloid thường lắng đọng vào tim, thận, đường tiêu hóa và
hệ thần kinh.
Thể thứ phát của bệnh amyloidosis có liên quan đến các bệnh như đa u tủy xương, chạy thận nhân tạo, viêm khớp dạng thấp và nhiễm trùng mạn tính.
Biểu hiện cơ xương khớp thường gặp nhất là lắng đọng amyloid ở các gân và bao khớp cạnh khớp.
Bệnh khớp do amyloid cực kỳ hiếm gặp và chỉ có 5-13% bệnh nhân có tổn thương xương hoặc khớp.
Hình ảnh học
- Khớp: bào mòn ở giai đoạn muộn của bệnh
- Xương: nang dưới sụn
- Sụn: khoang khớp giãn rộng ở giai đoạn sớm
do lắng đọng amyloid trong khớp - Phân bố: đối xứng, ở vai và cổ tay.
- Dấu hiệu khác:
- Phần mềm: dịch khớp mủ và các nốt phần mềm kích thước lớn
Amyloidosis rất khó chẩn đoán chỉ dựa trên hình ảnh thông thường, MRI hữu ích hơn cho việc chẩn đoán.
Chuỗi xung T2W
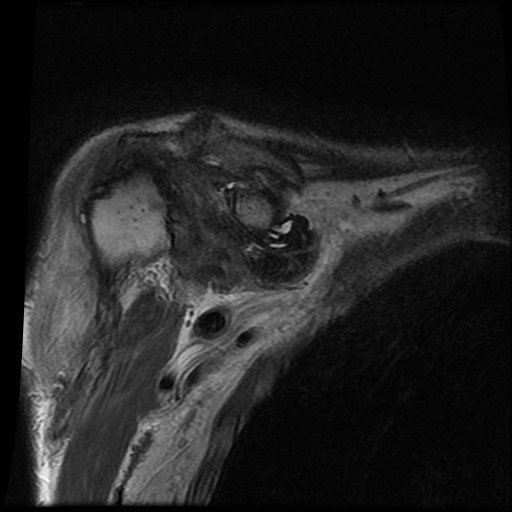
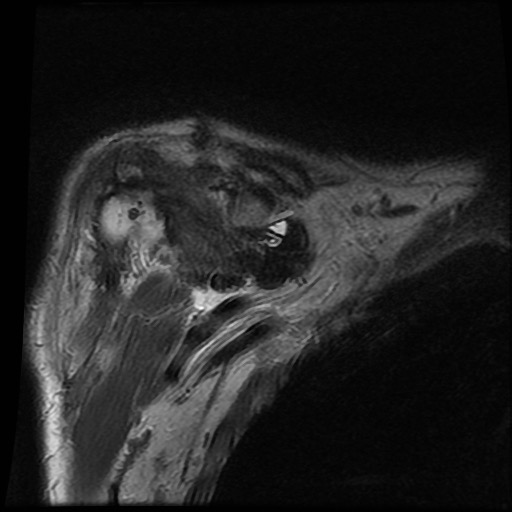
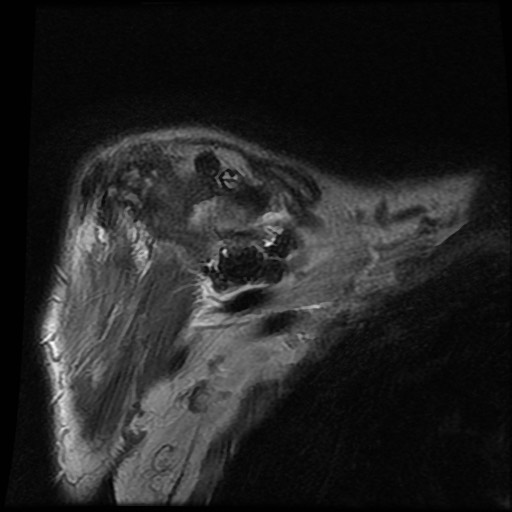
của bệnh nhân bị bệnh khớp do amyloid tại khớp vai.
Các
dấu hiệu bao gồm:
- Sưng nề trong khớp kích thước lớn do
lắng đọng amyloid giảm tín hiệu. - Lan rộng vào khoang dưới mỏm cùng vai và dưới vai.
- Bào mòn lớn tại chỏm xương cánh tay.
Tình trạng sưng nề phần mềm này không nên nhầm lẫn với các hạt cơm (rice bodies) như thấy trong
viêm khớp dạng thấp.
Bệnh khớp do thần kinh
Lâm sàng
Bệnh khớp do thần kinh còn được gọi là bệnh khớp Charcot, là một rối loạn khớp phá hủy tiến triển xảy ra ở những bệnh nhân bị bệnh thần kinh ngoại biên với mất cảm giác đau và cảm giác bản thể ở bàn chân, cổ chân hoặc bàn tay.
Bệnh nhân có thể bị gãy xương và trật khớp với chấn thương tối thiểu hoặc không rõ nguyên nhân.
Nguyên nhân phổ biến nhất là đái tháo đường, thường ảnh hưởng đến các khớp cổ bàn chân và khớp cổ bàn-bàn ngón chân. Vôi hóa thành động mạch thường gặp ở những bệnh nhân này. Các nguyên nhân khác bao gồm bệnh giang mai thần kinh (giang mai giai đoạn ba), rỗng tủy sống, bệnh phong và bệnh lắng đọng calci pyrophosphate (CPPD).
Đặc điểm hình ảnh
- Khớp (Articular): không có bào mòn
- Xương (Bone): giai đoạn sớm gồm viêm và loãng xương. Cuối cùng dẫn đến phá hủy khớp với các mảnh xương tự do, sự phân mảnh và gãy xương do suy yếu. Khi bệnh Charcot được điều trị và trở nên ít hoạt động hơn, xương sẽ hợp nhất với sự hình thành các gai xương và tăng sinh xương.
- Sụn (Cartilage): hẹp khe khớp và dính khớp
- Phân bố (Distribution): thường không đối xứng.
- Dấu hiệu bổ sung (Extra findings): bệnh thần kinh và bệnh mạch máu.
- Phần mềm (Soft tissue): sưng nề phần mềm. Lệch trục khớp nặng dẫn đến biến dạng bàn chân bẹt ngược (rocker-bottom).
Các phim X-quang này thuộc về hai bệnh nhân khác nhau bị đái tháo đường và bệnh khớp do thần kinh.
A. Phá hủy các khớp cổ bàn-bàn ngón chân với các vùng thấu quang quanh khớp.
B. Các thay đổi X-quang điển hình ở bàn chân của bệnh nhân đái tháo đường. Có trật khớp ra ngoài của các khớp cổ bàn-bàn ngón chân (trật khớp Lisfranc).
Các thay đổi ở xương và khớp có thể bắt chước hình ảnh của viêm xương khớp nặng, viêm nặng hoặc viêm khớp nhiễm khuẩn.
Yếu tố then chốt trong trường hợp này là tiền sử lâm sàng với sự hiện diện của bệnh thần kinh do đái tháo đường.
Biến dạng bàn chân bẹt ngược (Rocker bottom deformity)
Trên phim chụp nghiêng chịu trọng lực này, tình trạng trật khớp tại các khớp cổ bàn-bàn ngón chân được thể hiện rõ hơn.
Để có giải thích chi tiết hơn về các vấn đề bàn chân liên quan đến đái tháo đường, vui lòng tham khảo Khảo sát MRI bàn chân đái tháo đường.
Hội chứng bàn tay đái tháo đường
Hội chứng bàn tay đái tháo đường là tình trạng mất khả năng sử dụng bàn tay do co rút và cứng khớp.
Bệnh có thể ảnh hưởng đến các khớp liên đốt gần (PIP), liên đốt xa (DIP) và khớp bàn ngón (MCP), thường không đau.
Tình trạng tăng đường huyết kéo dài được cho là dẫn đến sự tích lũy các sản phẩm glycation tận cùng (AGEs).
Các AGEs này có thể phá vỡ collagen và lắng đọng một lượng collagen bất thường trong mô liên kết quanh khớp, gây ra tình trạng cứng và xơ cứng khớp cũng như da.
Hình ảnh
Phá hủy khớp bàn-cổ tay thứ nhất (CMC-1) và tất cả các khớp liên đốt xa (DIP).
Bào mòn và phá hủy xương cạnh khớp IP1, DIP 2-5 và PIP 4-5.
Có trật khớp tại PIP 4-5 và DIP 2-5.
Lưu ý tình trạng vôi hóa mạch máu lan rộng ở bệnh nhân đái tháo đường type 2.
Bàn tay của bệnh nhân bị bệnh thần kinh này cho thấy tình trạng sau phẫu thuật cắt bỏ xương thang (mũi tên).
Có phá hủy tất cả các khớp liên đốt xa (DIP) và bào mòn cạnh các khớp liên đốt gần (PIP) và khớp bàn ngón (MCP).
Có bào mòn và phá hủy xương cạnh khớp IP1, các khớp DIP, PIP và MCP.
Có trật và sai khớp tại DIP 2, 4 và 5 và PIP 2-4.
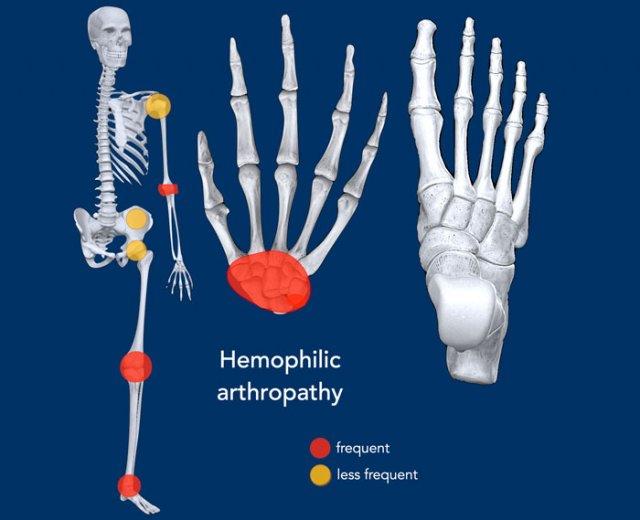
Bệnh khớp do Hemophilia
Dấu hiệu chính
Các tổn thương lan rộng có hình ảnh tương tự viêm khớp thoái hóa, nhưng xuất hiện ở vị trí hoặc theo phân bố bất thường.
Lâm sàng
Hemophilia là rối loạn chảy máu do thiếu hụt đông máu di truyền, chủ yếu theo kiểu di truyền lặn liên kết nhiễm sắc thể X, do đó xảy ra hầu như độc quyền ở nam giới.
Khoảng 50% bệnh nhân hemophilia phát triển bệnh khớp do hemophilia.
Tình trạng này xuất phát từ các đợt tràn máu khớp tái phát, dẫn đến tăng sản màng hoạt dịch, viêm mạn tính, xơ hóa và lắng đọng hemosiderin.
Bệnh thường gặp ở dạng đơn khớp hoặc ít khớp.
Dự phòng sớm bằng các yếu tố đông máu giúp giảm đáng kể các biến chứng cơ xương khớp.
Dấu hiệu X-quang
- Khớp: bào mòn và cuối cùng dẫn đến phá hủy khớp
- Xương: hình thành nang xương dưới sụn, loãng xương (chủ yếu quanh khớp do tăng sinh mạch máu), cứng khớp ở giai đoạn muộn
- Sụn: hẹp khe khớp và phá hủy sụn ở giai đoạn muộn của bệnh
- Phân bố: tràn máu khớp ảnh hưởng đến các khớp lớn và thường gặp ở dạng đơn khớp hoặc ít khớp, xem minh họa
- Dấu hiệu khác: bất thường tăng trưởng xương
- Phần mềm: sưng nề phần mềm do tràn dịch khớp hoặc xuất huyết ngoài khớp.
Điểm giảng dạy: khi hình ảnh tổn thương giống viêm khớp thoái hóa nhưng có biểu hiện hoặc phân bố bất thường, cần nghĩ đến bệnh khớp do hemophilia.
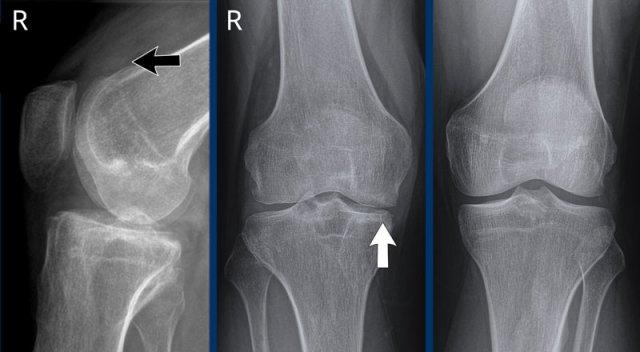
Bệnh nhân này có tiền sử hemophilia và tràn máu khớp tái phát nhiều lần.
Hình ảnh
Giãn túi cùng trên xương bánh chè của khớp gối phải do tràn máu khớp (mũi tên đen).
Hẹp khe khớp phía trong do phá hủy sụn và viêm khớp thoái hóa thứ phát (mũi tên trắng).
Hình thành nang xương dưới sụn phía dưới gai liên lồi cầu.
Không có hình ảnh bào mòn xương.
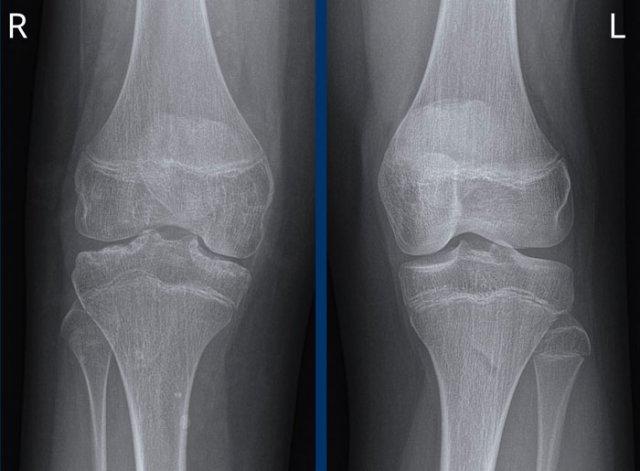
Bệnh nhân này có tiền sử tràn máu khớp tái phát nhiều lần do dị dạng mạch máu (không hiển thị trên X-quang thường quy).
Hình ảnh
Hình ảnh khớp gối phải cho thấy hẹp khe khớp, hình thành nang xương dưới sụn và bào mòn mâm chày trong và ngoài.
Khớp gối trái bình thường để so sánh.
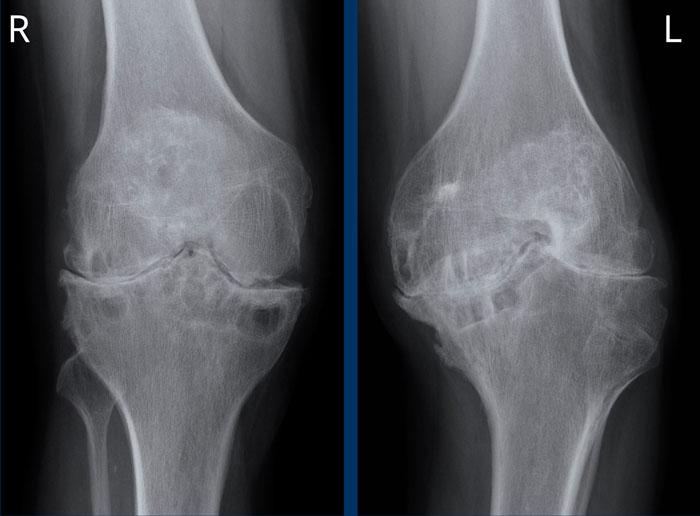
Bệnh nhân này có tiền sử lâu dài tràn máu khớp tái phát nhiều lần do hemophilia.
Hình ảnh
Hố liên lồi cầu bên trái hơi rộng, dấu hiệu này cũng có thể gặp trong viêm khớp dạng thấp thiếu niên và bệnh khớp do lao.
Lồi cầu xương đùi hình củ hành với bề mặt lồi cầu bị dẹt.
Biến dạng xương đồng tâm bên trái cũng có thể gặp trong bệnh khớp do lao.
Đây là bệnh khớp do hemophilia phân loại Arnold-Hilgartner giai đoạn V, với hẹp khe khớp nặng, hình thành nang xương dưới sụn và phá hủy xương dạng bào mòn.
Hình ảnh của bệnh nhân hemophilia có tràn máu khớp vai tái phát.
Có các dấu hiệu của viêm khớp thoái hóa thứ phát với xơ cứng xương dưới sụn và hình thành gai xương ở cả hai phía của khớp ổ chảo – cánh tay.
Nhìn chung, bệnh khớp do hemophilia có nhiều điểm tương đồng với viêm khớp thoái hóa.
Tuy nhiên, sự hiện diện của các tổn thương bào mòn, hình thành nang xương dưới sụn lan rộng và tiền sử tràn máu khớp tái phát là những đặc điểm phân biệt giúp hướng đến chẩn đoán bệnh khớp do hemophilia.
Hình ảnh khớp cổ chân của bệnh nhân hemophilia.
Các dấu hiệu bao gồm:
- hẹp khe khớp đối xứng lan rộng,
- hình thành nang xương dưới sụn
- thay đổi dạng bào mòn xương
Bệnh khớp do hemophilia giai đoạn cuối
Các dấu hiệu bao gồm:
- hẹp khe khớp đối xứng
- tràn dịch khớp
- hình thành nang xương dưới sụn
- viêm khớp thoái hóa thứ phát với gai xương
Mặc dù bản thân các dấu hiệu này không đặc hiệu, có thể nhận thấy sự tương đồng giữa tất cả các trường hợp nêu trên.
CRMO – Viêm xương tủy đa ổ tái phát mạn tính
Dấu hiệu chính
Các vùng viêm xương vô khuẩn đa ổ
Lâm sàng
Viêm xương tủy đa ổ tái phát mạn tính (CRMO) là một rối loạn tự viêm của xương hiếm gặp ở trẻ em và người trẻ tuổi, đặc trưng bởi tình trạng viêm xương tủy không do vi khuẩn.
Bệnh nhân biểu hiện đau xương đa ổ từng đợt do viêm xương vô khuẩn. Bệnh có diễn tiến tái phát và thuyên giảm xen kẽ. Nguyên nhân của CRMO vẫn chưa được làm rõ. Chẩn đoán được xác lập bằng phương pháp loại trừ, trong đó các nguyên nhân cần loại trừ chủ yếu là u tân sinh và nhiễm trùng.
Bệnh đôi khi được chẩn đoán kèm theo bệnh viêm ruột hoặc vảy nến, và có vẻ có yếu tố di truyền.
CRMO ở trẻ em tương đương với hội chứng SAPHO ở người lớn.
Dấu hiệu hình ảnh học
- Khớp: không có dấu hiệu bất thường.
- Xương: ban đầu là các tổn thương tiêu xương và phù tủy xương, sau đó tiến triển thành các tổn thương xơ cứng ở hành xương. Ngoài ra còn có viêm màng xương.
- Sụn: không có dấu hiệu bất thường.
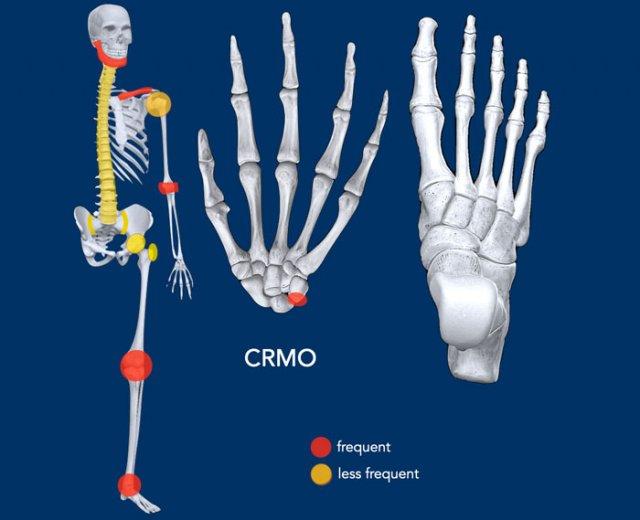
- Phân bố: xem hình minh họa, thường đối xứng và đa ổ. Điển hình là đầu trong xương đòn và xương chày bị tổn thương. Các vị trí thường gặp khác bao gồm xương sườn, xương hàm dưới, xương chậu và thân đốt sống.
- Dấu hiệu khác: xảy ra ở trẻ em và thanh thiếu niên với độ tuổi khởi phát trung bình từ 7-14 tuổi, tỷ lệ nữ/nam xấp xỉ 2:1.
- Mô mềm: phù nề mô mềm xung quanh vùng CRMO.
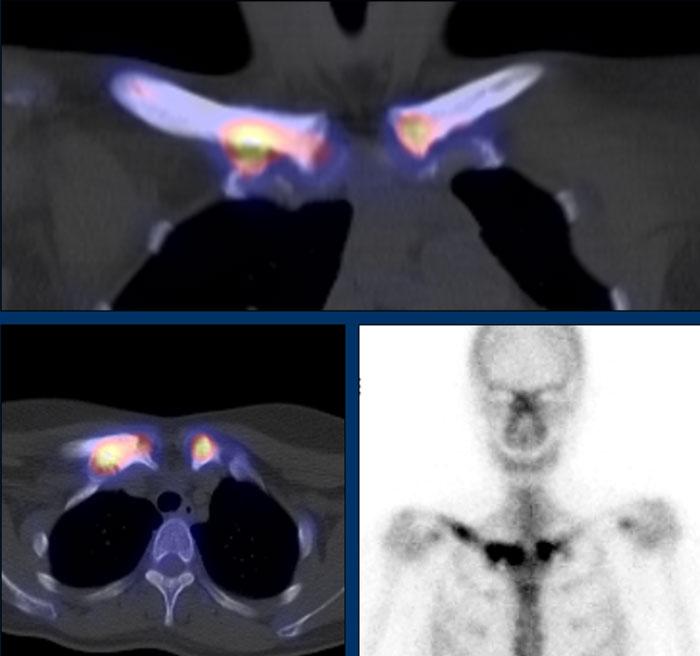
Dày vỏ xương, xơ cứng và phì đại xương ở thân xương và hành xương đòn phải, cũng như hành xương đòn trái.
SPECT-CT và xạ hình xương của cùng một bệnh nhân. Ghi nhận tăng hấp thu chất đánh dấu phóng xạ bất thường tại các vùng tương ứng, phản ánh tình trạng tăng chu chuyển xương.
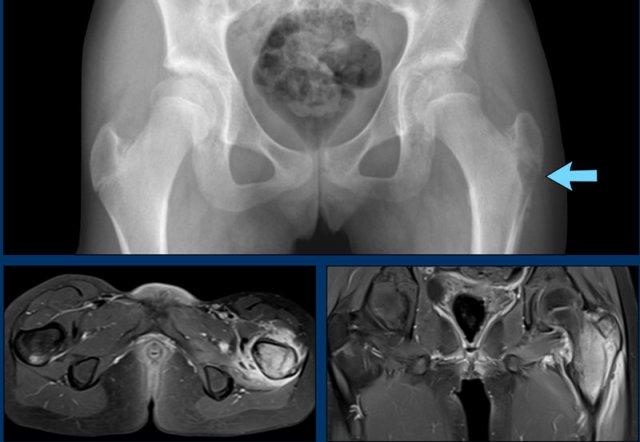
X-quang của bệnh nhân CRMO có đau bên trái.
Có hình ảnh tiêu xương dưới vỏ ở phía ngoài đầu trên xương đùi (mũi tên).
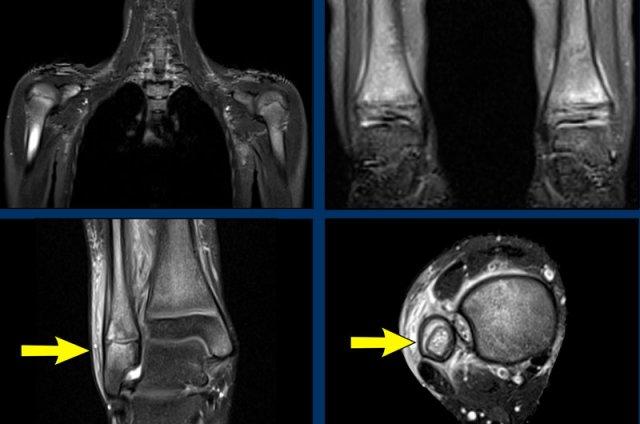
MRI (chuỗi xung T1 TSE FS có thuốc tương phản từ, mặt cắt ngang và mặt cắt vành) cho thấy vùng ngấm thuốc của xương và mô mềm.
Đây là biểu hiện của viêm xương tủy không do nhiễm khuẩn có lan rộng ra ngoài vỏ xương.
Ngoài ra còn thấy một ổ CRMO nhỏ ở mặt sau của mấu chuyển lớn bên phải.
Nhiều ổ CRMO
Bệnh nhân này có các ổ tổn thương ở chỏm xương cánh tay và thân xương cánh tay đoạn gần, mỏm quạ bên phải, và đầu dưới xương chày hai bên.
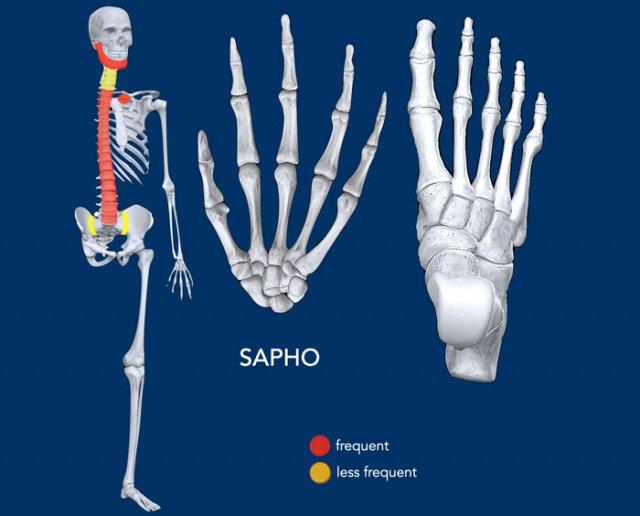
Hội chứng SAPHO
Lâm sàng
Hội chứng SAPHO (synovitis – viêm màng hoạt dịch, acne – mụn trứng cá, pustulosis – mụn mủ, hyperostosis – tăng sản xương, và osteitis – viêm xương)
là một rối loạn viêm không phổ biến ảnh hưởng đến xương, khớp và da.
Cơ chế bệnh sinh của hội chứng SAPHO vẫn chưa được hiểu rõ.
Bệnh đôi khi được mô tả là một rối loạn tự viêm.
Thể bệnh tương đương ở trẻ em được gọi là CRMO.
Đặc điểm hình ảnh học
- Articular (Khớp): bào mòn khớp và bào mòn tại các góc thân đốt sống.
- Bone (Xương):
Viêm xương (Osteitis), biểu hiện là xơ hóa tủy xương và phù tủy xương.
Tăng sản xương (Hyperostosis), biểu hiện là dày vỏ xương, hình thành gai xương, vôi hóa cạnh cột sống và dính khớp.
Tiêu xương (Osteolysis) cũng là một dấu hiệu thường gặp và có thể dẫn đến xẹp thân đốt sống. - Cartilage (Sụn): hẹp khe khớp
- Distribution (Phân bố): không đối xứng, thành ngực trước là vị trí tổn thương phổ biến nhất, xem hình minh họa.
- Extra findings (Đặc điểm bổ sung): Thường gặp ở độ tuổi trung bình từ 30 đến 50 tuổi, với tỷ lệ nữ giới chiếm ưu thế.
- Soft tissue (Mô mềm): Mụn trứng cá và mụn mủ ở lòng bàn tay và lòng bàn chân, mặc dù các biểu hiện ở da và hệ xương khớp không nhất thiết phải cùng tồn tại.
Điểm giảng dạy: mức độ viêm quyết định loại bất thường xương. Tiêu xương sẽ xảy ra khi có tình trạng viêm lan rộng. Tăng hoạt động xương và xơ hóa sẽ xảy ra khi mức độ viêm ít hơn.
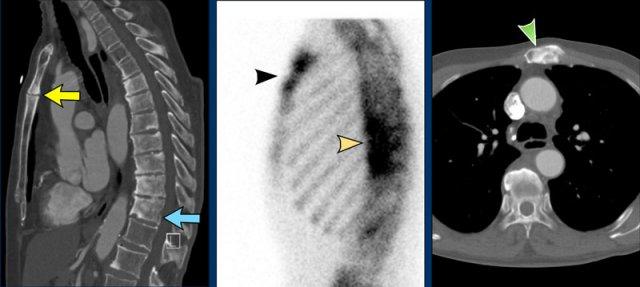
Bệnh nhân mắc hội chứng SAPHO với:
- Viêm xương thân xương ức và cán xương ức, các thân đốt sống ngực xơ hóa, một số bào mòn mâm đốt sống và hình thành cầu xương cạnh cột sống (trái, CT mặt phẳng đứng dọc)
- Tăng chu chuyển xương (giữa, xạ hình xương)
- Xơ hóa tại cán xương ức (phải, CT mặt phẳng ngang)
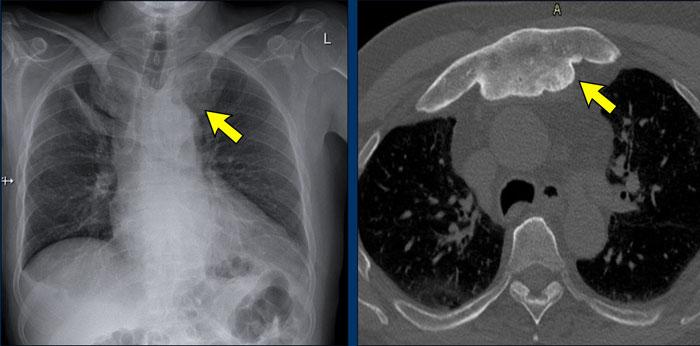
Tăng sản xương trong hội chứng SAPHO
Bệnh nhân này có tình trạng tăng sản xương lan rộng ở mặt trong của xương đòn hai bên.
CT của cùng bệnh nhân.
Có tình trạng tăng sản xương lan rộng ở mặt trong của xương đòn và xương ức.
Dính khớp ức đòn và các khớp sườn ức thứ nhất và thứ hai.
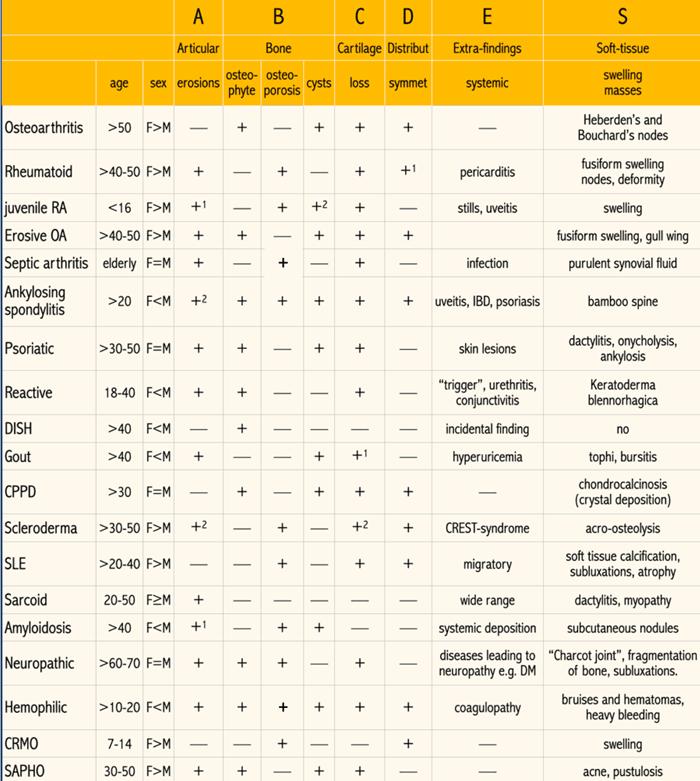
Tổng quan ABCDE-S
Bảng này tóm tắt các dấu hiệu chính của các bệnh lý khớp khác nhau theo quy tắc ghi nhớ ABCDE-S.
Nhấp vào hình ảnh để xem phóng to.