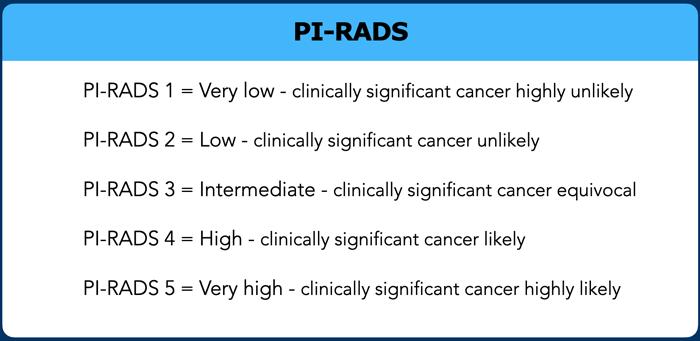
Ung thư tuyến tiền liệt – PI-RADS v2.1
Sự ra đời của Hệ thống Phân loại và Báo cáo Hình ảnh Tuyến tiền liệt (PI-RADS) vào năm 2012 đã cải thiện đáng kể việc chuẩn hóa quy trình thu nhận, phân tích và báo cáo kết quả MRI đa thông số (mpMRI) tuyến tiền liệt.
Kể từ đó, Ủy ban Chỉ đạo PI-RADS đã đề xuất một số cải tiến đối với PI-RADS Phiên bản 2.0, dẫn đến sự ra đời của PI-RADS Phiên bản 2.1 được cập nhật.
Các thay đổi trong PI-RADS v2.1 bao gồm:
- Cải tiến về mặt phẳng thu nhận hình ảnh trong chuỗi xung T2W.
- Cập nhật khuyến nghị về giá trị b trong DWI và độ phân giải thời gian trong DCE-MRI.
- Sửa đổi tiêu chí phân tích DWI và DCE, bao gồm làm rõ vai trò của MRI hai thông số (bpMRI).
- Các lưu ý đặc biệt đối với các tổn thương nằm ở mô đệm xơ cơ trước (AFMS) và vùng trung tâm (CZ).
- Cải thiện tiêu chí đánh giá các tổn thương PI-RADS phân loại 2 ở vùng chuyển tiếp (TZ), bao gồm hướng dẫn đánh giá tín hiệu nền.
Các thay đổi so với phiên bản 2.0 sẽ được làm nổi bật.
Giới thiệu
Các phân loại đánh giá PI-RADS dựa trên kết quả của MRI đa thông số, bao gồm sự kết hợp của chuỗi xung T2W (T2-weighted), hình ảnh khuếch tán (DWI) và hình ảnh ngấm thuốc tương phản từ động học (DCE).
Đây là công cụ chính xác trong việc phát hiện ung thư tuyến tiền liệt có ý nghĩa lâm sàng.
Trong PI-RADS v2.1, ung thư có ý nghĩa lâm sàng được định nghĩa trên giải phẫu bệnh là:
- Điểm Gleason ≥ 7 – bao gồm 3+4 với thành phần Gleason 4 nổi bật nhưng không chiếm ưu thế và/hoặc
- Thể tích khối u > 0,5cc và/hoặc
- Xâm lấn ngoài tuyến tiền liệt (EPE).
Điểm Gleason
Điểm Gleason được các nhà giải phẫu bệnh sử dụng để phân độ ung thư tuyến tiền liệt.
Nếu các tế bào ung thư và hình thái tăng trưởng của chúng trông rất bất thường, độ 5 sẽ được xếp loại. Điểm Gleason là tổng của hai hình thái phổ biến nhất.
Hai độ này được cộng lại để cho ra điểm Gleason.
Do đó, điểm Gleason cao nhất là 10.
Ví dụ, nếu điểm Gleason được ghi là 3+4=7, điều đó có nghĩa là phần lớn khối u là độ 3 và độ phổ biến thứ hai hoặc độ ác tính nhất là độ 4.
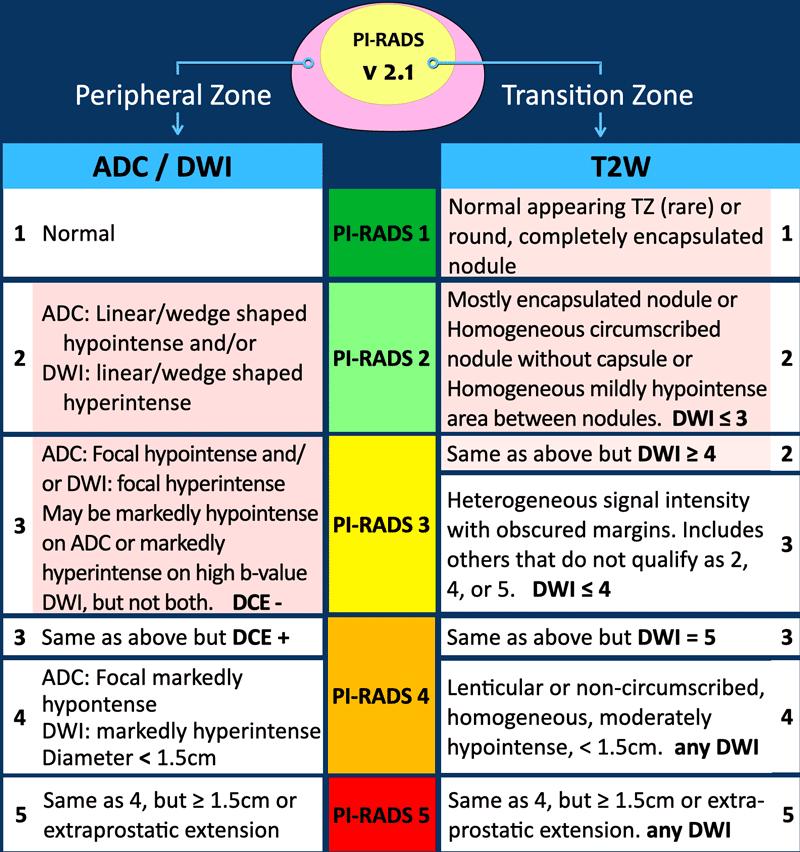
PI-RADS phiên bản 2.1
Bảng này dựa trên PI-RADS phiên bản 2.1.
Các thay đổi so với phiên bản 2.0 cũ được đánh dấu bằng màu đỏ nhạt.
Đánh giá theo Giải phẫu Vùng
Việc xác định chính xác vùng giải phẫu (Vùng Ngoại vi so với Vùng Chuyển tiếp) là rất quan trọng, vì chuỗi xung chủ đạo được sử dụng để xác định điểm PI-RADS thay đổi tùy theo vị trí.
Vùng ngoại vi (PZ)
Vùng ngoại vi nằm ở phía sau và bên của tuyến tiền liệt, bao quanh vùng chuyển tiếp.
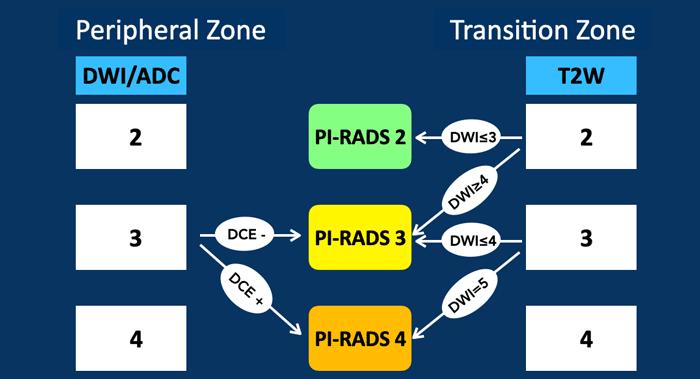
Tại Vùng Ngoại vi, DWI/ADC là chuỗi xung chủ đạo.
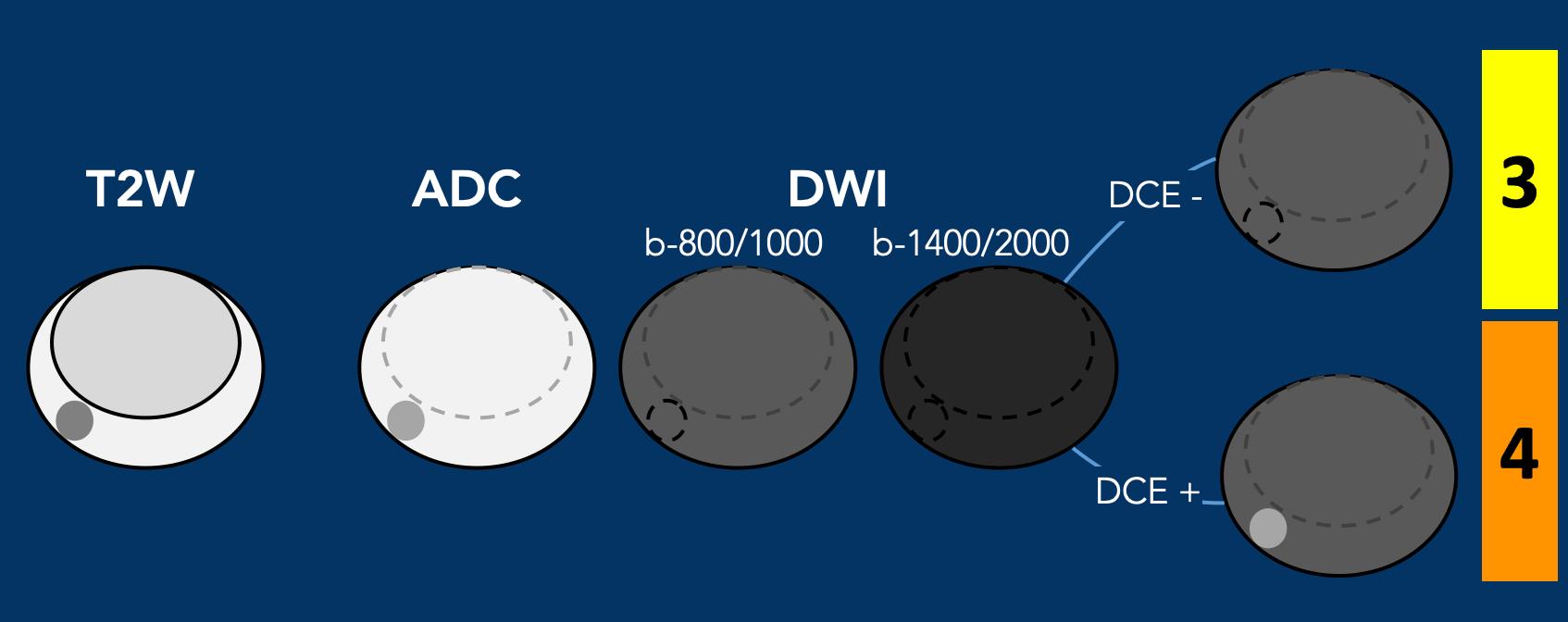
- Các tổn thương được chấm điểm PI-RADS 3 dựa trên DWI/ADC:
- Giữ nguyên PI-RADS 3 nếu DCE âm tính
- Được nâng lên PI-RADS 4 nếu DCE dương tính (tức là ngấm thuốc khu trú sớm)
Cập nhật trong PI-RADS v2.1:
- Có mô tả chính xác hơn về các tổn thương vùng ngoại vi trong phân loại PI-RADS 2 và 3.
Vùng chuyển tiếp (TZ)
Vùng chuyển tiếp bao quanh niệu đạo tuyến tiền liệt và phì đại ở nam giới lớn tuổi do tăng sản lành tính tuyến tiền liệt.
Tại Vùng Chuyển tiếp, chuỗi xung T2W là chuỗi xung chủ đạo.
Điều chỉnh Phân loại PI-RADS Dựa trên DWI/ADC:
- Tổn thương có điểm T2W là 2:
- Giữ nguyên PI-RADS 2 nếu DWI/ADC ≤ 3
- Trở thành PI-RADS 3 nếu DWI/ADC ≥ 4
- Tổn thương có điểm T2W là 3:
- Giữ nguyên PI-RADS 3 nếu DWI/ADC < 5
- Trở thành PI-RADS 4 nếu DWI/ADC = 5
Cập nhật trong PI-RADS v2.1:
- Các nốt hình tròn, có vỏ bao hoàn toàn nay được xếp loại PI-RADS 1.
- Tiêu chí chính xác hơn cho các tổn thương phân loại 2.
Vùng ngoại vi (PZ)
Một tổn thương được đánh giá ở mức nghi ngờ phân loại 3 dựa trên DWI/ADC, giữ nguyên điểm PI-RADS 3 nếu không có ngấm thuốc khu trú (âm tính), tuy nhiên, sẽ trở thành điểm PI-RADS 4 nếu có ngấm thuốc khu trú (dương tính).
Vùng chuyển tiếp (TZ)
Một tổn thương được đánh giá ở phân loại 2 dựa trên chuỗi xung T2W giữ nguyên điểm PI-RADS 2 nếu DWI/ADC ≤ 3, tuy nhiên sẽ trở thành điểm PI-RADS 3 nếu DWI ≥ 4.
Một tổn thương được đánh giá ở phân loại 3 dựa trên chuỗi xung T2W giữ nguyên điểm PI-RADS 3 nếu DWI ≤ 4, tuy nhiên, sẽ trở thành điểm PI-RADS 4 nếu DWI/ADC đạt điểm 5.
Vùng ngoại vi
PI-RADS
Đối với vùng ngoại vi, chuỗi xung DWI/ADC là chuỗi xung chính để xác định phân loại đánh giá PI-RADS.
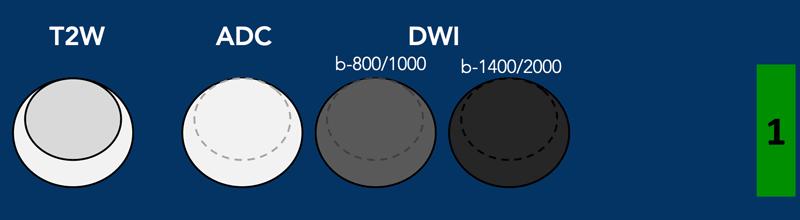
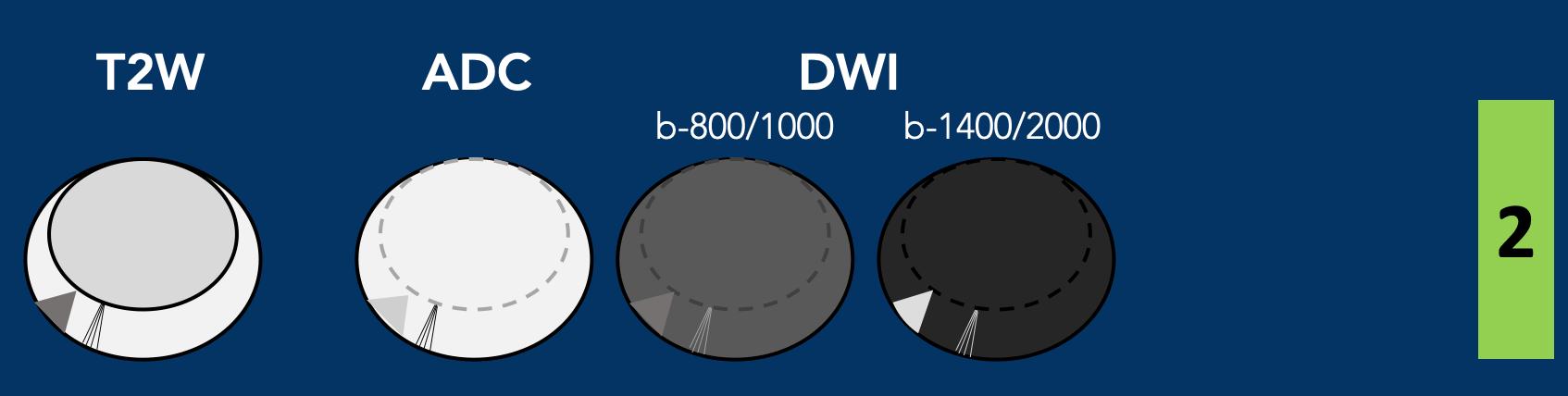
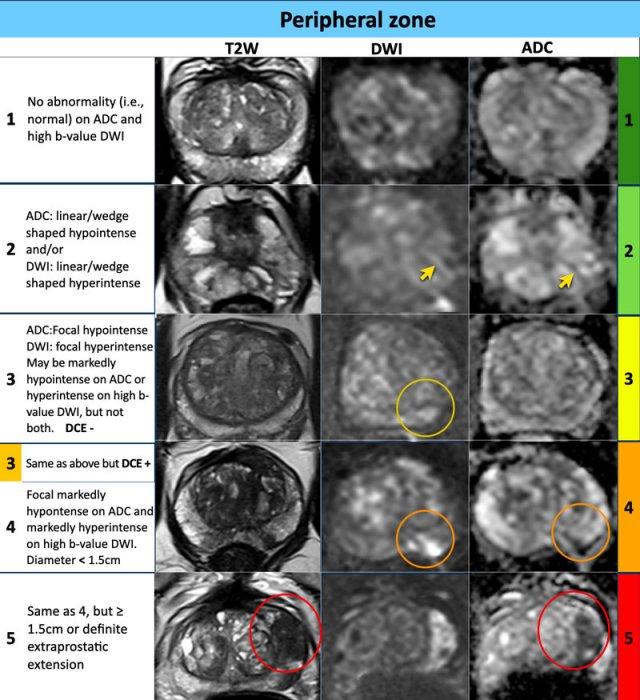
Vùng ngoại vi – DWI/ADC mức độ 1
- Không có bất thường nào được phát hiện trên ADC và DWI giá trị b cao.
Vùng ngoại vi – DWI/ADC mức độ 2
- Hình dạng tuyến tính/hình nêm với giảm tín hiệu trên ADC và/hoặc tăng tín hiệu dạng tuyến tính/hình nêm trên DWI giá trị b cao.
Vùng ngoại vi – DWI/ADC mức độ 3
- Giảm tín hiệu khu trú (rõ ràng và khác biệt so với nền) trên ADC và/hoặc tăng tín hiệu khu trú trên DWI giá trị b cao
- Có thể giảm tín hiệu rõ rệt trên ADC hoặc tăng tín hiệu rõ rệt trên DWI giá trị b cao, nhưng không đồng thời cả hai.
- Tổn thương mức độ 3 vẫn được xếp điểm PI-RADS 3 nếu không có ngấm thuốc khu trú (âm tính), nhưng sẽ được nâng lên điểm PI-RADS 4 nếu có ngấm thuốc khu trú.
Vùng ngoại vi – DWI/ADC mức độ 4
- Giảm tín hiệu rõ rệt khu trú trên ADC và tăng tín hiệu rõ rệt trên DWI giá trị b cao
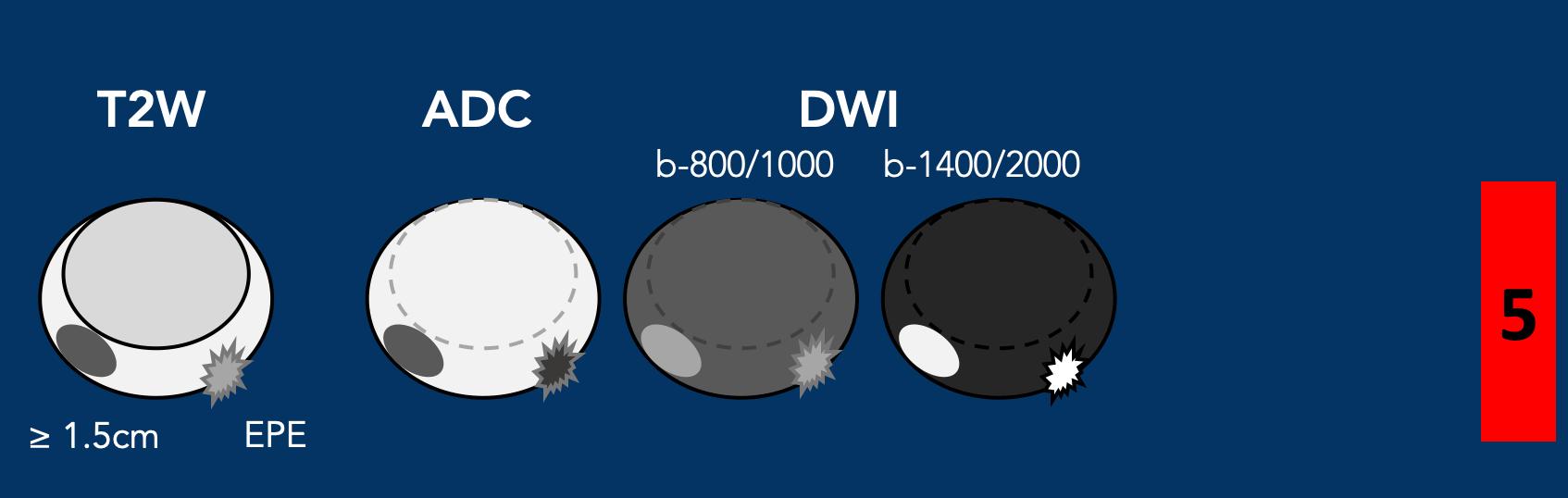
- Kích thước <1,5 cm theo chiều lớn nhất.
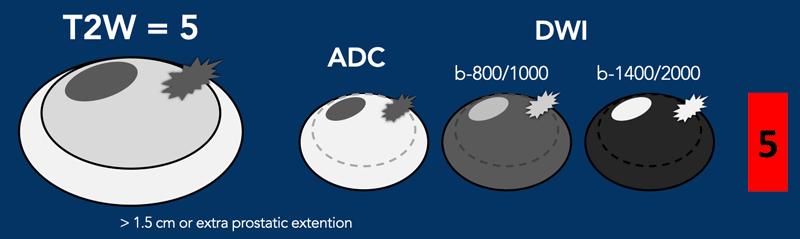
Vùng ngoại vi – DWI/ADC mức độ 5
- Tương tự mức độ đánh giá 4 nhưng ≥1,5 cm theo chiều lớn nhất hoặc
- Xâm lấn rõ ràng ra ngoài tuyến tiền liệt (EPE) hoặc có biểu hiện xâm lấn.
Ví dụ về PI-RADS 1-5
Các ví dụ về điểm PI-RADS từ 1-5 được trình bày trong bảng.
Tại vùng ngoại vi, phân loại đánh giá PI-RADS của một tổn thương được xác định chủ yếu dựa trên DWI/ADC và đối chiếu với hình ảnh chuỗi xung T2W và DCE.
Tại vùng ngoại vi, một tổn thương không rõ ràng hoặc không xác định được (mức độ 3) sẽ được xếp vào phân loại PI-RADS 4 nếu DCE dương tính, tức là có ngấm thuốc khu trú hoặc ngấm thuốc sớm hơn.
Tổn thương vẫn được xếp vào phân loại PI-RADS 3 nếu DCE âm tính, tức là không có ngấm thuốc sớm hoặc ngấm thuốc lan tỏa không tương ứng với tổn thương khu trú trên T2W/DWI, hoặc ngấm thuốc khu trú tương ứng với tăng sản lành tính tuyến tiền liệt (BPH).
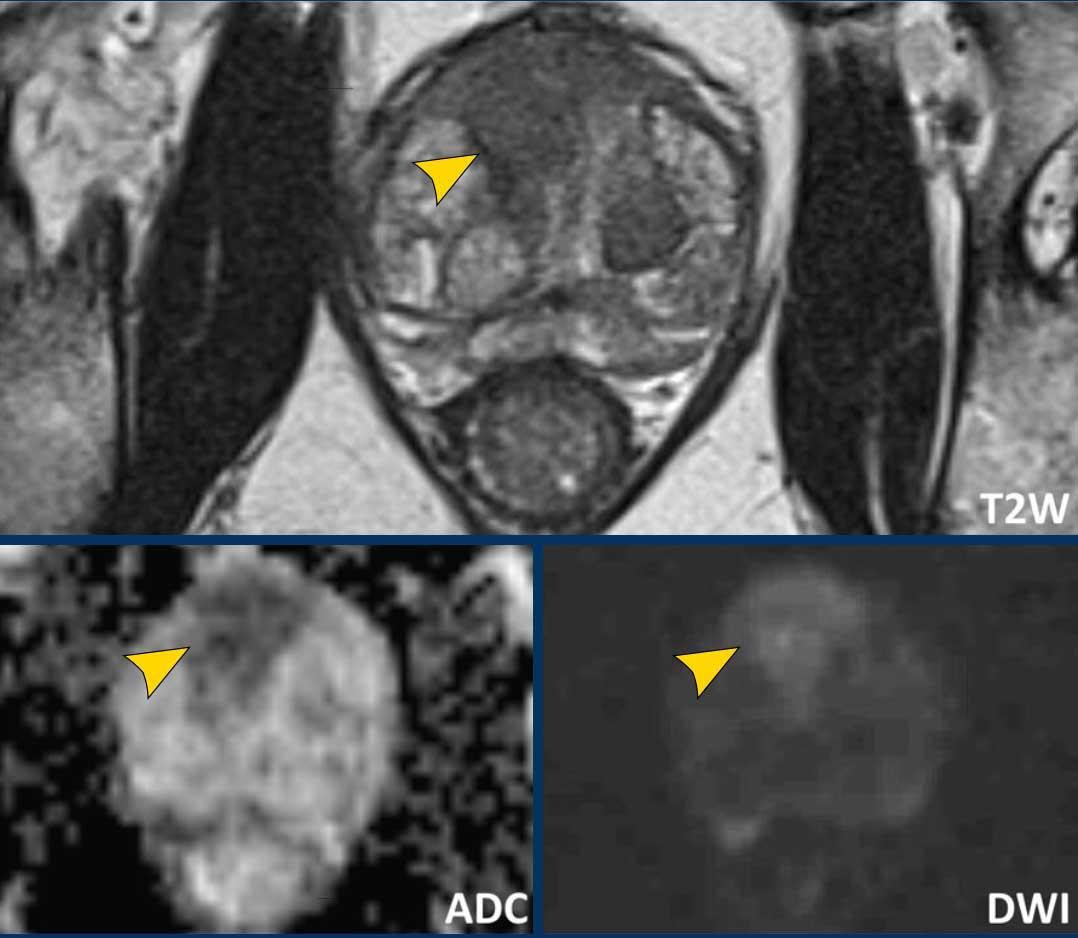
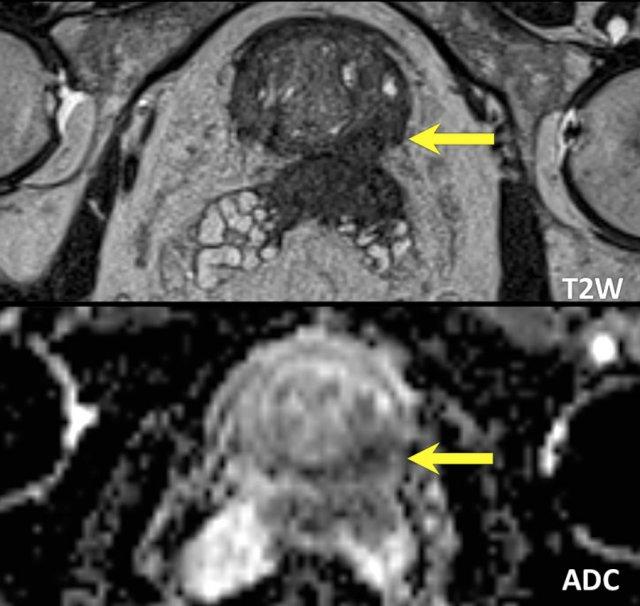
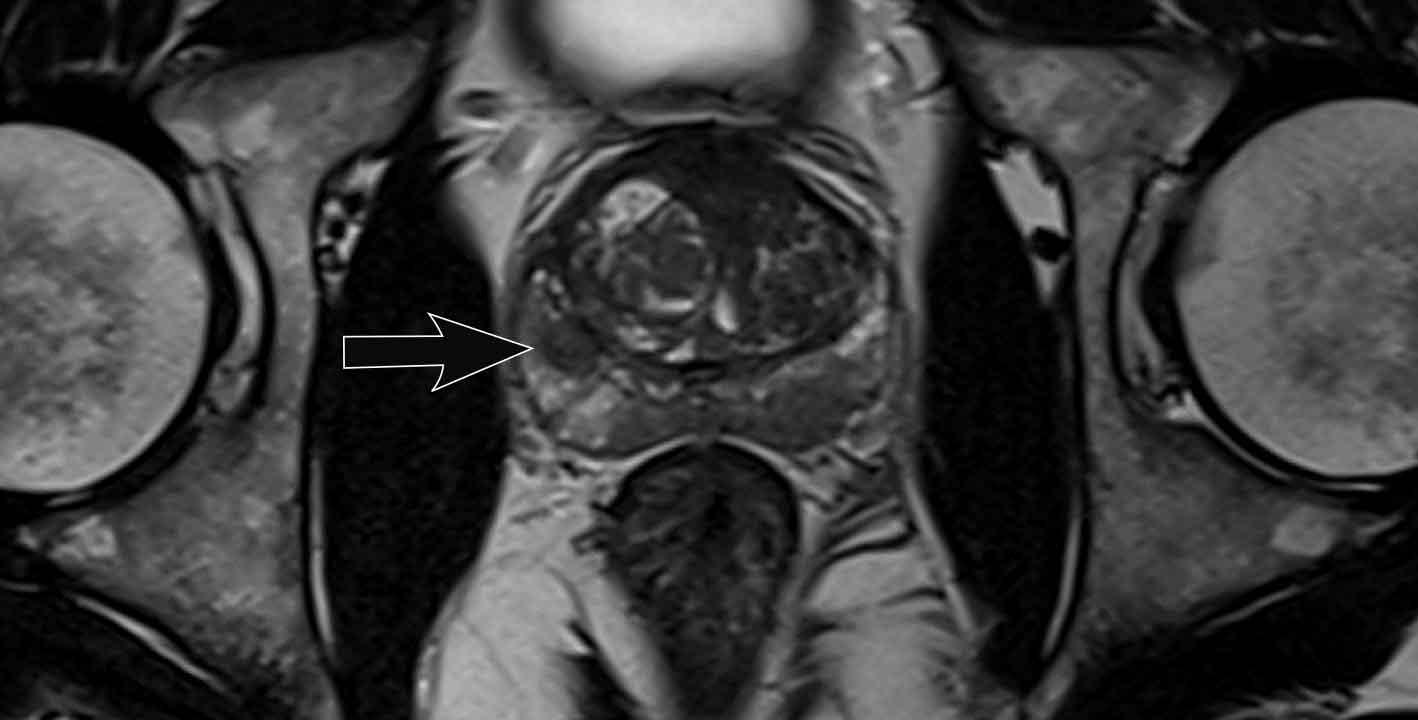
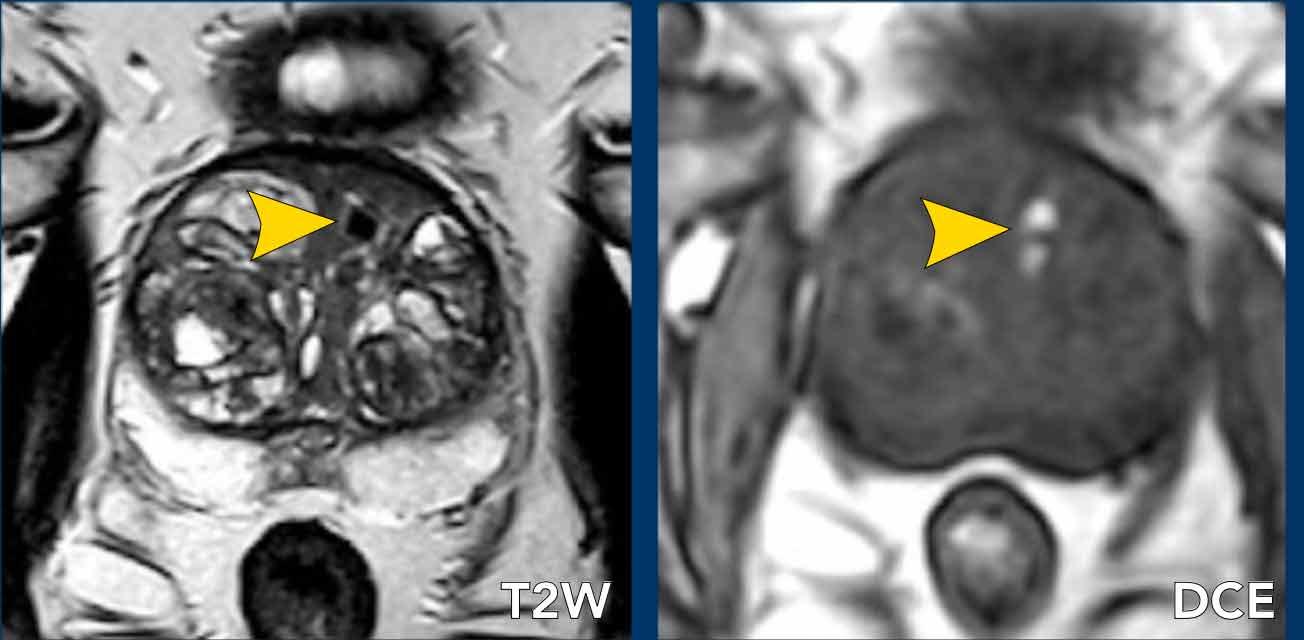
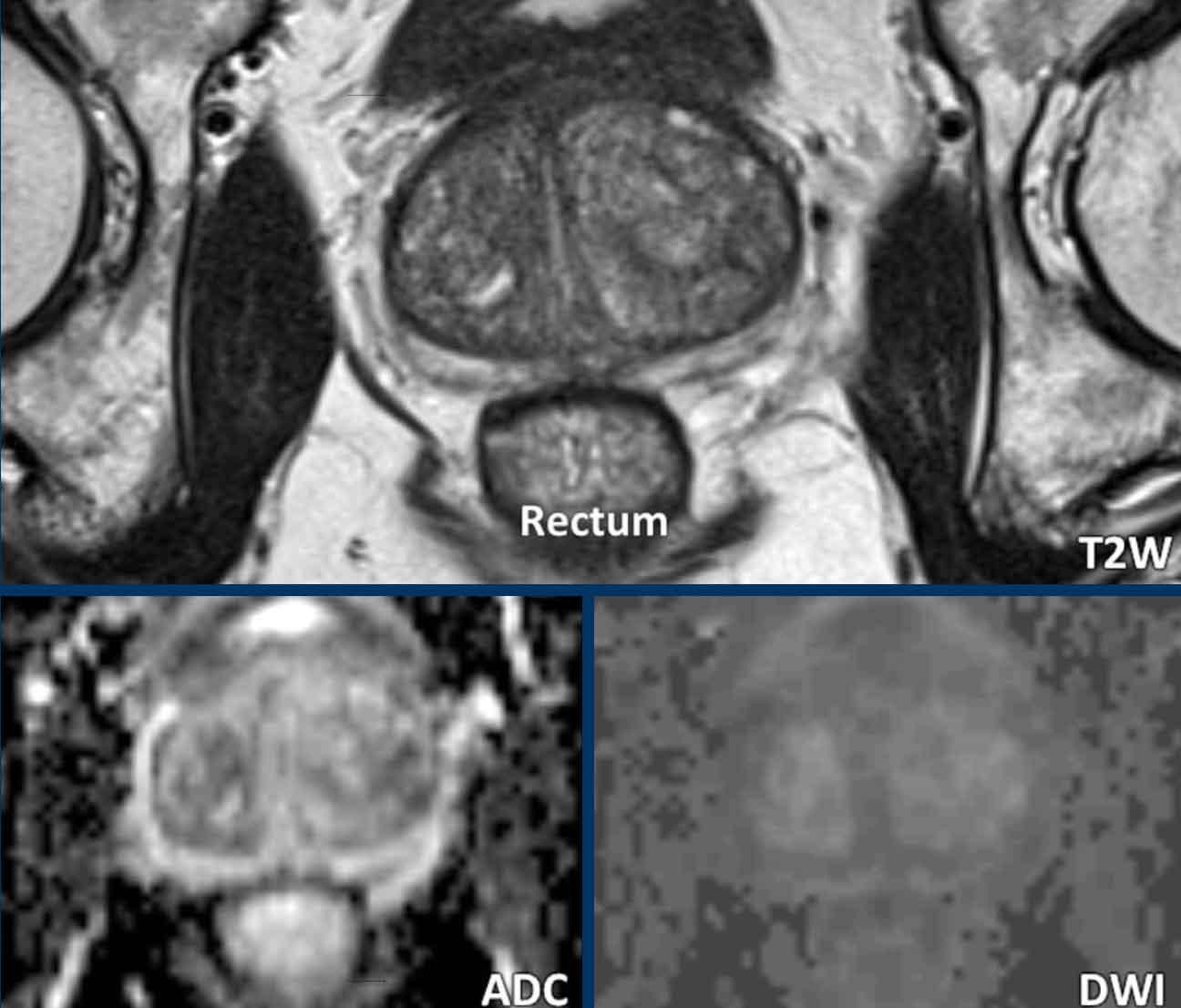
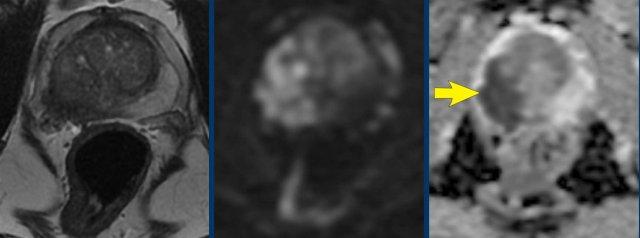
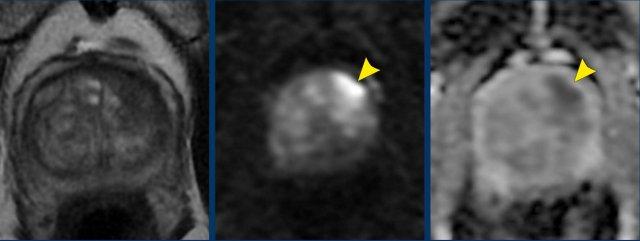
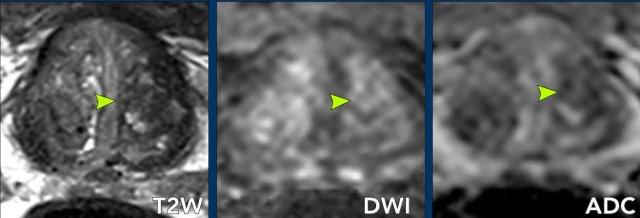
Ung thư tuyến tiền liệt tại vùng ngoại vi (PZ)
Đối với vùng ngoại vi, chuỗi xung DWI/ADC là chuỗi xung chính để xác định phân loại đánh giá PI-RADS.
Hãy quan sát hình ảnh trước và mô tả những gì bạn thấy.
Một tổn thương kích thước 16 mm (không hiển thị phép đo) được phát hiện, nằm ở phía sau vùng ngoại vi của phần giữa tuyến tiền liệt bên phải.
Tổn thương này được xếp vào phân loại PI-RADS 5, dựa trên giảm tín hiệu rõ rệt trên ADC và tăng tín hiệu rõ rệt trên DWI (điểm 5 – chuỗi xung chính), đối chiếu với giảm tín hiệu rõ rệt trên chuỗi xung T2W (điểm 5).
Điểm Gleason là 3+4, cho thấy nguy cơ trung bình của một ung thư có tính xâm lấn cao.
Tổn thương không tiếp xúc với vỏ bao giả và không có dấu hiệu xâm lấn ra ngoài tuyến tiền liệt.
Các tổn thương nghi ngờ tại vùng ngoại vi thường có các đặc điểm sau trên chuỗi xung T2W:
- Bờ không rõ
- Giảm tín hiệu trên ADC và chuỗi xung T2W
Các đặc điểm ít nghi ngờ hơn trên chuỗi xung T2W bao gồm:
- Hai bên
- Đối xứng
- Thay đổi tín hiệu phân bố lan tỏa
- Hình nêm
- Ổ giảm tín hiệu có bờ rõ
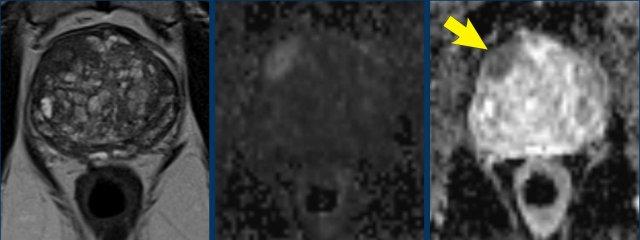
Hãy quan sát hình ảnh trước rồi tiếp tục đọc.
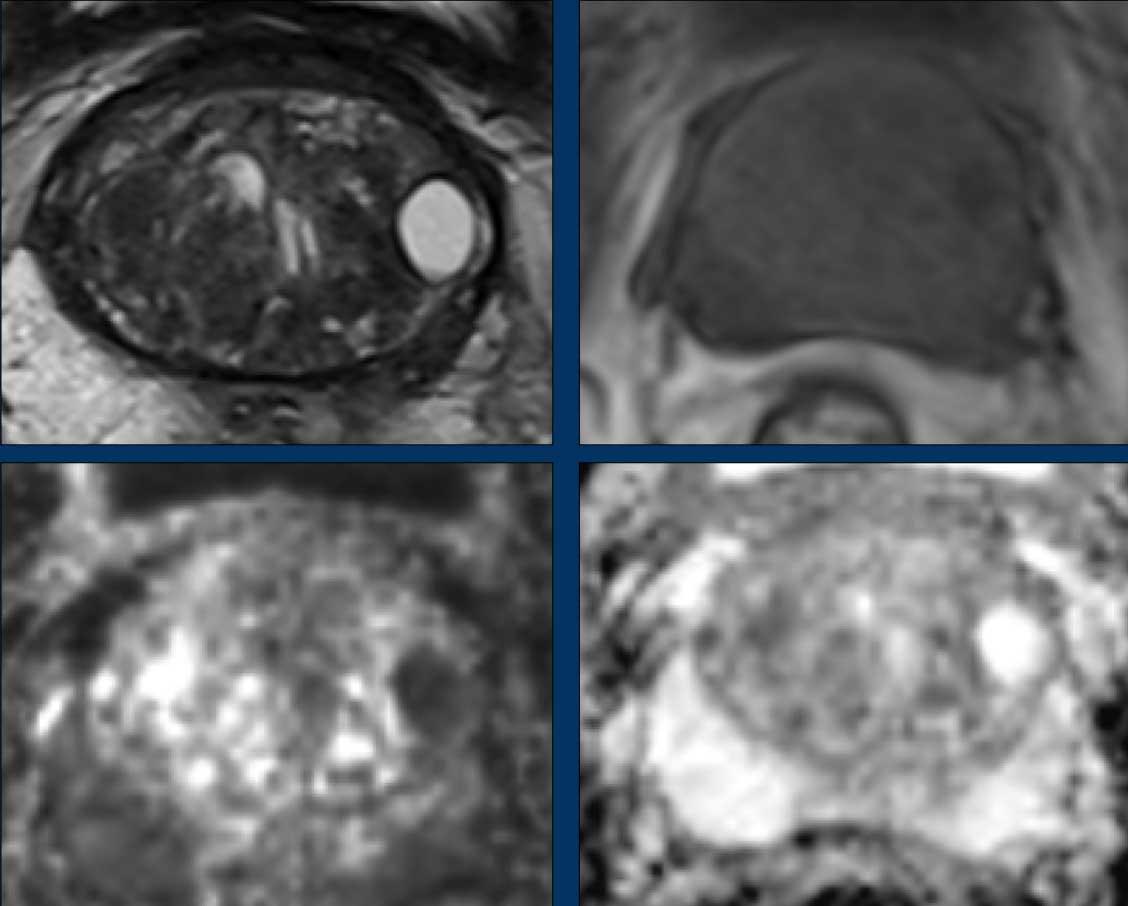
Các phát hiện bao gồm:
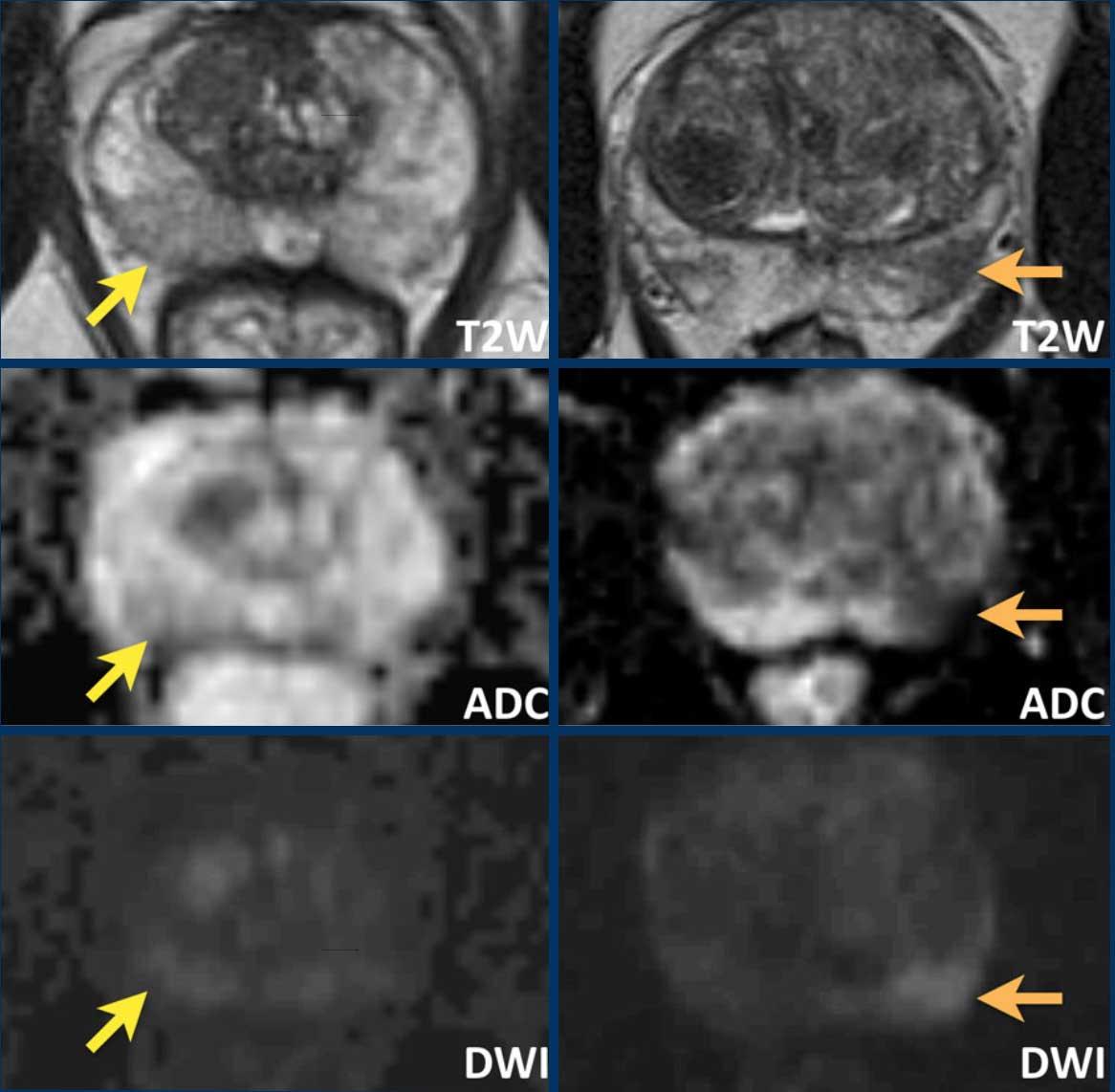
- Một tổn thương kích thước 17 mm (không hiển thị phép đo) nằm ở vùng ngoại vi, phía sau bên trái của phần giữa tuyến tiền liệt.
- Giảm tín hiệu rõ rệt trên ADC và tăng tín hiệu rõ rệt trên DWI.
- Tương ứng với vùng giảm tín hiệu trên chuỗi xung T2W.
- Trên chuỗi xung T2W, tổn thương tiếp xúc diện rộng với vỏ bao tuyến tiền liệt.
Tổn thương này được xếp vào phân loại PI-RADS 5 với nghi ngờ xâm lấn ra ngoài tuyến tiền liệt.
Điểm Gleason là 4+3.
Tổn thương nghi ngờ này có hạn chế khuếch tán đáng kể.
Giá trị ADC đo được là 440 mm²/s.
Giá trị ADC thấp cho thấy nguy cơ ác tính cao hơn.
Giá trị ADC thực tế có tương quan nghịch với khả năng ác tính có ý nghĩa lâm sàng.
Các giá trị trên 900 mm²/s được coi là có khả năng lành tính và dưới 750 mm²/s có khả năng ác tính.
Tuy nhiên, kết quả định lượng có thể khác nhau đáng kể giữa các máy chụp và các giao thức chụp.
Hãy quan sát hình ảnh trước rồi tiếp tục đọc.
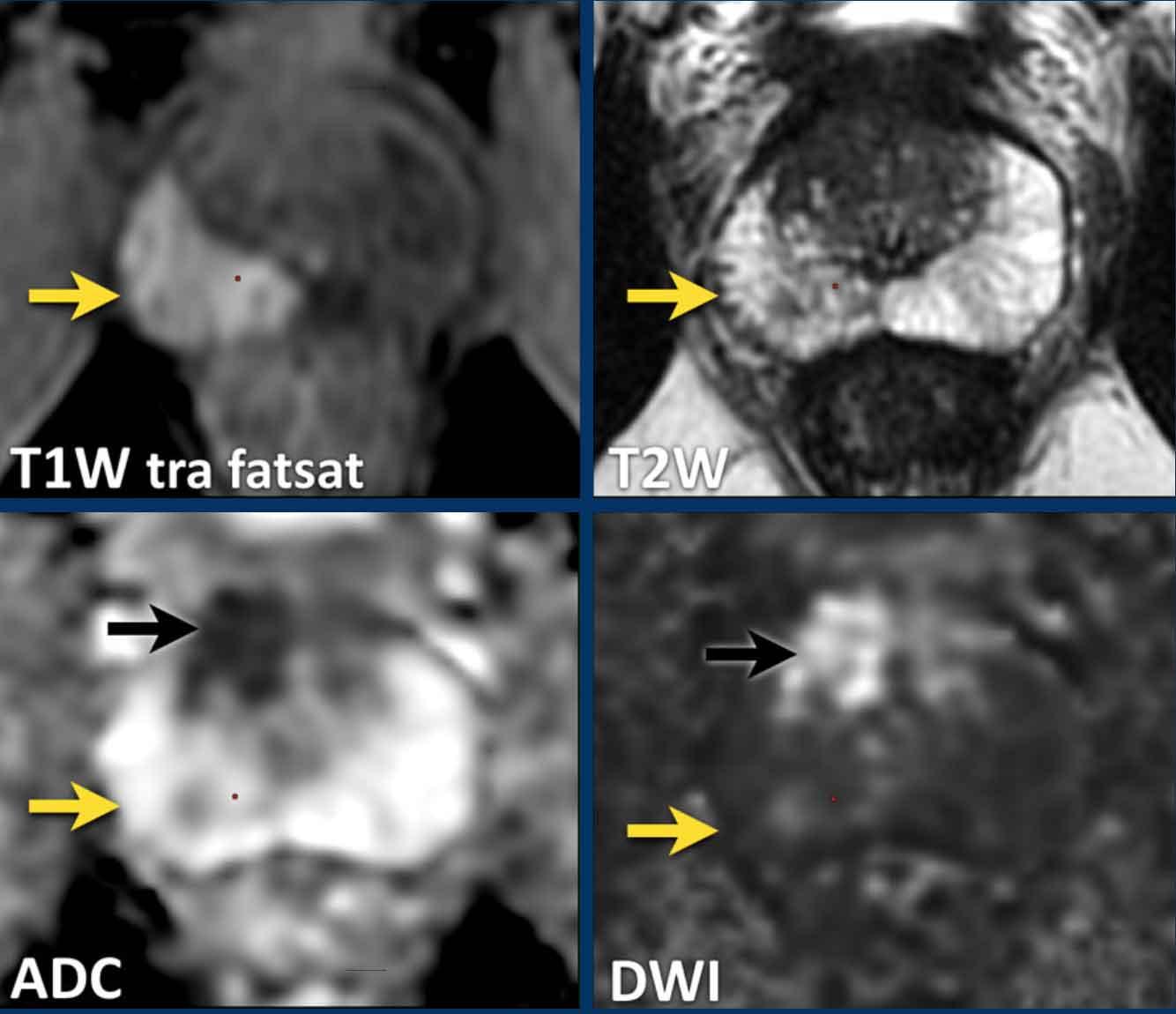
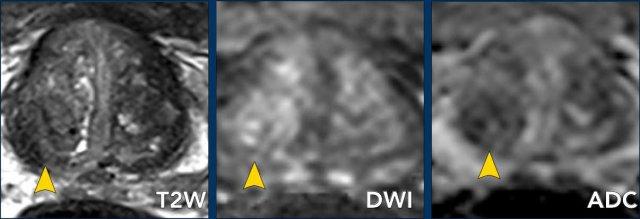
Các phát hiện bao gồm:
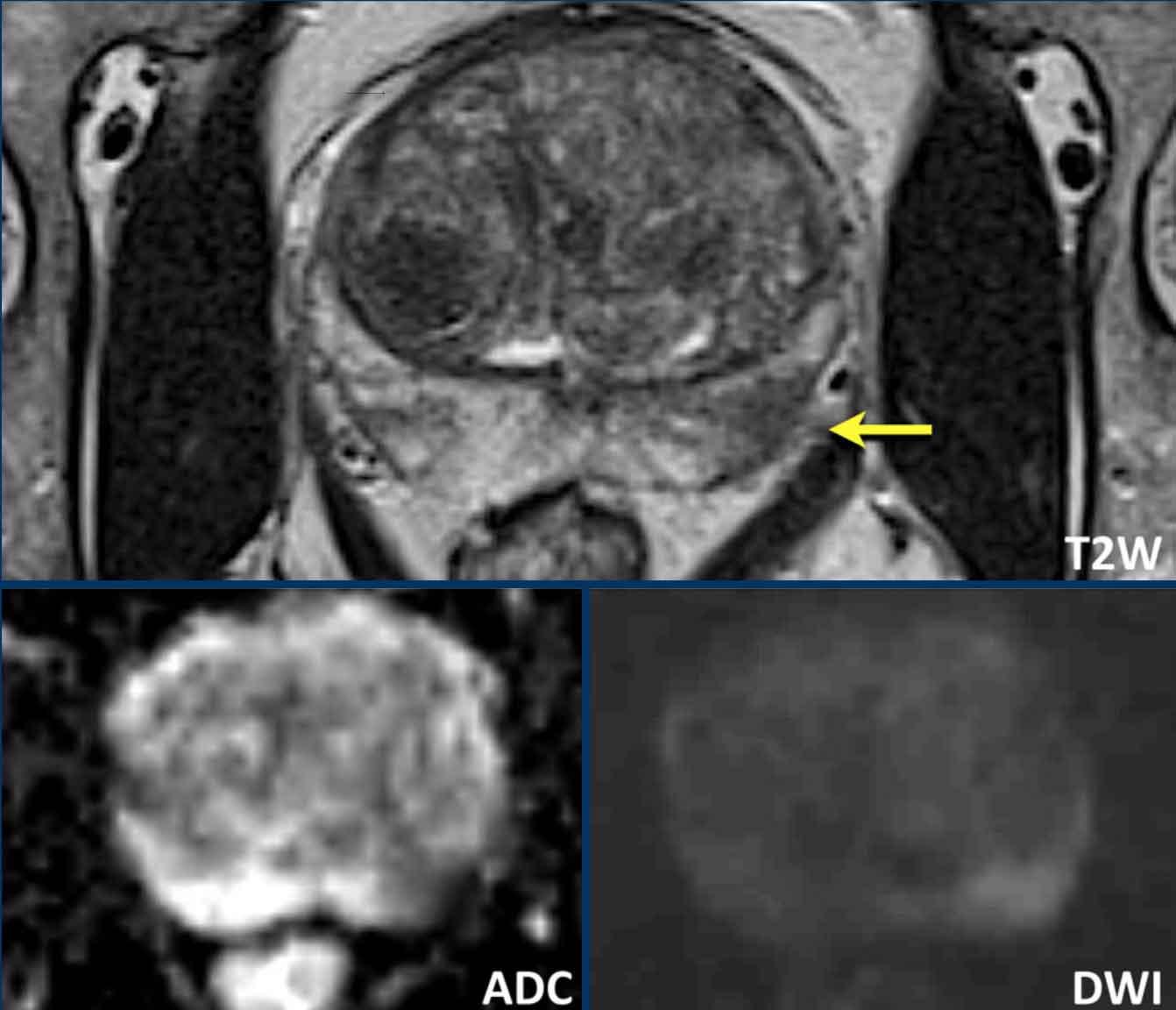
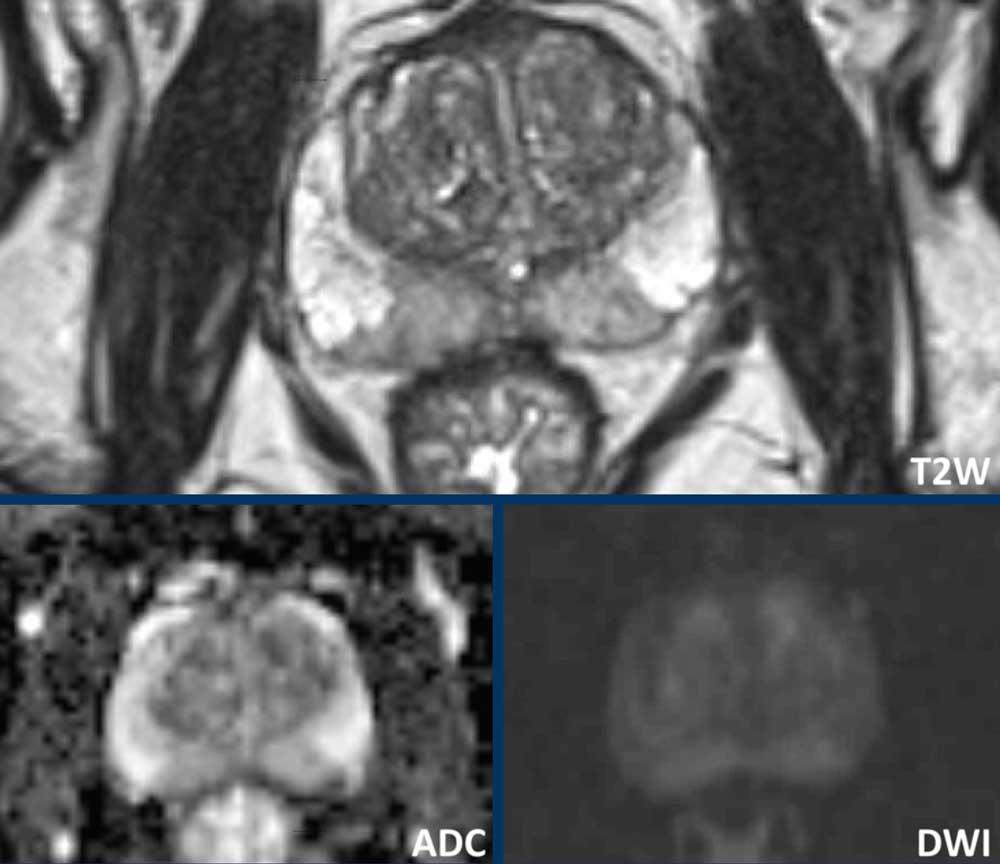
- Một tổn thương phân loại đánh giá PI-RADS 4 nằm ở vùng ngoại vi bên trái của phần giữa tuyến tiền liệt.
Giảm tín hiệu rõ rệt khu trú trên ADC (mũi tên vàng) (điểm 4), tương ứng với vùng giảm tín hiệu trên chuỗi xung T2W (điểm 4).
Điểm Gleason của tổn thương này là 3+4.
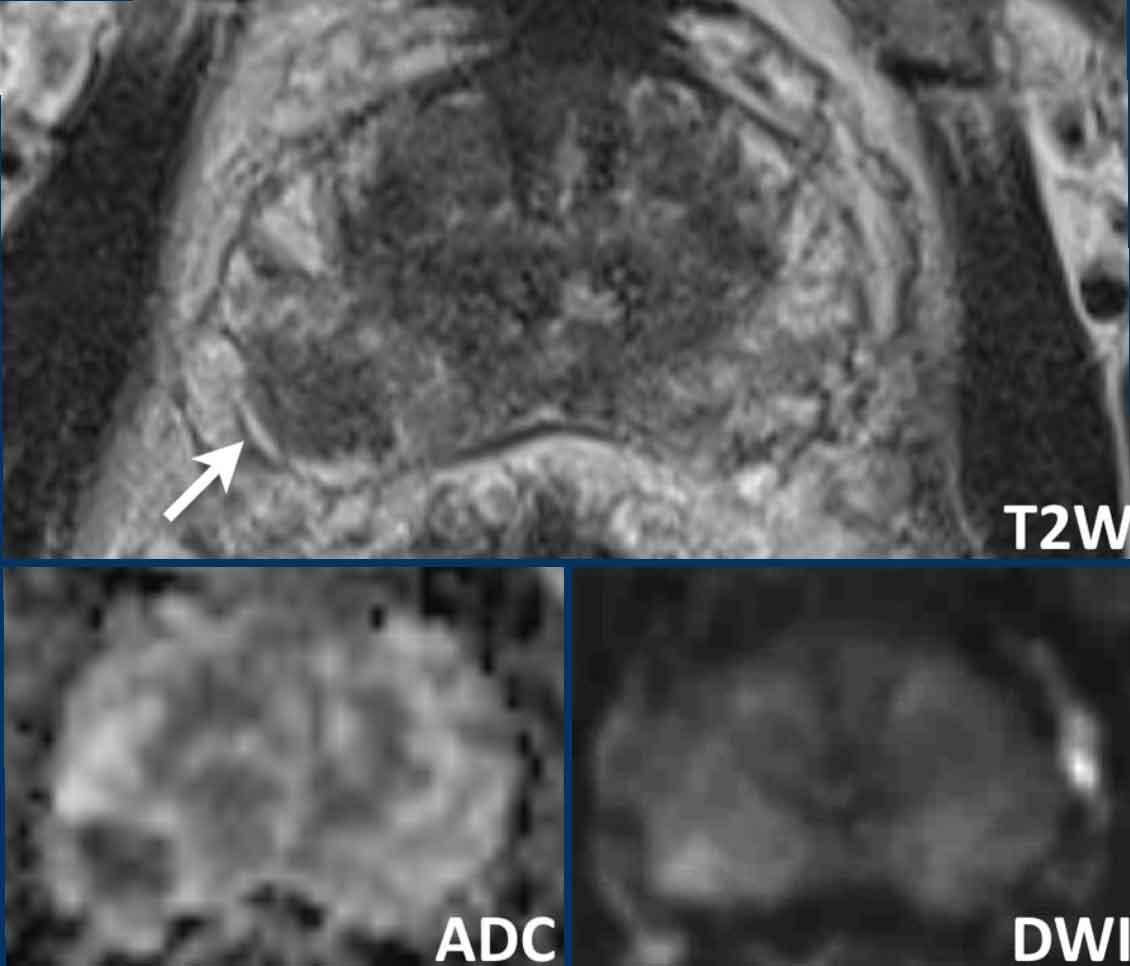
- Một tổn thương phân loại đánh giá PI-RADS 3 nằm ở vùng ngoại vi bên phải, với giảm tín hiệu khu trú nhẹ trên ADC (mũi tên xanh lá) và đồng tín hiệu trên DWI (điểm 3).
Không thực hiện DCE và không thể phân biệt thêm được.
Sinh thiết không cho thấy bất kỳ dấu hiệu ác tính nào.
Vùng Chuyển Tiếp
PI-RADS
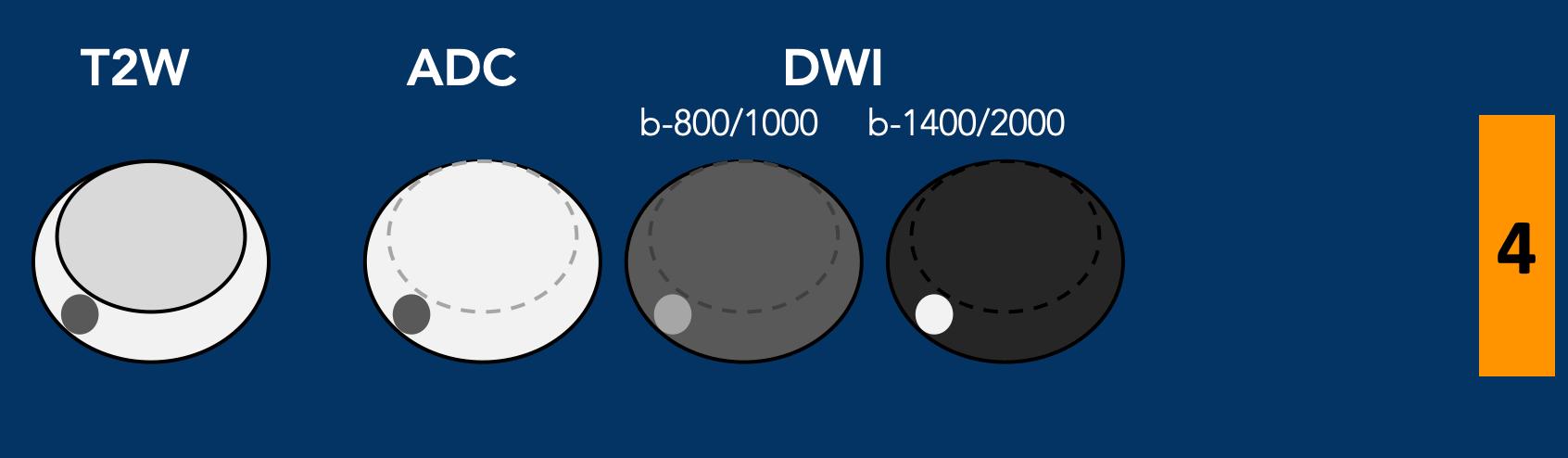
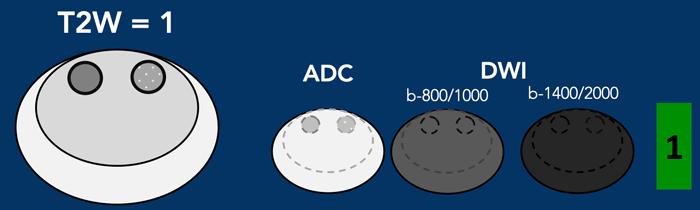
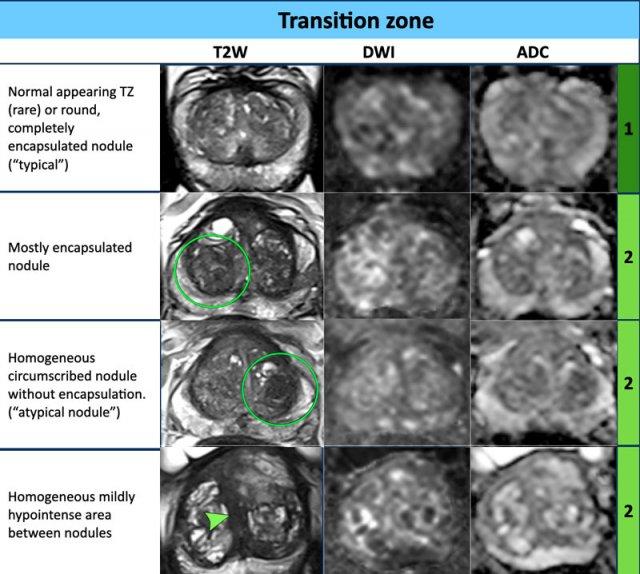
Vùng chuyển tiếp – Phân loại T2W mức 1
- Vùng chuyển tiếp có hình ảnh bình thường (hiếm gặp) hoặc
- Nốt tròn có vỏ bao hoàn toàn (“nốt điển hình”)
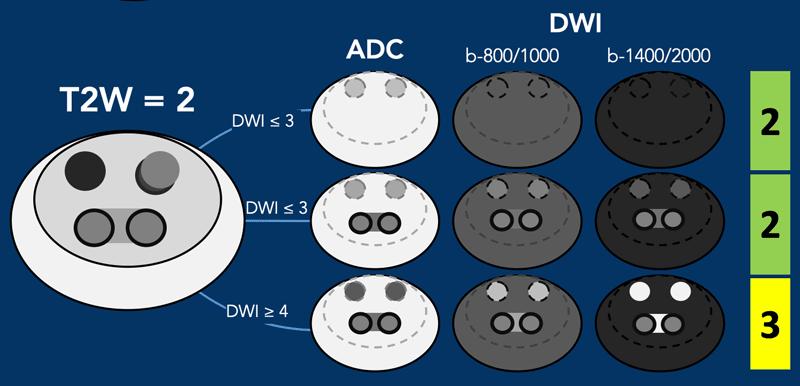
Vùng chuyển tiếp – Phân loại T2W mức 2
- Nốt có vỏ bao phần lớn hoặc
- Nốt đồng nhất, giới hạn rõ, không có vỏ bao (“nốt không điển hình”) hoặc
- Vùng giảm tín hiệu nhẹ, đồng nhất nằm giữa các nốt
- Nếu DWI có điểm số từ 4 trở lên, tổn thương được phân loại vào PI-RADS mức 3.
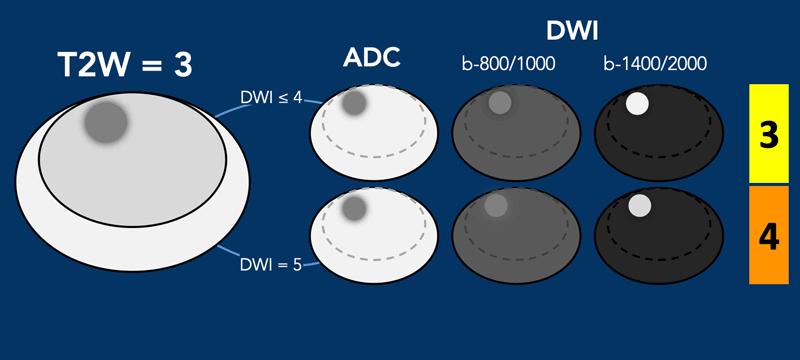
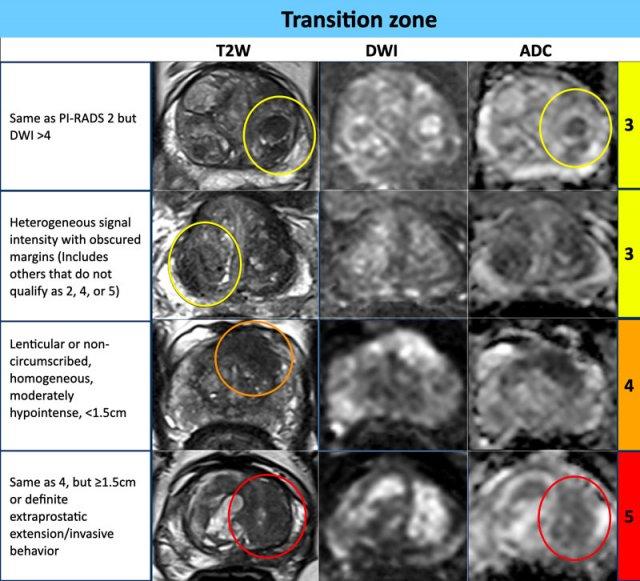
Vùng chuyển tiếp – Phân loại T2W mức 3
- Tín hiệu không đồng nhất với bờ không rõ ràng
- Bao gồm các trường hợp không đủ tiêu chuẩn xếp loại 2, 4 hoặc 5
- Nếu DWI có điểm số <4, tổn thương được phân loại vào PI-RADS mức 3.
- Nếu DWI có điểm số 5, tổn thương được phân loại vào PI-RADS mức 4.
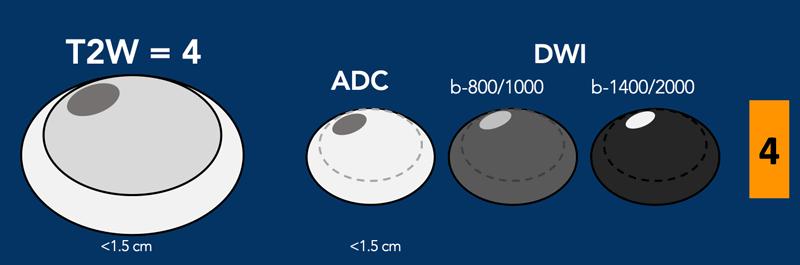
Vùng chuyển tiếp – Phân loại T2W mức 4
- Hình thấu kính hoặc không có giới hạn rõ, đồng nhất, giảm tín hiệu vừa,
- và <1,5 cm theo kích thước lớn nhất
Vùng chuyển tiếp – Phân loại T2W mức 5
- Tương tự mức 4, nhưng ≥1,5 cm theo kích thước lớn nhất hoặc
- Xâm lấn ngoài tuyến tiền liệt rõ ràng hoặc có biểu hiện xâm nhập
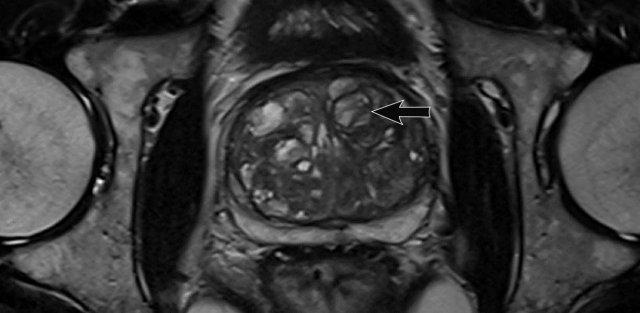
Ví dụ về PI-RADS 1-5
Tại vùng chuyển tiếp, phân loại đánh giá PI-RADS của một tổn thương được xác định chủ yếu dựa trên hình ảnh chuỗi xung T2W, sau đó đối chiếu với DWI/ADC.
Các ví dụ về phân loại PI-RADS mức 1-2 được trình bày trong bảng.
Nhấp vào để phóng to hình ảnh.
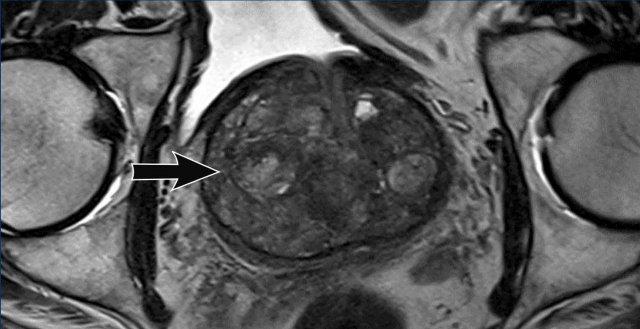
Tại vùng chuyển tiếp, tổn thương không xác định hoặc không rõ ràng (mức 3) được xếp vào PI-RADS mức 4 nếu DWI tương ứng với điểm số 5 (tăng tín hiệu rõ rệt, kích thước lớn hơn 1,5 cm).
Tổn thương vẫn được xếp vào PI-RADS mức 3 nếu DWI tương ứng với điểm số DWI 4 (tăng tín hiệu rõ rệt nhưng nhỏ hơn 1,5 cm) hoặc điểm số thấp hơn.
Các ví dụ về phân loại PI-RADS mức 3-5 được trình bày trong bảng.
Nhấp vào để phóng to hình ảnh.
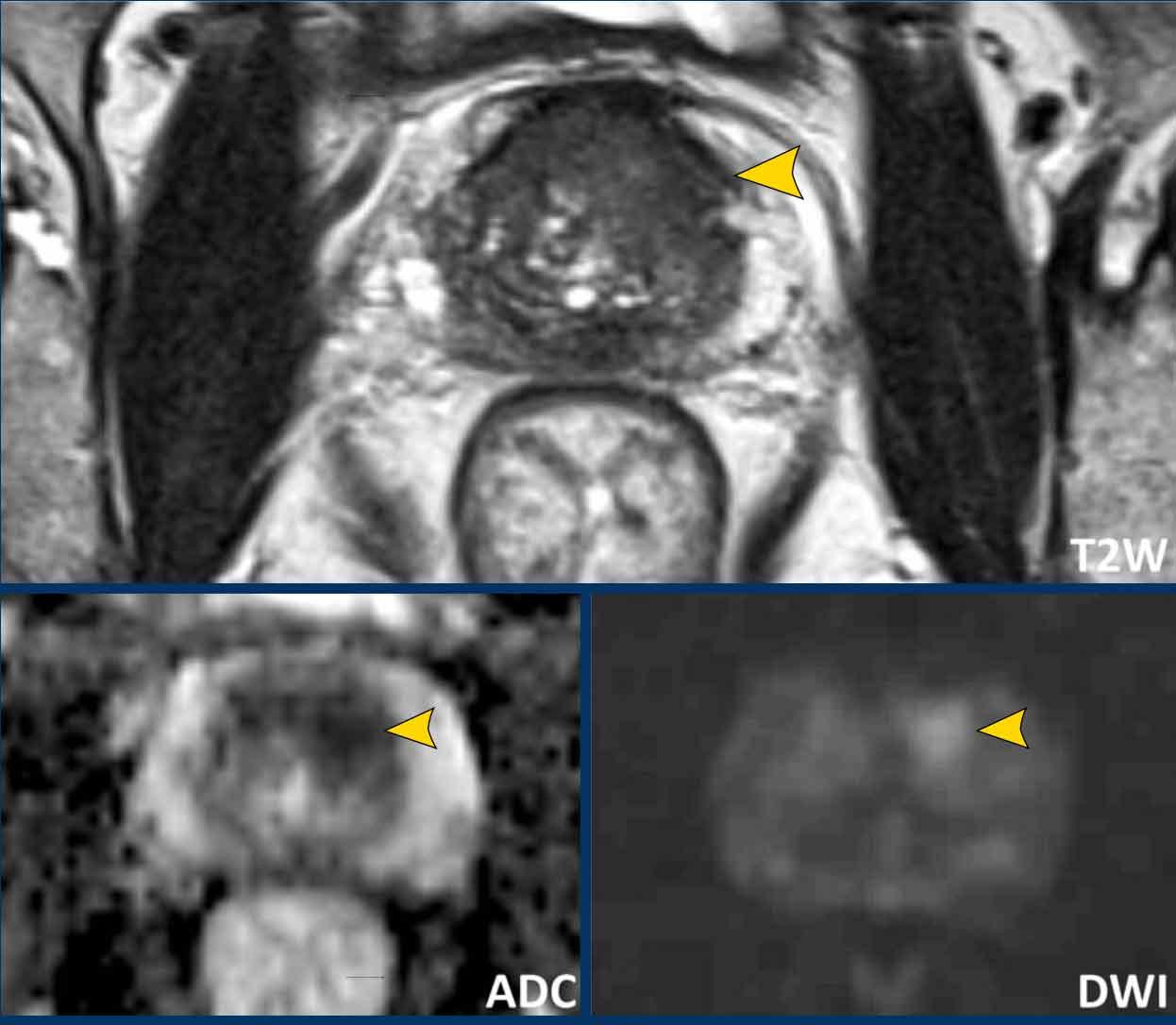
Ung thư tuyến tiền liệt tại vùng chuyển tiếp
Các tổn thương nghi ngờ thường có những đặc điểm sau:
- Không có giới hạn rõ
- Đồng nhất
- Giảm tín hiệu tương đối
- Hình ảnh mờ nhạt trên chuỗi xung T2W, đôi khi được mô tả là hình ảnh “than bị xóa” (erased charcoal).
- Hình dạng thấu kính hoặc giọt nước
- Bờ tua gai.
Hình ảnh
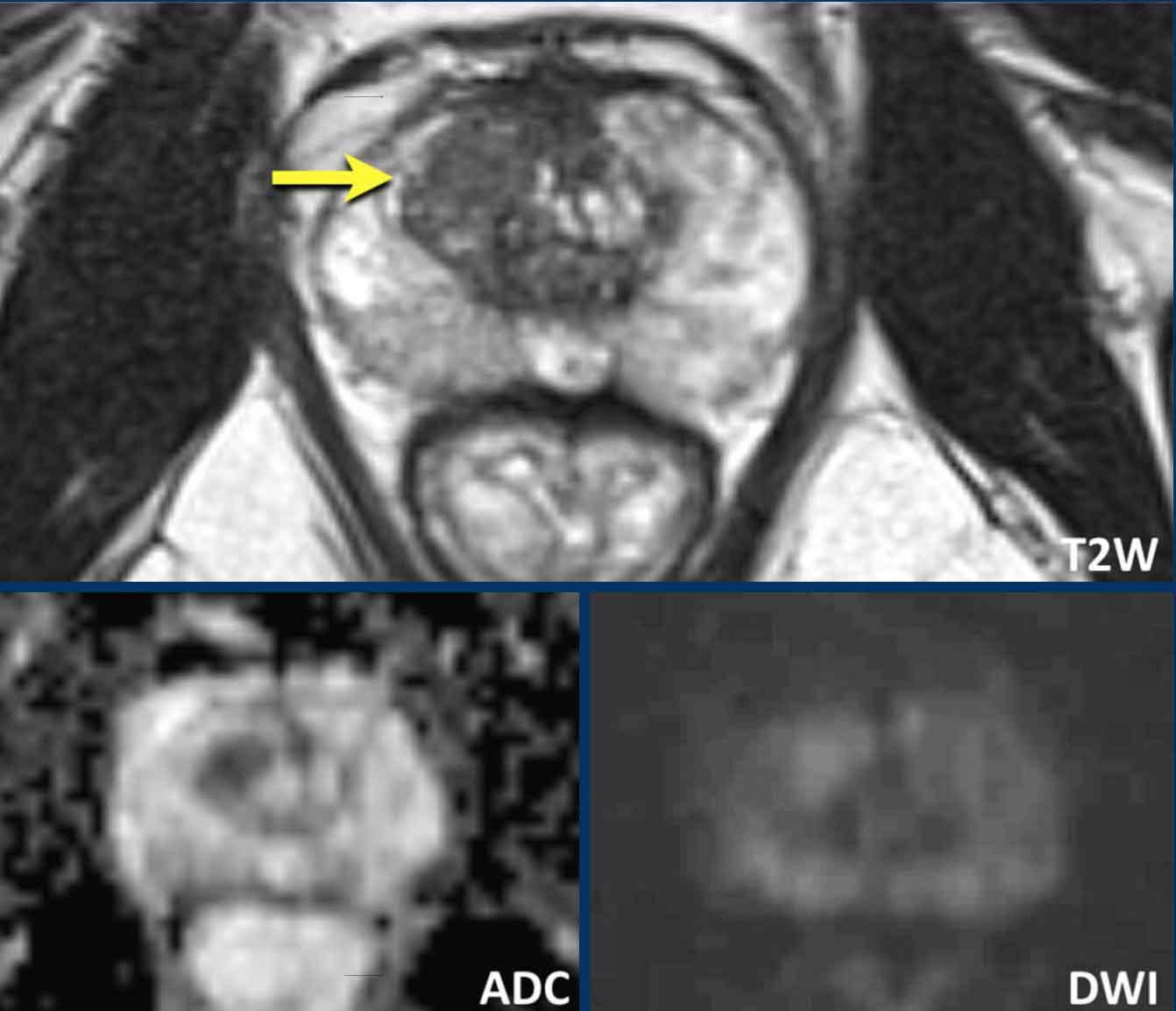
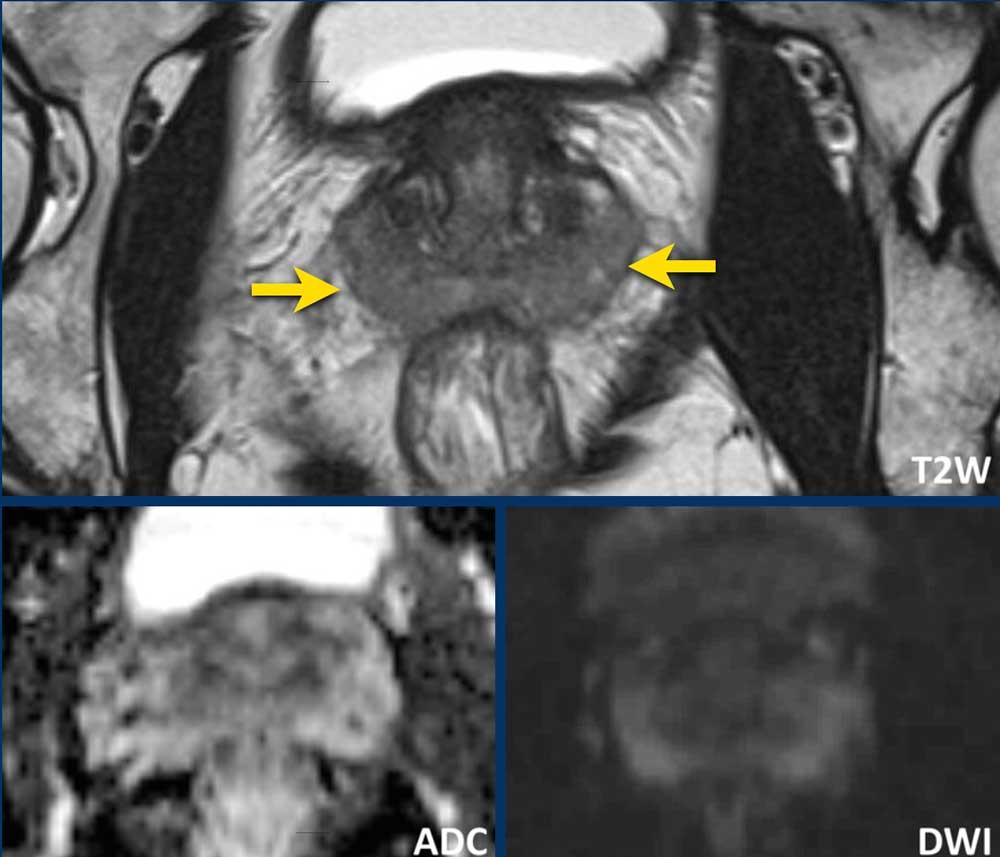
Có một tổn thương ở phần trước bên phải của vùng chuyển tiếp.
Tổn thương có bờ không đều trên chuỗi xung T2W (điểm 4) và giảm tín hiệu khu trú rõ rệt trên ADC (680 mm/s) (điểm 4), kích thước không vượt quá 15 mm.
Tổn thương này tương ứng với PI-RADS mức 4.
Sinh thiết dưới hướng dẫn kết hợp MRI-Siêu âm cho kết quả Gleason 3+4.
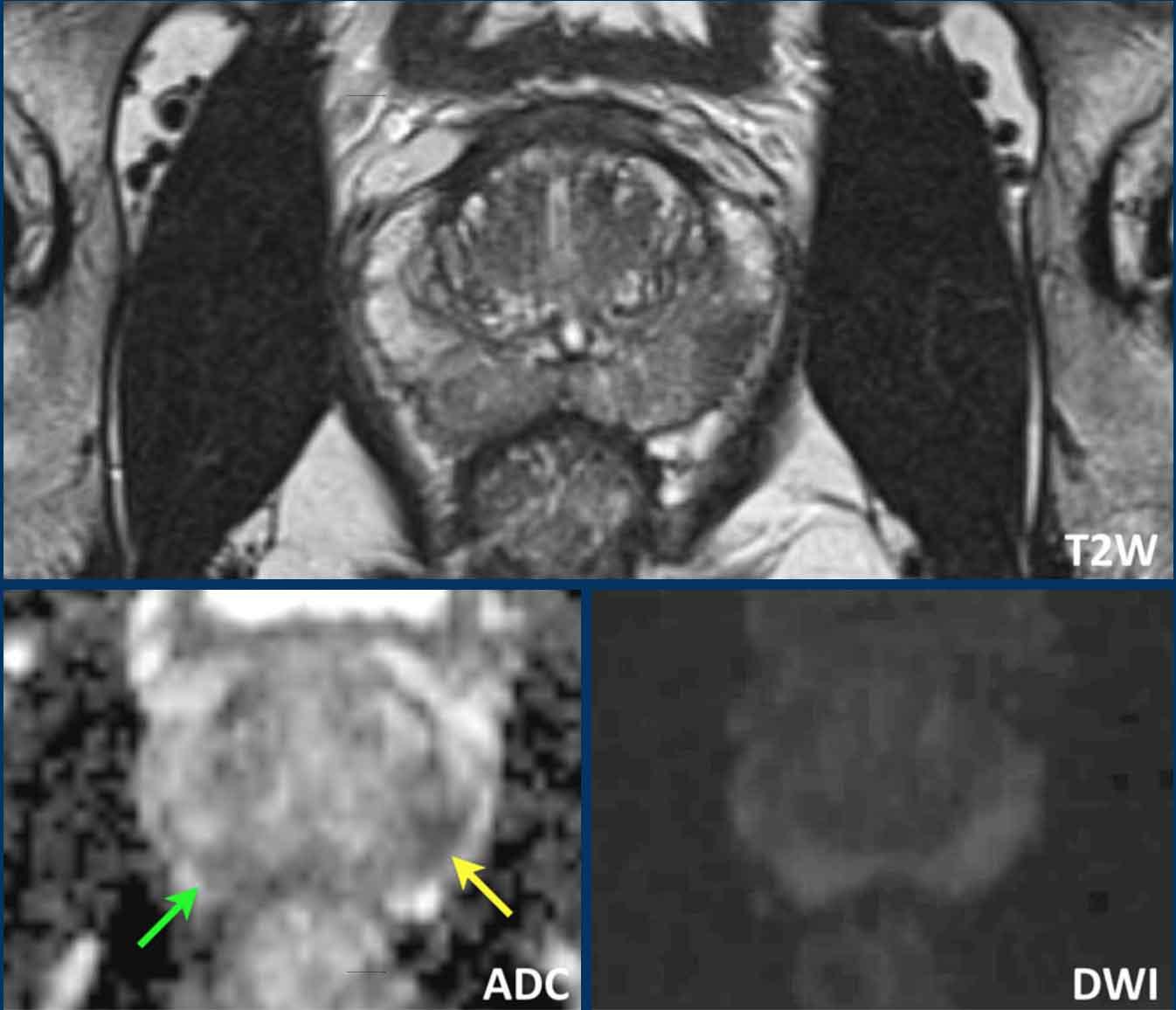
Tại vùng ngoại vi bên phải có một vùng giảm tín hiệu nhẹ hình nêm (điểm 2) không có đặc điểm nghi ngờ trên DWI/ADC (điểm 2).
Tổn thương được xếp loại PI-RADS mức 2. Vùng này lành tính và nhiều khả năng tương ứng với teo tuyến hoặc tổn thương viêm khu trú trên mô bệnh học.
Các khối u độ cao thường có tín hiệu T2W thấp hơn so với các khối u độ thấp.
Có thể quan sát thấy sự xâm lấn vào mô đệm xơ cơ phía trước hoặc cơ thắt niệu đạo.
Nhìn chung, các tổn thương nghi ngờ tại vùng chuyển tiếp thường khó phân biệt với mô tuyến tăng tín hiệu và mô đệm giảm tín hiệu xung quanh.
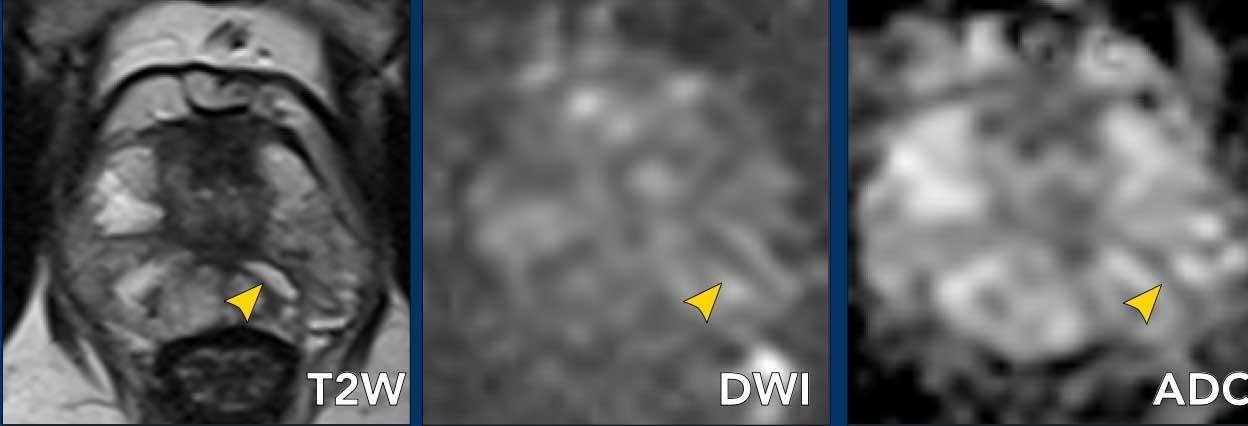
Hình ảnh
Có một tổn thương nằm ở phía trước đường giữa, nhiều khả năng thuộc mô đệm xơ cơ phía trước tại vị trí tiếp giáp giữa nền và phần giữa tuyến tiền liệt.
Không có xâm lấn ngoài tuyến tiền liệt.
Tổn thương có bờ không đều trên chuỗi xung T2W với hình ảnh “than bị xóa”, kích thước vượt quá 15 mm theo chiều dài lớn nhất (điểm 5) và giảm tín hiệu rõ rệt trên ADC (điểm 5).
Phân loại: PI-RADS 5.
Sinh thiết dưới hướng dẫn kết hợp MRI/Siêu âm cho kết quả Gleason 3+4.
Hình ảnh
Tổn thương 27 mm nằm ở phía trước đỉnh vùng chuyển tiếp, với hình ảnh “than bị xóa”.
Tổn thương này tương ứng với một vùng khuếch tán hạn chế có hình dạng giọt nước.
Tổn thương được xếp loại PI-RADS mức 5.
Sinh thiết dưới hướng dẫn kết hợp MRI/Siêu âm cho kết quả Gleason 3+4.
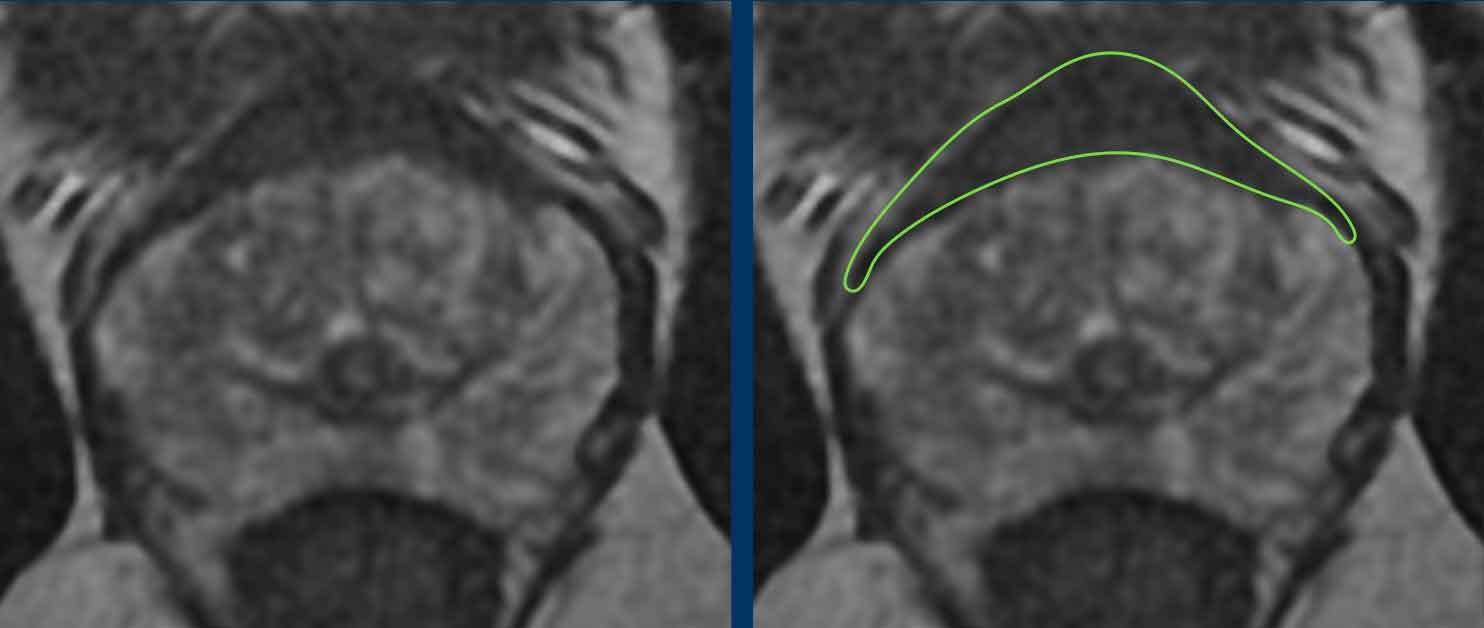
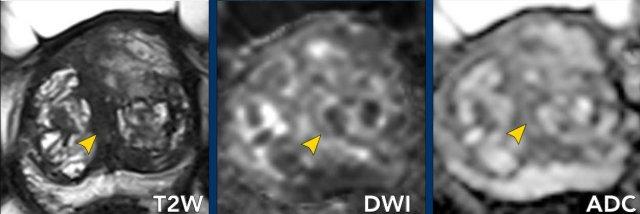
Mô Đệm Xơ Cơ Phía Trước
Mô đệm xơ cơ phía trước (AFMS) bình thường có hình dạng đối xứng hai bên (“hình liềm”) và tín hiệu thấp đồng đều, tương tự tín hiệu của cơ bịt trong hoặc cơ sàn chậu trên chuỗi xung T2W, ADC và DWI giá trị b cao, không có ngấm thuốc sớm.
Do ung thư tuyến tiền liệt không xuất phát từ AFMS, khi mô tả một tổn thương nghi ngờ tại vùng AFMS, cần áp dụng tiêu chí của vùng ngoại vi (PZ) hoặc vùng chuyển tiếp (TZ) tùy thuộc vào vùng mà tổn thương được xác định là có khả năng xuất phát nhất.
Đây là một ví dụ về ung thư biểu mô tuyến xâm lấn vùng AFMS.
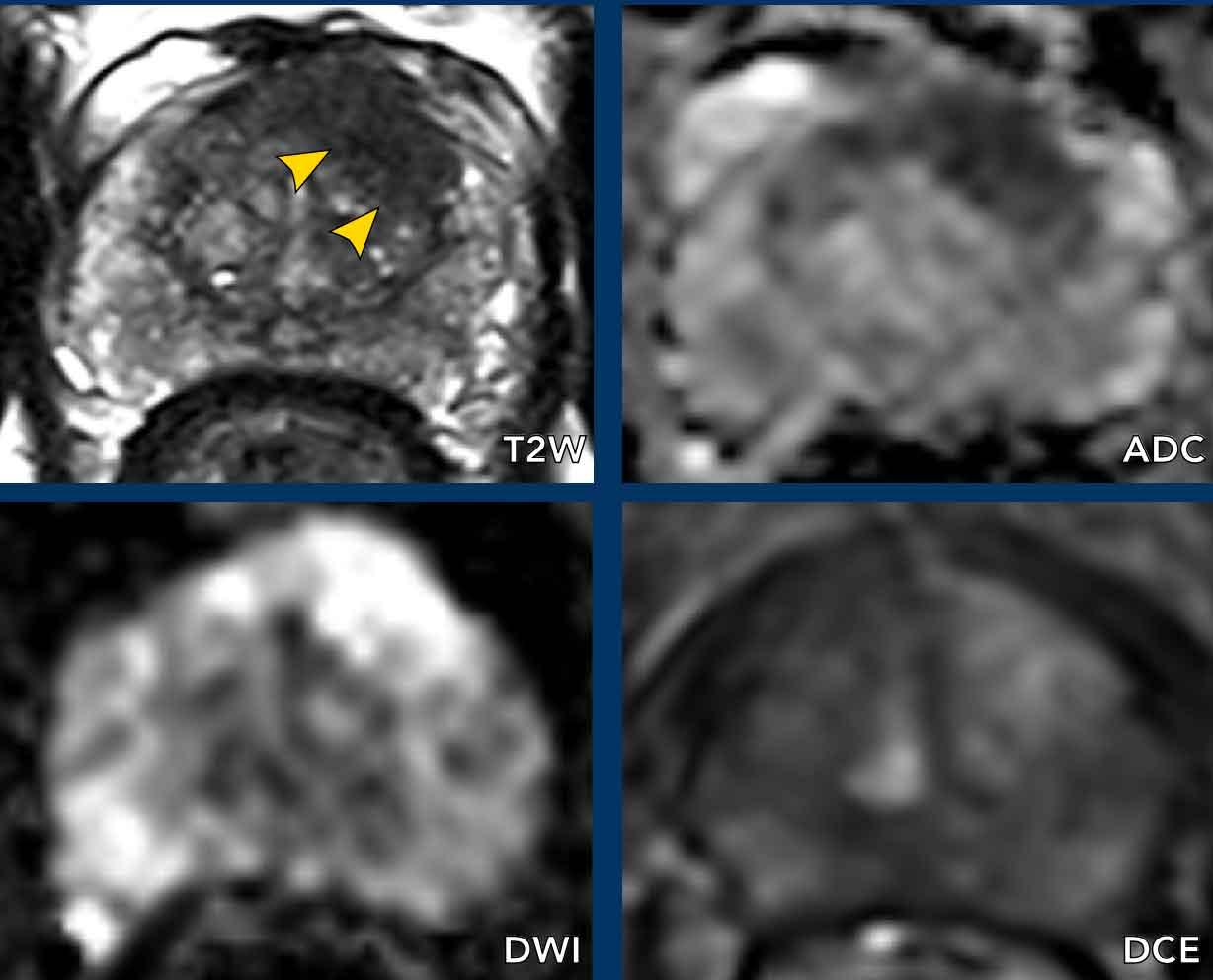
Hình ảnh
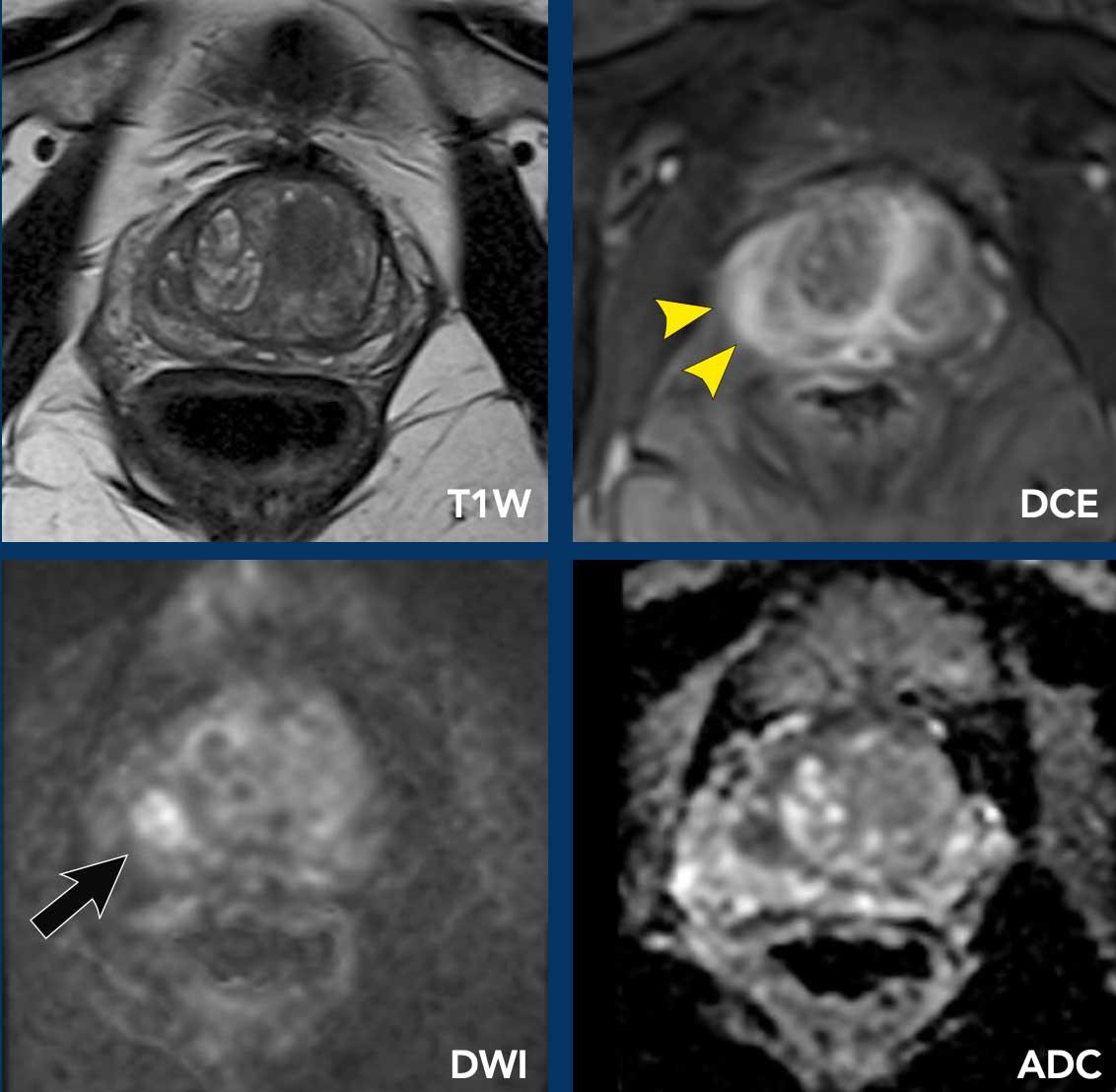
Chuỗi xung T2W: Vùng TZ trước bên trái ghi nhận một tổn thương giảm tín hiệu hình thấu kính.
Vùng tăng tín hiệu rõ rệt khu trú trên DWI tương ứng với vùng giảm tín hiệu rõ rệt khu trú trên ADC.
DCE: Vùng khảo sát cho thấy ngấm thuốc sớm.
Điểm PI-RADS: 4.
Kết quả mô bệnh học: Điểm Gleason 4+4 sau sinh thiết có mục tiêu dưới hướng dẫn kết hợp MRI.
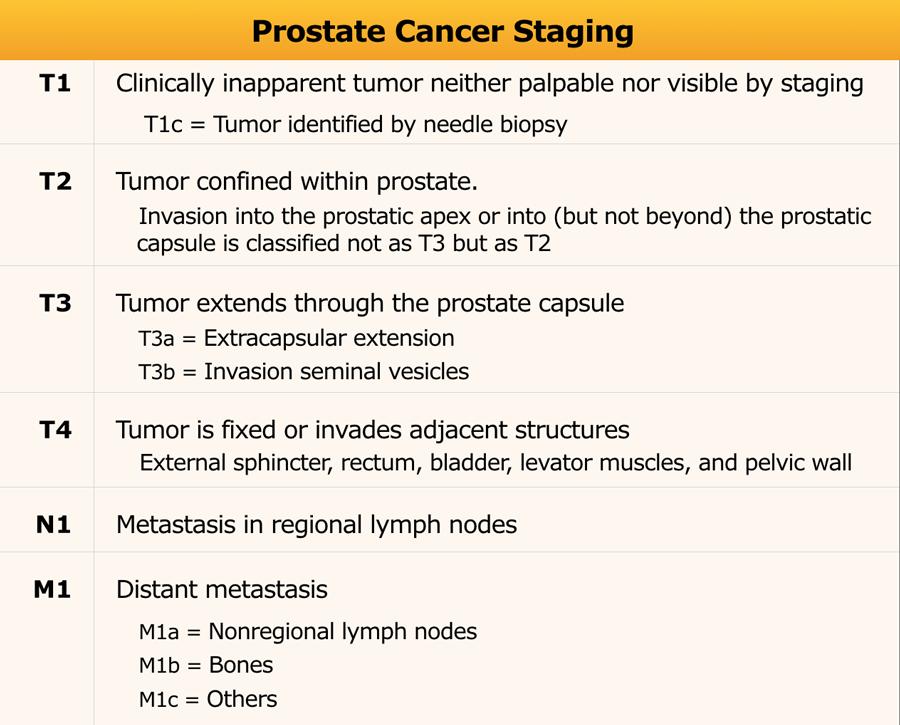
Phân giai đoạn TNM
Phân giai đoạn TNM dựa trên các dữ liệu lâm sàng (c) và giải phẫu bệnh (p), và khi có chỉ định, dựa thêm trên các kết quả chẩn đoán hình ảnh bổ sung.
MRI tuyến tiền liệt được khuyến cáo để phân giai đoạn T trong các trường hợp:
- Ung thư tuyến tiền liệt nguy cơ trung bình (chủ yếu là mẫu Gleason 4 = ISUP ≥3)
- Ung thư tuyến tiền liệt khu trú nguy cơ cao
- Ung thư tuyến tiền liệt tiến triển tại chỗ
Hiện nay, MRI tuyến tiền liệt ngày càng được sử dụng rộng rãi hơn trong quy trình chẩn đoán ban đầu.
Bảng chỉ hiển thị các giai đoạn có liên quan đến chẩn đoán hình ảnh.
Bảng đầy đủ có thể xem tại đây
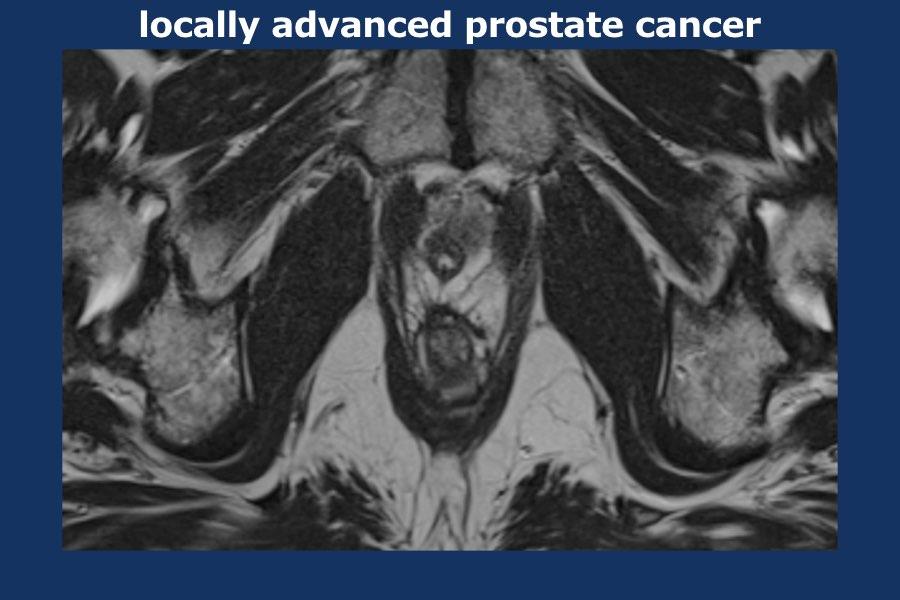
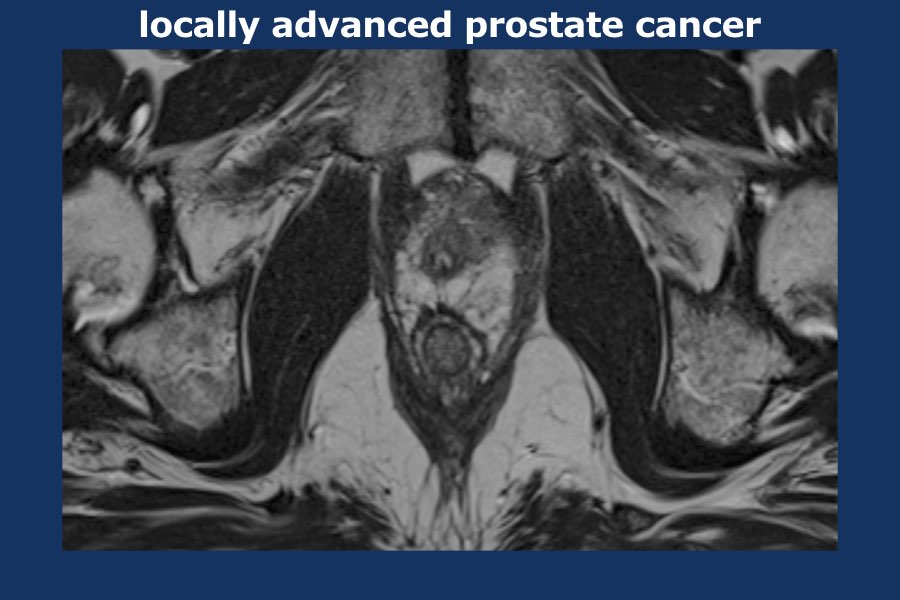
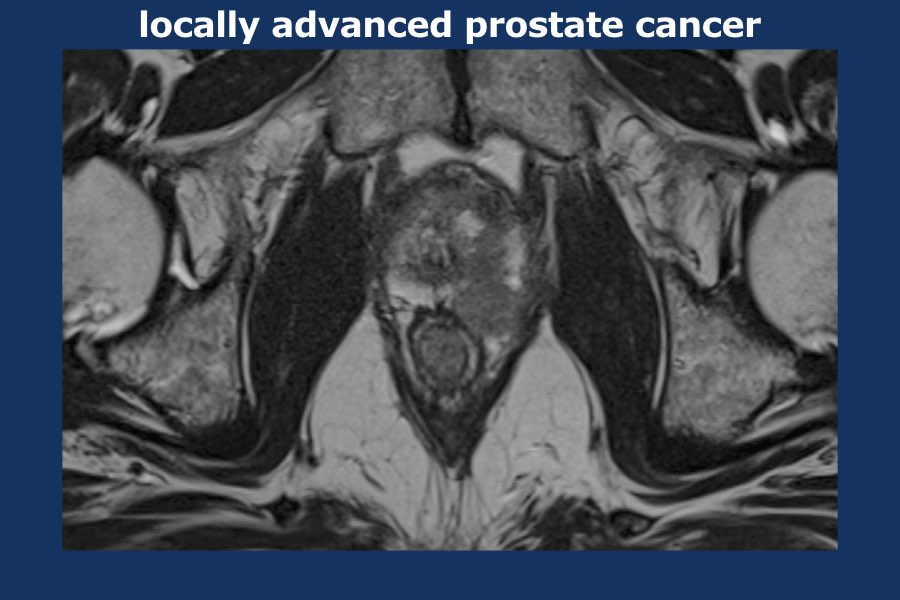
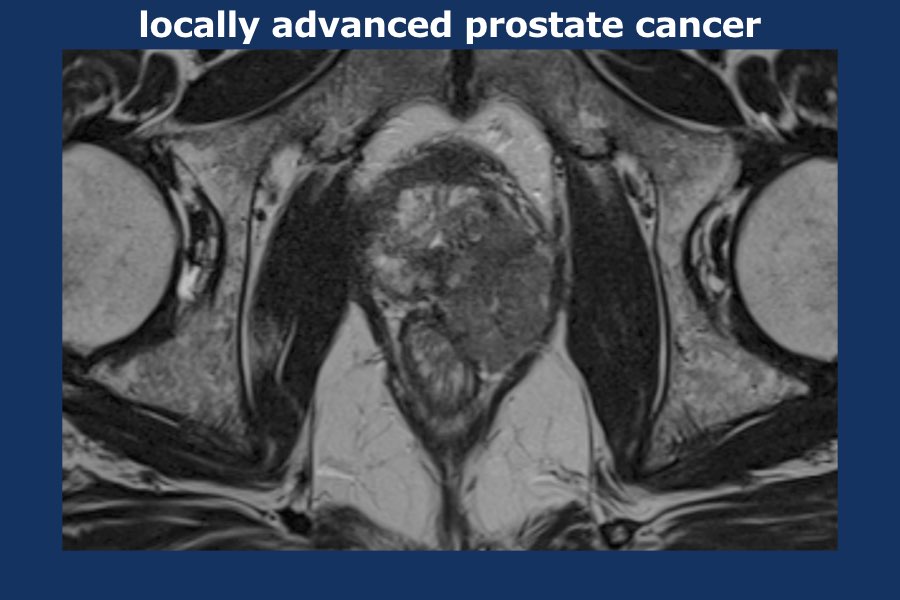
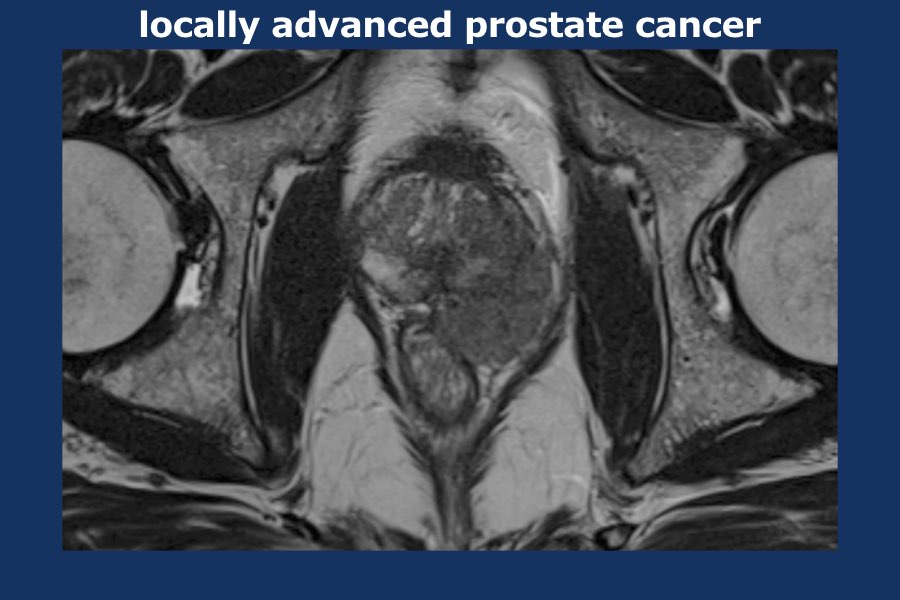
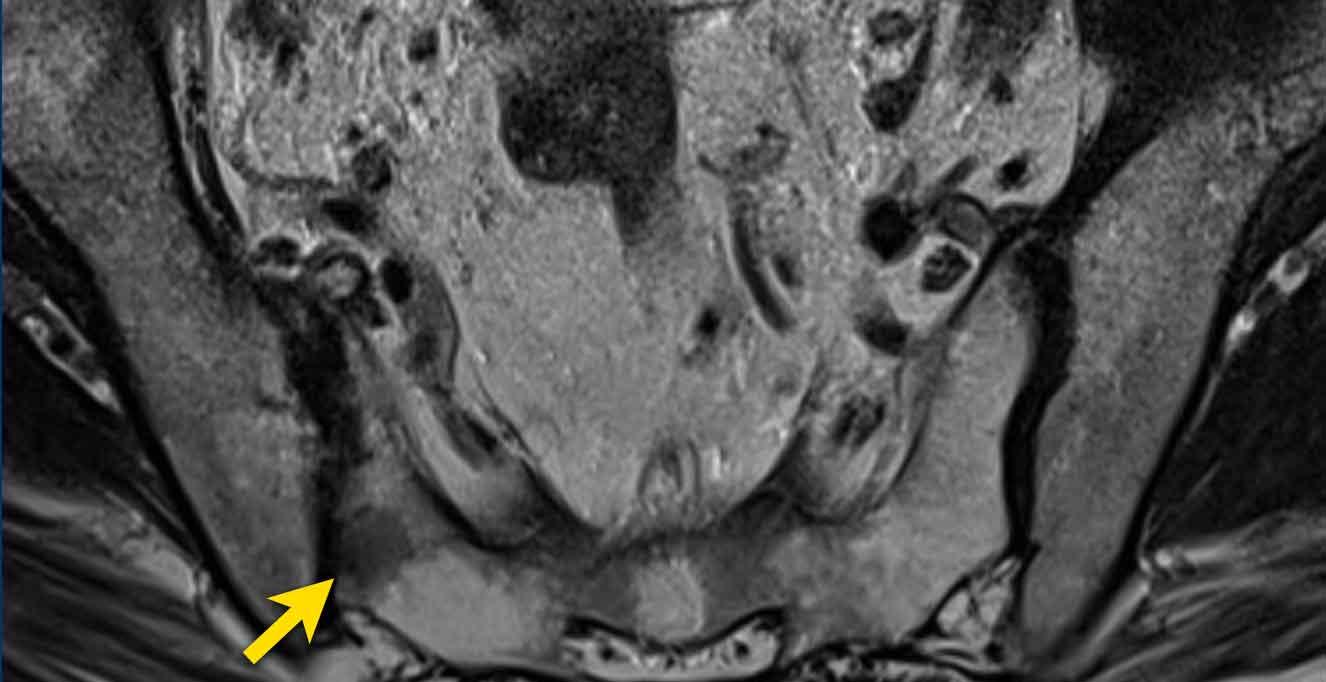
Ung thư tuyến tiền liệt tiến triển tại chỗ
Tuyến tiền liệt không có bao thực sự.
Tuy nhiên, trên MRI, bờ ngoài của tuyến tiền liệt có một đường giảm tín hiệu mỏng, về mặt mô bệnh học được cấu thành bởi một dải xơ cơ.
Đường giảm tín hiệu này có thể được sử dụng để đánh giá sự xâm lấn của khối u ra ngoài tuyến tiền liệt.
Các bó mạch thần kinh nằm ở mặt sau bên của tuyến tiền liệt (vị trí 5 giờ và 7 giờ, xem ví dụ bên trái).
Sự xâm lấn bó mạch thần kinh cần được ghi nhận cụ thể trong báo cáo, vì phẫu thuật bảo tồn thần kinh sẽ không thể thực hiện được.
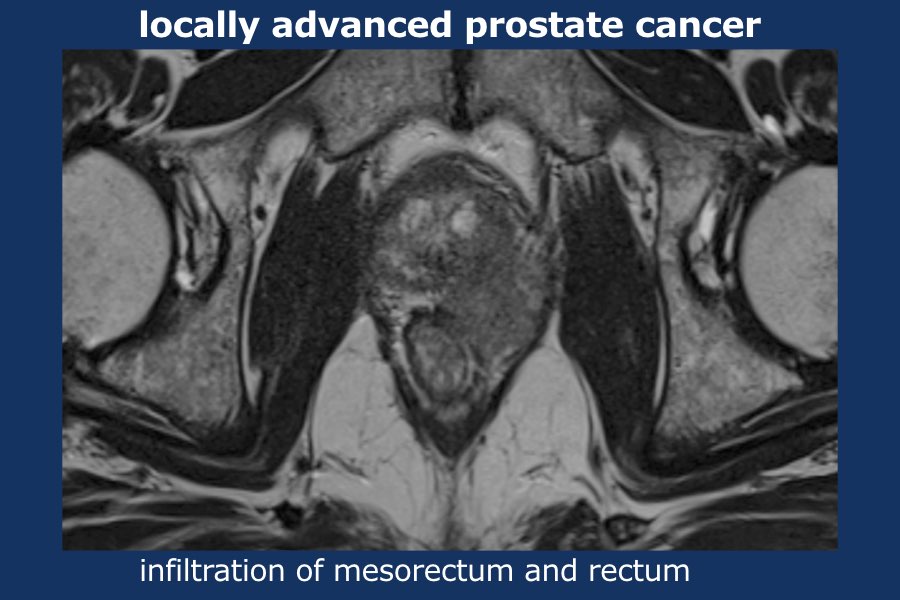
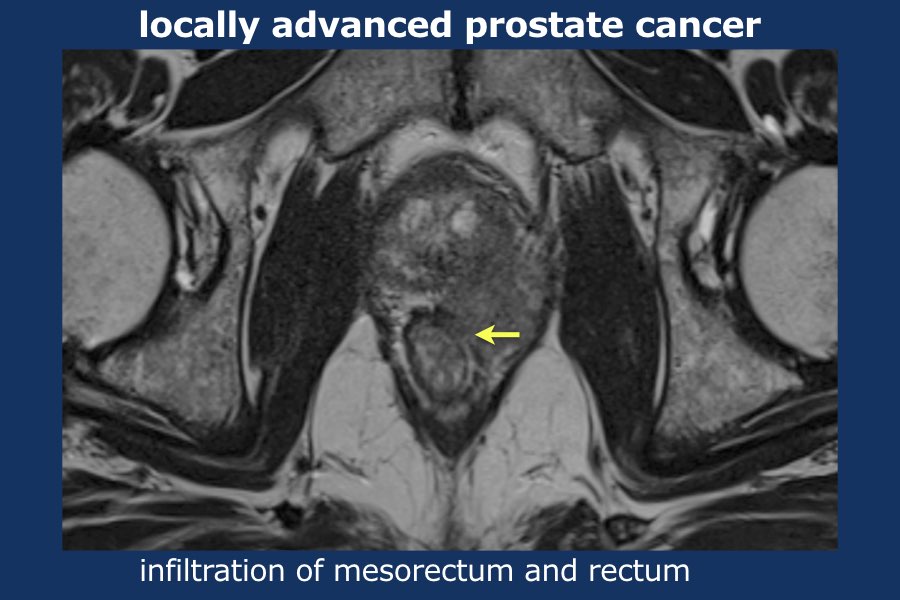
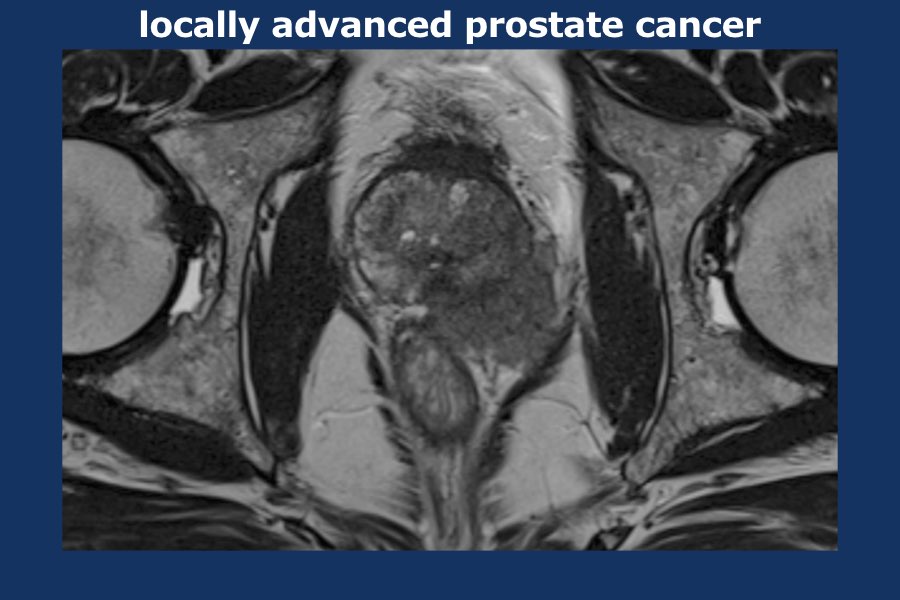
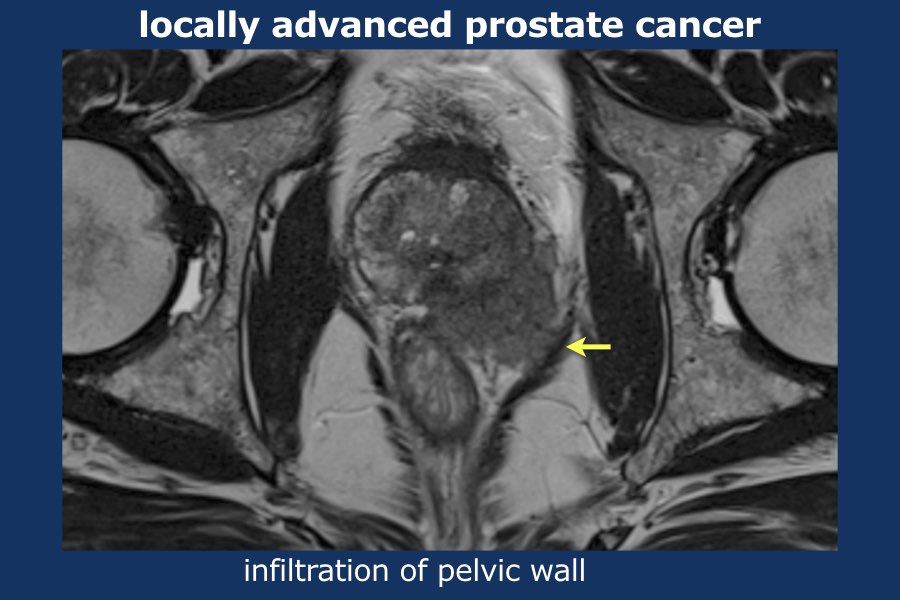
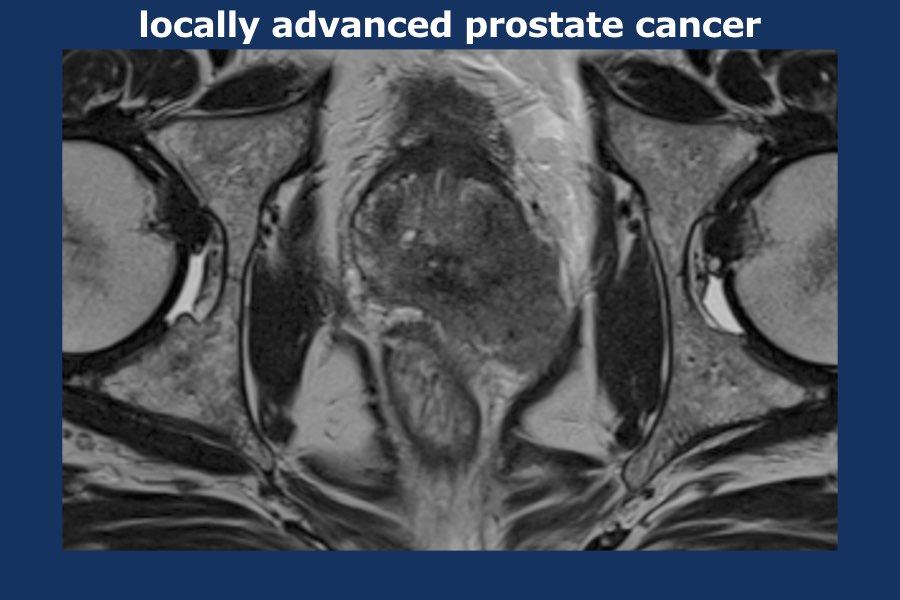
Cuộn qua các hình ảnh của ung thư tuyến tiền liệt tiến triển tại chỗ.
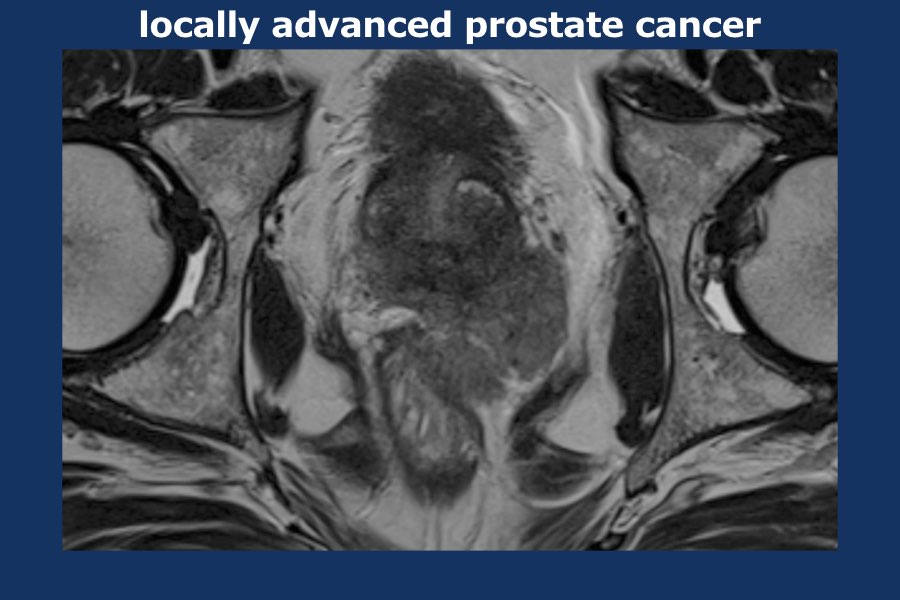
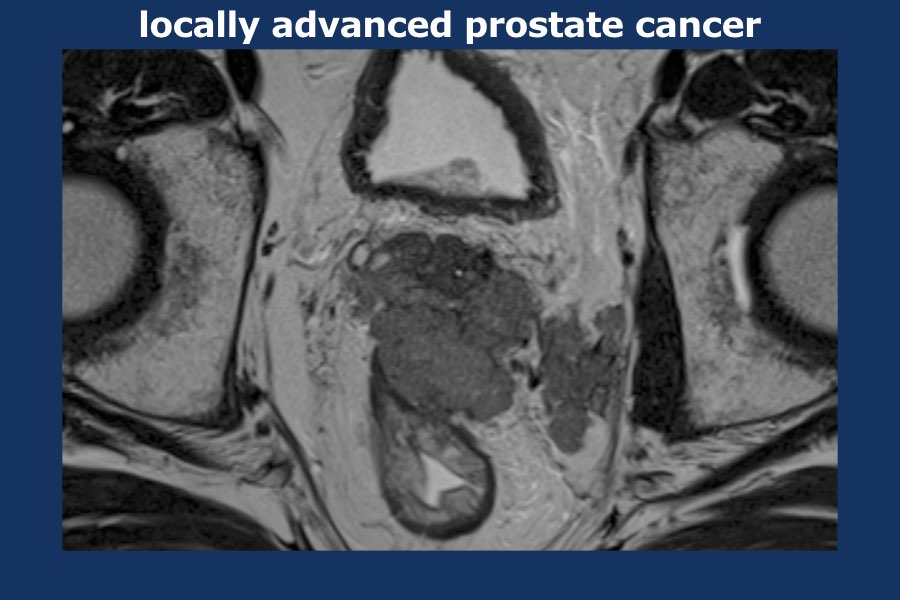
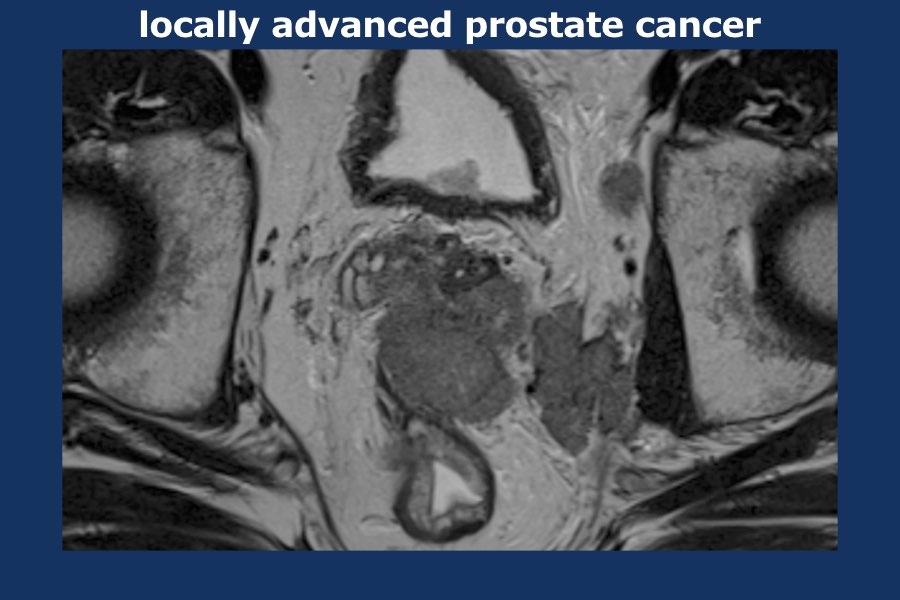
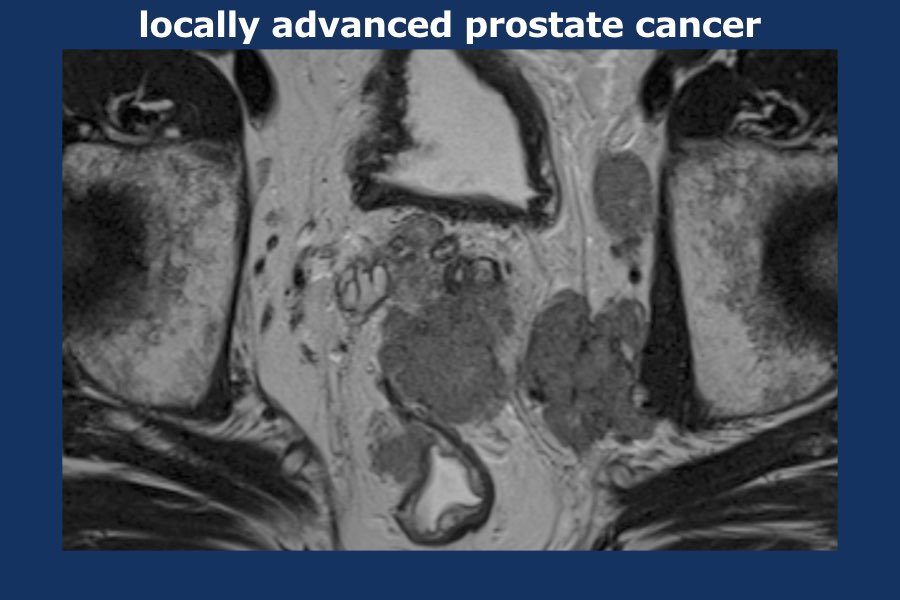
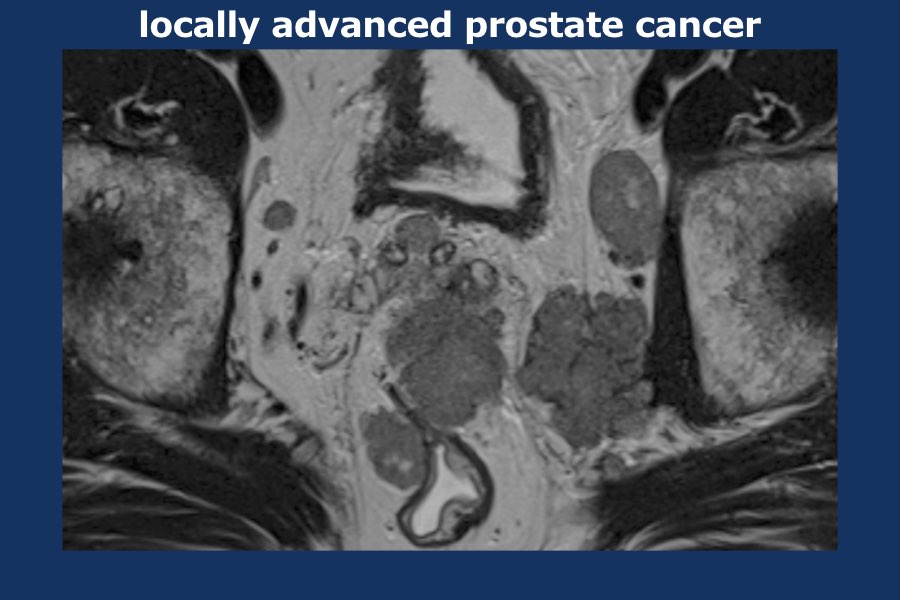
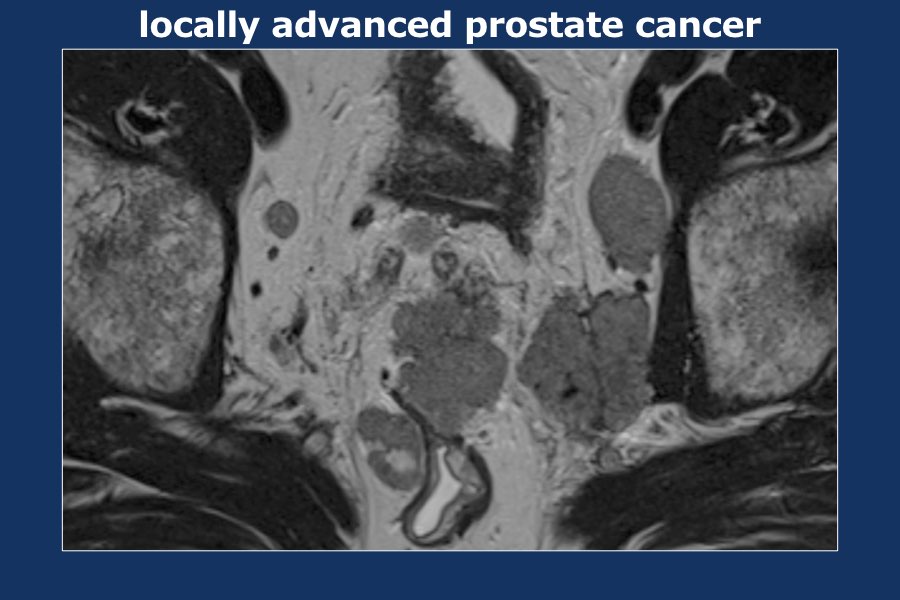
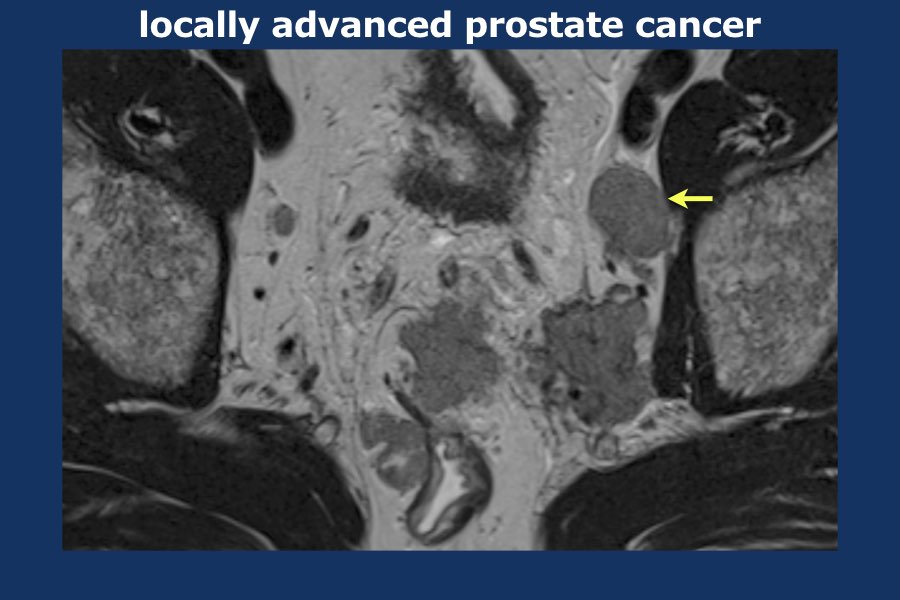
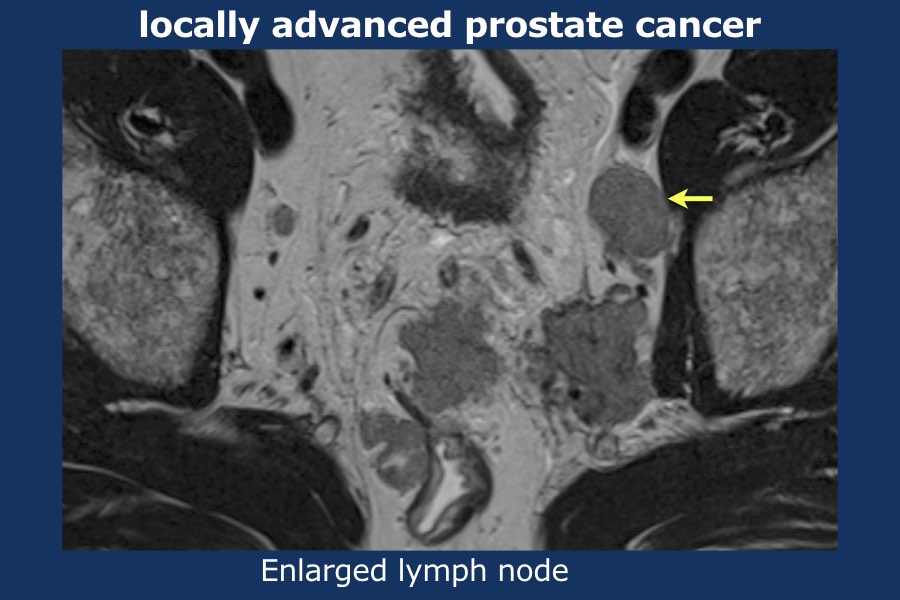
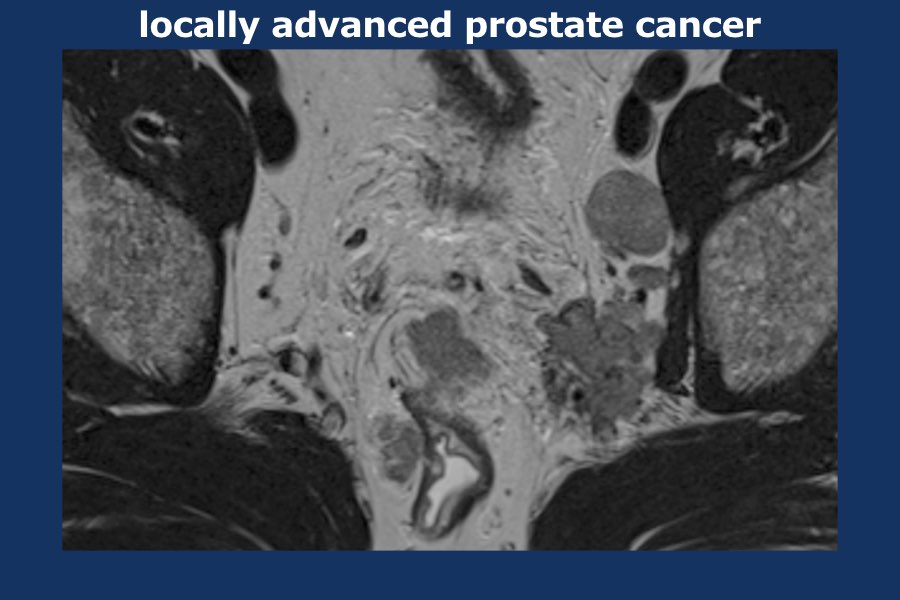
Có một khối u thùy lớn xuất phát từ thùy trái tuyến tiền liệt, xâm lấn vào mạc treo trực tràng, trực tràng cũng như thành chậu trái (tức là T4).
Có các hạch bạch huyết cạnh động mạch chậu và hạch mạc treo trực tràng kích thước lớn, phân bố chủ yếu ở bên trái của vùng chậu (tức là ít nhất N1).
Sinh thiết kim tuyến tiền liệt bên trái xác nhận ung thư biểu mô tuyến tiền liệt.
Điểm Gleason 9 (5+4), tỷ lệ thể tích ước tính 90%.
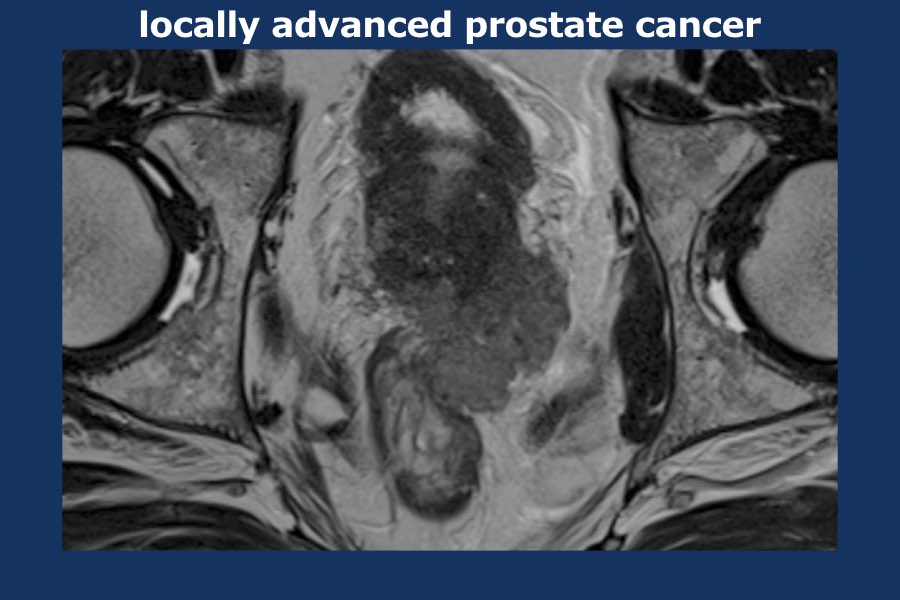
Vị trí tiếp nối mạch máu ở cả nền và đỉnh tuyến tiền liệt là những vị trí dễ bị xâm lấn ra ngoài tuyến.
Xâm lấn túi tinh có thể được nhận biết qua sự lan rộng trực tiếp của khối u vào các túi tinh.
Sự giãn nở của túi tinh, giảm tín hiệu T2W khu trú hoặc lan tỏa, ngấm thuốc tương phản từ bất thường hoặc hạn chế khuếch tán cũng có thể là các dấu hiệu của sự xâm lấn.
Ngoài ra, xâm lấn có khả năng hiện diện khi góc giữa nền tuyến tiền liệt và túi tinh bị xóa mờ.
Khi niệu đạo ngoài bị xâm lấn ở vùng đỉnh, phẫu thuật cắt bỏ có thể gây rối loạn chức năng cơ thắt, dẫn đến tiểu không kiểm soát.
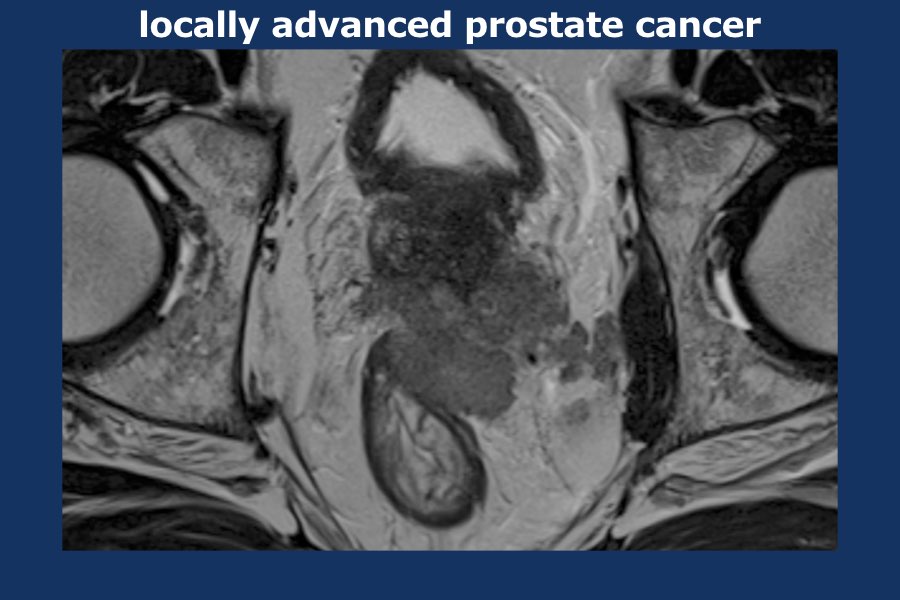
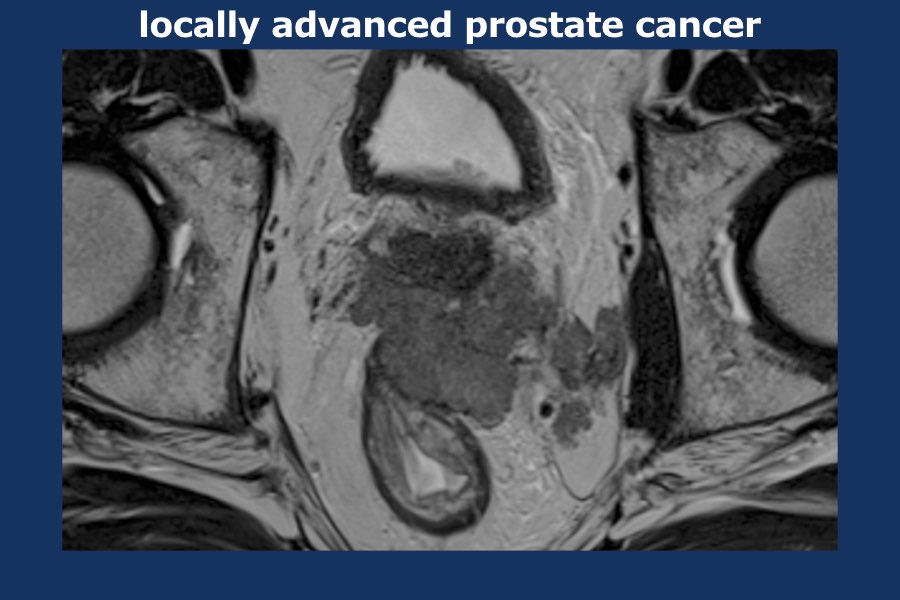
Hình ảnh
Hình ảnh T2W mặt cắt ngang ở mức nền tuyến tiền liệt cho thấy vùng giảm tín hiệu thay thế tín hiệu bình thường của vùng ngoại vi bên trái, với sự lan rộng trực tiếp của khối u từ nền tuyến tiền liệt vào cả hai túi tinh (mũi tên).
Hạn chế khuếch tán biểu hiện là vùng giảm tín hiệu trên bản đồ ADC.
Điểm Gleason: 4+3.
Phân giai đoạn N
DWI là chuỗi xung tốt nhất để phát hiện hạch bạch huyết.
Chuỗi xung T1W hữu ích trong việc đánh giá đường bờ và đặc điểm tín hiệu của hạch bạch huyết.
MRI có độ chính xác thấp trong việc phân biệt hạch bạch huyết dương tính hay âm tính nếu chỉ dựa vào kích thước đơn thuần.
Các đặc điểm sau đây được coi là nghi ngờ ác tính:
- Hình tròn và đường kính trục ngắn ≥8mm
- Hình bầu dục và đường kính trục ngắn ≥10mm
- Cấu trúc không đồng nhất
- Bờ không đều
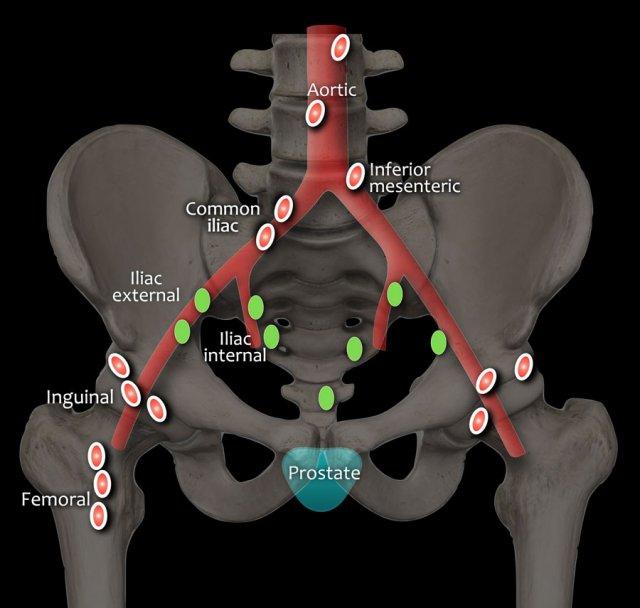
Hạch bạch huyết vùng (màu xanh lá) nằm dưới mức chỗ phân chia động mạch chậu chung và được phân giai đoạn N1:
- Hạch chậu
- Hạch hạ vị
- Hạch cùng
- Hạch chậu (trong, ngoài)
Hạch bạch huyết xa (màu đỏ) nằm ngoài các vùng này và được phân giai đoạn là bệnh di căn M1a:
- Hạch cạnh động mạch chủ
- Hạch chậu chung
- Hạch bẹn
- Hạch thượng đòn
Các tổn thương lành tính
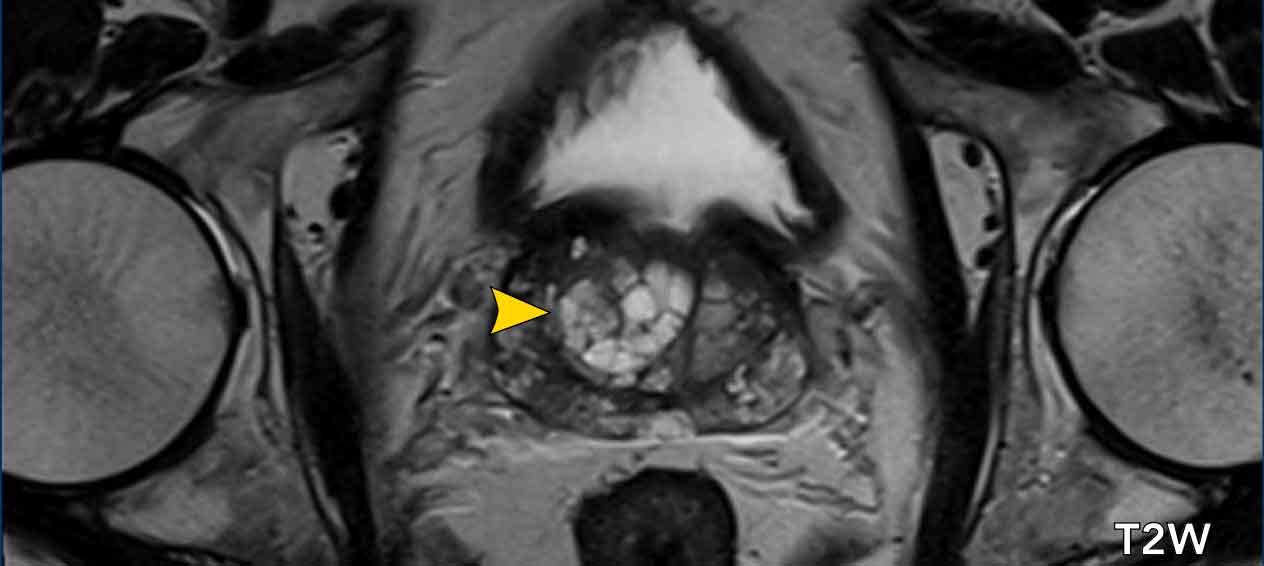
Tăng sản lành tính tuyến tiền liệt
Tăng sản lành tính tuyến tiền liệt (BPH) dẫn đến sự hình thành các nốt có bờ rõ, có vỏ bao trong vùng chuyển tiếp.
Một số nốt này có mô đệm đặc với tín hiệu thấp trên chuỗi xung T2W và ADC thấp (mũi tên vàng).
Đặc điểm quan trọng nhất để phân biệt các nốt BPH với ác tính là hình thái thường có bờ rõ và giới hạn rõ ràng, được đánh giá trên các chuỗi ảnh axial, coronal và sagittal.
Tổn thương vùng ngoại vi bên trái được phân loại PI-RADS 5 (mũi tên đỏ).
Sinh thiết có hướng dẫn MRI cho thấy Gleason 3+4.
Các nốt BPH giảm tín hiệu T2 có thể có bờ kém rõ hơn trong vùng chuyển tiếp và có thể biểu hiện mức độ khuếch tán hạn chế nhất định.
Ngoài ra, các nốt này có xu hướng ngấm thuốc sớm và mạnh trên DCE, khiến việc phân loại dứt khoát trở nên khó khăn.
Đây là hình ảnh bệnh nhân BPH ở vùng chuyển tiếp biểu hiện dưới dạng mô đệm không đồng nhất với một vùng nang lớn (mũi tên).
Sinh thiết cho thấy viêm tuyến tiền liệt mạn tính lành tính.
Không phải tất cả các nốt đều nằm ở vùng chuyển tiếp.
Một số có thể lạc chỗ và được tìm thấy ở vùng ngoại vi (mũi tên).
Thực thể này không nên nhầm lẫn với ung thư tuyến tiền liệt.
BPH bao gồm sự kết hợp của tăng sản mô đệm và tuyến, có thể biểu hiện dưới dạng các vùng dải băng và/hoặc các nốt tròn có vỏ bao với bờ rõ hoặc được bao bọc.
Hình ảnh
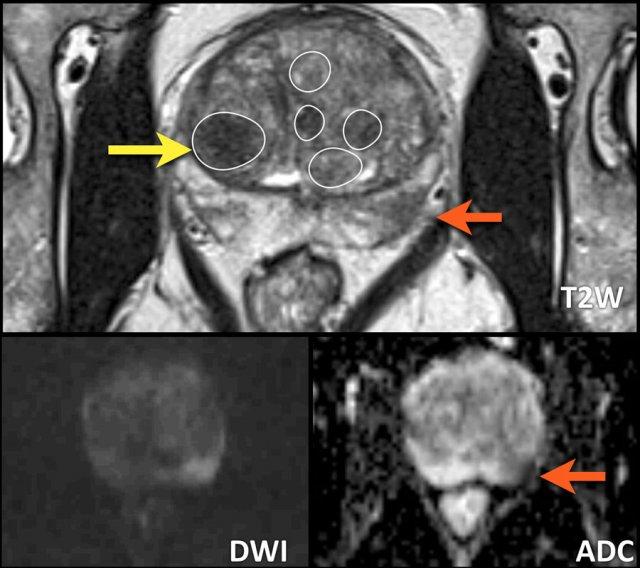
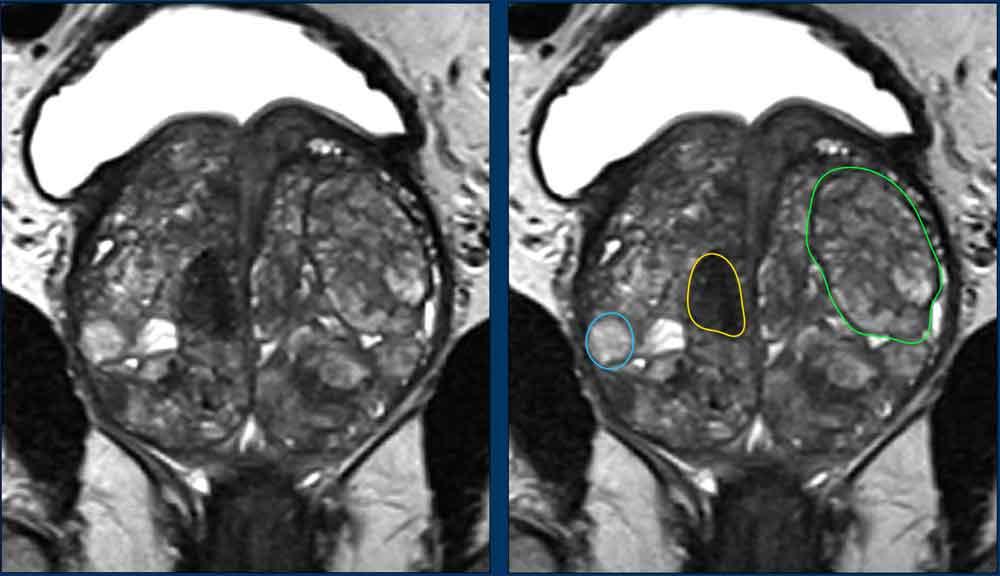
Ảnh chuỗi xung T2W mặt phẳng coronal này cho thấy nhiều loại nốt BPH khác nhau.
- Nốt tuyến (vòng tròn xanh dương)
- Nốt không điển hình (vòng tròn vàng)
- Nốt trong nốt (nhiều nốt nhỏ hơn nằm bên trong một nốt lớn hơn) (vòng tròn xanh lá).
Các nốt BPH chủ yếu là tuyến và teo nang biểu hiện tăng tín hiệu T2 mức độ vừa đến rõ, và được phân biệt với các khối u ác tính dựa vào tín hiệu và vỏ bao của chúng.
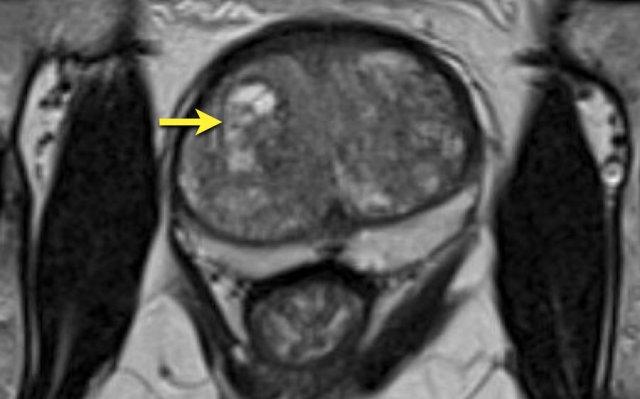
Hình ảnh
Ảnh chuỗi xung T2W mặt phẳng axial cho thấy một nốt BPH tuyến tăng tín hiệu trên chuỗi xung T2W được bao quanh bởi một vỏ bao.
Viêm tuyến tiền liệt
Viêm tuyến tiền liệt hay nói đúng hơn là tình trạng viêm là một phát hiện thường gặp ở nam giới và có thể xảy ra mà không có tiền sử lâm sàng hay triệu chứng nào.
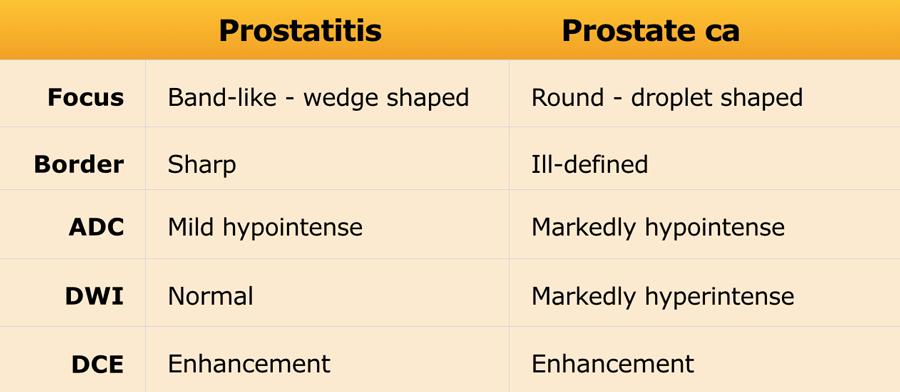
Viêm tuyến tiền liệt và các đặc điểm lành tính khác như xơ hóa tuyến, sẹo, teo và chảy máu sau sinh thiết có thể bắt chước ung thư tuyến tiền liệt ở vùng ngoại vi, vì tất cả đều biểu hiện là vùng giảm tín hiệu trên ADC.
Tuy nhiên, các đặc điểm lành tính thường biểu hiện dưới dạng vùng giảm tín hiệu hình dải băng, hình nêm hoặc lan tỏa, trong khi ung thư tuyến tiền liệt có hình dạng tròn hoặc hình giọt nước hơn.
Giảm tín hiệu trên ADC trong mô tuyến tiền liệt viêm thường không đi kèm với tăng tín hiệu trên chuỗi xung DWI giá trị b cao.
Ngoài ra, giá trị ADC trong ung thư tuyến tiền liệt có xu hướng thấp hơn so với mức ADC trong viêm tuyến tiền liệt.
Trên DCE có tăng ngấm thuốc, do đó không hữu ích trong việc phân biệt.
Trong trường hợp viêm mạn tính, có thể quan sát thấy xơ hóa đồng thuận và teo khu trú, biểu hiện dưới dạng co rút khu trú ở độ lồi giải phẫu bình thường của vùng ngoại vi.
Ở đây chúng ta thấy sự khác biệt giữa viêm tuyến tiền liệt (hình bên trái) và ung thư tuyến tiền liệt (hình bên phải).
Bên trái
Các hình bên trái cho thấy một vùng hình nêm giảm tín hiệu nhẹ trên chuỗi xung T2W và ADC mà không có tín hiệu cao tương ứng trên DWI, nằm ở phía lưng trong vùng ngoại vi bên phải của phần giữa tuyến tiền liệt (mũi tên vàng).
Được diễn giải là viêm khu trú (phân loại PI-RADS 2).
Không thực hiện sinh thiết.
Bên phải
Các hình bên phải cho thấy ung thư tuyến tiền liệt có ý nghĩa lâm sàng với vùng giảm tín hiệu rõ rệt, bờ không rõ trên chuỗi xung T2W và ADC, và tăng tín hiệu khu trú trên DWI ở phía lưng trong vùng ngoại vi bên trái (phân loại PI-RADS 4).
Sinh thiết có hướng dẫn MRI cho thấy điểm Gleason 4+3.
Các hình ảnh cho thấy các tổn thương giảm tín hiệu hình nêm hai bên, bờ rõ ở vùng ngoại vi với tín hiệu ADC thấp tối thiểu.
Những phát hiện này có thể được coi là đặc điểm lành tính, tức là tình trạng viêm.
Sinh thiết cho thấy có một số tình trạng viêm khu trú kèm tăng sản tuyến.
Các ảnh chuỗi xung T2W cho thấy vùng ngoại vi giảm tín hiệu lan tỏa.
ADC không cho thấy bất kỳ ổ nào có giảm tín hiệu đáng kể.
DWI tăng tín hiệu cả hai bên.
Giá trị ADC là 830 mm2/s.
Được diễn giải là đặc điểm lành tính (phân loại PI-RADS 2) và được chẩn đoán là viêm mạn tính.
Sinh thiết cho thấy viêm tuyến tiền liệt mạn tính hoạt động khu trú và không có ác tính.
Bệnh nhân nam 70 tuổi được chuyển đến với PSA tăng 9ng/ml, mật độ PSA 0,10.
Điểm PI-RADS 5 được gán cho một vùng giảm tín hiệu ở vùng ngoại vi bên phải tại phần giữa tuyến, có hạn chế khuếch tán (mũi tên đen).
DCE cho thấy ngấm thuốc mạnh và ngoại vi của tổn thương (đầu mũi tên).
Sinh thiết được thực hiện và kết quả mô bệnh học cho thấy hình thành ổ áp xe.
Ngấm thuốc ngoại vi và hạn chế khuếch tán là những phát hiện hình ảnh điển hình của ổ áp xe.
Chảy máu
Chảy máu ở vùng ngoại vi và túi tinh thường gặp sau sinh thiết.
Biểu hiện là tín hiệu tăng khu trú hoặc lan tỏa trên chuỗi xung T1W và tín hiệu đồng hoặc giảm trên chuỗi xung T2W.
Tuy nhiên, các sản phẩm máu mạn tính có thể biểu hiện giảm tín hiệu trên tất cả các chuỗi xung MRI.
Đây là trường hợp bệnh nhân nam 78 tuổi với PSA tăng, đã thực hiện sinh thiết tuyến tiền liệt năm trước trước khi thực hiện lại lần nữa.
Hình ảnh
Các tổn thương giảm tín hiệu được thấy trên chuỗi xung T2W ở vùng chuyển tiếp phía trước.
Các tổn thương nhỏ này có tín hiệu cao trên chuỗi xung T1W, gợi ý sản phẩm máu.
Không tìm thấy ung thư sau sinh thiết có hướng dẫn kết hợp hình ảnh.
Các phát hiện chảy máu cần được báo cáo đầy đủ.
Nang
Nhiều loại nang khác nhau có thể xuất hiện trong tuyến tiền liệt và các cấu trúc lân cận.
Cũng như ở các vị trí khác trong cơ thể, nang trong tuyến tiền liệt có thể chứa dịch “đơn giản” và biểu hiện tăng tín hiệu rõ rệt trên chuỗi xung T2W và giảm tín hiệu trên chuỗi xung T1W.
Tuy nhiên, chúng cũng có thể chứa sản phẩm máu hoặc dịch giàu protein, có thể biểu hiện nhiều đặc điểm tín hiệu khác nhau, bao gồm tăng tín hiệu trên chuỗi xung T1W.
Hình ảnh
Ảnh chuỗi xung T2W cho thấy một vùng tăng tín hiệu khu trú ở vùng ngoại vi bên trái của tuyến tiền liệt.
Vùng này tương ứng với một vùng giảm tín hiệu trên ảnh DCE (ảnh trước khi ngấm thuốc).
Có hạn chế khuếch tán.
Điều này tương ứng với một nang giàu protein.
Thể tích tuyến tiền liệt và mật độ PSA
Thể tích tuyến tiền liệt quyết định khả năng thực hiện xạ trị ngoài, phương pháp này có thể áp dụng khi thể tích tuyến tiền liệt không vượt quá 55cc.
Lưu ý rằng giới hạn này chỉ áp dụng cho xạ trị ngoài thông thường.
Đối với xạ trị proton, giới hạn này không tồn tại.
Giá trị mật độ PSA ≥ 0,20 góp phần làm tăng nghi ngờ về khả năng ác tính tuyến tiền liệt có ý nghĩa lâm sàng.
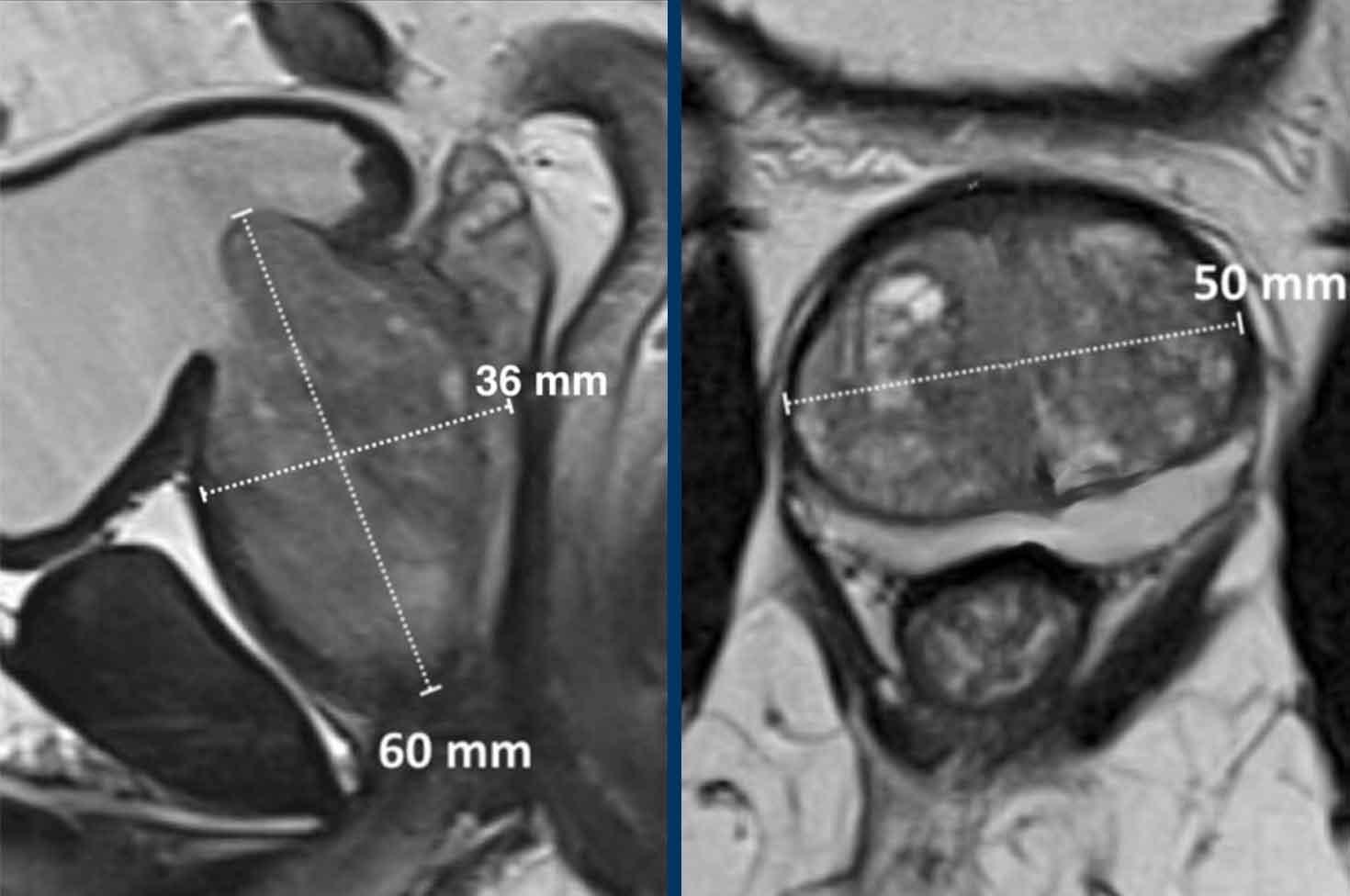
Trong trường hợp này, các kích thước của tuyến tiền liệt là 36 x 50 x 60mm (AP x LR x CC).
Thể tích tính được là 0,52 x (3,6 x 5,0 x 6,0) = 56,2 cc.
Nồng độ PSA của bệnh nhân này là 5.
Mật độ PSA là 5 : 56,2 = 0,09.
Đây là mật độ PSA thấp và bệnh nhân này có thể không có ác tính có ý nghĩa lâm sàng.
Công thức hình elipsoid:
Đường kính AP tối đa và đường kính dọc tối đa trên ảnh chuỗi xung T2W mặt phẳng đứng dọc giữa, nhân với đường kính ngang tối đa trên ảnh chuỗi xung T2W mặt phẳng ngang, sau đó nhân với 0,52.
Giao thức chụp MRI
Trong PI-RADS v2.1, các chuỗi xung và thông số được khuyến nghị bao gồm:
- T2WI
Mặt phẳng chụp là mặt phẳng ngang so với bệnh nhân hoặc mặt phẳng ngang chéo vuông góc với trục dài của tuyến tiền liệt. Cần có ít nhất một mặt phẳng bổ sung vuông góc (mặt phẳng đứng dọc và/hoặc mặt phẳng đứng ngang). - DWI
Tính toán bản đồ ADC cần được thực hiện với giá trị b thấp đặt ở mức 0-100 sec/mm2 (ưu tiên 50-100 sec/mm2), giá trị b trung gian đặt ở mức 800-1000 sec/mm2, và tùy chọn các giá trị b bổ sung trong khoảng 100-1000 sec/mm2.
Bộ ảnh với giá trị b cao (≥1.400 sec/mm2) cũng là bắt buộc (ưu tiên thu nhận từ một lần chụp riêng biệt hoặc tính toán từ các ảnh có giá trị b thấp và trung gian). - DCE
Khuyến nghị độ phân giải thời gian ≤15 giây và ưu tiên sử dụng chuỗi xung T1W GRE 3D.
Thuốc giảm co thắt
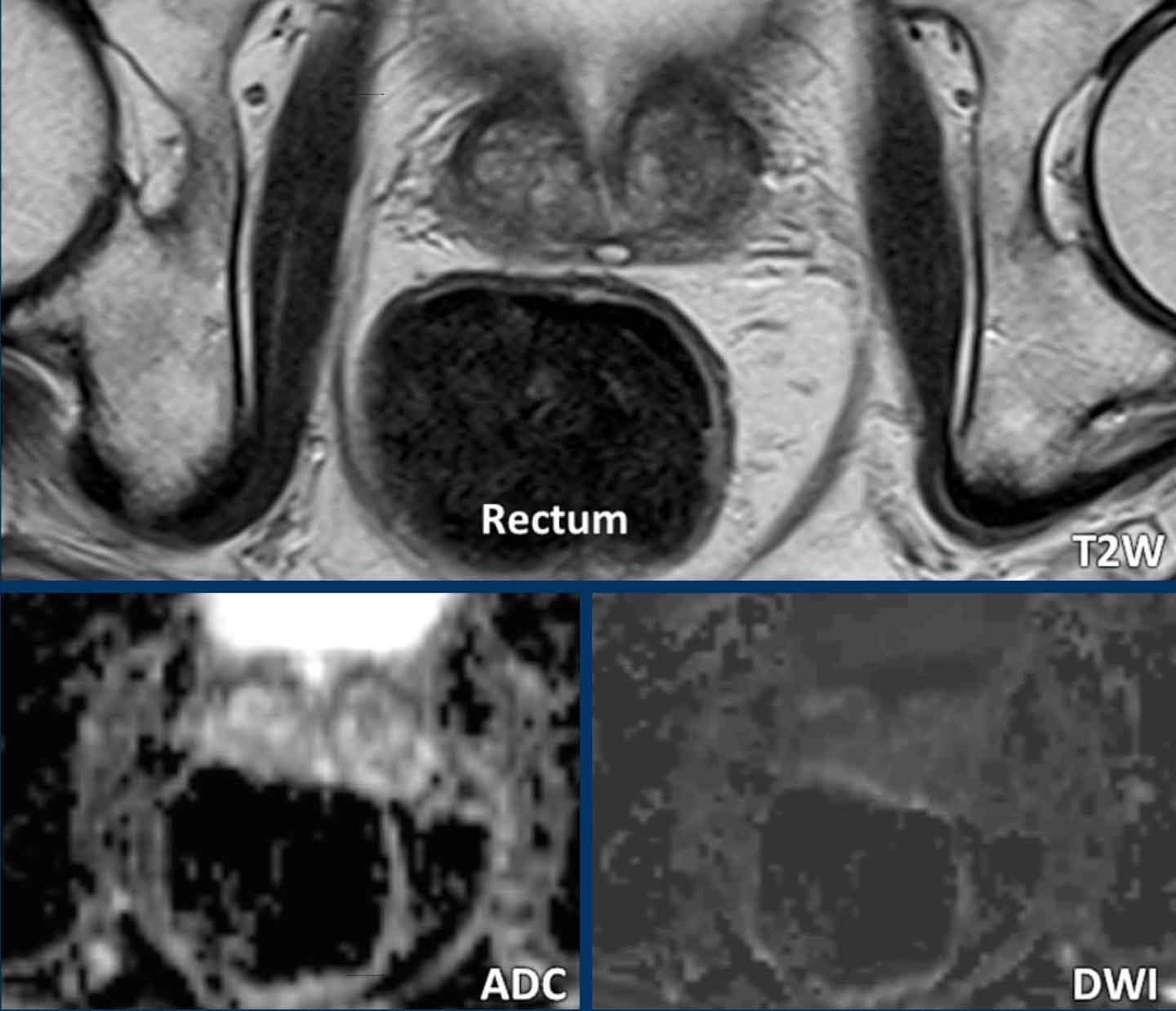
Có thể cân nhắc sử dụng thuốc giảm co thắt trước khi thực hiện thủ thuật nhằm giảm thiểu chuyển động của ruột non và ruột già.
Khí và phân trong trực tràng có thể làm giảm chất lượng đánh giá khuếch tán.
Các hình ảnh này thuộc về một bệnh nhân không được chuẩn bị gì trước khi chụp MRI.
Sự hiện diện của khí và phân trong trực tràng gây ra xảo ảnh biến dạng tuyến tính rời rạc tại vùng tuyến tiền liệt, làm hạn chế độ chính xác chẩn đoán của cả chuỗi DWI và ADC.
Đây là ví dụ về một bệnh nhân đã được thụt tháo chuẩn bị tối thiểu vài giờ trước khi chụp.
Kết quả là trực tràng được làm sạch hoàn toàn. Mặc dù thụt tháo có thể gây nhu động trực tràng, nhưng không quan sát thấy xảo ảnh nào ở bệnh nhân này.
T1W
Hình ảnh T1W giúp xác định sự hiện diện của chảy máu sau sinh thiết.
Bệnh nhân này đã được sinh thiết hệ thống dưới hướng dẫn siêu âm qua trực tràng (TRUS) 3 tuần trước đó.
Hình ảnh
Tăng tín hiệu trên chuỗi xung T1W tại vùng ngoại vi bên phải, với giảm tín hiệu nhẹ trên chuỗi xung T2W và không có hạn chế khuếch tán trên DWI/ADC (mũi tên vàng).
Ngoài ra, phát hiện một tổn thương nghi ngờ ở phía trước bên phải vùng chuyển tiếp với giảm tín hiệu trên T2W và ADC, tăng tín hiệu trên DWI (mũi tên đen).
Tổn thương này cho thấy điểm Gleason 4+3 sau khi sinh thiết có hướng dẫn MRI.
Trường nhìn (FOV) rộng đến tận chỗ phân đôi động mạch chủ giúp đánh giá tình trạng xâm lấn hạch bạch huyết ngoài phúc mạc và vùng chậu, cũng như bệnh lý di căn xương (mũi tên trong hình).
T2W
Các chuỗi xung T2W FSE độ phân giải cao được thu nhận trên mặt phẳng ngang và mặt phẳng đứng dọc.
Hình ảnh T2W cung cấp thông tin giải phẫu về mô tuyến tiền liệt bình thường và bất thường.
Có thể sử dụng thêm các lần thu nhận T2 3D để tái tạo trên cả ba mặt phẳng giải phẫu và phục vụ mục đích xạ trị tiềm năng.
Video minh họa rõ nét độ phân giải cao của các ảnh 3D mặt phẳng ngang với các tái tạo mặt phẳng đứng ngang và đứng dọc.
DWI
Hạn chế khuếch tán được xác định khi một tổn thương có tăng tín hiệu trên DWI tương ứng với giảm tín hiệu trên bản đồ ADC, điều này có tương quan cao với sự hiện diện của tế bào ác tính.
Giá trị ADC chính xác của tổn thương có tương quan nghịch với khả năng tổn thương đó là ác tính.
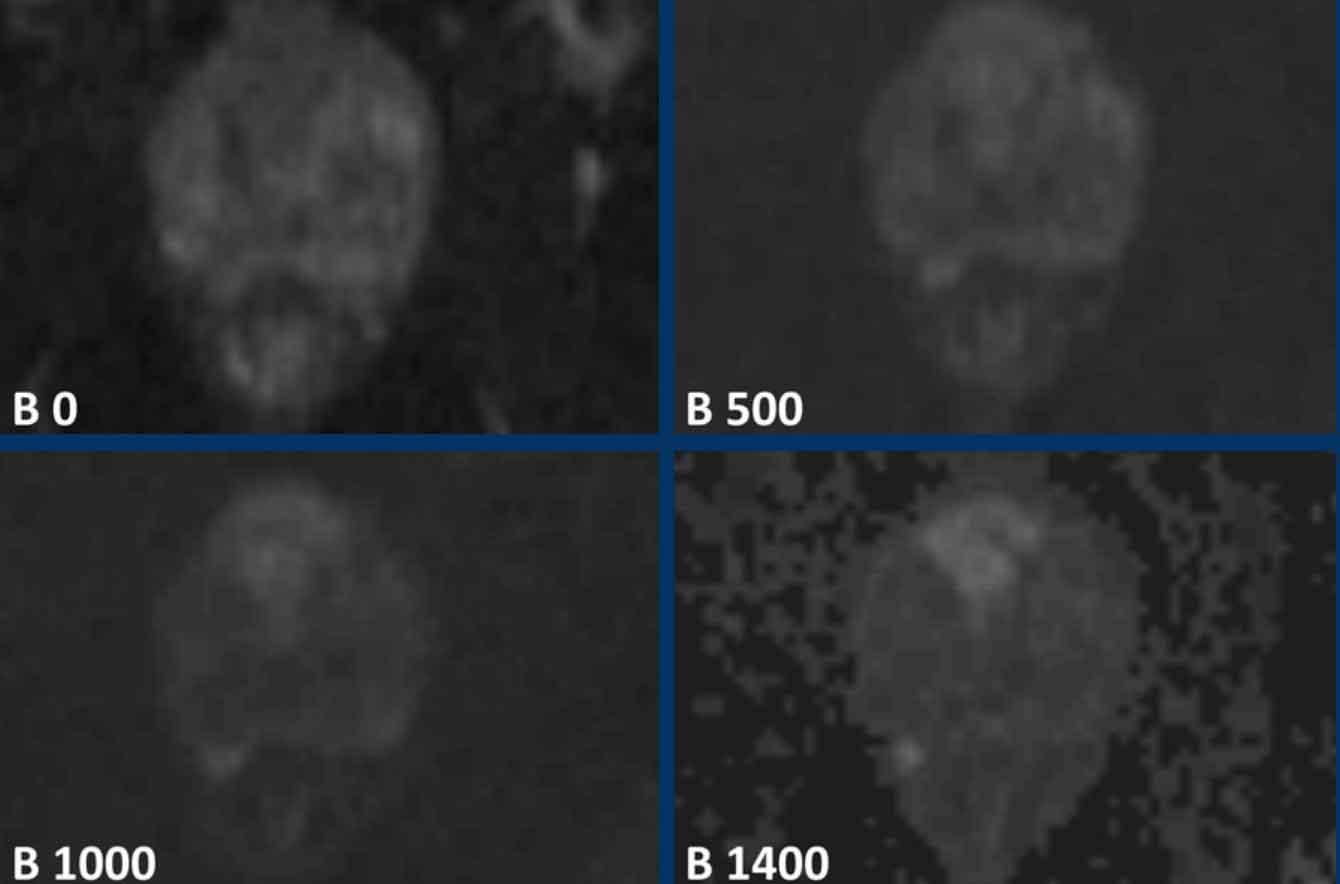
Giá trị b cao là cần thiết để tạo tỷ lệ tín hiệu trên nhiễu cao.
Khuyến nghị giá trị b tối thiểu là 1400.
Lưu ý sự khác biệt giữa ảnh B1000 và B1400.
Sinh thiết có hướng dẫn hợp nhất (fusion) của tổn thương ở phía trước tuyến tiền liệt cho thấy Gleason 3+4.
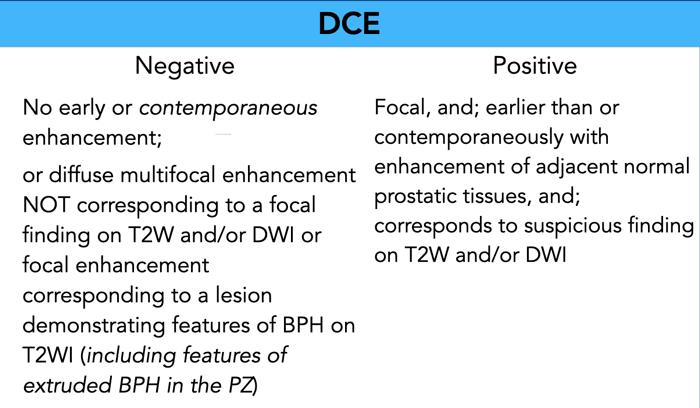
Các tiêu chí được sửa đổi cho điểm âm tính trên DCE trong PI-RADS v2.1 được in nghiêng. Các tiêu chí cho điểm dương tính trên DCE không thay đổi.
DCE
Các tiêu chí cho chuỗi động học thuốc tương phản từ (DCE) âm tính hoặc dương tính được trình bày trong bảng.
DCE có thể có giá trị bổ sung trong việc xác nhận mức độ nghi ngờ của một tổn thương, nhưng thường không đặc hiệu vì ung thư tuyến tiền liệt có thể biểu hiện ngấm thuốc sớm và tăng cường, nhưng cũng có thể ngấm thuốc bình thường so với mô tuyến tiền liệt lành.
Không ngấm thuốc không loại trừ ác tính, và tăng ngấm thuốc có thể là kết quả của viêm cấp tính hoặc mạn tính.
Khuyến nghị độ phân giải thời gian ≤15 giây và ưu tiên sử dụng chuỗi xung T1W GRE 3D.
Thời điểm thực hiện chụp MRI
Các thay đổi sau sinh thiết, bao gồm chảy máu và viêm, thường khu trú ở vùng ngoại vi hoặc túi tinh.
Những thay đổi này có thể ảnh hưởng bất lợi đến việc đọc phim MRI đa thông số do cường độ tín hiệu có thể bị biến đổi.
Do các thay đổi này có xu hướng giảm dần theo thời gian, hướng dẫn PIRADS khuyến nghị khoảng thời gian tối thiểu 6 tuần hoặc lâu hơn giữa lần sinh thiết và lần chụp MRI.
Trong thực hành lâm sàng hàng ngày hiện nay, có xu hướng thực hiện MRI đa thông số trước khi tiến hành sinh thiết, qua đó giải quyết triệt để vấn đề này.
Ví dụ về Từ điển Thuật ngữ PI–RADS 2.1
Rõ rệt (Marked) được định nghĩa là “sự thay đổi tín hiệu nổi bật hơn so với bất kỳ ổ tổn thương nào khác trong cùng vùng”.
Hình ảnh
Thay đổi tín hiệu rõ rệt ở bệnh nhân nam 69 tuổi với PSA tăng cao
13,3 ng/ml, mật độ PSA 0,16.
Điểm PI-RADS 5 được ghi nhận do vùng giảm tín hiệu ở vùng ngoại vi bên phải của tuyến tiền liệt đoạn giữa với
các đặc điểm của xâm lấn ngoài tuyến tiền liệt.
Có hiện tượng hạn chế khuếch tán rõ rệt.
Đường kính tổn thương là 1,7 cm.
Sinh thiết được thực hiện bằng phương pháp kết hợp có hướng dẫn mpMRI – TRUS.
Kết quả giải phẫu bệnh cho thấy
ung thư biểu mô tuyến Gleason 8 (4+4) với xâm lấn ngoài tuyến tiền liệt.
Không rõ giới hạn (Non-circumscribed)
Không rõ giới hạn (Non-circumscribed) có nghĩa là
“Bờ không rõ (Ill-defined)”
Hình ảnh
Một vùng không rõ giới hạn (bờ không rõ)
cho thấy hạn chế khuếch tán tương ứng với nốt PI-RADS 3.
Hình nêm (Wedge) ở vùng ngoại vi được định nghĩa là “có hình dạng nêm, hình quạt hoặc hình chữ V”
Khu trú (Focal) được định nghĩa là “rời rạc và khác biệt so với nền xung quanh”.
Hình ảnh
Tổn thương khu trú ở bệnh nhân nam 79 tuổi.
Do PSA tăng cao
6,4 ng/ml, mật độ PSA 0,05, mpMRI được thực hiện và điểm PI-RADS 4 được
ghi nhận do vùng giảm tín hiệu ở vùng chuyển tiếp phía trước bên phải đoạn giữa tuyến tiền liệt.
Có hiện tượng hạn chế khuếch tán khu trú và đường kính
tổn thương là 1,2 cm.
Sinh thiết được thực hiện bằng phương pháp kết hợp có hướng dẫn mpMRI –
TRUS cho thấy ung thư biểu mô tuyến Gleason 9 (4+5)
Dạng tuyến (Linear) được định nghĩa là có hình dạng đường thẳng hoặc dải băng.
Hình ảnh
Cấu hình dạng tuyến ở vùng ngoại vi bên trái, tương ứng với điểm PI-RADS 2.
Hình thấu kính (Lenticular) được định nghĩa là có hình dạng thấu kính hai mặt lồi, hình lưỡi liềm.
Nốt được bao bọc hoàn toàn (Completely encapsulated nodule)
Được giới hạn bởi một đường giảm tín hiệu rõ ràng, đồng nhất và nhẵn (nốt tăng sản lành tính tuyến tiền liệt – BPH).
Nốt được bao bọc hoàn toàn là nốt được bao quanh toàn bộ bởi một đường giảm tín hiệu nhẵn trên ít nhất hai mặt phẳng hình ảnh và được gọi là nốt điển hình.
Nốt được bao bọc phần lớn (Mostly encapsulated nodule)
Nốt được bao bọc gần hoàn toàn hoặc không hoàn toàn là nốt không được bao quanh toàn bộ bởi một đường giảm tín hiệu nhẵn (“nốt không điển hình”)”
Vùng giảm tín hiệu nhẹ đồng nhất giữa các nốt
Hình ảnh
Vùng giảm tín hiệu nhẹ đồng nhất (đầu mũi tên) giữa các nốt ở
vùng chuyển tiếp (TZ) tương ứng với điểm PI-RADS 2.
Cường độ tín hiệu không đồng nhất với bờ không rõ ràng
Điều này có nghĩa là “không thể nhìn thấy rõ ràng hoặc phân biệt dễ dàng“
Hình ảnh
Cường độ tín hiệu không đồng nhất (đầu mũi tên màu xanh lá) gợi ý đặc điểm lành tính
(T2W – điểm 2), tuy nhiên với bờ có thể không rõ ràng (T2W) kèm hạn chế khuếch tán giới hạn
(DWI/ADC – điểm 3), tương ứng với tổng điểm PI-RADS 3.
Danh mục kiểm tra và Báo cáo
Báo cáo được thực hiện theo danh mục kiểm tra như trình bày trong bảng.
Trước khi bắt đầu phân tích hình ảnh MRI, chúng ta cần được cung cấp thông tin về:
- Tiền sử gia đình
- Thăm khám trực tràng bằng ngón tay
- Nồng độ PSA
- Các lần sinh thiết trước đây (số lượng, vị trí, điểm Gleason)
- Các phương pháp điều trị trước đây
Trong trường hợp có nhiều tổn thương nghi ngờ, tổn thương chỉ điểm là tổn thương có phân loại đánh giá PI-RADS cao nhất.