Ung thư Trực tràng – Phân giai đoạn và Tái phân giai đoạn trên MRI – Cập nhật 2026
Ngày xuất bản
Bối cảnh điều trị ung thư trực tràng đang phát triển nhanh chóng.
Những tiến bộ lịch sử quan trọng – phẫu thuật cắt toàn bộ mạc treo trực tràng (TME) được chuẩn hóa, xạ trị (hóa xạ trị) tân bổ trợ cho các khối u nguy cơ cao, và phân tầng nguy cơ dựa trên MRI – đã giúp giảm đáng kể tỷ lệ tái phát tại chỗ.
Các phát triển gần đây, bao gồm các chiến lược bảo tồn tạng (theo dõi và chờ đợi) và điều trị tân hỗ trợ toàn diện (TNT), đã làm tăng thêm nhu cầu về phân giai đoạn hình ảnh học chính xác, theo dõi đáp ứng, và phát hiện tái phát hoặc tái phát tại chỗ.
MRI vẫn là tiêu chuẩn vàng cho phân giai đoạn tại chỗ và phân giai đoạn lại trong ung thư trực tràng, đóng vai trò then chốt trong việc định hướng các quyết định điều trị.
Cập nhật trong phiên bản này:
- Tổng quan về điều trị: Các liệu pháp điều trị ung thư trực tràng hiện tại và tác động của chúng đối với giai đoạn chẩn đoán hình ảnh.
- Giải đọc MRI: Những điểm mấu chốt và cạm bẫy quan trọng trong việc đọc và báo cáo MRI ung thư trực tràng.
- Mẫu Báo Cáo: Các mẫu cập nhật cho phân giai đoạn ban đầu và phân giai đoạn lại, phù hợp với hướng dẫn chẩn đoán hình ảnh trực tràng ESGAR 2026[ref1][ref2]
- Hướng dẫn cập nhật để đánh giá hạch bạch huyết và các ổ di căn khối u.
- Một phương pháp tiếp cận từng bước để đánh giá lại giai đoạn bệnh nhằm hướng dẫn lựa chọn giữa phẫu thuật và bảo tồn cơ quan.
Lời cảm ơn:Các tác giả xin cảm ơn Rhiannon van Loenhout và Frank Zijta vì những đóng góp của họ cho các phiên bản trước.
Giới thiệu
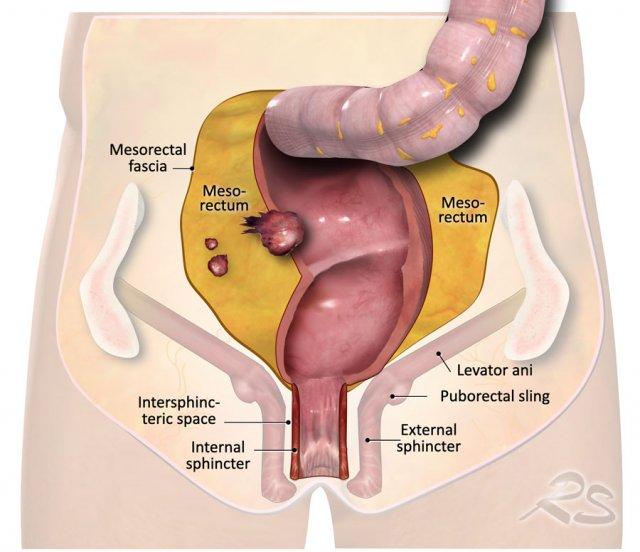
Hình minh họa cho thấy mạc treo trực tràng và mạc mạc treo trực tràng, đây là mặt phẳng phẫu tích cho phẫu thuật cắt toàn bộ mạc treo trực tràng (TME) và mối liên quan của trực tràng với cơ thắt hậu môn và sàn chậu.
Sự Phát Triển của Quản Lý Ung Thư Trực Tràng
Trong những thập kỷ gần đây, điều trị ung thư trực tràng đã chuyển dịch từ phương pháp lấy phẫu thuật làm trung tâm sang chiến lược đa phương thức có hướng dẫn bằng hình ảnh.
Cắt bỏ toàn bộ mạc treo trực tràng (TME)—việc cắt bỏ en bloc khoang mạc treo trực tràng dọc theo mạc mạc treo trực tràng (MRF)—vẫn là nền tảng phẫu thuật.
Việc giới thiệuxạ trị tân hỗ trợ và hóa xạ trị đồng thời (CRT)cho các khối u nguy cơ cao đã làm giảm đáng kể tái phát tại chỗ, với nhiều bệnh nhân đạt được đáp ứng hoàn toàn.
Điều này đã tạo điều kiện thuận lợi chocác chiến lược bảo tồn cơ quan, chẳng hạn như chiến lược ‘theo dõi và chờ đợi’ đối với những bệnh nhân đáp ứng hoàn toàn về mặt lâm sàng, hiện đã được công nhận trong các hướng dẫn lâm sàng. CRT ngày càng được sử dụng ngay cả đối với các khối u nguy cơ thấp nhằm bảo tồn cơ quan.
Recent advances include
Những tiến bộ gần đây bao gồmđiều trị tân bổ trợ toàn bộ (TNT), kết hợp hóa trị toàn thân với xạ trị (hóa xạ trị), giúp cải thiện tỷ lệ sống không bệnh và tỷ lệ đáp ứng hoàn toàn, đặc biệt đối với các khối u có nguy cơ rất cao hoặc bệnh nhân ưu tiên bảo tồn cơ quan.
Các đổi mới bổ sung bao gồmliệu pháp miễn dịch cho các phân nhóm được chọn lọc, và tinh chỉnhcắt bỏ tại chỗ và các kỹ thuật xạ trịcho các khối u giai đoạn sớm, nông, hoặc các tổn thương nhỏ còn lại sau liệu pháp tân hỗ trợ.
MRI để Phân Tầng Nguy Cơ
Phân tầng giai đoạn tại chỗ bằng MRI giúp phân loại bệnh nhân theo mức độ nguy cơ và hướng dẫn lựa chọn phương pháp điều trị.
Tiêu chí nguy cơ rất khác nhau giữa các thử nghiệm, quốc gia và hướng dẫn, và tiếp tục phát triển.
Các quyết định điều trị ngày càng chịu ảnh hưởng bởi sở thích của bệnh nhân, với sự tập trung ngày càng cao vào việc bảo tồn cơ quan và chất lượng cuộc sống.
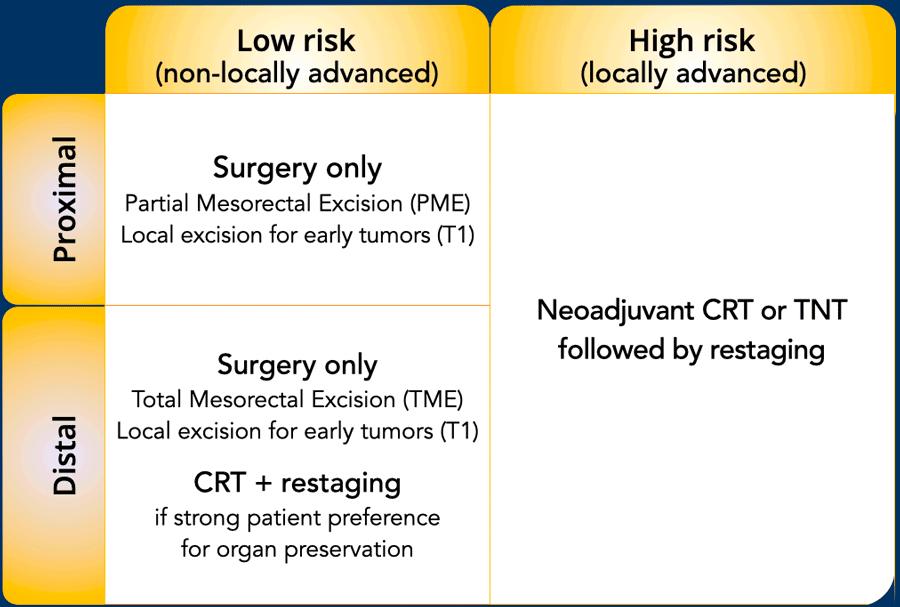
Một cái nhìn tổng quan toàn cầu về các phương pháp tiếp cận hiện tại được trình bày trong Hình, mặc dù các quy trình địa phương và quốc gia có thể khác nhau.
Hầu hết các hướng dẫn phân loại ung thư trực tràng thành không xâm lấn tại chỗ (nguy cơ thấp) hoặc xâm lấn tại chỗ (nguy cơ cao)[ref1] [ref2].
Ung thư trực tràng nguy cơ thấp / không xâm lấn tại chỗ
Các đặc điểm nguy cơ thấp—mặc dù định nghĩa có thể khác nhau tùy theo từng hướng dẫn—thường bao gồm:
- Khối u T1–T2
- Không có EMVI(xâm lấn mạch máu/tĩnh mạch ngoài thành ruột), không có xâm lấn mạc treo trực tràng (MRF).
- Quản lý:Thông thường chỉ cần phẫu thuật đơn thuần; điều trị tân bổ trợ thường không cần thiết (trừ khi mục tiêu là bảo tồn cơ quan). Các khối u giai đoạn sớm T1 có thể được chỉ định cắt bỏ tại chỗ, sau khi xác nhận bằng siêu âm nội soi/siêu âm nội trực tràng.
Lưu ý:Các hướng dẫn khác nhau về việc liệu bệnh T3 (hoặc cụ thể hơn là T3cd) đơn thuần có cấu thành nguy cơ cao hay không. Các hướng dẫn hiện hành cũng giảm bớt sự nhấn mạnh vào tình trạng hạch lympho; di căn hạch lympho mạc treo trực tràng nghi ngờ (đặc biệt nếu số lượng ít) không nhất thiết được phân loại là nguy cơ cao.
Ung thư trực tràng nguy cơ cao / tiến triển tại chỗ
Các đặc điểm nguy cơ cao—mặc dù định nghĩa có thể khác nhau tùy theo từng hướng dẫn—thường bao gồm:
- Bệnh T4(một số hướng dẫn cũng bao gồm T3 hoặc T3cd tiến triển)
- EMVI
- Bệnh hạch giai đoạn tiến triển(đặc biệt là di căn hạch N2 hoặc hạch bạch huyết bên)
- Khối cặn lắng u
- Liên quan đến mạc trực tràng (MRF)
- Quản lý:Bệnh nhân có một hoặc nhiều đặc điểm nguy cơ cao thường được điều trị bằng hóa xạ trị liệu trình dài hoặc điều trị tân bổ trợ toàn phần để đạt được mục tiêu thu nhỏ/hạ giai đoạn khối u, tạo điều kiện thuận lợi cho phẫu thuật cắt bỏ R0, và có khả năng bảo tồn tạng.
I need more text to translate. The input “In the” appears to be incomplete. Please provide the full HTML text fragment you’d like me to translate from English to Vietnamese.
If you meant to send just “In the”, here is the translation:
Tronghướng dẫn hiện hành của Hà Lan, bệnh tiến triển tại chỗ được xác định bởi sự hiện diện của cT4b, MRF+, di căn hạch bạch huyết bên, EMVI+ và/hoặc các ổ lắng đọng khối u.
Các hướng dẫn này tiếp tục nhấn mạnh rằng bệnh cT4a và N+ trung mạc trực tràng không nên được coi là tiến triển tại chỗ khi không có các đặc điểm nguy cơ cao khác[ref].
MRI trong Đánh giá Đáp ứng Điều trị Tân hỗ trợ
Ở những bệnh nhân đang được điều trị tân bổ trợ, MRI—cùng với nội soi—đóng vai trò then chốt trong việc đánh giá đáp ứng điều trị. MRI phân biệt giữa:
- Người đáp ứng kémyêu cầu phẫu thuật triệt để
- Ứng viên tiềm năngđể bảo tồn cơ quan
Thời điểm tái phân giai đoạn:
- Các khuyến nghị về thời điểm thực hiện MRI đánh giá lại giai đoạn sau điều trị có sự khác nhau giữa các hướng dẫn, dao động từ 6–12 tuần sau điều trị.
- Các hướng dẫn của Hà Lan quy định 6–8 tuần sau điều trị tân bổ trợ dựa trên xạ trị; đối với hóa trị tân bổ trợ, việc đánh giá lại giai đoạn được khuyến nghị 3 tuần sau chu kỳ cuối cùng[ref].
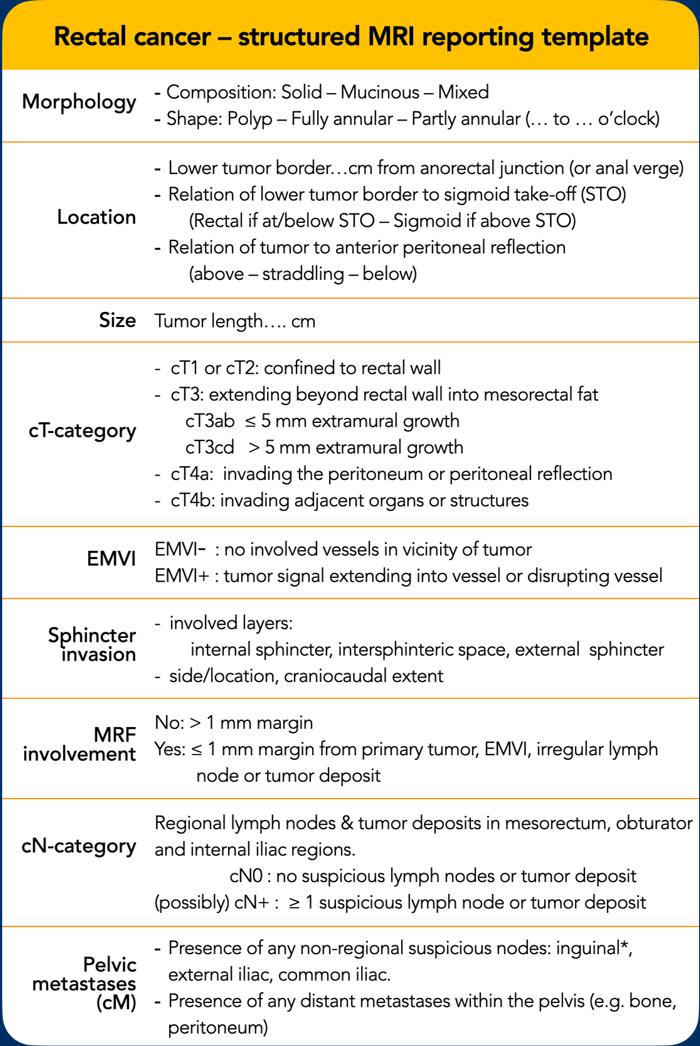
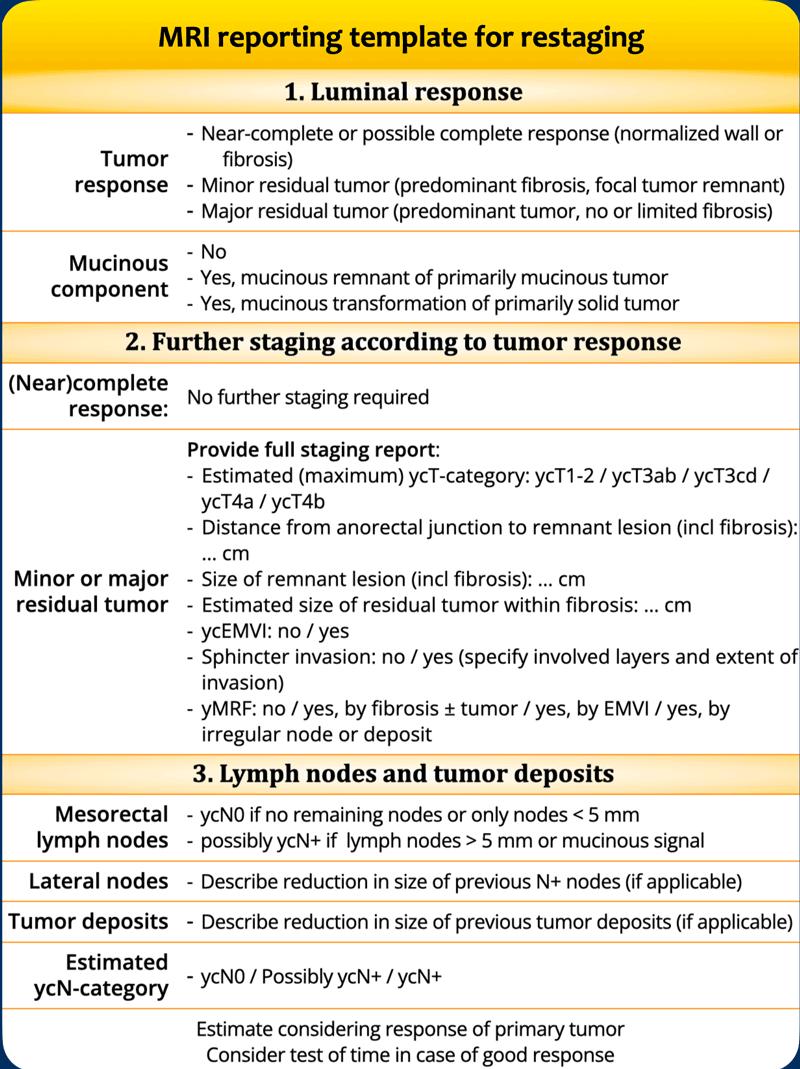
Danh Mục Kiểm Tra Báo Cáo Có Cấu Trúc
Một báo cáo MRI toàn diện phải bao gồm:
- Tất cả các yếu tố nguy cơ được sử dụng để phân tầng điều trị
- Vị trí chính xác của khối u và mối liên quan của nó với các cấu trúc giải phẫu lân cận, nhằm hướng dẫn lập kế hoạch phẫu thuật
Mẫu báo cáo này tuân thủ theo hướng dẫn báo cáo có cấu trúc ESGAR 2026[ref]và phù hợp với các khuyến nghị quốc gia mới nhất của Hà Lan[ref].
danh mục cT
cT4b: xâm lấn các cơ quan hoặc cấu trúc lân cận bao gồm:
- Cơ sàn chậu/thành bên chậu
- Cơ thắt ngoài
- Mạch máu, dây thần kinh, xương,
- Các quai ruột khác và khoang giải phẫu hoặc mỡ bên ngoài MRF
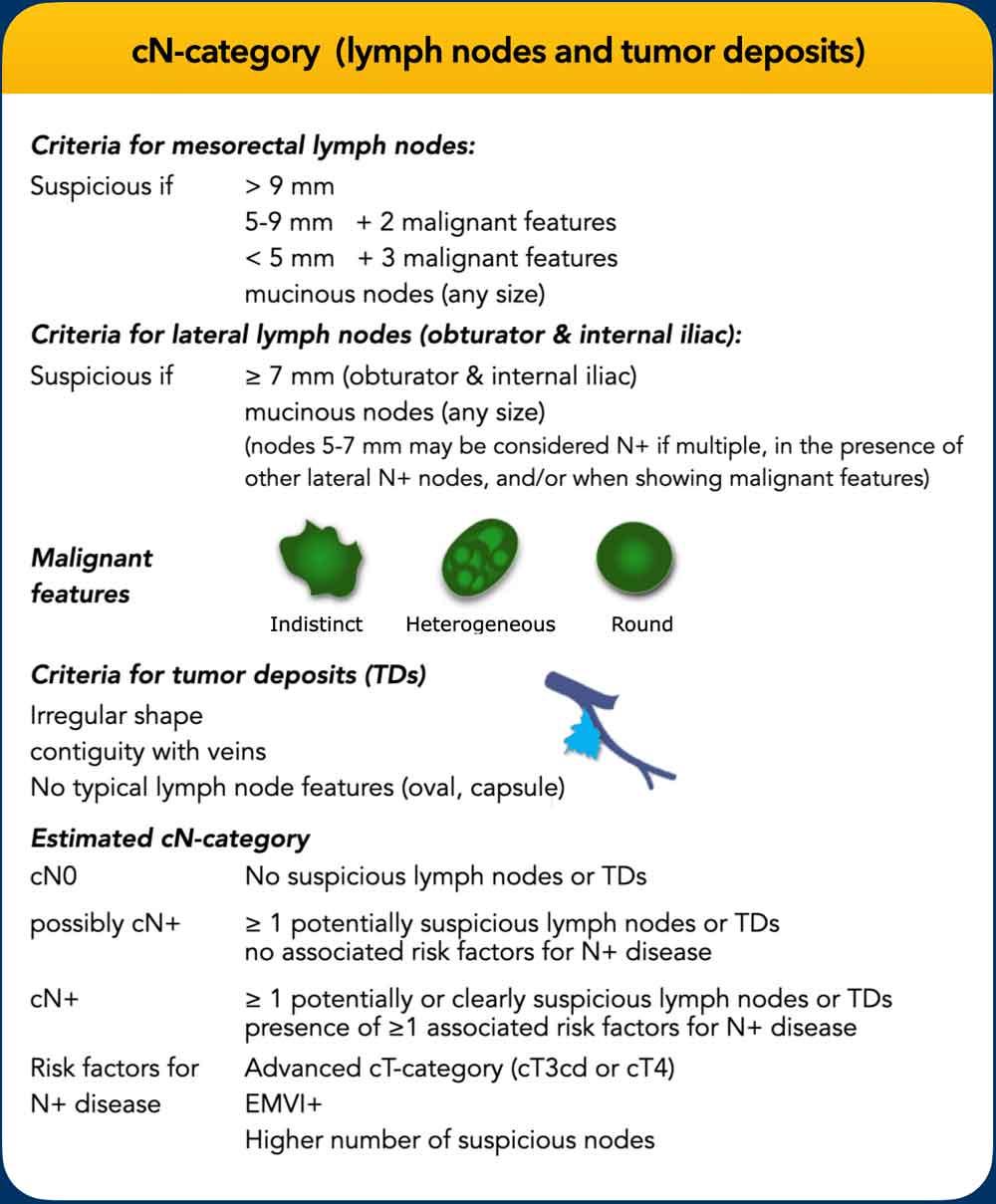
cN-danh mục
Đánh dấu trong báo cáo mức độ của hạch N+ gần nhất (để hướng dẫn lập kế hoạch xạ trị và phẫu thuật), sự hiện diện của các hạch N+ bên (hạch bịt, hạch chậu trong), bao gồm kích thước và vị trí, và sự hiện diện của các ổ di căn khối u.
* Lưu ý: Các hạch bẹn được coi là cN (và không phải cM) trong các khối u đoạn xa lan xuống dưới đường răng lược
Tiền tố TNM
“c” được sử dụng để chỉ giai đoạn lâm sàng, được xác định trước khi điều trị.
Khi được xác định dựa trên hình ảnh học, tiền tố “i” (hình ảnh học) hoặc “mr” (MRI) đôi khi được sử dụng thay thế.
“y”
được sử dụng để tái phân giai đoạn khối u sau điều trị tân hỗ trợ (hóa trị và/hoặc
xạ trị) và có thể được sử dụng cho cả phân giai đoạn lâm sàng (ycTNM) cũng như
phân giai đoạn bệnh lý (ypTNM).
“p” chỉ giai đoạn TNM cuối cùng được xác định bằng mô bệnh học sau phẫu thuật.
Trong các chương tiếp theo, chúng tôi sẽ thảo luận chi tiết hơn về các mục khác nhau được liệt kê trong mẫu báo cáo và cung cấp các gợi ý để phiên giải hình ảnh.
Hình thái học
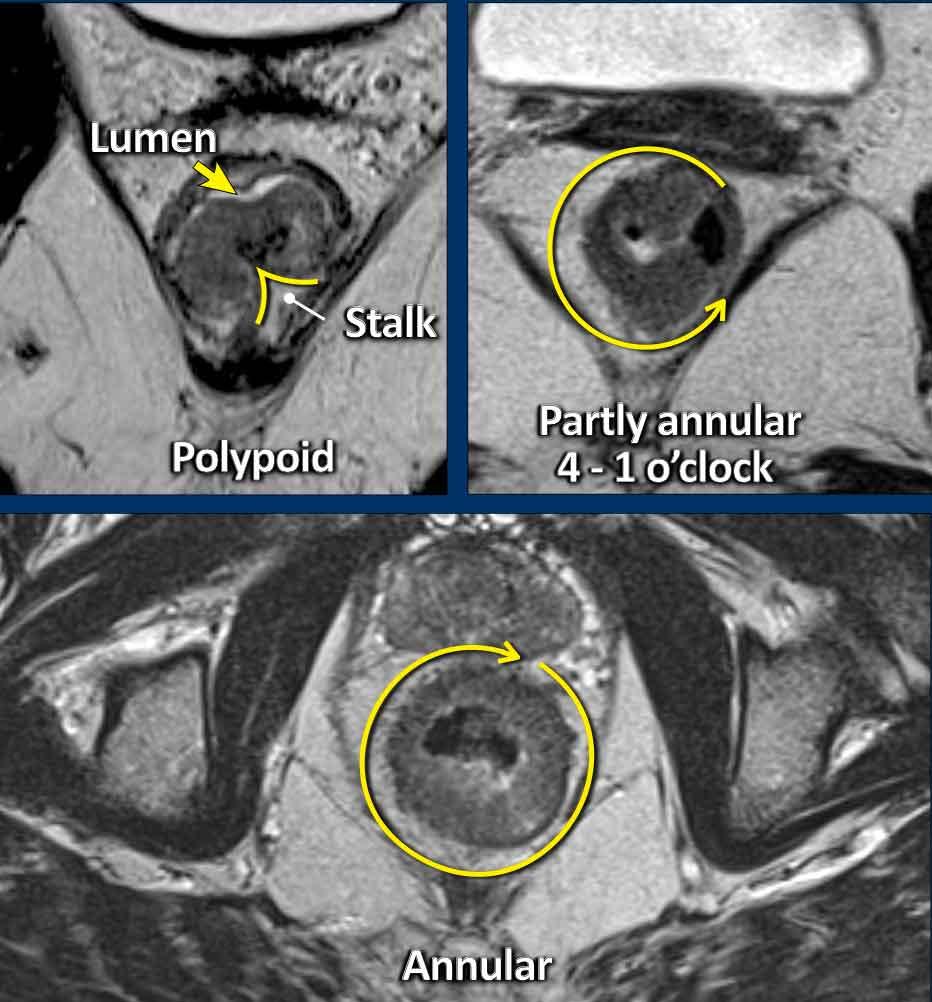
Khối u dạng polyp và dạng phẳng
Ung thư biểu mô tuyến trực tràng thường xuất phát từ các u tuyến, có thể là:
- Dạng polyp:Được nâng lên trên một cuống hoặc điểm bám khu trú, thường là độ thấp (T1–T2), nhô vào trong lòng ống.
- Không cuống:Phẳng, đáy rộng, thường biểu hiện dưới dạng dày thành hình vòng nhẫn một phần hoặc hoàn toàn.
Bờ xâm lấn:Vị trí bám của khối u vào thành trực tràng—bờ xâm lấn—là nơi khối u có thể xâm lấn ra ngoài thành trực tràng, do đó rất quan trọng trong việc phân loại giai đoạn T và đánh giá mức độ lan rộng ngoài thành.
Chu Vi Khối U:Mô tả mức độ bám thành trong báo cáo bằng cách sử dụng một trong hai:
- Ký hiệu mặt đồng hồ(ví dụ: “từ 3 đến 7 giờ”)
- Văn xuôi(ví dụ: “trước bên trái”).
Ung thư biểu mô tuyến trực tràng dạng đặc so với dạng nhầy
Mức Độ Liên Quan Lâm Sàng
Ung thư biểu mô tuyến nhầy mang tiên lượng xấu hơn và thường cho thấy đáp ứng không tối ưu với liệu pháp tân bổ trợ so với các khối u đặc.
Đặc điểm MRI:
- Khối u chất nhầy: Tín hiệu cao (sáng) trên MRI chuỗi xung T2
- Khối u đặc: Tín hiệu trung gian
- Khối u hỗn hợp: Cả thành phần đặc và thành phần chứa chất nhầy đều thường gặp trong phân nhóm u nhầy
Lưu ý báo cáo:Do nguy cơ cao của sai số lấy mẫu sinh thiết (đặc biệt trong các khối u hỗn hợp), các bác sĩ X quang nên ghi nhận rõ ràng sự hiện diện của chất nhầy trên MRI.
Ung thư biểu mô tuyến trực tràng tế bào nhẫn
Dịch tễ học & Tiên lượng
Một phân nhóm nhầy hiếm gặp (±1%), ung thư biểu mô tế bào nhẫn có liên quan đến tỷ lệ cao di căn hạch/di căn xa và tiên lượng sống còn toàn bộ kém.
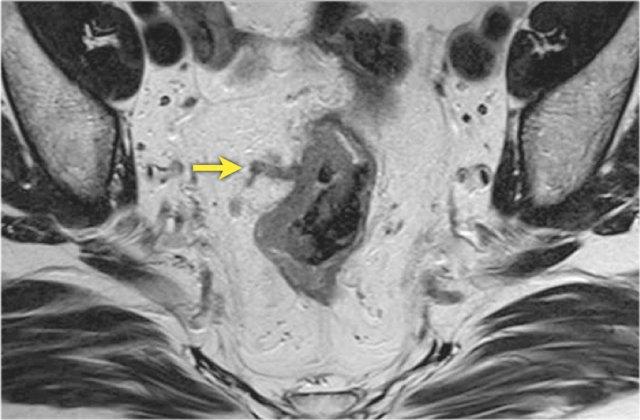
Đặc điểm MRI
- Thường khó xác định
- Thường biểu hiện nhưdày thành ruột lan tỏa, đoạn dài
- Kiểu tăng trưởng dưới niêm mạc, cho ra mộtHình ảnh “bia” (target)trên các hình ảnh cắt ngang
- Thâm nhiễm mỡ trực tràng lan tỏalà phổ biến
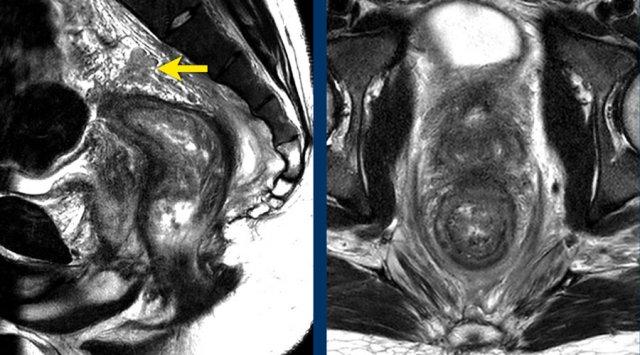
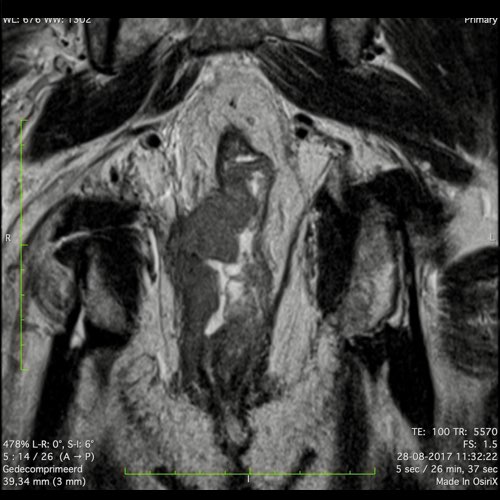
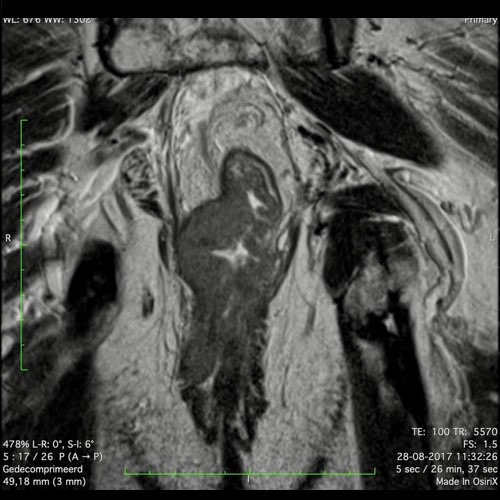
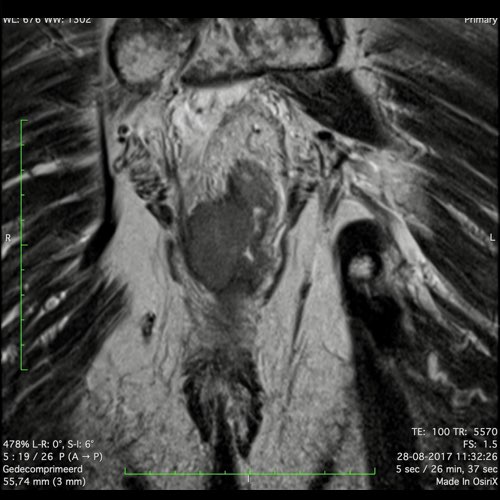
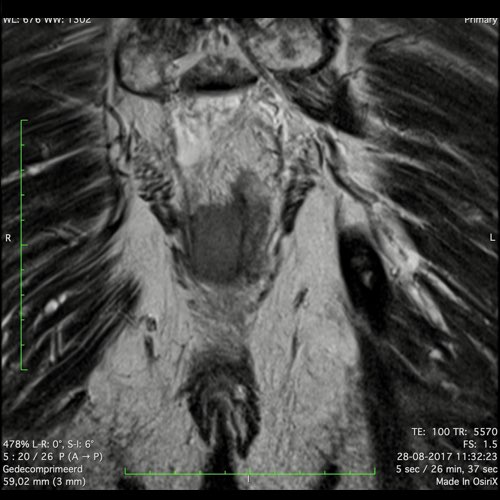
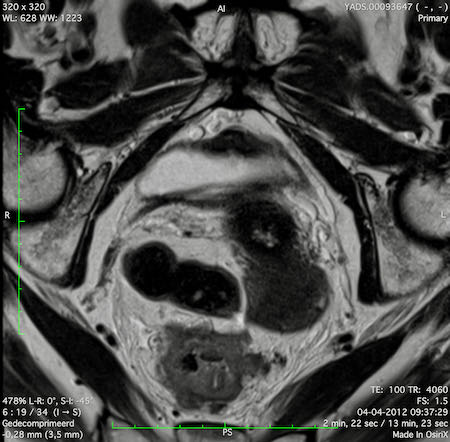
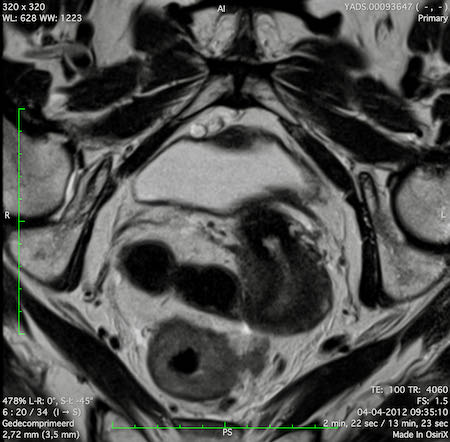
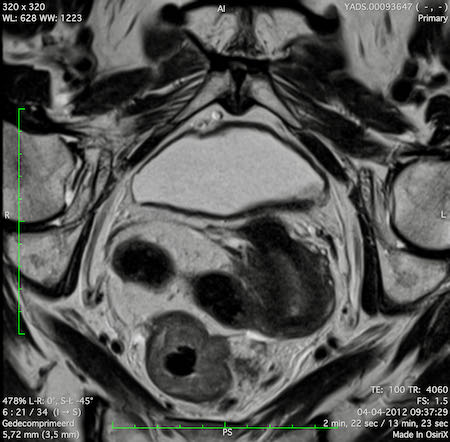
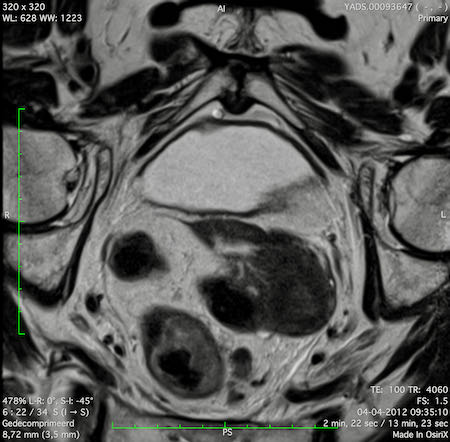
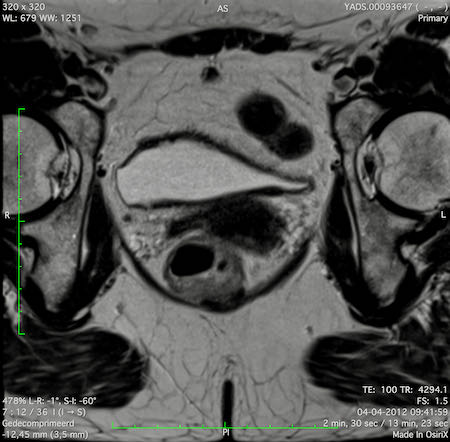
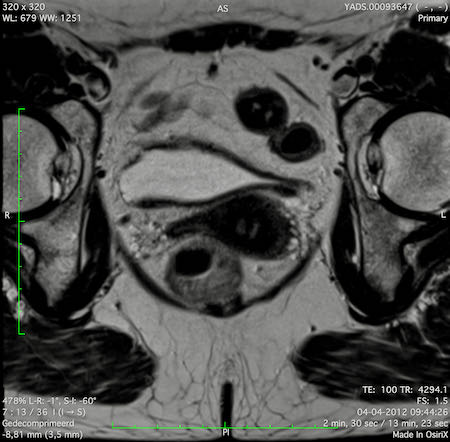
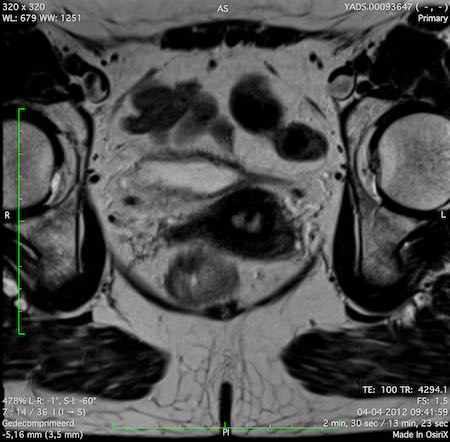
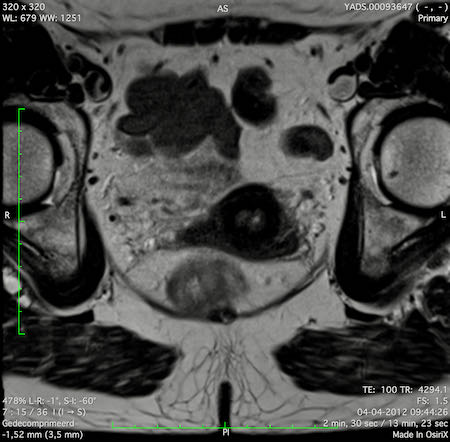
Hình ảnh
Các hình ảnh được cung cấp cho thấy ung thư biểu mô tế bào nhẫn với tình trạng dày lan tỏa thành trực tràng, hình ảnh bia bắn điển hình, và sự xâm lấn mỡ mạc treo trực tràng.
Vị trí
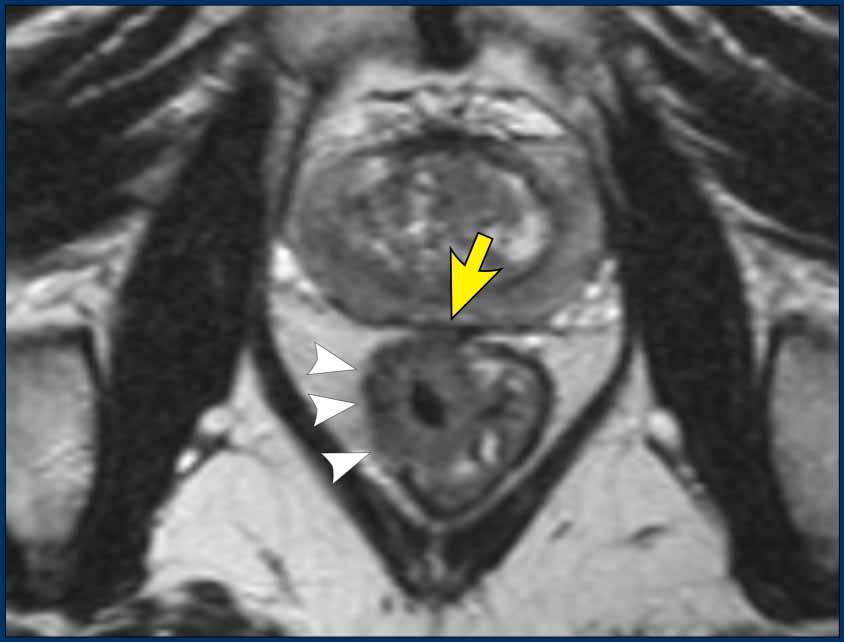
Phân biệt Ung thư Trực tràng và Ung thư Đại tràng Sigma
Phân biệt chính xác giữa ung thư trực tràng và ung thư đại tràng sigma là vô cùng quan trọng, vì chiến lược điều trị của hai loại này có sự khác biệt đáng kể:
- Ung thư đại tràng sigma:Điều trị tiêu chuẩn là phẫu thuật cắt bỏ ngay từ đầu.
- Ung thư trực tràng:Điều trị được phân tầng theo nguy cơ, từ phẫu thuật đơn thuần (nguy cơ thấp) đến hóa xạ trị tân bổ trợ liệu trình dài (nguy cơ cao). Phương pháp phẫu thuật cũng khác nhau giữa hai thực thể này.
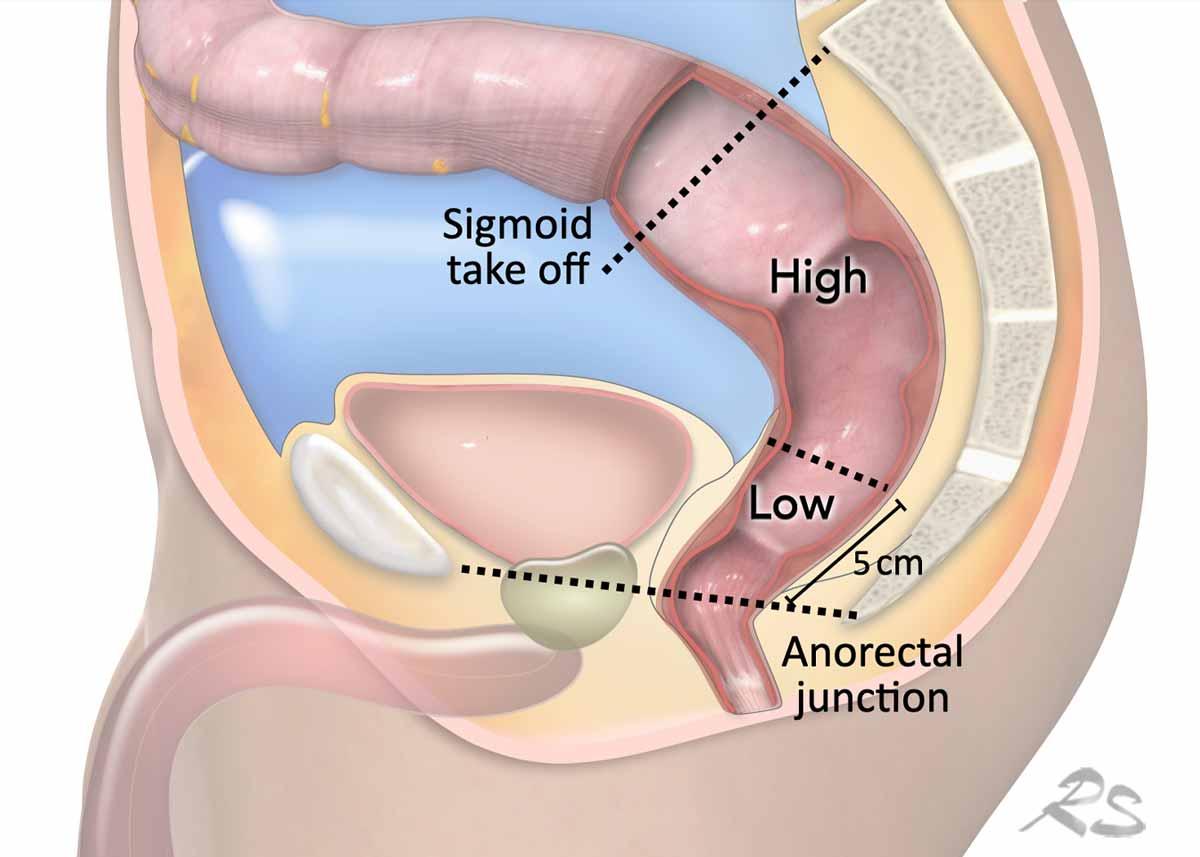
Điểm xuất phát của đại tràng sigmoid
Điểm xuất phát sigmoid (STO) như một mốc giải phẫu đã được thiết lập vào năm 2019 bởi một hội đồng đồng thuận quốc tế như là mốc hình ảnh ưu tiên để phân biệt trực tràng với đại tràng sigma(ref).
Định nghĩa này đã được ESGAR và các hướng dẫn của Hà Lan áp dụng.
Vị trí khối u trực tràng
- Thấp:Bờ dưới của khối u ≤5 cm tính từ chỗ nối hậu môn-trực tràng
- Cao:Bờ dưới khối u >5 cm tính từ chỗ nối hậu môn-trực tràng, đến chỗ xuất phát của đại tràng sigmoid
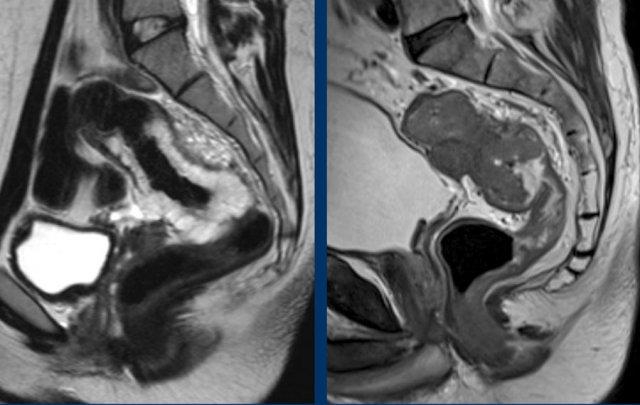
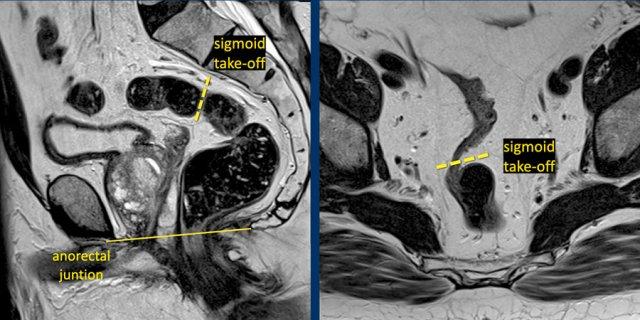
Xác định Điểm Xuất Phát Sigmoid trên MRI
Đoạn xuất phát của sigmoid (STO) được nhận diện rõ nhất trên:
- Phim MRI mặt phẳng đứng dọc: Điểm mà tại đó đại tràng sigma chạy ngang ra xa xương cùng
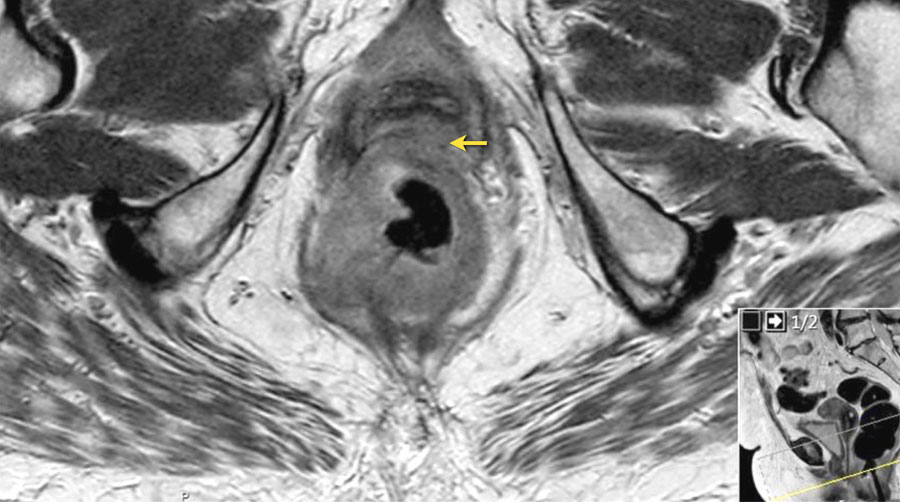
- MRI trục: Điểm nơi đại tràng sigma nhô ra phía bụng (xem Hình)
Trong khi các biến thể giải phẫu hoặc góc độ của chuỗi hình ảnh đôi khi có thể gây khó khăn cho việc nhận diện, STO vẫn là một mốc giải phẫu trực quan và đáng tin cậy.
Các khối u có bờ dưới nằm gần với STO (phía trên chỗ nối đại tràng sigma-trực tràng) được phân loại là u đại tràng sigma.
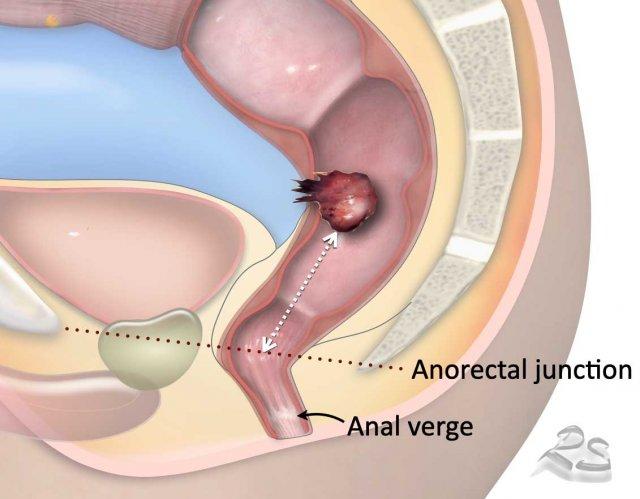
Đo Chiều Cao Khối U
Chỗ nối hậu môn-trực tràng(mốc giải phẫu được sử dụng phổ biến nhất):
- Xác định ranh giới chuyển tiếp giữa ống hậu môn và trực tràng đoạn xa.
- Nằm ở góc hậu môn-trực tràng, được tạo thành bởi sự co cơ mu-trực tràng.
- Trên MRI mặt phẳng đứng dọc, thường được căn chỉnh với một đường tưởng tượng nối giữa bờ dưới của xương cùng và xương mu.
Bờ hậu môn(địa danh thay thế):
- Chuyển tiếp giữa biểu mô hậu môn và da quanh hậu môn
- Thường được quan sát rõ trên MRI mặt phẳng đứng dọc
Đánh Giá Chiều Cao Khối U:
- Phương pháp tiêu chuẩn: Đo từ bờ dưới của khối u đến chỗ nối hậu môn-trực tràng (hoặc bờ hậu môn).
- Thay thế: Đo từ bờ hậu môn (điểm nối giữa biểu mô hậu môn và da quanh hậu môn).
- ESGKhuyến nghị AR: Sử dụng một hoặc nhiều đường thẳng dọc theo lòng trực tràng trung tâm để đo lường nhất quán[ref].
- Ở một số quốc gia, chiều cao khối u được tham chiếu đến phúc mạc phản chiếu phía trước.
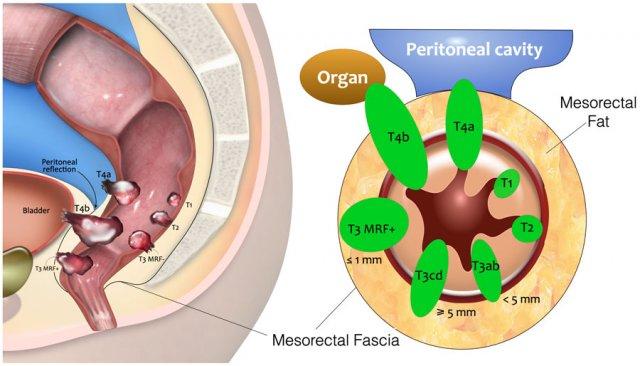
Danh mục T
Phân loại T của khối u trực tràng: Minh họa mặt cắt dọc và mặt cắt ngang.
- T1:Xâm lấn vàodưới niêm mạc
- T2:Xâm lấn vàocơ thành(lớp cơ ngoài của thành trực tràng)
- T3:Phần mở rộng vàomỡ mạc treo trực tràng
- T3 MRF–:Không đạt đến mứcmạc mạc treo trực tràng (MRF)
- T3 MRF+:Xâm lấn hoặc nằm ≤1 mm so vớiMRF
- T4a:Xâm lấn củaphúc mạc/nếp gấp phúc mạc
- T4b:Xâm lấn vàocác cơ quan/cấu trúc lân cậnngoài mạc treo trực tràng
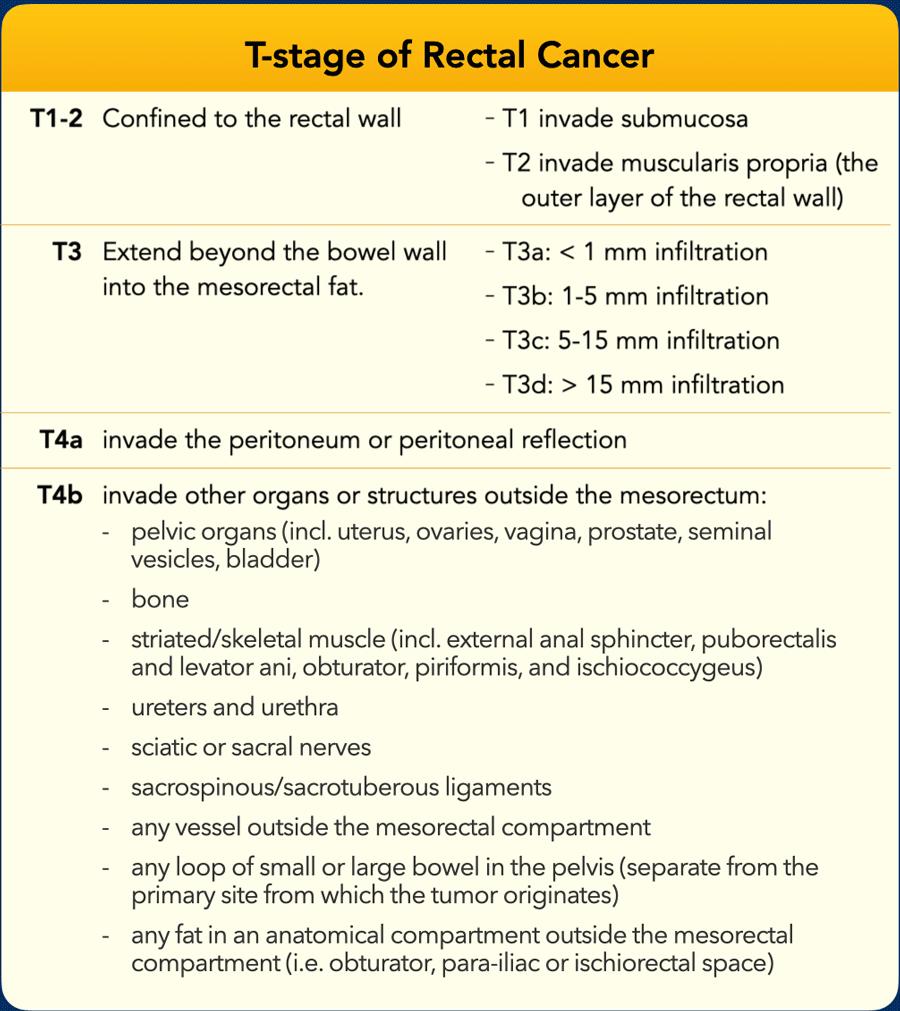
Bảng dưới đây cung cấp tổng quan về phân loại giai đoạn T.
T1/T2Giới hạn trong thành trực tràng; thường không thể phân biệt trên MRI
T3 Lan rộng vào mỡ quanh trực tràng:
- T3 sớm (T3ab): Xâm lấn giới hạn (<5 mm)
- T3 tiến triển (T3cd): Xâm lấn rộng (>5 mm)
T4| Kéo dài ra ngoài mạc treo trực tràng:
- T4a: Xâm lấn phúc mạc/nếp gấp phúc mạc
- T4b: Xâm lấn cơ quan/cấu trúc lân cận |
Định nghĩa T4b
Hệ thống TNM thiếu định nghĩa chính xác về “các cấu trúc.”
Vào năm 2021, một hội đồng chuyên gia quốc tế (các bác sĩ X-quang, phẫu thuật viên, bác sĩ ung thư xạ trị, nhà giải phẫu bệnh) đã đề xuất các cấu trúc cụ thể cho phân loại T4b[ref], hiện được áp dụng bởiESGARvàHướng dẫn của Hà Lan(xem Bảng).
Khối u T1–T2
Các khối u T1–T2 được giới hạn trong thành ruột và có tiên lượng tương đối thuận lợi.
- Khối u T1
- Giới hạn ở lớp dưới niêm mạc
- Độ sâu xâm lấn dưới niêm mạc (Sm1 = một phần ba nông; Sm2 = một phần ba giữa; Sm3 = một phần ba sâu, tiếp cận lớp cơ) xác định nguy cơ di căn hạch bạch huyết và khả năng cắt bỏ tại chỗ
- Khối u T2
- Xâm lấn lớp cơ niêm nhưng không vượt ra ngoài lớp này
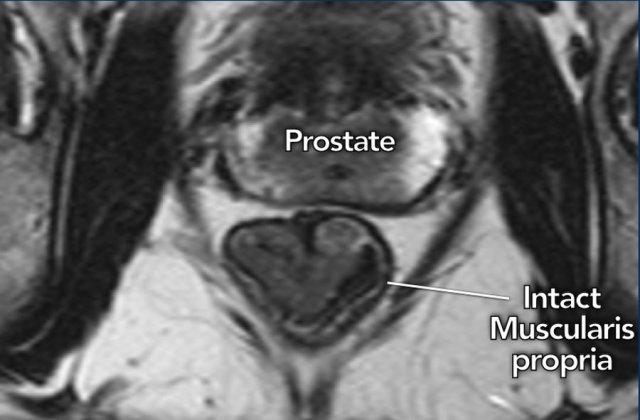
Phát hiện MRI chính:
- Lớp cơ thành nguyên vẹn(đường giảm tín hiệu bao quanh trực tràng) xác nhận khối u T1–T2
- Ba mặt phẳng(trục, đứng dọc, đứng ngang) phải thể hiện lớp cơ nguyên vẹn để dự đoán T1–T2 một cách chắc chắn
Hình minh họa
I need the actual HTML text fragment to translate. You’ve only provided “The image shows a ” which appears to be incomplete. Could you please provide the complete HTML text fragment you’d like me to translate to Vietnamese?khối u trực tràng xa cT1–2với lớp cơ niêm mạc giảm tín hiệu còn nguyên vẹn, nhìn thấy rõ ràng.
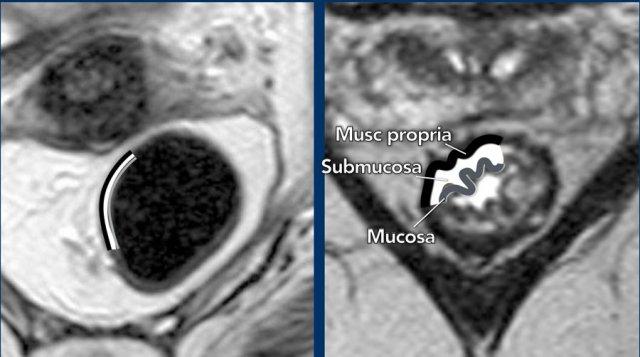
Phân biệt T1 và T2 trên MRI
Giải phẫu thành trực tràng:
- Lớp trong:Niêm mạc (tín hiệu T2 trung gian)
- Lớp giữa:Dưới niêm mạc (tín hiệu T2 cao)
- Lớp ngoài:Lớp cơ thành (tín hiệu T2 thấp)
Hình ảnh MRI:
- Không phù nề:Thành trực tràng thường xuất hiện dưới dạng hai lớp (lớp cơ thành có thể phân biệt được; lớp niêm mạc và lớp dưới niêm mạc không thể phân tách một cách đáng tin cậy, có nghĩa là không thể phân biệt giữa T1 và T2 (hình bên trái).
- Ba lớp hiển thịlà thường chủ yếu có thể thực hiện được với phù nề dưới niêm mạc (hình bên phải).
T1 so với T2 Phân biệt:
- Một số nghiên cứu cho thấy MRI độ phân giải cao có thể phân biệt T1 (xâm lấn dưới niêm mạc) với T2 (xâm lấn cơ) và thậm chí đánh giá độ sâu dưới niêm mạc (Sm1/2/3) .
- Tuy nhiên, các hướng dẫn hiện hành (bao gồm cả các khuyến nghị ESGAR được cập nhật) vẫn đặt câu hỏi về độ chính xác và khả năng tái lặp của MRI đối với sự phân biệt này.
- Phương pháp thực hành: Các khối u giới hạn trong thành trực tràng thường được phân loại là T1–2 trên MRI.
Khối u T3
T3 khối u xâm lấnngoài lớp cơ thànhvào trong mỡ mạc treo trực tràng.
Kết quả MRI:
- Gián đoạncủa lớp cơ giảm tín hiệu
- Gai nhọn hoặc dạng nốtTín hiệu khối u lan rộng vào mỡ mạc treo trực tràng
Hình ảnh
Đâykhối u hình vành khuyên một phần (8–12 giờ)Xâm lấn mỡ quanh trực tràng, với bờ MRF phía trước <1 mm (mũi tên), phù hợp với cT3ab MRF+.
- Lớp cơ niêm mạc nguyên vẹn có thể nhìn thấy từ vị trí 12 giờ đến 8 giờ
- Gián đoạn lớp cơ phía bên phải, với khối u dạng nốt xâm lấn vào mỡ quanh trực tràng (đầu mũi tên)
Phân loại phụ
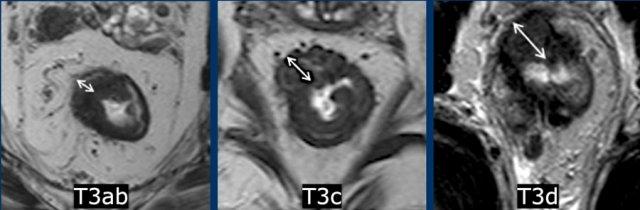
giai đoạn T3 theo độ sâu xâm lấn
Trong khi sự liên quan về tiên lượng và điều trị của phân loại phụ T3 vẫn còn được tranh luận, mẫu báo cáo có cấu trúc của ESGAR vẫn tiếp tục sử dụng phân loại này:
Giai đoạn T3 sớm:
- T3a:<1 mm xâm lấn vượt quá lớp cơ thành
- T3b:1–5 mm mở rộng
Tiên tiến T3:
- T3c:5–15 mm kéo dài
- T3d:>15 mm mở rộng
Cân nhắc Chính
Bất kỳ khối u T3 nào có xâm lấn MRF—bất kể phân loại phụ—luôn được xem là nguy cơ cao.
Cạm bẫy: Dải Xơ Hóa Mô Đệm vs. Xâm Lấn Khối U
I need the HTML text fragment to translate. It seems only the word “Challenge” was provided. Here is the translation:
Thách thức
Việc phân biệt xâm lấn u thực sự vào mô quanh trực tràng (T3, Trường hợp A) với tình trạng xơ hóa dạng sợi (T1–2, Trường hợp B) có thể là điều bất khả thi và là nguyên nhân phổ biến dẫn đến đánh giá giai đoạn quá mức.
Ghi chú
Sự phân biệt giữa khối u T2 và T3 sớm (cT3ab) hiện nay được xem là ít có liên quan lâm sàng hơn trong các hướng dẫn quốc tế hiện hành.
Nhiều hướng dẫn xếp các khối u T2 và T3 giới hạn (cT3ab) vào cùng một nhóm tiên lượng thuận lợi để phân tầng điều trị.
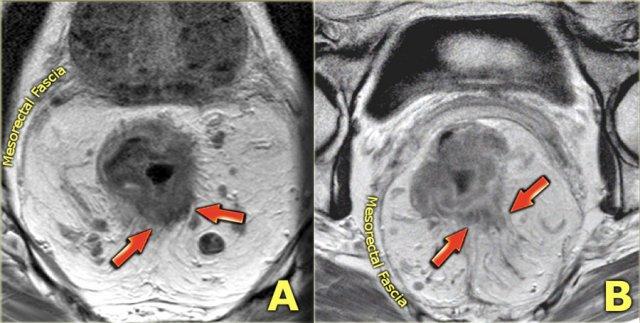
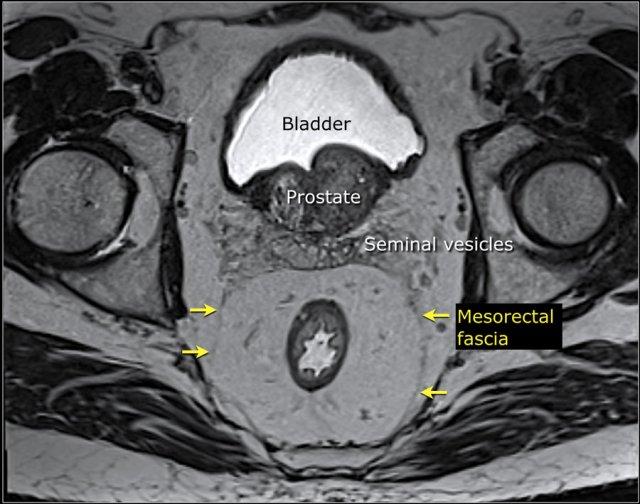
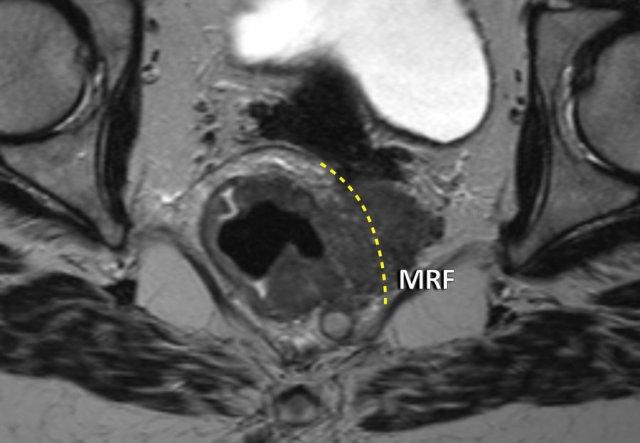
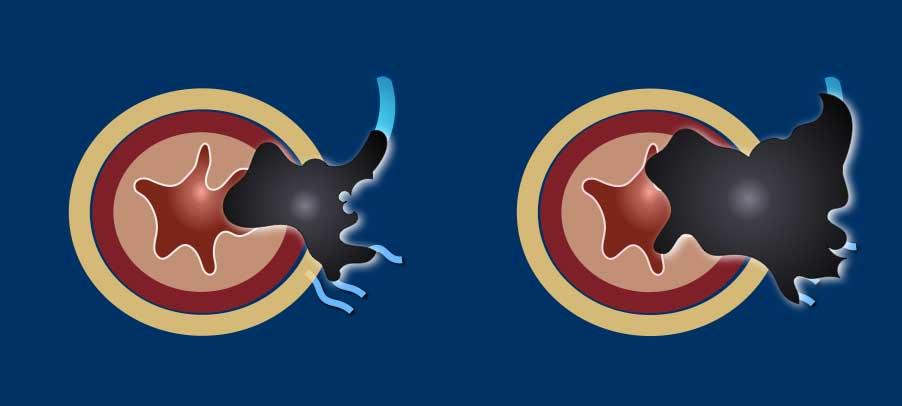
Sự xâm lấn mạc trực tràng (MRF)
MRF là một cấu trúc xơ mỏng bao quanh khoang mạc treo trực tràng và xác định mặt phẳng cắt bỏ dự kiến trong quá trình cắt bỏ toàn bộ mạc treo trực tràng (TME).
Trên MRI trọng số T2, nó xuất hiện như một đường mỏng giảm tín hiệu bao quanh mạc treo trực tràng.
Tiêu chí tham gia MRF:
- Xâm lấn trực tiếp của khối u vào MRF
- Lề u-MRF ≤1 mm
Ý Nghĩa Lâm Sàng
Sự xâm lấn MRF làm tăng nguy cơ cắt bỏ không triệt căn và tái phát tại chỗ với phẫu thuật TME tiêu chuẩn.
Điều trị tân bổ trợ được chỉ định nhằm đạt được sự thu nhỏ khối u và sự co rút của mạc treo trực tràng, đảm bảo diện cắt không còn tế bào u.
Yêu cầu Báo cáo
It seems like your message got cut off. Could you please provide the complete English HTML text fragment that you’d like me to translate to Vietnamese? I’ll be happy to help once I have the full content.vị trí tổn thương MRF(ví dụ: “MRF+ tại … giờ” hoặc “MRF+ ở phía trước bên trái”).
Sự Xâm Lấn MRF bởi Các Cấu Trúc Mang Khối U
Tiêu chí MRF+:Báo cáo sự liên quan của MRF nếu có khoảng cách ≤1 mm từ:
- Khối u nguyên phát
- Xâm lấn mạch máu tĩnh mạch ngoài thành ruột (EMVI)
- Các ổ di căn dạng vệ tinh hoặc hạch bạch huyết không đều (tức là các hạch có xâm lấn ngoài vỏ bao)
Ngoại lệ
- Hạch bạch huyết to, nhẵnvới một bao nguyên vẹn tiếp xúc với MRF có nguy cơ rất thấp về tình trạng liên quan đến diện cắt trên mô bệnh học và không làm tăng đáng kể nguy cơ tái phát tại chỗ.
- Không phân loại những trường hợp này là MRF+ để tránh điều trị quá mức.
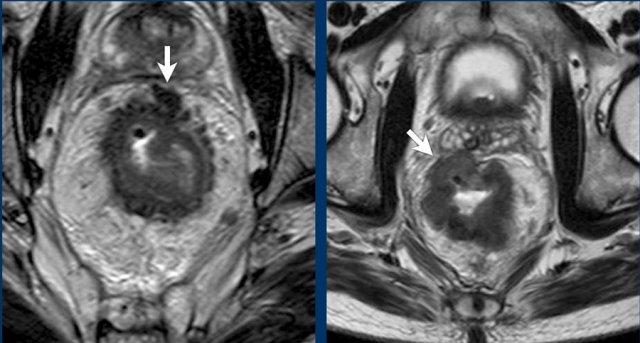
Hai ví dụ về khối u T3 với xâm lấn mạc treo trực tràng. Trong trường hợp bên trái, khoảng cách giữa khối u và MRF nhỏ hơn 1 mm ở vị trí 12 giờ. Trong trường hợp bên phải, có sự xâm lấn rộng hơn của MRF từ vị trí 10 đến 12 giờ
Diện cắt chu vi (CRM) so với Mạc mạc treo trực tràng (MRF)
Báo Cáo X Quang
Đối với các khối u T3+, luôn ghi nhận khoảng cách nhỏ nhất từ khối u đến mạc trực tràng (MRF).
Một số báo cáo sử dụng thuật ngữ “diện cắt chu vi” (CRM) thay thế cho MRF, nhưng điều này không hoàn toàn chính xác.
Điểm Khác Biệt Chính:
- MRF:Ranh giới sợi mỏng bao quanh mạc treo trực tràng, được quan sát trên MRI.
- CRM:Cáclề phẫu thuật thực tếđược tạo ra trong quá trình TME, được đánh giá bởi nhà giải phẫu bệnh.
- Lý tưởng nhất, CRM tuân theo MRF.
- Nếu MRF bị xâm phạm trong phẫu thuật, CRM có thể nhỏ hơn.
- Nếu mỡ/cơ quan thừa được bao gồm, CRM có thể rộng hơn.
Lưu ý:Sử dụng“MRF”trong các báo cáo X quang để tránh nhầm lẫn với CRM phẫu thuật/bệnh lý.
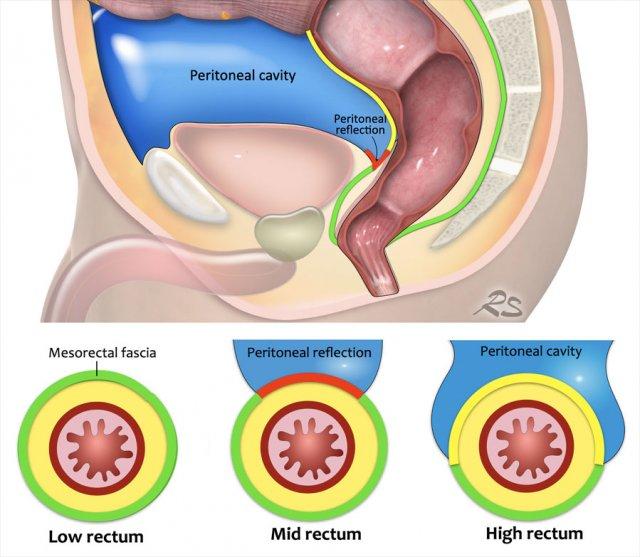
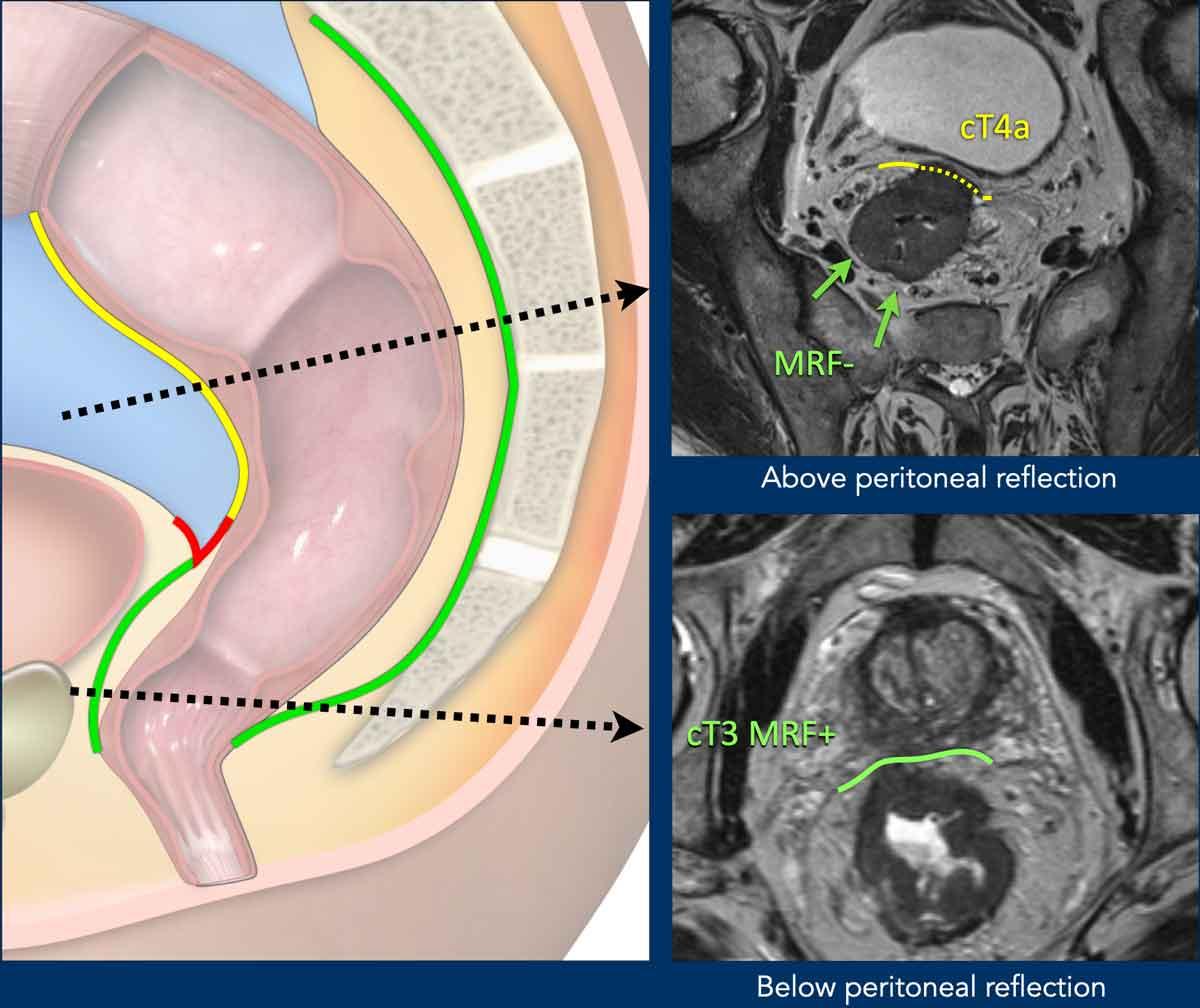
Mạc trực tràng giữa so với Phúc mạc
Vùng Giải Phẫu Bao Phủ:
- Trực tràng thấp:Được bao bọc hoàn toàn bởi mạc trực tràng (MRF, đường màu xanh lá).
- Trực tràng giữa:
- Sau/bên: Được bao phủ bởi MRF
- Phía trước: Được bao phủ bởi phúc mạc (đường đỏ, nếp phản chiếu phúc mạc)
- Trực tràng cao:Phúc mạc trải dài về phía trước và hai bên (đường màu vàng); MRF chỉ che phủ mạc treo trực tràng phía sau.
Ý nghĩa lâm sàng:
- Xâm lấn MRF:Được phân loại là T3 MRF+
- Xâm lấn phúc mạc:Nguy cơ lan rộng khối u vào phúc mạc; được phân giai đoạn là T4a
T4a Khối u
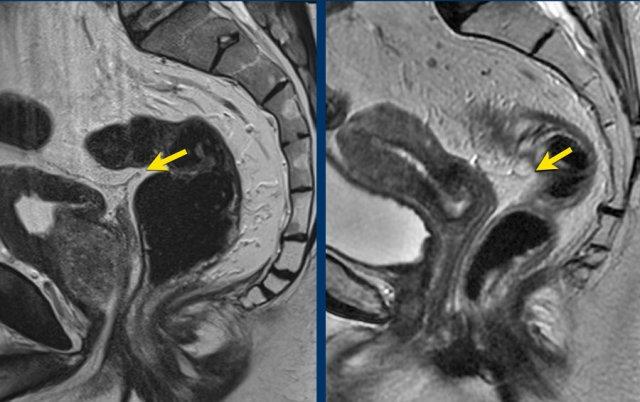
Mốc giải phẫu:
- Cáiphúc mạc phản chiếu trướcPhân định ranh giới chuyển tiếp giữa trực tràng không có phúc mạc và trực tràng có phúc mạc.
- Dưới nếp phúc mạc này, trực tràng hoàn toàn nằm ngoài phúc mạc.
Nhận dạng MRI:
- Trên hình ảnh T2 có trọng số theo mặt phẳng sagittal, phản chiếu phúc mạc xuất hiện như mộtgiảm tín hiệu, đường mảnh hình chữ V(mũi tên).
- Vị trí:
- Nam giới:Ngay phía trên túi tinh
- Nữ giới:Ở mức độ của túi cùng (túi Douglas)
Ý nghĩa phân giai đoạn:
- Xâm lấn phía trướccủa phản chiếu phúc mạc hoặc phúc mạc xác địnhBệnh T4a.
Cạm bẫy: Tránh đánh giá quá mức xâm lấn phúc mạc trong các khối u trực tràng cao
Điểm Chính:
Trong các khối u trực tràng đoạn gần, trực tràng và phúc mạc thường nằm rất gần nhau về mặt giải phẫu.
Điều này đơn thuần không cho thấy bệnh T4a.
Tiêu Chí Chẩn Đoán cho cT4a:
- Tín hiệu khối u thực sự lan rộng vào hoặc vượt qua phúc mạc/nếp gấp phúc mạc
- Dày màng bụng do khối u gây ra
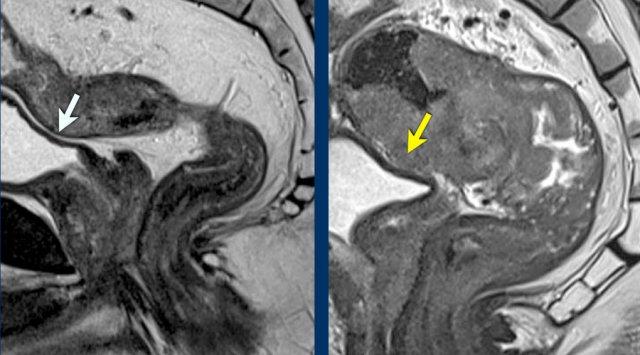
Ví dụ hình ảnh:
- Trái:Khối u nằm gần phúc mạc và bàng quang (mũi tên trắng), nhưng không xâm lấn ra ngoài lớp cơ thành ruột hoặc vào phúc mạc—không phải T4a.
- Phải:Tín hiệu khối u lan vào phúc mạc (mũi tên vàng)—xác nhận xâm lấn T4a.
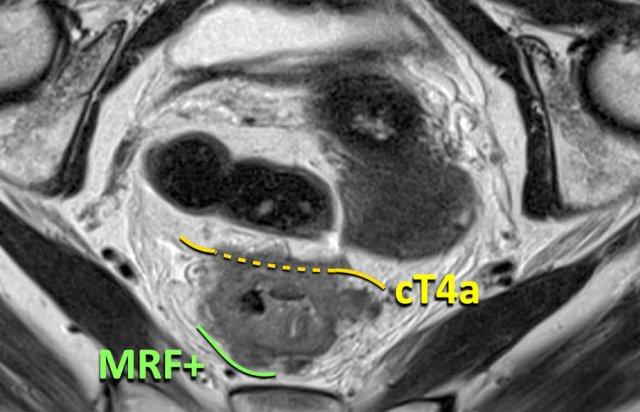
Cạm bẫy: Phân biệt MRF với Xâm lấn Phúc mạc trong Khối u Thành trước
Nguyên tắc chính:
- Ở phía trước, sự xâm lấn MRF chỉ có thể xảy ra trong các khối u nằm dưới nếp phúc mạc, được ghi nhận là T3 MRF+
Các khối u phía trước nằm trên mức phản chiếu phúc mạc mà xâm lấn phúc mạc nên được báo cáo là T4a MRF - Ở phía sau, MRF kéo dài trên mức phản chiếu phúc mạc. Sự xâm lấn đồng thời của MRF (phía sau) và phúc mạc (phía trước) có thể xảy ra, trường hợp này cần được báo cáo là T4a MRF+
Ví dụ về Hình ảnh
cT4a MRF–I need the actual HTML text fragment to translate. You’ve only provided a description “(Upper Image):” but no HTML content to translate.
Please provide the HTML text fragment you’d like me to translate from English to Vietnamese.
- Khối u trực tràng trên, trên nếp phúc mạc
- Liên quan phúc mạc (đường vàng đứt nét)
- Không có sự tham gia của MRF
cT3 MRF+(Hình ảnh phía dưới):
- Khối u trực tràng đoạn xa, dưới mức phúc mạc phản chiếu
- Liên quan đến MRF phía trước (đường màu xanh lá)
- Không có sự xâm lấn phúc mạc
Khối u cT4a MRF+
Khối u trực tràng gần này cho thấy sự xâm lấn kết hợp:
- Phía trước: Xâm lấn phúc mạc (T4a)
- Sau: Xâm lấn mạc trực tràng (MRF) (MRF+)
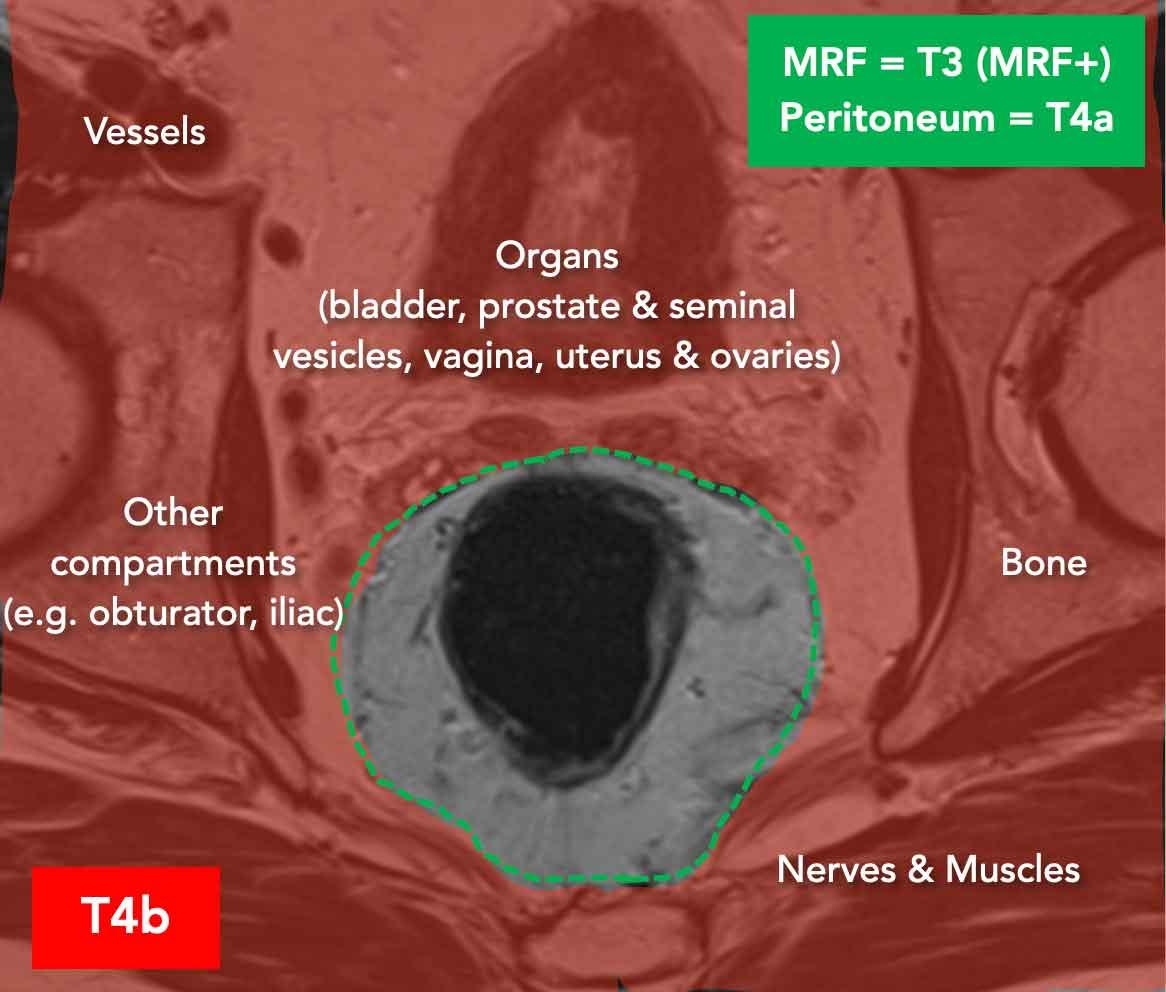
Khối u T4b
Khối u T4b xâm lấn các cơ quan, cấu trúc giải phẫu hoặc các khoang nằm ngoài mạc treo trực tràng (vùng màu đỏ), ngoại trừ:
- Mạc trực tràng (được phân loại làT3 MRF+)
- Phúc mạc/nếp gấp phúc mạc (được phân loại làT4a)
Ví dụ về Bệnh cT4b
- Trái: Khối u xâm lấn tuyến tiền liệt
- Phải: Khối u xâm lấn cơ mu trực tràng trái
Ghi chú
Xâm lấn các cơ vân (ví dụ: cơ thắt hậu môn ngoài, cơ mu-trực tràng, cơ nâng hậu môn) được phân loại là bệnh cT4b.
cT4b Khối u Ví dụ
Hình ảnh này cho thấy một khối u xâm lấn vượt ra ngoài khoang mạc trực tràng và MRF (có khả năng nằm ở mức đường nét đứt) vào mô mỡ hố bịt trái.
Kết luận:
khối u cT4b.
T4b Xâm Lấn: Tiêu Chí Chẩn Đoán và Ý Nghĩa Trong Điều Trị
Xâm lấn T4b được xác nhận khi tín hiệu khối u lan vào cơ quan hoặc cấu trúc lân cận, được đặc trưng bởi:
- Tín hiệu khối u lan rộng vào cơ quan hoặc cấu trúc lân cận
- Mất lớp mỡ phân cách
- Sự gián đoạn đường viền bình thường của cơ quan
Phát hiện không xác định:
Nếu có mất lớp mỡ đệm nhưng không có sự gián đoạn rõ ràng của đường bờ tạng hoặc sự lan rộng tín hiệu u dứt khoát, báo cáo là:
- Tiếp xúc khu trú/diện rộng
- Xâm lấn tiềm năng (nhưng chưa xác định)
Các Hệ Quả Phẫu Thuật:
- Bệnh T4b giai đoạn tiến xa thường đòi hỏi phẫu thuật vượt ra ngoài TME (ví dụ: nạo vét toàn bộ vùng chậu), với cắt bỏ khối bao gồm mạc treo trực tràng và các cơ quan lân cận.
Lưu ý rằng ESGAR/ESUR/SAR/PelvEx đã công bố các hướng dẫn riêng về báo cáo MRI đối với các khối u tiến triển (và tái phát) trước khi phẫu thuật tháo bỏ vùng chậu, sử dụng mẫu báo cáo dựa trên giải phẫu[ref].
Chúng bao gồm các khuyến nghị thực tế về cách đánh giá sự tổn thương của các cấu trúc cụ thể::
- Mạch máu: Hẹp/tắc lòng mạch, huyết khối, hoặc tuần hoàn bàng hệ
- Niệu quản: Giãn ở phía trên (giãn niệu quản/ứ nước thận)
- Dây thần kinh: Dày hơn so với bên đối diện
Ví dụ
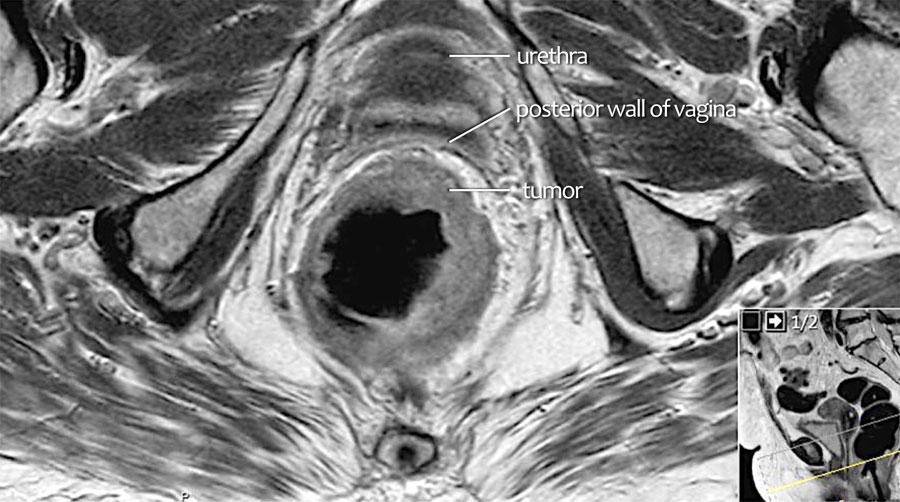
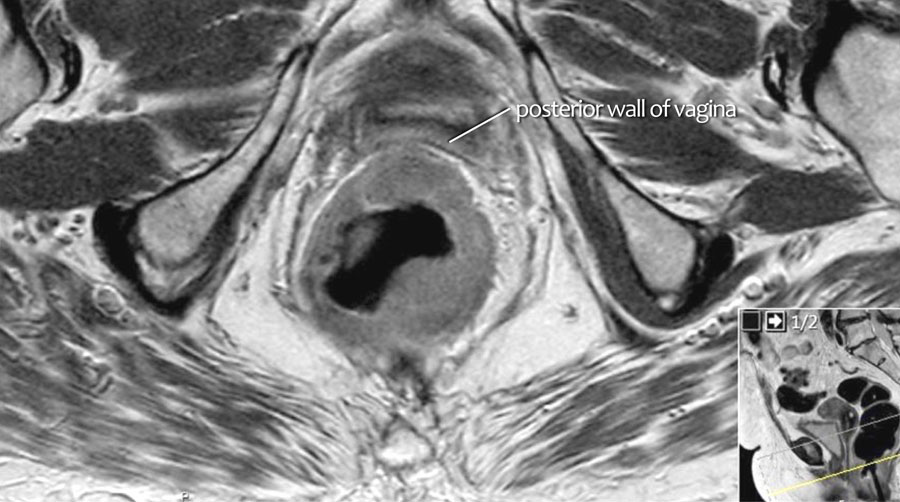
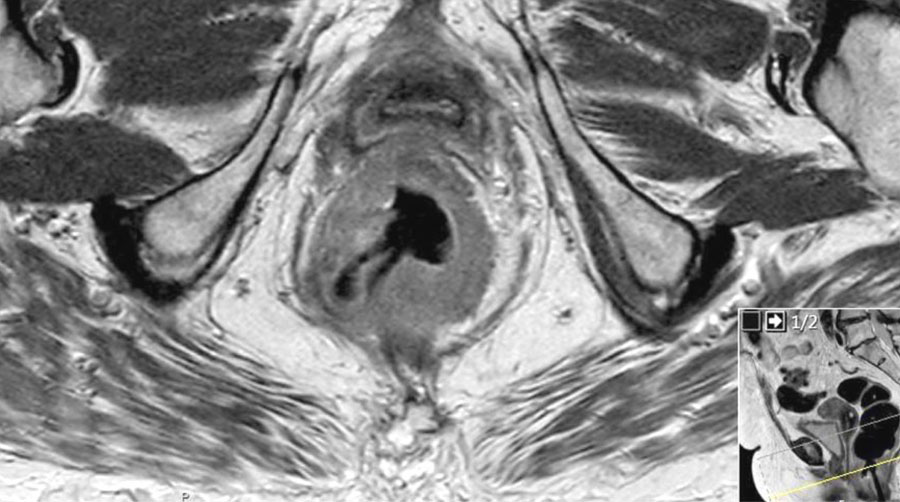
Cuộn qua các hình ảnh.
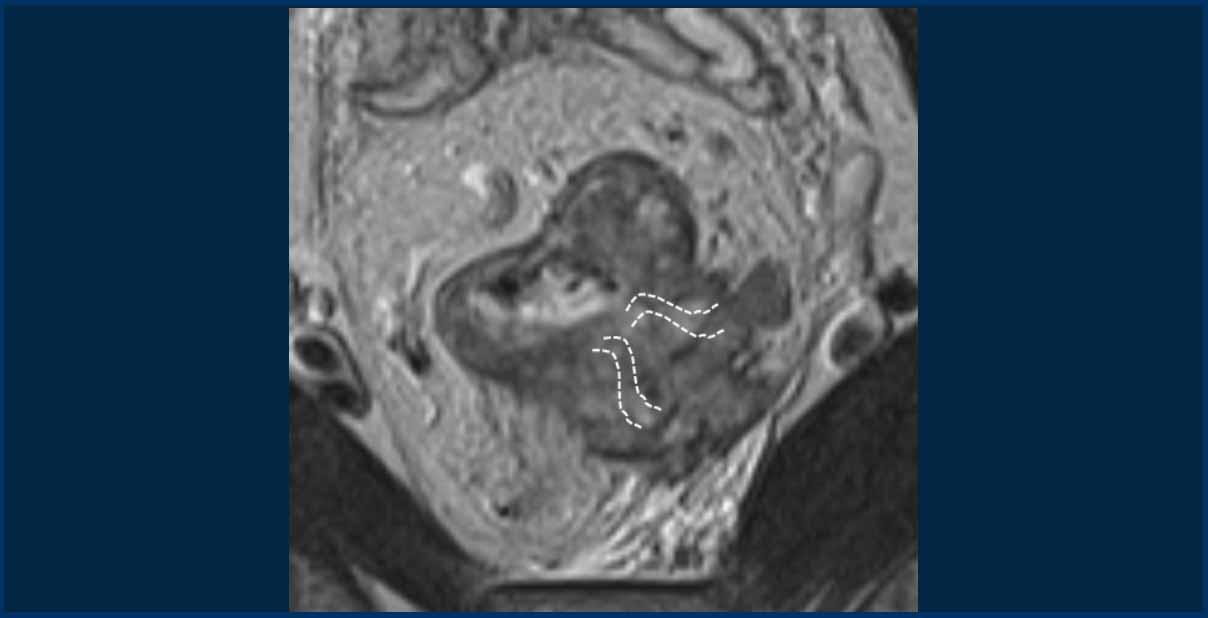
Trên MRI trục ngang, tín hiệu khối u trung gian lan vào thành âm đạo sau (mũi tên) cho thấy xâm lấn T4b.
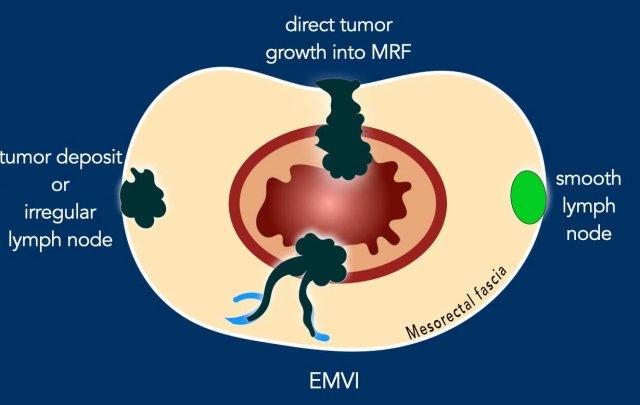
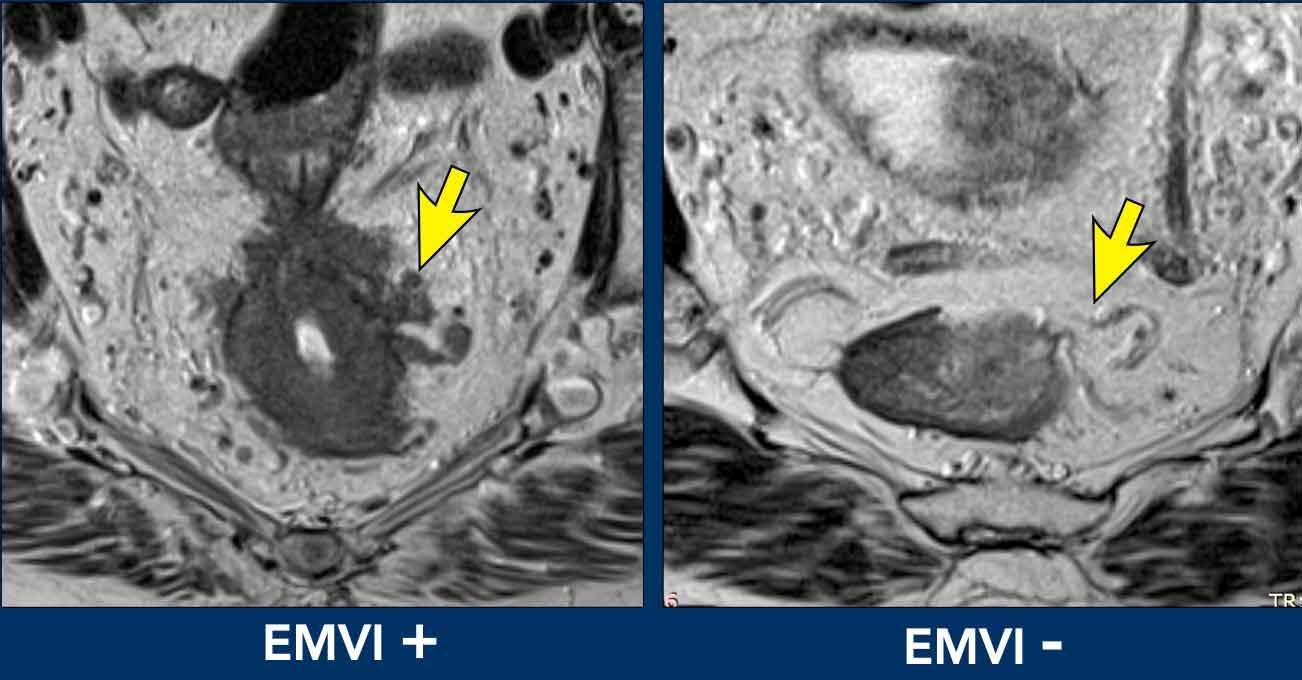
Xâm lấn mạch máu ngoài thành ruột (EMVI)
EMVI là một yếu tố nguy cơ cho bệnh tái phát, di căn và giảm tỷ lệ sống còn toàn bộ.
EMVI được nghi ngờ nếu chúng ta thấy tín hiệu khối u lan vào mạch máu lân cận, khi mạch máu bị giãn rộng bởi khối u, hoặc nếu khối u phá vỡ ranh giới mạch máu (hình minh họa).
EMVI có thể được phân độ như sau[ref]:
- 0 = không có sự mở rộng dạng nốt ra ngoài lớp cơ thành và không có mạch máu liền kề với các vùng mở rộng khối u
- 1 = Lan rộng dạng nốt hoặc dạng dải tối thiểu, không ở gần các cấu trúc mạch máu
- 2 = thâm nhiễm mỡ xung quanh các mạch máu ngoài thành ruột, với mạch máu có kích thước bình thường và không có tín hiệu khối u lan vào trong lòng mạch
- 3 = tín hiệu khối u lan rộng vào trong lòng mạch, với đường viền mạch máu bình thường hoặc giãn nhẹ
- 4 = tín hiệu khối u lan vào mạch máu với sự gián đoạn rõ ràng của đường viền mạch máu và/hoặc sự mở rộng dạng nốt của các mạch máu
Độ 3 và độ 4 nên được báo cáo là bệnh EMVI+.
Độ 0-2 là EMVI-.
Ví dụ
I need the HTML text fragment to translate. It seems like the message got cut off – you only provided “This image demonstrates” without the full text or HTML content.
Could you please share the complete HTML text fragment you’d like me to translate to Vietnamese?Bệnh EMVI+, cho thấy tín hiệu khối u lan vào mạch máu lân cận, dẫn đến giãn nở mạch máu và phá vỡ đường viền.
Cạm bẫy: Đánh giá EMVI trong các khối u có sự phát triển ngoài thành đại trà
Trong quy mô lớnKhối u T3cd-4với sự mở rộng ngoài thành ruột lan rộng vào mỡ quanh trực tràng, một cách tiếp cận thực tế là phân loại chúng làEMVI+.
Trong ví dụ được hiển thị, khối u xâm lấn vào lớp mỡ quanh trực tràng từ vị trí 3 đến 5 giờ, xóa mờ lớp mỡ mạc treo trực tràng ở vùng này.
Mặc dù sự xâm lấn của từng mạch máu riêng lẻ có thể không thể phân biệt được, nhưng có thể giả định một cách hợp lý rằng các mạch máu trong khu vực này đã bị khối u xâm lấn hoàn toàn.
Các đường đứt nét chỉ vị trí tiềm năng của các mạch máu.
Cạm bẫy: đánh giá quá mức xâm lấn mạch máu ngoài thành ruột (EMVI)
Các mạch máu quanh trực tràng bình thường có đường kính khác nhau thường tỏa ra từ lớp cơ thành ngoài vào trong mỡ mạc treo trực tràng.
Đừng nhầm lẫn những hình ảnh này với EMVI trừ khi có bằng chứng rõ ràng về xâm lấn khối u—được định nghĩa là tín hiệu khối u lan vào, làm giãn rộng hoặc phá vỡ đường viền của mạch máu.
Mẹo Đánh Giá Quan Trọng
Đánh giá vị trí theo chu vi của khối u trong thành trực tràng.
Các mạch máu không xuất phát từ vị trí bám dính của khối u không bao giờ được phân loại là EMVI, bất kể mức độ nổi bật như thế nào.
So sánh hình ảnh
- Trái (EMVI+):Tín hiệu khối u rõ ràng lan vào các mạch máu lân cận, làm gián đoạn đường viền của chúng.
- Phải (EMVI-):Các mạch máu duy trì đường viền trơn nhẵn và không có tín hiệu khối u.
Cách báo cáo sự liên quan của cơ thắt hậu môn và sàn chậu
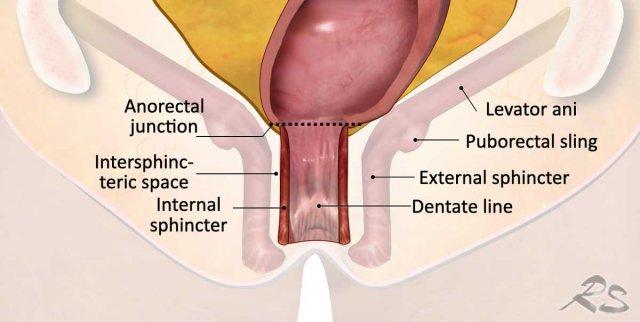
Phức hợp cơ thắt hậu môn bao gồm ba lớp:
- Cơ thắt trong: Phần tiếp nối của cơ trơn trực tràng
- Khoang liên cơ thắt: Nằm giữa cơ thắt trong và cơ thắt ngoài
- Cơ thắt ngoài: Cơ vân xương tự chủ, liên tục về phía đầu với cơ mu-trực tràng và cơ nâng hậu môn
Cơ mu-trực tràng và cơ nâng hậu môn, cùng với cơ chậu-cụt và cơ mu-cụt, tạo thành sàn chậu.
Báo Cáo MRI cho Ung Thư Trực Tràng Thấp
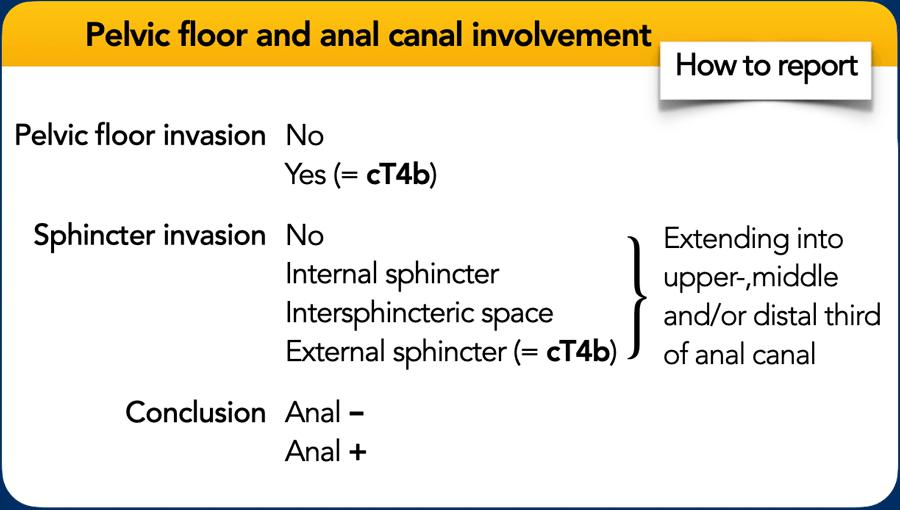
Để lập kế hoạch phẫu thuật, báo cáo MRI phải mô tả rõ ràng:
- Mối liên quan của khối u với cơ thắt hậu môn và sàn chậu
- Các lớp liên quan (cơ thắt trong/ngoài, các cơ sàn chậu)
- Vị trí (trái/phải)
- Mức độ xâm lấn: một phần ba trên, giữa hoặc dưới của ống hậu môn
It looks like your message got cut off. Could you please provide the complete text you’d like me to translate? I need the full English HTML text fragment to translate it to Vietnamese.‘hậu môn+’.
Sự liên quan của cơ thắt hậu môn và phân loại cT
Hệ thống phân loại TNM không quy định cụ thể cách phân loại sự xâm lấn vào cơ thắt hậu môn hoặc các lớp sàn chậu.
Các hướng dẫn hiện tại khuyến nghị:
- Phân loại cT cơ bản dựa trên mức độ xâm lấn của khối u trong trực tràng.
- Loại trừ sự xâm lấn cơ thắt trong và mặt phẳng liên cơ thắt khỏi phân loại cT.
- Phân loại xâm lấn cơ thắt ngoài, cơ mu-trực tràng, hoặc cơ nâng hậu môn (tức là xâm lấn cơ vân) là bệnh cT4b.
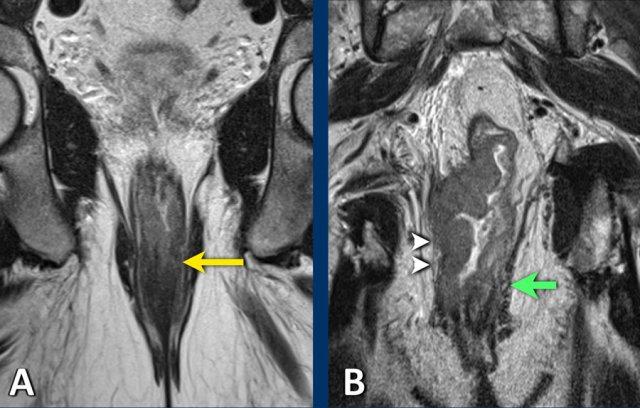
Ví dụ
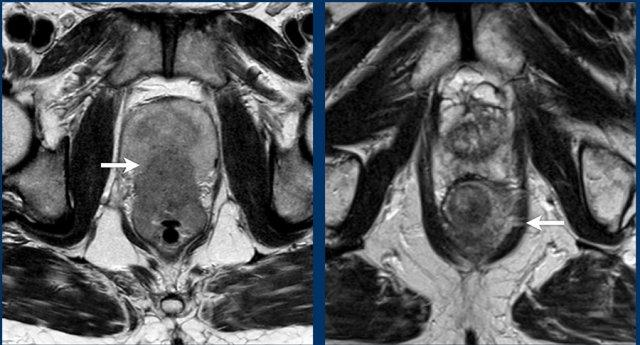
A. khối u trực tràng thấp cT1-2xâm lấn vàocơ vòng trong(trái, mũi tên màu vàng).
Ghi chú:Xâm lấn cơ thắt trong không làm tăng giai đoạn cT nhưng phải được ghi nhận rõ ràng để hướng dẫn lập kế hoạch phẫu thuật.
B. Khối u đoạn xa xâm lấn cả cơ thắt trong và cơ thắt ngoài (bên phải, đầu mũi tên), kèm theo xâm lấn cơ mu-trực tràng và cơ nâng hậu môn. Sự xâm lấn vào cơ thắt ngoài, cơ mu-trực tràng hoặc cơ nâng hậu môn cấu thành xâm lấn cơ vân và cần được phân loại làcT4bbệnh.
Có hình ảnh bình thường của cơ thắt ngoài và các cơ sàn chậu ở bên trái trong hình B (mũi tên xanh lá).
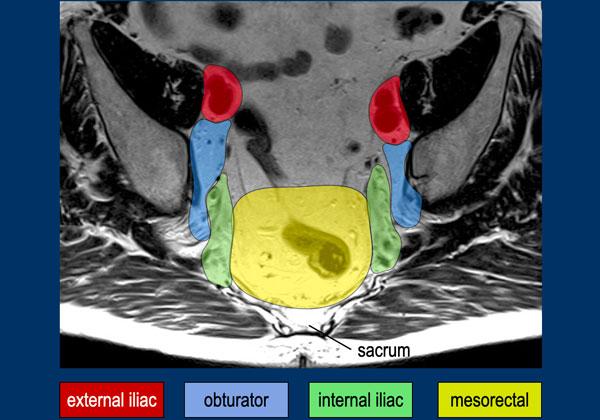
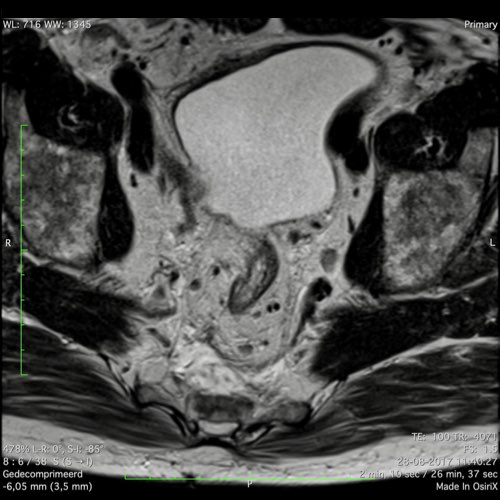
Phân loại N
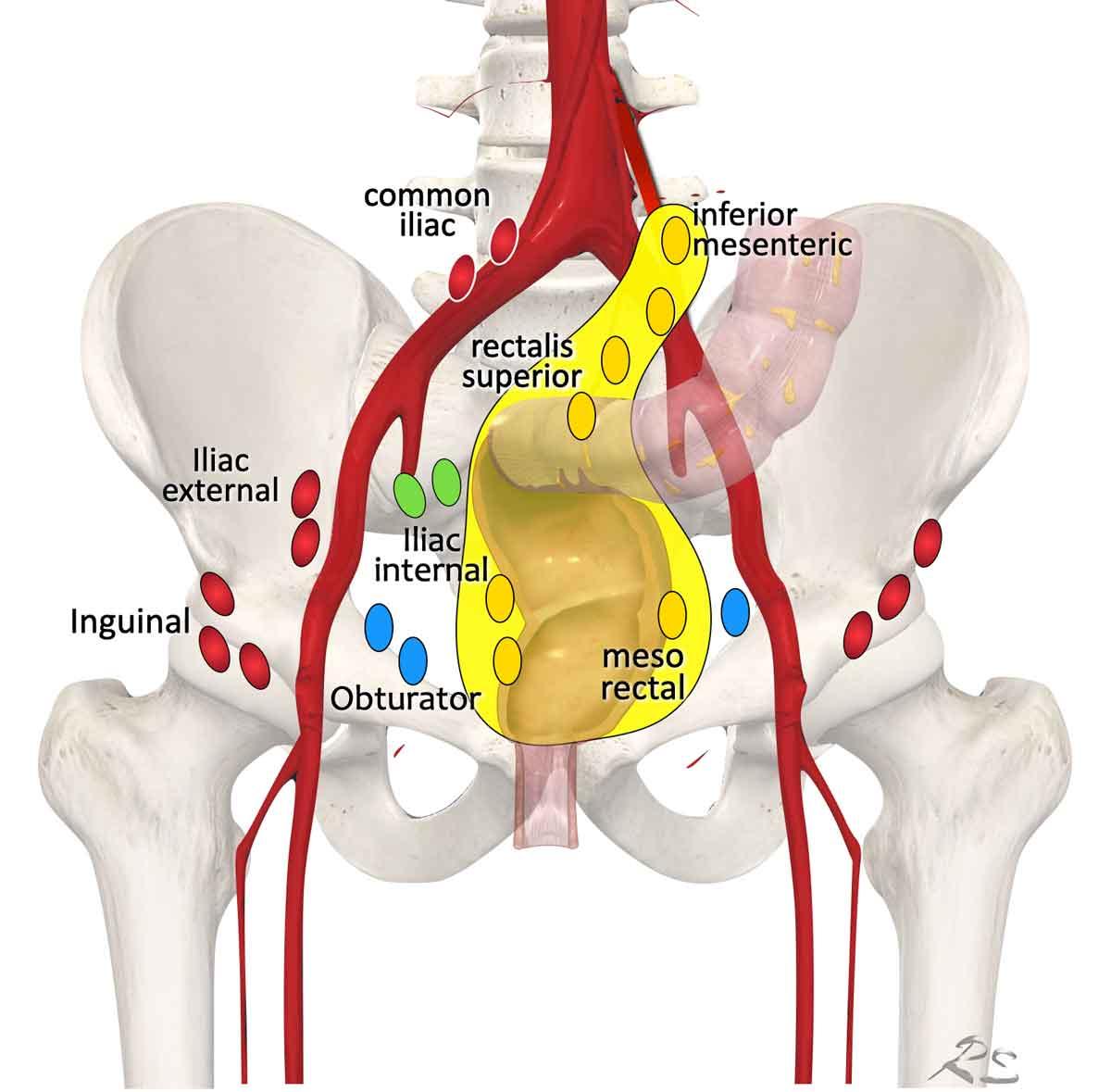
Dẫn lưu hạch bạch huyết vùng. Các hạch bạch huyết màu đỏ đều là các hạch không thuộc vùng (giai đoạn M). Trong phẫu thuật TME, chỉ có các hạch mạc treo trực tràng và trong các khối u trực tràng cao còn có thêm các hạch trực tràng trên và hạch mạc treo tràng dưới được cắt bỏ.
Bản đồ hạch bạch huyết
Thuật ngữ về các vị trí hạch bạch huyết trong ung thư trực tràng có thể gây nhầm lẫn, với việc sử dụng không nhất quán các thuật ngữ như‘hạch ngoài mạc treo trực tràng’và‘hạch bên’để mô tả cả các trạm hạch bạch huyết vùng và không theo vùng.
Để lập kế hoạch điều trị chính xác, cần phân biệt giữa:
Hạch Bạch Huyết Vùng (phân loại cN)
- Các hạch mạc treo trực tràng (màu vàng): Bao gồm‘hạch bạch huyết trực tràng giữa cao’(lên đến nguyên ủy của động mạch mạc treo tràng dưới), nằm dọc theo các mạch máu mạc treo tràng dưới và trực tràng trên trước xương cùng.
- Hạch bịt (màu xanh lam)
- Các hạch chậu trong (màu xanh lá)
Hạch Bạch Huyết Không Thuộc Vùng (danh mục cM)
Các hạch bạch huyết nằm ngoài phân loại cN được coi là di căn xa (cM):
- Hạch chậu ngoài
- Hạch chậu chung
- Hạch bẹn
Lập kế hoạch Xạ trị/Phẫu thuật
Phẫu thuật TME tiêu chuẩn chỉ lấy bỏ các hạch mạc treo trực tràng.
Giới hạn trên của TME được xác định bởi vị trí khối u và hạch bạch huyết nghi ngờ ở vị trí gần nhất (tức là, liệu các hạch dọc theo động mạch mạc treo tràng dưới có được bao gồm hay không).
Báo cáo rõ ràng về sự tham gia.
Các hạch bịt và hạch chậu trong, dù thuộc phân loại cN, thường không được cắt bỏ thường quy—những hạch này có thể cần xạ trị mục tiêu hoặc phẫu thuật nạo vét hạch bạch huyết bên để giảm nguy cơ tái phát bên.
Ngoại lệ:AJCC TNM (ấn bản thứ 8) phân loại các hạch bẹn là hạch vùng đối với các khối u trực tràng thấp lan rộng vào ống hậu môn đoạn xa (dưới đường lược), vì các khối u này đi theo đường dẫn lưu bạch huyết vùng của ống hậu môn.
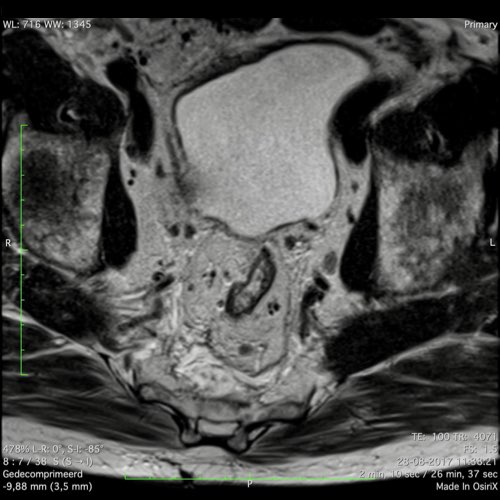
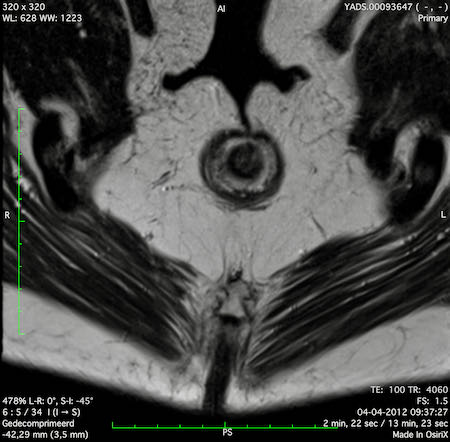
Hình ảnh MRI này minh họa
các khoang hạch bạch huyết trực tràng giữa, chậu trong, bịt, và chậu ngoài
như được phác thảo bởi Hiệp hội Nghiên cứu Hạch Bên[ref].
Những Điểm Chính:
- Các hạch chậu ngoài không phải là hạch vùng; nếu dương tính, chúng được phân loại là bệnh di căn (cM).
- Các khoang bịt và chậu trong được phân tách bởi bờ bên của thân chính của các mạch chậu trong.
- Ranh giới phía sau của khoang chậu ngoài được xác định bởi ranh giới phía sau của các mạch chậu ngoài.
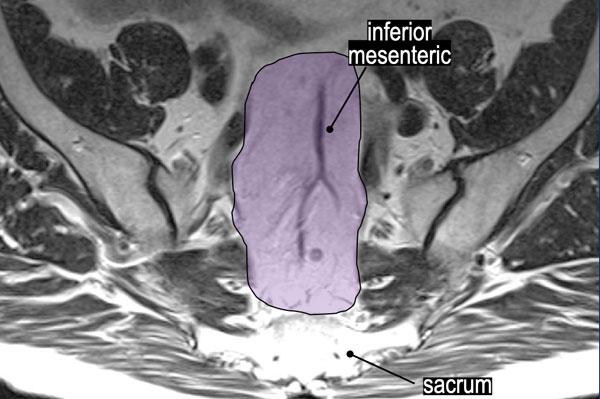
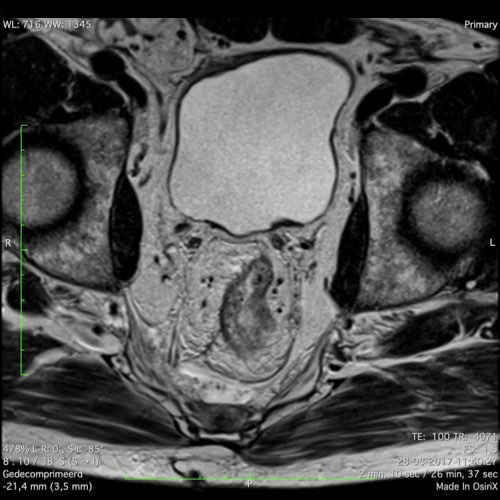
Hạch Bạch Huyết Trực Tràng Trên và Mạc Treo Tràng Dưới
Vùng màu tím làm nổi bật các hạch bạch huyết trực tràng trên và hạch bạch huyết mạc treo tràng dưới (“hạch mạc treo trực tràng cao”), đây là các hạch thuộc giai đoạn N vùng.
Yêu cầu Báo cáo:
- Chỉ định mức độ của hạch nghi ngờ gần nhất trong vùng này (ví dụ:“Hạch bạch huyết gần nhất nằm dọc theo các mạch máu trước xương cùng ở mức S2.”).
- Ghi nhận bất kỳ hạch nghi ngờ nào dọc theo chân mạch mạc treo tràng dưới.
Tác động lâm sàng:Thông tin này ảnh hưởng trực tiếp đến việc lập kế hoạch trường xạ trị và chiến lược cắt bỏ phẫu thuật.
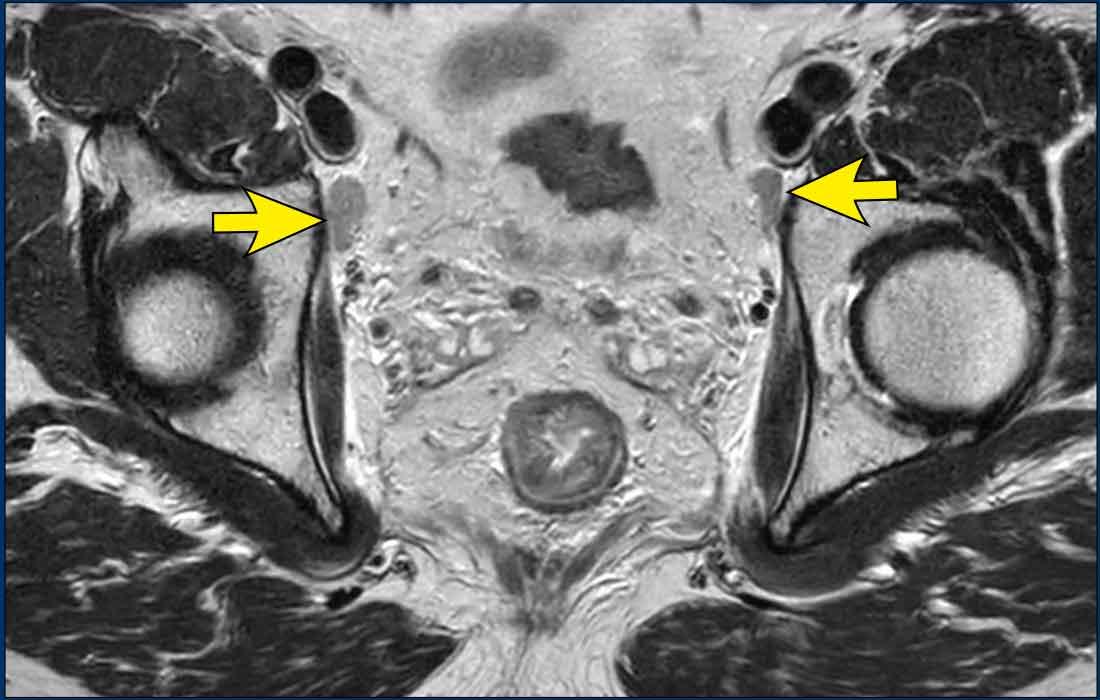
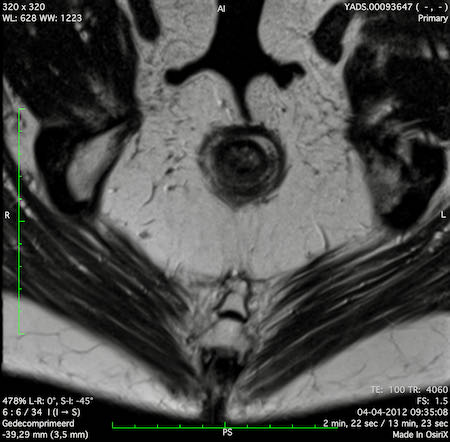
Cạm bẫy – hạch lành tính ở phía sau tĩnh mạch chậu ngoài
Di căn hạch dọc theo các mạch máu chậu ngoài hiếm gặp trong ung thư trực tràng và, nếu có, cho thấy bệnh di căn xa (cM).
Tuy nhiên, các hạch bạch huyết lành tính nổi bật nằm ngay phía sau tĩnh mạch chậu ngoài là một phát hiện thường gặp và không nên nhầm lẫn với di căn.
Các hạch này thường có hình bầu dục hoặc hình thuôn dài và thường xuất hiện hai bên (hình).
Hình thái của chúng mang đặc điểm của các hạch bạch huyết phản ứng lành tính, và trong hầu hết các trường hợp, chúng có thể được bỏ qua một cách an toàn trong báo cáo.
Ngưỡng đường kính trục ngắn 7 mm được sử dụng để đánh giá các hạch bịt và hạch chậu trong không áp dụng được cho các hạch chậu ngoài, vì các hạch phản ứng ở vùng này thường xuyên vượt quá 7 mm về đường kính trục ngắn.
Tiêu chí cho Hạch Bạch Huyết Nghi Ngờ
Độ chính xác hạn chế của MRI trong phân giai đoạn hạch N đã chuyển hướng tập trung sang các yếu tố nguy cơ đáng tin cậy hơn (ví dụ: xâm lấn MRF, EMVI). Hướng dẫn ESGAR hiện ủng hộ phương pháp tiếp cận thích ứng theo nguy cơ thay vì đánh giá chi tiết từng hạch.
Tiêu chí phân loại cN
- Các hạch mạc treo trực tràng:
- Nghi ngờ nếu: ≥9 mm hoặc tín hiệu chất nhầy.
- Các hạch nhỏ hơn: Cần có thêm các đặc điểm ác tính để phân loại cN+.
- Hướng dẫn của Hà Lan: Các hạch <5 mm (trừ khi dạng nhầy) được coi là lành tính.
- Các hạch bên (chậu trong/bịt):
- Nghi ngờ nếu: ≥7 mm; hình thái ác tính hỗ trợ cN+ trong các hạch kích thước trung gian.
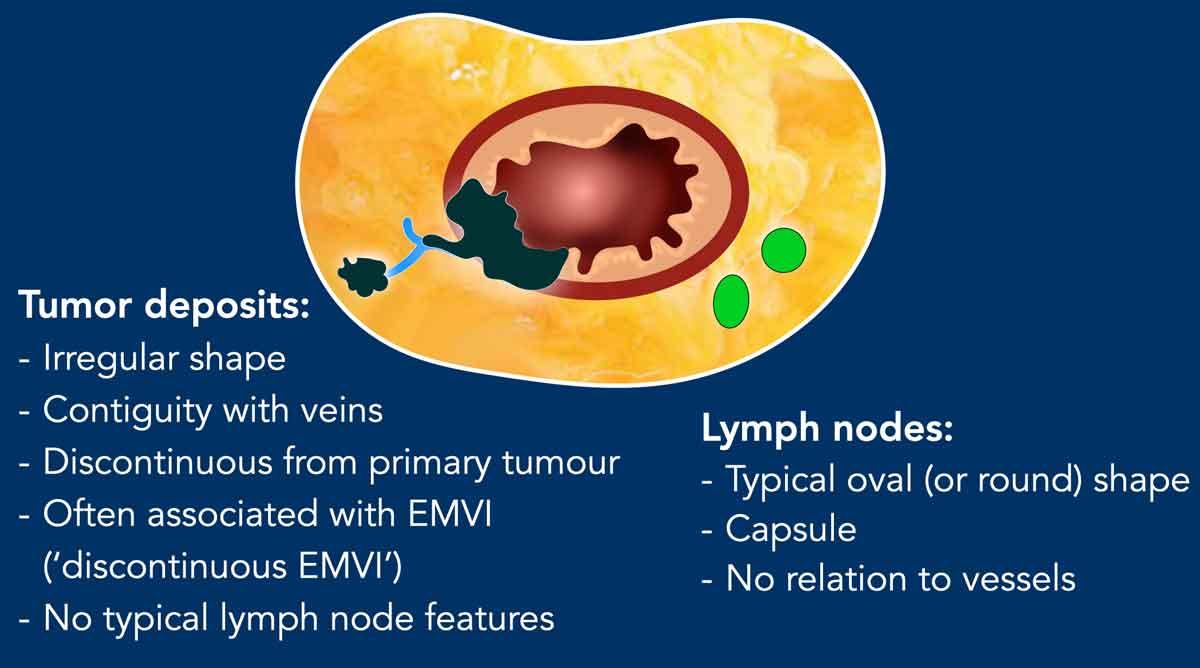
- Lắng đọng khối u:
- Đặc điểm phân biệt: Hình dạng không đều, liên tục với mạch máu, thiếu hình thái hạch bạch huyết điển hình (ví dụ: hình bầu dục, vỏ bao).
Phân giai đoạn cN truyền thống so với hiện tại
- Theo truyền thống:N0 (0 hạch), N1 (1–3 hạch), N2 (≥4 hạch), với các phân loại chi tiết hơn (N1abc, N2ab).
- Thực hành hiện tại: Đơn giản hóa thành cN0/N+do độ chính xác hạn chế của MRI.
- Khuyến nghị của ESGAR:Bao gồm mức độ tin cậy, có xem xét các yếu tố nguy cơ bổ sung cho sự xâm lấn hạch.
Phân loại cN thực hành
- cN0:Không có hạch bạch huyết đáng ngờ.
- Có thể cN+:Các hạch bạch huyết mờ nhạt hoặc không rõ ràng (đặc biệt nếu có nhiều hạch).
Hạ giai đoạn xuống cN0nếu không có các đặc điểm nguy cơ cao nào khác
Nâng cấp lên cN+nếu có các yếu tố nguy cơ bổ sung. - cN+:Hạch bạch huyết rõ ràng là bệnh lý hoặc hạch nghi ngờ kèm theo các yếu tố nguy cơ bổ sung.
Các Yếu Tố Nguy Cơ Bổ Sung:Giai đoạn T tiến triển, xâm lấn mạch máu ngoài thành ruột (EMVI), nhiều hạch nghi ngờ.
Hạch bạch huyết bên (chậu trong/bịt)
Các hạch bạch huyết chậu trong và bịt bên chủ yếu được đánh giá theo kích thước, với ≥7 mm (trục ngắn) là tiêu chí chính cho cN+.
Đặc điểm hình thái học—ranh giới không rõ ràng,
tín hiệu không đồng nhất, hình dạng tròn và mất rốn mỡ—có thể hỗ trợ
chẩn đoán ác tính trong các hạch kích thước trung bình (5–7 mm), đặc biệt nếu có nhiều hạch hoặc
khi có sự hiện diện của các hạch bên rõ ràng bệnh lý khác.
Yêu cầu Báo cáo
Bất kỳ hạch N+ bên nào (dù đã được gộp vào phân loại cN chung) đều phải được nêu bật riêng trong báo cáo MRI, với vị trí và kích thước được chỉ định cụ thể, vì những hạch này cần được điều trị có mục tiêu để ngăn ngừa tái phát bên.
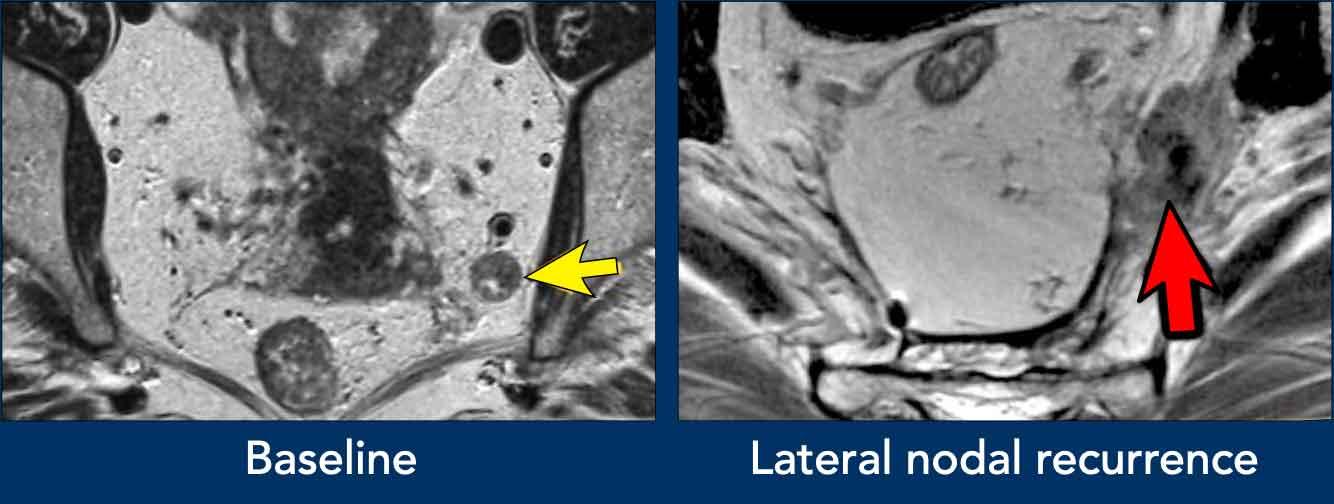
Hình ảnh
- Hình ảnh bên trái: Hạch bạch huyết bệnh lý 9 mm ở khoang bịt bên trái (mũi tên), được xác định tại thời điểm phân loại giai đoạn ban đầu. Cần xạ trị và/hoặc cắt bỏ riêng biệt để tránh tái phát bên ngoài.
- Hình ảnh bên phải: Bệnh nhân được điều trị bằng phương pháp TME tiêu chuẩn (không cắt hạch bên) đã xuất hiện khối u không đều ở khoang bịt trái, phù hợp với tái phát hạch bên.
Khối lắng đọng khối u
Lắng đọng uđược công nhận là một đặc điểm nguy cơ cao với tiên lượng xấu hơn so với các hạch bạch huyết bệnh lý.
Trong khi độ tin cậy của MRI trong việc phân biệt các ổ di căn khối u với hạch bạch huyết vẫn còn đang được tranh luận,Hướng dẫn ESGARgợi ý hình dạng không đều và sự tiếp giáp tĩnh mạch là các tiêu chí hình ảnh học quan trọng.
Ngược lại, các hạch bạch huyết thường có hình bầu dục, có vỏ bao, và không liên quan đến mạch máu.
Báo cáo:Mặc dù các ổ di căn dạng nốt được phân loại theo danh mục cN, sự hiện diện nghi ngờ của chúng phải được ghi nhận rõ ràng trong báo cáo MRI.
Hạng N1c (Phiên bản TNM thứ 8)
- Định nghĩa: Các ổ di căn khối u không kèm theo hạch bạch huyết bệnh lý.
- Thách thức: Việc phân biệt các ổ di căn khối u nhỏ với hạch bạch huyết vẫn còn khó khăn; việc xác nhận quy mô lớn các tiêu chí hình ảnh học vẫn còn thiếu.
- Khuyến nghị ESGAR: Do độ tin cậy hạn chế trên MRI, tránh phân loại phụ thành N1c.
Thay vào đó, kết hợp các ổ di căn khối u và hạch bạch huyết dưới một phân loại cN đơn giản hóa (cN0, có thể là cN+, hoặc cN+).
Khối lắng đọng khối u và xâm lấn mạch ngoài thành ruột (EMVI)
Các ổ di căn dạng nốt có mối liên quan chặt chẽ với EMVI, thường được coi là sự tiếp nối của quá trình lan rộng khối u theo đường mạch máu—bắt đầu với EMVI và tiến triển thành các ổ di căn dạng nốt trong giai đoạn bệnh tiến xa[ref].
Dữ liệu MRI cho thấy các ổ di căn khối u đồng xuất hiện với EMVI trong tới 80% trường hợp[ref].
Ví dụ Hình ảnh
- Mũi tên trắng: EMVI—tín hiệu khối u lan rộng vào các mạch máu lân cận, kèm theo sự giãn nở mạch máu và phá vỡ đường viền mạch máu.
- Vòng tròn đen: Các ổ di căn khối u được gieo rắc dọc theo các mạch máu.
Giai đoạn M
Giai đoạn M trong ung thư
trực tràng dựa trên sự hiện diện của các di căn hạch bạch huyết không thuộc vùng nghi ngờ
và các di căn xa khác.
Lưu ý rằng các hạch bạch huyết không thuộc vùng
được coi chung là một “cơ quan”.
Tái đánh giá giai đoạn sau điều trị tân bổ trợ
Danh sách kiểm tra
Trong kỷ nguyên bảo tồn tạng (theo dõi và chờ đợi), mục tiêu chính của việc tái đánh giá giai đoạn là phân tầng bệnh nhân theo đáp ứng với điều trị tân bổ trợ, hướng dẫn xử trí tiếp theo.
CácHướng dẫn ESGAR [ref]I notice your message appears incomplete – it says “classify response as:” but doesn’t include the text to classify or the categories to use.
Could you please provide:
1. The **text/response** you’d like classified
2. The **categories** you want me to classify it into
I’m ready to help once I have that information!
- Khối u tồn dư lớn (đáp ứng kém) → chỉ định phẫu thuật cắt bỏ triệt căn (TME)
- Khối u tồn dư nhỏ (đáp ứng tốt) → có thể cân nhắc cả hai lựa chọn TME và bảo tồn cơ quan (cắt bỏ tại chỗ)
- (Gần-)đáp ứng hoàn toàn → bảo tồn
tạng (theo dõi và chờ đợi) có thể phù hợp. Nội soi phải được
sử dụng kết hợp với MRI để xác nhận đáp ứng và hướng dẫn điều trị.
Lưu ý
- Đánh giá chi tiết về phân loại yT, yEMVI, yMRF,
và xâm lấn cơ thắt chỉ có liên quan khi nghi ngờ có khối u
còn sót lại. - Ở những bệnh nhân đáp ứng (gần) hoàn toàn và đáp ứng tốt với xơ hóa chiếm ưu thế, độ chính xác của MRI sau điều trị kém do xơ hóa thay thế vùng nền khối u, và do đó có giá trị lâm sàng hạn chế..
Các Điểm Báo Cáo Chính cho Khối U Còn Sót Lại Nghi Ngờ
Các bác sĩ X quang nên nhấn mạnh các đặc điểm ảnh hưởng đến chiến lược phẫu thuật và có thể cần phẫu thuật vượt ra ngoài TME:
- xâm lấn ycT4b
- Liên quan dai dẳng đến cơ thắt hoặc MRF
- Hạch bạch huyết bên đáng ngờ
Đánh giá đáp ứng
Sau hóa xạ trị, các khối u trực tràng thường co nhỏ lại và trải qua quá trình biến đổi xơ hóa, biểu hiện dưới dạng giảm tín hiệu T2 rõ rệt tại vùng nền khối u.
Phân biệt xơ hóa với khối u còn sống sót vẫn còn là một thách thức.
Tín hiệu T2 không đồng nhất hoặc hiệu ứng khối tồn tại trong xơ hóa làm tăng nghi ngờ về bệnh còn sót lại.
DWI cải thiện đáng kể độ chính xác bằng cách phát hiện các vùng khuếch tán hạn chế trong xơ hóa.
Cấu Trúc Báo Cáo MRI Tái Giai Đoạn
It seems your message got cut off. Could you please complete your question? You mentioned “Begin with a general description of:” but didn’t specify what topic or subject you’d like me to describe.
Please provide the complete text you’d like me to translate from English to Vietnamese, and I’ll be happy to help!
- Mức độ đáp ứng (Hình thái MRI trọng số T2)
- Có/không có khuếch tán hạn chế trên DWI
Phân loại Phản hồi
- (Gần như) đáp ứng hoàn toàn– Các ứng viên tiềm năng cho phương pháp theo dõi và chờ đợi (nếu nội soi xác nhận kết quả MRI)
- Khối u tồn dư nhỏ– Yêu cầu điều trị thêm đối với phần còn lại (cắt bỏ tại chỗ hoặc TME, tùy thuộc vào giai đoạn)
- Khối u còn lại lớn– Thường đòi hỏi cắt bỏ triệt để (TME)
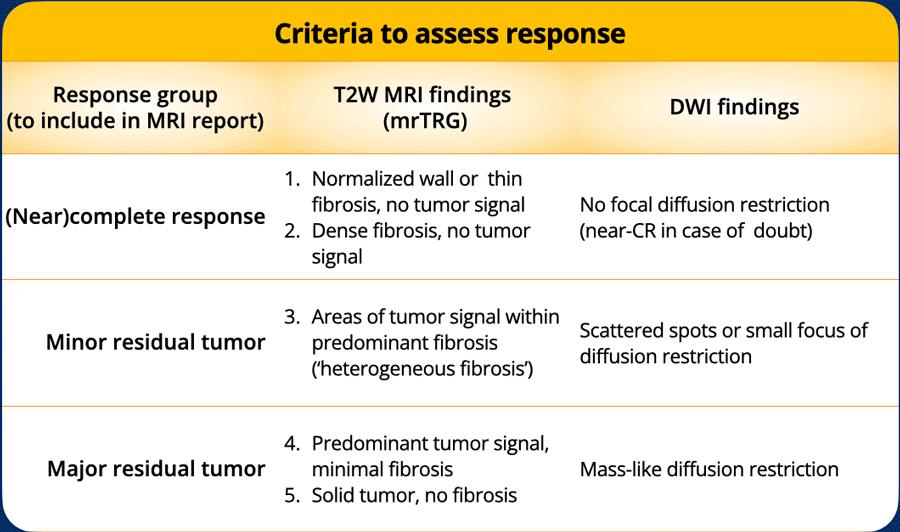
Mức độ thoái triển u theo MRI (mrTRG)
- Sự thích ứng hình ảnh của TRG mô bệnh học, sử dụng thang điểm 5 điểm để phân loại sự biến đổi xơ hóa trên MRI xung T2 (xem bảng).
- Báo cáo mrTRG riêng biệt không bắt buộc (theo hướng dẫn của ESGAR), nhưng các đặc điểm mrTRG (tính không đồng nhất của tín hiệu, tín hiệu khối u trong xơ hóa) bổ sung cho các phát hiện DWI để tinh chỉnh phân loại đáp ứng.
Vai trò của DWI trong việc phát hiện khối u còn sót lại
Hình ảnh khuếch tán (DWI) làm nổi bật mô có mật độ tế bào cao, nơi sự di chuyển của nước ngoại bào bị hạn chế.
Giá trị chính của nó nằm ở việc phát hiện khối u còn sót lại trong tình trạng dày thành xơ hóa khu trú (một phần dạng vòng nhẫn) tại vị trí khối u đã được điều trị.
Trong các trường hợp có khối u còn sót lại, tín hiệu cao thường được thấy ở bờ trong của mô xơ trên DWI giá trị b cao, với tín hiệu thấp tương ứng trên bản đồ ADC.
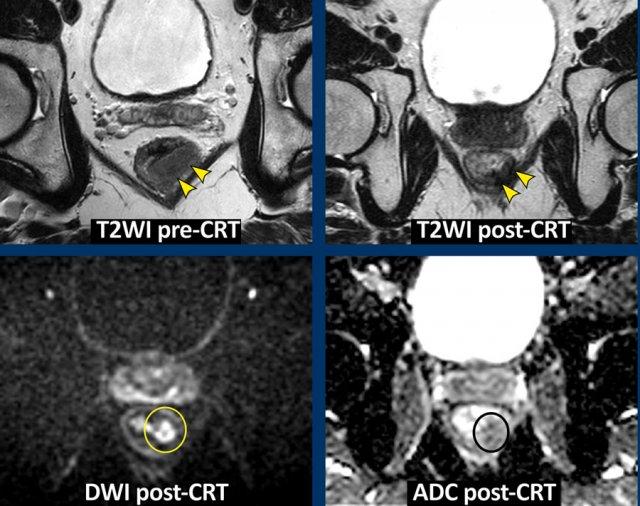
Ví dụ về Hình ảnh
- Hình ảnh T2-weighted phân giai đoạn ban đầu và phân giai đoạn lại cho thấy vùng nền khối u chủ yếu xơ hóa với tín hiệu không đồng nhất nhỏ (mrTRG 3) sau hóa xạ trị.
- Hình ảnh DWI tái giai đoạn cho thấy vùng tín hiệu cao khu trú tại bờ trong của xơ hóa, với tín hiệu ADC thấp, cho thấy sự khuếch tán bị hạn chế.
- Mô bệnh học xác nhận đây là phần mô u còn sót lại nhỏ (ypT2)
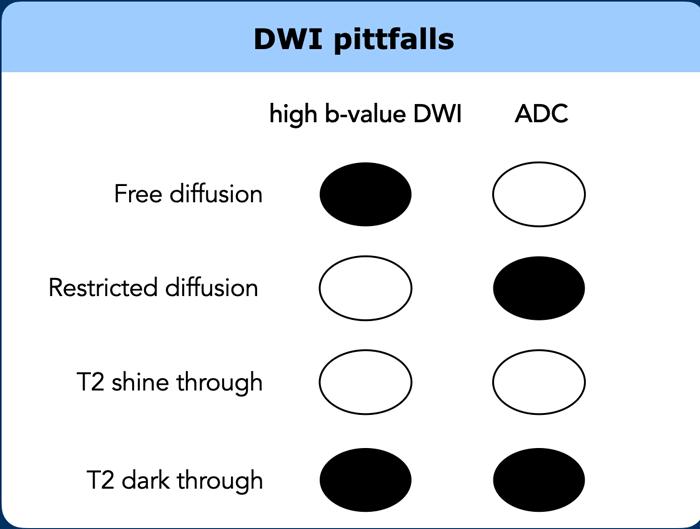
Bẫy khuếch tán DWI
T2 Sáng Xuyên Thấu (T2 Shine-Through)
- Hình ảnh khuếch tán (DWI) vốn dĩ có trọng số T2.
- T2 shine-through đề cập đến tín hiệu DWI cao do thời gian thư giãn T2 dài (ví dụ: dịch), không phải do khuếch tán bị hạn chế.
- Trong DWI trực tràng, một lượng nhỏ dịch trong lòng ruột có thể bắt chước tín hiệu khối u ở thành trực tràng lân cận.
- Phân biệt: n
bản đồ ADC (và hình ảnh T2W), dịch trong lòng ống cho tín hiệu cao, khác với
khối u.
T2 Tối Xuyên (T2 Blackout)
- T2 dark-through xuất hiện dưới dạng tín hiệu thấp rõ rệt trên bản đồ ADC ở các vùng xơ hóa dày đặc không có khối u còn hoạt tính.
- Xảy ra trong các mô có thời gian giãn từ T2 rất ngắn (ví dụ: xơ hóa giàu collagen, vôi hóa, xương vỏ).
- Kết quả cho tín hiệu giảm tín hiệu (đen) trên các chuỗi xung ADC, DWI, T2 và T1.
- Điểm khác biệt chính: Tín hiệu tối xuyên T2 có màu đen rõ rệt trên ADC, trong khi khối u có màu xám.
- Không đáng ngờ cho khối u và không nên nhầm lẫn với khuếch tán hạn chế.
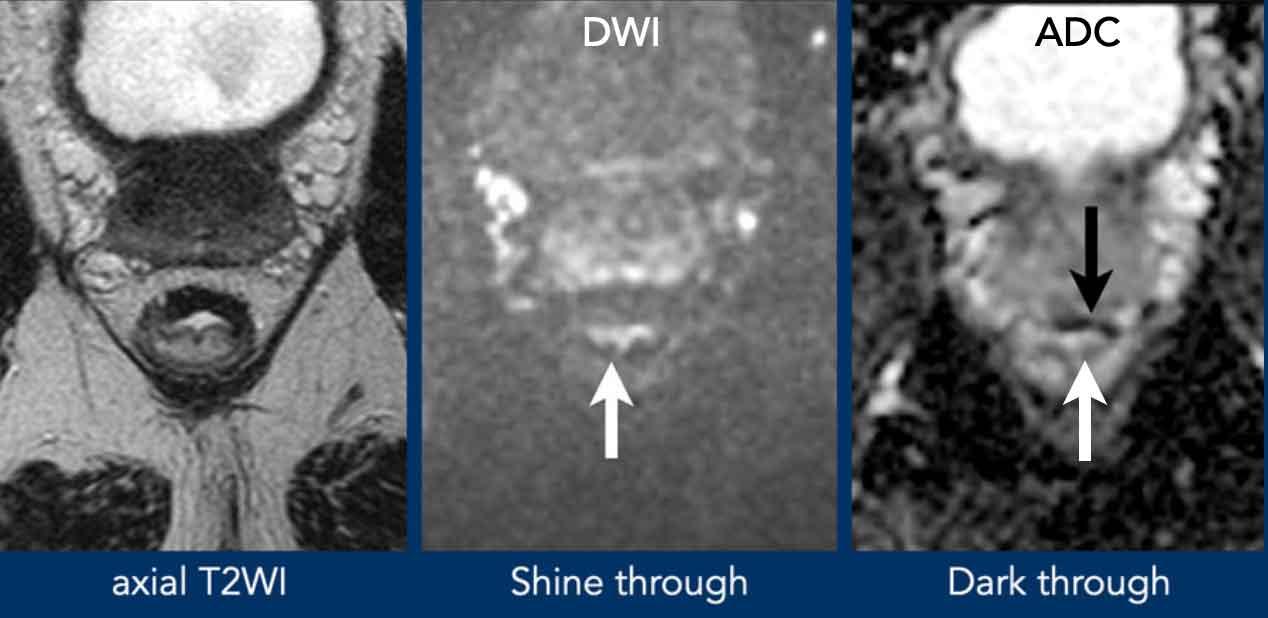
T2 Shine-Through
Wait, I need to translate this to Vietnamese:
T2 Shine-Through
The translation of “T2 Shine-Through” in Vietnamese medical context is:
Hiện tượng T2 Shine-Through
Mũi tên
trắng chỉ tín hiệu DWI
cao từ dịch trong lòng trực tràng, được xác nhận bởi tín hiệu cao trên
bản đồ ADC.
T2 Tối Xuyên Suốt
Mũi tên đen cho thấy tín hiệu thấp rõ rệt ở thành trực tràng trước đã xơ hóa trên bản đồ ADC.
Không có tín hiệu DWI cao tương ứng ở thành mạch, xác nhận không có hiện tượng hạn chế khuếch tán thực sự.
Nhiễu ảnh do độ nhạy từ
Các hình ảnh DWI vùng bụng thường được thu thập bằng cách sử dụng kỹ thuật chụp ảnh echo planar (EPI), cho phép thu thập nhanh chóng với các tạo phẩm chuyển động tối thiểu.
Tuy nhiên, EPI-DWI rất nhạy cảm với các nhiễu ảnh do tính nhạy cảm từ, đặc biệt ở cường độ từ trường cao hơn.
Các hiện vật này gây ra sự biến dạng hoặc sự chồng chất tín hiệu nhân tạo tại giao diện thành trực tràng–khí, có khả năng bắt chước tín hiệu khối u.
Trong khi các artefact lớn dễ dàng được nhận ra, các artefact nhỏ có thể bị hiểu nhầm là bệnh lý.
Các hướng dẫn hiện hành khuyến nghị sử dụng micro-thụt tháo chuẩn bị cho việc tái đánh giá giai đoạn (tùy chọn đối với đánh giá giai đoạn ban đầu) nhằm giảm thiểu khí trong lòng ruột và giảm các nhiễu ảnh do độ nhạy cảm từ.
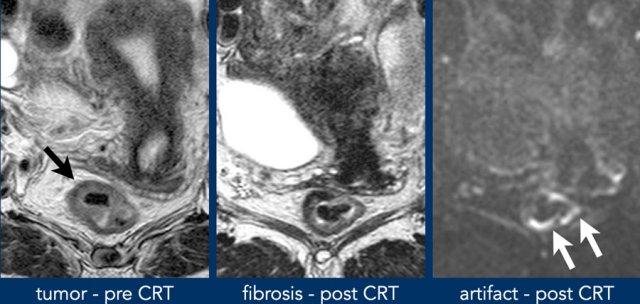
Hình ảnh
- Trước CRT: CRT:
khối u ở thành trực tràng trước bên phải (mũi tên đen). - Xơ hóa sau CRT hiện diện ở vùng nền khối u cũ (9–12 giờ).
- DWI: Tín hiệu cao
(mũi tên trắng) nằm ở phía đối bên, ngoài
vùng khối u ban đầu.
Điều này gây ra bởi hiện tượng nhiễu ảnh do độ cảm từ từ khí trong lòng trực tràng.
Luôn luôn đối chiếu vị trí của tín hiệu DWI cao với vị trí khối u ban đầu.
Điều này giúp phân biệt các nhiễu ảnh với tín hiệu thực sự nghi ngờ khối u.
Đánh giá sau CRT về sự xâm lấn MRF
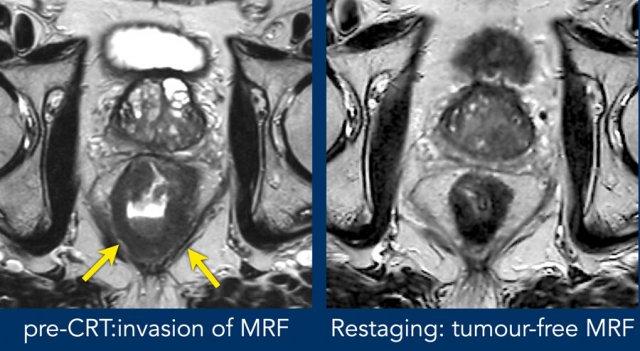
Tái Xuất Hiện Mặt Phẳng Mỡ
Khi mặt phẳng mỡ tái xuất hiện giữa nền khối u và MRF sau hóa xạ trị (CRT), nguy cơ xâm lấn MRF dai dẳng là rất thấp.
Thâm Nhiễm Tín Hiệu Khối U Lan Tỏa
Nếu tình trạng thâm nhiễm lan tỏa của MRF bởi tín hiệu u trung gian vẫn còn tồn tại sau CRT, nguy cơ xâm lấn mô bệnh học MRF là cao (~90%).
Thâm Nhiễm Xơ Hóa Lan Tỏa
Trong các trường hợp có sự xâm lấn MRF dạng xơ hóa lan tỏa, nguy cơ MRF dương tính trên mô bệnh học là ~50%.
Ví dụ Hình ảnh
- Trước CRT:Xâm lấn MRF lan rộng từ vị trí 4–8 giờ (mũi tên).
- Sau CRT:Khối u đã trải qua quá trình xơ hóa và co rút khỏi MRF. Một lớp mỡ hiện đã có thể nhìn thấy, với chỉ một vài sợi xơ nhỏ—cho thấy MRF không có khối u tại thời điểm đánh giá lại (yMRF-).
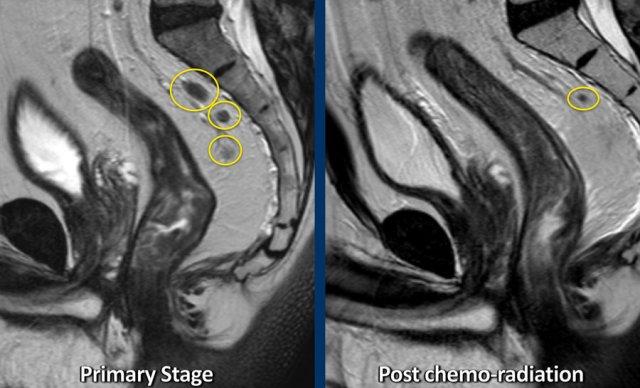
Ví dụ về một bệnh nhân có nhiều hạch cN+ phì đại không đều tại thời điểm phân giai đoạn ban đầu. Sau hóa xạ trị, hầu hết các hạch đã biến mất và chỉ còn lại một hạch nhỏ < 5 mm, gợi ý giai đoạn ycN0.
Tái phân giai đoạn tình trạng hạch bạch huyết sau hóa xạ trị đồng thời (phân loại ycN)
Hiệu suất chẩn đoán của MRI trong việc tái phân giai đoạn hạch bạch huyết sau CRT vượt trội hơn so với phân giai đoạn ban đầu. Sau CRT, hầu hết các hạch đều co nhỏ lại hoặc biến mất trên MRI.
Hướng dẫn ESGAR:
- ycN0:Các hạch có đường kính trục ngắn <5 mm trên MRI tái đánh giá giai đoạn.
- ≥5 mm hạch:Đánh giá nguy cơ bệnh lý yN+ trong bối cảnh đáp ứng của khối u nguyên phát, vì đáp ứng của hạch bạch huyết thường phản ánh tương tự như đáp ứng của khối u nguyên phát.
- ycN+:Hạch rõ ràng có tính chất bệnh lý (ví dụ: >9 mm).
Hạch Bạch Huyết Giới Hạn (5–7 mm):
- Nguy cơ yN+ cao hơn ở những bệnh nhân có khối u tồn dư lớn.
- Nguy cơ yN+ thấp hơn ở những bệnh nhân có khối u tồn dư nhỏ hoặc đáp ứng (gần như) hoàn toàn.
- Đối với các ứng viên bảo tồn cơ quan, hãy xem xét “thử thách thời gian” (theo dõi và chờ đợi): Các hạch ổn định hoặc thu nhỏ gợi ý ycN0; các hạch phát triển to hơn cho thấy bệnh yN+.
Nút bên:
- Không có tiêu chí tái phân giai đoạn hoặc ngưỡng kích thước nào được xác nhận.
- Báo cáo sự giảm kích thước của các hạch bên ban đầu nghi ngờ.
- Cần đánh giá đa chuyên khoa để cân nhắc nguy cơ bệnh còn tồn tại, xem xét mức độ giảm kích thước, đáp ứng của hạch mạc treo trực tràng và đáp ứng của khối u nguyên phát.
- “Thử nghiệm theo thời gian” có thể được xem xét đối với các trường hợp không rõ ràng.
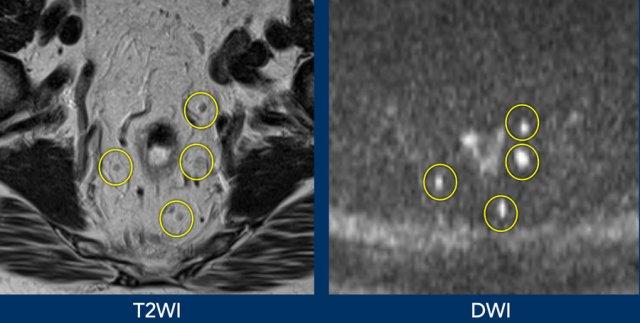
Hạch bạch huyết, giống như tất cả các mô bạch huyết (ví dụ: lách), có cấu trúc tế bào dày đặc, dẫn đến khuếch tán bị hạn chế và tín hiệu DWI cao.
DWI có thể tăng cường khả năng phát hiện hạch bạch huyết, đặc biệt ở những vùng mà các hạch dễ bị bỏ sót, chẳng hạn như vùng chậu hông trong.
Hạn chế:DWI không thể phân biệt đặc điểm hạch bạch huyết—cả hạch lành tính và hạch di căn đều cho tín hiệu cao.
Ví dụ Hình ảnh
- Hình ảnh hạch bạch huyết được cải thiện trên DWI so với hình ảnh trọng số T2.
- DWI không hữu ích trong việc đánh giá nguy cơ ác tính ở các hạch này.
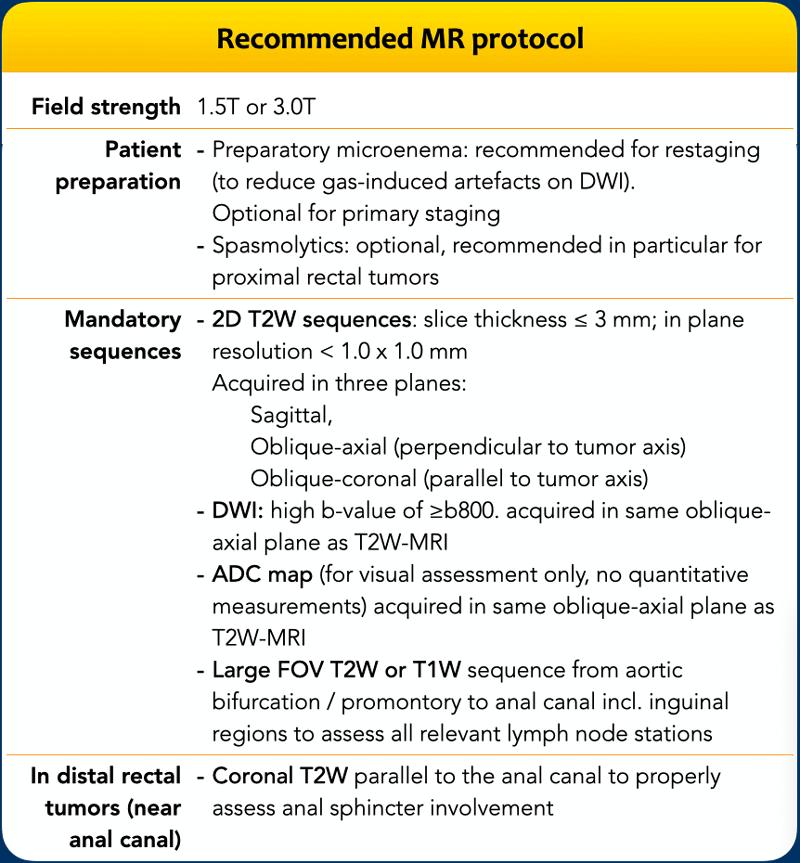
Giao thức MRI
Phần cứng
- Cường độ từ trường: 1,5T hoặc 3,0T
- Cuộn dây: Cuộn dây bề mặt ngoài mảng pha
- Cuộn nội trực tràng: Không được khuyến nghị
Chuẩn Bị Bệnh Nhân
- Co thắt:Có thể được sử dụng để giảm các nhiễu ảnh do nhu động ruột, đặc biệt đối với các khối u trực tràng trên.
- Lấp đầy nội trực tràng: Không được khuyến nghị—chướng bụng có thể cản trở việc đánh giá chính xác khoảng cách của khối u đến các cấu trúc xung quanh (ví dụ: mạc mạc treo trực tràng).
- Giảm Đầy Hơi:Thuốc thụt tháo vi lượng tự dùng 15–30 phút trước khi chụp MRI được khuyến nghị để giảm thiểu các nhiễu ảnh nhạy cảm trên DWI, đặc biệt trong đánh giá tái giai đoạn.
Lập kế hoạch chuỗi MR
Loạt Sagittal
- Mục đích: Xác định vị trí khối u và lập kế hoạch chuỗi hình ảnh theo trục/vành.
- Trường nhìn (FOV):
- Ranh giới颅侧: Mức độ nhô xương cùng
Wait, let me provide the correct translation:
Ranh giới trên: Mức mỏm nhô xương cùng
- Bờ dưới: Phía dưới ống hậu môn
- Ranh giới颅侧: Mức độ nhô xương cùng
Chuỗi Trục
- Định hướng: Vuông góc với trục khối u (chếch-trục)
- Mục đích: Đánh giá chính xác mức độ xâm lấn của khối u ra ngoài thành trực tràng và khoảng cách đến MRF
Chuỗi Mặt Phẳng Vành
- Định hướng: Song song với trục khối u (vuông góc với chuỗi axial)
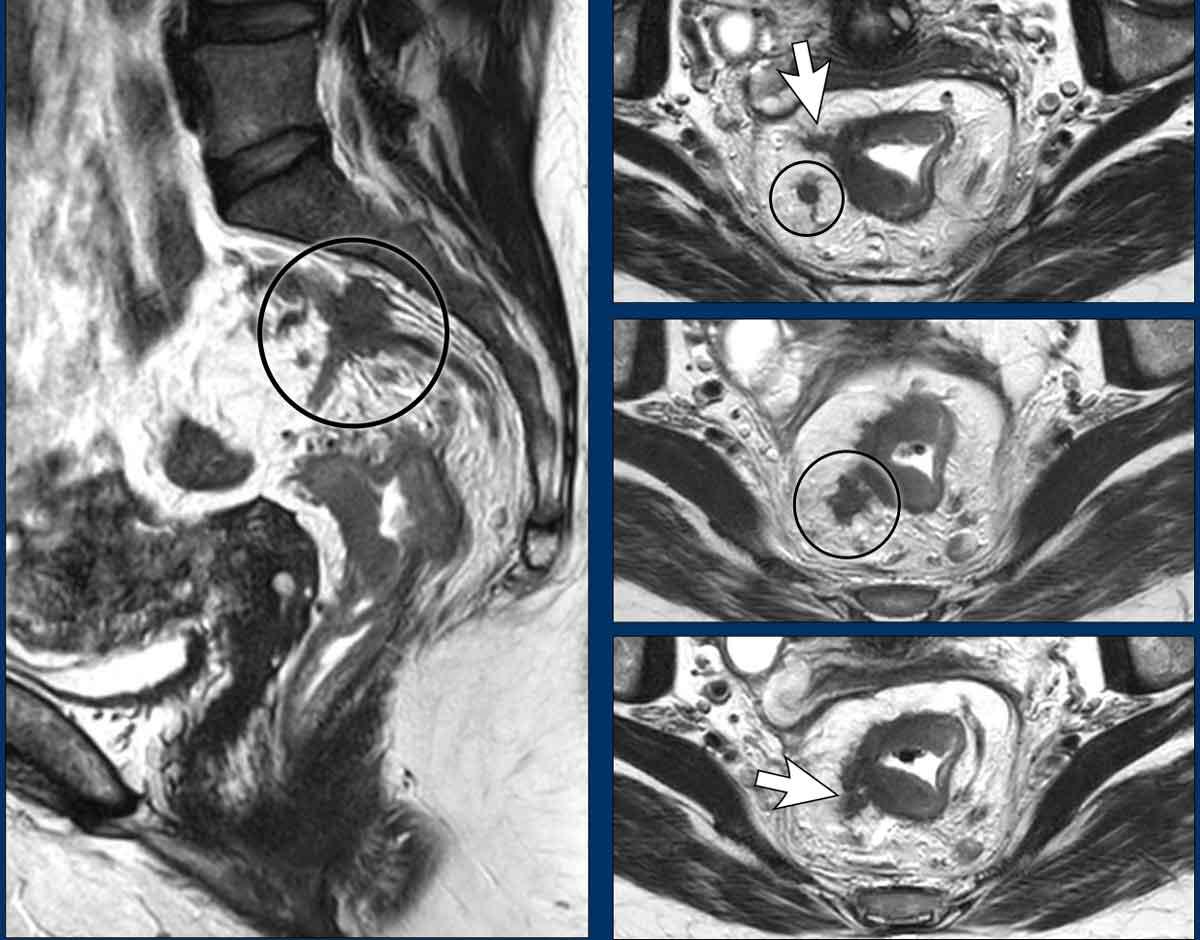
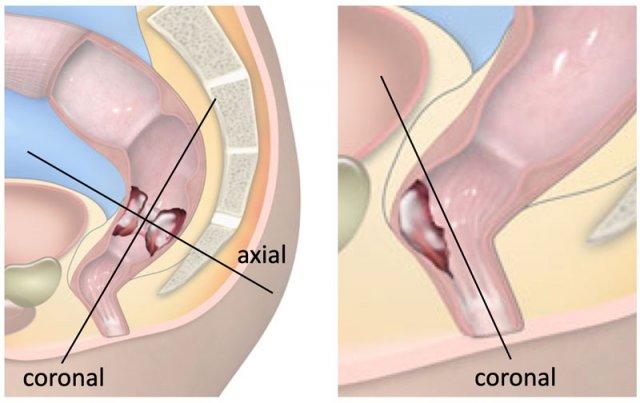
- Cân nhắc Đặc biệt cho Các Khối U Đầu Xa:
- Nếu khối u ở gần/liên quan đến ống hậu môn, hãy lập kế hoạch các chuỗi xung mặt phẳng coronal song song với ống hậu môn hoặc thêm một mặt phẳng coronal bổ sung song song với ống hậu môn (hình bên phải).
- Mục đích: Đánh giá tối ưu sự xâm lấn cơ thắt hậu môn.
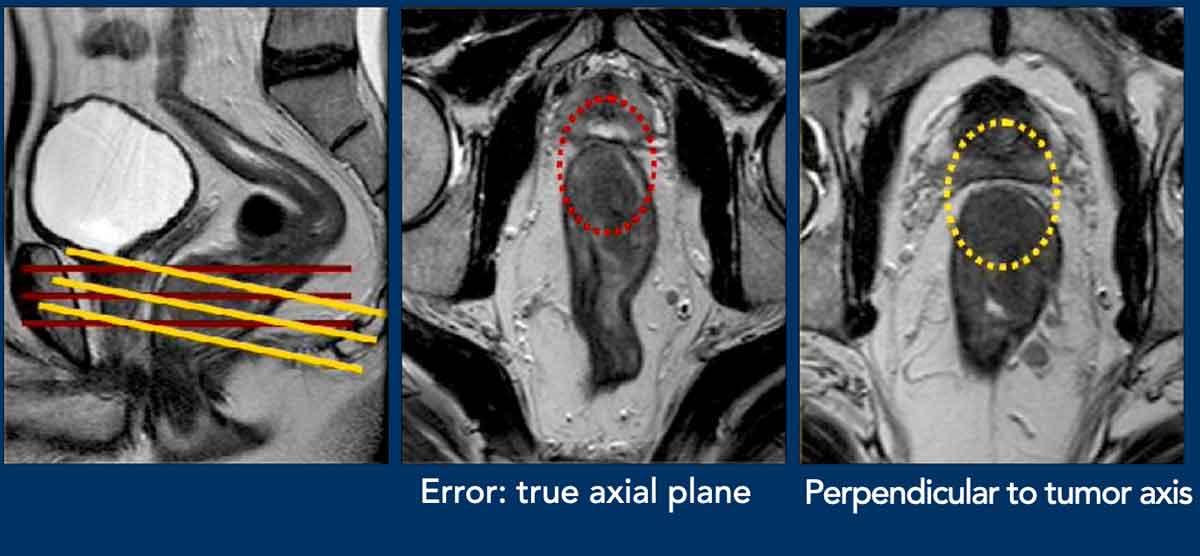
Cạm bẫy – hiểu sai do góc độ không chính xác
Hình ảnh giữa:
- Lỗi: Hình ảnh mặt phẳng trục được căn chỉnh theo mặt phẳng trục thực sự, không vuông góc với trục khối u của khối u trực tràng đoạn xa này.
- Kết quả: Hình ảnh giả của sự xâm lấn MRF phía trước (vòng tròn đỏ).
Hình ảnh bên phải:
- Hình chiếu chếch-trục được căn góc chính xác
vuông góc với trục khối u. - Kết quả: Mặt phẳng mỡ rõ ràng (>1 mm) có thể nhìn thấy giữa
khối u và MRF (vòng tròn vàng), xác nhận không có
sự xâm lấn MRF.
Hình ảnh T2WI 2D Độ phân giải cao
Một giao thức MRI trực tràng
nên thường quy bao gồm các chuỗi xung T2 2D độ phân giải cao trong nhiều
mặt phẳng với độ dày lát cắt ≤3 mm và độ phân giải trong mặt phẳng < 1 x 1 mm.
Theo nguyên tắc chung, độ phân giải trong mặt phẳng 0,6 x 0,6 mm cho kết quả
chất lượng tốt, hình ảnh độ phân giải cao.
Mặc dù những tiến bộ kỹ thuật gần đây đã cải thiện chất lượng của các chuỗi xung T2 3D,
chúng vẫn chưa được sử dụng phổ biến như một sự thay thế cho các chuỗi xung
T2 2D.
DWI
DWI được khuyến cáo cho tất cả các quy trình chụp MRI trực tràng.
Nó
có thể hữu ích cho việc phát hiện khối u và hạch bạch huyết trong giai đoạn phân loại ban đầu và
đặc biệt hữu ích cho việc phát hiện khối u còn sót lại trong mô xơ sau
điều trị tân bổ trợ.
Có một số dữ liệu cho thấy rằng DWI có thể hỗ trợ trong việc phát hiện yEMVI và sự xâm lấn yMRF dai dẳng sau CRT[ref1], [ref2], [ref3].
Yêu cầu DWI:
- Giá trị b cao: ≥800 s/mm²
- Bản đồ ADC: Phải được tạo ra và xem xét trực quan cùng với DWI.
- Định lượng ADC: Không được khuyến cáo để (tái) phân giai đoạn lâm sàng.
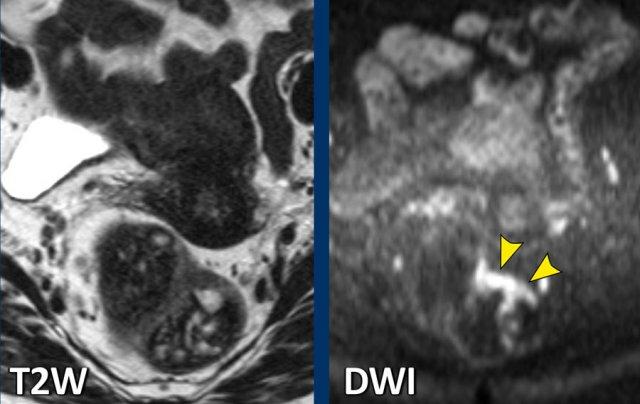
Ví dụ về hình ảnh
- MRI trọng số T2:Khối u hầu như không thể nhận ra do bị che khuất bởi phân.
- DWI:Khối u có thể phát hiện rõ ràng, cho thấy ưu điểm của DWI trong các trường hợp khó.
Trường nhìn và các chuỗi xung bổ sung
Trình Tự Chụp Khung Chậu Với Trường Nhìn Rộng
- Vùng chiếu xạ: Toàn bộ vùng chậu, từ chỗ phân đôi động mạch chủ đến bờ dưới ống hậu môn, bao gồm vùng bẹn và tất cả các chặng hạch bạch huyết liên quan.
- Tùy chọn chuỗi xung: Chuỗi T2-weighted (Nhanh) hoặc T1-weighted.
- T1W Ưu điểm: Hữu ích trong việc đặc trưng hóa các phát hiện tình cờ (ví dụ: tổn thương xương, nang buồng trứng).
Hình ảnh tăng cường Gadolinium
- Không bắt buộcđể phân giai đoạn tiêu chuẩn — không cải thiện
độ chính xác chẩn đoán.
T2-weighted
Hình ảnh ức chế mỡ:
- Không cần thiết cho việc phân giai đoạn tiêu chuẩn.
- Hình ảnh T2 có ức chế mỡ: Có thể có lợi cho bệnh nhân có rò hậu môn hoặc áp xe quanh hậu môn kèm theo.
Các Thủ Thuật Phẫu Thuật cho Ung Thư Trực Tràng
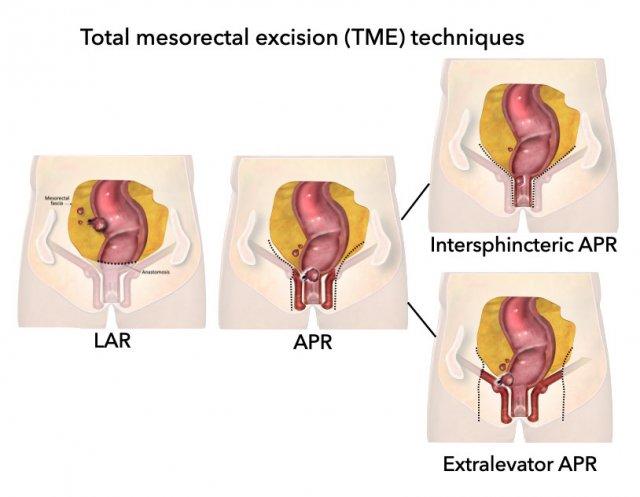
Cắt bỏ toàn bộ mạc treo trực tràng (TME)
Là quy trình tiêu chuẩn cho ung thư trực tràng và bao gồm việc cắt bỏ hoàn toàn mạc treo trực tràng dọc theo mạc mạc treo trực tràng, bao gồm các kỹ thuật khác nhau như LAR, APR, liên cơ thắt và APR ngoài cơ nâng hậu môn.
Phẫu thuật TME qua đường hậu môn (taTME) hay còn gọi là phẫu thuật ‘từ dưới lên’ kết hợp
phẫu thuật nội soi với phương pháp tiếp cận qua đường hậu môn.
Cắt đoạn trực tràng thấp trước (LAR)
- Thủ thuật: Ống hậu môn được bảo tồn; tạo miệng nối giữa trực tràng và đại tràng sigma.
- Chỉ định: Khối u trực tràng cao với khoảng cách đủ rộng giữa khối u và ống hậu môn.
- Miệng nối: Thường gặp nhất là bên-tận.
Cắt bỏ bụng-tầng sinh môn (APR)
- Thủ thuật: Cắt bỏ toàn khối trực tràng và ống hậu môn; cần mở thông đại tràng vĩnh viễn.
- Chỉ định: Khối u trực tràng thấp với diện cắt gần hoặc có xâm lấn ống hậu môn.
- Sửa chữa tầng sinh môn: Các lựa chọn bao gồm đóng kín nguyên phát, tạo hình mạc nối, hoặc tái tạo bằng phẫu thuật tạo hình (vạt cơ da VRAM/ORAM).
Cắt cụt trực tràng qua đường liên cơ thắt
- Biến thể của APR trong đó cơ thắt ngoài được bảo tồn.
Cắt bỏ trực tràng qua ngã bụng tầng sinh môn ngoài cơ nâng hậu môn
- Thủ thuật mở rộng bao gồm cơ nâng hậu môn; được chỉ định cho các khối u xâm lấn sàn chậu (cơ nâng).
Ngoài Phẫu Thuật TME và Phẫu Thuật Tháo Rỗng Vùng Chậu
- “Vượt ra ngoài TME”:Cắt bỏ mở rộng đối với các khối u xâm lấn các cấu trúc ngoài khoang mạc treo trực tràng.
- Khoét rỗng vùng chậu:Dạng rộng rãi nhất; cắt bỏ en bloc trực tràng và một hoặc nhiều cơ quan vùng chậu lân cận.
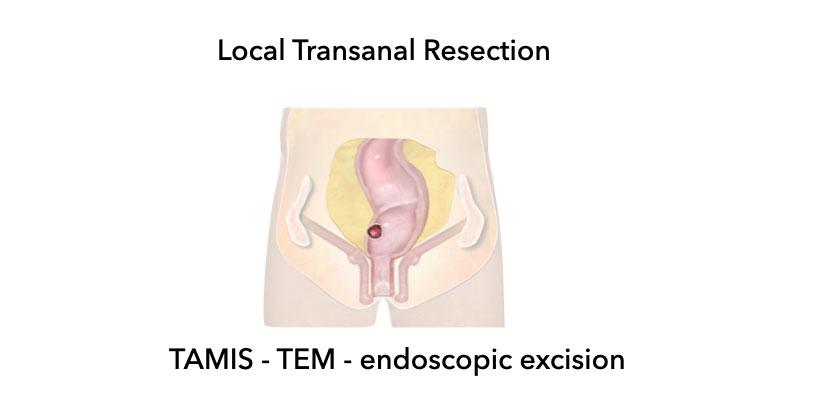
Cắt bỏ tại chỗ qua đường hậu môn
- Kỹ thuật xâm lấn tối thiểucho việc cắt bỏ nội soi các khối u trực tràng qua đường hậu môn.
- Cắt niêm mạc qua nội soi (EMR) và Bóc tách dưới niêm mạc qua nội soi (ESD) là các kỹ thuật cắt bỏ bề mặt đối với các polyp không phải ung thư và khối u T1sm1/T1sm2.
- Phẫu thuật xâm lấn tối thiểu qua hậu môn (TAMIS) và
Phẫu thuật vi phẫu nội soi qua hậu môn (TEM) là cắt bỏ toàn bộ chiều dày cho khối u T1 (và một số khối u T2 nhỏ được chọn lọc).
Bảo tồn tạng
Có một xu hướng ngày càng tăng hướng tới các phương pháp xâm lấn tối thiểu hoặc không phẫu thuật đối với các khối u trực tràng có đáp ứng hoàn toàn hoặc gần hoàn toàn sau điều trị tân bổ trợ.
Các chiến lược này hiện đã được tích hợp vào các hướng dẫn lâm sàng chính và bao gồm:
- “Theo dõi và chờ đợi”:Bệnh nhân có đáp ứng hoàn toàn về lâm sàng sau điều trị tân bổ trợ có thể trì hoãn phẫu thuật và được theo dõi chặt chẽ.
- Cắt bỏ tại chỗ hoặc xạ trị:Đối với bệnh nhân có phần khối u còn sót lại nhỏ.
Sự Phát Triển của Bảo Tồn Cơ Quan:
- Ban đầu tập trung vào “bảo tồn cơ quan thứ phát”—những bệnh nhân được hóa xạ trị tân bổ trợ để thu nhỏ khối u và đạt được đáp ứng tốt đến mức có thể tránh được phẫu thuật.
- Trong các thử nghiệm lâm sàng, (hóa)xạ trị được lựa chọn cung cấp cho một số bệnh nhân có nguy cơ thấp hơn ưu tiên bảo tồn cơ quan, với mục đích chính là bảo tồn cơ quan ngay từ đầu.
Các lựa chọn điều trị mang tính đa yếu tố, cân bằng giữa sự an toàn về mặt ung thư học, sở thích của bệnh nhân và chất lượng cuộc sống được kỳ vọng.
Sự thành công của các chiến lược này phụ thuộc vào hình ảnh sau điều trị có độ chính xác cao.
MRI, kết hợp với nội soi và khám lâm sàng, đóng vai trò trung tâm trong cả việc lựa chọn bệnh nhân và theo dõi trong quá trình bảo tồn tạng.
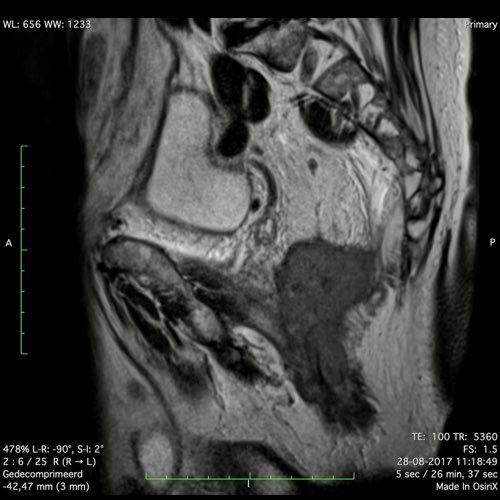
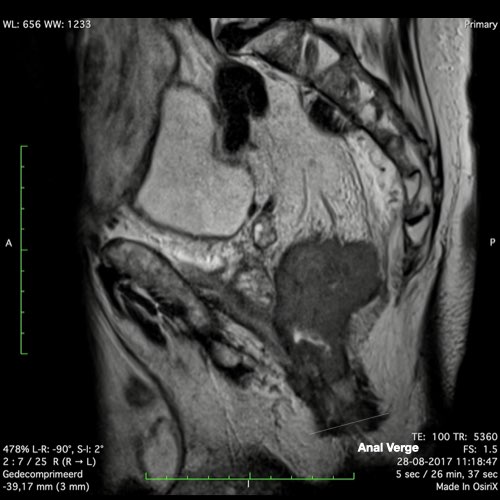
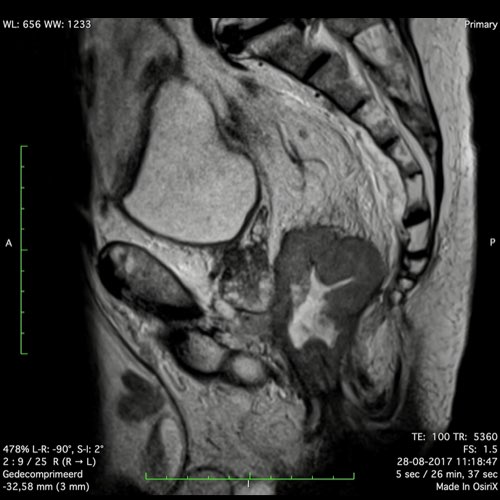
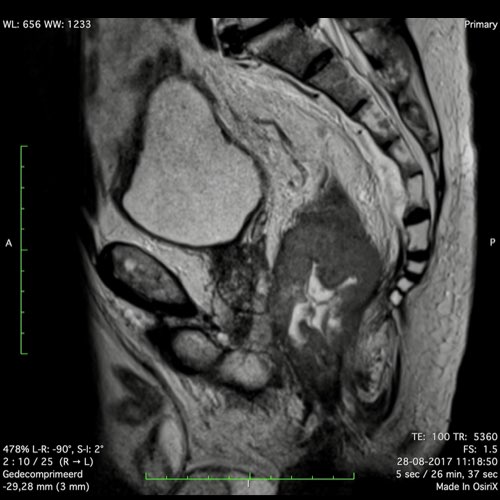
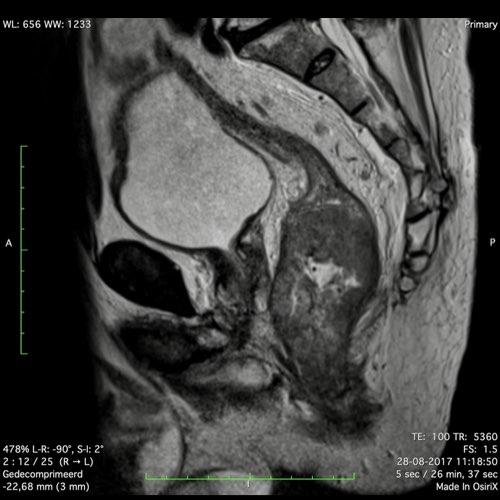
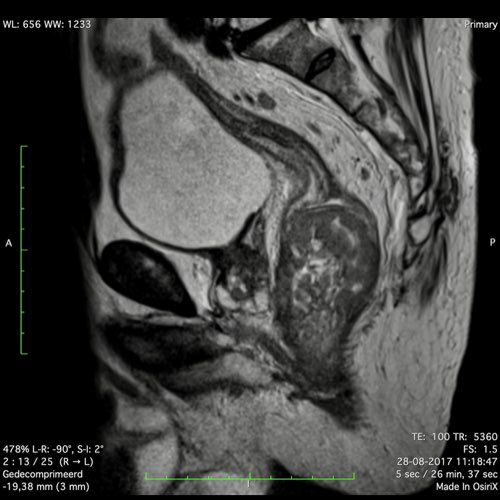
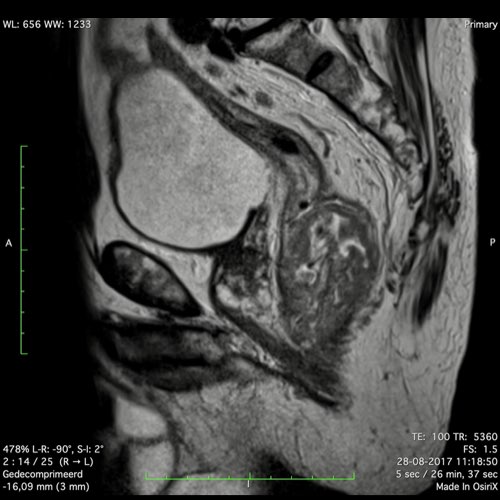
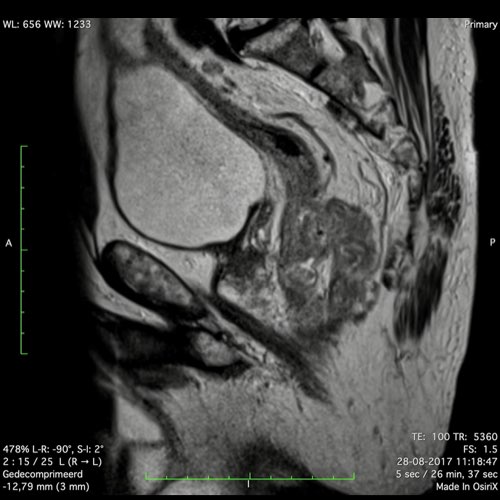
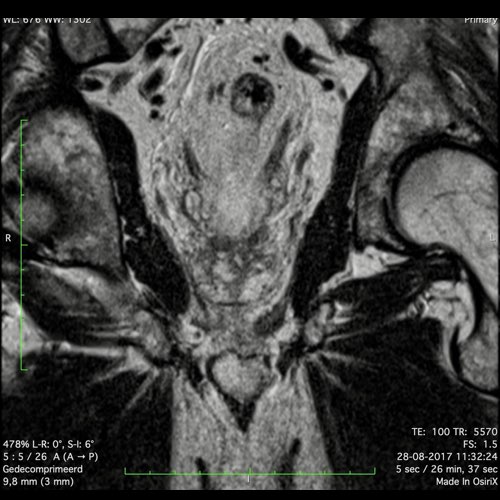
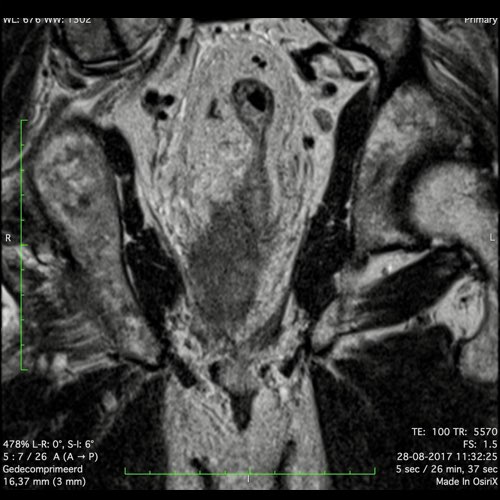
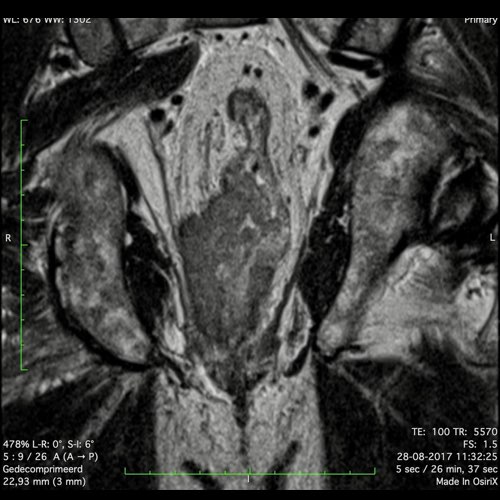
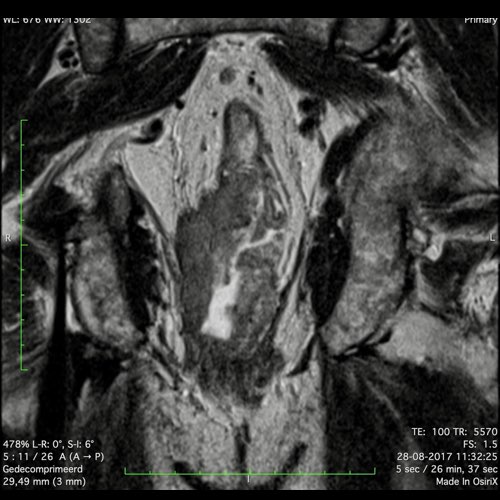
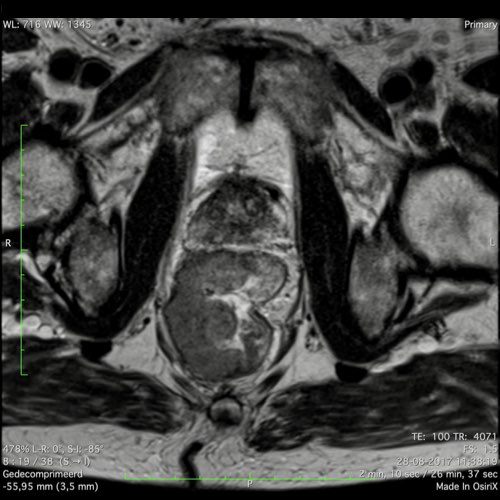
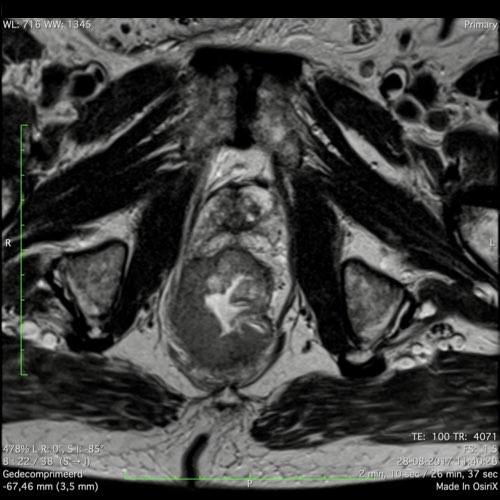
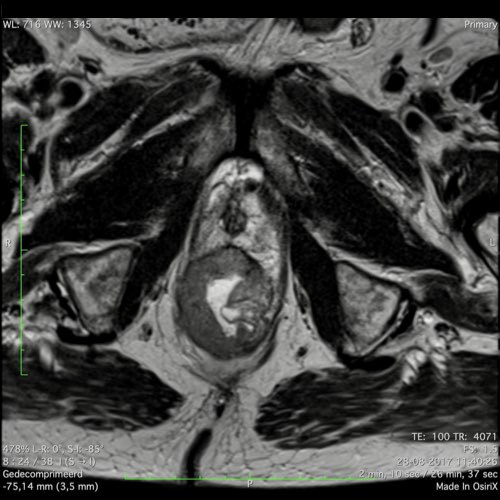
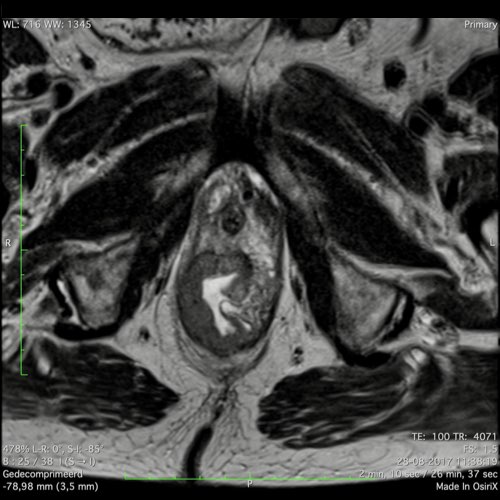
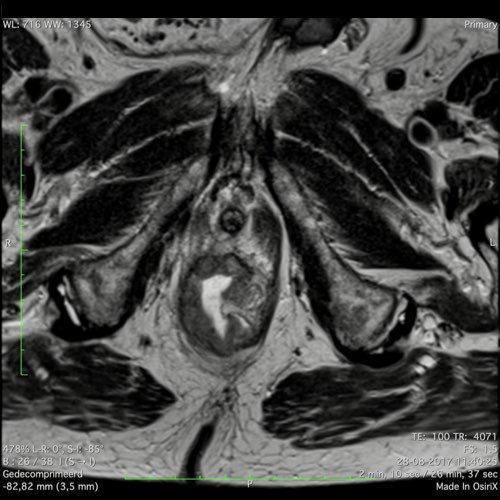
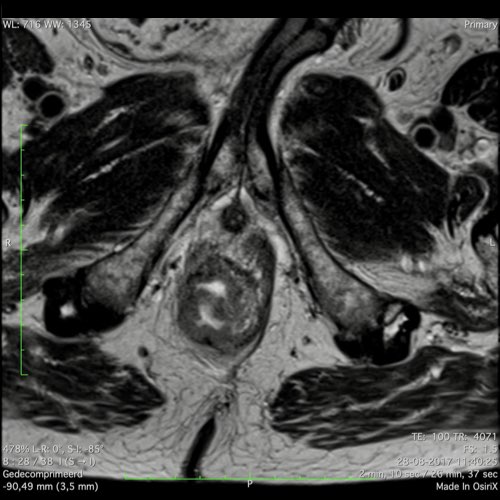
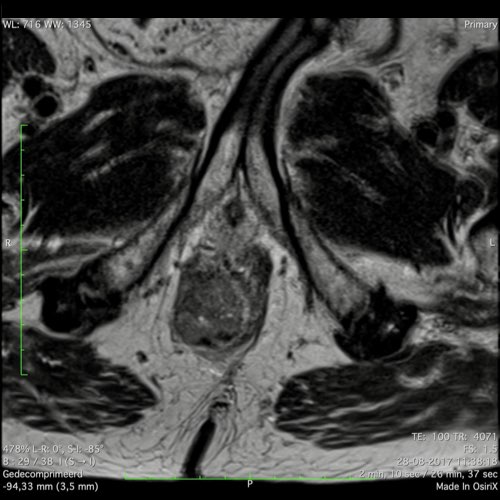
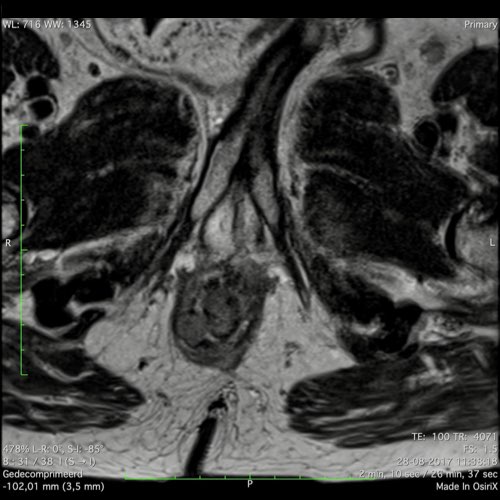
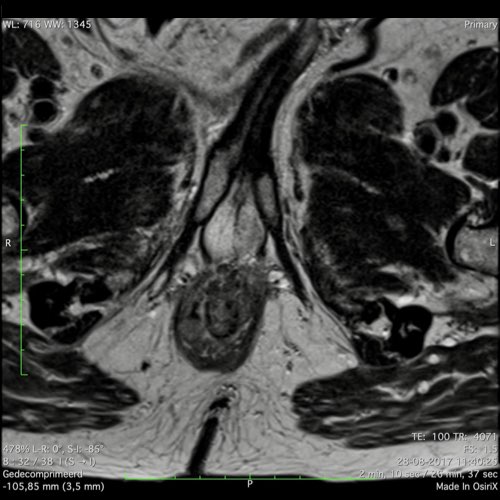
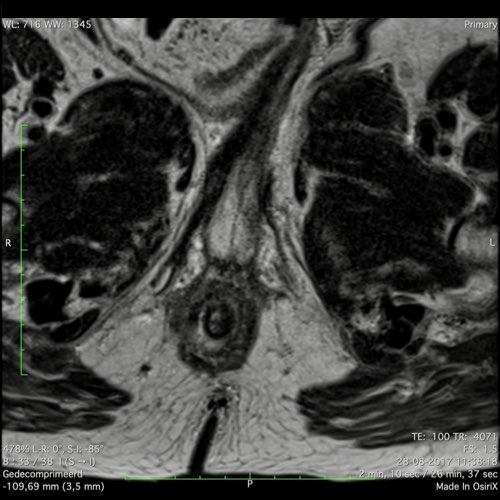
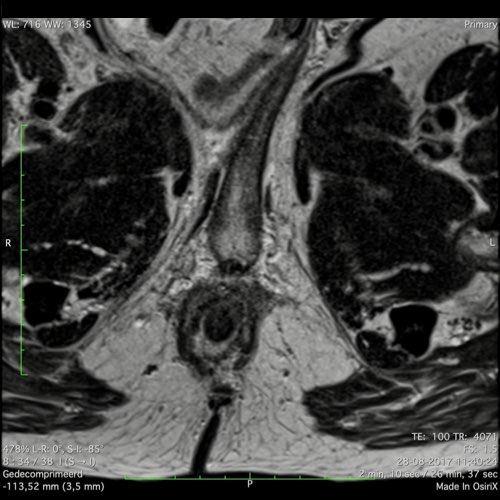
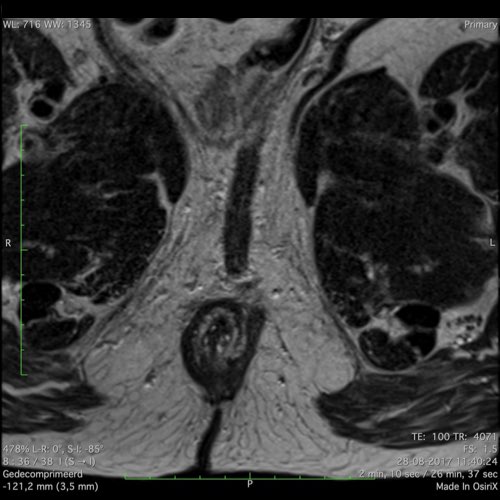
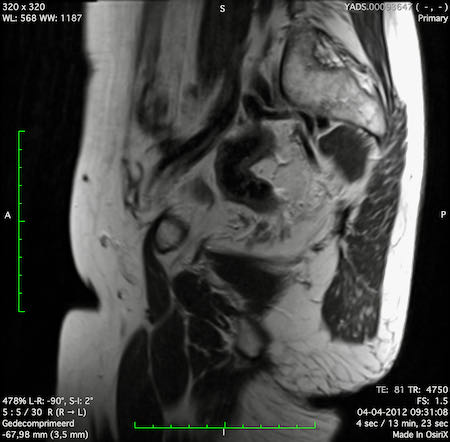
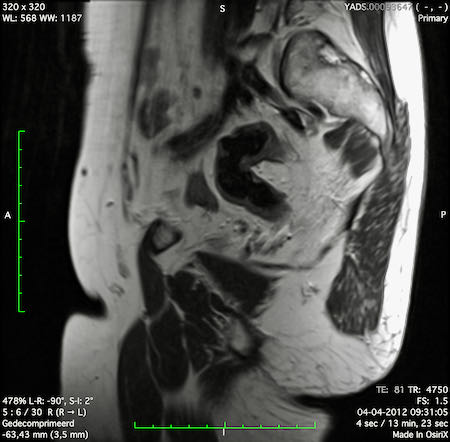
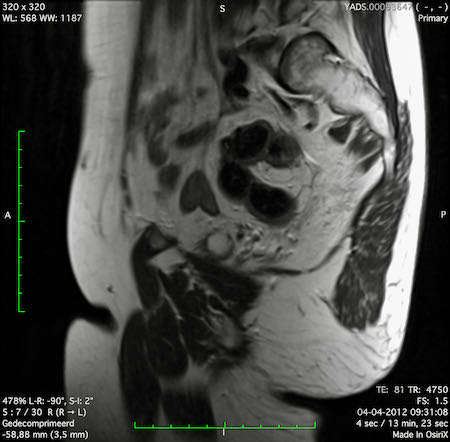
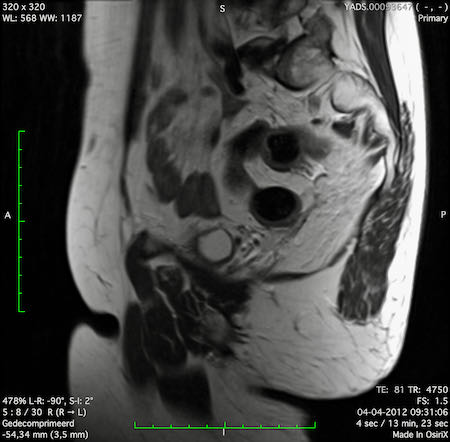
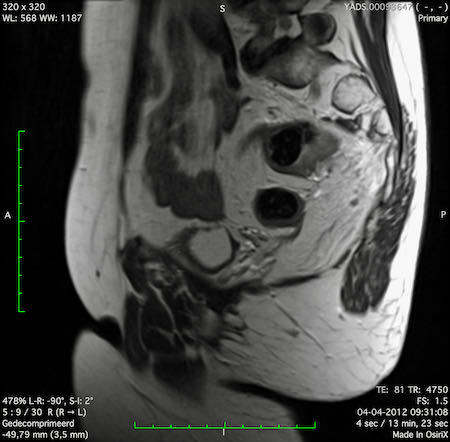
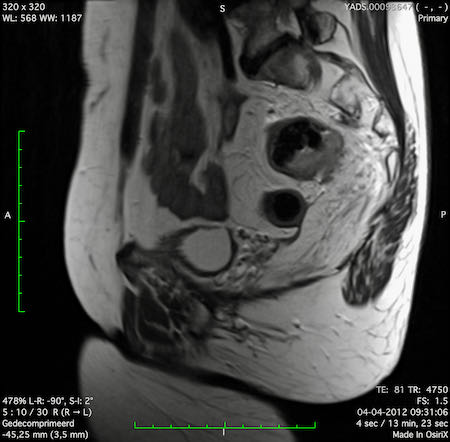
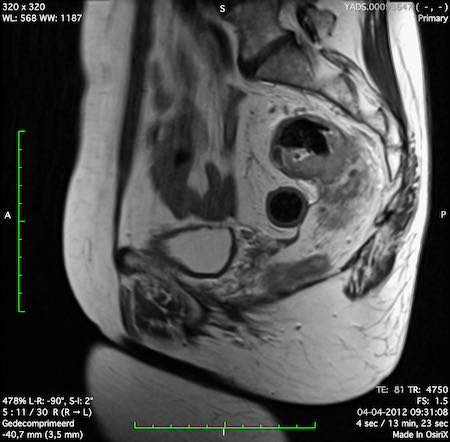
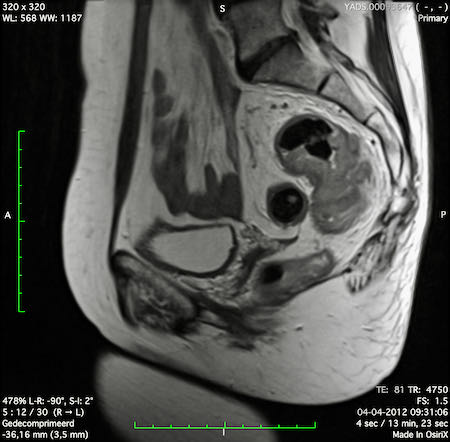
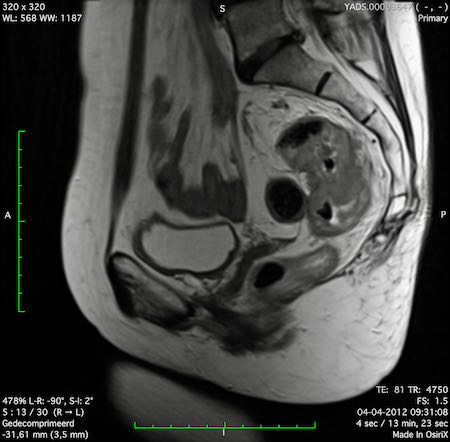
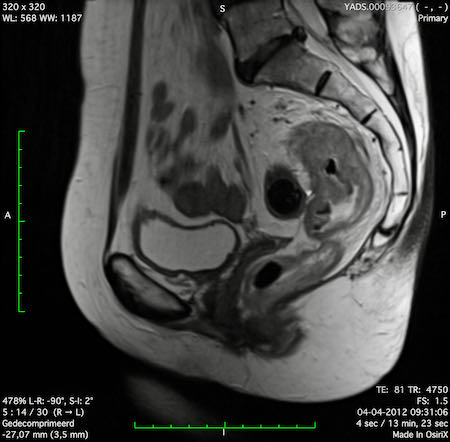
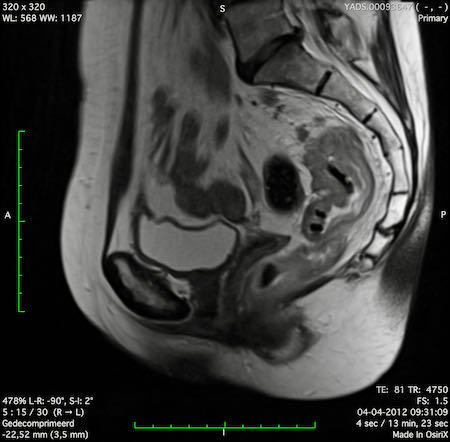
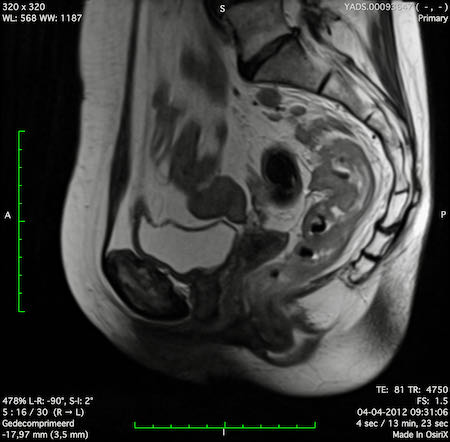
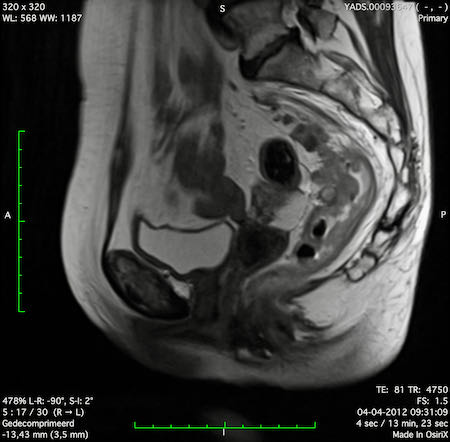
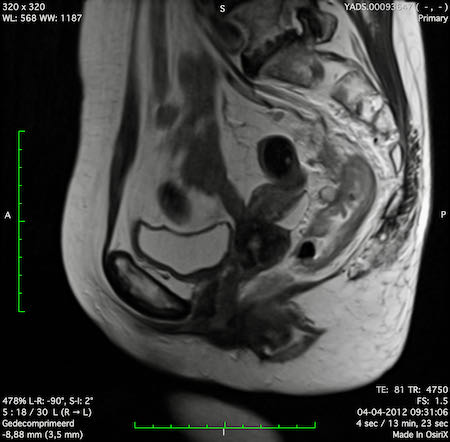
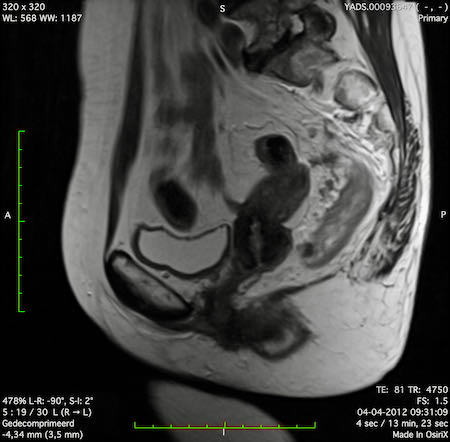
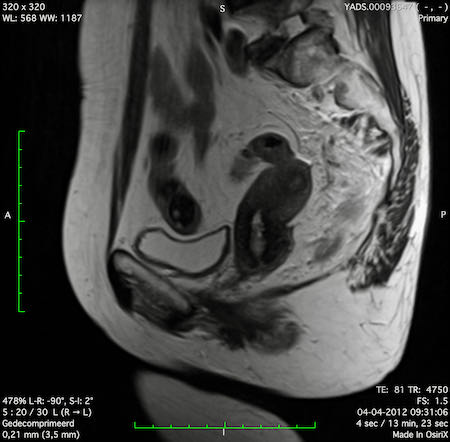
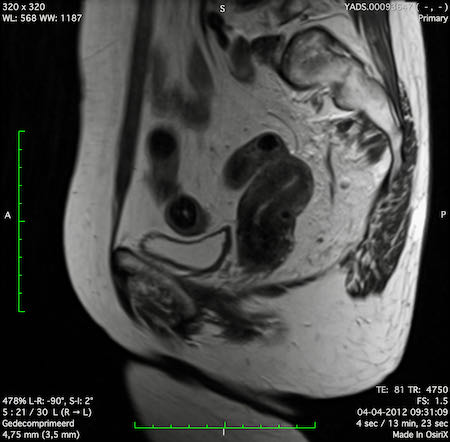
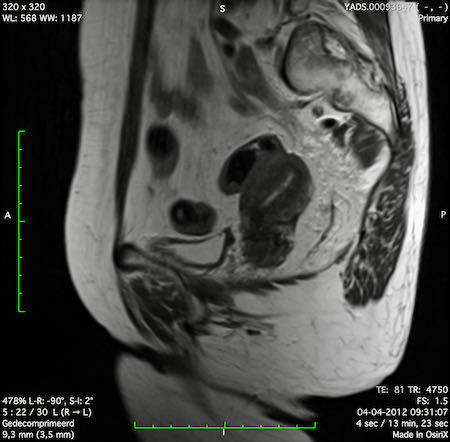
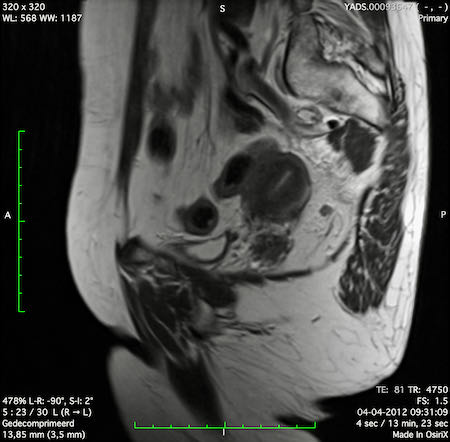
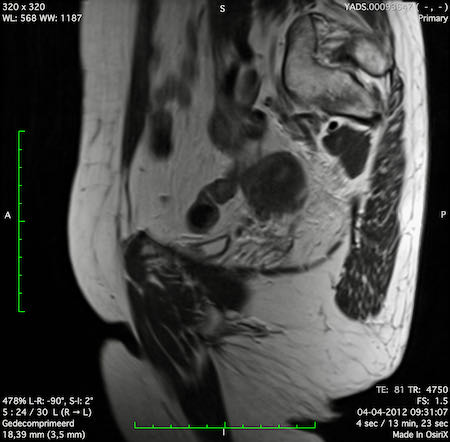
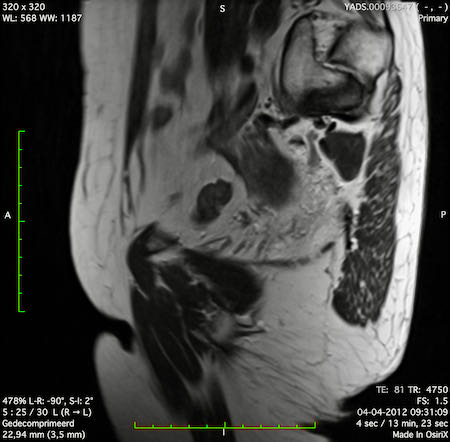
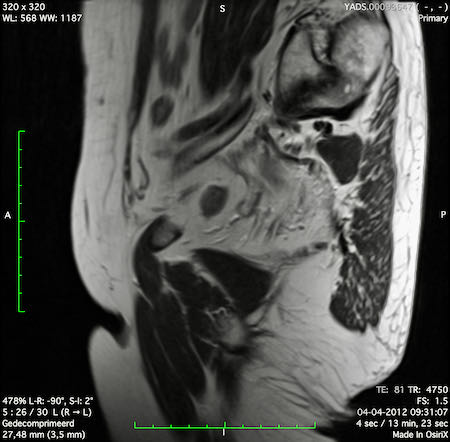
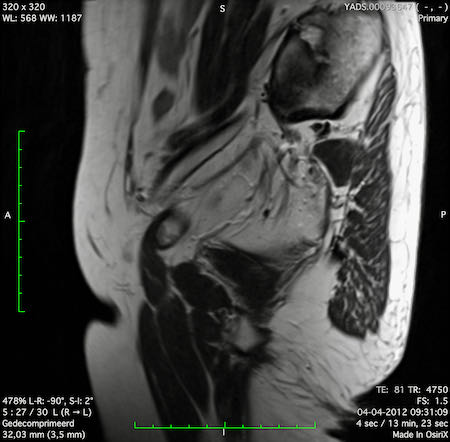
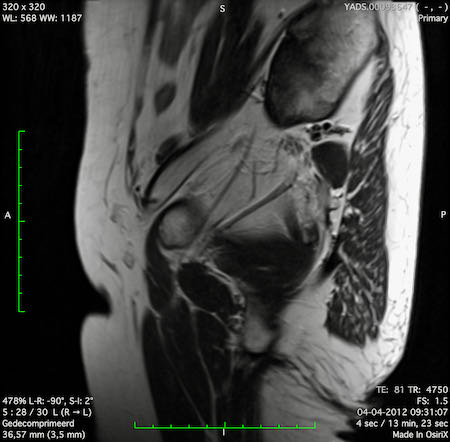
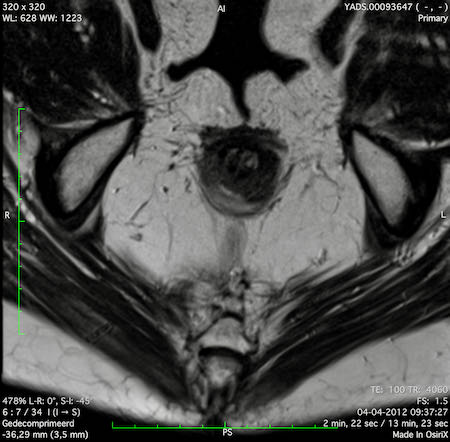
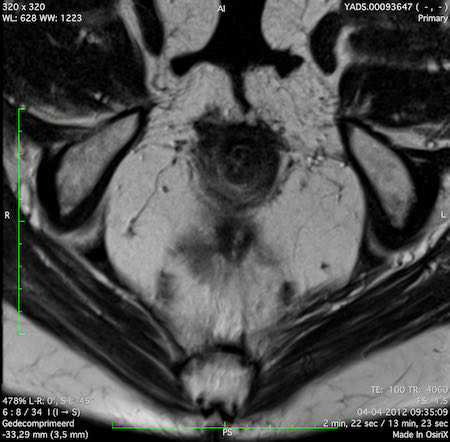
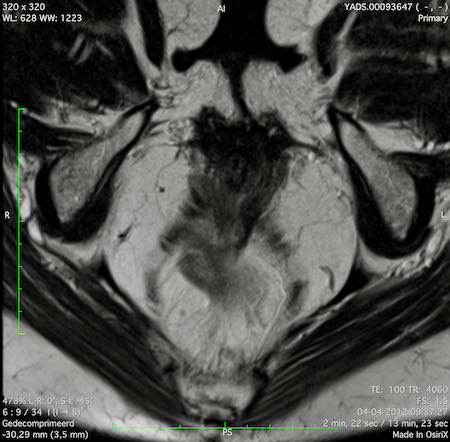
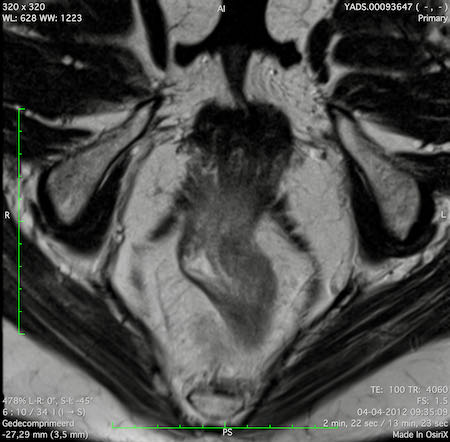
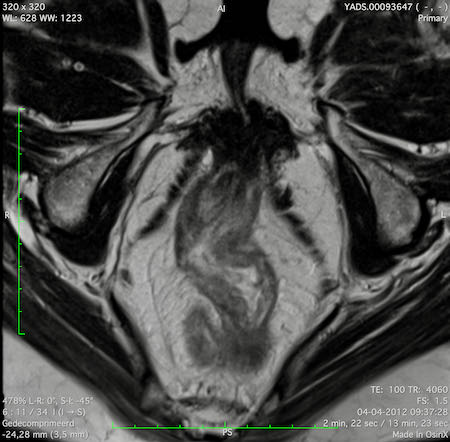
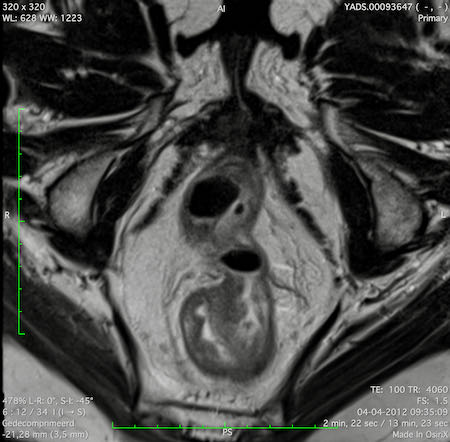
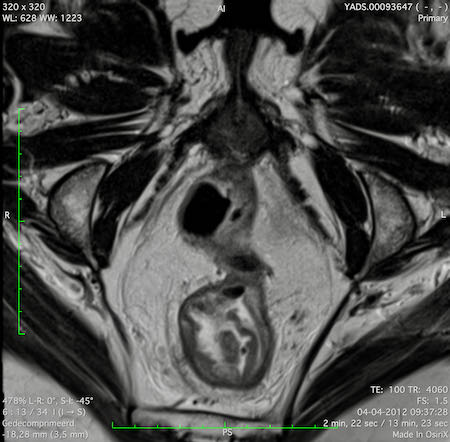
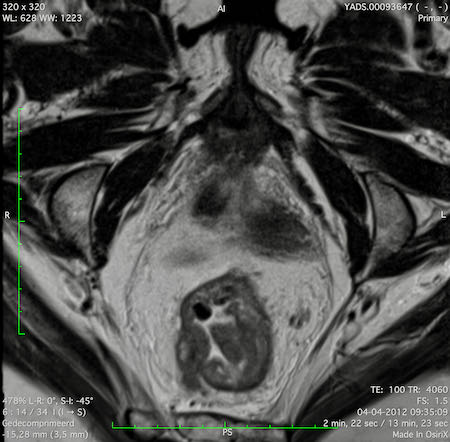
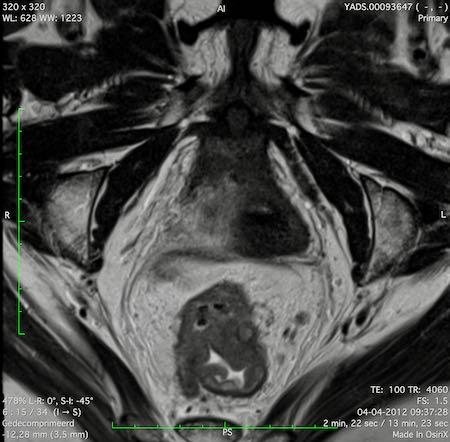
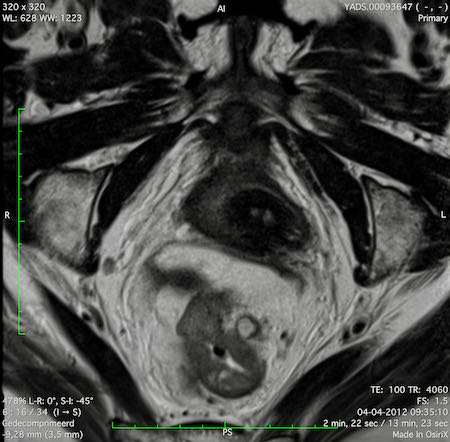
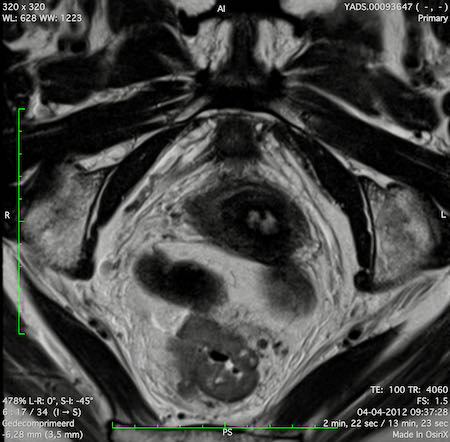
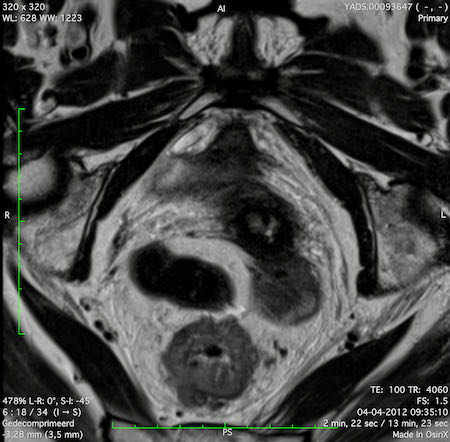
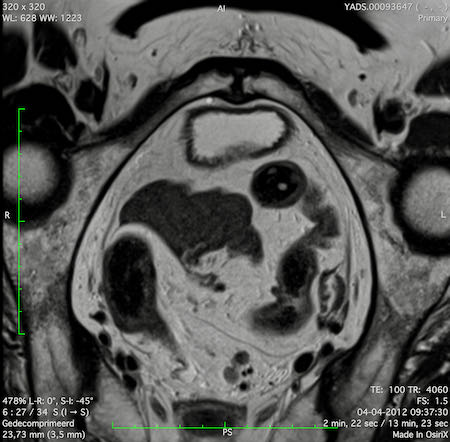
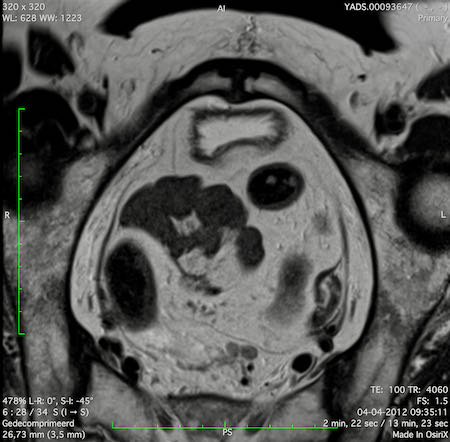
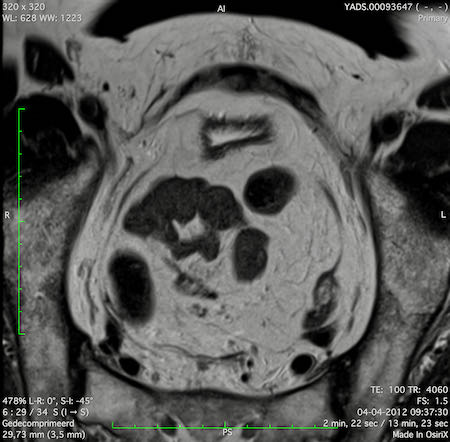
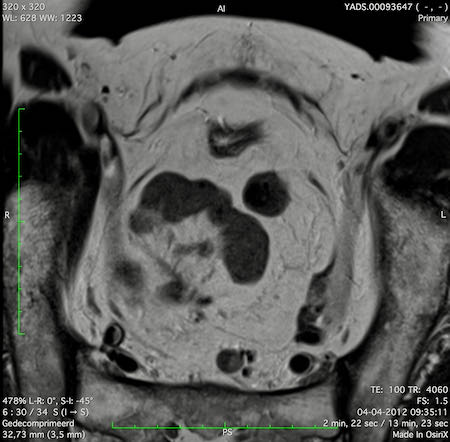
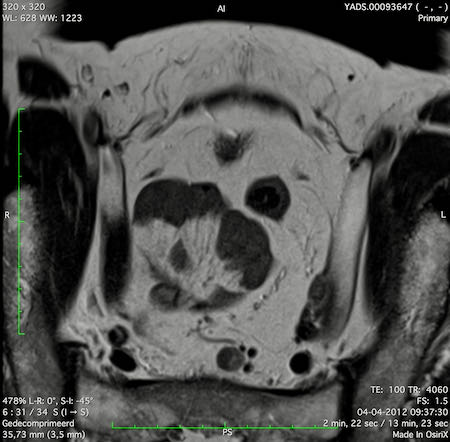
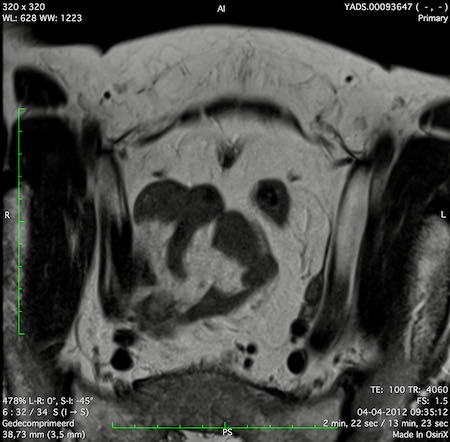
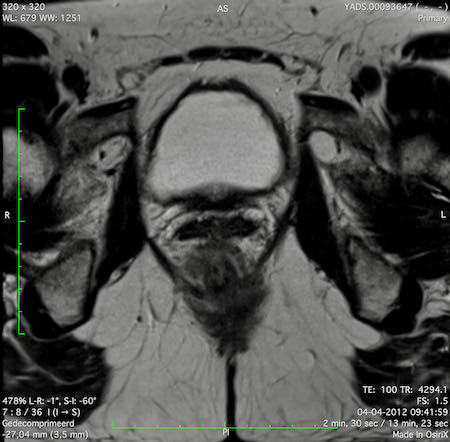
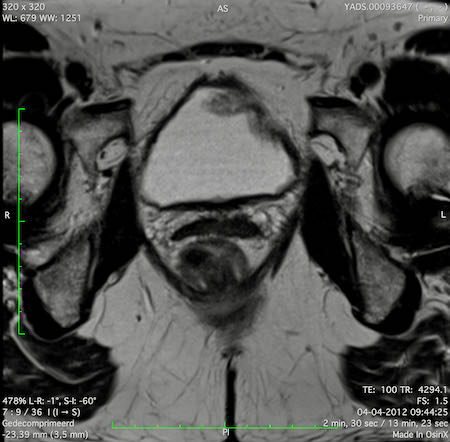
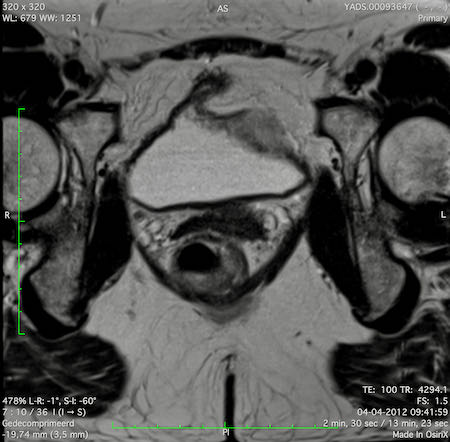
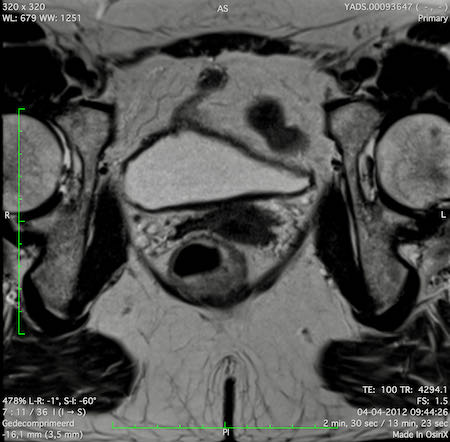
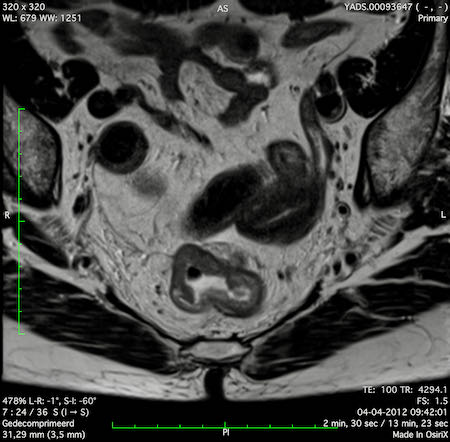
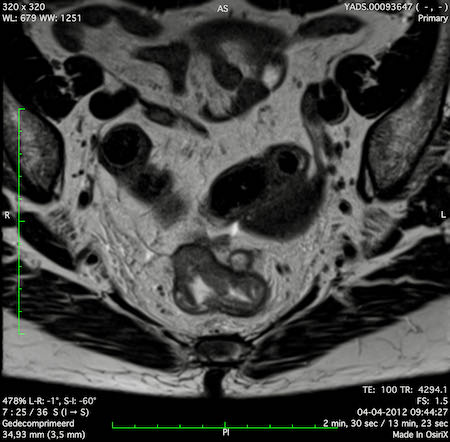
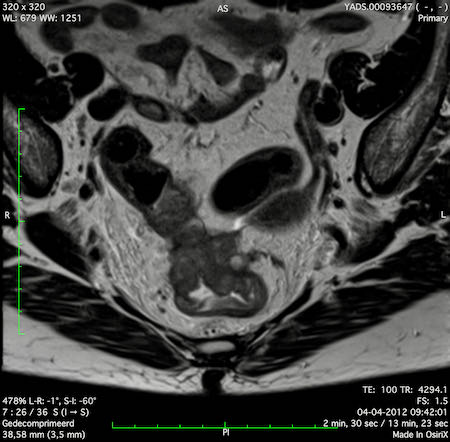
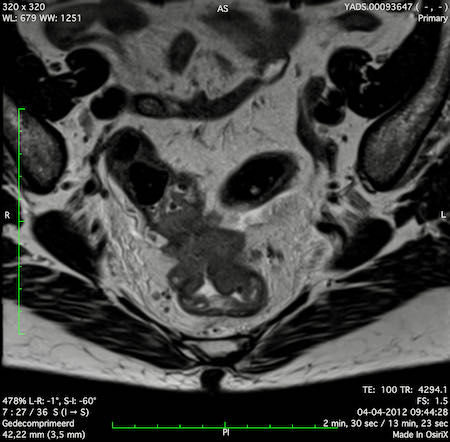
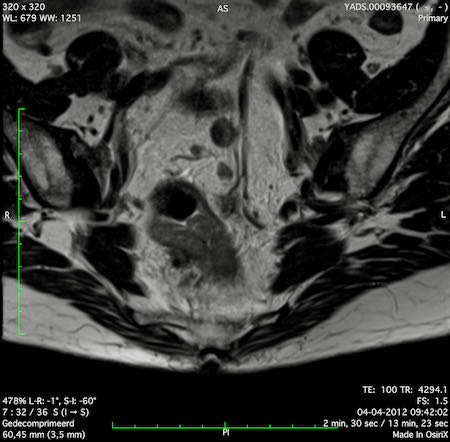
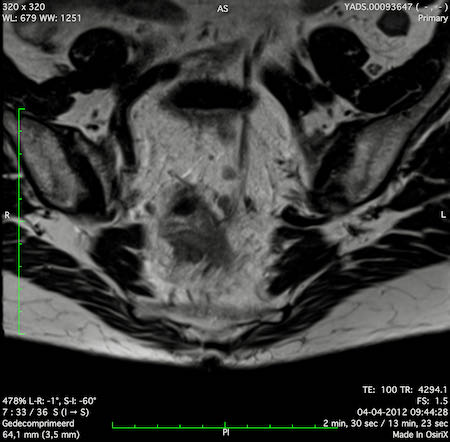
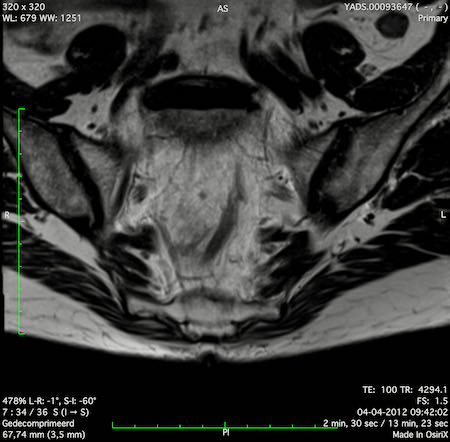
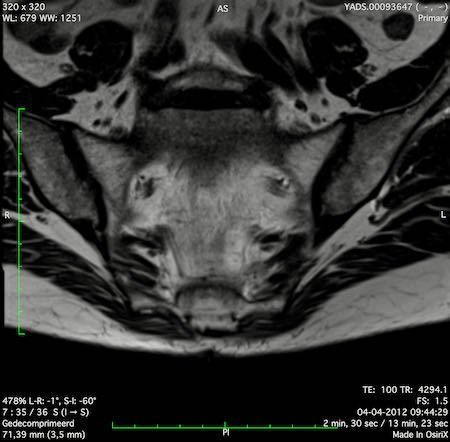
Ví dụ video về Phân giai đoạn
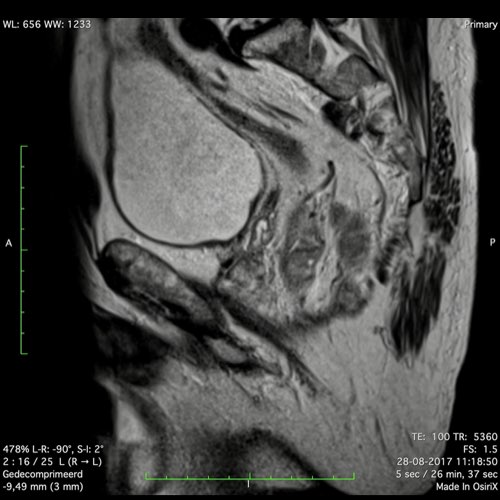
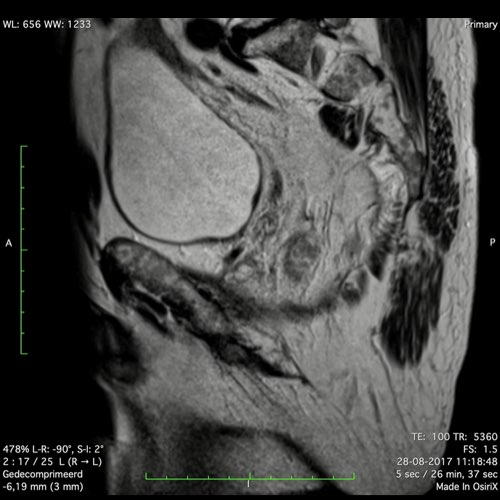
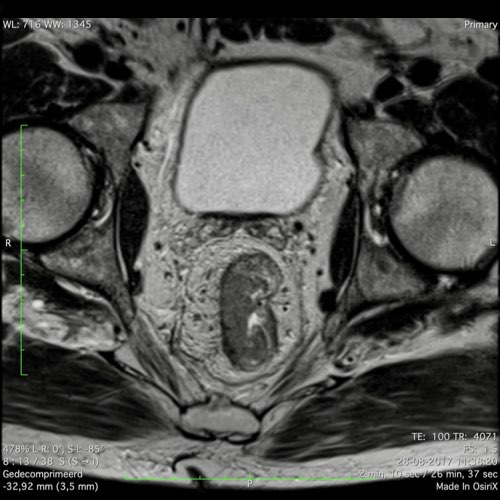
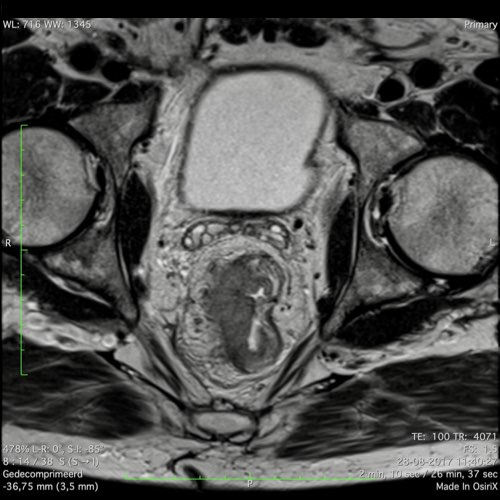
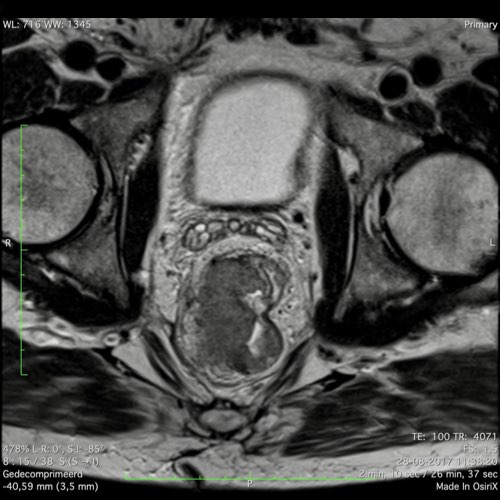
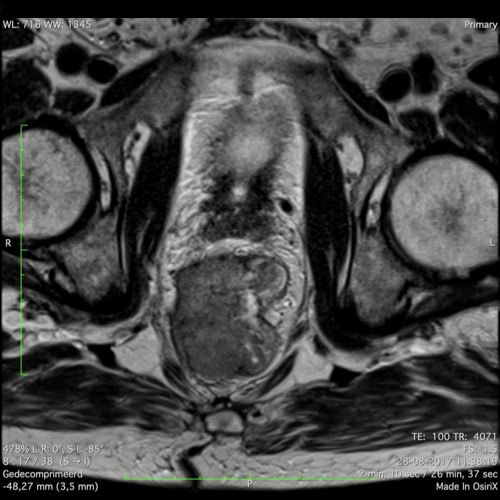
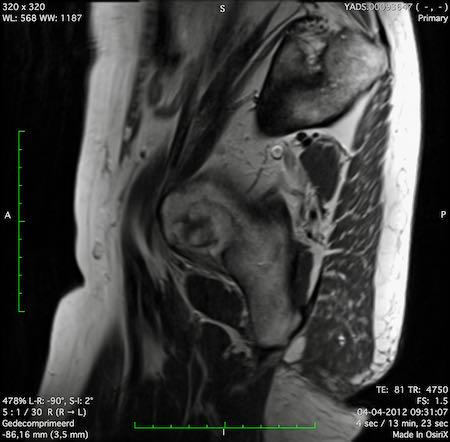
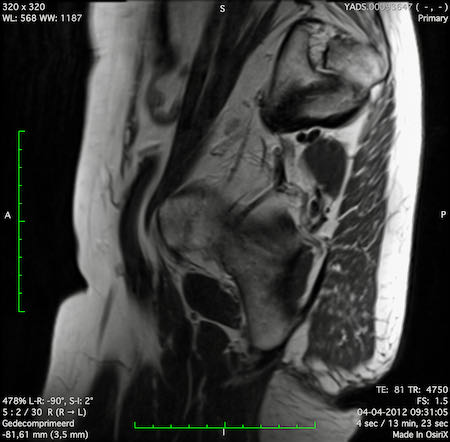
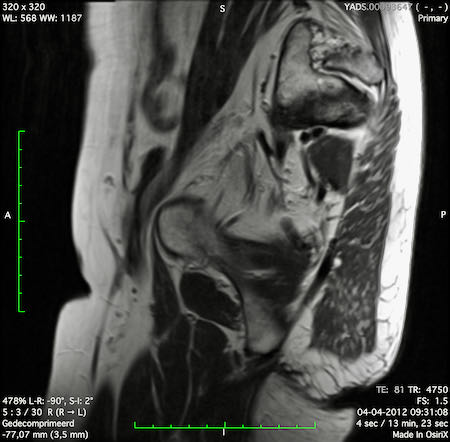
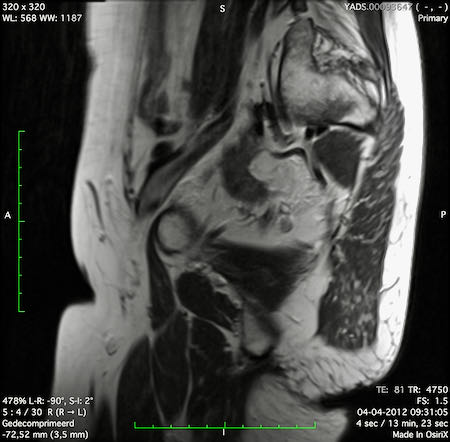
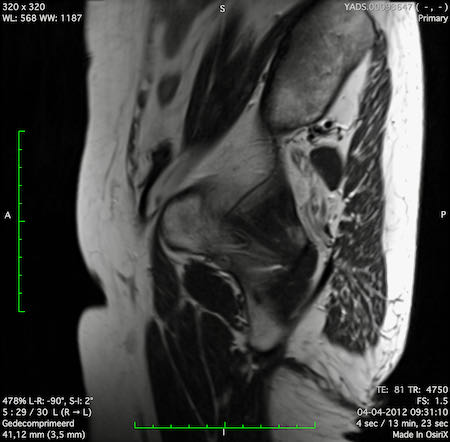
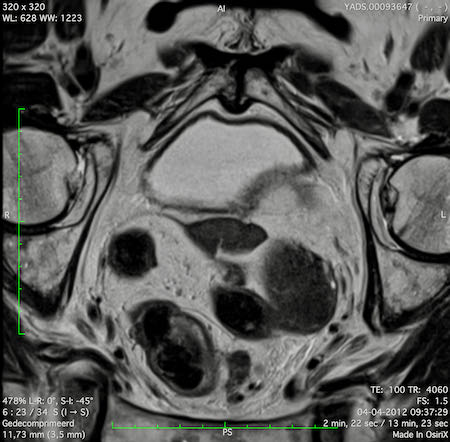
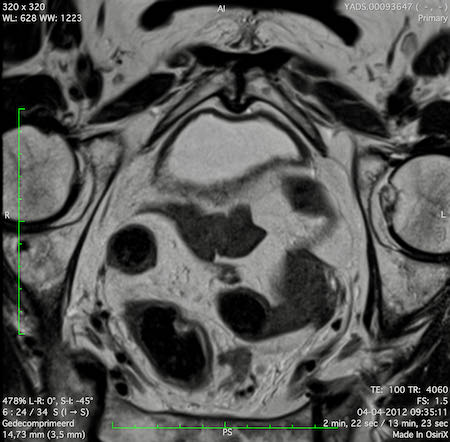
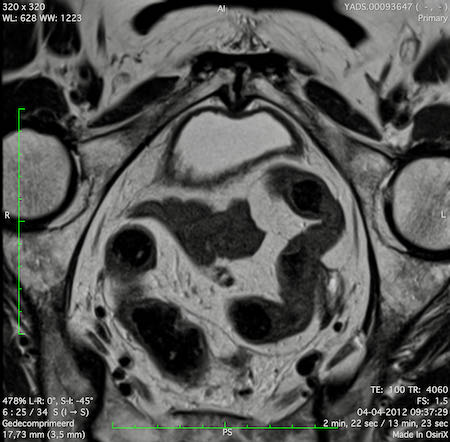
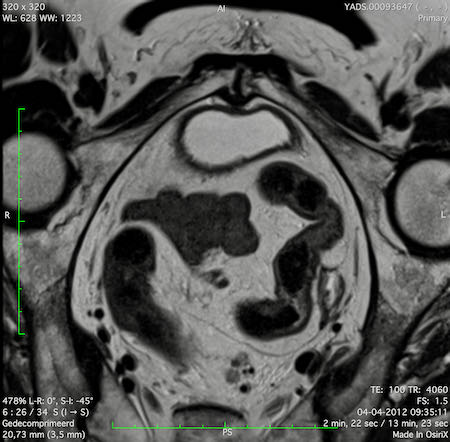
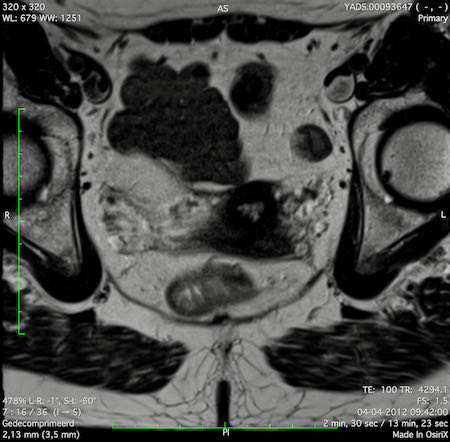
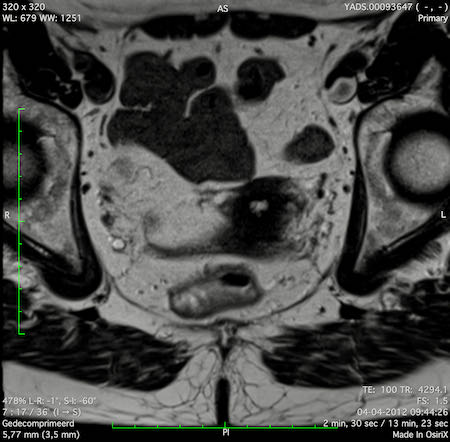
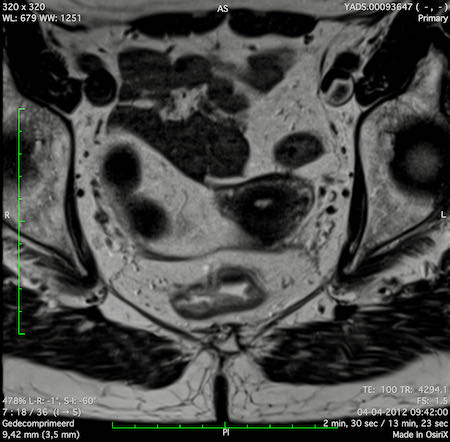
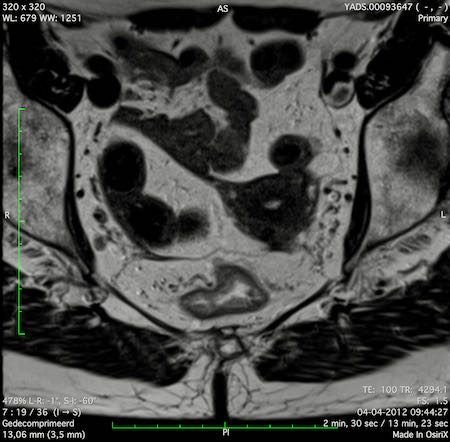
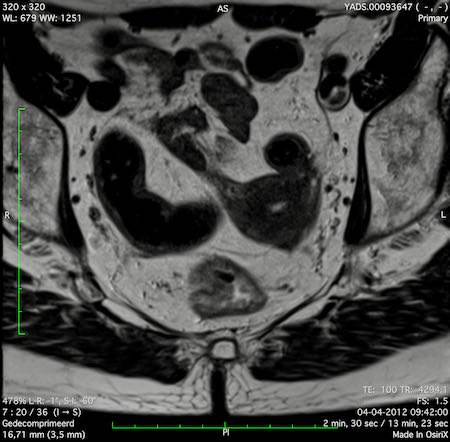
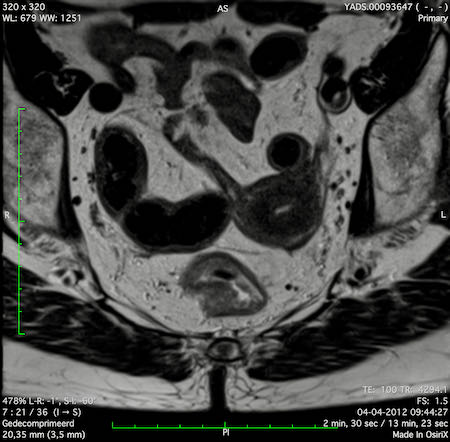
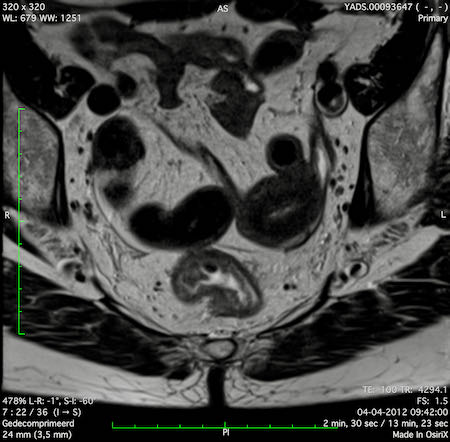
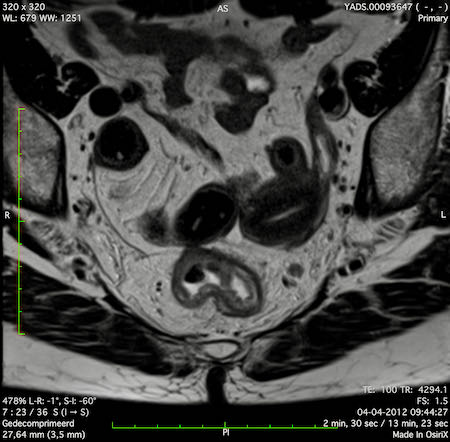
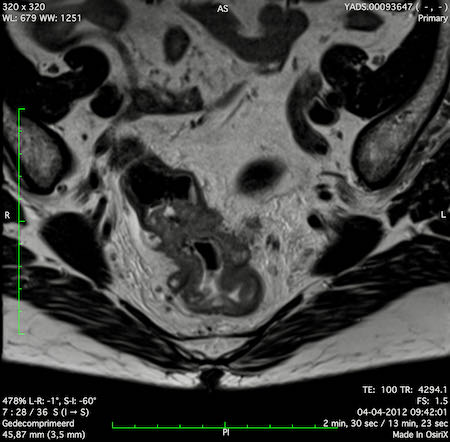
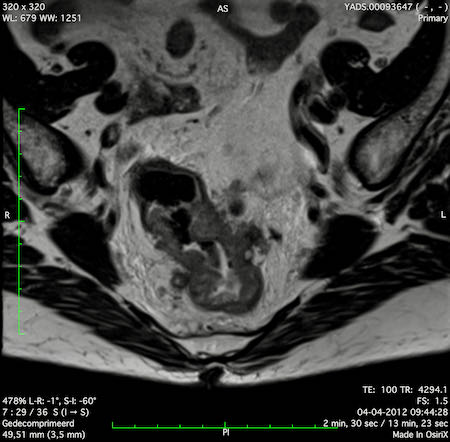
Ung thư trực tràng thấp
Trong trường hợp này, chúng tôi trình bày cách phân giai đoạn ung thư trực tràng thấp.
Bạn có thể cuộn qua các hình ảnh và sau đó xem video trong đó chúng tôi sẽ giải thích về phân giai đoạn.
Trong video này, chúng tôi trình bày cách phân loại giai đoạn ung thư trực tràng thấp.
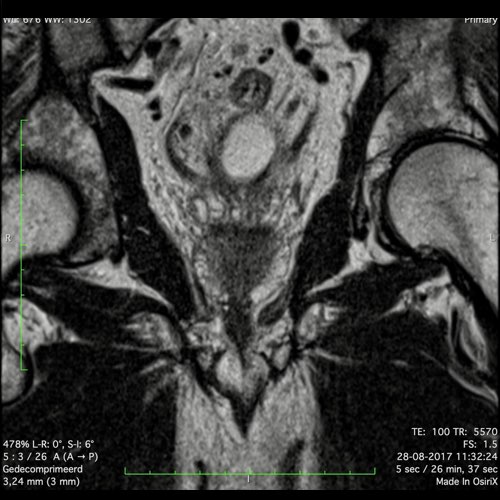
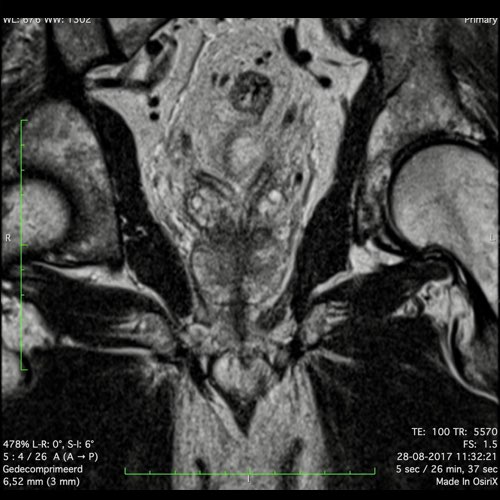
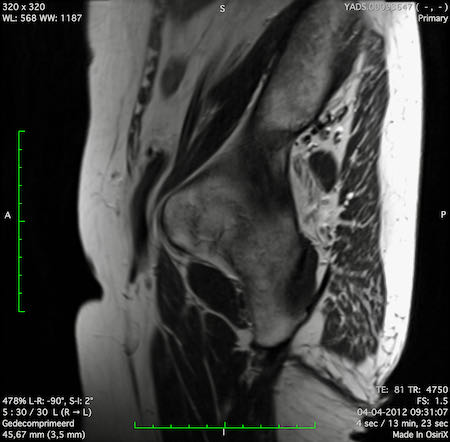
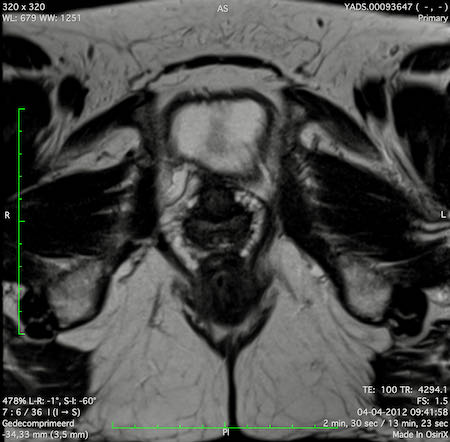
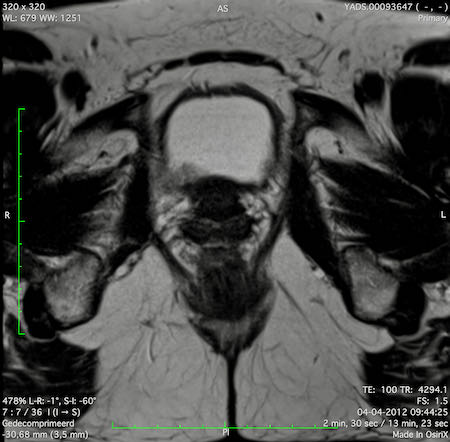
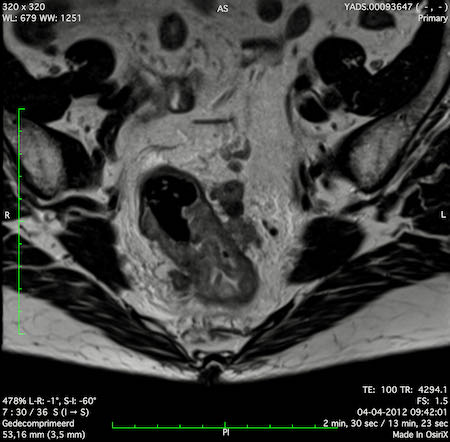
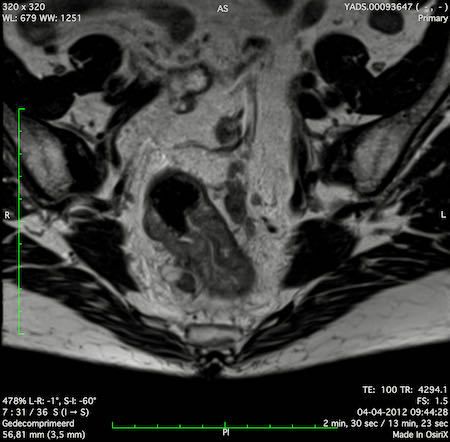
Ung thư trực tràng cao
Trong trường hợp này, chúng tôi trình bày cách phân giai đoạn ung thư trực tràng cao.
Bạn có thể cuộn qua các hình ảnh và sau đó xem video trong đó chúng tôi sẽ giải thích về phân giai đoạn.
Trong video này, chúng tôi trình bày cách phân loại giai đoạn của ung thư ở trực tràng trên hoặc trực tràng cao.
Với sự chú ý đặc biệt đến phúc mạc phản chiếu phía trước, mạc treo trực tràng và xâm lấn mạch máu ngoài thành ruột.
Nếu bạn muốn tự cuộn qua các hình ảnh, trước tiên bạn có thể muốn xem các hình ảnh cuộn.
Từ thiện
Toàn bộ lợi nhuận từ The Radiology Assistant được quyên góp cho Medical Action Myanmar, một tổ chức do Tiến sĩ Nini Tun và Giáo sư Frank Smithuis Sr. lãnh đạo—một giáo sư tại Đại học Oxford và là anh trai của Robin Smithuis.
[Xem video của Medical Action Myanmar tại đây.]
Nếu bạn đánh giá cao The Radiology Assistant, hãy cân nhắc ủng hộ Medical Action Myanmar bằng một khoản quyên góp nhỏ.