Ung thư nội mạc tử cung – Phân giai đoạn MRI
Trong bài viết này, chúng tôi mô tả vai trò của MRI trong phân giai đoạn tại chỗ của ung thư nội mạc tử cung.
Bên cạnh thăm khám lâm sàng và giải phẫu bệnh, MRI đóng vai trò quan trọng trong việc xác định các bệnh nhân có bệnh tiến triển, từ đó hỗ trợ lập kế hoạch điều trị phẫu thuật.
MRI cũng đóng vai trò trong việc lựa chọn bệnh nhân phù hợp với các chiến lược bảo tồn khả năng sinh sản.
Chúng tôi sẽ thảo luận về:
- Danh mục kiểm tra báo cáo MRI trong phân giai đoạn ung thư nội mạc tử cung
- Các lưu ý trong phân tích và báo cáo hình ảnh.
- Giải phẫu trên MRI liên quan đến phân giai đoạn và lập kế hoạch điều trị ung thư nội mạc tử cung.
- Giao thức chụp MRI bao gồm vai trò của các chuỗi xung chức năng như DCE và DWI.
- Tổng quan về phân giai đoạn FIGO hiện hành.
Giới thiệu
Ung thư nội mạc tử cung là loại ung thư phổ biến thứ năm ở phụ nữ và – cùng với ung thư cổ tử cung – chiếm 0,7% tổng số ca tử vong liên quan đến ung thư [tài liệu tham khảo].
Phương pháp điều trị chính cho ung thư nội mạc tử cung là phẫu thuật cắt bỏ.
Các yếu tố nguy cơ then chốt cần đánh giá trên hình ảnh trong ung thư nội mạc tử cung bao gồm mức độ xâm lấn cơ tử cung, xâm lấn cổ tử cung, bàng quang hoặc trực tràng, và tình trạng di căn hạch bạch huyết.
Các yếu tố lâm sàng bao gồm béo phì, sử dụng tamoxifen, tăng insulin máu, phơi nhiễm kéo dài với estrogen không đối kháng thường do chưa sinh con, và vô sinh liên quan đến hội chứng buồng trứng đa nang.
Mặc dù hầu hết các trường hợp ung thư nội mạc tử cung là tản phát, 5-10% có tính chất di truyền, thường liên quan đến hội chứng Lynch.
Ung thư nội mạc tử cung chủ yếu là ung thư biểu mô tuyến dạng nội mạc (80-90%), có tiên lượng tương đối tốt. 10-20% còn lại chủ yếu là ung thư biểu mô thanh dịch, ung thư biểu mô tế bào sáng hoặc ung thư mô đệm cơ, tất cả đều có tiên lượng xấu hơn.
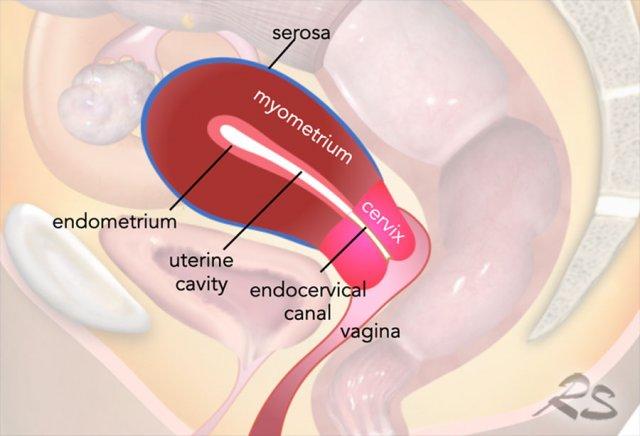
Giải Phẫu Tử Cung Trên MRI
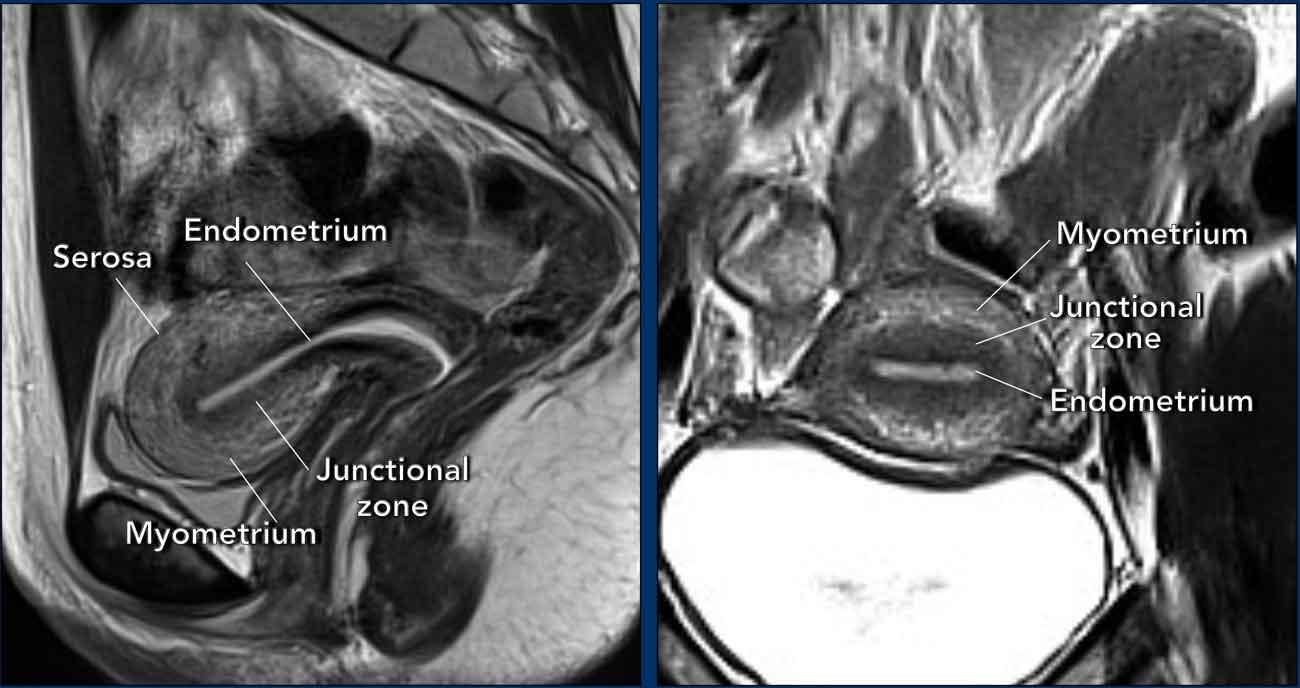
Giải phẫu tử cung được thể hiện rõ nhất trên chuỗi xung T2W.
Trong độ tuổi sinh sản, có thể nhận diện ba lớp vùng riêng biệt: lớp nội mạc tử cung (tăng tín hiệu), vùng tiếp hợp (giảm tín hiệu) và lớp cơ tử cung (tín hiệu tương đối cao).
Bề mặt ngoài của lớp cơ tử cung, hay còn gọi là thanh mạc, có thể được nhận diện dưới dạng một đường giảm tín hiệu mảnh.
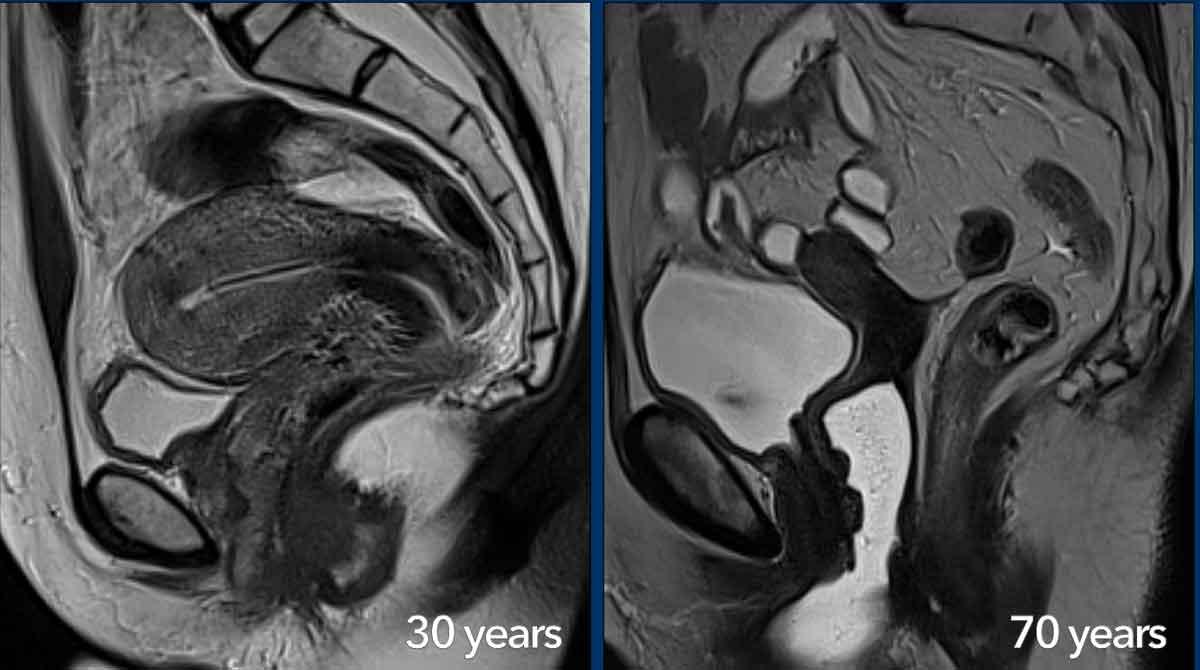
Giải phẫu theo vùng trên MRI của tử cung và cổ tử cung thay đổi theo độ tuổi.
Trong độ tuổi sinh sản, các lớp khác nhau của tử cung và cổ tử cung có thể được nhận diện rõ ràng và phần cơ của thành tử cung có thể được tưới máu phong phú.
Ở người phụ nữ 30 tuổi này, có sự hiện diện của dụng cụ tử cung (IUD) trong buồng tử cung (được nhận diện là cấu trúc tuyến tính giảm tín hiệu).
Ở phụ nữ sau mãn kinh, giải phẫu theo vùng trở nên kém rõ ràng hơn và mô đệm cổ tử cung, vùng tiếp hợp cũng như lớp cơ tử cung có biểu hiện giảm tín hiệu đồng nhất hơn trên chuỗi xung T2W.
Theo tuổi tác, các cơ quan sinh dục nữ dần thu nhỏ lại, trong đó tử cung mất thể tích nhiều hơn so với cổ tử cung.
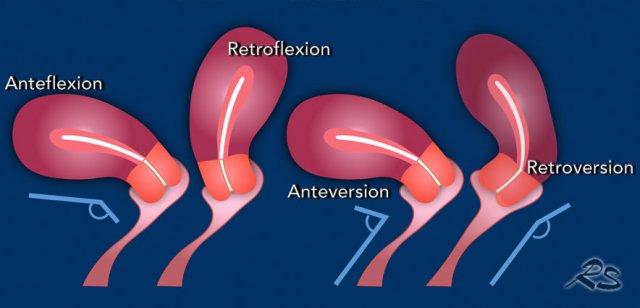
Vị trí của tử cung có thể thay đổi tùy thuộc vào góc giữa cổ tử cung và thân tử cung, tức là tư thế gập trước (anteflexion) hoặc gập sau (retroflexion), và góc giữa âm đạo và cổ tử cung, tức là tư thế ngả trước (anteversion) hoặc ngả sau (retroversion).
Phân giai đoạn Ung thư Nội mạc Tử cung
Danh mục kiểm tra khi đọc MRI
Báo cáo MRI trong ung thư nội mạc tử cung cần đề cập đến các yếu tố nguy cơ chính được liệt kê trong bảng nhằm xác định chiến lược điều trị phù hợp nhất.
Các yếu tố bổ sung có liên quan đến kế hoạch phẫu thuật và cần được đưa vào báo cáo bao gồm:
- Kích thước toàn bộ tử cung
- Các bệnh lý lành tính như lạc nội mạc tử cung hoặc u xơ tử cung
- Các biến thể giải phẫu
Kích thước khối u
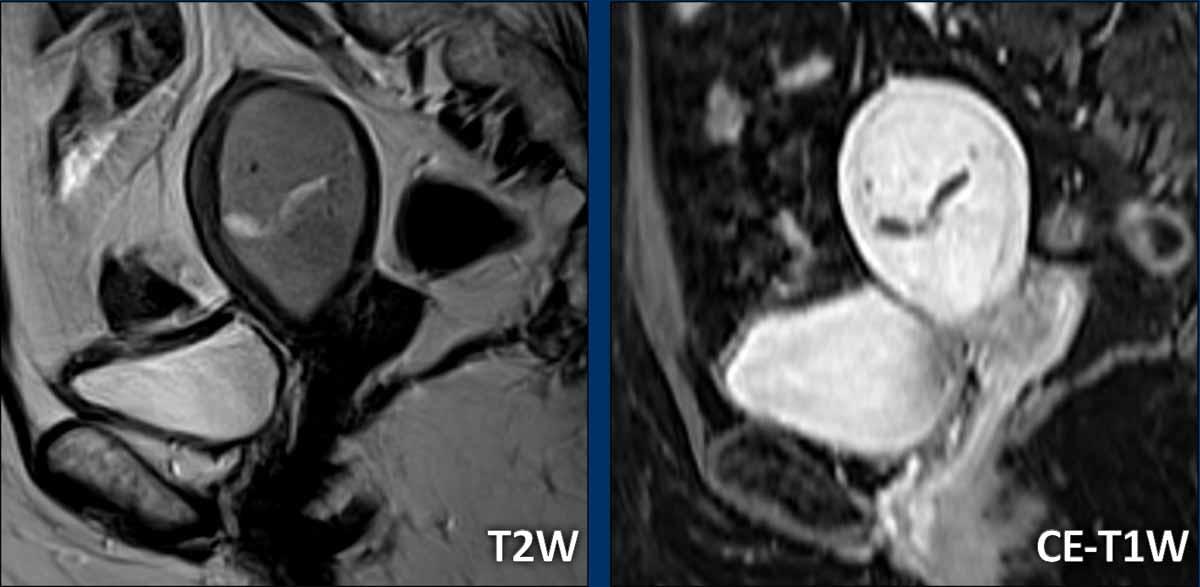
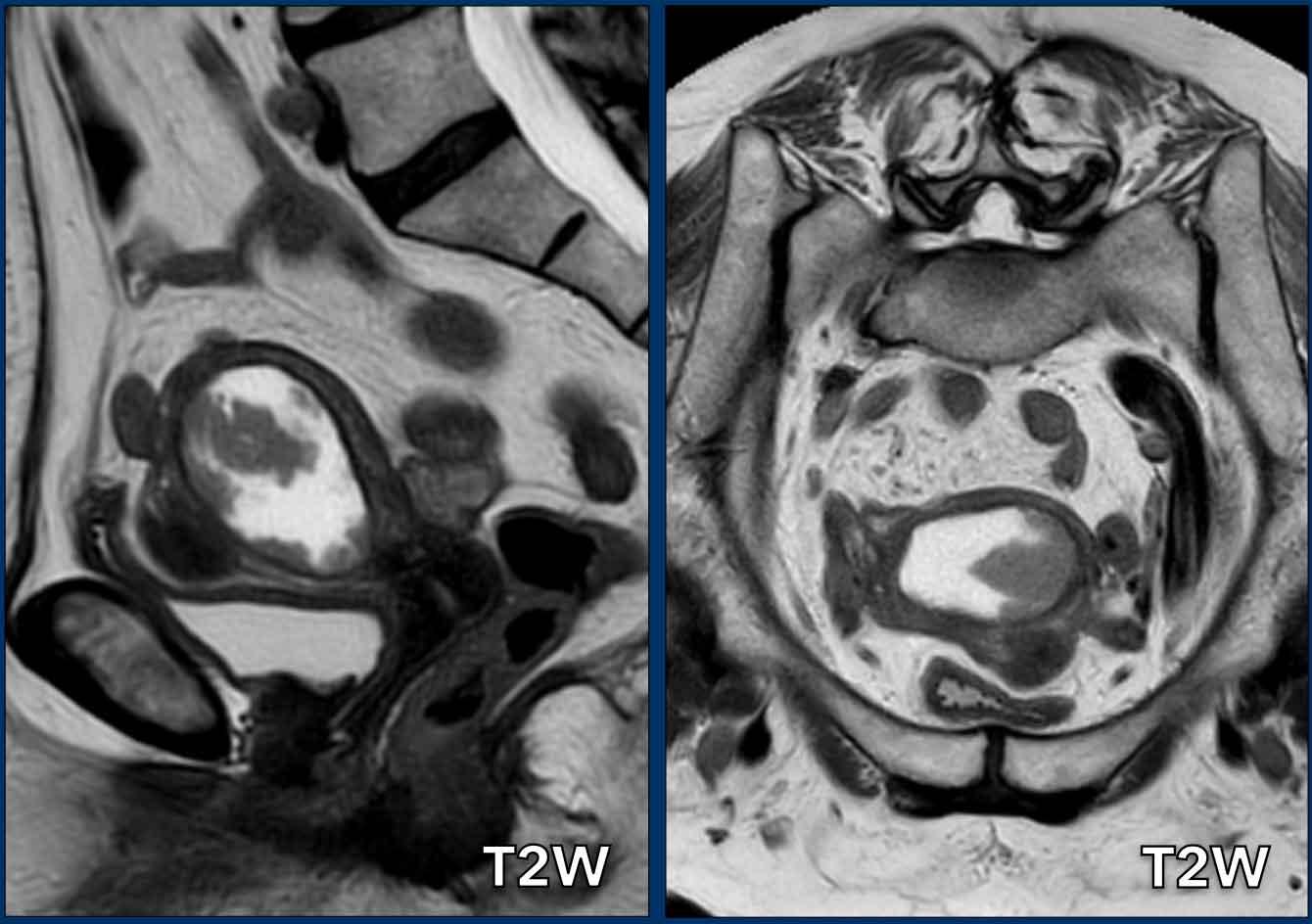
Tùy thuộc vào độ tuổi của bệnh nhân, các khối u nội mạc tử cung có thể biểu hiện tăng tín hiệu nhẹ (xem hình) hoặc giảm tín hiệu (ở bệnh nhân trẻ tuổi hơn) so với cơ tử cung bình thường.
Các khối u thường được nhận diện rõ ràng trên chuỗi xung T2W.
Hình thái của khối u có thể biến đổi từ một khối có ranh giới rõ đến dạng dày lan tỏa của lớp nội mạc tử cung.
Hình ảnh
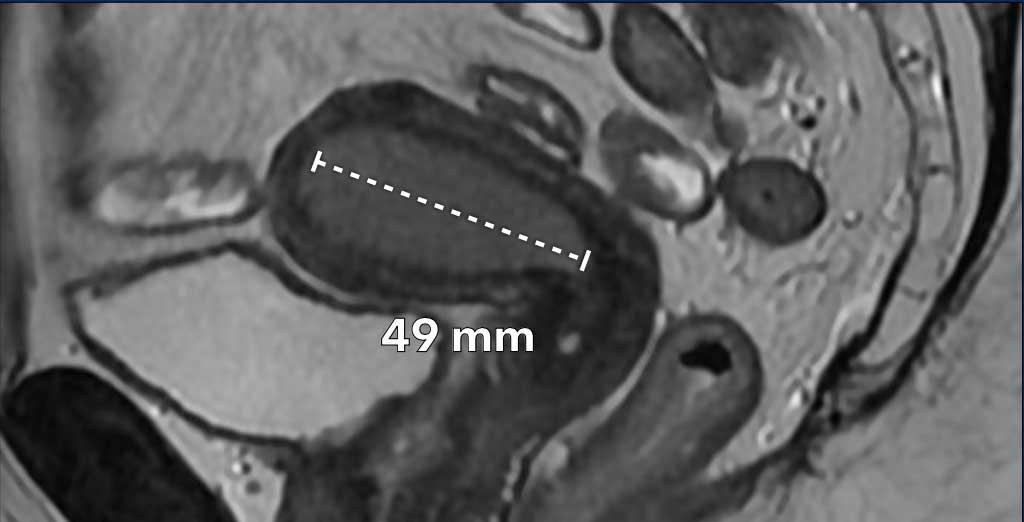
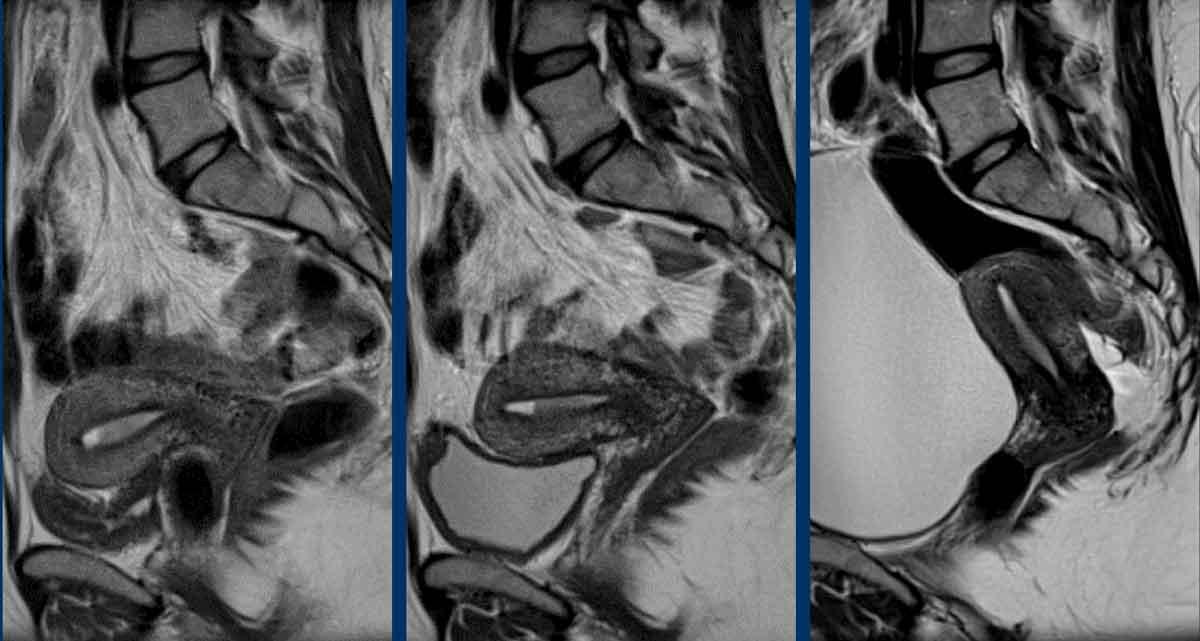
Ví dụ về một khối u nội mạc tử cung dạng tạo khối, thường dễ đo nhất. Điều quan trọng là phải đo đường kính dài nhất của khối u.
Trong trường hợp này, đường kính dài nhất của khối u được quan sát rõ nhất trên mặt phẳng đứng dọc (sagittal).
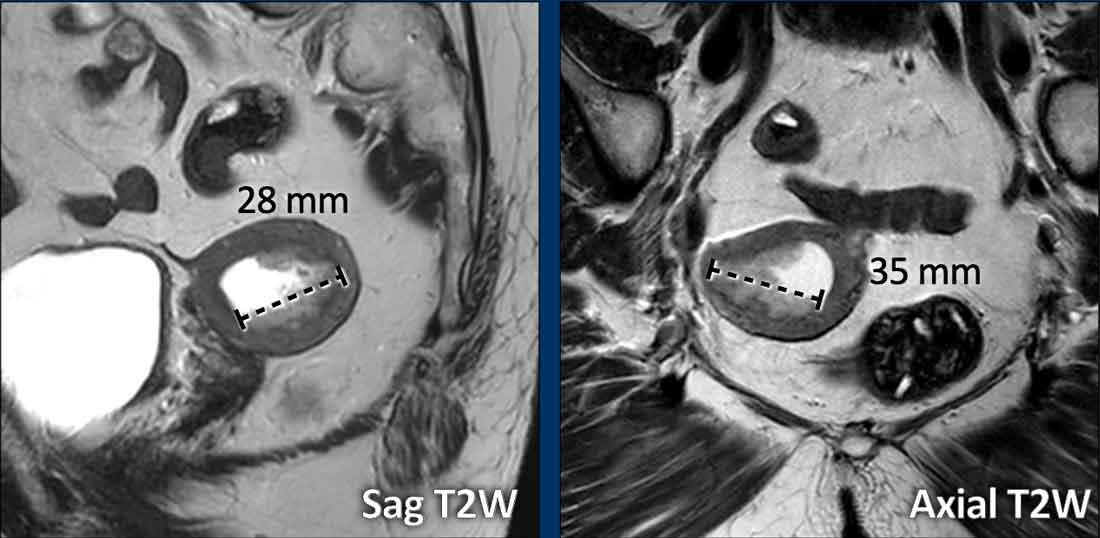
Trong các trường hợp dày lan tỏa hơn dọc theo lớp nội mạc tử cung, việc đo kích thước khối u có thể khó khăn hơn.
Hãy kiểm tra khối u trên nhiều mặt phẳng và tìm kích thước dài nhất có thể.
Trong trường hợp này, đường kính dài nhất của khối u được quan sát rõ nhất trên mặt phẳng ngang (axial) (hình).
Lưu ý rằng độ dày nội mạc tử cung bình thường thay đổi giữa phụ nữ tiền mãn kinh và hậu mãn kinh, với nhiều ngưỡng giá trị khác nhau được ghi nhận trong y văn:
- Tiền mãn kinh: ≤16 mm (độ dày thay đổi theo các giai đoạn khác nhau của chu kỳ kinh nguyệt)
- Hậu mãn kinh (thường 1-5 mm):
– Không có xuất huyết âm đạo: < 11 mm
– Có xuất huyết âm đạo và/hoặc đang dùng tamoxifen: < 5 mm
Các ngưỡng này được đề xuất để chỉ định đánh giá phụ khoa thêm.
Quyết định cuối cùng về các thăm dò tiếp theo cần luôn được thực hiện trên từng trường hợp cụ thể, có tính đến các triệu chứng lâm sàng, việc sử dụng tamoxifen và các yếu tố nguy cơ phát triển bệnh lý nội mạc tử cung.
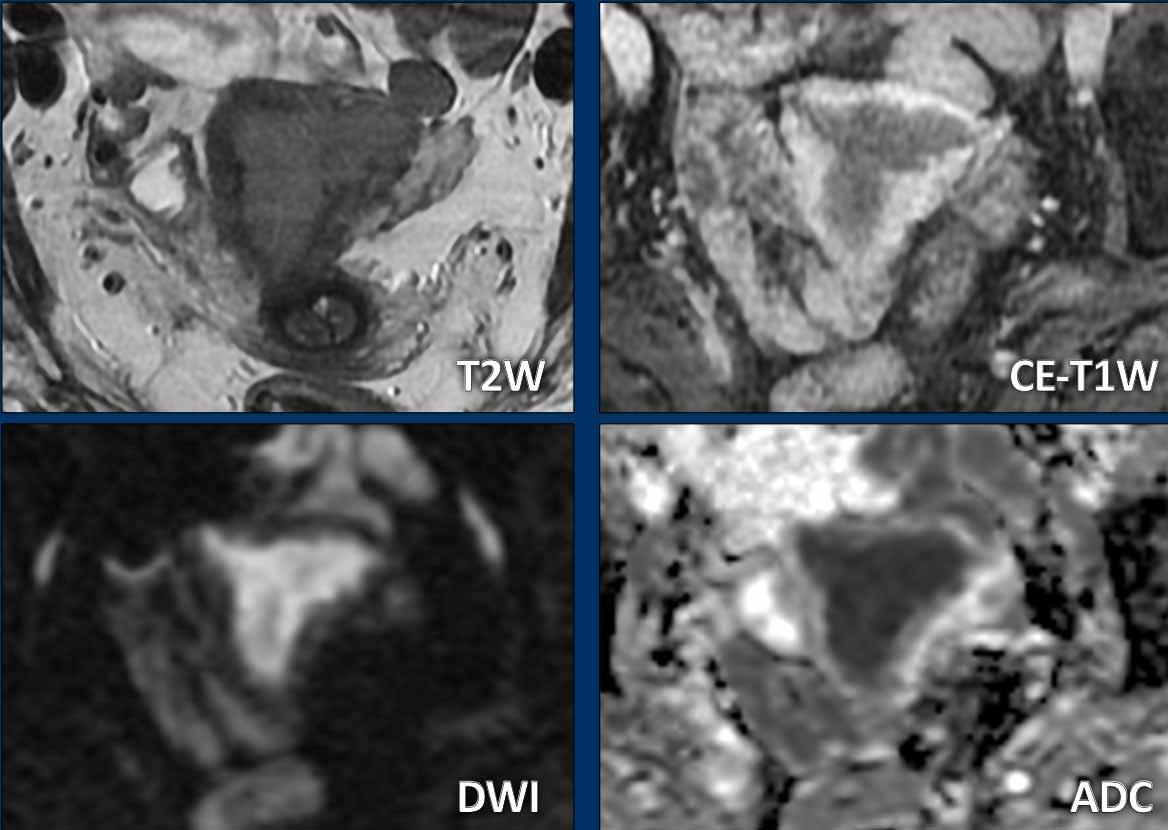
Đôi khi các khối u kém rõ và khó xác định ranh giới trên chuỗi xung T2W.
Trong những trường hợp như vậy, chuỗi xung DWI (và bản đồ ADC) cùng chuỗi xung T1 sau tiêm thuốc tương phản từ có thể giúp xác định ranh giới và đo kích thước khối u tốt hơn.
Hầu hết các ung thư nội mạc tử cung biểu hiện tăng tín hiệu rõ rệt trên DWI với giá trị b cao và kém mạch máu so với cơ tử cung xung quanh trên chuỗi xung T1W sau tiêm thuốc tương phản từ.
Các kiểu ngấm thuốc không điển hình
Lưu ý rằng không phải tất cả các khối u nội mạc tử cung đều kém mạch máu so với cơ tử cung.
Trường hợp bên trái minh họa một ví dụ về khối u nội mạc tử cung có thành phần dạng sarcoma, có thể biểu hiện các thành phần ngấm thuốc mạnh.
Một ví dụ khác về khối u không biểu hiện hình ảnh kém mạch máu điển hình, mà thay vào đó cho thấy ngấm thuốc lan tỏa gần tương đương với mức độ ngấm thuốc của cơ tử cung xung quanh.
Đây là trường hợp sarcoma mô đệm nội mạc tử cung độ cao.
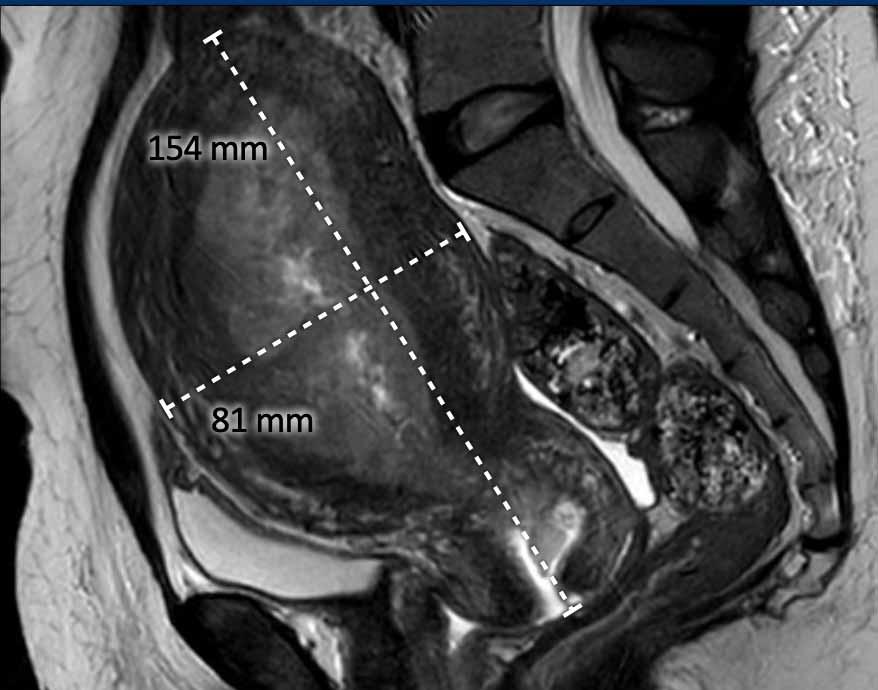
Kích thước toàn bộ tử cung
Kích thước toàn bộ tử cung là thông tin quan trọng cần báo cáo vì nó ảnh hưởng đến chiến lược phẫu thuật, bao gồm lựa chọn đường vào qua âm đạo, nội soi ổ bụng hay mổ mở qua thành bụng.
Nếu kích thước tử cung quá lớn (ví dụ: >10 cm), đây sẽ là chống chỉ định để thực hiện phẫu thuật qua âm đạo hoặc nội soi ổ bụng.
Kích thước tử cung thường được đo trên mặt phẳng đứng dọc (sagittal) theo 2 chiều: đầu-đuôi (bao gồm cổ tử cung) x trước-sau (hình).
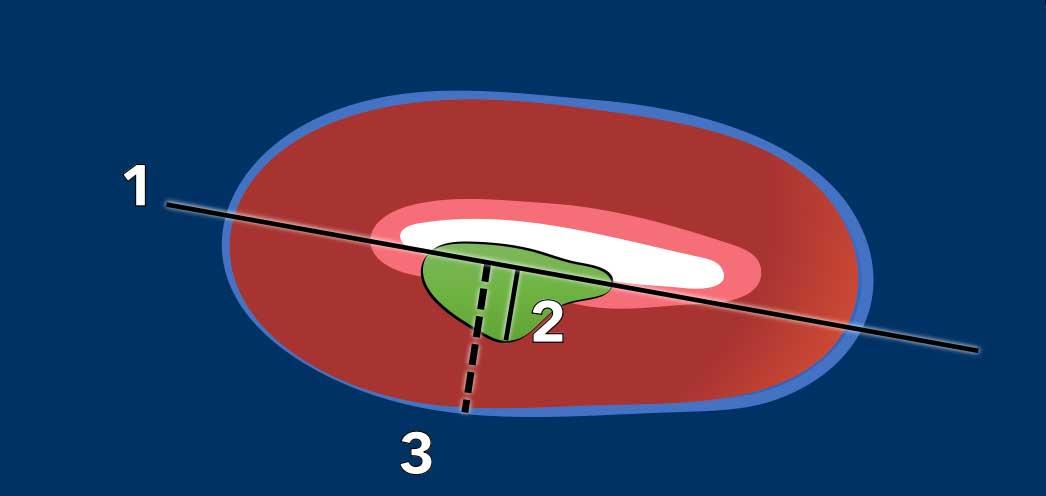
Xâm lấn cơ tử cung
Đo độ sâu xâm lấn cơ tử cung thường được thực hiện kết hợp trên mặt phẳng đứng dọc (sagittal) và mặt phẳng ngang vuông góc (axial).
Quy trình gồm 3 bước (hình):
- Vẽ một đường thẳng song song với mặt trong cơ tử cung
- Đo mức độ xâm lấn tối đa của khối u vào cơ tử cung
- Xác định toàn bộ chiều dày cơ tử cung (đường nét đứt)
Tỷ lệ giữa bước 2 và bước 3 biểu thị phần trăm xâm lấn cơ tử cung.
Độ sâu xâm lấn < 50% toàn bộ chiều dày cơ tử cung được coi là xâm lấn ‘nông’.
Độ sâu xâm lấn > 50% được coi là xâm lấn sâu, liên quan đến nguy cơ cao hơn về xâm lấn khoang mạch bạch huyết, từ đó liên quan đến độ mô học cao hơn, nguy cơ di căn hạch và nguy cơ tái phát khối u tăng cao.
Lưu ý rằng theo phân loại FIGO mới, điều quan trọng là phải ghi rõ sự hiện diện hay vắng mặt của bất kỳ mức độ xâm lấn cơ tử cung nào, dù là nông hay sâu.
Việc không có xâm lấn cơ tử cung đặc biệt có ý nghĩa trong việc lựa chọn bệnh nhân đủ điều kiện điều trị bảo tồn khả năng sinh sản (xem phần bảo tồn khả năng sinh sản bên dưới).
Hình ảnh
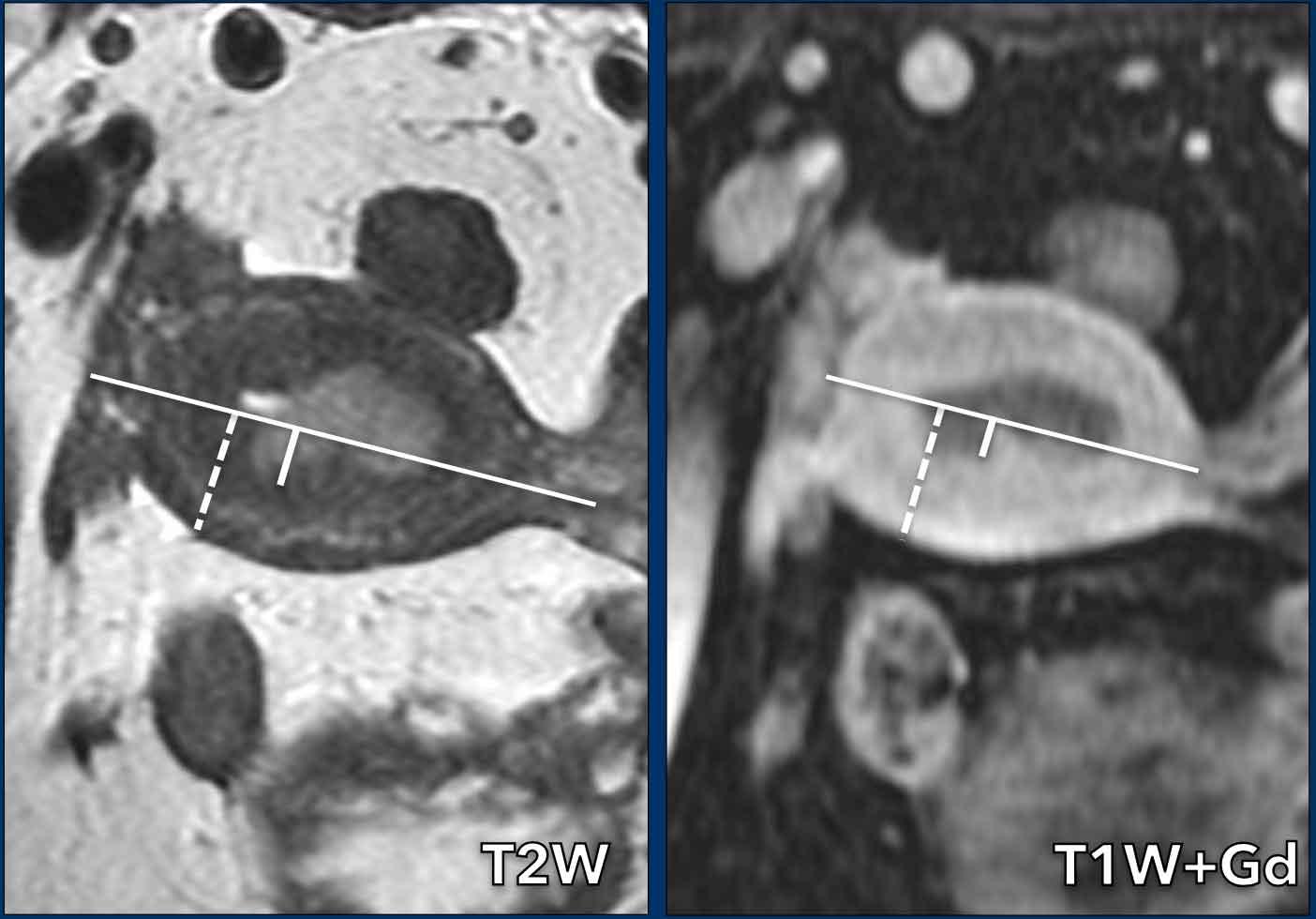
Xâm lấn cơ tử cung được biểu hiện bằng sự gián đoạn tín hiệu giảm bình thường của vùng chuyển tiếp trên chuỗi xung T2W và sự gián đoạn ngấm thuốc của ranh giới nội mạc-cơ tử cung trên hình ảnh sau tiêm thuốc tương phản từ, trong đó ung thư nội mạc tử cung biểu hiện giảm tín hiệu so với cơ tử cung ngấm thuốc.
Cơ tử cung có toàn bộ chiều dày 21 mm, nhưng mức độ xâm lấn vào cơ tử cung chỉ là 6 mm (6/21=28%, cho thấy xâm lấn < 50%).
Bẫy chẩn đoán – Giãn rộng buồng tử cung so với xâm lấn cơ tử cung
Điều quan trọng là phải phân biệt giãn rộng buồng tử cung với xâm lấn cơ tử cung.
Đôi khi có thể có sự giãn rộng rất lớn mà không có bất kỳ dấu hiệu xâm lấn nào.
Hình ảnh
Có sự giãn rộng rõ ràng của buồng tử cung, nhưng không có dấu hiệu xâm lấn cơ tử cung.
Lưu ý cách chúng ta có thể nhận diện rõ ràng vùng chuyển tiếp giảm tín hiệu còn nguyên vẹn hoàn toàn để tự tin loại trừ xâm lấn cơ tử cung.
Lợi ích của DWI
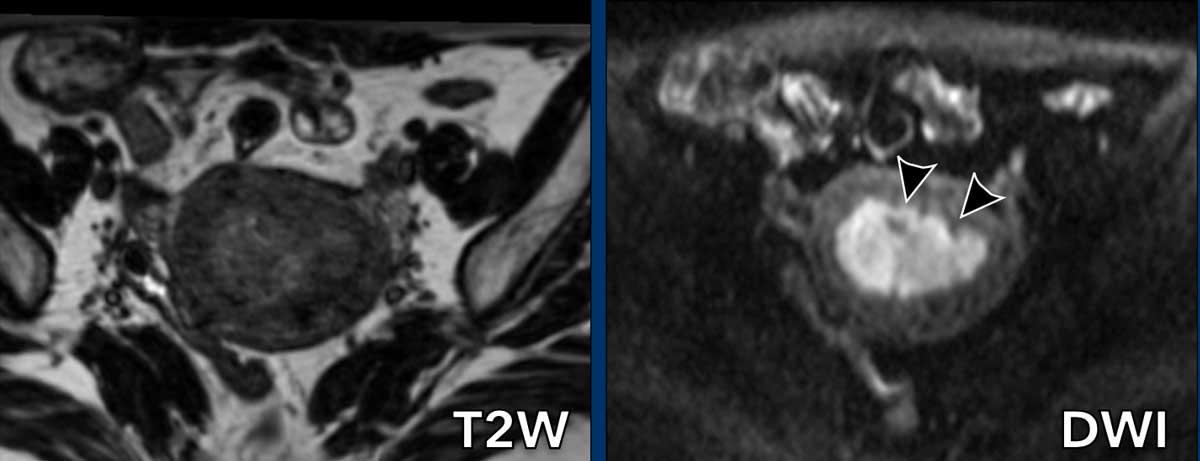
Đôi khi khối u khó xác định ranh giới trên chuỗi xung T2W do gần như đồng tín hiệu so với cơ tử cung.
Trong những trường hợp như vậy, DWI giúp phân biệt giữa khối u và cơ tử cung.
Hình ảnh
Trên chuỗi xung T2W, khối u gần như đồng tín hiệu với cơ tử cung.
Chuỗi xung DWI cho thấy có xâm lấn cơ tử cung nhưng dưới 50%.
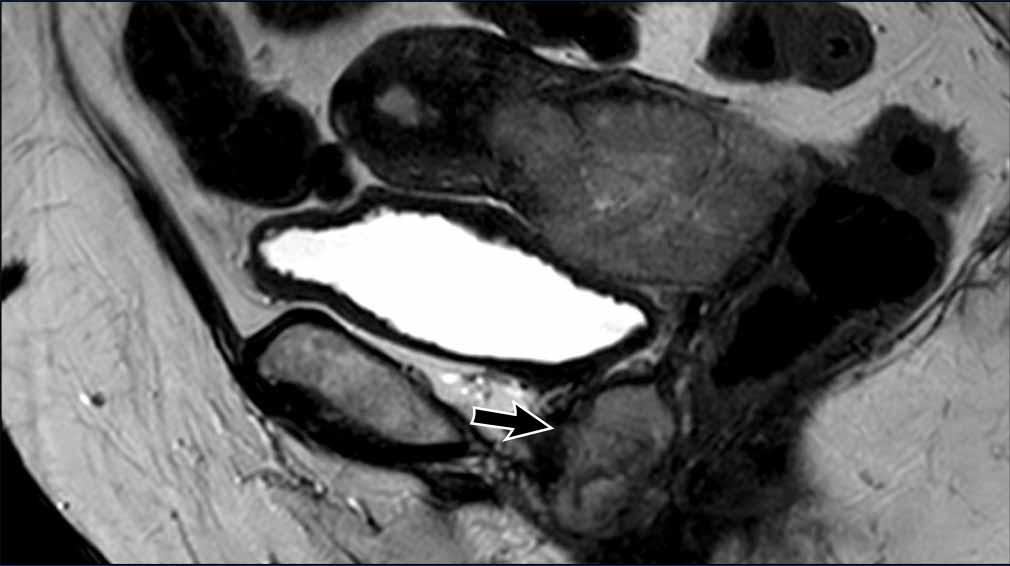
Xâm lấn mô đệm cổ tử cung
Xâm lấn mô đệm cổ tử cung có thể được phát hiện dưới dạng sự lan rộng của tín hiệu khối u kèm theo sự gián đoạn tín hiệu giảm bình thường của mô đệm cổ tử cung trên chuỗi xung T2W.
Nó cũng có thể được nhận diện dưới dạng sự gián đoạn ngấm thuốc bình thường của mô đệm cổ tử cung trên hình ảnh sau tiêm thuốc tương phản từ (CE), hoặc dưới dạng sự lan rộng của tín hiệu khối u cao trên DWI với giá trị b cao.
Hình ảnh
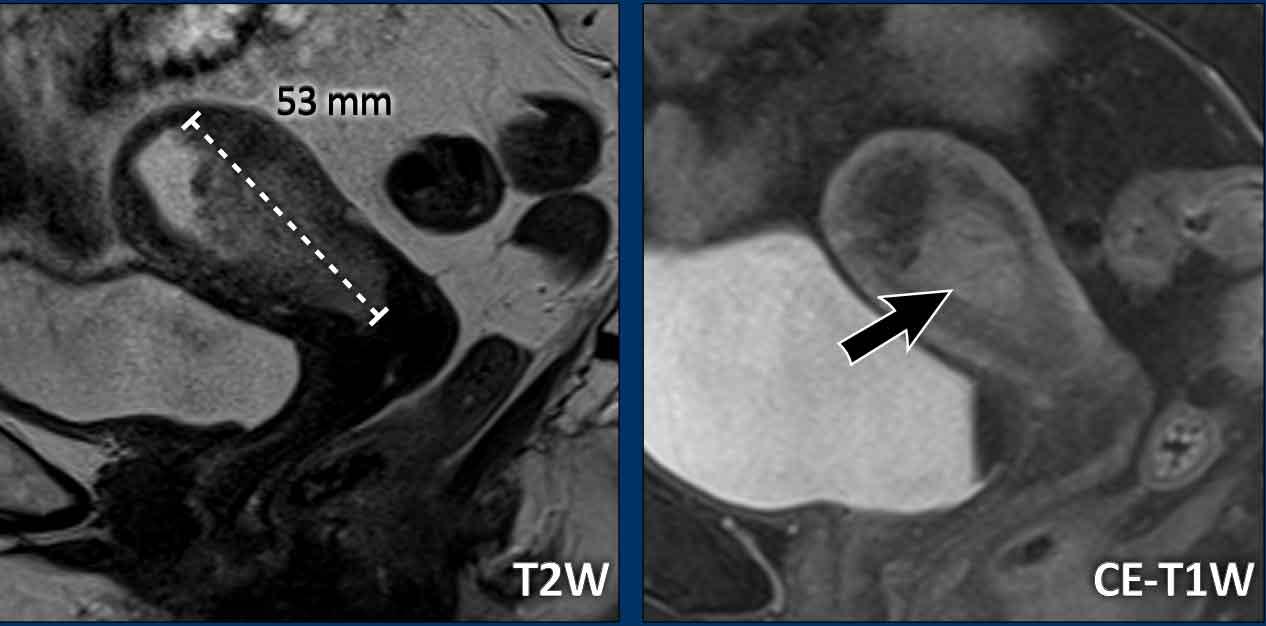
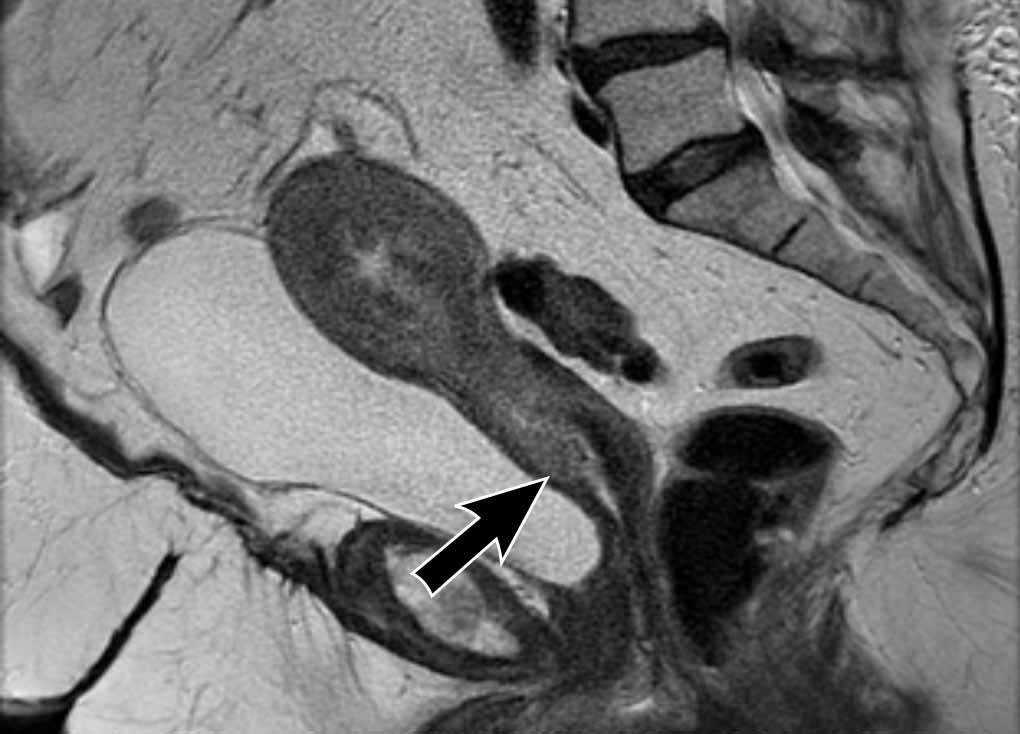
Có một khối u nội mạc tử cung xâm lấn mô đệm cổ tử cung ở phía trước.
Có sự lan rộng của tín hiệu trung gian của khối u làm gián đoạn tín hiệu giảm bình thường của cổ tử cung (mũi tên).
Bẫy chẩn đoán – Khối u lồi vào ống cổ tử cung
Cần phân biệt xâm lấn mô đệm cổ tử cung với khối u lồi vào ống cổ tử cung.
Khối u lồi vào có thể gây giãn rộng ống cổ tử cung kèm theo mỏng mô đệm cổ tử cung do hiệu ứng đè đẩy.
Hình ảnh
Lưu ý rằng không có sự lan rộng thực sự của tín hiệu khối u vào mô đệm cổ tử cung.
Do đó, không có xâm lấn mô đệm cổ tử cung.
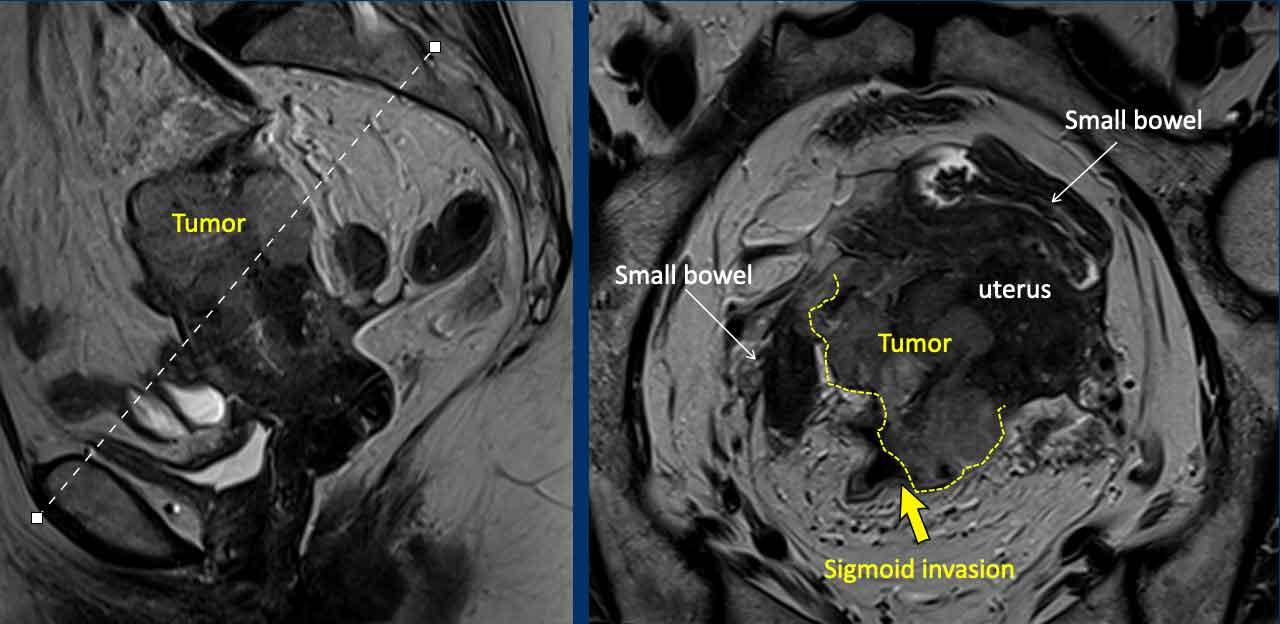
Xâm lấn ngoài tử cung (bao gồm xâm lấn bàng quang và trực tràng)
Đại đa số ung thư nội mạc tử cung còn khu trú trong tử cung tại thời điểm chẩn đoán, do các triệu chứng lâm sàng (xuất huyết) thường xuất hiện ở giai đoạn sớm.
Do đó, xâm lấn ngoài tử cung và xâm lấn thành bàng quang hoặc trực tràng hiếm khi được quan sát thấy trên MRI.
Khi phát hiện được, đây là bệnh giai đoạn tiến xa cần được ghi rõ trong báo cáo vì sẽ ảnh hưởng đến phương pháp phẫu thuật.
Hình ảnh
Đây là một ví dụ hiếm gặp về ung thư nội mạc tử cung tiến xa tại chỗ, phát triển vượt qua thanh mạc tử cung ở phía sau và xâm lấn đại tràng sigma (mũi tên).
Một ví dụ khác về khối u nội mạc tử cung (có thành phần thanh dịch trên mô bệnh học) biểu hiện xâm lấn mô đệm cổ tử cung lan rộng và một ổ lắng đọng khối u riêng biệt (di căn) trong thành âm đạo.
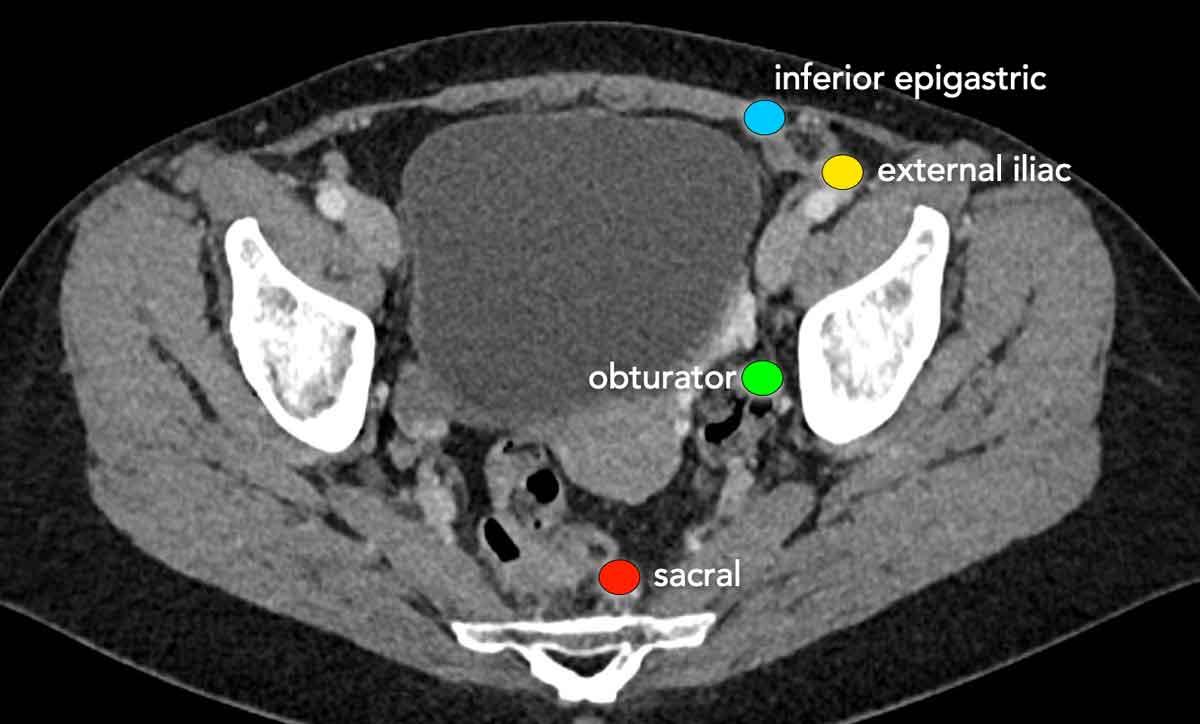
Phân giai đoạn hạch bạch huyết
Khi phân giai đoạn ung thư nội mạc tử cung, các hạch bạch huyết vùng (giai đoạn N) bao gồm tất cả các hạch trong vùng chậu ngoại trừ các hạch bẹn, được coi là hạch xa (giai đoạn M).
Các hạch cạnh động mạch chủ đến mức tĩnh mạch thận cũng được coi là hạch vùng.
Các hạch trên mức tĩnh mạch thận được coi là di căn xa.
Ngoài MRI, phân giai đoạn hạch bạch huyết trong ung thư nội mạc tử cung thường được thực hiện bằng kỹ thuật sinh thiết hạch cửa và/hoặc nạo hạch trong phẫu thuật. PET-CT không được thực hiện thường quy mặc dù có hiệu suất chẩn đoán xuất sắc trong phát hiện di căn hạch bạch huyết trước phẫu thuật (tài liệu tham khảo).
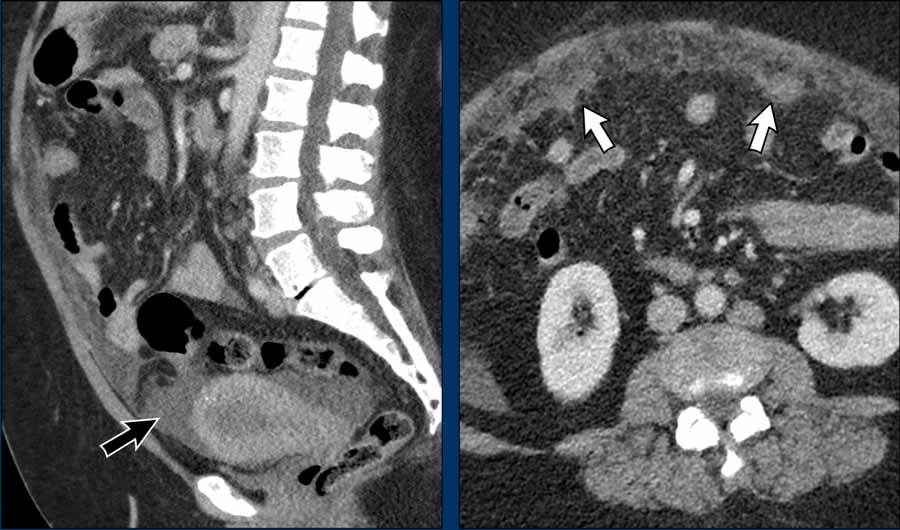
Di căn theo đường máu
Ung thư nội mạc tử cung thường di căn nhất đến phúc mạc hoặc phổi. Không hiếm gặp trường hợp tổn thương tại chỗ còn tương đối khu trú nhưng đã có sự lan rộng khối u theo đường máu.
Hình ảnh
Mặc dù khối u nội mạc tử cung khó nhận diện trên CT (cần nhớ rằng để phân giai đoạn tại chỗ cần dùng MRI), khối u có vẻ còn khu trú trong tử cung mà không có dấu hiệu khối lan ra ngoài tử cung.
Tuy nhiên, có các dấu hiệu rõ ràng của di căn phúc mạc với cổ trướng lan tỏa (mũi tên đen) và hình ảnh bánh mạc nối (omental cake) rõ ràng (mũi tên trắng).
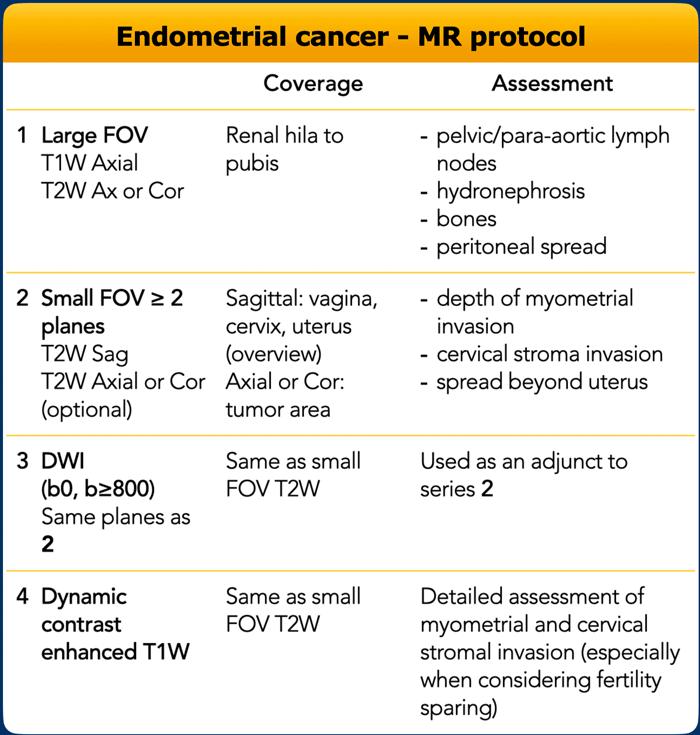
Giao thức chụp MRI
Các thông số chụp được trình bày trong bảng.
Giao thức chụp MRI bao gồm:
- Sử dụng cường độ từ trường 1,5T hoặc cao hơn, kết hợp với cuộn thu tín hiệu dạng mảng pha vùng chậu.
- Bệnh nhân ở tư thế nằm ngửa.
- Không cần lên lịch chụp theo chu kỳ kinh nguyệt.
- Nhịn ăn (4-6 giờ)
- Bàng quang rỗng
- Sử dụng thuốc ức chế nhu động ruột (Buscopan hoặc Glucagon)
- Khuyến cáo sử dụng dải bão hòa tín hiệu trên lớp mỡ dưới da cả phía trước và phía sau.
- Hình ảnh sau tiêm thuốc tương phản từ thu được sau 2,5 phút cho phép tạo ra sự tương phản tốt nhất giữa khối u và cơ tử cung.
Theo hướng dẫn của ESUR, hình ảnh sau tiêm thuốc tương phản từ có thể được thu thập như một phần của chuỗi xung DCE hoặc sử dụng chuỗi xung trục đơn pha, mặc dù với sự cập nhật của hướng dẫn FIGO, các khuyến cáo trong tương lai có thể ủng hộ việc sử dụng DCE thường quy.
DCE-MRI mang lại ưu điểm của chụp đa pha:
- Hình ảnh pha sớm (30-60 giây sau tiêm) là tối ưu để đánh giá sự ngấm thuốc dưới nội mạc tử cung, điều này quan trọng trong việc đánh giá khả năng điều trị bảo tồn sinh sản của bệnh nhân (xem phần bảo tồn khả năng sinh sản bên dưới).
- Hình ảnh pha cân bằng (120-180 giây) là tốt nhất để đánh giá mức độ xâm lấn cơ tử cung.
- Hình ảnh pha muộn (4-5 phút) là tối ưu để phát hiện xâm lấn mô đệm cổ tử cung.
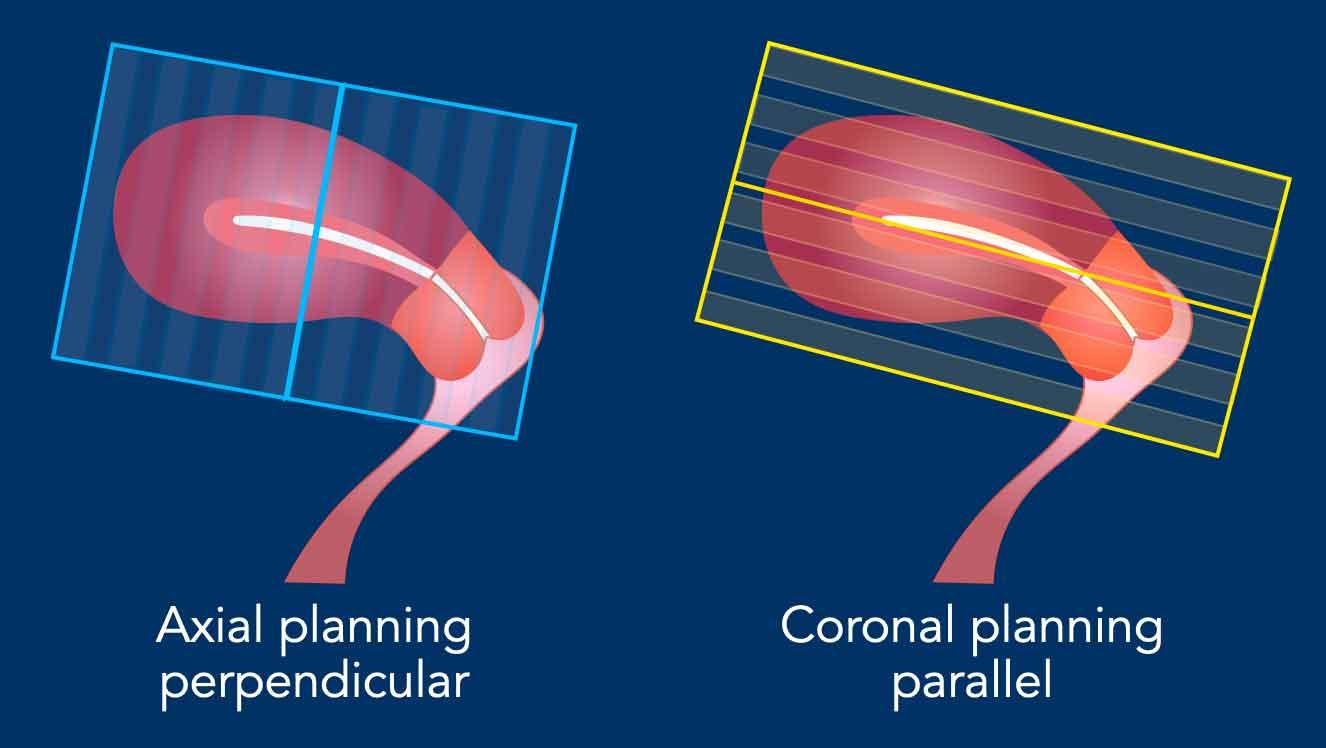
Lập kế hoạch chuỗi xung
Các chuỗi xung MRI được lập kế hoạch dựa trên trục dài của buồng tử cung.
Mặt phẳng trục vuông góc với trục dài của buồng tử cung.
Mặt phẳng vành song song với trục dài.
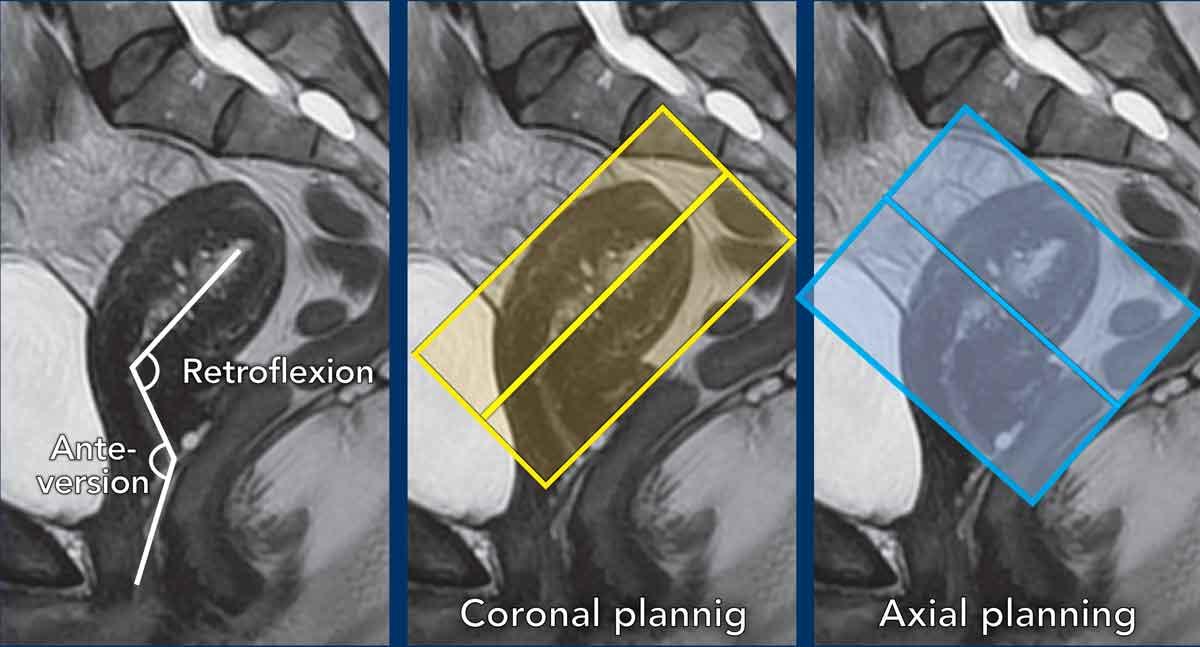
Lưu ý: các biến thể trong giải phẫu tử cung
Cần tính đến vị trí của tử cung và lập kế hoạch các chuỗi xung MRI vuông góc và song song tương ứng.
Trong trường hợp này, cổ tử cung ở tư thế ngả trước và thân tử cung ở tư thế gập sau.
Chuỗi ảnh mặt phẳng vành được lập kế hoạch song song với buồng tử cung (ô vàng), trong khi chuỗi ảnh mặt phẳng trục được lập kế hoạch vuông góc với nó (ô xanh lam).
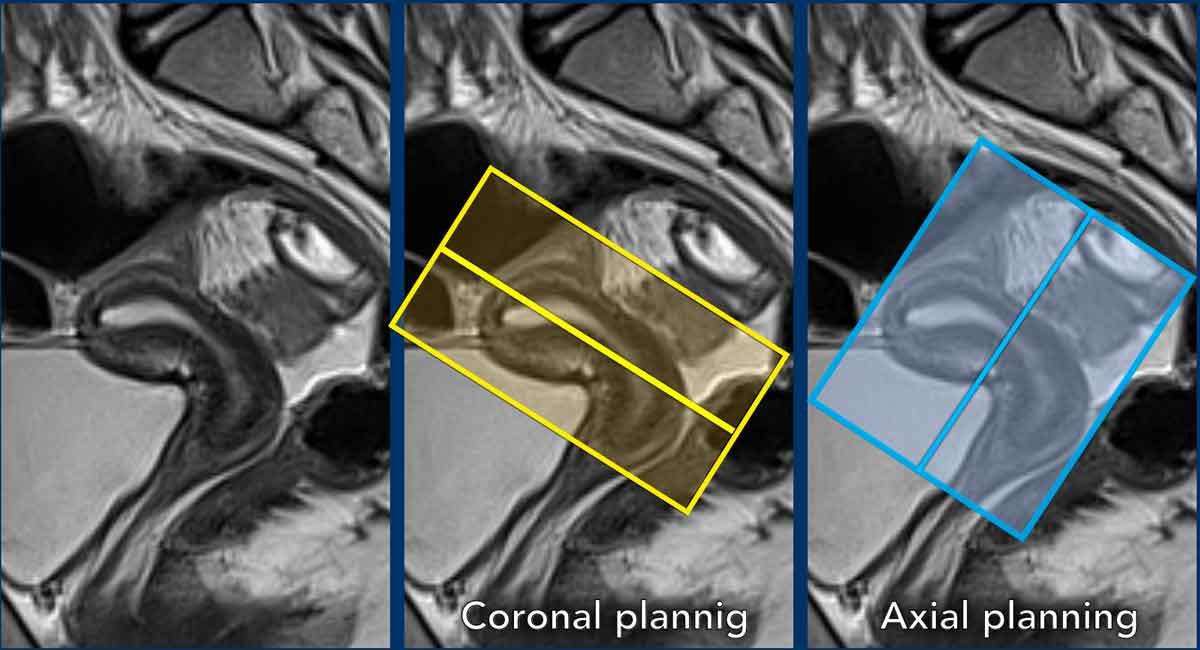
Đây là một ví dụ khác cho thấy cổ tử cung ở tư thế ngả sau và thân tử cung ở tư thế gập trước.
Hãy quan sát cách biến thể vị trí này ảnh hưởng đến việc lập kế hoạch chuỗi xung tương ứng.
Lưu ý: các biến thể trong vị trí tử cung
Cần lưu ý rằng vị trí của tử cung có thể thay đổi đáng kể giữa các lần chụp MRI và ngay cả trong quá trình chụp, phụ thuộc vào các yếu tố như mức độ đầy của bàng quang.
Những biến thể này, cũng như các biến thể về tư thế ngả và gập được mô tả ở trên, có thể là thách thức thực sự đối với kỹ thuật viên MRI.
Do đó, kỹ thuật viên MRI cần được đào tạo bài bản về cách nhận biết và xử lý các biến thể này.
Hơn nữa, khi kỹ thuật viên còn nghi ngờ, bác sĩ chẩn đoán hình ảnh cần có mặt trong quá trình chụp để giám sát và tư vấn, ví dụ như về việc làm rỗng bàng quang.
Bảo tồn khả năng sinh sản
Đối với ung thư nội mạc tử cung, điều trị bảo tồn khả năng sinh sản bao gồm liệu pháp hormone, vốn không được xem là phác đồ điều trị tiêu chuẩn.
Phương pháp này chỉ được áp dụng cho các bệnh nhân được chọn lọc kỹ càng, và phẫu thuật thứ hai thường được thực hiện sau khi bệnh nhân đã hoàn thành kế hoạch sinh con.
Bảng dưới đây trình bày các tiêu chí lựa chọn chính cho việc bảo tồn khả năng sinh sản trong ung thư nội mạc tử cung.
Sự khu trú của khối u trong lòng nội mạc tử cung được xác nhận bằng sự hiện diện của đường dưới nội mạc còn nguyên vẹn trên hình ảnh DCE pha sớm (35-40 giây).
Do đó, chụp DCE là bắt buộc để phân giai đoạn ung thư nội mạc tử cung ở các bệnh nhân trẻ tuổi mà điều trị bảo tồn khả năng sinh sản được cân nhắc như một lựa chọn điều trị tiềm năng.
Hình ảnh
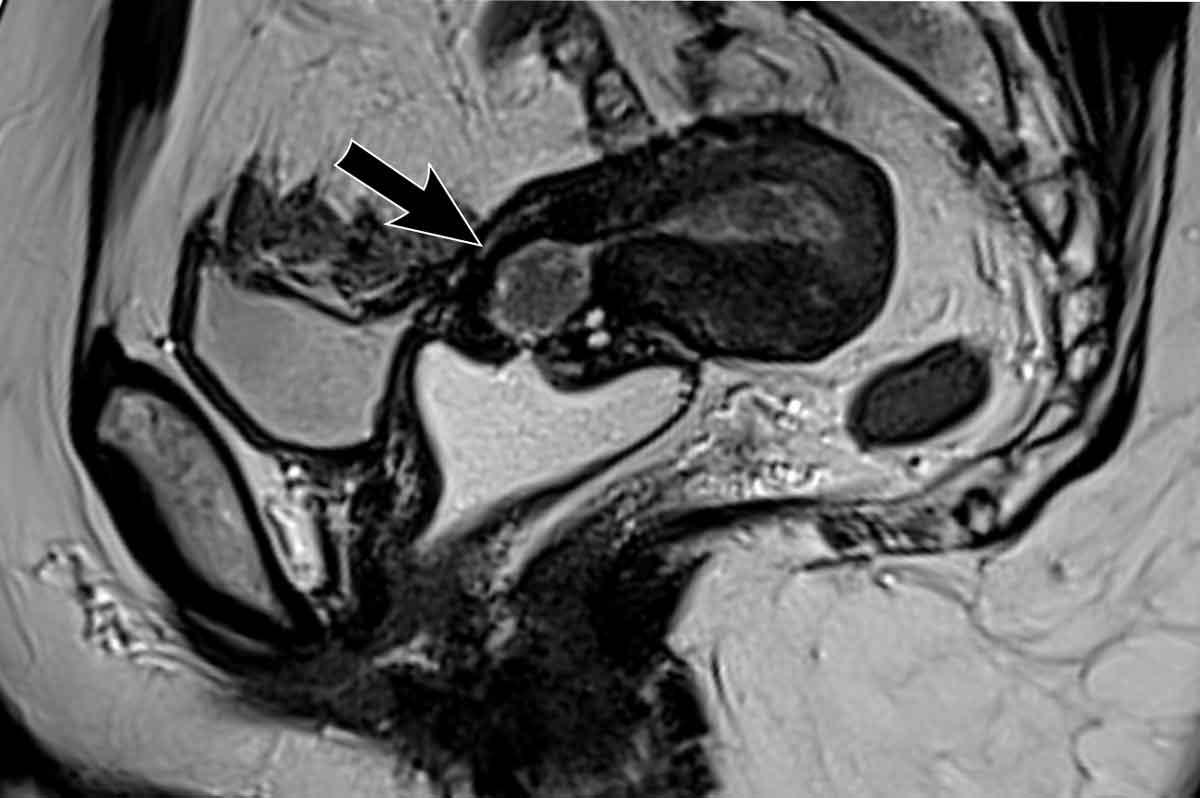
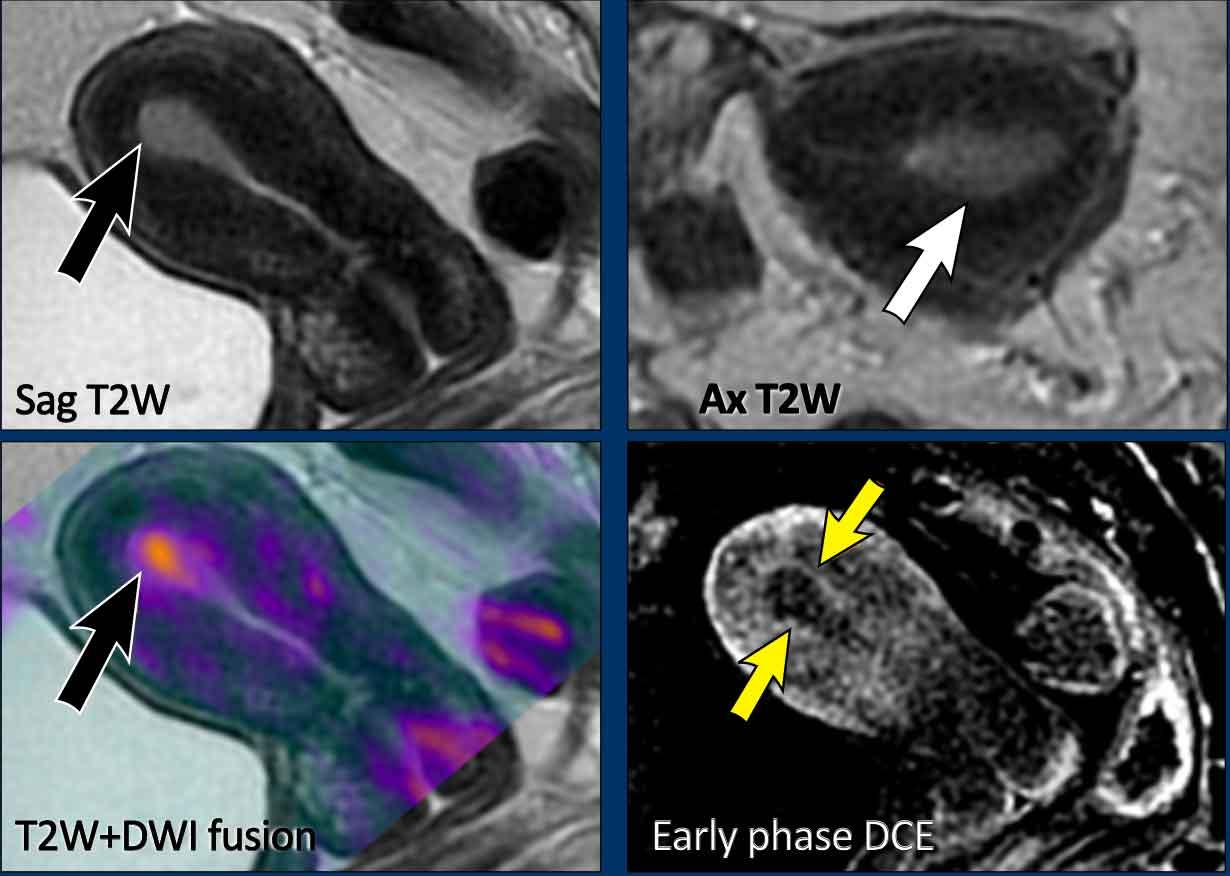
Ví dụ về một khối u nội mạc tử cung khu trú hoàn toàn trong lòng nội mạc.
Có thể thấy ranh giới nhẵn đều giữa khối u và vùng tiếp hợp trên chuỗi xung T2W MRI.
Mặc dù không được thực hiện thường quy, việc hợp nhất hình ảnh chuỗi xung T2W với hình ảnh khuếch tán (DWI) giá trị b cao có thể mang lại giá trị bổ sung.
Trong trường hợp này, hình ảnh hợp nhất với DWI phủ màu xác nhận không có xâm lấn cơ tử cung.
Kỹ thuật chính xác nhất để xác nhận điều này là DCE.
Hình ảnh pha sớm từ 30-60 giây sau tiêm là tối ưu để đánh giá sự ngấm thuốc dưới nội mạc, điều này có vai trò quan trọng trong việc xác định khả năng đủ điều kiện của bệnh nhân cho phương pháp điều trị bảo tồn sinh sản.
Trong trường hợp này, đường dưới nội mạc còn nguyên vẹn trên hình ảnh DCE pha sớm (các mũi tên), cho thấy không có xâm lấn cơ tử cung.
Giai đoạn FIGO
Hệ thống phân loại giai đoạn của Liên đoàn Sản Phụ khoa Quốc tế (FIGO) được sử dụng phổ biến nhất để phân giai đoạn ung thư cổ tử cung và ung thư nội mạc tử cung, vốn được thiết kế theo truyền thống như một hệ thống phân giai đoạn lâm sàng – phẫu thuật.
Tuy nhiên, các bằng chứng hiện tại và hướng dẫn lâm sàng khuyến nghị tích hợp các kết quả hình ảnh học, đặc biệt là MRI, vào quá trình phân giai đoạn và lập kế hoạch điều trị, vì MRI cung cấp thông tin quan trọng về kích thước và độ sâu xâm lấn của khối u, mức độ xâm lấn vào các cơ quan và cấu trúc xung quanh, cũng như tình trạng hạch bạch huyết – những yếu tố thiết yếu trong việc lựa chọn chiến lược điều trị phù hợp nhất.
Tổng quan về các giai đoạn FIGO 2023 hiện hành cho ung thư cổ tử cung và ung thư nội mạc tử cung được trình bày trong Bảng tổng quan ở bên trái, tuy nhiên chúng tôi khuyến nghị độc giả tham khảo hướng dẫn FIGO đầy đủ để biết thêm thông tin chi tiết [tài liệu tham khảo].
Các hệ thống phân loại lâm sàng (như FIGO) không ngừng được cập nhật để phù hợp với các hiểu biết lâm sàng mới, các dấu ấn tiên lượng mới và các tiến bộ trong điều trị. Ví dụ, phân loại nguy cơ và hướng dẫn lâm sàng đối với ung thư nội mạc tử cung gần đây đã được cập nhật nhằm tính đến các phân nhóm phân tử khác nhau có thể ảnh hưởng đến các khuyến nghị điều trị bổ trợ, đặc biệt trong các khối u độ mô học cao/giai đoạn muộn.
Phân loại ung thư nội mạc tử cung theo FIGO 2023 mới khuyến nghị tích hợp hồ sơ phân tử, được chia thành bốn nhóm (POLEmut; MMRd; p53abn; và NSMP), mỗi nhóm có hồ sơ tiên lượng khác nhau và trong phiên bản hiện tại của hệ thống phân giai đoạn FIGO, các hồ sơ này có thể làm thay đổi giai đoạn cuối cùng [tài liệu tham khảo].
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Giáo sư Frank Smithuis điều hành – ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấn vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.