U Sụn Xương
Ngày xuất bản
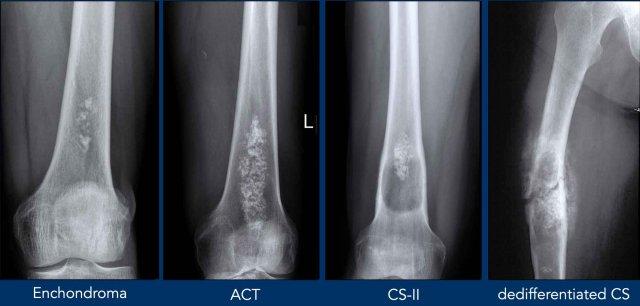
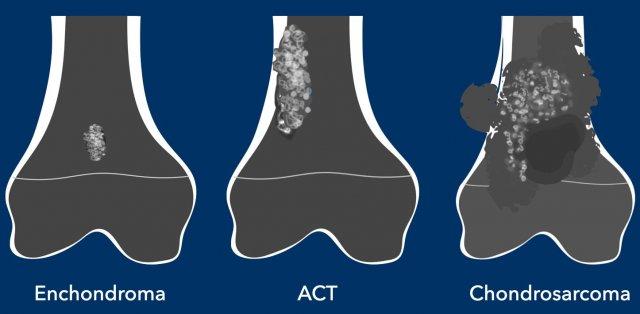
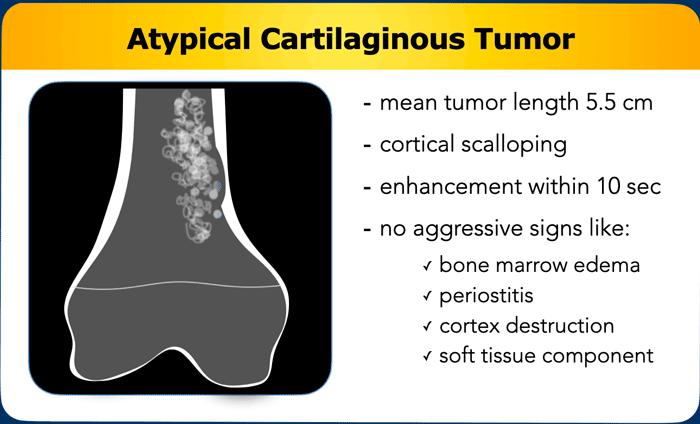
U sụn xương (Chondroid tumors) là một nhóm u xương không đồng nhất, trong đó tất cả đều có điểm chung là sản xuất nền chất sụn (chondroid matrix).
Chúng trải dài từ u sụn xương lành tính (enchondroma) đến ung thư sụn xương ác tính cao độ (chondrosarcoma).
Ung thư sụn xương độ thấp ở xương dài đã được phân loại thành một nhóm trung gian và hiện được gọi là u sụn xương không điển hình (atypical cartilaginous tumor – ACT), vì những khối u này hiếm khi di căn và có tiên lượng lâm sàng tốt hơn so với cùng loại u ở bộ xương trục.
Phương pháp điều trị được khuyến nghị cho ACT đã thay đổi qua nhiều năm, từ cắt bỏ đến nạo và thậm chí “theo dõi chờ đợi” với theo dõi bằng MRI [1].
Do những thay đổi trong phương pháp quản lý này, chẩn đoán hình ảnh đóng vai trò then chốt trong chẩn đoán và theo dõi ACT.
Trong bài viết này chúng tôi sẽ đề cập đến:
- Cách chẩn đoán u sụn xương.
- Cách phân biệt ACT với enchondroma và ung thư sụn xương độ cao.
- Theo dõi ACT.
Giới thiệu
Các khối u sụn có đặc điểm chung là sản xuất chất nền sụn với các vôi hóa chất nền thường gặp.
Chúng có mức độ nghiêm trọng khác nhau, từ u sụn lành tính (enchondroma) và khối u sụn không điển hình xâm lấn tại chỗ (ACT) đến sarcoma sụn ác tính.
Khoảng 10% sarcoma sụn có biệt hóa thấp, đây là thể ác tính cao của sarcoma sụn.
Khối u sụn không điển hình (ACT)
đã được Tổ chức Y tế Thế giới phân loại là khối u dạng sụn độ trung gian vào năm 2013.
“Trung gian”
có nghĩa là những khối u này có thể có hành vi xâm lấn tại chỗ nhưng hiếm khi di căn (< 2%).
Từ năm 2020, các tổn thương trung gian ở bộ xương chi được gọi là ACT, trong khi các tổn thương tương tự ở bộ xương trục được gọi là sarcoma sụn độ I (CS-I) vì chúng có tiên lượng xấu hơn.
Thuật ngữ CS-I do đó được dành riêng cho các khối u này ở bộ xương trục, bao gồm cột sống,
khung chậu, xương sườn, xương ức, xương bả vai và
nền sọ.
Nhiệm vụ của bác sĩ CĐHA
Enchondroma là lành tính và không cần theo dõi.
Chondrosarcoma độ cao được điều trị bằng cắt bỏ rộng rãi, do chúng không nhạy cảm với hóa trị và xạ trị.
Đối với ACT, chiến lược “theo dõi chờ đợi” kết hợp với theo dõi MRI đang dần thay thế can thiệp phẫu thuật tại nhiều trung tâm.
Với những diễn tiến này, nhiệm vụ quan trọng nhất của bác sĩ CĐHA cơ xương khớp là phân biệt ACT với chondrosarcoma độ cao.
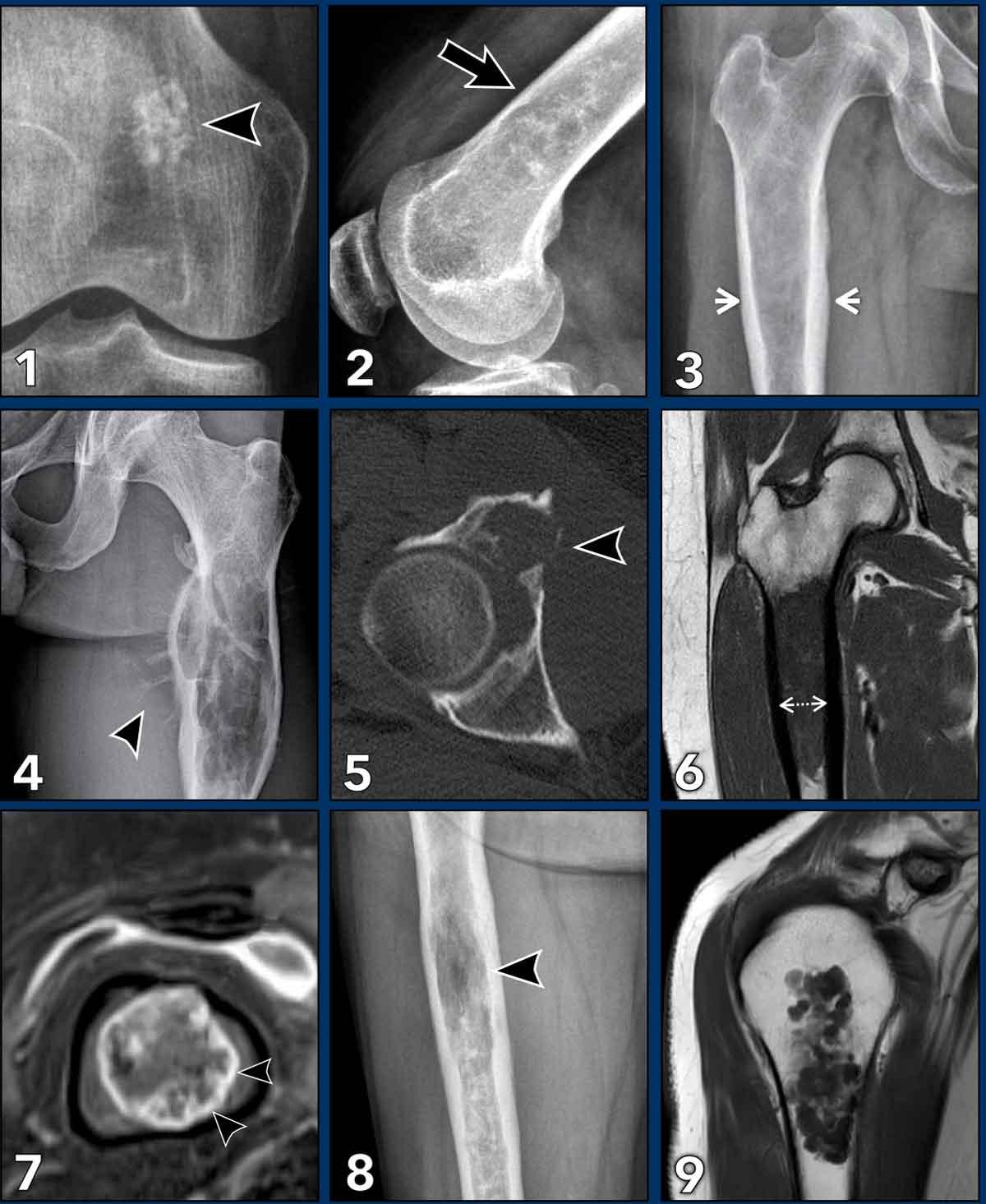
Thuật ngữ trong U Sụn Xương
Hình này minh họa các ví dụ để giải thích thuật ngữ dùng để mô tả u sụn xương.
Trong một số ví dụ, có thể có nhiều hơn một dấu hiệu điển hình.
- Vôi hóa dạng bỏng ngô (Popcorn)Thường gặp trong các u sụn xương.
- Hình gợn sóng vỏ xương (Scalloping) đề cập đến sự tiêu xương lớp trong của vỏ xương do một tổn thương phát triển chậm. Thường gặp nhất trong u nguyên bào sụn không điển hình (ACT), nhưng cũng có thể xuất hiện trong loạn sản xơ, u tế bào khổng lồ của xương hoặc bệnh mô bào Langerhans.
- Giãn rộng xương (Expansion)có nghĩa là xương bị giãn rộng. Có thể xảy ra trong ACT nhưng là dấu hiệu đáng lo ngại của ung thư sụn xương độ cao hơn.
- Phản ứng màng xương (Periostitis) hay phản ứng màng xương là một dấu hiệu điển hình trong sarcoma sụn độ cao, tuy nhiên nó có thể xuất hiện sau gãy xương trong u sụn nội xương (enchondroma) hoặc khối u sụn không điển hình (ACT). Đôi khi phản ứng màng xương chỉ có thể nhìn thấy trên MRI qua một viền tăng tín hiệu T2 và ngấm thuốc xung quanh vỏ xương.
- Phá hủy vỏ xương (Cortical destruction) có nghĩa là khối u phát triển xâm lấn cục bộ qua vỏ xương. Đây là dấu hiệu điển hình trong chondrosarcoma độ cao
- Lấp đầy từ vách tới vách (Wall to wall filling) có nghĩa là tổn thương lan rộng từ
vỏ xương phía trước đến phía sau hoặc từ vỏ xương phía trong đến phía ngoài. Cũng cần lưu ý tình trạng dày vỏ xương. - Ngấm thuốc vòng-vách-nốt (Rings-and-arcs enhancement)là kiểu ngấm thuốc điển hình của u sụn xương, giúp bác sĩ CĐHA đưa ra chẩn đoán đúng.
- Tiêu xương (Osteolysis) có nghĩa là trong một khối u sụn có vùng thấu quang không có vôi hóa chất nền. Điều này có thể do thành phần nhầy trong CS độ cao. Vùng này tăng tín hiệu trên các chuỗi xung nhạy cảm với dịch có ức chế mỡ và không ngấm thuốc tương phản.
- Mỡ xen kẽ (Interspersed fat)thường
hiện diện trong các khối u sụn vỏ thượng thận (ACTs) giữa các nốt sụn. Theo thời gian, các nốt sụn
có thể giảm dần khi lượng mỡ xen kẽ tăng lên.
Cách chẩn đoán U Sụn Xương
X-ray
Trên phim X-quang, u sụn xương thể hiện các ổ vôi hóa nền chất dạng nốt, giống hình bỏng ngô.
Các vôi hóa này có thể xuất hiện trên toàn phổ của u sụn xương.
Often the tumor
size is underestimated on a radiograph, as frequently only the mineralized part of the
tumor is visible.
Ở các xương đốt ngón,
u sụn nội sinh có thể biểu hiện là các khối u tiêu xương thuần túy, không nhất thiết
phải chứa các vôi hóa chất nền.
Hình ảnh
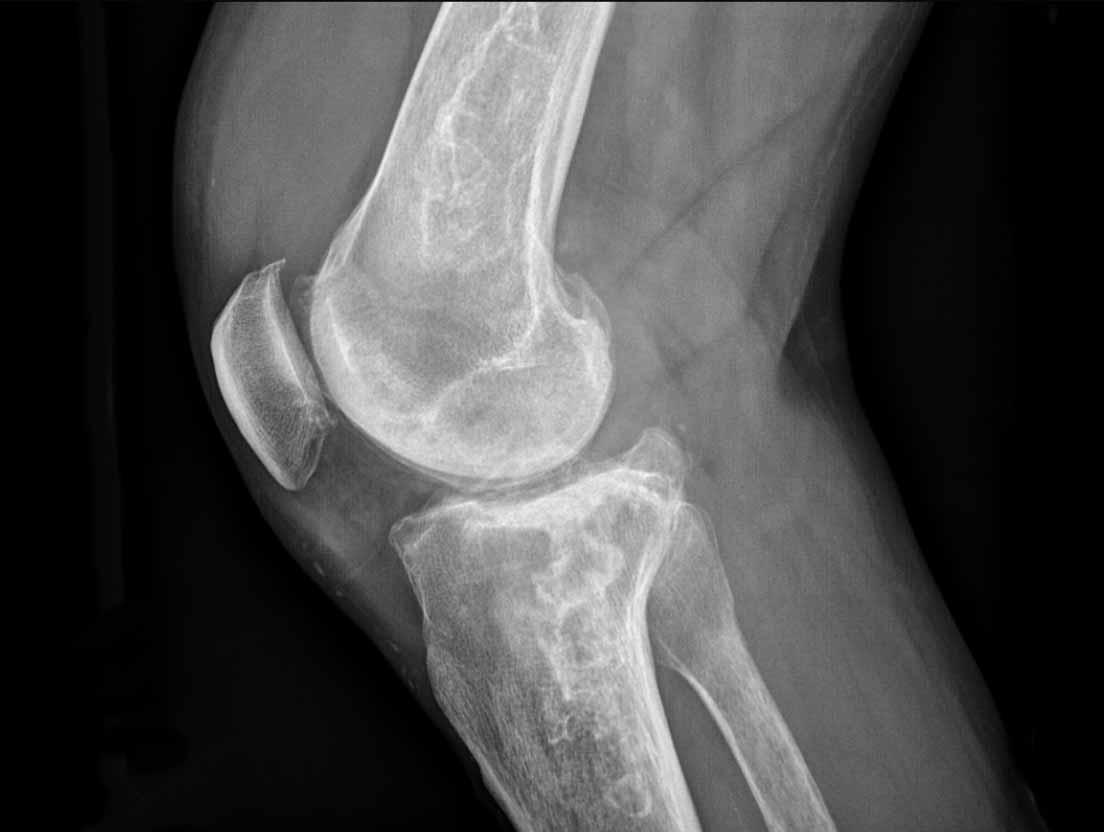
Có một vùng nhỏ 1,5 cm với vôi hóa dạng bỏng ngô ở đầu xa hành xương đùi, không lan đến vỏ xương.
Đây là một u sụn nội xương (enchondroma).
Hình ảnh
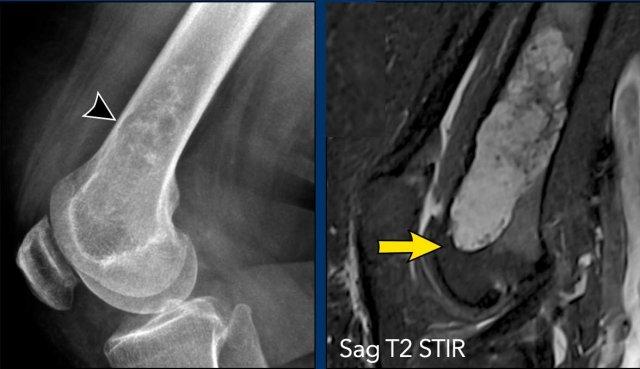
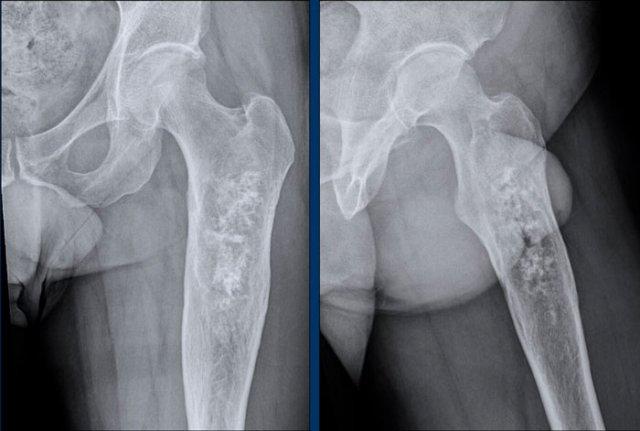
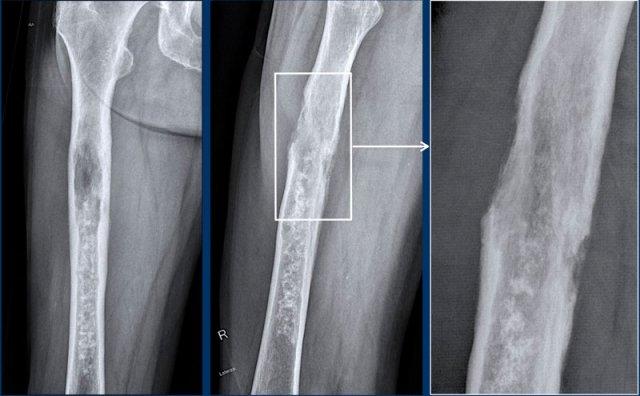
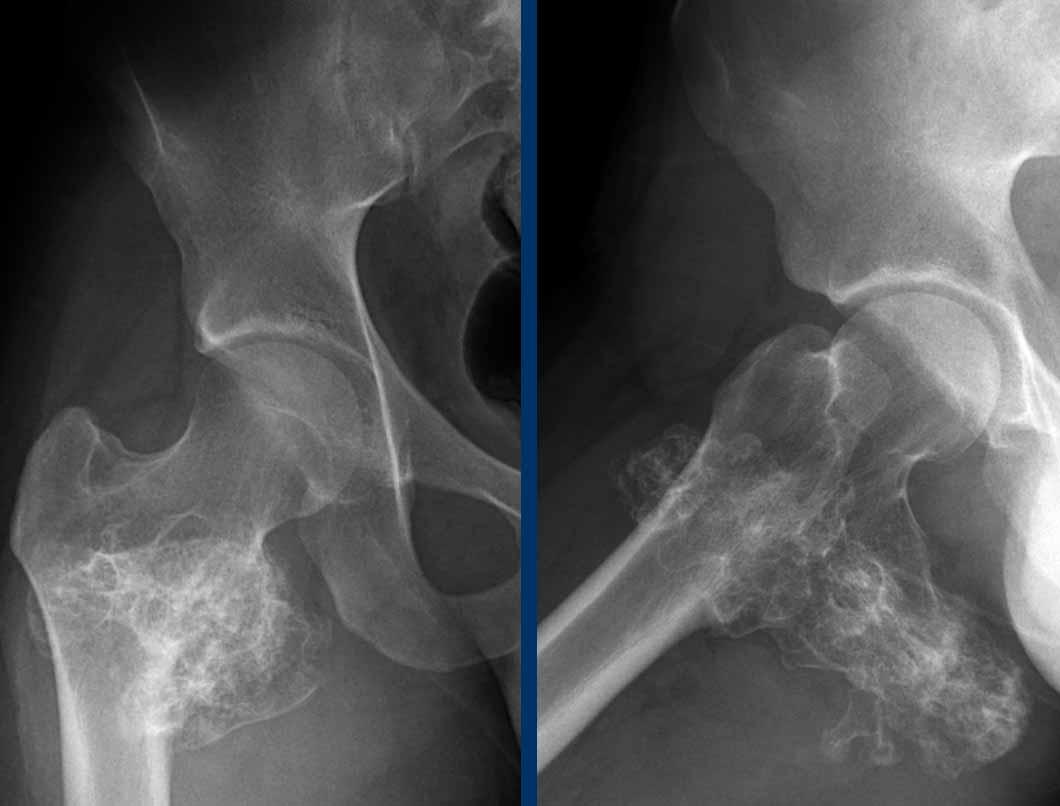
Phim X-quang cho thấy một tổn thương tiêu xương ở đầu xa xương đùi chứa các vôi hóa dạng bỏng ngô điển hình và có hình ảnh xói mòn vỏ xương phía trước (đầu mũi tên).
Trên MRI mặt phẳng đứng dọc, chúng ta có thể nhận thấy rằng khối u lớn hơn vùng vôi hóa trên phim X-quang, với kích thước 8 cm.
Khối u tăng tín hiệu trên T2 STIR và chứa nhiều ổ có tín hiệu thấp, tương ứng với các vôi hóa chất nền sụn trên phim X-quang.
Kết luận
Vì không có phản ứng màng xương hay khối phần mềm, các dấu hiệu này phù hợp với chẩn đoán ACT.
Bệnh nhân tiếp tục được theo dõi.
CT
CT không phải là một phần trong quy trình chẩn đoán hình ảnh thường quy đối với các khối u sụn, tuy nhiên nó có thể hỗ trợ phát hiện sự vôi hóa chất nền tinh tế trong trường hợp còn nghi ngờ về chẩn đoán.
CT cũng có thể hữu ích trong các tổn thương ở trục cơ thể mà hình ảnh X-quang không đủ rõ – chẳng hạn như nền sọ hoặc khung chậu – để định lượng mức độ phá hủy xương và phạm vi của khối u.
Nếu còn nghi ngờ về sự phá hủy vỏ xương trong một tổn thương giãn rộng trên MR, CT thường sẽ thể hiện rõ ràng sự hiện diện hay vắng mặt của vỏ xương.
Cuối cùng, CT hữu ích trong việc đánh giá gãy xương bệnh lý và ví dụ như đánh giá liệu các gãy xương này có lan vào khớp hay không.
Hình ảnh
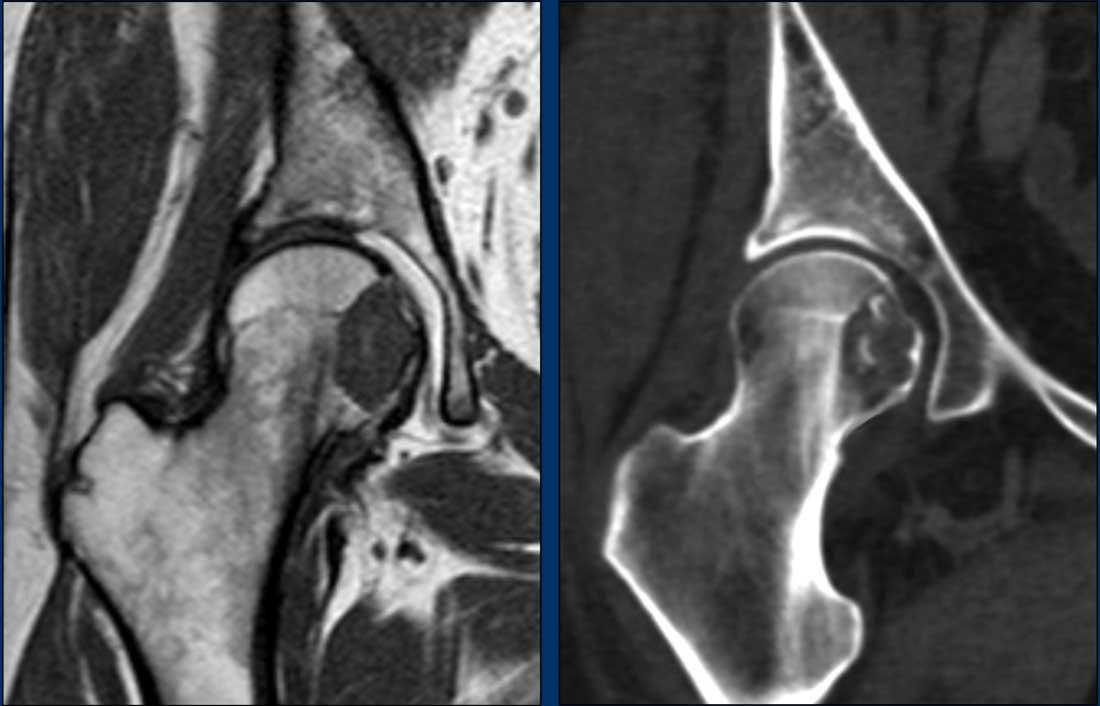
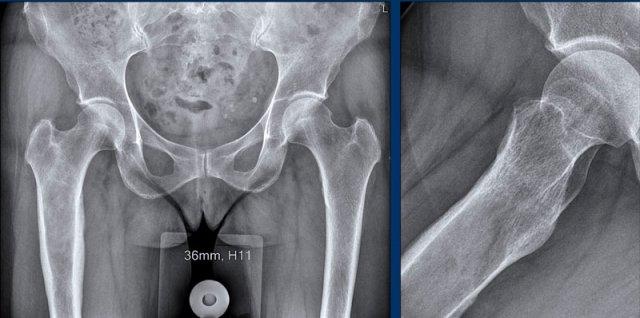
MRI chuỗi xung T1W mặt phẳng coronal cho thấy một tổn thương lệch tâm,
hơi giãn nở tại chỏm và cổ xương đùi phải.
Khó đánh giá liệu vỏ xương phía trong
chỉ bị mỏng hay đã bị phá hủy.
Do đó, CT không tiêm thuốc cản quang
đã được thực hiện bổ sung.
CT không tiêm thuốc cản quang cho thấy
tổn thương tiêu xương chứa các vôi hóa dạng chất nền sụn.
Có hình ảnh gặm mòn vỏ xương
phía trong, nhưng không có phá hủy vỏ xương.
Nạo vét được thực hiện để loại trừ u sụn dạng tế bào sáng. Đây là
một phân nhóm hiếm gặp của u sụn ác tính, xảy ra ở vùng đầu xương của xương dài ở
người trẻ tuổi.
Pathology diagnosis: ACT.
MR
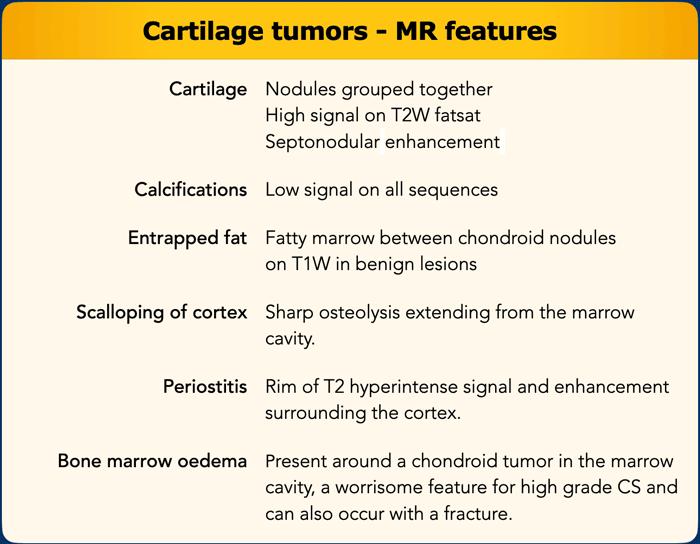
Trên các chuỗi xung nhạy cảm với dịch – ưu tiên T2W có ức chế mỡ – các nốt sụn tăng tín hiệu và tập hợp thành từng nhóm.
Sau khi tiêm thuốc tương phản gadolinium, các khối u sụn ngấm thuốc với kiểu ngấm thuốc vách-nốt điển hình.
Đặc điểm này hữu ích trong việc phân biệt khối u sụn với các khối u xương khác.
Các vôi hóa có thể quan sát được trên MRI và biểu hiện tín hiệu thấp trên tất cả các chuỗi xung.
Thật không may, hình ảnh khuếch tán có trọng số đã được chứng minh là không có giá trị trong việc phân biệt khối u sụn độ thấp với độ cao.
Mỡ xen kẽ
Các nốt sụn có thể có tủy mỡ xen kẽ giữa chúng, còn gọi là mỡ xen kẽ (interspersed fat) hoặc mỡ bị nhốt (entrapped fat).
Điều này được đánh giá tốt nhất trên
hình ảnh T1-weighted và xuất hiện trong các tổn thương ở phía lành tính của
phổ bệnh, tức là trong các ACT.
Ví dụ, trong quá trình theo dõi
các ACT, lượng mỡ xen kẽ và vôi hóa có thể tăng lên,
điều này có thể được hiểu là sự “trưởng thành” của tổn thương.
Điều này thậm chí
có thể gây ra sự giảm kích thước của khối u theo thời gian.
Cả sự trưởng thành mỡ và
tăng vôi hóa của khối u sụn theo thời gian đều là dấu hiệu của tính lành tính.
Hình gợn sóng vỏ xương (Scalloping)
Các khối u sụn có thể gây ra hình gợn sóng vỏ xương, biểu hiện là hình ảnh tiêu xương rõ nét lan rộng từ khoang tủy xương.
Nhóm nghiên cứu Birmingham đề xuất
tiêu chí BACTIP để đánh giá MRI các khối u sụn và hướng dẫn chuyển tuyến đến
trung tâm chuyên khoa cấp cao hoặc kết thúc theo dõi.
BACTIP định nghĩa hiện tượng xói mòn vỏ xương là
khu trú khi phần chu vi tổn thương bị ảnh hưởng dưới 10%, được đo
trên lát cắt trục ngang có đường kính khối u lớn nhất.
Trong khi đó, hiện tượng xói mòn vỏ xương trên 10%
chu vi tổn thương được định nghĩa là lan rộng.
Ý nghĩa của mức độ sâu của hiện tượng xói mòn vỏ xương
vẫn chưa được làm rõ.
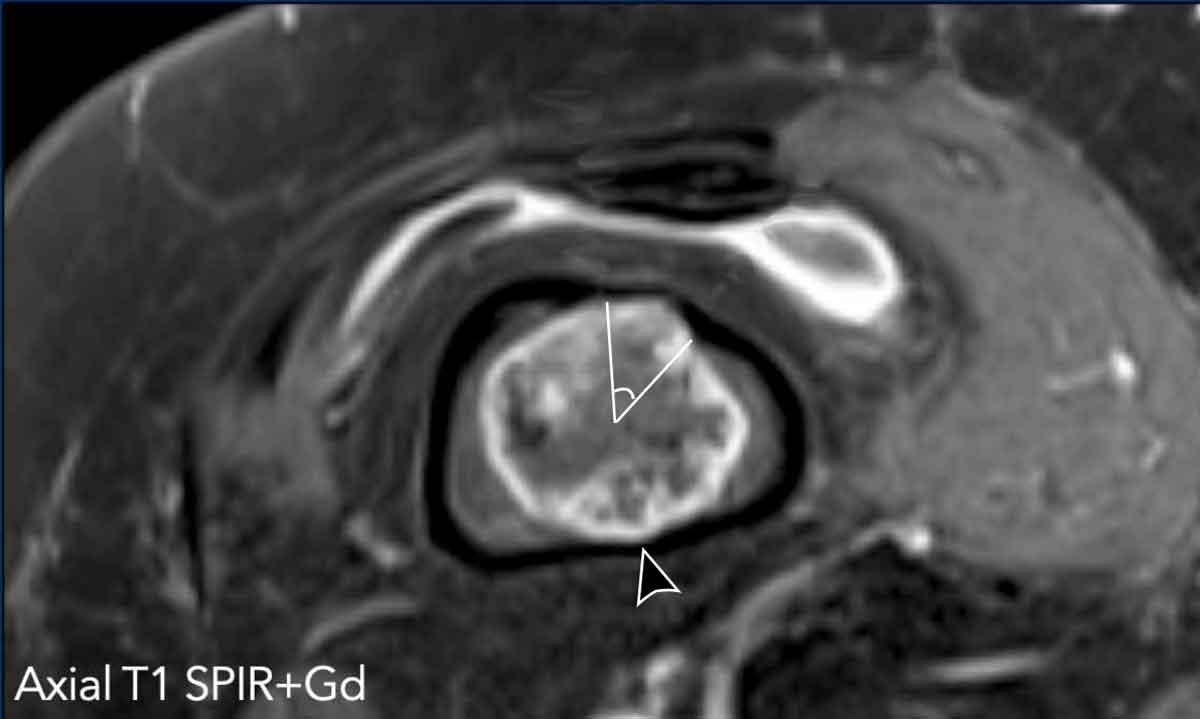
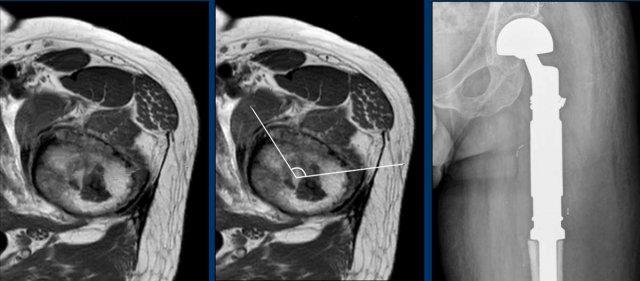
Hình ảnh
Ảnh T1 SPIR trục ngang sau tiêm thuốc cản từ cho thấy hình ảnh lõm vỏ xương ở phía trước trên khoảng 43/360 độ.
Điều này có nghĩa là lõm vỏ xương chiếm 12% chu vi khối u (mức độ rộng).
Cũng lưu ý hình ảnh lõm vỏ xương phía sau kín đáo hơn (đầu mũi tên).
Khối u này cho thấy hình ảnh ngấm thuốc dạng vách-nốt, ngoại vi.
Lưu ý các vùng tín hiệu thấp phù hợp với hình ảnh vôi hóa.
Tưới máu MR
Tưới máu hay MRI tương phản động là một kỹ thuật chẩn đoán hình ảnh chức năng trong đó sự ngấm thuốc sớm của khối u được theo dõi sau khi tiêm bolus gadolinium tĩnh mạch.
Trong các khối u sụn, tưới máu đã được sử dụng để phân biệt u sụn nội xương với u sụn ác tính.
Ngưỡng cắt 10 giây được sử dụng để phân biệt tăng ngấm thuốc nhanh và chậm. Tuy nhiên, có thể xảy ra sự chồng lấp trong các kiểu tăng ngấm thuốc sớm của các khối u sụn, ví dụ: u sụn lành tính (enchondroma) có thể tăng ngấm thuốc nhanh, nhưng cũng có các khối u sụn không điển hình (ACT) tăng ngấm thuốc chậm.
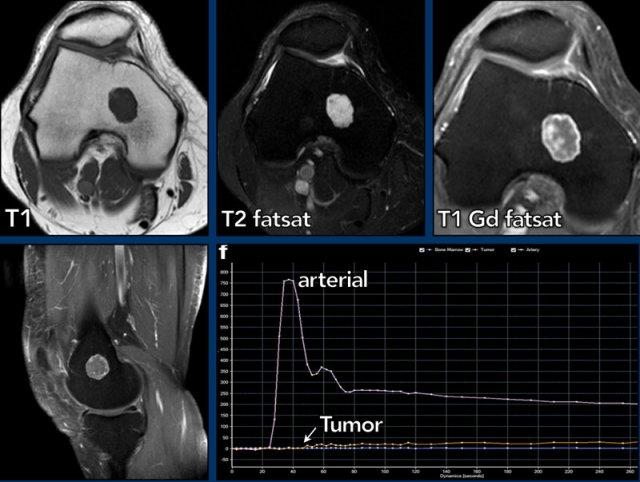
Hình ảnh
Có một khối u nhỏ hơn 2 cm ở hành xương đầu xa xương đùi.
Tổn thương tăng tín hiệu trên T2, đồng tín hiệu trên T1 và có ngấm thuốc dạng vách-nốt. Không có liên quan đến vỏ xương. Trên hình ảnh tưới máu (đường cong thời gian – cường độ tín hiệu), khối u cho thấy sự ngấm thuốc chậm, bắt đầu khoảng 20 giây sau khi động mạch ngấm thuốc.
Đây là u sụn trong xương và không cần theo dõi.
PET-CT
Đối với 18F-FDG-PET-CT, SUVmax đã được chứng minh có tương quan với độ mô học trong các khối u sụn.
SUVmax < 2 ủng hộ chẩn đoán khối u lành tính, trong khi SUVmax > 4,5 gợi ý u sụn ác tính độ cao hơn.
Tuy nhiên, do phần lớn các tổn thương ACT/độ I nằm trong nhóm trung gian với các giá trị chồng lấp (SUVmax 2 – 4,5), PET-CT không được khuyến cáo để phân biệt các khối u sụn.
PET CT toàn thân có thể hữu ích trong việc phát hiện di căn trong ung thư sụn kém biệt hóa.
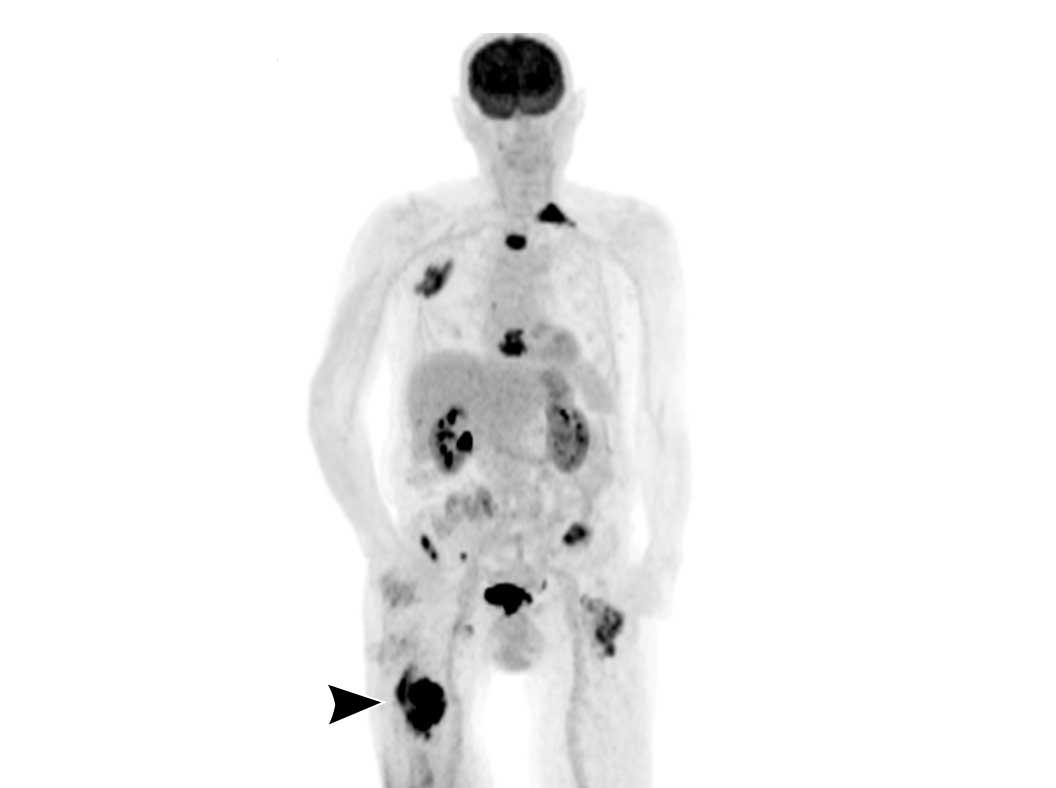
Hình ảnh
Sarcoma sụn kém biệt hóa ở xương đùi phải (đầu mũi tên) với nhiều di căn.
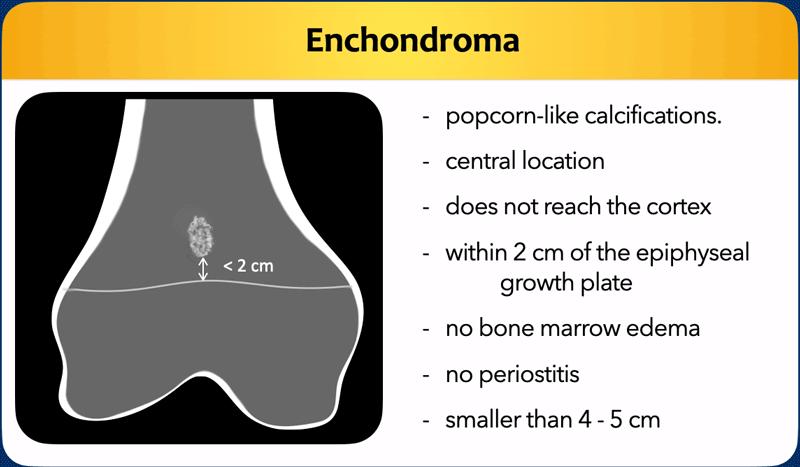
Enchondroma (U Sụn Nội Xương)
U sụn lành tính (Enchondroma) được coi là “mô sụn lạc chỗ”.
Do đó có mối liên hệ chặt chẽ với sụn tăng trưởng đầu xương, thường trong phạm vi 2 cm.
U sụn lành tính thường được tìm thấy ở hành xương đầu trên xương cánh tay, đầu dưới xương đùi hoặc đầu trên xương chày.
Các tổn thương lành tính này xuất hiện như những phát hiện tình cờ trong 3% tổng số MRI khớp gối và không cần theo dõi thêm.
U sụn lành tính có thể phát triển chậm theo thời gian hoặc thậm chí tự thoái triển.
Bản thân sự tăng trưởng không phải là dấu hiệu cho thấy tổn thương đã trở thành ác tính.
Enchondroma thường nhỏ hơn 5 cm và 80% enchondroma ở xương dài nhỏ hơn 2 cm.
Các ngưỡng kích thước khác nhau được đề xuất để phân biệt enchondroma với ACT và sarcoma sụn.
Trong tiêu chí BACTIP, ngưỡng 4 cm được sử dụng để quyết định liệu một tổn thương có cần được theo dõi hay không.
Tại cơ sở chúng tôi, chúng tôi sử dụng 5
cm làm ngưỡng giới hạn, tuy nhiên cần lưu ý rằng không có giá trị ngưỡng kích thước tuyệt đối
và bạn luôn phải loại trừ các đặc điểm xâm lấn, vì có thể có
các u sụn ác tính độ cao nhỏ hơn 5 cm phát triển xuyên qua vỏ xương và
kèm theo khối mô mềm.
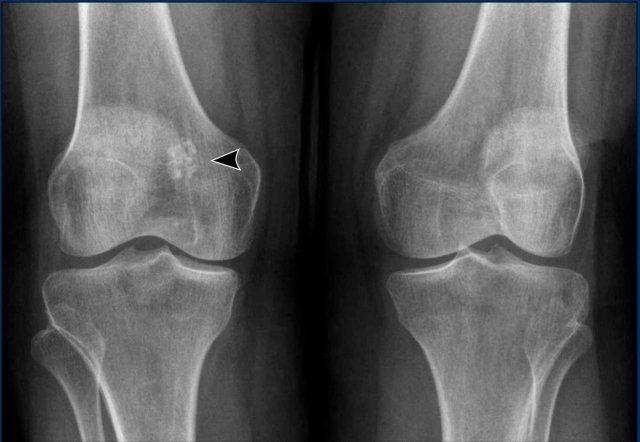
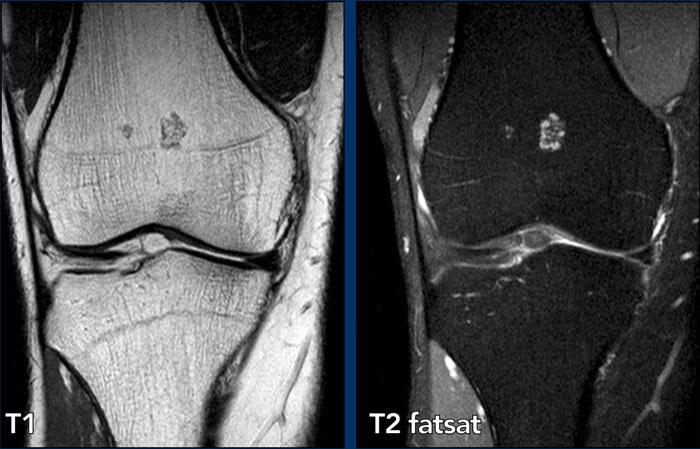
U sụn trong điển hình
Các hình ảnh cho thấy hai tổn thương nhỏ liền kề với đĩa tăng trưởng ở vùng hành xương đầu xa xương đùi, đại diện cho các phần sụn nhỏ không liên quan đến vỏ xương hoặc phù tủy xương quanh tổn thương.
Không cần theo dõi thêm.
Enchondroma versus ACT
Over time, treatment of ACT has
shifted towards the conservative side, i.e. watchful waiting or “wait and scan” by
MRI instead of curettage.
Điều này cũng ảnh hưởng đến bác sĩ CĐHA, vì nhiệm vụ chính hiện nay là quyết định tổn thương nào cần được theo dõi.
Tại trung tâm chuyên khoa của chúng tôi, chúng tôi theo dõi các tổn thương lan đến vỏ xương.
Điều này có nghĩa là bất kể kích thước, chúng tôi coi khả năng phát triển xuyên vỏ xương trong tương lai là chỉ định để theo dõi.
See the table with our follow op schedule for ACT below.
Ca bệnh
Hãy quan sát các hình ảnh trước.
Những phát hiện là gì?
Sau đó tiếp tục đọc.
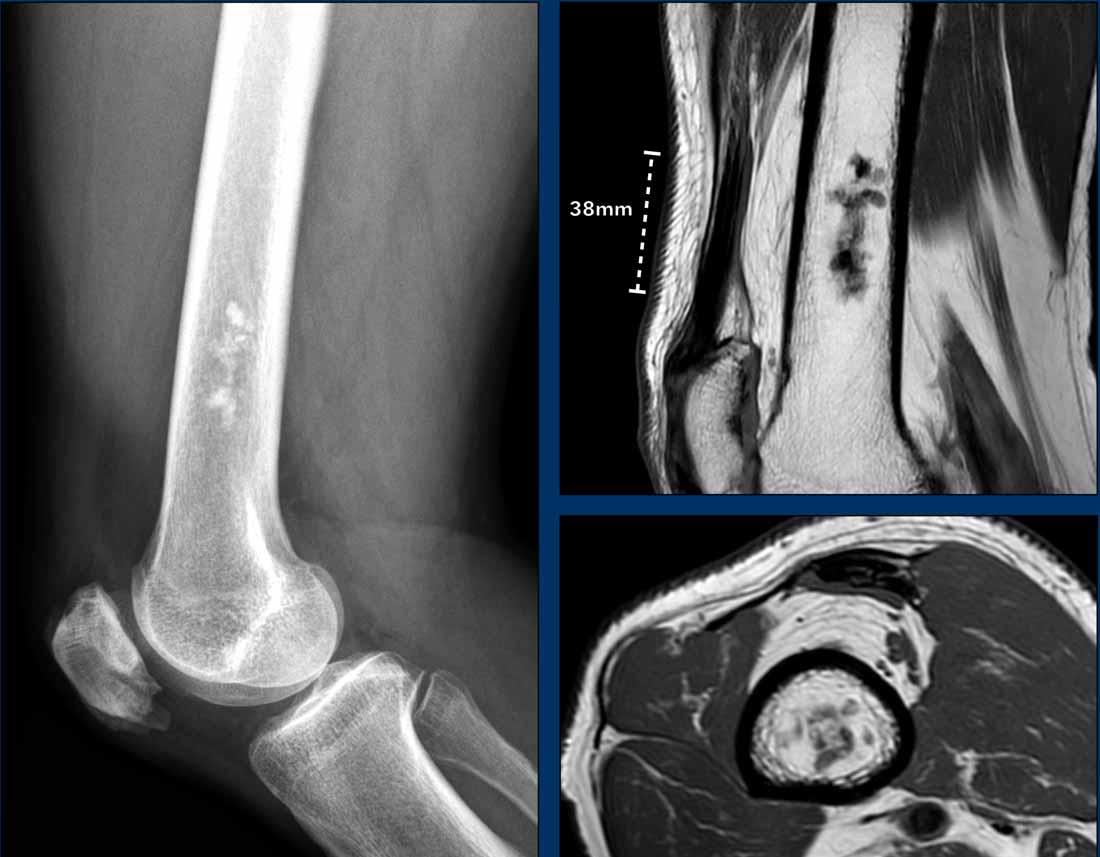
Hình ảnh
X-quang: Có vùng vôi hóa dạng sụn ở thân xương đùi xa mà không có hiện tượng xói mòn vỏ xương.
MRI: Hình ảnh T1W mặt phẳng đứng dọc cho thấy khối u sụn đa nốt không tiếp xúc với vỏ xương phía trước hoặc phía sau. Tổn thương có kích thước 38 mm.
Hình ảnh T1 mặt cắt ngang không cho thấy hiện tượng xói mòn vỏ xương.
Kết luận
Enchondroma.
Lưu ý
Đối với các tổn thương < 5 cm, miễn là tổn thương sụn không lan đến vỏ xương,
và không có phù tủy xương xung quanh hoặc viêm màng xương, chúng tôi xem đó
là u sụn nội xương. Không cần theo dõi thêm.
Ca bệnh
Hãy quan sát các hình ảnh trước.
Những phát hiện là gì?
Sau đó tiếp tục đọc.
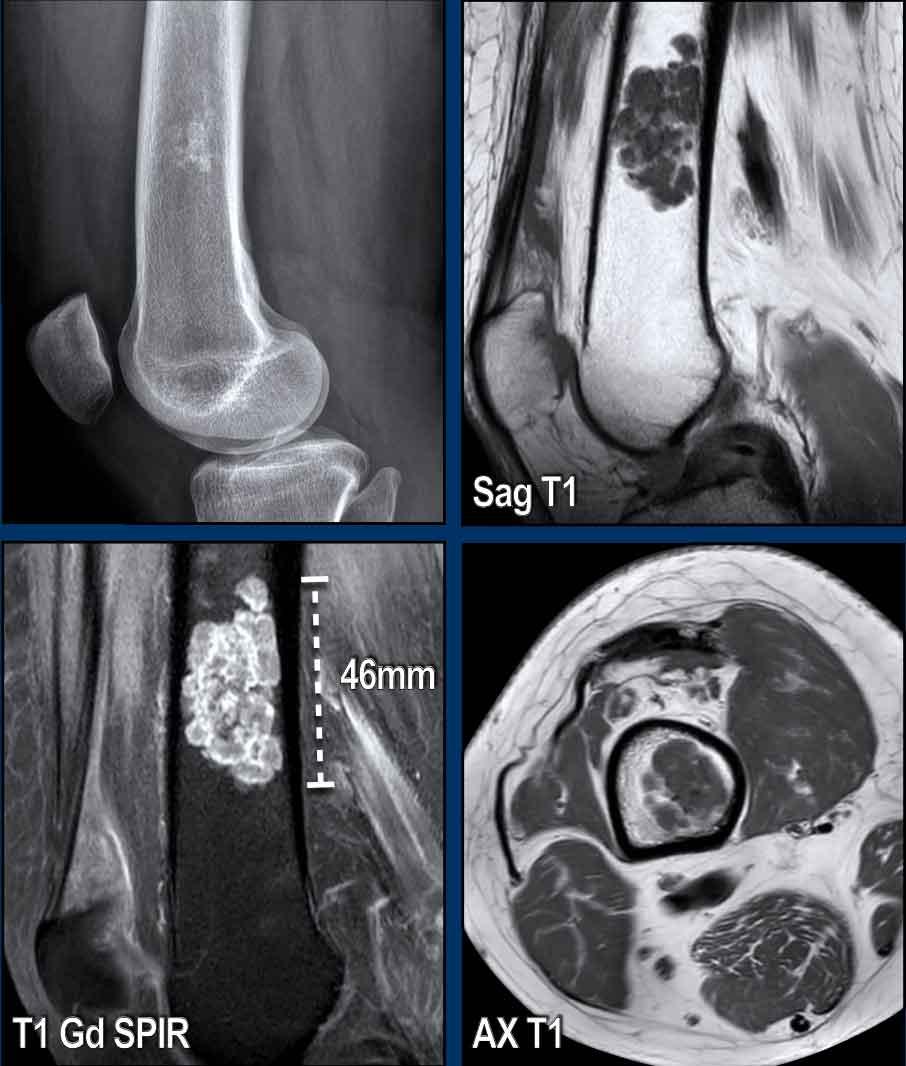
Hình ảnh
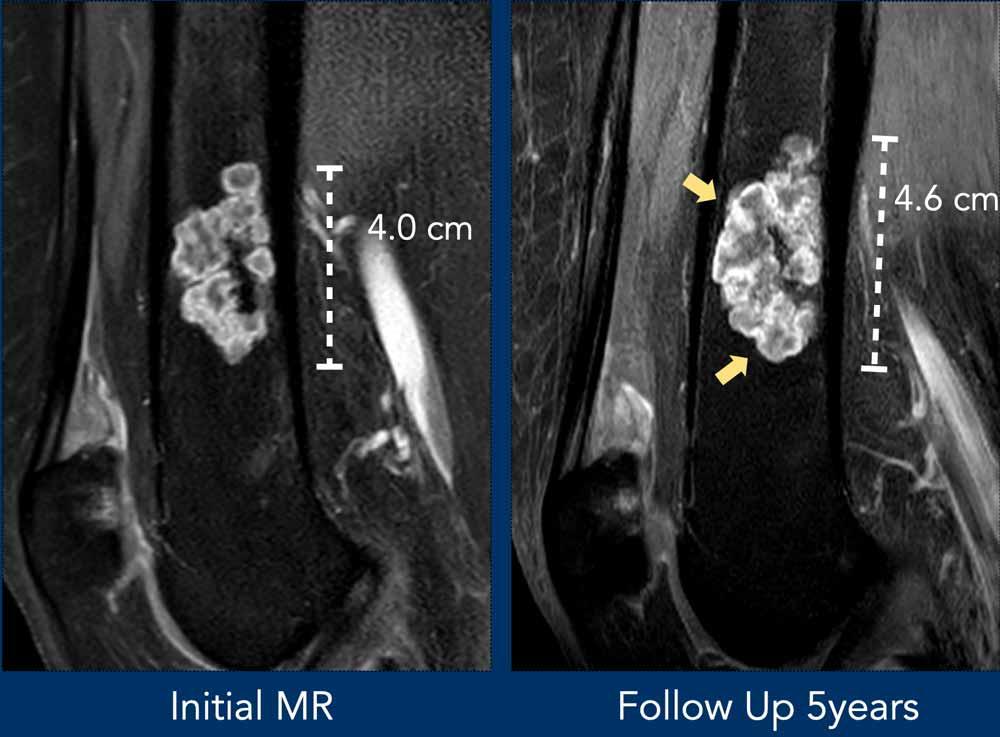
Hình ảnh X-quang cho thấy một vùng nhỏ vôi hóa dạng bỏng ngô ở thân xương đầu xa.
Hình ảnh MR cho thấy tổn thương 4,6 cm ở thân xương đùi đầu xa với sự lan rộng đến vỏ xương (lấp đầy từ thành này đến thành kia).
Lưu ý rằng tổn thương có vẻ nhỏ hơn trên phim X-quang do vôi hóa hạn chế.
Các vôi hóa và ngấm thuốc dạng vách-nốt xác nhận bản chất sụn của khối u.
Không có hình ảnh xói mòn vỏ xương trên hình ảnh T1W trục ngang.
Kết luận
Tổn thương khá lớn để chẩn đoán u sụn nội xương.
Như đã đề cập trước đó, chúng tôi sử dụng ngưỡng giới hạn là 5 cm. Có sự lấp đầy toàn bộ, nhưng không có dấu hiệu xói mòn vỏ xương. Không có các đặc điểm xâm lấn (như phản ứng màng xương, phù tủy xương).
Được chẩn đoán là ACT và theo dõi
bằng phương pháp chờ và quan sát.
Sau 5 năm theo dõi, đường kính theo chiều đầu-đuôi tăng 6 mm.
Không có các đặc điểm đáng lo ngại khác và bệnh nhân tiếp tục được theo dõi.
Ca bệnh
Hãy quan sát các hình ảnh trước.
Những phát hiện là gì?
Sau đó tiếp tục đọc.
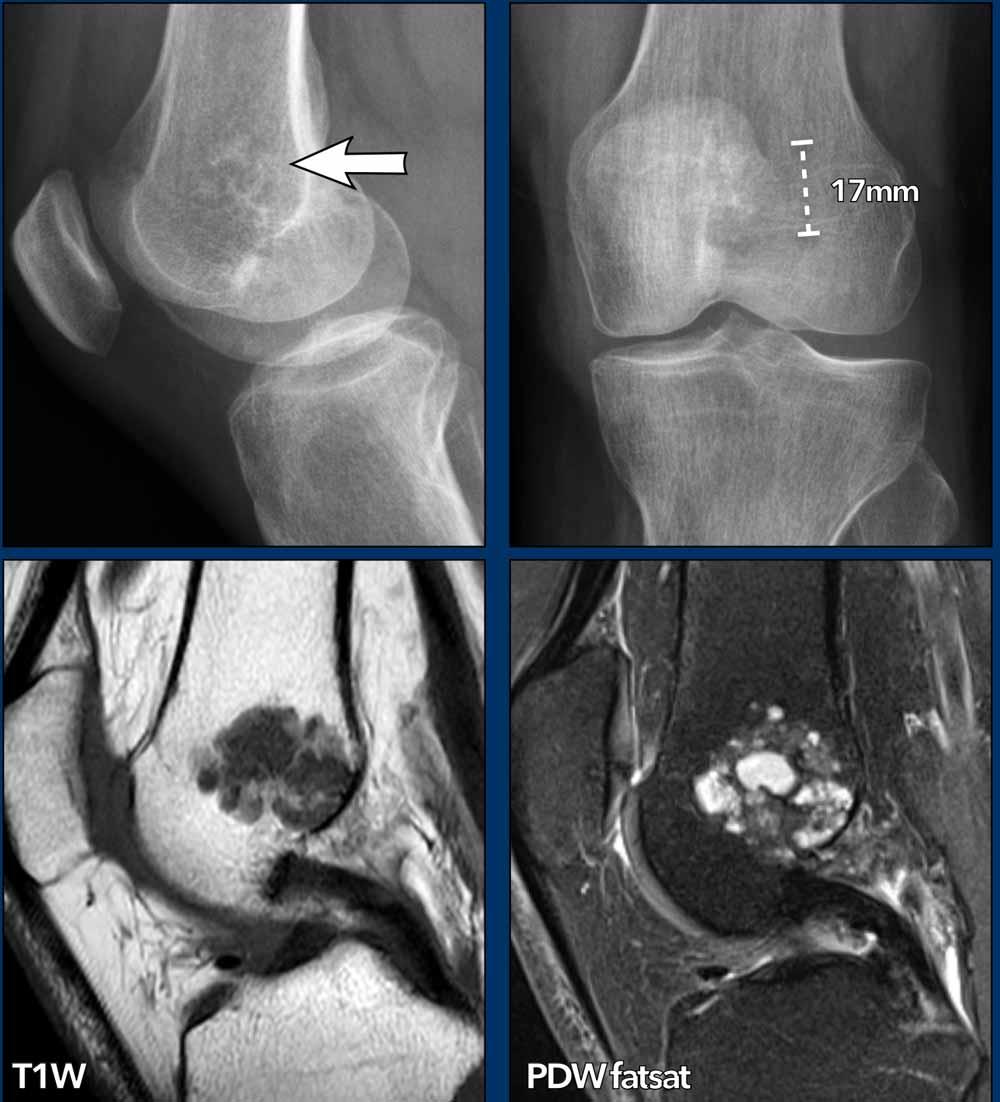
Hình ảnh
X-quang: có một vùng với các vôi hóa chất nền sụn và một số tiêu xương dưới 2 cm liền kề với sụn tăng trưởng đã đóng ở đầu xa xương đùi.
Không thấy liên quan với vỏ xương.
MRI được thực hiện để đánh giá kích thước thực sự và quyết định xem tổn thương có cần theo dõi hay không.
MRI: trên hình ảnh T1W mặt phẳng đứng dọc, tổn thương đo được tối đa 2,8 cm và có liên quan mật thiết với vỏ xương phía sau tại hõm liên lồi cầu.
Kết luận
Do tổn thương lan rộng đến vỏ não phía sau,
tổn thương được gọi là ACT và tiếp tục được theo dõi.
U Sụn Xương Không Điển Hình (ACT)
ACT là các khối u sụn độ ác tính trung gian.
Chúng thường lớn hơn
5 cm, lan rộng đến vỏ xương và gây ra hiện tượng xói mòn vỏ xương.
Chúng có thể có
tủy mỡ xen kẽ.
Trên cộng hưởng từ tưới máu, có thể xuất hiện hiện tượng ngấm thuốc nhanh (trong vòng 10
giây).
Cần lưu ý rằng sự tăng trưởng không nhất thiết đồng nghĩa với sự chuyển dạng ác tính,
và một số tổn thương này có thể giảm kích thước theo thời gian.
ACT không có hình ảnh phản ứng màng xương trừ khi có gãy xương.
Không được phép có hình ảnh phá hủy vỏ xương hoặc khối phần mềm để chẩn đoán ACT.
Trong trường hợp đó, chúng ta nên gọi là sarcoma sụn độ cao hơn.
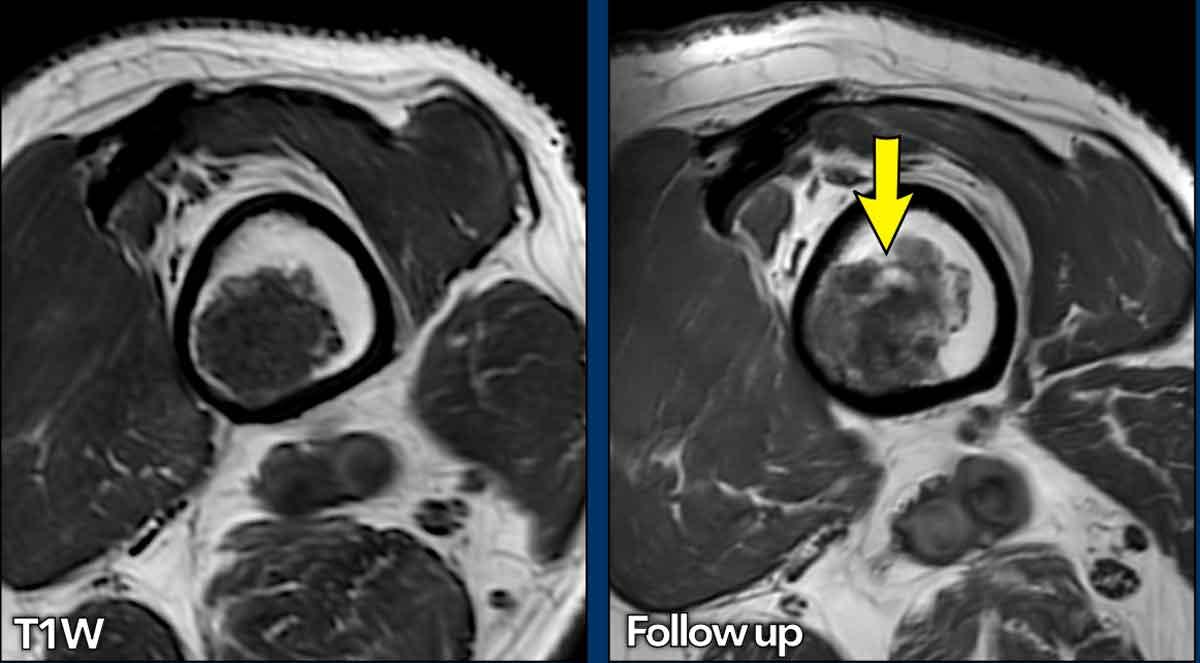
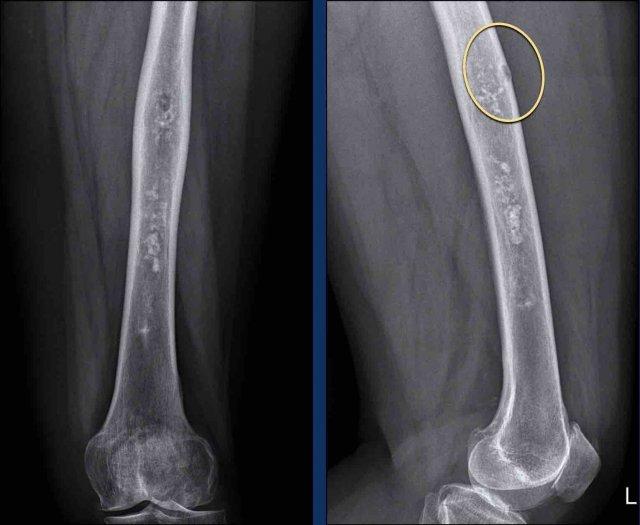
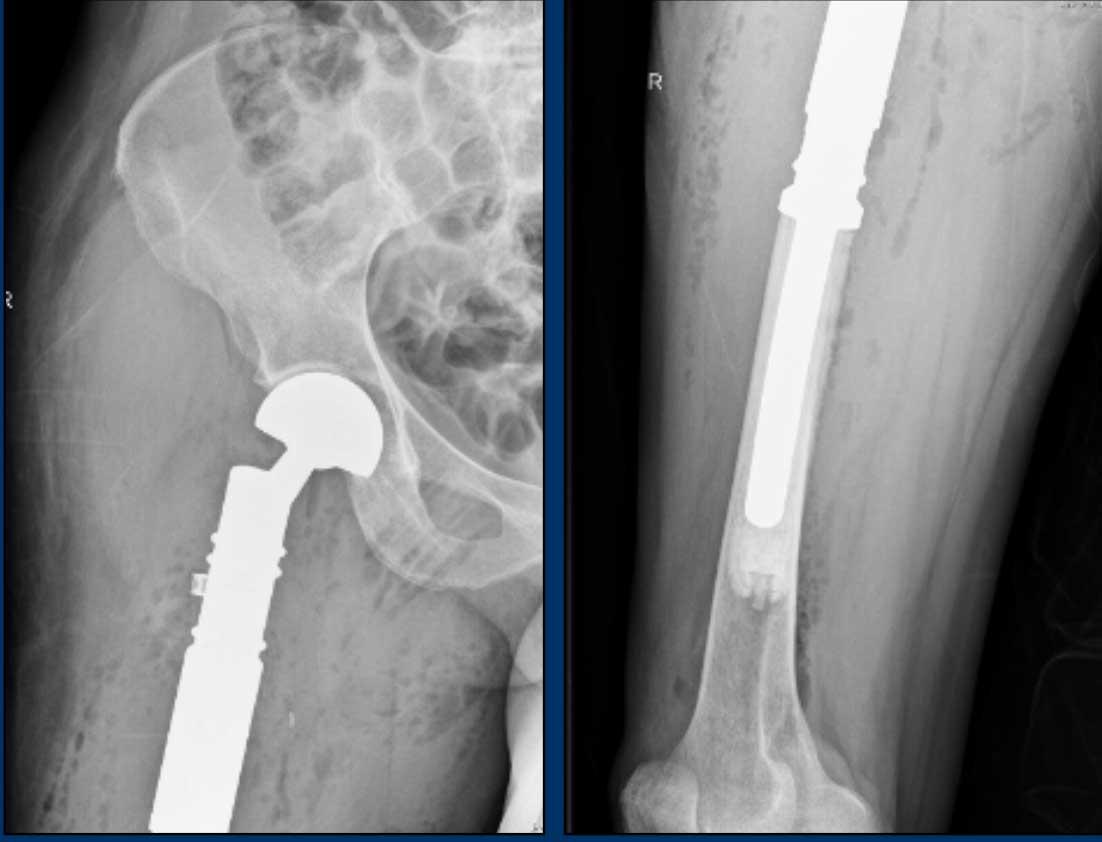
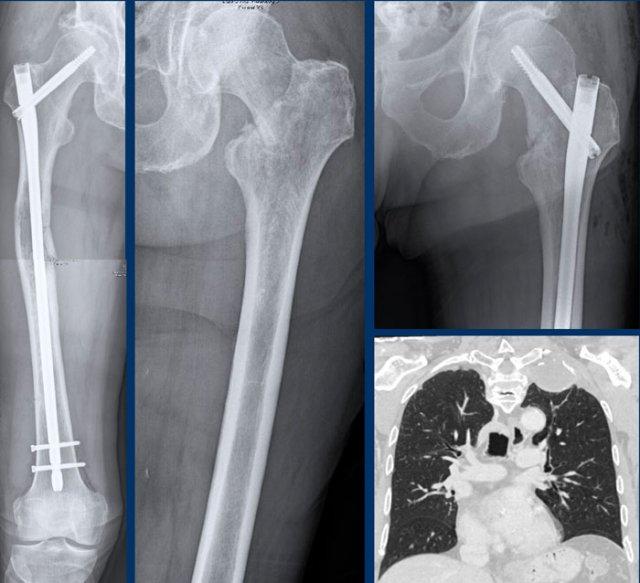
Trường hợp này đã được trình bày trước đây.
Nhìn lại hình ảnh MRI trước đó được thực hiện 5 năm trước, tổn thương đã tăng trưởng 6 mm theo chiều sọ-đuôi.
Cũng lưu ý sự mở rộng của tổn thương về phía trước (mũi tên vàng).
Không có hiện tượng mỏng vỏ xương, phù tủy xương hay viêm màng xương.
This lesion is an
ACT and remains in follow-up.
ACT versus high grade CS
Phân biệt giữa u sụn không điển hình (ACT) và u sụn sụn độ cao (CS độ cao) là nhiệm vụ quan trọng nhất của bác sĩ X quang, vì các khối u độ cao cần được cắt bỏ rộng rãi. Kể từ khi quan điểm điều trị thay đổi, ngày càng nhiều trung tâm điều trị ACT bằng phương pháp theo dõi thận trọng mà không phẫu thuật.
Cần tích cực tìm kiếm các đặc điểm như phù tủy xương quanh tổn thương, phản ứng màng xương, phá hủy vỏ xương và khối phần mềm để xác định khối u là CS độ cao. Giãn nở xương có thể gặp trong ACT nhưng phổ biến hơn trong CS độ cao.
Thành phần nhầy là dấu hiệu của độ ác tính cao hơn và cũng hiện diện trong các trường hợp như CS biệt hóa kém.
Ngấm thuốc tương phản động nhanh, xói mòn vỏ xương và vôi hóa chất nền có thể xuất hiện trong cả ACT lẫn CS độ cao, do đó các đặc điểm này không giúp phân biệt hai loại.
Kích thước có vai trò nhất định nhưng không phải là đặc điểm chính để phân biệt ACT với CS độ cao.
Trong trường hợp gãy xương bệnh lý trên nền ACT, có thể xuất hiện phù nề xung quanh và viêm màng xương. Luôn đối chiếu hình ảnh với tiền sử chấn thương lâm sàng và khuyến nghị chụp MRI theo dõi sau 3-6 tháng để đảm bảo các dấu hiệu này được giải quyết.
Chúng tôi sẽ trình bày một số trường hợp, trong đó bạn cần phân biệt giữa u sụn không điển hình (ACT) và sarcôm sụn.
Trường hợp lâm sàng
Hãy quan sát các hình ảnh và xác định xem bạn đang đối mặt với một ACT hay CS.
Sau đó tiếp tục đọc.
Hình ảnh
Có một tổn thương đo được hơn 20 cm ở thân xương đùi.
Lưu ý các vôi hóa dạng bỏng ngô trong nền tổn thương.
Có một nốt khu trú (trong vòng tròn màu vàng) gây xói mòn vỏ xương và có sự mở rộng nhẹ của ống tủy xương.
Continue with the MR…
First look at the images.
Then continue reading.
Hình ảnh
Hình ảnh MR cho thấy mô mỡ xen kẽ giữa các nốt sụn.
Có tín hiệu cao trên ảnh T1W mặt phẳng đứng dọc và tín hiệu thấp trên ảnh xóa mỡ (các mũi tên).
Có một nốt khu trú gây lõm vỏ xương (<10%) và có sự mở rộng nhẹ của ống tủy xương.
Kết luận
Tổn thương được chẩn đoán là ACT và vẫn ổn định trong quá trình theo dõi.
Ca bệnh
Trước tiên hãy quan sát các hình ảnh và quyết định xem bạn đang xử lý với ACT hay CS.
Sau đó tiếp tục đọc.
Hình ảnh
Có một tổn thương tiêu xương được xác định rõ >10 cm ở thân xương đùi đoạn gần với vôi hóa chất nền sụn dạng bỏng ngô.
Có sự giãn nở của xương, tuy nhiên không có dấu hiệu xói mòn vỏ xương rõ ràng hay phản ứng màng xương.
Kết luận
Dựa trên hình ảnh X-quang đơn thuần, khối u này có thể là một ACT hoặc sarcoma sụn độ cao hơn. Bước tiếp theo là thực hiện MRI để đánh giá đặc điểm chi tiết hơn.
Case
First look at the images.
Then continue reading.
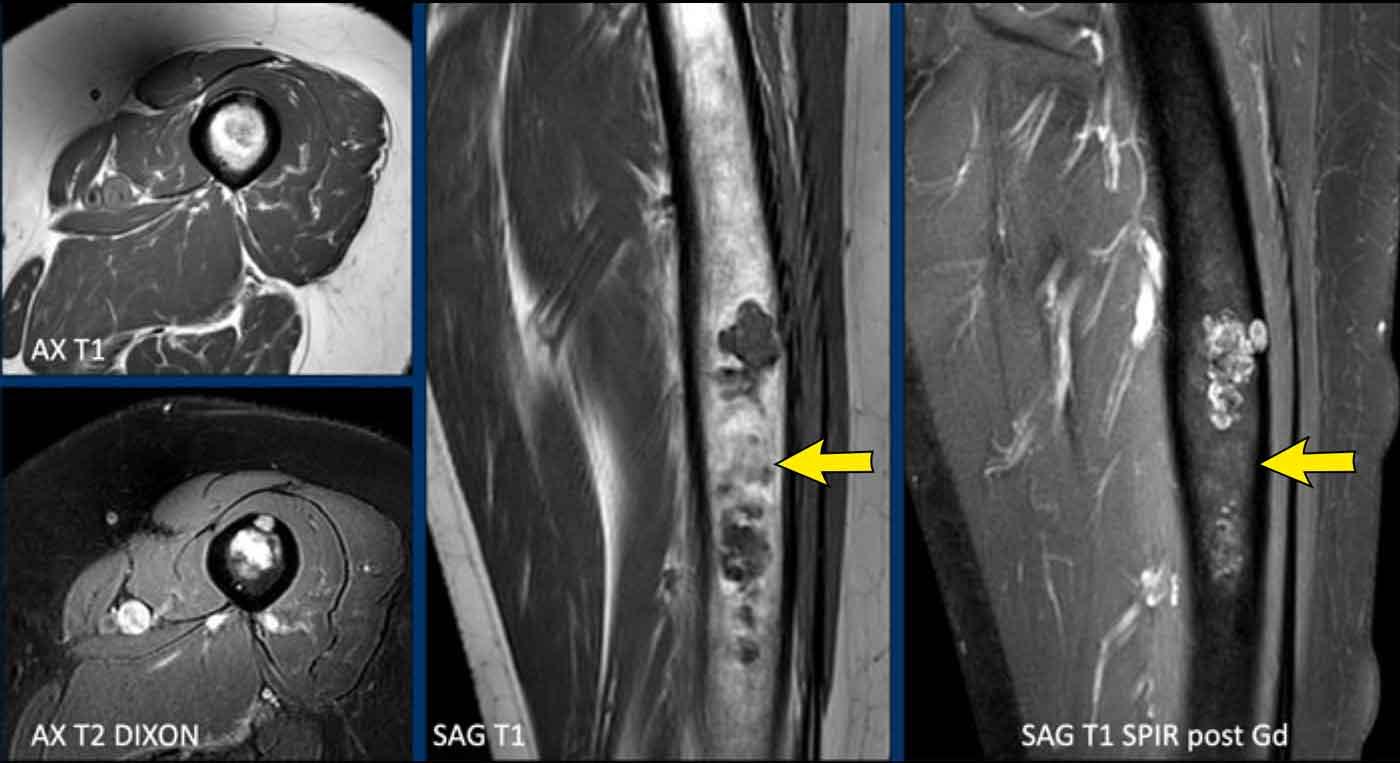
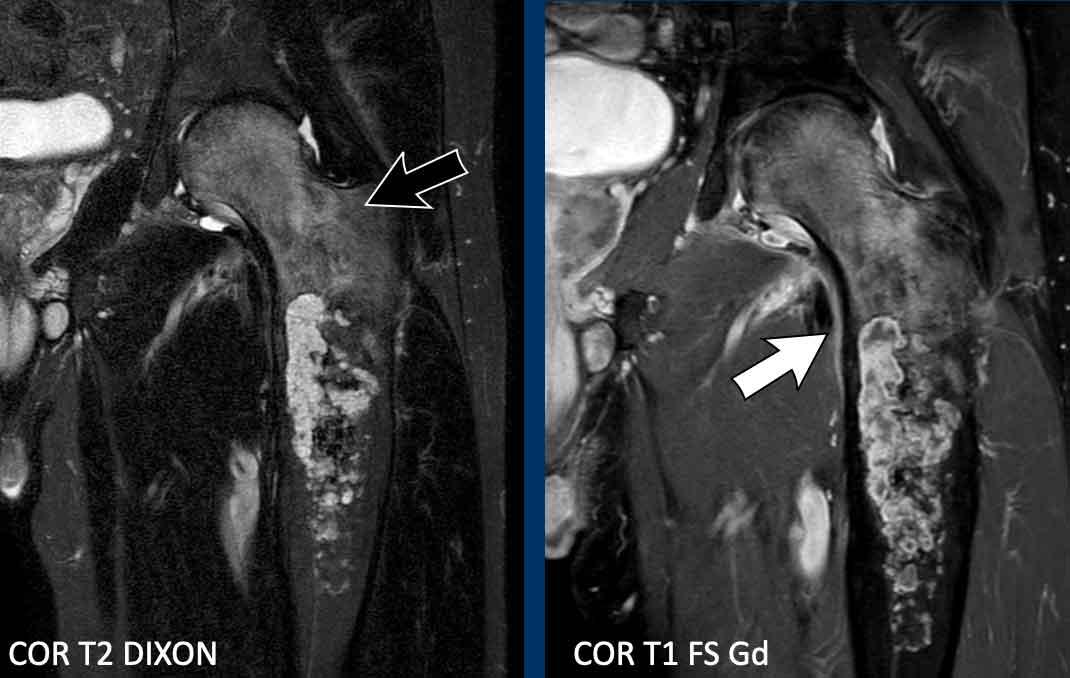
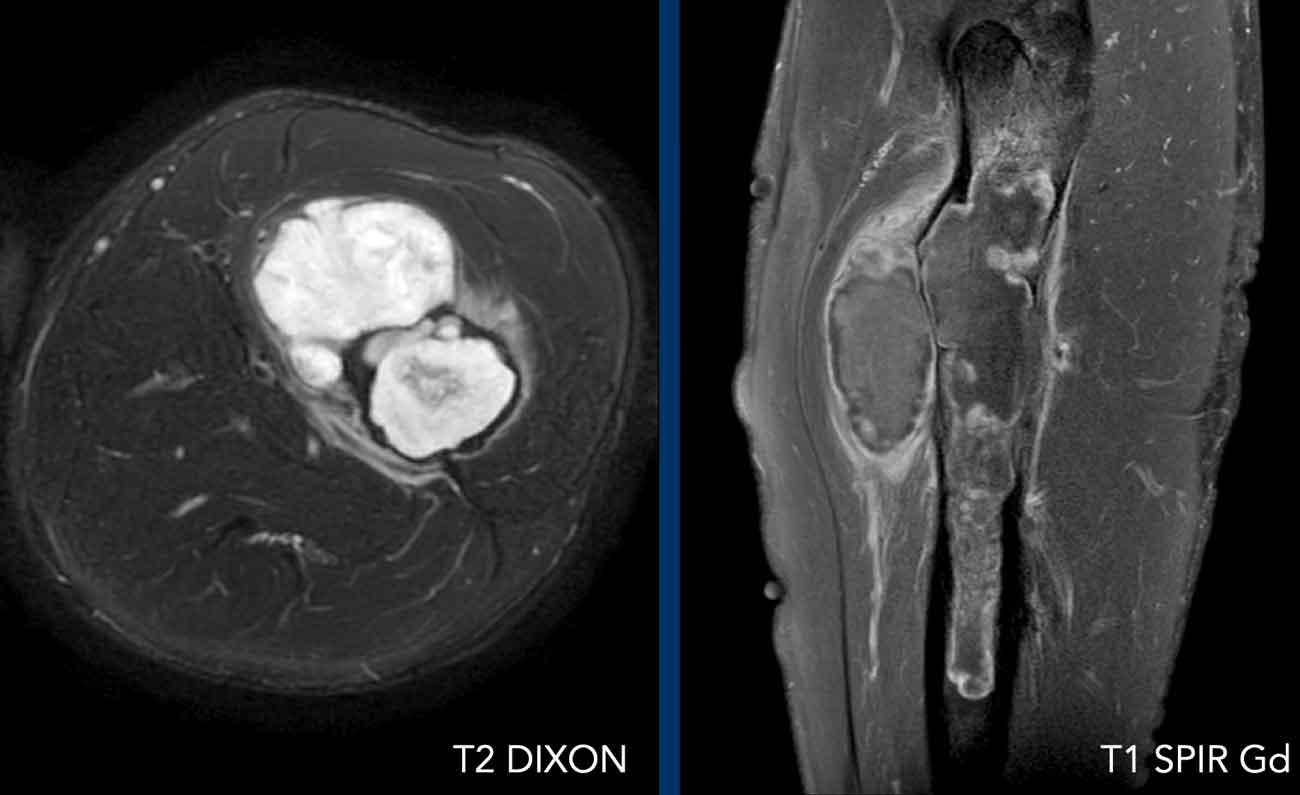
Hình ảnh
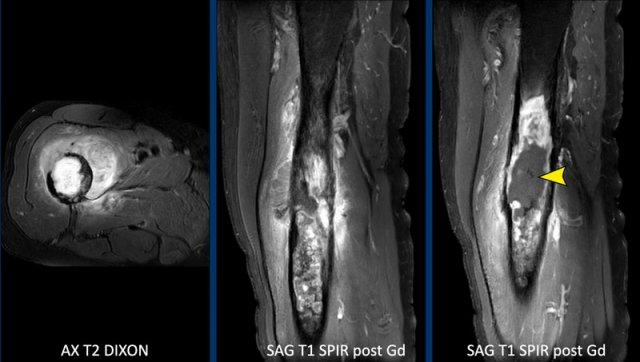
MRI xác nhận bản chất sụn của khối u với các nốt sụn tăng tín hiệu trên T2 DIXON cho thấy ngấm thuốc kiểu vách-nốt sau tiêm thuốc tương phản.
Tuy nhiên, cũng có phù tủy xương đáng kể ở phía gần (mũi tên đen) và phản ứng màng xương kèm ngấm thuốc (mũi tên trắng).
Kết luận
Các đặc điểm này rất đáng ngờ cho chẩn đoán u sụn ác tính độ cao.
Hình ảnh
Hình ảnh T1 axial xác nhận tình trạng lõm vỏ xương phía trước sâu chiếm khoảng 1/3 vỏ xương, tức là lõm vỏ xương mức độ rộng (> 10% chu vi khối u).
Cắt bỏ đầu trên xương đùi đã được thực hiện.
Chẩn đoán cuối cùng: sarcoma sụn độ II
Case
First look at the images.
Then continue reading.
Hình ảnh
Phim X-quang cho thấy các vùng nhỏ có vôi hóa chất nền sụn.
Hình ảnh T2W FS mặt phẳng vành tai minh họa kích thước tổn thương bị đánh giá thấp hơn so với phim thường.
Lưu ý các nốt sụn tăng tín hiệu kết hợp với các vùng tín hiệu thấp tương ứng với hình ảnh vôi hóa trên X-quang.
Sau tiêm thuốc tương phản, thấy kiểu ngấm thuốc điển hình dạng vòng và cung.
Kết luận
Do kích thước 5,7 cm và mức độ lan đến vỏ não, tổn thương này được gọi là ACT và sẽ được theo dõi bằng MRI.
Case
First look at the images.
Then continue reading.
Hình ảnh
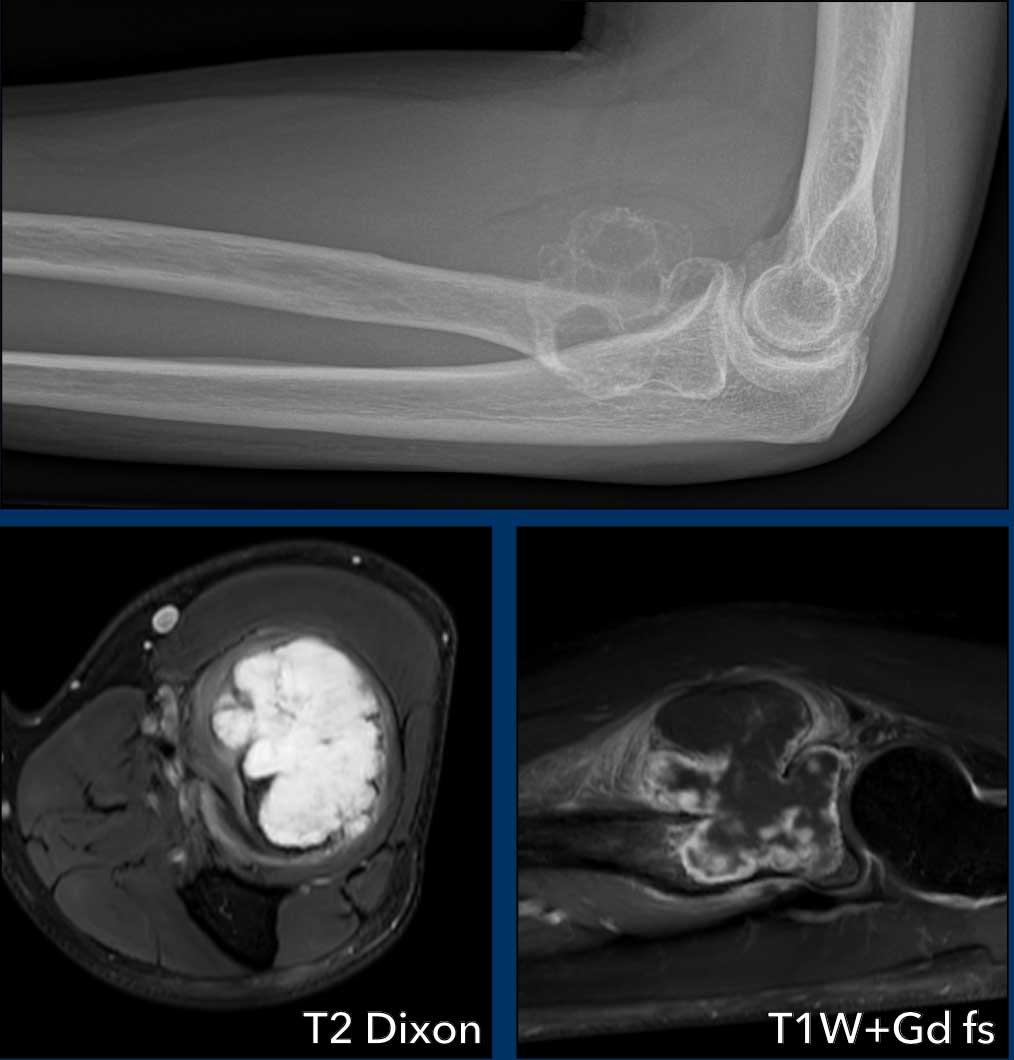
Phim X-quang cho thấy tổn thương tiêu xương dạng đa ổ, có tính chất giãn rộng tại vùng hành xương đầu gần xương quay.
Có thể thấy một số chấm vôi hóa nhỏ bên trong tổn thương.
Khối u tăng tín hiệu trên chuỗi xung T2 DIXON và có các vùng phá hủy vỏ xương.
Sau tiêm thuốc cản quang, xuất hiện hình ảnh ngấm thuốc điển hình dạng vách-nốt và các vùng chất nhầy không ngấm thuốc, cũng hiện diện trong thành phần phần mềm.
Xung quanh khối u có hình ảnh phù nề phần mềm.
Những đặc điểm này giúp chúng ta đưa ra chẩn đoán u sụn ác tính độ cao (chondrosarcoma độ cao).
Kết quả giải phẫu bệnh sau cắt rộng cho thấy sarcoma sụn độ II.
MRI follow-up guidance for ACT
Tại trung tâm của chúng tôi, các ACT được theo dõi bằng MRI như được trình bày trong bảng [1].
Điều này có thể cung cấp một số hướng dẫn lâm sàng, tuy nhiên cần có dữ liệu theo dõi dài hạn vững chắc (>10 năm theo dõi) để xác định rõ hơn khoảng thời gian theo dõi phù hợp và thời gian theo dõi cuối cùng, vì chụp MRI đi kèm với gánh nặng chi phí và có thể gây lo lắng cho bệnh nhân.
Nếu trong quá trình theo dõi xuất hiện các đặc điểm xâm lấn đáng lo ngại cho u sụn ác tính, bệnh nhân sẽ được thảo luận trong hội đồng u bướu đa chuyên khoa và có thể cân nhắc điều trị phẫu thuật.
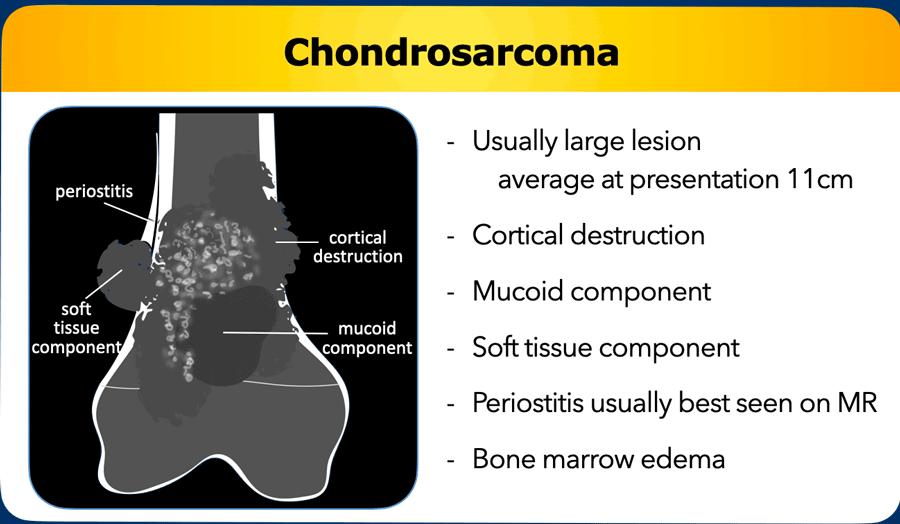
Ung Thư Sụn Xương (Chondrosarcoma)
U sụn ác tính trung bình có kích thước hơn 10 cm
khi phát hiện, cho thấy sự phá hủy vỏ xương và thường kèm theo khối mô mềm.
Tuy nhiên, u sụn ác tính độ cao kích thước nhỏ hơn cũng có thể xảy ra, do đó kích thước không phải là tiêu chí tốt nhất.
Viêm màng xương trên MRI được thể hiện dưới dạng viền tăng tín hiệu T2 bao quanh vỏ xương, ngấm thuốc sau tiêm tương phản.
Thành phần nhầy có thể hiện diện trong khoang tủy xương hoặc trong khối mô mềm.
Các tổn thương này thuộc độ ác tính cao, có nghĩa là chúng có nguy cơ di căn (chủ yếu đến phổi).
Điều trị là cắt bỏ rộng rãi và ngoài MRI, có thể thực hiện thêm CT để lập kế hoạch trước phẫu thuật, vì cắt bỏ triệt để là lựa chọn điều trị tốt duy nhất.
Case
First look at the images.
Then continue reading.
Hình ảnh
Có một tổn thương tiêu xương, dạng giãn rộng ở thân xương đùi phải đoạn gần.
Có hiện tượng dày vỏ xương nhẹ lân cận mà không có phản ứng màng xương.
Không thấy chất nền sụn rõ ràng trên phim X-quang này.
Kết luận
Chẩn đoán phân biệt bao gồm sarcoma sụn, loạn sản xơ, u lympho, di căn và u tương bào.
Chụp CT không tiêm thuốc cản quang có thể giúp phát hiện các vôi hóa chất nền sụn nhỏ trong trường hợp này. Tuy nhiên, chúng tôi đã tiến hành thẳng vào MRI.
Tiếp tục với MRI…
First look at the images.
Then continue reading.
Hình ảnh
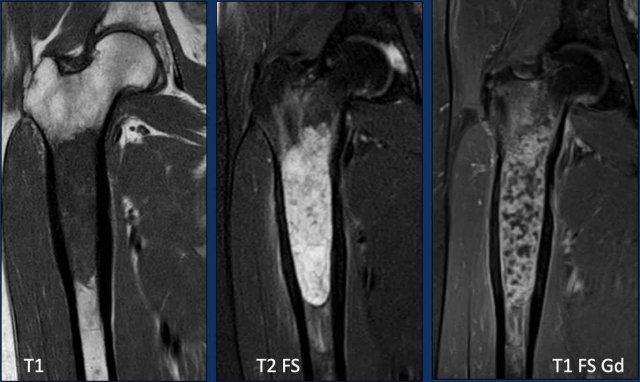
Hình ảnh T1W cho thấy sự thay thế tủy xương.
Hình ảnh T2W cho thấy phản ứng màng xương
và phù tủy xương quanh tổn thương.
Bản thân khối u tăng tín hiệu và
có dạng nốt.
Hình ảnh T1W FS sau tiêm Gd cho thấy
hình thái ngấm thuốc dạng vòng và cung.
Kết luận
Tất cả những phát hiện này phù hợp với một khối u sụn, và rất nghi ngờ là u sụn ác tính độ II hoặc cao hơn.
Tại trung tâm chuyên khoa tuyến ba về sarcoma xương của chúng tôi, chúng tôi không thực hiện sinh thiết đối với các khối u sụn này, vì điều này có thể gây ra sai số lấy mẫu do tính không đồng nhất bên trong khối u.
Bạn có thể vô tình sinh thiết vào phần lành tính hơn của khối u và đánh giá thấp độ mô học.
Các khối u sụn được biết đến với khả năng gieo rắc theo đường sinh thiết.
Continue with the postoperative
X-rays…..
Điều trị bao gồm cắt bỏ khối xương đùi gần và tái tạo bằng nội khớp giả.
Pathology confirmed a chondrosarcoma grade II.
Chondrosarcoma độ II và độ III không thể phân biệt dựa trên hình ảnh học.
Đây là chẩn đoán được thực hiện dựa trên mô bệnh học.
Do đó, chúng tôi gọi các tổn thương như vậy là “độ II hoặc cao hơn” trong báo cáo chẩn đoán hình ảnh của chúng tôi.
Case
First look at the images.
Then continue reading.
Hình ảnh
Phim X-quang cho thấy một tổn thương tiêu xương dạng giãn rộng xâm lấn ở thân xương đùi đoạn gần của bệnh nhân 30 tuổi.
Có hiện tượng xói mòn vỏ xương lan rộng và phản ứng màng xương dạng gai, kiểu tóc dựng đứng.
Lưu ý gãy xương bệnh lý ở mấu chuyển nhỏ.
Có hiện tượng vôi hóa mờ nhạt trong phần mềm ở phía trong (mũi tên).
Kết luận
Tất cả những phát hiện này đều hướng tới một khối u xương ác tính.
Trong chẩn đoán phân biệt (có tính đến độ tuổi và vị trí thân xương) chúng tôi sẽ bao gồm sarcoma Ewing, nhưng cũng cần xem xét sarcoma sụn độ ác tính cao.
Mặc dù bệnh mô bào tế bào Langerhans cũng có thể xuất hiện ở thân xương dài trong nhóm tuổi này, khối u này rất lớn và phản ứng màng xương quá hung hãn.
Continue with the MRI…
Đầu tiên hãy xem các hình ảnh.
Đây có phải là khối u sụn hay là bệnh lý gì khác?
Phương pháp điều trị tốt nhất là gì, theo dõi hay phẫu thuật cắt bỏ?
Hình ảnh
MRI xác nhận hình ảnh đa nốt tăng tín hiệu T2 của khối u sụn.
Có một khối mô mềm lớn ở phía trước trong. Có phản ứng màng xương rõ rệt trên MRI, phù tủy xương ở phần gần và phù nề mô mềm xung quanh.
Lưu ý hình thái ngấm thuốc dạng vách-nốt.
Không có ngấm thuốc ở phần trên của khối u và trong khối mô mềm. Đây được coi là thành phần nhầy.
Kết luận
Dựa trên các kết quả MRI, chúng ta nên đưa ra chẩn đoán u sụn ác tính độ II hoặc cao hơn.
Điều trị là cắt bỏ rộng rãi.
Pathology diagnosis: Chondrosarcoma grade III
Thành phần nhầy là một đặc điểm của sarcoma sụn độ cao, có thể nhận thấy bởi cả bác sĩ chẩn đoán hình ảnh lẫn bác sĩ giải phẫu bệnh.
Bác sĩ giải phẫu bệnh cũng đánh giá mật độ tế bào, mức độ không điển hình nhân và số lượng nhân phân chia trong khối u, những yếu tố này cao hơn so với u sụn không điển hình (ACT) hoặc sarcoma sụn độ I.
Ca lâm sàng
Hãy tiếp tục với một khối u sụn ở bộ xương trục. Chúng ta cần thay đổi cách tiếp cận vì có sự khác biệt so với các tổn thương ở bộ xương ngoại vi.
Hãy quan sát các hình ảnh trước.
Sau đó tiếp tục đọc.
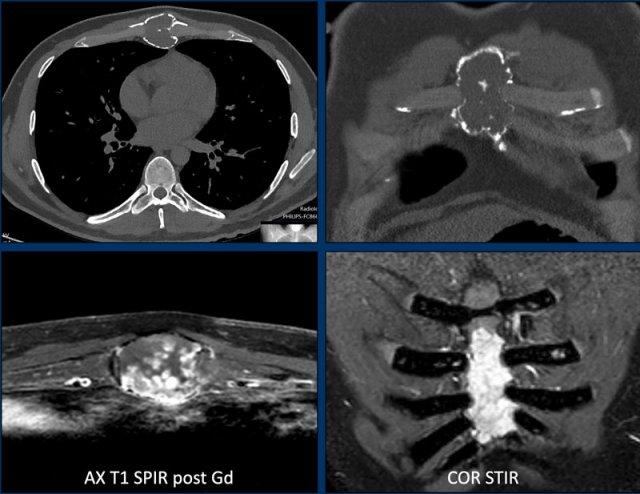
Hình ảnh
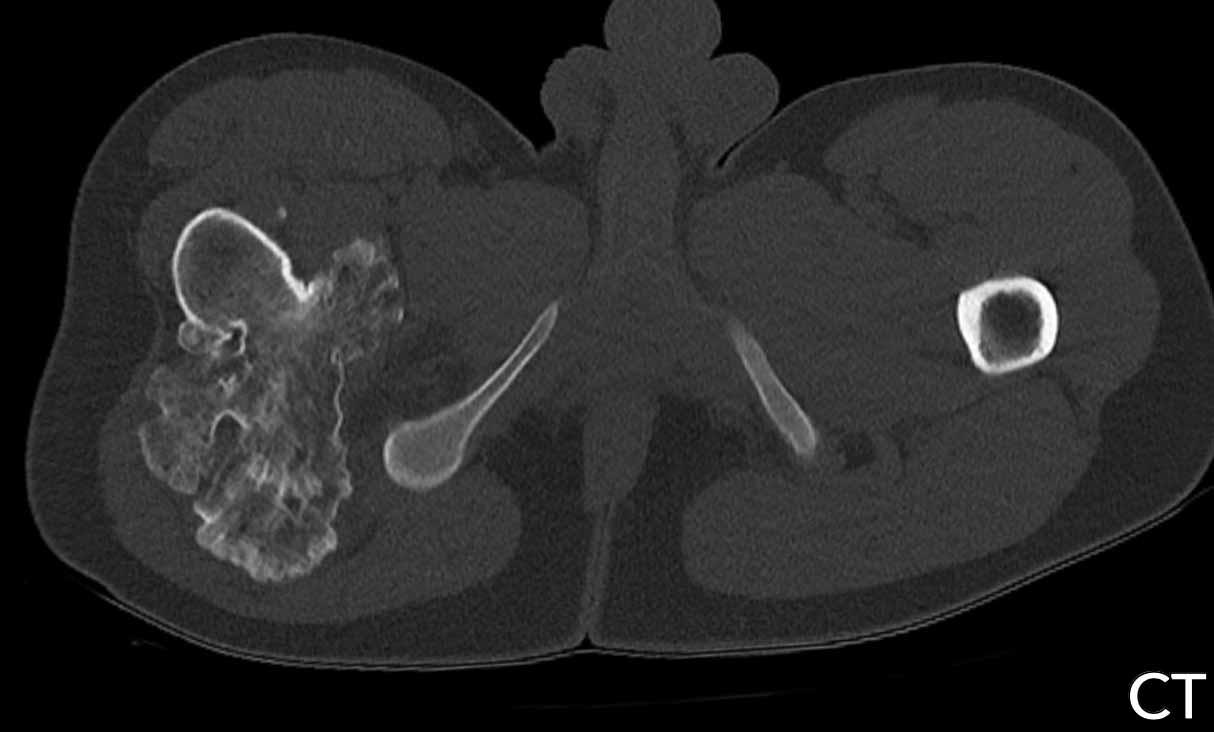
CT axial cho thấy một khối u tiêu xương dạng膨胀 tại thân xương ức.
Có nhiều ổ phá hủy vỏ xương.
Vôi hóa dạng bỏng ngô hiện diện ở trung tâm.
MRI xác nhận bản chất sụn của khối u này với tín hiệu tăng sáng trên ảnh STIR và ngấm thuốc tương phản dạng vách-nốt.
Kết luận
Mặc dù không có thành phần mô mềm, do sự giãn rộng và nhiều ổ phá hủy vỏ xương, khối u này nên được gọi là sarcoma sụn độ II hoặc cao hơn và cắt bỏ khối là phương pháp điều trị đúng đắn.
Pathology showed a grade II
chondrosarcoma.
Trong bộ xương trục, các khối u sụn có tiên lượng xấu hơn.
Điều này có nghĩa là chúng sẽ được phẫu thuật cắt bỏ ngay cả khi ở độ I, khác với khối u cùng loại ở bộ xương ngoại vi, được gọi là ACT và sẽ được theo dõi.
Không được gọi các khối u ở bộ xương trục là u sụn nội xương nếu chúng có dấu hiệu xói mòn vỏ xương hoặc phá hủy vỏ xương, vì điều này có thể dẫn đến điều trị không đầy đủ.
Case
First look at the images.
Then continue reading.
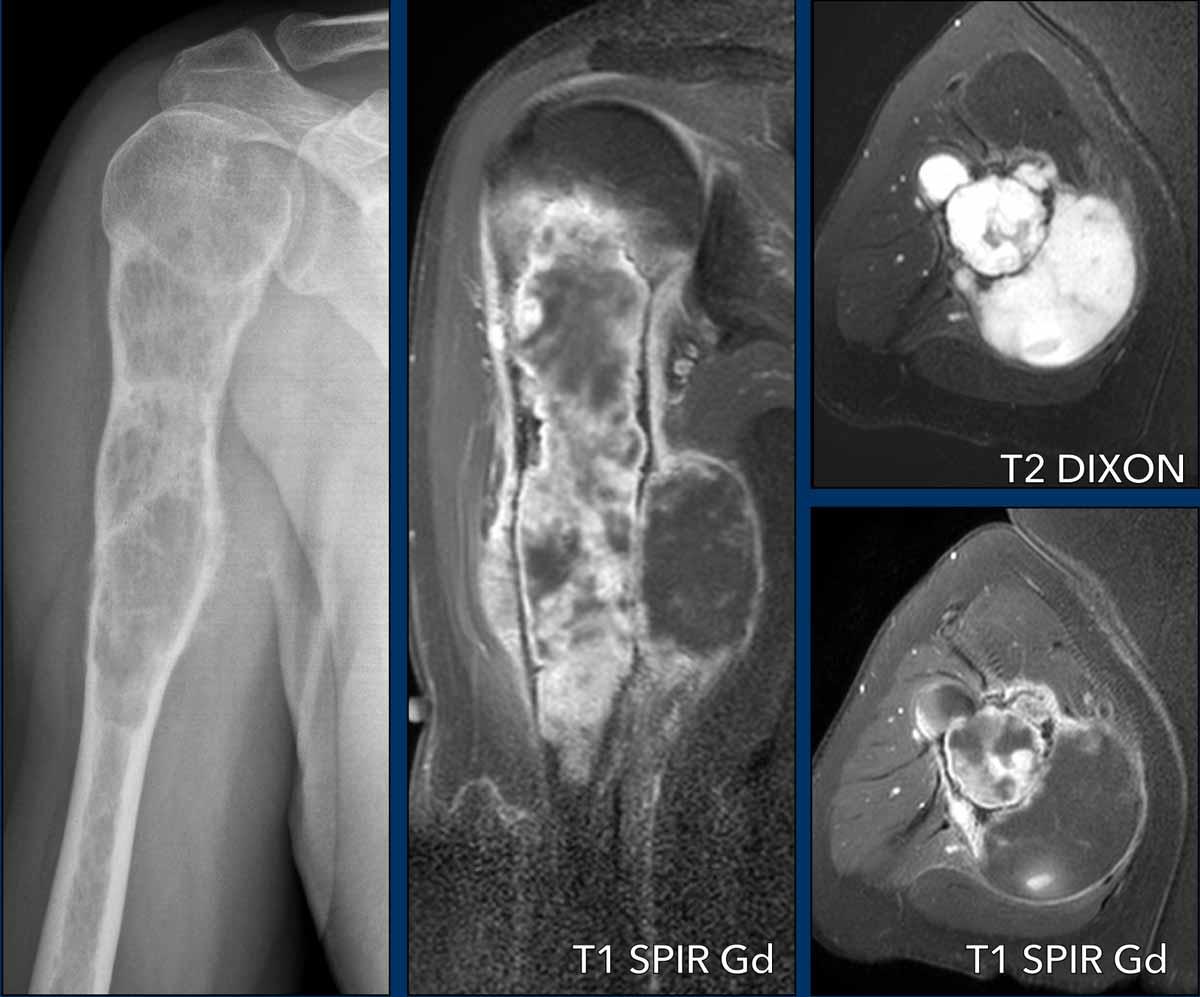
Hình ảnh
Trên phim X-quang, có tổn thương tiêu xương thấm nhiễm với phản ứng màng xương xâm lấn, xói mòn vỏ xương và giãn rộng.
Ảnh T2 DIXON trục ngang cho thấy nhiều khối mô mềm dọc theo xương cánh tay.
Chuỗi xung sau tiêm thuốc cản từ thể hiện ngấm thuốc dạng vách-nốt, viêm màng xương xâm lấn và các vùng nhầy trong khối u không ngấm thuốc cả ở phần gần tủy xương lẫn trong khối mô mềm phía trong.
Kết luận
High grade CS.
Dedifferentiated chondrosarcoma
Đầu tiên hãy xem các hình ảnh của bệnh nhân 79 tuổi bị u xương.
Sau đó tiếp tục đọc.
Hình ảnh
Phim X-quang cho thấy một khối u lớn ở thân xương đùi với hình ảnh vôi hóa dạng bỏng ngô điển hình ở phần xa và thành phần tiêu xương nhiều hơn ở phần gần.
Hình ảnh phóng đại chi tiết ở tư thế nghiêng cho thấy khối u xâm lấn vỏ xương và nguy cơ cao gãy xương bệnh lý.
Phần đuôi của khối u có hình ảnh giống u sụn không điển hình (ACT) với hiện tượng lõm vỏ xương khu trú, trong khi phần đầu có hình ảnh giống u sụn ác tính độ cao (CS độ cao).
Kết luận
Đây là hình ảnh điển hình của sarcoma sụn phản biệt hóa, với một phần có biểu hiện như khối u sụn độ thấp đến trung bình với sự chuyển tiếp đột ngột sang thành phần sarcoma độ cao (đôi khi không có nguồn gốc sụn).
Phân nhóm này
thường gặp ở người lớn tuổi.
Tỷ lệ sống còn toàn bộ của sarcoma sụn phân hóa kém rất thấp so với sarcoma sụn độ II và độ III, do bệnh nhân thường đã có di căn phổi và xương tại thời điểm chẩn đoán.
Continue with the next images…
Hình ảnh
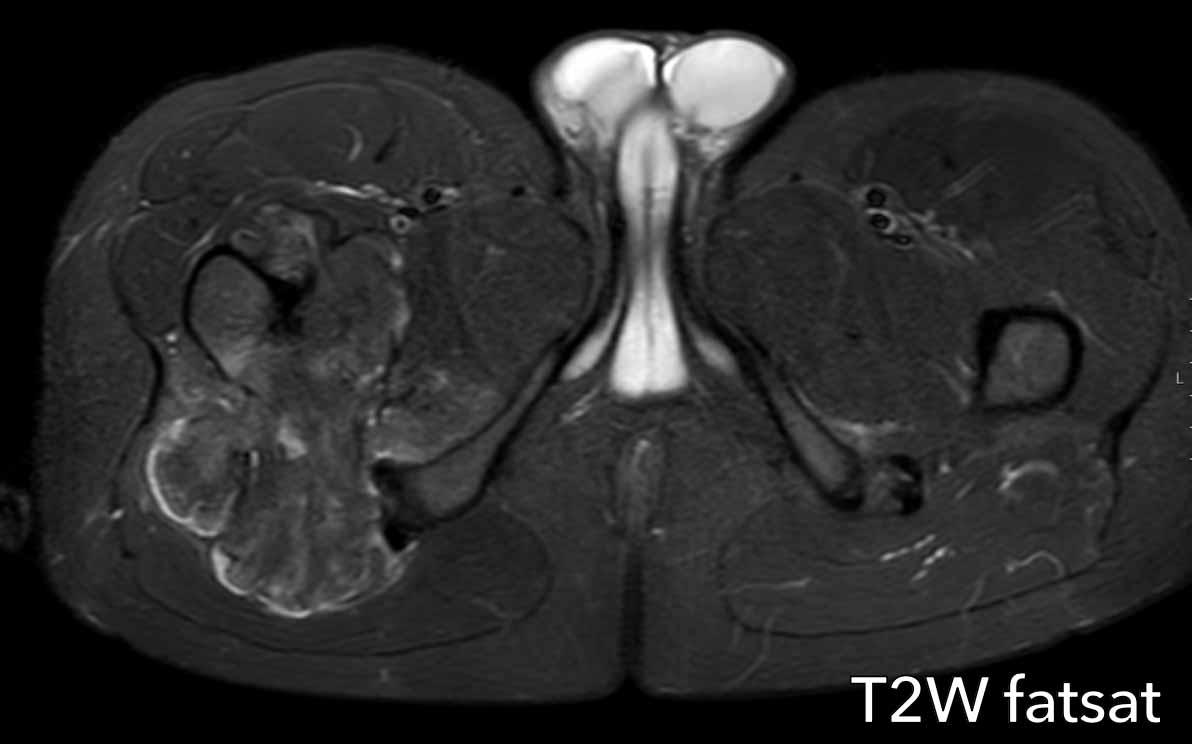
Lưu ý khuyết tật vỏ xương trên ảnh T2 DIXON axial và khối mô mềm xung quanh.
Một phần khối u không ngấm thuốc và vùng chất nhầy này cho thấy đây là u sụn ác tính độ cao.
Như trên phim X-quang, trường hợp này là một chondrosarcoma phân hóa kém điển hình, trong đó phần dưới có biểu hiện như một ACT và phần gần như một sarcoma độ cao.
Thường gặp dưới dạng khối u lớn ở bệnh nhân cao tuổi.
Hình ảnh tưới máu cho thấy
sự tăng cường tín hiệu không đồng nhất trong khối u sụn biệt hóa kém này.
Phần nhầy (đường màu xanh lam)
không có sự tăng cường tín hiệu.
Continue with the PET-CT…
Chúng tôi đã thảo luận trước đây rằng 18F-FDG PET-CT không được khuyến cáo cho u sụn ác tính để phân biệt giữa khối u sụn không điển hình và các khối u độ cao.
Tuy nhiên, trong ung thư sụn dạng biệt hóa,
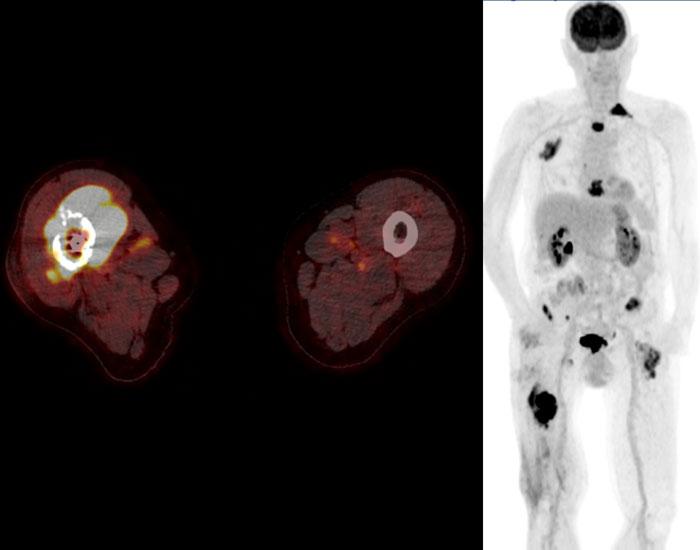
PET CT kết hợp với CT chẩn đoán lồng ngực có thể được thực hiện để tìm kiếm bệnh di căn.
Ung thư sụn dạng biệt hóa ở xương đùi phải cho thấy độ bắt giữ FDG cao và hình ảnh toàn thân cho thấy nhiều di căn xương ở xương đùi trái, xương đòn trái, các xương sườn trên bên phải và xương ức.
Di căn hạch bạch huyết cạnh chậu hiện diện ở cả hai bên.
Do chondrosarcoma không nhạy cảm với xạ trị và hóa trị, bệnh nhân được điều trị giảm nhẹ, bao gồm đóng đinh xương đùi phải để phòng ngừa gãy xương.
Thật không may, bệnh nhân đã phát triển gãy xương bệnh lý ở xương đùi trái và sau đó đã được điều trị.
Hình ảnh CT ngực theo mặt phẳng coronal cho thấy khối mô mềm xung quanh
ổ di căn tại xương đòn trái.
Không phát hiện di căn phổi.
Tiên lượng của u sụn dạng biệt hóa kém rất xấu với tỷ lệ sống còn toàn bộ 5 năm khoảng 18%.
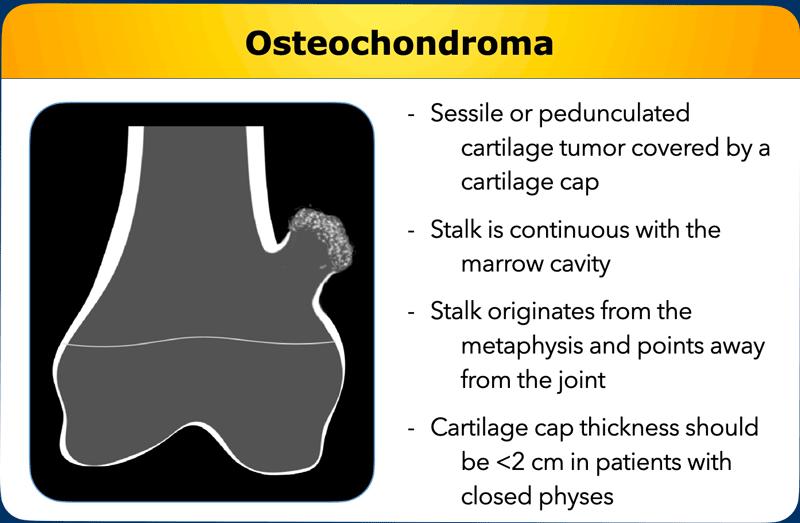
Osteochondromas
U xương sụn ngoại vi
là các khối u sụn ngoại vi, có nghĩa là chúng không nằm trong ống tủy xương.
Có hai phân nhóm hình thái học: tổn thương dạng không cuống (đáy rộng) hoặc dạng có cuống
(có cuống) được bao phủ bởi một mũ sụn.
Cuống của u xương sụn liên tục với khoang tủy xương, xuất phát từ vùng hành xương và hướng ra xa khớp.
Độ dày của mũ sụn phải nhỏ hơn 2 cm ở những bệnh nhân đã đóng sụn tăng trưởng theo tiêu chí của WHO được định nghĩa vào năm 2020.
Nếu mũ sụn đo được hơn 2 cm, đây là dấu hiệu đáng lo ngại cho u sụn vỏ xương không điển hình (ACT) hoặc thậm chí là ung thư sụn, và những tổn thương này cần được phẫu thuật cắt bỏ.
Ở
trẻ em, chỏm sụn của u xương sụn có thể dày hơn 2 cm do
bộ xương của chúng vẫn đang trong quá trình phát triển.
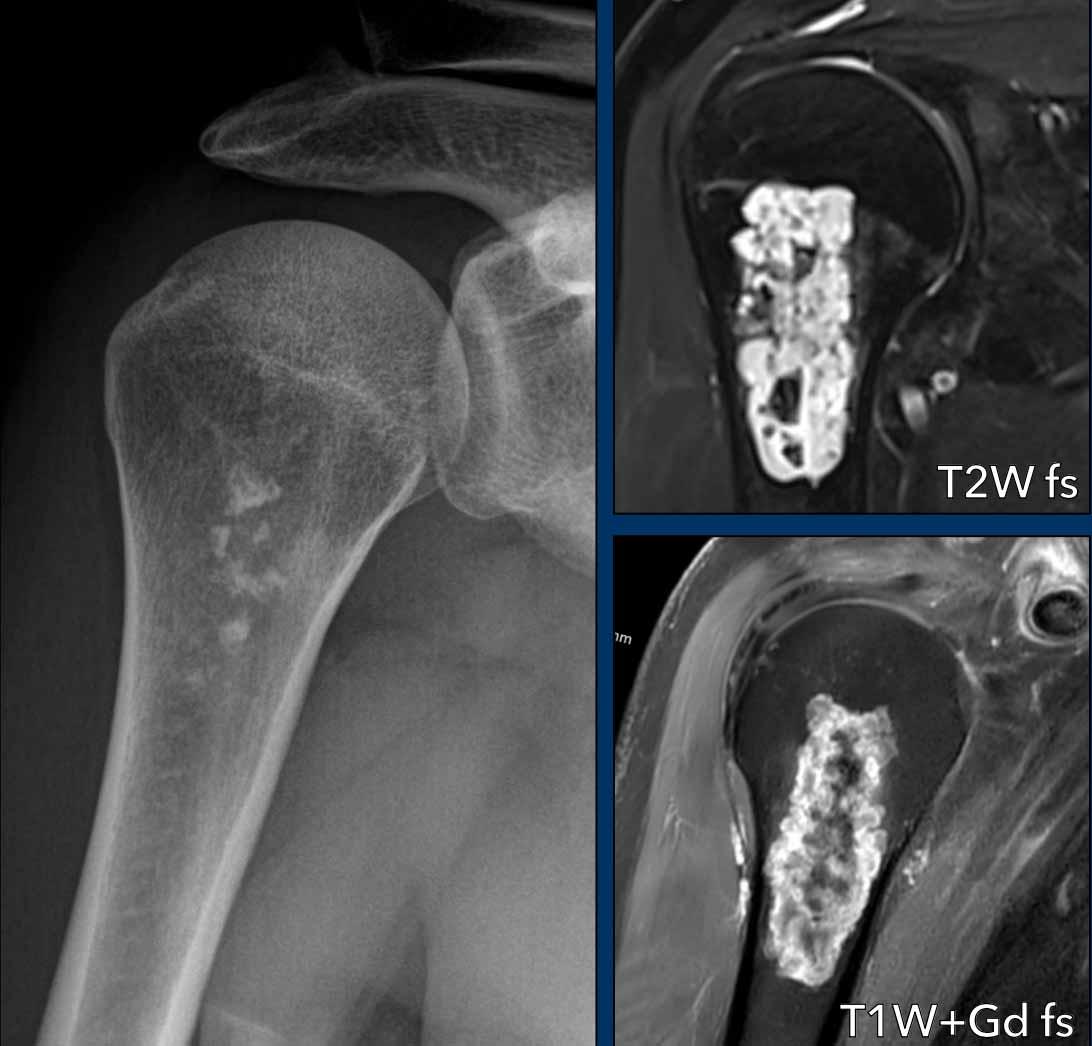
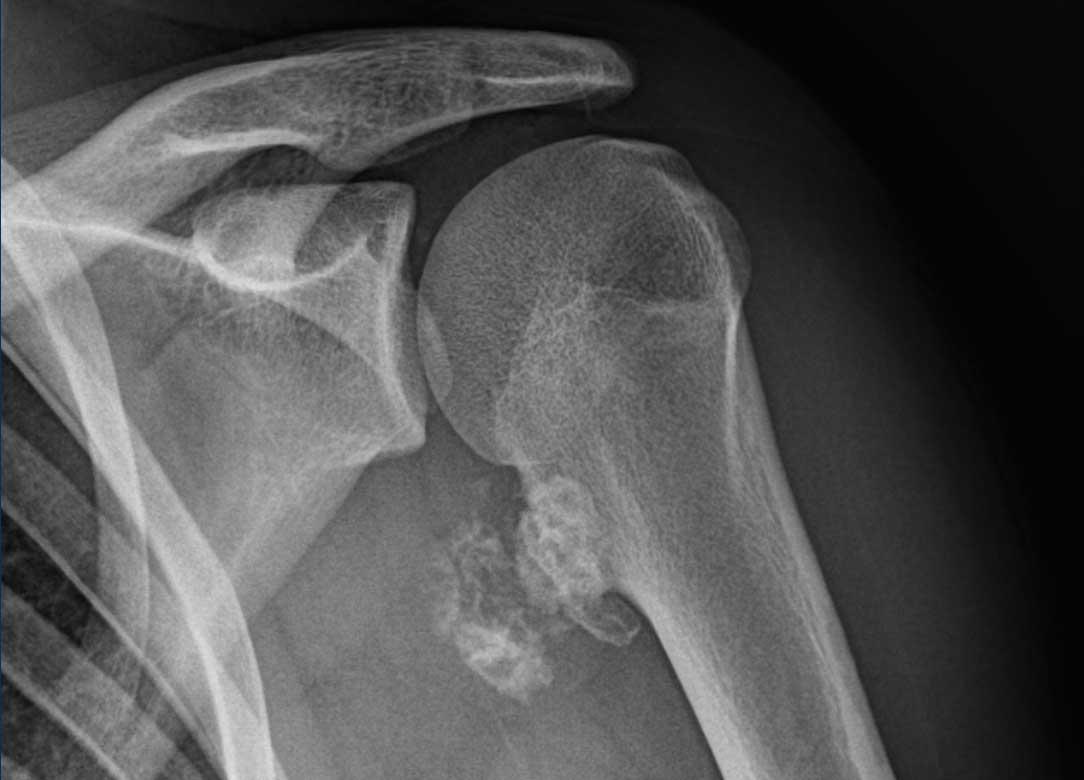
Hình ảnh X-quang này của bệnh nhân 17 tuổi
có biểu hiện đau vai trong 2
tháng.
Hình ảnh
Có một tổn thương có cuống xuất phát từ hành xương đầu trên xương cánh tay.
Cuống xương cho thấy sự liên tục của tủy xương và một mũ sụn bên trên chứa các vôi hóa dạng sụn.
Những đặc điểm này điển hình cho u xương sụn (osteochondroma).
Trên phim X-quang, phần sụn mũ đã vôi hóa và do đó có thể nhìn thấy được khá lớn, đó là lý do tại sao MRI được thực hiện để đo chính xác độ dày của mũ sụn.
Continue with the MR-images…
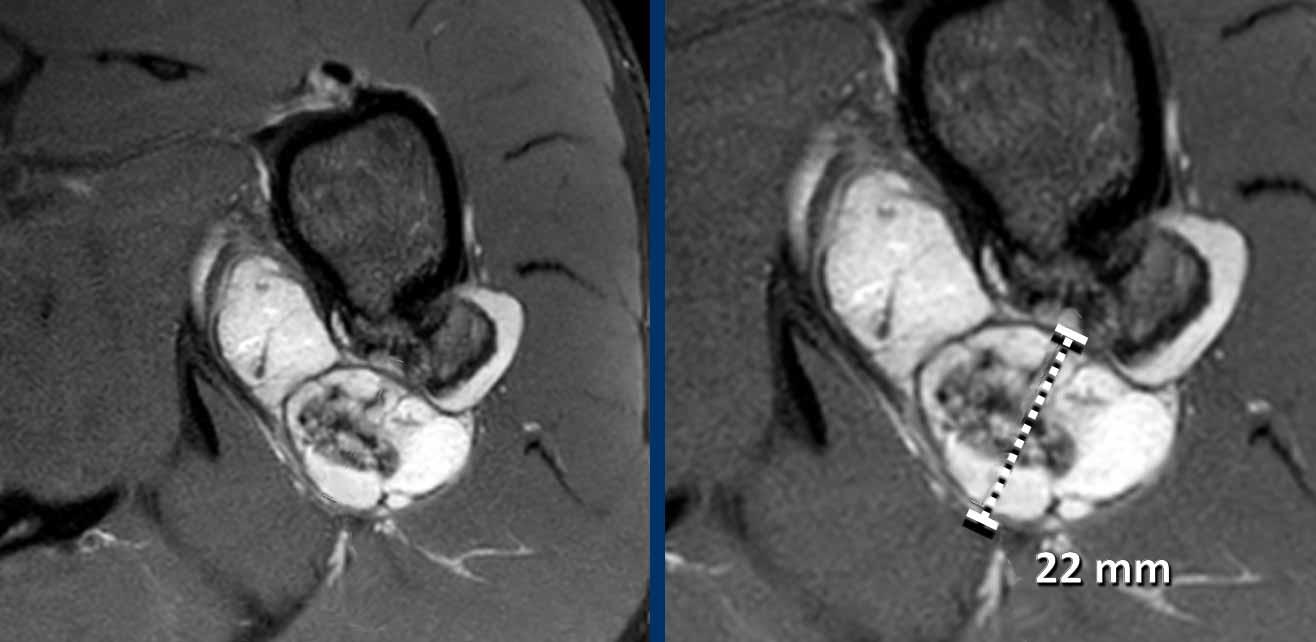
Độ dày của mũ sụn được đo vuông góc với vỏ xương trên chuỗi xung T2.
Hình ảnh
Hình ảnh T2W trục ngang có kỹ thuật ức chế mỡ cho thấy u xương sụn ở mặt sau đầu trên xương cánh tay trái với độ dày mũ sụn 22 mm.
Trong các tổn thương
có mũ sụn > 2 cm, phẫu thuật cắt bỏ được thực hiện để loại trừ
u sụn ác tính.
Khối u đã được cắt bỏ và
kết quả giải phẫu bệnh phù hợp với u vỏ thượng thận ngoại vi.
Hình ảnh
Phim X-quang cho thấy một tổn thương dạng膨胀 với sự khoáng hóa chất nền sụn xuất phát từ xương đùi phải ở mức mấu chuyển nhỏ.
Mũ sụn có vẻ được phân định rõ ràng và trưởng thành.
MRI được thực hiện để đánh giá độ dày sụn của chỏm.
Continue with the MRI…
Hình ảnh T2W có bão hòa mỡ cho thấy một mũ sụn mỏng phủ bên trên chỉ 3 milimet.
Phần còn lại của tổn thương đã trưởng thành, có nghĩa là nó chứa tủy xương với tín hiệu bị ức chế trên chuỗi xung bão hòa mỡ
Continue with the CT….
Ngoài ra, hãy xem sự trưởng thành xương hoàn toàn
của mũ sụn trên CT không tiêm thuốc cản quang.
Bờ viền của tổn thương được xác định rõ ràng.
Tổn thương này được gọi là u xương sụn vì không có dấu hiệu ác tính, không nghi ngờ ACT hoặc u sụn ác tính.
Đôi khi các u xương sụn này được
cắt bỏ do các triệu chứng cơ học hoặc sau gãy xương, và chúng có thể
gây ra một túi hoạt dịch ở phía trên.
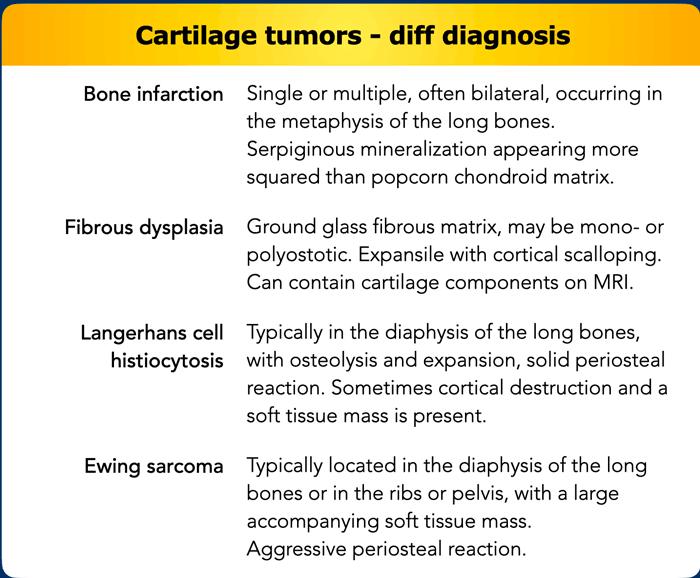
Differential diagnosis of Chondroid tumors
Chẩn đoán phân biệt các khối u sụn phụ thuộc vào độ tuổi, vị trí và việc có tổn thương đơn độc hay đa ổ.
Một số ví dụ về chẩn đoán phân biệt được trình bày trong bảng.
Nhồi máu xương và loạn sản xơ đa xương là những tổn thương “không cần can thiệp”.
Điều này có nghĩa là những tổn thương này có hình ảnh đặc trưng đến mức có thể được chẩn đoán xác định chỉ dựa trên phim X-quang mà không cần sinh thiết.
Tuy nhiên, nếu chỉ có một tổn thương đơn độc và chẩn đoán loạn sản xơ chưa chắc chắn, có thể thực hiện sinh thiết dưới hướng dẫn của CT.
Trong trường hợp các khối u có tính xâm lấn cao, các khối u xương nguyên phát khác như sarcoma Ewing và sarcoma xương có thể được đưa vào chẩn đoán phân biệt.
Đặc biệt, phân nhóm hiếm gặp là sarcoma xương tiêu xương hoặc sarcoma xương dạng sụn có thể khó phân biệt với các khối u dạng sụn.
Trong trường hợp nghi ngờ, cần tiến hành sinh thiết để chẩn đoán giải phẫu bệnh, vì điều này có ảnh hưởng quan trọng đến phương pháp điều trị (chẳng hạn như hóa trị liệu ở bệnh nhân sarcoma xương).
Ở bệnh nhân trên 50 tuổi, chẩn đoán phân biệt bao gồm di căn và u tương bào.
Nhồi máu xương
Chẩn đoán phân biệt phổ biến nhất cho tình trạng khoáng hóa chất nền ở hành xương của xương dài là nhồi máu xương.
Các vôi hóa này có hình dạng vuông hơn là tròn như trong các khối u sụn.
Ngoài ra, nhồi máu xương thường đa ổ và có thể xảy ra ở cả hai bên.
Hình ảnh
Phim X-quang cho thấy nhiều tổn thương xơ cứng dạng rắn bò ở đầu xa xương đùi và đầu gần xương chày, tập trung ở vùng hành xương.
Hình ảnh này điển hình cho nhồi máu xương và xảy ra do sử dụng corticosteroid kéo dài ở bệnh nhân mắc lupus ban đỏ hệ thống (SLE).
Lưu ý sự vắng mặt của các vôi hóa dạng chấm sụn.
Loạn sản xơ
Trong chẩn đoán phân biệt, chúng ta có thể xem xét loạn sản xơ, thường chứa thành phần sụn.
Trong hầu hết các trường hợp, hình ảnh kính mờ trên phim X-quang giúp phân biệt.
Đầu tiên hãy xem các hình ảnh của một nam giới 23 tuổi có tiền sử dậy thì sớm (pubertas praecox). Sau đó tiếp tục đọc.
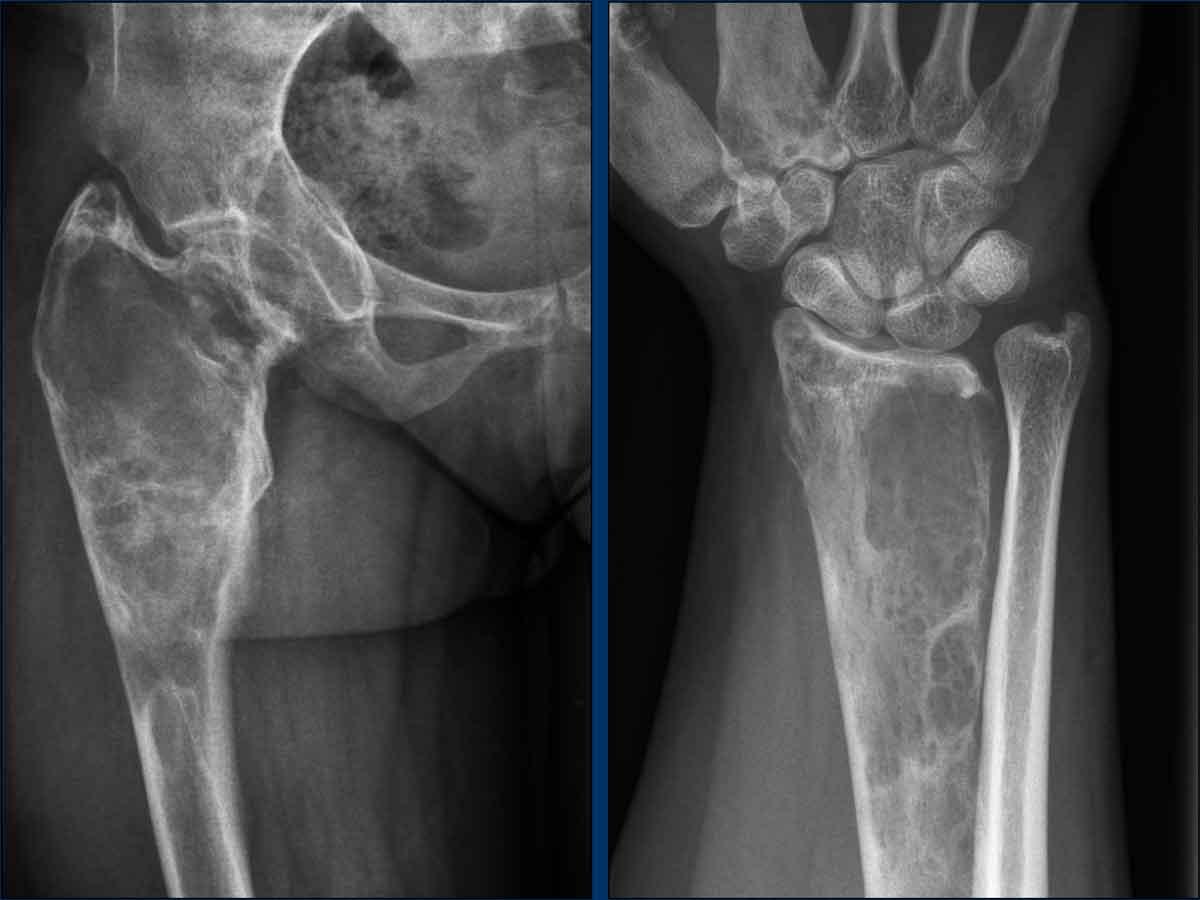
Hông
Có sự giãn nở của đầu trên xương đùi với sự mở rộng của hành xương và tổn thương tiêu xương dạng kính mờ với bờ xơ cứng trong ống tủy. Lưu ý tình trạng thoái hóa khớp háng thứ phát.
Cổ tay
Đầu dưới xương quay có hình ảnh tương tự với cấu trúc xương bị thay đổi do các tổn thương tiêu xương dạng kính mờ kèm giãn nở. Xương đốt bàn tay thứ nhất và thứ hai cũng bị ảnh hưởng.
Kết luận
Tổn thương đa xương kết hợp với tuổi tác, tiền sử dậy thì sớm và hình ảnh X-quang làm cho trường hợp này mang tính chất đặc trưng bệnh lý của loạn sản xơ xương (FD).
Không nên thực hiện sinh thiết.
Bệnh nhân này được biết đến với chứng loạn sản xơ đa xương như một phần của hội chứng McCune Albright.
Hình ảnh
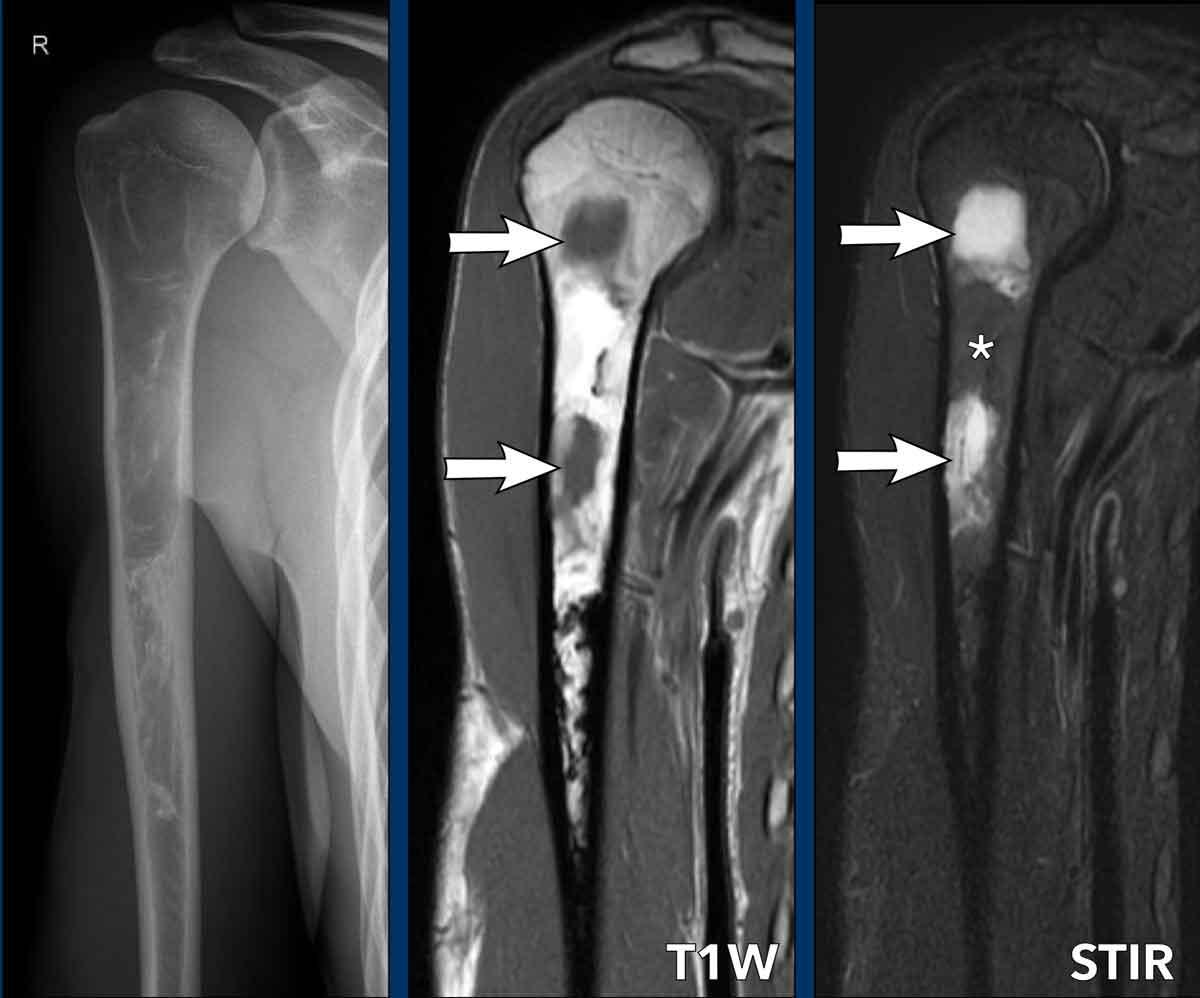
Hình ảnh X-quang xương cánh tay phải của bệnh nhân 26 tuổi cho thấy một tổn thương lớn lấp đầy ống tủy của vùng hành xương và thân xương cánh tay gần, với hình ảnh tiêu xương và kính mờ cùng các thành phần đặc xương hơn ở phía xa.
Không có phản ứng màng xương hoặc các đặc điểm xâm lấn khác.
Dựa vào độ tuổi và hình ảnh này, Loạn sản xơ (FD) có thể là chẩn đoán phù hợp.
MRI đã được thực hiện để đánh giá chi tiết hơn trong trường hợp này.
Hình ảnh T1 và STIR mặt phẳng coronal cho thấy các thành phần dạng nang trong tổn thương, biểu hiện giảm tín hiệu trên T1W và tăng tín hiệu trên STIR (mũi tên). Đây là những đặc điểm điển hình của loạn sản xơ (FD).
Giữa các vùng nang là mô mỡ, biểu hiện tăng tín hiệu trên T1W và bị xóa tín hiệu trên STIR (dấu hoa thị).
Lưu ý phần xa của tổn thương có tín hiệu rất thấp tương ứng với vùng xơ cứng trên X-quang.
FD có thể xuất hiện không đồng nhất và chứa các thành phần sụn liền kề với các vùng nang hoặc xơ cứng.
Không cần sinh thiết vì những phát hiện này phù hợp với FD đơn xương.
U mô bào tế bào Langerhans
Ở xương sườn, u mô bào tế bào Langerhans có thể bắt chước một khối u sụn.
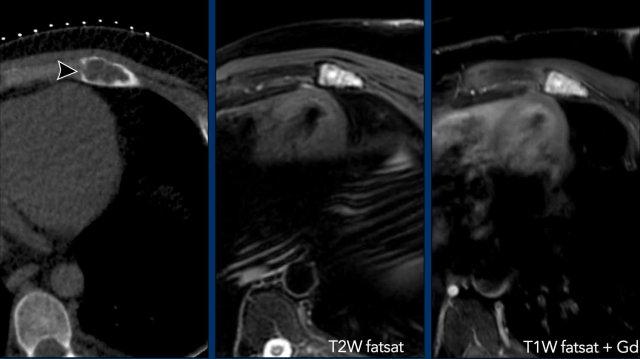
Hình ảnh
- Phát hiện tình cờ trên CT ngực với tổn thương tiêu xương dạng giãn rộng tại khớp sụn sườn bên trái. Tổn thương có hình ảnh lõm vỏ sò và phá hủy khu trú vỏ xương, không tìm thấy chất nền sụn.
- Hình ảnh T2W có fatsat cho thấy tổn thương tăng tín hiệu với viền xơ cứng.
- Sau tiêm thuốc cản quang, tổn thương ngấm thuốc đồng nhất, không có hình ảnh ngấm thuốc dạng vách ngăn hay nốt.
Kết luận
Chẩn đoán phân biệt bao gồm u sụn (CS-I vì xương sườn là một phần của bộ xương trục), u mô bào tế bào Langerhans (vị trí điển hình, bệnh nhân trẻ tuổi), và ở bệnh nhân trên 50 tuổi cần nghĩ đến đa u tủy xương (vị trí điển hình).
Sinh thiết được thực hiện dưới hướng dẫn của CT và LCH là chẩn đoán cuối cùng.
Tổn thương được theo dõi và tự thoái lui mà không cần điều trị.
Trong trường hợp các khối u có tính xâm lấn cao (CS độ cao), các khối u xương nguyên phát khác như sarcoma Ewing và sarcoma xương có thể được đưa vào chẩn đoán phân biệt.
Đặc biệt trong các trường hợp sarcoma xương tiêu xương hiếm gặp hơn, việc phân biệt với các khối u dạng sụn có thể rất khó khăn.
Ở bệnh nhân trên 50 tuổi, di căn có thể là yếu tố gây nhầm lẫn với khối u dạng sụn.
WHO classification of chondroid tumors
Trong phân loại WHO năm 2013,
thuật ngữ u sụn không điển hình (ACT) được đưa ra như một từ đồng nghĩa với
u sụn ác tính độ 1 (CS1) và được phân loại là trung gian (xâm lấn tại chỗ)
nhằm phản ánh đặc điểm lâm sàng của các tổn thương biệt hóa tốt độ thấp này.
Lý luận đưa ra là các tổn thương như vậy,
đặc biệt ở các xương dài, có hành vi xâm lấn tại chỗ và không
di căn. Do đó, chúng không nên được phân loại là có tiềm năng ác tính hoàn toàn
(1).
Trong phiên bản WHO 2020, thuật ngữ ACT
chỉ được dùng cho các u sụn ác tính độ thấp nằm trong các xương dài của
bộ xương chi.
Thuật ngữ “CS1” nên được dùng cho các khối u của
bộ xương trục, bao gồm xương chậu, xương sườn, xương bả vai và nền sọ (xương
dẹt), phản ánh
tiên lượng lâm sàng kém hơn của các khối u tại những vị trí này.
ACT trung tâm nguyên phát phát sinh ở tủy xương dài mà không có tổn thương tiền thân lành tính.
ACT trung tâm thứ phát phát sinh ở trung tâm xương có liên quan đến một u sụn nội xương có sẵn từ trước.
ACT ngoại vi ở xương dài phát sinh thứ phát trong mũ sụn của một u xương sụn có sẵn từ trước.
WHO 2020 xác định ngưỡng cắt 2 cm cho độ dày mũ sụn.
Other changes in the 2020 WHO classification
are:
- U nguyên bào sụn và u sợi sụn nhầy (trước đây được phân loại
là khối u trung gian xâm lấn tại chỗ) hiện nay được phân loại
là lành tính. - Chondromatosis hoạt dịch (trước đây được phân loại là u lành tính) hiện nay đã được phân loại vào nhóm u trung gian xâm lấn tại chỗ do hành vi xâm lấn tại chỗ của nó, được đặc trưng bởi tỷ lệ tái phát tại chỗ cao.
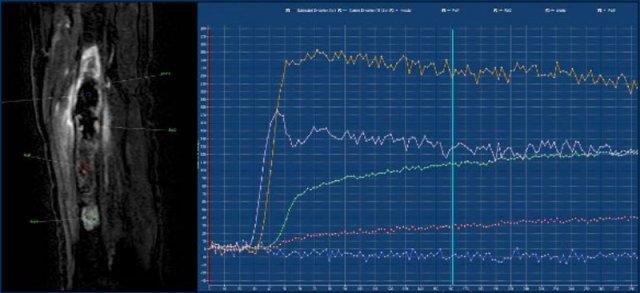
MR perfusion
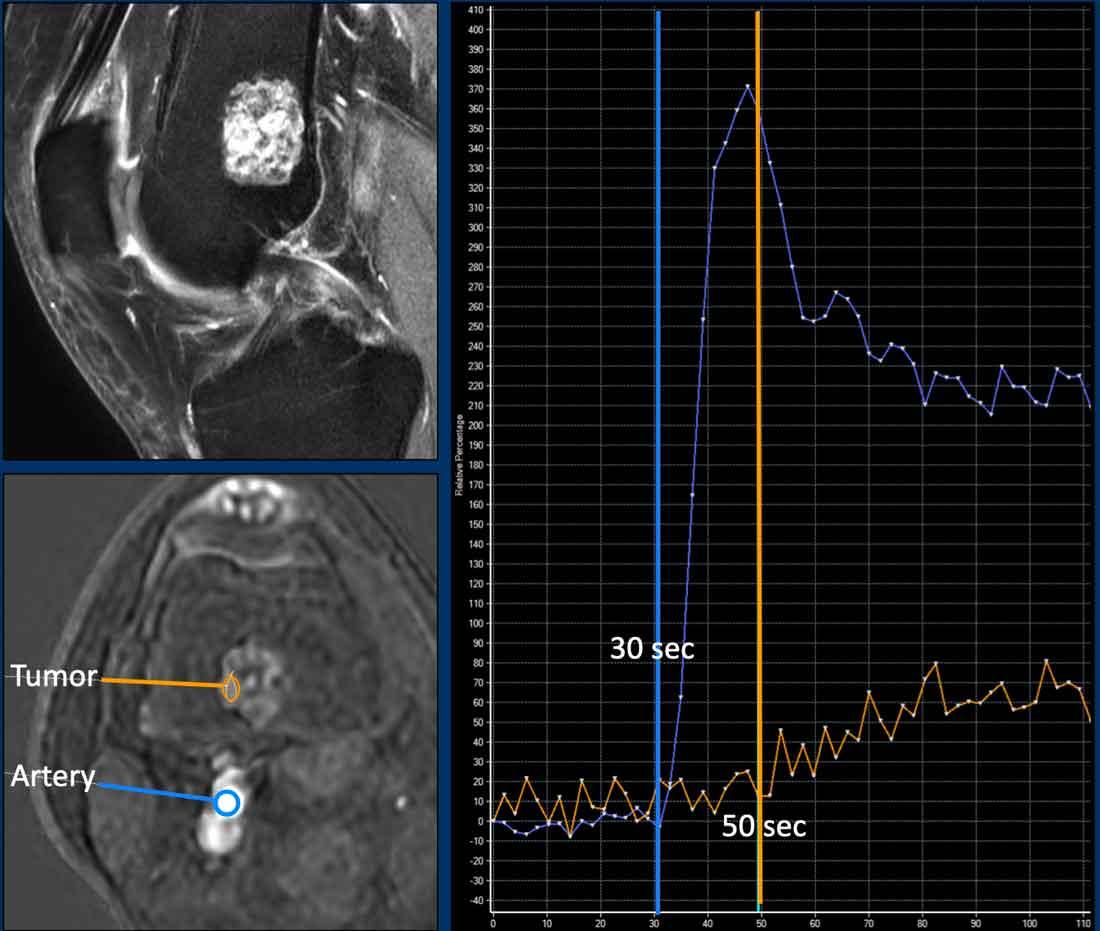
ACT along the posterior cortex in the distal femur showing septonodular enhancement after contrast. Two ROIs were placed, one in the tumor (orange) and one in the popliteal artery (blue).
MRI tưới máu là một kỹ thuật chẩn đoán hình ảnh chức năng trong đó quá trình ngấm thuốc sớm của khối u được theo dõi sau khi tiêm bolus gadolinium tĩnh mạch.
Kỹ thuật này cung cấp thông tin về sự mạch hóa và tưới máu, tính thấm mao mạch và thể tích khoang kẽ.
Kỹ thuật này được sử dụng cho các khối u mô mềm và xương (chủ yếu tại các trung tâm ung thư chuyên biệt) trên toàn thế giới, và có thể hỗ trợ ví dụ như trong việc lựa chọn vùng không hoại tử để sinh thiết, hoặc để phân biệt tái phát tại chỗ với mô hạt. Tưới máu có thể giúp đặc trưng hóa các tổn thương và phân biệt tổn thương lành tính với ác tính.
MRI tưới máu thực chất có nghĩa là bạn đánh giá sự xuất hiện và thải trừ của thuốc tương phản gadolinium trong khối u theo thời gian.
Để thực hiện điều này, cần thu nhận các hình ảnh rất nhanh với độ phân giải thời gian cao (mỗi 2 hoặc 3 giây), trong khi thuốc tương phản đi vào và rời khỏi khối u trong tổng thời gian từ 3 đến 5 phút.
Sau khi thu nhận các hình ảnh động, giao thức thường được hoàn thành bằng các chuỗi xung tĩnh sau tiêm thuốc tương phản trên 2 mặt phẳng khác nhau.
Sử dụng phần mềm xử lý hậu kỳ, một vùng quan tâm (ROI) được vẽ trong một động mạch gần khối u. Tiếp theo, một hoặc nhiều ROI được vẽ trong khối u và trong một cơ lành để tham chiếu.
Các ROI khác nhau này sau đó được vẽ trên đường cong cường độ theo thời gian (TIC).
Trong các khối u sụn, tưới máu được sử dụng để phân biệt u sụn lành tính (enchondroma) với ung thư sụn (chondrosarcoma).
Ngưỡng cắt 10 giây được dùng để phân biệt ngấm thuốc nhanh và ngấm thuốc chậm. Tuy nhiên, có thể xảy ra sự chồng lấp trong các kiểu ngấm thuốc sớm giữa ung thư sụn (CS) và u sụn lành tính, ví dụ: một số u sụn lành tính có thể ngấm thuốc nhanh, nhưng cũng có những khối u sụn ác tính độ thấp (ACT) ngấm thuốc chậm.
Hình ảnh
Ví dụ về một ACT tăng cường chậm (đường màu cam), hơn 10 giây sau động mạch (đường màu xanh lam).
Hình ảnh
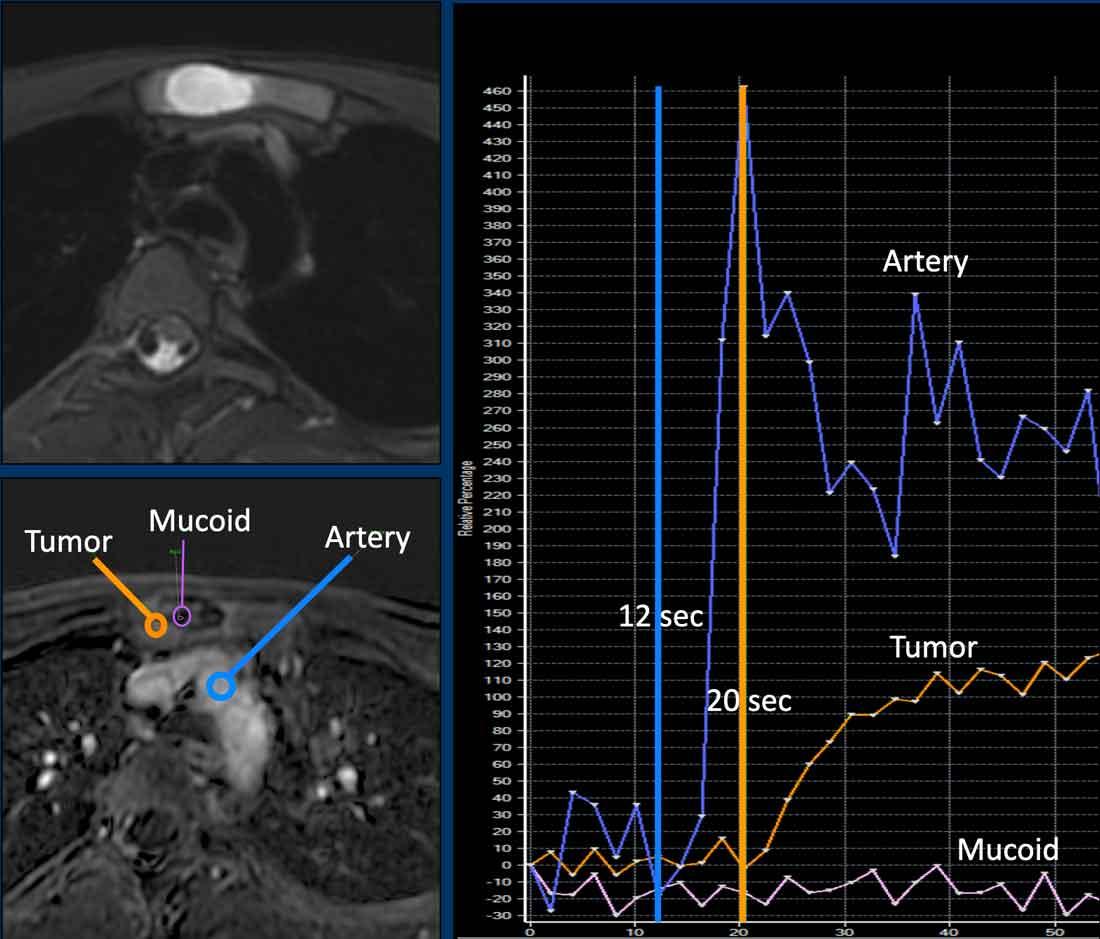
Khối u sụn ở xương ức với phù nề quanh tổn thương và ngấm thuốc dạng vách-nốt.
Các hình ảnh tưới máu cho thấy khối u ngấm thuốc nhanh (vùng ROI và đường cong màu cam), trong vòng 8 giây sau động mạch chủ (vùng ROI và đường cong màu xanh dương).
Vùng ROI và đường cong màu hồng đại diện cho thành phần nhầy không ngấm thuốc.
Tổn thương này đã được cắt bỏ.
Chẩn đoán cuối cùng: Sarcoma sụn độ I (CS-I) ở xương ức
Có nhiều kiểu ngấm thuốc khác nhau, và chúng được định nghĩa để giúp các bác sĩ X-quang đặc trưng hóa các loại khối u khác nhau.
Ví dụ, ngấm thuốc nhanh (trong vòng 10 giây sau động mạch) tiếp theo là thải thuốc là đặc trưng của ổ viêm trong u xương dạng xương hoặc u tế bào khổng lồ của xương, và được gọi là đường cong loại IV.
Charity
Toàn bộ lợi nhuận của Radiology Assistant được chuyển đến Medical Action Myanmar, tổ chức được điều hành bởi Bác sĩ Nini Tun và Bác sĩ Frank Smithuis sr, người là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào đây hoặc vào hình ảnh bên dưới để xem video của Medical Action Myanmar và nếu bạn thích Radiology Assistant, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.