U ruột non
U ruột non là bệnh lý hiếm gặp, chiếm 3-6% các khối u đường tiêu hóa.
Biểu hiện lâm sàng không đặc hiệu.
Các triệu chứng bao gồm thiếu máu, xuất huyết tiêu hóa, đau bụng hoặc tắc ruột non.
Trong bài viết này, chúng tôi sẽ tập trung vào bốn loại ác tính ruột non thường gặp nhất:
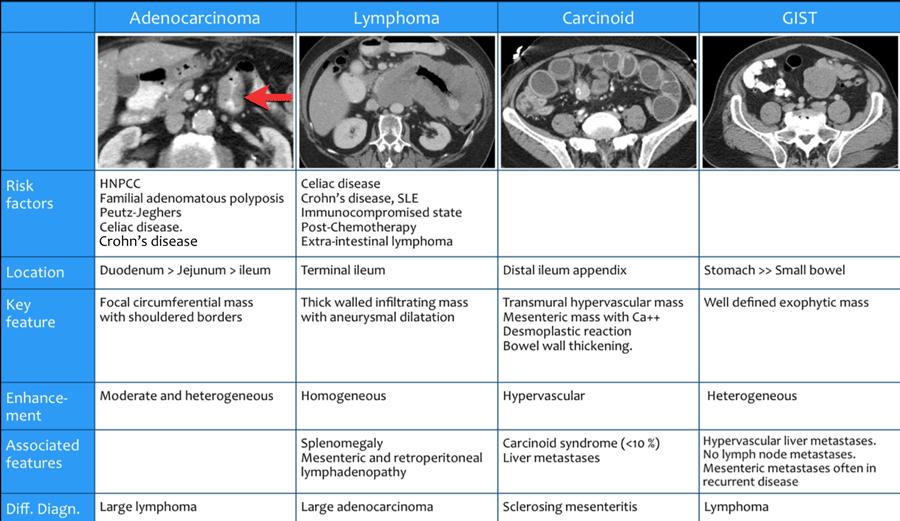
- Ung thư biểu mô tuyến (Adenocarcinoma)
- U lympho (Lymphoma)
- U carcinoid (Carcinoid)
- U mô đệm đường tiêu hóa (GIST)
Chẩn đoán phân biệt sẽ được thảo luận.
Tổng quan
Bảng trình bày các đặc điểm của các khối u ruột non ác tính thường gặp nhất.
Nhấp vào bảng để phóng to hình ảnh.
- HNPCC
Ung thư đại trực tràng di truyền không đa polyp hay hội chứng Lynch. Đây là bệnh lý di truyền trội trên nhiễm sắc thể thường với nguy cơ cao mắc các khối u đường tiêu hóa. - Đa polyp tuyến có tính chất gia đình
FAP là bệnh lý di truyền trong đó hình thành nhiều polyp tuyến. - Hội chứng MEN-1
Đa u tuyến nội tiết type 1 hay hội chứng Wermer là hội chứng trong đó có thể phát triển các khối u nội tiết, bao gồm cả u carcinoid.
Ung thư biểu mô tuyến (Adenocarcinoma)
Ung thư biểu mô tuyến chiếm 25-40% tổng số các khối u ruột non.
Tuy nhiên, ung thư đại tràng phổ biến hơn gấp 50 lần.
50% ung thư biểu mô tuyến ruột non xảy ra ở tá tràng và hầu hết được phát hiện qua nội soi.
Hỗng tràng là vị trí phổ biến thứ hai.
Các yếu tố nguy cơ:
- HNPCC – ung thư đại trực tràng di truyền không đa polyp.
- Đa polyp tuyến có tính chất gia đình.
- Hội chứng Peutz-Jeghers.
- Bệnh Celiac.
- Bệnh Crohn – sự xuất hiện ở hồi tràng thường liên quan đến bệnh Crohn.
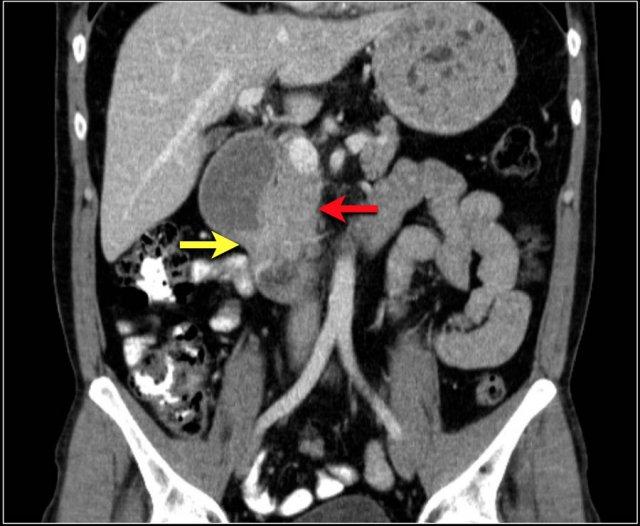
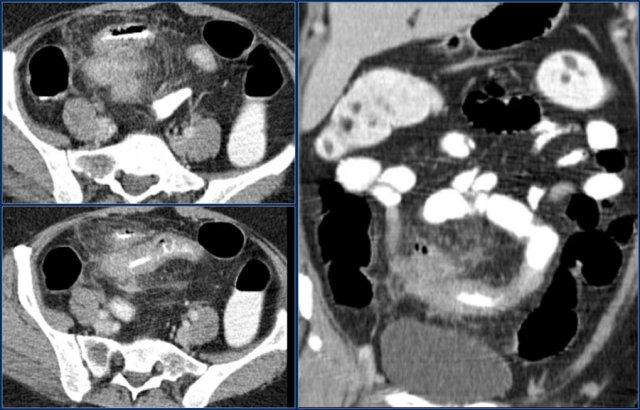
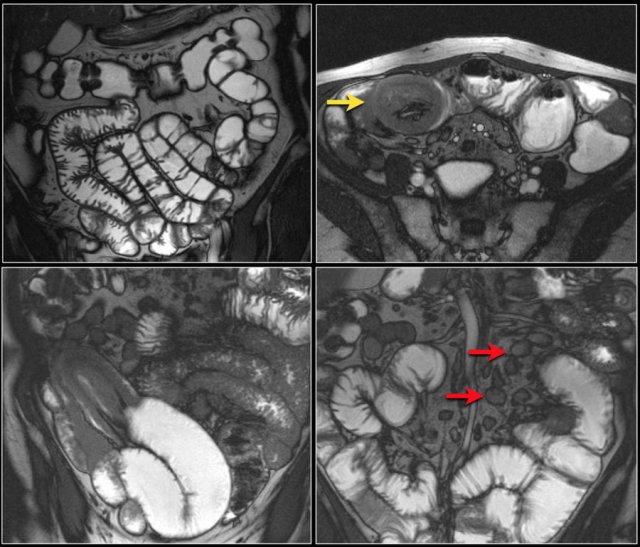
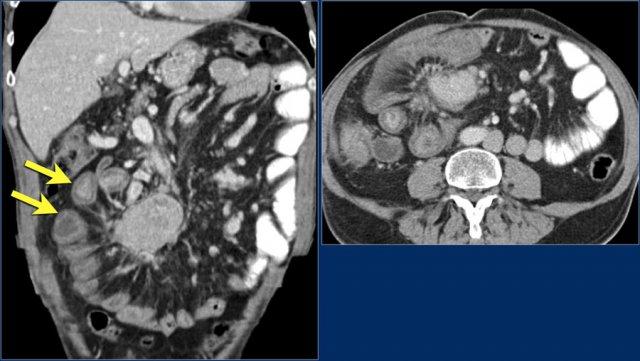
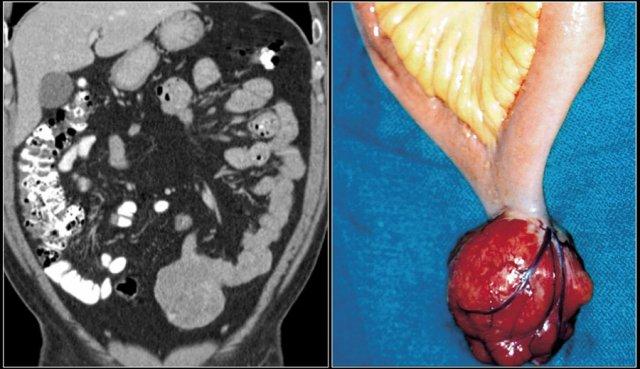
Hãy quan sát ảnh CT tái tạo mặt phẳng coronal.
Sau đó tiếp tục đọc.
Các dấu hiệu hình ảnh:
- Tổn thương hẹp lòng tá tràng do ung thư biểu mô tuyến (mũi tên vàng).
- Không thể phân tách khỏi tụy (mũi tên đỏ).
- Giãn tá tràng trước chỗ hẹp.
Hình ảnh điển hình của ung thư biểu mô tuyến ruột non là một khối khu trú, một ngăn, phát triển theo chu vi với bờ dạng vai và gây tắc nghẽn.
Ít gặp hơn, ung thư biểu mô tuyến có thể biểu hiện dưới dạng khối polyp trong lòng ruột, có thể dẫn đến lồng ruột.
Loét là một đặc điểm khá phổ biến.
Xâm lấn ngoài lòng ruột có thể biểu hiện dưới dạng thâm nhiễm mỡ (fat stranding).
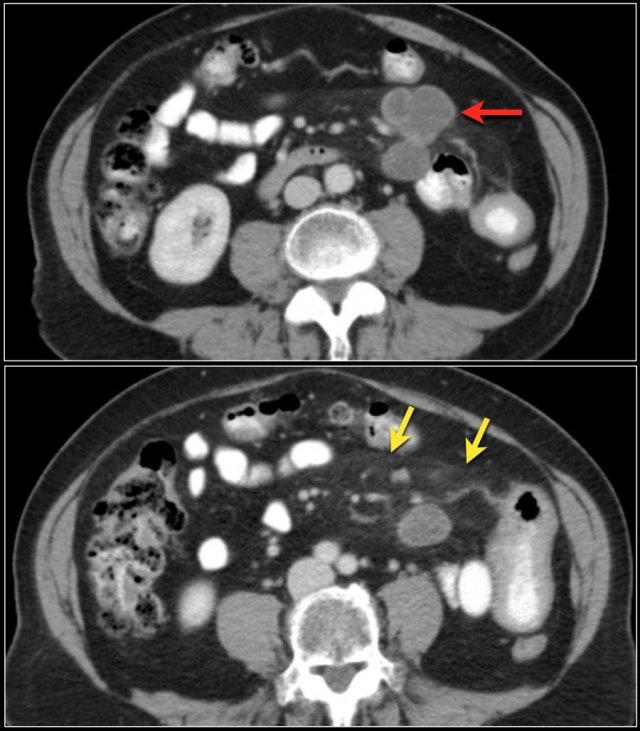
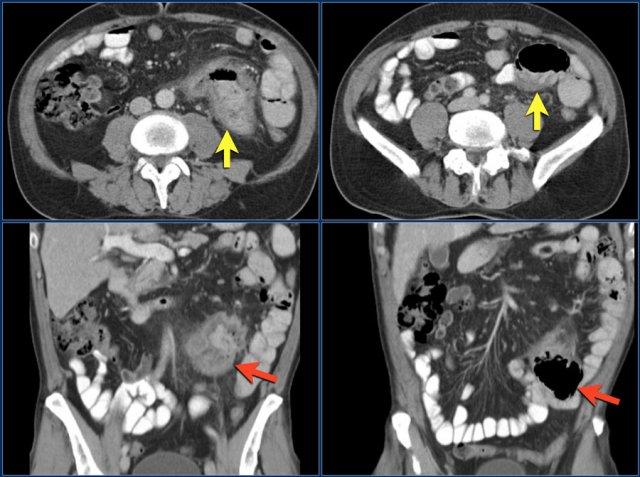
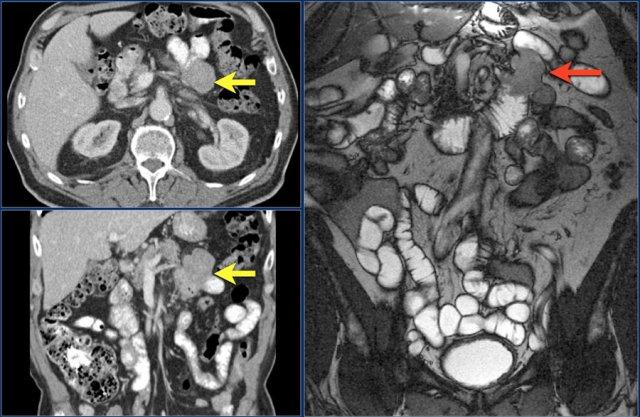
Đây là một ví dụ khác về ung thư tá tràng biểu hiện dưới dạng dày thành không đều ở đoạn xa tá tràng (các mũi tên).
Ung thư biểu mô tuyến thường ngấm thuốc mức độ vừa, trong khi u carcinoid ngấm thuốc mạnh.
Di căn gan và phúc mạc xảy ra thường xuyên.
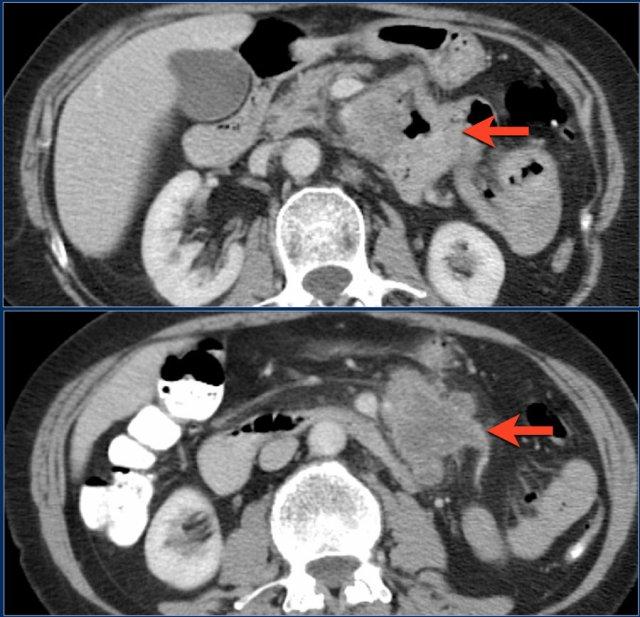
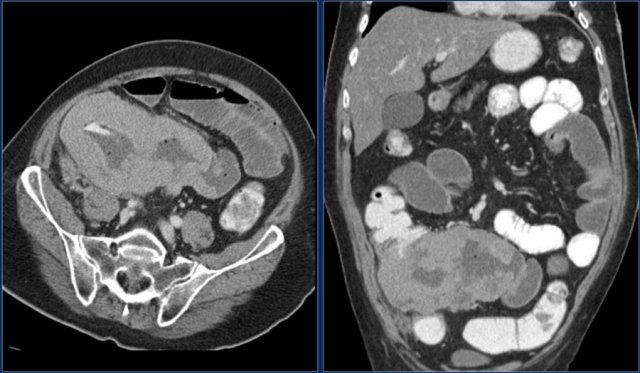
Các hình ảnh cho thấy một khối phát triển theo chu vi với bờ dạng vai.
Ung thư biểu mô tuyến kích thước lớn có thể bắt chước hình ảnh u lympho như trong trường hợp này.
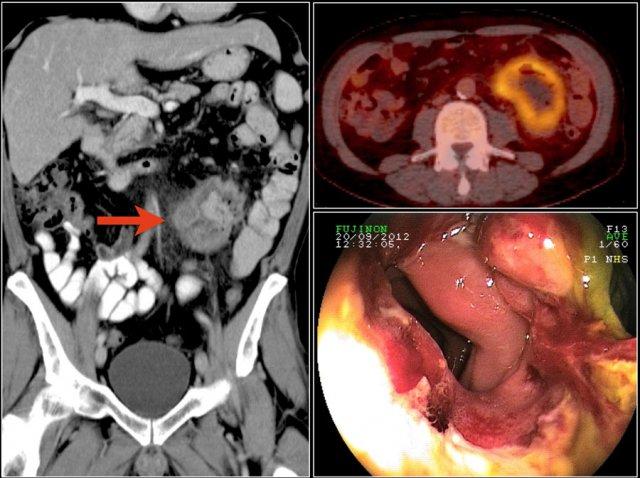
Các hình ảnh cho thấy một khối không đều ở đoạn gần hỗng tràng.
Mặc dù là khối phát triển theo chu vi với kích thước lớn, lòng ruột không bị tắc nghẽn.
Có một khối hạch bạch huyết tập hợp lớn giảm tỷ trọng ở mạc treo lân cận, phù hợp với di căn hạch bạch huyết hoại tử (hình dưới).
Kết quả giải phẫu bệnh xác nhận là ung thư biểu mô tuyến, nhưng các dấu hiệu này cũng có thể rất phù hợp với u lympho.
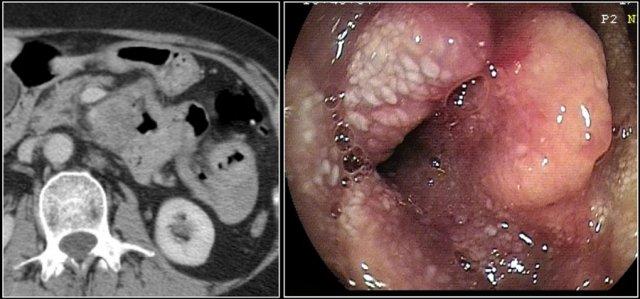
Đây là hình ảnh nội soi của khối u.
Đây là bệnh nhân có dày thành lan rộng ở đoạn gần hỗng tràng kèm giãn phình dạng túi phình.
Chẩn đoán hàng đầu trong danh sách chẩn đoán phân biệt của chúng tôi là u lympho, nhưng kết quả giải phẫu bệnh xác nhận là ung thư biểu mô tuyến.
Các đặc điểm gợi ý ung thư biểu mô tuyến là thâm nhiễm mỡ mạc treo (fat stranding) và di căn hạch bạch huyết.
Trong u lympho, thâm nhiễm mỡ ít gặp, nhưng di căn hạch bạch huyết vẫn xảy ra và thường có kích thước lớn hơn.
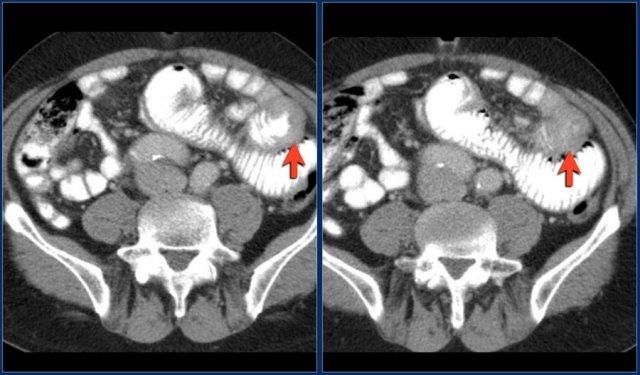
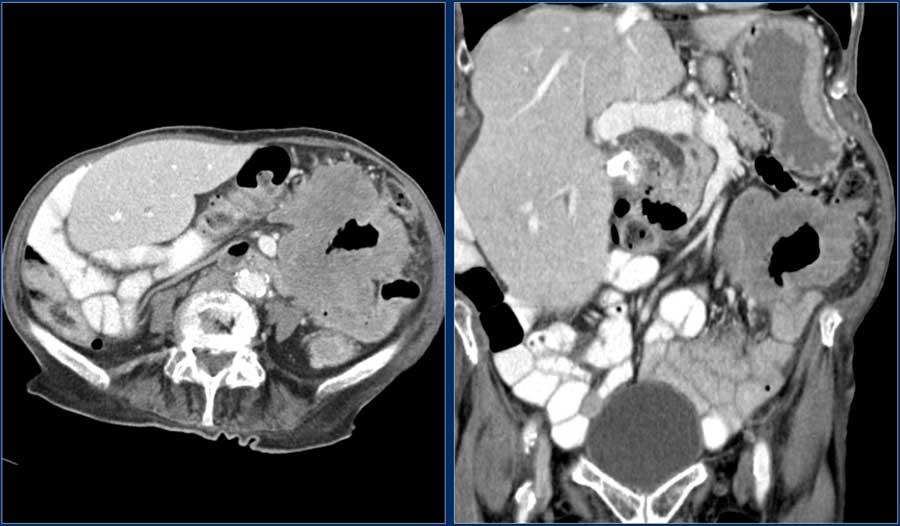
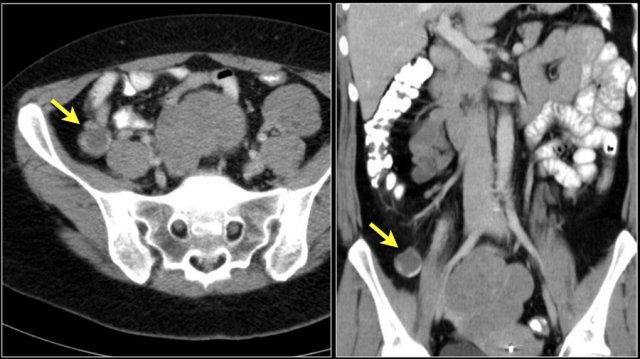
Các hình ảnh cho thấy một khối hình vòng ngắn gây tắc nghẽn ở hỗng tràng (mũi tên vàng) kèm hạch bạch huyết to (mũi tên đỏ).
Kết quả giải phẫu bệnh xác nhận là ung thư biểu mô tuyến.
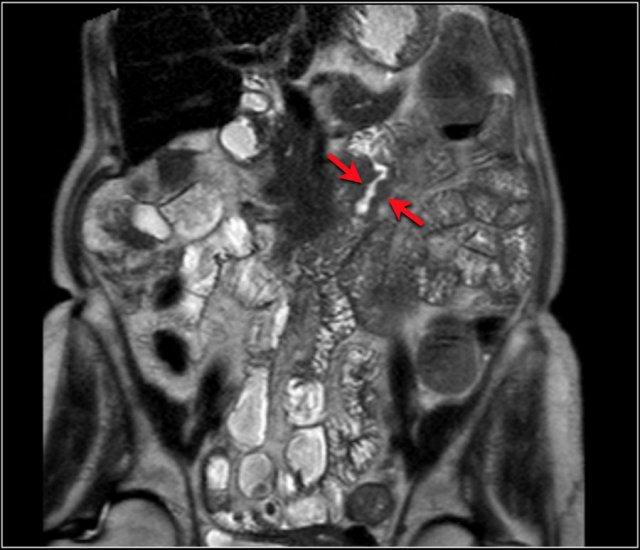
Chuỗi xung T1W sau tiêm thuốc tương phản từ có fat-sat (trái) và chuỗi xung T2W (phải) cho thấy một khối gây tắc nghẽn ở hỗng tràng với bờ dạng vai (mũi tên).
Có giãn ruột trước chỗ hẹp.
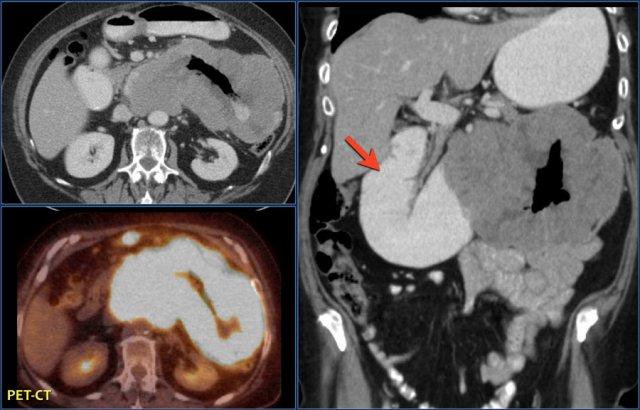
Các hình ảnh phía trên cho thấy một khối hình vòng ở đoạn gần hỗng tràng có tăng hấp thu FDG (mũi tên vàng).
Các hình ảnh MRI phía dưới cho thấy cùng khối hỗng tràng đó với bờ dạng vai và hạch to mạc treo (mũi tên đỏ), phù hợp với ung thư biểu mô tuyến.
Trước tiên hãy quan sát các hình ảnh.
Sau đó tiếp tục đọc.
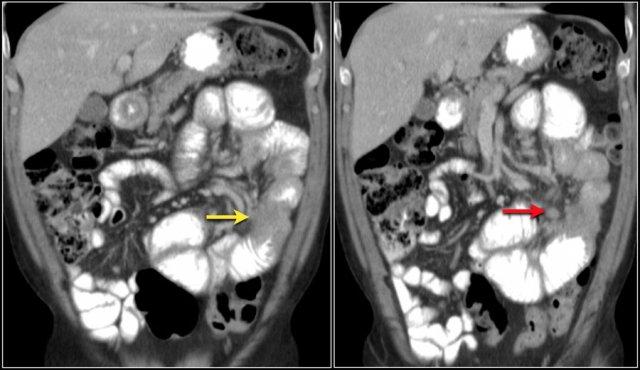
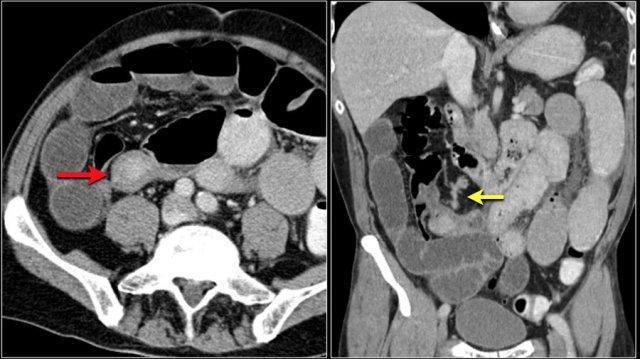
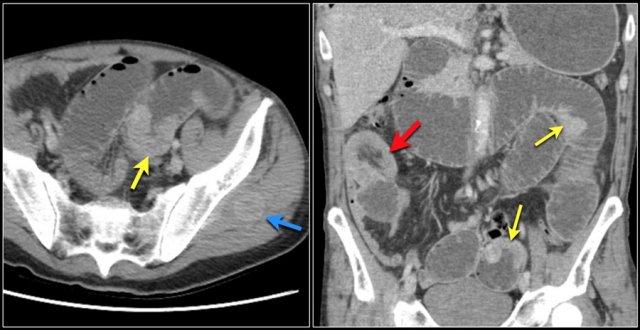
Mũi tên đỏ chỉ vào đại tràng sigma, đang chứa đầy phân. Do đó đây không phải là dấu hiệu phân trong ruột non.
Các dấu hiệu hình ảnh:
- Tổn thương gây tắc nghẽn ở hồi tràng với bờ dạng vai dẫn đến tắc ruột non (mũi tên vàng).
Có thể cân nhắc chẩn đoán bệnh Crohn.
Tuy nhiên bệnh nhân này không có tiền sử bệnh Crohn và hồi tràng tận (không hiển thị) bình thường, điều này sẽ không điển hình cho bệnh Crohn.
Kết quả phẫu thuật xác nhận đây là ung thư biểu mô tuyến.
Đây là ung thư biểu mô tuyến ở đoạn gần hỗng tràng.
Khối u được hiển thị rõ hơn trên MRI so với CT.
Như đã đề cập, 50% ung thư biểu mô tuyến ruột non xảy ra ở tá tràng.
Các khối u này chủ yếu được phát hiện qua nội soi.
Hỗng tràng là vị trí phổ biến thứ hai.
Sự xuất hiện ở hồi tràng thường liên quan đến bệnh Crohn như trong trường hợp này.
Có dày thành hồi tràng kèm thâm nhiễm mạc treo lân cận với các ổ khí ngoài lòng ruột cho thấy thủng ruột.
Kết quả giải phẫu bệnh xác nhận đây là ung thư biểu mô tuyến dạng loét ở bệnh nhân mắc bệnh Crohn.
Chẩn đoán hiếm khi được đặt ra trước phẫu thuật do thiếu các đặc điểm hình ảnh điển hình.
Nguy cơ liên quan đến thời gian mắc bệnh và mức độ lan rộng về mặt giải phẫu của bệnh, và thường phát triển ở hồi tràng tận, trong vùng bệnh Crohn đang hoạt động.
Đây là bệnh nhân mắc bệnh Crohn đang hoạt động, có đoạn hẹp ở hồi tràng tận.
Bệnh nhân này không có ung thư biểu mô tuyến.
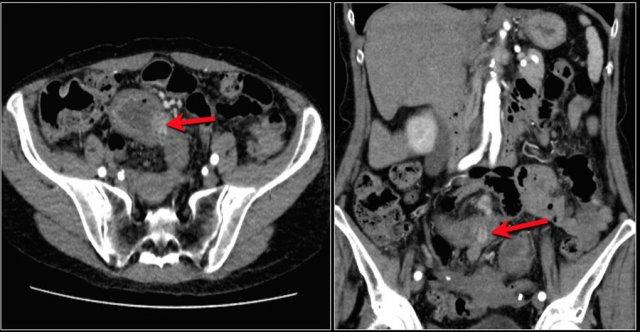
Các dấu hiệu hình ảnh:
- Dày thành lan tỏa ở đoạn xa hồi tràng.
- Dấu hiệu lược: tăng sinh mạch máu ở mạc treo lân cận.
Đây là một trường hợp ung thư biểu mô tuyến khác ở hỗng tràng.
Có nhiều hạch bạch huyết (mũi tên đỏ) và thâm nhiễm mỡ (mũi tên vàng).
Không nên nhầm lẫn với viêm mỡ mạc treo vì các hạch bạch huyết hoại tử lớn này là bệnh lý.
U lympho
U lympho chiếm khoảng 20% tổng số các khối u ruột non.
Hồi tràng đoạn xa là vị trí thường gặp nhất, do lượng lớn mô lympho hiện diện tại vùng này.
Các yếu tố nguy cơ bao gồm: bệnh celiac, bệnh Crohn, lupus ban đỏ hệ thống (SLE), tình trạng suy giảm miễn dịch, tiền sử hóa trị liệu hoặc u lympho ngoài đường tiêu hóa.
Biểu hiện điển hình của u lympho ruột non là một khối thâm nhiễm với thành dày và giãn phình kiểu phình mạch mà không gây tắc nghẽn.
Giãn phình kiểu phình mạch xảy ra do sự phá hủy thành ruột và đám rối thần kinh cơ ruột (myenteric nerve plexus).
Đây là hình ảnh biểu hiện điển hình (hình bên).
Có hình ảnh dày thành không đều của hồi tràng đoạn cuối kèm giãn phình kiểu phình mạch.
Một biểu hiện ít gặp hơn là dạng khối polyp trong lòng ruột hoặc một khối lớn lệch tâm với xâm lấn vào các mô mềm xung quanh, có thể kèm theo loét và hình thành đường rò.
Như đã đề cập, các khối ung thư biểu mô tuyến lớn và u lympho có thể có hình ảnh chẩn đoán tương tự nhau.
Hạch bạch huyết mạc treo hoặc sau phúc mạc to rõ rệt và lách to là các dấu hiệu ủng hộ chẩn đoán u lympho.
Thâm nhiễm mỡ mạc treo nghiêng về chẩn đoán ung thư biểu mô tuyến.
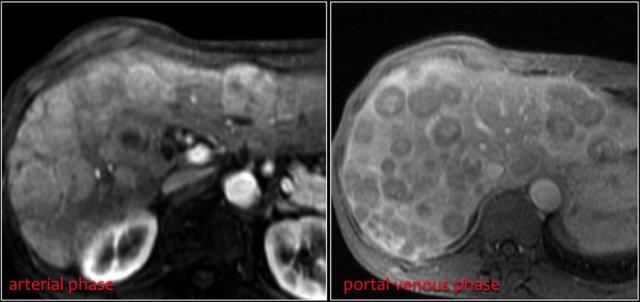
Đây là hình ảnh u lympho điển hình biểu hiện là một khối thành dày lớn tại hỗng tràng đoạn gần với tăng hấp thu FDG.
Giãn lòng ruột tại vị trí khối và giãn trước hẹp của tá tràng (mũi tên đỏ)
Trước tiên hãy quan sát các hình ảnh và chú ý đặc biệt đến hình ảnh đầu tiên.
Sau đó tiếp tục đọc.
Các dấu hiệu ghi nhận được:
- Hình ảnh đảo ngược nếp gấp niêm mạc gợi ý bệnh celiac
- Lồng ruột hồi-hồi tràng (mũi tên vàng), ở bệnh nhân u lympho ruột non đa ổ (không phải tất cả các tổn thương đều được thể hiện ở đây).
- Hạch bạch huyết mạc treo to (mũi tên đỏ).
EATL
Đây là một bệnh nhân khác mắc bệnh celiac.
Có một khối không đều tại hỗng tràng kèm giãn lòng ruột.
Có hình ảnh thâm nhiễm mạc treo.
Kết quả giải phẫu bệnh cho thấy u lympho tế bào T trong bệnh celiac.
Đây được gọi là u lympho tế bào T liên quan đến bệnh lý ruột (Enteropathy-Associated T-cell Lymphoma – EATL).
Đây là một loại u lympho tế bào T ảnh hưởng đến ruột non ở bệnh nhân mắc bệnh celiac.
Đây là một ví dụ khác về u lympho tế bào T trong bệnh celiac.
U carcinoid
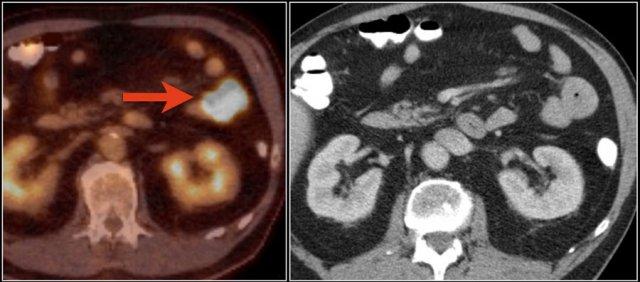
Khối nhỏ trong lòng hồi tràng (mũi tên vàng). U carcinoid ruột non kèm theo khối mạc treo dạng tua gai với phản ứng xơ hóa desmoplastic lân cận.
U carcinoid là các khối u thần kinh nội tiết hiếm gặp.
Các khối u thần kinh nội tiết của ruột non có thể được phân loại thành loại biệt hóa tốt – còn gọi là carcinoid – và loại biệt hóa kém – ung thư biểu mô thần kinh nội tiết tế bào nhỏ hoặc tế bào lớn.
Trong phần này, chúng ta sẽ thảo luận về các u carcinoid.
U carcinoid chiếm 2% tổng số các khối u đường tiêu hóa.
Tỷ lệ mắc u carcinoid đã tăng lên trong những thập kỷ gần đây, vượt qua tỷ lệ của ung thư biểu mô tuyến, trở thành loại ác tính ruột non phổ biến nhất.
Vị trí thường gặp nhất của u carcinoid là ruột thừa, thường được phát hiện tình cờ sau phẫu thuật cắt ruột thừa.
Việc chẩn đoán u carcinoid ruột thừa trên các phương tiện chẩn đoán hình ảnh là không phổ biến.
Các hình ảnh này thuộc về một bệnh nhân nhập viện với di căn phúc mạc.
Khối u nguyên phát được xác định là u carcinoid của ruột thừa.
Vị trí phổ biến thứ hai là hồi tràng đoạn xa.
Dạ dày, đại tràng và trực tràng là các vị trí hiếm gặp.
U carcinoid ruột non có tính chất đa ổ trong khoảng một phần ba các trường hợp.
Có mối liên quan với đa u tuyến nội tiết type I (MEN I).
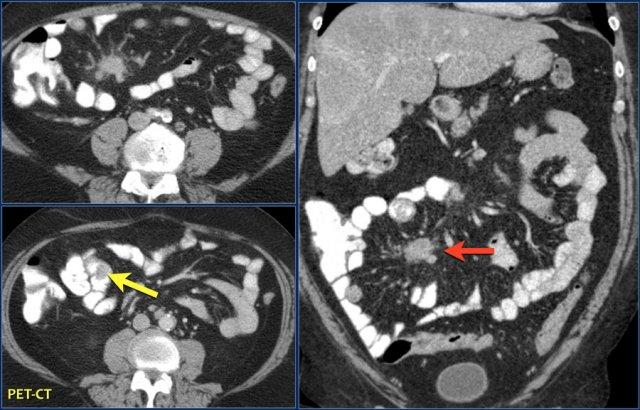
Đây là hình ảnh điển hình của u carcinoid biểu hiện là một khối mạc treo lớn với phản ứng xơ hóa desmoplastic và co kéo các quai ruột non lân cận kèm dày thành ruột (các mũi tên).
U carcinoid có vôi hóa và phản ứng xơ hóa desmoplastic. Tắc ruột non do thành phần trong lòng ruột của u carcinoid. Lưu ý tổn thương di căn gan nhỏ (mũi tên).
Di căn của u carcinoid
Khả năng di căn có liên quan đến kích thước của khối u.
Ví dụ, tỷ lệ di căn hạch và di căn gan xấp xỉ 20-30% ở bệnh nhân có u carcinoid nhỏ hơn 1 cm, nhưng tăng lên gần 60-80% đối với di căn hạch và 20% đối với di căn gan khi khối u có kích thước 1-2 cm.
Ở bệnh nhân có khối u nguyên phát lớn hơn 2 cm, tỷ lệ di căn hạch là 80% và di căn gan là 40-50%.
Di căn gan thường có tính chất tăng sinh mạch và có thể có hoại tử trung tâm.
Hầu hết các di căn hạch bạch huyết đều có vôi hóa, tương tự như khối u nguyên phát.
Cùng bệnh nhân.
Bốn năm sau lần chụp CT ban đầu, ghi nhận nhiều tổn thương di căn gan.
Lưu ý kiểu ngấm thuốc tăng sinh mạch trong thì động mạch muộn.
Hội chứng carcinoid
Hội chứng carcinoid xảy ra ở khoảng 5% các u carcinoid và biểu hiện khi các chất hoạt mạch từ khối u đi vào tuần hoàn hệ thống.
Hội chứng này thường gặp ở bệnh nhân có di căn gan.
Các triệu chứng bao gồm đỏ bừng mặt và tiêu chảy, ít gặp hơn là co thắt phế quản và suy tim.
Suy tim là hậu quả của xơ hóa van tim do serotonin gây ra, đặc biệt là van ba lá và van động mạch phổi.
Các hình ảnh cho thấy u carcinoid biểu hiện là một khối tăng sinh mạch (mũi tên đỏ) với phản ứng xơ hóa desmoplastic (mũi tên vàng).
U carcinoid là các khối u phát triển chậm, có thể không được phát hiện trong nhiều năm.
Chúng khởi phát là các tổn thương dưới niêm mạc nhỏ (hình ảnh).
Khi u carcinoid phát triển, thành ruột dày lên, cuối cùng dẫn đến xâm lấn ra ngoài thành ruột.
U carcinoid có thể gây ra phản ứng xơ hóa desmoplastic mạnh với co kéo các quai ruột và xơ hóa, đôi khi dẫn đến thiếu máu ruột.
Tuy nhiên, khi u carcinoid còn nhỏ, các dấu hiệu thường không đặc hiệu.
Khối u có thể biểu hiện là một nốt dưới niêm mạc nhỏ ngấm thuốc trong thì động mạch (hình ảnh) và đôi khi gây ra lồng ruột.
GIST
U mô đệm đường tiêu hóa (Gastrointestinal stromal tumor – GIST) là các khối u trung mô, chiếm 9% tổng số các khối u ruột non.
Các khối u này thường gặp nhất ở dạ dày, tiếp theo là hỗng tràng và hồi tràng.
Xuất hiện tại đại tràng, trực tràng, thực quản và ruột thừa là hiếm gặp.
Khoảng 20-30% GIST có tính chất ác tính tại thời điểm chẩn đoán.
Tại ruột non, tỷ lệ ác tính cao hơn so với dạ dày.
Các khối u nhỏ hơn 2 cm thường là lành tính, trong khi các khối lớn hơn 5 cm thường là ác tính.
GIST ác tính chủ yếu phát triển ngoài lòng ruột và có thể biểu hiện hoại tử, xuất huyết, vôi hóa (sau điều trị) và hình thành đường rò.
Điển hình, GIST là một khối giới hạn rõ, phát triển ngoài lòng ruột (exophytic), ngấm thuốc không đồng nhất và có ranh giới rõ ràng với mạc treo ruột.
Khối phát triển trong lòng ruột ít gặp hơn nhiều.
Tắc ruột hiếm gặp vì GIST không xâm lấn toàn bộ chu vi thành ruột, khác với ung thư biểu mô tuyến (adenocarcinoma).
Khác với u carcinoid, tổn thương nguyên phát trong GIST thường có kích thước lớn.
Cả GIST và u lympho đều có thể gây giãn phình dạng túi (aneurysmal dilation) của lòng ruột.
Di căn gan thường tăng sinh mạch (hypervascular) và có thể bị bỏ sót nếu chỉ chụp CT đơn thì tĩnh mạch cửa.
Di căn hạch bạch huyết thường không gặp.
Nếu phát hiện hạch to, cần cân nhắc chẩn đoán khác.
Di căn mạc treo hoặc mạc nối lớn gặp nhiều hơn trong bệnh tái phát so với lần phát hiện đầu tiên.
Điều này được cho là do rò rỉ khối u trong quá trình phẫu thuật.
Các tổn thương di căn này có thể dễ bị bỏ sót do thường có trung tâm giảm tỷ trọng.
Sau hóa trị (Imatinib hoặc Gleevec), các tổn thương di căn gan và mạc treo trở nên giảm sinh mạch hoặc thậm chí dạng nang.
Mặc dù đã phẫu thuật cắt bỏ triệt căn, 40-90% bệnh nhân có tái phát bệnh tại gan hoặc mạc treo.
Gleevec có thể được chỉ định trong trường hợp bệnh di căn.
Tái phát bệnh sau phẫu thuật cắt bỏ GIST với hình ảnh các tổn thương di căn gan giảm tỷ trọng và một khối di căn phúc mạc lớn không đồng nhất.
Chẩn đoán phân biệt
Chẩn đoán phân biệt các khối u ruột non bao gồm nhiều bệnh lý nhiễm trùng và viêm, tất cả đều biểu hiện bằng hình ảnh dày thành ruột khu trú.
Các khối u ruột non thường gặp nhất là di căn, phổ biến hơn so với các bệnh ác tính nguyên phát.
Di căn
Di căn đến ruột non có thể xảy ra theo đường phúc mạc, đường máu, đường bạch huyết hoặc xâm lấn trực tiếp.
Phổ biến nhất (50%) là gieo rắc qua phúc mạc.
Hình thức này chủ yếu gặp trong các khối u nguyên phát xuất phát từ buồng trứng, ruột thừa và đại tràng.
Các tế bào di căn cấy ghép vào bờ mạc treo của thành ruột.
Di căn theo đường máu thường gặp trong ung thư vú, u hắc tố và ung thư tế bào thận.
Các tổn thương này có thể dạng polyp và có thể gây lồng ruột.
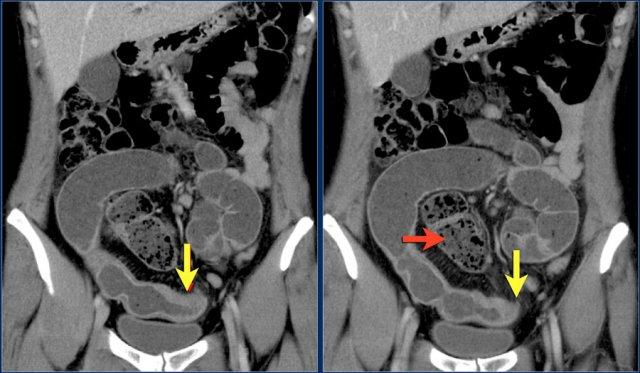
Đây là bệnh nhân u hắc tố di căn.
Hình bên trái cho thấy lồng ruột hồi-hồi do tổn thương di căn.
Hình bên phải cho thấy lồng ruột trên mặt phẳng coronal, cùng với một hạch bạch huyết mạc treo phì đại (mũi tên vàng) và di căn gan lan rộng.
Một bệnh nhân khác có tổn thương di căn ruột non.
Bệnh nhân này có tiền sử ung thư đại tràng và ung thư thực quản.
Bệnh nhân này có nhiều khối trong lòng ruột non (mũi tên vàng), được xác định là di căn từ u nguyên phát không rõ nguồn gốc.
Cũng lưu ý hình ảnh lồng ruột (mũi tên đỏ) và tổn thương di căn mô mềm ở cơ mông trái (mũi tên xanh lam).
Bệnh Crohn
Dày thành ruột trong bệnh lý viêm hoặc nhiễm trùng ruột non cần được phân biệt với dày thành ruột do ác tính. Các đặc điểm phân biệt của viêm (bệnh Crohn) bao gồm: loét, tăng sinh mạch máu mạc treo (dấu hiệu lược), tổn thương gián đoạn (skip lesions) và tăng mỡ xung quanh (mỡ bò).
Mối liên quan giữa bệnh Crohn và ung thư biểu mô tuyến ruột non đã được xác lập rõ ràng.
Việc phân biệt hai bệnh lý này trước phẫu thuật là thách thức khi không có các đặc điểm hình ảnh điển hình.
Một dấu hiệu gợi ý ác tính là tắc ruột non không đáp ứng với điều trị nội khoa.
Bệnh Crohn với nhiều tổn thương (mũi tên).
Bệnh Crohn giai đoạn hoạt động.
Dày thành hồi tràng đoạn dài với dấu hiệu lược và ngấm thuốc xuyên thành.
Viêm mạc treo xơ hóa hoặc xơ cứng
Viêm mạc treo xơ hóa hoặc xơ cứng phát triển trong mạc treo và có thể có dạng khối, bắt chước khối u ác tính như u carcinoid.
Trong những trường hợp này, viêm mạc treo xơ cứng có thể được phân biệt bằng ‘dấu hiệu vòng mỡ’ (fat ring sign), nghĩa là có sự bảo tồn mỡ bao quanh các mạch máu mạc treo.
U desmoid
U desmoid là khối lành tính hiếm gặp, xâm lấn tại chỗ, cấu tạo từ mô xơ.
Đây là khối u nguyên phát thường gặp nhất của mạc treo và có thể bắt chước u tân sinh ác tính của ruột hoặc mạc treo.
Hầu hết u desmoid là khối u tản phát, nhưng một số xuất hiện trong bối cảnh hội chứng Gardner.
Thường có tiền sử phẫu thuật bụng trước đó.
U desmoid không di căn, nhưng có xu hướng tái phát.
Tỷ lệ tái phát cao ủng hộ việc sử dụng liệu pháp không phẫu thuật.
U desmoid mạc treo thường ngấm thuốc tối thiểu.
Các quai ruột non hoặc mạch máu mạc treo có thể bị đẩy lệch hoặc bị bao bọc.
Do các khối u này có thể rất cứng, sinh thiết qua da có thể gặp nhiều khó khăn.
U tuyến (Adenoma)
U tuyến là các tổn thương tiền ung thư, có thể biểu hiện dưới dạng khối polyp có cuống, khối không cuống (sessile) hoặc nốt dựa trên thành trong lớp niêm mạc.
Các tổn thương ngấm thuốc đồng nhất và thường không gây tắc nghẽn.
Xâm lấn ngoài thanh mạc gợi ý thoái hóa ác tính.
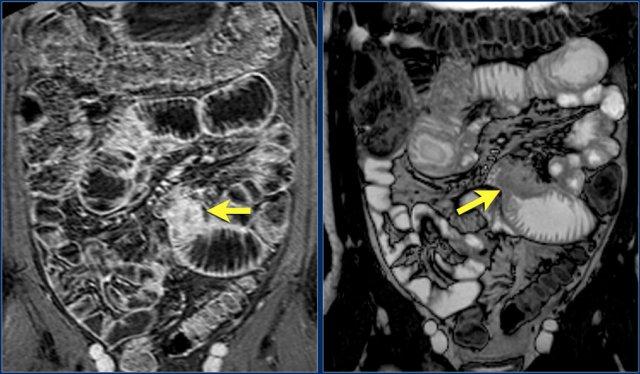
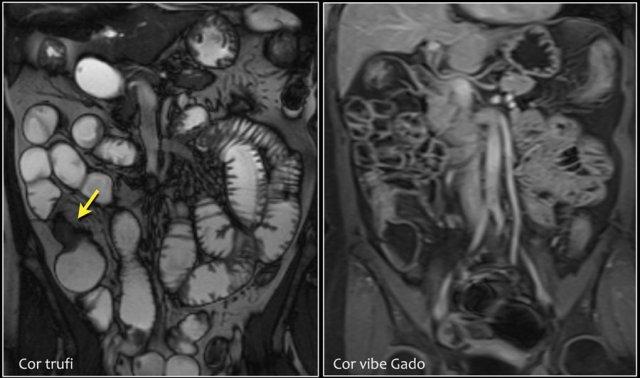
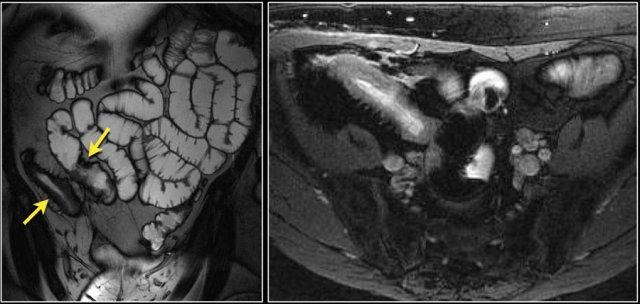
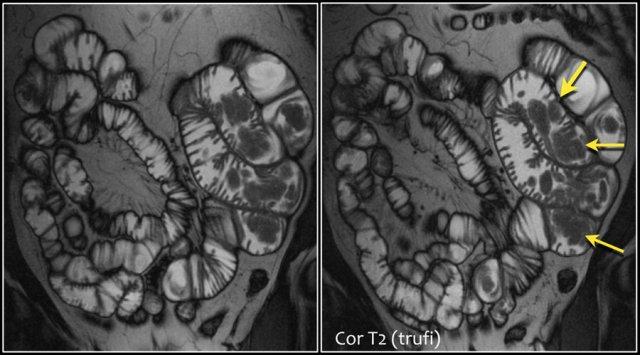
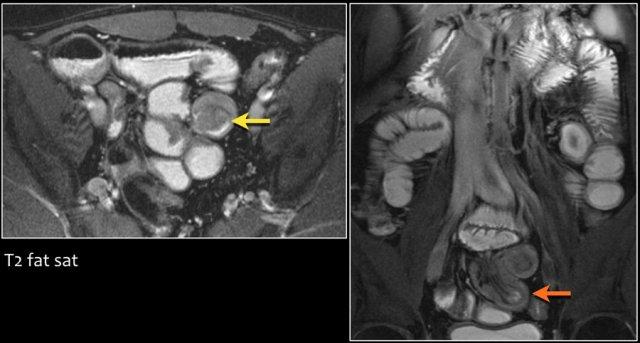
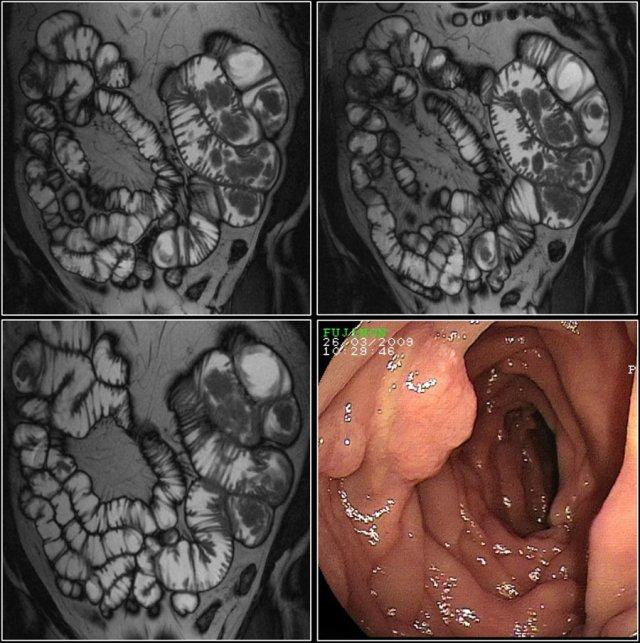
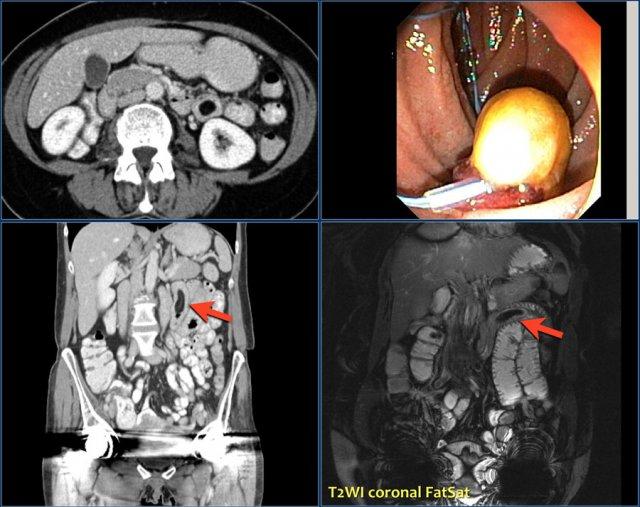
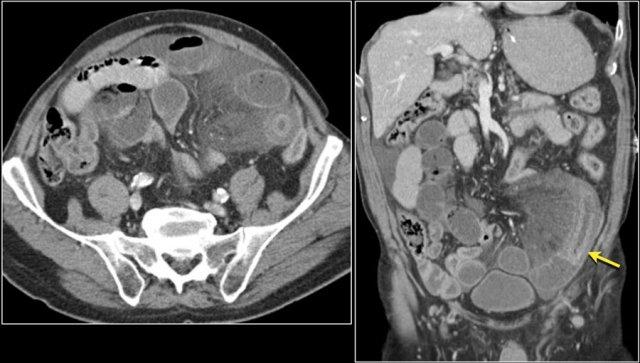
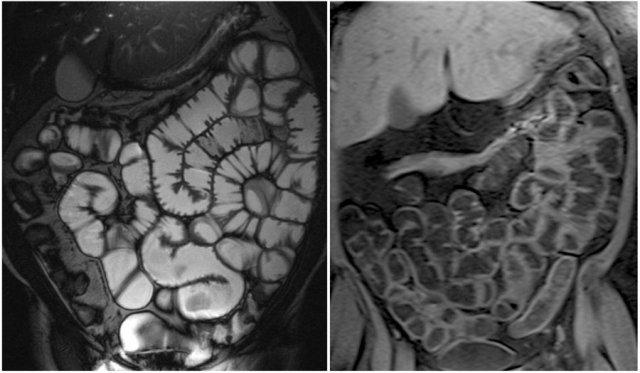
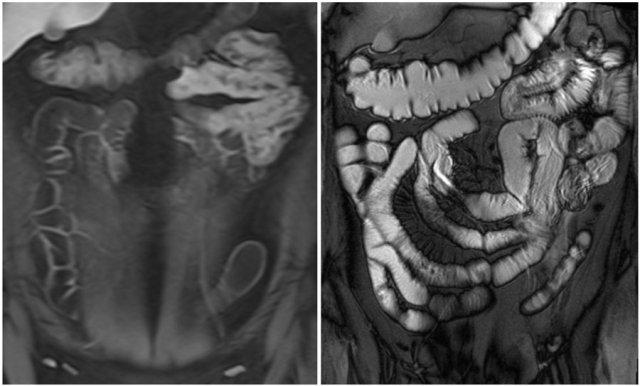
Đây là bệnh nhân mắc hội chứng Peutz-Jeghers với nhiều polyp ruột non, chủ yếu ở hỗng tràng.
Hội chứng đa polyp
Các hội chứng đa polyp đường ruột có thể được phân thành các nhóm lớn: đa polyp tuyến có tính gia đình (như hội chứng Gardner), hội chứng đa polyp hamartoma (như hội chứng Peutz-Jeghers) và các hội chứng đa polyp hiếm gặp khác.
Bệnh nhân mắc các hội chứng này thường có nhiều polyp ruột non.
Các polyp lớn hơn có thể trở nên ác tính và có thể bắt chước các u tân sinh ruột non nguyên phát.
Đây là bệnh nhân mắc hội chứng Peutz-Jeghers với nhiều polyp ở hỗng tràng.
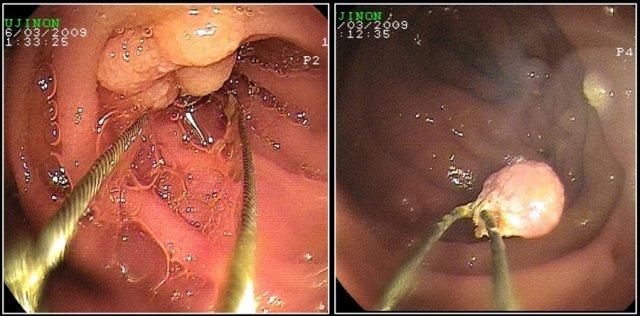
Polyp lớn nhất ở bệnh nhân này đã được cắt bỏ qua nội soi.
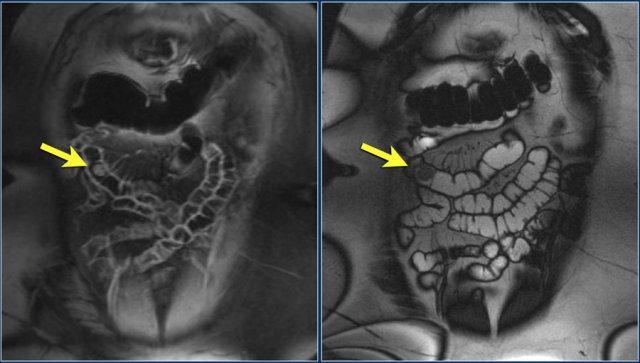
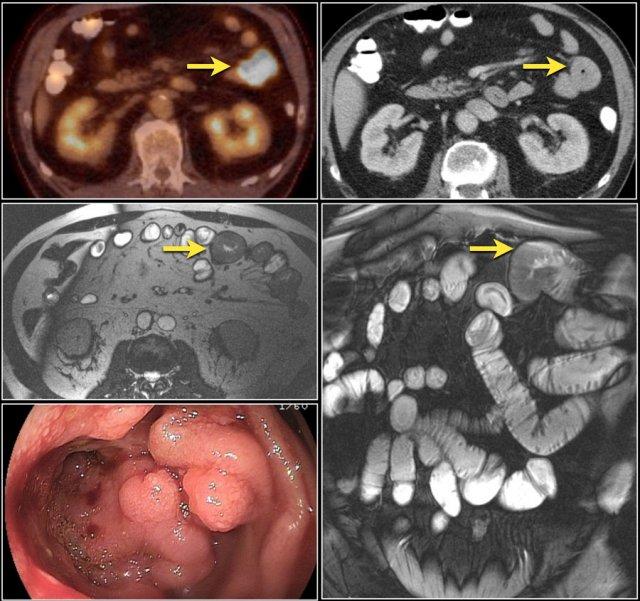
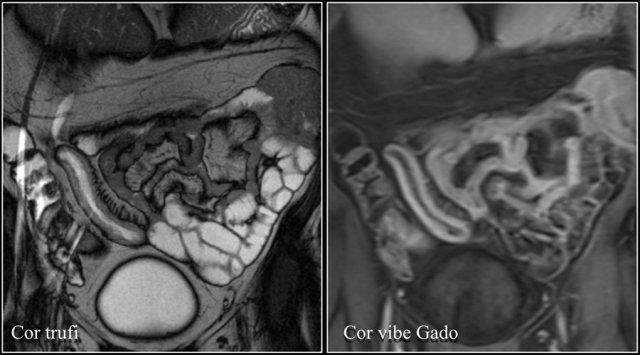
U máu được xác nhận bằng giải phẫu bệnh: chuỗi xung T1 FS sau tiêm thuốc tương phản từ mặt phẳng coronal và chuỗi xung T2W coronal cho thấy khối trong lòng hỗng tràng bờ rõ có ngấm thuốc.
U máu (Hemangioma)
Hầu hết u máu đường ruột có vị trí ở hỗng tràng.
Chúng có thể không cuống hoặc có cuống, và thường ngấm thuốc dạng nốt trong thì động mạch và ngấm thuốc đồng nhất trong thì muộn.
U cơ trơn (Leiomyoma)
U cơ trơn là các khối u trung mô lành tính hiếm gặp.
Nguồn gốc có thể trong lòng ruột, dưới niêm mạc hoặc ngoài lòng ruột.
Các đặc điểm hình ảnh lành tính bao gồm bờ rõ, hình thái đồng nhất và ngấm thuốc đồng nhất.
U mỡ (Lipoma)
Đây là các khối trong lòng ruột bờ rõ với tỷ trọng mỡ.
U mỡ ác tính (liposarcoma) của ruột non cực kỳ hiếm gặp.
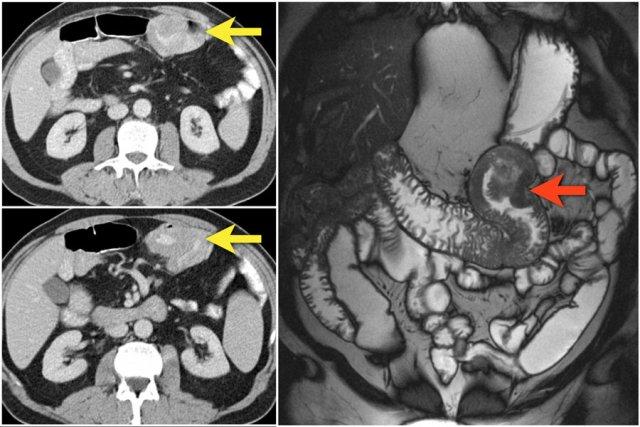
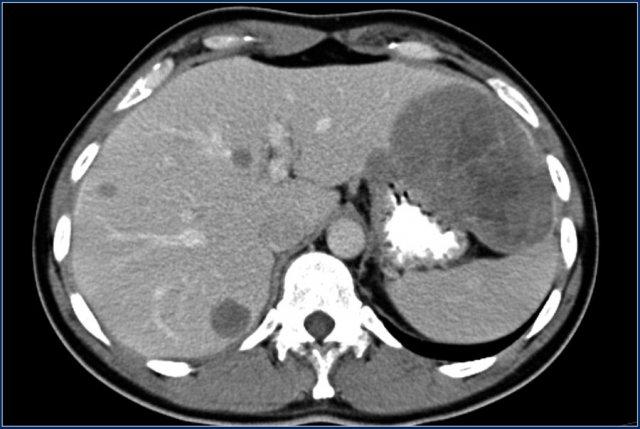
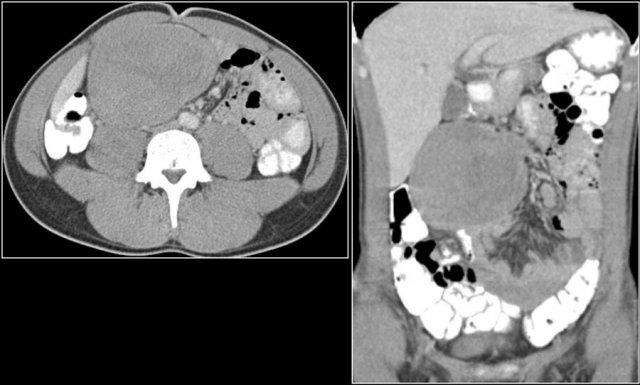
CT cho thấy tổn thương có tỷ trọng mỡ tại góc tá-hỗng tràng.
Khối giảm tín hiệu trên chuỗi xung T2W xóa mỡ của MRI (hình dưới bên phải).
Hình ảnh nội soi của u mỡ (hình trên bên phải).