Tổn thương nang tụy
Ngày xuất bản
Các tổn thương dạng nang tuyến tụy ngày càng được phát hiện nhiều hơn do sự phổ biến rộng rãi của CT và MRI.
Một số nang tuyến tụy nhất định được xem là tổn thương tiền ác tính và có thể chuyển dạng thành ung thư biểu mô tuyến chế nhầy.
Mặc dù nguy cơ ác tính tổng thể là rất thấp, sự hiện diện của các nang tuyến tụy này thường gây ra lo lắng đáng kể và dẫn đến việc thăm khám y tế chuyên sâu hơn do lo ngại về khả năng ác tính.
Đối với các tổn thương nang có kích thước lớn hơn, thông thường có thể phân biệt được giữa u nang thanh dịch lành tính và u nang tân sinh chế nhầy tiền ác tính cũng như u tân sinh nhú nội ống tụy chế nhầy; tuy nhiên, đối với các tổn thương nhỏ, việc xác định đặc điểm thường không thể thực hiện được.
Điều này có nghĩa là nhiều nang tuyến tụy vẫn chưa được xác định rõ bản chất, và do đó cần có các hướng dẫn về theo dõi và xử trí.
Giới thiệu
Phân loại
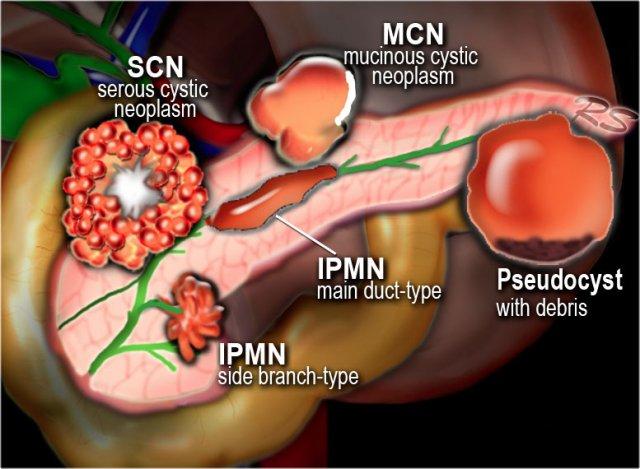
Nang tụy có thể được phân loại thành các nhóm sau:
- Nang giả
-
U nang tụy thường gặp:
- IPMN – U nhú nhầy nội ống tụy
- SCN – U nang thanh dịch
- MCN – U nang nhầy
-
U nang tụy ít gặp:- SPEN (U tân sinh biểu mô giả nhú đặc)
-
Các khối u có thoái hóa nang:
Ung thư biểu mô tuyến – U thần kinh nội tiết
Tiếp cận hệ thống
Khi phát hiện một tổn thương nang tụy, bước đầu tiên là xác định tổn thương đó nhiều khả năng là nang giả hay u nang tân sinh.
Sơ đồ này là lộ trình đơn giản hóa để phân biệt các nang tụy.
- Nang giả – Nghĩ đến nang giả khi có tiền sử viêm tụy mạn hoặc cấp, lạm dụng rượu bia, bệnh sỏi mật hoặc chấn thương bụng. Các dấu hiệu gợi ý viêm tụy mạn có thể bao gồm vôi hóa nhu mô hoặc ống tụy và thâm nhiễm mỡ quanh tụy.
Nếu nồng độ amylase trong dịch nang thấp hơn 250 u/ml thì loại trừ nang giả (3) - U nang tân sinh– Không có tiền sử viêm tụy hoặc chấn thương, hoặc khi nang có vách ngăn bên trong, thành phần đặc, sẹo trung tâm hoặc vôi hóa thành nang.
- U nang nhầy – Thường là nang đơn ngăn chứa đầy chất nhầy, đôi khi có vôi hóa thành nang, gặp hầu như độc quyền ở phụ nữ trong độ tuổi 40 – 60. Chúng thường nằm ở thân hoặc đuôi tụy và được đặc trưng bởi mô đệm kiểu buồng trứng khi đánh giá mô bệnh học.
- U nang thanh dịch – Thường là tổn thương vi nang chứa dịch thanh. SCN có thể có nhiều hình thái khác nhau, với 45% dạng vi nang (nang < 2 cm), 32% dạng đại nang, 18% dạng hỗn hợp vi nang và đại nang, và 5% dạng đặc (4).
SCN dạng vi nang có thể tăng sinh mạch và trông giống đặc trên CT có thuốc cản quang, do đó dễ nhầm lẫn với ung thư biểu mô tuyến tụy. MRI sẽ thể hiện rõ ràng bản chất vi nang của tổn thương (5) (6). - IPMN nhánh ống – Khối u này có thể trông giống SCN, nhưng không có sẹo hay vôi hóa. MRCP hoặc chuỗi xung T2W trọng số nặng có thể cho thấy sự thông thương với ống tụy, đây là dấu hiệu có độ đặc hiệu cao, nhưng trong nhiều trường hợp chúng ta không thể phát hiện được sự thông thương này.
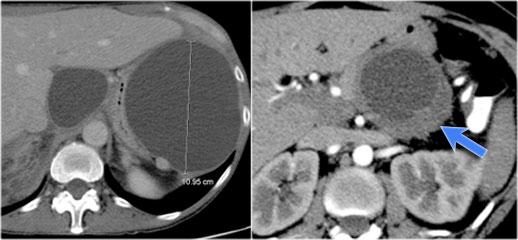
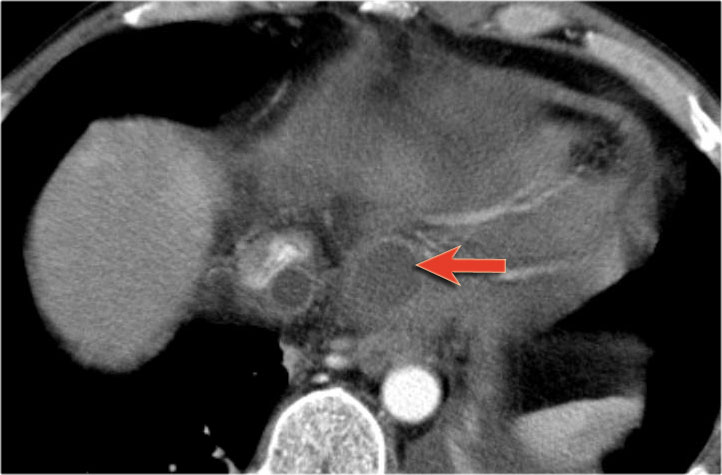
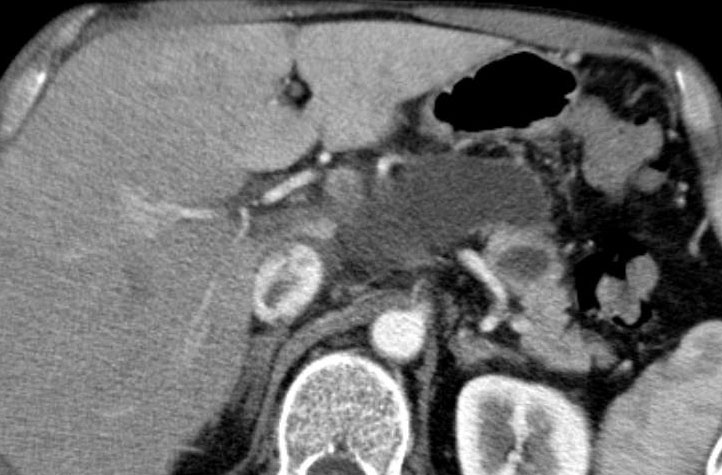
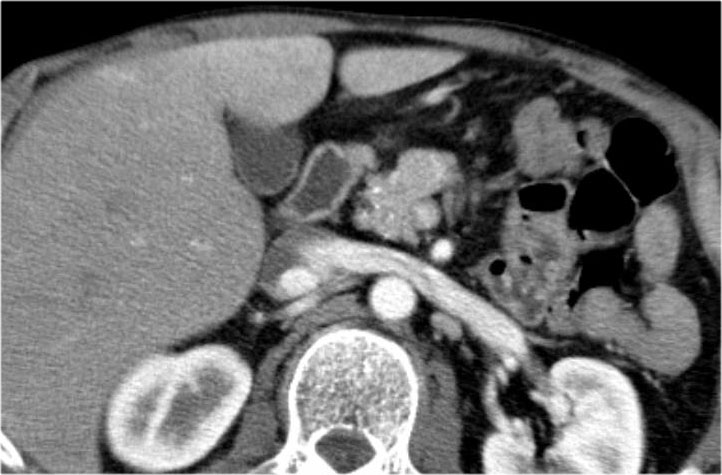
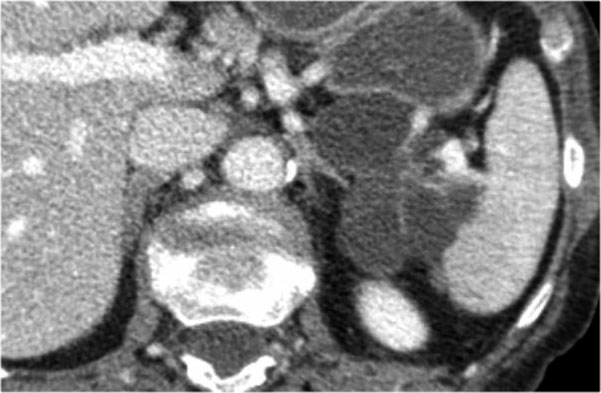
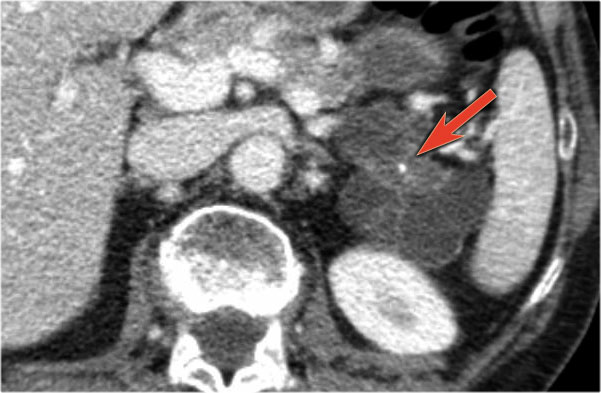
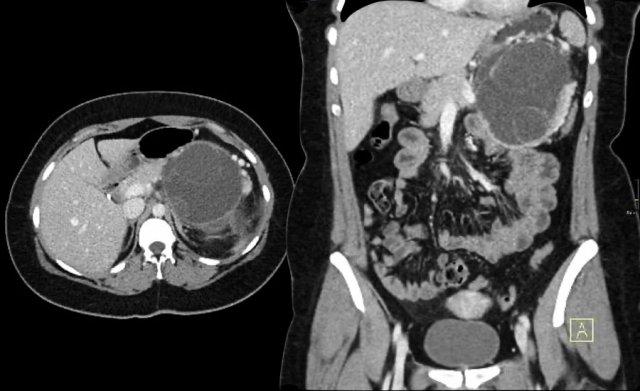
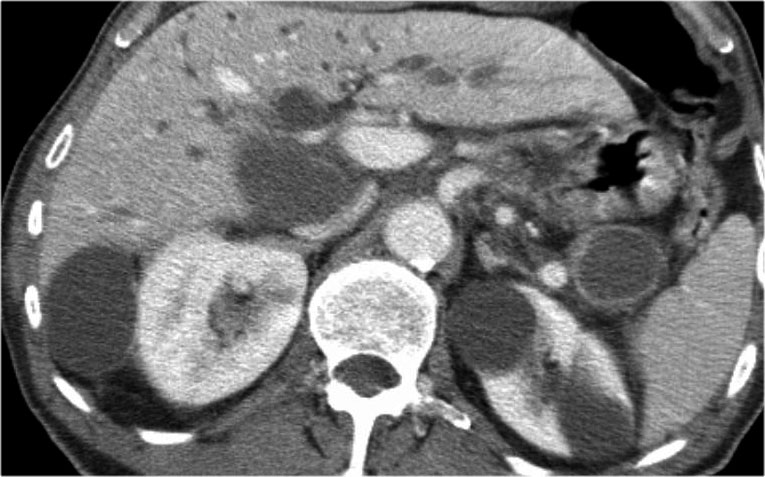
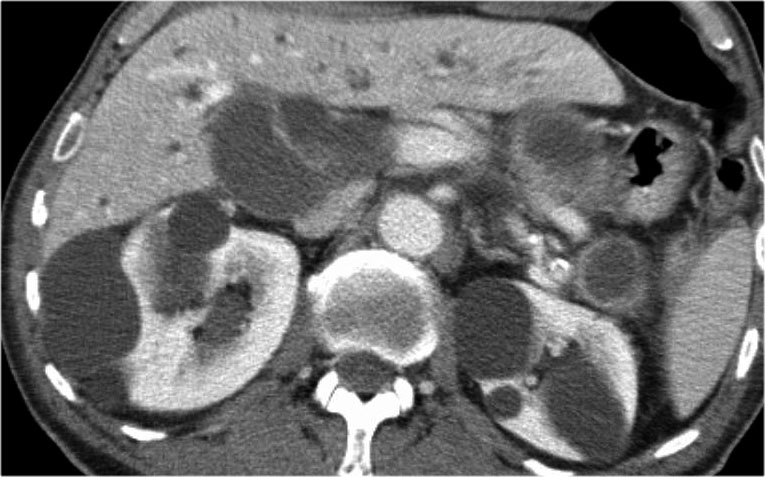
Hình CT bên trái là của một bệnh nhân có tiền sử viêm tụy.
Có hai nang đơn ngăn hay nang đơn giản.
Lưu ý thêm hình ảnh thâm nhiễm mỡ sau phúc mạc bên phải.
Chẩn đoán có khả năng nhất là nang giả.
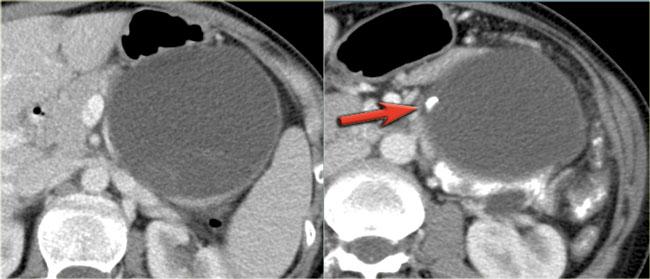
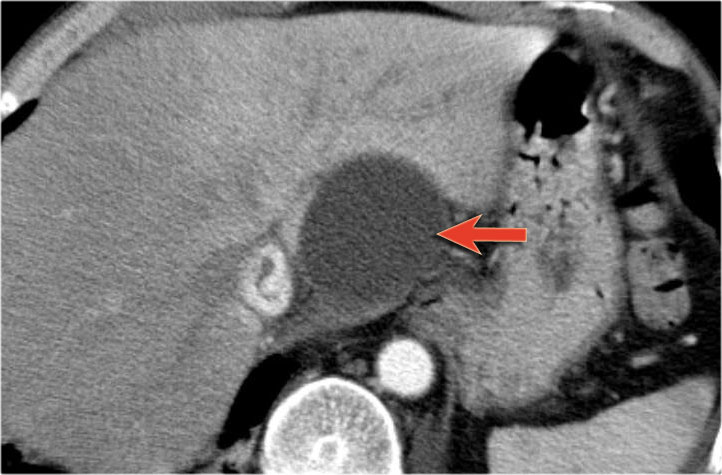
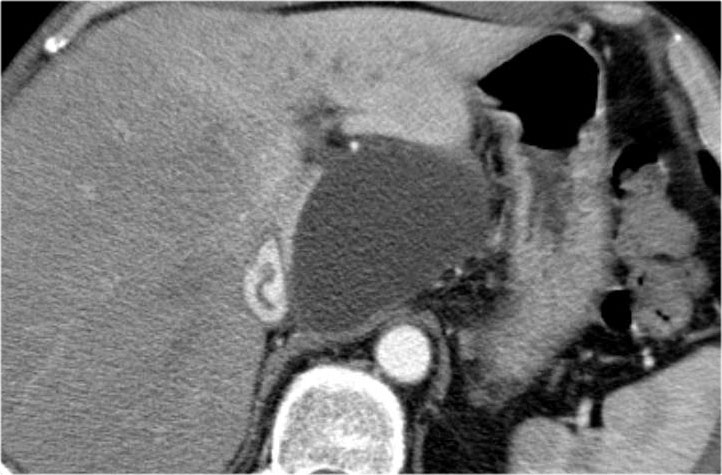
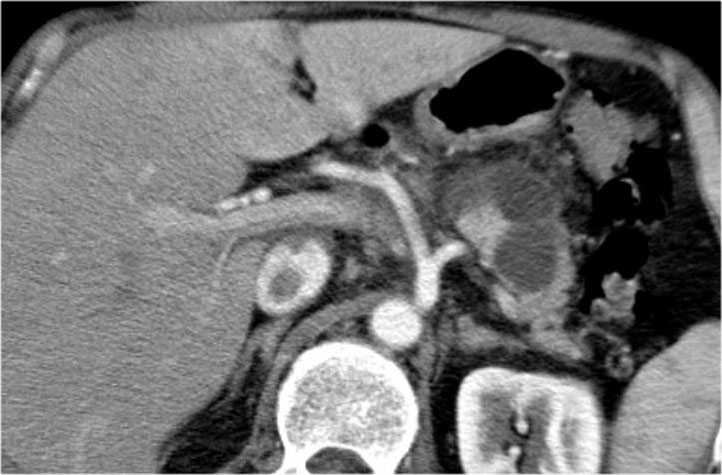
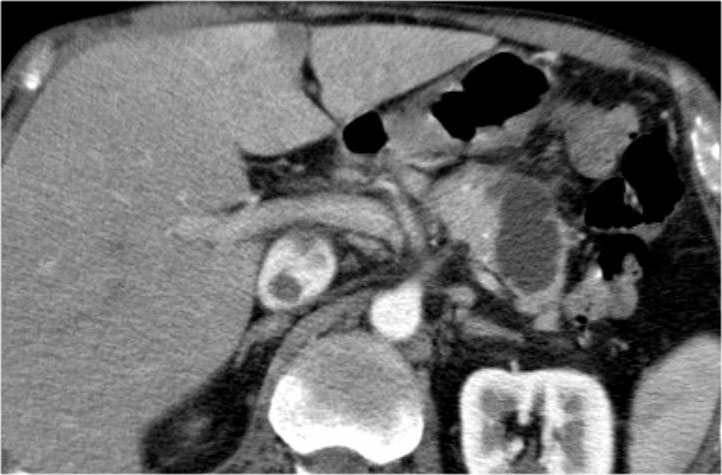
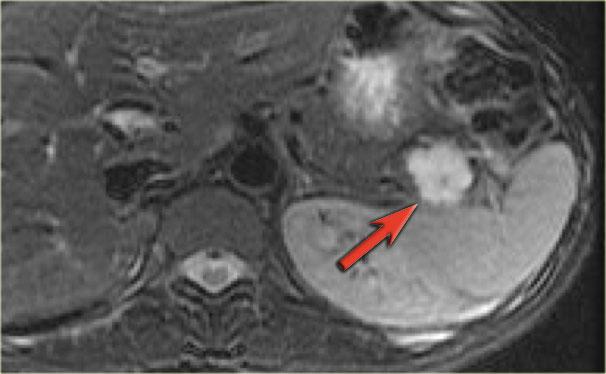
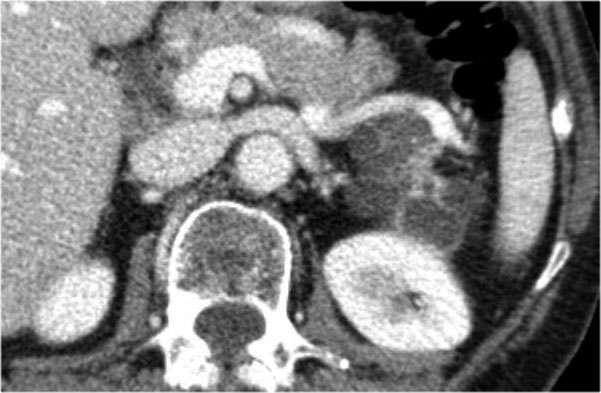
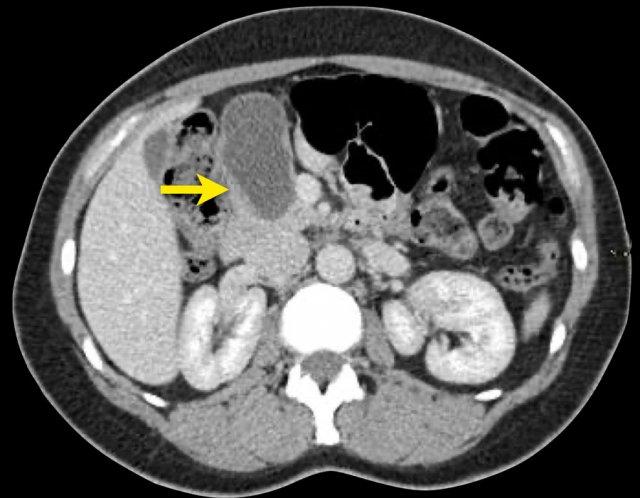
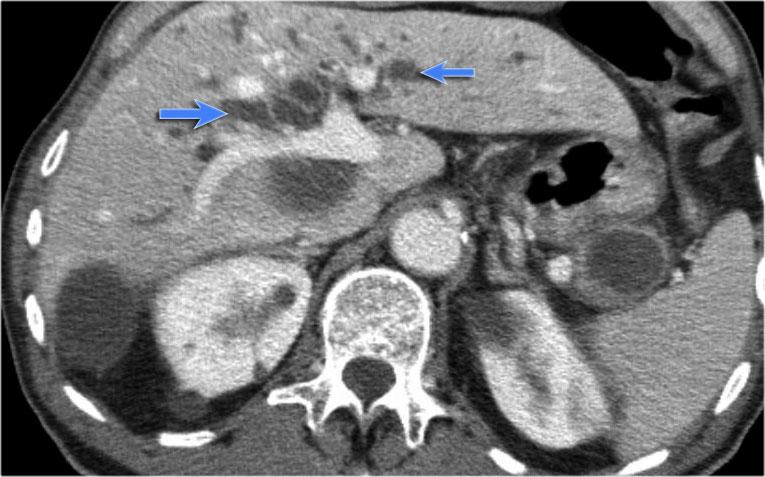
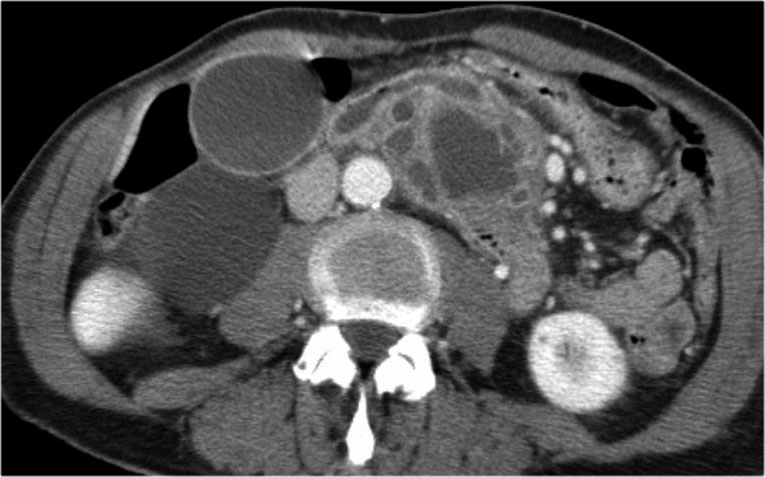
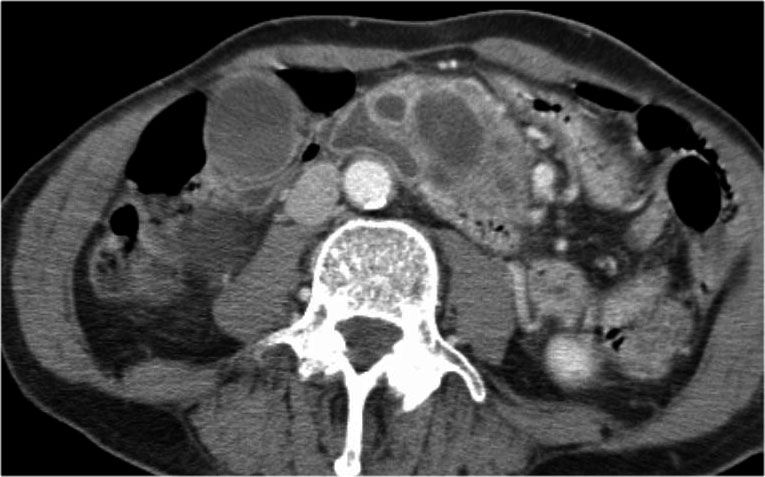
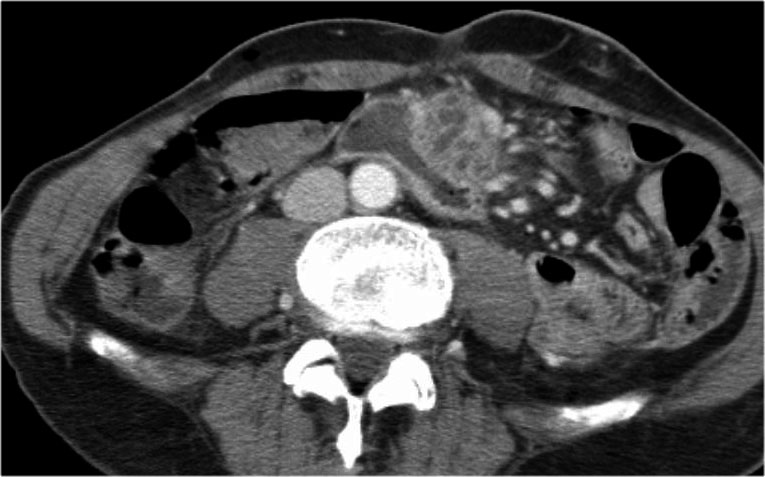
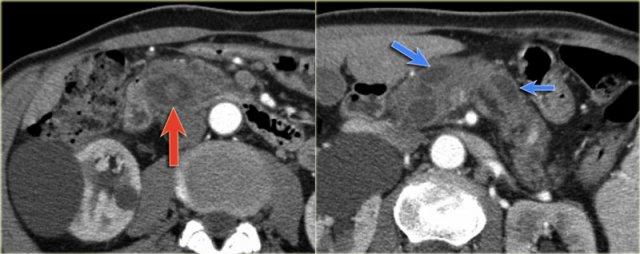
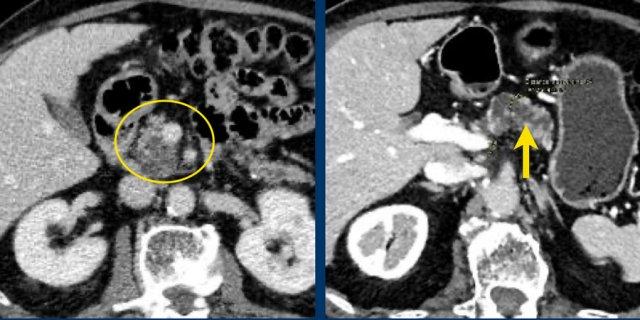
Hình CT bên phải cho thấy một nang ở đuôi tụy ở một phụ nữ 36 tuổi, được phát hiện tình cờ qua siêu âm.
Nang có bờ dày không đều và chứa các thành phần đặc ‘không phụ thuộc trọng lực’.
Chẩn đoán có khả năng nhất là u nang tân sinh.
MRI so với CT
CT có thể phát hiện hầu hết các tổn thương tụy, nhưng đôi khi không thể hiện được thành phần nang.
MRI với chuỗi xung T2W trọng số nặng và MRCP sẽ thể hiện tốt hơn bản chất nang và cấu trúc bên trong của nang, đồng thời có ưu điểm là cho thấy mối liên quan của nang với ống tụy như trong IPMN.
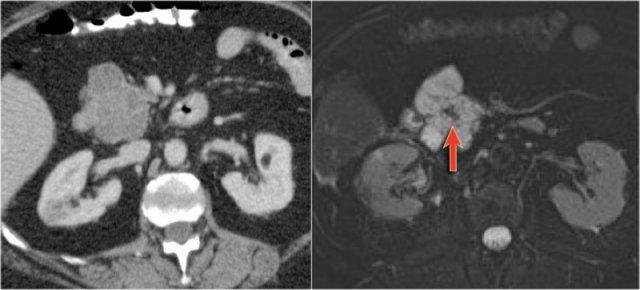
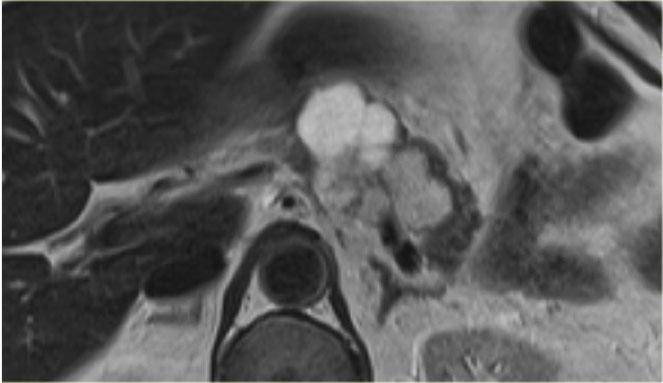
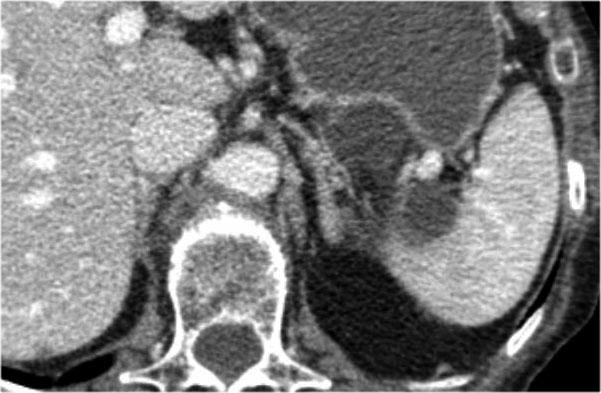
Các hình ảnh cho thấy u nang thanh dịch (SCN) trên CT.
MRI thể hiện rõ hơn sẹo trung tâm.
Có những trường hợp CT có thể hữu ích hơn, vì CT thể hiện rõ hơn vôi hóa trung tâm trong SCN hoặc vôi hóa ngoại vi trong u nang nhầy (MCN).
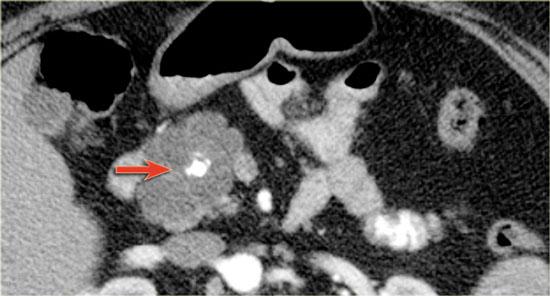
Hình ảnh CT của u nang nhầy có vách ngăn và vôi hóa ngoại vi.
MRI thường có giá trị chẩn đoán cao hơn CT.
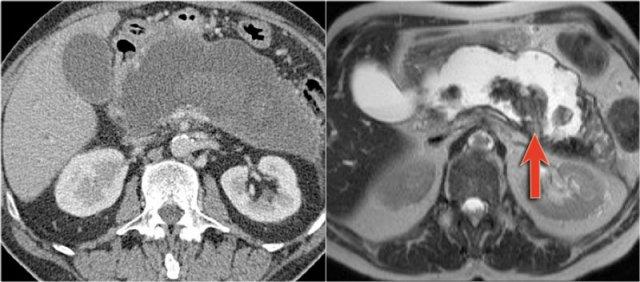
MRI có thể cho thấy bản chất nang của một ổ dịch tụy và cấu trúc bên trong của nó.
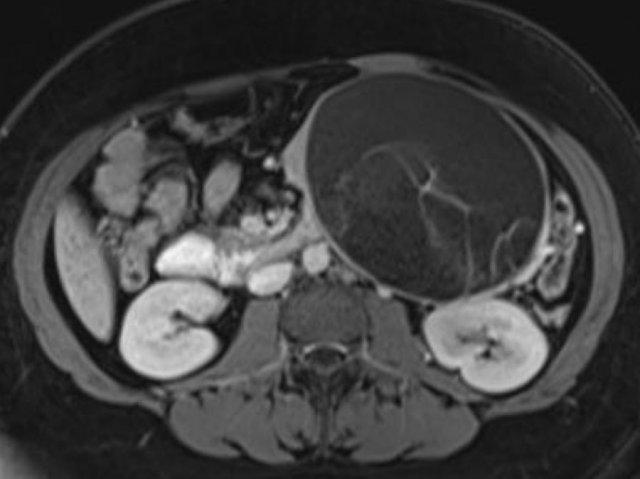
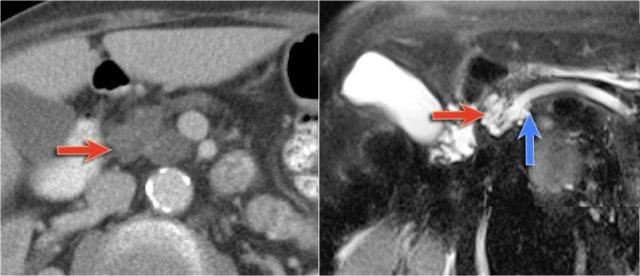
Hình MRI cho thấy một ổ dịch tụy với cặn lắng bên trong phụ thuộc trọng lực, điển hình của hoại tử có vỏ bọc trong viêm tụy hoại tử (7).
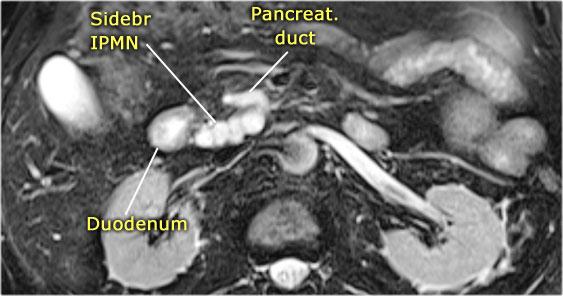
MRI cho thấy một tổn thương bao gồm nhiều nang nhỏ.
Đây có thể là u nang thanh dịch hoặc IPMN nhánh ống.
Sự thông thương của tổn thương nang với ống tụy cho thấy đây là IPMN nhánh ống.
Nang giả tụy
Đặc điểm chính:
- Nang đơn thùy không có thành phần đặc, sẹo trung tâm hoặc vôi hóa thành nang.
- Tập hợp các enzyme tụy, máu và mô hoại tử.
- Mảnh vụn bên trong tổn thương dạng nang là dấu hiệu đặc trưng trên MRI.
- Tiền sử viêm tụy hoặc chấn thương bụng.
- Nang hình thành trong 4-6 tuần – thường giảm kích thước theo thời gian – đôi khi to ra hoặc bị nhiễm trùng.
- Có thể gặp ở bất kỳ vị trí nào của tụy hoặc bất kỳ đâu trong ổ bụng, đôi khi cả trong lồng ngực.
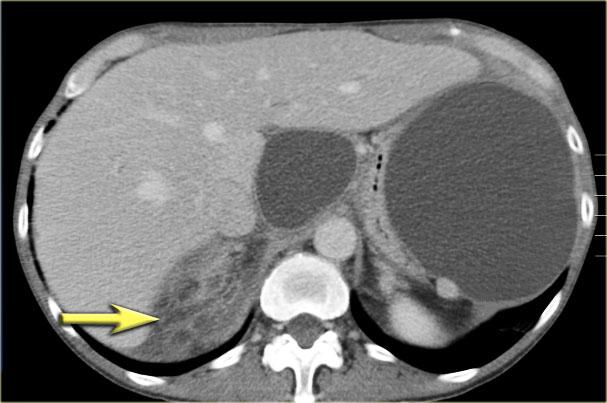
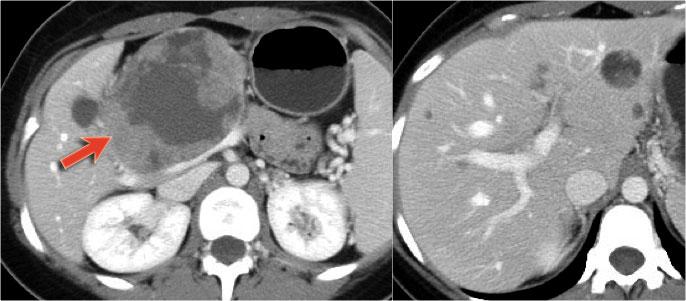
Hình ảnh CT cho thấy một nang lớn ở vùng thượng vị trên bệnh nhân có tiền sử viêm tụy cấp (Hình).
Lưu ý có thêm một ít dịch cổ trướng và dịch màng phổi.
Thành nang có ngấm thuốc.
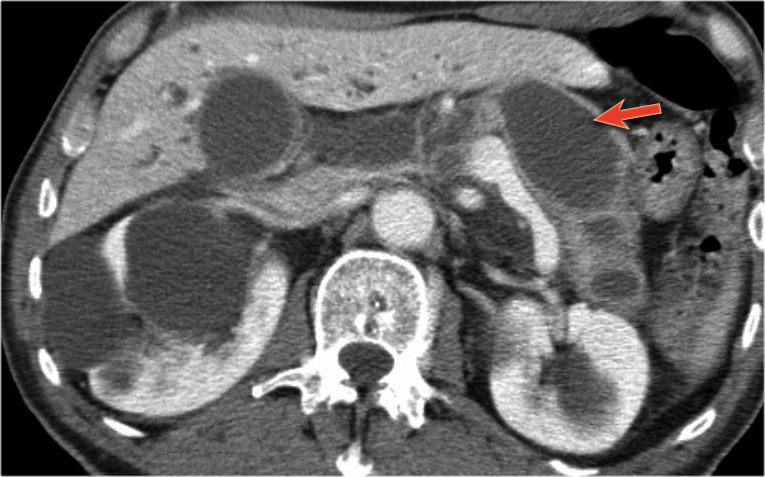
CT cho thấy hai nang lớn ở bệnh nhân nữ 45 tuổi có tiền sử chấn thương (hình).
Lưu ý hình ảnh thâm nhiễm mỡ trong khoang sau phúc mạc (mũi tên).
Kết hợp đặc điểm hình ảnh với tiền sử lâm sàng, rất có khả năng đây là các nang giả tụy do chấn thương.
Hầu hết các nang giả tụy xuất hiện ở vùng quanh tụy, tuy nhiên hiếm gặp hơn, chúng có thể lan vào trung thất.
Hãy cuộn qua các hình ảnh.
Bệnh nhân này bị viêm tụy mạn tính.
Lưu ý các vôi hóa ở đầu tụy (mũi tên cong).
Có nhiều nang giả tụy lan dài vào tận trung thất, gây chèn ép tim (mũi tên đỏ).
U nang tụy – Chẩn đoán phân biệt
Chẩn đoán u nang tân sinh cần được xem xét khi bệnh nhân không có tiền sử viêm tụy hoặc chấn thương.
Các đặc điểm hình thái của u nang tân sinh bao gồm:
- Thành dày, bờ không đều
- Vách ngăn bên trong,
- Thành phần đặc,
- Ống tụy giãn > 3mm và vôi hóa.
- Dịch hút từ nang tân sinh sẽ có nồng độ amylase thấp (3).
Bảng dưới đây trình bày một số đặc điểm phân biệt của các u nang tân sinh.
Tuy nhiên, trong nhiều trường hợp, không thể đưa ra chẩn đoán xác định do nang thường quá nhỏ.
Điều quan trọng là cần chẩn đoán được u nang tuyến thanh dịch, vì đây là loại u duy nhất không có tiềm năng ác tính. Khi có triệu chứng, nguyên nhân là do kích thước nang ngày càng tăng.
Tuổi và giới tính
U nang tân sinh chế nhầy (MCN)
MCN gặp hầu như hoàn toàn ở phụ nữ trung niên với độ tuổi trung bình là 47 tuổi (8).
Cho đến nay chỉ có 12 trường hợp được báo cáo ở nam giới (9).
U nang tân sinh thanh dịch (SCN)
SCN cũng gặp chủ yếu ở phụ nữ (75%) với độ tuổi trung vị là 58 tuổi (4).
U tân sinh biểu mô giả nhú đặc (SPEN)
SPEN gặp hầu như hoàn toàn ở phụ nữ trẻ (88%), với độ tuổi trung bình là 29 tuổi (10).
Đây là loại u đặc không phổ biến, có thể có các thành phần nang.
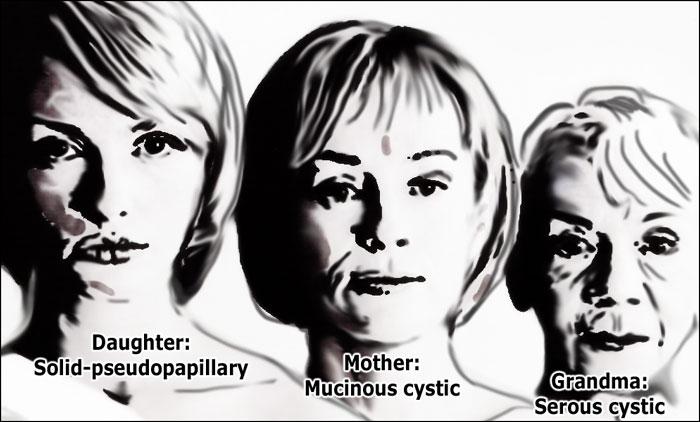
Do đó, có quy tắc ghi nhớ như sau:
- Bà ngoại – U nang tuyến thanh dịch (SCN)
- Mẹ – U nang tân sinh chế nhầy (MCN)
- Con gái – U tân sinh biểu mô giả nhú đặc (SPEN)
U nang tuyến thanh dịch

Hình 14. U nang tuyến thanh dịch chứa nhiều nang nhỏ tạo nên bờ viền thùy múi. Một số có sẹo trung tâm kèm vôi hóa.
Các dấu hiệu chính:
- Khối u lành tính, tuy nhiên các khối u lớn có xu hướng tăng kích thước và gây triệu chứng.
- Thường gặp ở phụ nữ lớn tuổi (‘Bà ngoại’).
- U nang tuyến thanh dịch (SCN) có thể có nhiều dạng biểu hiện: vi nang (45%), đại nang (32%), hỗn hợp vi nang và đại nang (18%) và dạng đặc (5%) (4).
- Dạng vi nang hoặc tổ ong với sẹo trung tâm (30%) và vôi hóa (18%).
- Dạng đại nang chiếm 10% và khó phân biệt với nang giả tụy và u nang tuyến nhầy.
- Bề mặt thùy múi.
- Không có thông thương giữa các nang với ống tụy.
- Đôi khi ghi nhận ngấm thuốc tăng sinh mạch, có thể gây khó khăn trong việc phân biệt với u thần kinh nội tiết dạng nang.
- Tốc độ tăng trưởng của các khối u > 4 cm: lên đến 20 mm/năm.
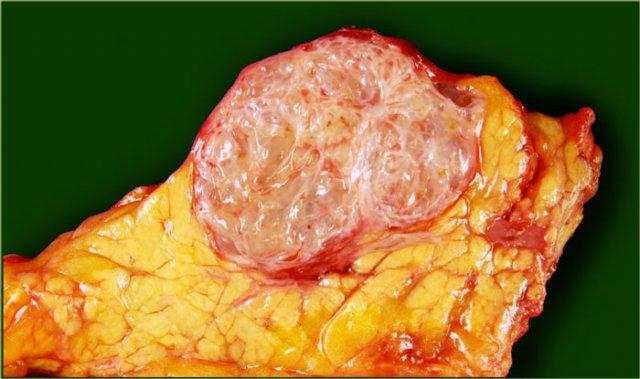
U nang tuyến thanh dịch với nhiều nang nhỏ. Hình ảnh cung cấp bởi Bác sĩ Allen, Khoa Phẫu thuật Gan-Tụy-Mật, Trung tâm Ung thư Memorial Sloan Kettering, NY
Mẫu bệnh phẩm giải phẫu bệnh cho thấy nhiều vi nang, tạo nên hình ảnh thùy múi của khối u.
U nang tuyến thanh dịch dạng đại nang là hiếm gặp và, mặc dù lành tính, có thể có hình ảnh tương tự u nang tuyến nhầy dạng đại nang – một tổn thương có tiềm năng ác tính.

U nang tuyến thanh dịch với nhiều nang nhỏ. Hình ảnh cung cấp bởi Bác sĩ Klimstra, Khoa Giải phẫu bệnh, Trung tâm Ung thư Memorial Sloan Kettering, NY
Đặc điểm đặc trưng của u nang tuyến thanh dịch là sẹo trung tâm, đôi khi kèm vôi hóa.
Đôi khi thành phần vi nang của khối u này khó xác định trên CT.
MRI sẽ giúp đánh giá cấu trúc bên trong tốt hơn.
MRI cũng hữu ích trong việc xác định các nang có thông thương với ống tụy hay không, nhằm phân biệt tổn thương này với IPMN nhánh ống (xem bên dưới).
Mẫu bệnh phẩm giải phẫu bệnh cho thấy khối u dạng nang với nhiều nang nhỏ và sẹo trung tâm.
Không có vôi hóa.
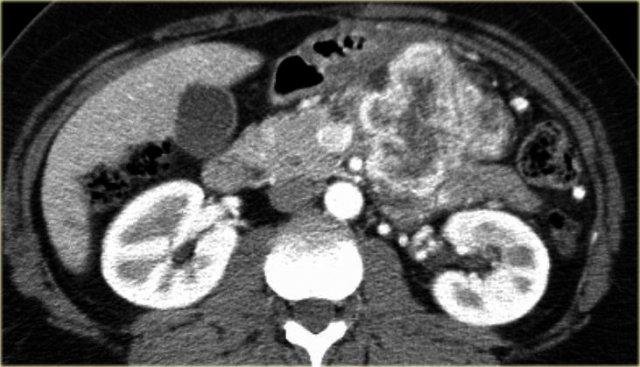
Hình ảnh CT của bệnh nhân nữ 51 tuổi có tiền sử sỏi mật và đau bụng.
Ghi nhận tổn thương giảm tỷ trọng với vôi hóa trung tâm ở đầu tụy.
Tổn thương có bờ viền thùy múi.
Tiếp tục xem hình ảnh MRI.
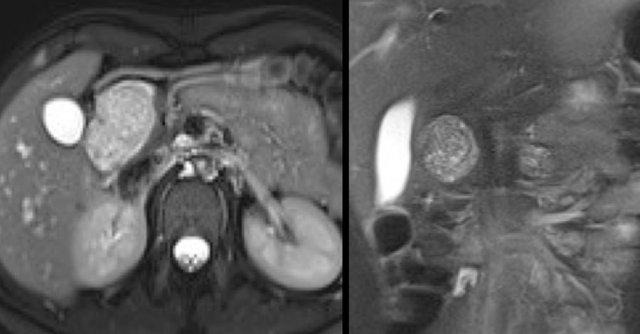
MRI thể hiện rõ hơn các đặc điểm hình thái của tổn thương (hình).
Trên chuỗi xung T2W, tổn thương có dạng đa nang.
Lưu ý vùng giảm tín hiệu trung tâm do sẹo trung tâm kèm vôi hóa.
Mặc dù một số nang có kích thước khá lớn, đây vẫn là hình ảnh đặc trưng của u nang tuyến thanh dịch (dạng đại nang).
Một ví dụ khác về u nang tuyến thanh dịch (Hình).
Hình ảnh sau tiêm thuốc cản quang bên phải cho thấy tổn thương giảm tỷ trọng với vôi hóa trung tâm ở thân tụy và ngấm thuốc nhẹ của các vách ngăn.
Lưu ý rằng trên CT rất khó nhận ra bản chất dạng nang của các tổn thương này và có thể nhầm lẫn với ung thư biểu mô tuyến tụy.
MRI sẽ dễ dàng thể hiện bản chất dạng nang của các tổn thương này (hình).
Chuỗi xung T2W với xóa mỡ (fatsat) thể hiện rõ tổn thương tăng tín hiệu dạng thùy múi với sẹo trung tâm, đây là hình ảnh đặc trưng của SCN.
Đôi khi khó phân biệt u nang tuyến thanh dịch dạng vi nang với IPMN nhánh ống hay u nhú nội ống tiết nhầy.
IPMN luôn có thông thương với ống tụy, nhưng trong nhiều trường hợp khó quan sát thấy sự thông thương này.
Hình ảnh cho thấy chuỗi xung T2W của bệnh nhân nam 71 tuổi có tiền sử sụt cân và các triệu chứng đau bụng trên không đặc hiệu.
Ban đầu được nghĩ đến là IPMN nhánh ống, nhưng kết quả hóa ra là SCN.
Lưu ý vùng giảm tín hiệu trung tâm.
Đây là mô sẹo trong SCN.
Cũng lưu ý bề mặt thùy múi đặc trưng.
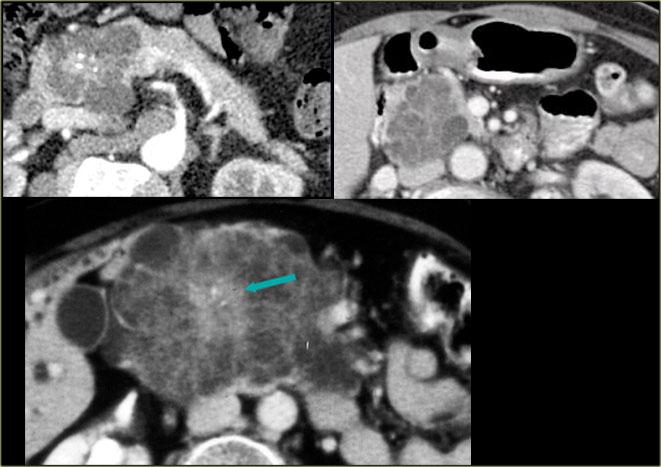
U nang tuyến thanh dịch. Hình ảnh cung cấp bởi Koenraad Mortel, Khoa Chẩn đoán Hình ảnh, Bệnh viện Brigham and Women’s, Boston
Đây là một ví dụ khác về u nang tuyến thanh dịch.
Lưu ý ngấm thuốc ở trung tâm.
Đôi khi việc phân biệt với u thần kinh nội tiết dạng nang tăng sinh mạch có thể khó khăn, nhưng trong trường hợp này vôi hóa trung tâm là dấu hiệu gợi ý hữu ích.
Cuộn qua các hình ảnh.
Ở đuôi tụy có tổn thương dạng nang với sẹo trung tâm kèm vôi hóa (mũi tên).
Mặc dù một số nang có kích thước lớn hơn 2 cm, hình ảnh này vẫn điển hình cho u nang tuyến thanh dịch, do có sẹo trung tâm, hình ảnh đa thùy và bờ viền thùy múi.
Bệnh nhân này có các triệu chứng đau bụng được quy cho khối u, khối u đã được phẫu thuật cắt bỏ và kết quả giải phẫu bệnh xác nhận là u nang tuyến thanh dịch.
Đây là bệnh phẩm sau phẫu thuật cắt bỏ.
Khối u dính vào lách, do đó lách cũng phải được cắt bỏ cùng.
Đây là một ví dụ điển hình khác về u nang tuyến thanh dịch (hình).
Có tổn thương vi nang với sẹo trung tâm ở đầu tụy.
Bệnh nhân tự sờ thấy khối ở bụng.
Ngoài ra không có triệu chứng nào khác.
Do phẫu thuật cắt bỏ đòi hỏi can thiệp ngoại khoa lớn, quyết định được đưa ra là theo dõi tổn thương.
Trong 5 năm theo dõi, tổn thương không tăng kích thước và bệnh nhân không có triệu chứng gì thêm.
U Nang Nhầy Tụy (Mucinous Cystic Neoplasm)
Đặc điểm chính:
- U tiền ác tính – có thể chuyển dạng thành ung thư biểu mô tuyến nang nhầy (mucinous cystadenocarcinoma)
- Gặp độc quyền ở phụ nữ – Điển hình ở độ tuổi trung niên – tuổi trung vị: 40-50 tuổi
- Dạng nang lớn (macrocystic) với các vách ngăn thành dày.
- Vôi hóa ngoại vi gặp trong 25% trường hợp. Đây là dấu hiệu cho phép đưa ra chẩn đoán đặc hiệu.
- Vị trí ở đuôi và thân tụy (95%).
- Hầu hết có triệu chứng, biểu hiện bằng đau bụng không đặc hiệu
Hình ảnh CT của bệnh nhân nữ 32 tuổi với triệu chứng đau vùng thượng vị trái lan ra sau lưng.
Ghi nhận một nang lớn ở đuôi tụy có vôi hóa ngoại vi.
Có vách ngăn mờ nhạt như thấy trên hình bên trái và thành nang dày.
Có thể cần phóng to hình ảnh để quan sát rõ vách ngăn.
Có thể đưa ra chẩn đoán đặc hiệu là MCN.
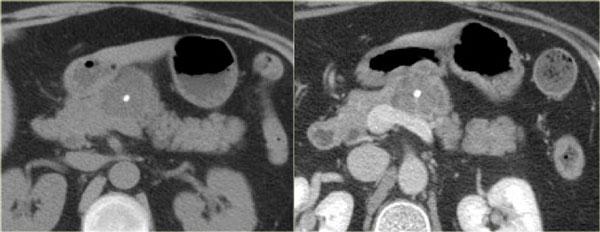
Hình ảnh CT của bệnh nhân nữ 46 tuổi với triệu chứng đau bụng phải mơ hồ.
Các đặc điểm hình ảnh bao gồm:
- Nang có vách ngăn kích thước 7 cm ở đầu tụy.
- Vỏ nang nhẵn.
- Không có thùy hóa (lobulation).
- Không thông với ống tụy chính.
MRI cho thấy nang có vách ngăn ở đầu tụy kích thước 7 cm với vỏ nang nhẵn, không có thùy hóa và không thông với ống tụy chính.
Kết quả phẫu thuật xác nhận u nang tuyến nhầy độ thấp (low grade mucinous cystadenoma) có mô đệm buồng trứng (ovarian stroma).
Hình ảnh CT của bệnh nhân nữ 30 tuổi có tiền sử viêm tụy do sỏi mật và đã cắt túi mật.
Bệnh nhân xuất hiện đau bụng trái đột ngột tăng nặng.
Siêu âm cho thấy tổn thương dạng nang tăng kích thước, được chẩn đoán là nang giả tụy (pseudocyst).
Tuy nhiên, CT cho thấy tổn thương dạng nang không có thùy hóa ở đuôi tụy với các vách ngăn bên trong có ngấm thuốc, không thông với ống tụy chính (hình).
Tiếp tục xem hình ảnh MRI…
Chuỗi xung T1W sau tiêm thuốc tương phản từ Gadolinium thể hiện rõ hơn các vách ngăn bên trong.
Phẫu thuật cắt đuôi tụy xác nhận u nang tuyến nhầy kích thước 14 cm có mô đệm buồng trứng (ovarian stroma).
U Nhú Nhầy Trong Ống Tụy (IPMN)
Đặc điểm chính:
- U tiết nhầy xuất phát từ ống tụy chính hoặc ống nhánh.
- Vị trí: đầu tụy >> đuôi tụy và thân tụy.
- Bắt buộc phải có thông thương với ống tụy. Được đánh giá rõ nhất trên MRCP.
- Có thể đa ổ.
- IPMN thể ống chính có đặc điểm hình ảnh khác biệt so với thể ống nhánh.
- Thể ống nhánh có thể có hình ảnh tương tự các u nang tụy khác.
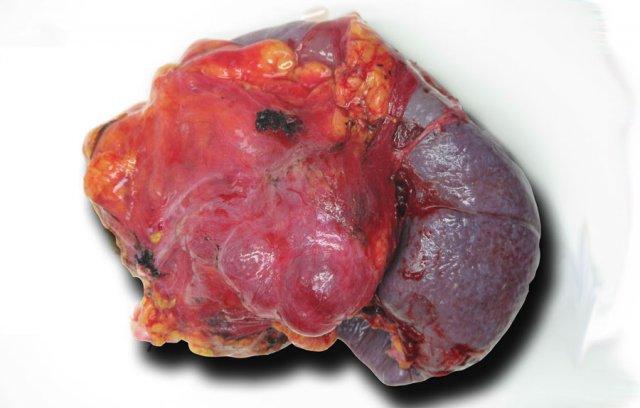
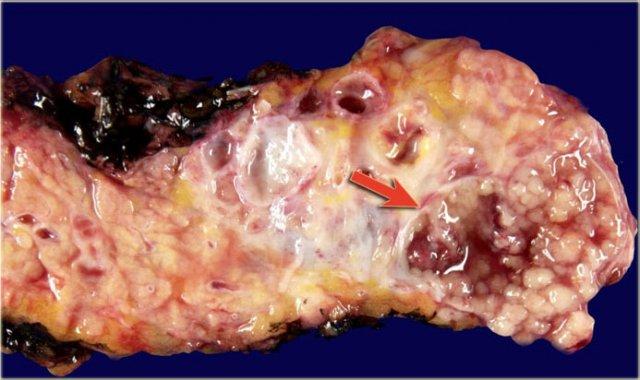
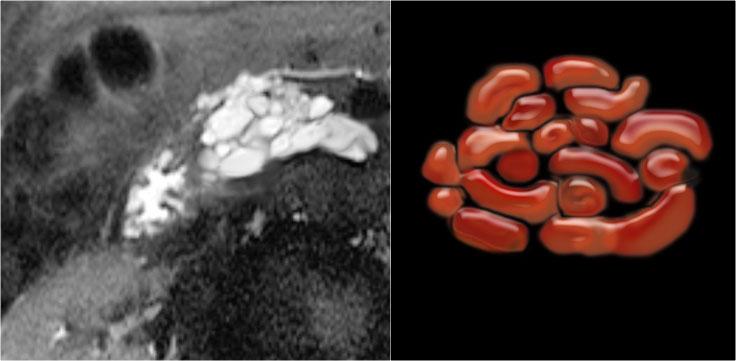
Tiêu bản đại thể của một IPMN cho thấy u nhầy với u nhú tiết nhầy lan rộng (mũi tên).
IPMN thể ống chính
Trên hình ảnh học, IPMN thể ống chính thường có đặc điểm khác biệt so với thể ống nhánh, tuy nhiên đôi khi có thể gặp thể hỗn hợp.
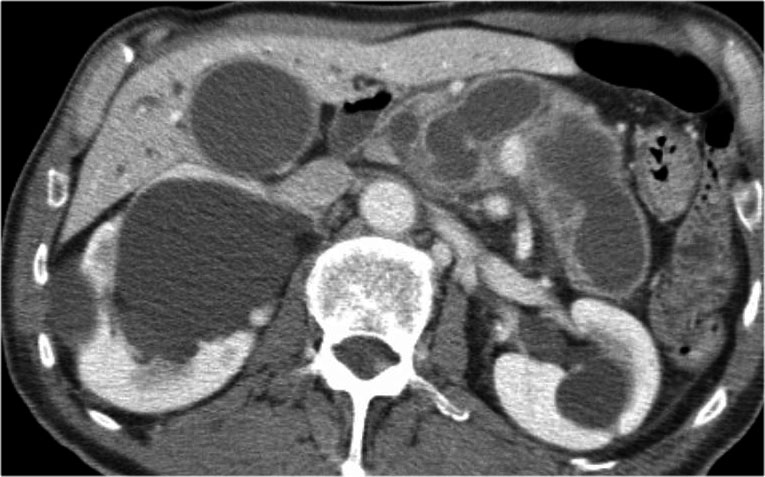
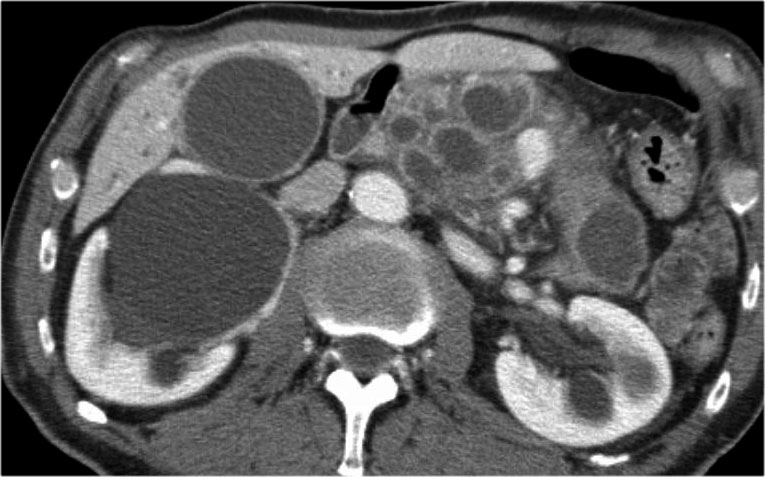
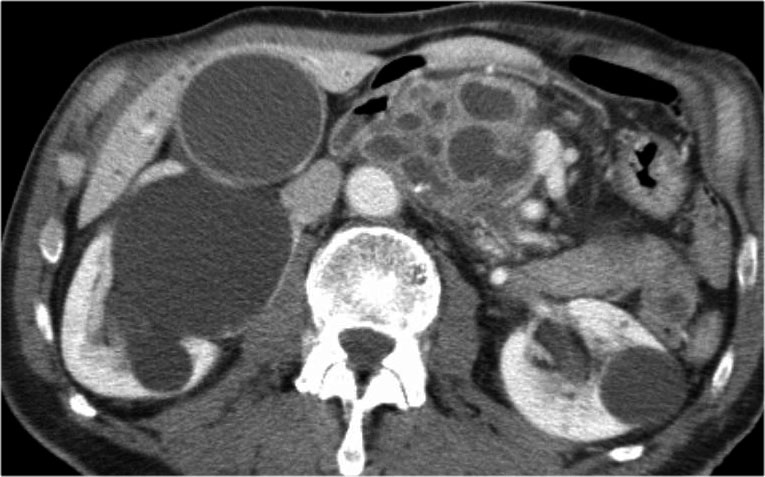
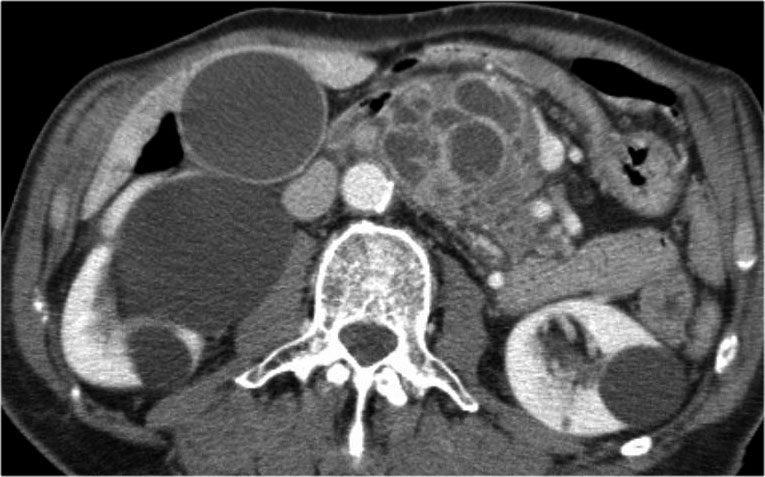
Cuộn qua các hình ảnh của một IPMN thể ống chính và ống nhánh kích thước lớn.
Có hình ảnh tắc nghẽn ống mật chủ kèm giãn các ống mật trong gan (mũi tên xanh).
Lưu ý ống tụy chính giãn rất rộng (mũi tên đỏ).
Chuỗi xung T2W thông thường và T2W xóa mỡ (fatsat) của một IPMN thể ống chính kích thước lớn với ống tụy giãn cực độ.
Bệnh nhân này nhập viện vì viêm tụy.
MRCP cho thấy cả IPMN thể ống chính lẫn thể ống nhánh (mũi tên).
IPMN là tổn thương có tiềm năng ác tính.
Các dấu hiệu ác tính bao gồm:
- Ống tụy > 8 mm – như trong trường hợp này.
- Nốt đặc trong lòng ống.
- Khối xung quanh ống tụy.
- Giãn ống mật chủ.
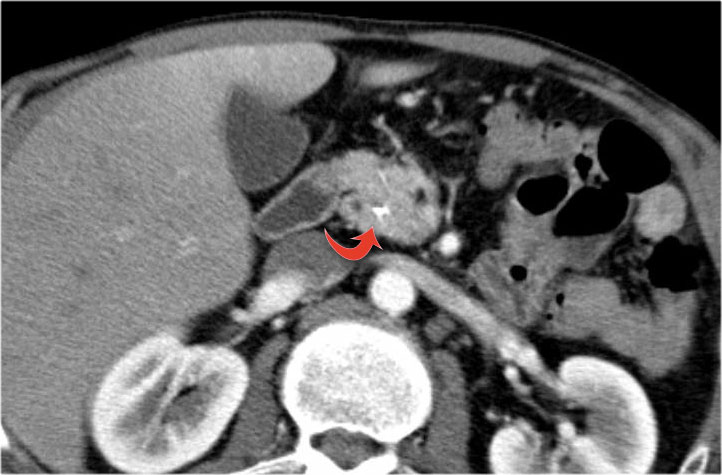
Hình ảnh CT của một IPMN với ống tụy giãn (mũi tên xanh).
Lưu ý nốt đặc có ngấm thuốc tại đầu tụy (mũi tên đỏ).
Tiếp tục xem hình ảnh siêu âm.
Hình ảnh siêu âm cho thấy thành phần ống nhánh kích thước lớn nằm trong đầu tụy.
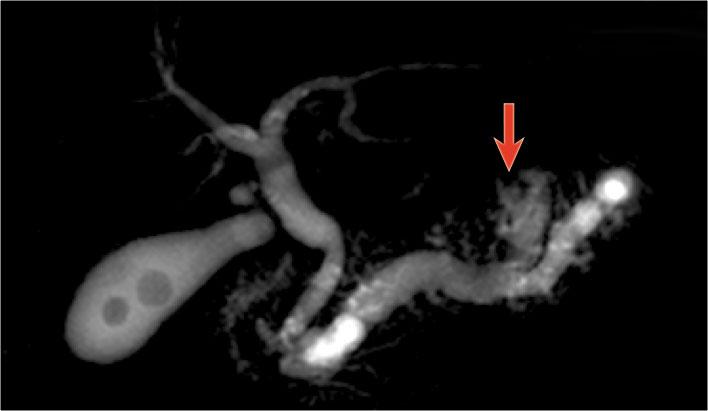
IPMN thể ống nhánh
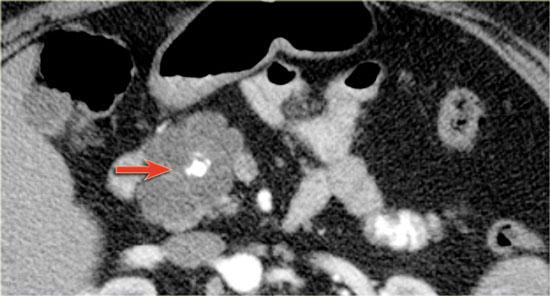
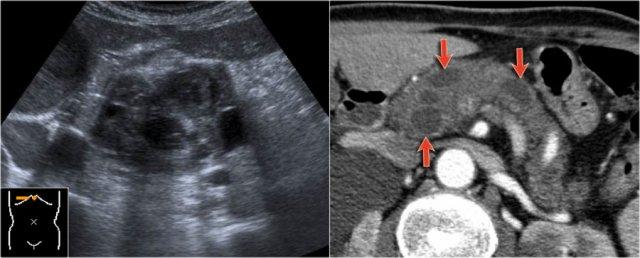
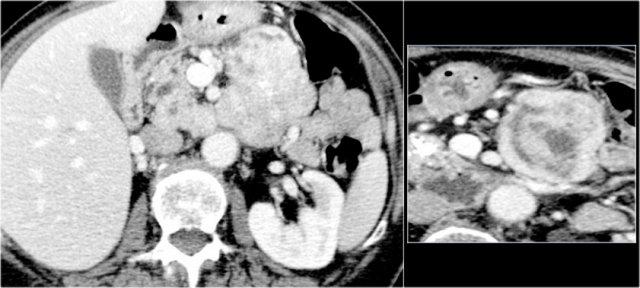
Hình ảnh CT cho thấy một tổn thương giảm tỷ trọng tại đầu tụy.
Tổn thương này có thể là ung thư biểu mô tuyến, tuy nhiên tỷ trọng thấp gợi ý đến u nang tụy.
Hình ảnh vi nang gợi khả năng u nang thanh dịch, mặc dù không có sẹo vôi hóa trung tâm.
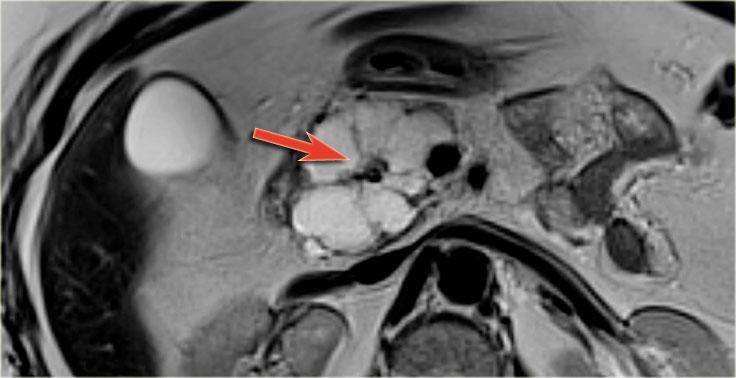
Trên MRCP, bản chất nang được đánh giá rõ hơn và có hình ảnh thông thương với ống tụy giãn rộng (mũi tên xanh).
Hình ảnh chi tiết minh họa rõ ràng một số nhánh chứa đầy nhầy được cắt theo mặt phẳng ngang và một số theo mặt phẳng dọc.
Ở một nam giới 73 tuổi, phát hiện tổn thương giảm âm tại thân tụy, có hình ảnh tương tự tổn thương dạng nang.
CT cũng xác định được tổn thương nhưng không cung cấp thêm nhiều thông tin hữu ích.
Tiếp tục xem hình ảnh MRI.
Chuỗi xung T2W xóa mỡ nặng thể hiện rõ tổn thương đa nang với đường thông thương vào ống tụy.
Trường hợp này được chẩn đoán là IPMN thể ống nhánh.
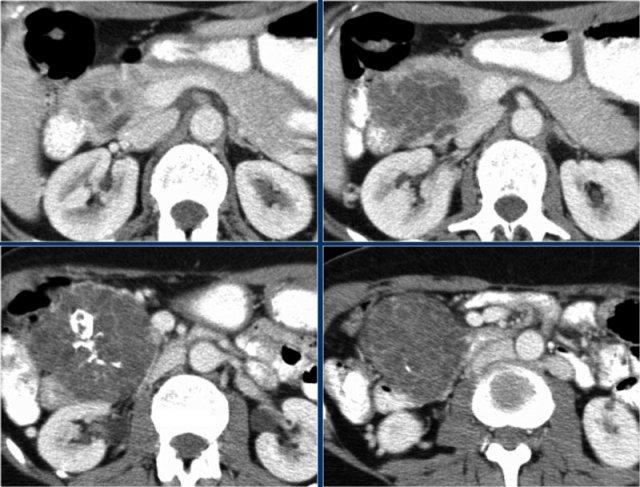
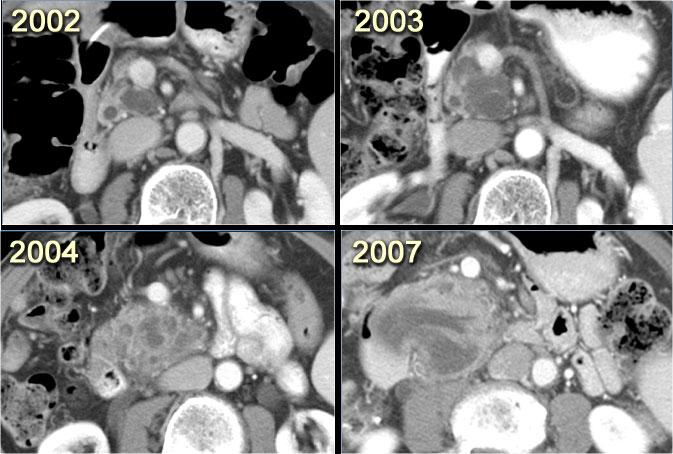
Hình ảnh CT của một bệnh nhân IPMN thể ống nhánh từ chối phẫu thuật.
Theo thời gian, u phát triển to hơn kèm giãn ống tụy chính, gợi ý biến đổi ác tính.
Đôi khi phải mất 5-8 năm mới quan sát thấy sự biến đổi này.
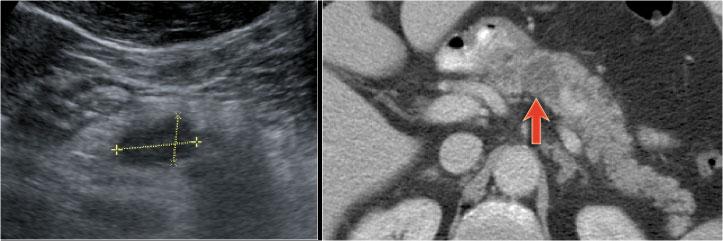
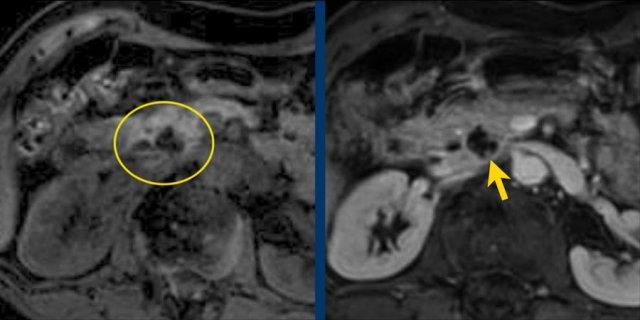
Một trường hợp IPMN thể ống nhánh khác phát hiện qua tầm soát với hai nốt (vòng tròn và mũi tên).
Chuỗi xung T1W xóa mỡ trước (hình bên trái) và sau tiêm thuốc tương phản từ (hình bên phải).
Siêu âm nội soi (EUS) có thuốc tương phản từ cho thấy 2 ổ không ngấm thuốc, nhiều khả năng là nút nhầy.
Sau 6 năm theo dõi, nang không thay đổi.
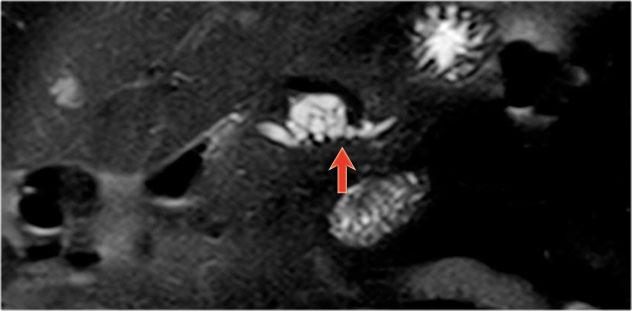
Nam giới 75 tuổi với IPMN ống nhánh kích thước 2,7 cm tại đầu tụy (vòng tròn).
Trong quá trình theo dõi một năm sau, phát hiện giãn ống tụy chính.
Siêu âm nội soi (EUS) cho thấy ung thư biểu mô tuyến còn khả năng phẫu thuật cắt bỏ.
Các Khối U Hiếm Gặp với Đặc Điểm Hình Ảnh Đặc Trưng
U Giả Nhú Đặc
Đặc điểm chính:
- Khối u rất hiếm gặp, thường xuất hiện ở phụ nữ độ tuổi 20-30 (thiếu nữ).
- Khối u vừa đặc vừa nang, có vỏ bao và ngấm thuốc sớm kiểu ‘u máu’ (hemangioma-like).
- Đôi khi có xuất huyết trong khối u
Hình ảnh CT của một phụ nữ 26 tuổi với khối lớn ở đầu tụy và di căn gan.
Ở trung tâm khối có vùng không ngấm thuốc do thoái hóa nang hoặc hoại tử.
Khối u đặc có thành phần nang ở bệnh nhân nữ 16 tuổi, được chẩn đoán là u giả nhú đặc.
U Thần Kinh Nội Tiết với Thoái Hóa Nang
Đặc điểm chính:
- U nội tiết không chức năng
- Còn được gọi là u tế bào đảo tụy
- Tăng sinh mạch với ngấm thuốc dạng vòng nhẫn. Điều này khác với u nang thanh dịch, vốn ngấm thuốc từ trung tâm ra ngoài và có thành phần đặc hơn
Hình ảnh CT của một phụ nữ 61 tuổi với triệu chứng sụt cân.
Có một khối lớn ở thân tụy với tăng sinh mạch, khác với ung thư biểu mô tuyến, kèm theo một số vùng nang hoặc hoại tử.
Hình ảnh CT của u thần kinh nội tiết với hoại tử trung tâm.
Đôi khi hình ảnh này có thể bắt chước thành phần nang.
Lưu ý vùng ngấm thuốc ngoại vi.
Báo cáo và Xử trí
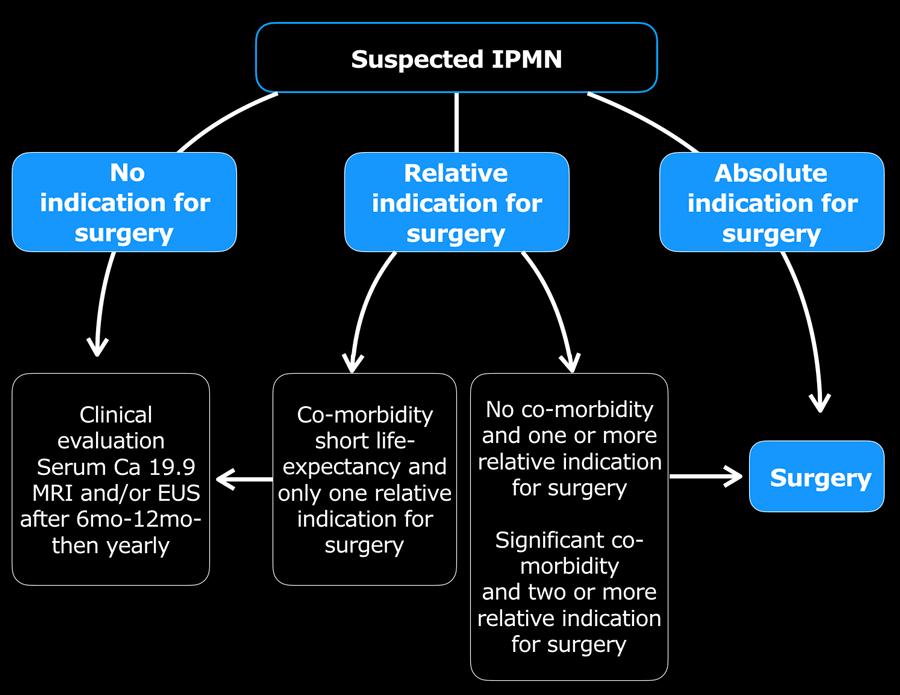
Bảng dưới đây trình bày danh mục kiểm tra các nội dung cần đề cập trong báo cáo, cùng với các chỉ định tương đối và tuyệt đối cho phẫu thuật cắt bỏ theo hướng dẫn dựa trên bằng chứng của châu Âu về u nang tuyến tụy (2).
Tiếp tục với các hướng dẫn xử trí.
Tần suất theo dõi bằng chẩn đoán hình ảnh phụ thuộc vào sự hiện diện của các chỉ định và khả năng chịu đựng phẫu thuật của bệnh nhân, như được trình bày trong bảng.
Mặc dù các hướng dẫn xử trí này áp dụng cho IPMN, trong thực hành lâm sàng chúng tôi cũng sử dụng các tiêu chí này cho các nang tụy không rõ nguồn gốc và các u nang tuyến nhầy nghi ngờ. Tuy nhiên, đối với U Nang Tuyến Nhầy nghi ngờ, kích thước nang ≥ 4 cm là tiêu chí tuyệt đối để cắt bỏ, trong khi đối với IPMN đây chỉ là chỉ định tương đối.
Quy trình chụp ảnh
MRI lần đầu nên được thực hiện theo quy trình chụp tụy chuyên biệt (bảng).
Quy trình theo dõi khả thi cho các tổn thương < 3 cm có thể bao gồm các chuỗi xung T2 single shot theo mặt phẳng coronal và axial, cùng chuỗi xung T1W trước tiêm thuốc tương phản từ và không cần chụp sau tiêm.
Có thể bổ sung thêm chuỗi xung khuếch tán (DWI) để giảm thiểu nguy cơ bỏ sót ung thư tụy đồng thời.
Chúng tôi lựa chọn theo dõi các nang nhỏ hơn 3 cm mà không tiêm gadolinium tĩnh mạch, với các chuỗi xung còn lại giữ nguyên. Nếu phát hiện một nốt mới có thể có, chúng tôi sẽ yêu cầu bệnh nhân quay lại và thực hiện lại MRI có tiêm thuốc tương phản từ gadolinium tĩnh mạch để đánh giá sự ngấm thuốc.