Tổn thương gan phát hiện tình cờ
Ngày xuất bản
Bài tổng quan này được xây dựng dựa trên bài trình bày của Maarten van Leeuwen tại Hội Chẩn đoán Hình ảnh Hà Lan và được Joost Nederend cùng Robin Smithuis chỉnh sửa để đăng tải trên Radiology Assistant.
Với sự phổ biến ngày càng tăng của CT đa dãy đầu thu, các tổn thương gan kích thước nhỏ được phát hiện ngày càng thường xuyên hơn.
Trong nhiều trường hợp, bản chất bệnh lý của các tổn thương gan phát hiện tình cờ này — hay còn gọi là incidentalomas — vẫn chưa được xác định rõ ràng.
Điều này tạo ra một thách thức chẩn đoán xuất phát từ lĩnh vực chẩn đoán hình ảnh, do đó các bác sĩ chẩn đoán hình ảnh cần chịu trách nhiệm phân loại chính xác các tổn thương này theo mức độ ý nghĩa lâm sàng của chúng.
Trong bài viết này, chúng tôi sẽ thảo luận về xử trí đối với hai loại tổn thương gan phát hiện tình cờ:
- Các tổn thương quá nhỏ để đặc trưng hóa (TSTC lesions) ở những cá nhân không có triệu chứng và ở bệnh nhân có bệnh ác tính đã biết.
- Các tổn thương tăng sinh mạch.
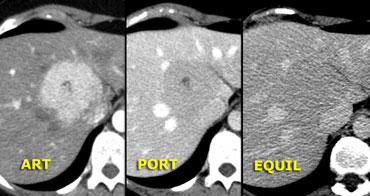
TSTC (Tổn thương quá nhỏ để phân loại)
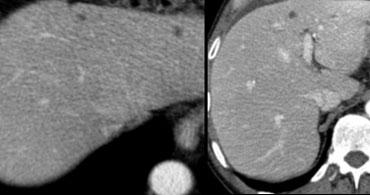
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Chúng ta thấy nhiều tổn thương giảm tỷ trọng.
Chúng ta không thể chẩn đoán chắc chắn các tổn thương này là:
- Nang: tỷ trọng nước, bờ rõ nét
- U máu (hemangioma): ngấm thuốc ngoại vi dạng nốt tiến triển chậm với tỷ trọng tương đương động mạch
- Tổn thương ác tính: không đồng nhất, bờ không đều, ngấm thuốc ngoại vi thấp hơn tỷ trọng động mạch
Đối với loại tổn thương này, do kích thước quá nhỏ và đặc điểm hình ảnh không điển hình nên không thể phân loại một cách chắc chắn, thuật ngữ TSTC (too small to characterize – quá nhỏ để phân loại) đã được đặt ra.
Tổn thương TSTC ở bệnh nhân không có bệnh lý ác tính đã biết
Jones (1992) đã nghiên cứu 1500 bệnh nhân được chụp CT bụng (1).
Ông ghi nhận:
- Tổn thương TSTC ở 17% bệnh nhân
- Trong 45 bệnh nhân không có bệnh lý ác tính đã biết, tất cả các tổn thương đều lành tính
- Trong 209 bệnh nhân có bệnh lý ác tính đã biết
- 86 bệnh nhân có 1 tổn thương TSTC: 5% ác tính
- 74 bệnh nhân có 2-4 tổn thương TSTC: 19% ác tính
- 49 bệnh nhân có >5 tổn thương TSTC: 76% ác tính.
Tổn thương TSTC ở bệnh nhân có bệnh lý ác tính nguyên phát
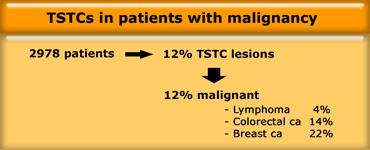
Schwartz (1999) đã nghiên cứu 2978 bệnh nhân có bệnh lý ác tính đã biết (2).
Ông ghi nhận tổn thương TSTC ở 12% bệnh nhân có bệnh lý ác tính đã biết.
Ở 88% bệnh nhân, các tổn thương là lành tính và ở 12% được xác nhận là di căn (chiếm 1,4% tổng số bệnh nhân).
Tỷ lệ ác tính phụ thuộc nhiều vào loại khối u nguyên phát đã biết.
Phần lớn các trường hợp di căn được tìm thấy ở bệnh nhân ung thư vú.
Điều này phù hợp với nhận xét rằng di căn từ ung thư vú thường biểu hiện dưới dạng nhiều tổn thương nhỏ, trong khi di căn gan từ ung thư đại trực tràng và u lympho thường biểu hiện dưới dạng một hoặc vài khối lớn đơn độc.
Robinson (2003) đã nghiên cứu các đặc điểm khác nhau của tổn thương TSTC và mối tương quan với tính ác tính (3).
Các tổn thương được phân loại dựa trên diễn tiến trên CT theo dõi, là ổn định hoặc không ổn định.
Đặc điểm hình ảnh của tổn thương ổn định (lành tính) bao gồm kích thước nhỏ và bờ rõ nét.
Tính không đồng nhất và tỷ trọng mô mềm có liên quan đến diễn tiến không ổn định, nhưng chỉ gặp ở một thiểu số nhỏ các trường hợp.
Tổn thương TSTC trong ung thư vú
Krakora (2004) đã nghiên cứu tầm quan trọng tiên lượng của các tổn thương gan nhỏ giảm tỷ trọng được phát hiện trên CT ban đầu ở bệnh nhân ung thư vú, những người không có di căn gan rõ ràng tại thời điểm khám ban đầu (4).
Một hoặc nhiều tổn thương gan nhỏ giảm tỷ trọng (TSTC) được ghi nhận ở 54 trong số 153 bệnh nhân (35%).
Trong thời gian theo dõi trung bình 584 ngày, di căn gan rõ ràng đã phát triển ở 43 trong số 153 bệnh nhân (28%).
Không có sự khác biệt nào được tìm thấy về khả năng phát triển di căn gan ở bệnh nhân có hoặc không có tổn thương TSTC trên CT ban đầu.
Krakora kết luận rằng ở bệnh nhân ung thư vú không có di căn gan rõ ràng tại thời điểm phát hiện bệnh, không có bằng chứng nào cho thấy các tổn thương gan nhỏ giảm tỷ trọng được phát hiện trên CT ban đầu làm tăng nguy cơ phát triển di căn gan về sau.
Kết luận
Ở bệnh nhân không có bệnh lý ác tính đã biết, các tổn thương nhỏ giảm tỷ trọng này, theo nguyên tắc, nên được xem là lành tính.
Ở bệnh nhân có bệnh lý ác tính đã biết, một tổn thương TSTC đơn độc cũng có thể được coi là lành tính.
Ngay cả nhiều tổn thương TSTC ở những bệnh nhân này phần lớn cũng là lành tính, đặc biệt khi chúng nhỏ, bờ rõ nét và giảm tỷ trọng.
Trong những trường hợp này, bạn không nên quá thận trọng một cách thái quá!
Đừng ghi trong kết quả ‘không thể loại trừ di căn‘.
Ở bệnh nhân ung thư vú không có di căn gan đã biết tại thời điểm phát hiện bệnh, các tổn thương TSTC này không có giá trị tiên đoán dương tính cho sự phát triển di căn gan về lâu dài.
Tổn thương tăng sinh mạch tình cờ
Các tổn thương tăng sinh mạch tình cờ cũng là những phát hiện rất phổ biến trong chẩn đoán hình ảnh gan.
Điều quan trọng là phải phân biệt giữa các tổn thương “cần can thiệp” và “không cần can thiệp”.
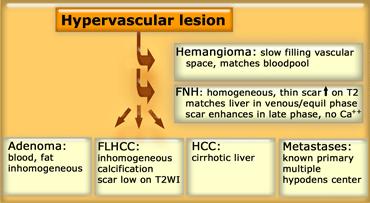
Các khối u mạch tăng sinh lành tính “không cần can thiệp” bao gồm u máu (hemangioma), tăng sản nốt khu trú (FNH) và u tuyến nhỏ (adenoma nhỏ).
Các tổn thương “cần can thiệp” bao gồm u tuyến lớn (trên 5 cm) và các khối u ác tính như ung thư biểu mô tế bào gan (HCC), ung thư biểu mô tế bào gan dạng xơ lá (FLHCC) và di căn.
Các tổn thương đặc, ngấm thuốc này cần được phân biệt với các tổn thương mạch máu như phình động mạch gan, thông nối chủ-cửa hoặc giả phình mạch.
Tỷ lệ gặp của các tổn thương tăng sinh mạch
Karhunen (1986) ghi nhận tại tử thiết tỷ lệ u máu là 20%, FNH là 3% và u tuyến là 1% (5).
Một nghiên cứu năm 1989 của AFIP cho thấy tỷ lệ FNH : u tuyến là 8:1 trong một loạt 9.000 ca tử thiết (6).
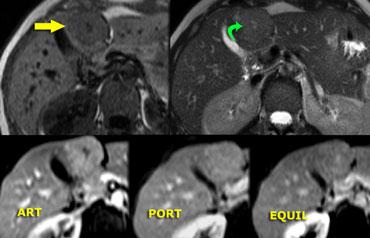
Ngấm thuốc trong u máu (Hemangioma)
U máu là một khoang mạch máu được tưới máu chậm.
Do đó, thời điểm và mức độ ngấm thuốc sẽ theo sau, nhưng chậm hơn so với hệ thống động mạch.
U máu nhỏ hơn 1 cm thường biểu hiện ngấm thuốc đồng nhất tức thì, đồng tỷ trọng với động mạch chủ.
U máu lớn hơn 1 cm thường cho thấy sự lan rộng hướng tâm chậm của ngấm thuốc dạng nốt, với tỷ trọng giảm dần từ từ.
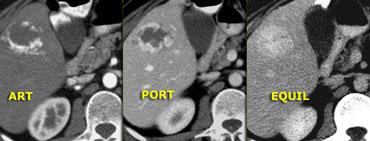
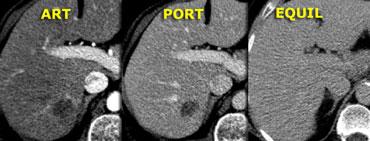
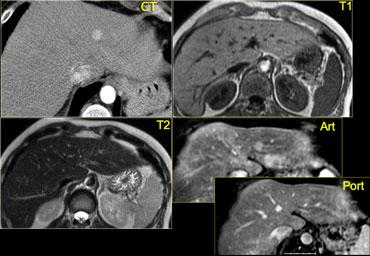
Bên trái là hình ảnh u máu điển hình.
Ngấm thuốc trong pha động mạch gần như đồng tỷ trọng với động mạch chủ, và khi thuốc cản quang khuếch tán về phía trung tâm tổn thương, mức độ ngấm thuốc giảm dần, và trong pha muộn vẫn còn tăng tỷ trọng so với các khoang mạch máu.
‘Ngấm thuốc mao mạch’ trong FNH. Lưu ý ngấm thuốc sớm nhưng không sáng bằng u máu. Trong pha tĩnh mạch và pha muộn, ngấm thuốc gần như đồng tỷ trọng với gan.
Ngấm thuốc kiểu ‘ngấm thuốc mao mạch’
Kiểu ngấm thuốc khoang mạch chậm điển hình của u máu cần được phân biệt với kiểu ‘ngấm thuốc mao mạch’ do mạng lưới mao mạch phong phú, đặc trưng cho FNH, u tuyến, HCC và di căn tăng sinh mạch.
Do các mao mạch được bao quanh bởi mô, mức độ ngấm thuốc tổng thể sẽ kém đậm hơn so với ngấm thuốc của các khoang mạch trong u máu.
Do đó, trong kiểu ngấm thuốc mao mạch, sự ngấm thuốc xảy ra muộn hơn một chút so với động mạch chủ và kém đậm hơn động mạch chủ.
U máu (Hemangioma)
U máu trên MR động học sẽ cho thấy các đặc điểm ngấm thuốc tương tự như trên CT có thuốc cản quang.
Ưu điểm của MR so với CT là độ nhạy cao hơn với thuốc tương phản từ, như sẽ được trình bày trong ca tiếp theo.
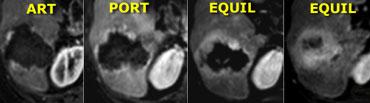
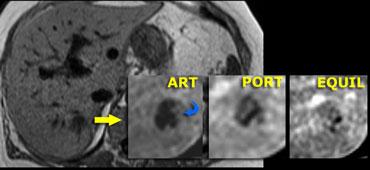
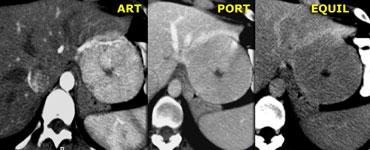
Bên trái là tổn thương không điển hình, biểu hiện giảm sinh mạch trên CT, có thể là di căn.
Cùng ca bệnh trên MR động học.
Lưu ý cách MR thể hiện rõ kiểu ngấm thuốc ngoại vi dạng nốt, lan dần vào trung tâm (mũi tên cong màu xanh) mà CT không thể hiện được.
Bên trái là tổn thương giảm âm không điển hình, được bao quanh bởi một quầng sáng nhỏ nhưng rõ ràng.
Trong pha động mạch, có ngấm thuốc đồng nhất với cường độ động mạch, thường gặp trong u máu nhỏ.
Trong pha tĩnh mạch cửa và pha cân bằng, tổn thương có cùng mức độ ngấm thuốc như động mạch chủ.
Như vậy, tất cả các đặc điểm đều phù hợp với u máu, một tổn thương mạch máu lành tính, không phải tổn thương đặc.
Sau khi đã loại trừ u máu, mục tiêu chính của chúng ta là xác định liệu một tổn thương tăng sinh mạch có phải là FNH – tổn thương đặc tăng sinh mạch phổ biến nhất – hay là một tổn thương cần xử trí thêm như u tuyến, HCC, FLHCC hoặc di căn tăng sinh mạch.
Để đạt được mục đích này, chúng ta cần tìm kiếm các đặc điểm hình thái như tính không đồng nhất và sự hiện diện của vỏ bao, sẹo, vôi hóa hoặc mô mỡ.
Tăng sản nốt khu trú (FNH)
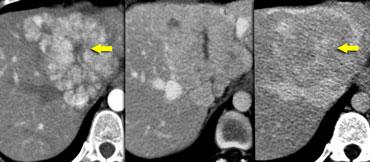
Bên trái là hai tổn thương tăng sinh mạch kề nhau với ngấm thuốc đồng nhất trong pha động mạch và sẹo trung tâm giảm tỷ trọng trong pha động mạch và tĩnh mạch, ngấm thuốc trong pha cân bằng.
Đây là đặc điểm điển hình của FNH.
Lưu ý rằng tổn thương FNH nhỏ hơn, nằm phía trước và bên phải tổn thương lớn hơn, có cùng kiểu ngấm thuốc.
FNH được coi là đáp ứng tăng sản không phải u tân sinh, xảy ra do dị dạng mạch máu bẩm sinh.
Về mặt mô học, FNH không phải là khối u và bao gồm các tế bào gan có hình thái lành tính xuất hiện trong một gan bình thường (tức là không có xơ gan).
Trong pha động mạch muộn, FNH điển hình biểu hiện ngấm thuốc đồng nhất sáng, nhưng kém đậm hơn động mạch chủ, với sẹo trung tâm giảm tỷ trọng.
Các tổn thương nhỏ hơn (
Các dải xơ hoặc vách ngăn giảm tỷ trọng tỏa ra từ sẹo không phải là hiếm gặp và khá đặc trưng.
Trong pha cửa, FNH thường đồng tỷ trọng với nhu mô gan bình thường và có thể khó xác định ranh giới.
Pha muộn thường cho thấy tăng tỷ trọng của sẹo trung tâm và các vách ngăn do ngấm thuốc muộn của các thành phần xơ.
Không nên thấy vôi hóa, tính không đồng nhất hoặc vỏ bao trong FNH.
Tăng sản nốt khu trú (2)
Bên trái là hình ảnh FNH điển hình trên MR.
Giảm tín hiệu nhẹ trên chuỗi xung T1W và tăng tín hiệu nhẹ trên chuỗi xung T2W.
Sẹo tăng tín hiệu nhẹ trên T2.
Kiểu ngấm thuốc như chúng ta kỳ vọng với ‘ngấm thuốc mao mạch’, với sẹo ngấm thuốc muộn trong pha cân bằng.
Tăng sản nốt khu trú (3)
Bên trái là một tổn thương có tất cả các đặc điểm của FNH ngoại trừ việc thiếu ngấm thuốc muộn của sẹo trung tâm.
Ngoài ra, tổn thương giảm tỷ trọng nhẹ so với nhu mô bình thường trong pha cửa và pha cân bằng.
Tuy nhiên, tất cả các đặc điểm khác đều hiện diện như ngấm thuốc dạng thùy, sẹo trung tâm và không có vỏ bao, do đó chúng tôi xếp loại tổn thương này là FNH.
Tăng sản nốt khu trú (4)
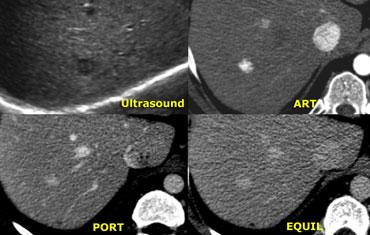
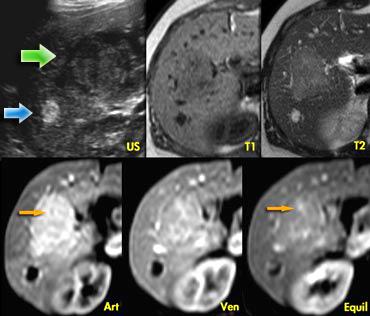
Hình ảnh siêu âm bên trái cho thấy hai tổn thương.
Tổn thương nhỏ (mũi tên xanh dương) có đặc điểm điển hình của u máu, trong khi tổn thương lớn hơn (mũi tên xanh lá) không đặc hiệu trên siêu âm.
Trên chuỗi xung T2W, u máu cho thấy tăng tín hiệu đồng nhất điển hình.
Tổn thương lớn hơn giảm tín hiệu nhẹ trên T1 và tăng tín hiệu nhẹ trên T2.
Ngấm thuốc gần như đồng nhất với các vách ngăn nhỏ không ngấm thuốc trong pha động mạch và có ngấm thuốc muộn (mũi tên vàng).
Trên chuỗi xung T2W, u máu cho thấy tăng tín hiệu đồng nhất điển hình.
Tổn thương lớn hơn giảm tín hiệu nhẹ trên T1 và tăng tín hiệu nhẹ trên T2.
Ngấm thuốc gần như đồng nhất với các vách ngăn nhỏ không ngấm thuốc trong pha động mạch và có ngấm thuốc muộn (mũi tên vàng).
Chúng tôi cũng xếp loại tổn thương này là FNH.
Tăng sản nốt khu trú (5)
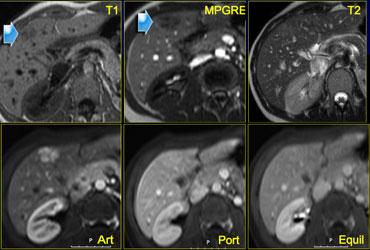
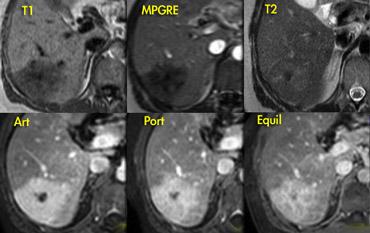
Bên trái là một FNH khác trên MR.
Tổn thương gần như đồng tín hiệu với gan trên chuỗi xung T1W và T2W, nhưng cho thấy tương phản rõ hơn với gan trên chuỗi xung T1W-MPRGRE (gradient-echo).
Ngấm thuốc trong pha động mạch có dạng thùy với các vách ngăn không ngấm thuốc, và trong pha cân bằng tổn thương không khác biệt so với nhu mô gan bình thường.
Lưu ý rằng tổn thương có một sẹo nhỏ.
Các FNH nhỏ thường không có sẹo trung tâm trên hình ảnh và thậm chí không có trên kiểm tra giải phẫu bệnh.
Tăng sản nốt khu trú (6)
Một FNH khác bên trái, nhằm giúp làm quen thực sự với các tổn thương phổ biến này.
Trên CTA chụp thuyên tắc phổi, phát hiện một tổn thương tăng sinh mạch nhỏ trong gan.
Đánh giá thêm được thực hiện bằng MR.
Trên chuỗi xung T1W, tổn thương không thấy rõ và trên chuỗi xung T2W chỉ tăng tín hiệu nhẹ.
Trong pha động mạch có ngấm thuốc đồng nhất và trong pha tĩnh mạch tổn thương không thấy rõ.
Với điều kiện bệnh nhân này không có xơ gan, đây có thể là tổn thương lành tính, nhiều khả năng là FNH.
Do hình ảnh không đặc trưng hoàn toàn cho FNH, một cuộc kiểm tra theo dõi đã được thực hiện và tổn thương không thay đổi, khiến chẩn đoán FNH trở nên rất có khả năng.
Chẩn đoán phân biệt các tổn thương tăng sinh mạch
Quy trình thăm khám
Trong quy trình đánh giá các tổn thương tăng sinh mạch phát hiện tình cờ, trước tiên chúng ta cần xác định liệu tổn thương có phải là u máu (hemangioma) hay không, vì đây là loại tổn thương phổ biến nhất và thường có các đặc điểm hình ảnh đặc trưng.
Nếu không phải, chúng ta cần xác định xem đó có phải là u tăng sản nốt khu trú (FNH) hay không.
Để phân biệt, cần xem xét sự khác biệt về kiểu ngấm thuốc và các đặc điểm hình thái học như sự hiện diện của vỏ bao, sẹo trung tâm, vôi hóa và tính không đồng nhất.
Các tổn thương tăng sinh mạch thường có thể được đặc trưng hóa, ngay cả khi kích thước nhỏ.
FNH và u máu không cần điều tra thêm hay điều trị.
Phương thức được ưu tiên để đặc trưng hóa các tổn thương phát hiện tình cờ là MRI, vì MRI có ưu thế hơn trong việc xác định đặc tính tổn thương và các tổn thương phát hiện tình cờ thường gặp ở phụ nữ trẻ, đối tượng cần hạn chế tối đa liều bức xạ.
Nếu nghi ngờ HCC hoặc FLHCC, việc thăm khám thêm luôn là cần thiết.
Chẩn đoán phân biệt
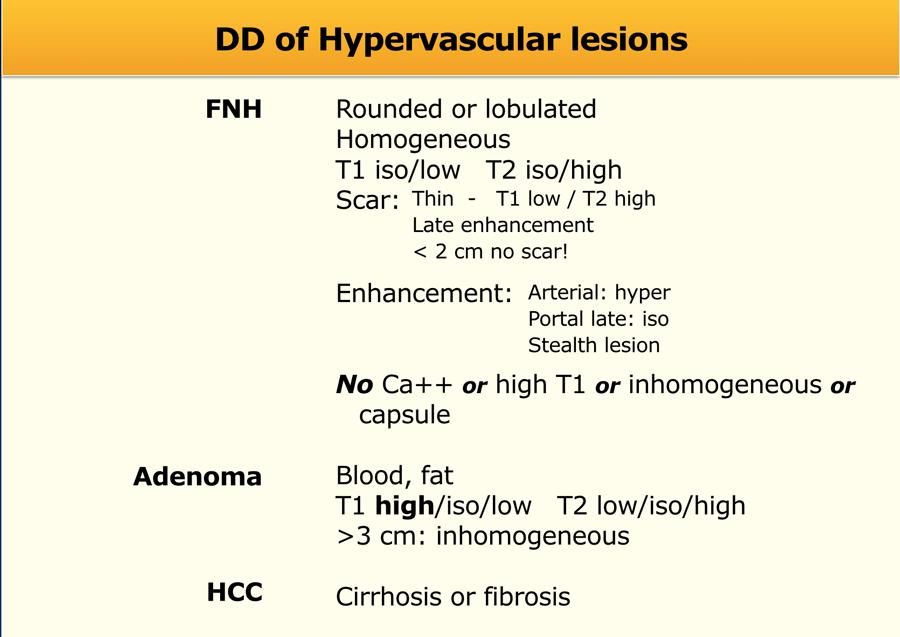
Trong bảng bên trái, chúng tôi đã tóm tắt các đặc điểm điển hình của FNH, U tuyến gan (Adenoma) và HCC.
Do FNH rất phổ biến, chúng ta cần có hình ảnh tư duy rõ ràng về nhiều cách biểu hiện khác nhau của các tổn thương này.
Với tư cách là các bác sĩ chẩn đoán hình ảnh, chúng ta có trách nhiệm rất lớn trong vấn đề này.
Trong FNH, không nhất thiết phải có đầy đủ tất cả các đặc điểm, nhưng không được có vôi hóa hay tăng tín hiệu trên chuỗi xung T1W, đồng thời tổn thương không được có tính không đồng nhất hoặc vỏ bao.
Đôi khi thuật ngữ ‘tổn thương ẩn’ (stealth lesion) được dùng để mô tả hiện tượng một số tổn thương FNH nhỏ chỉ được phát hiện trong thì động mạch.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được dành cho tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Bác sĩ Frank Smithuis sr điều hành. Bác sĩ Frank Smithuis sr là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấn vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.