Tiếp cận thực hành bụng cấp
Ngày xuất bản
Chiến lược chẩn đoán hình ảnh
Trước khi thực hiện thăm khám, hãy thu thập thông tin liên quan từ bác sĩ lâm sàng yêu cầu.
Đừng để bác sĩ lâm sàng đơn giản chỉ ‘chỉ định’ siêu âm hoặc CT, mà hãy thảo luận về tuổi và tư thế của bệnh nhân, kết quả xét nghiệm, chẩn đoán lâm sàng hàng đầu và chẩn đoán phân biệt.
Dựa trên thông tin đó và mức độ thành thạo của bản thân với từng phương thức, hãy tự quyết định xem nên thực hiện siêu âm hay CT.
Siêu âm có ưu điểm là tiếp xúc trực tiếp với bệnh nhân, cho phép đánh giá điểm đau tối đa và mức độ nặng của bệnh mà không cần sử dụng bức xạ ion hóa.
Nhìn chung, độ chính xác chẩn đoán của CT cao hơn siêu âm.
Ở những bệnh nhân có kết quả siêu âm không kết luận được, CT có thể đóng vai trò bổ sung cho siêu âm, và ngược lại.
Chúng tôi đề xuất tiếp cận chẩn đoán hình ảnh hai bước sau đây cho bụng cấp.
1. Xác nhận hoặc loại trừ bệnh lý thường gặp nhất
2. Tầm soát các dấu hiệu bệnh lý tổng quát
Bạn cần phải quen thuộc với tất cả các chẩn đoán được liệt kê trong Bảng 1 để có thể nhận biết chúng.
Lâm sàng, xét nghiệm và phim bụng không chuẩn bị
Biểu hiện lâm sàng của bệnh nhân bụng cấp thường không đặc hiệu.
Cả bệnh lý ngoại khoa lẫn nội khoa đều có thể biểu hiện với bệnh sử và triệu chứng tương tự nhau.
Các kết quả xét nghiệm (số lượng bạch cầu, tốc độ máu lắng, CRP) cũng không có giá trị kết luận tương đương.
Kết quả xét nghiệm có thể bình thường ở những bệnh nhân cần phẫu thuật cấp cứu (như viêm ruột thừa) và có thể bất thường ở những bệnh nhân không có bệnh lý ngoại khoa (như viêm vòi trứng).
Phim bụng không chuẩn bị có giá trị hạn chế trong đánh giá đau bụng.
Một phim bình thường không loại trừ được tắc ruột hoặc các bệnh lý khác và có thể khiến bác sĩ lâm sàng yên tâm một cách sai lầm.
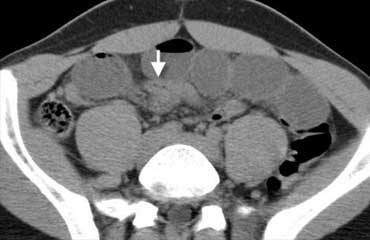
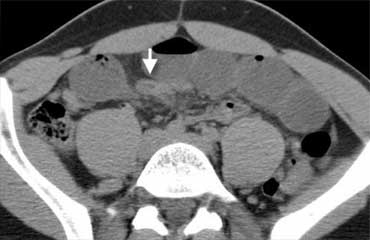
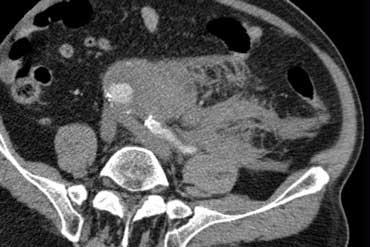
TRÁI: Phim bụng không chuẩn bị ở bệnh nhân bụng cấp, không thấy bất thường. PHẢI: CT thực hiện sau đó cho thấy các quai ruột non giãn (đầu mũi tên) không được nhìn thấy trên phim bụng không chuẩn bị do chúng chỉ chứa đầy dịch mà không có hơi trong lòng ruột.
Tắc ruột có thể không được phát hiện trên phim bụng không chuẩn bị nếu các quai ruột chỉ chứa đầy dịch mà không có hơi trong lòng ruột (hình minh họa).
Ngược lại, nếu phim bụng không chuẩn bị có dấu hiệu gợi ý tắc ruột thì siêu âm hoặc CT thường cần thiết để xác định nguyên nhân.
Do đó, phim bụng không chuẩn bị hiếm khi hữu ích, ngoại trừ trong phát hiện sỏi thận hoặc tràn khí phúc mạc.
Đối với tất cả các chỉ định khác, hãy sử dụng siêu âm hoặc CT.
Xác nhận hoặc loại trừ các bệnh lý thường gặp nhất
Nhiều rối loạn có thể gây ra bụng cấp, nhưng may mắn thay chỉ có một số ít trong số đó là phổ biến và có ý nghĩa lâm sàng quan trọng.
Tập trung vào việc xác nhận hoặc loại trừ các rối loạn thường gặp sau:
Hố chậu phải (RLQ): Viêm ruột thừa
Đau ở hố chậu phải, bất kể các triệu chứng hay kết quả xét nghiệm khác, cần được xem là viêm ruột thừa cho đến khi được chứng minh ngược lại.
Nếu không thể tìm thấy ruột thừa, bạn không thể loại trừ chẩn đoán viêm ruột thừa trừ khi tìm được một chẩn đoán thay thế phù hợp.
Nếu không tìm thấy ruột thừa và không có chẩn đoán thay thế, hãy ghi nhận kết quả thăm khám là không xác định. Không được kết luận: ‘không có viêm ruột thừa’.
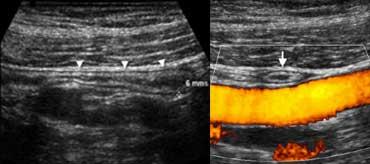
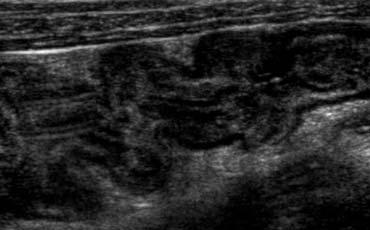
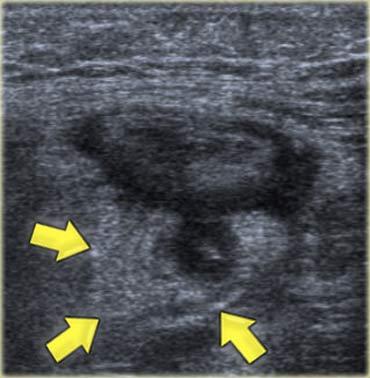
Ruột thừa bình thường: Siêu âm mặt cắt dọc (A) cho thấy một cấu trúc hình ống tận cùng mù (đầu mũi tên) với ‘dấu hiệu ruột’, đường kính ngoài tối đa 6 mm, xung quanh là lớp mỡ không viêm. Trên mặt cắt ngang (B), ruột thừa có thể bị ép xẹp khi đi ngang qua các mạch máu chậu.
Ruột thừa bình thường.
Nhiệm vụ đầu tiên của bạn là xác định vị trí ruột thừa.
Trên siêu âm và CT, ruột thừa được nhận diện là một cấu trúc hình ống tận cùng mù, không có nhu động, xuất phát từ đáy manh tràng.
Không nhầm lẫn một quai ruột non với ruột thừa.
Thứ hai, hãy xác định xem ruột thừa có bình thường hay đang viêm.
Đường kính ngoài-ngoài của ruột thừa là tiêu chí hình ảnh quan trọng nhất.
Mặc dù đôi khi có sự chồng lấp về đường kính ruột thừa giữa trường hợp bình thường và viêm, ngưỡng giá trị 6-7 mm thường được sử dụng.
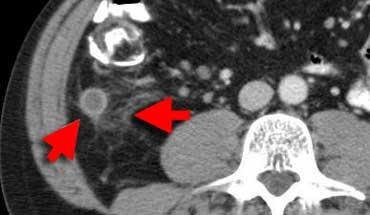
Ruột thừa bình thường: CT cho thấy ruột thừa chứa khí, không giãn (đầu mũi tên), với lớp mỡ quanh ruột thừa đồng nhất, giảm tỷ trọng.
Ruột thừa bình thường có đường kính tối đa 6 mm, được bao quanh bởi lớp mỡ đồng nhất không viêm, có thể ép xẹp và thường chứa khí trong lòng.
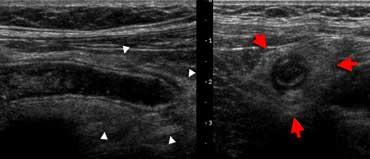
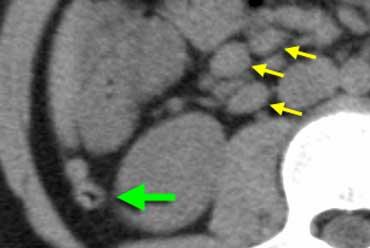
Ruột thừa viêm trên siêu âm. Mặt cắt dọc (A) và mặt cắt ngang (B) cho thấy ruột thừa giãn, không ép xẹp được, được bao quanh bởi lớp mỡ viêm tăng âm (đầu mũi tên).
Ruột thừa viêm
Ruột thừa viêm có đường kính lớn hơn 6 mm và thường được bao quanh bởi lớp mỡ viêm. Sự hiện diện của sỏi phân (fecolith) hoặc tăng sinh mạch máu trên Doppler năng lượng là những dấu hiệu hỗ trợ mạnh mẽ cho chẩn đoán viêm.
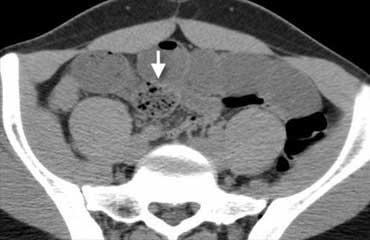
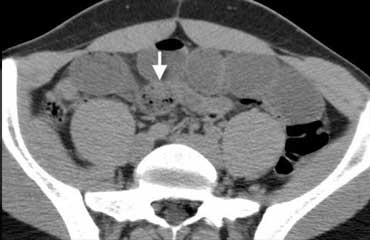
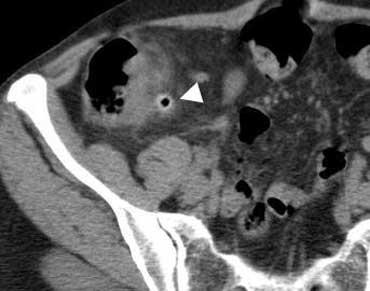
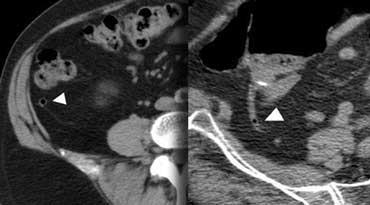
Ruột thừa viêm trên CT. Ruột thừa (mũi tên) chứa đầy dịch và giãn, kèm theo dấu hiệu mờ mỡ quanh ruột thừa (fat-stranding).
CT mô tả ruột thừa viêm là một cấu trúc hình ống tận cùng mù, chứa đầy dịch, được bao quanh bởi dấu hiệu mờ mỡ (fat-stranding).
Trong trường hợp ở bên trái, thành ruột thừa tăng tỷ trọng được ghi nhận trên CT có thuốc cản quang.
Ở những bệnh nhân thiếu mỡ trong ổ bụng, việc sử dụng thuốc cản quang tiêm tĩnh mạch có thể hữu ích trong việc phát hiện ruột thừa viêm.
Viêm túi thừa sigma trên siêu âm. Một túi thừa dày thành giảm âm được bao quanh bởi lớp mỡ viêm tăng âm (mũi tên).
Hố chậu trái (LLQ): Viêm túi thừa
Nếu đau khu trú ở hố chậu trái, mối lo ngại chính của bạn là viêm túi thừa sigma.
Trong viêm túi thừa, siêu âm và CT cho thấy bệnh túi thừa kèm dày thành đại tràng từng đoạn và các thay đổi viêm trong lớp mỡ bao quanh túi thừa.
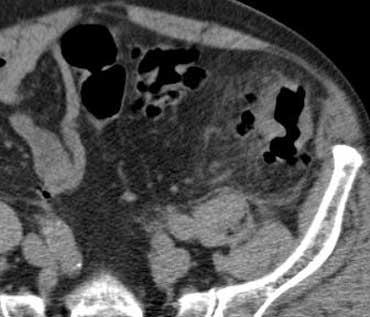
Viêm túi thừa sigma không biến chứng. Dấu hiệu mờ mỡ và dày thành đại tràng khu trú tại vùng có túi thừa. Không có hình thành áp xe.
Các biến chứng của viêm túi thừa như hình thành áp xe hoặc thủng, có thể được loại trừ tốt nhất bằng CT.
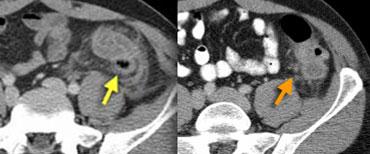
TRÁI: Viêm túi thừa sigma. Túi thừa (mũi tên) được bao quanh bởi lớp mỡ tăng tỷ trọng. Thành sigma dày. PHẢI: Ung thư sigma với dấu hiệu mờ mỡ giới hạn.
Một bẫy chẩn đoán quan trọng là ung thư đại tràng, có thể biểu hiện với các đặc điểm hình ảnh tương tự, đặc biệt khi ung thư đại tràng được bao quanh bởi dấu hiệu mờ mỡ do xâm lấn, phản ứng xơ hóa (desmoplastic reaction) hoặc viêm.
Thường không thể phân biệt một cách đáng tin cậy giữa viêm túi thừa và ung thư đại tràng, do đó chúng tôi thường xuyên đưa ung thư đại tràng vào chẩn đoán phân biệt của viêm túi thừa sigma.
Hạ sườn phải (RUQ): Viêm túi mật
Viêm túi mật xảy ra khi một sỏi làm tắc nghẽn ống túi mật. Mật bị ứ đọng gây viêm thành túi mật.
Do sỏi mật thường không hiển thị rõ trên CT, siêu âm là phương pháp chẩn đoán hình ảnh được ưu tiên để đánh giá viêm túi mật, đồng thời cho phép đánh giá khả năng ép xẹp của túi mật.
Chẩn đoán túi mật căng phồng (hydropic) được xác lập hoàn toàn dựa trên tính không ép xẹp được của túi mật. Không nên dựa vào các số đo kích thước. Một số túi mật vốn nhỏ và một số khác vốn lớn.
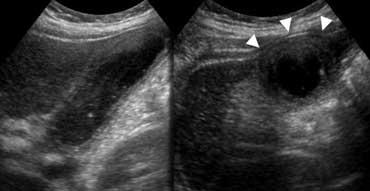
Siêu âm mặt cắt dọc và ngang cho thấy thành túi mật dày. Túi mật không ép xẹp được (‘căng phồng – hydropic’) và tạo ra dấu ấn lên thành bụng trước (đầu mũi tên).
Hình ảnh điển hình của viêm túi mật bao gồm túi mật to, căng phồng (hydropic – nghĩa là không ép xẹp được) với thành dày tại vùng đau tối đa (gọi là ‘dấu hiệu Murphy‘)
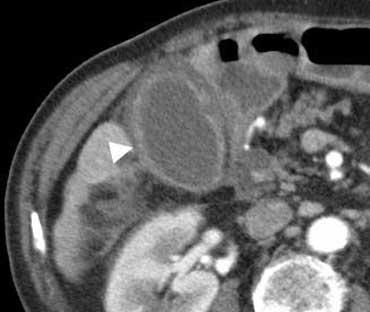
Viêm túi mật trên CT. Túi mật to với thành dày phù nề (đầu mũi tên), và có thể thấy một số dấu hiệu mờ mỡ vùng lân cận.
Túi mật viêm thường chứa sỏi hoặc bùn mật, trong khi sỏi gây tắc nghẽn có thể hoặc không thể được xác định do nằm sâu trong cổ túi mật hoặc ống túi mật.
Túi mật có thể được bao quanh bởi lớp mỡ viêm, nhưng trên siêu âm dấu hiệu này thường không thấy rõ, trong khi CT đôi khi có thể phát hiện dấu hiệu mờ mỡ.
Các bẫy chẩn đoán tiềm ẩn bao gồm viêm tụy, viêm gan hoặc suy tim phải, tất cả đều có thể gây dày thành túi mật mà không có viêm túi mật.
Do đó, hãy chắc chắn rằng có sự tắc nghẽn gây căng phồng túi mật trước khi đưa ra chẩn đoán viêm túi mật.
Đau hạ sườn trái (LUQ)
Bụng cấp với đau hạ sườn trái là hiếm gặp.
Nguyên nhân phổ biến nhất là bệnh lý dạ dày, trong đó chẩn đoán hình ảnh đóng vai trò thứ yếu.
Tìm kiếm các dấu hiệu bệnh lý tổng quát
Sau khi loại trừ các bệnh lý thường gặp, cần tìm kiếm các dấu hiệu của bất kỳ bệnh lý nào khác bằng cách khảo sát có hệ thống toàn bộ ổ bụng.
Tìm kiếm các dấu hiệu: mỡ viêm, dày thành ruột, tắc ruột, cổ trướng và khí tự do.
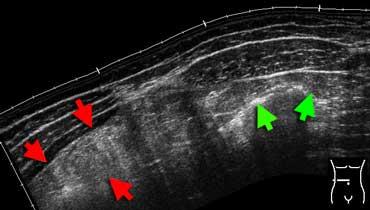
Mỡ viêm trên siêu âm. Hình ảnh toàn cảnh vùng bụng trước cho thấy một vùng mỡ mạc nối tăng âm, không đè xẹp được (mũi tên đỏ). So sánh với độ âm vang của mỡ bụng hoặc mỡ dưới da bình thường (mũi tên xanh). Bệnh nhân này được chẩn đoán nhồi máu mạc nối.
Mỡ viêm
Mỡ viêm có đặc điểm tăng âm, chiếm chỗ và không đè xẹp được trên siêu âm.
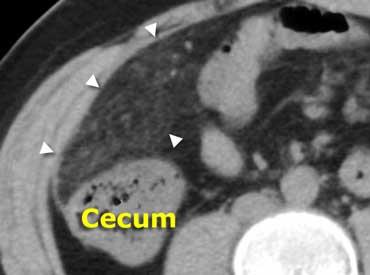
Cùng bệnh nhân trên. CT không tiêm thuốc cản quang cho thấy một vùng mô mỡ tăng tỷ trọng nhẹ (đầu mũi tên) ở góc phần tư trên phải. So sánh với mỡ dưới da bình thường có tỷ trọng thấp. Chẩn đoán: nhồi máu mạc nối.
Mỡ viêm biểu hiện dưới dạng dải mỡ (fat-stranding) trên CT. Mỡ viêm là dấu hiệu hữu ích giúp xác định vị trí và bản chất của tổn thương.
Theo nguyên tắc, cơ quan hoặc cấu trúc nằm ở trung tâm hoặc gần nhất với vùng mỡ viêm chính là nguyên nhân gây viêm.
Dày thành ruột
Dày thành ruột là dấu hiệu gợi ý viêm hoặc u, với chẩn đoán phân biệt rộng.
Dày thành các quai ruột non thường gợi ý viêm khu trú, do các khối u ruột non (carcinoid, lymphoma, GIST) tương đối ít gặp.
Ở bệnh nhân có dày thành đại tràng khu trú, ung thư biểu mô là chẩn đoán cần ưu tiên xem xét.
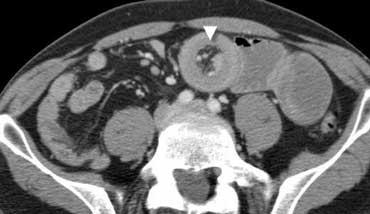
Tắc ruột cơ học. CT cho thấy các quai ruột non giãn, trong khi một phần ruột non và toàn bộ đại tràng không giãn. Do đó đây phải là tắc ruột non cơ học, và trong trường hợp này nguyên nhân có thể xác định dễ dàng: lồng ruột (đầu mũi tên).
Tắc ruột
Giãn bệnh lý các quai ruột có thể do tắc nghẽn cơ học hoặc liệt ruột.
Trước tiên, xác định phần nào của ống tiêu hóa bị ảnh hưởng: ruột non, đại tràng, hay cả hai.
Tìm kiếm các quai ruột bình thường không giãn; nếu có, dấu hiệu này gợi ý mạnh mẽ nguyên nhân tắc nghẽn cơ học.
Tắc ruột non (SBO) chiếm khoảng 4% tổng số bệnh nhân nhập viện vì đau bụng cấp.
Chẩn đoán tắc ruột non được xác lập khi thấy đồng thời các quai ruột non giãn và các quai ruột non xẹp.
Khi xác định có tắc nghẽn, cần cố gắng xác định nguyên nhân và vị trí tắc (dính ruột, u, xoắn ruột, lồng ruột, thoát vị bẹn).
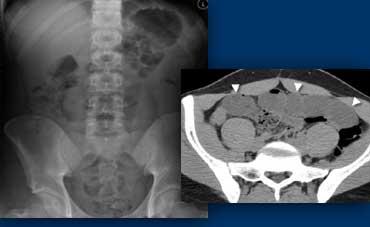
Dính ruột chiếm 60-80% tổng số các trường hợp và là nguyên nhân có khả năng nhất khi thấy hình ảnh chuyển tiếp trơn tru từ quai ruột non giãn sang quai ruột non xẹp.
Dấu hiệu ‘Phân trong ruột non’ (SBFS) là một dấu hiệu rất hữu ích vì nó xuất hiện tại vùng chuyển tiếp, giúp xác định nguyên nhân tắc nghẽn.
SBFS được định nghĩa là hình ảnh khí và các chất dạng hạt trong quai ruột non giãn, tạo ra hình ảnh tương tự phân.
Cuộn qua các hình ảnh bên trái để quan sát dấu hiệu phân trong ruột non chỉ ra vị trí tắc nghẽn.
Ngược lại, hình ảnh tắc ruột mà không có bất kỳ quai ruột bình thường nào gợi ý mạnh mẽ nguyên nhân liệt ruột.
Đây thường là đáp ứng với viêm phúc mạc toàn thể, có thể do nhiều nguyên nhân viêm khác nhau.
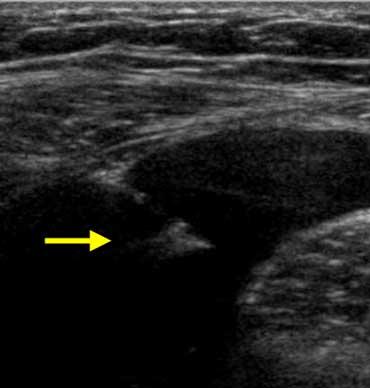
Lâm sàng nghi viêm ruột thừa. Siêu âm chỉ phát hiện một lượng nhỏ dịch cổ trướng. Chọc dò chẩn đoán (mũi tên chỉ đầu kim) cho thấy dịch máu. Ở phụ nữ, phát hiện này rất nghi ngờ thai ngoài tử cung (EUG).
Cổ trướng
Người tình nguyện khỏe mạnh không có lượng dịch tự do trong ổ phúc mạc có thể phát hiện được, ngoại trừ một lượng nhỏ dịch tình cờ ở túi cùng Douglas ở phụ nữ trong độ tuổi sinh sản.
Sự hiện diện của cổ trướng là dấu hiệu không đặc hiệu của bệnh lý ổ bụng, cho thấy ‘có điều gì đó bất thường’.
Có thể cân nhắc thực hiện chọc dò dịch cổ trướng dưới hướng dẫn siêu âm để xác định bản chất dịch: dịch phản ứng vô khuẩn, mủ, máu, nước tiểu hay dịch mật.
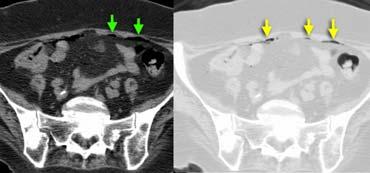
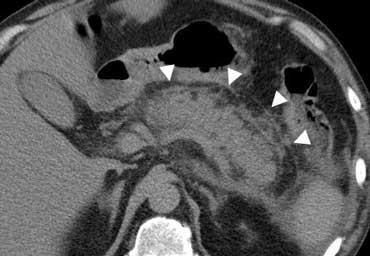
Khí trong ổ phúc mạc ở bệnh nhân nghi ngờ viêm ruột thừa. Khí được nhìn thấy rõ hơn trên hình ảnh với cửa sổ phổi ở bên phải.
Khí tự do
Sự hiện diện của khí tự do trong ổ phúc mạc là bằng chứng của thủng tạng rỗng, và là chỉ định cấp cứu ngoại khoa.
Tràn khí phúc mạc chỉ có hai nguyên nhân thường gặp:
– Thủng ổ loét dạ dày
– Thủng túi thừa đại tràng
Khí tự do thường không gặp trong viêm ruột thừa thủng.
Luôn khảo sát hình ảnh ở cửa sổ phổi để phát hiện khí tự do trong ổ bụng tốt hơn (hình minh họa).
Chẩn đoán phân biệt
Một danh sách đầy đủ tất cả các nguyên nhân có thể gây ra bụng cấp ít có giá trị thực tiễn trong công việc hàng ngày, do đó chúng tôi chỉ cung cấp một số hình ảnh minh họa về các nguyên nhân thường gặp gây đau bụng cấp tính
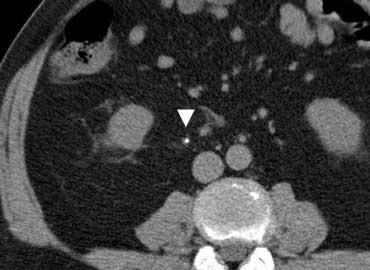
Viêm hạch bạch huyết mạc treo ruột.
Viêm hạch bạch huyết mạc treo ruột là bệnh lý thường hay bị nhầm lẫn với viêm ruột thừa.
Đây là nguyên nhân phổ biến thứ hai gây đau hố chậu phải sau viêm ruột thừa.
Bệnh được định nghĩa là tình trạng viêm lành tính, tự giới hạn của các hạch bạch huyết mạc treo ruột bên phải mà không có quá trình viêm nền tảng có thể xác định được, xảy ra ở trẻ em nhiều hơn người lớn.
Chẩn đoán này chỉ có thể được xác lập một cách chắc chắn khi tìm thấy ruột thừa bình thường, vì bệnh lý hạch cũng thường gặp trong viêm ruột thừa.
Dấu hiệu chính: Hạch to kèm ruột thừa bình thường và mỡ mạc treo bình thường.
Bên trái là hình ảnh CT viêm hạch bạch huyết mạc treo ruột ở một trẻ em nghi ngờ viêm ruột thừa.
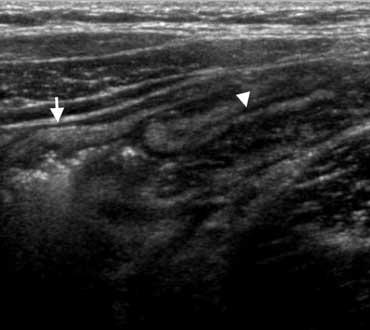
Siêu âm điển hình cho thấy dày thành dưới niêm mạc (đầu mũi tên) của hồi tràng đoạn cuối và manh tràng mà không có viêm mỡ xung quanh.
Viêm hồi manh tràng do vi khuẩn
Viêm ruột nhiễm khuẩn có thể gây ra các triệu chứng nhẹ giống viêm dạ dày ruột do virus thông thường, nhưng cũng có thể biểu hiện lâm sàng với các đặc điểm không thể phân biệt được với viêm ruột thừa, đặc biệt trong viêm hồi manh tràng do vi khuẩn, gây ra bởi Yersinia, Campylobacter hoặc Salmonella.
Dấu hiệu chính: Dày thành hồi manh tràng không kèm viêm mỡ, hạch to, ruột thừa bình thường
Viêm túi thừa đại tràng bên phải
Viêm túi thừa đại tràng bên phải có thể bắt chước lâm sàng của viêm ruột thừa hoặc viêm túi mật, mặc dù tiền sử bệnh của bệnh nhân thường kéo dài hơn.
Trái ngược với túi thừa đại tràng sigma, túi thừa đại tràng bên phải thường là túi thừa thực sự, tức là các túi phình ra từ thành đại tràng chứa tất cả các lớp của thành.
Điều này có thể giải thích cho tính chất lành tính, tự giới hạn về cơ bản của viêm túi thừa đại tràng bên phải.
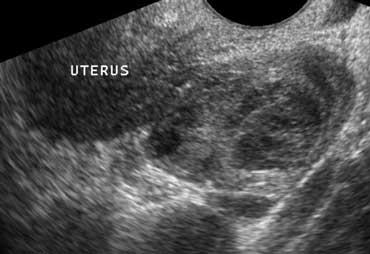
Viêm vùng chậu
Viêm vùng chậu là bệnh lý thường hay bị nhầm lẫn với cả viêm ruột thừa lẫn viêm túi thừa.
Siêu âm qua đường âm đạo cho thấy buồng trứng viêm to không đồng nhất.
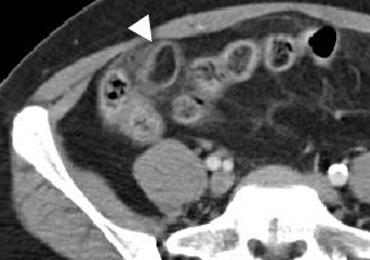
CT điển hình của viêm mấu nối mạc nối với khối mỡ bên phải được bao quanh bởi một vòng tăng tỷ trọng.
Viêm mấu nối mạc nối.
Các mấu nối mạc nối là những phần nhô ra nhỏ chứa mô mỡ từ bề mặt thanh mạc của đại tràng.
Một mấu nối mạc nối có thể bị xoắn và viêm thứ phát gây đau bụng khu trú, bắt chước viêm ruột thừa khi nằm ở hố chậu phải hoặc bắt chước viêm túi thừa khi nằm ở hố chậu trái.
Dấu hiệu vòng đặc trưng tương ứng với lớp phúc mạc tạng bị viêm bao quanh một mấu nối mạc nối bị nhồi máu.
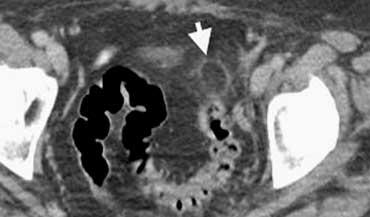
Viêm mấu nối mạc nối bên trái ở bệnh nhân nghi ngờ lâm sàng là viêm túi thừa. Dấu hiệu vòng tăng tỷ trọng đặc trưng.
Viêm mấu nối mạc nối đã được ghi nhận ở khoảng 1% bệnh nhân nghi ngờ lâm sàng là viêm ruột thừa.
Việc chẩn đoán xác định thực thể đặc trưng này là rất quan trọng vì viêm mấu nối mạc nối là bệnh tự giới hạn.
Cả siêu âm và CT đều có thể phát hiện khối mỡ bị viêm nằm kề cạnh đại tràng.
Dấu hiệu chính: Khối mỡ bị viêm nằm kề cạnh đại tràng với dấu hiệu vòng đặc trưng.
Sỏi tiết niệu
Sỏi tiết niệu thường gây đau hông lưng, nhưng sỏi niệu quản (đầu mũi tên) đôi khi có thể biểu hiện với các dấu hiệu lâm sàng bắt chước viêm ruột thừa, viêm túi mật hoặc viêm túi thừa.
Ngược lại, viêm ruột thừa có thể gây tiểu máu, tiểu mủ và tiểu đạm ở tới 25% bệnh nhân do viêm niệu quản từ ruột thừa viêm lân cận.
Vỡ phình động mạch
Hầu hết các phình động mạch chủ bụng vỡ vào khoang sau phúc mạc bên trái (4).
Về mặt lâm sàng, điều này có thể bắt chước viêm túi thừa đại tràng sigma hoặc cơn đau quặn thận do khối máu tụ chèn ép vào các cấu trúc lân cận.
Tuy nhiên, hầu hết bệnh nhân sẽ biểu hiện với tam chứng kinh điển gồm tụt huyết áp, khối đập theo nhịp mạch và
đau lưng.
Rò rỉ liên tục sẽ dẫn đến vỡ vào khoang phúc mạc và cuối cùng là tử vong.
Siêu âm là phương tiện nhanh chóng và tiện lợi, nhưng độ nhạy và độ đặc hiệu trong chẩn đoán vỡ phình mạch thấp hơn nhiều so với CT.
Việc không có bằng chứng vỡ phình mạch trên siêu âm không loại trừ được bệnh lý này nếu nghi ngờ lâm sàng cao.
Viêm tụy
CT cho thấy thâm nhiễm mỡ (đầu mũi tên) bao quanh ổ viêm nguyên phát: tụy.
Kết luận
Ở bệnh nhân bụng cấp, ‘nguy cơ rất cao’.
Chẩn đoán nhầm có thể dẫn đến hậu quả nghiêm trọng. Chúng tôi đề xuất một tiếp cận có hệ thống:
1. Trước tiên tập trung vào các bệnh lý thường gặp nhất và đưa ra chẩn đoán xác định hoặc loại trừ chúng.
2. Luôn khảo sát toàn bộ ổ bụng để tìm các dấu hiệu bệnh lý tổng quát.