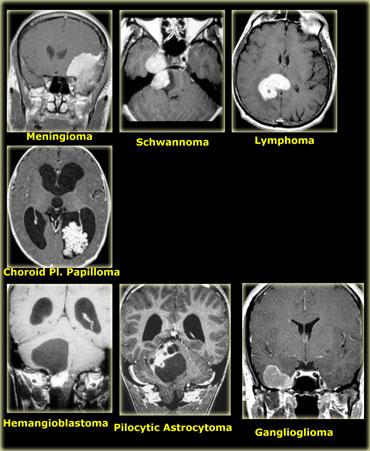
Tiếp cận hệ thống u não
Bài tổng quan này dựa trên bài trình bày của Walter Montanera và được Robin Smithuis chuyển thể cho Radiology Assistant.
Bài viết mô tả cách tiếp cận có hệ thống trong phân tích một trường hợp nghi ngờ u não.
Giới thiệu
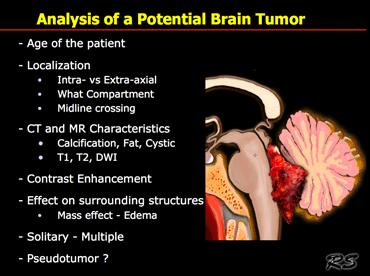
Khi phân tích một tổn thương nghi ngờ u não, có rất nhiều câu hỏi cần được giải đáp.
Do các loại u não khác nhau xuất hiện ở các nhóm tuổi khác nhau, điều đầu tiên cần xác định là tuổi của bệnh nhân.
Tiếp theo, cần xác định vị trí của tổn thương – tổn thương nằm trong trục hay ngoài trục, và thuộc khoang giải phẫu nào?
Ví dụ, tổn thương có nằm ở vùng hố yên hay vùng góc cầu-tiểu não không?
Đây là khối đơn độc hay bệnh lý đa ổ?
Trên CT và MRI, chúng ta tìm kiếm các đặc điểm mô học như vôi hóa, thành phần mỡ, thành phần nang, ngấm thuốc tương phản và cường độ tín hiệu trên chuỗi xung T1W, T2W và DWI.
Hầu hết các u não có giảm tín hiệu trên chuỗi xung T1W và tăng tín hiệu trên chuỗi xung T2W.
Do đó, tăng tín hiệu trên chuỗi xung T1W hoặc giảm tín hiệu trên chuỗi xung T2W có thể là dấu hiệu quan trọng gợi ý chẩn đoán.
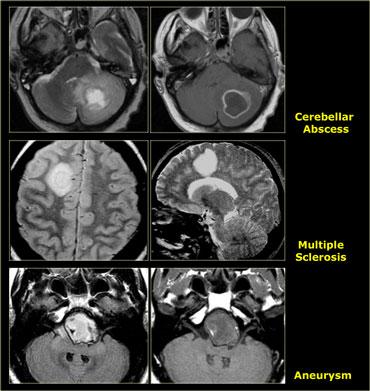
Cuối cùng, cần cân nhắc khả năng đang đối mặt với một tổn thương giả u – như áp xe, mảng xơ cứng rải rác (MS), dị dạng mạch máu, phình động mạch hoặc nhồi máu não với hiện tượng tưới máu xa xỉ.
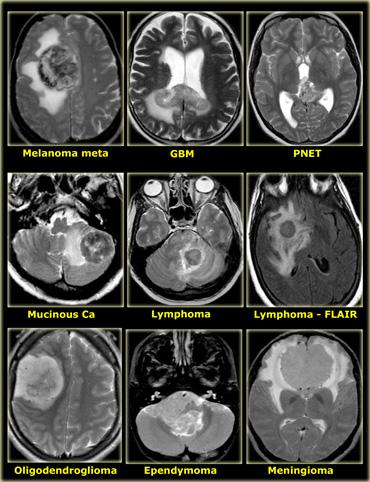
Tỷ lệ mắc u hệ thần kinh trung ương
Xấp xỉ một phần ba u hệ thần kinh trung ương là tổn thương di căn, một phần ba là u thần kinh đệm (glioma) và một phần ba có nguồn gốc không phải từ tế bào thần kinh đệm.
Glioma là thuật ngữ không đặc hiệu, chỉ các u có nguồn gốc từ tế bào thần kinh đệm như tế bào hình sao (astrocyte), tế bào ít nhánh (oligodendrocyte), tế bào màng não thất (ependymal) và tế bào đám rối mạch mạc (choroid plexus).
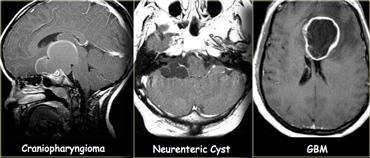
U tế bào hình sao (astrocytoma) là loại glioma thường gặp nhất và có thể được phân loại thành thể lành tính dạng lông (pilocytic), thể trung gian kém biệt hóa (anaplastic) và thể ác tính độ cao là u nguyên bào thần kinh đệm đa dạng (glioblastoma multiforme – GBM).
GBM là thể thường gặp nhất (chiếm 50% tổng số astrocytoma).
Các u không có nguồn gốc từ tế bào thần kinh đệm là một nhóm lớn và không đồng nhất, trong đó u màng não (meningioma) là loại phổ biến nhất.
Lưu ý: kể từ khi bài viết này được công bố, các con số trên đã thay đổi – di căn não hiện nay vượt trội hơn về số lượng so với các u não nguyên phát và đang có xu hướng gia tăng tỷ lệ mắc khi tỷ lệ sống sót chung của bệnh nhân ung thư được cải thiện.
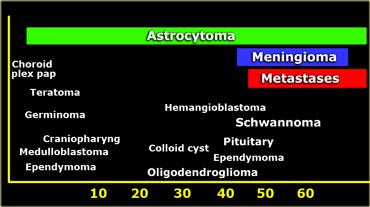
Phân bố theo độ tuổi
Tuổi của bệnh nhân là một yếu tố quan trọng trong chẩn đoán phân biệt.
Một số u đặc trưng xuất hiện ở trẻ dưới 2 tuổi, như u nhú đám rối mạch mạc (choroid plexus papilloma), u tế bào hình sao kém biệt hóa (anaplastic astrocytoma) và u quái (teratoma).
Trong thập niên đầu đời, các u thường gặp nhất là u tủy bào (medulloblastoma), u tế bào hình sao (astrocytoma), u màng não thất (ependymoma), u sọ hầu (craniopharyngeoma) và glioma, trong khi di căn não rất hiếm gặp.
Khi di căn xảy ra ở độ tuổi này, di căn từ u nguyên bào thần kinh (neuroblastoma) là thường gặp nhất.
Ở người lớn, khoảng 50% tổng số tổn thương hệ thần kinh trung ương là di căn.
Các u thường gặp khác ở người lớn bao gồm astrocytoma, u nguyên bào thần kinh đệm đa dạng (glioblastoma multiforme), u màng não (meningioma), u ít nhánh (oligodendroglioma), u tuyến yên (pituitary adenoma) và u bao thần kinh (schwannoma).
Astrocytoma có thể gặp ở mọi lứa tuổi, nhưng u nguyên bào thần kinh đệm đa dạng (glioblastoma multiforme) chủ yếu gặp ở người cao tuổi.
Mặc dù ung thư hiếm gặp ở trẻ em, u não là loại ung thư phổ biến thứ hai ở trẻ em sau bệnh bạch cầu (leukemia) và u lympho (lymphoma).
Hầu hết các u não ở trẻ em có vị trí dưới lều tiểu não.
Các u thường gặp nhất ở vùng trên lều và dưới lều được liệt kê trong bảng bên trái.
Các u thường gặp nhất ở người lớn được liệt kê trong bảng bên trái.
Cần lưu ý rằng di căn não là loại tổn thương phổ biến nhất với tỷ lệ vượt trội.
Điều quan trọng cần nhận thức là 50% các trường hợp di căn não là tổn thương đơn độc.
Đặc biệt ở hố sau, di căn não cần được xếp vào top 3 trong danh sách chẩn đoán phân biệt.
U nguyên bào mạch máu (hemangioblastoma) là u không phổ biến, nhưng lại là u nguyên phát trong trục thường gặp nhất ở người lớn.
Ở vùng trên lều, di căn não cũng là loại u thường gặp nhất, tiếp theo là các u thần kinh đệm (glioma).
Sự lan rộng của khối u
Trong trục và Ngoài trục
Khi nghiên cứu một khối nội sọ, điều đầu tiên chúng ta cần xác định là khối đó nằm bên trong hay bên ngoài não.
Nếu khối nằm bên ngoài não hay còn gọi là ngoài trục, thì tổn thương đó thực chất không phải là u não, mà có nguồn gốc từ màng não hoặc các cấu trúc xung quanh.
Tám mươi phần trăm các tổn thương ngoài trục này sẽ là u màng não (meningioma) hoặc u thần kinh bao (schwannoma).
Mặt khác, ở người trưởng thành, u trong trục sẽ là di căn hoặc u tế bào hình sao (astrocytoma) trong 75% các trường hợp.
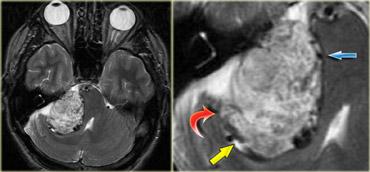
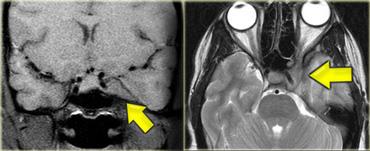
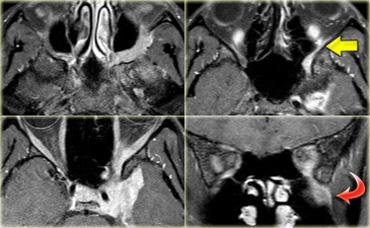
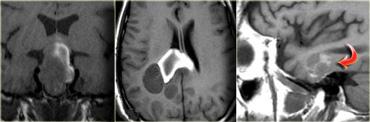
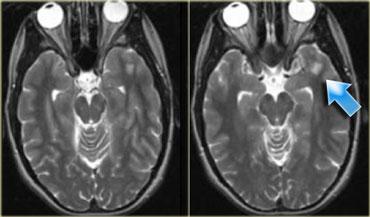
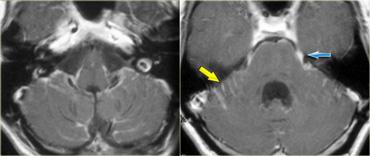
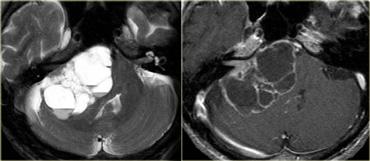
U thần kinh bao (Schwannoma) vùng góc cầu tiểu não với các đặc điểm điển hình của u ngoài trục (Chuỗi xung T2W)
Chuỗi xung T2W cho thấy một u thần kinh bao (schwannoma) nằm ở góc cầu tiểu não (CPA).
Trường hợp này minh họa rõ nét các dấu hiệu điển hình của u ngoài trục.
Có khe dịch não tủy (mũi tên vàng).
Các mạch máu dưới nhện chạy trên bề mặt não bị tổn thương đẩy lệch (mũi tên xanh lam).
Có chất xám nằm giữa tổn thương và chất trắng (mũi tên đỏ cong).
Khoang dưới nhện bị giãn rộng do sự phát triển của tổn thương ngoài trục có xu hướng đẩy lùi não.
Tất cả các dấu hiệu này cho thấy đây là một u ngoài trục điển hình.
Tại vùng góc cầu tiểu não, 90% các u ngoài trục là u thần kinh bao (schwannoma).
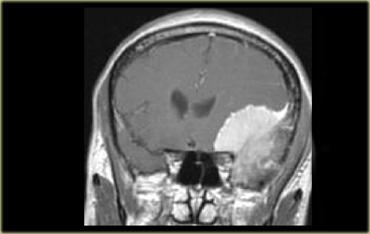
Chuỗi xung T1W có thuốc tương phản từ, mặt phẳng coronal. U màng não với dấu hiệu đuôi màng cứng, tăng sinh xương lân cận và ngấm thuốc đồng nhất
Một dấu hiệu khác của nguồn gốc ngoài trục là nền màng cứng rộng hoặc dấu hiệu đuôi màng cứng ngấm thuốc, thường thấy điển hình trong u màng não.
Dấu hiệu này cũng có thể gặp ở các u ngoài trục khác, nhưng ít phổ biến hơn.
Một dấu hiệu khác của nguồn gốc ngoài trục là các thay đổi ở xương.
Thay đổi xương được thấy trong các u xương như u dây sống (chordoma), u sụn ác tính (chondrosarcoma) và di căn xương.
Chúng cũng có thể là thứ phát, như thấy trong u màng não và các u khác.
Bên trái là ví dụ về u màng não với nền màng cứng rộng và dấu hiệu đuôi màng cứng ngấm thuốc.
Có tình trạng tăng sinh xương ở xương lân cận và tổn thương ngấm thuốc đồng nhất.
Các u ngoài trục không có nguồn gốc từ mô não và không có hàng rào máu não, do đó hầu hết chúng ngấm thuốc đồng nhất.
Trong trục và Ngoài trục (2)
Việc phân biệt trong trục và ngoài trục thường khá rõ ràng, nhưng đôi khi có thể rất khó khăn và cần chụp hình ảnh trên nhiều mặt phẳng.
Khối u trong trường hợp bên trái ban đầu được nghĩ là u màng não liềm não (falcine meningioma), tức là ngoài trục, và được chỉ định phẫu thuật.
Tổn thương này có hình ảnh rất giống u màng não: các u này có thể giảm tín hiệu trên T2W do chất nền xơ-collagen hoặc vôi hóa, và thường gây phù nề phản ứng ở chất trắng não lân cận.
Tuy nhiên, có chất xám ở phía trước-trong và sau-trong của tổn thương (mũi tên đỏ).
Điều này cho thấy tổn thương nằm trong trục.
Nếu tổn thương là ngoài trục, chất xám đáng lẽ phải bị đẩy lệch.
Trường hợp này được xác định là di căn u hắc tố (melanoma).
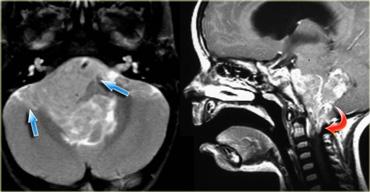
U màng nội tủy (Ependymoma) lan rộng đến vùng trước cầu não (mũi tên xanh lam) và vào lỗ chẩm (mũi tên đỏ).
Sự lan rộng tại chỗ của khối u (1)
U tế bào hình sao (astrocytoma) lan rộng dọc theo các bó chất trắng và không tôn trọng ranh giới giữa các thùy não.
Do sự phát triển xâm lấn này, trong nhiều trường hợp khối u thực sự lớn hơn những gì có thể quan sát được trên MRI.
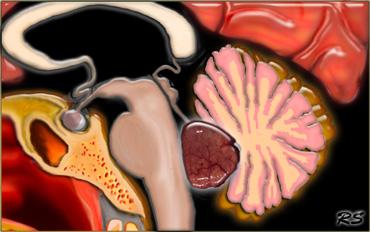
U màng nội tủy (ependymoma) của não thất IV ở trẻ em có xu hướng lan rộng qua lỗ Magendie đến bể lớn (cisterna magna) và qua các lỗ bên Luschka đến góc cầu tiểu não (hình minh họa).
U tế bào ít nhánh (oligodendroglioma) điển hình có sự lan rộng đến vỏ não.
Gieo rắc dưới nhện
Một số khối u có hiện tượng gieo rắc dưới nhện và tạo thành các nốt u dọc theo não và tủy sống.
Điều này được thấy trong PNET, u màng nội tủy (ependymoma), u nguyên bào đa hình (GBM), u lympho, u tế bào ít nhánh (oligodendroglioma) và u nhú đám rối mạch mạc (choroid plexus papilloma).
U nguyên thần kinh ngoại bì nguyên thủy (PNET) là một nhóm u hiếm gặp, phát triển từ các tế bào thần kinh nguyên thủy hoặc chưa biệt hóa.
Nhóm này bao gồm u nguyên tủy bào (medulloblastoma) và u nguyên tế bào tùng quả (pineoblastoma).
Một trong những vai trò quan trọng nhất của chẩn đoán hình ảnh là đánh giá mức độ lan rộng của khối u.
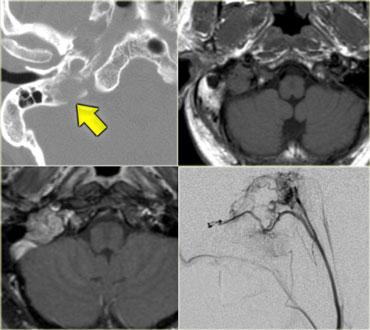
Điều này được minh họa trong trường hợp bên trái ở một bệnh nhân có biểu hiện bất thường nhiều dây thần kinh sọ.
Trên hình ảnh, chúng ta thấy một khối u ngoài trục ở vùng xoang hang trái.
Có sự ngấm thuốc đồng nhất với đuôi màng cứng rộng.
Đây là hình ảnh điển hình của u màng não.
Chỉ khi nghiên cứu toàn bộ các hình ảnh, chúng ta mới nhận ra rằng mức độ lan rộng thực sự của khối u lớn hơn so với dự kiến.
Khối u nằm ở hố chân bướm khẩu cái và lan rộng vào hốc mắt.
Nó cũng lan rộng ra phía trước vào hố sọ giữa.
Sự lan rộng tại chỗ của khối u (2)
Một yếu tố quan trọng khác cần xem xét là ảnh hưởng lên các cấu trúc xung quanh.
Các u não nguyên phát có nguồn gốc từ tế bào não và thường gây hiệu ứng khối ít hơn so với kích thước của chúng, do đặc tính phát triển xâm lấn.
Điều này không xảy ra với di căn và các u ngoài trục như u màng não hoặc u thần kinh bao, vốn gây hiệu ứng khối nhiều hơn do phát triển theo kiểu bành trướng.
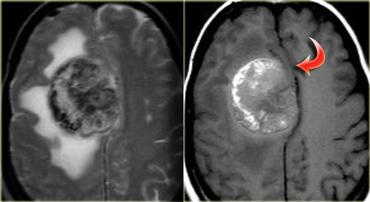
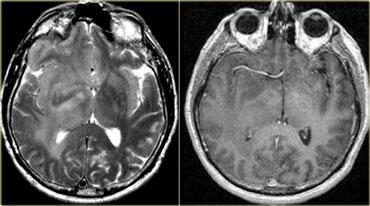
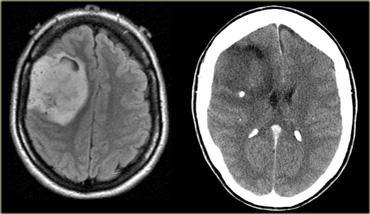
Bên trái là hình ảnh một khối u trong trục xâm lấn lan tỏa, chiếm hầu hết bán cầu não phải với hiệu ứng khối tối thiểu.
Đây là hình ảnh điển hình của kiểu phát triển xâm lấn thấy trong các u não nguyên phát.
Không có ngấm thuốc, do đó đây có thể là u tế bào hình sao độ thấp (low-grade astrocytoma).
Vượt qua đường giữa
Khả năng vượt qua đường giữa của khối u giúp thu hẹp chẩn đoán phân biệt.
- U nguyên bào đa hình (Glioblastoma multiforme – GBM) thường xuyên vượt qua đường giữa bằng cách xâm lấn các bó chất trắng của thể chai.
- Hoại tử do xạ trị có thể có hình ảnh giống GBM tái phát và đôi khi có thể vượt qua đường giữa.
- U màng não là u ngoài trục và có thể lan rộng dọc theo màng não sang phía đối diện.
- U lympho thường nằm gần đường giữa.
- Nang biểu bì (Epidermoid cyst) có thể vượt qua đường giữa qua khoang dưới nhện.
- Bệnh xơ cứng rải rác (MS) cũng có thể biểu hiện như một tổn thương dạng khối ở thể chai.
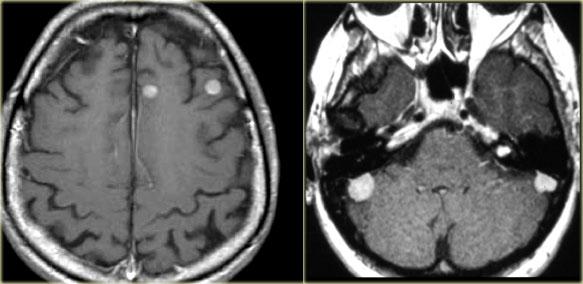
TRÁI: Di căn não. PHẢI: Nhiều u màng não và u thần kinh bao ở bệnh nhân U xơ thần kinh type II (Neurofibromatosis II)
Bệnh đa ổ
Nhiều khối u trong não thường gợi ý bệnh di căn (hình minh họa).
Các u não nguyên phát thường gặp ở một vùng duy nhất, nhưng một số u não như u lympho, u nguyên bào đa hình đa trung tâm (multicentric GBM) và u thần kinh đệm lan tỏa não (gliomatosis cerebri) có thể đa ổ.
Một số khối u có thể đa ổ do di căn gieo rắc: điều này có thể xảy ra trong u nguyên tủy bào (PNET-MB), u màng nội tủy (ependymoma), u nguyên bào đa hình (GBM) và u tế bào ít nhánh (oligodendroglioma).
U màng não và u thần kinh bao có thể xuất hiện nhiều ổ, đặc biệt trong bệnh u xơ thần kinh type II.
Nhiều khối u não có thể gặp trong các bệnh u phakoma:
- U xơ thần kinh type I (Neurofibromatosis I): u thần kinh đệm thị giác (optic glioma) và u tế bào hình sao (astrocytoma)
- U xơ thần kinh type II (Neurofibromatosis II): u màng não, u màng nội tủy (ependymoma), u nhú đám rối mạch mạc (choroid plexus papilloma) (hình minh họa)
- Bệnh xơ cứng củ (Tuberous Sclerosis): các củ dưới màng nội tủy, u tế bào hình sao khổng lồ trong não thất, u màng nội tủy (ependymoma)
- Bệnh von Hippel Lindau: u nguyên bào mạch máu (hemangioblastoma)
Nhiều bệnh không phải u như bệnh mạch máu nhỏ, nhiễm trùng (thuyên tắc nhiễm khuẩn, áp xe) hoặc bệnh mất myelin như xơ cứng rải rác (MS) cũng có thể biểu hiện dưới dạng bệnh đa ổ.
Các khối u có nền vỏ não
Hầu hết các u trong trục nằm ở chất trắng.
Tuy nhiên, một số khối u lan rộng đến hoặc nằm ở chất xám.
Chẩn đoán phân biệt cho các khối u có nền vỏ não này bao gồm u tế bào ít nhánh (oligodendroglioma), u hạch thần kinh đệm (ganglioglioma) và U thần kinh biểu mô loạn sản phôi (Dysembryoplastic Neuroepithelial Tumor – DNET).
DNET là một u lành tính hiếm gặp, thường nằm ở vỏ não và thùy thái dương.
Bệnh nhân có khối u nền vỏ não thường biểu hiện với cơn động kinh phức tạp.
Bên trái là hình ảnh của một nữ bệnh nhân 45 tuổi với rối loạn động kinh ổn định (động kinh cục bộ phức tạp) trong 15 năm.
Có một khối u nền vỏ não không ngấm thuốc.
Đây là u hạch thần kinh đệm (ganglioglioma).
Chẩn đoán phân biệt bao gồm DNET và u tế bào hình sao dạng lông (pilocytic astrocytoma).
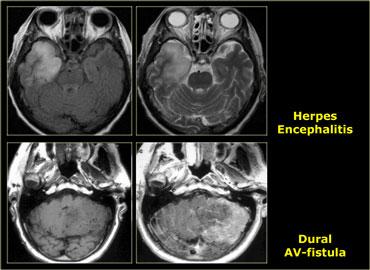
Các khối u nền vỏ não này cần được phân biệt với các tổn thương không phải u như viêm não, viêm não do herpes simplex, nhồi máu não và các thay đổi sau cơn động kinh.
Bên trái là hình ảnh của một nữ bệnh nhân 52 tuổi, trong vòng một năm có biểu hiện đau đầu và đau cổ.
Gần đây xuất hiện các cơn động kinh co cứng-co giật (tonic-clonic).
CT cho thấy một khối có vôi hóa, lan rộng đến tận vỏ não.
Mặc dù đây là một khối u lớn nhưng chỉ có hiệu ứng khối hạn chế lên các cấu trúc xung quanh, điều này cho thấy đây là một khối u xâm lấn.
Chẩn đoán có khả năng nhất là u tế bào ít nhánh (oligodendroglioma).
Chẩn đoán phân biệt bao gồm u tế bào hình sao ác tính (malignant astrocytoma) hoặc u nguyên bào đa hình (glioblastoma).
Đặc điểm trên CT và MRI
Mỡ – Vôi hóa – Nang – Tăng tỷ trọng
Mỡ có tỷ trọng thấp trên CT (- 100HU).
Trên MRI, mỡ có tín hiệu cao trên cả chuỗi xung T1W và T2W.
Trên các chuỗi xung có kỹ thuật xóa mỡ, mỡ có thể được phân biệt với tín hiệu cao do tụ máu bán cấp, melanin, dòng chảy chậm, v.v.
Khi thấy tín hiệu cao trên chuỗi xung T1W, cần luôn tìm kiếm xảo ảnh dịch chuyển hóa học, vì đây là dấu hiệu gợi ý sự hiện diện của mỡ.
Xảo ảnh dịch chuyển hóa học xuất hiện dưới dạng các dải tín hiệu cao và thấp xen kẽ nhau tại ranh giới của tổn thương và chỉ quan sát thấy theo hướng mã hóa tần số.
Mỡ trong khối u được gặp trong u mỡ (lipoma), nang bì (dermoid cyst) và u quái (teratoma).
Hình bên trái minh họa bệnh nhân với các hình ảnh điển hình của nang bì bị vỡ.
Một số khối u có thể có tỷ trọng cao trên CT.
Điều này thường gặp trong u lympho, nang dạng keo (colloid cyst) và PNET-MB (u nguyên bào tủy – medulloblastoma).
Vôi hóa
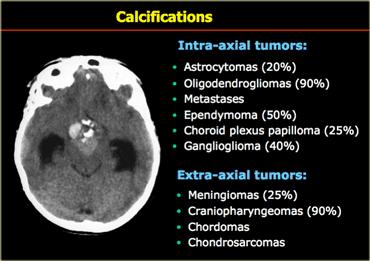
Vôi hóa được gặp trong nhiều khối u hệ thần kinh trung ương (xem Bảng).
Khi nghĩ đến một khối u nội trục có vôi hóa, chúng ta thường nghĩ đến u tế bào thần kinh đệm ít nhánh (oligodendroglioma) vì các khối u này hầu như luôn có vôi hóa.
Tuy nhiên, một khối u nội trục có vôi hóa trong não có khả năng là u sao bào (astrocytoma) hơn là u tế bào thần kinh đệm ít nhánh, vì u sao bào, mặc dù ít vôi hóa hơn, nhưng lại phổ biến hơn nhiều.
Bản thân u tế bào tuyến tùng (pineocytoma) không tự vôi hóa, mà thay vào đó nó làm “bung” các vôi hóa sẵn có của tuyến tùng.
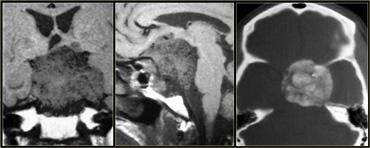
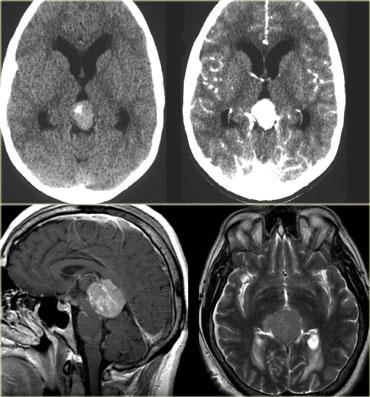
Hình bên trái là hình ảnh một khối có vôi hóa ở vùng trên yên, gây não úng thủy tắc nghẽn.
Vị trí ở vùng trên yên và hình ảnh vôi hóa là những đặc điểm điển hình của u sọ hầu (craniopharyngioma).
U sọ hầu là các khối u phát triển chậm, ngoại trục, có nguồn gốc biểu mô vảy, vôi hóa, dạng nang, xuất phát từ tàn dư của khe Rathke.
Chúng nằm ở vùng (trên) yên và chủ yếu gặp ở trẻ em với một đỉnh tần suất thứ hai nhỏ hơn ở người lớn tuổi.
Hình bên trái là hình ảnh một khối u có vôi hóa nhỏ.
Vôi hóa không được nhận thấy trên hình ảnh MRI, nhưng dễ dàng quan sát thấy trên CT.
Hình ảnh vôi hóa và sự lan rộng của khối u đến vỏ não là những đặc điểm rất điển hình của u tế bào thần kinh đệm ít nhánh.
U sao bào cần được đưa vào chẩn đoán phân biệt.
Hình bên trái là hình ảnh của một bệnh nhân bị mất thị lực tiến triển.
Trên chuỗi xung T1W mặt phẳng coronal và sagittal, có một khối lớn tập trung quanh hố yên với nền màng cứng rộng.
Khối u lan rộng vào trong hố yên.
Bệnh nhân này đã được lên kế hoạch phẫu thuật giải ép.
Chỉ sau khi thực hiện CT, mới nhận ra mức độ vôi hóa dày đặc của khối u này.
Sẽ không thể phẫu thuật khối u này mà vẫn bảo tồn được thị lực của bệnh nhân.
Dạng nang so với Dạng đặc
Có nhiều tổn thương dạng nang có thể bắt chước khối u hệ thần kinh trung ương.
Bao gồm nang thượng bì (epidermoid), nang bì (dermoid), nang màng nhện (arachnoid), nang thần kinh-ruột (neuroenteric) và nang thần kinh đệm (neuroglial).
Ngay cả khoang quanh mạch Virchow-Robin giãn rộng cũng có thể bắt chước khối u.
Để xác định một tổn thương là nang hay khối dạng nang, cần tìm kiếm các đặc điểm sau:
- Hình thái học
- Mức dịch-dịch
- Nội dung thường đồng tín hiệu với dịch não tủy trên T1W, T2W và FLAIR
- DWI: khuếch tán hạn chế
Nang màng nhện đồng tín hiệu với dịch não tủy trên tất cả các chuỗi xung.
Hoại tử khối u đôi khi có thể trông giống như nang, nhưng không bao giờ hoàn toàn đồng tín hiệu với dịch não tủy.
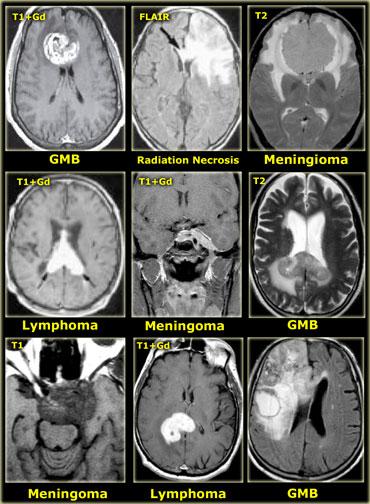
Ngoài cùng bên trái là hình ảnh u sọ hầu với viền ngấm thuốc bao quanh thành phần dạng nang.
Ở giữa là nang thần kinh-ruột với nội dung có cùng cường độ tín hiệu như dịch não tủy.
Bên phải là u nguyên bào đa hình thể (GBM) với thành phần dạng nang ở trung tâm.
Sự ngấm thuốc trong GBM thường không đều hơn.
Tăng tín hiệu trên T1W
Hầu hết các khối u có cường độ tín hiệu thấp hoặc trung gian trên chuỗi xung T1W.
Các ngoại lệ của quy tắc này có thể gợi ý một loại khối u cụ thể.
Hình bên trái liệt kê các nguyên nhân gây rút ngắn thời gian T1.
Vôi hóa thường tối trên chuỗi xung T1W, nhưng tùy thuộc vào cấu trúc của vôi hóa, đôi khi chúng có thể sáng trên T1W.
Đặc biệt trên hình ảnh gradient echo, dòng chảy chậm có thể xuất hiện dưới dạng tín hiệu sáng trên chuỗi xung T1W và không nên nhầm lẫn với ngấm thuốc.
Điều này đặc biệt rõ rệt trên hình ảnh gradient echo.
Nếu chỉ thực hiện chuỗi xung có tiêm thuốc tương phản từ, cần nhớ rằng tín hiệu cao không phải lúc nào cũng là ngấm thuốc.
Hình bên trái là một số hình ảnh của các khối u có cường độ tín hiệu cao trên chuỗi xung T1W.
Ngoài cùng bên trái là hình ảnh của một bệnh nhân nhập viện vì đột quỵ tuyến yên (apoplexy).
Tín hiệu cao là do xuất huyết trong u tuyến yên đại thể (pituitary macroadenoma).
Bệnh nhân ở giữa có u nguyên bào đa hình thể (GBM), gây xuất huyết ở thể trai (splenium of the corpus callosum).
Bên phải là bệnh nhân có di căn từ u hắc tố (melanoma).
Cường độ tín hiệu cao là do hàm lượng melanin.
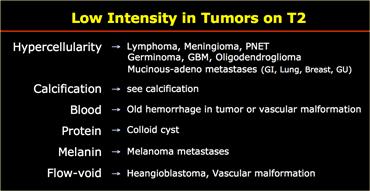
Giảm tín hiệu trên T2W
Hầu hết các khối u sẽ sáng trên chuỗi xung T2W do hàm lượng nước cao.
Khi các khối u có hàm lượng nước thấp, chúng rất đặc và tăng sinh tế bào cao, với tỷ lệ nhân-bào tương cao.
Các khối u này sẽ tối trên chuỗi xung T2W.
Các ví dụ điển hình là u lympho hệ thần kinh trung ương và PNET (cũng tăng tỷ trọng trên CT).
Vôi hóa thường tối trên chuỗi xung T2W.
Chẩn đoán phân biệt các khối u có vôi hóa đã được thảo luận ở trên.
Hiệu ứng thuận từ gây giảm tín hiệu và được thấy trong các khối u chứa hemosiderin.
Chất giàu protein có thể tối trên T2W tùy thuộc vào thành phần của bản thân protein đó.
Một ví dụ điển hình là nang dạng keo (colloid cyst).
Khoảng trống dòng chảy (flow void) cũng tối trên T2W và cho thấy sự hiện diện của mạch máu hoặc dòng chảy trong tổn thương.
Điều này được thấy trong các khối u chứa nhiều mạch máu như u nguyên bào mạch máu (hemangioblastoma), nhưng cũng gặp trong các tổn thương không phải khối u như dị dạng mạch máu.
Hình bên trái là một số ví dụ về các khối u có cường độ tín hiệu thấp trên chuỗi xung T2W.
- Di căn u hắc tố có tín hiệu thấp trên chuỗi xung T2W do melanin.
- GBM có thể có tín hiệu thấp trên chuỗi xung T2W vì đôi khi chúng có tỷ lệ nhân-bào tương cao. Tuy nhiên, hầu hết GBM tăng tín hiệu trên chuỗi xung T2W.
- PNET thường có tỷ lệ nhân-bào tương cao. PNET chủ yếu nằm ở vùng não thất IV, nhưng một vị trí khác ít gặp hơn là vùng tuyến tùng.
- Di căn từ ung thư nhầy (mucinous metastases) có thể có tín hiệu thấp trên chuỗi xung T2W vì chúng thường chứa vôi hóa.
- U màng não (meningioma) thường có tín hiệu trung gian.
Chúng có thể có tín hiệu cao trên chuỗi xung T2W nếu chứa nhiều nước.
Chúng có thể có tín hiệu thấp trên chuỗi xung T2W nếu rất đặc và tăng sinh tế bào cao hoặc khi chứa vôi hóa.
Hình ảnh khuếch tán (DWI)
Bình thường, các proton nước có khả năng khuếch tán ngoại bào và mất tín hiệu.
Tín hiệu cao trên DWI cho thấy sự hạn chế khả năng khuếch tán ngoại bào của các proton nước.
Khuếch tán hạn chế được thấy trong áp xe, nang thượng bì và nhồi máu não cấp tính (do phù độc tế bào).
Trong áp xe não, khuếch tán có thể bị hạn chế do độ nhớt của mủ, dẫn đến tín hiệu cao trên DWI.
Trong hầu hết các khối u, không có khuếch tán hạn chế – ngay cả trong các thành phần hoại tử hoặc dạng nang.
Điều này dẫn đến tín hiệu thấp bình thường trên DWI.
Hình ảnh tưới máu (Perfusion Imaging)
Hình ảnh tưới máu có thể đóng vai trò quan trọng trong việc xác định độ ác tính của khối u hệ thần kinh trung ương.
Tưới máu phụ thuộc vào mức độ mạch máu hóa của khối u và không phụ thuộc vào sự phá vỡ hàng rào máu-não.
Mức độ tưới máu có tương quan tốt hơn với độ ác tính của khối u so với mức độ ngấm thuốc tương phản từ.
Ngấm Thuốc Tương Phản
Hàng rào máu não
Não bộ có một hàng rào máu não (BBB) đặc biệt gồm ba lớp với các mối nối nội mô chặt chẽ nhằm duy trì môi trường nội môi ổn định.
Thuốc tương phản từ sẽ không thấm vào nhu mô não trừ khi hàng rào này bị tổn thương.
Hiện tượng ngấm thuốc xuất hiện khi khối u hệ thần kinh trung ương phá hủy hàng rào máu não.
Các khối u ngoài trục như u màng não (meningioma) và u bao thần kinh (schwannoma) không có nguồn gốc từ tế bào não và không có hàng rào máu não.
Do đó, các khối u này sẽ ngấm thuốc.
Ngoài ra, hàng rào máu não cũng không tồn tại ở vùng tuyến yên, tuyến tùng và đám rối mạch mạc.
Một số tổn thương không phải u cũng ngấm thuốc do chúng có thể phá vỡ hàng rào máu não và có thể bắt chước hình ảnh u não.
Các tổn thương này bao gồm nhiễm trùng, bệnh mất myelin (xơ cứng rải rác – MS) và nhồi máu não.
Ngấm thuốc tương phản không thể hiện toàn bộ phạm vi của khối u trong các trường hợp u xâm lấn thâm nhiễm, như u thần kinh đệm (glioma).
Lý do là các tế bào u hòa lẫn với nhu mô não bình thường nơi hàng rào máu não vẫn còn nguyên vẹn.
Các tế bào u có thể được tìm thấy vượt ra ngoài ranh giới ngấm thuốc của khối u và vượt ra ngoài bất kỳ vùng thay đổi tín hiệu MRI nào – thậm chí vượt ra ngoài cả vùng phù não.
Bên trái là hình ảnh của một nam giới 42 tuổi bị chấn thương đầu nhẹ.
Trên chuỗi xung T2W có một tổn thương ở thùy thái dương trái, được phát hiện tình cờ.
Không có ngấm thuốc và DWI bình thường.
Trong quá trình theo dõi, kích thước tổn thương tăng nhẹ.
Tổn thương này được chẩn đoán là u sao bào độ thấp (low-grade astrocytoma).
Không thể phẫu thuật cắt bỏ tổn thương như vậy, vì các tế bào u thâm nhiễm nằm xen lẫn trong mô não có hình ảnh bình thường.
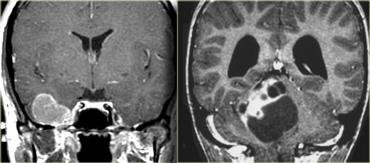
Các khối u độ thấp có ngấm thuốc: u hạch thần kinh đệm – ganglioglioma (trái) và u sao bào dạng lông – pilocytic astrocytoma (phải)
Trong các u thần kinh đệm – như u sao bào (astrocytoma), u ít nhánh (oligodendroglioma) và u nguyên bào đa dạng (glioblastoma multiforme) – ngấm thuốc thường chỉ ra mức độ ác tính cao hơn.
Do đó, khi trong quá trình theo dõi một u thần kinh đệm độ thấp mà khối u bắt đầu ngấm thuốc, đây là dấu hiệu của sự chuyển dạng ác tính.
U hạch thần kinh đệm (ganglioglioma) và u sao bào dạng lông (pilocytic astrocytoma) là các ngoại lệ của quy tắc này: chúng là các khối u độ thấp nhưng ngấm thuốc rõ rệt.
Như đã đề cập ở trên, các nghiên cứu gần đây cho thấy quá trình tân sinh mạch máu của khối u được đánh giá qua MRI tưới máu có tương quan tốt hơn với độ mô học của u so với ngấm thuốc sau tiêm thuốc tương phản từ đường tĩnh mạch.
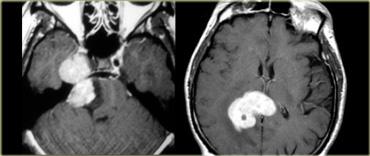
TRÁI: U bao thần kinh (Schwannoma) lan vào hố sọ giữa với ngấm thuốc đồng nhất. PHẢI: U lympho nguyên phát nổi tiếng với đặc điểm ngấm thuốc rõ rệt
Mức độ ngấm thuốc phụ thuộc vào lượng thuốc tương phản được phân phối đến khoang kẽ.
Nhìn chung, thời gian chờ càng lâu thì ngấm thuốc khoang kẽ càng tốt.
Thời điểm tối ưu là khoảng 30 phút và tốt hơn là nên tiêm thuốc tương phản vào đầu buổi chụp và thực hiện chuỗi xung T1W sau tiêm thuốc vào cuối buổi.
Không ngấm thuốc được thấy trong:
- U sao bào độ thấp
- Các tổn thương dạng nang không phải u:
- Nang bì (Dermoid cyst)
- Nang thượng bì (Epidermoid cyst)
- Nang nhện (Arachnoid cyst)
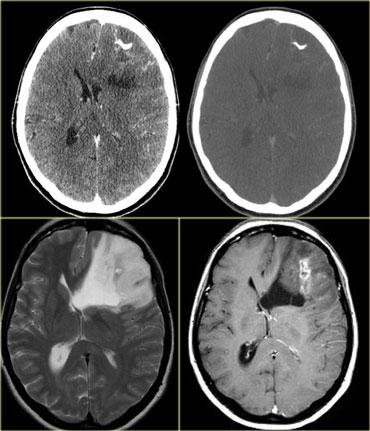
Bên trái là hình ảnh của một khối u trong trục ở người lớn.
Khối u có trung tâm ở thùy thái dương và xâm lấn vỏ não.
Mặc dù có sự phát triển thâm nhiễm lan rộng liên quan đến phần lớn bán cầu não phải, hiệu ứng khối chỉ ở mức tối thiểu.
Không có ngấm thuốc.
Các đặc điểm này điển hình cho u sao bào độ thấp.
Ngấm thuốc đồng nhất có thể thấy trong:
- Di căn não
- U lympho
- U tế bào mầm (Germinoma) và các khối u tuyến tùng khác
- U tuyến yên đại thể (Pituitary macroadenoma)
- U sao bào dạng lông (Pilocytic astrocytoma) và u nguyên bào mạch máu (Hemangioblastoma) (chỉ thành phần đặc)
- U hạch thần kinh đệm (Ganglioglioma)
- U màng não (Meningioma) và u bao thần kinh (Schwannoma)
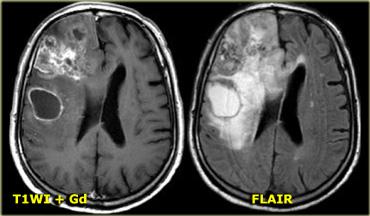
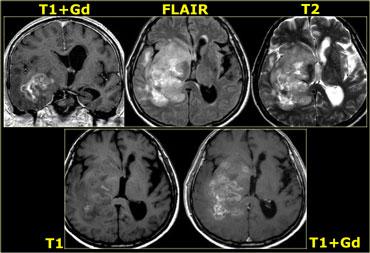
U nguyên bào đa dạng (GBM) với ngấm thuốc không đồng nhất và thành phần nang với ngấm thuốc dạng vòng
Ngấm thuốc không đồng nhất (dạng đốm) có thể thấy trong:
- Di căn não
- U ít nhánh (Oligodendroglioma)
- U nguyên bào đa dạng (Glioblastoma multiforme)
- Hoại tử do xạ trị
Bên trái là ví dụ về u nguyên bào đa dạng (GBM).
Sự ngấm thuốc cho thấy đây là khối u độ cao, nhưng chỉ một phần của khối u ngấm thuốc.
Lưu ý rằng còn có một thành phần nang với ngấm thuốc dạng vòng.
Các tế bào u có thể lan rộng vượt ra ngoài vùng phù não như thấy trên ảnh FLAIR.
Điều này là do u thần kinh đệm phát triển thâm nhiễm vào nhu mô não bình thường – ban đầu không có bất kỳ thay đổi tín hiệu MRI nào.
Ngấm thuốc không đồng nhất (dạng đốm) (2)
Bên trái là hình ảnh của một khối u nằm ở bán cầu não phải.
Mặc dù là khối u lớn nhưng hiệu ứng khối còn hạn chế.
Điều này cho thấy có sự phát triển thâm nhiễm rõ rệt, đặc điểm điển hình của u thần kinh đệm.
Lưu ý tính không đồng nhất trên cả chuỗi xung T2W và FLAIR.
Có ngấm thuốc không đồng nhất dạng đốm.
Tất cả các đặc điểm này điển hình cho GBM.
Hầu như không có khối u nào khác có biểu hiện tương tự như vậy.
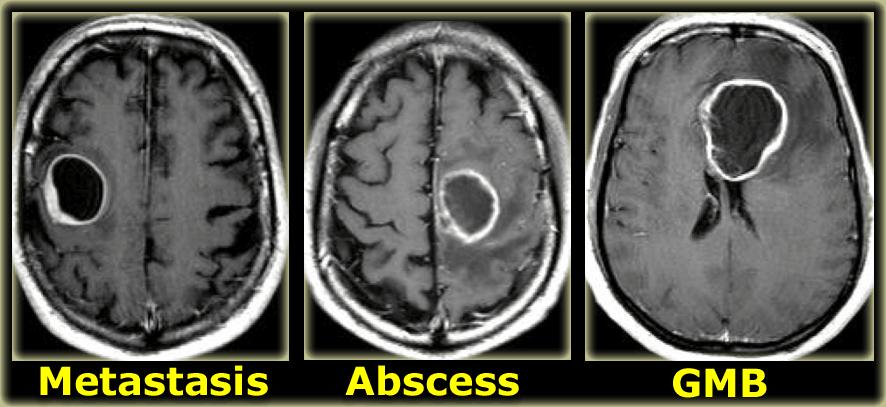
Ngấm thuốc dạng vòng
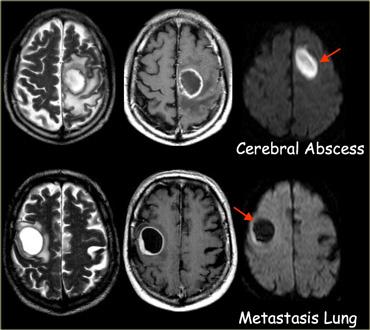
Ngấm thuốc dạng vòng được thấy trong di căn não và u thần kinh đệm độ cao.
Nó cũng được thấy trong các tổn thương không phải u như áp xe, một số mảng xơ cứng rải rác (MS) và đôi khi trong khối máu tụ cũ.
Bên trái là ba tổn thương ngấm thuốc dạng vòng khác nhau.
Khả năng phát hiện khối u với thuốc tương phản
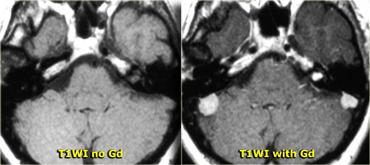
Trường hợp bên trái minh họa giá trị của Gadolinium trong việc phát hiện khối u.
Đây là bệnh nhân mắc Bệnh u xơ thần kinh loại II (Neurofibromatosis II).
Sau khi tiêm thuốc tương phản, hai u màng não và một u bao thần kinh được nhìn thấy rõ ràng.
Di căn màng não mềm thường không được phát hiện nếu không tiêm thuốc tương phản từ đường tĩnh mạch.
Trường hợp bên trái minh họa hình ảnh ngấm thuốc bất thường dọc theo thân não, dọc theo các nếp cuộn tiểu não (mũi tên vàng) và dọc theo dây thần kinh sọ số V trong hộp sọ (mũi tên xanh) ở bệnh nhân di căn màng não mềm.
Chẩn đoán phân biệt theo vị trí giải phẫu cụ thể
Nền sọ
Các khối u nền sọ thường gặp được liệt kê trong bảng bên trái.
Các khối u này có thể xuất phát từ các cấu trúc ngoài sọ như các xoang (ung thư biểu mô mũi xoang), hoặc từ chính nền sọ (u dây sống – chordoma, u sụn ác tính – chondrosarcoma, loạn sản xơ – fibrous dysplasia).
U dây sống (chordoma) thường nằm ở đường giữa, trong khi u sụn ác tính (chondrosarcoma) thường xuất phát lệch khỏi đường giữa.
Hình bên trái là một khối u đường giữa xuất phát từ xương nền (clivus).
Đây là hình ảnh điển hình của u dây sống (chordoma).
Chẩn đoán phân biệt bao gồm di căn và u sụn ác tính (chondrosarcoma).
Hình bên trái là một khối u nền sọ khác nằm lệch khỏi đường giữa.
Đây là hình ảnh điển hình của u sụn ác tính (chondrosarcoma).
Chẩn đoán phân biệt bao gồm di căn và u cận hạch (paraganglioma).
U sụn ác tính (chondrosarcoma) có thể nằm ở đường giữa và u dây sống (chordoma) đôi khi nằm lệch đường giữa, nhưng những trường hợp này rất hiếm gặp.
Hình bên trái là một ví dụ về u cận hạch (Paraganglioma) nền sọ.
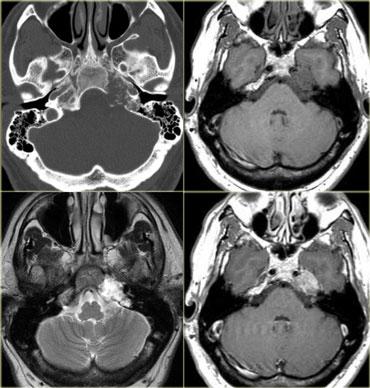
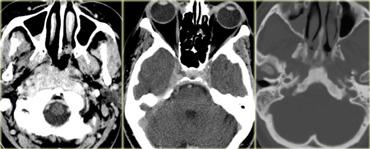
Hình bên trái là hình ảnh CT của bệnh nhân nam 58 tuổi với biểu hiện đau và tê mặt bên phải khởi phát từ từ, kèm theo nhìn đôi mới xuất hiện gần đây.
Hãy phân tích hình ảnh trước, sau đó tiếp tục.
Có một khối ngấm thuốc nằm phía trước nền sọ và trong vùng xoang hang bên phải.
Trên cửa sổ xương, có hình ảnh xơ cứng nền sọ, đặc biệt ở vùng xương nền (clivus).
Tiếp tục xem hình ảnh MRI.
Hình bên trái là chuỗi xung T1W mặt phẳng đứng dọc và đứng ngang có tiêm thuốc tương phản từ.
Dấu hiệu nổi bật nhất là xương nền (clivus) giảm tín hiệu (màu đen) do xơ cứng.
Xương nền bình thường có tín hiệu cao trên chuỗi xung T1W do tủy xương chứa mỡ.
Có một khối ngấm thuốc nằm phía trước xương nền.
Trên hình mặt phẳng đứng ngang, chúng ta thấy sự ngấm thuốc lan qua lỗ bầu dục (foramen ovale) đến xoang hang bên phải.
Chẩn đoán là ung thư biểu mô tế bào vảy vòm họng (nasopharyngeal squamous cell carcinoma) với xâm lấn nội sọ.
Chẩn đoán phân biệt bao gồm: di căn nền sọ, u lympho, nhiễm trùng mạn tính và thậm chí u màng não (meningioma) – mặc dù đây sẽ là một hình thức lan rộng bất thường của u màng não.
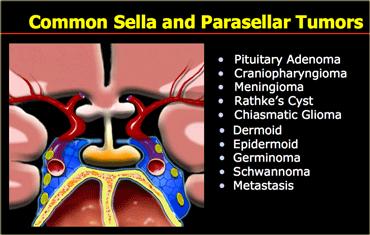
Hố yên / Trên yên
Hình bên trái là danh sách các khối u vùng hố yên và trên yên thường gặp.
Trong vùng này, điều quan trọng là phải luôn đưa phình động mạch vào danh sách chẩn đoán phân biệt.
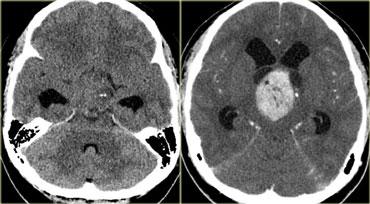
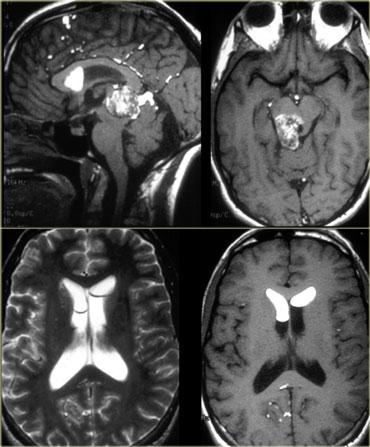
Hình bên trái là hình ảnh của một khối u trong bể trên yên.
Trên CT không tiêm thuốc cản quang (NECT), có thể thấy khối chứa vôi hóa.
Trên chuỗi xung T1W, có vùng tăng tín hiệu không ngấm thuốc (tức là thành phần nang).
Các thành phần khác có ngấm thuốc.
Khối u gây biến chứng não úng thủy.
Những đặc điểm này rất đặc trưng cho u sọ hầu (craniopharyngioma).
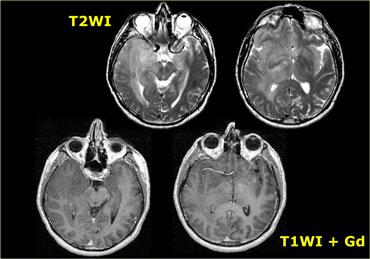
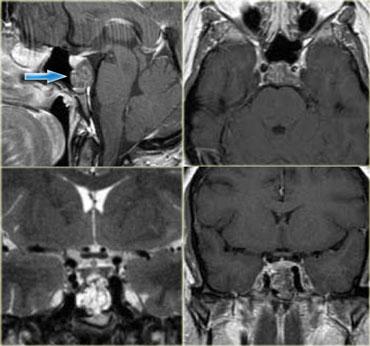
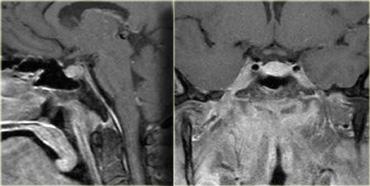
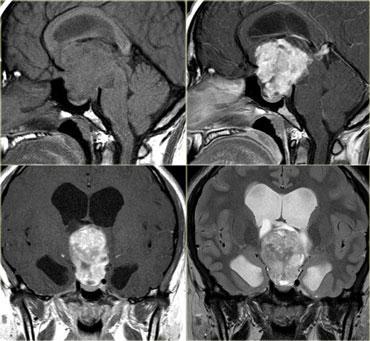
Hình bên trái là CT không tiêm và CT có tiêm thuốc cản quang của bệnh nhân nữ 33 tuổi với biểu hiện đau đầu dữ dội (nặng hơn vào buổi sáng), giảm thị lực và thu hẹp thị trường, kèm phù gai thị.
Tiếp tục xem hình ảnh MRI.
Lưu ý tuyến yên bình thường bị đẩy xuống dưới.
Điều này cho thấy đây không phải là u tuyến yên đại thể (macroadenoma).
Chẩn đoán một lần nữa là u sọ hầu (craniopharyngioma).
Chẩn đoán phân biệt bao gồm u tế bào hình sao (astrocytoma) và u màng não (meningioma).
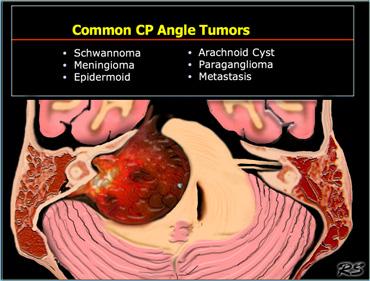
Góc cầu tiểu não
Các khối u góc cầu tiểu não (CP) thường gặp được liệt kê trong bảng bên trái.
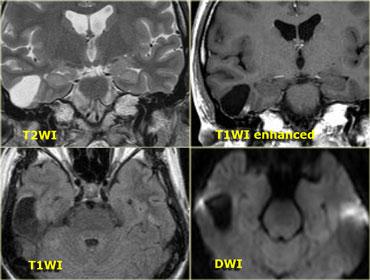
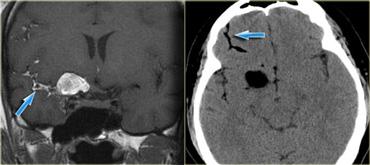
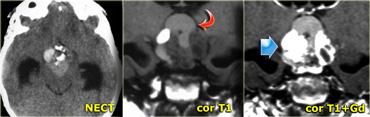
Hình bên trái là bệnh nhân nam 52 tuổi với biểu hiện nghe kém bên phải.
Hình ảnh cho thấy một khối nang bất thường với các vách ngăn ngấm thuốc.
Ngoài ra còn có ngấm thuốc trong ống tai trong.
Dựa trên hình ảnh, chẩn đoán có khả năng nhất là u bao thần kinh dạng nang (cystic schwannoma), tuy nhiên đây thực ra là một trường hợp hiếm gặp, biểu hiện dạng nang của u màng não (meningioma).
Vùng tuyến tùng
Các khối u vùng tuyến tùng thường gặp được liệt kê trong bảng bên trái.
Hình bên trái là một khối u nằm ở vùng tuyến tùng.
Dựa trên những hình ảnh này, chẩn đoán phân biệt bao gồm:
- U màng não (Meningioma)
- U tế bào tuyến tùng (Pineocytoma)
- U tế bào mầm (Germ Cell Tumor)
Đây thực ra là một trường hợp u màng não (meningioma).
Hình bên trái là hình ảnh điển hình của u bì (dermoid) vùng tuyến tùng bị vỡ.
Hình bên trái là hình ảnh của bệnh nhân nam 12 tuổi với biểu hiện liệt nhìn lên.
Có một khối u nằm ở vùng tuyến tùng.
Khối u chứa vôi hóa.
Có ngấm thuốc đồng nhất, đây là đặc điểm thường gặp của khối u vùng tuyến tùng (đã đề cập ở trên).
Dựa trên tuổi bệnh nhân, vị trí và đặc điểm khối u, chẩn đoán có khả năng nhất là u tế bào mầm (germinoma).
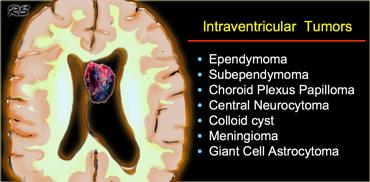
Trong não thất
Các khối u trong não thất thường gặp được liệt kê trong bảng bên trái.
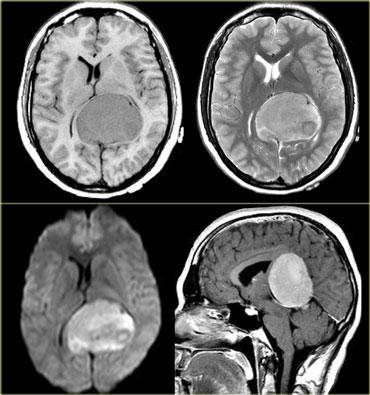
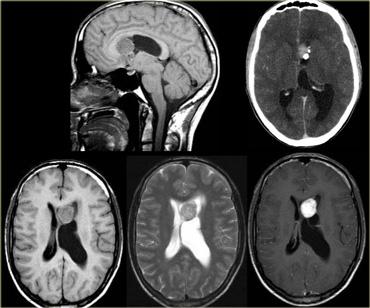
Hình bên trái là một khối u nằm trong não thất III.
Khối u chứa vôi hóa.
Chẩn đoán là u tế bào hình sao khổng lồ (giant cell astrocytoma).
Não thất IV
Ở trẻ em, các khối u trong não thất IV rất thường gặp.
U tế bào hình sao (astrocytoma) là loại phổ biến nhất, tiếp theo là u nguyên bào tủy (medulloblastoma hay PNET-MB), u màng não thất (ependymoma) và u thần kinh đệm thân não với thành phần phát triển ngoại sinh ra phía sau.
Ở người lớn, các khối u trong não thất IV ít gặp hơn.
Di căn là loại thường gặp nhất, tiếp theo là u nguyên bào mạch máu (hemangioblastoma), u nhú đám rối mạch mạc (choroid plexus papilloma) và nang bì (dermoid) cùng nang thượng bì (epidermoid).
Các Tổn Thương Giả U
Nhiều tổn thương không phải u có thể bắt chước hình ảnh u não.
Áp xe có thể bắt chước hình ảnh di căn.
Bệnh xơ cứng rải rác có thể biểu hiện dưới dạng tổn thương giống khối có ngấm thuốc, còn được gọi là xơ cứng rải rác dạng u (tumefactive multiple sclerosis).
Tại vùng cạnh hố yên, cần luôn xem xét khả năng có phình động mạch.
Các bệnh lý nhiễm trùng và tổn thương mạch máu cũng có thể bắt chước hình ảnh u hệ thần kinh trung ương.
Từ Thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Giáo sư Frank Smithuis sr điều hành — ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào hình ảnh bên dưới để xem video về Medical Action Myanmar, và nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.