Tiêm khớp dưới hướng dẫn siêu âm
Bài viết này mô tả ứng dụng của hướng dẫn siêu âm trong tiêm khớp chẩn đoán và điều trị.
Siêu âm là một phương pháp thay thế có giá trị cho các thủ thuật được thực hiện mù hoặc dưới hướng dẫn của màn tăng sáng hoặc CT.
Shoulder
Glenohumeral joint
Anterior approach
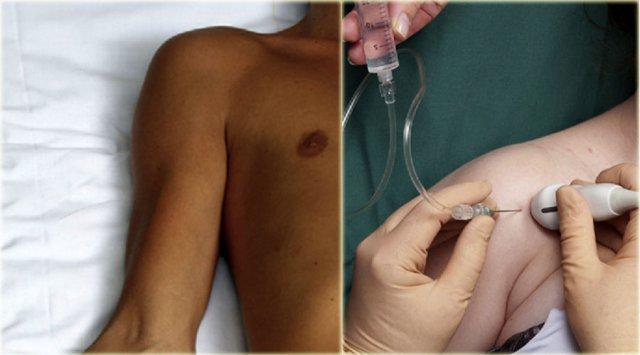
Trong phương pháp tiếp cận phía trước, bệnh nhân nằm ngửa với cánh tay duỗi thẳng và xoay ra ngoài (hình).
Đầu dò được đặt ở mặt bụng song song với trục dài của gân dưới vai.
Đường màu xám ở cạnh đầu dò siêu âm chỉ trục dài.
Không cần gây tê tại chỗ nếu sử dụng kim có đường kính từ 21 gauge trở xuống.
Đối với việc chọc hút khớp, có thể cần sử dụng kim có lòng kim lớn hơn do độ nhớt cao của dịch hút. Trong những trường hợp như vậy, thuốc gây tê tại chỗ được chỉ định.
Để thuận tiện cho việc tiêm thuốc hoặc chất cản quang, người ta có thể sử dụng một ống nối giữa kim tiêm và bơm tiêm, trong đó bơm tiêm được cầm và điều khiển bởi một trợ lý.

The landmarks one should look for are the medial contour of the humeral head and medial to this the coracoid process (C)
Sử dụng kim 22-gauge, dài 50mm được kết nối với bơm tiêm chứa thuốc cản quang, do trợ lý cầm giữ và khi kim đã vào đúng vị trí thì bơm 15-20 mL thuốc cản quang.
Kim được đưa vào vuông góc với bờ trong của chỏm xương cánh tay, xuyên qua gân dưới vai.
Nếu kim chạm vào sụn của chỏm xương cánh tay, cần rút kim lại 1 hoặc 2 mm, nghiêng nhẹ khoảng 15◦ và sau đó đưa kim tiếp tuyến với chỏm xương vào trong khớp với mặt vát của kim hướng vào trong khớp (hình).
Không nên cảm thấy có sức cản khi tiêm và cần quan sát thấy thuốc cản quang chảy tự do vào khớp và nếu có thể vào túi cùng dưới vai.
Posterior approach
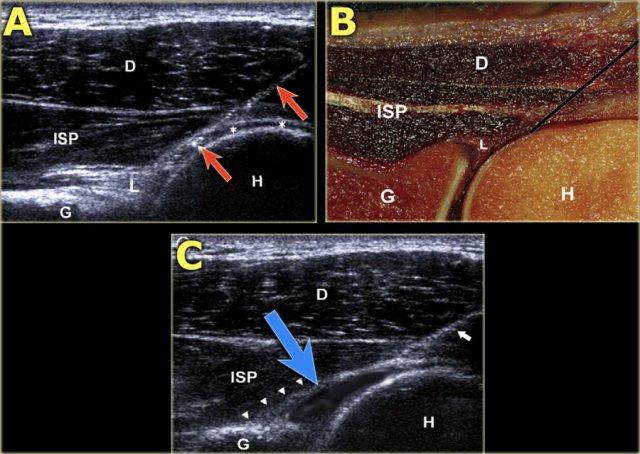
A. Kim tiêm đang ở vị trí trong khớp với đầu kim nằm bên dưới gân cơ dưới gai (ISP) và sụn viền sau (L), tiếp giáp với sụn hyaline (dấu hoa thị) của chỏm xương cánh tay.
B. Mặt cắt xác tương ứng cho thấy đường đi kim tối ưu (đường trắng).
C. Siêu âm sau khi tiêm 15 mL thuốc cản quang. Vị trí đúng của kim trong khớp có thể được quan sát trực tiếp trong thời gian thực khi tiêm, đồng thời được xác nhận bởi hình ảnh cấu hình dạng ‘dấu phẩy’ của sụn viền posterior (đầu mũi tên), được nâng lên bởi dịch tiêm vào trong khớp.
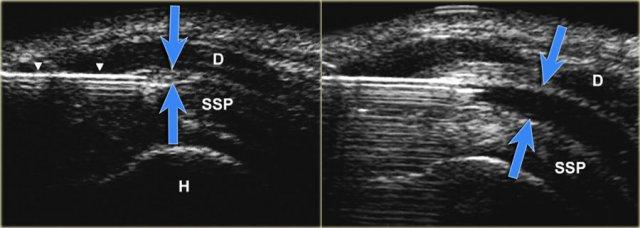
US-image showing a long axis view of the supraspinatus tendon (SSP). The advancing needle under real-time US-guidance has entered the subacromial bursa between the deltoid and SSP-muscle. Dilatation of the subacromial–subdeltoid bursa after injection of 5 mL fluid (blue arrows).
Subacromial bursa
Túi hoạt dịch dưới mỏm cùng vai – dưới cơ delta là một khoang được lót bởi màng hoạt dịch, thường không chứa dịch hoặc chỉ chứa một lượng dịch tối thiểu.
Túi hoạt dịch bao gồm hai lá túi. Lá ngoài và lá trong lần lượt hòa lẫn với cân cơ delta và chóp xoay. Các lá túi hoạt dịch có thể trượt dễ dàng lên nhau, do đó tạo điều kiện thuận lợi cho tầm vận động của khớp vai.
Tiêm mù dưới mỏm cùng vai vào túi thanh dịch dưới mỏm cùng vai là một liệu pháp thường được thực hiện bởi các bác sĩ đa khoa và bác sĩ chỉnh hình. Tỷ lệ các mũi tiêm không vào đúng túi thanh dịch dưới mỏm cùng vai dao động từ 12% đến 70%.
Elbow
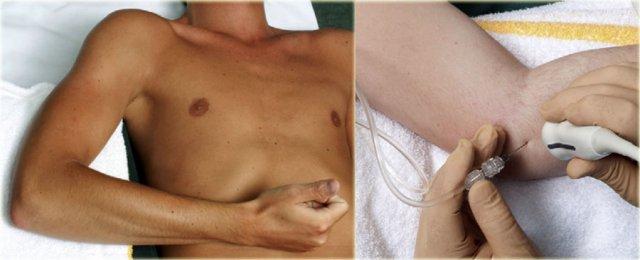
Để tiêm khớp khuỷu tay, bệnh nhân nằm ngửa với cánh tay gấp 90°, được nâng lên và đặt trên gối. Khe khớp giữa chỏm quay và chỏm con có thể dễ dàng sờ thấy. Bàn tay ở tư thế sấp hoặc có thể xoay về tư thế ngón cái hướng lên, tư thế này cần thiết để mở khớp tối đa.
Đầu dò được đặt trên khớp để hiển thị khoang khớp. Kim (cỡ 22, dài 30 mm) được hướng theo góc đầu-đuôi nhẹ ở phía lưng-ngoài của khớp về phía khoang khớp, nhắm đến bề mặt khớp của chỏm quay.
Khi thấy kim đã vào trong khớp và cảm nhận được sụn của chỏm xương quay, kim được rút lui nhẹ để đảm bảo rằng vát kim không chạm vào sụn và hướng vào trong khớp.
Tiêm 5-8 mL thuốc cản quang. Không được cảm thấy có sức cản khi tiêm.
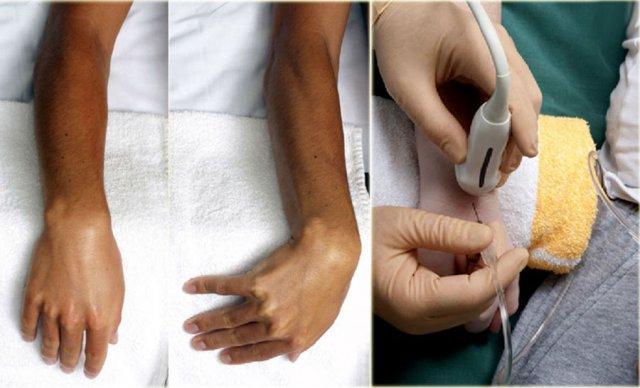
Wrist and hand
Radiocarpal joint
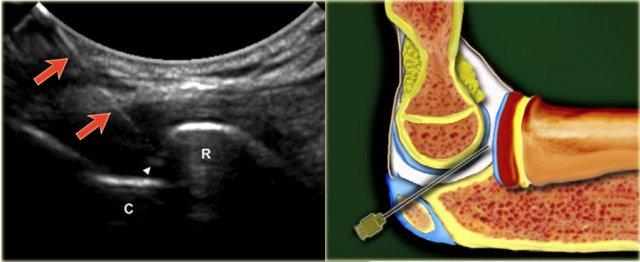
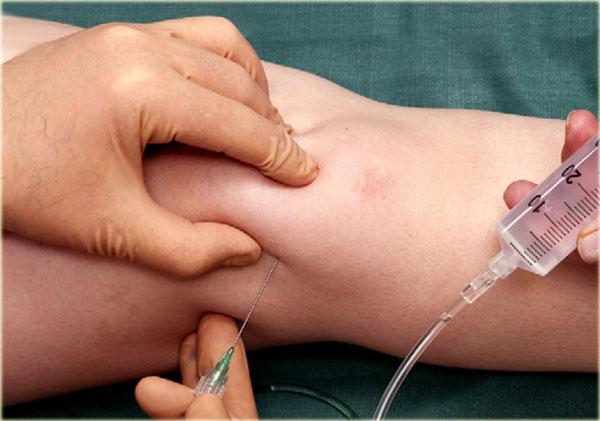
Bệnh nhân nằm ngửa với cổ tay gấp lại và đặt trên miếng bọt biển 45◦ hoặc một chiếc khăn cuộn lại.
Trong một số trường hợp, việc giữ cổ tay ở tư thế lệch trụ có thể giúp mở rộng khoang khớp hơn nữa.
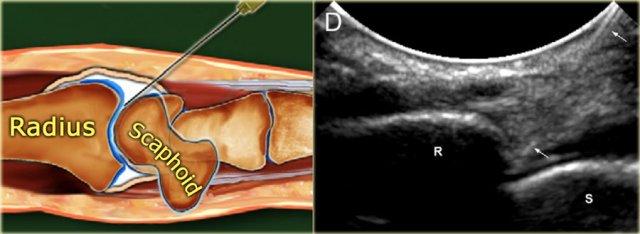
Khoảng cách giữa xương quay và xương thuyền được xác định trên siêu âm.
Một kim 23-25 gauge, dài 30 mm được đưa vào khớp dưới hướng dẫn của siêu âm, hướng về phía bề mặt khớp của xương quay cho đến khi cảm nhận được sự tiếp xúc với xương quay.
Sau khi đảm bảo rằng đầu kim không nằm trong sụn xuyên tâm, tiến hành bơm 2-4 mL thuốc cản quang.
Vát của kim hướng về phía khoang khớp và thuốc cản quang được thấy chảy vào trong khớp.
Distal radioulnar joint (DRUJ)
Đầu dò tuyến tính được đặt theo trục dọc ở mặt lưng phía trên đầu xa xương quay và xương trụ. Dọc theo trục ngắn của đầu dò, một kim cỡ 23-25, dài 30 mm được đưa vào theo hướng từ gần đến xa theo chiều đuôi. Tổng lượng thuốc tiêm từ 0,5-1 mL được bơm vào tùy theo áp lực tăng dần trong quá trình tiêm.
Carpal, carpometacarpal and interphalangeal joints
Các bác sĩ và chuyên gia thường xuyên thực hiện chọc hút và tiêm nội khớp vào các khớp nhỏ ở cổ tay và ngón tay để giảm tràn dịch khớp hoặc để tiêm thuốc.
Tỷ lệ thất bại và tần suất xảy ra của các mũi tiêm quanh khớp khá cao: 15% – 32%, đặc biệt là với các khớp ngón út và các khớp liên đốt xa (DIP).
Tiêm thuốc ngoài khớp ngoài ý muốn hơn nữa có thể ảnh hưởng đến các dây chằng hoặc gân xung quanh, dẫn đến các biến chứng nghiêm trọng.
Phương pháp tiếp cận mặt lưng sử dụng kim cỡ 23-25 gauge được ưu tiên lựa chọn. Mặc dù đầu dò mảng tuyến tính tần số cao với tần số từ 18 đến 12 MHz thường được sử dụng để quét các cấu trúc mô mềm nông của cổ tay và bàn tay, đầu dò có diện tiếp xúc nhỏ có thể cho phép tiếp cận tốt hơn với các khớp ngoại vi nhỏ.
Thông thường, 0,5-1 mL chất cản quang được bơm vào sau khi xác nhận vị trí đặt kim chính xác.
Sacroiliac Joint
Khớp cùng chậu đã được xác định là nguồn gốc gây đau lưng dưới và đau chi dưới, được cho là do viêm khớp cùng chậu gây ra.
Điều trị bao gồm tiêm corticosteroid nội khớp. Các mũi tiêm chẩn đoán hoặc phong bế thần kinh thường được thực hiện để phân biệt các nguyên nhân có thể gây đau thắt lưng, vì trong 15-25% trường hợp, đau thắt lưng xuất phát từ khớp cùng chậu.
Upper level SI joint injection
Đầu dò được định hướng theo trục dọc được di chuyển từ mức đốt sống thắt lưng thứ năm xuống phía đuôi, hiển thị mặt lưng của xương cùng với mào cùng giữa và mào cùng bên, mặt mông của xương chậu, và lỗ cùng sau thứ nhất.
Kim được đưa vào dọc theo trục ngắn của đầu dò vào khe giảm âm nằm giữa bề mặt xương cùng và đường viền xương chậu. Góc độ đưa kim được điều chỉnh theo hướng của khe giảm âm khớp cùng chậu, trong đó phần trên có hướng từ trong ra ngoài nhiều hơn, và phần dưới có hướng thẳng đứng hơn.
Lower level SI joint injection
Từ mức trên, đầu dò được di chuyển xuống dưới bằng cách xác định mào cùng giữa và mào cùng bên, tại mặt lưng của xương cùng và mặt mông của xương chậu cho đến khi lỗ cùng sau thứ hai được hiển thị.
Tương tự như mức trên, kim được đưa vào khe giảm âm giữa xương cùng và xương chậu.
Hip
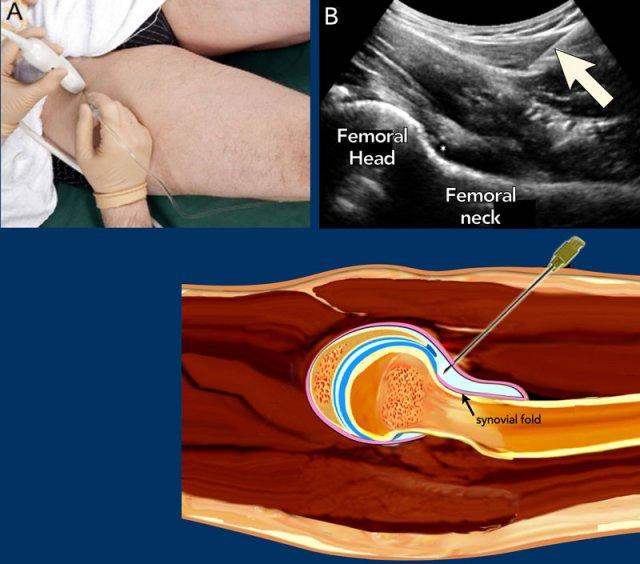
Bệnh nhân được đặt ở tư thế nằm ngửa. Chân được giữ ở tư thế xoay trong nhẹ và dạng ra, giúp giảm căng thẳng lên các cấu trúc bao khớp và di chuyển gân cơ thắt lưng chậu cùng túi thanh dịch về phía trong ra khỏi đường đi dự kiến của kim.
Ưu tiên sử dụng đầu dò mảng cong 5-3,5 MHz, cung cấp độ sâu thâm nhập cần thiết.
Thông thường, kim cỡ 21 gauge với chiều dài 9 cm được sử dụng cho người lớn trung bình. Ở người lớn nhỏ hơn hoặc trẻ em, có thể sử dụng kim tiêm dưới da cỡ 23 gauge, dài 5 cm.
Thuốc gây tê cục bộ có thể được tiêm trước khi tiêm chính, tuy nhiên điều này đòi hỏi thao tác thêm cũng như đưa dịch không cản quang (thuốc gây tê) vào khớp, làm giảm không gian cho chất cản quang trong khoang khớp vốn đã hạn chế, đồng thời có thể cần đến 2 lần chọc kim.
Kim tiêm có thể vô tình bị rút ra khỏi khớp sau khi tiêm thuốc gây tê trong quá trình chuyển đổi để kết nối bơm tiêm với chất cản quang. Điều này có thể tránh được bằng cách sử dụng đầu nối ba chiều giữa hai bơm tiêm chứa thuốc gây tê và dịch tiêm (chất cản quang hoặc thuốc).
Kim tiêm được đưa vào theo góc từ đuôi đến đầu dọc theo trục dài của đầu dò, hướng đến túi cùng trước gần chỗ nối cổ xương đùi với chỏm xương đùi (xem siêu âm và hình minh họa).
Vát của kim nên hướng về phía khớp.
Khi kim tiếp xúc với chỗ nối đầu-cổ xương đùi, kim được rút lui nhẹ để tránh vô tình tiêm vào bên dưới nếp gấp bao hoạt dịch của bao khớp háng (xem hình vẽ).
Nếu được định vị chính xác trong bao khớp, 10-15 mL thuốc cản quang hoặc thuốc điều trị được tiêm vào và túi cùng phía trước sẽ căng phồng do dịch tiêm vào, xác nhận vị trí trong khớp.
Knee
Chỉ định chụp CT hoặc MR khớp học khớp gối bao gồm đánh giá sụn chêm sau phẫu thuật, nghi ngờ có dị vật trong khớp, đánh giá độ ổn định của tổn thương sụn xương và đánh giá sụn khớp. Ngoài ra, có thể được yêu cầu tiêm thuốc như corticosteroid và/hoặc thuốc gây tê cục bộ.
Đối với việc tiêm, chúng tôi không sử dụng hướng dẫn siêu âm mà sử dụng quy trình “mù” tiêu chuẩn, đưa kim (cỡ 21, dài 50 mm) vào phía sau xương bánh chè theo đường tiếp cận bên giữa xương bánh chè.
Xương bánh chè được đẩy ra ngoài và kim được đưa vào từ phía bên ngoài giữa, hướng về trung tâm của xương bánh chè được chỉ định bởi ngón trỏ bên trái.
Kim được đưa vào theo chiều ngang hướng về phía sau trung tâm xương bánh chè cho đến khi tiếp xúc với diện khớp bánh chè bên ngoài hoặc lồi cầu đùi ngoài và khi cảm thấy đã vào trong khớp thì bơm 40 mL thuốc cản quang.
Trước khi chụp CT hoặc MR, người ta có thể chọn cách băng chặt phía trên xương bánh chè, qua đó đẩy chất cản quang từ túi cùng trên xương bánh chè vào trong khoang khớp thực sự.
Ankle and foot
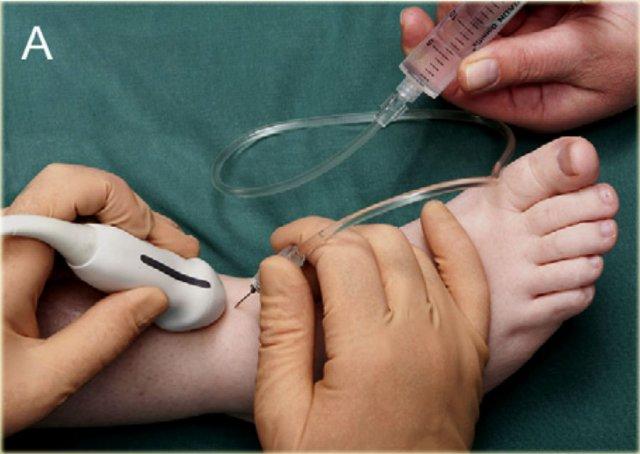
The foot is slightly plantar flexed. The long axis of the transducer is indicated by the grey line on the side, being in a sagittal plane.
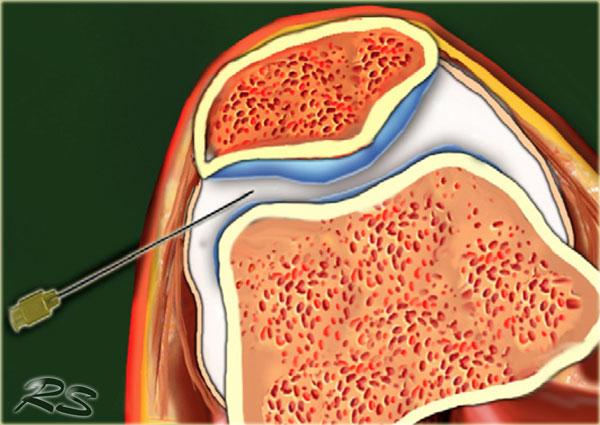
Tibiotalar joint
CT hoặc MR chụp khớp cản quang có thể được sử dụng để đánh giá tổn thương dây chằng, tổn thương xương sụn hoặc sụn khớp, đánh giá các dị vật tự do hoặc đánh giá sự ổn định của các tổn thương xương sụn.
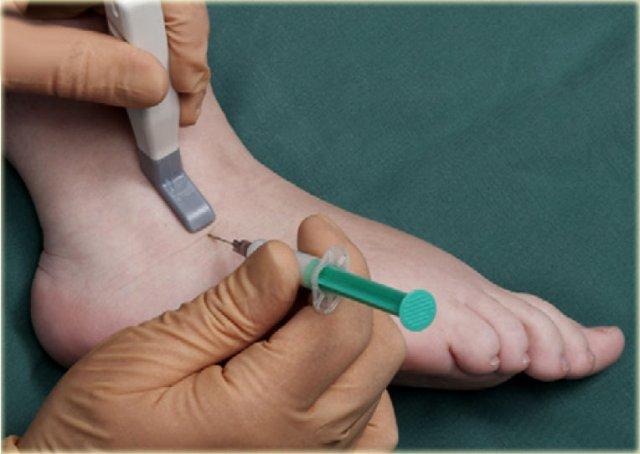
Để tiêm vào khớp cổ chân (khớp chày-sên), bệnh nhân nằm ngửa với bàn chân ở tư thế gấp lòng nhẹ.
Mặt trong của khớp chày-sên được khảo sát ở phía trước bằng siêu âm để xác định vị trí thích hợp cho việc tiêm, đồng thời kiểm tra xem có dịch khớp quá mức hay không.
Chúng tôi sử dụng đầu dò mảng cong nhỏ 8 MHz, nhưng nếu muốn, có thể sử dụng đầu dò mảng tuyến tính 18-12 MHz. Trục dài của đầu dò được giữ trong mặt phẳng đứng dọc.
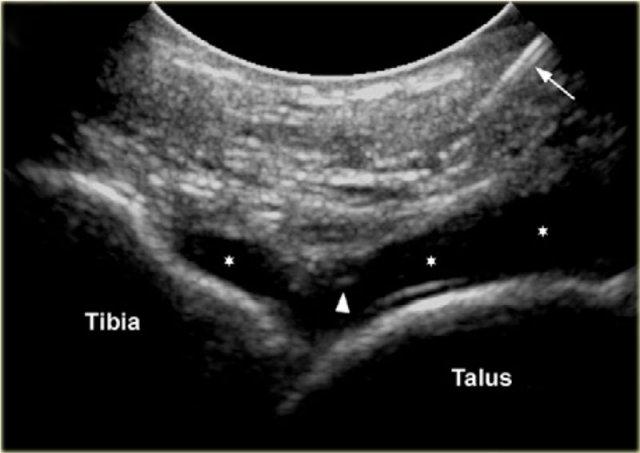
Sonogram showing the needle (arrow) and the needle tip (arrowhead) and the injected contrast media in the tibiotalar joint.
Kim tiêm, thường là cỡ 22 (dài: 30 mm), được đưa vào dọc theo trục hình ảnh dài của đầu dò ở phía trong của khoang khớp trước, phía trong so với dây chằng chày trước, tránh các dây chằng và mạch máu.
Cần xác định vòm xương sên và bờ trước xương chày nhô ra. Kim được đưa vào khớp theo hướng từ đuôi lên đầu, dưới bờ bụng của đầu xa xương chày, hướng vào bề mặt khớp của đầu xa xương chày.
Cảm nhận được sự tiếp xúc và một lần nữa đảm bảo rằng đầu kim không chạm vào sụn xương chày và mặt vát của kim hướng vào trong khớp.
8-10 ml thuốc cản quang được tiêm vào khớp chày-sên và người ta thấy bao khớp phía trước phồng lên do dịch.
Không nên có sức cản khi tiêm hoặc đau mà bệnh nhân cảm thấy.
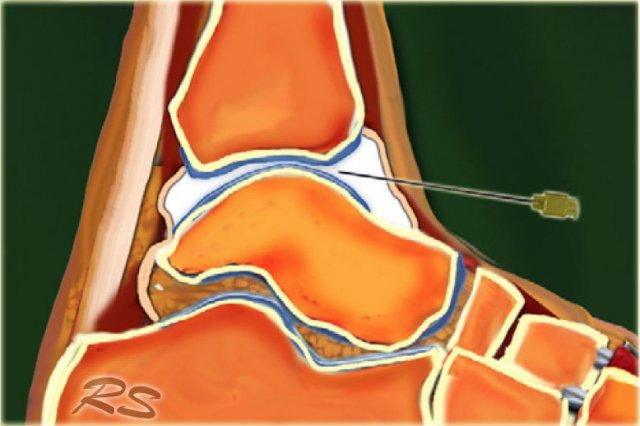
Posterior subtalar joint
Khớp dưới sên hay khớp sên-gót được cấu tạo bởi 3 diện khớp: diện khớp sau rộng đại diện cho bề mặt khớp chính, diện khớp giữa nằm ở phía trong nơi củ chống sên khớp với mỏm trong của xương sên, và diện khớp trước. Chụp khớp dưới sên có thể được thực hiện qua đường tiếp cận trước-ngoài, sau-ngoài hoặc sau-trong. 2-4 ml thuốc cản quang được tiêm vào khớp dưới sên sau.
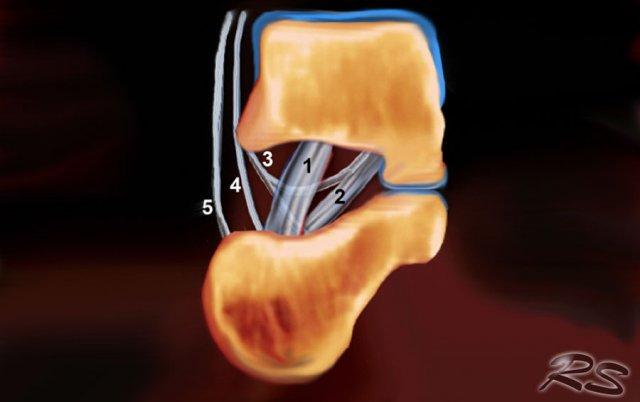
Schematic drawing in a coronal view of the right sinus tarsi. Displayed are the course and attachment sites of the cervical ligament (1); the interosseous talo- calcaneal ligament (2); and the medial (3), intermediate (4), and lateral (5) roots of the inferior extensor retinaculum.
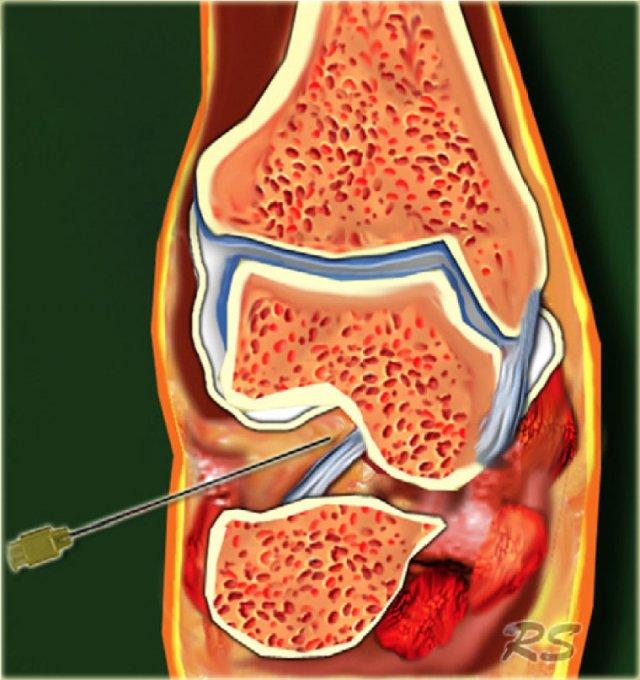
Sinus tarsi
Xoang cổ chân là một khoang hình nón chạy theo hướng từ sau-trong đến trước-ngoài. Nó nằm ở mặt ngoài của bàn chân, giữa cổ xương sên và mặt trên-trước của xương gót.
Xoang cổ chân tiếp nối về phía trong thành ống cổ chân, đây là khoang hình phễu nằm giữa xương sên và xương gót.
Nó chứa mô mỡ, một vòng nối động mạch, bao khớp, các đầu tận thần kinh và năm cấu trúc dây chằng – rễ trong, rễ giữa và rễ ngoài của mạc hãm duỗi dưới; dây chằng cổ; và dây chằng sên gót gian cốt (hình).
Khoang này có thể là nguyên nhân gây đau bàn chân trong hội chứng xoang cổ chân. Bước đầu tiên trong điều trị là tiêm thấm xoang cổ chân bằng hỗn hợp Depomedrol và thuốc gây tê tại chỗ (Lidocaine). Điều này có thể gây khó khăn cho phẫu thuật viên khi thực hiện theo phương pháp không có hướng dẫn, nhưng có thể thực hiện một cách tương đối dễ dàng và chính xác với sự hỗ trợ của siêu âm.
Tiêm dưới hướng dẫn siêu âm vào xoang cổ chân bên phải với đường vào từ phía ngoài. Đầu dò được giữ theo mặt phẳng chếch vành. Kim được đưa vào dọc theo trục dài của đầu dò.
The sinus tarsi can easily be visualized using ultrasound.
Bệnh nhân lăn sang bên đối diện, đặt bàn chân cần điều trị với mặt trong tiếp xúc với mặt bàn, mặt ngoài của bàn chân hướng lên trên.
Đầu dò được giữ theo mặt phẳng chếch vành so với bàn chân.
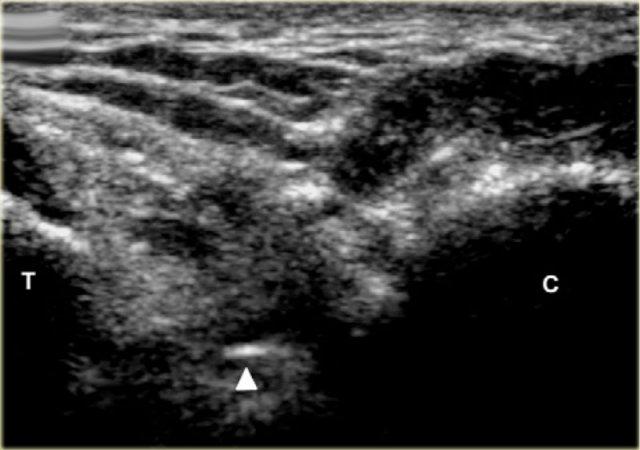
Xoang cổ chân được xác định là một khoang hình tam giác nằm giữa mỏm trước của xương gót và cổ xương sên.
Đầu kim (mũi tên) được nhìn thấy trong xoang cổ chân hình nón, được giới hạn bởi xương sên (T) và xương gót (C).
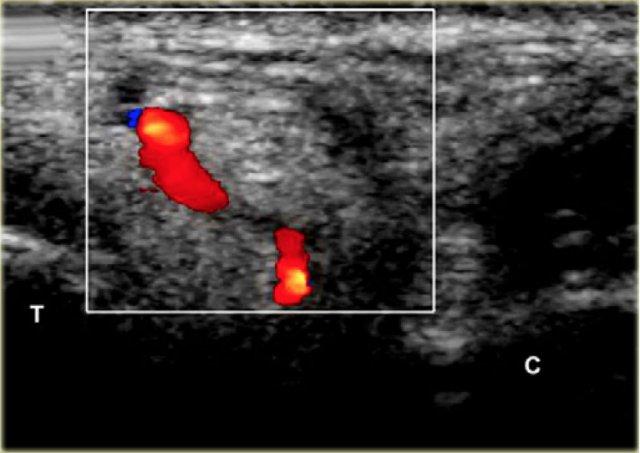
Tùy thuộc vào mức độ viêm, có thể có hiện tượng xung huyết trong khoang và có thể thấy các mạch máu xen kẽ, những mạch máu này cần được tránh. Điều này tương đối dễ dàng, đặc biệt khi sử dụng doppler màu
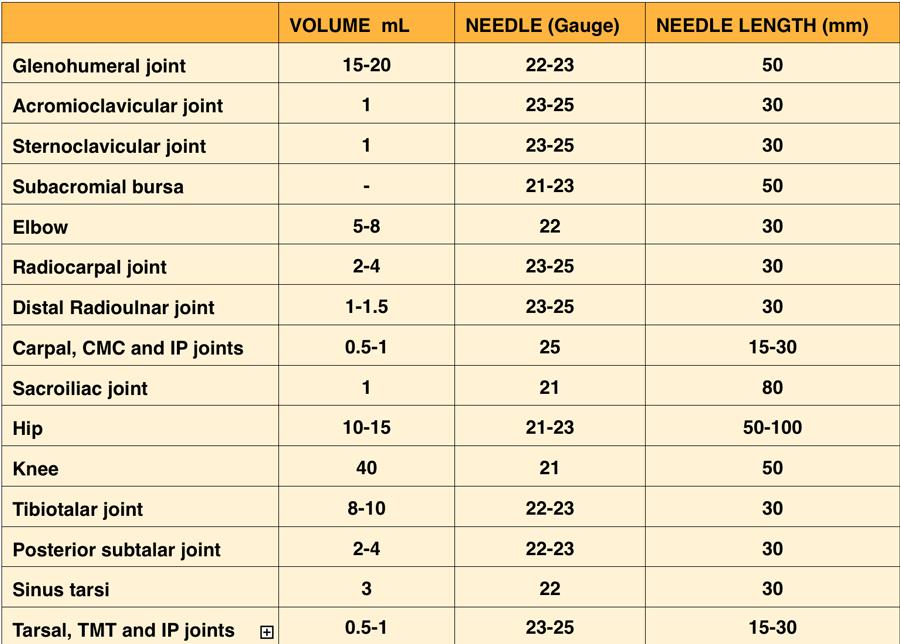
Volumes of injection
Nhấp vào hình ảnh bên dưới để xem video về Medical Action Myanmar (MAM), một tổ chức phi chính phủ do Frank Smithuis và Nini Tun điều hành.
MAM có 12 phòng khám và 2100 nhân viên y tế cộng đồng trên khắp Myanmar.
Bạn cũng có thể truy cập trang web của MAM
Tất cả các khoản quyên góp đều được sử dụng rất hiệu quả.