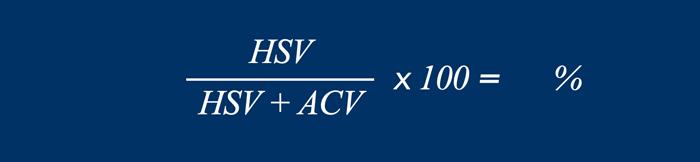Thoát vị thành bụng
Thoát vị bụng thường được chẩn đoán trên lâm sàng và từng được xem là một vấn đề đơn giản cần phẫu thuật sửa chữa.
Tuy nhiên, theo dõi lâu dài bệnh nhân cho thấy kết quả đáng thất vọng, cả về biến chứng lẫn tỷ lệ tái phát (1).
Do sự gia tăng của các ca phẫu thuật thành bụng phức tạp, việc lập kế hoạch trước phẫu thuật bằng CT với lập bản đồ thành bụng ngày càng được chú trọng.
Trong bài viết này, chúng tôi sẽ đề cập đến các đặc điểm hình ảnh chính của thoát vị thành bụng phức tạp.
Giới thiệu
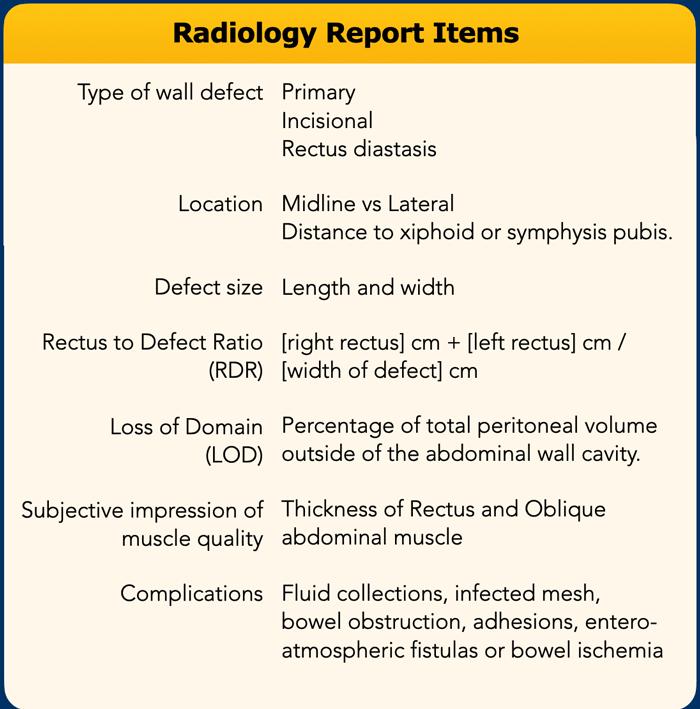
Báo cáo Chẩn đoán Hình ảnh có Cấu trúc
Những thông tin mà phẫu thuật viên cần biết bao gồm:
- Vị trí chính xác, kích thước và số lượng các khiếm khuyết.
- Tình trạng của hệ thống cơ thành bụng và tỷ lệ giữa khiếm khuyết và chiều rộng của các cơ thẳng bụng (RDR).
- Thể tích túi thoát vị so với tổng thể tích phúc mạc, còn được gọi là “mất vùng chứa” (loss of domain), nhằm xác định liệu có đủ không gian để đưa toàn bộ nội dung thoát vị trở lại khoang bụng mà không có nguy cơ tái phát hoặc hạn chế thông khí hay không.
Trong bảng, bạn sẽ tìm thấy các mục quan trọng nhất cần được đề cập trong báo cáo chẩn đoán hình ảnh.
Tất cả các nội dung này sẽ được thảo luận theo thứ tự trong các chương tiếp theo.
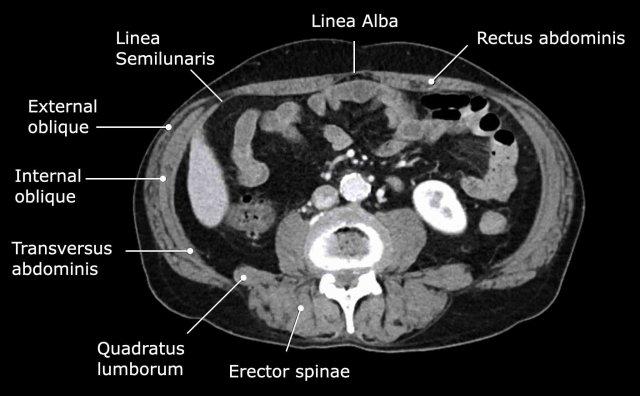
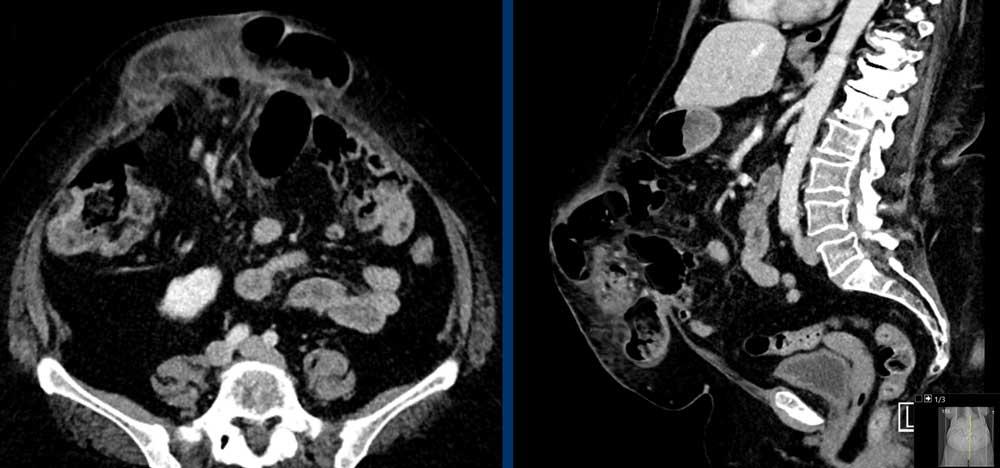
Hệ thống cơ thành bụng
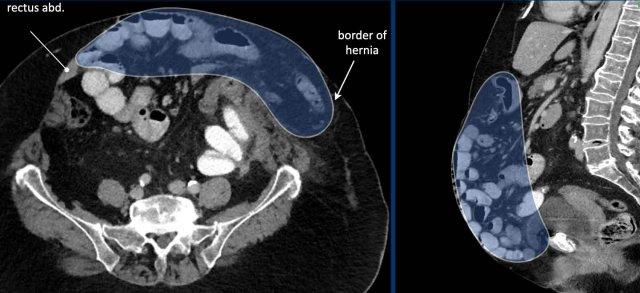
Các cấu trúc cơ quan trọng bao quanh các tạng trong ổ bụng được thể hiện trong hình này.
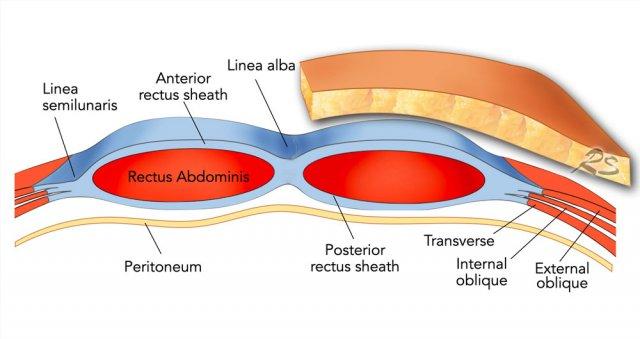
Đường bán nguyệt (linea semilunaris) là một đường gân cong nằm ở phía ngoài cơ thẳng bụng ở cả hai bên.
Tại đây, bao cơ thẳng trước và sau kết nối với ba cơ thành bụng bên: cơ chéo ngoài, cơ chéo trong và cơ ngang bụng.
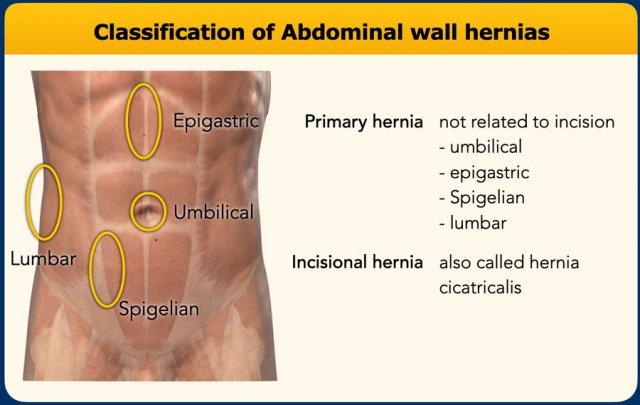
Phân loại khiếm khuyết thành bụng
Thoát vị nguyên phát
Thoát vị thành bụng có thể được phân chia thành thoát vị nguyên phát (không liên quan đến vết mổ) và thoát vị qua vết mổ.
Thoát vị thành bụng nguyên phát là các thoát vị xuất hiện tại những điểm yếu nhất định của thành bụng.
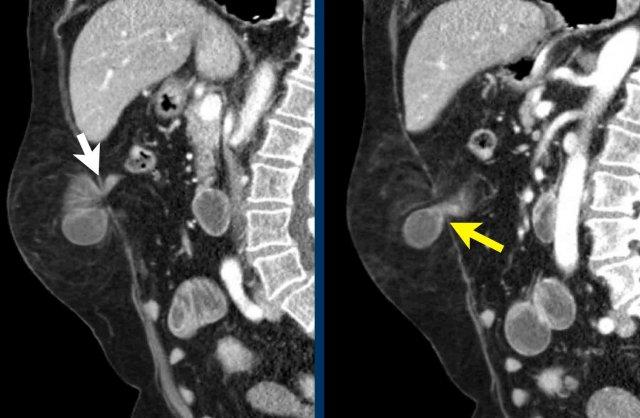
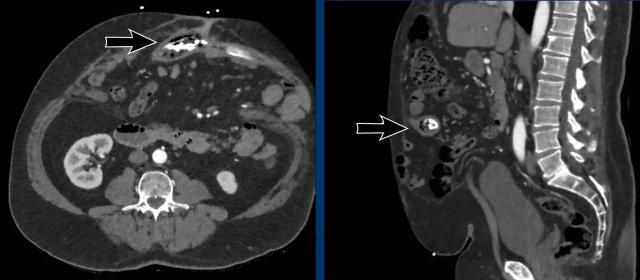
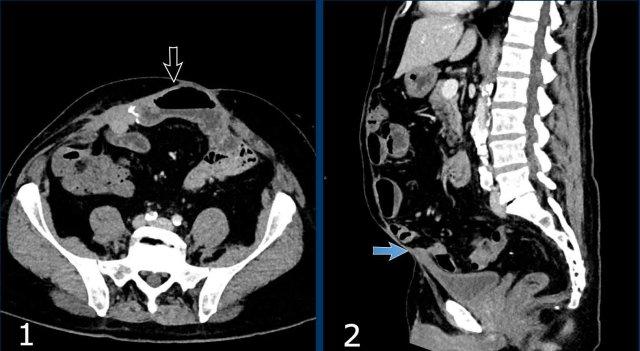
Ở đường giữa có thoát vị rốn và thoát vị thượng vị; ở vùng bên có thoát vị Spigelian và thoát vị thắt lưng.
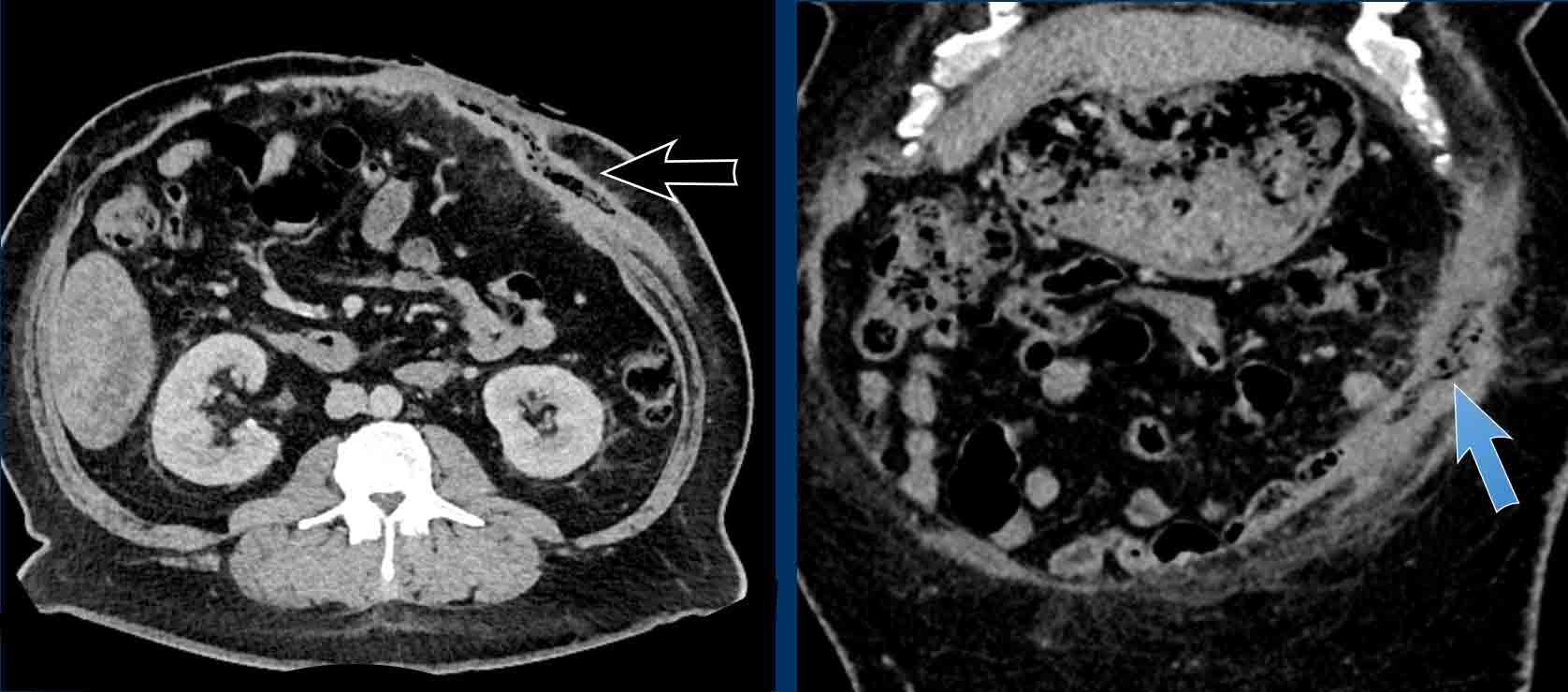
Thoát vị Spigelian là loại thoát vị không phổ biến, xảy ra tại điểm yếu giữa các cơ chéo bụng và cơ thẳng bụng.
Thoát vị thắt lưng nguyên phát là loại không phổ biến, cũng nằm ở vùng bên nhưng thiên về phía sau hơn, tại điểm yếu giữa các cơ chéo bụng và cơ vuông thắt lưng. Loại này có thể được phân chia thành thoát vị thắt lưng trên và dưới (Grynfeltt-Lesshaft và Petit).
Thoát vị qua vết mổ
Thoát vị qua vết mổ là loại phổ biến nhất và có thể xuất hiện ở bất kỳ vị trí nào đã từng có vết mổ, lỗ dẫn lưu, chấn thương hoặc đã được phẫu thuật sửa chữa thoát vị nguyên phát trước đó.
Phần lớn thoát vị qua vết mổ nằm ở đường giữa.
Thoát vị qua vết mổ ở vùng thắt lưng có thể gặp sau phẫu thuật cắt thận, phẫu thuật gan-tụy-mật hoặc phẫu thuật động mạch chủ.
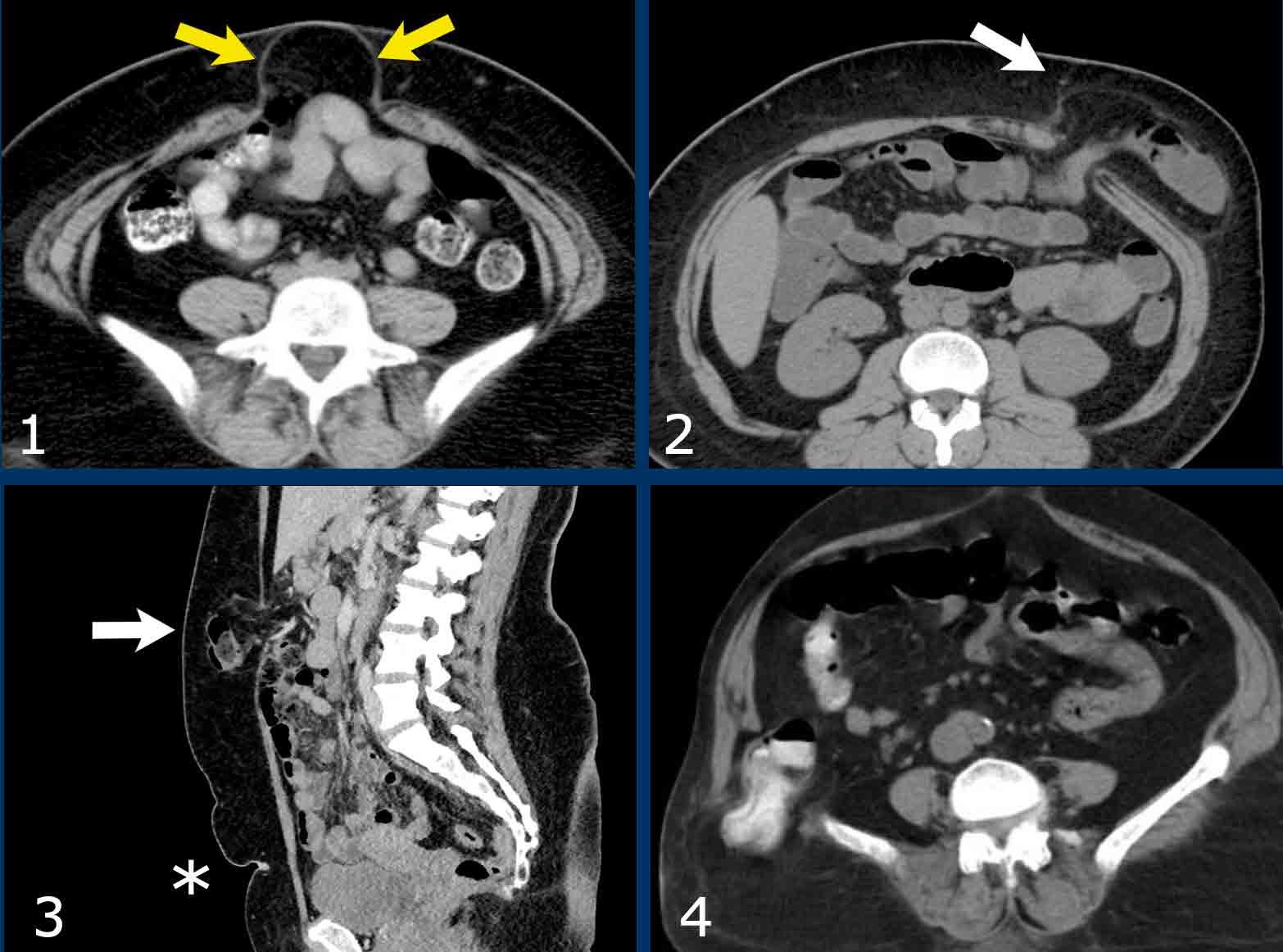
Các ví dụ về thoát vị thành bụng:
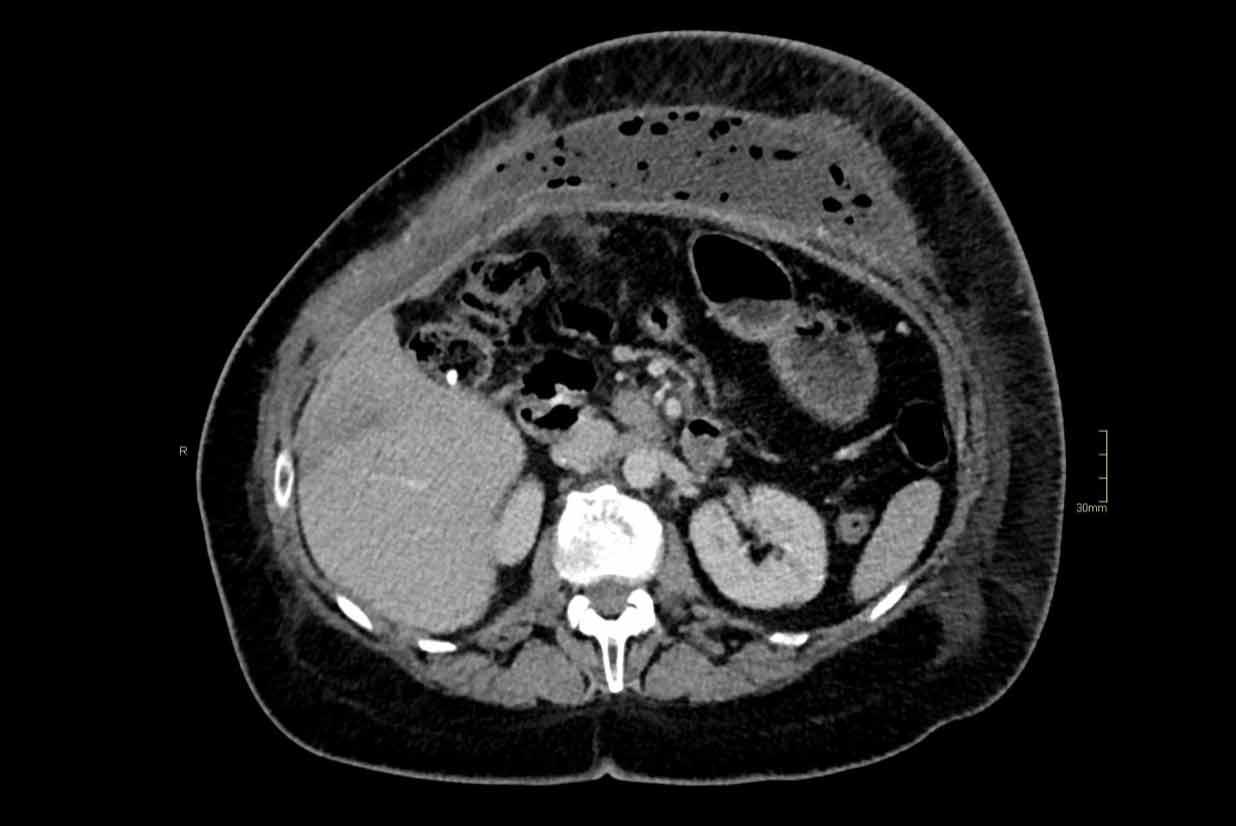
- Thoát vị rốn kèm thoát vị mỡ mạc treo. Đây là loại thoát vị phổ biến nhất.
- Thoát vị Spigelian nằm tại đường bán nguyệt (linea semilunaris). Loại thoát vị này không phổ biến và thường không hoàn toàn, nghĩa là túi thoát vị được “che phủ” bởi cơ chéo ngoài còn nguyên vẹn.
- Thoát vị thượng vị, thoát vị đường giữa nằm trên mức rốn (*)
- Thoát vị thắt lưng dưới của Petit.
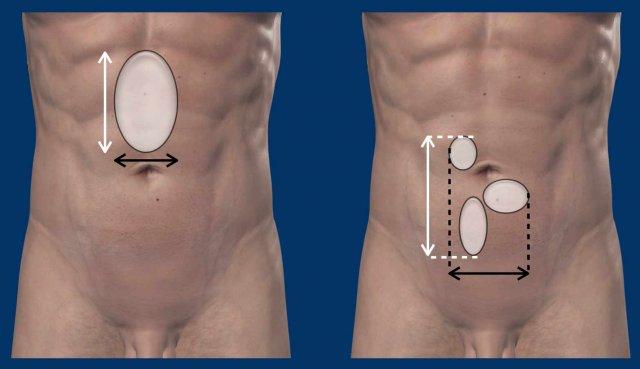
Phân ly cơ thẳng bụng
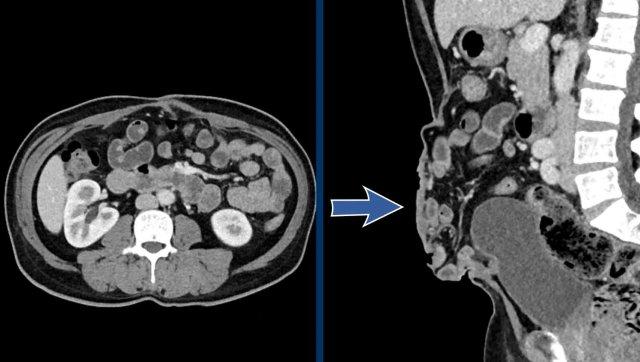
Phân ly cơ thẳng bụng là tình trạng giãn rộng khoảng cách giữa cơ thẳng bụng trái và phải, kèm theo thoát vị mỡ nội tạng hoặc quai ruột (hình minh họa).
Điểm khác biệt so với thoát vị là trong phân ly cơ thẳng bụng không có khiếm khuyết cân mạc.
Khoảng cách > 2,0 cm giữa cơ thẳng bụng trái và phải được coi là phân ly cơ thẳng bụng.
Ngoài chiều rộng theo mặt phẳng ngang, cần đo thêm chiều dài theo trục đầu-đuôi của vùng phân ly.
Phân ly cơ thẳng bụng ở nam giới thường do tăng mỡ nội tạng, còn ở nữ giới thường do thai kỳ.
Thoát vị thành bụng có thể cùng tồn tại với phân ly cơ thẳng bụng.
Phân ly cơ thẳng bụng cần được đề cập vì tỷ lệ tái phát thoát vị cao hơn khi có kèm theo tình trạng này.
Vị trí và kích thước của khiếm khuyết
Cần ghi nhận số lượng khiếm khuyết và vị trí của từng khiếm khuyết.
Như đã đề cập, thoát vị được phân loại là thoát vị đường giữa khi nằm trong phạm vi bờ bên của bao cơ thẳng bụng (ví dụ: đường bán nguyệt). Thoát vị bên là thoát vị nằm ở phía ngoài đường bán nguyệt.
Mô tả kích thước khiếm khuyết thành bụng là cần thiết cho việc lập kế hoạch phẫu thuật trước mổ.
Kích thước bao gồm chiều rộng và chiều cao.
Hình minh họa sơ đồ đo khiếm khuyết theo hai trục: trục dọc và trục ngang (xem Hình).
Đối với thoát vị đường giữa, vị trí theo chiều đầu-đuôi có thể được mô tả bằng khoảng cách đến mỏm mũi kiếm hoặc khớp mu.
Đối với thoát vị bên, vị trí theo chiều đầu-đuôi có thể được mô tả bằng khoảng cách đến bờ sườn hoặc mào chậu.
Khi có nhiều khiếm khuyết, cần ghi nhận tổng chiều dài và chiều rộng kết hợp của tất cả các khiếm khuyết, vì nhiều khiếm khuyết thường được xử lý như một khiếm khuyết chức năng duy nhất (tương tự như pho mát Thụy Sĩ).
Tuy nhiên, nếu các thoát vị nằm cách xa nhau tương đối, chúng có thể được mô tả như các thoát vị riêng biệt.
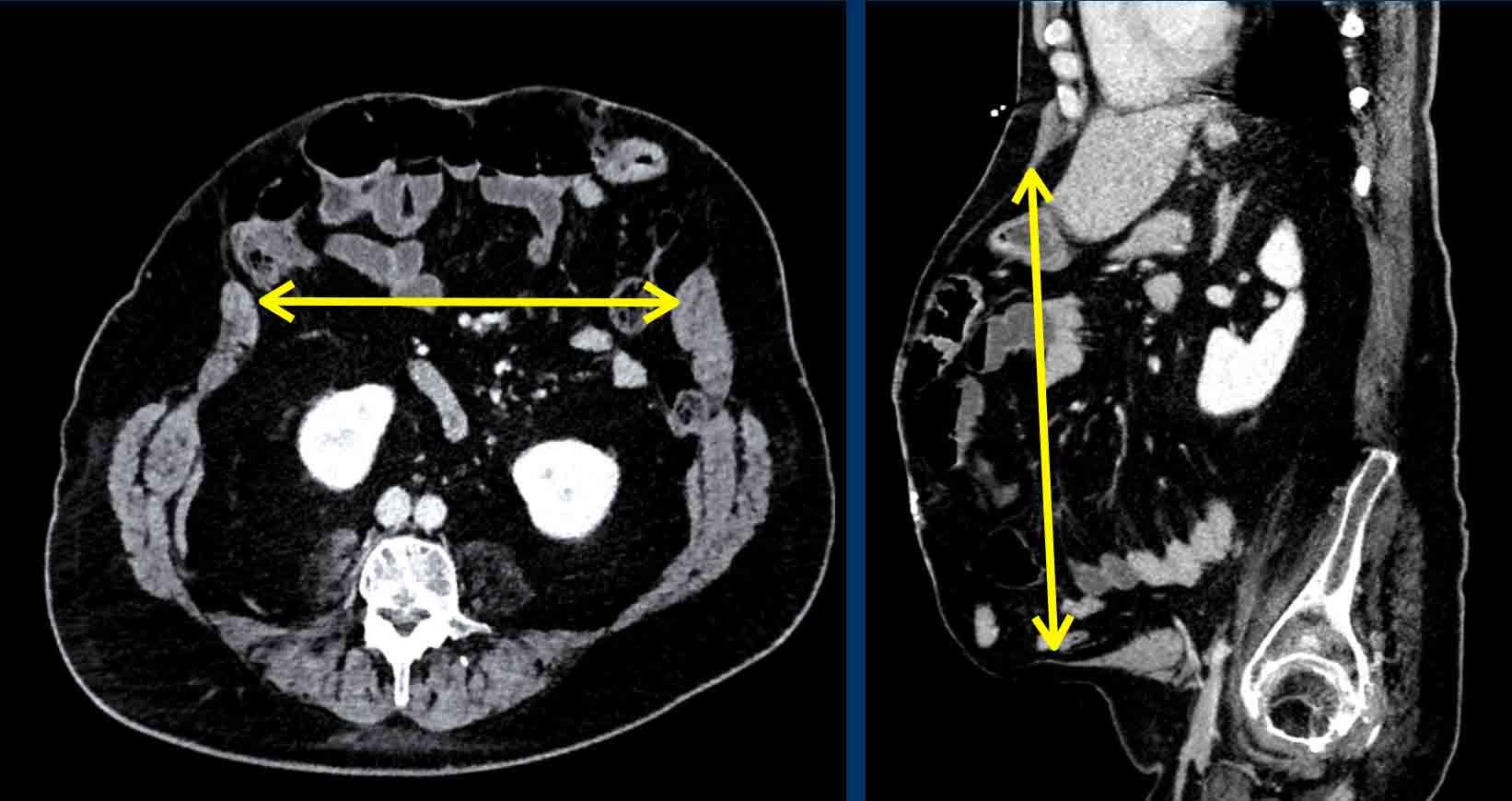
Đây là ví dụ về cách đo kích thước khiếm khuyết.
Chiều rộng thoát vị là khoảng cách tối đa giữa hai cơ thẳng bụng, được đo trên mặt cắt ngang tại vị trí có khoảng cách lớn nhất.
Chiều cao khiếm khuyết là khoảng cách tối đa theo chiều đầu-đuôi, được đo trên mặt cắt đứng dọc.
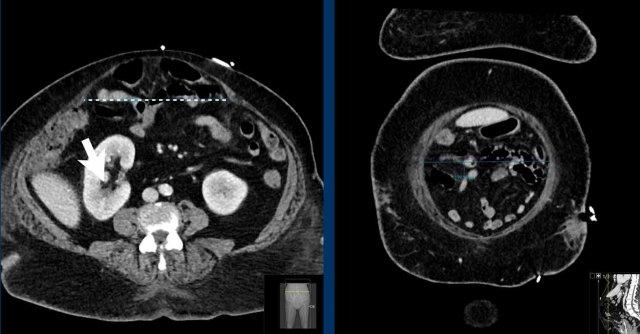
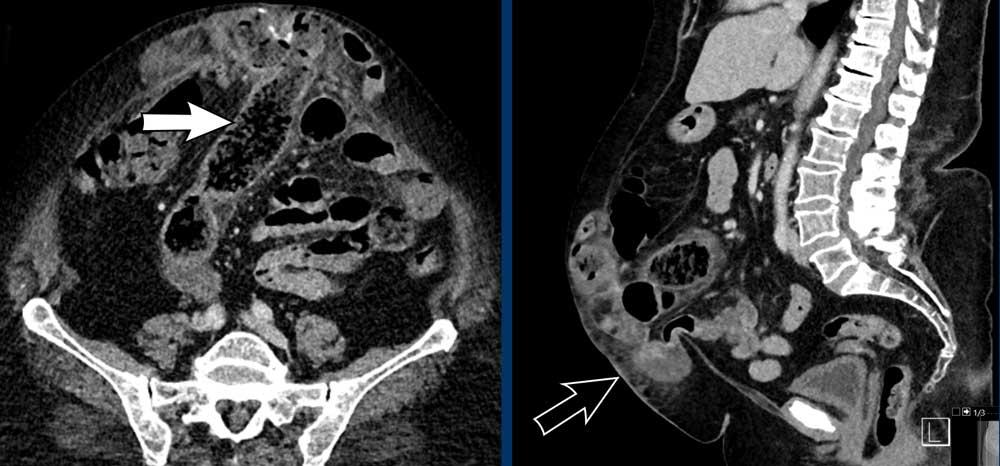
Đo kích thước trong trường hợp nhiều thoát vị
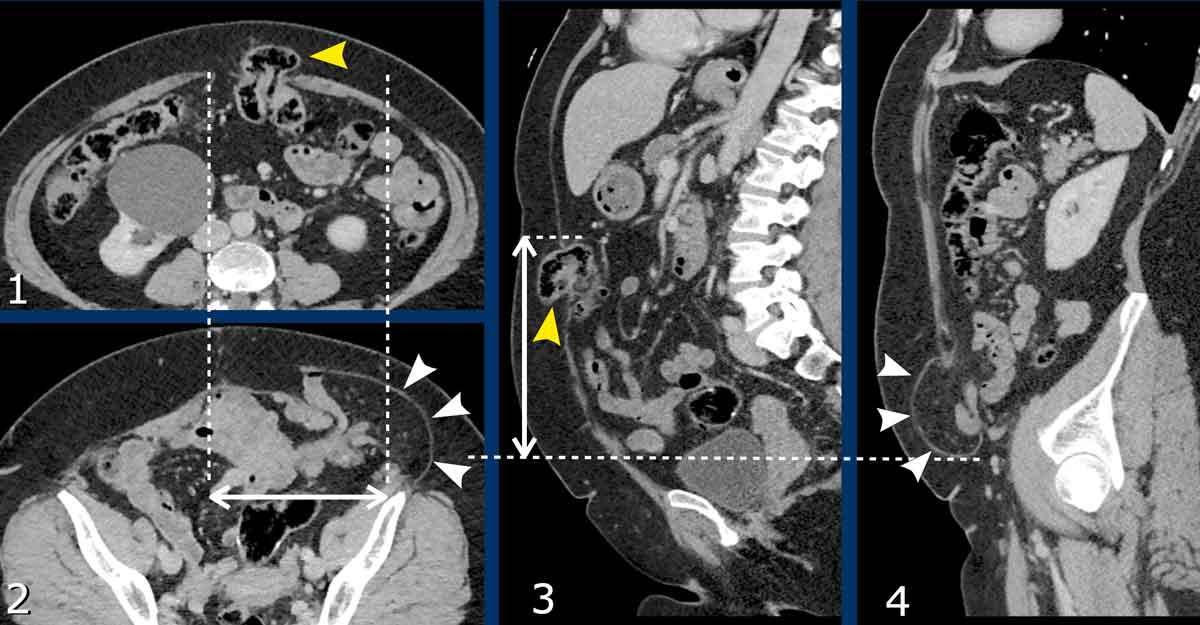
Bệnh nhân này có hai thoát vị.
Có một thoát vị đường giữa (đầu mũi tên màu vàng) và một thoát vị bên (đầu mũi tên màu trắng).
Trong trường hợp này, tổng chiều dài kết hợp và tổng chiều rộng được đo.
Tỷ lệ Cơ thẳng bụng trên Khuyết tật (RDR)
Tỷ lệ Cơ thẳng bụng trên Khuyết tật (RDR) là tỷ số giữa tổng chiều rộng của cơ thẳng bụng trái và phải so với chiều rộng của thoát vị.
Một tên gọi khác của chỉ số này, thường được các phẫu thuật viên sử dụng, là chỉ số Carbonell, được đặt theo tên Giáo sư Alfredo Carbonell – người đầu tiên công bố chỉ số này.
RDR là một công cụ thực tiễn và đáng tin cậy để dự đoán khả năng đóng khuyết tật thành bụng trong quá trình phẫu thuật sửa chữa thoát vị thông thường mà không cần thực hiện thêm kỹ thuật tách thành phần (CST).
Kỹ thuật tách thành phần là một kỹ thuật phẫu thuật trong đó một trong ba cơ thành bụng bên được cắt tách khỏi các cơ còn lại.
Các kỹ thuật này giúp “nới lỏng” phần thành bụng còn lại, nhưng có liên quan đến nguy cơ biến chứng hậu phẫu cao hơn (xem phần điều trị).
Nếu RDR > 2, phẫu thuật sửa chữa thông thường có thể đóng được khuyết tật thành bụng trong 90% trường hợp.
Nếu RDR < 1,5, trong hơn 52% các ca phẫu thuật, cần phải thực hiện thêm kỹ thuật tách thành phần bổ sung.
Hình ảnh
Ở bệnh nhân này, Tỷ lệ Cơ thẳng bụng trên Khuyết tật: (49 mm + 43 mm) / 157 mm = 0,58.
Tỷ lệ này dự đoán rằng việc đóng thoát vị có thể sẽ không thực hiện được nếu không tiến hành kỹ thuật tách thành phần.
Hình ảnh
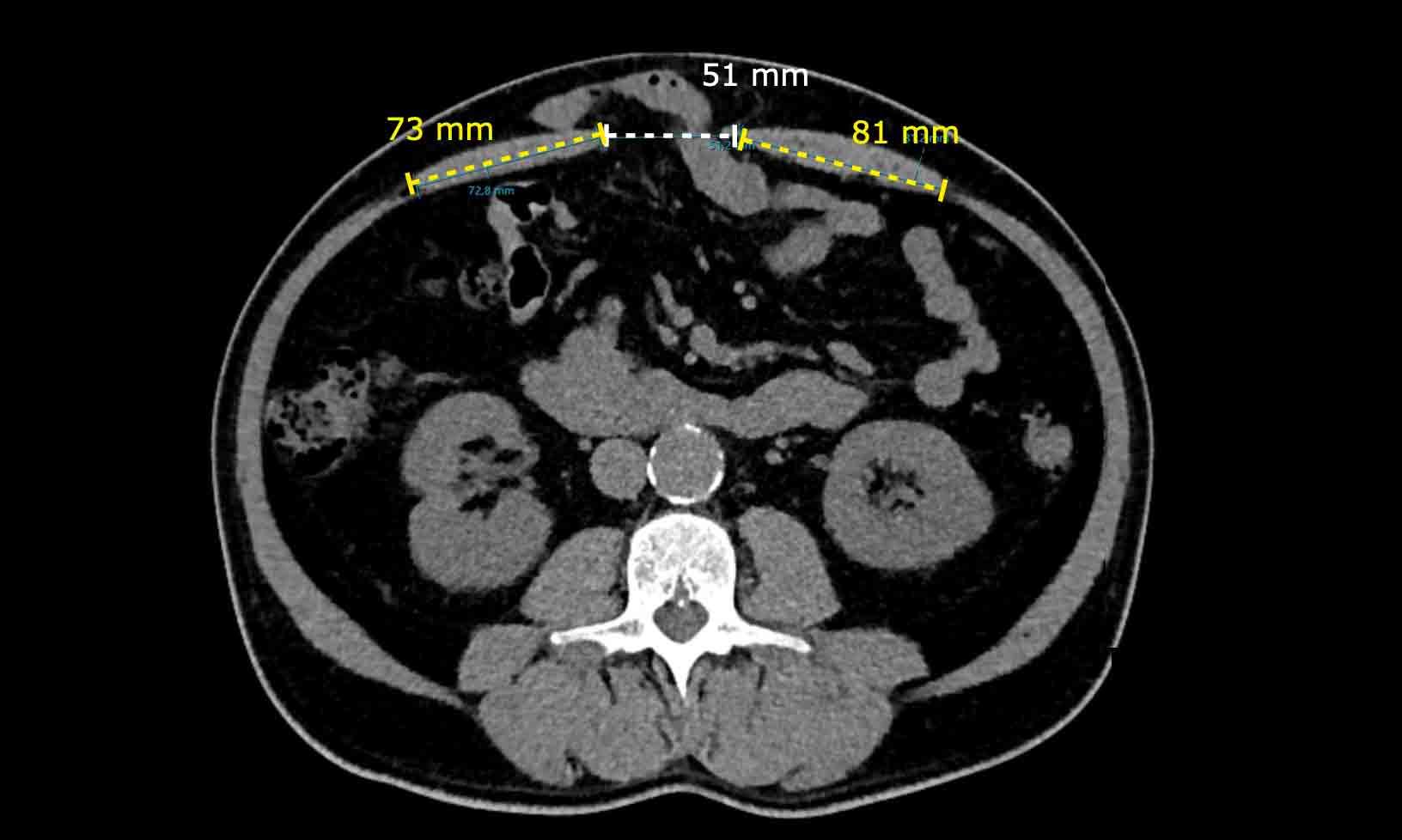
Ở một bệnh nhân khác, Tỷ lệ Cơ thẳng bụng trên Khuyết tật là: (73 mm + 81 mm) / 51 mm = 3.
Trái ngược với trường hợp trước, việc đóng thoát vị có thể thực hiện được mà không cần tiến hành kỹ thuật tách thành phần.
Mất Vùng Chứa (Loss of Domain)
Mất vùng chứa (Loss of Domain) là một tỷ số mô tả lượng nội tạng trong ổ phúc mạc nằm bên trong túi thoát vị.
Tỷ số này được sử dụng để dự đoán nguy cơ biến chứng chu phẫu cũng như nhu cầu tiêm botulinum trước phẫu thuật và/hoặc kỹ thuật tách thành phần (component separation technique).
Tỷ số này được tính bằng cách chia thể tích túi thoát vị (Hernia Sac Volume – HSV) cho tổng thể tích phúc mạc (Total Peritoneal Volume – TPV).
Tổng thể tích phúc mạc bao gồm thể tích túi thoát vị cộng với thể tích khoang bụng (Abdominal Cavity Volume – ACV).
Để biết thêm thông tin về tiêm botox trước phẫu thuật: xem phần điều trị.
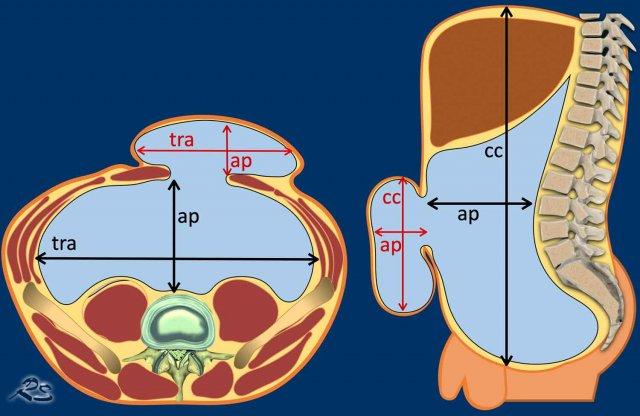
Các thể tích cụ thể có thể được xác định thông qua kỹ thuật dựng hình thể tích (volume rendering) hoặc bằng phương pháp đơn giản hóa để ước tính thể tích, tức là chiều cao, chiều rộng và chiều sâu của túi thoát vị và khoang bụng được nhân với 0,52 (công thức tính thể tích hình elipsoid).
- HSV= cc x tra x ap x 0,52
- ACV= cc x tra x ap x 0,52
Chiều cao của khoang bụng được đo từ bờ trên của gan đến khớp mu, chiều rộng được đo giữa hai cơ ngang bụng ở hai bên.
Chiều sâu được đo từ mặt trước của cột sống đến thành bụng trước.
Nếu thành bụng trước không còn hiện diện do thoát vị thành bụng lớn, có thể ngoại suy từ phần thành bụng trước còn lại để đo chiều sâu khoang bụng.
Chiều cao, chiều rộng và chiều sâu của túi thoát vị được đo bên trong túi thoát vị.
Để biết thêm thông tin về cách đo lường Mất Vùng Chứa, xem tài liệu tham khảo số 6.
Nếu mức độ mất vùng chứa lớn hơn 20%, nguy cơ biến chứng phẫu thuật cao và việc tái tạo thành bụng sẽ dẫn đến tăng áp lực khoang bụng với các biến chứng như suy hô hấp và tái phát thoát vị (tài liệu tham khảo 7 và tài liệu tham khảo 8).
Hình ảnh
Ở bệnh nhân này, mức độ mất vùng chứa > 20% và cần áp dụng các chiến lược bổ sung để tăng dung tích và độ giãn nở của khoang bụng.
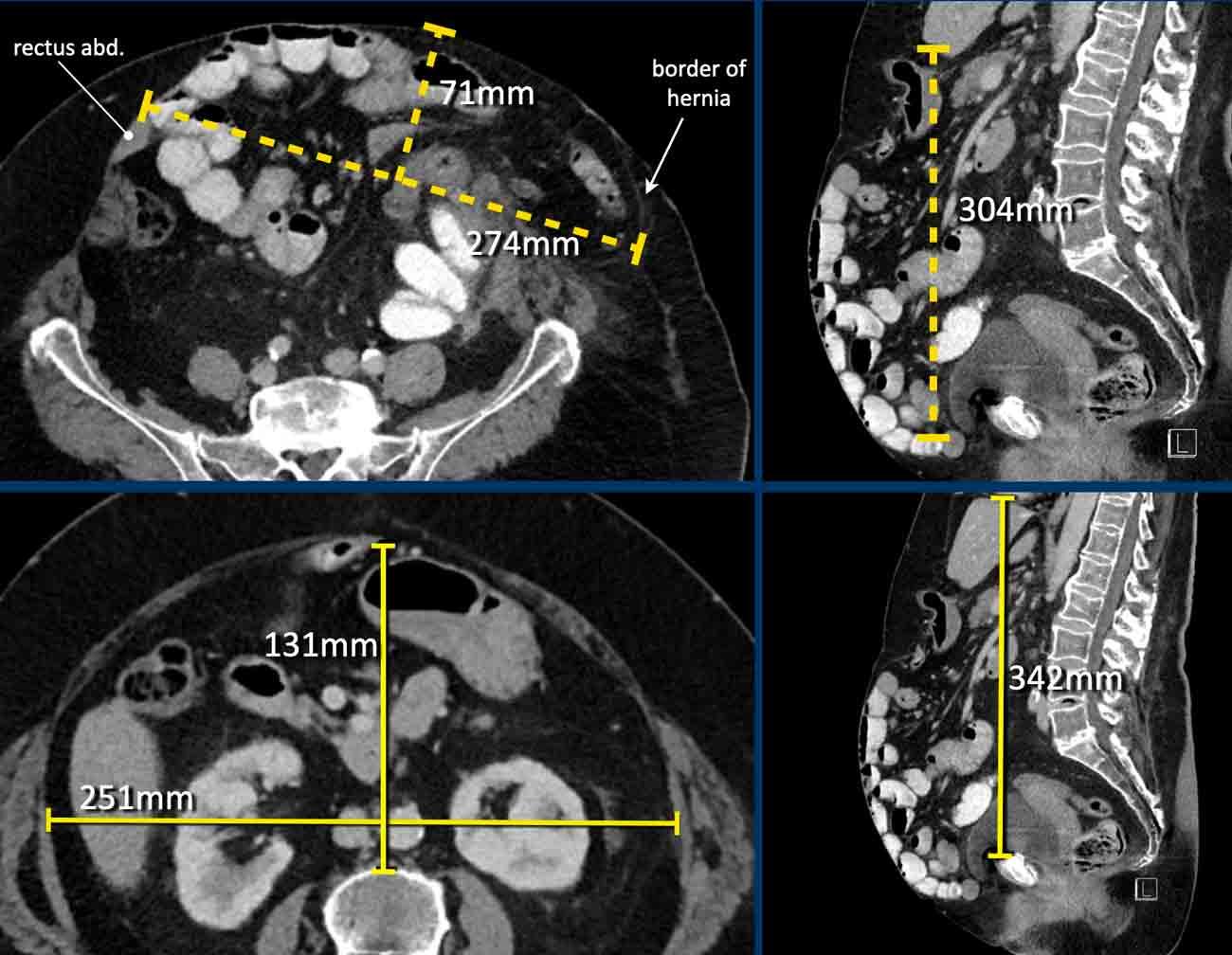
Ở bệnh nhân này với khối thoát vị lớn, các số đo như sau:
- Thể tích túi thoát vị (HSV) = (274 x 71 x 304 mm x 0,52) x 10-6 = 3,1 lít.
- Thể tích khoang bụng (ACV) = (251 x 131 x 342 mm x 0,52) x 10-6 = 5,8 lít.
- Tổng thể tích phúc mạc (TPV) = ACV + HSV = 3,1 + 5,8 = 8,9 lít.
Mức độ mất vùng chứa trong trường hợp này là thể tích túi thoát vị chia cho tổng thể tích khoang phúc mạc:
3,1 : 8,9 = 35%.
Con số này vượt xa ngưỡng 20% và có nghĩa là nguy cơ biến chứng trong và sau phẫu thuật tái tạo thành bụng đơn thuần là rất cao.
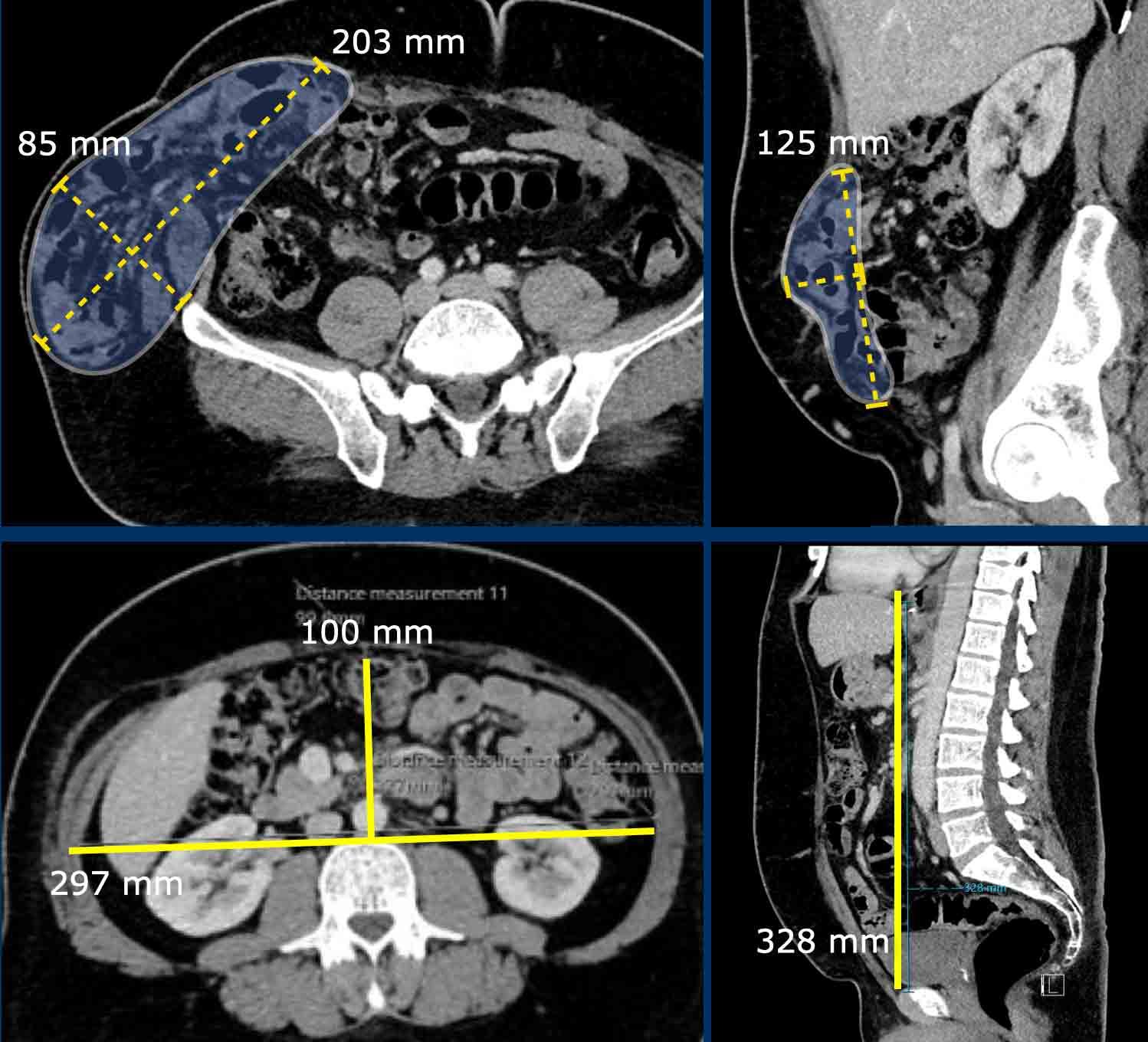
Ở bệnh nhân này với khối thoát vị, các số đo như sau:
- Thể tích túi thoát vị (HSV) = (203 x 85 x 125 mm x 0,52) x 10-6 = 1,12 lít.
- Thể tích khoang bụng (ACV) = (297 x 100 x 328 mm x 0,52) x 10-6 = 5,1 lít.
- Tổng thể tích phúc mạc (TPV) = ACV + HSV = 5,1 + 1,12 = 6,2 lít.
Mức độ mất vùng chứa = 1,12 / 6,2 x 100% = 18%
Biến chứng
Thoát vị nghẹt
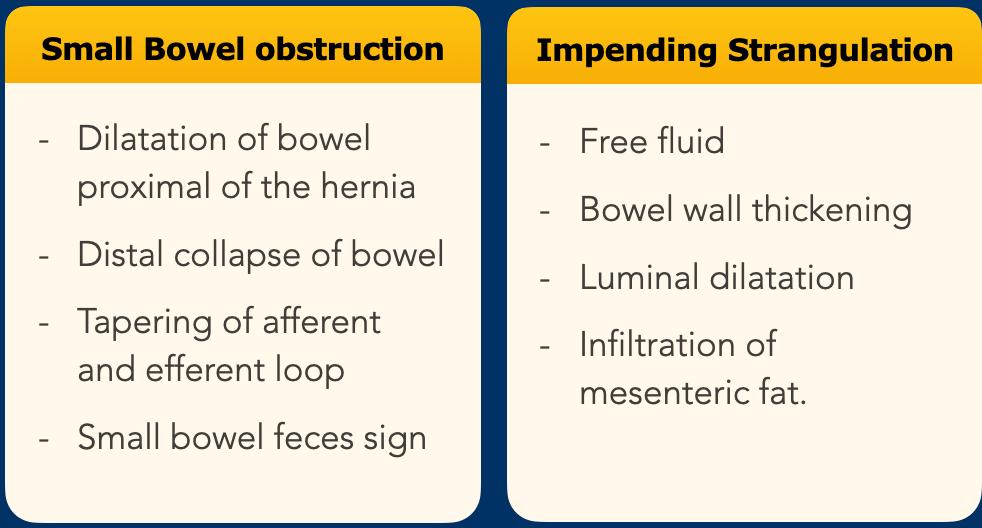
Biến chứng nghiêm trọng và cấp tính nhất là thoát vị nghẹt.
Thoát vị nghẹt có thể được chẩn đoán dựa trên hai đặc điểm riêng biệt, đó là tắc ruột non và các dấu hiệu của tình trạng thắt nghẹt sắp xảy ra.
Thực chất, đây đều là các dấu hiệu của tắc ruột quai kín, vốn là nguyên nhân gây ra tình trạng thắt nghẹt.
Bạn có thể tìm thêm thông tin về tắc ruột quai kín tại đây.
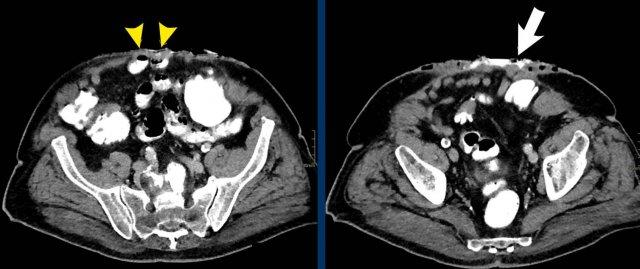
Các hình ảnh này thuộc về một bệnh nhân nữ 78 tuổi, béo phì nặng, có thoát vị thành bụng đường giữa sau phẫu thuật.
Hãy nghiên cứu các hình ảnh này, sau đó so sánh với các hình ảnh tiếp theo được chụp một tháng sau, khi bệnh nhân nhập viện với khối thoát vị sưng đau.
Hiện tại đã xuất hiện các dấu hiệu của thắt nghẹt, cụ thể là:
- Dấu hiệu phân trong ruột non mới xuất hiện, thấy rõ nhất trên các lát cắt ngang (mũi tên trắng).
- Thâm nhiễm mỡ mạc treo (mũi tên đen).
Cũng như bất kỳ trường hợp thoát vị nào có chứa ruột, tình trạng thắt nghẹt trong thoát vị thành bụng xảy ra do hậu quả của tắc ruột quai kín kèm nhồi máu tĩnh mạch.
Hình ảnh
Bệnh nhân này có khối thoát vị chứa ruột non.
Lỗ thoát vị khá nhỏ và có hẹp tại điểm ruột đi vào túi thoát vị (mũi tên vàng) và tại điểm ruột thoát ra khỏi túi thoát vị (mũi tên trắng).
Hai vị trí hẹp này là bằng chứng của tắc ruột quai kín.
Có giãn ruột và thâm nhiễm mỡ do thiếu máu cục bộ gây ra bởi tắc nghẽn tĩnh mạch.
Tiếp tục xem video…
Video minh họa rõ hơn hai vị trí hẹp.
Đây là một ví dụ khác về tắc ruột quai kín trong túi thoát vị.
Mũi tên trắng chỉ vị trí tắc nghẽn đầu tiên, nơi ruột đi vào quai kín.
Mũi tên vàng chỉ vị trí thoát ra.
Trong trường hợp này, quai kín được tạo ra bởi các dải dính trong túi thoát vị.
Lưu ý tình trạng thâm nhiễm mỡ và các quai ruột giãn với thành ruột tăng tỷ trọng nhẹ.
Đây đều là các dấu hiệu của thiếu máu cục bộ ruột.
Phẫu thuật mở bụng cấp cứu đã được thực hiện ngay lập tức.
Đoạn ruột trong túi thoát vị bị thiếu máu cục bộ và có màu tím, nhưng sau khi gỡ bỏ các dải dính, màu sắc của ruột đã trở lại bình thường.
Nhiễm trùng tấm lưới
Một biến chứng thường gặp sau phẫu thuật thành bụng là sự hình thành ổ dịch.
Điều quan trọng là phải phân biệt các ổ dịch vô khuẩn như tụ máu và tụ thanh dịch với áp-xe.
Hình ảnh
Bệnh nhân này đã được phẫu thuật thoát vị thành bụng kết hợp phẫu thuật tách thành phần hai bên.
Có một ổ dịch lớn chứa bóng khí do nhiễm trùng.
Hình ảnh
Ổ dịch chứa bóng khí (mũi tên đen) kèm theo đường rò thông với thành bụng (mũi tên xanh lam).
Đây là hình ảnh tấm lưới bị nhiễm trùng.
Tấm lưới xâm lấn vào lòng ruột
Đây là một biến chứng hiếm gặp.
Hình ảnh
Một tấm lưới đã bị vôi hóa và di chuyển xâm lấn vào lòng ruột (mũi tên đen).
Dải dính
Sự hiện diện của các tạng trong túi thoát vị làm tăng đáng kể khó khăn trong quá trình phẫu tích và tăng nguy cơ tổn thương do thầy thuốc so với các trường hợp thoát vị chỉ chứa mỡ.
Hình ảnh
Có thoát vị đường giữa với nội dung là ruột.
Có các dải dính giữa ruột và lớp da dày lên (mũi tên).
Ở bệnh nhân này cũng có các dải dính nối da với ruột (mũi tên đen), đồng thời cũng dính vào bàng quang (mũi tên xanh lam).
Ở bệnh nhân này, túi thoát vị chứa ruột non, ruột già và một phần gan, dạ dày và tụy.
Rò ruột-da hở
Ở bệnh nhân này, có thể thấy thuốc cản quang uống bị rò rỉ ra ngoài tại các đầu mũi tên và mũi tên trắng.
Điều trị
Phương pháp điều trị duy nhất đối với thoát vị thành bụng là phẫu thuật.
Mục tiêu là đóng kín khoang bụng bằng cách khâu xấp lại các bờ cân cơ thẳng bụng.
Cần lưu ý thực hiện thao tác này sao cho không tạo ra quá nhiều sức căng tại đường khâu giữa.
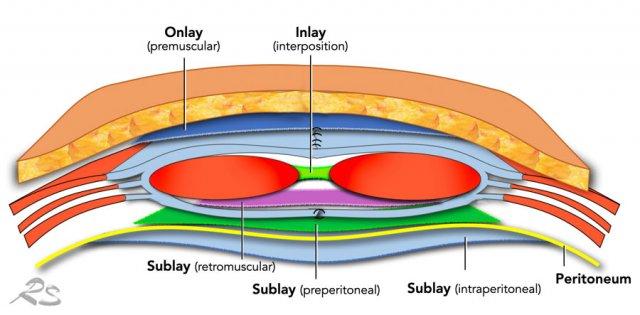
Tấm lưới nhân tạo (mesh) hầu như luôn được sử dụng để tăng cường độ bền và giảm thiểu nguy cơ thoát vị tái phát.
Tấm lưới có thể được đặt ở nhiều vị trí khác nhau, nhưng vị trí ưu tiên là phía sau cơ thẳng bụng.
Kỹ thuật này được gọi là sửa chữa sau cơ thẳng (retrorectus repair), được mô tả lần đầu bởi Rives, Stoppa và Wantz.
Tấm lưới đặt trong phúc mạc, có thể thực hiện qua mổ mở hoặc nội soi, về lâu dài có nguy cơ cao hơn gây xói mòn ruột và hình thành đường rò.
Kỹ thuật Rives-Stoppa
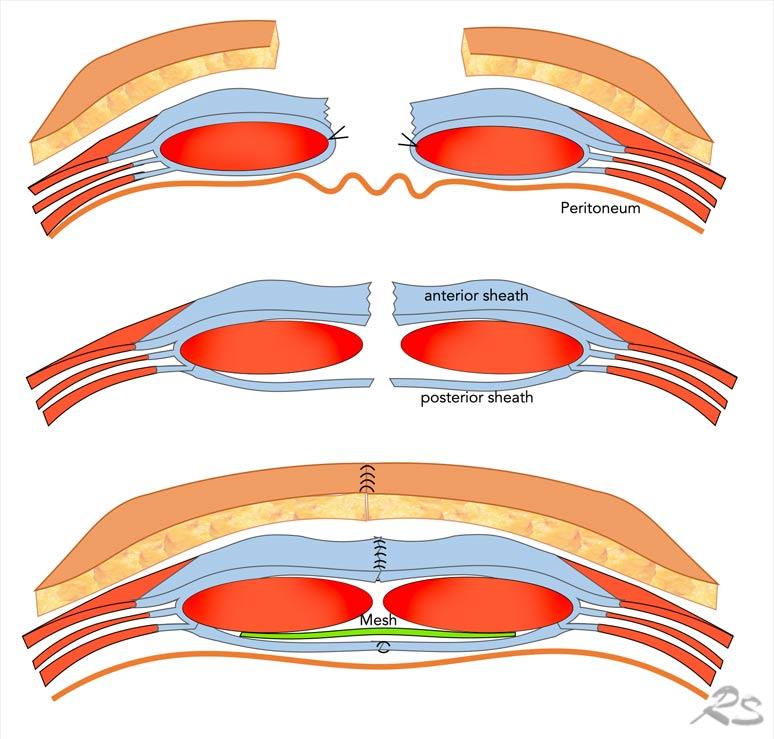
Trong kỹ thuật Rives-Stoppa, da được rạch và túi thoát vị được mở ra. Ruột được đẩy sang một bên và bảo vệ bằng gạc.
Ở cả hai phía, bao sau cơ thẳng bụng được tách khỏi cơ thẳng, tạo ra khoang sau cơ. Khoang này được bóc tách về phía bên, đến sát đường bán nguyệt (linea semilunaris).
Sau đó, bao sau cơ thẳng bụng từ cả hai phía được khâu lại với nhau ở đường giữa. Tấm lưới được đặt lên trên lớp sau này.
Tiếp theo, các cơ thẳng bụng được kéo lại gần nhau và bao trước cơ thẳng bụng từ cả hai phía được khâu lại ở đường giữa.
Kỹ thuật tách thành phần (Component Separation)
Kỹ thuật phẫu thuật mô tả ở trên khá đơn giản và có thể áp dụng cho các thoát vị nhỏ và vừa.
Đối với các thoát vị lớn hoặc thoát vị có mất vùng chứa lớn, việc di chuyển các cơ thẳng bụng vào đường giữa mà không tạo ra quá nhiều sức căng là điều không khả thi.
Các kỹ thuật tách thành phần (CST) là các chiến lược phẫu thuật giúp tạo điều kiện di chuyển cơ thẳng bụng vào đường giữa, bằng cách cắt rời một trong các cơ thành bụng bên khỏi hai cơ còn lại.
Trong kỹ thuật Ramirez (còn được gọi là CST trước mở), sau khi bóc tách da và mô dưới da đến đường bán nguyệt,
cơ chéo ngoài được tách khỏi cơ chéo trong.
Kỹ thuật này cung cấp khoảng 10cm di chuyển vào đường giữa, nhưng có nguy cơ cao gây biến chứng vết thương sau mổ do phải bóc tách da rộng.
Hình ảnh
- Cấu trúc cơ thành bụng bên bình thường.
- Tạo hình bụng theo Ramirez. Lưu ý vị trí của cơ chéo ngoài.
Kỹ thuật giải phóng cơ ngang bụng mổ mở (oTAR)
Kỹ thuật tách thành phần sau mổ mở hay còn gọi là Giải phóng Cơ Ngang Bụng mổ mở (oTAR) hiện là phương pháp điều trị ưu tiên cho các thoát vị bụng lớn.
Bước đầu tiên trong TAR là tiếp cận khoang sau cơ thẳng từ phía sau và bóc tách về phía bên đến đường bán nguyệt, là giới hạn ngoài cùng của khoang sau cơ thẳng.
Tiếp theo, bao sau cơ thẳng bụng được cắt dọc càng về phía bên càng tốt, chú ý tránh các thần kinh dưới sườn, sau đó các thớ cơ của phần cơ ngang bụng được cắt bằng dao điện.
Bằng cách tách cơ ngang bụng khỏi cơ chéo trong, có thể khâu xấp lại cả hai bao sau cơ thẳng bụng.
Khoang sau cơ sau đó được bóc tách đến tận bờ ngoài cơ thắt lưng chậu.
Quá trình bóc tách được lặp lại ở phía đối diện và có thể được thực hiện lên phía trên đến gân trung tâm của cơ hoành, sử dụng đường bóc tách dưới mũi ức và sau xương ức. Khoang này cũng có thể được mở rộng xuống phía dưới đến khoang sau xương mu.
Sau đó, các bao sau cơ thẳng bụng được khâu xấp lại với nhau và một tấm lưới đặt dưới lớp cơ (sublay mesh) được đặt vào khoang sau cơ đã được tạo ra.
Giải phóng Cơ Ngang Bụng có hỗ trợ Robot (rTAR)
Hầu hết các thủ thuật TAR hiện nay được thực hiện bằng phương pháp có hỗ trợ Robot. Phương pháp này có ưu điểm là xâm lấn tối thiểu, ít mất máu hơn, nguy cơ biến chứng liên quan đến vết thương thấp hơn, ít bệnh suất hơn và rút ngắn thời gian nằm viện.
Bằng cách tách cơ ngang bụng khỏi cơ chéo trong, có thể khâu xấp lại cả hai bao sau cơ thẳng bụng. Tổng quan hệ thống gần đây đăng trên tạp chí Hernia.
Tiêm Botox
Kỹ thuật tách thành phần có thể rất hiệu quả, nhưng mang tính xâm lấn và gây thay đổi vĩnh viễn.
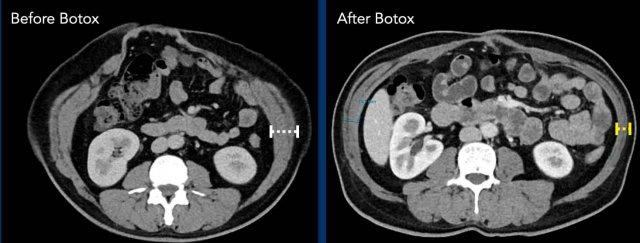
Tiêm Botuline (Botox) vào các cơ thành bụng bên là phương pháp điều trị chuẩn bị trước mổ không xâm lấn, và việc sử dụng phương pháp này đã trở nên rất phổ biến trong những năm gần đây. Tiêm thuốc trước phẫu thuật 4 – 6 tuần giúp làm mỏng và kéo dài các cơ, từ đó có thể loại bỏ nhu cầu thực hiện CST trong các trường hợp thoát vị lớn.
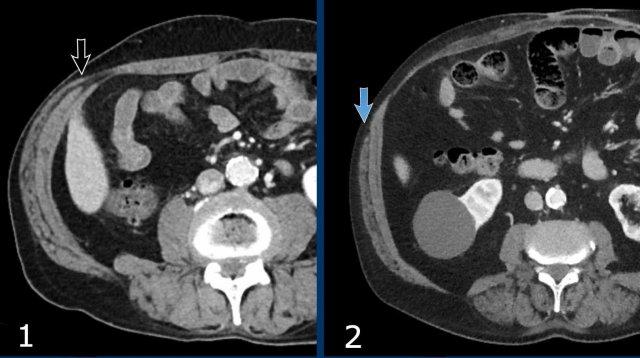
Hình ảnh
Hình ảnh các cơ chéo bụng bị mỏng và kéo dài sau khi tiêm Botox.
Quy trình chụp CT
Đối với thoát vị nguyên phát và thoát vị nhỏ, siêu âm có thể đủ để chẩn đoán.
Đối với tất cả các loại thoát vị khác, chụp CT được ưu tiên lựa chọn.
Thuốc cản quang tiêm tĩnh mạch không phải lúc nào cũng cần thiết, nhưng có thể hữu ích trong các trường hợp biến chứng.
Báo cáo có cấu trúc thành bụng
Trong bảng là ví dụ về một báo cáo có cấu trúc (9).