Thay đổi không do chấn thương
Ngày xuất bản
Bài viết này được xây dựng dựa trên bài thuyết trình của Mini Pathria và được Jennifer Bradshaw chuyển thể cho the Radiology Assistant.
Trong phần I, chúng tôi đã thảo luận về các đặc điểm MRI của các tổn thương cơ do chấn thương.
Trong phần II, chúng tôi sẽ thảo luận về các thay đổi cơ không do chấn thương.
Giới thiệu
Khi đánh giá bệnh lý cơ, hãy cố gắng xác định xem tổn thương thuộc một trong bốn dạng bất thường cơ bản nào sau đây:
-
Phù nề cơ, tức là tăng tín hiệu trên chuỗi xung T2W trong cơ với cấu trúc giải phẫu bình thường:
- Chấn thương
- Viêm cơ: viêm cơ do nhiễm trùng, viêm cân mạc hoại tử, viêm cơ tự miễn (viêm đa cơ, viêm da cơ)
- Bệnh cơ viêm: bệnh Graves
- Xạ trị
-
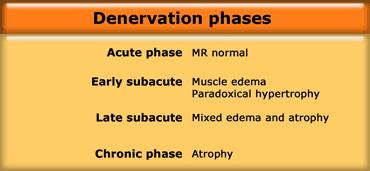
Teo cơ, tức là tình trạng tích tụ mỡ quá mức:
- Do không vận động
- Mất thần kinh chi phối mạn tính do chèn ép thần kinh, bại liệt
- Loạn dưỡng cơ: Duchenne
-
Khối trong cơ:
- U mô mềm
- Tụ máu
- Áp xe
- Cơ phụ, tức là bất thường về giải phẫu với tín hiệu bình thường
Một số bệnh lý trong số này, chẳng hạn như viêm đa cơ, cần phải sinh thiết để có thể bắt đầu điều trị phù hợp.
Trong một số bệnh lý khác, chẳng hạn như viêm cơ hóa xương, cần tránh sinh thiết vì có thể dẫn đến chẩn đoán nhầm với u tân sinh và do đó dẫn đến điều trị không phù hợp.
Các dấu hiệu gợi ý chẩn đoán chính xác và việc có cần sinh thiết hay không thường hiện diện trên hình ảnh MRI, đặc biệt khi được đối chiếu với các đặc điểm lâm sàng và kết quả từ các phương thức chẩn đoán hình ảnh khác (1).
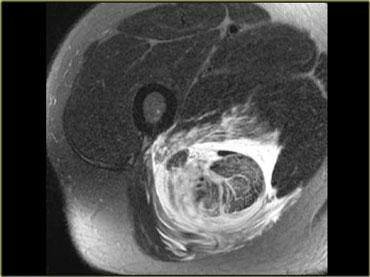
Bệnh nhân bên trái đã bị trượt ngã trên băng tại bãi đỗ xe của bệnh viện và rách cơ gân kheo.
Rách cơ gân kheo có liên quan đến viêm thần kinh tọa, khi dây thần kinh tọa bị kích thích bởi khối tụ máu.
Phù Cơ
Phù cơ là hình thái MRI phổ biến nhất.
Rất khó để đưa ra chẩn đoán đặc hiệu chỉ dựa trên các hình ảnh MRI đơn thuần.
Cần khai thác kỹ tiền sử bệnh vì đây thường là chìa khóa để chẩn đoán.
Nguyên nhân phổ biến nhất gây phù cơ là chấn thương, đã được thảo luận trong phần Chụp MRI cơ – Phần I.
Bệnh cơ viêm
Bệnh cơ viêm là thuật ngữ dùng để chỉ một nhóm bệnh lý cơ có đặc điểm viêm cơ vân và thường kèm theo viêm mạc cơ lân cận, với nồng độ CPK tăng cao.
Các bệnh này được cho là các rối loạn tự miễn.
Khi sử dụng thuật ngữ bệnh cơ viêm, thực chất người ta đang đề cập đến ba thực thể bệnh riêng biệt, bao gồm viêm da cơ (DM), viêm đa cơ (PM) và viêm cơ thể vùi (IBM).
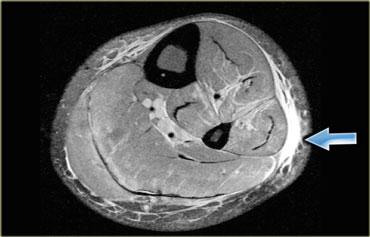
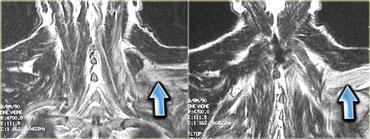
Hình bên trái là một ví dụ về bệnh cơ viêm.
Lưu ý tín hiệu tăng của tất cả các cơ ở tất cả các khoang.
Đây là hình ảnh phù nề.
Ngoài ra còn có phù nề ở tổ chức dưới da.
Rất hiếm khi chấn thương, chẳng hạn, lại biểu hiện phù nề ở tất cả các khoang.
Không có ổ tụ dịch bên trong cơ, nhưng cần lưu ý các ổ tụ dịch quanh mạc cơ.
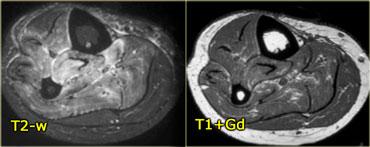
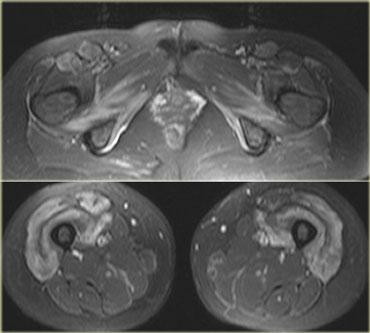
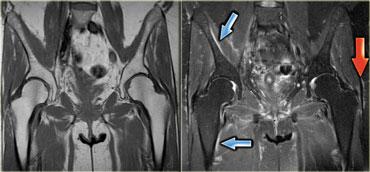
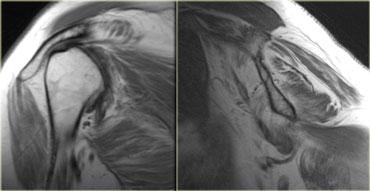
Hình bên trái là một bệnh nhân viêm cơ.
Một lần nữa chúng ta thấy nhiều khoang bị tổn thương, phù nề lan rộng, tổn thương da và tụ dịch quanh mạc cơ.
Hình ảnh không đặc hiệu nhưng có thể gợi ý viêm cơ. Viêm cơ viêm thường có tính chất đối xứng hai bên.
Các đặc điểm MRI của viêm cơ bao gồm: cấu trúc bình thường trên chuỗi xung T1W, phù nề dạng lông vũ kèm ngấm thuốc, lưới hóa da và các bất thường KHÔNG giới hạn theo giải phẫu khoang hoặc thần kinh cụ thể.
Viêm đa cơ
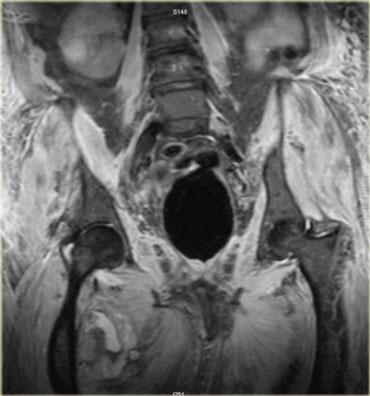
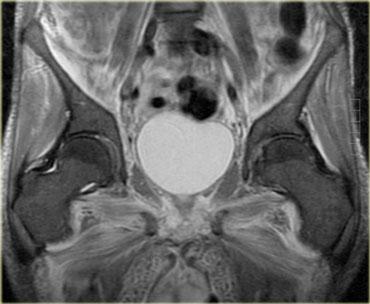
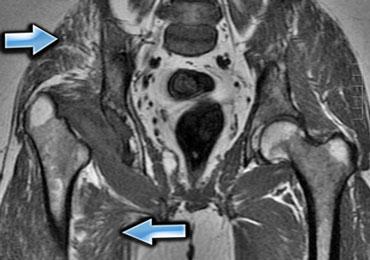
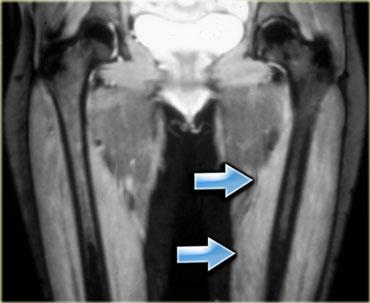
Hình bên trái là một bệnh nhân viêm đa cơ (PM), một trong các thể bệnh cơ viêm.
Các cơ lớn ở gốc chi bị tổn thương, thường theo hình thái đối xứng.
Nhìn chung, không phải tất cả các cơ đều bị tổn thương, do đó MRI có thể giúp xác định vị trí tốt nhất để sinh thiết.
Đôi khi MRI toàn thân được sử dụng để chẩn đoán và theo dõi viêm đa cơ sau khi đã bắt đầu điều trị bằng corticosteroid.
Viêm cơ thể vùi
Viêm cơ thể vùi, một trong các thể bệnh cơ viêm, là một dạng viêm cơ chưa rõ nguyên nhân được ghi nhận gần đây.
Đây là bệnh cơ mắc phải phổ biến nhất ở bệnh nhân > 50 tuổi và chiếm khoảng một phần tư (16-28%) tổng số các bệnh cơ viêm, mặc dù viêm không phải là đặc điểm nổi bật của bệnh này.
Đây là bệnh tiến triển âm thầm và không có thay đổi trên da.
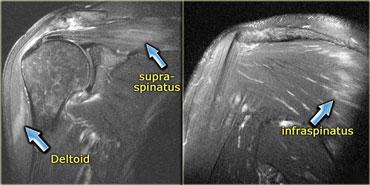
Các cơ thường bị tổn thương bao gồm cơ delta, cơ tứ đầu đùi (xem ví dụ tiếp theo), cơ gấp ngón tay và cơ gấp lưng cổ chân.
Bệnh nhân biểu hiện yếu cơ; bệnh có tên gọi xuất phát từ đặc điểm mô học là sự hiện diện của các không bào và các thể vùi dạng sợi.
Mặc dù các hình ảnh không đặc hiệu, cần cân nhắc chẩn đoán này ở bệnh nhân cao tuổi có bất thường ở các cơ kể trên.
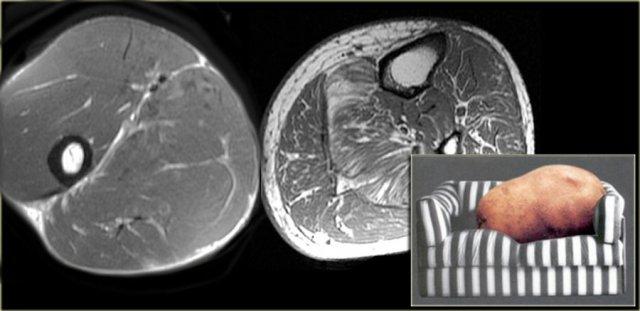
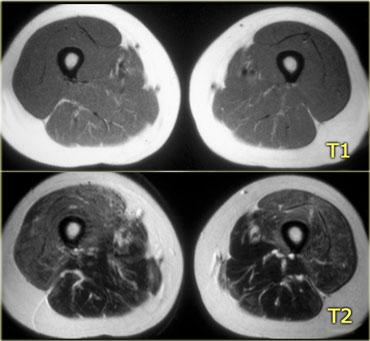
Hình bên trái là một bệnh nhân viêm cơ thể vùi.
Lưu ý tổn thương đối xứng của cơ tứ đầu đùi và sự vắng mặt của phù nề ở các tổ chức xung quanh.
Viêm cơ trong bệnh mạch máu collagen
Bệnh nhân có bệnh lý mạch máu collagen nền có thể phát triển viêm cơ,
chẳng hạn như viêm khớp dạng thấp, lupus ban đỏ hệ thống (SLE), bệnh mô liên kết hỗn hợp và hội chứng Sjogren.
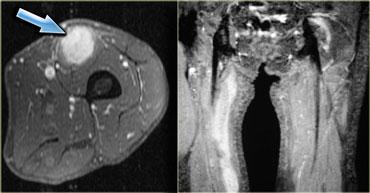
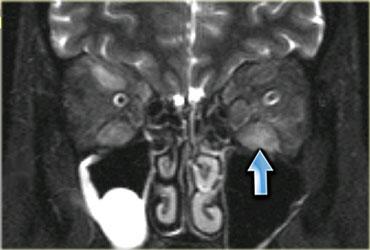
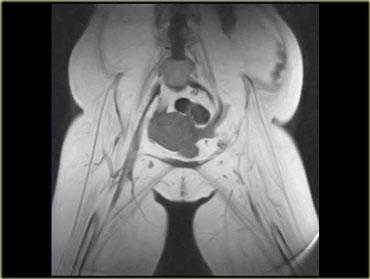
Ví dụ, như ở bệnh nhân SLE này, tổn thương có thể rất khu trú (ảnh mặt phẳng coronal, chân phải, khoang cơ khép) hoặc dạng nốt.
Một dạng viêm cơ nốt là viêm cơ tăng sinh khu trú, đây là thể ít gặp nhất.
Dạng này có thể gặp không chỉ trong bệnh mạch máu collagen mà còn trong u lympho.
Tổn thương do viêm cơ đôi khi không thể phân biệt được với bản thân u lympho, và cần sinh thiết để xác định chẩn đoán.
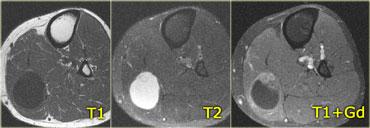
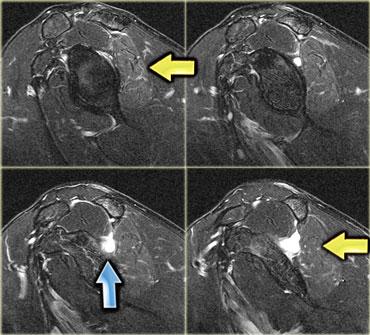
Hình bên trái là một bệnh nhân khác với viêm cơ nốt khu trú, trông giống như bất kỳ khối nào khác trên chuỗi xung T1W, T2W và sau tiêm thuốc tương phản từ.
Với tiền sử u lympho, có thể gợi ý viêm cơ nốt khu trú, nhưng không có gì mang tính quyết định từ các hình ảnh này.
Mối liên hệ giữa viêm cơ và bệnh ác tính tiềm ẩn vẫn còn gây tranh cãi, và tần suất của mối liên hệ này chưa được xác định rõ ràng.
2 loại ung thư có mối liên hệ với viêm cơ: ung thư buồng trứng và u lympho không Hodgkin
(hình bên trái là bệnh nhân với, thật kỳ lạ, ung thư tuyến giáp di căn).
Viêm cơ có thể xuất hiện trước bệnh ác tính (như trong hội chứng cận u), điều này không có nghĩa là cần tầm soát ác tính thường quy
ở bệnh nhân biểu hiện viêm cơ.
Viêm cơ do xạ trị
Viêm cơ do xạ trị có thể xuất hiện nhiều năm sau khi điều trị.
Đây dường như là một vấn đề mạch máu không biến mất sau khi ngừng điều trị.
Tiền sử bệnh thường là chìa khóa chẩn đoán, nhưng ngoài ra có thể thấy hình ảnh dạng dải nơi các thay đổi do xạ trị trong cơ dừng lại, tương ứng với trường chiếu xạ.
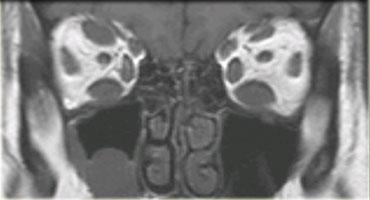
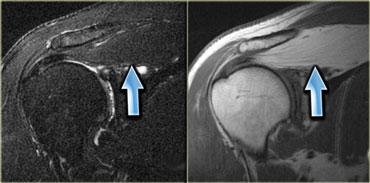
Bệnh Graves
Hình bên trái là một ví dụ điển hình về bệnh cơ viêm có căn nguyên nội tiết: bệnh Graves, còn được gọi là bệnh mắt tuyến giáp.
Tình trạng viêm các cơ vận nhãn và mỡ hốc mắt kèm theo tăng thể tích dẫn đến lồi mắt.
Cùng bệnh nhân, ảnh chuỗi xung T2W mặt phẳng coronal.
Viêm cơ do thuốc
Một số thuốc có thể gây viêm cơ và trong thực hành của tác giả, thủ phạm thường gặp nhất dường như là nhóm statin hạ lipid máu.
Ở một số lượng đáng kể bệnh nhân, statin gây đau cơ và viêm cơ, khi đó cần giảm liều hoặc ngừng thuốc.
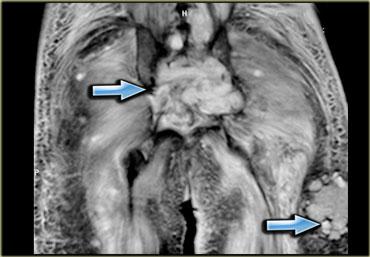
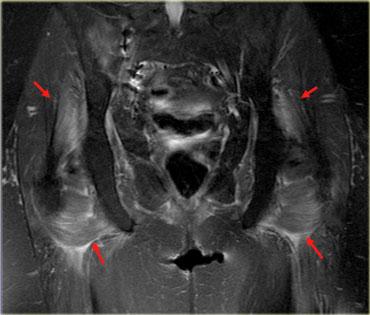
Hình bên trái là một ví dụ, lưu ý các thay đổi viêm ở các cơ lớn vùng mông.
Sau khi ngừng thuốc, đau cơ sẽ biến mất trong khoảng 2 tuần, tuy nhiên MRI vẫn còn cho thấy bất thường cho đến khoảng một tháng sau đó.
Thời điểm tốt nhất để chụp MRI theo dõi là khoảng 6 tuần sau khi ngừng thuốc.
Đây là bệnh nhân cao tuổi có tăng cholesterol máu được chỉ định dùng Lipitor.
Bệnh nhân xuất hiện đau nhức cơ, CPK tăng nhẹ.
Các thay đổi khá tinh tế, chúng ta thấy các ổ tụ dịch quanh mạc cơ, ở rìa ngoài của cơ (ngoại mạc cơ).
Ngoài ra còn có thay đổi da tối thiểu.
Viêm cơ do HIV
Các thuốc kháng retrovirus (dùng cho bệnh nhân HIV dương tính) cũng có thể gây viêm cơ do chúng can thiệp vào cơ chế sửa chữa ty thể.
Các bất thường rất giống với viêm cơ do statin hạ lipid máu.
Tương tự, bệnh nhân biểu hiện yếu và đau cơ, các thay đổi nằm ở trung tâm các cơ lớn.
Chẩn đoán phân biệt ở bệnh nhân HIV dương tính tương đối rộng (tự miễn, hội chứng suy mòn do HIV với teo sợi cơ loại II,
mất chi phối thần kinh và nhiễm trùng).
Rõ ràng việc loại trừ nhiễm trùng ở những bệnh nhân này là rất quan trọng.
Một cách để phân biệt giữa hai tình trạng này là tìm kiếm tính đối xứng. Bệnh cơ do Zidovudine (AZT), hay viêm cơ do HIV, có tính đối xứng.
Nhiễm trùng thường một bên hoặc ít nhất là không đối xứng.
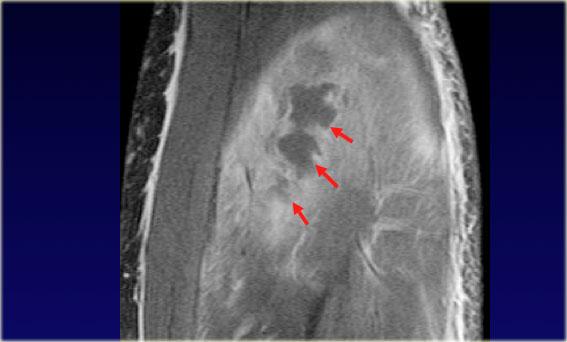
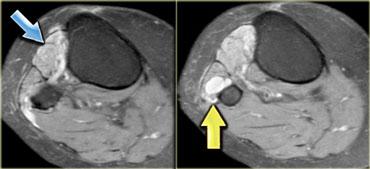
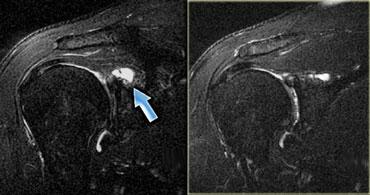
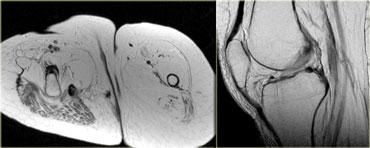
Chuỗi xung T1W có ức chế mỡ sau tiêm thuốc tương phản từ – Các ổ tụ dịch bên trong cơ ngấm thuốc ở bệnh nhân viêm mủ cơ
Viêm cơ do nhiễm trùng
Nhiễm trùng cơ hoặc viêm cơ không có áp xe hay hoại tử có thể chỉ biểu hiện phù nề là bất thường duy nhất trên hình ảnh MRI.
Hình ảnh MRI và tiền sử lâm sàng có thể gợi ý sự hiện diện của nhiễm trùng như vậy.
Viêm cơ do vi khuẩn thường tiến triển thành hình thành áp xe và do đó thường có hình ảnh giống khối trên MRI.
Nhiễm trùng do virus không tiến triển thành hình thành áp xe.
Nhiễm trùng cơ có thể do:
- Đường máu: viêm mủ cơ, ký sinh trùng
- Lan rộng tại chỗ: viêm mô tế bào, viêm tủy xương
- Đáp ứng tự miễn: bệnh Lyme, cúm
Các nhóm có nguy cơ cao bị nhiễm trùng cơ bao gồm bệnh nhân đái tháo đường, bệnh nhân suy giảm miễn dịch, bệnh nhân có vết thương xuyên thấu (bao gồm loét gây nhiễm trùng lan sâu hoặc nhiễm trùng da).
Dấu hiệu đặc trưng của nhiễm trùng cơ là các ổ tụ dịch bên trong cơ (hình minh họa).
Cơ phụ (Accessory muscles)
Cơ phụ có thể biểu hiện như một khối không triệu chứng, không đau, hoặc kèm theo các triệu chứng chèn ép thần kinh hay chèn ép mạch máu.
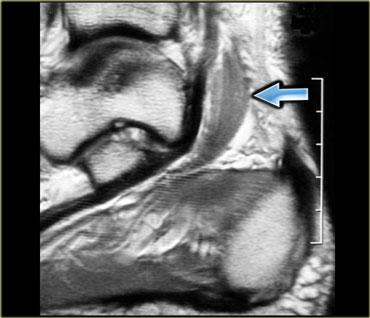
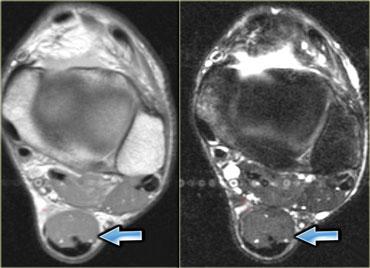
Hình bên trái minh họa một trường hợp cơ dép phụ ở mặt trong cổ chân, gây chèn ép thần kinh chày (tức hội chứng ống cổ chân).
Để chẩn đoán được thực thể này, người đọc cần phải thực sự thành thạo về giải phẫu của vùng đang khảo sát.
Bệnh nhân có cơ phụ thường đến khám với một khối không đau, thường được kỹ thuật viên đánh dấu vị trí.
Ban đầu, hình ảnh MRI có thể trông bình thường.
Tuy nhiên, cần lưu ý rằng có 3 câu hỏi cần cân nhắc trong các trường hợp này:
- Có lipoma dưới da không (rất dễ bỏ sót trên hình ảnh)
- Có mô xơ hoặc xơ u (fibromatosis) trên mạc cơ không (cũng rất dễ bỏ sót vì đây là mô tối trên nền mạc cơ)
- Có cơ phụ không
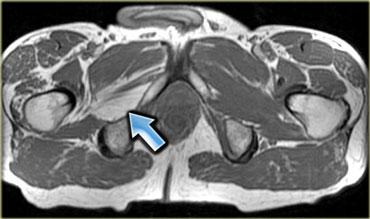
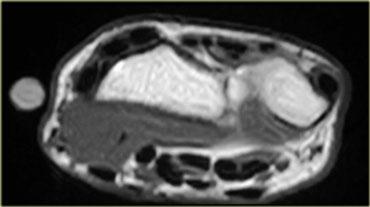
Hình bên trái là hình ảnh khảo sát cổ tay cho thấy một cơ gấp cẳng tay phụ.
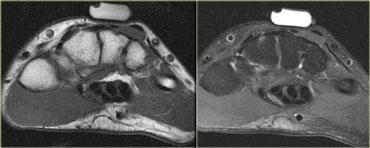
Hình bên trái minh họa một cơ phụ ở mặt lưng cổ tay (trên chuỗi xung T1W và T2W).
Dưới vị trí đánh dấu là một khối bờ rõ, đồng tín hiệu với cơ bình thường.
Đây là một cơ ở mức giữa các xương cổ tay, có tín hiệu bình thường.
Thông thường, ở mức này, không có cơ nào ở phía duỗi của cổ tay, chỉ có gân.
Đây là cơ duỗi ngón tay ngắn phụ (accessory extensor digitorum manus brevis).
Một bài báo gần đây trên tạp chí Radiographics đã liệt kê các cơ phụ trong cơ thể người
(Sookur PA et al. Accessory Muscles: Anatomy, Symptoms, and Radiologic Evaluation. Radiographics 2008;28:481-499).
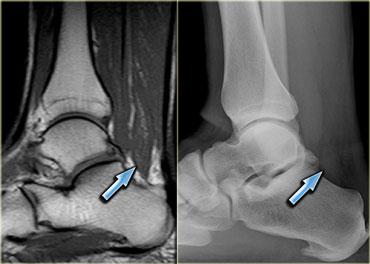
Hình bên trái minh họa một loại cơ phụ thường gặp: cơ dép phụ.
Thông thường, cơ dép bám gần như hoàn toàn vào gân Achilles, với một gân dép nhỏ đi phía trước gân Achilles.
Tuy nhiên, ở khoảng 1-2% dân số, cơ dép đi xuống và bám trực tiếp vào xương gót.
Tình trạng này biểu hiện như một khối có thể sờ thấy và thường, nhưng không phải lúc nào cũng, xuất hiện hai bên.
Hình bên trái cho thấy một cơ dép ở vị trí thấp, nhưng không có điểm bám gân riêng biệt vào xương gót.
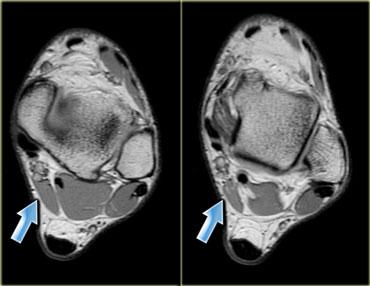
Hình bên trái là một ví dụ khác về cơ phụ nằm ở phía trong so với cơ gấp ngón cái dài (ở giữa) và cơ mác ngắn (ở ngoài).
Đây là vị trí thường gặp của các cơ phụ, và có nhiều loại cơ khác nhau có thể xuất hiện tại đây (để phân biệt cần xác định vị trí bám của gân).
Lý do bệnh nhân được chỉ định chẩn đoán hình ảnh là vì cơ phụ này chèn ép bó mạch thần kinh lân cận, dẫn đến teo cơ bàn chân hoặc hội chứng ống cổ chân với cảm giác tê bì lòng bàn chân hay yếu cơ.
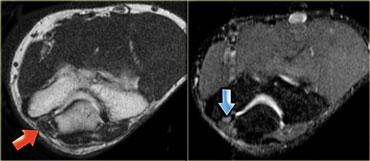
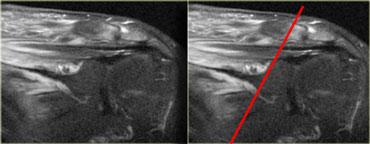
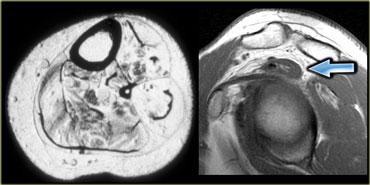
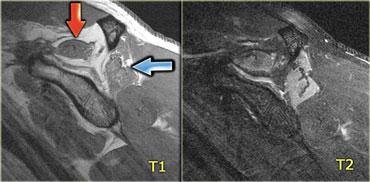
Cơ khuỷu trên ròng rọc phụ (mũi tên đỏ) – Thần kinh trụ tăng tín hiệu gợi ý viêm thần kinh trụ (mũi tên xanh)
Hình bên trái là hình ảnh khớp khuỷu, mặt trong nằm ở bên trái.
Lưu ý có một cơ nằm ngay phía sau thần kinh trụ, trong điều kiện bình thường cơ này không hiện diện tại vị trí này.
Đây là cơ khuỷu trên ròng rọc phụ (accessory anconeus epitrochlearis), gặp ở khoảng 10% dân số.
Đây là nguyên nhân thường gặp gây viêm thần kinh trụ do chèn ép, biểu hiện bằng đau và tê bì mặt trụ của bàn tay, đôi khi kèm teo cơ mô út và mô cái.
Cần quan sát kỹ thần kinh trụ khi phát hiện cơ phụ này.