Thăm trực tràng động
Chụp trực tràng động (Dynamic Rectal Examination – DRE) còn được gọi là chụp đại tiện (defecography) hay chụp trực tràng (proctography).
DRE cung cấp đánh giá động về quá trình đại tiện bằng cách ghi lại quá trình tống xuất hỗn hợp barium ra khỏi trực tràng, trong đó hỗn hợp này có độ đặc tương đương với phân.
DRE cung cấp thông tin định tính và định lượng về chức năng vùng hậu môn-trực tràng và sàn chậu, cũng như hiệu quả của cơ thắt hậu môn và khả năng tống xuất phân của trực tràng.
Khám Trực Tràng Động
Chỉ định
Các chỉ định khám trực tràng động bao gồm:
- Tắc nghẽn đường thoát (rối loạn đại tiện hoặc tống xuất trực tràng), do lồng ruột, thoát vị ruột non vào túi cùng Douglas (enterocele) hoặc hội chứng sàn chậu co thắt.
- Phân biệt giữa túi sa thành trước trực tràng (rectocele) và thoát vị ruột non vào túi cùng Douglas (enterocele).
- Són phân kết hợp với tắc nghẽn đường thoát trong lồng ruột trong ống hậu môn.
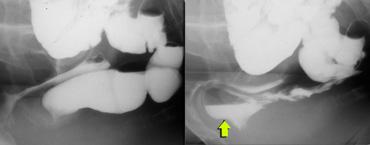
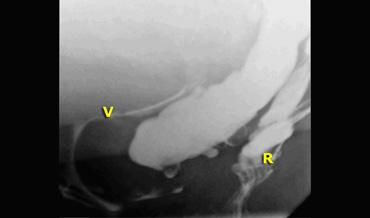
TRÁI: Nghi ngờ bệnh lý do khoảng cách lớn giữa trực tràng và âm đạo. Bệnh nhân chưa được uống thuốc cản quang. PHẢI: Sau khi uống thuốc cản quang barium dạng lỏng, quan sát thấy một thoát vị ruột non vào túi cùng Douglas (enterocele) kích thước lớn.
Kỹ thuật
Hai giờ trước khi thực hiện thủ thuật, bệnh nhân uống 135 ml thuốc cản quang barium dạng lỏng để làm hiện ảnh ruột non (hình).
Thuốc cản quang trực tràng có thể được bơm vào mà không cần chuẩn bị trực tràng trước.
Thuốc cản quang trực tràng lý tưởng phải mô phỏng được phân về trọng lượng và độ đặc.
Theo kinh nghiệm của chúng tôi, Evacu-Paste® 100 (E-Z-EM Inc., Westbury, NY, USA) là một loại paste thuận tiện.
Paste barium được bơm vào cho đến khi bệnh nhân cảm thấy khó chịu do trực tràng căng giãn hoặc cho đến khi đã bơm được khoảng 250 ml.
Ở bệnh nhân nữ, âm đạo được bôi phủ bằng 30 ml gel dung dịch acid amidotrizoic 50%.
Gel được bơm vào bằng bơm tiêm có đầu thụt tháo mềm dành cho trẻ em.
Nên tránh sử dụng tampon và gạc tẩm barium, vì chúng có thể làm suy giảm chức năng vùng chậu.
Sau khi trực tràng được bơm đầy đủ, bệnh nhân được yêu cầu ngồi lên bệ ngồi chuyên dụng.
Tiến hành soi huỳnh quang trực tràng để đánh giá chức năng cơ sàn chậu và cơ chế tự chủ đại tiện.
Thời gian thực hiện thủ thuật khoảng 15 phút.
Hình ảnh
Quy trình thăm khám bao gồm một số hình ảnh và nghiệm pháp tiêu chuẩn.
Ban đầu, bệnh nhân được chụp ở tư thế nghiêng bên (lateral projection) trong trạng thái nghỉ, không chủ động co bất kỳ cơ sàn chậu nào, và một phim tĩnh được ghi lại.
Tiếp theo, bệnh nhân được yêu cầu co tối đa các cơ sàn chậu (nghiệm pháp ‘siết chặt’), tạo ra một cơ hoành cơ căng hơn và nâng toàn bộ sàn chậu lên; một phim tĩnh hoặc video được ghi lại.
Cuối cùng, bệnh nhân được yêu cầu tống xuất phân ra khỏi trực tràng một cách hoàn toàn nhất có thể.
Có thể ước tính mức độ hoàn chỉnh của quá trình đại tiện và đo lường độ sa xuống của sàn chậu.
Các bất thường về hình thái thường có thể nhận thấy trong giai đoạn này của quy trình.
Điều quan trọng là bệnh nhân phải ở tư thế ngồi trong suốt quá trình thăm khám, vì phần lớn đặc tính sinh lý của quá trình đại tiện sẽ bị mất khi bệnh nhân nằm xuống.
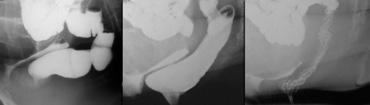
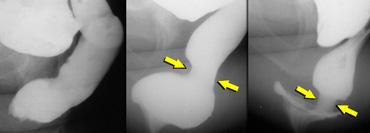
Cần chụp thêm các tư thế chếch hoặc thẳng trước-sau (AP) đối với bất kỳ hình ảnh X-quang nào chưa được giải thích rõ trên tư thế chiếu nghiêng bên (hình minh họa).
Trực tràng hình chữ S có thể giả lồng ruột trên tư thế chiếu nghiêng bên.
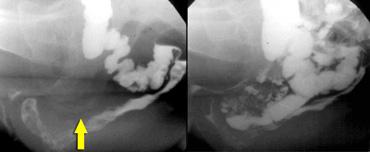
Bên trái là tư thế chiếu nghiêng bên và tư thế AP của một bệnh nhân có hình ảnh lồng ruột trên cả hai tư thế chiếu.
Bên trái là tư thế chiếu nghiêng bên và tư thế AP của một bệnh nhân có trực tràng hình chữ S, giả lồng ruột trên tư thế chiếu nghiêng bên.
Ghi hình
Toàn bộ quy trình chụp trực tràng động (DRE) cần được ghi lại bằng video hoặc DVD.
Ghi hình động các ảnh huỳnh quang cho phép người thực hiện theo dõi các chuyển động của trực tràng, hỗ trợ chẩn đoán túi sa trực tràng (rectocele), thoát vị ruột non vào túi cùng Douglas (enterocele) và lồng ruột, đồng thời đánh giá chức năng của cơ thắt hậu môn.
Số hóa hình ảnh huỳnh quang hoặc kỹ thuật trừ ảnh kỹ thuật số có thể hỗ trợ đo lường trực tiếp các góc độ trên màn hình.
Một số bệnh nhân có tiền sử thực hiện các nghiệm pháp bất thường (dùng ngón tay hỗ trợ âm đạo hoặc tầng sinh môn) để hỗ trợ quá trình đại tiện.
Cho phép bệnh nhân thực hiện các nghiệm pháp này trong quá trình thăm khám có thể hỗ trợ ghi nhận hình ảnh X-quang về cơ chế tác động.
Do đã có nhiều phương pháp điều trị được phát triển có thể phục hồi thành công động học của quá trình tống xuất trực tràng, tốc độ và mức độ hoàn chỉnh của quá trình làm rỗng trực tràng có ý nghĩa lâm sàng quan trọng và do đó cần được ghi lại.
Hình ảnh bình thường
Lúc nghỉ: khoảng cách giữa âm đạo và thành trực tràng phía trước
Các dấu hiệu bất thường
Túi sa trực tràng (Rectocele)
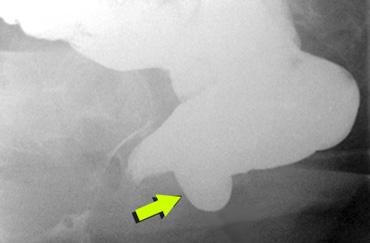
Túi sa trực tràng được định nghĩa là sự phình ra phía trước hoặc phía sau của thành trực tràng vượt quá đường ngoại suy của thành trực tràng (Hình 1).
Sự hình thành túi sa trực tràng phía trước thường biểu hiện rõ trong quá trình đại tiện và có thể phản ánh sự yếu tương đối của vách ngăn trực tràng-âm đạo.
Vào cuối quá trình đại tiện, phần nội dung trực tràng còn sót lại có thể bị giữ lại trong túi sa (‘hiện tượng ứ đọng’).
Túi sa trực tràng phía trước được ghi nhận nhiều hơn đáng kể ở bệnh nhân nữ và phụ nữ trong nhóm chứng so với nam giới.
Túi sa trực tràng phía trước có thể xuất hiện ở những người không có triệu chứng vùng hậu môn-trực tràng
và do đó, đặc biệt ở phụ nữ, cần được xem xét như một hiện tượng có thể là bình thường.
Các triệu chứng chính liên quan đến túi sa trực tràng thường là cảm giác đại tiện không hết phân,
thường cần phải dùng ngón tay ấn vào âm đạo hoặc tầng sinh môn để hỗ trợ tống phân, kèm theo cảm giác đau tức sau khi đại tiện.
Hiện tượng ứ đọng barium trong túi sa trực tràng được coi là yếu tố quan trọng giải thích cảm giác trực tràng đầy tái diễn sau khi đại tiện.
Trong loạt ca của chúng tôi, không tìm thấy mối tương quan nào giữa kích thước túi sa trực tràng và các triệu chứng, vì vậy chúng tôi không còn phân độ túi sa trực tràng nữa.
Có giả thuyết cho rằng túi sa trực tràng có thể là hậu quả của việc rặn lặp đi lặp lại thứ phát sau một rối loạn đại tiện có sẵn từ trước (ví dụ: hội chứng sàn chậu co thắt), thay vì túi sa trực tràng là nguyên nhân nguyên phát gây ra các triệu chứng tắc nghẽn.
Điều này cũng có thể giải thích tại sao phẫu thuật sửa chữa túi sa trực tràng thường không đạt hiệu quả trong việc giảm triệu chứng.
Khi cân nhắc phẫu thuật sửa chữa túi sa trực tràng được phát hiện qua thăm khám lâm sàng, cần thực hiện chụp X-quang trực tràng động (DRE) trước phẫu thuật để loại trừ các nguyên nhân khác gây tắc nghẽn đại tiện (lồng ruột hoặc thoát vị ruột non).
Hình ảnh lồng ruột trực tràng trên DRE có thể thay đổi phương pháp phẫu thuật, ví dụ: chuyển sang sửa chữa lồng ruột thay vì sửa chữa túi sa trực tràng.
Ở những bệnh nhân có túi sa trực tràng phía trước mà đã loại trừ các nguyên nhân khác gây tắc nghẽn đại tiện, cần cân nhắc phẫu thuật sửa chữa túi sa trực tràng.
Theo quan điểm của chúng tôi, có hai chỉ định phẫu thuật túi sa trực tràng phía trước.
Thứ nhất: khi bệnh nhân cần hỗ trợ bằng ngón tay qua âm đạo để tống phân.
Thứ hai: trong các trường hợp giao hợp đau hoặc khó khăn.
Túi sa trực tràng phía sau là phát hiện tình cờ và không liên quan đến triệu chứng lâm sàng (hình).
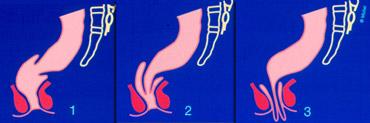
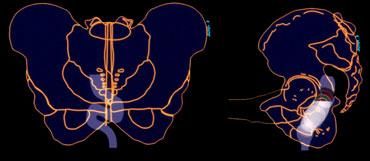
1 : Lồng ruột trong lòng trực tràng, 2 : Lồng ruột trong ống hậu môn, 3 : Lồng ruột ngoài ống hậu môn (sa trực tràng)
Lồng ruột (Intussusception)
Lồng ruột trực tràng là hiện tượng thành trực tràng bị lộn vào trong, bắt đầu như một nếp gấp hình vòng tròn ở vị trí cách hậu môn 6 đến 8 cm và tiến triển thành tình trạng toàn bộ thành trực tràng gấp vào trong lòng trực tràng.
Lồng ruột có thể xảy ra trong lòng trực tràng, trong ống hậu môn, hoặc cuối cùng ra ngoài ống hậu môn dưới dạng sa trực tràng (hình).
Khi rặn, hiện tượng gấp vào trong này tiến triển và sâu hơn, tạo thành một túi hình vòng nhẫn, cuối cùng lấp đầy toàn bộ bóng trực tràng.
Tình trạng này có thể lan xuống đến, vào trong hoặc xuyên qua ống hậu môn (sa trực tràng).
Hiện tượng gấp vào trong tối thiểu, tự biến mất sau khi khối phân đi qua, có thể do sa tạm thời của thành trực tràng và không nên được coi là bệnh lý.
Các triệu chứng phổ biến nhất của bệnh nhân bị lồng ruột là:
– Khó tống phân.
– Đau, chảy máu khi đại tiện
– Són hơi và/hoặc phân
– Tiết dịch nhầy thường dẫn đến ngứa hậu môn.
Khi rặn mạnh, cảm giác tắc nghẽn càng tăng lên.
Để tống phân, nhiều bệnh nhân phải lấy phân bằng tay, trong khi những người khác phải dùng tay ấn vào vùng hậu môn và tầng sinh môn.
Thụt tháo có thể không hiệu quả.
Sa trực tràng (lồng ruột ngoài ống hậu môn) có thể thoáng qua và khó tái tạo, trong khi lồng ruột trong lòng trực tràng có thể bị bỏ sót khi thăm khám lâm sàng và hiếm khi được phát hiện qua nội soi trực tràng.
Khi lồng ruột lan vào ống hậu môn, nó gây ra giãn tối đa ống hậu môn.
Những bệnh nhân này thường phàn nàn về tình trạng són phân giữa các lần đại tiện trong khi lại có cảm giác vướng cản hoặc tống phân không hết trong khi đại tiện.
Lồng ruột kéo dài có thể dẫn đến hội chứng loét trực tràng đơn độc.
Hiếm khi có nghi ngờ về chẩn đoán lâm sàng sa trực tràng hoàn toàn.
Tuy nhiên, các mức độ sa nhẹ hơn có thể biểu hiện với nhiều khó khăn chẩn đoán khác nhau.
Đôi khi cần chụp ở tư thế chếch hoặc thẳng trước-sau (AP), vì tư thế AP cung cấp hình ảnh đáng tin cậy hơn về lồng ruột trong ống hậu môn so với tư thế nghiêng tiêu chuẩn trong khi tống phân.
Thoát vị ruột non (Enterocele)
Thoát vị ruột non là một túi phúc mạc thoát vị xuống dưới dọc theo thành trực tràng phía trước.
Vì DRE thường được thực hiện với thuốc cản quang ruột non và âm đạo, các quai ruột non sẽ được thấy lấp đầy khoảng trống giữa âm đạo và trực tràng.
Độ 1: thoát vị xuống tối đa đến nửa dưới âm đạo, kèm theo thu hẹp một phần hoặc hoàn toàn lòng trực tràng.
Độ 2: tương tự độ 1, nhưng thoát vị xuống đến tầng sinh môn.
Độ 3: thoát vị lồi ra ngoài ống hậu môn tạo thành sa trực tràng.
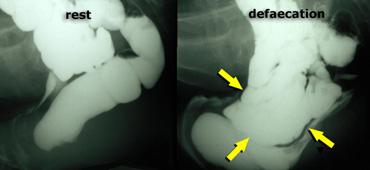
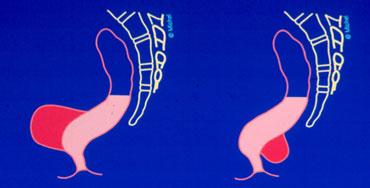
Hình ảnh bình thường khi nghỉ (bên trái); trong khi đại tiện có túi sa trực tràng bị đẩy xuống dưới bởi thoát vị ruột non.
Đôi khi thoát vị ruột non chỉ được xác định vào cuối quá trình đại tiện, sau nhiều lần rặn.
Thoát vị ruột non có thể bị đẩy về phía cửa âm đạo.
Nếu có túi sa trực tràng kèm theo, túi sa này có thể bị đẩy xuống dưới bởi thoát vị ruột non và cuối cùng được tống ra ngoài (hình).
Về mặt lâm sàng, chẩn đoán thoát vị ruột non có thể khó khăn.
Bệnh nhân có tiền sử phẫu thuật vùng chậu có nguy cơ cao hình thành thoát vị ruột non.
Ở bệnh nhân nữ bị táo bón, tỷ lệ thoát vị ruột non nặng cao hơn ở nhóm đã cắt tử cung (22%) so với nhóm chưa cắt tử cung (9%).
Tình trạng tăng áp lực ổ bụng mạn tính có thể gây ra thoát vị ruột non dù có hay không có tiền sử phẫu thuật vùng chậu.
Thoát vị đại tràng sigma (sigmoidocele) là tình trạng sa của đoạn đại tràng sigma dư thừa vào túi cùng Douglas sâu.
Tình trạng này ít gặp hơn thoát vị ruột non.
Hội chứng sàn chậu co thắt
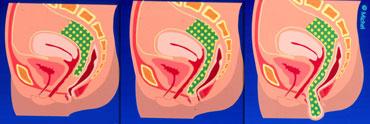
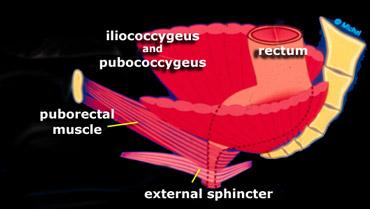
Bên trái là hình vẽ sơ đồ tư thế nghiêng của cơ nâng hậu môn và cơ thắt ngoài hậu môn.
Cơ mu-trực tràng cần ở trạng thái co khi nghỉ (góc hậu môn-trực tràng nhọn).
Trong khi đại tiện, cơ mu-trực tràng cần giãn ra để cho phép phân đi qua.
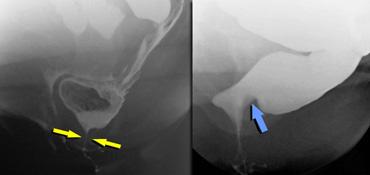
TRÁI: Cơ thắt tăng trương lực (trong khi đại tiện). PHẢI: Hình ảnh ấn lõm của cơ mu-trực tràng tăng trương lực (không giãn trong khi đại tiện).
Hội chứng sàn chậu co thắt biểu thị tình trạng co cơ sàn chậu kéo dài trong khi đại tiện.
Đây là một rối loạn chức năng của cơ sàn chậu gây tắc nghẽn đầu ra.
Tuy nhiên, câu hỏi đặt ra là liệu sự co cơ kéo dài này có phải do hành động có ý thức của bệnh nhân đang xấu hổ, chỉ xảy ra trong quá trình thăm khám, hay thực sự là một rối loạn chức năng của cơ sàn chậu dẫn đến tắc nghẽn đầu ra.
Căn nguyên chưa được biết rõ.
Các yếu tố tâm lý có thể đóng vai trò nhất định.
Góc hậu môn-trực tràng (ARA) thường tăng lên khi rặn do cơ mu-trực tràng giãn ra. Mức độ tăng có thể dao động từ 20° đến 40°.
Ở một nhóm nhỏ bệnh nhân có rối loạn tống phân, DRE cho thấy góc hậu môn-trực tràng không thay đổi hoặc giảm khi rặn hoặc đại tiện, những phát hiện này thường do sự ấn lõm của cơ mu-trực tràng tồn tại dai dẳng hoặc nghịch thường.
Hình ảnh này thường khá dai dẳng và việc tống phân chỉ có thể thực hiện được sau nhiều lần rặn và đại tiện.