Tăng áp phổi và bệnh huyết khối tắc mạch
Bác sĩ chẩn đoán hình ảnh có thể đóng vai trò then chốt trong việc nhận diện các dấu hiệu hình ảnh của tăng áp động mạch phổi.
Cụ thể, bác sĩ chẩn đoán hình ảnh cần:
- Nhận biết các đặc điểm hình ảnh của TAĐMP và tình trạng tái cấu trúc tim liên quan.
- Xác định các dị tật tim mạch bẩm sinh và các bệnh lý lồng ngực khác có thể gợi ý một căn nguyên cụ thể của TAĐMP.
- Phát hiện các dấu hiệu hình ảnh của tăng áp động mạch phổi do huyết khối tắc mạch mạn tính (CTEPH) — thể duy nhất của TAĐMP có khả năng chữa khỏi.
Chúng tôi xin trân trọng cảm ơn GS.TS. Harm Jan Bogaard vì những nhận xét đóng góp cho bản thảo.
Vai trò của Chẩn đoán Hình ảnh
Các bước chẩn đoán Tăng áp Động mạch Phổi
- Đánh giá các hình ảnh học để tìm kiếm các dấu hiệu gợi ý tăng áp phổi (TAP).
Không bỏ qua các phát hiện hình ảnh học tình cờ có thể chỉ điểm sự hiện diện của TAP. - Tiếp theo, đánh giá các đặc điểm hình ảnh có thể giúp xác định căn nguyên tiềm ẩn của TAP. Các đặc điểm này có thể bao gồm bất thường tim mạch, bệnh lý nhu mô phổi, hoặc bằng chứng của tăng áp phổi do huyết khối tắc mạch mạn tính (CTEPH), và có thể định hướng lựa chọn các phương thức chẩn đoán hình ảnh tiếp theo cũng như lộ trình chuyển tuyến phù hợp.
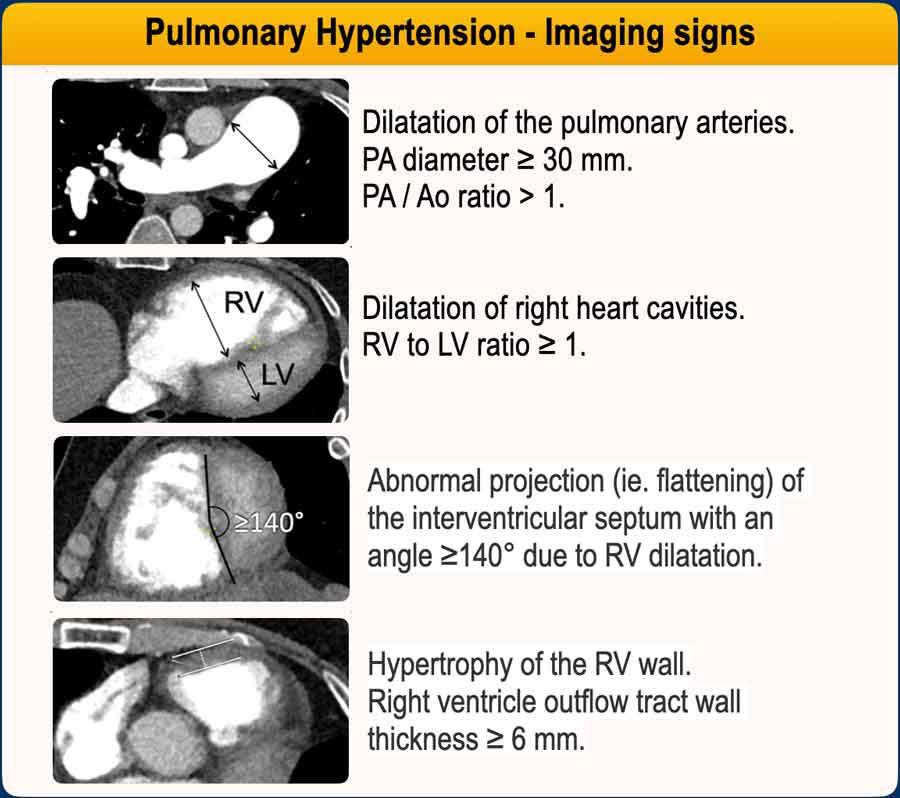
Đặc điểm hình ảnh của TAP
Các phát hiện hình ảnh sau trên CT cho thấy tình trạng kháng lực cao và áp lực cao trong giường mạch phổi, gợi ý tăng áp phổi:
- Giãn động mạch phổi chính (MPA)
Đường kính MPA >30 mm.
Tỷ lệ MPA/Ao >1. - Giãn thất phải
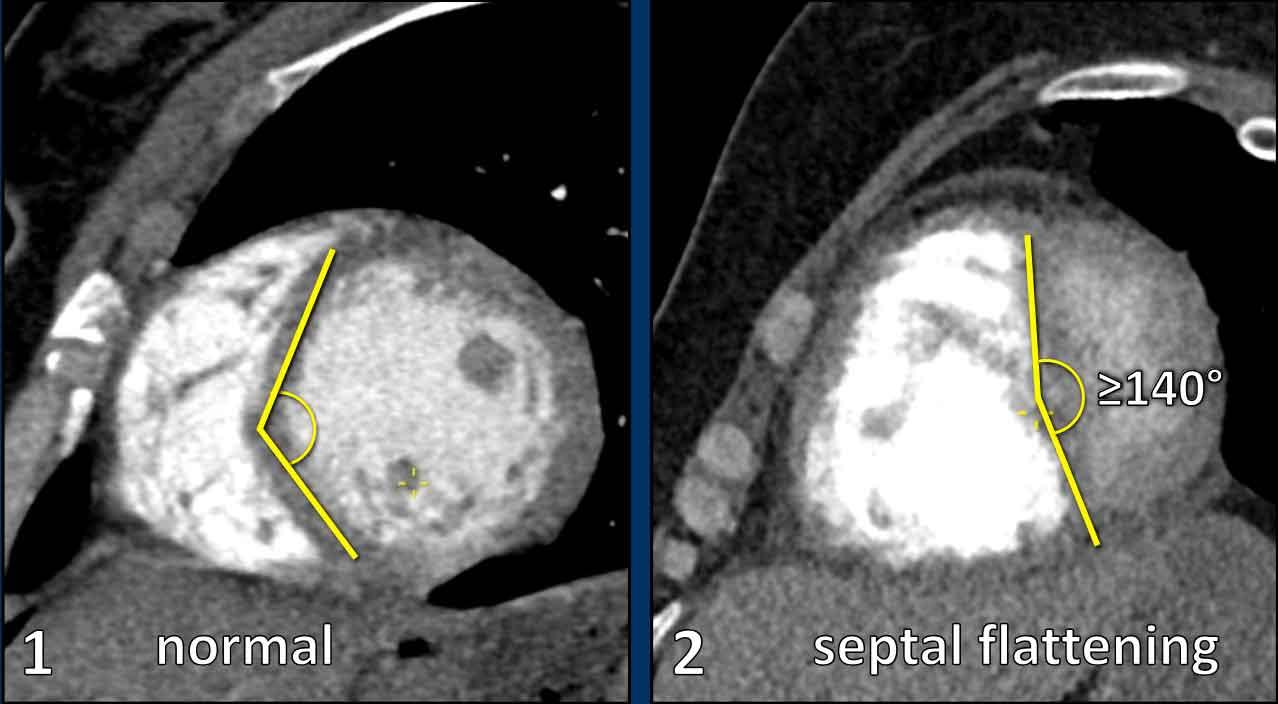
Tỷ lệ TP/TT >1 trên các lát cắt ngang. - Vách liên thất phẳng hoặc vồng sang trái
Hình dạng bất thường (tức là dẹt) của vách liên thất với góc ≥140° trên mặt cắt trục ngắn. - Phì đại thành thất phải
Độ dày thành đường ra thất phải ≥ 6 mm.
Các phát hiện bổ sung bao gồm:
- Giãn nhĩ phải, thường gặp trong tình trạng tăng áp lực mạn tính.
- Giãn tĩnh mạch chủ dưới và tĩnh mạch gan, do tăng áp lực buồng tim phải.
- Tỷ lệ động mạch phân thùy/phế quản >1, đặc biệt ở các thùy trên.
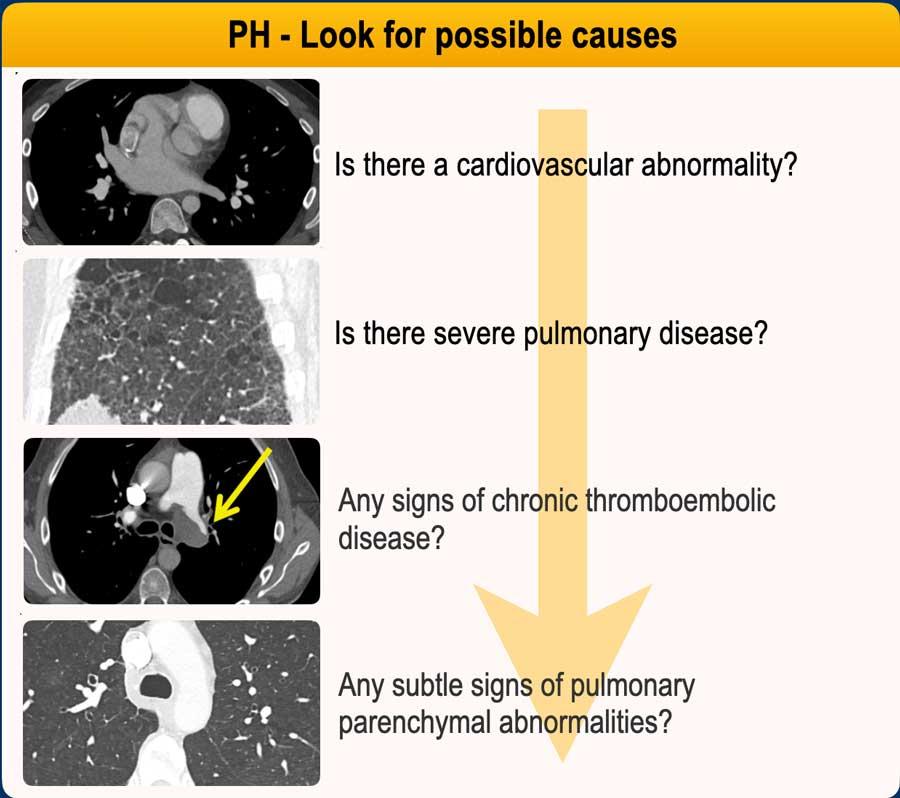
Các nguyên nhân có thể gây TAP
Khi có nghi ngờ TAP, bước tiếp theo là tìm kiếm các đặc điểm giúp xác định nguyên nhân và định hướng chẩn đoán hình ảnh tiếp theo.
Tiếp cận hình ảnh học để xác định căn nguyên TAP:
- Nguyên nhân tim mạch?
Tìm kiếm các dị tật bẩm sinh (ví dụ: thông liên nhĩ (ASD), hồi lưu tĩnh mạch phổi bất thường một phần (PAPVR), bệnh van tim, hoặc dày/vôi hóa màng ngoài tim). - Bệnh phổi nặng?
Tìm kiếm xơ hóa lan rộng hoặc khí phế thũng. - Bệnh huyết khối tắc mạch mạn tính?
Tìm kiếm khuyết thuốc, thay đổi khẩu kính mạch máu và/hoặc hình ảnh suy giảm tỷ trọng dạng khảm.
TAP xuất hiện do các cục máu đông không được tiêu hủy gây xơ hóa và tắc nghẽn động mạch phổi. Việc phát hiện sớm rất quan trọng vì huyết khối mạn tính có thể được điều trị bằng phẫu thuật (PEA) hoặc nong mạch bằng bóng (BPA), giúp bệnh có khả năng chữa khỏi. - Các dấu hiệu nhu mô kín đáo của tăng áp động mạch phổi (PAH) hoặc bệnh tắc nghẽn tĩnh mạch phổi (PVOD)?
Tìm kiếm các đám mờ kính mờ tiểu thùy trung tâm, dày vách liên tiểu thùy dạng trơn láng, hoặc giãn động mạch phổi chính.
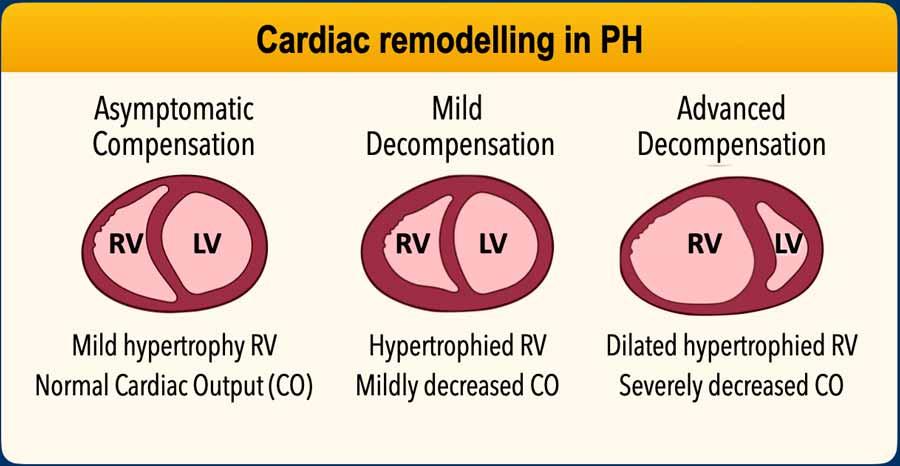
Tái cấu trúc tim trong TAP
1. Giai đoạn Bù trừ Ban đầu – Thích nghi của Thất Phải (TP)
- Tăng áp lực trong động mạch phổi sẽ làm tăng hậu tải thất phải.
- Phì đại thất phải: Thất phải thích nghi bằng cách tăng khối lượng cơ (phì đại đồng tâm) để tạo ra áp lực cao hơn.
- Chức năng được bảo tồn: Ban đầu, sự thích nghi này giúp duy trì cung lượng tim.
2. Giai đoạn Căng thẳng Tiến triển – Mất Bù
- Giãn thất phải: Theo thời gian, thất phải bắt đầu giãn ra khi phải vượt qua kháng lực ngày càng tăng.
- Giảm khả năng co bóp: Thất phải bị phì đại cuối cùng sẽ suy yếu, dẫn đến giảm thể tích nhát bóp.
3. Suy Tim Phải
- Suy thất phải: Tâm thất không còn khả năng bơm máu hiệu quả.
- Ứ huyết hệ thống: Dẫn đến ứ huyết gan, cổ trướng, phù ngoại vi.
- Giảm tiền tải tim trái: Khi thất phải suy, lượng máu đến tim trái giảm, làm giảm cung lượng hệ thống.
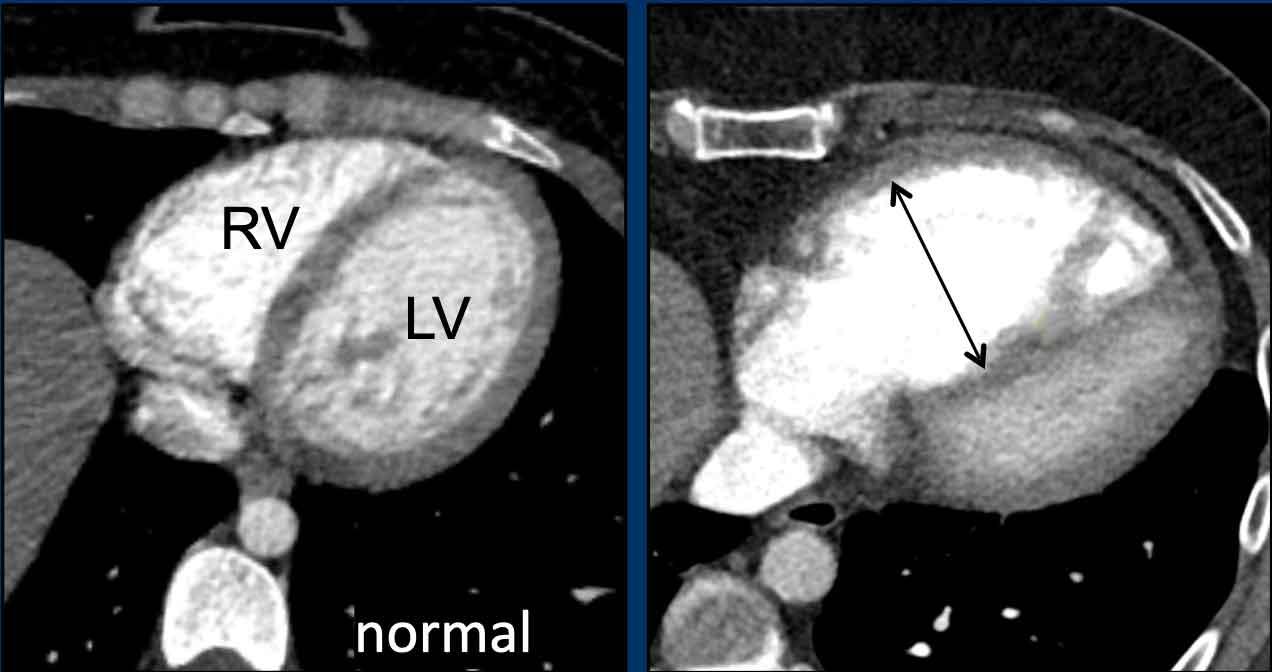
Giãn Thất Phải
Các hình ảnh cho thấy thất phải và thất trái bình thường so với thất phải bị giãn.
Các giá trị ngưỡng được đề xuất để đánh giá giãn tim phải trên CT lát cắt ngang:
- Nhĩ phải: ≥ 65mm (nữ) và ≥ 70mm (nam)
- Thất phải: ≥ 55mm (nữ) và ≥ 60mm (nam)
Trên mặt cắt trục ngắn, thất trái bình thường có hình dạng tròn đến bầu dục.
Vách liên thất góp phần tạo nên đường viền tròn của thành tâm thất.
Vách liên thất bị dẹt hoặc vồng sang trái là dấu hiệu chỉ điểm quá tải áp lực và giãn thất phải.
Đo áp lực trong tăng áp phổi
Trong điều kiện bình thường, hệ mạch máu phổi được đặc trưng bởi sức cản thấp, áp lực thấp và lưu lượng máu cao.
Chẩn đoán xác định tăng áp phổi được thiết lập bằng thông tim phải — một thủ thuật xâm lấn nhằm đo áp lực động mạch phổi.
Tăng áp phổi được chẩn đoán khi áp lực động mạch phổi trung bình (mPAP) ≥ 20 mmHg ở trạng thái nghỉ ngơi.
Áp lực động mạch phổi tăng cao có thể do:
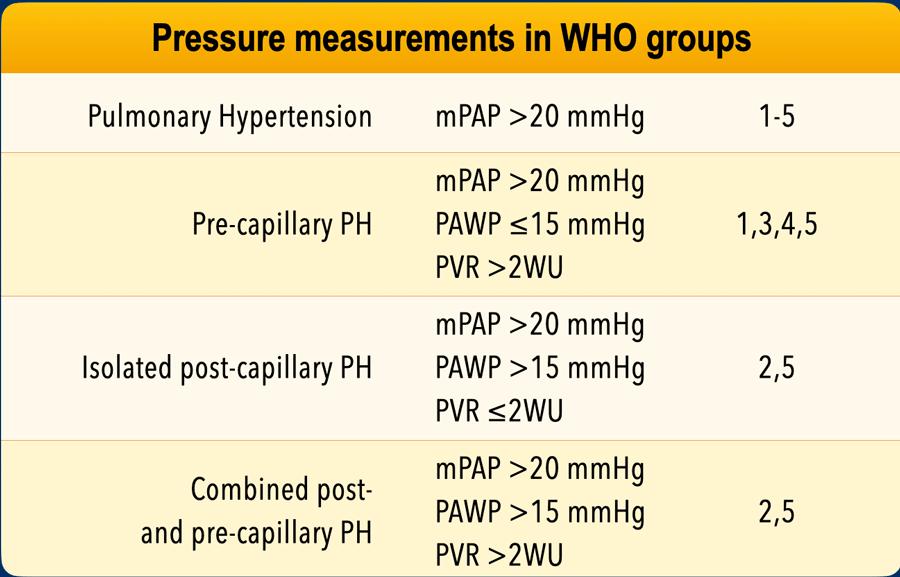
- Tăng áp phổi trước mao mạch
Tăng sức cản mạch máu phổi do tắc nghẽn các mạch máu nhỏ hoặc mất hệ mạch máu phổi hậu quả của thuyên tắc mạn tính. - Tăng áp phổi sau mao mạch
Áp lực tim trái tăng cao do bệnh lý tim trái, dẫn đến tăng áp lực tĩnh mạch và mao mạch phổi.
Áp lực động mạch phổi bít (PAWP)
Còn được gọi là áp lực bít — là một thông số huyết động học quan trọng dùng để ước tính áp lực nhĩ trái, giúp phân biệt tăng áp phổi trước mao mạch và sau mao mạch.
Áp lực bít được đo như sau:
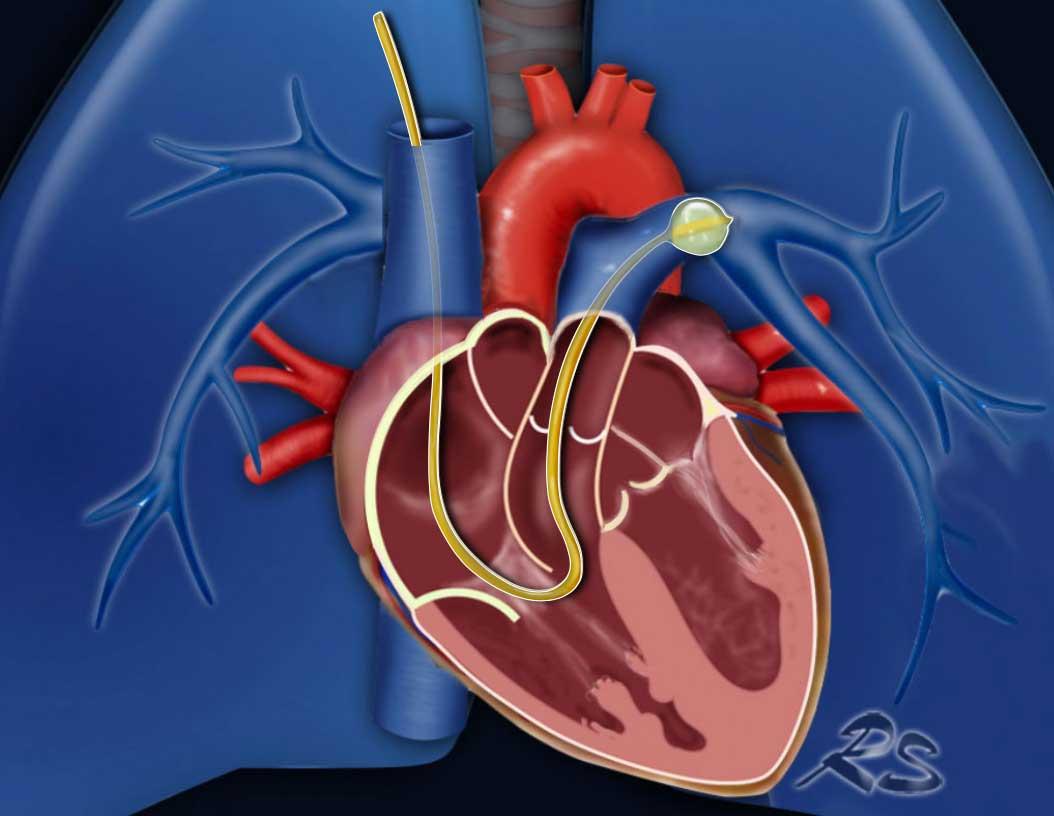
- Trong quá trình thông tim phải, một ống thông (Swan-Ganz) được đưa vào một nhánh động mạch phổi.
- Bóng ở đầu ống thông được bơm phồng để tạm thời làm tắc lòng mạch.
- Thao tác này giúp cô lập áp lực ở phía xa vị trí tắc nghẽn, phản ánh áp lực nhĩ trái do không có van giữa các mao mạch phổi và nhĩ trái. Áp lực bít sẽ cao trong bệnh lý tim trái và thấp trong các nguyên nhân khác gây tăng áp phổi.
Sức cản mạch máu phổi (PVR)
Sức cản mạch máu phổi được biểu thị bằng đơn vị Wood (mmHg x L/phút) và là sức cản mà máu phải vượt qua để lưu thông qua hệ tuần hoàn.
Đây là thông số phản ánh kích thước (đường kính và chiều dài) của hệ mạch máu.
Có thể tính theo công thức: PVR = (mPAP – PAWP) / CO (cung lượng tim).
Các thông số đo áp lực nội mạch qua thông tim phải, cùng với các biểu hiện lâm sàng và hình ảnh học, giúp phân loại tăng áp phổi thành năm nhóm khác nhau theo định nghĩa của Tổ chức Y tế Thế giới (WHO).
Các nhóm WHO
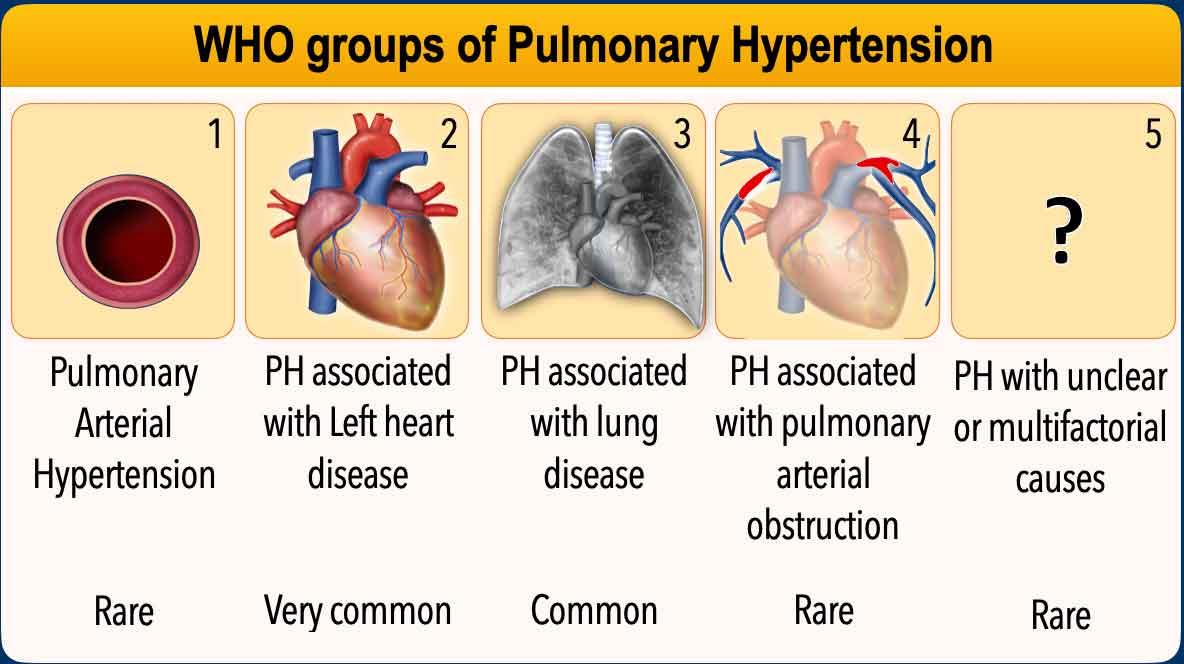
WHO phân loại tăng áp phổi (TAP) thành năm nhóm dựa trên nguyên nhân và cơ chế bệnh sinh.
Nhóm 1 – Tăng áp động mạch phổi (PAH)
Tăng áp phổi do bệnh lý của các động mạch phổi nhỏ nhất, vốn bị hẹp hoặc xơ cứng. Quá trình tái cấu trúc này làm tăng sức cản của hệ mạch máu mà thất phải phải chống lại, cuối cùng dẫn đến suy tim phải. PAH có thể là vô căn, di truyền hoặc liên quan đến các bệnh lý như HIV hay xơ cứng bì hệ thống.
Nhóm 2 – Tăng áp phổi do bệnh lý tim trái
Tăng áp phổi do rối loạn chức năng tim trái xuất phát từ sự suy giảm khả năng xử lý lượng máu hồi lưu từ tĩnh mạch phổi. Hậu quả là áp lực nhĩ trái tăng cao, được truyền ngược thụ động qua các tĩnh mạch và mao mạch phổi, dẫn đến tăng áp lực trong động mạch phổi. Ở giai đoạn tiến triển, có thể xảy ra tái cấu trúc thứ phát hệ mạch máu động mạch phổi, tạo thêm thành phần trước mao mạch trong quá trình bệnh.
Nhóm 3 – Tăng áp phổi do bệnh phổi hoặc thiếu oxy
Tăng áp phổi do bệnh phổi mạn tính và/hoặc thiếu oxy dẫn đến hẹp hoặc tắc nghẽn các động mạch phổi ngoại vi, từ đó làm giảm hệ mạch máu phổi và hệ quả là tăng áp lực mạch máu.
Nhóm 4 – Tăng áp phổi do tắc nghẽn động mạch phổi
Nguyên nhân phổ biến nhất gây tắc nghẽn động mạch là bệnh huyết khối tắc mạch phổi mạn tính. Mặc dù hiếm gặp, thể bệnh này có ý nghĩa quan trọng vì có khả năng chữa khỏi hoàn toàn.
Nhóm 5 – Tăng áp phổi do nguyên nhân không rõ hoặc đa yếu tố
Tăng áp phổi liên quan đến các bệnh lý có cơ chế phức tạp hoặc chưa được làm rõ, chẳng hạn như sarcoidosis, một số rối loạn huyết học, cắt lách, bệnh chuyển hóa và các dị tật tim bẩm sinh phức tạp.
Các thông số đo áp lực
Ở cả năm nhóm WHO, áp lực động mạch phổi trung bình (mPAP) đều trên 20 mmHg.
Ở tất cả các nhóm ngoại trừ tăng áp phổi do bệnh lý tim trái (nhóm 2), áp lực bít (PAWP) sẽ thấp và sức cản mạch máu phổi (PVR) sẽ cao.
Trong tăng áp phổi sau mao mạch đơn thuần do bệnh lý tim trái hoặc nguyên nhân không rõ (nhóm 2 và 5), áp lực bít cao và sức cản mạch máu phổi thấp.
Đôi khi có sự kết hợp giữa tăng áp phổi trước và sau mao mạch với áp lực bít cao và sức cản mạch máu cao.
Tăng áp động mạch phổi
PAH
Tăng áp động mạch phổi (PAH) được phân loại thuộc nhóm 1 theo WHO.
PAH, còn được gọi là tăng áp phổi nguyên phát, là một thể tăng áp phổi do các biến đổi bệnh lý tại các động mạch phổi, khiến thành mạch trở nên dày lên, cứng hơn hoặc hẹp lại.
Hậu quả của bệnh lý động mạch này là tim phải phải hoạt động chống lại sức cản mạch máu phổi tăng cao. Theo thời gian, điều này dẫn đến rối loạn chức năng thất phải và mất khả năng duy trì lưu lượng máu phổi đầy đủ.
PAH có thể là vô căn (IPAH), di truyền (HPAH), hoặc liên quan đến các bệnh lý khác như nhiễm HIV, xơ cứng bì hệ thống, bệnh tim bẩm sinh hoặc PAH có đặc điểm tổn thương tĩnh mạch (PVOD).
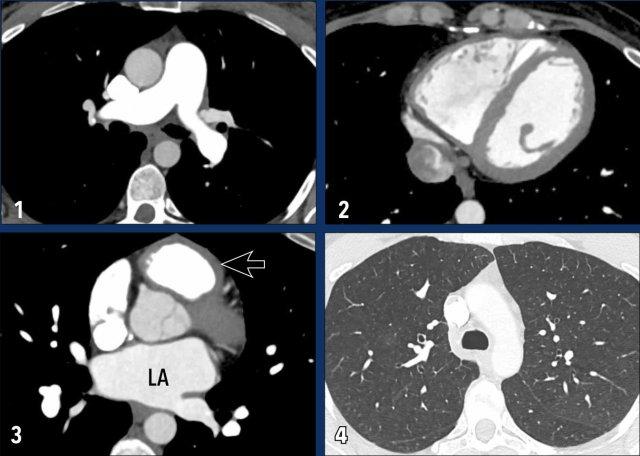
Các hình ảnh này thuộc về một bệnh nhân nữ trẻ tuổi mắc PAH vô căn.
Đặc điểm hình ảnh
- Giãn nhẹ động mạch phổi chính.
- Giãn nhẹ thất phải.
- Dày nhẹ thành đường ra thất phải (mũi tên).
Nhĩ trái có kích thước bình thường. - Nhu mô phổi bình thường.
PVOD
Bệnh tắc nghẽn tĩnh mạch phổi (PVOD) là một phân nhóm hiếm gặp của PAH.
Bệnh được gây ra bởi sự hẹp và tắc nghẽn các tĩnh mạch phổi nhỏ (tiểu tĩnh mạch), khác với các nguyên nhân khác của tăng áp phổi nhóm 1 trong đó các động mạch trước mao mạch là thành phần chủ yếu bị tổn thương.
Sự tắc nghẽn tĩnh mạch dẫn đến tăng áp lực sau mao mạch và tiếp theo là tăng áp động mạch phổi.
Bộ ba dấu hiệu CT kinh điển trong PVOD bao gồm:
- Dày vách liên tiểu thùy dạng trơn nhẵn.
- Đông đặc dạng kính mờ trung tâm tiểu thùy.
- Hạch bạch huyết trung thất và rốn phổi to do ứ trệ bạch huyết mạn tính.
Tăng áp phổi do bệnh tim trái
Tăng áp phổi do bệnh tim trái được xếp vào nhóm 2 theo phân loại của WHO.
Tình trạng này xảy ra khi tim trái không có khả năng tiếp nhận hoặc tống xuất hiệu quả lượng máu trở về từ phổi.
Hệ quả là áp lực được truyền ngược vào tuần hoàn phổi, ban đầu gây tăng áp lực tĩnh mạch phổi và sau đó dẫn đến tăng áp lực động mạch phổi.
Nguyên nhân có thể bao gồm:
- Rối loạn chức năng tâm thu (tức là suy giảm khả năng co bóp của tâm thất trái)
- Rối loạn chức năng tâm trương (tức là giảm khả năng đổ đầy tâm thất do độ cứng của cơ tim hoặc màng ngoài tim)
- Bệnh van tim nặng, đặc biệt là bệnh lý van hai lá hoặc van động mạch chủ.
Do tỷ lệ mắc bệnh tim mạch cao, đây là thể tăng áp phổi phổ biến nhất.
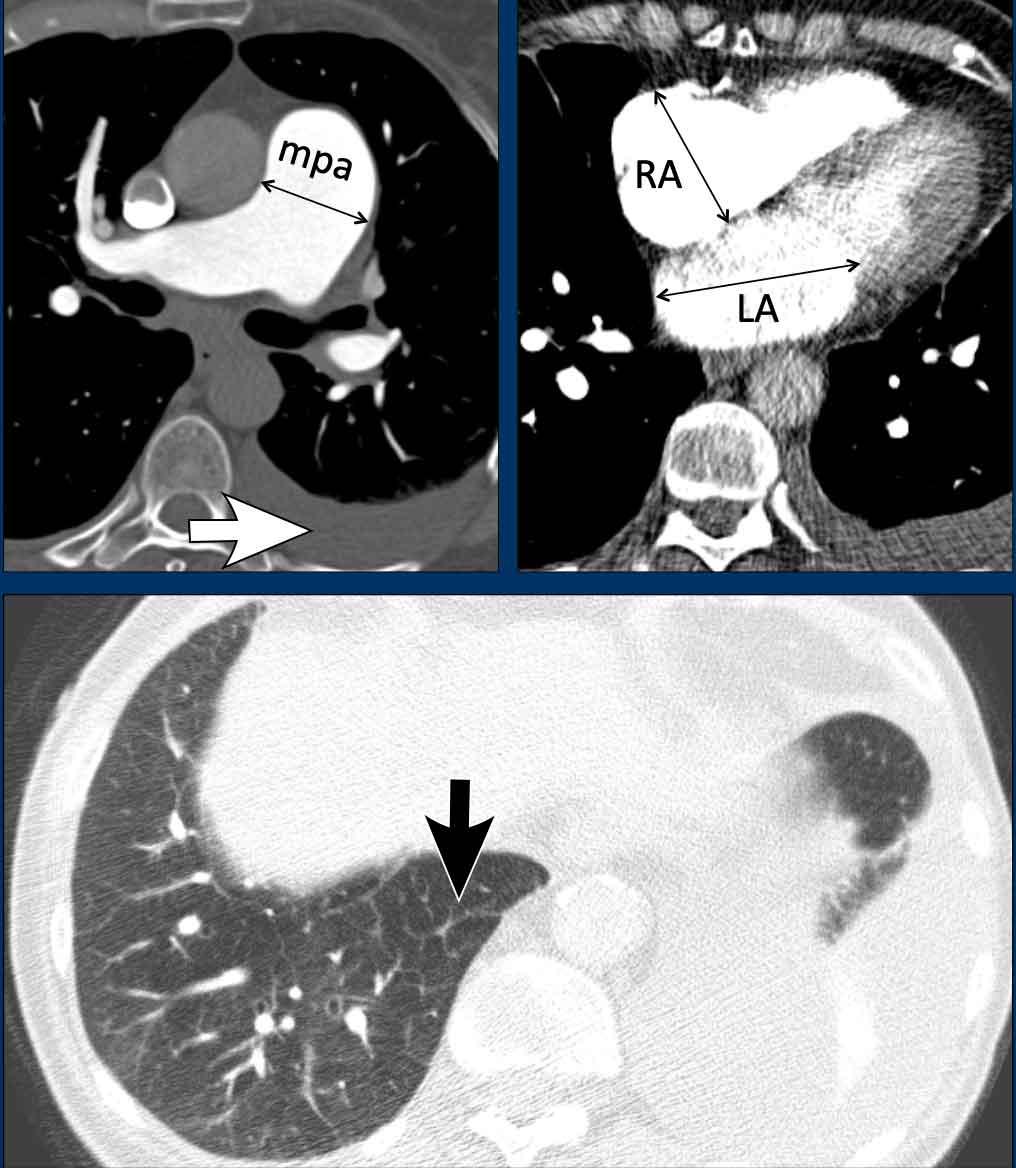
Hình ảnh
Ở bệnh nhân này với bệnh tim trái, các dấu hiệu bao gồm:
- Giãn động mạch phổi chính.
- Giãn nhĩ phải và dày nhẹ cơ tim thất phải.
- Giãn nhĩ trái.
- Tràn dịch màng phổi (mũi tên trắng).
- Dày vách liên tiểu thùy dạng trơn nhẵn (mũi tên đen).
Tăng áp phổi do dị tật tim
Hồi lưu tĩnh mạch phổi bất thường một phần (PAPVR)
Trong hồi lưu tĩnh mạch phổi bất thường một phần, một hoặc nhiều tĩnh mạch phổi đổ về tuần hoàn tĩnh mạch hệ thống một cách bất thường (chủ yếu vào tĩnh mạch chủ trên ở bên phải, và vào tĩnh mạch tay đầu trái ở bên trái), thay vì đổ về nhĩ trái như bình thường.
Tùy thuộc vào thể tích luồng thông, tình trạng tăng tuần hoàn phổi mạn tính do luồng thông này có thể gây tổn thương nội mô, phì đại cơ trơn và xơ hóa mạch máu, cuối cùng dẫn đến tăng sức cản mạch phổi và hình thành tăng áp phổi.
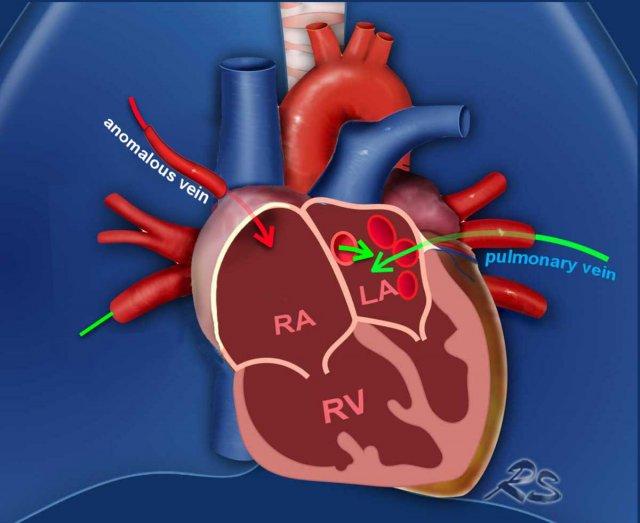
Minh họa
Trong trường hợp này, hầu hết các tĩnh mạch phổi đổ về nhĩ trái theo đường bình thường (mũi tên xanh).
Tuy nhiên, tĩnh mạch phổi thùy trên phổi phải đi theo đường bất thường và đổ qua tĩnh mạch chủ trên vào nhĩ phải thay vì nhĩ trái (mũi tên đỏ).
Hồi lưu tĩnh mạch bất thường này tạo ra luồng thông trái-phải, dẫn đến tình trạng quá tải thể tích của nhĩ phải và thất phải.
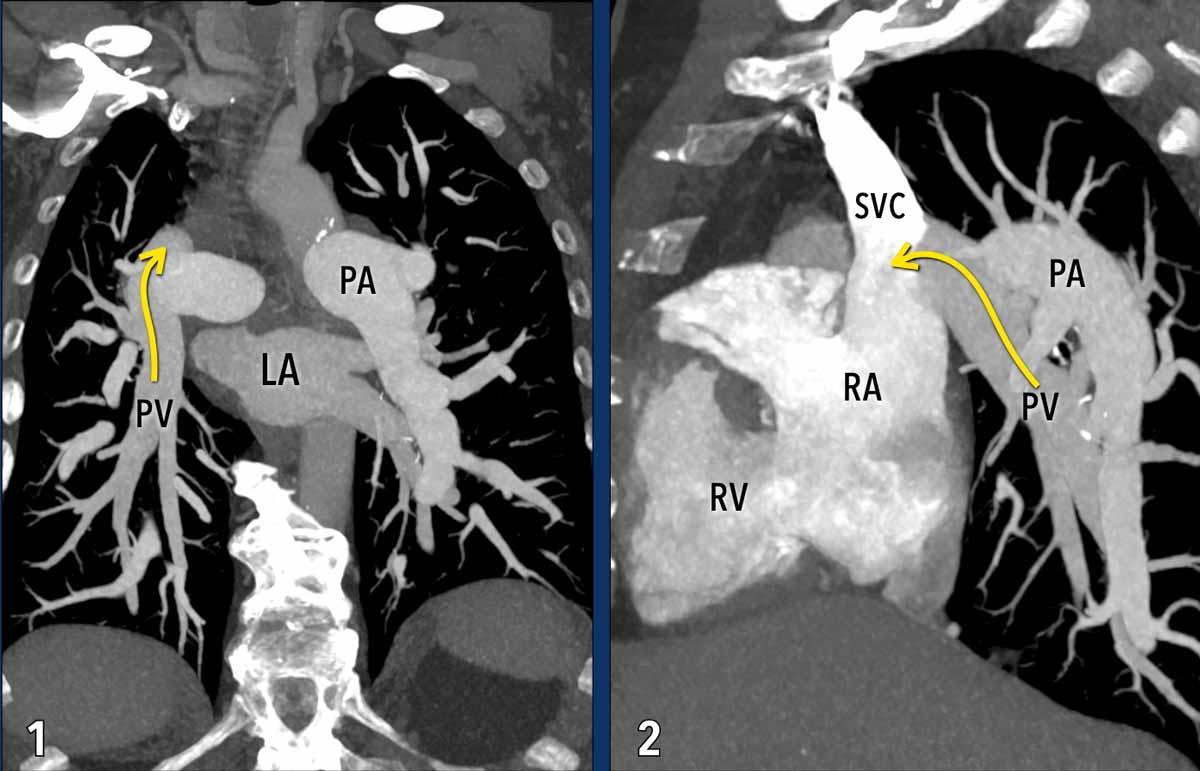
Các hình ảnh này thuộc về một bệnh nhân tăng áp phổi thứ phát do hồi lưu tĩnh mạch phổi bất thường một phần (PAPVR).
Đặc điểm hình ảnh
Các tĩnh mạch phổi thùy dưới phổi phải không kết nối với nhĩ trái (LA) mà thay vào đó đổ vào tĩnh mạch chủ trên (mũi tên).
Lưu ý tình trạng giãn hai bên của các động mạch phổi, phù hợp với tăng áp lực động mạch phổi.
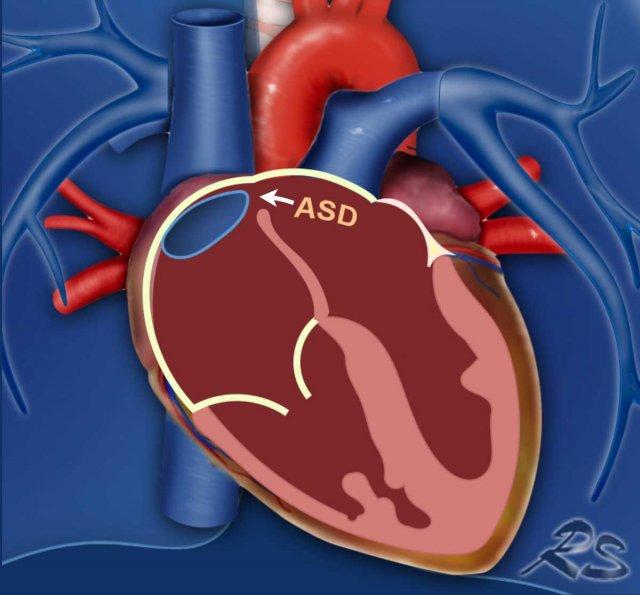
Thông liên nhĩ (ASD)
Trong thông liên nhĩ (ASD), có sự thông thương giữa nhĩ trái và nhĩ phải.
Do áp lực nhĩ trái cao hơn, máu chảy từ nhĩ trái sang nhĩ phải.
Điều này làm tăng thể tích máu ở tim phải và tuần hoàn phổi.
Tình trạng tăng lưu lượng và áp lực mạn tính trong tuần hoàn phổi gây tổn thương nội mô, tái cấu trúc mạch máu và tăng sức cản mạch phổi.
Minh họa
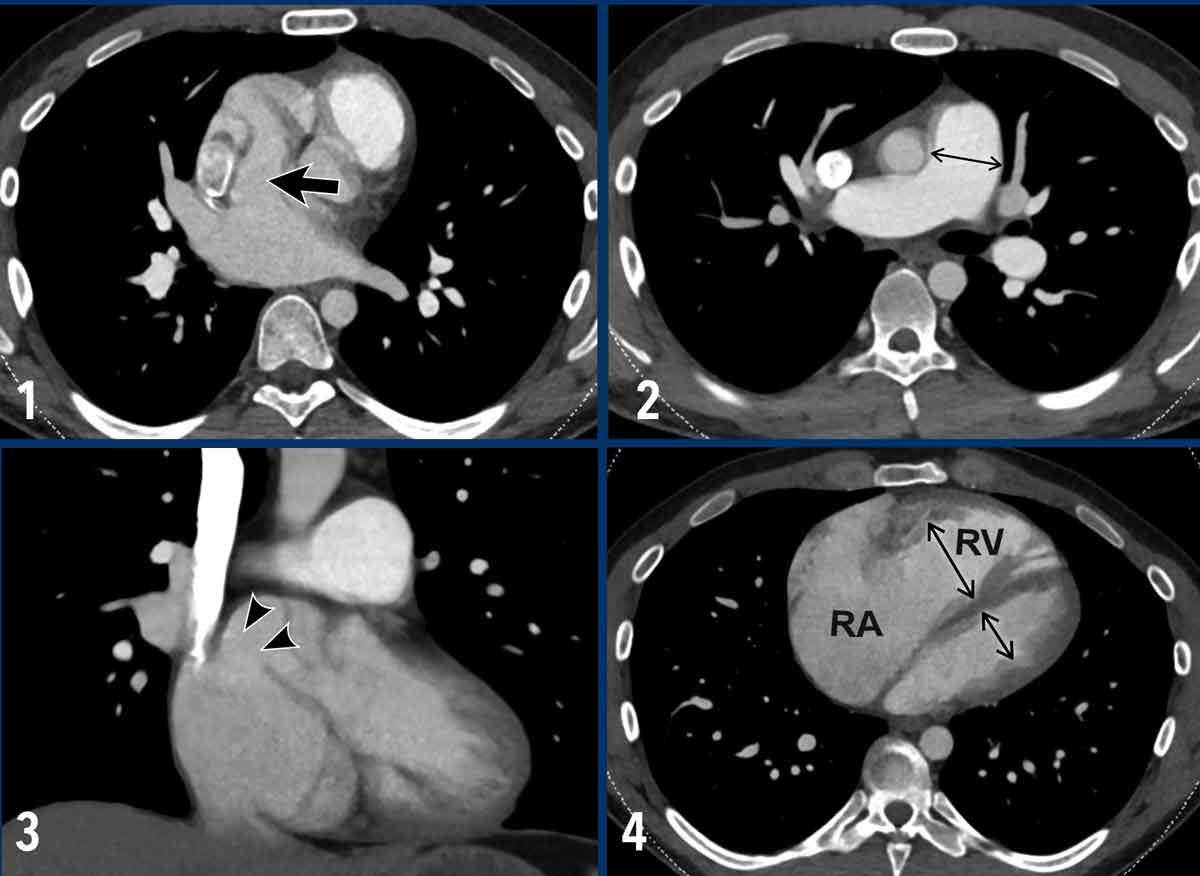
Ví dụ về thông liên nhĩ thể xoang tĩnh mạch phần trên.
Đây là một phân nhóm của ASD, trong đó có sự thông thương bất thường giữa nhĩ trái và ngã ba tĩnh mạch chủ-nhĩ phần trên (mũi tên).
Do phân nhóm ASD này thường đồng tồn tại với PAPVR, cần luôn kiểm tra cả hai tình trạng.
Ví dụ về thông liên nhĩ thể xoang tĩnh mạch phần trên.
Hình ảnh
- Có sự thông thương bất thường giữa nhĩ trái và ngã ba tĩnh mạch chủ-nhĩ phần trên (mũi tên).
- Giãn động mạch phổi.
- Tái tạo mặt phẳng coronal cho thấy sự thông thương bất thường giữa nhĩ trái và ngã ba tĩnh mạch chủ-nhĩ phần trên (đầu mũi tên).
- Giãn nặng nhĩ phải và thất phải do luồng thông trái-phải.
Tăng áp phổi do bệnh lý phổi
Tăng áp phổi thứ phát do bệnh phổi mạn tính và/hoặc tình trạng thiếu oxy được phân loại vào Nhóm 3 theo WHO. Bệnh lý này là hệ quả của cả những thay đổi cấu trúc lẫn chức năng trong hệ mạch máu phổi, xuất phát từ bệnh lý phổi nền. Trong bối cảnh đó, các mạch máu phổi nhỏ có thể bị mất đi hoặc trải qua quá trình co mạch và tái cấu trúc, dẫn đến giảm diện tích giường mạch máu và làm tăng áp lực động mạch phổi.
Các nguyên nhân thường gặp bao gồm bệnh phổi tắc nghẽn mạn tính (COPD) và xơ phổi. Ngưng thở khi ngủ do tắc nghẽn và tình trạng tiếp xúc mạn tính với môi trường thiếu oxy ở vùng núi cao cũng có thể đóng vai trò trong sự phát triển của bệnh.
Hình ảnh
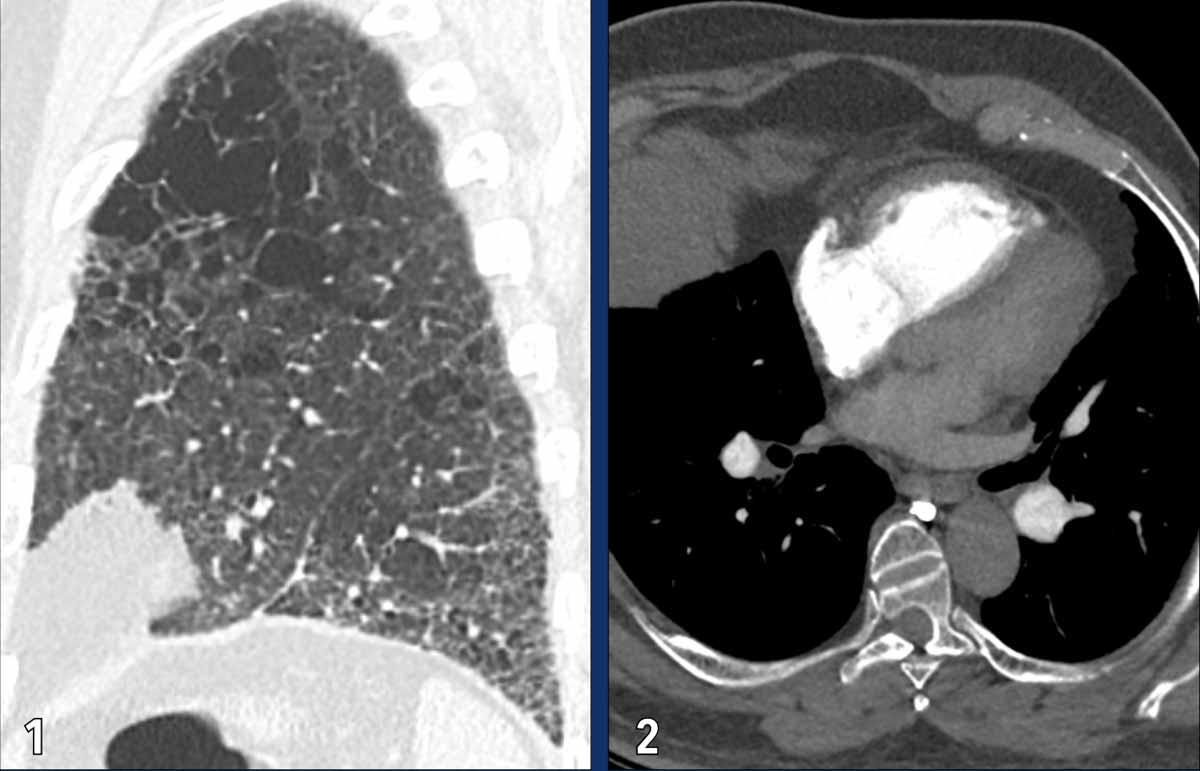
Bệnh nhân này có sự kết hợp giữa
khí phế thũng và xơ phổi.
Tình trạng giãn và phì đại thất phải, cùng với dấu hiệu phẳng vách liên thất là hệ quả của tăng áp phổi.
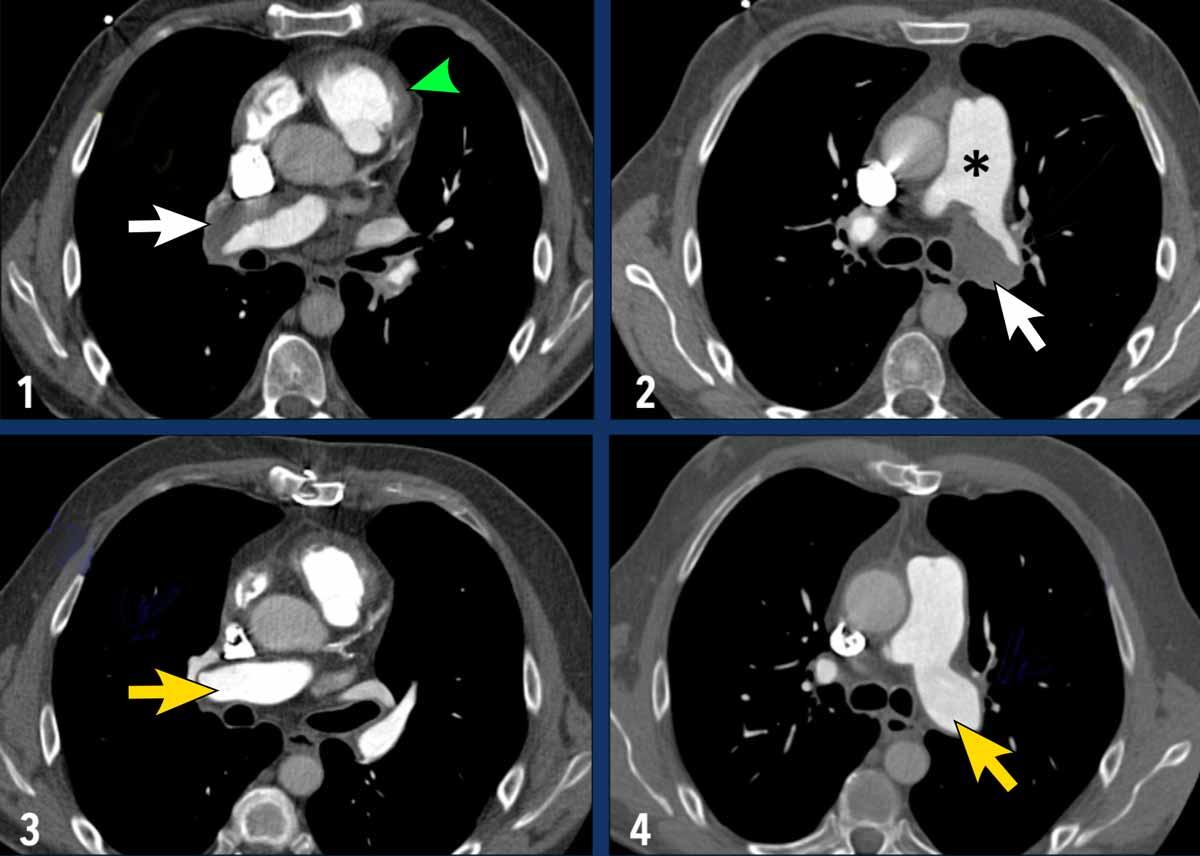
Tăng áp động mạch phổi do huyết khối tắc mạch mạn tính
Bệnh lý phổ biến nhất thuộc nhóm 4 của WHO (tắc nghẽn động mạch phổi) là tăng áp động mạch phổi do huyết khối tắc mạch mạn tính (CTEPH).
CTEPH xảy ra khi huyết khối không được tiêu giải hoàn toàn sau một đợt thuyên tắc phổi cấp tính.
Hậu quả là tình trạng tắc nghẽn huyết khối dai dẳng, xơ hóa mạch máu và tái cấu trúc động mạch, làm suy giảm lưu lượng máu qua phổi và tăng áp lực động mạch phổi.
Do các tắc nghẽn này có thể được điều trị bằng phẫu thuật nội mạc động mạch phổi (PEA) hoặc tạo hình mạch phổi bằng bóng (BPA), CTEPH là thể tăng áp động mạch phổi duy nhất có khả năng chữa khỏi.
Đặc điểm hình ảnh
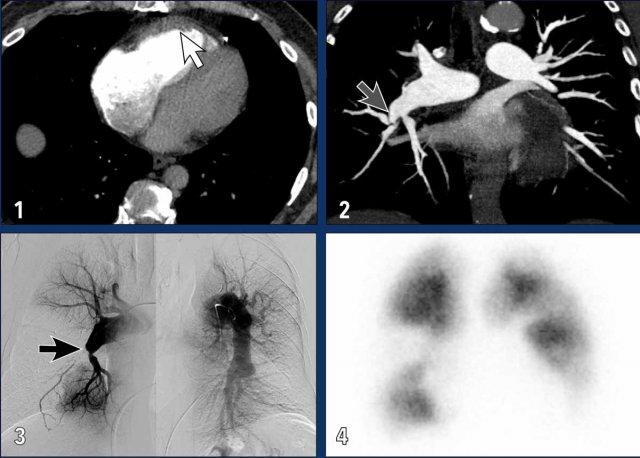
Các hình ảnh này thuộc về bệnh nhân bị CTEPH nặng.
- Giãn nhĩ phải và thất phải kèm phì đại cơ thất phải (mũi tên trắng).
- Dải mô (web) gây hẹp động mạch phổi phân thùy; đây là một trong những đặc điểm của bệnh huyết khối tắc mạch mạn tính (mũi tên xám).
- Hình ảnh chụp mạch phổi cho thấy tắc hoàn toàn (mũi tên đen) và hẹp các động mạch phổi phân thùy, kèm theo các khuyết tưới máu lớn.
- Các khuyết tưới máu hình chêm trên xạ hình tưới máu.
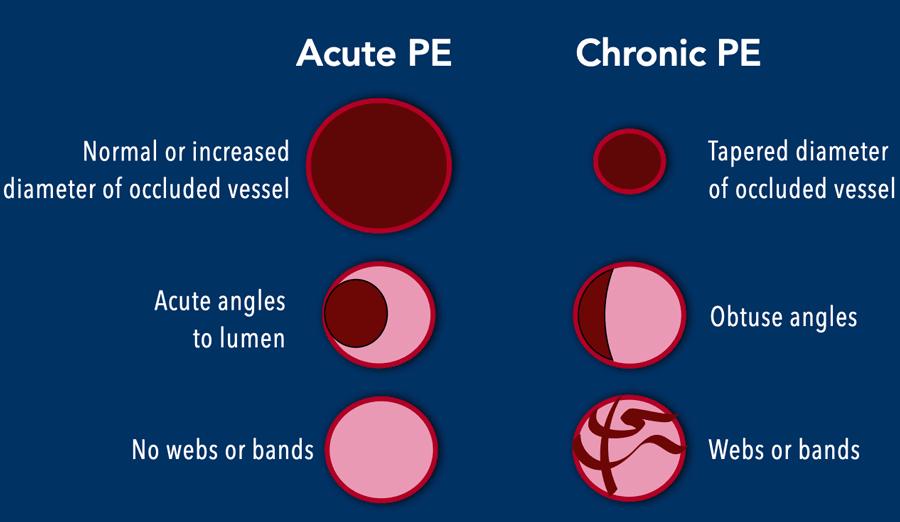
Phân biệt Thuyên tắc Cấp tính và Mạn tính
Khi có hình ảnh thuyên tắc phổi, làm thế nào để phân biệt bệnh cấp tính với bệnh mạn tính?
- Đường kính mạch máu bị tắc trong thuyên tắc phổi cấp tính là bình thường hoặc tăng nhẹ, trong khi trong thuyên tắc phổi mạn tính, các mạch máu bị tắc có hình thuôn nhỏ dần.
- Khuyết thuốc cản quang một phần trong thuyên tắc phổi cấp tính thường tạo góc nhọn với lòng mạch, trong khi góc tù được thấy trong bệnh mạn tính do hình thái huyết khối bám thành mạch.
- Dải và màng nội mạch có thể gặp trong bệnh mạn tính do quá trình tái thông một phần của huyết khối tắc mạch trước đó.
- Giãn động mạch phế quản gợi ý thêm về các bất thường lâu dài trong lưu lượng máu động mạch phổi, với sự huy động tuần hoàn động mạch hệ thống như một nguồn cung cấp thay thế.
Cần lưu ý rằng có thể đồng thời tồn tại hình thái huyết khối hỗn hợp, điều này cần gợi ý đến chẩn đoán thuyên tắc phổi cấp tính trên nền bệnh huyết khối tắc mạch mạn tính có sẵn.
Đây là một phát hiện quan trọng thường bị bỏ sót.
Chụp cắt lớp vi tính mạch máu phổi (CTPA) là phương thức hình ảnh được lựa chọn để chẩn đoán thuyên tắc phổi (PE).
Khi đọc phim CTPA, cần đánh giá các kết quả sau:
- Không có bất thường.
- Không có bằng chứng thuyên tắc phổi, nhưng có bệnh lý khác (tim mạch hoặc ngoài tim mạch) gợi ý nguyên nhân nền của tăng áp động mạch phổi.
- Thuyên tắc phổi cấp tính, có hoặc không có rối loạn huyết động do tắc nghẽn lưu lượng máu.
- Bệnh huyết khối tắc mạch cấp tính trên nền mạn tính.
- Bệnh huyết khối tắc mạch mạn tính (CTED) không có dấu hiệu hình ảnh của tăng áp động mạch phổi.
- CTED có dấu hiệu hình ảnh của tăng áp động mạch phổi (gợi ý CTEPH).
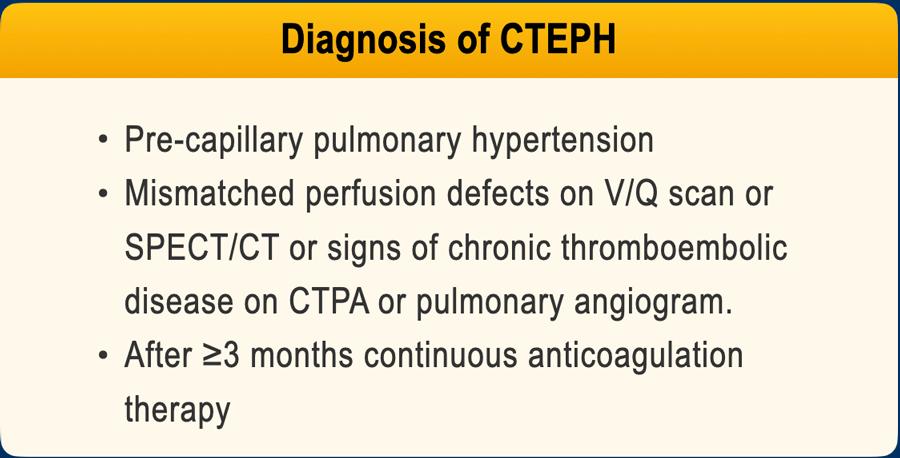
Chẩn đoán CTEPH
Để chẩn đoán xác định CTEPH, cần có các tiêu chí sau:
- Hình ảnh CT phù hợp với bệnh huyết khối tắc mạch mạn tính.
- Các số đo nội mạch xác nhận sự hiện diện của tăng áp động mạch phổi trước mao mạch.
- Khuyết tưới máu không tương xứng trên xạ hình thông khí/tưới máu (V/Q) hoặc hình ảnh tưới máu SPECT/CT.
- Tiền sử điều trị chống đông liên tục ít nhất 3 tháng.
Tái cấu trúc tim trong thuyên tắc phổi
Đánh giá tình trạng tái cấu trúc thất phải có thể giúp phân biệt thuyên tắc cấp tính và mạn tính.
Dưới đây là hai ví dụ về bệnh nhân thuyên tắc phổi có tái cấu trúc tim.
Hình ảnh
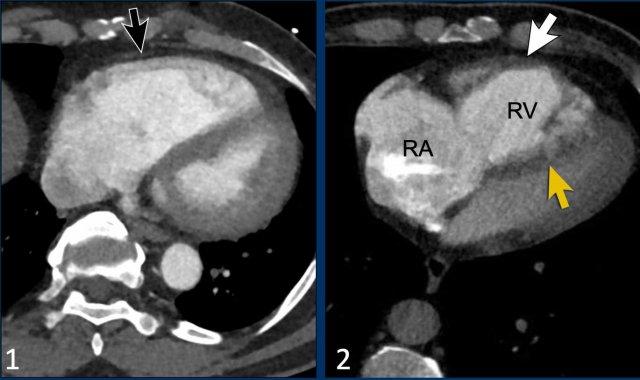
- Có giãn thất phải với vách liên thất bị dẹt, nhưng không có bằng chứng phì đại thành thất phải (mũi tên đen), phù hợp với tình trạng tăng hậu tải thất phải cấp tính.
Hình ảnh này có thể gặp ở bệnh nhân thuyên tắc phổi cấp tính. - Ngược lại, ở bệnh nhân này có giãn thất phải và nhĩ phải kèm vách liên thất bị dẹt, đi kèm với dày thành thất phải (mũi tên trắng).
Điều này gợi ý tình trạng quá tải áp lực mạn tính và là dấu hiệu của tăng áp động mạch phổi lâu dài.
Hình ảnh này có thể gặp ở bệnh nhân tăng áp động mạch phổi do huyết khối tắc mạch mạn tính.
Phì đại động mạch phế quản trong CTEPH
Giãn động mạch phế quản gợi ý thêm về các bất thường lâu dài trong lưu lượng máu động mạch phổi, với sự huy động tuần hoàn động mạch hệ thống như một nguồn tưới máu phổi thay thế.
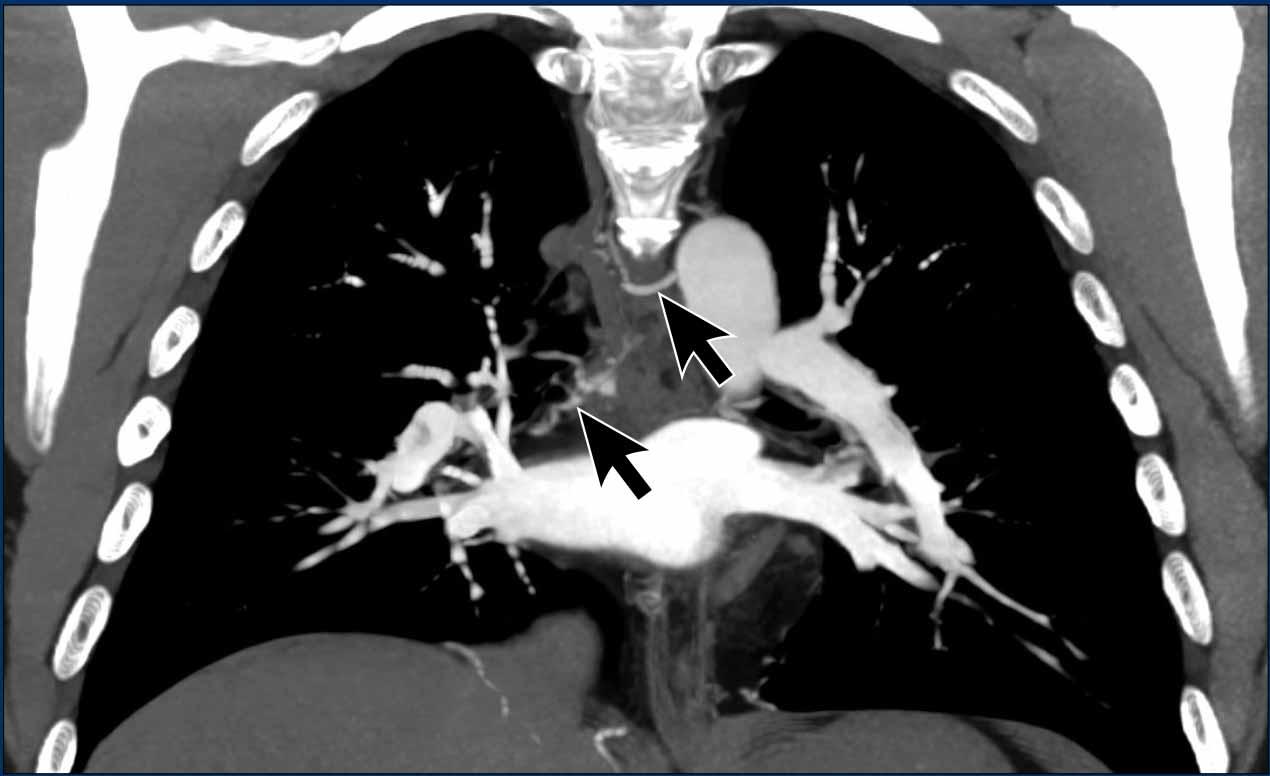
Hình ảnh
Giãn các động mạch phế quản (mũi tên) ở bệnh nhân tăng áp động mạch phổi.
Lưu ý các động mạch phổi giãn rộng.
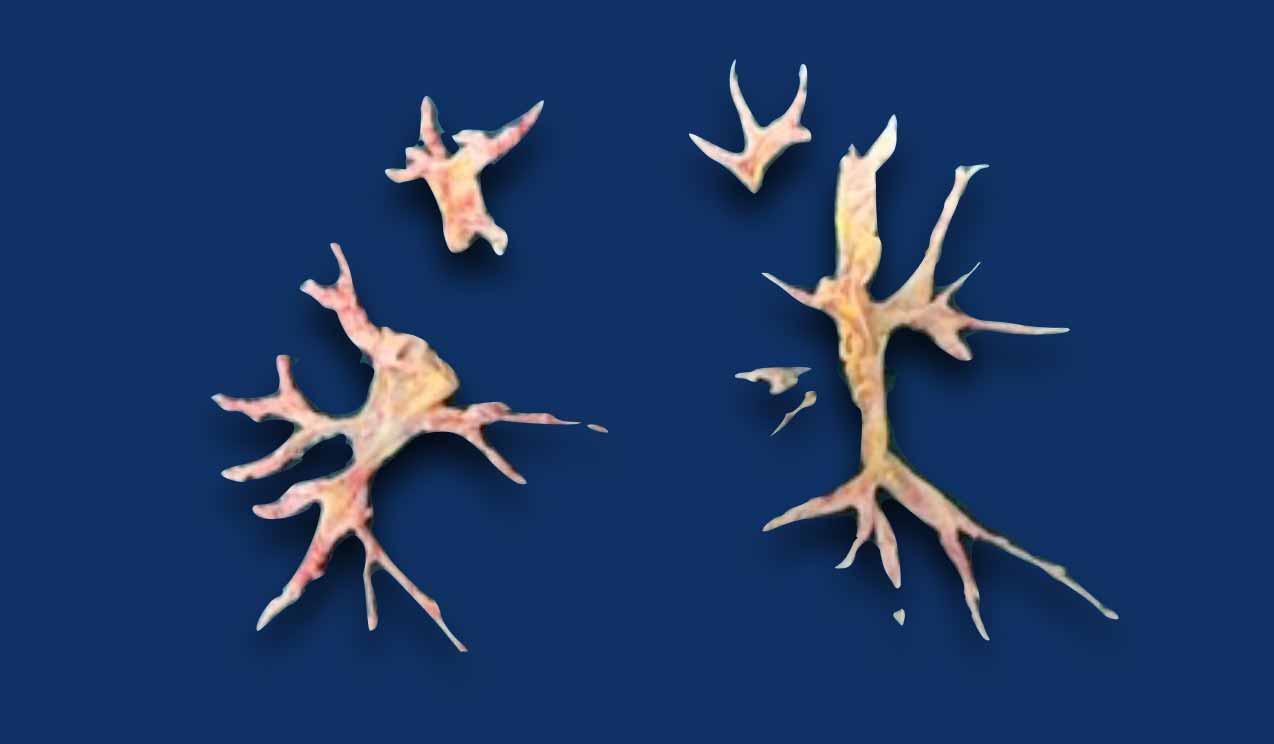
Phẫu thuật nội mạc động mạch phổi (PEA)
Phẫu thuật nội mạc động mạch phổi điều trị CTEPH là một thủ thuật phẫu thuật đòi hỏi kỹ thuật cao – được thực hiện dưới tuần hoàn ngoài cơ thể và ngừng tuần hoàn hạ thân nhiệt sâu – nhằm lấy bỏ vật liệu huyết khối tắc mạch đã tổ chức hóa khỏi các động mạch phổi.
Hình ảnh
- Trước phẫu thuật nội mạc (Hình 1-2): vật liệu huyết khối bám thành mạch được thấy ở cả động mạch phổi phải và trái (mũi tên trắng). Ngoài ra còn có giãn đáng kể thân động mạch phổi chính (dấu hoa thị) và phì đại thành đường ra thất phải (đầu mũi tên xanh lá).
- Sau phẫu thuật nội mạc (Hình 3-4): Các động mạch phổi hai bên đã được làm sạch vật liệu huyết khối.
Đây là vật liệu huyết khối đã tổ chức hóa được lấy bỏ từ cả động mạch phổi phải và trái, bao gồm các nhánh phân thùy.
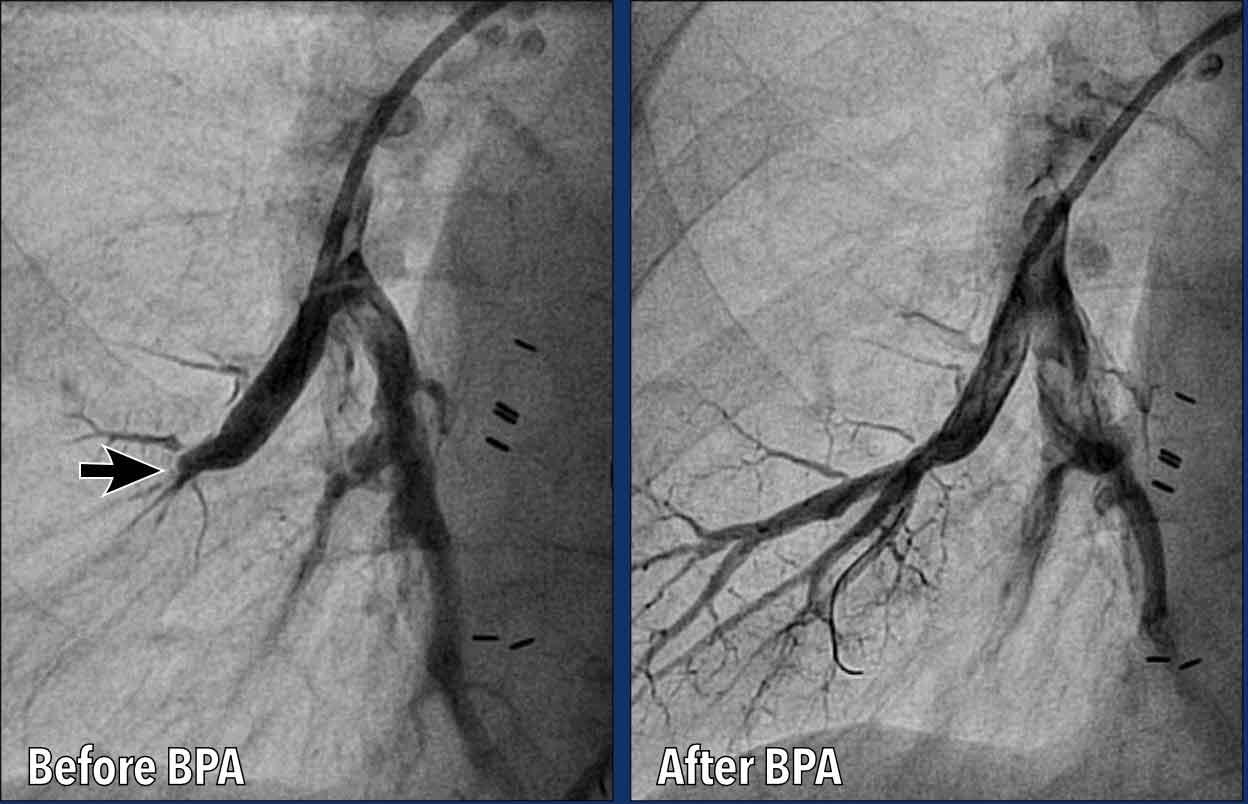
Tạo hình mạch phổi bằng bóng (BPA)
Tạo hình mạch phổi bằng bóng (BPA) là một thủ thuật can thiệp qua catheter được sử dụng để điều trị CTEPH.
BPA là một phương pháp thay thế ít xâm lấn so với phẫu thuật, dành cho các bệnh nhân:
- CTEPH không thể phẫu thuật (ví dụ: bệnh ở vị trí xa không tiếp cận được bằng phẫu thuật).
- Nguy cơ phẫu thuật cao.
- Tăng áp động mạch phổi tồn dư sau phẫu thuật nội mạc động mạch phổi (PEA).
Hình ảnh
Trước BPA có hình ảnh thuôn nhỏ cấp tính và tắc nghẽn động mạch phổi phân thùy đáy của thùy dưới phổi phải.
Sau BPA, động mạch thông thoáng, với lưu lượng máu được phục hồi vào các động mạch phân thùy.
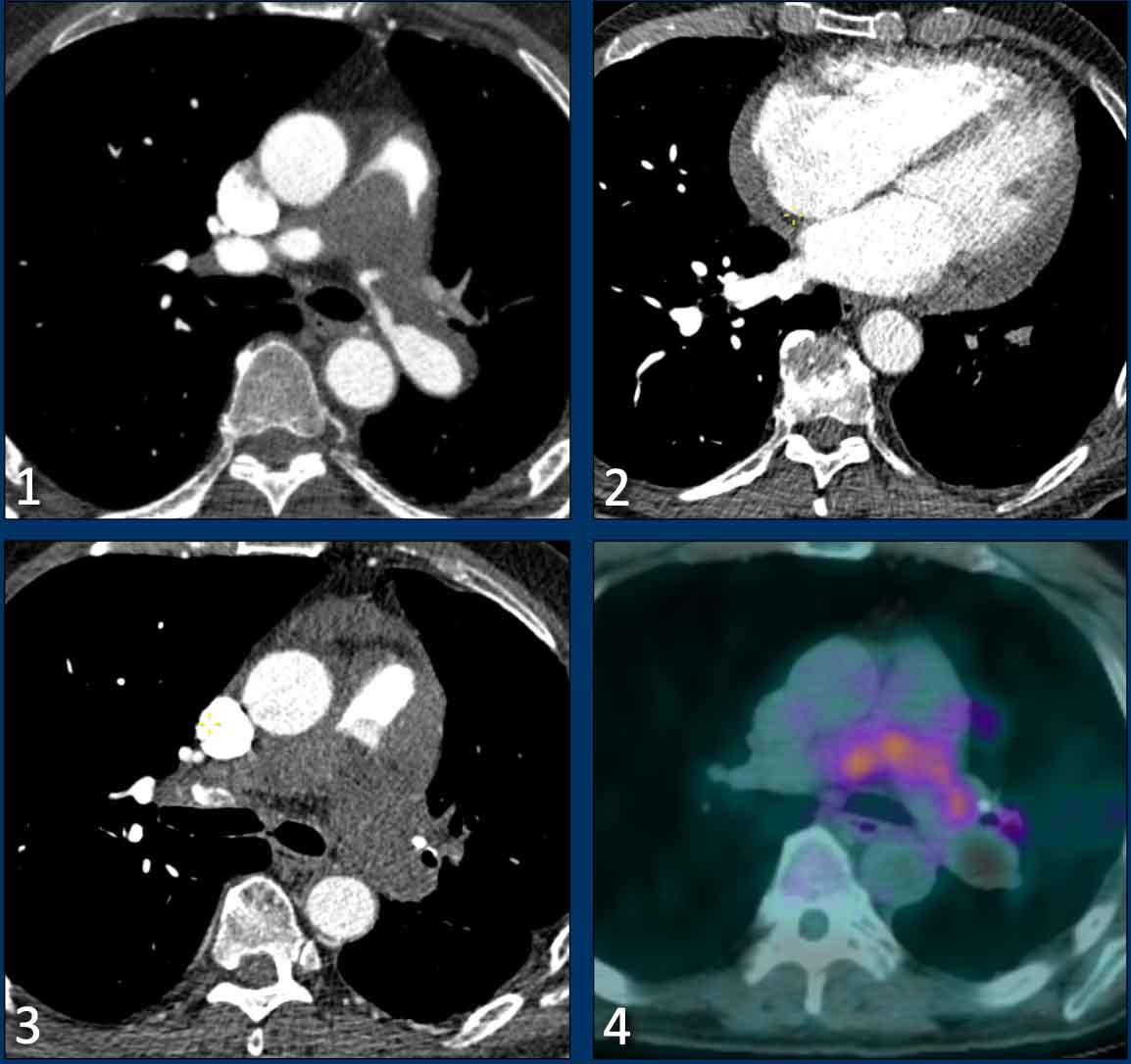
Sarcôm động mạch phổi
Chẩn đoán phân biệt quan trọng nhất với bệnh huyết khối tắc mạch mạn tính là sarcôm động mạch phổi, một khối u ác tính nguyên phát hiếm gặp xuất phát từ thành mạch.
Bệnh thường biểu hiện là khuyết thuốc cản quang trung tâm trong lòng động mạch phổi và ban đầu có thể bị nhầm lẫn với huyết khối.
Mặc dù có thể có các dấu hiệu tắc nghẽn lưu lượng máu và căng thẳng tim phải, phì đại thất phải thường vắng mặt do khối u tiến triển nhanh.
Các đặc điểm hình ảnh gợi ý sarcôm động mạch phổi bao gồm:
- Khối nội mạch dạng giãn rộng, có thể có thành phần xâm lấn ngoài mạch.
- Xâm lấn van động mạch phổi và/hoặc đường ra thất phải.
- Vắng mặt các dấu hiệu phụ của bệnh huyết khối tắc mạch mạn tính.
- Ngấm thuốc tương phản sau khi tiêm thuốc cản quang.
- Tăng hấp thu FDG trên PET (thường gặp, nhưng có thể thấp hoặc không có).
- Tăng kích thước mặc dù đang điều trị chống đông.
Hình ảnh
- Có khuyết thuốc cản quang lớn trong lòng các động mạch phổi trung tâm.
- Đáng chú ý, không có phì đại hay giãn thất phải rõ ràng.
- Tăng kích thước tiến triển mặc dù đang điều trị chống đông.
- Hoạt tính chuyển hóa trên hình ảnh FDG-PET.
Kết luận
Tăng áp động mạch phổi (PH) là một bệnh lý tương đối hiếm gặp nhưng rất quan trọng. Do các dấu hiệu ban đầu của PH có thể xuất hiện tình cờ trên hình ảnh, các bác sĩ chẩn đoán hình ảnh đóng vai trò then chốt trong việc nhận biết tình trạng này. Hình thái huyết khối trong bệnh huyết khối tắc mạch và tái cấu trúc tim là những dấu hiệu hình ảnh quan trọng. Nhận diện các dấu hiệu này có thể giúp chẩn đoán CTEPH, thể tăng áp động mạch phổi duy nhất có khả năng chữa khỏi.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Giáo sư Frank Smithuis điều hành – ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấn vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà.