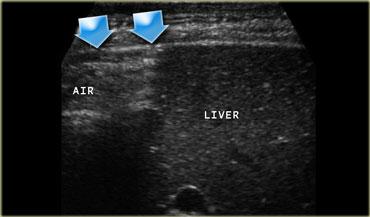
Siêu âm trong bụng cấp
Chụp cắt lớp vi tính đa dãy đầu thu (Multi-slice CT) ngày càng thay thế siêu âm trong việc đánh giá bệnh nhân đau bụng cấp tính.
Tuy nhiên, siêu âm vẫn có những ưu điểm riêng biệt.
Bài tổng quan này sẽ tập trung vào:
- Ưu điểm của siêu âm so với CT
- Kỹ thuật siêu âm
- Ứng dụng siêu âm trong bệnh lý bụng cấp
- Các bẫy chẩn đoán trong viêm ruột thừa
Để góp ý và nhận xét thêm: j.puylaert@gmail.com
Giới thiệu
Tại sao cần thực hiện siêu âm khi đã có CT?
Các ưu điểm đặc thù của siêu âm
- Siêu âm không sử dụng bức xạ ion hóa, điều này có ý nghĩa quan trọng đối với bệnh nhân trẻ tuổi và phụ nữ mang thai (5).
-
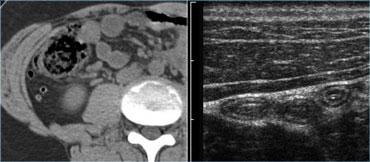
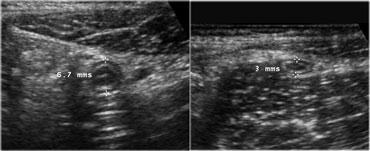
Độ phân giải không gian của hình ảnh siêu âm tần số cao cao hơn so với hình ảnh CT (Hình).
Điều này chỉ đúng khi đầu dò có thể tiếp cận gần cơ quan đích, đòi hỏi bệnh nhân phải gầy hoặc sử dụng kỹ thuật ép dần có kiểm soát.
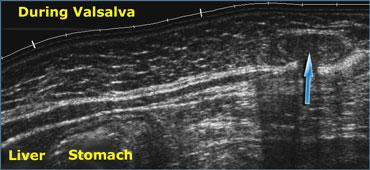
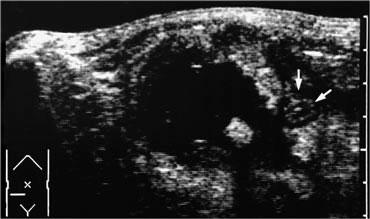
Siêu âm thời gian thực cho phép quan sát các tác động của nghiệm pháp Valsalva. Mỡ trong ổ bụng bị đẩy vào thành bụng (mũi tên) qua một thoát vị thượng vị.
Các ưu điểm đặc thù của siêu âm (2)
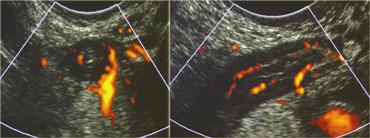
- Khả năng hiển thị động, thời gian thực của siêu âm là đặc tính độc đáo không thể thay thế. Siêu âm có thể quan sát chuyển động của thai nhi, nhu động ruột và cả tình trạng mất nhu động như trong liệt ruột.
Siêu âm có thể trực tiếp hiển thị dòng chảy máu và nhịp đập mạch, đồng thời cũng có thể đánh giá các tác động của hô hấp, nghiệm pháp Valsalva, trọng lực và lực ép.
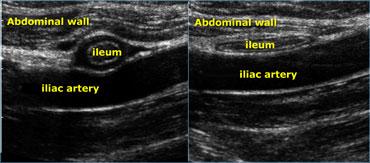
Siêu âm thời gian thực cho phép quan sát tác động của lực ép. So sánh hồi tràng bình thường đang co (trái) với hồi tràng giãn, xẹp ở cùng bệnh nhân vài giây sau (phải)
- Đặc điểm sau đặc biệt hữu ích để đánh giá xem các cơ quan hoặc mô có mềm mại hay cứng chắc hay không.
Siêu âm thời gian thực cho phép quan sát tác động của lực ép.
Ở ngoài cùng bên trái là hồi tràng bình thường đang co và bên cạnh là hồi tràng giãn, xẹp vài giây sau đó.
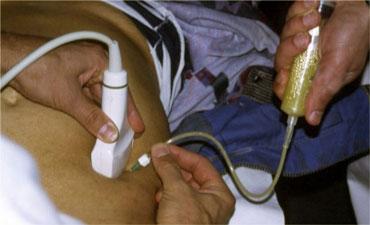
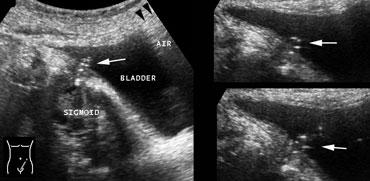
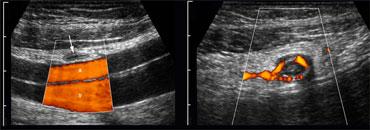
Chọc hút dịch trong ổ bụng dưới hướng dẫn siêu âm xác định tính chất mủ của dịch ở bệnh nhân viêm ruột thừa thủng.
Các ưu điểm đặc thù của siêu âm (3)
- Ưu điểm của siêu âm so với CT là cho phép tương quan chính xác các phát hiện trên siêu âm với vùng đau tối đa hoặc với một khối có thể sờ thấy.
- Một ưu điểm khác của siêu âm là tính cơ động và linh hoạt: có thể thực hiện tại Khoa Cấp cứu, Đơn vị Hồi sức tích cực và Phòng mổ, và với thế hệ máy siêu âm cầm tay nhỏ gọn, chạy pin hiện nay, thực tế có thể thực hiện ở bất kỳ đâu.
- Hơn nữa, trong trường hợp có dịch trong ổ bụng, chọc hút dưới hướng dẫn siêu âm là phương pháp an toàn và nhanh chóng để xác định bản chất dịch là máu, mủ, mật, amylase, dịch dạ dày, v.v. (Hình).
-
Khám siêu âm cho phép một hình thức giao tiếp tự nhiên và trực tiếp với bệnh nhân.
Thông tin do bệnh nhân cung cấp có thể dẫn đến việc tìm kiếm có định hướng một phát hiện siêu âm cụ thể, trong khi ngược lại, một số phát hiện trên siêu âm có thể dẫn đến một câu hỏi cụ thể đặt ra cho bệnh nhân.
Khía cạnh tương tác này có lẽ là bí quyết lớn nhất của một cuộc khám siêu âm thành công. Khi được thực hiện theo cách này, siêu âm không chỉ đơn thuần là mô tả hình ảnh các tạng trong ổ bụng.
Trong quá trình khám, có thể tương quan các phát hiện trên siêu âm với dữ liệu lâm sàng, kết quả xét nghiệm, các nghiên cứu hình ảnh khác và thông tin do bệnh nhân cung cấp.
Bằng cách đó, danh sách dài các chẩn đoán phân biệt có thể sẽ liên tục được thu hẹp cho đến khi xác lập được chẩn đoán xác định, hoặc ít nhất là định hướng cho các nghiên cứu hình ảnh tiếp theo.
Điểm đau tối đa và một khối có thể sờ thấy được tương quan với các phát hiện trên siêu âm, và trong trường hợp có dịch tự do, có thể thực hiện chọc hút dưới hướng dẫn siêu âm (Hình).
Ai thực hiện khám siêu âm?
Trên toàn thế giới, có sự khác biệt lớn về người thực hiện khám siêu âm bụng cấp. Siêu âm được thực hiện bởi kỹ thuật viên, bác sĩ chẩn đoán hình ảnh tổng quát, bác sĩ chẩn đoán hình ảnh chuyên về siêu âm, bác sĩ chẩn đoán hình ảnh bụng, và các loại bác sĩ lâm sàng khác nhau, bác sĩ tiết niệu, bác sĩ phụ khoa và thậm chí bác sĩ đa khoa.
Cuộc khám siêu âm được thực hiện như mô tả ở trên đòi hỏi người thực hiện phải có nền tảng y khoa vững chắc, am hiểu tất cả các nguyên nhân có thể gây bệnh (tiết niệu, phụ khoa, tiêu hóa, mạch máu, v.v.), và có chuyên môn sâu về cả siêu âm lẫn CT, chọc hút dưới hướng dẫn hình ảnh và các phương thức chẩn đoán hình ảnh khác.
Không còn nghi ngờ gì nữa, người đáp ứng tốt nhất các điều kiện này là bác sĩ chẩn đoán hình ảnh, và tốt nhất là bác sĩ chẩn đoán hình ảnh có chuyên môn đặc biệt về siêu âm và CT bụng.
Các lợi thế bổ sung của việc tập trung tất cả các cuộc khám siêu âm bụng chẩn đoán ban đầu trong Khoa Chẩn đoán Hình ảnh là rõ ràng: Điều này đảm bảo hình ảnh tích hợp, chất lượng ổn định, phủ sóng liên tục 24/7, tính liên tục, lưu trữ tập trung và phân loại bệnh nhân có triệu chứng bụng một cách chính xác và kịp thời (6).
Kỹ Thuật Siêu Âm
Hồi tràng và ruột thừa bình thường trong khi ép. Thể trạng gầy của bệnh nhân và việc áp dụng kỹ thuật ép cho phép sử dụng đầu dò 13,5 MHz với chất lượng hình ảnh cao.
Khám siêu âm ở bệnh nhân đau bụng cấp đòi hỏi kỹ thuật ép phân độ đặc hiệu.
Bằng cách này, lớp mỡ và các quai ruột được đẩy dạt hoặc bị ép xẹp.
Điều này giúp loại bỏ ảnh hưởng gây nhiễu của hơi trong lòng ruột và rút ngắn khoảng cách từ đầu dò đến ruột thừa, cho phép sử dụng đầu dò tần số cao với chất lượng hình ảnh tốt hơn (Hình).
Kỹ thuật này cũng cho phép đánh giá độ cứng của một cấu trúc thông qua phản ứng của nó khi bị ép. Để tránh gây đau, cần áp lực ép từ từ và nhẹ nhàng, tương tự như thao tác sờ nắn bụng kinh điển.
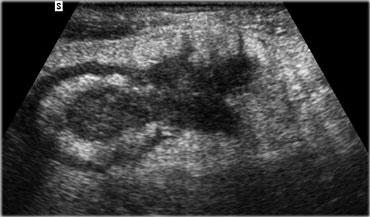
Ruột thừa viêm cấp ở vị trí sâu trong tiểu khung. Ruột thừa chỉ có thể được quan sát với sự hỗ trợ của đầu dò âm đạo.
Toàn bộ ổ bụng được khảo sát để loại trừ bệnh lý của túi mật, tụy, thận, động mạch chủ, dạ dày, ruột non, ruột già, ruột thừa, tử cung và buồng trứng.
Bàng quang chứa nước tiểu ở mức độ vừa phải giúp quan sát tốt hơn đoạn niệu quản xa, tử cung và buồng trứng ở phụ nữ; tuy nhiên, bàng quang quá căng đầy sẽ cản trở việc thực hiện kỹ thuật ép phân độ đúng cách.
Siêu âm qua đường âm đạo có thể được sử dụng cho các bệnh lý phụ khoa, nhưng cũng áp dụng được cho viêm ruột thừa vùng tiểu khung, viêm túi thừa và áp-xe túi cùng Douglas.
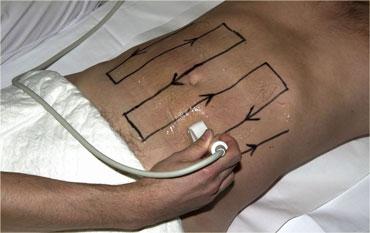
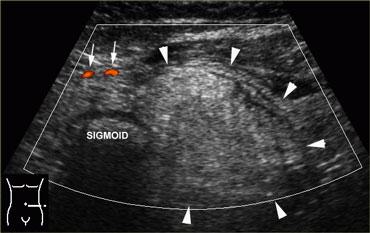
Khoang phúc mạc được khảo sát tầm soát bệnh lý ruột bằng năm đến sáu đường quét thẳng đứng, chồng lấp nhau, sử dụng đầu dò tần số cao có diện tiếp xúc rộng.
Chúng tôi gọi phương pháp này là ‘cắt cỏ’ (Hình).
Hình thức tầm soát này được thực hiện thuận lợi hơn khi dùng gel siêu âm dạng lỏng mỏng.
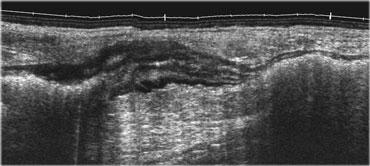
Bệnh lý ruột thường dễ nhận thấy, do đoạn ruột bệnh lý và xẹp lòng có thành dày và giảm âm, tương phản rõ rệt với tổ chức mỡ xung quanh tăng âm.
Bên trái là hình ảnh bệnh nhân viêm đại tràng từng đoạn do bệnh Crohn.
Đoạn ruột bệnh lý được phát hiện dễ dàng bằng kỹ thuật ‘cắt cỏ’.
Viêm Ruột Thừa
TRÁI: Ruột thừa bình thường có kích thước nhỏ, có thể đè xẹp, không có tín hiệu Doppler và không được bao quanh bởi lớp mỡ viêm. PHẢI: Ruột thừa viêm có kích thước lớn, không thể đè xẹp và tăng sinh mạch máu, được bao quanh bởi mô tăng âm, không thể đè xẹp, đại diện cho mạc treo ruột thừa nhiều mỡ
Viêm ruột thừa cấp là cấp cứu ngoại khoa ổ bụng thường gặp nhất ở các nước phương Tây.
Chẩn đoán có thể dễ dàng nhưng cũng có thể rất khó khăn.
Chẩn đoán lâm sàng viêm ruột thừa thường bị chẩn đoán sai cũng nhiều như bị bỏ sót ban đầu, dẫn đến phẫu thuật không cần thiết hoặc trì hoãn điều trị không hợp lý.
Sử dụng siêu âm, có thể xác nhận viêm ruột thừa bằng cách quan sát trực tiếp ruột thừa viêm (thành công trong 90% trường hợp) hoặc loại trừ viêm ruột thừa, bằng cách quan sát ruột thừa bình thường (thành công trong 50% trường hợp) hoặc bằng cách chứng minh một tình trạng bệnh lý khác (có thể thực hiện trong 20% trường hợp).
Điều này có nghĩa là sẽ luôn có một nhóm bệnh nhân khá lớn mà kết quả siêu âm không rõ ràng, đòi hỏi phải thực hiện thêm các xét nghiệm bổ sung.
Một điều thuận lợi là hầu hết bệnh nhân trong nhóm này đều béo phì, và do đó phù hợp để chụp CT.
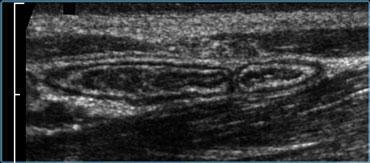
Ruột thừa bình thường
Ruột thừa bình thường có hình ảnh là một cấu trúc nhỏ, dễ đè xẹp, có các lớp đồng tâm, di động, tận cùng mù, hình ống dài như xúc xích.
Đường kính lên đến 7mm được coi là bình thường.
Ruột thừa bình thường có thể di động, lòng ruột có thể xẹp, nhưng cũng có thể chứa khí hoặc một ít chất phân, và hiếm khi chứa một ít dịch (6).
Doppler năng lượng cho thấy tín hiệu mạch máu thưa thớt hoặc không có, và không có lớp mỡ viêm tăng âm, không thể đè xẹp xung quanh ruột thừa.
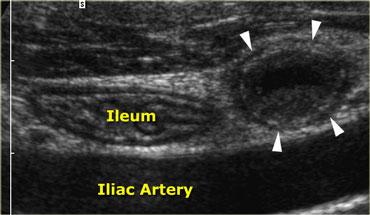
Viêm ruột thừa cấp. Ruột thừa viêm không thể đè xẹp (đầu mũi tên) nằm cạnh hồi tràng bình thường có thể đè xẹp tốt. Lòng ruột thừa giãn với đường kính 11x13mm. Lưu ý hình ảnh mức dịch-cặn bên trong lòng ruột thừa.
Viêm ruột thừa
Hình ảnh điển hình của ruột thừa viêm là một cấu trúc hình ống dài như xúc xích, có các lớp đồng tâm, không thể đè xẹp, được xác định ở vị trí cố định tại điểm đau tối đa (Hình).
Đường kính tối đa trung bình là 9mm với biên độ dao động từ 7 đến 17mm. Trong 30% trường hợp, sỏi phân (fecolith) trong lòng ruột thừa được tìm thấy gây tắc nghẽn thực sự.
Từ 6 đến 12 giờ sau khi khởi phát triệu chứng, tình trạng viêm lan rộng đến lớp mỡ lân cận của mạc treo ruột thừa, lớp mỡ này trở nên lớn hơn, tăng âm hơn và kém đè xẹp hơn.
Về sau, mô mỡ này có xu hướng tăng thể tích xung quanh ruột thừa: đây là mạc treo và mạc nối lớn đã di chuyển về phía ruột thừa nhằm cố gắng bao bọc ngăn chặn tình trạng thủng sắp xảy ra.

Viêm ruột thừa cấp. Ruột thừa viêm cho thấy sự phá vỡ cấu trúc lớp cục bộ, biểu hiện sự tiến triển xuyên thành cục bộ của nhiễm trùng. Lớp mỡ viêm xung quanh có thể sẽ bao bọc hiệu quả tình trạng thủng sắp xảy ra.
Đè ép ngắt quãng từ từ là cách tốt nhất để xác định lớp mỡ viêm không thể đè xẹp (Hình).
Bờ viền không đều, không đối xứng và mất cấu trúc lớp của ruột thừa là dấu hiệu chỉ điểm thủng hoặc thủng sắp xảy ra.
Mức độ tưới máu thành ruột thừa có thể tăng rõ rệt hoặc vắng mặt do áp lực trong lòng ruột cao kèm theo hoại tử thiếu máu cục bộ; tuy nhiên, luôn có sự tăng sinh mạch máu trong mô mỡ xung quanh trực tiếp.
Sự hiện diện của liệt ruột toàn thể, không có nhu động là dấu hiệu nghi ngờ viêm ruột thừa thủng, ngay cả khi không thể quan sát thấy ruột thừa viêm.
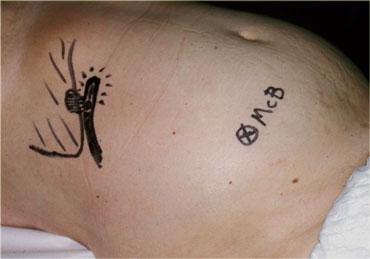
Ruột thừa viêm ở vị trí bất thường cao hơn bình thường ở bệnh nhân có biểu hiện lâm sàng của viêm túi mật. Do vị trí bất thường của ruột thừa cách xa điểm McBurney (McB), ruột thừa đã được vẽ lên da bằng bút chì không thấm nước. Điều này ảnh hưởng đến vị trí, kích thước và hướng của đường rạch và tạo điều kiện thuận lợi cho việc cắt ruột thừa.
Một lượng nhỏ dịch tự do trong ổ phúc mạc là dấu hiệu không đặc hiệu.
Dấu hiệu này có thể xuất hiện trong cả viêm ruột thừa chưa thủng lẫn đã thủng, cũng như trong nhiều tình trạng bệnh lý khác, cả ngoại khoa lẫn nội khoa.
Lượng dịch lớn khi có kèm theo ruột thừa viêm có thể là mủ từ viêm ruột thừa thủng và thường đi kèm với liệt ruột.
Lượng dịch tự do lớn hơn cũng được tìm thấy trong thủng loét dạ dày tá tràng (lưu ý khí và các mảnh thức ăn) và các bệnh lý phụ khoa (chọc hút thường cho thấy máu).
Ở hầu hết bệnh nhân viêm ruột thừa, có thể phát hiện các hạch bạch huyết mạc treo bị viêm ở phần cao hơn tại gốc mạc treo.
Trong trường hợp ruột thừa viêm ở vị trí bất thường, cách xa vị trí thường thực hiện đường rạch theo thớ cơ, việc đánh dấu vị trí ruột thừa lên da bệnh nhân bằng bút không thấm nước là rất hữu ích.
Điều này có thể ảnh hưởng đến vị trí, kích thước và hướng của đường rạch phẫu thuật.
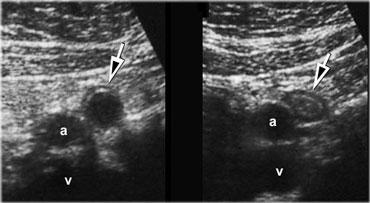
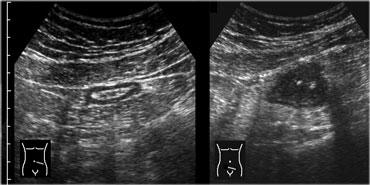
Viêm ruột thừa tự khỏi. TRÁI: Ruột thừa viêm với lòng ruột giãn và đường kính 11mm. Bệnh nhân có triệu chứng thuyên giảm nhanh chóng và không phẫu thuật. PHẢI: Hai ngày sau bệnh nhân hết triệu chứng. Ruột thừa đã giảm kích thước.
Viêm ruột thừa tự khỏi
Nếu các triệu chứng lâm sàng thuyên giảm nhanh chóng mặc dù siêu âm cho thấy hình ảnh ruột thừa viêm rõ ràng, cần xem xét chẩn đoán viêm ruột thừa tự khỏi.
Những bệnh nhân này ban đầu có các dấu hiệu lâm sàng điển hình của viêm ruột thừa, nhưng trong vòng 12-48 giờ sau khi khởi phát đau, các triệu chứng lâm sàng thuyên giảm tương đối đột ngột, có thể do giải phóng tắc nghẽn.
Trên siêu âm theo dõi, ruột thừa thường giảm kích thước trong vài ngày.
Nếu bệnh nhân nhớ lại các cơn tương tự trước đây, nên chỉ định cắt ruột thừa ngay, ngay cả khi bệnh nhân hoàn toàn không còn triệu chứng vào thời điểm đó.
Kết quả mô bệnh học trong những trường hợp như vậy vẫn sẽ xác nhận tình trạng viêm cấp tính.
Trong trường hợp lựa chọn điều trị bảo tồn, cần lưu ý rằng tỷ lệ tái phát là khoảng 40% (8).
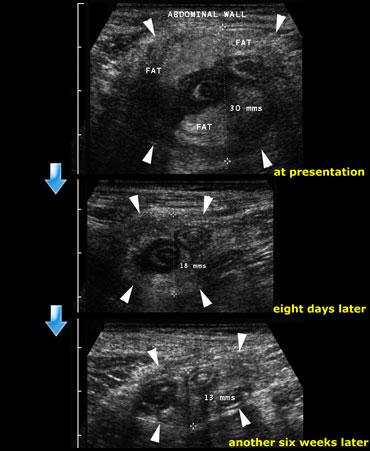
Quá trình thoái triển của đám quánh ruột thừa: Tại thời điểm nhập viện, tám ngày sau và cuối cùng là sáu tuần sau đó.
Đám quánh ruột thừa
Những bệnh nhân nhập viện muộn có thể biểu hiện với một khối sờ thấy được và viêm phúc mạc tương đối nhẹ.
Ở những bệnh nhân này, thường có tốc độ máu lắng (ESR) cao, siêu âm cho thấy một khối lớn gồm mỡ không thể đè xẹp bao quanh ruột thừa, xen kẽ với các dải giảm âm.
Những bệnh nhân này được chẩn đoán là ‘đám quánh ruột thừa’ và thường được điều trị bảo tồn vì phẫu thuật viên biết rằng cắt ruột thừa trong những trường hợp như vậy là khó khăn về mặt kỹ thuật hoặc thậm chí không thể thực hiện được (9).
Bên trái là hình ảnh của một nam giới 35 tuổi với tiền sử đau bụng hố chậu phải kéo dài 10 ngày.
Khám lâm sàng phát hiện một khối sờ thấy được.
Không có bằng chứng viêm phúc mạc.
Trên hình ảnh phía trên, siêu âm cho thấy một khối viêm lớn không thể đè xẹp bao gồm ruột thừa viêm, mạc treo và mạc nối lớn.
Bệnh nhân được điều trị bảo tồn.
Siêu âm theo dõi sau 8 ngày và 6 tuần tiếp theo vẫn còn một số bất thường tồn dư.
Bệnh nhân hoàn toàn không còn triệu chứng.
Không có triệu chứng tái phát và bệnh nhân không phải phẫu thuật.
Nếu bên cạnh ruột thừa viêm phát hiện một ổ dịch, đây là dấu hiệu gợi ý áp xe ruột thừa.
Ổ dịch thường chứa khí và được bao quanh bởi mô tăng âm, không thể đè xẹp đại diện cho mạc nối và mạc treo, cũng như các quai ruột lân cận bị dày thứ phát, đang cố gắng bịt kín áp xe khỏi khoang phúc mạc.
Nếu phát hiện áp xe ruột thừa và không có viêm phúc mạc rõ ràng, dẫn lưu qua da là phương pháp điều trị được lựa chọn.
Ở những bệnh nhân ổn định không sốt và chỉ đau nhẹ, thậm chí có thể khôn ngoan khi chờ đợi áp xe tự dẫn lưu vào quai ruột lân cận.
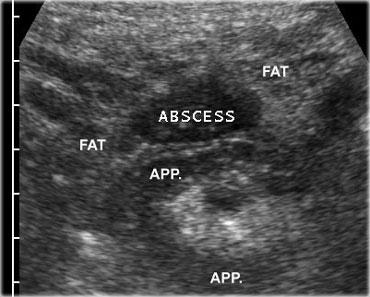
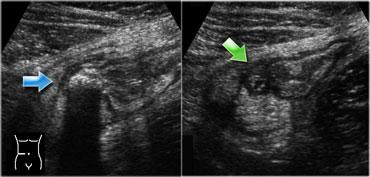
Bên trái là hình ảnh ổ áp xe chứa sỏi phân.
Lưu ý ruột thừa viêm (mũi tên) nằm cạnh ổ áp xe.
Các trường hợp nên phẫu thuật ngay lập tức
Cuối cùng, có một số bệnh nhân áp xe ruột thừa nên được phẫu thuật ngay lập tức: điều này áp dụng chung cho trẻ em và những bệnh nhân có viêm phúc mạc nặng, cho thấy quá trình bao bọc ngăn chặn đang thất bại.
Phẫu thuật ngay cũng được chỉ định cho những bệnh nhân có áp xe nhỏ với tiền sử triệu chứng chỉ vài ngày, trong đó việc cắt ruột thừa kết hợp dẫn lưu áp xe thường dễ dàng về mặt kỹ thuật (Hình).
Bên trái là hình ảnh bệnh nhân với tiền sử đau hố chậu phải 4 ngày.
Khám lâm sàng phát hiện viêm phúc mạc.
Tốc độ máu lắng là 48mm/giờ. Khám bụng không đáng tin cậy.
Phẫu thuật cắt ruột thừa kết hợp dẫn lưu áp xe sau đó được thực hiện mà không gặp khó khăn kỹ thuật.
Trước khi dẫn lưu qua da, cần chụp CT để xác định phạm vi của áp xe và xác định đường tiếp cận an toàn nhất.
Nếu có chuyên môn về chọc hút dưới hướng dẫn siêu âm, sự kết hợp siêu âm cộng với màn tăng sáng có một số ưu điểm so với dẫn lưu dưới hướng d
Bệnh Crohn vùng hồi manh tràng
Bệnh nhân mắc bệnh Crohn vùng hồi manh tràng thường có các triệu chứng kéo dài và không điển hình, gây ra sự chậm trễ đáng kể trong chẩn đoán.
Mặt khác, bệnh Crohn cũng có thể biểu hiện với các triệu chứng cấp tính, tương tự viêm ruột thừa, dẫn đến một cuộc phẫu thuật không cần thiết. Trong cả hai tình huống, siêu âm có thể đóng vai trò quan trọng trong việc xác lập chẩn đoán ban đầu (12,13).
Độ nhạy của siêu âm trong phát hiện bệnh Crohn vùng hồi manh tràng đạt trên 95%.
Hình bên trái là bệnh nhân viêm hồi tràng do Crohn.
Siêu âm cho thấy thành hồi tràng đoạn cuối dày lên rõ rệt, kèm theo sự gián đoạn khu trú của thành ruột và một ổ áp-xe nhỏ, được bao bọc bởi lớp mỡ viêm giảm âm.

Viêm hồi tràng do Crohn với đường rò (mũi tên) vào ruột thừa lân cận. Lưu ý sự mất cấu trúc lớp khu trú của thành hồi tràng và các khối mỡ viêm xung quanh lớn (fat).
Trên siêu âm, thành hồi tràng dày lên rõ rệt, nhu động giảm hoặc mất hoàn toàn và không thể ép xẹp được.
Điển hình, tất cả các lớp thành ruột đều bị tổn thương và cấu trúc lớp thường bị phá vỡ khu trú, dấu hiệu sớm nhất là sự thay đổi giảm âm ở lớp dưới niêm mạc.
Có hiện tượng viêm mạc treo ruột và mạc nối, biểu hiện là mô tăng âm, không thể ép xẹp, nằm kề cận hồi tràng.
Trong lớp thành giảm âm, các tiêu điểm sáng lệch tâm có thể gợi ý loét sâu.
Các dải giảm âm trong mô tăng âm gợi ý các đường hoại tử mỡ, có thể là dấu hiệu báo trước của sự hình thành đường rò (Hình).
Manh tràng và ruột thừa cũng có thể biểu hiện dày thành.
Các hạch bạch huyết mạc treo thường to rõ rệt nhưng nghèo mạch máu.
Trong bệnh Crohn mạn tính kéo dài, có thể thấy hình ảnh ‘mỡ bò’ (creeping fat), biểu hiện là một khối mỡ lớn, có thể ép xẹp vừa phải, bao quanh phần lớn chu vi hồi tràng và đồng âm so với mỡ bình thường.
Cuối cùng, thường có các dấu hiệu siêu âm của giãn ruột trước chỗ hẹp, hình thành ổ áp-xe hoặc hình thành đường rò.
Viêm hồi tràng – đại tràng nhiễm khuẩn và Viêm hồi manh tràng nhiễm khuẩn
Viêm hồi tràng – đại tràng nhiễm khuẩn là tình trạng nhiễm khuẩn đoạn hồi tràng tận và đại tràng, đặc trưng bởi tiêu chảy và đau bụng.
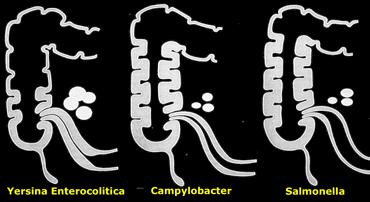
Các vi khuẩn được cấy phân lập thường gặp nhất là Campylobacter, Salmonella và Yersinia.
Nhiễm trùng thường giới hạn ở lớp niêm mạc, có tính chất tự giới hạn và hiếm khi gây khó khăn trong chẩn đoán.
Có một thể biến thể thú vị của viêm hồi tràng – đại tràng nhiễm khuẩn, trong đó nhiễm trùng chủ yếu khu trú ở vùng hồi manh tràng và do đó được gọi là viêm hồi manh tràng nhiễm khuẩn (14).
Thể này thường do cùng các loại vi khuẩn gây ra, và điểm quan trọng của thể biến thể này là các triệu chứng lâm sàng chủ yếu là đau cấp tính hố chậu phải, trong khi tiêu chảy vắng mặt hoặc chỉ ở mức độ nhẹ.
Các triệu chứng này dễ nhầm lẫn với các dấu hiệu lâm sàng của viêm ruột thừa và lý giải tại sao viêm hồi manh tràng nhiễm khuẩn thường dẫn đến phẫu thuật mở bụng không cần thiết.
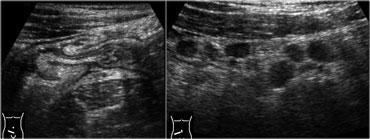
Viêm hồi manh tràng nhiễm khuẩn ở bệnh nhân có triệu chứng lâm sàng của viêm ruột thừa. Có hình ảnh dày thành lớp niêm mạc và dưới niêm mạc rõ rệt của hồi tràng và manh tràng.
Các triệu chứng do Yersinia thường kéo dài hơn và khi đó cả triệu chứng lâm sàng lẫn hình ảnh siêu âm có thể bắt chước bệnh Crohn.
Sự vắng mặt của thành phần xuyên thành, diễn tiến tự giới hạn và tất nhiên là kết quả cấy phân hoặc huyết thanh học dương tính sẽ giúp đưa ra chẩn đoán chính xác.
Tần suất của viêm hồi manh tràng nhiễm khuẩn khá cao, với tỷ lệ 1:8 so với viêm ruột thừa (14).
Hình bên trái là một phụ nữ 26 tuổi với các triệu chứng lâm sàng của viêm ruột thừa.
Siêu âm cho thấy van hồi manh tràng nổi bật và dày thành lớp niêm mạc và dưới niêm mạc rõ rệt của hồi tràng và manh tràng.
Các hạch bạch huyết phì đại được phát hiện tại gốc mạc treo ruột.
Ruột thừa bình thường.
Phẫu thuật cắt ruột thừa đã được hủy bỏ.
Ngày hôm sau bệnh nhân xuất hiện tiêu chảy và kết quả cấy phân cuối cùng phát hiện Campylobacter jejuni.
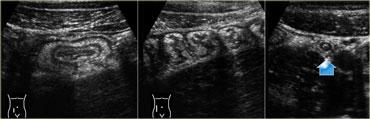
Viêm hồi manh tràng nhiễm khuẩn. Siêu âm cho thấy dày thành lớp niêm mạc và dưới niêm mạc. Đại tràng lên co thắt với hình ảnh bờ múi nổi bật. Ruột thừa bình thường (mũi tên).
Trong viêm hồi manh tràng nhiễm khuẩn, siêu âm cho thấy các đặc điểm khá đặc trưng.
Có hình ảnh dày lan tỏa lớp niêm mạc và dưới niêm mạc của hồi tràng tận và manh tràng.
Ruột thừa phải bình thường trên siêu âm (Hình).
Trái ngược với bệnh Crohn hồi manh tràng, trong viêm hồi manh tràng nhiễm khuẩn, các lớp thành ruột luôn còn nguyên vẹn và lớp cơ cũng như thanh mạc không bao giờ bị tổn thương.
Ngoài ra, mạc nối lớn và mạc treo ruột không bao giờ bị ảnh hưởng và không bao giờ có dấu hiệu tắc ruột, hình thành áp-xe hay rò.
Các vi sinh vật khác nhau có hình thái tổn thương vùng hồi manh tràng hơi khác nhau (Hình).
Hình bên trái là sơ đồ mô tả mức độ tổn thương tương đối của hồi tràng, manh tràng và các hạch bạch huyết mạc treo trong viêm hồi tràng – đại tràng nhiễm khuẩn do Yersinia, Campylobacter, và Salmonella.
Viêm Hạch Bạch Huyết Mạc Treo
Đây là một thực thể bệnh lý chưa được xác định rõ ràng, có thể có nguồn gốc virus, trong đó các hạch bạch huyết mạc treo bị viêm và to ra.
Đây là bệnh điển hình ở trẻ em và hiếm khi gặp ở người trẻ tuổi. Bệnh có biểu hiện lâm sàng tương tự viêm ruột thừa và do đó có thể dẫn đến phẫu thuật cắt ruột thừa không cần thiết.
Hình ảnh siêu âm chỉ ghi nhận các hạch bạch huyết mạc treo to và tăng sinh mạch máu.
Tuy nhiên, nếu đây là những phát hiện siêu âm duy nhất ở một người trẻ tuổi có triệu chứng, thì hoàn toàn có thể các hạch này thực chất to ra thứ phát do viêm ruột thừa cấp và ruột thừa đang viêm đã bị bỏ sót.
Ung thư manh tràng
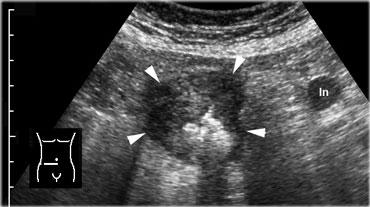
Ung thư manh tràng. Siêu âm cho thấy hình ảnh dày thành manh tràng không đối xứng, giảm âm, toàn chu vi (đầu mũi tên) kèm hẹp lòng ruột. Có một hạch bạch huyết to bệnh lý.
Bệnh nhân ung thư manh tràng có thể biểu hiện với các triệu chứng bụng cấp tính hoặc bán cấp theo nhiều hình thức khác nhau.
Khối u có thể gây tắc ruột non cấp tính, xâm lấn ruột thừa, vỡ thủng hoặc bản thân khối u có thể gây đau trực tiếp.
Đặc tính thường gặp là khối u có kích thước lớn và đại tràng phải nằm gần thành bụng, khiến ung thư manh tràng trong hầu hết các trường hợp khá dễ nhận thấy trên siêu âm.
Phần lớn biểu hiện dưới dạng dày thành manh tràng không đều, không đối xứng, giảm âm, đặc, tăng sinh mạch máu (Hình).
Có thể tìm thấy các hạch bạch huyết mạc treo to ở vùng lân cận, và trong hầu hết các trường hợp cũng có một ít tổ chức mỡ viêm xung quanh khối u.
Trong một số ít trường hợp, khối u thuộc thể xơ cứng (scirrhous), loại này khó phát hiện hơn.
Việc phát hiện di căn gan tất nhiên là bằng chứng mạnh mẽ ủng hộ chẩn đoán ác tính.
Khối u xâm lấn vào gốc ruột thừa hiếm khi gây ra viêm ruột thừa điển hình, mà thường dẫn đến giãn lòng ruột thừa chứa chất nhầy.
Trên siêu âm, ruột thừa giãn to thường nổi bật hơn so với khối u nguyên phát bên dưới, và do thường có khối sờ thấy được cùng các triệu chứng kéo dài, những bệnh nhân này thường bị chẩn đoán nhầm là đám quánh ruột thừa, dẫn đến chậm trễ đáng kể trong điều trị phẫu thuật.
Dấu hiệu gợi ý chẩn đoán đúng là sự không tương xứng giữa các triệu chứng tương đối nhẹ và kéo dài (đau âm ỉ, từng cơn) với kích thước ấn tượng của ruột thừa và tổ chức xung quanh.
Một dấu hiệu hữu ích khác là các hạch bạch huyết mạc treo to rõ rệt (đường kính trục ngắn > 12 mm).
Nếu CT không có giá trị chẩn đoán và cả triệu chứng lâm sàng lẫn bất thường trên siêu âm không thuyên giảm sau vài tuần, nội soi đại tràng được chỉ định.
Viêm túi thừa đại tràng sigma
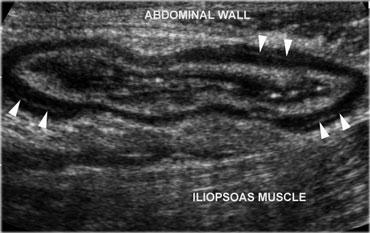
Đại tràng sigma bình thường, rỗng. Mặt cắt ngang trong quá trình thư giãn và nén ép bằng đầu dò cho thấy rõ nhất giải phẫu đại tràng. Lưu ý ba dải cơ dọc (teniae coli), biểu hiện là sự dày lên khu trú của lớp cơ. Lưu ý sự phân tách giữa mỗi dải cơ dọc và lớp cơ vòng bởi một lớp mô liên kết mỏng, tăng âm (đầu mũi tên).
Chẩn đoán viêm túi thừa đại tràng sigma thường được thực hiện dựa trên lâm sàng.
Trong trường hợp điển hình, bệnh nhân biểu hiện đau khu trú và co cứng thành bụng ở hố chậu trái, sốt, tăng bạch cầu và, về sau, tăng tốc độ máu lắng. Tuy nhiên, chẩn đoán không phải lúc nào cũng rõ ràng.
Một mặt, các dấu hiệu lâm sàng có thể không điển hình đến mức ban đầu cần nghĩ đến các chẩn đoán khác như nhiễm trùng đường tiết niệu, cơn đau quặn thận, thủng loét dạ dày tá tràng, viêm phần phụ, hoặc – trong trường hợp viêm túi thừa ở quai sigma bên phải – viêm ruột thừa.
Mặt khác, bác sĩ lâm sàng có thể nghĩ đến viêm túi thừa đại tràng sigma trong khi thực tế lại là một bệnh lý khác, như ung thư đại tràng sigma, viêm phần phụ mạc nối (epiploic appendagitis), bệnh lý phụ khoa hoặc tiết niệu, thậm chí là phình động mạch chủ vỡ.
Trong tất cả các trường hợp này, siêu âm có thể đóng vai trò quan trọng bằng cách đưa ra chẩn đoán chính xác từ sớm.
Trên siêu âm, đại tràng xuống bình thường và phần trên của đại tràng sigma có thể được xác định một cách đáng tin cậy ở hầu hết tất cả bệnh nhân do vị trí nhất quán của chúng ở phía bên trong rãnh cạnh đại tràng trái.
Hình ảnh siêu âm của đại tràng sigma bình thường rất đa dạng.
Lòng đại tràng có thể rỗng hoặc chứa đầy phân, và đại tràng sigma có thể ở trạng thái co thắt hoặc giãn (Hình).
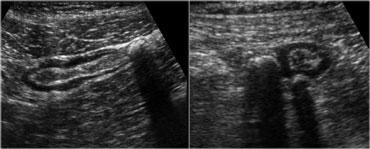
Bệnh túi thừa đại tràng sigma ở hai bệnh nhân không có triệu chứng. Các túi thừa chứa sỏi phân được nhận diện là các cấu trúc tròn, phản âm mạnh, tạo bóng cản âm phía sau và nằm ở bờ ngoài của đại tràng sigma rỗng. Thành mỏng của túi thừa, chỉ gồm lớp niêm mạc, không thể quan sát riêng biệt.
Yếu tố thứ ba ảnh hưởng đến hình ảnh là sự nén ép bằng đầu dò, làm dẹt đại tràng.
Lớp cơ trong bệnh túi thừa thường dày lên đáng kể và các túi thừa chứa sỏi phân có thể dễ dàng được nhận diện dưới dạng các cấu trúc tròn-bầu dục lớn (4-12 mm), phản âm mạnh, tạo bóng cản âm và nằm ở phía ngoài bờ của đại tràng co thắt.
Nếu đại tràng sigma chứa đầy phân, các túi thừa hầu như không thể nhận diện được.
Bên trái là hình ảnh bệnh túi thừa đại tràng sigma ở hai bệnh nhân không có triệu chứng.
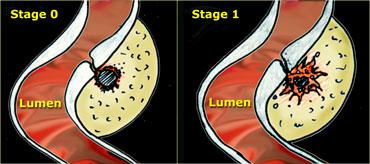
TRÁI: Cổ túi thừa bị tắc nghẽn. Lớp mỡ viêm xung quanh đại diện cho mạc treo và mạc nối đang cố gắng bao bọc lại vị trí sắp thủng. PHẢI: Hình thành áp xe cạnh đại tràng nhỏ, được mạc treo và mạc nối bao bọc thành công.
Hình ảnh siêu âm của viêm túi thừa phụ thuộc vào giai đoạn của bệnh.
Ở giai đoạn sớm nhất, thường có dày thành đại tràng khu trú, ban đầu chưa mất cấu trúc lớp nhưng sau đó sẽ mờ dần cấu trúc lớp tại chỗ.
Xung quanh sỏi phân là mô tăng âm, không nén được, đại diện cho mạc treo và mạc nối đang viêm cố gắng bịt kín vị trí sắp thủng.
Lớp mỡ viêm này, được xác định rõ nhất khi nén ép nhẹ nhàng và ngắt quãng bằng đầu dò, là dấu hiệu bắt buộc để chẩn đoán viêm túi thừa (15).
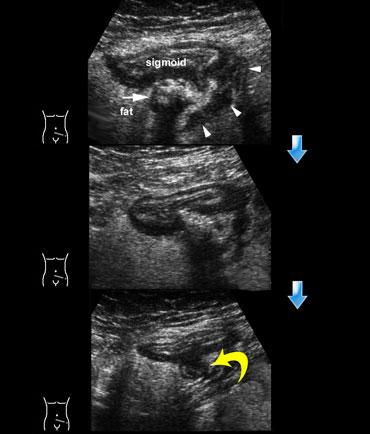
Bên trái là sơ đồ trình bày diễn tiến lành tính, tự nhiên của viêm túi thừa đại tràng sigma, được quan sát thấy ở 80% bệnh nhân.
Ở giai đoạn 0, cổ túi thừa bị tắc nghẽn, dẫn đến tăng áp lực trong túi thừa và suy giảm hệ thống phòng thủ chống lại vi khuẩn trú ngụ trong sỏi phân.
Lớp mỡ viêm xung quanh đại diện cho mạc treo và mạc nối đang cố gắng bao bọc lại vị trí sắp thủng.
Ở giai đoạn 1, hình thành áp xe cạnh đại tràng nhỏ, được mạc treo và mạc nối bao bọc thành công.
Sỏi phân thường bị phân hủy và thành đại tràng sigma bị suy yếu tại chỗ.
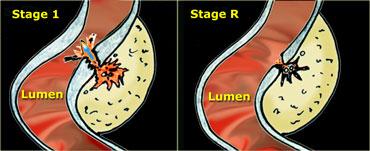
TRÁI: Dẫn lưu mủ và chất phân còn lại qua thành đại tràng sigma bị suy yếu vào lòng đại tràng. PHẢI: Các bất thường tồn dư tồn tại khá lâu sau khi các triệu chứng đã hồi phục.
Ở hơn 80% bệnh nhân, sau một hoặc hai ngày, mủ và sỏi phân được thoát ra vào lòng đại tràng thông qua sự suy yếu khu trú của thành đại tràng tại vị trí cổ túi thừa ban đầu (Hình).
Tương ứng với đó, các triệu chứng của bệnh nhân thuyên giảm.
Cần lưu ý rằng các thay đổi viêm tồn dư (giai đoạn R) có thể tồn tại trong thời gian dài sau khi thoát dịch, do đó bệnh nhân có thể hoàn toàn không có triệu chứng trong khi vẫn còn các bất thường đáng kể có thể quan sát được trên siêu âm.
Bên trái là diễn tiến tự nhiên, lành tính của viêm túi thừa đại tràng sigma.
TRÊN: Siêu âm cho thấy dày thành đại tràng sigma tại vị trí túi thừa đang viêm (mũi tên) chứa sỏi phân (giai đoạn 0).
Lưu ý mô tăng âm, không nén được xung quanh đại diện cho mạc nối và mạc treo đang bao bọc hiệu quả vị trí sắp thủng.
Trong lớp mỡ, có thể thấy các dải giảm âm dạng tuyến tính (đầu mũi tên).
GIỮA: Một ngày sau, bệnh nhân cảm thấy khá hơn một chút.
Sỏi phân không còn nhận diện được rõ ràng và nội dung túi thừa đang phình ra phía lòng đại tràng sigma, dấu hiệu của sự thoát dịch sắp xảy ra.
DƯỚI: Hai ngày sau đó, bệnh nhân gần như không còn triệu chứng.
Mủ và chất phân đã thoát hoàn toàn vào lòng đại tràng sigma, để lại một túi thừa rỗng (mũi tên cong).
Ở khoảng 20% bệnh nhân, viêm túi thừa có diễn tiến phức tạp.
Thủng tự do không có sự bao bọc của mạc treo hoặc mạc nối tương đối hiếm gặp.
Sự tràn chất phân và/hoặc mủ vào khoang phúc mạc nhanh chóng dẫn đến viêm phúc mạc nặng, buộc phải phẫu thuật mở bụng.
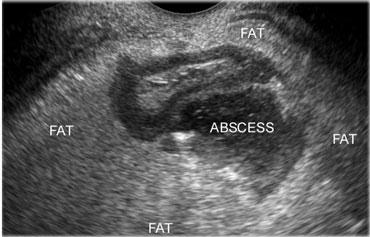
Ngay cả trong trường hợp áp xe túi thừa lớn hơn (> 2,5 cm), thoát dịch tự nhiên vào lòng đại tràng vẫn là diễn tiến thường gặp (Hình).
Bên trái là hình ảnh áp xe cạnh đại tràng do viêm túi thừa, được bao bọc hiệu quả bởi khối lượng lớn mỡ viêm, đại diện cho mạc treo và mạc nối.
Áp xe cuối cùng đã thoát dịch hoàn toàn và bệnh nhân hồi phục mà không cần phẫu thuật.
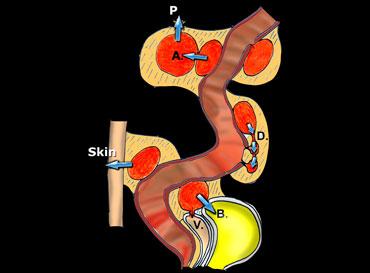
Sơ đồ trình bày diễn tiến tự nhiên của viêm túi thừa đại tràng sigma khi đã hình thành áp xe cạnh đại tràng.
Tuy nhiên, ở một số bệnh nhân, áp xe có thể thoát dịch theo hướng kém thuận lợi hơn (Hình).
Thứ nhất, áp xe có thể lan sang các túi thừa lân cận, tạo ra các áp xe định hướng dọc hơn, làm xói mòn thành đại tràng.
Các áp xe này có xu hướng lành kém và thường dẫn đến viêm tái phát kèm hẹp, cuối cùng cần phẫu thuật có kế hoạch.
Trong các trường hợp hiếm gặp, áp xe vỡ vào khoang phúc mạc có thể dẫn đến viêm phúc mạc lan tỏa hoặc hình thành áp xe thứ phát.
Nếu áp xe túi thừa thoát vào bàng quang hoặc âm đạo, có thể hình thành đường rò.
Bên trái là sơ đồ trình bày diễn tiến tự nhiên của viêm túi thừa đại tràng sigma khi đã hình thành áp xe cạnh đại tràng.
Con đường thường gặp và thuận lợi nhất là thoát dịch vào lòng đại tràng sigma.
Kém thuận lợi hơn là sự lan tràn sang các túi thừa lân cận (D), tạo ra các áp xe dạng vòng bít dai dẳng, định hướng dọc.
Tệ hơn nữa là sự hình thành áp xe thứ phát (A) và cuối cùng là thủng vào khoang phúc mạc (P).
Cuối cùng, thoát dịch vào bàng quang (B), âm đạo (V) và qua da sẽ dẫn đến hình thành đường rò.
Bên trái là hình ảnh rò đại tràng-bàng quang do viêm túi thừa đại tràng sigma.
TRÁI: Từ lòng đại tràng sigma, có thể theo dõi đường khí (mũi tên) chạy suốt đến bàng quang.
PHẢI: Tại vòm bàng quang, quan sát thấy khí (đầu mũi tên). Từ lỗ mở của đường rò, có thể quan sát thấy sự di chuyển của các bóng khí (mũi tên) theo từng thời điểm.
Chẩn đoán phân biệt viêm túi thừa
Cuối cùng, siêu âm đóng vai trò quan trọng trong chẩn đoán các bệnh lý thay thế: sỏi niệu quản, ung thư đại tràng sigma, phình động mạch chủ vỡ, thủng loét dạ dày tá tràng, viêm ruột thừa, viêm phần phụ mạc nối.
Bên trái là hình ảnh ung thư đại tràng sigma ở bệnh nhân 39 tuổi có dấu hiệu lâm sàng của viêm túi thừa.
TRÁI: Hình ảnh cắt ngang đại tràng sigma cách khối u 5 cm về phía đầu: đại tràng có thành mỏng và nén được tốt.
PHẢI: Hình ảnh siêu âm trục ngang của khối u cho thấy dày thành đại tràng sigma không đối xứng, giảm âm vừa phải.
Ngoài ra còn có mỡ không nén được xung quanh khối u, đại diện cho phản ứng xơ hóa (desmoplastic reaction).
Bên trái là hình ảnh bệnh nhân nam 48 tuổi có dấu hiệu lâm sàng của viêm túi thừa. br>
Siêu âm cho thấy một khối mỡ hình bầu dục, không nén được, không có mạch máu (đầu mũi tên) trong khi đại tràng sigma liền kề có hình ảnh bình thường. br>
Mỡ lân cận cho thấy hình ảnh tăng sinh mạch máu (mũi tên).
Viêm túi thừa đại tràng phải
Viêm túi thừa đại tràng phải có nhiều điểm khác biệt so với viêm túi thừa đại tràng sigma.
Túi thừa đại tràng phải thường có nguồn gốc bẩm sinh, đơn độc, là túi thừa thật sự bao gồm toàn bộ các lớp thành ruột.
Các sỏi phân (fecolith) trong những túi thừa này có kích thước lớn hơn, cổ túi thừa rộng hơn và không có hiện tượng phì đại lớp cơ thành đại tràng phải.
Có thể hiểu được rằng viêm túi thừa đại tràng phải, vốn có thể xảy ra ở mọi lứa tuổi, hầu như luôn có diễn tiến thuận lợi và không bao giờ dẫn đến thủng tự do gây viêm phúc mạc hay áp xe lớn.
Mặc dù tương đối hiếm gặp, việc chẩn đoán chính xác bệnh lý này là vô cùng quan trọng, vì các triệu chứng lâm sàng của đau hố chậu phải cấp tính có thể dẫn đến một cuộc phẫu thuật không cần thiết do nghi ngờ viêm ruột thừa.
Trong 40% trường hợp, bệnh thậm chí dẫn đến phẫu thuật cắt nửa đại tràng phải do phẫu thuật viên trong lúc mổ nhầm tưởng đang xử lý một khối ác tính đại tràng.
Mặc dù phổ biến hơn nhiều ở người châu Á, chẩn đoán này không phải hiếm gặp ở các nước phương Tây: một nghiên cứu gần đây ghi nhận cứ mỗi 15 trường hợp viêm túi thừa đại tràng sigma thì có 1 trường hợp viêm túi thừa đại tràng phải, và cứ mỗi 30 trường hợp viêm ruột thừa thì có 1 trường hợp tương tự [Oudenhoven].
Siêu âm, khi cần thiết có thể bổ sung bằng CT, có những đặc điểm đặc trưng và giúp tránh được các can thiệp phẫu thuật không cần thiết cho tình trạng lành tính và tự giới hạn này.
Để hiểu đúng các hình ảnh siêu âm, điều thiết yếu là phải nắm được trình tự động học của quá trình viêm, trong đó mỗi giai đoạn của bệnh có hình ảnh siêu âm đặc trưng riêng [Oudenhoven].
Một bẫy chẩn đoán nguy hiểm là nhầm lẫn một sỏi phân ở nền ruột thừa đang viêm với trường hợp viêm túi thừa manh tràng.
Loét Dạ Dày – Tá Tràng Có Thủng

TRÁI: Tại góc phần tư trên phải phát hiện dày thành hành tá tràng. Có cả cấu hình khí xuyên thành và ngoài thành (mũi tên). Lớp mỡ viêm đại diện cho mỡ mạc treo và mạc nối (fat) đang cố gắng – nhưng vô ích – bao bọc lại vị trí thủng. PHẢI: Tại góc phần tư dưới phải phát hiện một lượng lớn dịch ổ bụng dạng mảnh vụn.
Hình ảnh tràn khí ổ bụng trên X-quang ngực tư thế đứng kết hợp với đau bụng trên cấp tính dữ dội là dấu hiệu gợi ý mạnh mẽ cho loét dạ dày – tá tràng có thủng.
Thông thường, bệnh nhân sẽ được phẫu thuật mở bụng ngay mà không cần thêm chẩn đoán hình ảnh.
Tuy nhiên, trong một số trường hợp, các triệu chứng của loét thủng có thể không điển hình và bắt chước triệu chứng của viêm ruột thừa, khi đó X-quang ngực không được thực hiện.
Trong các trường hợp loét thủng khác, khí tự do có thể không hiện diện hoặc không phát hiện được.
Trong tất cả những trường hợp đó, siêu âm và CT có thể hữu ích.
Khí tự do được phát hiện dễ dàng hơn bằng CT so với siêu âm, nhưng siêu âm xác định ổ loét rõ hơn, hiển thị dịch tự do và có thể hướng dẫn chọc hút dịch này.
Hình bên trái là bệnh nhân bị thủng loét tá tràng.
Tại góc phần tư trên phải, quan sát thấy hình ảnh dày thành hành tá tràng.
Có cả cấu hình khí xuyên thành và ngoài thành (mũi tên).
Lớp mỡ viêm đại diện cho mỡ mạc treo và mạc nối (fat) đang cố gắng – nhưng vô ích – bao bọc lại vị trí thủng.
Tại góc phần tư dưới phải phát hiện một lượng lớn dịch ổ bụng dạng mảnh vụn (hình bên phải).
(Tiếp theo) Hình bên trái là một hình ảnh khác của bệnh nhân bị thủng loét tá tràng.
Ở tư thế nằm nghiêng trái, có thể thấy khí tự do tập trung giữa gan và thành bụng bên.
Trong loét dạ dày – tá tràng, siêu âm hiển thị hình ảnh dày thành tá tràng không đối xứng, trong đó có cấu hình khí cố định kéo dài từ lòng tá tràng đến ngoại vi thành hoặc thậm chí xâm nhập vào lớp mỡ viêm lân cận.
Tư thế nằm nghiêng phải sẽ cho phép dịch dạ dày – thường hiện diện trong bệnh loét dạ dày – tá tràng – di chuyển xuống tá tràng, giúp quan sát ổ loét rõ hơn.
Trong trường hợp thủng, có thể phát hiện đường dẫn khí từ ổ loét vào khoang phúc mạc, thường theo hướng bụng hoặc đầu.
Khí tự do được hiển thị rõ nhất ở tư thế nằm nghiêng trái, nằm giữa gan và thành bụng phải.
Thường có nhiều dịch tự do chứa bọt khí và các mảnh thức ăn.
Chọc hút cho thấy dịch đục hoặc dịch mủ.