Siêu âm đường tiêu hóa – Giải phẫu bình thường
Nhấn ctrl+ để phóng to hình ảnh và văn bản trên PC hoặc ⌘+ trên Mac.
Hầu hết các hình ảnh có thể được phóng to bằng cách nhấp vào chúng.
Để nhận xét phản biện và góp ý bổ sung: j.puylaert@gmail.com
Normal anatomy
Histology of the GI tract
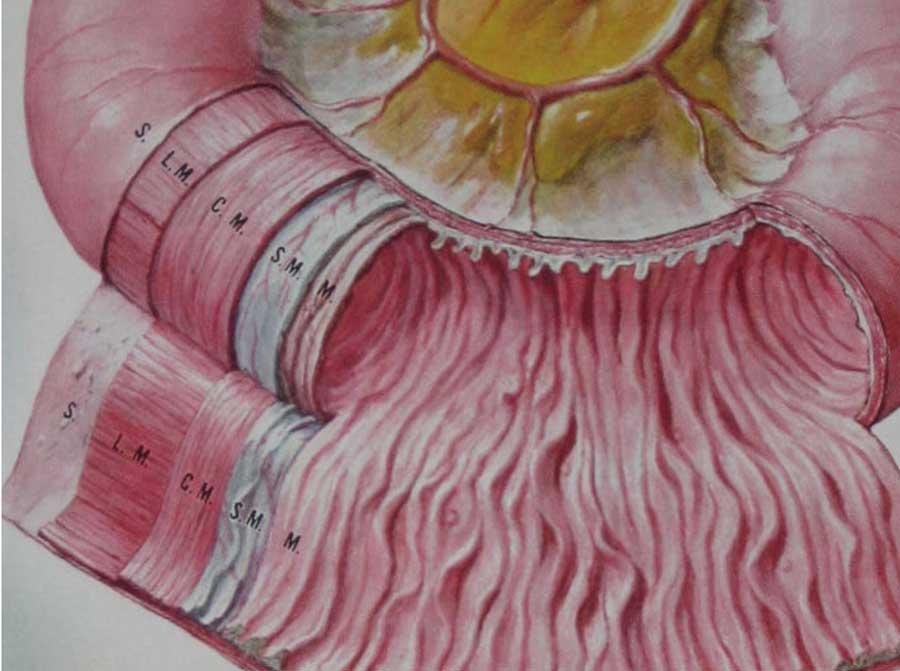
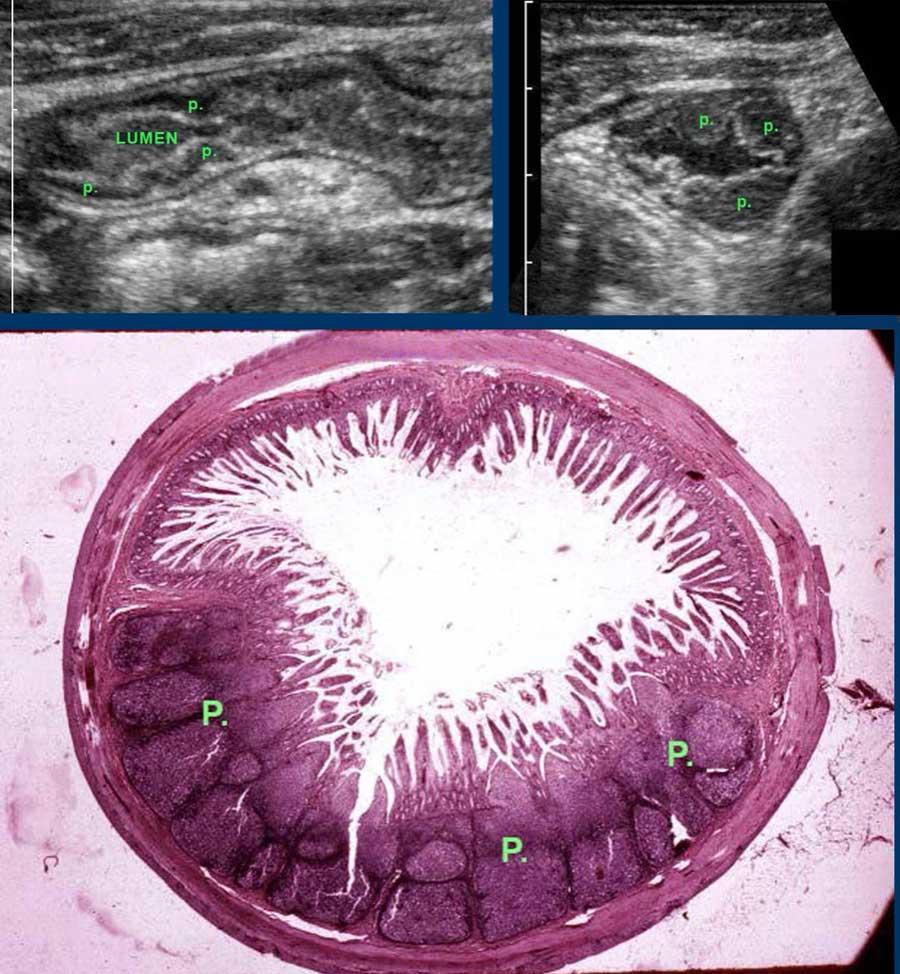
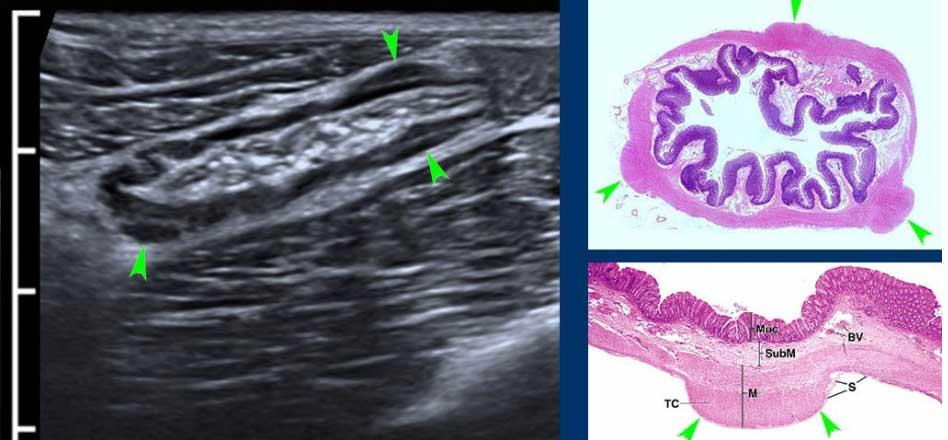
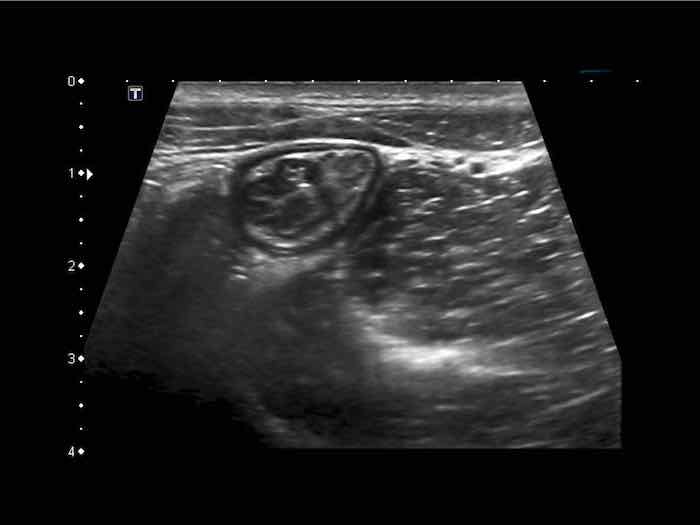
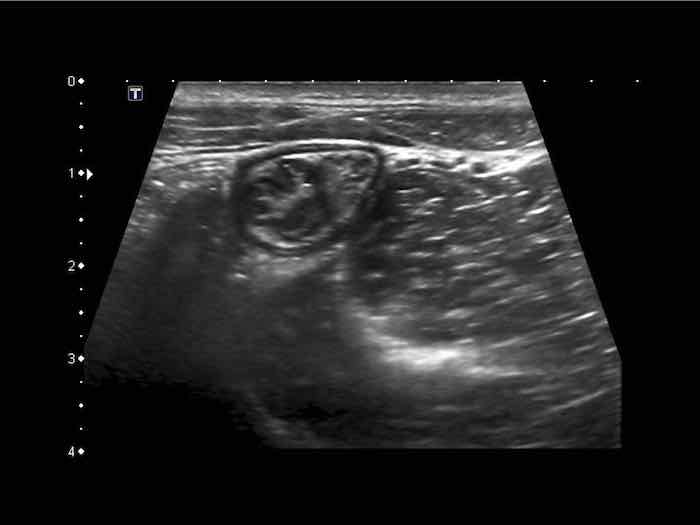
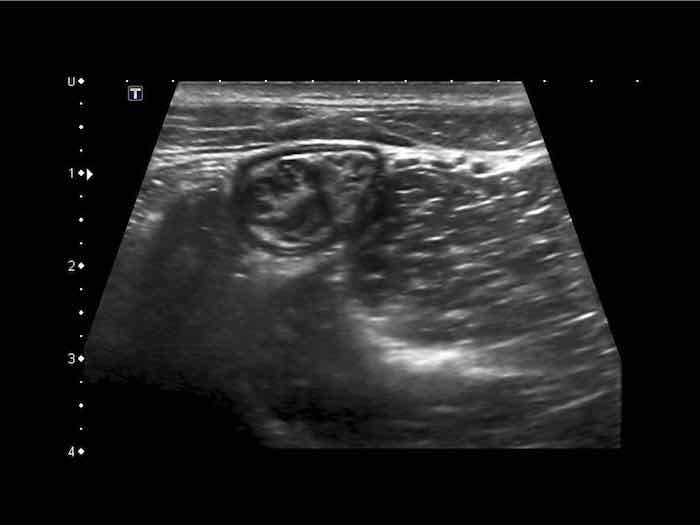
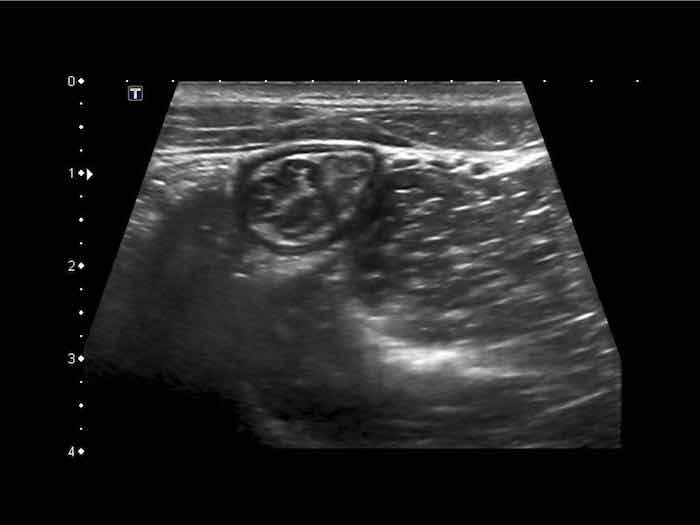
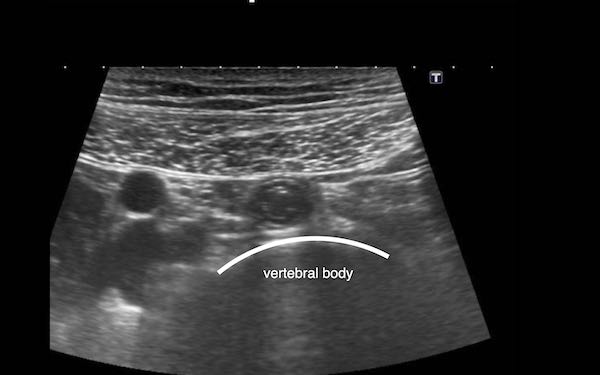
Từ trong ra ngoài, các lớp của ruột non bao gồm lớp niêm mạc (M.), lớp dưới niêm mạc (S.M.), lớp cơ vòng (C.M.), lớp cơ dọc (L.M.) và lớp thanh mạc (S.)
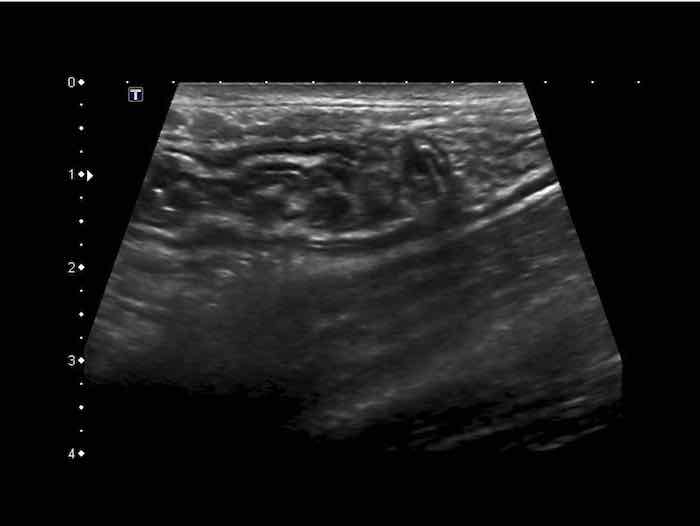
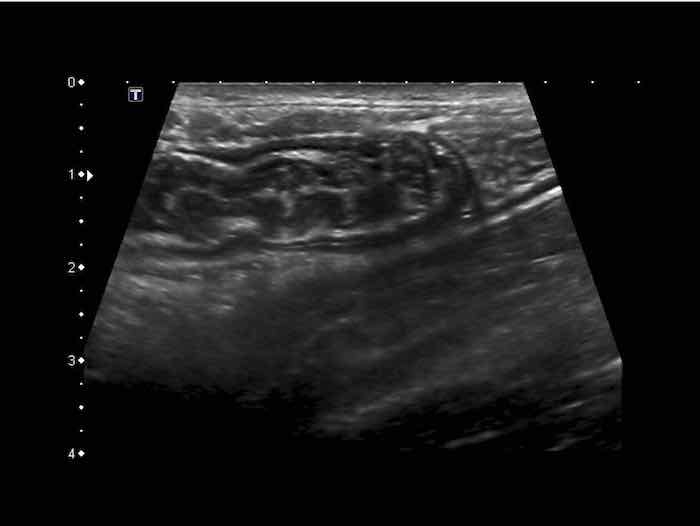
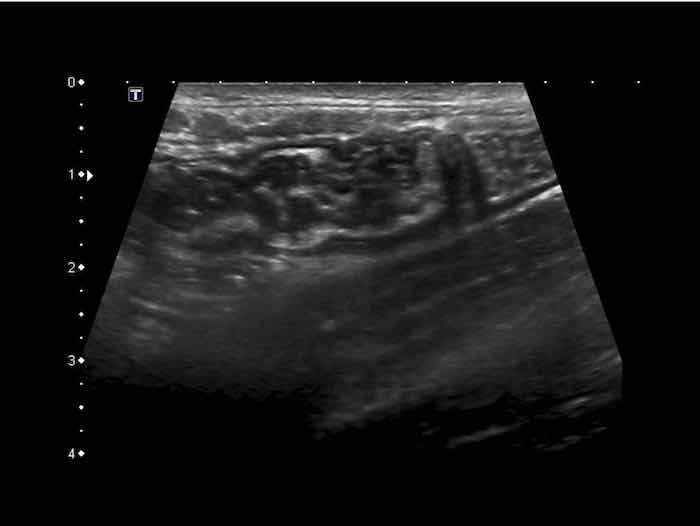
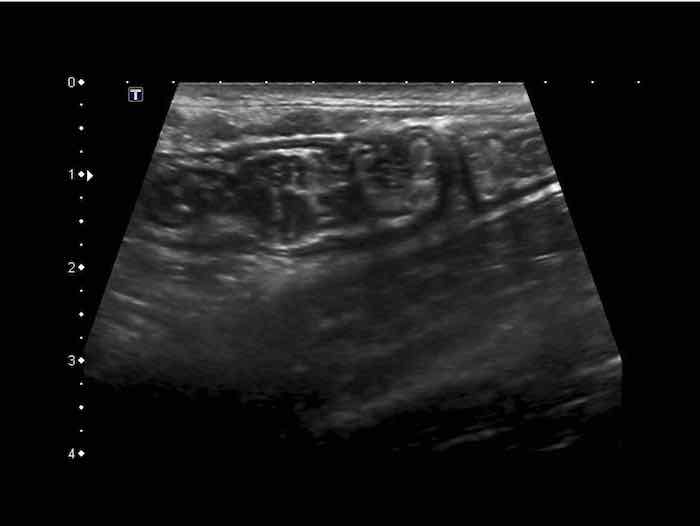
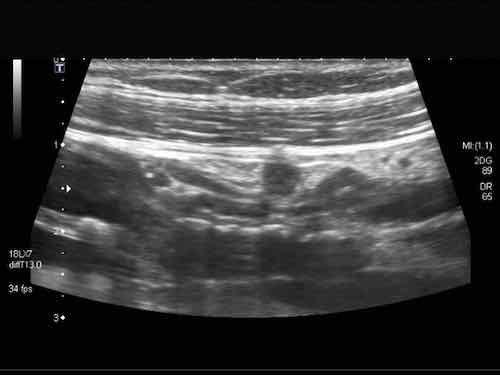
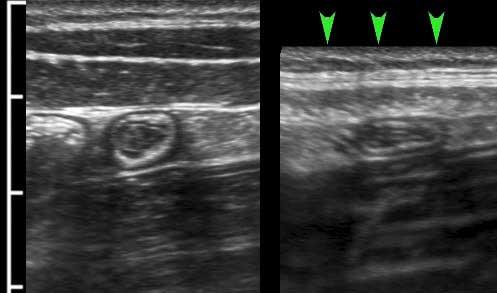
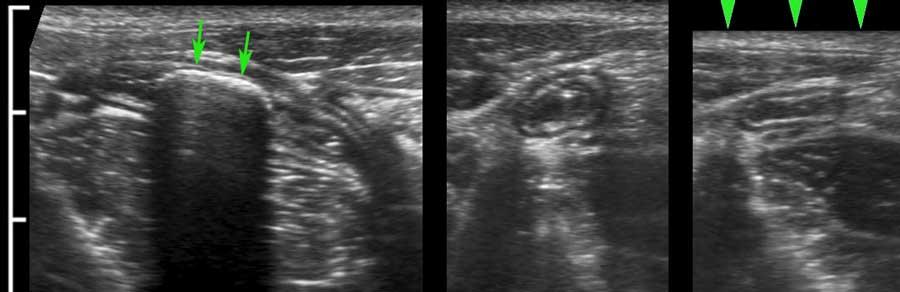
US fingerprint of the normal GI tract
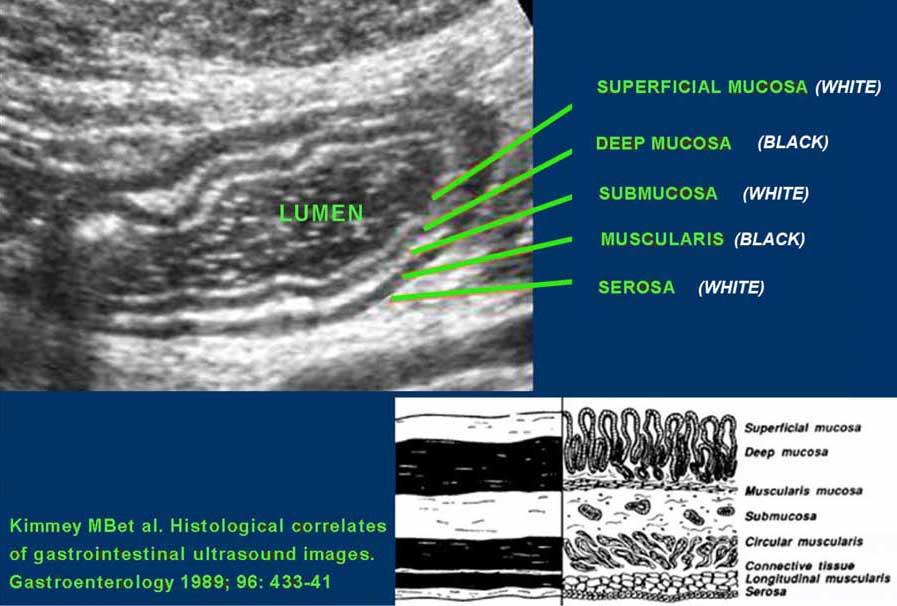
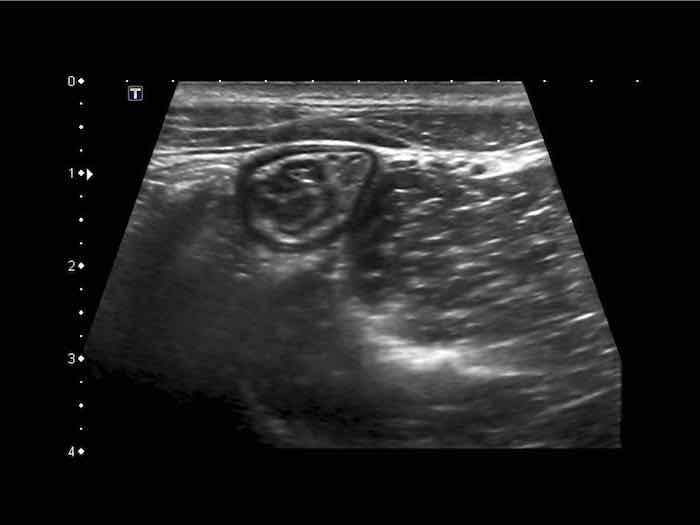
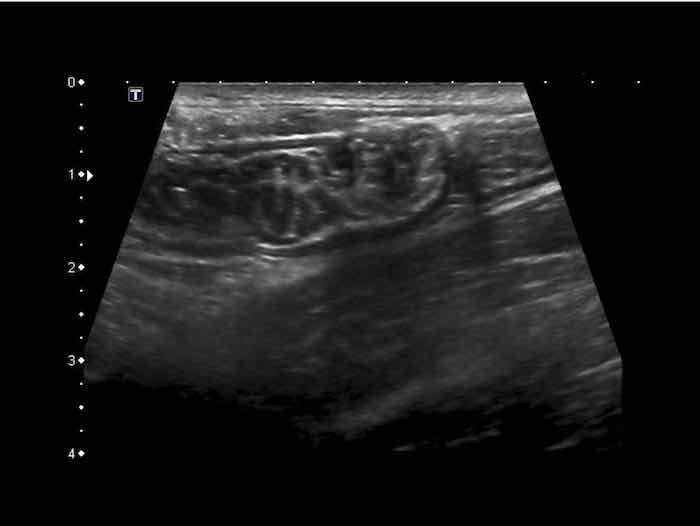
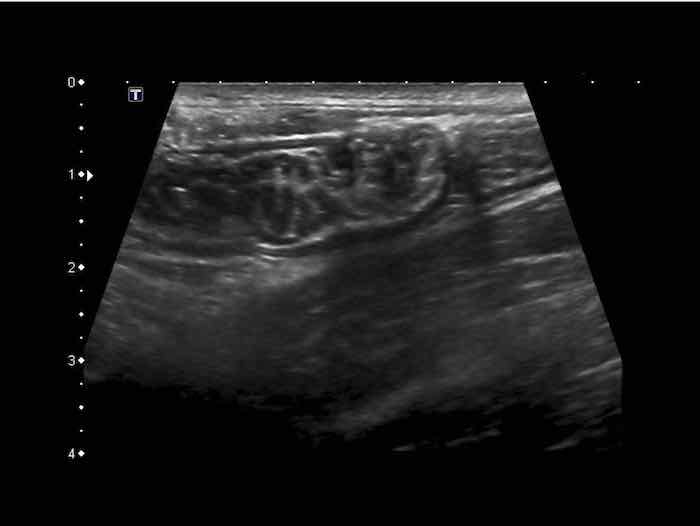
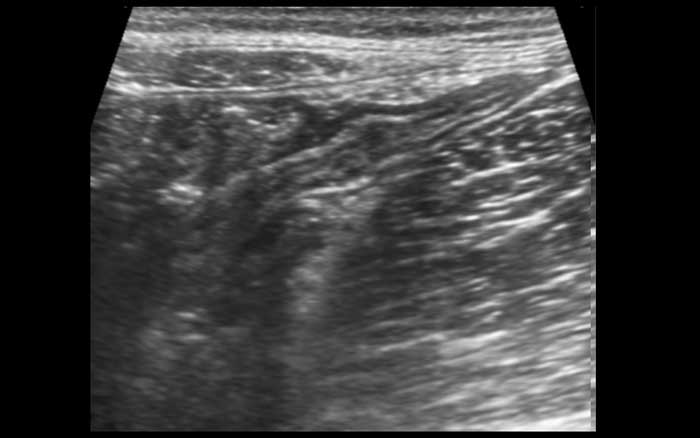
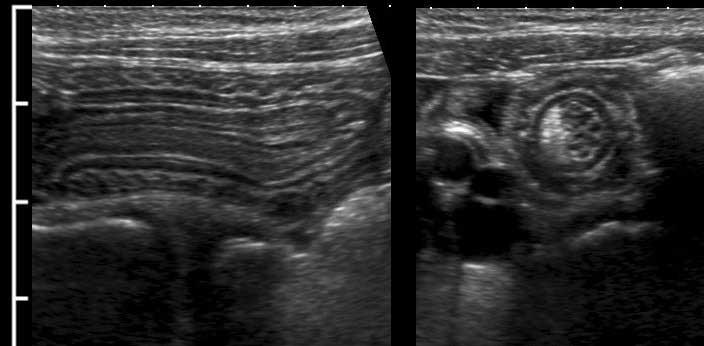
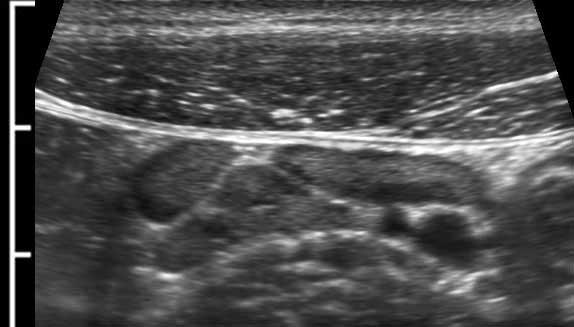
Cấu trúc năm lớp kinh điển của thành ruột trên siêu âm được hiểu rõ nhất khi quan sát thành dạ dày chứa đầy dịch.
Các lớp, bắt đầu từ trong ra ngoài, có cấu trúc tăng âm-giảm âm-tăng âm-giảm âm-tăng âm hoặc trắng-đen-trắng-đen-trắng.
Cấu trúc thành ruột của Mỹ về cơ bản giống nhau từ dạ dày đến trực tràng.
Superficial mucosa
Lớp niêm mạc nông tăng âm rõ rệt, do chất nhầy và các hạt khí rất nhỏ bị giữ lại giữa các nhung mao ruột non.
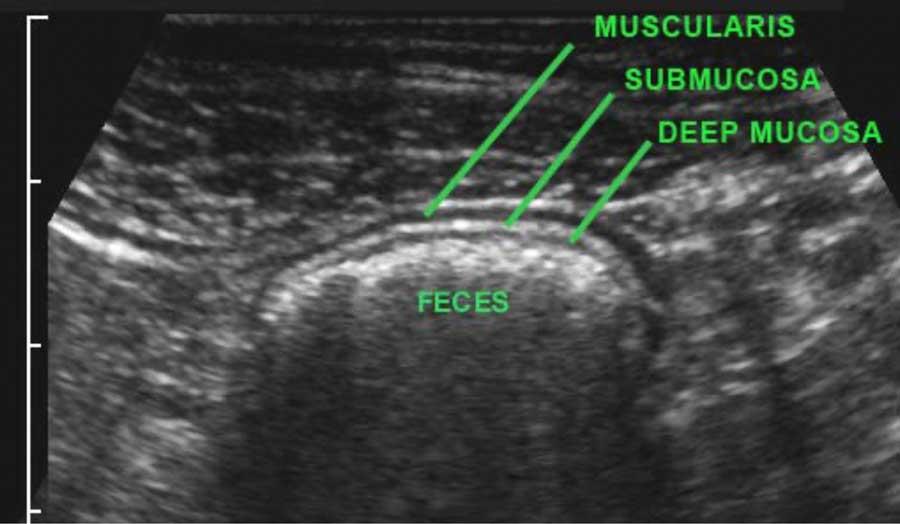
Nó không thể nhận diện riêng biệt khi hòa lẫn với phân tăng âm, như trong hình ảnh siêu âm đại tràng này.
Lớp thanh mạc trắng bên ngoài chỉ có thể được xác định khi có cổ trướng.
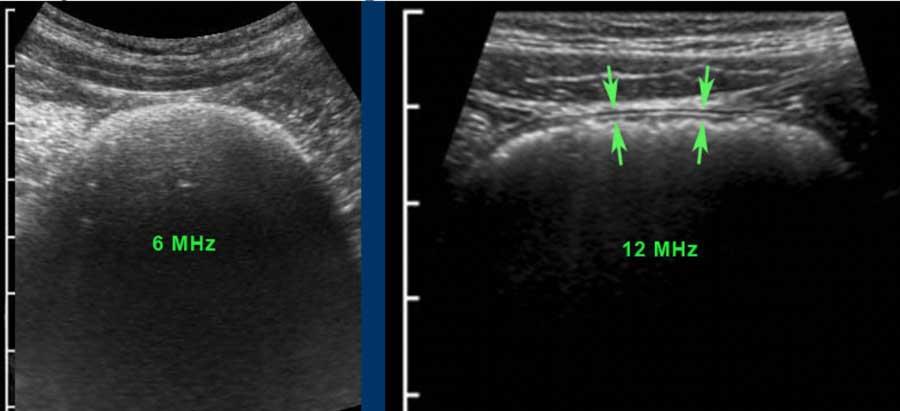
Khi sử dụng đầu dò tần số cao, ba lớp giữa, bao gồm lớp niêm mạc sâu, lớp dưới niêm mạc và lớp cơ (đen-trắng-đen) luôn luôn hiển thị rõ ràng.
Ở bệnh nhân này với tình trạng ứ phân nặng, cấu trúc thành ba lớp chỉ có thể được nhận diện bằng đầu dò 12 MHz.
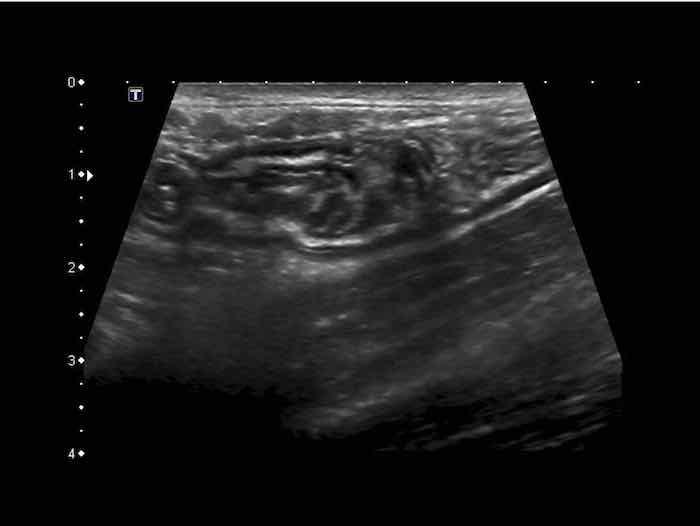
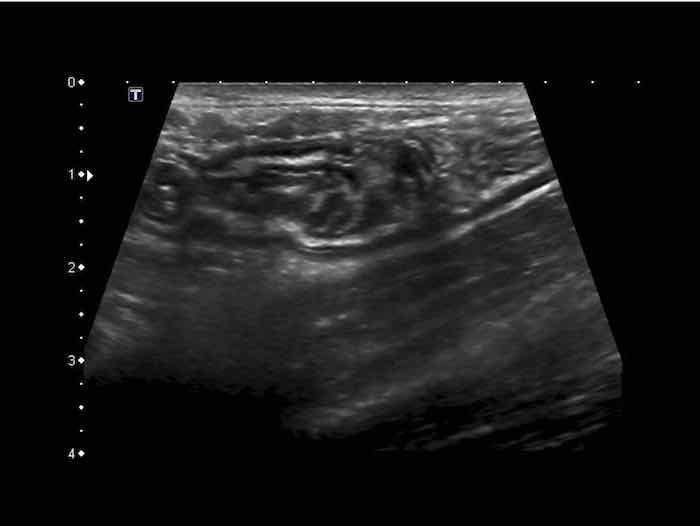
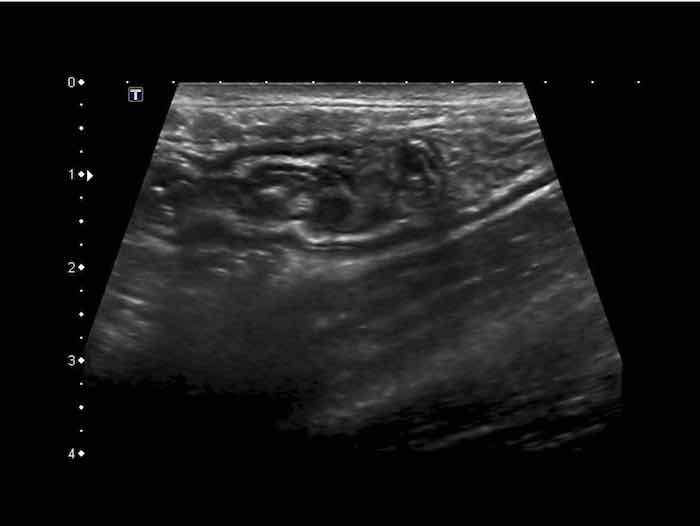
Deep Mucosa
Lớp niêm mạc sâu có cấu trúc giảm âm và độ dày thay đổi. Lớp này đại diện cho mô tuyến xếp chặt và – chỉ một phần nhỏ – lớp cơ niêm mạc.
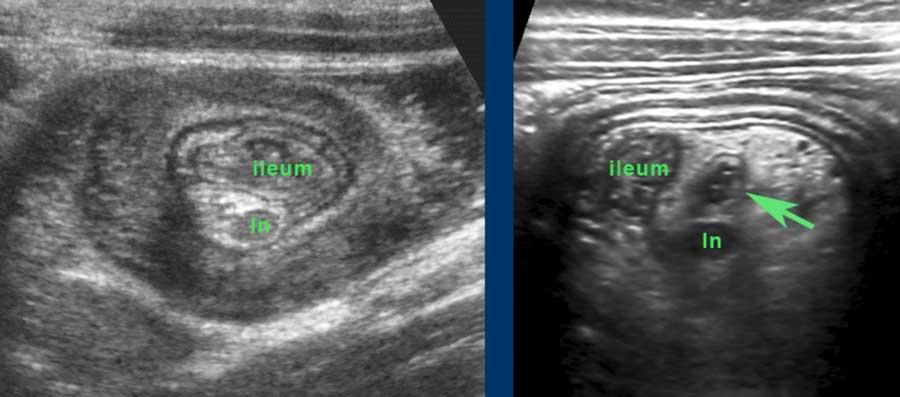
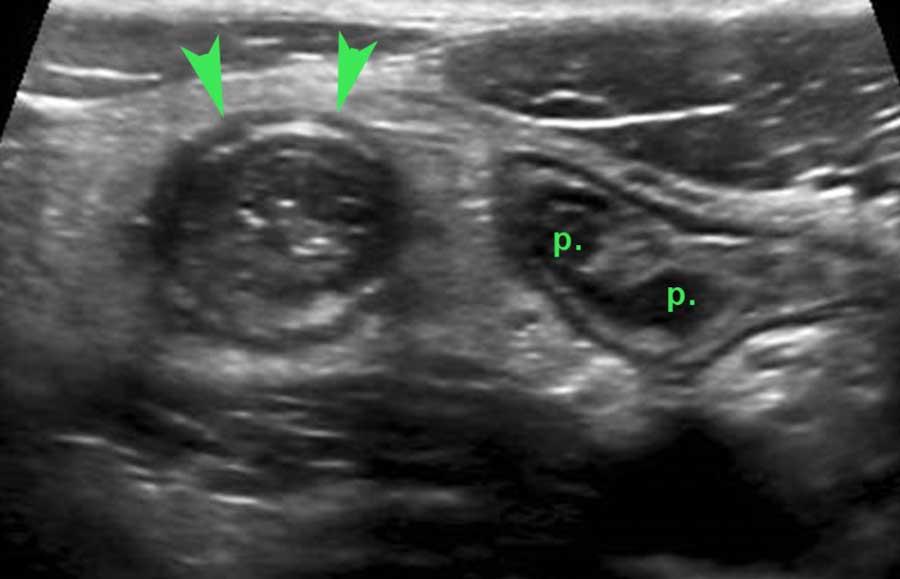
Đặc biệt ở hồi tràng tận của trẻ em và người trẻ tuổi, mô lympho giảm âm nổi bật được tìm thấy ở lớp niêm mạc sâu.
Các mảng Peyer (p) được gọi như vậy có thể rất lớn và không đối xứng.
Submucosa
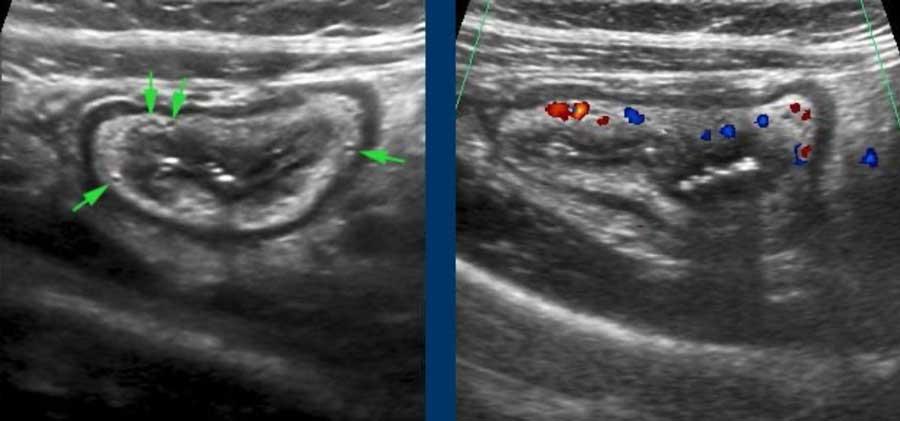
Lớp dưới niêm mạc chứa các mạch máu, dây thần kinh và mô mỡ, có tính chất tăng âm do chứa nhiều mô liên kết lỏng lẻo.
Ở bệnh nhân viêm loét đại tràng này, các mạch máu nổi bật (mũi tên) trong lớp dưới niêm mạc được hiển thị và xác nhận bằng Doppler màu ở hình bên phải.
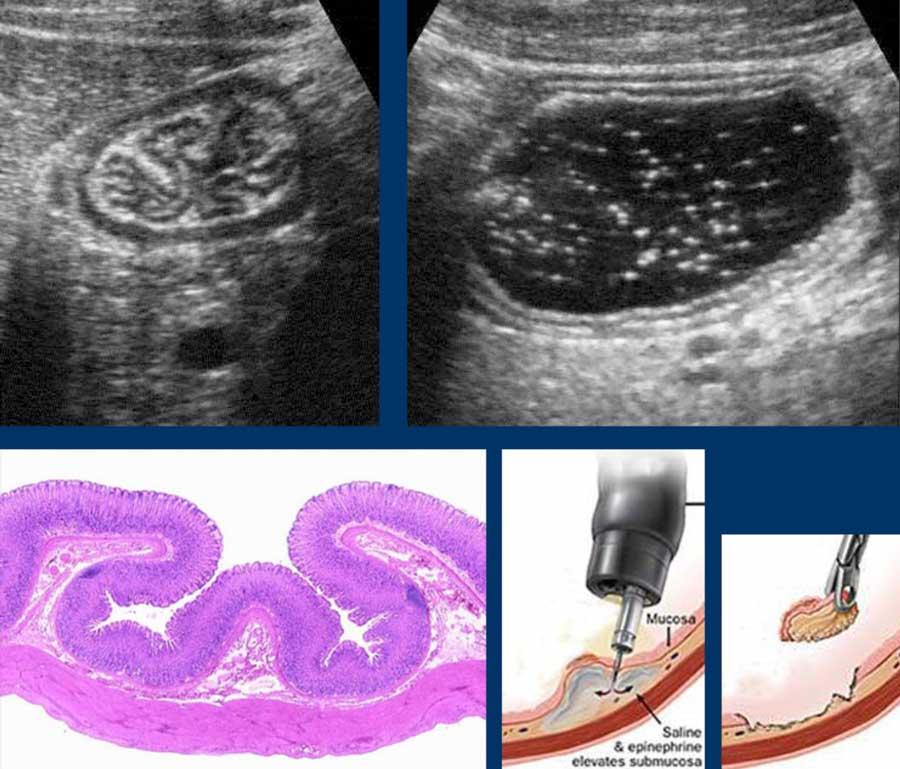
Lớp dưới niêm mạc “kết nối lỏng lẻo” niêm mạc với lớp cơ, và trong quá trình co bóp, lớp dưới niêm mạc có thể được nhìn thấy đi theo các nếp gấp niêm mạc (trên bên trái).
Sau khi uống nước, lớp niêm mạc và lớp dưới niêm mạc được kéo căng và trải phẳng ra (phía trên bên phải).
Mối liên kết lỏng lẻo này cũng giải thích tại sao có thể lấy sinh thiết qua nội soi dạ dày mà không gây hậu quả nghiêm trọng, đặc biệt khi tiêm nước muối sinh lý vào lớp dưới niêm mạc trước (ngay bên dưới).
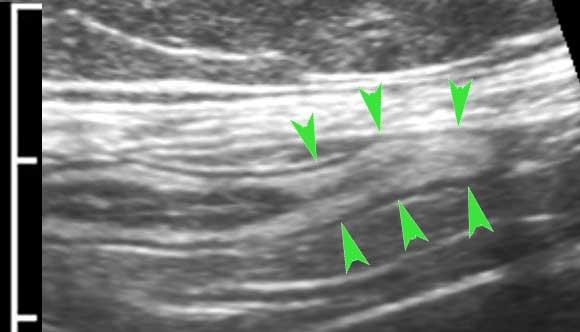
Muscularis
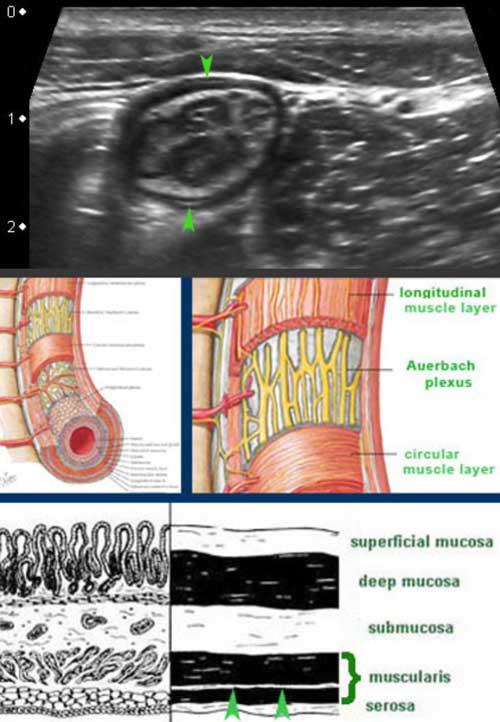
Lớp cơ có hồi âm thấp do cấu trúc mô cơ và dễ dàng nhận biết như một lớp đen ở phía ngoài.
Nó bao gồm hai lớp: lớp cơ vòng ở trong và lớp cơ dọc ở ngoài, phối hợp với nhau để tạo ra các chuyển động nhu động.
Hai lớp cơ này được ngăn cách bởi một lớp mô liên kết mỏng, chứa mô thần kinh của đám rối Auerbach.
Lớp mỏng này (đầu mũi tên) tăng âm trên siêu âm và có thể thấy ở ruột non của bệnh nhân gầy.
Mặc dù không có ý nghĩa lâm sàng, việc nhận diện riêng biệt đám rối Auerbach trên siêu âm cho thấy độ phân giải cao của siêu âm so với CT và MRI.
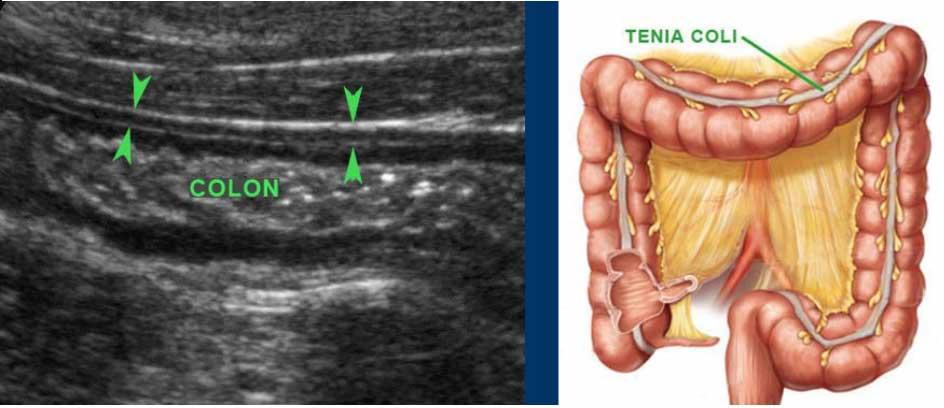
Lớp cơ của đại tràng khác với lớp cơ của ruột non.
Lớp cơ dọc chỉ giới hạn ở ba dải định hướng dọc, được gọi là dải cơ dọc kết tràng (teniae coli). Trong đại tràng rỗng, xẹp ở những bệnh nhân gầy, ba dải cơ dọc này (đầu mũi tên) thường có thể được xác định bằng siêu âm như một vùng dày lên cục bộ của lớp cơ, tách biệt với lớp cơ vòng bởi một đường tăng âm mỏng.
Trong hình ảnh theo chiều dọc này, chỉ xác định được một dải cơ dọc (đầu mũi tên).
Serosa
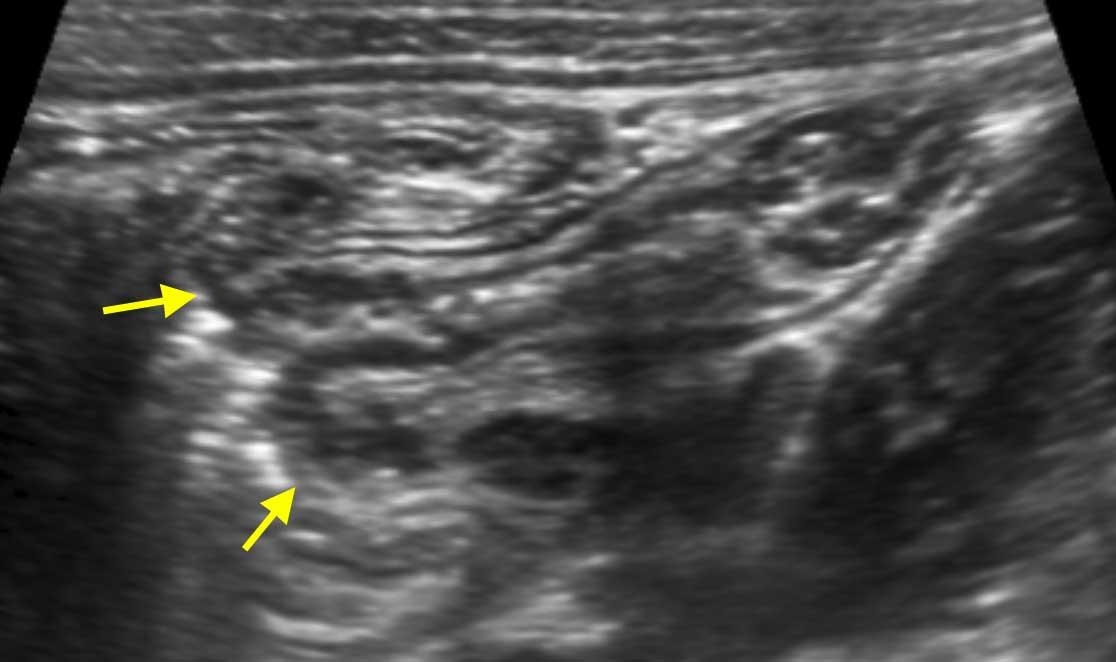
Lớp thanh mạc hay phúc mạc tạng là lớp ngoài cùng mỏng nhưng chắc, tăng âm, thường hòa lẫn với mô mỡ tăng âm của mạc treo và mạc nối, bao quanh ruột.
Nếu có dịch trong ổ phúc mạc, lớp thanh mạc tăng âm (mũi tên) có thể được nhận diện riêng biệt, như trong các quai hồi tràng này.
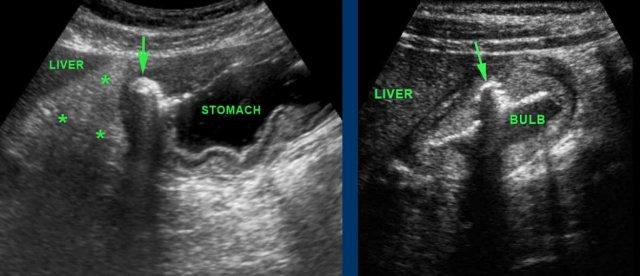
Stomach
Ở hầu hết các bệnh nhân được chỉ định siêu âm, dạ dày thường rỗng, hoặc là do họ được yêu cầu không uống quá nhiều trước khi kiểm tra, hoặc là do họ đã nôn mửa liên quan đến vấn đề bụng cấp tính của họ.
Nếu dạ dày chứa đầy dịch và bệnh nhân phủ nhận việc uống trước đó, đây là một phát hiện có liên quan.
Có thể do tắc nghẽn cơ học, liệt dạ dày hoặc tăng tiết dịch kèm ứ đọng do bệnh loét dạ dày tá tràng đang hoạt động.
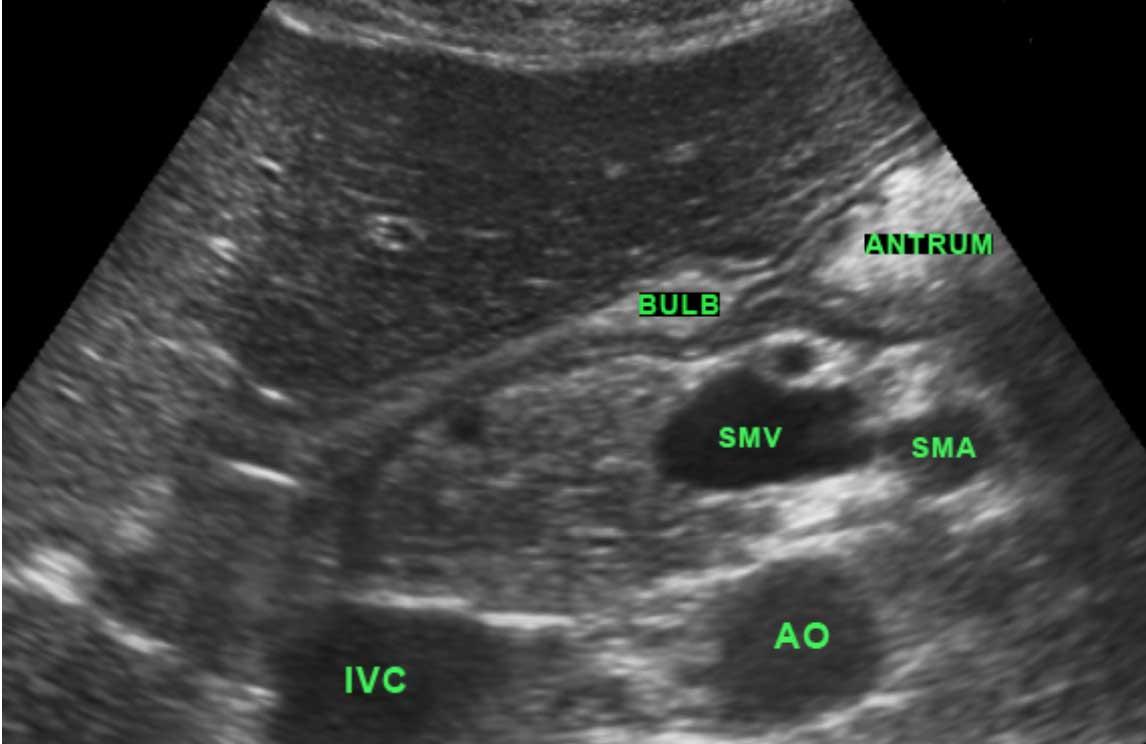
Hang vị và hành tá tràng là những phần của dạ dày được xác định rõ nhất bằng siêu âm.
Môn vị được nhận biết là sự dày lên cục bộ của lớp cơ ở phía xa so với hang vị.
Thành của hành tá tràng mỏng hơn thành dạ dày.
Dịch vị có thể được sử dụng để cải thiện khả năng quan sát vùng hang vị và tá tràng, bằng cách cho bệnh nhân nằm nghiêng sang phải: khí nổi lên vùng đáy vị, và dịch chảy vào hang vị và hành tá tràng.
Điều này đặc biệt hữu ích ở người lớn mắc bệnh loét dạ dày tá tràng.
The left image shows a gastric ulcer (arrow).
Lưu ý sự mất cấu trúc lớp ở thành dạ dày mặt bụng và lớp mỡ viêm (dấu hoa thị) đại diện cho mạc nối và mạc treo ruột, đang cố gắng bao bọc vùng sắp thủng từ vết loét dạ dày xuyên sâu này.
Hình bên phải cho thấy một ổ loét (mũi tên) ở thành bụng của hành tá tràng chứa đầy dịch.
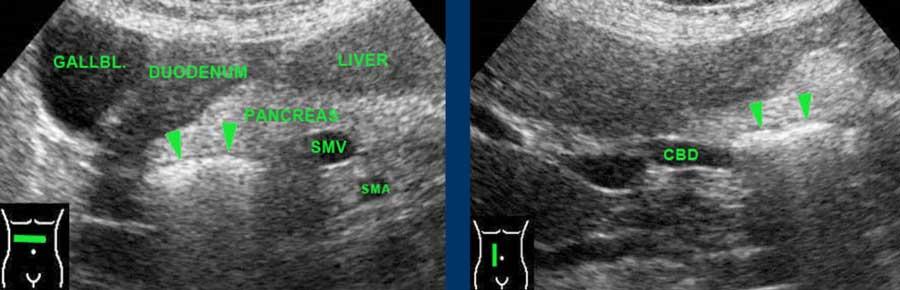
Tá tràng đoạn xuống và đoạn nằm ngang hiếm khi có thể tiếp cận được bằng siêu âm.
Khi được tìm kiếm cụ thể, có thể xác định được các túi thừa tá tràng chứa đầy khí kích thước lớn, hiện diện ở 10-15% dân số bình thường.
Chúng biểu hiện dưới dạng một phản xạ (đường cong) tuyến tính trong đầu tụy.
Lưu ý rằng những bệnh nhân này thường có ống mật chủ rộng hơn so với bệnh nhân bình thường.
Small bowel
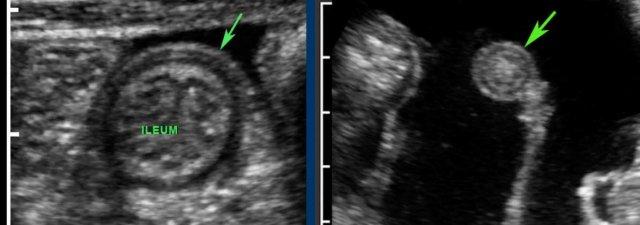
Ruột non bình thường có thể dễ dàng quan sát bằng siêu âm và được nhận biết qua nhu động ruột liên tục và rõ ràng, ngay cả khi lòng ruột trống rỗng.
Lưu ý nhiều vùng giảm âm nhỏ hình tròn với đường viền tăng âm trong lớp dưới niêm mạc sáng.
These represent normal 0.4 – 0.5 mm vessels.
Cũng lưu ý đường tăng âm mỏng bên trong lớp cơ, đại diện cho mô liên kết ngăn cách lớp cơ dọc và lớp cơ vòng, chứa đám rối Auerbach.
Normal small bowel in the longitudinal plane.
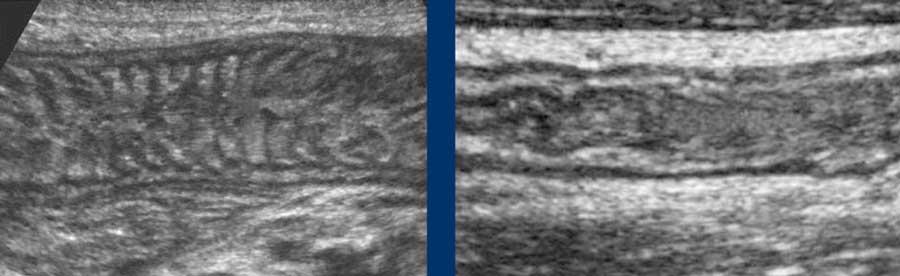
Jejunum
Hỗng tràng (hình bên trái) chủ yếu nằm ở góc phần tư trên trái, và chứa nhiều nếp van Kerckring (van hồi manh tràng) hơn so với hồi tràng (hình bên phải), vốn nằm nhiều hơn ở góc phần tư dưới phải.
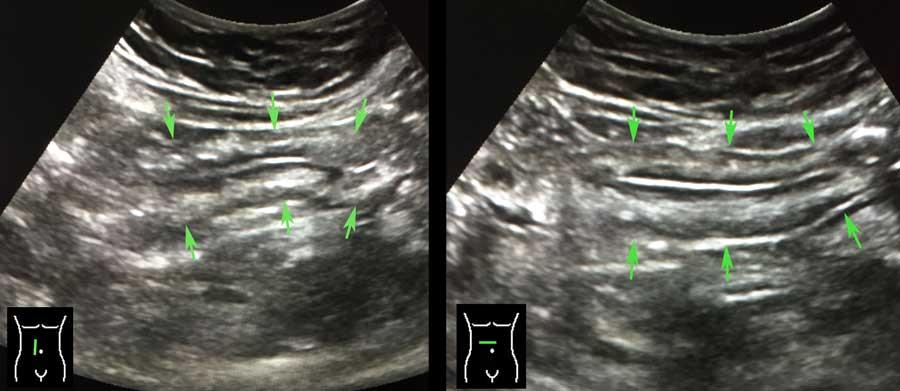
Đo độ dày thành ruột bằng siêu âm là khó khăn vì độ dày thay đổi theo các chuyển động nhu động ruột.
Ở cá nhân này, các số đo trong mặt phẳng dọc (hình trên) và trong mặt phẳng ngang khi ép nhẹ (hình dưới bên trái) có sự biến thiên đáng kể, nhưng khi ép vừa phải (hình dưới bên phải) các số đo có độ tái lập tốt và chính xác.
Vì lớp thanh mạc tăng âm mỏng hiếm khi có thể nhìn thấy rõ, độ dày thành ruột được đo từ bờ ngoài của lớp cơ mặt bụng đến bờ ngoài của lớp cơ mặt lưng, và sau đó tất nhiên, chia đôi.
Thông thường, độ dày thành ruột non đơn lớp khi ép là khoảng 1,5 – 2,5 mm.
Đo độ dày thành ruột bằng siêu âm theo cách này có tính tái lập và tương đương với những gì các phẫu thuật viên thực hiện bằng ngón tay trong quá trình mở bụng để xác định xem ruột non có bất thường hay không.
Ngược lại với hầu hết các quai ruột bệnh lý, các quai ruột non bình thường có thể bị ép xẹp tốt trong thì giãn nghỉ.
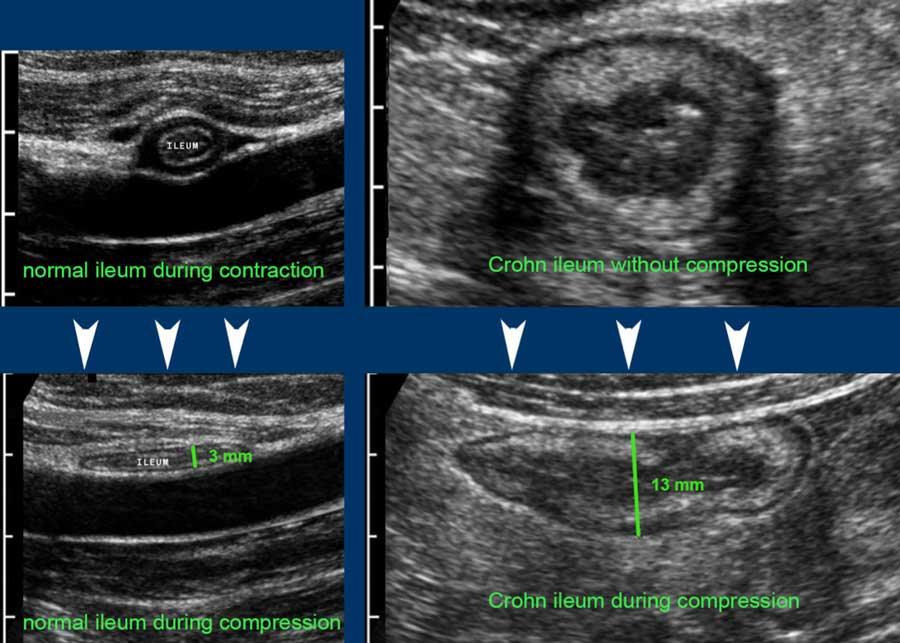
So sánh hồi tràng bình thường (trái) và hồi tràng trong bệnh Crohn (phải), không nén (hình trên) và có nén (hình dưới).
Note the same cm-scale in all four US-images.
Độ dày thành đơn ở người bình thường là 1,5 mm, ở bệnh nhân Crohn là 6,5 mm
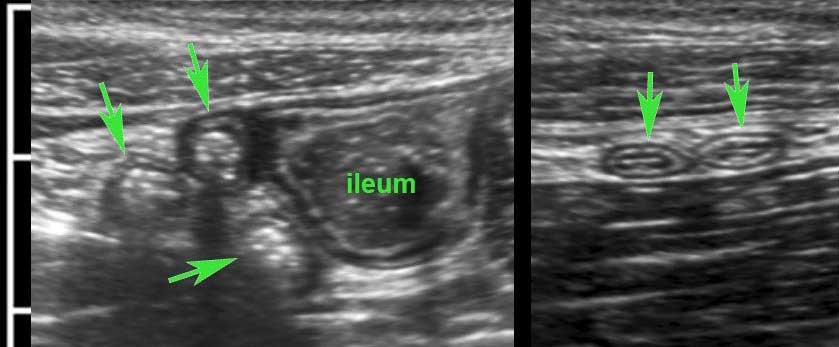
Terminal ileum
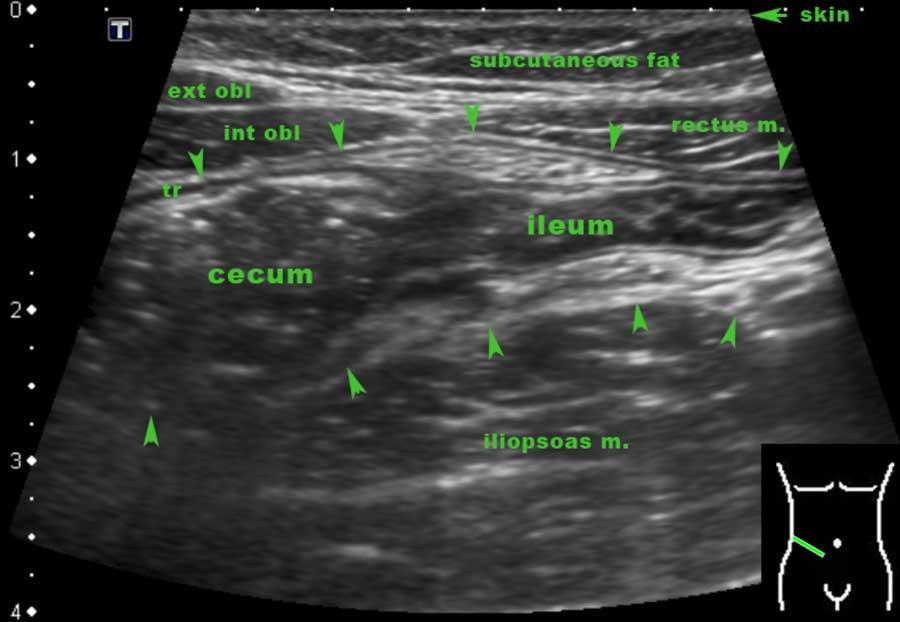
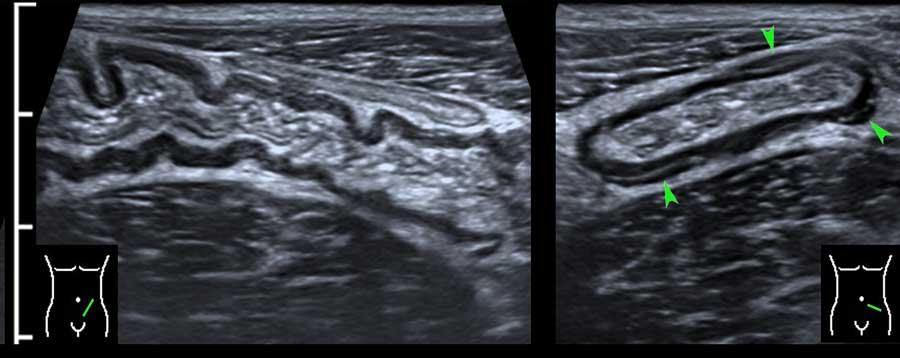
Hồi tràng tận thường có thể được xác định riêng biệt do vị trí đặc trưng và đường đi của nó từ vùng chậu hướng về phía rãnh cạnh đại tràng.
Sự đổ vào thực sự của hồi tràng bình thường vào manh tràng chỉ có thể quan sát được ở những bệnh nhân gầy với manh tràng rỗng.
Vị trí của van hồi manh tràng có thể thay đổi rất nhiều, nhưng vị trí trung bình của nó là bên phải rốn.
Lưu ý tình trạng tăng sản lymphoid của các mảng Peyer ở hồi tràng đoạn cuối.
Thường xuyên hơn, hồi tràng tận có thể được theo dõi cho đến khi nó biến mất vào manh tràng chứa đầy phân.
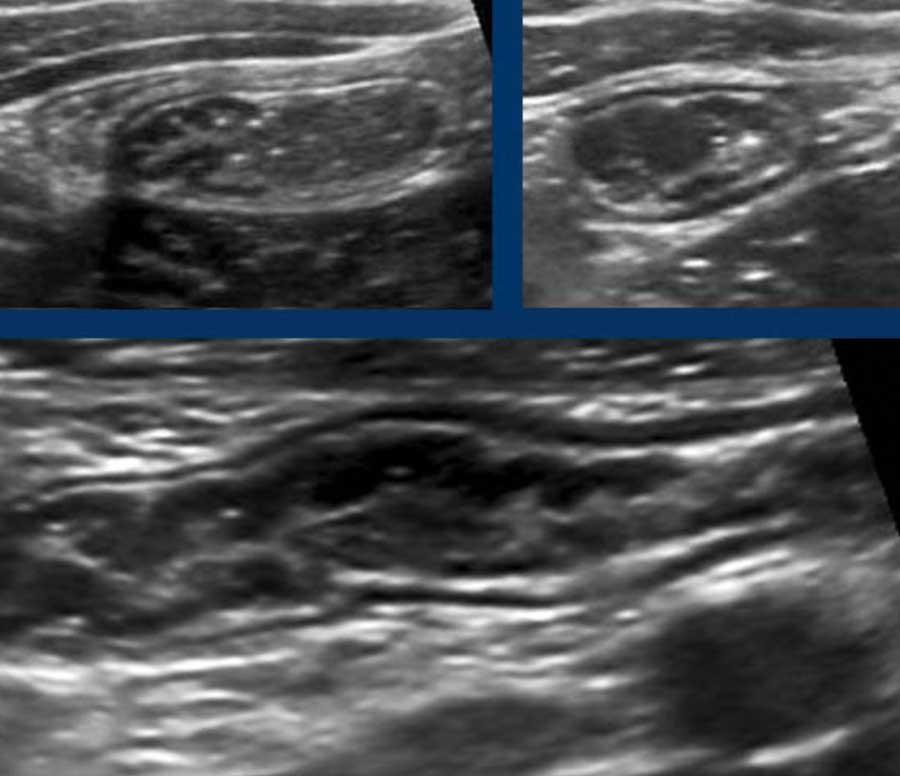
Đây là hình ảnh của hồi tràng tận cùng ở ba trẻ em và người trẻ tuổi khác nhau với các mảng Peyer lớn biểu hiện dưới dạng dày lớp niêm mạc sâu không đối xứng, giảm âm.
Với mỗi kháng nguyên mới, mô bạch huyết lại được tái hoạt hóa.
Ở bệnh nhân trẻ tuổi, cả hạch bạch huyết mạc treo ruột và các mảng Peyer đều lớn hơn nhiều so với người trưởng thành – kể cả về kích thước tuyệt đối.
Mô bạch huyết bị kích thích ở trẻ em không chỉ dẫn đến các mảng Peyer nổi bật ở hồi tràng đoạn cuối và các hạch bạch huyết mạc treo ruột phì đại (hình dưới bên trái), mà còn gây ra tình trạng dày lớp niêm mạc sâu của ruột thừa (hình dưới bên phải).
Lưu ý rằng các phần lồi ra –đôi khi giống polyp- (góc trên bên phải), có thể đóng vai trò là điểm dẫn đầu trong lồng ruột hồi-manh tràng điển hình ở trẻ nhỏ
Intussusception
Đây là hình ảnh siêu âm của một trẻ 2 tuổi bị lồng ruột hồi manh tràng từng đợt, được khám trong khoảng thời gian giữa các cơn.
Hồi tràng với nhiều mảng Peyer sa vào manh tràng.
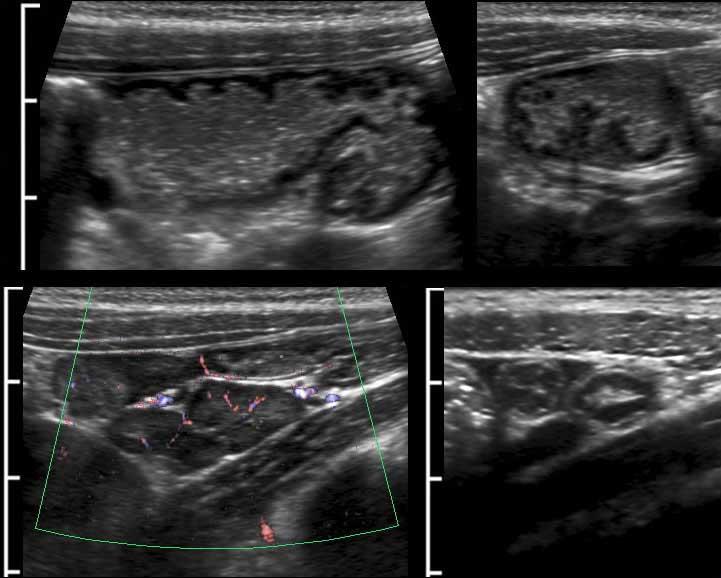
Hình ảnh siêu âm kinh điển của lồng ruột hồi-manh tràng ở hai trẻ khác nhau.
Trong cả hai trường hợp, đoạn hồi tràng bị lồng được định vị không đối xứng bên trong ống lồng ngoài, do mạc treo ruột tăng âm có chứa mỡ, bám vào hồi tràng và đi theo hồi tràng khi bị kéo vào trong.
Trong mạc treo, siêu âm cho thấy một hạch bạch huyết mạc treo (hbh) phóng đại ở cả hai.
Các hạch này phì đại như một phần của tình trạng tăng sản hạch bạch huyết toàn thân và khônghu trú trong lòng hồi tràng.
Do đó đây không phải là điểm dẫn đầu nguyên phát. Ở bệnh nhân bên phải, ruột thừa (mũi tên) cũng bị kéo vào trong.
Lưu ý cấu trúc đa lớp của thành bụng phía trước của phức hợp lồng ruột, đại diện cho ba lớp thành ruột bị gấp lại.
Mặc dù mô bạch huyết ở hồi tràng tận cùng thể hiện rõ nét nhất ở trẻ nhỏ, nhưng nó vẫn có thể được tìm thấy cho đến năm 20 tuổi.
Ở người thanh niên 15 tuổi này bị viêm ruột thừa cấp tính (đầu mũi tên), vẫn còn các mảng Peyer (p.) nổi bật ở lớp niêm mạc sâu của hồi tràng đoạn cuối.
Trong quá trình kiểm tra siêu âm, không hiếm gặp hiện tượng lồng ruột hồi-hồi nhỏ, thoáng qua.
Ngoài việc không có triệu chứng, những trường hợp này có thể được phân biệt bằng siêu âm với lồng ruột có triệu chứng thực sự, vì chúng nhỏ hơn (< 2 cm), có thể nén được, thoáng qua và không có điểm dẫn đầu.
Những trường hợp lồng ruột thoáng qua này có thể liên quan đến bệnh celiac và điều quan trọng là phải loại trừ tình trạng này bằng các xét nghiệm máu.
Omentum, mesentery and lymph nodes
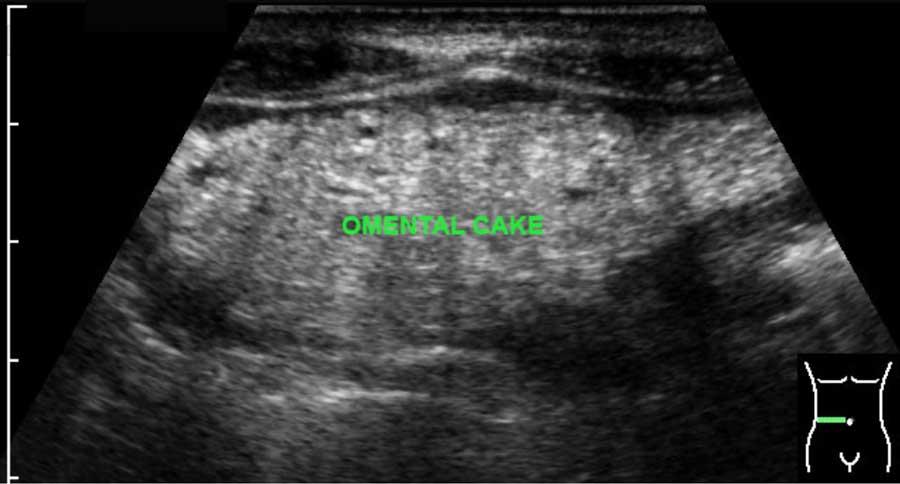
The normal omentum is usually not separately visible.
Khi nó dày lên, ví dụ trong viêm phúc mạc ác tính hoặc hiếm gặp hơn là viêm phúc mạc do lao, nó có thể biểu hiện dưới dạng bánh mạc nối, đặc biệt khi có cổ trướng đi kèm.
Siêu âm cũng có thể hiển thị mạc nối (đầu mũi tên) trong nhồi máu mạc nối khu trú, trong đó mạc nối bị phù nề do nhồi máu xuất huyết tĩnh mạch.
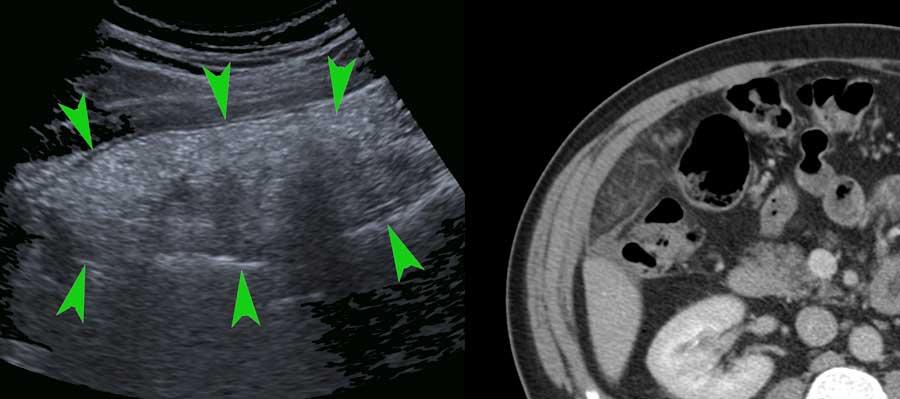
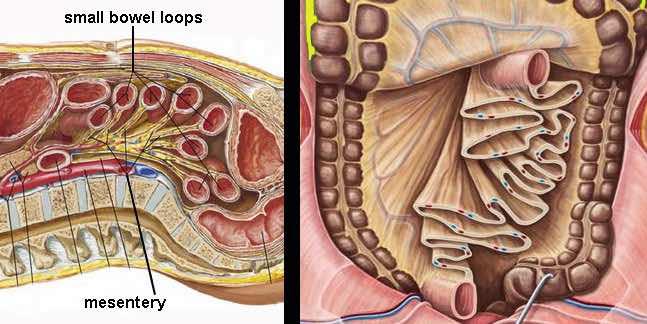
Ruột non được gắn vào mạc treo ruột, được gấp lại như hình chiếc quạt.
Mạc treo chứa một lượng mỡ thay đổi, và mạc treo có mỡ bị gấp nếp tạo ra hình ảnh nhiều lớp, đặc biệt khi bị nén ép trong quá trình siêu âm.
Mạc treo bình thường (mũi tên) ở những bệnh nhân gầy chỉ có thể nhìn thấy khi có cổ trướng.
Ở người béo phì, mạc treo chứa nhiều mỡ và có thể được quan sát như một cấu trúc nhiều lớp, dẹt, dễ nén ép.
Trong một mặt phẳng, điều này có thể mô phỏng hình ảnh thành ruột dày lên (các mũi tên trong hình bên trái).
Xoay đầu dò 90 độ (hình bên phải), cấu trúc này ngay lập tức được nhận ra là một cấu trúc phẳng (các mũi tên).
Ở rìa mạc treo mỡ, có thể quan sát thấy nhu động rõ rệt ở hai quai ruột non.
Click image for animation.
Epiploic appendages
Bên cạnh mạc treo và mạc nối, mô mỡ tiền phúc mạc cũng là một phần của mô mỡ trong ổ bụng, cũng như các túi thừa mạc nối (mũi tên).
Chúng có nguồn cung cấp máu dễ tổn thương (đầu mũi tên trắng), dễ bị nhồi máu xuất huyết (viêm phần phụ mạc nối).
Các túi thừa mạc nối bình thường chỉ có thể nhìn thấy trên siêu âm và CT trong trường hợp có cổ trướng.
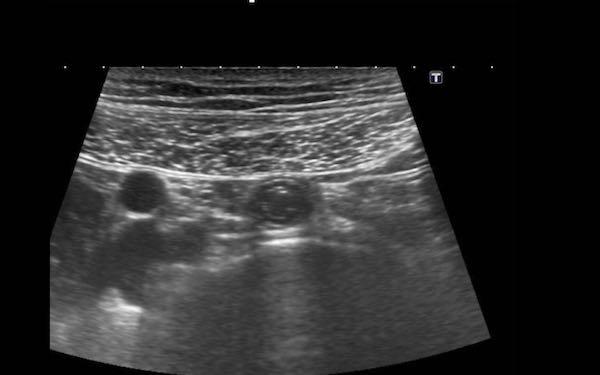
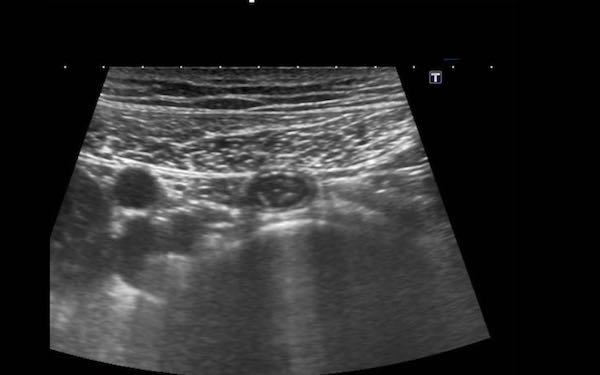
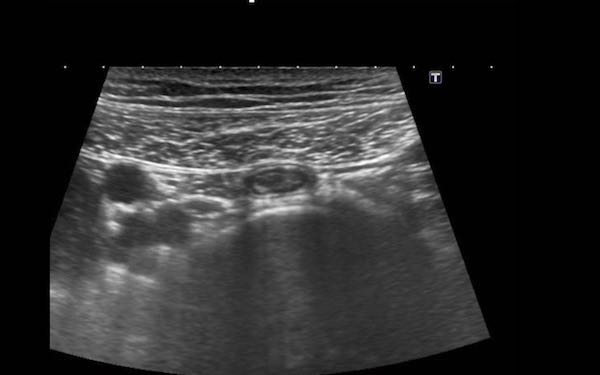
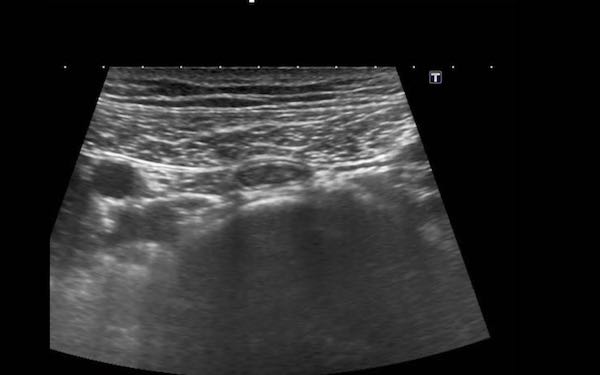
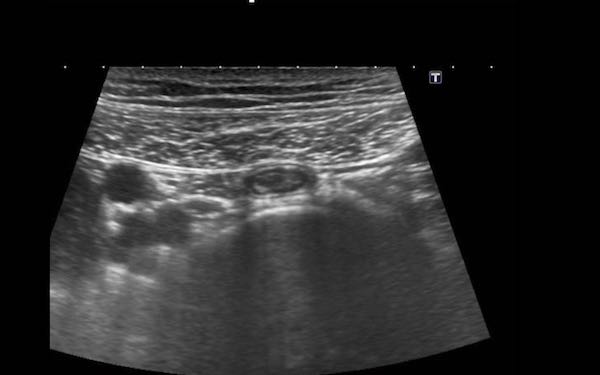
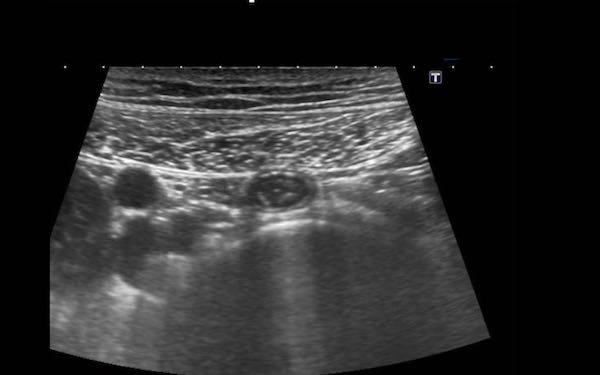
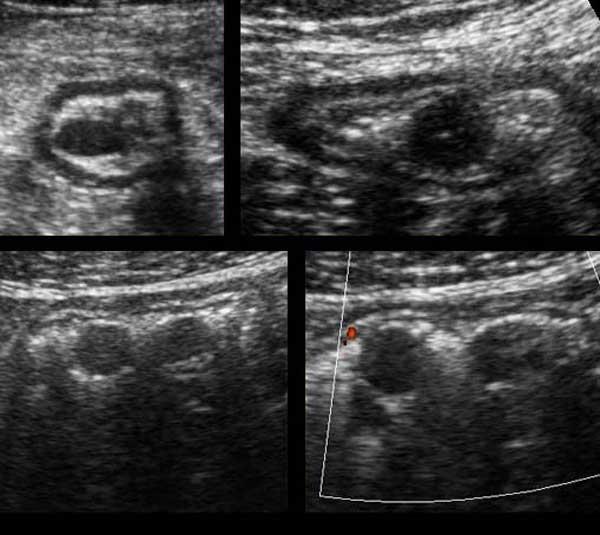
Trong mạc treo ruột có thể quan sát thấy các hạch bạch huyết mạc treo, chủ yếu ở vùng bên phải rốn.
Trong quá trình ép dần dần ở những bệnh nhân gầy, các hạch bạch huyết xuất hiện rất gần với cơ thắt lưng và các mạch máu chậu.
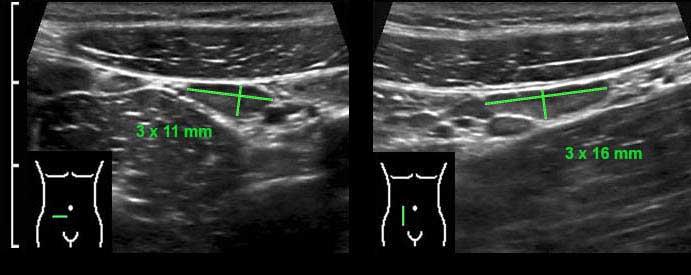
Kích thước của hạch bạch huyết mạc treo bình thường có thể thay đổi, trong trường hợp này kích thước trên ba mặt phẳng là 3 x 11 x 16 mm.
Mặc dù đường kính ngang và đường kính dọc có thể lớn hơn, nhưng đường kính trục ngắn nhất ở người lớn không được vượt quá 5 mm.
Trong trường hợp hạch bạch huyết mạc treo ruột bị phì đại, ban đầu chỉ có đường kính trục ngắn nhất là tăng lên.
Do đó, để xác định một hạch là bình thường hay bất thường, chỉ cần đo đường kính trục ngắn nhất là đủ.
Hình dạng của hạch bạch huyết mạc treo bình thường so với bất thường là hình hạnh nhân so với hình quả ô liu. Ở trẻ em, đặc biệt là trẻ từ 5 đến 10 tuổi, các hạch bạch huyết mạc treo lớn hơn nhiều so với người lớn, với đường kính trục ngắn lên đến 10 mm.
Những hạch bạch huyết mạc treo ruột lớn ở trẻ em có thể liên quan đến nhiễm virus, nhưng cũng có thể gặp ở những trẻ hoàn toàn khỏe mạnh.
Hạch bạch huyết mạc treo ruột bình thường có vùng trung tâm tăng âm tương đối và vùng ngoại vi thùy múi, giảm âm, đại diện cho các trung tâm mầm.
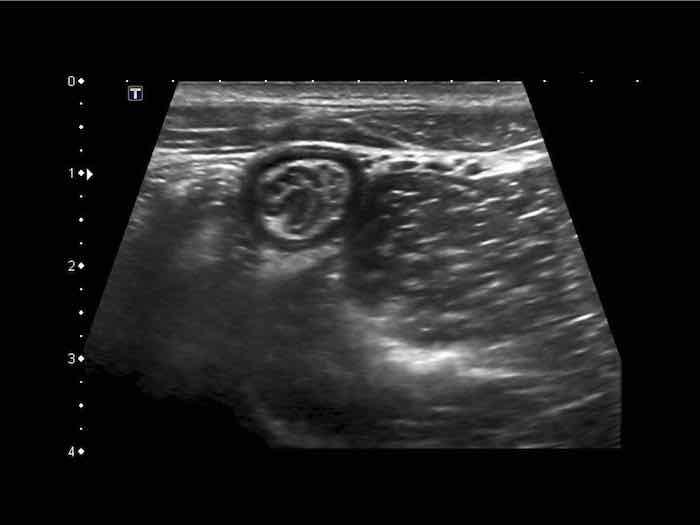
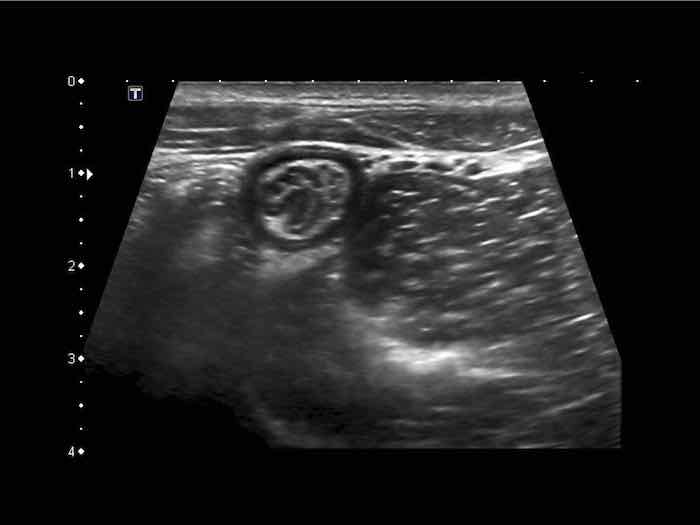
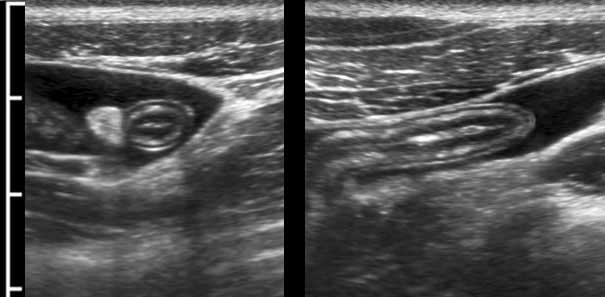
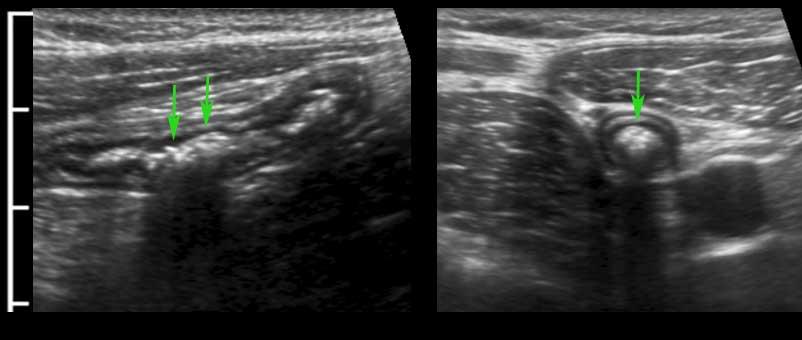
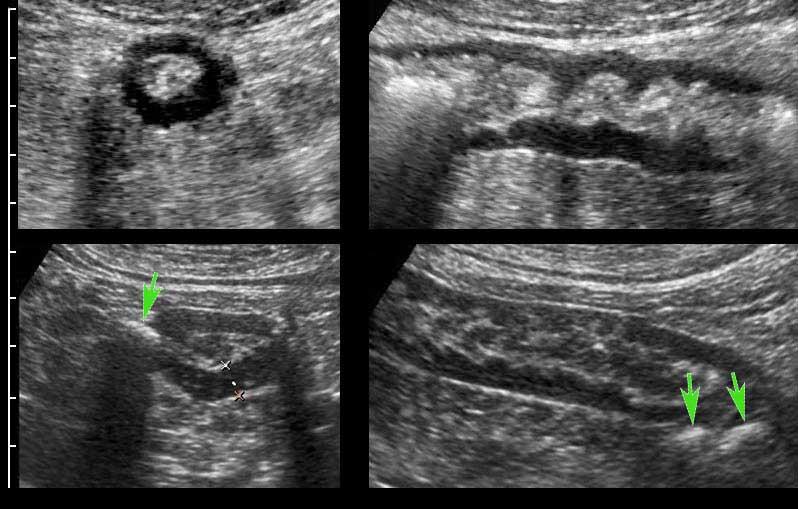
Appendix
Một kỹ thuật viên siêu âm có kinh nghiệm có thể xác định toàn bộ ruột thừa bình thường – bao gồm cả đầu tận cùng bịt kín – ở khoảng 30% bệnh nhân người lớn và 80% bệnh nhân trẻ em.
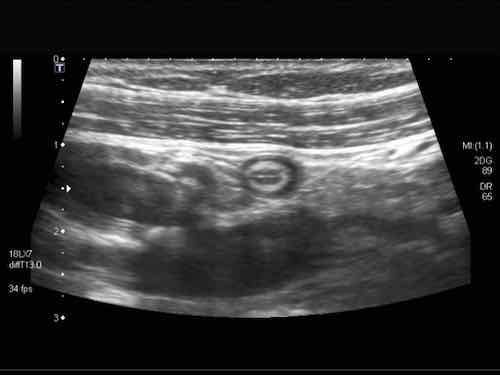
Siêu âm toàn bộ ruột thừa bình thường, loại trừ viêm ruột thừa.
Ruột thừa bình thường có các lớp tương tự như thành ruột bình thường. Ở người phụ nữ trẻ này, cả năm lớp đều có thể nhìn thấy bao gồm lớp thanh mạc, nhờ có một lượng nhỏ dịch trong ổ phúc mạc.
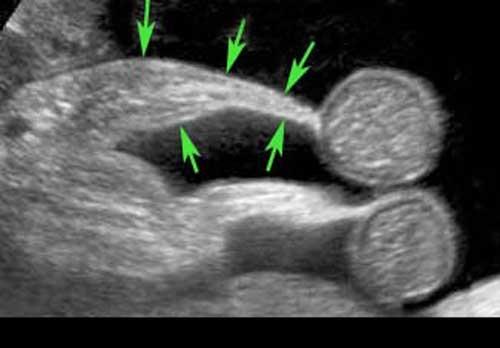
Lưu ý lòng ống rỗng và mạc treo ruột thừa tăng âm hình tam giác bình thường.
Để nén ruột thừa, cần có một nền cứng chắc bên dưới như động mạch chậu, cơ thắt lưng chậu hoặc thân đốt sống.
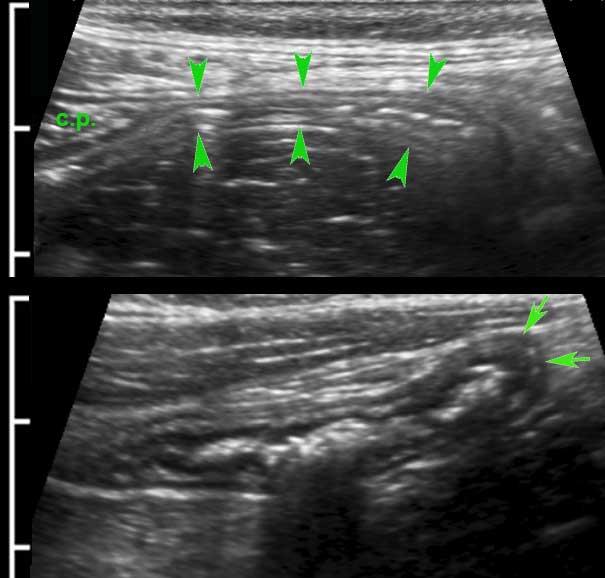
Ruột thừa bình thường (đầu mũi tên) được phân biệt với ruột non dựa vào vị trí, kích thước, sự vắng mặt của nhu động ruột, sự gắn kết với cực manh tràng (c.p.) và đầu tận cùng bịt kín (mũi tên).
Đầu mù của ruột thừa bình thường được thể hiện rõ ràng bằng cách sử dụng “kẹp mini”.
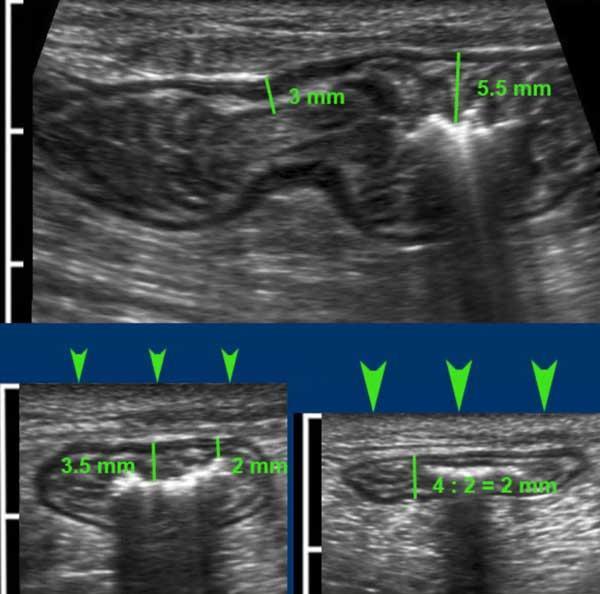
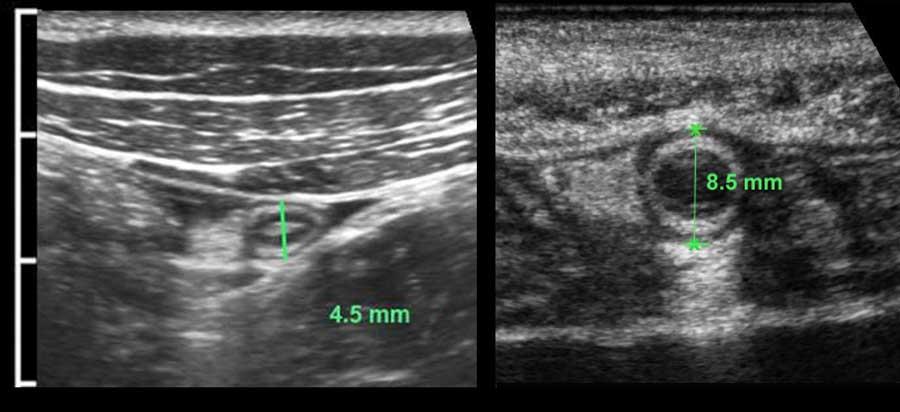
Đường kính ngoài của ruột thừa được đo theo cách tương tự như ruột: trong quá trình ép vừa phải từ bờ ngoài của lớp cơ thành bụng trước đến bờ ngoài của lớp cơ thành bụng sau.
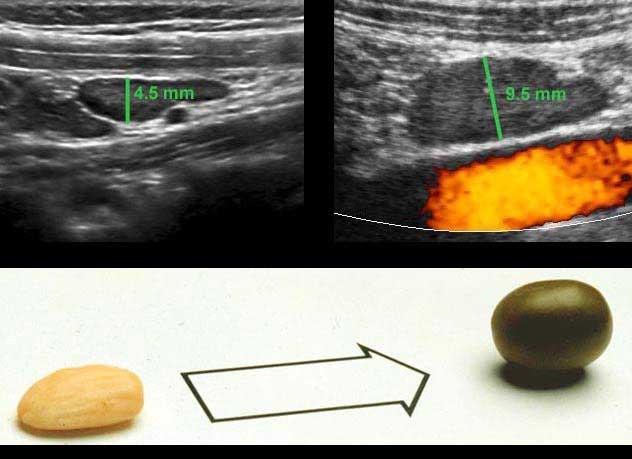
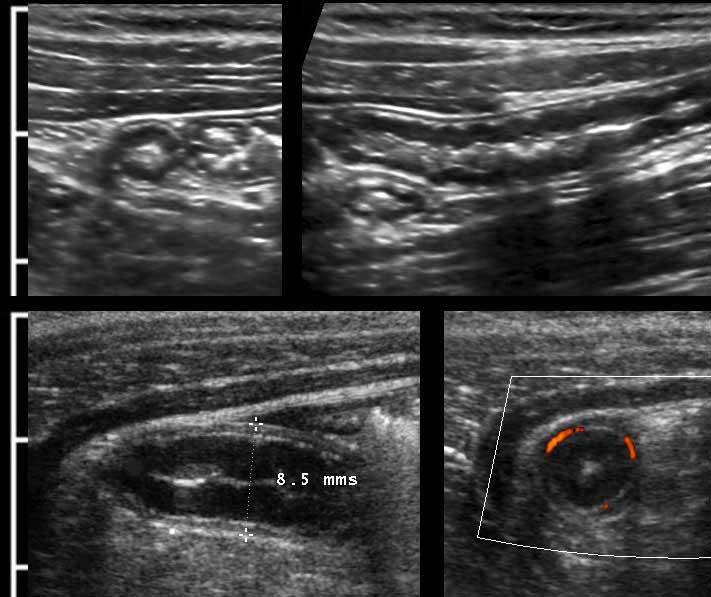
Được đo như vậy, đường kính của ruột thừa bình thường này (trái) là 4,5 mm và của ruột thừa viêm này (phải) là 8,5 mm.
Trong nhiều sách giáo khoa, giá trị ngưỡng cắt được báo cáo là 6 mm, tuy nhiên đây không phải là giá trị đáng tin cậy.
Rettenbacher (Radiology 2001; 218: 757-62) đã thực hiện một nghiên cứu lớn và phát hiện rằng đường kính của ruột thừa bình thường từ 6 mm trở lên chiếm 27% các trường hợp, với khoảng dao động từ 2-13 mm.
Các tiêu chuẩn siêu âm của viêm ruột thừa sẽ được thảo luận trong một chương đặc biệt về viêm ruột thừa.
Đo lường trên CT đánh giá cao hơn đường kính ruột thừa so với siêu âm.
Trong y văn, đường kính trung bình trên CT của ruột thừa bình thường là 6,5-8 mm (dao động từ 3 đến 14 mm).
The explanation for this discrepancy may be that on CT:
- The serosa is included in the measurement
- There is no compression involved.
- Ngoài ra, đường viền của ruột thừa trên CT khá mờ, khiến các phép đo kém tái lập hơn.
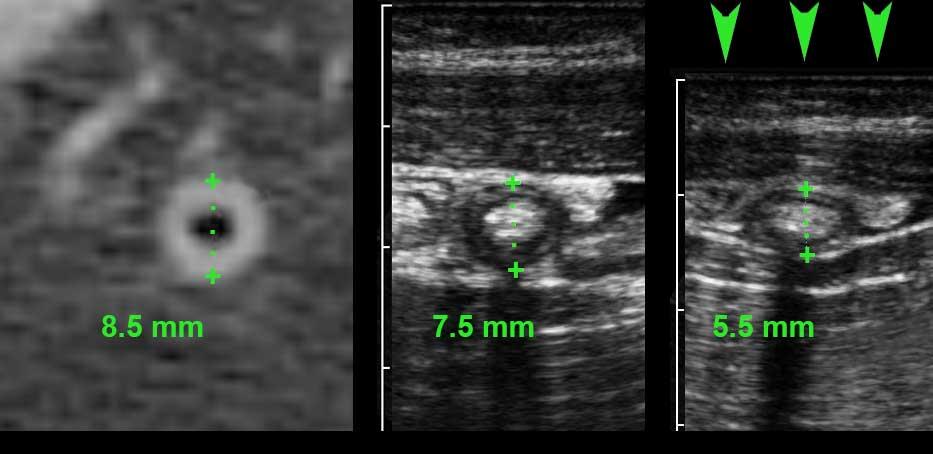
Hình bên trái cho thấy hình ảnh CT của ruột thừa bình thường chứa đầy phân với đường kính 8,5 mm.
Hình ảnh ở bảng giữa là siêu âm của một ruột thừa bình thường tương đương ở một bệnh nhân khác với kích thước 7,5 mm, bảng bên phải cho thấy ruột thừa đó trong quá trình ép (5,5 mm).
Tài liệu y văn chỉ ra rằng đường kính siêu âm của ruột thừa bình thường là 6 mm hoặc nhỏ hơn trong 73% các trường hợp.
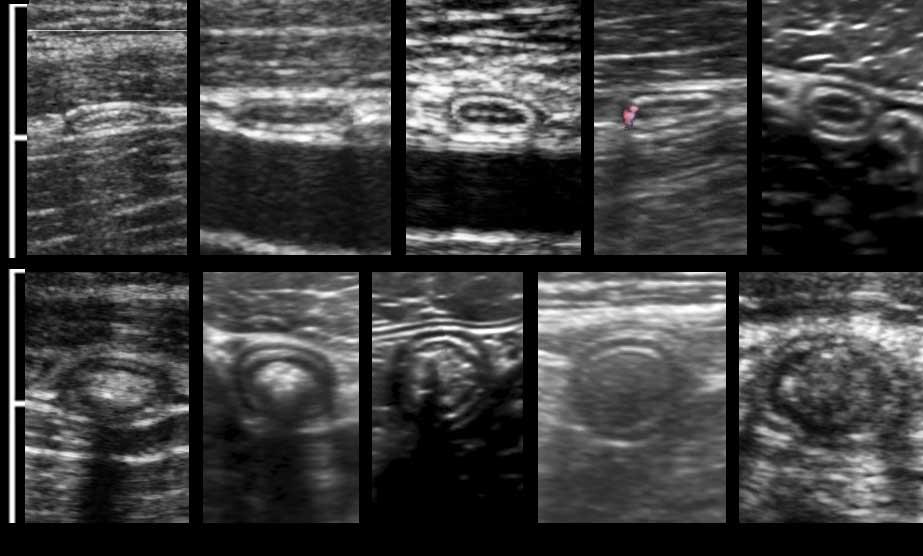
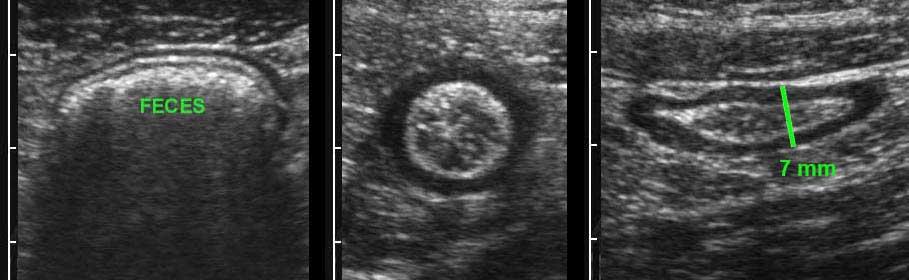
Đây là hình ảnh ruột thừa bình thường khi bị ép trong mười bệnh nhân khác nhau với đường kính AP dao động từ 2-10 mm (Lưu ý cùng một thang đo cm).
Ở năm đoạn dưới, lòng ruột thừa chứa đầy chất phân với độ phản âm khác nhau, khiến ruột thừa kém nén ép hơn.
Đặc điểm phân biệt quan trọng nhất cho thấy viêm ruột thừa là mỡ bị viêm, tiếp theo là đường kính, không thể ép xẹp, tăng sinh mạch máu và vị trí cố định.
Tất nhiên còn có các đặc điểm siêu âm bổ sung trong viêm ruột thừa tiến triển, như các ổ dịch và mất cấu trúc lớp, nhưng trong những trường hợp này rõ ràng là ruột thừa đã bị viêm.
Hiếm gặp hơn, một số dịch trong lòng ruột thừa có thể được quan sát thấy, trong trường hợp này ruột thừa dễ dàng bị nén ép.
Không hiếm gặp, đầu tận cùng bịt kín (đầu mũi tên) của ruột thừa bình thường không có lòng ống do xơ hóa.
Không giống như ruột thừa bị viêm, ruột thừa bình thường không có vị trí cố định và trong quá trình kiểm tra siêu âm có thể xuất hiện ở các vị trí khác nhau trong khoang bụng.
Nếu nằm ở tư thế cong, các đoạn riêng lẻ (mũi tên) nằm gần nhau, trái ngược với ruột thừa bị viêm trở nên cứng hơn và giãn ra ở một mức độ nhất định.
Không hiếm gặp các cấu trúc phản âm mạnh (mũi tên) kèm bóng lưng âm, cho thấy hình ảnh phân đặc tích tụ.
Vì chúng nhỏ và không vôi hóa trên CT, chúng không phải là sỏi phân thực sự và cũng không phải là yếu tố nguy cơ gây viêm ruột thừa.
Hình ảnh siêu âm ở bé trai 15 tuổi cho thấy ruột thừa bình thường có thể ép xẹp với một sỏi phân lớn (mũi tên), tạo ra bóng cản âm rõ.
Bệnh nhân không có triệu chứng tại thời điểm kiểm tra siêu âm, nhưng anh ta nhớ lại bốn đợt đau hố chậu phải dữ dội, mỗi đợt kéo dài một ngày và tự giới hạn trong chín tháng qua, gợi ý viêm ruột thừa cấp tái phát. Sau khi cắt ruột thừa, anh ta không còn các cơn đau nữa.
Ở trẻ em, lớp niêm mạc sâu có thể cho thấy sự dày lên giảm âm đáng kể do tăng sản mô bạch huyết, điều này cũng có thể khiến ruột thừa kém bị nén hơn.
Đây là một phát hiện thường gặp ở trẻ em khỏe mạnh, nhưng trong trường hợp tăng sản rất rõ rệt, có thể có sự hiện diện của nhiễm virus.
Note the complete absence of inflamed fat.
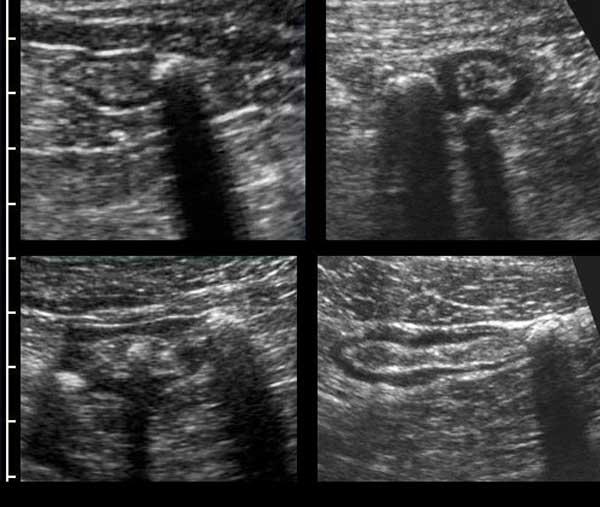
Colon
Hình ảnh dọc (trái) và ngang (phải) của đại tràng sigma rỗng ở bệnh nhân gầy.
Trong hình ảnh mặt cắt ngang, ba vùng dày lên cục bộ của lớp cơ (đầu mũi tên) đại diện cho ba dải cơ dọc kết tràng (đầu mũi tên).
Đại tràng bình thường chứa đầy phân (trái), trong quá trình co thắt (giữa) và trong quá trình giãn và nén (phải).
Normal colon wall thickness during compression is 3-4 mms.
Bóng lưng âm học của phân cản trở việc hiển thị siêu âm thành sau (bên trái).
Đại tràng được phân biệt với ruột non bởi vị trí, nội dung phân, nhu động thưa và lớp cơ ngoài dày với ba dải cơ dọc (tenia coli).
Lớp cơ của đại tràng sigma có thể thay đổi đáng kể về độ dày, chủ yếu do sự co bóp.
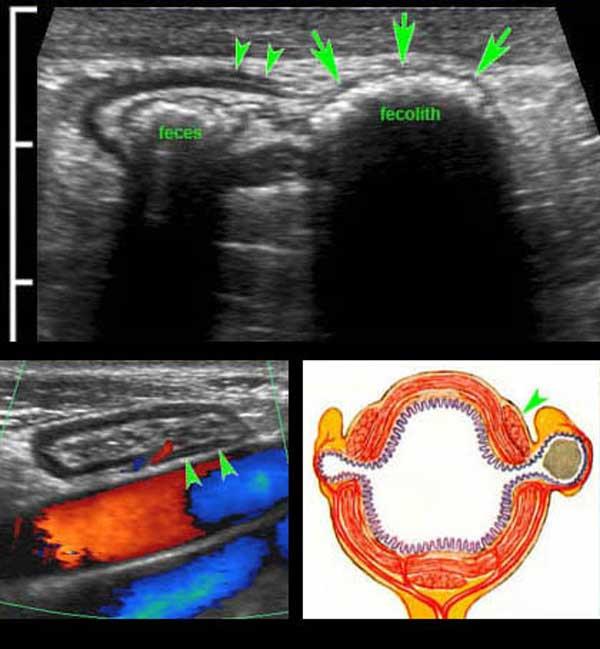
Sự dày lên vĩnh viễn của lớp cơ có liên quan đến sự phát triển của các túi thừa (mũi tên).
Sigmoid diverticulosis in four different patients.
Các túi thừa chứa đầy phân được quan sát rõ nhất khi đại tràng co lại.
Chúng biểu hiện là các cấu trúc phản âm sáng với bóng cản âm ở bờ ngoài của đại tràng.
Lưu ý độ dày thay đổi của lớp cơ ở bốn bệnh nhân này.
Hình ảnh siêu âm chi tiết của túi thừa đại tràng sigma ở bệnh nhân 61 tuổi rất gầy.
Có một ít phân trong lòng đại tràng sigma và một sỏi phân lớn trong túi thừa (mũi tên).
Lưu ý thành túi thừa rất mỏng, bao gồm lớp (dưới)niêm mạc thoát vị được bao phủ bởi một lớp thanh mạc rất mỏng.
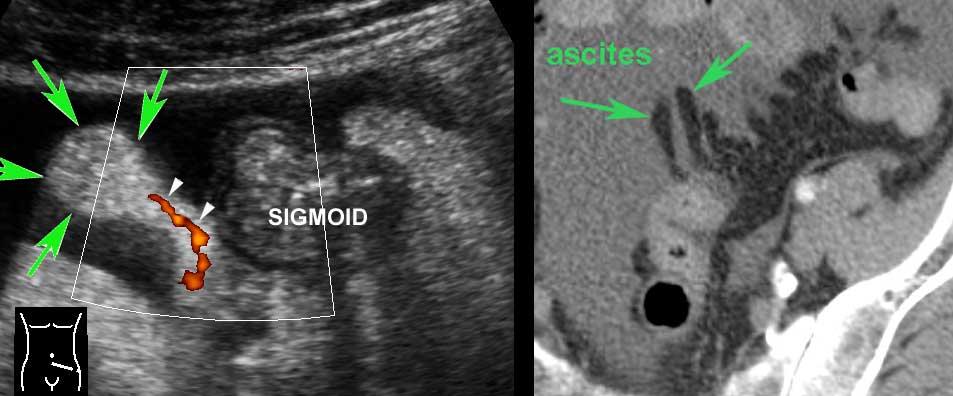
Sự thoát vị qua lớp cơ, luôn luôn xảy ra tại điểm yếu nơi các mạch máu xuyên qua lớp cơ vòng, ngay cạnh dải cơ dọc kết tràng (mũi tên). Các mạch máu xuyên này được xác định bằng Doppler màu ở một bệnh nhân rất gầy khác (dưới bên trái) và được minh họa trong hình ảnh Netter ở dưới bên phải.
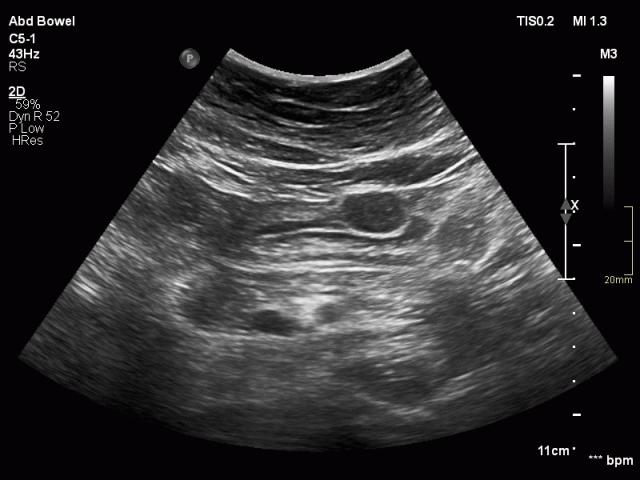
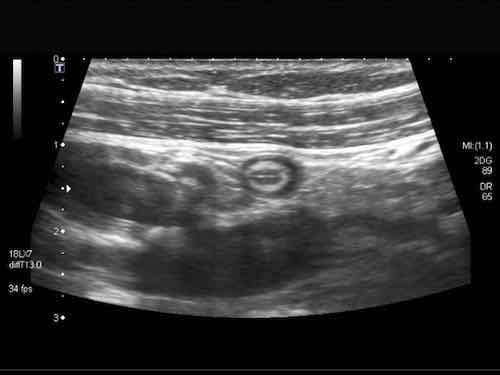
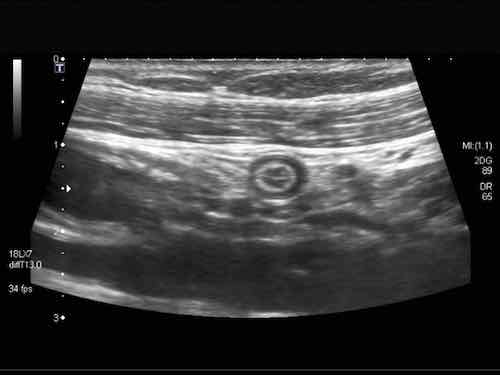
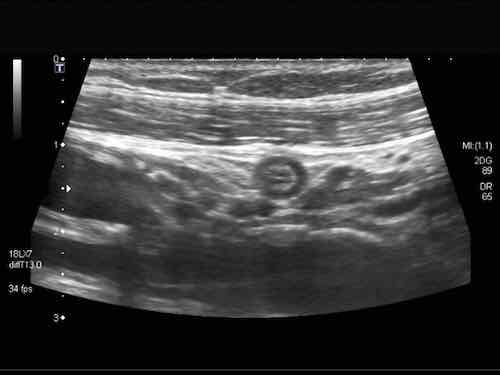
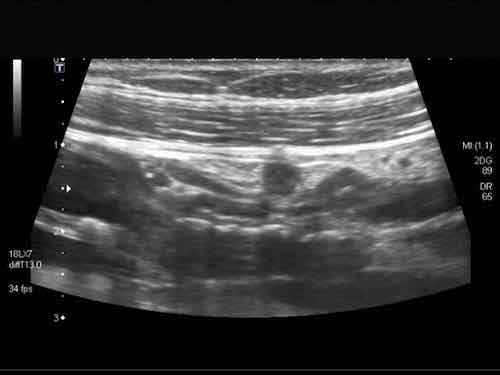
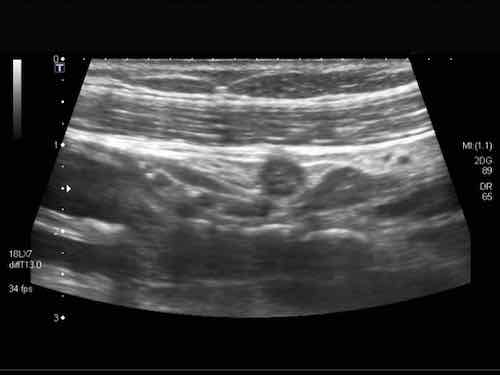
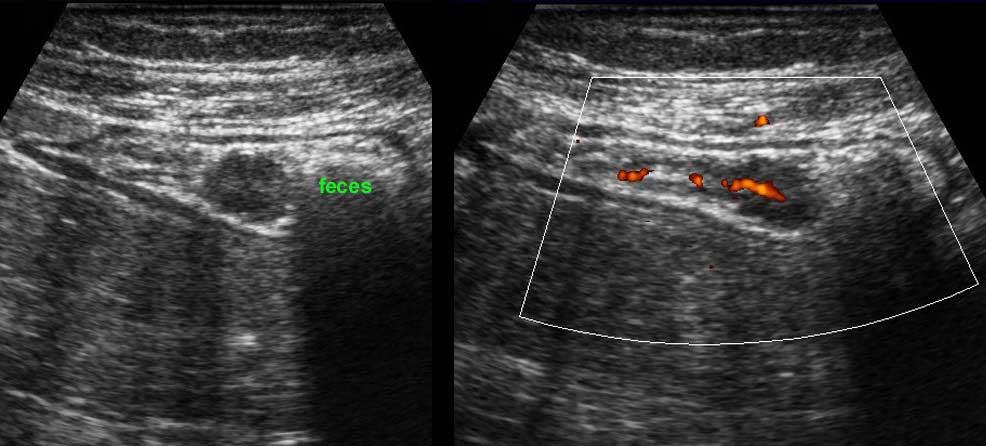
Rau củ chưa được tiêu hóa có thể tình cờ xuất hiện dưới dạng “phân đen” trong lòng đại tràng. Chúng có thể được phân biệt với polyp đại tràng dựa vào đường viền sắc nét, không có mạch máu, không bám dính vào niêm mạc và biến mất khi theo dõi.
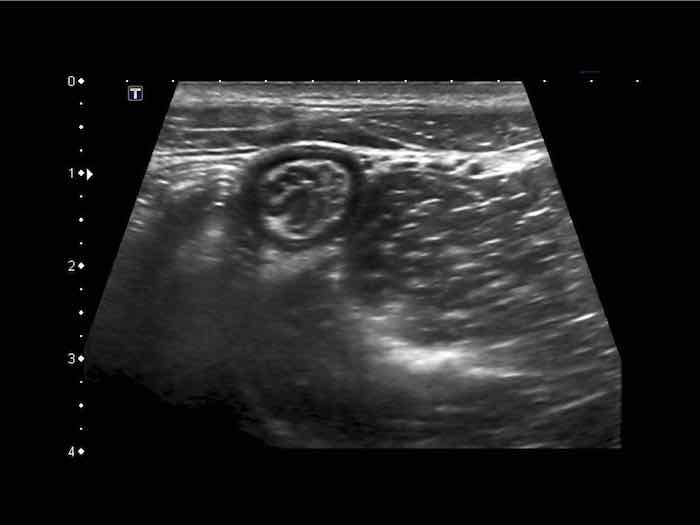
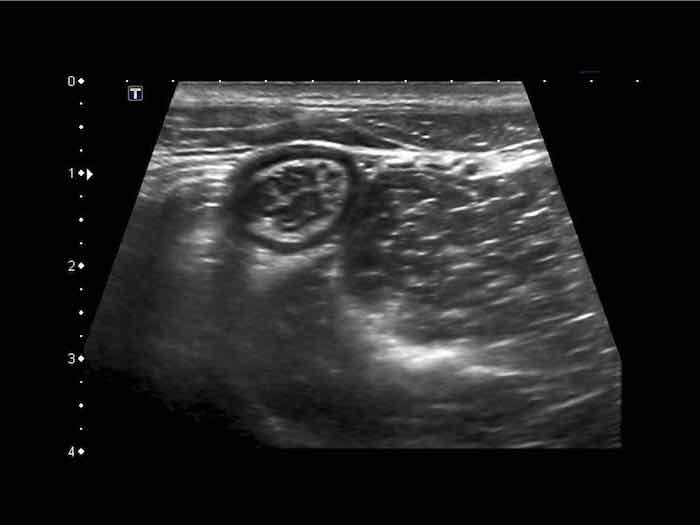
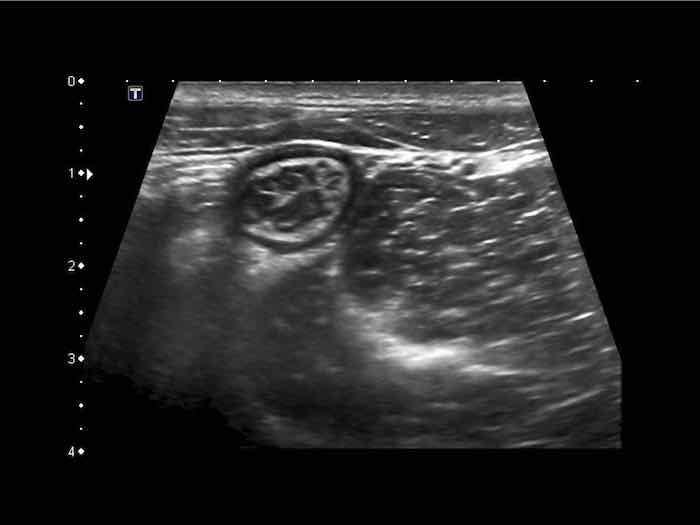
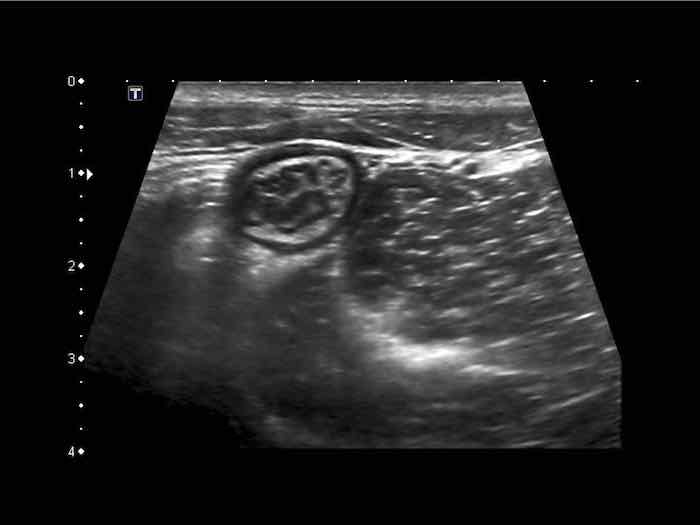
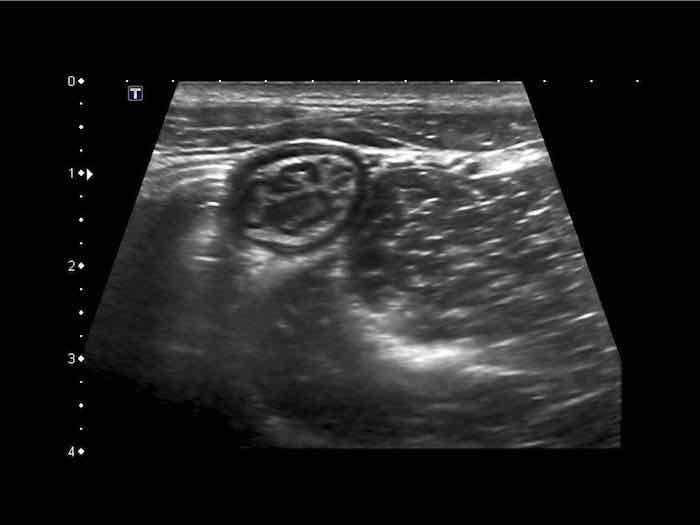
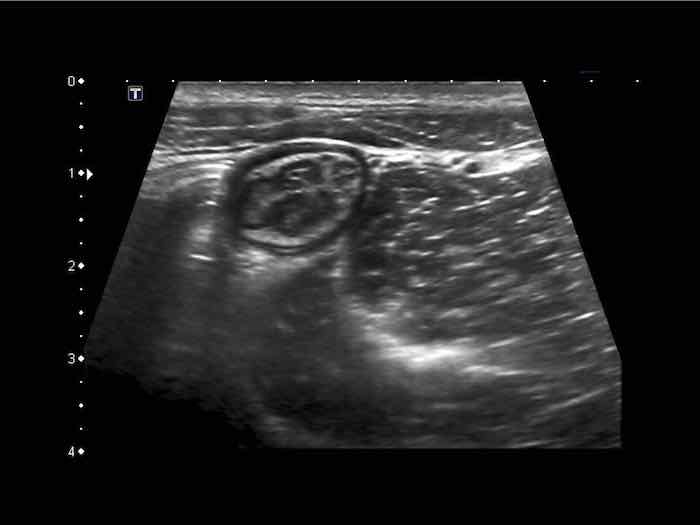
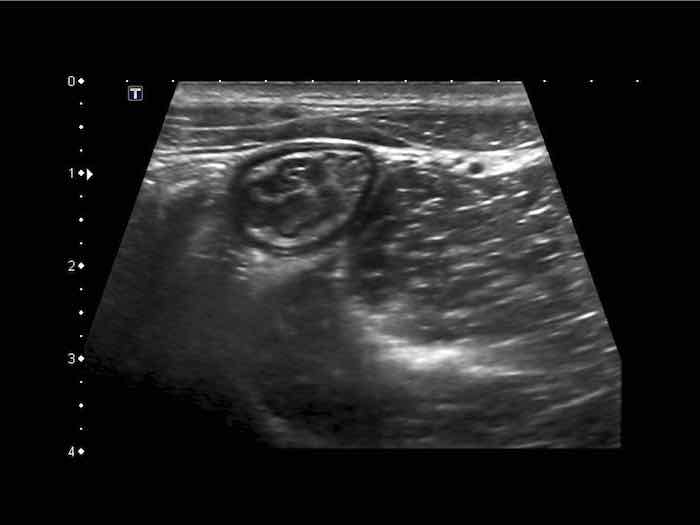
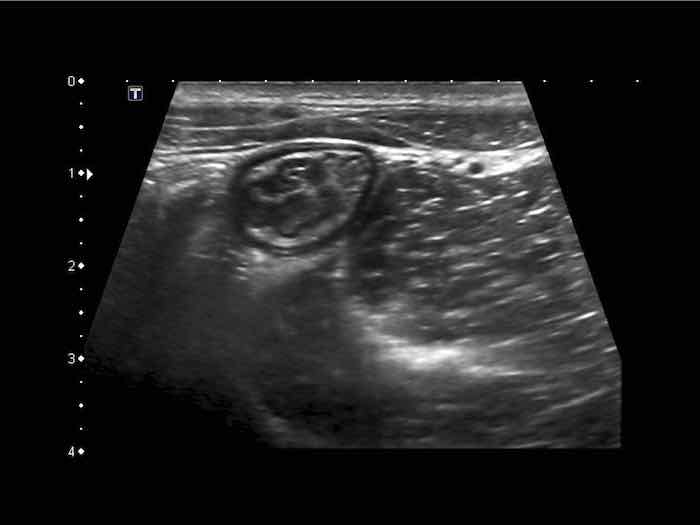
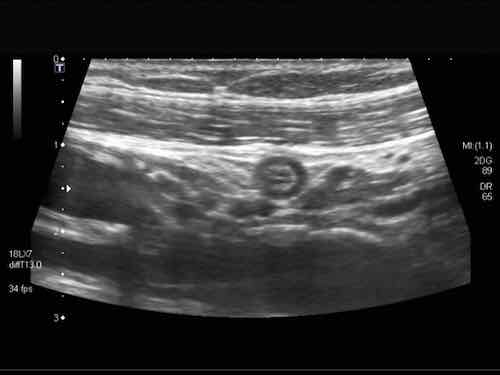
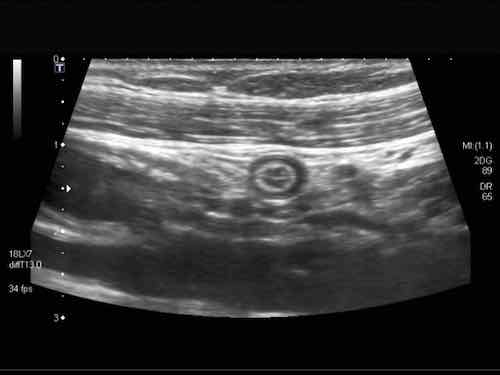
Phát hiện tình cờ một cấu trúc giảm âm hình tròn trong lòng đại tràng sigma. Cấu trúc này được xác định là polyp có mạch máu trên siêu âm Doppler màu. Nội soi đại tràng và mô bệnh học sau đó xác nhận là u tuyến dạng polyp, type ống tuyến-nhung mao. Nội soi đại tràng còn phát hiện thêm ba u tuyến khác không được phát hiện qua siêu âm.