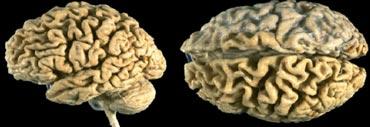
Sa sút trí tuệ – Vai trò của MRI
Bài trình bày này sẽ tập trung vào vai trò của MRI trong chẩn đoán sa sút trí tuệ và các bệnh liên quan.
Các chủ đề sau sẽ được đề cập:
- Đánh giá hệ thống hình ảnh MRI ở bệnh nhân nghi ngờ sa sút trí tuệ
- Giao thức chụp MRI cho sa sút trí tuệ
- Đặc điểm hình ảnh học trong các hội chứng sa sút trí tuệ thường gặp
- Bệnh Alzheimer (AD)
- Sa sút trí tuệ do mạch máu (VaD)
- Sa sút trí tuệ thùy trán-thái dương (FTLD)
- Tổng quan ngắn gọn về các rối loạn thoái hóa thần kinh khác có liên quan đến sa sút trí tuệ
Giới thiệu.
Vai trò của chẩn đoán hình ảnh thần kinh trong đánh giá sa sút trí tuệ đã có những bước tiến đáng kể. Lĩnh vực này không còn giới hạn ở việc loại trừ các tổn thương phẫu thuật thần kinh hoặc tổn thương cấu trúc như khối u hay não úng thủy.
Các dấu hiệu trên MRI hiện nay có thể hỗ trợ, và trong một số trường hợp là yếu tố thiết yếu, cho chẩn đoán các bệnh thoái hóa thần kinh đặc hiệu.
Chẩn đoán sớm là một trong những thách thức hiện tại trong lĩnh vực chẩn đoán hình ảnh thần kinh, đặc biệt đối với các bệnh như Alzheimer. Điều này bao gồm việc nhận diện các giai đoạn tiền triệu chứng, chẳng hạn như Suy giảm Nhận thức Nhẹ (MCI). Phát hiện sớm có tầm quan trọng đặc biệt, vì có thể cho phép can thiệp kịp thời bằng các chiến lược điều trị hiện tại hoặc trong tương lai.
Chẩn đoán hình ảnh thần kinh cũng đóng vai trò thiết yếu trong theo dõi tiến triển bệnh và ngày càng được ứng dụng rộng rãi trong các thử nghiệm lâm sàng tập trung vào MCI và bệnh Alzheimer.
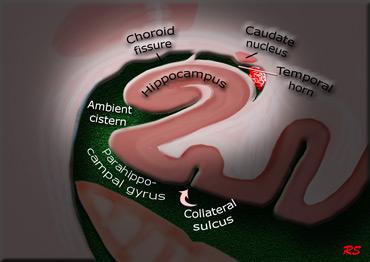
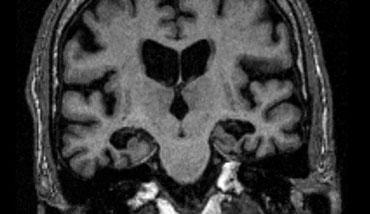
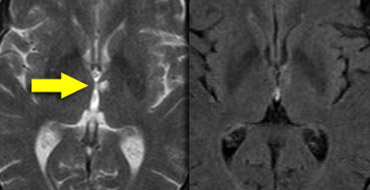
Hình ảnh mặt phẳng coronal cho thấy hồi hải mã, cấu trúc chính liên quan đến nhiều thể sa sút trí tuệ.
Đánh giá MRI trong Sa sút trí tuệ
Các nghiên cứu MRI ở bệnh nhân nghi ngờ suy giảm nhận thức cần được đánh giá theo một quy trình hệ thống.
Bước 1
Loại trừ các tình trạng có khả năng điều trị được, bao gồm:
- Tụ máu dưới màng cứng
- Khối u nội sọ
- Não úng thủy áp lực bình thường
Bước 2
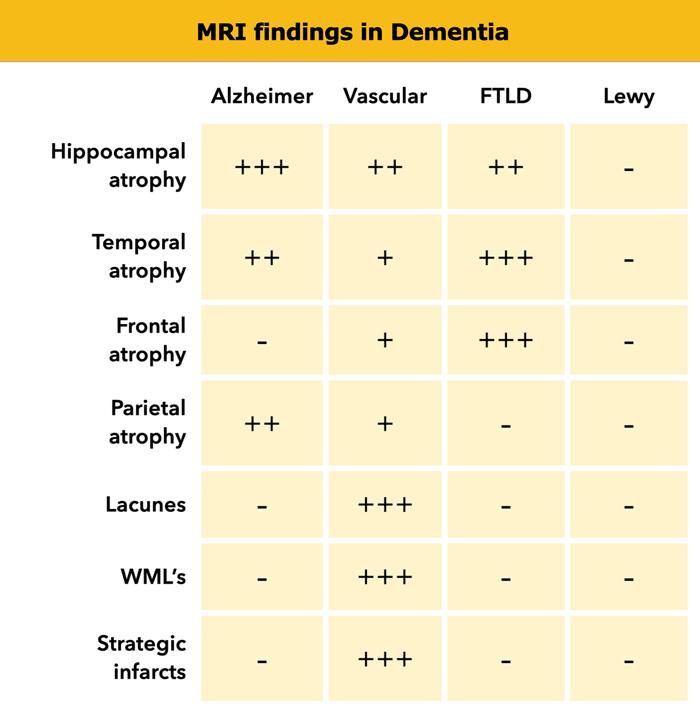
Đánh giá các đặc điểm hình ảnh gợi ý các thể sa sút trí tuệ đặc hiệu:
- Bệnh Alzheimer (AD):
- Teo thùy thái dương giữa (MTA)
- Teo thùy đỉnh (đặc biệt vùng sau)
- Thoái hóa thùy trán-thái dương (FTLD):
- Teo thùy trán không đối xứng
- Teo cực thái dương
- Sa sút trí tuệ mạch máu (VaD):
- Teo não lan tỏa
- Tăng tín hiệu chất trắng hợp lưu
- Nhồi máu ổ khuyết
- Nhồi máu chiến lược (tức là nhồi máu ở các vùng liên quan đến nhận thức)
- Sa sút trí tuệ thể Lewy (DLB):
- Thông thường không có bất thường đặc hiệu trên MRI
Khi phân tích hình ảnh MRI, cần đánh giá có hệ thống mức độ teo não toàn thể, teo não khu trú và bệnh lý mạch máu (tức là nhồi máu, tổn thương chất trắng, ổ khuyết).
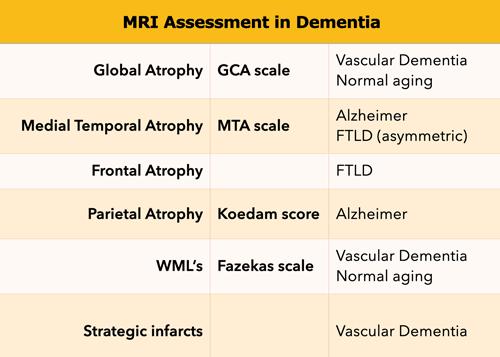
Quy trình đánh giá chuẩn hóa các kết quả MRI ở bệnh nhân nghi ngờ rối loạn nhận thức bao gồm:
- Thang điểm GCA đánh giá Teo vỏ não Toàn thể
- Thang điểm MTA đánh giá Teo thùy Thái dương Giữa
- Điểm Koedam đánh giá teo thùy đỉnh
- Thang điểm Fazekas đánh giá tổn thương chất trắng
- Tìm kiếm nhồi máu chiến lược
Thang điểm GCA đánh giá Teo vỏ não Toàn thể
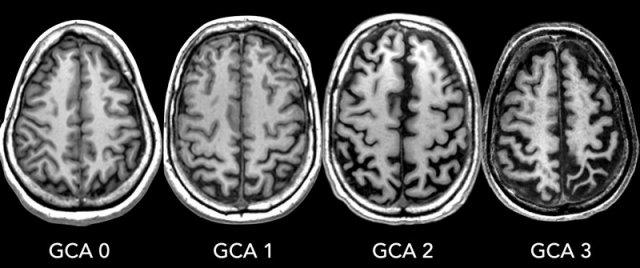
Thang điểm GCA là điểm trung bình đánh giá mức độ teo vỏ não trên toàn bộ đại não:
- 0: Không có teo vỏ não
- 1: Teo nhẹ: giãn rộng các rãnh não
- 2: Teo vừa: giảm thể tích các hồi não
- 3: Teo nặng giai đoạn cuối: hình ảnh ‘lưỡi dao’.
Teo vỏ não được đánh giá tốt nhất trên chuỗi xung FLAIR.
Trong một số rối loạn thoái hóa thần kinh, tình trạng teo não không đối xứng và xảy ra ở các vùng đặc hiệu.
Báo cáo chẩn đoán hình ảnh cần đề cập đến bất kỳ tình trạng teo não khu vực hoặc không đối xứng nào.
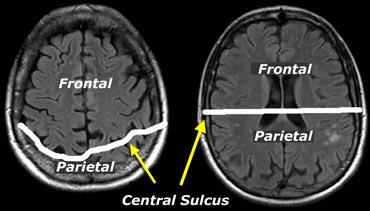
Khi đánh giá mức độ teo não ở các vùng khác nhau, cần lưu ý rằng ở phía đỉnh đầu, rãnh trung tâm nằm ở vị trí sau hơn so với dự kiến (hình minh họa).
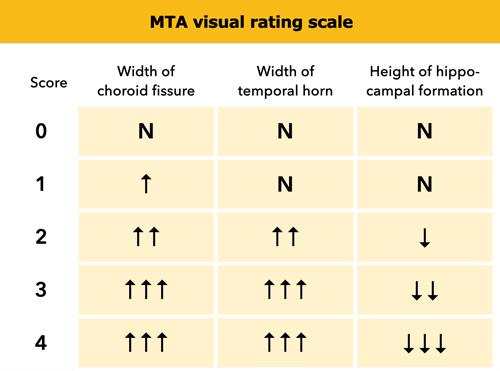
Thang điểm MTA đánh giá Teo thùy Thái dương Giữa
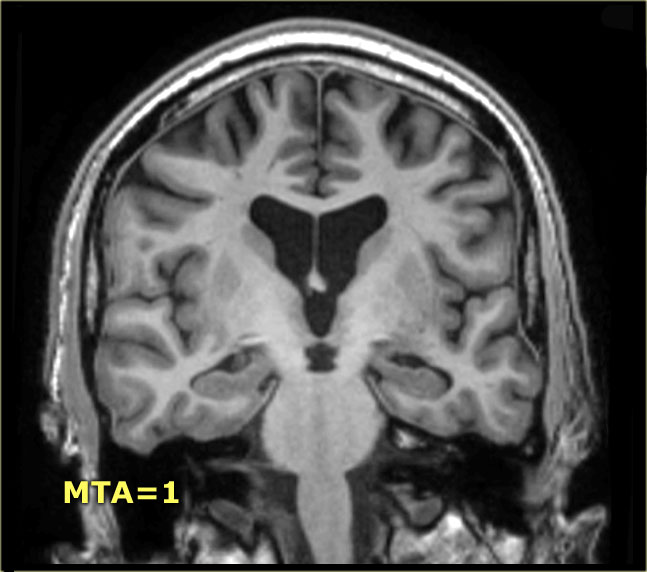
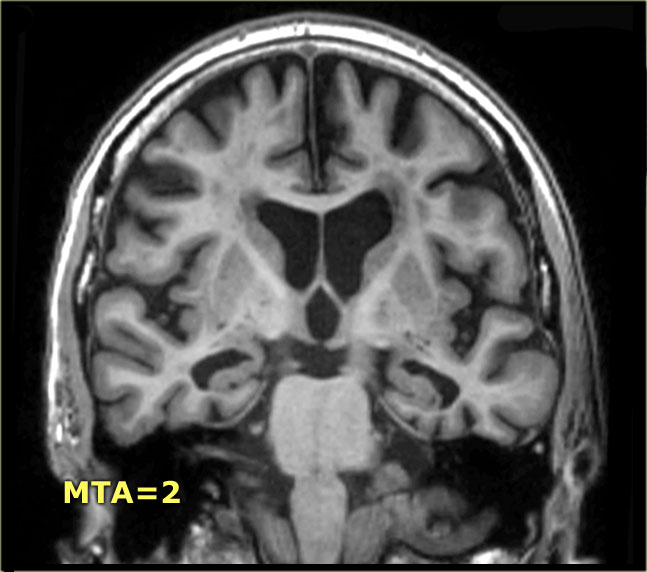
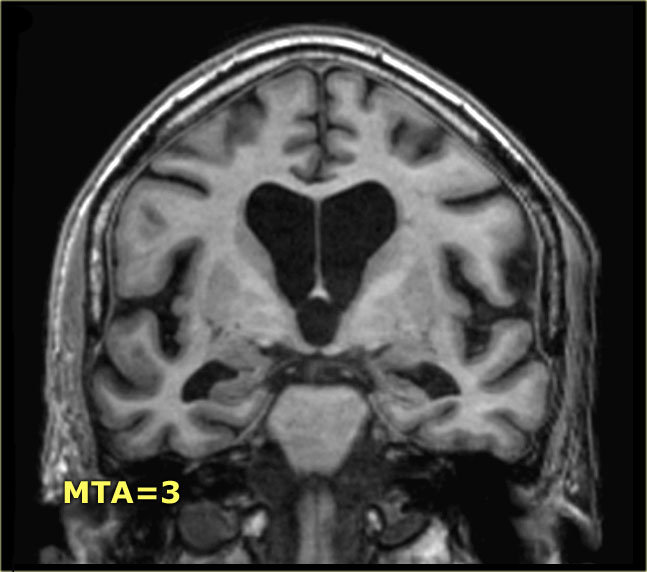
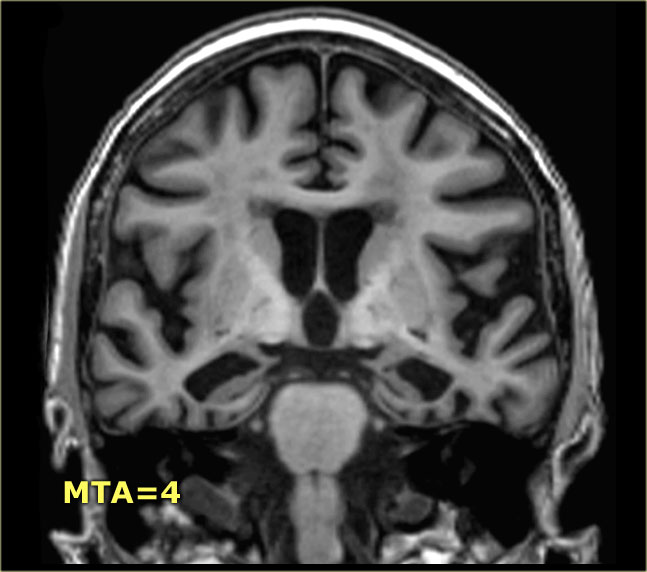
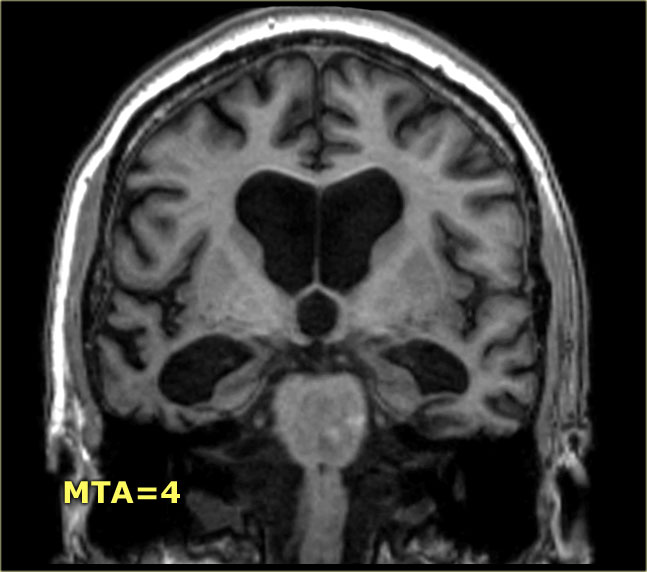
Điểm MTA cần được đánh giá trên chuỗi xung T1W mặt phẳng coronal tại một vị trí lát cắt nhất quán.
Chọn lát cắt qua thân hồi hải mã, ở mức cầu não trước.
> 75 tuổi: Điểm MTA từ 3 trở lên là bất thường (tức là điểm 2 vẫn có thể bình thường ở độ tuổi này)
Dữ liệu từ một nghiên cứu với 222 đối tượng chứng và bệnh nhân mắc các thể sa sút trí tuệ khác nhau, trong đó thang điểm đánh giá trực quan này được sử dụng để đánh giá teo thùy thái dương, cho thấy có thể đạt được độ nhạy và độ đặc hiệu 85% đối với bệnh nhân mắc bệnh Alzheimer.
Điểm số được tính dựa trên đánh giá trực quan chiều rộng của khe mạch mạc, chiều rộng của sừng thái dương và chiều cao của cấu trúc hồi hải mã.
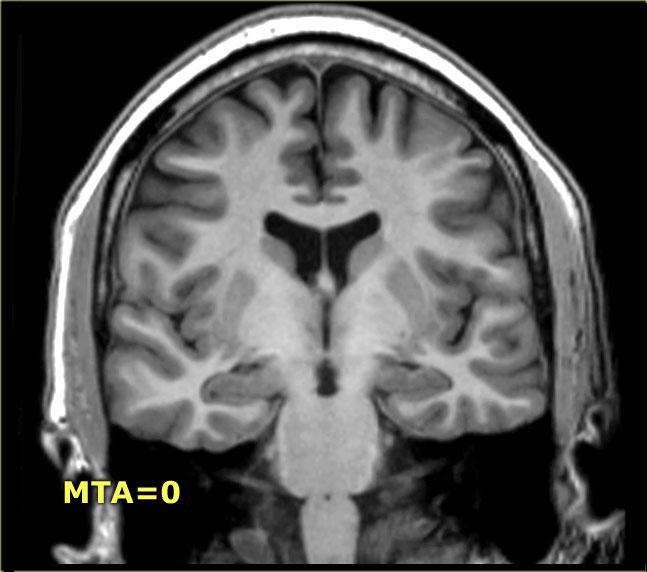
- Điểm 0: Không có teo não
- Điểm 1: Chỉ giãn rộng khe mạch mạc
- Điểm 2: Kèm theo giãn rộng sừng thái dương của não thất bên
- Điểm 3: Mất thể tích hồi hải mã mức độ vừa (giảm chiều cao)
- Điểm 4: Mất thể tích hồi hải mã mức độ nặng
< 75 tuổi: Điểm từ 2 trở lên là bất thường.
> 75 tuổi: Điểm từ 3 trở lên là bất thường.
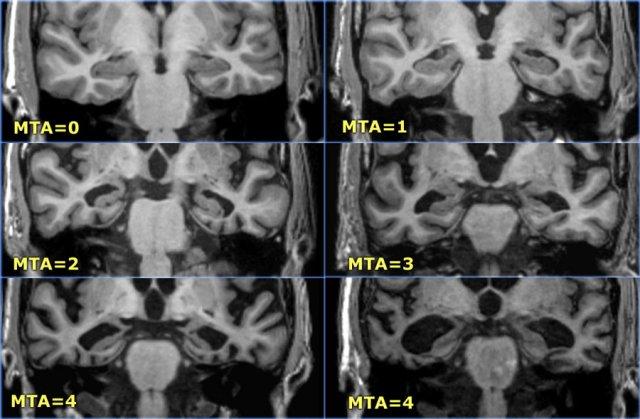
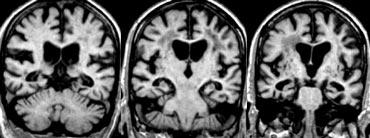
Tại đây bạn có thể cuộn qua các hình ảnh minh họa điểm MTA từ 0 đến 4.
- Điểm 0: Không có teo não
- Điểm 1: Chỉ giãn rộng khe mạch mạc
- Điểm 2: Kèm theo giãn rộng sừng thái dương của não thất bên
- Điểm 3: Mất thể tích hồi hải mã mức độ vừa (giảm chiều cao)
- Điểm 4: Mất thể tích hồi hải mã mức độ nặng
< 75 tuổi: Điểm từ 2 trở lên là bất thường.
> 75 tuổi: Điểm từ 3 trở lên là bất thường.
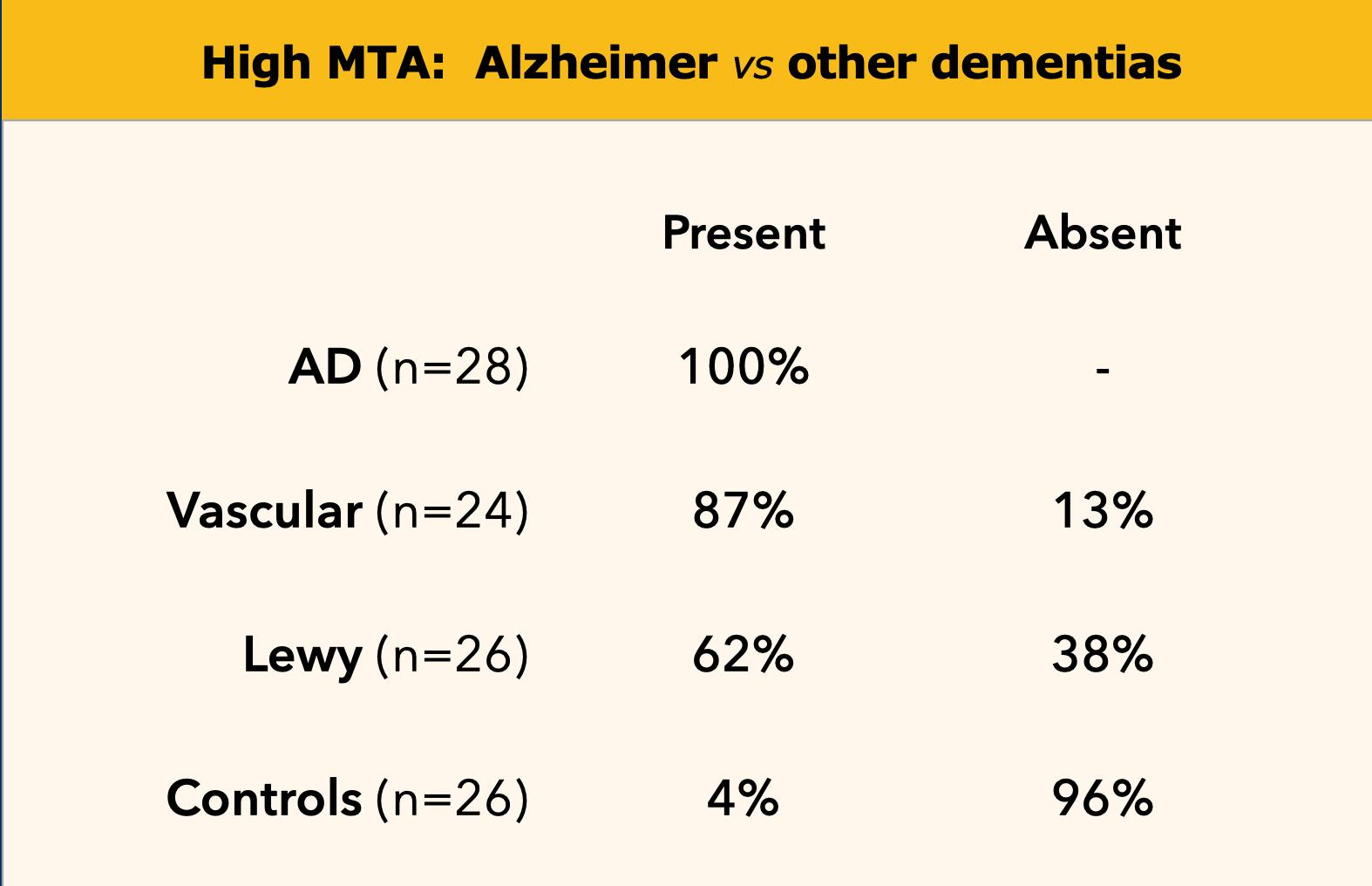
Teo thùy thái dương giữa trong bệnh Alzheimer, sa sút trí tuệ mạch máu, sa sút trí tuệ thể Lewy (DLB) và ở nhóm chứng.
Điểm MTA cao có độ nhạy rất cao trong chẩn đoán bệnh Alzheimer và hiện diện ở đại đa số bệnh nhân AD, trong khi ở nhóm chứng, điểm dương tính hầu như không bao giờ xuất hiện (bảng bên trái).
Do đó, đây là một test tốt để phân biệt nhóm chứng với bệnh nhân AD.
Tuy nhiên, test này không hoàn toàn đặc hiệu cho AD, vì MTA cũng có thể gặp trong các thể sa sút trí tuệ khác (7).
Mặt khác, nếu một bệnh nhân suy giảm nhận thức nhẹ (MCI) – được coi là ‘giai đoạn tiền triệu của AD’ – có điểm MTA âm tính, thì rất khó có khả năng bệnh nhân này sẽ tiến triển thành AD (độ nhạy cao mang lại giá trị tiên đoán âm tính cao), ngoại trừ ở những bệnh nhân rất trẻ, trong đó có thể quan sát thấy kiểu teo não vùng sau hơn trong AD.
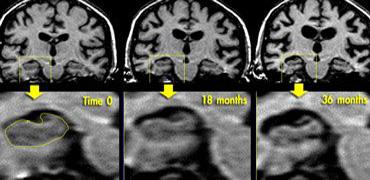
Chuỗi xung T1W mặt phẳng coronal qua hồi hải mã cho thấy teo não tiến triển trong AD gia đình (hình ảnh được cung cấp bởi Nick Fox).
Nếu có nghi ngờ mạnh về bệnh Alzheimer, việc lặp lại khảo sát có thể hữu ích để theo dõi sự tiến triển của tình trạng teo não (thùy thái dương giữa).
Các hình ảnh cho thấy kết quả theo dõi tại thời điểm 18 và 36 tháng ở một bệnh nhân có nguy cơ mắc AD gia đình, minh họa sự tiến triển của bệnh.
Một phương pháp thay thế là thực hiện chụp SPECT hoặc PET để tìm kiếm các thay đổi về tưới máu/chuyển hóa của vỏ não vùng thái dương-đỉnh, vì những thay đổi này xuất hiện trước khi teo não phát triển.
Thang điểm Fazekas đánh giá tổn thương chất trắng
Trên MRI, tăng tín hiệu chất trắng (WMH) và ổ khuyết – cả hai đều thường gặp ở người cao tuổi – thường được xem là bằng chứng của bệnh lý mạch máu nhỏ.
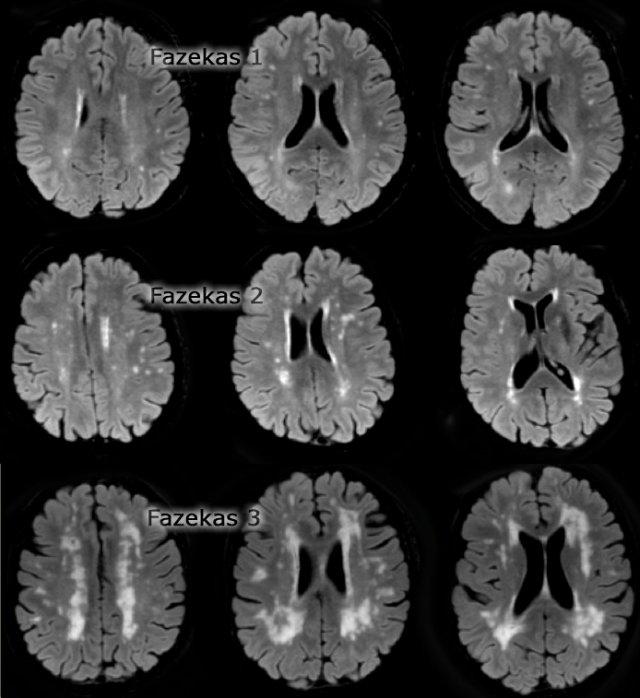
Thang điểm Fazekas cung cấp đánh giá tổng thể về sự hiện diện của WMH trên toàn bộ não.
Thang điểm này được đánh giá tốt nhất trên chuỗi xung FLAIR hoặc T2W mặt phẳng axial.
Điểm số:
- Fazekas 0: Không có hoặc chỉ có một tổn thương WMH dạng chấm đơn độc
- Fazekas 1: Nhiều tổn thương dạng chấm
- Fazekas 2: Bắt đầu hợp lưu các tổn thương (cầu nối)
- Fazekas 3: Tổn thương hợp lưu diện rộng
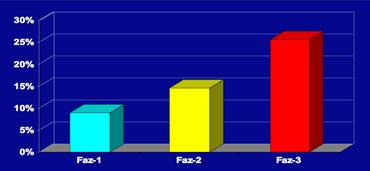
Thang điểm Fazekas đánh giá tổn thương chất trắng dự báo tình trạng tàn tật trong tương lai ở người cao tuổi.
Fazekas 1 được coi là bình thường ở người cao tuổi.
Fazekas 2 và 3 là bệnh lý, nhưng có thể gặp ở những cá nhân có chức năng bình thường.
Tuy nhiên, những đối tượng này có nguy cơ cao bị tàn tật.
Trong một nghiên cứu trên 600 người cao tuổi có chức năng bình thường, điểm Fazekas dự báo tình trạng tàn tật trong vòng một năm (bảng). Trong nhóm Fazekas 3, 25% bị tàn tật trong vòng một năm (10).
Theo dõi trong ba năm cho thấy các thay đổi chất trắng nặng một cách độc lập và mạnh mẽ dự báo sự suy giảm chức năng toàn thể nhanh chóng (17).
Lão hóa bình thường
Các hình ảnh trên não lão hóa bình thường có thể chồng lấp với các hình ảnh trong sa sút trí tuệ.
Như đã đề cập trước đó, có thể có
Các Bệnh Lý Cụ Thể
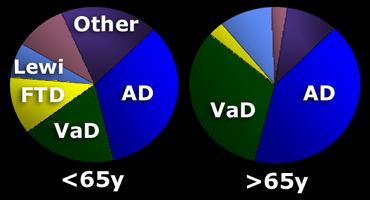
Tỷ lệ lưu hành của các thể sa sút trí tuệ cụ thể phụ thuộc vào độ tuổi.
Ở bệnh nhân trên 65 tuổi, ghi nhận nhiều trường hợp AD thể lão niên và sa sút trí tuệ do mạch máu hơn.
Ở nhiều bệnh nhân cao tuổi có AD biểu hiện rõ ràng, thường đồng thời tồn tại bệnh lý mạch máu, góp phần vào tình trạng sa sút trí tuệ.
Bệnh Alzheimer
AD chiếm 50%-70% tổng số các trường hợp sa sút trí tuệ ở người cao tuổi.
Tuổi tác là yếu tố nguy cơ mạnh, với bệnh ảnh hưởng đến khoảng 8% người trên 65 tuổi và 30% người trên 85 tuổi.
Tiến triển của AD diễn ra từ từ và bệnh nhân trung bình sống thêm 10 năm sau khi khởi phát triệu chứng.
Với tỷ lệ người cao tuổi ngày càng tăng trong dân số, tỷ lệ lưu hành của AD dự kiến sẽ tăng gấp ba trong 50 năm tới.
Ở giai đoạn cuối của AD, có teo não lan tỏa, không khác biệt so với các thể sa sút trí tuệ giai đoạn cuối khác.
Do đó, trong chẩn đoán hình ảnh, chúng ta cần cố gắng nhận diện AD ở giai đoạn sớm hơn và tập trung vào hồi hải mã và thùy thái dương trong, vì đó là nơi AD khởi phát.
Vai trò của MRI trong quy trình chẩn đoán AD là kép:
- Loại trừ các nguyên nhân khác gây suy giảm nhận thức.
- Xác định AD khởi phát sớm để có thể áp dụng liệu pháp điều trị mới và tư vấn cho bệnh nhân
Hãy quan sát hình ảnh, sau đó tiếp tục đọc.
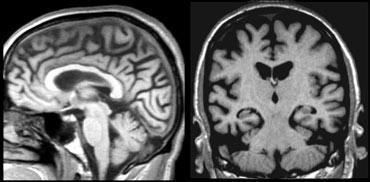
Các dấu hiệu phù hợp với chẩn đoán AD giai đoạn cuối, vì có:
- Teo hồi hải mã và thùy thái dương trong mức độ nặng (điểm MTA: 4)
- Teo não toàn thể nặng nề (thang điểm GCA: 3)
Tuy nhiên, đây không phải là đặc hiệu cho AD, vì GCA nặng cũng xuất hiện trong các rối loạn giai đoạn cuối khác
AD Tiền Lão Niên
AD tiền lão niên (
Mặc dù thường có teo hồi hải mã nhẹ, dấu hiệu nổi bật nhất là teo thùy đỉnh kèm teo hồi đai sau và tiểu thùy cạnh chêm; hồi hải mã có thể bình thường.
Suy Giảm Nhận Thức Nhẹ (MCI)
Suy giảm nhận thức nhẹ là một thuật ngữ tương đối mới dùng để mô tả những người có một số vấn đề về trí nhớ, nhưng thực sự chưa mắc sa sút trí tuệ, vì sa sút trí tuệ được định nghĩa là có vấn đề trong hai hoặc nhiều lĩnh vực nhận thức trở lên.
Một số bệnh nhân này có thể đang ở giai đoạn sớm của bệnh Alzheimer hoặc một thể sa sút trí tuệ khác, vì vậy việc nhận diện họ là rất quan trọng.
Phát hiện MTA là yếu tố nguy cơ mạnh cho tiến triển thành sa sút trí tuệ.
Sa Sút Trí Tuệ Do Mạch Máu (VaD)
Sa sút trí tuệ do mạch máu (VaD) được cho là nguyên nhân phổ biến thứ hai gây sa sút trí tuệ sau bệnh Alzheimer.
Đôi khi có thể phân biệt với AD bởi khởi phát đột ngột hơn và có liên quan đến các yếu tố nguy cơ mạch máu.
VaD có thể được đặc trưng bởi sự suy giảm theo từng bậc thang với các giai đoạn ổn định xen kẽ với sự suy giảm đột ngột chức năng nhận thức.
Tuy nhiên, hầu hết bệnh nhân có bệnh lý mạch máu nhỏ, được đặc trưng bởi kiểu suy giảm từ từ và tinh tế hơn.
Kiểm soát các yếu tố nguy cơ mạch máu là lựa chọn điều trị hàng đầu, nhưng các thuốc ức chế cholinesterase (thuốc đang được sử dụng trong AD) cũng ngày càng được dùng để điều trị sa sút trí tuệ do mạch máu.
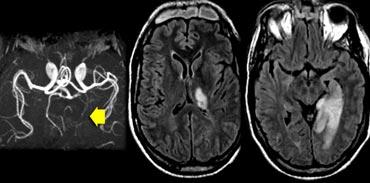
Các hình ảnh cho thấy bệnh nhân có nhồi máu PCA chiến lược liên quan đến hồi hải mã.
Loại nhồi máu này có thể dẫn đến sa sút trí tuệ đột ngột nếu nằm ở bán cầu ưu thế.
Thường sẽ không dẫn đến sa sút trí tuệ nếu xảy ra ở bán cầu không ưu thế.
Ở hầu hết bệnh nhân VaD, có bệnh lý chất trắng lan tỏa với các tổn thương hợp lưu lớn (Fazekas 3).
Ở một số bệnh nhân này, não thất có thể giãn do teo não toàn thể và một số cũng có teo thùy thái dương trong.
Các hình ảnh là của một bệnh nhân mắc VaD, nhưng thùy thái dương trong bình thường.
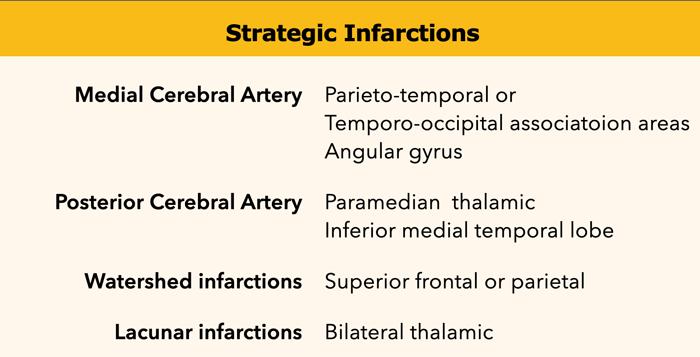
Nhồi máu chiến lược và bệnh lý mạch máu nhỏ
Rối loạn nhận thức trong VaD có thể là kết quả của (2):
- Nhồi máu mạch máu lớn:
- Hai bên trong vùng tưới máu của động mạch não trước.
- Vùng liên hợp đỉnh-thái dương và thái dương-chẩm của bán cầu ưu thế (bao gồm hồi góc)
- Nhồi máu vùng tưới máu động mạch não sau ở vùng đồi thị cạnh đường giữa và thùy thái dương trong dưới của bán cầu ưu thế
- Nhồi máu vùng ranh giới ở bán cầu ưu thế (trán trên và đỉnh)
- Bệnh lý mạch máu nhỏ:
- Nhiều nhồi máu ổ khuyết ở chất trắng trán (>2) và hạch nền (>2)
- Tổn thương chất trắng (WML) (ít nhất hơn 25% chất trắng)
- Tổn thương đồi thị hai bên
Ngày càng có nhiều nhận thức về tầm quan trọng của bệnh lý mạch máu nhỏ như một yếu tố dự báo suy giảm nhận thức và sa sút trí tuệ.
Hơn nữa, có vẻ như nó khuếch đại tác động của các thay đổi bệnh lý trong bệnh Alzheimer.
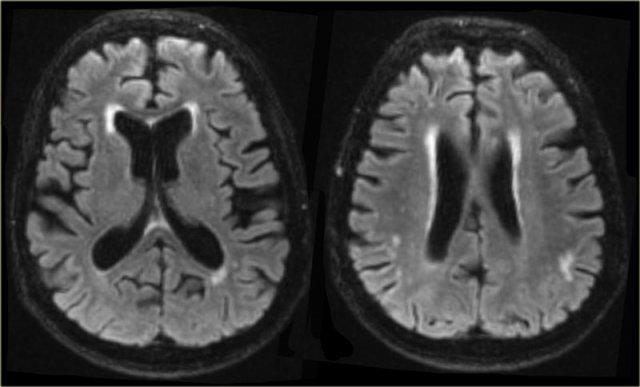
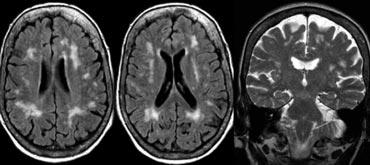
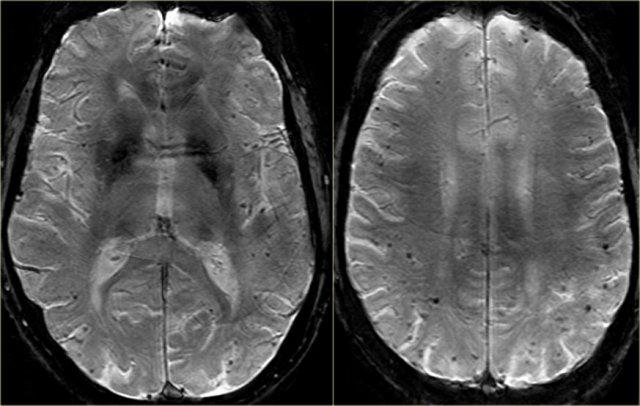
Bên trái là hình ảnh của một bệnh nhân được chẩn đoán VaD.
Bệnh lý chất trắng được thấy dưới dạng tăng tín hiệu chất trắng nặng nề (giảm tín hiệu trên T1W) ở vùng quanh não thất.
Ngoài các thay đổi mạch máu này, còn có MTA.
Có thể bệnh nhân này mắc cả VaD và AD, một phát hiện thường gặp ở nhiều bệnh nhân cao tuổi.
Các dấu hiệu này cần được mô tả riêng biệt vì có thể có hệ quả điều trị.
Tuy nhiên, vấn đề là tăng tín hiệu chất trắng và ổ khuyết cũng thường được quan sát thấy ở người cao tuổi không sa sút trí tuệ và ở một mức độ nào đó có thể được coi là dấu hiệu bình thường trong quá trình lão hóa.
Để khắc phục vấn đề này, Nhóm Công tác Quốc tế NINDS-AIREN đã đề ra các tiêu chí về bệnh sử và thăm khám lâm sàng, chẩn đoán hình ảnh (xem ở trên) và khám nghiệm bệnh lý để phân loại bệnh nhân có VaD có thể, có khả năng và chắc chắn.
Tuy nhiên, có sự biến thiên đáng kể giữa các quan sát viên trong việc đánh giá phần chẩn đoán hình ảnh của các tiêu chí NINDS-AIREN này và cần có một mức độ đào tạo nhất định (2).
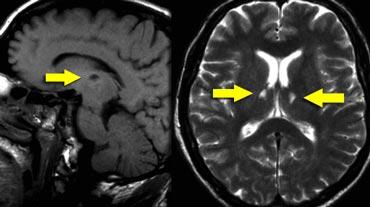
Các nhân trong của đồi thị đóng vai trò quan trọng trong trí nhớ và học tập.
Nhồi máu một bên lớn hoặc nhồi máu hai bên ở vùng này có thể gây sa sút trí tuệ.
Cần chú ý đặc biệt đến các vùng này để phát hiện những ổ nhồi máu nhỏ này.
Trên hình ảnh FLAIR, bạn sẽ dễ dàng bỏ sót các ổ nhồi máu này, vì chúng có thể đồng tín hiệu với các cấu trúc xung quanh (8).
Cần có chuỗi xung T2W độ phân giải cao để phát hiện các ổ nhồi máu đồi thị này.
FLAIR ở vùng dưới lều tiểu não và tủy sống có giá trị hạn chế vì nó không chỉ ức chế tín hiệu của nước mà còn ức chế cả bệnh lý có thời gian hồi phục T1 dài.
Hiện tượng này cũng có thể thấy trong phát hiện Xơ cứng rải rác, nơi FLAIR có giá trị hạn chế ở vùng dưới lều tiểu não và không có giá trị ở tủy sống.
Bệnh Angiopathy Amyloid Não (CAA)
Sa sút trí tuệ có thể là biểu hiện lâm sàng trong CAA, một tình trạng trong đó β-amyloid lắng đọng trong thành mạch máu của não.
Hậu quả là xuất huyết, thường là vi xuất huyết, nhưng cũng có thể xảy ra xuất huyết dưới nhện hoặc tụ máu thùy não.
Trên MRI, chuỗi xung T2* sẽ cho thấy nhiều vi xuất huyết, điển hình ở vị trí ngoại vi (trái ngược với vi xuất huyết do tăng huyết áp, thường nằm ở vị trí trung tâm hơn, ví dụ ở hạch nền và đồi thị).
Ngoài ra, FLAIR sẽ cho thấy tăng tín hiệu chất trắng mức độ vừa đến nặng (Fazekas độ 2 hoặc 3)
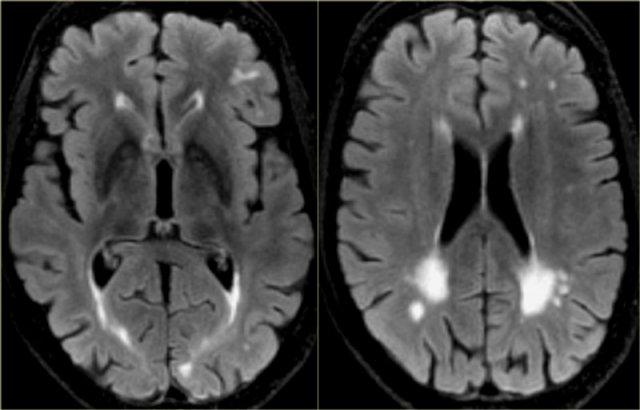
Hình ảnh T2* ở bệnh nhân CAA cho thấy nhiều vi xuất huyết nằm ở ngoại vi.
Hình ảnh FLAIR của cùng bệnh nhân cho thấy tăng tín hiệu chất trắng Fazekas độ 2.
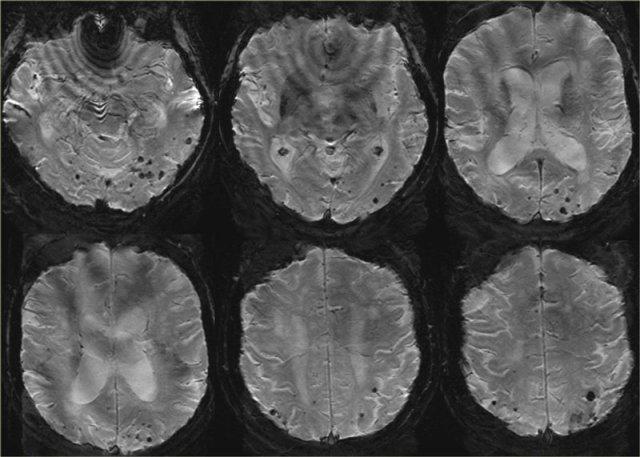
Hình ảnh T2* ở bệnh nhân có vi xuất huyết trong CAA.
Hình ảnh T2* cho thấy nhiều vi xuất huyết thùy não ở bệnh nhân CAA.
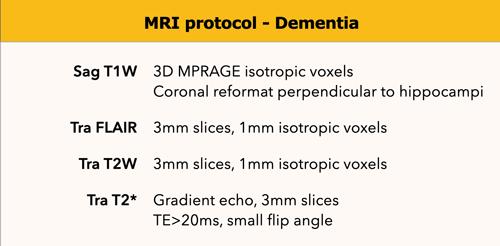
Giao thức chụp MRI
Hình ảnh chuỗi xung T1W mặt phẳng coronal-chếch được sử dụng để đánh giá tình trạng teo thùy thái dương giữa và hồi hải mã.
Các hình ảnh này được thu nhận theo mặt phẳng vuông góc với trục dài của hồi hải mã; mặt phẳng này định hướng song song với thân não.
Đây phải là các hình ảnh lát cắt mỏng và lý tưởng nhất là được tái tạo từ chuỗi xung T1 3D mặt phẳng sagittal qua toàn bộ não.
Các tái tạo bổ sung theo mặt phẳng sagittal sẽ cho phép đánh giá các cấu trúc đường giữa cũng như tình trạng teo thùy đỉnh, vốn có thể liên quan trong một số rối loạn thoái hóa thần kinh.
Hình ảnh FLAIR được sử dụng để đánh giá tình trạng teo vỏ não toàn thể (GCA), tăng tín hiệu chất trắng do mạch máu và các ổ nhồi máu.
Hình ảnh chuỗi xung T2W được sử dụng để đánh giá các ổ nhồi máu, đặc biệt là nhồi máu ổ khuyết ở đồi thị và hạch nền, vốn có thể bị bỏ sót trên hình ảnh FLAIR.
Hình ảnh chuỗi xung T2* cần thiết để phát hiện các vi xuất huyết trong bệnh lý angiopathy dạng bột (amyloid angiopathy). Các hình ảnh này cũng có thể hiển thị vôi hóa và lắng đọng sắt.
DWI nên được xem xét như một chuỗi xung bổ sung ở bệnh nhân trẻ tuổi hoặc trong các rối loạn thoái hóa thần kinh tiến triển nhanh (chẩn đoán phân biệt – viêm mạch máu, bệnh Creutzfeldt-Jakob).
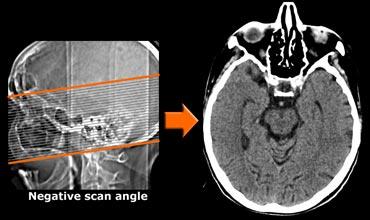
Giao thức chụp CT
CT có thể hữu ích khi có chống chỉ định với MRI hoặc khi mục đích duy nhất của chẩn đoán hình ảnh là loại trừ các nguyên nhân gây suy giảm nhận thức có thể điều trị bằng phẫu thuật.
Trên mặt phẳng ngang, góc quét cần song song với trục dài của thùy thái dương.
Sử dụng CT đa dãy đầu thu sẽ cho phép tái tạo các hình ảnh theo mặt phẳng coronal vuông góc với trục dài của thùy thái dương để hiển thị tối ưu hồi hải mã.
Sử dụng CT đa dãy đầu thu sẽ cho phép tái tạo các hình ảnh theo mặt phẳng coronal vuông góc với trục dài của thùy thái dương để hiển thị tối ưu hồi hải mã.