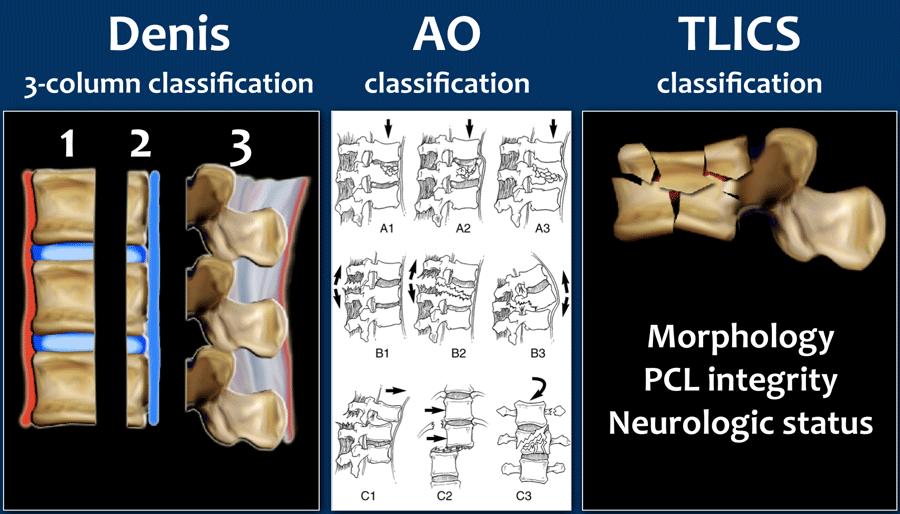
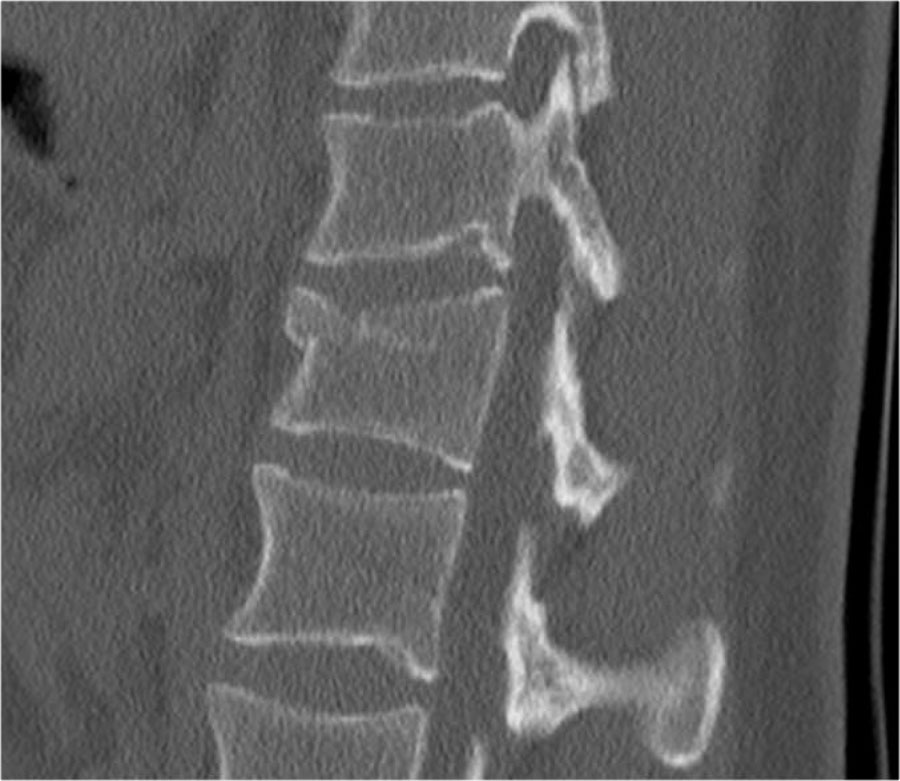
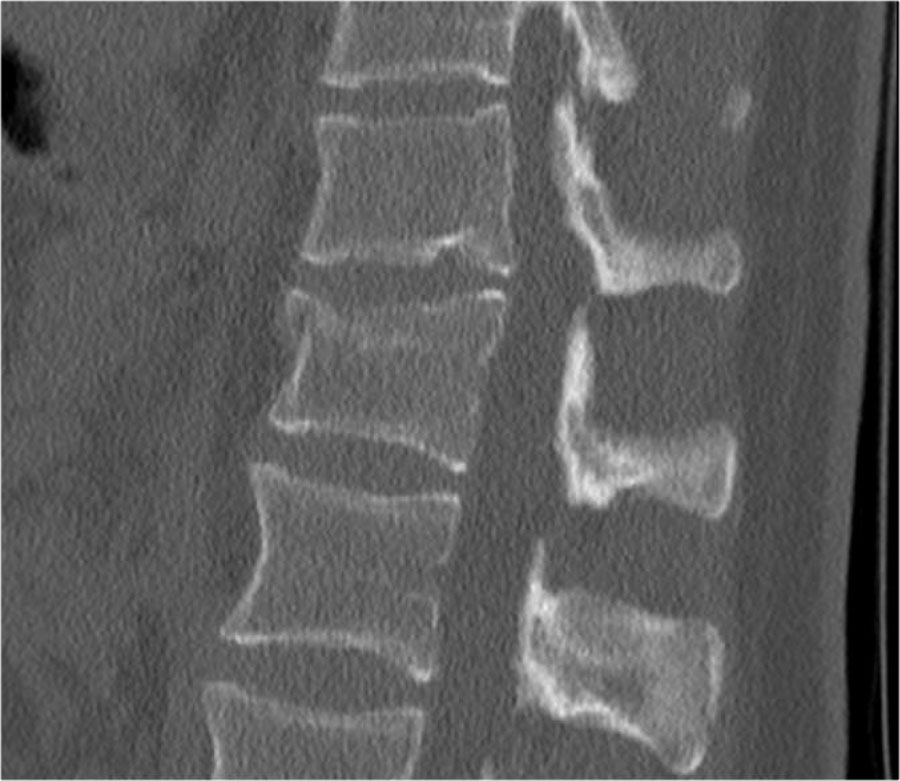
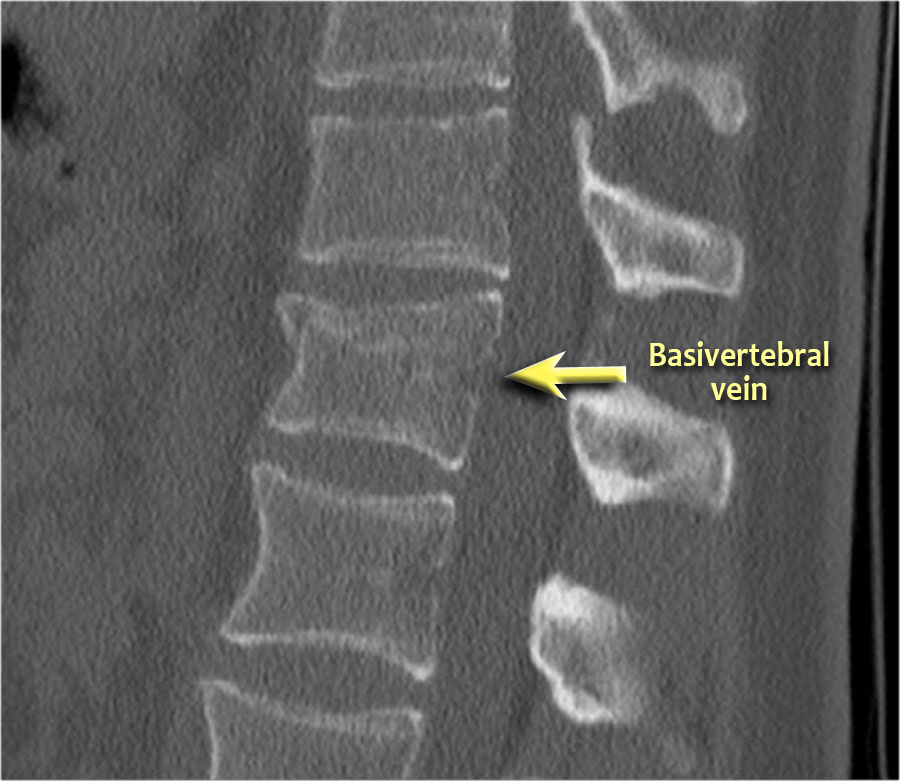
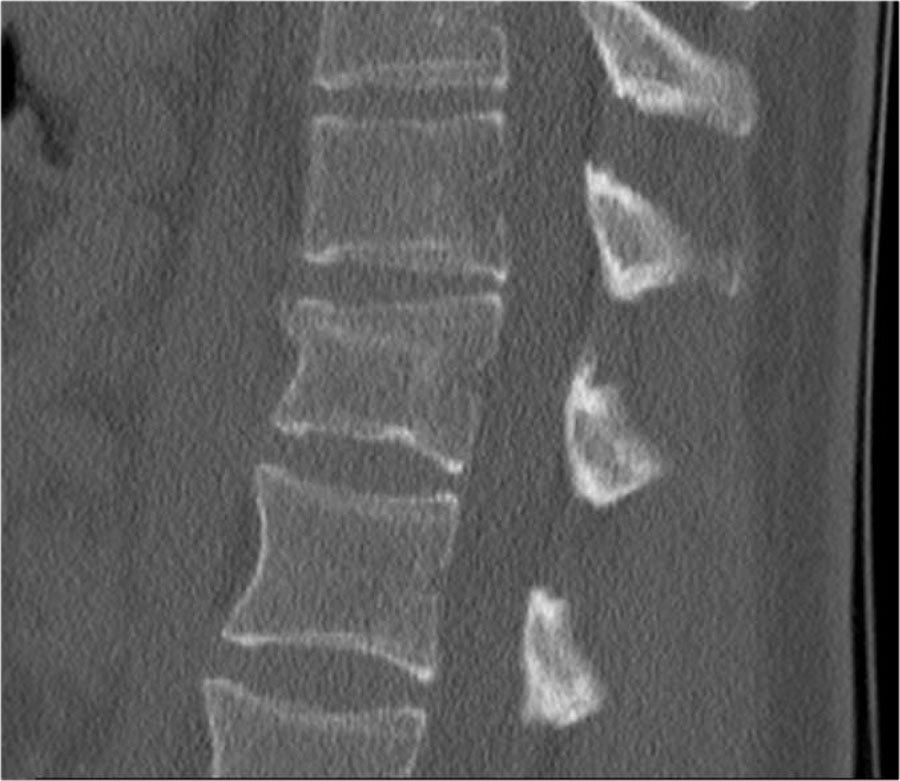
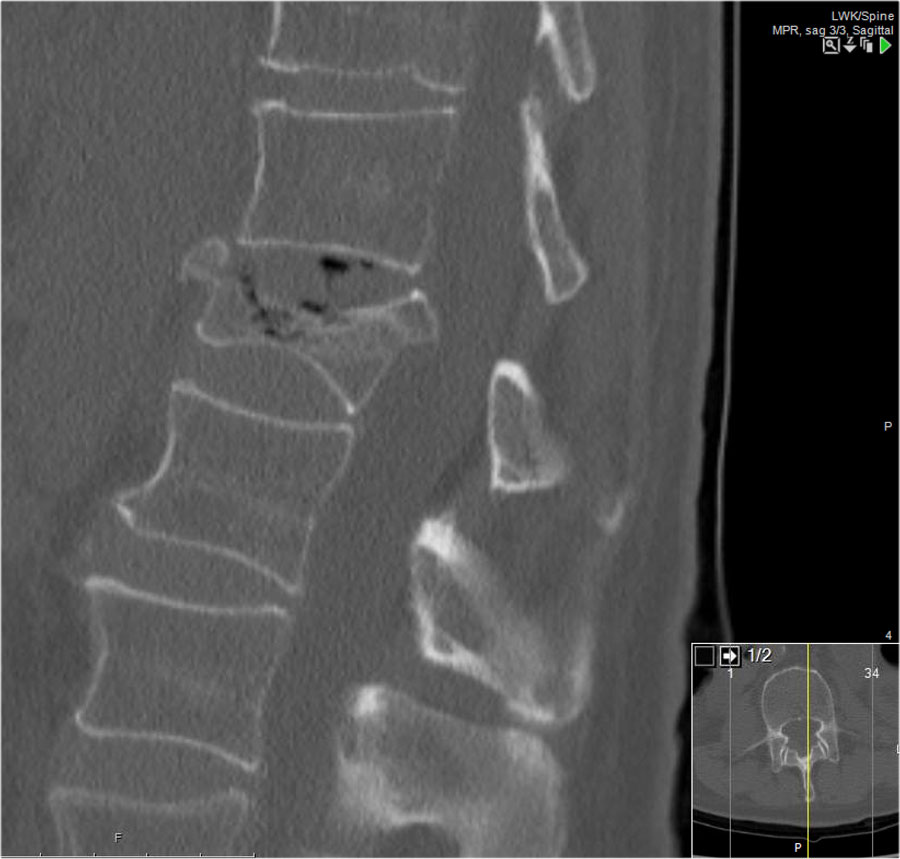
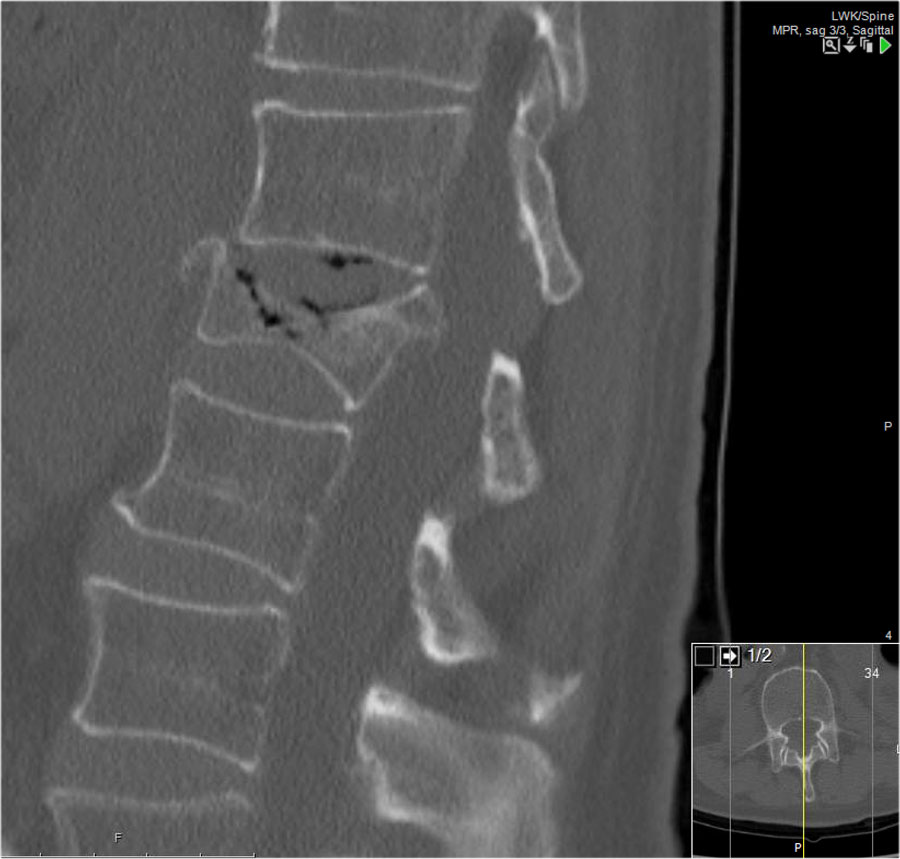
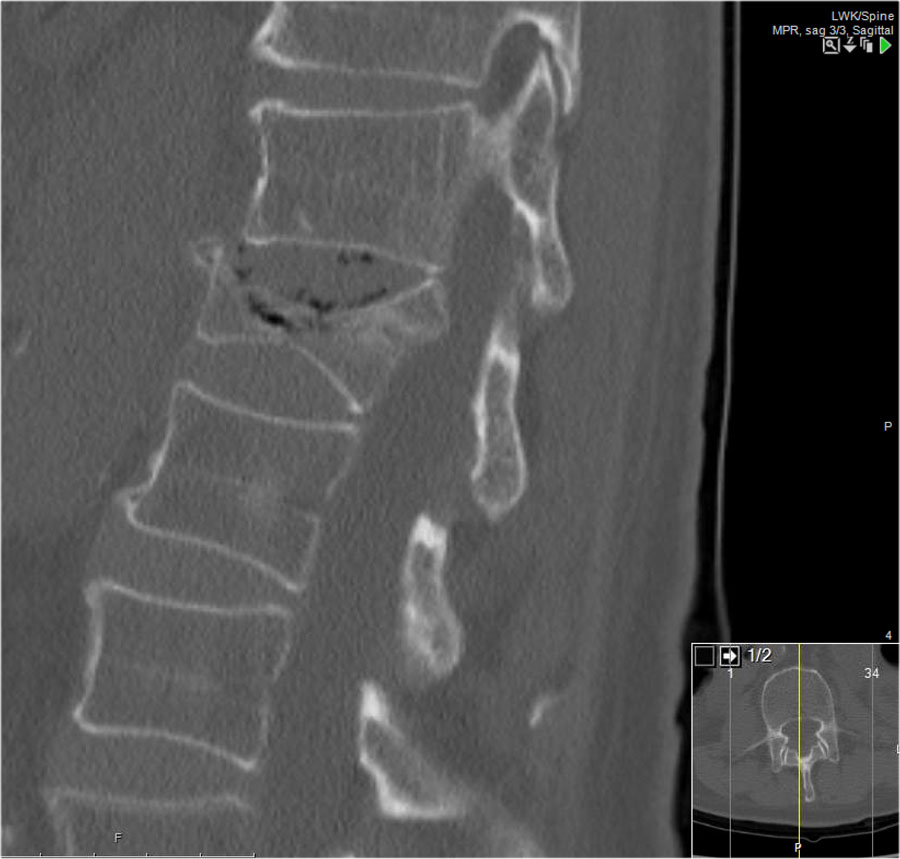
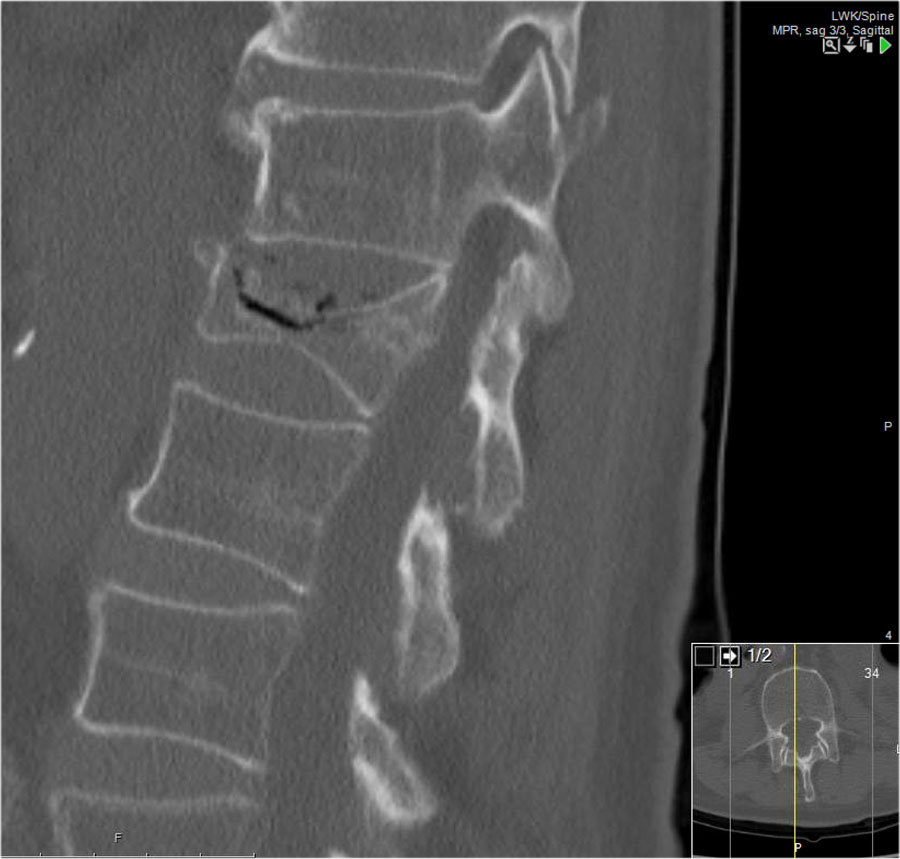
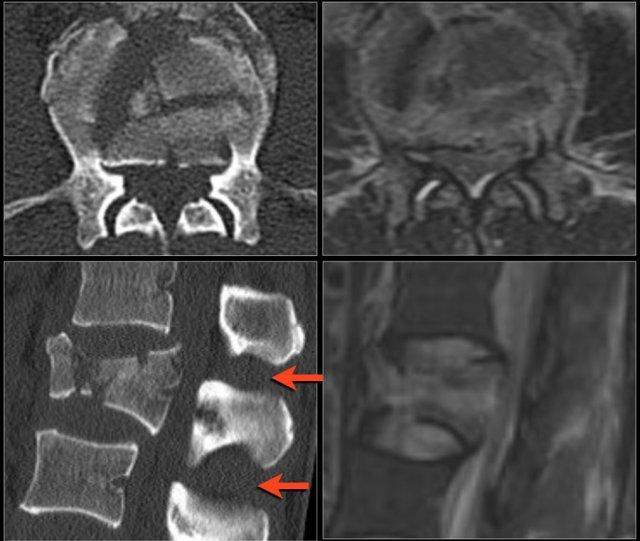
Phân loại gãy xương TLICS
Phân loại và Thang điểm Mức độ Chấn thương Cột sống Ngực-Thắt lưng (TLICS) là một hệ thống phân loại chấn thương cột sống ngực-thắt lưng, được thiết kế nhằm hỗ trợ trong quản lý lâm sàng.
Khác với các hệ thống phân loại khác, TLICS là một hệ thống tính điểm đơn giản, phản ánh các đặc điểm quan trọng trong việc dự đoán sự mất vững cột sống, nguy cơ biến dạng trong tương lai và tình trạng tổn thương thần kinh tiến triển.
TLICS cũng hỗ trợ đưa ra các khuyến nghị điều trị phù hợp.
Giới thiệu
Hầu hết các hệ thống phân loại chấn thương cột sống đều dựa trên cơ chế chấn thương và mô tả cách thức chấn thương xảy ra.
Tất cả đều dựa trên tiền đề rằng gãy xương do gấp cột sống ra trước nên được điều trị bằng cách khắc phục tư thế gấp thông qua nẹp duỗi hoặc can thiệp phẫu thuật chỉnh cột sống về tư thế duỗi.
Tuy nhiên, một số chấn thương được cho là do cơ chế duỗi lại hóa ra là do gấp và ngược lại. Do đó, các mô tả này có thể gây hiểu nhầm.
Một vấn đề với các hệ thống phân loại như phân loại AO là chúng thường phức tạp, dẫn đến sự khác biệt lớn giữa các người đọc.
Sử dụng phân loại ba cột Denis phổ biến có thể dẫn đến một tình huống khác vì nó sử dụng các thuật ngữ ổn định và không ổn định. Tuy nhiên, trong nhiều trường hợp, không có sự tương quan tốt với chỉ định phẫu thuật.
Hơn nữa, bản thân từ “ổn định” còn mơ hồ và có thể đề cập đến sự ổn định xương trực tiếp; có thể đề cập đến sự ổn định thần kinh và cuối cùng là sự ổn định lâu dài (của dây chằng).
Cả hai hệ thống thường dùng này đều không tính đến một cách có hệ thống tình trạng thần kinh của bệnh nhân và chỉ định chụp MRI để đánh giá tính toàn vẹn của phức hợp dây chằng sau.
Vì những lý do này, Nhóm Nghiên cứu Chấn thương Cột sống đã giới thiệu vào năm 2005 Thang điểm Phân loại và Mức độ Nghiêm trọng Chấn thương Vùng Ngực-Thắt lưng (1), với mục đích trở thành một công cụ đáng tin cậy, dễ sử dụng để hỗ trợ ra quyết định lâm sàng và là một giải pháp thay thế thực tiễn cho các hệ thống phân loại phức tạp đang được sử dụng.
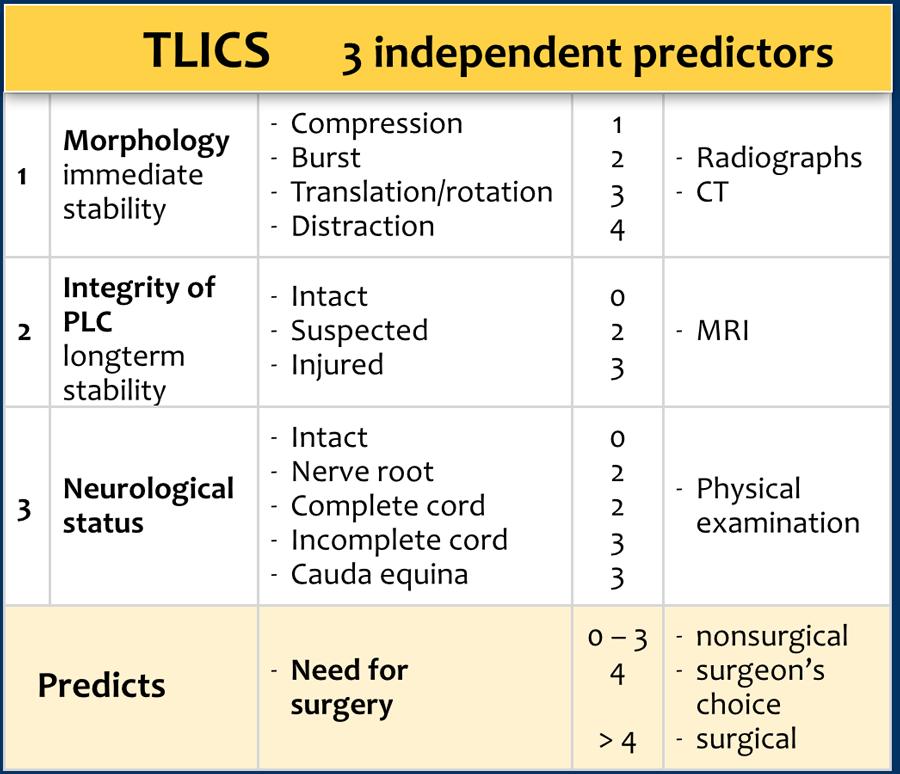
TLICS bao gồm ba thông số độc lập:
- Hình thái tổn thương
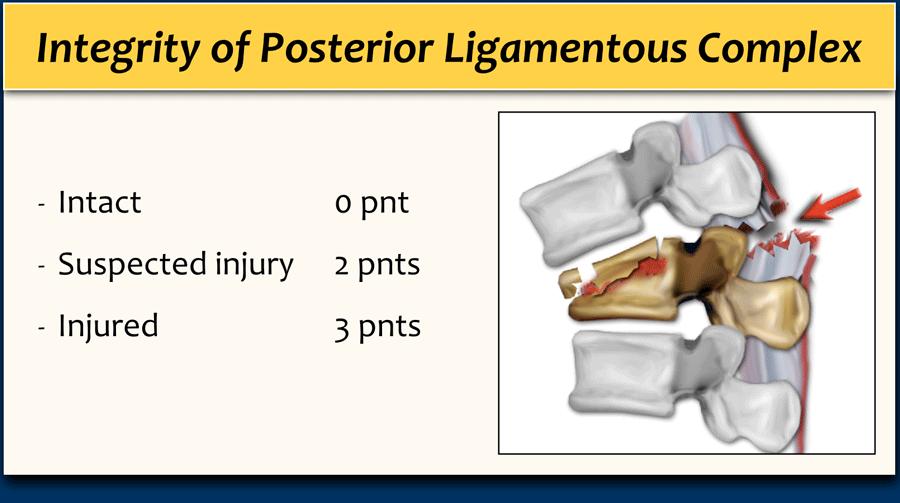
- Tính toàn vẹn của Phức hợp Dây chằng Sau
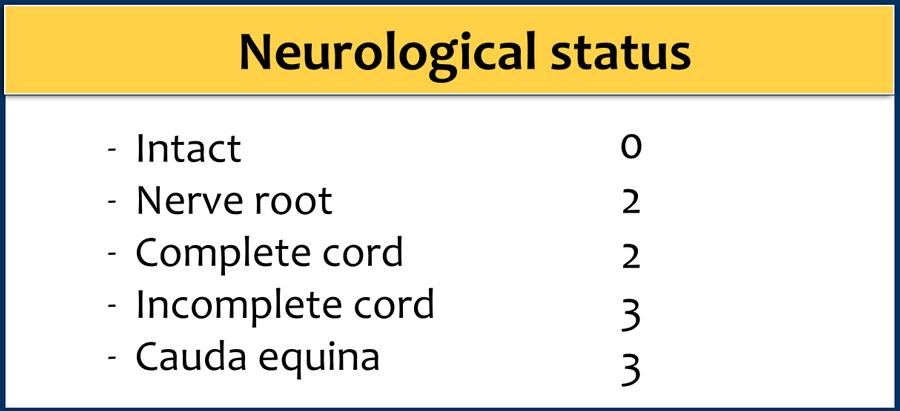
- Tình trạng thần kinh.
Mỗi thông số có thể được tính từ 0-4 điểm và tổng điểm là tổng của các thông số này với tối đa 10 điểm.
Tổng điểm dự đoán nhu cầu phẫu thuật như được thể hiện trong thuật toán TLICS. Tổng điểm trên 4 điểm chỉ định điều trị phẫu thuật.
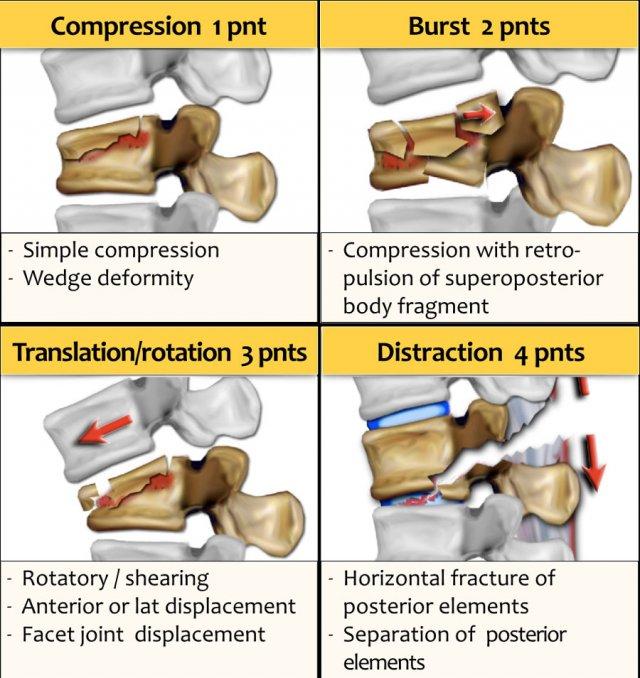
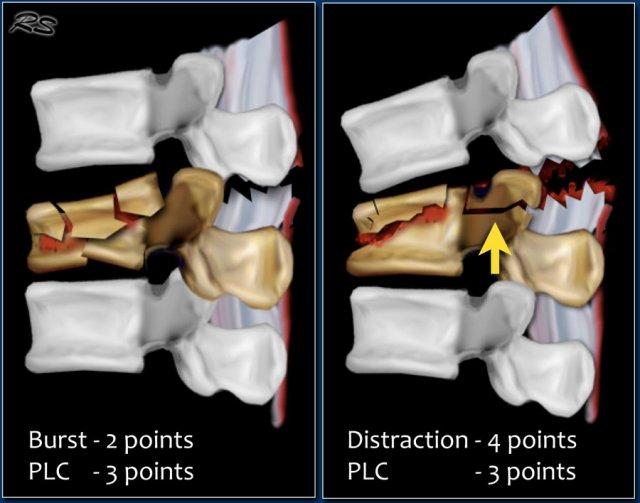
Gãy xương do nén được tính 1 điểm. Khi có thêm biến chứng vỡ vụn, được cộng thêm 1 điểm, tổng cộng là 2 điểm.
Tính toàn vẹn của phức hợp dây chằng sau đóng vai trò quan trọng trong TLICS. Đôi khi có thể xác định tổn thương PLC trên CT, nhưng đôi khi cần chụp MRI.
Khi có nhiều vị trí gãy xương, mỗi tầng phải được tính điểm riêng. Tầng có điểm TLICS cao nhất sẽ quyết định phương pháp điều trị.
Hình thái và PLC được tính điểm riêng biệt. Ví dụ, trong chấn thương tịnh tiến/xoay, PLC luôn bị tổn thương, tổng cộng là 3+3=6 điểm. Khi có lực giãn cách ở phía sau, PLC luôn bị tổn thương, tổng cộng là 4+3=7 điểm.
Tuy nhiên, trong trường hợp lực giãn cách ở phía trước, PLC có thể hoặc không bị tổn thương, tức là sẽ là 4 hoặc 4+3=7 điểm.
Hình thái tổn thương
TLICS mô tả hình thái tổn thương như một dạng thức; đây không phải là cơ chế chấn thương.
Thông thường hình thái phù hợp với cơ chế chấn thương, nhưng đôi khi không. Khi bạn nhận ra điều đó, nó sẽ không gây nhầm lẫn cho bạn.
- Nén thường là kết quả của lực dọc trục kết hợp gấp cột sống.
- Vỡ vụn là kết quả của lực nén với tải trọng dọc trục nặng.
- Tịnh tiến/xoay là kết quả của sự dịch chuyển trong mặt phẳng ngang.
- Giãn cách là kết quả của sự dịch chuyển trong mặt phẳng đứng dọc.
Các dạng hình thái khác nhau sẽ được thảo luận chi tiết hơn trong chương tiếp theo.
Phức hợp Dây chằng Sau
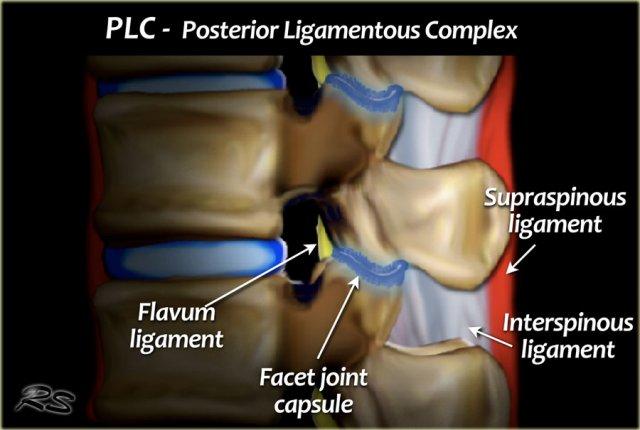
PLC đóng vai trò như một “dải căng” phía sau của cột sống và đóng vai trò quan trọng trong sự ổn định của cột sống (3).
PLC bị đứt có xu hướng không lành và có thể dẫn đến gù tiến triển và xẹp cột sống.
PLC bao gồm dây chằng gai trên, dây chằng gai liên đốt, bao khớp mỏm khớp và dây chằng vàng (hình).
Dây chằng gai trên là một dây chằng chắc, dạng dây thừng nối các đỉnh mỏm gai từ C7 đến xương cùng.
Dây chằng gai liên đốt là các cấu trúc màng mỏng, yếu nối các mỏm gai liền kề.
Lực co của dây chằng vàng ép các đốt sống lại với nhau và giữ chúng thẳng hàng.
Các khớp mỏm khớp hoạt động chống lại các lực xoay.
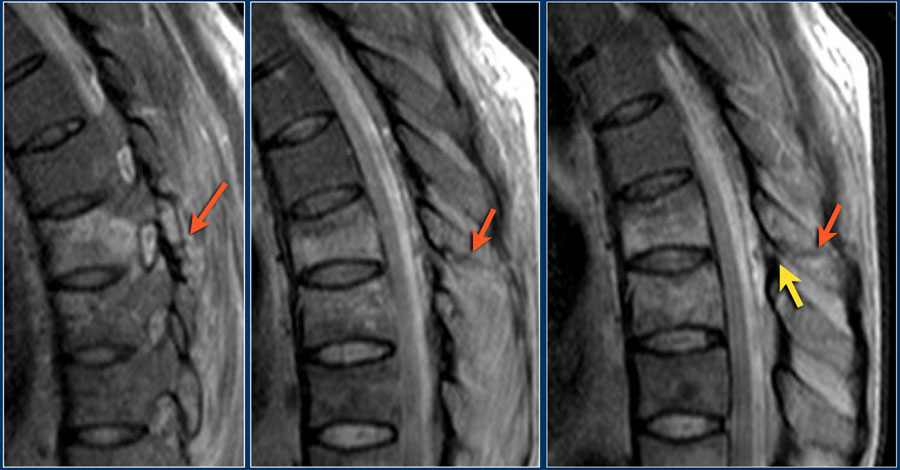
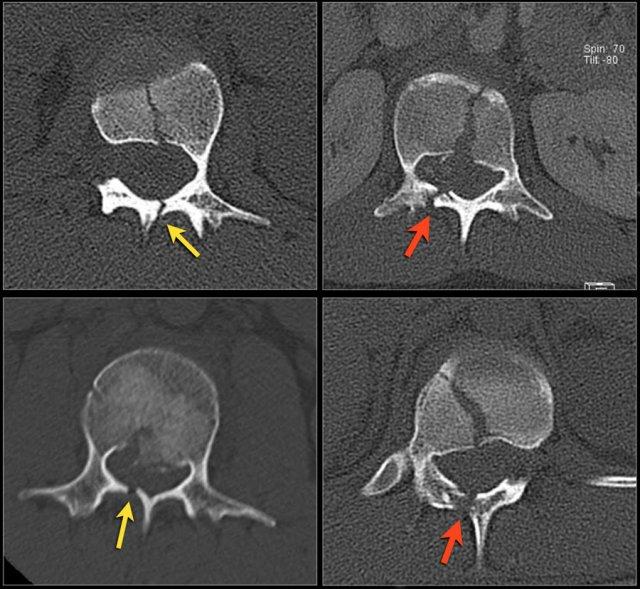
Dấu hiệu CT của bệnh lý PLC bao gồm:
- Giãn rộng khoang gai liên đốt.
- Gãy xương bong điểm bám hoặc gãy ngang của mỏm gai hoặc mỏm khớp.
- Giãn rộng hoặc trật khớp mỏm khớp.
- Tịnh tiến hoặc xoay thân đốt sống.
Khi PLC chắc chắn bị tổn thương trên CT, có thể tính điểm là 3.
Vì tính toàn vẹn của PLC phụ thuộc chủ yếu vào các cấu trúc dây chằng, đôi khi cần chụp MRI để chẩn đoán đầy đủ bệnh lý PLC, đặc biệt khi không có trật khớp hoặc đứt đoạn trên CT.
Dấu hiệu MRI của bệnh lý PLC bao gồm:
- Chắc chắn: 3 điểm
- Mất tín hiệu thấp bình thường của dây chằng vàng hoặc dây chằng gai trên trên chuỗi xung T1W và T2W.
-
Không xác định:
2 điểm - Phù nề không có đứt rõ ràng; tăng tín hiệu của dây chằng gai liên đốt hoặc dọc theo các khớp mỏm khớp trên T2 SPIR hoặc STIR.
MRI có xu hướng chẩn đoán quá mức tổn thương PLC (4).
Trong một số trường hợp, có thể khó quyết định liệu đây là gãy vỡ vụn kèm đứt PLC hay giãn cách kèm đứt PLC và gãy xương do nén (hình).
Bạn phải quyết định điều gì là vấn đề chính: xẹp thân đốt sống hay giãn cách.
Vì trong cả hai trường hợp, điểm TLICS dựa trên hình ảnh đều cao, thường có chỉ định điều trị phẫu thuật.
Điểm TLICS
Trong trường hợp gãy xương nhiều tầng, bạn phải tính điểm từng tầng riêng biệt.
Tầng có điểm TLICS cao nhất thường sẽ quyết định phương pháp điều trị được lựa chọn.
Tình trạng thần kinh
Thông số thứ ba là tình trạng thần kinh được xác định bởi bác sĩ thần kinh hoặc phẫu thuật viên cột sống.
Vai trò của bác sĩ chẩn đoán hình ảnh là ghi nhận các điểm sau:
- Bệnh lý tủy sống hoặc chèn ép rễ thần kinh.
- Mảnh xương bật vào ống sống và tỷ lệ phần trăm hẹp ống sống.
- Tụ máu ngoài màng cứng.
Một trong những điểm mấu chốt ở đây là tổn thương tủy không hoàn toàn có khả năng được hưởng lợi nhiều hơn từ phẫu thuật so với tổn thương hoàn toàn; do đó tổn thương tủy hoàn toàn chỉ được tính 2 điểm, trong khi tổn thương tủy không hoàn toàn được tính 3 điểm.
Các yếu tố điều chỉnh
- Các yếu tố điều chỉnh là các yếu tố khác có thể ảnh hưởng đến quyết định điều trị phù hợp:
- Gãy xương ức
- Cột sống cứng
- Gãy nhiều xương sườn ở cùng tầng
- Không thể đặt nẹp
- Vết thương hở
- Biến dạng có từ trước
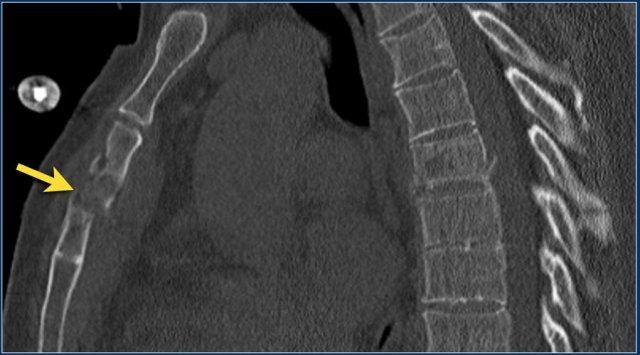
Gãy xương ức
Hình ảnh cho thấy gãy đốt sống kèm gãy ngang mỏm gai, đồng thời có gãy xương ức.
Tương tự như phân loại 3 cột của Denis, một số nhà nghiên cứu coi xương ức là cột thứ tư trong gãy xương cột sống ngực trên và xem đây là một biến số độc lập trong đánh giá và điều trị những bệnh nhân này (5).
Cột sống cứng
Bệnh nhân có cột sống cứng (như trong viêm cột sống dính khớp, DISH và viêm khớp dạng thấp) dễ bị gãy xương cột sống hơn, ngay cả sau chấn thương nhẹ (6).
Vôi hóa dây chằng cột sống và vôi hóa vòng sợi thay đổi cơ sinh học của cột sống, tạo ra các cánh tay đòn dài và hạn chế khả năng hấp thụ ngay cả các va chạm nhỏ.
Xương thường rất loãng.
Các hình ảnh là của một bệnh nhân với hình ảnh cột sống tre điển hình do viêm cột sống dính khớp.
Sau khi ngã ngửa, không thấy gãy xương trên phim X-quang.
Tuy nhiên, CT cho thấy một đường gãy mảnh qua mặt trước thân đốt sống và cả qua mỏm gai.
Tiếp tục xem các hình ảnh MRI.
Hình thái học
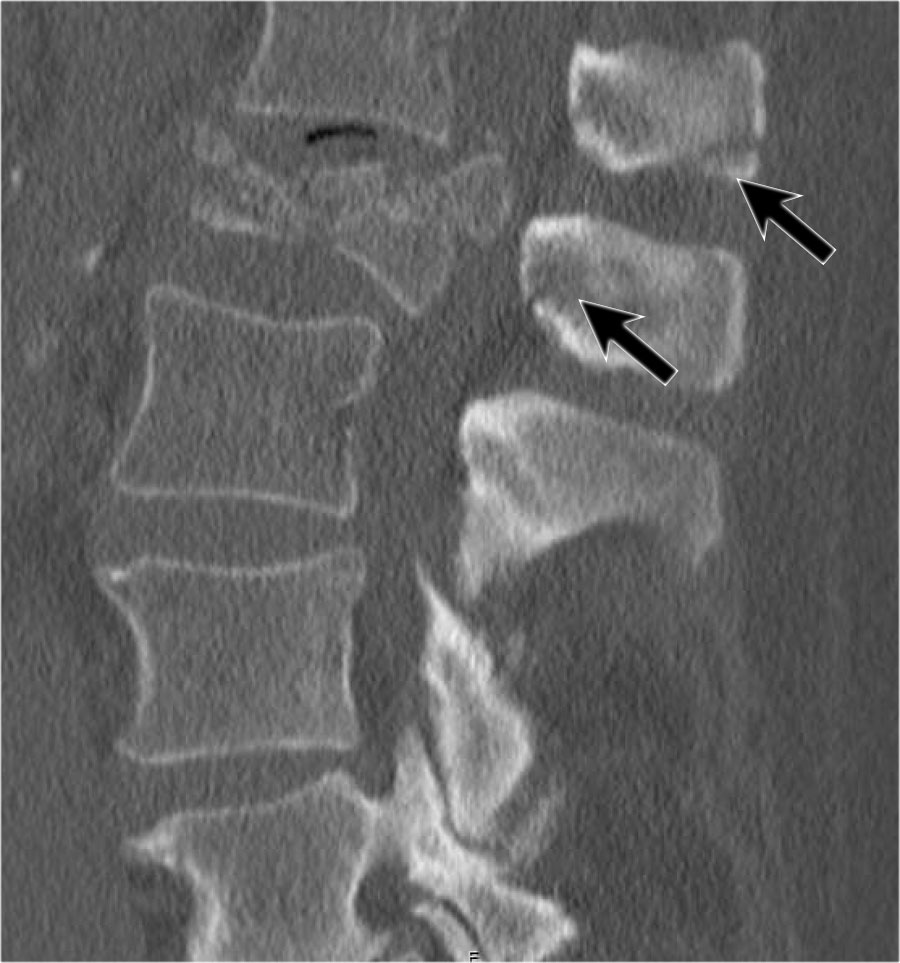
Gãy xương nén đơn thuần
Gãy xương nén đơn thuần là dạng chấn thương phổ biến nhất, chiếm 90% các trường hợp.
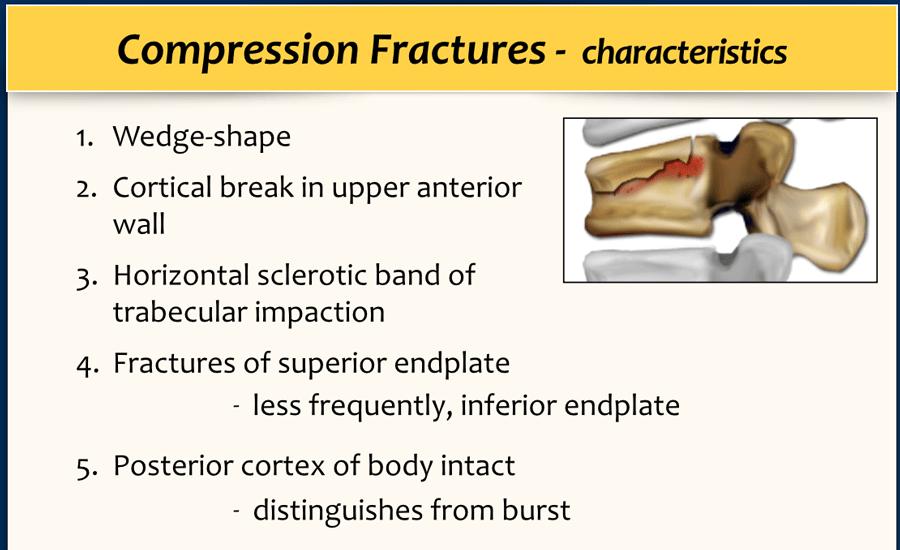
Biểu hiện là mất chiều cao phần trước thân đốt sống hoặc tổn thương mâm sụn đốt sống.
Vỏ xương phía sau thân đốt sống phải còn nguyên vẹn — đây là đặc điểm phân biệt gãy nén đơn thuần với gãy vỡ (burst fracture) nặng hơn.
Vỏ xương phía sau có thể phồng nhẹ ra sau trong gãy nén đơn thuần. Miễn là không có mảnh xương tự do di lệch ra sau, tổn thương được phân loại là gãy nén hình nêm chứ không phải gãy vỡ.
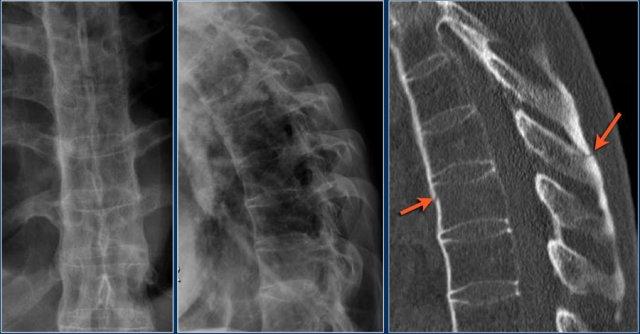
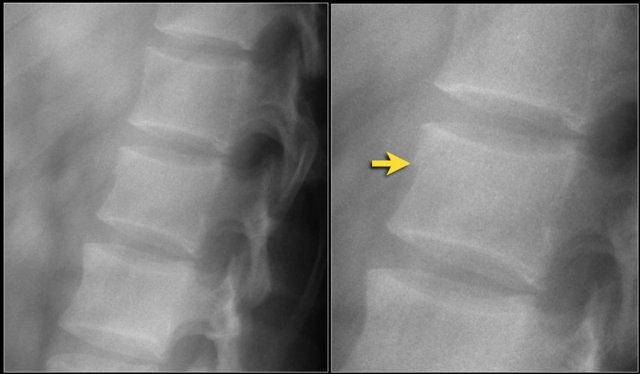
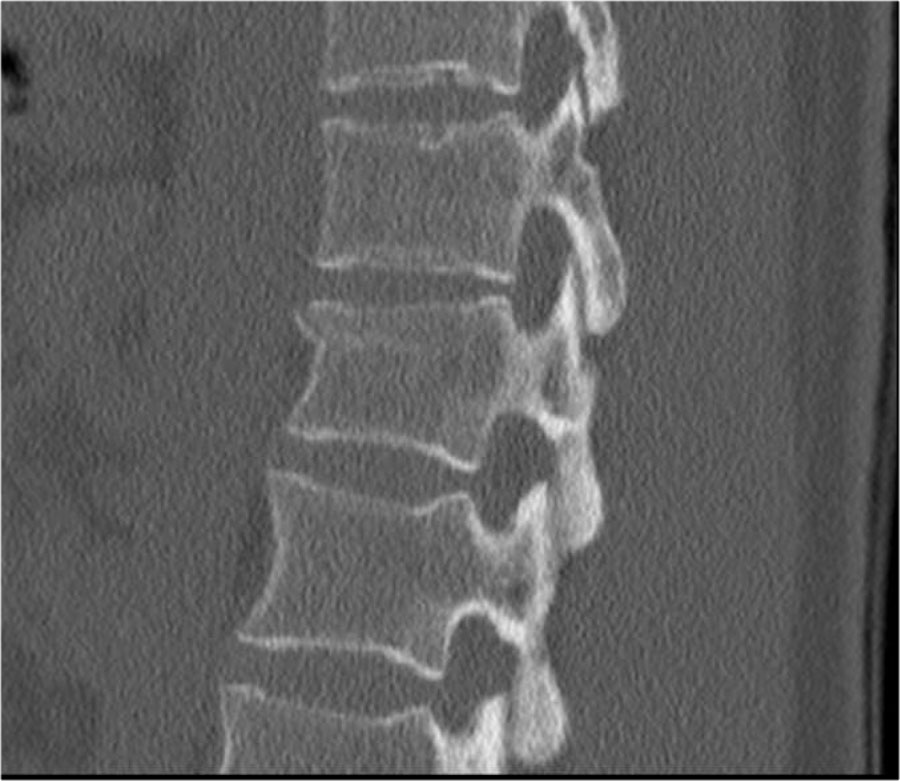
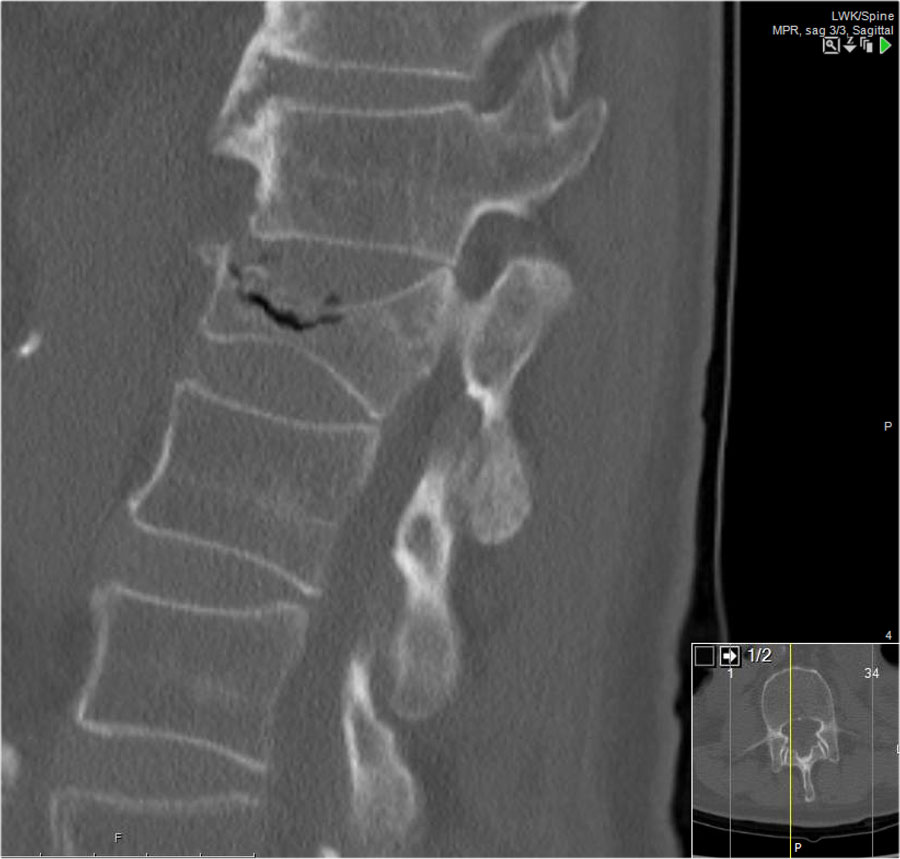
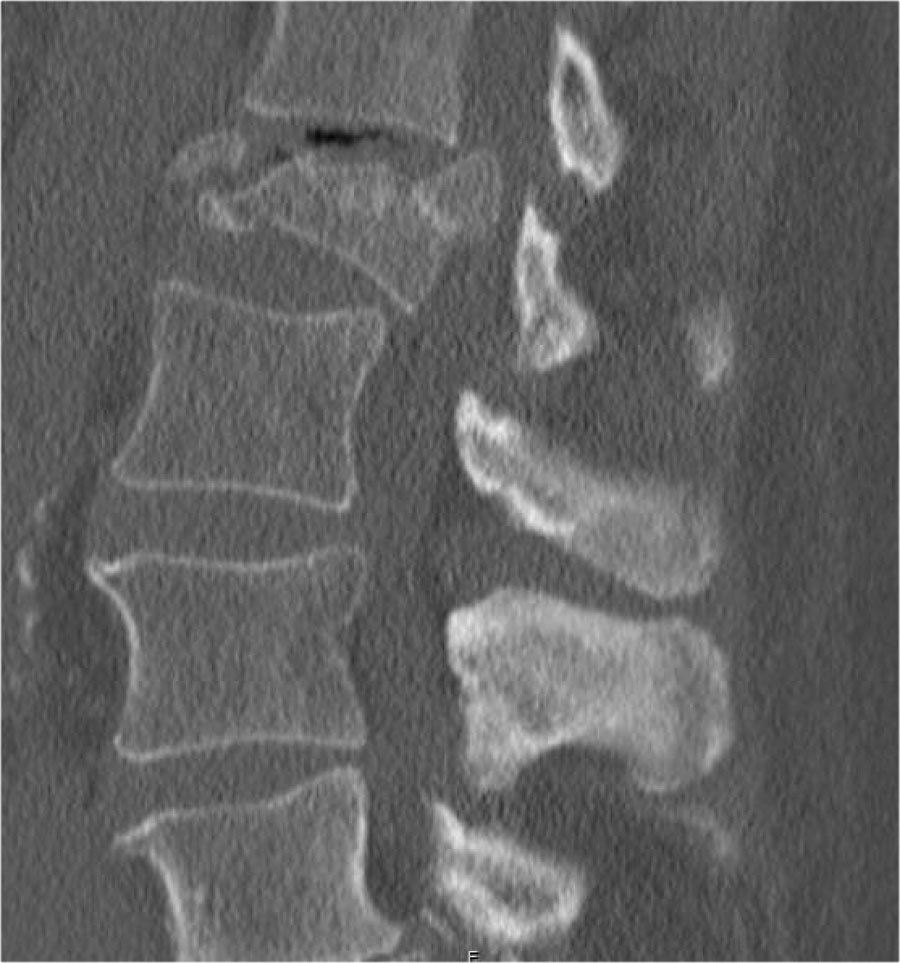
Các hình ảnh cho thấy một trường hợp gãy xương nén.
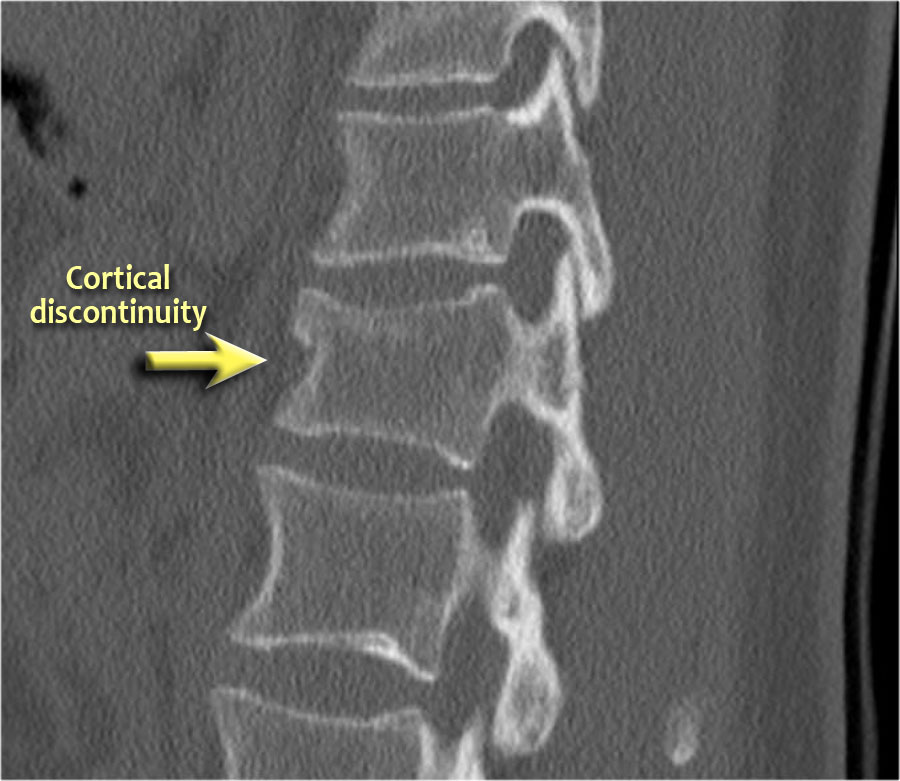
Dấu hiệu duy nhất quan sát được là sự gián đoạn vỏ xương ở thành trước trên của thân đốt sống và mất chiều cao nhẹ ở phía trước.
Vỏ xương phía sau thân đốt sống còn nguyên vẹn.
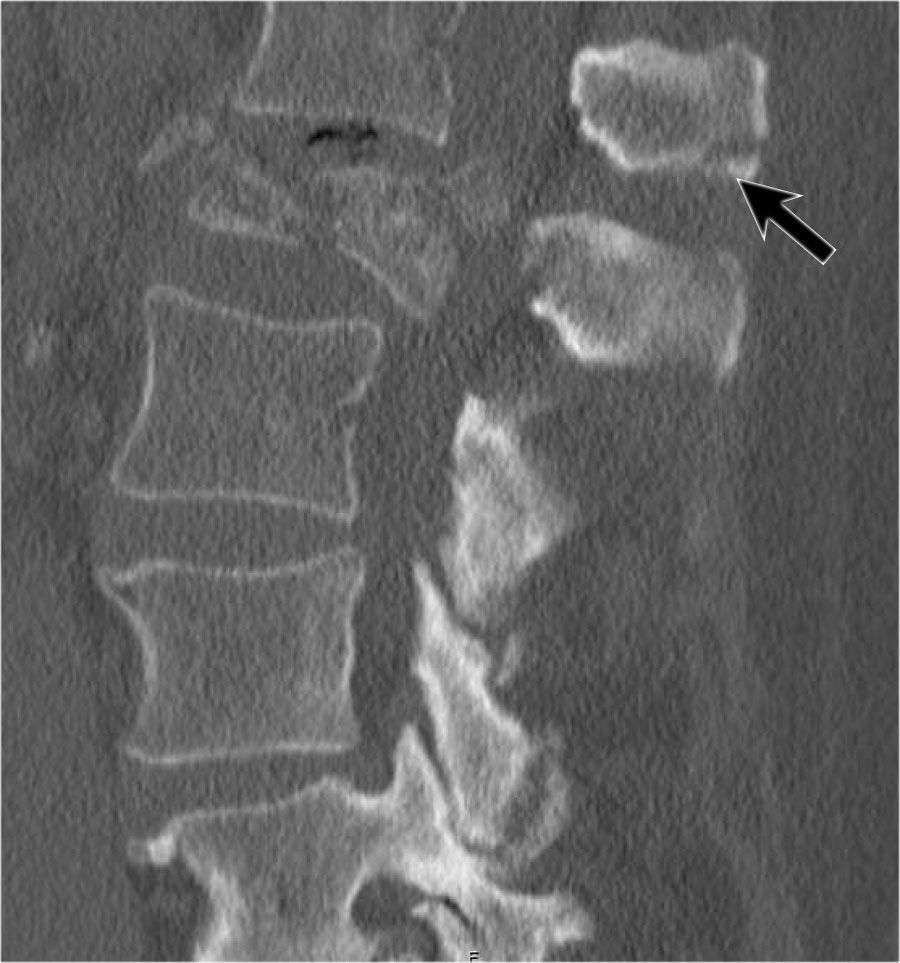
Hình tái tạo mặt phẳng đứng dọc cũng cho thấy sự gián đoạn vỏ xương.
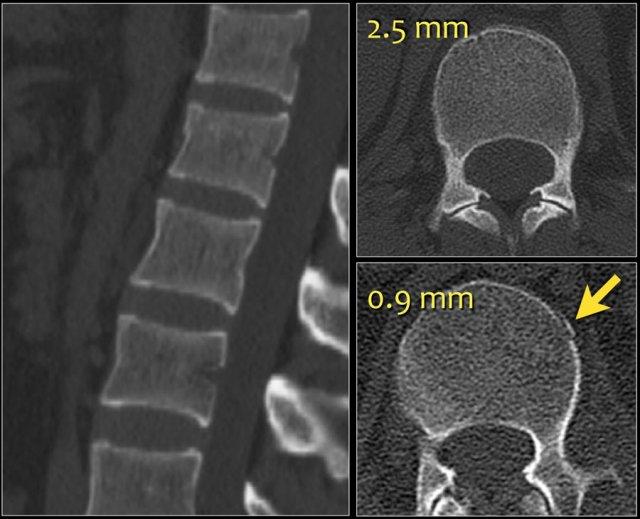
Lưu ý rằng trên lát cắt axial dày 2,5mm, có thể bỏ sót các gãy xương này.
Cần xem xét các lát cắt mỏng để phát hiện những gãy xương tinh tế như vậy.
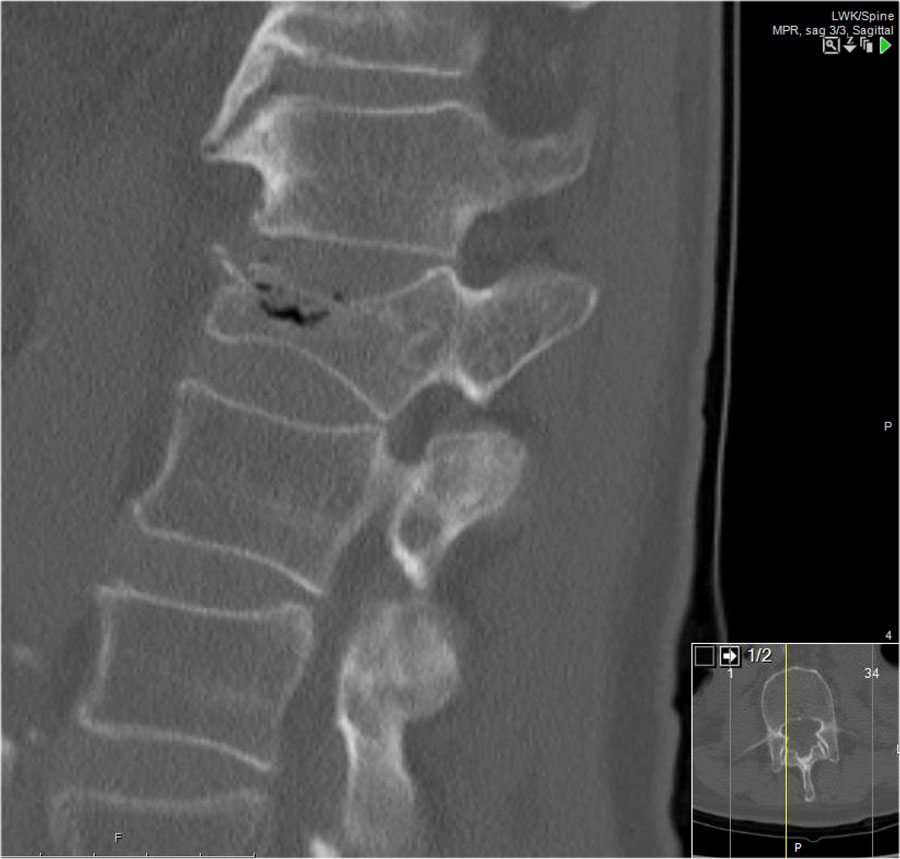
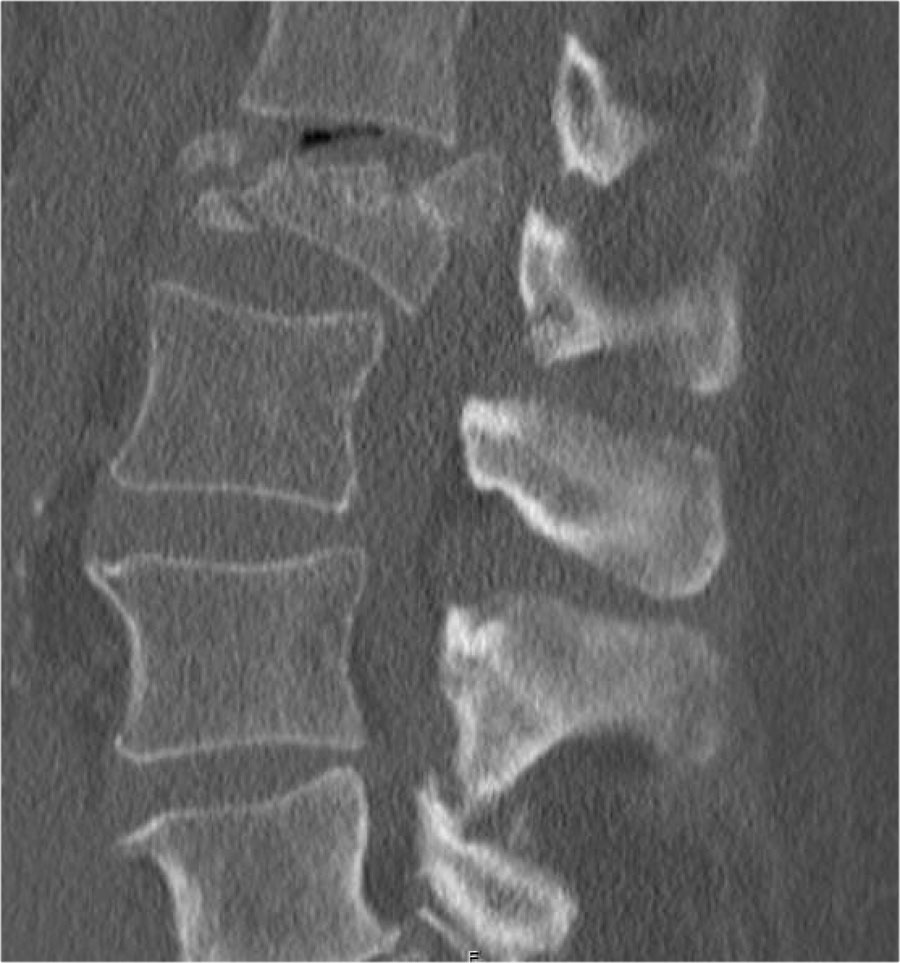
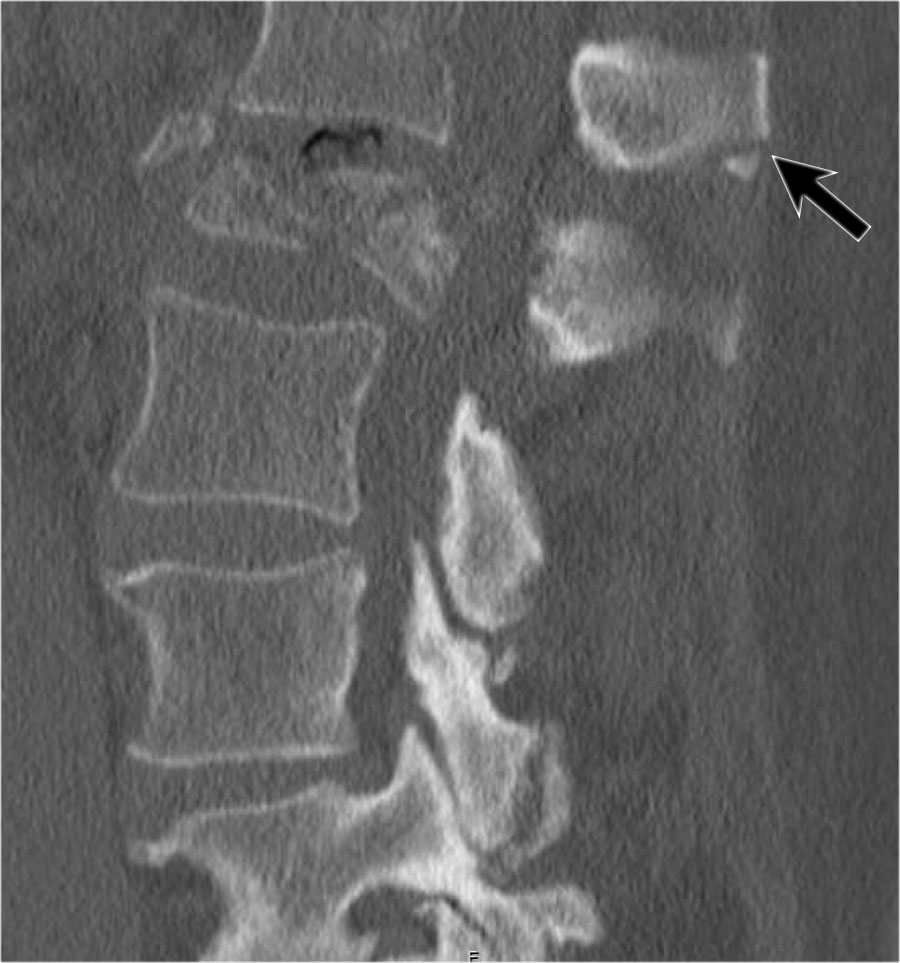
Cuộn qua các hình ảnh.
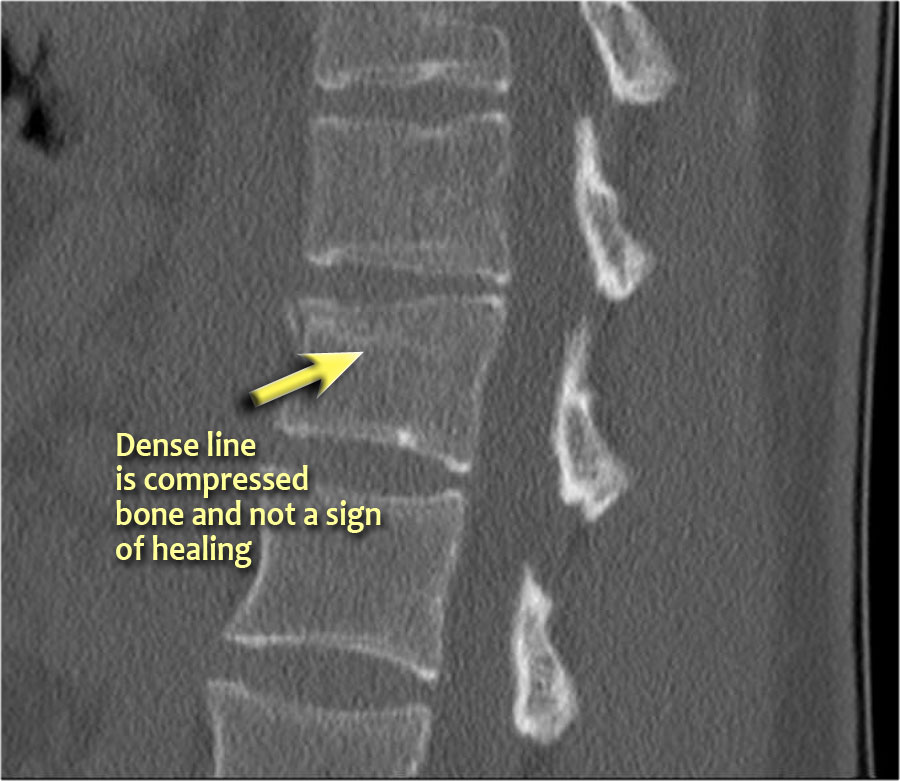
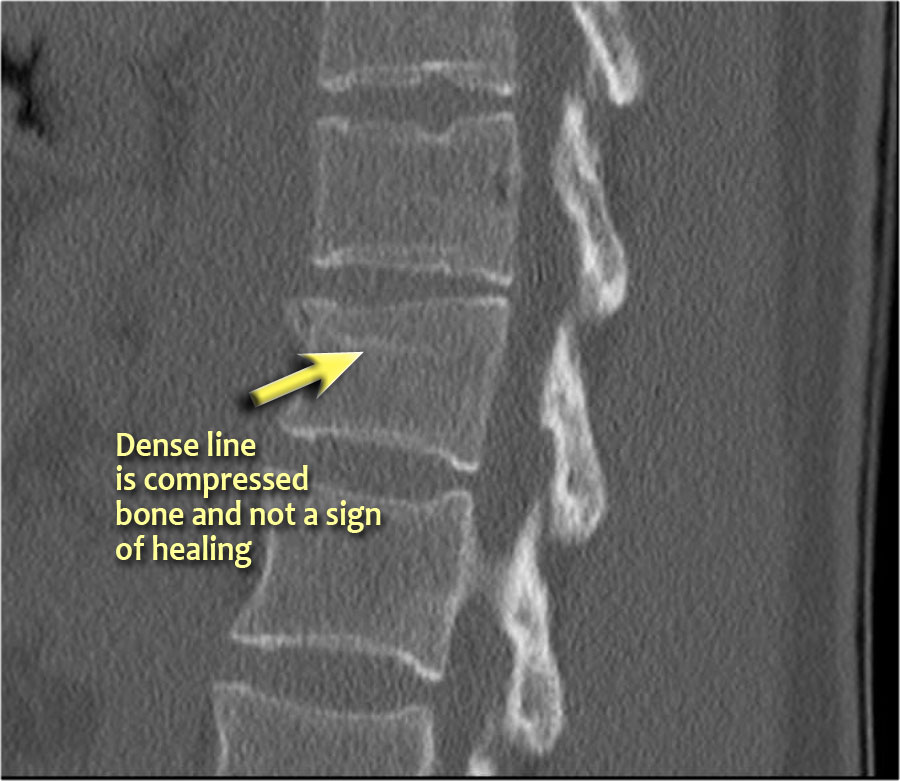
Lưu ý dải tăng tỷ trọng theo chiều ngang, thường được mô tả là xơ cứng (sclerosis).
Dải tăng tỷ trọng này không có nghĩa là tổn thương cũ đang lành với xơ cứng.
Đây đơn thuần là dấu hiệu của sự chèn ép bè xương (trabecular impaction) trong gãy xương cấp tính.
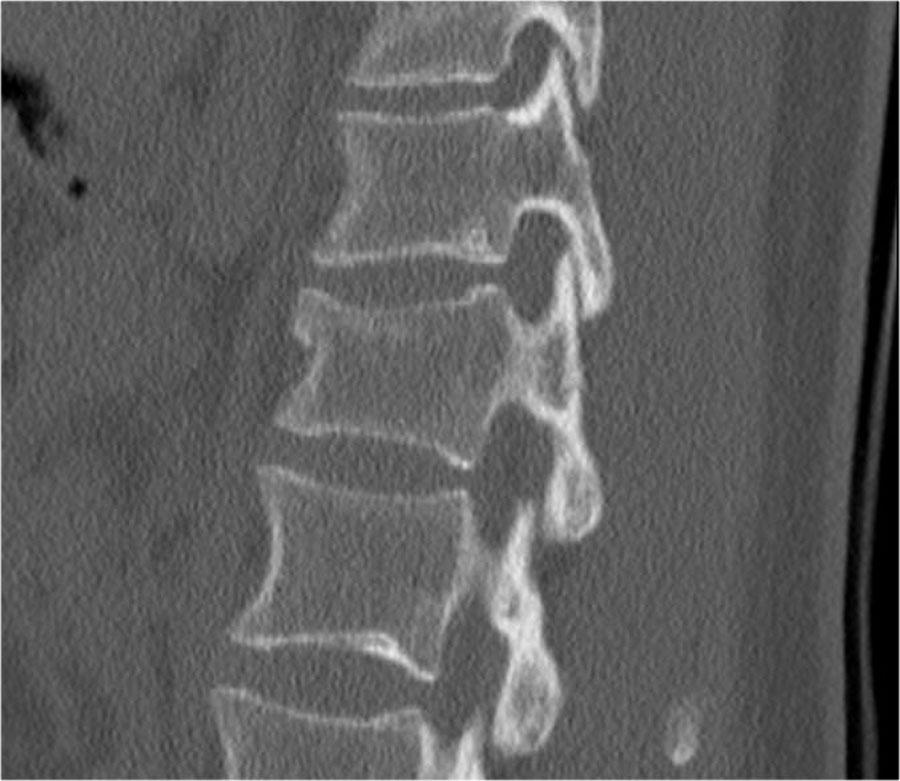
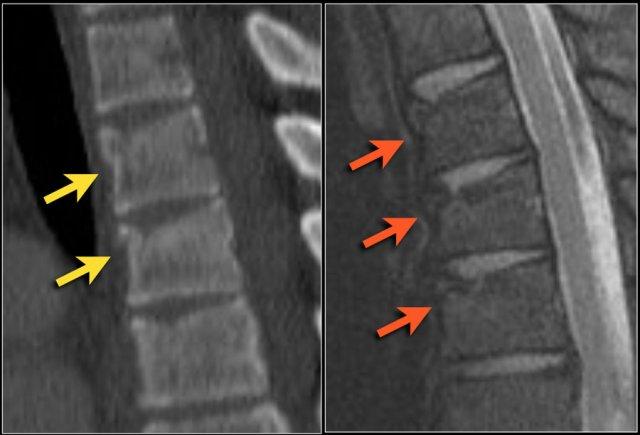
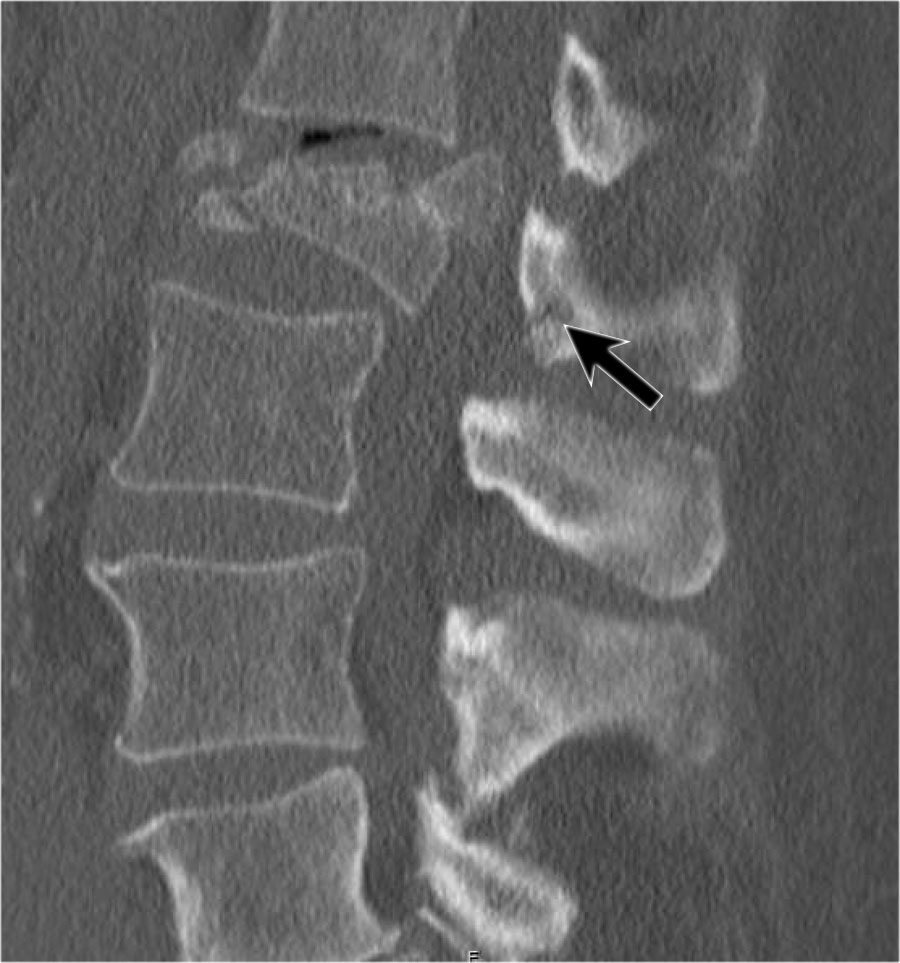
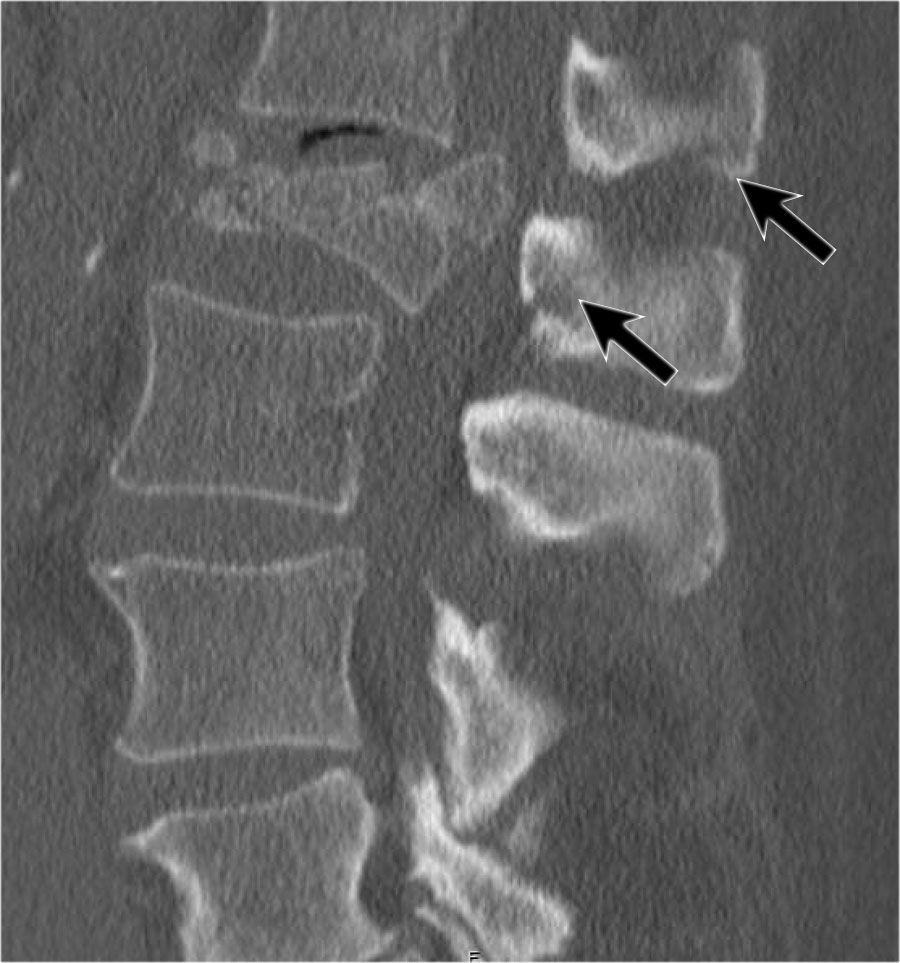
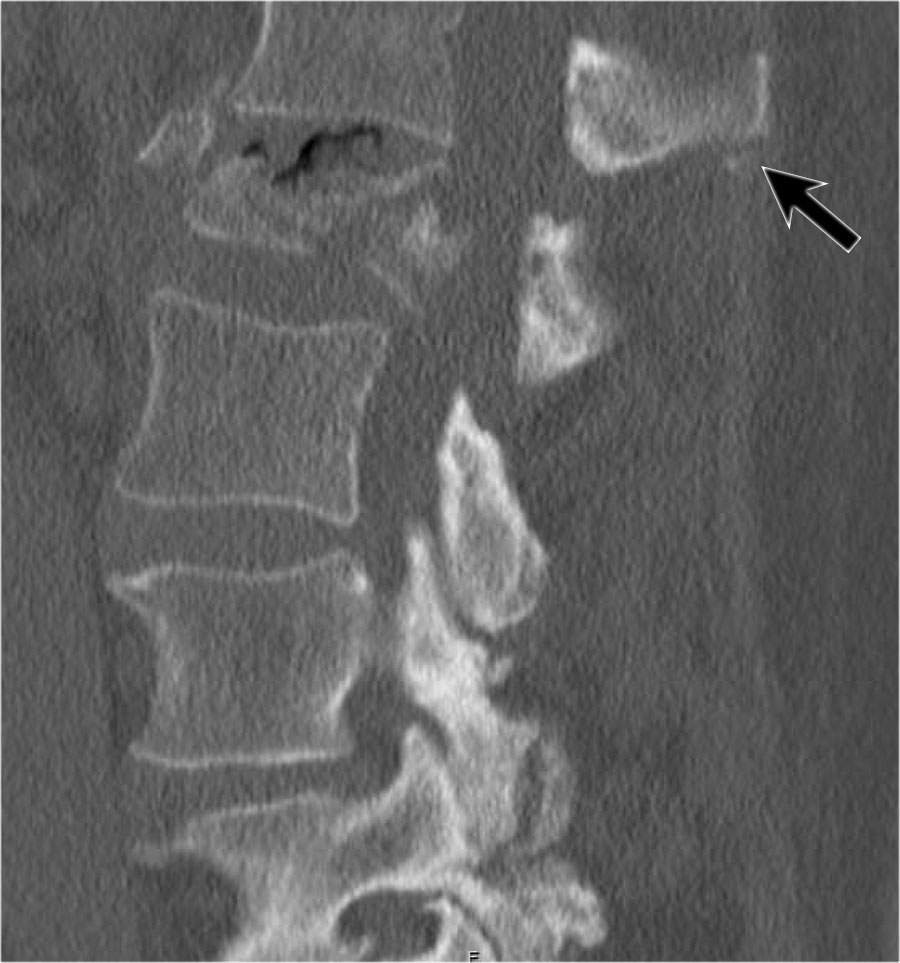
Rất thường gặp trường hợp CT và MRI phát hiện nhiều ổ gãy xương hơn so với X-quang thường quy.
Trong trường hợp này, CT phát hiện 2 ổ gãy và MRI phát hiện 3 ổ gãy.
Các bẫy chẩn đoán trong gãy xương nén bao gồm:
- Dị tật bẩm sinh
- Viêm xương sụn (osteochondrosis) với mâm sụn không đều
- Đốt sống rìa (Limbus vertebrae)
Các hình ảnh minh họa hai trường hợp viêm xương sụn.
Hình bên phải có kèm gù cột sống.
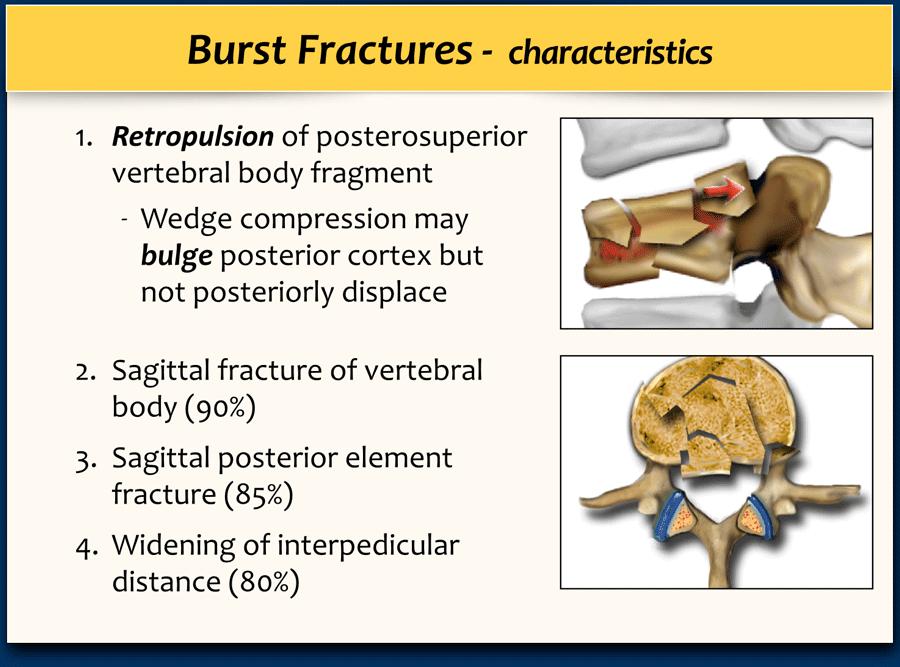
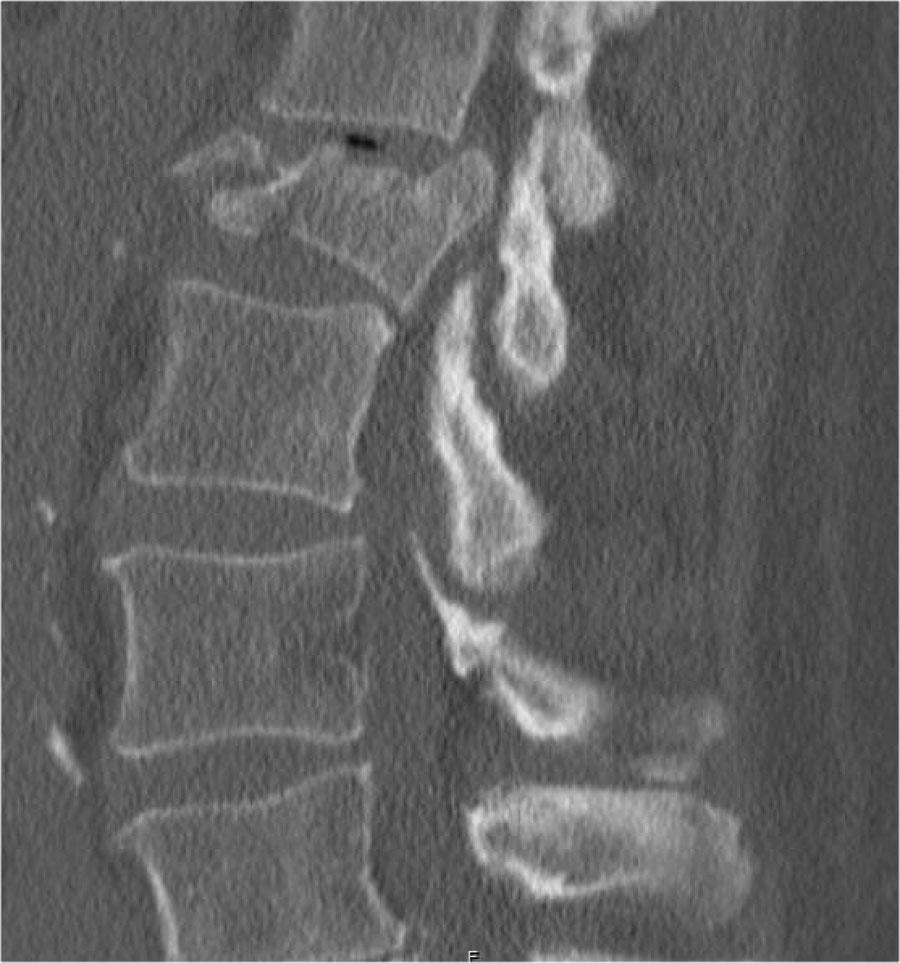
Gãy vỡ (Burst fracture)
Đây là thể nặng của gãy xương nén, có nguy cơ cao gây ra thâm hụt thần kinh.
Tên gọi xuất phát từ cơ chế gãy xương điển hình khi ngã từ trên cao và tiếp đất bằng hai chân.
Gãy vỡ được tính 2 điểm cho tiêu chí hình thái trong thang điểm TLICS.
Điều này có nghĩa là bệnh nhân có thể được điều trị bảo tồn (không phẫu thuật).
Khi không có thâm hụt thần kinh, cần xác nhận tính toàn vẹn của phức hợp dây chằng sau (PLC) trên MRI, đặc biệt khi dự kiến điều trị bảo tồn gãy vỡ (3).
Trong phân loại Denis, gãy vỡ được xếp vào loại tổn thương hai cột, được coi là không vững và cần cố định phẫu thuật.
Các sửa đổi tiếp theo của phân loại Denis đã thừa nhận rằng khi phức hợp dây chằng sau (PLC) còn nguyên vẹn, tổn thương hai cột không vững có thể được điều trị bảo tồn thành công (3).
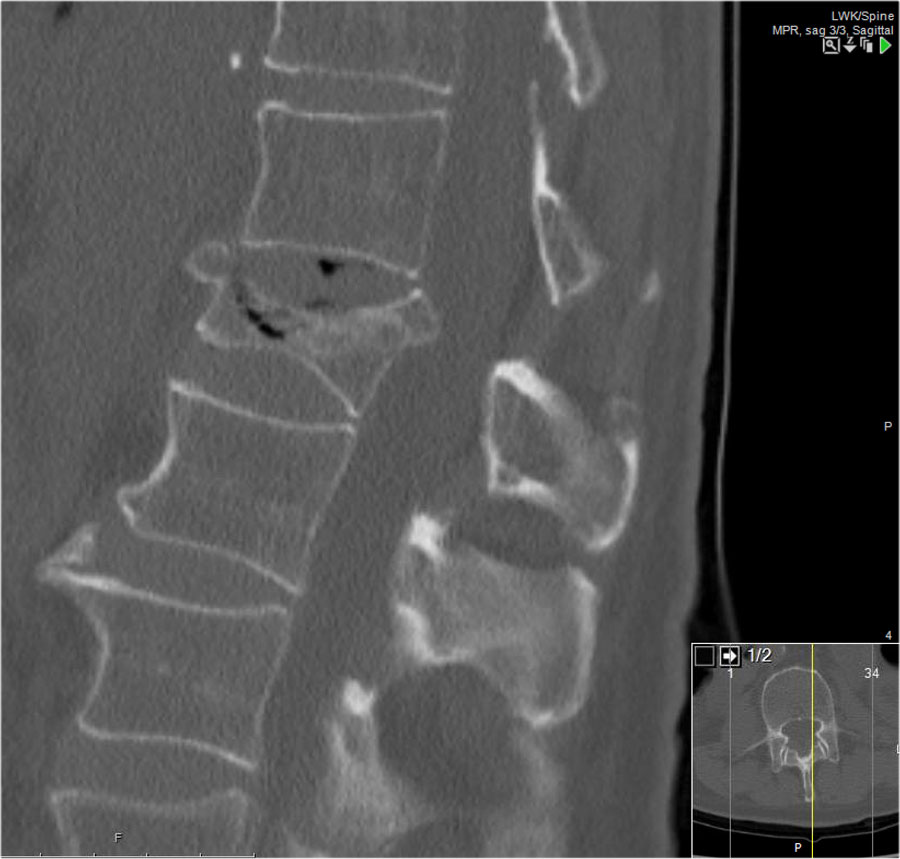
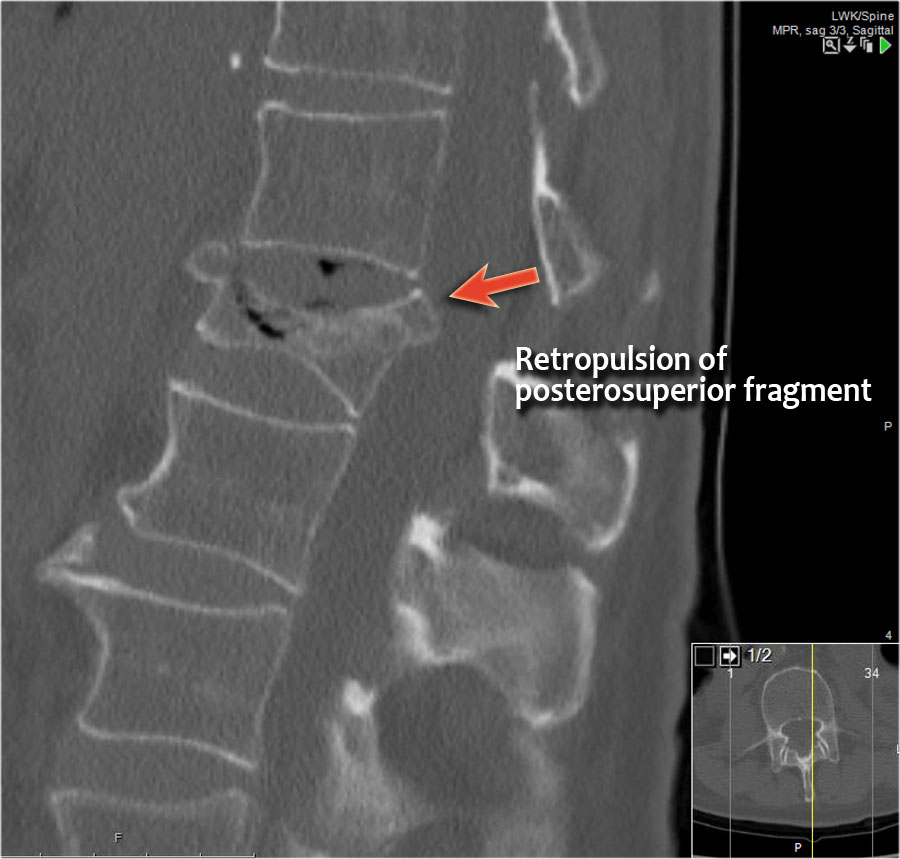
Mảnh xương góc sau trên thân đốt sống bị đẩy lùi ra sau (Retropulsion)
Hiện tượng mảnh xương bị đẩy lùi ra sau là đặc điểm điển hình của gãy vỡ, phân biệt rõ ràng với gãy nén đơn thuần.
Cuộn qua các hình ảnh.
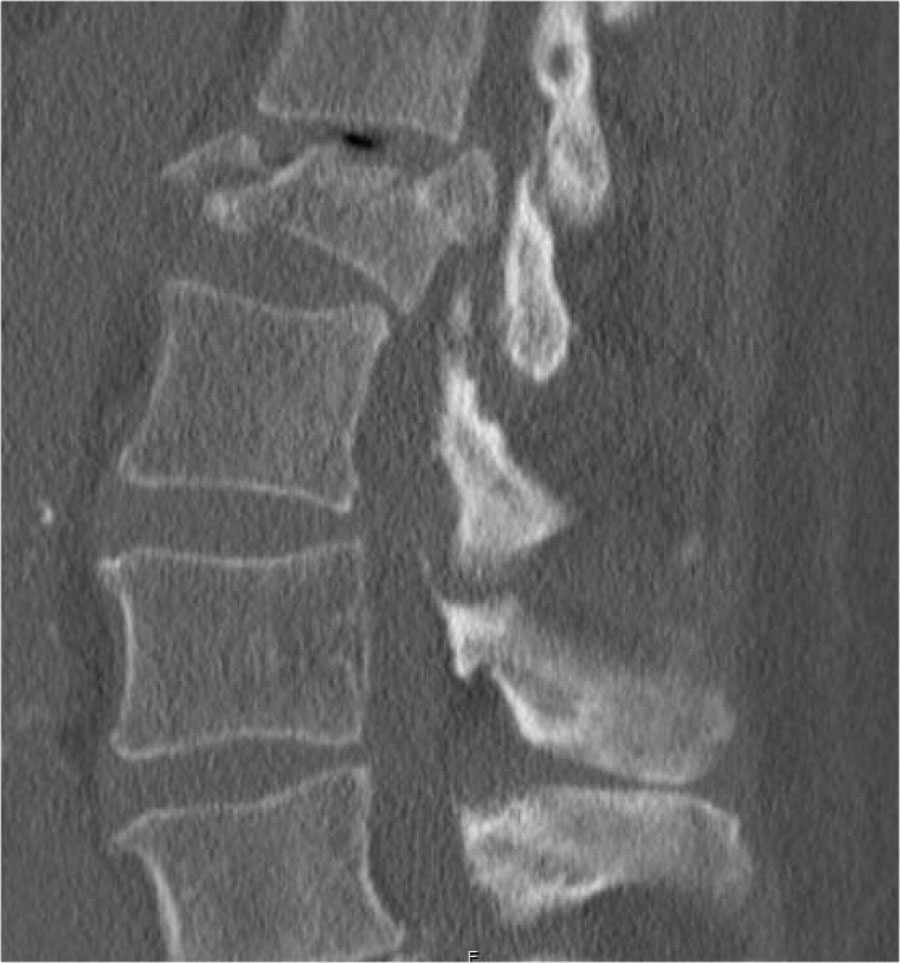
Gãy theo mặt phẳng đứng dọc của thân đốt sống và
cung sau đốt sống
Gãy theo mặt phẳng đứng dọc của thân đốt sống và gãy cung sau theo mặt phẳng đứng dọc gặp lần lượt trong 90% và 85% các trường hợp gãy vỡ.
Dưới đây là bốn ví dụ minh họa.
Trong phân loại Denis, đây sẽ là gãy ba cột — trước/giữa/sau — cho thấy gãy xương rất không vững.
Tuy nhiên, trong phân loại TLICS, đây là gãy vỡ, tức là 2 điểm cho hình thái.
Phương pháp điều trị sẽ phụ thuộc vào tính toàn vẹn của PLC và tình trạng thần kinh.
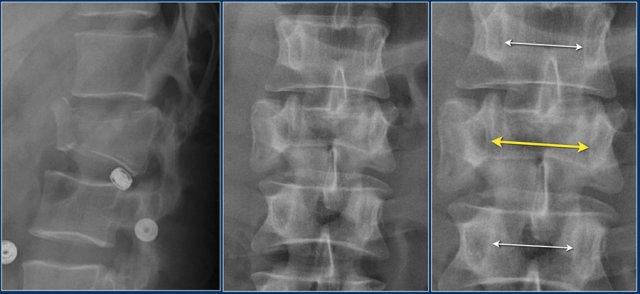
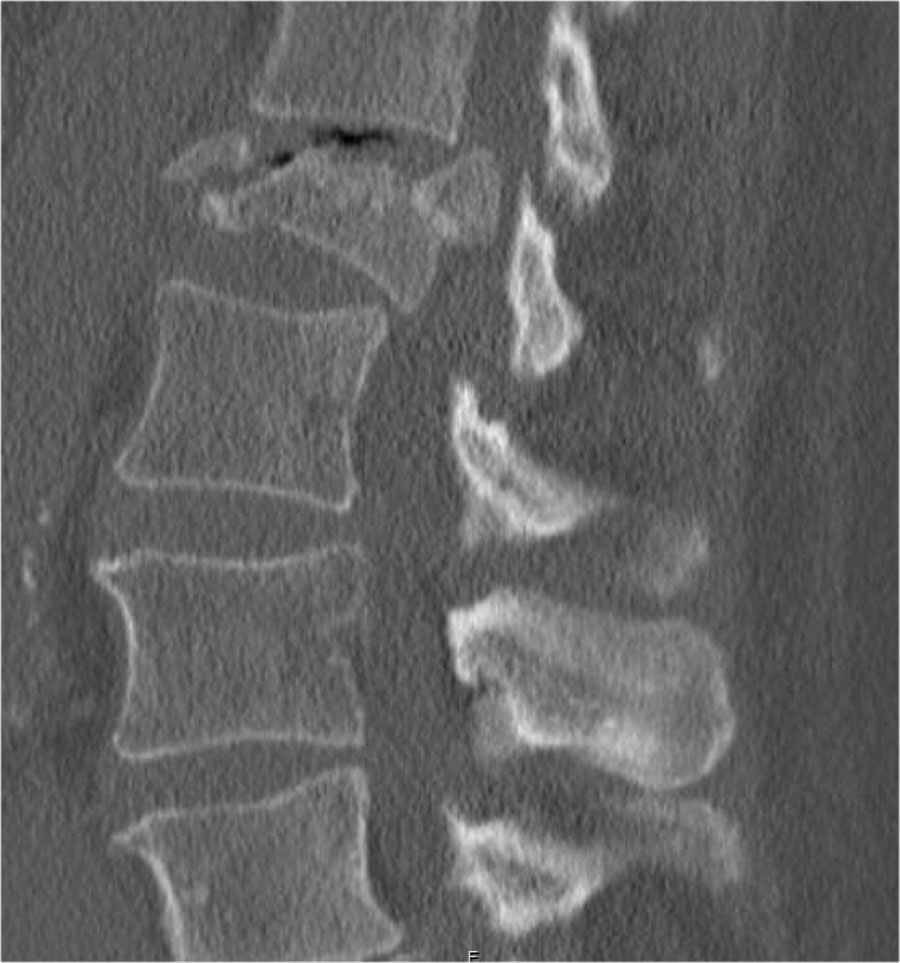
Giãn rộng khoảng cách liên cuống (interpedicular distance)
Giãn rộng khoảng cách liên cuống, thường là hệ quả của đường gãy theo mặt phẳng đứng dọc, gặp trong 80% các trường hợp gãy vỡ.
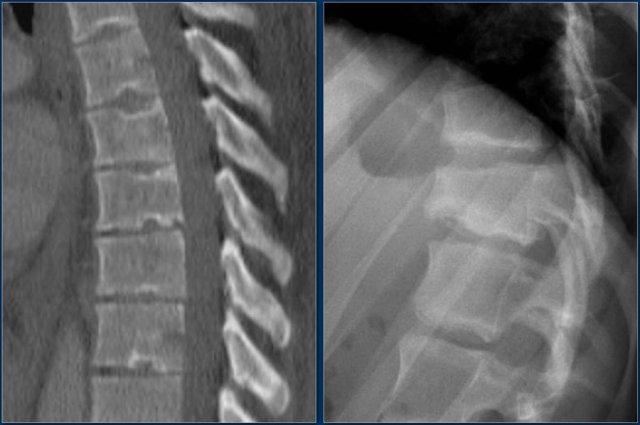
Hình chiếu bên cho thấy các đặc điểm điển hình của gãy vỡ.
Trên hình chiếu thẳng (AP), lưu ý sự giãn rộng kín đáo của khoảng cách liên cuống so với các tầng trên và dưới.
CT axial và MRI trên cùng một bệnh nhân cho thấy mảnh xương di lệch đang chèn ép vào bao màng cứng (thecal sac).
Trên CT và MRI mặt phẳng đứng dọc, không có dấu hiệu tổn thương dây chằng phía sau.
Dây chằng dọc trước bị đứt.
Khớp mặt bên phải trông hơi giãn rộng trên CT và có dịch trong khớp trên MRI.
Nếu có nhiều dịch trong khớp, chúng ta nên xếp loại là không xác định.
Trong trường hợp này, chúng ta chưa chắc chắn.