Phân giai đoạn và điều trị ung thư vú
Chẩn đoán hình ảnh đóng vai trò quan trọng trong việc phát hiện, phân giai đoạn ung thư vú và theo dõi đáp ứng điều trị.
Trong bối cảnh phác đồ điều trị ung thư vú đang thay đổi nhanh chóng, việc nắm vững hệ thống phân loại giai đoạn bệnh cũng như các lựa chọn điều trị hiện có — bao gồm phẫu thuật, xạ trị và điều trị nội khoa ung thư — là điều thiết yếu nhằm cung cấp thông tin phù hợp và tối ưu hóa chăm sóc bệnh nhân.
Bài viết này trình bày tổng quan về phân giai đoạn và điều trị ung thư vú.
Cần lưu ý rằng chiến lược điều trị có thể khác nhau tùy theo từng cơ sở y tế, và các liệu pháp nhắm trúng đích mới hiện đang được nghiên cứu phát triển.
Tổng quan
Tổng quan về phân giai đoạn và điều trị 1
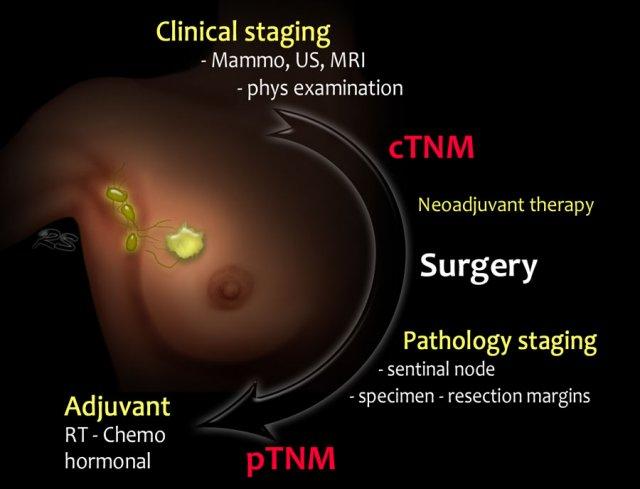
Đây là hình minh họa sơ đồ về phân giai đoạn và điều trị ở bệnh nhân ung thư vú.
- Bệnh nhân ung thư vú trước tiên được phân giai đoạn lâm sàng, cho ra kết quả giai đoạn cTNM. Kế hoạch điều trị sau đó được thảo luận trong nhóm đa chuyên khoa.
- Ở nhiều bệnh nhân, phẫu thuật sẽ là bước tiếp theo. Ngày càng có nhiều trường hợp được chỉ định hóa trị tân bổ trợ nhằm giảm gánh nặng khối u trước phẫu thuật.
- Sau phẫu thuật, các bệnh phẩm phẫu thuật (khối u, hạch gác hay hạch nách sau nạo vét) được nhà giải phẫu bệnh phân tích.
Kết quả này cho ra giai đoạn pTNM. Sau liệu pháp tân bổ trợ, chữ y được thêm vào và được gọi là giai đoạn ypTNM. - Dựa trên giai đoạn pTNM hoặc ypTNM, các phương án điều trị bổ sung bao gồm hóa trị bổ trợ, xạ trị và liệu pháp nội tiết hoặc nhắm đích HER-2 sẽ được thảo luận trong nhóm đa chuyên khoa.
- c – lâm sàng (clinical)
- p – giải phẫu bệnh (pathology)
- y – sau liệu pháp tân bổ trợ (post neoadjuvant therapy)
Mỗi hình ảnh đều có thể nhấp để phóng to.
Tổng quan về phân giai đoạn và điều trị 2
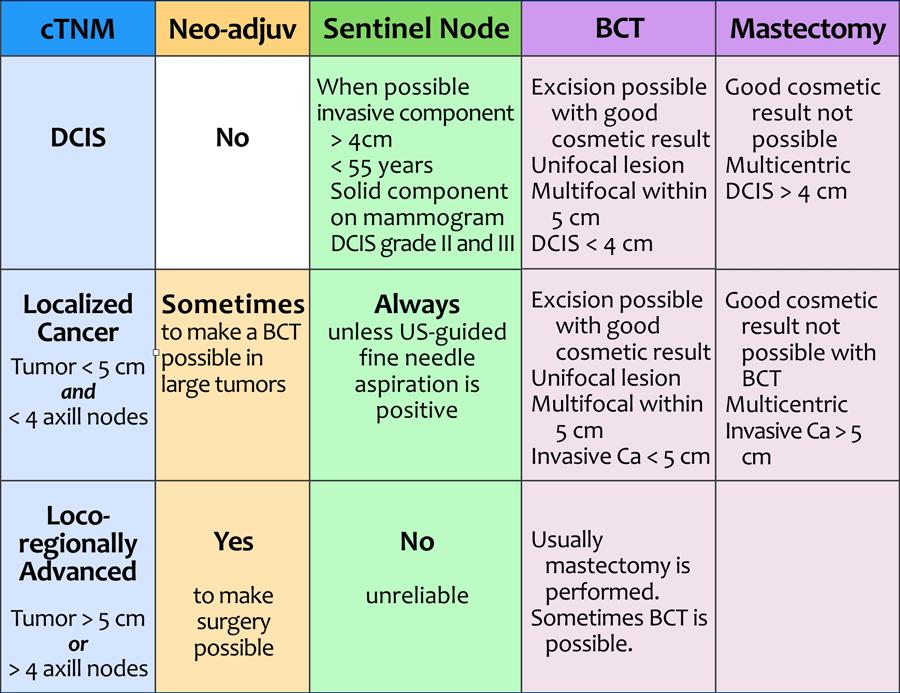
Bảng này trình bày phân giai đoạn và điều trị ung thư vú theo cách sơ đồ hóa hơn.
cTNM
Ung thư vú trước tiên được phân giai đoạn lâm sàng.
cTNM mô tả mức độ xâm lấn tại chỗ của vú (T), hạch bạch huyết vùng (N) và bệnh toàn thân, tức là di căn xa (M). Bệnh toàn thân (hay bệnh giai đoạn 4) không được đưa vào bảng này.
Kết quả này cho ra các chẩn đoán có thể gặp bao gồm: DCIS (ung thư biểu mô tại chỗ), ung thư khu trú, ung thư tiến triển tại chỗ-vùng và ung thư có di căn xa.
Thuật ngữ ‘lâm sàng’ trong giai đoạn TNM lâm sàng đôi khi có thể gây nhầm lẫn.
Người ta có thể nghĩ rằng việc phân giai đoạn này chủ yếu dựa trên kết quả thăm khám lâm sàng, nhưng thực tế nó phần lớn dựa trên kết quả chẩn đoán hình ảnh và sinh thiết dưới hướng dẫn hình ảnh.
Hóa trị tân bổ trợ
Hóa trị tân bổ trợ (từ neo: trước và adjuvare: hỗ trợ) được chỉ định cho bệnh nhân ung thư tiến triển tại chỗ-vùng nhằm giảm gánh nặng khối u trước phẫu thuật.
Ở những bệnh nhân ung thư khu trú có chỉ định điều trị bổ trợ (xem bảng phần điều trị bổ trợ), liệu pháp này có thể được thực hiện trước phẫu thuật (tân bổ trợ) hoặc sau phẫu thuật (bổ trợ).
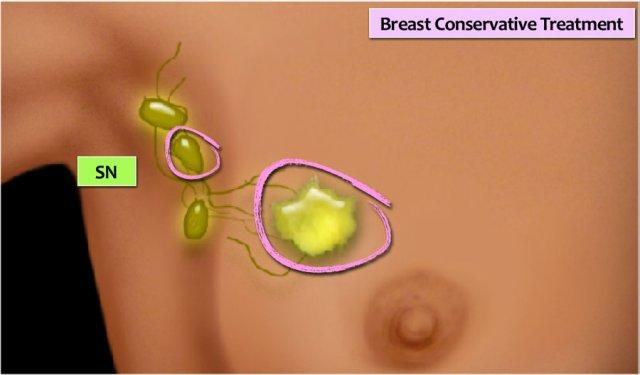
Hạch gác (Sentinel Node)
Ở những bệnh nhân không phát hiện được di căn hạch bạch huyết nách qua chọc hút tế bào bằng kim nhỏ (FNA) dưới hướng dẫn siêu âm, thủ thuật sinh thiết hạch gác được thực hiện nhằm thu thập thông tin về tình trạng hạch bạch huyết vùng nách.
Phẫu thuật bảo tồn vú hoặc cắt bỏ tuyến vú
Phẫu thuật bảo tồn vú (BCT) được thực hiện khi có thể cắt bỏ khối u với kết quả thẩm mỹ tốt. Phẫu thuật luôn được tiếp nối bằng xạ trị.
Kết quả thẩm mỹ tốt phụ thuộc vào kích thước khối u và kích thước tuyến vú.
Ngày nay, có thể điều trị các khối u lớn hơn bằng BCT thông qua áp dụng phẫu thuật tạo hình và tái tạo với kỹ thuật ghép mỡ và vạt da.
Nếu BCT không khả thi – hoặc theo nguyện vọng của bệnh nhân – thì phẫu thuật cắt bỏ tuyến vú sẽ được thực hiện.
Xạ trị
Kế hoạch điều trị được xây dựng dựa trên giai đoạn cuối cùng và các đặc điểm của khối u.
Hóa trị toàn thân bổ trợ và liệu pháp nội tiết là các lựa chọn điều trị bổ sung sau điều trị tại chỗ-vùng ban đầu. Các phương pháp này nhằm mục đích tiêu diệt bất kỳ ổ di căn xa tiềm ẩn nào có thể hiện diện nhưng chưa thể phát hiện được.
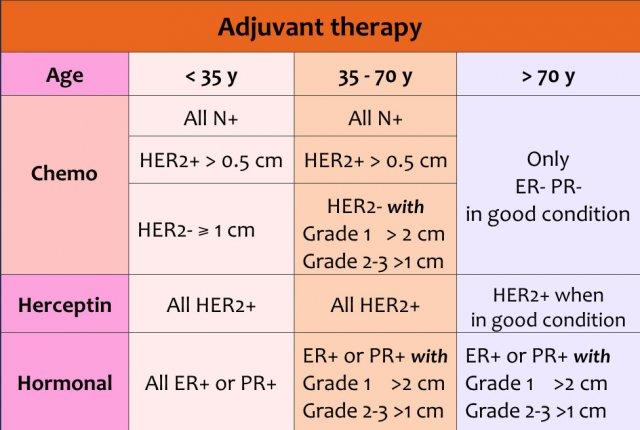
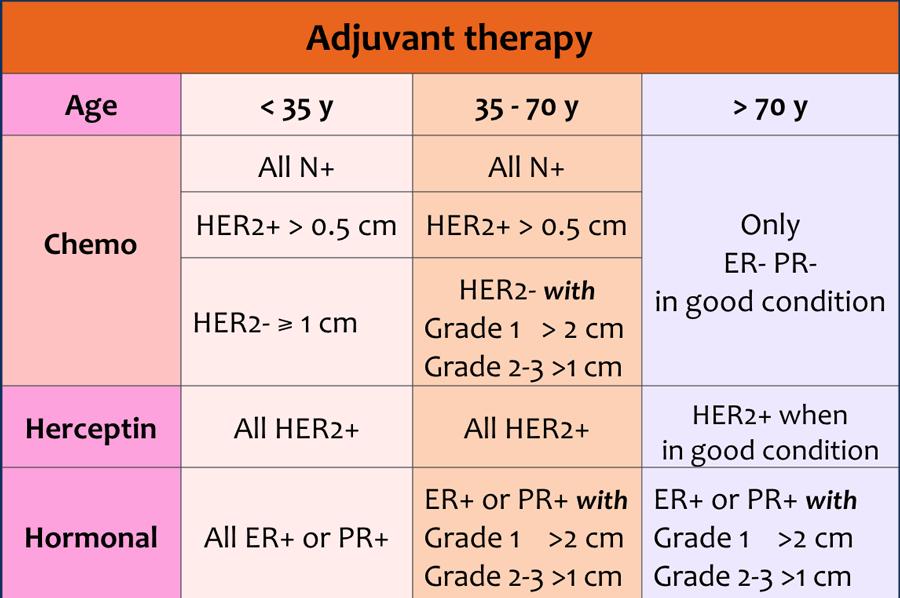
Điều trị bổ trợ có thể bao gồm hóa trị và/hoặc herceptin và/hoặc liệu pháp nội tiết.
Lựa chọn phương pháp điều trị phụ thuộc vào:
- Tuổi của bệnh nhân
- Kích thước khối u
- Tình trạng hạch bạch huyết
- Độ mô học của khối u
- Thụ thể estrogen, progesterone và HER 2-neu
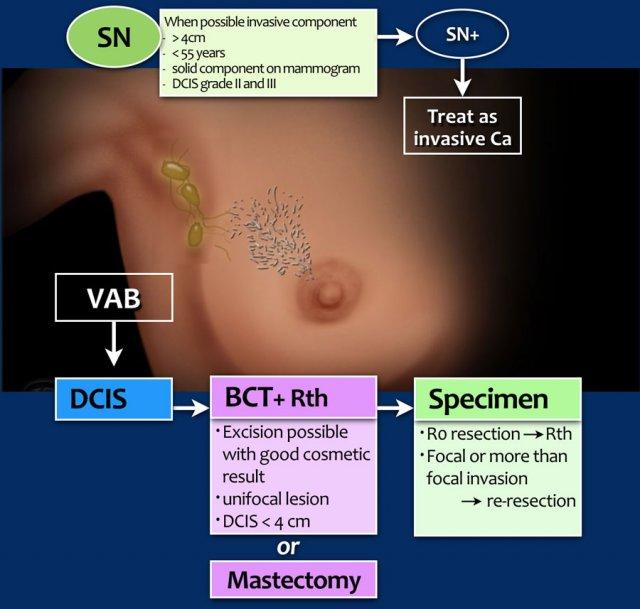
DCIS
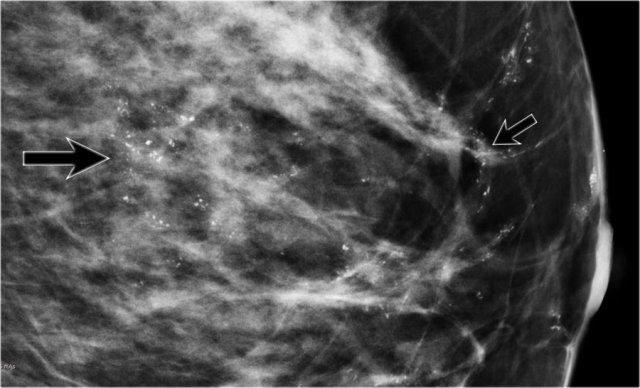
Có nhiều vôi hóa nhỏ, dạng tuyến tính phân bố trên một vùng rộng lớn của vú. Đây là các vôi hóa nghi ngờ và thường gặp trong DCIS. Nhấp để phóng to
Ung thư biểu mô ống tuyến vú tại chỗ (DCIS) là loại ung thư vú không xâm lấn phổ biến nhất.
Tại chỗ có nghĩa là ‘nguyên vị‘ và đề cập đến việc tế bào ung thư chưa thoát ra khỏi ống tuyến và chưa xâm lấn vào mô xung quanh.
DCIS có thể tiến triển thành ung thư xâm lấn, tuy nhiên các ước tính về khả năng này còn nhiều khác biệt.
80% trường hợp DCIS được chẩn đoán chỉ dựa trên nhũ ảnh thông qua hình ảnh vi vôi hóa (hình minh họa), tiếp theo là sinh thiết hút chân không. Rất ít trường hợp DCIS biểu hiện dưới dạng khối sờ thấy được.
Vấn đề đặt ra với DCIS là:
- Kích thước của DCIS được xác định dựa trên diện tích vùng có vi vôi hóa, nhưng điều này thường bị đánh giá thấp hơn thực tế. Hệ quả là tỷ lệ phải cắt lại trong DCIS cao hơn so với ung thư xâm lấn không kèm DCIS.
- Ở 15-20% bệnh nhân ban đầu được chẩn đoán DCIS, nhà giải phẫu bệnh phát hiện ung thư xâm lấn trong bệnh phẩm cắt bỏ. Điều này xảy ra thường xuyên hơn trong DCIS độ II và III. Những bệnh nhân này sẽ phải được điều trị như trường hợp ung thư xâm lấn.
Do những vấn đề này, tại một số cơ sở y tế, MRI tiền phẫu được thực hiện trong các trường hợp DCIS độ cao để xác định rõ hơn mức độ lan rộng của khối u và đánh giá các dấu hiệu xâm lấn.
Liệu điều này có mang lại lợi ích cho bệnh nhân hay không vẫn còn chưa được làm rõ.
Điều trị DCIS
bao gồm liệu pháp bảo tồn vú (BCT) hoặc cắt bỏ tuyến vú tùy thuộc vào khả năng cắt bỏ u với kết quả thẩm mỹ tốt, và tất nhiên, phụ thuộc vào nguyện vọng của bệnh nhân.
BCT
bao gồm cắt bỏ u hoàn toàn về mặt vi thể và xạ trị. Có thể cân nhắc xạ trị tăng cường (boost), đặc biệt ở bệnh nhân trẻ tuổi.
Thủ thuật hạch cửa
nên được cân nhắc ở những bệnh nhân có khả năng có thêm ung thư xâm lấn (xem bảng).
Bệnh phẩm
Nếu DCIS được cắt bỏ hoàn toàn, đây được gọi là cắt bỏ R0.
Sau phẫu thuật bảo tồn vú, những bệnh nhân này được điều trị bằng xạ trị.
Nếu có xâm lấn khu trú vào diện cắt, một liều xạ trị tăng cường bổ sung sẽ được thực hiện.
Nếu xâm lấn nhiều hơn mức khu trú (> 4mm) thì sẽ tiến hành cắt lại hoặc cắt bỏ tuyến vú.
Hãy quan sát các hình ảnh rồi tiếp tục đọc.
Nhấp vào hình để phóng to.
Các phát hiện bao gồm:
- Nhiều vôi hóa nghi ngờ phân bố trên một vùng phân thùy rộng lớn của vú.
- Nhiều cụm vôi hóa – phần lớn có dạng phân nhánh tuyến tính – điển hình cho DCIS.
Do diện tích vùng vôi hóa rộng, phẫu thuật cắt bỏ tuyến vú đã được lên kế hoạch.
Thủ thuật hạch cửa cũng được thực hiện do kích thước ước tính của DCIS.
Khi có kế hoạch cắt bỏ tuyến vú, thủ thuật hạch cửa (SN) được thực hiện thường quy đồng thời, vì không thể tiến hành sau đó.
Kết quả giải phẫu bệnh cho thấy các ổ nhỏ ung thư xâm lấn.
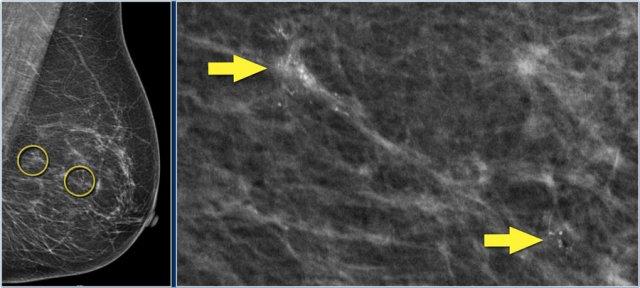
Ở bệnh nhân này, có hai nhóm vôi hóa nghi ngờ cách nhau khoảng 5 cm.
Đầu tiên, nhóm vôi hóa lớn hơn được tiến hành sinh thiết.
Lý do là nếu các vôi hóa này là lành tính, thì cụm nhỏ hơn cũng có khả năng lành tính.
Tuy nhiên, nhóm vôi hóa lớn hơn được xác định là DCIS độ 2.
Do đó, cần tiến hành sinh thiết lần hai đối với nhóm vôi hóa nhỏ hơn, và kết quả cũng là DCIS độ 2.
Phẫu thuật cắt bỏ tuyến vú kết hợp thủ thuật hạch cửa đã được lên kế hoạch.
Tổng diện tích DCIS được đánh giá là quá rộng để có thể áp dụng điều trị bảo tồn vú.
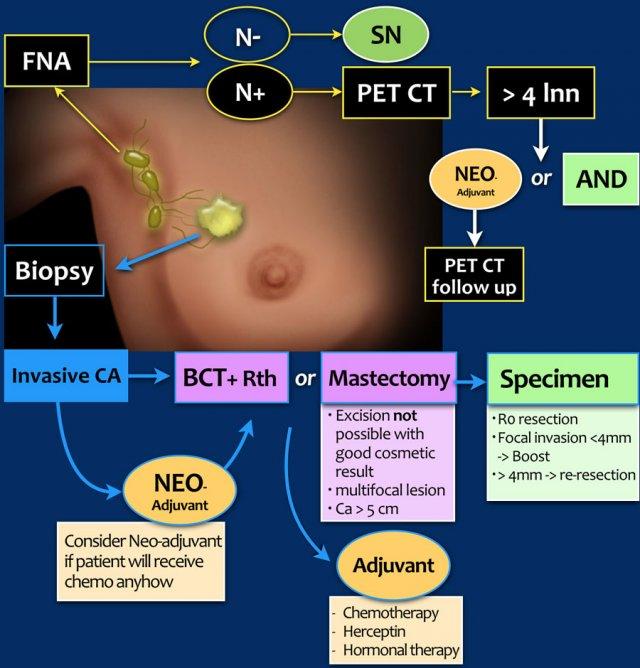
Ung thư vú khu trú
Ung thư vú khu trú hay giai đoạn sớm bao gồm:
- T1-2: khối u < 5 cm
- N0-1: không có hạch hoặc có <4 hạch nách bị xâm lấn
Hố nách
Hố nách được khảo sát ban đầu bằng siêu âm. Khi phát hiện các hạch bạch huyết bệnh lý, bước tiếp theo là chọc hút tế bào bằng kim nhỏ (FNA).
Nếu kết quả dương tính (N+), thông thường sẽ thực hiện PET-CT để loại trừ bệnh ở giai đoạn tiến xa hơn.
Khi siêu âm không phát hiện hạch bạch huyết nghi ngờ (N-), bước tiếp theo là thủ thuật sinh thiết hạch cửa.
Phẫu thuật bảo tồn vú (BCT) trong ung thư vú khu trú
Khi thực hiện phẫu thuật bảo tồn vú, luôn tồn tại nguy cơ để lại các vùng nhỏ mô u – ngay cả khi diện cắt không còn tế bào ung thư.
Đây là lý do chính tại sao trong BCT, phẫu thuật luôn được kết hợp với xạ trị.
Nguy cơ tái phát tại chỗ cao hơn đối với các khối u có thành phần DCIS lan rộng kèm theo.
Tùy thuộc vào tình trạng thụ thể của khối u, hầu hết bệnh nhân ung thư vú khu trú cũng sẽ được điều trị bổ trợ hoặc tân bổ trợ.
Chỉ những bệnh nhân lớn tuổi (>70 tuổi) hoặc bệnh nhân dưới 70 tuổi có khối u nhỏ, độ mô học thấp mới không cần hóa trị (xem bảng).
Không cần thực hiện thêm các xét nghiệm chẩn đoán hình ảnh trong ung thư vú khu trú, vì khả năng phát hiện bệnh di căn là rất thấp.
Ung thư giai đoạn tiến xa tại chỗ và tại vùng
Ung thư vú tiến xa tại chỗ bao gồm:
- T3: khối u > 5cm
- T4: khối u xâm lấn da hoặc thành ngực
- N2-3: ⩾ 4 hạch bạch huyết nách hoặc có tổn thương hạch thượng đòn, hạ đòn hoặc hạch vú trong cùng bên
Điều trị
Trước đây, các khối u này đồng nghĩa với ung thư vú không thể phẫu thuật, tuy nhiên quan điểm này đã thay đổi sau khi liệu pháp tân bổ trợ được đưa vào áp dụng.
Những bệnh nhân này được điều trị ban đầu bằng hóa trị và/hoặc liệu pháp nội tiết tân bổ trợ. Nếu đáp ứng tốt với liệu pháp tân bổ trợ, bước tiếp theo là phẫu thuật, và đôi khi phẫu thuật bảo tồn vú vẫn có thể thực hiện được.
Trước khi tiến hành liệu pháp tân bổ trợ, một clip đánh dấu được đặt vào trong khối u. Đôi khi đáp ứng điều trị tốt đến mức không còn tìm thấy khối u tồn dư.
Hiện vẫn còn tranh luận về việc liệu những bệnh nhân này có cần phẫu thuật hay không, nhưng hiện tại, hầu hết các bệnh nhân này được điều trị bằng phẫu thuật bảo tồn vú (cắt u tuyến vú lấy trung tâm là vị trí clip, sau đó xạ trị).
Phẫu thuật và các thủ thuật khác
Chọc hút tế bào bằng kim nhỏ (FNA) hạch bạch huyết nách
Các tiêu chí để thực hiện FNA hoặc sinh thiết hạch bạch huyết nách dưới hướng dẫn siêu âm bao gồm:
- Vỏ hạch > 2,3 mm, không đo tại các cực của hạch.
- Mất rốn hạch mỡ.
- Vỏ hạch phồng lên không đối xứng.
Định vị bằng dây kim loại
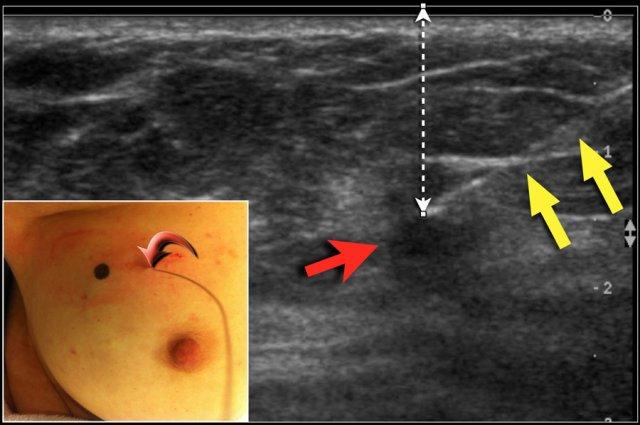
DCIS và nhiều khối u nhỏ không thể sờ thấy được. Trong những trường hợp này, bác sĩ chẩn đoán hình ảnh đặt một dây kim loại có móc vào vùng cần được cắt bỏ.
Dây kim loại được đặt vào trong khối u hoặc vùng DCIS, dưới hướng dẫn của siêu âm hoặc định vị lập thể.
Với siêu âm, vị trí của khối u được đánh dấu trên da trong khi bệnh nhân giữ tay ở cùng tư thế như trong lúc phẫu thuật. Độ sâu chính xác của khối u dưới da cũng được ghi nhận.
Hình ảnh cho thấy đường đi của dây kim loại (mũi tên vàng) hướng tới khối u (mũi tên đỏ). Lưu ý chấm đen trên da để đánh dấu vị trí chính xác của khối u.
Mũi tên cong chỉ điểm dây kim loại đi vào vú.
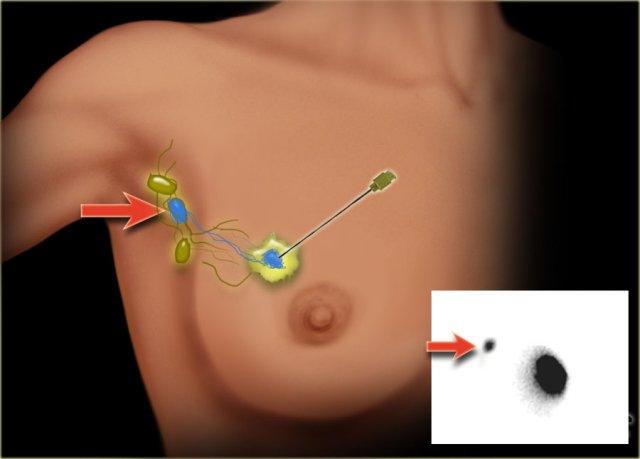
Hạch gác cửa
Thủ thuật hạch gác cửa (SLN) đã trở thành phương pháp tiêu chuẩn để đánh giá giai đoạn hạch nách ở bệnh nhân ung thư vú có siêu âm nách âm tính (cN-).
Sinh thiết SLN cung cấp thông tin phân giai đoạn chính xác trong khi tránh được các biến chứng của phẫu thuật nạo vét hạch nách toàn bộ.
Một dược chất phóng xạ kết hợp với thuốc nhuộm được tiêm vào trong hoặc gần khối u (hình). Các chất đánh dấu này di chuyển qua các ống bạch huyết đến các hạch bạch huyết.
Hạch bạch huyết đầu tiên nhận được các chất đánh dấu sẽ được lấy ra.
Thông thường khoảng ba hạch được lấy ra. Việc lấy nhiều hơn ba SLN không làm tăng độ chính xác trong việc phát hiện hạch dương tính.
BCT
Điều trị bảo tồn vú (BCT) còn được gọi là phẫu thuật cắt u tuyến vú (lumpectomy) hoặc cắt rộng. Phẫu thuật cắt bỏ khối u tại chỗ – vùng được kết hợp với thủ thuật hạch gác cửa để đánh giá giai đoạn hạch nách, tiếp theo là xạ trị vú có hoặc không có xạ trị tăng cường liều (boost).
Các clip tương thích MRI cần được đặt vào nền khối u để đảm bảo độ chính xác trong xạ trị.
Chỉ định cắt lại khi diện cắt có khối u dương tính nhiều hơn mức khu trú (xem phần giải phẫu bệnh).
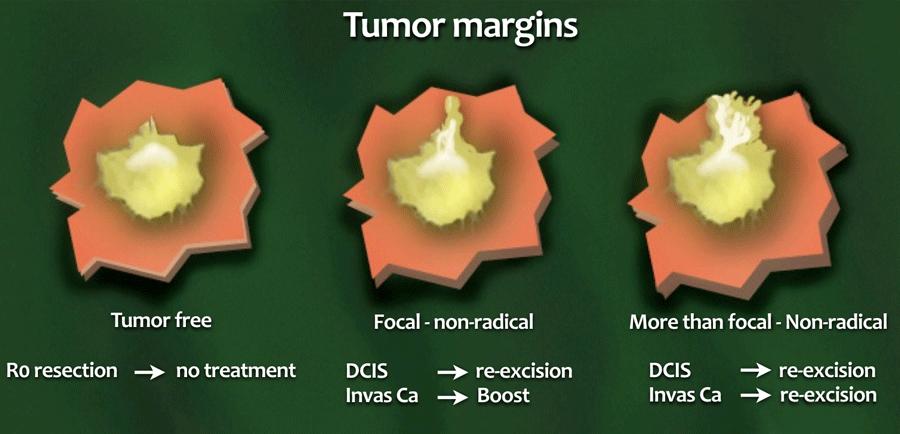
Diện cắt phẫu thuật trong BCT
- Cắt R0
Không có tế bào u tại diện cắt. - Không triệt căn khu trú
Dưới 4mm của diện cắt có chứa tế bào u. - Nhiều hơn mức khu trú
Hơn 4mm của diện cắt bị xâm lấn.
Ung thư xâm lấn
Chỉ định cắt lại khi diện cắt có khối u dương tính nhiều hơn mức khu trú, vì đây là yếu tố nguy cơ quan trọng nhất gây tái phát tại chỗ.
Khi diện cắt chỉ bị xâm lấn khu trú, điều chỉnh liều xạ trị có vẻ là một lựa chọn thay thế tốt cho phẫu thuật cắt lại.
DCIS
Điều trị tích cực hơn đối với DCIS, vì phẫu thuật cắt lại hoặc cắt bỏ tuyến vú được khuyến cáo trong mọi trường hợp có xâm lấn diện cắt.
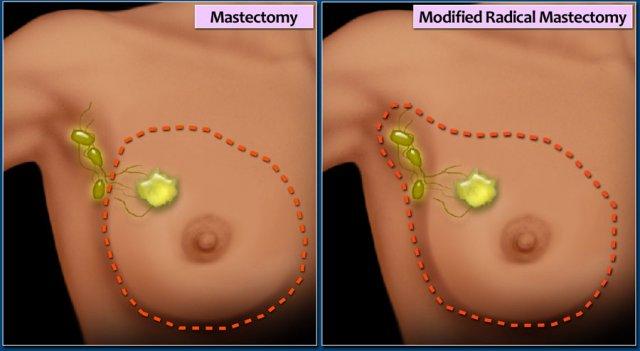
Cắt bỏ tuyến vú (Mastectomy)
Cắt bỏ tuyến vú đơn giản
Cắt bỏ toàn bộ tuyến vú. Một số hạch bạch huyết nách (mức I) cũng có thể được lấy bỏ.
Cắt bỏ tuyến vú triệt căn cải biên
Cắt bỏ tuyến vú, hầu hết hoặc toàn bộ hạch bạch huyết nách và cân cơ thành ngực.
Cơ ngực lớn không được cắt bỏ.
Cắt bỏ tuyến vú bảo tồn núm vú
Trong hầu hết các trường hợp, núm vú được cắt bỏ trong phẫu thuật cắt tuyến vú.
Núm vú có thể được bảo tồn nếu:
- Khối u cách núm vú > 2 cm
- Kích thước khối u < 5 cm
- Không có đa ổ
- Không có hạch bạch huyết nách dương tính
Phẫu thuật tạo hình ung thư học
Tái tạo tức thì
Tái tạo vú tức thì bằng túi độn.
Vạt DIEP
Vạt xuyên động mạch thượng vị dưới sâu (DIEP) là một kỹ thuật phổ biến trong đó da và mỡ dưới da được lấy từ vùng bụng để tái tạo tuyến vú.
Vạt SGAP
Vạt xuyên động mạch mông trên (SGAP) sử dụng mô từ phần trên của mông để tạo mô vú. Phương pháp này thường được thực hiện khi bệnh nhân không có đủ da và mô ở vùng bụng hoặc đã từng phẫu thuật vùng bụng trước đó.
Vạt TRAM
Trong vạt TRAM có cuống mạch, mô vẫn được giữ nguyên kết nối với vị trí ban đầu, duy trì nguồn cung cấp máu.
Vạt gồm da, mỡ và cơ cùng nguồn cung cấp máu được luồn dưới da đến vùng ngực.
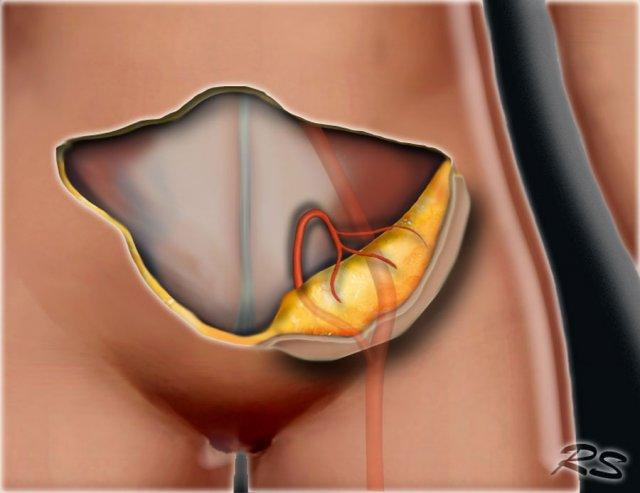
Nạo vét hạch bạch huyết nách
Trong phẫu thuật nạo vét hạch bạch huyết nách (ALND), các hạch bạch huyết nách được lấy bỏ.
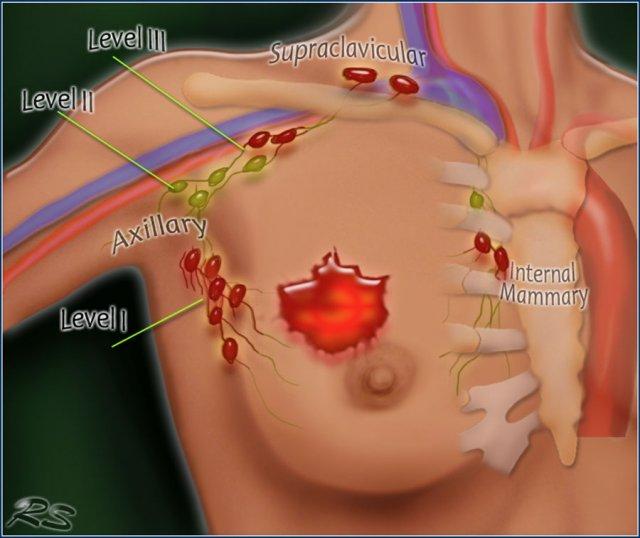
Có ba mức hạch bạch huyết nách:
Mức I nằm dưới bờ dưới của cơ ngực bé.
Mức II nằm ngang mức cơ ngực bé.
Mức III nằm trên cơ ngực bé.
Trong ALND, mức I và II được lấy bỏ.
Ngày nay, các phẫu thuật viên cố gắng tránh ALND bằng cách thực hiện sinh thiết hạch gác cửa hoặc hạ giai đoạn hạch nách bằng điều trị tân bổ trợ.
ALND được thực hiện khi có nhiều hạch dương tính hoặc khi không thể thực hiện điều trị tân bổ trợ.
Thủ thuật MARI
Thủ thuật MARI là một phương pháp xâm lấn tối thiểu mới để đánh giá đáp ứng mô bệnh học của di căn hạch bạch huyết nách sau điều trị toàn thân tân bổ trợ.
Hạch bạch huyết nách dương tính với khối u được đánh dấu bằng hạt iốt phóng xạ (I).
Hạch được đánh dấu này được gọi là hạch MARI.
Sau điều trị tân bổ trợ, hạch MARI được lấy bỏ có chọn lọc bằng đầu dò phát hiện tia gamma (γ).
Nếu hạch đã trở thành âm tính với khối u và hạch gác cửa cũng âm tính, không cần điều trị thêm vùng nách.
Phương pháp này cho phép phẫu thuật bảo tồn nách ở những bệnh nhân đáp ứng tốt với điều trị tân bổ trợ.
Giải phẫu bệnh
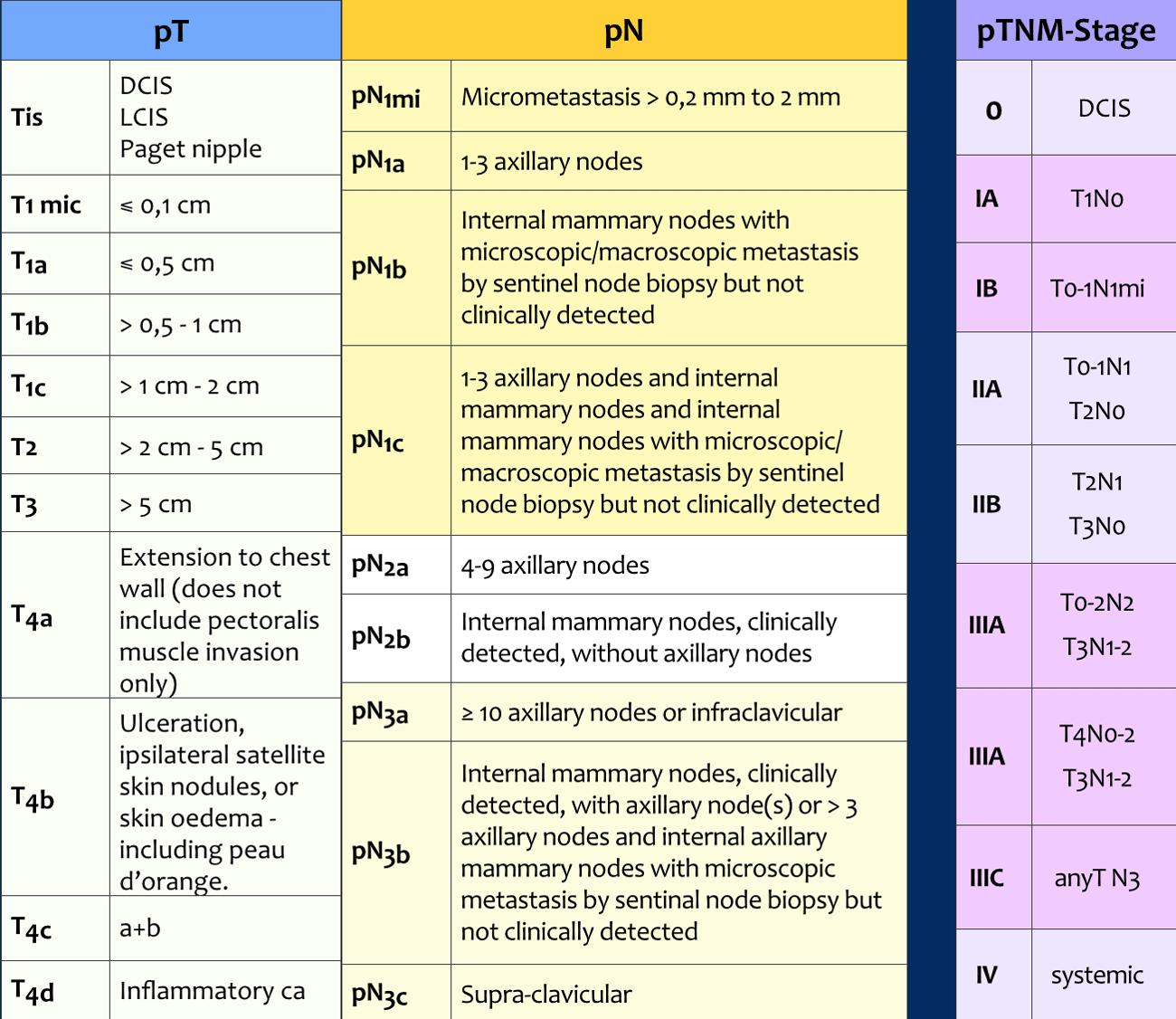
Giai đoạn pTNM
Sau phẫu thuật, các bệnh phẩm phẫu thuật bao gồm khối u, hạch gác cửa hoặc các hạch nách sau khi phẫu tích sẽ được nhà giải phẫu bệnh phân tích. Kết quả phân tích này cho ra giai đoạn pTNM (xem bảng).
Giai đoạn pTNM có thể khác với giai đoạn cTNM, và đôi khi kế hoạch điều trị ban đầu cần phải được điều chỉnh.
Ví dụ, nếu diện cắt của bệnh phẩm phẫu thuật không sạch tế bào u, có thể cần phải cắt rộng thêm hoặc điều chỉnh phác đồ xạ trị.
Để phân loại pT chính xác về mặt giải phẫu bệnh, không được có khối u đại thể tại diện cắt phẫu thuật.
Việc phân loại vẫn có thể thực hiện được khi có tế bào u vi thể tại diện cắt.
Kích thước khối u chỉ bao gồm thành phần xâm nhập.
Nếu có thành phần tại chỗ (in situ) lớn (ví dụ: 4 cm) và thành phần xâm nhập nhỏ (ví dụ: 0,5 cm), khối u được đo là 0,5 cm và được mã hóa là pT1a.
Kết quả phân tích bệnh phẩm phẫu thuật của khối u, hạch gác cửa hoặc các hạch nách sau khi phẫu tích bởi nhà giải phẫu bệnh sẽ cho ra giai đoạn pTNM hoặc ypTNM.
Các đặc điểm khối u khác như độ mô học, thụ thể nội tiết, xâm nhập mạch bạch huyết và biểu hiện gen cũng được khảo sát, vì các đặc điểm này cũng quyết định nguy cơ tái phát tại chỗ và bệnh toàn thân.
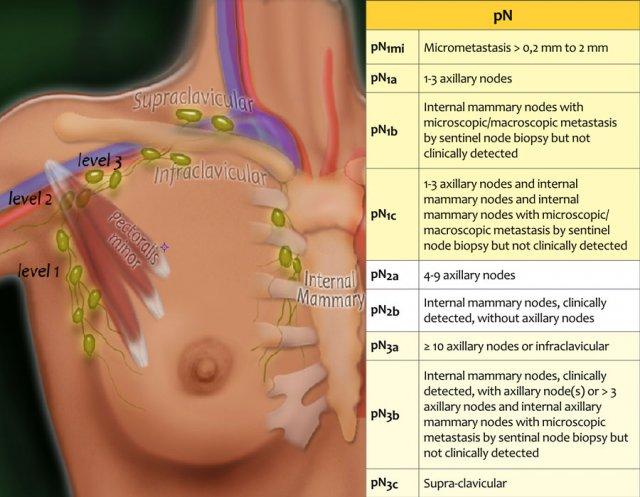
Giai đoạn pN
Bảy mươi lăm phần trăm dẫn lưu bạch huyết của vú đổ về các hạch nách.
Các hạch mức độ 1 nằm bên dưới bờ dưới của cơ ngực bé.
Các hạch mức độ 2 nằm ngang mức cơ ngực bé.
Các hạch mức độ 3 nằm phía trên cơ ngực bé và dẫn lưu đến các hạch dưới đòn và trên đòn.
Một phần nhỏ bạch huyết dẫn lưu đến các hạch vú trong, hoặc ít gặp hơn, theo đường xuyên qua cơ ngực.
Giai đoạn ypN
Ở những bệnh nhân đã được hóa trị liệu tân bổ trợ, tình trạng hạch bạch huyết sẽ bị ảnh hưởng.
Vì lý do này, ký hiệu y được thêm vào trước giai đoạn pN. Ví dụ, nếu thủ thuật sinh thiết hạch gác cửa được thực hiện sau điều trị tân bổ trợ và tìm thấy 3 hạch dương tính trên giải phẫu bệnh, kết quả sẽ là ypN1a.
Phân độ mô học khối u
Độ mô học của khối u là một yếu tố tiên lượng quan trọng khác trong phân giai đoạn khối u.
Khối u độ cao có khả năng di căn cao hơn, đòi hỏi liệu pháp bổ trợ tích cực hơn.
Phân độ mô học khối u được thực hiện theo hướng dẫn Bloom và Richardson cải tiến, dựa trên tổng điểm của ba tiêu chí: sự hình thành ống tuyến, đa hình thái nhân và hoạt động phân bào.
Biểu hiện gen
Tiên lượng và điều trị cho bệnh nhân ung thư vú phụ thuộc vào nhiều yếu tố:
- Giai đoạn TNM.
- Độ mô học của khối u
- Xâm nhập bạch mạch – mạch máu
- Thụ thể nội tiết tố
- Biểu hiện gen của khối u
Phân tích DNA của khối u và biểu hiện gen đã giúp xác định các phân nhóm ung thư vú với diễn tiến lâm sàng đặc trưng và đáp ứng khác nhau với hóa trị liệu.
Điều này có thể hỗ trợ lựa chọn những bệnh nhân cần được điều trị tích cực và những bệnh nhân không cần thiết.
Biểu hiện gen là quá trình một gen được kích hoạt trong tế bào để tổng hợp RNA và protein.
Một số protein trong số này, chẳng hạn như HER2/neu, có tác dụng kích thích sự tăng trưởng của tế bào khối u.
HER2/neu
Protein này được sản xuất với lượng bất thường cao trong khoảng 20% các khối u vú. Ung thư vú có biểu hiện quá mức HER2 thường có xu hướng xâm lấn mạnh hơn và có khả năng tái phát cao hơn.
Trastuzumab (Herceptin) nhắm mục tiêu đặc hiệu vào protein HER2, và khi kết hợp với hóa trị liệu bổ trợ, có thể làm giảm nguy cơ tái phát khoảng 50% so với hóa trị liệu đơn thuần.
Mỗi khi ung thư vú tái phát hoặc di căn, các tế bào ung thư cần được xét nghiệm lại tình trạng HER2 cũng như tình trạng thụ thể nội tiết tố, vì các chỉ số này có thể khác biệt so với khối u ban đầu trong tới 20 đến 30 phần trăm các trường hợp (8).
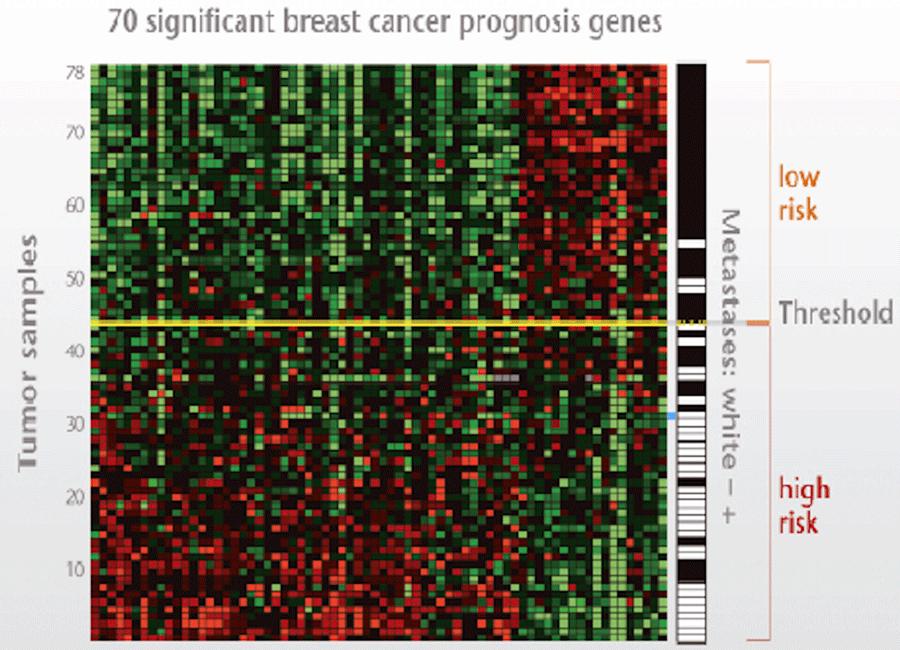
Mammaprint
Dựa trên các mô hình biểu hiện gen, ung thư vú có thể được phân chia thành các phân nhóm phân tử hoặc hồ sơ phân tử khác nhau.
Một trong những hồ sơ này là MammaPrint®, xét nghiệm 70 gen khối u khác nhau và phân loại bệnh nhân vào nhóm nguy cơ cao hoặc nguy cơ thấp, đồng thời xác định liệu bệnh nhân có được hưởng lợi từ hóa trị liệu hay không.
Liệu pháp Toàn thân
Liệu pháp toàn thân bổ trợ
Hóa trị bổ trợ toàn thân và liệu pháp nội tiết được chỉ định như một phần bổ sung cho điều trị tại chỗ-vùng ban đầu, với mục tiêu tiêu diệt các di căn xa tiềm ẩn (có thể đã hiện diện nhưng chưa phát hiện được).
Liệu pháp bổ trợ có thể bao gồm hóa trị, herceptin và/hoặc liệu pháp nội tiết.
Herceptin được bổ sung vào phác đồ hóa trị ở những bệnh nhân dương tính với HER2/neu, trong khi liệu pháp nội tiết được chỉ định cho những bệnh nhân có thụ thể estrogen hoặc progesteron (ER+ hoặc PR+).
Ở phụ nữ lớn tuổi có ER+ hoặc PR+, đôi khi chỉ áp dụng liệu pháp nội tiết đơn thuần nhằm mục tiêu ổn định bệnh.
Liệu pháp tân bổ trợ
Hóa trị tân bổ trợ hay điều trị toàn thân ban đầu trước đây chỉ được chỉ định cho các bệnh nhân có bệnh tiến triển tại chỗ, tức là giai đoạn III và bệnh nhân giai đoạn II có khối u lớn (T3N0).
Chính sách hiện tại là ngày càng có nhiều bệnh nhân ung thư giai đoạn sớm có chỉ định hóa trị cũng được điều trị bằng hóa trị tân bổ trợ thay vì liệu pháp bổ trợ sau phẫu thuật.
Ưu điểm của phương pháp này là liệu pháp tân bổ trợ cho phép theo dõi đáp ứng điều trị, từ đó có thể điều chỉnh phác đồ hóa trị khi không có đáp ứng thỏa đáng.
Một ưu điểm khác là có thể thu nhỏ phạm vi phẫu thuật cắt u, và điều trị bảo tồn vú có thể thực hiện được ở những bệnh nhân mà trước đó cần phải cắt bỏ toàn bộ tuyến vú.
Ngay cả khi đạt lui bệnh hoàn toàn trên lâm sàng, sự kết hợp giữa phẫu thuật và xạ trị vẫn được xác định là cần thiết để tránh tái phát tại chỗ.
Điều kiện tiên quyết để bắt đầu liệu pháp tân bổ trợ
Chẩn đoán tuyến vú
- Sinh thiết mô học: xác định độ mô học của khối u, thụ thể nội tiết và khuếch đại HER-2.
- Ghi nhận chính xác kích thước khối u ban đầu và các tổn thương di căn bằng MRI, trừ khi có thể xác định đáng tin cậy qua nhũ ảnh và siêu âm.
- Chụp ảnh các khối u cT4 để ghi lại tình trạng di căn da.
- Đặt marker cản quang hoặc hạt iod-125 phóng xạ vào khối u, bất kể lựa chọn cắt bỏ toàn bộ tuyến vú hay điều trị bảo tồn vú (BCT).
Chẩn đoán vùng
- Đánh giá tình trạng hạch bạch huyết nách trên lâm sàng và bằng siêu âm.
- Nếu cN1-3: xác nhận bằng tế bào học. Đánh dấu hạch bạch huyết dương tính bằng marker hoặc đặt hạt iod phóng xạ để phân giai đoạn nách sau điều trị toàn thân tân bổ trợ (quy trình MARI).
- Nếu cN0: quy trình sinh thiết hạch cửa (SWK). Một số chuyên gia ưu tiên thực hiện trước điều trị tân bổ trợ, số khác thực hiện sau điều trị.
Tầm soát di căn xa
- Được chỉ định trong ung thư vú giai đoạn III
- Cân nhắc đối với ung thư vú giai đoạn II có N+ trên lâm sàng
Hóa trị tân bổ trợ
Tỷ lệ đáp ứng với hóa trị tân bổ trợ là 80-90%.
Nguy cơ tiến triển bệnh dưới 5-10%. Hiện chưa có phác đồ điều trị rõ ràng trong trường hợp tiến triển bệnh, được định nghĩa là tăng đường kính > 20% theo tiêu chí RECIST trong quá trình hóa trị.
Liệu pháp nội tiết tân bổ trợ
Hiện chưa có các nghiên cứu ngẫu nhiên so sánh liệu pháp nội tiết tân bổ trợ với cùng phác đồ điều trị sau phẫu thuật. Tương tự như hóa trị, liệu pháp nội tiết tân bổ trợ có vẻ giúp giảm giai đoạn bệnh đối với các khối u dương tính với thụ thể nội tiết, cải thiện khả năng phẫu thuật triệt căn trong giai đoạn III hoặc điều trị bảo tồn vú (BCT) ở những bệnh nhân ban đầu cần phải cắt bỏ toàn bộ tuyến vú.
Trastuzumab tân bổ trợ
Việc bổ sung trastuzumab vào phác đồ hóa trị tân bổ trợ làm tăng tỷ lệ đáp ứng hoàn toàn về mặt bệnh học.
Xạ trị
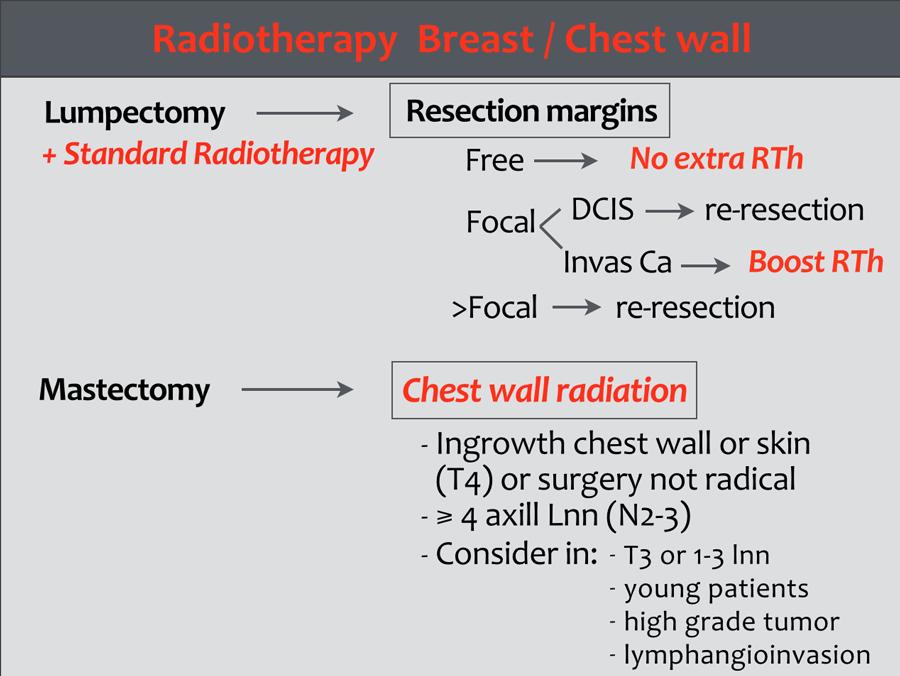
Xạ trị tuyến vú
Xạ trị là một phần không thể thiếu trong điều trị bảo tồn vú đối với ung thư vú. Hầu hết các trường hợp tái phát sau điều trị bảo tồn vú (BCT) đều do sự phát triển của khối u còn sót lại.
Toàn bộ tuyến vú được chiếu xạ, kết hợp tùy chọn liều tăng cường vào vùng nền khối u.
Bệnh nhân mắc DCIS thể nhỏ và độ mô học thấp có nguy cơ tái phát thấp, do đó xạ trị bổ sung có thể không được chỉ định (15).
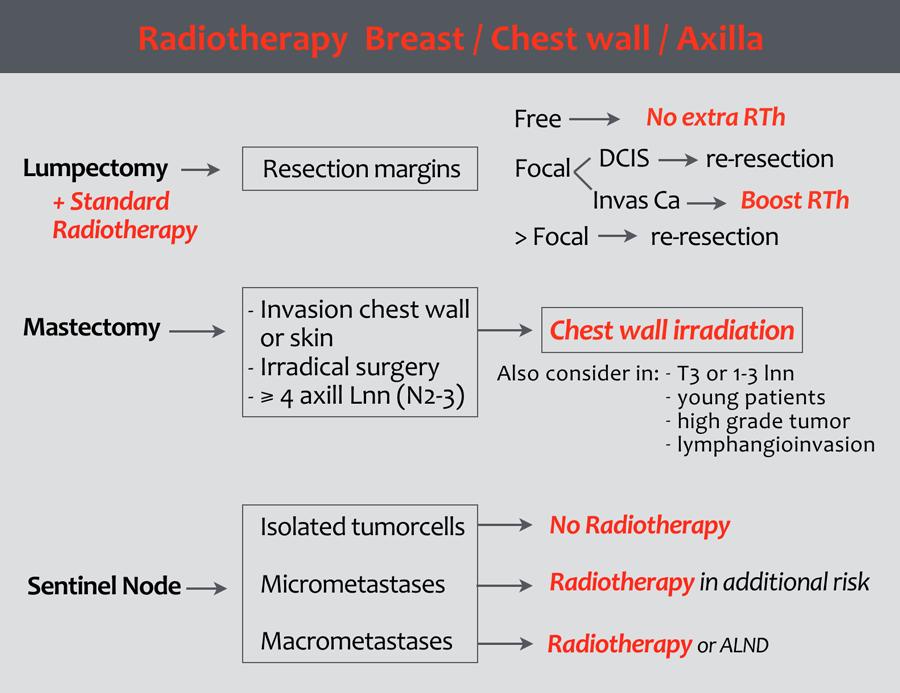
Xạ trị thành ngực
Các chỉ định xạ trị thành ngực sau phẫu thuật cắt bỏ tuyến vú bao gồm:
- Diện cắt phẫu thuật của khối u nguyên phát còn tế bào ung thư dương tính.
- Khối u T4
- pT3, tùy thuộc vào một hoặc nhiều yếu tố nguy cơ sau: xâm lấn mạch máu/bạch huyết, khối u độ 3, và/hoặc tuổi ≤ 40
Xạ trị vùng nách
Xạ trị vùng nách là một phương pháp thay thế an toàn cho phẫu thuật nạo vét hạch nách và có nguy cơ gây phù bạch huyết thấp hơn.
Hiện có nhiều tranh luận liên quan đến các chỉ định xạ trị vùng nách.
Nhiều hướng dẫn điều trị chưa được xây dựng dựa trên bằng chứng.
Cách tiếp cận khác nhau giữa các quốc gia và giữa các cơ sở y tế.
Theo Hướng dẫn Ung thư Vú của Hà Lan năm 2012, các chỉ định như sau (1):
- Tế bào ung thư đơn lẻ (Isolated tumor cells) trong hạch gác (sentinel node):
Xạ trị không được khuyến cáo. - Vi di căn (Micrometastases) trong hạch gác (SN): Xạ trị chỉ được khuyến cáo khi có thêm các yếu tố nguy cơ bổ sung.
- Đại di căn (Macrometastases):
Xạ trị được chỉ định.
Trong các trường hợp có khối u nách lớn, nên thực hiện nạo vét hạch nách.
Tuy nhiên, các hướng dẫn này không áp dụng cho các quốc gia khác và cũng không dựa trên bằng chứng, mà chỉ là ý kiến của các chuyên gia.
Cần đạt được sự đồng thuận về các chỉ định xạ trị tại cơ sở y tế của bạn.
Các thể đặc biệt của ung thư vú
Ung thư vú thể ba âm tính
Khoảng 15-20% các trường hợp ung thư vú được gọi là ba âm tính, đặc trưng bởi sự vắng mặt của thụ thể estrogen (ER), thụ thể progesterone (PR) và không có sự bộc lộ quá mức HER2.
Các khối u này thường gặp ở độ tuổi trẻ hơn, có độ mô học cao, và tại thời điểm phát hiện thường có kích thước đáng kể kèm theo di căn hạch bạch huyết vùng nách.
Khối u ba âm tính có tiên lượng xấu hơn với tái phát nhanh và di căn não thường gặp.
Các nghiên cứu cho thấy những khối u này đáp ứng tốt hơn với hóa trị tân bổ trợ chuẩn bằng anthracycline và taxane so với các loại khối u khác.
Ung thư vú thể viêm
Ung thư vú thể viêm (hay còn gọi là mastitis carcinomatosa) là một thể riêng biệt của ung thư vú, chiếm 1-5% tổng số các trường hợp ung thư vú.
Bệnh đặc trưng bởi tình trạng đỏ lan tỏa, da vỏ cam (peau d’orange) và phù nề toàn bộ tuyến vú, do đó chẩn đoán chủ yếu dựa vào lâm sàng.
Đây là một bệnh hiếm gặp và rất hung hãn, trong đó các thuyên tắc khối u làm tắc nghẽn hệ bạch mạch trong da.
Phân loại TNM là T4D (giai đoạn III).
Dấu hiệu lúm đồng tiền của da và co rút núm vú không đồng nghĩa với ung thư vú thể viêm và có thể xuất hiện ở bất kỳ giai đoạn T nào mà không ảnh hưởng đến phân loại.
Bệnh Paget của núm vú
Chẩn đoán bệnh Paget của núm vú chỉ được xác lập khi không có tổn thương trong nhu mô vú bên dưới.
Các ung thư biểu mô trong nhu mô vú có liên quan đến bệnh Paget được phân loại dựa trên kích thước và đặc điểm của tổn thương nhu mô, mặc dù sự hiện diện của bệnh Paget vẫn cần được ghi nhận.
Ung thư biểu mô tiểu thùy
Ung thư biểu mô tiểu thùy xâm nhập là loại ung thư vú phổ biến thứ hai sau ung thư biểu mô ống tuyến xâm nhập (17).
Ung thư biểu mô tiểu thùy xâm nhập thường khó phát hiện hơn trên chụp nhũ ảnh, do thay vì tạo thành một khối, các tế bào ung thư thường lan rộng vào mô liên kết xung quanh theo dạng hàng đơn.
Chẩn Đoán Hình Ảnh Bổ Sung
PET-CT
Khi nào nên chỉ định PET-CT
PET-CT được khuyến cáo ở những bệnh nhân có bệnh lý tại chỗ-vùng nhằm tìm kiếm các di căn xa. PET-CT có độ nhạy và độ đặc hiệu cao hơn so với chẩn đoán hình ảnh thông thường trong việc phát hiện di căn xa và tái phát tại chỗ-vùng.
Tuy nhiên, độ nhạy của PET-CT còn quá thấp để phát hiện ung thư vú nguyên phát, và PET-CT cũng không có vai trò trong phân giai đoạn hạch nách trên lâm sàng âm tính, cũng như không thể thay thế thủ thuật sinh thiết hạch cửa (SN).
Tuy nhiên, khi di căn hạch bạch huyết nách được phát hiện qua chọc hút tế bào bằng kim nhỏ (FNA) hoặc thủ thuật hạch cửa, và PET-CT cho thấy tăng hấp thu tại các hạch bạch huyết, thì tất cả các hạch này đều được xem là dương tính, do giá trị tiên đoán dương tính cao.
Dưới đây là ví dụ về một bệnh nhân ung thư vú giai đoạn tiến xa.
Siêu âm tuyến vú phát hiện tổn thương giảm âm kích thước 18mm với bờ không đều và vôi hóa vi thể.
Siêu âm nách phát hiện một hạch bạch huyết không còn rốn hạch mỡ.
Chọc hút tế bào bằng kim nhỏ (FNA) được thực hiện, và cả khối u lẫn hạch bạch huyết đều dương tính với adenocarcinoma.
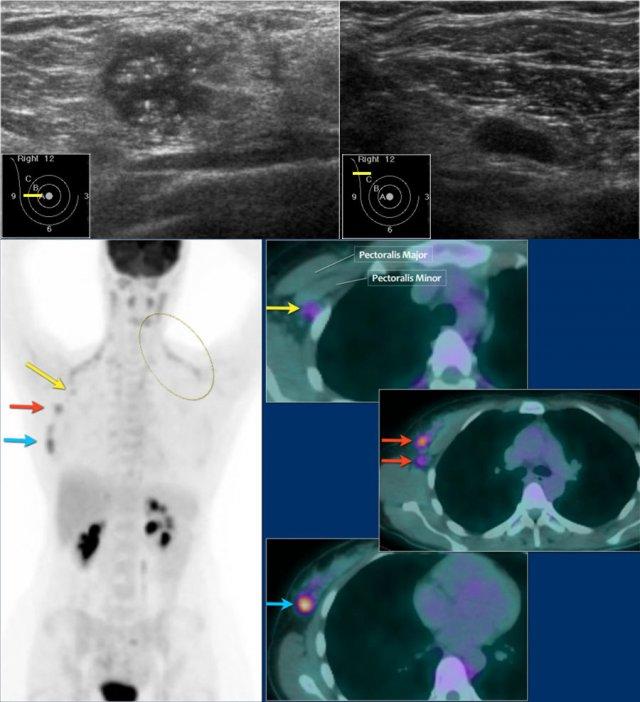
Tổn thương được phân giai đoạn lâm sàng là cT1N+. PET-CT được thực hiện tiếp theo.
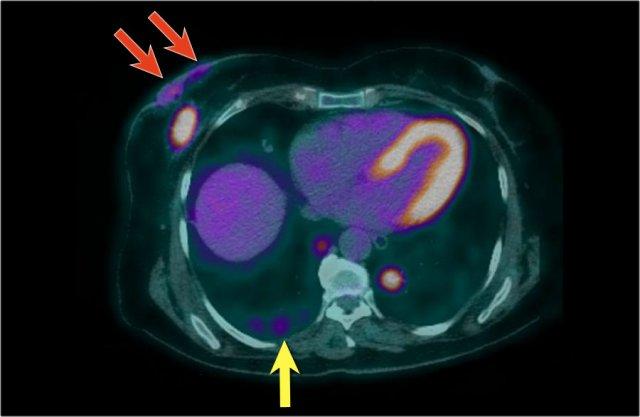
Trên hình PET-CT phía trên, một hạch bạch huyết mức độ II dương tính nằm ngay bên dưới cơ ngực bé (mũi tên vàng).
Nhiều hạch nách được phát hiện nhưng không có di căn toàn thân.
Mô mỡ nâu bình thường được nhìn thấy dọc theo cơ cổ và cơ vai ở cả hai bên (vòng tròn).
Bệnh nhân này được lên kế hoạch điều trị tân bổ trợ và sinh thiết được thực hiện để xác định độ mô học, thụ thể nội tiết và khuếch đại HER-2-neu.
Đây là một ví dụ PET-CT khác.
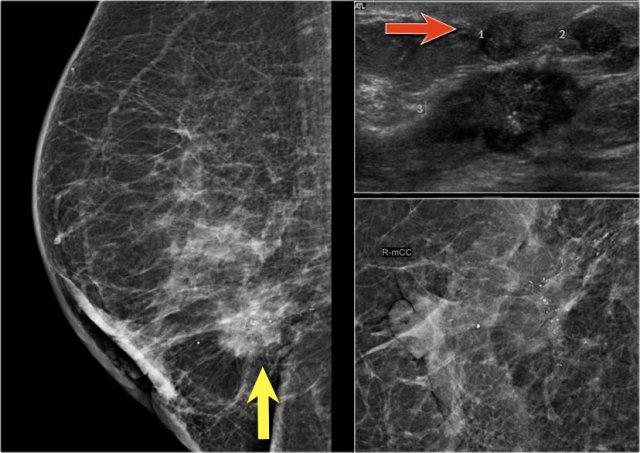
Trên hình chụp nhũ ảnh, có một khối u kèm co rút da thứ phát.
Lưu ý nhiều vôi hóa dạng tuyến tính trong lòng khối u – nhấp vào hình để phóng to. Điều này cho thấy khối u xâm nhập phát triển trong vùng ung thư biểu mô ống tuyến tại chỗ (DCIS).
Siêu âm cho thấy các ổ khối u trong da, tức là T4b (mũi tên đỏ).
Tiếp theo…
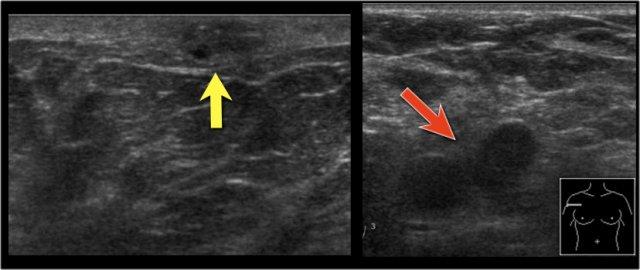
Trên hình siêu âm này, có thêm một nốt vệ tinh trong da (mũi tên vàng).
Nhiều hạch nách phì đại được ghi nhận (mũi tên đỏ).
Chọc hút tế bào bằng kim nhỏ xác nhận di căn trong các hạch này.
Khối u này được phân giai đoạn là T4bN+. Điều này có nghĩa là chúng ta đang đối mặt với bệnh lý tiến xa tại chỗ-vùng.
Những bệnh nhân này có nguy cơ mắc bệnh toàn thân và cần được thực hiện thêm các phương pháp chẩn đoán hình ảnh bổ sung.
Tiếp theo…
Đây là hình PET-CT của bệnh nhân này. Cả ung thư biểu mô vú lẫn sự lan rộng đến da đều được hiển thị rõ ràng (mũi tên đỏ). Có nhiều tổn thương di căn ở cả hai phổi – một tổn thương di căn ở phổi phải được chỉ ra bằng mũi tên vàng; lưu ý tổn thương di căn lớn hơn ở phổi trái.
Ngoài ra, còn có di căn xương, di căn gan và nhiều hạch bạch huyết nách được ghi nhận (không hiển thị trên hình này).
Giai đoạn cTNM của khối u là T4bN3M1.
MRI
MRI được nhận thấy có ưu thế hơn trong việc đánh giá kích thước của DCIS và ung thư xâm nhập, đồng thời tốt hơn trong việc phát hiện bệnh đa ổ hoặc bệnh lý vú đối bên. Vẫn còn nhiều tranh luận về vai trò của MRI tiền phẫu ở bệnh nhân ung thư vú, do hiện tượng đánh giá quá mức kích thước tổn thương xảy ra vì sự hiện diện của các rối loạn tăng sinh lành tính có ngấm thuốc tương phản từ.
Nhiều chuyên gia không khuyến cáo thực hiện MRI tiền phẫu, vì phương pháp này chưa cho thấy cải thiện kết quả điều trị hay giảm đáng kể tỷ lệ phẫu thuật lại.
MRI chỉ được khuyến cáo trong trường hợp DCIS độ cao với kích thước khối u chưa xác định rõ ở những bệnh nhân mong muốn được bảo tồn vú (BCT).
Tuy nhiên, MRI đóng vai trò quan trọng trong giải quyết các vấn đề chẩn đoán khó và trong tầm soát các bệnh nhân có nguy cơ cao.
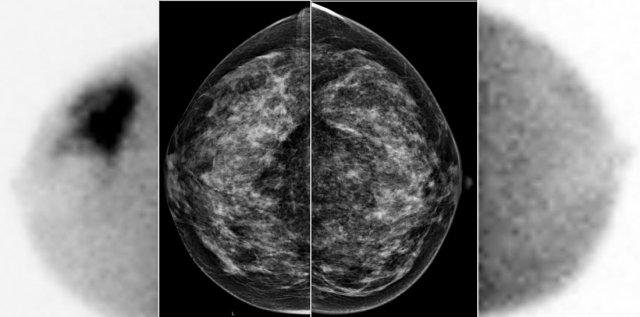
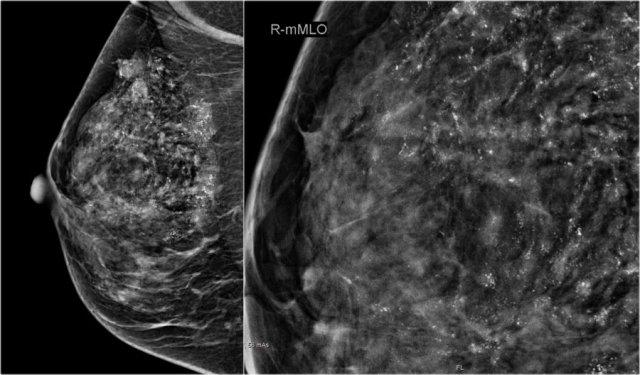
Một khối u lớn ở vú phải được phát hiện dễ dàng bằng BSGI, trong khi hầu như không nhìn thấy trên nhũ ảnh.
BSGI
Chụp xạ hình vú đặc hiệu (BSGI – Breast-specific gamma imaging) là một phương thức hỗ trợ trong chẩn đoán hình ảnh tuyến vú, tương tự như MRI, sử dụng phương pháp tiếp cận sinh lý học để xác định các tổn thương trong vú.
Độ nhạy và độ đặc hiệu của BSGI tương đương với MRI, và cao hơn nhiều so với nhũ ảnh – đặc biệt trong trường hợp mô vú dày đặc.
Liều bức xạ cao hơn so với nhũ ảnh khiến BSGI không phù hợp cho mục đích tầm soát, nhưng đây là công cụ xuất sắc để giải quyết các vấn đề chẩn đoán khó.
Tương tự như MRI, BSGI có hiệu quả tốt trong việc phát hiện bệnh đa ổ hoặc bệnh lý vú đối bên.