Phân giai đoạn ung thư hậu môn
Ung thư hậu môn là một bệnh ác tính hiếm gặp với tỷ lệ mắc trên toàn thế giới khoảng 1,5 trên 100.000 người.
Hầu hết các ung thư hậu môn đều là ung thư biểu mô tế bào vảy.
Chẩn đoán hình ảnh đóng vai trò thiết yếu trong việc phân giai đoạn và lập kế hoạch điều trị ung thư hậu môn.
Quy trình chẩn đoán bao gồm nội soi trực tràng có sinh thiết, MRI vùng chậu, siêu âm (có chọc hút bằng kim nhỏ) đối với các hạch bẹ, và CT hoặc FDG-PET để phát hiện di căn hạch xa và di căn xa hơn.
Hóa xạ trị đồng thời (CRT) là phương pháp điều trị tiêu chuẩn cho hầu hết các trường hợp ung thư hậu môn, sau đó 80-90% bệnh nhân đạt được lui bệnh hoàn toàn.
Đối với những bệnh nhân còn khối u tồn dư, cần phải phẫu thuật bổ sung.
Một số bệnh nhân có khối u nhỏ ở da quanh hậu môn có thể được điều trị bằng phẫu thuật cắt bỏ tại chỗ thay vì CRT.
Xâm lấn hạch bạch huyết thường gặp trong ung thư biểu mô tế bào vảy hậu môn và thường được điều trị bằng tăng liều xạ trị vào các hạch bạch huyết vùng.
Giới thiệu
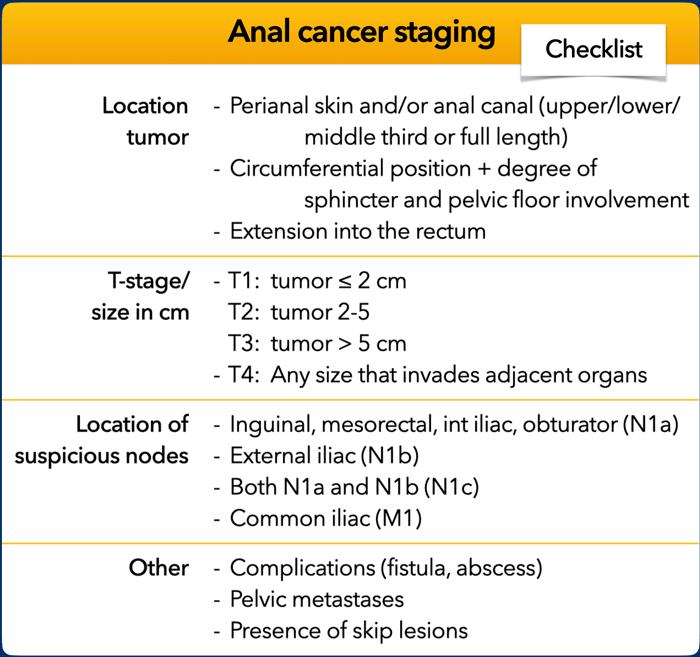
Danh mục kiểm tra phân giai đoạn
Đây là danh mục kiểm tra dùng cho báo cáo có cấu trúc về ung thư hậu môn tại thời điểm phân giai đoạn ban đầu.
Tất cả các mục này sẽ được thảo luận trong các chương tiếp theo.
Khi báo cáo MRI tái phân giai đoạn hoặc theo dõi sau hóa xạ trị đồng thời, báo cáo cần bao gồm:
- Mô tả mức độ chuyển dạng xơ hóa của vùng nền khối u.
- Đánh giá khả năng còn tồn tại khối u tồn dư còn hoạt tính hoặc khối u tái phát trong vùng xơ hóa.
- Mô tả kích thước của các hạch bạch huyết còn lại và sự thay đổi kích thước so với lần chụp trước.
Giải phẫu
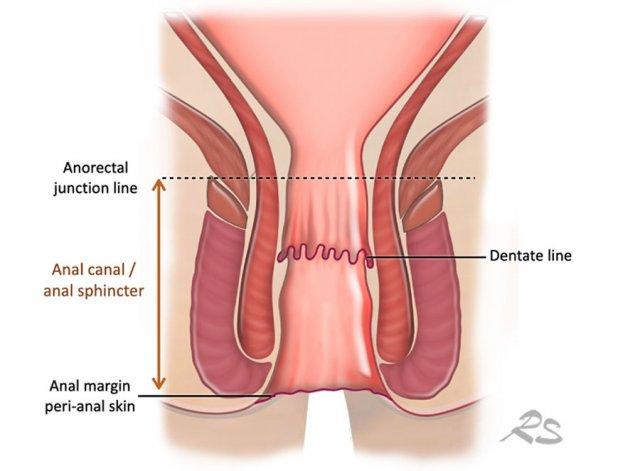
Ung thư hậu môn có thể được phân chia thành ung thư ống hậu môn và ung thư bờ hậu môn (da quanh hậu môn).
Ung thư bờ hậu môn xuất phát từ khoảng 5 cm da quanh hậu môn phía dưới bờ hậu môn.
Đây thường là các khối u nông hơn và phát triển chậm, có thể được chữa khỏi bằng phẫu thuật cắt bỏ tại chỗ hoặc xạ trị tại chỗ (nếu T1).
Các khối u ống hậu môn thường ở giai đoạn tiến triển hơn (giai đoạn T2 trở lên) và được điều trị bằng hóa xạ trị đồng thời triệt căn (CRT).
Đường lược đánh dấu ranh giới chuyển tiếp giữa niêm mạc trực tràng dạng trụ và niêm mạc hậu môn dạng vảy.
Các khối u phía trên đường lược thường lan đến các hạch bạch huyết mạc treo trực tràng, chậu trong và bịt, trong khi các khối u phía dưới đường này thường lan đến các hạch bẹ và chậu ngoài.
Phân giai đoạn ung thư hậu môn
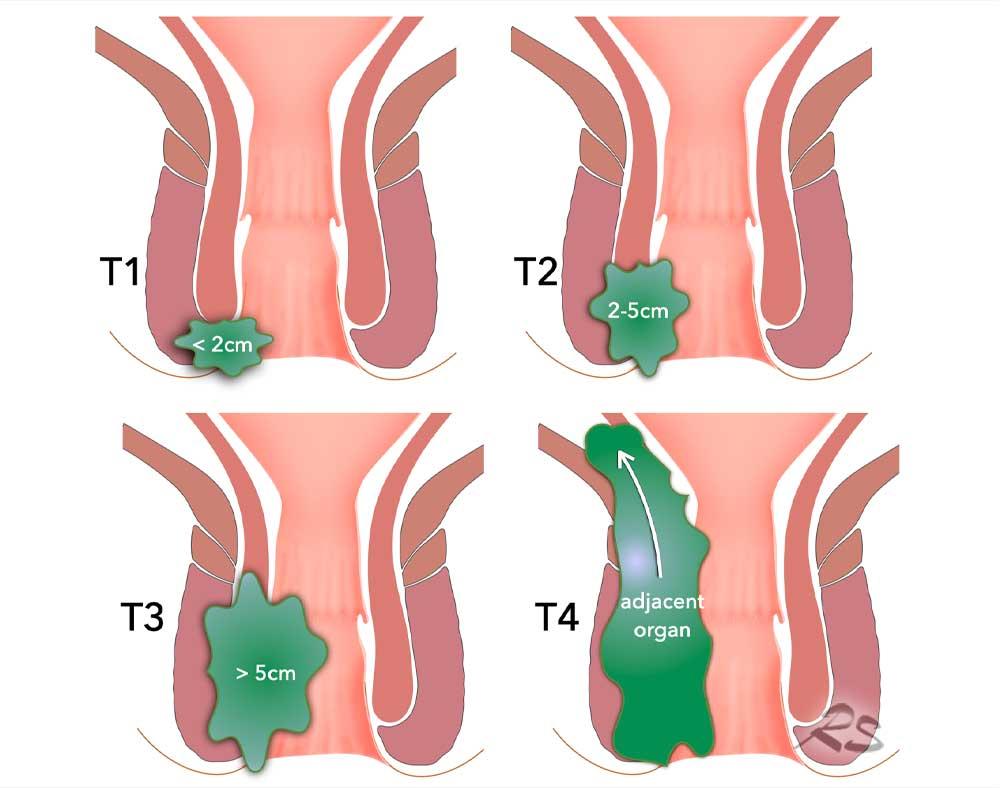
Giai đoạn T
- T1: khối u < 2 cm
- T2: khối u 2-5 cm
- T3: khối u > 5 cm
- T4: khối u bất kỳ kích thước nào có xâm lấn cơ quan lân cận
Trong phân loại Tis bao gồm Ung thư biểu mô tại chỗ, bệnh Bowen, tổn thương nội biểu mô vảy độ cao (HSIL) và tân sinh nội biểu mô hậu môn độ II-III (AIN II-III).
Chọn mặt phẳng đo phù hợp
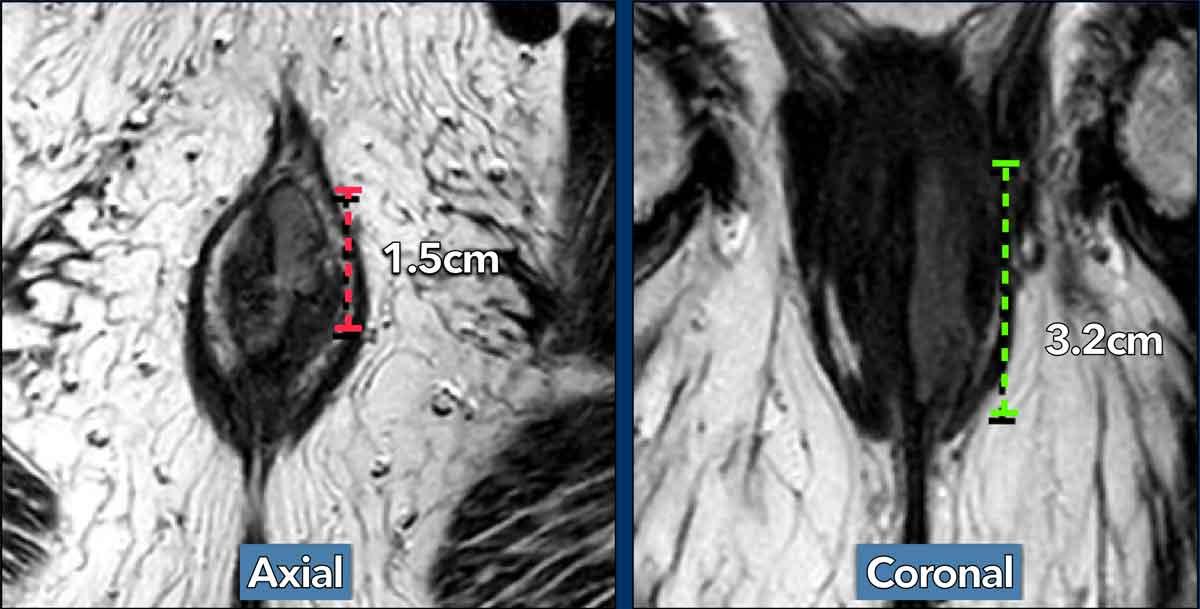
Lưu ý rằng để xác định giai đoạn T, cần đo đường kính dài nhất có thể của khối u.
Để thực hiện điều này, hãy đánh giá khối u trên nhiều mặt phẳng và tìm kích thước lớn nhất của khối u.
Hình ảnh
Trong ví dụ này, đo khối u trên mặt phẳng axial có thể dẫn đến nhận định sai là khối u T1.
Khi đo trục dài nhất của khối u trên mặt phẳng coronal, giai đoạn khối u là T2.
Vị trí khối u
Mô tả vị trí khối u và sự liên quan của da quanh hậu môn, các lớp khác nhau của cơ thắt hậu môn và sàn chậu không ảnh hưởng đến giai đoạn T nhưng có vai trò quan trọng trong việc hỗ trợ lập kế hoạch điều trị bằng xạ trị và/hoặc phẫu thuật.
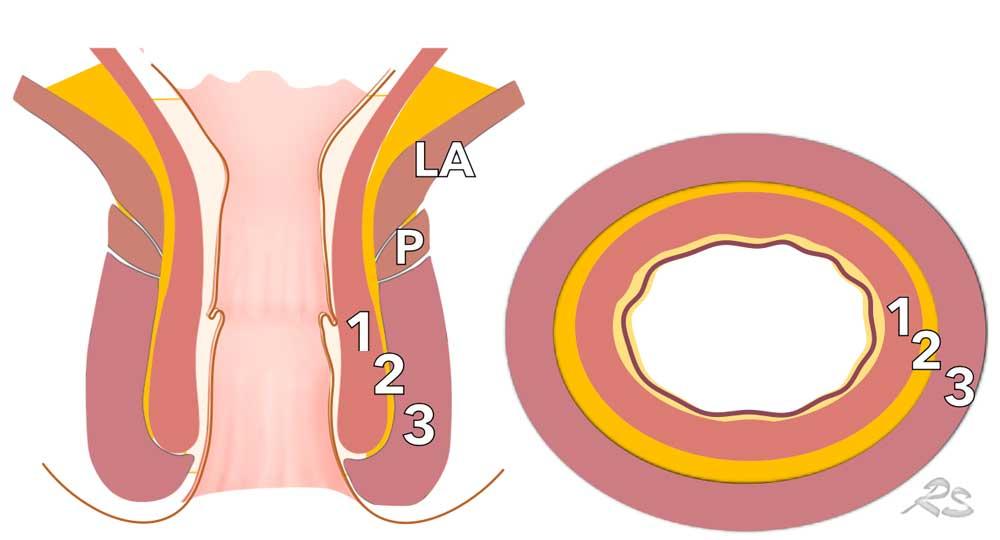
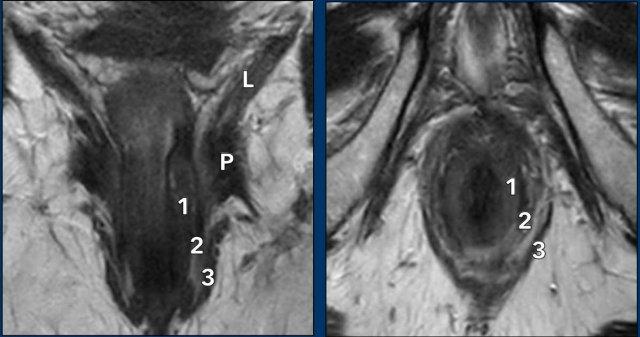
- Cơ thắt trong (1) thường có tín hiệu trung gian đến thấp trên chuỗi xung T2W MRI.
- Khoang liên cơ thắt chứa mỡ (2) có tín hiệu cao.
- Các lớp cơ vân của cơ thắt ngoài (3), cơ mu-trực tràng (P) và cơ nâng hậu môn (LA) có tín hiệu thấp.
Khi mô tả sự xâm lấn của cơ thắt trong và cơ thắt ngoài hậu môn, cần mô tả cả mức độ lan rộng theo chiều đầu-đuôi (ví dụ: nửa trên, nửa dưới hoặc toàn bộ chiều dài ống hậu môn) cũng như mức độ xâm lấn theo chu vi (ví dụ: từ … đến … giờ).
Khi mô tả vị trí khối u, cần đề cập các thông tin sau:
- Bờ hậu môn (da quanh hậu môn) và/hoặc ống hậu môn có bị xâm lấn hay không.
- Các lớp của cơ thắt hậu môn và sàn chậu bị xâm lấn
- Mức độ lan rộng theo chiều đầu-đuôi
- Khối u có lan rộng lên trên qua chỗ nối hậu môn-trực tràng vào trực tràng hay không.
Hình ảnh
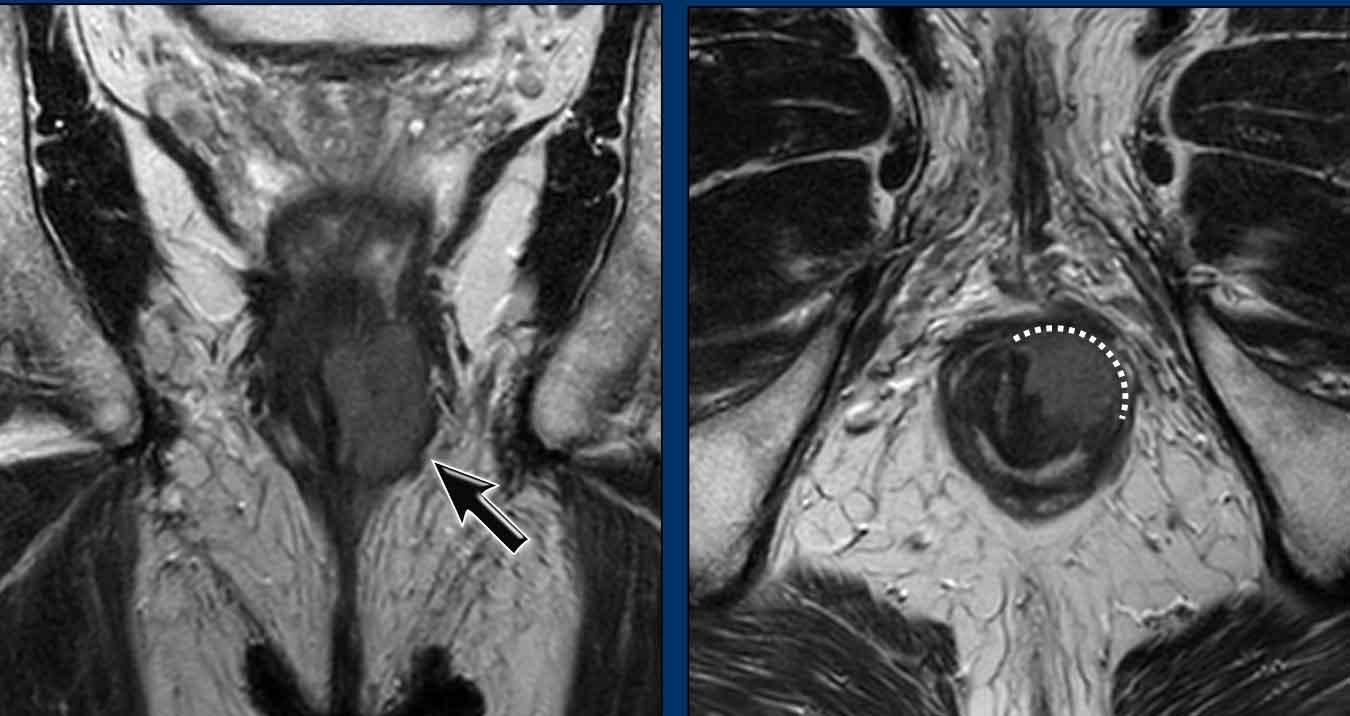
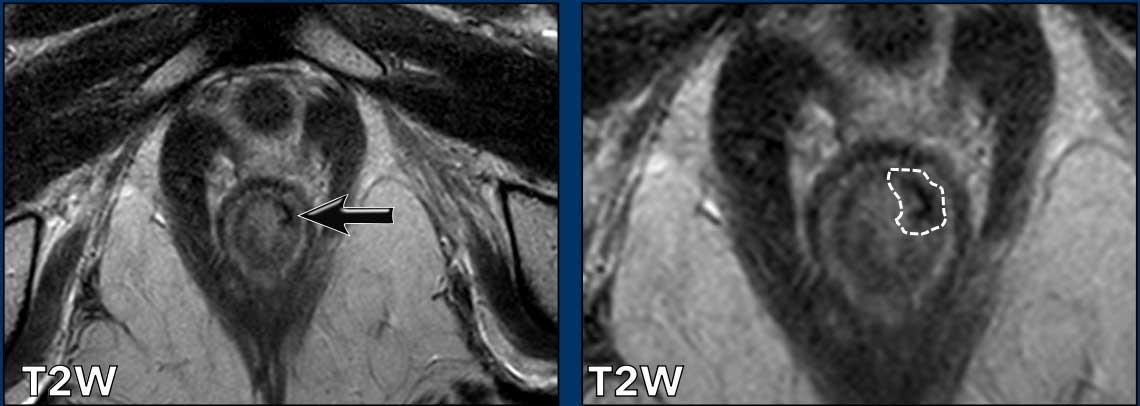
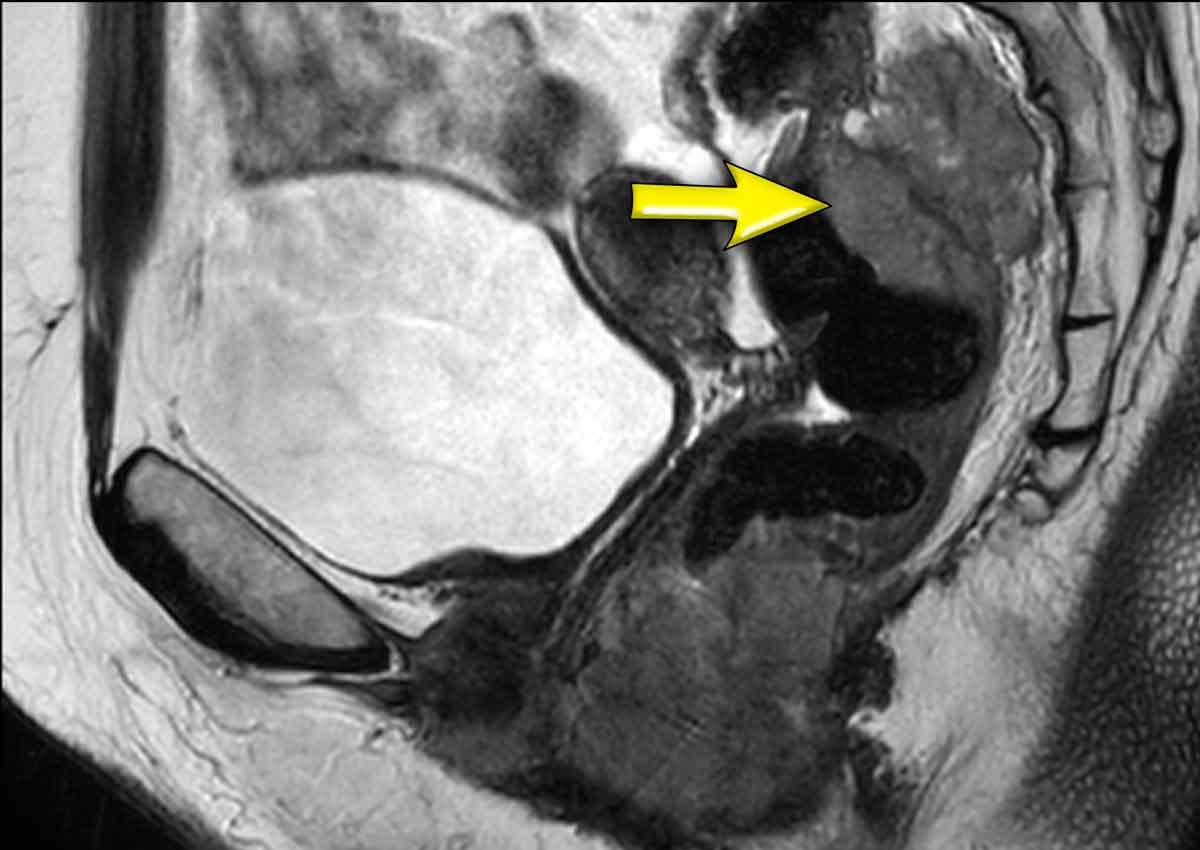
Một khối u xâm lấn 2/3 dưới của ống hậu môn.
Khối u xâm lấn cơ thắt trong, khoang liên cơ thắt và cơ thắt ngoài từ khoảng 12 giờ đến 3 giờ.
Không có xâm lấn sàn chậu, trực tràng hoặc bờ hậu môn.
Hình ảnh
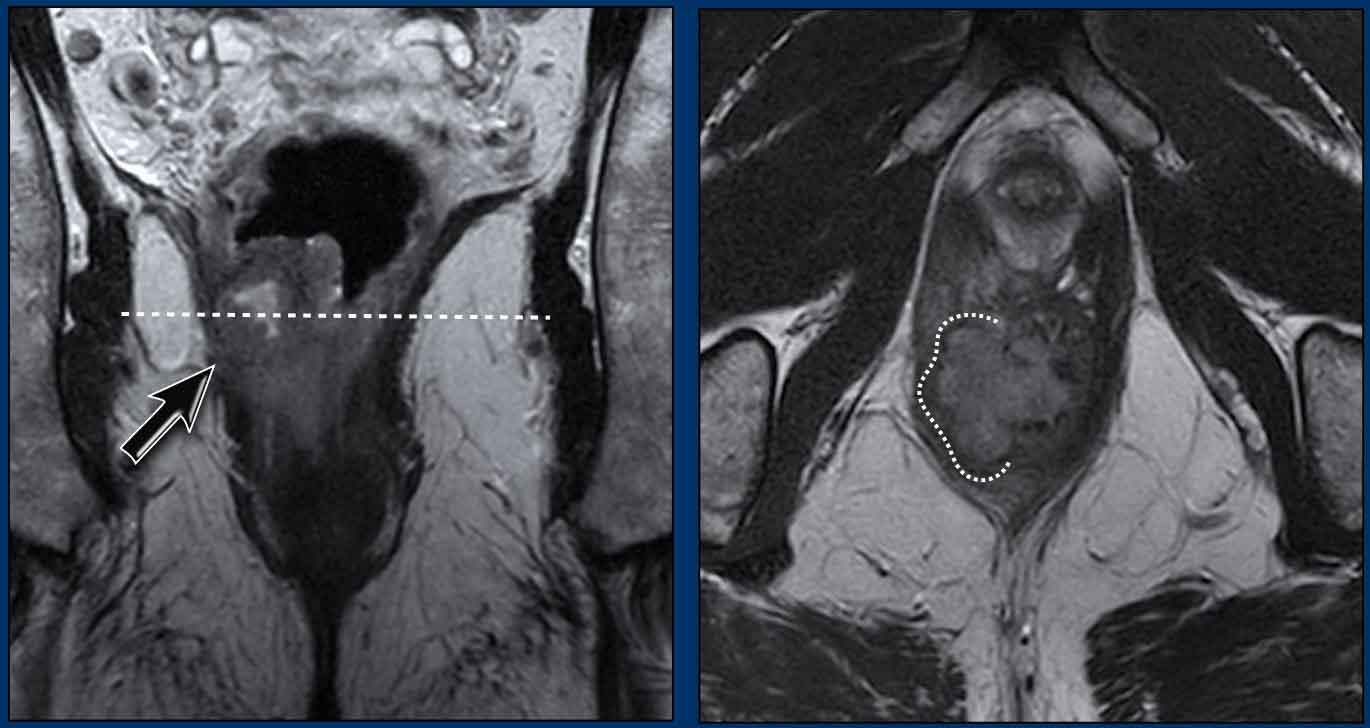
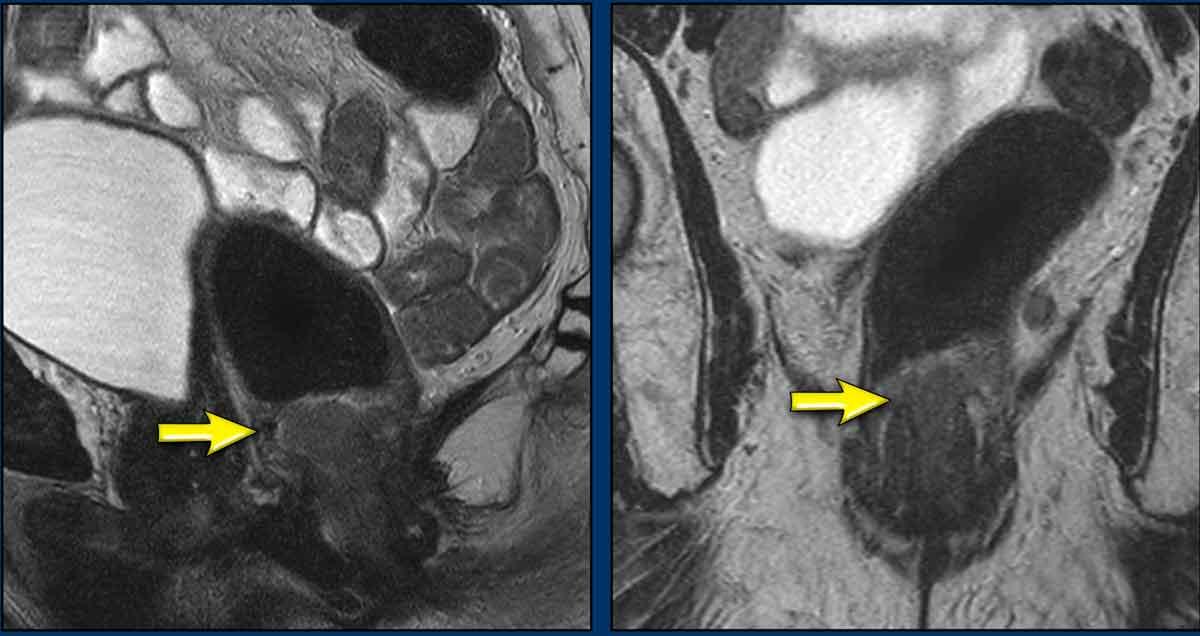
Một ví dụ khác cho thấy khối u xâm lấn ½ trên của ống hậu môn.
Khối u xâm lấn cơ thắt trong, khoang liên cơ thắt và cơ thắt ngoài từ 7-10 giờ.
Khối u xâm lấn cơ mu-trực tràng và cơ nâng hậu môn bên phải (mũi tên) và lan rộng vừa qua mức chỗ nối hậu môn-trực tràng (đường chấm) vào đoạn xa trực tràng.
Giai đoạn N
Di căn hạch xảy ra ở khoảng 25-45% bệnh nhân ung thư hậu môn.
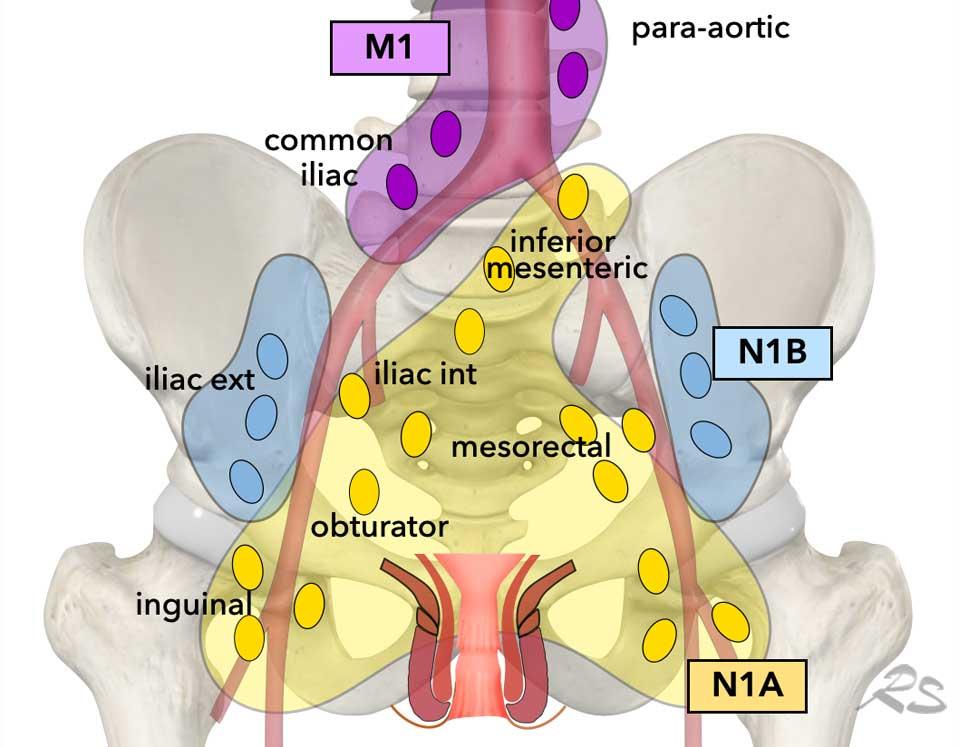
Khác với ung thư trực tràng, nơi giai đoạn N dựa trên số lượng hạch nghi ngờ, phân giai đoạn N trong ung thư hậu môn dựa trên vị trí của các hạch N+:
- Hạch N1a là các hạch ở vùng bẹn, chậu trong, bịt và mạc treo trực tràng (màu vàng)
- Hạch N1b là các hạch chậu ngoài (màu xanh lam)
- N1c khi có cả hạch N1a và N1b nghi ngờ.
- Hạch M1 là các hạch dọc theo mạch chậu chung và động mạch chủ (màu tím). Chúng được coi là hạch ngoài vùng và thường liên quan đến bệnh không thể chữa khỏi, được điều trị bằng hóa trị liệu姑息.
Khác với ung thư trực tràng, hiện chưa có tiêu chí được chấp nhận rộng rãi để đánh giá hạch bạch huyết trong ung thư hậu môn trên MRI.
Một số tác giả khuyến nghị áp dụng các tiêu chí sử dụng trong ung thư trực tràng cho việc phân giai đoạn hạch trong ung thư hậu môn.
Các tiêu chí được báo cáo khác bao gồm:
- Đường kính trục ngắn > 1 cm đối với hạch mạc treo trực tràng
- Đường kính trục ngắn > 1,5 cm đối với các hạch khác
- (Một số khuyến nghị > 0,8 cm đối với hạch cạnh chậu)
- Không đồng nhất, hoại tử, bờ không đều
- Ngấm thuốc mạnh
Các tiêu chí này không có cơ sở bằng chứng vững chắc và vốn dĩ dẫn đến cả việc đánh giá quá mức và đánh giá dưới mức giai đoạn.
Phương thức phân giai đoạn hạch chính xác nhất là 18F-FDG-PET-CT, với độ nhạy 56-99% và độ đặc hiệu 90-100% (1,2).
Siêu âm kết hợp chọc hút kim nhỏ thường được sử dụng bổ sung cho MRI và PET-CT, nhưng ở một số trung tâm, đây là phương thức chính để phân giai đoạn hạch vùng tại chỗ.
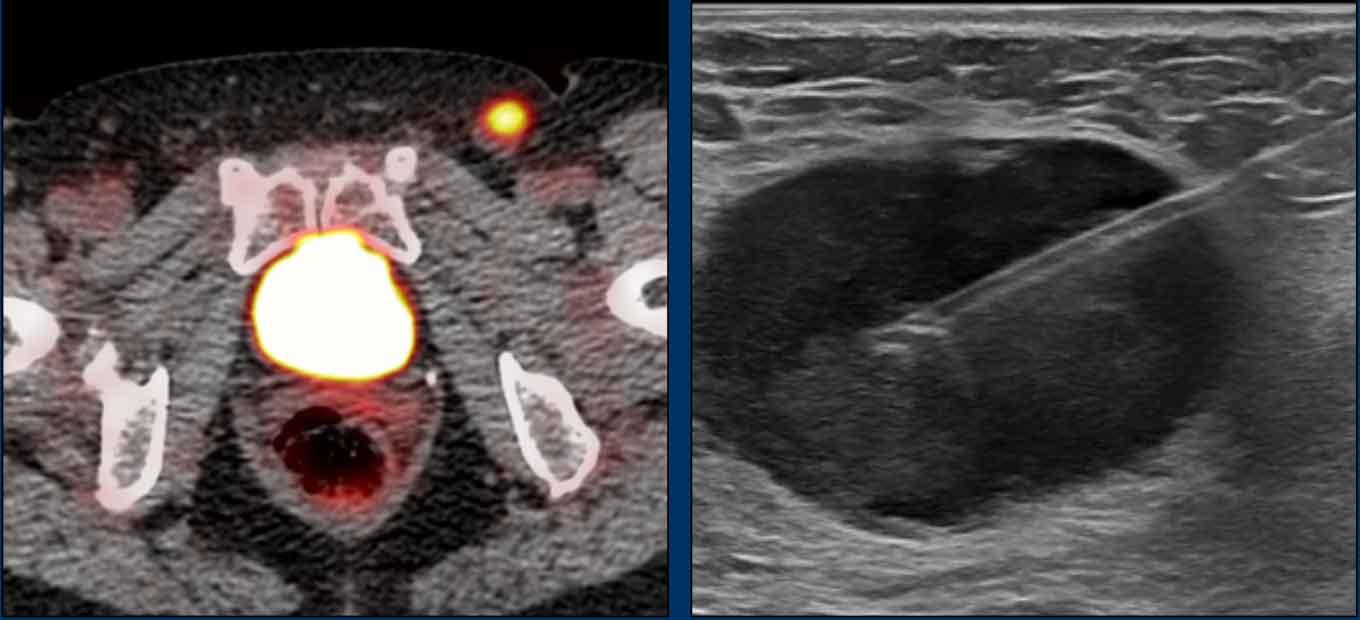
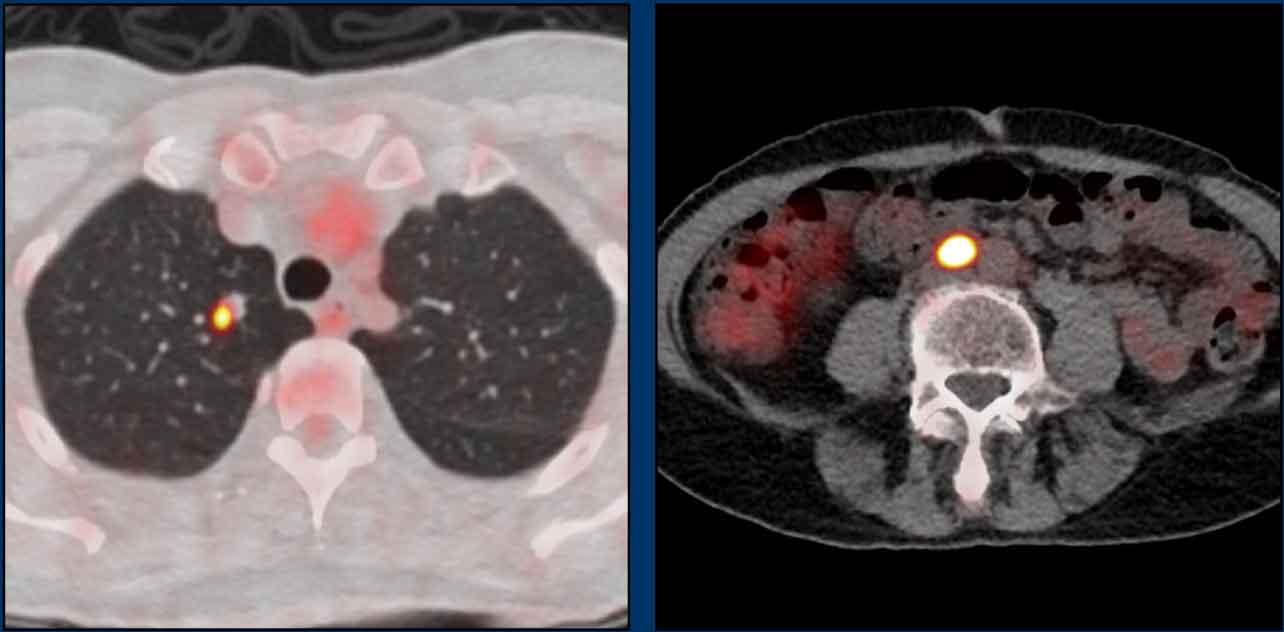
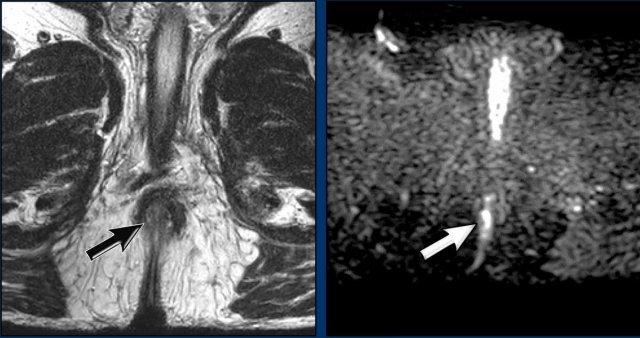
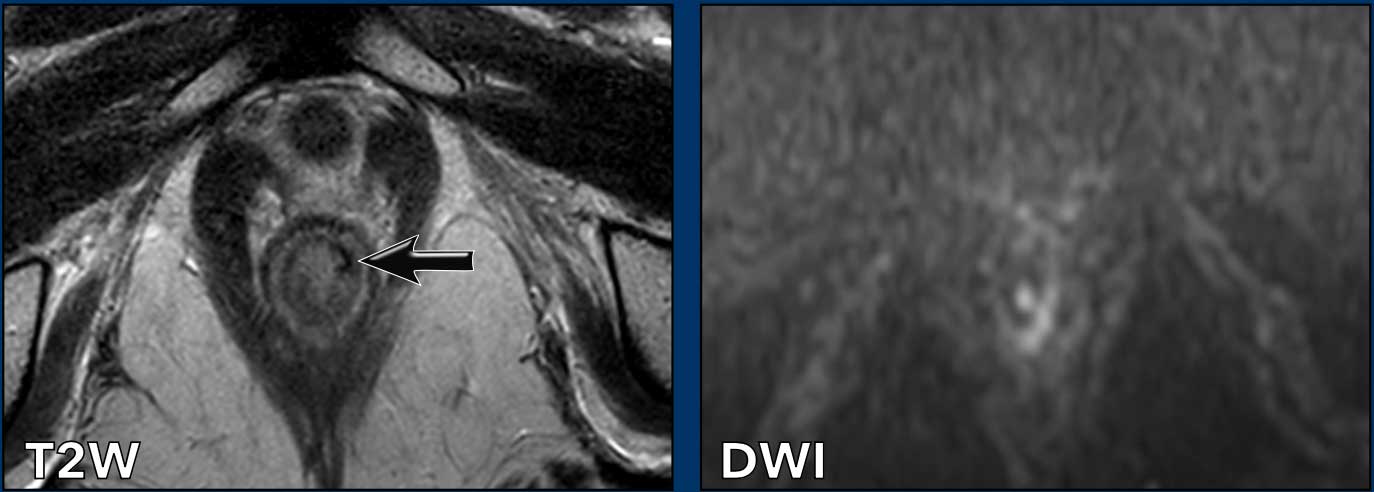
Các hình ảnh này của một bệnh nhân ung thư hậu môn.
Hình ảnh
MRI cho thấy một hạch bạch huyết to rõ rệt (đường kính trục ngắn 1,5 cm) liền kề mạch chậu trong, được phân giai đoạn là N+ trên MRI.
FDG-PET CT cho thấy tăng hấp thu FDG bệnh lý tại hạch, xác nhận đây là hạch N+.
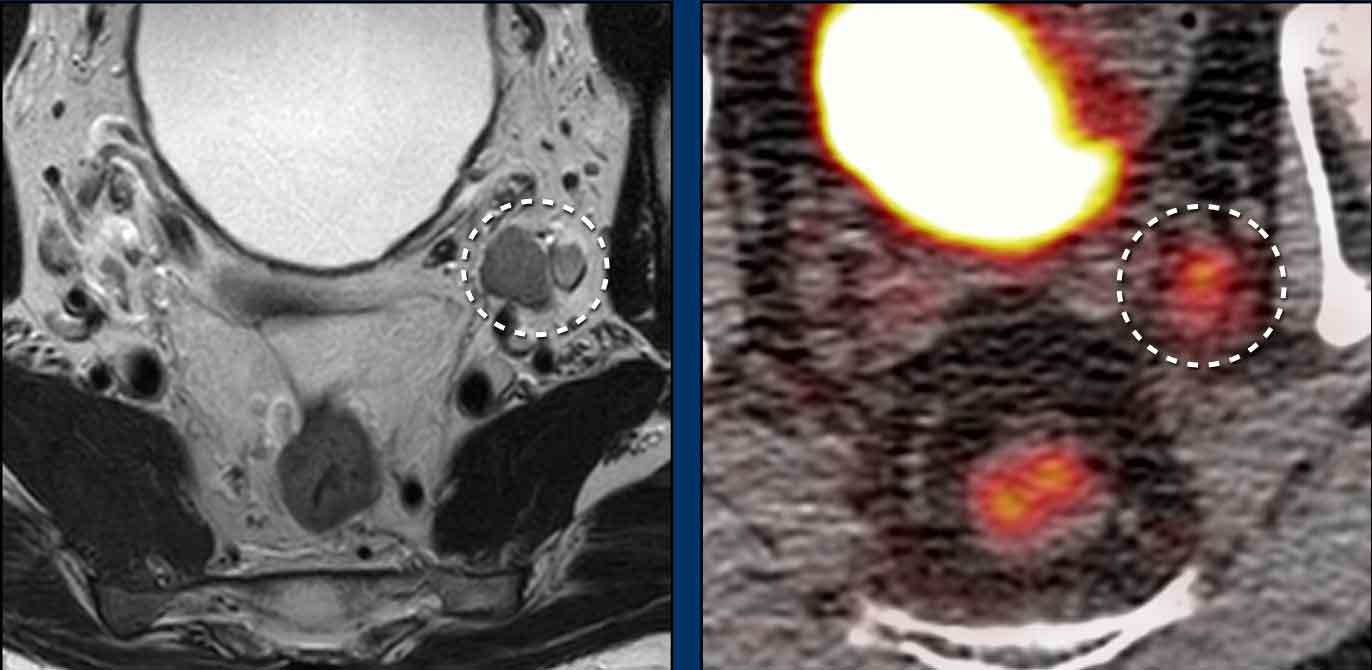
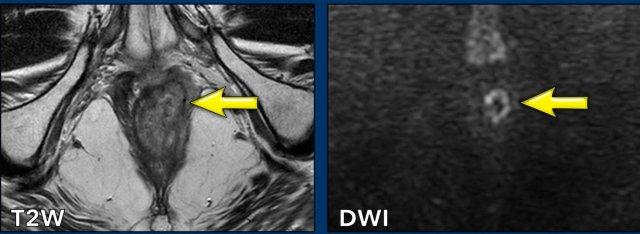
Trong trường hợp này có hai hạch bạch huyết nhỏ trong mạc treo trực tràng được đánh giá là không rõ ràng trên MRI.
FDG-PET cho thấy tăng hấp thu FDG rõ rệt tại các hạch nhỏ này, thể hiện lợi ích bổ sung của PET so với MRI trong phân giai đoạn hạch ung thư hậu môn.
Bệnh nhân cuối cùng được phân giai đoạn là T2 N1a.
Giai đoạn M
Khoảng 6% bệnh nhân ung thư hậu môn có di căn xa tại thời điểm chẩn đoán (3,4).
Di căn xa làm giảm nặng nề tiên lượng với tỷ lệ sống còn toàn bộ trung bình 5 năm chỉ đạt 10-20%.
Các vị trí di căn xa phổ biến nhất là các hạch bạch huyết xa như hạch chậu chung, hạch cạnh động mạch chủ và hạch trên cơ hoành, tiếp theo là di căn gan và phổi.
Phương thức phân giai đoạn được khuyến nghị cho giai đoạn M trong ung thư hậu môn là FDG-PET vì hầu hết ung thư hậu môn đều là ung thư biểu mô tế bào vảy, có tăng hấp thu FDG chuyển hóa rõ rệt trên PET.
Thay thế, có thể thực hiện CT pha tĩnh mạch cửa vùng ngực và bụng.
Hình ảnh
Hai tổn thương di căn xa bắt FDG rõ rệt trên PET: một nốt nghi ngờ ở phổi phải và một hạch bạch huyết cạnh động mạch chủ xa.
Tái phân giai đoạn và theo dõi sau điều trị
Như đã đề cập, khi mô tả kết quả MRI tái phân giai đoạn hoặc theo dõi sau hóa xạ trị, bản báo cáo cần bao gồm:
- Mô tả mức độ chuyển dạng xơ hóa của vùng nền khối u.
- Ước tính khả năng còn tồn tại khối u sống sót còn lại hoặc tái phát trong vùng xơ hóa.
- Mô tả kích thước của các hạch bạch huyết còn lại và sự thay đổi kích thước so với lần chụp trước.
Đại đa số ung thư hậu môn được điều trị bằng hóa xạ trị triệt căn (CRT), dẫn đến lui bệnh hoàn toàn ở khoảng 80-90% bệnh nhân.
Đáp ứng tối đa đạt được sau khoảng 6 tháng, thời điểm này cần thực hiện đánh giá đáp ứng cuối cùng bằng tái phân giai đoạn.
Mục tiêu chính của tái phân giai đoạn là xác định khoảng 10% bệnh nhân vẫn còn khối u sống sót và cần phẫu thuật cắt bỏ bổ sung.
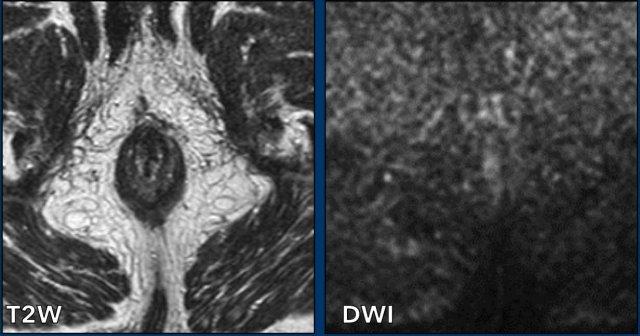
Trong quá trình tái phân giai đoạn, hình ảnh khuếch tán (DWI) đặc biệt hữu ích để phát hiện khối u còn sót lại. Hóa xạ trị gây xơ hóa với tín hiệu thấp trên chuỗi xung T2W.
Sự vắng mặt của tín hiệu tồn dư đồng đến tăng tín hiệu trên chuỗi xung T2W và không có hạn chế khuếch tán trên DWI là các dấu hiệu có giá trị tiên đoán cao cho đáp ứng hoàn toàn.
Hình ảnh
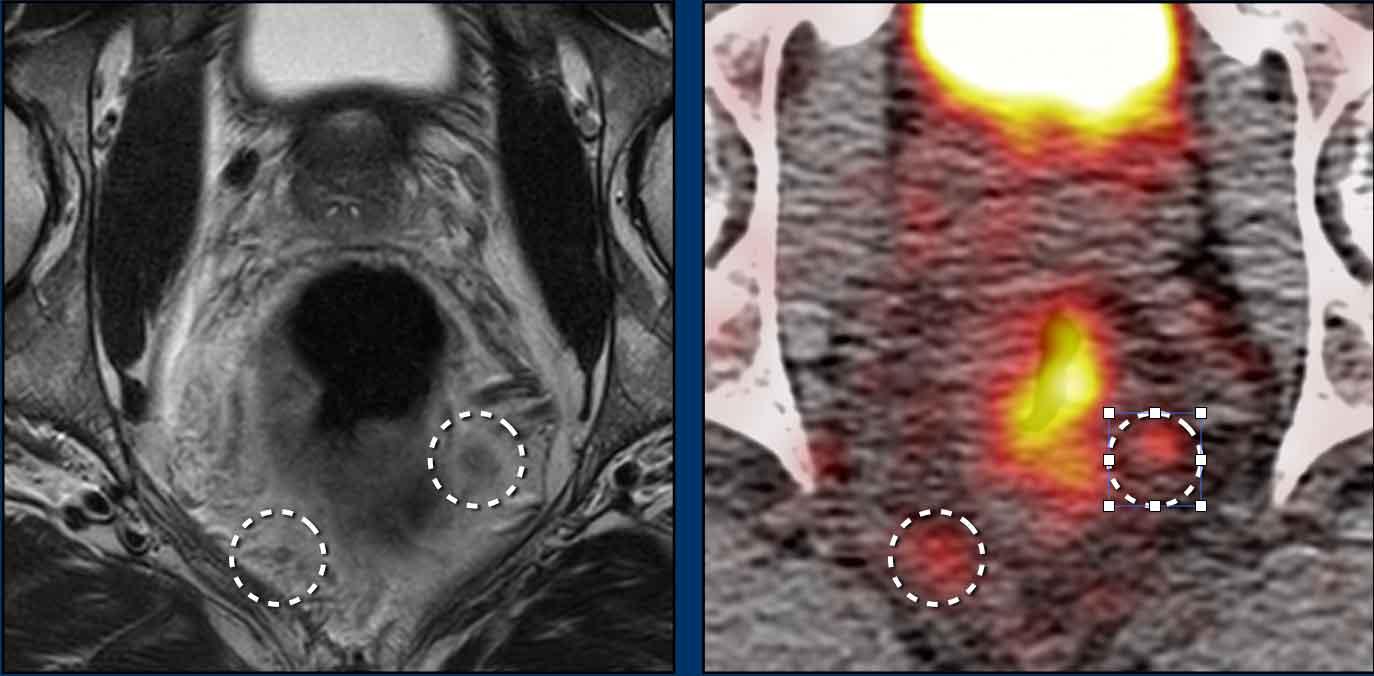
Khối u (mũi tên) trước điều trị kèm hạch mạc treo trực tràng nghi ngờ.
Giai đoạn: cT2N1a.
Tiếp tục xem hình ảnh sau điều trị…
Tái phân giai đoạn
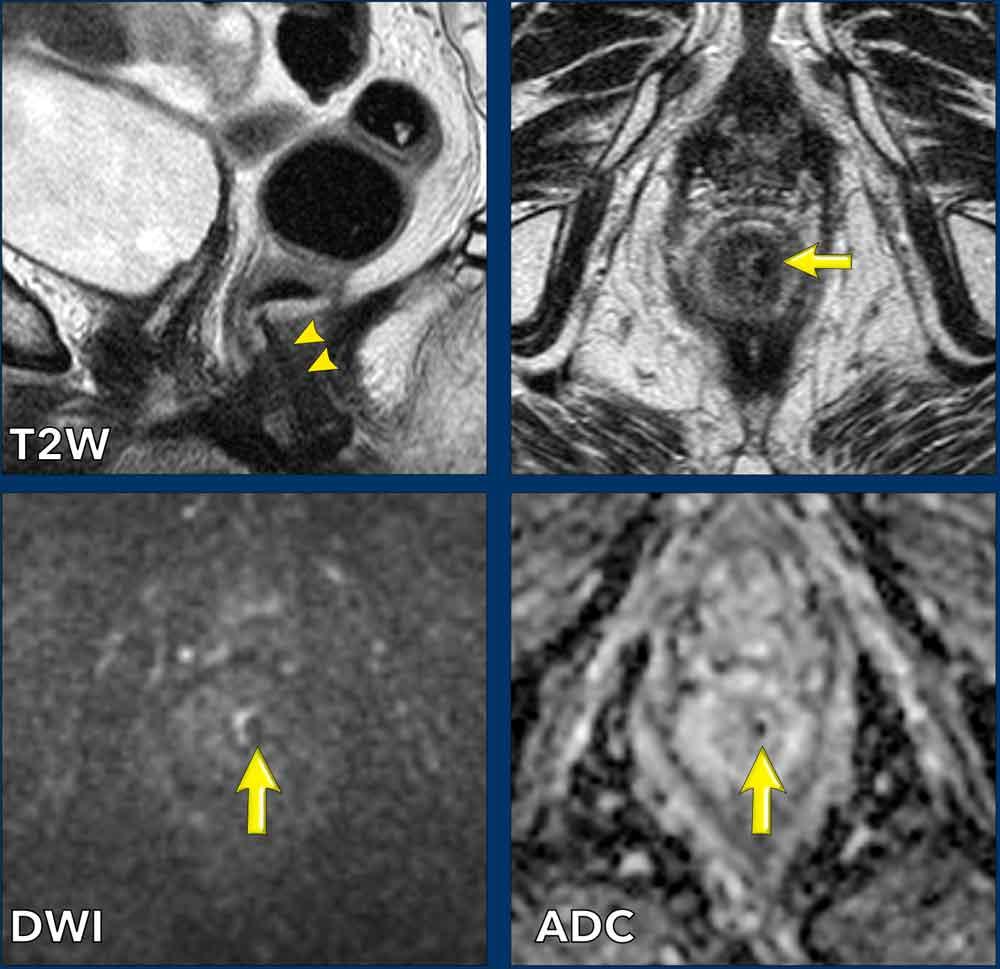
Sau điều trị, khối u đã giảm kích thước.
Không còn khối tín hiệu trung gian tồn dư trên các chuỗi xung T2W mặt phẳng đứng dọc và ngang.
Chỉ còn một vùng xơ hóa giảm tín hiệu nhỏ
(mũi tên).
Điểm tối nhỏ trên bản đồ ADC biểu hiện hiện tượng ‘xuyên tối’ do xơ hóa (mũi tên).
Có thể phân biệt hiện tượng này với hạn chế khuếch tán thực sự, vì không có tín hiệu cao tương ứng trên hình ảnh khuếch tán giá trị b cao.
Lưu ý: thời điểm đánh giá đáp ứng
Để đánh giá đáp ứng cuối cùng với điều trị và quyết định có cần phẫu thuật hay không, thời điểm chụp hình ảnh tốt nhất là khoảng 6 tháng sau khi hoàn thành hóa xạ trị.
Nếu chụp hình ảnh sớm hơn, quá trình đáp ứng có thể vẫn đang diễn ra và khả năng còn khối u tồn dư là rất cao.
Một số trung tâm thực hiện MRI vào 6-10 tuần sau hóa xạ trị.
Các hình ảnh này nên được xem như đánh giá tạm thời và là mốc cơ sở cho theo dõi tiếp theo.
Ngoài MRI, các bác sĩ lâm sàng thường theo dõi đáp ứng bằng thăm khám trực tràng bằng ngón tay (DRE) và khám lâm sàng trực tiếp.
Khi không thể thực hiện DRE hoặc kết quả khám lâm sàng không kết luận được, MRI có thể được sử dụng như một phương tiện bổ trợ để đánh giá thêm về đáp ứng điều trị.
Hình ảnh
Khối u hậu môn ở 1/3 giữa và 1/3 dưới ống hậu môn trước điều trị.
Tiếp tục xem hình ảnh theo dõi…
Đánh giá sau 6 tuần
Đánh giá đáp ứng lần đầu được thực hiện 6 tuần sau phân liều xạ trị cuối cùng.
Hình ảnh
Có đáp ứng điều trị, tuy nhiên khối u còn sót lại vẫn hiển thị dưới dạng mô tín hiệu trung gian trên MRI chuỗi xung T2W (mũi tên đen) với hạn chế khuếch tán tương ứng (mũi tên trắng).
Tiếp tục xem hình ảnh theo dõi tại thời điểm 6 tháng…
Đánh giá sau 6 tháng
Đánh giá đáp ứng lần hai được thực hiện tại thời điểm 6 tháng sau xạ trị.
Hình ảnh
Ghi nhận đáp ứng hoàn toàn.
Tái phát tại chỗ
Tái phát tại chỗ được định nghĩa là sự tái xuất hiện của khối u hoặc hạch bạch huyết vùng được xác nhận bằng sinh thiết sau khi đạt đáp ứng hoàn toàn ban đầu, ít nhất 6 tháng sau phân liều xạ trị cuối cùng.
Khoảng 30% bệnh nhân được điều trị bằng CRT cuối cùng sẽ thất bại tại chỗ (tức là còn khối u tồn dư sau CRT hoặc tái phát tại chỗ trong quá trình theo dõi).
Khoảng một nửa số trường hợp tái phát xảy ra trong 2 năm đầu sau khi hoàn thành CRT.
Các phân nhóm tế bào đáy, khối u giai đoạn cao hơn và bệnh nhân nhiễm HIV có nguy cơ tái phát tại chỗ cao hơn.
Ung thư biểu mô tế bào đáy là một phân nhóm hình thái học đặc biệt của ung thư biểu mô tế bào vảy, thường liên quan đến virus u nhú ở người (HPV).
Tái phát tại chỗ biểu hiện là khối tín hiệu trung gian mới trên chuỗi xung T2W với hạn chế khuếch tán trên DWI, hoặc các hạch bạch huyết có xu hướng tăng kích thước trong quá trình theo dõi.
FDG-PET-CT có thể được sử dụng để xác nhận hoặc loại trừ tái phát tại chỗ, đồng thời tìm kiếm di căn xa.
Phát hiện sớm tái phát tại chỗ giúp cải thiện cơ hội phẫu thuật cứu vãn thành công, thường là phẫu thuật cắt bỏ bụng-tầng sinh môn.
Hình ảnh
Đây là hình ảnh ung thư hậu môn trước hóa xạ trị.
Tiếp tục xem hình ảnh sau điều trị…
Hình ảnh sau CRT
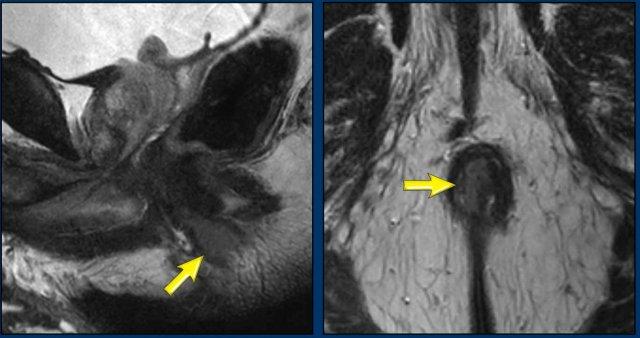
Ghi nhận đáp ứng hoàn toàn với chỉ một vùng xơ hóa mỏng nhỏ tại vị trí khối u cũ ở vị trí 1-3 giờ trong cơ thắt trong (mũi tên).
Không có dấu hiệu hạn chế khuếch tán (cuộn ảnh).
Phần còn lại của cơ thắt trong cho thấy tín hiệu trung gian đến cao mờ nhạt, biểu hiện phù nề do xạ trị (không có hạn chế khuếch tán).
Tiếp tục xem hình ảnh sau 2 năm…
Hình ảnh
Ghi nhận tái phát tại chỗ 2 năm sau khi hoàn thành CRT.
Lưu ý rằng tổn thương tái phát có kích thước lớn hơn khối u nguyên phát.
Cần thực hiện phẫu thuật cắt bỏ bụng-tầng sinh môn mở rộng sau khi xạ trị lại để cứu vãn trường hợp tái phát này.
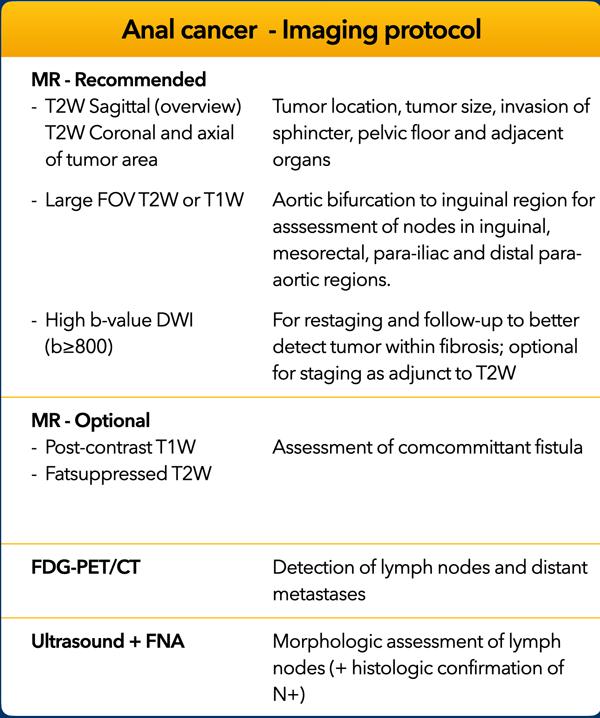
Quy trình chụp ảnh
Quy trình chụp MRI được khuyến nghị chủ yếu bao gồm chuỗi xung T2W độ phân giải cao trên nhiều mặt phẳng với độ dày lát cắt ≤ 3 mm.
Chuỗi xung khuếch tán (DWI) đặc biệt quan trọng trong bối cảnh tái phân giai đoạn và theo dõi sau điều trị, vì nó giúp tăng độ nhạy của MRI trong việc phát hiện các vùng khối u còn sót lại có hoạt tính trong nền khối u đã xơ hóa.
MRI có hiệu năng hạn chế trong việc phân giai đoạn hạch (N-staging), do đó bệnh nhân cần được chụp FDG-PET/CT bổ sung và/hoặc siêu âm (kết hợp chọc hút tế bào bằng kim nhỏ – FNA) để đánh giá hạch bạch huyết chính xác hơn.
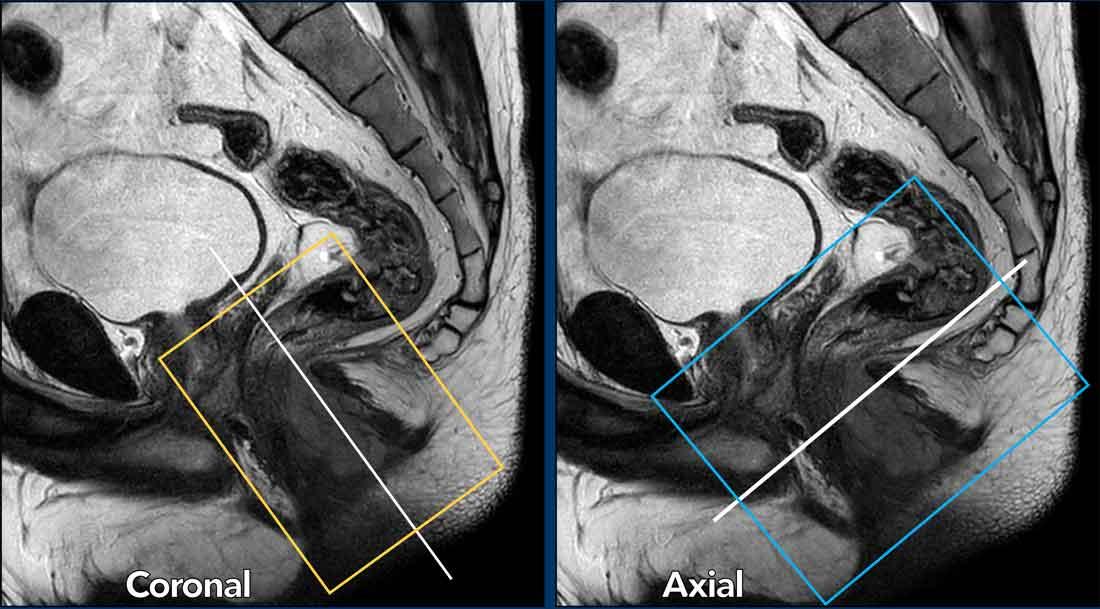
Góc lấy chuỗi xung
Chuỗi xung T2W độ phân giải cao mặt phẳng coronal được lập kế hoạch song song với ống hậu môn nhằm tối ưu hóa khả năng hiển thị các lớp khác nhau của ống hậu môn.
Chuỗi xung mặt phẳng ngang (transverse) được lập kế hoạch vuông góc với ống hậu môn.
Lưu ý rằng ung thư hậu môn có thể biểu hiện dưới dạng các ‘tổn thương nhảy cóc’ (skip lesions) xuất hiện ở vị trí cách xa khối u nguyên phát, tức là ở phần cao hơn của trực tràng hoặc khoang mạc treo trực tràng.
Cần kiểm tra kỹ sự hiện diện của các tổn thương nhảy cóc trên các ảnh FOV lớn của vùng chậu.
Hình ảnh
Có một khối u nguyên phát nằm trong ống hậu môn, kèm theo một tổn thương nhảy cóc kích thước lớn trong khoang mạc treo trực tràng (mũi tên).
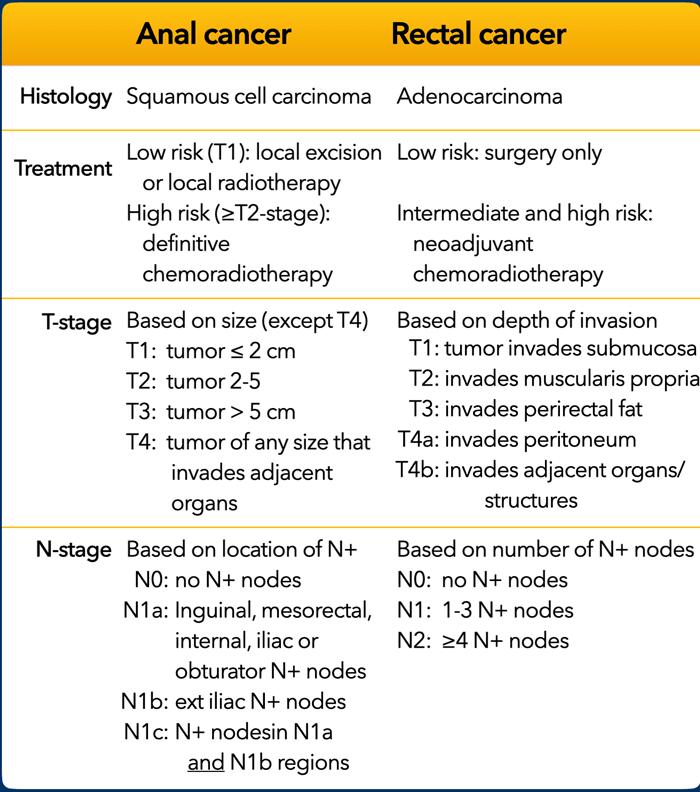
Ung thư hậu môn và ung thư trực tràng.
Bảng tóm tắt các điểm khác biệt chính về phân giai đoạn và điều trị giữa ung thư hậu môn và ung thư trực tràng.
Lưu ý rằng định nghĩa ung thư hậu môn hay ung thư trực tràng dựa trên mô bệnh học của khối u, chứ không phải vị trí của nó.
Ung thư hậu môn thường là ung thư biểu mô tế bào vảy, trong khi ung thư trực tràng xuất phát từ niêm mạc đại tràng và thường là ung thư biểu mô tuyến.
Ung thư hậu môn có thể lan rộng lên trên qua chỗ nối hậu môn-trực tràng vào đoạn trực tràng xa, hoặc thậm chí nằm phần lớn trong lòng trực tràng.
Ngược lại, ung thư trực tràng có thể lan vào ống hậu môn hoặc nằm phần lớn trong ống hậu môn.
Do đó, khi thực hiện phân giai đoạn ung thư hậu môn hoặc trực tràng, bác sĩ chẩn đoán hình ảnh cần được cung cấp thông tin về mô bệnh học của khối u để áp dụng đúng hệ thống phân giai đoạn TNM.
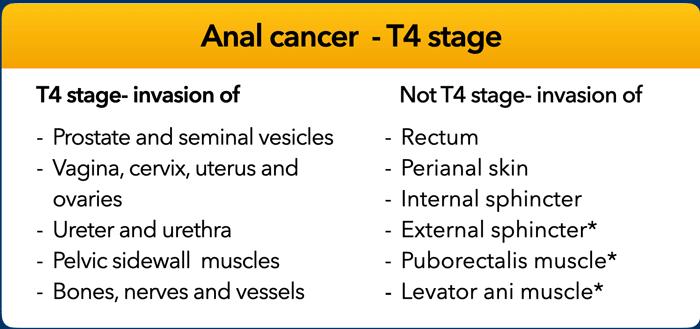
Định nghĩa bệnh T4 khác nhau giữa ung thư hậu môn và ung thư trực tràng.
Khác với ung thư trực tràng, xâm lấn cơ thắt ngoài (*) và các cơ sàn chậu (*) không được xếp vào giai đoạn T4 khi phân giai đoạn ung thư hậu môn.
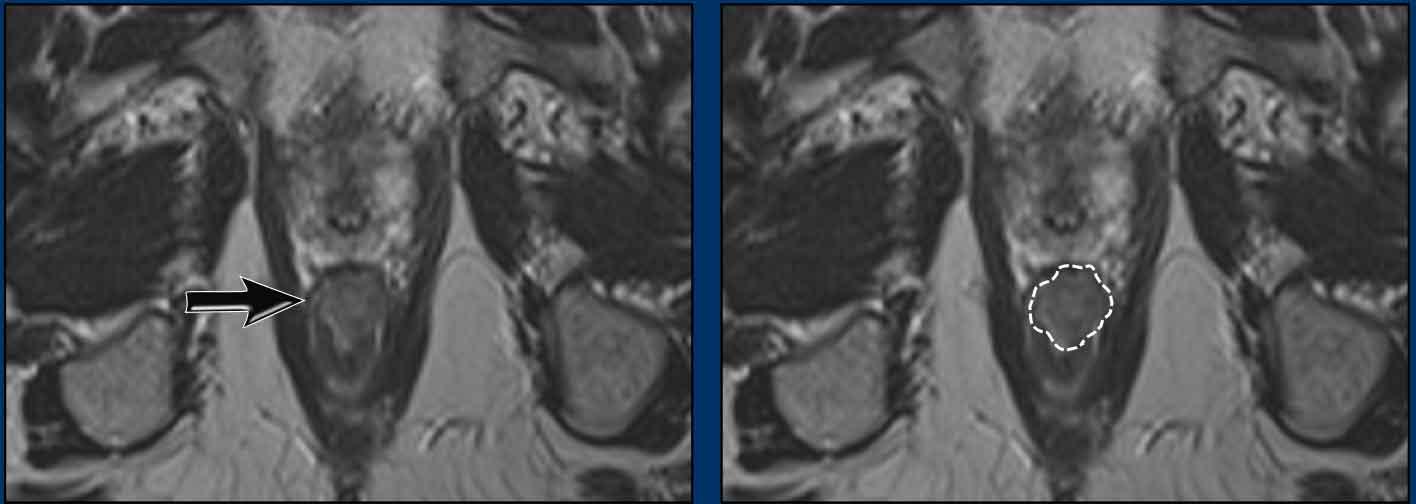
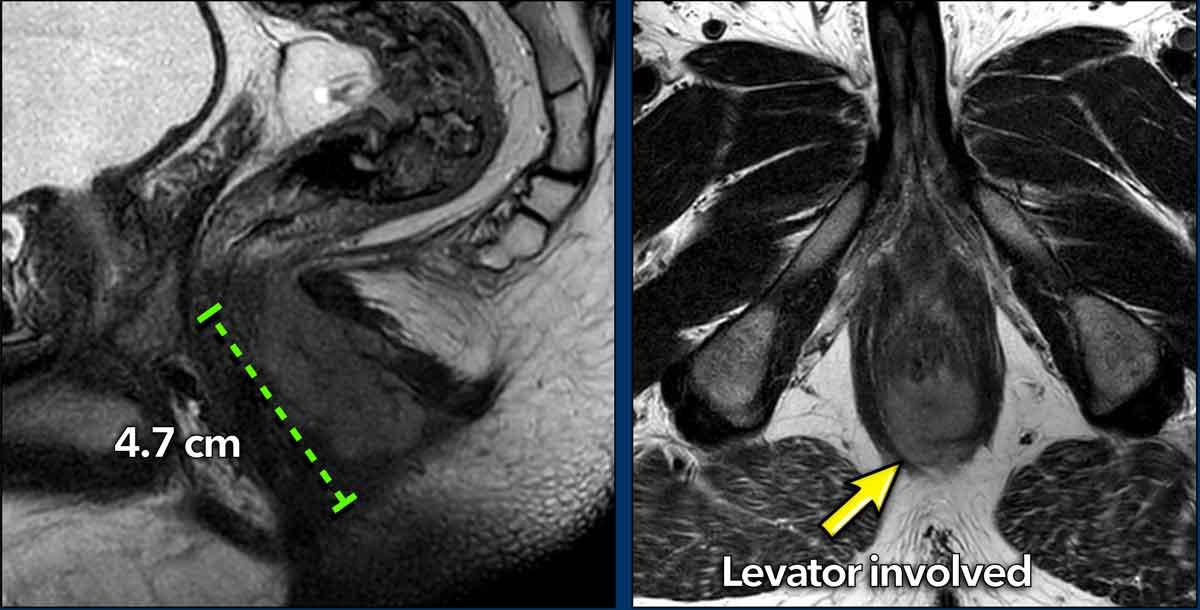
Ví dụ này cho thấy một khối u có đường kính tối đa 4,7 cm.
Trên mặt cắt ngang, khối u xâm lấn cơ thắt trong từ vị trí 4 giờ đến 8 giờ.
Khối u lan vào khoang gian cơ thắt và xâm lấn cơ nâng hậu môn ở phía lưng bên phải (mũi tên).
Trong trường hợp ung thư hậu môn, tổn thương này được phân giai đoạn T2 (đường kính 2-5 cm), trong khi nếu là ung thư trực tràng, sự xâm lấn cơ thắt ngoài và cơ nâng hậu môn sẽ cấu thành giai đoạn T4.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được dành cho tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Bác sĩ Frank Smithuis Sr. điều hành – ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào hình ảnh bên dưới để xem video về Medical Action Myanmar, và nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.