Lộ trình đánh giá nang buồng trứng
Ung thư buồng trứng là loại ác tính phụ khoa phổ biến thứ hai trong tất cả các bệnh lý ác tính phụ khoa. Đây là nguyên nhân hàng đầu gây tử vong trong nhóm bệnh này, thường biểu hiện dưới dạng một khối nang phức tạp.
Phát hiện nang phần phụ gây ra lo lắng đáng kể cho phụ nữ do lo ngại về khả năng ác tính. Tuy nhiên, phần lớn các nang phần phụ – kể cả ở phụ nữ sau mãn kinh – đều là lành tính.
Trong bài viết này, chúng tôi sẽ tập trung vào các đặc điểm đặc trưng của nang buồng trứng giúp ích trong việc chẩn đoán phân biệt. Chúng tôi sẽ trình bày một lộ trình chẩn đoán và xử trí các khối nang buồng trứng, dựa trên các kết quả siêu âm và MRI.
Trong Khối Nang Buồng Trứng II, các đặc điểm hình ảnh của buồng trứng bình thường và các khối nang buồng trứng thường gặp nhất sẽ được trình bày, cùng với một số tổn thương nang ít gặp hơn.
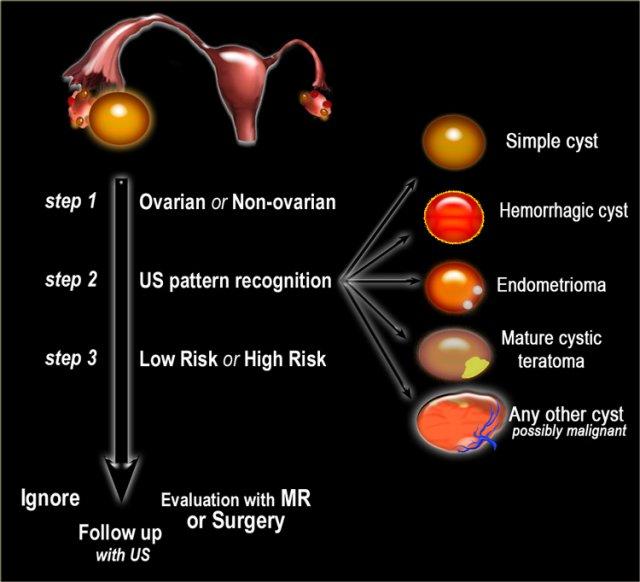
Quy trình chẩn đoán
- Bước 1
Khi phát hiện một khối vùng chậu dạng nang, bước đầu tiên là xác định nguồn gốc của khối đó là từ buồng trứng hay từ cơ quan khác. - Bước 2
Bước tiếp theo là xác định xem tổn thương có thể được phân loại vào một trong các nhóm khối buồng trứng lành tính thường gặp hay không (nang đơn thuần, nang xuất huyết, lạc nội mạc tử cung dạng nang hoặc u quái dạng nang trưởng thành), hay thuộc nhóm chưa xác định được bản chất. - Bước 3
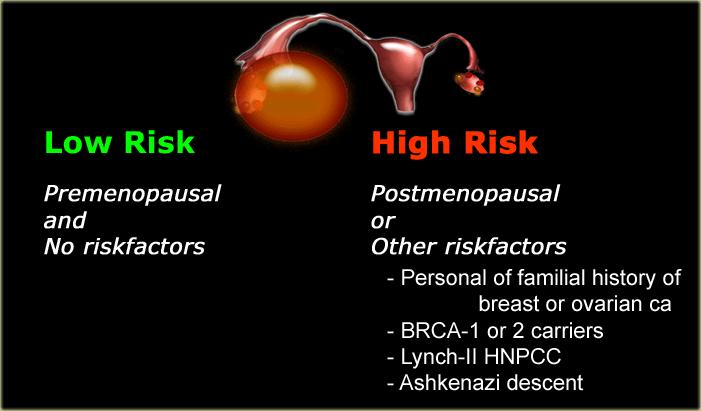
Để hỗ trợ lựa chọn phương pháp xử trí phù hợp, bước cuối cùng là xác định bệnh nhân thuộc nhóm nguy cơ thấp (tức là phụ nữ tiền mãn kinh không có các yếu tố nguy cơ bổ sung) hay nhóm nguy cơ cao (tức là phụ nữ sau mãn kinh hoặc tiền mãn kinh có các yếu tố nguy cơ bổ sung).
Dựa trên các bước này, chúng ta có thể xác định hướng xử trí tiếp theo: theo dõi, tái khám bằng siêu âm, đánh giá thêm bằng MRI hoặc phẫu thuật cắt bỏ.
Vai trò của chẩn đoán hình ảnh
Vai trò của Siêu âm
Trong việc đánh giá đặc điểm các khối buồng trứng, siêu âm thường là phương pháp lựa chọn hàng đầu, đặc biệt trong việc phân biệt tổn thương dạng nang với tổn thương dạng nang-đặc phức tạp và tổn thương đặc.
Vai trò của CT
CT có giá trị trong việc đánh giá giai đoạn hạch (N) và di căn xa (M) đối với các tổn thương ác tính đã được xác định.
Vai trò của MRI
Đối với các tổn thương phức tạp, đánh giá ban đầu bằng siêu âm thường được tiếp nối bằng đánh giá chuyên sâu hơn với MRI.
Ngay cả với MRI, việc chẩn đoán chính xác phân nhóm mô bệnh học của khối u thường vẫn không thể thực hiện được.
Việc sử dụng MRI như một phương tiện bổ trợ cho siêu âm giúp tránh trì hoãn điều trị đối với các tổn thương buồng trứng có khả năng ác tính.
Điều này không chỉ mang lại lợi ích cho một số ít phụ nữ thực sự mắc ung thư buồng trứng, mà còn là một phương pháp tiếp cận đã được chứng minh là hiệu quả về mặt chi phí trong xử trí các tổn thương phần phụ chưa xác định được bản chất qua siêu âm.
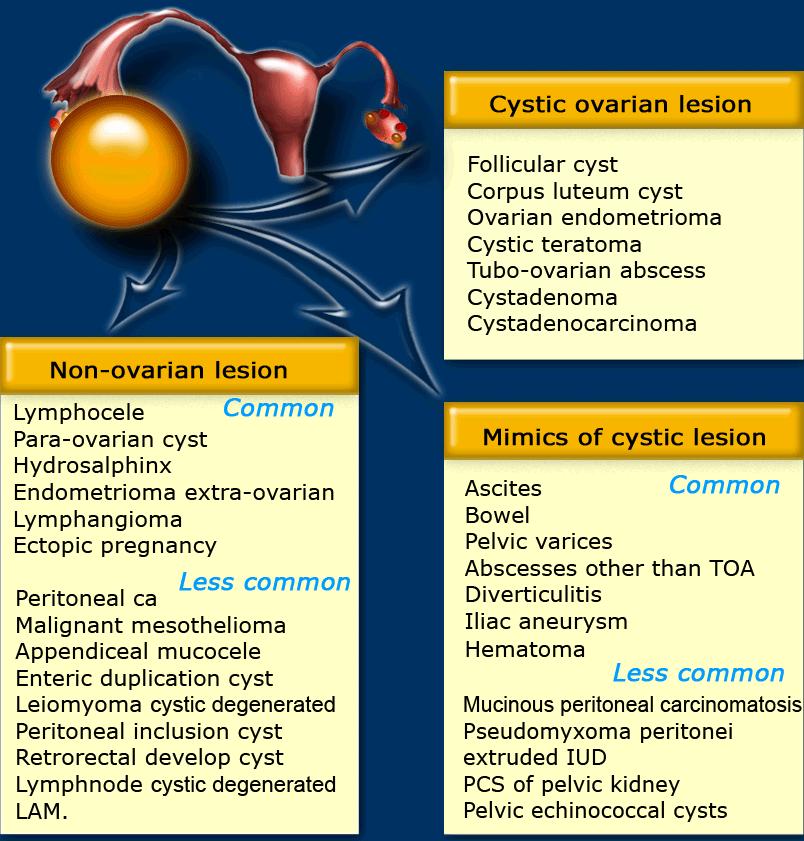
Nguồn gốc buồng trứng hay ngoài buồng trứng
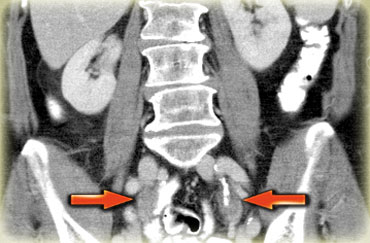
Khi phát hiện một khối phần phụ dạng nang và nghi ngờ có nguồn gốc từ buồng trứng, bước đầu tiên cần thực hiện là cố gắng xác định vị trí của hai buồng trứng.
Nếu các mạch máu sinh dục dẫn đến tổn thương mà không thể xác định được buồng trứng bình thường riêng biệt, thì nhiều khả năng đây là tổn thương có nguồn gốc từ buồng trứng.
Nếu cả hai buồng trứng đều có thể được xác định riêng biệt với tổn thương, thì đây là tổn thương dạng nang ngoài buồng trứng, hoặc một tổn thương giả dạng khối nang.
Bước tiếp theo là xác định tổn thương một bên hay hai bên, đồng thời tìm kiếm các thành phần đặc có thể gợi ý ác tính.
Cũng cần tìm kiếm các dấu hiệu thứ phát như cổ trướng, hạch bạch huyết to và các ổ cấy ghép phúc mạc.
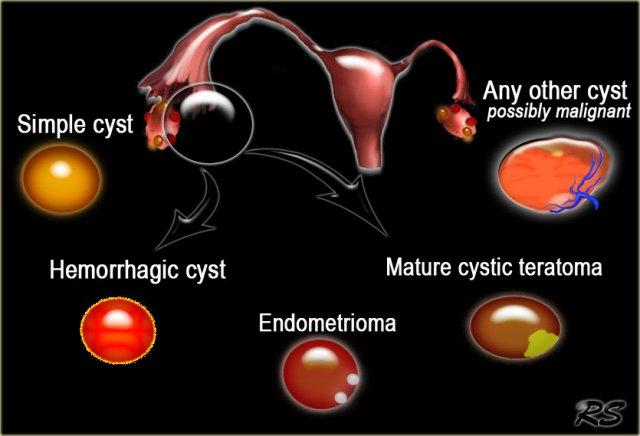
Bảng dưới đây trình bày chẩn đoán phân biệt các khối nang buồng trứng có thể gặp.
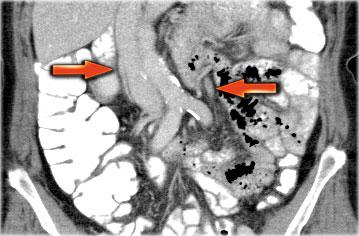
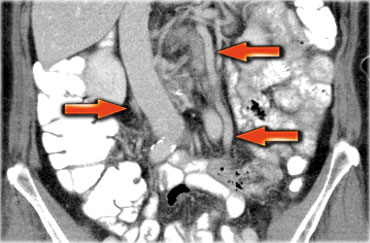
Một phương pháp hữu ích để xác định buồng trứng là theo dõi tĩnh mạch buồng trứng theo hướng đuôi.
Hãy cuộn qua các hình ảnh CT và theo dõi tĩnh mạch buồng trứng phải từ vị trí đổ vào tĩnh mạch chủ dưới, và tĩnh mạch buồng trứng trái từ vị trí đổ vào tĩnh mạch thận trái, cho đến khi xác định được buồng trứng.
Nhận diện hình thái trên siêu âm
Nhận diện hình thái trên siêu âm thường cho phép chẩn đoán khá chắc chắn các khối buồng trứng dạng nang phổ biến.
Điều này có nghĩa là trong nhiều trường hợp, quy trình chẩn đoán dựa trên việc xác định xác suất tổn thương thuộc một trong các nhóm: nang đơn giản, nang xuất huyết, lạc nội mạc tử cung dạng nang (endometrioma) hoặc u quái dạng nang trưởng thành (thường gọi là nang bì – dermoid cyst).
Hầu hết các tổn thương dạng nang còn lại đều không xác định được bản chất và do đó có khả năng ác tính. Những trường hợp này cần được đánh giá thêm bằng MRI hoặc phẫu thuật cắt bỏ.
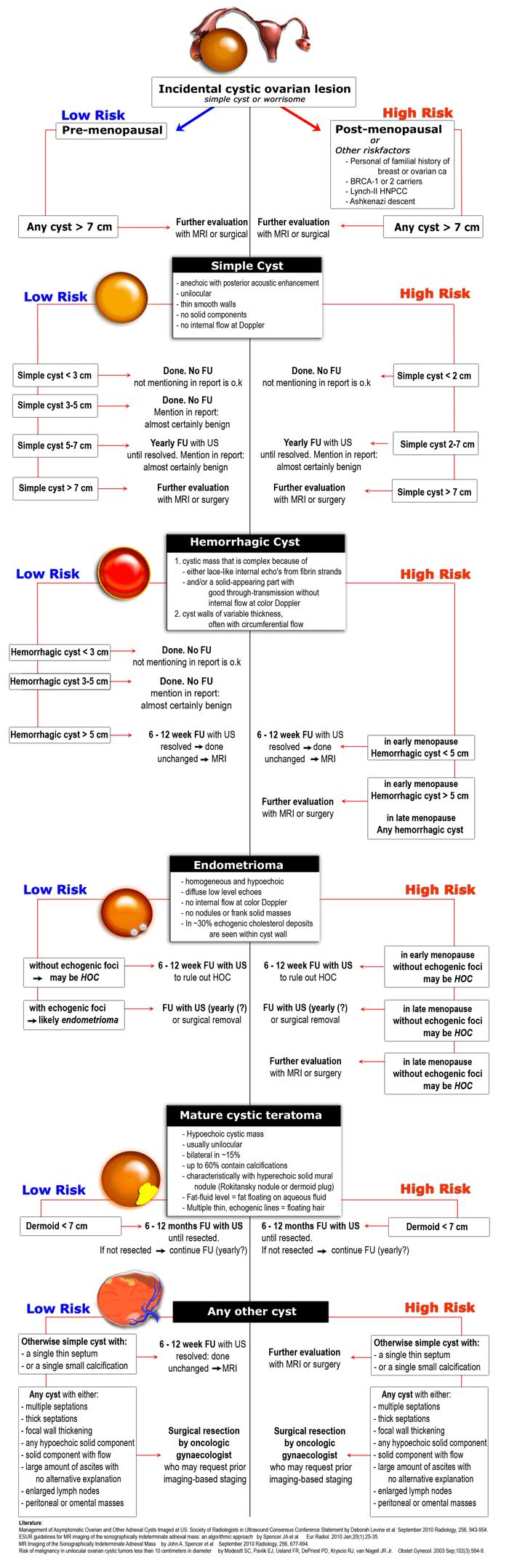
Nang đơn giản
Các dấu hiệu siêu âm cho phép chẩn đoán chắc chắn nang buồng trứng đơn giản bao gồm:
- Tổn thương không có hồi âm với tăng âm phía sau
- Một ngăn (unilocular)
- Thành mỏng, nhẵn
- Không có thành phần đặc hoặc thành phần có mạch máu
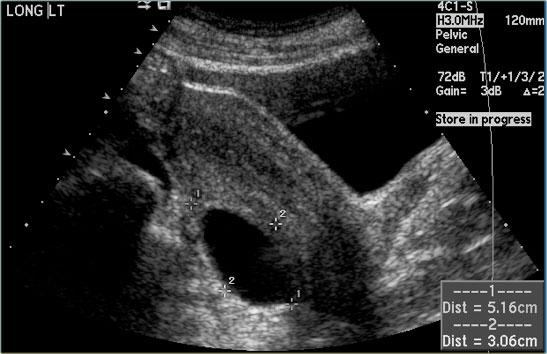
Hình ảnh siêu âm cho thấy hai nang đơn giản ở buồng trứng phải với mô đệm buồng trứng ở giữa.
Các mạch máu xung quanh bình thường và không có vách ngăn có mạch máu.
Đây là các nang nang trứng đơn giản ở phụ nữ tiền mãn kinh.
Chẩn đoán phân biệt
Hầu hết các nang đơn giản là nang chức năng, thường là nang nang trứng.
Chúng thường gặp ở phụ nữ tiền mãn kinh, nhưng nang chức năng vẫn có thể xuất hiện ở phụ nữ sau mãn kinh.
Một số nang đơn giản có thể là nang cạnh buồng trứng hoặc nang cạnh vòi trứng.
Ứ dịch vòi trứng (hydrosalpinx) cũng có thể bắt chước hình ảnh nang buồng trứng.
U nang tuyến (cystadenoma) cũng có thể biểu hiện như nang đơn giản, nhưng thường biểu hiện là nang lớn ở phụ nữ sau mãn kinh.
Trong một nghiên cứu sàng lọc ung thư quy mô lớn từ năm 1987 đến 2002 bao gồm 15.106 phụ nữ từ 50 tuổi trở lên, 2.763 phụ nữ (18%) được chẩn đoán có nang buồng trứng một ngăn.
Không có nang một ngăn đơn độc nào trong số này được xác định là ung thư buồng trứng (4).
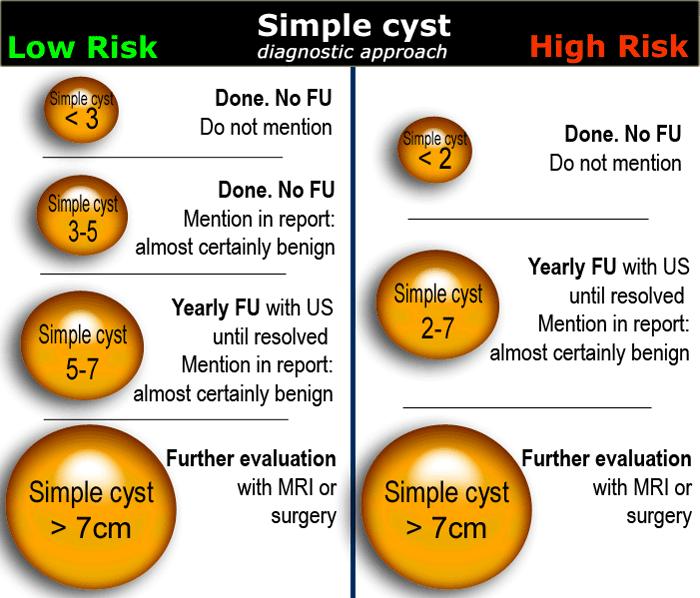
Ở phụ nữ trong độ tuổi sinh sản, các nang có kích thước đến 3 cm là phát hiện sinh lý bình thường.
Các nang sinh lý đơn giản này không cần mô tả trong báo cáo hình ảnh và không cần theo dõi (1).
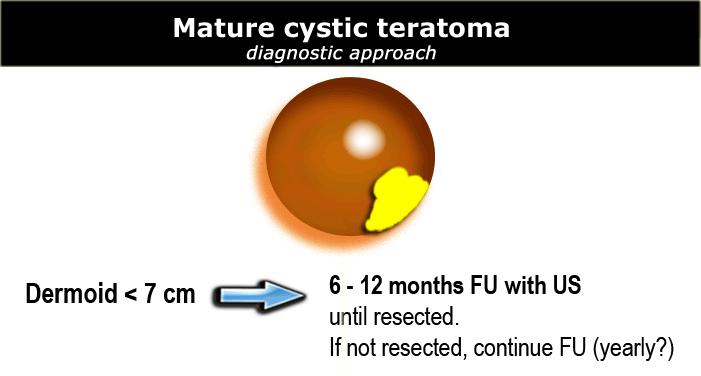
Các nang có kích thước đến 7 cm ở cả phụ nữ tiền mãn kinh và sau mãn kinh hầu như chắc chắn là lành tính.
Các nang lớn hơn 7 cm có thể khó đánh giá toàn diện bằng siêu âm, do đó cần cân nhắc chụp MRI hoặc đánh giá phẫu thuật.
Nang buồng trứng xuất huyết – HOC
Khi nang Graaf hoặc nang nang trứng bị chảy máu, một nang buồng trứng xuất huyết phức tạp (HOC) được hình thành.
Các dấu hiệu siêu âm cho phép chẩn đoán chắc chắn nang buồng trứng xuất huyết bao gồm:
- Bệnh nhân nguy cơ thấp
-
Khối dạng nang
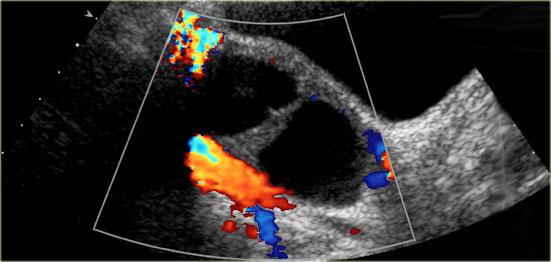
Nang có thể chứa vùng có hình ảnh đặc với tăng âm phía sau tốt, không có dòng chảy nội tại trên Doppler màu, và điển hình có bờ lõm, phù hợp với cục máu đông
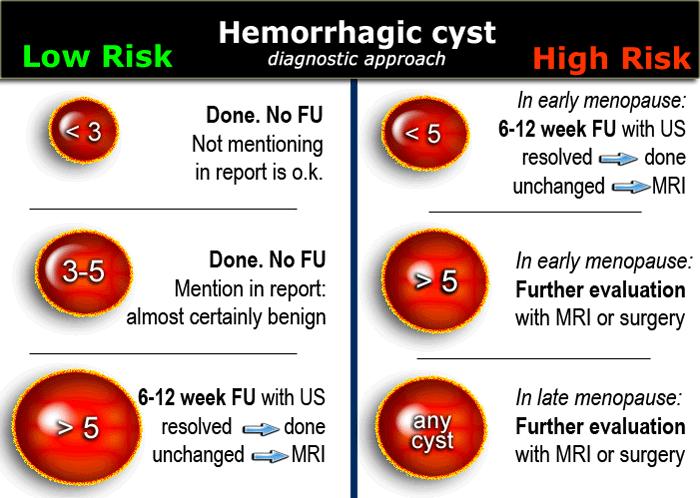
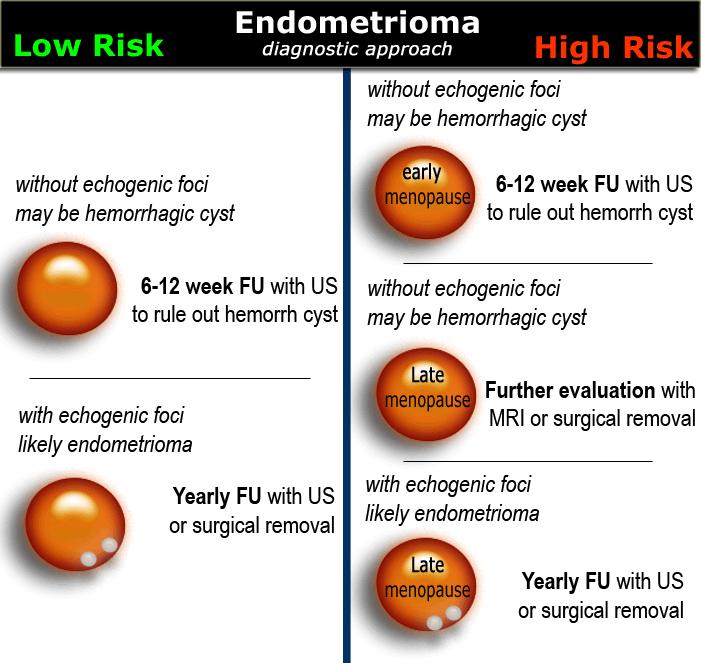
Ở phụ nữ tiền mãn kinh, khuyến cáo theo dõi ngắn hạn đối với nang xuất huyết > 5 cm.
Khuyến cáo theo dõi tương tự áp dụng cho phụ nữ mãn kinh sớm có nang mang đầy đủ đặc điểm của HOC.
Nang xuất huyết lớn hơn ở giai đoạn mãn kinh sớm và bất kỳ nang xuất huyết nào ở giai đoạn mãn kinh muộn cần được coi là có khả năng tân sinh và nên cân nhắc MRI hoặc đánh giá phẫu thuật.
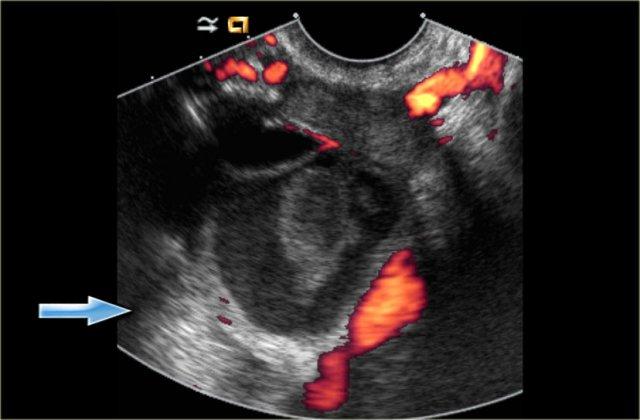
Nang xuất huyết với cục máu đông bắt chước hình ảnh u tân sinh. Lưu ý không có dòng chảy và tăng âm phía sau tốt (mũi tên)
Chẩn đoán phân biệt
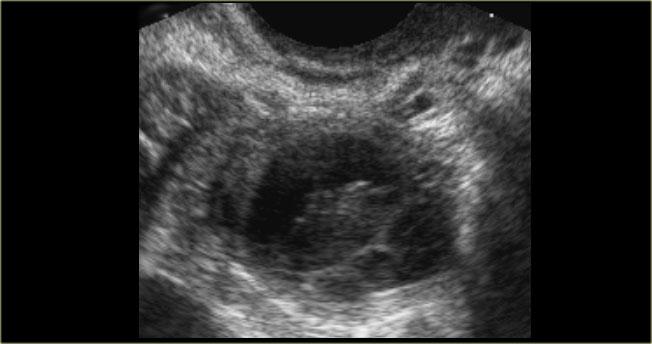
Khi nang xuất huyết biểu hiện với hồi âm mức độ thấp lan tỏa, hình ảnh của chúng có thể tương tự như lạc nội mạc tử cung dạng nang.
Trong giai đoạn cấp tính, nang xuất huyết có thể chứa đầy hồi âm mức độ thấp, mô phỏng khối đặc (5).
Cục máu đông trong nang xuất huyết đôi khi có thể bắt chước nốt đặc trong u tân sinh. Tuy nhiên, cục máu đông thường có bờ lõm do co rút, trong khi nốt thành thực sự có bờ lồi ra ngoài.
Trong cả hai trường hợp, sẽ không có dòng chảy nội tại trên siêu âm Doppler và có tăng âm phía sau tốt.
Nang xuất huyết thường tự thoái triển trong vòng 8 tuần.
Hình ảnh siêu âm cho thấy nhiều nang đơn giản và một nang phức tạp ở buồng trứng phải, với hồi âm mức độ thấp lan tỏa và không có dòng chảy trên siêu âm Doppler.
Lưu ý có tăng âm phía sau tốt, kể cả qua nang phức tạp (mũi tên xanh).
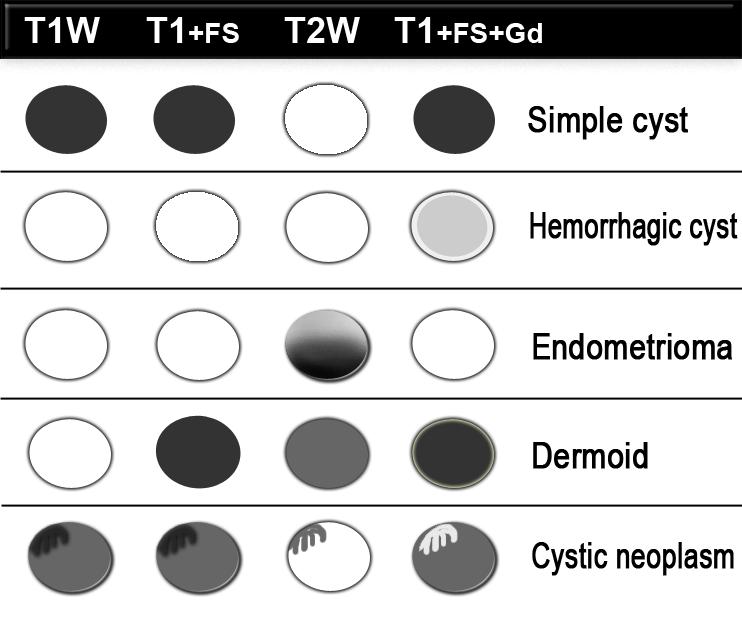
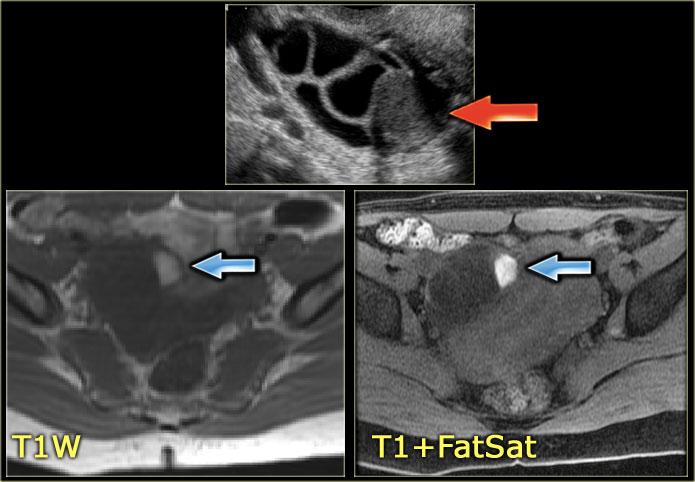
Trên chuỗi xung T1W có ức chế mỡ, tổn thương vẫn tăng tín hiệu, loại trừ tổn thương chứa mỡ.
Sau khi tiêm Gadolinium không có ngấm thuốc, xác nhận đây là tổn thương nang xuất huyết, nhiều khả năng nhất là nang buồng trứng xuất huyết, mặc dù chẩn đoán phân biệt có thể bao gồm lạc nội mạc tử cung dạng nang.
Lạc nội mạc tử cung dạng nang (Endometrioma)
Các dấu hiệu siêu âm cho phép chẩn đoán chắc chắn lạc nội mạc tử cung dạng nang bao gồm:
- Khối giảm âm đồng nhất
- Hồi âm mức độ thấp lan tỏa (hình ảnh kính mờ – ground-glass)
- Không có dòng chảy nội tại trên Doppler màu
- Không có nốt hoặc khối đặc có ngấm thuốc
- Trong 30% trường hợp có thể thấy các ổ tăng âm trong thành nang
Ở phụ nữ ở mọi lứa tuổi, các trường hợp nghi ngờ lạc nội mạc tử cung dạng nang cần được theo dõi ban đầu sau 6-12 tuần để loại trừ nang xuất huyết.
Cho đến khi được phẫu thuật cắt bỏ, lạc nội mạc tử cung dạng nang cần được theo dõi bằng siêu âm, ví dụ hàng năm.
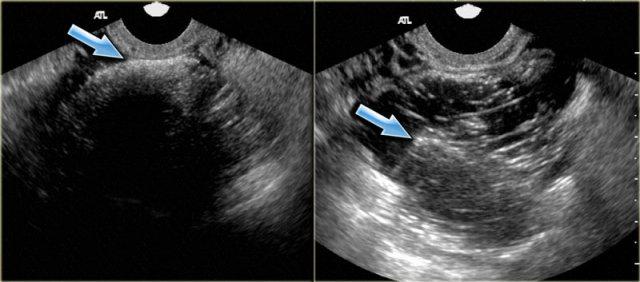
Hình ảnh siêu âm qua đường âm đạo này cho thấy một tổn thương dạng nang giảm âm lớn với hồi âm mức độ thấp lan tỏa và hai ổ tăng âm nhỏ.
Các ổ này được cho là lắng đọng cholesterol, nhưng cũng có thể là cục máu đông nhỏ hoặc mảnh vụn.
Điều quan trọng là phân biệt các ổ tăng âm này với nốt thành thực sự.
Phát hiện các ổ tăng âm này làm cho chẩn đoán lạc nội mạc tử cung dạng nang rất có khả năng.
U quái dạng nang trưởng thành
Các dấu hiệu siêu âm đặc trưng của u quái dạng nang trưởng thành bao gồm:
- Khối giảm âm với nốt tăng âm (nốt Rokitansky hoặc nút bì)
- Thường một ngăn (90%)
- Có thể chứa vôi hóa (30%)
- Có thể chứa các đường tăng âm do tóc nổi
- Có thể có mức mỡ-dịch, tức là mỡ nổi trên dịch
Hình ảnh siêu âm qua đường âm đạo của hai bệnh nhân cho thấy dấu hiệu ‘đỉnh tảng băng’ (tip-of-the-iceberg): bóng cản âm từ phần tăng âm của nang bì (mũi tên).
Khi bị nhầm lẫn với hơi ruột, tổn thương có thể bị bỏ sót.
Các nang khác – có khả năng tân sinh
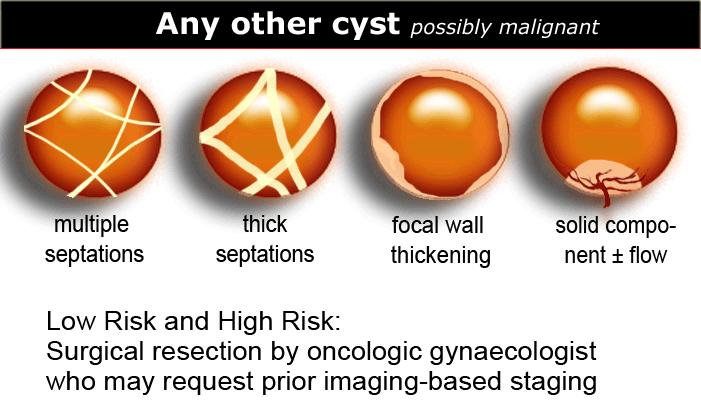
Tất cả các tổn thương dạng nang còn lại đều được coi là có khả năng tân sinh và do đó có khả năng ác tính.
Cần phẫu thuật cắt bỏ bởi bác sĩ phụ khoa ung bướu, người có thể yêu cầu phân giai đoạn dựa trên hình ảnh học trước đó.
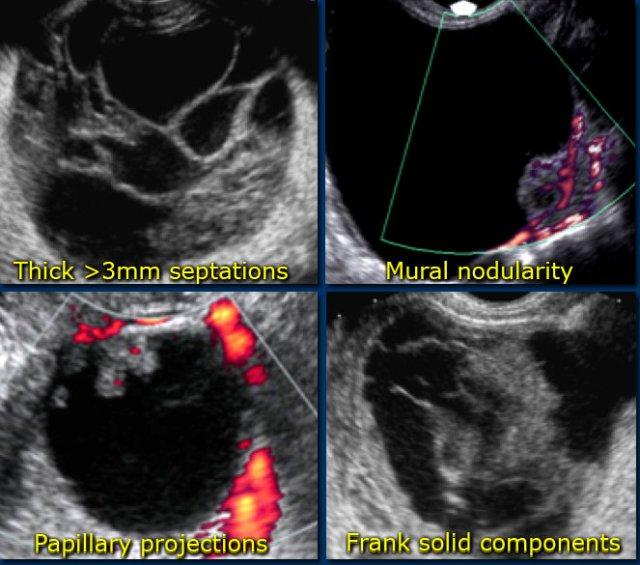
Các dấu hiệu gợi ý khả năng tân sinh:
- Kích thước lớn
Mặc dù các tổn thương lành tính có thể rất lớn, khả năng tổn thương là tân sinh tăng theo kích thước.
Ngoài ra, khả năng tổn thương tân sinh là ác tính cũng tăng theo kích thước tổn thương. - Vách ngăn có mạch máu
Sự hiện diện của vách ngăn gợi ý khả năng tân sinh. Khi vách ngăn có độ dày hơn 3mm và có mạch máu rõ – mặc dù không đặc hiệu – cả hai đặc điểm này đều làm tăng khả năng tổn thương tân sinh là ác tính. - Thành phần đặc có mạch máu
Các nốt có mạch máu, nhú nhô vào lòng nang, hoặc khối đặc thực sự đều làm tăng khả năng bản chất tân sinh. - Thành dày, không đều có mạch máu
Các tổn thương có thành mỏng thường lành tính hơn và các tổn thương có thành dNguy cơ thấp hay Nguy cơ cao
Sau khi đã xác định tổn thương buồng trứng dạng nang là nang đơn thuần có thể, nang xuất huyết, lạc nội mạc tử cung dạng nang (endometrioma), u quái trưởng thành dạng nang (mature cystic teratoma), hoặc chưa xác định được bản chất, bước tiếp theo là phân loại bệnh nhân vào nhóm nguy cơ thấp hoặc nguy cơ cao (xem bảng).
Quyết định cuối cùng về việc theo dõi, bỏ qua hay phẫu thuật cắt bỏ tổn thương buồng trứng dạng nang dựa trên:
- Hình thái học của tổn thương trên siêu âm, CT hoặc MRI
- Nhóm nguy cơ (thấp so với cao)
- Tổn thương có triệu chứng hay phát hiện tình cờ
- Các dấu hiệu kèm theo như cổ trướng, hạch bạch huyết to hoặc tổn thương cấy ghép phúc mạc
Tuy nhiên, đại đa số các tổn thương buồng trứng dạng nang là lành tính.
Mặc dù nguy cơ ác tính tăng theo tuổi, ngay cả ở phụ nữ sau mãn kinh, nguy cơ ác tính trong một nang buồng trứng đơn thuần vẫn còn thấp. Mặc dù các nang buồng trứng phức tạp ở phụ nữ sau mãn kinh cũng thường là lành tính, chúng vẫn cần được đánh giá thêm do khả năng ác tính.‘Lộ trình’ Chẩn đoán
Diễn tiến tự nhiên của các khối vùng chậu được phát hiện tình cờ với hình thái lành tính trên siêu âm vẫn chưa được biết rõ, do đó phương pháp xử trí tối ưu cũng chưa được xác định.
Lộ trình chẩn đoán này được xây dựng dựa trên Hướng dẫn Đồng thuận năm 2010 được công bố trong tài liệu (1) và (2), cùng với các kết quả nghiên cứu trong tài liệu (3) và (4).
Các ngưỡng kích thước và tần suất theo dõi được đề cập là những thực hành được chấp nhận rộng rãi, nhưng không phải là quy tắc cứng nhắc.
Hướng dẫn tại từng cơ sở có thể khác nhau tùy theo bối cảnh lâm sàng và thực hành của từng đơn vị.Nhiều tiêu chí hình ảnh được mô tả trong bài viết này áp dụng tương tự cho siêu âm, CT và MRI, mặc dù không phải mọi đặc điểm đều có thể phát hiện như nhau trên tất cả các phương thức chẩn đoán hình ảnh.
Các yếu tố nguy cơ
Tuổi tác là yếu tố nguy cơ quan trọng nhất đối với tất cả phụ nữ.
Các tổn thương ở phụ nữ tiền mãn kinh và hậu mãn kinh được xử trí theo các phác đồ khác nhau.
Một số yếu tố khác (xem bảng) có thể xếp bệnh nhân vào nhóm nguy cơ cao hơn.
Tương ứng, lộ trình chẩn đoán thể hiện hai hướng xử trí: một cho bệnh nhân nguy cơ thấp và một cho bệnh nhân nguy cơ cao.Giao thức MRI – các chuỗi xung và lý do lựa chọn
Giao thức MRI
Có nhiều giao thức ‘Khối vùng chậu/Buồng trứng’ khả dụng.Các thành phần cơ bản rất đơn giản và đồng nhất giữa các giao thức:
- Chuỗi xung T2W độ phân giải cao không kèm kỹ thuật xóa mỡ (fatsat), tối thiểu trên 2 mặt phẳng -> đánh giá giải phẫu
- Chuỗi xung T1W không kèm kỹ thuật xóa mỡ, hoặc ưu tiên chuỗi xung T1W pha đối nghịch (opposed-phase) -> phát hiện thành phần mỡ trong u quái (teratoma)
- Chuỗi xung T1W kèm kỹ thuật xóa mỡ -> chủ yếu để nhận diện các sản phẩm của máu và đối chiếu với hình ảnh T1W sau tiêm thuốc tương phản từ
- Chuỗi xung Proton-Density hoặc T1W trải rộng lên vùng bụng trên -> đánh giá tổn thương hạch bạch huyết. Một số cơ sở có thể bỏ qua chuỗi xung này và thay thế bằng CT phân giai đoạn hoặc PET/CT.
- Chuỗi xung T1W kèm kỹ thuật xóa mỡ sau tiêm Gadolinium -> đánh giá sự ngấm thuốc của các tổn thương đặc hoặc thành phần đặc trong tổn thương.
- Chuỗi xung khuếch tán (DWI) với giá trị b cao nhất từ 500–1000 s/mm² -> phát hiện (không phân giai đoạn) hạch bạch huyết và các ổ di căn phúc mạc.
Một giao thức rút gọn có thể chỉ bao gồm chuỗi xung 1, 2 và 3 (ví dụ: khi yêu cầu lâm sàng là ‘loại trừ khối buồng trứng’).
Nhiều bác sĩ chẩn đoán hình ảnh ưu tiên giao thức toàn diện hơn, bổ sung thêm chuỗi xung 4 và thường cả chuỗi xung 5.
Khi bối cảnh lâm sàng là phân loại đặc điểm hoặc phân giai đoạn một tổn thương buồng trứng đã biết, chuỗi xung 4 (hoặc CT) và 5 cần được thực hiện bắt buộc.Vai trò của MRI khuếch tán (DWI) vẫn đang được xác định, tuy nhiên DWI là công cụ hỗ trợ hữu ích trong việc phát hiện hạch bạch huyết, khối u và các ổ di căn phúc mạc.
Nhằm mục đích phát hiện tổn thương, hình ảnh DWI đôi khi được hợp nhất (chồng lên) với hình ảnh giải phẫu T2W.
DWI không có khả năng phân biệt hạch bạch huyết lành tính với hạch di căn.Các biến thể khác trong giao thức đều xuất phát từ những điều chỉnh trên nền tảng cơ bản này.
Ví dụ:-
Chuỗi xung T2W trên nhiều hơn 2 mặt phẳng, hoặc nghiêng góc vuông góc với cấu trúc giải phẫu cần khảo sát, thường hữu ích trong các bệnh lý cổ tử cung hoặc thân tử cung.
– - Điều chỉnh trường nhìn (FOV), với FOV lớn hơn để bao phủ toàn bộ vùng chậu và FOV nhỏ hơn tập trung vào tổn thương cần khảo sát.
- Hình ảnh sau tiêm thuốc tương phản từ trên 2 hoặc thậm chí 3 mặt phẳng.
- Chuỗi xung cine T2W mặt phẳng đứng dọc để ghi nhận các cơn co thành tử cung.
Chụp MRI là phương tiện bổ sung có giá trị cho siêu âm, vì cho phép nhận diện các sản phẩm của máu trong các khối xuất huyết — những khối này có thể bắt chước hình ảnh khối u đặc trên siêu âm.
Hình ảnh MRI chuỗi xung T1W kèm kỹ thuật xóa mỡ có thể phát hiện lượng nhỏ thành phần mỡ, từ đó cho phép chẩn đoán u quái trưởng thành (‘dermoid’).
Chụp MRI chuỗi xung T1W sau tiêm thuốc tương phản từ thể hiện các đặc điểm ác tính như các nốt thành ngấm thuốc và/hoặc các vùng đặc ngấm thuốc có hoặc không kèm hoại tử (3).Các hình ảnh MRI này cho thấy một tổn thương tăng tín hiệu trên chuỗi xung T1W.
Điều này gợi ý thành phần máu, protein nồng độ cao hoặc mỡ.
Trên hình ảnh kèm kỹ thuật xóa mỡ, tín hiệu bị triệt tiêu.
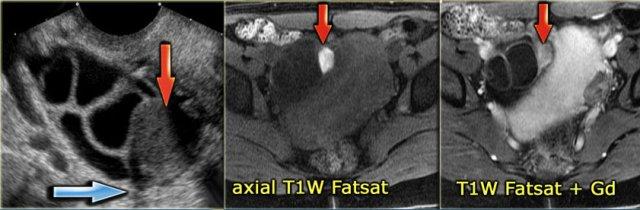
Điều này có nghĩa là chúng ta đang đối diện với một tổn thương chứa mỡ, tức là u quái dạng nang trưởng thành.Hình ảnh siêu âm cho thấy một tổn thương tăng âm.
Tổn thương tương ứng có tín hiệu cao trên hình ảnh MRI chuỗi xung T1W.
Điều này gợi ý thành phần máu, protein nồng độ cao hoặc mỡ.
Trên hình ảnh kèm kỹ thuật xóa mỡ, tín hiệu không bị triệt tiêu.
Điều này có nghĩa là chúng ta đang đối diện với một tổn thương chứa máu, nhiều khả năng là nang xuất huyết.