LI-RADS
Ngày xuất bản
Hệ thống Báo cáo và Dữ liệu Hình ảnh Gan (LI-RADS) là một hệ thống phân loại các tổn thương gan, được áp dụng cho bệnh nhân xơ gan và viêm gan B mạn tính (HBV) chưa có xơ gan, do những bệnh nhân này có nguy cơ gia tăng mắc ung thư biểu mô tế bào gan (HCC).
Phân loại LI-RADS phản ánh xác suất mắc HCC và được xây dựng dựa trên các đặc điểm điển hình trên CT và MRI của HCC.
LI-RADS không được áp dụng cho bệnh nhân dưới 18 tuổi hoặc bệnh nhân xơ gan do xơ hóa gan bẩm sinh hay do các rối loạn mạch máu, vì những bệnh nhân này có nguy cơ phát triển HCC thấp hơn.
Nhấn ctrl+ để phóng to hình ảnh và văn bản trên PC hoặc ⌘+ trên Mac.
Có thể phóng to từng hình ảnh riêng lẻ bằng cách nhấp vào ảnh đó.
Giới thiệu
Các đặc điểm hình ảnh chính của LI-RADS
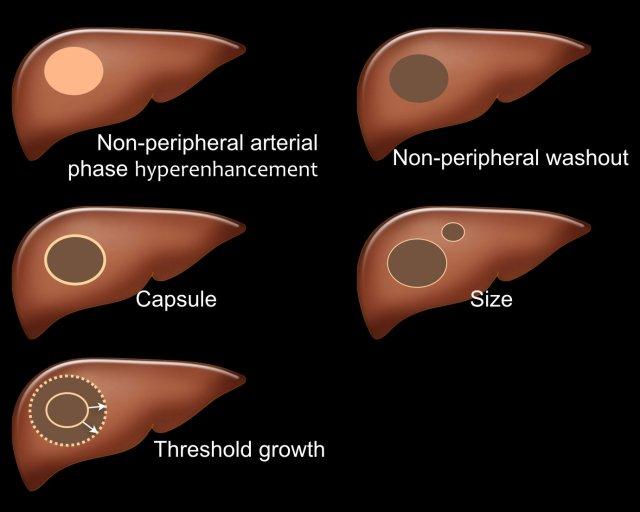
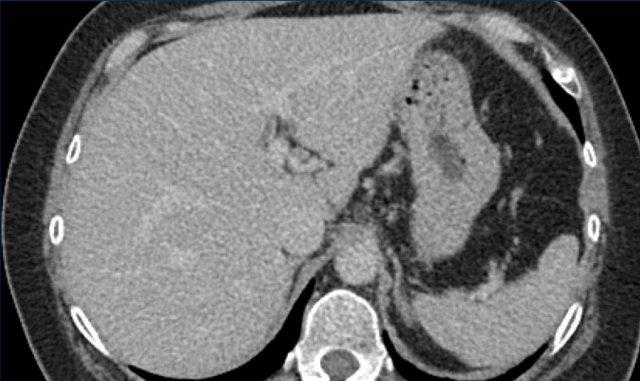
Có năm đặc điểm hình ảnh chính thường gặp trong ung thư biểu mô tế bào gan (HCC) ở bệnh nhân xơ gan và nhiễm virus viêm gan B mạn tính (hình).
- Ngấm thuốc mạnh thì động mạch (APHE)
APHE là tình trạng ngấm thuốc mạnh thì động mạch không dạng viền của một tổn thương, với mức độ ngấm thuốc cao hơn so với nhu mô gan xung quanh. Ngấm thuốc dạng viền không phải là đặc điểm của HCC. - Thải thuốc không ngoại vi
Giảm tỷ trọng hoặc tín hiệu từ thì sớm đến thì muộn hơn, dẫn đến giảm ngấm thuốc ở thì tĩnh mạch cửa hoặc thì muộn. - Vỏ bao
Đường viền nhẵn, đồng đều bao quanh toàn bộ hoặc phần lớn tổn thương. - Kích thước
Tổn thương có kích thước lớn có khả năng là HCC cao hơn so với tổn thương nhỏ. - Tăng trưởng vượt ngưỡng
Tăng trưởng vượt ngưỡng là sự gia tăng kích thước từ 50% trở lên trong vòng 6 tháng trong quá trình theo dõi bằng hình ảnh.
L4*/L5: vỏ bao ngấm thuốc tương ứng L4. Thải thuốc không ngoại vi hoặc tăng trưởng vượt ngưỡng tương ứng L5.
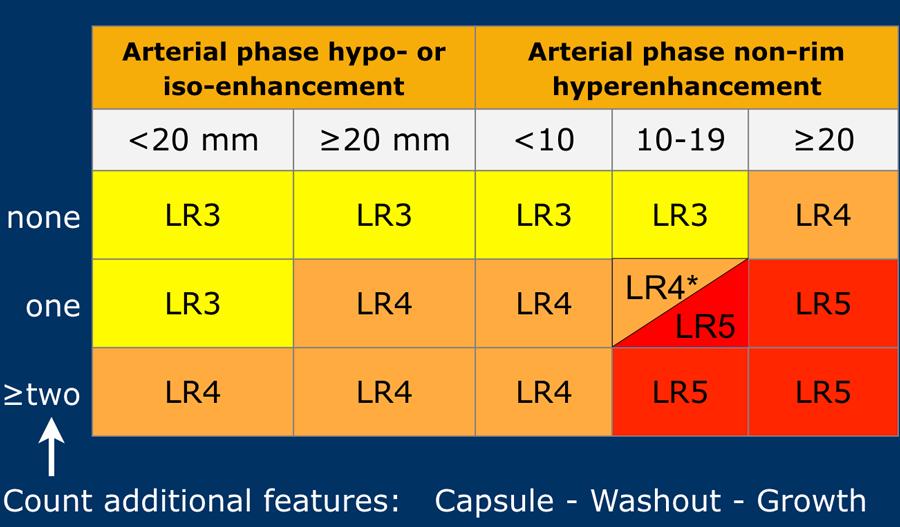
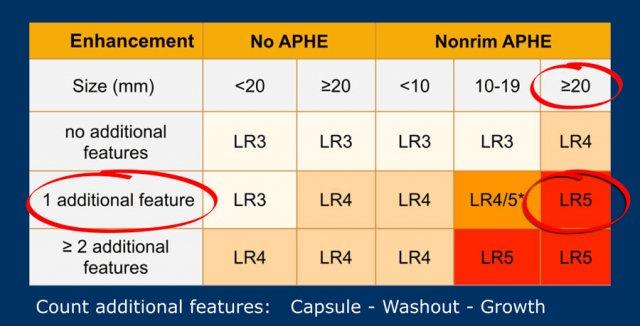
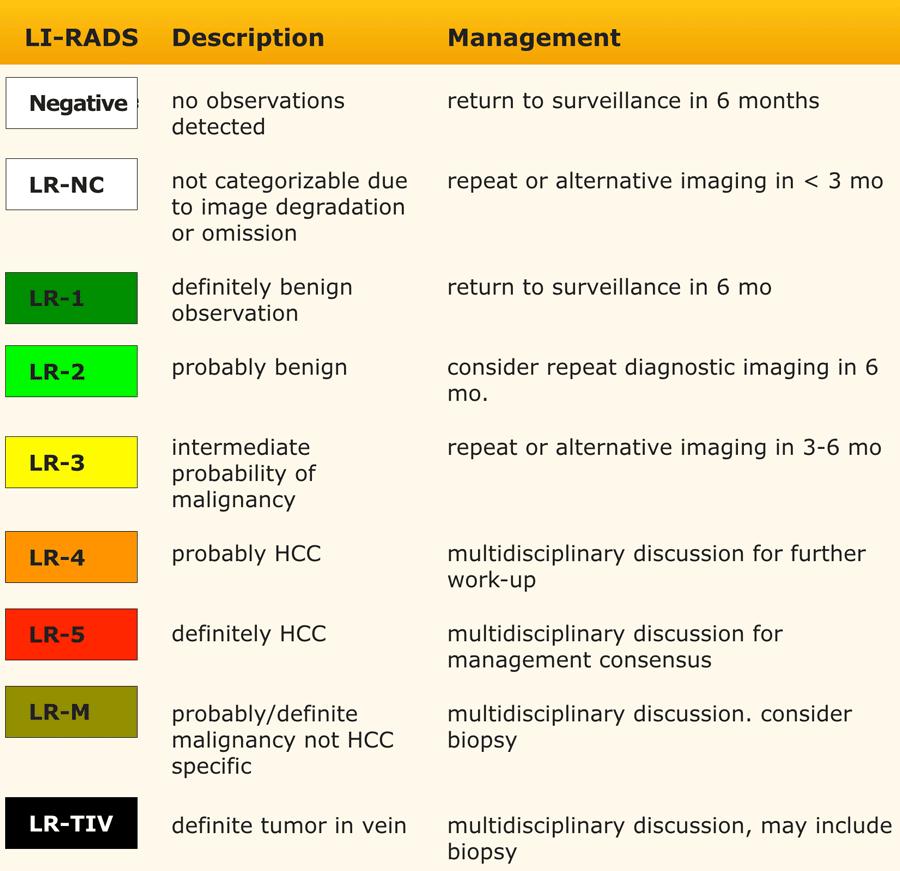
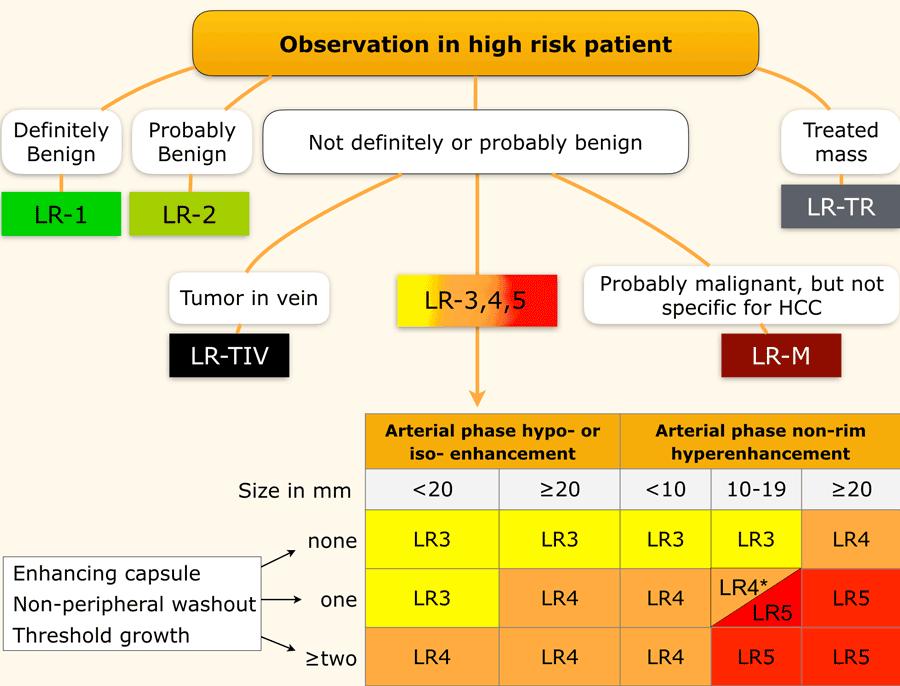
Các phân loại LI-RADS
Bảng này là tổng quan về tất cả các phân loại LI-RADS.
Thuật ngữ “quan sát” (observation) được sử dụng khi chưa xác định được liệu một bất thường là tổn thương thực sự hay giả tổn thương.
Các phân loại LI-RADS phản ánh xác suất một quan sát là HCC, dao động từ LR-1 (chắc chắn lành tính) đến LR-5 (chắc chắn là HCC).
Áp dụng LI-RADS theo các bước sau:
- Trước tiên, xác định xem có ngấm thuốc hay không.
- Sau đó, đánh giá kiểu ngấm thuốc.
Ngấm thuốc mạnh không dạng viền có mức độ nghi ngờ cao hơn so với giảm ngấm thuốc hoặc đồng ngấm thuốc. - Tiếp theo, đánh giá kích thước tổn thương.
- Cuối cùng, tìm kiếm các đặc điểm điển hình bổ sung của HCC như vỏ bao ngấm thuốc, thải thuốc không ngoại vi và sự tăng trưởng của tổn thương.
Các phân loại bổ sung bao gồm:
- LR-TIV – u xâm lấn tĩnh mạch.
- LR-M – ác tính nhưng không phải HCC.
- LR-TR – HCC đã điều trị.
- LR-NC – không thể phân loại, áp dụng cho các tổn thương mà chất lượng kỹ thuật hình ảnh không cho phép đánh giá các đặc điểm chính.
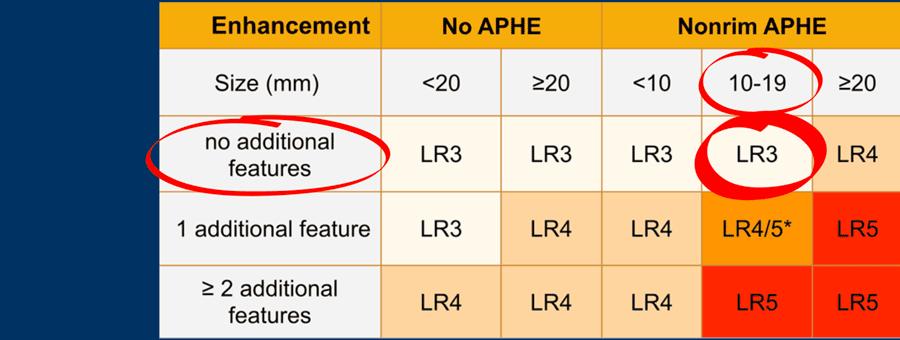
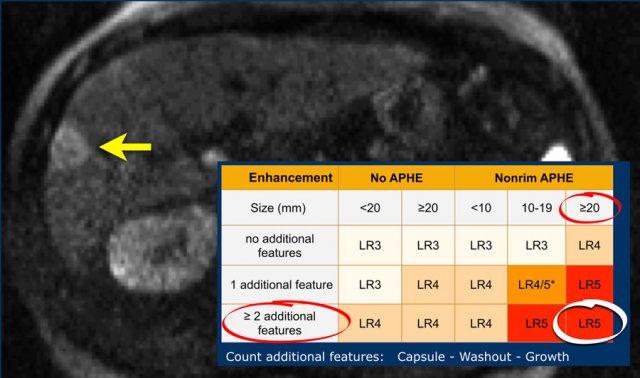
Phần quan trọng nhất của bảng là khi chúng ta phải quyết định xếp một tổn thương vào phân loại LR-3 (xác suất trung gian), LR-4 (nhiều khả năng là HCC) hay LR-5 (chắc chắn là HCC).
Như đã đề cập ở trên, trước tiên hãy xác định xem có ngấm thuốc hay không và liệu đó có phải là APHE không dạng viền hay không.
Sau đó đánh giá kích thước của quan sát và cuối cùng đếm số lượng các đặc điểm chính bổ sung.
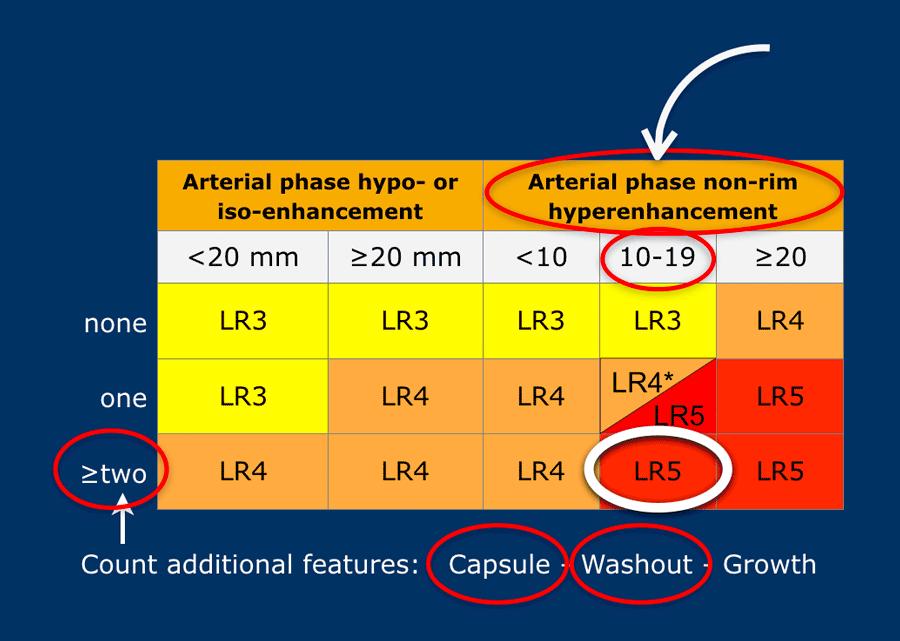
Giả sử bạn phát hiện một tổn thương ở bệnh nhân xơ gan.
Tổn thương có ngấm thuốc mạnh không dạng viền thì động mạch và kích thước 15mm.
Có vỏ bao và thải thuốc ở thì muộn hơn.
Điều này có nghĩa là có 2 đặc điểm bổ sung.
Kết quả sẽ xếp vào phân loại LI-RADS 5.
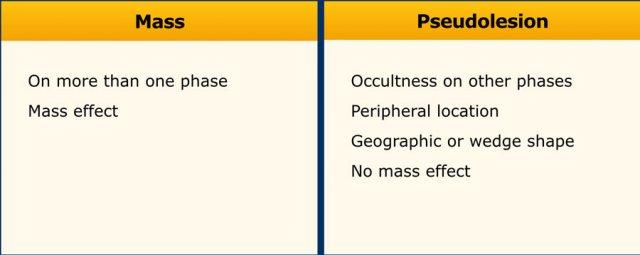
Khối thực sự và Giả tổn thương
LI-RADS sử dụng thuật ngữ ‘quan sát‘ (observations) để mô tả các bất thường khu trú khác biệt so với nhu mô gan nền.
Thuật ngữ ‘tổn thương’ hoặc ‘nốt’ không được khuyến khích sử dụng vì một số bất thường này không phải là tổn thương thực sự mà là kết quả của rối loạn tưới máu, giả khối phì đại hoặc xảo ảnh.
Khi nào sử dụng LI-RADS
LI-RADS chỉ được áp dụng cho bệnh nhân xơ gan và nhiễm virus viêm gan B mạn tính.
LI-RADS không nên được sử dụng cho bệnh nhân xơ gan do rối loạn mạch máu (xem bảng).
Ở những bệnh nhân này, sự hình thành các nốt tăng sản lành tính có thể có hình ảnh tương tự HCC và dẫn đến chẩn đoán dương tính giả.
Đặc điểm chính
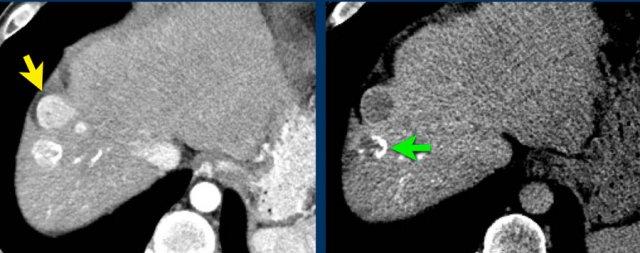
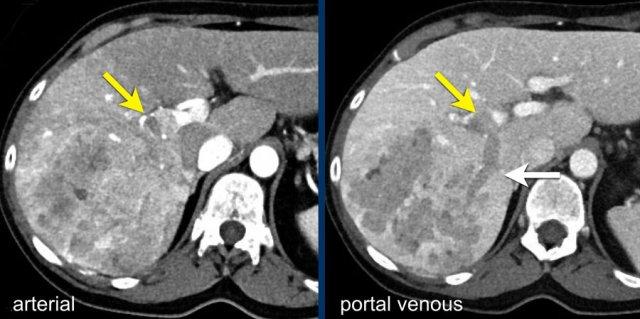
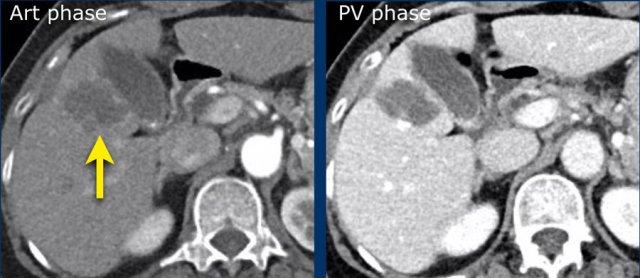
Tăng ngấm thuốc thì động mạch không dạng viền (APHE)
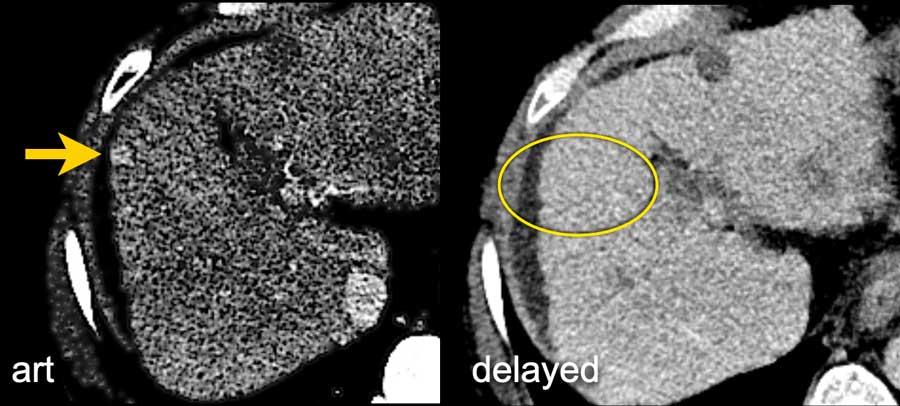
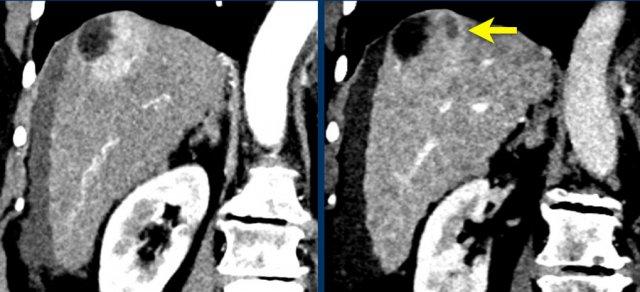
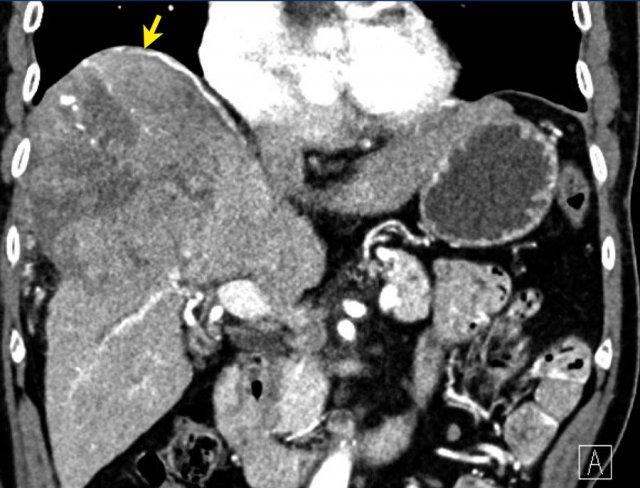
Đây là hình ảnh thì động mạch muộn của một bệnh nhân xơ gan.
Ghi nhận một tổn thương có tăng ngấm thuốc không dạng viền (mũi tên vàng).
Ở thì muộn, tổn thương có hiện tượng washout.
Đây là những đặc điểm điển hình của HCC.
Tổn thương còn lại (mũi tên xanh lá) là tổn thương đã được điều trị, sẽ được thảo luận ở phần sau.
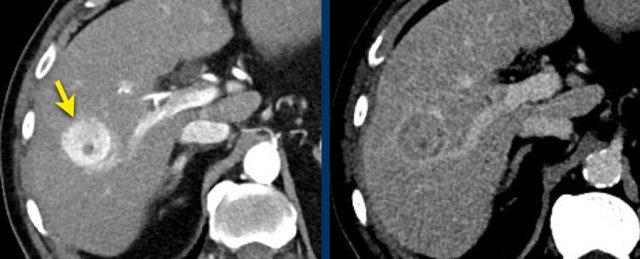
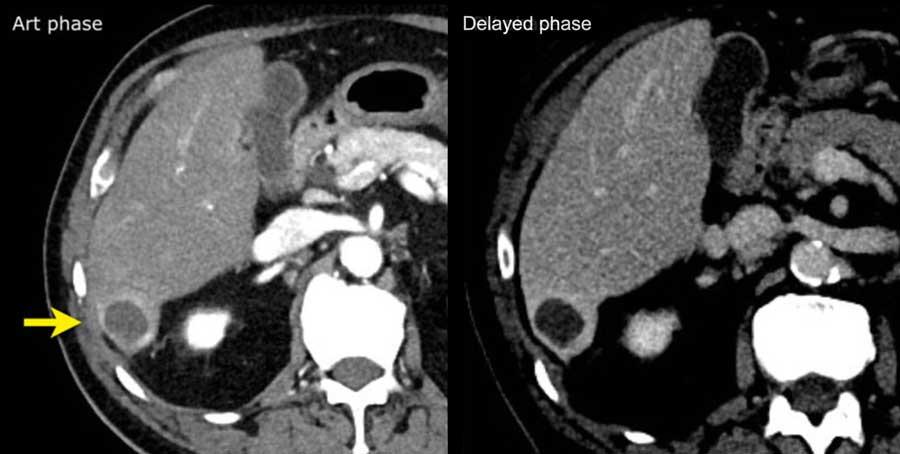
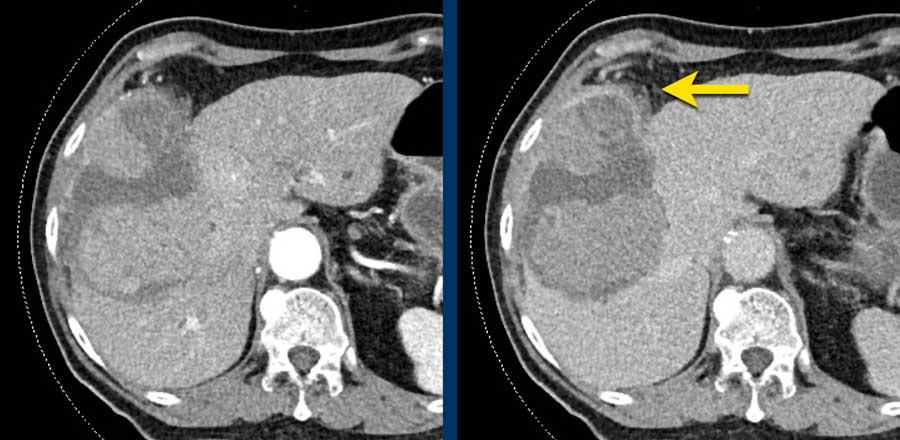
Washout – Vỏ bao
Đây là một bệnh nhân khác với tổn thương có ngấm thuốc và hiện tượng washout.
Lưu ý vỏ bao ngấm thuốc trên thì muộn.
Vỏ bao là một trong những đặc điểm chính của HCC và có thể hoàn toàn hoặc một phần.
Vỏ bao cần được tính vào trong phép đo kích thước của tổn thương.
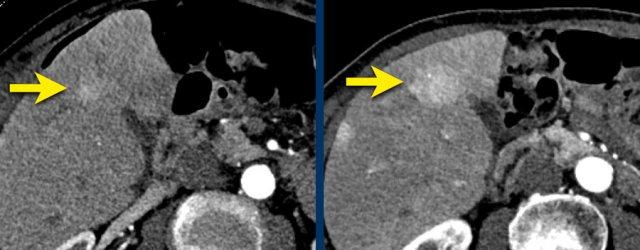
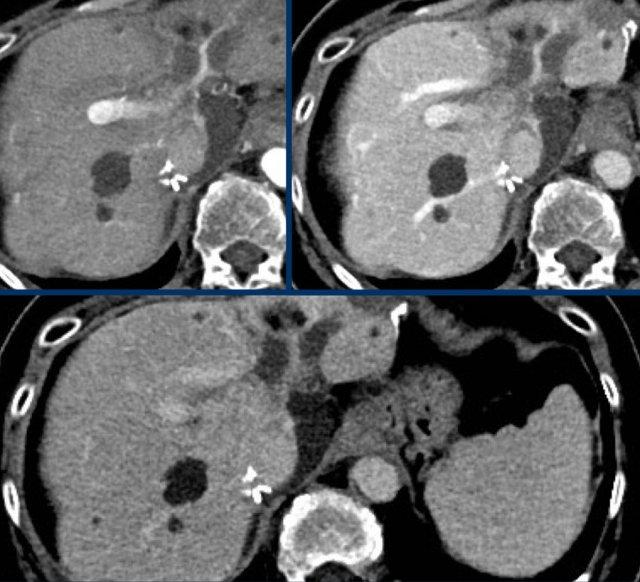
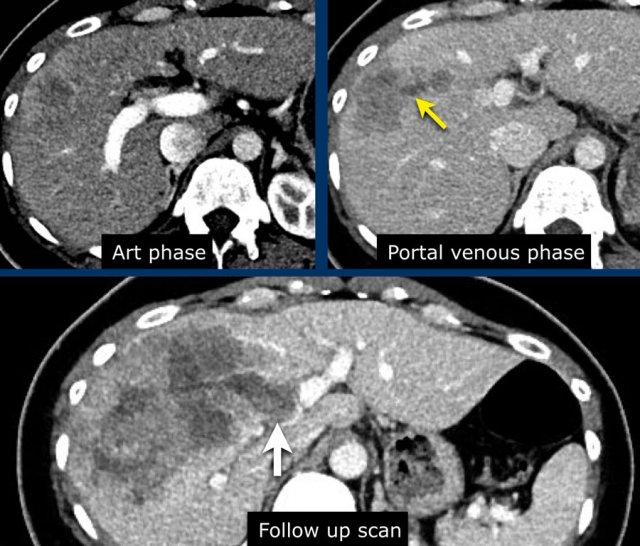
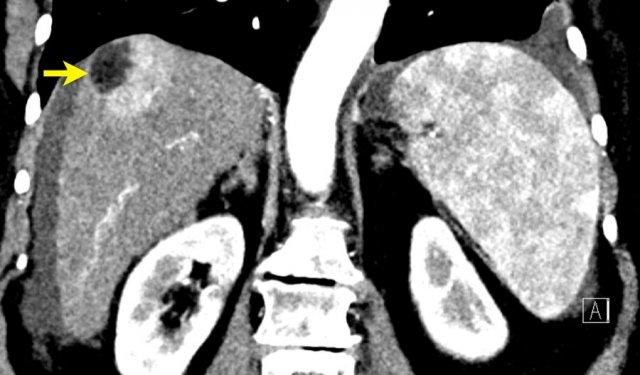
TRÁI: Tổn thương tăng ngấm thuốc phát hiện tại phân thùy 5. PHẢI: Theo dõi sau 3 tháng cho thấy tổn thương tăng kích thước.
Kích thước – Tăng trưởng vượt ngưỡng
Kích thước cũng là yếu tố quyết định tổn thương được xếp vào phân loại nào.
Tổn thương càng lớn, khả năng là HCC càng cao.
Tổn thương cần được đo trong thì, chuỗi xung hoặc mặt phẳng mà bờ tổn thương hiện rõ nhất.
Nên tránh đo kích thước trên thì động mạch và chuỗi xung DWI vì kích thước có thể bị ước tính quá mức do hiện tượng tổng hợp ngấm thuốc quanh tổn thương và biến dạng giải phẫu tương ứng.
Tăng trưởng vượt ngưỡng cũng là một dấu hiệu quan trọng.
Được định nghĩa là tăng kích thước hơn 50% trong vòng dưới 6 tháng.
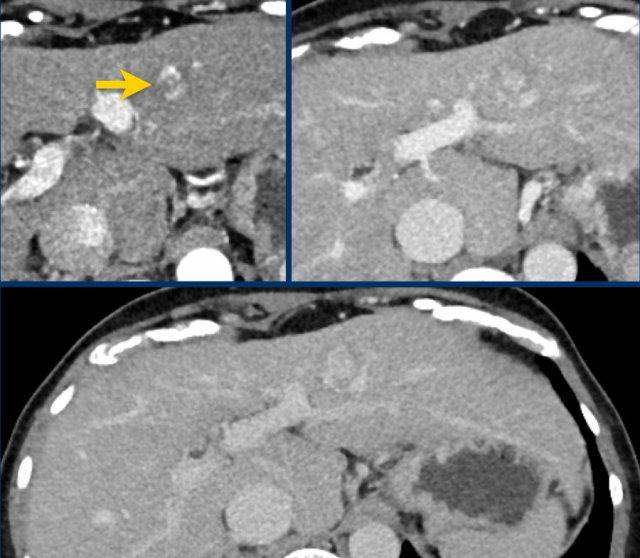
Các hình ảnh cho thấy một tổn thương tại phân thùy 5 của gan có biểu hiện tăng ngấm thuốc thì động mạch.
Tổn thương đã tăng kích thước từ 8 mm lên 21 mm trong 3 tháng, đáp ứng tiêu chí tăng trưởng vượt ngưỡng.
Các phân loại LI-RADS
LI-RADS 1 – Chắc chắn lành tính
Các tổn thương trong phân loại này chắc chắn là lành tính.
Ví dụ về các tổn thương LR-1 là những tổn thương xác định:
- Nang
- U máu (Hemangioma)
- Rối loạn tưới máu (ví dụ: thông động-tĩnh mạch cửa)
- Lắng đọng/bảo tồn mỡ trong gan
- Giả khối phì đại (Hypertrophic pseudomass)
- Xơ hóa hợp lưu hoặc sẹo khu trú
Các hình ảnh cho thấy các tổn thương không ngấm thuốc ở cả thì động mạch muộn, thì tĩnh mạch cửa và thì muộn.
LI-RADS 2 – Có thể lành tính
Các tổn thương LR-2 có khả năng là lành tính.
Trong tổng số các tổn thương LR-2, khoảng 16% là HCC và 18% là ác tính.
Ví dụ về các tổn thương LR-2 là những tổn thương có thể:
- Nang
- U máu (Hemangioma)
- Rối loạn tưới máu (ví dụ: thông động-tĩnh mạch cửa)
- Lắng đọng/bảo tồn mỡ trong gan
- Giả khối phì đại (Hypertrophic pseudomass)
- Xơ hóa hợp lưu hoặc sẹo khu trú
Các nốt rõ ràng < 20 mm không có đặc điểm ác tính (xem phần đặc điểm phụ trợ ác tính) có thể được phân loại là LR-2.
Ví dụ bao gồm các nốt tăng tín hiệu trên T1W, giảm tín hiệu trên T2W, nốt chứa sắt (siderotic) hoặc tăng tín hiệu trên thì gan mật (hepatobiliary phase).
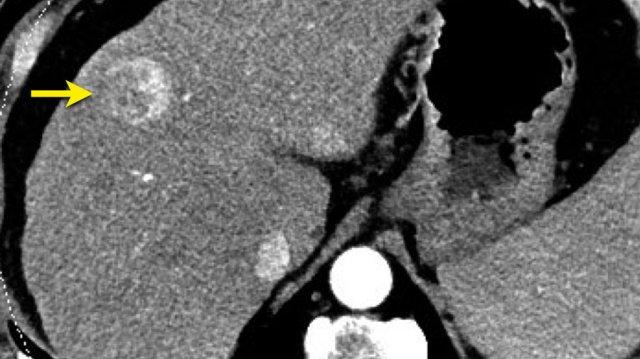
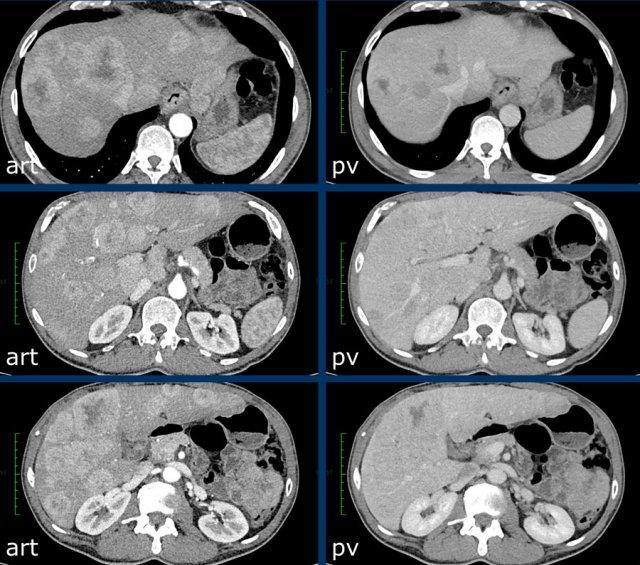
Các hình ảnh CT cho thấy một tổn thương có kiểu ngấm thuốc theo huyết pool, đặc trưng cho u máu.
Tiếp tục xem hình ảnh MRI của bệnh nhân này.
Hình ảnh MRI của cùng bệnh nhân.
Kiểu ngấm thuốc của tổn thương này theo kiểu ngấm thuốc của huyết pool.
LI-RADS 3 – Xác suất trung gian
Các tổn thương LR-3 có thể dao động từ tổn thương lành tính đến nốt loạn sản (dysplastic nodule) cho đến HCC.
Nhiều tổn thương LR-3 là giả tổn thương mạch máu.
Trong tổng số các tổn thương LR-3, khoảng 37% là HCC và 39% là ác tính (1).
Các tổn thương được xếp vào phân loại LI-RADS 3 bao gồm:
- Các nốt có đặc điểm của tăng sản nốt khu trú (FNH) hoặc u tuyến gan (hepatic adenoma).
- Các nốt < 20mm không có đặc điểm chính nhưng có một hoặc nhiều đặc điểm phụ trợ của ác tính như mỡ trong tổn thương, tăng tín hiệu T2W, hạn chế khuếch tán và giảm tín hiệu trên thì gan mật.
- Các nốt trên 20mm và không có đặc điểm chính hoặc phụ trợ.
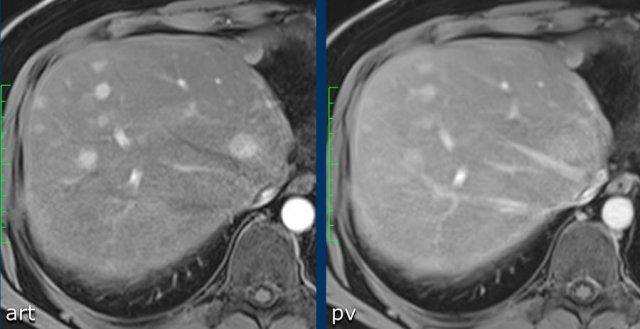
Hãy phân tích các hình ảnh MRI. Bạn nhận thấy những gì?
Bạn sẽ cho điểm LI-RADS như thế nào?
Các phát hiện bao gồm:
- Hình ảnh sau tiêm thuốc tương phản cho thấy tổn thương có tăng ngấm thuốc không ngoại vi.
- Tổn thương < 2cm
- Không có đặc điểm bổ sung.
Tổn thương được phân loại là LI-RADS 3.
LI-RADS 3
Đây là một tổn thương tăng ngấm thuốc nhỏ khác không có bất kỳ đặc điểm bổ sung nào như thải thuốc (washout), vỏ bao (capsule) hoặc tăng trưởng vượt ngưỡng (threshold growth).
Tổn thương này cũng được phân loại là LI-RADS 3.
LI-RADS 3
Hình ảnh thì động mạch, thì tĩnh mạch cửa và thì muộn của một tổn thương LIRADS 3.
Tại phân thùy 5 có một tổn thương dưới bao gan với ngấm thuốc động mạch mạnh mà không có thải thuốc ở thì tĩnh mạch cửa hoặc thì muộn.
LI-RADS 4 – Có thể là HCC
Trong tổng số các tổn thương LR-4, khoảng 74% là HCC và 81% là ác tính (1).
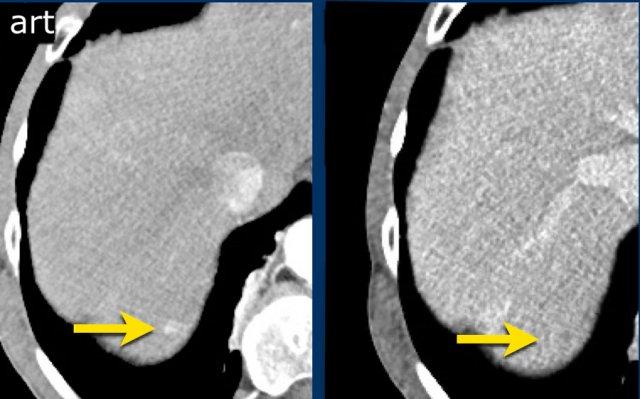
Việc phân loại một tổn thương là LR-4 phụ thuộc vào kích thước tổn thương, sự hiện diện của APHE và số lượng đặc điểm chính bổ sung (xem bảng LIRADS).
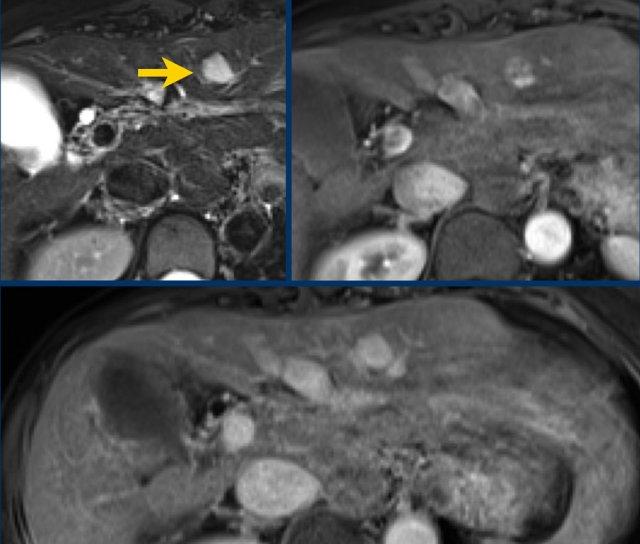
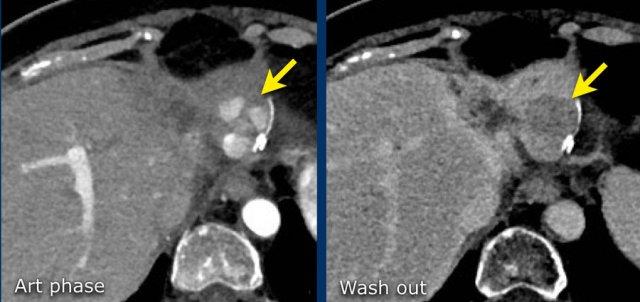
Đây là một tổn thương rất nhỏ, kích thước dưới 10 mm, với tăng ngấm thuốc động mạch không dạng viền (nonrim APHE) và một đặc điểm bổ sung, tức là LI-RADS 4.
LI-RADS 5 – Chắc chắn là HCC
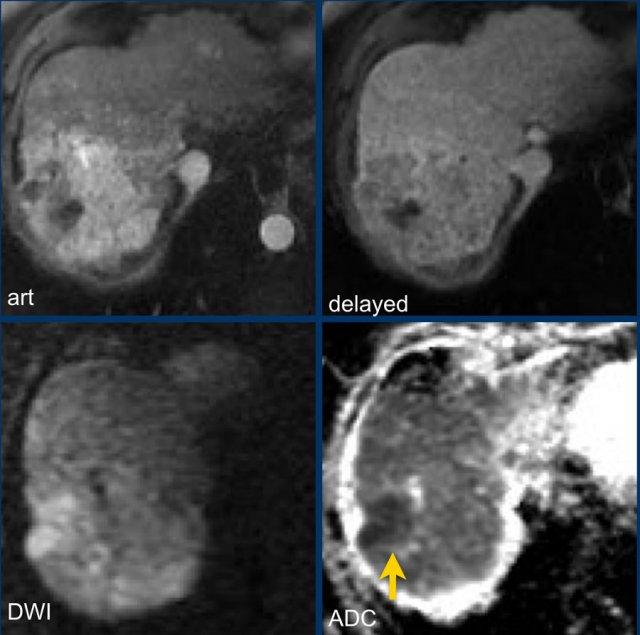
Hãy phân tích các hình ảnh MRI.
Đâu là các phát hiện chính và đâu là các phát hiện bổ sung?
Bạn sẽ cho điểm LI-RADS như thế nào?
Đặc điểm chính – làm cho đây là tổn thương LR-5:
- Tổn thương > 20mm
- APHE không dạng viền (non-rim APHE)
- Thải thuốc (washout)
Đặc điểm phụ trợ – sẽ được thảo luận sau:
- Hạn chế khuếch tán (mũi tên).
- Cấu trúc khảm (mosaic architecture) – thấy trên thì muộn.
Dưới đây là các phát hiện đã được điền vào bảng:
- Tổn thương > 20mm
- APHE không dạng viền (non-rim APHE)
- Thải thuốc (washout)
Đây là tổn thương LR-5.
Trong tổng số các tổn thương LR-5, 95% là HCC và 98% là ác tính.
Ở bệnh nhân có ác tính ngoài gan đồng thời, giá trị tiên đoán dương của LR-5 đối với HCC giảm xuống, đặc biệt khi khối u nguyên phát có tăng sinh mạch máu.
Khi còn nghi ngờ, việc phân loại tổn thương là LR-M có thể phù hợp hơn trong nhóm bệnh nhân này.
LR-5
Các hình ảnh cho thấy một tổn thương ngấm thuốc động mạch có thải thuốc ở phân thùy VI, nghi ngờ HCC: LR-5.
Lưu ý rằng sự ngấm thuốc động mạch mờ nhạt do bệnh nhân được chụp ở thì động mạch sớm thay vì thì động mạch muộn – thì mà HCC đạt đỉnh ngấm thuốc.
Do đó, các tổn thương nhỏ bổ sung có thể dễ dàng bị bỏ sót.
LR-TIV – Khối u trong tĩnh mạch
Phân loại LR-TIV nên được áp dụng khi có mô mềm rõ ràng trong lòng tĩnh mạch, bất kể có hay không có khối u kèm theo.
Hầu như luôn luôn, sự xâm lấn tĩnh mạch bởi khối u có liên quan đến HCC.
LR-TIV là chống chỉ định ghép gan.
Các ác tính khác ngoài HCC cũng có thể xâm lấn hệ thống tĩnh mạch cửa.
Các dấu hiệu bổ sung gợi ý khả năng xâm lấn tĩnh mạch bởi khối u bao gồm:
- Sự hiện diện của tĩnh mạch tắc nghẽn với bờ không rõ ràng
- Hạn chế khuếch tán
- Giãn rộng lòng tĩnh mạch
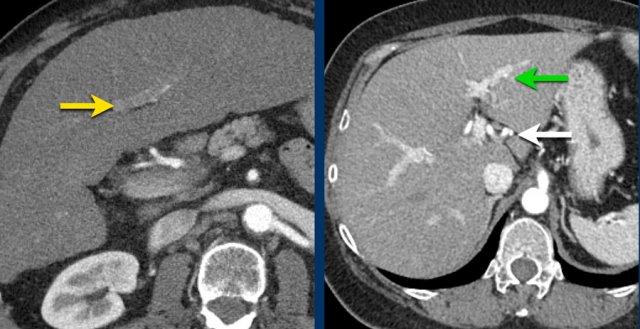
Các hình ảnh cho thấy một tổn thương ngấm thuốc động mạch dạng viền nhẹ ở phân thùy V có thải thuốc.
Có thể thấy một vùng giảm ngấm thuốc dạng tuyến tính kéo dài từ khối u, gợi ý khối u trong tĩnh mạch (mũi tên vàng).
Vì chúng ta không hoàn toàn chắc chắn đây là huyết khối do khối u, nên không thể phân loại trường hợp này là LR-TIV.
Một CT theo dõi được thực hiện, cho thấy tiến triển nặng của khối u cũng như xâm lấn mạch máu vào nhánh tĩnh mạch cửa phải trước (mũi tên trắng).
Lúc này chúng ta có thể xác định chắc chắn sự xâm lấn khối u vào tĩnh mạch cửa.
LR-M – Ác tính
Phân loại LR-M nên được áp dụng cho các tổn thương có hình ảnh ác tính nhưng không có đặc điểm điển hình của HCC.
Các tổn thương ác tính không phải HCC biểu hiện theo một trong các dạng sau:
- Hình ảnh dạng bia (targetoid): ngấm thuốc động mạch dạng viền (rim-like APHE), thải thuốc ngoại vi và ngấm thuốc trung tâm thì muộn.
- Không dạng bia với kiểu phát triển xâm lấn.
- Hạn chế khuếch tán rõ rệt hoặc hoại tử.
Phân loại tổn thương là LR-M không có nghĩa là loại trừ chẩn đoán HCC.
Trong tổng số các tổn thương LR-M, 2/3 là ác tính không phải HCC như ung thư đường mật trong gan (CCA) hoặc HCC-CCA hỗn hợp, và khoảng 5% là lành tính.
Tỷ lệ nhỏ các tổn thương lành tính có hình ảnh ác tính này thường là u máu xơ hóa (sclerosing hemangioma) hoặc áp xe.
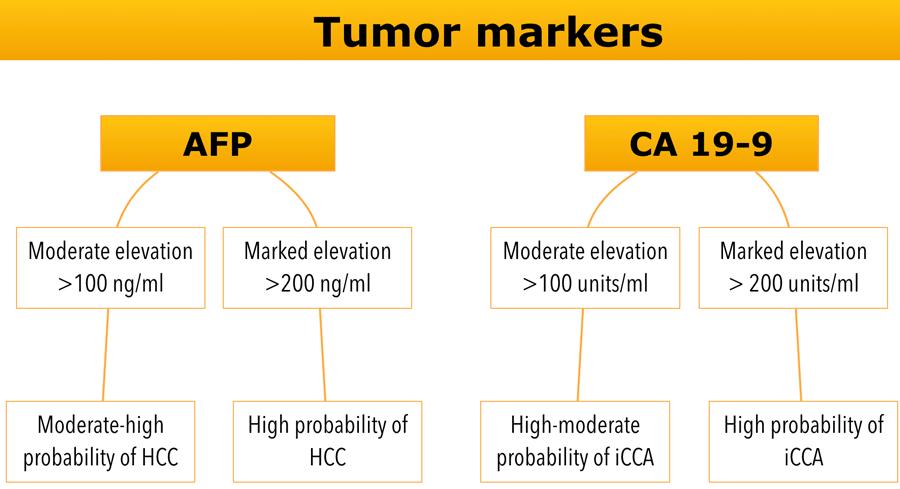
Dấu ấn khối u
Đánh giá các dấu ấn sinh học khối u lưu hành như AFP và CA
Đặc điểm bổ trợ
Các đặc điểm bổ trợ là những dấu hiệu hữu ích giúp cải thiện khả năng phát hiện tổn thương, tăng độ tin cậy trong việc ưu tiên chẩn đoán HCC so với ác tính không phải HCC hoặc lành tính, hoặc có thể dẫn đến điều chỉnh phân loại.
Các đặc điểm này không bắt buộc và có thể được sử dụng theo quyết định của bác sĩ chẩn đoán hình ảnh.
Trong trường hợp điều chỉnh phân loại, các tổn thương chỉ có thể được nâng hoặc hạ một bậc.
Tuy nhiên, không được phép nâng từ LR-4 lên LR-5, vì các đặc điểm bổ trợ này không có đủ độ đặc hiệu cho HCC để cho phép nâng lên LR-5.
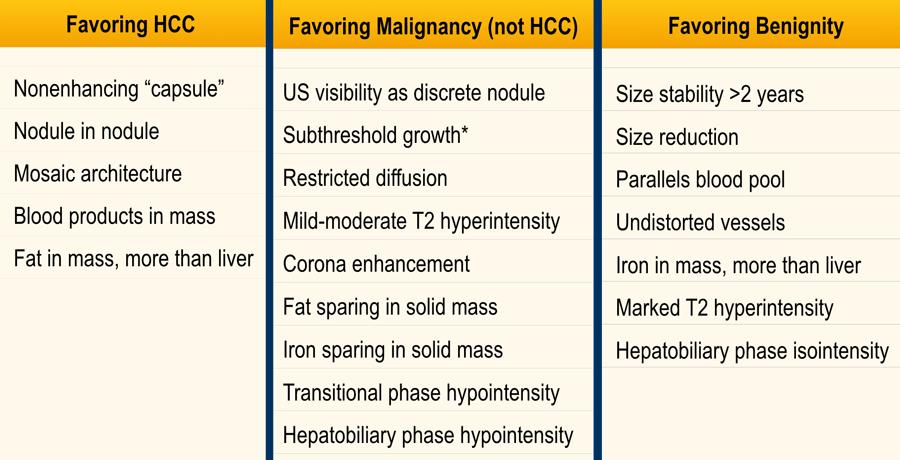
Các đặc điểm ủng hộ chẩn đoán HCC
Vỏ bao không ngấm thuốc là đặc điểm của một vỏ bao bao quanh tổn thương không biểu hiện dưới dạng viền ngấm thuốc.
Nốt trong nốt là một nốt nằm bên trong một nốt lớn hơn với các đặc điểm hình ảnh khác nhau.
Cấu trúc khảm là các khoang hoặc nốt phân bố ngẫu nhiên bên trong một tổn thương, thường có các đặc điểm hình ảnh khác nhau.
Sản phẩm máu trong khối là xuất huyết trong hoặc quanh tổn thương khi không có tiền sử sinh thiết hoặc chấn thương.
Mô mỡ trong khối là lượng mỡ vượt trội trong toàn bộ hoặc một phần của khối, nhiều hơn so với nhu mô gan lân cận. Có thể là mỡ ngoại bào đại thể hoặc mỡ nội bào.
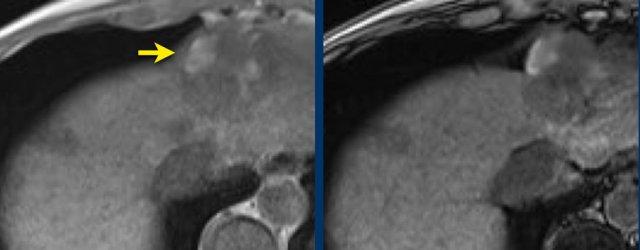
Nốt trong nốt
Các hình ảnh cho thấy một tổn thương chứa mỡ với tăng ngấm thuốc thì động mạch.
Bên trong tổn thương này có một nốt (mũi tên) với dấu hiệu thải thuốc và vỏ bao.
Tổn thương được phân loại là LR-5.
Cấu trúc khảm
Hình ảnh cho thấy một tổn thương tăng ngấm thuốc ở thì động mạch muộn trên bệnh nhân xơ gan.
Lưu ý cấu trúc khảm đặc trưng.
Sản phẩm máu trong khối
Hãy phân tích các hình ảnh MRI.
Các dấu hiệu hình ảnh là gì?
Các dấu hiệu ghi nhận được là tăng tín hiệu trong một khối ở phân thùy II, xuất hiện cả trên hình ảnh đồng pha lẫn ngược pha (mũi tên).
Đây là biểu hiện của xuất huyết trong khối và khi không có tiền sử sinh thiết hoặc chấn thương, đây là một đặc điểm ủng hộ chẩn đoán HCC.
Mô mỡ trong khối
Lượng mỡ vượt trội trong toàn bộ hoặc một phần của khối là một đặc điểm bổ trợ ủng hộ chẩn đoán HCC.
Hình ảnh tương tự đã được trình bày trước đó.
Các dấu hiệu hình ảnh là gì?
Các dấu hiệu ghi nhận được:
- Xơ gan: bờ gan không đều, lách to và cổ trướng.
- Tổn thương ngấm thuốc không dạng viền và có mỡ đại thể ở phân thùy VII của gan (-50 HU, mũi tên vàng).
Tổn thương được phân loại là LI-RADS 5.
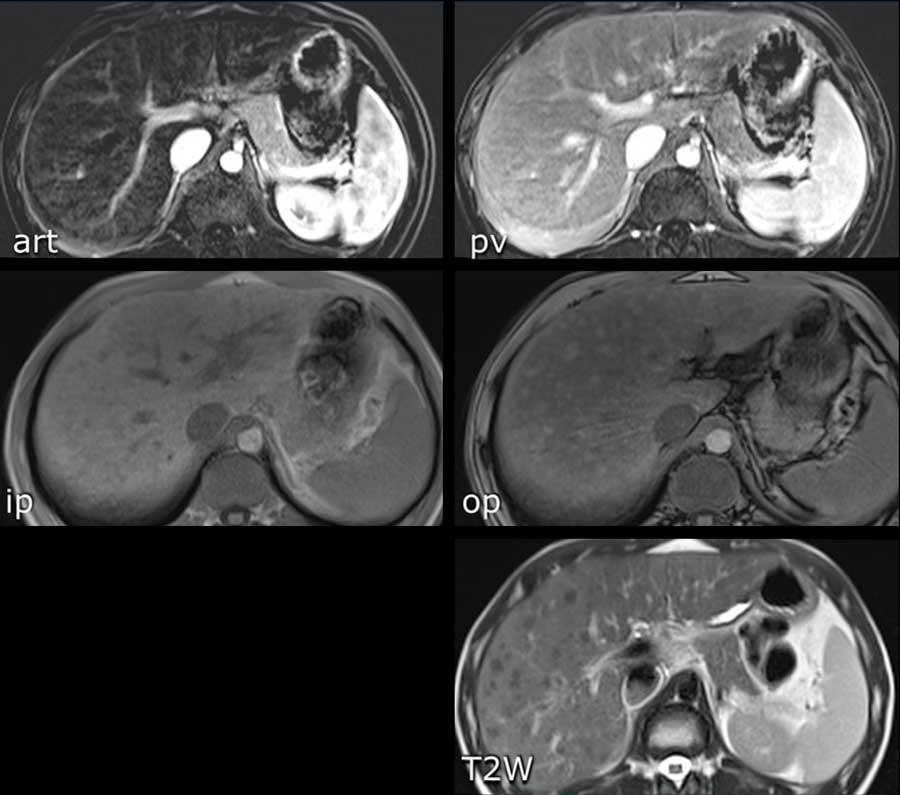
Hãy phân tích các hình ảnh MRI.
Các dấu hiệu hình ảnh là gì?
Các dấu hiệu ghi nhận được:
- Tăng ngấm thuốc thì động mạch không dạng viền (non-rim APHE) ở phân thùy VI của gan
- Thải thuốc ở thì tĩnh mạch cửa
- Vỏ bao ngấm thuốc
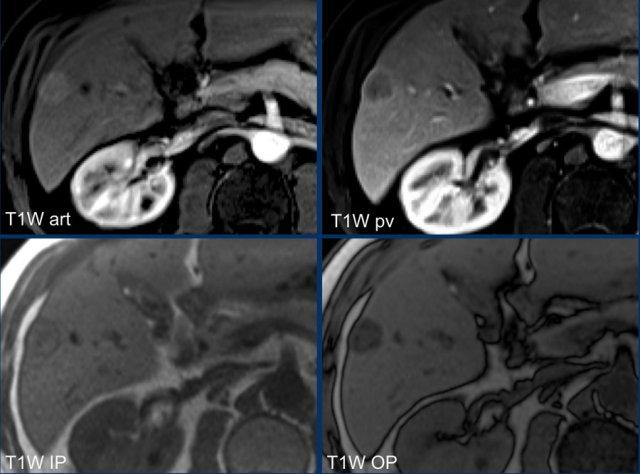
- Mỡ vi thể trên chuỗi xung đồng pha/ngược pha (IP/OOP)
Tiếp tục với hình ảnh tiếp theo…
Dựa trên các dấu hiệu hình ảnh trình bày ở trên, tổn thương được phân loại là LI-RADS 5 vì kích thước lớn hơn 20mm và có biểu hiện tăng ngấm thuốc, thải thuốc kèm vỏ bao.
Các đặc điểm bổ trợ ủng hộ chẩn đoán HCC bao gồm mỡ nội bào trên hình ảnh đồng pha/ngược pha (IP/OOP) và hạn chế khuếch tán.
Lúc này không thể nâng phân loại cao hơn LI-RADS 5, nhưng các đặc điểm bổ sung này sẽ giúp tăng thêm độ tin cậy cho chẩn đoán.
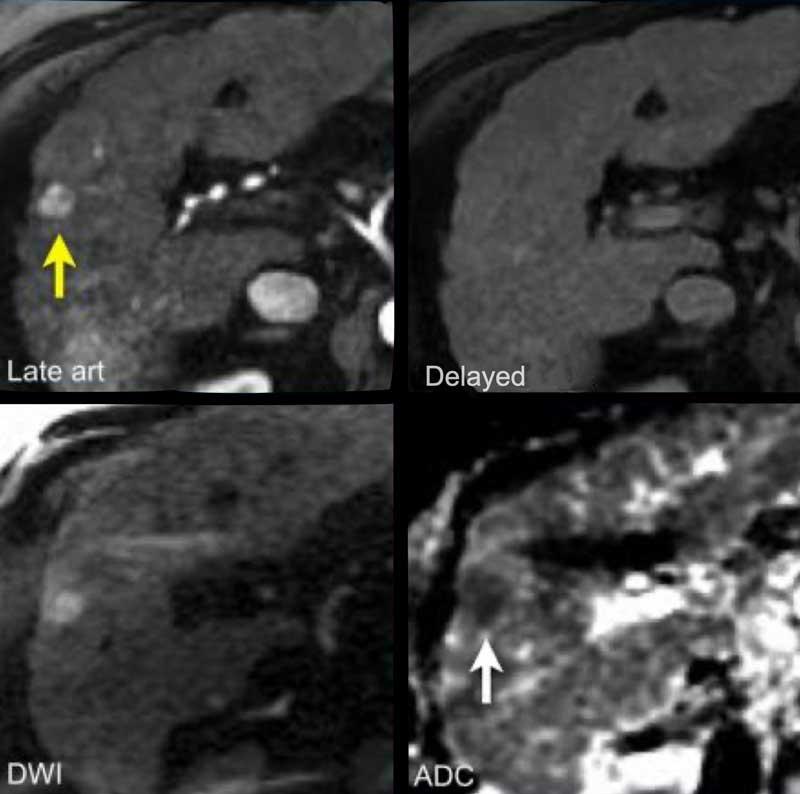
Hạn chế khuếch tán
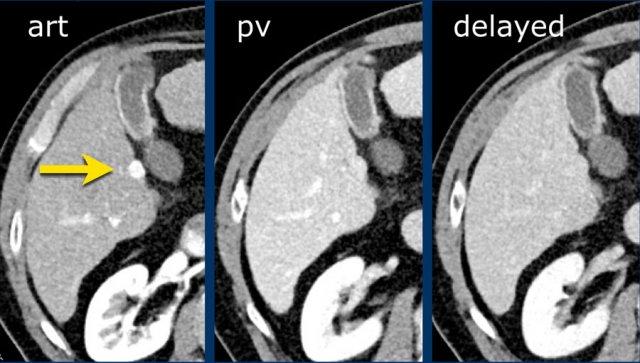
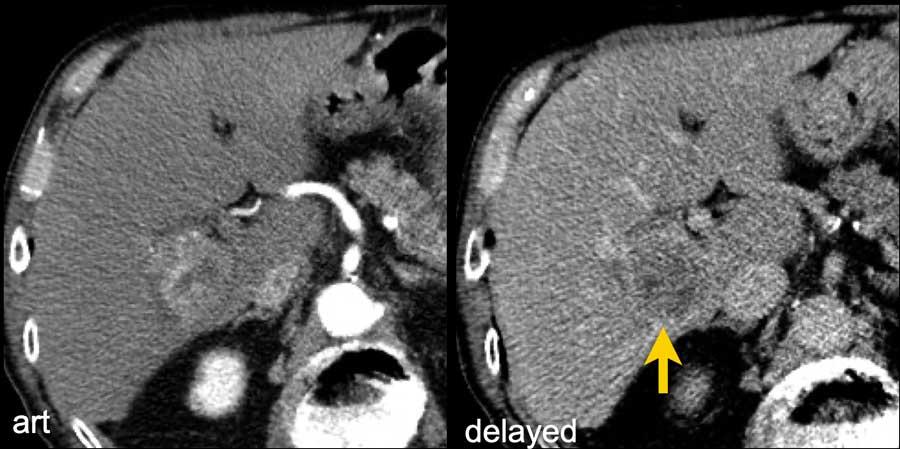
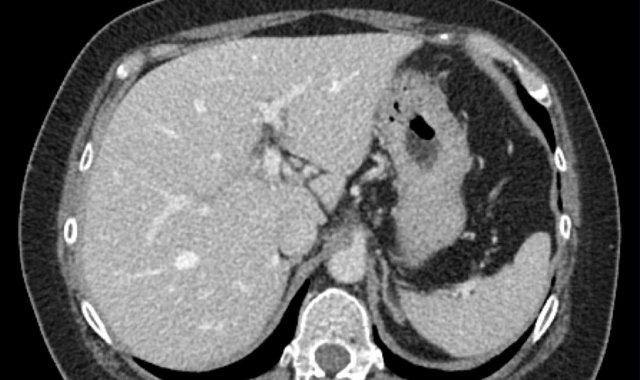
Trên bệnh nhân xơ gan này, các hình ảnh MRI cho thấy một tổn thương ngấm thuốc thì động mạch (< 2 cm) ở thùy gan phải (mũi tên).
Do không có dấu hiệu thải thuốc hay bất kỳ đặc điểm chính nào khác, tổn thương này nên được phân loại là LR-3.
Tuy nhiên, nhờ đặc điểm bổ trợ là hạn chế khuếch tán, tổn thương này có thể được nâng lên LR-4.
Đây là một chủ đề phức tạp, vì hạn chế khuếch tán cũng có thể gặp trong các khối u không phải HCC.
Nếu còn nghi ngờ giữa chẩn đoán HCC có thể và một loại ác tính khác, có thể cân nhắc thực hiện sinh thiết chẩn đoán.
Ủng hộ chẩn đoán ác tính không phải HCC
Bảng trình bày tổng quan các đặc điểm bổ trợ ủng hộ chẩn đoán ác tính không đặc hiệu cho HCC.
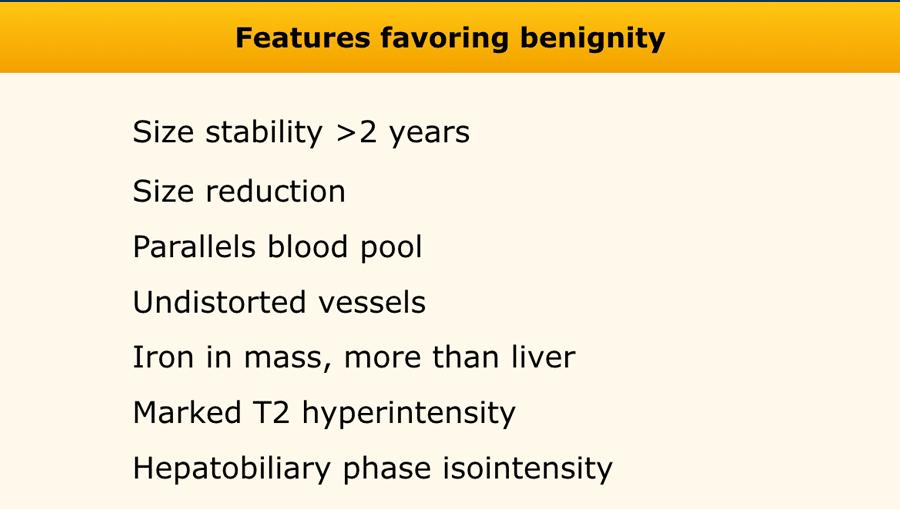
Các đặc điểm ủng hộ chẩn đoán lành tính
Bảng trình bày tổng quan các đặc điểm bổ trợ ủng hộ chẩn đoán lành tính.
Đây là hình ảnh của một bệnh nhân xơ gan.
Trên chuỗi xung T2W, có nhiều nốt nhỏ giảm tín hiệu trên hình ảnh T2W.
Nguyên nhân là do sự rút ngắn thời gian T2 của sắt.
Đặc điểm này ủng hộ chẩn đoán lành tính.
Các tổn thương không có ngấm thuốc tương phản từ.
Xử trí
LRTR – Đánh giá đáp ứng điều trị theo LI-RADS
Đánh giá đáp ứng điều trị
Một thuật toán riêng biệt đã được xây dựng để phân loại các tổn thương đã qua điều trị.
Các ví dụ về liệu pháp điều trị tại chỗ bao gồm: đốt sóng cao tần, tiêm cồn tuyệt đối qua da, áp lạnh, đốt vi sóng, tắc mạch qua đường động mạch hoặc hóa tắc mạch, hóa tắc mạch bằng hạt vi cầu tẩm doxorubicin, xạ tắc mạch qua đường động mạch và xạ trị chùm tia ngoài.
Các tổn thương này được phân loại là: không thể đánh giá, không còn khả năng sống, không xác định hoặc còn khả năng sống.
Các thay đổi tưới máu nhu mô gan liên quan đến điều trị có thể bắt chước hoặc che khuất khối u còn sót lại, dẫn đến đánh giá dương tính giả hoặc âm tính giả về khả năng sống của khối u.
Nếu có bất kỳ sự không chắc chắn nào giữa hai phân loại, nên áp dụng phân loại phản ánh mức độ chắc chắn thấp hơn.
LI-RADS không áp dụng cho điều trị toàn thân.
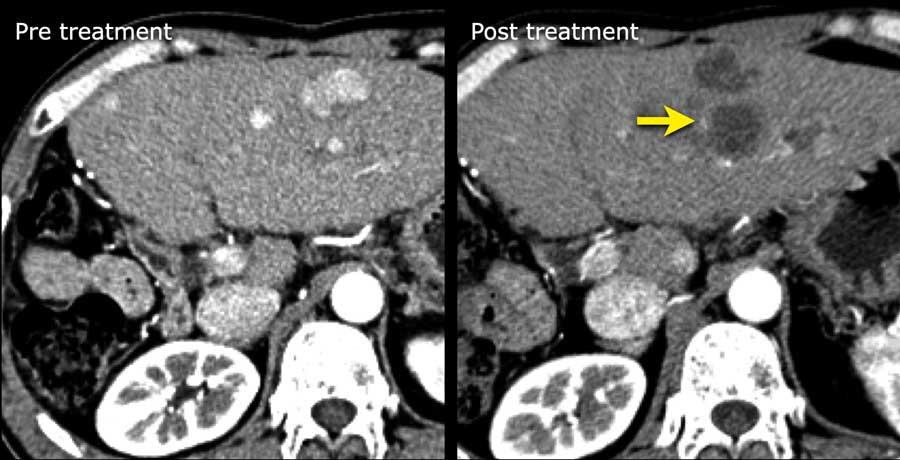
LRTR không còn khả năng sống
Nếu một tổn thương không còn biểu hiện các đặc điểm chính hoặc đặc điểm bổ trợ còn sót lại, hoặc đã biến mất hoàn toàn, tổn thương đó có thể được phân loại là không còn khả năng sống.
Nếu các đặc điểm điển hình sau điều trị được ghi nhận tại vùng điều trị và không có dấu hiệu ác tính còn sót lại, tổn thương có thể được xem là không còn khả năng sống.
Các hình ảnh cho thấy vùng hoại tử sau đốt sóng tại phân thùy V, tiếp giáp túi mật và tĩnh mạch gan, không có vùng ngấm thuốc thì động mạch hoặc thải thuốc còn sót lại.
Trường hợp này được phân loại là LRTR không còn khả năng sống.
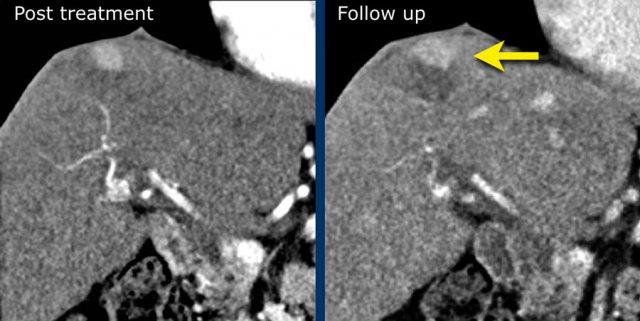
LRTR không còn khả năng sống
Hình ảnh thì động mạch muộn cho thấy hình thái ngấm thuốc bình thường sau điều trị với tình trạng tăng ngấm thuốc dạng viền của nhu mô gan xung quanh do sung huyết sau DEB-TACE (mũi tên).
DEB-TACE là hóa tắc mạch qua đường động mạch bằng hạt vi cầu tẩm thuốc, một phương pháp điều trị nội mạch tương đối mới dựa trên việc sử dụng các vi cầu để giải phóng thuốc hóa trị liệu tại tổn thương đích với dược động học được kiểm soát.
DEB-TACE hiện nay là một trong những phương pháp điều trị được sử dụng phổ biến nhất cho ung thư biểu mô tế bào gan không thể phẫu thuật cắt bỏ.
LRTR không còn khả năng sống
Các tổn thương ngấm thuốc thì động mạch đã được điều trị bằng DEB-TACE. Trên hình ảnh theo dõi ghi nhận tình trạng ngấm thuốc nhẹ quanh tổn thương, đây là hình ảnh bình thường sau điều trị.
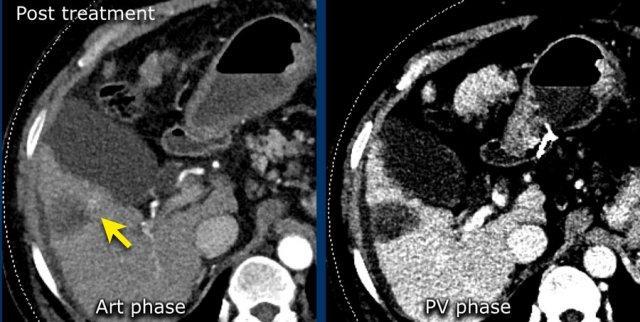
LRTR không xác định
Hình thái ngấm thuốc không điển hình so với hình thái ngấm thuốc đặc trưng sau điều trị và không đáp ứng tiêu chí của phân loại có thể còn sống hoặc chắc chắn còn sống.
Đối với một số phương pháp điều trị, hình thái ngấm thuốc sớm sau điều trị có thể không phân biệt được một cách đáng tin cậy giữa khối u còn sống và không còn sống, do đó phân loại phù hợp nhất trong giai đoạn sớm sau điều trị này có thể là LRTR không xác định.
Vùng ngấm thuốc thì động mạch không có thải thuốc trong vùng hoại tử sau đốt sóng tại phân thùy 5 (mũi tên), phân loại LRTR không xác định.
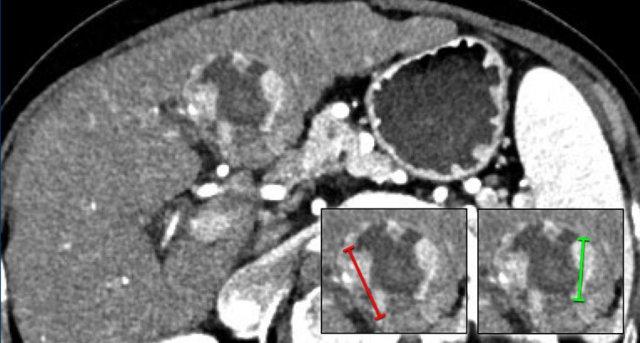
LRTR còn khả năng sống
Khi đo khối u còn khả năng sống, chỉ đo vùng ngấm thuốc hoặc thải thuốc liên tục lớn nhất (không đi qua vùng không ngấm thuốc).
Nếu vùng ngấm thuốc còn sót lại trong tổn thương có dạng nốt, cần ghi nhận nốt lớn nhất.
LRTR còn khả năng sống
Nếu một khối u mới xuất hiện tiếp giáp với tổn thương đã điều trị, tổn thương này cần được phân loại theo hệ thống LI-RADS dành cho tổn thương chưa điều trị.
Nếu một tổn thương mới được ghi nhận tại bờ phẫu thuật, tổn thương đó cần được phân loại theo thuật toán dành cho tổn thương đã điều trị.
Hình ảnh mặt phẳng coronal cho thấy một tổn thương lớn đã được điều trị bằng TACE với các vùng ngấm thuốc thì động mạch nhẹ và thải thuốc còn sót lại do nguồn cấp máu chưa được điều trị qua động mạch hoành (mũi tên vàng): LRTR còn khả năng sống.
Tiếp tục xem hình ảnh mặt phẳng axial …
Lưu ý có hình ảnh bờ không đều của mỡ phúc mạc phía trước do vỡ bao gan (mũi tên).
LRTR còn khả năng sống
Tiền sử cắt gan phân thùy II với khối u còn khả năng sống tại bờ cắt.
Lưu ý vùng ngấm thuốc thì động mạch và thải thuốc tiếp giáp với các clip phẫu thuật (mũi tên).
Đây là trường hợp LRTR còn khả năng sống.
Tóm tắt
Di căn tăng sinh mạch
Di căn tăng sinh mạch đôi khi khó phân biệt với ung thư biểu mô tế bào gan (HCC) do có kiểu ngấm thuốc thì động mạch tương tự nhau, đặc biệt khi có nhiều tổn thương.
Trong những trường hợp này, việc sàng lọc các yếu tố nguy cơ HCC và khai thác tiền sử bệnh nhân về các u nguyên phát có thể gây di căn tăng sinh mạch (ung thư biểu mô tế bào thận, ung thư vú, u thần kinh nội tiết, u hắc tố, ung thư tuyến giáp, ung thư nguyên bào nuôi, u cơ trơn ác tính) có thể hữu ích.
Ngoài ra, sự vắng mặt của các đặc điểm hình ảnh điển hình của HCC cần gợi lên nghi ngờ về một loại ác tính khác.
Tất cả các hình ảnh này đều của một bệnh nhân không có xơ gan, do đó chúng ta không thể áp dụng hệ thống LI-RADS.
Có nhiều tổn thương không đồng nhất với ngấm thuốc ngoại vi nhẹ ở thì động mạch.
Một số tổn thương giảm tỷ trọng nhẹ so với nhu mô gan lân cận ở thì cửa, và các tổn thương lớn hơn có trung tâm hoại tử.
Tính đa ổ và kiểu ngấm thuốc dạng bia không điển hình cho HCC và gợi ý bệnh lý di căn.
Bệnh nhân này được chẩn đoán u thần kinh nội tiết với di căn gan.
Các hình ảnh này thuộc về một bệnh nhân có gan nhiễm mỡ.
Mặc dù một số bệnh nhân này có nguy cơ phát triển HCC cao hơn một chút, chúng ta vẫn không thể áp dụng hệ thống LI-RADS.
Có nhiều tổn thương ngấm thuốc mạnh ở cả thì động mạch và thì tĩnh mạch cửa.
Đây là một ví dụ khác về di căn tăng sinh mạch.
Bệnh nhân này đã được biết là có u thần kinh nội tiết của tụy.
Quy trình chụp
Quy trình chụp CT
Các thì chụp CT bắt buộc bao gồm: thì động mạch muộn, thì tĩnh mạch cửa và thì muộn.
Hình ảnh trước tiêm thuốc cản quang được khuyến cáo thực hiện sau điều trị tại chỗ.
Thì động mạch muộn
Thì này tương ứng với thì động mạch gan, trong đó động mạch gan và các nhánh ngấm thuốc hoàn toàn trong khi các tĩnh mạch gan chưa ngấm thuốc.
HCC thường ngấm thuốc mạnh hơn trong thì động mạch muộn, biểu hiện ngấm thuốc sớm của tĩnh mạch cửa, do đó được ưu tiên hơn so với thì động mạch sớm — khi tĩnh mạch cửa chưa ngấm thuốc và HCC ngấm thuốc kém.
Lưu ý hình ảnh ngấm thuốc kém của nhu mô gan và tĩnh mạch cửa (mũi tên trắng) trong thì động mạch sớm, và ngấm thuốc tốt của cả động mạch gan (mũi tên trắng) lẫn tĩnh mạch cửa (mũi tên xanh) trong thì động mạch muộn.
Thì tĩnh mạch cửa
Hệ thống tĩnh mạch cửa ngấm thuốc hoàn toàn với dòng chảy xuôi chiều vào các tĩnh mạch gan.
Trong thì này, nhu mô gan bình thường thường đạt đỉnh ngấm thuốc.
Các tổn thương giảm mạch như hầu hết các di căn được phát hiện tốt nhất trong thì này; tuy nhiên, các tổn thương tăng mạch khó nhận diện do sự tương phản kém giữa nhu mô gan đang ngấm thuốc mạnh và tổn thương tăng mạch.
Thì muộn
Tĩnh mạch cửa và tĩnh mạch gan vẫn còn ngấm thuốc nhưng mức độ thấp hơn so với thì tĩnh mạch cửa.
Nhu mô gan vẫn ngấm thuốc nhưng cũng kém hơn so với thì tĩnh mạch cửa.
Thì này thường được thu nhận 2–5 phút sau khi tiêm thuốc.
Thì này hữu ích trong việc phát hiện hiện tượng thải thuốc (wash out) của HCC, cũng như phát hiện các tổn thương xơ hóa như ung thư biểu mô đường mật hoặc di căn xơ hóa đôi khi gặp trong ung thư vú.
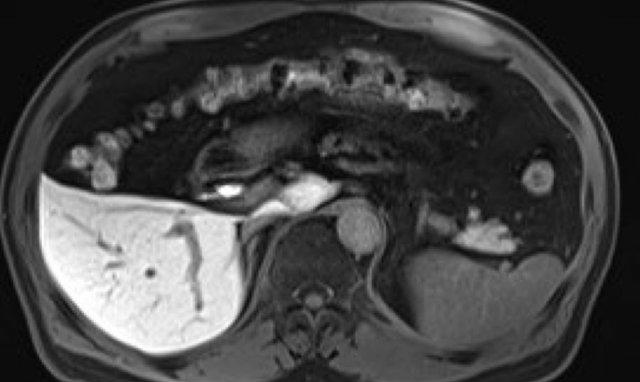
Hình ảnh thì gan mật: nhu mô gan bình thường bắt giữ thuốc tương phản từ lan tỏa, các mạch máu giảm tín hiệu, thuốc tương phản từ được bài tiết vào trong hệ thống đường mật.
Quy trình chụp MRI
Các chuỗi xung bắt buộc trong MRI bao gồm:
- Chuỗi xung T1W đồng pha và đối pha trước tiêm thuốc
- Chuỗi xung T2W (có hoặc không có xóa mỡ)
- Chuỗi xung T1W đa thì trước và sau tiêm thuốc tương phản từ.
- Các chuỗi xung tùy chọn: khuếch tán (DWI) và hình ảnh trừ (subtraction imaging).
Thì chuyển tiếp
Thì này được thu nhận với thuốc tương phản từ hướng gan mật, sau thì ngoại bào nhưng trước thì gan mật.
Các mạch máu gan và nhu mô gan có cường độ tín hiệu tương đương nhau. Thường được thu nhận 2–5 phút sau khi tiêm thuốc.
Thì gan mật
Thì này được thu nhận với thuốc tương phản từ hướng gan mật.
Nhu mô gan tăng tín hiệu so với các mạch máu gan. Thuốc tương phản từ được bài tiết vào hệ thống đường mật.
Thường được thu nhận khoảng 20 phút sau khi tiêm gadoxetate hoặc 1–3 giờ sau khi tiêm gadobenate.