Kiểu ngấm thuốc tương phản
- Viêm hoặc nhiễm trùng (áp xe)
- Mất myelin
- Thiếu máu cục bộ
- Các khối u như u thần kinh đệm (glioma), u lympho và di căn.
Hiểu rõ các kiểu ngấm thuốc tương phản trong bệnh lý hệ thần kinh trung ương sẽ giúp cải thiện khả năng đánh giá hình ảnh và chẩn đoán phân biệt.
Trong bài viết này, mười một kiểu ngấm thuốc sẽ được thảo luận kèm theo nhiều ví dụ minh họa.
Chúng tôi muốn tri ân James Smirniotopoulos, người đã dạy chúng tôi tư duy theo kiểu hình ảnh, không chỉ đơn thuần là sự ngấm thuốc.
Bài báo của ông năm 2007 trên tạp chí Radiographics và các bài giảng sinh động của ông đã truyền cảm hứng để chúng tôi viết bài này.
Ông đã rất tốt bụng khi đồng ý phản biện bài viết này.
Giới thiệu
Tiếp cận theo kiểu hình ảnh
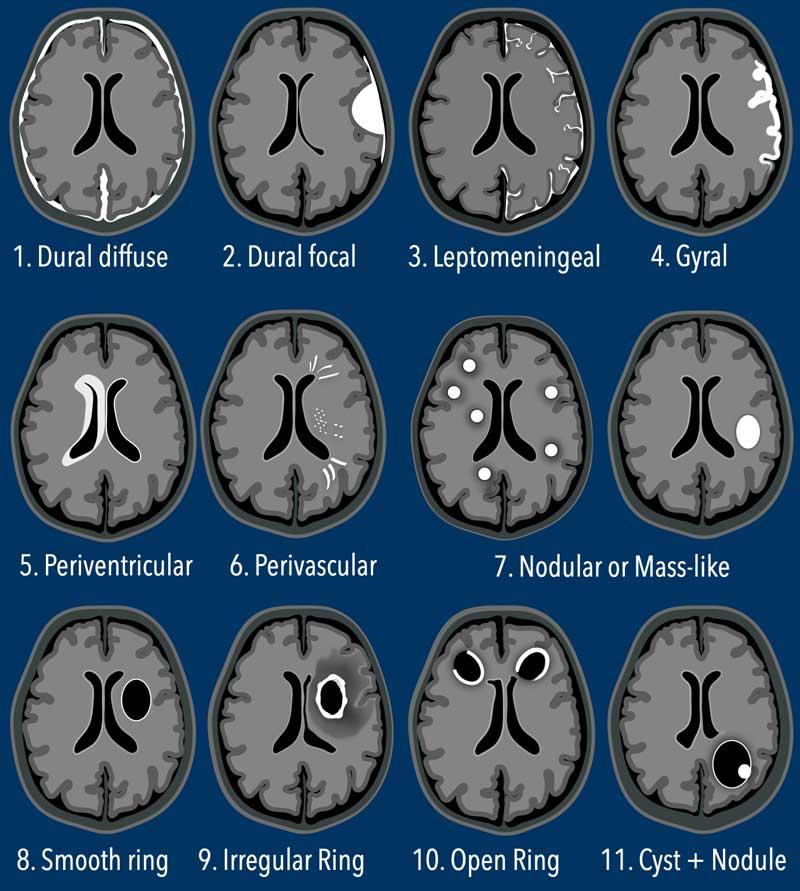
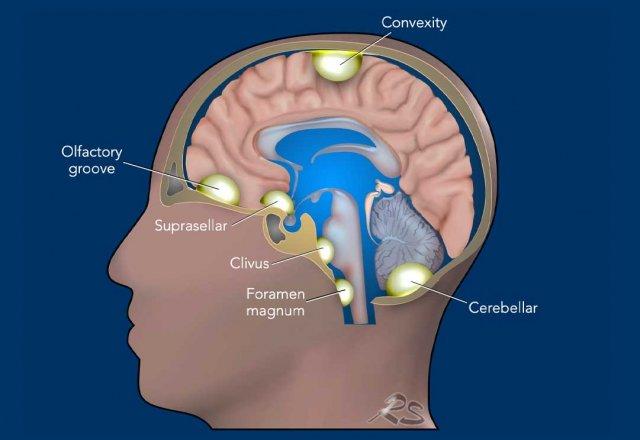
Bảng này minh họa các kiểu ngấm thuốc tương phản phổ biến nhất trong bệnh lý hệ thần kinh trung ương.
Ba kiểu đầu tiên là ngoài trục (màng cứng lan tỏa, màng cứng khu trú và màng mềm), trong khi các kiểu còn lại đều là các kiểu trong trục.
Bạn có thể nhấp vào các liên kết bên dưới để chuyển trực tiếp đến các ví dụ của từng kiểu cụ thể.
Ngấm thuốc bình thường
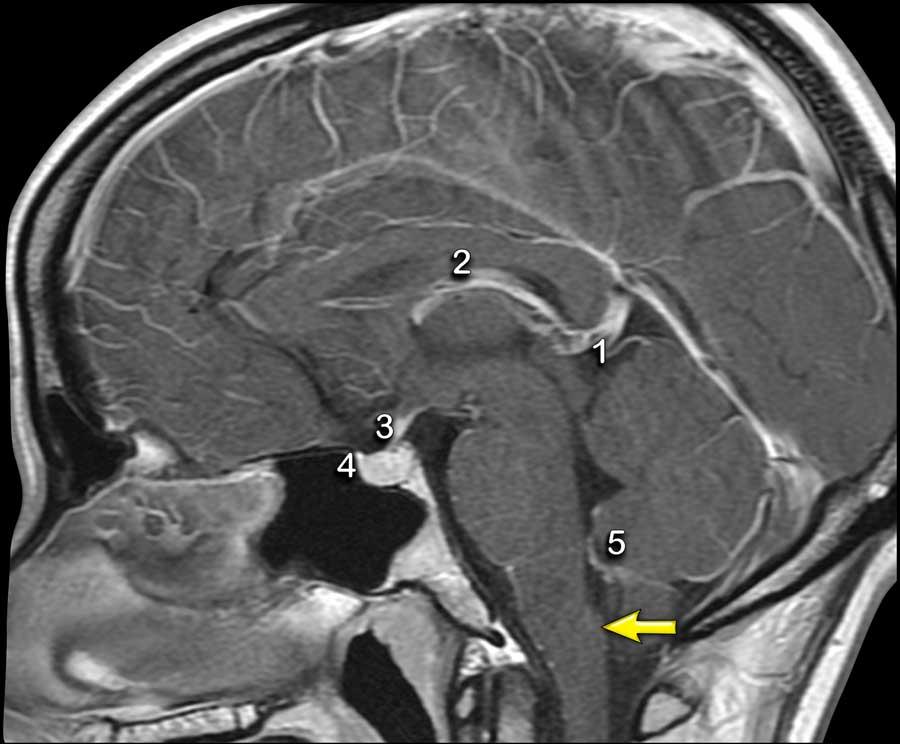
Các cấu trúc trong não không có hàng rào máu-não hoặc các cấu trúc ngoài trục sẽ có hiện tượng ngấm thuốc bình thường.
Các cấu trúc này bao gồm màng cứng, tuyến tùng (1), mạch máu (2), cuống tuyến yên (3) và tuyến yên (4), đám rối mạch mạc (5) và vùng postrema (mũi tên).
Vùng postrema là một cấu trúc đôi có mạch máu phong phú nằm ở hành não trong thân não, được định vị ngay phía dưới-sau của sàn não thất bốn.
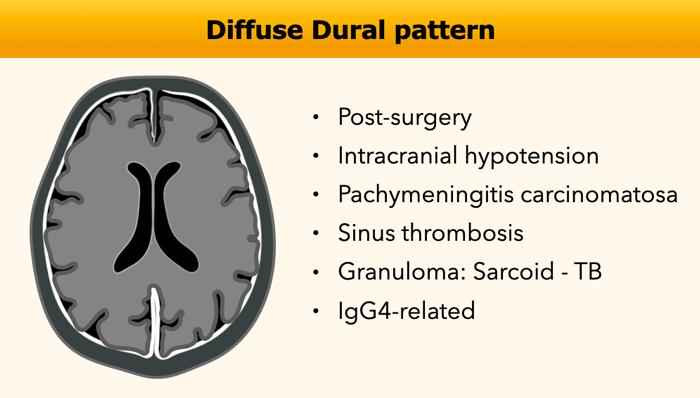
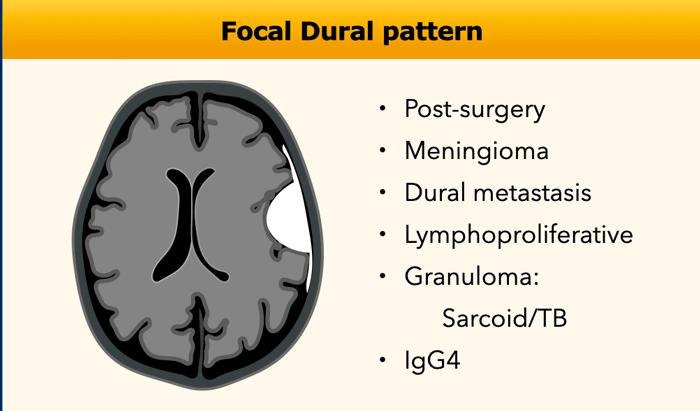
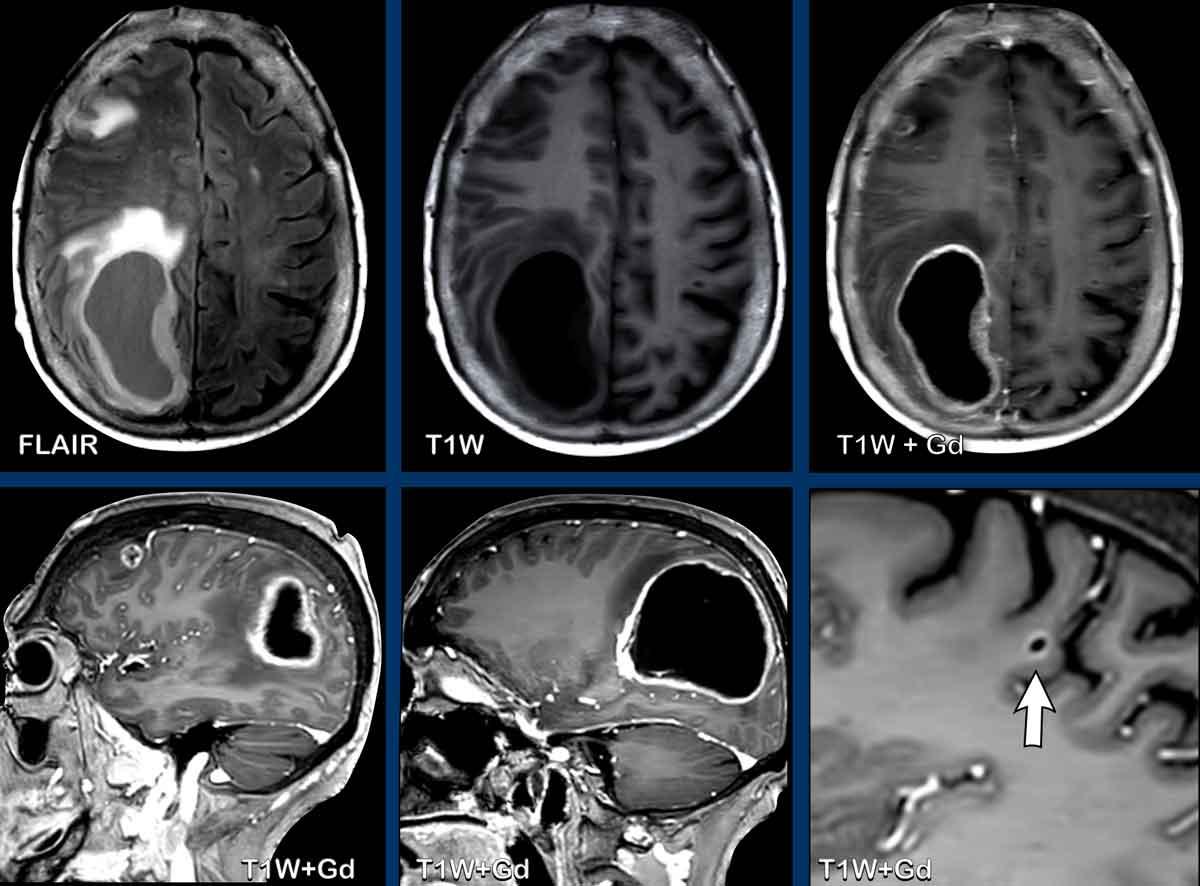
Hình thái Màng Cứng Lan Tỏa
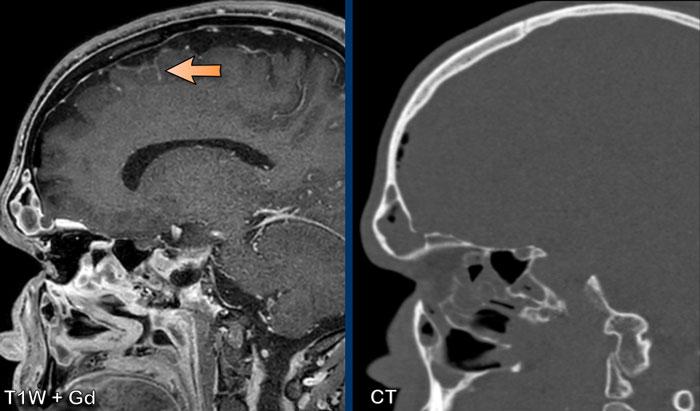
Hình thái ngấm thuốc màng cứng lan tỏa là một phát hiện thường gặp trong các khảo sát MRI.
Hình thái này thường gặp nhất trong bối cảnh hậu phẫu thuật và hạ áp lực nội sọ.
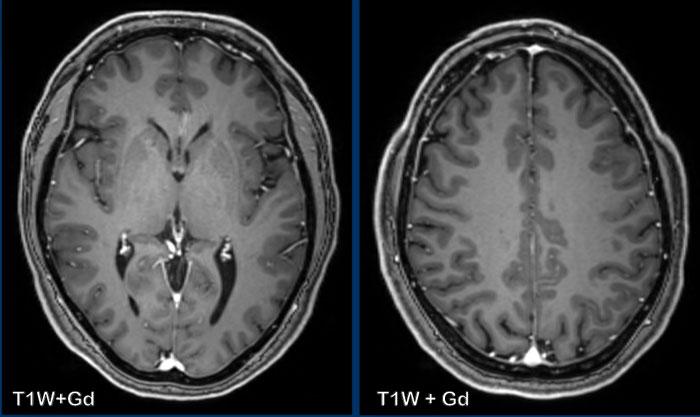
Ngấm thuốc màng cứng bình thường
Màng cứng là một cấu trúc ngoài trục và do đó không có hàng rào máu-não.
Ở một nửa dân số, có thể quan sát thấy sự ngấm thuốc trên MRI có tiêm thuốc tương phản từ dưới dạng một lớp mỏng, đều đặn và không liên tục như được thấy trong các hình ảnh này.
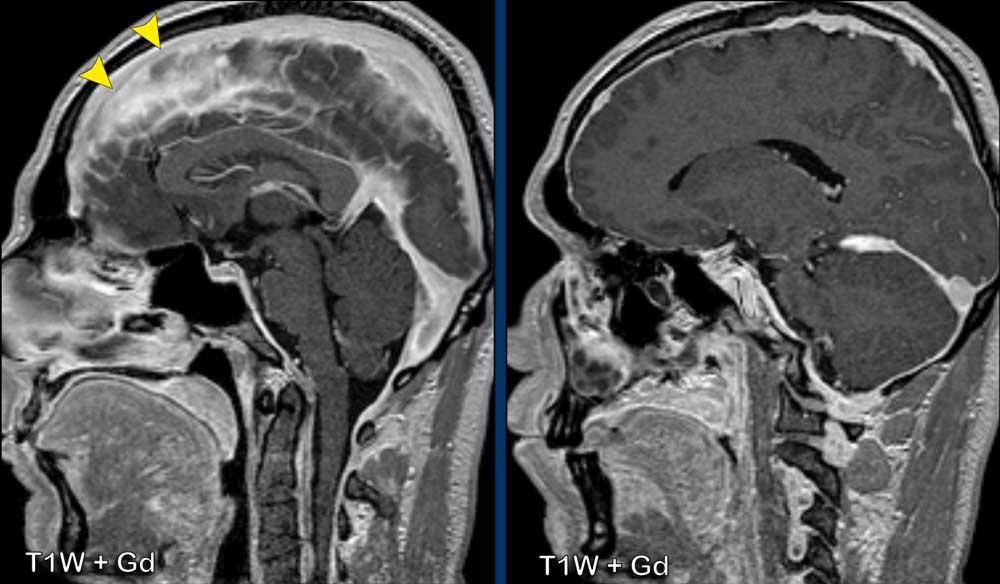
Hạ áp lực nội sọ
Hạ áp lực nội sọ là tình trạng áp lực hoặc thể tích dịch trong hộp sọ thấp bất thường do giảm lượng dịch não tủy (DNT).
Biểu hiện lâm sàng điển hình là đau đầu tư thế kéo dài.
Hạ áp lực nội sọ có thể do phẫu thuật, chọc dò tủy sống, dẫn lưu não thất và rò rỉ DNT “tự phát”.
Rò rỉ DNT tự phát được gặp trong rách màng cứng phía trước (type 1), túi thừa rễ thần kinh bị rò rỉ (type 2) hoặc rò DNT-tĩnh mạch (type 3).
Đánh giá thêm để tìm nguyên nhân rò rỉ DNT cần thực hiện hình ảnh cột sống, bằng MRI hoặc chụp tủy đồ CT.
Rò rỉ DNT có thể được điều trị bằng cách đặt miếng vá máu ngoài màng cứng.
Các dấu hiệu trên MRI bao gồm não thất nhỏ, tụ dịch dưới màng cứng và cuối cùng là tụ máu dưới màng cứng, ngấm thuốc màng cứng lan tỏa đều đặn (trên và dưới lều), sa thấp trung não và lạc chỗ amygdale mắc phải, phì đại tuyến yên và giãn các xoang tĩnh mạch màng cứng.
Khi áp lực DNT giảm, thể tích tĩnh mạch trong khoang dưới nhện tăng lên, cuối cùng dẫn đến ứ máu mạch và phù mô kẽ trong màng cứng.
Hình ảnh học có thể bình thường trong 10% các trường hợp.
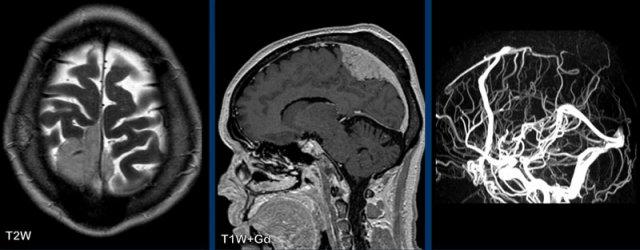
Các hình ảnh này của một bệnh nhân nam 58 tuổi nhập viện với triệu chứng đau đầu ở tư thế ngồi và đứng.
Hình ảnh
Có ngấm thuốc màng cứng đều đặn ở cả khoang trên lều và dưới lều.
Lưu ý các não thất nhỏ.
Tiếp tục với các hình ảnh mặt phẳng đứng dọc…
Hình 1
Các dấu hiệu khá tinh tế, nhưng bao gồm:
- Sa thấp trung não với giảm khoảng cách cầu-vú, xóa bể trên hố yên, dẹt phần trước cầu não và gập góc thân não tại chỗ nối sọ-cổ.
- Vùng dưới đồi gập qua mặt lưng hố yên, tuyến yên hơi phì đại (vòng tròn trắng).
- Liên hợp đồi thị bị hạ thấp; phần sau thể chai bị hạ thấp (dấu hiệu “dương vật rũ”). Lưu ý sự dẹt của bể trên tiểu não.
- Trong trường hợp này, amygdale ở vị trí bình thường và không có thoát vị (vòng tròn vàng).
Kết luận: các dấu hiệu điển hình của hạ áp lực nội sọ.
Hình 2
Sau điều trị bằng miếng vá máu ngoài màng cứng không định vị mục tiêu, não và thân não đã trở về vị trí bình thường với sự bình thường hóa cấu hình các bể và não thất IV.
Các hình ảnh này của một bệnh nhân nam 44 tuổi, nhập viện với triệu chứng đau đầu kéo dài, tăng lên khi cúi người về phía trước.
Hình ảnh
Chuỗi xung T2W cho thấy tụ dịch dưới màng cứng hai bên nhỏ (đầu mũi tên).
Sau khi tiêm gadolinium có ngấm thuốc màng cứng đều đặn.
Tiếp tục với các hình ảnh mặt phẳng đứng dọc…
Hình ảnh
Có sự ứ máu các cấu trúc tĩnh mạch, thể hiện ở xoang dọc trên (đầu mũi tên), xoang thẳng và hợp lưu xoang.
Có sự dịch chuyển xuống dưới của thân não với rút ngắn khoảng cách cầu-vú, dẹt cầu não và gập góc thân não tại chỗ nối sọ-cổ.
Đám rối tĩnh mạch trong khoang ngoài màng cứng phía trước cổ bị giãn rộng.
Kết luận
Các dấu hiệu này điển hình cho hạ áp lực nội sọ.
Bệnh nhân sau đó được chẩn đoán mắc rối loạn mô liên kết.
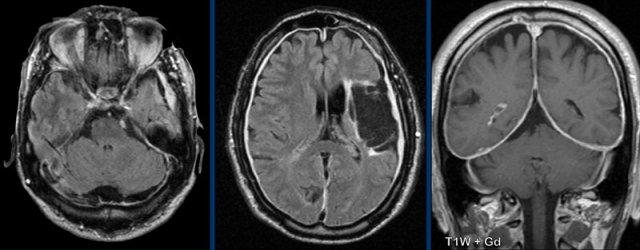
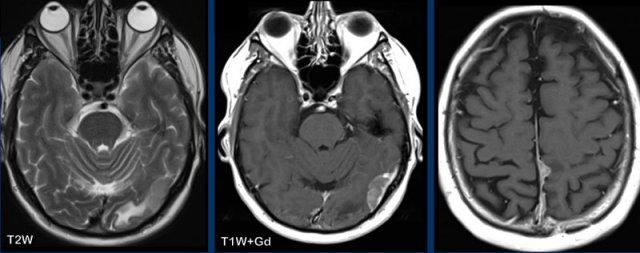
Các hình ảnh này của một bệnh nhân nam có tiền sử nhồi máu động mạch não giữa bên trái, nhập viện với triệu chứng đau đầu, tăng lên khi đứng và cúi người về phía trước, kèm ù tai.
Hình ảnh
Có ngấm thuốc màng cứng dày và hơi không đều, với lớp dày hơn ở lều tiểu não, màng cứng thái dương trái và trán-đỉnh trái.
Kết luận
Viêm màng cứng phì đại vô căn.
Kết quả sinh thiết xác nhận đây là bệnh liên quan IgG4.
Tiếp tục với các hình ảnh sau điều trị…
Sau điều trị bằng corticosteroid, tình trạng dày và ngấm thuốc màng cứng đã thoái lui.
Viêm màng cứng liên quan IgG4
Hiện nay đã rõ ràng rằng nhiều trường hợp mà chúng ta từng gọi là viêm màng cứng phì đại vô căn thực chất là liên quan đến IgG4.
Bệnh liên quan IgG4 là một bệnh tự miễn có thể ảnh hưởng đến nhiều cơ quan, trong đó tụy là cơ quan thường gặp nhất.
Trong não, màng não có thể bị tổn thương.
Việc gợi ý chẩn đoán này rất quan trọng vì đây là bệnh có thể điều trị được.
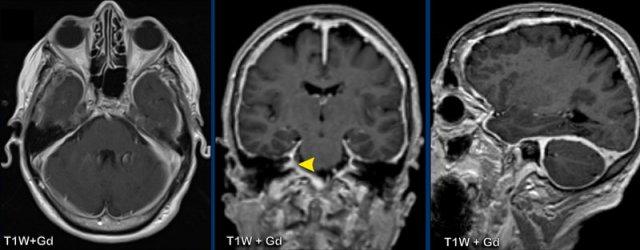
Đây là một ca bệnh tương tự của bệnh nhân có triệu chứng đau đầu và mất thính lực hai bên.
Hình ảnh
Có dày màng cứng kèm ngấm thuốc với hình thái hơi không đều.
Không có ứ máu tĩnh mạch.
Sự ngấm thuốc lan vào ống tai trong (đầu mũi tên vàng).
Tiếp tục với các hình ảnh sau điều trị…
Cùng bệnh nhân trước và 6 tháng sau điều trị steroid với sự thoái lui hoàn toàn các bất thường.
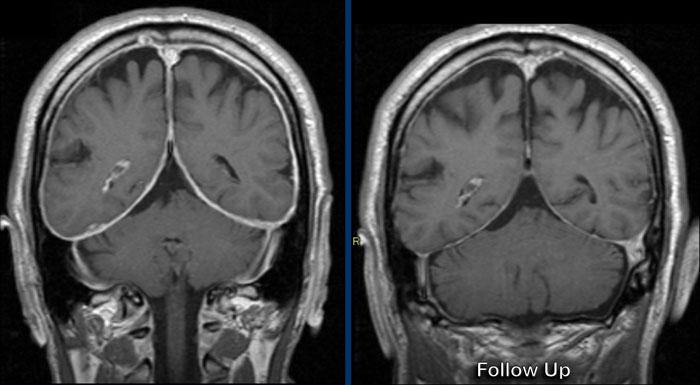
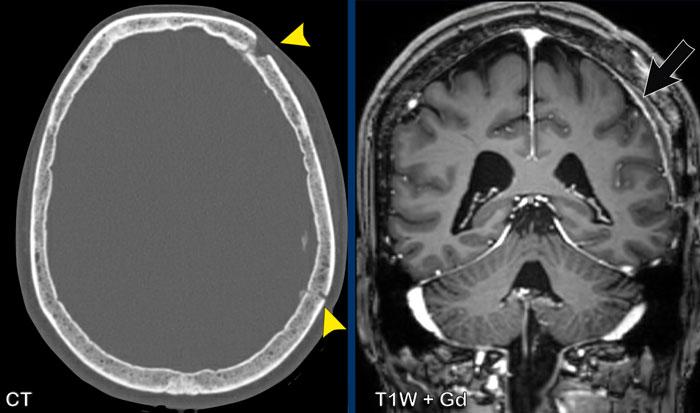
Bệnh nhân này đã được mở hộp sọ để phẫu thuật dẫn lưu khối máu tụ dưới màng cứng bên trái.
Hình ảnh
Hình ảnh cho thấy ngấm thuốc tuyến tính mỏng của màng cứng đỉnh trái, biểu hiện ngấm thuốc màng cứng sau phẫu thuật.
(Lưu ý: có thể gọi đây là hình thái màng cứng khu trú).
Thể Màng Cứng Khu Trú
Khối u phổ biến nhất biểu hiện theo thể màng cứng khu trú là u màng não (meningioma), đây là tổn thương ngoài trục.
Các rối loạn tăng sinh lympho bào bao gồm một nhóm bệnh không đồng nhất, đặc trưng bởi sự sản xuất không kiểm soát của các tế bào lympho, bao gồm u lympho, bạch cầu lympho bào, đa u tủy xương, viêm phổi kẽ lympho bào (LIP) và nhiều bệnh khác.
Các u lympho biểu hiện dưới dạng khối u màng cứng là u lympho thần kinh trung ương thứ phát, tức là u lympho khởi phát ở nơi khác trong cơ thể và lan đến não.
Tuy nhiên, hầu hết các u lympho thần kinh trung ương trong trục đều là nguyên phát.
Chúng khởi phát trong não và không khu trú ở các cơ quan khác.
U Màng Não (Meningioma)
Những dấu hiệu nào là điển hình cho chẩn đoán u màng não?
Các dấu hiệu:
- Khối u nằm ngoài trục, có thể thấy rõ trên chuỗi xung T2W. Có dịch não tủy (CSF) nằm giữa khối u và nhu mô não, dấu hiệu này được gọi là khe dịch não tủy (CSF-cleft)
- Trên chuỗi xung T2W, khối u có tín hiệu tương đối thấp
- Ngấm thuốc đồng nhất.
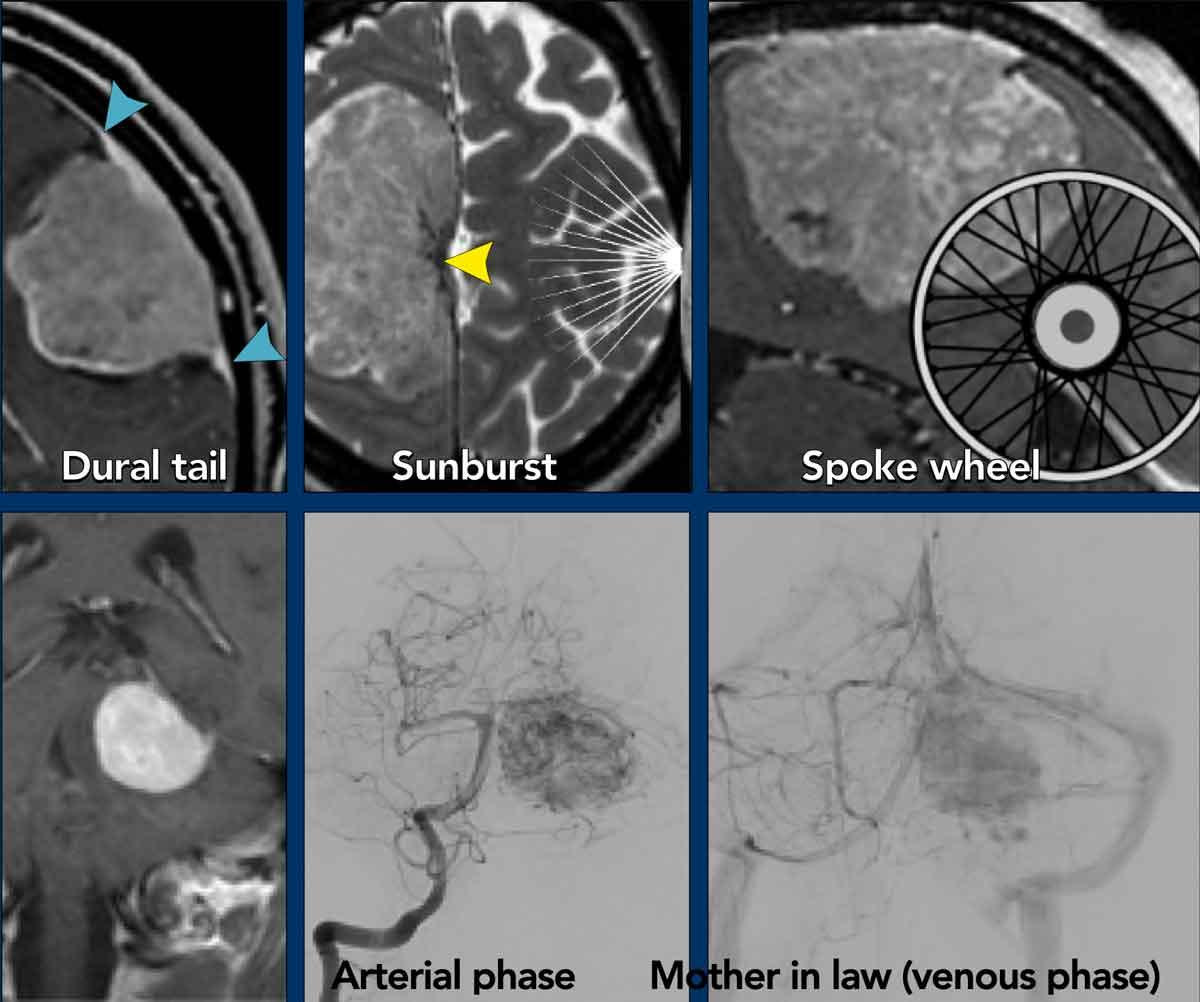
- Dấu hiệu đuôi màng cứng (dural tail) (đầu mũi tên)
- Tăng sinh xương hộp sọ (dấu hoa thị).
Hình minh họa cho thấy các vị trí ưa thích của u màng não: tại nền sọ, liềm não, lều tiểu não và vòm sọ.
Hầu hết u màng não là độ I theo phân loại WHO.
U màng não không điển hình là độ II và u màng não dạng mất biệt hóa (anaplastic) là độ III.
Các tế bào màng não-nội mô (meningo-endothelial) có nguồn gốc từ các tế bào mũ màng nhện (arachnoid cap cells), đây là lớp trong cùng của màng cứng.
Trên CT, u màng não có tỷ trọng tương đối tăng và có thể chứa vôi hóa.
Khi chứa vôi hóa, chúng thường phát triển rất chậm.
Trên MRI, u màng não đồng tín hiệu với chất xám trên chuỗi xung T1W và T2W.
Khối u ngấm thuốc mạnh do các mao mạch màng cứng ngoài trục không có hàng rào máu-não.
Dấu hiệu đuôi màng cứng là một phát hiện thường gặp.
Dấu hiệu này do sung huyết mạch máu và phù mô kẽ của màng cứng lân cận gây ra, và phần lớn không phải do tế bào u xâm lấn.
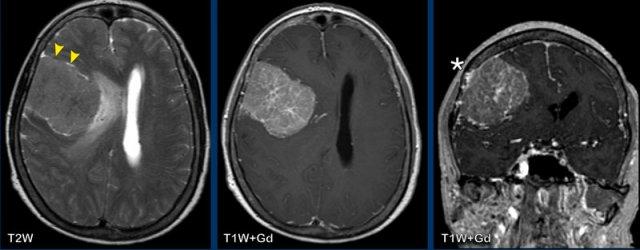
Các hình ảnh cho thấy một tổn thương có vẻ xâm lấn hơn với phù não và lệch đường giữa.
Những dấu hiệu nào ủng hộ chẩn đoán u màng não?
Các dấu hiệu:
- Khối u có nền màng cứng phẳng.
- Dấu hiệu quan trọng nhất là khe dịch não tủy nằm giữa khối u và nhu mô não xung quanh (đầu mũi tên). Dấu hiệu này khẳng định đây là khối u ngoài trục.
- Giảm tín hiệu trên chuỗi xung T2W
- Thay đổi phản ứng tại xương sọ (dấu hoa thị). Có sự xâm lấn xương của tổn thương. Không điển hình nhưng thường gặp trong u màng não
Sự xâm lấn vào trong nhu mô gợi ý u màng não độ cao hơn, trong khi sự hiện diện của phù não không phải là dấu hiệu đáng tin cậy để xác định độ cao hơn.
Các dấu hiệu sau đây được mô tả trong u màng não:
- Dấu hiệu đuôi màng cứng (dural tail sign) (đầu mũi tên màu xanh lam)
- Dấu hiệu tia nắng (sunburst sign) (đầu mũi tên màu vàng)
- Dấu hiệu nan hoa bánh xe (spokewheel sign)
Tương tự như dấu hiệu tia nắng nhưng quan sát theo hướng vuông góc.
Dấu hiệu này đề cập đến đặc điểm cấp máu mạch máu đặc trưng thấy ở một số u màng não khi nhìn từ bên cạnh. - Dấu hiệu mẹ vợ (mother-in-law sign)
Đây là dấu hiệu chụp mạch máu được minh họa trong u màng não lều tiểu não này. Mẹ vợ đến sớm (pha động mạch) và ở lại muộn (pha tĩnh mạch). U màng não ngấm thuốc sớm và duy trì ngấm thuốc trong thời gian dài.
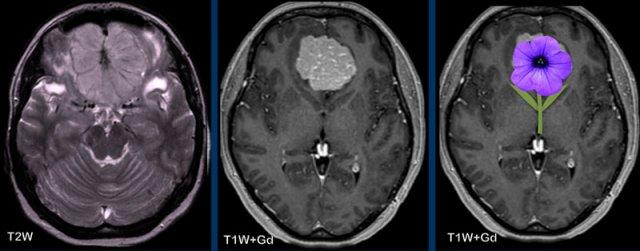
Dấu hiệu tia nắng có thể tạo ra hình ảnh giống như bông hoa, như trong trường hợp u màng não nền sọ trước này.
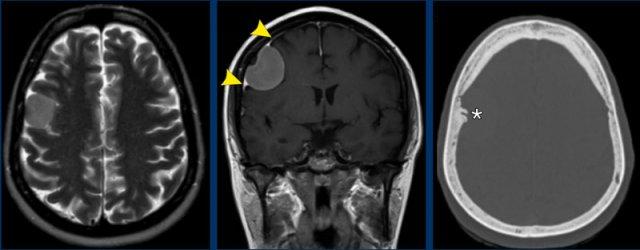
Các hình ảnh này của một phụ nữ 56 tuổi mắc ung thư vú.
Bệnh nhân có tổn thương xương sọ trên xạ hình xương chín năm trước, được cho là di căn xương.
Hiện tại bệnh nhân nhập viện với triệu chứng nôn và đau đầu.
Hình ảnh
Có một tổn thương ngoài trục lớn phù hợp với u màng não.
Có tăng sinh xương sọ rõ rệt và xâm lấn xoang tĩnh mạch dọc trên.
Đây không phải là di căn xương do các dấu hiệu này và thực tế là tổn thương đã hiện diện trong chín năm.
Di Căn
Mặc dù u màng não là khối u màng cứng phổ biến nhất, thường được phát hiện tình cờ trên hình ảnh não, vẫn có nhiều khối màng cứng khác có thể bắt chước hình ảnh của u màng não, bao gồm các u nguyên phát, u lympho, di căn, bệnh u hạt và nhiễm trùng.
Mặc dù không đặc hiệu bệnh lý, các đặc điểm chính làm tăng khả năng một tổn thương là u màng não bao gồm vôi hóa trong tổn thương, tăng sinh xương sọ, ngấm thuốc màng cứng khu trú và tăng tưới máu.
Hình ảnh
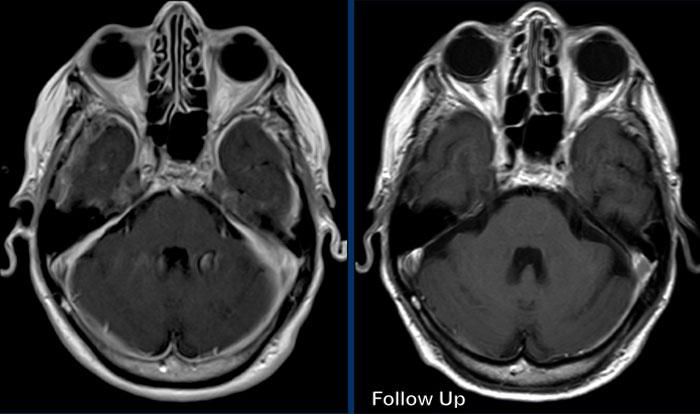
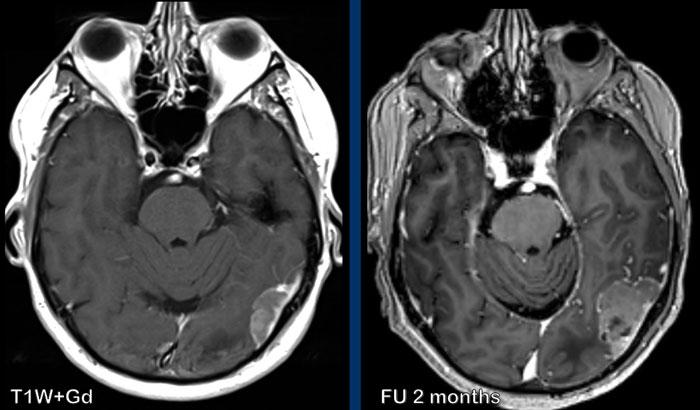
Các hình ảnh này của một nam giới 58 tuổi mắc ung thư phổi.
Có hai tổn thương bắt chước hình ảnh của u màng não.
Tiếp tục xem các hình ảnh theo dõi…
Trên hình ảnh theo dõi sau 2 tháng, tổn thương phát triển đáng kể.
Hiện tại bờ tổn thương không đều.
Đây hóa ra là di căn màng cứng.
Các hình ảnh này của một phụ nữ mắc ung thư cổ tử cung.
Có một khối di căn xương cực kỳ lớn với xâm lấn màng cứng và lan rộng ra ngoài hộp sọ.
Lưu ý một tổn thương di căn nhu mô ở hố sau (đầu mũi tên).
U Lympho
Bệnh nhân này có nhiều tổn thương xương dương tính trên PET-FDG.
Sinh thiết tổn thương xương chày cho thấy u lympho ác tính.
Bệnh nhân cũng biểu hiện một khối dựa trên màng cứng kèm theo xâm lấn màng mềm kín đáo.
Tổn thương ngấm thuốc đồng nhất và có hạn chế khuếch tán.
U lympho màng cứng nguyên phát là u lympho không Hodgkin ngoài hạch, chiếm chưa đến 1% tổng số u lympho hệ thần kinh trung ương.
Nó có thể bắt chước hình ảnh của u màng não, và đôi khi u màng não cũng có thể biểu hiện hạn chế khuếch tán, đặc biệt khi là u màng não không điển hình hoặc ác tính.
Ở bệnh nhân này, u lympho màng cứng đa ổ đã được chẩn đoán.
Hình ảnh
Nhiều tổn thương ngoài trục dựa trên màng cứng ngấm thuốc với hạn chế khuếch tán.
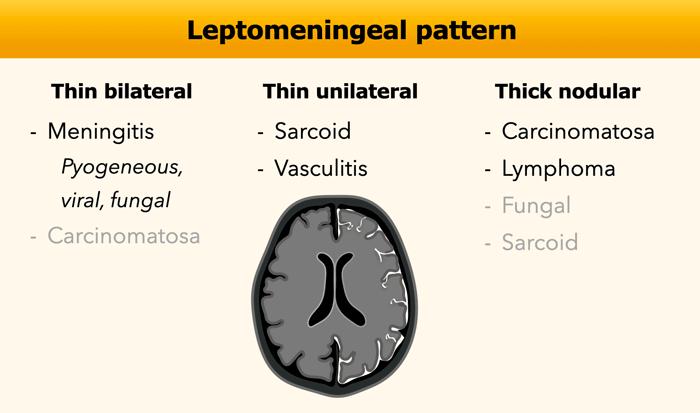
Màng não mềm (Leptomeningeal)
Sự ngấm thuốc màng não mềm lan theo bề mặt màng mềm của não và lấp đầy các khoang dưới nhện của các rãnh cuộn não và các bể dịch não tủy.
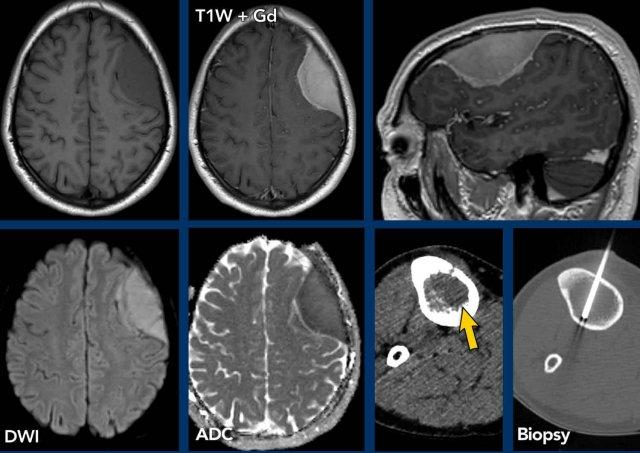
Nguyên nhân phổ biến nhất là viêm màng não do nhiễm trùng, tiếp theo là ung thư di căn màng não.
Bệnh nhân này nhập viện với triệu chứng đau đầu.
Hình ảnh
- CT: lưu ý một ổ khí nhỏ ở phía bên trái, với lượng dịch tiết xoang tối thiểu trong xoang trán trái.
- FLAIR: một tổn thương nhỏ tăng tín hiệu với ổ giảm tín hiệu trung tâm.
- T1W+Gd: tổn thương không ngấm thuốc, chỉ có ngấm thuốc màng não mềm mờ nhạt.
- DWI: không có hạn chế khuếch tán.
- Hình ảnh FLAIR ở mức cao hơn cho thấy tăng tín hiệu trong khoang dưới nhện trán trái và tại vỏ não trán, phù hợp với viêm màng não.
- T1W+Gd: ngấm thuốc trong khoang dưới nhện trán trái.
Hình ảnh
Các hình ảnh mặt phẳng đứng dọc cho thấy một khuyết xương nhỏ ở bờ sau của xoang trán kèm theo một não thoát vị nhỏ vùng trán (đầu mũi tên đen).
Có ngấm thuốc màng não mềm (mũi tên).
Kết luận
Sự hiện diện của não thoát vị vùng trán dẫn đến mờ đục xoang trán và viêm màng não do thông thương trực tiếp qua khuyết xương.
Viêm màng não mềm (Leptomeningitis) là tình trạng viêm của khoang dưới nhện.
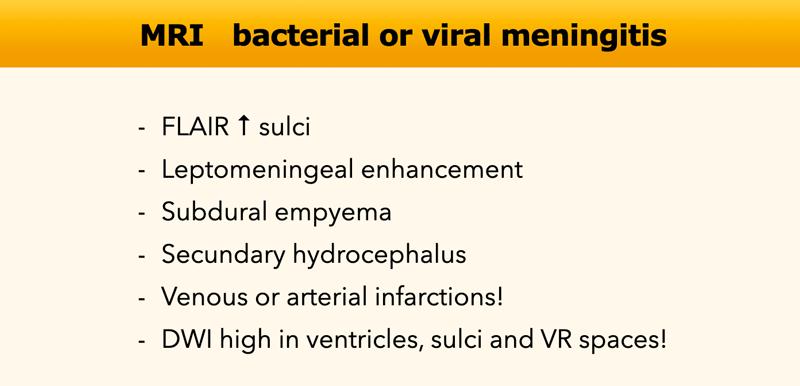
MRI cho thấy tăng tín hiệu FLAIR trong khoang dịch não tủy, đặc biệt tại các rãnh cuộn não, và ngấm thuốc màng não mềm. Các biến chứng có thể gặp của viêm màng não mềm bao gồm mủ màng cứng dưới (subdural empyema), não úng thủy thông thương thứ phát, nhồi máu não và viêm não thất.
Hạn chế khuếch tán có thể được ghi nhận tại các não thất, rãnh cuộn não và khoang quanh mạch máu (khoang Virchow-Robin).
Đây là hình ảnh của một trẻ 2 tuổi, nhập viện với sốt, liệt thần kinh vận nhãn ngoài (dây VI) và cuối cùng mất ý thức.
Hình ảnh
Có xóa mờ bể trước cầu não trên FLAIR kèm hạn chế khuếch tán.
Có tín hiệu tăng trên DWI tại các não thất hai bên, phù hợp với mủ.
Hình ảnh T2W độ phân giải cao cho thấy mất tín hiệu tăng trong các bể dịch não tủy và khoang dưới nhện, do mủ đặc.
Chẩn đoán cuối cùng
Viêm màng não và viêm não thất do Haemophilus influenzae type B.
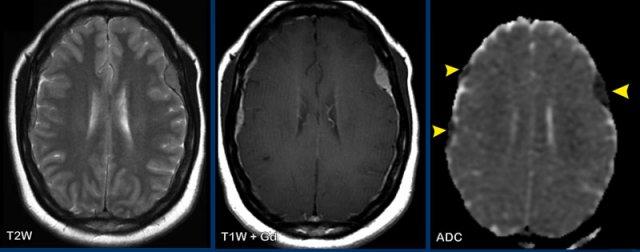
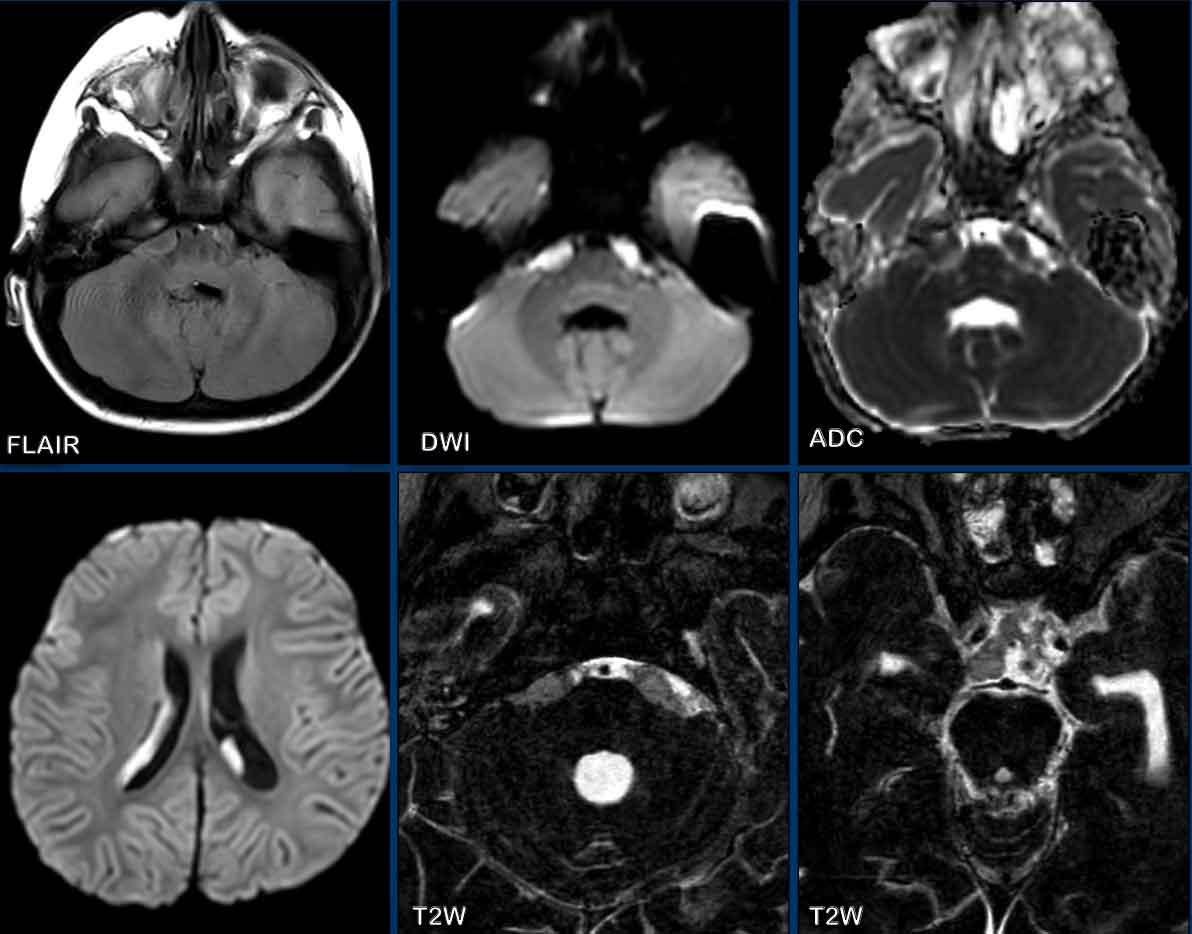
Đây là hình ảnh của một bệnh nhân 55 tuổi bị suy giảm miễn dịch, nhập viện với các triệu chứng suy giảm nhận thức và đau đầu.
Hình ảnh
FLAIR cho thấy dịch não tủy trong khoang dưới nhện không bị xóa tín hiệu và có ngấm thuốc.
Quan sát dọc theo các nếp gấp tiểu não, các nếp này tăng tín hiệu trên FLAIR (đầu mũi tên đen).
Có ngấm thuốc màng não mềm mờ nhạt (đầu mũi tên vàng).
Ngoài ra, có tín hiệu FLAIR cao tại các khoang quanh mạch máu ở trung tâm bán bầu dục kèm ngấm thuốc.
Kết luận
Đây hóa ra là viêm màng não do Cryptococcus.
Sự lan rộng dọc theo các khoang quanh mạch máu ở bệnh nhân suy giảm miễn dịch là dấu hiệu gợi ý.
Đôi khi ở những bệnh nhân này còn có các nang giả (pseudocysts).
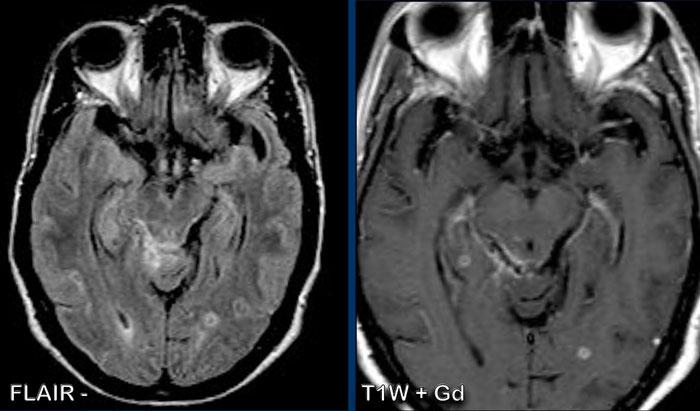
Sarcoidosis thần kinh (Neurosarcoidosis)
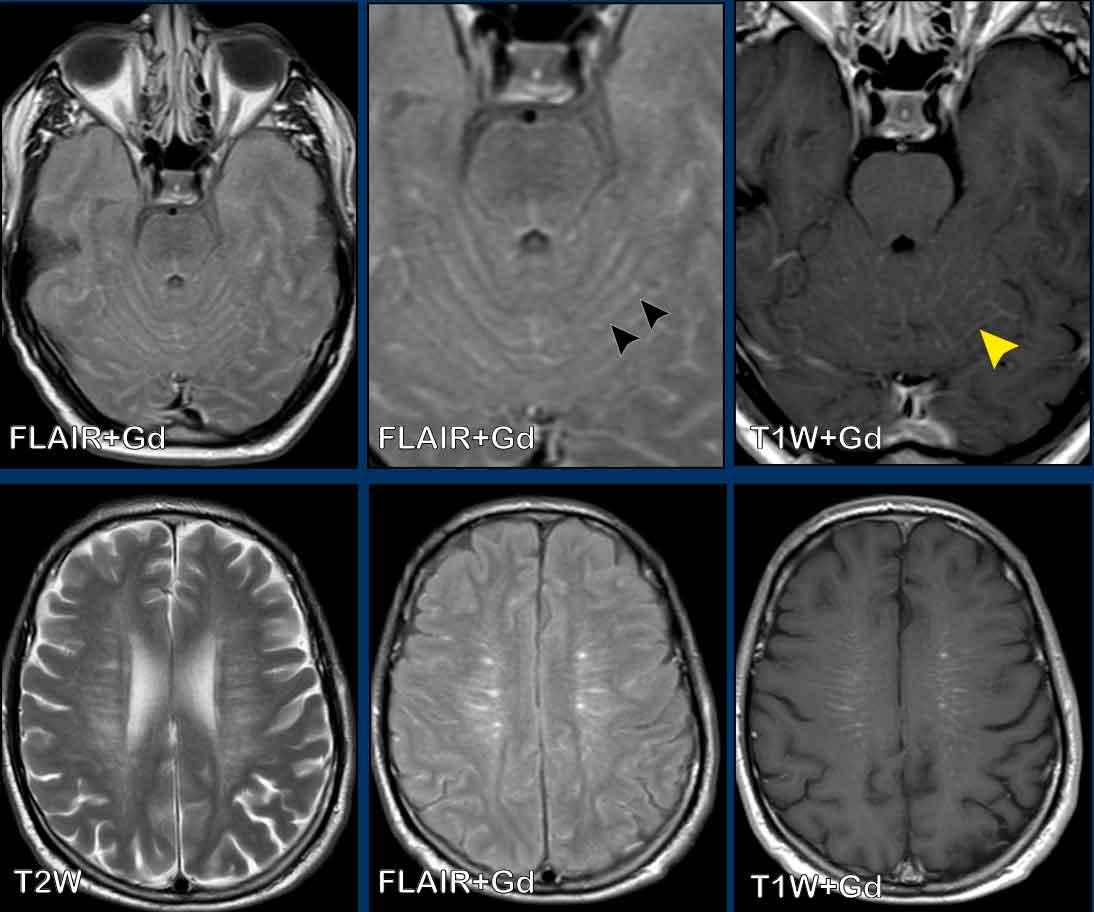
Đây là hình ảnh của một nam giới 31 tuổi, nhập viện với đau đầu và giảm cảm giác nửa người.
Hình ảnh
FLAIR cho thấy tín hiệu cao tại các cấu trúc nền sọ, với ngấm thuốc tại và xung quanh các bể nền sọ và bể vallecular.
Các phát hiện này phù hợp với chẩn đoán viêm màng não nền sọ.
Viêm màng não tại nền sọ thường do sarcoidosis, lao, giang mai, hoặc các quá trình u hạt mạn tính độ thấp khác gây ra.
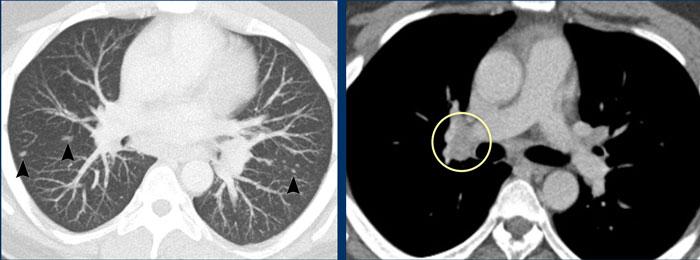
Vì lý do này, CT ngực đã được thực hiện.
Tiếp tục xem các hình ảnh CT…
CT ngực cho thấy các hình ảnh điển hình của sarcoidosis.
Có các nốt nhỏ phân bố dọc theo các khe liên thùy theo kiểu phân bố quanh bạch huyết và hạch rốn phổi to.
Sarcoidosis có thể biểu hiện với nhiều dạng thần kinh và hình ảnh học khác nhau.
Các triệu chứng thần kinh sọ là hệ quả của viêm màng não nền sọ.
Trong hầu hết các trường hợp, cũng có các bất thường trên hình ảnh ngực.
Bệnh nhân này có nhiều nốt màng não mềm.
Các nốt này tăng tín hiệu sau tiêm thuốc tương phản từ và có tín hiệu tương đối thấp trên chuỗi xung T2W, phù hợp với các nốt u hạt.
Đây được xác định là sarcoidosis thần kinh.
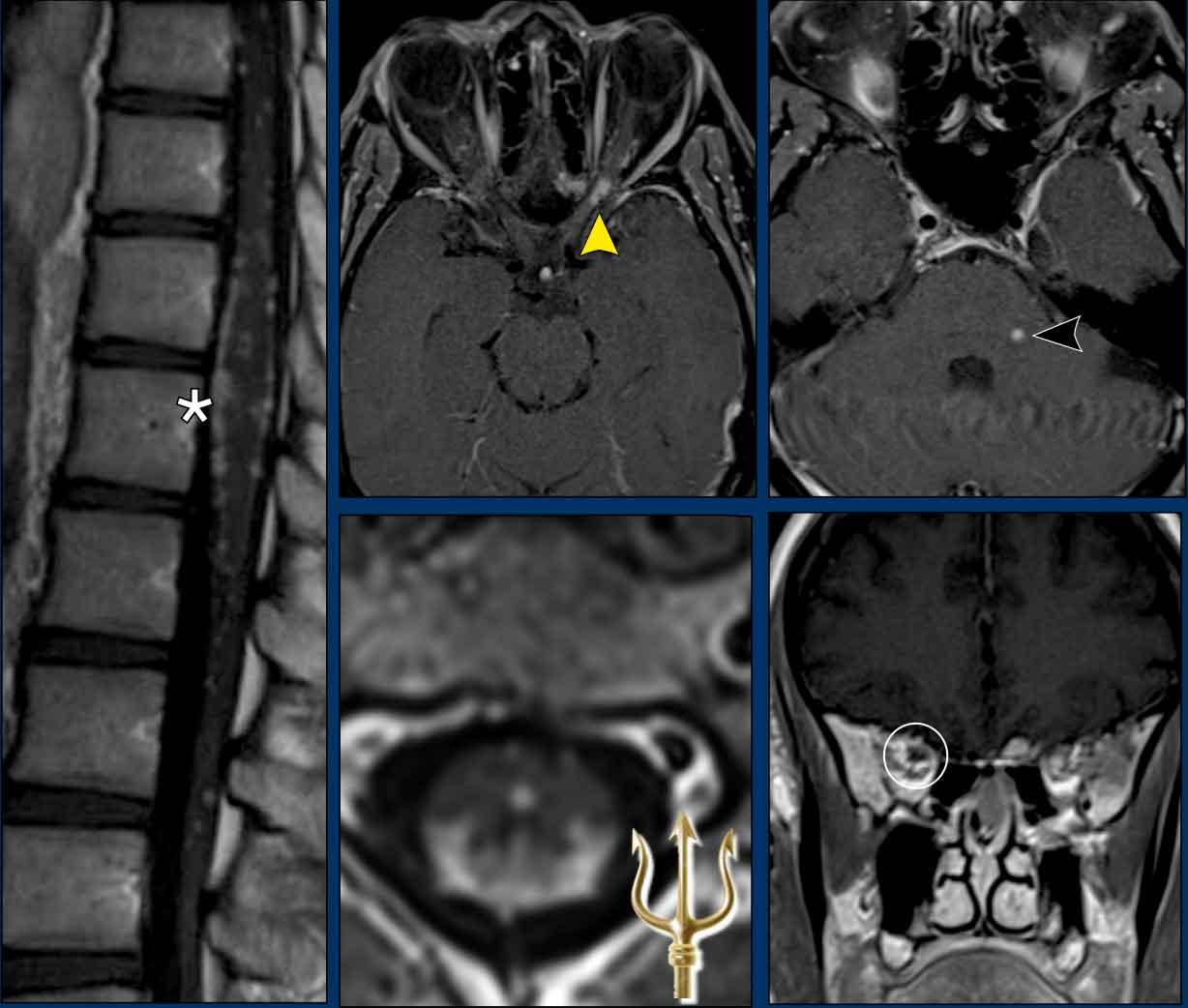
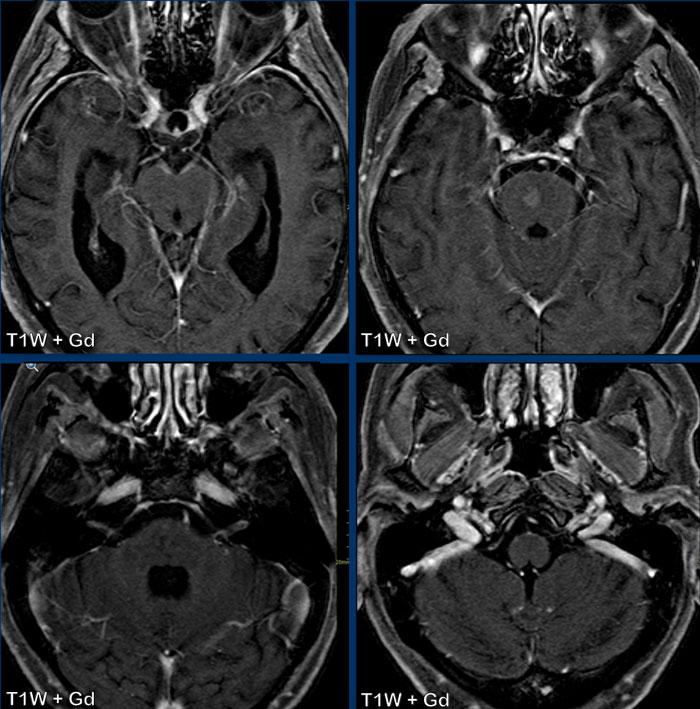
Sarcoidosis thần kinh cột sống điển hình có thể biểu hiện với dấu hiệu ‘đinh ba’ (trident sign), trong đó có ngấm thuốc của màng não mềm, chất trắng ngoại vi (*) và ống trung tâm tủy sống.
Ở bệnh nhân này còn có ngấm thuốc của nhân thần kinh sinh ba (đầu mũi tên đen), màng cứng và cả hai dây thần kinh thị giác.
Ngấm thuốc quanh dây thần kinh thị giác trái được thấy rõ nhất trên hình ảnh mặt cắt ngang (đầu mũi tên vàng), trong khi ngấm thuốc bên phải được thấy rõ nhất trên hình ảnh mặt phẳng đứng ngang (vòng tròn trắng).
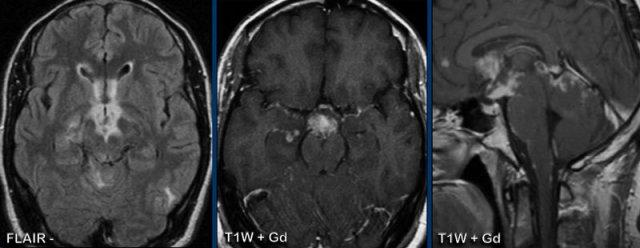
Trong trường hợp minh họa này, có tín hiệu cao dọc theo các bể nền sọ trên hình ảnh FLAIR và ngấm thuốc màng não mềm dọc theo bể ambiens và vùng tegmentum.
Lưu ý các ổ ngấm thuốc nhỏ ở hồi hải mã phải và thùy chẩm trái.
Đây hóa ra là viêm màng não lao.
Ung thư di căn màng não (Meningeal carcinomatosis)
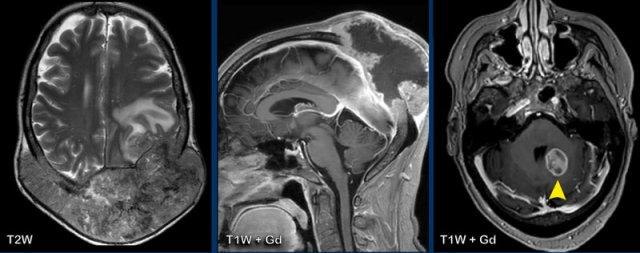
Đây là hình ảnh của một bé trai 9 tuổi được biết có u nguyên bào tủy hố sau.
Hình ảnh
U nguyên bào tủy biểu hiện là một khối ngấm thuốc lớn (mũi tên).
Có nhiều ổ ngấm thuốc nhỏ là dấu hiệu của di căn màng não mềm.
Tại lần theo dõi sau phẫu thuật và xạ trị, có ngấm thuốc màng não mềm dạng không đều và dạng nốt.
Kiểu ngấm thuốc “phủ đường” này được thể hiện rõ tại cầu não và lớp lót của các bể vallecular.
Khả năng phát hiện các ổ tổn thương và ngấm thuốc màng não mềm có thể được cải thiện bằng cách sử dụng chuỗi xung FLAIR có tiêm thuốc tương phản từ.
Tương tự như trong viêm màng não, cũng cần quan sát khoang dưới nhện trên FLAIR không tiêm thuốc.
Thông thường trên các hình ảnh này, dịch não tủy bị xóa tín hiệu, nhưng trong trường hợp bệnh lý, dịch não tủy sẽ xuất hiện tăng tín hiệu hơn.
Một dấu hiệu hữu ích để phân biệt di căn với viêm màng não là hình ảnh ngấm thuốc dạng nốt dày và sự hiện diện của di căn trong não và màng cứng.
Luôn kiểm tra các dây thần kinh sọ để tìm ngấm thuốc.
Các dấu hiệu lâm sàng và tiền sử bệnh nhân có thể là gợi ý hữu ích.
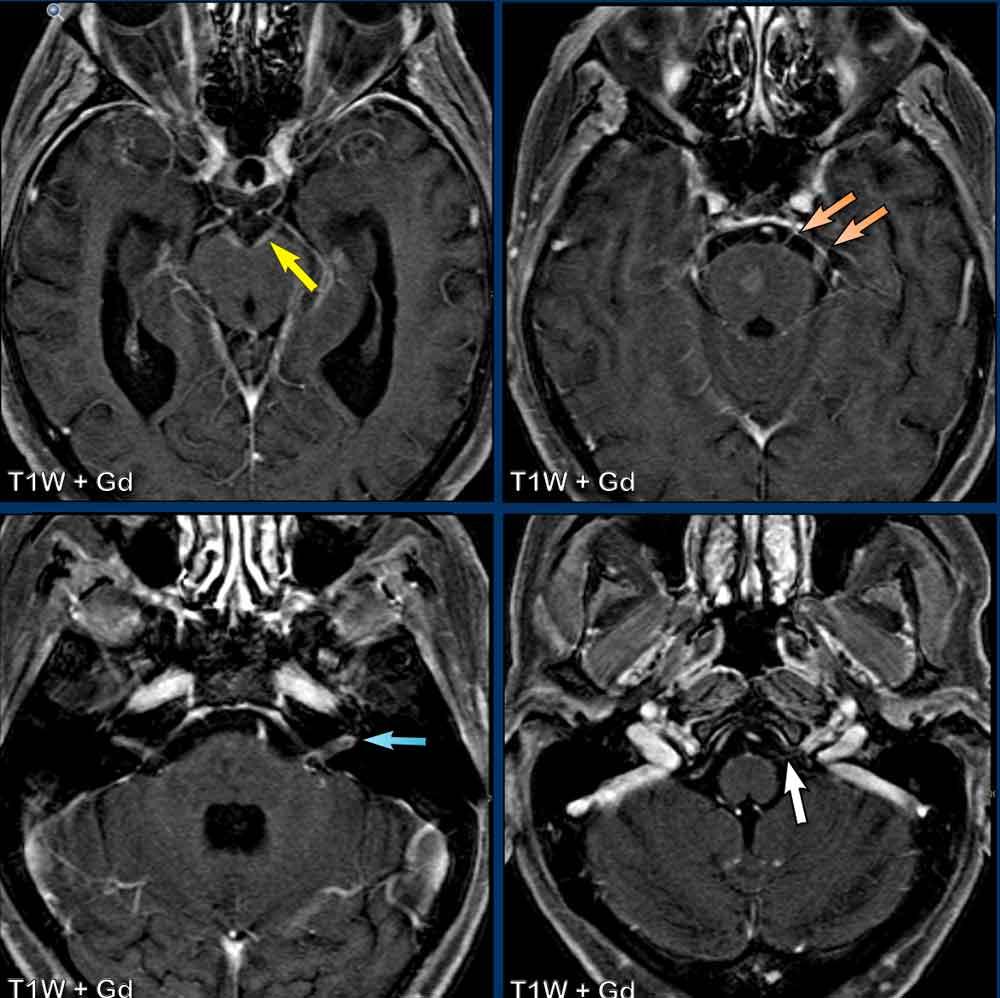
Đây là bệnh nhân ung thư phổi có biến chứng viêm màng não do ung thư.
Bạn có thể xác định những dây thần kinh sọ nào bị tổn thương không?
Trên các hình ảnh này rất khó nhận thấy, nhưng nếu bạn có thể cuộn qua các lát cắt MRI có tiêm thuốc, bạn sẽ nhận thấy các dây thần kinh sọ sau đây có ngấm thuốc bệnh lý:
- Dây III (mũi tên vàng)
- Dây V & dây VI (mũi tên cam)
- Dây VII & dây VIII (mũi tên xanh dương)
- Dây IX đến XI (mũi tên trắng)
Cũng lưu ý di căn tại cầu não.
Các ví dụ này cho thấy ưu điểm của FLAIR+Gd so với T1W+Gd ở bệnh nhân ung thư phổi có di căn não và viêm màng não do ung thư.
Hình ảnh
Hình ảnh FLAIR thể hiện rõ hơn ngấm thuốc màng não mềm xung quanh cầu não (mũi tên vàng) và trong các nếp gấp tiểu não (đầu mũi tên đen).
Kiểu hồi não (Gyral pattern)
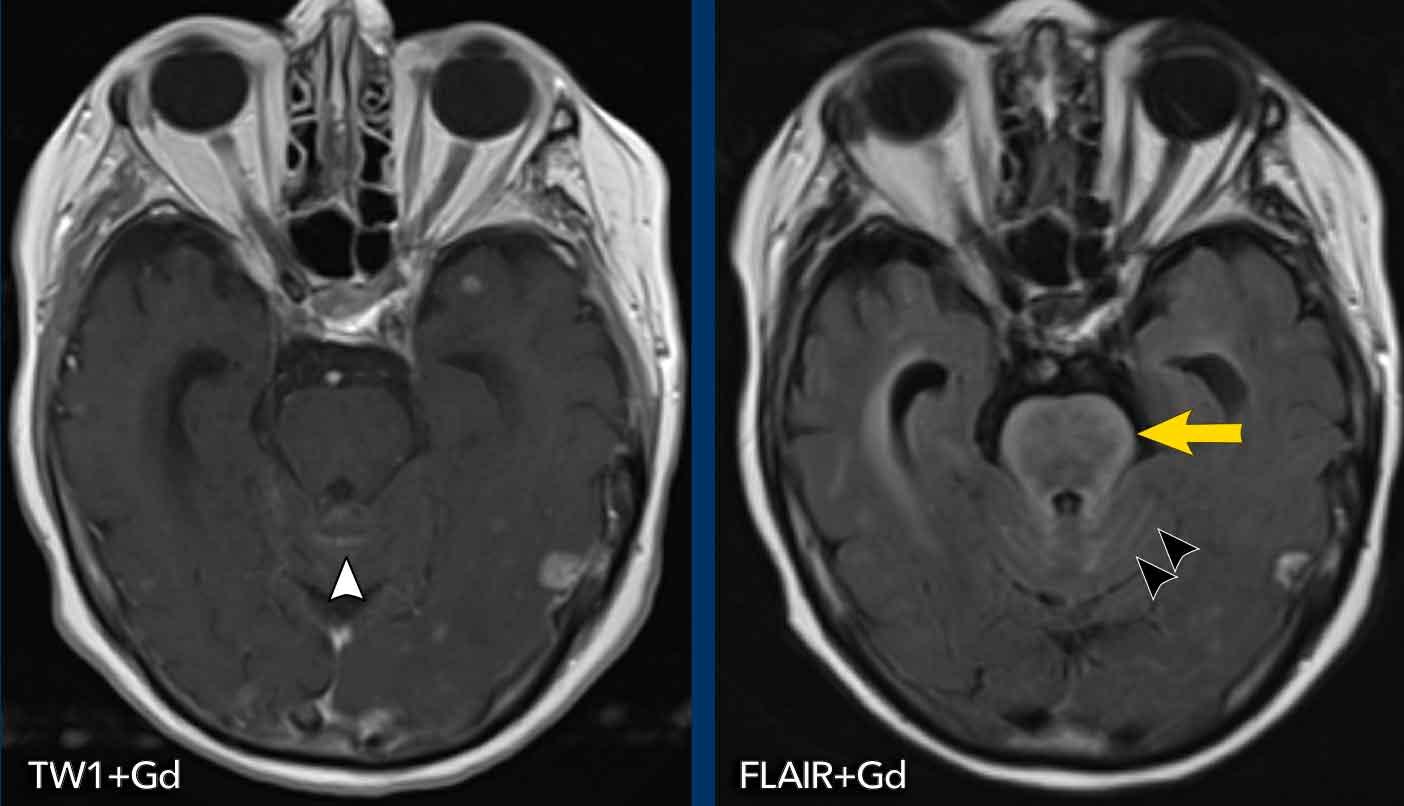
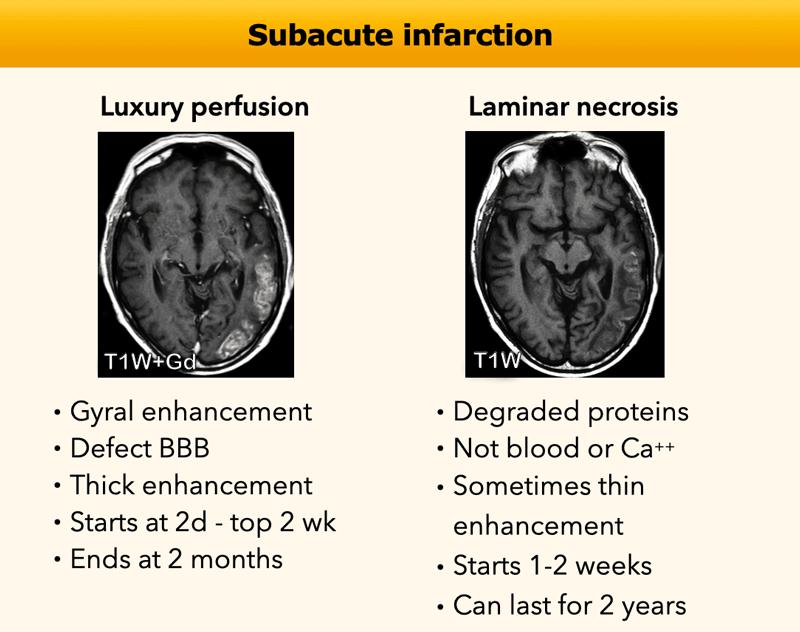
Kiểu ngấm thuốc dạng hồi não là tình trạng ngấm thuốc của vỏ não, thường gặp nhất trong thiếu máu cục bộ do hiện tượng tái tưới máu trong giai đoạn hồi phục của thiếu máu cục bộ bán cấp và cấp tính.
Nguyên nhân có thể do tưới máu xa xỉ (luxury perfusion) và/hoặc hoại tử lá mỏng vỏ não (cortical laminar necrosis).
Một nguyên nhân khác gây ngấm thuốc dạng hồi não là giai đoạn giãn mạch trong cơn đau đầu migraine và hội chứng bệnh não sau có hồi phục (PRES – Posterior Reversible Encephalopathy Syndrome).
SMART là viết tắt của Cơn Đột Quỵ Giống Migraine Sau Xạ Trị (Stroke-Like Migraine Attacks After Radiation Therapy), đây là một biến chứng muộn hiếm gặp của xạ trị não.
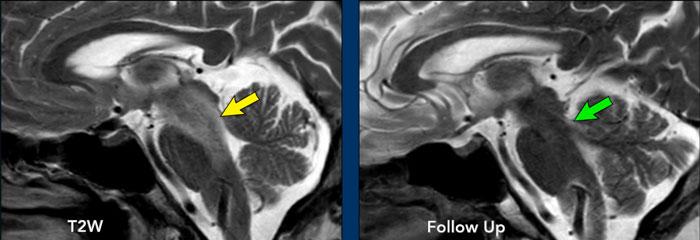
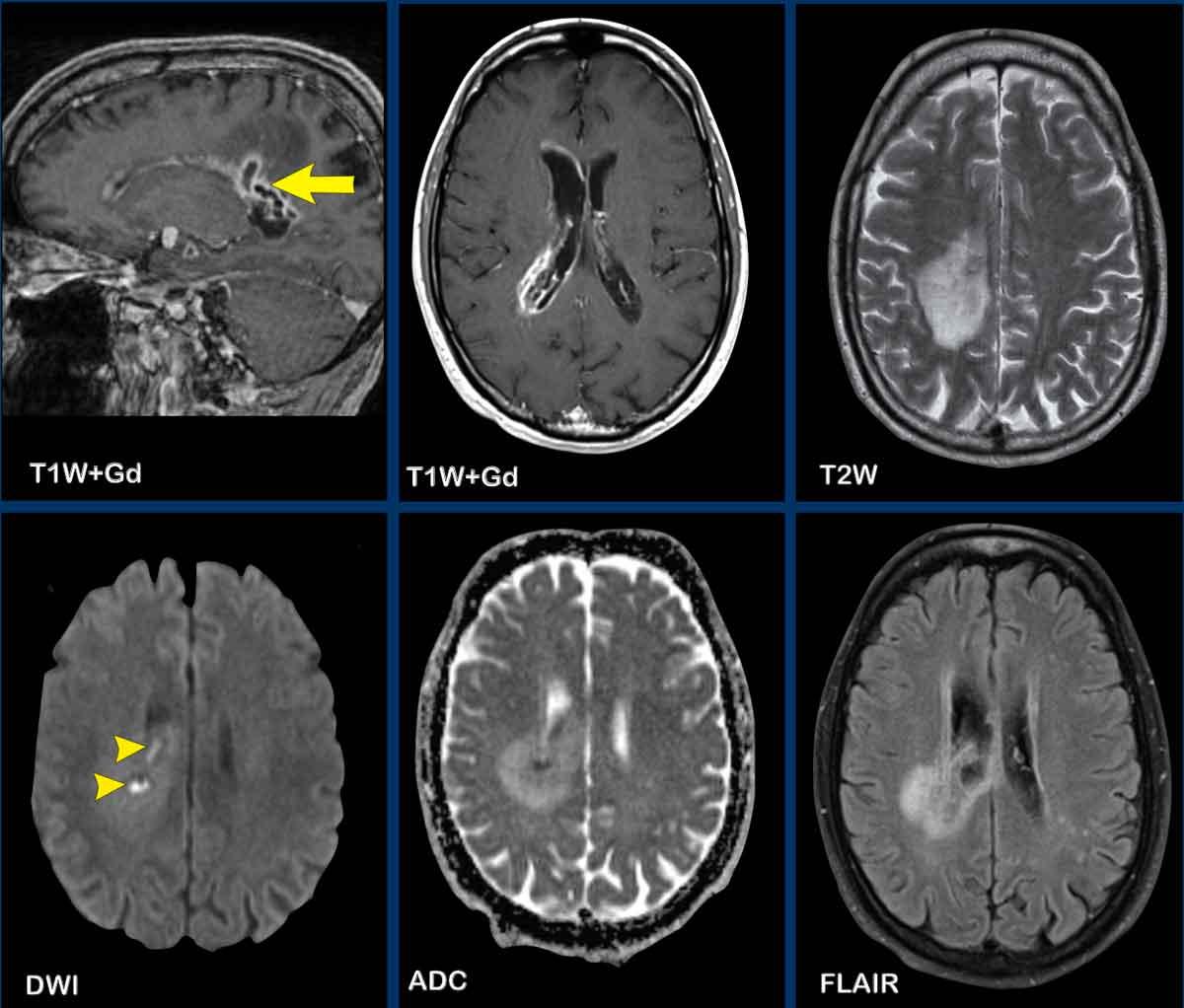
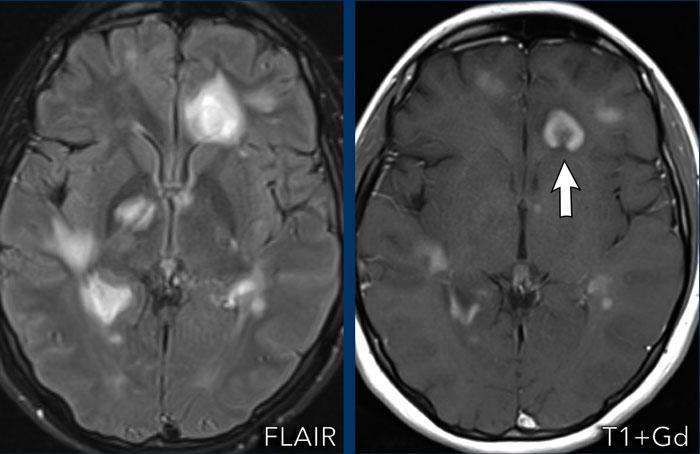
Nhồi máu bán cấp
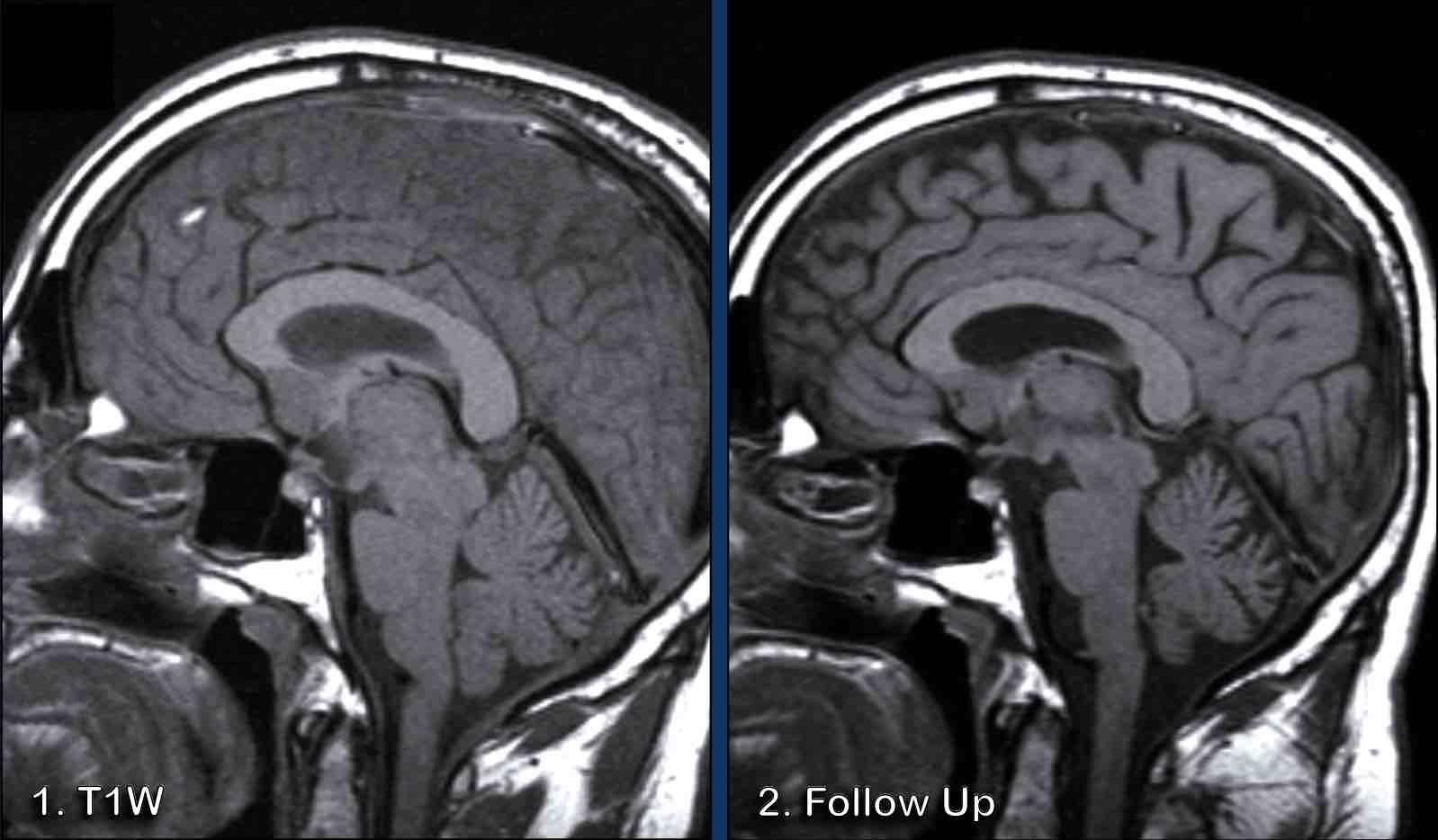
Các hình ảnh này của một bệnh nhân nam 86 tuổi có dáng đi loạng choạng trong vài tuần gần đây.
Hãy phân tích các hình ảnh trước khi tiếp tục đọc.
Đâu là những dấu hiệu điển hình trong trường hợp này?
Các dấu hiệu điển hình:
- Cả chất xám và chất trắng đều bị tổn thương, đây là đặc điểm điển hình của nhồi máu não
- Vùng tổn thương có hình nêm
Kiểu ngấm thuốc dạng hồi não này là kết quả của hiện tượng tưới máu xa xỉ kèm theo rối loạn hàng rào máu não và một số tân sinh mạch máu.
Tiếp tục xem thêm hình ảnh của bệnh nhân này…
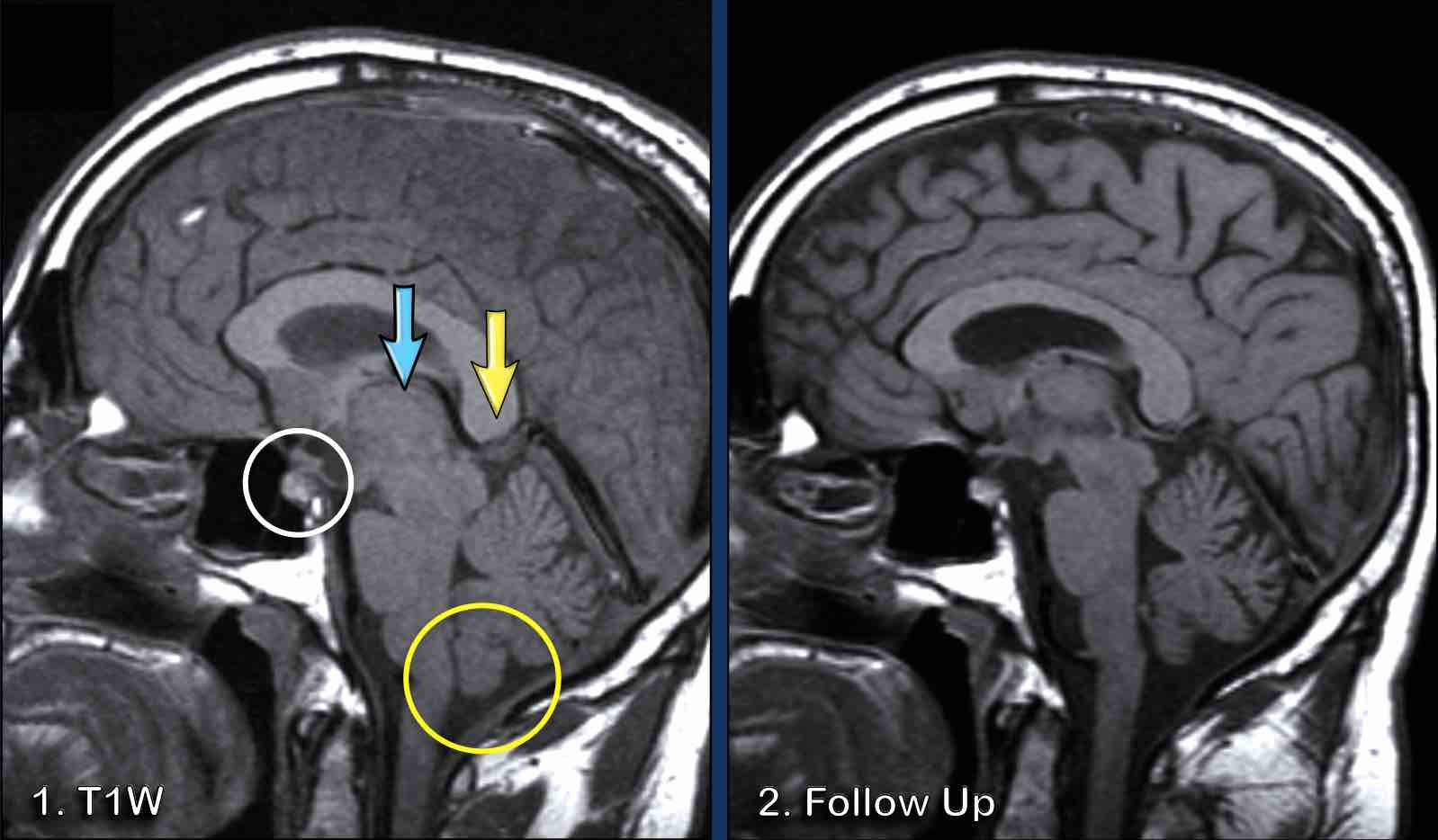
Câu hỏi: vùng tăng tín hiệu trên chuỗi xung T1W không tiêm thuốc tương phản từ là gì?
Hình ảnh
Chuỗi xung FLAIR cho thấy ổ nhồi máu với phù độc tế bào và phù nề các hồi não.
Vùng tăng tín hiệu trên chuỗi xung T1W không tiêm thuốc tương phản từ được gọi là hoại tử lá mỏng (laminar necrosis); mặc dù ban đầu được mô tả trong bệnh não thiếu oxy, tổn thương này thực chất đại diện cho phù độc tế bào kèm thoái giáng protein trong vỏ não có hoạt động chuyển hóa cao.
Đây là dấu hiệu tiên lượng xấu.
Bảng này tóm tắt các dấu hiệu hình ảnh trong tưới máu xa xỉ và hoại tử lá mỏng vỏ não.
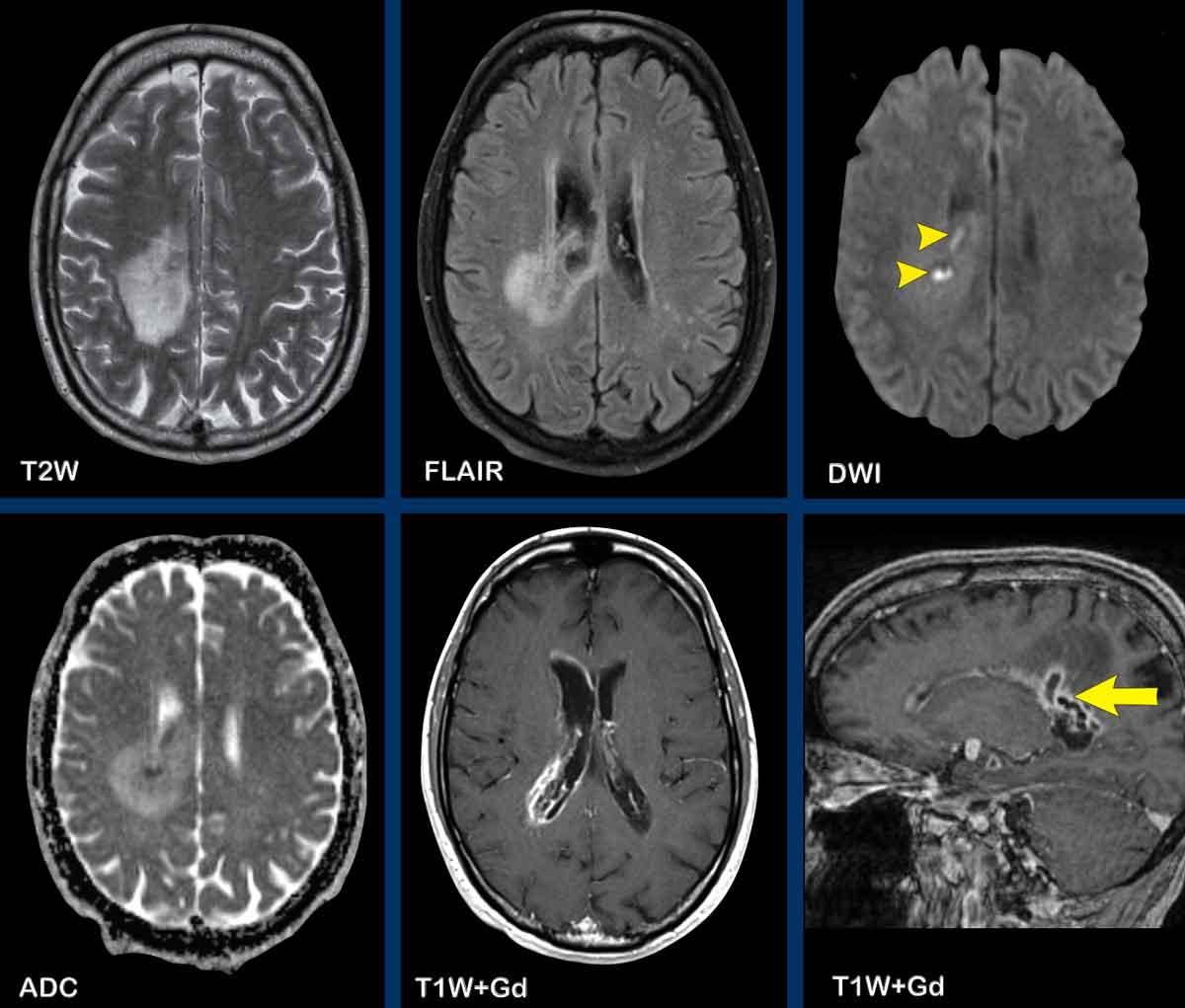
Ở những bệnh nhân được điều trị bằng lấy huyết khối nội động mạch, hiện tượng ngấm thuốc dạng hồi não có thể xuất hiện sớm hơn.
Đôi khi việc chẩn đoán có thể gặp khó khăn.
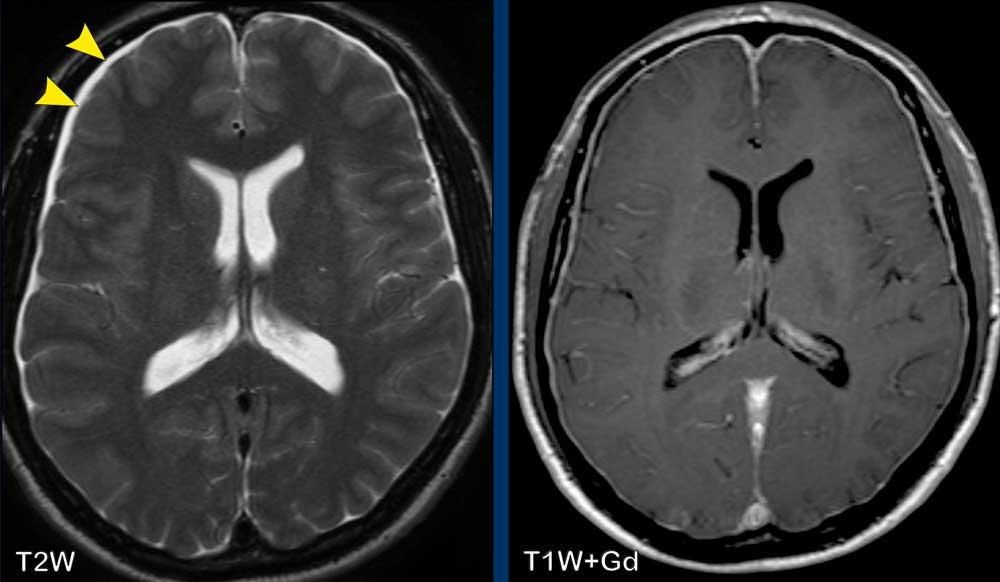
Bệnh nhân này có tiền sử ung thư vú.
MRI được chỉ định vì bệnh nhân có một số biểu hiện thần kinh.
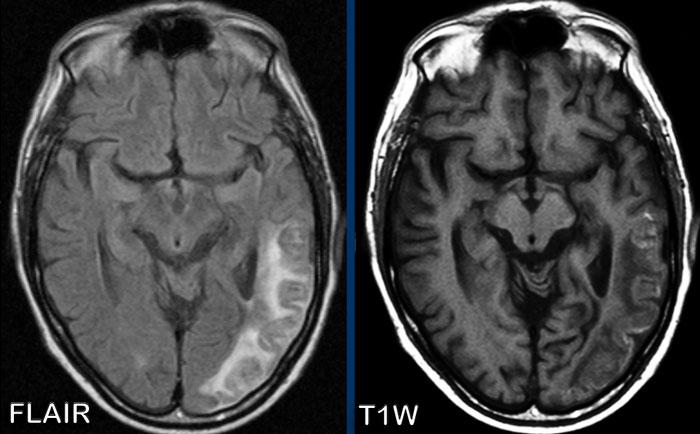
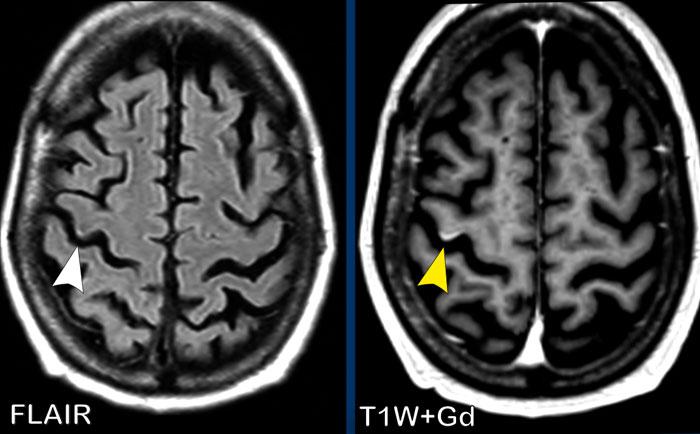
Trên chuỗi xung FLAIR có một điểm tăng tín hiệu nhỏ (mũi tên trắng).
Tổn thương này có thể bị chẩn đoán nhầm là di căn não, tuy nhiên trên chuỗi xung T1W có tiêm thuốc tương phản từ Gd, rõ ràng có hình ảnh ngấm thuốc tuyến tính dạng hồi não.
Điều này gợi ý chẩn đoán nhiều khả năng nhất là nhồi máu nhỏ dưới vỏ.
Một lần chụp kiểm tra sau đó (không trình bày ở đây) đã được thực hiện và loại trừ hoàn toàn khả năng di căn não.
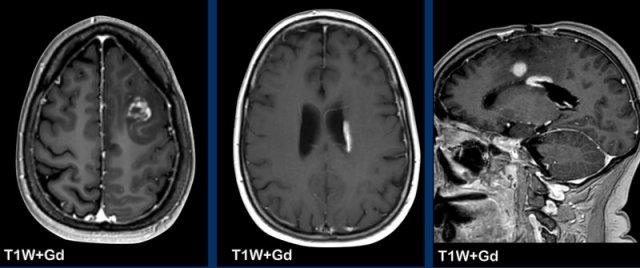
Đây là bệnh nhân nhiễm COVID, biến chứng bởi rối loạn đông máu dẫn đến nhồi máu não đa ổ.
Lưu ý kiểu ngấm thuốc dạng hồi não.
Tiếp tục xem thêm hình ảnh của bệnh nhân này…
Một lần nữa, hãy lưu ý hình ảnh ngấm thuốc dạng hồi não trên chuỗi xung T1W+Gd do hiện tượng tưới máu xa xỉ, đồng thời lưu ý hình ảnh hạn chế khuếch tán lan rộng trên chuỗi xung DWI.
Bạn có thể xác định những vùng mạch máu nào bị tổn thương không?
Các vùng này được gọi là vùng phân thủy (watershed) hay vùng ranh giới mạch máu (border zone).
Vùng ranh giới mạch máu nhận nguồn cung cấp máu kép từ các nhánh xa nhất của hai động mạch lớn.
Trong tình trạng giảm tưới máu toàn thân, chẳng hạn như trong đông máu nội mạch lan tỏa (DIC) hoặc suy tim , các vùng này đặc biệt dễ bị thiếu máu cục bộ do được cấp máu bởi các nhánh xa nhất của động mạch, và do đó ít có khả năng nhận đủ lượng máu nhất.
SMART
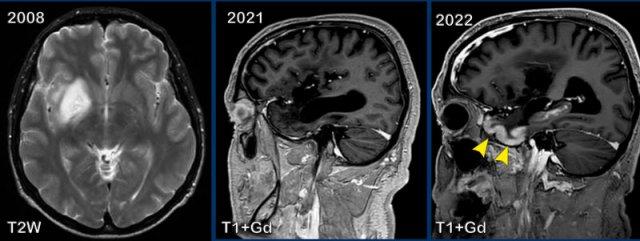
Các hình ảnh này của một bệnh nhân nam 59 tuổi, đã được phẫu thuật cắt bỏ một phần u thần kinh đệm (glioma) vào năm 2008.
Năm 2016, khối u tiến triển và được điều trị bằng xạ trị kết hợp hóa trị.
Năm 2021, không còn dấu hiệu u tồn dư và đến năm 2022, bệnh nhân xuất hiện triệu chứng migraine.
Hình ảnh
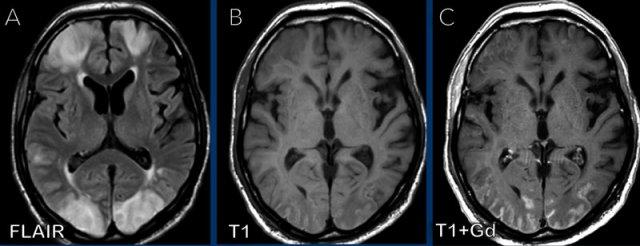
Năm 2008, khối u được phát hiện là tổn thương tăng tín hiệu trên chuỗi xung T2W tại vùng hạch nền và thùy đảo bên phải.
Năm 2021, hình ảnh ổn định, nhưng đến năm 2022 xuất hiện ngấm thuốc dạng hồi não ở chất xám thùy thái dương (đầu mũi tên).
Tiếp tục xem thêm hai hình ảnh của bệnh nhân này…
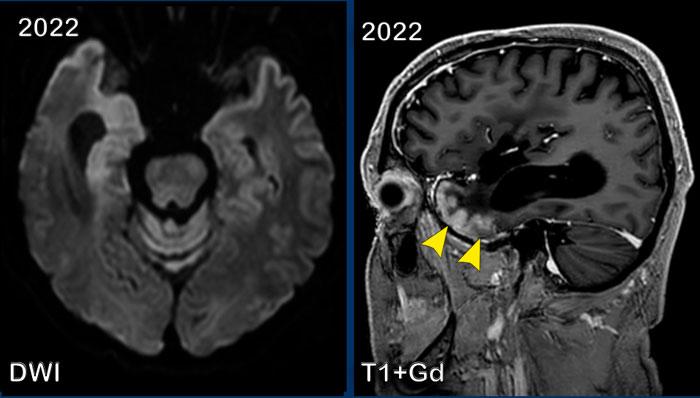
Hình ảnh
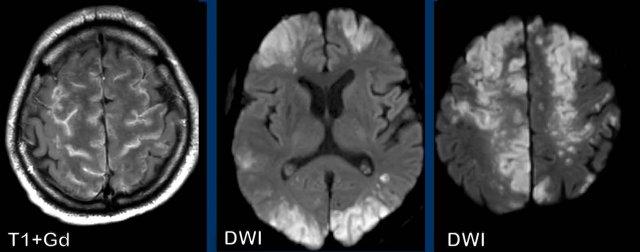
Chuỗi xung DWI cho thấy hạn chế khuếch tán vỏ não ở thùy thái dương phải.
Hình ảnh T1W+Gd theo mặt phẳng đứng dọc ở mức khác cũng cho thấy kiểu ngấm thuốc dạng hồi não.
Đây được gọi là hội chứng SMART (Cơn Đột Quỵ Giống Migraine Sau Xạ Trị – Stroke-like Migraine Attacks after Radiation Therapy).
Đây là một biến chứng muộn hiếm gặp của xạ trị não, đặc trưng bởi phù nề vỏ não và ngấm thuốc dạng hồi não.
Bệnh nhân thường biểu hiện với triệu chứng migraine, nhưng cũng có thể có co giật và liệt nửa người.
Trong bối cảnh có tiền sử xạ trị não, cần nghĩ đến hội chứng SMART.
Chẩn đoán kịp thời là cần thiết để tránh các thủ thuật xâm lấn không cần thiết.
Đây là bệnh tự giới hạn.
Đây là chẩn đoán loại trừ và cần phải loại trừ thiếu máu cục bộ, PRES và co giật.
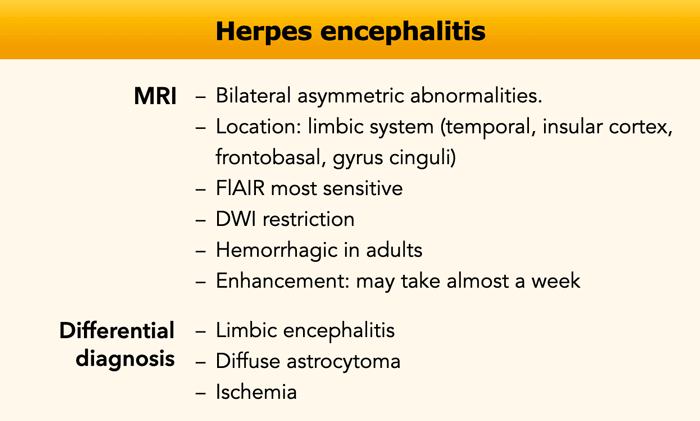
Viêm não Herpes
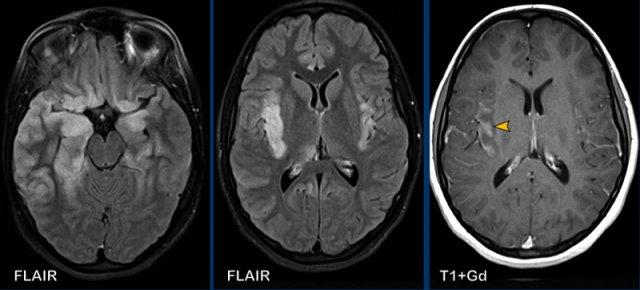
Một bệnh nhân nữ 13 tuổi nhập viện với triệu chứng đau đầu cấp tính và lú lẫn.
Hình ảnh
Chuỗi xung FLAIR cho thấy các vùng tăng tín hiệu lan rộng ở cả hai thùy thái dương và thùy đảo.
Tổn thương rõ hơn ở bên phải, nơi chuỗi xung T1W+Gd cho thấy ngấm thuốc dạng hồi não ở vỏ thùy đảo.
Đây là trường hợp điển hình của viêm não Herpes.
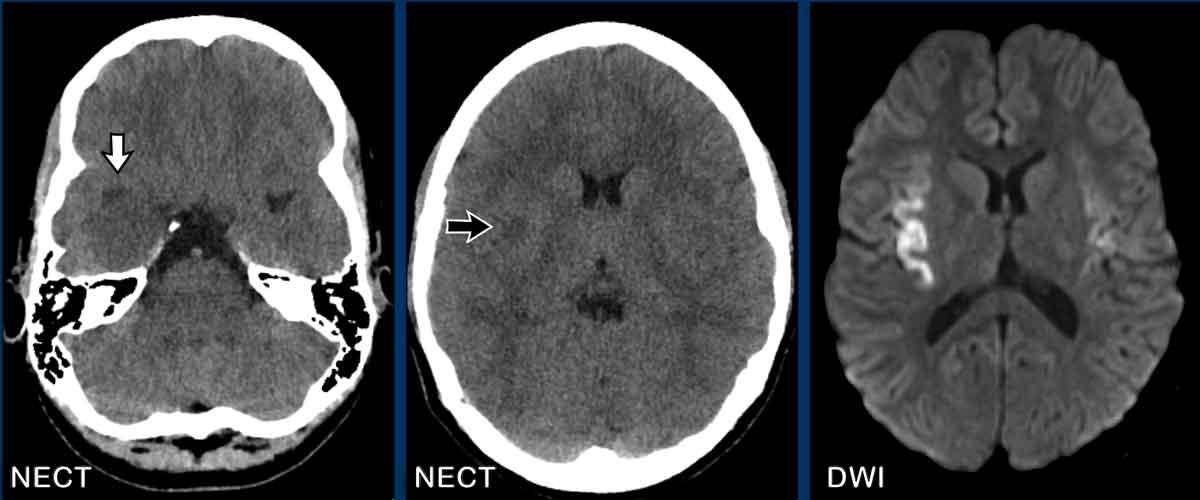
Tiếp tục xem thêm hình ảnh của bệnh nhân này…
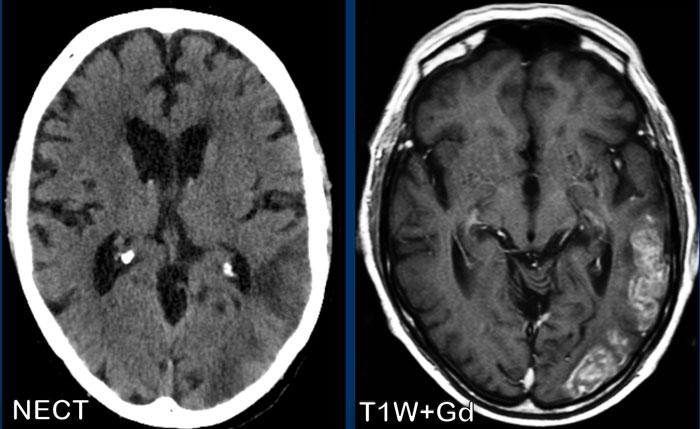
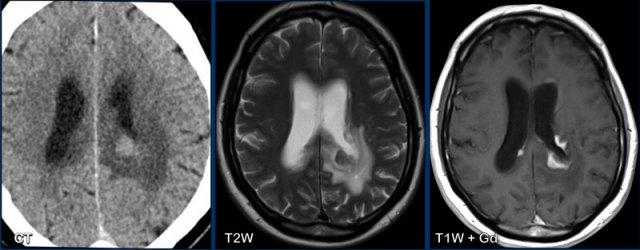
Lưu ý các bất thường rất tinh tế trên CT không tiêm thuốc cản quang (NECT) so với các phát hiện trên MRI.
Thùy thái dương phải giảm tỷ trọng hơn so với bên trái, kèm theo hẹp nhẹ sừng thái dương phải (mũi tên trắng).
Cũng lưu ý vùng giảm tỷ trọng nhỏ ở dải vỏ thùy đảo (mũi tên đen).
CT kém nhạy hơn MRI và chỉ phát hiện được bất thường ở khoảng một nửa đến hai phần ba số bệnh nhân.
Có thể mất 3-4 ngày để các thay đổi ở thùy thái dương hoặc thùy trán mới biểu hiện rõ.
Các vùng giảm tỷ trọng, xuất huyết và phù não thường được ghi nhận, trong khi ngấm thuốc cản quang có thể mất gần một tuần mới xuất hiện.
Chuỗi xung DWI cho thấy hạn chế khuếch tán ở cả hai bên.
MRI nhạy hơn và có thể phát hiện các bất thường tinh tế như hạn chế khuếch tán ngay từ giai đoạn sớm.
Khi nghi ngờ chẩn đoán, cần chỉ định chọc dịch não tủy và bắt đầu điều trị kịp thời.
Viêm não Herpes
Viêm não Herpes là sự tái hoạt động của virus HSV-1 vốn khu trú tại hạch thần kinh sinh ba.
Viêm não Herpes có phân bố hai đỉnh tuổi.
Bệnh gặp ở trẻ nhỏ và ở bệnh nhân trên năm mươi tuổi.
Viêm não hệ viền (Limbic encephalitis)
Viêm não hệ viền có thể biểu hiện hình ảnh học tương tự, nhưng thường có diễn tiến âm thầm hơn, trong khi viêm não Herpes khởi phát cấp tính hơn.
Đây là bệnh cận ung thư hoặc tự miễn, trong đó các kháng thể thần kinh tấn công các tế bào trong hệ viền.
Đôi khi có thể tìm thấy kháng thể trong dịch não tủy, nhưng dịch não tủy bình thường và hình ảnh não bình thường không loại trừ được chẩn đoán.
Bệnh nhân được điều trị bằng liệu pháp miễn dịch.
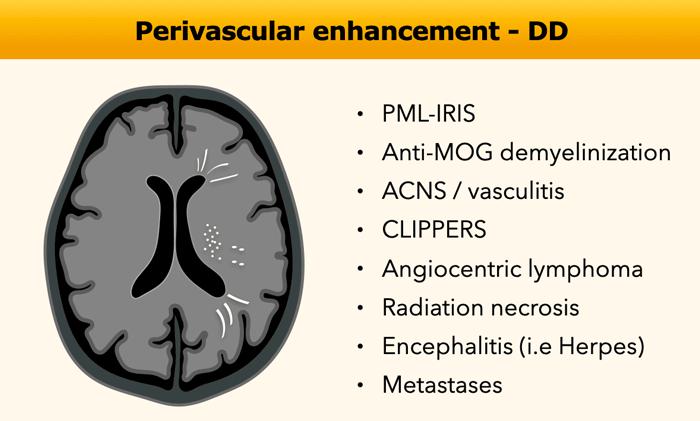
Mạch máu / Quanh mạch máu
Ngấm thuốc quanh mạch máu là kiểu ngấm thuốc dạng tuyến tính dọc theo các mạch máu nhỏ và trong khoang quanh mạch máu.
Trên các lát cắt axial, kiểu ngấm thuốc này có thể biểu hiện dưới dạng các chấm nhỏ (xem hình) hoặc các dải phân bố theo khoang quanh mạch máu.
Chẩn đoán phân biệt của ngấm thuốc quanh mạch máu bao gồm nhiều bệnh lý hiếm gặp, khiến việc chẩn đoán trở nên khó khăn.
PML-IRIS
PML-IRIS là tình trạng bệnh nhân xấu đi một cách nghịch lý sau khi chức năng miễn dịch được cải thiện đột ngột.
Sự phục hồi của hệ miễn dịch dẫn đến kích hoạt đáp ứng viêm đối với nhiễm virus JC.
Tình trạng này được ghi nhận ở bệnh nhân HIV sau khi bắt đầu điều trị kháng retrovirus (HAART).
Cơ chế tương tự dẫn đến PML-IRIS, như đã thấy ở các bệnh nhân HIV này, cũng có thể xảy ra ở bệnh nhân xơ cứng rải rác (MS) đang được điều trị bằng Natalizumab.
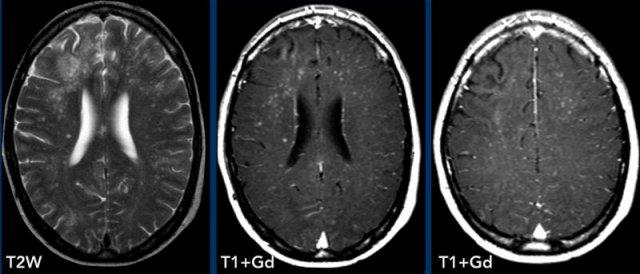
Các hình ảnh này thuộc về một bệnh nhân HIV đã bắt đầu điều trị HAART 2 tuần trước và nhập viện vì rối loạn hành vi.
Hình ảnh
Trên chuỗi xung T2W, chất trắng thùy trán phải tăng tín hiệu.
Lưu ý hình ảnh ngấm thuốc dạng chấm trên các lát cắt axial, thực chất là dạng tuyến tính trên các lát cắt coronal hoặc sagittal (không hiển thị).
Đây là kiểu ngấm thuốc quanh mạch máu và kết hợp với tiền sử bệnh, chẩn đoán là PML-IRIS.
Đây là một bệnh nhân HIV khác, đã bắt đầu điều trị HAART được hai tháng.
Số lượng CD4 ở mức tốt.
Tuy nhiên, bệnh nhân có liệt tiến triển và xuất hiện nhiều cơn động kinh hơn.
Hình ảnh cho thấy các tổn thương chất trắng hai bên lan rộng với ngấm thuốc dạng chấm trên chuỗi xung T1W sau tiêm thuốc tương phản từ.
Chẩn đoán PML-IRIS được xác lập và bệnh nhân được điều trị bằng corticosteroid.
CLIPPERS
CLIPPERS là viêm lympho bào mạn tính quanh mạch máu vùng cầu não đáp ứng với corticosteroid (Chronic Lymphocytic Inflammation with Pontine Perivascular Enhancement Responsive to Steroids).
Việc phân biệt tình trạng viêm lympho bào này với u lympho có thể rất khó khăn, đó là lý do tại sao một số trường hợp ban đầu được chẩn đoán là CLIPPERS nhưng sau đó hóa ra là u lympho.
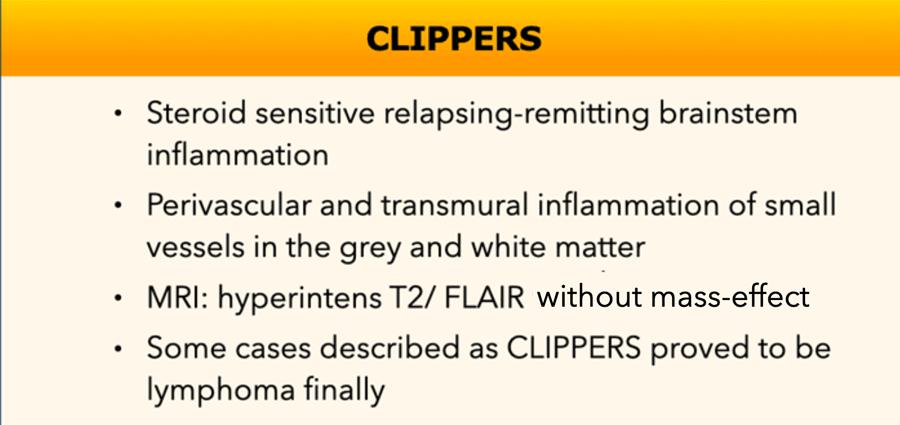
Các hình ảnh này thuộc về một nam bệnh nhân 62 tuổi nhập viện vì liệt dây thần kinh vận nhãn (dây III) bên trái.
Hình ảnh
Chuỗi xung FLAIR cho thấy tăng tín hiệu lan rộng ở cầu não và trung não.
Có hình ảnh ngấm thuốc dạng chấm và dạng tuyến tính.
Khi kết hợp các điểm ngấm thuốc ở các mức độ khác nhau, có thể nhận thấy đây thực chất là một phần của kiểu ngấm thuốc tuyến tính hoặc quanh mạch máu.
Chẩn đoán phân biệt:
- Các hình ảnh này gợi ý CLIPPERS, mặc dù đáp ứng với corticosteroid chỉ có thể được đánh giá sau khi điều trị.
- Hội chứng hủy myelin thẩm thấu vùng cầu não thường có vị trí trung tâm hơn.
- Thiếu máu cục bộ biểu hiện khuếch tán hạn chế và không có ngấm thuốc quanh mạch máu.
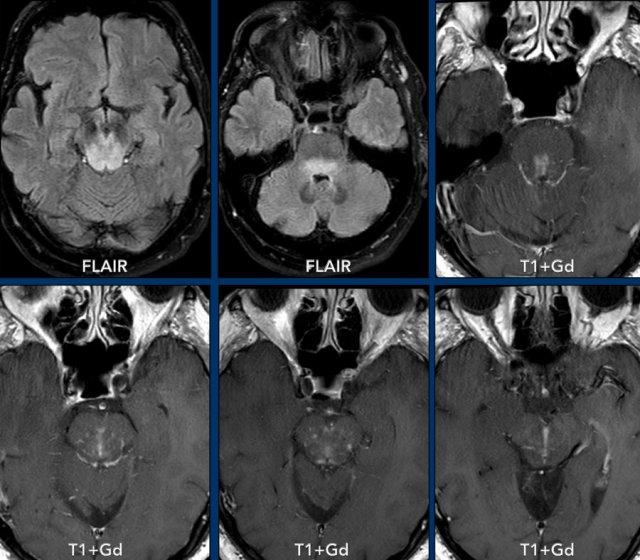
Tiếp tục xem hình ảnh sau điều trị của bệnh nhân này…
Bệnh nhân này được điều trị bằng corticosteroid và hình ảnh ngấm thuốc quanh mạch máu không còn được ghi nhận trên phim chụp theo dõi.
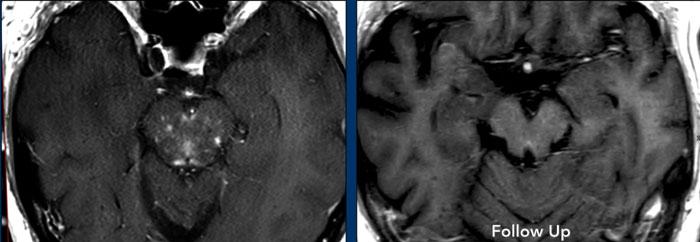
Tiếp tục xem các lát cắt sagittal…
Trên chuỗi xung T2W lát cắt sagittal, vùng tăng tín hiệu (mũi tên vàng) cũng đã biến mất trên hình ảnh theo dõi (mũi tên xanh lá).
Các hình ảnh này thuộc về một bệnh nhân ung thư phổi giai đoạn IV đang điều trị miễn dịch.
Bệnh nhân nhập viện vì buồn nôn, nôn và lú lẫn.
Ban đầu, tình trạng này được nghĩ đến là PML-IRIS.
Điều trị đã được ngừng lại.
Tuy nhiên, các xét nghiệm không tìm thấy bất kỳ dấu hiệu nào của nhiễm virus JC và tình trạng bệnh nhân ngày càng xấu đi.
Cuối cùng, đây được xác định là các tổn thương di căn do thuyên tắc khối u, bị mắc kẹt trong các mạch máu nhỏ ở vùng ranh giới tưới máu.
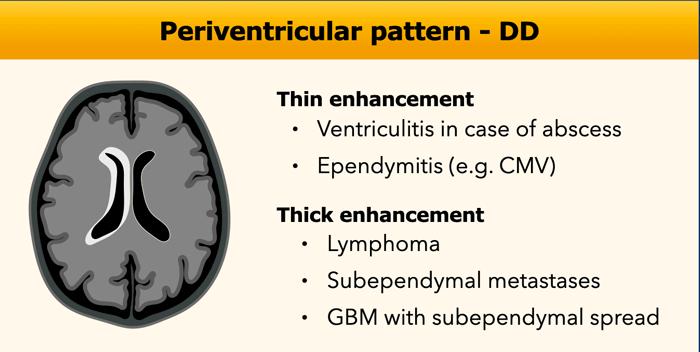
Quanh não thất
Ngấm thuốc quanh não thất xảy ra dọc theo lớp lót dưới màng nội tủy của các não thất.
Trong trường hợp ngấm thuốc mỏng, nguyên nhân thường gặp nhất là do nhiễm trùng, trong khi ngấm thuốc quanh não thất dày cần nghĩ đến khối u.
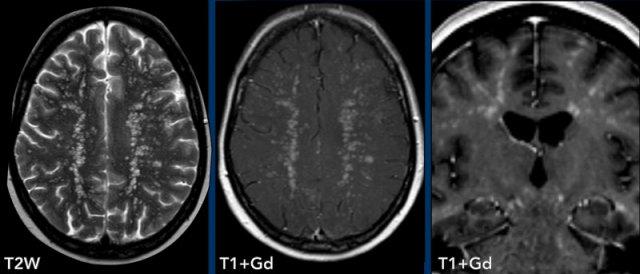
Viêm não thất
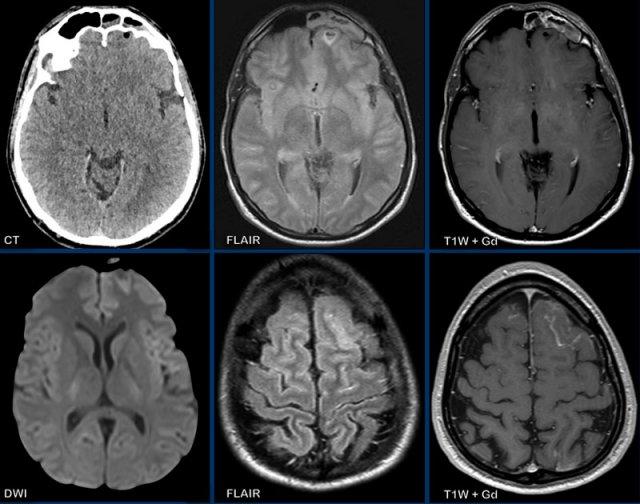
Các hình ảnh này của bệnh nhân nam 62 tuổi, nhập viện với các triệu chứng đau đầu, sốt và li bì.
Hình ảnh
Trên chuỗi xung FLAIR có tiêm thuốc tương phản từ, quan sát thấy lớp lót tăng tín hiệu dọc theo thành não thất bên trái, biểu hiện ngấm thuốc mỏng, rõ hơn so với hình ảnh trên chuỗi xung T1W có tiêm thuốc tương phản từ.
Trường hợp này được xác định là viêm màng não do Lyme, có biến chứng viêm não thất.
Tiếp tục xem thêm một số hình ảnh bổ sung…
Có hạn chế khuếch tán trong não thất bên trái.
Ngấm thuốc màng não mềm được ghi nhận rõ trên chuỗi xung FLAIR có tiêm thuốc tương phản từ (đầu mũi tên).
Dấu hiệu này không đặc hiệu cho viêm màng não do Lyme; các nguyên nhân nhiễm trùng khác cũng cần được đưa vào chẩn đoán phân biệt.
Khi có ngấm thuốc dây thần kinh mặt hai bên, cần luôn nghĩ đến viêm màng não do Lyme.
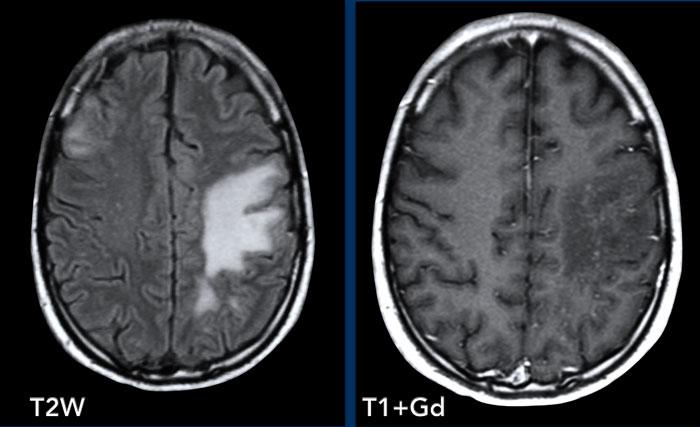
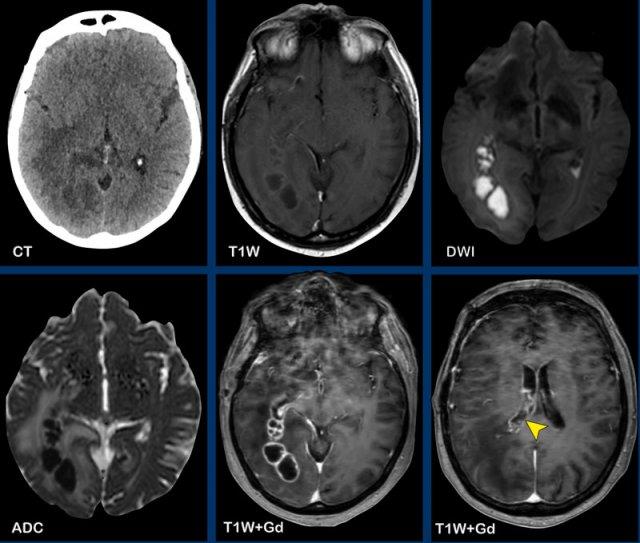
Các hình ảnh này của bệnh nhân có áp xe vùng đỉnh.
Hình ảnh
Áp xe biểu hiện hạn chế khuếch tán trung tâm với thành ngấm thuốc tương đối dày.
Đầu mũi tên màu vàng chỉ vào lớp ngấm thuốc mỏng của thành não thất.
Kết luận
Áp xe lan vào trong não thất, dẫn đến viêm não thất.
Các hình ảnh này của bệnh nhân nam 63 tuổi, có áp xe não nhỏ (mũi tên vàng) tại trung tâm bán bầu dục bên phải.
Lưu ý có sự xâm lấn não thất đáng kể.
Bên cạnh ngấm thuốc thành não thất, còn ghi nhận hạn chế khuếch tán trong áp xe và trong lòng não thất (đầu mũi tên).
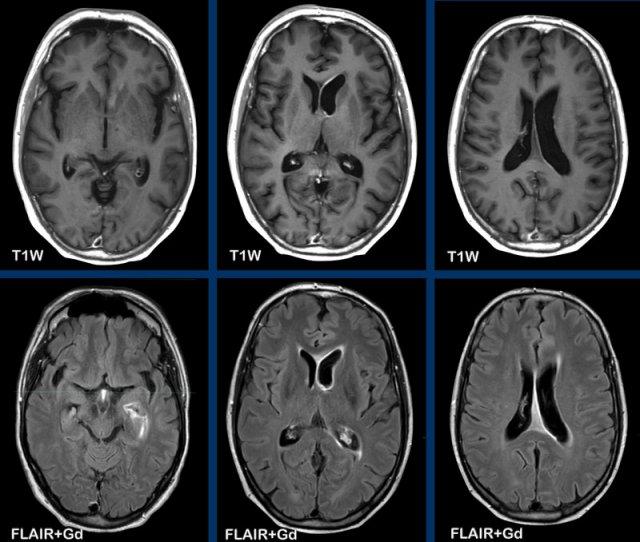
U lympho
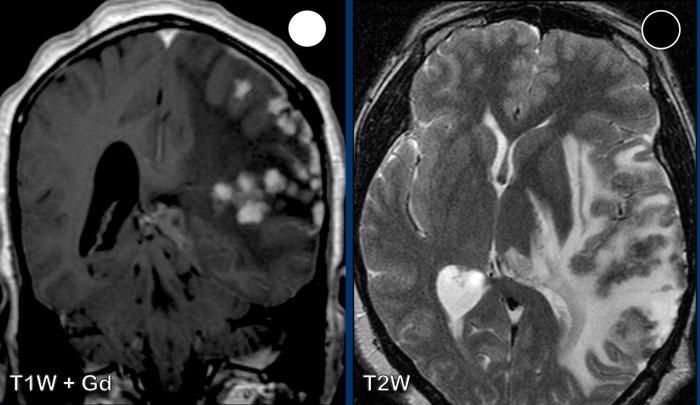
Các hình ảnh này của bệnh nhân 63 tuổi.
Hình ảnh
CT cho thấy tổn thương tăng tỷ trọng quanh não thất kèm phù não xung quanh.
Trên chuỗi xung T2W, tổn thương có tỷ trọng tương đối thấp. Tổn thương ngấm thuốc đồng nhất với nhiều tổn thương ngấm thuốc quanh não thất.
Tỷ trọng trên CT và phân bố tổn thương gợi ý mạnh đến u lympho.
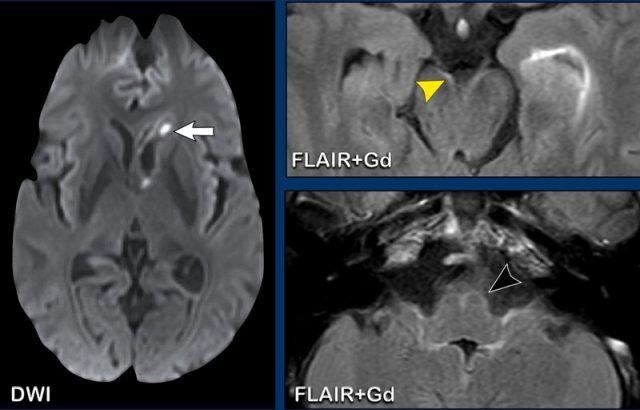
GBM lan rộng dưới màng nội tủy
Bệnh nhân này đã được điều trị GBM trước đó và hiện tái phát tại thùy trán trái.
Hình ảnh
Có ngấm thuốc dày dọc theo não thất bên trái, biểu hiện của sự lan rộng khối u theo đường dưới màng nội tủy.
Kiểu ngấm thuốc dạng nốt
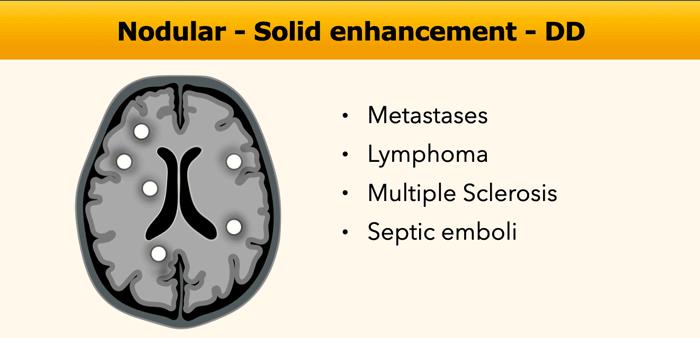
Ngấm thuốc dạng nốt đặc có thể đơn độc hoặc đa ổ, kích thước từ rất nhỏ đến lớn hơn, với chẩn đoán phân biệt rộng.
Luôn chú ý quan sát kỹ vị trí của các tổn thương vì điều này có thể hỗ trợ chẩn đoán phân biệt.
Trên các lát cắt axial, mạch máu bình thường có thể bắt chước hình ảnh ngấm thuốc dạng nốt nhỏ.
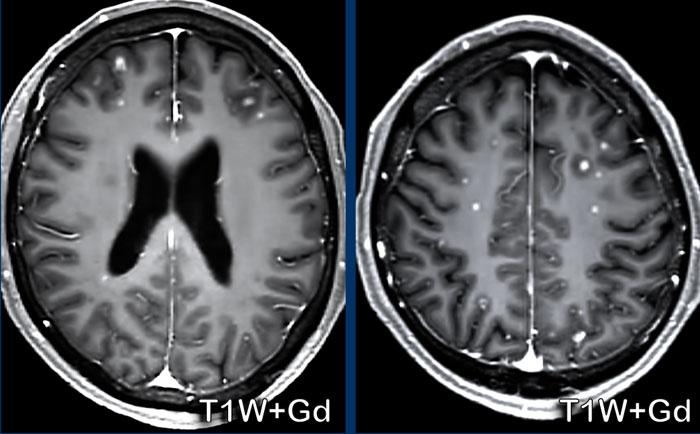
Di căn não
Hãy quan sát các hình ảnh trước rồi mới tiếp tục đọc.
Câu hỏi:
- Chẩn đoán có khả năng nhất là gì?
- Những dấu hiệu nào điển hình cho chẩn đoán này?
Các dấu hiệu bao gồm:
- Nhiều nốt nhỏ ngấm thuốc.
- Vị trí tại ranh giới chất xám/chất trắng và vùng phân thủy là rất điển hình cho di căn não, do các thuyên tắc khối u bị mắc kẹt tại những vùng có khẩu kính mạch máu rất nhỏ.
Trong 25-45% trường hợp, di căn não có thể là đơn độc.
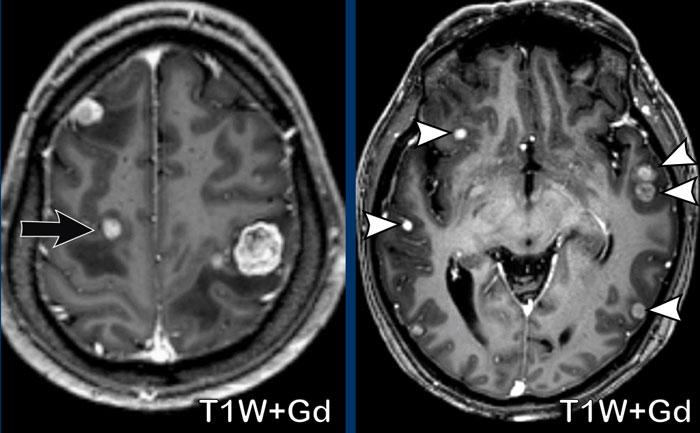
Đây là một bệnh nhân khác với di căn não.
Một lần nữa, hãy chú ý vị trí tại vùng phân thủy (mũi tên đen) và tại ranh giới chất xám/chất trắng (đầu mũi tên trắng)
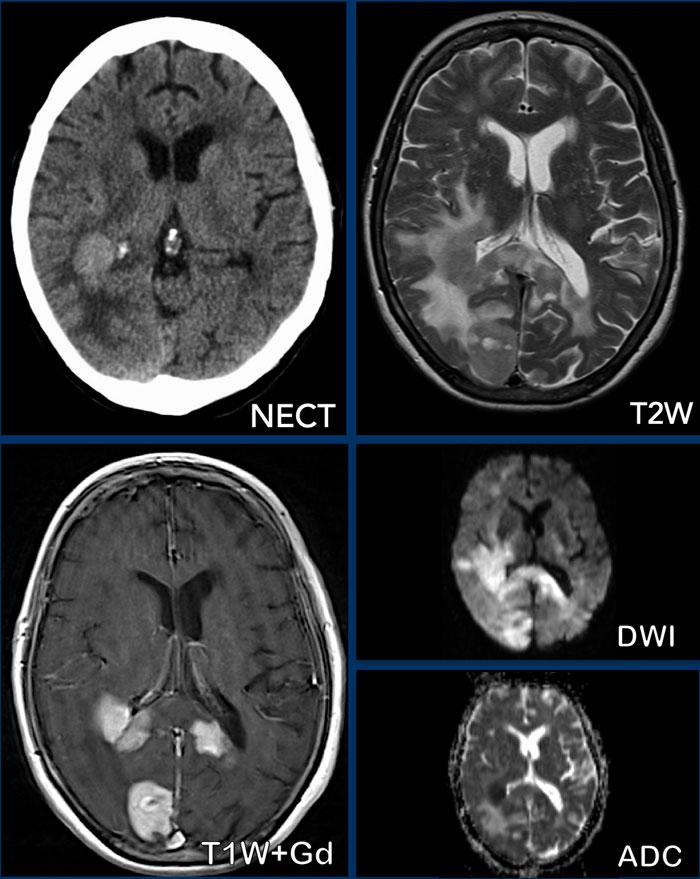
U lympho
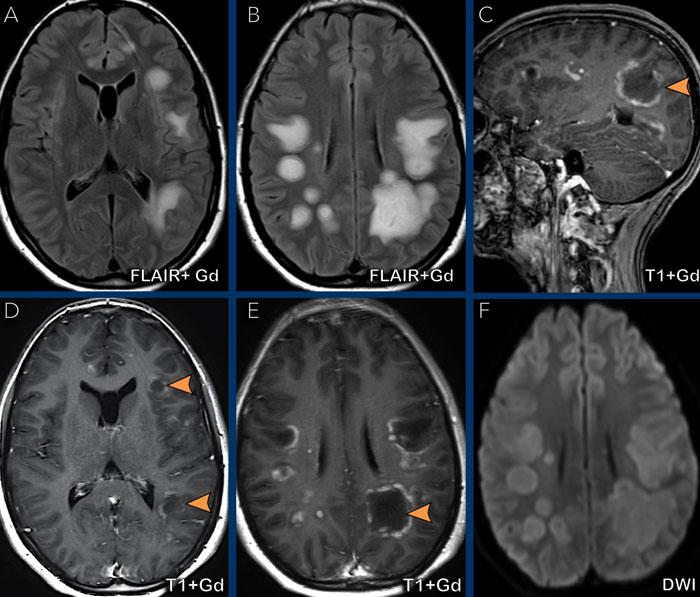
Các hình ảnh này của một phụ nữ 76 tuổi, có biểu hiện lú lẫn sau khi ngã.
Hãy quan sát các hình ảnh trước rồi mới tiếp tục đọc.
Câu hỏi:
- Chẩn đoán có khả năng nhất là gì?
- Những dấu hiệu nào điển hình cho chẩn đoán này?
Các dấu hiệu bao gồm:
- Tổn thương tăng tỷ trọng trên CT không tiêm thuốc cản quang kèm phù não do mạch máu.
- MRI cho thấy nhiều tổn thương ngấm thuốc dạng đặc và hạn chế khuếch tán.
- Trên chuỗi xung T2W, các tổn thương biểu hiện giảm tín hiệu.
- Một tổn thương nằm ở thể chai và một tổn thương khác nằm cạnh não thất.
Tất cả các dấu hiệu này đều điển hình cho u lympho nguyên phát hệ thần kinh trung ương, khác với u lympho hệ thống.
Các khối u này chiếm 6-7% tổng số u hệ thần kinh trung ương và mô học là u lympho tế bào B không Hodgkin.
Chúng thường nằm ở vùng cạnh não thất dưới màng nội tủy, thể chai và hạch nền.
Luôn nghĩ đến u lympho khi gặp tổn thương ngấm thuốc dạng đặc nằm gần não thất.
Hình ảnh tăng tỷ trọng trên CT, giảm tín hiệu nhẹ trên chuỗi xung T2W cũng như hạn chế khuếch tán được giải thích là do mật độ tế bào dày đặc của mô u lympho.
Ở bệnh nhân suy giảm miễn dịch, kiểu ngấm thuốc có thể là dạng vòng nhẫn.
Bệnh nhân này có nhiều phù não, nhưng trong nhiều trường hợp phù não rất hạn chế.
Đây là một nam giới 81 tuổi mắc bệnh Waldenström.
Một biểu hiện hiếm gặp của bệnh Waldenström là sự xâm nhập hệ thần kinh trung ương bởi các tế bào lympho-tương bào. Tình trạng này được gọi là hội chứng Bing-Neel.
Chú ý ở bệnh nhân này có nhiều tổn thương ngấm thuốc dạng đặc, tất cả đều nằm ở vùng cạnh não thất.
Thuyên tắc nhiễm khuẩn
Bốn hình ảnh này của một bệnh nhân trẻ bị nhiễm khuẩn huyết do phế cầu khuẩn, diễn tiến nặng và hôn mê.
Hình ảnh
Có các nốt nhỏ ngấm thuốc (đầu mũi tên vàng) ở vùng phân thủy và tại ranh giới chất xám/chất trắng.
Có hạn chế khuếch tán (đầu mũi tên trắng).
Kiểu hình này giống hệt các trường hợp trước.
Kết luận
Trường hợp này được chẩn đoán là thuyên tắc nhiễm khuẩn.
Xơ cứng rải rác
Bệnh nhân này đã được chẩn đoán xơ cứng rải rác (MS).
Chú ý rằng một số tổn thương tăng tín hiệu trên ảnh FLAIR có ngấm thuốc trên ảnh T1W+Gd, đây là dấu hiệu của bệnh đang hoạt động.
Các tổn thương ngấm thuốc thể hiện các kiểu ngấm thuốc khác nhau: dạng nốt và dạng vòng nhẫn (không hoàn toàn).
Các tổn thương cũng nằm ở thể chai.
Đây không phải là vị trí thường gặp của di căn não hay thiếu máu cục bộ, nhưng thường thấy trong MS.
Vị trí các bất thường trên FLAIR vuông góc với não thất (ngón tay Dawson), vị trí cạnh vỏ não của các tổn thương chất trắng và kiểu ngấm thuốc không hoàn toàn giúp gợi ý chẩn đoán bệnh mất myelin, tức là MS là khả năng nhất.
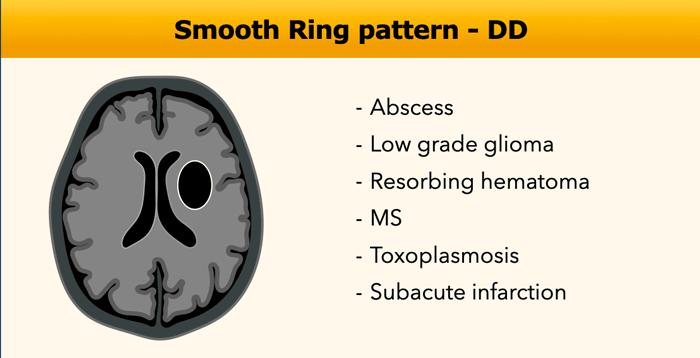
Viền Nhẵn
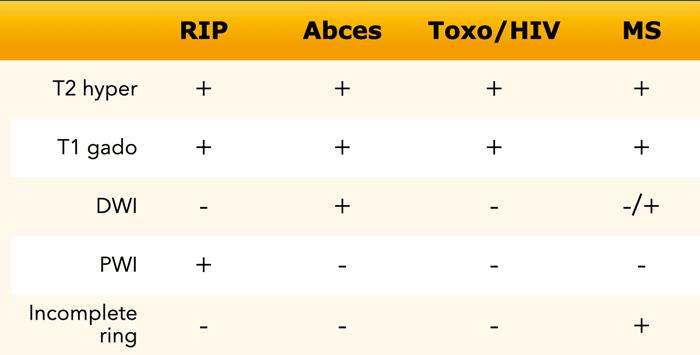
Chẩn đoán phân biệt các tổn thương ngấm thuốc dạng vòng được trình bày trong bảng.
Bảng này trình bày một số dấu hiệu có thể giúp phân biệt giữa các thực thể ngấm thuốc dạng vòng khác nhau.
Áp-xe Sinh Mủ
Các dấu hiệu MRI đặc trưng của áp-xe sinh mủ được trình bày trong bảng.
Dấu hiệu điển hình nhất là tổn thương ngấm thuốc ngoại vi với hạn chế khuếch tán ở trung tâm.
Các dấu hiệu MRI có thể cho kết quả âm tính giả khi có chảy máu vào trong ổ áp-xe, và có thể cho kết quả dương tính giả khi có khối u với hoại tử trung tâm bị nhiễm trùng.
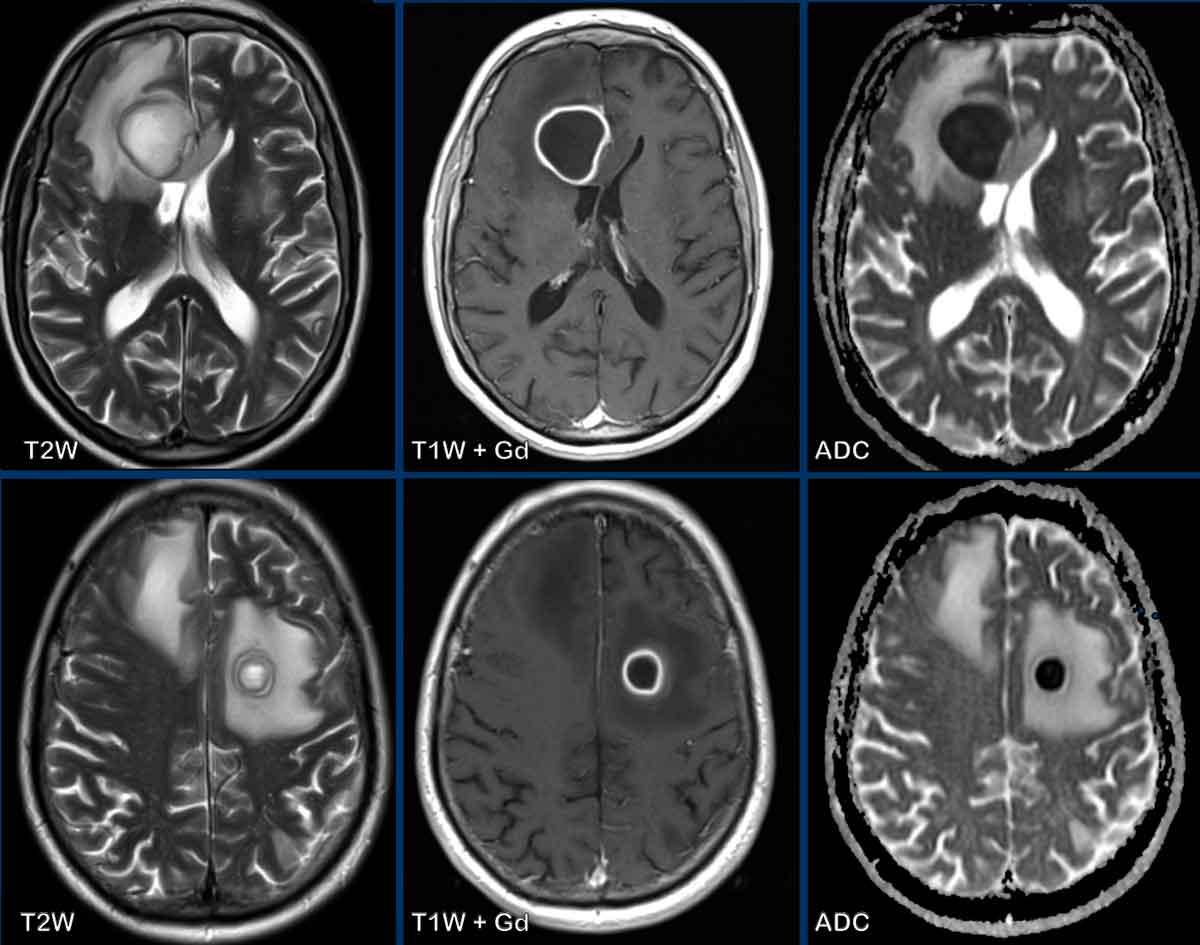
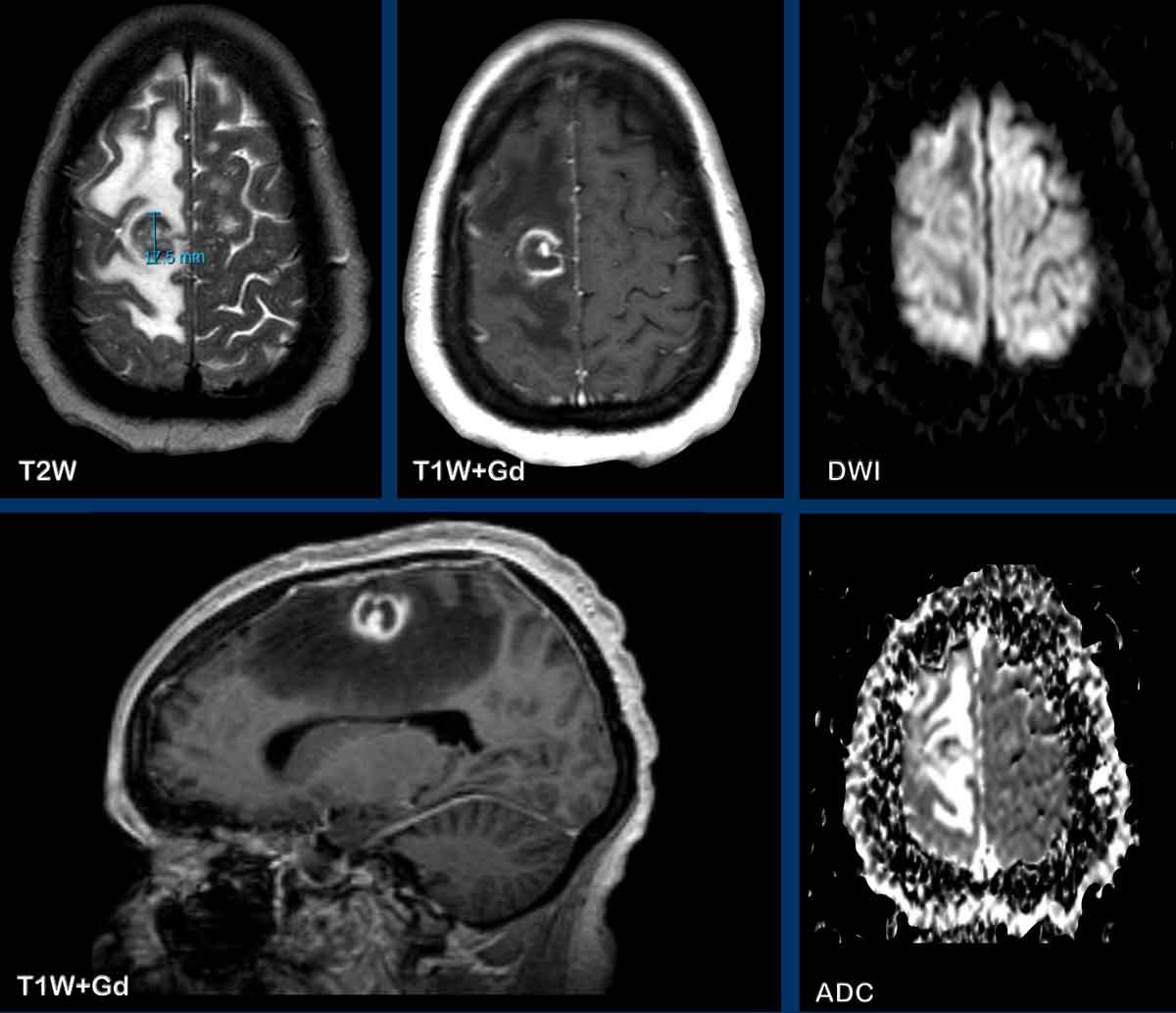
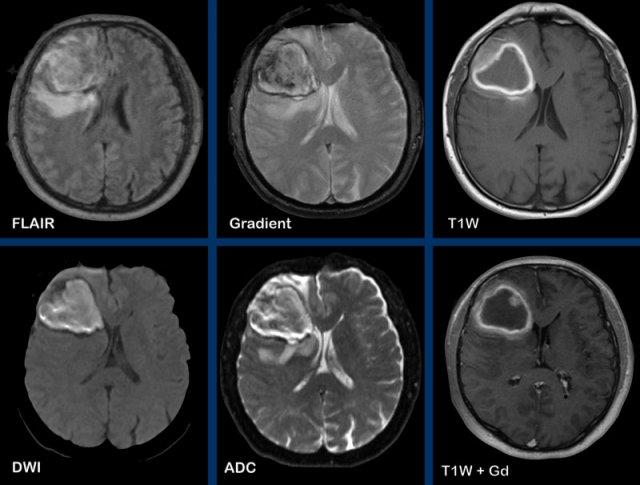
Đây là hình ảnh của bệnh nhân nam 55 tuổi với triệu chứng đau đầu.
Hãy quan sát hình ảnh trước rồi tiếp tục đọc.
Câu hỏi:
- Chẩn đoán có khả năng nhất là gì?
- Những dấu hiệu nào là điển hình cho chẩn đoán này?
Các dấu hiệu bao gồm:
- Có hai tổn thương ngấm thuốc dạng vòng được bao quanh bởi phù não
- Trên chuỗi xung T2W, dấu hiệu viền đôi (double rim sign) hiện diện ở tổn thương thùy trán trái.
- Có hạn chế khuếch tán ở trung tâm.
- Có ngấm thuốc viền nhẵn.
Tất cả các dấu hiệu này phù hợp với chẩn đoán áp-xe não.
Dấu hiệu viền đôi trên chuỗi xung T2W có thể gặp trong tới 75% các trường hợp.
Điển hình là có ngấm thuốc viền hoàn toàn và hạn chế khuếch tán, nhưng đôi khi ngấm thuốc không hoàn toàn do ổ áp-xe hướng về phía não thất, chuẩn bị đổ mủ vào hệ thống não thất.
Có thể thấy sự khởi đầu của quá trình này ở ổ áp-xe thùy trán phải.
Khi ổ áp-xe này vỡ vào não thất, viền ngấm thuốc sẽ bị gián đoạn và sẽ xuất hiện hạn chế khuếch tán trong lòng não thất.
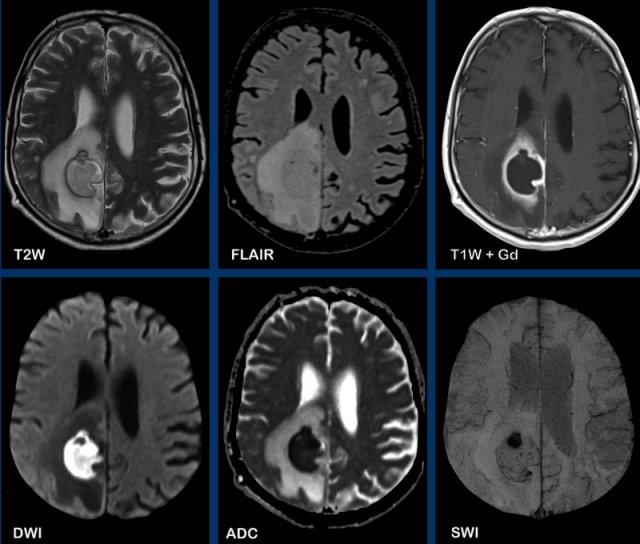
Đây là hình ảnh của bệnh nhân nhập viện với triệu chứng đau đầu.
Hình ảnh
Có một tổn thương vùng đỉnh phải, với ngấm thuốc dạng viền và hạn chế khuếch tán ở trung tâm.
Chuỗi xung SWI cho thấy hiệu ứng từ cảm (susceptibility) ở viền, được cho là do các gốc tự do thuận từ được tạo ra bởi đại thực bào.
Ngoài ra còn có một điểm chảy máu ở mặt bụng, nơi khuếch tán không bị hạn chế.
Sự ngấm thuốc mờ nhạt bên ngoài viền trong, do rò rỉ hàng rào máu-não, có thể gây khó khăn trong việc phân biệt với khối u, tuy nhiên hạn chế khuếch tán kết hợp với thể tích máu não tương đối (rCBV) thấp (không hiển thị) giúp xác định chẩn đoán áp-xe là có khả năng nhất
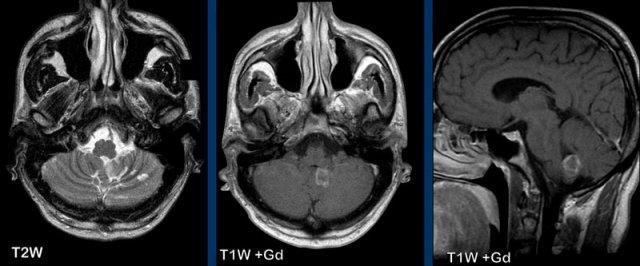
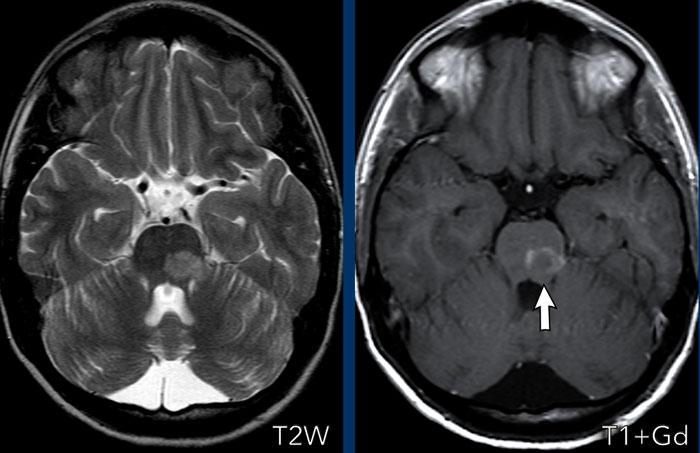
Đây là một trường hợp khó hơn.
Bệnh nhân nhập viện với các dấu hiệu tiểu não cấp tính.
Hình ảnh
Trên chuỗi xung T2W có một tổn thương tăng tín hiệu, biểu hiện ngấm thuốc dạng viền sau khi tiêm thuốc tương phản từ.
Đây là hiện tượng tưới máu xa xỉ (luxury perfusion) trong nhồi máu bán cấp có ngấm thuốc.
Lưu ý các ổ nhồi máu cũ hơn ở bán cầu tiểu não trái.
Khi còn nghi ngờ, hình ảnh theo dõi có thể giúp ích trong chẩn đoán.
Vòng Viền Không Đều
Bảng dưới đây trình bày các nguyên nhân khác nhau gây ra hình ảnh ngấm thuốc dạng vòng viền không đều.
Có sự chồng lấp nhất định với hình ảnh ngấm thuốc dạng vòng viền đều.
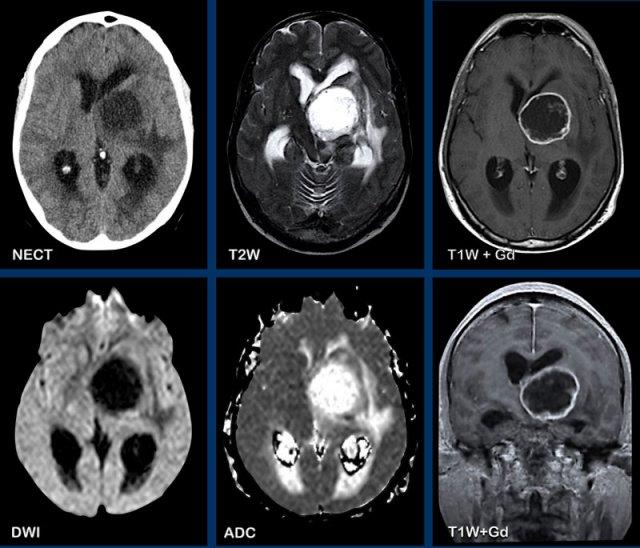
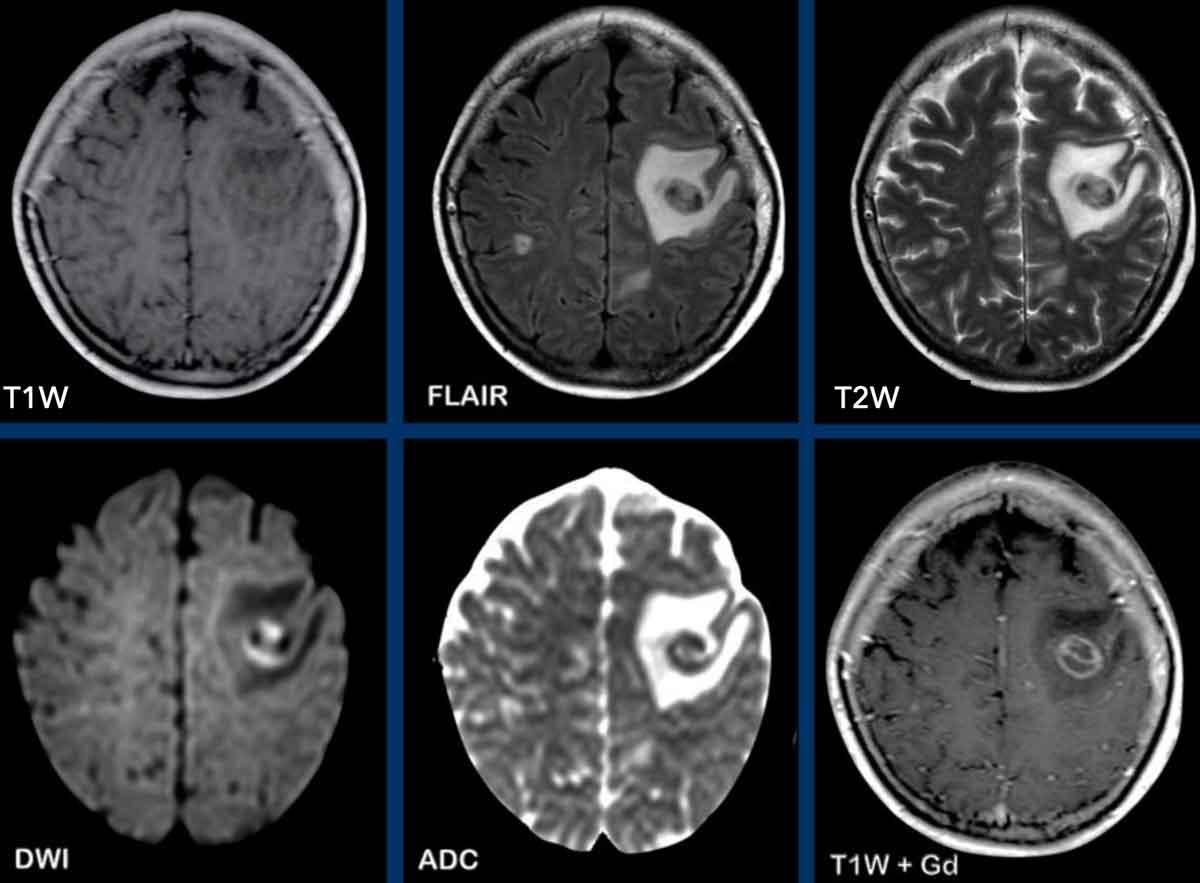
Các hình ảnh này của bệnh nhân nam 47 tuổi, nhập viện với các triệu chứng đau đầu, nôn mửa và liệt nửa người bên phải.
Hình ảnh
Ghi nhận một tổn thương ngấm thuốc dạng vòng viền tại hạch nền bên trái.
Lưu ý các cấu trúc ngấm thuốc nằm dọc theo bờ trong của vòng viền ngấm thuốc.
Không có hạn chế khuếch tán, điều này làm cho chẩn đoán áp xe não ít có khả năng xảy ra.
Đây là trường hợp GBM (u nguyên bào thần kinh đệm) đã được xác nhận bằng giải phẫu bệnh.
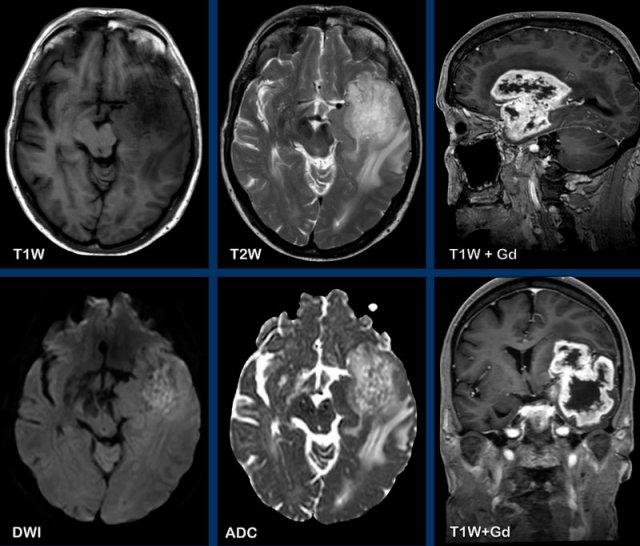
Các hình ảnh này của bệnh nhân 55 tuổi, nhập viện với các triệu chứng đau đầu và mất ngôn ngữ.
Hãy quan sát các hình ảnh trước rồi tiếp tục đọc.
- Các dấu hiệu hình ảnh là gì?
- Chẩn đoán có khả năng nhất là gì?
Hình ảnh
Ghi nhận một tổn thương vùng trán-thái dương trái, tăng tín hiệu trên chuỗi xung T2W, với vòng viền ngấm thuốc dày và không đều.
Tổn thương lan dọc theo và xâm lấn vào chất trắng theo hướng bó móc và các sợi chữ U.
Trung tâm tổn thương không có hạn chế khuếch tán và không ngấm thuốc, nhiều khả năng là vùng hoại tử.
Chẩn đoán có khả năng nhất là GBM (u nguyên bào thần kinh đệm).
Các u thần kinh đệm có nguồn gốc từ tế bào thần kinh đệm trong hệ thần kinh trung ương và là các u xâm lấn.
GBM là u não nguyên phát ác tính nhất.
Chúng xâm lấn lan tỏa dọc theo các bó chất trắng, ví dụ như thể chai.
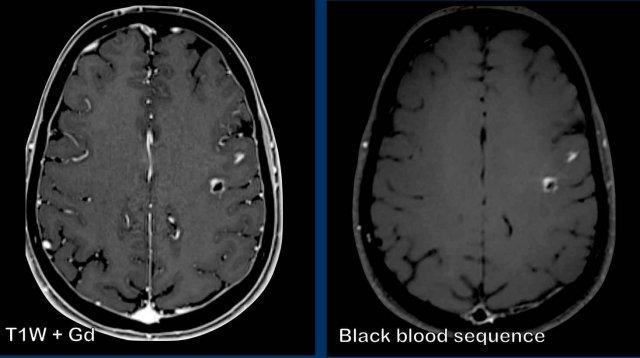
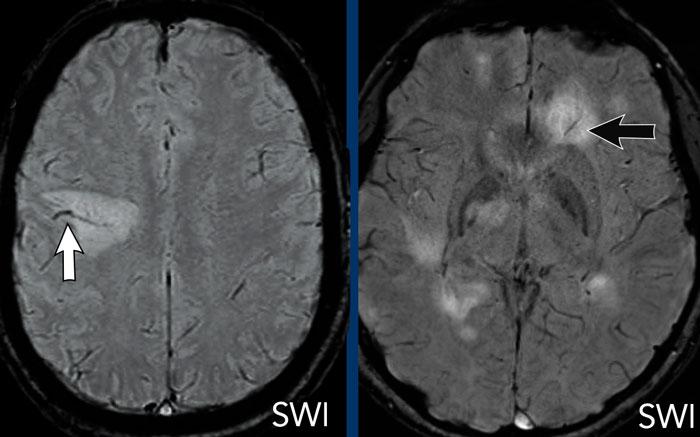
Các hình ảnh này của bệnh nhân ung thư phổi di căn. Ghi nhận hai tổn thương di căn ngấm thuốc tại bán cầu não trái.
Trên chuỗi xung T1W có tiêm thuốc tương phản từ Gadolinium, các mạch máu cũng ngấm thuốc mạnh khiến việc phát hiện các tổn thương di căn trở nên khó khăn.
Trên chuỗi xung “black blood” (xóa tín hiệu máu), tín hiệu của máu trong lòng mạch bị triệt tiêu, giúp nhận diện các tổn thương di căn ngấm thuốc dễ dàng hơn.
Ở bệnh nhân này, điểm nổi bật là một tổn thương dạng nang lớn ở thùy đỉnh phải với vòng viền ngấm thuốc không đều và một phần dày.
Có hiệu ứng khối và phù não xung quanh, không có hạn chế khuếch tán.
Có thể nghĩ đến u thần kinh đệm.
Tuy nhiên, còn có nhiều tổn thương khác ở các vị trí xa nhau.
Một trong số đó có vị trí đặc trưng tại ranh giới chất xám – chất trắng (mũi tên).
Các tổn thương này được xác định là di căn não.
Bệnh nhân này có tiền sử ung thư phổi và nhập viện với các triệu chứng đau đầu và chậm chạp về tâm thần.
Hãy quan sát các hình ảnh trước rồi tiếp tục đọc.
Câu hỏi:
- Các dấu hiệu hình ảnh là gì?
- Chẩn đoán có khả năng nhất là gì?
Hình ảnh
Ghi nhận nhiều tổn thương ngấm thuốc dạng vòng viền liên thông nhau kèm phù não xung quanh ở bán cầu phải.
Vỏ bao tương đối mỏng và đều với hạn chế khuếch tán ở trung tâm.
Có sự lan rộng đến não thất bên phải kèm ngấm thuốc của lớp lót não thất (mũi tên).
Lưu ý thêm hạn chế khuếch tán tại tam giác não thất bên trái.
Nhiều người cho rằng đây là bệnh di căn do tiền sử bệnh, nhưng các dấu hiệu hình ảnh điển hình hơn cho áp xe não kèm viêm não thất, và đây chính là chẩn đoán cuối cùng được xác nhận.
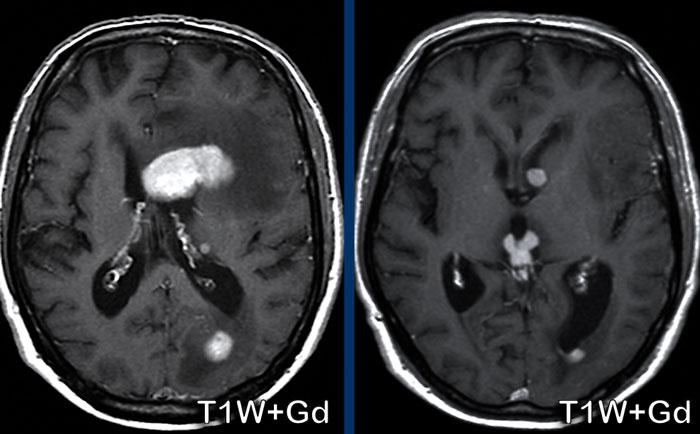
Toxoplasmosis
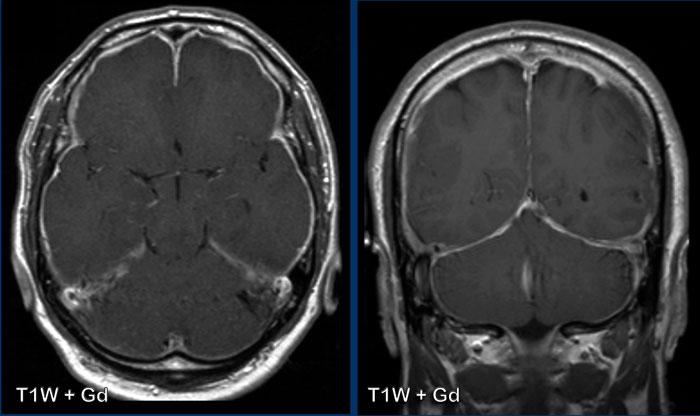
Các hình ảnh này của bệnh nhân nữ 50 tuổi, nhập viện với triệu chứng liệt nửa người bên trái.
Tiền sử bệnh không có gì đặc biệt.
Hình ảnh
Ghi nhận một tổn thương ngấm thuốc dạng viền ở thùy trán phải.
Không có hạn chế khuếch tán ở trung tâm, nhưng có dấu hiệu bia lệch tâm (eccentric target sign).
Dấu hiệu bia này gợi ý mạnh cho chẩn đoán toxoplasmosis não.
Dấu hiệu này được cho là biểu hiện của các mạch máu viêm ngấm thuốc nằm bên trong khoang áp xe.
Đây là trường hợp tương tự của bệnh nhân nữ 34 tuổi, nhập viện với triệu chứng động kinh.
Hình ảnh
Ghi nhận một tổn thương ngấm thuốc dạng viền ở thùy trán trái với dấu hiệu bia và hạn chế khuếch tán dạng viền.
Lưu ý thêm giảm tín hiệu trên chuỗi xung T2W và FLAIR.
Chẩn đoán cuối cùng: toxoplasmosis.
Trong khi các tác nhân vi khuẩn gây áp xe điển hình thường gây hạn chế khuếch tán ở trung tâm, các tác nhân không điển hình như nấm và toxoplasmosis thì không, khiến chẩn đoán áp xe não trở nên khó khăn hơn.
Dấu hiệu bia lệch tâm như trong trường hợp này rất có giá trị cho chẩn đoán.
Đây là một trường hợp khó của bệnh nhân 60 tuổi, nhập viện với triệu chứng đau đầu.
Hình ảnh
Ghi nhận một tổn thương ở thùy trán phải với viền tăng tín hiệu dày, đã có thể thấy trên chuỗi xung T1W trước tiêm thuốc tương phản từ. Sau khi tiêm Gadolinium, có gợi ý một nốt ở phần bụng, liệu đây có phải là u không?
Hãy xem xét các chuỗi xung khác.
Trên chuỗi xung FLAIR, tổn thương tương đối giảm tín hiệu.
Trên chuỗi xung gradient echo, có xảo ảnh từ cảm (susceptibility artifact) ở viền và trung tâm, phù hợp với hemosiderin.
Có hạn chế khuếch tán ở trung tâm do hình thành cục máu đông và tăng tín hiệu T1W là do methemoglobin.
Các dấu hiệu hình ảnh phù hợp với xuất huyết trong nhu mô não.
Do nghi ngờ có tổn thương nền bên dưới, bệnh nhân đã được phẫu thuật, nhưng không tìm thấy u.
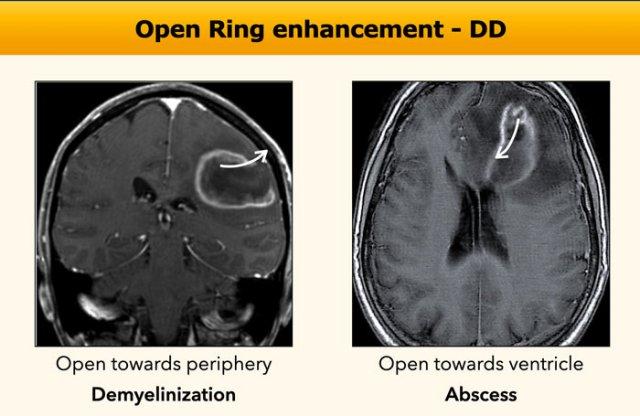
Ngấm thuốc dạng vòng hở
Hình thái vòng hở thường gợi ý bệnh lý mất myelin, nhưng ít gặp hơn trong trường hợp áp xe.
Trong bệnh mất myelin, vòng hở thường mở về phía ngoại vi, trong khi áp xe có xu hướng dẫn lưu mủ vào trung tâm theo hướng não thất, tương tự như khối máu tụ trong não rò rỉ vào hệ thống não thất.
MS dạng khối u (Tumefactive MS)
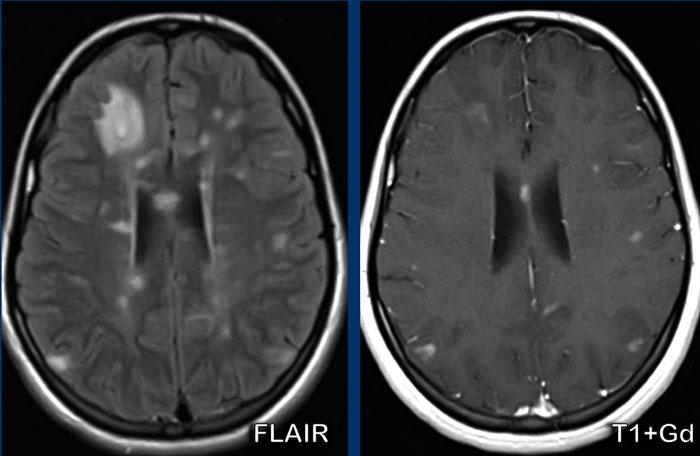
Các hình ảnh này của một phụ nữ 50 tuổi, nhập viện với triệu chứng liệt nửa người bên trái (tay và chân). Không có tiền sử bệnh lý trước đó.
Hãy quan sát các hình ảnh trước. Nhận xét các dấu hiệu?
Hình ảnh
- Nhiều vùng tăng tín hiệu trên chuỗi xung FLAIR.
- Nhiều tổn thương ngấm thuốc dạng vòng. Vòng hở về phía ngoại vi.
- Trên DWI không có dấu hiệu hạn chế khuếch tán trung tâm trong lòng tổn thương, giúp loại trừ khả năng áp xe. Có một số hạn chế khuếch tán ở ngoại vi.
- Mặc dù các tổn thương khá lớn, không có dấu hiệu hiệu ứng khối và đây là đặc điểm điển hình của bệnh mất myelin như bệnh đa xơ cứng (MS).
Các dấu hiệu này điển hình cho MS dạng khối u (tumefactive MS).
Tĩnh mạch trung tâm giãn
Đây là một trường hợp MS dạng khối u khác.
Lưu ý tĩnh mạch giãn ở trung tâm tổn thương.
Hầu hết các tổn thương MS trong chất trắng não lan rộng ra ngoài từ các tĩnh mạch nhỏ bị viêm.
Đây được gọi là phân bố quanh tĩnh mạch (perivenular distribution).
Tiếp tục xem thêm hình ảnh của bệnh nhân này…
Có hình ảnh ngấm thuốc dạng vòng không hoàn toàn.
Lưu ý vòng hở hướng về phía não thất (mũi tên), điều này có thể ủng hộ chẩn đoán áp xe.
Tuy nhiên, trên chuỗi xung SWI có hình ảnh tĩnh mạch trung tâm và trên DWI (không hiển thị) không có hạn chế khuếch tán.
Trong trường hợp này, vòng hở không tuân theo quy tắc thông thường.
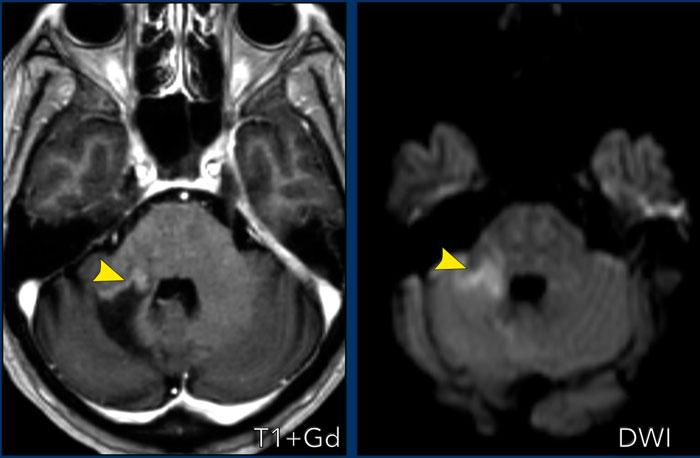
Đây là một ví dụ khác về ngấm thuốc dạng vòng hở tại cầu não ở bệnh nhân mất myelin.
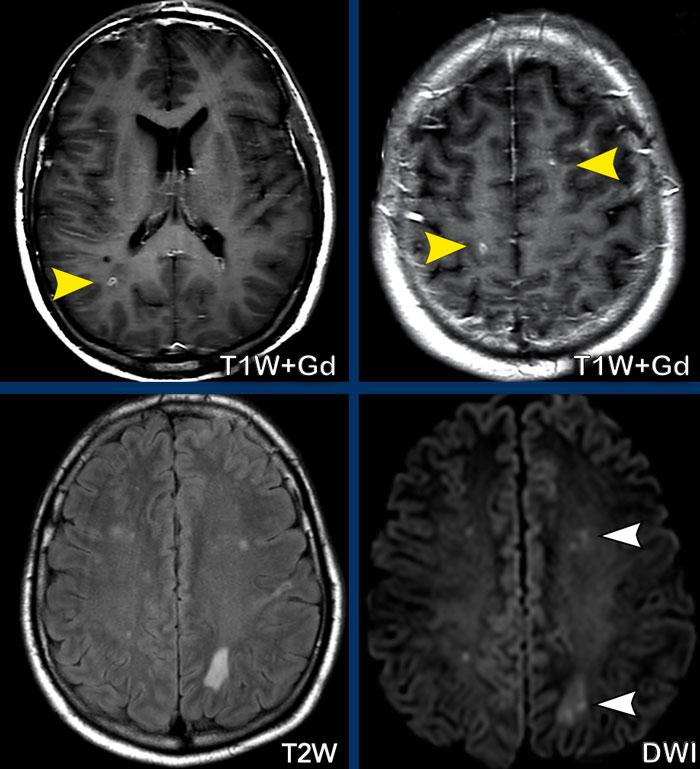
Các hình ảnh này của một phụ nữ 52 tuổi đang được điều trị bệnh bạch cầu cấp dòng tủy (AML), nay nhập viện với triệu chứng liệt tay phải và khó tìm từ ngữ.
Hình ảnh
Trên chuỗi xung T1W có tiêm thuốc tương phản từ, có một tổn thương giảm tín hiệu không có hiệu ứng khối, với ngấm thuốc không hoàn toàn của thành tổn thương. Chỉ phần ngấm thuốc của tổn thương mới có hạn chế khuếch tán (đầu mũi tên).
Kết luận
Chúng tôi đánh giá đây là tổn thương mất myelin với ngấm thuốc dạng vòng hở.
Kết quả cho thấy đây là bệnh lý não chất trắng đa ổ tiến triển (PML – Progressive Multifocal Leukoencephalopathy), một rối loạn mất myelin do nhiễm virus JC cơ hội ở bệnh nhân suy giảm miễn dịch nặng.
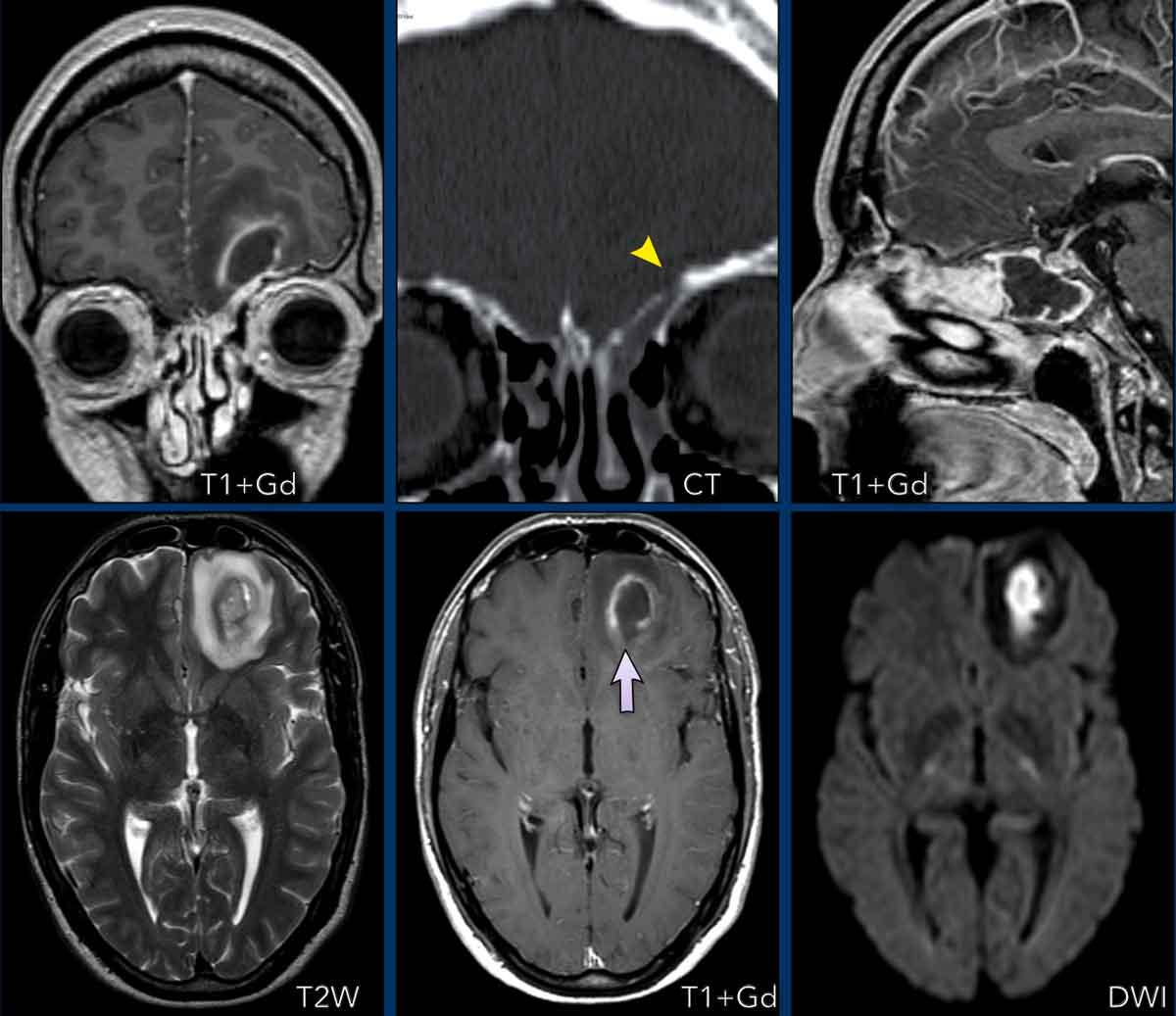
Áp xe
Mặc dù áp xe thường biểu hiện điển hình với vòng ngấm thuốc hoàn toàn, đôi khi chúng có thể biểu hiện với ngấm thuốc dạng vòng hở như trong trường hợp này.
Hình ảnh
Tại thùy trán trái có một tổn thương ngấm thuốc dạng vòng hở nằm cạnh xoang trán.
Có một khuyết nhỏ ở thành xoang (đầu mũi tên).
Phần trung tâm của tổn thương có hạn chế khuếch tán.
Kết luận
Áp xe trong não là biến chứng của viêm xoang trán.
Nang có Nốt
Trong kiểu ngấm thuốc này, tuổi của bệnh nhân đóng vai trò quan trọng trong chẩn đoán phân biệt.
Ở trẻ em, chẩn đoán phân biệt bao gồm U nguyên bào thần kinh đệm lông (Pilocytic astrocytoma), U hạch thần kinh đệm (Ganglioglioma) và U nguyên bào thần kinh đệm đa hình xantho (Pleomorphic xanthoastrocytoma – PXA).
Ở người lớn, u nguyên bào mạch máu (hemangioblastoma) có khả năng cao hơn.
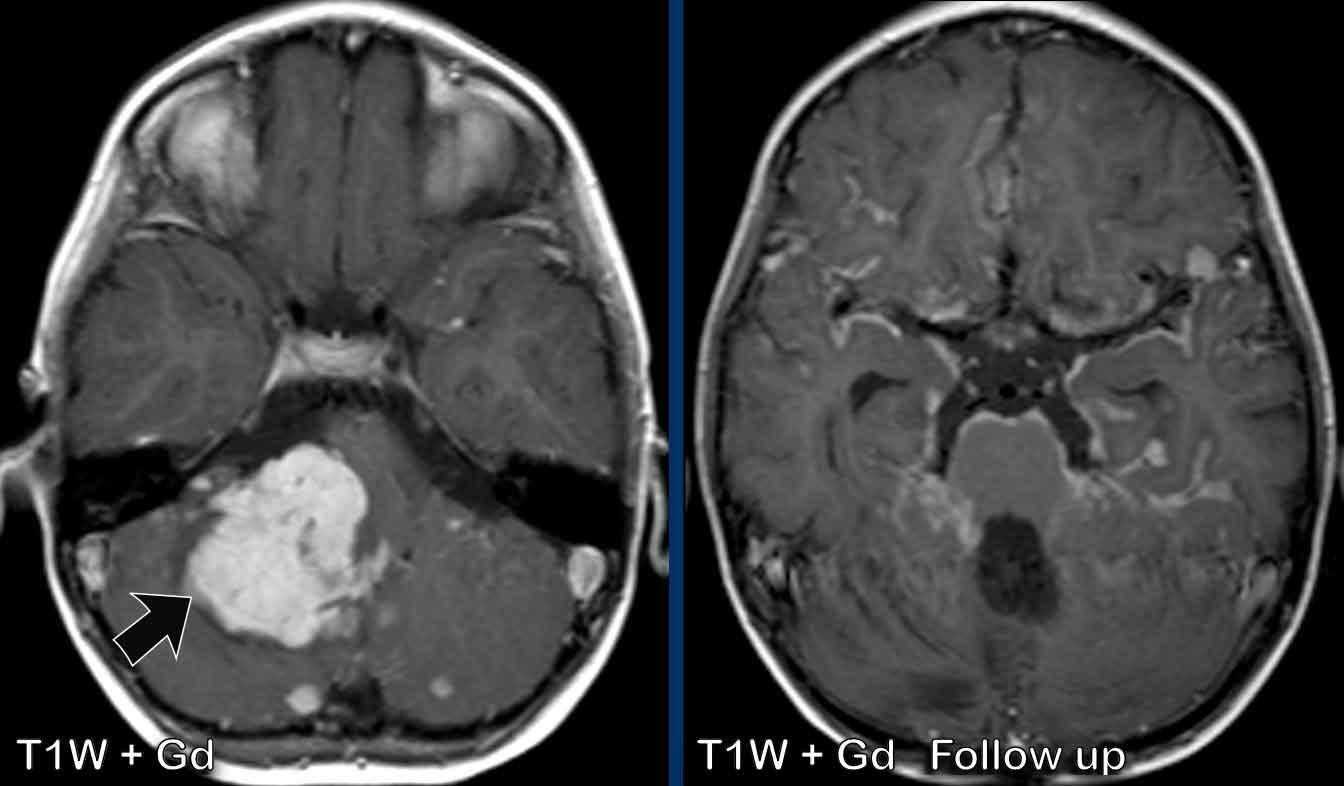
U nguyên bào thần kinh đệm lông (Pilocytic astrocytoma)
U nguyên bào thần kinh đệm lông là khối u não thường gặp nhất ở trẻ em và thường được tìm thấy ở hố sau.
Phẫu thuật cắt bỏ hoàn toàn thường mang lại khả năng chữa khỏi cho bệnh nhân.
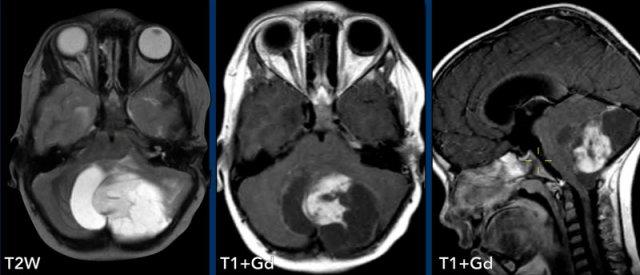
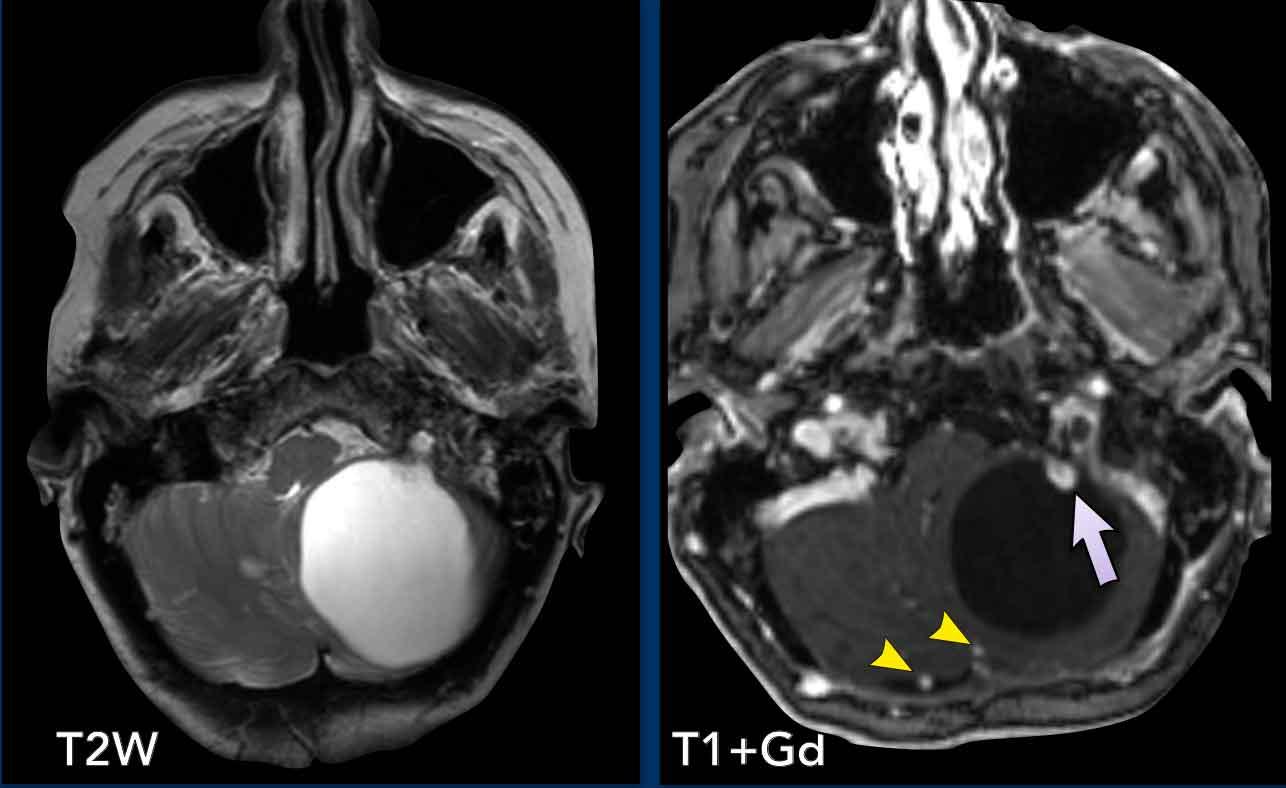
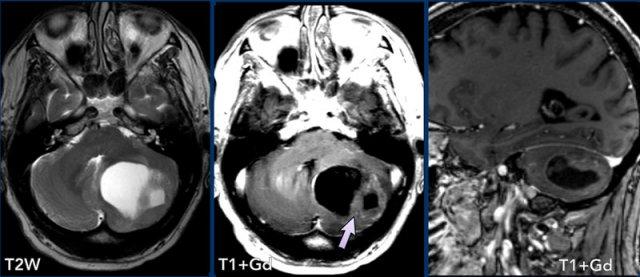
Các hình ảnh này của một trẻ 9 tuổi nhập viện vì đau đầu.
Hình ảnh
Có một khối nang lớn ở hố sau gây chèn ép và tắc nghẽn não thất bốn và thân não.
Ghi nhận một nốt đặc ngấm thuốc tương phản, cùng với sự ngấm thuốc của thành nang.
Kết luận
Chẩn đoán có khả năng nhất ở độ tuổi này là u nguyên bào thần kinh đệm lông.
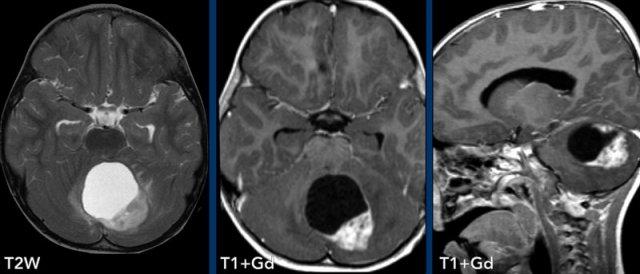
Các hình ảnh này của một trẻ 3 tuổi cũng nhập viện vì đau đầu.
Có hai dấu hiệu quan trọng cần lưu ý.
Hãy quan sát kỹ các hình ảnh trước khi tiếp tục đọc.
Hình ảnh
Nang lớn có nốt ngấm thuốc ở hố sau.
Lưu ý thành nang có ngấm thuốc.
Nốt không nằm ở phía màng mềm (phần trong của màng não) khác với trường hợp u nguyên bào mạch máu.
Kết luận
Chẩn đoán có khả năng nhất ở độ tuổi này là u nguyên bào thần kinh đệm lông.
Thành nang ngấm thuốc là một phần của khối u và cần được phẫu thuật cắt bỏ.
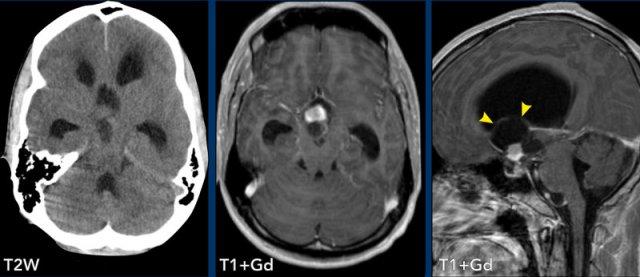
Các hình ảnh này của một nam giới 25 tuổi.
Các dấu hiệu hình ảnh là gì?
Hãy quan sát kỹ các hình ảnh trước khi tiếp tục đọc.
Hình ảnh
Tổn thương dạng nang vùng trên yên có nốt đặc ngấm thuốc, biến chứng tắc nghẽn gây não úng thủy.
Kết luận
Đối với các tổn thương vùng trên yên, chẩn đoán phân biệt rất rộng (gợi nhớ bằng từ viết tắt SATCHMO).
Trên phim NECT không có vôi hóa trong khối u, điều này làm giảm khả năng u sọ hầu (craniopharyngioma).
Tại vị trí này, chẩn đoán có khả năng nhất là u thần kinh đệm đường thị giác (optic pathway glioma).
Hầu hết trong số đó là u nguyên bào thần kinh đệm lông.
Ở bệnh nhân lớn tuổi hơn, u nguyên bào thần kinh đệm lông có thể nằm trên mức lều tiểu não.
U nguyên bào mạch máu (Hemangioblastoma)
U nguyên bào mạch máu thường gặp nhất ở tiểu não, nơi đây nó là u tân sinh nguyên phát thường gặp nhất ở người lớn.
Ít gặp hơn ở tủy sống.
Khối u bắt đầu là một nốt đặc và dần dần hình thành nang.
Nốt nằm ở phía màng mềm (phần trong của màng não).
Thành nang không phải là một phần của khối u và thông thường không ngấm thuốc, trừ trường hợp có chảy máu trong nang.
Do thành nang không phải là mô u, nên không cần thiết phải cắt bỏ toàn bộ nang.
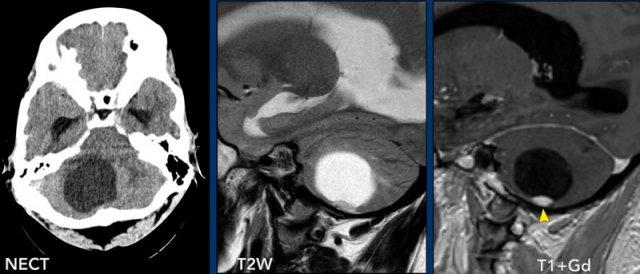
Các hình ảnh này của một phụ nữ 63 tuổi mắc bệnh von Hippel-Lindau.
Hãy quan sát kỹ. Dấu hiệu nào khó nhận thấy?
Hình ảnh
Có một nang lớn với một nốt nhỏ ngấm thuốc ở bán cầu tiểu não phải.
Thành nang không ngấm thuốc.
Lưu ý nốt u nằm ở phía màng mềm (mũi tên).
Có thêm hai nốt nhỏ ngấm thuốc ở mặt sau của tiểu não.
Đa u hầu như luôn liên quan đến bệnh von Hippel-Lindau.
Các hình ảnh này của một nam giới 29 tuổi.
Hình ảnh
Tổn thương dạng nang với thành không ngấm thuốc và một nốt ngấm thuốc nằm ở phía màng mềm.
Kết luận
Hình ảnh điển hình của u nguyên bào mạch máu.
Khi phẫu thuật cắt bỏ khối u này, phẫu thuật viên chỉ cần lấy bỏ phần nốt.
U hạch thần kinh đệm (Ganglioglioma)
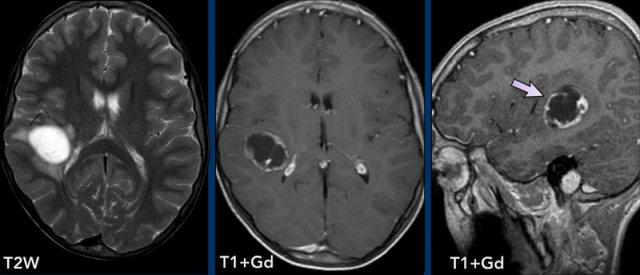
Các hình ảnh này của một trẻ 13 tuổi nhập viện vì động kinh.
Hình ảnh
Có một tổn thương dạng nang ở bán cầu phải.
Lưu ý vị trí tổn thương nằm trong chất xám, thể hiện rõ nhất trên ảnh mặt phẳng đứng dọc (mũi tên).
Mặc dù có thể gọi kiểu này là ngấm thuốc dạng vòng, chúng tôi ưu tiên gọi kiểu này là “nang có nốt thành nang”.
Kết luận
Chẩn đoán có khả năng nhất là u hạch thần kinh đệm.
Chẩn đoán phân biệt: PXA, DNET, u nguyên bào thần kinh đệm dạng xơ ở trẻ nhỏ (desmoplastic infantile astrocytoma – lứa tuổi nhỏ hơn) và phần nang của u nguyên bào thần kinh đệm lông (không ở vỏ não).
Trường hợp này trông giống như một khối u nang lành tính có nốt.
Nhiều khả năng là u hạch thần kinh đệm.
Tuy nhiên, thật bất ngờ khi kết quả phẫu thuật cho thấy đây là u nguyên bào thần kinh đệm (Glioblastoma – GBM).
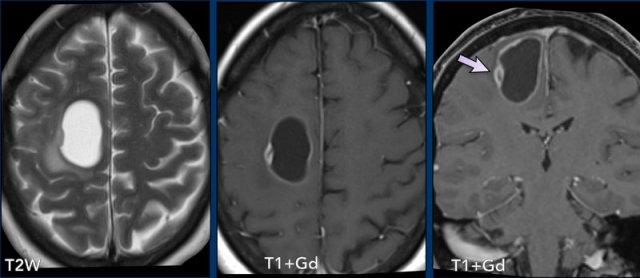
Các hình ảnh này của một phụ nữ 58 tuổi.
Ở bệnh nhân lớn tuổi, chẩn đoán phân biệt của nang có nốt u chủ yếu là u nguyên bào mạch máu và di căn.
Nốt không nằm ở bề mặt màng mềm và mức độ ngấm thuốc kém rõ hơn so với các trường hợp trước đó được trình bày.
Trường hợp này được xác định là di căn từ u tân sinh thần kinh nội tiết.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Giáo sư Frank Smithuis điều hành – ông là giáo sư tại Đại học Oxford và là anh trai của Robin Smithuis.
Nhấn vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.