Kiến thức cốt lõi Tim mạch trên CT ngực
Trọng tâm chính của CT ngực thường tập trung vào nhu mô phổi và các bệnh lý liên quan.
Tuy nhiên, ngoài lĩnh vực phổi, CT ngực còn cung cấp những thông tin có giá trị về hệ tim mạch, mặc dù điều này thường nằm ngoài phạm vi chỉ định chụp chiếu ban đầu.
Do lượng thông tin phong phú trên các phim CT ngực không chuyên biệt tim mạch, có nguy cơ bỏ sót các phát hiện đối với những người không được đào tạo chuyên sâu hoặc không tập trung vào lĩnh vực chẩn đoán hình ảnh tim mạch.
Trong bài viết này, chúng tôi trình bày một phương pháp tiếp cận chẩn đoán có hệ thống đối với tim và các mạch máu, đồng thời thảo luận về các công cụ hữu ích sau:
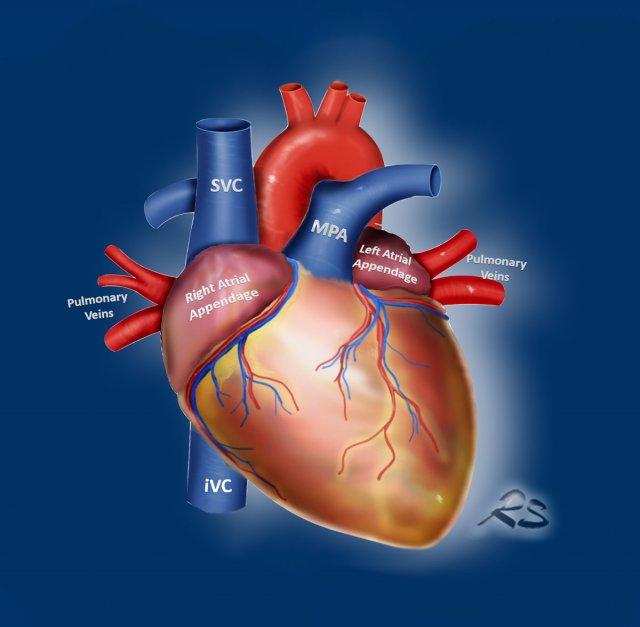
- ‘Tiếp cận năm góc’ – một phương pháp chẩn đoán đơn giản để phát hiện các biến thể mạch máu.
- ‘Đi theo dòng chảy’ – một phương pháp có hệ thống hơn để khảo sát các cấu trúc tim mạch theo hướng máu chảy về nhĩ phải và cuối cùng rời khỏi thất trái.
Giới thiệu
Phương pháp Năm Góc
Phát hiện các bất thường mạch máu trên phim CT ngực không chụp tim có thể là một thách thức, đặc biệt khi chúng không được nghi ngờ trước và do đó không phải là trọng tâm chính của cuộc khảo sát.
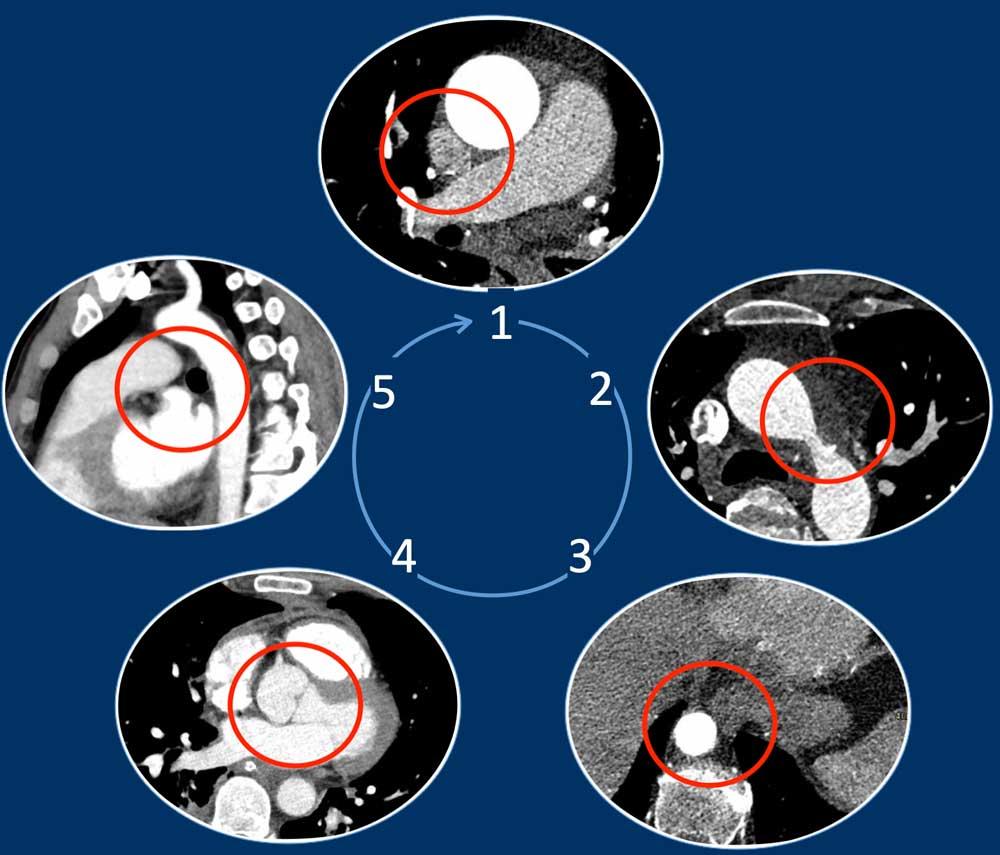
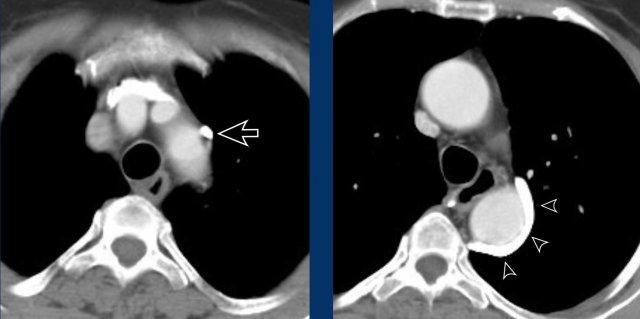
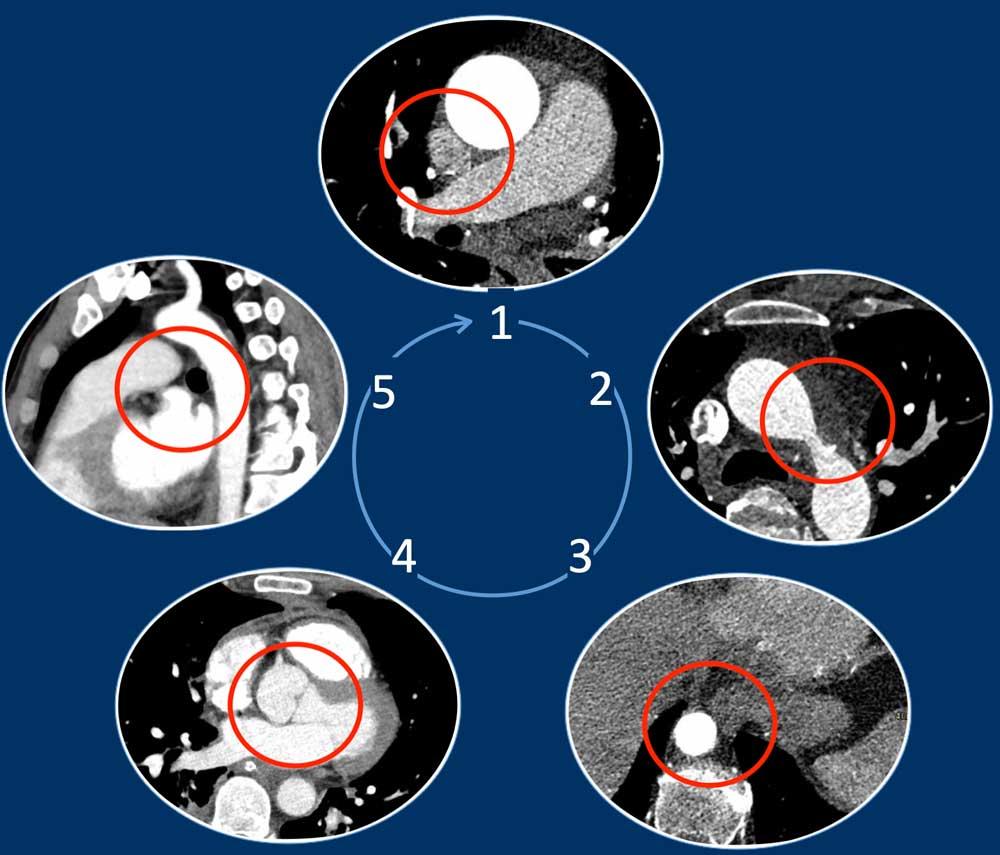
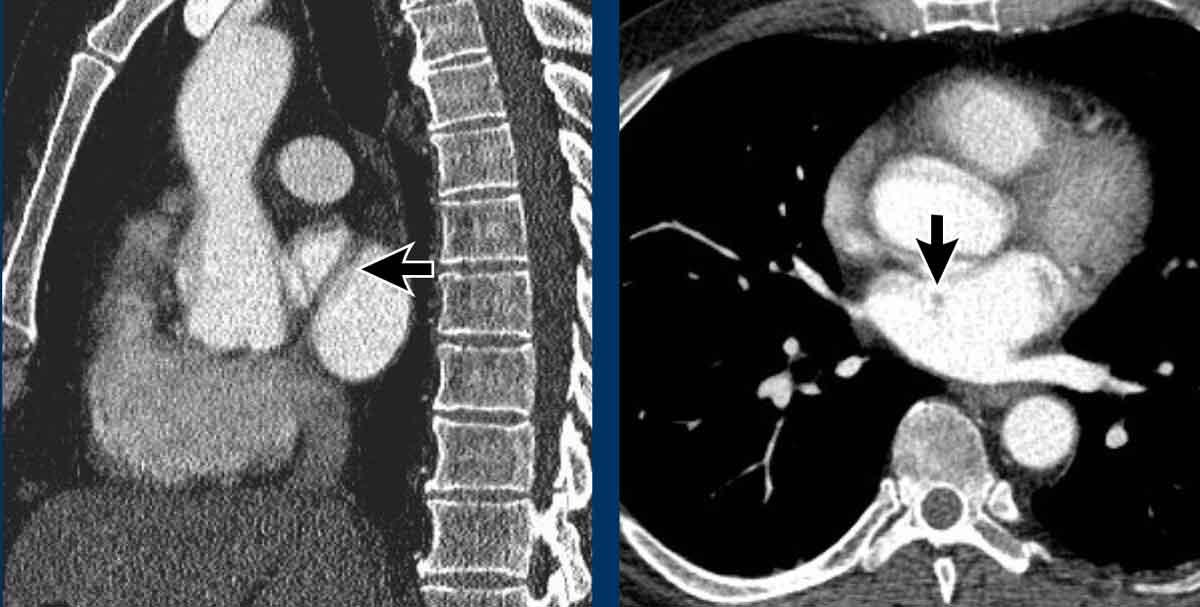
Chỉ cần kiểm tra năm góc, có thể phát hiện được phần lớn các biến thể mạch máu:
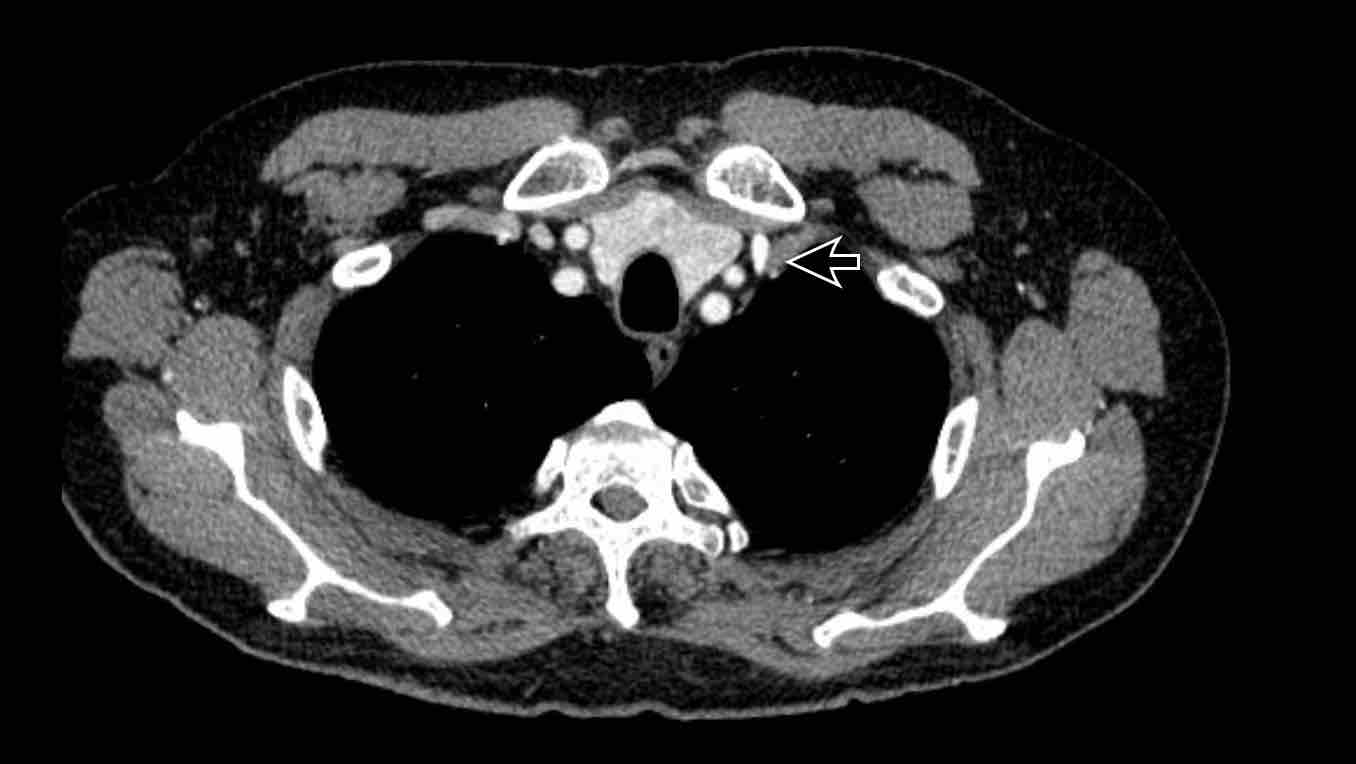
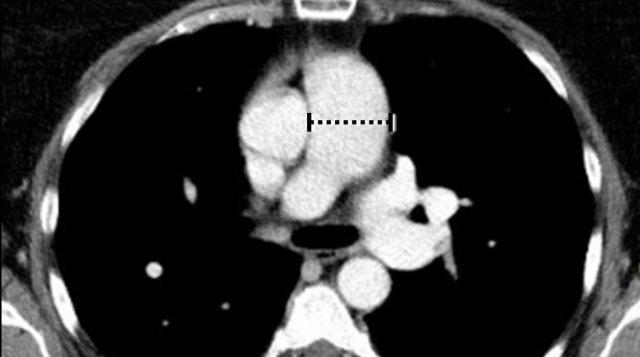
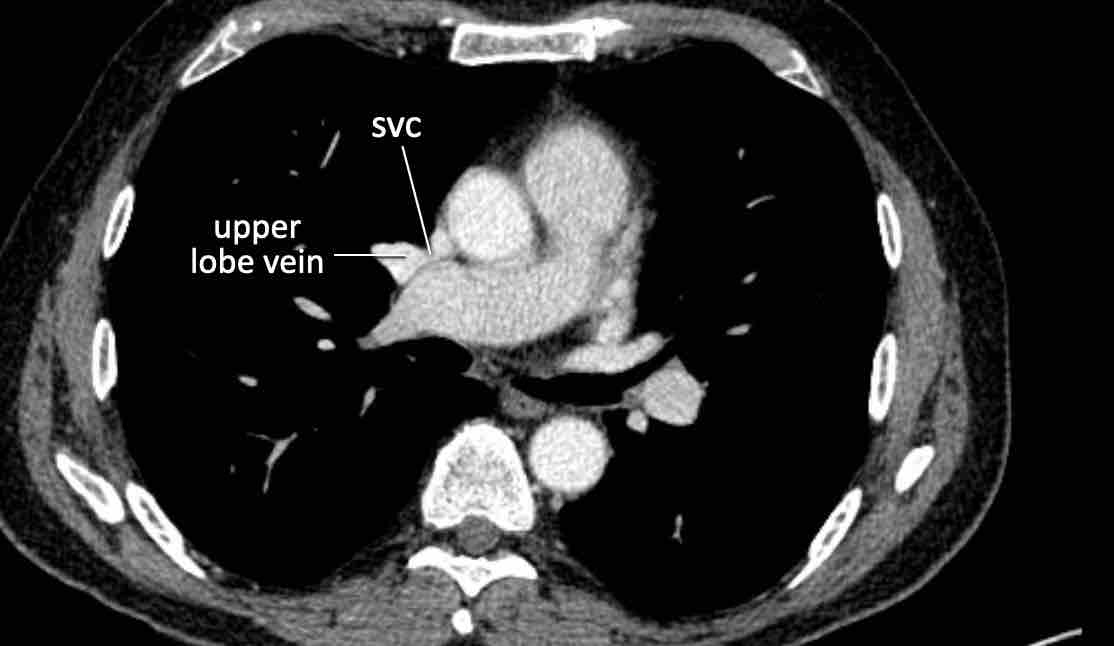
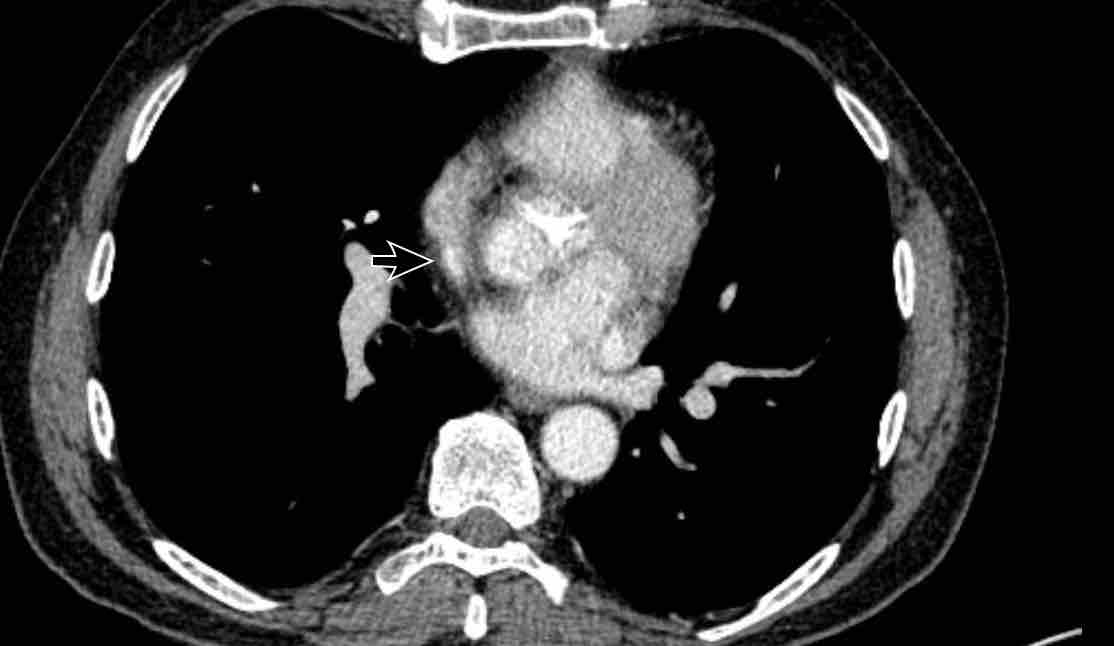
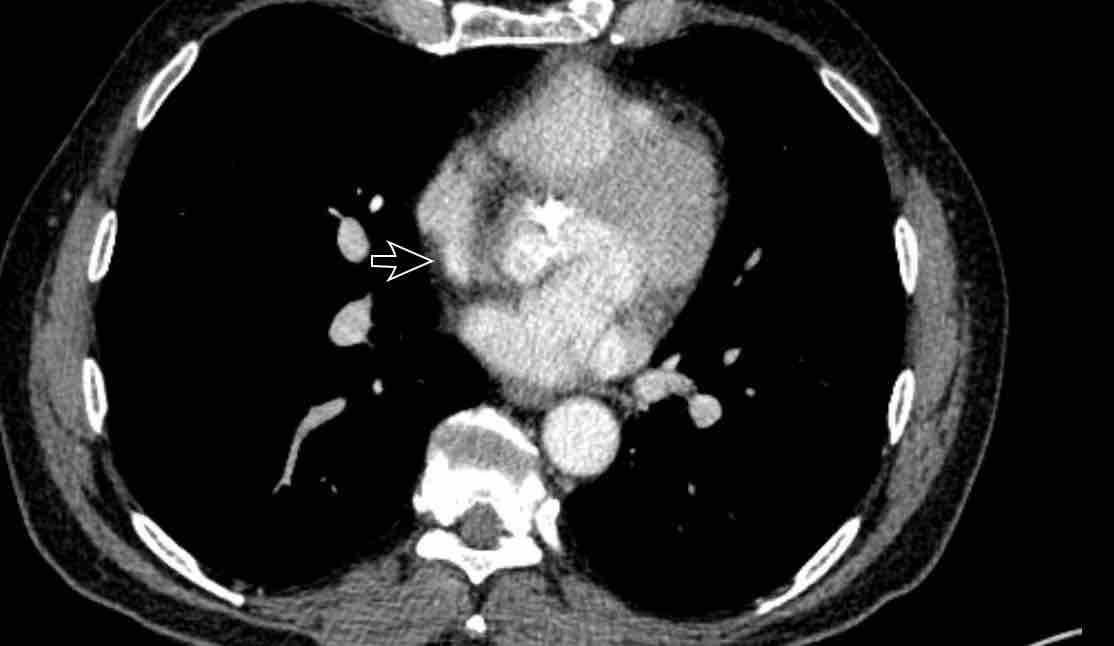
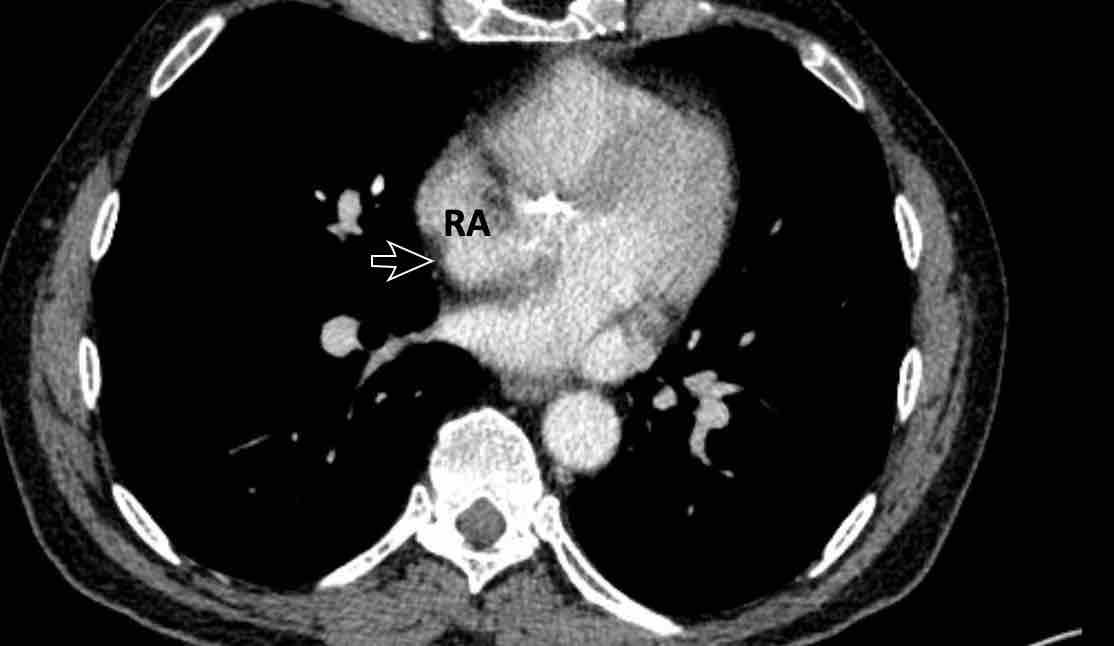
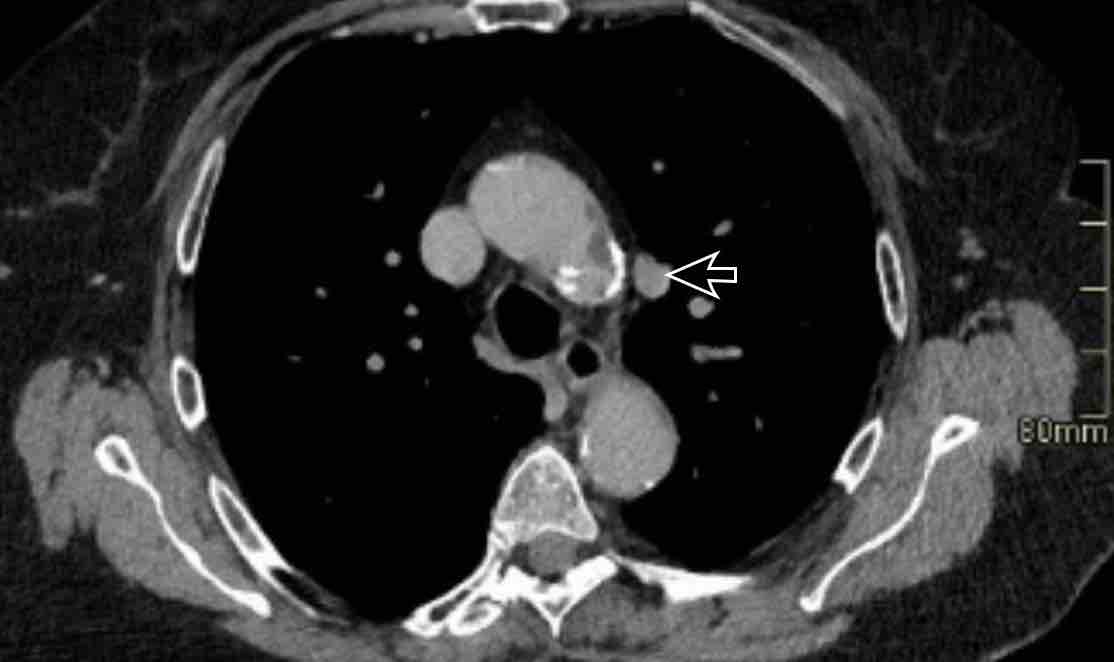
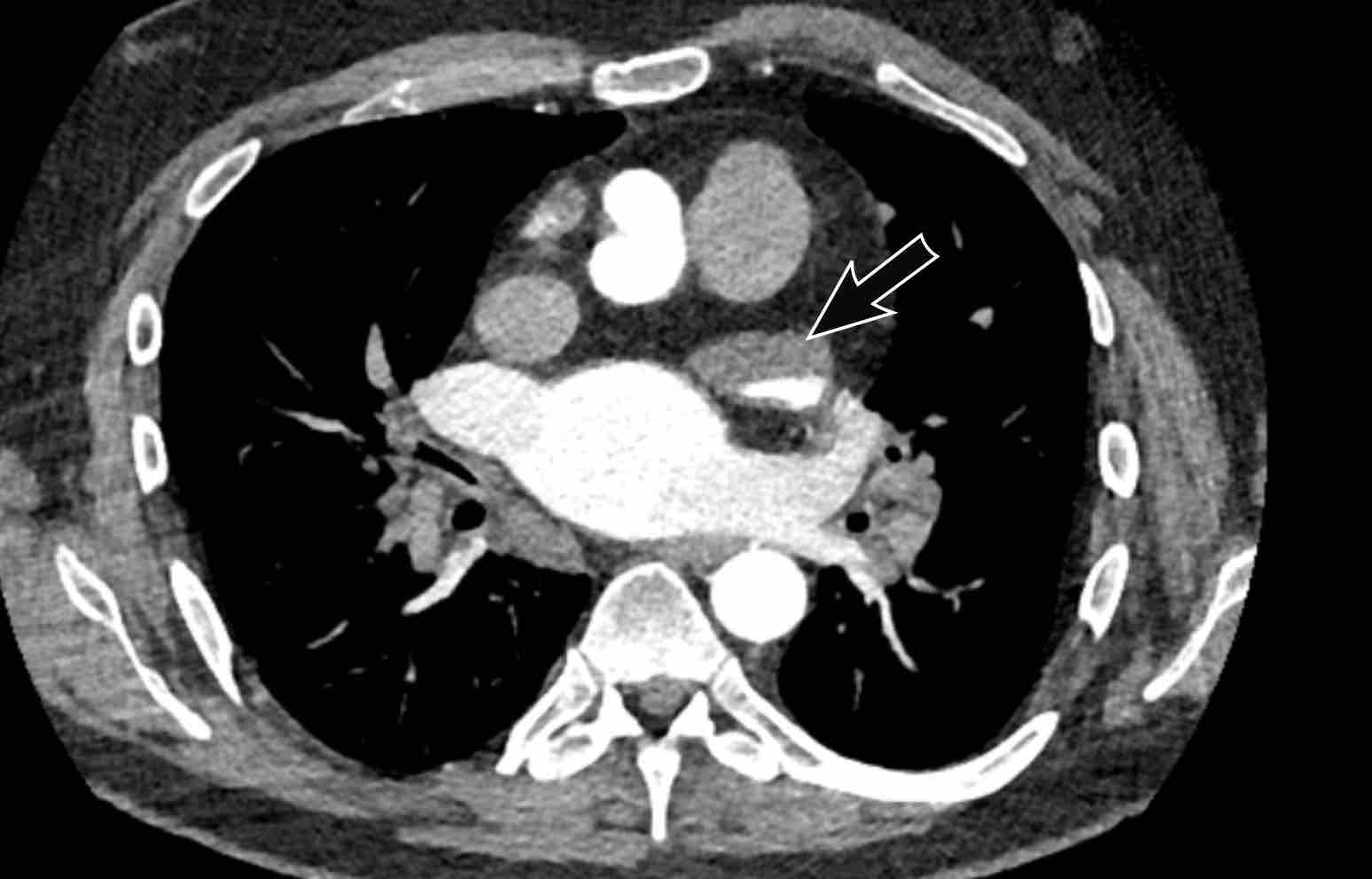
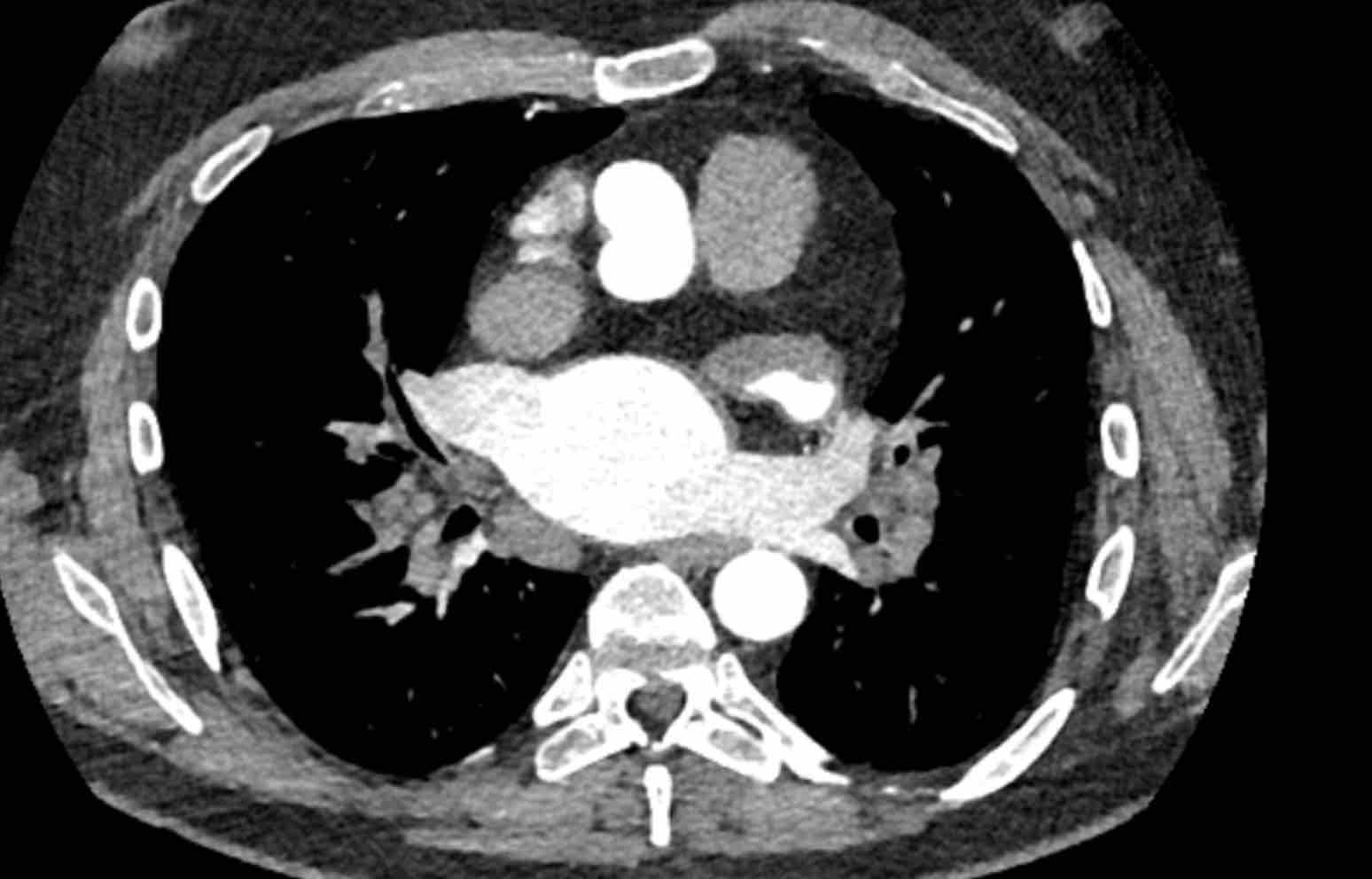
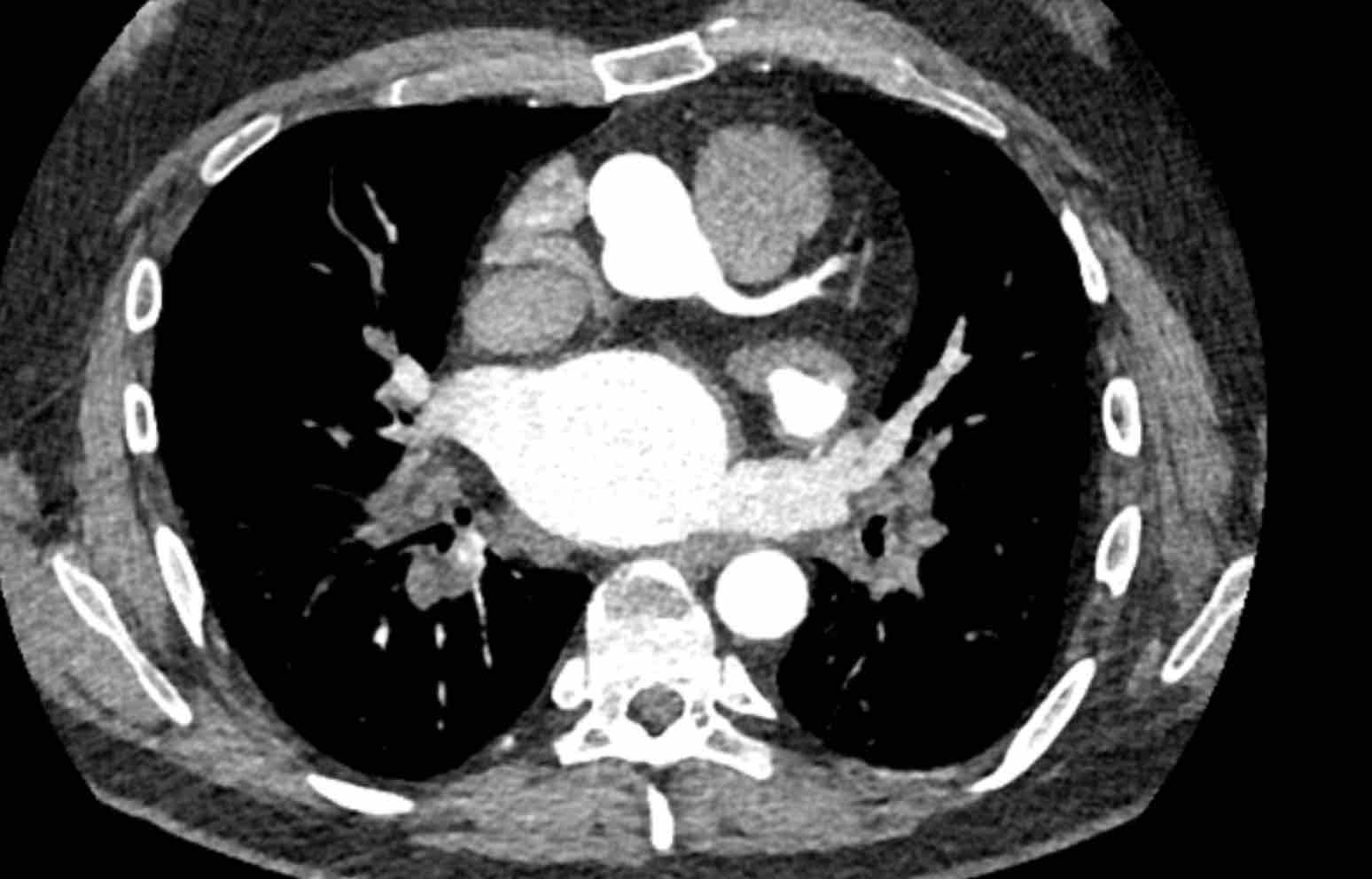
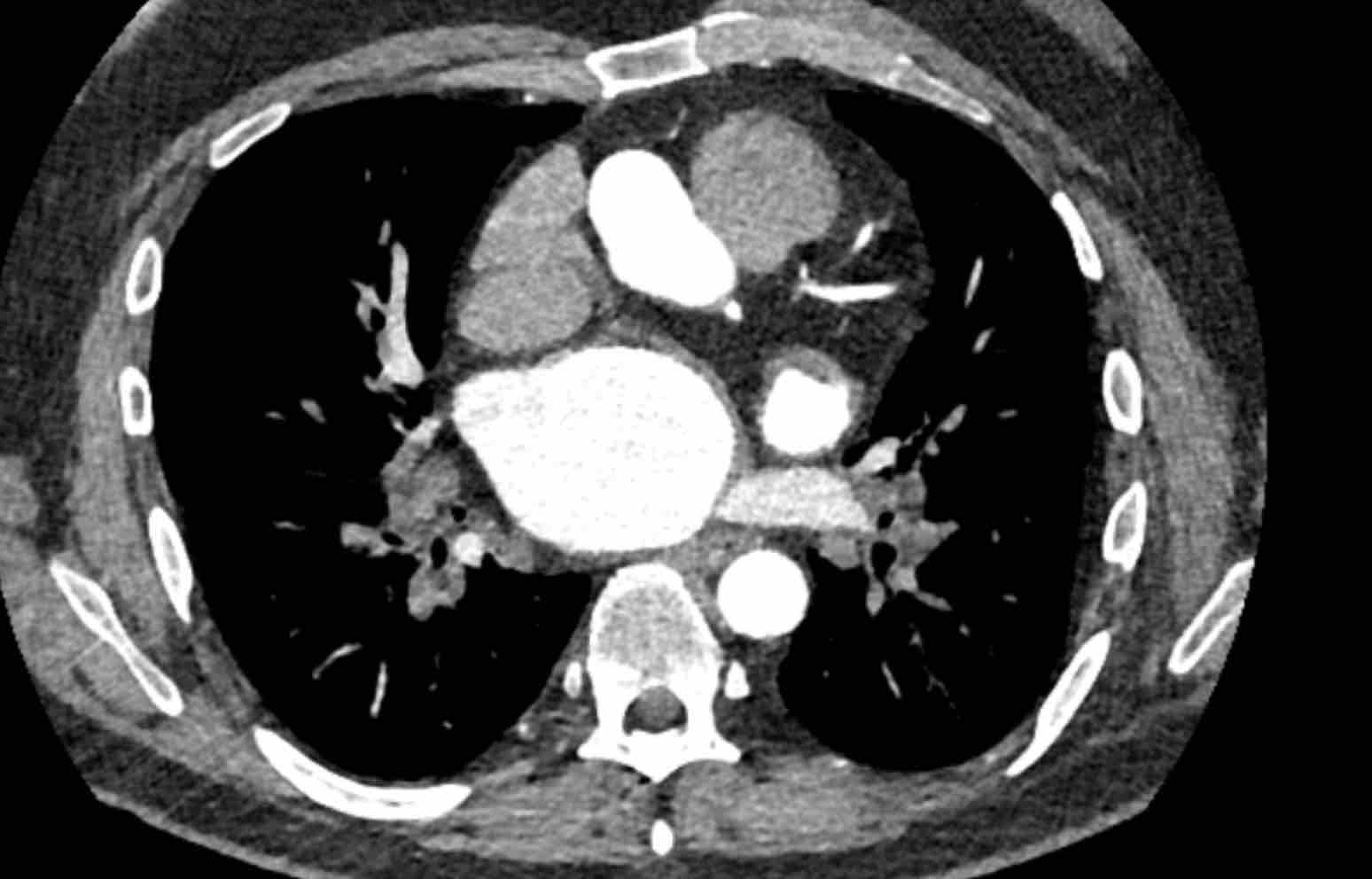
- Giao điểm giữa tĩnh mạch phổi trên phải và tĩnh mạch chủ trên (mặt cắt ngang)
Chẩn đoán phân biệt: Bất thường hồi lưu tĩnh mạch phổi bán phần (PAPVR) bên phải. - Phía bên ngoài cung động mạch chủ (mặt cắt ngang)
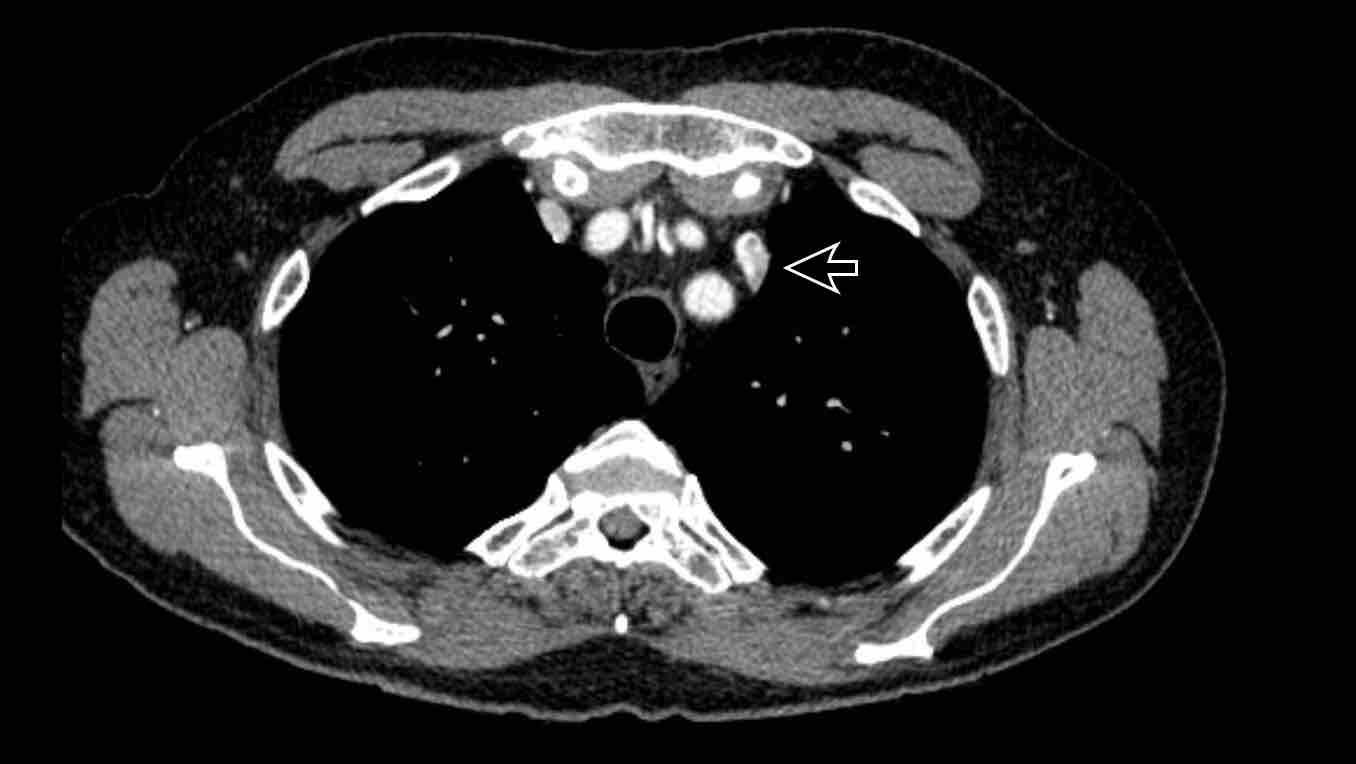
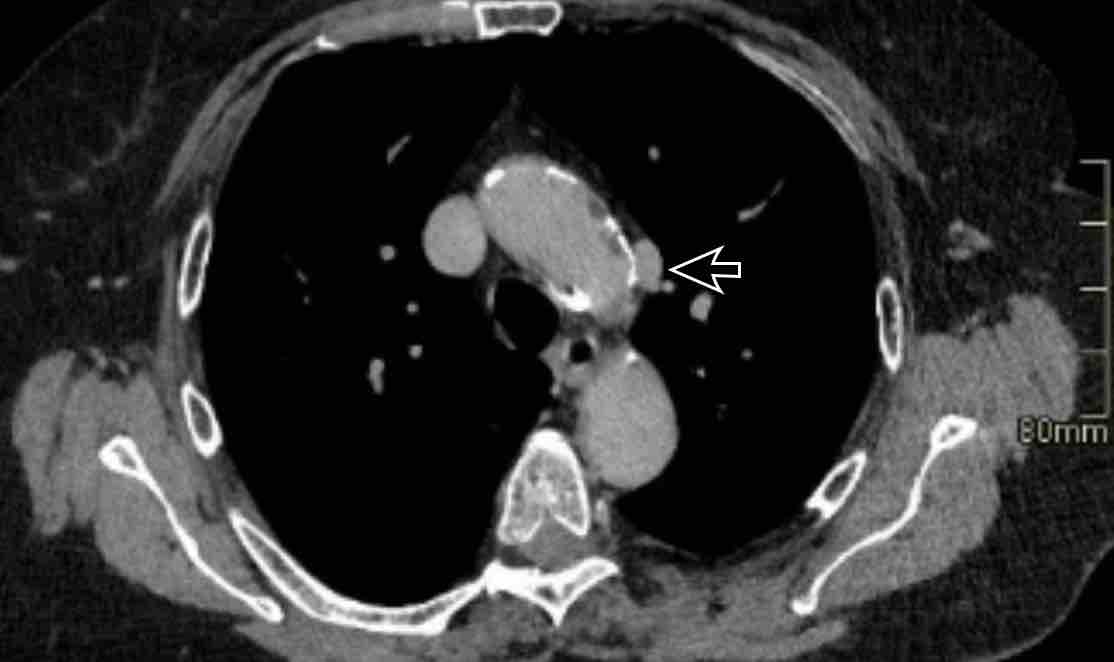
Chẩn đoán phân biệt: Tĩnh mạch chủ bên trái, tĩnh mạch hồng y nhĩ trái, PAPVR bên trái, tĩnh mạch liên sườn trên bên trái. - Động mạch chủ xuống ở mức cơ hoành (mặt cắt ngang)
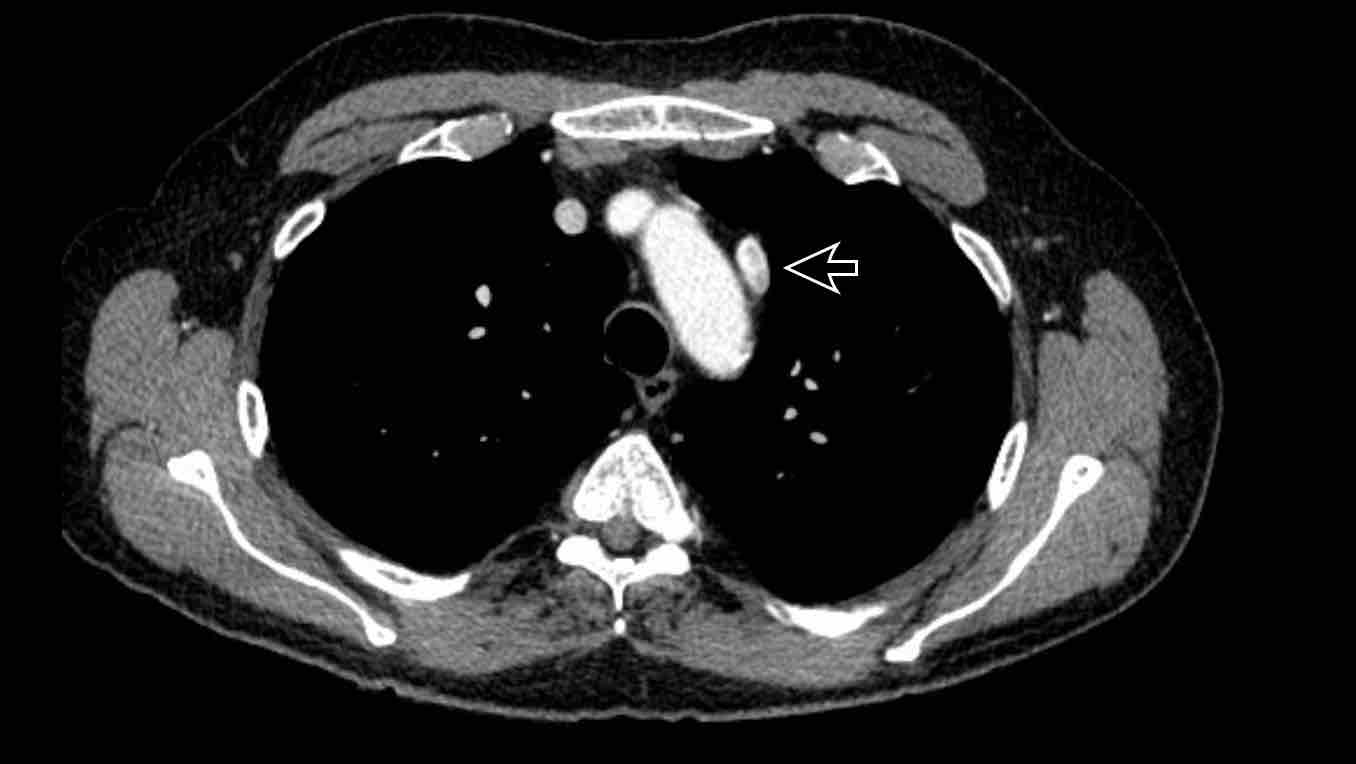
Chẩn đoán phân biệt: Cấp máu động mạch hệ thống cho phổi, tiếp nối tĩnh mạch đơn thay thế tĩnh mạch chủ dưới, tĩnh mạch Scimitar. - Mức gốc động mạch chủ (mặt cắt ngang)
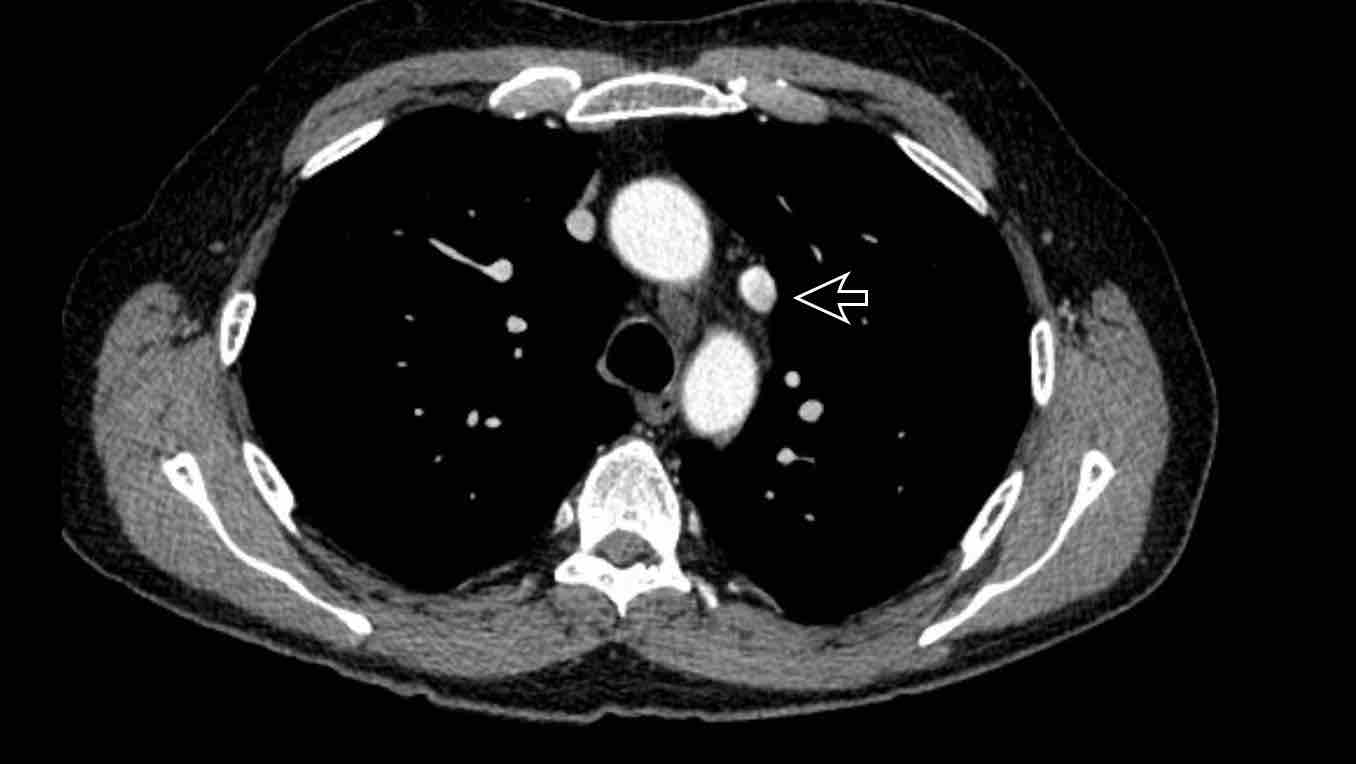
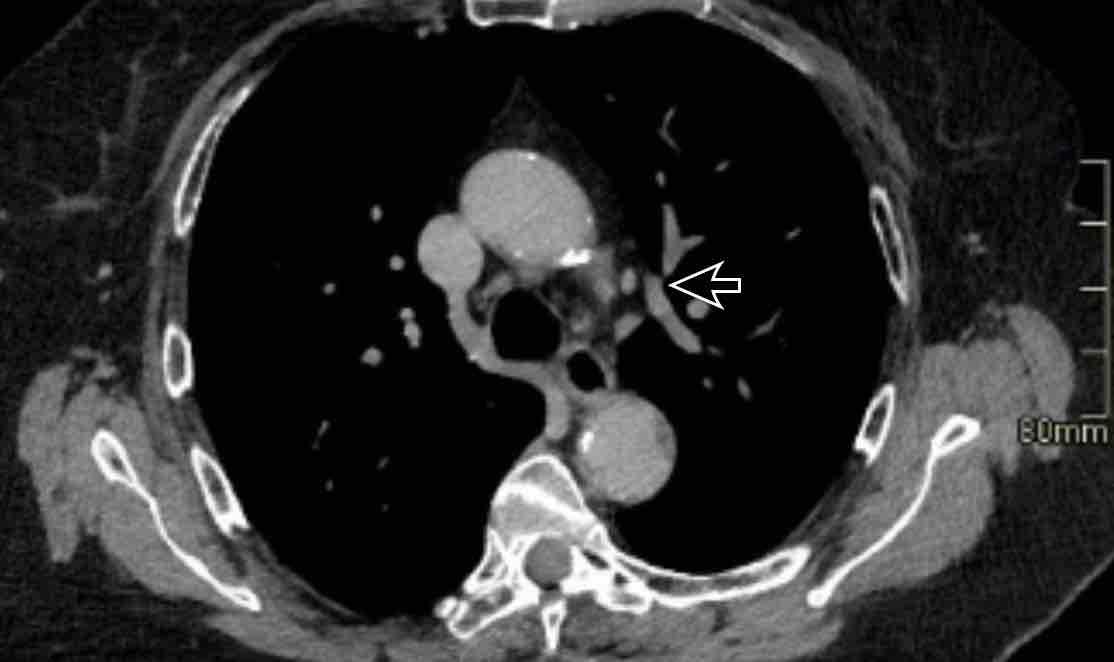
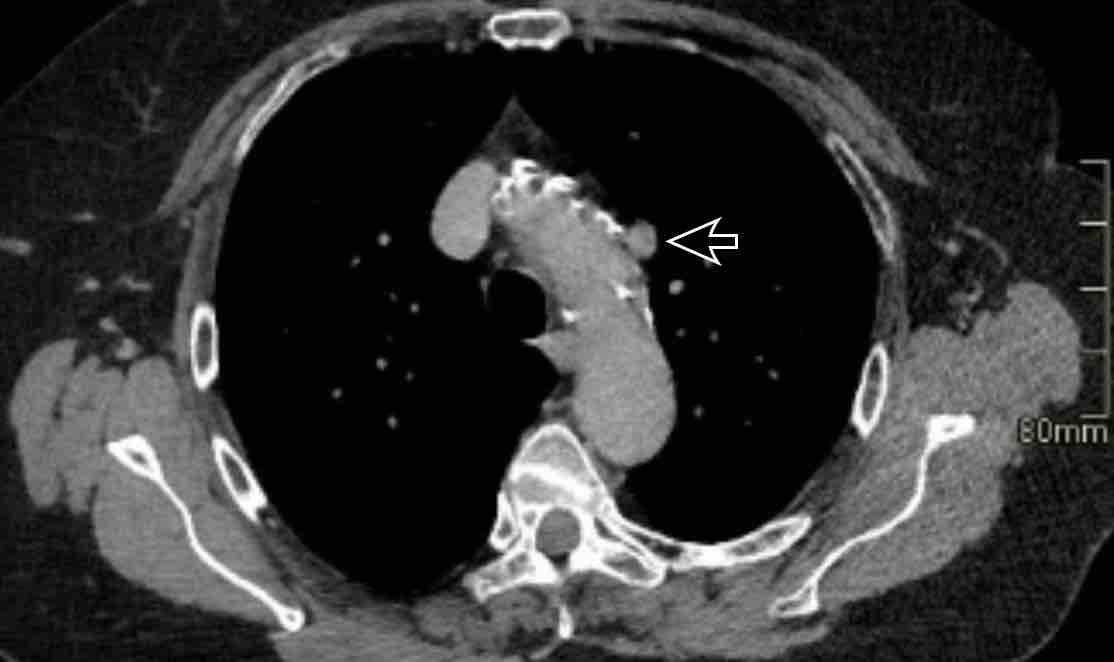
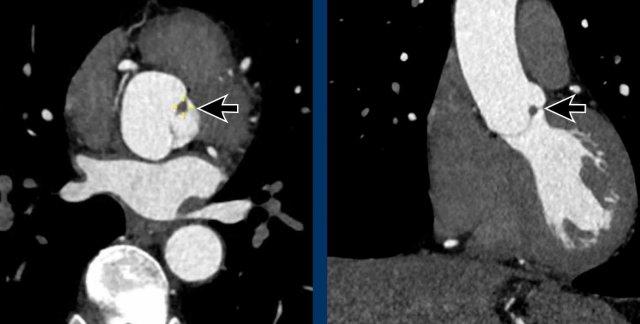
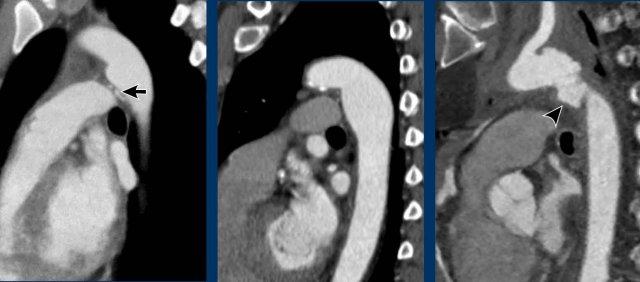
Chẩn đoán phân biệt: Bất thường nguyên ủy động mạch vành. - Cửa sổ phế động mạch (mặt cắt đứng dọc)
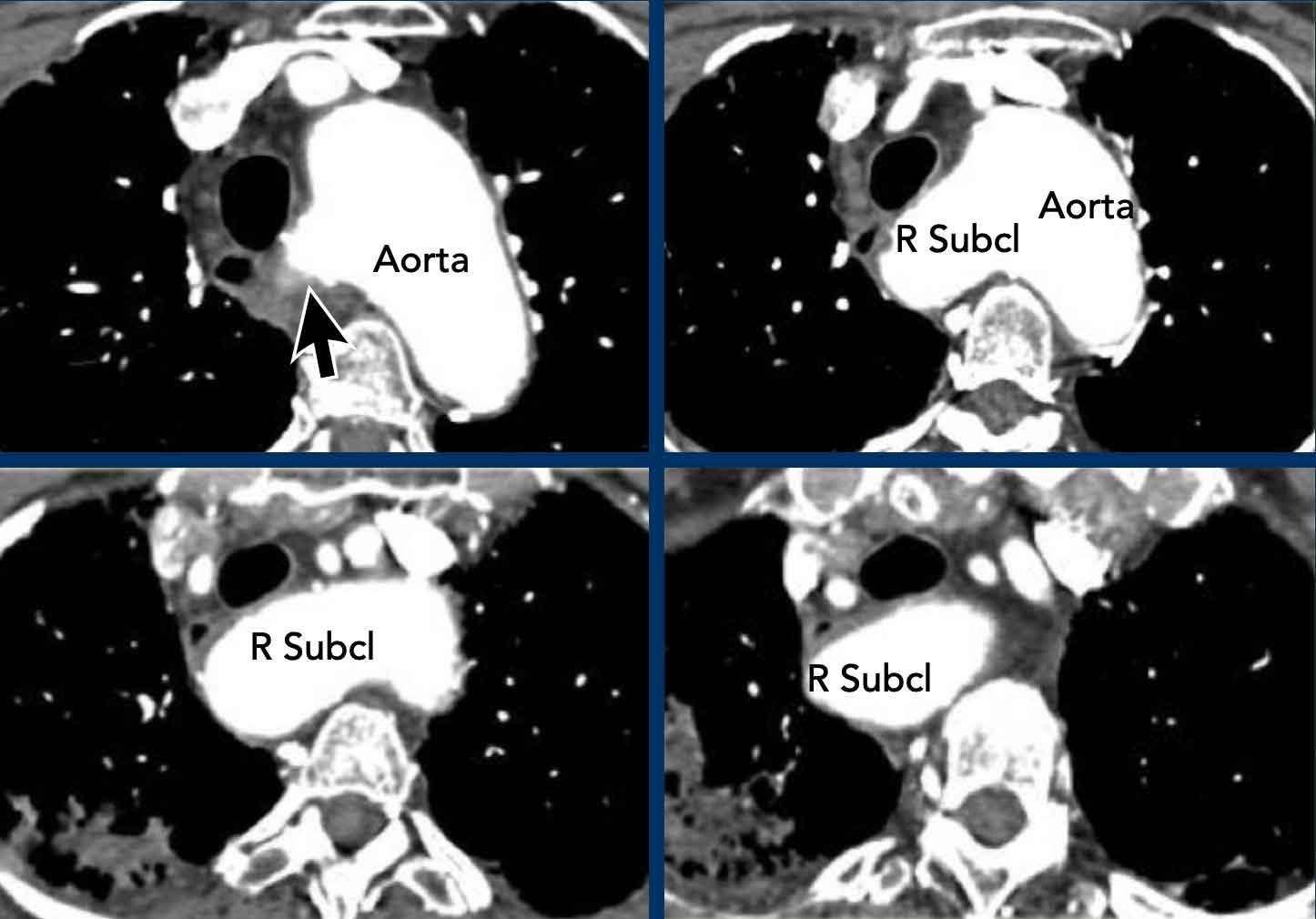
Chẩn đoán phân biệt: Còn ống động mạch, túi thừa động mạch chủ, động mạch dưới đòn phải bất thường.
Đi theo dòng chảy
Một cách đơn giản để khảo sát các cấu trúc tim mạch là sử dụng phương pháp ‘đi theo dòng chảy’.
Phương pháp này đánh giá các cấu trúc vận chuyển máu khi máu đi vào qua các tĩnh mạch chủ, qua tim phải vào các động mạch phổi, rồi theo đó đưa máu đến phổi.
Sau đó máu trở về qua các tĩnh mạch phổi vào nhĩ trái và thất trái để đi vào động mạch chủ và các nhánh lớn bao gồm các động mạch vành.
Tìm kiếm các bất thường sau:
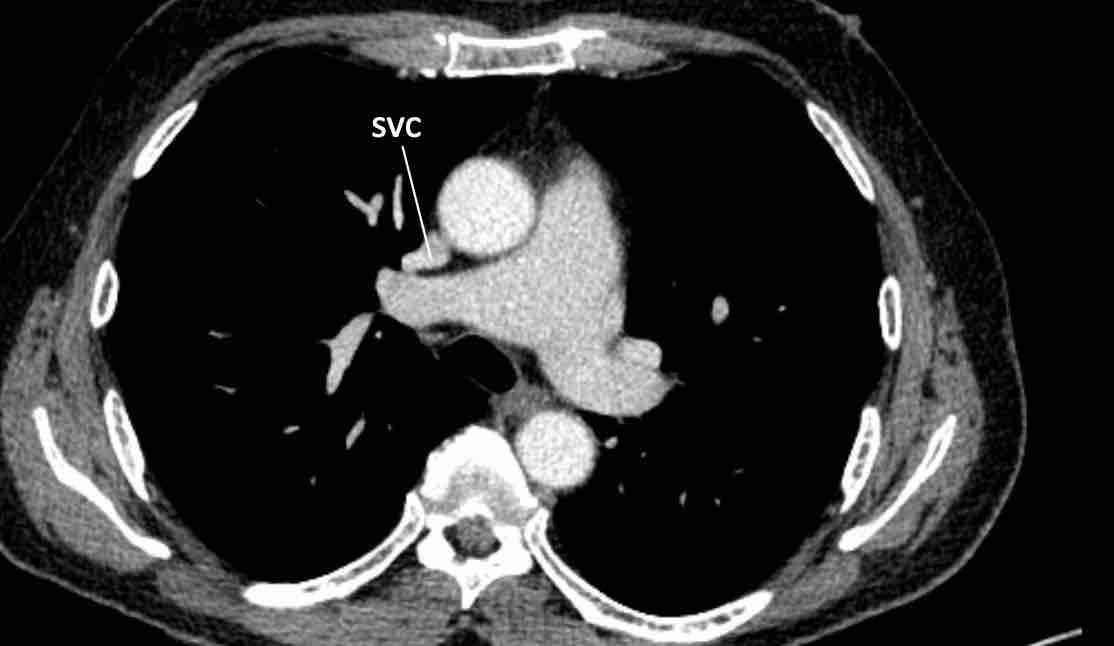
- Tĩnh mạch chủ dưới (IVC) và tĩnh mạch chủ trên (SVC)
Tiếp nối tĩnh mạch đơn thay thế tĩnh mạch chủ dưới, Tĩnh mạch chủ trên bên trái, Tĩnh mạch hồng y nhĩ trái. - Tim phải
Giãn, Huyết khối, U nhầy (Myxoma), Sùi van ba lá, Phì đại. - Động mạch phổi
Giãn, Bệnh lý huyết khối tắc mạch trung tâm. - Tĩnh mạch phổi
Bất thường hồi lưu tĩnh mạch phổi. - Nhĩ trái và tiểu nhĩ trái
Giãn, Huyết khối, U nhầy (Myxoma), Tim ba buồng nhĩ (Cor triatriatum), Thông vách. - Thất trái
Giãn, Phì đại, Bất thường tưới máu, Sau nhồi máu cơ tim, Phình và Huyết khối. - Động mạch chủ và các nhánh
Vôi hóa, Phình, Hẹp và tắc nhánh, Còn ống động mạch, Động mạch dưới đòn phải bất thường, Bất thường nguyên ủy động mạch vành.
Tĩnh mạch chủ trên và tĩnh mạch chủ dưới
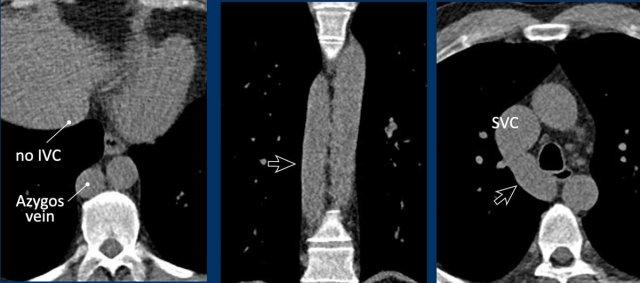
Tĩnh mạch chủ dưới tiếp nối qua tĩnh mạch đơn
Trong biến thể này, đoạn tĩnh mạch chủ dưới dưới gan bị thiếu, các đoạn dưới thận và ngang thận dẫn lưu qua tĩnh mạch đơn giãn lớn vào tĩnh mạch chủ trên.
Đoạn tĩnh mạch chủ dưới trên gan vẫn hiện diện nhưng chỉ dẫn lưu máu từ các tĩnh mạch gan vào tâm nhĩ phải.
Tĩnh mạch chủ dưới tiếp nối qua tĩnh mạch đơn thường là phát hiện tình cờ ở bệnh nhân không có triệu chứng, mặc dù có thể đi kèm với các bất thường tim mạch khác, cũng như với tình trạng không có lách hoặc đa lách.
Tầm quan trọng của việc không bỏ sót tình trạng này chủ yếu liên quan đến ý nghĩa trong lập kế hoạch phẫu thuật cũng như các thủ thuật nội mạch, vì nó cản trở việc đặt ống thông vào tim phải từ phía dưới.
Hình ảnh
Tĩnh mạch chủ dưới tiếp nối qua tĩnh mạch đơn cho thấy hình ảnh đặc trưng ‘động mạch chủ đôi’ ở mức trụ hoành, và sự giãn của tĩnh mạch đơn kéo dài đến điểm nối với tĩnh mạch chủ trên.
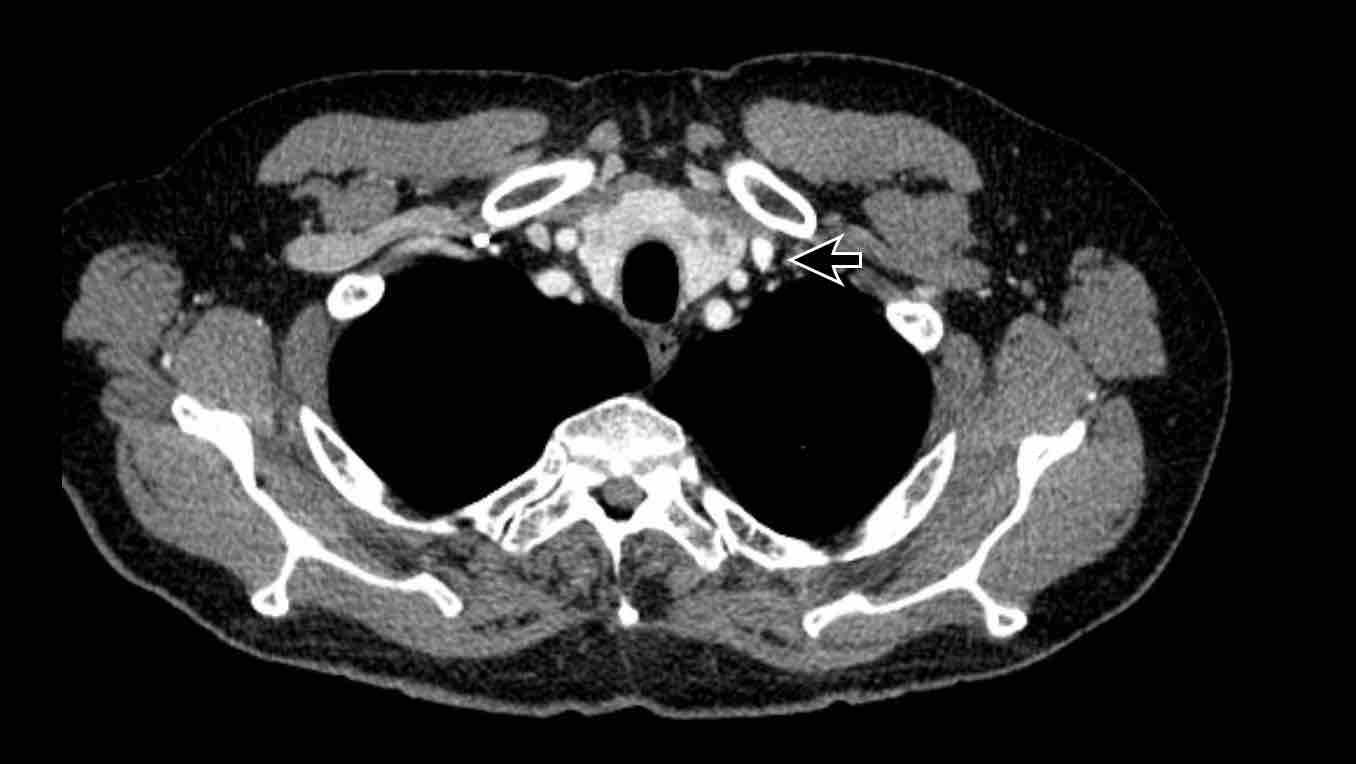
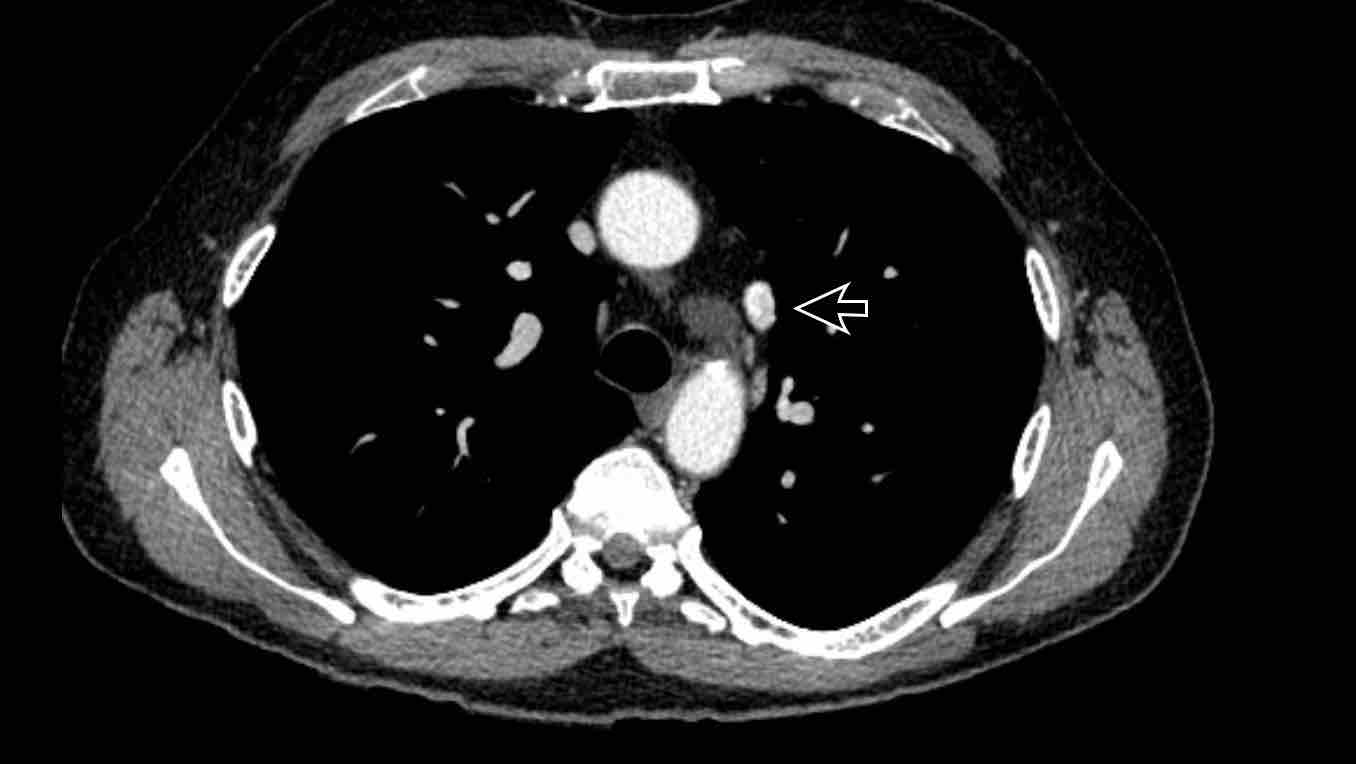
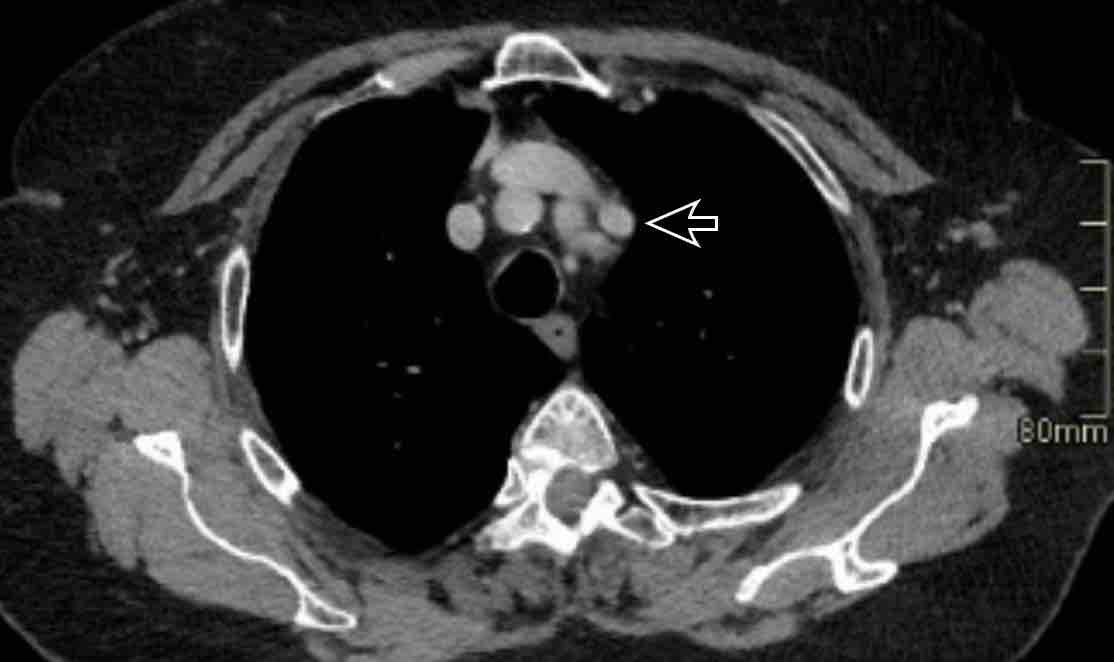
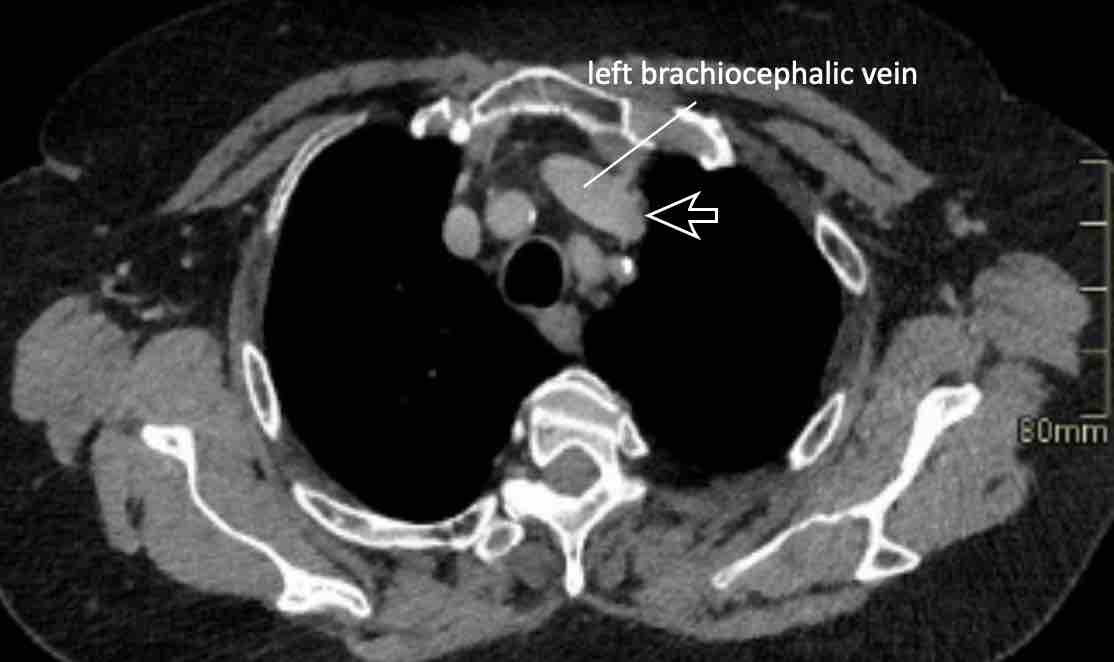
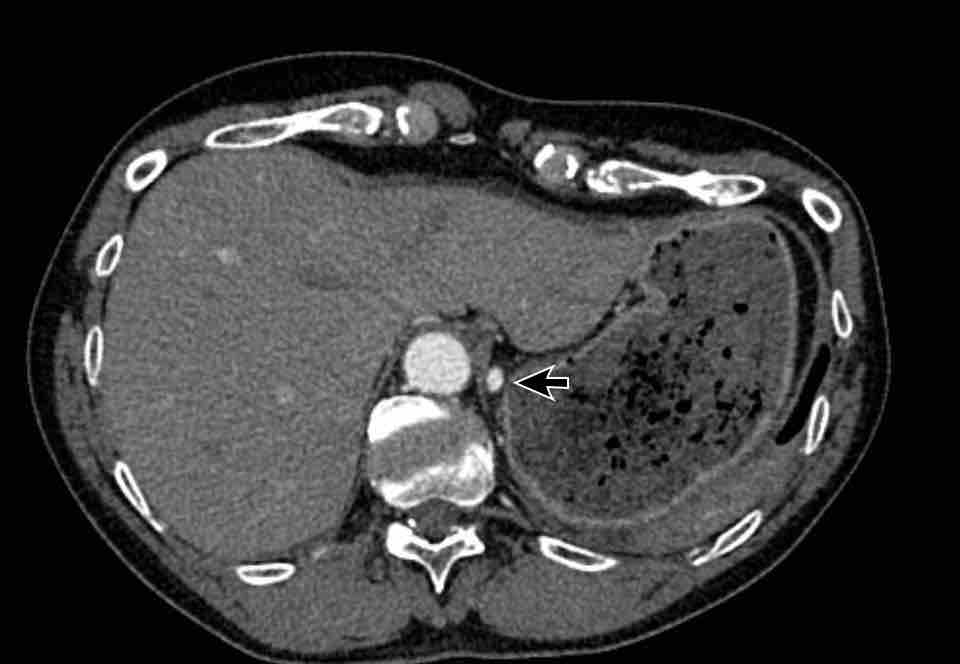
Tĩnh mạch chủ trên trái tồn lưu
Đây là bất thường tĩnh mạch lồng ngực thường gặp nhất và có thể xuất hiện đơn độc hoặc là thành phần của các bệnh lý bẩm sinh phức tạp hơn.
Tĩnh mạch bắt đầu từ chỗ hợp lưu của tĩnh mạch dưới đòn trái và tĩnh mạch cảnh trong trái, đi qua phía trái trung thất cạnh cung động mạch chủ, và thường dẫn lưu vào tâm nhĩ phải qua xoang vành.
Đối với một mạch máu ở vị trí này, phía bên ngoài cung động mạch chủ, chẩn đoán phân biệt bao gồm bốn khả năng:
- Tĩnh mạch chủ trên trái
- Tĩnh mạch hồng y nhĩ trái (LACV)
- Bất thường hồi lưu tĩnh mạch phổi một phần từ thùy trên phổi trái
- Tĩnh mạch liên sườn trên trái.
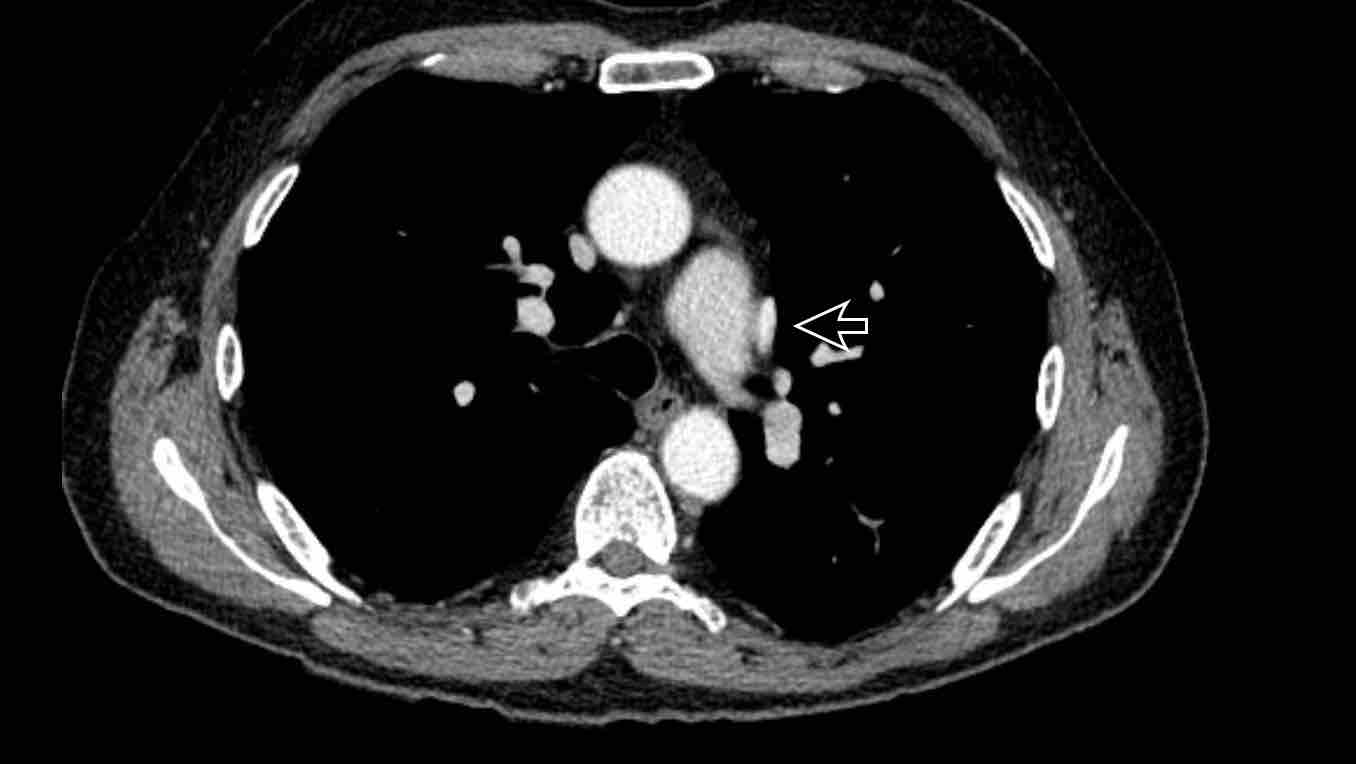
Tĩnh mạch hồng y nhĩ trái
Tĩnh mạch hồng y nhĩ trái (LACV) là một bất thường mạch máu hiếm gặp mà một số tác giả xem như tĩnh mạch chủ trên bên trái nối với tâm nhĩ trái. Tuy nhiên, có thể lập luận rằng bản chất của nó gần với phổ bất thường hồi lưu tĩnh mạch phổi hơn.
Mặc dù trong tĩnh mạch hồng y nhĩ trái, các tĩnh mạch phổi vẫn dẫn lưu bình thường vào tâm nhĩ trái, nhưng có một kết nối tĩnh mạch bất thường giữa tâm nhĩ trái và tĩnh mạch tay đầu trái, tạo ra luồng thông trái-phải.
Do vị trí của nó, tĩnh mạch hồng y nhĩ trái có thể dễ dàng bị nhầm lẫn với tĩnh mạch chủ trên bên trái; tuy nhiên, tĩnh mạch chủ trên trái phải nối với xoang vành và tâm nhĩ phải, và chỉ đơn thuần là một biến thể tĩnh mạch chứ không phải là một luồng thông tim mạch. Chỉ cần kiểm tra vị trí dẫn lưu là có thể phân biệt được hai thực thể này.
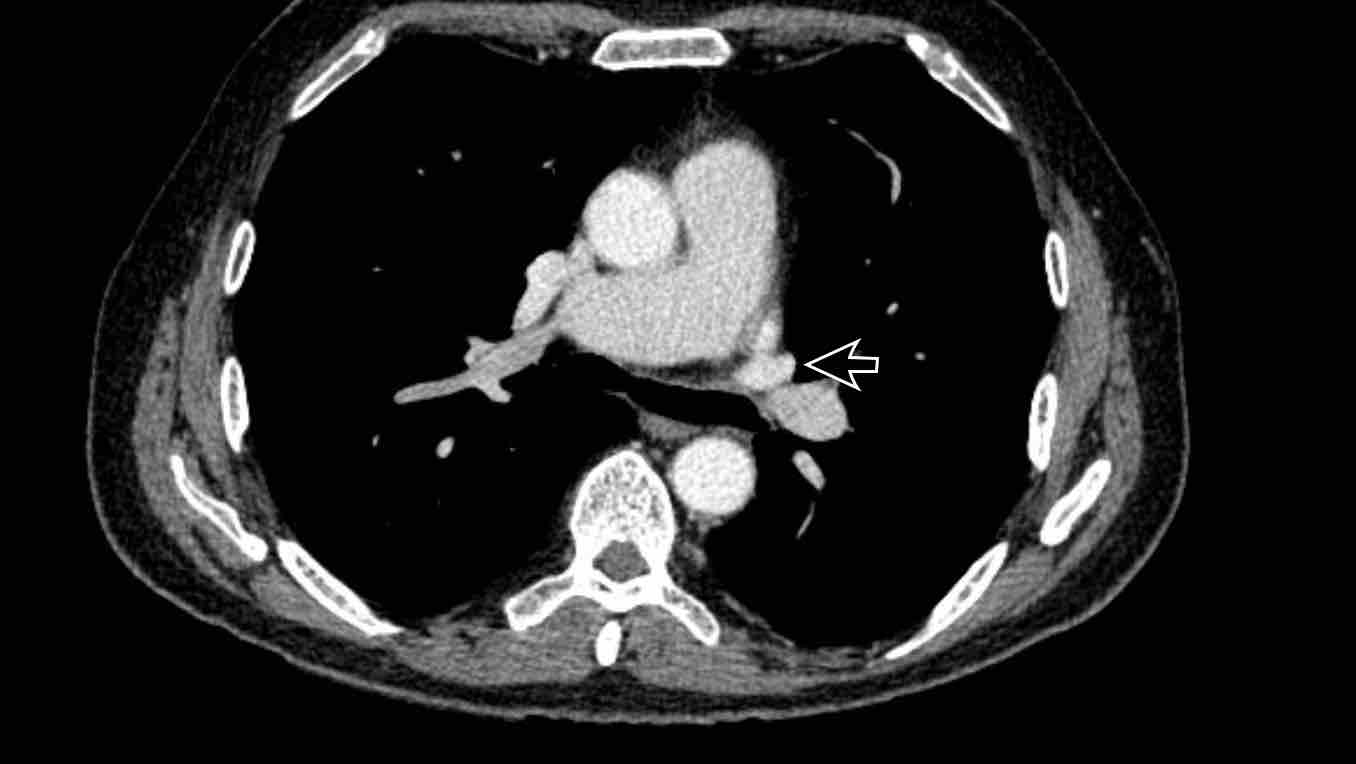
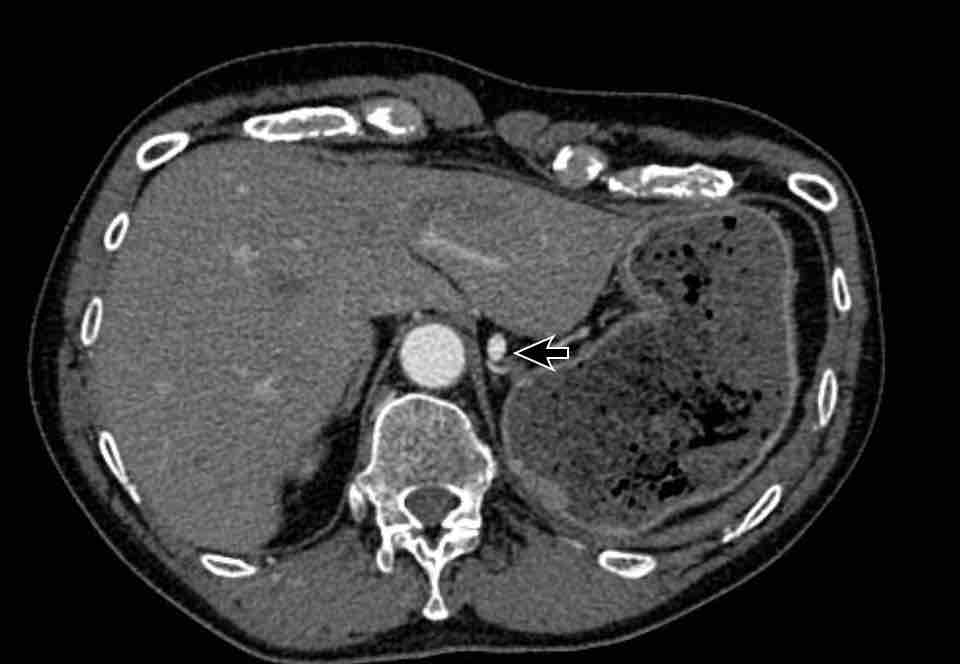
Tĩnh mạch liên sườn trên trái – Dấu hiệu “núm vú động mạch chủ”
Tĩnh mạch liên sườn trên trái là một cấu trúc có thể bắt chước các biến thể mạch máu ở phía bên ngoài cung động mạch chủ.
Đây là một cấu trúc tĩnh mạch bình thường được xem là một phần của hệ thống bán tĩnh mạch đơn, đôi khi nổi bật hơn ở một số người tùy thuộc vào lưu lượng tuần hoàn bàng hệ.
Do vị trí của nó, cấu trúc này có thể gợi ý bất thường hồi lưu tĩnh mạch phổi, tĩnh mạch chủ trên trái hoặc tĩnh mạch hồng y nhĩ trái; tuy nhiên, việc đánh giá nguyên ủy và đường đi của cấu trúc mạch máu sẽ giúp phân biệt cấu trúc tĩnh mạch bình thường này với các chẩn đoán phân biệt về bất thường mạch máu nêu trên.
Hình ảnh
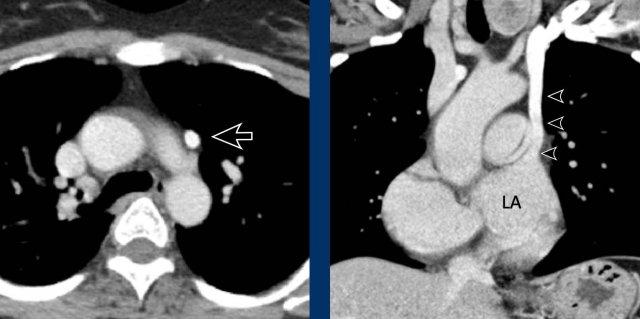
Tĩnh mạch liên sườn trên trái nổi bật, đôi khi được gọi là ‘núm vú động mạch chủ’.
Lưu ý sự tương đồng với tĩnh mạch hồng y nhĩ trái (trên mặt cắt ngang).
Buồng tim phải
Van ba lá
Phần lớn các trường hợp viêm nội tâm mạc nhiễm khuẩn bên phải đều liên quan đến van ba lá và có mối liên hệ với việc sử dụng ma túy qua đường tĩnh mạch. Ngoài những người sử dụng ma túy qua đường tĩnh mạch, bệnh nhân có ống thông thận nhân tạo, máy tạo nhịp tim và dây dẫn máy khử rung tim cũng có nguy cơ cao bị viêm nội tâm mạc nhiễm khuẩn van ba lá.
Hình ảnh
Sùi nhiễm khuẩn khổng lồ trên van ba lá ở một người dùng heroin qua đường tĩnh mạch bị viêm nội tâm mạc do S. Aureus.
Giãn buồng tim phải
Nhĩ phải thường giãn do bệnh lý van ba lá, có thể là nguyên phát hoặc thứ phát do bệnh lý thất phải. Thất phải có thể bị giãn vì nhiều nguyên nhân khác nhau, trong bối cảnh cấp tính hoặc mạn tính hơn.
Trong bối cảnh cấp tính, thuyên tắc huyết khối ồ ạt có thể dẫn đến tắc nghẽn đường ra và phồng giãn thất phải, tình trạng này có mối tương quan nghịch với tỷ lệ bệnh tật và tử vong.
Trong bối cảnh mạn tính hơn, giãn thất phải có thể gặp trong bệnh cơ tim phải, các bất thường bẩm sinh và tăng áp động mạch phổi do nhiều căn nguyên khác nhau, bao gồm cả bệnh huyết khối tắc mạch mạn tính.
Quá trình thích nghi và tái cấu trúc của thất phải biểu hiện theo một phổ liên tục gồm giãn, phì đại và cuối cùng là suy chức năng.
Suy tim phải sẽ dẫn đến cổ trướng và phù toàn thân, trái ngược với suy tim trái gây ứ huyết với phù phổi và tràn dịch màng phổi.
Hình ảnh
Huyết khối bám thành trung tâm ở bệnh nhân bị bệnh huyết khối tắc mạch mạn tính kèm giãn buồng tim phải, phù hợp với tăng áp động mạch phổi do huyết khối tắc mạch mạn tính (CTEPH).
Động Mạch Phổi
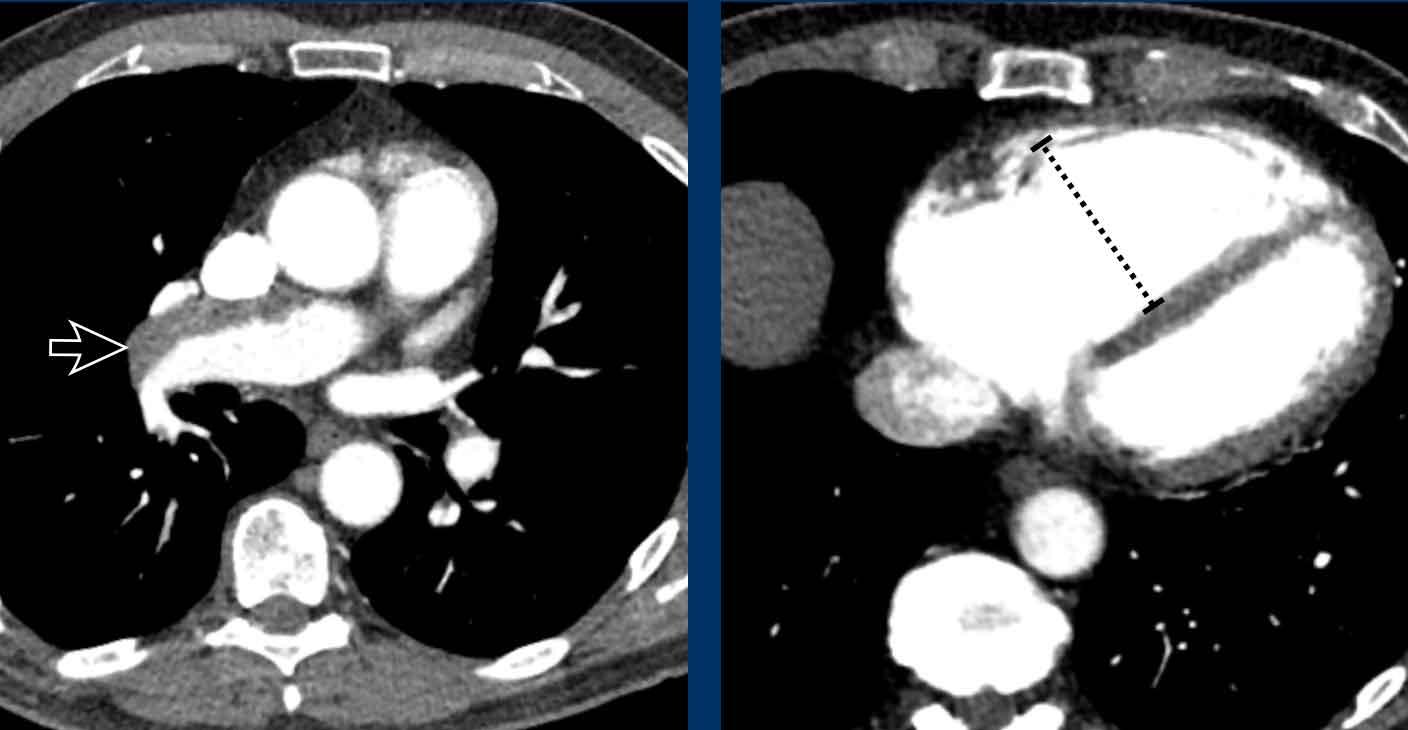
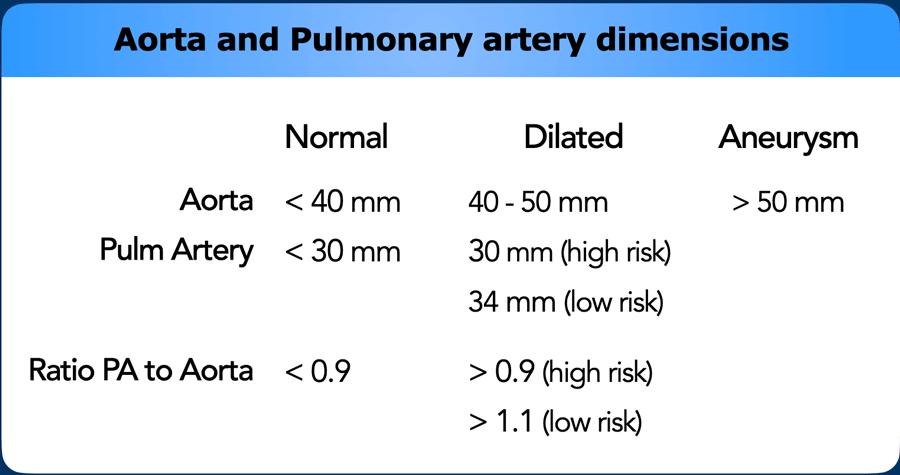
Giãn động mạch phổi chính (MPA) có thể phản ánh tình trạng tăng áp động mạch phổi nguyên phát hoặc thứ phát.
Tương tự như kích thước động mạch chủ, kích thước động mạch phổi có thể khác nhau giữa các bệnh nhân dựa trên nhiều yếu tố như giới tính, tuổi tác, diện tích bề mặt cơ thể (BSA), v.v.
Trong dân số chung với nguy cơ thấp mắc tăng áp động mạch phổi, đường kính động mạch phổi chính > 34 mm, hoặc tỷ lệ MPA/Động mạch chủ > 1,1, cần được ghi nhận là giãn.
Ở các nhóm dân số nguy cơ cao với các yếu tố thuận lợi như bệnh tim trái, COPD, xơ cứng bì hệ thống, v.v., ngưỡng chẩn đoán giảm xuống còn > 30 mm, hoặc tỷ lệ MPA/Động mạch chủ > 0,9.
Khi phát hiện giãn động mạch phổi, cần tiến hành tìm kiếm các dấu hiệu gợi ý nguyên nhân có thể gặp, trong phạm vi giới hạn của CT ngực không chuyên tim mạch.
Điều này có thể hỗ trợ trong việc đề xuất các phương thức chẩn đoán hình ảnh bổ sung, cũng như chuyển bệnh nhân đến đúng chuyên khoa lâm sàng.
Giãn động mạch phổi có thể do nhiều nguyên nhân, ví dụ như thuyên tắc phổi mạn tính, ứ huyết do bệnh tim trái, bệnh phổi xơ hóa và các bệnh phổi nặng khác, hoặc do luồng thông trái-phải trong các dị tật mạch máu.
Hình ảnh
Giãn động mạch phổi với đường kính 38 mm do luồng thông tim mạch trái-phải (ví dụ: hồi lưu tĩnh mạch phổi bất thường một phần – PAPVR).
Tĩnh Mạch Phổi
Bất thường dẫn lưu tĩnh mạch phổi
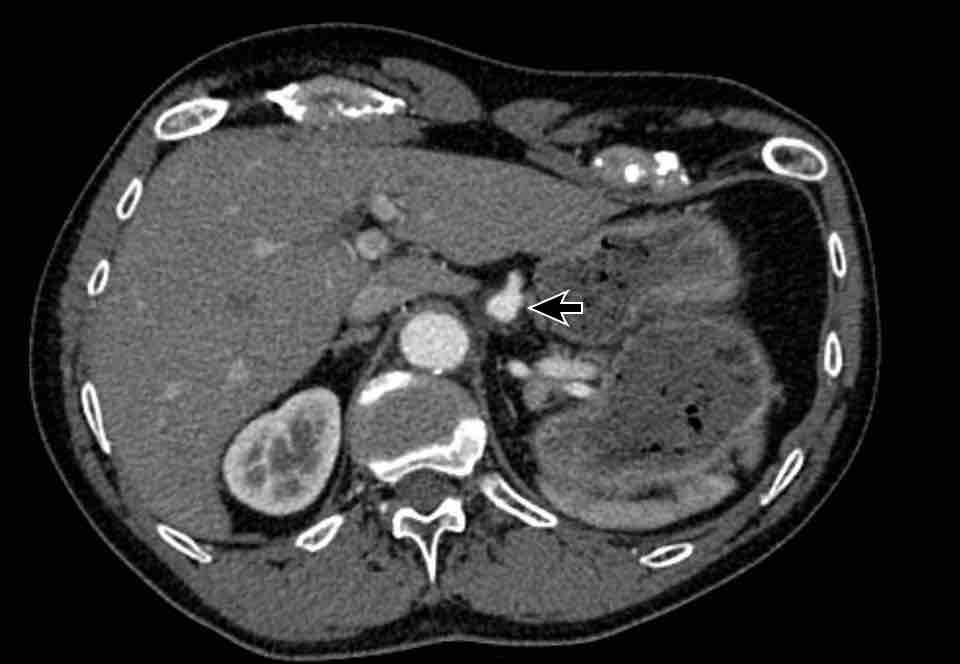
Hình ảnh này đã được trình bày trước đó.
Bằng cách kiểm tra năm vị trí then chốt này, có thể phát hiện được phần lớn các biến thể mạch máu, đặc biệt hữu ích trong việc phát hiện các bất thường tĩnh mạch phổi (in đậm):
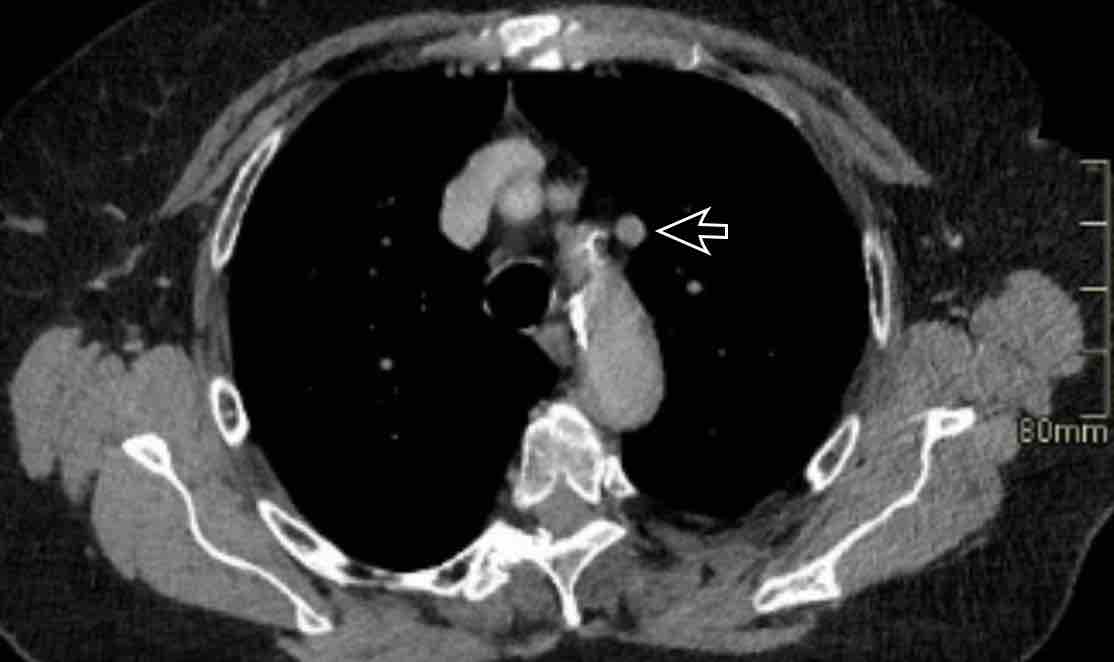
- Giao điểm giữa tĩnh mạch phổi trên phải và tĩnh mạch chủ trên (mặt phẳng axial)
Chẩn đoán phân biệt: Bất thường dẫn lưu tĩnh mạch phổi một phần (PAPVR) bên phải. - Phía bên ngoài cung động mạch chủ (mặt phẳng axial)
Chẩn đoán phân biệt: tĩnh mạch chủ bên trái, tĩnh mạch hồng y levo-nhĩ, PAPVR bên trái, tĩnh mạch liên sườn trên bên trái. - Động mạch chủ xuống tại mức cơ hoành (mặt phẳng axial)
Chẩn đoán phân biệt: cấp máu động mạch hệ thống cho phổi, tĩnh mạch azygos thay thế tĩnh mạch chủ dưới, Tĩnh mạch Scimitar. - Cửa sổ phế động mạch-chủ (mặt phẳng sagittal)
Chẩn đoán phân biệt: còn ống động mạch, túi thừa động mạch chủ, động mạch dưới đòn phải bất thường. - Mức gốc động mạch chủ (mặt phẳng axial)
Chẩn đoán phân biệt: bất thường nguyên ủy động mạch vành.
Bất thường dẫn lưu tĩnh mạch phổi (2)
Bình thường, máu đã được oxy hóa từ tất cả các thùy phổi sẽ dẫn lưu về nhĩ trái qua các tĩnh mạch phổi.
Mặc dù số lượng và kích thước tĩnh mạch phổi có thể thay đổi giữa các bệnh nhân, vị trí dẫn lưu thì không được phép thay đổi.
Trong bất thường dẫn lưu tĩnh mạch phổi, máu dẫn lưu vào tuần hoàn hệ thống thay vì vào nhĩ trái, tạo ra luồng thông trái-phải. Vị trí dẫn lưu có thể là trên tim (ví dụ: tĩnh mạch chủ), tại tim (ví dụ: nhĩ phải), dưới tim (ví dụ: tĩnh mạch chủ dưới) hoặc hỗn hợp (tức là kết hợp các dạng trên).
Ở người lớn, thường gặp nhất là bất thường dẫn lưu tĩnh mạch phổi một phần (PAPVR) so với bất thường dẫn lưu tĩnh mạch phổi toàn phần (TAPVR) – đây là một dị tật bẩm sinh nặng, không thường được phát hiện tình cờ trên CT ngực ở người lớn.
Mức độ ảnh hưởng của bất thường này lên tim phải, cũng như sự xuất hiện của các triệu chứng như khó thở, phụ thuộc vào tỷ lệ luồng thông. Nếu nhỏ, PAPVR có thể là một phát hiện không có ý nghĩa lâm sàng.
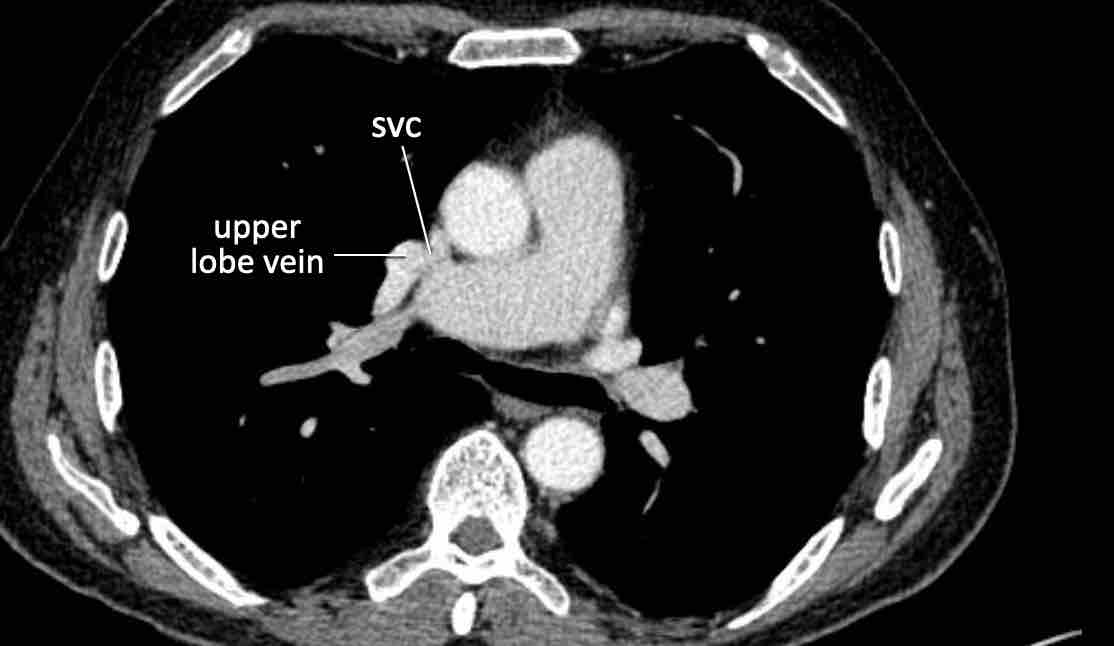
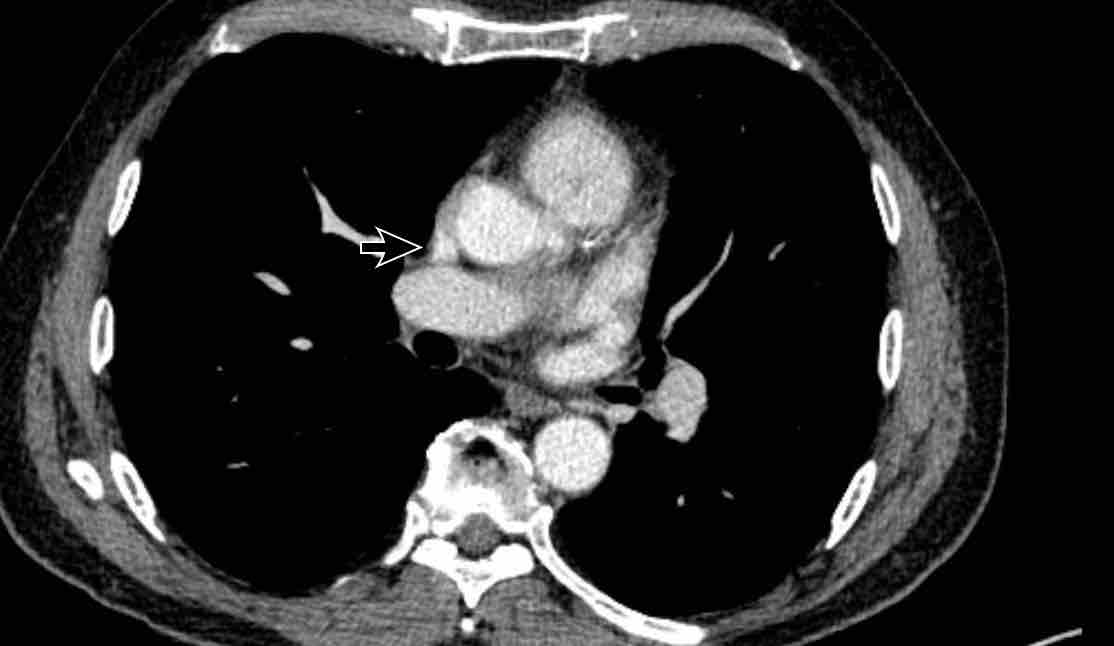
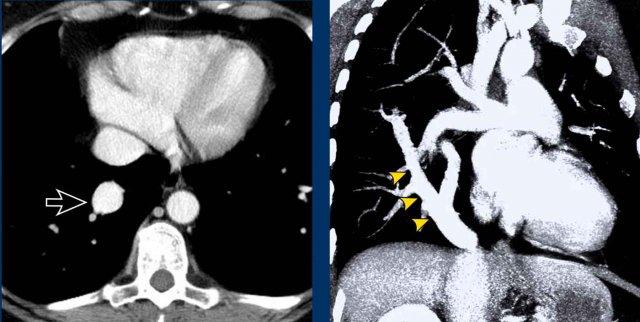
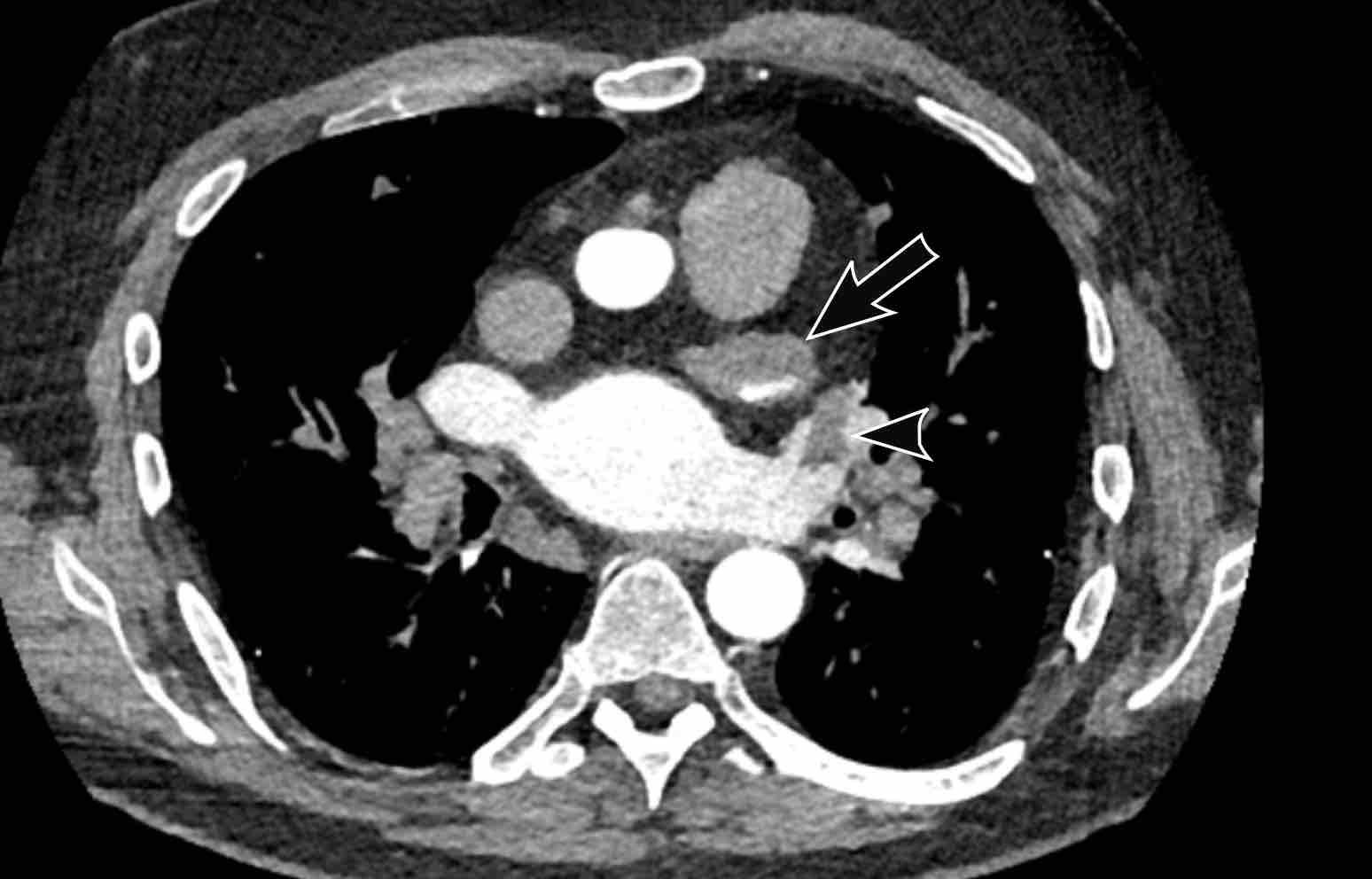
Trong PAPVR, thùy trên trái thường dẫn lưu vào tĩnh mạch tay đầu trái. Bất thường phổ biến tiếp theo là thùy trên phải dẫn lưu vào tĩnh mạch chủ trên.
PAPVR bên phải có mối liên quan chặt chẽ với thông liên nhĩ thể xoang tĩnh mạch (khoảng 40%), đây là một dạng thông liên nhĩ tại vị trí tiếp nối cavo-nhĩ. Do đó, cần kiểm tra sự hiện diện của dạng thông liên nhĩ này khi phát hiện PAPVR bên phải.
Hình ảnh
Bệnh nhân này được lên kế hoạch cắt thùy trên phải do ung thư phổi và bất thường mạch máu này ban đầu đã bị bỏ sót trên hình ảnh CT.
Những hệ quả trong phẫu thuật của bất thường như vậy nhấn mạnh tầm quan trọng của việc không bỏ sót các biến thể này.
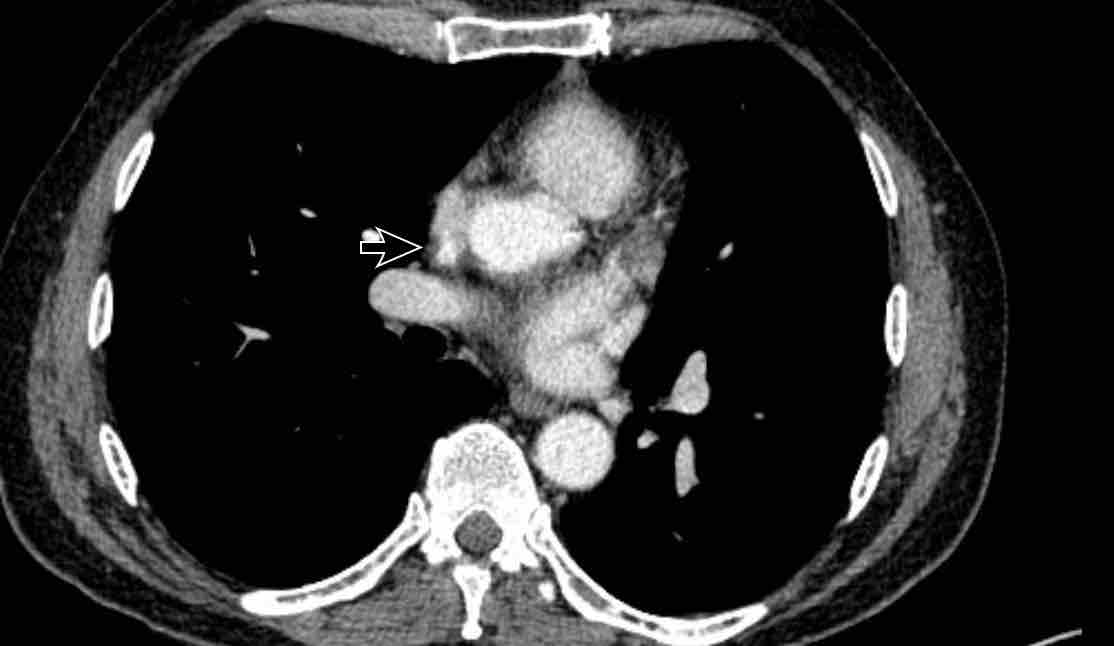
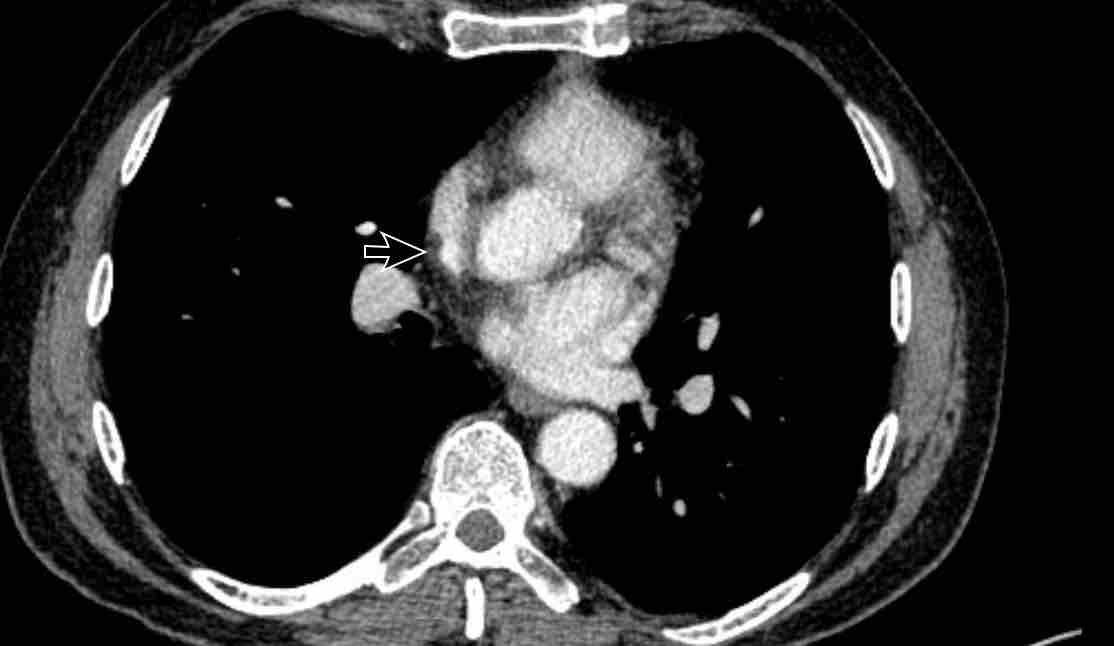
Cuộn qua các hình ảnh.
Hình ảnh
PAPVR bên trái phát hiện tình cờ với dẫn lưu trên tim của máu từ thùy trên trái vào tĩnh mạch tay đầu trái (các mũi tên).
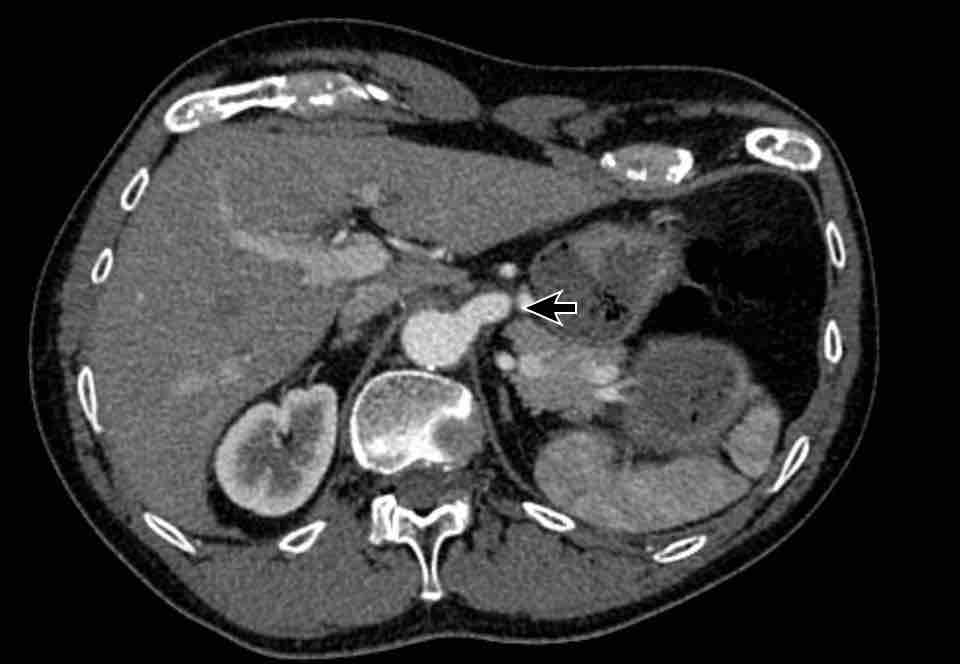
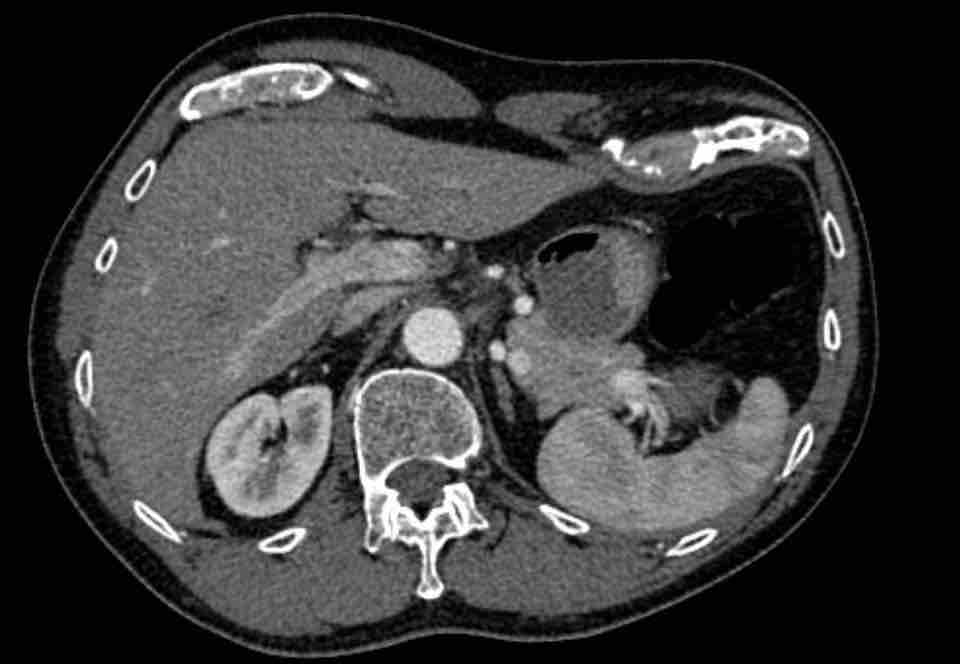
Tĩnh mạch Scimitar
Tĩnh mạch Scimitar là một dạng PAPVR của phổi phải dẫn lưu xuống dưới tim, thường nhất là vào tĩnh mạch chủ dưới.
Hình ảnh
PAPVR của thùy dưới phải, dẫn lưu máu vào tĩnh mạch chủ dưới. Đây còn được gọi là tĩnh mạch Scimitar, do hình dạng của nó giống với một loại kiếm cong.
Nhĩ Trái và Tiểu Nhĩ Trái
Giãn Nhĩ Trái
Giãn nhĩ trái là một phát hiện rất thường gặp, thường liên quan đến rung nhĩ và bệnh van tim hai lá.
Giãn nhĩ trái có thể đi kèm với các rối loạn nhịp tim và hình thành huyết khối, làm tăng nguy cơ xảy ra các biến cố thuyên tắc mạch.
Huyết Khối
Khối trong tim thường gặp nhất là huyết khối, thường khu trú tại tiểu nhĩ trái (LAA), chủ yếu ở bệnh nhân rung nhĩ có giãn nhĩ trái đáng kể.
Tuy nhiên, huyết khối cũng có thể xuất hiện ở nhĩ phải liên quan đến catheter tĩnh mạch trung tâm, hoặc trong phình mỏm thất trái sau nhồi máu cơ tim cũ.
Cuộn qua các hình ảnh của bệnh nhân rung nhĩ.
Nhận xét các phát hiện?
Hình ảnh
Nhĩ trái giãn.
Có huyết khối trong tiểu nhĩ trái (mũi tên) lan rộng về phía nhĩ trái (đầu mũi tên).
Tại tiểu nhĩ trái, thường gặp khó khăn trong chẩn đoán phân biệt hình ảnh giữa huyết khối và hiện tượng ngấm thuốc không hoàn toàn do dòng chảy chậm, đặc biệt khi chụp ở thì thuốc sớm.
Vấn đề này có thể được giải quyết bằng cách chụp CT ở thì thuốc muộn hơn hoặc chụp ở tư thế nằm sấp.
Siêu âm tim qua thực quản được coi là tiêu chuẩn vàng.
Hình ảnh
Xảo ảnh dòng chảy chậm trong tiểu nhĩ trái, với hình ảnh ngấm thuốc không hoàn toàn của tiểu nhĩ trái ở thì sớm nhưng lấp đầy hoàn toàn ở thì thuốc muộn hơn.
U Nhầy (Myxoma)
U nhầy là một khối u lành tính tương đối hiếm gặp, nhưng là một trong những khối nguyên phát trong tim thường gặp nhất.
U thường xuất phát từ nhĩ, chủ yếu ở phía trái.
U thường có cuống và bám vào vách liên nhĩ.
U có tỷ trọng thấp không đồng nhất và có thể có vôi hóa.
Tùy thuộc vào kích thước, u có thể gây tắc nghẽn van tim, sa van và các biến cố thuyên tắc hệ thống.
Hình ảnh
U nhầy nhĩ trái phát hiện tình cờ.
Tim Ba Buồng Nhĩ (Cor Triatriatum)
Trong tim ba buồng nhĩ, nhĩ bị chia thành hai ngăn bởi một màng xơ cơ.
Màng này thường gặp hơn ở nhĩ trái.
Mức độ nặng của triệu chứng lâm sàng phụ thuộc vào kích thước lỗ thông trên màng.
Các trường hợp nhẹ hơn có thể không được phát hiện trong thời gian dài.
Hình ảnh
Tim ba buồng nhĩ trái (cor triatriatum sinistra) phát hiện tình cờ với hình ảnh ngấm thuốc muộn của ngăn phải nhĩ trái.
Trường hợp này ban đầu bị nhầm lẫn với huyết khối.
Tiếp tục xem hình ảnh MR…
Đây là hình ảnh MR của cùng trường hợp trên
Hình ảnh
Lấp đầy muộn của ngăn phải nhĩ trái trong tim ba buồng nhĩ trái (cor triatriatum sinistra).
Hình ảnh
Vách ngăn nhĩ trái mức độ nhẹ hơn trong tim ba buồng nhĩ, chỉ biểu hiện bằng một cấu trúc dạng dải mảnh, còn được gọi là ‘dải nhĩ trái’ (left atrial band)
Tâm Thất Trái
Giãn
Tâm thất trái có thể bị giãn do nhiều nguyên nhân khác nhau, nhưng phổ biến nhất là do bệnh cơ tim giãn nở hoặc bệnh cơ tim thiếu máu cục bộ sau nhồi máu.
Giảm chức năng tâm thu của tâm thất trái sẽ dẫn đến ứ huyết, kèm theo giãn nhĩ trái, phù phổi và tràn dịch màng phổi.
Trong tình trạng mạn tính, bệnh tim trái và ứ huyết kéo dài có thể dẫn đến tăng áp lực ở phía tim phải, và cuối cùng gây ra tăng áp động mạch phổi.
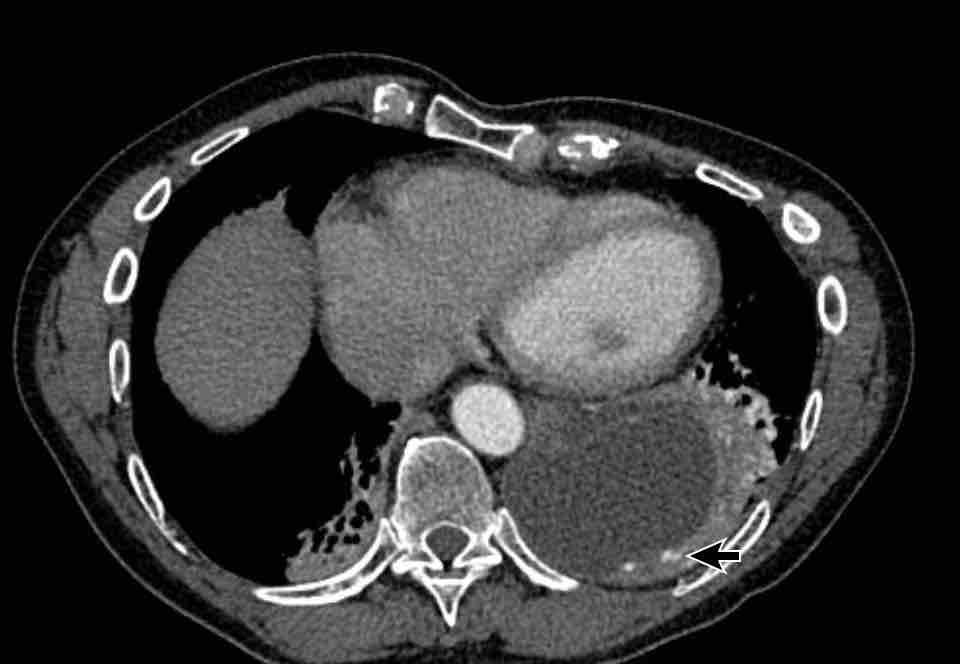
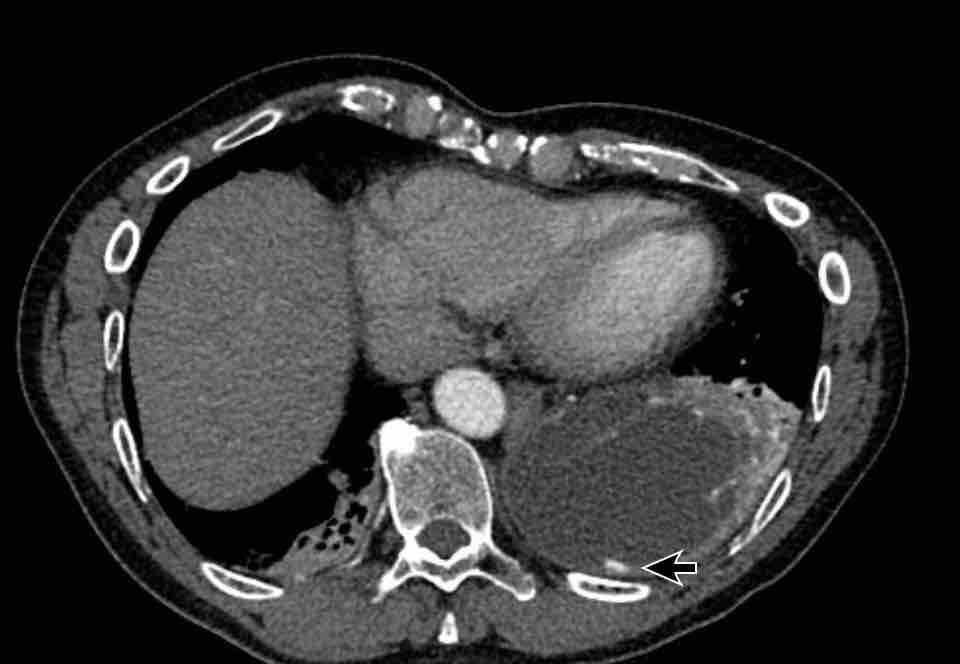
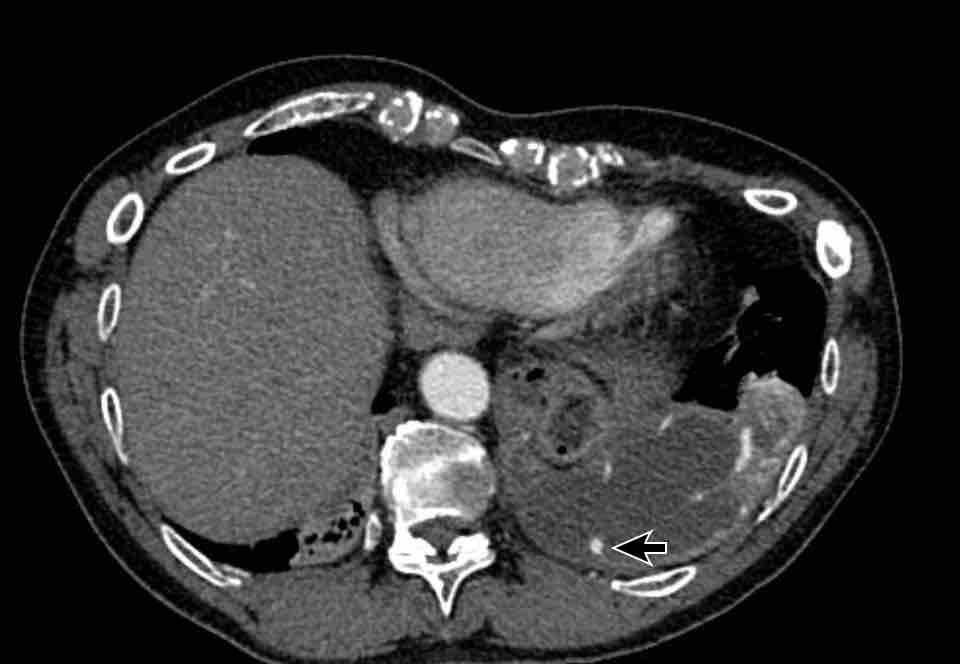
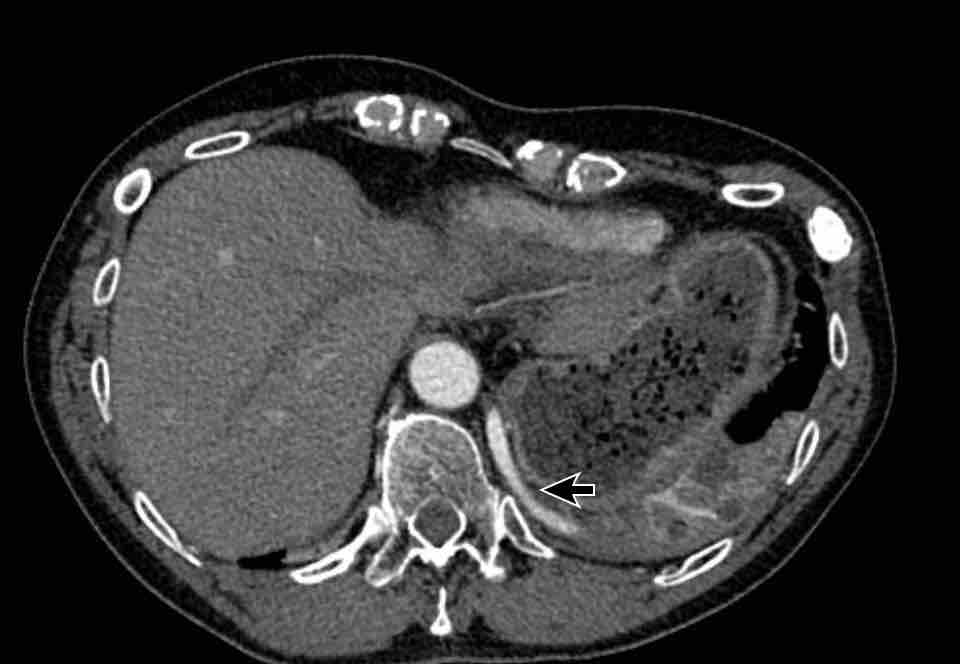
Hình ảnh của một bệnh nhân nữ chấn thương, nhập viện vì xuất huyết nội sọ.
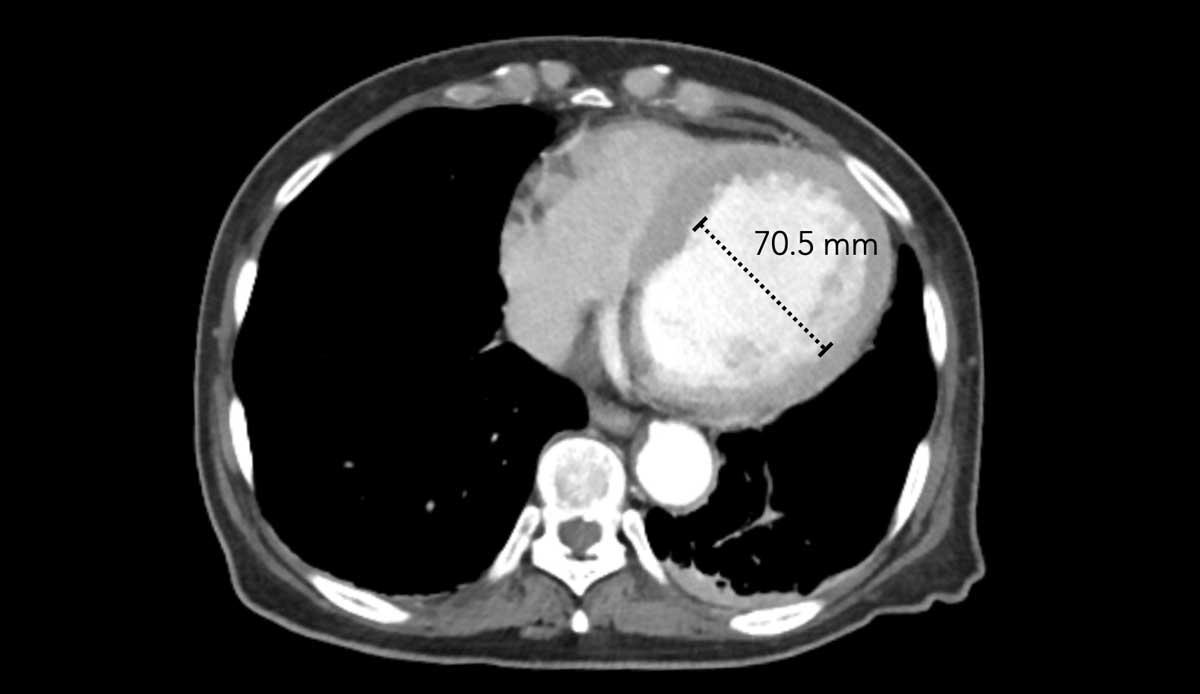
Hình ảnh
Tình cờ phát hiện tâm thất trái giãn nặng.
Đường kính ngang của tâm thất trái > 70 mm.
Phì đại
Kích thước cơ tim chịu ảnh hưởng bởi thời điểm thu nhận hình ảnh, do trong thì tâm thu cơ tim sẽ trông dày hơn so với thì tâm trương. Tuy nhiên, cần gợi ý phì đại cơ tim khi độ dày vượt quá 20-25 mm.
Phì đại tâm thất trái có thể là đồng tâm hoặc không đối xứng:
- Phì đại đồng tâm là hệ quả của tình trạng tăng gánh nặng công việc mạn tính, thường gặp nhất do quá tải áp lực trong tăng huyết áp mạn tính hoặc hẹp van động mạch chủ.
- Phì đại không đối xứng có thể do bệnh cơ tim phì đại, trong đó điển hình là vách liên thất đoạn nền bị dày lên và có thể gây tắc nghẽn đường ra tâm thất trái (HOCM).
- Các thể khác cũng được ghi nhận, ví dụ như thể phì đại vùng mỏm.
Tái tạo đa mặt phẳng có thể hỗ trợ đánh giá hình thái của phì đại cơ tim và gợi ý nguyên nhân căn nguyên có thể.
Hình ảnh
Phì đại tâm thất trái đồng tâm trong tăng huyết áp mạn tính với độ dày lên đến 26 mm tại vách liên thất đoạn nền.
Đây là bất thường ngay cả trong thì tâm thu.
Nhồi máu cơ tim
Nhồi máu cơ tim cũ có thể không được phát hiện và các dấu hiệu của biến cố này có thể được tình cờ phát hiện trên CT ngực không vì mục đích tim mạch.
Điển hình trên CT cho thấy hình ảnh thành cơ tim mỏng có hoặc không kèm theo thay thế mỡ, biểu hiện là một đường giảm tỷ trọng dưới nội tâm mạc.
Hình ảnh
Thay thế xơ-mỡ dưới nội tâm mạc sau nhồi máu cũ trong vùng tưới máu của động mạch liên thất trước (LAD).
Trong giai đoạn cấp tính của nhồi máu cơ tim, khiếm khuyết tưới máu có thể được phát hiện trên CT ngực có thuốc cản quang dưới dạng vùng giảm tỷ trọng trong lãnh thổ tưới máu của một động mạch vành.
Điều này có thể xảy ra trong các tình huống mà bệnh nhân nhập viện ban đầu vì chấn thương – chẳng hạn như tai nạn giao thông hoặc ngã cầu thang – và vấn đề tim mạch khởi phát ban đầu bị bỏ sót.
Tình huống này nhấn mạnh tầm quan trọng của việc đánh giá toàn diện các bất thường tim mạch trong việc phát hiện sớm các bệnh lý không nghi ngờ trước.
Hình ảnh
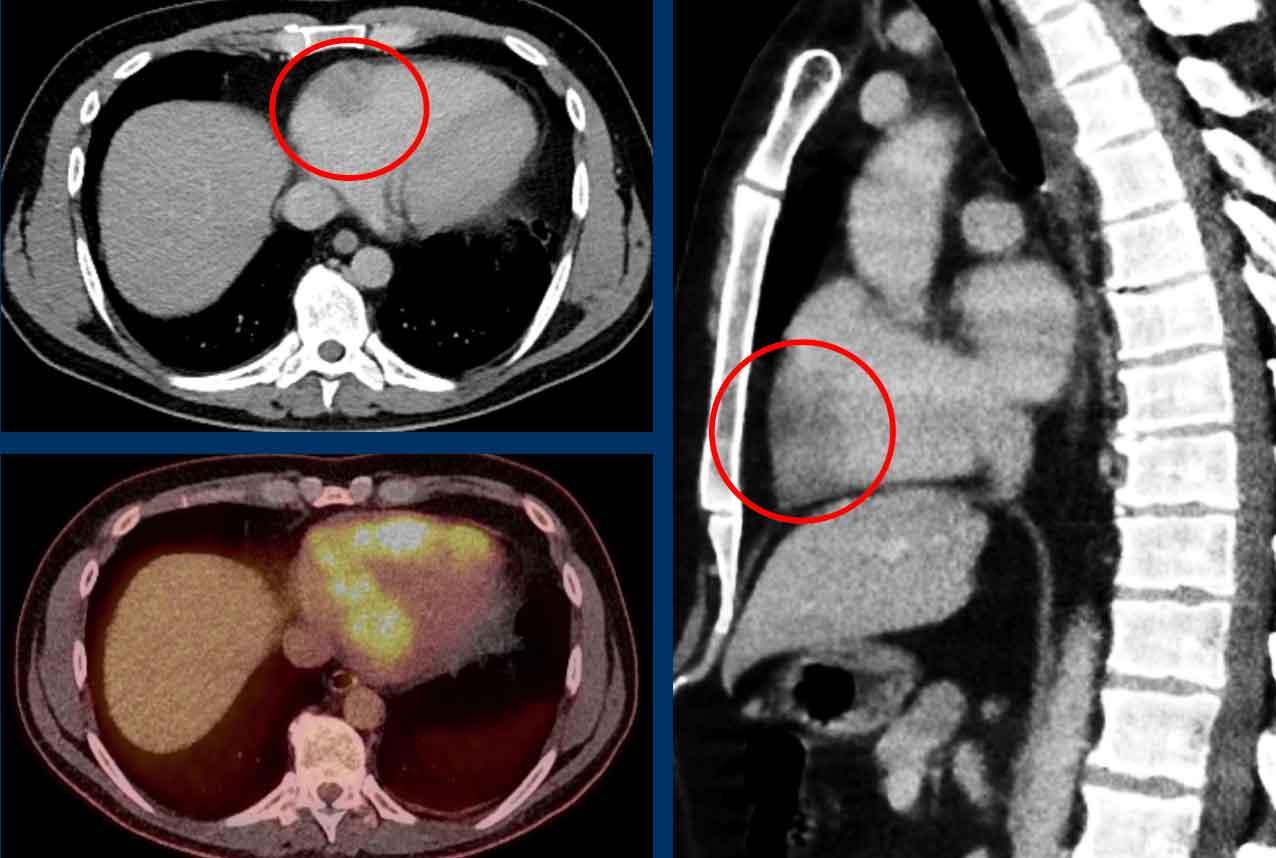
Khiếm khuyết tưới máu trong vùng tưới máu của LAD ở bệnh nhân chấn thương 45 tuổi, nhập viện sau khi ngã cầu thang trong lúc khuân vác nặng.
Cài đặt cửa sổ sắc nét hơn giúp đánh giá sự khác biệt tỷ trọng cơ tim.
Phình tâm thất trái
Giãn phình tâm thất trái có thể hình thành sau nhồi máu cơ tim, và đôi khi có hình ảnh vôi hóa thành.
Cần kiểm tra các dấu hiệu huyết khối trong buồng tim trong những trường hợp này, vì đây có thể là nguồn gây thuyên tắc hệ thống.
Hình ảnh
Sau nhồi máu cơ tim trong vùng tưới máu của LAD với hình thành phình vùng mỏm, vôi hóa thành và huyết khối trong buồng thất lớn.
Khối tim
Ác tính thứ phát do di căn phổ biến hơn nhiều so với u tim nguyên phát.
Tỷ lệ ước tính lên đến 30:1.
Hình ảnh
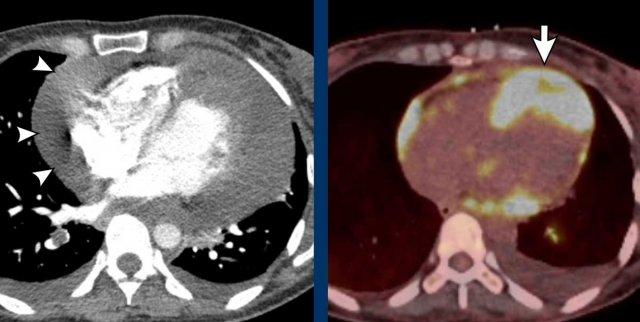
Hình ảnh dày dạng nốt ở mỏm tim (mũi tên) và tràn dịch màng ngoài tim lượng nhiều.
Đây là bệnh di căn từ ung thư vùng tai mũi họng.
Hình ảnh
U lympho tim nguyên phát
với xâm lấn rãnh nhĩ thất và thành tâm thất phải.
Động mạch chủ
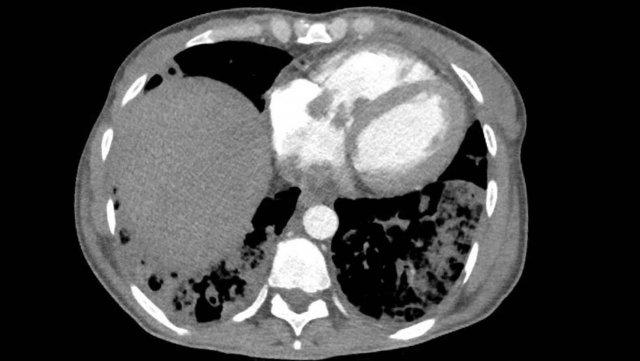
Giãn động mạch chủ
Các ngưỡng giá trị được đề xuất để xác định phình động mạch chủ là 50 mm đối với đoạn lên và 40 mm đối với đoạn xuống, với giá trị bình thường tương ứng được giới hạn ở mức khoảng 40 và 30 mm.
Các giá trị nằm giữa ngưỡng bình thường và ngưỡng phình mạch được coi là giãn.
Tuy nhiên, kích thước động mạch chủ thay đổi tùy theo từng bệnh nhân, và các giá trị riêng lẻ khác nhau dựa trên các yếu tố như tuổi, giới tính và diện tích bề mặt cơ thể.
Ngoài ra, cần lưu ý những thách thức tiềm ẩn trong độ chính xác đo lường do các yếu tố như chuyển động trong chụp CT không đồng bộ ECG.
Tuy nhiên, có tính đến các sai số nêu trên, điều quan trọng là không được bỏ sót một động mạch chủ giãn đáng kể vì có nguy cơ vỡ tăng cao, đặc biệt ở những bệnh nhân có kích thước động mạch chủ đoạn gần vượt quá 55 mm.
Ngưỡng xác định nhu cầu can thiệp phẫu thuật thấp hơn ở những bệnh nhân có bệnh mô liên kết đã biết như hội chứng Marfan hoặc Ehlers-Danlos.
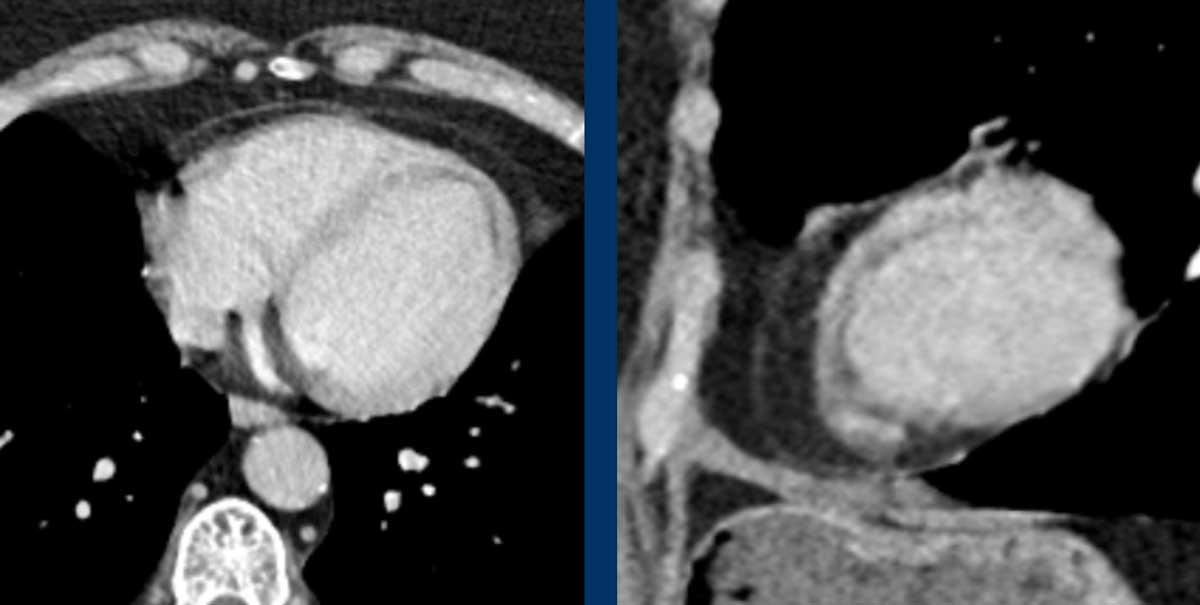
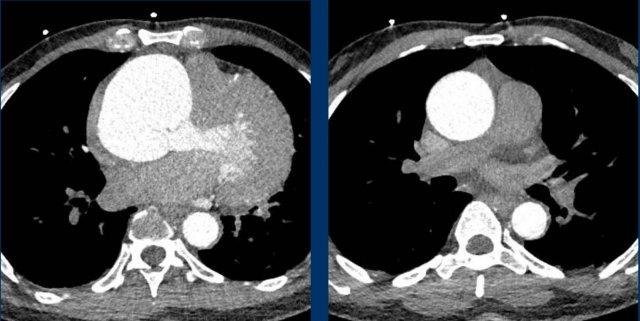
Hình ảnh
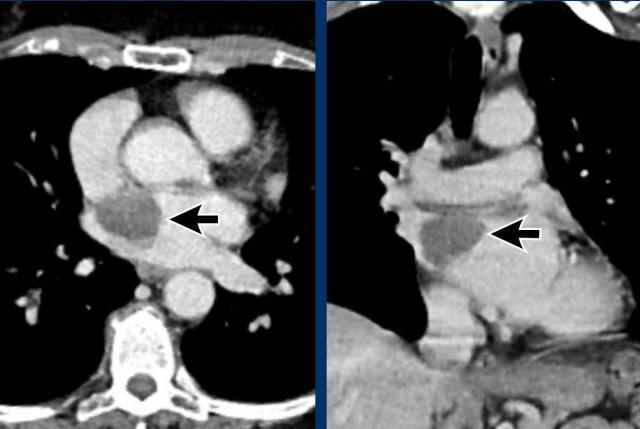
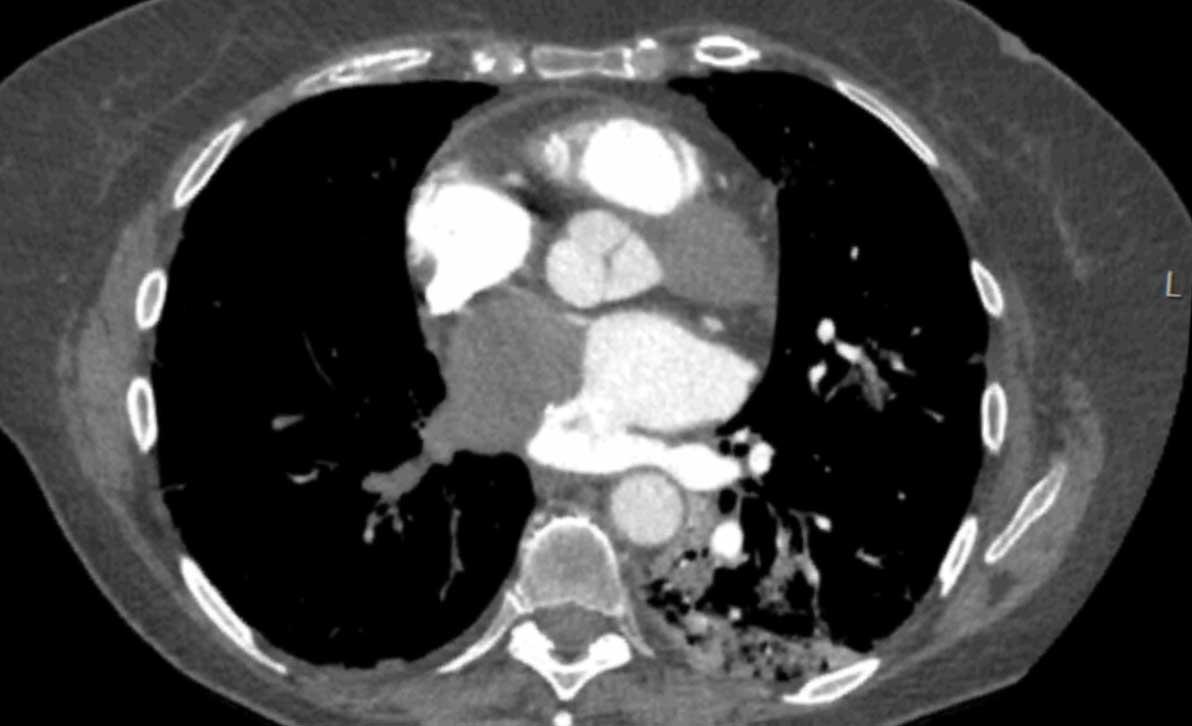
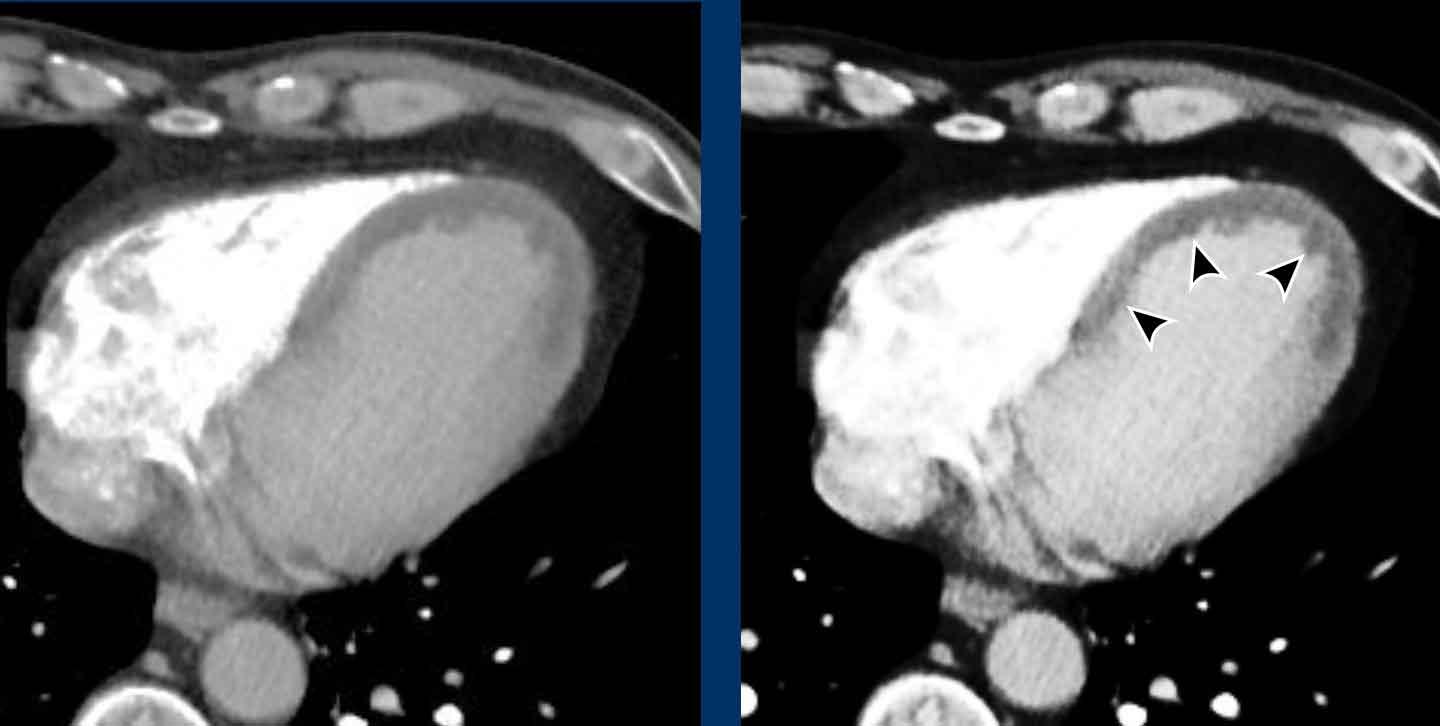
Giãn phình nặng xoang động mạch chủ và động mạch chủ đoạn lên.
Khi phát hiện giãn động mạch chủ đoạn gần, cần tiến hành đánh giá kỹ lưỡng hơn các bất thường có thể liên quan như hẹp van động mạch chủ hoặc van động mạch chủ hai lá.
Hình ảnh
Van động mạch chủ hai lá.
Vôi hóa van động mạch chủ
Vôi hóa van động mạch chủ thường do thoái hóa vôi hóa gây ra và do đó ngày càng được ghi nhận nhiều hơn ở bệnh nhân cao tuổi. Ở bệnh nhân trẻ tuổi, van động mạch chủ hai lá cần được đặt lên hàng đầu trong chẩn đoán phân biệt.
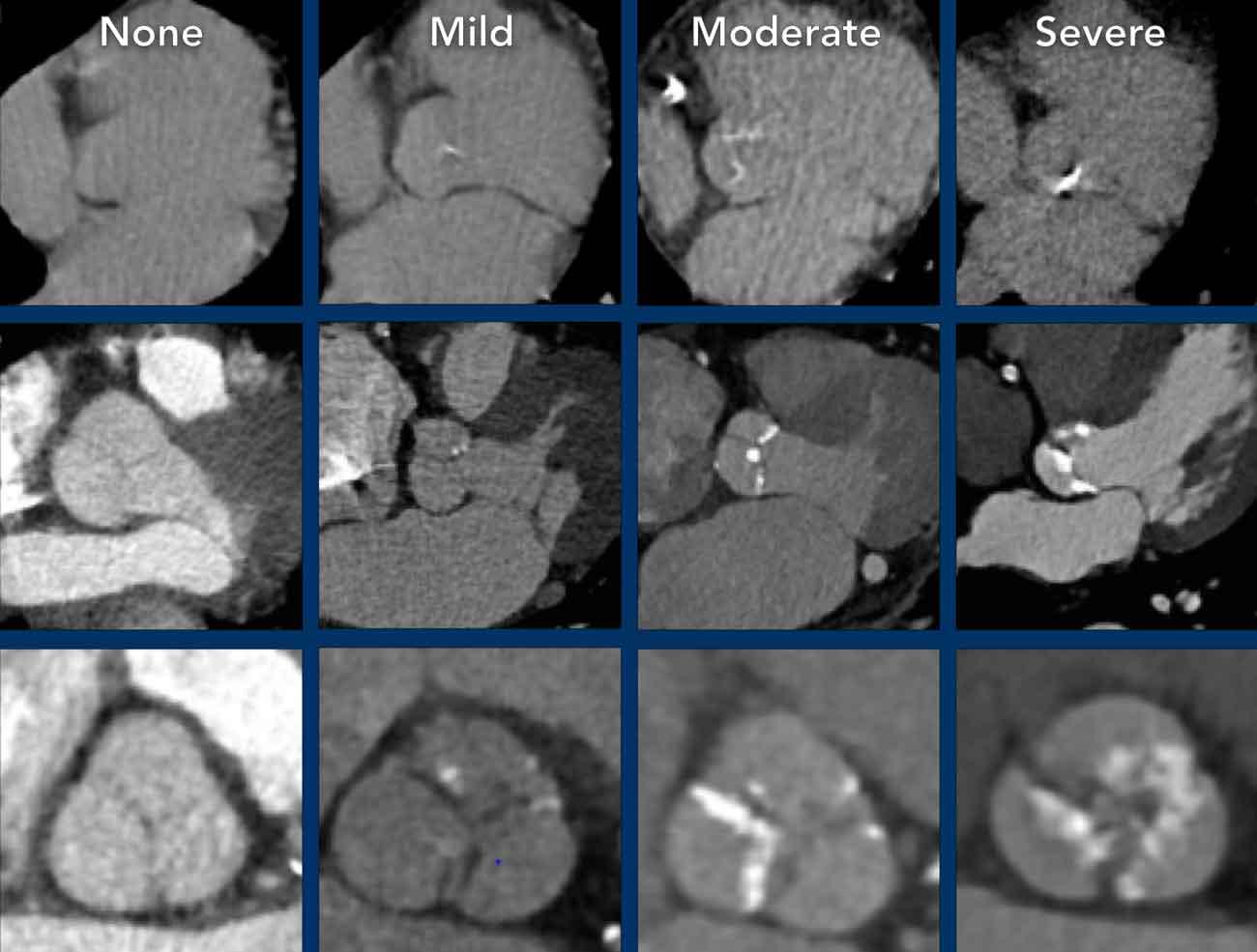
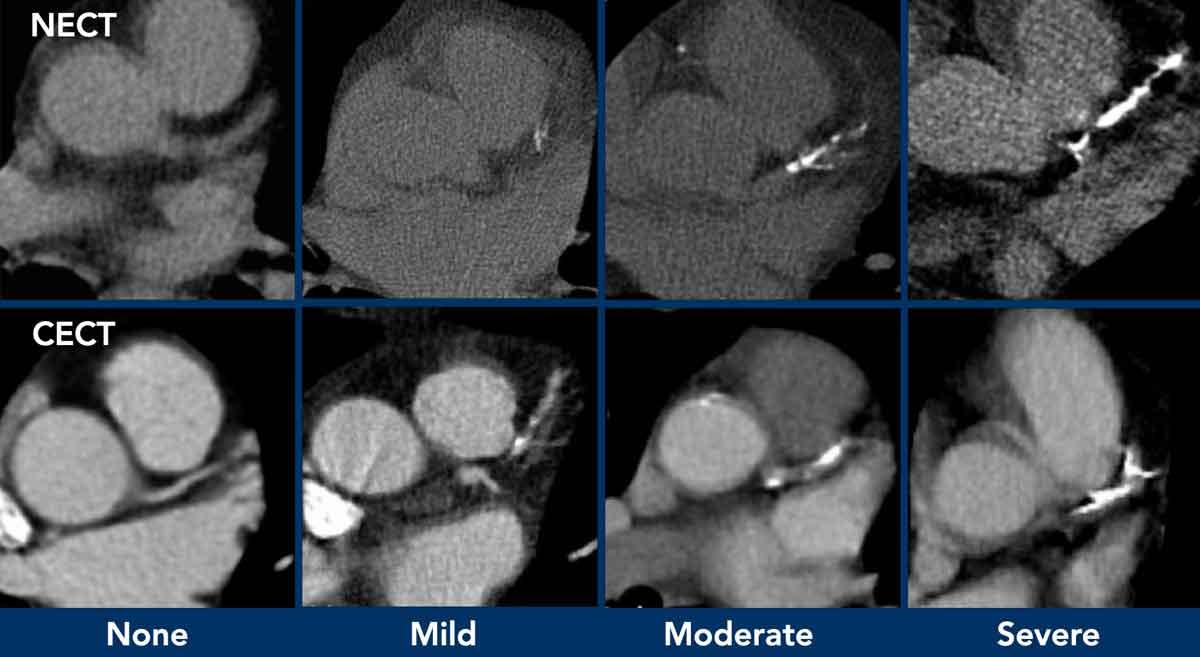
Mức độ vôi hóa van động mạch chủ tương quan với mức độ nặng của hẹp van động mạch chủ.
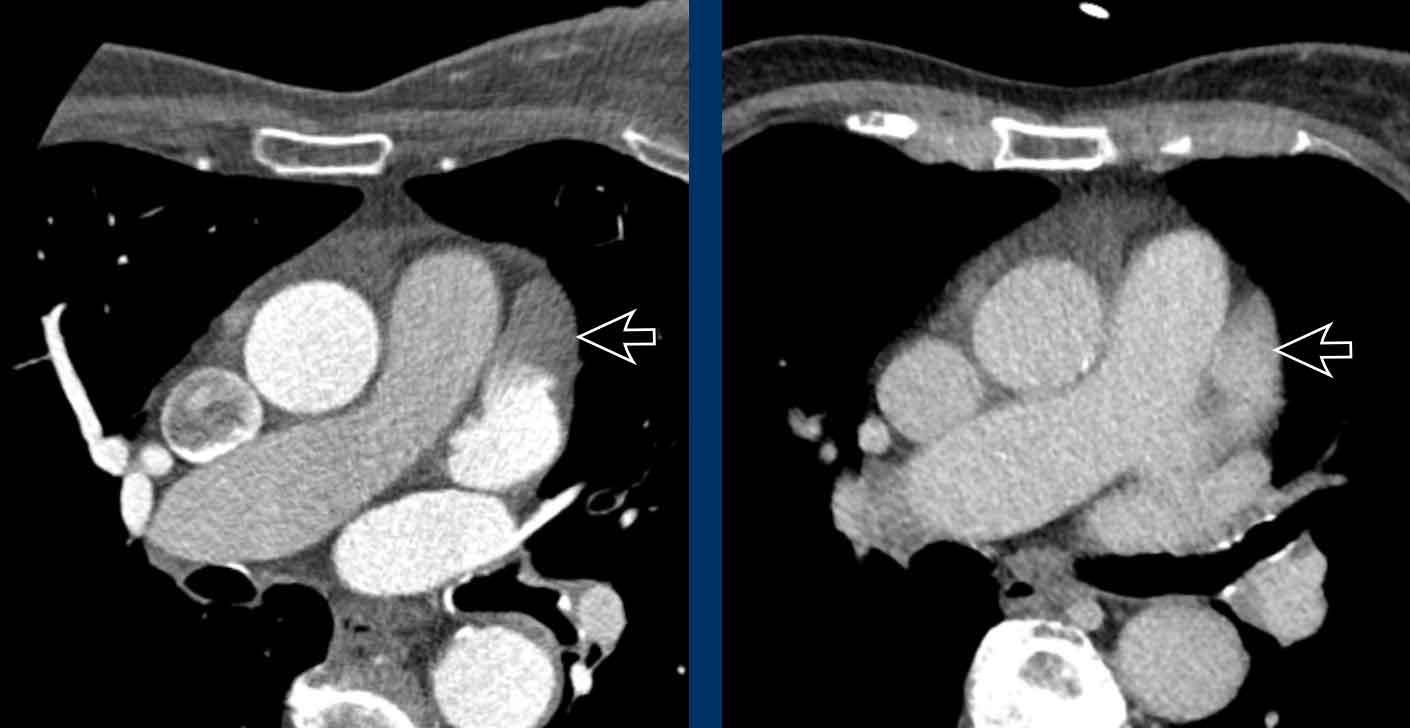
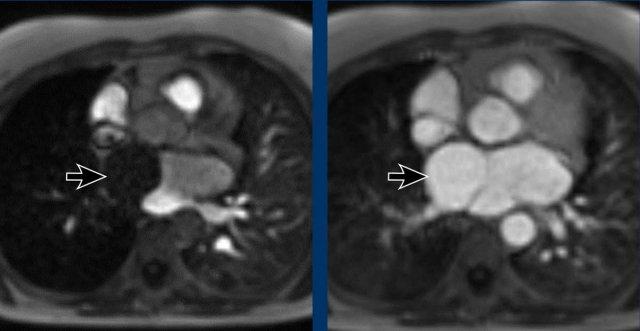
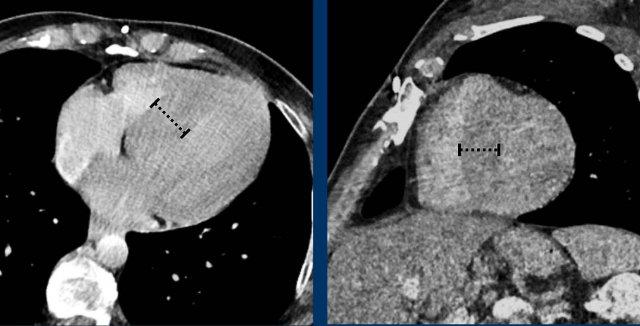
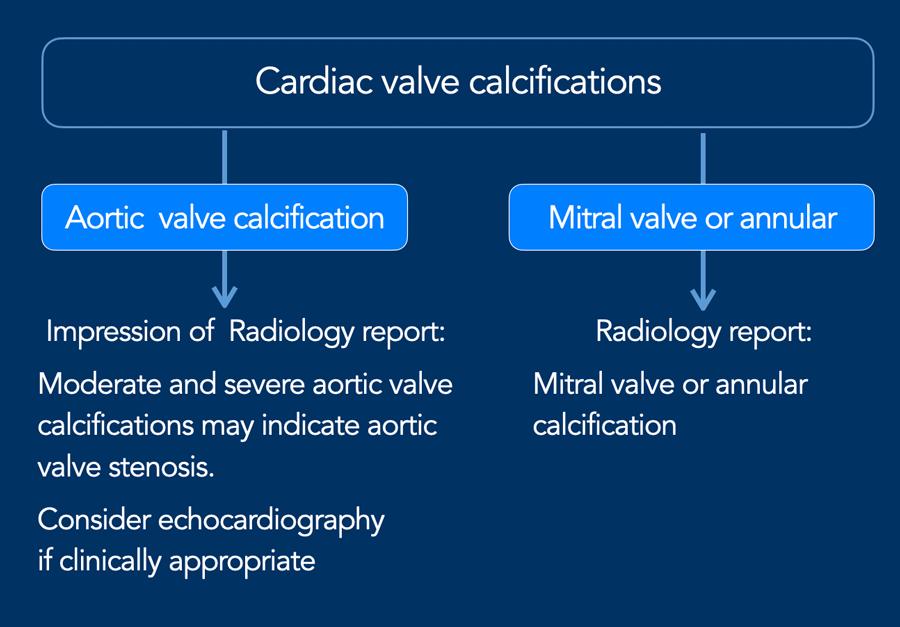
Khuyến cáo đánh giá định lượng bằng mắt mức độ vôi hóa van động mạch chủ thành nhẹ, trung bình và nặng (hình).
Có thể đưa khuyến nghị vào báo cáo chẩn đoán hình ảnh (xem Hình).
Nếu phát hiện vôi hóa van động mạch chủ, cần khảo sát kích thước gốc động mạch chủ và động mạch chủ đoạn lên.
Vôi hóa cũng có thể xuất hiện ở các vị trí khác trong tim, bao gồm van hai lá hoặc vòng van hai lá, và màng ngoài tim. Tuy nhiên, trong nhiều trường hợp đây là những phát hiện không có ý nghĩa lâm sàng và không cần đưa ra khuyến nghị trong phần kết luận báo cáo.
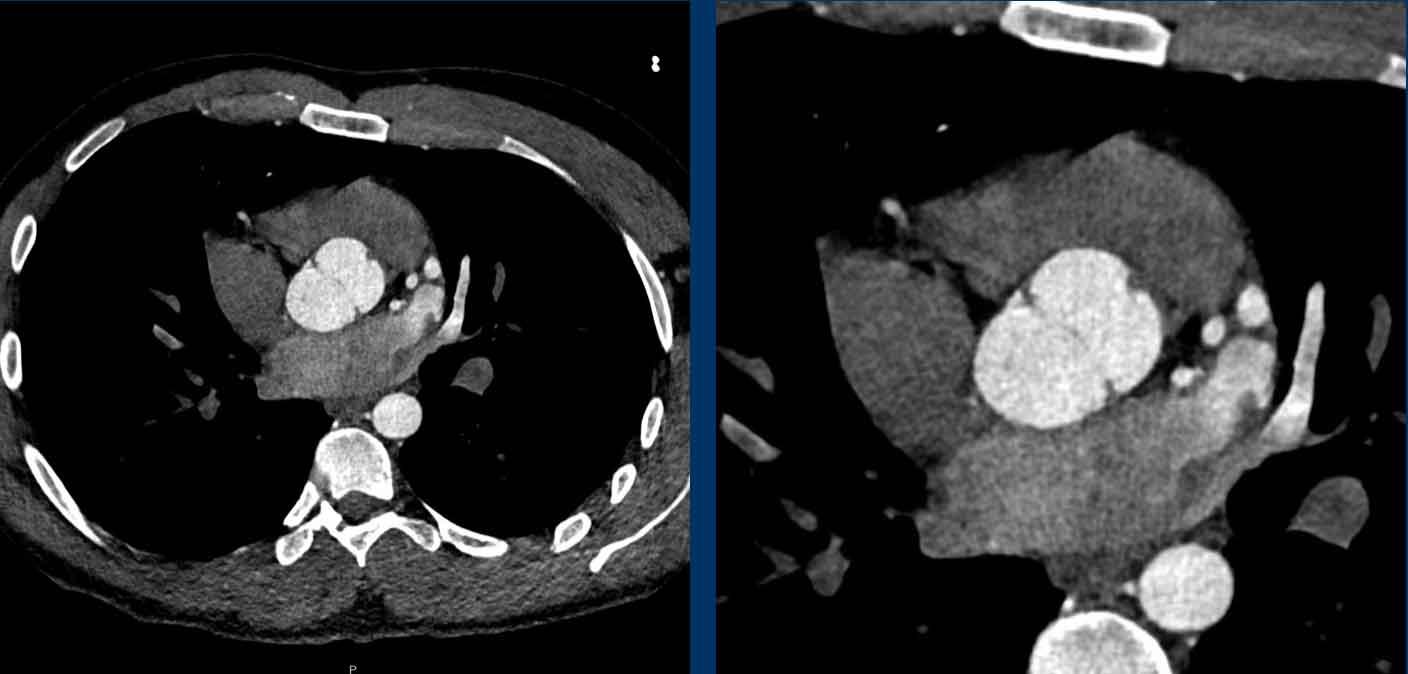
U xơ đàn hồi nhú của van động mạch chủ
CT ngực không đồng bộ ECG không hiển thị rõ các van tim, tuy nhiên đôi khi vẫn có thể phát hiện các bất thường.
Như đã đề cập ở trên, các phát hiện tình cờ chính tại van sẽ là vôi hóa van động mạch chủ và van hai lá.
Một phát hiện hiếm gặp là u xơ đàn hồi nhú (mũi tên), đây là khối u nguyên phát thường gặp nhất liên quan đến các van tim, chủ yếu ở van động mạch chủ hoặc van hai lá.
Hình ảnh CT điển hình của u xơ đàn hồi nhú là một khối nhỏ không đều, có cuống, liên quan đến van tim.
Thường gặp nhất là phát hiện tình cờ không có triệu chứng, mặc dù u xơ đàn hồi nhú có thể gây biến chứng tắc mạch hệ thống.
Biến thể cung động mạch chủ và các nhánh
Các bất thường của động mạch chủ và các nhánh được thảo luận trong bài viết ‘Bất thường mạch máu của động mạch chủ, mạch phổi và mạch hệ thống‘ của Marilyn J. Siegel và Robin Smithuis.
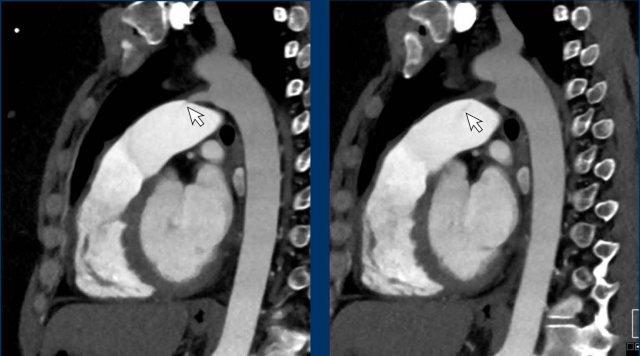
Túi thừa động mạch chủ
Túi thừa động mạch chủ thường được thấy tại vị trí eo động mạch chủ, nơi tàn dư ống động mạch hay dây chằng động mạch bám vào.
Do đây cũng là vị trí xảy ra phần lớn các tổn thương động mạch chủ do chấn thương, nên đôi khi có thể nhầm lẫn với giả phình mạch.
Túi thừa có góc tù hơn, thường có hình dạng giống mỏ chim và có thể có vôi hóa. Ngược lại với tổn thương động mạch chủ, túi thừa không có bờ không đều và không có thâm nhiễm hay dịch xung quanh.
Ngay phía dưới mức eo động mạch chủ, động mạch chủ có thể phình ra lan tỏa hơn, được gọi là hình thoi động mạch chủ. Đây cũng là một biến thể không có ý nghĩa lâm sàng.
Hình ảnh
Các ví dụ về túi thừa động mạch chủ (trái), hình thoi động mạch chủ (giữa), và tổn thương động mạch chủ do chấn thương tại mức eo động mạch chủ.
Các nhánh động mạch chủ bao gồm động mạch vành
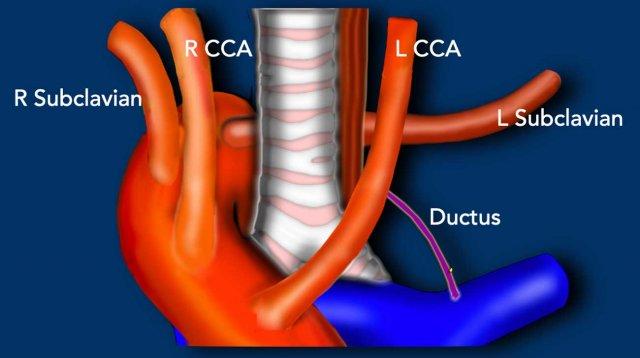
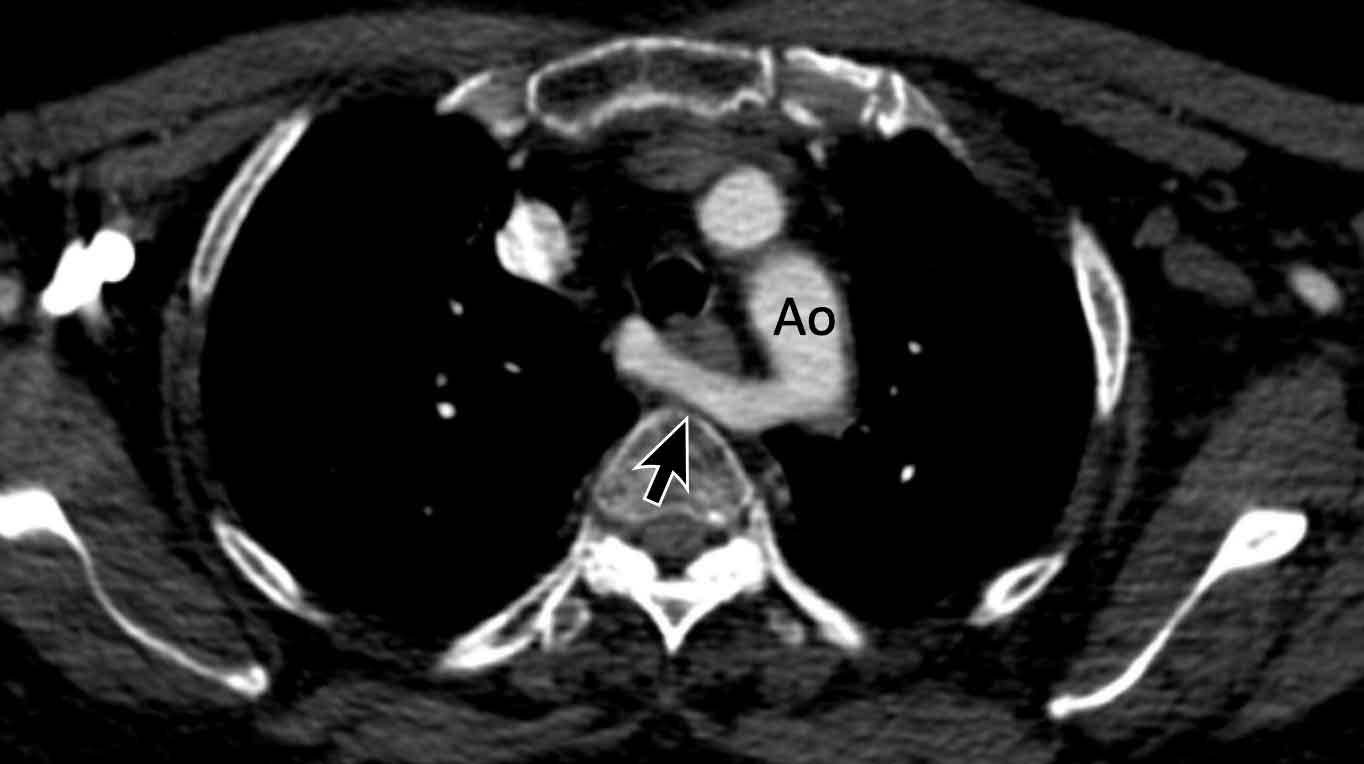
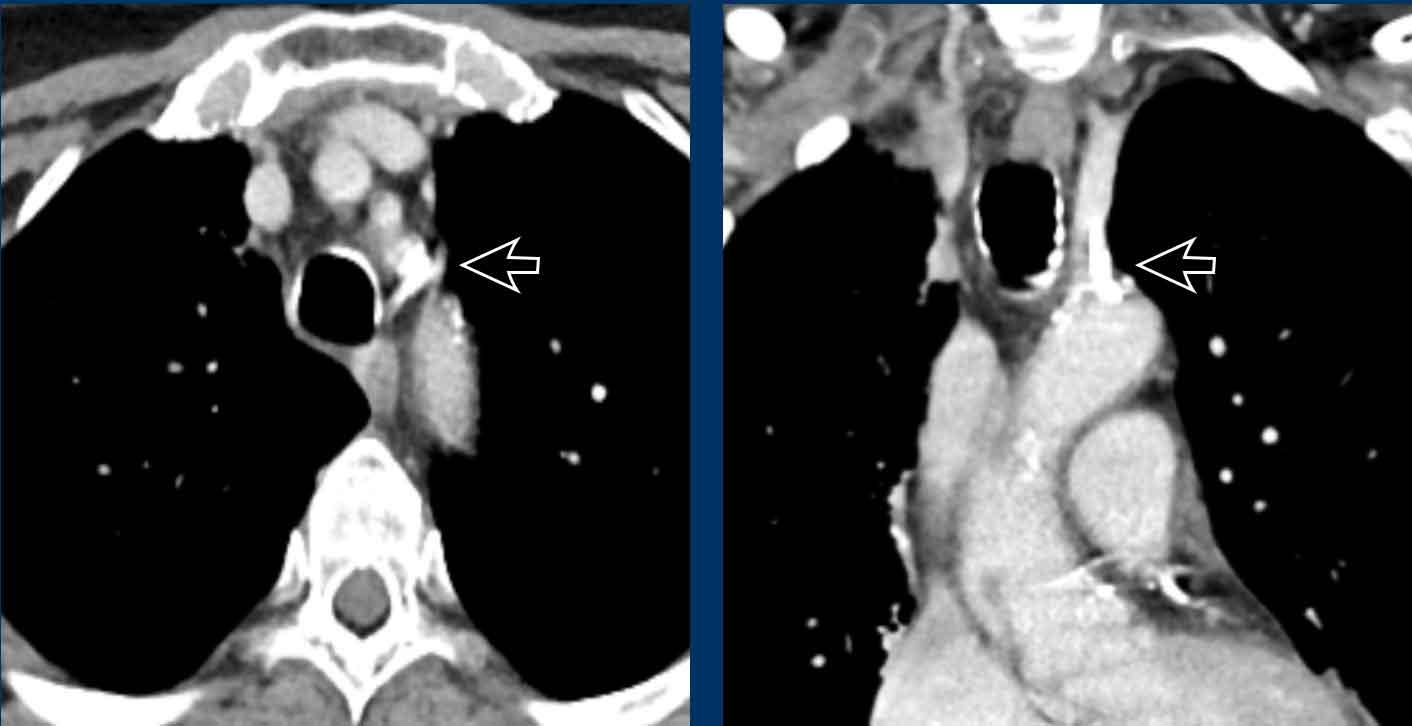
Động mạch dưới đòn phải bất thường
Còn được gọi là động mạch Lusoria, đây là dị tật cung động mạch chủ thường gặp nhất. Thay vì là nhánh đầu tiên, động mạch dưới đòn phải xuất phát ở vị trí xa hơn so với động mạch dưới đòn trái, trở thành nhánh thứ tư. Sau đó nó chạy ngược về phía bên phải, với đường đi thay đổi so với thực quản và khí quản. Trong phần lớn các trường hợp, nó chạy sau thực quản, nhưng đôi khi đi giữa khí quản và thực quản, hoặc hiếm gặp hơn là đi trước khí quản. Thông thường không có triệu chứng, nhưng có thể gây ra các triệu chứng khí quản-thực quản, chủ yếu là khó nuốt.
Hình ảnh
Động mạch dưới đòn phải bất thường với đường đi sau thực quản.
Đây là hình ảnh động mạch dưới đòn phải bất thường bị giãn.
Lưu ý vị trí xuất phát từ động mạch chủ phía sau khí quản và thực quản.
Sự giãn nở này gây ra khó nuốt do chèn ép thực quản.
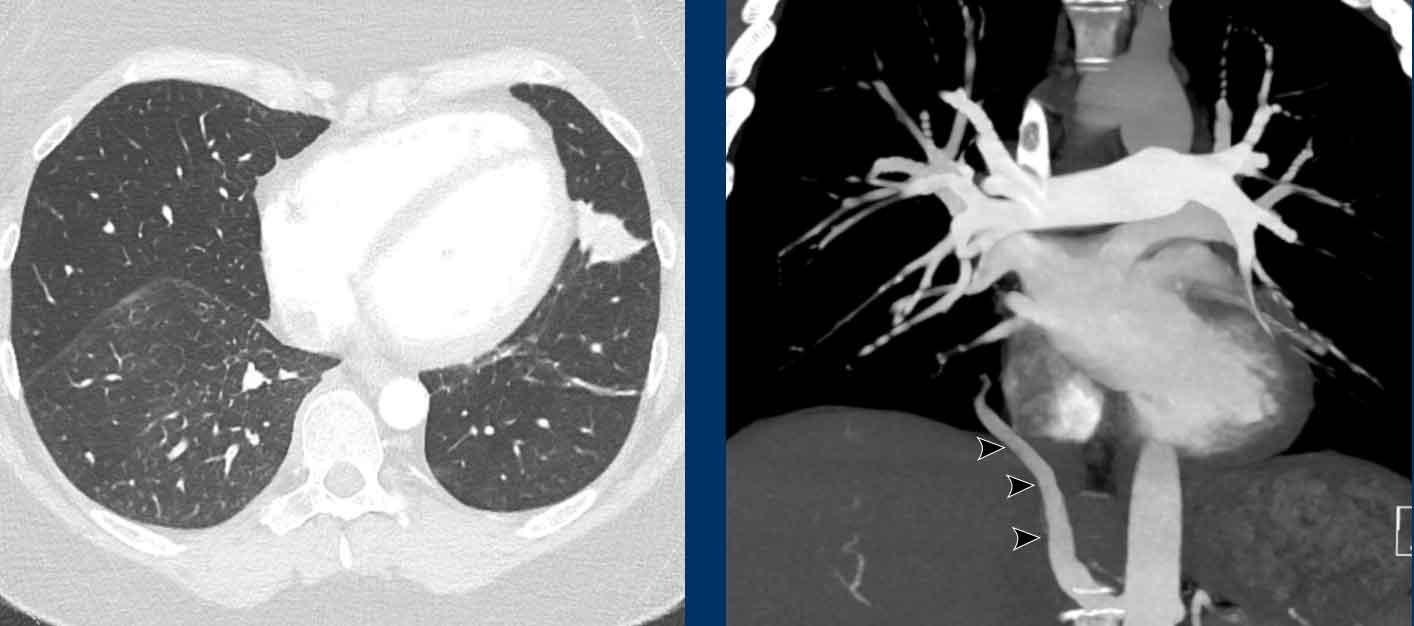
Phì đại động mạch phế quản
Các động mạch phế quản cung cấp máu giàu oxy dưới áp lực hệ thống đến các cấu trúc nâng đỡ của phổi, bao gồm cả các động mạch phổi.
Mặc dù có sự biến đổi, chúng thường xuất phát từ động mạch chủ xuống ở mức đốt sống ngực thứ năm.
Các động mạch phế quản có kích thước nhỏ và thường khó quan sát.
Khi bị giãn và ngấm thuốc cản quang đủ mức, chúng có thể được nhìn thấy trên CT ngực.
Phì đại động mạch phế quản có thể gặp trong các trường hợp như bệnh nhu mô phổi nặng và tăng áp động mạch phổi do huyết khối tắc mạch mạn tính.
Hình ảnh
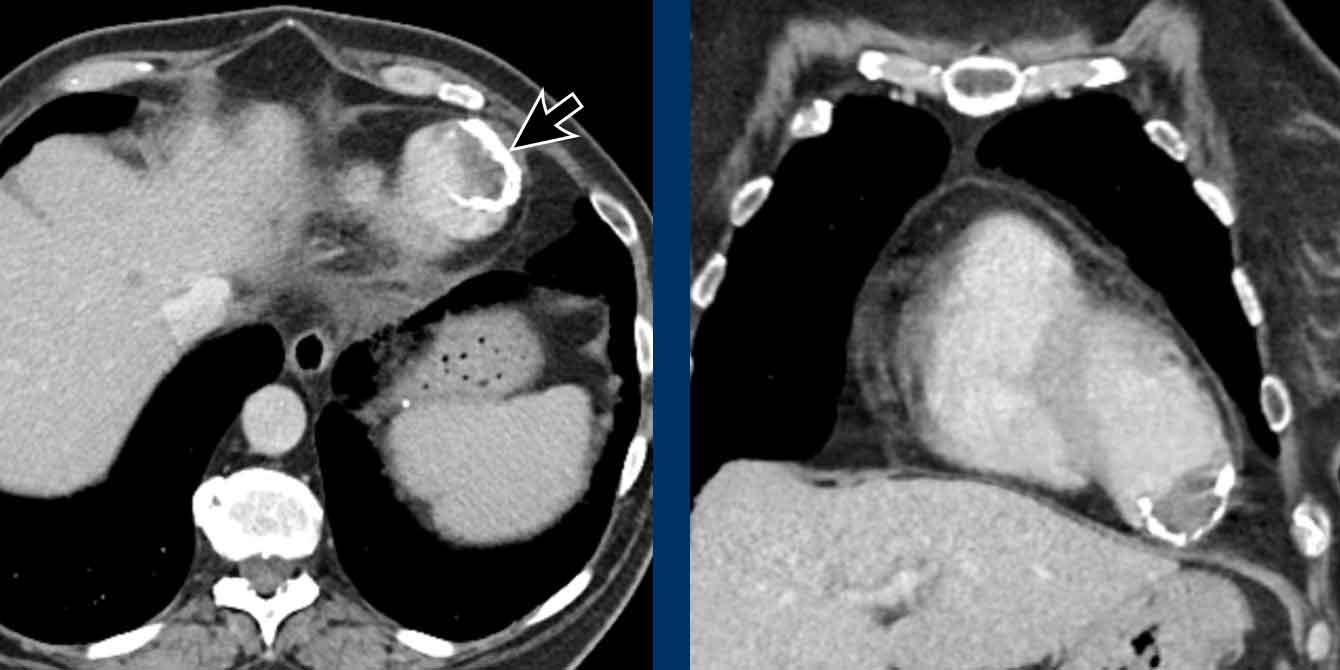
Phì đại động mạch phế quản với đường kính lên đến 4 mm (mũi tên) kèm theo một túi phình nhỏ (đầu mũi tên).
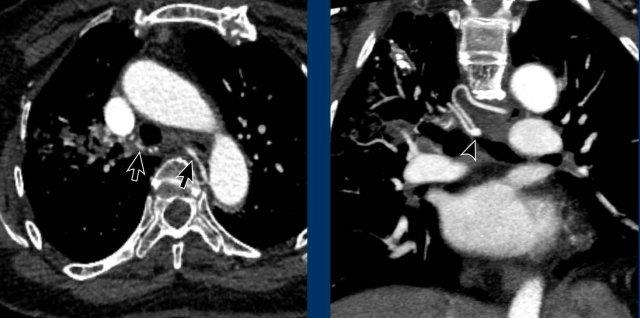
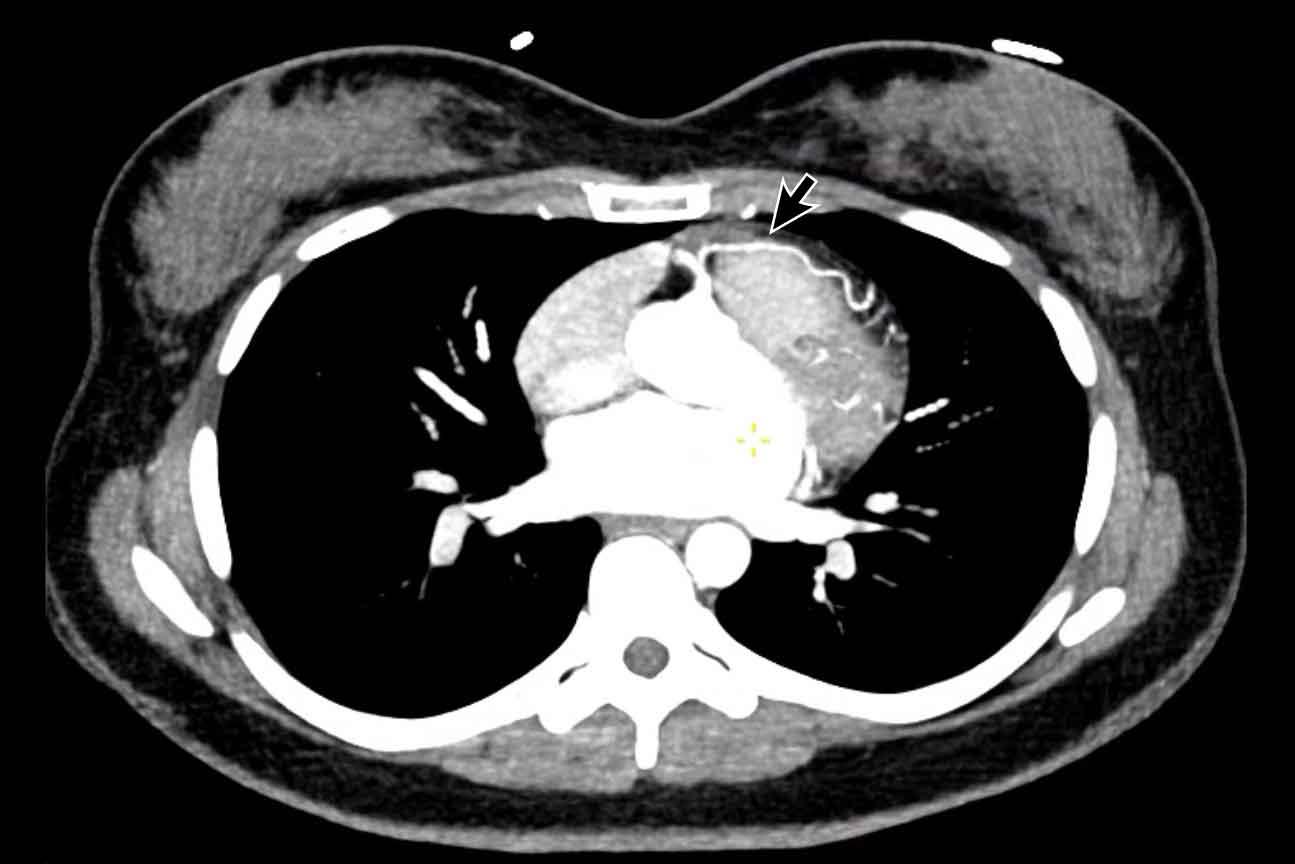
Còn ống động mạch
Ống động mạch nối giữa phần dưới cung động mạch chủ ở mức eo động mạch chủ và đoạn gần động mạch phổi trái.
Trước khi sinh, nó cho phép máu bỏ qua phổi chưa được thông khí thông qua luồng thông phải-trái sinh lý.
Ống động mạch thường đóng lại trong giai đoạn đầu sau sinh.
Trái ngược với tình trạng trước sinh, ống động mạch còn tồn tại sau khi sinh tạo ra luồng thông trái-phải với máu chảy từ tuần hoàn hệ thống áp lực cao vào động mạch phổi áp lực thấp.
Điều này dẫn đến tăng tuần hoàn phổi và quá tải thể tích tim trái.
Mức độ nghiêm trọng của tình trạng này phụ thuộc vào kích thước của phân suất luồng thông.
Sự thông thương của ống động mạch có thể đơn độc hoặc kết hợp với các dị tật tim khác.
Hình ảnh
Còn ống động mạch (PDA) phát hiện tình cờ với dòng phụt máu ngấm thuốc kém hơn (mũi tên) vào động mạch phổi.
Các mạch máu cung động mạch chủ
Các mạch máu cung động mạch chủ có thể được đánh giá dễ dàng về tình trạng tắc nghẽn đoạn gần trên CT có tiêm thuốc cản quang.
Tùy thuộc vào mạch máu bị tổn thương, điều này có thể có ý nghĩa lâm sàng liên quan đến tưới máu não (ví dụ: động mạch cảnh) hoặc chi trên (ví dụ: động mạch dưới đòn).
Hình ảnh
Xơ vữa động mạch nặng tại đoạn gần động mạch dưới đòn trái.
Tắc nghẽn hoặc hẹp nặng dòng chảy đoạn gần động mạch dưới đòn có thể giải thích sự chênh lệch huyết áp trái-phải, và là thông tin quan trọng, ví dụ để tránh nghi ngờ lâm sàng về bóc tách động mạch chủ về sau.
Phổi biệt lập (Sequestration)
Trong phổi biệt lập, phân thùy phổi bị tổn thương được cấp máu bởi động mạch hệ thống.
Phân thùy phổi này không được thông khí và theo định nghĩa không có kết nối bình thường với cây phế quản và hệ thống động mạch phổi.
Hình ảnh
Cấp máu động mạch hệ thống đến thùy dưới phổi trái trong trường hợp phổi biệt lập.
Đôi khi một phần nhu mô phổi được cấp máu bởi động mạch hệ thống, hoặc đơn độc (tức là biệt lập hoàn toàn) hoặc kết hợp với nguồn cấp máu động mạch phổi bình thường (tức là cấp máu kép), trong khi giải phẫu phế quản và sự thông khí của phân thùy phổi liên quan vẫn bình thường.
Tình trạng này được gọi là cấp máu động mạch hệ thống bất thường của phổi bình thường.
Đây thường là phát hiện không có triệu chứng, nhưng một số bệnh nhân có thể phát triển tăng áp lực cục bộ với các dấu hiệu ứ huyết và ho ra máu.
Trường hợp này có thể cần can thiệp phẫu thuật hoặc nội mạch.
Hình ảnh
Cấp máu động mạch hệ thống bất thường phát hiện tình cờ của phân thùy sau-đáy bình thường thuộc thùy dưới phổi phải, không có phổi biệt lập. Lưu ý các dấu hiệu ứ huyết kín đáo tại phân thùy liên quan của thùy dưới phổi phải.
Động mạch vành bất thường
Có sự biến đổi lớn về nguyên ủy và đường đi của các động mạch vành.
Hầu hết là các biến thể lành tính, nhưng đường đi liên động mạch và trong thành đoạn gần (chủ yếu là RCA xuất phát từ xoang vành trái) được cho là có nguy cơ tăng cao gây thiếu máu cục bộ, nhồi máu cơ tim và đột tử.
Trong giới hạn nghiên cứu của CT ngực không chuyên tim mạch, có thể kiểm tra nguyên ủy và đường đi đoạn gần của các động mạch vành để phát hiện các bất thường.
Hình ảnh
Đường đi lành tính của LAD bất thường xuất phát từ động mạch vành phải (RCA), chạy phía trước đường ra thất phải (RVOT).
Các bất thường khác của động mạch vành được thảo luận trong bài viết ‘Giải phẫu và bất thường động mạch vành‘ của Tineke Willems và Robin Smithuis
Vôi hóa động mạch vành
Vôi hóa động mạch vành phát hiện tình cờ là một phát hiện thường gặp trên CT ngực không chuyên tim mạch.
Hiện nay có sự đồng thuận quốc tế rằng việc nhận xét về vôi hóa động mạch vành là thực hành lâm sàng tốt vì chúng là dấu hiệu của bệnh động mạch vành.
Đề xuất là thực hiện đánh giá vôi hóa bằng mắt thường theo thang điểm đơn giản: Không có, Nhẹ, Trung bình hoặc Nặng, dựa trên tổng hợp các phát hiện ở cả ba động mạch vành (xem Hình).
Có thể bổ sung khuyến nghị vào báo cáo chẩn đoán hình ảnh (hình)
Khi có các dấu hiệu rõ ràng của bệnh động mạch vành đã được thiết lập như sự hiện diện của stent động mạch vành hoặc các thay đổi sau phẫu thuật bắc cầu động mạch vành (CABG), thì không cần đánh giá vôi hóa động mạch vành.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Bác sĩ Frank Smithuis sr điều hành – ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào đây để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.