Khám MRI cổ chân
Bài viết này trình bày một phương pháp tiếp cận có hệ thống để mô tả hình ảnh MRI chuẩn của khớp cổ chân.
Các chủ đề sau sẽ được thảo luận:
- Giải phẫu khớp cổ chân
- Các bệnh lý thường gặp
- Các biến thể, cơ phụ và xương phụ
- Quy trình chụp MRI
Phương pháp tiếp cận có hệ thống
Chúng tôi sử dụng danh sách kiểm tra sau khi đánh giá MRI khớp cổ chân:
- Xương: rà soát phù tủy xương trên các chuỗi xung ức chế mỡ (fatsat).
- Khớp: rà soát tràn dịch khớp và đánh giá bao khớp xem có dày không.
- Dây chằng: kiểm tra khớp chày mác (syndesmosis), các dây chằng bên ngoài và bên trong.
- Gân: kiểm tra các gân theo phương pháp tiếp cận bốn góc phần tư;
- Các gân gấp ở phía trong (mặt trong).
- Gân Achilles ở phía sau.
- Các gân mác ở phía ngoài (mặt ngoài).
- Các gân duỗi ở phía trước.
Sau khi đã đánh giá tất cả các cấu trúc này, hãy tổng hợp các phát hiện và cố gắng đưa ra chẩn đoán cụ thể.
Xương
Phù tủy xương
Hãy bắt đầu khảo sát bằng các chuỗi xung fatsat của xương để tầm soát phù nề.
Phù tủy xương chỉ là dấu hiệu cho thấy có bất thường trong xương hoặc các cấu trúc liên quan.
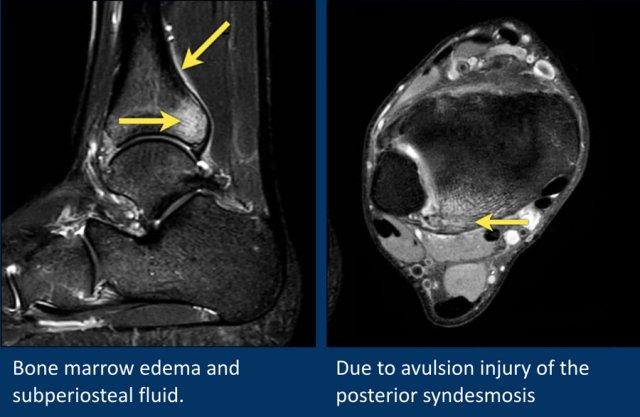
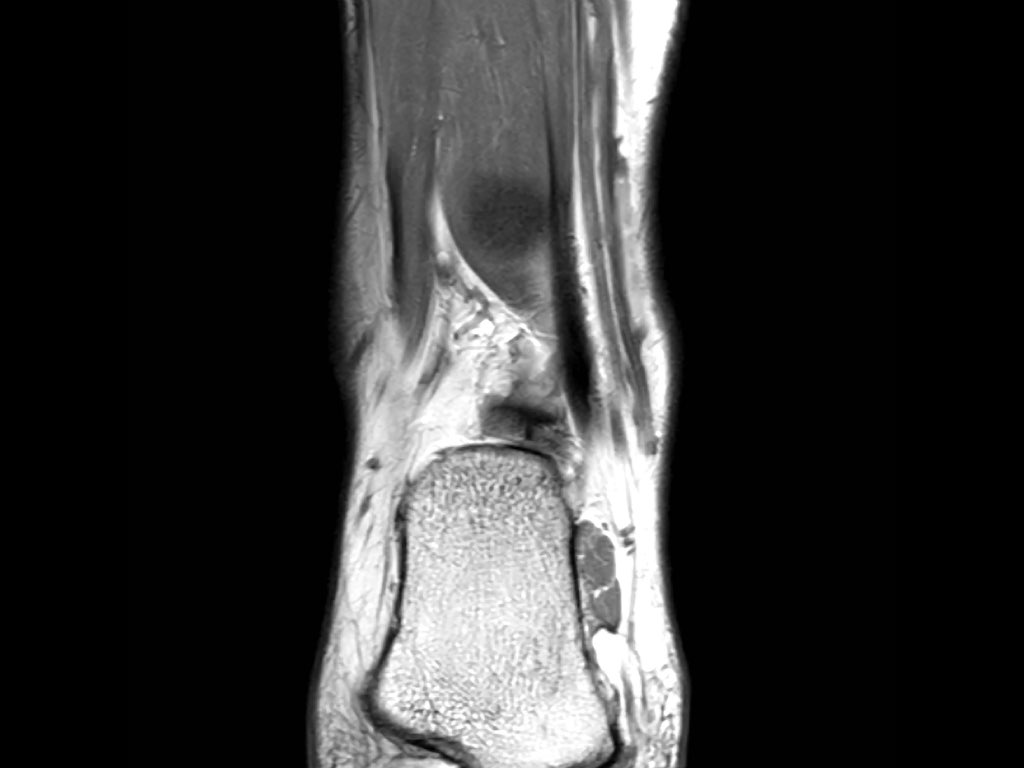
Bệnh nhân này có phù tủy xương ở mặt sau của đầu xa xương chày.
Trên ảnh cắt ngang (axial), vùng phù khu trú quanh vị trí bám của dây chằng khớp chày mác sau (posterior syndesmosis).
Đây là phù nề do tổn thương bong điểm bám dây chằng (ligamentous avulsion injury).
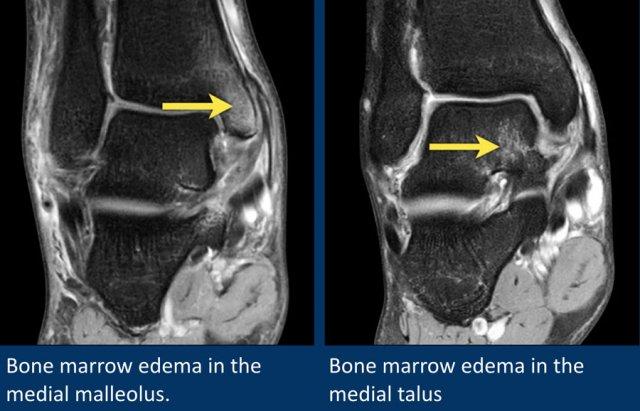
Đây là hai bệnh nhân có phù tủy xương.
Bệnh nhân bên trái có phù tủy xương ở mắt cá trong (malleolus medialis).
Bệnh nhân bên phải có phù nề ở mặt trong xương sên (talus).
Cả hai bệnh nhân đều có chấn thương lật ngoài (eversion injury), gây căng dây chằng delta.
Phù tủy xương ở những bệnh nhân này là do tổn thương bong điểm bám tại các vị trí bám của dây chằng delta.
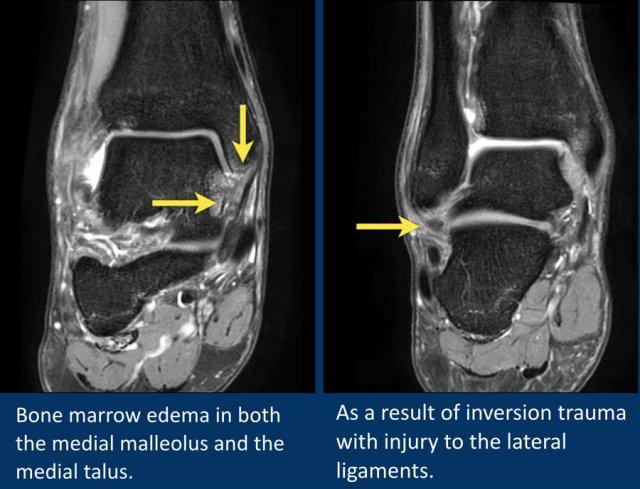
Bệnh nhân này có phù tủy xương ở cả mắt cá trong lẫn mặt trong xương sên.
Các dây chằng bên ngoài cũng cho thấy hình ảnh phù nề và dày lên.
Phù tủy xương trong trường hợp này nhiều khả năng là do sự va chạm (impaction) giữa xương sên và mắt cá trong thứ phát sau chấn thương lật trong (inversion injury).
Gãy xương do stress
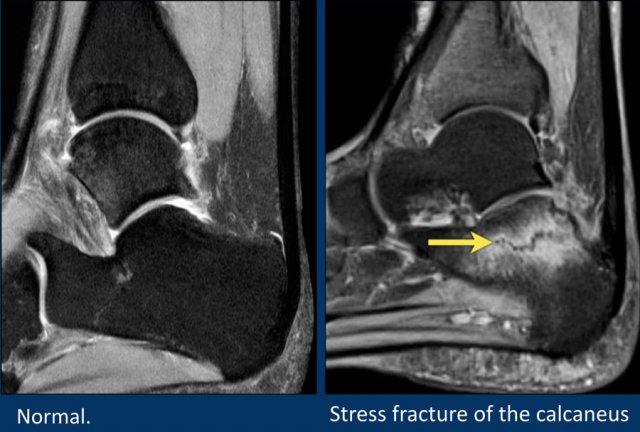
Gãy xương do stress ở xương gót (calcaneus) là một nguyên nhân gây đau gót chân thường bị bỏ sót.
Bệnh nhân này có phù nề ở xương gót do gãy xương stress.
Tổn thương này thường là hậu quả của việc sử dụng quá mức, đặc biệt ở những người chạy bộ.
Khi không thấy rõ đường gãy trên chuỗi xung T2W fatsat, hãy xem xét các chuỗi xung T2W không fatsat hoặc chuỗi xung T1W để tìm đường gãy giảm tín hiệu.
Đôi khi đường gãy không được nhìn thấy trên MRI.
Trong những trường hợp đó, có thể cân nhắc chụp CT vì phương pháp này có thể nhạy hơn.
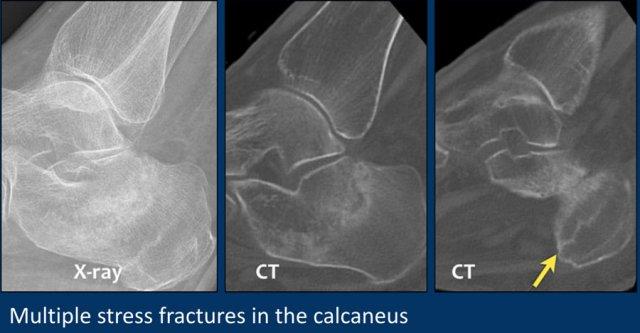
Bệnh nhân này có nhiều đường gãy do stress ở xương gót.
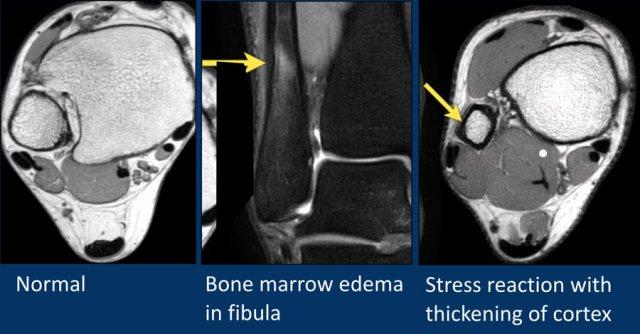
Ở bệnh nhân này, có phù nề rất kín đáo ở đầu xa xương mác.
Không thấy đường gãy.
Có dày vỏ xương kín đáo và một số thâm nhiễm dưới màng xương.
Khi có phù nề như trong trường hợp này mà không thấy đường gãy, có thể cân nhắc chụp CT.
Không nên đề cập đến phù nề mà không loại trừ đường gãy trên MRI hoặc CT.
Gãy xương do stress dễ bị bỏ sót khi chỉ dựa vào MRI và điều này có thể dẫn đến chẩn đoán sai, chẳng hạn như viêm tủy xương (osteomyelitis).
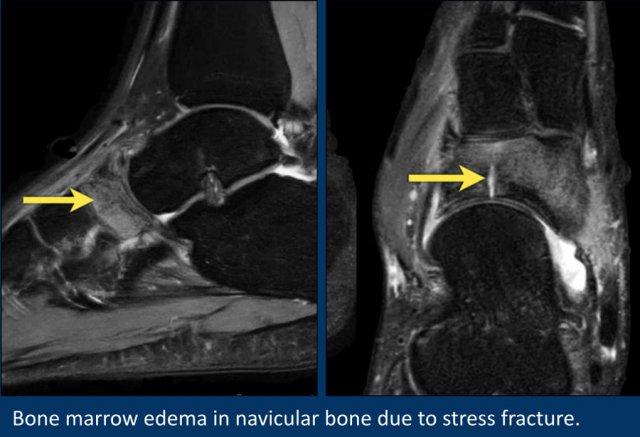
Trong trường hợp này, có phù nề nhiều ở xương thuyền (navicular).
Ảnh cắt ngang (axial) thể hiện rõ đường gãy do stress.
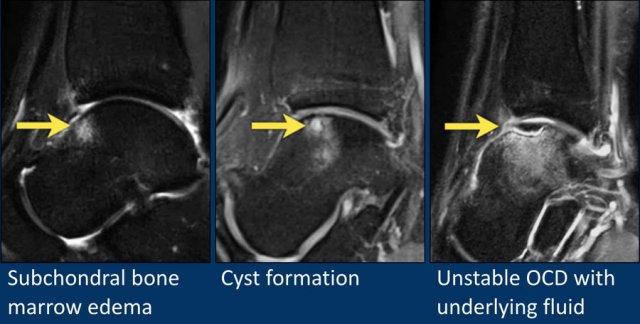
OCD
OCD là chữ viết tắt có thể dùng cho cả Osteochondritis Dissecans (Viêm xương sụn bóc tách) hoặc Osteochondral Defect (Khuyết hổng xương sụn).
Viêm xương sụn bóc tách (Osteochondritis dissecans) được dùng khi bệnh nhân còn trẻ và nguyên nhân chưa được xác định rõ ràng, nhưng nhiều khả năng là do chấn thương vi thể lặp đi lặp lại.
Khuyết hổng xương sụn (Osteochondral defect) chủ yếu được dùng khi bệnh nhân lớn tuổi hơn hoặc khi một chấn thương cụ thể được cho là nguyên nhân gây ra khuyết hổng.
Cả hai đều mô tả một khuyết hổng khớp liên quan đến sụn khớp và xương dưới sụn bên dưới.
Khi có một khuyết hổng nhỏ ở tấm sụn, dịch khớp sẽ ăn mòn xương dưới sụn, dẫn đến phù tủy xương.
Quá trình này có thể tiến triển thành hình thành nang.
Cuối cùng, khi dịch chảy vào bên dưới khuyết hổng, tổn thương OCD có thể trở nên không ổn định và có thể dẫn đến hình thành dị vật khớp (corpus liberum).
Đây là ba bệnh nhân với các giai đoạn OCD khác nhau.
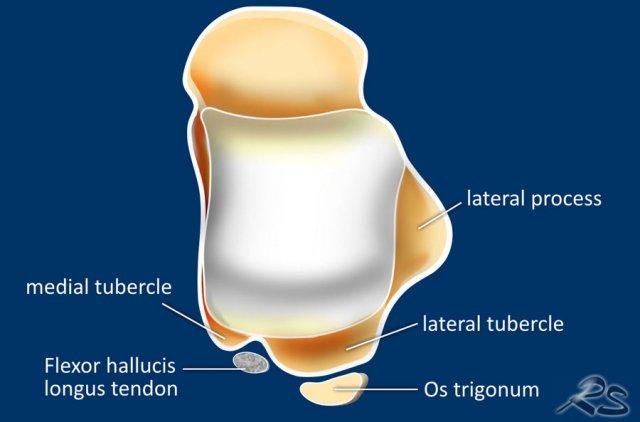
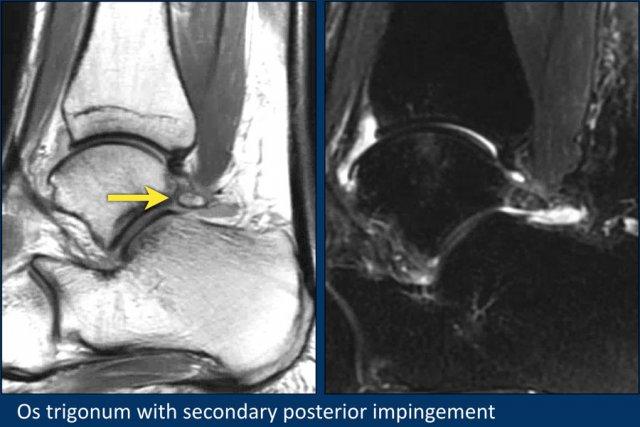
Os Trigonum
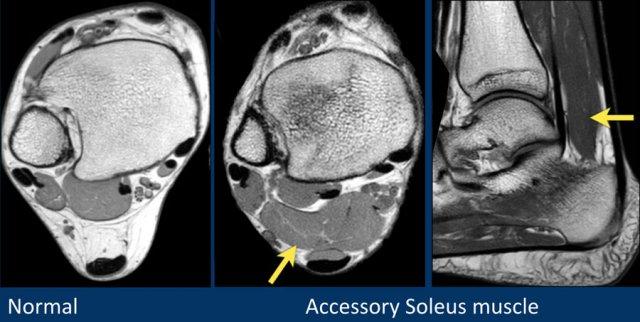
Ở bàn chân và cổ chân, có thể thấy nhiều xương phụ (accessory ossicles) khác nhau.
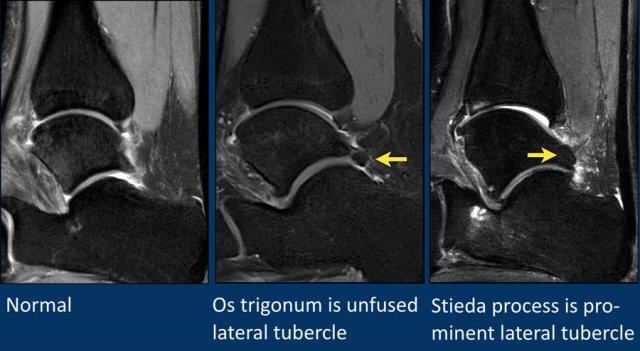
Xương phụ phổ biến nhất là os trigonum, là một mấu xương (apophysis) nổi bật chưa hợp nhất của củ bên (lateral tubercle) xương sên.
Os trigonum hiện diện trong dân số bình thường với tỷ lệ khoảng 5-15%.
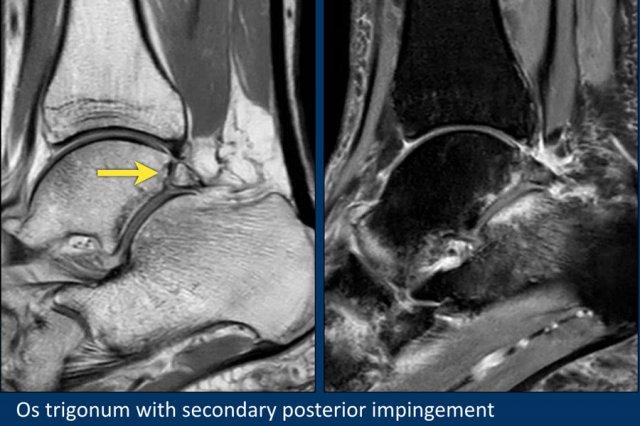
Sự chèn ép os trigonum và các mô mềm xung quanh giữa xương chày và xương gót trong động tác gấp lòng bàn chân (plantar flexion) có thể là nguyên nhân gây hội chứng chèn ép phía sau (posterior impingement).
Điều này đặc biệt hay gặp ở các vũ công ballet.
Thuật ngữ “mỏm Stieda” (Stieda process) được dùng khi củ bên xương sên rất nổi bật.
Điều này cũng có thể dẫn đến hội chứng chèn ép phía sau.
Đây là một bệnh nhân khác có os trigonum.
Trên các chuỗi xung fatsat, có phù nề ở os trigonum và các mô mềm xung quanh.
Đây là một ví dụ về hội chứng chèn ép phía sau do os trigonum có triệu chứng.
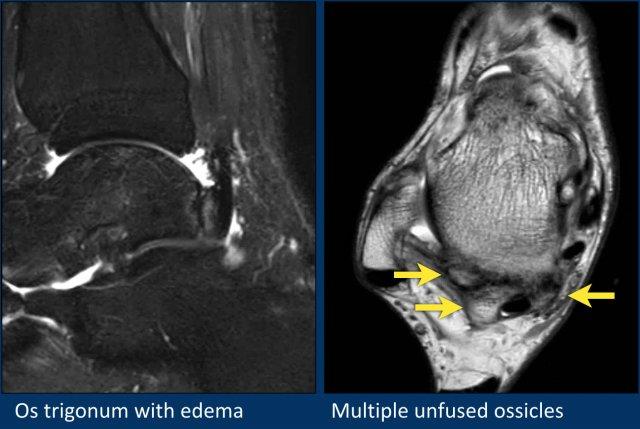
Đây là một ví dụ về os trigonum với phù nề khá kín đáo.
Trường hợp này được trình bày để minh họa sự đa dạng phong phú của các xương phụ và củ xương ở mặt sau xương sên.
Bệnh nhân này có củ bên nổi bật chưa hợp nhất với kết nối dạng sợi (fibrous connection) với xương sên, do đó đây là os trigonum hợp nhất một phần.
Trên ảnh cắt ngang (axial), có thể thấy thêm các củ xương nổi bật chưa hợp nhất ở cả mặt trong và mặt ngoài của củ bên.
Khớp
Tràn dịch khớp
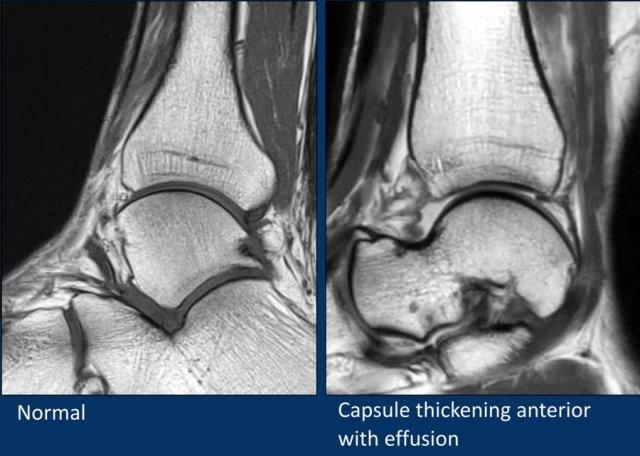
Sau khi đánh giá hệ thống xương, hãy khảo sát các khớp để tìm dấu hiệu tràn dịch.
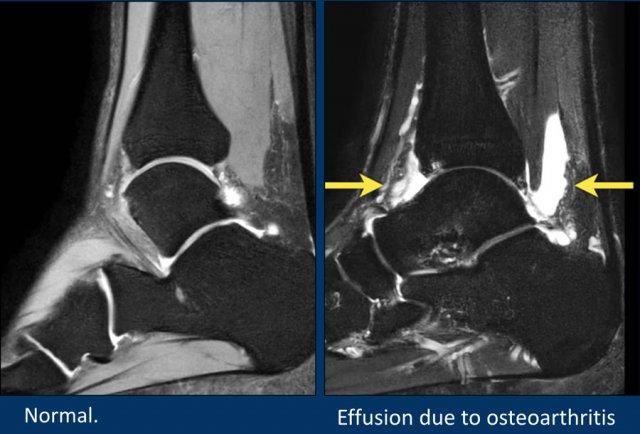
Hình ảnh bên trái cho thấy lượng dịch sinh lý bình thường trong khớp chày-sên, khớp sên-gót và túi hoạt dịch sau gót.
Hình ảnh bên phải cho thấy tràn dịch khớp lượng nhiều, là phản ứng đối với các tổn thương sụn-xương dưới sụn thoái hóa tại khớp chày-sên.
Dịch tràn có thể lan dọc theo bao gân cơ gấp dài ngón cái (FHL), do bao gân này thông thương với khoang khớp.
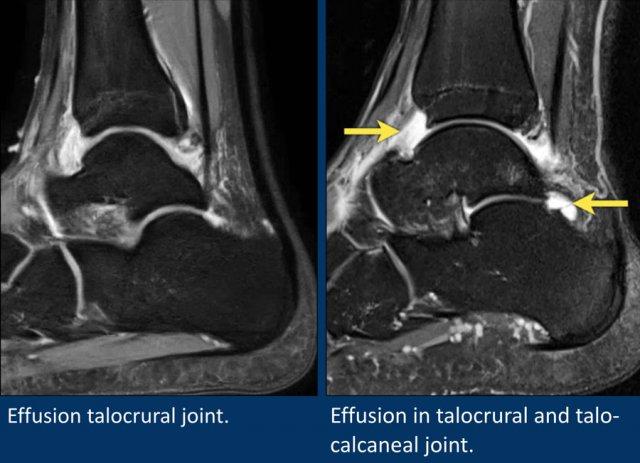
Hai ví dụ về tràn dịch lan tỏa trong khớp chày-sên.
Ngoài ra còn ghi nhận tràn dịch một lượng nhỏ tại khớp sên-gót.
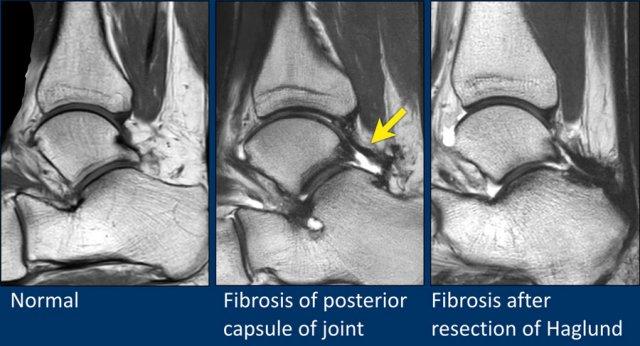
Dày bao khớp
Khớp cổ chân được bao phủ bởi bao khớp.
Khi bao khớp bị dày lên, có thể gây ra hội chứng chèn ép (impingement) hoặc viêm màng hoạt dịch, như được thể hiện trên hình ảnh ở giữa.
Dày bao khớp có thể là hậu quả của chấn thương hoặc phẫu thuật trước đó.
Hình bên phải là một bệnh nhân xuất hiện xơ hóa sau phẫu thuật cắt bỏ gai xương Haglund.
Ghi nhận xơ hóa dọc theo mặt sau xương gót và bao khớp phía sau.
Ở bệnh nhân này chỉ ghi nhận tràn dịch lượng ít trong khớp cổ chân.
Trên các chuỗi xung không ức mỡ (non fatsat), có thể thấy hình ảnh dày nhẹ của bao khớp kèm theo các thay đổi phản ứng trong mô mềm xung quanh.
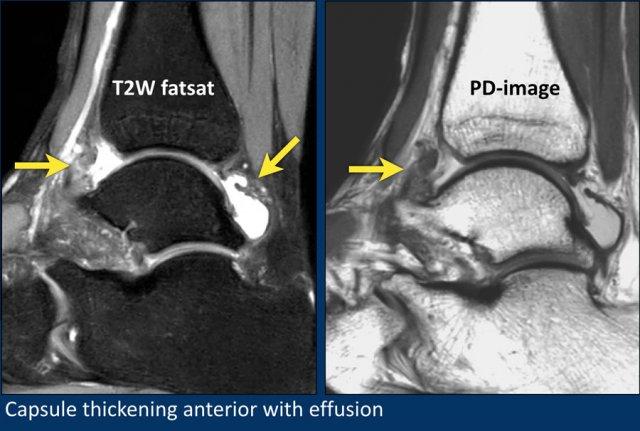
Bệnh nhân này có biểu hiện đau cổ chân phía trước do hội chứng chèn ép bởi bao khớp dày.
Đây là một ví dụ khác về dày bao khớp.
Trên các chuỗi xung ức mỡ (fatsat), có thể chỉ thấy hình ảnh phù nề trong lớp mỡ dưới da.
Tuy nhiên, trên các chuỗi xung không ức mỡ (non fatsat), có thể thấy rõ ràng mô xơ dày ở phía trước.
Dày bao khớp và các bất thường mô mềm thường được nhận diện rõ hơn trên các chuỗi xung không ức mỡ.
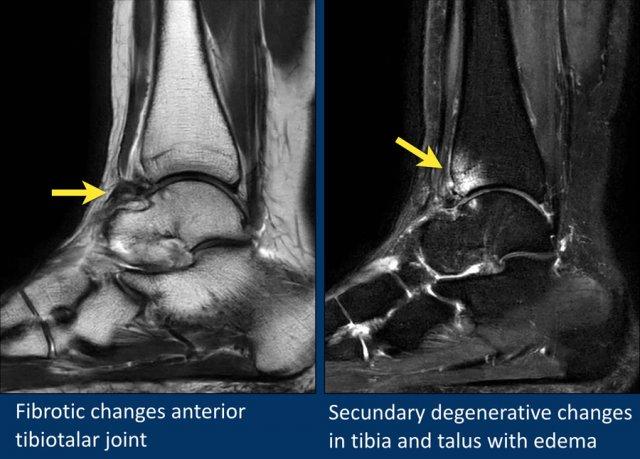
Trong trường hợp này, ghi nhận dày xơ hóa bao khớp (mũi tên).
Bệnh nhân có các thay đổi thoái hóa thứ phát trong khớp với phù nề xương dưới sụn và hình thành nang xương dưới sụn.
Đây là hậu quả của tình trạng va chạm lặp đi lặp lại của mô xơ vào xương trong quá trình gấp mu bàn chân.
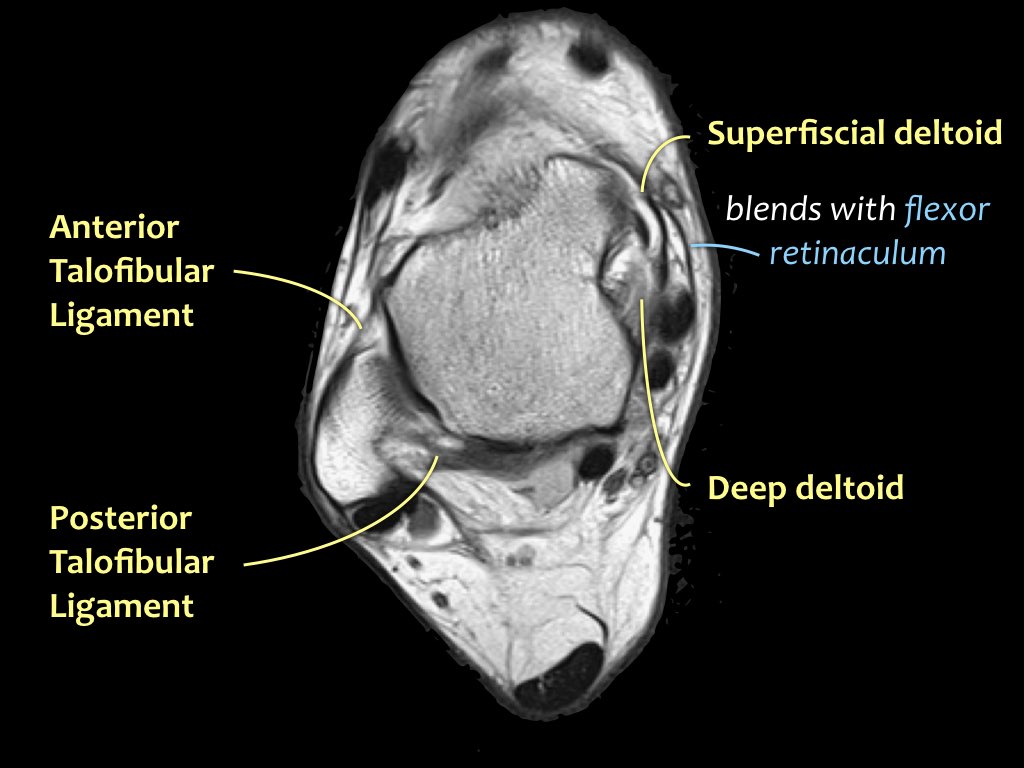
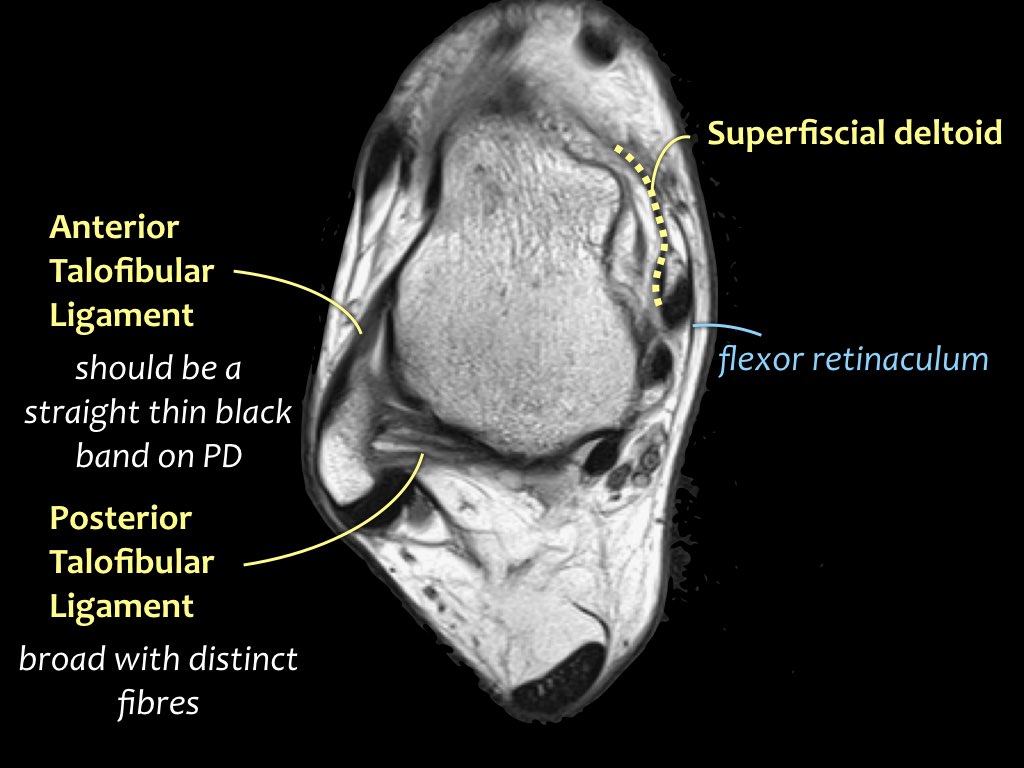
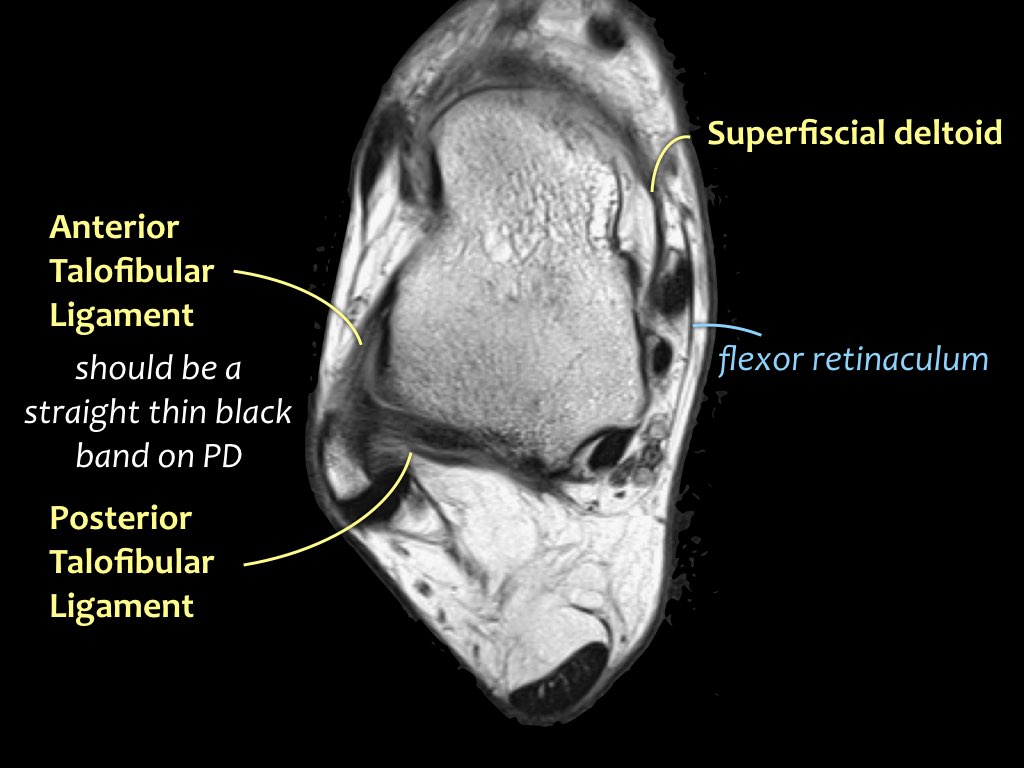
Dây chằng
Giải phẫu trên mặt phẳng cắt ngang
Cuộn qua bộ ảnh để xem giải phẫu hệ thống dây chằng trên mặt phẳng cắt ngang.
Bạn có thể nhấp vào ảnh để phóng to.
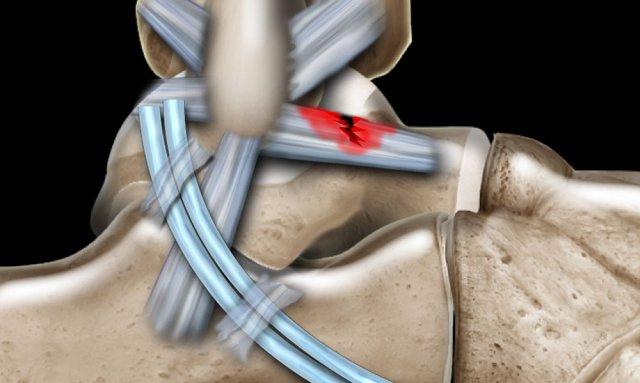
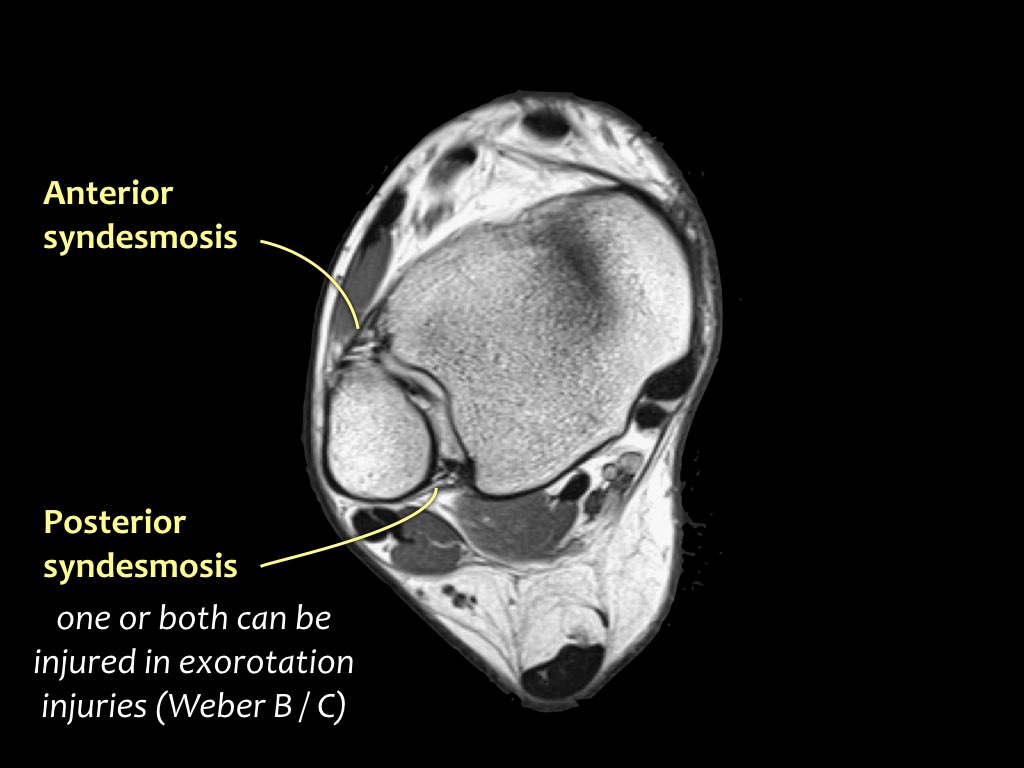
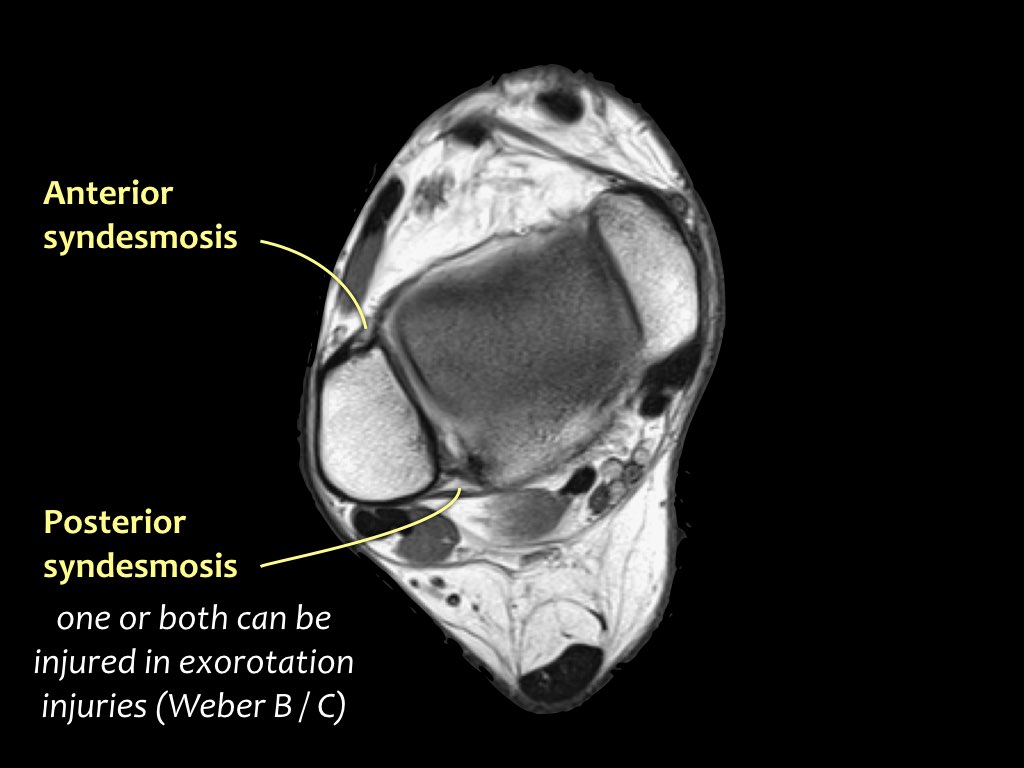
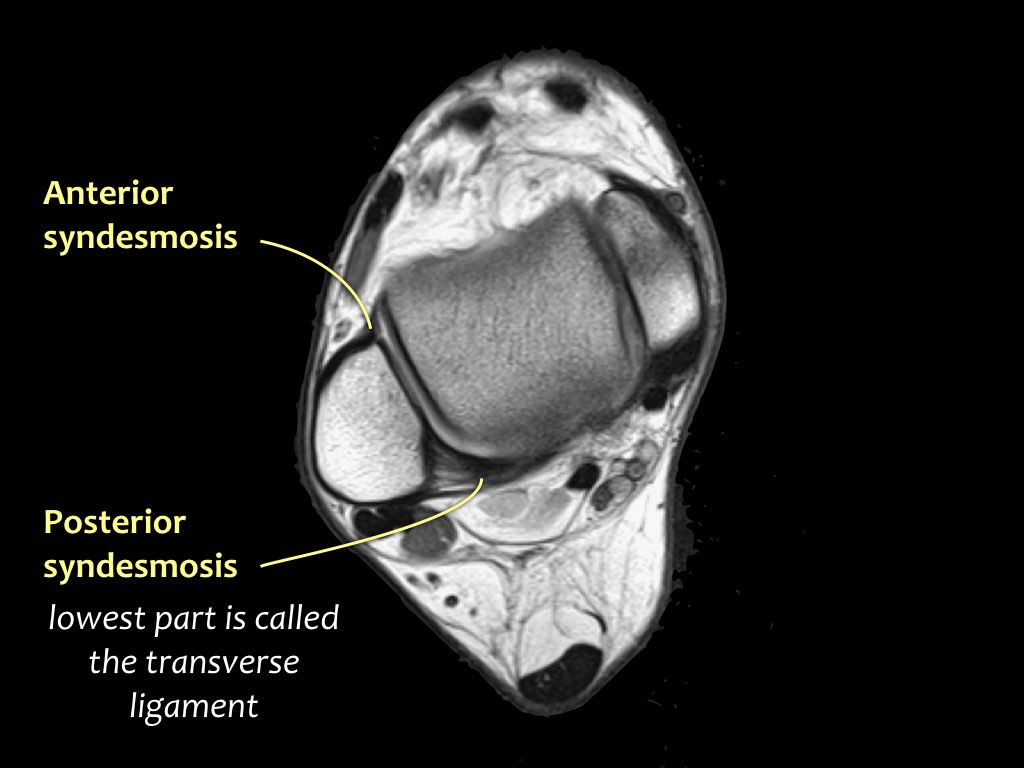
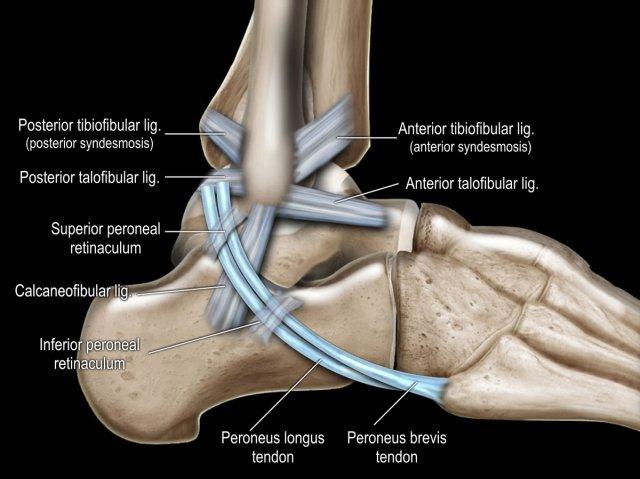
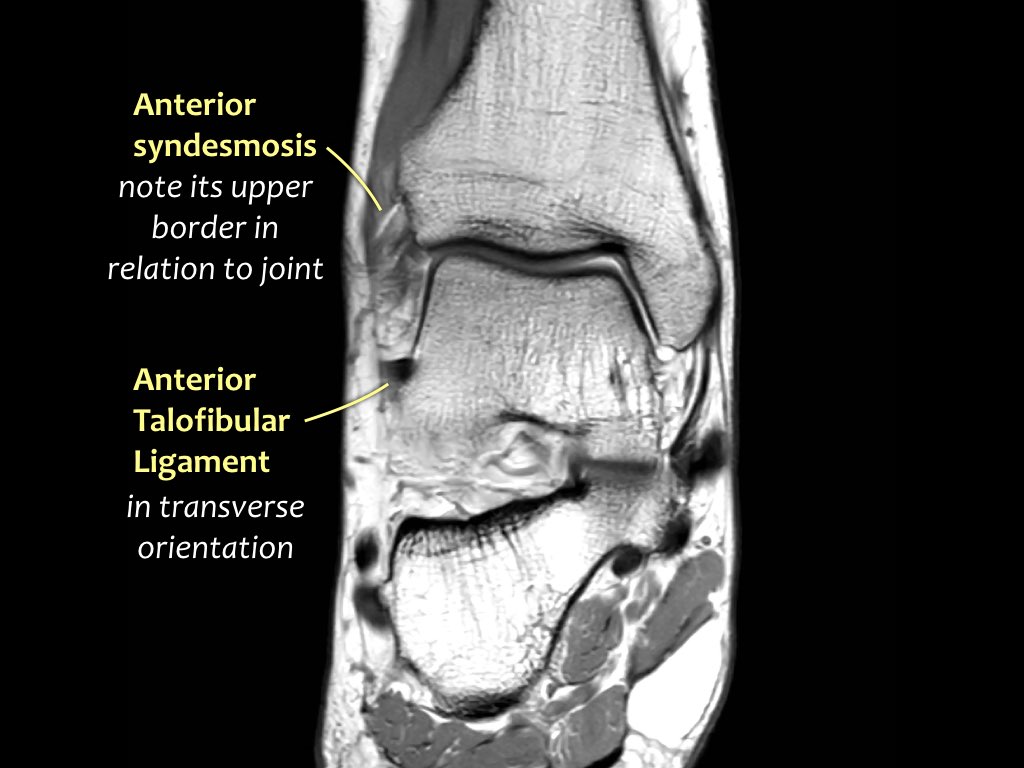
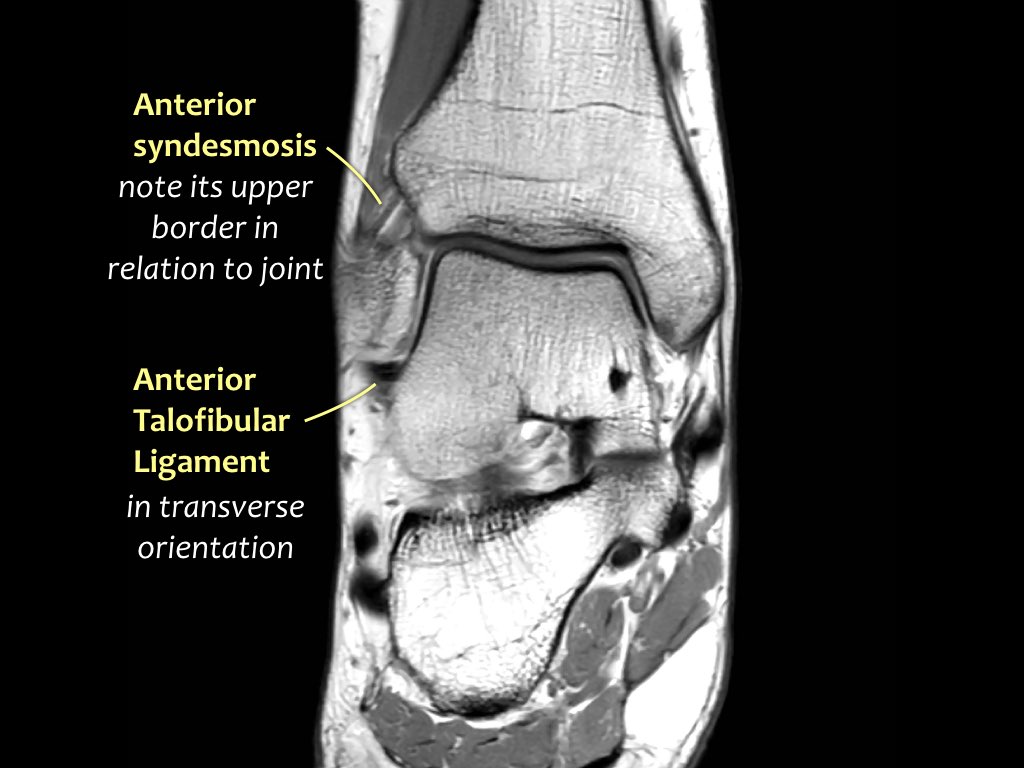
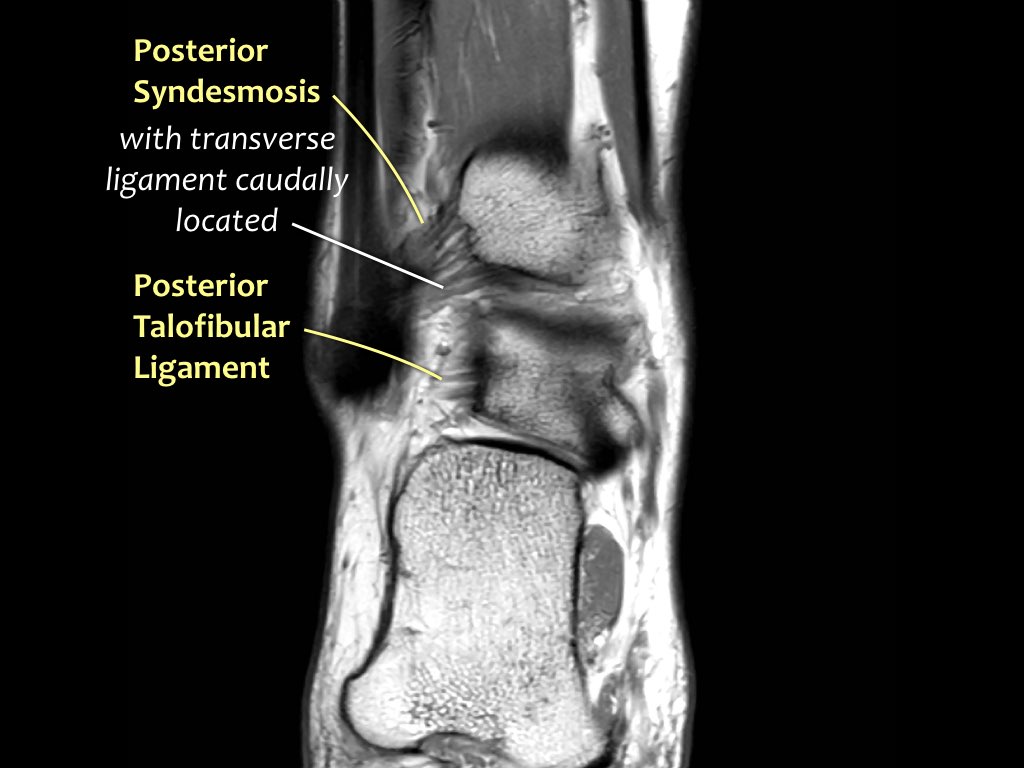
Các khớp chày mác (syndesmosis) được quan sát rõ nhất trên ảnh cắt ngang:
- Dây chằng chày mác trước (anterior tibiofibular ligament) hay còn gọi là khớp chày mác trước (anterior syndesmosis)
- Dây chằng chày mác sau (posterior tibiofibular ligament) hay còn gọi là khớp chày mác sau (posterior syndesmosis)
- Màng gian cốt (membrana interossei), chạy suốt lên đến chỏm xương mác.
Các khớp chày mác thường bị tổn thương trong các chấn thương xoay ngoài, như:
- Gãy xương Weber B (chấn thương ngửa – xoay ngoài theo phân loại Lauge-Hansen)
- Gãy xương Weber C (chấn thương sấp – xoay ngoài theo phân loại Lauge-Hansen)
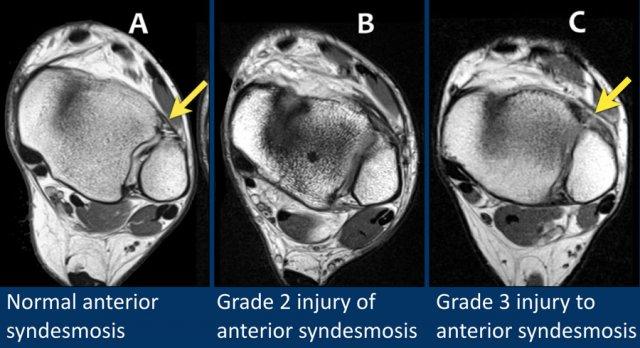
Khớp chày mác trước (Anterior syndesmosis)
Trong hình A – khớp chày mác trước bình thường được thấy như một dải mỏng có tín hiệu thấp.
Trong hình B – khớp chày mác trước dày lên kèm phù nề, gợi ý rách một phần hay tổn thương độ 2.
Trong hình C – khớp chày mác trước dày lên và có thể có gián đoạn khu trú (mũi tên), đó là lý do tại sao trường hợp này được xếp loại tổn thương độ 3 (rách toàn bộ chiều dày).
Tổn thương đơn độc khớp chày mác trước có thể gặp trong các chấn thương xoay ngoài mức độ thấp.
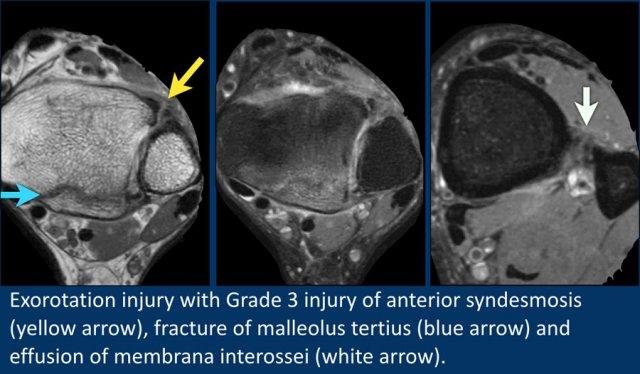
Ở bệnh nhân này có rách toàn bộ chiều dày của khớp chày mác trước (mũi tên vàng).
Ngoài ra còn có gãy xương mắt cá thứ ba (malleolus tertius) (mũi tên xanh).
Ở vị trí cao hơn, có thể thấy phù nề xung quanh màng gian cốt.
Bệnh nhân này có gãy xương Weber C, tương ứng với tổn thương sấp – xoay ngoài độ 4 theo phân loại Lauge-Hansen.
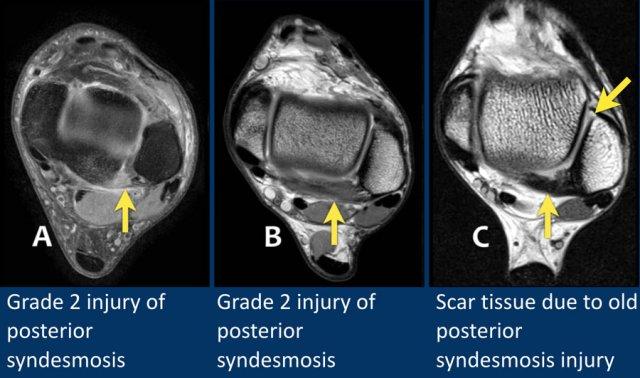
Khớp chày mác sau (Posterior syndesmosis)
Tổn thương cấp tính biểu hiện bằng phù nề và dày lên, trong khi tổn thương cũ biểu hiện bằng dày lên và giảm tín hiệu do hình thành mô sẹo.
Trong hình A có phù nề và dày lên xung quanh khớp chày mác trước và sau (mũi tên), gợi ý tổn thương cấp tính độ 2 ở cả hai vị trí.
Trong hình B có phù nề và dày lên của khớp chày mác sau, đây là tổn thương cấp tính độ 2.
Khớp chày mác trước cũng dày lên nhưng có tín hiệu thấp.
Đây là hình ảnh hình thành mô sẹo do tổn thương trước đó.
Trong hình C có mô sẹo là hậu quả của tổn thương cũ, có thể là nguyên nhân gây hội chứng chèn ép phía sau.
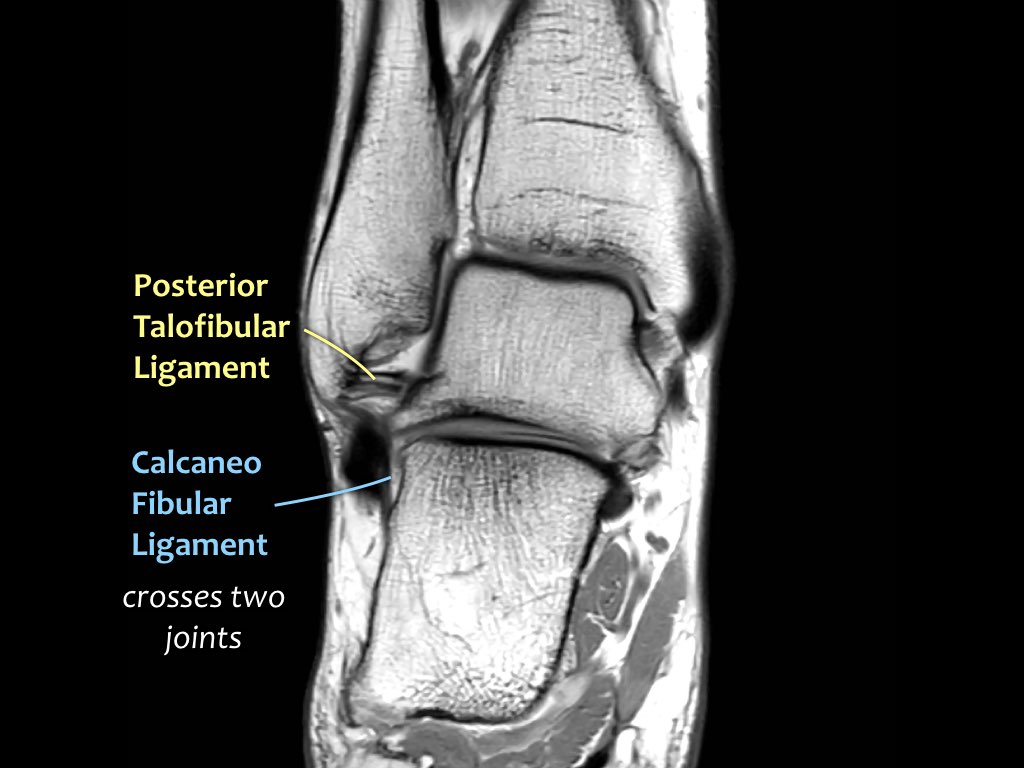
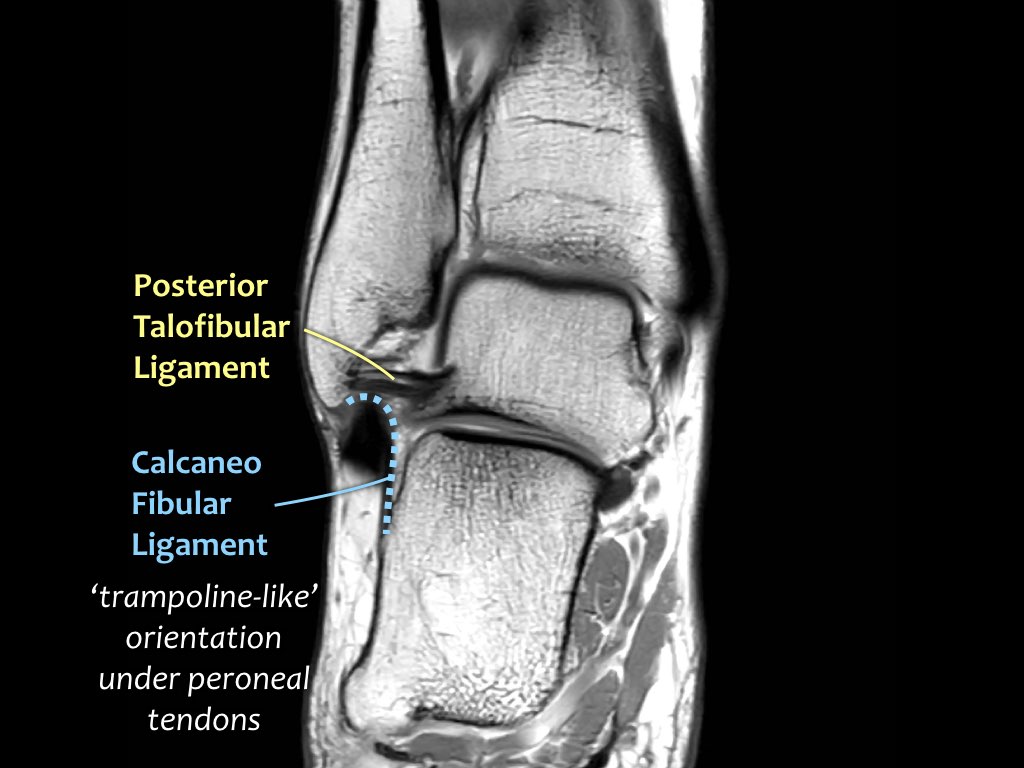
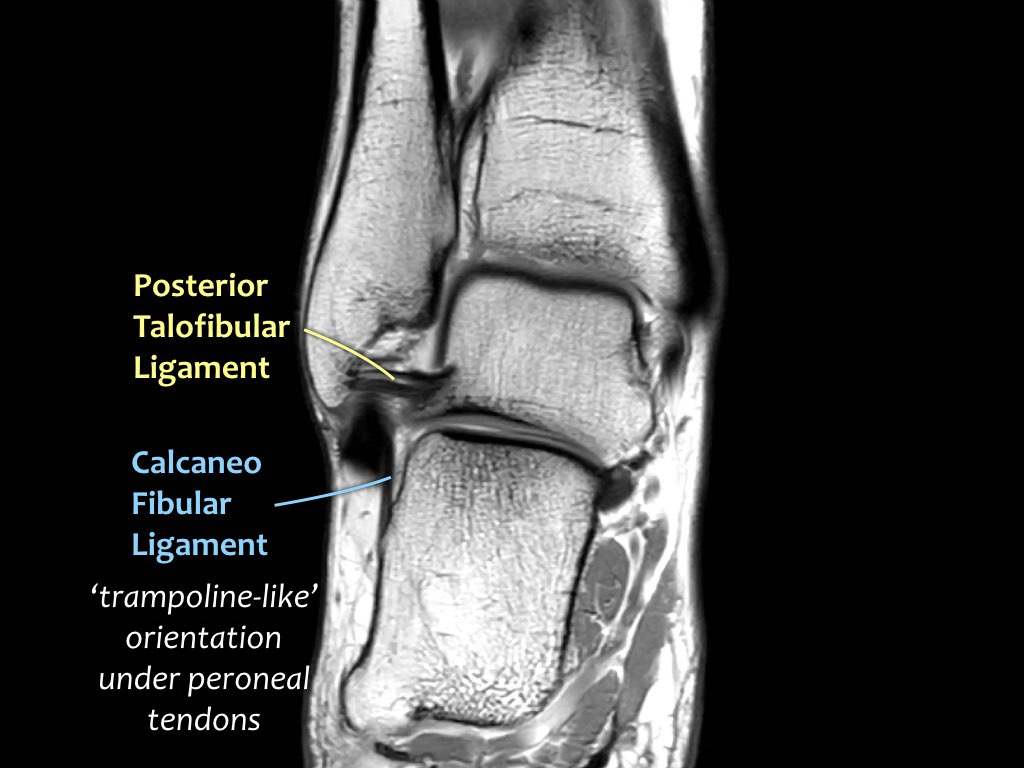
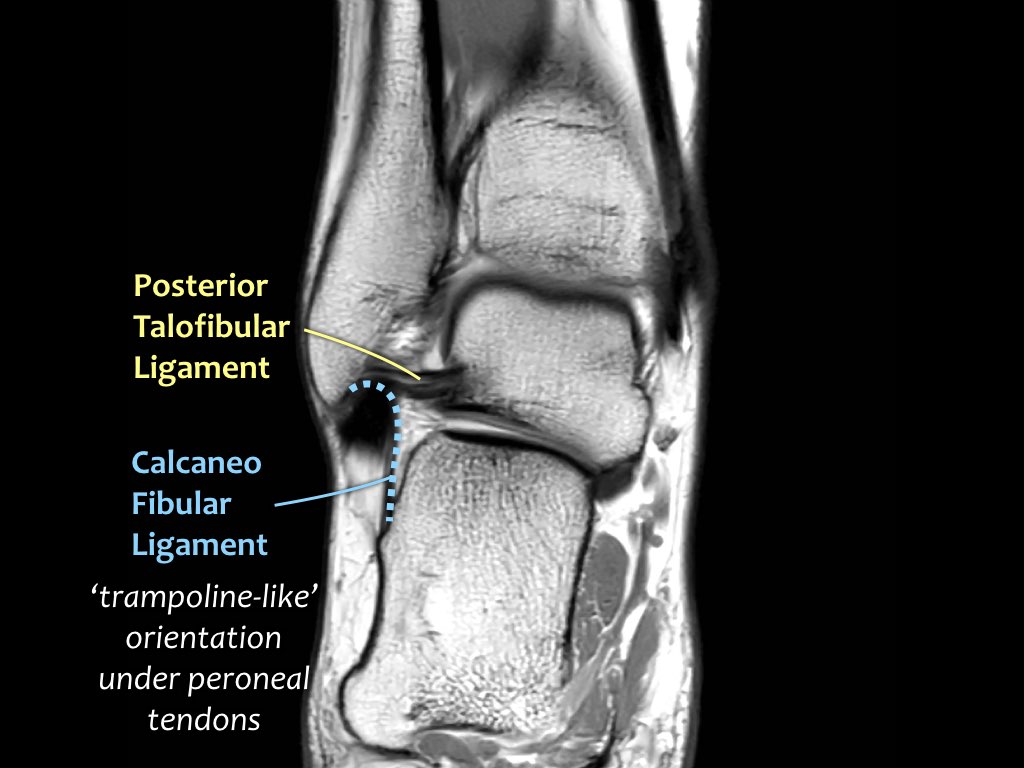
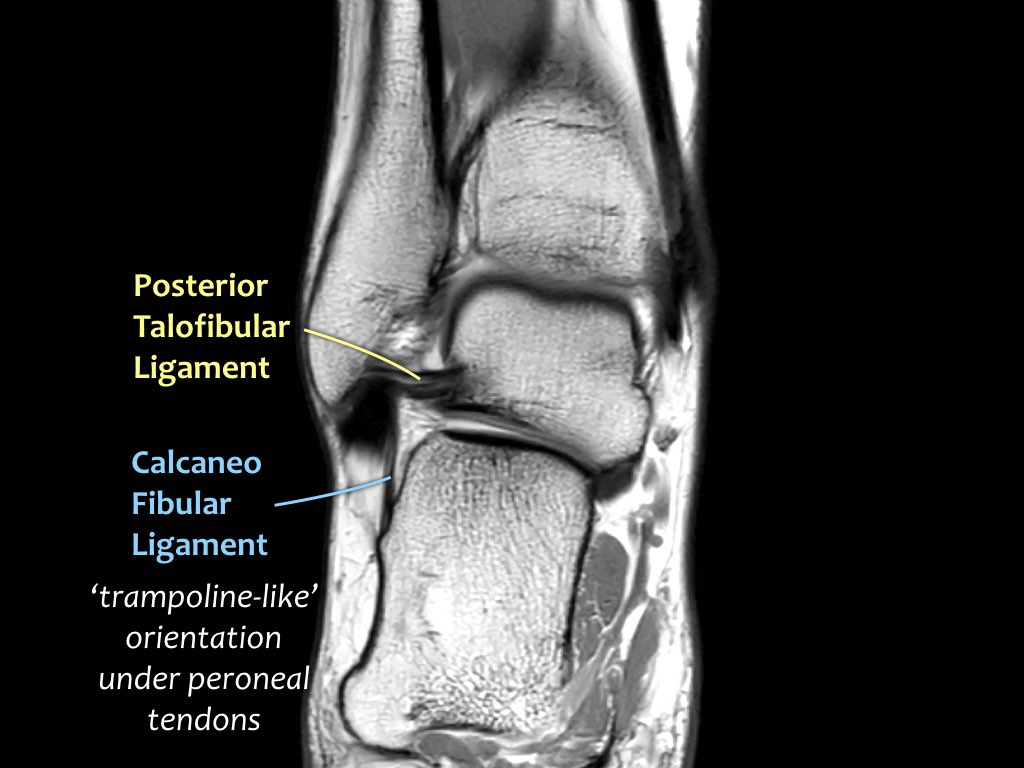
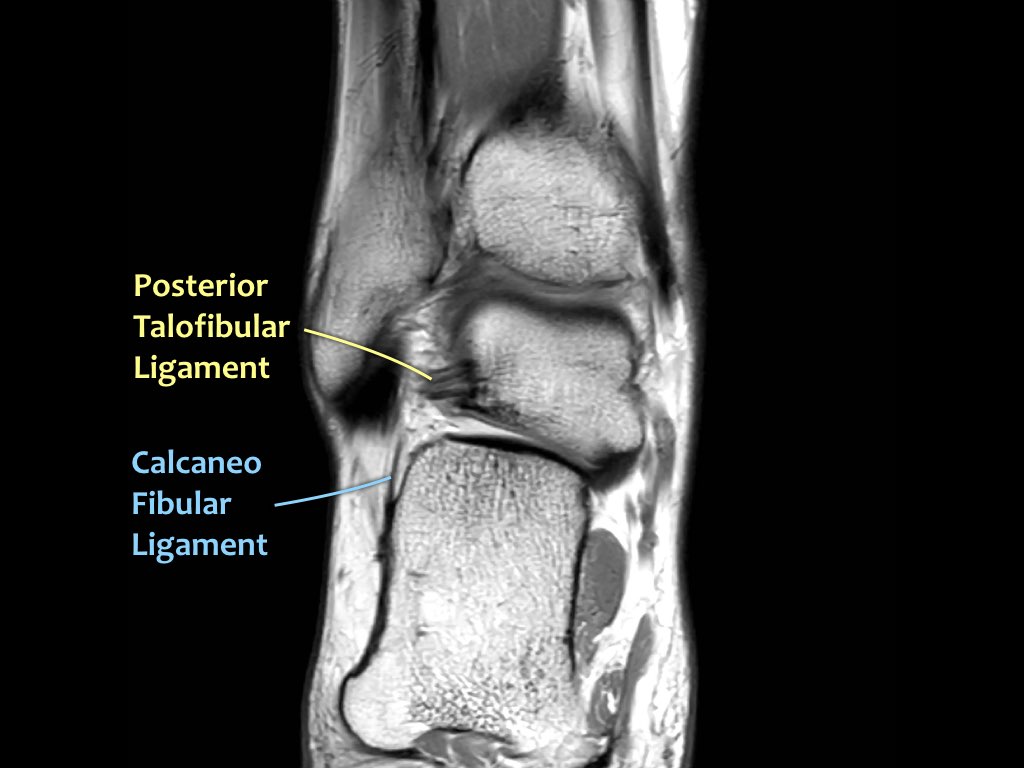
ATFL
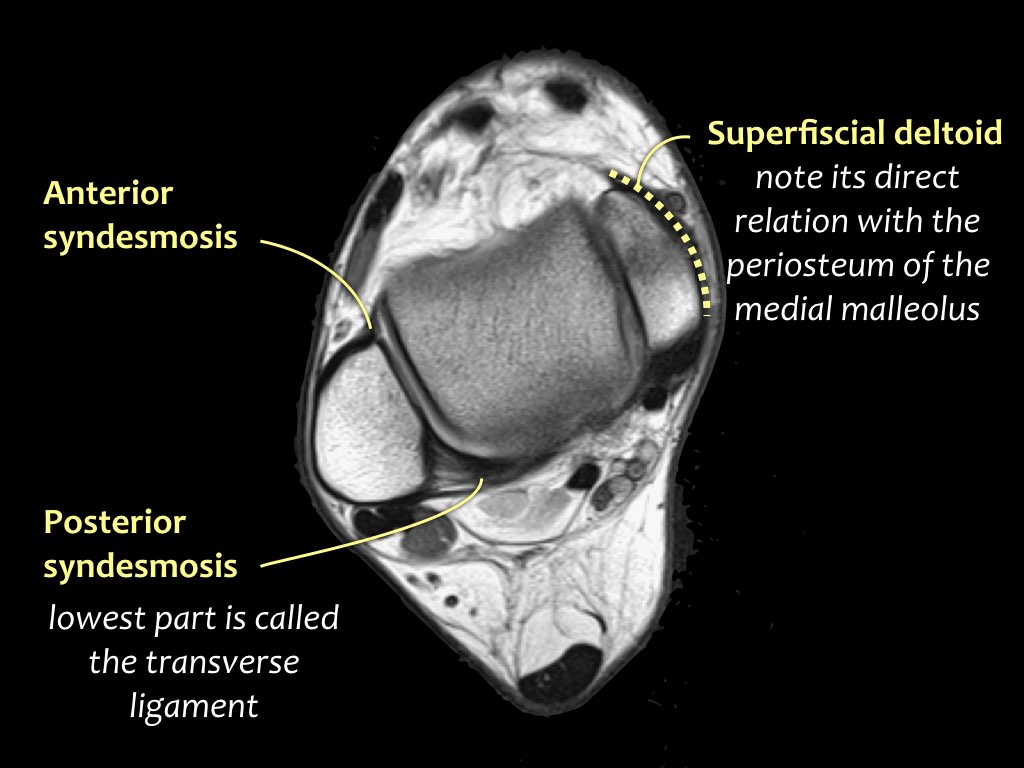
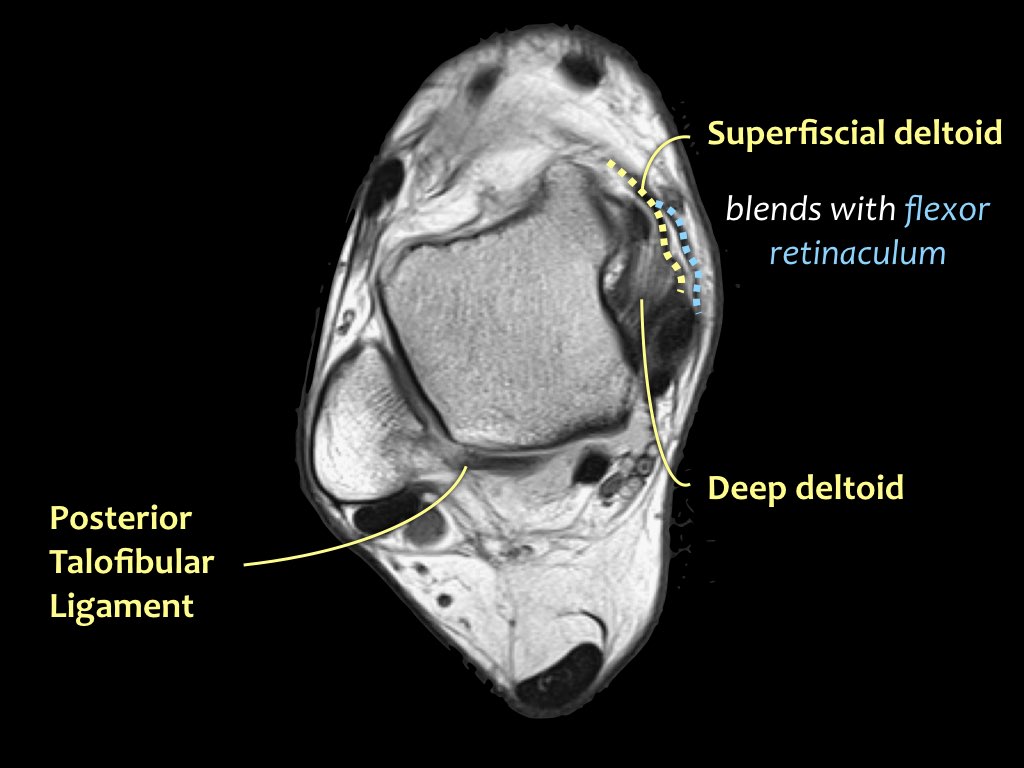
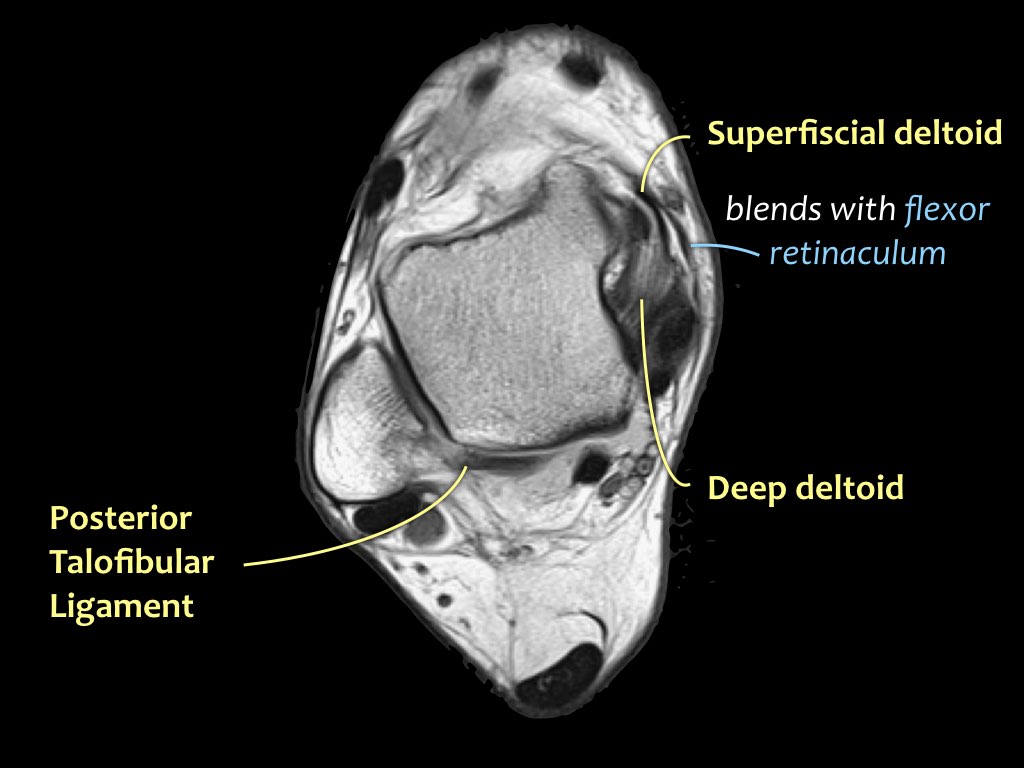
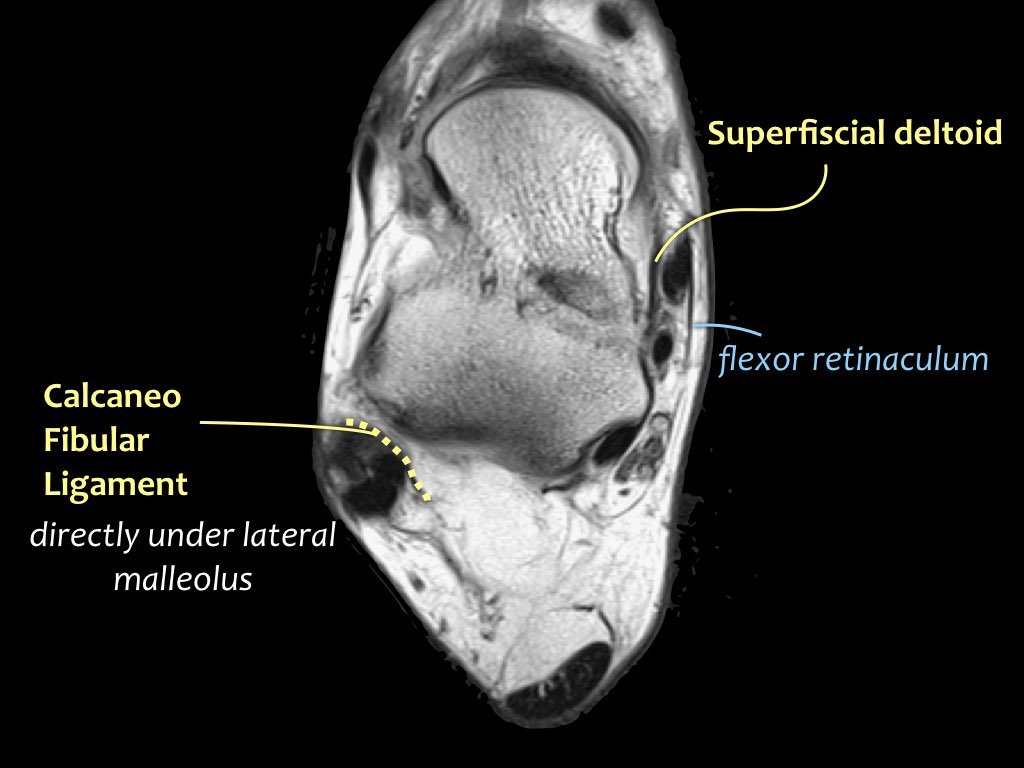
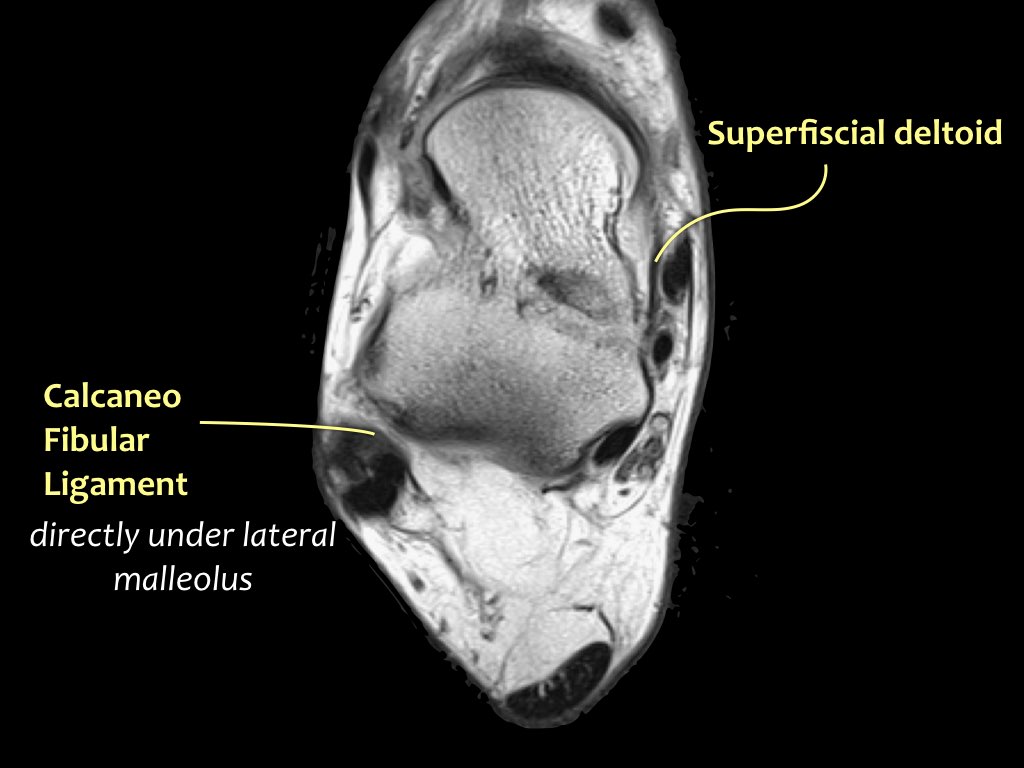
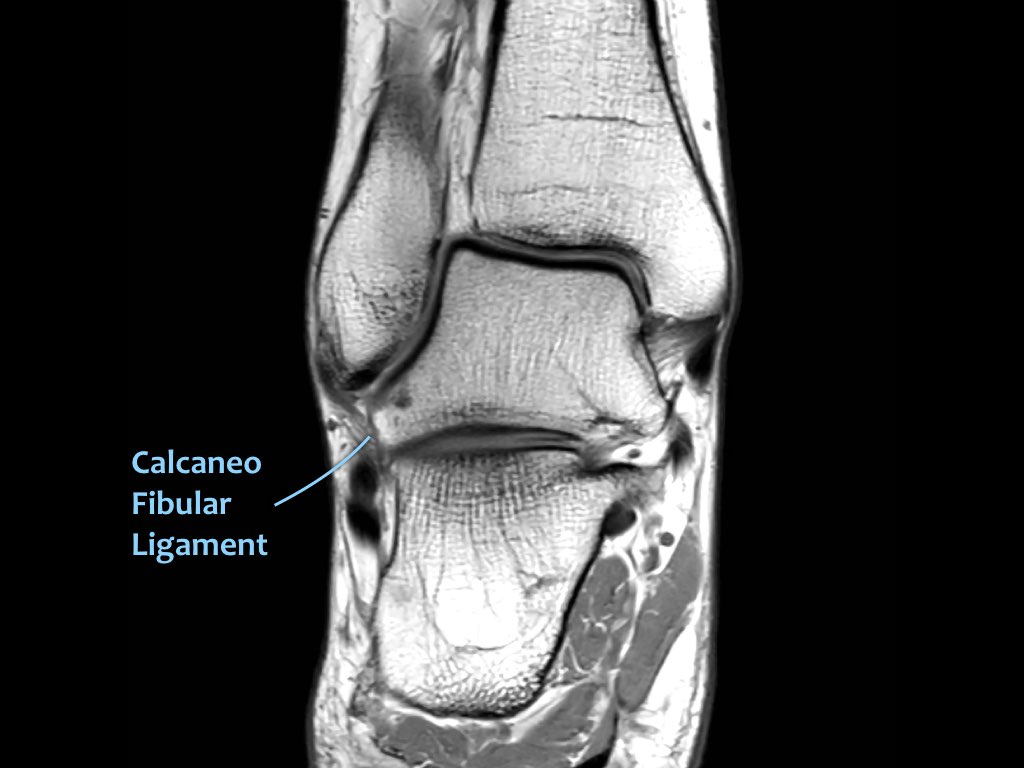
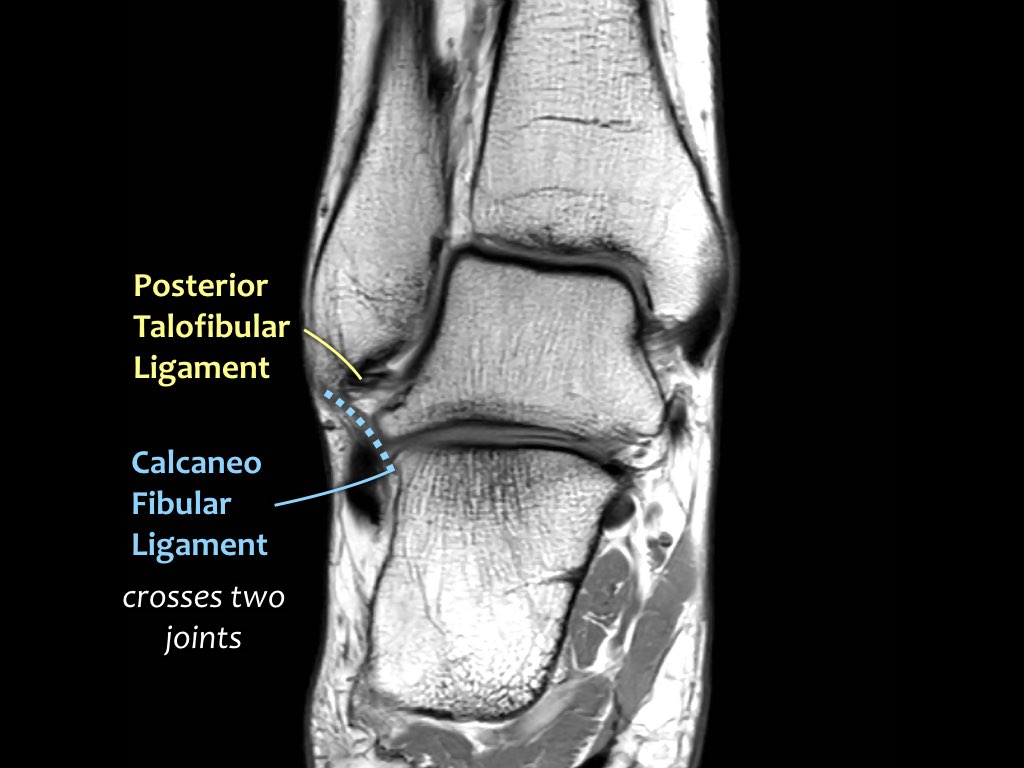
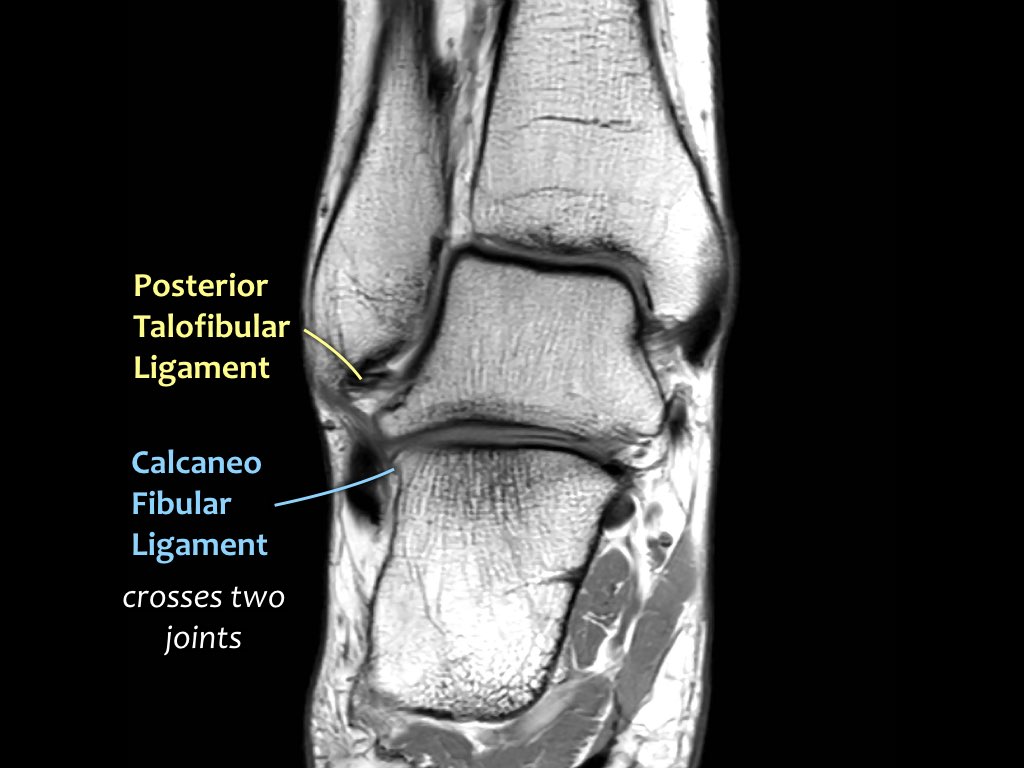
Có ba dây chằng ở phía ngoài:
- Dây chằng sên mác trước (anterior talofibular ligament – ATFL)
- Dây chằng gót mác (calcaneofibular ligament – CFL)
- Dây chằng sên mác sau (posterior talofibular ligament – PTFL).
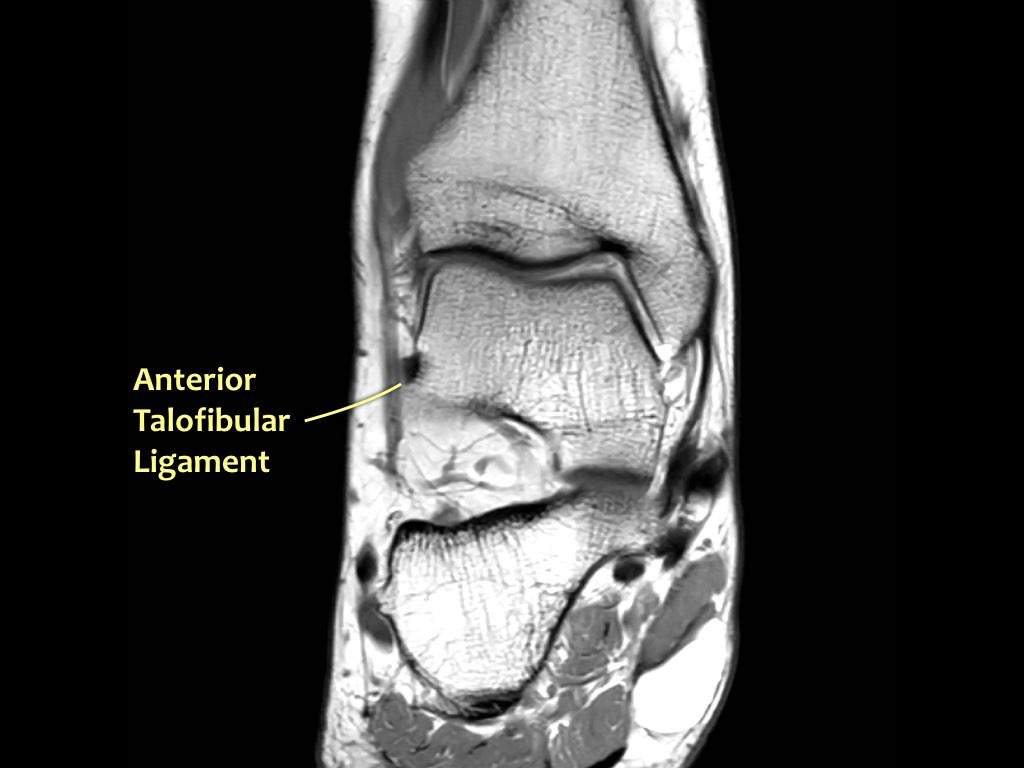
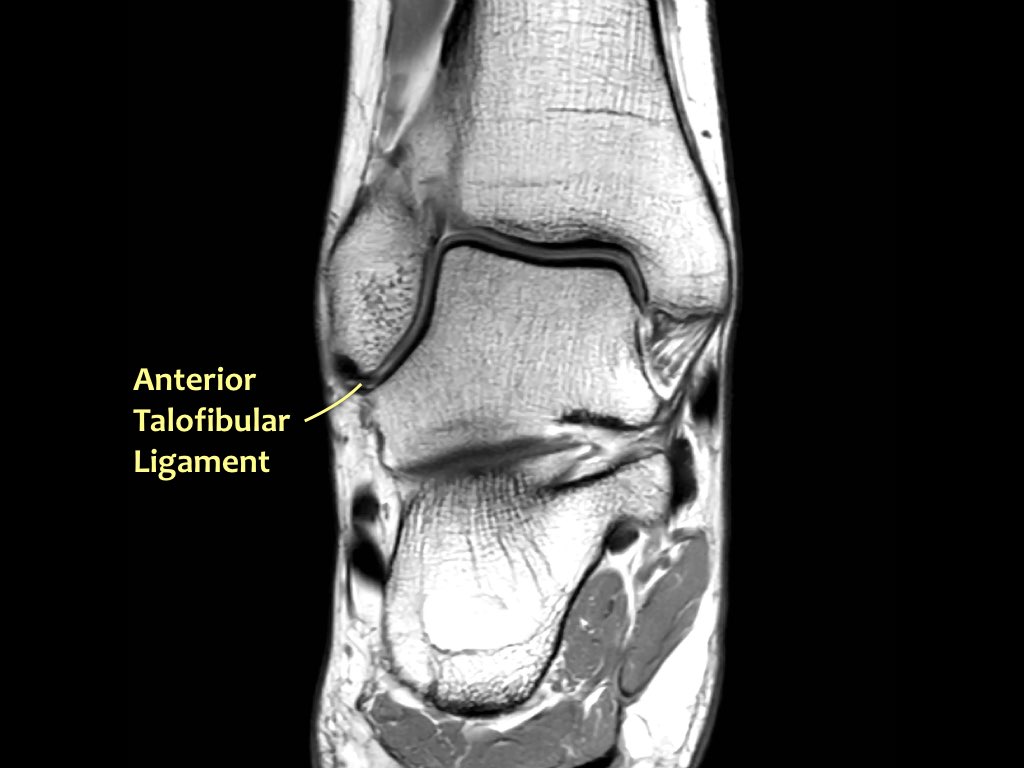
Dây chằng ATFL chạy từ mắt cá ngoài ra phía trước đến bờ ngoài của xương sên.
Dây chằng này có hướng nằm ngang và được quan sát rõ nhất trên ảnh cắt ngang.
Đây là dây chằng bị tổn thương thường gặp nhất ở cổ chân và cũng là dây chằng đầu tiên bị tổn thương ở phía ngoài.
Điều này có nghĩa là khi dây chằng CFL hoặc PTFL bị tổn thương, rất có khả năng dây chằng ATFL cũng đã bị tổn thương.
Cuộn qua các ảnh cắt vành.
Bạn có thể phóng to ảnh bằng cách nhấp vào.
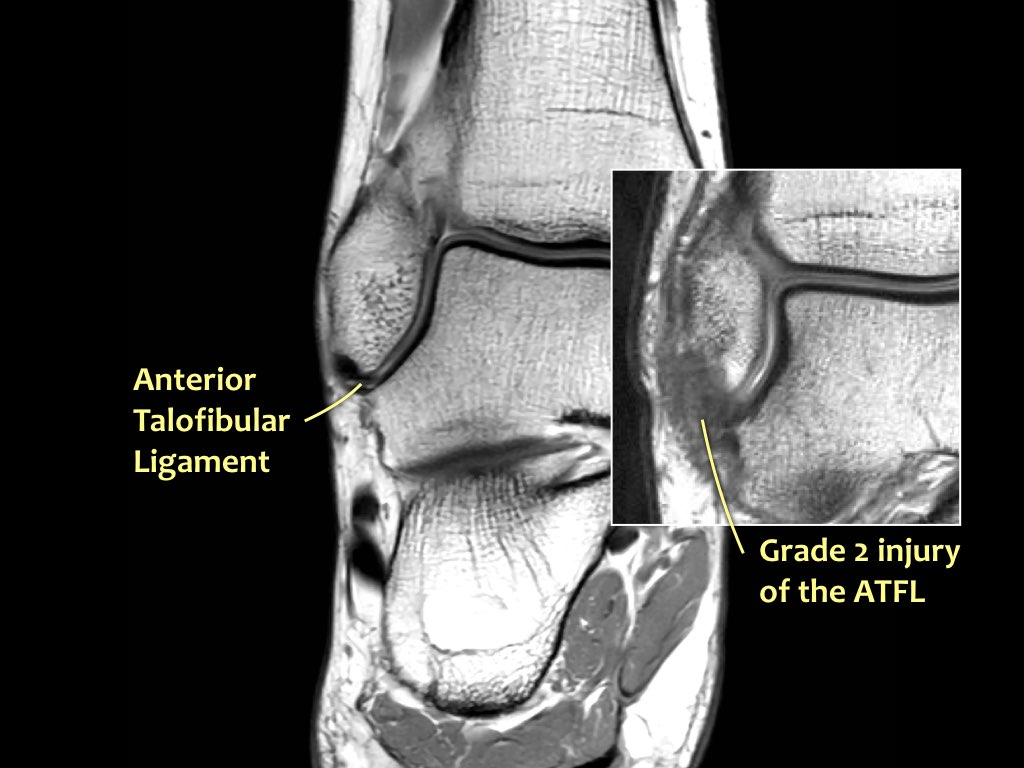
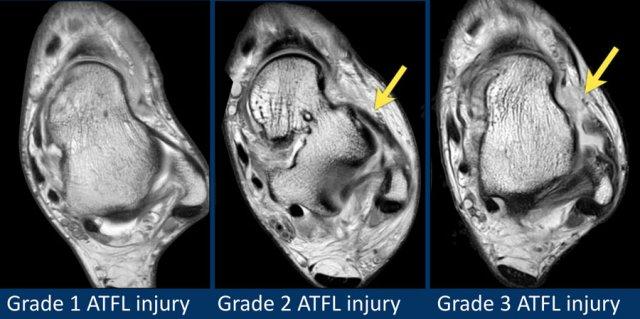
Đây là hình ảnh của ba bệnh nhân có tổn thương dây chằng ATFL.
Bệnh nhân bên trái có phù nề nhẹ xung quanh dây chằng ATFL, trong khi bản thân dây chằng trông bình thường.
Đây có thể là căng dây chằng mức độ nhẹ (độ 1).
Thường được nhận thấy rõ nhất trên ảnh có kỹ thuật ức chế mỡ (fatsat).
Bệnh nhân ở giữa có dày lên và rối loạn cấu trúc, biểu hiện của rách một phần (độ 2).
Bệnh nhân bên phải có rách toàn bộ chiều dày (độ 3).

Gân
Giải phẫu trên mặt phẳng cắt ngang
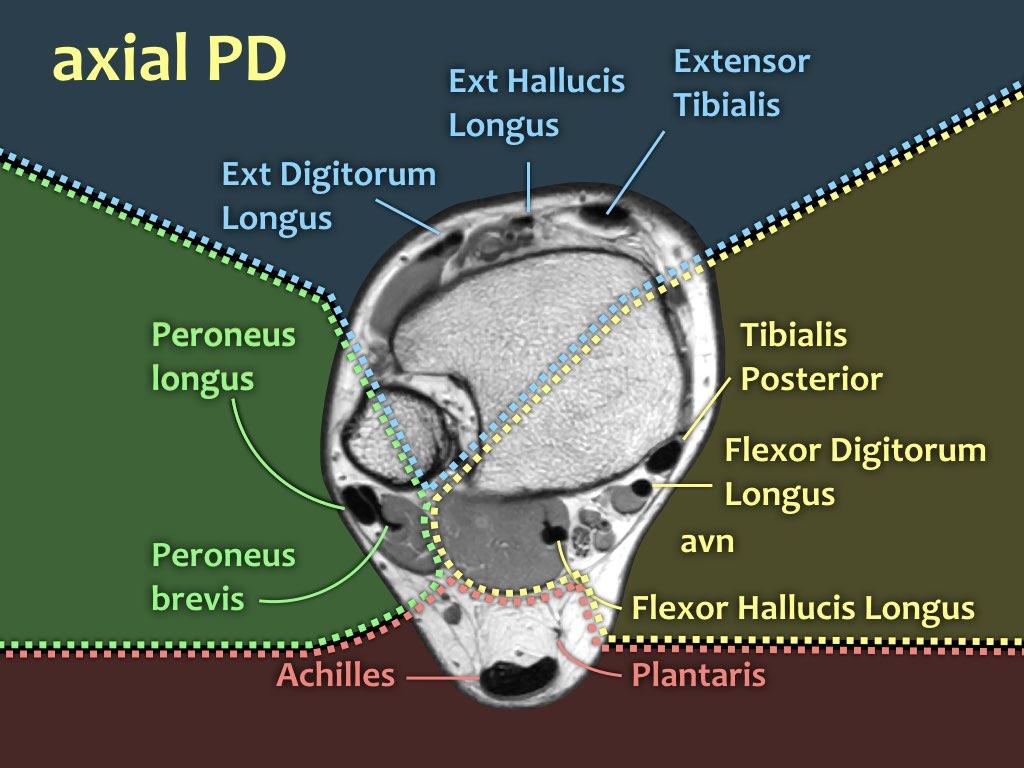
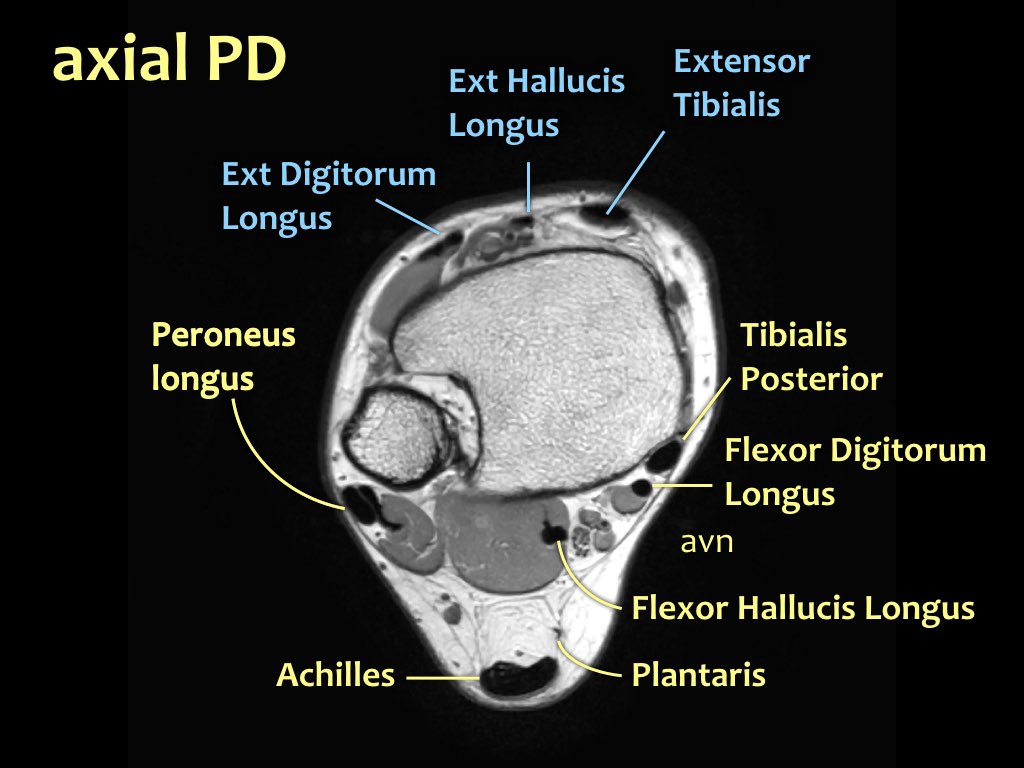
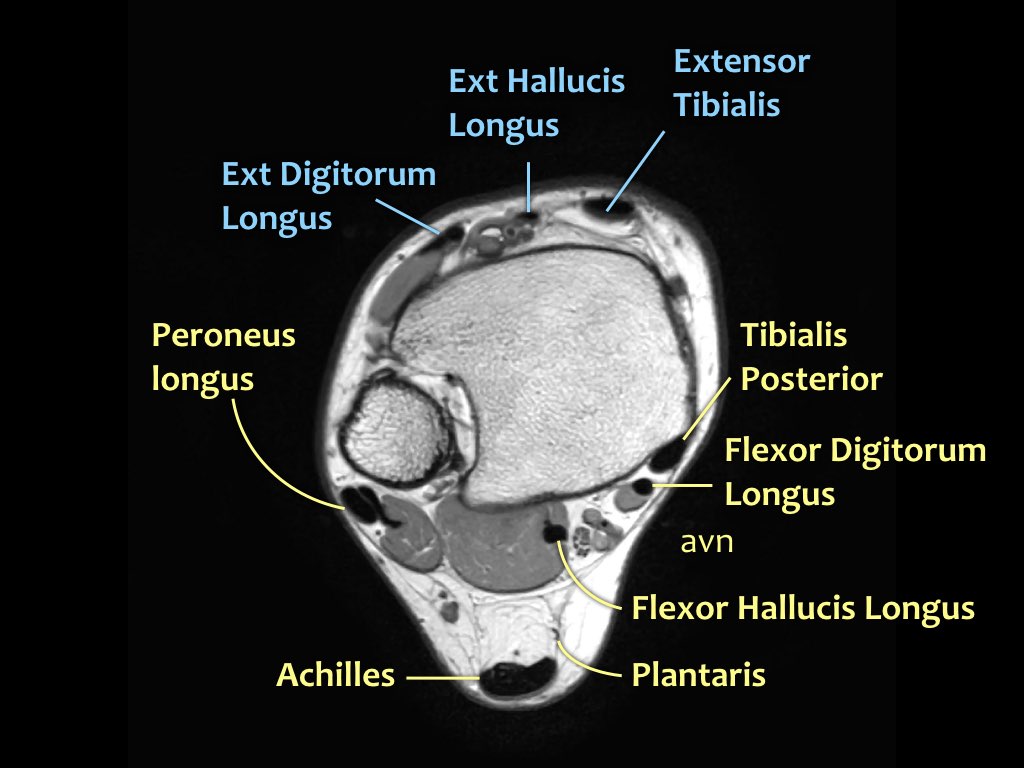
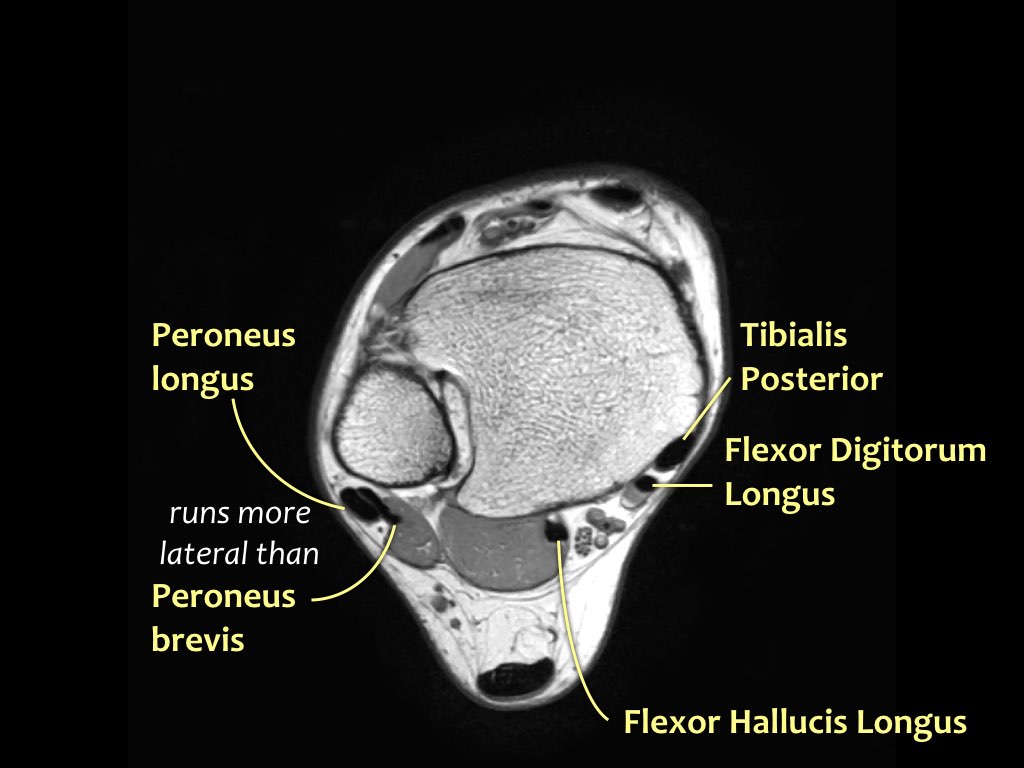
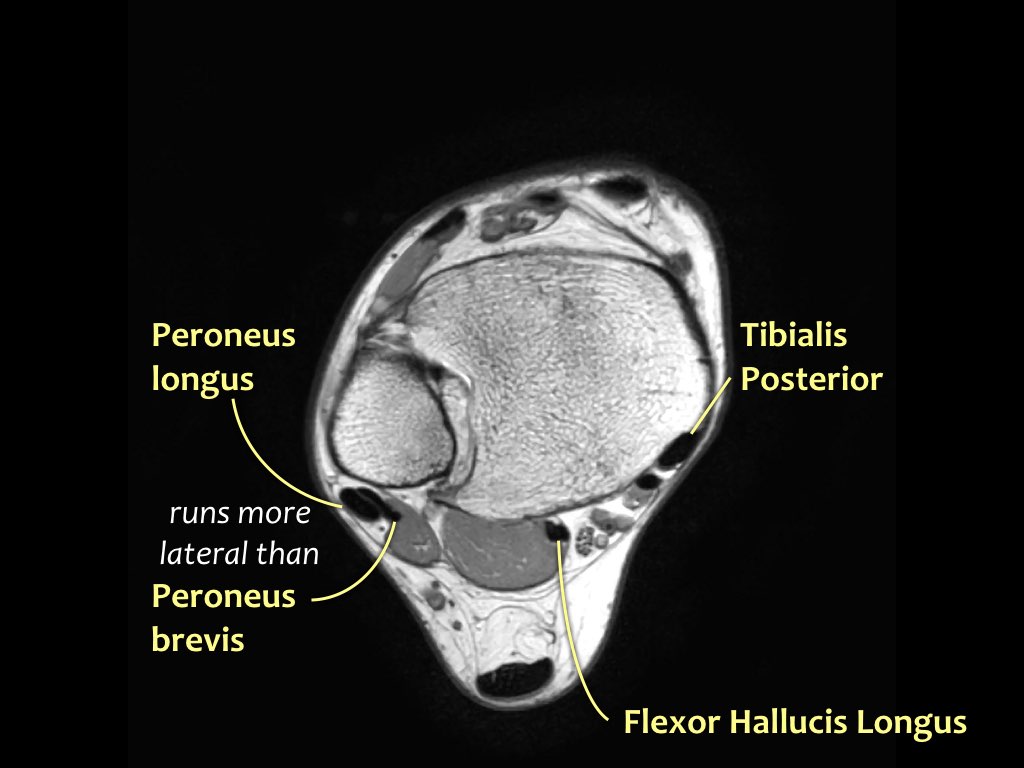
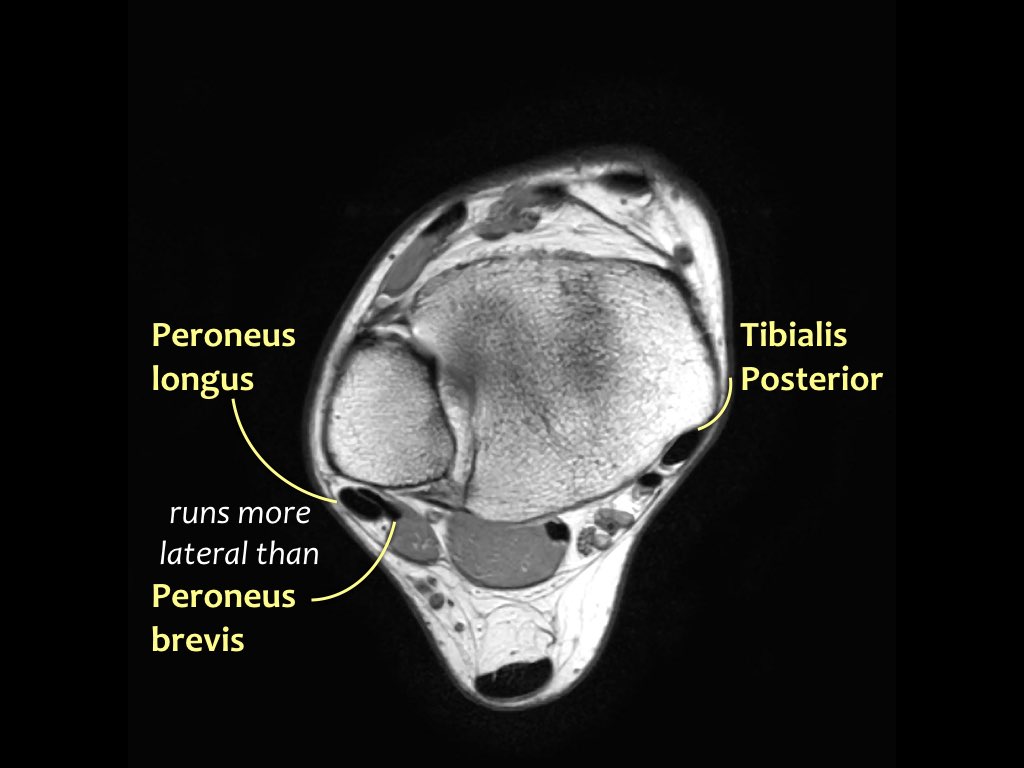
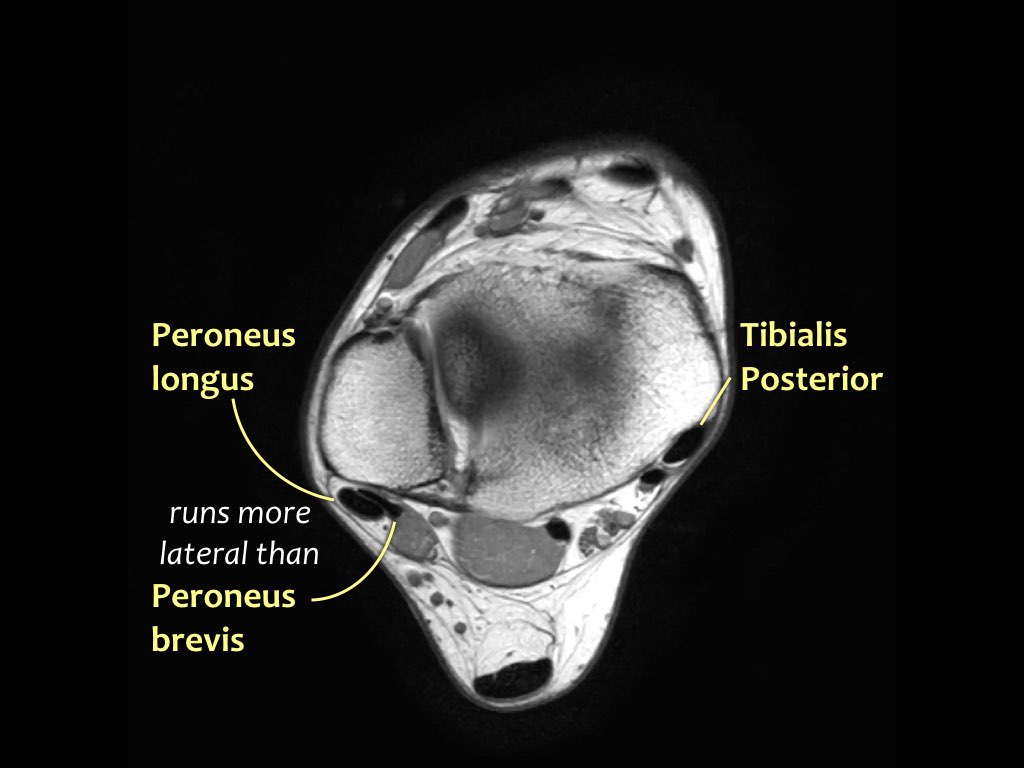
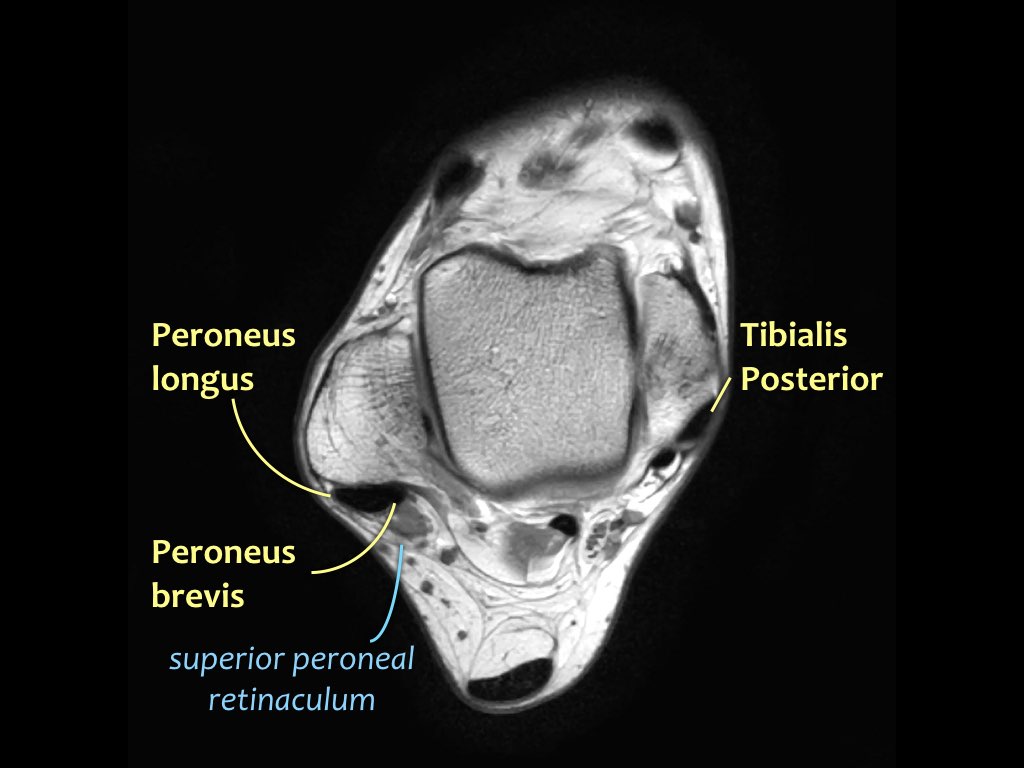
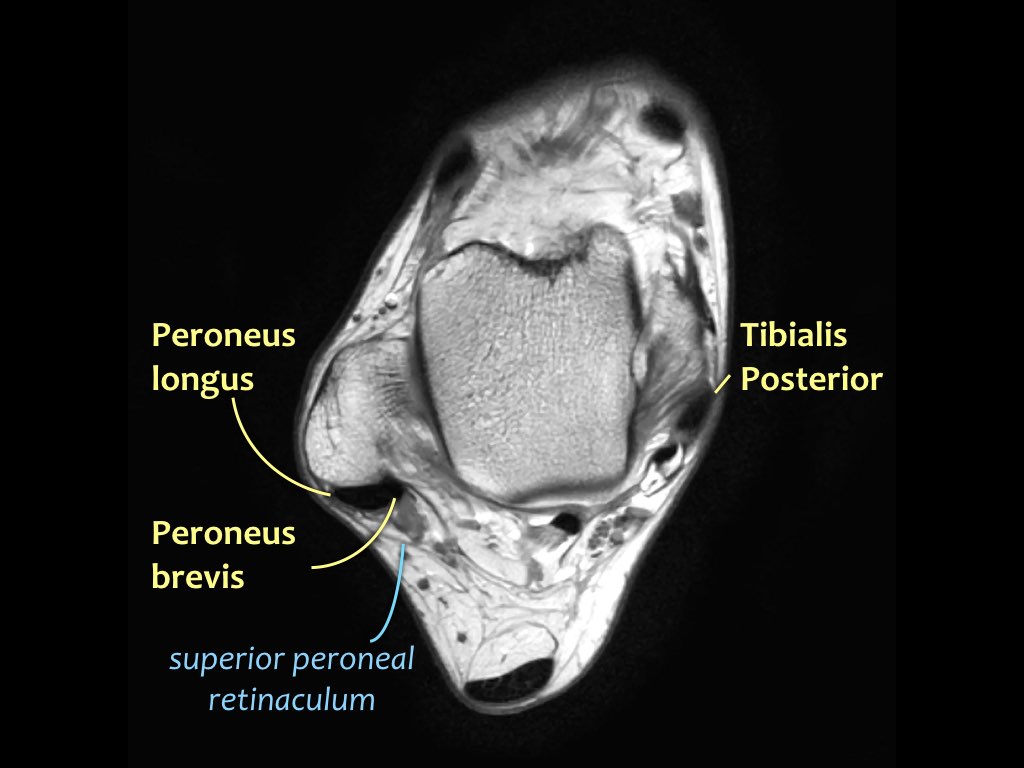
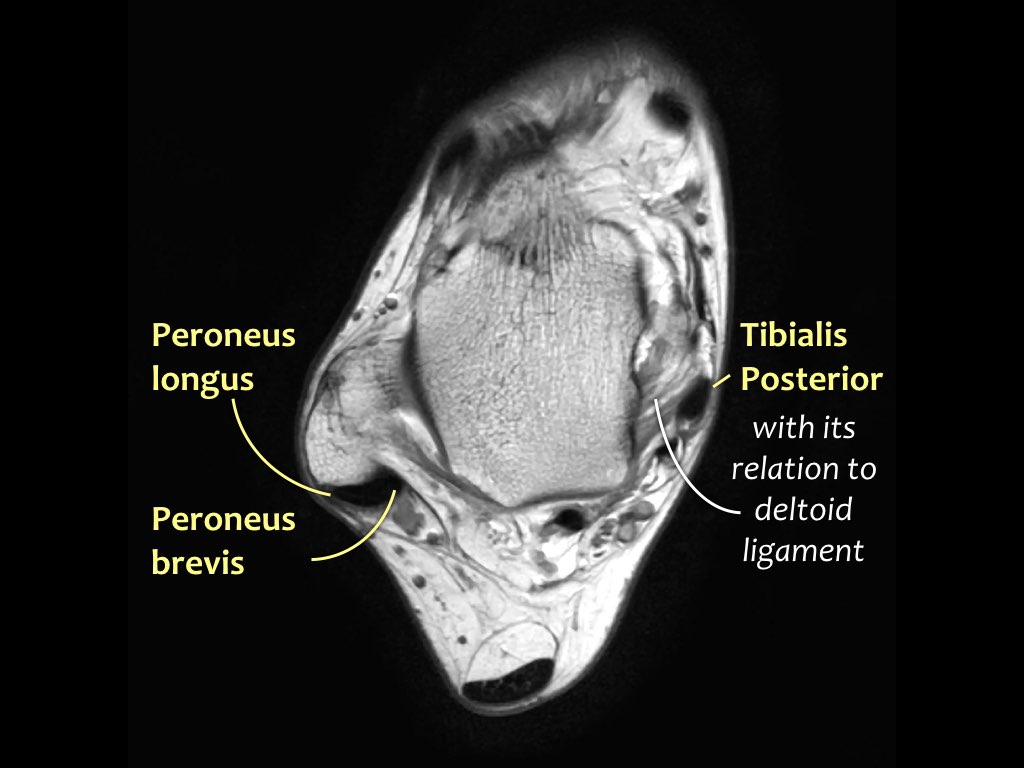
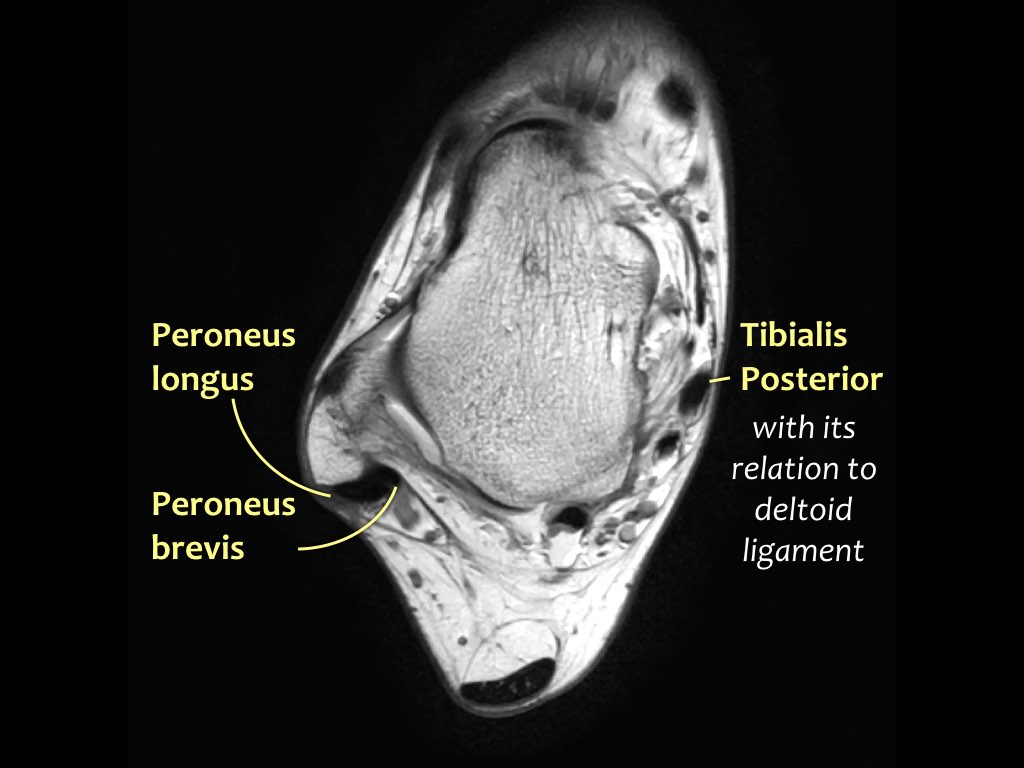
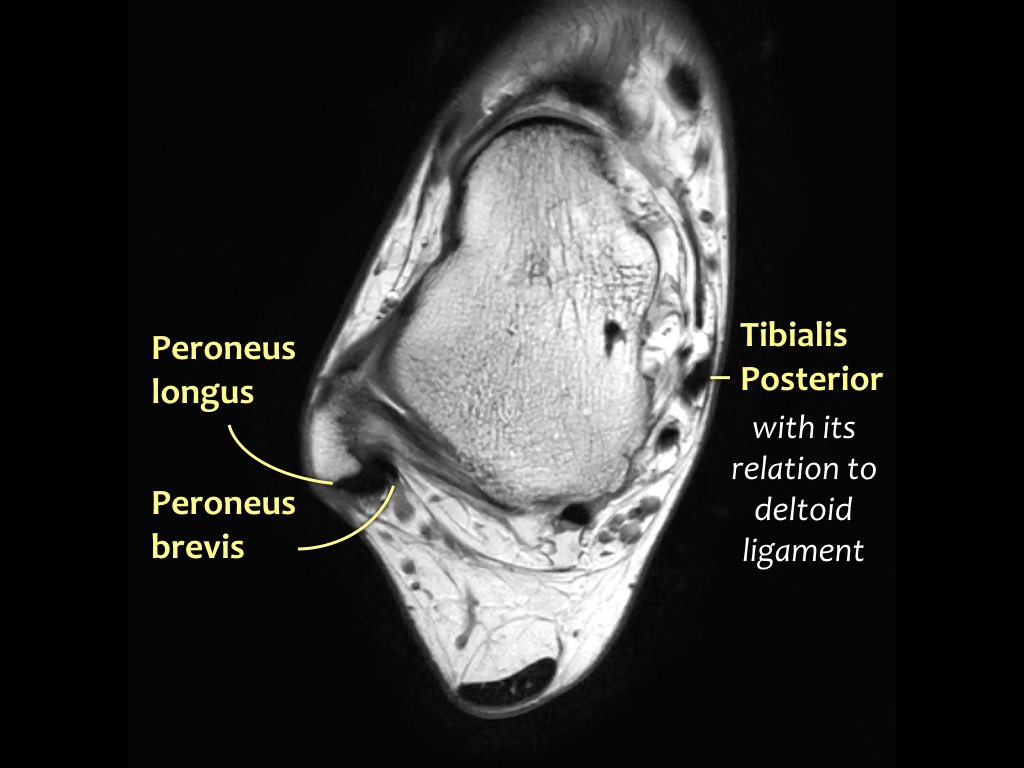
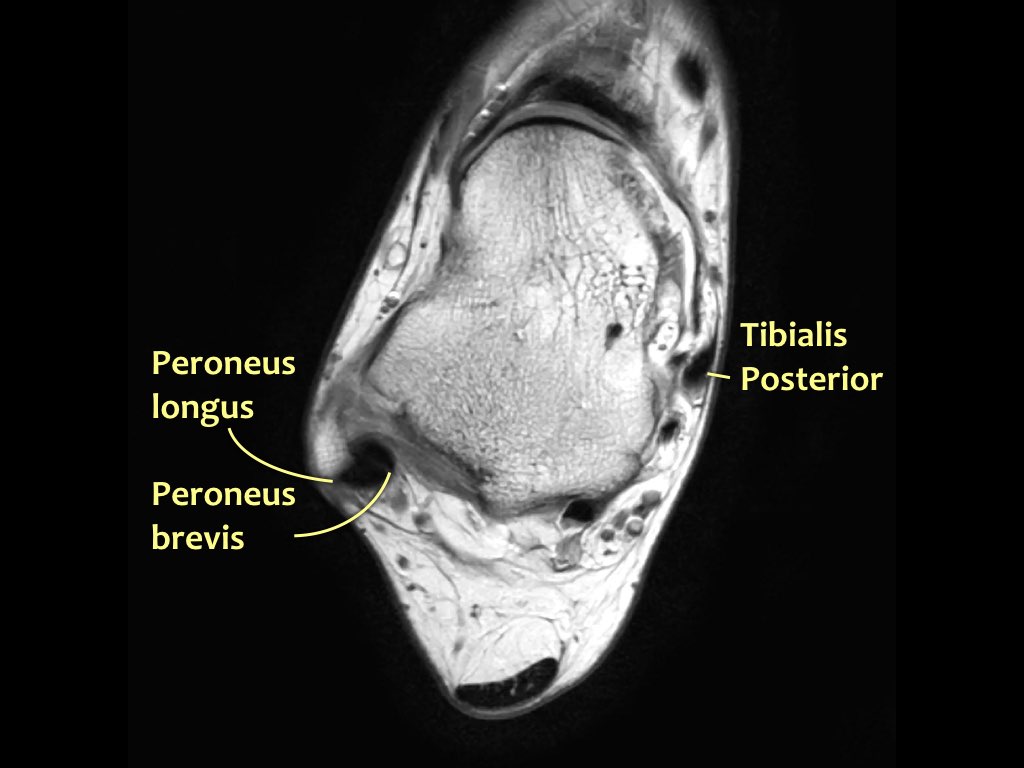
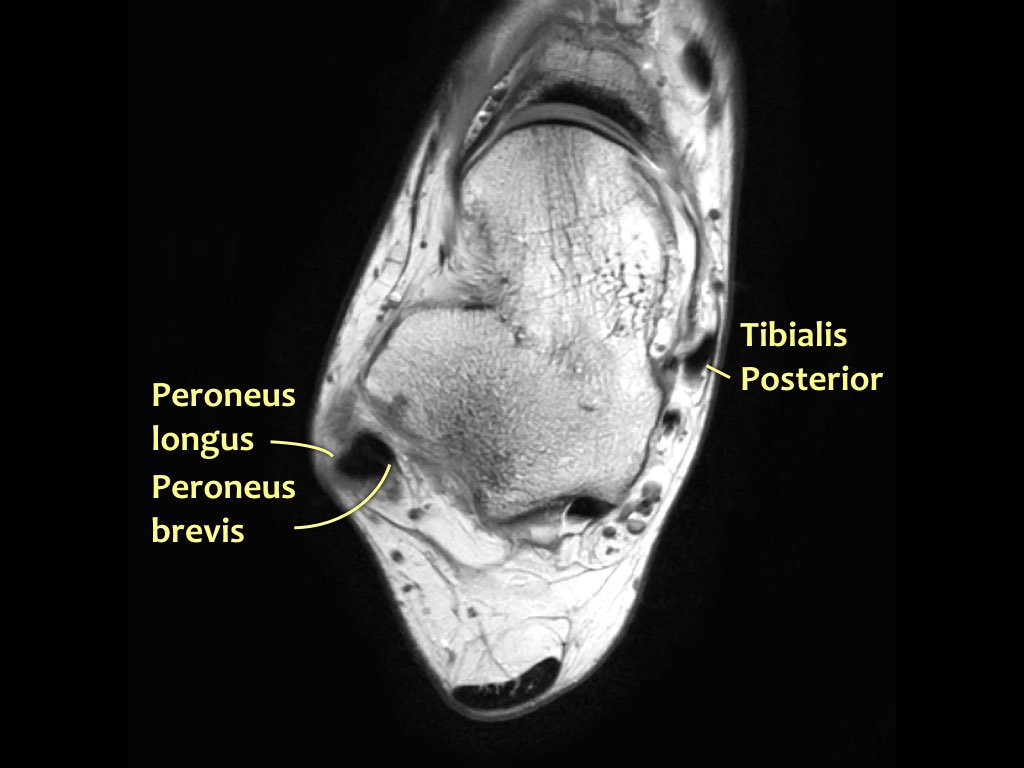
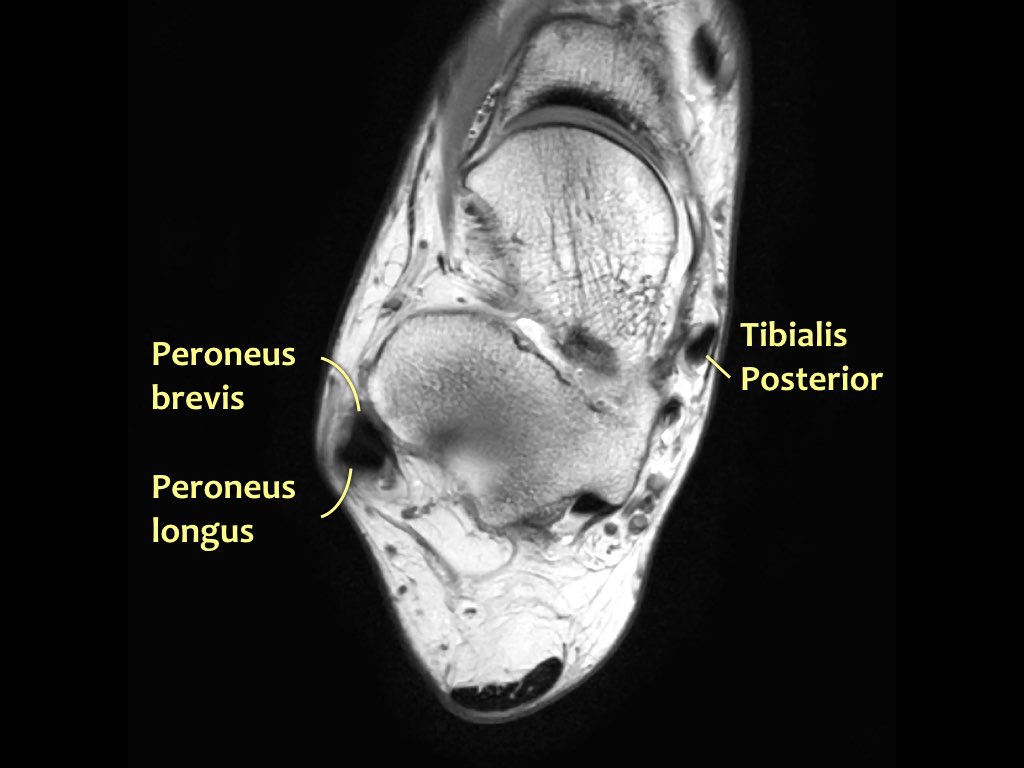
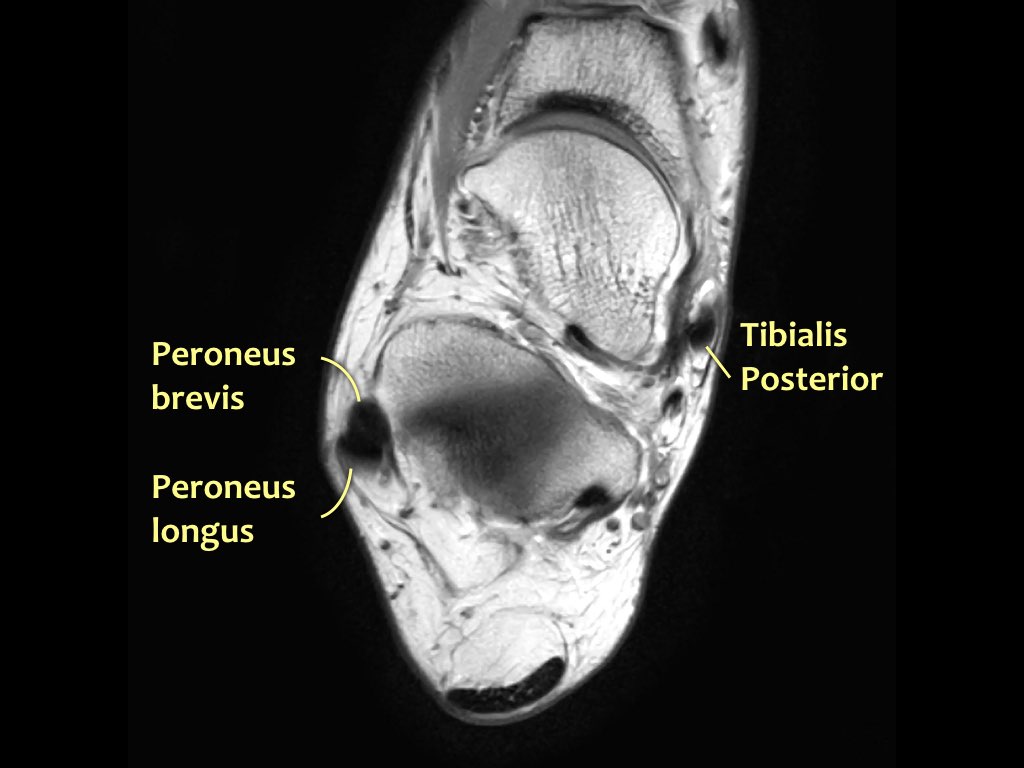
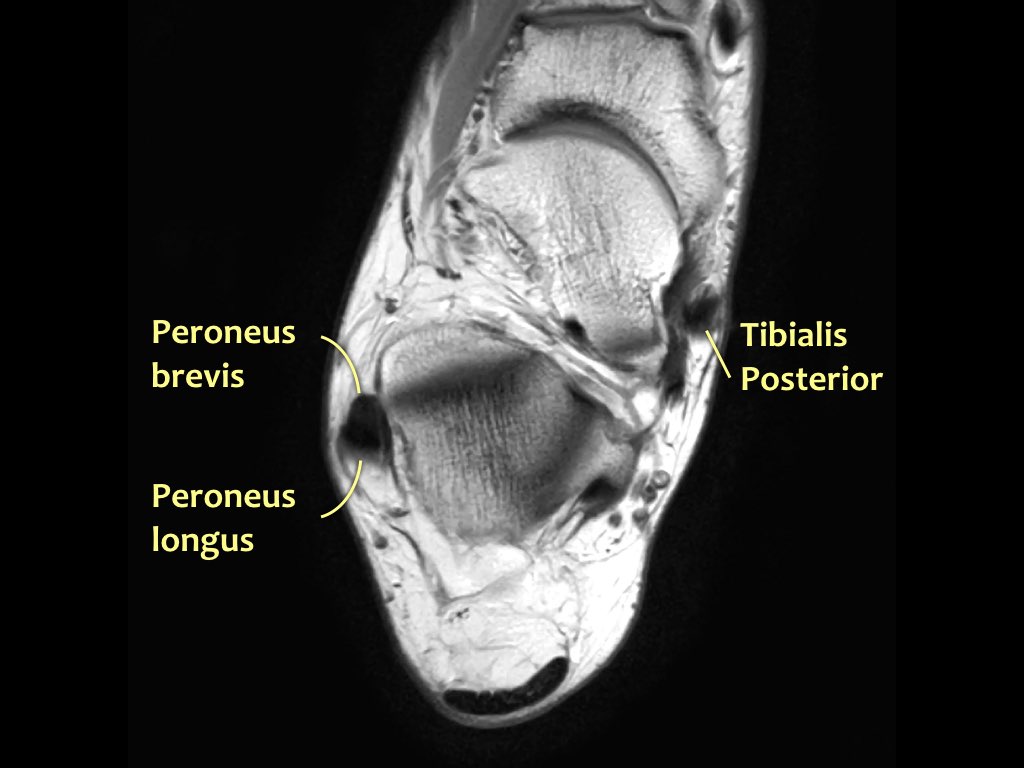
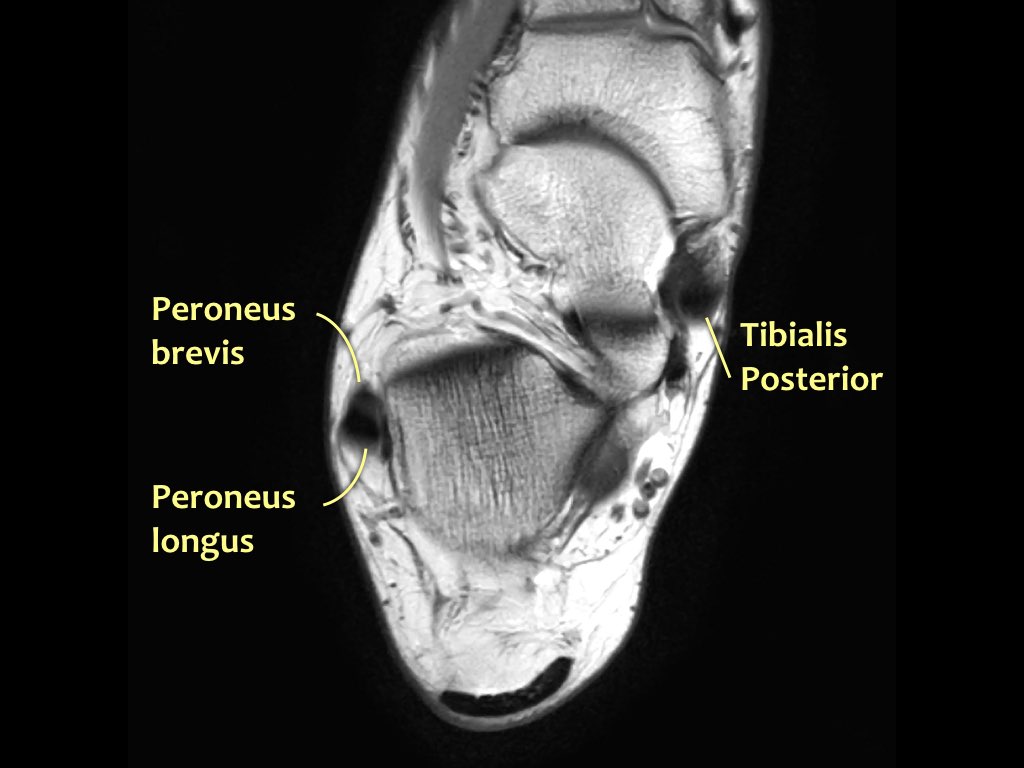
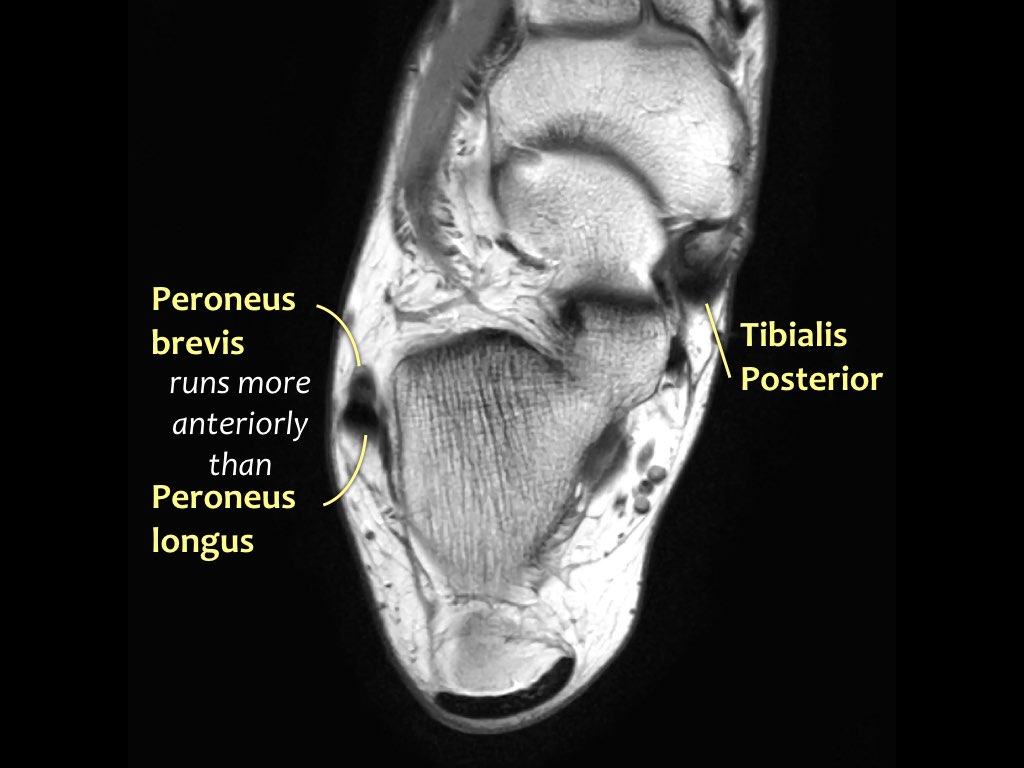
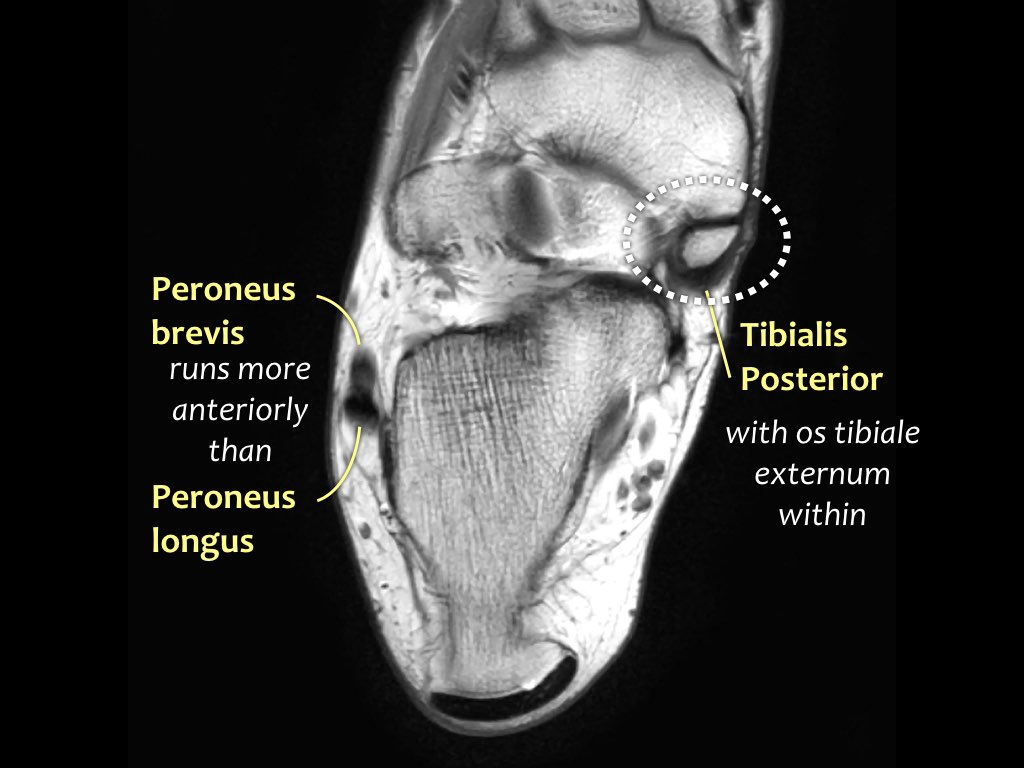
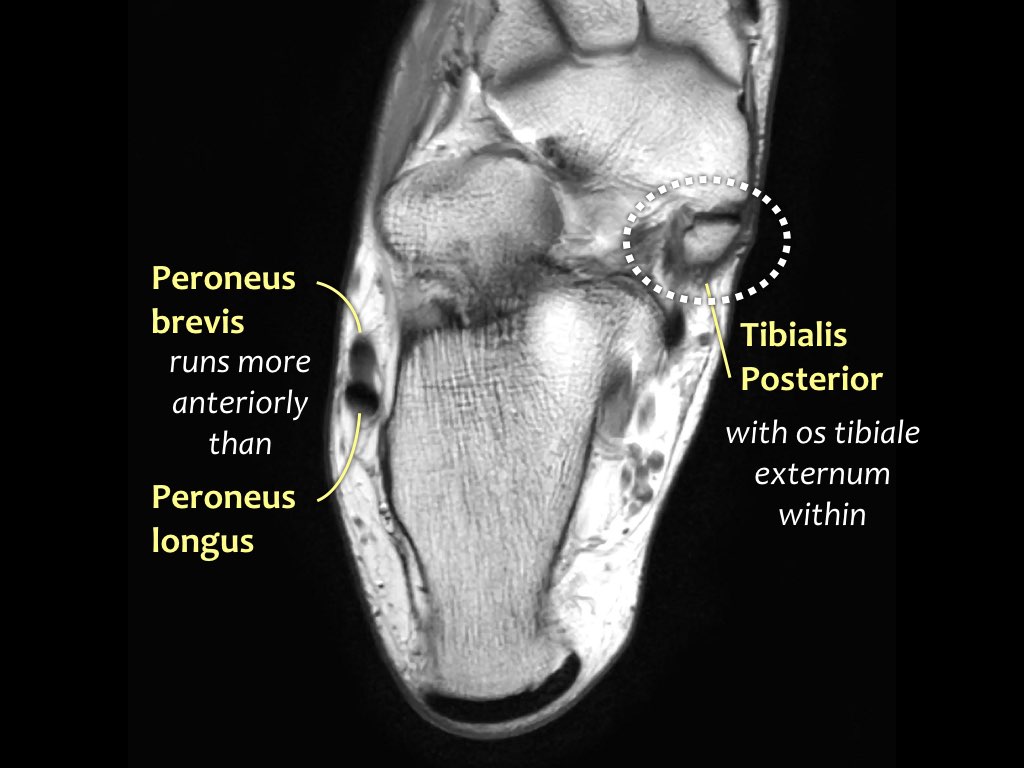
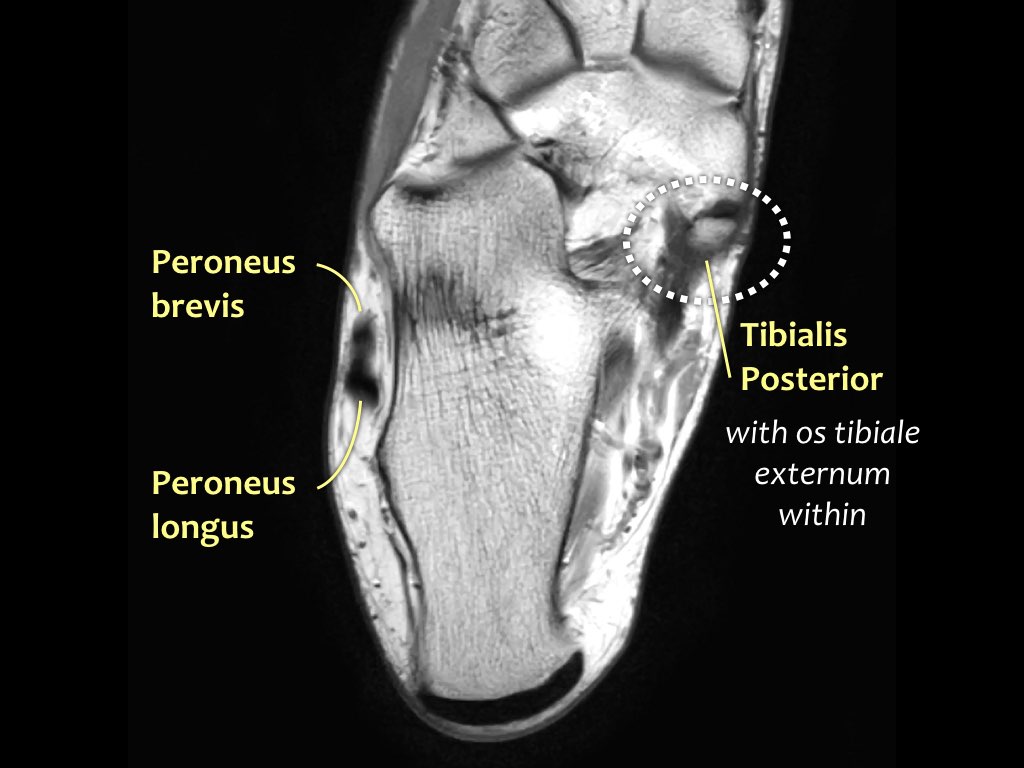
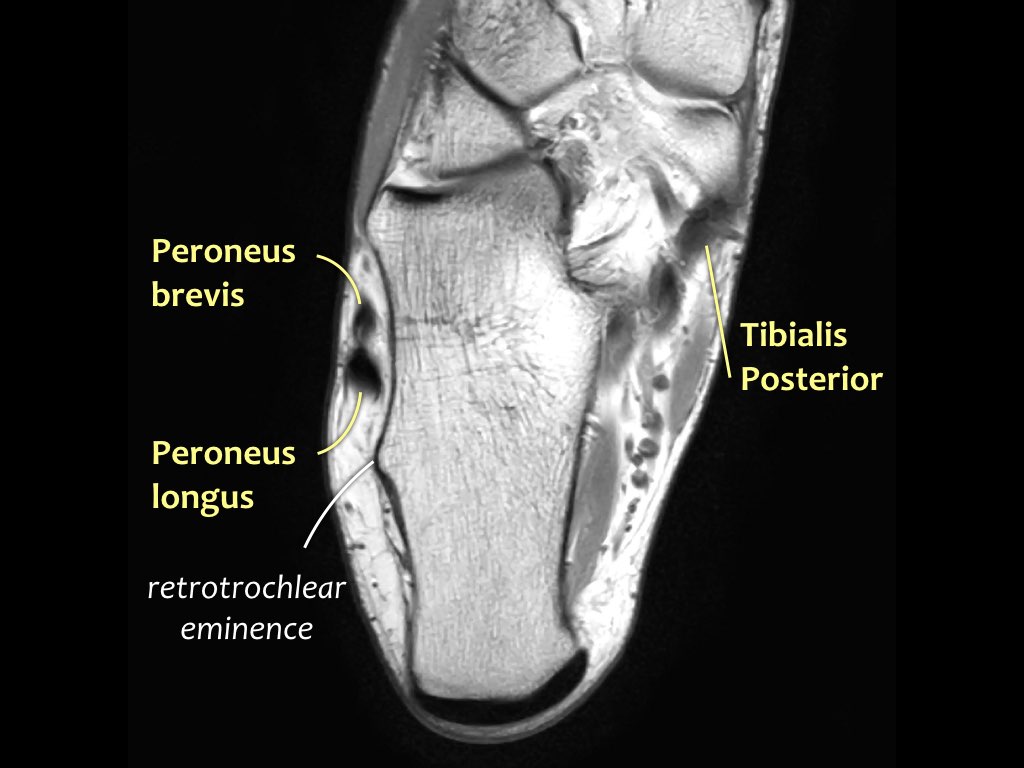
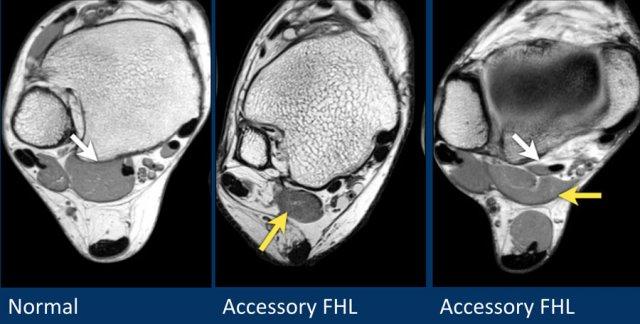
Các gân có thể được chia thành bốn khoang:
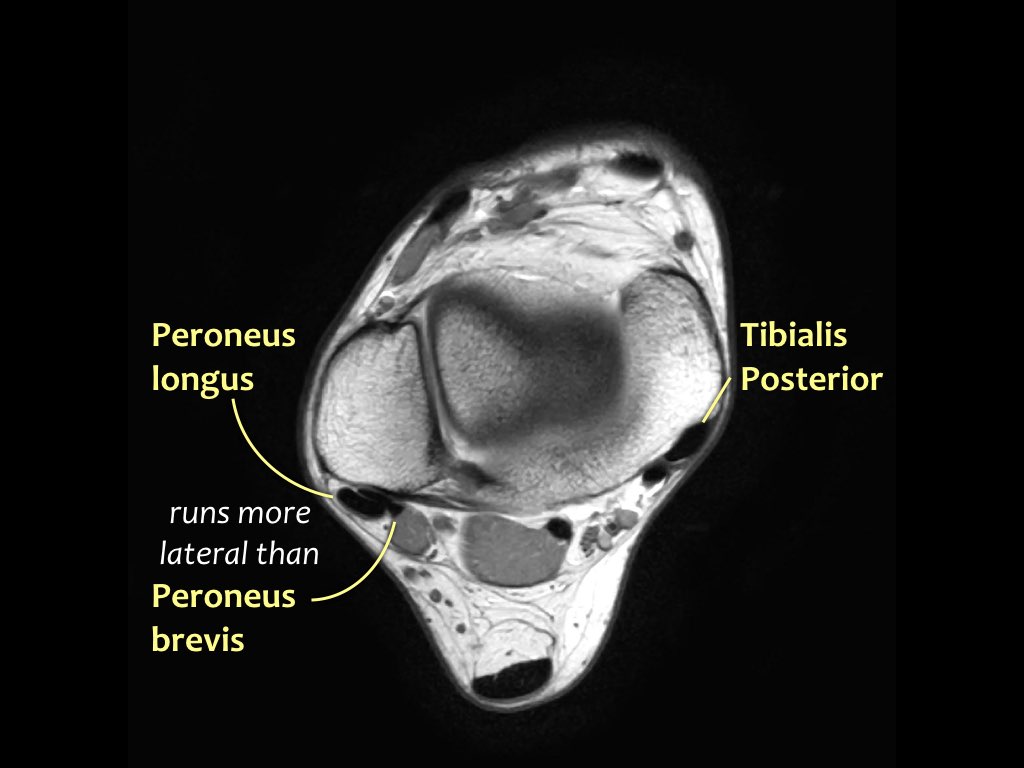
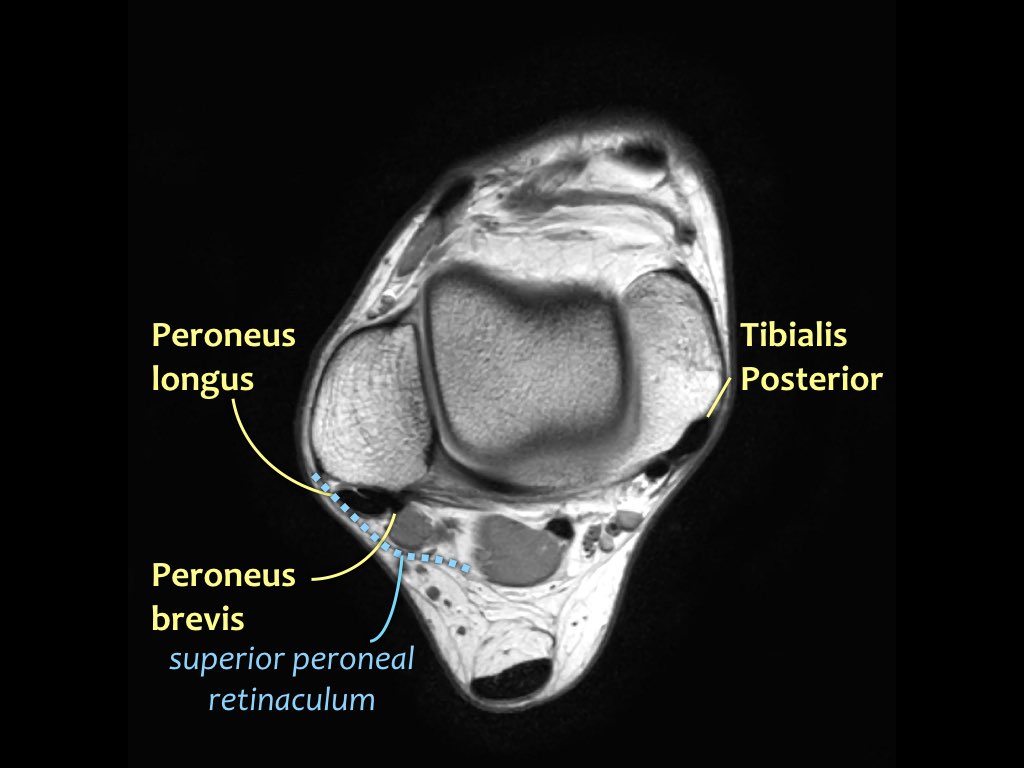
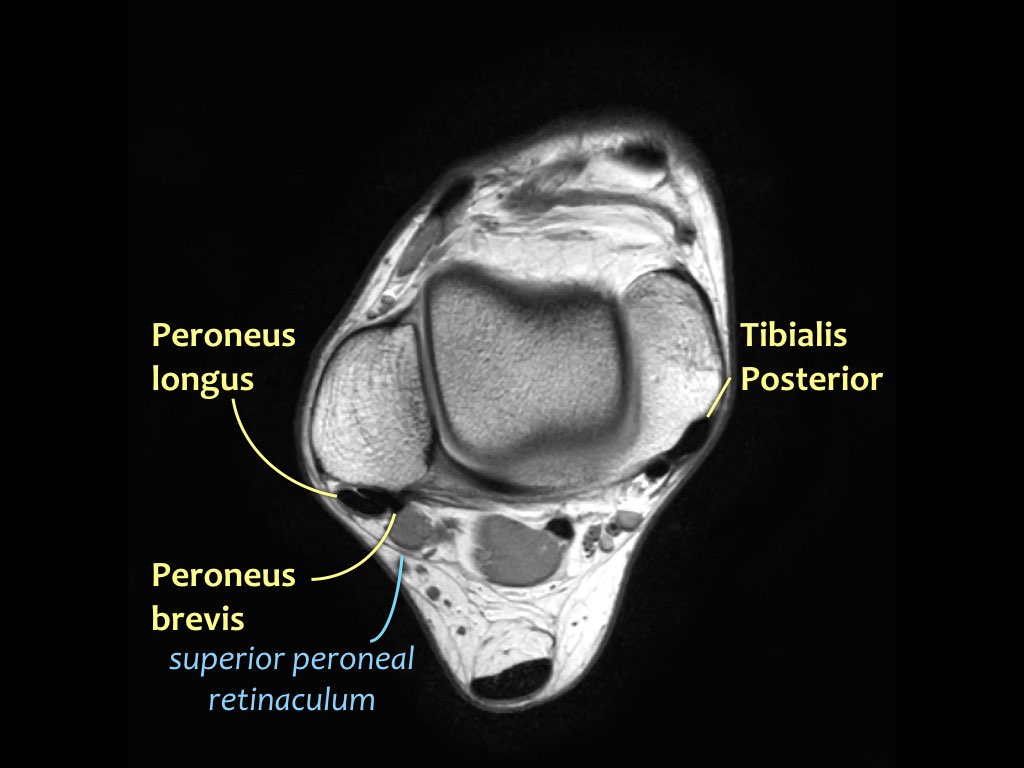
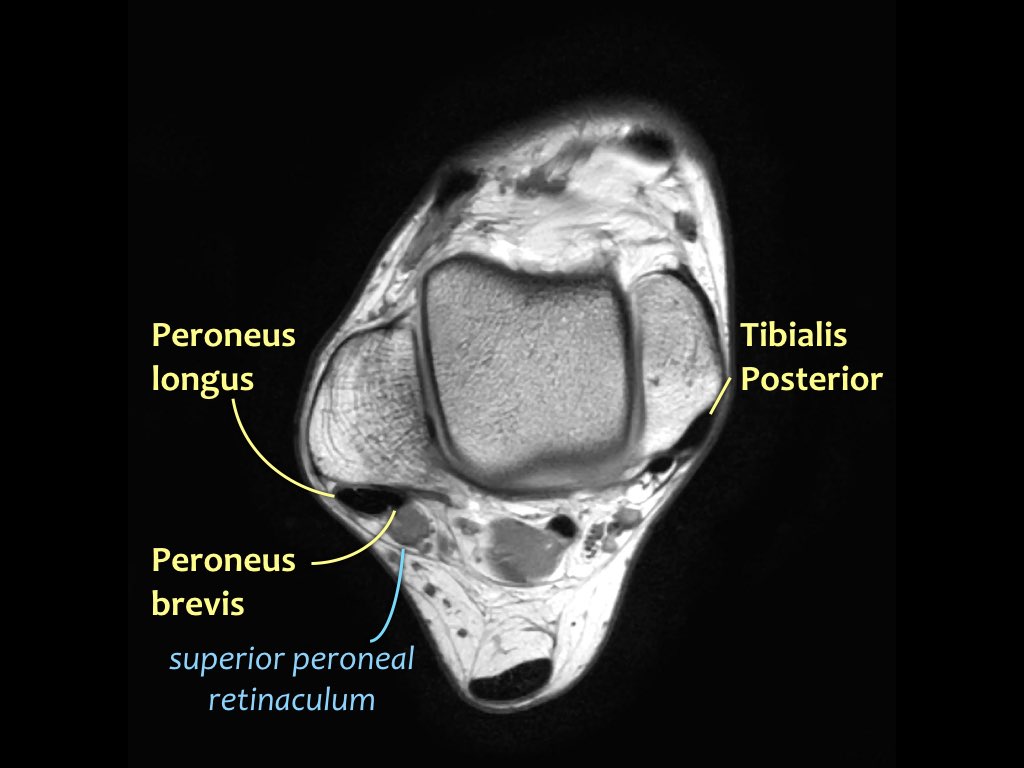
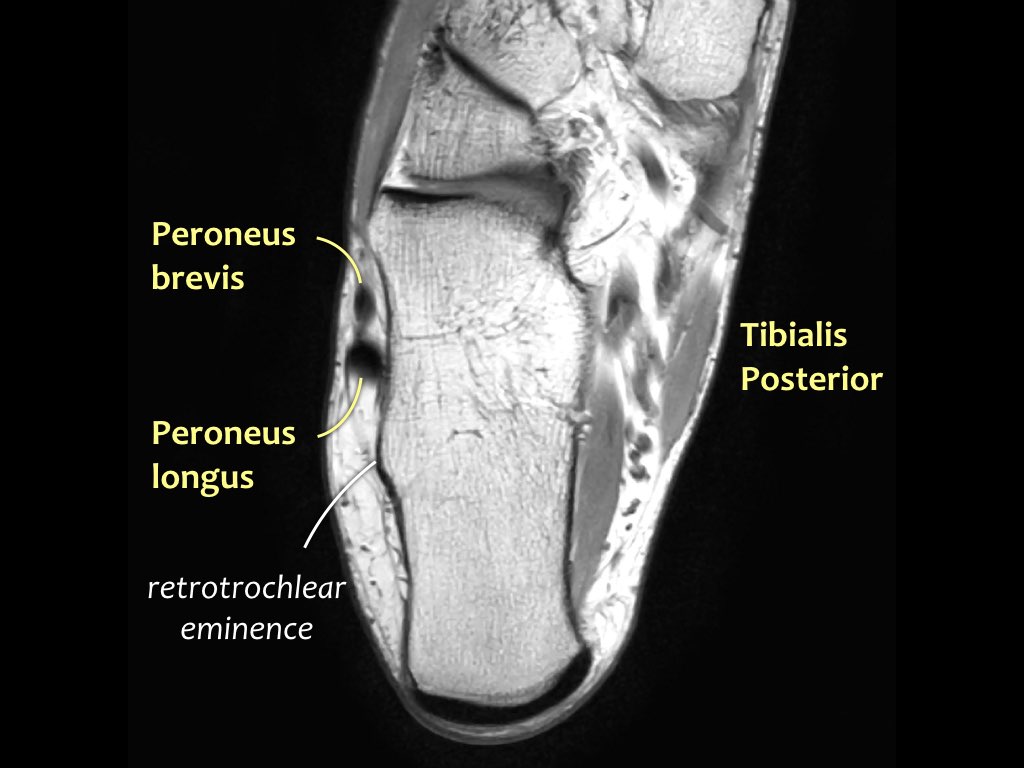
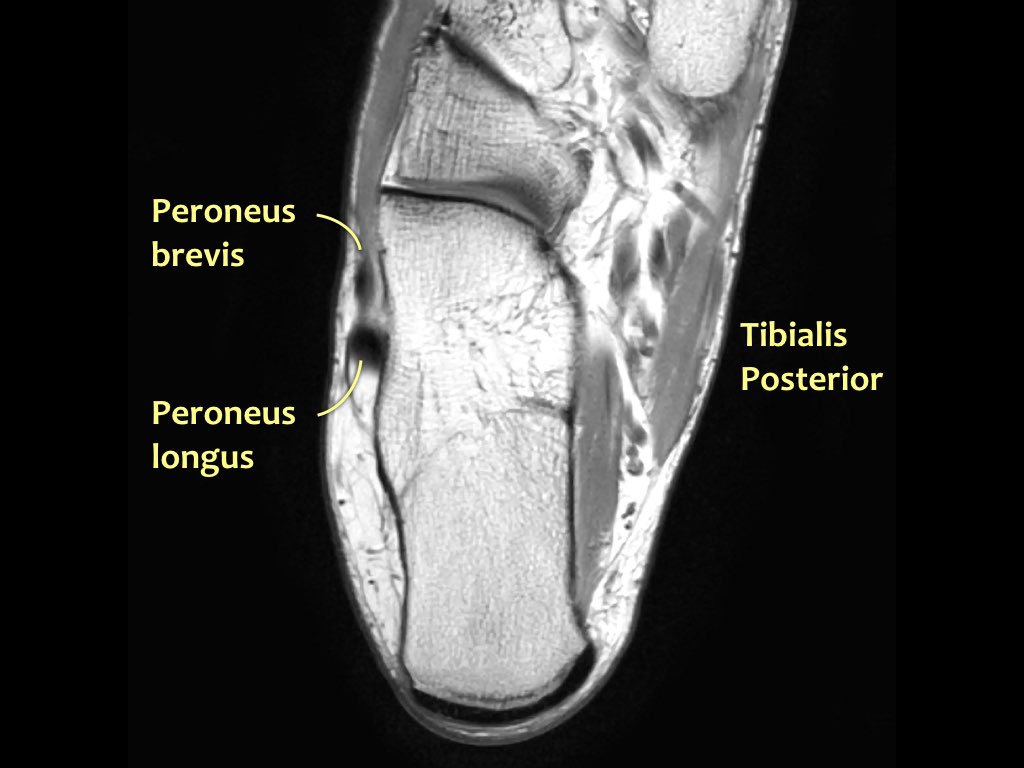
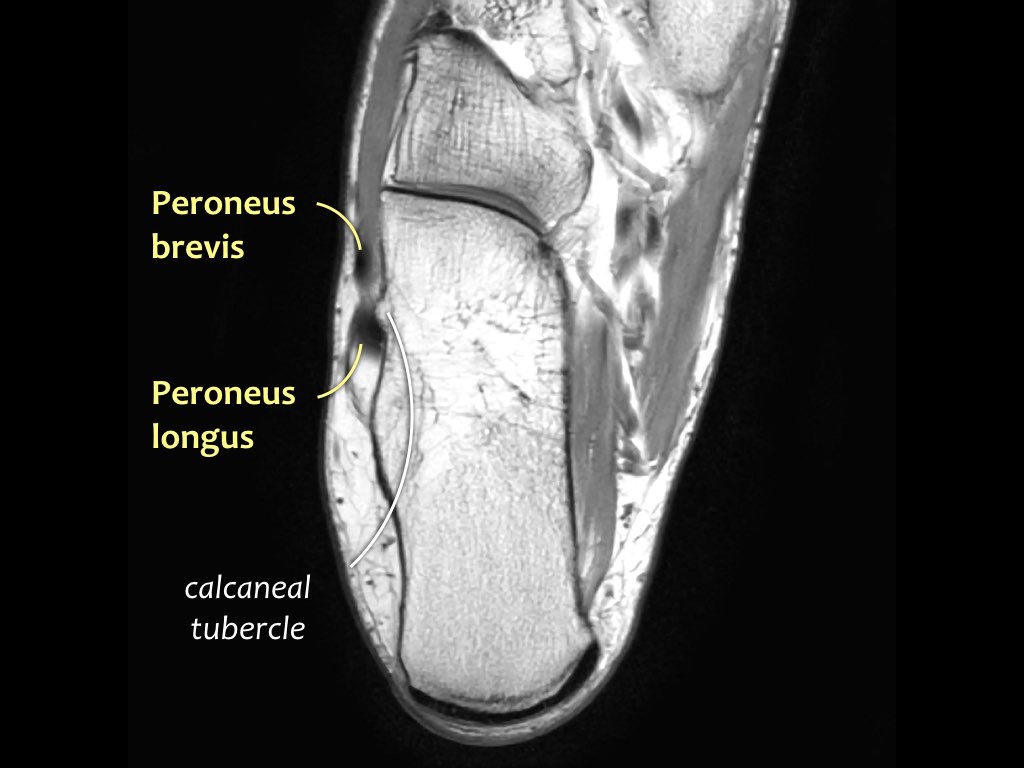
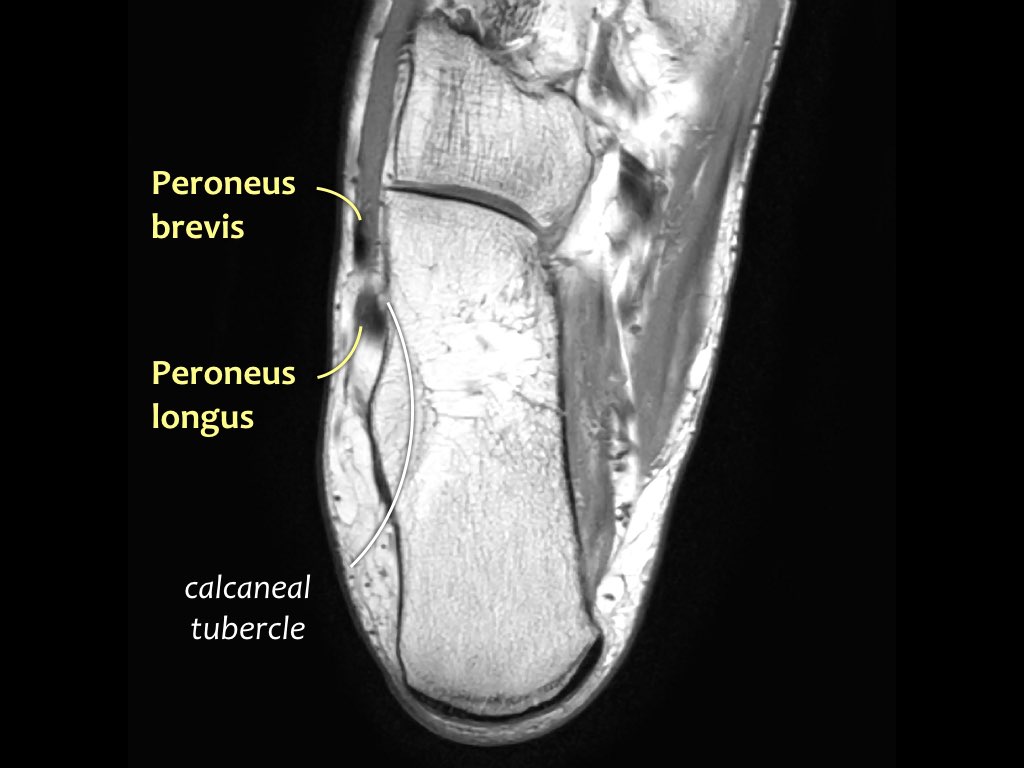
- Khoang trong (từ trong ra ngoài: Tom-Dick-Harry)
- Gân cơ chày sau (Tibialis Posterior – PTT)
- Gân cơ gấp các ngón chân dài (Flexor Digitorum)
- Gân cơ gấp ngón cái dài (Flexor Hallucis Longus)
- Khoang sau
- Gân Achilles
- Gân cơ gan chân (Plantaris)
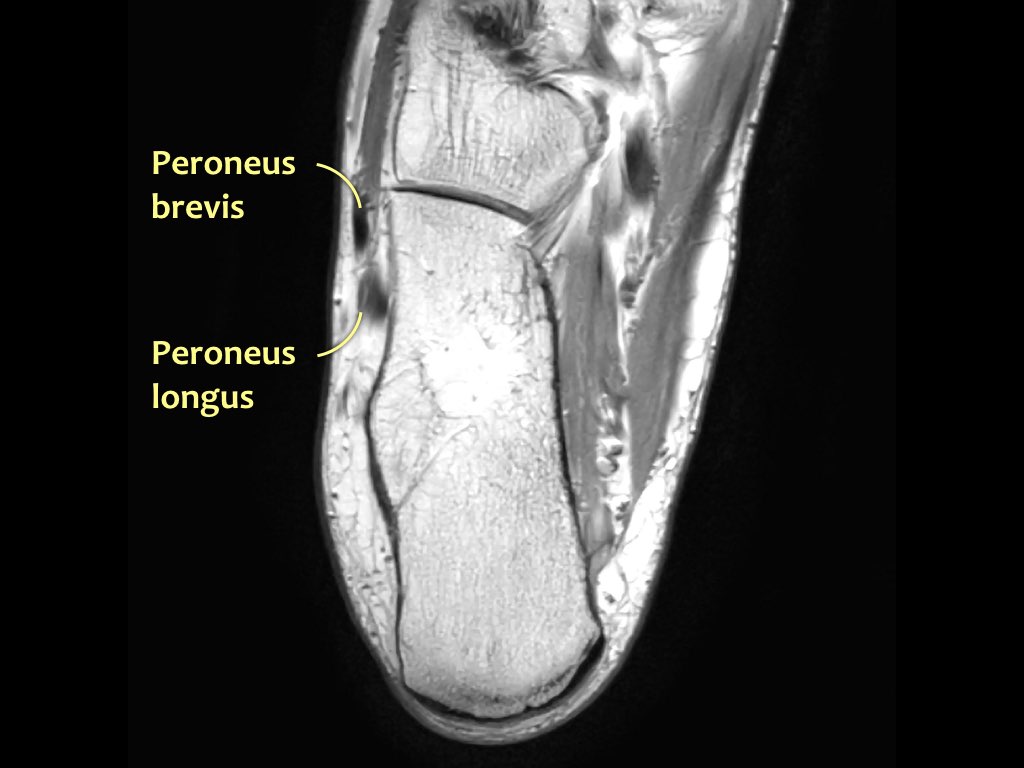
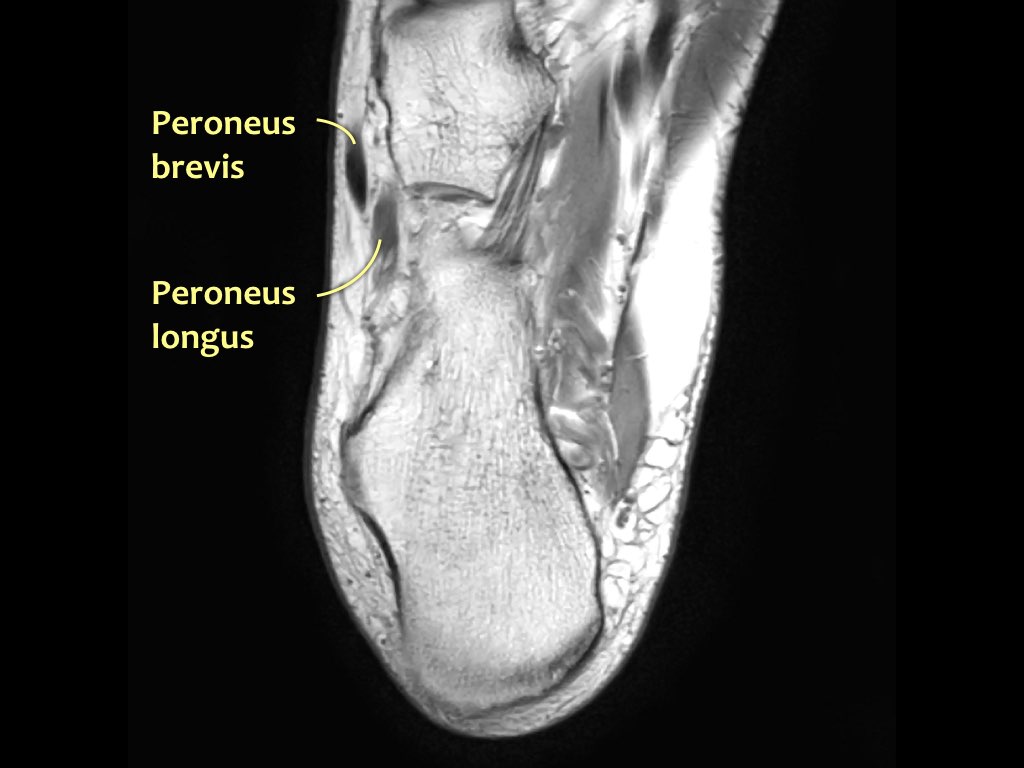
- Khoang ngoài
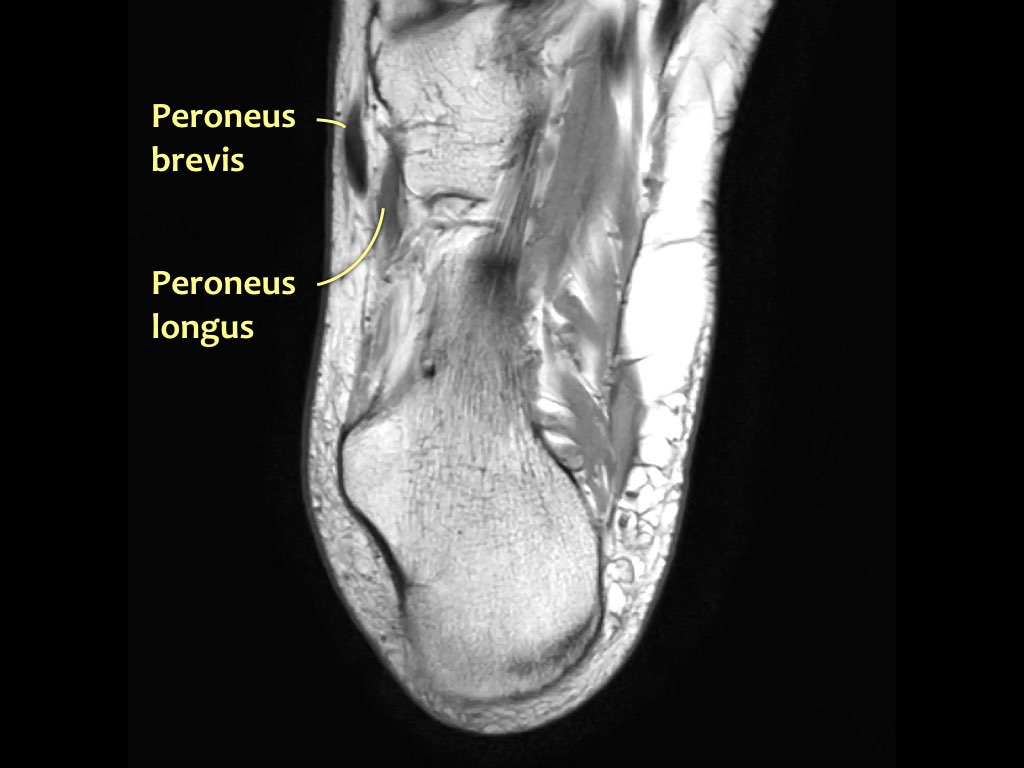
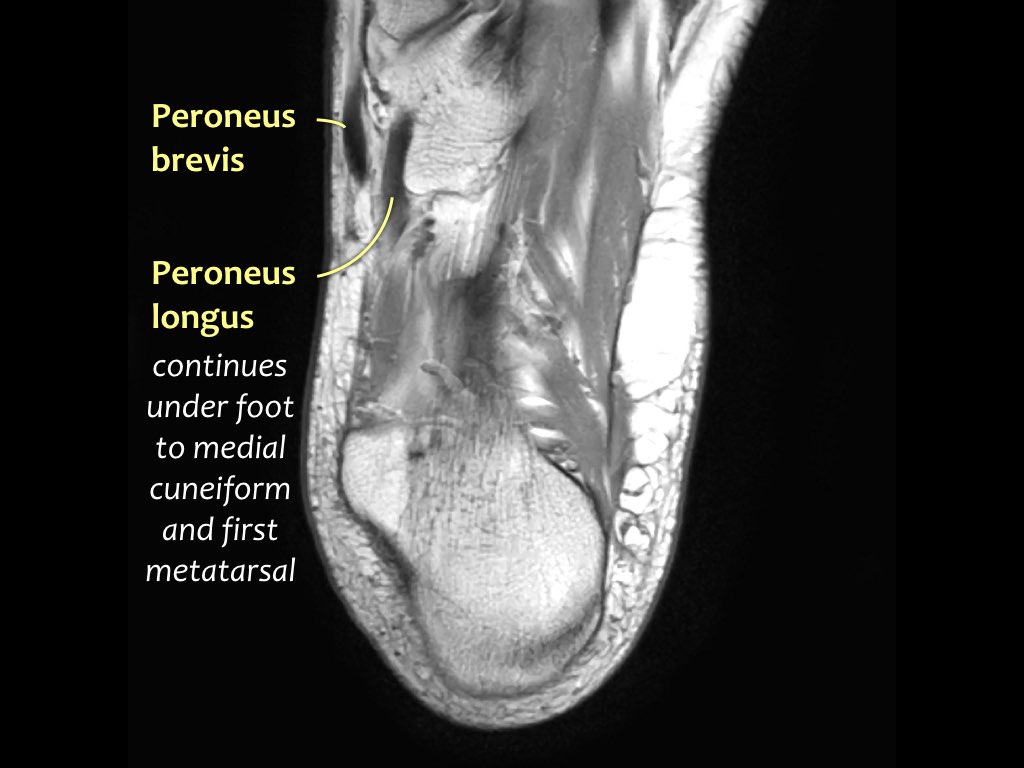
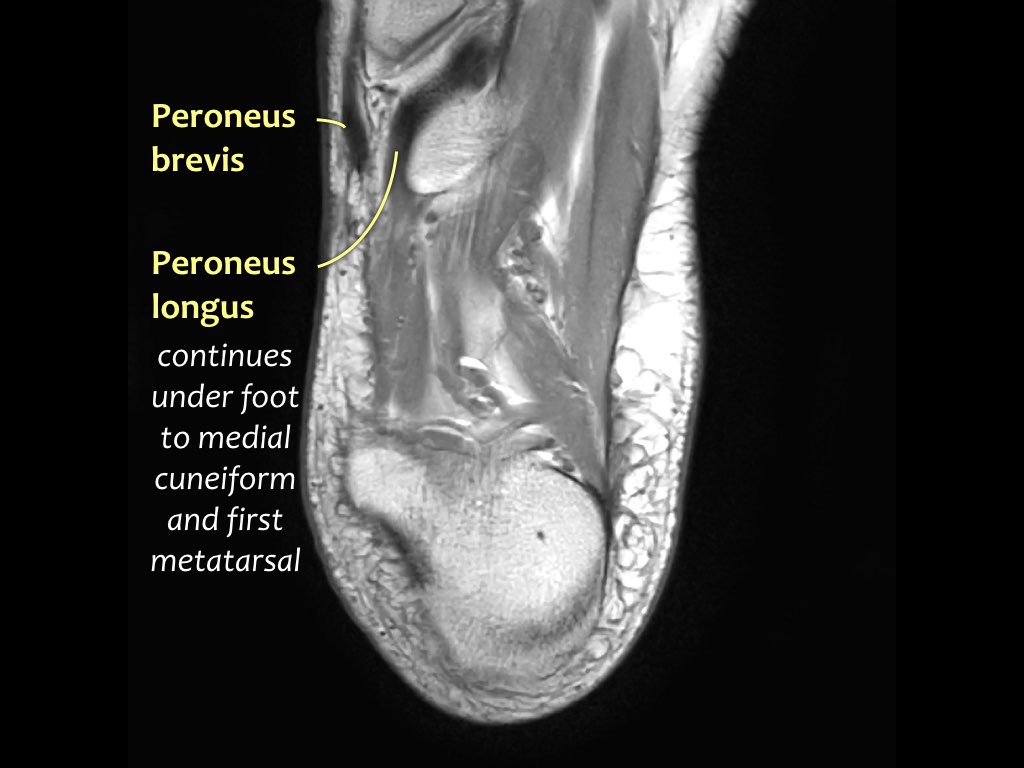
- Gân cơ mác dài (Peroneus Longus)
- Gân cơ mác ngắn (Peroneus Brevis)
- Khoang trước (từ trong ra ngoài: Tom-Hates-Dick)
- Gân cơ chày trước (Tibialis Anterior)
- Gân cơ duỗi ngón cái dài (Extensor Hallucis Longus)
- Gân cơ duỗi các ngón chân dài (Extensor Digitorum)
Bệnh lý gân (Tendinopathy) là thuật ngữ chung để mô tả các rối loạn gân khác nhau như thoái hóa gân (tendinosis), viêm gân (tendinitis) và thoái hóa nhầy (mucoid degeneration).
Cơ chế bệnh sinh của các rối loạn này khác nhau, nhưng biểu hiện lâm sàng và đặc điểm hình ảnh không phải lúc nào cũng có thể phân biệt rõ ràng.
Do đó, tốt nhất nên mô tả bất thường gân là bệnh lý gân mà không cần cố gắng xác định thêm đặc điểm cụ thể của tổn thương.
Các dấu hiệu MRI trong bệnh lý gân bao gồm:
- Dày gân
- Tín hiệu bất thường
- Dịch trong bao hoạt dịch gân
Hầu hết các gân ở khớp cổ chân đều có lớp bao hoạt dịch gân.
Do đó, một lượng nhỏ dịch quanh gân có thể là bình thường.
Lượng dịch không được vượt quá thể tích của chính gân đó.
Gân Achilles không có bao hoạt dịch mà có lớp cận gân (paratenon).
Dịch quanh gân Achilles luôn là dấu hiệu bất thường.
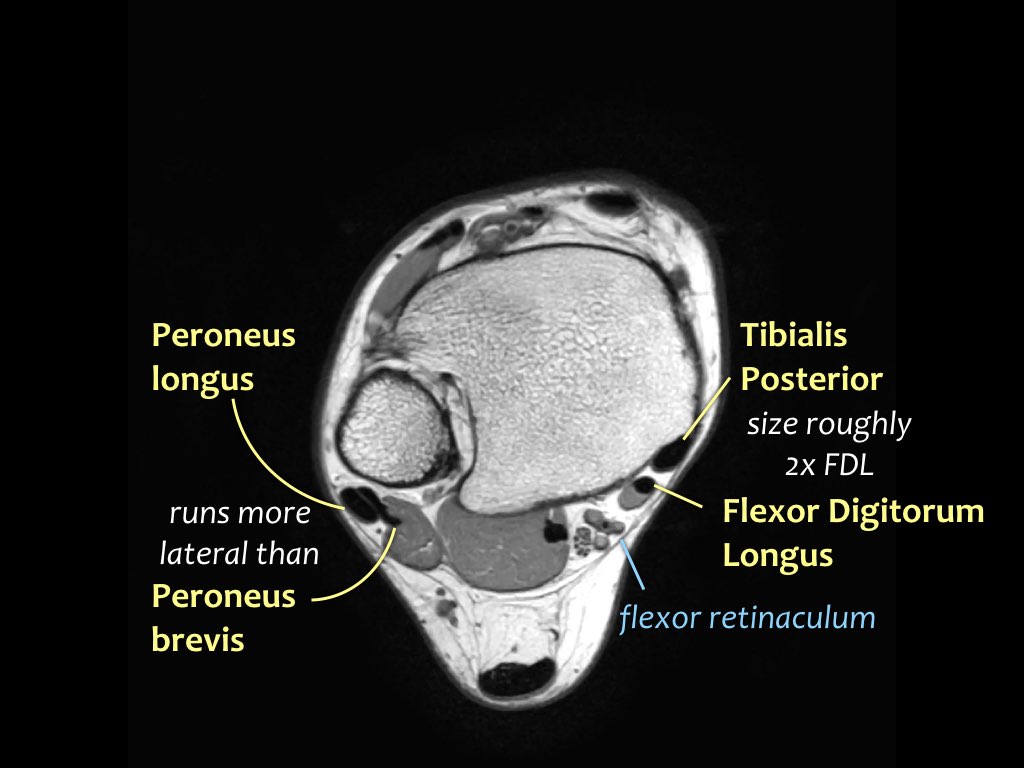
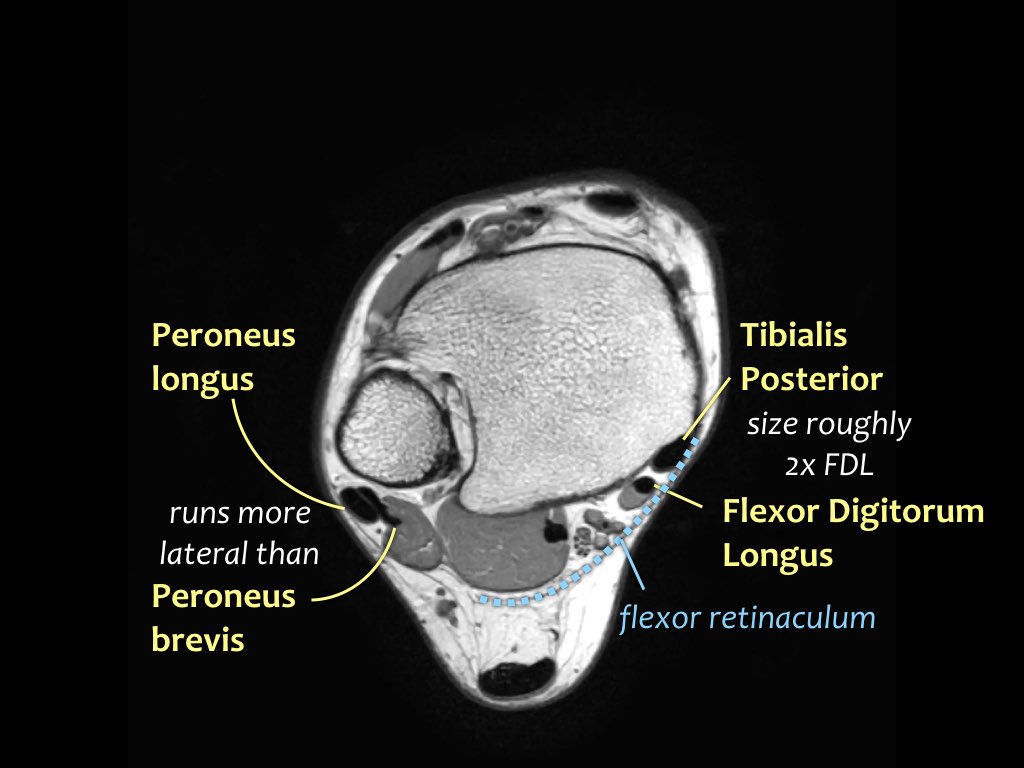
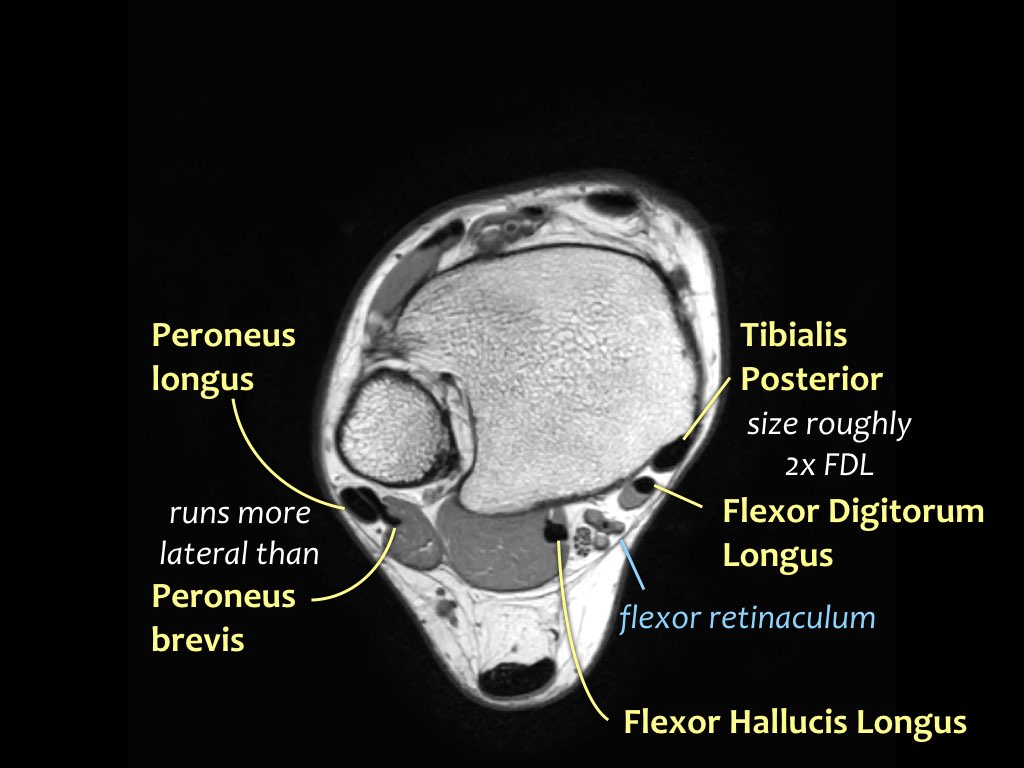
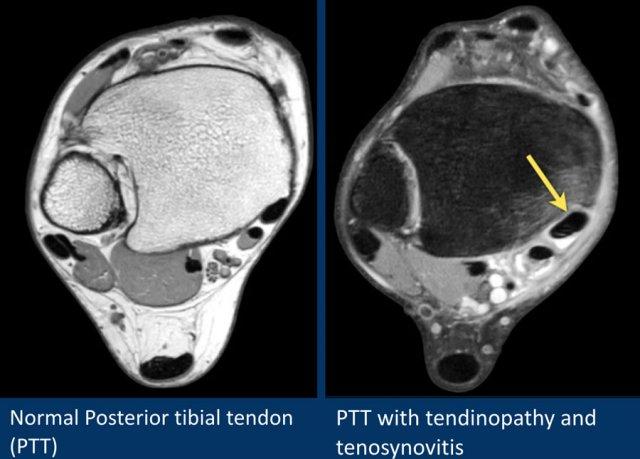
Gân cơ chày sau
Gân cơ chày sau là gân bị tổn thương thường gặp nhất.
Bệnh lý gân biểu hiện bằng tình trạng sưng to bất thường của gân, tuy nhiên cần lưu ý rằng gân chày sau bình thường có thể có kích thước gấp đôi gân cơ gấp các ngón chân dài.
Rối loạn chức năng gân chày sau thường gặp hơn ở phụ nữ và những người trên 40 tuổi.
Tình trạng này gây ra đau và sưng ở mặt trong cổ chân, cùng với biến dạng bàn chân bẹt mắc phải.
Tổn thương gân chày sau ở bệnh nhân trẻ tuổi chủ yếu do chấn thương hoặc sử dụng quá mức.
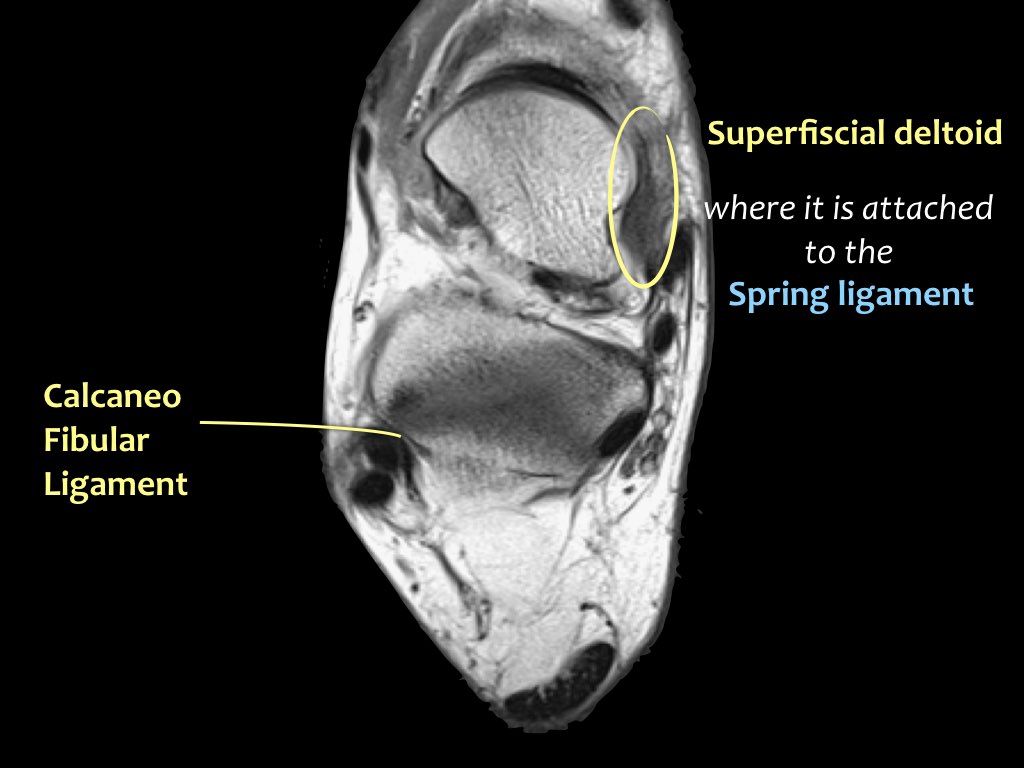
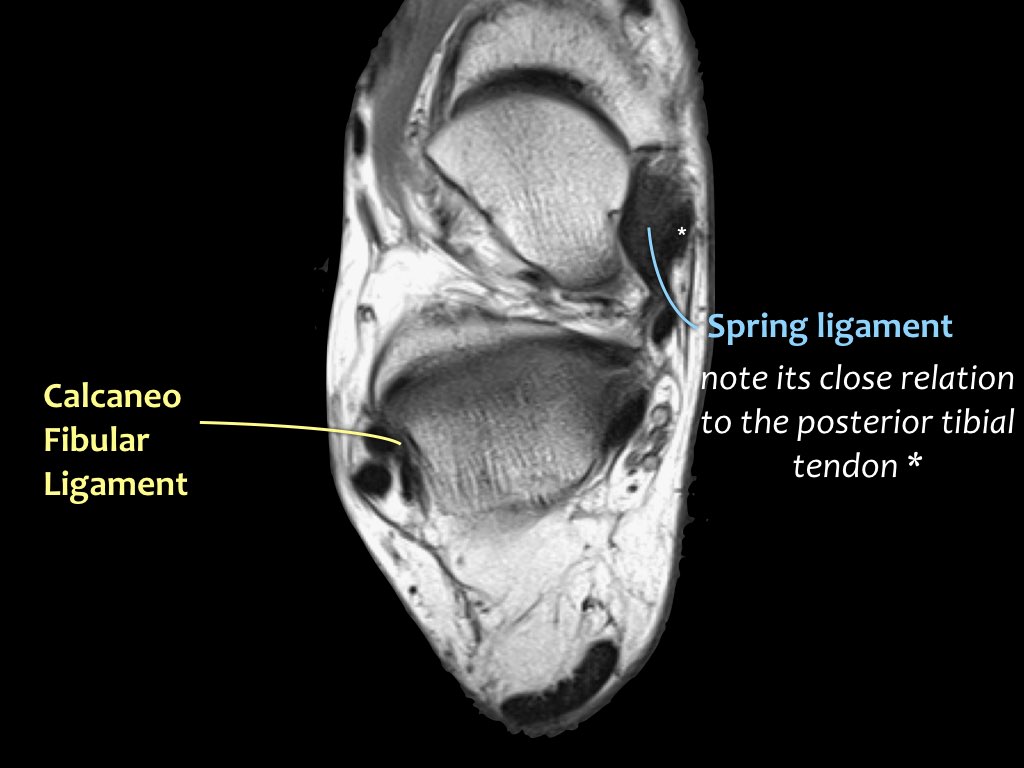
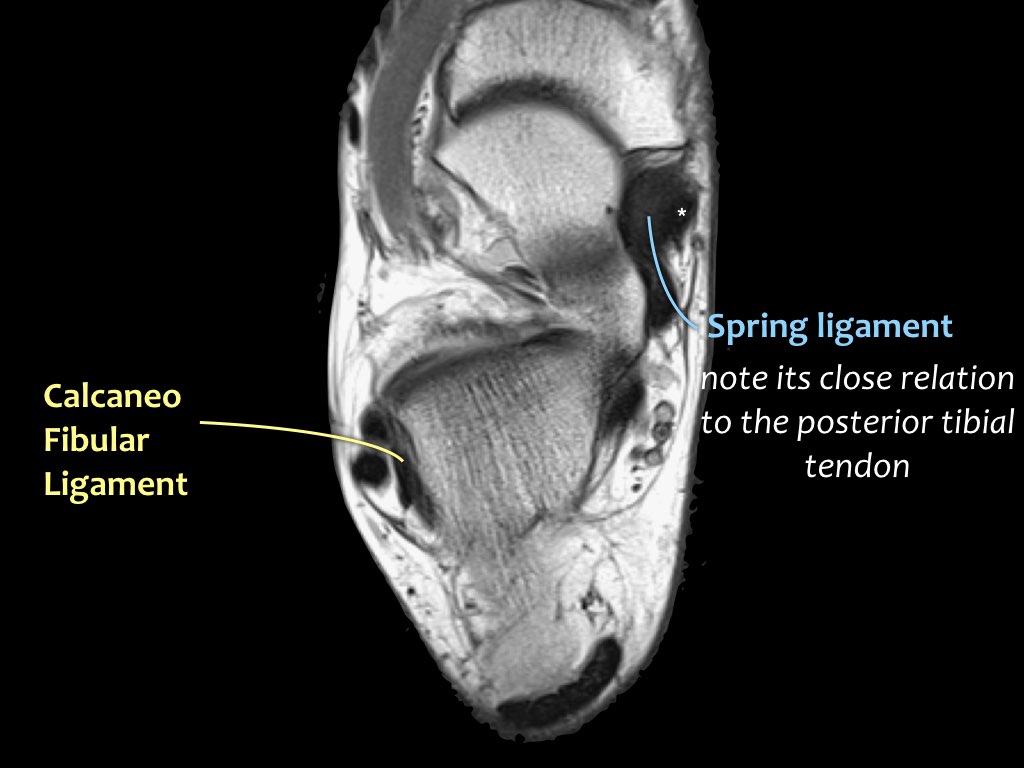
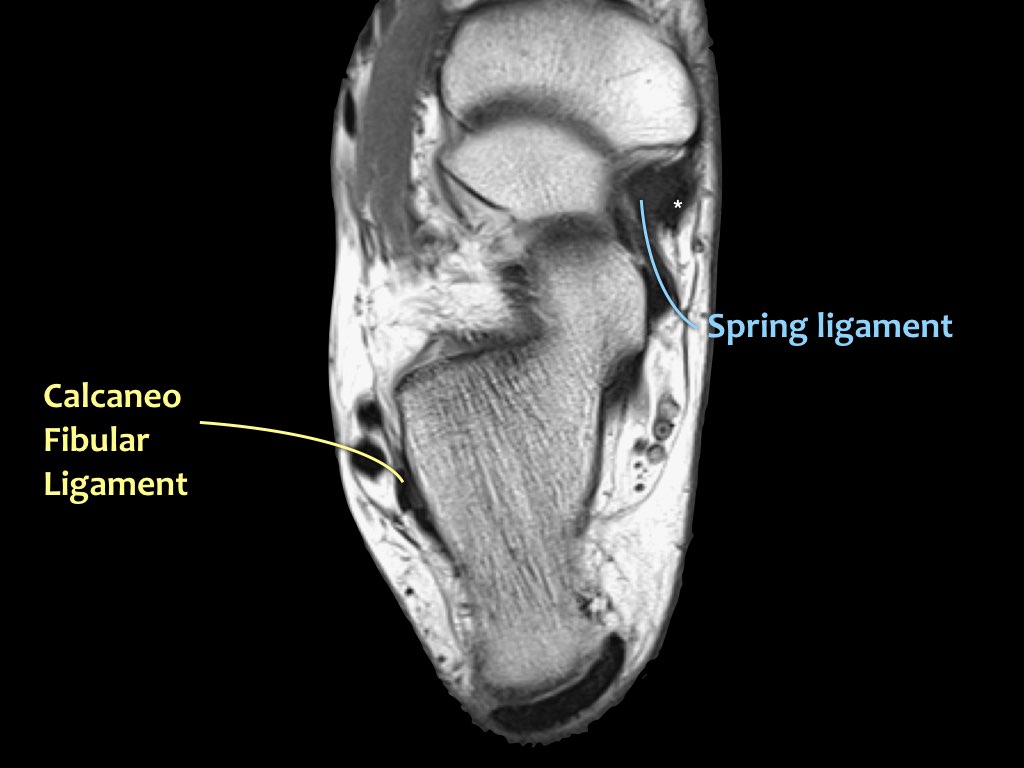
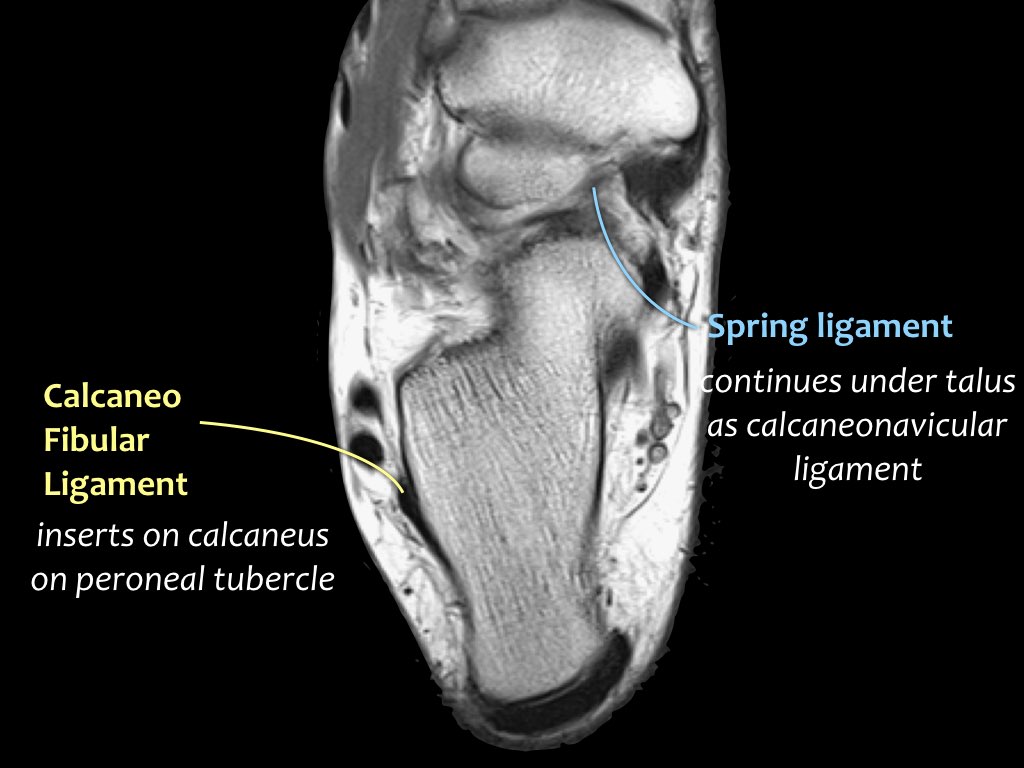
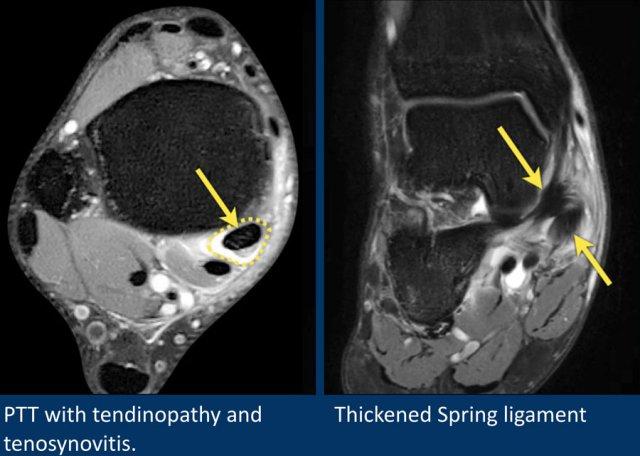
Khi gân chày sau bị tổn thương, cần kiểm tra kỹ dây chằng lò xo (spring ligament), vì cả hai cùng nhau duy trì vòm bàn chân ở phía trong.
Trong biến dạng bàn chân bẹt, cả gân và dây chằng lò xo đều có thể bị tổn thương.
Các hình ảnh cho thấy bệnh lý gân chày sau (PTT), đồng thời có tổn thương dây chằng lò xo kèm theo.
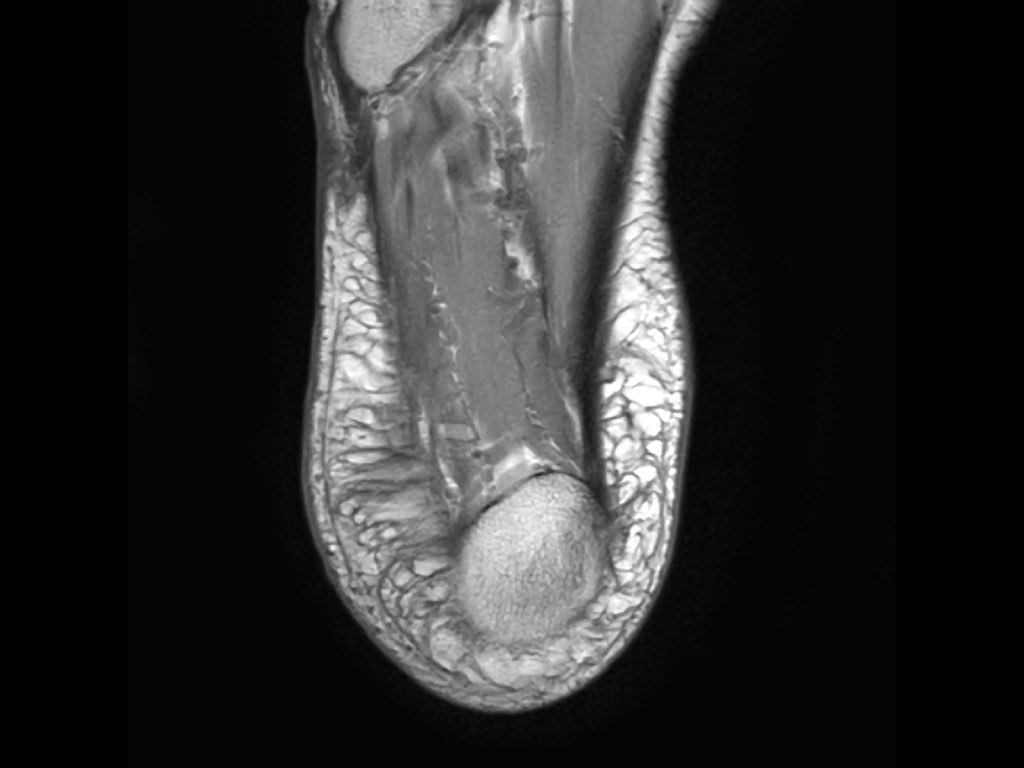
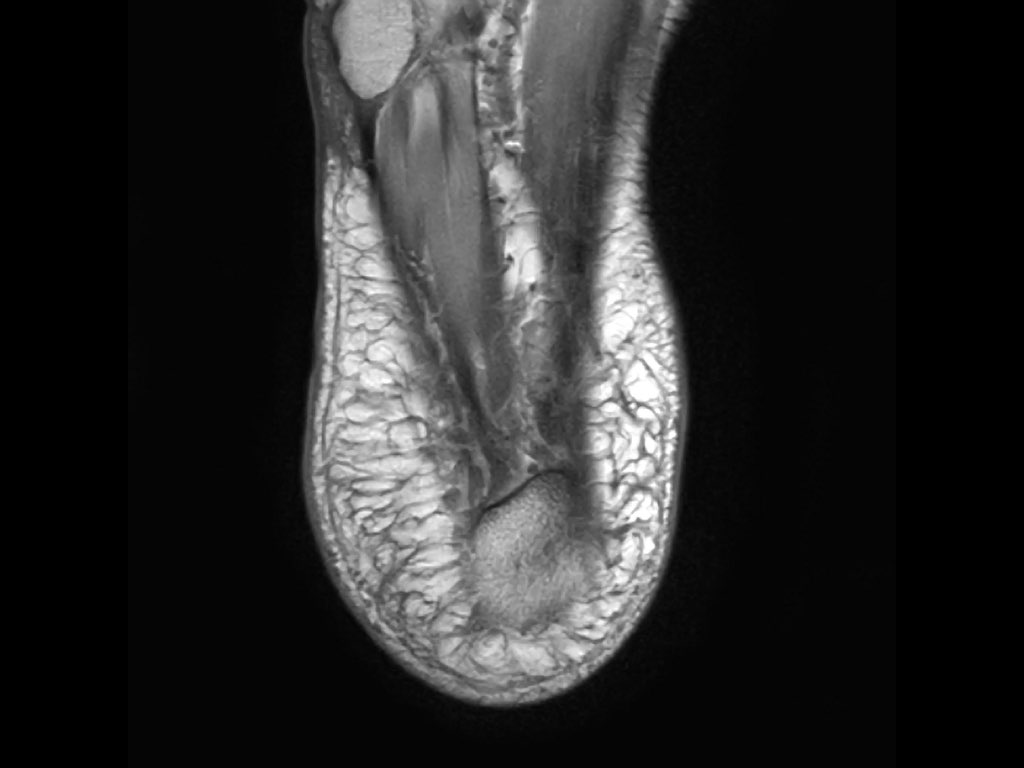
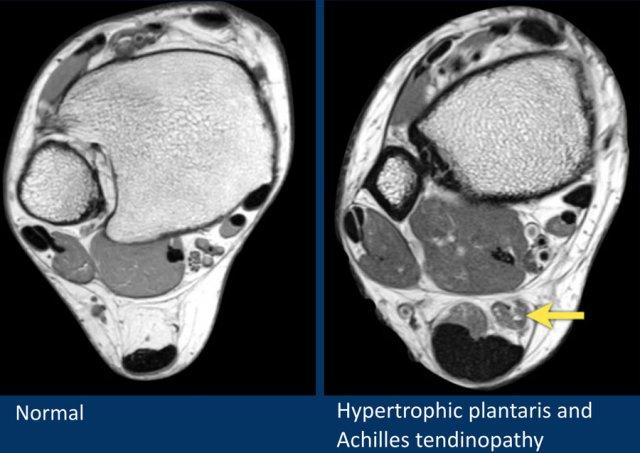
Gân Achilles
Gân Achilles là gân lớn nhất và khỏe nhất trong cơ thể người.
Hai tổn thương thường gặp nhất là bệnh lý gân và đứt gân.
Bệnh lý gân Achilles rất có thể do một loạt các vi rách gân làm suy yếu gân và gây sưng gân (hình bên phải).
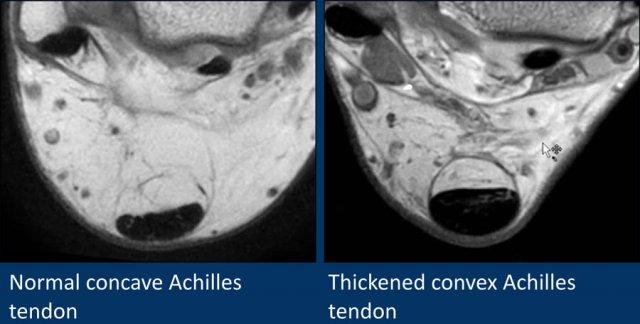
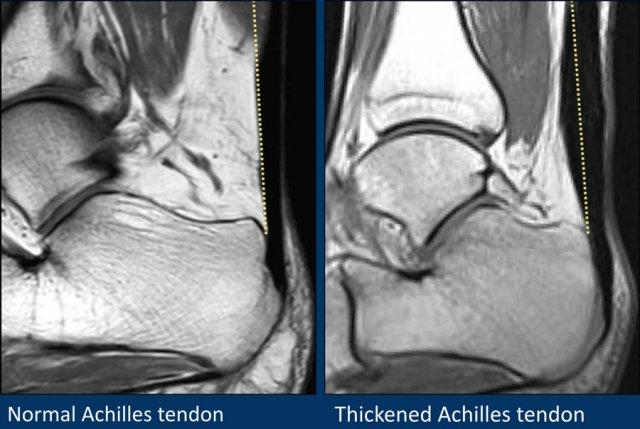
Trên các hình ảnh mặt phẳng đứng dọc, gân Achilles phải có hình ảnh đường thẳng, không có dịch xung quanh và không có vùng dày khu trú.
Đường kính ngang 8 mm là ngưỡng giới hạn.
Ba hình ảnh cắt ngang có ức chế mỡ (fat sat) của gân Achilles.
- Trái
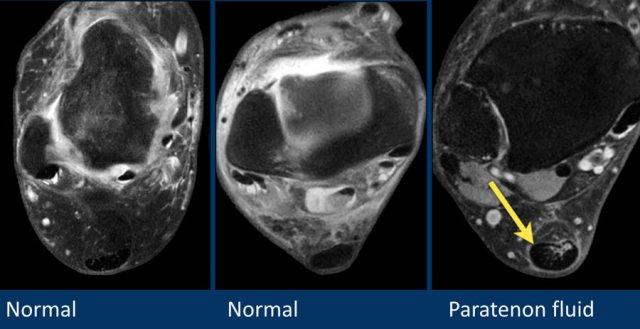
Gân Achilles bình thường. Bờ gân có dạng lõm, kích thước trong giới hạn 7mm, không thấy dịch quanh cận gân. - Giữa
Gân Achilles bình thường. Lưu ý rằng các gân khác đều có dịch, nhưng lớp cận gân của gân Achilles hoàn toàn không có dịch. - Phải
Có dịch dọc theo lớp cận gân, tức là viêm cận gân (paratenonitis) và bệnh lý gân Achilles.
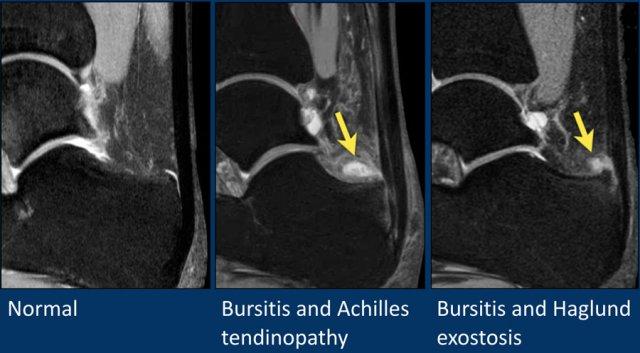
Bình thường, có thể thấy một lượng nhỏ dịch trong túi hoạt dịch sau gót (retrocalcaneal bursa).
Lượng dịch quá nhiều là dấu hiệu của viêm túi hoạt dịch (bursitis).
Dày gân Achilles được ghi nhận trong viêm cận gân (paratenonitis).
Hội chứng Haglund bao gồm bộ ba triệu chứng:
- Gai xương Haglund (Haglund’s exostosis)
- Viêm túi hoạt dịch sau gót (Retrocalcaneal bursitis)
- Bệnh lý gân Achilles tại điểm bám (Achilles insertional tendinopathy)
Giao thức chụp MRI
Các mặt phẳng cắt chuẩn gồm axial (ngang), coronal (trán) và sagittal (đứng dọc) được sử dụng để khảo sát khớp cổ chân trên cả máy 1,5T lẫn 3T.
Ngoài các mặt phẳng chuẩn, đôi khi bổ sung thêm mặt phẳng cắt chếch, định hướng vuông góc với các gân cơ mác và gân cơ chày sau.
Các vết rách nhỏ hoặc bệnh lý gân kín đáo sẽ được hiển thị rõ hơn trên các mặt cắt này.
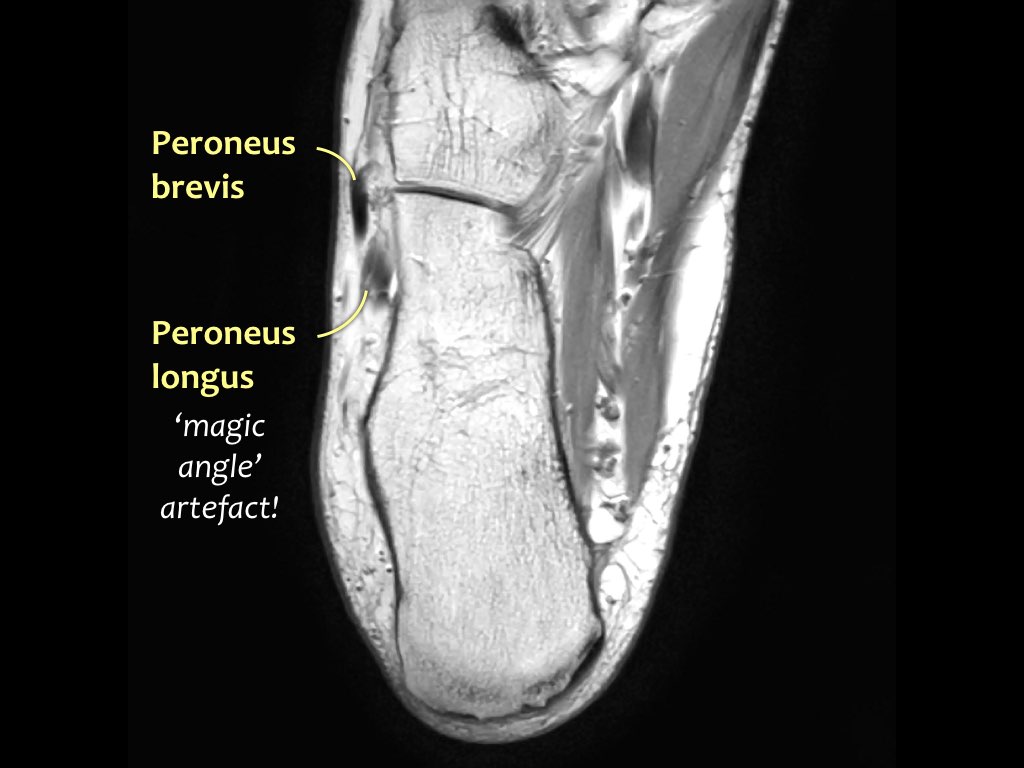
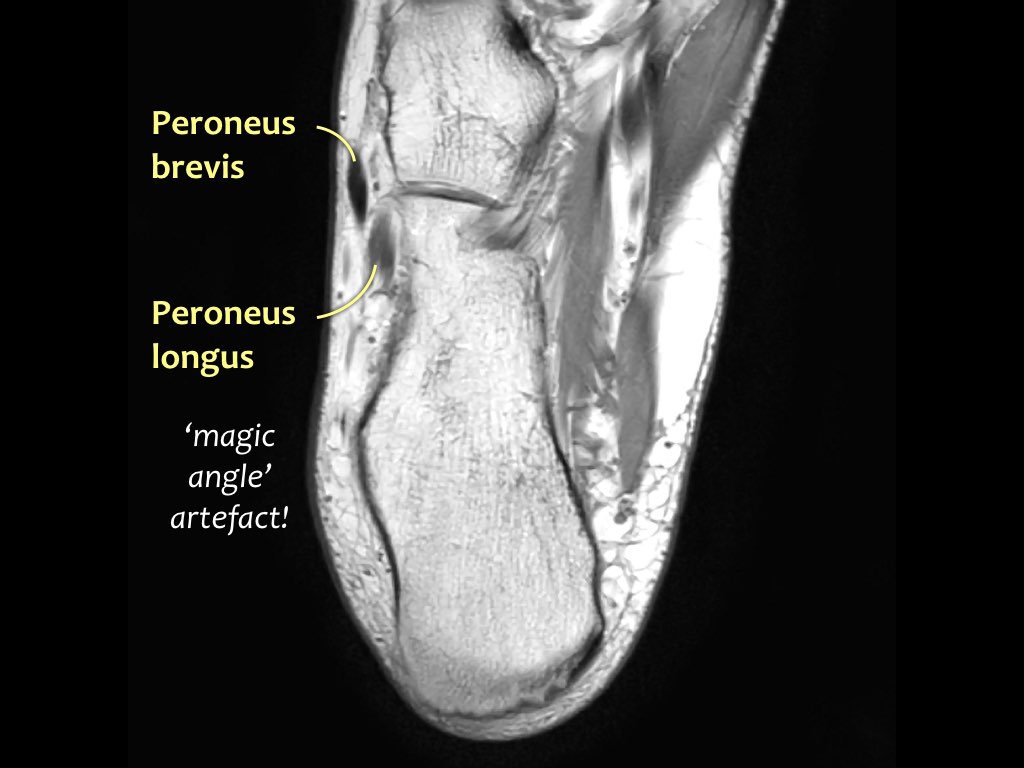
Hướng đi của các gân dọc theo mắt cá trong và mắt cá ngoài có thể gây ra hiện tượng ‘xảo ảnh góc ma thuật’.
Các gân sẽ biểu hiện tín hiệu tăng tương đối khi tạo góc 55° so với B0, dễ nhầm lẫn với bệnh lý như viêm gân hoặc rách gân một phần.
Xảo ảnh này xuất hiện trên các chuỗi xung có thời gian TE ngắn (ví dụ: PD).
Trên các chuỗi xung có TE dài (như T2), xảo ảnh này cũng xuất hiện nhưng ít rõ rệt hơn.