Khám MRI
Các vấn đề về bàn chân liên quan đến đái tháo đường như viêm tủy xương và bệnh xương khớp thần kinh Charcot có liên quan đến tỷ lệ bệnh tật cao và chi phí chăm sóc sức khỏe lớn.
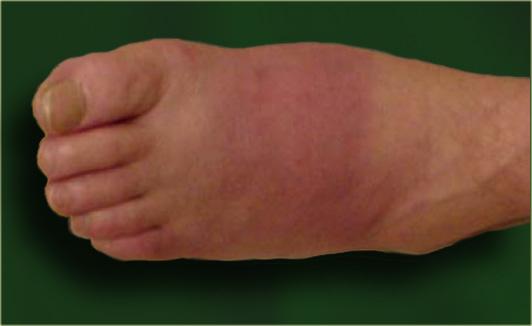
Bàn chân đỏ và nóng ở bệnh nhân bệnh thần kinh do đái tháo đường là một vấn đề chẩn đoán khó khăn.
Trong tổng quan này, chúng tôi sẽ tập trung vào hai câu hỏi:
- Is this an active Charcot foot or is it osteomyelitis?
- Is this a Charcot foot with superimposed infection?
Overview
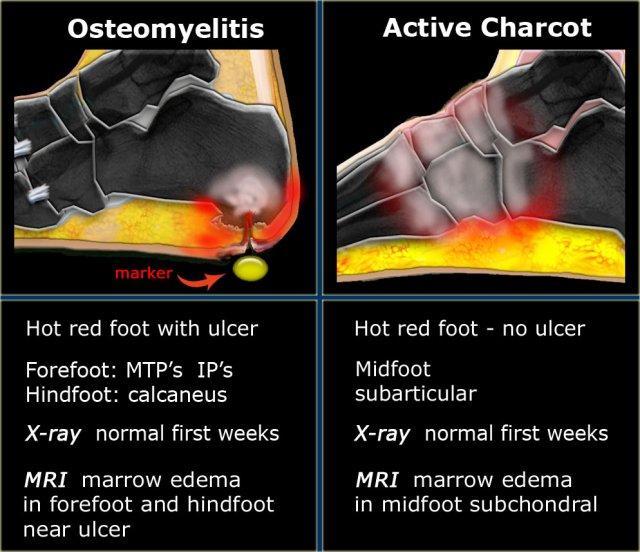
Osteomyelitis versus Charcot
Viêm tủy xương:
Viêm tủy xương ở bệnh nhân đái tháo đường có bệnh lý thần kinh ngoại biên là tình trạng nhiễm trùng xương thường xảy ra do lan rộng liên tục từ một vết loét da.
Do đó, vị trí phổ biến nhất của viêm tủy xương không phải ở vùng bàn chân giữa, mà là tại các điểm chịu áp lực của bàn chân trước (chỏm xương đốt bàn chân, khớp liên đốt) và ở bàn chân sau tại mặt gan chân của xương gót phía sau.
Để xác định có viêm tủy xương hay không, hãy đặt một vật đánh dấu lên vết loét hoặc đường dò và theo dõi xuống đến xương, đồng thời đánh giá cường độ tín hiệu MRI của tủy xương (1).
Charcot hoạt động:
Khác với viêm tủy xương, bệnh thần kinh-xương khớp Charcot chủ yếu là bệnh lý khớp, thường gặp nhất ở bàn chân giữa.
Ở giai đoạn sớm, X-quang sẽ không phát hiện bất thường xương, nhưng MRI sẽ cho thấy phù tủy xương dưới sụn.
Các mô mềm dưới da thường không bị ảnh hưởng.
Cường độ tín hiệu trên MRI không thể phân biệt giữa Khớp Charcot đang hoạt động và viêm tủy xương.
Vị trí, tức là xương hoặc khớp và có hoặc không có loét, là những dấu hiệu gợi ý để chẩn đoán đúng.
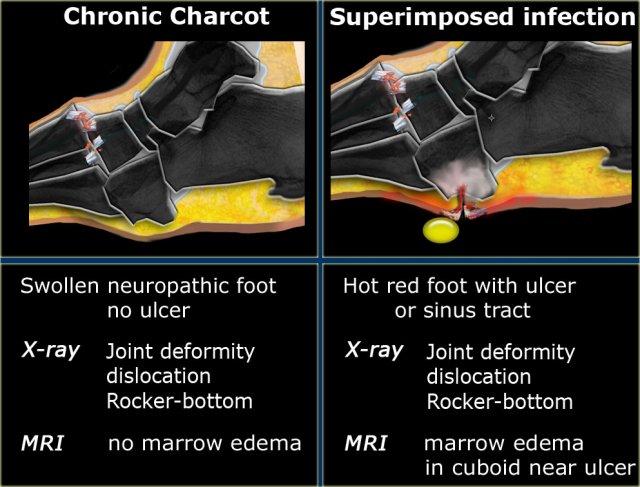
Giai đoạn mạn tính của Charcot:
Giai đoạn mạn tính của Charcot không còn biểu hiện bàn chân nóng và đỏ, nhưng phù nề thường vẫn tồn tại.
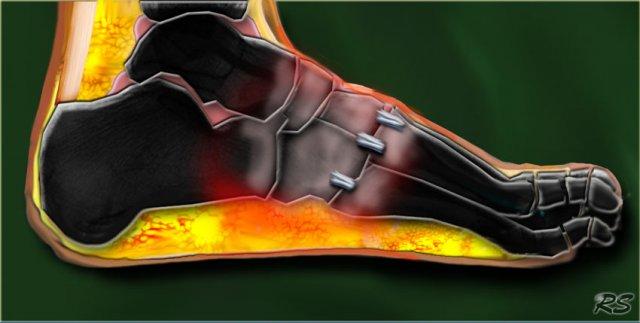
Biến dạng khớp, bán trật khớp và trật khớp các xương bàn chân dẫn đến biến dạng kiểu đáy cong (rocker-bottom) trong đó xương hộp trở thành cấu trúc chịu lực.
Biến dạng bàn chân với sự phân bố áp lực bất thường trên bề mặt gan bàn chân kết hợp với giảm hoặc mất cảm giác, khiến bàn chân dễ bị tổn thương và dẫn đến hình thành chai chân, phồng rộp cũng như loét bàn chân.
Charcot kết hợp với viêm tủy xương:
Loét bàn chân có thể dẫn đến nhiễm trùng, chẳng hạn như viêm mô tế bào và viêm tủy xương, và cuối cùng có thể dẫn đến cắt cụt chi.
Phương pháp đơn giản nhất để xác định có viêm tủy xương hay không là theo dõi đường đi của vết loét hoặc đường rò đến xương và đánh giá cường độ tín hiệu của tủy xương (1).
Viêm tủy xương trong bệnh Charcot mạn tính thường khu trú ở vùng bàn chân giữa, trong khi viêm tủy xương trong bệnh thần kinh do đái tháo đường không có Charcot thường ở vùng bàn chân trước và bàn chân sau.
Osteomyelitis
Mặc dù việc chẩn đoán viêm tủy xương là quan trọng, nhưng đáng tiếc là cũng rất khó khăn.
Các dấu hiệu và triệu chứng lâm sàng cũng như xét nghiệm thường không có nhiều giá trị.
Chẩn đoán lâm sàng dựa vào việc xác định và đặc điểm hóa vết loét bàn chân liên quan, đây là phương pháp thường không đáng tin cậy.
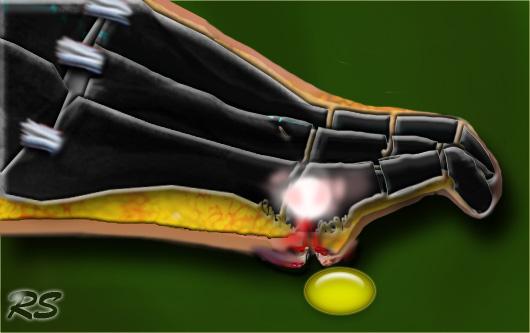
Điều quan trọng là phải đánh dấu bất thường trên da hoặc mô dưới da, tức là vết loét hoặc đường rò, và tìm mối liên hệ của chúng với vùng bất thường của xương.
Thử nghiệm thăm dò đến xương, tức là sờ nắn xương bằng que thăm dò kim loại tù vô trùng ở phần sâu của vết loét bàn chân bị nhiễm trùng, được cho là có tương quan cao với viêm tủy xương.
Tuy nhiên, trong các nghiên cứu sau đó, nó có giá trị tiên đoán dương tính tương đối thấp (7).
Trên phim X-quang thông thường, nhiễm trùng xương có thể không hiển thị trong 2 tuần đầu và ở giai đoạn muộn hơn, các đặc điểm X-quang của bệnh thần kinh-xương khớp và viêm tủy xương chồng lấp nhau.
Trong cả hai trường hợp đều sẽ có hiện tượng mất khoáng, phá hủy và phản ứng màng xương, đặc biệt khi bệnh thần kinh-xương khớp biểu hiện ở giai đoạn muộn.
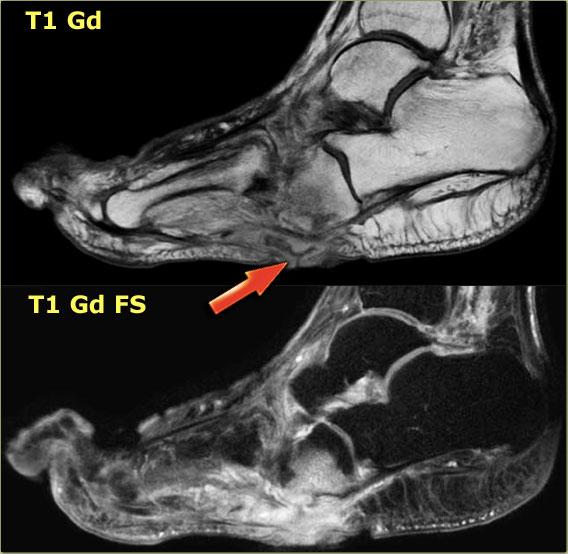
Đây là hình ảnh của một bệnh nhân có khuyết hổng da nhỏ và phù nề dưới da ở vùng xương bàn chân.
Một dấu hiệu thứ phát là áp xe được ghi nhận ở vùng bàn chân trước, với tín hiệu cao trên chuỗi xung STIR, tín hiệu thấp hoặc trung gian trên chuỗi xung T1W, và bắt thuốc dạng viền với tín hiệu cao trên chuỗi xung T1+Gd.
Charcot neuro-osteoarthropathy
Bệnh thần kinh-xương khớp Charcot là một bệnh thoái hóa với sự phá hủy tiến triển của xương và khớp.
Bệnh gặp ở những bệnh nhân có rối loạn thần kinh kèm mất cảm giác ở bàn chân, bao gồm bệnh giang mai thần kinh (tabes dorsalis), bệnh phong, bệnh thần kinh do đái tháo đường và các tình trạng khác liên quan đến tổn thương tủy sống.
Năm 1868, Jean-Martin Charcot đã đưa ra mô tả chi tiết đầu tiên về khía cạnh thần kinh của tình trạng này ở một bệnh nhân mắc bệnh giang mai.
Ngày nay, đái tháo đường là căn nguyên phổ biến nhất liên quan đến bệnh xương khớp Charcot, trong đó các khớp ở bàn chân và cổ chân là những vị trí thường bị ảnh hưởng nhất.
Dưới đây là hình minh họa với các đặc điểm MRI chính của bệnh xương khớp thần kinh Charcot cấp tính:
- Subarticular marrow edema in the midfoot
- Subcutaneous soft tissues are relatively uninvolved.
The exact nature of Charcot arthropathy is unknown.
Thuyết chấn thương thần kinh cho rằng bệnh khớp Charcot được gây ra bởi chấn thương không được nhận biết ở bàn chân mất cảm giác. Bệnh lý thần kinh cảm giác khiến bệnh nhân không nhận thức được sự phá hủy xương xảy ra khi tiếp tục đi lại.
Thuyết thần kinh mạch máu cho rằng tình trạng bệnh lý nền dẫn đến sự phát triển của bệnh lý thần kinh tự chủ, khiến chi nhận được lưu lượng máu tăng cao, từ đó gây ra sự mất cân bằng giữa quá trình hủy xương do tăng hoạt động của tế bào hủy cốt bào và quá trình tổng hợp xương (1).
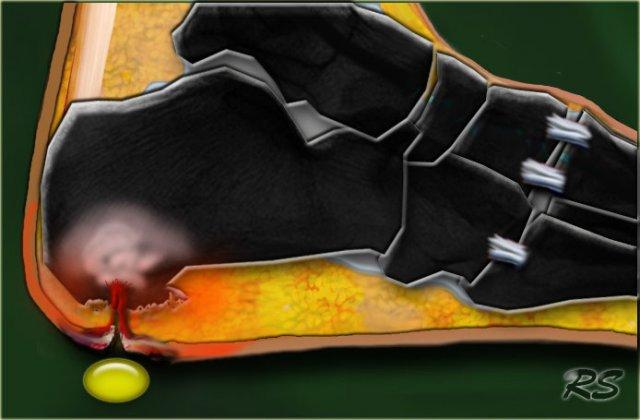
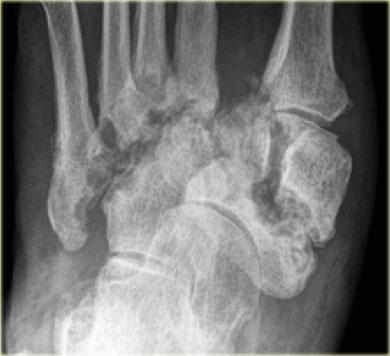
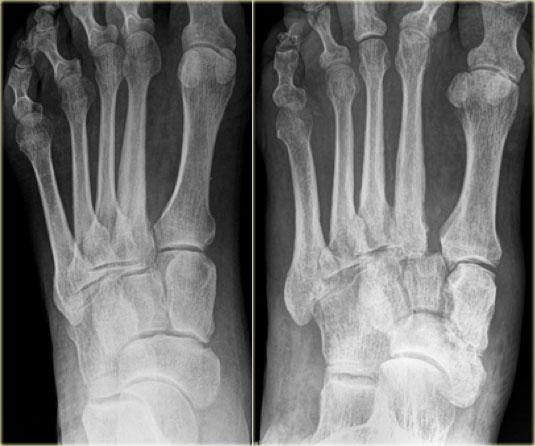
Hình ảnh cho thấy bệnh lý thần kinh-xương khớp tiến triển của các khớp cổ bàn chân (trật khớp Lisfranc) với các nang dưới sụn, bào mòn, giãn rộng khớp và trật khớp.
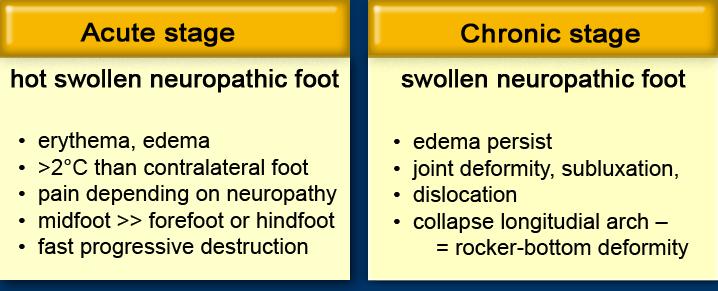
Acute Charcot
Bệnh viêm xương khớp thần kinh Charcot cấp tính được xác định bởi các dấu hiệu lâm sàng.
Cần có bệnh lý thần kinh và bàn chân sưng nóng.
Nhiệt độ da phải cao hơn 2°C hoặc hơn tại vị trí biến dạng tối đa của bàn chân bị ảnh hưởng so với vị trí tương tự trên bàn chân đối diện.
Cần loại trừ viêm tủy xương và không có sốt.
Nồng độ protein C phản ứng trong huyết thanh bình thường hoặc chỉ tăng nhẹ.
Chẩn đoán phân biệt bao gồm nhiễm trùng (viêm tủy xương, viêm mô tế bào, viêm khớp nhiễm khuẩn), viêm (gút, viêm khớp dạng thấp) và huyết khối tĩnh mạch sâu.
Ở giai đoạn sớm này, chưa có bất thường trên X-quang.
Giai đoạn cấp tính của bệnh xương khớp thần kinh Charcot cho thấy sự phá hủy xương và khớp nhanh chóng và tiến triển trong vài ngày hoặc vài tuần.
Bất động bằng bó bột tiếp xúc toàn diện có thể ngăn ngừa sự phá hủy xương và khớp thêm.
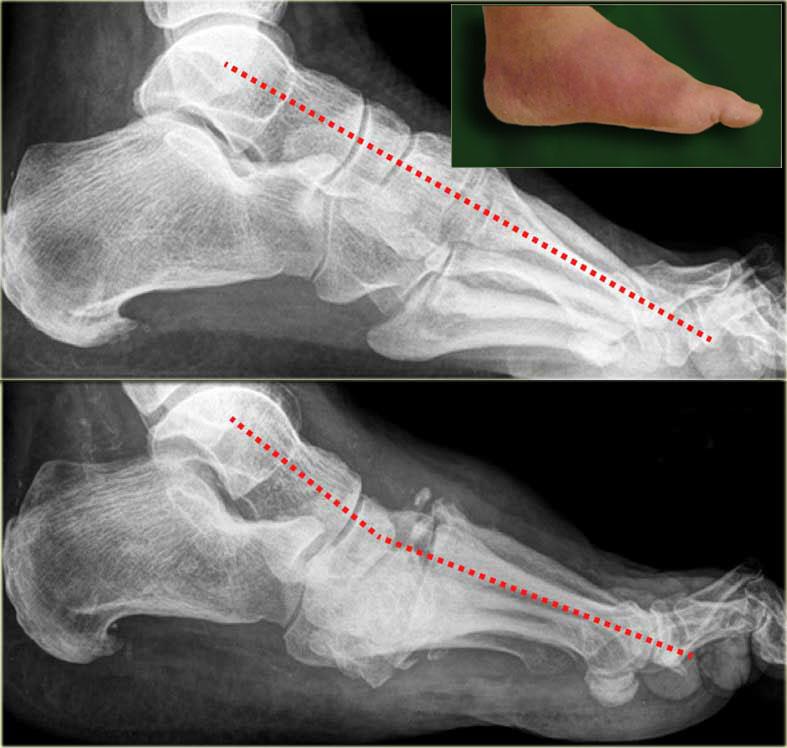
Đây là hình chụp X-quang của một bệnh nhân bị bệnh thần kinh do đái tháo đường và bàn chân đỏ nóng.
Trong giai đoạn cấp tính, hình chụp X-quang có thể bình thường và không thể loại trừ chẩn đoán bệnh xương khớp thần kinh Charcot cấp tính.
Trong vòng 4 tháng có sự giảm dần độ nghiêng xương gót với biến dạng ngựa tại khớp cổ chân.
Có sự phá hủy khớp cổ bàn chân với biến dạng bàn chân đế cong điển hình.
Bony debris is seen on the dorsal aspect of the foot.
Trong giai đoạn cấp tính, MRI chỉ cho thấy phù tủy xương dưới sụn.
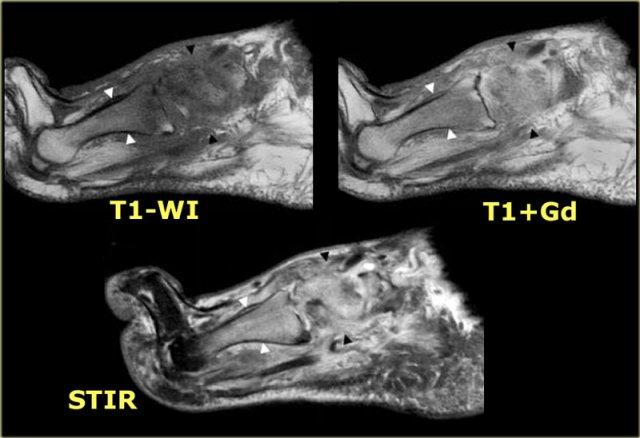
Đây là hình ảnh MRI của một bệnh nhân bị bệnh xương khớp thần kinh Charcot cấp tính.
Phù tủy xương thường không giới hạn ở một hoặc hai xương, mà xuất hiện ở toàn bộ bàn chân giữa.
Phù tủy xương và sự ngấm thuốc của nó thường tập trung ở vùng xương dưới sụn, gợi ý bệnh lý khớp.
Mô dưới da tương đối bình thường và không có vết loét hay các dấu hiệu nhiễm trùng khác.
Chronic Charcot
Giai đoạn mãn tính không hoạt động không còn biểu hiện bàn chân ấm và đỏ.
Phù nề thường vẫn tồn tại.
Tiếng lạo xạo, các mảnh xương rời có thể sờ thấy và các gai xương lớn là kết quả của sự phá hủy xương và sụn lan rộng.
Biến dạng khớp, bán trật và trật khớp các xương bàn chân dẫn đến biến dạng kiểu đế lắc, trong đó xương hộp trở thành cấu trúc chịu lực.
Điều này dẫn đến hình thành chai da quá mức, phồng rộp và loét bàn chân.
Ở giai đoạn bệnh xương khớp Charcot mãn tính không hoạt động, quá trình lành xương và sự thay đổi từ phản ứng màng xương hoạt động sẽ tiến triển thành phản ứng màng xương không hoạt động và bờ xơ cứng.
Mô tả X-quang kinh điển của bệnh xương khớp thần kinh là năm chữ D.
Mảnh vụn có thể hiện diện và tràn dịch có thể giải áp dọc theo các mặt phẳng cân mạc, mang theo mảnh vụn xương ra xa khớp.
Trật khớp là kết quả của sự lỏng lẻo dây chằng.
Ở ngoài cùng bên trái, hình ảnh X-quang bình thường trong giai đoạn cấp tính của Charcot.
Tiếp theo là hình ảnh bệnh lý thần kinh-xương khớp Charcot tiến triển với trật khớp Lisfranc.
Charcot with superimposed osteomyelitis
Để xác định viêm tủy xương trong bàn chân Charcot trên hình ảnh MR, hãy theo dõi đường đi của vết loét hoặc đường rò đến xương và đánh giá cường độ tín hiệu của tủy xương.
Nếu có phù tủy xương, viêm tủy xương rất có khả năng xảy ra.
Nếu có phù tủy xương mà không có khiếm khuyết da, có thể có Charcot đang hoạt động.
Nếu bình thường, cả Charcot đang hoạt động lẫn viêm tủy xương đều không có khả năng xảy ra.
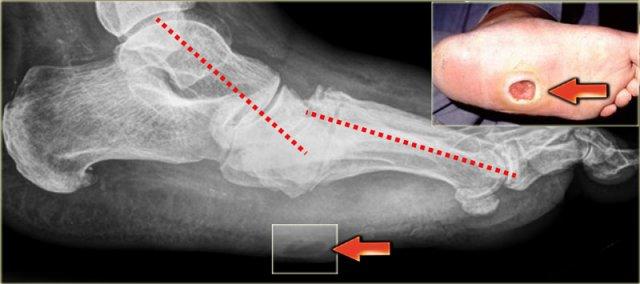
Charcot foot with rocker-bottom deformity and ulceration beneath the bony protuberance of the cuboid
Bên trái là hình ảnh điển hình của biến dạng bàn chân hình đế lắc do sụp vòm dọc.
Áp lực bất thường lên xương hộp đã dẫn đến loét.
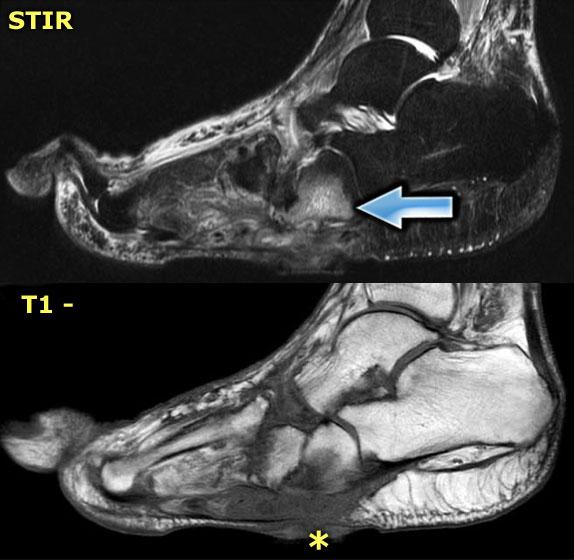
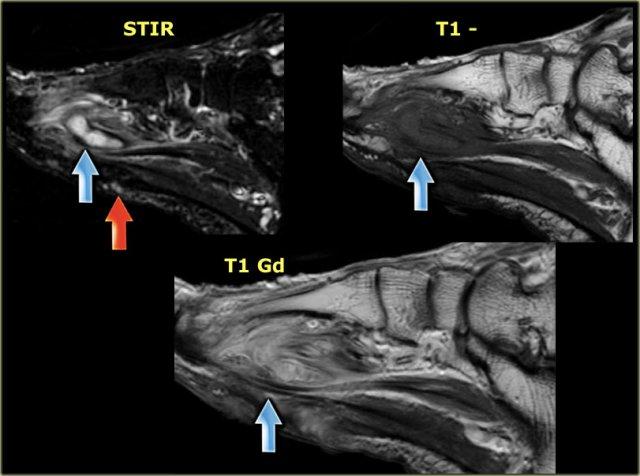
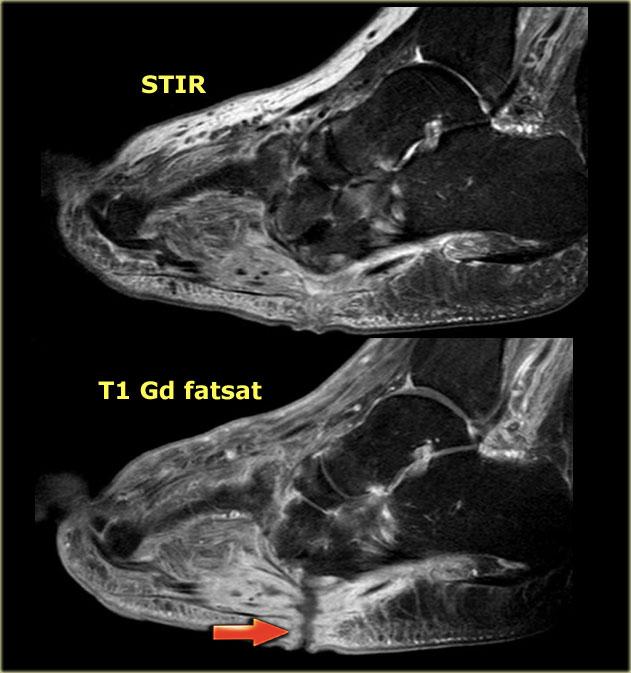
STIR and T1W images in Charcot neuro-osteoarthropathy with a plantar ulcer (asterix) and osteomyelitis of the cuboid.
Ở bệnh nhân bị bệnh khớp xương thần kinh Charcot và bàn chân đế lắc, xương hộp là vị trí quan trọng của viêm tủy xương.
Nếu hình ảnh T1 tại vị trí đó cho thấy cường độ tín hiệu thấp kết hợp với khuyết hổng da, viêm tủy xương là cực kỳ có khả năng.
Hình ảnh STIR và T1 bên trái của bệnh nhân bị bệnh xương khớp thần kinh Charcot đang hoạt động với vết loét lòng bàn chân dọc theo chỗ lồi xương của xương hộp.
Có tín hiệu bất thường trong xương hộp cạnh vết loét, gợi ý viêm tủy xương.
Đây là các hình ảnh tăng cường tương phản có và không có bão hòa mỡ.
Sự tăng cường của xương hộp và các mô mềm lân cận trên hình ảnh sau tiêm thuốc tương phản, cùng với vết loét lòng bàn chân, làm cho viêm tủy xương rất có khả năng xảy ra.
Bên trái là hình ảnh bệnh nhân mắc bệnh xương khớp thần kinh Charcot với đường rò dưới da (mũi tên).
Bệnh nhân này có phù nề và sưng dưới da.
Khi theo dõi đường rò đến các mấu lồi xương của xương hộp, không có phù tủy xương ở vùng bàn chân giữa.
Điều này khiến viêm tủy xương càng khó xảy ra hơn.
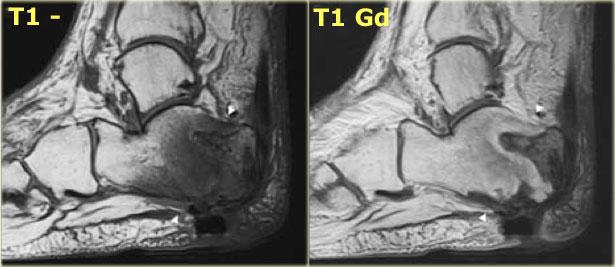
Dấu hiệu bóng ma
Dấu hiệu bóng ma gợi ý viêm xương khớp thần kinh có kèm theo viêm tủy xương.
“Dấu hiệu bóng ma” đề cập đến sự kém rõ nét của bờ xương trên hình ảnh T1 không tiêm thuốc, các bờ này trở nên rõ ràng sau khi tiêm thuốc tương phản.
Đây là hình ảnh của một bệnh nhân bị viêm xương khớp thần kinh có kèm theo viêm tủy xương.
Các vùng viêm tủy xương thể hiện rõ hơn trên hình ảnh T1 có tiêm thuốc tương phản so với hình ảnh T1 không tiêm thuốc.
Phù tủy xương, vốn có tín hiệu thấp trên hình ảnh T1 không tiêm thuốc, sẽ bắt thuốc và trở nên sáng tương đương với tủy xương bình thường.
MRI protocol
Khảo sát MRI cần chú ý đặc biệt đến tư thế của bàn chân. Bàn chân phải được đặt ở trung tâm của nam châm để thu được hình ảnh ức chế mỡ đồng nhất.
Cần đặt các marker lên trên các vết loét hoặc đường rò.
Cần sử dụng các chuỗi xung T1 và STIR hoặc T2 fatsat.
Do độ cong của bàn chân, ức chế mỡ đồng đều hơn khi sử dụng STIR so với hình ảnh T2 có trọng số với kỹ thuật bão hòa mỡ hóa học.
Tuy nhiên, STIR không thể kết hợp với tiêm thuốc tương phản.
Kỹ thuật tạo ảnh dịch chuyển hóa học Dixon được mô tả như một phương pháp thay thế cho kỹ thuật bão hòa mỡ phổ (8).
Mặt phẳng cắt đứng dọc dùng để đánh giá tổn thương vùng giữa bàn chân, mặt gan bàn chân và xương gót phía sau.
Mặt phẳng cắt song song với các ngón chân phù hợp để khảo sát các khớp bàn ngón và khớp liên đốt ngón.
Thuốc tương phản được sử dụng để mô tả rõ hơn các vùng mô hoại tử, áp xe, đường rò và tổn thương khớp hoặc gân.