Huyết khối xoang tĩnh mạch não
Huyết khối tĩnh mạch não là một nguyên nhân quan trọng gây đột quỵ, đặc biệt ở trẻ em và người trẻ tuổi.
Bệnh lý này phổ biến hơn so với nhận định trước đây và thường bị bỏ sót trong lần chụp chiếu ban đầu.
Đây là một chẩn đoán khó do biểu hiện lâm sàng không đặc hiệu và các dấu hiệu hình ảnh học tinh tế.
Trong bài viết này, chúng tôi sẽ tập trung vào:
- Các dấu hiệu trên hình ảnh thường quy giúp gợi ý huyết khối tĩnh mạch chưa được nghi ngờ trước đó.
- Phương pháp chụp chiếu hình ảnh cho bệnh nhân nghi ngờ huyết khối tĩnh mạch.
- Các bẫy chẩn đoán (Pitfalls).
Giới thiệu
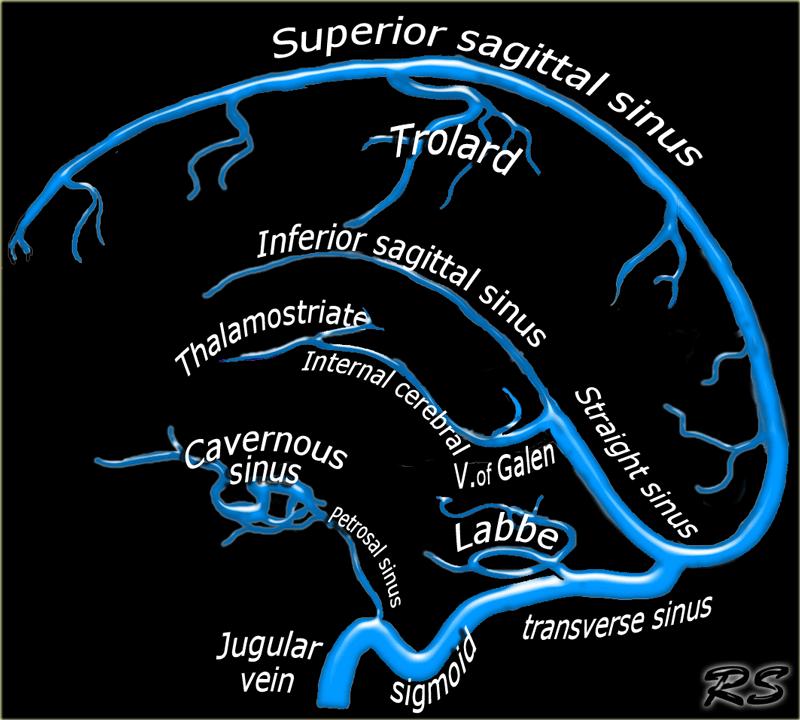
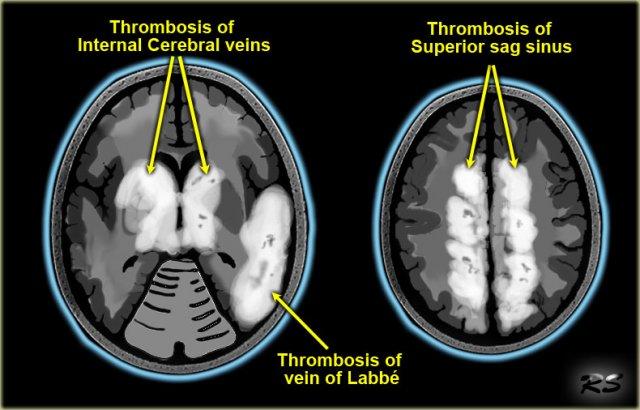
Huyết khối tĩnh mạch não được phân bố theo thứ tự giảm dần tại các cấu trúc tĩnh mạch sau:
-
Các xoang màng cứng lớn:
Xoang tĩnh mạch dọc trên, xoang ngang, xoang thẳng và xoang sigma. -
Tĩnh mạch vỏ não:
- Tĩnh mạch Labbé, dẫn lưu thùy thái dương.
- Tĩnh mạch Trolard, là tĩnh mạch vỏ não lớn nhất, đổ vào xoang tĩnh mạch dọc trên.
-
Tĩnh mạch sâu:
Tĩnh mạch não trong và tĩnh mạch thể vân đồi thị. - Xoang hang.
Về lâm sàng, bệnh nhân huyết khối tĩnh mạch não biểu hiện với các triệu chứng đa dạng, từ đau đầu đến co giật và hôn mê trong các trường hợp nặng.
Ở trẻ sơ sinh, sốc và mất nước là nguyên nhân thường gặp gây huyết khối tĩnh mạch.
Ở trẻ lớn hơn, nguyên nhân thường là nhiễm trùng tại chỗ, chẳng hạn như viêm xương chũm, hoặc bệnh lý đông máu.
Ở người lớn, bệnh lý đông máu là nguyên nhân trong 70% trường hợp và nhiễm trùng chiếm 10% các trường hợp.
Ở phụ nữ, việc sử dụng thuốc tránh thai đường uống và thai kỳ là các yếu tố nguy cơ quan trọng.
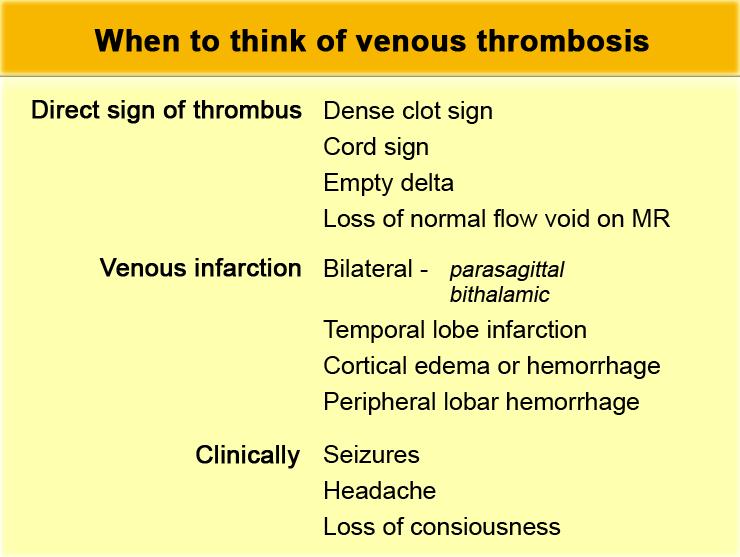
Khi nào cần nghĩ đến huyết khối tĩnh mạch
Huyết khối tĩnh mạch có biểu hiện lâm sàng không đặc hiệu, do đó việc nhận biết các dấu hiệu hình ảnh tinh tế và các dấu hiệu gián tiếp có thể gợi ý sự hiện diện của huyết khối là điều hết sức quan trọng.
Mặc dù các dấu hiệu này thường đã xuất hiện trên các lần chụp ban đầu, nhưng chúng thường chỉ được phát hiện khi nhìn lại hồi cứu.
Về mặt lâm sàng, bệnh nhân huyết khối tĩnh mạch thường biểu hiện bằng co giật, đây là triệu chứng không gặp trong nhồi máu động mạch.
Trên phim MRI hoặc CT thường quy không tiêm thuốc, cần nghĩ đến khả năng huyết khối tĩnh mạch khi thấy:
- Dấu hiệu trực tiếp của huyết khối
- Nhồi máu ở vị trí không thuộc phân bố động mạch, đặc biệt nếu có tính chất hai bên và kèm xuất huyết
- Xuất huyết vỏ não hoặc xuất huyết thùy ngoại vi
- Phù nề vỏ não
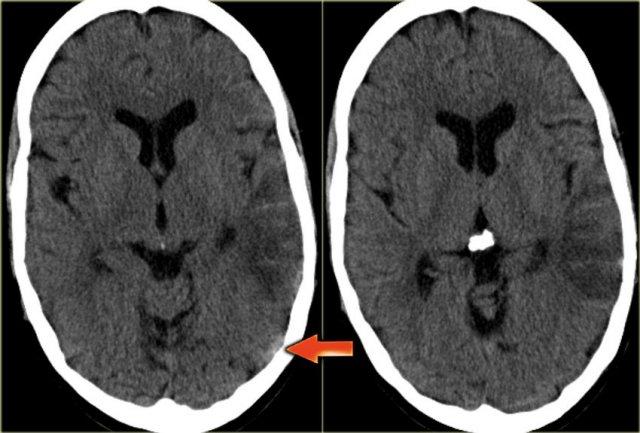
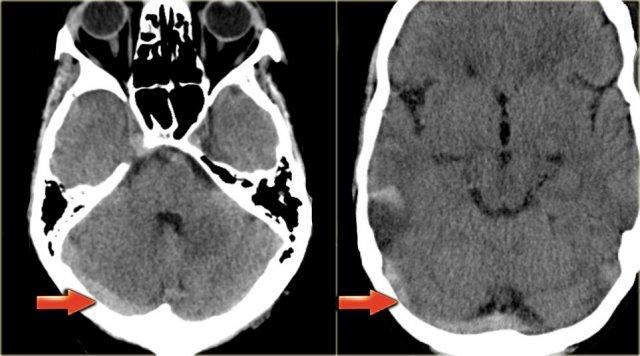
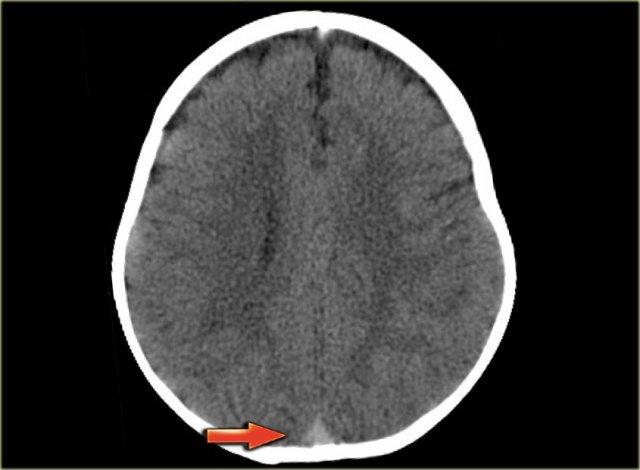
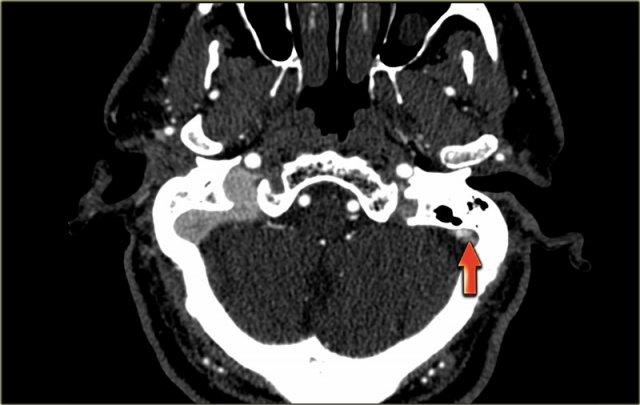
Dấu hiệu cục máu đông tăng tỷ trọng
Hình ảnh trực tiếp của cục máu đông trong các tĩnh mạch não trên CT không tiêm thuốc cản quang được gọi là dấu hiệu cục máu đông tăng tỷ trọng (dense clot sign).
Dấu hiệu này chỉ gặp trong khoảng một phần ba số trường hợp.
Thông thường, tĩnh mạch có tỷ trọng cao hơn mô não một chút, và trong một số trường hợp, khó có thể xác định tĩnh mạch đó bình thường hay đang tăng tỷ trọng bất thường (xem phần bẫy chẩn đoán).
Trong những trường hợp này, cần thực hiện chụp CT có tiêm thuốc cản quang để giải quyết vấn đề này.
Dấu hiệu cục máu đông tăng tỷ trọng (2)
Hình ảnh tĩnh mạch vỏ não bị huyết khối biểu hiện dưới dạng một dải hoặc đường tăng tỷ trọng hình dây thừng còn được gọi là dấu hiệu dây thừng (cord sign).
Một thuật ngữ khác thường được sử dụng là dấu hiệu mạch máu tăng tỷ trọng (dense vessel sign).
Dấu hiệu cục máu đông tăng tỷ trọng (3)
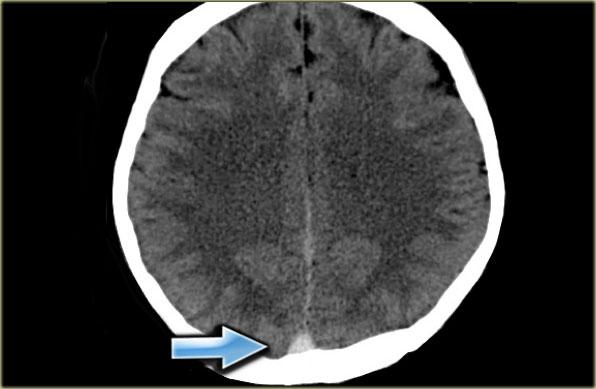
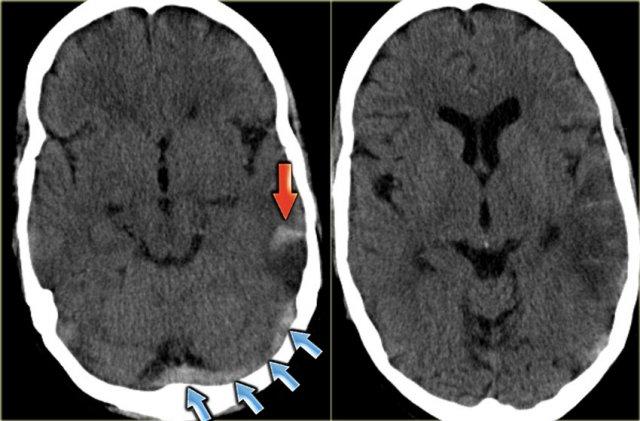
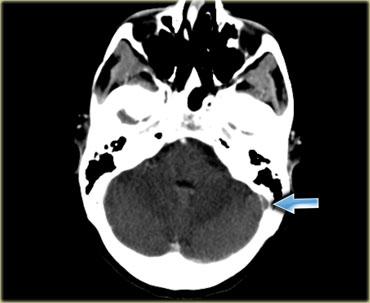
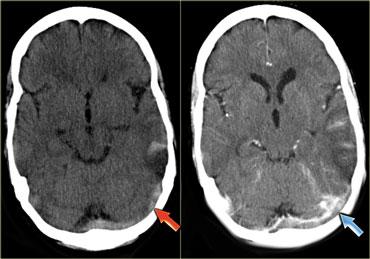
Hình ảnh bên trái là của một bệnh nhân có nhồi máu xuất huyết ở thùy thái dương (mũi tên đỏ).
Lưu ý xoang ngang tăng tỷ trọng do huyết khối (mũi tên xanh dương).
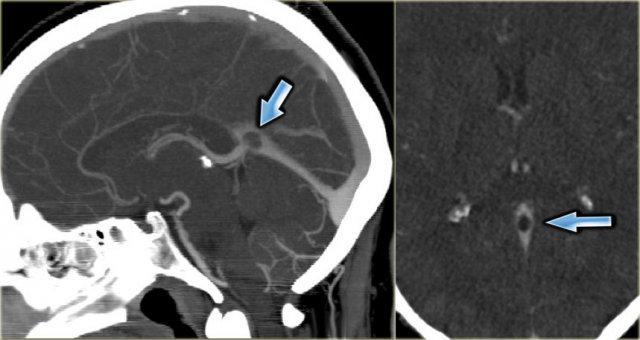
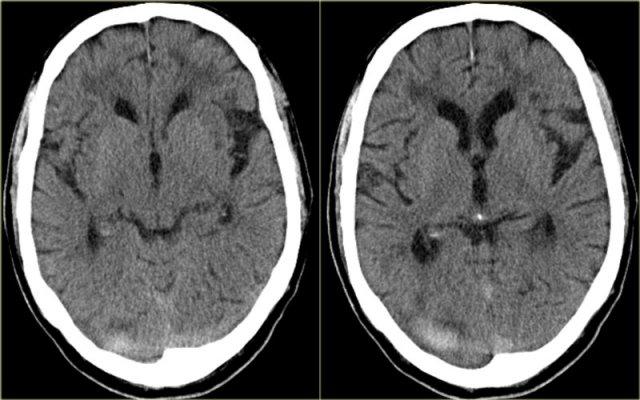
Dấu hiệu delta rỗng
Dấu hiệu delta rỗng là hình ảnh được quan sát trên CT có tiêm thuốc cản quang (CECT) và được mô tả lần đầu tiên trong huyết khối xoang tĩnh mạch dọc trên.
Dấu hiệu này bao gồm một vùng ngấm thuốc hình tam giác với trung tâm giảm tỷ trọng tương đối, tương ứng với xoang bị huyết khối.
Giải thích có khả năng nhất là sự ngấm thuốc của hệ thống tuần hoàn bàng hệ tĩnh mạch màng cứng phong phú bao quanh xoang bị huyết khối, tạo ra vùng giảm tỷ trọng ở trung tâm.
Trong giai đoạn huyết khối sớm, dấu hiệu delta rỗng có thể không xuất hiện và cần dựa vào hình ảnh không hiển thị tĩnh mạch bị huyết khối trên CECT.
Dấu hiệu này có thể không còn sau hai tháng do quá trình tái thông trong lòng huyết khối.
Dấu hiệu delta rỗng (2)
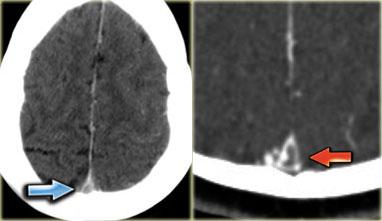
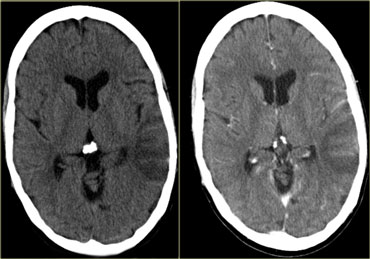
Hình ảnh bên trái là một trường hợp huyết khối xoang ngang phải và xoang ngang-xoang sigma trái (mũi tên).
Có hình ảnh ngấm thuốc bao quanh các tĩnh mạch giảm tỷ trọng bị huyết khối.
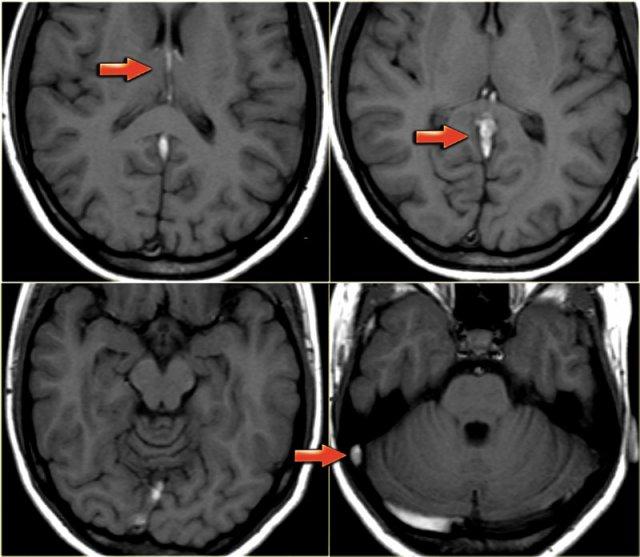
Mất tín hiệu trống dòng chảy bình thường trên MRI
Trên các chuỗi xung spin-echo, các tĩnh mạch não thông thoáng thường biểu hiện giảm tín hiệu do hiện tượng trống dòng chảy (flow void).
Tín hiệu trống dòng chảy thấy rõ nhất trên chuỗi xung T2W và FLAIR, nhưng đôi khi cũng có thể thấy trên chuỗi xung T1W.
Huyết khối sẽ biểu hiện bằng sự vắng mặt của tín hiệu trống dòng chảy.
Mặc dù đây không phải là dấu hiệu hoàn toàn đáng tin cậy, nhưng thường là một trong những dấu hiệu đầu tiên khiến ta nghĩ đến khả năng huyết khối tĩnh mạch.
Bước tiếp theo cần thực hiện là chụp có tiêm thuốc tương phản từ.
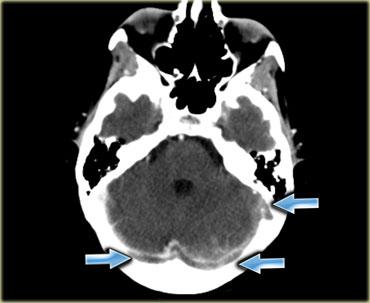
Hình ảnh bên trái là chuỗi xung T2W với tín hiệu trống dòng chảy bình thường ở xoang sigma phải và tĩnh mạch cảnh trong phải (mũi tên xanh dương).
Bên trái có tín hiệu cao bất thường là kết quả của huyết khối (mũi tên đỏ).
Mất tín hiệu trống dòng chảy bình thường trên MRI (2)
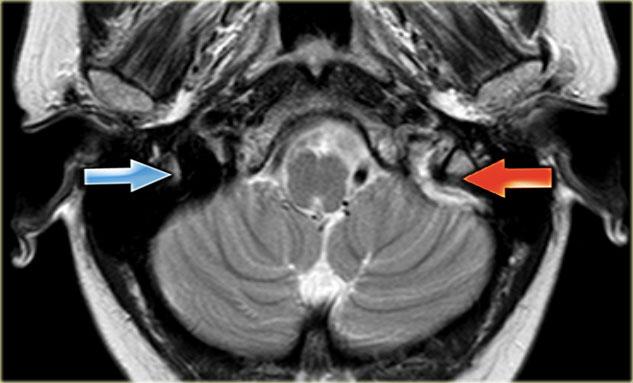
Các hình ảnh bên trái cho thấy tín hiệu cao bất thường trên chuỗi xung T1W do huyết khối.
Huyết khối lan rộng từ các tĩnh mạch não sâu và xoang thẳng đến xoang ngang và xoang sigma bên phải.
Lưu ý tín hiệu trống dòng chảy bình thường ở xoang ngang trái trên hình dưới bên phải.
Sự vắng mặt của tín hiệu trống dòng chảy bình thường trên MRI có thể rất hữu ích trong việc phát hiện huyết khối tĩnh mạch, nhưng có một số bẫy chẩn đoán mà chúng ta sẽ thảo luận sau.
Dòng chảy chậm trong tĩnh mạch có thể gây tăng tín hiệu trên T1W.
Nhồi máu tĩnh mạch
Dấu hiệu khác có thể giúp chẩn đoán huyết khối tĩnh mạch không được nghi ngờ trước là hình ảnh nhồi máu tĩnh mạch.
Huyết khối tĩnh mạch dẫn đến tăng áp lực tĩnh mạch, ban đầu gây phù não nguồn gốc mạch máu (vasogenic edema) ở chất trắng của vùng bị ảnh hưởng.
Khi quá trình tiến triển, có thể dẫn đến nhồi máu và xuất hiện phù não nguồn gốc tế bào (cytotoxic edema) bên cạnh phù não nguồn gốc mạch máu.
Điều này khác với nhồi máu động mạch, trong đó chỉ có phù não nguồn gốc tế bào mà không có phù não nguồn gốc mạch máu.
Do áp lực tĩnh mạch cao, xuất huyết gặp thường xuyên hơn trong nhồi máu tĩnh mạch so với nhồi máu động mạch.
Do chúng ta không quen thuộc với nhồi máu tĩnh mạch, chúng ta thường nghĩ đến chúng như là nhồi máu ở vị trí không điển hình hoặc không thuộc phân bố động mạch.
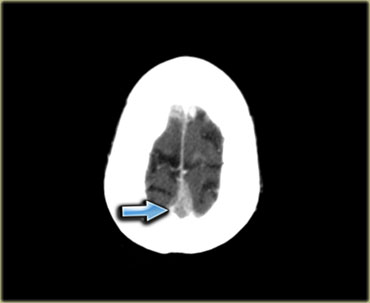
Tuy nhiên, nhồi máu tĩnh mạch có phân bố điển hình riêng, như được minh họa ở hình bên trái.
Do nhiều tĩnh mạch là các cấu trúc đường giữa, nhồi máu tĩnh mạch thường có tính chất hai bên.
Điều này gặp trong huyết khối xoang tĩnh mạch dọc trên, xoang thẳng và các tĩnh mạch não trong.
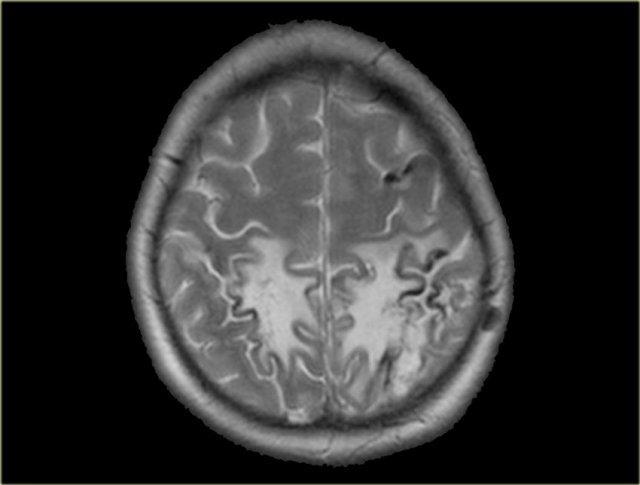
Nhồi máu tĩnh mạch (2) – Huyết khối xoang tĩnh mạch dọc trên
Cấu trúc tĩnh mạch bị huyết khối thường gặp nhất là xoang tĩnh mạch dọc trên.
Nhồi máu gặp trong 75% các trường hợp.
Các bất thường có vị trí cạnh đường giữa và thường có tính chất hai bên.
Xuất huyết gặp trong 60% các trường hợp.
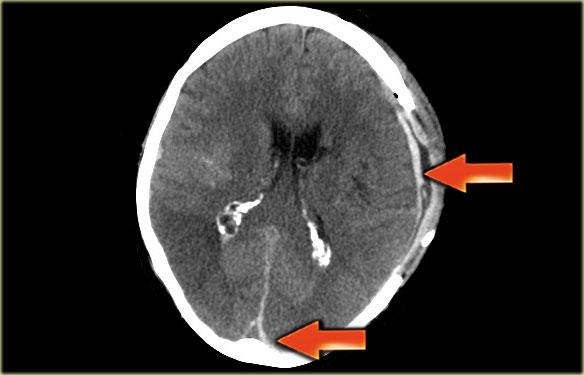
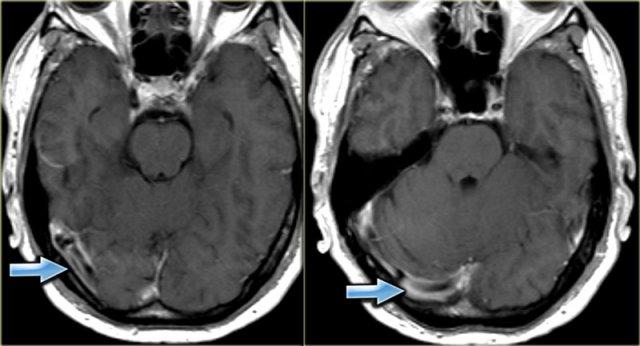
Hình ảnh bên trái cho thấy phù nề cạnh đường giữa hai bên và xuất huyết nhỏ ở bệnh nhân huyết khối xoang tĩnh mạch dọc trên.
Hình ảnh bên trái là tái tạo CT mặt phẳng đứng dọc của một bệnh nhân có xuất huyết cạnh đường giữa hai bên do huyết khối xoang tĩnh mạch dọc trên.
Mũi tên đỏ trên hình CT có tiêm thuốc cản quang chỉ khuyết thuốc do huyết khối gây ra.
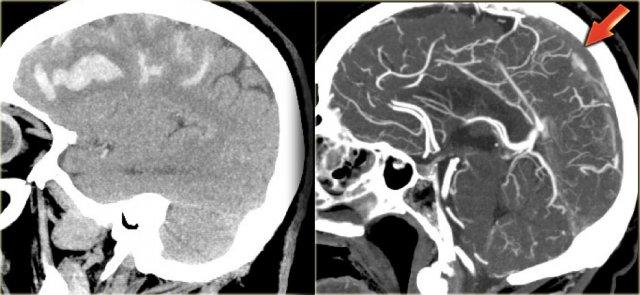
Nhồi máu tĩnh mạch (3) – Tĩnh mạch Labbe
Một dạng nhồi máu tĩnh mạch điển hình khác là do huyết khối tĩnh mạch Labbe.
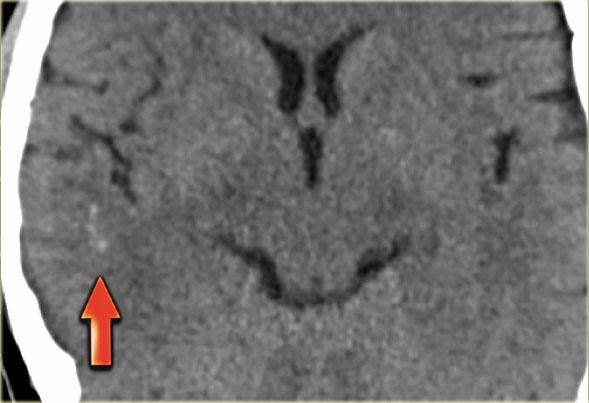
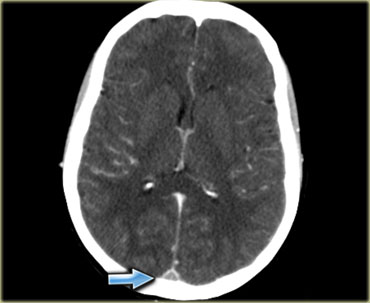
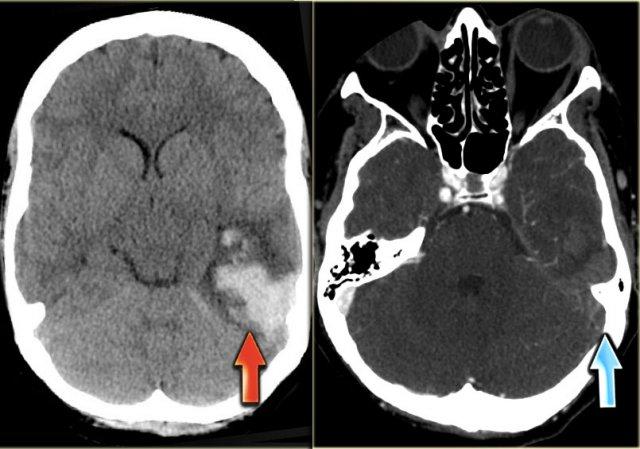
Hình ảnh bên trái cho thấy giảm tỷ trọng ở chất trắng và ít rõ hơn ở chất xám của thùy thái dương trái.
Chẩn đoán phân biệt rộng bao gồm nhồi máu động mạch, nhiễm trùng, u não, v.v.
Lưu ý có một số đường tăng tỷ trọng trong vùng nhồi máu.
Đây là do xuất huyết.
Trong chẩn đoán phân biệt, cũng cần xem xét nhồi máu tĩnh mạch trong vùng phân bố của tĩnh mạch Labbe.
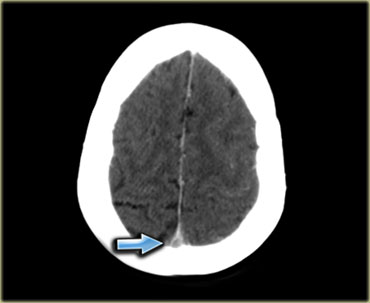
Tỷ trọng tăng nhẹ ở vùng xoang ngang trái (mũi tên) là chìa khóa để chẩn đoán.
Đây là dấu hiệu trực tiếp của huyết khối và bước tiếp theo là chụp CECT, xác nhận chẩn đoán (không hiển thị).
Chẩn đoán hình ảnh trong nghi ngờ huyết khối
Chụp tĩnh mạch cản quang CT (CT-venography)
Chụp tĩnh mạch cản quang CT là kỹ thuật đơn giản và trực tiếp để chẩn đoán huyết khối tĩnh mạch.
Trong giai đoạn sớm, tĩnh mạch bị huyết khối không ngấm thuốc cản quang; ở giai đoạn muộn hơn, khối huyết khối không ngấm thuốc trong khi vùng xung quanh ngấm thuốc, tạo nên dấu hiệu “delta rỗng” (empty delta sign) như đã đề cập trước đó.
Khác với MRI, chụp tĩnh mạch cản quang CT hầu như không có các bẫy chẩn đoán (pitfalls).
Điều duy nhất cần tránh là chụp quá sớm, tức là trước khi thuốc cản quang vào đầy tĩnh mạch, hoặc quá muộn, tức là khi thuốc cản quang đã thải trừ.
Một số tác giả đề xuất thực hiện tương tự như chụp động mạch cản quang CT và chỉ cần thêm 5-10 giây thời gian trễ.
Để đảm bảo an toàn, chúng tôi khuyến cáo thời gian trễ 45-50 giây sau khi bắt đầu tiêm thuốc cản quang.
Chúng tôi sử dụng tối thiểu 70 cc thuốc cản quang.
Bên trái là một số hình ảnh chụp tĩnh mạch cản quang CT minh họa huyết khối ở nhiều xoang tĩnh mạch.
Bên trái là hình ảnh của một bệnh nhân bị nhồi máu trong vùng phân bố của tĩnh mạch Labbe.
Trên các hình ảnh không tiêm thuốc cản quang, có thể nhận thấy huyết khối tăng tỷ trọng trong xoang ngang và vùng xuất huyết tại khu vực nhồi máu.
Trên các hình ảnh có tiêm thuốc cản quang, có thể thấy khuyết thuốc (filling defect) trong xoang ngang.
Bạn có thể cuộn qua các hình ảnh.
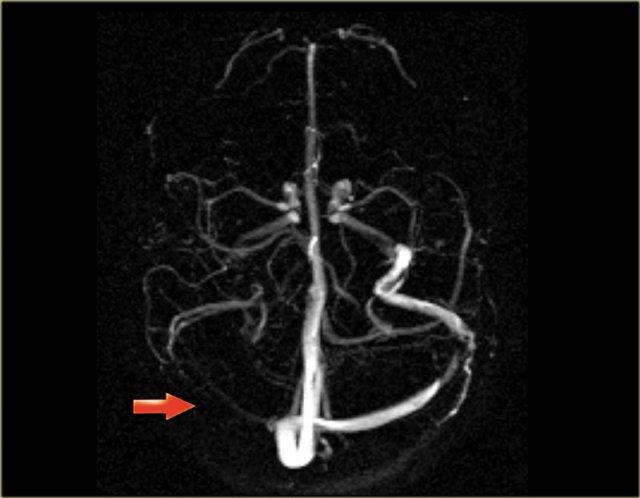
Hình ảnh MIP cắt ngang của chụp mạch máu tương phản pha. Xoang ngang và tĩnh mạch cảnh trong bên phải không có tín hiệu do huyết khối.
Chụp tĩnh mạch MR (MR-venography)
Các kỹ thuật MRI được sử dụng để chẩn đoán huyết khối tĩnh mạch não bao gồm:
Chụp mạch thời gian bay (Time-of-flight – TOF), chụp mạch tương phản pha (Phase-contrast angiography – PCA) và chụp tĩnh mạch MR có tiêm thuốc tương phản từ:
-
Chụp mạch thời gian bay (TOF) dựa trên hiện tượng tăng tín hiệu liên quan đến dòng chảy của các spin đi vào lớp cắt.
Do chưa bị bão hòa, các spin này tạo ra tín hiệu mạnh hơn so với các spin xung quanh đã bị bão hòa. - Chụp mạch tương phản pha (PCA) sử dụng nguyên lý rằng các spin trong máu di chuyển cùng chiều với gradient từ trường sẽ tạo ra độ lệch pha tỷ lệ thuận với vận tốc của các spin.
Thông tin này có thể được dùng để xác định vận tốc của các spin. Hình ảnh này có thể được trừ đi từ hình ảnh thu được mà không có gradient mã hóa vận tốc để tạo ra hình ảnh mạch máu. - Chụp tĩnh mạch MR có tiêm thuốc tương phản từ sử dụng hiệu ứng rút ngắn thời gian T1 của Gadolinium.
Kỹ thuật này tương tự như chụp tĩnh mạch cản quang CT.
Khi sử dụng hình ảnh tái tạo MIP, luôn luôn phải xem xét các hình ảnh gốc (source images).
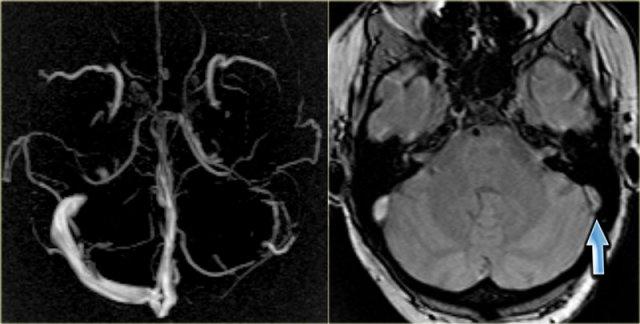
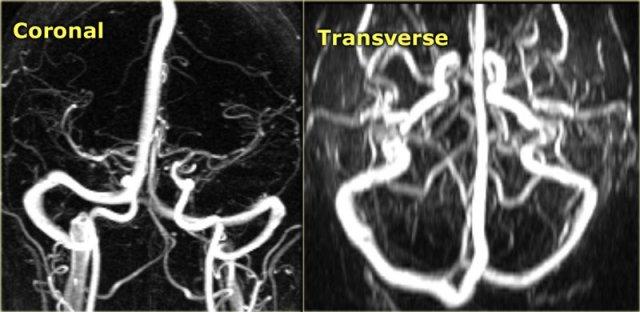
Bên trái là hình ảnh MIP theo mặt phẳng đứng dọc và chếch của một ca chụp tĩnh mạch MR có tiêm thuốc tương phản từ bình thường.
Lưu ý tĩnh mạch Trolard nổi bật (mũi tên đỏ) và tĩnh mạch Labbe (mũi tên xanh lam).
Mỗi kỹ thuật MRI đều có những bẫy chẩn đoán riêng mà chúng ta sẽ thảo luận sau.
Chụp tĩnh mạch MR có tiêm thuốc tương phản từ có nhược điểm là cần tiêm thuốc, nhưng có ít bẫy chẩn đoán hơn.
Chụp mạch số hóa xóa nền (DSA)
Chụp mạch chỉ được thực hiện trong các trường hợp nặng, khi có kế hoạch can thiệp.
Bên trái là hình ảnh của một bệnh nhân bị huyết khối tĩnh mạch, trong tình trạng hôn mê và không đáp ứng với liệu pháp chống đông.
Có huyết khối tại xoang dọc trên (mũi tên đỏ), xoang thẳng (mũi tên xanh lam) và xoang ngang – xoang sigma (mũi tên vàng).
Tiếp tục xem video về thủ thuật lấy huyết khối.
Bên trái là video về thủ thuật lấy huyết khối.
Những bẫy chẩn đoán trên CT
Hạt nhện (Arachnoid Granulations)
Hạt nhện là những chồi nhỏ của màng nhện xuyên qua màng cứng.
Chúng nhô vào trong các xoang tĩnh mạch và có thể bắt chước hình ảnh khuyết thuốc do huyết khối gây ra.
Thông thường, các hạt nhện này có thể dễ dàng phân biệt với huyết khối.
Hình ảnh giả dấu hiệu mạch máu tăng tỷ trọng
Bình thường, các tĩnh mạch có tỷ trọng cao hơn một chút so với nhu mô não, và trong một số trường hợp rất khó để xác định đây là hình ảnh bình thường hay tăng tỷ trọng thực sự.
Trong những trường hợp này, cần thực hiện CT có tiêm thuốc cản quang để giải quyết vấn đề.
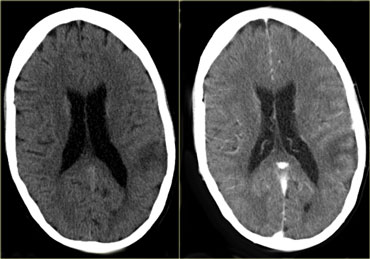
Bên trái là hình ảnh xoang ngang có huyết khối và bên cạnh là xoang ngang bình thường.
Ở trẻ nhũ nhi, nhu mô não thường có tỷ trọng thấp hơn so với trẻ lớn và người trưởng thành.
Điều này dẫn đến tỷ trọng tương đối cao của máu trong xoang dọc trên so với nhu mô não, tạo ra hình ảnh giả dấu hiệu cục máu đông tăng tỷ trọng.
Khối máu tụ giả dấu hiệu mạch máu tăng tỷ trọng.
Thông thường, việc phân biệt khối máu tụ với xoang tĩnh mạch có huyết khối không gặp khó khăn.
Đây là hình ảnh một bệnh nhân có khối máu tụ trong não ở vị trí ngoại vi.
Do vị trí của khối máu tụ nằm trong vùng xoang ngang, nó tạo ra hình ảnh giả xoang ngang có huyết khối.
Dấu hiệu delta rỗng giả (Pseudo empty delta sign)
Đây là hình ảnh một bệnh nhân có khối máu tụ dưới màng cứng bên trái, lan rộng đến vùng xoang dọc trên (các mũi tên).
Thoạt nhìn, hình ảnh này trông giống như dấu hiệu delta rỗng.
Khi duyệt qua toàn bộ tập dữ liệu, có thể thấy rõ đây là phần lan rộng của khối máu tụ.
Đôi khi, một ổ mủ màng não (empyema) tăng tỷ trọng cũng có thể bắt chước dấu hiệu delta rỗng.
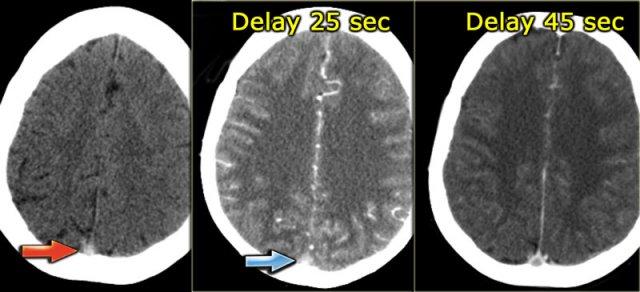
Thời điểm bơm thuốc không phù hợp
Bên trái là ba hình ảnh của một bệnh nhân có huyết khối tĩnh mạch tại xoang dọc trên.
Ở hình ngoài cùng bên trái, chúng ta thấy dấu hiệu mạch máu tăng tỷ trọng trên CT không tiêm thuốc cản quang.
Hình ở giữa được chụp 25 giây sau khi bắt đầu tiêm thuốc cản quang.
Có hình ảnh ngấm thuốc động mạch và trông như thể xoang dọc trên cũng đang ngấm thuốc, nhưng thực chất đây là hiện tượng “xuyên sáng” (shine through) của cục huyết khối tăng tỷ trọng.
Chỉ đến hình ảnh bên phải, được chụp 45 giây sau khi tiêm thuốc cản quang, mới xuất hiện dấu hiệu delta rỗng, xác nhận sự hiện diện của huyết khối trong xoang.
Các bẫy chẩn đoán trong MRI
Xoang ngang kém phát triển (hypoplastic)
Kém phát triển (hypoplasia) và bất sản (aplasia) xoang ngang phải hoặc trái là một phát hiện thường gặp.
Tình trạng này có thể dễ dàng bị nhầm lẫn với huyết khối xoang, do trên MRA một trong hai xoang ngang không được hiển thị.
Khi nghi ngờ có xoang ngang kém phát triển, cần quan sát kích thước của lỗ tĩnh mạch cảnh (jugular foramen).
Các hình ảnh bên trái là của một bệnh nhân có xoang ngang trái kém phát triển.
Lưu ý sự chênh lệch kích thước của lỗ tĩnh mạch cảnh hai bên.
Bên trái là ảnh MIP mặt phẳng ngang (transverse MIP) của chuỗi xung tương phản pha (phase-contrast).
Để phân biệt xoang ngang kém phát triển với xoang ngang có huyết khối, cần xem xét các ảnh gốc (source images).
Trên ảnh gốc bên phải, có thể thấy không có tình trạng kém phát triển (mũi tên xanh).
Trong trường hợp này, đây là huyết khối xoang ngang trái.
Bên trái là một trường hợp khác minh họa rằng không thể hoàn toàn dựa vào kỹ thuật tương phản pha (phase contrast imaging).
Tín hiệu trong tĩnh mạch phụ thuộc vào vận tốc dòng máu chảy và thông số mã hóa vận tốc (velocity encoding) do kỹ thuật viên cài đặt.
Ở ngoài cùng bên trái là hình ảnh bệnh nhân không thấy xoang ngang trái.
Điều này có thể do kém phát triển, huyết khối tĩnh mạch hoặc dòng chảy chậm.
Trên chuỗi xung T1W sau tiêm thuốc tương phản từ, có thể thấy rõ ràng xoang ngấm thuốc và còn thông (patent).
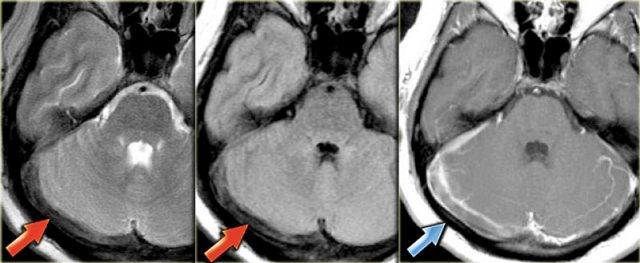
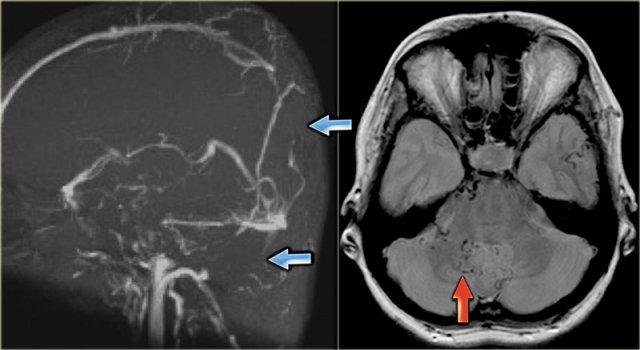
Huyết khối xoang ngang phải giảm tín hiệu trên T2W do deoxyhemoglobin nội bào (Courtesy dr. Howard Rowley)
Giảm tín hiệu trong huyết khối
Thông thường, khi tĩnh mạch có tín hiệu thấp, điều này được quy cho hiện tượng mất tín hiệu do dòng chảy (flow void) và là dấu hiệu của tĩnh mạch còn thông.
Tuy nhiên, ở một giai đoạn nhất định của huyết khối, có sự hiện diện của deoxyhemoglobin nội bào, chất này giảm tín hiệu trên T2W và bắt chước hình ảnh mất tín hiệu do dòng chảy.
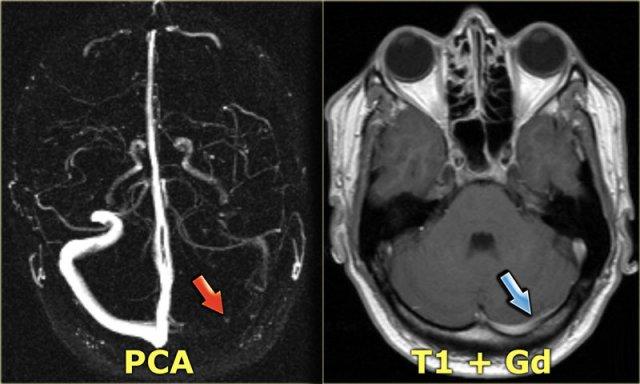
Bên trái là hình ảnh huyết khối xoang ngang phải với dấu hiệu delta trên ảnh sau tiêm thuốc tương phản từ.
Xoang này giảm tín hiệu trên chuỗi xung T2W do deoxyhemoglobin nội bào.
Trên chuỗi xung T1W sau tiêm thuốc tương phản từ, có thể thấy rõ ràng xoang được lấp đầy bởi huyết khối.
Mất tín hiệu do dòng chảy trên MR sau tiêm thuốc tương phản từ
Trên các ảnh T1W sau tiêm thuốc tương phản từ bên trái, có một vùng giảm tín hiệu nằm trong lòng xoang ngang đang ngấm thuốc.
Điều này có thể dễ dàng bị nhầm lẫn với huyết khối trung tâm trong lòng xoang.
Tuy nhiên, đây là kết quả của hiện tượng mất tín hiệu do dòng chảy (flow void).
Tiếp tục xem xét các ảnh tương phản pha (phase contrast).
Trên các ảnh tương phản pha, có thể thấy rõ ràng xoang ngang vẫn còn thông.
Có thể kết luận rằng MRI có nhiều kết quả dương tính giả và âm tính giả trong chẩn đoán huyết khối tĩnh mạch.
Chụp MR tĩnh mạch có tiêm thuốc tương phản từ là kỹ thuật MR đáng tin cậy nhất.
Chụp CT tĩnh mạch thậm chí còn đáng tin cậy hơn, vì kỹ thuật này đơn giản và ít bị ảnh hưởng bởi các bẫy chẩn đoán hơn.
Các bẫy chẩn đoán trong kỹ thuật TOF (Time-of-Flight) bao gồm:
- Mất tín hiệu do dòng chảy trong mặt phẳng cắt (in-plane flow).
- Dòng chảy bị giả mạo bởi hiện tượng T1-shine through của methemoglobin trong huyết khối.
Huyết khối xoang màng cứng mạn tính và các hội chứng liên quan
Thông động tĩnh mạch màng cứng (DAVF)
Huyết khối xoang màng cứng mạn tính có thể dẫn đến hình thành thông động tĩnh mạch màng cứng và tăng áp lực dịch não tủy.
DAVF (thông động tĩnh mạch màng cứng) là sự kết nối bất thường giữa các động mạch màng cứng – vốn là các nhánh của động mạch cảnh ngoài – với các xoang tĩnh mạch.
Huyết khối xoang được ghi nhận ở nhiều bệnh nhân có thông động tĩnh mạch màng cứng, tuy nhiên cơ chế bệnh sinh vẫn chưa được làm rõ (10).
Có hai cơ chế có thể xảy ra: (a) viêm tắc tĩnh mạch huyết khối của xoang màng cứng có thể gây ra thông động tĩnh mạch màng cứng, và (b) trong quá trình tiến triển của thông động tĩnh mạch màng cứng, hiện tượng đảo ngược dòng chảy có thể dẫn đến huyết khối.
Các phân loại DAVF hiện hành chủ yếu tập trung vào sự hiện diện của trào ngược màng mềm liên quan đến tăng áp tĩnh mạch não, dẫn đến nhồi máu tĩnh mạch não hoặc xuất huyết.
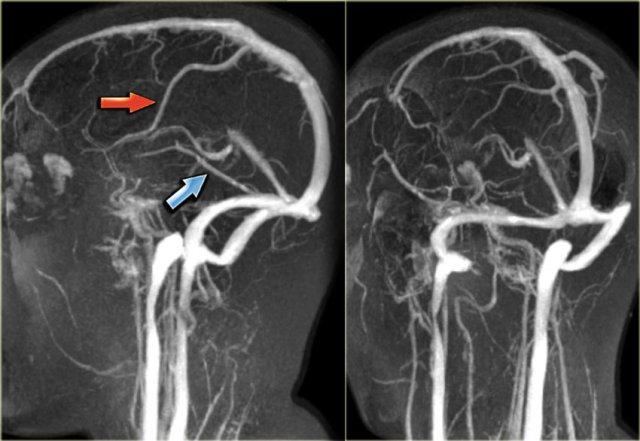
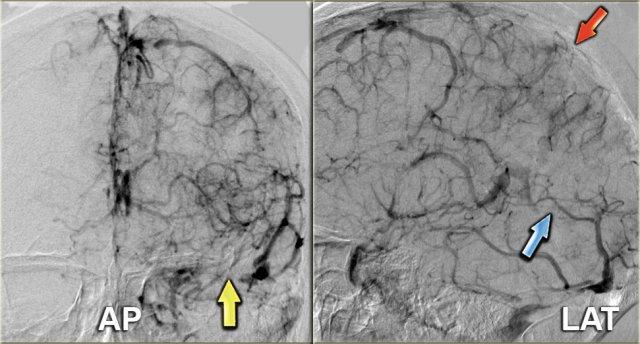
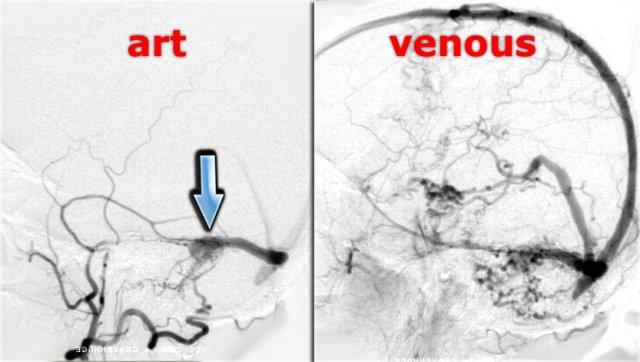
Hình ảnh chụp mạch số hóa xóa nền (DSA) bên trái của một bệnh nhân có DAVF.
Lưu ý sự thông thương trực tiếp giữa các nhánh của động mạch cảnh ngoài và xoang ngang (mũi tên xanh).
Tiếp tục xem các hình ảnh chuỗi xung T2W.
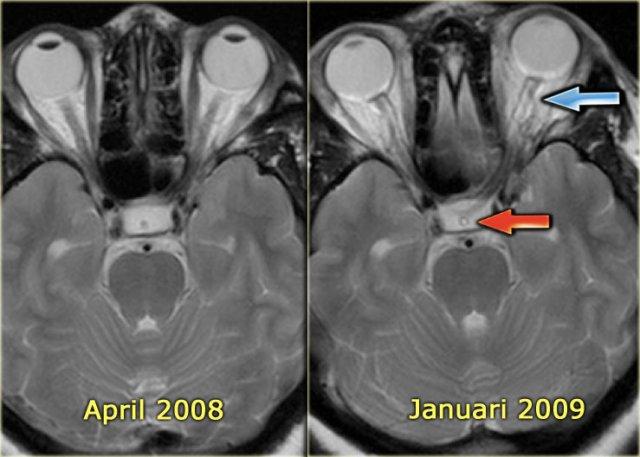
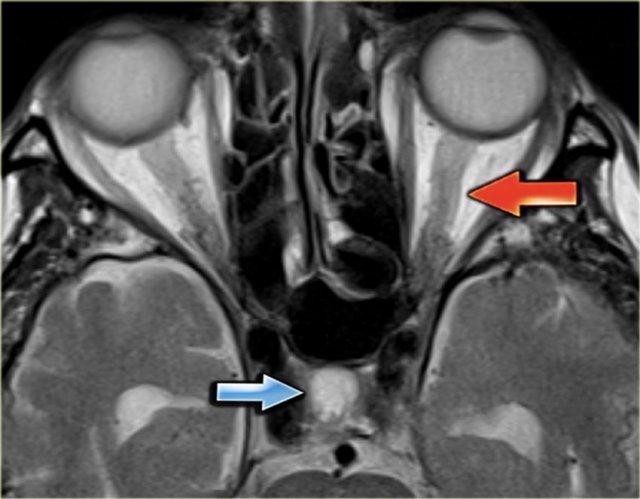
Hình ảnh chuỗi xung T2W bên trái trong quá trình theo dõi.
Tháng 4 năm 2008 không ghi nhận bất thường.
Tháng 1 năm 2009 xuất hiện các dấu hiệu của tăng áp lực nội sọ như dịch não tủy bao quanh dây thần kinh thị giác và dịch não tủy trong cuống tuyến yên.
Huyết khối và tăng áp lực dịch não tủy
Ở một số bệnh nhân, huyết khối xoang màng cứng có thể dẫn đến rối loạn tuần hoàn tĩnh mạch kéo dài, ngay cả sau khi đã tái thông.
Tình trạng này có thể gây tăng áp lực dịch não tủy nội sọ, được đánh giá qua chọc dò thắt lưng.
Về lâm sàng, các bệnh nhân này thường than phiền đau đầu và có thể có rối loạn thị giác do phù gai thị.
Trên MRI, có thể thấy tăng lượng dịch não tủy quanh dây thần kinh thị giác và hình ảnh hố yên rỗng.
Có vẻ như ở một số bệnh nhân vẫn tồn tại hẹp tồn dư.
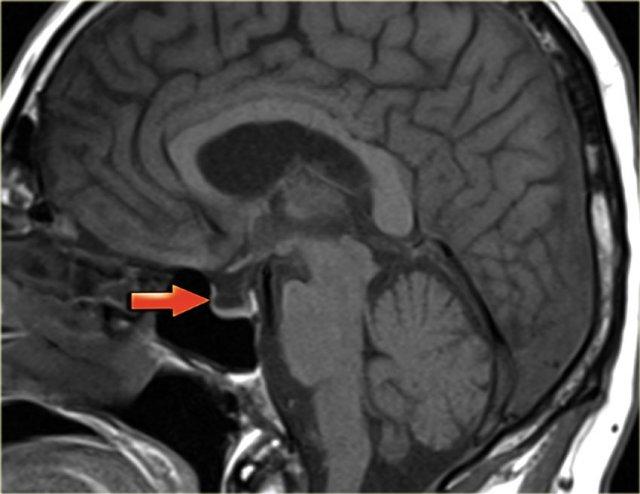
Hình ảnh chuỗi xung T2W bên trái cho thấy phù gai thị và hình ảnh hố yên rỗng.
Tiếp tục xem hình ảnh chuỗi xung T1W mặt phẳng đứng dọc.
Đây là hình ảnh chuỗi xung T1W mặt phẳng đứng dọc cho thấy hình ảnh hố yên rỗng (mũi tên).
Thuật ngữ “hố yên rỗng” được dùng vì hố yên chủ yếu được lấp đầy bởi dịch não tủy do tuyến yên bị đẩy xuống dưới bởi áp lực nội sọ tăng cao.
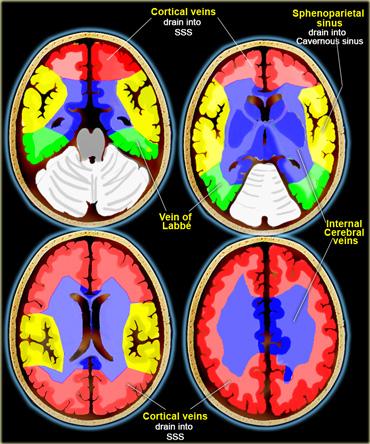
Vùng dẫn lưu tĩnh mạch
Bên trái là hình minh họa các vùng dẫn lưu tĩnh mạch.
Các vùng này có sự biến đổi đáng kể và hình minh họa chỉ nên được xem như một hướng dẫn tham khảo mang tính tương đối.