HRCT – Đọc cơ bản
Bài viết này cung cấp một phương pháp tiếp cận thực hành trong việc đọc phim chụp cắt lớp vi tính độ phân giải cao (HRCT) của phổi.
Các chủ đề sau sẽ được đề cập:
- Giải phẫu Tiểu thùy Phổi Thứ cấp
- Các Hình thái HRCT Cơ bản
- Phân bố của các Bất thường
- Chẩn đoán Phân biệt các Bệnh Phổi Kẽ
Giới thiệu
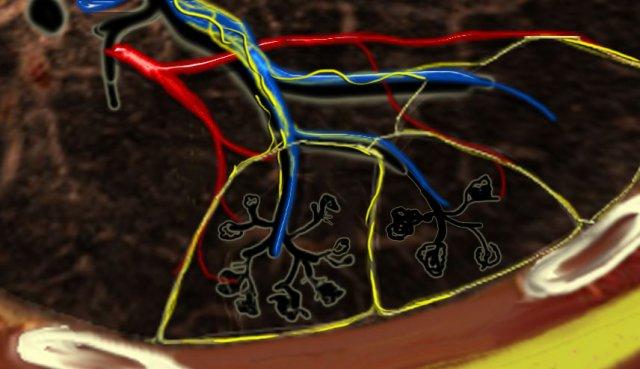
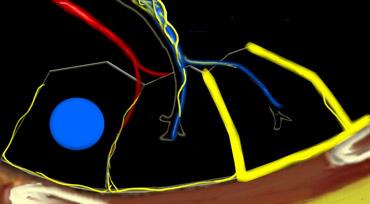
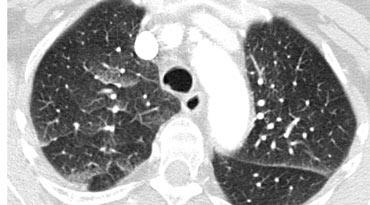
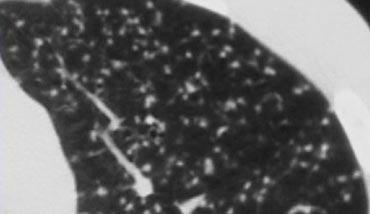
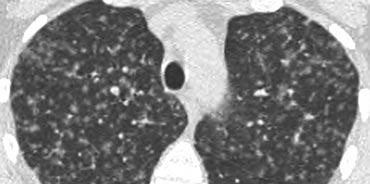
Tiểu thùy thứ cấp. Động mạch trung tiểu thùy (màu xanh lam: máu nghèo oxy) và tiểu phế quản tận cùng đi qua trung tâm. Hệ bạch huyết và tĩnh mạch (màu đỏ: máu giàu oxy) đi trong các vách liên tiểu thùy.
Giải phẫu Tiểu thùy Thứ cấp
Hiểu biết sâu sắc về giải phẫu phổi là yếu tố then chốt để đọc HRCT chính xác. Chẩn đoán các bệnh phổi kẽ (ILDs) dựa trên việc xác định mức độ tổn thương đặc hiệu của tiểu thùy phổi thứ cấp — đơn vị giải phẫu và chức năng cơ bản của phổi.
Trong điều kiện bình thường, chỉ có một số ít các vách mỏng này có thể nhìn thấy trên HRCT. Hệ bạch huyết của tiểu thùy bao gồm hai mạng lưới:
- Một mạng lưới trung tâm, đi dọc theo bó mạch phế quản hướng về trung tâm tiểu thùy.
- Một mạng lưới ngoại vi, nằm trong các vách liên tiểu thùy và dọc theo màng phổi.
Các Vùng Giải Phẫu Quan Trọng
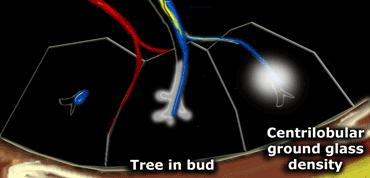
- Vùng Trung Tiểu Thùy (Centrilobular Area): Phần trung tâm của tiểu thùy thứ cấp, thường bị tổn thương trong các bệnh xâm nhập phổi qua đường thở (ví dụ: viêm phổi quá mẫn, viêm phế quản hô hấp, khí phế thũng trung tiểu thùy).
- Vùng Cạnh Bạch Huyết (Perilymphatic Area): Phần ngoại vi của tiểu thùy thứ cấp, thường bị tổn thương trong các bệnh ảnh hưởng đến hệ bạch huyết hoặc các vách liên tiểu thùy (ví dụ: sarcoidosis, ung thư di căn đường bạch huyết, phù phổi). Các bệnh này cũng có thể liên quan đến mạng lưới bạch huyết trung tâm bao quanh bó mạch phế quản.
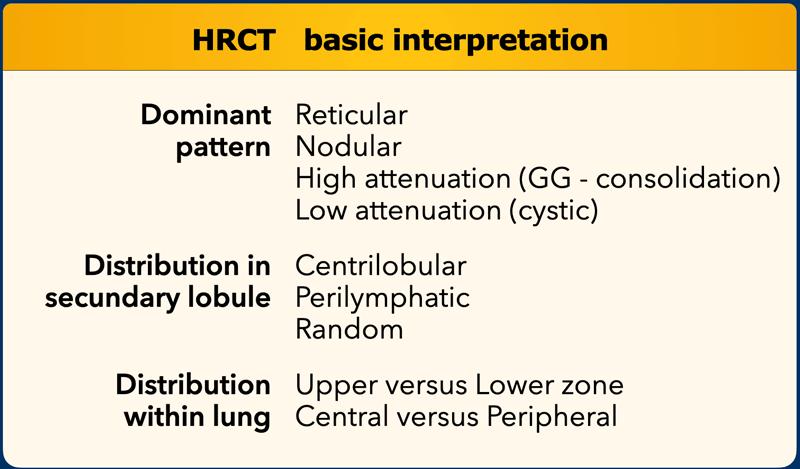
Nguyên tắc Cơ bản Đọc HRCT
Một quy trình tiếp cận có hệ thống trong đọc HRCT bao gồm việc trả lời các câu hỏi sau:
- Hình thái tổn thương HRCT chủ đạo là gì?
- Dạng lưới (ví dụ: xơ hóa)
- Dạng nốt (ví dụ: bệnh u hạt)
- Tăng tỷ trọng (ví dụ: kính mờ, đông đặc)
- Giảm tỷ trọng (ví dụ: khí phế thũng, tổn thương dạng nang)
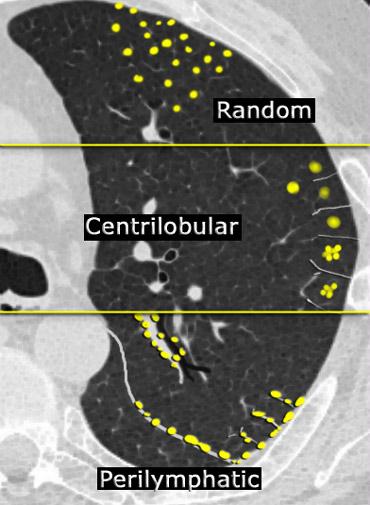
- Tổn thương nằm ở vị trí nào trong tiểu thùy thứ cấp?
- Trung tiểu thùy
- Cạnh bạch huyết
- Phân bố ngẫu nhiên
- Có sự phân bố ưu thế theo vùng không?
- Vùng phổi trên so với vùng phổi dưới
- Phân bố trung tâm so với ngoại vi
- Có các dấu hiệu kèm theo không?
- Tràn dịch màng phổi
- Hạch bạch huyết to
- Giãn phế quản do co kéo
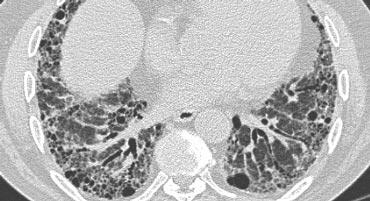
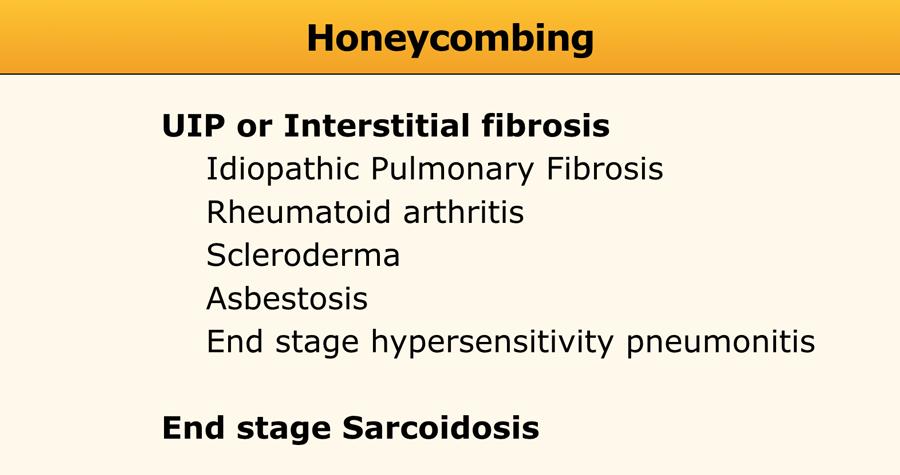
Hình ảnh UIP điển hình với tổn thương tổ ong và giãn phế quản do co kéo ở bệnh nhân xơ phổi vô căn (IPF)
Các dấu hiệu hình thái học này cần được đối chiếu với bệnh sử lâm sàng và kết quả thăm khám thực thể của bệnh nhân.
Cần lưu ý rằng HRCT thường được thực hiện trên một nhóm bệnh nhân được chọn lọc — các bệnh lý thường gặp như viêm phổi, thuyên tắc phổi, phù phổi do tim và ung thư phổi thường đã được loại trừ từ trước.
Do đó, các bệnh ít gặp hơn — như sarcoidosis, viêm phổi quá mẫn, bệnh mô bào Langerhans, ung thư di căn đường bạch huyết và viêm phổi kẽ thông thường (UIP) — trở thành những chẩn đoán được gặp thường xuyên hơn trên HRCT và có thể biểu hiện dưới dạng các trường hợp “Aunt Minnie” (hình ảnh kinh điển, đặc trưng bệnh lý).
Dạng lưới
Trong dạng lưới, người ta quan sát thấy sự gia tăng các đường mờ dạng tuyến tính, xuất phát từ tình trạng dày vách liên tiểu thùy hoặc các thay đổi xơ hóa, chẳng hạn như hình ảnh tổ ong.
Dày vách liên tiểu thùy
Tình trạng dày mô kẽ phổi—do tích tụ dịch, lắng đọng mô xơ hoặc thâm nhiễm tế bào—biểu hiện dưới dạng dạng lưới trên HRCT.
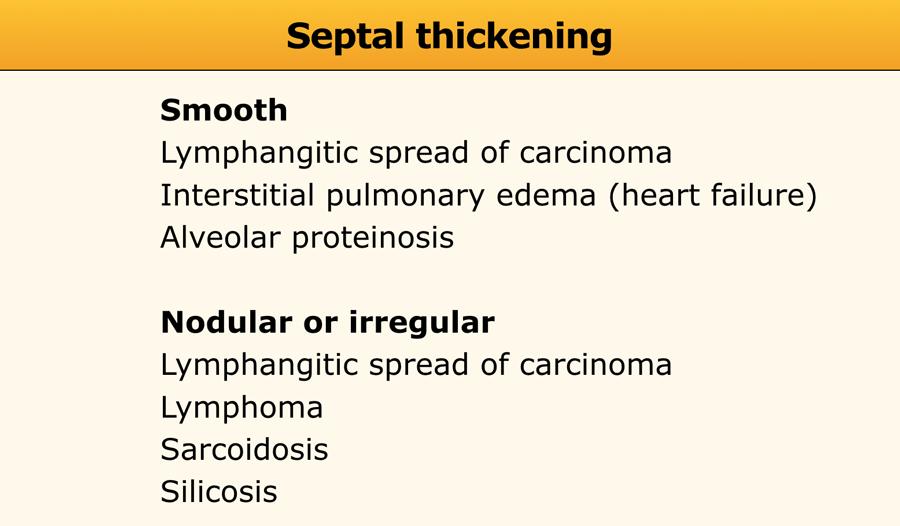
Mặc dù dày vách liên tiểu thùy tương đối phổ biến trong bệnh phổi kẽ (ILD), đây hiếm khi là dấu hiệu chiếm ưu thế và có chẩn đoán phân biệt hạn chế (xem Bảng).
- Dày vách đều, nhẵn: Thường gặp trong:
- Phù phổi kẽ (ví dụ: đường Kerley B trên X-quang ngực)
- Lan tràn theo đường bạch huyết của ung thư biểu mô hoặc u lympho
- Protein phế nang
- Dày vách dạng nốt hoặc không đều: Gặp trong:
- Lan tràn theo đường bạch huyết của ung thư biểu mô hoặc u lympho
- Sarcoidosis
- Bệnh bụi phổi silic
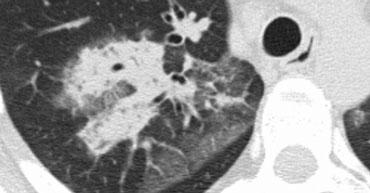
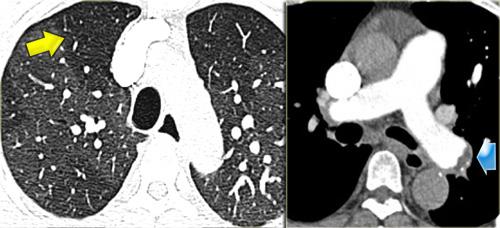
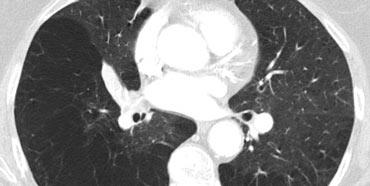
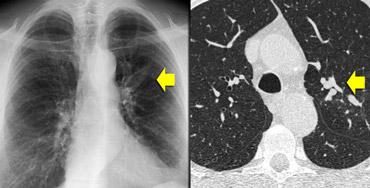
Ca lâm sàng minh họa: Ung thư lan tràn theo đường bạch huyết
Hình ảnh
Dày vách khu trú, không đều ở thùy trên phổi phải trên bệnh nhân có tiền sử ác tính đã biết. Dấu hiệu này điển hình cho ung thư phổi lan tràn theo đường bạch huyết.
Các đặc điểm hỗ trợ chẩn đoán bao gồm:
- Hạch bạch huyết trung thất
- Tổn thương dạng nốt ở phổi trái, nhiều khả năng là di căn.
Ung thư phổi lan tràn theo đường bạch huyết (PLC):
- Trong 50% trường hợp, dày vách có tính chất khu trú hoặc một bên, giúp phân biệt với các nguyên nhân khác (ví dụ: sarcoidosis, phù phổi do tim).
- Hạch bạch huyết rốn phổi có thể thấy trong 50% bệnh nhân, và thường có tiền sử bệnh ác tính.
- Hình ảnh tương tự có thể gặp trong:
- U lympho
- Trẻ em nhiễm HIV phát triển viêm phổi kẽ tế bào lympho (LIP), một bệnh thâm nhiễm lympho lành tính hiếm gặp.
Ca lâm sàng minh họa: Phù phổi do tim
Hình ảnh: Chụp CT được thực hiện để loại trừ thuyên tắc phổi phát hiện sự kết hợp giữa dày vách đều, nhẵn và mờ kính mờ phân bố theo trọng lực.
Chẩn đoán là phù phổi do tim.
Đặc điểm chính của phù phổi do tim:
- Thường biểu hiện với dày vách liên tiểu thùy kết hợp mờ kính mờ.
- Phân bố quanh rốn phổi và theo trọng lực là đặc trưng của phù phổi thủy tĩnh.
- Các dấu hiệu bổ sung có thể bao gồm:
- Dày mô kẽ quanh phế quản-mạch máu (“viền quanh phế quản”)
- Dày rãnh liên thùy
- Tim to
- Tràn dịch màng phổi
- Mặc dù HRCT không được sử dụng thường quy để chẩn đoán (các dấu hiệu lâm sàng và X-quang thường đủ để kết luận), phù phổi thủy tĩnh không nghi ngờ trước đôi khi có thể được phát hiện tình cờ.
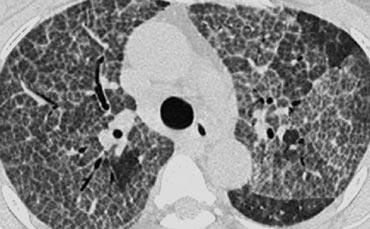
Ca lâm sàng minh họa: Protein phế nang
Hình ảnh: Bệnh nhân có dày vách liên tiểu thùy kết hợp mờ kính mờ dạng đốm. Một số tiểu thùy bị tổn thương trong khi các tiểu thùy khác được bảo tồn.
Sự kết hợp này được gọi là “crazy-paving” (dạng lát đá không đều).
Dấu hiệu Crazy-Paving:
- Ban đầu được coi là đặc hiệu cho protein phế nang, nhưng hiện nay được ghi nhận trong nhiều bệnh lý, bao gồm:
- Viêm phổi do Pneumocystis jirovecii
- Ung thư biểu mô phế quản-phế nang
- Sarcoidosis
- Viêm phổi kẽ không đặc hiệu (NSIP)
- Viêm phổi tổ chức hóa (COP)
- Hội chứng suy hô hấp cấp tính ở người lớn (ARDS)
- Xuất huyết phổi
Protein phế nang:
- Một bệnh phổi lan tỏa hiếm gặp, chưa rõ nguyên nhân.
- Đặc trưng bởi sự tích tụ trong phế nang và mô kẽ của chất phospholipo-protein dương tính với phản ứng acid periodic-Schiff (PAS), có nguồn gốc từ surfactant.
Hình ảnh tổ ong
Hình ảnh tổ ong là dạng lưới thứ hai có thể nhận biết được trên HRCT.
Do hình thái dạng nang, hình ảnh tổ ong cũng được đề cập trong bối cảnh các dạng giảm tỷ trọng.
Về mặt bệnh học, hình ảnh tổ ong được đặc trưng bởi sự hiện diện của các khoang nang nhỏ được lót bởi biểu mô tiểu phế quản, với thành cấu tạo từ mô xơ đặc.
Đây là dấu hiệu đặc trưng của viêm phổi kẽ thông thường (UIP).
Dạng nốt
Phân bố dạng nốt trên HRCT
Sự phân bố của các nốt quan sát được trên HRCT là yếu tố quan trọng nhất để đạt được chẩn đoán chính xác trong dạng nốt.
Trong hầu hết các trường hợp, các nốt nhỏ có thể được phân loại theo một trong ba kiểu phân bố: quanh bạch mạch, trung tâm tiểu thùy, hoặc ngẫu nhiên. Phân bố ngẫu nhiên đề cập đến các nốt không có xu hướng ưu tiên vị trí cụ thể nào trong tiểu thùy phổi thứ cấp.
Sự phân bố của các nốt trên HRCT là yếu tố quan trọng nhất trong việc đưa ra chẩn đoán chính xác theo dạng nốt:
- Phân bố quanh bạch mạch bao gồm các nốt nằm liên quan đến bề mặt màng phổi, vách gian tiểu thùy và mô kẽ quanh phế quản-mạch máu. Các nốt này hầu như luôn luôn có thể nhìn thấy ở vị trí dưới màng phổi, đặc biệt là tiếp giáp với các khe liên thùy.
- Phân bố trung tâm tiểu thùy được đặc trưng bởi các nốt khu trú ở vùng trung tâm tiểu thùy. Khác với các nốt quanh bạch mạch và ngẫu nhiên, các nốt trung tâm tiểu thùy không liên quan đến bề mặt màng phổi. Các nốt ngoại vi nhất thường có tâm cách khe liên thùy hoặc bề mặt màng phổi 5–10 mm.
- Phân bố ngẫu nhiên. Các nốt phân bố ngẫu nhiên được phân tán không có xu hướng ưu tiên so với các cấu trúc phổi hoặc tiểu thùy thứ cấp.
Mặc dù chúng có thể liên quan đến bề mặt màng phổi và khe liên thùy, nhưng chúng không có sự ưu thế dưới màng phổi như thường thấy trong phân bố quanh bạch mạch.
Thuật toán chẩn đoán dạng nốt
Để phân biệt giữa các nốt quanh bạch mạch, ngẫu nhiên và trung tâm tiểu thùy, thuật toán sau đây được áp dụng:
- Đánh giá sự hiện diện của các nốt màng phổi, thường thấy rõ nhất dọc theo các khe liên thùy.
- Nếu các nốt màng phổi vắng mặt hoặc tối thiểu, phân bố có khả năng là trung tâm tiểu thùy.
- Nếu có nốt màng phổi, dạng phân bố có thể là ngẫu nhiên (dạng kê) hoặc quanh bạch mạch.
- Nếu các nốt màng phổi đi kèm với các nốt dọc theo mô kẽ phế quản-mạch máu trung tâm và vách gian tiểu thùy, phân bố là quanh bạch mạch.
- Nếu các nốt lan tỏa và phân bố đồng đều, dạng phân bố có khả năng là ngẫu nhiên.
Phân bố quanh bạch mạch
Các nốt quanh bạch mạch thường gặp nhất trong sarcoidosis.
Chúng cũng xuất hiện trong bệnh bụi phổi silic, bệnh bụi phổi than và ung thư di căn đường bạch mạch.
Có sự chồng lấp trong chẩn đoán phân biệt giữa các nốt quanh bạch mạch và dày vách gian tiểu thùy dạng nốt trong dạng lưới, đôi khi được gọi là dạng lưới-nốt.
Ca lâm sàng 1
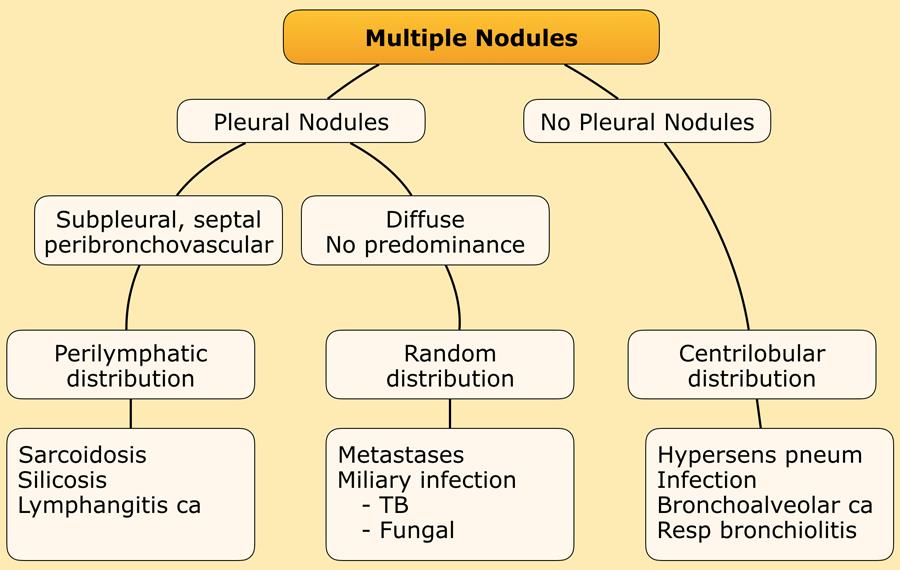
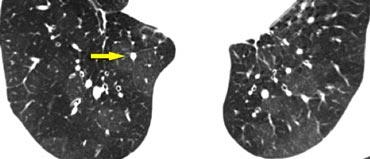
Hình ảnh cho thấy một trường hợp điển hình của phân bố nốt quanh bạch mạch ở bệnh nhân sarcoidosis.
Lưu ý các nốt dọc theo khe liên thùy (mũi tên đỏ), gợi ý phân bố quanh bạch mạch.
Việc kiểm tra cẩn thận các nốt này ở vùng dưới màng phổi và dọc theo khe liên thùy là cần thiết, vì đây là dấu hiệu có độ đặc hiệu cao cho sarcoidosis.
Thông thường, sarcoidosis biểu hiện ưu thế ở thùy trên và vùng quanh rốn phổi, với phần lớn các nốt nằm dọc theo bó phế quản-mạch máu (mũi tên vàng).
Ca lâm sàng 2
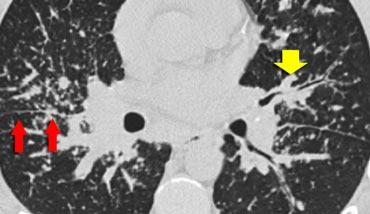
Hình ảnh cho thấy một trường hợp điển hình khác của sarcoidosis.
Các nốt quanh bạch mạch (mũi tên) đi kèm với nhiều hạch bạch huyết phì đại (vòng tròn), đây là đặc điểm đặc trưng của bệnh.
Ở giai đoạn cuối của sarcoidosis, xơ hóa chủ yếu ảnh hưởng đến thùy trên và vùng quanh rốn phổi.
Các nốt trung tâm tiểu thùy được quan sát thấy trong các bệnh xâm nhập phổi qua đường thở.
Các tác nhân gây bệnh tiếp cận vùng trung tâm của tiểu thùy thứ cấp qua tiểu phế quản tận, dẫn đến các tình trạng như:
- Viêm phổi quá mẫn
- Viêm phế quản hô hấp ở người hút thuốc
- Bệnh đường thở do nhiễm trùng (ví dụ: lan tràn nội phế quản của lao hoặc mycobacteria không điển hình, viêm phế quản phổi)
- Ít gặp hơn trong ung thư phế quản phế nang, phù phổi và viêm mạch máu.
Trong nhiều trường hợp, các nốt này biểu hiện là các tổn thương bờ không rõ với tỷ trọng kính mờ (hình) và đôi khi được gọi là nốt acinar.
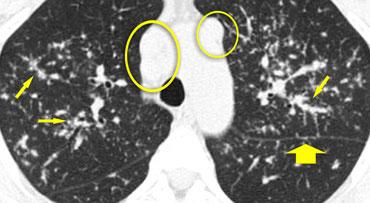
Dấu hiệu cành cây nảy chồi (Tree-in-Bud)
Trong bối cảnh các nốt trung tâm tiểu thùy, việc nhận diện dấu hiệu “cành cây nảy chồi” có giá trị trong việc thu hẹp chẩn đoán phân biệt.
Dấu hiệu cành cây nảy chồi mô tả cấu trúc phân nhánh không đều, thường dạng nốt, dễ quan sát nhất ở ngoại vi phổi.
Về mặt bệnh lý, nó đại diện cho các tiểu phế quản trung tâm tiểu thùy bị giãn và tắc nghẽn (chứa đầy chất nhầy hoặc mủ).
Sự hiện diện của dấu hiệu cành cây nảy chồi hầu như luôn luôn chỉ ra:
- Lan tràn nội phế quản của nhiễm trùng, chẳng hạn như lao (TB), phức hợp Mycobacterium avium (MAC), hoặc viêm phế quản phổi do vi khuẩn.
- Bệnh đường thở liên quan đến nhiễm trùng, bao gồm xơ nang và giãn phế quản.
- Ít gặp hơn, bệnh đường thở chủ yếu liên quan đến ứ đọng chất nhầy, chẳng hạn như bệnh phổi do nấm Aspergillus dị ứng phế quản (ABPA) và hen phế quản.
- Hít sặc.
Ví dụ minh họa
Trong hình ảnh bên trái, dấu hiệu cành cây nảy chồi được minh họa rõ ràng.
Trong bối cảnh lâm sàng phù hợp, dấu hiệu này cần gợi ý nghi ngờ lan tràn nội phế quản hoạt động của lao.
Đáng chú ý, ở hầu hết bệnh nhân lao hoạt động, HRCT thường cho thấy bằng chứng của lan tràn phế quản phổi ngay cả trước khi có xác nhận vi khuẩn học (6).
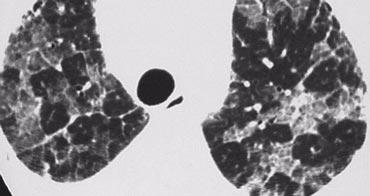
Phân bố ngẫu nhiên
Các nốt nhỏ phân bố ngẫu nhiên được quan sát thấy trong:
- Di căn theo đường máu
- Lao kê
- Nhiễm nấm dạng kê
- Sarcoidosis
- Bệnh mô bào Langerhans (LCH) (giai đoạn nốt sớm)
Mặc dù sarcoidosis thường biểu hiện phân bố quanh bạch mạch, bệnh lan rộng có thể lan theo đường bạch mạch trong bó phế quản-mạch máu đến ngoại vi phổi, có thể đến vùng trung tâm tiểu thùy.
Điều này có thể dẫn đến dạng phân bố kết hợp quanh bạch mạch-trung tâm tiểu thùy, có thể bắt chước phân bố ngẫu nhiên.
Ví dụ minh họa
Hình ảnh bên trái mô tả bệnh nhân có các nốt phân bố ngẫu nhiên do lao kê.
Phân bố ngẫu nhiên là kết quả của sự lan tràn theo đường máu của nhiễm trùng.
Ví dụ minh họa
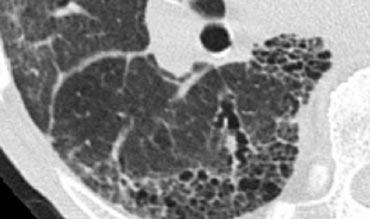
Hình ảnh được trình bày minh họa dạng nốt ngẫu nhiên điển hình ở bệnh nhân mắc bệnh mô bào Langerhans (LCH).
LCH là một bệnh hiếm gặp được đặc trưng bởi nhiều nang không đều, chủ yếu ở bệnh nhân có tiền sử lạm dụng nicotine.
Trong giai đoạn sớm, LCH biểu hiện như một bệnh dạng nốt (hình).
Theo thời gian, các nốt này tạo hang và tiến triển thành nang.
Cũng như các bệnh liên quan đến hút thuốc khác, có sự ưu thế ở thùy trên.
High Attenuation pattern
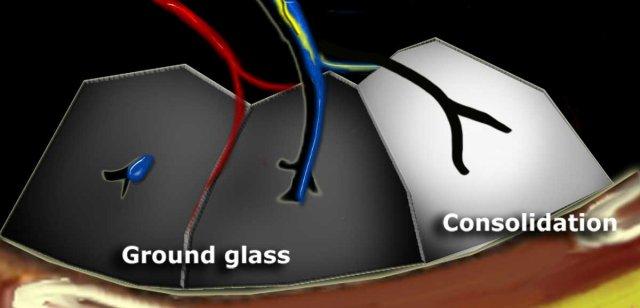
Dark bronchus sign in ground glass opacity. Complete obscuration of vessels in consolidation and air bronchogram.
Tăng độ đậm phổi được phân loại là kính mờ (GGO) khi có sự tăng độ đậm mờ của phổi mà không che khuất các mạch máu bên dưới. Nếu độ đậm tăng che khuất các mạch máu, được gọi là đông đặc. Trong cả GGO và đông đặc, mật độ phổi tăng là do sự thay thế không khí phế nang bởi dịch, tế bào hoặc xơ hóa.
Dấu hiệu Phế quản Tối
Trong tổn thương kính mờ (GGO), các phế quản chứa khí trông tối bất thường so với mô phổi xung quanh có độ mờ bất thường, trong đó vẫn còn chứa một ít khí. Hiện tượng này được gọi là dấu hiệu phế quản tối, chỉ có thể nhìn thấy trên cắt lớp vi tính độ phân giải cao (HRCT), và nó làm nổi bật bệnh lý phổi tiềm ẩn bên dưới.
Dấu hiệu Khí Phế Quản Đồ
Về mặt khái niệm tương tự như dấu hiệu phế quản tối, dấu hiệu khí phế quản đồ xuất hiện trong tình trạng đông đặc hoàn toàn, khi mô phổi xung quanh có mật độ đặc hơn đáng kể. Dấu hiệu này có thể quan sát thấy trên cả HRCT và X-quang ngực thẳng.
Ground-glass opacity
Ground-glass opacity (GGO) represents:
- Lấp đầy các khoang phế nang bởi mủ, phù nề, xuất huyết, tế bào viêm, hoặc tế bào khối u.
- Dày lên của mô kẽ hoặc thành phế nang dưới độ phân giải không gian của HRCT, như thấy trong xơ hóa.
Do đó, GGO có thể là kết quả của bệnh lý khoang khí (lấp đầy phế nang) hoặc bệnh phổi kẽ (ví dụ: xơ hóa).
Vị trí của các bất thường trong GGO có thể cung cấp các gợi ý chẩn đoán:
- Ưu thế vùng trên: Viêm tiểu phế quản hô hấp, Viêm phổi do Pneumocystis.
- Ưu thế vùng dưới: Viêm phổi mô kẽ thông thường (UIP), viêm phổi mô kẽ không đặc hiệu (NSIP), viêm phổi mô kẽ tróc vảy (DIP).
- Phân bố trung tiểu thùy: Viêm phổi quá mẫn, viêm tiểu phế quản hô hấp.
Bản thân hình ảnh kính mờ tương đối không đặc hiệu. Không có gì đáng ngạc nhiên khi có sự chồng lấp đáng kể trong các nguyên nhân gây ra kính mờ và đông đặc, và một số bệnh có thể biểu hiện cả hai dạng kính mờ và đông đặc.
Ví dụ
Trong hình ảnh bên trái, đông đặc và kính mờ (GGO) được quan sát thấy ở một bệnh nhân có bất thường lồng ngực kéo dài và sụt cân, không có dấu hiệu nhiễm trùng.
Biểu hiện này gợi ý một bệnh lý mạn tính.
Sự vắng mặt của tổ ong hoặc giãn phế quản co kéo đã loại trừ xơ hóa, trong khi tình trạng sụt cân làm tăng nghi ngờ về bệnh ác tính.
Mô bệnh học xác nhận ung thư biểu mô phế quản phế nang (BAC).
BAC may present as:
- A solitary nodule or mass (40% of patients).
- Focal or diffuse consolidation (30%), as in this case.
- Các nốt trung tiểu thùy lan tỏa, ranh giới không rõ (30%) do lan tràn nội phế quản.
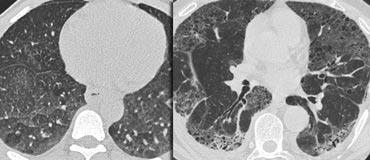
LEFT: No fibrosis, so potentially treatable lung disease. RIGHT: Fibrosis, so no treatable lung disease.
Có thể điều trị hay không thể điều trị?
Mặc dù GGO không đặc hiệu, đây là một dấu hiệu có ý nghĩa quan trọng: 60–80% bệnh nhân có GGO trên HRCT mắc bệnh phổi đang hoạt động và có khả năng điều trị được.
Trong 20–40% trường hợp còn lại, GGO phản ánh tình trạng xơ hóa và bệnh không thể điều trị được.
Trong những trường hợp này, các dấu hiệu xơ hóa đi kèm trên HRCT thường hiện diện, chẳng hạn như giãn phế quản do co kéo và tổ ong.
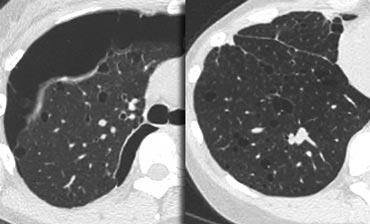
Ví dụ
Các hình ảnh cho thấy hai trường hợp có GGO: một trường hợp không có xơ hóa (có khả năng điều trị được) và một trường hợp có giãn phế quản do co kéo (cho thấy có xơ hóa).
Ví dụ
Các hình ảnh mô tả một bệnh nhân với kính mờ (GGO) là dạng tổn thương chủ đạo, kèm theo giãn phế quản do co kéo, gợi ý xơ hóa.
Biểu hiện này phù hợp với một trong những dạng tổn thương có thể gặp của viêm phổi mô kẽ không đặc hiệu (NSIP).
NSIP được đặc trưng về mặt mô học bởi hình thái tương đối đồng nhất của viêm mô kẽ tế bào với các mức độ xơ hóa khác nhau.
Giống như UIP, NSIP chủ yếu ảnh hưởng đến các vùng phụ thuộc trọng lực của thùy dưới nhưng không có xơ hóa lan rộng và tổ ong như trong UIP.
NSIP có thể là vô căn hoặc liên quan đến các bệnh mô liên kết mạch máu hoặc phơi nhiễm với thuốc hay hóa chất.
Bệnh có tiên lượng tương đối tốt, với đa số bệnh nhân đáp ứng với điều trị bằng corticosteroid—khác với UIP vốn có tiên lượng xấu.
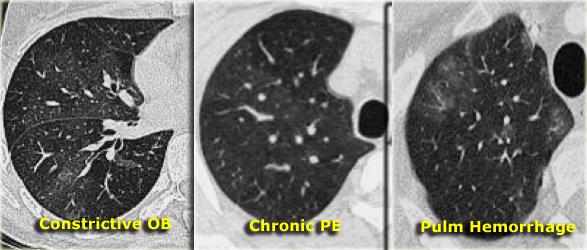
Mosaic attenuation
Thuật ngữ suy giảm khảm mô tả sự khác biệt về tỷ trọng giữa các vùng phổi bị tổn thương và không bị tổn thương, tạo ra hình ảnh loang lổ xen kẽ giữa các vùng phổi sáng và tối. Vai trò của bác sĩ X-quang là xác định thành phần nào — vùng phổi tối hay vùng phổi sáng — là bất thường.
Khi đục kính mờ (GGO) biểu hiện dưới dạng suy giảm khảm, hãy xem xét các khả năng sau:
- Infiltrative processes adjacent to normal lung.
- Phổi bình thường có hình ảnh tương đối đậm hơn so với các vùng phổi có bẫy khí.
- Phổi tăng tưới máu liền kề với phổi giảm tưới máu do bệnh huyết khối tắc mạch mạn tính.
Việc phân biệt các thực thể này có thể là một thách thức. Hai dấu hiệu chẩn đoán giúp phân biệt thêm:
- Expiratory scans for air trapping.
- Đánh giá mạch máu:
- Nếu mạch máu kém rõ hơn ở vùng phổi “đen” so với phổi “trắng”, thì vùng phổi “đen” có khả năng là bất thường. Điều này gợi ý viêm tiểu phế quản tắc nghẽn hoặc thuyên tắc phổi mạn tính. Chụp cắt lớp thì thở ra có thể giúp phân biệt các tình trạng này.
- Nếu mạch máu xuất hiện tương tự nhau ở cả vùng phổi “đen” và “trắng”, bệnh nhân có khả năng mắc bệnh phổi thâm nhiễm, chẳng hạn như xuất huyết phổi (như được minh họa ở bên phải).
Temporary bronchiolitis with air trapping is observed in:
- (Post-)infectious states
- Inhalation of toxins
- Rheumatoid arthritis, Sjögren syndrome
- Post-transplant settings
- Drug reactions (e.g., penicillamine)
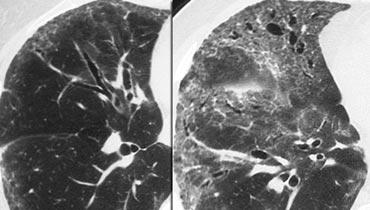
Suy giảm hệ số hấp thụ dạng khảm trong Viêm phổi quá mẫn
Hình ảnh bên trái cho thấy bệnh nhân có hình ảnh kính mờ phân bố dạng khảm. Một số tiểu thùy bị tổn thương, trong khi các tiểu thùy khác không bị ảnh hưởng.
Chẩn đoán phân biệt bao gồm viêm phổi quá mẫn (HP), viêm tiểu phế quản hoặc bệnh huyết khối tắc mạch.
Tiền sử lâm sàng điển hình của viêm phổi quá mẫn.
HP thường biểu hiện với các nốt trung tiểu thùy có tỷ trọng kính mờ (nốt acinar).
Khi hợp lưu, HRCT cho thấy hình ảnh kính mờ lan tỏa.
HP là bệnh phổi dị ứng do hít phải các kháng nguyên có trong nhiều loại bụi hữu cơ.
Phổi nông dân, hội chứng HP được biết đến nhiều nhất, xảy ra do hít phải các vi nấm trong cỏ khô ẩm hoặc tiếp xúc với chim cảnh.
HP typically manifests in two forms:
- Mờ kính mờ phân bố dạng khảm (như trong trường hợp này).
- Các nốt centrilobular có mật độ kính mờ (nốt acinar).
Suy Giảm Thông Khí Dạng Khảm trong Bệnh Huyết Khối Tắc Mạch Mãn Tính
Hình ảnh bên trái mô tả một bệnh nhân có dạng kính mờ phân bố theo kiểu khảm.
Dấu hiệu chính ở đây là sự giãn rộng của các động mạch phổi (mũi tên) tại các vùng có độ mờ dạng kính mờ.
Hình ảnh này là kết quả của vùng phổi được tưới máu quá mức nằm kề cạnh vùng phổi thiểu máu với khẩu kính mạch máu giảm do bệnh huyết khối tắc mạch mãn tính.
Một bệnh nhân khác (bên trái) cho thấy hình ảnh kính mờ tương tự theo phân bố khảm.
Hình ảnh kính mờ là do vùng phổi được tưới máu nhiều với các mạch máu lớn liền kề với vùng phổi thiểu huyết (mũi tên vàng) với các mạch máu nhỏ do bệnh huyết khối tắc mạch mạn tính.
Huyết khối thành mạch và vách ngăn nội mạch là những đặc điểm điển hình của huyết khối tắc mạch mạn tính, phản ánh sự tái thông một phần (mũi tên xanh).
Crazy Paving
Hình ảnh “crazy paving” (lát đá không đều) kết hợp kính mờ với dày vách liên tiểu thùy chồng lên.
Ban đầu được cho là đặc hiệu cho bệnh protein phế nang, nhưng sau đó đã được ghi nhận trong các bệnh lý khác, bao gồm:
- Alveolar proteinosis
- Sarcoidosis
- Nonspecific interstitial pneumonia (NSIP)
- Organizing pneumonia (COP/BOOP)
- Nhiễm trùng (ví dụ: viêm phổi do Pneumocystis jirovecii, virus, Mycoplasma, vi khuẩn)
- Neoplasms (e.g., bronchioloalveolar carcinoma)
- Pulmonary hemorrhage
- Phù (ví dụ: suy tim, ARDS, viêm phổi kẽ cấp tính)
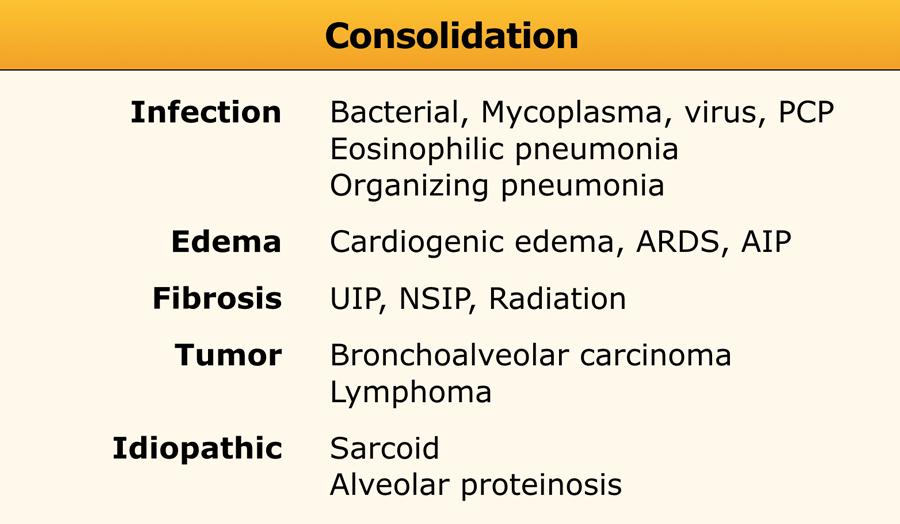
Consolidation
Đông đặc là thuật ngữ đồng nghĩa với bệnh lý khoang khí.
Khi xem xét các nguyên nhân gây đông đặc, câu hỏi then chốt là: “Chất gì đang thay thế không khí trong các phế nang?”
Các chất có thể thay thế bao gồm mủ, dịch phù, máu hoặc tế bào khối u. Ngay cả xơ hóa, như thấy trong UIP, NSIP và sarcoidosis giai đoạn muộn, cũng có thể thay thế không khí phế nang và dẫn đến đông đặc.
Acute consolidation is seen in:
- Pneumonias (bacterial, mycoplasma, PCP)
- Pulmonary edema due to heart failure or ARDS
- Hemorrhage
- Acute eosinophilic pneumonia
Chronic consolidation is seen in:
- Organizing Pneumonia
- Chronic eosinophilic pneumonia
- Fibrosis in UIP and NSIP
- Bronchoalveolar carcinoma or lymphoma
Hầu hết bệnh nhân được đánh giá bằng HRCT sẽ có hình ảnh đông đặc mạn tính, điều này giúp thu hẹp chẩn đoán phân biệt.
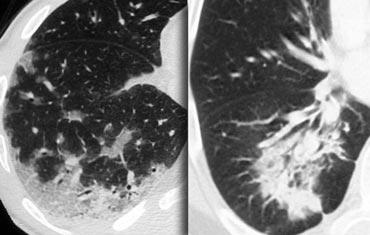
Bên trái là hai trường hợp đông đặc mạn tính.
Có các vùng đông đặc không theo phân thùy dạng đốm, phân bố dưới màng phổi và ngoại vi.
Chẩn đoán phân biệt tương tự như danh sách trên.
Chẩn đoán cuối cùng là viêm phổi tổ chức hóa không rõ nguyên nhân (COP).
Trong viêm phổi tăng bạch cầu ái toan mạn tính, các hình ảnh HRCT sẽ tương tự, nhưng sẽ có tăng bạch cầu ái toan.
Trong xơ hóa sẽ có các dấu hiệu xơ hóa khác như tổ ong hoặc giãn phế quản do co kéo.
Ung thư biểu mô phế quản phế nang cũng có thể có hình ảnh tương tự.
Viêm phổi tổ chức hóa (OP)
Viêm phổi tổ chức hóa là một quá trình viêm trong đó quá trình lành bệnh được đặc trưng bởi sự tổ chức hóa và hình thành sẹo của dịch tiết thay vì bằng sự phân giải và tái hấp thu.
Bệnh còn được mô tả là ‘viêm phổi không hồi phục’.
Nếu không xác định được nguyên nhân, bệnh được gọi là viêm phổi tổ chức hóa ẩn nguyên (COP).
Trong những năm trước đây, bệnh được mô tả là viêm tiểu phế quản tắc nghẽn-viêm phổi tổ chức hóa (BOOP).
Bệnh nhân mắc COP thường có tiền sử ho khan kéo dài vài tháng.
Nhiều trường hợp là vô căn, nhưng OP cũng có thể gặp ở bệnh nhân nhiễm trùng phổi, phản ứng thuốc, bệnh mô liên kết mạch máu, u hạt Wegener và sau khi hít phải khói độc.
Bên trái là một trường hợp viêm phổi tăng bạch cầu ái toan mạn tính.
Đây là bệnh nhân có sốt nhẹ, khó thở tiến triển và hình ảnh X-quang ngực bất thường.
Có tình trạng tăng bạch cầu ái toan đáng kể trong máu ngoại vi.
Tương tự như trong COP, chúng ta thấy các vùng đông đặc không theo phân thùy, phân bố dưới màng phổi.
Viêm phổi tăng bạch cầu ái toan mạn tính là một tình trạng vô căn đặc trưng bởi sự lấp đầy lan rộng các phế nang bởi dịch thẩm xuất bao gồm chủ yếu là bạch cầu ái toan.
Viêm phổi tăng bạch cầu ái toan mạn tính thường liên quan đến sự gia tăng số lượng bạch cầu ái toan trong máu ngoại vi và bệnh nhân đáp ứng nhanh chóng với điều trị bằng corticosteroid.
Low Attenuation pattern
Mẫu thứ tư bao gồm các bất thường dẫn đến giảm độ suy giảm của phổi hoặc các tổn thương chứa khí.
Bao gồm:
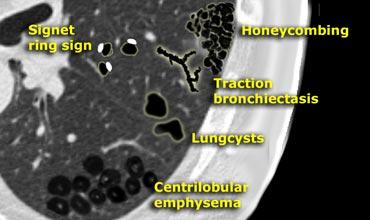
- Emphysema
- Lung cysts (LAM, LIP, Langerhans cell histiocytosis)
- Bronchiectasis
- Honeycombing
Hầu hết các bệnh có dạng tổn thương giảm tỷ trọng có thể được phân biệt dễ dàng dựa trên các dấu hiệu HRCT.
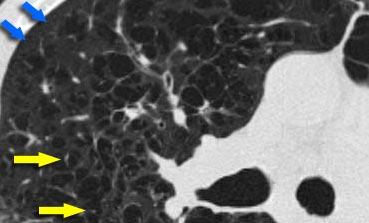
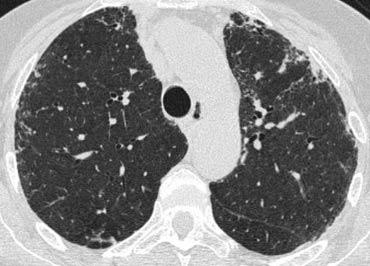
Centrilobular emphysema due to smoking. The periphery of the lung is spared (blue arrows). Centrilobular artery (yellow arrows) is seen in the center of the hypodense area.
Emphysema
Khí phế thũng thường biểu hiện là các vùng giảm tỷ trọng không có thành rõ ràng do hậu quả của sự phá hủy nhu mô phổi.
-
Khí phế thũng trung tiểu thùy
- Loại phổ biến nhất
- Phá hủy không hồi phục vách phế nang ở phần trung tâm tiểu thùy
- Ưu thế ở thùy trên và phân bố không đều
- Liên quan chặt chẽ với hút thuốc lá.
-
Khí phế thũng toàn tiểu thùy
- Ảnh hưởng toàn bộ tiểu thùy thứ cấp
- Ưu thế ở thùy dưới
- Trong thiếu hụt alpha-1-antitrypsin, nhưng cũng gặp ở người hút thuốc với khí phế thũng giai đoạn tiến triển
-
Khí thũng cạnh vách
- Tiếp giáp với màng phổi và các khe liên thùy
- Có thể là hiện tượng đơn độc ở người trẻ tuổi, hoặc ở bệnh nhân lớn tuổi kèm theo khí thũng tiểu thùy trung tâm
- Ở người trẻ tuổi thường liên quan đến tràn khí màng phổi tự phát
Khí thũng cạnh vách
Khí thũng cạnh vách khu trú gần các khe liên thùy và màng phổi, thường liên quan đến sự hình thành bóng khí (vùng khí thũng có đường kính lớn hơn 1 cm).
Các bóng khí ở đỉnh phổi có thể dẫn đến tràn khí màng phổi tự phát.
Các bóng khí khổng lồ đôi khi gây chèn ép nặng nề mô phổi lân cận.
Khí phế thũng toàn tiểu thùy
Bên trái là một trường hợp điển hình của khí phế thũng toàn tiểu thùy.
Có sự phá hủy đồng đều cấu trúc nền của các tiểu thùy phổi thứ cấp, dẫn đến các vùng rộng lớn có tỷ trọng thấp bất thường.
Các mạch máu phổi trong vùng phổi bị tổn thương trông ít hơn và nhỏ hơn so với bình thường.
Khí phế thũng toàn tiểu thùy có tính chất lan tỏa và nặng nhất ở các thùy dưới.
Trong khí phế thũng toàn tiểu thùy nặng, hình ảnh đặc trưng của sự phá hủy phổi lan rộng và sự giảm thiểu các dấu hiệu mạch máu đi kèm có thể dễ dàng phân biệt với nhu mô phổi bình thường.
Mặt khác, khí phế thũng toàn tiểu thùy mức độ nhẹ và thậm chí trung bình có thể rất kín đáo và khó phát hiện trên HRCT(1).
Cystic lung disease
Nang phổi được định nghĩa là các vùng thấu quang với độ dày thành dưới 4mm.
Các bệnh phổi dạng nang được liệt kê trong bảng ở bên trái.
Hang (cavity) được định nghĩa là các vùng thấu quang có độ dày thành hơn 4mm và được thấy trong nhiễm trùng (lao, tụ cầu, nấm, bệnh sán chó), thuyên tắc nhiễm trùng, ung thư biểu mô tế bào vảy và bệnh Wegener.
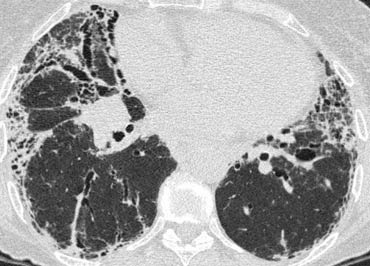
Bên trái là một trường hợp có nhiều nang hình tròn và hình dạng kỳ lạ.
Tổn thương chiếm ưu thế ở thùy trên.
Bệnh nhân có tiền sử hút thuốc lá lâu dài.
Sự kết hợp các dấu hiệu này điển hình cho bệnh mô bào Langerhans.
Bệnh mô bào tế bào Langerhans (LCH) là một bệnh vô căn, đặc trưng ở giai đoạn sớm bởi các nốt u hạt chứa mô bào Langerhans và bạch cầu ái toan.
Ở giai đoạn muộn hơn, các u hạt được thay thế bởi xơ hóa và hình thành các nang.
Đây là một tình trạng không phổ biến.
Phần lớn bệnh nhân là người trẻ hoặc trung niên, biểu hiện với các triệu chứng không đặc hiệu như ho và khó thở. Có đến 20% bệnh nhân biểu hiện bằng tràn khí màng phổi và hơn 90% bệnh nhân là người hút thuốc lá.
Hầu hết các nang có hình tròn, nhưng cũng có thể có hình dạng bất thường (hình thùy đôi hoặc hình lá ba thùy).
Sự chiếm ưu thế ở thùy trên về kích thước và số lượng nang là phổ biến.
Bên trái là một trường hợp có nhiều nang phân bố đều khắp phổi (trái ngược với LCH).
Lưu ý tình trạng tràn khí màng phổi.
Bệnh nhân không có tiền sử hút thuốc và là nữ giới 40 tuổi.
Sự kết hợp các dấu hiệu này điển hình cho Bệnh U Cơ Bạch Huyết (LAM).
Bệnh u cơ bạch huyết là một bệnh hiếm gặp đặc trưng bởi sự tăng sinh tiến triển của các tế bào hình thoi, giống với cơ trơn.
Sự tăng sinh của các tế bào này dọc theo các tiểu phế quản dẫn đến hiện tượng bẫy khí và hình thành các nang phổi thành mỏng.
Vỡ các nang này có thể gây ra tràn khí màng phổi.
Các biểu hiện khác của LAM bao gồm bệnh hạch và tràn dịch màng phổi.
U cơ mạch bạch huyết chỉ xảy ra ở phụ nữ, thường trong độ tuổi sinh đẻ, từ 17 đến 50 tuổi.
Các biến đổi lâm sàng, X-quang và bệnh lý phổi tương tự được thấy ở khoảng 1% bệnh nhân mắc bệnh xơ cứng củ.
Hầu hết bệnh nhân tử vong trong vòng 10 năm kể từ khi khởi phát triệu chứng.
Giãn phế quản
Giãn phế quản được định nghĩa là tình trạng giãn phế quản cục bộ.
Chẩn đoán giãn phế quản thường dựa trên sự kết hợp của các dấu hiệu sau:
- bronchial dilatation (signet-ring sign)
- bronchial wall thickening
- thiếu sự thon dần bình thường với khả năng nhìn thấy đường thở ở phổi ngoại vi
- mucus retention in the broncial lumen
- associated atelectasis and sometimes air trapping
Dấu hiệu nhẫn con dấu đại diện cho mặt cắt ngang của một phế quản giãn (vòng nhẫn) kèm theo động mạch nhỏ đi kèm (con dấu).
Nguyên nhân phổ biến nhất của giãn phế quản là nhiễm trùng trước đó, thường do virus, xảy ra ở độ tuổi còn nhỏ.
Bệnh cũng xảy ra ở những bệnh nhân mắc viêm phế quản mạn tính, bệnh phổi tắc nghẽn mạn tính (COPD) và xơ nang.
Giãn phế quản có thể bắt chước bệnh phổi nang và khí phế thũng bọng khí.
Giãn phế quản do bệnh đường thở nguyên phát cần được phân biệt với giãn phế quản co kéo do xơ hóa.
ABPA: glove-finger shadow due to mucoid impaction in central bronchiectasis in a patient with asthma.
Bên trái chúng ta thấy một phim chụp ngực với hình ảnh bóng ngón tay trong găng tay điển hình.
Chụp HRCT cho thấy giãn phế quản khu trú với tắc nghẽn chất nhầy lan rộng, trong bối cảnh lâm sàng phù hợp (hen phế quản và tăng bạch cầu ái toan trong huyết thanh) điển hình cho Bệnh viêm phế quản phổi dị ứng do Aspergillus (ABPA).
Viêm phế quản phổi dị ứng do Aspergillus là bệnh phổi xảy ra ở bệnh nhân hen phế quản hoặc xơ nang, được kích hoạt bởi phản ứng quá mẫn với sự hiện diện của Aspergillus fumigatus trong đường thở.
Bệnh đặc trưng bởi các biểu hiện giãn phế quản trung tâm, tắc nghẽn chất nhầy và xẹp phổi.
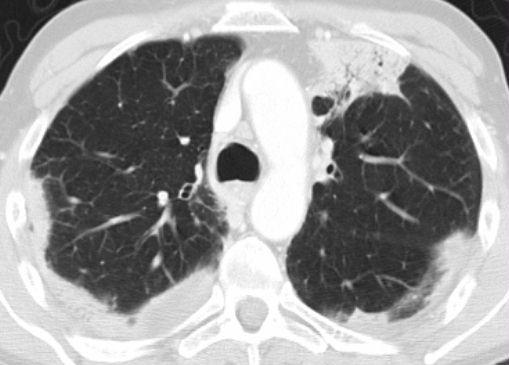
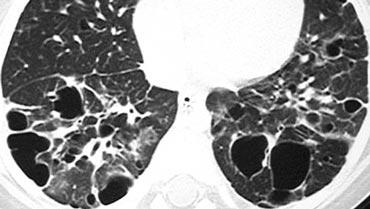
Honeycombing
Tổ ong được định nghĩa bởi sự hiện diện của các khoang nang nhỏ với thành dày không đều được cấu tạo bởi mô xơ.
Các nang tổ ong thường chiếm ưu thế ở vùng phổi ngoại vi và dưới màng phổi bất kể nguyên nhân của chúng.
Các nang tổ ong dưới màng phổi thường xuất hiện theo nhiều lớp liên tiếp.
Đặc điểm này có thể giúp phân biệt tổ ong với khí phế thũng cạnh vách ngăn, trong đó các nang dưới màng phổi thường chỉ xuất hiện theo một lớp duy nhất.
Trường hợp bên trái cho thấy các nang tổ ong dưới màng phổi ở nhiều lớp liên tiếp.
Ngoài ra còn có sự chiếm ưu thế ở thùy dưới và giãn phế quản do co kéo lan rộng.
Những phát hiện này điển hình cho Viêm phổi Mô kẽ Thông thường (UIP).
UIP hay ‘phổi giai đoạn cuối’ là một chẩn đoán bệnh lý và thường được xác định qua sinh thiết phổi, khi hình ảnh tổ ong có thể nhìn thấy được.
Xơ phổi vô căn (IPF) chiếm hơn 60% các trường hợp UIP.
UIP kèm xơ hóa phổi cũng là một dạng tổn thương phổ biến trong bệnh tự miễn và tổn thương phổi do thuốc.
Nhiều loại thuốc đã được xác định có liên quan, nhưng dạng tổn thương này thường gặp nhất là do các thuốc hóa trị liệu gây độc tế bào như bleomycin, busulfan, vincristine, methotrexate, adriamycin và carmustine (BCNU).
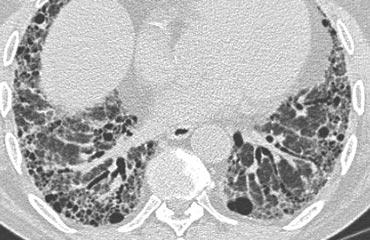
Bên trái là một trường hợp khác của UIP.
Sự chiếm ưu thế ở vùng phổi dưới được thể hiện khi bạn cuộn qua các hình ảnh.
Lưu ý độ mờ kính mài ở thùy dưới phổi trái do mô xơ thay thế không khí trong các phế nang.
Distribution within the lung
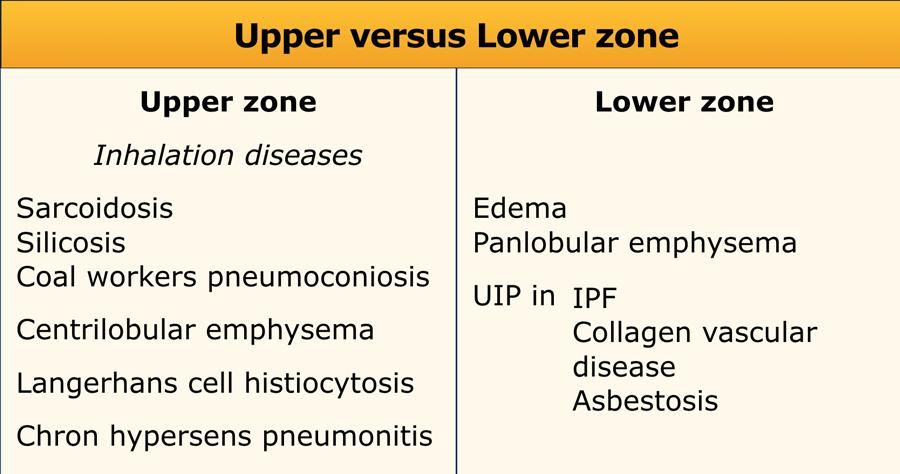
Upper versus lower zone distribution
Ưu thế vùng phổi trên thường gặp trong các bệnh do hít phải:
- Inhaled particles: pneumoconiosis (silica or coal)
- Smoking related diseases (centrilobular emphysema)
- Respiratory bronchiolitis (RB-ILD)
- Langerhans cell histiocytosis
- Hypersensitivity pneumonitis
- Sarcoidosis
Lower zone preference is seen in:
- UIP
- Aspiration
- Pulmonary edema
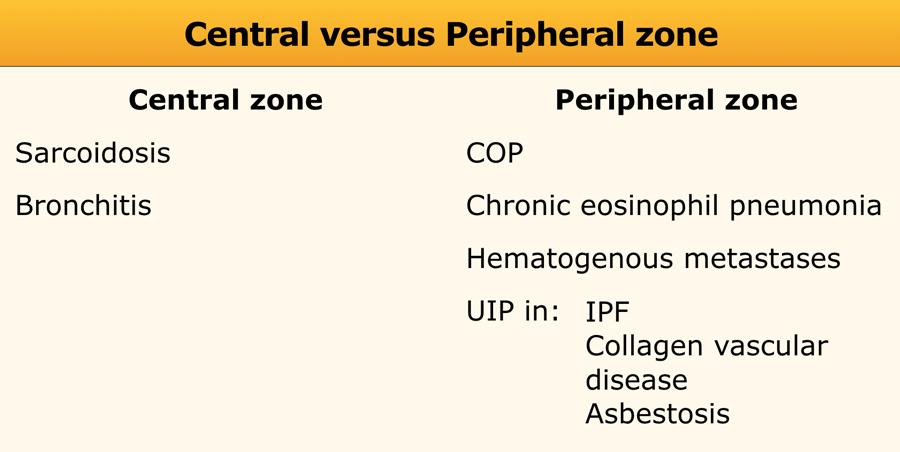
Central versus peripheral distribution
Phân bố trung tâm được thấy trong bệnh sarcoidosis, viêm phế quản và phù phổi do tim.
Phân bố ngoại vi chủ yếu gặp trong viêm phổi tổ chức hóa ẩn nguyên (COP), viêm phổi tăng bạch cầu ái toan mạn tính và UIP.
Additional findings
Pleural effusion
Các bệnh biểu hiện với tràn dịch màng phổi được liệt kê trong bảng.
Lymphadenopathy
Trong bệnh sarcoidosis, hình thái thường gặp là hạch to cạnh khí quản phải và rốn phổi hai bên (dấu hiệu ‘1-2-3’).
Trong ung thư phổi và ung thư dạng viêm bạch mạch, hạch to thường chỉ xuất hiện một bên.
Vôi hóa dạng vỏ trứng
Dạng này thường gặp ở các hạch bạch huyết ở bệnh nhân bụi phổi silic và bụi phổi than, đôi khi gặp trong bệnh sarcoidosis, bệnh Hodgkin sau xạ trị, bệnh blastomycosis và xơ cứng bì.
Differential diagnosis of interstitial lung diseases
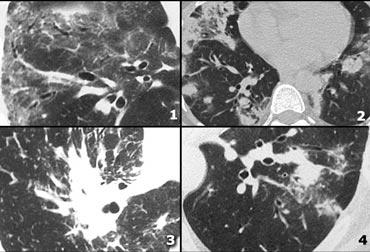
Examples of reticular pattern:
- Ung thư hạch bạch huyết: dày vách liên tiểu thùy không đều, thường khu trú hoặc một bên 50% có hạch to, có tiền sử ung thư.
- Phù phổi do tim: phát hiện tình cờ trên HRCT, dày vách liên tiểu thùy trơn láng với ưu thế ở vùng đáy (đường Kerley B), mờ kính mờ phân bố theo trọng lực và quanh rốn phổi, dày mô kẽ quanh bó mạch phế quản (dày bao quanh phế quản)
- Lymphangitic carcinomatosis
- Lymphangitic carcinomatosis with hilar adenopathy.
- Protein phế nang: tăng đậm độ dạng kính mờ kèm dày vách liên tiểu thùy (hình ảnh “crazy paving”).
- Cardiogenic pulmonary edema.
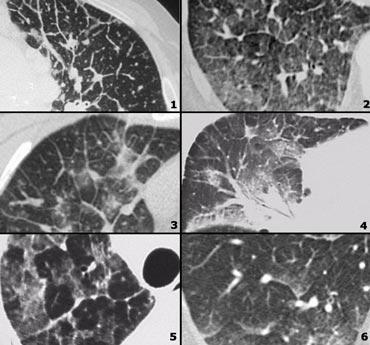
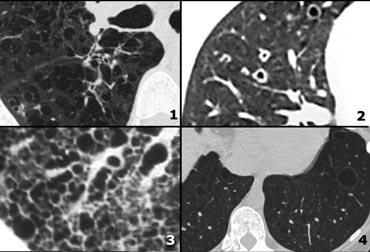
Examples of nodular pattern
- Viêm phổi quá mẫn: các nốt centrilobular không rõ ranh giới.
- Miliary TB: random nodules
- Sarcoidosis: các nốt phân bố quanh bạch mạch, dọc theo các khe liên thùy, hạch to.
- Viêm phổi quá mẫn: các nốt trung tâm tiểu thùy, lưu ý vùng kế cận màng phổi và khe liên thùy được bảo tồn.
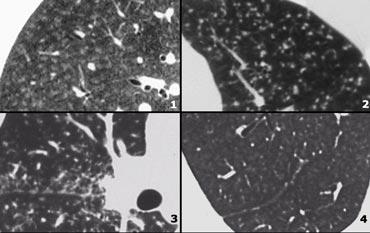
More nodular pattern
- Sarcoidosis: các nốt phân bố quanh bạch mạch, dọc theo các khe liên thùy, hạch to.
- TB: Tree-in-bud appearance in a patient with active TB.
- Mô bào tế bào Langerhans: giai đoạn nốt sớm trước khi các nang điển hình xuất hiện.
- Respiratory bronchiolitis in infection.
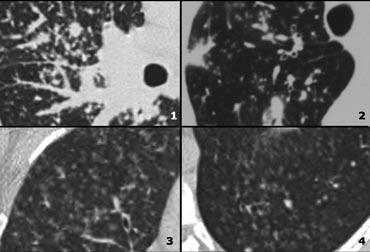
Examples of High Attenuation pattern
- Viêm phổi tăng bạch cầu ái toan mạn tính với các vùng ngoại vi có đậm độ kính mờ.
- Sarcoid giai đoạn cuối với xơ hóa lan rộng ở thùy trên biểu hiện dưới dạng các vùng đông đặc. Lưu ý hạch to.
- Viêm phổi tăng bạch cầu ái toan mạn tính với các vùng đông đặc ngoại vi.
- Ung thư biểu mô phế nang phế quản với cả vùng kính mờ và đông đặc
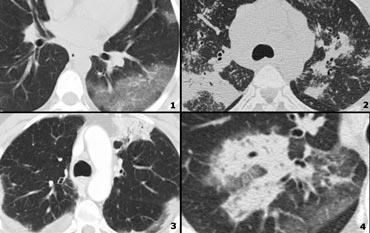
High Attenuation pattern (2)
- Viêm phổi mô kẽ không đặc hiệu (NSIP): kính mờ kèm giãn phế quản do co kéo, không có tổn thương tổ ong.
- Cryptogenic organizing pneumonia (COP).
- Sarcoidosis giai đoạn cuối: đông đặc do xơ hóa lan rộng vùng quanh rốn phổi và thùy trên.
- COP.
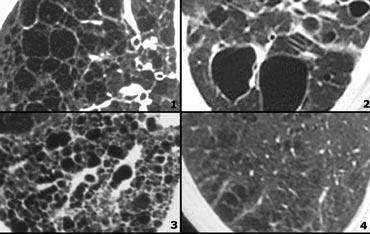
Low Attenuation pattern
- Bệnh u cơ bạch mạch (LAM): các nang đồng đều ở phụ nữ trong độ tuổi sinh đẻ; không có tiền sử hút thuốc; hạch to và tràn dịch màng phổi; đôi khi tràn khí màng phổi.
- LCH: nhiều nang hình tròn và hình dạng bất thường; tiền sử hút thuốc lá.
- Honeycombing
- Khí phế thũng trung tiểu thùy: vùng giảm đậm độ không có thành.
Low Attenuation pattern (2)
- Khí phế thũng trung tiểu thùy: các vùng giảm đậm độ không có thành. Lưu ý động mạch trung tiểu thùy ở trung tâm.
- Mô bào tế bào Langerhans (LCH): nhiều nang thành dày; tiền sử hút thuốc lá.
- Honeycombing.
- Bệnh u cơ bạch mạch (LAM): các nang đều đặn ở phụ nữ trong độ tuổi sinh đẻ.