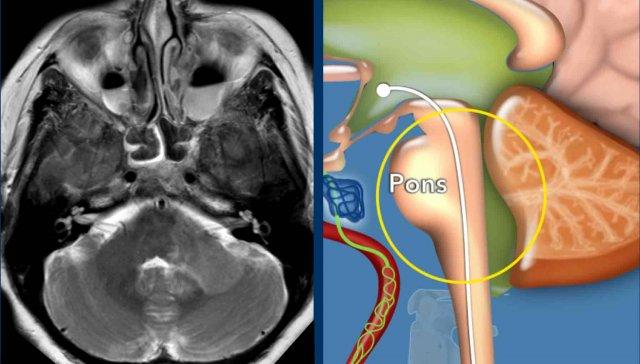
Hội chứng Horner
Các
triệu chứng lâm sàng cho phép xác định vị trí giải phẫu của bệnh lý tiềm ẩn
ở đâu đó trong đường dẫn truyền thần kinh giao cảm nhãn cầu.
Hình ảnh học đóng vai trò quan trọng
trong chẩn đoán cuối cùng.
Anatomy
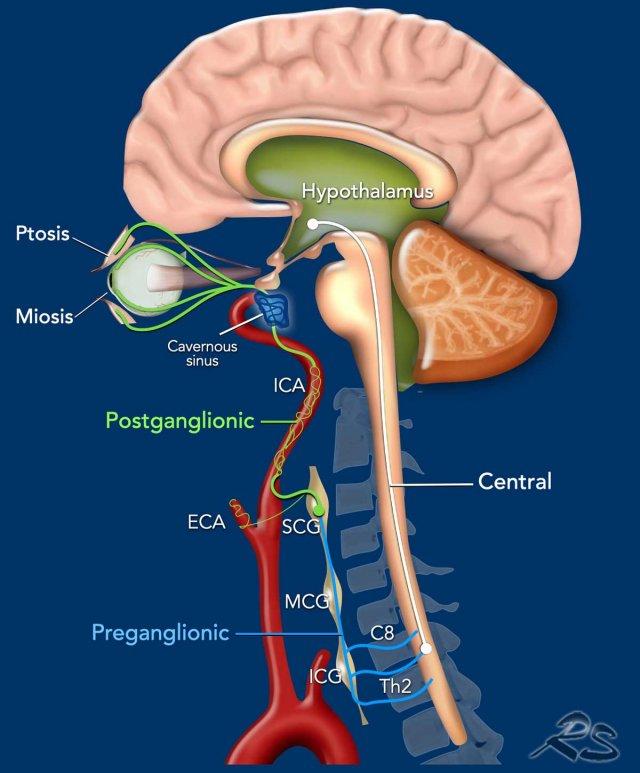
Hội chứng Horner là kết quả của sự gián đoạn hệ thần kinh giao cảm nhãn cầu, bắt đầu từ phần sau bên của vùng dưới đồi và đi xuyên qua thân não và tủy sống (mức C8-Th2), hạch giao cảm cổ-ngực và dọc theo động mạch cảnh trong (cùng một số sợi dọc theo động mạch cảnh ngoài, động mạch hàm trên) và xoang hang đến mắt.
Hội chứng Horner có thể được phân loại về mặt giải phẫu thành ba loại tùy thuộc vào vị trí gián đoạn của đường dẫn truyền thần kinh giao cảm nhãn cầu:
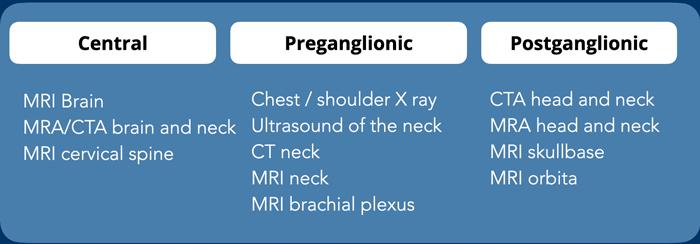
- Trung ương (tế bào thần kinh bậc một) – màu trắng
Liên quan đến tế bào thần kinh bậc một bắt đầu từ vùng dưới đồi, đi qua cấu tạo lưới ở thân não và đi xuống mức cổ-ngực, nơi synapse đầu tiên nằm ở phía trước-trong của chất xám tủy sống. - Hạch trước (tế bào thần kinh bậc hai) – màu xanh lam
Bao gồm các tế bào thần kinh bậc hai đi từ tủy sống cùng với các nhánh bụng của C8-Th2 đến hạch cổ dưới (ICG) và hạch cổ giữa (MCG) ở vùng cổ-ngực, rồi tận cùng tại hạch cổ trên (SCG) ở cổ, nằm ở mức đốt sống cổ thứ hai và thứ ba. - Hậu hạch (tế bào thần kinh bậc ba) – màu xanh lá
Liên quan đến tế bào thần kinh bậc ba đi lên dọc theo động mạch cảnh trong đến nền sọ để vào xoang hang, nơi nó hợp nhất với nhánh mắt của dây thần kinh sinh ba để vào hốc mắt qua khe ổ mắt trên.
Một phần nhỏ các tế bào thần kinh đi lên cùng với động mạch cảnh ngoài và động mạch hàm trên đến các tuyến mồ hôi vùng mặt.
Trên lâm sàng, việc phân biệt hội chứng Horner trung ương với hội chứng Horner trước hoặc sau hạch có thể rất khó khăn.
Thử nghiệm dược lý mắt bằng Apraclonidine hoặc Cocaine có thể hỗ trợ chẩn đoán.
Điều này có nghĩa là ở những bệnh nhân có hội chứng Horner một bên, tất cả các tầng này đều cần được khảo sát trừ khi các triệu chứng khác chỉ điểm đến một vùng giải phẫu cụ thể.
Chỉ ở những bệnh nhân có hội chứng Horner hai bên, chúng ta mới có thể giả định rằng bệnh lý nằm ở tế bào thần kinh trung ương.
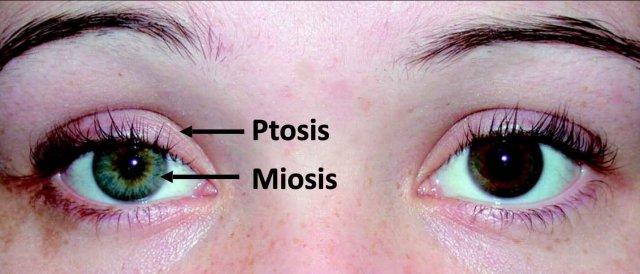
Horner syndrome classically presents with:
- Partial ptosis – drooping of upper eyelid
- Miosis – constricted pupil
- Facial anhidrosis – loss of sweating
Sự gián đoạn của các đường dẫn thần kinh giao cảm nhãn cầu dẫn đến mất hoạt động của cơ sụn mi trên gây sụp mi và mất hoạt động của cơ giãn đồng tử gây co đồng tử.
Sụp mi trong hội chứng Horner có thể không rõ ràng, thường 2 mm hoặc ít hơn và cần được phân biệt với sụp mi nặng trong liệt dây thần kinh vận nhãn (dây thần kinh sọ III) – dây thần kinh chi phối cơ nâng mi trên và đi kèm với giãn đồng tử do mất sự chi phối thần kinh đến cơ vòng đồng tử.
Nguyên nhân trước và sau hạch của hội chứng Horner có tần suất tương đương nhau.
Hội chứng Horner trung ương không phổ biến.
Trên lâm sàng, hội chứng Horner trung ương thường không được chú ý, vì các triệu chứng khác của bệnh lý não chiếm ưu thế trong bức tranh lâm sàng.
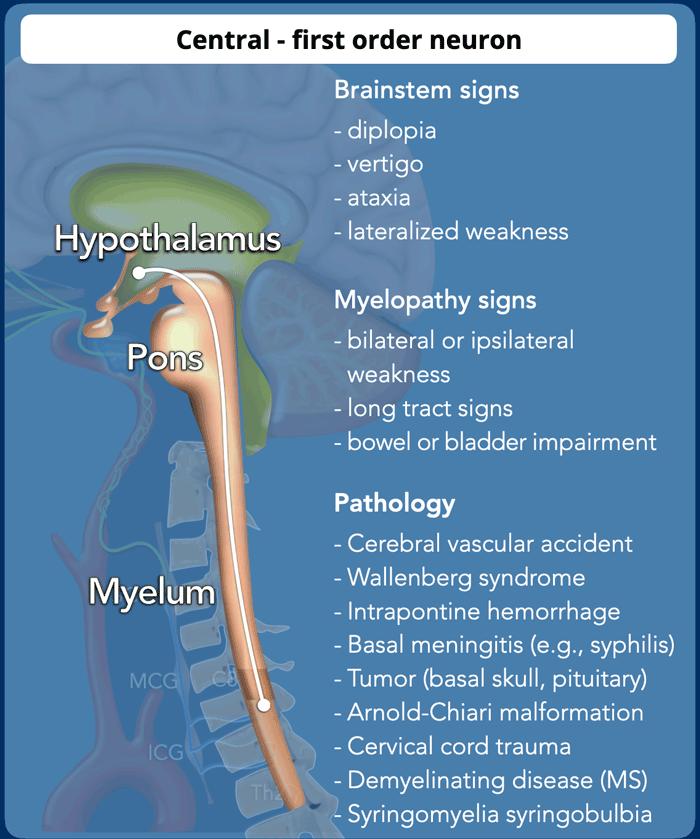
Central – 1st order neuron
Nguyên nhân phổ biến nhất của hội chứng Horner trung ương là nhồi máu động mạch tiểu não sau dưới hoặc vùng động mạch đốt sống đoạn xa và là một phần của hội chứng hành tủy bên.
Các nguyên nhân khác gây ra hội chứng Horner trung ương bao gồm mất myelin, nhiễm trùng hoặc viêm (viêm não hành tủy), xuất huyết và tổn thương tủy sống (bảng).
Các dấu hiệu thân não gợi ý định khu tổn thương tại thân não và chỉ định chụp MRI não.
Các đặc điểm bệnh lý tủy gợi ý tổn thương tủy cổ-ngực và chỉ định chụp MRI cột sống cổ và/hoặc đám rối thần kinh cánh tay.
Hypothalamus
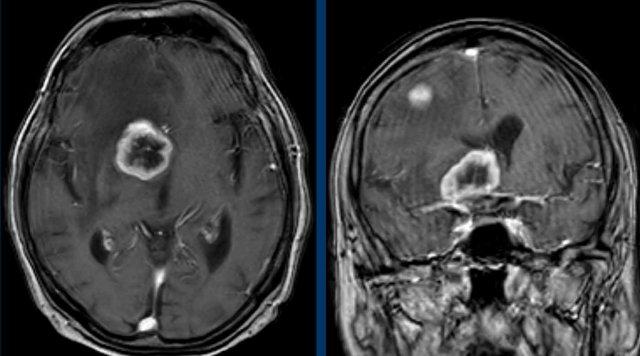
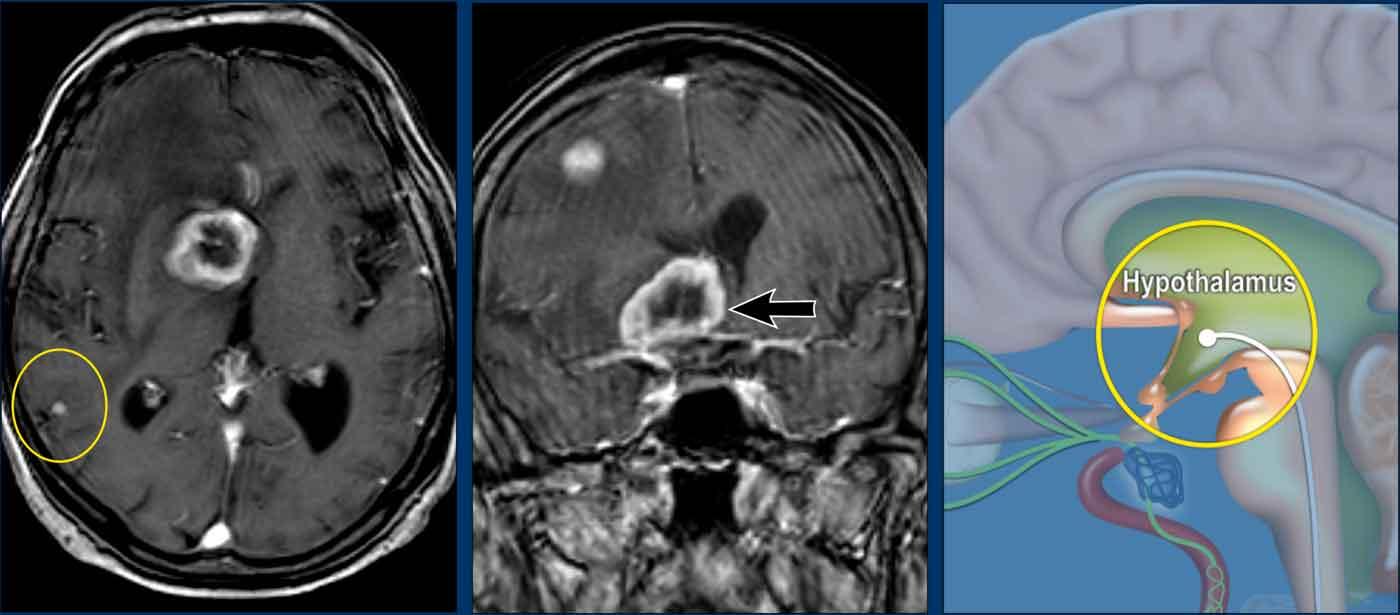
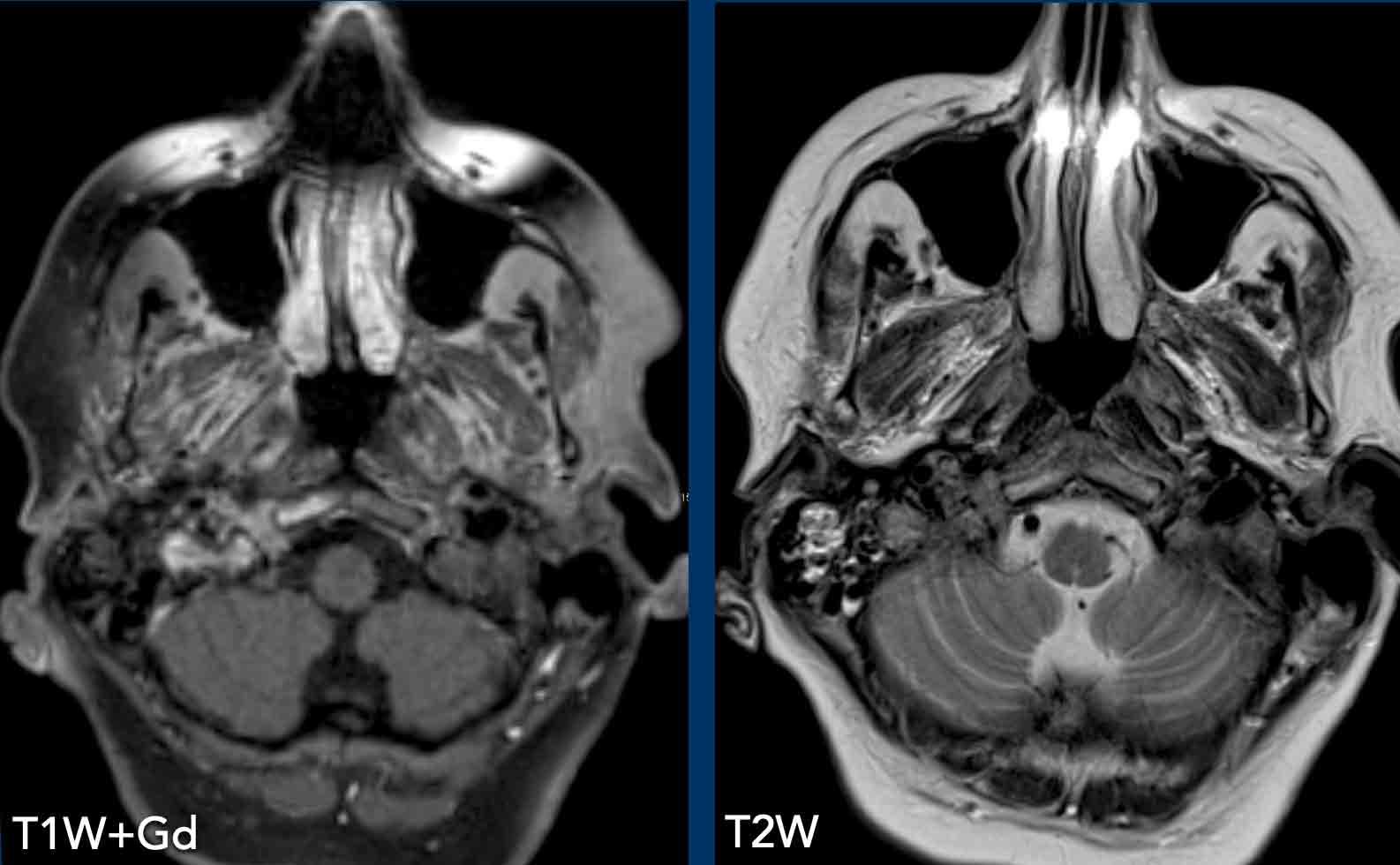
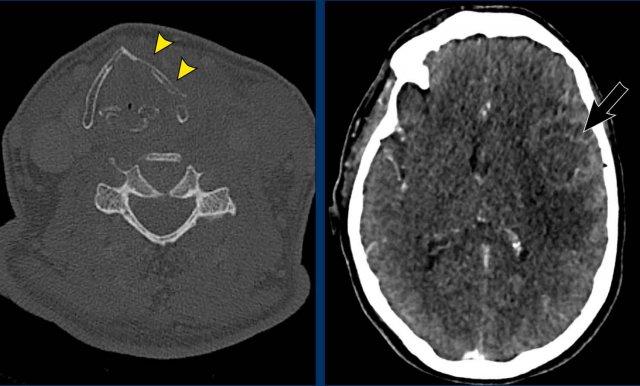
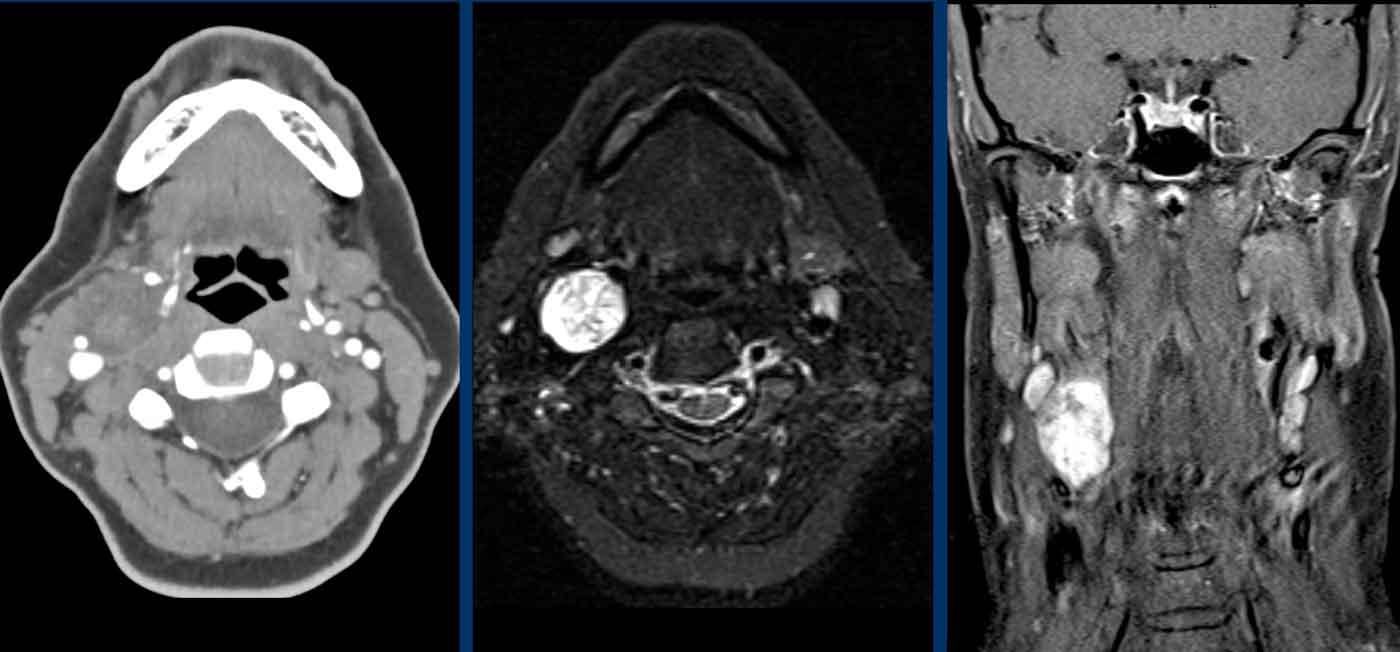
Những hình ảnh này của một người đàn ông 78 tuổi
được biết là có ung thư biểu mô tế bào vảy ở sàn miệng và than phiền về nhìn đôi.
Khi khám thực thể, bệnh nhân mất định hướng và có
rối loạn vận ngôn và hội chứng Horner.
Dựa trên những phát hiện này, chúng tôi cho rằng hội chứng Horner là
do nguyên nhân trung ương.
Hình ảnh
T1 MPRAGE 3D cho thấy một tổn thương ngấm thuốc dạng vòng nhẫn lớn ở vùng đồi thị bên phải và một tổn thương thứ hai ở bán cầu não phải.
Kết luận
Di căn của ung thư biểu mô tế bào vảy.
Thông thường các ung thư biểu mô này không di căn dễ dàng như vậy.
Continue with the next images…
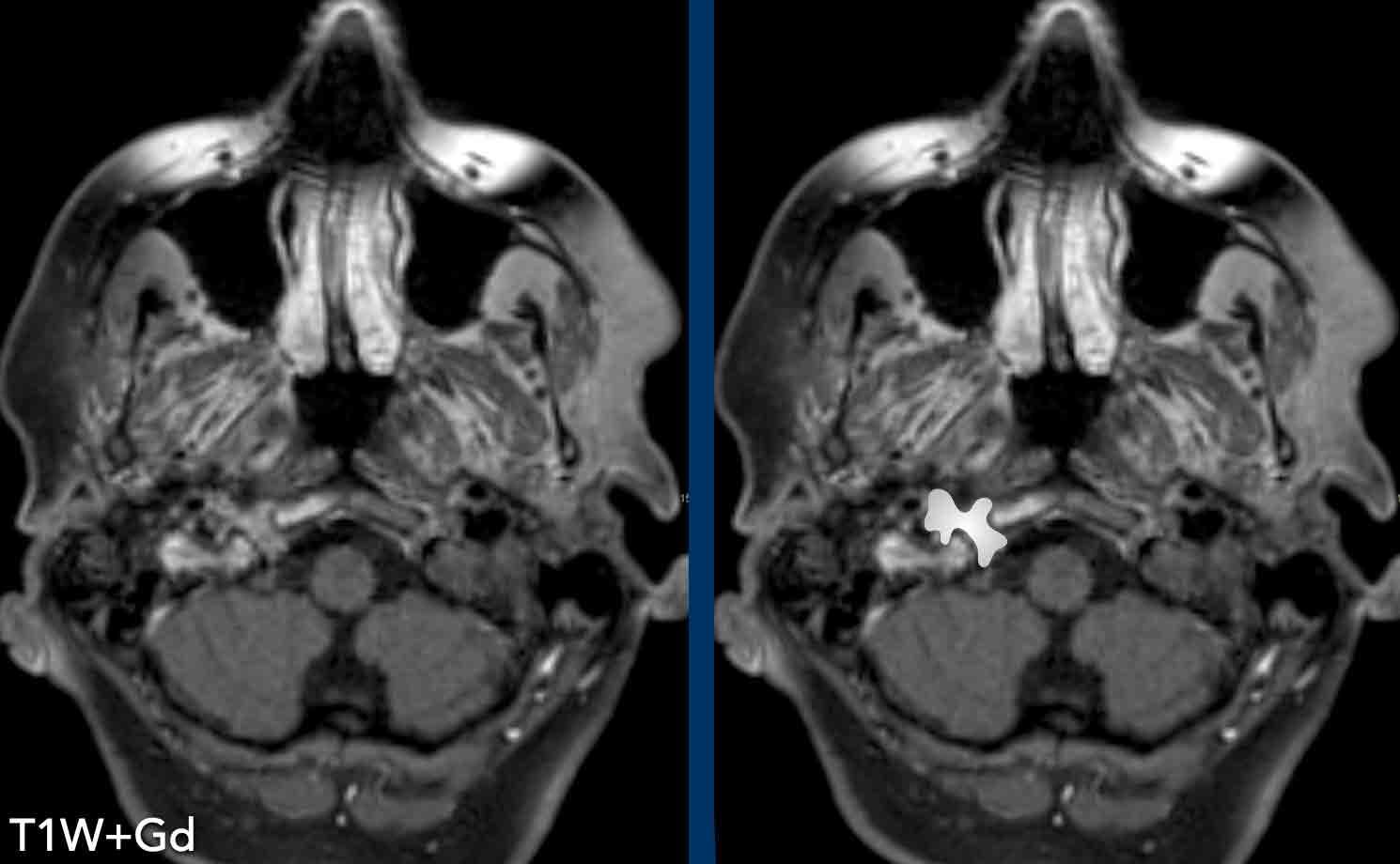
Ở các tầng khác có nhiều di căn hơn (vòng tròn).
Hình minh họa cho thấy mức độ của bệnh lý.
Brainstem
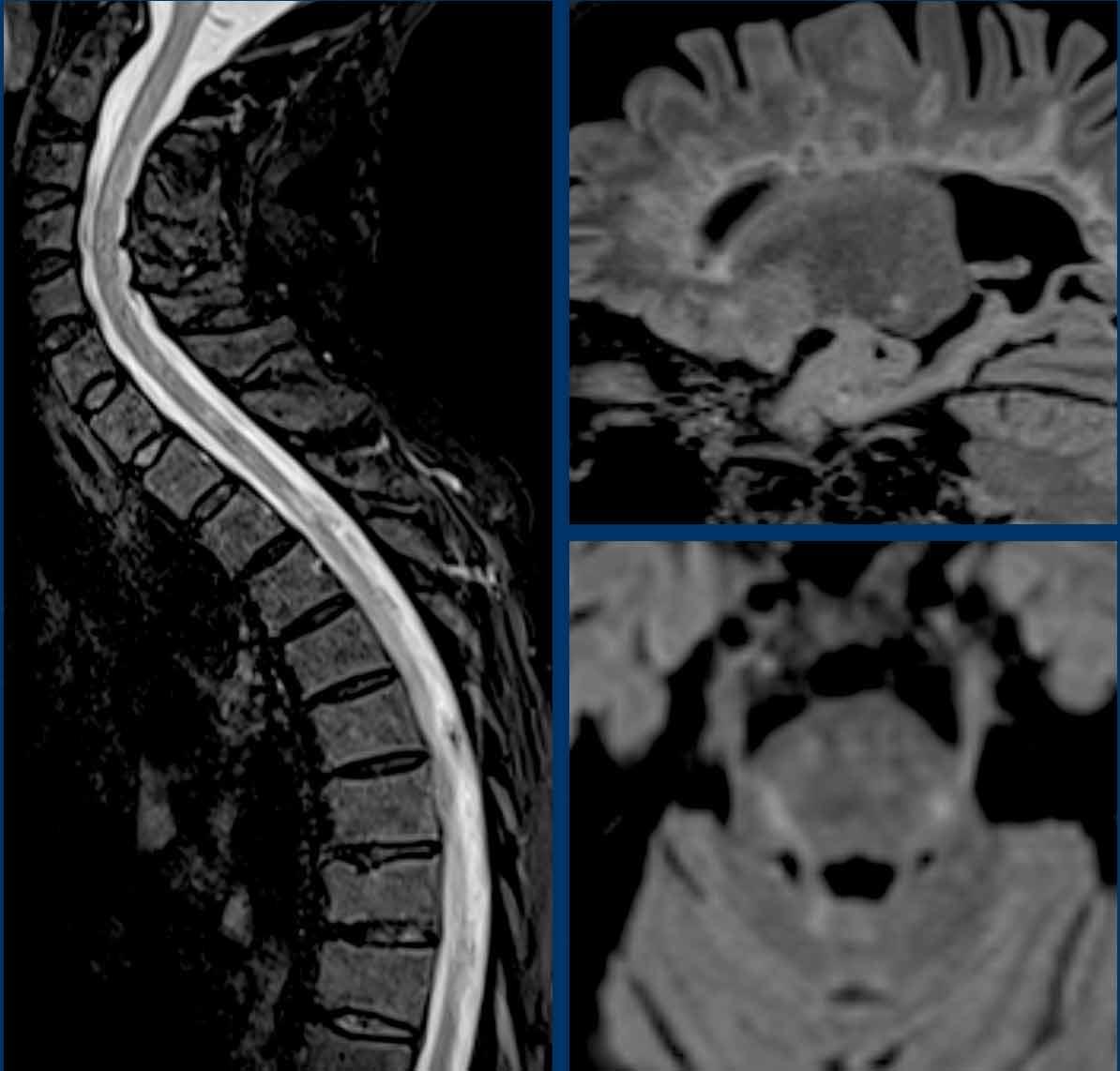
Những hình ảnh này của một phụ nữ 58 tuổi với các triệu chứng thần kinh không đặc hiệu kéo dài nhiều năm, được điều trị bởi bác sĩ phục hồi chức năng.
Hình ảnh
FLAIR 3D trục ngang với ức chế mỡ cho thấy nhiều tổn thương tăng tín hiệu T2 dưới lều tiểu não ở hành tủy bên trái và bán cầu tiểu não hai bên.
FLAIR 3D mặt phẳng vành với ức chế mỡ cho thấy các tổn thương chất trắng hợp lưu quanh não thất và dưới lều tiểu não.
Continue with the next images…
Hình ảnh
MRI cột sống cổ và cột sống ngực cho thấy nhiều tổn thương trong tủy.
Hình ảnh FLAIR 3D mặt phẳng đứng dọc cho thấy nhiều ngón Dawson hợp lưu và hình ảnh FLAIR 3D mặt phẳng trục ngang cho thấy nhiều tổn thương T2 ở thân não.
Conclusion
Radiological consistent with Multiple Sclerosis.
Spinal cord
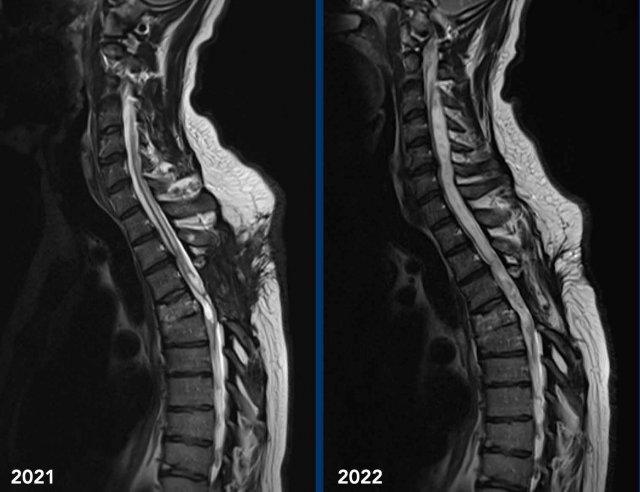
Những hình ảnh này của một người đàn ông 45 tuổi đã bị chấn thương tủy sống do chấn thương ở mức T4-5 vài năm trước.
Hiện tại bệnh nhân có biểu hiện đau tiến triển ở hai chân với giảm phản xạ ở cả hai tay và hai chân cùng với hội chứng Horner hai bên.
Hình ảnh
Hình ảnh cộng hưởng từ cột sống cổ-ngực chuỗi xung T2 TSE theo mặt phẳng đứng dọc năm 2021 cho thấy mất chiều cao thân đốt sống T4 kèm theo tổn thương tủy sống và nhuyễn tủy dạng nang tại vị trí này cùng với hình ảnh rỗng tủy-não thất tủy xung quanh.
Hình ảnh cộng hưởng từ cột sống cổ-ngực chuỗi xung T2W theo mặt phẳng đứng dọc năm 2022 cho thấy hình ảnh rỗng tủy-não thất tủy tiến triển.
Continue with the next images…
Hội chứng Horner có thể được giải thích bởi tình trạng rỗng tủy tiến triển ở mức cổ gây gián đoạn các tế bào thần kinh bậc một của đường dẫn truyền giao cảm nhãn cầu.
Ca bệnh
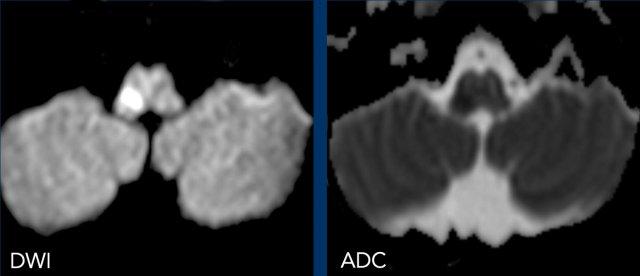
Người đàn ông 45 tuổi khởi phát đột ngột
hội chứng Horner, khó nuốt, mất điều hòa cùng bên, rung giật nhãn cầu và rối loạn cảm giác
cùng bên mặt và đối bên thân mình.
Hình ảnh
Hình ảnh khuếch tán có trọng số
DWI (B1000) và hình ảnh ADC cho thấy hạn chế khuếch tán ở hành tủy bên phải do nhồi máu hành tủy bên.
Continue with the MRA of the neck…
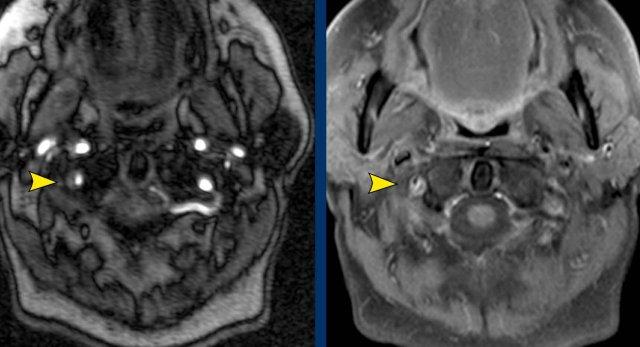
Hình ảnh
Hình ảnh MRA tương phản cổ (bên phải) cho thấy hẹp động mạch đốt sống phải.
Hình ảnh T1WFS cổ cho thấy tín hiệu hình liềm tăng tín hiệu trong thành động mạch đốt sống phải, điển hình của tụ máu trong thành mạch.
Kết luận
Bóc tách động mạch đốt sống phải gây nhồi máu hành tủy.
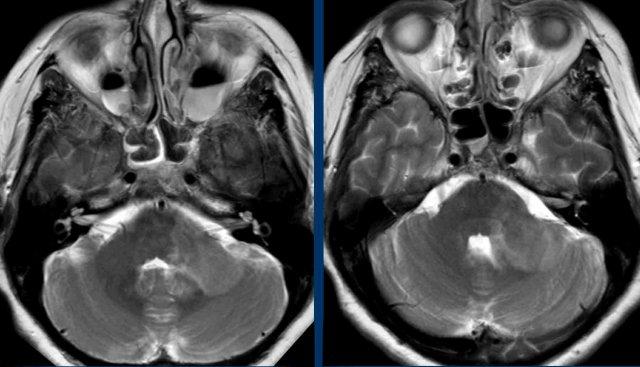
Ca lâm sàng
Những hình ảnh này của một bệnh nhân đã được điều trị bằng kháng sinh cho chứng ho kéo dài trong ba tuần.
Bệnh nhân hiện đến phòng cấp cứu với triệu chứng buồn nôn đột ngột, nôn mửa, chóng mặt và song thị (nhìn đôi).
Khi thăm khám, bệnh nhân có hội chứng Horner hai bên.
Hình ảnh
Đây là giao thức chụp giới hạn (T2W và DWI) chỉ nhằm mục đích tìm kiếm các dấu hiệu thiếu máu cục bộ.
Không có hạn chế khuếch tán (không hiển thị) và thiếu máu cục bộ cấp tính đã được loại trừ.
Có một tổn thương lớn với hiệu ứng khối chèn ép hạn chế ở cuống tiểu não trái và có mức khí-dịch hai bên trong các xoang hàm.
Continue with the follow up scan two days later…
Đầu tiên hãy xem bốn hình ảnh.
Những phát hiện là gì và chẩn đoán phân biệt của bạn là gì?
Bạn có thể nhấp vào hình ảnh để xem phóng to.
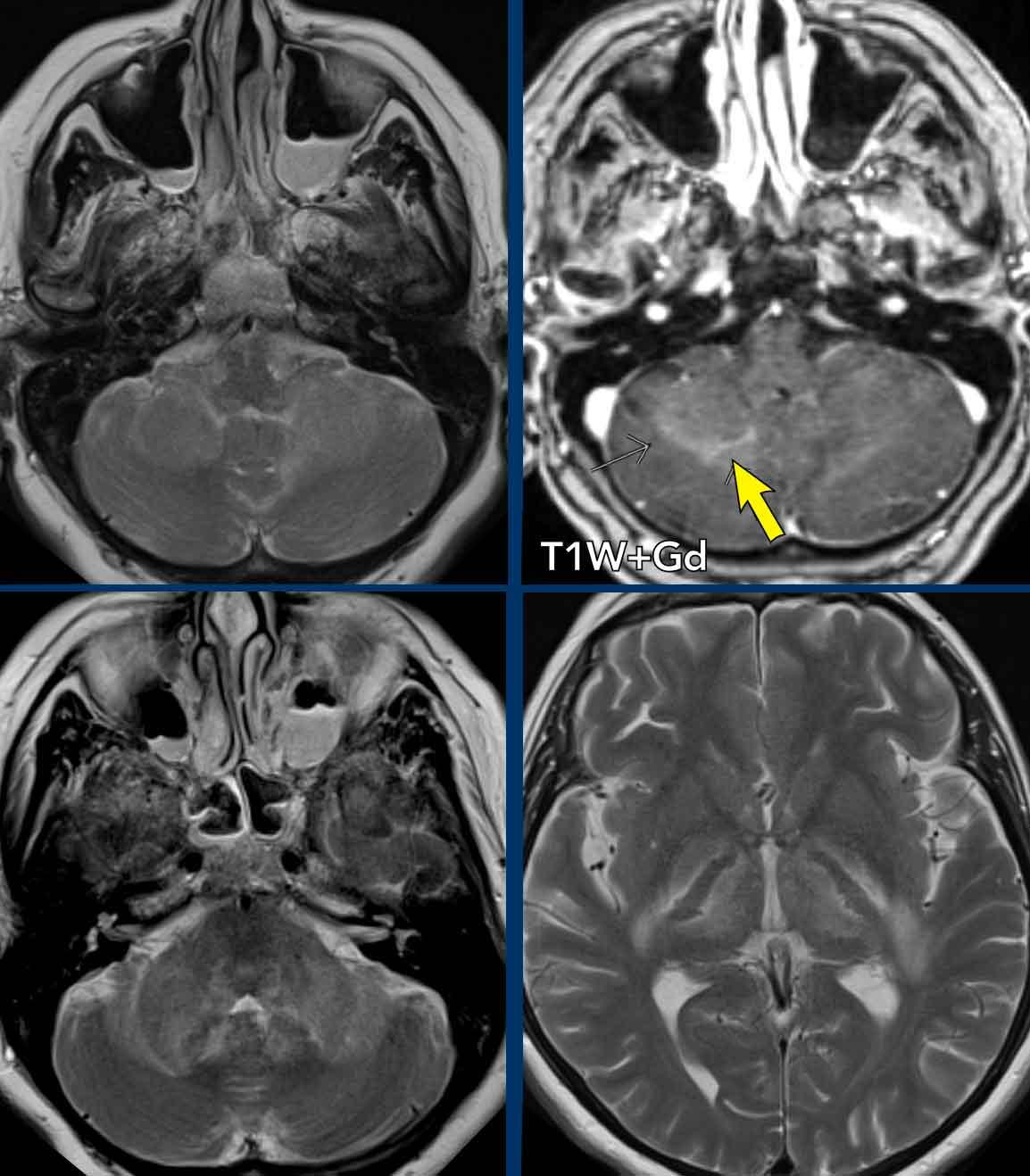
Images
- Tổn thương ở cả hai cuống tiểu não, cho thấy sự tiến triển rất nhanh chỉ trong vòng hai ngày.
- Peripheral enhancement of the lesion on the right (arrow).
- Lesions in both thalami
- Tổn thương ở bao ngoài nhiều hơn ở bên trái (hình dưới bên phải).
- Diffusion was still normal (not shown).
Thảo luận
Với kiểu tiến triển nhanh của bệnh này, có thể loại trừ khối u.
Chẩn đoán phân biệt tập trung vào bệnh mất myelin và viêm não sau (rhombencephalitis).
Viêm não sau là một bệnh viêm ảnh hưởng đến thân não và tiểu não với nhiều nguyên nhân khác nhau, bao gồm nhiễm trùng, bệnh tự miễn và hội chứng cận u.
Continue…
Kết luận
Cuối cùng, chẩn đoán có khả năng nhất là viêm não hình thoi do viêm.
Bệnh nhân hồi phục chậm.
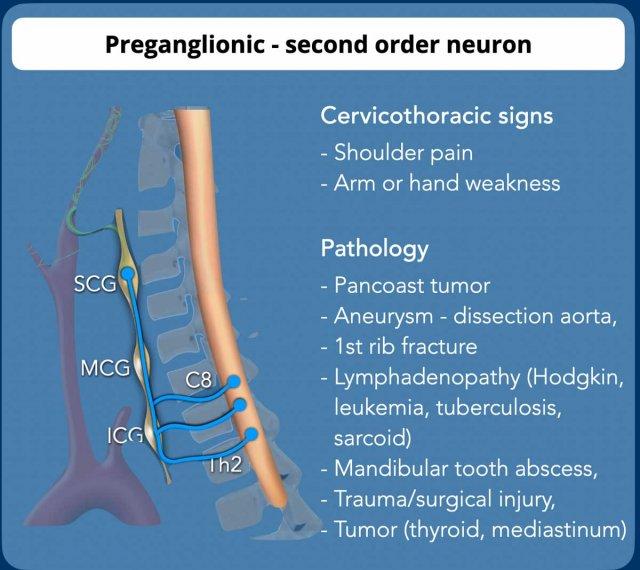
Preganglionic- 2nd order neuron
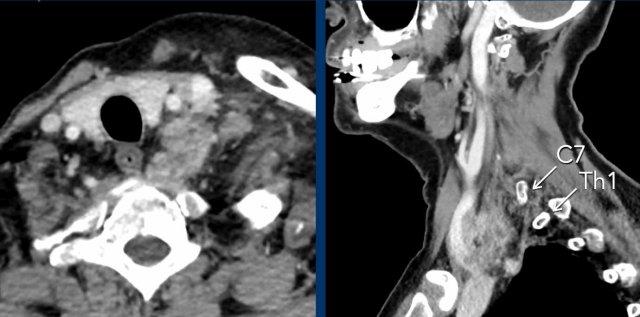
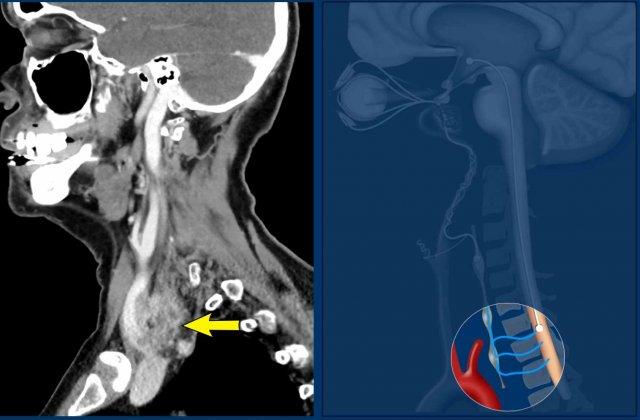
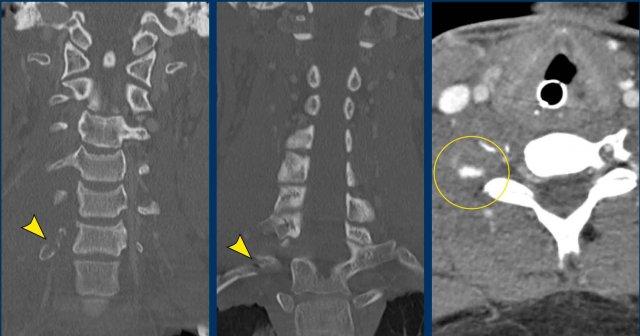
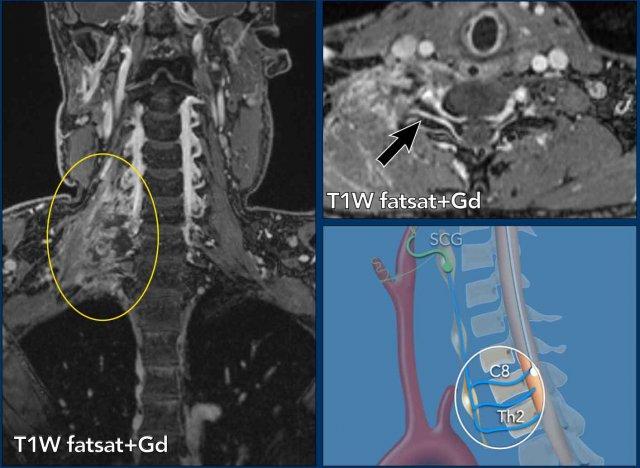
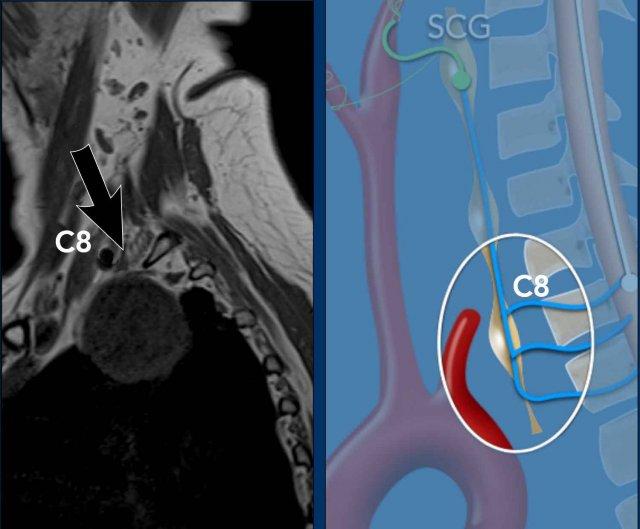
Tế bào thần kinh hạch trước hay tế bào thần kinh bậc hai nằm ở chất xám trung gian bên của tủy sống (trung tâm thể mi tủy sống của Budge-Waller) giữa C8 và T2.
Các sợi hậu hạch thoát ra ở rễ tủy sống bụng C8, T1 và T2, đi qua hạch cổ dưới (hay hạch sao, do hợp nhất với hạch ngực thứ nhất tạo thành hạch cổ-ngực), hạch cổ giữa, sau đó tạo synapse tại hạch cổ trên.
Hạch cổ dưới (ICG) nằm ở phía sau động mạch đốt sống, giữa mỏm ngang của đốt sống C7 và xương sườn thứ nhất.
Hạch cổ giữa (MCG) nằm ở mức sụn nhẫn C6, phía trong của củ cảnh và phía trước – trên của động mạch giáp dưới.
Hạch cổ trên (SCG) nằm ở mức C2-C3, phía sau bao cảnh và phía trước cơ đầu dài.
Đau tay hoặc yếu tay là triệu chứng điển hình
của tổn thương đám rối thần kinh cánh tay và là chỉ định chụp CT ngực hoặc
chụp MR chuyên biệt đám rối thần kinh cánh tay.
Hội chứng Horner hạch trước là nguyên nhân phổ biến của hội chứng Horner và thường do khối u hoặc chấn thương gây ra.
Bệnh nhân mắc hội chứng Horner hạch trước thường biểu hiện với bộ ba triệu chứng điển hình: sụp mi, co đồng tử, mất tiết mồ hôi và đôi khi kết hợp với bệnh lý đám rối thần kinh cánh tay.
Các bất thường phổ biến nhất gây ra hội chứng Horner trước hạch được liệt kê trong bảng.
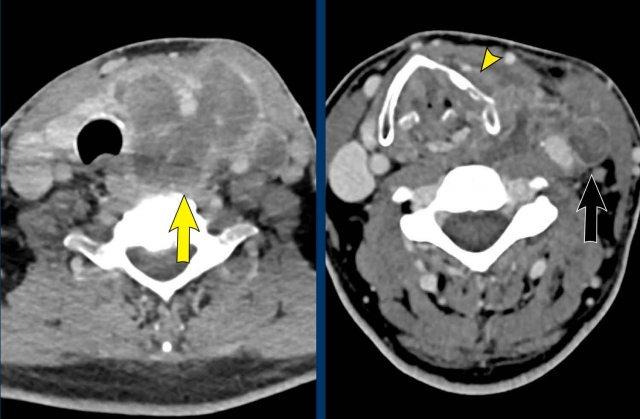
Cervical ganglia
Ca lâm sàng
Những hình ảnh này của một bệnh nhân ung thư tuyến tiền liệt di căn, hiện xuất hiện liệt dây thần kinh hạ thiệt bên phải và hội chứng Horner bên trái.
Trước tiên hãy xem các hình ảnh.
Bệnh lý ở đâu.
Sau đó tiếp tục đọc.
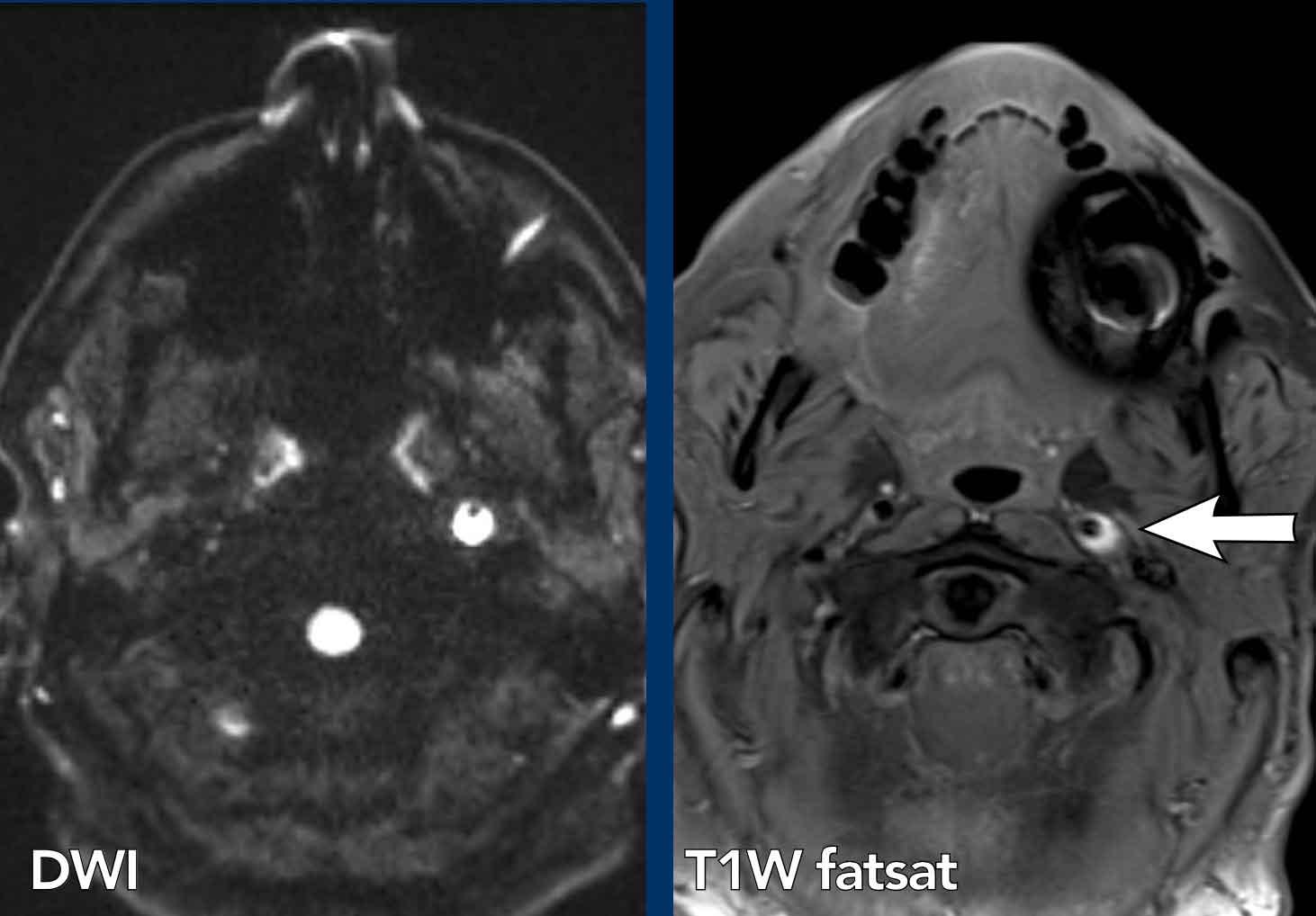
Hình ảnh
Ống thần kinh hạ thiệt bên trái bình thường.
Bên phải có một khối ngấm thuốc cản quang.
Continue…
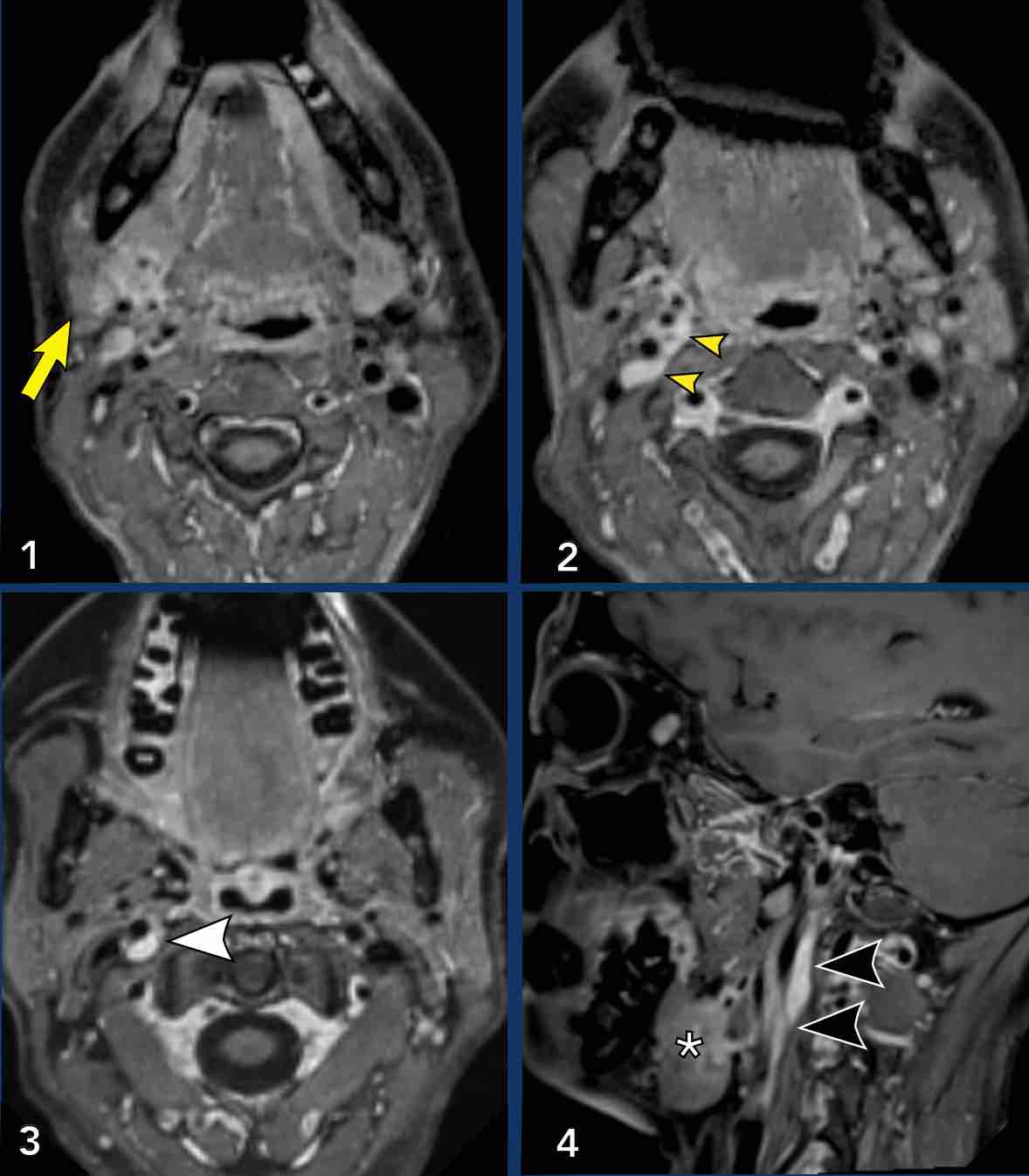
Hình ảnh bên phải minh họa khối tăng ngấm thuốc trong ống thần kinh hạ thiệt.
Ống thần kinh hạ thiệt nằm giữa lồi cầu chẩm và củ tĩnh mạch cảnh, chạy chếch ra trước từ sau-trong đến trước-ngoài, cho phép thần kinh hạ thiệt thoát ra khỏi hố sọ sau.
Ở bệnh nhân này với ung thư tuyến tiền liệt di căn, chúng tôi cho rằng đây là một tổn thương di căn.
Tuy nhiên, phát hiện này không giải thích được hội chứng Horner ở bên trái.
Continue…
Sau đó, chụp CT cổ và ngực được thực hiện, cho thấy một khối trước cột sống ở mức C7-Th1.
Đây chính xác là vị trí của hạch cổ dưới.
A mass in this location explains the Horner on the left.
Trường hợp lâm sàng
Bệnh nhân nam trẻ tuổi bị tai nạn khi tham gia đua xe mô tô địa hình.
Bệnh nhân được nhập vào khoa ICU với nhiều chấn thương.
Sau ba ngày, bệnh nhân hồi phục ý thức và được ghi nhận có liệt nửa người bên phải, không thể giải thích bằng bất kỳ tổn thương não nào.
Bệnh nhân cũng có hội chứng Horner bên phải.
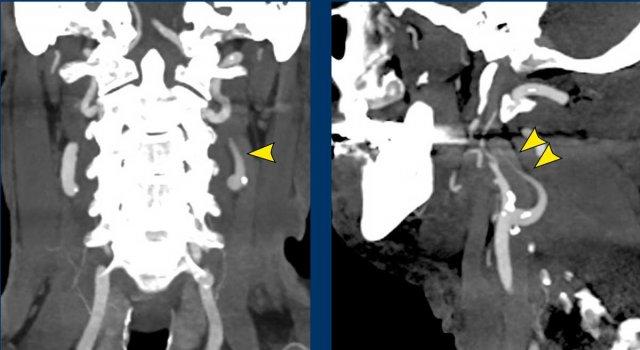
Hình ảnh
CT lúc nhập viện cho thấy gãy mỏm ngang C7 và gãy xương sườn thứ nhất (đầu mũi tên).
Trên CECT có hiện tượng thoát thuốc cản quang cho thấy đang chảy máu tích cực (vòng tròn).
Continue with the MRI…
Đầu tiên, siêu âm vùng cổ được thực hiện để tìm kiếm tổn thương đứt rễ thần kinh, tuy nhiên việc khảo sát này bị hạn chế do các thay đổi chấn thương ở vùng này.
Sau đó, chụp MRI được thực hiện.
Hình ảnh
Hình ảnh cắt ngang cho thấy sự tăng cường tín hiệu của các rễ thần kinh, gợi ý tổn thương đám rối thần kinh cánh tay.
Cũng lưu ý tổn thương phần mềm cạnh cột sống bên phải.
Continue….
Hình ảnh
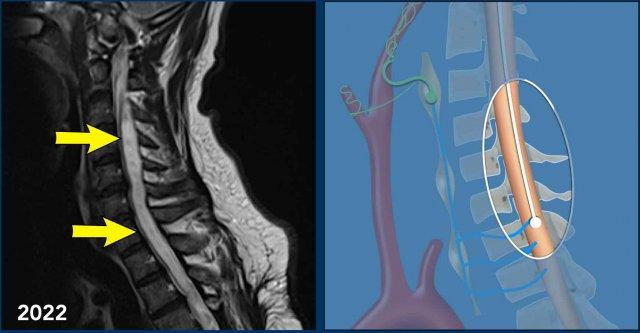
Ngoài ra, hình ảnh T2W cho thấy một số tín hiệu cao nhẹ trong tủy sống bên phải (mũi tên).
Điều này được xem là bệnh lý tủy sống sau chấn thương và cũng có thể là giải thích cho hội chứng Horner bên phải.
Ca lâm sàng
Hình ảnh của một bệnh nhân có khối u vùng cổ phát triển nhanh, với các triệu chứng khó nuốt và khàn tiếng.
Khám thực thể cũng phát hiện hội chứng Horner không hoàn toàn với sụp mi và co đồng tử.
Hình ảnh
CT đầu và cổ cho thấy khối u tuyến giáp xâm lấn với sự lan rộng cạnh thanh quản và trước cột sống, kèm theo xâm lấn sụn giáp (đầu mũi tên vàng).
Có huyết khối u trong tĩnh mạch cảnh (mũi tên đen).
Continue with the next images…
Hình ảnh
Lưu ý sự xâm lấn sụn giáp (đầu mũi tên màu vàng).
Ở rìa của lát cắt có một di căn não.
Thảo luận
Hội chứng Horner xảy ra do ảnh hưởng đến hệ thống hạch trước.
Có nhiều sợi thần kinh kết nối hạch cổ giữa (MCG) và hạch cổ dưới (ICG), nằm ở phía trước và phía sau động mạch đốt sống.
Chẩn đoán cuối cùng
Ung thư tuyến giáp thể không biệt hóa.
Đây là một trong những khối u ác tính hung hãn nhất và có tiên lượng xấu.
Ca lâm sàng
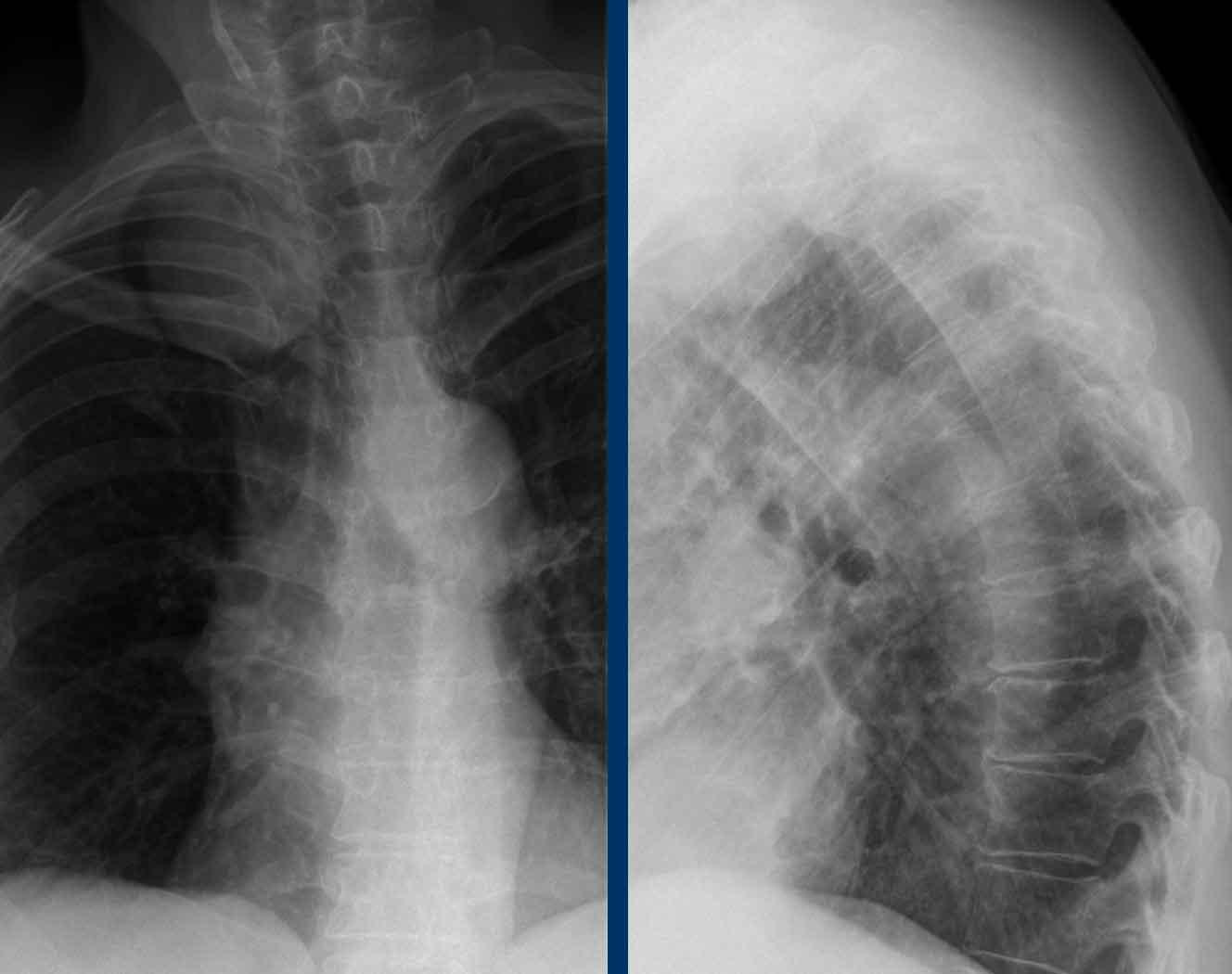
Hình ảnh của một phụ nữ 55 tuổi với triệu chứng đau vai và cổ.
Hình ảnh
X-quang cột sống cổ
và cột sống ngực cho thấy một khối u chiếu lên vùng đỉnh
phổi phải.
Dựa vào dấu hiệu cổ-ngực, khối u nhiều khả năng xuất phát
từ trung thất sau.
Chẩn đoán phân biệt
Chẩn đoán có khả năng nhất của một khối u ở trung thất sau là:
- Neurogenic tumors
(schwannoma, neurofibroma). - Lymphadenopathy.
- Neuroenteric cysts
- Meningoceles
- Extramedullary
hematopoiesis.
Nhấp vào đây để biết thêm thông tin về các khối u trung thất.
Tiếp tục với các hình ảnh tiếp theo…
Tại khám thần kinh, hội chứng Horner bên phải được phát hiện.
Đầu tiên, chụp CT được thực hiện vì nghi ngờ có thể có ác tính.
Hình ảnh
CT cho thấy một tổn thương có vỏ bao ở trung thất sau.
Không có hạch bạch huyết to.
MRI cho thấy tổn thương giới hạn rõ với tín hiệu tăng trên T2 gợi ý nang hoặc hoại tử.
Continue…
Images
The sagittal T1W image shows rim enhancement.
Kết luận
Tổn thương có hiệu ứng khối lên hạch cổ dưới bên phải và đây là nguyên nhân gây ra hội chứng Horner.
Chẩn đoán có khả năng nhất là u bao thần kinh (schwannoma) cũ.
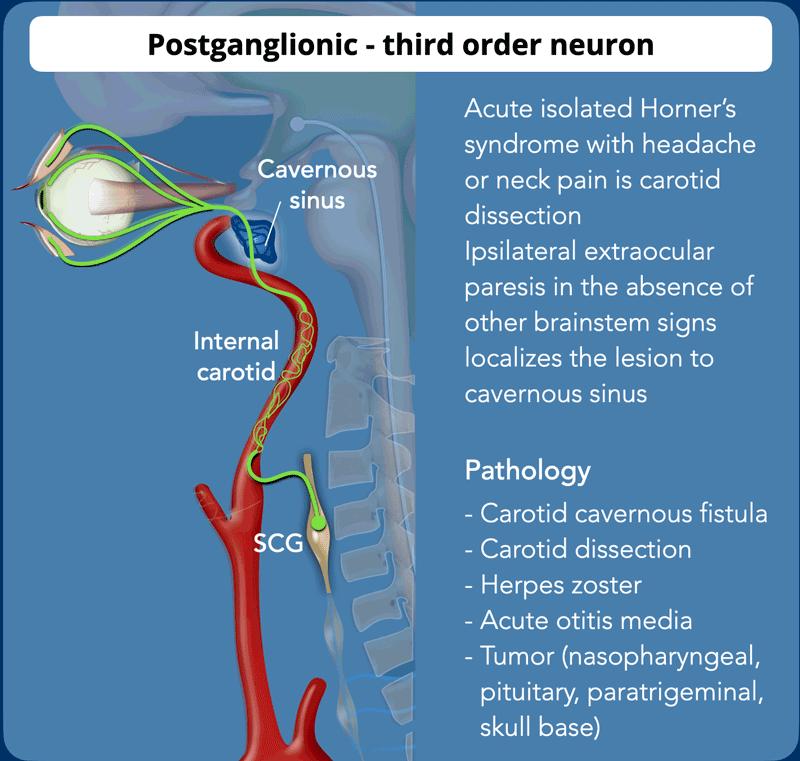
Postganglionic – 3rd order neuron
Tế bào thần kinh hậu hạch bắt đầu sau synapse của hạch cổ trên ở mức C2-3, nơi đám rối giao cảm đi qua phía sau khoang cảnh và phía trước cơ dài cổ.
Tế bào thần kinh đi dọc theo động mạch cảnh trong và xoang hang cùng với dây thần kinh VI và dây thần kinh V₁ qua khe ổ mắt trên đến cơ sụn mi trên, còn được gọi là cơ Müller.
Các sợi thần kinh giao cảm đi cùng động mạch cảnh ngoài theo động mạch hàm trên vào mặt và chi phối các tuyến mồ hôi.
Nguyên nhân hậu hạch của hội chứng Horner phổ biến tương đương so với nguyên nhân tiền hạch.
Đối với bệnh lý gây ra hội chứng Horner hậu hạch, chúng ta cần khảo sát động mạch cảnh trong và động mạch cảnh ngoài, nền sọ, xoang hang, đỉnh ổ mắt và nhãn cầu.
- Hội chứng Horner đơn độc cấp tính kèm đau đầu hoặc đau cổ được coi là bóc tách động mạch cảnh cho đến khi được chứng minh ngược lại và cần thực hiện MRA hoặc CTA vùng đầu và cổ.
- Liệt vận nhãn cùng bên (dây thần kinh III, IV, VI) khi không có các dấu hiệu thân não khác giúp định khu tổn thương tại xoang hang.
- Hội chứng Horner do nhiễm Herpes Zoster là cực kỳ hiếm gặp, nhưng mối liên hệ giải phẫu của dây thần kinh số năm, số sáu và các dây thần kinh giao cảm trong xoang hang có thể cung cấp một con đường mà qua đó virus varicella-zoster có thể gây ra hội chứng Horner.
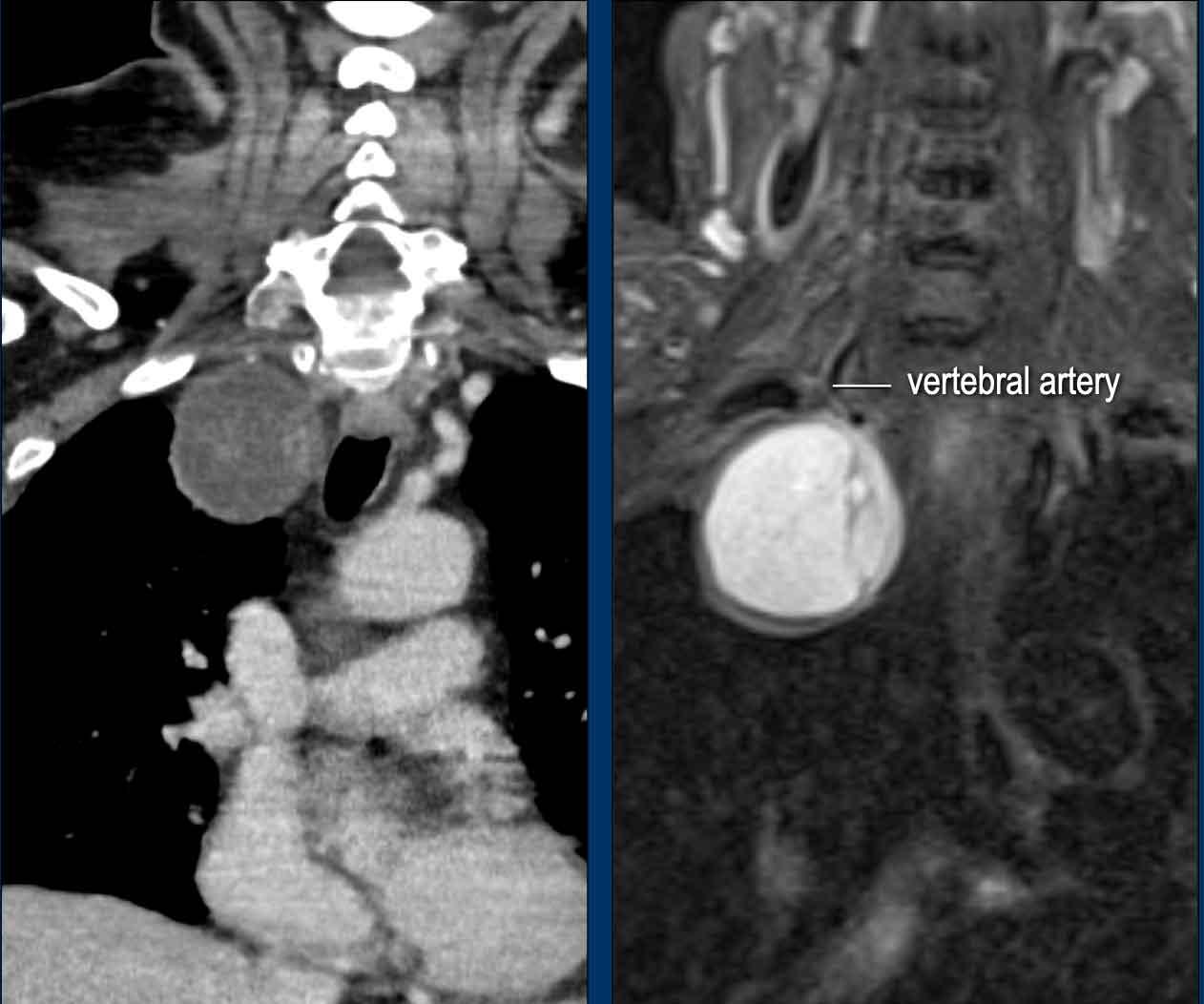
Carotid artery
Ca bệnh
Những
hình ảnh này của một bệnh nhân có khối sưng ở cổ trong vài năm.
Các nghiên cứu hình ảnh học chuyên sâu đã được thực hiện, nhưng tất cả các kết quả đều âm tính.
Bệnh nhân
hiện xuất hiện hội chứng Horner bên phải.
Study the images.
What are the findings?
Images
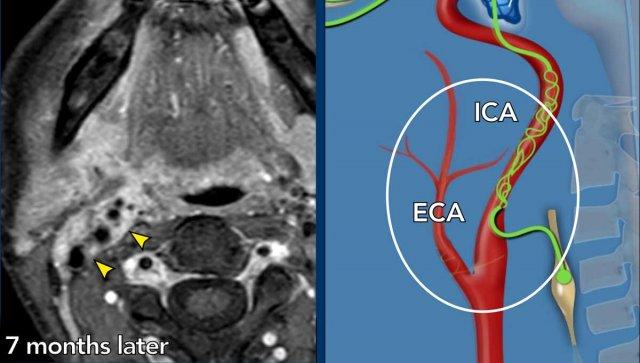
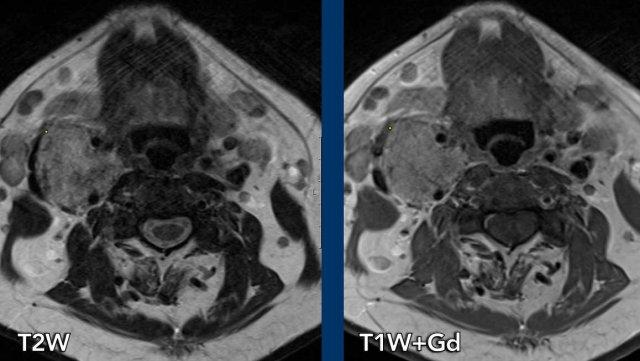
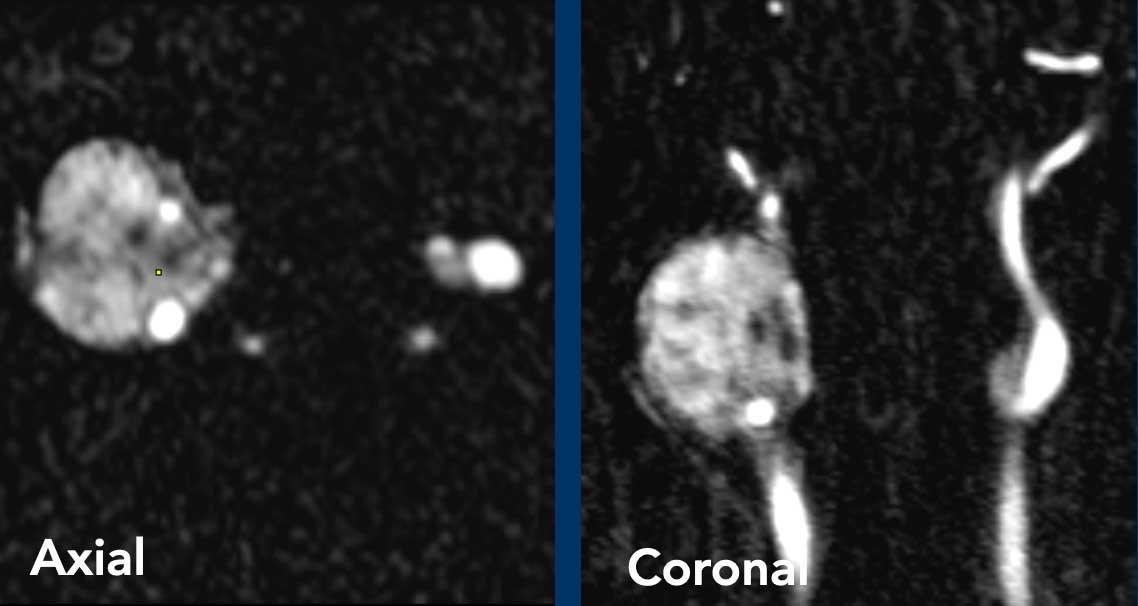
- Khi bạn so sánh tuyến dưới hàm phải và trái (hình 1), bạn
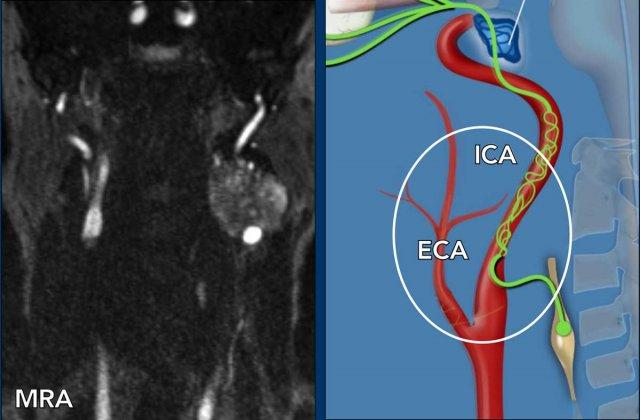
sẽ nhận thấy một tổn thương khối ngấm thuốc ở bên phải (mũi tên trên hình cuộn). - Sự tăng quang có thể được theo dõi trên hình 2 và 3 dọc theo động mạch cảnh trong và động mạch cảnh ngoài
- Điều này cũng có thể được nhận thấy trên hình ảnh mặt phẳng đứng dọc, nơi tuyến phì đại được nhìn thấy (*) và các vệt tăng quang dọc theo động mạch cảnh trong (đầu mũi tên).
Hình ảnh
Bảy tháng sau, khối u bao quanh động mạch cảnh trong (ICA) và động mạch cảnh ngoài (ECA) đã to hơn.
Kết luận
Đây là ung thư biểu mô tuyến dạng nang với sự lan rộng khối u theo đường thần kinh.
Trường hợp lâm sàng
Những hình ảnh này của một người đàn ông 73 tuổi nhập viện với khối u ở cổ.
Hãy xem xét các hình ảnh.
Những phát hiện và chẩn đoán có khả năng nhất là gì?
Hình ảnh
Có một tổn thương trong khoang cảnh tại vị trí chỗ chia đôi làm doãng rộng động mạch cảnh trong và động mạch cảnh ngoài.
Trên T2W tổn thương tăng tín hiệu và trên T1W đồng tín hiệu với hình ảnh muối tiêu.
Có ngấm thuốc sau tiêm tương phản (hình ảnh không được trình bày).
Continue with the Twist-MRA images…
Kiểm tra các hình ảnh.
Những phát hiện và chẩn đoán có khả năng nhất là gì?
Hình ảnh
Trên chuỗi xung TWIST MRA có thấy ngấm thuốc thì động mạch sớm tại tổn thương lớn bên phải.
Lưu ý rằng ở bên trái cũng có một tổn thương ngấm thuốc thì động mạch sớm tại vị trí chỗ chia đôi động mạch cảnh.
Kết luận
U cận hạch hai bên.
Tổn thương hai bên thường gặp trong các hội chứng di truyền như đột biến gen SDH.
Here a companion case with a paraganglioma on the left.
Continue with the Twist-MRA images…
Image
3D-TWIST MRA shows intense early arterial enhancement
Hình minh họa cho thấy mức độ tắc nghẽn của tế bào thần kinh hậu hạch.
Ca lâm sàng
Hình ảnh của một người đàn ông 45 tuổi với khối u cổ không có triệu chứng và hội chứng Horner được phát hiện khi khám lâm sàng.
Images
- CTA cổ cho thấy một khối u trong khoang cảnh bên phải.
Không có tăng ngấm thuốc động mạch sớm thực sự.
Động mạch cảnh trong bị đẩy lệch về phía trước-trong và tĩnh mạch cảnh bị đẩy lệch về phía sau-ngoài. - T2WI cho thấy một tổn thương tăng tín hiệu.
Ở phía bên trái có một số hạch bạch huyết, không có hạch nào phì đại bệnh lý. - Coronal T1W-image shows late contrast enhancement.
Kết luận
Đây là u bao thần kinh (schwannoma).
U cận hạch (paraganglioma) sẽ cho thấy hình ảnh ngấm thuốc sớm trên CT.
Trường hợp lâm sàng
Những hình ảnh này của một bệnh nhân nhập viện với tình trạng khởi phát đột ngột khó nói lưu loát.
Khám thực thể phát hiện đồng tử hai mắt không đều nhau và có dấu hiệu bán manh bên phải.
Bệnh nhân được chuyển đến đơn vị đột quỵ.
Chụp CT không tiêm thuốc cản quang cho kết quả bình thường, loại trừ xuất huyết.
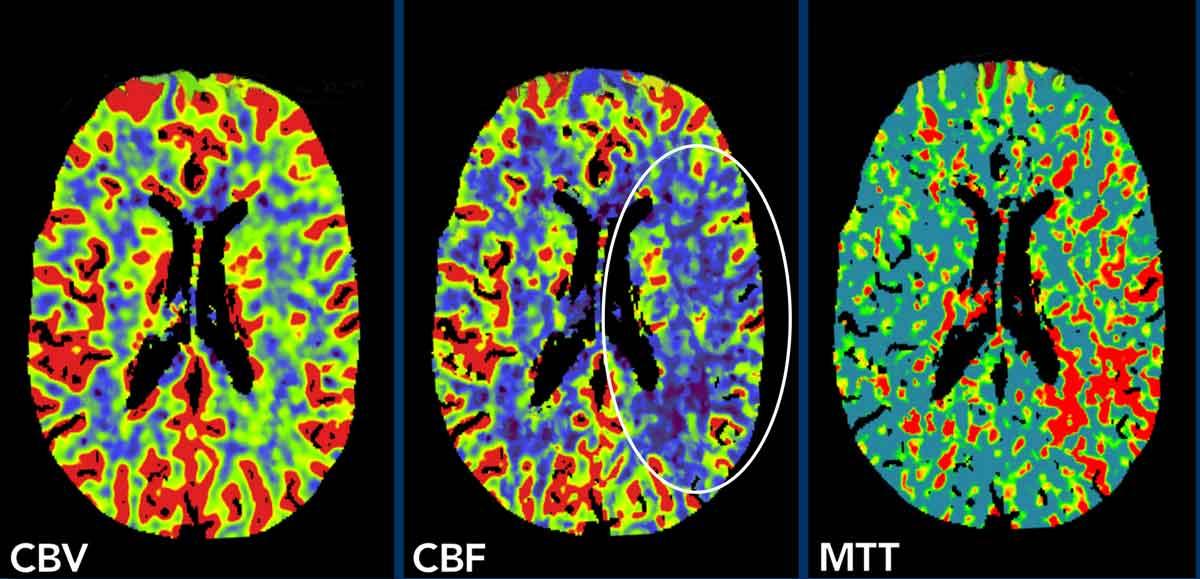
Hình ảnh
Các hình ảnh tưới máu cho thấy thể tích máu não (CBV) và lưu lượng máu não (CBF) giảm nhẹ trong vùng phân bố của động mạch não giữa bên trái (vòng tròn) và thời gian vận chuyển trung bình (MTT) tăng.
Bệnh nhân này bị tắc nghẽn M3, có thể thấy khi chúng tôi cuộn qua các hình ảnh (không hiển thị)
Tuy nhiên, tắc nghẽn M3 chỉ có thể giải thích một phần nhỏ các phát hiện trên hình ảnh tưới máu.
Trong những trường hợp đó, bạn luôn phải nghiên cứu động mạch cảnh trong.
Hình ảnh
Hình ảnh bên phải cho thấy hình ảnh CTA điển hình của bóc tách động mạch cảnh với hình ngọn lửa xuất hiện vài centimet phía trên chỗ phân đôi (đầu mũi tên).
Two weeks later and MRI was performed.
Hình ảnh
Khối máu tụ trong thành của bóc tách được hiển thị rõ ràng (mũi tên).
Vào thời điểm đó, hội chứng Horner bên trái cũng được ghi nhận và điều này có thể được giải thích bởi sự chèn ép của khối máu tụ trong thành động mạch cảnh trong lên hệ thống hậu hạch (tế bào thần kinh bậc ba) đi trong lớp áo ngoài của động mạch cảnh trong và động mạch cảnh ngoài đến xoang hang.
Ở những bệnh nhân này, hội chứng Horner có thể hồi phục khi khối máu tụ thu nhỏ lại, như đã xảy ra ở bệnh nhân này sau khi điều trị bằng thuốc kháng kết tập tiểu cầu.
Case 5
This
is a similar case.
Hình ảnh
Lưu ý
trên CT không tiêm thuốc cản quang bên trái, động mạch cảnh trong có đường kính lớn hơn
do khối máu tụ.
Trên
CT có tiêm thuốc cản quang bên phải, lòng mạch thật bị hẹp được thể hiện rõ
(đầu mũi tên).
Cavernous sinus
Danh sách các bệnh lý xoang hang rất dài và bao gồm các tổn thương tân sinh, viêm và mạch máu (bảng).
Ca lâm sàng
Những hình ảnh này của một phụ nữ 79 tuổi không thể được thăm khám đúng cách do bệnh nhân nằm ở tư thế bào thai và run rẩy dữ dội.
Bệnh nhân cũng có hội chứng Horner bên phải, nhưng điều này được chẩn đoán muộn hơn, điều này không hiếm gặp như chúng tôi đã đề cập trước đây.
Do tình trạng lâm sàng của bệnh nhân, chụp CT được ưu tiên hơn so với chụp MRI.
Đầu tiên hãy xem xét CT.
Những phát hiện là gì và chẩn đoán phân biệt của bạn là gì?
Hình ảnh
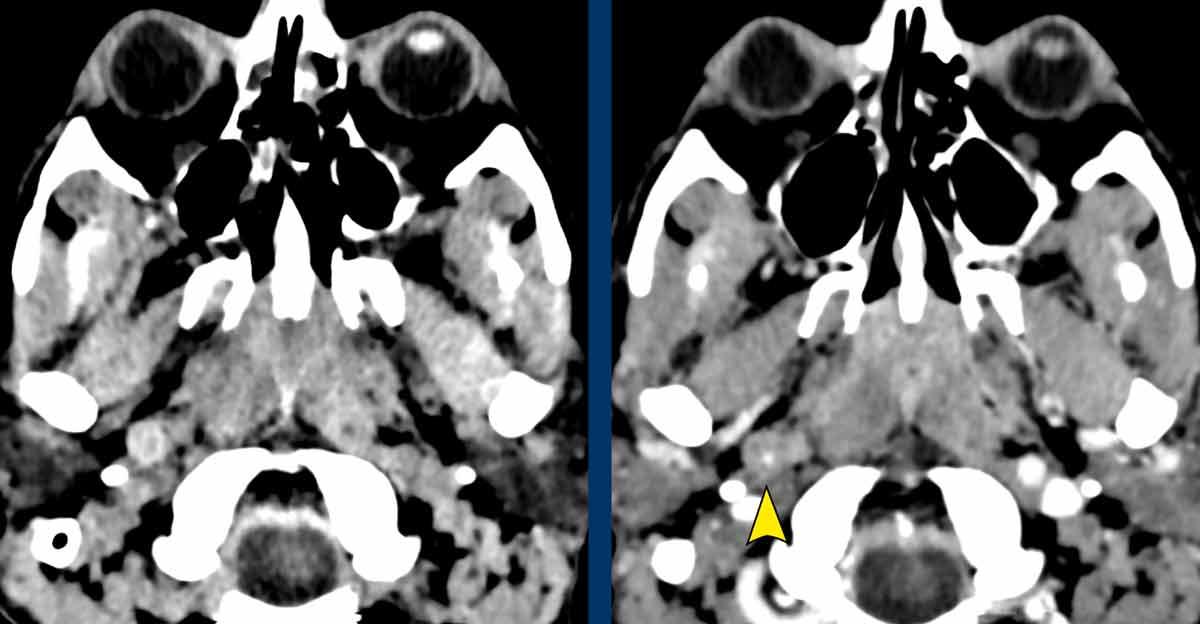
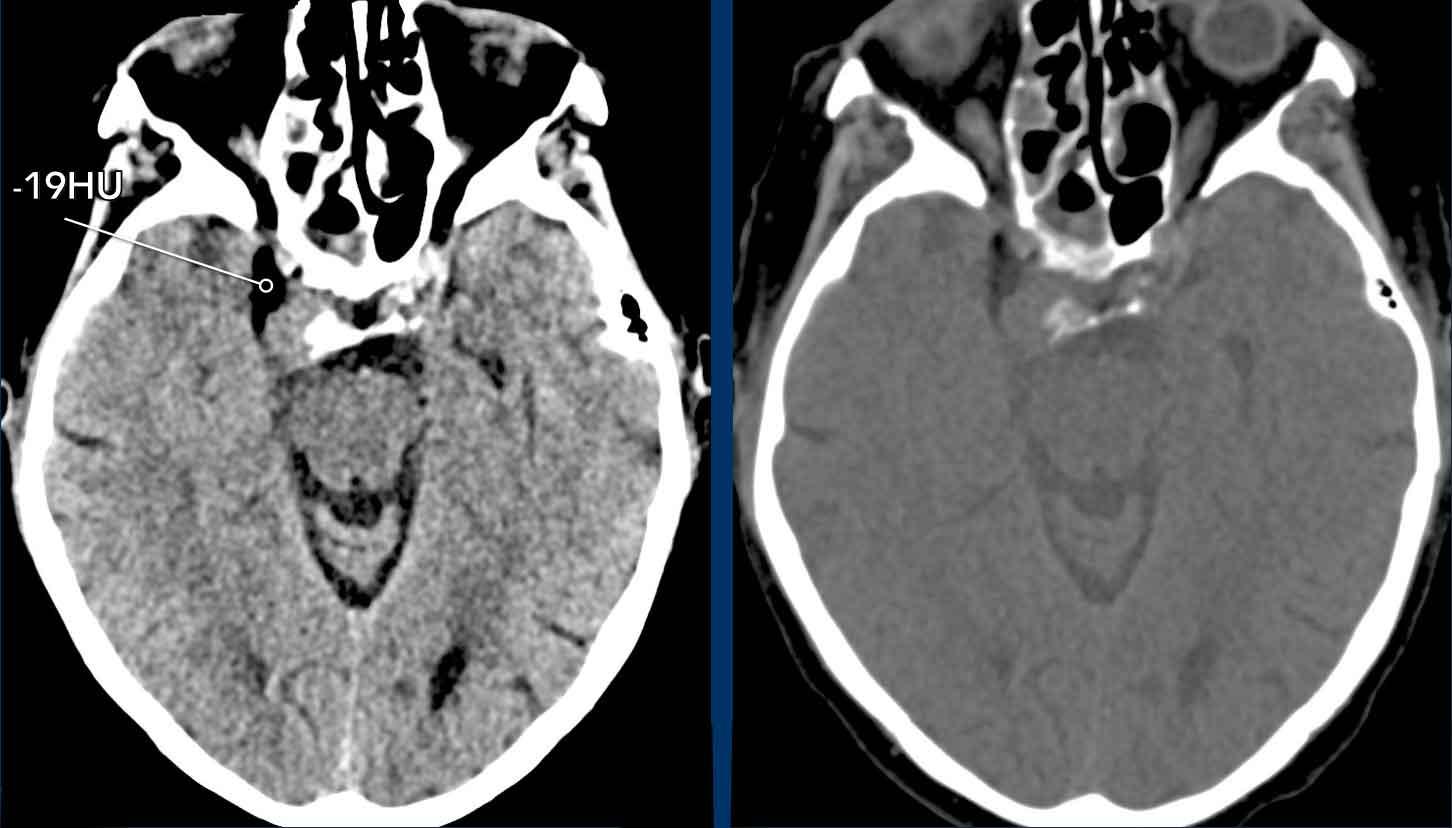
Tổn thương dạng khối ở bên phải tại vị trí xoang hang.
Tổn thương chứa thành phần mỡ
Thảo luận
Dựa trên sự hiện diện của mô mỡ trong tổn thương, chẩn đoán phân biệt được đặt ra là nang bì và u máu.
Continue with the MRI…
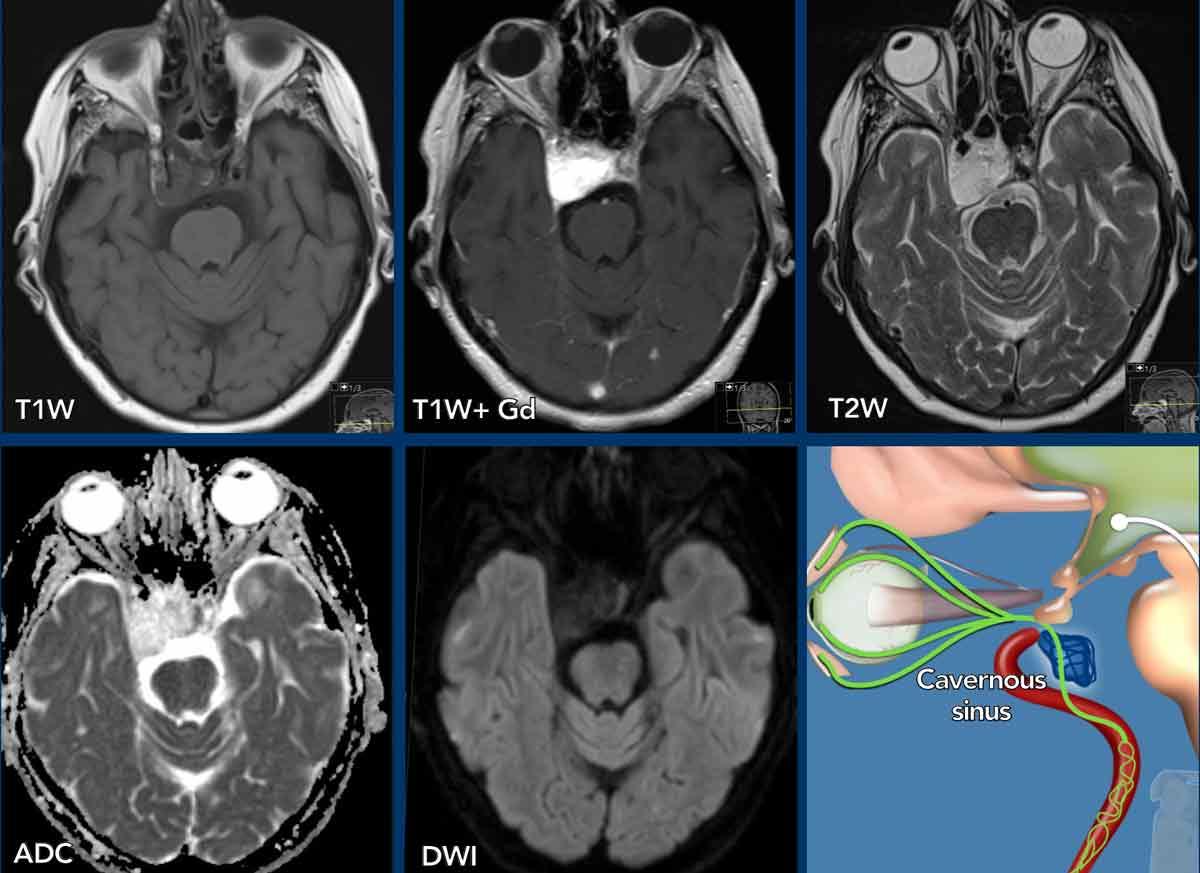
Hình ảnh
Các hình ảnh MR cho thấy mô mỡ nằm bên trong khối u và đây không phải là mô mỡ bình thường mà chúng ta đôi khi thấy bao quanh xoang hang.
Bệnh nhân này đã được phẫu thuật và chẩn đoán cuối cùng là u máu.
Imaging protocol
CT và MRI có thể bổ sung cho nhau, nhưng CT được ưu tiên trong bối cảnh cấp tính
và để đánh giá tổn thương mạch máu, tổn thương xương và khối u phổi
MRI is preferred for imaging of the
brain and spinal cord.
Charity
Toàn bộ lợi nhuận của Radiology Assistant được chuyển đến Medical Action Myanmar, tổ chức được điều hành bởi Bác sĩ Nini Tun và Bác sĩ Frank Smithuis sr, người là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào đây để xem video của Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.