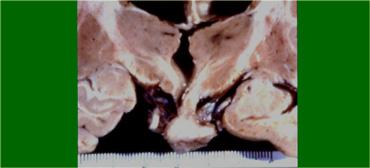
Hố yên và vùng cạnh yên
Ngày xuất bản
Bài tổng quan này dựa trên bài trình bày của Walter Kucharczyk và được Marieke Hazewinkel biên soạn lại cho the Radiology Assistant.
Trong bài tổng quan này, một phương pháp tiếp cận giải phẫu có hệ thống để chẩn đoán phân biệt các khối vùng yên hoặc cạnh yên được trình bày chi tiết.
Bằng cách nhấp vào một trong các chủ đề trong danh sách bên trái, bạn sẽ được chuyển trực tiếp đến mục đó.
Nếu bạn gặp sự cố khi in liên quan đến lề tài liệu, bạn có thể cần điều chỉnh lề trong cài đặt trang của trình duyệt web, thường được tìm thấy ở góc trên bên trái của thanh menu.
Tiếp Cận Giải Phẫu trong Chẩn Đoán Phân Biệt
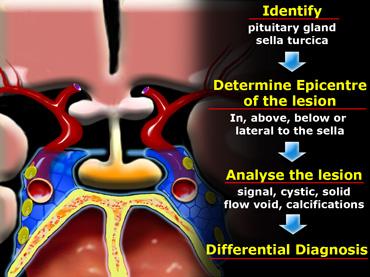
Để phân tích một khối vùng hố yên hoặc cạnh hố yên trên MRI, chúng tôi sử dụng phương pháp tiếp cận giải phẫu theo trình tự sau:
- Trước tiên, xác định tuyến yên và hố yên (sella turcica).
- Sau đó, xác định tâm điểm của tổn thương và vị trí của nó: nằm trong hố yên hay ở phía trên, phía dưới hoặc bên cạnh hố yên.
- Nếu tổn thương nằm trong hố yên, xác định xem hố yên có bị giãn rộng hay không.
- Khi đã xác định rõ vị trí của khối, tiến hành phân tích đặc điểm tín hiệu: tổn thương có tính chất dạng nang hay đặc?
- Tổn thương có chứa mạch máu bất thường không?
- Có vôi hóa không? Và các đặc điểm khác.
- Cuối cùng, thiết lập chẩn đoán phân biệt.
Tuyến yên
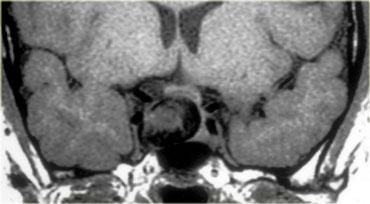
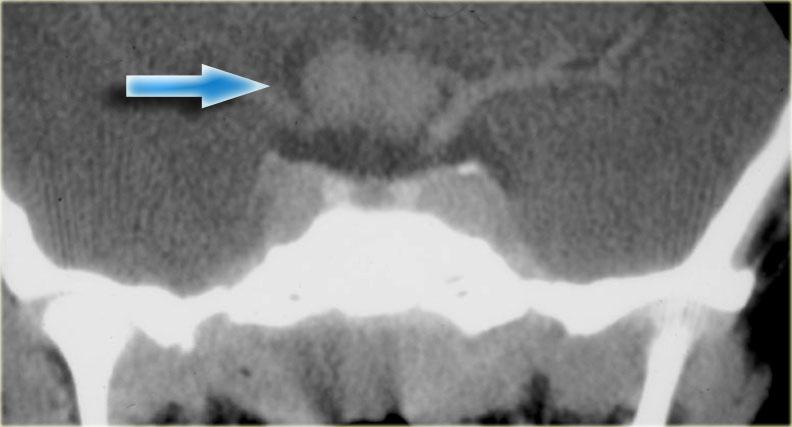
Trên mặt cắt vành qua não, cấu trúc mốc giải phẫu là tuyến yên, nằm trong hố yên (sella turcica).
Tuyến yên thường có kích thước lớn hơn ở nữ giới so với nam giới – ở nữ giới, bờ trên tuyến yên thường có dạng lồi, trong khi ở nam giới thường có dạng lõm.
Các bệnh lý thường gặp nhất phát sinh từ tuyến yên bao gồm u tuyến yên (pituitary adenoma), nang khe Rathke (Rathke’s cleft cyst) và u sọ hầu (craniopharyngioma).
Cuống tuyến yên
Cấu trúc tiếp theo cần xác định là cuống tuyến yên.
Đây là cấu trúc định hướng thẳng đứng, nối tuyến yên với não.
Cuống tuyến yên có đặc điểm nhỏ hơn ở phần dưới và rộng hơn ở phần trên.
Về mặt phôi thai học, cuống tuyến yên cũng có nguồn gốc từ biểu mô khe Rathke, do đó các bệnh lý có thể phát sinh ở tuyến yên cũng có thể xuất hiện ở cuống tuyến yên.
Ở trẻ em, cần lưu ý một số bệnh lý đặc biệt như u tế bào mầm (germinoma) và u hạt bạch cầu ái toan (eosinophilic granuloma).
Ở người lớn, di căn và đôi khi u lympho có thể xuất hiện tại cuống tuyến yên.
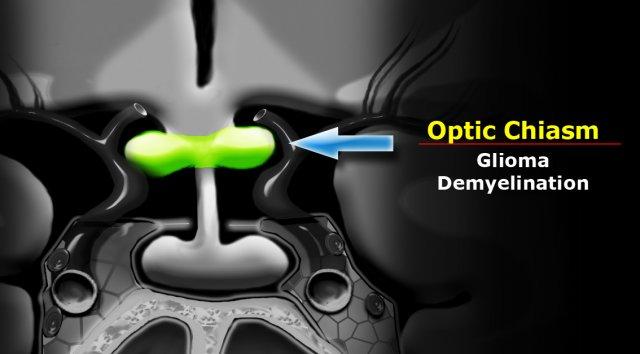
Giao thoa thị giác
Một cấu trúc quan trọng khác trong bể dịch não tủy trên hố yên là giao thoa thị giác (optic chiasm).
Đây là phần kéo dài của não, có hình dạng giống số 8 nằm nghiêng.
Giao thoa thị giác là mô thần kinh đệm (glial tissue) – do đó các khối u thường gặp nhất phát sinh tại đây là u thần kinh đệm (glioma).
Tại Hoa Kỳ và châu Âu, một bệnh lý thường gặp khác ở vùng này là bệnh mất myelin – đặc biệt là bệnh xơ cứng rải rác (multiple sclerosis).
Bệnh lý này cũng có thể kèm theo tình trạng phù nề của giao thoa thị giác.
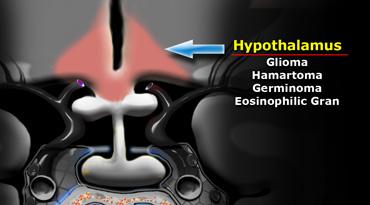
Vùng dưới đồi
Phía trên hơn là nền não, tại vị trí này chính là vùng dưới đồi (hypothalamus).
Về mặt giải phẫu, vùng dưới đồi tạo thành thành bên và sàn của não thất ba.
Các bệnh lý thường gặp nhất phát sinh tại đây là u thần kinh đệm (glioma) – ở trẻ em còn có u sai lạc (hamartoma), u tế bào mầm (germinoma) và u hạt bạch cầu ái toan (eosinophilic granuloma).
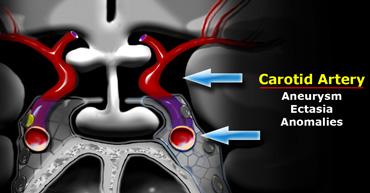
Động mạch cảnh
Một cấu trúc rất quan trọng trong vùng này là động mạch cảnh trong.
Động mạch này đi theo một đường cong giải phẫu phức tạp khi đi qua nền sọ, có hình chữ S trên các mặt cắt bên.
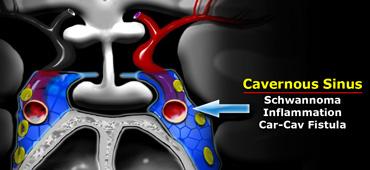
Động mạch cảnh trong đi xuyên qua xoang hang (cavernous sinus).
Đoạn phía trên xoang hang được gọi là đoạn trên xoang hang (supracavernous segment).
Đoạn này phân chia thành động mạch não trước, đi lên phía trên giao thoa thị giác, và động mạch não giữa, chạy sang bên.
Phình mạch (aneurysm) và giãn mạch (ectasia) là các bệnh lý có thể xuất hiện tại đây.
Cần lưu ý các biến thể bẩm sinh trong đường đi của động mạch cảnh trong.
Đôi khi động mạch này nằm rất sát đường giữa và thực sự có thể nằm ngay tại đường giữa.
Xoang hang
Xoang hang là một phức hợp đôi gồm các kênh tĩnh mạch.
Trong thành bên của xoang hang có các dây thần kinh sọ III (vận nhãn), IV (ròng rọc), V1 và V2 (sinh ba).
Dây thần kinh sọ VI (vận nhãn ngoài) chạy ở vị trí trong hơn và nằm phía dưới động mạch cảnh.
Các bệnh lý thường gặp nhất tại xoang hang bao gồm u bao thần kinh (schwannoma) phát sinh từ các dây thần kinh sọ và tình trạng viêm, có thể dẫn đến huyết khối.
Tình trạng này được gọi là viêm tắc tĩnh mạch xoang hang (cavernous sinus thrombophlebitis).
Rò động – tĩnh mạch cảnh-hang (carotid-cavernous fistula) là các thông nối bất thường giữa động mạch cảnh và các tĩnh mạch của xoang hang.
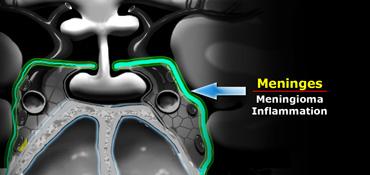
Màng não
Màng não bao phủ xoang hang.
Màng não dày hơn ở phía bên và phía trên so với phía trong và phía dưới.
Khối u thường gặp nhất phát sinh từ màng não là u màng não (meningioma).
Di căn màng cứng là khối u thường gặp thứ hai tại vùng này.
Các bệnh lý viêm cũng xảy ra ở màng não nền – nhiễm trùng thường gặp nhất là viêm màng não do lao.
Trong số các bệnh lý viêm không nhiễm trùng, sarcoidosis là bệnh thường gặp nhất.
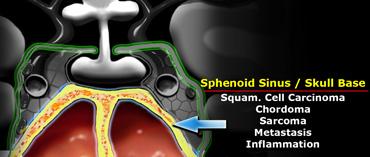
Xoang bướm
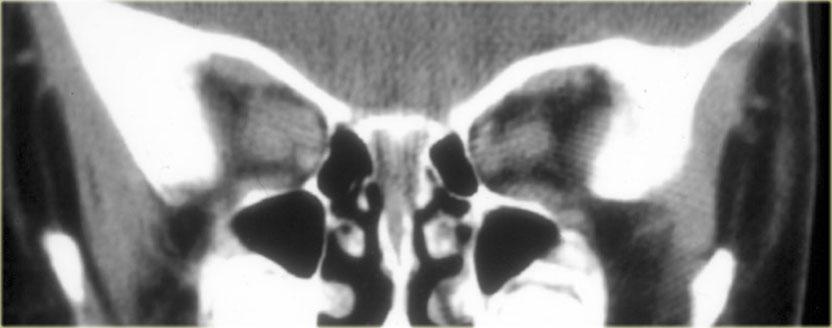
Phía dưới tuyến yên là xoang bướm (sphenoid sinus).
Cấu trúc này chứa không khí và được lót bởi niêm mạc và xương.
Phía sau xoang bướm là nền sọ (clivus) (không hiển thị trên mặt cắt vành qua não này).
Các bệnh lý phát sinh ở vùng này bao gồm ung thư biểu mô phát sinh từ niêm mạc xoang bướm – ung thư biểu mô tế bào vảy (squamous cell carcinoma) và ung thư biểu mô tuyến dạng nang (adenoid cystic carcinoma) là thường gặp nhất.
U dây sống (chordoma) phát sinh từ nền sọ, và u sụn ác tính (chondrosarcoma) cũng như u xương ác tính (osteosarcoma) cũng xuất hiện ở vùng này.
Di căn có thể xảy ra ở bất kỳ vị trí nào.
Các quá trình viêm do vi khuẩn hoặc nấm tại xoang bướm có thể lan vào nội sọ thông qua xoang hang.
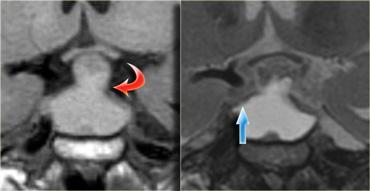
U Tuyến Yên Vi Thể
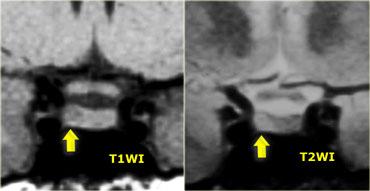
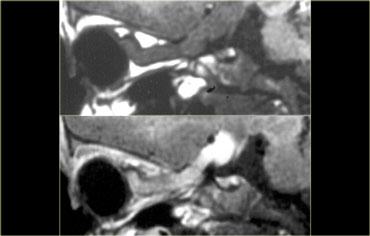
Theo định nghĩa, u tuyến yên vi thể có đường kính nhỏ hơn 10 mm và nằm trong tuyến yên.
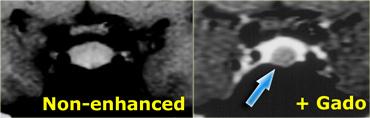
Các hình ảnh này minh họa một trường hợp điển hình: trên chuỗi xung T1W, tổn thương có đường kính khoảng 3-4 mm, giảm tín hiệu nhẹ so với mô tuyến yên bình thường, nằm trong tuyến yên.
Trên chuỗi xung T2W, tổn thương tăng tín hiệu nhẹ.
Chẩn đoán phân biệt: u tuyến yên vi thể hoặc nang khe Rathke (hai thực thể này có thể không phân biệt được với nhau).
Độ nhạy của MRI không tiêm thuốc tương phản từ trong phát hiện u tuyến yên vi thể vào khoảng 70%.
Không phải lúc nào cũng cần tiêm thuốc tương phản từ đường tĩnh mạch để phát hiện u tuyến yên vi thể, vì những bệnh nhân có kết quả chụp âm tính thường nhận được phác đồ điều trị triệu chứng tương tự như bệnh nhân có u vi thể (thông thường đây là những phụ nữ có triệu chứng tăng prolactin máu).
Mục đích của việc chụp MRI là để loại trừ các tổn thương kích thước lớn.
Đối với các ứng viên có thể phẫu thuật (ví dụ: bệnh nhân thất bại với điều trị nội khoa hoặc bệnh lý tuyến yên không đáp ứng với điều trị nội khoa như bệnh Cushing), cần thiết phải tiêm thuốc tương phản từ để xác định vị trí tổn thương một cách chính xác nhất có thể.
Trên phim chụp không tiêm thuốc tương phản từ, có thể phát hiện khoảng 70% tổng số u tuyến yên vi thể.
Khi tiêm gadolinium, tỷ lệ âm tính giả có thể giảm từ 30% xuống còn 15%.
Như đã đề cập trước đó, điều này thường không ảnh hưởng đến quyết định xử trí lâm sàng của bệnh nhân.
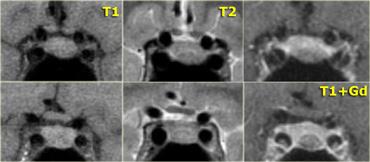
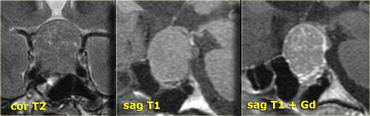
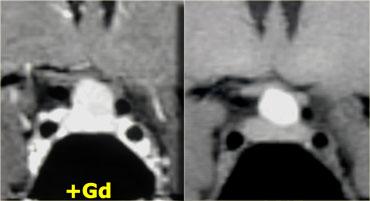
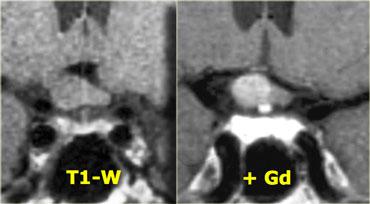
Hình ảnh chuỗi xung T1W và T2W mặt phẳng coronal, cùng với hình ảnh chuỗi xung T1W trước và sau tiêm gadolinium.
Ở bệnh nhân này, tổn thương trong tuyến yên chỉ có thể phát hiện được sau khi tiêm thuốc tương phản từ đường tĩnh mạch.
Chẩn đoán phân biệt: u tuyến yên vi thể hoặc nang khe Rathke.
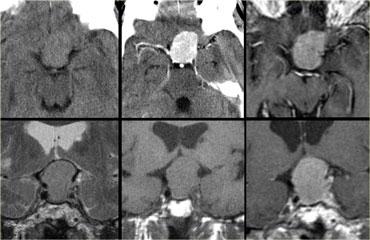
U Tuyến Yên Đại Tuyến (Macroadenoma)
Theo định nghĩa, u tuyến yên đại tuyến (macroadenoma) là các u tuyến có kích thước trên 10mm.
Chúng thường là các tổn thương đặc, mềm, thường có các vùng hoại tử hoặc xuất huyết khi kích thước tăng lên.
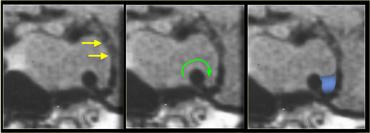
Khi phát triển, u trước tiên làm giãn rộng hố yên (sella turcica) rồi sau đó phát triển lên trên.
Trong ví dụ về u tuyến yên đại tuyến này, có sự lan rộng lên vùng trên yên (suprasellar) với sự đẩy lên và chèn ép giao thoa thị giác.
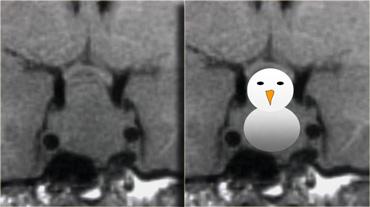
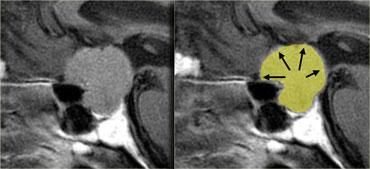
Do là các khối u mềm, chúng thường bị thắt lại tại màng hoành yên (diaphragma sellae), tạo nên hình ảnh ‘người tuyết’ đặc trưng.
Đây là một đặc điểm giúp phân biệt u tuyến yên đại tuyến với u màng não (meningioma).
Một đặc điểm khác có thể giúp phân biệt là sự giãn rộng của hố yên – điều này thường chỉ xảy ra với u tuyến yên đại tuyến có nguồn gốc từ trong hố yên.
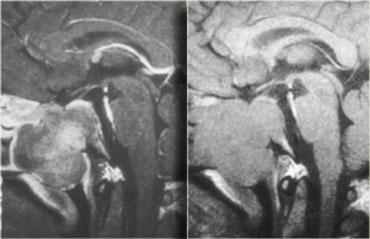
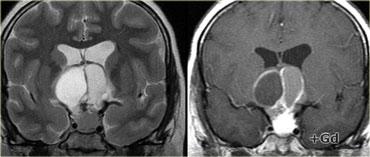
Bên trái là một ví dụ khác về u tuyến yên đại tuyến.
Tổn thương bắt đầu từ hố yên, vốn đã bị giãn rộng, và lan rộng vào bể dịch não tủy trên yên (suprasellar cistern).
Lưu ý hình ảnh ‘người tuyết’ kinh điển được tạo ra do sự thắt nghẽn bởi màng hoành yên.
Chú ý mức dịch-máu (blood-fluid level), cho thấy có xuất huyết.
Tầm quan trọng của việc quan sát hướng nghiêng của các lá màng hoành yên đã được đề cập trước đó.
Trên các hình ảnh chuỗi xung T2W bên phải, có thể thấy các lá màng hoành bị đẩy lên trên bởi khối u đại tuyến này, vốn bắt đầu từ hố yên và đang phát triển lên trên.
Một tổn thương có nguồn gốc từ phía trên hố yên và phát triển xuống dưới sẽ đẩy các lá màng hoành theo hướng ngược lại (điều này có thể thấy trong trường hợp u màng não chẳng hạn).
Thông thường, chẩn đoán u đại tuyến là khá rõ ràng.
Đôi khi u màng não có thể cho hình ảnh tương tự.
Bên trái là một ví dụ về u màng não.
Lưu ý không có hình ảnh thắt nghẽn màng hoành và có sự ngấm thuốc đồng nhất sau khi tiêm gadolinium tĩnh mạch, đây là đặc điểm điển hình của u màng não.
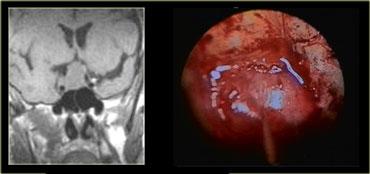
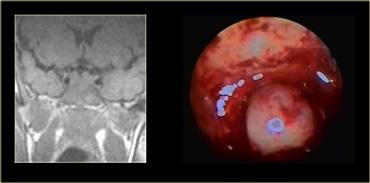
Các hình ảnh này mô tả phẫu thuật cắt bỏ u tuyến yên đại tuyến qua đường xuyên bướm (transsphenoidal resection).
Sau khi phần sàn xương của hố yên được lấy bỏ, màng cứng (dura) được rạch bằng đường rạch hình chữ thập.
Do áp lực phía trên màng cứng lớn hơn áp lực phía dưới, khối u đại tuyến sẽ tự thoát ra vào xoang bướm (sphenoid sinus).
Chụp MRI trong mổ được thực hiện trong một bối cảnh thử nghiệm để xác định xem phẫu thuật viên thần kinh có lấy bỏ thành công toàn bộ khối u hay không.
Do việc sử dụng đường phẫu thuật này có trường nhìn hạn chế, điều quan trọng là phải biết trước mình đang phẫu thuật trên tổn thương gì.
Như chúng ta sẽ thấy, có những tổn thương mà bạn không nên phẫu thuật theo đường tiếp cận này!
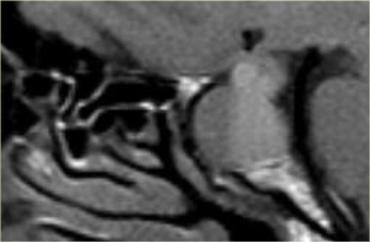
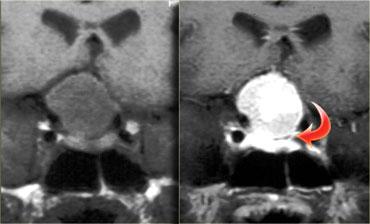
Một hướng lan rộng phổ biến khác là sang bên vào xoang hang (cavernous sinus).
Không phải lúc nào cũng có thể xác định được có xâm lấn xoang hang hay không, nhưng có ba dấu hiệu cần chú ý:
– Có hơn 50% chu vi động mạch cảnh bị bao quanh không? Lưu ý: u màng não có xu hướng làm hẹp động mạch cảnh, trong khi u đại tuyến thì không.
– Có sự dịch chuyển ra ngoài của thành bên xoang hang so với bên đối diện không?
– Có sự gia tăng lượng mô xen giữa động mạch cảnh và thành bên xoang hang không?
Trong trường y khoa, người ta dạy rằng một biểu hiện hiếm gặp của một tổn thương thường gặp có khả năng xảy ra cao hơn so với một bất thường thực sự hiếm gặp.
Vì u tuyến yên là tổn thương thường gặp nhất ở nền sọ, điều thận trọng là luôn đưa chúng vào chẩn đoán phân biệt nếu bạn không xác định được tuyến yên bình thường khi đối mặt với một khối ở vùng này.
Bệnh nhân này nhập viện vì tắc nghẽn mũi.
Cô ấy đến gặp bác sĩ tai mũi họng, người đã phát hiện một khối lớn trong mũi và được chuyển đến phẫu thuật viên thần kinh để lên kế hoạch phẫu thuật cắt bỏ nền sọ lớn.
Phẫu thuật viên thần kinh đã từng thấy trường hợp tương tự trước đây và đã kiểm tra nồng độ prolactin của cô ấy.
Kết quả là 4000 (bình thường là 25 hoặc thấp hơn). Sinh thiết qua đường mũi cho thấy u tiết prolactin (prolactinoma).
Sau khi điều trị bằng bromocriptine, khối u co nhỏ lại và không cần phẫu thuật.
Nang Khe Rathke
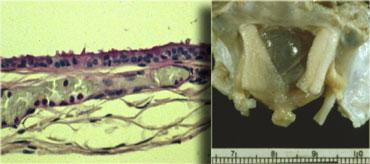
Nang khe Rathke là bệnh lý thứ hai trong số ba bệnh lý có nguồn gốc từ biểu mô khe Rathke.
Nang chứa đầy dịch và có thành rất mỏng, chỉ dày một hoặc hai lớp tế bào.
Điều này được minh họa qua hình ảnh vi thể.
Thành nang có thể chứa các tế bào tiết dịch, cho phép nang phát triển và chèn ép các cấu trúc lân cận.
Nang khe Rathke có thể xuất hiện trong hoặc phía trên hố yên.
Trên các hình ảnh trên, có thể thấy tuyến yên bình thường, giao thoa thị giác bình thường và động mạch cảnh bình thường ở mỗi bên.
Tuy nhiên, cuống tuyến yên không thể xác định được do có một khối tròn ở vùng này.
Khối này có tín hiệu cao trên chuỗi xung T1W không tiêm thuốc tương phản từ.
Chỉ có hai thành phần cho tín hiệu sáng như vậy trên chuỗi xung T1W không tiêm thuốc tương phản từ, đó là: dịch (máu hoặc dịch giàu protein) hoặc mỡ.
Các khối đặc không có tín hiệu sáng như vậy.
Do đó, nhiều khả năng đây là một cấu trúc dạng nang có nguồn gốc từ cuống tuyến yên, có thể là nang khe Rathke.
Sọ hầu bào dạng nang cũng nằm trong chẩn đoán phân biệt.
Các hình ảnh này minh họa tầm quan trọng của chuỗi xung T1W không tiêm thuốc tương phản từ.
Chúng cho phép xác định rằng bất thường chỉ khu trú tại cuống tuyến yên.
Nếu chỉ xem các hình ảnh sau khi tiêm thuốc tương phản từ tĩnh mạch, có thể nhầm lẫn rằng bản thân tuyến yên cũng bất thường.
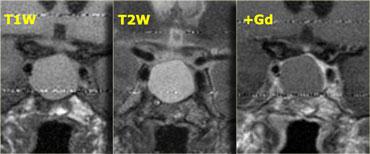
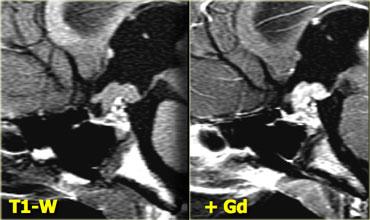
Các chuỗi xung T1W, T2W và T1W sau tiêm gadolinium này minh họa một nang khe Rathke khác nằm trong tuyến yên.
Khác với mô tuyến yên bình thường và cuống tuyến yên, nang không ngấm thuốc sau khi tiêm thuốc tương phản từ tĩnh mạch.
Mô tuyến yên bình thường bị chèn ép và đẩy lệch sang bên trái. Điều quan trọng là cần nhận biết điều này vì có thể nhầm lẫn với thành phần ngấm thuốc của khối dạng nang.
Nhìn chung, tất cả các khối ngoài trục, tức là các khối nằm ngoài não như tuyến yên và cuống tuyến yên, đều sẽ ngấm thuốc vì chúng không có hàng rào máu-não.
Nếu gặp một khối ngoài trục không ngấm thuốc, có ba khả năng:
- Dòng chảy động mạch nhanh (ví dụ: mạch máu lớn).
- Không có mô tế bào (ví dụ: nang).
- Không có nguồn cung cấp máu (ví dụ: khối bị nhồi máu).
Sọ hầu u (Craniopharyngioma)
Sọ hầu u là bệnh lý thứ ba trong số ba bệnh lý có nguồn gốc từ biểu mô khe Rathke.
Về mặt kỹ thuật, đây là các khối u lành tính, nhưng khác với nang khe Rathke, chúng có thành dày và xâm lấn tại chỗ.
Về đại thể, đây là một khối phức tạp với nhiều nốt ở nền não, len lỏi dọc theo các khe não.
Thông thường, khối u không thể được cắt bỏ hoàn toàn.
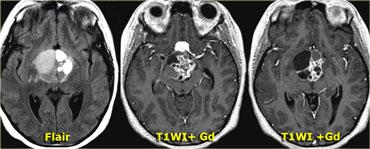
Hình ảnh bên phải cho thấy một nang thành dày là một phần của sọ hầu u.
Trong hơn 50% trường hợp, sọ hầu u có hình ảnh đặc trưng bệnh lý (pathognomonic).
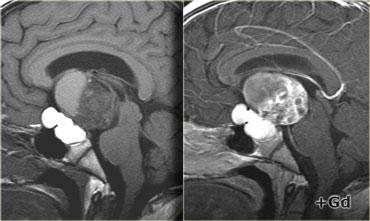
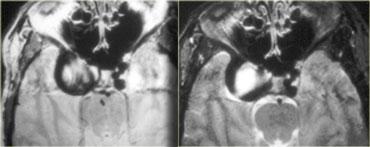
Trên các hình ảnh chuỗi xung T1W mặt phẳng đứng dọc không và có tiêm thuốc tương phản từ, có thể nhận thấy tuyến yên bị chèn ép.
Có một khối lớn trong hố yên và trên hố yên với các thành phần dạng nang, thành phần ngấm thuốc cũng như vôi hóa.
Các dấu hiệu này ở trẻ em gần như là đặc trưng bệnh lý của sọ hầu u (có thể chỉ cần chẩn đoán phân biệt với u bì – dermoid).
Hình ảnh mặt phẳng đứng ngang (coronal) của cùng một khối.
Và hình ảnh mặt phẳng ngang (axial).
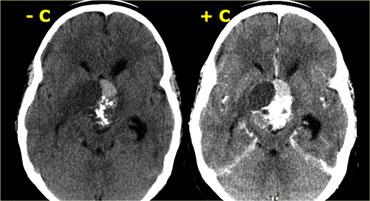
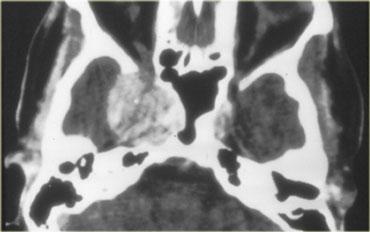
CT không tiêm thuốc cản quang cho thấy các vôi hóa rõ ràng hơn.
Sau khi tiêm thuốc cản quang tĩnh mạch, toàn bộ phạm vi của tổn thương và các thành phần dạng nang của nó trở nên kém rõ ràng hơn nhiều.
U màng não (Meningioma)
U màng não (meningioma) là khối u nội sọ thường gặp nhất ở người lớn, với 20% trường hợp xuất hiện tại nền sọ.
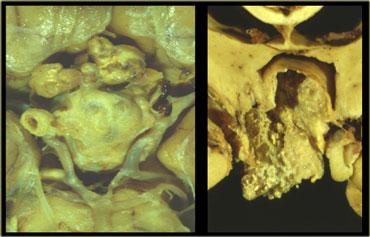
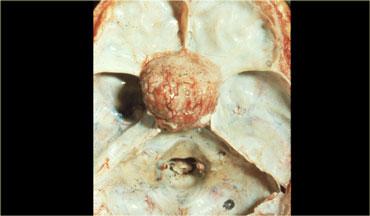
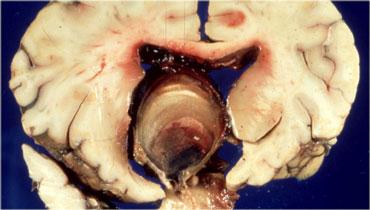
Đây là mẫu bệnh phẩm tử thiết sau khi đã lấy não ra, cho thấy một u màng não nằm trên màng hoành yên (diaphragma sellae).
U màng não hầu như luôn là tổn thương đặc, đôi khi có nang ở rìa.
Khối u có thể đẩy nhẹ màng nhện lên và thường ngấm thuốc đồng nhất.
Trên các hình CT không tiêm và có tiêm thuốc cản quang ở góc trên bên trái, chẩn đoán phân biệt chính của khối ngấm thuốc bao gồm u màng não, u tuyến yên và phình động mạch.
Hình MRI sau tiêm thuốc tương phản từ ở góc trên bên phải loại trừ phình động mạch (không có hiện tượng mất tín hiệu do dòng chảy), tuy nhiên trên các hình cắt ngang, u tuyến yên và u màng não vẫn còn khó phân biệt.
Lưu ý sự lan rộng của tổn thương dọc theo màng não.
Tâm của tổn thương nằm phía trên hố yên.
Trên các hình cắt coronal (T1W và T1W sau tiêm thuốc tương phản từ), có thể nhận thấy tuyến yên bị chèn ép nằm ở đáy hố yên.
Phía trên là một khối lớn, một phần nằm trong hố yên và một phần nằm trên hố yên.
Mặc dù màng hoành yên không thể xác định rõ trên các hình này, nhiều khả năng đây là khối trên hố yên phát triển lan xuống dưới.
Khi u tuyến yên đại tuyến (macroadenoma) đạt kích thước này, thường có các vùng xuất huyết hoặc hoại tử — điều này ít gặp hơn trong u màng não.
Phình động mạch
Đây là một ca bệnh quan trọng cần ghi nhớ.
Bệnh nhân là một phụ nữ gần 50 tuổi, đến khám bác sĩ gia đình vì triệu chứng tiết sữa (galactorrhea).
Bác sĩ gia đình đã thực hiện một số xét nghiệm, bao gồm định lượng nồng độ prolactin.
Kết quả prolactin khoảng 150 (bình thường ≤ 25).
Nghĩ rằng bệnh nhân bị u tuyến yên (pituitary adenoma), bác sĩ gia đình đã chỉ định chụp CT này.
Khi đọc một ca chụp như thế này với thông tin lâm sàng bao gồm tăng prolactin máu và tiết sữa, một bác sĩ chẩn đoán hình ảnh rất dễ bị định kiến chẩn đoán.
Tất nhiên, suy nghĩ đầu tiên sẽ là u tuyến yên.
Tuy nhiên, nếu xét đến vị trí của tổn thương (một phần nằm trong hố yên và một phần trong xoang hang), cần nghĩ đến các khả năng khác, bao gồm u màng não (meningioma) hoặc phình động mạch (aneurysm).
Bác sĩ chẩn đoán hình ảnh đã kết luận đây là u tuyến yên, và bệnh nhân được điều trị bằng bromocriptine.
Bromocriptine không có hiệu quả, và bệnh nhân được chuyển đến bác sĩ phẫu thuật thần kinh để tư vấn phẫu thuật.
Bác sĩ phẫu thuật thần kinh đã chỉ định chụp MRI này.
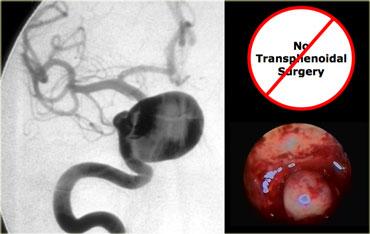
Tổn thương nằm một phần trong xoang hang phải và một phần trong hố yên có tín hiệu chủ yếu là đen trên chuỗi xung T1W này.
Nhìn chung, có ba thứ cho tín hiệu đen trên MRI: không khí, xương và dòng máu chảy nhanh. Trong trường hợp này, tín hiệu đen là do dòng máu chảy nhanh trong túi phình động mạch cảnh.
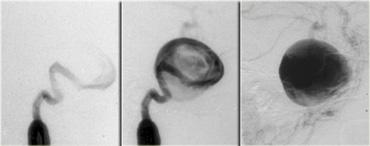
Đây là hình chụp mạch máu (angiogram) tương ứng.
Rõ ràng, đây không phải là tổn thương có thể phẫu thuật qua đường xuyên bướm (transsphenoidal)!
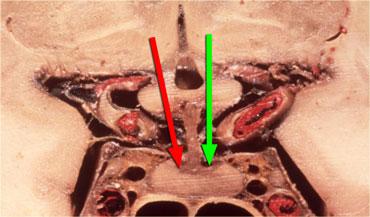
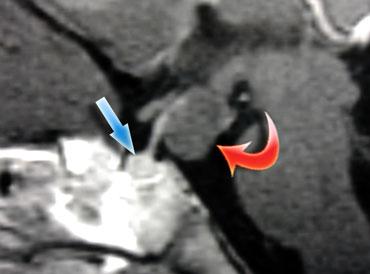
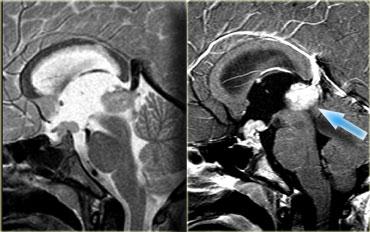
Các hormone vùng dưới đồi (hypothalamus) có thể kích thích (mũi tên xanh) hoặc ức chế (mũi tên đỏ) quá trình sản xuất hormone tuyến yên.
Tại sao túi phình động mạch lại gây tăng prolactin máu và tiết sữa ở bệnh nhân này?
Nguyên nhân là do chèn ép cuống tuyến yên (pituitary stalk).
Cuống tuyến yên kết nối vùng dưới đồi với tuyến yên, và các hormone được sản xuất tại vùng dưới đồi được vận chuyển đến thùy trước tuyến yên thông qua hệ thống tĩnh mạch cửa chạy dọc theo cuống.
Hầu hết các hormone này kích thích sản xuất các hormone khác tại tuyến yên (như TRH, GnRH, GHRH và CRH), nhưng dopamine được giải phóng lại ức chế sản xuất prolactin ở thùy trước tuyến yên.
Do đó, khi cuống tuyến yên bị chèn ép bởi một khối hoặc bị cắt đứt, nồng độ prolactin sẽ tăng trong khi nồng độ các hormone khác giảm.
Hiện tượng này được gọi là ‘Hiệu ứng Cắt cuống’ (Stalk Section Effect).
Đây là lý do tại sao các khối u khác ngoài u tuyến yên cũng có thể gây tăng prolactin máu.
Đây cũng là lý do tại sao chụp MRI không tiêm thuốc tương phản từ là đủ ở bệnh nhân tăng prolactin máu: điều quan trọng không phải là kích thước của vi u tuyến yên, mà là loại trừ các bệnh lý khác.
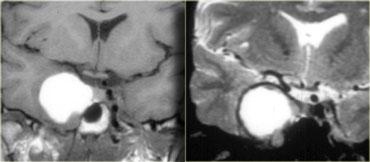
Bên trái là hình ảnh chuỗi xung T1W của một túi phình huyết khối hóa với tín hiệu cao trên chuỗi xung không tiêm thuốc tương phản từ.
Túi phình xuất phát từ đoạn trong xoang hang của động mạch cảnh trong phải.
Bên phải là hình ảnh chuỗi xung T2W: túi phình huyết khối hóa có viền tối xung quanh.
Đây là ví dụ về một túi phình huyết khối hóa một phần nằm trong bể trên yên (suprasellar cistern).
Lòng mạch còn thông (patent lumen) có tín hiệu đen trên các chuỗi xung T1W này.
Xung quanh lòng mạch là các lớp cục máu đông ở nhiều giai đoạn khác nhau, sắp xếp thành từng lớp từ lòng mạch đến thành túi phình.
Hình ảnh này trông giống như một củ hành tây cắt đôi.
Bên trái là mẫu bệnh phẩm tử thiết.
Có thể thấy bệnh nhân này bị xuất huyết não thất và xuất huyết dưới nhện (subarachnoid hemorrhage) diện rộng.
Các lớp cục máu đông được phản ánh rất rõ nét trên hình ảnh MRI.
Phình động mạch và U màng não
Một trong những chẩn đoán phân biệt khó nhất trên CT là phình động mạch so với u màng não.
Ở bệnh nhân này có một khối lớn ở bên phải, có thể xuất phát từ màng não hoặc xoang hang.
Trên CT, không thể phân biệt được liệu khối này là túi phình động mạch hay u màng não.
Đây là hình ảnh MRI của cùng bệnh nhân.
Khối có tín hiệu chủ yếu là đen và có một xảo ảnh dòng chảy lớn chạy theo hướng mã hóa pha.
Các đặc điểm này tương ứng với dòng máu chảy nhanh, do đó khối này phải là một túi phình động mạch.
Hình chụp mạch máu của cùng bệnh nhân.
Hình ảnh cho thấy dòng chảy trong túi phình không phải là dòng chảy tầng (laminar), mà là dòng chảy xoáy, lấp đầy dần lòng túi phình bằng thuốc cản quang.
Hamartoma
Hamartoma là các khối mô loạn sản được tìm thấy hầu như chỉ ở trẻ nhỏ.
Một trong những vị trí hay gặp nhất là sàn não thất ba.
Đây là mẫu bệnh phẩm đại thể cho thấy một nốt nhỏ treo lơ lửng trong bể dịch não tủy trên hố yên.
Chúng là các tổn thương lành tính, nhưng bệnh nhân vẫn có thể tử vong do vị trí bất lợi của khối.
Đây là các hình ảnh CT của một hamartoma treo từ sàn não thất ba.
Tổn thương không ngấm thuốc sau khi tiêm thuốc cản quang tĩnh mạch.
Hình ảnh MRI của một nốt nhỏ tương tự treo từ sàn não thất ba.
Chuỗi xung T1W mặt phẳng đứng dọc có tiêm thuốc tương phản từ là chuỗi xung tốt nhất để quan sát hamartoma.
Trên hình ảnh này, có thể thấy hamartoma không ngấm thuốc bám vào củ xám (tuber cinereum) nằm giữa cuống tuyến yên và thể vú.
Trên thực tế, không có chẩn đoán phân biệt nào khác cho tổn thương này.
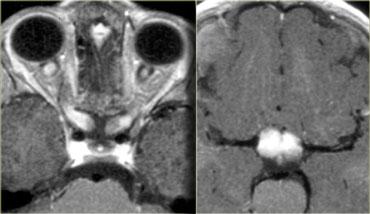
U Thần Kinh Đệm Vùng Dưới Đồi và Giao Thoa Thị Giác
U thần kinh đệm (glioma) có thể xuất hiện ở bất kỳ vị trí nào trong não, trong đó giao thoa thị giác là một vị trí thường gặp, đặc biệt ở bệnh nhân mắc bệnh u xơ thần kinh type 1.
Hình CT có tiêm thuốc cản quang này minh họa một trường hợp u thần kinh đệm dây thần kinh thị giác ở bệnh nhân u xơ thần kinh.
Có một khối trên hố yên không thể phân biệt được với giao thoa thị giác.
Ở lát cắt phía trước hơn, tại mức độ của hốc mắt, dây thần kinh thị giác hai bên đều có hình ảnh bất thường.
Các lát cắt MRI mặt phẳng coronal liên tiếp này cho thấy khối tổn thương tại giao thoa thị giác và hình ảnh phù nề của các dây thần kinh thị giác.
Trên các lát cắt axial này, có thể thấy các dây thần kinh thị giác và giao thoa thị giác ngấm thuốc tương phản từ gadolinium tiêm tĩnh mạch.
Với tư thế nằm thông thường của bệnh nhân, các lát cắt đi qua chính thân dây thần kinh thường không thu được.
Các lát cắt này có thể được sử dụng để tái tạo hình ảnh theo mặt phẳng xiên dọc theo trục của dây thần kinh.
Đây là kết quả thu được từ các lát cắt tái tạo đó.
Lưu ý hình ảnh ngấm thuốc tương phản từ của dây thần kinh sau tiêm gadolinium tĩnh mạch, trong khi màng não không bị ảnh hưởng.
Khoảng 25% u thần kinh đệm dây thần kinh thị giác không ngấm thuốc, do đó sự vắng mặt của ngấm thuốc không nên loại trừ chẩn đoán này.
Đây là một ví dụ khác về u thần kinh đệm dây thần kinh thị giác bên phải có ngấm thuốc sau tiêm gadolinium.
Lưu ý hình ảnh tuyến yên và cuống tuyến yên bình thường.
U tế bào mầm (Germinoma)
Ca lâm sàng sau đây là bệnh nhân nam 9 tuổi với tiền sử đau đầu, buồn nôn và nôn.
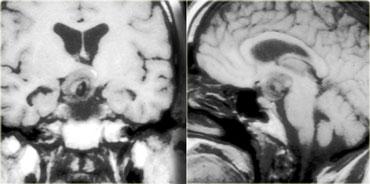
Hình ảnh chuỗi xung T1W mặt phẳng đứng dọc trước và sau khi tiêm thuốc tương phản từ đường tĩnh mạch cho thấy một khối ở đường giữa, tại sàn não thất ba.
Khối ngấm thuốc sau khi tiêm gadolinium.
Tiếp tục xem các hình ảnh tiếp theo.
Hình ảnh chuỗi xung T2W và T1W mặt phẳng đứng dọc của cùng bệnh nhân cho thấy một khối tương tự ở vùng tuyến tùng.
Đây là u tế bào mầm (germinoma) – một loại u tế bào mầm nội sọ xảy ra chủ yếu ở trẻ em và thanh thiếu niên.
Đây là các vị trí khu trú điển hình của loại u này.
Các tổn thương này có xu hướng lan theo sàn não thất ba.
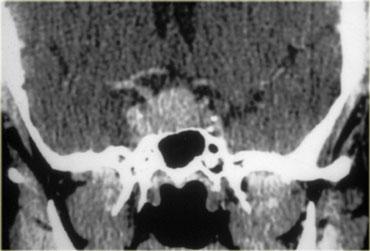
U dây sống (Chordoma)
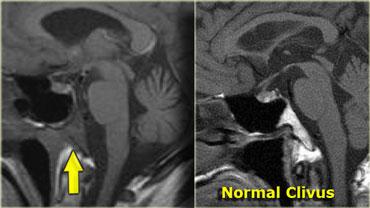
U dây sống (chordoma) là tổn thương thường gặp nhất tại vùng xương nền (clivus), đây cũng là vị trí ưa thích của di căn và u sụn ác tính (chondrosarcoma).
Bệnh nhân này có tuyến yên bình thường.
Phía sau tuyến yên là một khối lớn dạng sùi, nằm ở vị trí tương ứng xương nền.
Hình ảnh CT cho thấy một số vôi hóa trong vùng này.
Chẩn đoán phân biệt cho khối này bao gồm u dây sống (chordoma) hoặc u sụn ác tính (chondrosarcoma).
U dây sống có xu hướng xuất hiện ở đường giữa, trong khi u sụn ác tính có xu hướng xuất hiện lệch khỏi đường giữa.
Di căn
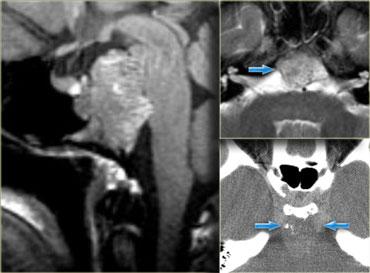
Bệnh nhân bên trái là bệnh nhân ung thư phổi nhập viện với biểu hiện liệt dây thần kinh sọ số VI.
Bất thường nằm ở xương nền sọ (clivus), vùng này bình thường phải có tín hiệu cao trên ảnh chuỗi xung T1W mặt phẳng đứng dọc (như trong hình bên trái).
Tín hiệu thấp ở đây có nghĩa là tủy xương mỡ bình thường đã bị thay thế bởi một mô khác.
Trong trường hợp này là do di căn khối u.
U lympho, u tủy (myeloma) hoặc các bất thường xương lan tỏa cũng có thể cho hình ảnh tương tự.
Do đó, hãy luôn dành thời gian quan sát xương nền sọ (clivus).
Như vậy, để phân tích một khối vùng hố yên hoặc cạnh hố yên trên MRI, chúng ta áp dụng quy trình tiếp cận giải phẫu như sau:
- Trước tiên, xác định tuyến yên và hố yên (sella turcica).
- Sau đó, xác định tâm điểm của tổn thương và vị trí của nó: nằm trong hố yên hay ở phía trên, phía dưới hoặc bên cạnh hố yên.
- Nếu tổn thương nằm trong hố yên, xác định xem hố yên có bị giãn rộng hay không.
- Khi đã xác định rõ vị trí của khối, phân tích đặc điểm tín hiệu: tổn thương có dạng nang hay đặc?
- Tổn thương có chứa các mạch máu bất thường không?
- Có vôi hóa không? Và các đặc điểm khác.
- Cuối cùng, thiết lập chẩn đoán phân biệt.