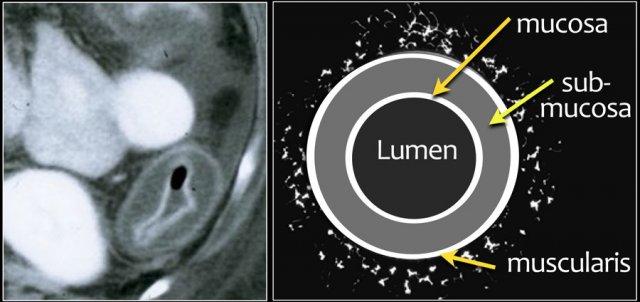
Hình thái CT dày thành ruột
Ngày xuất bản
Bài viết này được dựa trên bài thuyết trình của Richard Gore và được Robin Smithuis chuyển thể cho Radiology Assistant.
Chúng tôi sẽ thảo luận về cách tiếp cận theo hình thái đối với bệnh nhân có dày thành ruột, với sự chú trọng đặc biệt vào các hình thái ngấm thuốc trên CT.
Giới thiệu
Dày thành ruột là một dấu hiệu thường gặp trên hình ảnh học.
CT có thể hữu ích trong việc phân biệt các bệnh lý đường ruột.
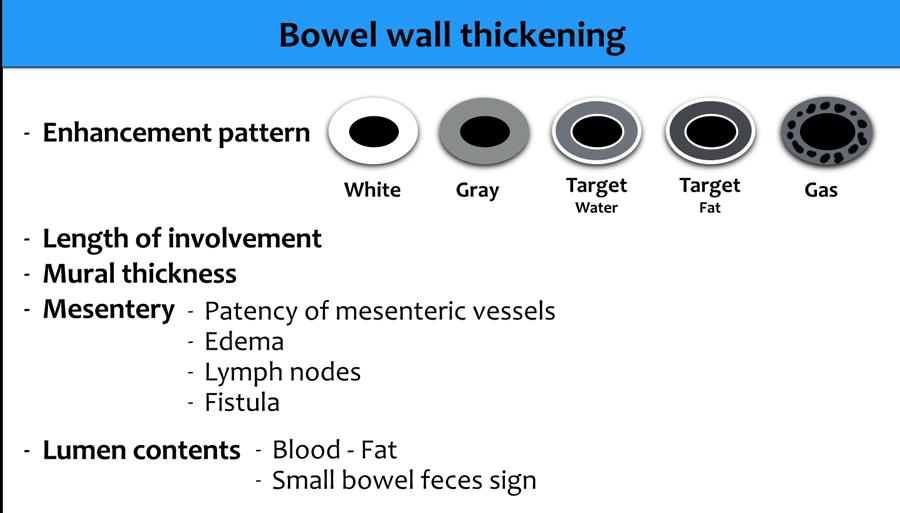
Các đặc điểm quan trọng cần đánh giá bao gồm:
- Kiểu ngấm thuốc
- Chiều dài đoạn tổn thương
- Mức độ dày thành ruột
- Sự thông thoáng của các mạch máu mạc treo
- Các thay đổi ở mạc treo
- Nội dung trong lòng ruột
Tất cả các đặc điểm này sẽ được thảo luận chi tiết trong các đoạn tiếp theo.
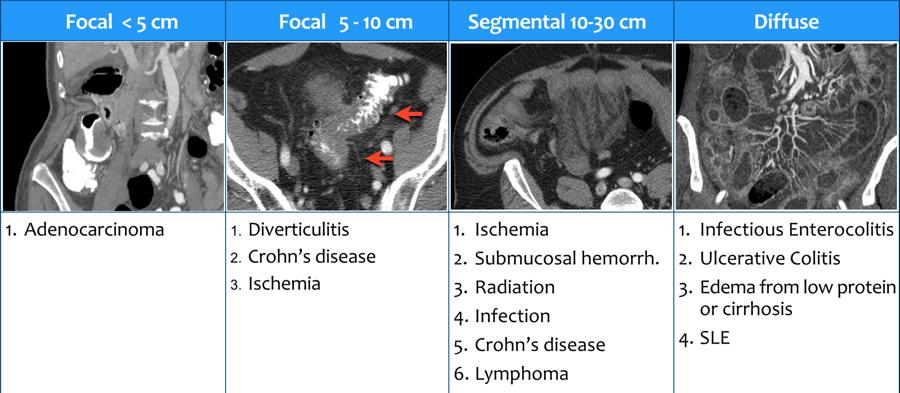
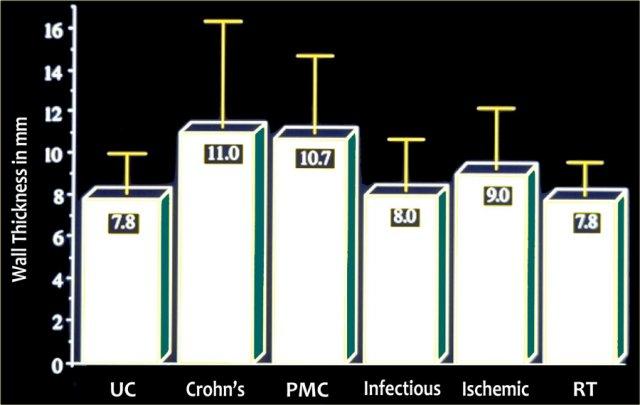
Chiều dài đoạn thành ruột bị tổn thương
- Tổn thương < 5 cm
Ung thư biểu mô tuyến (Adenocarcinoma) thường biểu hiện là một đoạn ngắn dày thành ruột. Các bờ có dạng bậc thang (shouldering), khác với viêm túi thừa, nơi các bờ có dạng thuôn dần (tapering) (hình). - Tổn thương 5-10 cm
Viêm túi thừa, bệnh Crohn và thiếu máu cục bộ thường biểu hiện là một đoạn tổn thương dài hơn. - Tổn thương 10-30 cm
Xem danh sách trong bảng. Hình ảnh cho thấy xuất huyết dưới niêm mạc. Dấu hiệu này thường gặp nhất ở ruột non và tá tràng. - Tổn thương lan tỏa
Khi toàn bộ đại tràng bị tổn thương, cần nghĩ đến viêm loét đại tràng.
Tổn thương cả đại tràng lẫn ruột non được gặp trong bệnh lý đường ruột do nhiễm trùng (IBD), phù nề và lupus ban đỏ hệ thống (SLE).
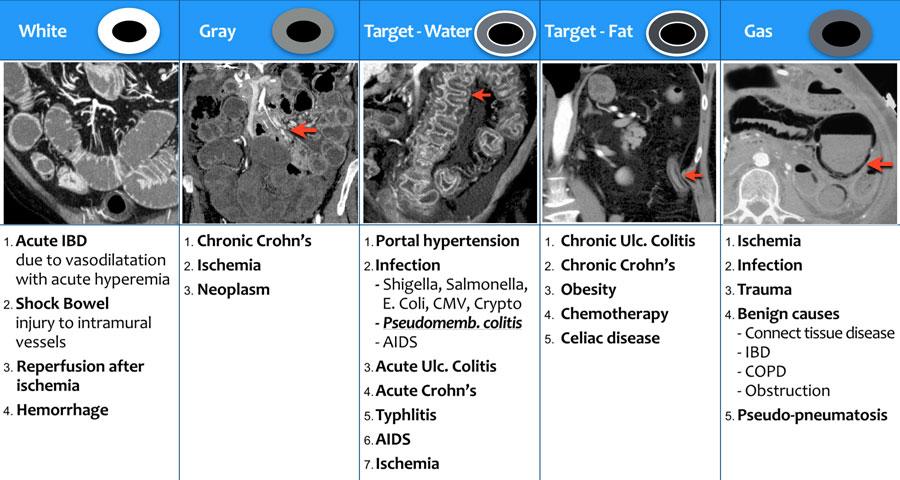
Tổng quan về kiểu ngấm thuốc
Hình ảnh cung cấp tổng quan về các kiểu ngấm thuốc thành ruột trên CT ở bệnh nhân có dày thành ruột.
Nhấp để phóng to.
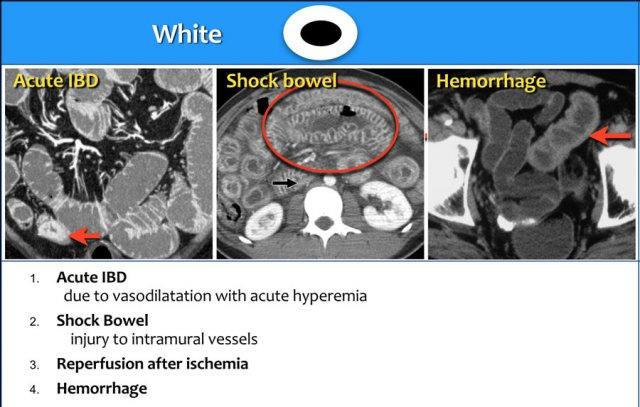
Loại 1 – Tăng Tỷ Trọng (Dạng Trắng)
Có nhiều cơ chế bệnh sinh có thể gây ra kiểu hình tăng tỷ trọng (dạng trắng):
- Ngấm thuốc mạnh của thành ruột được ghi nhận trong tình trạng giãn mạch do bệnh viêm ruột cấp tính.
- Tổn thương các mạch máu trong thành ruột kèm thoát dịch vào khoảng kẽ trong hội chứng ruột sốc. Giảm tưới máu dẫn đến tăng tính thấm thành mạch và tăng ngấm thuốc.
- Tụ máu trong thành ruột được ghi nhận trong chấn thương và ở bệnh nhân đang điều trị bằng thuốc chống đông.
Thành ruột bình thường sẽ ngấm thuốc mạnh, đặc biệt khi chụp ở thì động mạch muộn, tức là 35-40 giây sau khi tiêm thuốc cản quang.
Nếu thành ruột không dày, đây là hình ảnh ngấm thuốc bình thường.
Khi có ngấm thuốc mạnh ở thành ruột dày, đôi khi khó phân biệt giữa kiểu hình tăng tỷ trọng (dạng trắng) và kiểu hình dấu hiệu bia nước (water-target-sign).
Bệnh Viêm Ruột (IBD) Cấp Tính
Hình ảnh của một bệnh nhân bị bệnh viêm ruột (IBD) cấp tính.
Lưu ý hình ảnh ngấm thuốc mạnh của một đoạn ruột non dài với thành ruột dày.
Đây là hệ quả của tình trạng sung huyết do giãn mạch.
Lưu ý các mạch máu giãn ở phía bụng (mặt trước).
Ruột Sốc
Ở bệnh nhân sốc giảm thể tích, có sự phân phối lại dòng máu.
Điều này có thể dẫn đến hình ảnh ngấm thuốc mạnh bất thường của thành ruột, như trong trường hợp bệnh nhân đang trong tình trạng sốc mất máu này.
Lưu ý một số quai ruột có kiểu hình tăng tỷ trọng (dạng trắng), trong khi các quai khác lại có dấu hiệu bia nước.
Hình ảnh tĩnh mạch chủ dưới dạng khe hẹp là do tình trạng giảm thể tích tuần hoàn (mũi tên đỏ).
Do hệ quả của sự phân phối lại dòng máu ưu tiên đến các cơ quan thiết yếu, những bệnh nhân này có thể có hình ảnh tuyến thượng thận ngấm thuốc quá mức, vì các cơ quan này cần tăng cường sản xuất adrenaline để đáp ứng với tình trạng sốc.
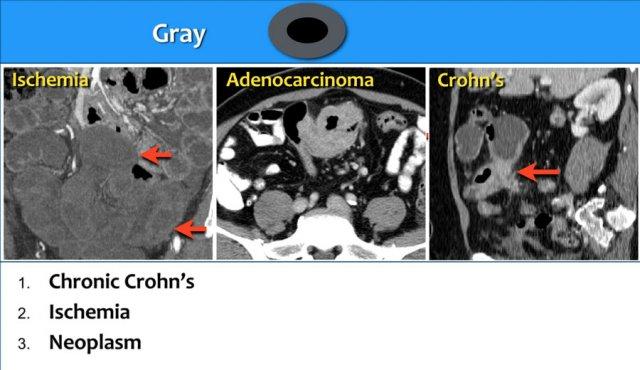
Loại 2 – Tỷ Trọng Xám
Trong kiểu hình tỷ trọng xám, thành ruột dày và mặc dù đã tiêm đủ liều thuốc cản quang, tổn thương vẫn ngấm thuốc kém và không thể phân biệt được các lớp khác nhau của thành ruột.
Kiểu hình này được gặp trong bệnh Crohn mạn tính có xơ hóa, thiếu máu cục bộ và các khối u ác tính như ung thư biểu mô tuyến và u lympho.
Bệnh Crohn mạn tính
Đây là hình ảnh của một bệnh nhân mắc bệnh Crohn mạn tính có hình thành sẹo co rút (cicatrization).
Ở những bệnh nhân này, thành ruột cứng như đá và sẽ không đáp ứng với corticosteroid hay các thuốc điều trị khác.
Thiếu máu cục bộ mạc treo ruột
Thiếu máu cục bộ ruột thường ảnh hưởng đến đại tràng và hay gặp nhất ở góc lách, đại tràng xuống và đại tràng sigma.
Nguyên nhân chủ yếu là do tình trạng giảm lưu lượng máu như sốc giảm thể tích hoặc suy tim sung huyết.
Đặc biệt ở người cao tuổi có dày thành ruột, cần luôn đưa thiếu máu cục bộ vào danh sách chẩn đoán phân biệt.
Một nguyên nhân đặc biệt gây thiếu máu cục bộ ruột non là tắc ruột quai kín, sẽ được thảo luận ngay sau đây.
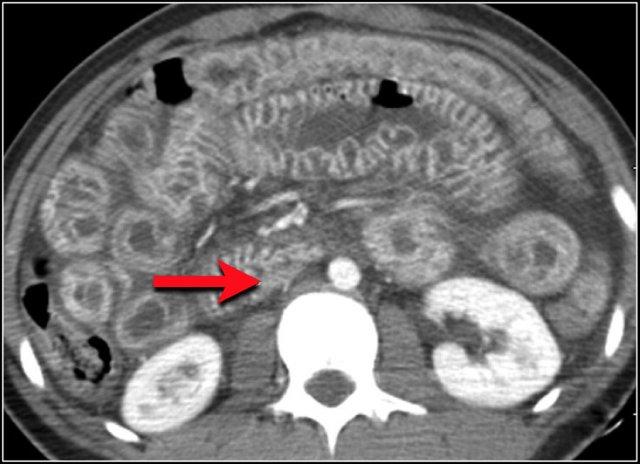
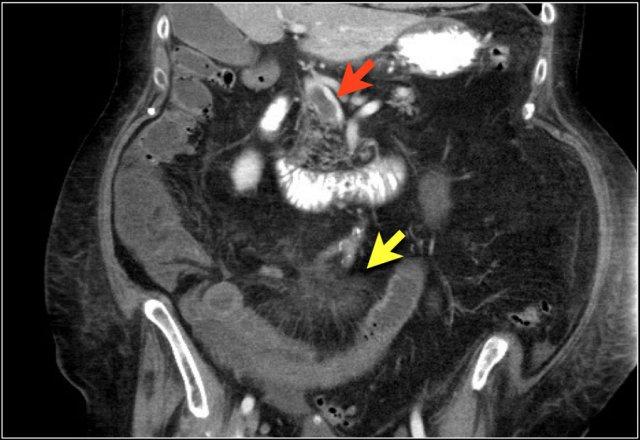
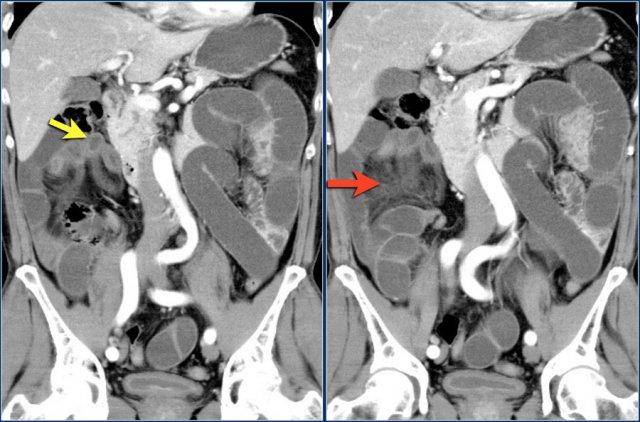
Đây là hình ảnh bệnh nhân thiếu máu cục bộ ruột do huyết khối tĩnh mạch mạc treo tràng trên – SMV (mũi tên đỏ).
Lưu ý tình trạng ứ máu tĩnh mạch trong mạc treo ruột (mũi tên vàng).
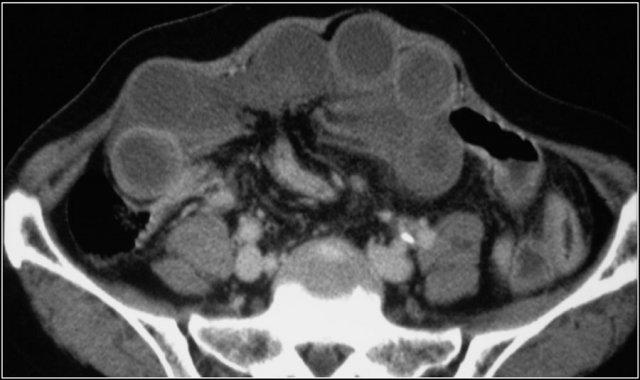
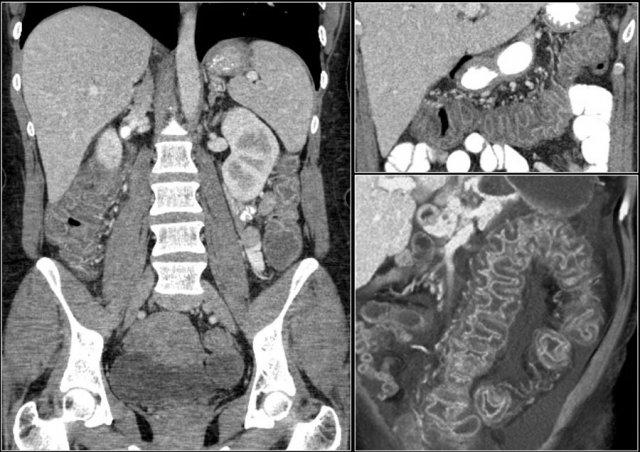
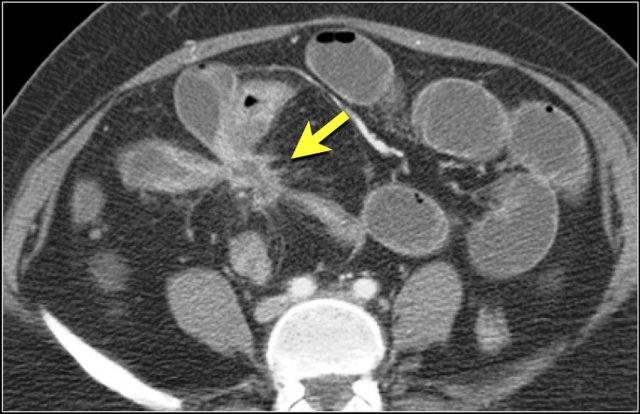
Đây là một bệnh nhân khác bị thiếu máu cục bộ một đoạn dài ruột non do tắc ruột quai kín.
Một đặc điểm hình ảnh quan trọng của tắc ruột quai kín là hình ảnh các quai ruột non giãn xếp theo kiểu nan hoa bánh xe với các mạch máu mạc treo hội tụ về một điểm trung tâm.
Các dấu hiệu thiếu máu cục bộ trong tắc ruột quai kín tương tự như ở các bệnh nhân có nguyên nhân thiếu máu cục bộ mạc treo khác:
- Dày thành ruột
- Phù nề mạc treo ruột
- Cổ trướng
- Sự ngấm thuốc của thành ruột trong thiếu máu cục bộ có thể bình thường, tăng do hiện tượng tái tưới máu, hoặc giảm/mất ngấm thuốc như trong trường hợp này.
Nhấn vào đây để biết thêm thông tin về tắc ruột quai kín.
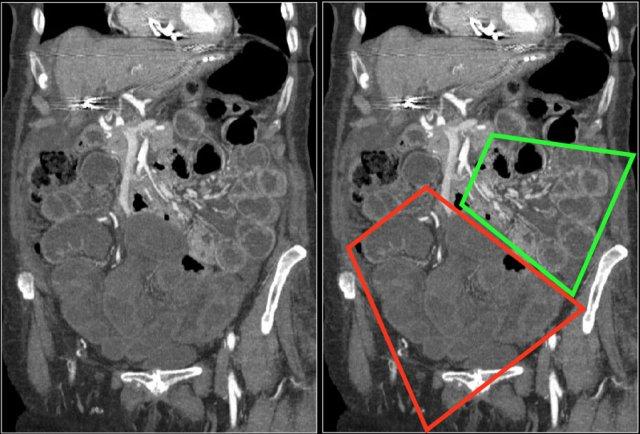
Đôi khi, tái tạo ảnh mặt phẳng coronal dạng lát cắt dày (thick slab coronal reconstructions) có thể hữu ích trong việc đánh giá mức độ ngấm thuốc.
Điều này được minh họa rõ ràng ở bệnh nhân này, trong đó hỗng tràng ngấm thuốc tốt (vùng xanh lá), trong khi hồi tràng giảm ngấm thuốc (vùng đỏ) do thiếu máu cục bộ.
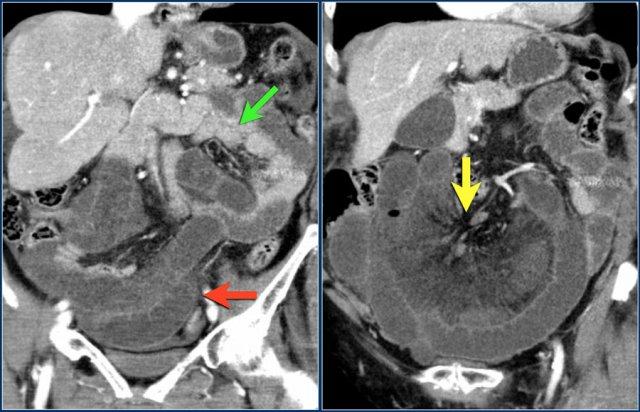
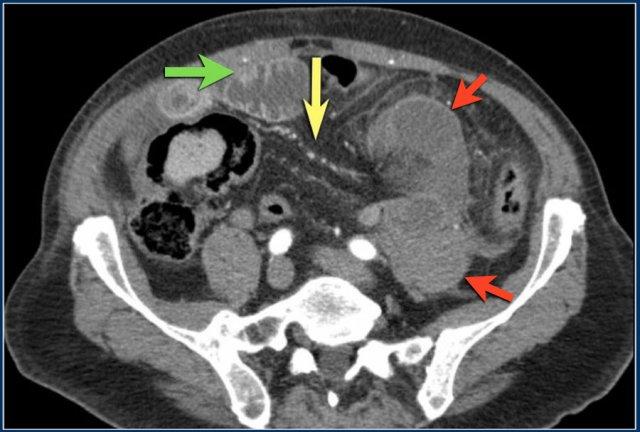
Đây là một trường hợp tắc ruột quai kín khác.
Lưu ý sự khác biệt về mức độ ngấm thuốc giữa các quai ruột bình thường không giãn (mũi tên xanh lá) và các quai ruột giãn bị thắt nghẹt (mũi tên đỏ).
Ở trung tâm là các mạch máu mạc treo bị xoắn vặn (mũi tên vàng).
Khối u
Kiểu ngấm thuốc tỷ trọng xám kèm mất khả năng phân biệt các lớp thành ruột có thể gặp trong nhiều loại u ác tính như ung thư biểu mô tuyến, di căn và u mô đệm đường tiêu hóa (GIST).
U lympho và các u thần kinh nội tiết như u carcinoid thường có mức độ ngấm thuốc cao hơn đôi chút.
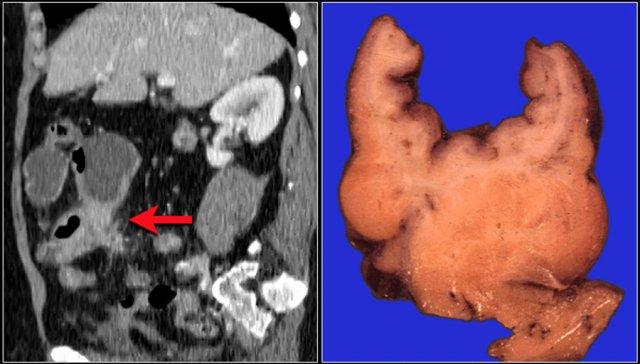
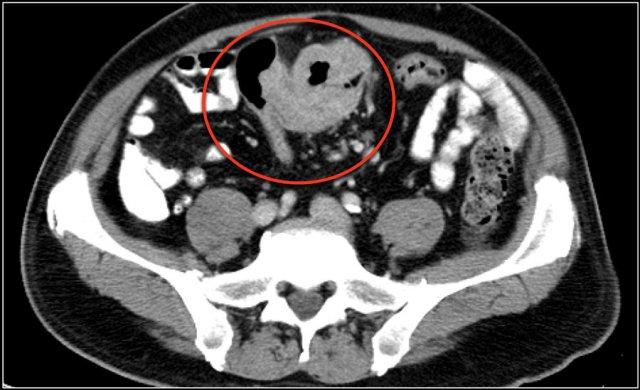
Đây là hình ảnh bệnh nhân ung thư biểu mô tuyến đại tràng sigma.
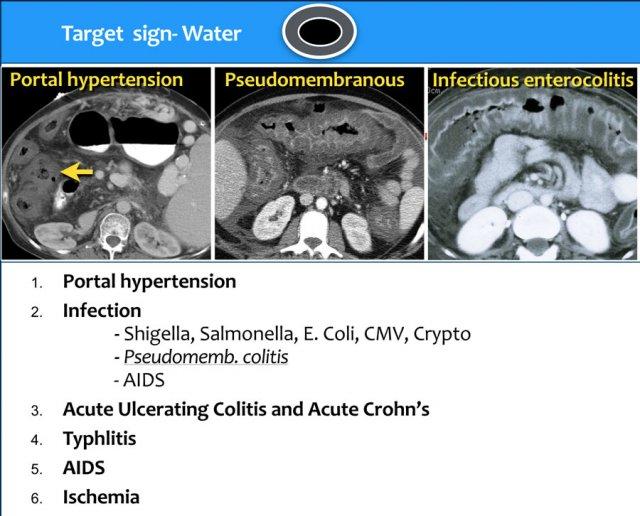
Loại 3 – Dấu hiệu bia nước (Water target sign)
Kiểu ngấm thuốc phổ biến nhất là dấu hiệu bia với tỷ trọng nước.
Dấu hiệu bia được tạo ra bởi lớp niêm mạc và lớp cơ thành ruột ngấm thuốc, với lớp dưới niêm mạc phù nề nằm xen giữa (hình minh họa).
Viêm đại tràng giả mạc
Viêm đại tràng giả mạc (PMC, đôi khi còn gọi là viêm đại tràng do Clostridium difficile) là một thể viêm đại tràng, chủ yếu do vi khuẩn Clostridium difficile gây ra, xảy ra khi vi khuẩn này phát triển quá mức trong đại tràng ở những bệnh nhân đang được điều trị bằng kháng sinh phổ rộng.
Đây là hình ảnh của một bệnh nhân mắc PMC.
Có hình ảnh cổ trướng và thành ruột ngấm thuốc mạnh kèm phù nề lớp dưới niêm mạc và phù nề mạc treo đại tràng.
Đoạn ruột giãn ở hố chậu phải thực chất là đại tràng sigma dư thừa.
Chẩn đoán được xác lập bằng cách xét nghiệm phát hiện độc tố của C. difficile trong phân hoặc phát hiện chính vi khuẩn C. difficile.
Trước khi các xét nghiệm trên và CT được áp dụng, việc phát hiện giả mạc trên niêm mạc đại tràng hoặc trực tràng qua nội soi từng là tiêu chuẩn chẩn đoán xác định PMC.
Các yếu tố nguy cơ dẫn đến PMC bao gồm:
- Kháng sinh phổ rộng
- Tiền sử phẫu thuật, sốc, bỏng
- Ngừng tim
- Tắc nghẽn đại tràng phía trên
- Hội chứng tan huyết urê huyết (HUS), viêm đại tràng thiếu máu, urê huyết
- Bạch cầu cấp, u lympho, AIDS
Bệnh nhân biểu hiện tiêu chảy, đau bụng và sốt do các độc tố được sản sinh bởi vi khuẩn.
Bệnh có thể tiến triển biến chứng thành phình đại tràng nhiễm độc.
Các dấu hiệu trên CT bao gồm:
- Dày thành ruột toàn chu vi và lan tỏa kèm phù nề lớp dưới niêm mạc.
- Các nếp bờm đại tràng nổi bật.
- Dày thành ruột dạng polyp lệch tâm.
- Bờ lòng ruột không đều, xù xì.
- Thuốc cản quang đường uống có thể bị giữ lại giữa các nếp dày, tạo hình ảnh giả đường rò.
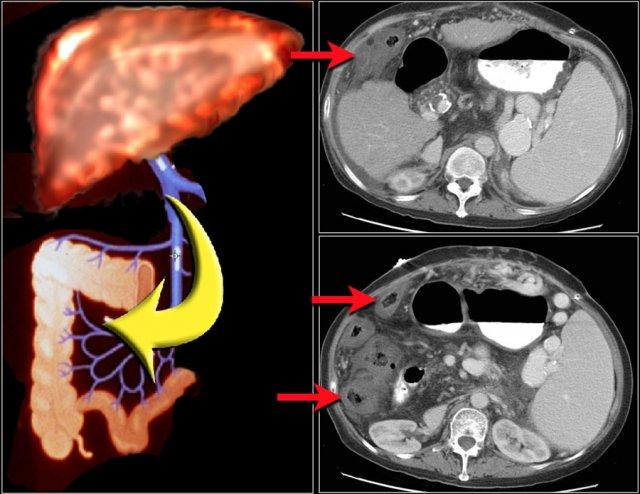
Tăng áp lực tĩnh mạch cửa
Tăng áp lực tĩnh mạch cửa là một nguyên nhân khác gây ra dấu hiệu bia nước.
Khi bệnh nhân bị tăng áp lực tĩnh mạch cửa, áp lực tăng cao sẽ được truyền đến đại tràng phải.
Điều này dẫn đến sự sản sinh các chất trung gian gây viêm và tăng sản xuất nitric oxide, gây tổn thương mô.
Hậu quả là xuất hiện viêm đại tràng khu trú ở bên phải.
Hãy phân tích các hình ảnh trước khi tiếp tục đọc.
Các dấu hiệu bao gồm:
- Xơ gan – bờ gan không đều
- Giãn tĩnh mạch và lách to
- Cổ trướng
- Viêm đại tràng bên phải
- Phình động mạch gan
Chẩn đoán phân biệt bao gồm:
- Tăng áp lực tĩnh mạch cửa
- Viêm đại tràng nhiễm khuẩn
- Viêm đại tràng thiếu máu cục bộ
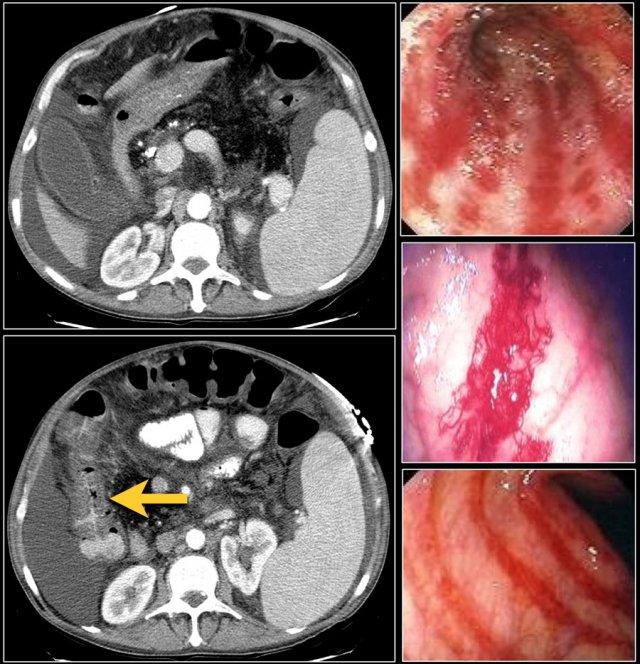
Viêm đại tràng bên phải ở bệnh nhân xơ gan và tăng áp lực tĩnh mạch cửa. Hình ảnh nội soi là của bệnh nhân khác có viêm đại tràng bên phải.
Viêm phúc mạc vi khuẩn tự phát
Bệnh nhân tăng áp lực tĩnh mạch cửa kèm viêm đại tràng bên phải có nguy cơ cao phát triển viêm phúc mạc vi khuẩn tự phát.
Ở những bệnh nhân này, có hiện tượng giãn mạch ở đại tràng phải.
Có thể quan sát thấy viêm đại tràng lan tỏa với hình ảnh niêm mạc dạng hạt, xung huyết và dễ chảy máu, trông rất giống viêm đại tràng loét.
Các yếu tố sau đây khiến những bệnh nhân này có nguy cơ phát triển viêm phúc mạc vi khuẩn tự phát:
- Phân trong lòng ruột
- Áp lực cao trong tĩnh mạch cửa
- Thành ruột tăng tính thấm bất thường, dẫn đến vi khuẩn di chuyển xuyên thành đại tràng vào dịch cổ trướng.
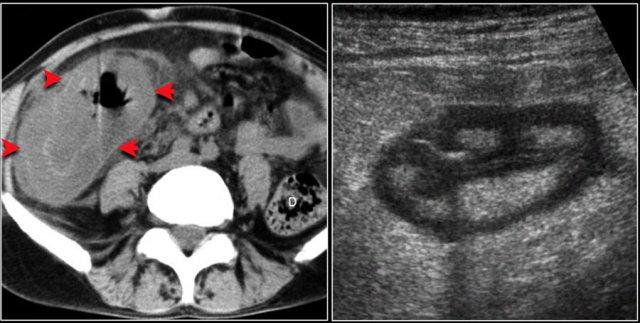
Viêm manh tràng hoại tử (Typhlitis)
Viêm manh tràng hoại tử (Typhlitis) là một bệnh lý khác biểu hiện với dấu hiệu bia nước.
Đây là tình trạng viêm hoại tử manh tràng, thường gặp ở bệnh nhân giảm bạch cầu trung tính do bạch cầu cấp, AIDS hoặc thiếu máu bất sản.
Có hiện tượng phù nề xuyên thành và loét, có thể dẫn đến thủng ruột.
Các vi sinh vật liên quan bao gồm: Pseudomonas, Candida, CMV và E. Coli.
Những bệnh nhân này có tình trạng rất nặng, biểu hiện sốt, tiêu chảy phân lỏng có máu và giảm bạch cầu trung tính.
Giảm bạch cầu trung tính là tình trạng số lượng bạch cầu trung tính giảm bất thường – đây là loại bạch cầu giúp chống lại nhiễm trùng, đặc biệt là nhiễm khuẩn và nấm.
Khi giảm bạch cầu trung tính nặng – dưới khoảng 500 tế bào/microlit máu – các vi khuẩn thường trú trong miệng và đường tiêu hóa có thể gây nhiễm trùng.
Viêm đại tràng nhiễm khuẩn
Đại tràng phải:
- Salmonella
- Shigella
- Campylobacter
- Yersinia enterocolitica
Viêm đại tràng lan tỏa
- E.Coli
- CMV
- Cryptococcus
Đại tràng trái và đại tràng sigma – trực tràng:
- Schistosomiasis (Sán máng)
Đại tràng sigma – trực tràng:
- HSV
- Lậu cầu (Gonorrhea)
Thiếu máu cục bộ
Ở bệnh nhân trẻ tuổi, thiếu máu cục bộ thường do chấn thương hoặc viêm mạch.
Đây là hình ảnh của một bệnh nhân trẻ mắc lupus ban đỏ hệ thống (SLE).
Có hình ảnh ngấm thuốc kiểu xám lan tỏa toàn bộ đại tràng bên trái.
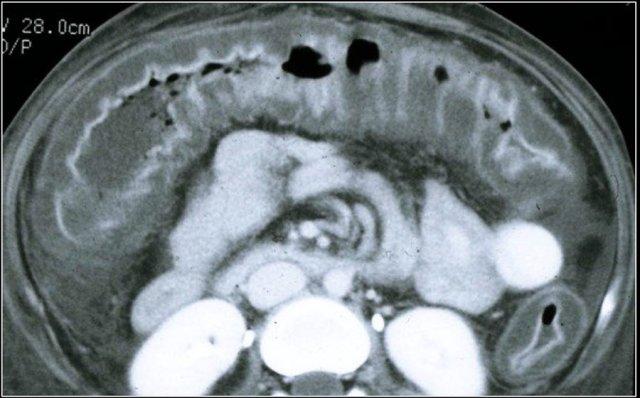
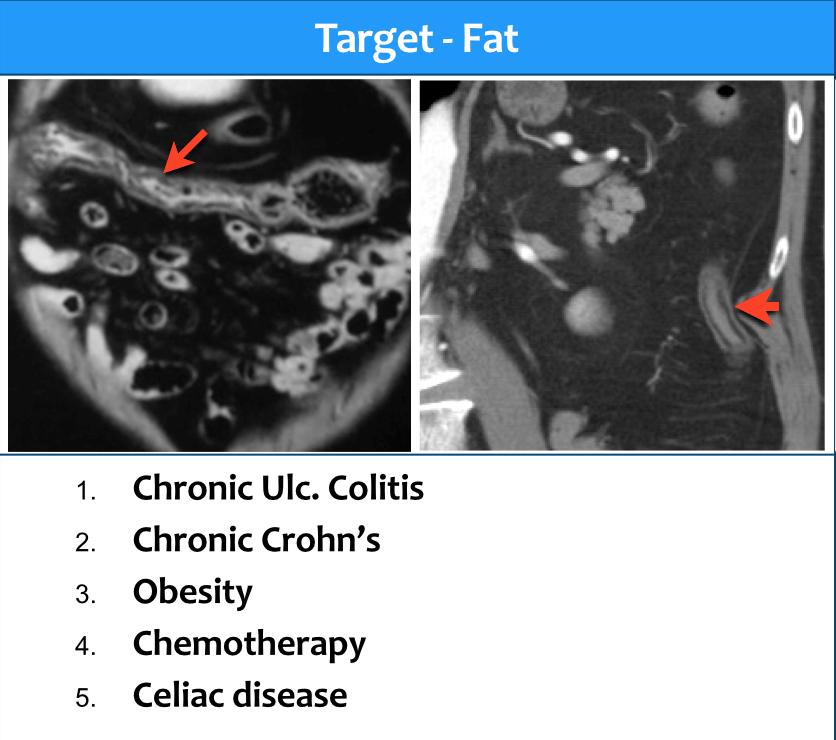
Loại 4 – Dấu hiệu bia mỡ (Fat target sign)
Mỡ dưới niêm mạc lần đầu tiên được ghi nhận ở bệnh nhân viêm loét đại tràng mạn tính và bệnh Crohn.
Sau đó, người ta nhận thấy rằng mỡ dưới niêm mạc thường gặp ở bệnh nhân béo phì, đặc biệt tại đại tràng ngang và đại tràng xuống.
Hiện nay, nguyên nhân phổ biến nhất của dấu hiệu bia mỡ là béo phì.
Tình trạng tích tụ mỡ dưới niêm mạc nhanh chóng có thể gặp ở bệnh nhân đang được điều trị bằng hóa trị liệu.
Hình ảnh bệnh nhân mắc bệnh Crohn với dấu hiệu bia mỡ.
17% bệnh nhân mắc bệnh Crohn có mỡ dưới niêm mạc tại hồi tràng đoạn cuối và đại tràng lên.
Tỷ lệ này phụ thuộc vào thời gian mắc bệnh.
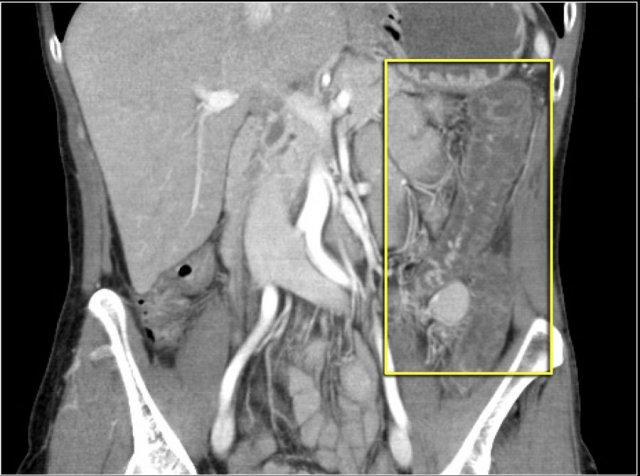
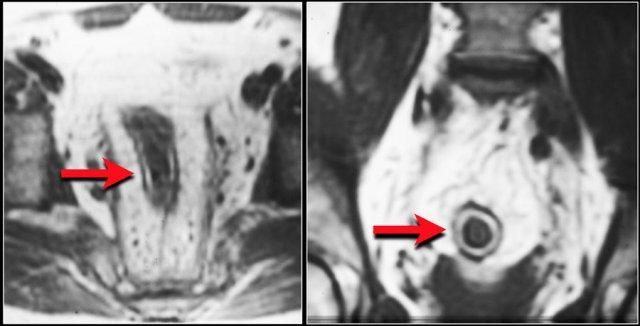
Mỡ dưới niêm mạc thường gặp ở bệnh nhân mắc bệnh celiac.
Đặc biệt, khi chỉ có mỡ khu trú tại tá tràng hoặc hỗng tràng đoạn gần, đây là dấu hiệu rất gợi ý bệnh celiac.
Những bệnh nhân này cũng có các nếp niêm mạc nổi rõ hơn ở hồi tràng so với hỗng tràng, đây là hình ảnh ngược lại so với bình thường (hình minh họa).
Phân của những bệnh nhân này có thể chứa nhiều mỡ hơn (mũi tên xanh).
Cách tiếp cận khi phát hiện mỡ dưới niêm mạc?
- Ở bệnh nhân không có tiền sử bệnh viêm ruột (IBD), dấu hiệu bia mỡ nhiều khả năng liên quan đến thể trạng béo phì của bệnh nhân.
- Ở bệnh nhân có triệu chứng khó chịu vùng bụng kèm mỡ tại tá tràng và hỗng tràng đoạn gần, hoặc phân nhiều mỡ: cần gợi ý bệnh celiac.
- Ở bệnh nhân có triệu chứng cấp tính: cần gợi ý bệnh viêm ruột (IBD) cấp tính và mạn tính.
- Nếu chỉ có tổn thương tại hồi tràng đoạn cuối: cần nghĩ đến bệnh Crohn.
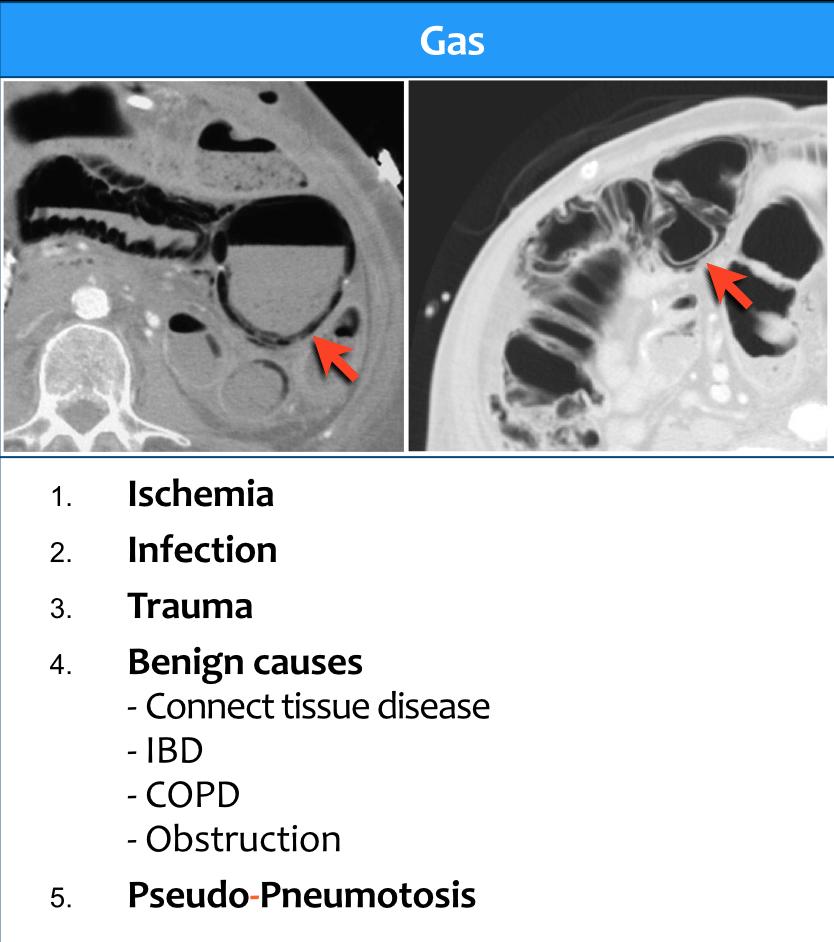
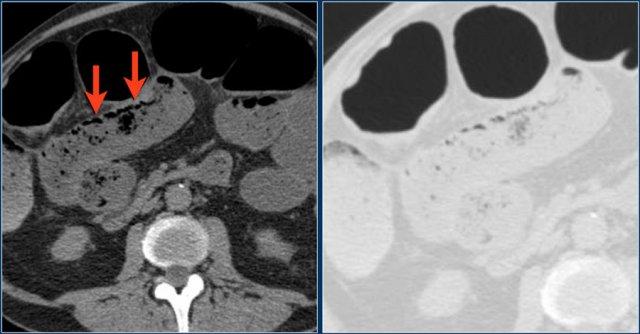
Dạng 5 – Khí – Khí thành ruột (Pneumatosis)
Dạng đáng lo ngại nhất là khí trong thành ruột.
Khí trong thành ruột được gọi là khí thành ruột (pneumatosis intestinalis).
Khí thành ruột được ghi nhận trong các tình huống đe dọa tính mạng ở bệnh nhân thiếu máu cục bộ và có nguy cơ thủng ruột sắp xảy ra, đòi hỏi phải điều trị ngay lập tức.
Tuy nhiên, khí thành ruột cũng có thể được phát hiện như một dấu hiệu tình cờ ở bệnh nhân không có triệu chứng bụng.
Cuối cùng, khí tiếp giáp với thành ruột có thể bắt chước hình ảnh khí thành ruột.
Tình trạng này được gọi là giả khí thành ruột (pseudopneumatosis).
Vì vậy, câu hỏi đầu tiên là… liệu chúng ta có thực sự đang đối mặt với khí thành ruột hay không và bối cảnh lâm sàng của bệnh nhân là gì.
Diễn tiến lâm sàng thường lành tính khi khí thành ruột là phát hiện tình cờ, chẳng hạn khi xuất hiện liên quan đến bệnh phổi tắc nghẽn.
Giả khí thành ruột (Pseudopneumatosis)
Hãy bắt đầu với giả khí thành ruột, vì chúng ta không muốn gây lo lắng cho bất kỳ ai bằng cách nhầm lẫn khí trong lòng ruột bình thường với khí thành ruột.
Đặc biệt ở manh tràng và đại tràng lên, các bóng khí có thể bị giữ lại giữa phân và niêm mạc.
Trong trường hợp này, chúng ta khá chắc chắn rằng khí nằm trong lòng ruột chứ không phải trong thành ruột.
Trong trường hợp này, việc phân biệt khó khăn hơn.
Sự sắp xếp tuyến tính của các bóng khí khiến hình ảnh này nghi ngờ là khí thành ruột.
Tuy nhiên, các bóng khí này bị giữ lại giữa phân và thành ruột.
Trong những trường hợp như vậy, cần phải xem xét kỹ lưỡng tất cả các lát cắt và sử dụng các cài đặt cửa sổ khác nhau.
Cần đặc biệt chú ý đến phần thành ruột không phụ thuộc trọng lực, nơi không có phân tiếp xúc với niêm mạc và sẽ không thấy các bóng khí.
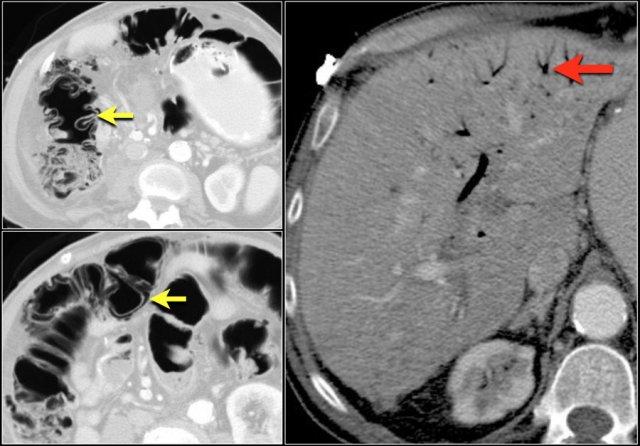
Dấu hiệu chuỗi hạt ngọc trai (String of pearls sign)
Đây là bệnh nhân bị tắc ruột non (SBO).
Hãy quan sát các hình ảnh.
Sau đó tiếp tục đọc.
Các hình ảnh CT cho thấy giãn ruột non.
Ở những bệnh nhân này, các nếp gấp của ruột non hay còn gọi là van hồi manh tràng (valvulae conniventes) sẽ giãn rộng và các bóng khí sẽ bị giữ lại theo cấu hình bậc thang ở phía bụng.
Trên phim chụp X-quang bụng tư thế nằm ngang, hình ảnh này được gọi là dấu hiệu chuỗi hạt ngọc trai.
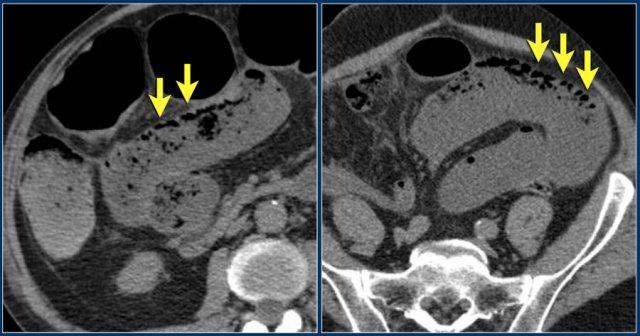
Đây là một trường hợp tắc ruột non khác với dấu hiệu chuỗi hạt ngọc trai.
Hãy cuộn qua các hình ảnh và sau đó tiếp tục đọc.
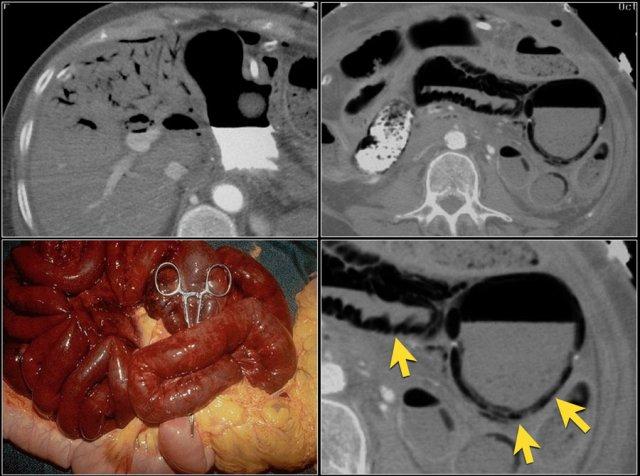
Thoạt nhìn, hình ảnh này thực sự trông giống như khí thành ruột ở bệnh nhân có đại tràng lên giãn rất lớn do khối u gây tắc nghẽn.
Lưu ý cách các bóng khí có thể được nhìn thấy theo sắp xếp hình tròn và cũng được thấy ở phần thành ruột không phụ thuộc trọng lực (mũi tên xanh).
Tuy nhiên, khi cuộn qua các hình ảnh, rõ ràng là các bóng khí này chỉ được nhìn thấy ở giữa thành ruột và nội dung lòng ruột.
Khi đến điểm có mức khí-dịch, không có bóng khí nào ở phần thành ruột không phụ thuộc trọng lực.
Vì vậy, đây là một trường hợp giả khí thành ruột khác.
Tuy nhiên, đây vẫn là một đoạn ruột bệnh nặng và cần phải giải áp.
Sự tích tụ các bóng khí như vậy giữa niêm mạc và nội dung lòng ruột chỉ có thể xảy ra ở một đoạn ruột đã mất nhu động bình thường do tắc nghẽn kéo dài và nặng nề.
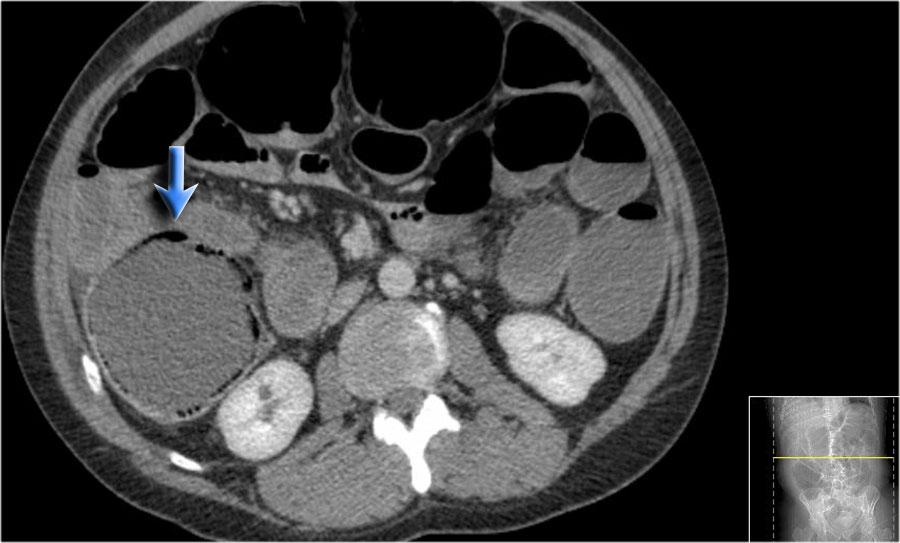
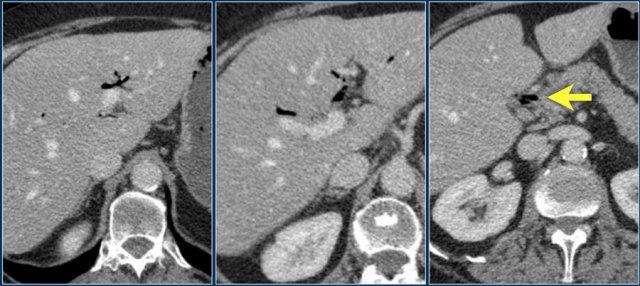
Khí tĩnh mạch cửa
Bây giờ hãy tiếp tục với một số bệnh nhân thực sự có khí thành ruột.
Đây là bệnh nhân mà không có nghi ngờ gì về chẩn đoán khí thành ruột.
Xác định khí trong tĩnh mạch mạc treo hoặc tĩnh mạch cửa là dấu hiệu chẩn đoán của khí thành ruột.
Những bệnh nhân này không chỉ có nguy cơ thiếu máu cục bộ ruột và thủng ruột, mà còn có nguy cơ nhiễm khuẩn huyết.
Khí tĩnh mạch cửa là một dấu hiệu hình ảnh học tiên lượng xấu và liên quan đến tỷ lệ tử vong cao.
Việc sử dụng CT ngày càng nhiều đã dẫn đến việc nhận ra ngày càng nhiều nguyên nhân không đe dọa tính mạng của khí tĩnh mạch cửa, trong đó viêm túi thừa là nguyên nhân phổ biến nhất.
Đây là bệnh nhân có khí thành ruột lan rộng và khí trong tĩnh mạch cửa.
Thiếu máu cục bộ ruột được xác nhận trong phẫu thuật.
Khí trong tĩnh mạch cửa cần được phân biệt với khí trong đường mật, được gọi là khí đường mật (pneumobilia).
Đôi khi có thể thấy mức khí-dịch trong tĩnh mạch cửa.
Khí tĩnh mạch cửa nằm ở ngoại vi gan, trái ngược với khí đường mật thường nằm ở trung tâm hơn.
Trong trường hợp này, rõ ràng là khí nằm trong đường mật.
Có khí ở trung tâm gan và chúng ta cũng thấy khí trong ống mật chủ (mũi tên).
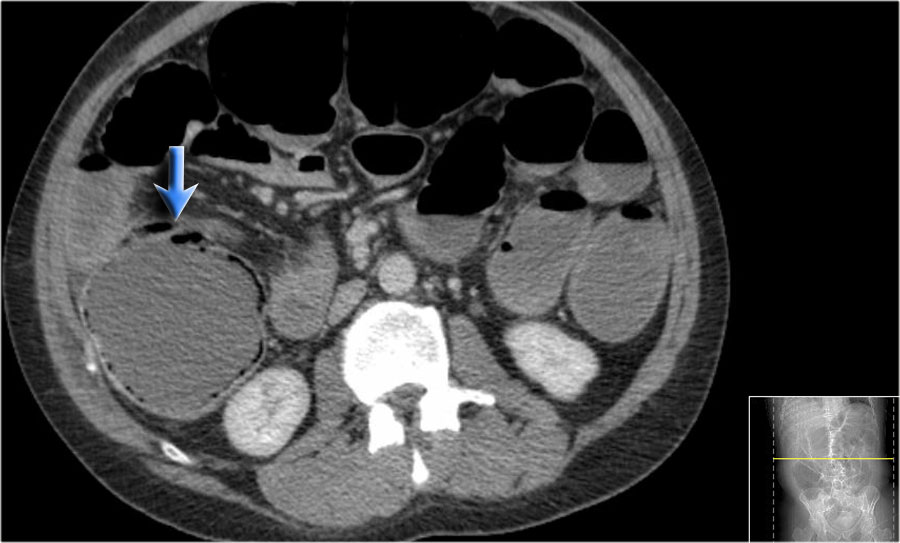
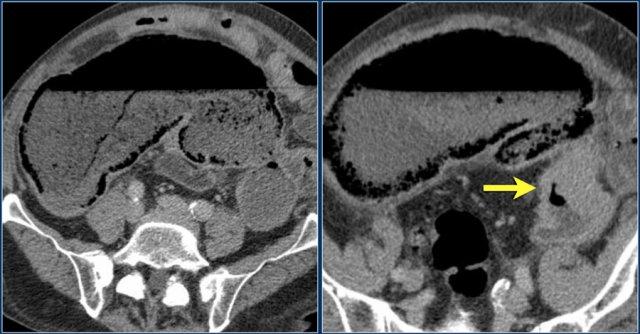
Tắc nghẽn là nguyên nhân phổ biến gây khí thành ruột.
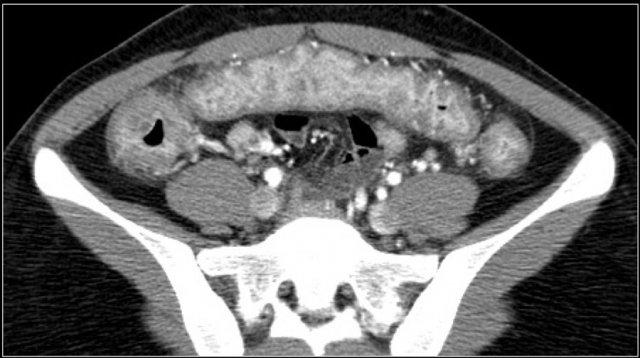
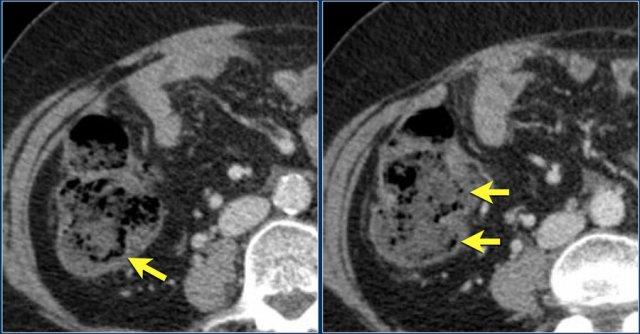
Đây là bệnh nhân có khí thành ruột ở manh tràng và đại tràng lên do tắc nghẽn bởi ung thư đại tràng sigma (mũi tên).
Khí trong thành ruột cho thấy nguy cơ thủng ruột sắp xảy ra.
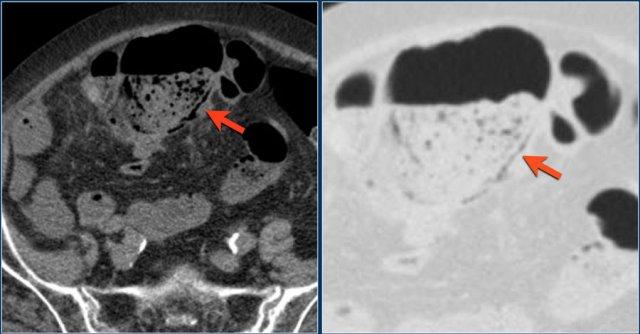
Đây là một bệnh nhân khác có khí thành ruột do tắc nghẽn.
Sau khi giải áp, thành manh tràng trở về bình thường.
Bất thường mạc treo ruột
Sự thông thoáng của các mạch máu mạc treo ruột
Các nguyên nhân gây thiếu máu cục bộ ruột bao gồm: tắc động mạch, huyết khối tĩnh mạch, thắt nghẹt và tình trạng lưu lượng máu thấp.
Hình ảnh cho thấy một đoạn dài hồi tràng với tình trạng ngấm thuốc kém.
Trong mạc treo ruột có phù nề và giãn tĩnh mạch.
Các dấu hiệu này gợi ý tình trạng thiếu máu cục bộ.
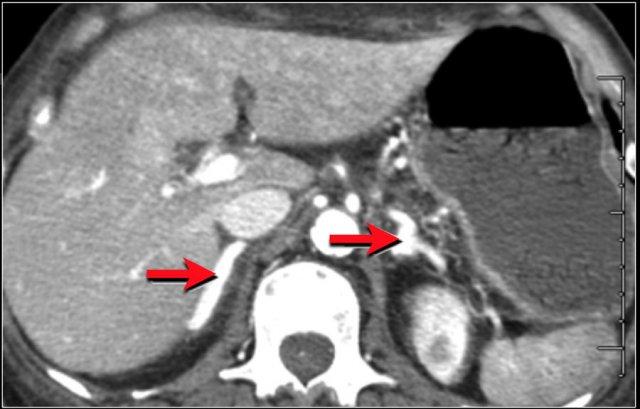
Lưu ý huyết khối trong tĩnh mạch mạc treo tràng trên.
Các thay đổi ở mạc treo ruột
Trong mạc treo ruột, chúng ta cần tìm kiếm:
- Hạch bạch huyết to
- Phù nề và giãn mạch máu
- Hình thành đường rò
Hình ảnh này cho thấy một đường rò giữa ruột non và đại tràng ở bệnh nhân mắc bệnh Crohn.
Phù nề mạc treo ruột
Phù nề mạc treo ruột kết hợp với dày thành ruột được gặp trong:
- Thiếu máu cục bộ
- Bệnh viêm ruột, đặc biệt là bệnh Crohn
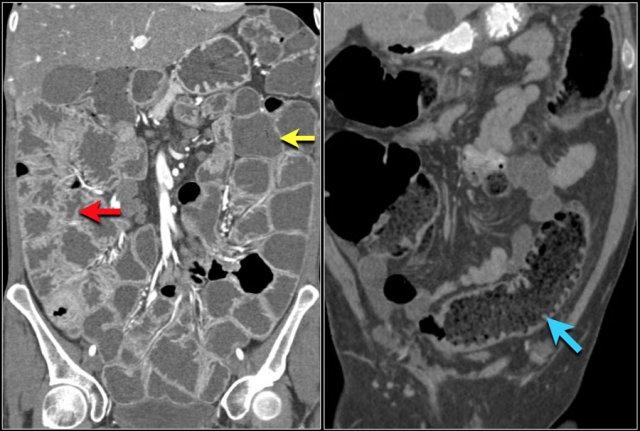
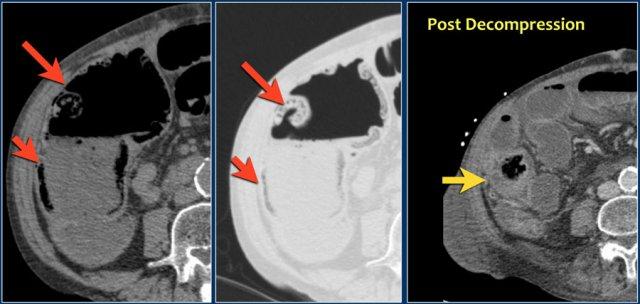
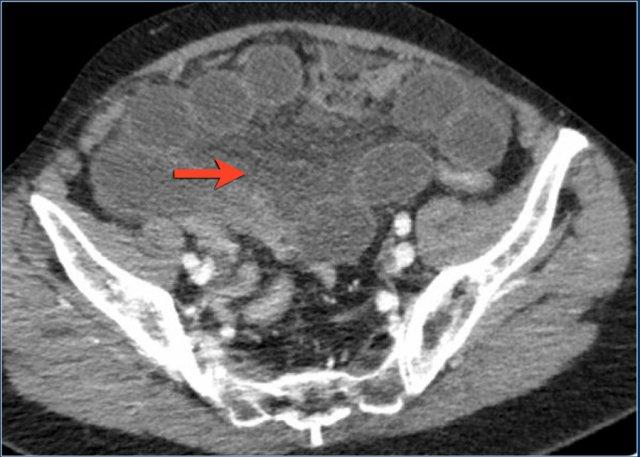
Các hình ảnh này thuộc về bệnh nhân bị tắc ruột non dạng quai kín.
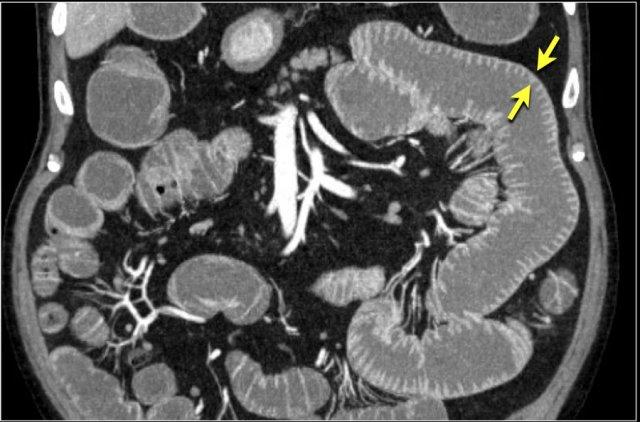
Lưu ý nhóm các quai ruột non có thành dày ở vùng bụng trên phải (mũi tên vàng).
Phù nề mạc treo ruột (mũi tên đỏ) cho thấy tình trạng tăng áp lực tĩnh mạch do thắt nghẹt.
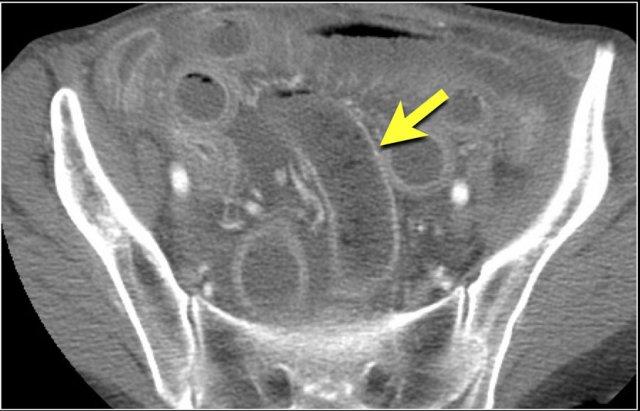
Giãn mạch máu
Tăng áp lực tĩnh mạch trong thắt nghẹt cũng dẫn đến giãn tĩnh mạch (mũi tên vàng).
Bệnh nhân này cũng có tắc ruột dạng quai kín với kiểu ngấm thuốc xám của các quai ruột bị thắt nghẹt (mũi tên đỏ).
Lưu ý sự ngấm thuốc bình thường của ruột non ở phía trên vị trí tắc nghẽn (mũi tên xanh lá).
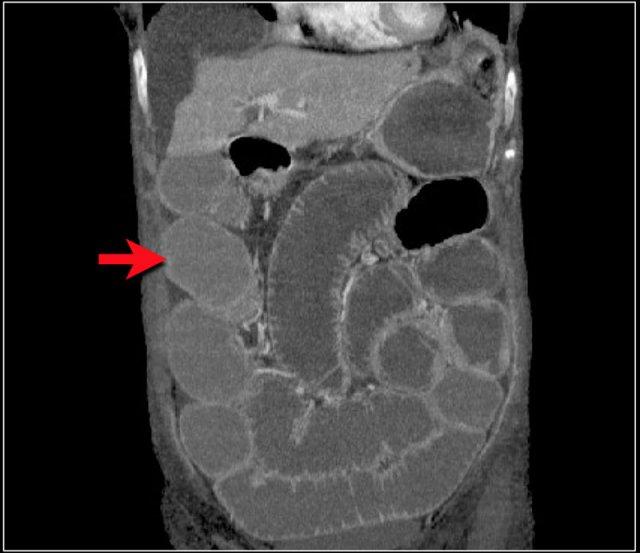
Một bệnh nhân khác với hình ảnh ruột thiếu máu cục bộ và phù nề mạc treo ruột lan rộng.
Trong phẫu thuật, toàn bộ đoạn ruột non này đã bị hoại tử.
Nội dung lòng ruột
Quan sát nội dung lòng ruột để tìm kiếm:
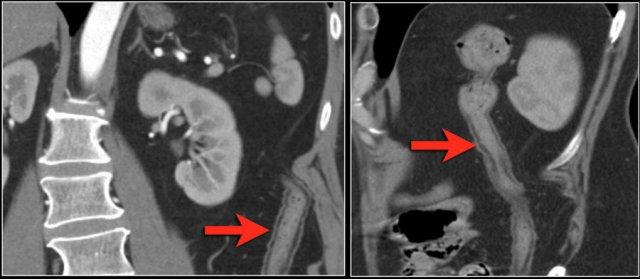
- Chất phân trong ruột non, gợi ý tình trạng tắc ruột kéo dài
- Máu trong lòng ruột, gợi ý xuất huyết tiêu hóa
- Mỡ trong lòng đại tràng, đôi khi gặp trong bệnh celiac.
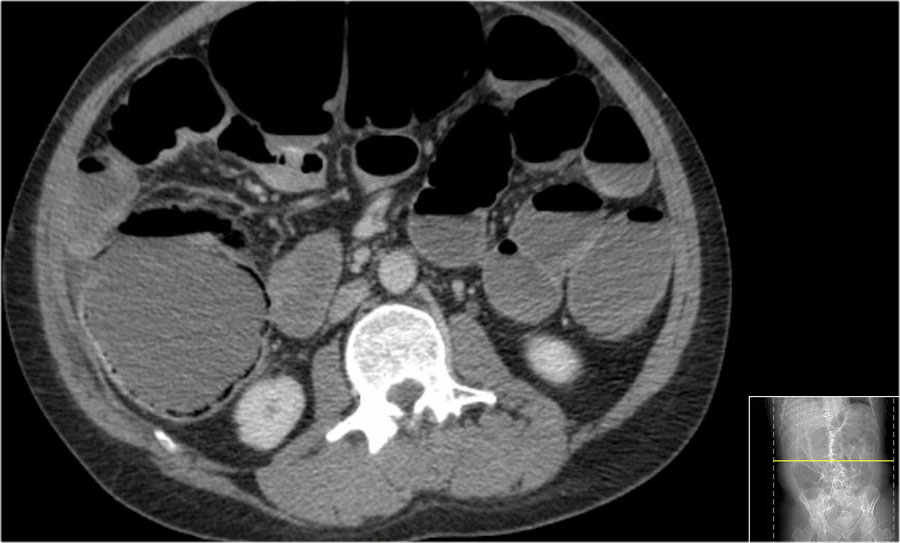
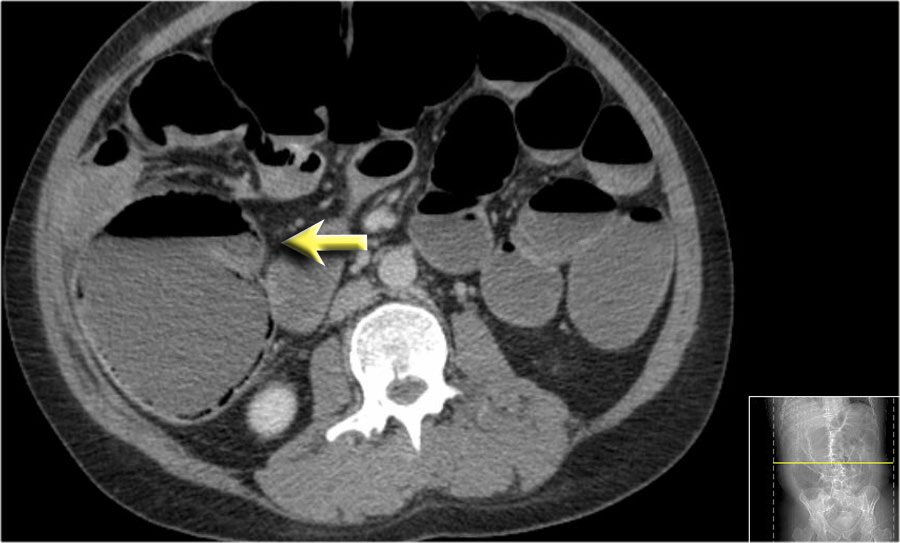
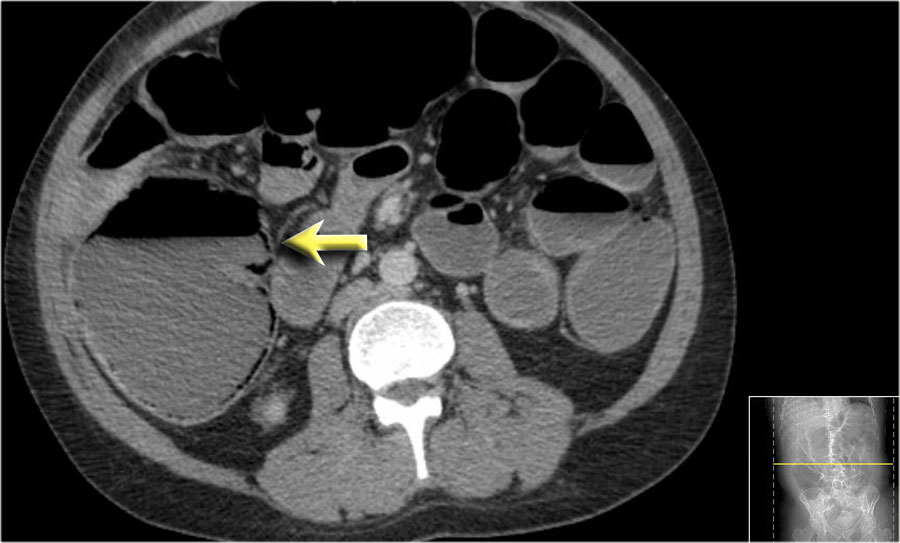
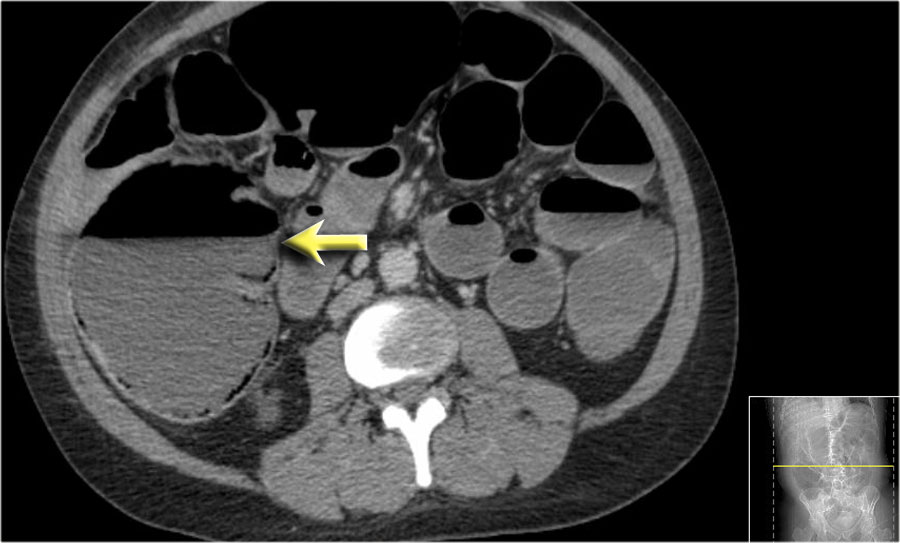
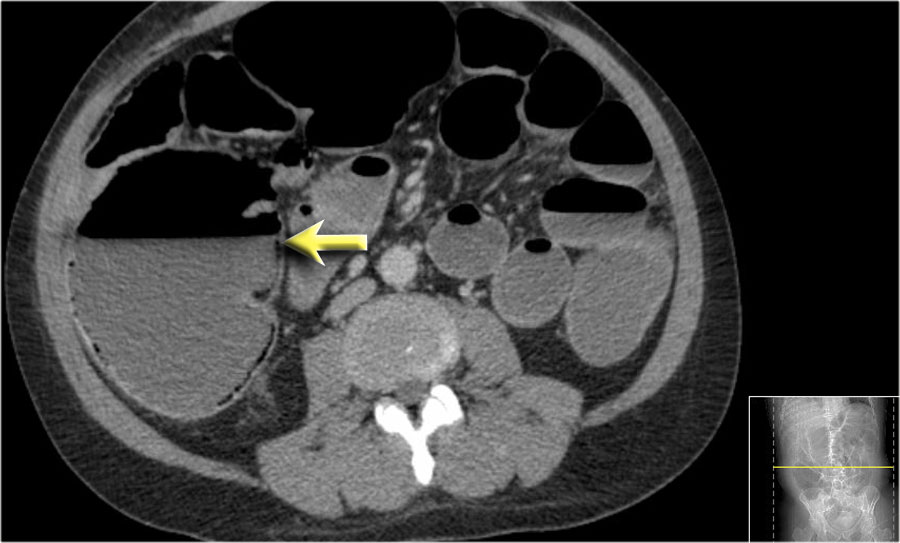
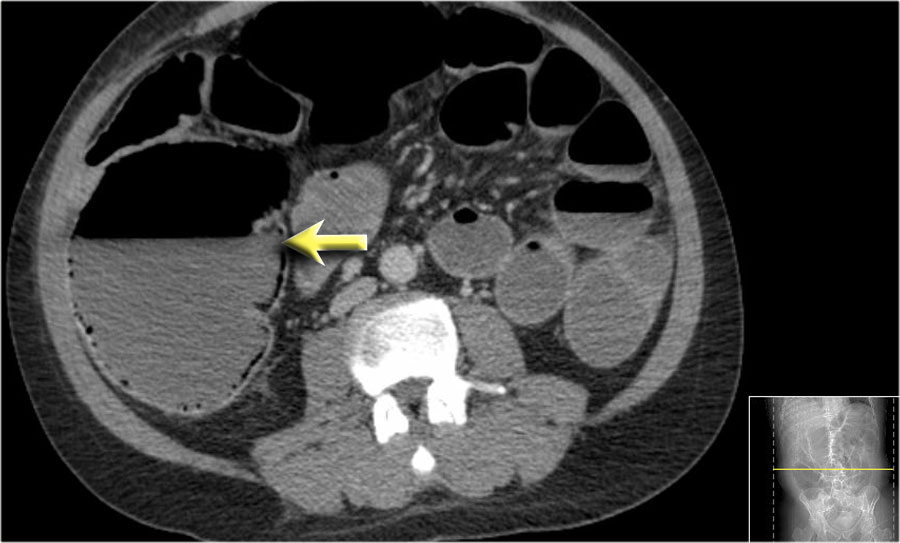
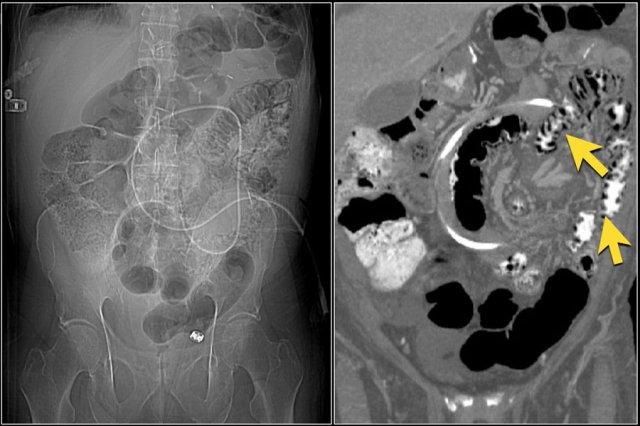
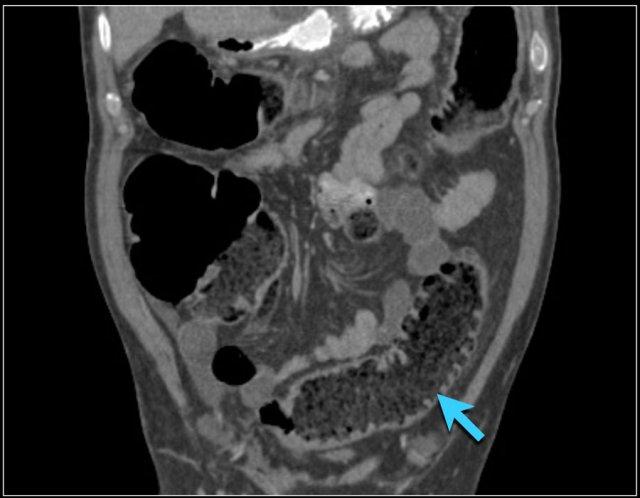
Dấu hiệu phân trong ruột non
Mũi tên màu vàng chỉ dấu hiệu phân trong ruột non ở bệnh nhân tắc ruột non.
Xuất huyết tiêu hóa
Hình ảnh bệnh nhân có nội dung lòng ruột tăng tỷ trọng, gợi ý xuất huyết tiêu hóa.
Nội dung lòng ruột chứa mỡ ở bệnh nhân mắc bệnh celiac.