Hạ huyết áp nội sọ tự phát
Hạ áp lực nội sọ do rò rỉ dịch não tủy (CSF) có thể gặp ở những bệnh nhân đã thực hiện chọc dò tủy sống, đặt ống gây tê ngoài màng cứng hoặc sau chấn thương và phẫu thuật cột sống.
Rò rỉ dịch não tủy cũng có thể xảy ra mà không có nguyên nhân rõ ràng trong tiền sử bệnh nhân.
Trường hợp này được gọi là hạ áp lực nội sọ tự phát (SIH).
Rò rỉ dịch não tủy ở mức độ cột sống thường là nguyên nhân gây ra SIH, và chẩn đoán hình ảnh đóng vai trò quan trọng trong việc xác định những bệnh nhân mắc SIH cũng như tìm ra nguyên nhân gây rò rỉ.
Giới thiệu
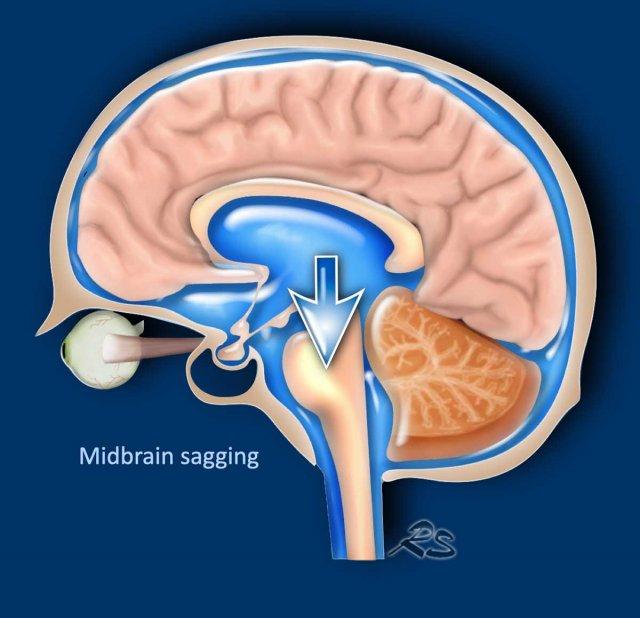
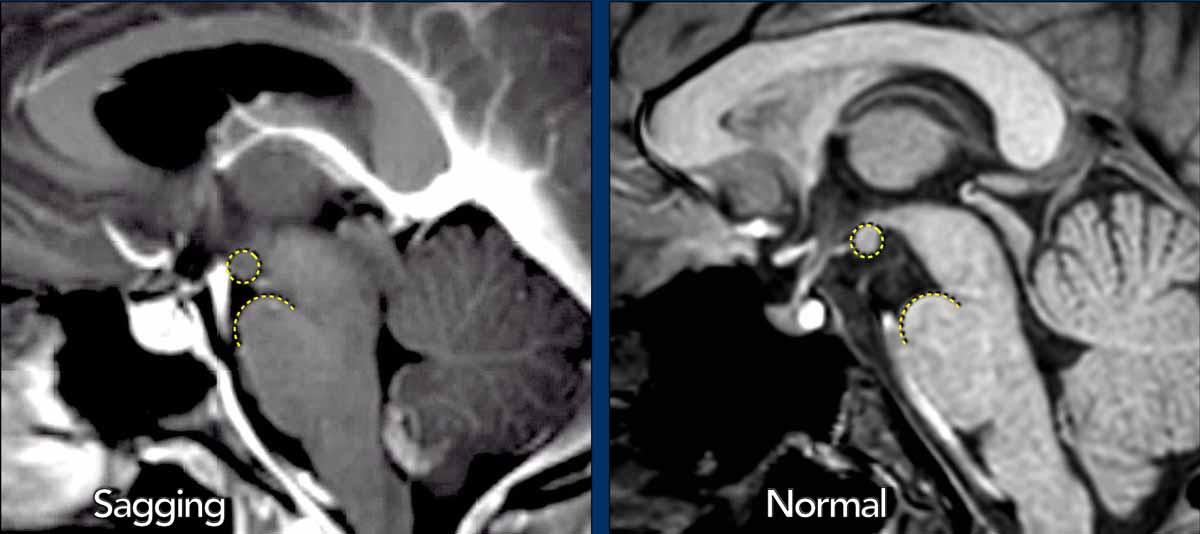
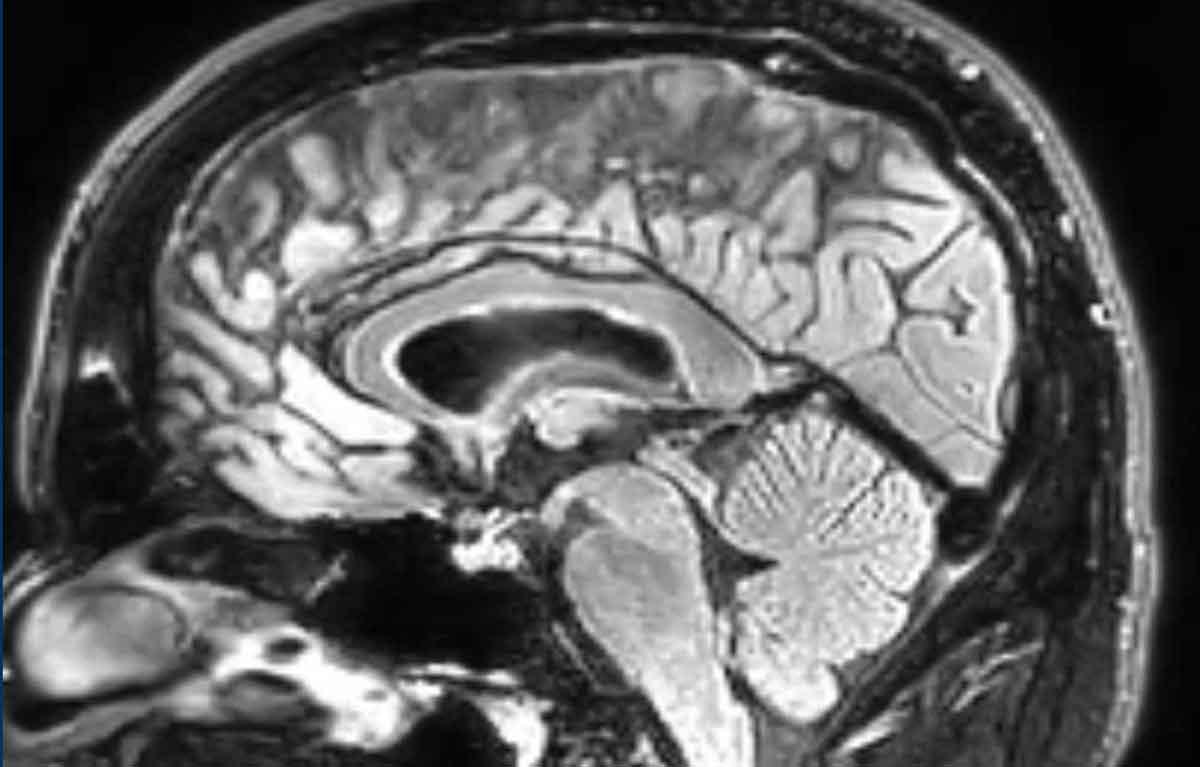
Khi áp lực DNT quá thấp hoặc khi lượng DNT giảm do rò rỉ ở một vị trí nào đó trên màng não, não có thể bị võng xuống (hình).
Sự võng xuống này gây kéo căng các dây thần kinh cảm giác của màng não và các tĩnh mạch bắc cầu, dẫn đến đau đầu.
Lực kéo căng trên màng não tăng lên ở tư thế đứng, làm tăng mức độ đau đầu khi đứng.
Tình trạng này được gọi là đau đầu tư thế.
Rò rỉ DNT từ túi màng cứng tủy sống ngày càng được công nhận là nguyên nhân gây hạ áp lực nội sọ tự phát.
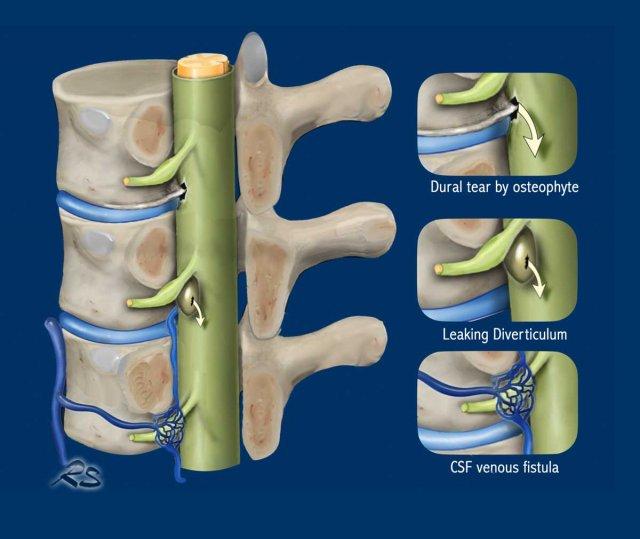
Rò rỉ DNT có thể do:
- Rách màng cứng do gai xương.
- Vỡ túi thừa màng não.
- Rò DNT – tĩnh mạch.
Sự yếu kém tiềm ẩn của màng cứng tủy sống có thể gặp trong nhiều trường hợp hạ áp lực nội sọ tự phát.
Một số rối loạn di truyền đã được ghi nhận có liên quan đến màng cứng mỏng hoặc yếu, có thể là yếu tố thuận lợi gây rò rỉ DNT.
Các rối loạn này bao gồm:
- Hội chứng Ehlers-Danlos
- Hội chứng Marfan
- Bệnh thận đa nang di truyền trội trên nhiễm sắc thể thường
Tiêu chuẩn chẩn đoán Hạ áp lực nội sọ tự phát (SIH)
Các tiêu chuẩn chẩn đoán SIH bao gồm:
- Áp lực DNT thấp < 6 cm H2O hoặc
Có dấu hiệu SIH trên hình ảnh học. - Đau đầu (tư thế).
- Không có nguyên nhân do thầy thuốc gây ra như chọc dò tủy sống, gây tê ngoài màng cứng, v.v.
- Không có nguyên nhân thay thế nào khác gây đau đầu.
Ước tính hạ áp lực nội sọ ảnh hưởng đến khoảng 5 trên 100.000 người, nhưng bệnh được cho là đang bị chẩn đoán thiếu.
Vấn đề là nhiều bệnh nhân không có các triệu chứng điển hình và hầu hết trong số họ không có áp lực DNT thấp bất thường khi đo bằng chọc dò tủy sống (LP).
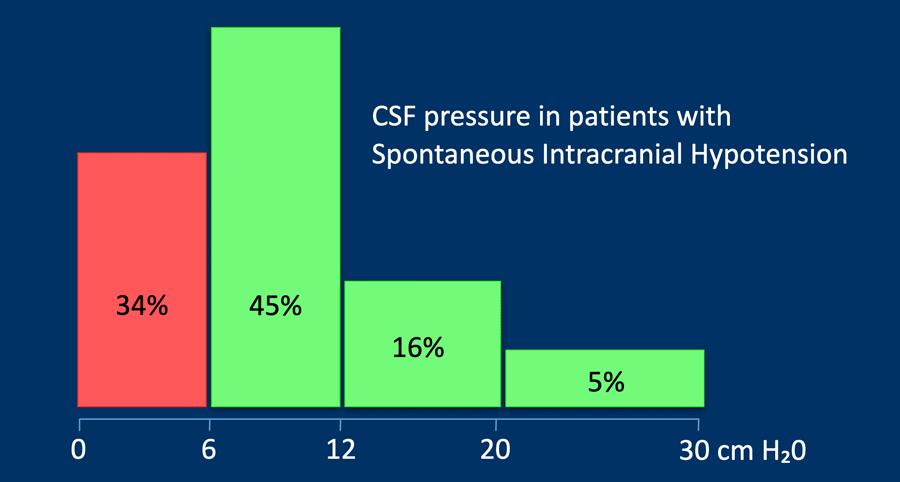
Khoảng giá trị bình thường của áp lực nội sọ đo bằng LP ở người lớn khá rộng (6 đến 25 cm H₂O) với giá trị trung bình là 18 cm H₂O.
Mặc dù hầu hết bệnh nhân SIH có áp lực DNT tương đối thấp, nhưng chỉ 34% bệnh nhân có áp lực thấp bất thường (0-6 cm H₂O).
Điều này có nghĩa là 66% bệnh nhân SIH có áp lực nội sọ trong giới hạn bình thường.
Do đó, hình ảnh học đóng vai trò quan trọng trong chẩn đoán SIH.
Vai trò của Hình ảnh học
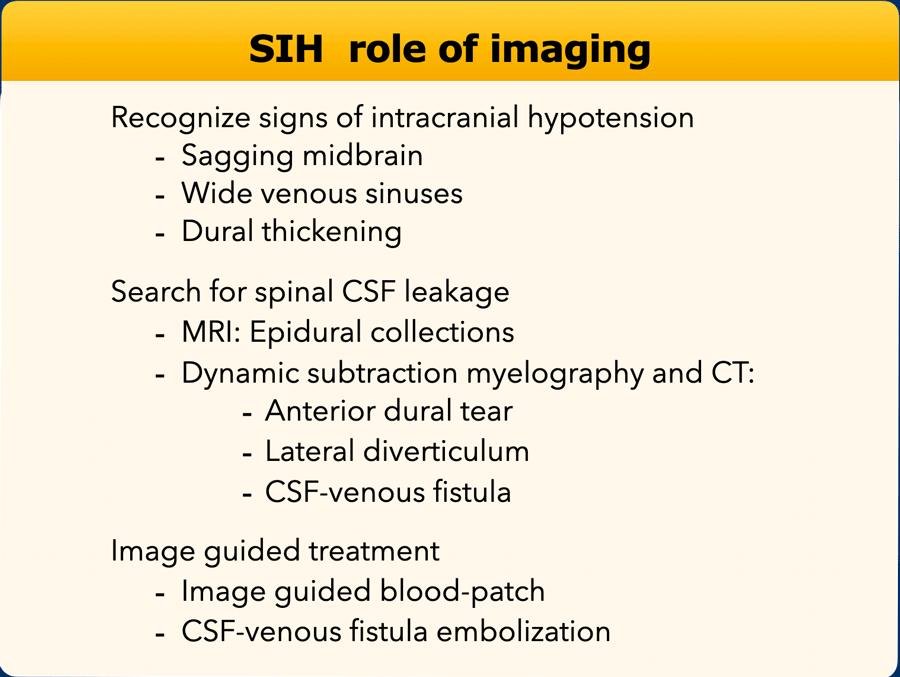
Vai trò của hình ảnh học bao gồm:
- Chẩn đoán SIH: Trung não bị võng xuống, xoang tĩnh mạch giãn rộng và dày màng cứng.
- Xác định vị trí rò rỉ DNT tủy sống: Tụ dịch ngoài màng cứng trên MRI và bằng chụp tủy sống trừ ảnh (Subtraction myelography) và CT phát hiện rách màng cứng phía trước, túi thừa bên hoặc rò DNT – tĩnh mạch.
- Điều trị rò rỉ dưới hướng dẫn hình ảnh bằng vá máu (blood patch) hoặc nút mạch rò DNT – tĩnh mạch.
Chúng tôi sẽ thảo luận chi tiết hơn về tất cả các chủ đề này.
Hình ảnh học trong Hạ áp Nội sọ Tự phát (SIH)
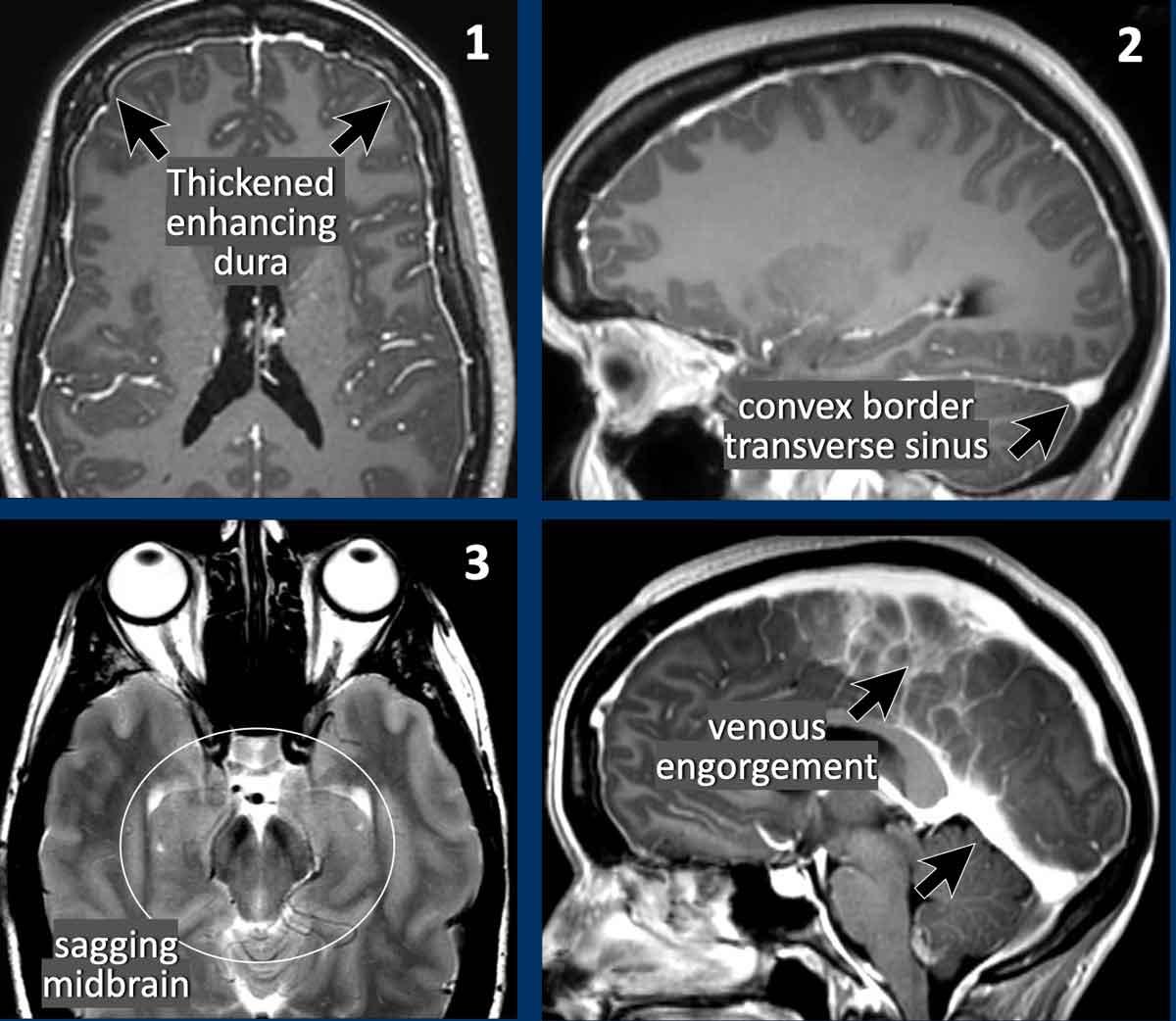
Các dấu hiệu nhạy cảm nhất để chẩn đoán SIH theo thứ tự tần suất gặp là:
- Dày màng cứng có ngấm thuốc (83%).
- Bờ lồi của xoang tĩnh mạch ngang (75%).
- Tụt thân não (61%).
Như đã đề cập, có sự tương quan kém giữa các dấu hiệu hình ảnh này và các số đo áp lực dịch não tủy (DNT).
Mặt khác, 10% bệnh nhân SIH không có bất thường trên hình ảnh, do đó MRI bình thường không loại trừ được SIH.
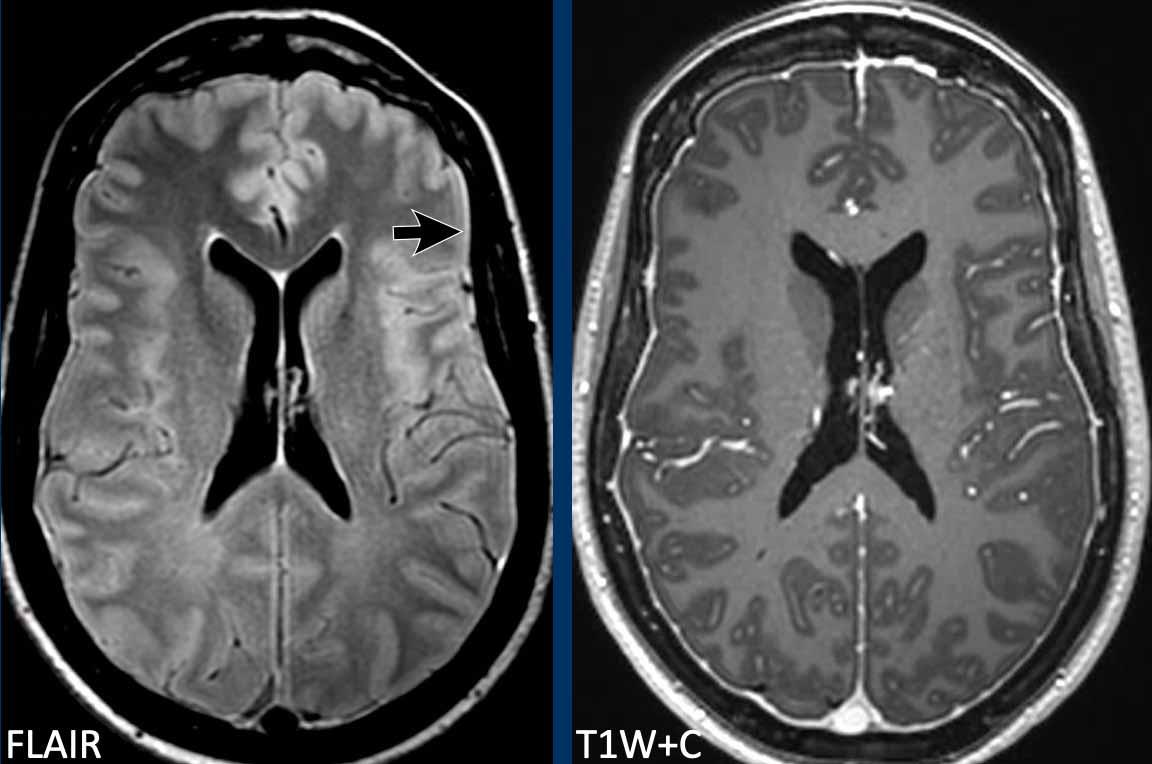
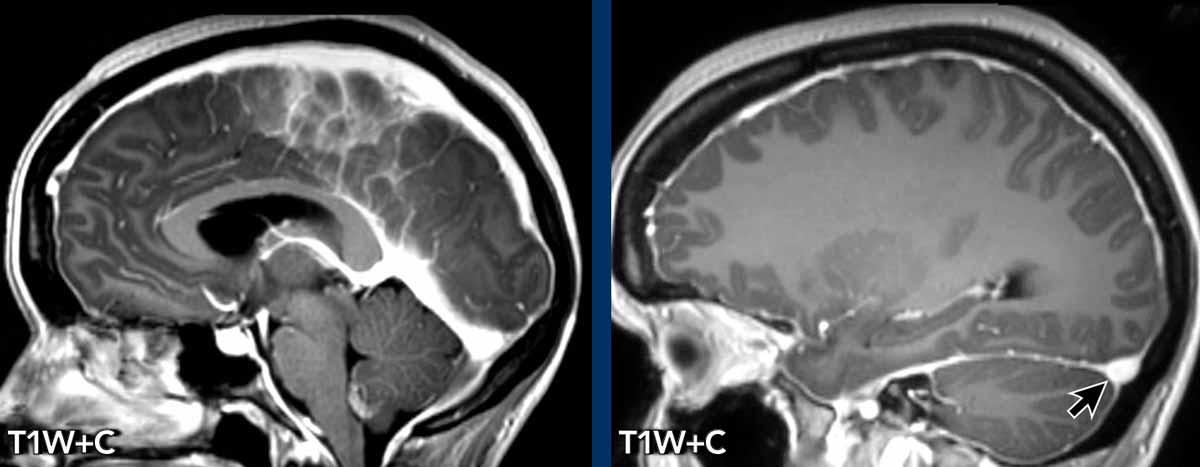
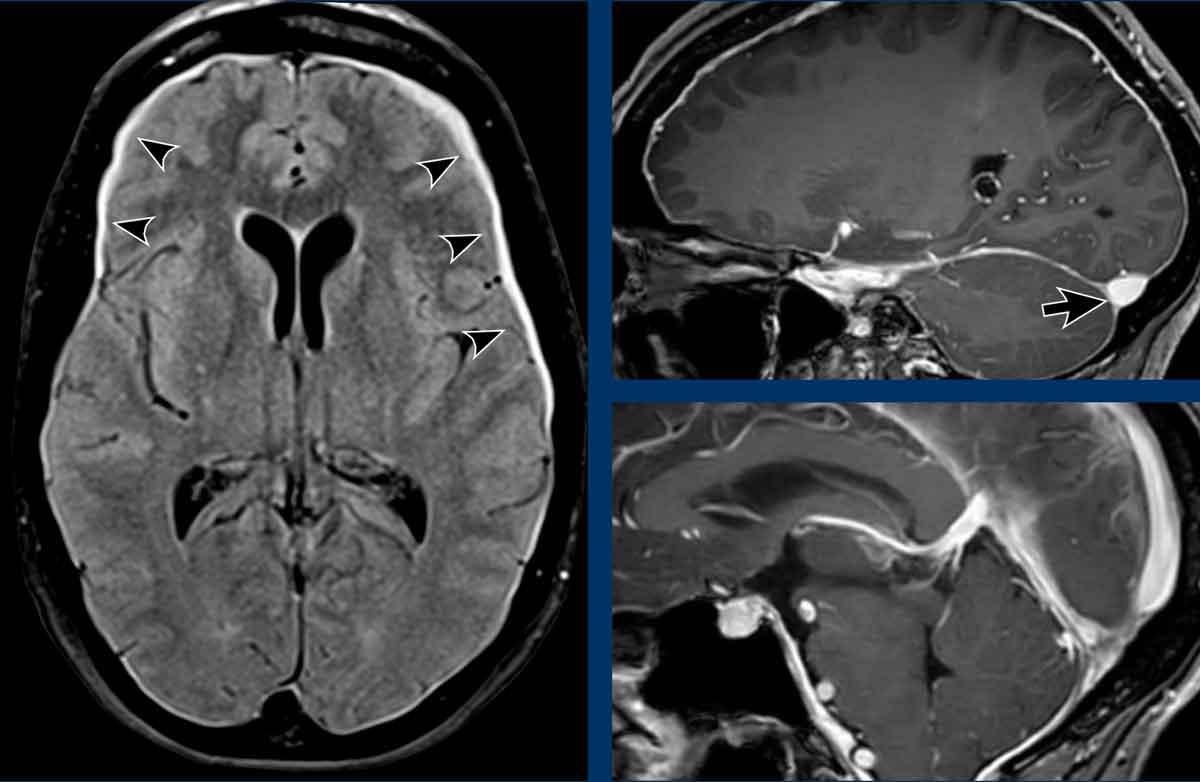
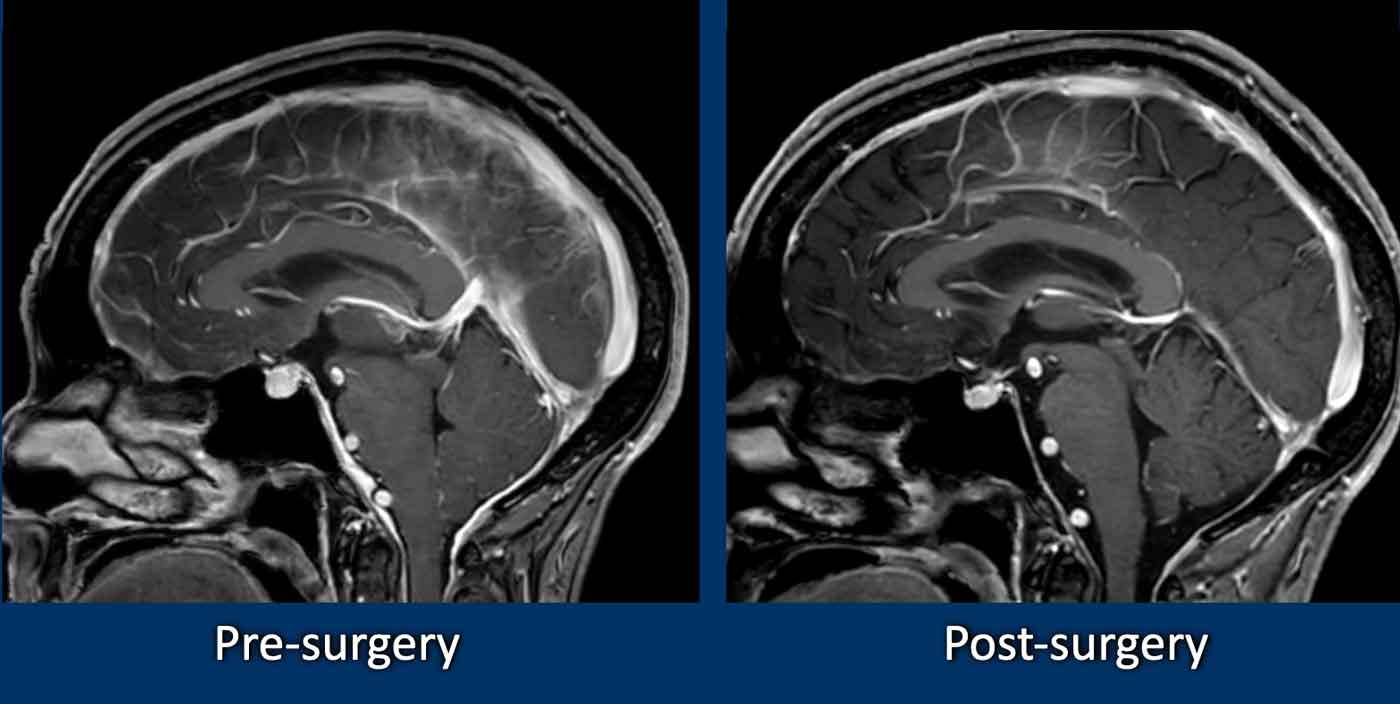
Dày màng cứng
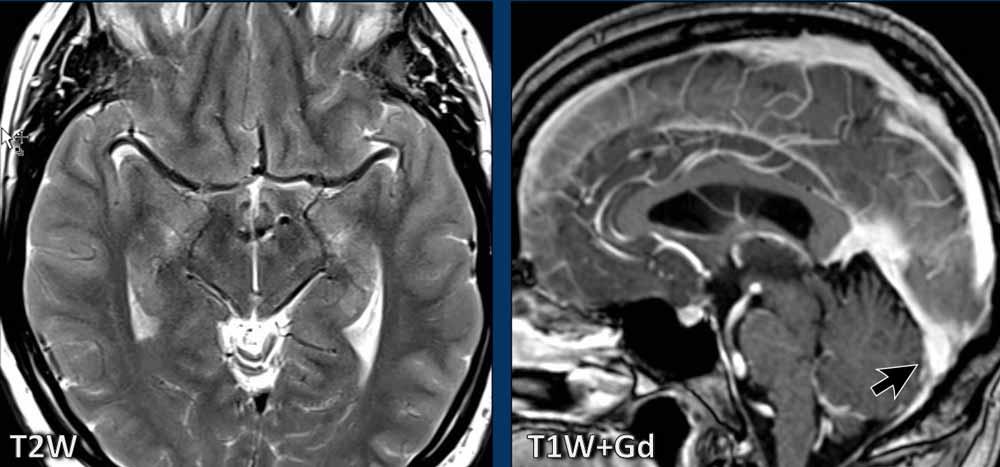
Dày màng cứng lan tỏa, đều đặn đôi khi có thể thấy trên chuỗi xung FLAIR (mũi tên) nhưng được nhận diện dễ dàng hơn trên chuỗi xung T1W sau tiêm thuốc tương phản từ.
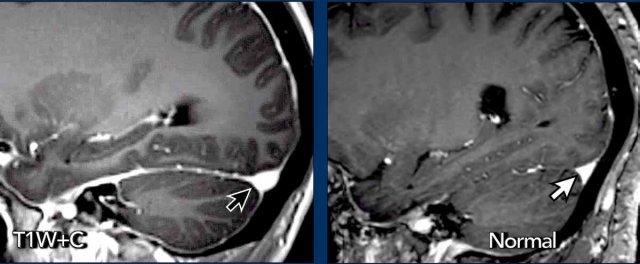
Bờ lồi của xoang tĩnh mạch ngang
Trong SIH, bờ dưới của xoang tĩnh mạch ngang có thể có dạng lồi (mũi tên đen).
Trong điều kiện bình thường, xoang tĩnh mạch ngang thường có bờ lõm (mũi tên trắng).
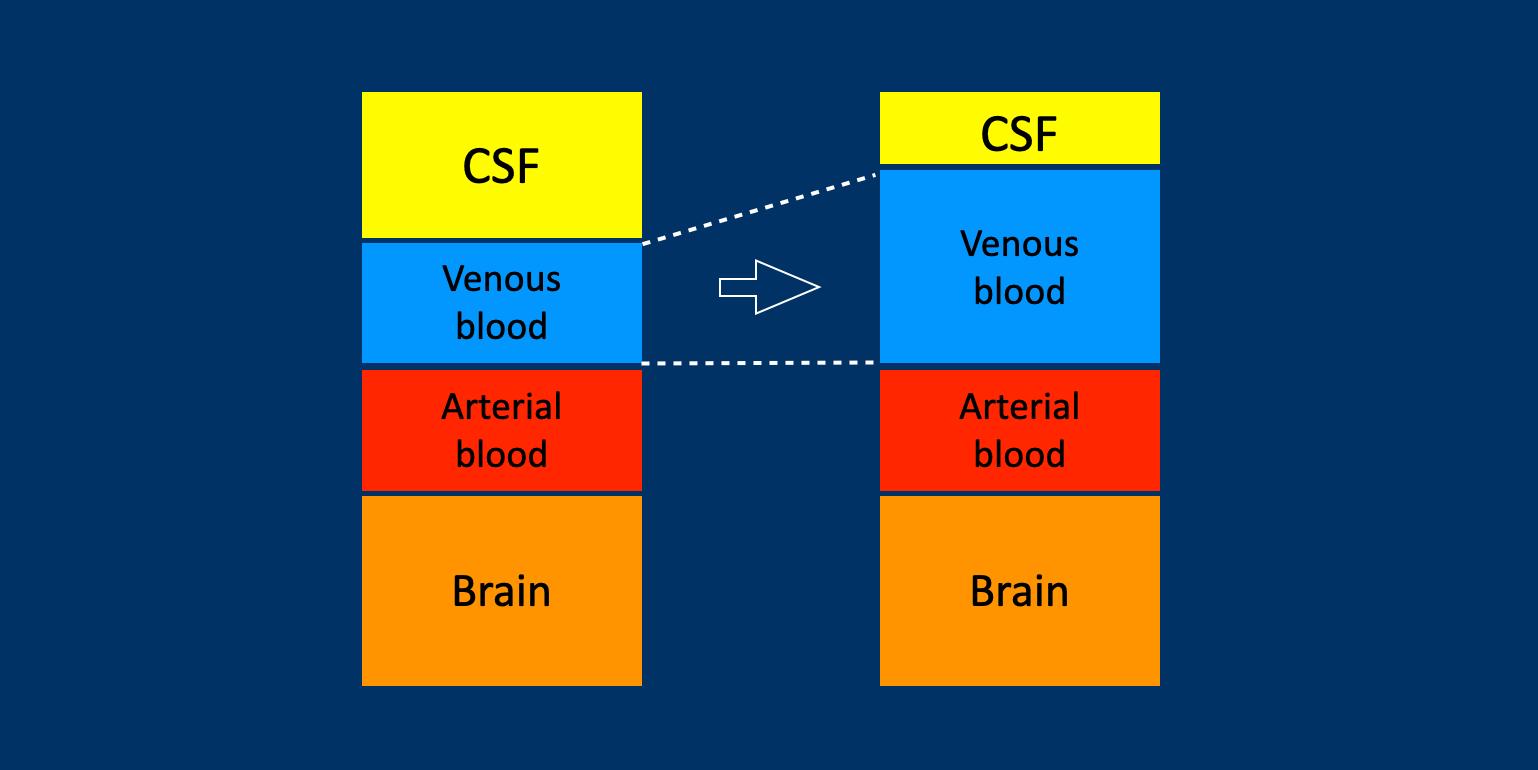
Giải thích cho hiện tượng giãn tĩnh mạch và bờ lồi của xoang tĩnh mạch ngang là do thể tích DNT trong hộp sọ giảm ở bệnh nhân SIH được bù trừ bằng sự gia tăng thể tích của các tĩnh mạch não.
Rõ ràng, não và các động mạch không thể bù trừ cho sự mất thể tích này, trong khi tổng lượng mô và dịch phải được duy trì không đổi.
Tụt não giữa
Trong các trường hợp SIH nặng hơn, não bị dịch chuyển xuống dưới, dẫn đến chèn ép thân não vào nền sọ.
Dấu hiệu này được gọi là “tụt thân não” hoặc “tụt não giữa” và được coi là đặc hiệu cho hạ áp nội sọ.
Trong điều kiện bình thường, các thể vú nằm phía trên lưng yên và khoảng cách đến cầu não ít nhất là 5,5 mm.
Trong tụt não giữa, khoảng cách đến cầu não nhỏ hơn 5,5 mm.
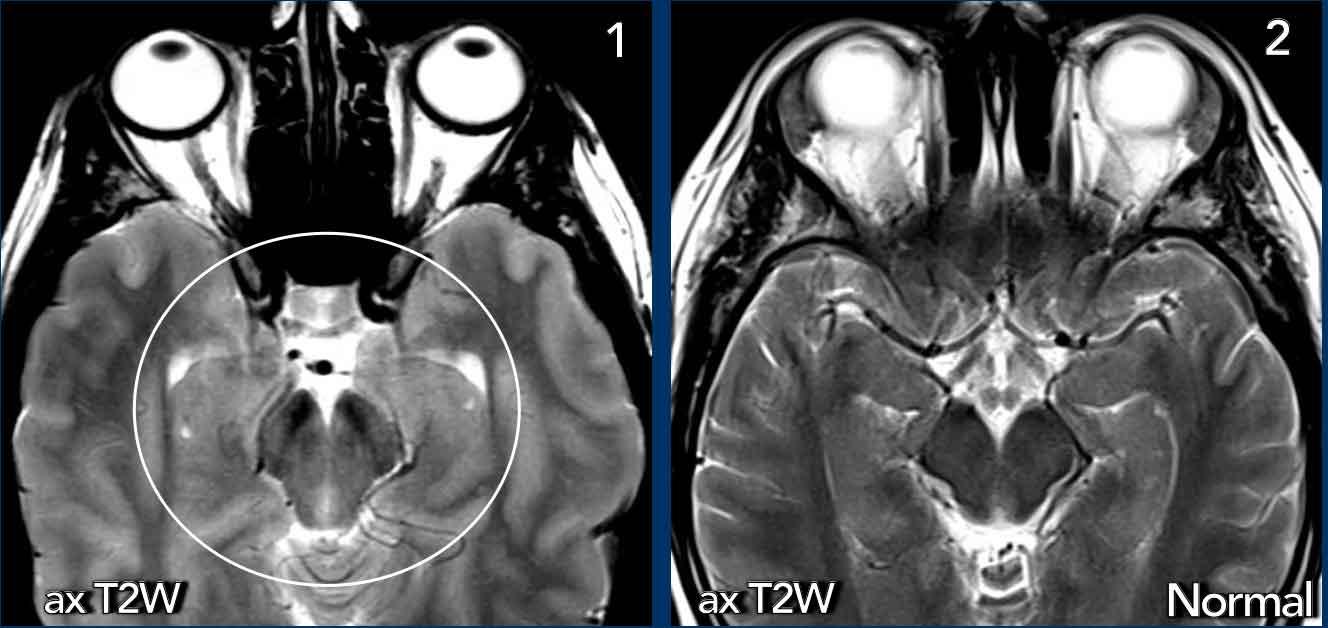
Trên các lát cắt ngang (axial), sự dịch chuyển xuống dưới của não dẫn đến chèn ép não giữa.
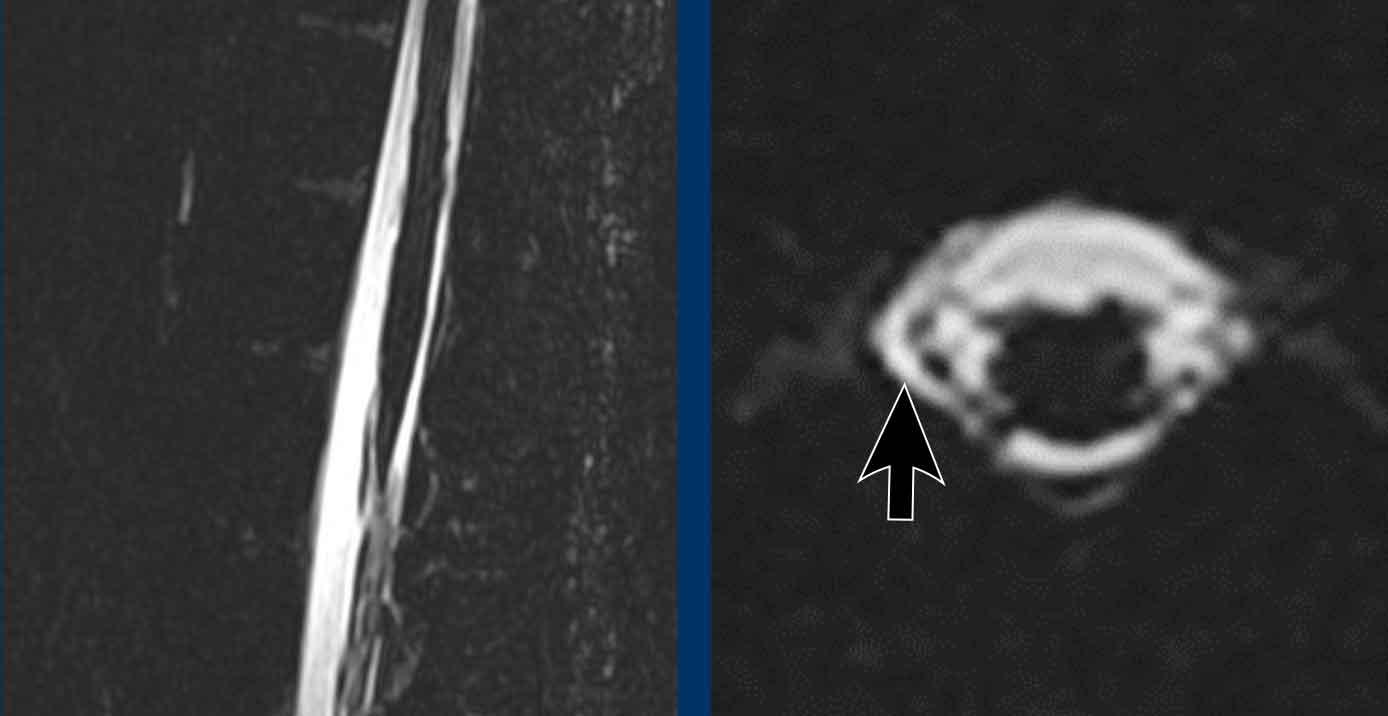
Hình ảnh
- Tụt não với hình ảnh chèn ép não giữa từ hai phía (vòng tròn).
- Não giữa bình thường để so sánh.
Ở bệnh nhân SIH này, tất cả các tĩnh mạch đều giãn và bờ của xoang tĩnh mạch ngang có dạng lồi.
Cũng lưu ý hình ảnh màng cứng dày và ngấm thuốc.
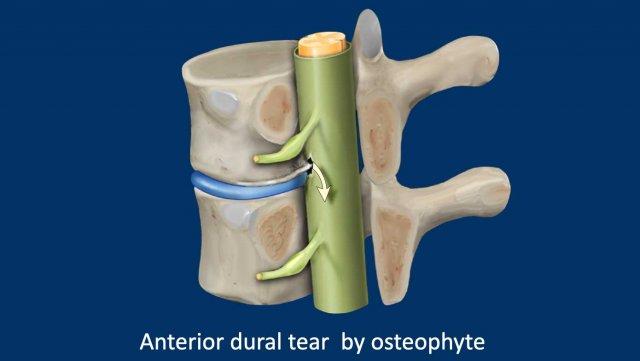
Rách màng cứng phía trước
Rách màng cứng phía trước thường là hậu quả của gai xương mặt bụng bị vôi hóa, dẫn đến hình thành khối dịch não tủy ngoài màng cứng.
Khối dịch não tủy này có thể biểu hiện dưới dạng bộ sưu tập dịch ngoài màng cứng dọc theo cột sống (SLEC – Spinal Longitudinal Epidural Collection) trên hình ảnh MRI.
Hình ảnh này thuộc về một bệnh nhân có triệu chứng đau đầu.
Chuỗi xung FLAIR cho thấy các đặc điểm điển hình của hạ áp lực nội sọ tự phát:
- Giãn tĩnh mạch và xoang tĩnh mạch màng cứng
- Võng nhẹ vùng trung não
- Giảm khoảng cách thể vú – cầu não
Tiếp tục với hình ảnh MRI và chụp tủy đồ CT…
Hình ảnh
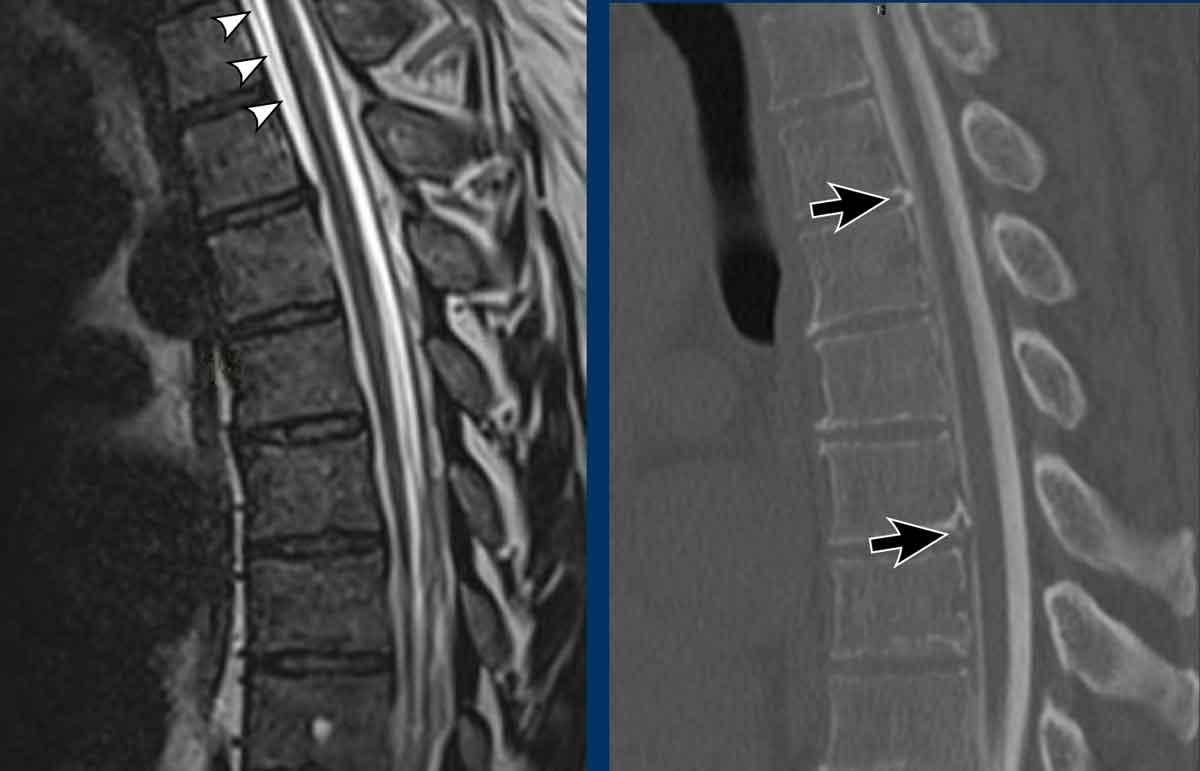
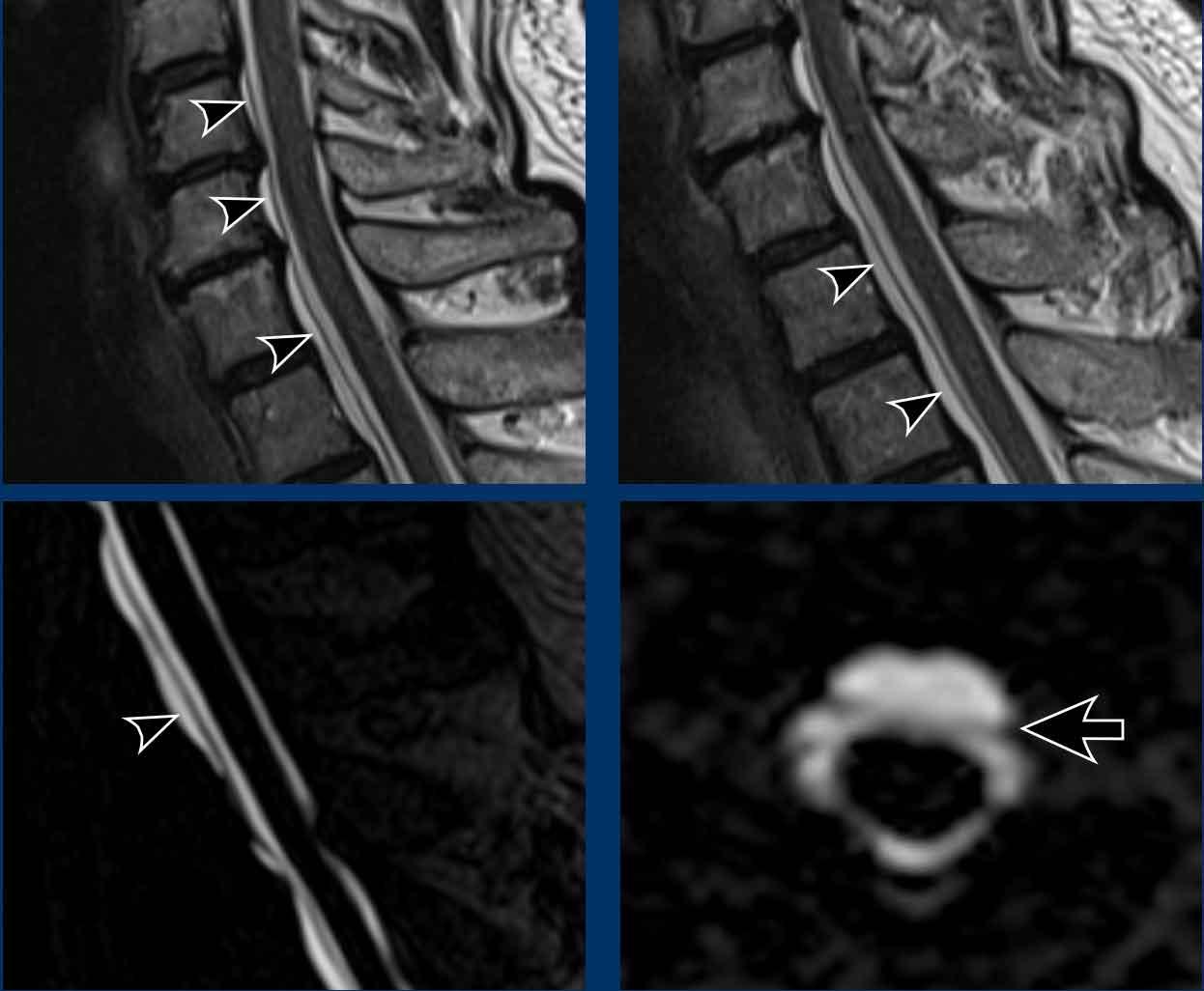
- Hình ảnh chuỗi xung T2W mặt phẳng đứng dọc của cột sống cho thấy khối dịch dọc phía trước cột sống (SLEC), nằm ngay phía trước màng cứng mặt trước (cấu trúc tuyến tính màu đen được chỉ bởi các đầu mũi tên).
- Chụp tủy đồ CT thông thường (thực hiện sau chụp tủy đồ động) cho thấy hai thoát vị đĩa đệm bị vôi hóa một phần ở vùng cột sống ngực trên (mũi tên).
Tiếp tục với các tái tạo mặt cắt ngang của chụp tủy đồ CT…
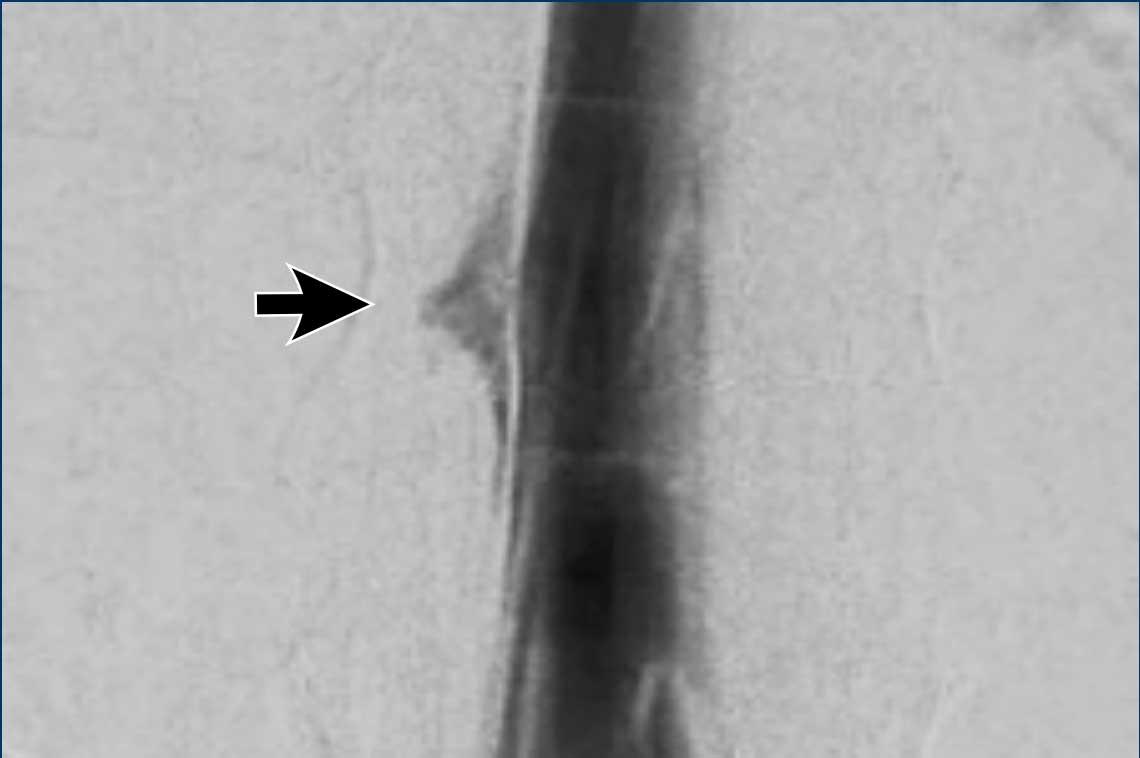
Hình ảnh
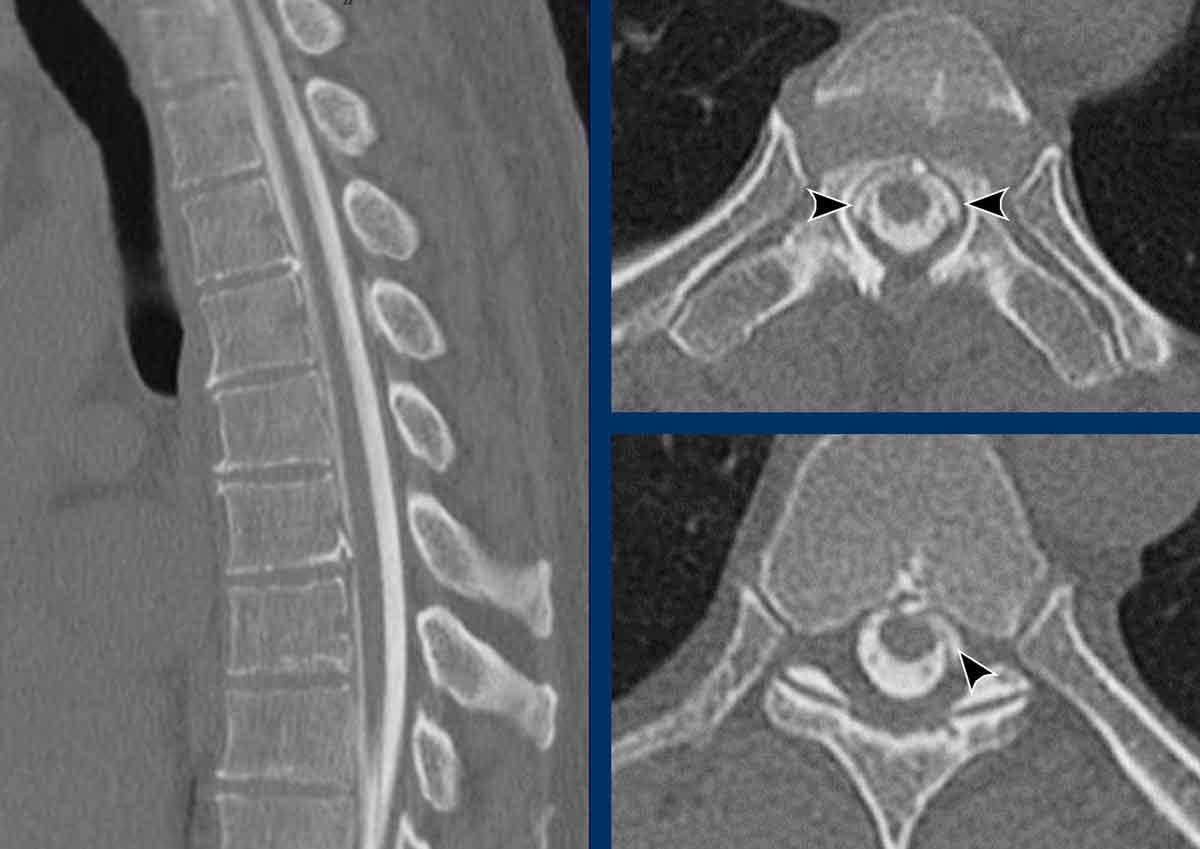
Trên hình chụp tủy đồ CT thông thường, có hiện tượng rò rỉ thuốc cản quang iod vào khoang ngoài màng cứng phía trước.
Lưu ý rằng dấu hiệu này chỉ có thể nhận thấy trên các tái tạo mặt cắt ngang (đầu mũi tên).
Trên hình ảnh mặt phẳng đứng dọc, dấu hiệu tinh tế này có thể bị bỏ sót.
Tiếp tục với video chụp tủy đồ động…
Chụp tủy đồ động là kỹ thuật tốt nhất để xác định vị trí các điểm rò rỉ dịch não tủy tinh tế hoặc có lưu lượng cao dọc cột sống.
Do nghi ngờ vị trí rò rỉ ở phía trước, bệnh nhân được thăm khám ở tư thế nằm sấp.
Video
Trong trường hợp này, có hiện tượng thuốc cản quang rò rỉ ra ngoài bao màng cứng, xác định vị trí của điểm rách màng cứng phía trước (mũi tên).
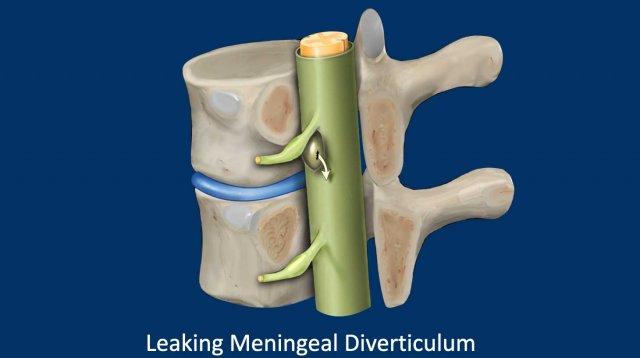
Túi thừa rò rỉ
Túi thừa rễ thần kinh bị rò rỉ sẽ dẫn đến hình thành một ổ tụ dịch ngoài màng cứng.
Tùy thuộc vào vị trí chính xác của túi thừa, các bệnh nhân này có thể biểu hiện có hoặc không có ổ tụ dịch ngoài màng cứng dọc theo cột sống (SLEC).
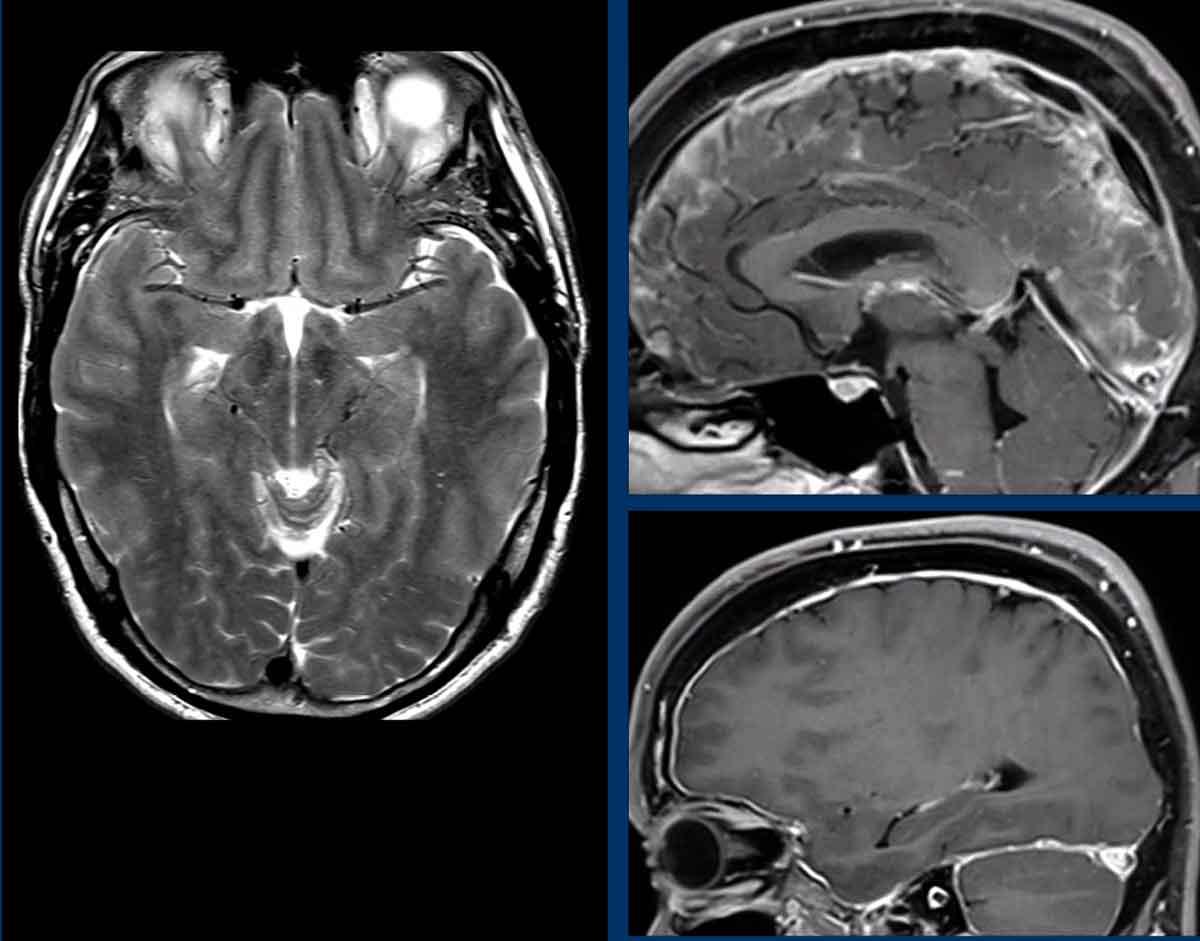
Chuỗi xung 3DT1 sau tiêm thuốc tương phản từ và FLAIR axial: Đây là hình ảnh của một bệnh nhân có biểu hiện đau đầu và rối loạn nhận thức trong bối cảnh hạ áp lực nội sọ tự phát (SIH).
Hãy quan sát kỹ các hình ảnh trước khi tiếp tục đọc.
Hình ảnh
- Tràn dịch dưới màng cứng hai bên trên chuỗi xung FLAIR axial (đầu mũi tên).
- Giãn tĩnh mạch và xoang tĩnh mạch màng cứng với bờ dưới lồi của xoang ngang (mũi tên đen).
- Trung não bị võng xuống và khoảng cách thể vú – cầu não giảm.
Tiếp tục với hình ảnh cột sống…
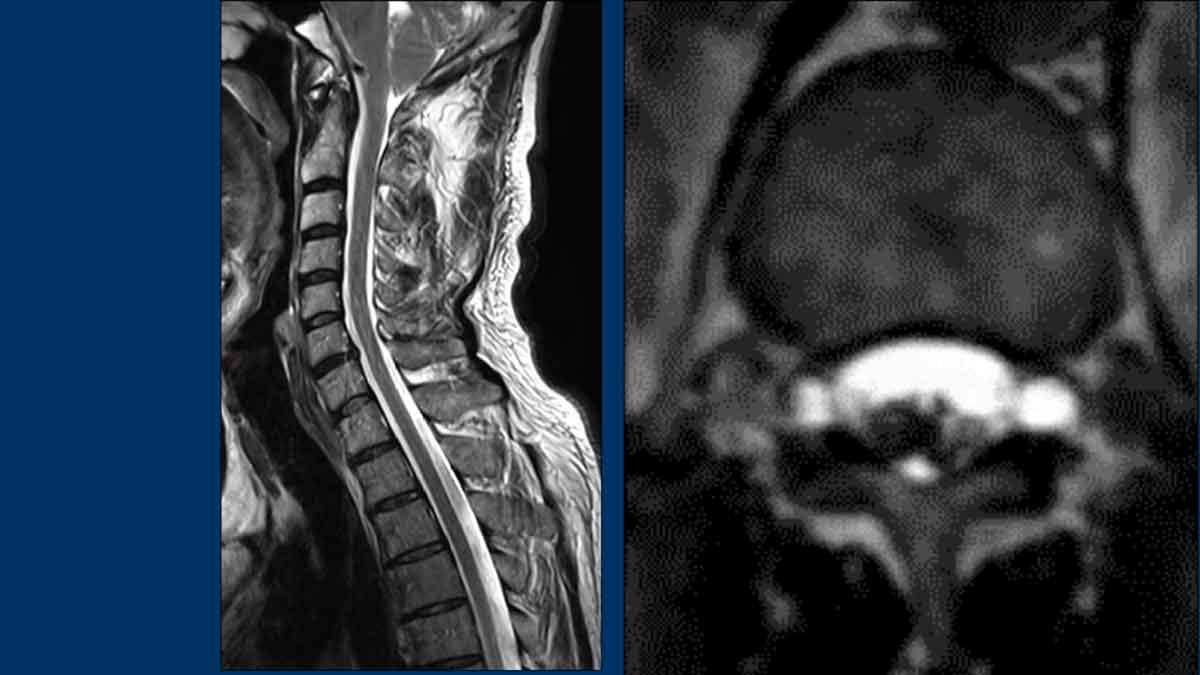
Hình ảnh
Hình ảnh cột sống không ghi nhận ổ tụ dịch ngoài màng cứng dọc trục.
Tuy nhiên, tại mức L1 có ghi nhận sự bất đối xứng nhẹ (mũi tên).
Hình ảnh này nghi ngờ một ổ tụ dịch ngoài màng cứng bên nhỏ ở phía bên phải.
Tiếp tục với hình ảnh chụp tủy đồ cột sống động…
Trên hình ảnh chụp tủy đồ cột sống động, ghi nhận hiện tượng rò rỉ thuốc cản quang ở phía bên phải từ một túi thừa bên.
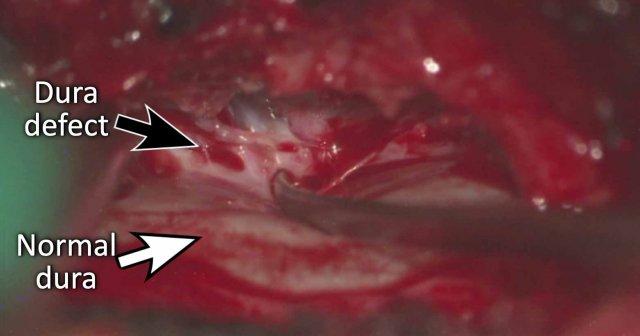
Tiếp tục với hình ảnh trong quá trình phẫu thuật…
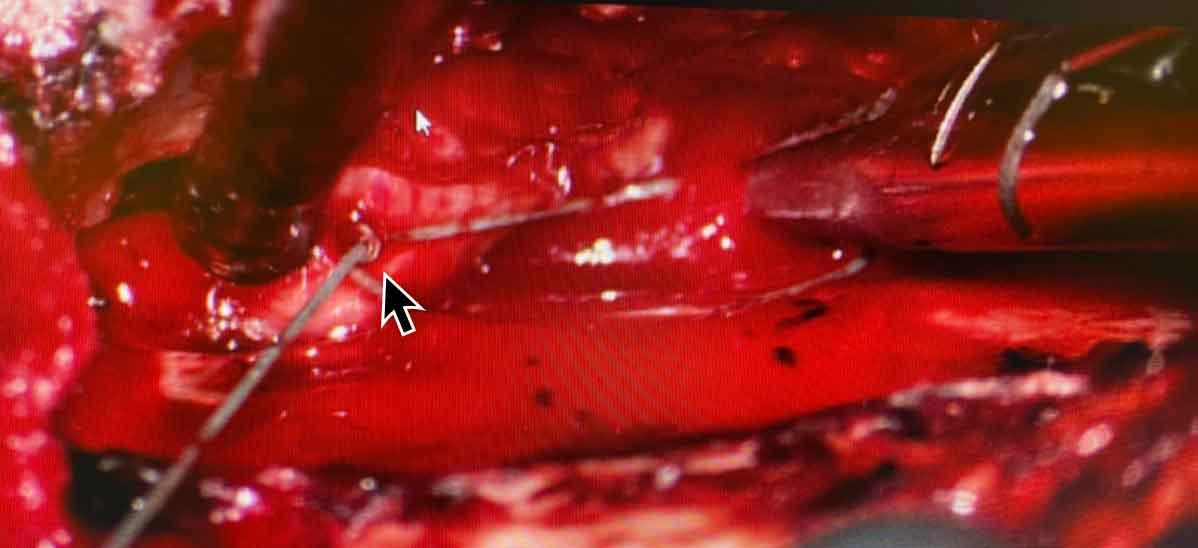
Trong quá trình phẫu thuật cột sống, một khiếm khuyết nhỏ được ghi nhận (mũi tên đen).
Màng cứng bình thường được chỉ bằng mũi tên trắng.
Khiếm khuyết đã được đóng lại.
Sau khi đóng khiếm khuyết, bệnh nhân không còn bị đau đầu nữa.
Tuy nhiên, chức năng nhận thức phục hồi về bình thường mất một thời gian dài.
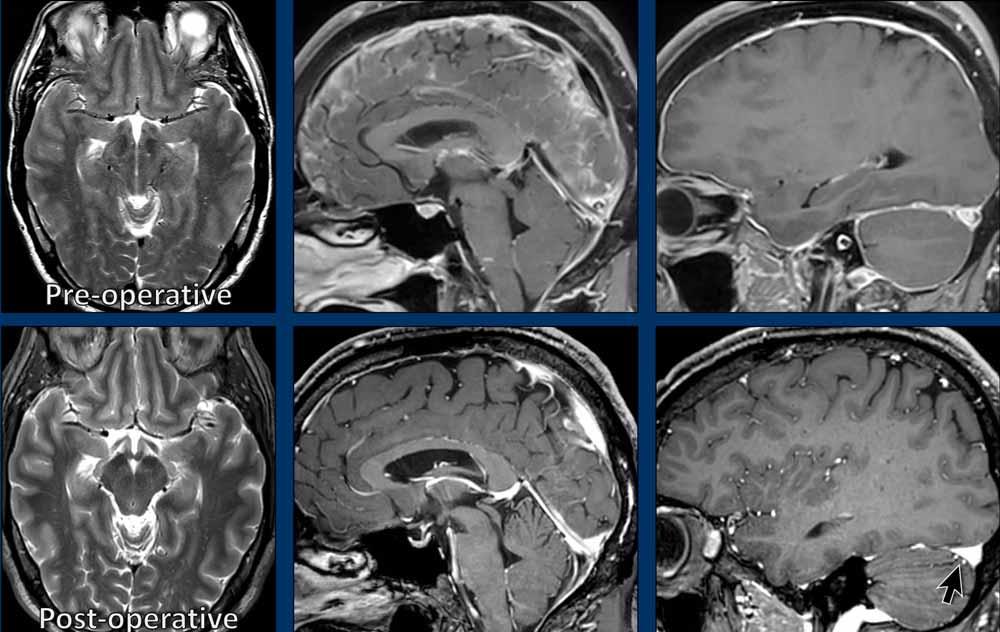
Tiếp tục với hình ảnh MRI sau phẫu thuật…
Trên hình ảnh MRI sau phẫu thuật, ghi nhận hình ảnh gần như trở về bình thường hoàn toàn.
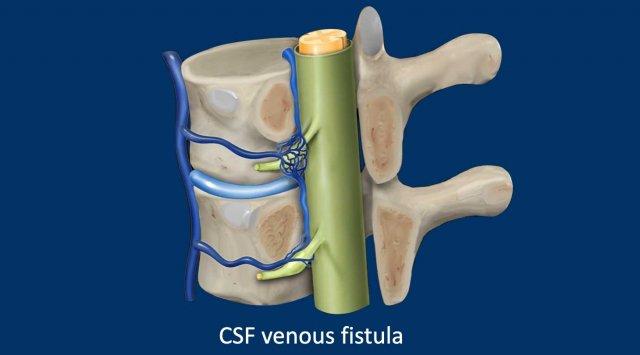
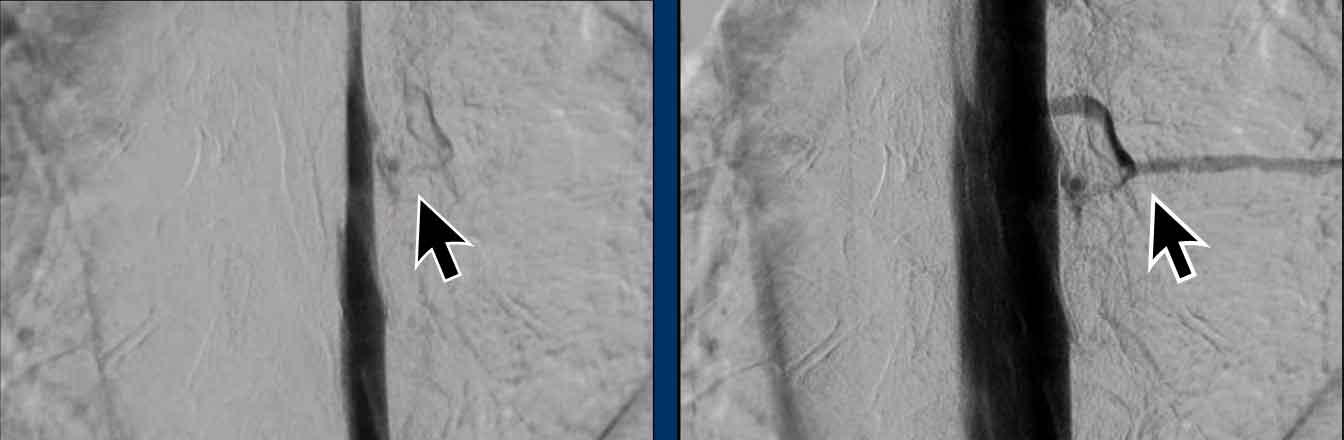
Rò dịch não tủy – tĩnh mạch (CSF venous fistula)
Đây là các rò dịch não tủy – tĩnh mạch trực tiếp, không có bộ sưu tập dịch ngoài màng cứng, tức là âm tính với SLEC.
Các rò này thường được tìm thấy ở cột sống ngực thấp, thông thường xuất phát từ các túi thừa bao rễ thần kinh.
Các hình ảnh này của một nam bệnh nhân 49 tuổi, có triệu chứng đau đầu khi ho và khi cúi người xuống.
Hãy phân tích các hình ảnh.
Các dấu hiệu hình ảnh là gì?
Sau đó tiếp tục đọc.
Dấu hiệu hình ảnh
- Trung não bị võng xuống trên chuỗi xung T2W mặt cắt ngang.
- Ứ máu tĩnh mạch với bờ dưới lồi của xoang ngang.
- Màng cứng dày và ngấm thuốc.
- Giảm khoảng cách thể vú – cầu não.
Kết luận
Hạ áp lực nội sọ tự phát.
Tiếp tục với các hình ảnh tiếp theo…
Bệnh nhân được điều trị bằng vá máu ngoài màng cứng (blood patch), nhưng hiệu quả chỉ mang tính tạm thời.
Sau đó, MRI toàn bộ cột sống được thực hiện, cho thấy một vài túi thừa màng não, nhưng không có bộ sưu tập dịch ngoài màng cứng.
Tiếp tục….
Cuối cùng, chụp tủy đồ xóa nền kỹ thuật số (digital subtraction myelography) được thực hiện (Courtesy René van den Berg).
Đầu tiên, tiến hành chọc dò thắt lưng.
Sau đó, bệnh nhân được đặt nằm nghiêng và chụp ảnh với chùm tia nằm ngang trong khi thuốc cản quang được bơm vào và di chuyển theo hướng lên đầu (xem video).
Khi bệnh nhân nằm nghiêng trái, không thấy bất thường nào.
Video này được ghi lại khi bệnh nhân nằm nghiêng phải.
Câu hỏi
Bạn có thấy rò dịch não tủy không?
Tiếp tục với các hình ảnh tiếp theo…
Tại vị trí ngực thấp, có hiện tượng rò thuốc cản quang qua một rò dịch não tủy – tĩnh mạch.
Trong quá trình phẫu thuật, các đám rối tĩnh mạch nổi bật đã được đốt điện và rễ thần kinh Th8 được thắt lại.
So sánh các hình ảnh trước phẫu thuật với các hình ảnh sau phẫu thuật.
Lưu ý sự trở về bình thường của các dấu hiệu hình ảnh.
Quan trọng nhất, triệu chứng đau đầu đã biến mất.
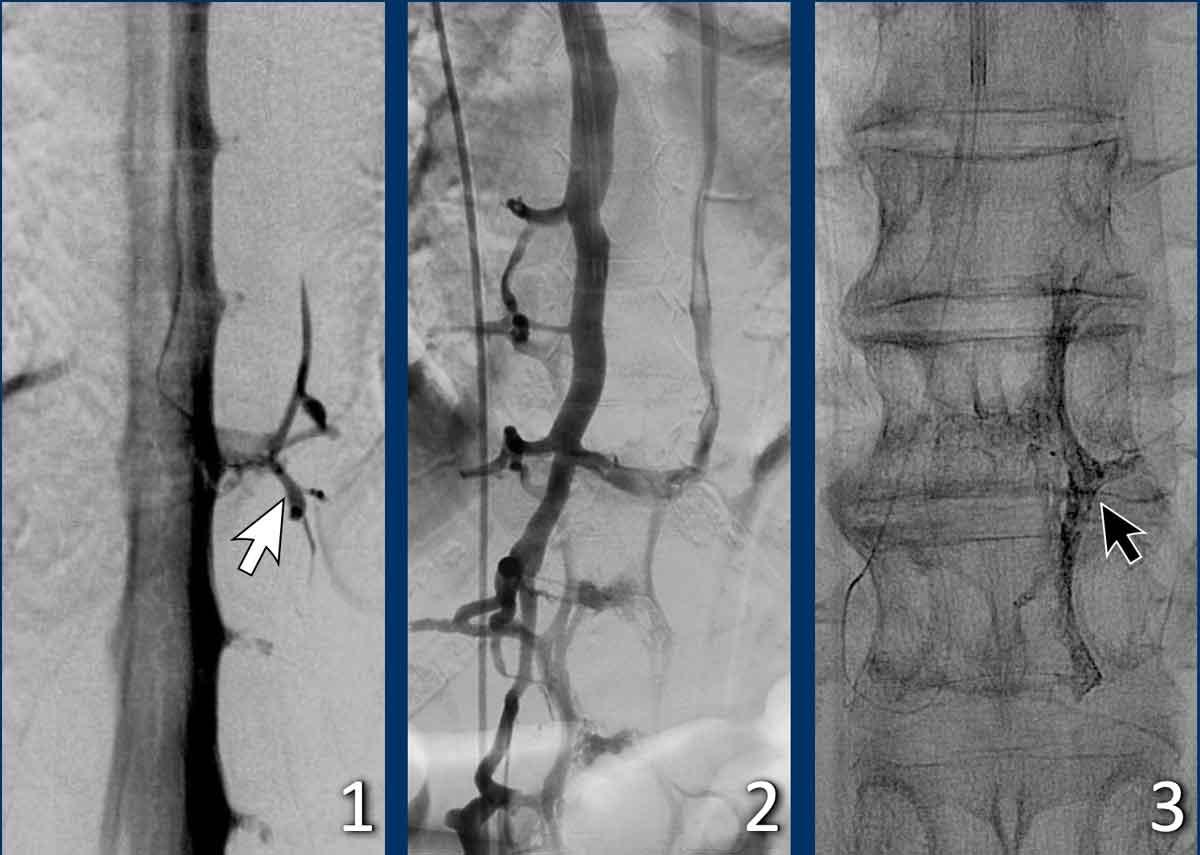
Điều trị rò dịch não tủy – tĩnh mạch qua đường tĩnh mạch. Courtesy René van den Berg and Olvert Berkhemer
Các hình ảnh này của một bệnh nhân bị hạ áp lực nội sọ tự phát, có rò dịch não tủy – tĩnh mạch được điều trị qua đường tĩnh mạch.
Hình ảnh
- Rò dịch não tủy – tĩnh mạch (mũi tên).
- Điều trị bằng phương pháp can thiệp nội mạch và thuyên tắc qua đường tĩnh mạch.
- Hình ảnh vật liệu thuyên tắc có thể thấy rõ trên hình ảnh không xóa nền bên phải.
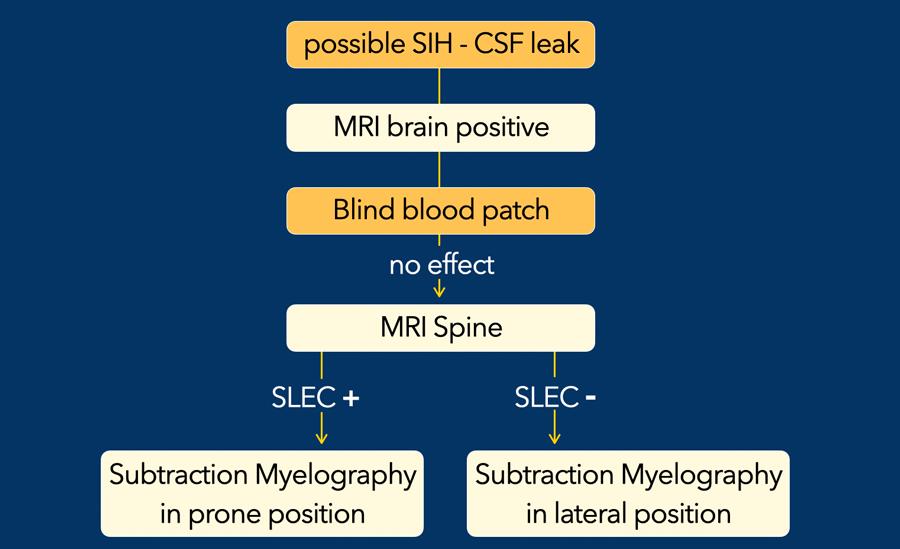
Lộ trình chẩn đoán khi nghi ngờ rò rỉ dịch não tủy
Ở những bệnh nhân nghi ngờ mắc hội chứng hạ áp lực nội sọ tự phát (SIH), bước đầu tiên là thực hiện MRI não để tìm kiếm các dấu hiệu hình ảnh điển hình của SIH.
Nếu MRI não dương tính, điều trị bắt đầu bằng vá máu ngoài màng cứng “mù” nhằm bịt kín vị trí rò rỉ dịch não tủy.
Nếu phương pháp này không hiệu quả, MRI toàn bộ cột sống sẽ được thực hiện để tìm kiếm rách màng cứng, túi thừa màng não hoặc rò dịch não tủy vào tĩnh mạch.
Một số bệnh nhân có thể có hình ảnh tụ dịch ngoài màng cứng dọc theo cột sống (SLEC) trên MRI, là hệ quả của rò rỉ dịch não tủy do rách màng cứng phía trước.
Tùy thuộc vào vị trí chính xác, bệnh nhân có túi thừa bên có thể biểu hiện có hoặc không có SLEC.
Bệnh nhân có rò dịch não tủy vào tĩnh mạch thường có kết quả SLEC âm tính.
Bệnh nhân SLEC dương tính nên được đặt ở tư thế nằm sấp để thực hiện chụp tủy sống xóa nền kỹ thuật số (DSM) và có thể cần thêm các lần vá máu ngoài màng cứng có định hướng.
Bệnh nhân SLEC âm tính được đánh giá tốt nhất ở tư thế nằm nghiêng vì họ thường có túi thừa rò rỉ bên hoặc rò dịch não tủy vào tĩnh mạch.
Bệnh nhân có rò dịch não tủy vào tĩnh mạch có thể bỏ qua điều trị vá máu ngoài màng cứng và tiến hành phẫu thuật sửa chữa. (3).
Hình ảnh
Lưu ý các ổ tụ dịch não tủy dọc theo cột sống (đầu mũi tên).
Đây được gọi là SLEC dương tính.
Giao thức chụp MRI
Thông thường, các chuỗi xung T1W, T2W và CISS/FIESTA theo mặt phẳng đứng dọc kết hợp tái tạo theo mặt phẳng ngang là đủ để chẩn đoán SLEC.
Đôi khi, bổ sung thêm chuỗi xung STIR theo mặt phẳng đứng dọc và hình ảnh dòng chảy cine có thể mang lại lợi ích.
SIH và Giả-XHDNão
Đôi khi chẩn đoán phân biệt giữa SIH và xuất huyết dưới nhện có thể là một thách thức.
Các hình ảnh này của một bệnh nhân nam 57 tuổi, nhập viện với triệu chứng đau đầu và nôn mửa.
Bệnh nhân tỉnh táo và không có bất thường nào khi khám thần kinh.
Hãy quan sát các hình ảnh trước.
Ý kiến của bạn là gì?
Hình ảnh
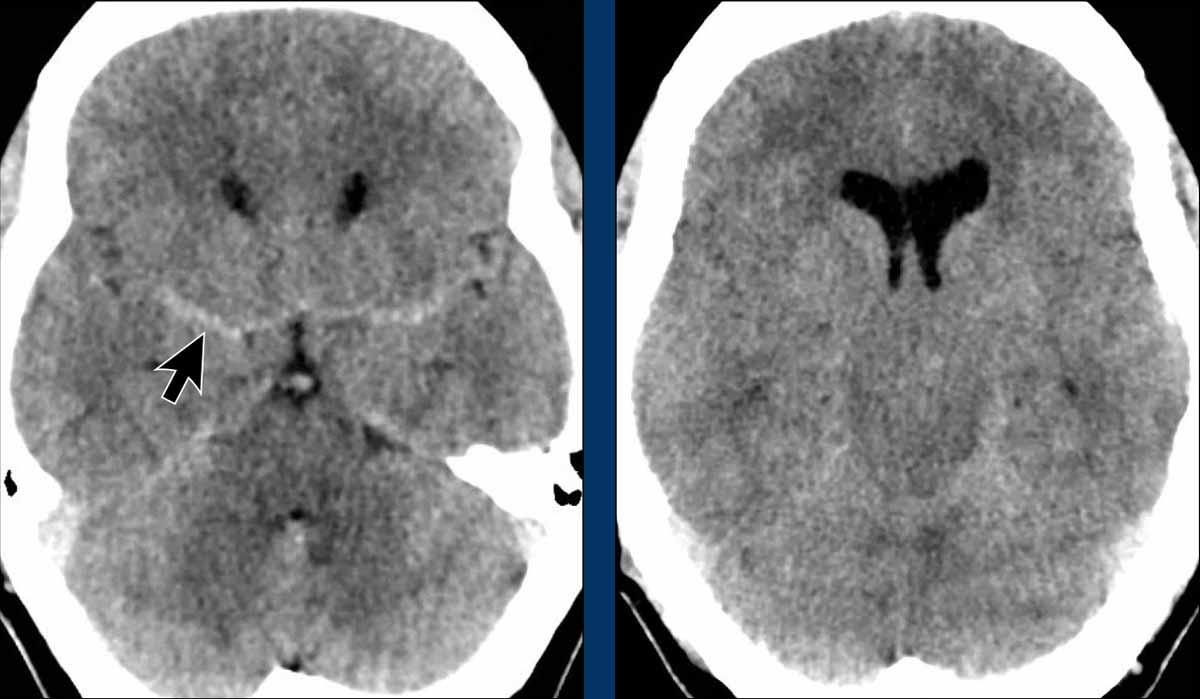
Tỷ trọng đối xứng trong khoang dưới nhện ban đầu được xem là dấu hiệu của xuất huyết dưới nhện, đây là một nhận định hợp lý.
Có sự xóa mờ các bể nền, gợi ý thoát vị xuyên lều theo chiều xuống.
CTA đã được thực hiện nhưng không phát hiện phình mạch nào.
Các phương án sau đây đã được cân nhắc:
- Chọc dò tủy sống để xác nhận đây có thực sự là xuất huyết dưới nhện hay không.
- DSA để tìm kiếm phình mạch, vì DSA nhạy hơn CTA.
- MRI não để thu thập thêm thông tin.
Tiếp tục với MRI…
Hãy quan sát các hình ảnh trước.
Ý kiến của bạn là gì?
Hình ảnh
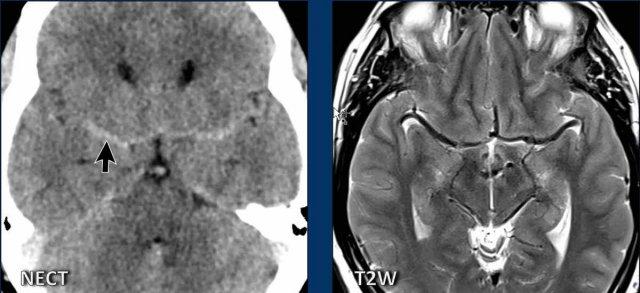
Trên MRI, có thể thấy rõ rằng các cấu trúc tăng tỷ trọng hai bên quan sát được trên CT chính là các động mạch não giữa.
Trên CT, do thiếu dịch não tủy xung quanh, các động mạch này trông có tỷ trọng cao hơn bình thường.
MRI cũng cho thấy hình ảnh trung não bị võng xuống, biểu hiện trên ảnh axial là hình dạng bất thường và trên ảnh sagittal là khoảng cách ngắn giữa thể vú và cầu não.
Có hình ảnh mặt dưới lồi của xoang ngang.
Chúng ta có thể kết luận đây là một trường hợp SIH.
Chẩn đoán phân biệt Giả-XHDNão
Chẩn đoán phân biệt của dấu hiệu giả-xuất huyết dưới nhện trên NECT bao gồm:
- Hạ áp lực nội sọ (SIH).
- Viêm màng não mủ – nhiễm khuẩn khoang dưới nhện do vi khuẩn.
- Đa hồng cầu – do tỷ trọng cao của động mạch não giữa.
- Phù não lan tỏa – do tỷ trọng tương đối tăng của các động mạch não so với tỷ trọng giảm của nhu mô não phù nề.
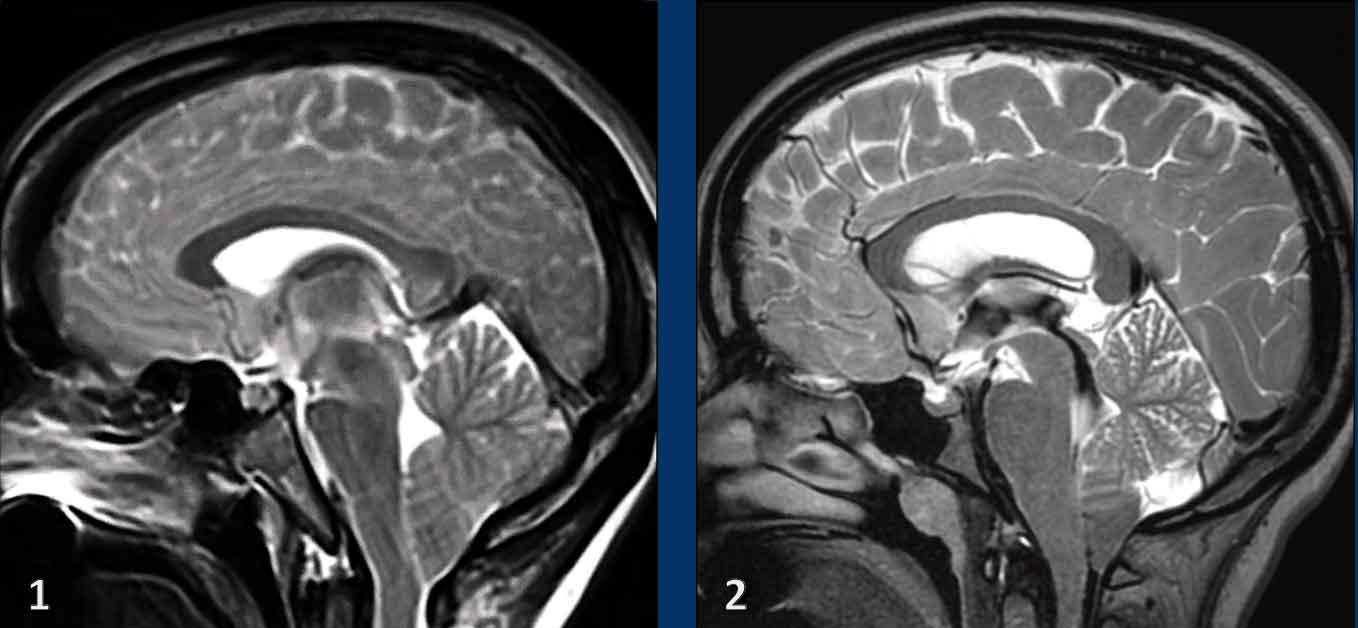
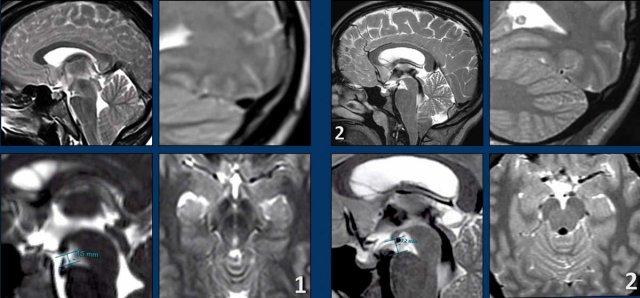
SIH và Chiari type I
Mặc dù SIH (hạ áp lực nội sọ tự phát) và dị dạng Chiari type I (CM1) là hai bệnh lý hoàn toàn khác nhau, cả hai đều có thể biểu hiện với đau đầu mạn tính và hạnh nhân tiểu não tụt thấp.
Ở bệnh nhân SIH, điều này có thể dẫn đến chẩn đoán nhầm thành CM1.
Hãy quan sát kỹ các hình ảnh.
Cả hai bệnh nhân đều là phụ nữ trẻ với triệu chứng đau đầu mạn tính.
Bệnh nhân nào mắc SIH và bệnh nhân nào mắc CM1?
Hình ảnh
- Hạnh nhân tiểu não tụt thấp.
Dấu hiệu không thật sự rõ ràng, một phần do xảo ảnh chuyển động, nhưng hình dạng thân não không bình thường và khoảng cách giữa cầu não và các thể vú có vẻ ngắn hơn bình thường.
Có thể có hiện tượng ứ trệ tĩnh mạch. - Ngoài hạnh nhân tiểu não tụt thấp, hình ảnh còn lại trông bình thường.
Tiếp tục xem thêm các hình ảnh bổ sung ……
Hình ảnh
- Bốn hình ảnh bên trái cho thấy các dấu hiệu điển hình của SIH bao gồm: bờ lồi của xoang ngang, khoảng cách ngắn giữa các thể vú và cầu não, cùng với hiện tượng trung não bị kéo võng xuống.
- Các hình ảnh bên phải không cho thấy các dấu hiệu này.
Bệnh nhân SIH đã được điều trị bốn lần bằng phương pháp vá máu mù (blind blood patch) và đạt kết quả thành công.
Bệnh nhân Chiari type I đã được phẫu thuật giải ép vùng sọ-cổ và đạt kết quả tốt.
Đây là trách nhiệm của chúng ta với tư cách là bác sĩ chẩn đoán hình ảnh: giúp bệnh nhân SIH tránh khỏi việc bị điều trị nhầm theo phác đồ của Chiari type I.