Gãy cột sống – Phân loại TLICS
Phân loại và Thang điểm Mức độ Chấn thương Cột sống Ngực-Thắt lưng (TLICS) là một hệ thống phân loại dành cho các chấn thương cột sống vùng ngực-thắt lưng, được thiết kế nhằm hỗ trợ trong quản lý lâm sàng.
Khác với các hệ thống phân loại khác, TLICS là một hệ thống tính điểm đơn giản, phản ánh các đặc điểm quan trọng trong việc dự đoán sự mất vững của cột sống, nguy cơ biến dạng trong tương lai và tình trạng tổn thương thần kinh tiến triển.
TLICS cũng hỗ trợ đưa ra các khuyến nghị điều trị phù hợp.
Giới thiệu
Hầu hết các hệ thống phân loại chấn thương cột sống đều dựa trên cơ chế chấn thương và mô tả cách thức chấn thương xảy ra.
Toàn bộ cơ sở này dựa trên tiền đề rằng gãy xương do cơ chế gấp cột sống ra trước cần được điều trị bằng cách đảo ngược tư thế gấp, thông qua nẹp duỗi hoặc can thiệp phẫu thuật chỉnh cột sống về tư thế duỗi.
Tuy nhiên, một số chấn thương được cho là do cơ chế duỗi lại hóa ra là do cơ chế gấp và ngược lại. Do đó, những mô tả này có thể gây hiểu nhầm.
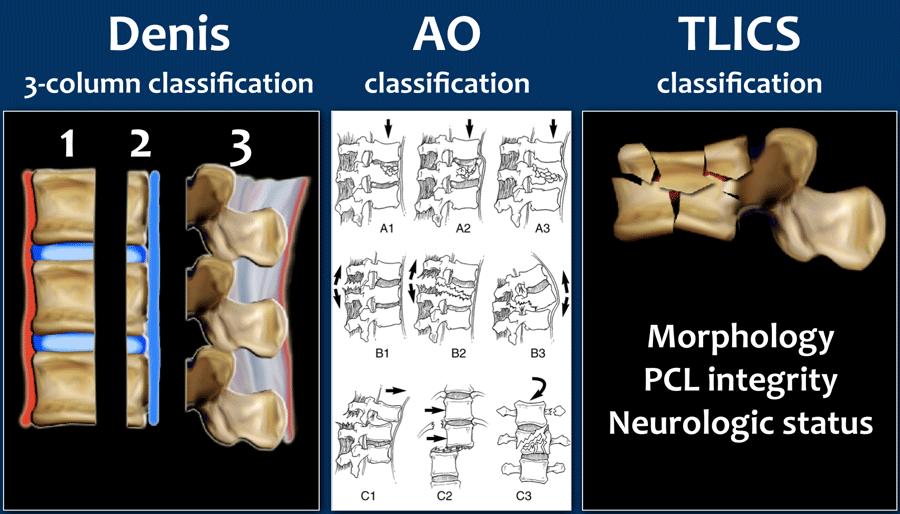
Một vấn đề với các hệ thống phân loại như phân loại AO là chúng thường phức tạp, dẫn đến sự khác biệt lớn giữa các bác sĩ đọc kết quả.
Việc sử dụng hệ thống phân loại ba cột Denis phổ biến có thể dẫn đến một tình huống khác, vì hệ thống này sử dụng các thuật ngữ ổn định và không ổn định. Tuy nhiên, trong nhiều trường hợp, không có sự tương quan tốt với chỉ định phẫu thuật.
Hơn nữa, bản thân từ “ổn định” còn mang tính mơ hồ và có thể đề cập đến sự ổn định xương trực tiếp, sự ổn định thần kinh, và cuối cùng là sự ổn định lâu dài (của dây chằng).
Cả hai hệ thống thường dùng này đều không tính đến một cách có hệ thống tình trạng thần kinh của bệnh nhân và chỉ định chụp MRI để đánh giá tính toàn vẹn của phức hợp dây chằng sau.
Vì những lý do này, Nhóm Nghiên cứu Chấn thương Cột sống (Spine Trauma Study Group) đã giới thiệu vào năm 2005 Thang điểm Phân loại và Mức độ Nặng Chấn thương Vùng Ngực-Thắt lưng (1), với mục đích trở thành một công cụ đáng tin cậy, dễ sử dụng nhằm hỗ trợ ra quyết định lâm sàng và là giải pháp thay thế thực tiễn cho các hệ thống phân loại phức tạp đang được sử dụng.
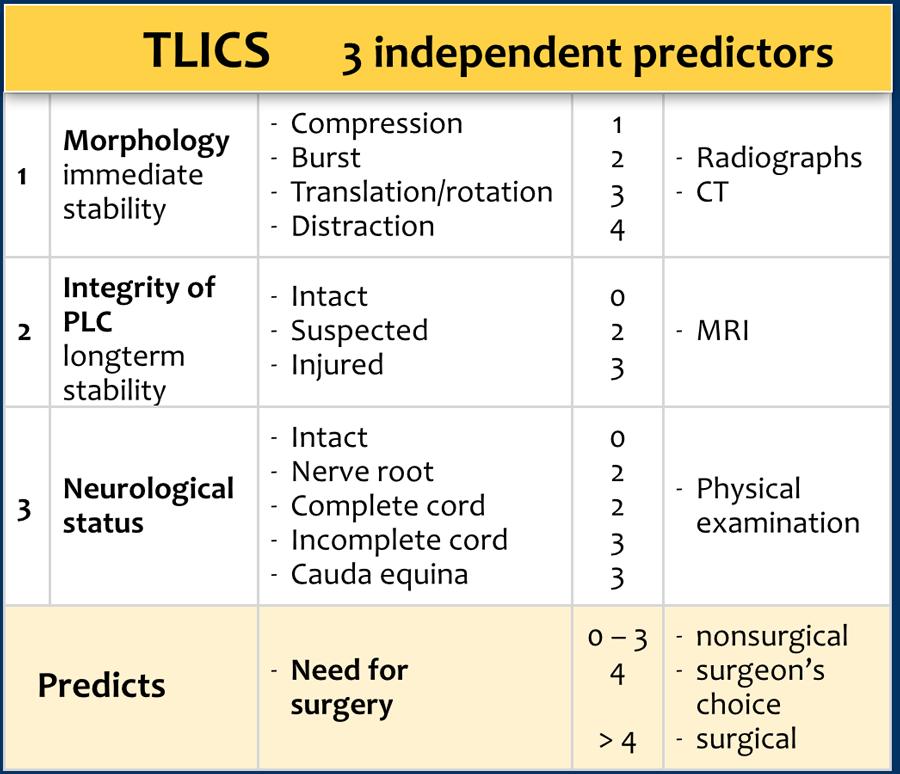
TLICS bao gồm ba thông số độc lập:
- Hình thái tổn thương
- Tính toàn vẹn của Phức hợp Dây chằng Sau
- Tình trạng thần kinh.
Mỗi thông số có thể được tính từ 0 đến 4 điểm và tổng điểm là tổng của các thông số này với tối đa 10 điểm.
Tổng điểm dự đoán nhu cầu phẫu thuật như được thể hiện trong thuật toán TLICS. Tổng điểm trên 4 điểm chỉ định điều trị phẫu thuật.
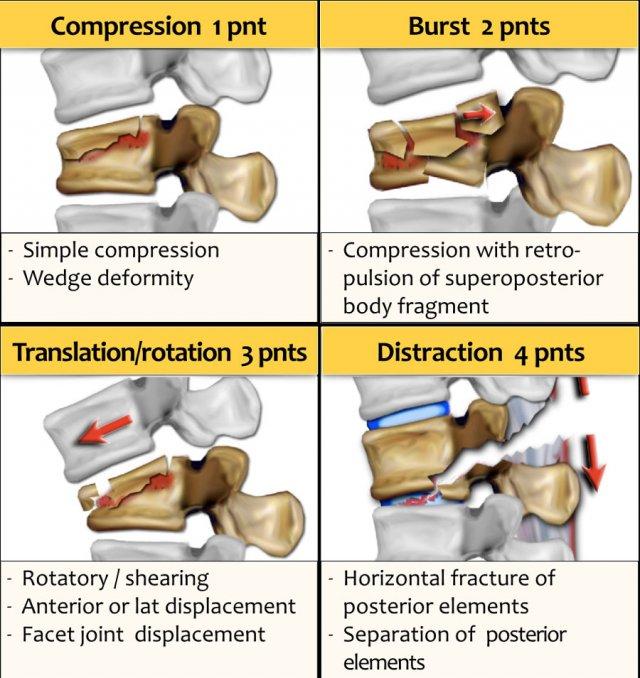
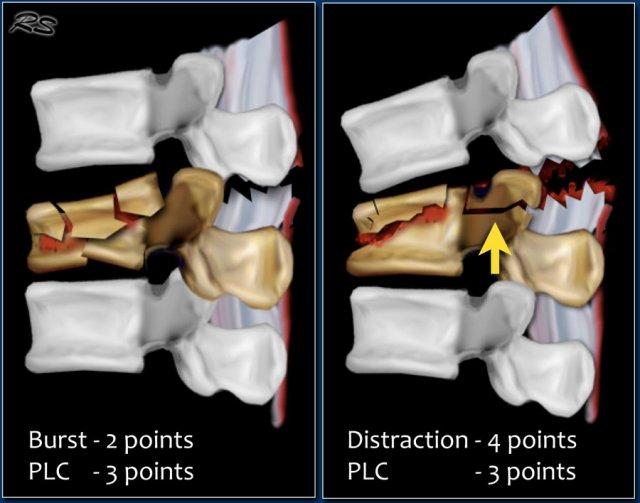
Gãy xương dạng nén được tính 1 điểm. Khi có thêm thành phần vỡ vụn (burst), sẽ được cộng thêm 1 điểm, tổng cộng là 2 điểm.
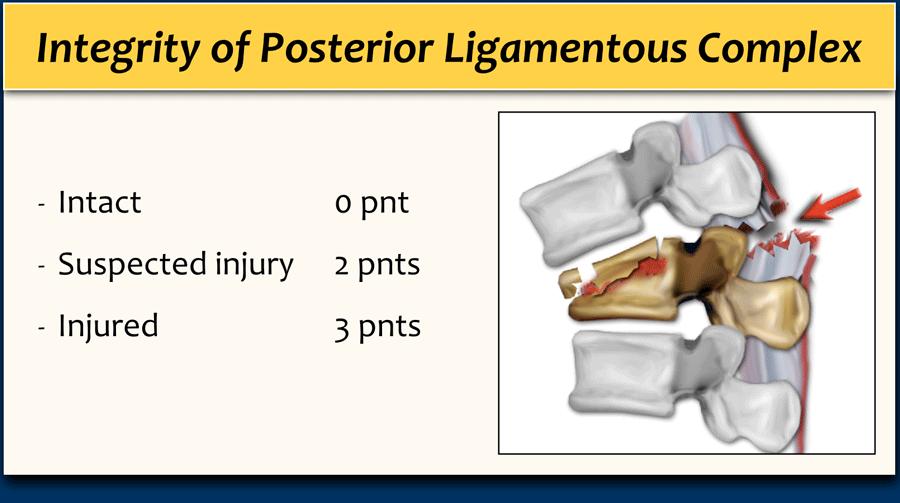
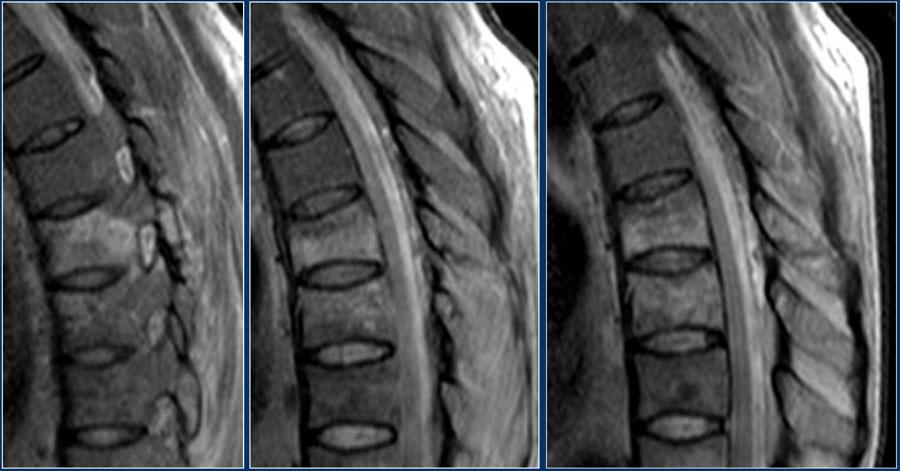
Tính toàn vẹn của phức hợp dây chằng sau đóng vai trò quan trọng trong TLICS. Đôi khi có thể xác định tổn thương PLC trên CT, nhưng đôi khi cần thiết phải chụp MRI.
Khi có nhiều tầng gãy xương, mỗi tầng phải được tính điểm riêng. Tầng có điểm TLICS cao nhất sẽ quyết định phương pháp điều trị.
Hình thái tổn thương và PLC được tính điểm riêng biệt. Ví dụ, trong chấn thương tịnh tiến/xoay, PLC luôn bị tổn thương, tổng cộng là 3+3=6 điểm. Khi có lực giãn cách ở phía sau, PLC luôn bị tổn thương, tổng cộng là 4+3=7 điểm.
Tuy nhiên, trong trường hợp lực giãn cách ở phía trước, PLC có thể bị tổn thương hoặc không, tức là tổng điểm sẽ là 4 hoặc 4+3=7 điểm.
Hình thái tổn thương
TLICS mô tả hình thái tổn thương như một dạng thức; đây không phải là cơ chế chấn thương.
Thông thường hình thái tổn thương phù hợp với cơ chế chấn thương, nhưng đôi khi không phải vậy. Khi đã nhận thức được điều này, bạn sẽ không bị nhầm lẫn.
- Nén ép thường là kết quả của lực dọc trục kết hợp với gấp cột sống.
- Vỡ vụn (Burst) là kết quả của lực nén ép với tải trọng dọc trục nặng nề.
- Tịnh tiến/xoay là kết quả của sự dịch chuyển trong mặt phẳng ngang.
- Giãn cách là kết quả của sự dịch chuyển trong mặt phẳng đứng dọc.
Các dạng hình thái tổn thương khác nhau sẽ được thảo luận chi tiết hơn trong chương tiếp theo.
Phức hợp Dây chằng Sau
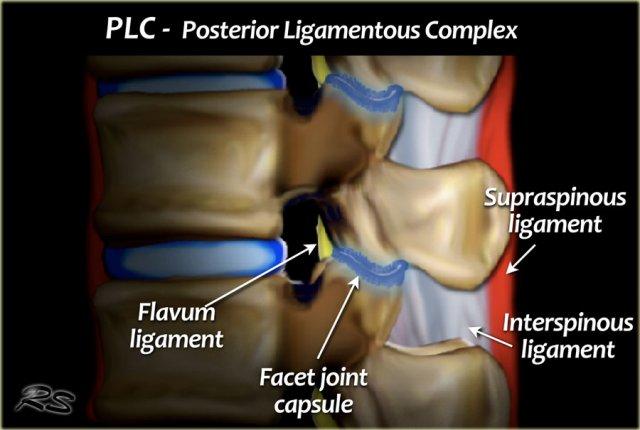
PLC đóng vai trò như một “dải căng” phía sau của cột sống và đóng vai trò quan trọng trong sự ổn định của cột sống (3).
PLC bị đứt có xu hướng không lành và có thể dẫn đến gù tiến triển và xẹp cột sống.
PLC được cấu thành bởi dây chằng gai trên, dây chằng gai liên đốt, bao khớp mỏm khớp, và dây chằng vàng (hình minh họa).
Dây chằng gai trên là một dây chằng chắc, dạng dây thừng nối các đỉnh mỏm gai từ C7 đến xương cùng.
Các dây chằng gai liên đốt là các cấu trúc màng mỏng, yếu, nối các mỏm gai liền kề nhau.
Lực co của dây chằng vàng ép các đốt sống lại với nhau và giữ chúng thẳng hàng.
Các khớp mỏm khớp có tác dụng chống lại các lực xoay.
Đặc điểm trên CT của bệnh lý PLC bao gồm:
- Giãn rộng khoang gai liên đốt.
- Gãy xương giật (avulsion) hoặc gãy ngang của mỏm gai hoặc mỏm khớp.
- Giãn rộng hoặc trật khớp mỏm khớp.
- Tịnh tiến hoặc xoay thân đốt sống.
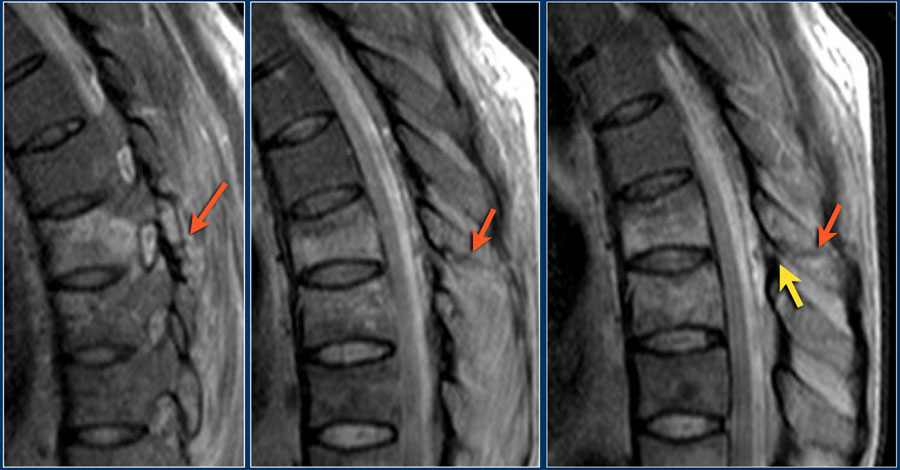
Khi PLC chắc chắn bị tổn thương trên CT, có thể tính điểm là 3.
Do tính toàn vẹn của PLC phụ thuộc chủ yếu vào các cấu trúc dây chằng, đôi khi cần chụp MRI để chẩn đoán đầy đủ bệnh lý PLC, đặc biệt khi không có trật khớp hoặc đứt đoạn trên CT.
Đặc điểm trên MRI của bệnh lý PLC bao gồm:
- Xác định: 3 điểm
- Mất tín hiệu thấp bình thường của dây chằng vàng hoặc dây chằng gai trên trên chuỗi xung T1W và T2W.
-
Không xác định:
2 điểm - Phù nề không có đứt rõ ràng; tăng tín hiệu của dây chằng gai liên đốt hoặc dọc theo các khớp mỏm khớp trên T2 SPIR hoặc STIR.
MRI có xu hướng chẩn đoán quá mức tổn thương PLC (4).
Trong một số trường hợp, có thể khó phân biệt giữa gãy vỡ vụn (burst) kèm đứt PLC và giãn cách kèm đứt PLC với gãy xương dạng nén ép (hình minh họa).
Bạn cần xác định vấn đề chính là gì: xẹp thân đốt sống hay giãn cách.
Vì trong cả hai trường hợp, điểm TLICS dựa trên hình ảnh đều cao, thường có chỉ định điều trị phẫu thuật.
Điểm TLICS
Trong trường hợp gãy xương nhiều tầng, bạn phải tính điểm riêng cho từng tầng.
Tầng có điểm TLICS cao nhất thường sẽ quyết định phương pháp điều trị được lựa chọn.
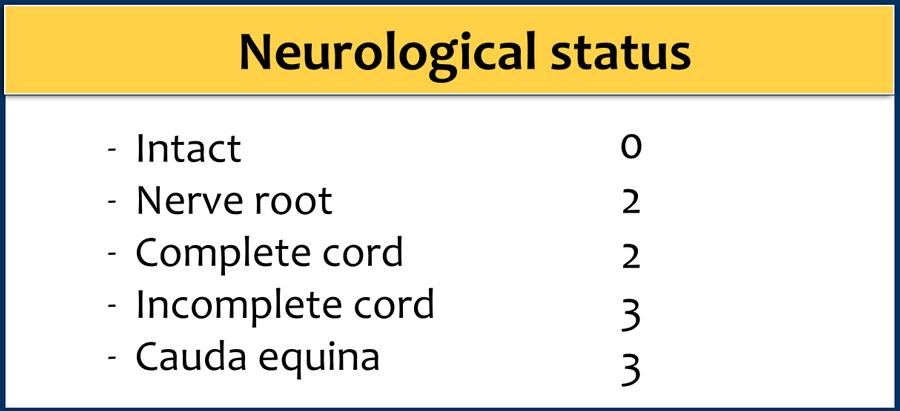
Tình trạng thần kinh
Thông số thứ ba là tình trạng thần kinh được đánh giá bởi bác sĩ thần kinh hoặc phẫu thuật viên cột sống.
Vai trò của bác sĩ chẩn đoán hình ảnh là ghi nhận các điểm sau:
- Bệnh lý tủy sống hoặc chèn ép rễ thần kinh.
- Mảnh xương bật vào ống sống (retropulsion) và tỷ lệ phần trăm hẹp ống sống.
- Tụ máu ngoài màng cứng.
Một trong những điểm mấu chốt ở đây là tổn thương tủy không hoàn toàn có khả năng được hưởng lợi nhiều hơn từ phẫu thuật so với tổn thương hoàn toàn; do đó tổn thương tủy hoàn toàn chỉ được tính 2 điểm, trong khi tổn thương tủy không hoàn toàn được tính 3 điểm.
Các yếu tố điều chỉnh
- Các yếu tố điều chỉnh là những yếu tố khác có thể ảnh hưởng đến quyết định lựa chọn phương pháp điều trị phù hợp:
- Gãy xương ức
- Cột sống cứng
- Gãy nhiều xương sườn ở cùng tầng
- Không thể đặt nẹp
- Vết thương hở
- Dị dạng có từ trước
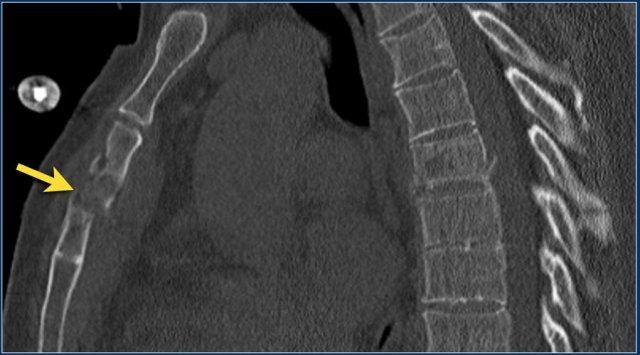
Gãy xương ức
Hình ảnh cho thấy gãy đốt sống kèm gãy ngang mỏm gai, đồng thời có gãy xương ức.
Tương tự như phân loại ba cột của Denis, một số nhà nghiên cứu coi xương ức là cột thứ tư trong gãy xương cột sống ngực trên và xem đây là một biến số độc lập trong đánh giá và điều trị các bệnh nhân này (5).
Cột sống cứng
Bệnh nhân có cột sống cứng (như trong viêm cột sống dính khớp, DISH và viêm khớp dạng thấp) dễ bị gãy xương cột sống hơn, ngay cả sau chấn thương nhẹ (6).
Vôi hóa dây chằng cột sống và vôi hóa vòng sợi đĩa đệm làm thay đổi cơ sinh học của cột sống, tạo ra các cánh tay đòn dài và hạn chế khả năng hấp thụ ngay cả những va chạm nhỏ.
Xương thường rất loãng.
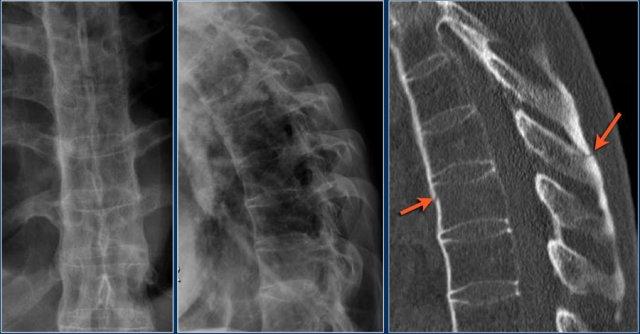
Các hình ảnh là của một bệnh nhân với hình ảnh cột sống tre điển hình do viêm cột sống dính khớp.
Sau khi ngã ngửa, không thấy gãy xương trên phim X-quang.
Tuy nhiên, CT cho thấy một đường gãy mảnh qua mặt trước thân đốt sống và cả qua mỏm gai.
Tiếp tục xem các hình ảnh MRI.