Gãy cổ chân đặc biệt
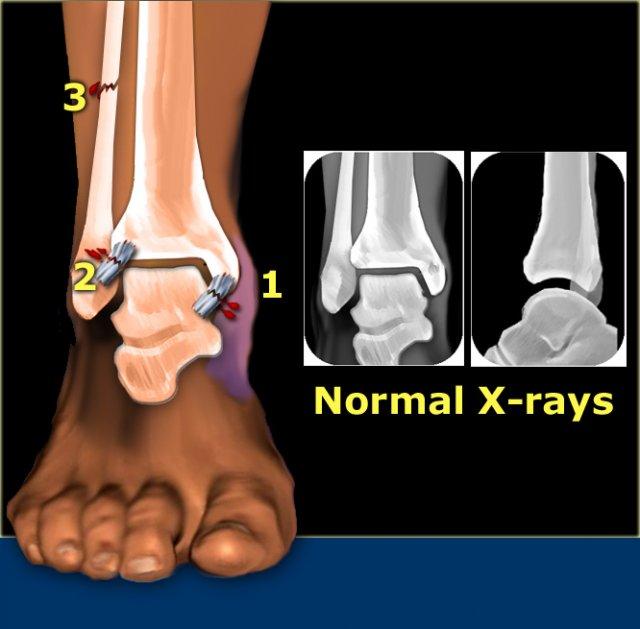
Cổ chân là khớp bị chấn thương thường gặp nhất.
Các quyết định xử trí được dựa trên việc đọc phim X-quang tư thế thẳng (AP) và tư thế nghiêng.
Trong bài viết này, chúng tôi sẽ tập trung vào việc phát hiện các gãy xương có thể không quá rõ ràng ngay từ cái nhìn đầu tiên.
Trước khi đọc bài viết này, bạn cần nắm vững phân loại gãy xương cổ chân và các chấn thương xoay ngoài đã được trình bày trong Cổ chân – Gãy xương 1 và 2.
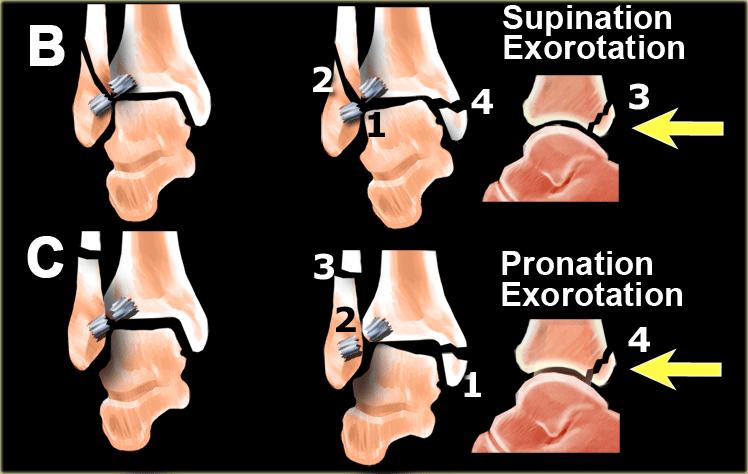
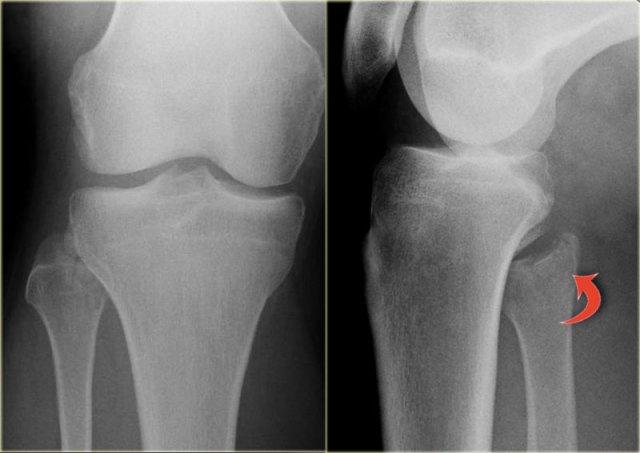
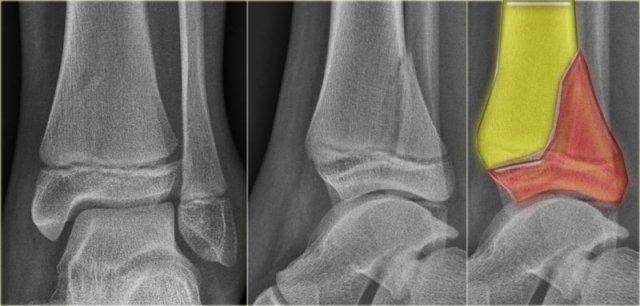
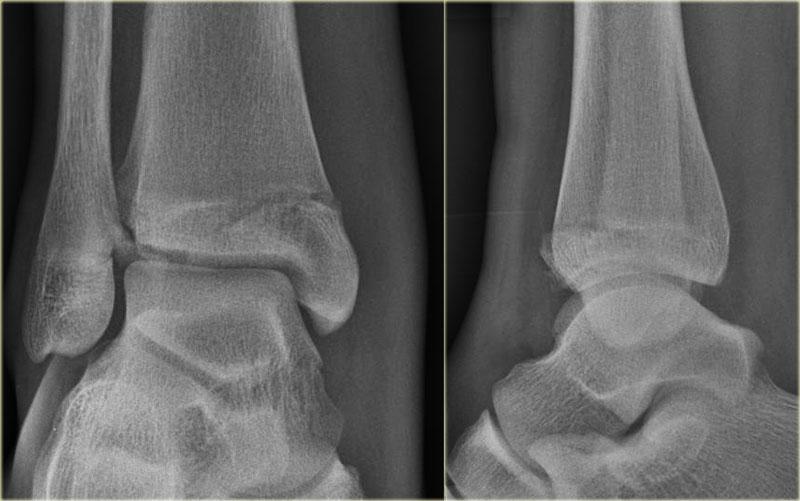
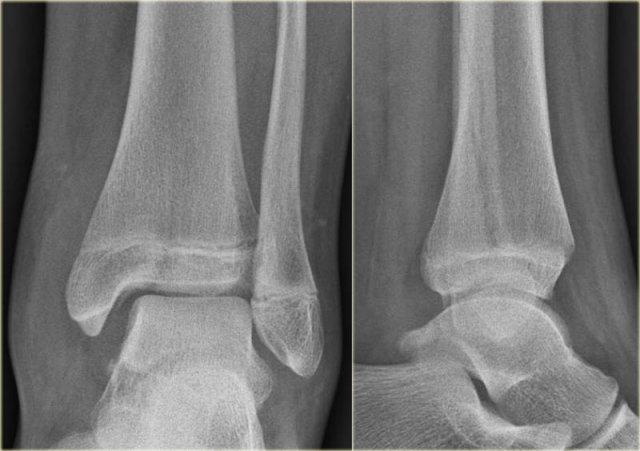
Gãy mắt cá sau
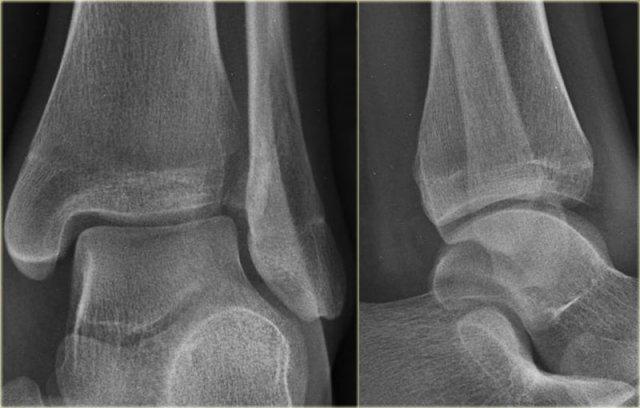
Hầu hết các trường hợp gãy mắt cá sau đều là một phần của chấn thương xoay, dẫn đến gãy kiểu Weber B hoặc Weber C.
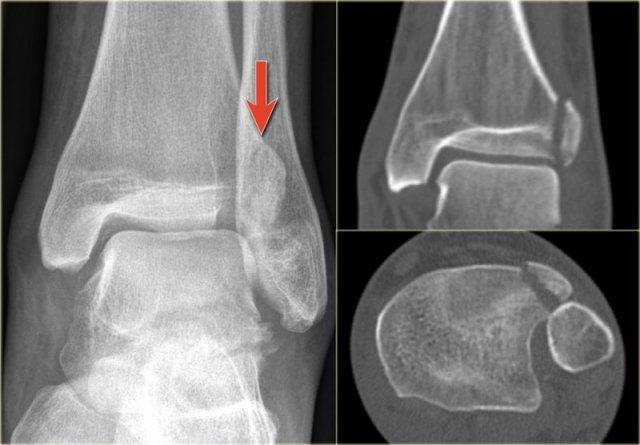
Gãy tertius là giai đoạn 3 trong Weber B và giai đoạn 4 trong Weber C (hình).
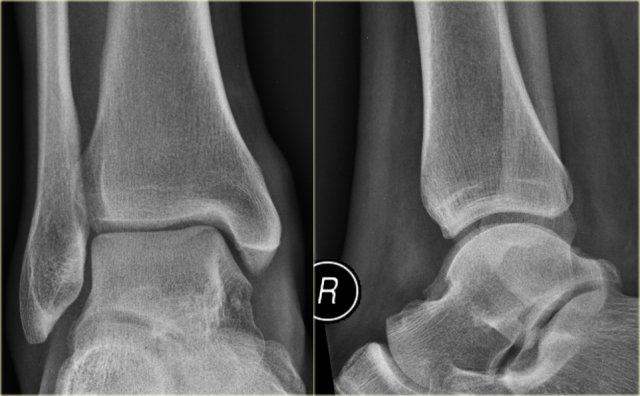
Trong một số trường hợp, gãy tertius có thể nhìn thấy rõ ràng trên phim X-quang, nhưng thường rất khó phát hiện.
Việc tìm ra các tổn thương gãy này rất quan trọng, vì gãy tertius có thể là dấu hiệu duy nhất của một chấn thương cổ chân không vững.
Khi đọc phim X-quang của bệnh nhân chấn thương cổ chân, chúng ta cần khảo sát kỹ vùng mắt cá sau.
Trong nhiều trường hợp, khe gãy rất nhỏ và việc phát hiện phụ thuộc vào chất lượng phim X-quang tối ưu cũng như mức độ nghi ngờ lâm sàng cao.
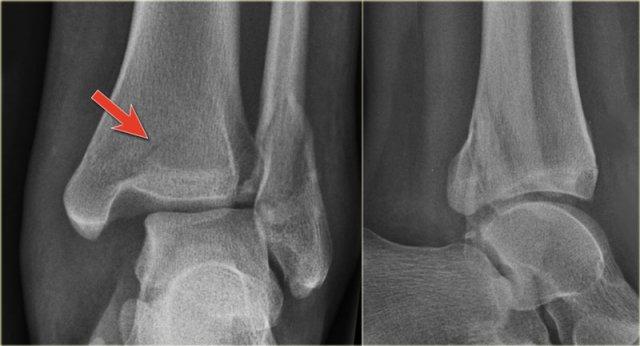
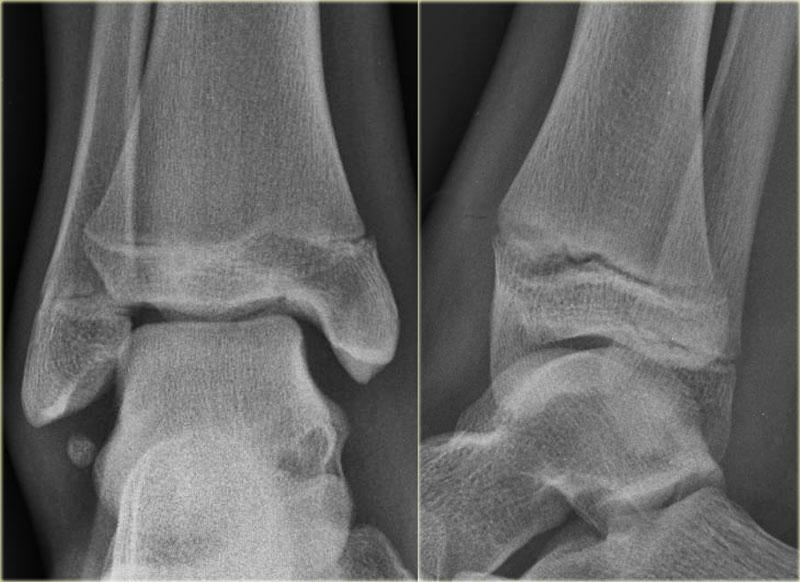
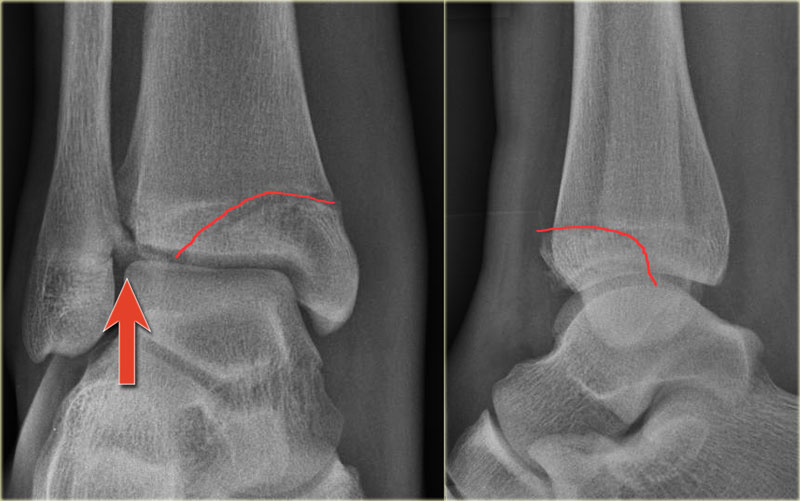
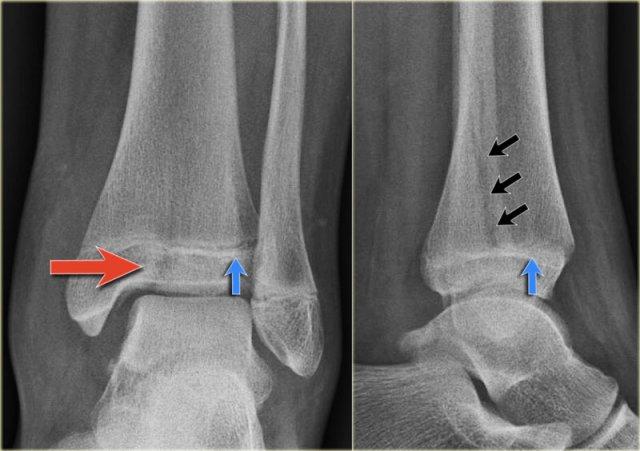
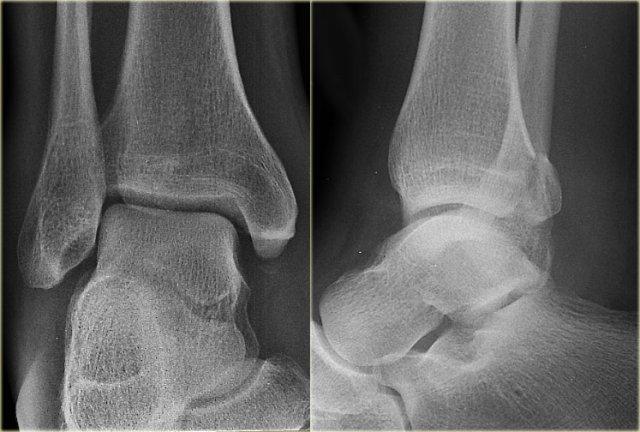
Các hình ảnh cho thấy một trường hợp gãy Weber B rõ ràng.
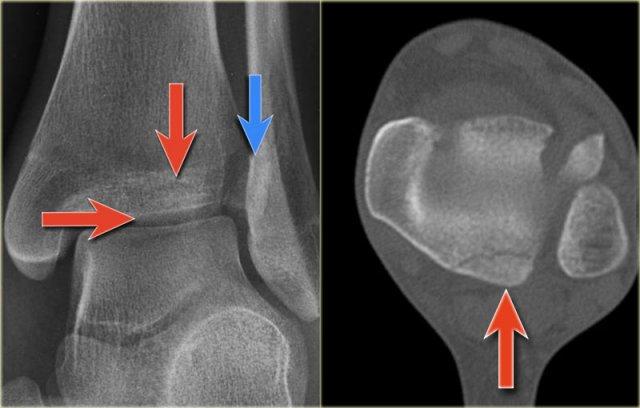
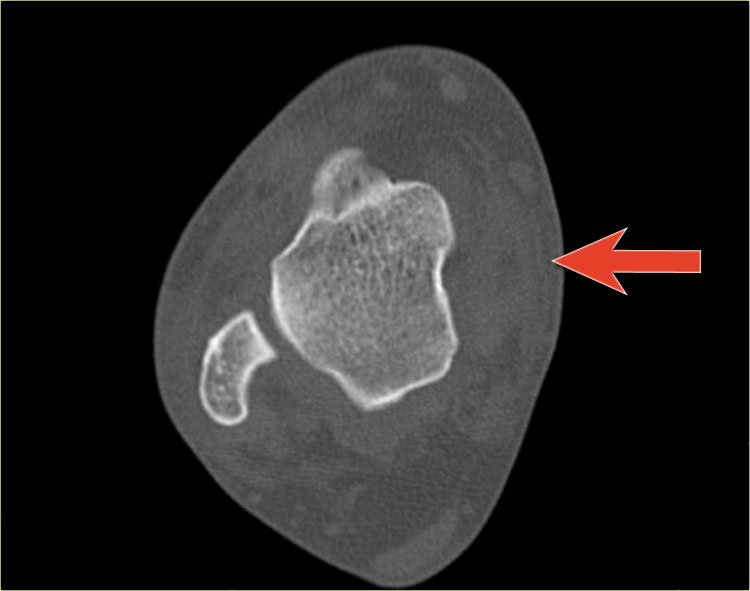
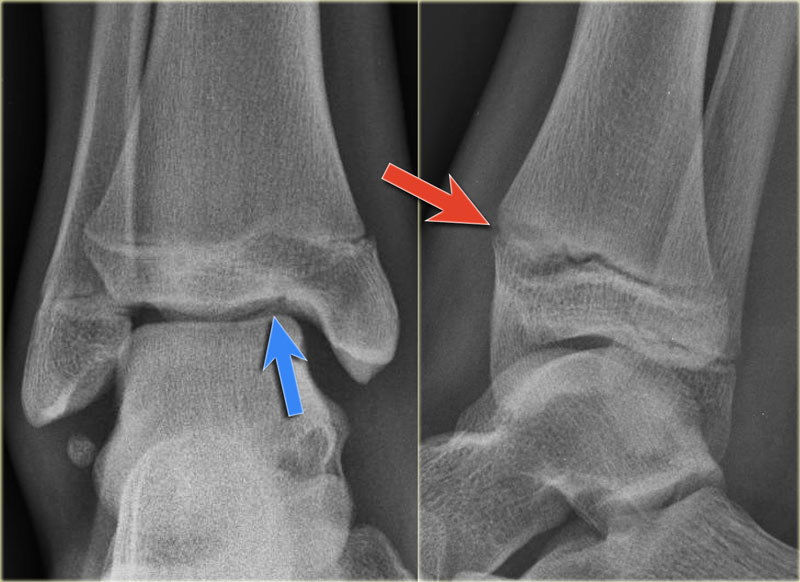
Trên tư thế thẳng (AP), đường thấu quang dạng tuyến tính là dấu hiệu gợi ý gãy tertius (mũi tên đỏ).
Dấu hiệu này xuất hiện do sự lệch trục nhẹ của mảnh gãy.
Tương tự, trong một số trường hợp, sự lệch trục có thể tạo ra một đường tăng tỷ trọng dạng tuyến tính.
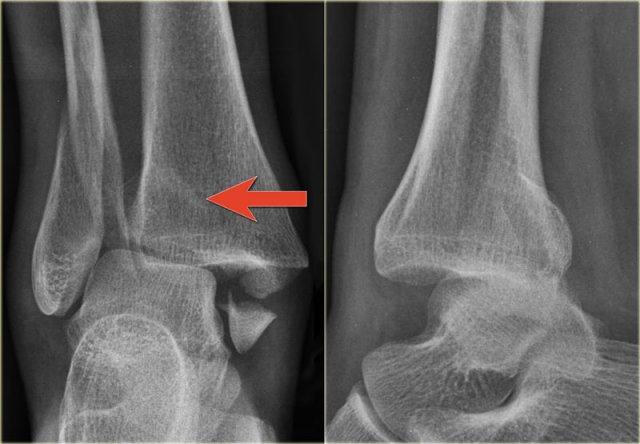
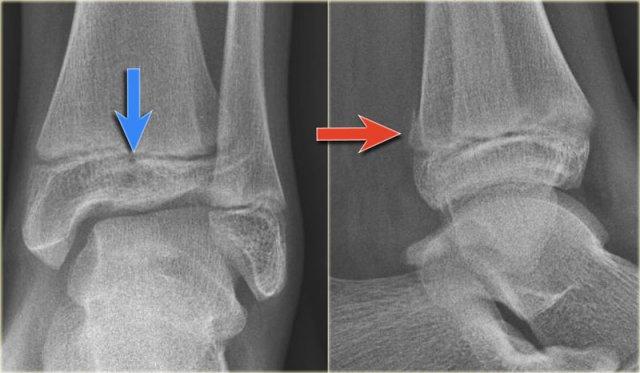
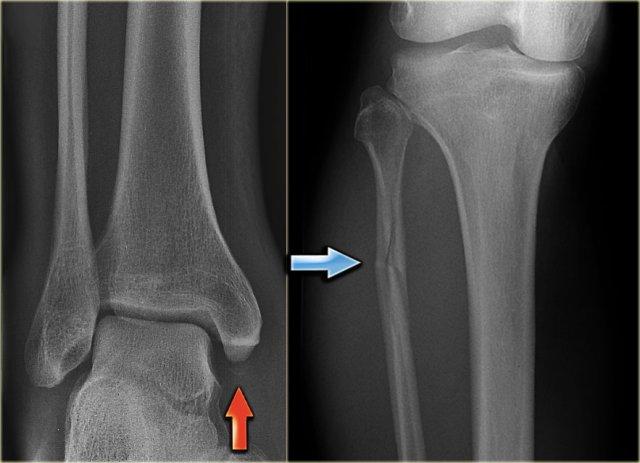
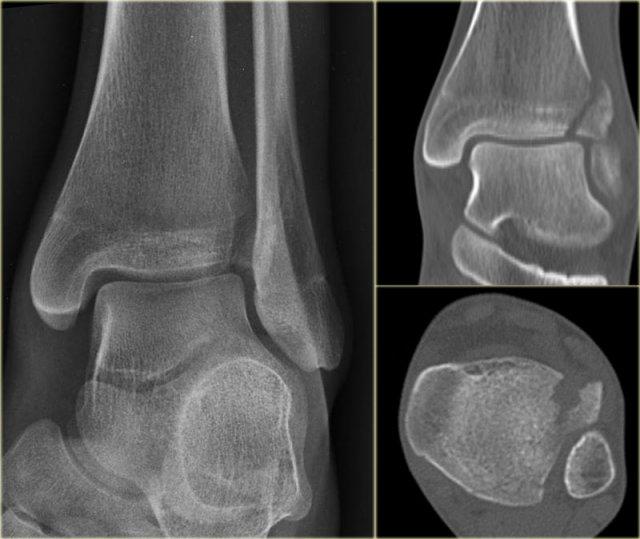
Trong trường hợp này, có gãy Weber B kèm theo bong điểm bám mắt cá trong.
Đường tăng tỷ trọng trên tư thế thẳng (AP) gợi ý một mảnh gãy tertius lớn.
Gãy tertius này cũng có thể thấy trên tư thế nghiêng, nhưng trong nhiều trường hợp chúng ta cần kết hợp thông tin từ cả hai tư thế nghiêng và thẳng để chẩn đoán gãy tertius.
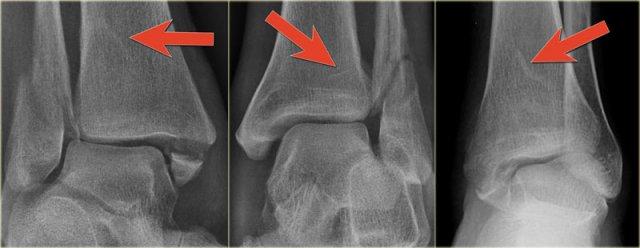
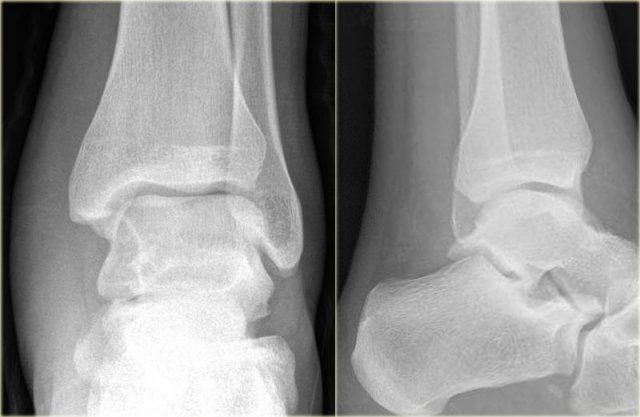
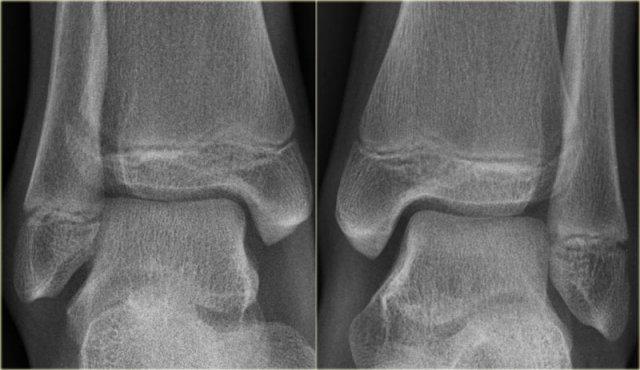
Đây là thêm một số ví dụ về đường tăng tỷ trọng gợi ý gãy tertius.
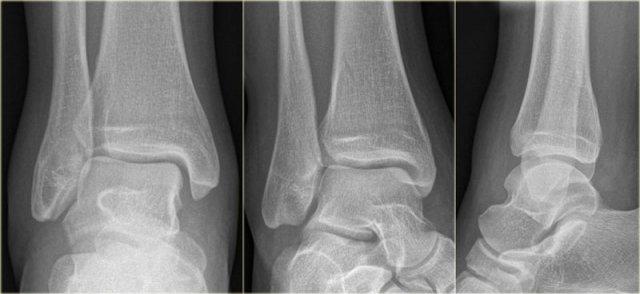
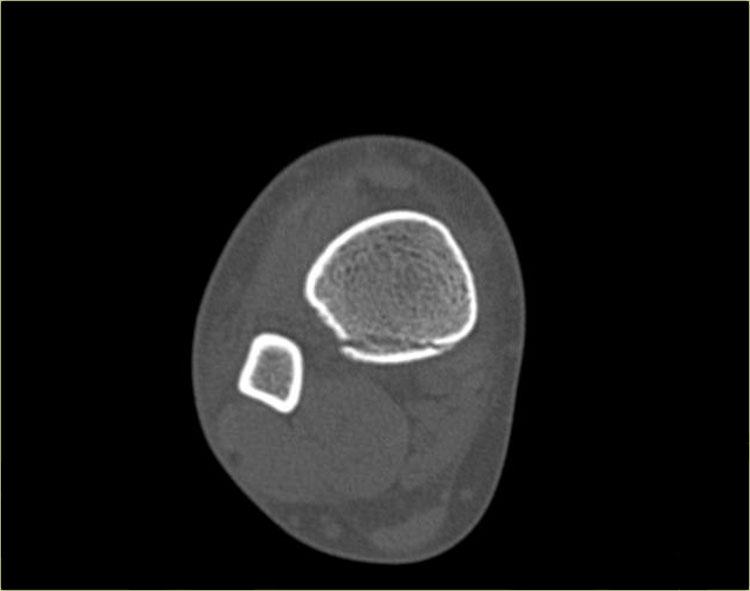
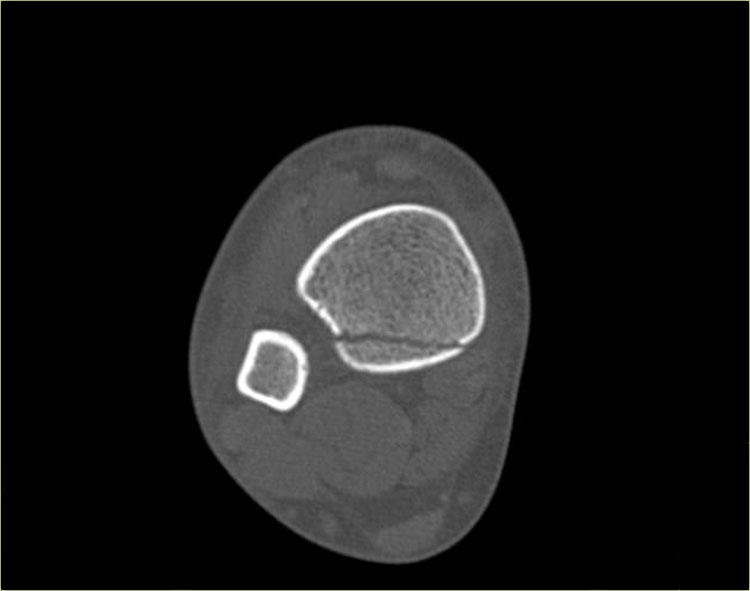
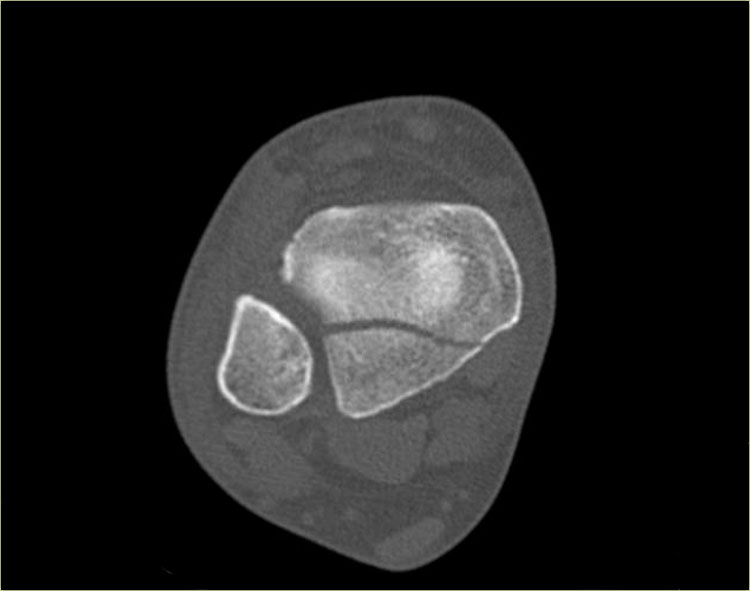
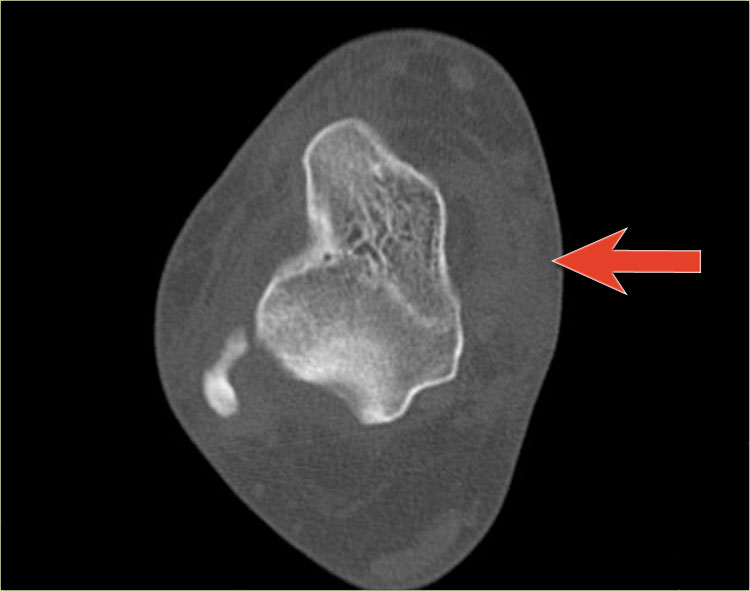
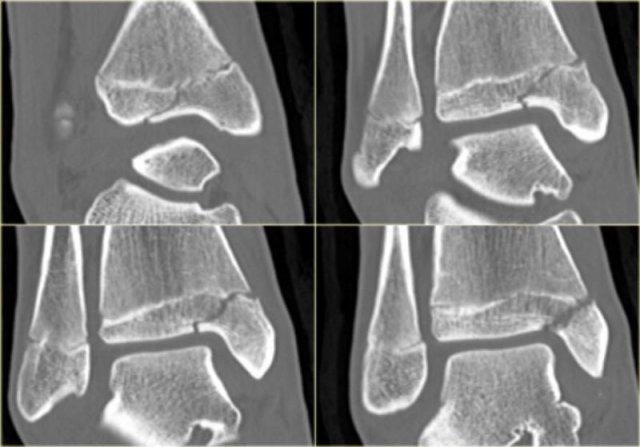
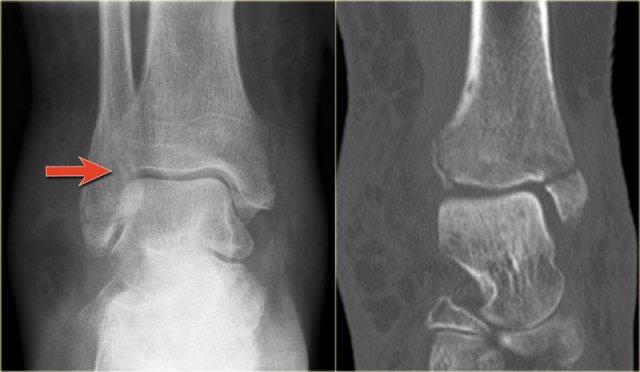
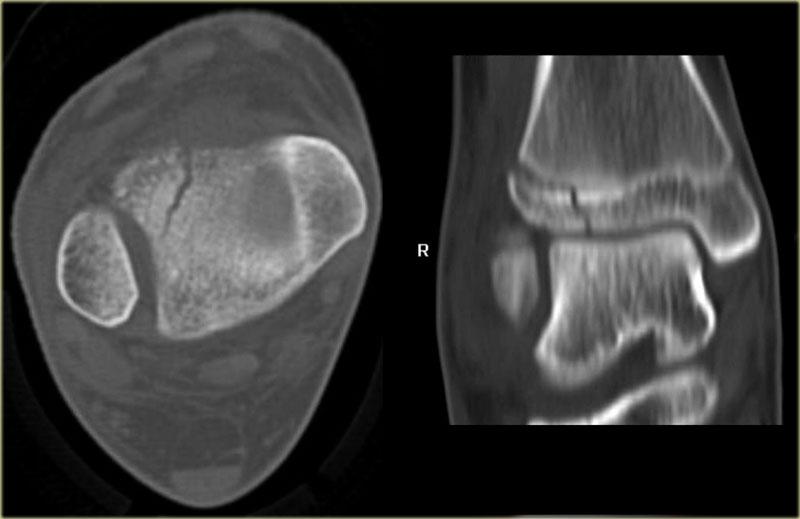
Trong một số trường hợp, gãy mắt cá sau hầu như không nhìn thấy hoặc không thể phát hiện trên phim X-quang và chỉ có thể thấy được trên CT.
Hãy đọc phim X-quang trước, sau đó tiếp tục với hình ảnh CT.
Lưu ý…. có hai đường gãy.
Bạn có thể phóng to hình ảnh bằng cách nhấp vào chúng.
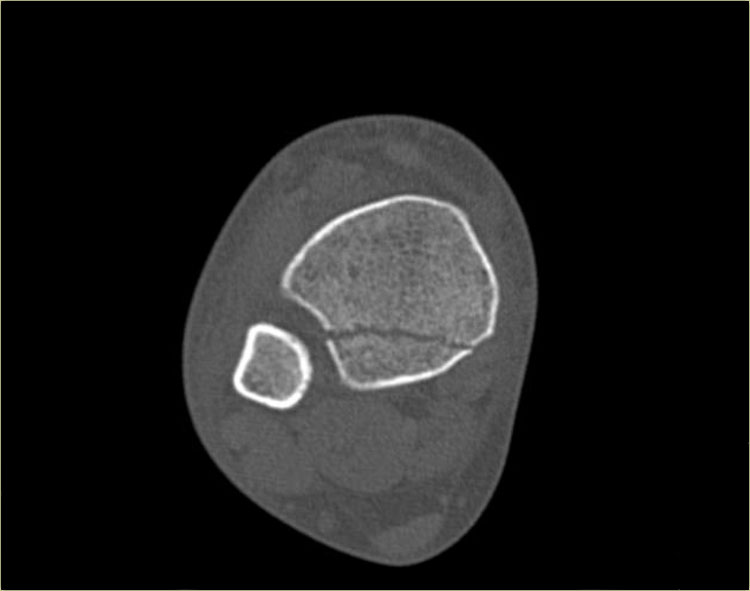
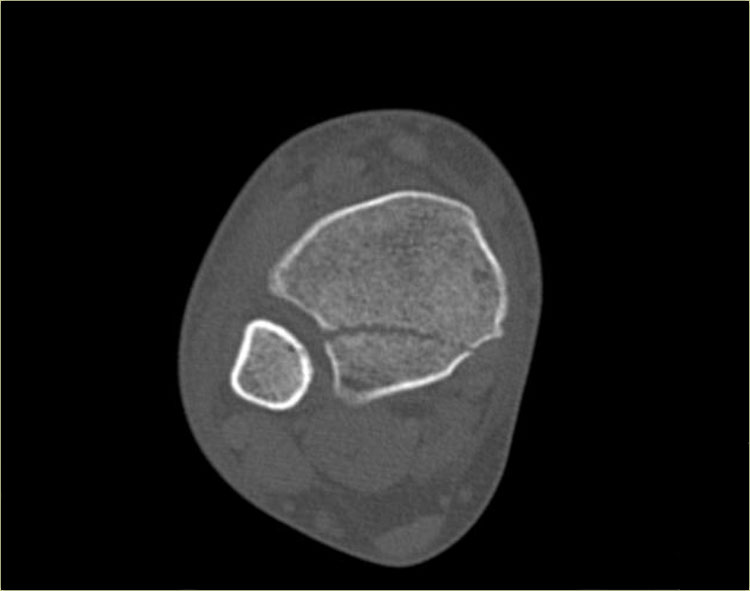
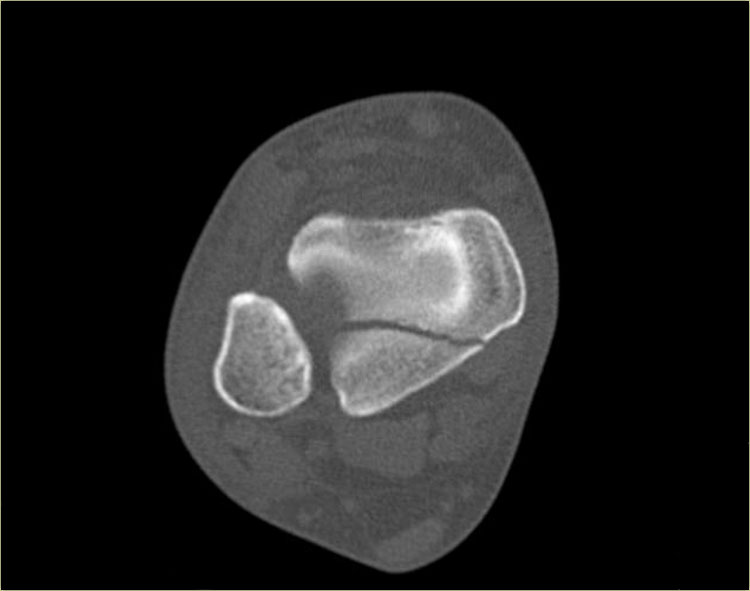
CT cho thấy hình ảnh bong điểm bám tertius tại vị trí bám của dây chằng chày mác sau (mũi tên đỏ).
Sự tương hợp của các mảnh gãy hoàn hảo đến mức không thể nhìn thấy đường gãy trên phim X-quang.
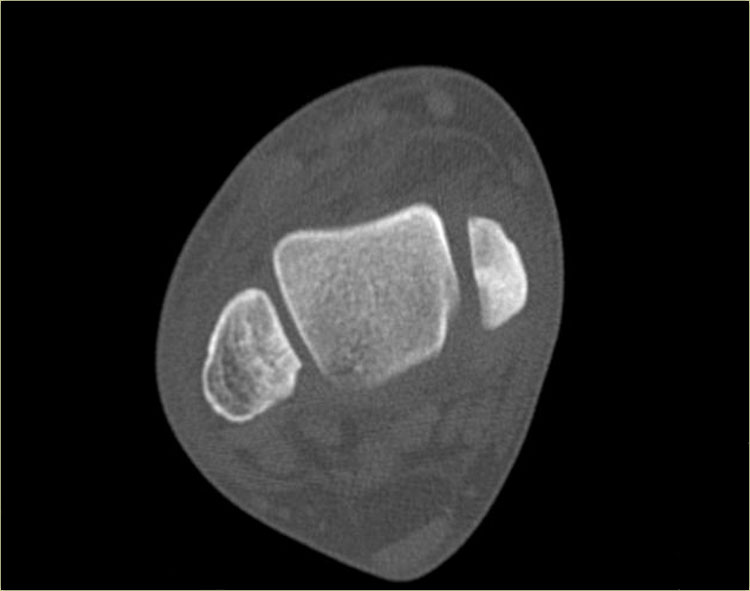
Có thể đường gãy được thấy trên tư thế thẳng (AP) như được chỉ ra bởi các mũi tên đỏ, nhưng điều này còn chưa chắc chắn.
Lưu ý rằng còn có thêm một tổn thương bong điểm bám tại vị trí bám của dây chằng chày mác trước vào xương chày, tức là gãy Tillaux.
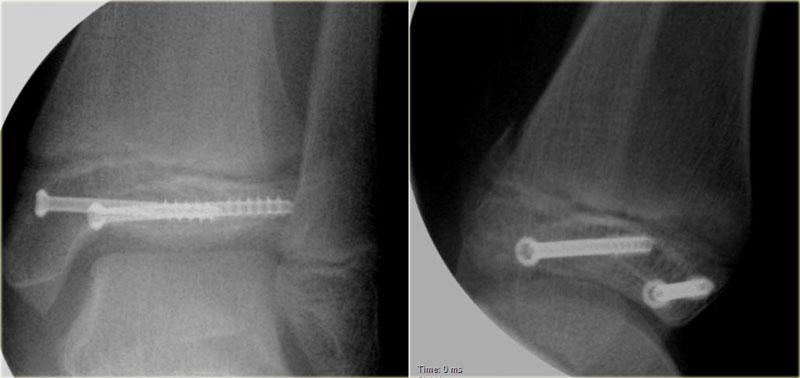
Sự kết hợp các dấu hiệu này cho thấy cổ chân không vững.
Cần phải đặt vít cố định khớp chày mác.
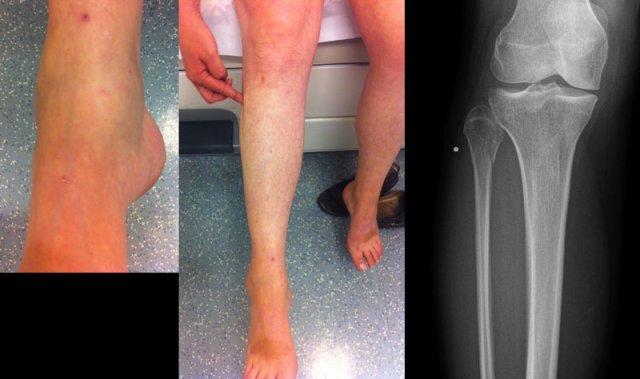
Đây là hình ảnh của một ca bệnh cực kỳ khó.
Bệnh nhân nữ bị bong gân cổ chân và đau cả hai bên trong và ngoài.
Bệnh nhân được bác sĩ đa khoa chuyển đến khoa Chẩn đoán Hình ảnh.
Kỹ thuật viên chụp các tư thế chuẩn gồm thẳng (AP), Mortise và nghiêng, sau đó trình bày cho bác sĩ X-quang, người đã khá băn khoăn khi đọc phim.
Hãy đọc hình ảnh trước, sau đó tiếp tục đọc phần giải thích.
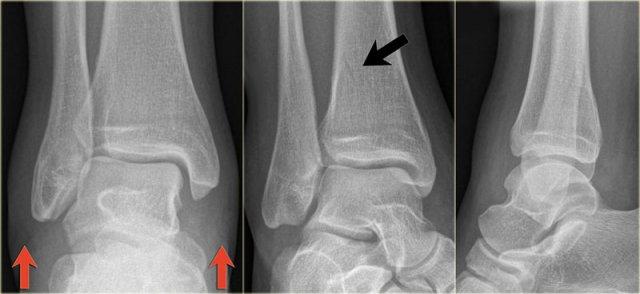
Các dấu hiệu bao gồm:
-
Phù nề phần mềm cả hai bên trong và ngoài (mũi tên đỏ).
Đặc biệt, phù nề phía trong nên gợi ý khả năng chấn thương xoay ngoài – sấp (Weber C). - Đường thấu quang trên tư thế Mortise (mũi tên đen) và tư thế nghiêng. Dấu hiệu này nên gợi ý gãy tertius.
Bác sĩ X-quang quyết định chỉ định CT trước để xác định xem có thực sự có gãy tertius hay không.
Tiếp tục xem hình ảnh CT và bạn sẽ ngạc nhiên.
Hãy cuộn qua các lát cắt.
Thật đáng ngạc nhiên khi một mảnh tertius lớn như vậy lại rất khó nhìn thấy trên phim X-quang.
Cũng lưu ý phù nề phần mềm phía trong gợi ý đứt dây chằng bên trong (mũi tên).
Bạn có thể đoán được đây là loại chấn thương gì không?
Phù nề phần mềm phía trong và gãy tertius đều là dấu hiệu của chấn thương Weber C hoặc chấn thương xoay ngoài – sấp.
Do không thấy gãy xương mác trên phim X-quang cổ chân, phải có gãy xương mác cao.
Khi khám lâm sàng, có phù nề nhẹ phía trong và mặc dù bệnh nhân không than đau ở vùng cao hơn của cẳng chân, vẫn có điểm đau khi ấn vào xương mác.
Vị trí này được đánh dấu và phát hiện đường gãy.
Ca bệnh này minh họa tầm quan trọng của phù nề phần mềm phía trong cũng như dấu hiệu gãy tertius.
Theo phân loại Lauge Hansen, chúng ta có thể kết luận rằng bệnh nhân này đầu tiên bị đứt dây chằng bên trong (giai đoạn 1), tiếp theo là đứt dây chằng chày mác trước (giai đoạn 2), gãy xương mác cao (giai đoạn 3) và cuối cùng là bong mắt cá sau, tức là chấn thương xoay ngoài – sấp (PE) giai đoạn 4.
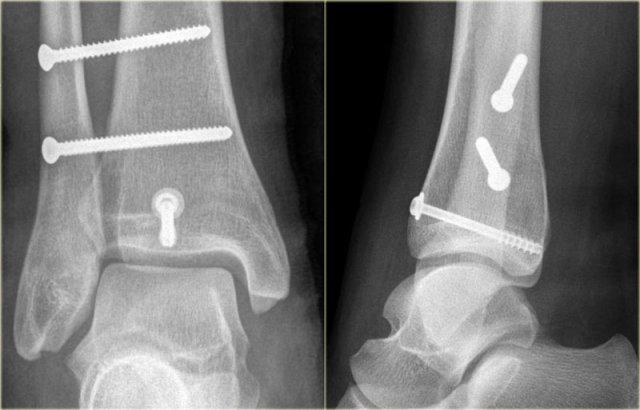
Trong phẫu thuật, cổ chân được xác định là không vững và vít cố định khớp chày mác đã được đặt vào.
Có chỉ định cố định gãy mắt cá sau vì mảnh gãy chiếm hơn 25% diện khớp của đầu dưới xương chày.
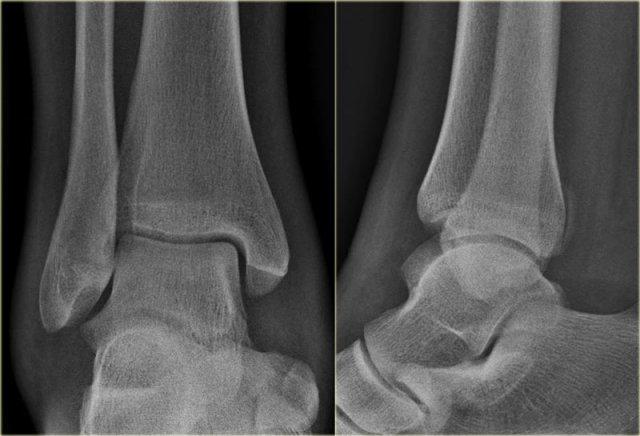
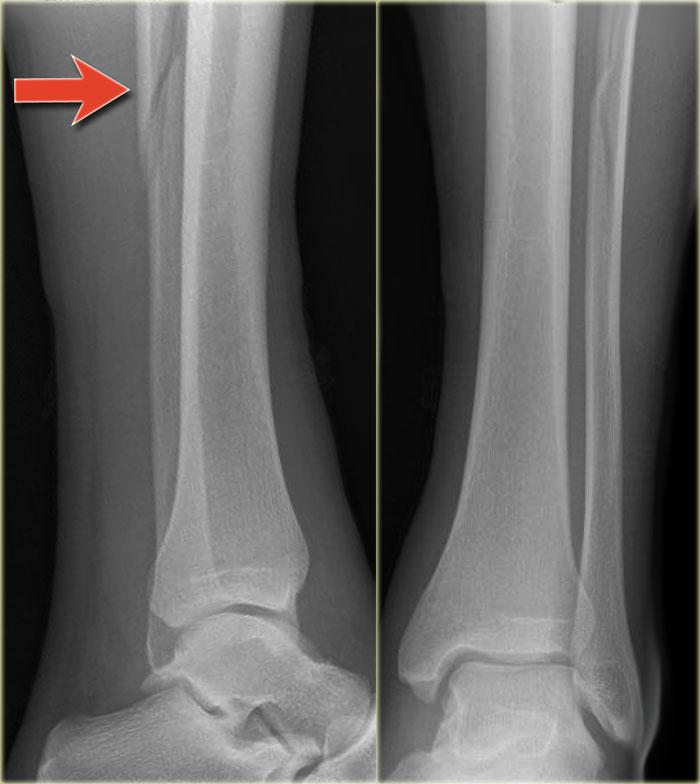
Bệnh nhân này bị lật cổ chân và bất thường duy nhất được thấy trên tư thế nghiêng.
Tổn thương này được cho là bong điểm bám mắt cá sau.
Biết rằng đây có thể là dấu hiệu duy nhất của gãy Weber C cao, các phim X-quang bổ sung đã được chụp.
Tiếp tục xem hình ảnh cẳng chân.
Có thể thấy một đường gãy xương mác cao kín đáo (mũi tên).
Chẩn đoán cuối cùng là gãy Weber C hoặc theo phân loại Lauge Hansen: chấn thương xoay ngoài – sấp giai đoạn 4.
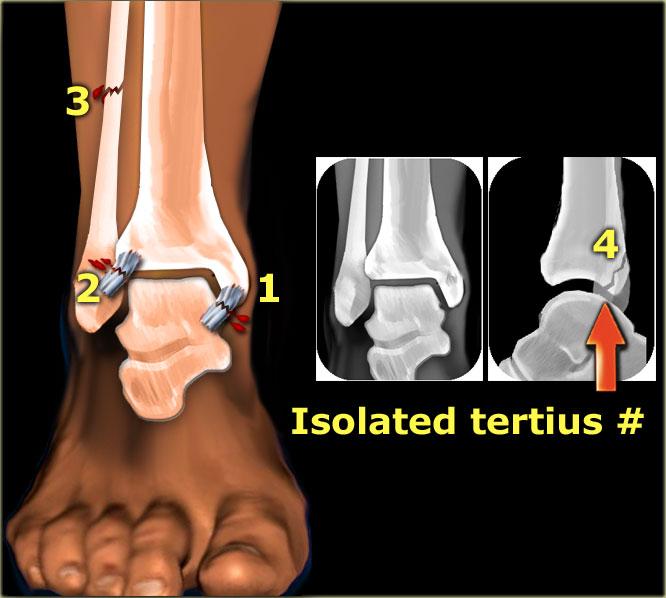
Gãy Tertius đơn độc
Gãy mắt cá sau như một tổn thương đơn độc là rất hiếm gặp.
Tổn thương này xảy ra khi bàn chân chạm đất và một m
Gãy xương Salter-Harris
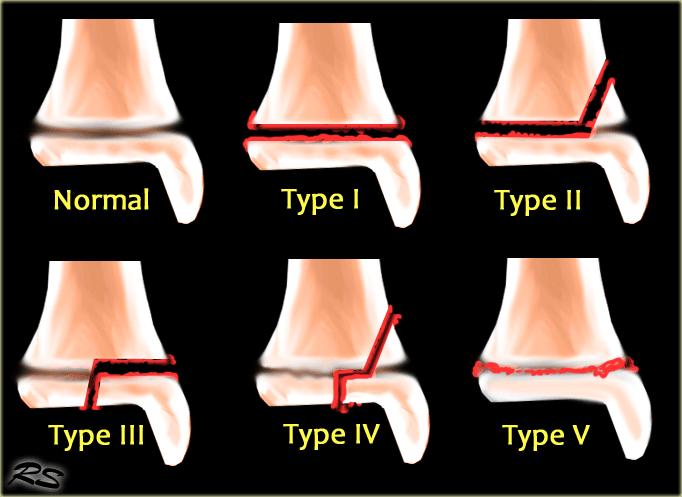
Phân loại Salter-Harris mô tả các gãy xương có liên quan đến tấm sụn tiếp hợp (đĩa tăng trưởng).
Thể thường gặp nhất là type II, chiếm 75%.
- Type I – gãy xương ngang qua tấm sụn tiếp hợp hay physis
- Type II – gãy xương qua tấm sụn tiếp hợp và hành xương, không ảnh hưởng đến đầu xương
- Type III – gãy xương qua tấm sụn tiếp hợp và đầu xương, không ảnh hưởng đến hành xương
- Type IV – gãy xương qua cả ba thành phần của xương: tấm sụn tiếp hợp, hành xương và đầu xương
- Type V – gãy xương nén ép tấm sụn tiếp hợp
Các gãy xương Salter-Harris này có thể dễ bị bỏ sót.
Trong nhiều trường hợp, di lệch rất tối thiểu hoặc không có di lệch.
Đường gãy qua tấm sụn tiếp hợp thường mờ nhạt và khó phân biệt với các biến thể bình thường của tấm sụn tiếp hợp.
Ngoài ra, chúng ta thường không quan sát kỹ vùng đầu xương.
Type I
Gãy xương Salter-Harris type I thường gặp ở trẻ nhỏ hơn (dưới 5 tuổi).
Đây là gãy xương ngang qua sụn của tấm sụn tiếp hợp hay physis.
Thông thường, X-quang của trẻ bị gãy tấm sụn tiếp hợp type I sẽ có hình ảnh bình thường.
Hầu hết các tổn thương tấm sụn tiếp hợp type I được điều trị bằng bó bột.
Quá trình lành xương của gãy type I thường nhanh và hiếm khi xảy ra biến chứng.
Type II
Gãy tấm sụn tiếp hợp type II bắt đầu đi ngang qua tấm sụn tiếp hợp, sau đó đường gãy tiếp tục đi lên qua hành xương.
Đây là loại gãy tấm sụn tiếp hợp thường gặp nhất và có xu hướng xảy ra ở trẻ lớn hơn. Thông thường, gãy tấm sụn tiếp hợp type II cần được nắn chỉnh dưới gây mê, nhưng quá trình lành xương thường nhanh và ít khi xảy ra biến chứng.
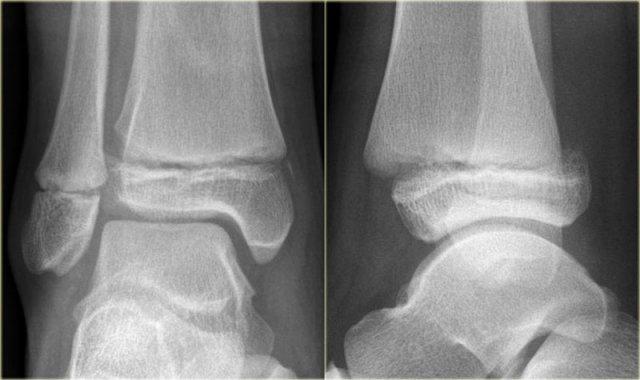
Type III
Type III là gãy xương qua tấm sụn tiếp hợp và đầu xương, không ảnh hưởng đến hành xương.
Gãy xương type III cũng bắt đầu qua tấm sụn tiếp hợp, nhưng sau đó đường gãy đổi hướng và thoát ra qua đầu xương, đi vào khớp lân cận.
Các tổn thương này đáng lo ngại vì sụn khớp bị phá vỡ bởi đường gãy.
Việc nắn chỉnh đúng vị trí là điều cần thiết sau gãy tấm sụn tiếp hợp type II.
Các tổn thương này cũng có xu hướng ảnh hưởng đến trẻ lớn hơn, khi tấm sụn tiếp hợp đã đóng một phần.
Hãy quan sát các hình ảnh và sau đó cuộn sang hình ảnh tiếp theo.
Đường gãy qua đầu xương có thể dễ bị bỏ sót (mũi tên xanh).
Đường gãy qua tấm sụn tiếp hợp chỉ được phát hiện trên CT.
Tiếp tục xem các hình ảnh CT.
Các hình ảnh CT thể hiện rõ ràng đường gãy qua tấm sụn tiếp hợp và đầu xương.
Hãy quan sát các hình ảnh và sau đó cuộn sang hình ảnh tiếp theo.
Đây cũng là gãy xương Salter-Harris type III.
Lưu ý rằng đồng thời có gãy xương Tillaux.
Chúng ta sẽ thảo luận về các gãy xương này ở phần tiếp theo.
Type IV
Type IV là gãy xương qua cả ba thành phần của xương: tấm sụn tiếp hợp, hành xương và đầu xương.
Lưu ý rằng đường gãy ở đầu xương nằm trong mặt phẳng đứng dọc (sagittal), đường gãy qua tấm sụn tiếp hợp nằm trong mặt phẳng ngang (axial) và đường gãy ở hành xương nằm trong mặt phẳng đứng ngang (coronal).
Các gãy xương này còn được gọi là gãy xương ba mặt phẳng (triplane fractures).
Các gãy xương này sẽ được thảo luận trong chương tiếp theo.
Việc nắn chỉnh đúng vị trí cũng rất cần thiết đối với gãy tấm sụn tiếp hợp type IV, và có thể cần phẫu thuật để giữ các mảnh xương ở đúng vị trí.
Type V
Tổn thương tấm sụn tiếp hợp type V xảy ra khi tấm sụn tiếp hợp bị nén ép.
Gãy tấm sụn tiếp hợp type V có tiên lượng đáng lo ngại nhất vì có thể ảnh hưởng đến sự thẳng trục và chiều dài của xương.
Các loại gãy xương này có thể gây tổn thương vĩnh viễn tấm sụn tiếp hợp, đòi hỏi điều trị sau này để phục hồi sự thẳng trục của chi.
Gãy xương Triplane
Loại gãy xương này được gọi là triplane (ba mặt phẳng) vì tổn thương xảy ra đồng thời trên mặt phẳng trán, mặt phẳng đứng dọc và mặt phẳng ngang.
Thực chất đây là gãy xương loại Salter-Harris type IV.
Loại gãy này gặp đặc trưng ở trẻ vị thành niên trong giai đoạn sụn tiếp hợp phía trong của đầu xương chày đã đóng, trong khi phần ngoài vẫn còn mở, khiến vùng này dễ bị tổn thương.
Do lực tác động không thể lan sang phần trong của sụn tiếp hợp vì vùng này đã đóng, đầu xương sẽ bị gãy.
Tương tự như hầu hết các gãy xương cổ chân, cơ chế chấn thương là xoay ngoài.
Tổn thương bao gồm:
- Gãy đầu xương trên mặt phẳng đứng dọc
- Tổn thương sụn tiếp hợp trên mặt phẳng ngang
- Gãy hành xương trên mặt phẳng trán
Hãy quan sát các hình ảnh và tiếp tục đọc phần bên dưới.
Thoạt nhìn, hình ảnh này có vẻ giống gãy xương Weber B với đường gãy chéo ở xương mác quan sát thấy trên tư thế chụp nghiêng (mũi tên đen).
Tuy nhiên, cần lưu ý rằng đường gãy này dừng lại ở mức sụn tiếp hợp.
Đây chính là đường gãy hành xương trên mặt phẳng trán.
Trên tư thế chụp thẳng (AP), có thể thấy một vùng thấu quang trong lòng đầu xương, tương ứng với đường gãy đầu xương trên mặt phẳng đứng dọc.
Cũng cần chú ý rằng sụn tiếp hợp phía trong đã đóng, trong khi phần ngoài vẫn còn mở (mũi tên xanh).
Chúng ta cần giả định rằng có hiện tượng tách sụn tiếp hợp (epiphysiolysis) ở phần ngoài này.
Đây là một ví dụ khác.
Mảnh gãy hành xương rất nhỏ, đây thường là trường hợp hay gặp (mũi tên đỏ).
Đường gãy qua đầu xương được chỉ thị bằng mũi tên xanh.
Gãy xương Maisonneuve
Năm 1840, Maisonneuve mô tả một loại gãy xương ở thân xương mác đoạn gần, được gây ra bởi lực xoay ngoài tác động lên cổ chân.
Đây là gãy xương Weber C cao.
Những gãy xương này dễ bị bỏ sót vì bệnh nhân hiếm khi than đau ở vùng xương mác đoạn gần, do cổ chân mới là nơi đau nhiều nhất.
Có ba tình huống mà chúng ta cần nghi ngờ gãy xương Weber C cao hoặc gãy xương Maisonneuve:
- Gãy xương mắt cá trong đơn độc
- Gãy xương mắt cá sau đơn độc mà không có gãy xương ở phía bên ngoài
- Bất kỳ tình trạng sưng nề đau hoặc tụ máu ở phía trong mà không thấy gãy xương trên phim X-quang
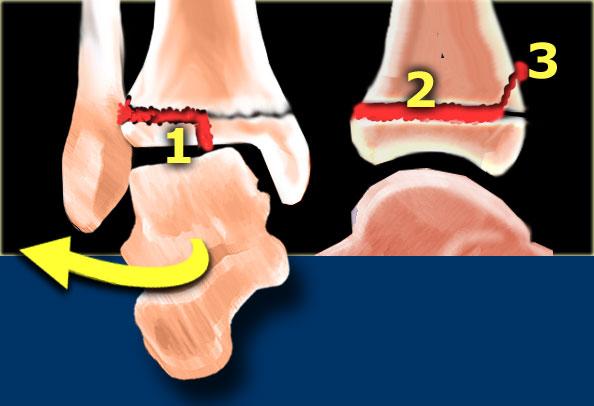
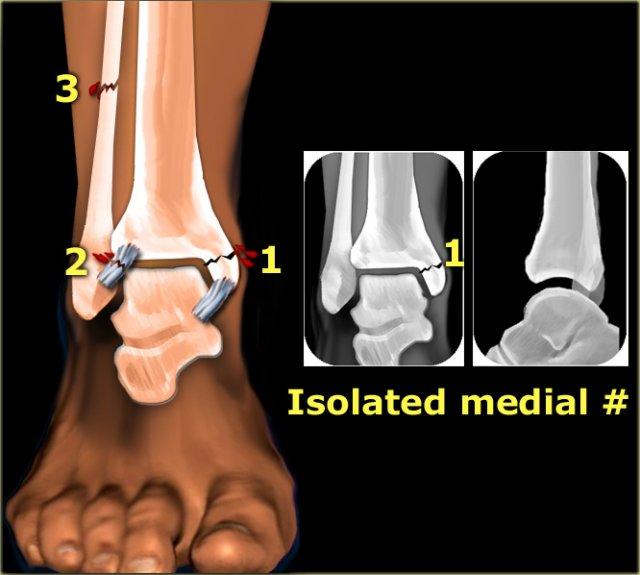
Gãy xương mắt cá trong đơn độc
Theo Lauge-Hansen, đây là giai đoạn đầu tiên của chấn thương sấp-xoay ngoài, dẫn đến gãy xương Weber C.
Do đó, chúng ta cần tìm kiếm các giai đoạn tiến triển tiếp theo.
Chấn thương có thể tiến triển qua các giai đoạn sau:
- Giai đoạn 2: đứt dây chằng khớp chày mác trước
- Giai đoạn 3: gãy xương mác cao
- Giai đoạn 4: đứt dây chằng khớp chày mác sau
Ở tất cả các giai đoạn tiếp theo này, tổn thương dây chằng đơn thuần sẽ không hiển thị trên phim X-quang cổ chân.
Do đó, ngay cả trong gãy xương Weber C giai đoạn 4, đôi khi chỉ có thể thấy gãy xương mắt cá trong trên phim.
Trong hình minh họa, chúng ta thấy các gãy xương và tổn thương dây chằng ở bên trái, và hình ảnh X-quang tương ứng ở bên phải.
Gãy xương mắt cá sau đơn độc
Gãy xương mắt cá sau thực sự đơn độc là rất hiếm gặp.
Hầu hết các gãy xương mắt cá sau đều là một phần của chấn thương cổ chân phức tạp, thuộc loại Weber B hoặc Weber C.
Gãy xương Weber B dễ phát hiện nhờ đường gãy chéo đặc trưng.
Do đó, nếu có gãy xương mắt cá sau (tertius) mà không có dấu hiệu của gãy xương Weber B, thì chúng ta cần bắt đầu tìm kiếm gãy xương Weber C cao.
Trong trường hợp đó, chúng ta có sự kết hợp sau:
- Giai đoạn 1: đứt dây chằng bên trong (dây chằng delta); Giai đoạn 2: đứt dây chằng khớp chày mác trước
- Giai đoạn 3: gãy xương mác cao
- Giai đoạn 4: gãy xương mắt cá sau (tertius)
Gãy xương mắt cá sau đơn độc trên phim X-quang cổ chân là dấu hiệu chỉ điểm của một chấn thương cổ chân không vững.
Bất kỳ tình trạng sưng nề đau hoặc tụ máu ở phía trong
Phim X-quang bình thường không loại trừ được gãy xương Weber C.
Chúng ta có thể gặp sự kết hợp sau:
- Giai đoạn 1: đứt dây chằng bên trong (dây chằng delta), gây ra tình trạng sưng nề và tụ máu
- Giai đoạn 2: đứt dây chằng khớp chày mác trước
- Giai đoạn 3: gãy xương mác cao – không hiển thị trên phim X-quang cổ chân
- Giai đoạn 4: đứt dây chằng khớp chày mác sau
Ví dụ 1
Hình ảnh bên trái của một bệnh nhân có tụ máu ở phía trong cổ chân.
- Nhận định ban đầu
Chúng ta có thể loại trừ gãy xương Weber A hoặc B vì không thấy đường gãy.
Gãy xương Weber C cao vẫn là một khả năng, tức là:- đứt dây chằng bên trong
- gãy xương mác cao
- đứt dây chằng khớp chày mác sau.
- Đánh giá lại
Phim X-quang bổ sung của cẳng chân được chụp thêm và cho thấy gãy xương mác cao, còn được gọi là gãy xương Maisonneuve. - Kết luận cuối cùng
Gãy xương Weber C giai đoạn 4, bao gồm: đứt dây chằng bên trong (dây chằng delta), đứt dây chằng khớp chày mác trước, gãy xương mác cao và có thể đứt dây chằng khớp chày mác sau.
Ca bệnh này minh chứng rằng có thể tồn tại một chấn thương cổ chân không vững cần phẫu thuật ngay cả khi phim X-quang cổ chân không cho thấy gãy xương.
Đối với bất kỳ bệnh nhân nào bị chấn thương cổ chân, bạn luôn phải tự đặt câu hỏi: liệu tôi có thể loại trừ gãy xương Weber C cao không, hay tôi cần chụp thêm hình ảnh bổ sung?
Ví dụ 2
- Nhận định ban đầu
Có gãy xương mắt cá sau.
Không thể phân loại theo Weber.
Gãy xương mắt cá sau đơn độc là không phổ biến, nhưng khi là một phần của chấn thương sấp-xoay ngoài (Weber B) hoặc ngửa-xoay ngoài (Weber C) thì khá thường gặp.
Do đó, chúng ta cần xem lại phim để tìm kiếm các dấu hiệu của gãy xương Weber B hoặc C.
- Đánh giá lại
Không có dấu hiệu gãy xương chéo ở mắt cá ngoài, do đó có thể loại trừ gãy xương Weber B.
Vẫn còn khả năng gãy xương Weber C, bao gồm: đứt hoặc bong gân phía trong, gãy xương mác cao và cuối cùng là gãy xương mắt cá sau.
Lúc này chúng ta chú ý thấy hình ảnh bong gân nhỏ tinh tế ở mắt cá trong (mũi tên đỏ).
Phim X-quang bổ sung của chi dưới cho thấy gãy xương mác cao (mũi tên xanh). - Kết luận cuối cùng
Gãy xương Weber C giai đoạn 4.
Ví dụ 3
Trong trường hợp này không thấy gãy xương, mà chỉ có sưng nề phần mềm ở phía trong cổ chân.
Trong tình huống như vậy, cần loại trừ gãy xương Maisonneuve, tức là gãy xương Weber C cao.
Phim X-quang bổ sung của cẳng chân đã được chụp thêm.
Có gãy xương mác cao.
Gãy xương Tillaux
Chấn thương xoay ngoài cổ chân là loại chấn thương cổ chân thường gặp nhất và có thể dẫn đến gãy xương Weber B hoặc Weber C.
Một trong những giai đoạn đầu tiên của chấn thương này là đứt dây chằng chày mác trước (hay còn gọi là khớp chêm trước).
Ít gặp hơn, chấn thương này có thể gây bong điểm bám của phần trước ngoài sụn tiếp hợp đầu dưới xương chày.
Bất cứ khi nào phát hiện loại gãy xương này, cần tìm kiếm các giai đoạn tiến triển hơn của chấn thương xoay ngoài.
Hình X-quang cho thấy một gãy xương Tillaux kín đáo, được thể hiện rõ hơn trên các hình ảnh CT.
Hãy nghiên cứu kỹ các hình ảnh này và ghi nhớ các giai đoạn của chấn thương xoay ngoài.
Tổn thương ở đây là gì?
Đây là gãy xương Tillaux do bong điểm bám phần trước ngoài đầu dưới xương chày bởi khớp chêm trước.
Đây có thể là giai đoạn 2 của gãy xương Weber C.
Giai đoạn 1 là đứt dây chằng bên trong và giai đoạn 3 là gãy xương mác ở trên mức khớp chêm.
Vì vậy, chúng ta tiếp tục tìm kiếm giai đoạn 4, đó là đứt hoặc bong điểm bám của khớp chêm sau.
Bạn có nhìn thấy gãy xương tertius trên hình CT cắt ngang không?
Bệnh nhân này có chấn thương cổ chân không vững và cần được đặt vít khớp chêm.
Một trường hợp gãy xương Tillaux khác ở bệnh nhân có sự kết hợp bất thường của các tổn thương. Có hình ảnh bong điểm bám mắt cá ngoài, gãy xương Tillaux và gãy mắt cá trong.
Tillaux ở thiếu niên (Juvenile Tillaux)
Gãy xương Tillaux thường gặp hơn ở lứa tuổi thiếu niên từ 12 đến 15 tuổi.
Ở độ tuổi này, đây là đường gãy đi qua sụn tiếp hợp và được gọi là gãy xương Tillaux thiếu niên (juvenile Tillaux).
Gãy xương xảy ra trước khi sụn tiếp hợp đầu dưới xương chày cốt hóa hoàn toàn.
Đường gãy xuất hiện khi phần sụn tiếp hợp phía trong đã cốt hóa và phần ngoài bị bong ra tại điểm bám của dây chằng chày mác trước (hay khớp chêm).
Hãy nghiên cứu các hình ảnh rồi tiếp tục đọc.
Bạn có thể phóng to hình ảnh bằng cách nhấp vào chúng.
Có hình ảnh giãn rộng kín đáo phần ngoài của sụn tiếp hợp cổ chân phải.
Ngoài ra còn có một đường gãy rất kín đáo đi qua phần sụn tiếp hợp.
Tiếp tục xem hình CT.
Các hình ảnh CT cho thấy gãy xương qua sụn tiếp hợp (epiphysiolysis) loại Salter Harris 3.
Gãy xương Tillaux thiếu niên này đặc biệt hay gặp ở các vận động viên trẻ tuổi.
Luôn luôn tìm kiếm các giai đoạn tiến triển hơn của chấn thương xoay ngoài.
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Giáo sư Frank Smithuis điều hành — ông là giáo sư tại Đại học Oxford và cũng là anh trai của Robin Smithuis.
Nhấp vào đây hoặc vào hình ảnh bên dưới để xem video về Medical Action Myanmar và nếu bạn thấy Radiology Assistant hữu ích, hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.