Đặc điểm các khối u gan
Phát hiện các khối gan
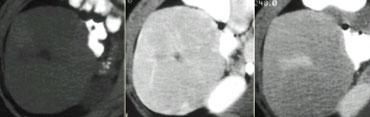
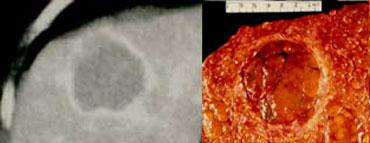
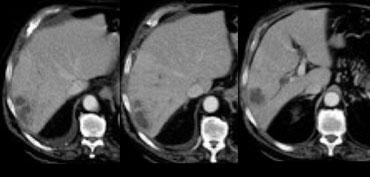
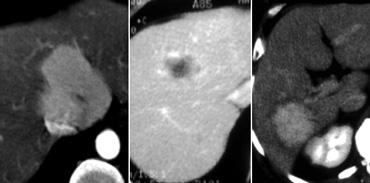
Ung thư biểu mô tế bào gan kích thước nhỏ trên nền gan xơ: không quan sát thấy trên CT không tiêm thuốc (trái), hiện rõ trong thì động mạch (giữa) và không quan sát thấy trong thì tĩnh mạch cửa (phải)
Khả năng phát hiện một tổn thương gan phụ thuộc vào sự chênh lệch tỷ trọng giữa tổn thương và nhu mô gan bình thường.
Trên CT không tiêm thuốc cản quang (NECT), các khối u gan thường không quan sát được do độ tương phản vốn có giữa mô u và nhu mô gan xung quanh quá thấp.
Chỉ một số ít khối u có chứa vôi hóa, thành phần nang, mỡ hoặc xuất huyết mới có thể được phát hiện trên NECT.
Do đó, cần tiêm thuốc cản quang tĩnh mạch để tăng khả năng hiển thị của các tổn thương.
Khi tiêm thuốc cản quang tĩnh mạch, cần hiểu rằng gan có nguồn cung cấp máu kép.
Nhu mô gan bình thường được cung cấp máu 80% từ tĩnh mạch cửa và chỉ 20% từ động mạch gan, do đó sẽ ngấm thuốc trong thì tĩnh mạch cửa.
Tuy nhiên, tất cả các khối u gan đều nhận 100% nguồn cung cấp máu từ động mạch gan, vì vậy khi ngấm thuốc sẽ xảy ra trong thì động mạch.
Sự khác biệt về nguồn cung cấp máu này dẫn đến các kiểu ngấm thuốc khác nhau giữa khối u gan và nhu mô gan bình thường trong các thì tiêm thuốc cản quang khác nhau (hình).
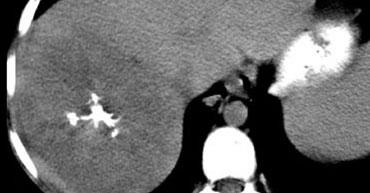
Khả năng phát hiện tổn thương phụ thuộc vào sự chênh lệch tỷ trọng giữa gan và tổn thương. TRÁI: Thì động mạch cho thấy tăng sản nốt khu trú (FNH) tăng mạch. GIỮA: Thì tĩnh mạch cửa cho thấy di căn giảm mạch. PHẢI: Thì cân bằng cho thấy ung thư biểu mô đường mật tương đối tăng tỷ trọng
Trong thì động mạch, các khối u tăng mạch sẽ ngấm thuốc qua động mạch gan khi nhu mô gan bình thường chưa ngấm thuốc, do thuốc cản quang chưa vào hệ thống tĩnh mạch cửa.
Các khối u tăng mạch này sẽ hiện ra là các tổn thương tăng tỷ trọng trên nền gan tương đối giảm tỷ trọng.
Tuy nhiên, khi nhu mô gan xung quanh bắt đầu ngấm thuốc trong thì tĩnh mạch cửa, các tổn thương tăng mạch này có thể bị che khuất.
Trong thì tĩnh mạch cửa, các khối u giảm mạch được phát hiện khi nhu mô gan bình thường ngấm thuốc tối đa.
Các khối u giảm mạch này sẽ hiện ra là các tổn thương giảm tỷ trọng trên nền gan tương đối tăng tỷ trọng.
Trong thì cân bằng, vào khoảng 10 phút sau khi tiêm thuốc, các khối u trở nên hiện rõ khi chúng thải thuốc chậm hơn hoặc nhanh hơn so với nhu mô gan bình thường.
Các tổn thương này sẽ trở nên tương đối tăng tỷ trọng hoặc giảm tỷ trọng so với gan bình thường.
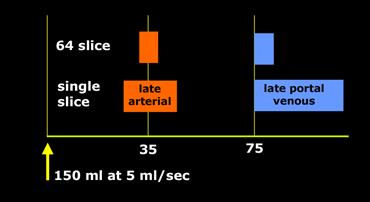
Chụp thì động mạch
Thời điểm chụp tối ưu và tốc độ tiêm thuốc cản quang rất quan trọng để có được hình ảnh thì động mạch chất lượng tốt.
Các khối u tăng mạch sẽ ngấm thuốc tối ưu ở thời điểm 35 giây sau khi tiêm thuốc cản quang (thì động mạch muộn).
Khoảng thời gian này cần thiết để thuốc cản quang di chuyển từ tĩnh mạch ngoại vi đến động mạch gan và khuếch tán vào khối u gan.
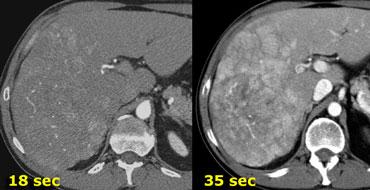
Hình bên trái là một bệnh nhân được chụp hai thì động mạch ở thời điểm 18 và 35 giây.
Trong thì động mạch sớm, chúng ta thấy rõ các động mạch, nhưng chỉ thấy một số vùng ngấm thuốc không đều trong gan.
Trong thì động mạch muộn, chúng ta có thể xác định rõ ràng nhiều khối u.
Lưu ý rằng trong thì động mạch muộn phải có một phần ngấm thuốc của tĩnh mạch cửa.
Thì động mạch sớm chỉ cần thiết khi cần chụp động mạch đồ, ví dụ như bản đồ đường mạch cho nút hóa chất khối u gan.
Thời điểm chụp quan trọng, nhưng tốc độ tiêm thuốc cản quang cũng gần như quan trọng không kém.
Đối với chụp thì động mạch, kết quả tốt nhất đạt được với tốc độ tiêm 5ml/giây.
Có hai lý do giải thích cho sự ngấm thuốc tốt hơn này: ở tốc độ 5ml/giây, lượng thuốc cản quang đến gan nhiều hơn khi bắt đầu chụp và thuốc đến với nồng độ cao hơn.
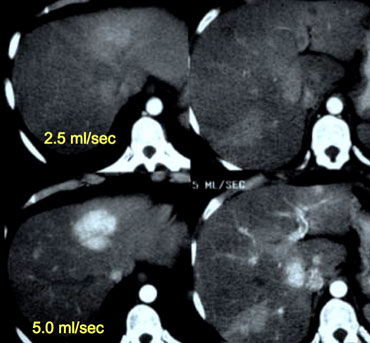
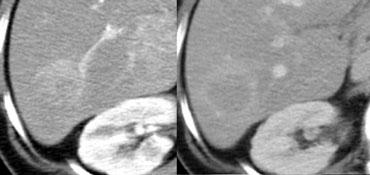
Hình bên trái là một bệnh nhân xơ gan được chụp sau khi tiêm thuốc cản quang ở tốc độ 2,5ml/giây và 5ml/giây.
Ở tốc độ 5ml/giây, độ ngấm thuốc tốt hơn nhiều và khả năng phát hiện khối u cũng tốt hơn.
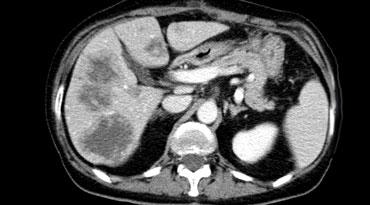
Di căn giảm mạch biểu hiện là các tổn thương giảm tỷ trọng trong thì tĩnh mạch cửa muộn. Lưu ý có một số ngấm thuốc dạng viền ở vùng ngoại vi còn sống của các ổ di căn.
Thì tĩnh mạch cửa
Chụp thì tĩnh mạch cửa dựa trên nguyên lý ngược lại.
Chúng ta chụp gan khi gan đã được nạp đầy thuốc cản quang qua tĩnh mạch cửa để phát hiện các khối u giảm mạch (hình).
Thời điểm tốt nhất để bắt đầu chụp là khoảng 75 giây, đây là thì tĩnh mạch cửa muộn, vì sự ngấm thuốc của tĩnh mạch cửa đã bắt đầu từ 35 giây trong thì động mạch muộn.
Thì tĩnh mạch cửa muộn này còn được gọi là thì gan vì lúc này các tĩnh mạch gan đã phải ngấm thuốc.
Nếu không thấy ngấm thuốc của tĩnh mạch gan, có nghĩa là chụp quá sớm.
Nếu chỉ chụp thì tĩnh mạch cửa, ví dụ khi chỉ tìm kiếm di căn giảm mạch trong ung thư đại trực tràng, thì không cần tiêm thuốc tốc độ cao, vì trong thì này tổng lượng thuốc cản quang quan trọng hơn và tốc độ 3ml/giây là đủ.
Thì cân bằng
Thì cân bằng là khi thuốc cản quang bắt đầu rời khỏi gan và gan bắt đầu giảm tỷ trọng.
Thì này bắt đầu khoảng 3-4 phút sau khi tiêm thuốc và thời điểm chụp tốt nhất là 10 phút sau khi tiêm thuốc.
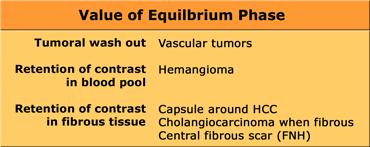
Thì này có giá trị khi tìm kiếm: sự thải thuốc nhanh trong các khối u tăng mạch như HCC, hoặc sự lưu giữ thuốc trong hồ máu như trong u máu, hoặc sự lưu giữ thuốc trong mô xơ của vỏ bao (HCC) hay mô sẹo (FNH, ung thư biểu mô đường mật).
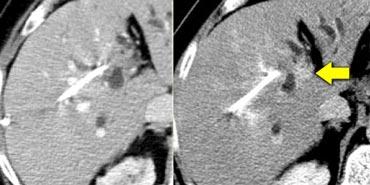
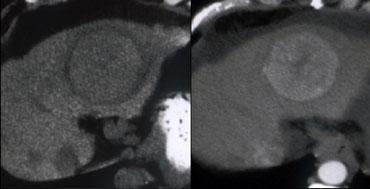
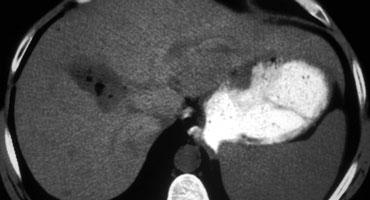
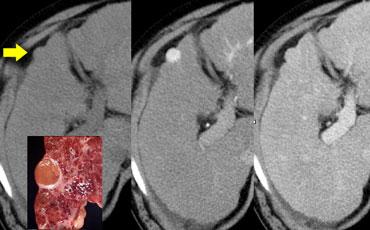
Ung thư biểu mô đường mật kích thước nhỏ không quan sát thấy trong thì tĩnh mạch cửa (trái), nhưng hiện ra là tổn thương tương đối tăng tỷ trọng trong thì muộn (phải).
Tổn thương tương đối tăng tỷ trọng trong thì muộn
Mô xơ có cấu trúc chặt chẽ và dày đặc rất chậm cho phép iod hoặc gadolinium thấm vào.
Tuy nhiên, một khi thuốc cản quang đã vào, nó cũng thải ra rất chậm trong thì cân bằng.
Vì vậy, khi nhu mô gan bình thường thải thuốc, các thành phần xơ của khối u sẽ trông sáng hơn so với nhu mô gan xung quanh.
Ung thư biểu mô đường mật có thể có mô đệm xơ và trong thì muộn đây có thể là thời điểm duy nhất quan sát thấy khối u (hình).
Tổn thương tương đối giảm tỷ trọng trong thì muộn
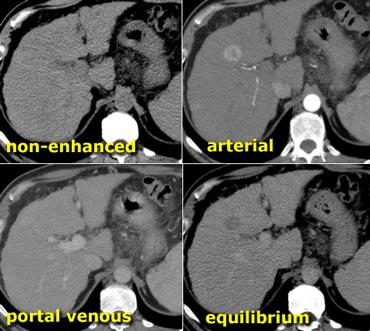
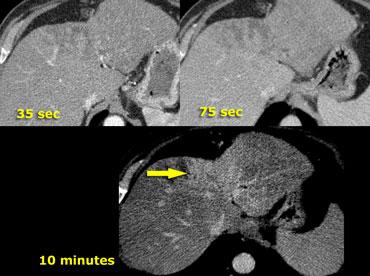
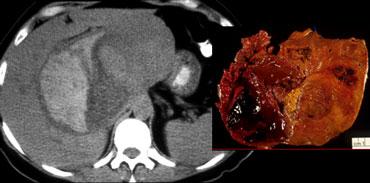
Hình bên trái minh họa tầm quan trọng của thì muộn ở bệnh nhân xơ gan có HCC.
Lưu ý rằng không thấy khối u trên hình chụp không tiêm thuốc và cũng không thấy trong thì tĩnh mạch cửa. Đây thường là trường hợp hay gặp và cho thấy tầm quan trọng của thì động mạch.
Vấn đề đặt ra là đối với các tổn thương ngấm thuốc nhỏ trên nền gan xơ, liệu đó là tổn thương lành tính như nốt tái tạo hay HCC.
Trong thì muộn, chúng ta thấy khối u thải thuốc nhiều hơn so với nhu mô gan xung quanh.
Các tổn thương lành tính thường không có kiểu thải thuốc này.
Ví dụ, FNH hoặc u tuyến sẽ ngấm thuốc nhanh trong thì động mạch, trở nên đồng tỷ trọng trong thì tĩnh mạch cửa, và vẫn đồng tỷ trọng với gan trong thì cân bằng.
Các khối u lành tính này không có đủ tân mạch tân sinh để thải thuốc nhanh.
Đặc biệt ở bệnh nhân xơ gan, cần dựa nhiều vào thì muộn này để phân biệt các tổn thương lành tính ngấm thuốc nhỏ với HCC kích thước nhỏ.
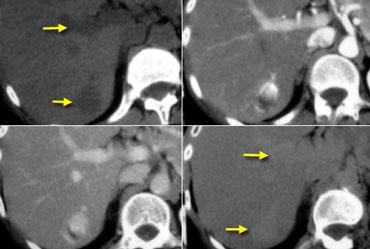
U máu gan trên CT không tiêm thuốc, thì động mạch muộn, thì tĩnh mạch cửa muộn và thì cân bằng. Lưu ý tỷ trọng của u máu tương đương với hồ máu trong tất cả các thì (mũi tên).
Hồ máu và U máu gan
Thông thường khi đánh giá các tổn thương ngấm thuốc, tỷ trọng của tổn thương luôn được so sánh với tỷ trọng của nhu mô gan.
Tuy nhiên, đối với u máu gan, không nên so sánh tỷ trọng của tổn thương với gan mà phải so sánh với hồ máu.
Điều này có nghĩa là các vùng ngấm thuốc trong u máu phải tương đương với tỷ trọng của các mạch máu tương ứng (hồ máu) ở mọi thời điểm.
Vì vậy, trong thì động mạch, các phần ngấm thuốc của tổn thương phải có giá trị tỷ trọng gần bằng với động mạch chủ đang ngấm thuốc, trong khi ở thì tĩnh mạch cửa phải tương đương với sự ngấm thuốc của tĩnh mạch cửa.
Nếu tỷ trọng không tương đương với hồ máu trong tất cả các thì tiêm thuốc, hãy loại bỏ chẩn đoán u máu gan.
Hình bên trái là một u máu gan điển hình.
Lưu ý rằng trên CT không tiêm thuốc, tỷ trọng của khối u tương đương với tỷ trọng của các mạch máu.
Trong thì động mạch, tỷ trọng tương đương với hồ máu và gần bằng với động mạch chủ.
Trong thì tĩnh mạch cửa, tỷ trọng tương đương với tĩnh mạch cửa.
Trong thì cân bằng, tỷ trọng ngấm thuốc tương đương với các mạch máu.
Cuối cùng tổn thương sẽ trở nên đồng tỷ trọng với gan, nhưng chỉ vì các mạch máu cũng trở nên đồng tỷ trọng với gan.
Điều này không liên quan đến tỷ trọng của bản thân nhu mô gan.
Vì vậy, hãy nghĩ đến hồ máu thay vì gan khi nghĩ đến u máu gan.
Giao thức CT tùy chỉnh
Cần điều chỉnh giao thức chụp phù hợp với loại máy chụp, tốc độ tiêm thuốc cản quang và đặc điểm của bệnh nhân được khảo sát.
Nếu sử dụng máy chụp đơn lát cắt, sẽ mất khoảng 20 giây để chụp toàn bộ gan.
Đối với chụp thì động mạch muộn, 35 giây là thời điểm tối ưu, vì vậy bắt đầu chụp ở khoảng 25 giây và kết thúc ở khoảng 45 giây.
Tuy nhiên, nếu sử dụng máy chụp 64 lát cắt, có thể khảo sát toàn bộ gan trong 4 giây. Do đó, bắt đầu chụp ở khoảng 33 giây, muộn hơn đáng kể.
Trong chụp thì động mạch, cửa sổ thời gian hẹp vì chỉ có thời gian giới hạn trước khi nhu mô gan xung quanh bắt đầu ngấm thuốc và che khuất tổn thương tăng mạch.
Đối với chụp thì tĩnh mạch cửa, tình huống khác hơn. Ở đây không muốn chụp quá sớm, vì cần nạp đầy thuốc cản quang vào gan và cần thời gian để thuốc từ tĩnh mạch cửa thấm vào nhu mô gan.
Ngoài ra, có nhiều thời gian hơn vì thì muộn hay thì cân bằng bắt đầu khoảng 3-4 phút.
Vì vậy, bắt đầu chụp ở 75 giây với bất kỳ loại máy nào.
Chỉ khi tiêm thuốc tốc độ cao 5ml/giây mới có thể bắt đầu sớm hơn ở khoảng 65-70 giây.
Đặc điểm chẩn đoán các khối gan
Về mặt thực hành, tiếp cận đặc điểm một tổn thương gan khu trú trên CT bắt đầu bằng việc xác định tỷ trọng của tổn thương.
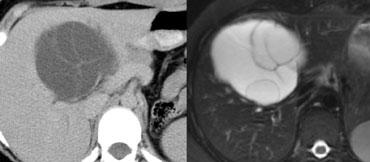
Nếu tổn thương có tỷ trọng gần bằng nước, đồng nhất, bờ rõ và không ngấm thuốc, thì đó là một nang.
Nếu tổn thương có ngấm thuốc, bước tiếp theo là xác định liệu tổn thương có phải là u máu (hemangioma) hay không, vì đây là loại u gan lành tính phổ biến nhất. Đặc điểm ngấm thuốc phải là dạng ngoại vi và dạng nốt, với tỷ trọng tương đương buồng mạch máu ở tất cả các thì chụp.
Nếu tổn thương không phải nang cũng không phải u máu, chúng ta cần tiếp tục phân tích tổn thương.
Dựa trên đặc điểm ngấm thuốc, các khối được phân chia thành tổn thương tăng sinh mạch và tổn thương giảm sinh mạch.
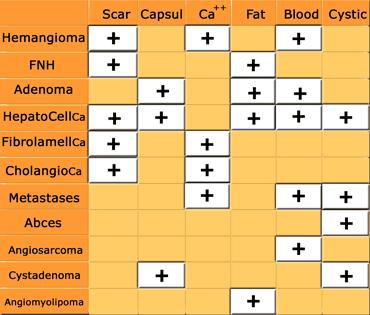
Thông thường, sự kết hợp giữa đặc điểm ngấm thuốc và các đặc điểm đại thể bệnh lý như sự hiện diện của mỡ, máu, vôi hóa, thành phần nang hoặc xơ hóa, cùng với bệnh sử lâm sàng sẽ giúp thu hẹp chẩn đoán phân biệt (hình).
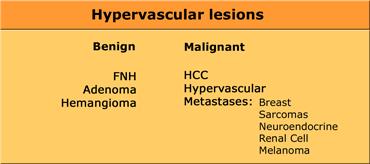
Tổn thương tăng sinh mạch
Các tổn thương ngấm thuốc trong thì động mạch phần lớn là lành tính, bao gồm các u gan nguyên phát như FNH, u tuyến (adenoma) và u máu nhỏ ngấm thuốc nhanh.
Các u lành tính này cần được phân biệt với u gan ác tính tăng sinh mạch phổ biến nhất là HCC và di căn từ các u tăng sinh mạch như u hắc tố (melanoma), ung thư biểu mô tế bào thận, ung thư vú, sarcoma và u thần kinh nội tiết (u tế bào đảo tụy, u carcinoid, u tủy thượng thận).
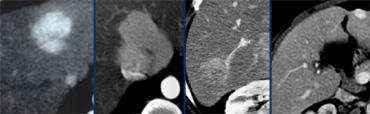
Bốn loại u khác nhau ngấm thuốc trong thì động mạch muộn. Từ trái sang phải: HCC trên nền gan xơ; FNH có sẹo trung tâm ở bệnh nhân trẻ; u tuyến ở phụ nữ trẻ dùng thuốc tránh thai và cuối cùng là u máu với đặc điểm ngấm thuốc điển hình ở các thì khác (không hiển thị).
Các tổn thương tăng sinh mạch có thể trông rất giống nhau trong thì động mạch (hình).
Việc phân biệt được thực hiện bằng cách đánh giá đặc điểm ngấm thuốc ở các thì khác và các đặc điểm đại thể bệnh lý bổ sung kết hợp với dữ liệu lâm sàng.
Di căn tăng sinh mạch được xem xét ở bệnh nhân có u nguyên phát đã biết.
Nhìn chung, HCC được nghĩ đến khi có bối cảnh xơ gan, trong khi FNH được xem xét ở phụ nữ trẻ và u tuyến gan ở bệnh nhân dùng thuốc tránh thai đường uống, steroid đồng hóa hoặc có tiền sử bệnh dự trữ glycogen.
Tổn thương giảm sinh mạch
U gan giảm sinh mạch phổ biến hơn u tăng sinh mạch.
Hầu hết các tổn thương giảm sinh mạch đều ác tính và di căn là loại phổ biến nhất.
Mặc dù u gan nguyên phát thường tăng sinh mạch, vẫn có ngoại lệ. 10% HCC là giảm sinh mạch. Ung thư biểu mô đường mật (cholangiocarcinoma) giảm sinh mạch nhưng có thể ngấm thuốc muộn (hình).
Bên trái là một khối giảm sinh mạch với ngấm thuốc không đều trong thì động mạch muộn và thì tĩnh mạch cửa muộn. Đây là dấu hiệu của ác tính.
Trên các hình ảnh thì muộn, quan sát thấy một cấu trúc tương đối tăng tỷ trọng ở trung tâm, thải thuốc chậm hơn so với nhu mô gan bình thường.
Điều này cho thấy khối u này chủ yếu được cấu thành bởi mô xơ.
Mô xơ cũng gây co rút bao gan.
Các đặc điểm hình ảnh này rất gợi ý chẩn đoán ung thư biểu mô đường mật.
Các tổn thương gan có thể có sẹo trung tâm bao gồm FNH, ung thư biểu mô dạng tấm xơ (fibrolamellar carcinoma), ung thư biểu mô đường mật, u máu và ung thư biểu mô tế bào gan.
Trên CT, sẹo đôi khi hiện diện như một cấu trúc giảm tỷ trọng.
Trên MRI, mô sẹo giảm tín hiệu trên cả chuỗi xung T1W và T2W do thay đổi xơ hóa mạnh. Ví dụ điển hình là sẹo trung tâm của ung thư biểu mô dạng tấm xơ (FLC).
Ngoại lệ cho quy tắc này là sẹo trung tâm trong FNH, tăng tín hiệu trên chuỗi xung T2W do phù nề.
Chuỗi xung T2W rất hữu ích khi gặp khó khăn trong việc phân biệt FNH với FLC.
Cả trên CT và MRI, mô sẹo sẽ ngấm thuốc trong thì muộn.
Bên trái là một tổn thương với sẹo trung tâm điển hình. Trung tâm giảm tỷ trọng trên NECT.
Trong thì tĩnh mạch cửa, tổn thương ngấm thuốc đồng nhất ngoại trừ vùng sẹo.
Ngấm thuốc của mô xơ tại sẹo trung tâm chỉ thấy rõ trên hình ảnh thì muộn.
Sự kết hợp giữa ngấm thuốc đồng nhất và sẹo trung tâm là đặc điểm điển hình để chẩn đoán FNH.
Bao xơ
Các tổn thương gan có thể có bao xơ bao gồm u tuyến (adenoma), HCC và u nang tuyến (cystadenoma) hoặc ung thư biểu mô nang tuyến (cystadenocarcinoma).
U có bao xơ phổ biến nhất là HCC.
Bao xơ không ngấm thuốc trong thì động mạch và ngay cả trong thì tĩnh mạch cửa vẫn giảm tỷ trọng, do mô xơ ngấm thuốc rất chậm.
Bao xơ thường thấy rõ nhất trong thì muộn như một cấu trúc tương đối tăng tỷ trọng.
U tuyến thường có bao xơ mỏng, gặp trong 30% trường hợp.
U có bờ rõ và các động mạch nuôi dưới bao.
Bên trái là một bệnh nhân khác với HCC.
Chỉ trong thì cân bằng mới thấy bao xơ tương đối tăng tỷ trọng.
Hình ảnh bên trái được chụp 8 phút sau khi tiêm thuốc cản quang.
Lưu ý rằng bản thân khối u tương đối giảm tỷ trọng trong thì cân bằng.
Như vậy, khối u có hiện tượng thải thuốc nhanh (washout).
Vôi hóa
Vôi hóa trung tâm gặp trong:
- Di căn (đặc biệt từ u đại trực tràng)
- Ung thư biểu mô dạng tấm xơ (FLC)
- Ung thư biểu mô đường mật
- U máu
Các vôi hóa này tăng tỷ trọng trên CT và giảm tín hiệu trên chuỗi xung T1W và T2W của MRI.
Trong FLC, các vôi hóa này nằm trong sẹo trung tâm như quan sát thấy ở hình bên trái.
Thành phần mỡ
Mỡ trong u gan gặp trong:
- U tuyến (Adenoma)
- HCC
- Di căn từ liposarcoma
- U cơ mỡ mạch (Angiomyolipoma)
Trường hợp bên trái cho thấy u tuyến với các ổ lắng đọng mỡ trong khối u.
Chảy máu
Chảy máu trong u gan gặp trong:
- U tuyến (Adenoma)
- HCC
Chảy máu thường gặp nhất trong u tuyến.
Trường hợp bên trái cho thấy một tổn thương bờ rõ có chảy máu.
Sau phẫu thuật cắt bỏ, tổn thương được xác định là u tuyến.
Thành phần nang
Nếu một tổn thương có tỷ trọng gần bằng nước ở trung tâm và không ngấm thuốc ở trung tâm, thông thường chúng ta sẽ gọi đó là tổn thương dạng nang.
Cần lưu ý rằng tổn thương vẫn có thể là u, như trong trường hợp di căn dạng nang hoặc di căn có hoại tử trung tâm.
Thứ hai, luôn phải đưa áp xe vào chẩn đoán phân biệt.
Bên trái là một bệnh nhân với các tổn thương giảm sinh mạch có tỷ trọng thấp, có thể là dạng nang tức là chứa dịch.
Các tổn thương này đa ổ nhưng không phân bố rải rác khắp gan, do đó chúng tôi mô tả chúng là các tổn thương dạng cụm hoặc tổn thương vệ tinh.
Đây là đặc điểm điển hình khiến các tổn thương này nghi ngờ là áp xe gan.
Đây là trường hợp viêm túi thừa. Con đường lây lan phổ biến là qua tĩnh mạch cửa do nhiễm trùng ổ bụng. Vi khuẩn xâm nhập vào hệ thống tĩnh mạch cửa có dòng chảy chậm, lắng đọng trong lòng mạch và cuối cùng các vi khuẩn này “rơi xuống” phần thấp nhất của thùy gan phải.