Đa xơ cứng 2.0
Ngày xuất bản
Bài viết này là phiên bản cập nhật của bài viết năm 2013, tập trung vào vai trò của MRI trong chẩn đoán Xơ Cứng Rải Rác.
Chúng tôi sẽ thảo luận các chủ đề sau:
- Các hình ảnh điển hình trong bệnh xơ cứng rải rác
- Vai trò của MRI trong tiêu chuẩn McDonald chẩn đoán xơ cứng rải rác
- Cách phân biệt tổn thương xơ cứng rải rác với các bệnh lý chất trắng khác
- Tầm quan trọng của xác suất tiền nghiệm trong chẩn đoán phân biệt các tổn thương chất trắng.
MRI đóng vai trò quan trọng trong chẩn đoán xơ cứng rải rác, vì MRI có thể phát hiện nhiều tổn thương – phân bố không gian, trong đó nhiều tổn thương không có biểu hiện lâm sàng ngay tại thời điểm khởi phát đầu tiên, đồng thời MRI có thể phát hiện các tổn thương mới trên phim chụp theo dõi – phân bố thời gian, sớm hơn nhiều so với khi xuất hiện các triệu chứng mới.
Giới thiệu

* Ở bệnh nhân cao tuổi hoặc bệnh nhân có yếu tố nguy cơ tim mạch, nên tìm kiếm ít nhất 3 tổn thương quanh não thất
Tiêu chuẩn McDonald
Thông tin thêm:
Chẩn đoán bệnh đa xơ cứng: Sửa đổi tiêu chuẩn McDonald năm 2017
Bệnh đa xơ cứng là bệnh viêm hủy myelin phổ biến nhất của hệ thần kinh trung ương ở người trẻ và trung niên, nhưng cũng có thể ảnh hưởng đến người cao tuổi.
Theo tiêu chuẩn McDonald cho bệnh đa xơ cứng, chẩn đoán đòi hỏi bằng chứng khách quan về các tổn thương phân tán theo thời gian và không gian, được xác định trên lâm sàng hoặc hình ảnh học, đồng thời loại trừ các chẩn đoán có khả năng cao hơn.
MRI đóng vai trò quan trọng trong chẩn đoán bệnh đa xơ cứng, vì MRI có thể phát hiện nhiều tổn thương (phân tán trong không gian), trong đó nhiều tổn thương không có biểu hiện lâm sàng ngay từ lần khám đầu tiên, và MRI có thể phát hiện các tổn thương mới trên phim chụp theo dõi (phân tán theo thời gian) sớm hơn nhiều so với khi xuất hiện triệu chứng mới.
Tiêu chuẩn McDonald có độ đặc hiệu rất cao, vì nếu muốn sử dụng MRI để chẩn đoán bệnh đa xơ cứng, cần phải xác nhận rằng bệnh nhân thực sự mắc bệnh này.
Không nên để bệnh nhân bắt đầu điều trị hàng ngày nếu còn bất kỳ nghi ngờ nào về chẩn đoán.
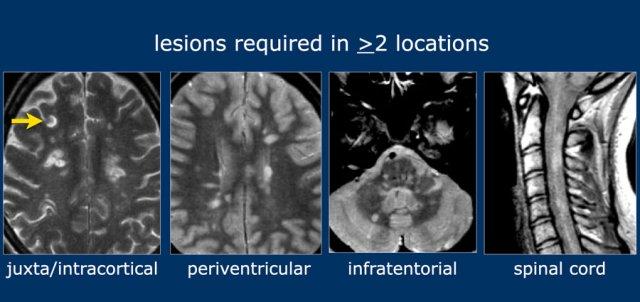
Phân tán trong không gian
Để đáp ứng tiêu chí phân tán trong không gian (DIS), cần có tổn thương tại ít nhất hai trong bốn vùng điển hình của hệ thần kinh trung ương:
- Cạnh vỏ não/trong vỏ não
- Quanh não thất
- Dưới lều tiểu não
- Tủy sống
Phân tán theo thời gian
Để đáp ứng tiêu chí phân tán theo thời gian (DIT), có hai khả năng:
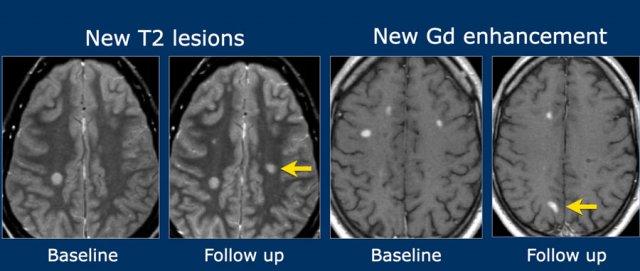
- Xuất hiện tổn thương mới trên chuỗi xung T2 và/hoặc tổn thương ngấm thuốc gadolinium trên MRI theo dõi, so với phim chụp nền ban đầu, bất kể thời điểm chụp phim nền HOẶC
- Sự hiện diện đồng thời của các tổn thương ngấm thuốc gadolinium không có triệu chứng và các tổn thương không ngấm thuốc tại bất kỳ thời điểm nào.
Ở ngoài cùng bên trái là tổn thương mới tăng tín hiệu T2 trên phim chụp theo dõi 3 tháng sau sự kiện lâm sàng đầu tiên.
Các hình ảnh bên phải cho thấy tổn thương ngấm thuốc mới trên phim chụp theo dõi.
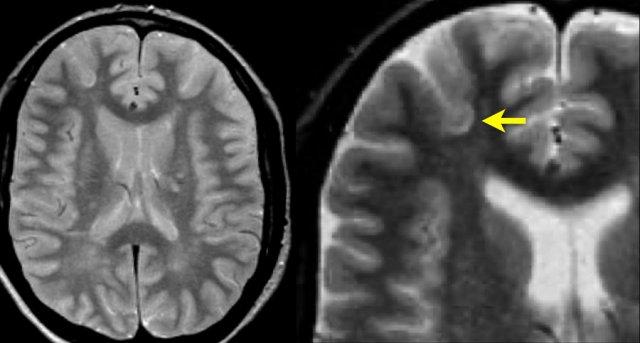
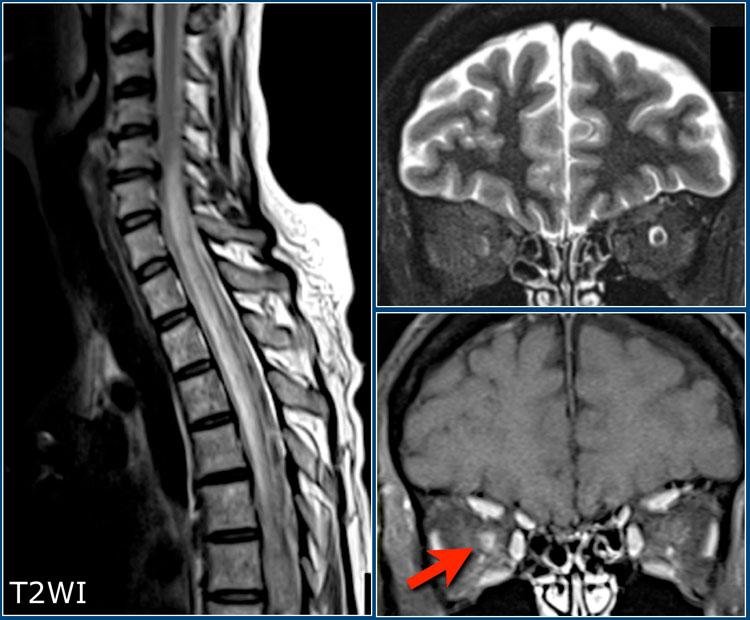
Vị trí điển hình của các tổn thương đa xơ cứng
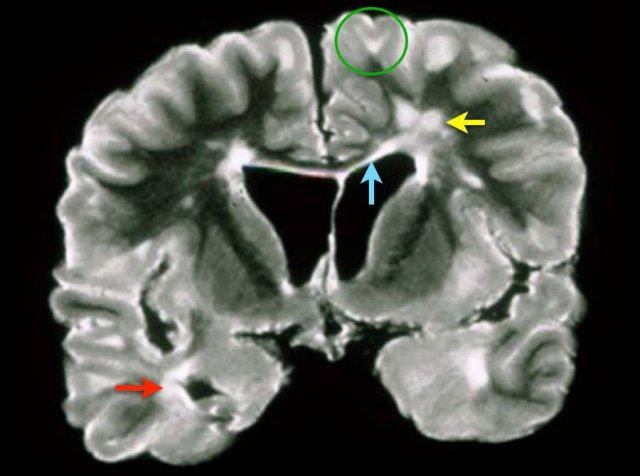
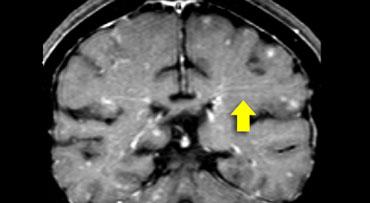
Đây là hình ảnh T2W mặt phẳng coronal của mẫu não có tổn thương đa xơ cứng. Các tổn thương ở chất trắng sâu (mũi tên vàng) không đặc hiệu và có thể gặp trong nhiều bệnh lý khác nhau.
Đặc trưng cho bệnh đa xơ cứng trong trường hợp này bao gồm:
- Tổn thương cạnh vỏ não (vòng tròn xanh lá) – tiếp xúc trực tiếp với vỏ não (không có chất trắng xen kẽ)
- Tổn thương quanh não thất – tiếp xúc trực tiếp với não thất
- Tổn thương thể chai (mũi tên xanh dương)
- Tổn thương thùy thái dương (mũi tên đỏ)
Chẩn đoán sớm bệnh đa xơ cứng cho phép bắt đầu điều trị sớm hơn và cải thiện tiên lượng.
Tuy nhiên, điều này cũng tiềm ẩn nguy cơ chẩn đoán dương tính giả khi các dấu hiệu MRI bị diễn giải sai.
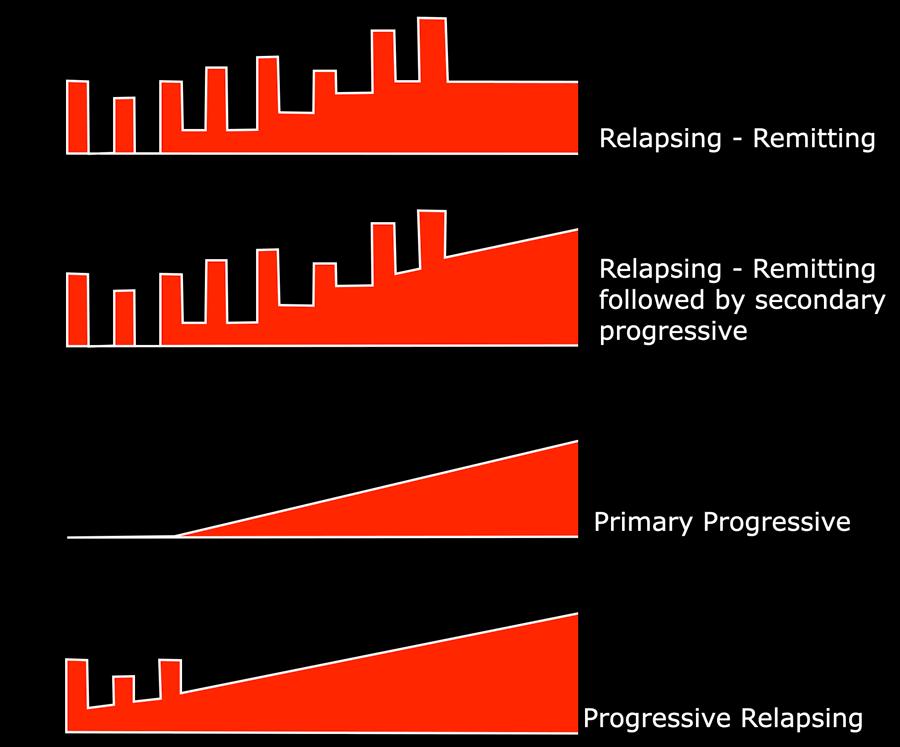
Các thể lâm sàng của bệnh đa xơ cứng
Thể tái phát – thuyên giảm (RR)
Thể bệnh đa xơ cứng đặc trưng bởi các đợt tái phát với khiếm khuyết thần kinh ổn định giữa các đợt. Chiếm 85% các trường hợp, nữ > nam.
Thể tiến triển thứ phát (SP)
65% thể tái phát – thuyên giảm chuyển sang thể tiến triển thứ phát.
Thể tiến triển nguyên phát (PP)
Chiếm 10-15%, nam = nữ.
Các thể không điển hình
Marburg, Schilder, Balo, Devic, đa xơ cứng dạng khối u (dấu hiệu vòng hở)
Hội chứng lâm sàng đơn độc (CIS)
Một đợt lâm sàng đơn pha với các triệu chứng do bệnh nhân báo cáo và các dấu hiệu khách quan phản ánh một sự kiện viêm hủy myelin khu trú hoặc đa ổ trong hệ thần kinh trung ương, khởi phát cấp tính hoặc bán cấp, kéo dài ít nhất 24 giờ, có hoặc không hồi phục, và không có sốt hay nhiễm trùng.
Hội chứng phân ly trên hình ảnh học (RIS)
Các dấu hiệu MRI gợi ý mạnh mẽ bệnh đa xơ cứng ở bệnh nhân không có biểu hiện thần kinh hoặc không có giải thích rõ ràng nào khác.
Hình ảnh MRI trong bệnh xơ cứng rải rác (MS)
Bảng tóm tắt các đặc điểm MRI điển hình trong bệnh MS.
Ngay cả khi bệnh nhân được nghi ngờ mắc MS trên lâm sàng, chúng ta vẫn phải phân tích kỹ các tổn thương chất trắng (WML) để xác định liệu các tổn thương này có thực sự gợi ý MS hay chỉ là những thay đổi tình cờ liên quan đến tuổi tác.

TRÁI: Tổn thương sợi chữ U trong MS. PHẢI: Sợi chữ U không bị tổn thương trong bệnh lý mạch máu nhỏ ở bệnh nhân tăng huyết áp.
Tổn thương cạnh vỏ não (Juxtacortical)
Các tổn thương cạnh vỏ não và vỏ não là đặc trưng của MS.
Chúng nằm kề cận vỏ não và phải tiếp xúc trực tiếp với vỏ não (vòng tròn vàng).
Trong bệnh lý mạch máu nhỏ, các sợi chữ U thường được bảo tồn; trên chuỗi xung T2 và FLAIR sẽ thấy một dải chất trắng bình thường giảm tín hiệu nằm giữa tổn thương chất trắng và vỏ não tăng tín hiệu (vòng tròn trắng).
Không nên dùng thuật ngữ “dưới vỏ não” (subcortical) để mô tả vị trí này, vì đây là thuật ngữ kém đặc hiệu hơn, chỉ một vùng chất trắng rộng hơn gần như kéo dài đến tận não thất.
Cần quan sát thật kỹ mới có thể nhận ra các tổn thương cạnh vỏ não, vì chúng rất khó phân biệt với vỏ não tăng tín hiệu xung quanh.
Chuỗi xung FLAIR hoặc Double Inversion Recovery (DIR) có thể hỗ trợ xác định các tổn thương này.
Sự tổn thương của các sợi chữ U được thấy rõ nhất trên ảnh phóng to.

TRÁI: Ngón tay Dawson điển hình với ngấm thuốc trên chuỗi xung T1W. PHẢI: Nhiều tổn thương và phù nề xung quanh tổn thương ngấm thuốc trên chuỗi xung T2W.
Ngón tay Dawson (Dawson fingers)
Các đặc điểm điển hình của MS được thấy trong trường hợp này bao gồm:
- Các tổn thương hình bầu dục vuông góc với não thất (ngón tay Dawson).
- Tổn thương ngấm thuốc.
- Nhiều tổn thương kề cận não thất.
Ngón tay Dawson là đặc trưng của MS.
Chúng đại diện cho các vùng mất myelin dọc theo các tĩnh mạch não nhỏ chạy vuông góc với não thất.
Khi cần thiết, điều này có thể được chứng minh bằng chuỗi xung SWI.
Sự ngấm thuốc sẽ tồn tại trong khoảng một tháng sau khi tổn thương xuất hiện.
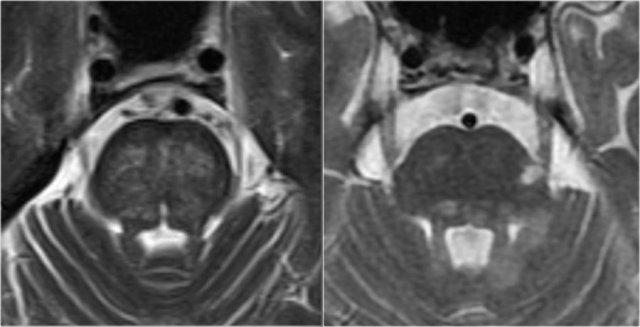
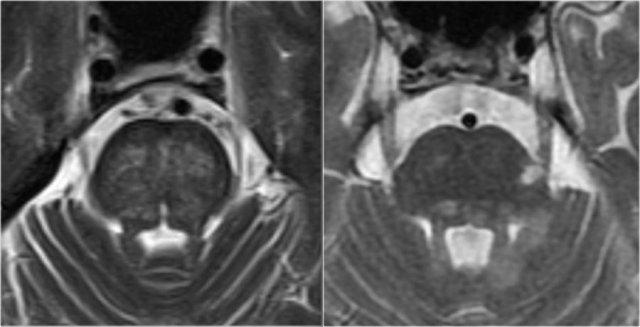
Tổn thương thân não đối xứng trong bệnh lý mạch máu nhỏ (trái) so với tổn thương MS không đối xứng điển hình (phải)
Tổn thương thân não
Trong MS, các tổn thương thân não thường có vị trí ngoại vi.
Trong bệnh lý mạch máu nhỏ, thân não có thể bị tổn thương, nhưng thường có tính chất đối xứng và nằm ở vị trí trung tâm.
Tổn thương thùy thái dương
Tổn thương thùy thái dương cũng là đặc trưng của MS.
Trong bệnh não do tăng huyết áp, các tổn thương chất trắng chủ yếu được tìm thấy ở thùy trán và thùy đỉnh, ít gặp hơn ở thùy chẩm và không gặp ở thùy thái dương.
Chỉ trong bệnh CADASIL mới có tổn thương thùy thái dương xuất hiện sớm.

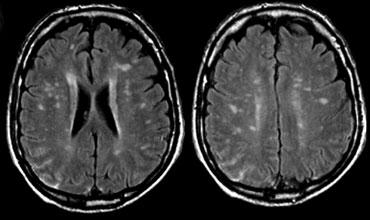
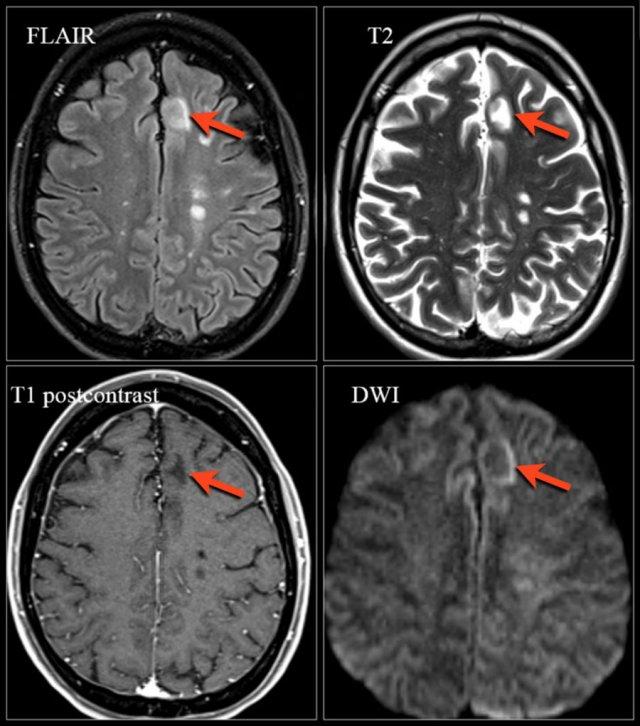
Chuỗi xung T1W: Các tổn thương ngấm thuốc trên phim chụp ban đầu và các tổn thương ngấm thuốc mới trên phim chụp theo dõi 3 tháng sau.
Ngấm thuốc tương phản từ
Ngấm thuốc là một đặc điểm điển hình khác của MS.
Đây là hình ảnh của một bệnh nhân được tái khám 3 tháng sau đợt tấn công lâm sàng đầu tiên.
Các đặc điểm điển hình của MS được thấy trong trường hợp này bao gồm:
- Nhiều tổn thương ngấm thuốc.
- Nhiều tổn thương trong số này “tiếp xúc với vỏ não” và phải nằm ở vị trí các sợi chữ U.
- Tất cả các tổn thương ngấm thuốc này đều là tổn thương mới, vì sự ngấm thuốc Gadolinium chỉ tồn tại trong khoảng 1 tháng.
- Do đó, phát hiện này là bằng chứng của sự phát tán theo thời gian (dissemination in time).
Phù nề xung quanh tổn thương mới sẽ thoái lui dần và cuối cùng chỉ còn lại phần trung tâm tồn tại như một tổn thương tăng tín hiệu trên chuỗi xung T2W.
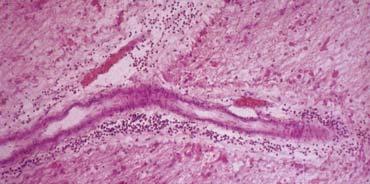
Hình ảnh cho thấy tiêu bản mô học với tình trạng viêm quanh tĩnh mạch trong MS.
MS khởi phát là tình trạng viêm xung quanh các tĩnh mạch này.
Trong bốn tuần đầu của quá trình viêm, có sự ngấm thuốc tương phản từ Gadolinium do sự gián đoạn cục bộ của hàng rào máu não.
Ban đầu có sự ngấm thuốc đồng nhất, nhưng sau đó có thể chuyển thành dạng ngấm thuốc hình vòng nhẫn (hở).
MS dạng u (Tumefactive MS)
MS dạng u là một thể biến thể của bệnh xơ cứng rải rác.
Trên MRI, bệnh biểu hiện là một tổn thương lớn trong nhu mô não với hiệu ứng khối thường ít hơn so với kích thước của nó.
Các tổn thương này có thể biểu hiện ngấm thuốc ngoại vi, thường với dạng vòng nhẫn hở (incomplete ring), khác với u thần kinh đệm (glioma) hoặc áp xe trong nhu mô não, vốn thường có dạng ngấm thuốc vòng nhẫn kín.
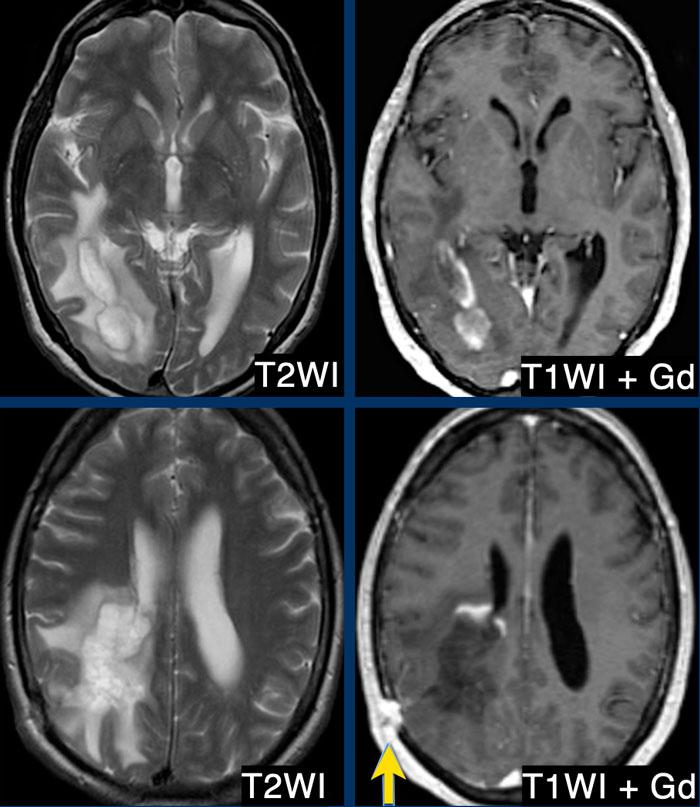
Đây là các hình ảnh chuỗi xung T2W và T1W sau tiêm thuốc tương phản từ của một nam bệnh nhân 39 tuổi nhập viện với bán manh khởi phát bán cấp.
Bệnh nhân được chỉ định sinh thiết để phân biệt giữa u thần kinh đệm và bệnh mất myelin.
Có một khối trong nhu mô não ở thùy thái dương và thùy chẩm phải với viền giảm tín hiệu trên T2, chỉ ngấm thuốc một phần (dấu hiệu vòng nhẫn hở) trên các hình ảnh sau tiêm thuốc tương phản từ.
Có phù nề xung quanh nhưng hiệu ứng khối tương đối ít.
Đây là tổn thương mất myelin được xác nhận qua sinh thiết.
Dạng ngấm thuốc vòng nhẫn hở kết hợp với viền giảm tín hiệu T2 và lưu lượng máu não (CBF) thấp đều là các dấu hiệu gợi ý bệnh mất myelin.
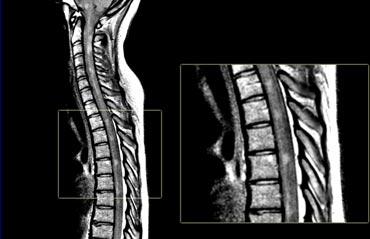
Tổn thương tủy sống
Các tổn thương tủy sống điển hình trong MS thường có kích thước tương đối nhỏ và nằm ở vị trí ngoại vi.
Chúng thường gặp nhất ở đoạn tủy cổ và thường có chiều dài dưới 2 đốt sống.
Tổn thương tủy sống kết hợp với tổn thương ở tiểu não hoặc thân não rất gợi ý chẩn đoán MS.
Tổn thương tủy sống ít gặp trong hầu hết các bệnh lý thần kinh trung ương khác, ngoại trừ ADEM, sarcoidosis và NMOSD.
Các hình ảnh cho thấy nhiều tổn thương đoạn ngắn trong tủy sống.
Trên chuỗi xung mật độ proton (PDW), tủy sống có tín hiệu thấp đồng nhất (tương tự dịch não tủy – CSF), tạo ra độ tương phản tốt giữa các tổn thương MS với dịch não tủy xung quanh và mô tủy bình thường.
Sử dụng ma trận 512 và kỹ thuật đồng bộ tim (cardiac gating) để đạt kết quả tối ưu.
Chuỗi xung STIR là một lựa chọn thay thế tốt cho PDW.
Cần đảm bảo có hai chuỗi xung khác nhau hoặc hai mặt phẳng chụp khác nhau.
Chẩn đoán phân biệt MS
Chẩn đoán phân biệt của bệnh xơ cứng rải rác (MS) rất rộng, bao gồm hầu hết các bệnh lý chất trắng. Mặc dù danh sách đầy đủ rất dài, phần thảo luận này tập trung vào một số bệnh lý được chọn lọc, dựa trên các nguyên tắc thực hành sau:
Nguyên tắc chẩn đoán phân biệt
- Nghi ngờ lâm sàng + Nhiều tổn thương chất trắng (WML)
Nếu MS được nghi ngờ trên lâm sàng và có nhiều WML, chẩn đoán phân biệt chính là MS so với bệnh lý mạch máu nhỏ. - Nghi ngờ lâm sàng + Hình ảnh MRI hỗ trợ chẩn đoán
Nếu MS được nghi ngờ trên lâm sàng và các hình ảnh MRI phù hợp với chẩn đoán, không cần thiết phải xem xét các chẩn đoán thay thế ít gặp. - Không nghi ngờ lâm sàng + WML phát hiện tình cờ
Không đưa MS vào chẩn đoán phân biệt nếu:- Bác sĩ lâm sàng không nghi ngờ MS.
- MRI phát hiện tình cờ các tổn thương chất trắng (WML).
- Lý do: WML do nguyên nhân mạch máu có khả năng xảy ra cao hơn mảng MS từ 50 đến 500 lần.
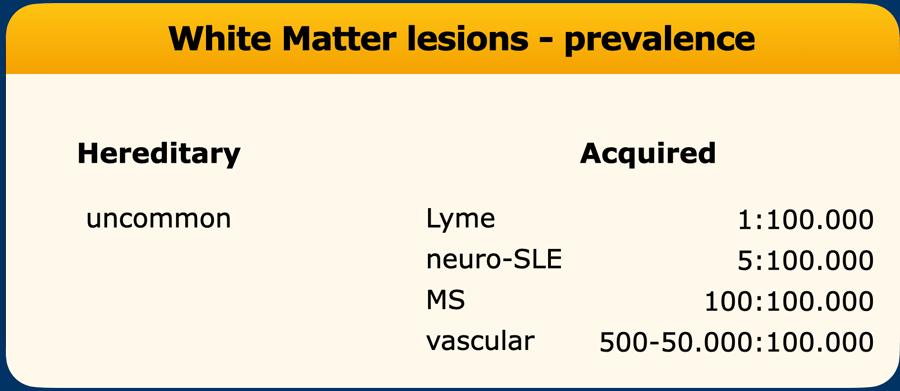
Tỷ lệ lưu hành và xác suất tiên nghiệm
Tỷ lệ lưu hành của các bệnh lý chất trắng dao động rất lớn:
- Bệnh di truyền: Từng bệnh riêng lẻ cực kỳ hiếm gặp, nhưng tổng hợp lại thì ít hiếm hơn—dù vẫn kém phổ biến hơn nhiều so với MS.
- Bệnh Lyme thần kinh trung ương: Cực kỳ hiếm gặp.
- WML phát hiện tình cờ: Thường gặp nhất là do nguyên nhân mạch máu (bệnh lý mạch máu nhỏ).
- Đến 50% bệnh nhân chụp MRI vì bất kỳ lý do nào đều có WML do mạch máu.
- Các yếu tố nguy cơ: Tuổi cao, xơ vữa động mạch, tăng huyết áp, tăng cholesterol máu, đái tháo đường, bệnh amyloid angiopathy, tăng homocysteine máu, rung nhĩ.
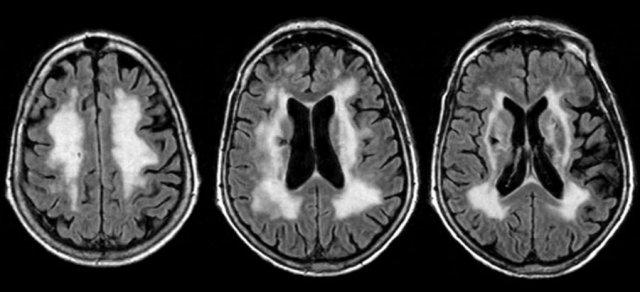
Bệnh lý mạch máu nhỏ
Sự khác biệt giữa bệnh lý mạch máu nhỏ và MS được tóm tắt trong bảng.
Đặc trưng của MS là tổn thương thể chai, sợi chữ U, thùy thái dương, thân não, tiểu não và tủy sống.
Kiểu phân bố tổn thương này ít gặp trong các bệnh lý khác.
Hình ảnh này minh họa sự khác biệt điển hình giữa tổn thương thân não do mạch máu so với MS (cùng hình ảnh như trên).
Hình bên trái là ảnh cắt ngang chuỗi xung T2W minh họa tổn thương thân não do mạch máu điển hình, với tổn thương trung tâm của các sợi cầu não ngang.
Hình bên phải là ảnh cắt ngang chuỗi xung T2W của thân não bệnh nhân MS, cho thấy các tổn thương chất trắng điển hình nằm ở ngoại vi, thường ở hoặc gần bó sinh ba, hoặc tiếp giáp với não thất IV.
Đây là một trường hợp điển hình của bệnh lý mạch máu nhỏ.
Có tổn thương chất trắng lan rộng với phân bố đối xứng và một ổ nhồi máu lỗ khuyết ở hạch nền bên phải.
Bệnh nhân NMOSD cho thấy tổn thương tủy sống lan rộng theo chiều dọc với phù nề rõ rệt. Viêm thần kinh thị giác hai bên. Chẩn đoán được xác nhận bằng hiệu giá kháng thể AQP4 là 1:1024.
Viêm tủy thị thần kinh
Một chẩn đoán phân biệt rất quan trọng cần lưu ý, đặc biệt ở bệnh nhân có viêm thần kinh thị giác hai bên và viêm tủy, là Rối loạn phổ viêm tủy thị thần kinh (NMOSD), trước đây gọi là bệnh Devic.
Đây là bệnh mất myelin do kháng thể kháng aquaporin hoặc MOG, trong đó các dây thần kinh thị giác và tủy sống thường bị tổn thương.
Nghĩ đến NMOSD khi có viêm tủy lan rộng theo chiều dọc (LETM được định nghĩa là trên 3 đốt sống) với giảm tín hiệu T1W và phù nề tủy sống.
Trên ảnh cắt ngang, các tổn thương thường liên quan đến chất xám trung tâm của tủy sống.
Điều này khác với MS, trong đó các tổn thương thường nhỏ hơn và nằm ở ngoại vi.
Thường có một vài tổn thương tăng tín hiệu T2W ở não.
Xơ cứng đồng tâm Balo
Xơ cứng đồng tâm Balo là một bệnh mất myelin không phổ biến.
Đây là một thể tiến triển của bệnh xơ cứng rải rác, đặc trưng bởi các dải xen kẽ giữa vùng mất myelin và vùng myelin còn bảo tồn, tạo thành cấu hình phân lớp như vỏ hành tây.
Hình ảnh T2W và T1W sau tiêm thuốc tương phản từ cho thấy một tổn thương lớn ở bán cầu trái với các dải xen kẽ tăng tín hiệu và đồng tín hiệu trên T2W.
Trên hình ảnh T1W sau tiêm gadolinium, có hình ảnh ngấm thuốc dạng tuyến xen kẽ.
Lưu ý rằng dải ngoài cùng cho thấy hạn chế khuếch tán.
Có một tổn thương nhỏ hơn tương tự ở bên phải.
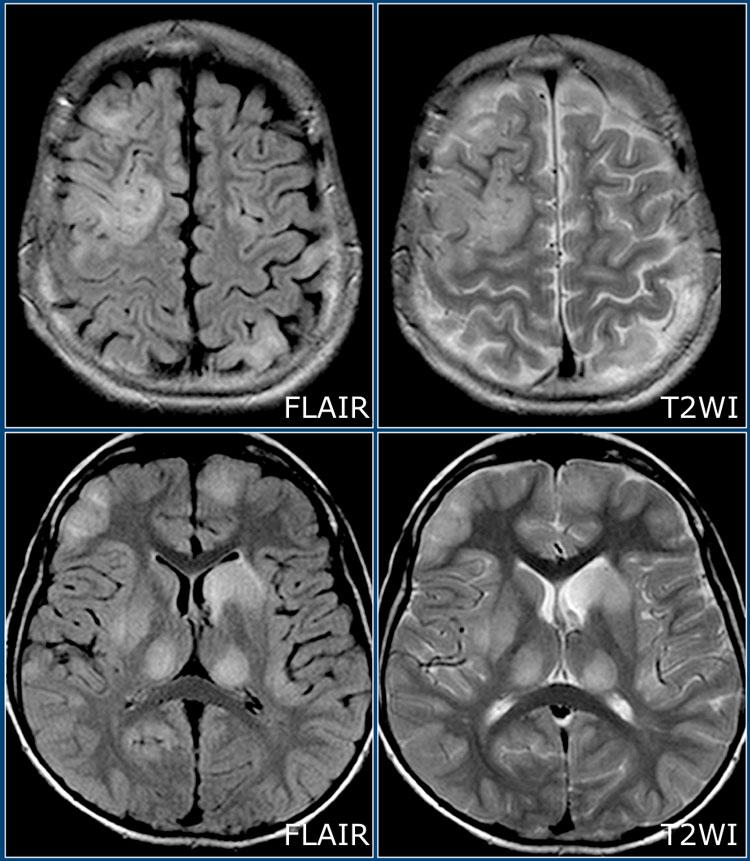
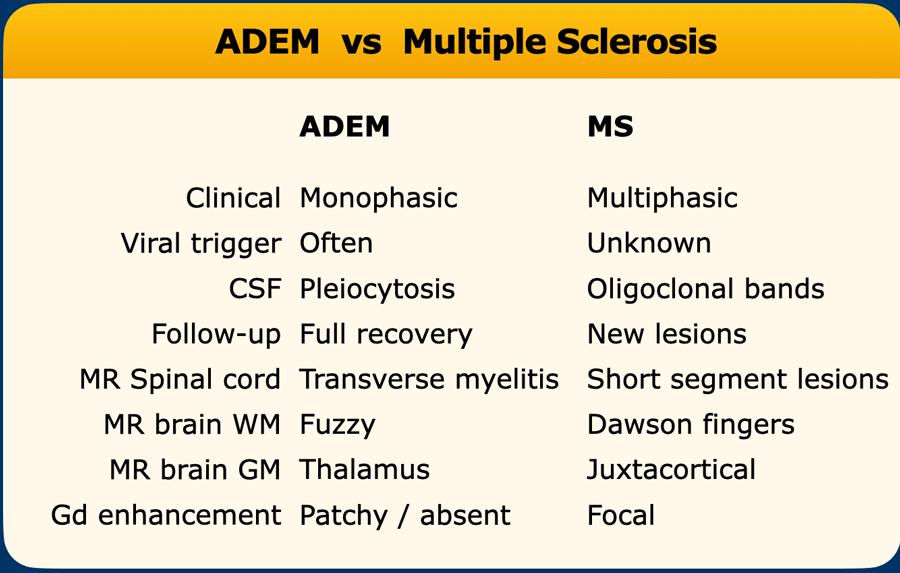
ADEM
Viêm não tủy lan tỏa cấp tính (ADEM) là một chẩn đoán phân biệt quan trọng khác của MS.
Đây là bệnh mất myelin qua trung gian miễn dịch, đơn pha, thường gặp ở trẻ em sau nhiễm trùng hoặc tiêm chủng.
Nhiều bệnh nhân có kháng thể kháng MOG (MOG = Glycoprotein myelin oligodendrocyte).
Trên MRI, thường có các tổn thương lan tỏa và tương đối đối xứng ở chất trắng trên và dưới lều, có thể ngấm thuốc đồng thời.
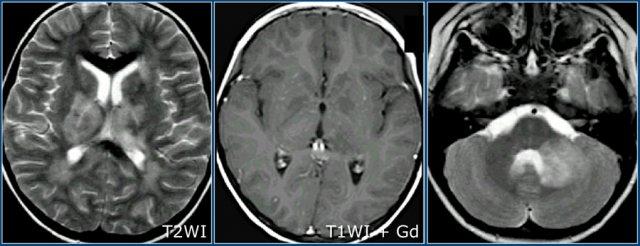
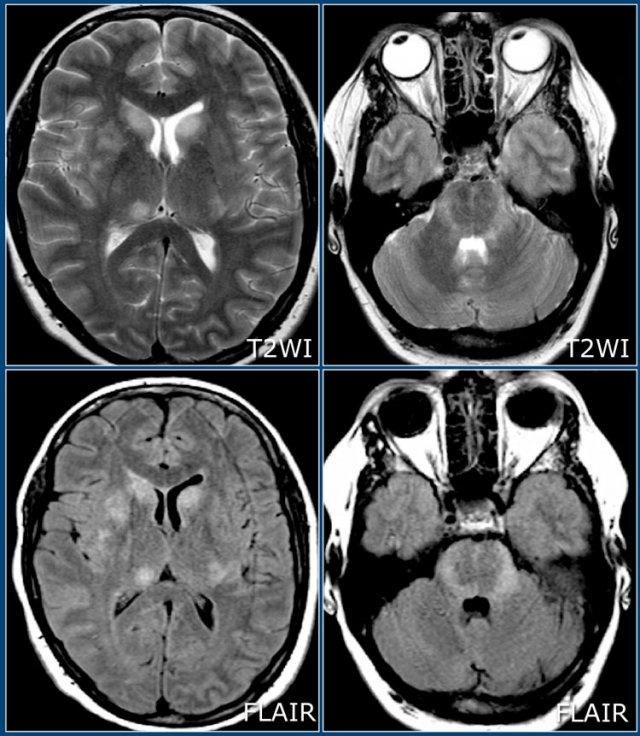
Thường có tổn thương ưu thế ở chất xám vỏ não và chất xám sâu của hạch nền và đồi thị.
Đây là hình ảnh FLAIR và T2W cắt ngang của một bệnh nhân trẻ mắc ADEM – lưu ý tổn thương lan rộng ở chất xám vỏ não và chất xám sâu, bao gồm đồi thị.
Đây là một trường hợp ADEM khác.
Lưu ý tổn thương ở hạch nền và cuống tiểu não giữa.
Đây là một trường hợp ADEM khác.
Lưu ý sự tương đồng với hai trường hợp còn lại.
Sự khác biệt giữa ADEM và MS được tóm tắt trong bảng.
PML liên quan đến Natalizumab. Hình ảnh được cung cấp bởi Bénédicte Quivron CH Jolimont, La Louvière, Bỉ
PML liên quan đến Natalizumab
Bệnh bạch chất đa ổ tiến triển (PML) là bệnh mất myelin do virus JC gây ra ở bệnh nhân suy giảm miễn dịch.
Natalizumab là kháng thể đơn dòng kháng α4-integrin được phê duyệt để điều trị bệnh xơ cứng rải rác do có tác động tích cực đến các thông số lâm sàng và hình ảnh cộng hưởng từ (MRI).
Một tác dụng phụ tương đối hiếm gặp nhưng nghiêm trọng của thuốc này là nguy cơ phát triển PML cao hơn.
Chẩn đoán PML theo tiêu chuẩn chẩn đoán dựa trên biểu hiện lâm sàng, xác định DNA của virus JC trong hệ thần kinh trung ương (ví dụ: trong dịch não tủy) và các đặc điểm hình ảnh, ưu tiên trên MRI.
So với các nhóm bệnh nhân PML khác như HIV, các đặc điểm hình ảnh trong PML liên quan đến natalizumab được mô tả là không đồng nhất và biến động.
Các dấu hiệu hình ảnh chính bao gồm:
- Tổn thương khu trú hoặc đa ổ ở chất trắng dưới vỏ trên lều, liên quan đến sợi chữ U và chất xám vỏ não; ít gặp hơn ở hố sau và chất xám sâu
- Tăng tín hiệu T2W (đôi khi có các tổn thương ổ nhỏ ở vùng lân cận tổn thương chính)
- Đồng tín hiệu hoặc giảm tín hiệu T1W tùy theo mức độ mất myelin
- Khoảng 30% bệnh nhân có tổn thương PML ngấm thuốc tương phản từ.
- Tăng tín hiệu trên DWI đặc biệt ở vùng rìa tổn thương, phản ánh tình trạng nhiễm trùng đang hoạt động và phù nề tế bào chất trắng.
Việc phân biệt MS tiến triển với PML liên quan đến natalizumab có thể khó khăn.
Xem bảng để biết sự khác biệt trên hình ảnh.
Phác đồ chụp MRI trong PML liên quan đến natalizumab:
- FLAIR có độ nhạy cao nhất trong phát hiện tổn thương PML
- Chuỗi xung T2W có thể hiển thị một số đặc điểm của tổn thương PML (ví dụ: vi nang)
- T1W có và không có thuốc tương phản từ giúp đánh giá mức độ mất myelin và dấu hiệu viêm.
- DWI hữu ích trong phát hiện nhiễm trùng đang hoạt động.
Thông tin thêm: www.MS-PML.org
Sarcoid
Sarcoid đã vượt qua giang mai thần kinh để trở thành “kẻ giả mạo vĩ đại” trong chẩn đoán hình ảnh thần kinh.
Phân bố tổn thương trong trường hợp này khá tương đồng với MS.
Ngoài các tổn thương ở chất trắng sâu, còn có một số tổn thương cạnh não thất và thậm chí các tổn thương dạng ngón tay Dawson.
Tuy nhiên, chẩn đoán cuối cùng là sarcoid.
Một đặc điểm điển hình khác trong trường hợp này là hình ảnh ngấm thuốc dạng tuyến (mũi tên vàng).
Điều này là do viêm dọc theo khoang Virchow-Robin.
Đây cũng là một dạng ngấm thuốc màng não mềm.
Điều này giải thích tại sao sarcoid có phân bố tương tự MS: các khoang Virchow-Robin đi theo các tĩnh mạch xuyên nhỏ, vốn là những cấu trúc bị tổn thương trong MS.
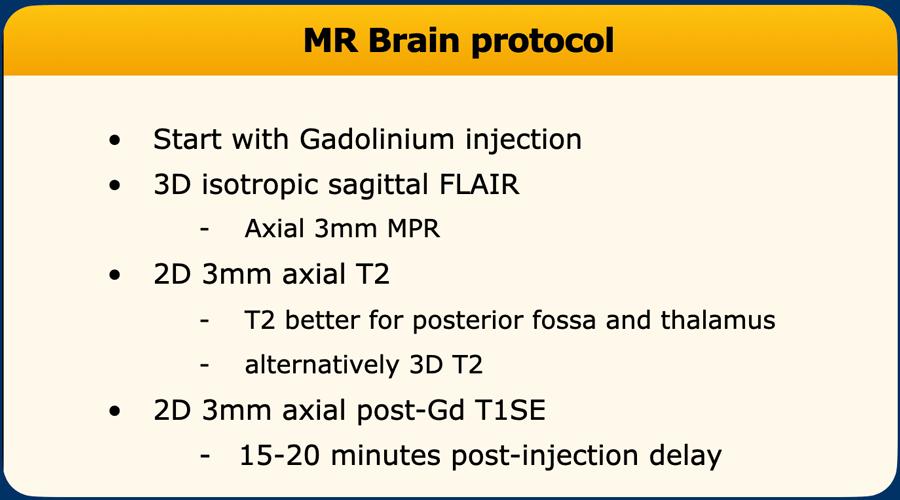
Quy trình chụp MRI
Quy trình chụp MRI Não trong bệnh Xơ cứng rải rác (MS)
Các chỉ định chụp MRI não bao gồm (Tài liệu tham khảo: Khuyến cáo đồng thuận MAGNIMS–CMSC–NAIMS năm 2021 về việc sử dụng MRI ở bệnh nhân xơ cứng rải rác):
- Hội chứng lâm sàng đơn độc (CIS) gợi ý bệnh MS nhằm chứng minh sự phát tán theo thời gian hoặc không gian để đáp ứng tiêu chuẩn McDonald
- Bệnh nhân MS để đánh giá tiên lượng hoặc đáp ứng điều trị
- Tầm soát nhiễm trùng cơ hội ở bệnh nhân đang điều trị ức chế miễn dịch (ví dụ: phát hiện Bệnh não chất trắng đa ổ tiến triển ở bệnh nhân sử dụng natalizumab).
Gadolinium được tiêm ngay từ đầu buổi chụp, vì thời gian chờ càng lâu thì mức độ ngấm thuốc trên chuỗi xung T1W càng rõ hơn (các tổn thương MS không tự tăng tín hiệu trên chuỗi xung T1W khi không tiêm thuốc tương phản từ).
Chuỗi xung FLAIR mặt phẳng đứng dọc (sagittal) lý tưởng để phát hiện các tổn thương ở thể chai, trong khi chuỗi xung 3D cho phép phát hiện tốt hơn các tổn thương nhỏ và tổn thương cạnh vỏ não.
Chuỗi xung T2W ưu tiên sử dụng SE hoặc FSE thông thường.
Cuối cùng, các ảnh T1W mặt phẳng ngang (axial) được thu nhận sau khoảng 15 phút để đạt được mức độ ngấm thuốc tương phản tối ưu.
Quy trình chụp MRI Tủy sống trong bệnh Xơ cứng rải rác (MS)
Các chỉ định chụp MRI tủy sống bao gồm (Tài liệu tham khảo: Tổn thương tủy sống trong bệnh xơ cứng rải rác và rối loạn phổ viêm tủy thị thần kinh):
- Các triệu chứng liên quan đến tủy sống
- Tăng độ đặc hiệu trong trường hợp các tổn thương não không đặc hiệu
Gadolinium ít có vai trò hơn khi chỉ khảo sát tủy sống đơn thuần và chỉ được chỉ định khi cần loại trừ các chẩn đoán khác (ví dụ: sarcoidosis).
Chuỗi xung nhạy cảm nhất là PD hoặc STIR.
Không nên sử dụng chuỗi xung FLAIR để khảo sát tủy sống vì chỉ phát hiện được khoảng 10% số tổn thương.
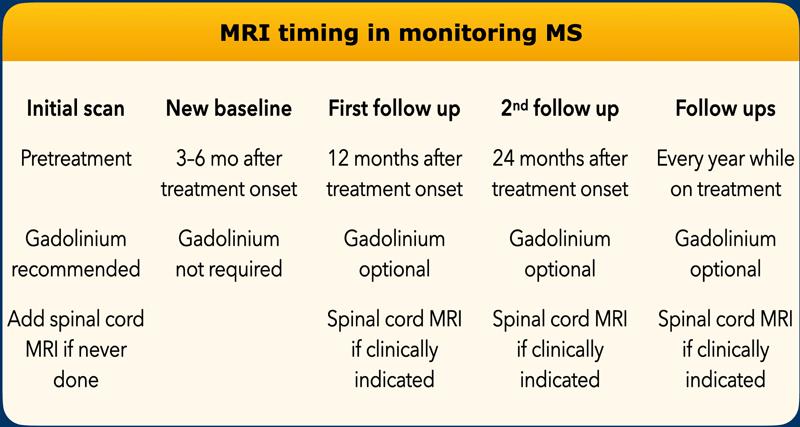
Thời điểm chụp MRI trong theo dõi bệnh MS
Bảng dưới đây trình bày phác đồ theo dõi bệnh nhân MS dựa trên Khuyến cáo đồng thuận MAGNIMS-CMSC-NAIMS năm 2021 về việc sử dụng MRI ở bệnh nhân xơ cứng rải rác.
Cần cân nhắc các điều chỉnh sau trong quy trình:
- Rút ngắn khoảng cách theo dõi MRI (ví dụ: 6 tháng thay vì mỗi năm) nếu có hoạt động MRI đơn độc đáng kể hoặc hoạt động lâm sàng đơn độc.
- Kéo dài khoảng cách giữa lần chụp ban đầu và lần chụp nền mới ở bệnh nhân đang điều trị bằng thuốc điều chỉnh bệnh (ví dụ: lên đến 9 tháng thay vì 3–6 tháng đối với glatiramer acetate, và cho đến khi hoàn thành toàn bộ liệu trình khởi đầu đối với các liệu pháp cảm ứng).
- Cân nhắc tiêm gadolinium cho tất cả bệnh nhân có bệnh hoạt động mạnh.
- Giảm tần suất chụp MRI trong các lần theo dõi tiếp theo ở bệnh nhân ổn định về lâm sàng đang điều trị bằng interferon beta hoặc glatiramer acetate, thay vì chụp mỗi năm trong suốt quá trình điều trị.