CT và MRI mắt
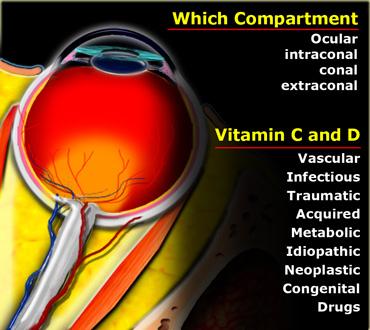
Bài viết này trình bày một phương pháp tiếp cận có hệ thống đối với bệnh lý hốc mắt, dựa trên việc phân chia hốc mắt thành các khoang sau:
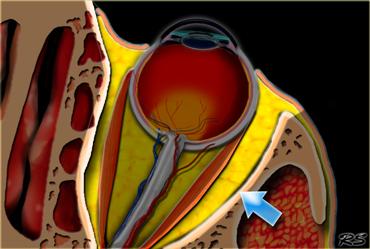
- Khoang nhãn cầu
- Khoang trong nón cơ
- Khoang nón cơ
- Khoang ngoài nón cơ
Các Lưu Ý Về Giải Phẫu
Trước tiên, chúng tôi sẽ mô tả các khoang giải phẫu của hốc mắt và tóm tắt các bệnh lý trong từng khoang, kể cả những bệnh lý không thể quan sát được trên hình ảnh học.
Sau đó, chúng tôi sẽ thảo luận về các dấu hiệu hình ảnh học trong một số bệnh lý hốc mắt cụ thể.
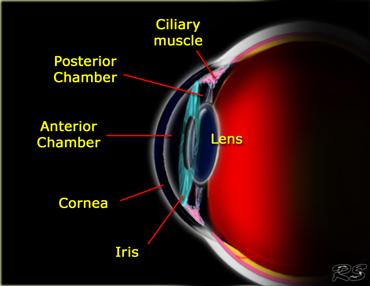
Khoang nhãn cầu
Nhãn cầu có các khoang giải phẫu được xác định rõ ràng như sau:
Các bệnh lý đặc trưng trong tiền phòng bao gồm:
- Vỡ nhãn cầu
- Xuất huyết: còn gọi là xuất huyết tiền phòng (hyphema)
- Đục thể thủy tinh
- Viêm giác mạc: tình trạng viêm của giác mạc
- Viêm mô tế bào quanh hốc mắt
Hậu phòng
Đây là một vùng rất nhỏ nằm phía sau mống mắt, không thể phân biệt được trên hình ảnh học.
Các bệnh lý đặc trưng trong vùng này bao gồm: tăng nhãn áp (glaucoma), viêm màng bồ đào (uveitis) và u hắc tố thể mi (ciliary melanoma).
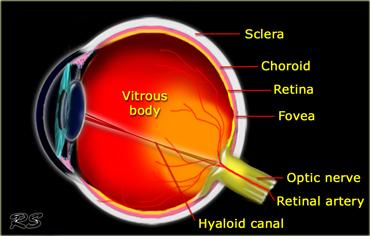
Dịch kính
Vùng lớn hơn nằm phía sau thể thủy tinh là buồng dịch kính.
Các bệnh lý đặc trưng trong buồng dịch kính bao gồm:
- Vỡ nhãn cầu
- Xuất huyết dịch kính
- Nhiễm CMV: đặc biệt gặp trong bệnh HIV
- Tăng sản thủy tinh thể nguyên phát dai dẳng (PHPV): dịch kính nguyên phát không phát triển thành dịch kính thứ phát trong suốt, dẫn đến nhìn mờ
- Các thủ thuật bơm tái phồng điều trị bong võng mạc dẫn đến sự thay đổi tỷ trọng bên trong buồng dịch kính
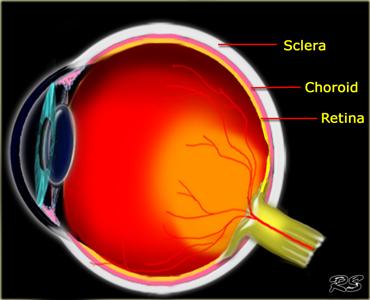
Buồng dịch kính được bao quanh bởi các màng gồm võng mạc, hắc mạc và củng mạc.
Bệnh lý võng mạc:
- U nguyên bào võng mạc (Retinoblastoma): khối u thường gặp ở trẻ em
- U nguyên bào mạch máu (Hemangioblastoma): khối u võng mạc thường gặp nhất ở người lớn, liên quan đến bệnh von Hippel-Lindau
- Bong võng mạc: tổn thương võng mạc thường gặp nhất, chủ yếu gặp trong bệnh võng mạc đái tháo đường
Bệnh lý hắc mạc:
- U hắc tố (Melanoma): hắc mạc chứa các tế bào melanin
- Di căn: hắc mạc là cấu trúc có mạch máu phong phú nhất trong mắt
- Bong hắc mạc: thường do chấn thương
Bệnh lý củng mạc:
- Nhiễm trùng: do viêm xoang hoặc virus
- Giả u (Pseudotumor)
- Bong củng mạc
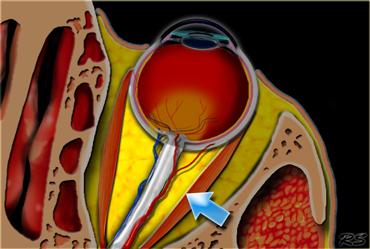
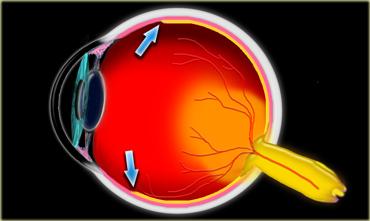
Khoang nội nón được đánh dấu bằng các mũi tên và nằm bên trong hình nón cơ. Khoang này chứa thần kinh thị giác, các mạch máu và các dây thần kinh sọ III, IV và VI.
Khoang nội nón
Các cơ vận nhãn trong hốc mắt tạo thành một hình nón cơ.
Các cơ vận nhãn này được kết nối với nhau qua vòng Zinn — một tấm mô liên kết sợi — và cùng nhau tạo thành khoang nón.
Khoang nón phân tách khoang nội nón với khoang ngoại nón.
Các bệnh lý trong hốc mắt không liên quan đến nhãn cầu có thể nằm ở khoang nội nón, khoang nón hoặc khoang ngoại nón.
Bệnh lý khoang nội nón:
- Dị dạng mạch máu tĩnh mạch
- U máu mao mạch (Capillary hemangioma)
-
Tổn thương thần kinh thị giác
-
Viêm thần kinh thị giác
- Xơ cứng rải rác (MS)
- Hội chứng Devic
- Viêm thần kinh do nhiễm trùng (ví dụ: herpes zoster)
- Tự miễn (ví dụ: Lupus)
- Do thuốc (ví dụ: chloramphenicol, ethambutol)
- U thần kinh đệm thần kinh thị giác (Optic nerve glioma)
- U màng não thần kinh thị giác (Optic nerve meningioma)
- Giả u (Pseudotumor)
-
Viêm thần kinh thị giác
-
Giãn tĩnh mạch
- Rò động tĩnh mạch cảnh-xoang hang (Carotid Cavernous Fistula)
- Giãn tĩnh mạch (Varices)
- U bao thần kinh (Schwannoma) của dây thần kinh sọ III, IV và VI
Khoang nón
Khoang nón được tạo thành bởi các cơ vận nhãn và một lớp bao cân mạc.
Bệnh lý khoang nón:
- Bệnh mắt do tuyến giáp; thường gặp phì đại cơ thẳng dưới và cơ thẳng trong
- Giả u (Pseudotumor): viêm hốc mắt vô căn
- Viêm lan từ vùng lân cận: viêm xoang
- Các nguyên nhân hiếm gặp gây phì đại cơ vận nhãn bao gồm bệnh dự trữ glycogen và u lympho.
Khoang ngoại nón
Khoang ngoại nón là vùng nằm bên ngoài hình nón cơ.
Bệnh lý khoang ngoại nón:
- Áp xe do viêm xoang
- U bao thần kinh (Schwannoma) của nhánh V1 và V2 thuộc dây thần kinh sinh ba
-
Tổn thương xương:
- Loạn sản xơ (Fibrous dysplasia) cánh xương bướm
- Di căn xương
- Đa u tủy xương (Multiple myeloma)
- Bệnh lý các phần phụ của hốc mắt
Các phần phụ của hốc mắt
Tuyến lệ nằm ở góc trên ngoài của hốc mắt.
Bệnh lý tuyến lệ có thể được phân loại thành: u hạt (granulomatous), bệnh lý tuyến (glandular) và bất thường phát triển (developmental) (xem Bảng).
Dịch tiết di chuyển về phía trong qua bề mặt nhãn cầu và được thu vào điểm lệ (punctum), sau đó dẫn vào túi lệ.
Từ túi lệ, dịch tiết đi xuống dưới qua ống lệ mũi, đổ vào khoang mũi ở phía dưới cuốn mũi dưới.
Ở trẻ em, tắc nghẽn bẩm sinh các van trong ống lệ mũi có thể dẫn đến hình thành các nang ở phía trong hốc mắt, còn gọi là nang túi lệ bẩm sinh (dacryocystocele).
Ở người lớn, tắc nghẽn thường do hẹp từ viêm xoang sàng hoặc sỏi làm tắc ống lệ mũi.
Tình trạng này sẽ dẫn đến chảy nước mắt sống (epiphora) hoặc tăng tiết nước mắt.
Dẫn lưu có thể được cải thiện bằng thủ thuật nong bóng.
Bệnh lý nhãn cầu
Vôi hóa
Ở người lớn, vôi hóa trong hốc mắt thường gặp nhất tại vị trí bám gân của các cơ vận nhãn.
Các vị trí vôi hóa thường gặp khác là tại đầu thần kinh thị giác trong nhãn cầu, còn được gọi là ‘drusen đĩa thị’.
Những trường hợp này thường không có triệu chứng, nhưng khi nhà nhãn khoa kiểm tra mắt, sẽ có cảm giác giống phù gai thị, tức là giả phù gai thị.
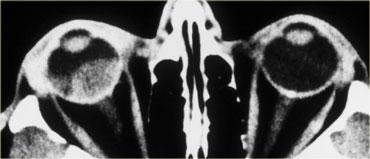
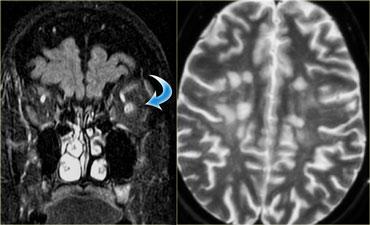
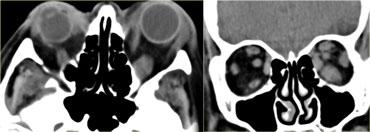
Ở trẻ em, vôi hóa trong nhãn cầu được coi là u nguyên bào võng mạc (retinoblastoma) cho đến khi được chứng minh ngược lại, kể cả khi tổn thương xuất hiện hai bên.
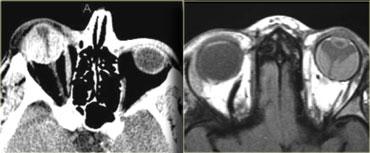
Hình bên trái là hình ảnh của một thiếu niên bị u nguyên bào võng mạc hai bên.
U nguyên bào võng mạc (Retinoblastoma)
Như có thể thấy trong bảng bên trái, u nguyên bào võng mạc là một trong những khối u thường gặp nhất trong năm đầu đời.
Các khối u khác trong nhóm tuổi này bao gồm u nguyên bào thần kinh (neuroblastoma), u Wilms, bạch cầu cấp (leukemia) và u quái (teratoma).
Tất cả các trường hợp hai bên đều có tính di truyền và xuất phát từ sự thiếu hụt gen ức chế khối u trên nhiễm sắc thể 13.
Các bệnh được liệt kê trong chẩn đoán phân biệt đều hiếm gặp.
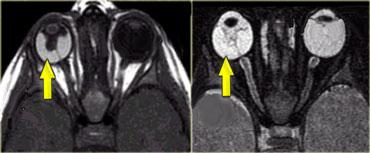
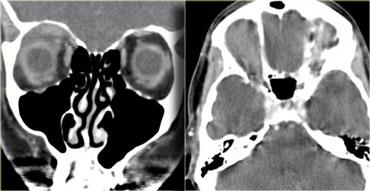
Hình bên trái là hình ảnh của một bé gái 13 tháng tuổi với các tổn thương hai bên do u nguyên bào võng mạc hai bên.
U nguyên bào võng mạc kích thước nhỏ được điều trị bằng nhiều phương pháp khác nhau (áp lạnh, quang đông laser, hóa nhiệt liệu pháp, xạ trị áp sát, xạ trị mảng) nhằm bảo tồn nhãn cầu và tránh phải khoét bỏ mắt.
Nếu bệnh nhân được điều trị bằng xạ trị, có 30% nguy cơ xuất hiện khối u ác tính thứ hai trong trường chiếu xạ, do tác động của tia xạ cũng như do sự thiếu hụt gen ức chế khối u.
Ngoài trường chiếu xạ, nguy cơ ác tính là 8%.
Theo thứ tự tần suất: Sarcoma xương > sarcoma khác > u hắc tố > ung thư biểu mô.
Những bệnh nhân này cũng có nguy cơ mắc u tuyến tùng và u nguyên thủy ngoại bì thần kinh (PNET) vùng cạnh yên.
Tuyến tùng được xem như “con mắt thứ ba” và “tinh hoàn thứ ba”.
Điều này có nghĩa là u nguyên bào võng mạc có thể phát triển tại tuyến tùng, gọi là u nguyên bào võng mạc tam bên (trilateral retinoblastoma), đồng thời cũng có thể xuất hiện u tế bào mầm (germinoma).
Cần luôn khảo sát não bộ ở những bệnh nhân này và cần nhớ rằng ở độ tuổi 0-4 tuổi, là độ tuổi đỉnh của u nguyên bào võng mạc, tuyến tùng chưa vôi hóa, do đó bất kỳ vôi hóa nào ở vùng này đều cần nghi ngờ u nguyên bào võng mạc.
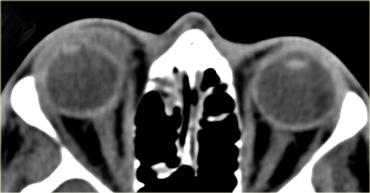
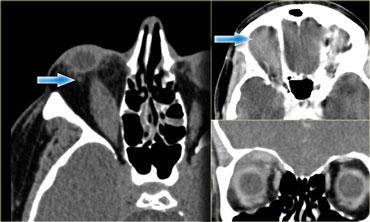
Hình bên trái là hình ảnh của một bệnh nhân khác bị u nguyên bào võng mạc.
Khối u này biểu hiện dưới dạng một vôi hóa lớn.
Khi u nguyên bào võng mạc chiếm hơn một nửa nhãn cầu, như trong trường hợp này, nhãn cầu phải được khoét bỏ.
Bạch đồng tử (Leukocoria)
Thông thường, khi ánh sáng chiếu qua mống mắt, võng mạc sẽ có màu đỏ khi quan sát.
Trong bạch đồng tử (đồng tử trắng), võng mạc bất thường có màu trắng.
U nguyên bào võng mạc thường được phát hiện qua dấu hiệu bạch đồng tử, xuất hiện ở hai phần ba số bệnh nhân mắc bệnh này.
Những trẻ này thường còn quá nhỏ để có thể mô tả triệu chứng giảm thị lực.
Có nhiều nguyên nhân gây bạch đồng tử như được liệt kê trong bảng bên trái.
U hắc tố (Melanoma)
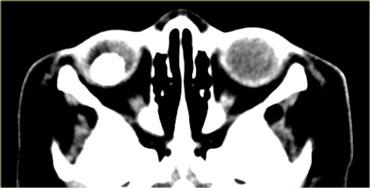
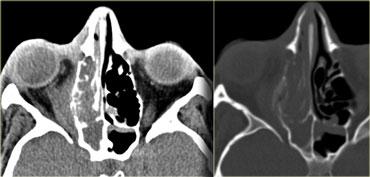
Hình bên trái là hình ảnh của một người lớn có khối trong nhãn cầu.
Tổn thương trong nhãn cầu thường gặp nhất ở người lớn là u hắc tố (như trong trường hợp này).
Đứng thứ hai là di căn; các tổn thương khác như u mạch máu (hemangioma), u cơ trơn (leiomyoma) và u xương (osteoma) ít gặp hơn.
Tồn lưu dịch kính nguyên phát tăng sản (PHPV)
Hình bên trái là một nguyên nhân khác gây bạch đồng tử.
Đây là tồn lưu dịch kính nguyên phát tăng sản (PHPV).
Có sự tồn tại của ống hyaloid khi động mạch hyaloid không thoái triển.
Trên hình ảnh, chúng ta thấy một ống tồn lưu đi từ thần kinh thị giác đến thủy tinh thể.
Ngoài ra còn có bong võng mạc (gặp trong 30-55% trường hợp) và lưu ý tình trạng nhãn cầu nhỏ (microphtalmia).
PHPV là nguyên nhân thường gặp thứ hai gây bạch đồng tử.
Những bệnh nhân này cũng có thể phát triển glaucoma và đục thủy tinh thể.
Bệnh Coats
Bệnh Coats là một rối loạn mắt hiếm gặp chưa rõ nguyên nhân, dẫn đến mù hoàn toàn hoặc một phần, đặc trưng bởi sự phát triển bất thường của các mạch máu sau võng mạc.
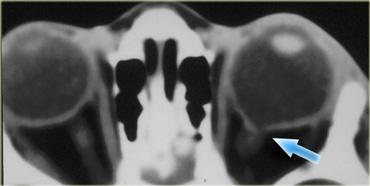
Vỡ nhãn cầu
Hình bên trái là hình ảnh của một bệnh nhân nhập cấp cứu với tình trạng sưng nề hốc mắt sau chấn thương.
Bệnh nhân này bị vỡ nhãn cầu, cụ thể là vỡ tiền phòng.
Là các bác sĩ chẩn đoán hình ảnh, chúng ta thường chú ý đến dịch kính khi nghi ngờ vỡ nhãn cầu, nhưng như vậy là chưa đủ.
Lưu ý rằng độ sâu của tiền phòng bị giảm.
Có tình trạng tăng tỷ trọng ở phía trước do xuất huyết tiền phòng (hyphema – máu trong tiền phòng).
Cũng cần lưu ý rằng thủy tinh thể bên phải bị mờ và giảm tỷ trọng nhẹ.
Đây được gọi là đục thủy tinh thể do chấn thương.
Có thể bạn sẽ kỳ vọng thủy tinh thể tăng tỷ trọng hơn, nhưng thực tế thường không phải như vậy.
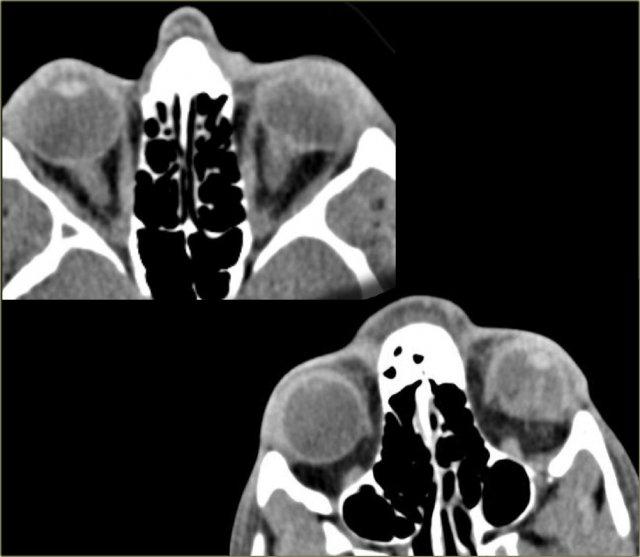
Hình bên trái là hình ảnh CT của một bệnh nhân bị chấn thương mắt trái.
Hãy phân tích hình ảnh để tìm 5 dấu hiệu trước khi tiếp tục đọc.
Các dấu hiệu bao gồm:
- Tiền phòng nông hơn so với bên phải, gợi ý vỡ nhãn cầu.
- Tỷ trọng trong tiền phòng tăng, gợi ý xuất huyết tiền phòng (hyphema).
- Tỷ trọng của thủy tinh thể giảm, cho thấy bệnh nhân bị đục thủy tinh thể do chấn thương.
- Có vùng tăng tỷ trọng trong buồng dịch kính, gợi ý xuất huyết dịch kính.
- Nhãn cầu dẹt ở mặt sau, cho thấy có vỡ dịch kính kèm theo.
Vỡ nhãn cầu thường gặp nhất ở vị trí tiền phòng.
Bong võng mạc và bong hắc mạc
Máu có thể khu trú tại các vị trí sau:
- Tiền phòng: xuất huyết tiền phòng trước
- Hậu phòng: xuất huyết tiền phòng sau (quá nhỏ để quan sát)
- Buồng dịch kính: xuất huyết dịch kính
- Bong hắc mạc
- Bong võng mạc
Bong võng mạc có thể phân biệt với bong hắc mạc vì biểu mô võng mạc kết thúc tại ora serrata (hình minh họa).
Rõ ràng, bong võng mạc sẽ không vượt quá điểm này.
Bong võng mạc kèm xuất huyết thường gặp nhất ở người lớn mắc đái tháo đường và tăng huyết áp.
Ở trẻ nhũ nhi, có thể gặp trong hội chứng rung lắc trẻ em (shaken baby syndrome).
Trong bong hắc mạc, phẫu thuật nội nhãn gần đây là nguyên nhân liên quan thường gặp nhất, tiếp theo là chấn thương.
Ngoài cùng bên trái là hình CT của một trường hợp bong hắc mạc vượt quá vị trí 10 giờ và 2 giờ (với thủy tinh thể ở vị trí 12 giờ) và rõ ràng lan ra phía trước đến ora serrata.
Có vẻ như vùng bong kết thúc tại thần kinh thị giác, nhưng nếu quan sát kỹ, bong hắc mạc thực sự vượt qua thần kinh thị giác.
Điều này rất bất thường đối với bong võng mạc, nhưng đôi khi gặp trong bong hắc mạc.
Bên phải là hình ảnh chuỗi xung T1W của một trường hợp bong võng mạc.
Tổn thương kết thúc tại thần kinh thị giác và tại ora serrata.
Hình bên trái là hình ảnh của một trường hợp bong hắc mạc khác.
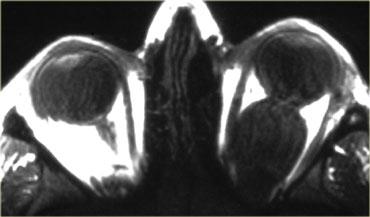
Coloboma
Coloboma là một dị tật bẩm sinh trong đó một phần của mắt không hình thành do sự thất bại trong quá trình liền của một cấu trúc phôi thai gọi là khe nội nhãn.
Thường có kèm theo nhãn cầu nhỏ (microphtalmia) và nhãn cầu lồi ra phía dưới.
Trong 10% trường hợp có kèm theo các bất thường hệ thần kinh trung ương khác.
Hình bên trái là hình ảnh của một bệnh nhân bị coloboma hai bên.
Coloboma có thể là một phần của hội chứng CHARGE:
- Coloboma
- Dị tật tim (Heart anomalies)
- Teo lỗ mũi sau (choanal Atresia)
- Chậm tăng trưởng và phát triển (Retardation of growth and development)
- Dị tật sinh dục và tai (Genital and Ear anomalies).
Coloboma cũng có thể là một phần của hội chứng COACH:
- Thiểu sản nhung
Bệnh lý trong nón cơ
Hội chứng Devic
Hội chứng Devic còn được gọi là viêm tủy thị thần kinh (neuromyelitis optica).
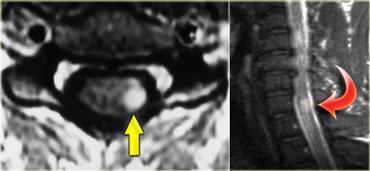
Hãy quan sát hình ảnh trước, sau đó chúng ta sẽ thảo luận chi tiết hơn.
Trên hình bên trái, thần kinh thị giác bên phải có hình ảnh bình thường.
Lưu ý rằng thần kinh thị giác là một bó chất trắng.
Nó có cùng cường độ tín hiệu với chất trắng trong não.
Ở phía đối bên, thần kinh thị giác có tín hiệu tăng cao.
Đây là tổn thương ngoài nhãn cầu trong nón cơ, và chúng ta cần nghĩ đến các bệnh lý tân sinh so với bệnh lý mất myelin.
Tiếp tục xem hình ảnh tiếp theo.Bên trái là hình ảnh chuỗi xung FLAIR kết hợp kỹ thuật ức chế mỡ (fat-sat).
Lưu ý tín hiệu bất thường và thực tế là thần kinh thị giác không bị phì đại, điều này giúp loại trừ khả năng u.Hình ảnh tủy sống cổ cho thấy một đoạn dài tổn thương không chiếm chỗ.
Dựa trên các hình ảnh này, chẩn đoán phân biệt bao gồm xơ cứng rải rác (MS) và hội chứng Devic (còn gọi là viêm tủy thị thần kinh).
Do MS phổ biến hơn nhiều, đây sẽ là chẩn đoán có khả năng nhất, nhưng trường hợp này thực tế là hội chứng Devic.Một số tác giả coi hội chứng Devic là một thể của MS, tuy nhiên hội chứng Devic khác với MS ở các điểm sau:
- Bệnh nhân có tình trạng rất nặng, do hội chứng Devic có diễn tiến cấp tính và ác tính hơn.
- Thường có sự kết hợp giữa mù một mắt và liệt hai chi dưới do tổn thương viêm tủy cắt ngang đoạn dài (trong MS thường chỉ một hoặc hai đoạn).
- Hội chứng Devic thường có diễn tiến đơn pha.
- Thường không có mảng xơ cứng ở não.
Xơ cứng rải rác (MS)
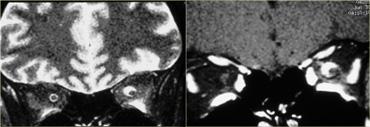
Bên trái là hình ảnh của một bệnh nhân khác, cũng có viêm thần kinh thị giác.
Có tín hiệu tăng trong thần kinh thị giác và trong não có nhiều tổn thương là hậu quả của MS.
Các tổn thương này không xuất hiện cùng một thời điểm, do đó có sự phân tán theo thời gian và không gian, đây là đặc điểm đặc trưng của MS.-
50% bệnh nhân viêm thần kinh thị giác cuối cùng sẽ tiến triển thành MS.
50% còn lại có viêm thần kinh thị giác đơn độc (xem chẩn đoán phân biệt ở trên). - 80% bệnh nhân MS sẽ có biểu hiện viêm thần kinh thị giác tại một thời điểm nào đó trong quá trình bệnh.
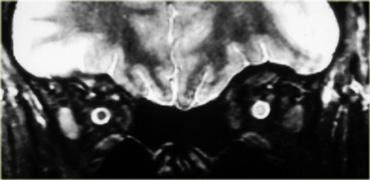
U màng não (Meningioma)
Bên trái là hình ảnh của một bệnh nhân khác với tổn thương ngoài nhãn cầu trong nón cơ.
Hãy quan sát hình ảnh, mô tả và đưa ra chẩn đoán phân biệt (tạm thời bỏ qua tiêu đề của đoạn này là u màng não).Các thần kinh thị giác bình thường, nhưng có hình ảnh ngấm thuốc dạng khối bất thường của bao thần kinh thị giác bên trái.
Do đó đây có thể là một u tân sinh, và trong số các u tân sinh, u màng não là u bao thần kinh thị giác phổ biến nhất.
U màng não biểu hiện rối loạn thị giác sớm trong quá trình bệnh do bệnh lý thần kinh thiếu máu cục bộ gây ra bởi tắc nghẽn tĩnh mạch.
Về mặt lâm sàng, biểu hiện này là đĩa thị nhợt nhạt.Ngấm thuốc bất thường của bao thần kinh thị giác
Bên trái là bảng chẩn đoán phân biệt của tình trạng ngấm thuốc bất thường bao thần kinh thị giác, còn được gọi là
dấu hiệu đường ray xe điện (tram track sign) của thần kinh thị giác.
U màng não của bao thần kinh là kết quả của sự phát triển dưới màng cứng dẫn đến mất thị lực tiến triển, phù gai thị, teo thần kinh thị giác.
Có mối liên quan chặt chẽ với bệnh u xơ thần kinh type 2 (NF-2).
Đĩa thị nhợt nhạt là do suy giảm dẫn lưu tĩnh mạch.
Vôi hóa được ghi nhận trong 20-50% trường hợp.
Gieo rắc vào khoang dưới nhện là một nguyên nhân khác gây ngấm thuốc bất thường của bao thần kinh thị giác, do bao thần kinh thị giác thông với khoang dưới nhện nội sọ.U thần kinh đệm thị giác
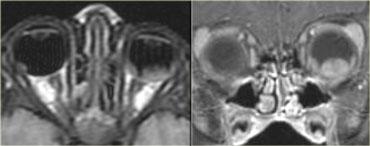
Hãy quan sát hình ảnh bên trái trước.
Bên nào bất thường và chẩn đoán có khả năng nhất là gì?Có hình ảnh thiểu sản cánh xương bướm bên phải và bên trái thần kinh thị giác gần giao thoa thị giác bị phì đại (thấy rõ trên MRI).
Do đó chẩn đoán là bệnh u xơ thần kinh type I (NF-1) với thiểu sản cánh xương bướm và u thần kinh đệm đường thị giác.Thuật ngữ “u thần kinh đệm thị giác” thực ra không hoàn toàn chính xác.
Trên thực tế, u có thể xuất hiện ở bất kỳ vị trí nào dọc theo đường thị giác, từ vùng chẩm đến giao thoa thị giác và thần kinh thị giác.
Thuật ngữ “u thần kinh đệm” cũng khá không đặc hiệu.
Các u này là u tế bào hình sao lông mao thể trẻ (juvenile pilocytic astrocytoma) WHO độ 1, là dạng lành tính nhất của u tế bào hình sao.
Chúng chiếm 4% tổng số u hốc mắt.
Hơn 50% bệnh nhân có u thần kinh đệm thị giác mắc bệnh NF1, nhưng trong số bệnh nhân NF1 chỉ khoảng 10% có u thần kinh đệm thị giác.
U ít có dạng nang hơn trong NF so với không có NF.
Tuổi trung bình khi chẩn đoán là 4-5 tuổi và chỉ 20% bệnh nhân có triệu chứng thị giác, vì u thần kinh đệm không ảnh hưởng đến thần kinh thị giác sớm và vì trẻ nhỏ không phàn nàn về vấn đề thị lực.Bên trái là một trường hợp khác với hình ảnh điển hình hơn của u thần kinh đệm thị giác cũng ở bệnh nhân NF1.
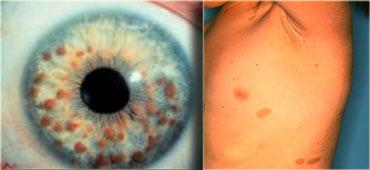
TRÁI: nhiều u mô thừa mống mắt (nốt Lisch) PHẢI: tàn nhang vùng nách (đốm nâu nhỏ) và đốm cà phê sữa (café au lait spots)Tiêu chuẩn chẩn đoán NF1 được xác lập khi một cá nhân có từ 2 dấu hiệu trở lên trong số các dấu hiệu sau:
- Sáu hoặc nhiều hơn đốm cà phê sữa (café au lait macules)
- Hai hoặc nhiều hơn u xơ thần kinh bất kỳ loại nào, hoặc 1 u xơ thần kinh đám rối
- Nhiều tàn nhang ở vùng nách hoặc bẹn
- Loạn sản xương
- U thần kinh đệm thị giác
- Hai hoặc nhiều hơn u mô thừa mống mắt (nốt Lisch)
- Người thân bậc một mắc bệnh NF1
Bệnh lý vùng nón cơ
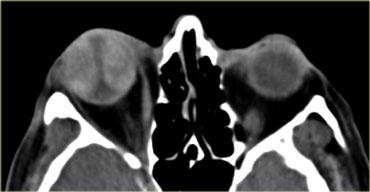
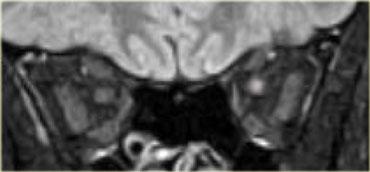
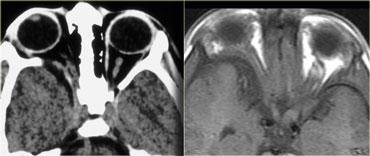
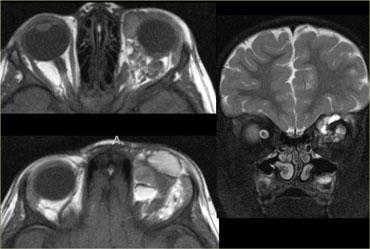
Bệnh mắt tuyến giáp
Hãy quan sát các hình ảnh bên trái, mô tả chúng và đưa ra chẩn đoán phân biệt, đồng thời tạm thời bỏ qua tiêu đề của đoạn này.
Chẩn đoán là bệnh mắt tuyến giáp và chẩn đoán phân biệt là giả u hốc mắt.
Chúng ta sẽ thảo luận ngay sau đây về cách phân biệt hai bệnh lý này.
Trước đây, thuật ngữ bệnh nhãn khoa Graves được sử dụng.
Tuy nhiên, điều này gợi ý rằng bệnh nhân đang trong tình trạng cường giáp.
Ngày nay, chúng ta biết rằng những bệnh nhân được điều trị bệnh Graves có thể có chức năng tuyến giáp bình thường hoặc thậm chí suy giáp mà vẫn có thể phát triển bệnh mắt tuyến giáp, do đó hiện nay chúng ta sử dụng thuật ngữ bệnh mắt tuyến giáp.
Nguy cơ lớn nhất của bệnh mắt tuyến giáp là bệnh lý thần kinh thị giác do chèn ép, có thể do chèn ép trực tiếp bởi các cơ hoặc do thiếu máu cục bộ gây ra bởi sự chèn ép các mạch máu.
Đặc điểm then chốt cần tìm kiếm là đỉnh hốc mắt.
Nếu không thấy mô mỡ xung quanh đỉnh hốc mắt, khả năng cao có tình trạng chèn ép.
Những bệnh nhân này được điều trị bằng phẫu thuật giải áp qua nội soi, trong đó thành trong của hốc mắt (tức là lá giấy – lamina papyracea) được phá vỡ.Giả u
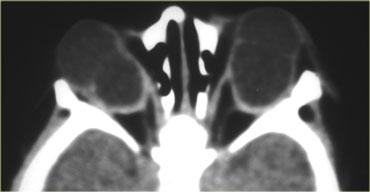
Hãy quan sát các hình ảnh bên trái.
Đây là một trường hợp giả u.
Giả u là tình trạng viêm vô căn của hốc mắt.
Bệnh có thể ảnh hưởng đến mọi thành phần của hốc mắt: cơ, gân, mô mỡ, thần kinh thị giác, bao thần kinh, tuyến lệ, v.v.Điểm phân biệt then chốt giữa giả u và bệnh mắt tuyến giáp là trong giả u, không chỉ các cơ mà cả các gân cũng bị tổn thương.
Những bệnh nhân này cảm thấy đau khi cử động mắt do các gân bị kích thích.
Trên hình ảnh bên trái ngoài cùng, hãy chú ý sự thon nhỏ dần của cơ bị phù nề tại điểm bám gân ở bệnh nhân mắc bệnh mắt tuyến giáp.
Bên cạnh đó là hình ảnh của bệnh nhân mắc giả u.
Hãy chú ý rằng tình trạng phù nề lan rộng đến tận điểm bám gân.Bệnh lý ngoài nón cơ
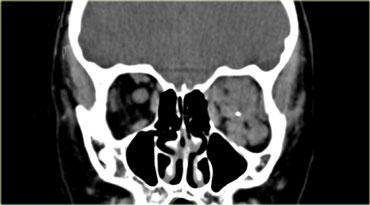
Áp xe quanh hốc mắt
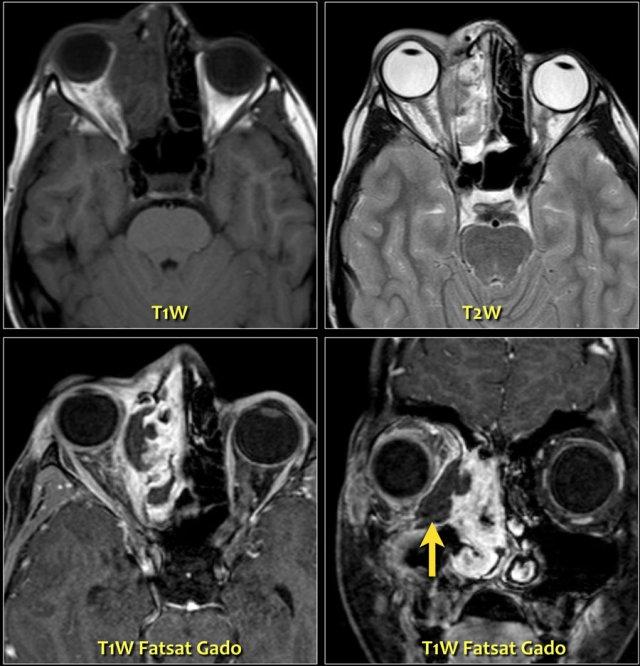
Bên trái là hình ảnh CT không tiêm thuốc cản quang của một bệnh nhân có áp xe màng xương hoặc áp xe quanh hốc mắt rõ ràng do biến chứng của viêm xoang sàng.
Điểm cần lưu ý như sau:
Không cần chờ có viền ngấm thuốc ngoại vi mới chẩn đoán áp xe!
Ở các vị trí khác, chúng ta thường chờ có viền ngấm thuốc rõ ràng mới chẩn đoán áp xe, nếu không có thì gọi là viêm mô tế bào (phlegmone).
Điều trị là điều trị viêm xoang.Đây là hình ảnh MRI của một bé trai 11 tuổi, có biểu hiện kích thích mắt phải vào tối hôm trước và thức dậy với tình trạng lồi mắt.
Hình ảnh chuỗi xung T1W có tiêm thuốc tương phản từ kết hợp kỹ thuật xóa mỡ (fatsat) thể hiện rõ ràng áp xe quanh hốc mắt là nguyên nhân gây lồi mắt.
Lưu ý hình ảnh viêm xoang sàng.
Điểm quan trọng tiếp theo cần lưu ý là:
Ở trẻ em, cần hết sức thận trọng với sự lan rộng ra ngoài xoang!
Bất kỳ thay đổi nào bên ngoài xoang đều nên được chẩn đoán là áp xe.
Ở trẻ em, màng xương quanh hốc mắt có nhiều lỗ thông hơn và bệnh sẽ dễ dàng lan rộng.
Vì vậy, hãy mạnh dạn chẩn đoán áp xe ngay cả khi chỉ có những bất thường nhỏ.Áp xe quanh hốc mắt có thể dẫn đến huyết khối tĩnh mạch mắt trên và dưới.
Trong một số trường hợp viêm xoang do nấm (ví dụ: aspergillosis), có thể xảy ra huyết khối xoang hang và rò động mạch cảnh – xoang hang.Viêm mô tế bào hốc mắt và quanh hốc mắt
Bên trái là hình ảnh của một bệnh nhân nhập cấp cứu với biểu hiện ‘mắt đỏ nóng’ và lồi mắt.
Sự phân biệt giữa viêm mô tế bào hốc mắt và viêm mô tế bào quanh hốc mắt là rất quan trọng và dựa trên một cấu trúc giải phẫu gọi là vách ngăn hốc mắt.
Nếu bệnh nhân vào cấp cứu với mắt đỏ nóng và tình trạng viêm chỉ liên quan đến vách ngăn hốc mắt và các cấu trúc nông hơn, chẩn đoán là viêm mô tế bào quanh hốc mắt và bệnh nhân được điều trị kháng sinh đường uống ngoại trú.
Tuy nhiên, trong trường hợp bên trái, các cấu trúc phía sau vách ngăn cũng bị tổn thương.
Bệnh nhân này bị viêm mô tế bào hốc mắt và cần nhập viện để điều trị kháng sinh đường tĩnh mạch.Tổn thương cánh xương bướm
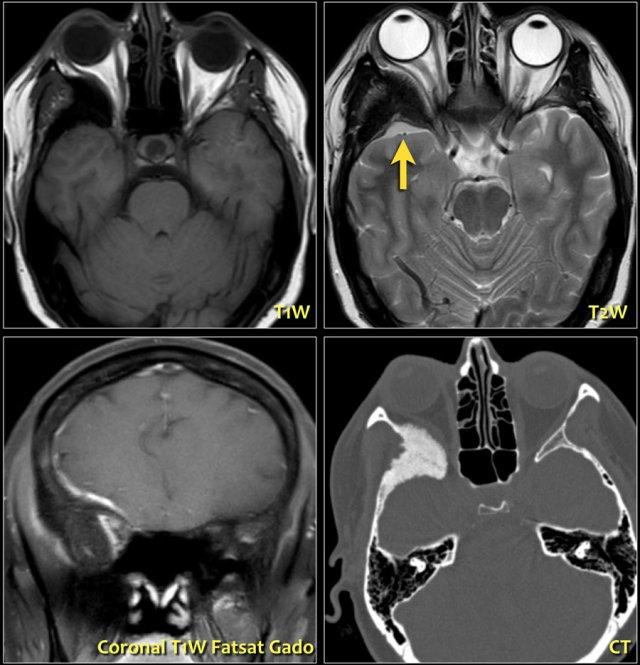
Bên trái là hình ảnh CT của một bệnh nhân bị lồi mắt do tổn thương cánh xương bướm.
Có bốn loại tổn thương cánh xương bướm có thể gây lồi mắt:
- Loạn sản cánh xương bướm
- Loạn sản xơ
- Bệnh Paget
- U màng não kèm tăng sinh xương cánh xương bướm
Đây là hình ảnh của một bệnh nhân có tình trạng lồi mắt tiến triển chậm.
Trên chuỗi xung T2W, thấy hình ảnh tăng sinh xương cánh xương bướm phải, tương ứng với hình ảnh trên CT.
Lưu ý tổn thương ngoài trục nhỏ (mũi tên).
Đây là u màng não.
Trên hình ảnh chuỗi xung T1W mặt phẳng coronal sau tiêm Gadolinium, có thể thấy sự ngấm thuốc của u màng não.Khi u màng não phát triển theo kiểu lan rộng dọc theo nền sọ như vậy, nó còn được gọi là u màng não dạng mảng (meningioma en plaque).
Tổn thương tuyến lệ
Các tổn thương tuyến lệ được liệt kê trong bảng bên trái.
Các bệnh lý viêm là những tổn thương phổ biến nhất của tuyến lệ (ví dụ: hội chứng Sjögren, lao, nấm, u giả viêm).
Các bệnh lý này không tạo thành khối.Khối thường gặp nhất của tuyến lệ là u lympho, tiếp theo là u tuyến đa hình (pleomorphic adenoma).
Các u biểu mô bao gồm u nang tuyến dạng sàng (adenoid cystic tumor) ít gặp hơn.Dị Dạng Mạch Máu
Dị dạng mạch máu có thể nằm trong khoang nón cơ, ngoài khoang nón cơ hoặc đa khoang, đó là lý do tại sao chúng không được thảo luận trong các phân loại ở trên.
Trước khi trình bày một số ca lâm sàng, chúng ta cần thảo luận về
hệ thống phân loại Mulliken và Glowacki dùng để phân loại các bất thường mạch máu vùng đầu cổ, hiện đã được chấp nhận rộng rãi.U máu mao mạch
Tổn thương đầu tiên trong hệ thống phân loại Mulliken & Glowacki là u máu mao mạch.
U máu mao mạch có các đặc điểm sau:
- Là một khối u thực sự với giai đoạn tăng trưởng từ 6-12 tháng tuổi và giai đoạn thoái triển từ 5-7 tuổi.
- Chủ yếu nằm ở da, nhưng cũng có thể gặp ở khoang ngoài nón cơ của mắt.
- Thường tự thoái triển, nhưng đôi khi được điều trị bằng corticosteroid, laser hoặc interferon.
- Có thể là một phần của hội chứng PHACE: Dị dạng hố Sau (Posterior fossa malformations), U máu (Hemangiomas), Bất thường Động mạch (Arterial anomalies), Dị dạng Tim mạch (Cardiac malformation) và Bất thường Mắt (Eye abnormalities) như tật khuyết mống mắt (coloboma), tăng nhãn áp (glaucoma).
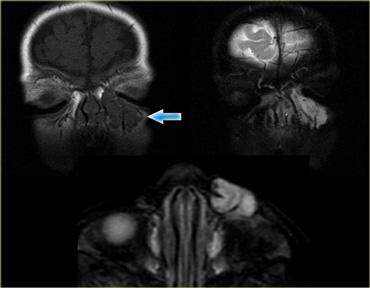
Dị Dạng Mạch Máu Tĩnh Mạch
Tổn thương thứ hai trong hệ thống phân loại Mulliken & Glowacki là dị dạng mạch máu tĩnh mạch.
Bên trái là hình ảnh của một dị dạng mạch máu tĩnh mạch.
Có một tổn thương trong khoang nón cơ kèm theo sỏi tĩnh mạch (phlebolith).
Hầu hết là đơn thùy, nhưng trường hợp này là đa thùy.Dị dạng mạch máu tĩnh mạch có các đặc điểm sau:
- Khối trong khoang nón cơ thường gặp nhất ở người lớn
- Thường gặp nhất ở phụ nữ, độ tuổi trung bình 45 tuổi, với sự phát triển to dần chậm
- Còn được gọi là dị dạng hang (cavernous malformation), tuy nhiên thuật ngữ này không nên được sử dụng nữa
- Tổn thương này đặc trưng bởi sỏi tĩnh mạch (phleboliths) và có thể là một phần của hội chứng Maffucci và hội chứng Blue Rubber Bleb
- Có thể theo dõi, nhưng thường tổn thương sẽ phát triển to theo thời gian và có thể cần can thiệp phẫu thuật
Dị dạng bạch mạch
Thực thể tiếp theo là dị dạng bạch mạch hoặc dị dạng tĩnh mạch-bạch mạch.
Đây là những vùng nang nhỏ, thường chảy máu sau chấn thương nhẹ.
Chúng có thể có tín hiệu cao trên chuỗi xung T1W do hàm lượng protein cao hoặc xuất huyết.
Thường không ngấm thuốc tương phản từ trừ khi có thành phần tĩnh mạch, thành phần này có thể ngấm thuốc.
Tổn thương này thuộc nhóm “u nang bạch huyết” (cystic hygroma).Các đặc điểm khác bao gồm:
- Khởi phát ở trẻ em (60% trước 16 tuổi)
- Có thể xuất huyết đột ngột tạo thành mức dịch-dịch
- Có thể nằm ngoài khoang nón cơ hoặc đa khoang
- Liên quan đến các dị dạng nội sọ như trong hội chứng Turner hoặc hội chứng thai nhi do rượu
- Không ngấm thuốc tương phản từ trong các tổn thương bạch mạch thuần túy
Giãn tĩnh mạch hốc mắt
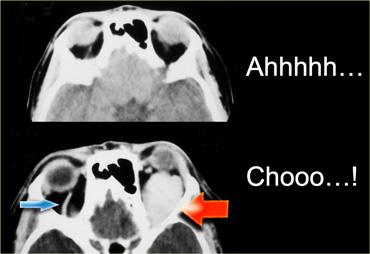
Bên trái là hình ảnh của một bệnh nhân bị giãn tĩnh mạch hốc mắt, người này nhận thấy mắt trái bị lồi ra khi rặn.
Hình trên là lúc nghỉ ngơi và hình dưới là trong nghiệm pháp Valsalva tại thời điểm hắt hơi.
Trong nghiệm pháp Valsalva, tĩnh mạch giãn giãn nở cực độ (mũi tên đỏ).
Lưu ý rằng trong nghiệm pháp Valsalva, tĩnh mạch mắt trên ở bên bình thường cũng giãn ra (mũi tên xanh).Kết luận
Các vấn đề quan trọng cần ghi nhớ:
- Cách phân biệt viêm mô tế bào hốc mắt và viêm mô tế bào quanh hốc mắt.
- Trong trường hợp vỡ nhãn cầu, không chỉ quan sát dịch kính xem có bị xẹp hay không, mà cần quan sát cả tiền phòng.
- Phân biệt bong võng mạc và bong hắc mạc.
Và hãy nghĩ đến VITAMIN C và D
- Vascular (Mạch máu): Giãn tĩnh mạch và u máu
- Infectious (Nhiễm trùng): Áp xe dưới màng xương và viêm mô tế bào hốc mắt
- Traumatic (Chấn thương): Xuất huyết tiền phòng, bong tách
- Acquired (Mắc phải): Bệnh mắt do tuyến giáp, loạn sản cánh xương bướm
- Metabolic (Chuyển hóa): Bệnh mắt do tuyến giáp
- Idiopathic (Vô căn): Giả u, Sarcoidosis, Hội chứng Devic
- Neoplastic (Tân sinh): U nguyên bào võng mạc, U hắc tố, Lan rộng quanh thần kinh, U màng não và u thần kinh đệm dây thần kinh thị giác
- Congenital (Bẩm sinh): Khuyết mống mắt-hắc mạc, Loạn sản vách ngăn-thị giác, U nguyên bào võng mạc, NFBT
- Drugs (Thuốc): Chloramphenicol, Ethambutol
Từ thiện
Toàn bộ lợi nhuận từ Radiology Assistant được chuyển đến tổ chức Medical Action Myanmar, do Bác sĩ Nini Tun và Bác sĩ Frank Smithuis (giáo sư tại Đại học Oxford, đồng thời là anh trai của Robin Smithuis) điều hành.
Nhấn vào đây để xem video về Medical Action Myanmar. Nếu bạn thấy Radiology Assistant hữu ích, xin hãy ủng hộ Medical Action Myanmar bằng một món quà nhỏ.