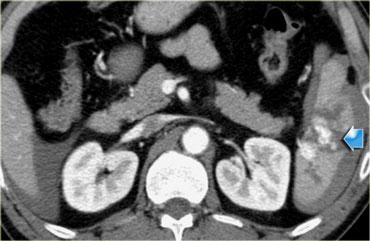
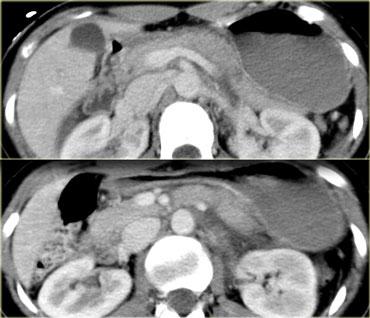
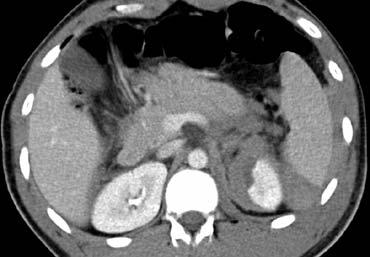
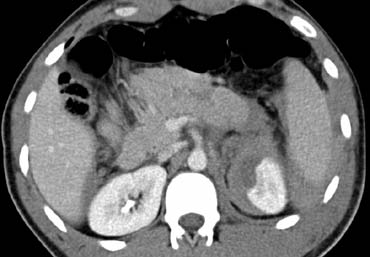
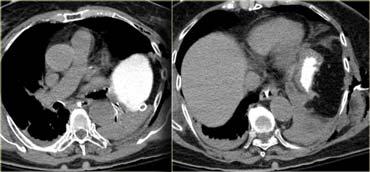
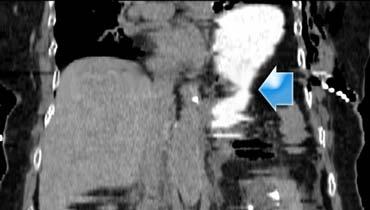
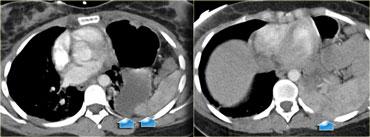
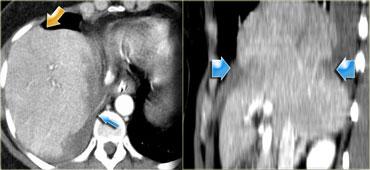
CT trong chấn thương bụng
Bài tổng quan này tập trung vào vai trò của CT trong đánh giá bệnh nhân bị chấn thương bụng.
Một số ca lâm sàng sẽ được trình bày theo hình thức tương tác.
Giới thiệu
Chấn thương là nguyên nhân tử vong hàng đầu ở người dưới bốn mươi tuổi.
Trong tất cả các ca tử vong do chấn thương, chấn thương bụng chiếm 10%.
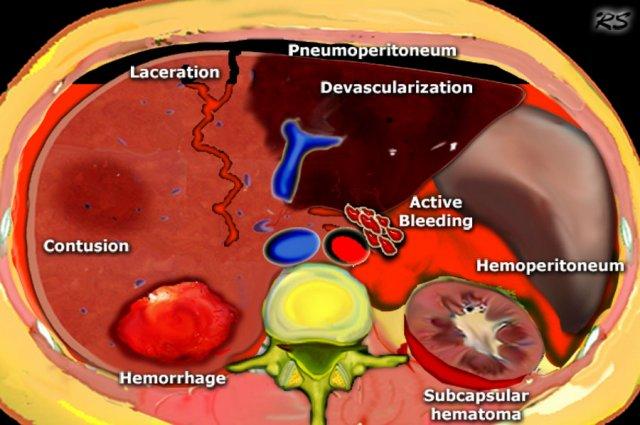
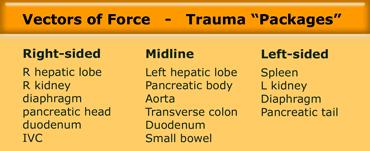
Các dấu hiệu cần tìm kiếm trong chấn thương bụng bao gồm:
- Tràn máu phúc mạc
- Vệt thuốc cản quang tương ứng với thoát mạch đang hoạt động
- Rách tạng: Vùng giảm tỷ trọng có hình dạng tuyến tính
- Tụ máu: Vùng có hình bầu dục hoặc tròn
- Dập tạng: Vùng giảm tỷ trọng mờ nhạt, ranh giới không rõ, tưới máu kém
- Tràn khí phúc mạc
- Mất mạch máu nuôi của tạng hoặc một phần tạng
- Tụ máu dưới bao tạng
Hiện nay, xu hướng điều trị bảo tồn không phẫu thuật đối với chấn thương bụng kín ngày càng phổ biến.
Hơn 50% chấn thương lách, 80% chấn thương gan và hầu hết chấn thương thận được điều trị bảo tồn không phẫu thuật, vì các nghiên cứu cho thấy bệnh nhân có kết cục lâu dài tốt hơn liên quan đến việc bảo tồn tạng.
CT cũng ngày càng được sử dụng nhiều hơn trong chấn thương xuyên thấu, vốn trước đây thường được đánh giá qua phẫu thuật, tuy nhiên kết quả CT cần được diễn giải thận trọng vì độ nhạy và độ đặc hiệu trong chấn thương bụng xuyên thấu thấp hơn so với chấn thương bụng kín (lần lượt là 31,3% đến 100% và 81 đến 84%).
Ở bệnh nhân huyết động không ổn định, đã có chỉ định phẫu thuật và có thể cân nhắc bỏ qua CT, trừ khi cần xác định tổn thương nằm ngoài tầm quan sát trong phẫu thuật.
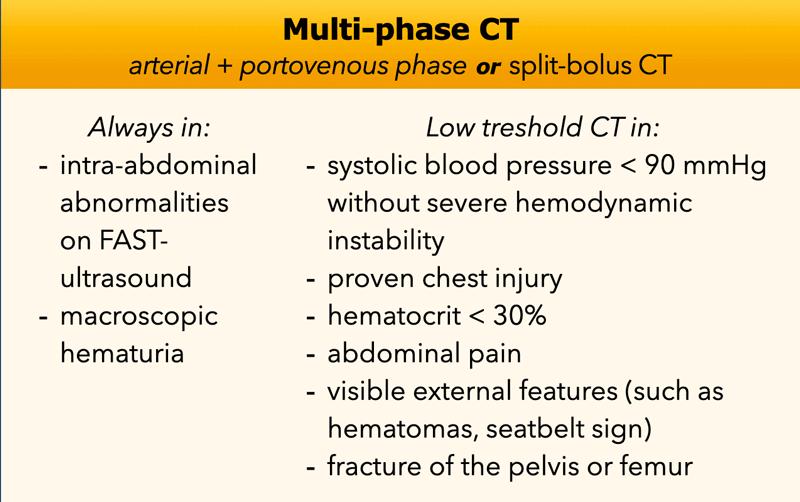
Quy trình Chụp CT
CT Đa Pha
Trong bài báo gốc năm 2007, phương pháp chụp tiêu chuẩn là pha tĩnh mạch tại thời điểm 70 giây sau tiêm thuốc cản quang, và trong một số trường hợp có thêm pha bài tiết muộn sau 3-5 phút nếu phát hiện tổn thương trên lần chụp đầu tiên.
Ngày nay, tầm quan trọng của pha động mạch đã được ghi nhận.
Dưới đây chúng tôi trình bày quy trình và chỉ định theo khuyến cáo của Hội Chẩn đoán Hình ảnh Hà Lan.
CT bụng đa pha là phương pháp chẩn đoán hình ảnh chính xác để chẩn đoán hoặc loại trừ tổn thương mạch máu hoặc xuất huyết nội ổ bụng đang hoạt động.
Ngoài ra, hình ảnh pha động mạch có thể đóng vai trò như một “bản đồ định hướng” cho bác sĩ can thiệp mạch máu hoặc phẫu thuật viên mạch máu.
Phương án thay thế có thể là kỹ thuật chụp gọi là “split-bolus” (kết hợp pha động mạch và pha tĩnh mạch trong một lần chụp). Nhược điểm của kỹ thuật này là việc phát hiện thoát thuốc cản quang có thể khó khăn hơn do thiếu sự chênh lệch thời gian giữa các pha và khả năng hiển thị động mạch có thể kém hơn so với pha động mạch thuần túy.
Ưu điểm của kỹ thuật này là liều bức xạ thấp hơn.
CT Pha Bài Tiết
Để phát hiện các tổn thương hệ thống đài bể thận, niệu quản và bàng quang, CT pha tĩnh mạch có độ nhạy ở mức trung bình. Độ nhạy được cải thiện khi bổ sung thêm pha bài tiết sau 7 đến 10 phút.
Bảng dưới đây liệt kê các chỉ định chụp bổ sung trong pha bài tiết.
Thuốc cản quang đường uống đôi khi có thể hỗ trợ chẩn đoán các tổn thương tạng rỗng, tuy nhiên chưa được chứng minh là làm tăng độ nhạy của CT bụng so với chụp không dùng thuốc cản quang đường uống, do đó không được khuyến cáo sử dụng thường quy.
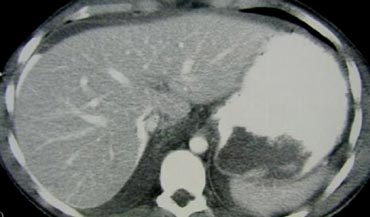
Lách
Lách là tạng đặc bị tổn thương thường gặp nhất (25%).
Phát hiện thoát thuốc cản quang có ảnh hưởng lớn đến xử trí bệnh nhân, vì khi có chảy máu hoạt động, điều trị bảo tồn không phẫu thuật sẽ thất bại trong 80% các trường hợp.
Ở những bệnh nhân này, nhu cầu can thiệp cao gần gấp mười lần so với bệnh nhân không có thoát thuốc.
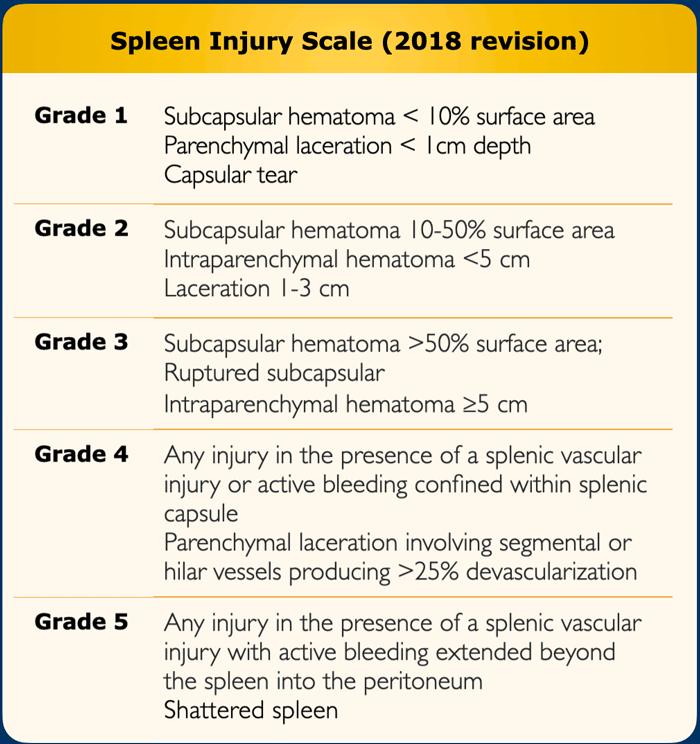
Bảng trình bày các dấu hiệu CT trong thang phân độ tổn thương lách.
Tổn thương mạch máu được định nghĩa là giả phình mạch hoặc rò động-tĩnh mạch, biểu hiện là vùng tập trung thuốc cản quang khu trú có tỷ trọng giảm dần trên thì chụp muộn.
Chảy máu hoạt động từ tổn thương mạch máu biểu hiện là vùng ngấm thuốc cản quang, khu trú hoặc lan tỏa, tăng kích thước hoặc tỷ trọng trên thì muộn.
Huyết khối mạch máu có thể dẫn đến nhồi máu tạng.
Phân độ tổn thương lách dựa trên mức độ cao nhất được đánh giá trên hình ảnh, trong phẫu thuật hoặc trên bệnh phẩm giải phẫu bệnh.
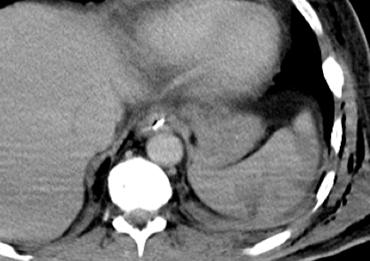
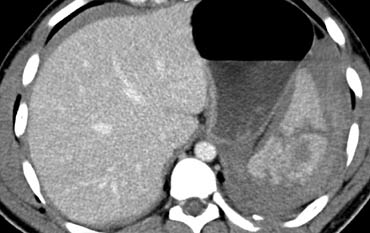
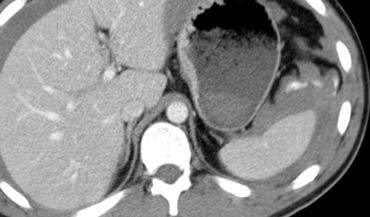
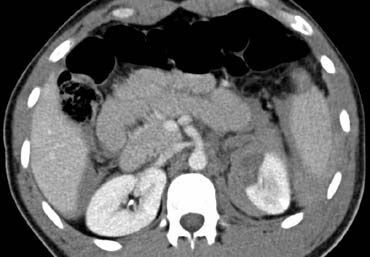
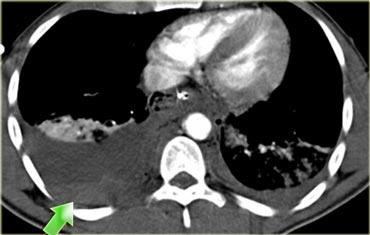
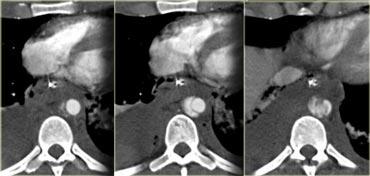
Ca lâm sàng 1
Cuộn qua các hình ảnh và xác định mức độ tổn thương lách.
Sau đó tiếp tục.
Các dấu hiệu bao gồm:
-
Có nhiều vùng giảm tỷ trọng với ranh giới không rõ ràng.
Các vùng này không có dạng tuyến tính nên không phải là vết rách.
Đây là hình ảnh điển hình của dập lách. - Gãy xương sườn và khí dưới da do tràn khí màng phổi.
- Không có dấu hiệu thoát thuốc cản quang hay tràn máu ổ bụng.
Do không có tràn máu ổ bụng hoặc chảy máu hoạt động, bệnh nhân này có tiên lượng tốt và sẽ được điều trị bảo tồn không phẫu thuật.
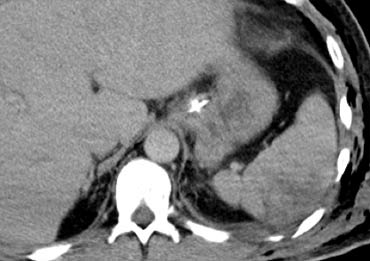
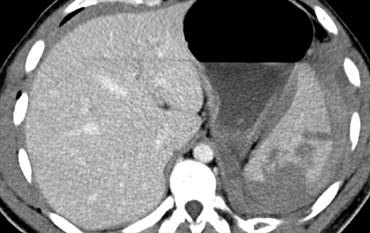
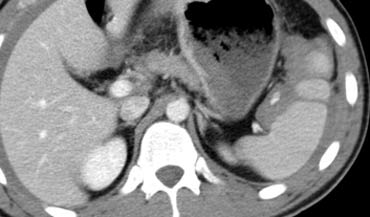
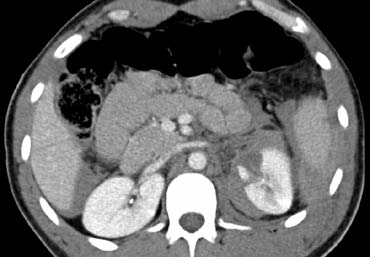
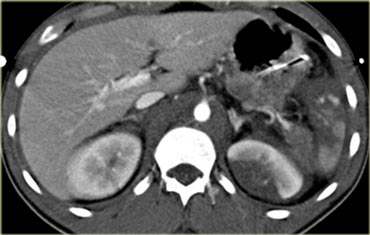
Ca lâm sàng 2
Cuộn qua các hình ảnh và mô tả các tổn thương.
Sau đó tiếp tục.
Các dấu hiệu bao gồm:
- Các vùng giảm tỷ trọng dạng tuyến tính phù hợp với vết rách lách.
- Các vùng giảm tỷ trọng hình tròn và bầu dục phù hợp với tụ máu trong lách.
- Tràn máu ổ bụng.
Tùy thuộc vào tình trạng lâm sàng, bệnh nhân này sẽ được điều trị bảo tồn không phẫu thuật, vì không có chảy máu hoạt động.
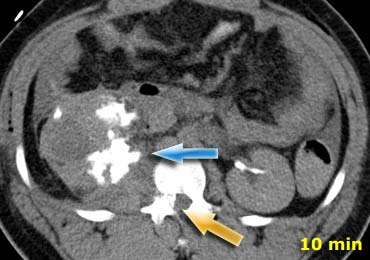
Dấu hiệu thoát thuốc cản quang (Contrast blush)
Dấu hiệu thoát thuốc cản quang được định nghĩa là vùng tăng tỷ trọng với giá trị đo trong khoảng mười đơn vị Hounsfield (HU) so với mạch máu lân cận (hoặc động mạch chủ).
Chẩn đoán phân biệt bao gồm:
- Thoát thuốc cản quang động mạch hoạt động
- Giả phình mạch sau chấn thương
- Rò động-tĩnh mạch sau chấn thương
Làm thế nào để phân biệt các thực thể này?
- Dấu hiệu thoát thuốc cản quang vượt ra ngoài ranh giới của tạng thì chắc chắn là thoát thuốc ngoài mạch.
- Trong giả phình mạch hoặc rò động-tĩnh mạch, thuốc cản quang sẽ được rửa trôi theo dòng máu.
- Nếu có thoát thuốc cản quang động mạch hoạt động và chụp thì muộn, thuốc cản quang sẽ không bị rửa trôi.
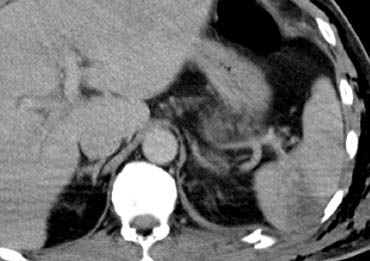
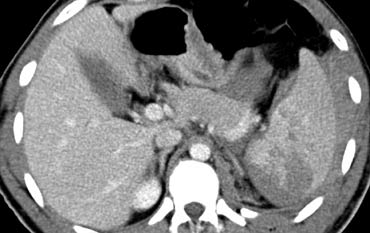
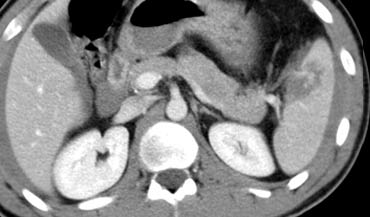
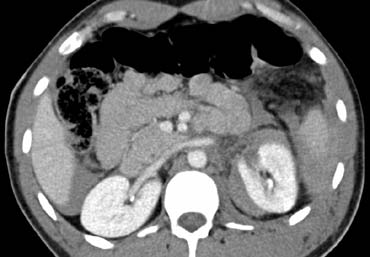
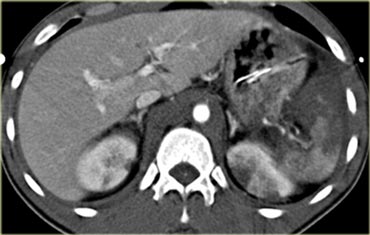
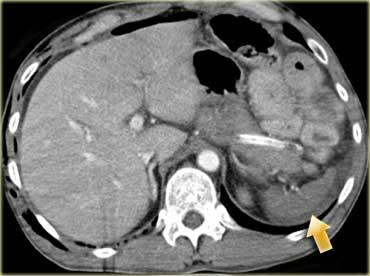
Ca lâm sàng 3
Hình ảnh của bệnh nhân nam 22 tuổi nhập viện 3 giờ sau tai nạn trượt ván tuyết với đau hạ sườn trái và đau vai trái.
Cuộn qua các hình ảnh và mô tả các tổn thương.
Sau đó tiếp tục.
Các dấu hiệu bao gồm:
- Tràn máu ổ bụng quanh lách và gan.
- Vùng giảm tỷ trọng dạng tuyến tính ở phần trước của lách phù hợp với vết rách lách.
- Phía trong của lách có vùng tập trung thuốc cản quang phù hợp với thoát thuốc ngoài mạch.
Như vậy, trong trường hợp này có nguy cơ thất bại của điều trị bảo tồn không phẫu thuật.
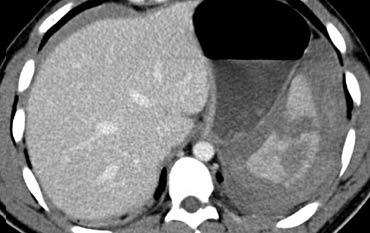
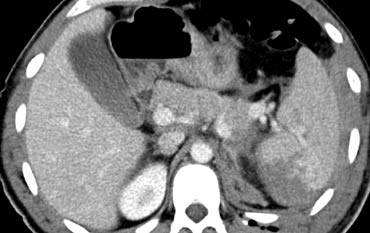
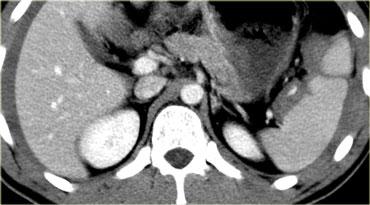
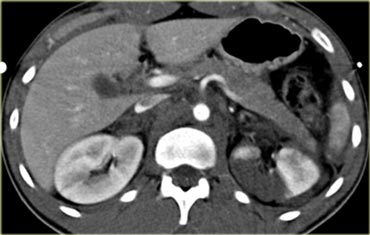
Ca lâm sàng 4
Có các vết rách lách và chảy máu hoạt động với dấu hiệu thoát thuốc cản quang có tỷ trọng nằm trong khoảng tỷ trọng của động mạch chủ.
Ngoài ra còn có tràn máu ổ bụng, do đó bệnh nhân này có thể sẽ cần phẫu thuật.
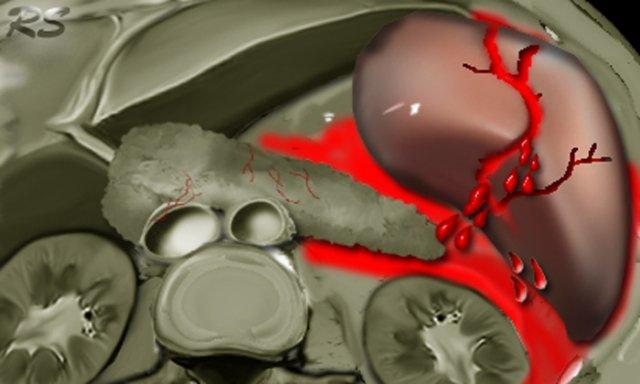
Gan
Trong chấn thương, gan là tạng đặc trong ổ bụng bị tổn thương phổ biến thứ hai sau lách.
Tuy nhiên, chấn thương gan là nguyên nhân gây tử vong thường gặp nhất.
Điều này là do gan có nhiều mạch máu lớn, như tĩnh mạch chủ dưới (IVC), tĩnh mạch gan, động mạch gan và tĩnh mạch cửa.
Cần lưu ý, đặc biệt khi thực hiện siêu âm, rằng phân thùy sau của thùy gan phải là vùng bị tổn thương thường gặp nhất.
Vùng này cũng bao gồm diện trần (bare area) và có thể dẫn đến chảy máu sau phúc mạc thay vì chảy máu vào khoang phúc mạc.
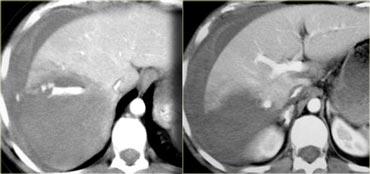
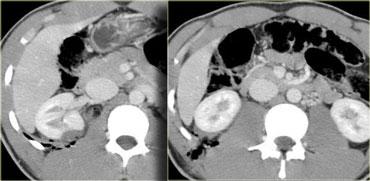
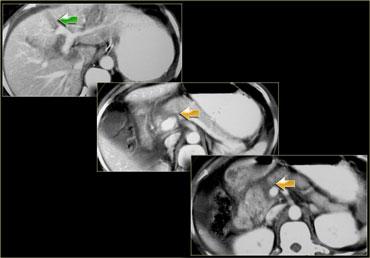
Trước tiên hãy quan sát các hình ảnh bên trái của bệnh nhân bị chấn thương gan.
Mô tả các dấu hiệu hình ảnh.
Sau đó tiếp tục.
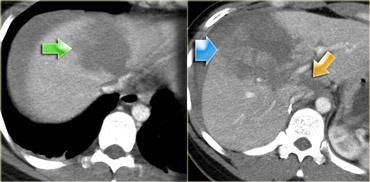
Các dấu hiệu bao gồm:
- Mũi tên xanh lá: vùng giảm tỷ trọng hình bầu dục phù hợp với tụ máu
-
Mũi tên vàng: vùng giảm tỷ trọng hình tuyến tính phù hợp với đường rách.
Lưu ý rằng đường rách này đi qua nhánh trái của tĩnh mạch cửa - Mũi tên xanh dương: vùng giảm tỷ trọng mờ, ranh giới không rõ phù hợp với dập gan
- Dịch quanh gan
- Gần như có sự đứt ngang hoàn toàn của gan, nhưng cả hai thùy đều còn ngấm thuốc, cho thấy nguồn cung cấp mạch máu vẫn còn bình thường.
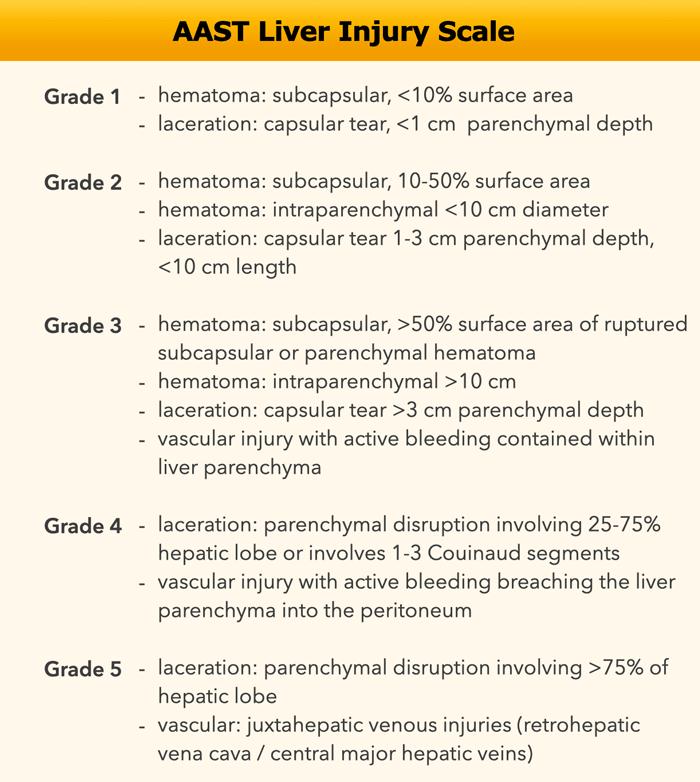
Thang phân độ chấn thương gan
Thang phân độ chấn thương gan của AAST (Hiệp hội Phẫu thuật Chấn thương Hoa Kỳ) đã được sửa đổi vào năm 2018.
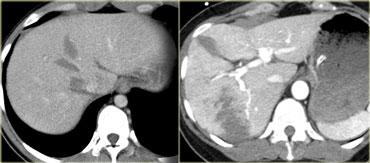
Trước tiên hãy quan sát các hình ảnh bên trái của bệnh nhân bị chấn thương gan.
Các dấu hiệu CT trong trường hợp này là gì?
Các dấu hiệu bao gồm:
- Mất tưới máu hoàn toàn thùy gan phải.
- Vùng ngấm thuốc cản quang (contrast blush) trong nhu mô gan, đồng thời lan ra ngoài bờ bên của gan.
- Tràn máu ổ bụng (Hemoperitoneum).
- Một vùng ngấm thuốc cản quang thứ hai ở mức thấp hơn.
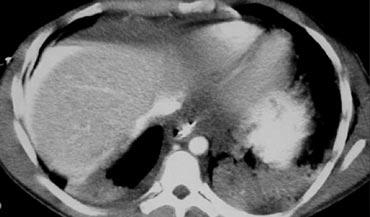
Trước tiên hãy quan sát các hình ảnh bên trái của bệnh nhân bị chấn thương gan.
Các dấu hiệu CT trong trường hợp này là gì?
Các dấu hiệu bao gồm:
- Tụ máu dưới bao gan lớn hơn 10 cm (tức là tổn thương độ 4)
- Vùng ngấm thuốc cản quang (contrast blush) (mũi tên)
- Không có tràn máu ổ bụng kèm theo
Vì vậy, mặc dù có thoát thuốc cản quang, bệnh nhân này sẽ được điều trị bảo tồn (không phẫu thuật) và có thể có tiên lượng tốt, do không có chảy máu vào khoang phúc mạc.
Thoát thuốc cản quang có ý nghĩa đặc biệt quan trọng, nhất là khi kết hợp với tràn máu ổ bụng.
Bên trái là hai ví dụ khác về đường rách gan.
Các đường rách có thể có hình sao, như ví dụ bên trái, hoặc hình phân nhánh như ví dụ bên phải.
Trước tiên hãy quan sát các hình ảnh bên trái của bệnh nhân bị chấn thương gan.
Câu hỏi:
- Những loại thuốc cản quang nào đã được sử dụng?
- Đây là thì chụp nào?
- Thuốc cản quang bao quanh gan có nguồn gốc từ đâu?
Có sử dụng thuốc cản quang tiêm tĩnh mạch và hình ảnh được chụp ở thì tĩnh mạch cửa.
Ngoài ra còn có thuốc cản quang uống làm đầy dạ dày.
Thuốc cản quang bao quanh gan có thể là kết quả của thủng dạ dày hoặc ruột, nhưng do không có khí tự do trong ổ bụng (pneumoperitoneum), khả năng này được cho là ít có thể xảy ra.
Do đó, sự thoát thuốc cản quang được cho là kết quả của chảy máu hoạt động và vì lượng thuốc cản quang bao quanh gan rất lớn, đây được xem là một ổ rò rỉ khổng lồ.
Trong phòng mổ, phát hiện tĩnh mạch gan phải bị đứt rời.
Chẩn đoán này có tỷ lệ tử vong 90-100% và bệnh nhân này đã tử vong trong phòng mổ.
Một số nhận xét cuối cùng về chấn thương gan:
- Trước đây, chấn thương gan được xử trí bằng phẫu thuật, nhưng qua mổ thám sát, người ta nhận thấy rằng 70% các trường hợp chảy máu đã tự cầm trước khi phẫu thuật viên can thiệp.
- Đáng chú ý là những bệnh nhân được phẫu thuật cần truyền máu nhiều hơn và có nhiều biến chứng hơn so với những bệnh nhân được điều trị bảo tồn.
- Hiện nay, khoảng 80% các trường hợp được điều trị bảo tồn (không phẫu thuật).
- Biến chứng muộn xảy ra ở 10-25% tổng số bệnh nhân, bao gồm:
- Chảy máu (2-6%)
- Áp xe gan (1-4%)
- Tụ dịch mật (biloma)
Thận
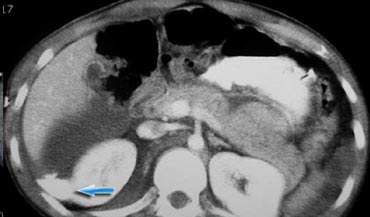
Chấn thương xuyên thấu
Hãy quan sát các hình ảnh bên trái và cố gắng trả lời các câu hỏi sau:
- Vai trò của CT ở bệnh nhân chấn thương xuyên thấu là gì?
- Các dấu hiệu hình ảnh là gì?
Đáp án:
- Vai trò chính của CT là xác định xem có vi phạm phúc mạc hay không và dự đoán nhu cầu phẫu thuật mở bụng
-
Các dấu hiệu hình ảnh:
-
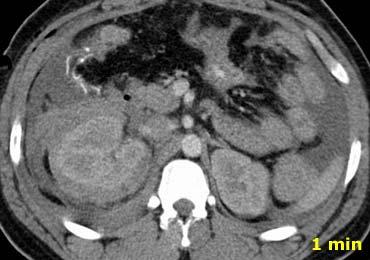
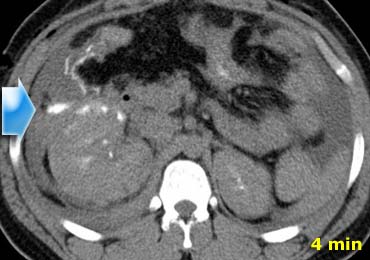
Trong pha mạch máu ở phút thứ 1, có hiện tượng thoát thuốc cản quang và dịch trong các rãnh cạnh đại tràng, cho thấy vi phạm phúc mạc.
Ngoài ra còn có khối máu tụ trong khoang quanh thận. - Trong pha muộn, có thêm hiện tượng thoát thuốc cản quang, mặc dù chưa rõ liệu đó là do chảy máu tích cực hay thuốc cản quang thoát ra từ hệ thống thu thập nước tiểu
- Trong pha bài tiết, rõ ràng có sự vi phạm hệ thống thu thập nước tiểu
-
Trong pha mạch máu ở phút thứ 1, có hiện tượng thoát thuốc cản quang và dịch trong các rãnh cạnh đại tràng, cho thấy vi phạm phúc mạc.
Câu hỏi tiếp theo là liệu quy trình chụp có đúng không, hay chúng ta có cần cho thuốc cản quang qua đường trực tràng để kiểm tra thủng ruột hay không, vì đây là chấn thương xuyên thấu?
Trong trường hợp này, câu trả lời là không, không cần cho bệnh nhân này thuốc cản quang qua đường trực tràng.
Lý do là chúng ta đã đạt đến ngưỡng để đưa bệnh nhân này vào phòng mổ.
Có 3 lý do để bệnh nhân này phải phẫu thuật:
- Chảy máu tích cực
- Vi phạm phúc mạc (dịch trong các rãnh cạnh đại tràng)
- Vi phạm hệ thống thu thập nước tiểu.
Nếu thuốc cản quang qua đường trực tràng được cho từ đầu cuộc kiểm tra, điều này có thể gây ra vấn đề là không rõ liệu sự lắng đọng thuốc cản quang là do chảy máu tích cực hay thủng ruột.
Do đó, tình trạng chảy máu có thể đã bị bỏ sót.
Thuốc cản quang qua đường trực tràng chỉ nên được sử dụng khi không có các dấu hiệu khác cần phẫu thuật.
Mặc dù bệnh nhân này bị chấn thương thận nặng, nhưng không có tiểu máu.
Điều này thường gặp trong chấn thương xuyên thấu và không loại trừ chấn thương thận.
Tuy nhiên, trong chấn thương kín, sự vắng mặt của tiểu máu có thể loại trừ chấn thương thận.
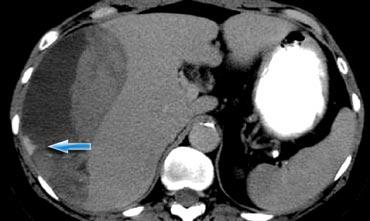
Bên trái là một bệnh nhân khác với chấn thương xuyên thấu do vết đâm dao ở hông.
CT cho thấy rõ ràng rằng tổn thương giới hạn trong khoang sau phúc mạc với khối máu tụ nhỏ quanh thận.
Không có dấu hiệu vi phạm phúc mạc và trên hình ảnh pha muộn (không hiển thị) không có hiện tượng thoát thuốc cản quang từ hệ thống thu thập nước tiểu.
Bệnh nhân này sẽ được điều trị bảo tồn không phẫu thuật
Chấn thương kín
Trong 90% trường hợp, chấn thương thận xảy ra do chấn thương kín.
Không giống như chấn thương lách và gan, trong chấn thương thận chúng ta cũng cần đánh giá hệ thống thu thập nước tiểu.
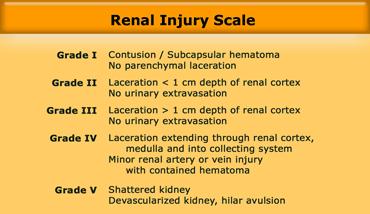
Thang phân độ chấn thương thận theo Thang Chấn thương Cơ quan của Hiệp hội Phẫu thuật Chấn thương Hoa Kỳ (AAST)
Hệ thống phân độ bên trái đã được chứng minh có giá trị trong việc xử trí bệnh nhân.
Tuy nhiên, không giống như phân độ chấn thương lách và gan, hệ thống này không dễ nhớ.
Độ I không có tổn thương nhu mô, chỉ là đụng dập hoặc khối máu tụ dưới bao thận.
Chấn thương độ II và III là các vết rách nhỏ hơn hoặc lớn hơn 1 cm, nhưng không có tổn thương hệ thống thu thập nước tiểu.
Độ IV là tổn thương hệ thống thu thập nước tiểu hoặc các vết rách lớn>
Độ V là thận vỡ nát hoặc mất mạch máu hoàn toàn.
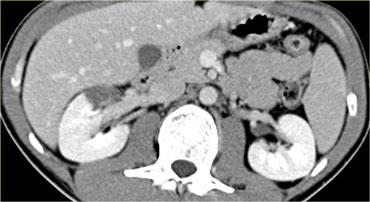
Trước tiên hãy quan sát các hình ảnh bên trái của bệnh nhân bị chấn thương thận sau chấn thương kín.
Phân độ chấn thương CT là bao nhiêu?
Câu trả lời là, giống như tất cả các hệ thống phân độ, hệ thống này cũng có những hạn chế.
Những gì chúng ta thấy bên trái không phải là vết rách, vì nó không có dạng tuyến tính.
Đây cũng không phải là đụng dập, vì ranh giới rõ nét.
Đây là nhồi máu phân thùy thận sau chấn thương.
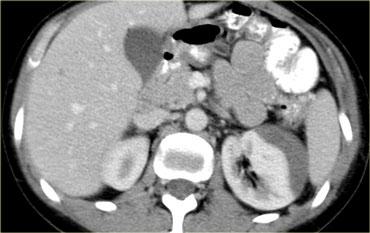
Bên trái là hình ảnh điển hình của khối máu tụ dưới bao thận, cũng là chấn thương thận độ I.
Một số nhận xét cuối cùng về chấn thương thận:
- CT đã tạo điều kiện cho sự chuyển dịch sang điều trị bảo tồn không phẫu thuật (NOM).
- 98% chấn thương thận hiện nay được điều trị bảo tồn không phẫu thuật.
- Khi có tổn thương, cần chụp pha muộn để đánh giá hệ thống thu thập nước tiểu.
- Nếu có chấn thương xuyên thấu, cho thuốc cản quang qua đường trực tràng để phát hiện thủng ruột có thể xảy ra.
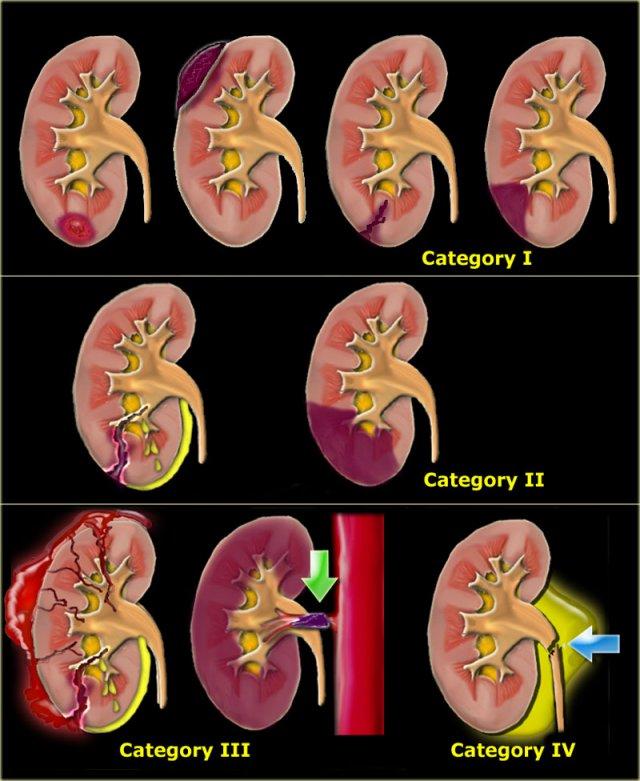
Các Thể Chấn Thương Thận
Michael Federle phân loại chấn thương thận thành bốn thể:
-
Chấn thương nhẹ:
- Đụng dập thận.
- Khối máu tụ trong thận và dưới bao thận.
- Vết rách nhỏ với khối máu tụ quanh thận giới hạn, không lan đến hệ thống thu thập nước tiểu hoặc tủy thận.
- Nhồi máu phân thùy nhỏ.
-
Chấn thương nặng:
- Vết rách lớn vào tủy thận hoặc hệ thống thu thập nước tiểu.
- Nhồi máu phân thùy.
-
Chấn thương thảm khốc:
- Thận vỡ nát
- Mất mạch máu hoàn toàn do tắc động mạch.
- Vỡ hệ thống thu thập nước tiểu.
Bàng quang
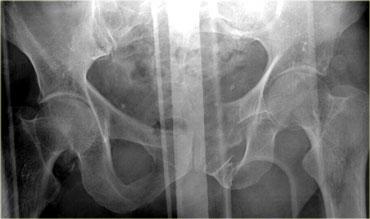
Bên trái là hình ảnh của một nam giới 65 tuổi bị xe ô tô đâm ở tốc độ vừa phải.
Mất ý thức trong 2 phút.
Đặt thông tiểu Foley và phát hiện đái máu đại thể.
Phim X-quang cho thấy gãy xương mu di lệch vừa với các mảnh xương nhọn ở vùng bàng quang.
Câu hỏi đặt ra là:
Bệnh nhân này có nguy cơ mắc các tổn thương vùng chậu nào khác và điều đó ảnh hưởng như thế nào đến quy trình thăm khám của chúng ta?
Thứ nhất, bệnh nhân này có nguy cơ tổn thương động mạch kèm tụ máu vùng chậu, tổn thương trực tràng, âm đạo và bàng quang.
Thứ hai, chụp CT bàng quang cản quang (CT-cystogram) được chỉ định sau khi hoàn thành CT chấn thương thường quy.
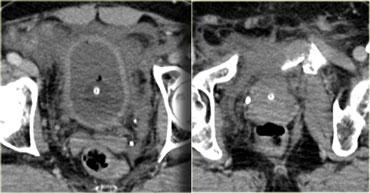
Bên trái là hình ảnh CT chấn thương thường quy.
Nhận xét các dấu hiệu hình ảnh?
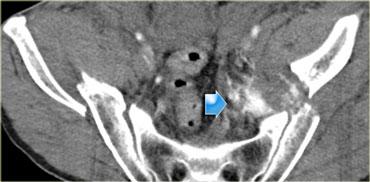
Có hình ảnh gãy xương chậu di lệch với một mảnh xương nhọn hướng về phía bàng quang.
Có dịch trong khoang trước bàng quang (khoang Retzius).
Khi có gãy xương chậu, tỷ lệ vỡ bàng quang là 10%.
Khi có vỡ bàng quang, hầu như luôn luôn kèm theo gãy xương chậu.
Trước đây người ta cho rằng vỡ bàng quang là do chính mảnh xương gãy gây ra, nhưng hiện nay chúng ta biết rằng chỉ trong một phần ba trường hợp, vị trí vỡ bàng quang nằm tại vị trí của mảnh xương nhọn.
Hai phần ba trường hợp vỡ xảy ra ở phía đối diện, cho thấy lực cắt đóng vai trò quan trọng trong các tổn thương bàng quang.
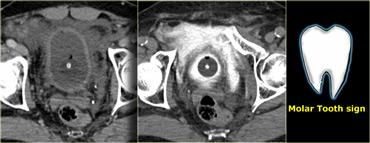
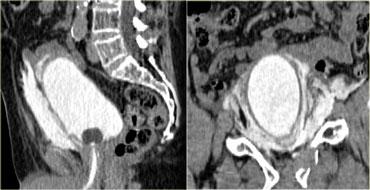
Bên trái là hình ảnh trước và sau khi chụp CT bàng quang cản quang.
Có thuốc cản quang trong lòng bàng quang bao quanh ống thông Foley và có hiện tượng thoát thuốc cản quang vào khoang trước bàng quang hay khoang Retzius.
Hình ảnh này được gọi là ‘dấu hiệu răng hàm’ (molar tooth sign), gợi ý vỡ bàng quang ngoài phúc mạc.
Bên trái là tái tạo mặt phẳng đứng dọc và đứng ngang.
Lưu ý không có thuốc cản quang lan vào rãnh cạnh đại tràng, do đó không có sự lan rộng vào trong phúc mạc.
Độ nhạy và độ đặc hiệu của CT bàng quang cản quang rất cao.
Đối với vỡ bàng quang ngoài phúc mạc, các giá trị này lần lượt là 100% và 99%; đối với vỡ bàng quang trong phúc mạc là 92% và 100%.
Yếu tố quan trọng nhất là bàng quang phải được căng giãn tốt.
CT Bàng quang Cản quang (CT Cystography)
Đầu tiên, chúng ta dẫn lưu bàng quang để loại bỏ nước tiểu và thuốc cản quang đã được thận bài tiết ra.
Dung dịch thuốc cản quang sử dụng tương tự như thuốc cản quang dùng đường uống hoặc đường trực tràng (tức là 50 cc thuốc cản quang pha trong 1 lít nước muối sinh lý).
Chúng ta bơm thuốc cản quang ngược chiều qua ống thông Foley cho đến khi một trong ba tình huống sau xảy ra:
- Dòng chảy ngừng lại khi túi treo ở độ cao 40 cm so với bệnh nhân.
- Đã bơm được 350-400 cc thuốc cản quang.
- Bệnh nhân không còn chịu đựng được.
Bên trái là một trường hợp khác để minh họa lý do tại sao không nên bơm thuốc cản quang vào bàng quang cùng lúc với tiêm thuốc cản quang tĩnh mạch.
Câu hỏi tiếp theo được đặt ra là liệu chúng ta có nên thực hiện thêm CT bàng quang cản quang hay không?
Câu trả lời cho câu hỏi thứ nhất là: nếu thuốc cản quang đã được bơm vào bàng quang ngay từ đầu cuộc khảo sát, chúng ta sẽ khó phân biệt liệu thuốc cản quang quan sát được là do vỡ bàng quang hay do chảy máu động mạch đang hoạt động.
Vì không có thuốc cản quang nào được bơm vào bàng quang, nên rõ ràng đây là hình ảnh chảy máu động mạch.
Thứ hai, do mức độ thoát mạch rất lớn, bệnh nhân này cần được thuyên tắc mạch (embolisation) ngay lập tức mà không được trì hoãn thêm.
Tụy
Về chấn thương tụy, có thể đưa ra các nhận xét sau:
- Chấn thương không phổ biến với tỷ lệ mắc chung là 0,4%.
- Tỷ lệ mắc 1,1% trong chấn thương xuyên thấu và chỉ 0,2% trong chấn thương kín.
- Hiếm khi là tổn thương đơn độc.
- Thường là một phần của ‘tổn thương phối hợp theo vùng’.
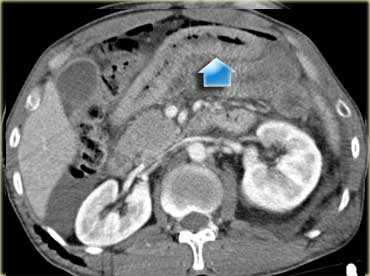
Bên trái là hình ảnh của một tài xế không thắt dây an toàn bị tai nạn xe hơi.
Các dấu hiệu sinh tồn ổn định và bụng chỉ đau nhẹ khi sờ nắn.
Hãy quan sát các hình ảnh bên trái trước, sau đó tiếp tục.
Tất cả các tạng trong phúc mạc đều bình thường và không có dịch trong phúc mạc.
Các phát hiện duy nhất là một vùng giảm tỷ trọng mờ nhạt ở đuôi tụy và một ít dịch phía sau tụy, thấy rõ nhất ở phía trước thận trái.
Do đó, bác sĩ chẩn đoán hình ảnh nhận định có nghi ngờ chấn thương tụy.
Lý do ông không đưa ra kết luận chắc chắn hơn là vì chấn thương tụy đơn độc cực kỳ hiếm gặp, do tụy được bảo vệ bởi gan, lách và lồng ngực xương.
Trong quá trình theo dõi, bệnh nhân này đau nhiều hơn và trên phim chụp theo dõi (không hiển thị) có sự tích tụ dịch đáng kể xung quanh tụy.
Vậy bệnh nhân này có chấn thương tụy đơn độc.
Trường hợp trên là một ca ngoại lệ.
Khi tụy bị liên quan trong chấn thương, hầu như luôn luôn là một phần của tổn thương phối hợp theo vùng (Bảng).
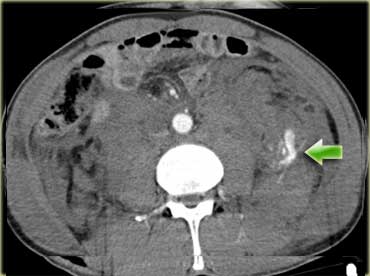
Biểu hiện phổ biến hơn của chấn thương tụy là những gì được thấy ở bên trái.
Cuộn qua các hình ảnh và mô tả các phát hiện.
Sau đó tiếp tục.
Đây là tổn thương phối hợp theo vùng bên trái điển hình.
Có chấn thương đuôi tụy kèm theo chấn thương lách, chấn thương thận và tràn khí phúc mạc.
Bên trái là một biểu hiện phổ biến khác của chấn thương tụy.
Quan sát các hình ảnh và mô tả các phát hiện.
Sau đó tiếp tục.
Đây là tổn thương phối hợp theo vùng bên phải.
Có rách gan đi qua các mạch máu lớn kèm theo đứt ngang tụy tại vị trí nối giữa đầu và thân tụy.
Lực tác động phải đến từ phía trước bên phải, ép gan và tụy vào cột sống.
Đôi khi loại chấn thương này cũng liên quan đến tá tràng.
Tổn thương cơ hoành
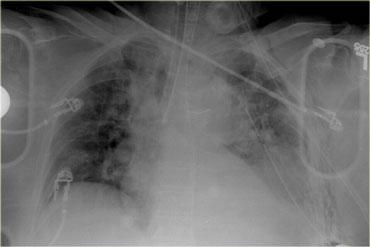
Bên trái là phim X-quang ngực của một tài xế 79 tuổi có thắt dây an toàn, bị tai nạn ô tô.
Ban đầu bệnh nhân không đáp ứng tại hiện trường.
Bệnh nhân được chuyển từ bệnh viện tuyến ngoài sau khi đã được đặt các ống dẫn lưu.
Hãy quan sát hình ảnh bên trái và mô tả các dấu hiệu.
Sau đó tiếp tục.
Điều đầu tiên bạn nhận thấy là ống nội khí quản đang nằm trong phế quản gốc phải.
Ống dẫn lưu màng phổi có vị trí phù hợp.
Ống thông dạ dày qua mũi đi xuống và cuộn lại trong dạ dày.
Trung thất trên trông có vẻ giãn rộng và bờ không rõ nét, do đó chắc chắn cần phải được đánh giá thêm.
Ở vùng phổi dưới trái, bờ cơ hoành không rõ nét và có hình mờ.
Điều này có thể do nhiều nguyên nhân như tràn máu màng phổi, đụng dập phổi, vỡ cơ hoành hoặc tổn thương lách.
Vì vậy, dựa trên phim X-quang ngực, chúng ta lo ngại về khả năng tổn thương động mạch chủ, đụng dập phổi và tổn thương cơ hoành, lách và thận trái.
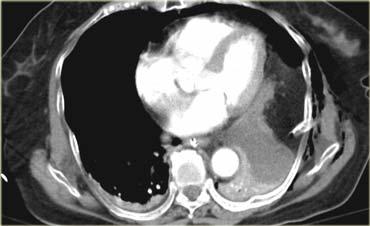
Tiếp tục với các hình ảnh CT.
Cuộn qua các hình ảnh bên trái.
Thuốc cản quang nào đang được sử dụng và các dấu hiệu là gì?
Có thuốc cản quang tiêm tĩnh mạch ở pha động mạch muộn, và khi theo dõi đường đi của ống thông dạ dày qua mũi, chúng ta sẽ nhận thấy không có thuốc cản quang trong dạ dày.
Dấu hiệu quan trọng nhất trong trường hợp này là vùng tỷ trọng mô mềm nằm cạnh thùy phổi dưới bị xẹp và bên ngoài vùng đó là một lượng mô mỡ.
Điều này rất gợi ý vỡ cơ hoành.
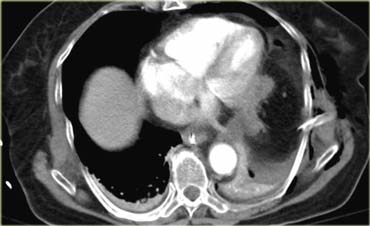
Chúng ta có thể làm gì để có thêm bằng chứng chắc chắn hơn về cấu trúc này?
Vì ống thông dạ dày qua mũi đã được đặt sẵn, chúng ta có thể bơm thuốc cản quang vào dạ dày.
Các hình ảnh bên trái chứng minh rằng cấu trúc đó chính là dạ dày, đang ở vị trí cao bất thường.
Thứ hai, có hình ảnh thắt eo tại dạ dày, tương thích với ‘dấu hiệu cổ thắt’ (collar sign).
Các dấu hiệu này đặc hiệu cho vỡ cơ hoành.
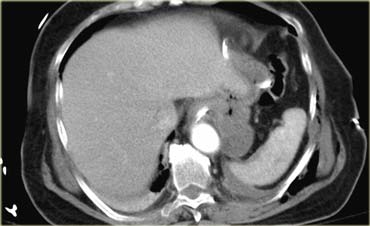
Dấu hiệu ‘cổ thắt’ (collar sign) trên CT
Bên trái là tái tạo mặt phẳng coronal của cùng bệnh nhân, thể hiện ‘dấu hiệu cổ thắt’, trong đó dạ dày đi qua chỗ vỡ của cơ hoành.
Như vậy, trong trường hợp trên, các dấu hiệu đặc hiệu của tổn thương cơ hoành đều hiện diện.
Các dấu hiệu không đặc hiệu bao gồm sự gián đoạn hoặc dày lên của cơ hoành, hoặc ‘dấu hiệu tạng phụ thuộc’ (dependent viscera sign).
Dấu hiệu ‘tạng phụ thuộc’ (Dependent viscera sign)
Bên trái là minh họa về dấu hiệu ‘tạng phụ thuộc’.
Ở phía bên trái, rõ ràng có vỡ cơ hoành kèm theo thoát vị của dạ dày.
Lưu ý rằng dạ dày và lách nằm áp sát thành ngực sau, đây là điều bất thường.
Điều này khác với phía bên phải, nơi gan cách xa thành ngực do sự hiện diện của cơ hoành còn nguyên vẹn.
Bên trái là hình ảnh của một bệnh nhân có tổn thương bên phải.
Trên phim X-quang ngực, hình ảnh trông như thể chỉ đơn thuần là nâng cao vòm hoành hoặc có thể có tràn dịch màng phổi dưới phổi.
Cũng có thể đây là liệt cơ hoành từ trước.
Bây giờ hãy tiếp tục với các hình ảnh CT.
Hãy mô tả các dấu hiệu bên trái rồi tiếp tục.
Hình ảnh axial cho thấy vùng mờ trên phim X-quang ngực thực chất chính là gan.
Khi theo dõi đường bờ của gan, có hình dạng bất thường (mũi tên vàng).
Có sự gián đoạn của trụ cơ hoành, đây là dấu hiệu không đặc hiệu (mũi tên xanh nhỏ).
Trên hình axial, có hình ảnh lõm vào mặt sau của gan do máu trong lồng ngực.
Trên tái tạo MPR mặt phẳng sagittal, hình ảnh lõm vào của gan và ‘dấu hiệu cổ thắt’ được thể hiện rõ ràng.
Bên trái là một số nhận xét cuối cùng liên quan đến vỡ cơ hoành.
Tổn thương động mạch chủ
Bên trái là hình ảnh của nam bệnh nhân 22 tuổi không thắt dây an toàn, bị tai nạn giao thông tốc độ cao.
Bệnh nhân bị văng ra khỏi xe.
Lúc nhập viện, bệnh nhân trong tình trạng hôn mê, đã được đặt nội khí quản và mạch đùi hai bên giảm.
Hãy cuộn qua các hình ảnh bên trái và mô tả các dấu hiệu.
Các dấu hiệu bao gồm:
- Dịch màng phổi với tỷ trọng cao ở vùng thấp, gợi ý tràn máu màng phổi.
- Vùng ngấm thuốc cản quang gần lách, gợi ý chảy máu đang hoạt động.
- Nhồi máu thận hai bên (các hình ảnh bổ sung cho thấy thêm các ổ nhồi máu ở thận phải).
- Tổn thương mô mềm bao quanh động mạch chủ.
Các câu hỏi đặt ra là:
- Cần chẩn đoán phân biệt những bệnh lý nào?
- Tính chất hai bên của nhồi máu thận có ý nghĩa gì?
Nhồi máu thận một bên có thể là hậu quả của một tổn thương khu trú.
Tuy nhiên, khi có nhiều ổ nhồi máu hai bên, cần nghĩ đến nguồn gốc thuyên tắc từ xa.
Vị trí thường gặp nhất sau chấn thương của các cục thuyên tắc này là động mạch chủ ngực tại eo động mạch chủ, do đây là vị trí cố định của động mạch chủ.
Tuy nhiên, ở bệnh nhân này, nguyên nhân là do bóc tách động mạch chủ do chấn thương tại mức cơ hoành.
Đây là vị trí thường gặp thứ hai của tổn thương động mạch chủ do tính chất tương đối cố định tại vị trí này.
.
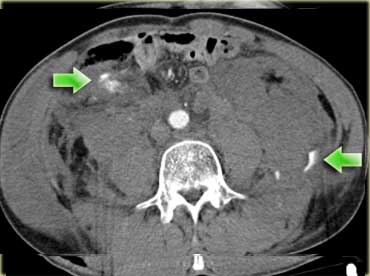
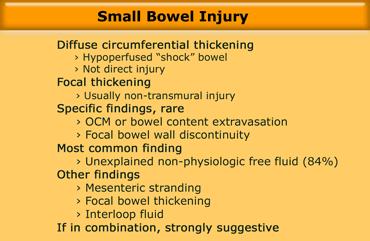
Tổn thương ruột
Hình ảnh bên trái của bệnh nhân nam 44 tuổi nhảy từ độ cao 12 mét xuống mặt bê tông trong một vụ tự tử.
Tiền sử điều trị trầm cảm.
Huyết áp 90/54. Da xanh tái, vã mồ hôi, lú lẫn.
Không có chấn thương đầu. Bầm tím vùng ngực và bụng.
Bụng chướng. Khung chậu mất vững rõ rệt.
Đái máu đại thể.
Cuộn qua các hình ảnh bên trái và mô tả các dấu hiệu.
Các dấu hiệu bao gồm:
- Giảm tưới máu lách (mũi tên vàng).
- Nhiều vùng thoát thuốc cản quang (mũi tên xanh lá).
- Tràu máu ổ bụng và tràn khí ổ bụng.
- Nhiều đoạn ruột có thành dày lan tỏa (mũi tên xanh dương).
Các câu hỏi đặt ra đối với bệnh nhân này:
- Tràn khí ổ bụng có phải là dấu hiệu chẩn đoán xác định tổn thương ruột xuyên thành không?
- Dấu hiệu thành ruột non dày lan tỏa gợi ý điều gì?
- Với cơ chế giảm tốc theo chiều dọc, tổn thương ruột có khả năng xảy ra nhiều nhất ở vị trí nào?
Về tràn khí ổ bụng, cần lưu ý một số điểm quan trọng sau:
- Khi có tổn thương ruột, tràn khí ổ bụng là một dấu hiệu không thường gặp!
- Khi có tràn khí ổ bụng, đây không phải là dấu hiệu chẩn đoán xác định tổn thương ruột, vì có nhiều trường hợp dương tính giả; khí lan truyền từ lồng ngực trong tràn khí màng phổi là nguyên nhân phổ biến nhất gây khí trong ổ phúc mạc ở bệnh nhân chấn thương (Bảng).
Thực tế, các dấu hiệu thường gặp nhất trong tổn thương ruột non là những dấu hiệu không đặc hiệu như thành ruột dày và dịch tự do trong ổ phúc mạc không rõ nguyên nhân.
Ở bệnh nhân đã thảo luận, tình trạng thành ruột dày lan tỏa chỉ là hậu quả của giảm tưới máu hay còn gọi là “ruột sốc” do chảy máu đang tiến triển.
Tổn thương trực tiếp thành ruột thường biểu hiện bằng dày thành khu trú và phần lớn là tổn thương không xuyên thành.
Rất hiếm khi xác định được các dấu hiệu đặc hiệu cho tổn thương ruột như thoát thuốc cản quang đường uống hoặc thoát nội dung ruột.
Thường gặp hơn là sự kết hợp giữa dịch tự do trong ổ phúc mạc và thâm nhiễm mỡ mạc treo, dày thành ruột khu trú hoặc dịch giữa các quai ruột, đây là những dấu hiệu rất gợi ý tổn thương ruột.