Chấn thương cột sống cổ
Bài tổng quan này dựa trên bài trình bày của Adam Flanders và được Robin Smithuis biên soạn lại cho the Radiology Assistant.
Khoảng 3% bệnh nhân nhập khoa cấp cứu do tai nạn giao thông hoặc té ngã có chấn thương cột sống cổ nghiêm trọng.
10-20% bệnh nhân chấn thương đầu cũng có kèm theo chấn thương cột sống cổ.
Tỷ lệ bỏ sót hoặc chẩn đoán muộn chấn thương cột sống cổ lên đến 17%, với nguy cơ thâm hụt thần kinh vĩnh viễn sau khi bỏ sót chẩn đoán là 29%.
Phần lớn gãy cột sống cổ xảy ra chủ yếu ở hai tầng.
Một phần ba số chấn thương xảy ra ở tầng C2, và một nửa số chấn thương xảy ra ở tầng C6 hoặc C7.
Trong tổng quan này, chúng tôi sẽ thảo luận về các chấn thương cột sống cổ thường gặp nhất.
Bạn có thể nhấp vào một số hình ảnh để xem ảnh phóng to.
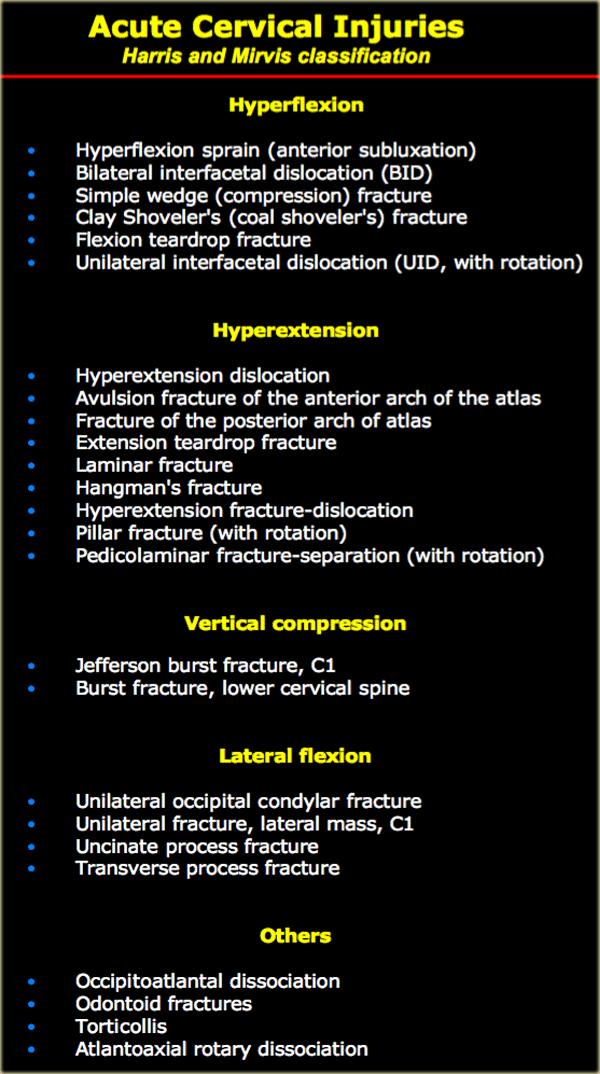
Giới thiệu
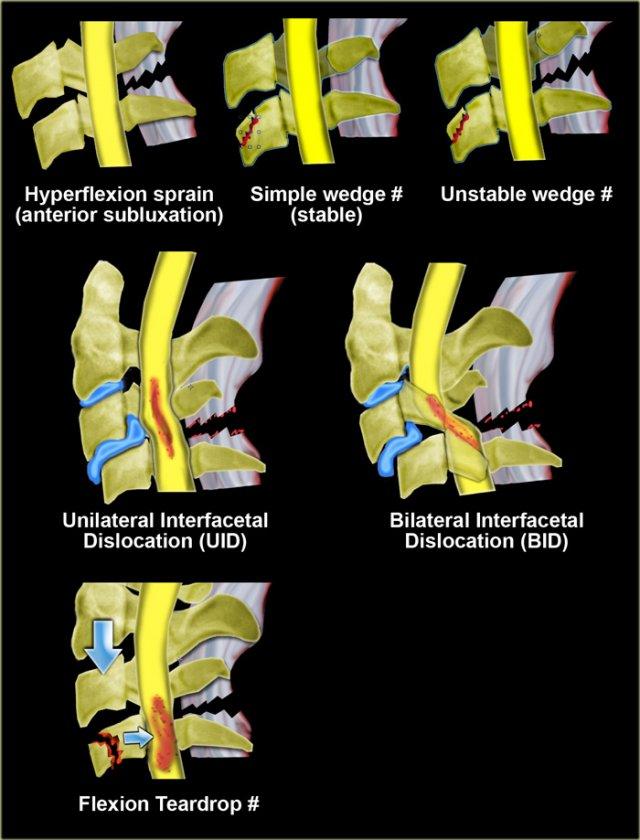
Chấn thương gấp (Flexion)
Cơ chế gãy xương phổ biến nhất trong chấn thương cột sống cổ là tăng gấp (hyperflexion).
- Trật khớp trước (Anterior subluxation) xảy ra khi các dây chằng phía sau bị đứt.
Do cột trước và cột giữa vẫn còn nguyên vẹn, loại gãy xương này được xem là ổn định. - Gãy xương hình nêm đơn giản (Simple wedge fracture) là kết quả của chấn thương gấp thuần túy. Các dây chằng phía sau vẫn còn nguyên vẹn. Biến dạng hình nêm phía trước từ 3mm trở lên gợi ý gãy xương. Tăng độ lõm kèm theo tăng tỷ trọng do chèn ép xương. Thường liên quan đến mâm đốt sống trên.
- Gãy xương hình nêm không ổn định (Unstable wedge fracture) là chấn thương gấp không ổn định do tổn thương cả cột trước (gãy hình nêm phía trước) lẫn cột sau (dây chằng liên gai).
- Trật khớp liên mấu một bên (Unilateral interfacet dislocation) xảy ra do kết hợp cả gấp và xoay.
- Trật khớp liên mấu hai bên (Bilateral interfacet dislocation) là kết quả của tăng gấp cực độ. Trật khớp liên mấu hai bên không ổn định và có tỷ lệ cao gây tổn thương tủy sống.
- Gãy xương kiểu giọt nước do gấp (Flexion teardrop fracture) là kết quả của tăng gấp cực độ kết hợp với tải trọng dọc trục. Loại này không ổn định và có tỷ lệ cao gây tổn thương tủy sống.
- Trật khớp đội-trục phía trước (Anterior atlantoaxial dislocation)
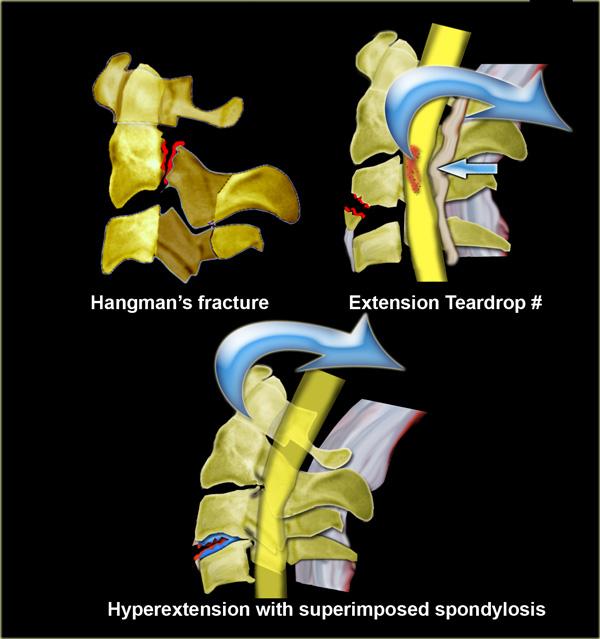
Chấn thương duỗi (Extension)
- Gãy xương kiểu người bị treo cổ (Hangman’s fracture)
Trượt đốt sống C2 do chấn thương. -
Gãy xương kiểu giọt nước do duỗi (Extension teardrop fracture)
- Tăng duỗi trên nền thoái hóa cột sống có sẵn (Hyperextension in preexisting spondylosis)
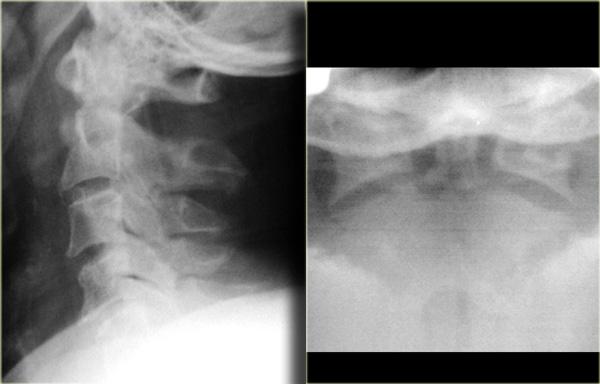
Gãy xương kiểu ‘miệng mở’ (‘Open mouth fracture’).
Chấn thương nén dọc trục (Axial compression)
- Gãy xương Jefferson là gãy vỡ vòng C1 kèm di lệch sang bên của cả hai khối khớp.
- Gãy vỡ (Burst fracture) ở tầng cột sống cổ thấp
Tính ổn định
Các gãy xương không ổn định:
-
Gấp (Flexion)
- Trật khớp liên mấu hai bên
- Gãy xương kiểu giọt nước do gấp
- Gãy hình nêm kèm đứt dây chằng phía sau
-
Duỗi (Extension)
- Gãy mỏm răng loại II
- Gãy xương kiểu người bị treo cổ
- Gãy xương kiểu giọt nước do duỗi
-
Nén dọc trục (Vertical compression)
- Gãy vỡ, ví dụ: gãy xương Jefferson
Tổn thương tủy sống
Có hai loại tổn thương tủy sống:
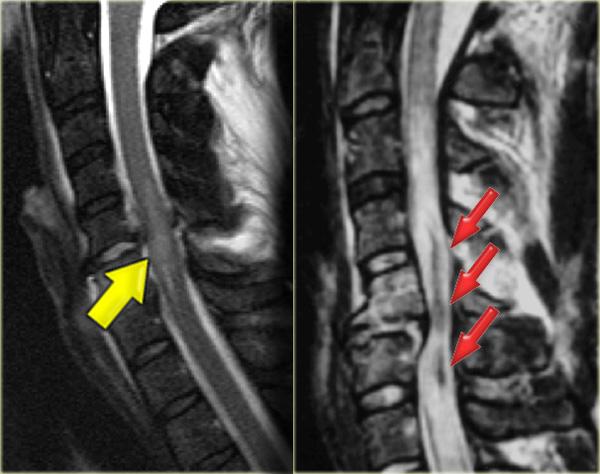
- Không xuất huyết, chỉ biểu hiện tăng tín hiệu trên MRI do phù nề.
- Xuất huyết với các vùng giảm tín hiệu nằm trong vùng phù nề.
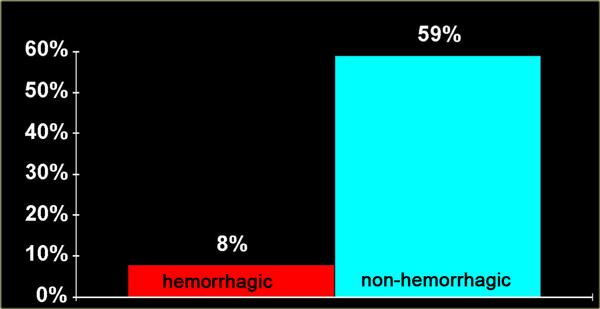
Có mối tương quan chặt chẽ giữa chiều dài vùng phù nề tủy sống và kết cục lâm sàng.
Tuy nhiên, yếu tố quan trọng nhất là có hay không có xuất huyết, vì tổn thương tủy sống xuất huyết có tiên lượng cực kỳ xấu.
Biểu đồ bên trái thể hiện tỷ lệ phục hồi vận động của bệnh nhân chỉ có phù nề (màu xanh) so với phù nề kèm xuất huyết tủy sống (màu đỏ).
Tỷ lệ phục hồi vận động chỉ tính cho chi dưới.
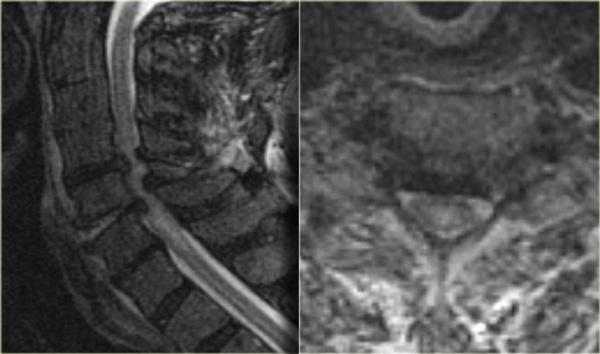
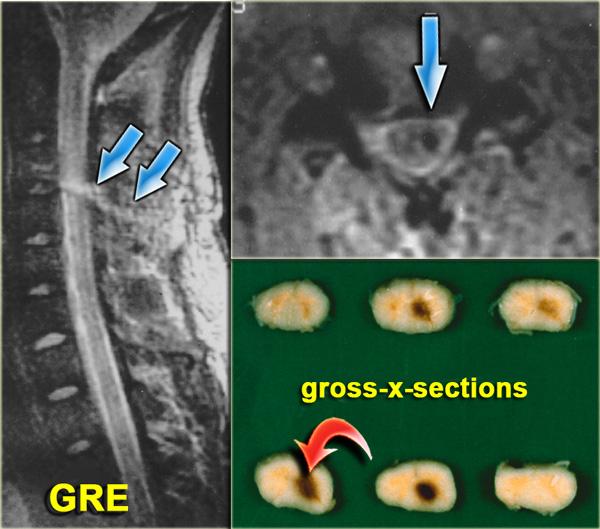
Tổn thương tủy sống trung tâm ở bệnh nhân chấn thương tăng duỗi trên nền thoái hóa và hẹp ống sống có sẵn.
Các hội chứng tủy sống (2):
-
Hội chứng tủy sống trung tâm (Central cord syndrome)
- Hội chứng tủy không hoàn toàn phổ biến nhất.
- Thường gặp ở người cao tuổi có thoái hóa cột sống nền hoặc người trẻ với chấn thương duỗi nặng (hình minh họa).
- Thiếu hụt vận động chi trên nặng hơn chi dưới, do bó vỏ-gai chi dưới nằm ở phần bên của tủy sống.
-
Hội chứng tủy sống trước (Anterior cord syndrome)
- Gặp trong chấn thương gấp, ví dụ: gãy vỡ, gãy kiểu giọt nước do gấp và thoát vị đĩa đệm.
- Biểu hiện liệt ngay lập tức, do bó vỏ-gai nằm ở phần trước của tủy sống.
-
Hội chứng Brown-Séquard
- Yếu vận động cùng bên và mất cảm giác đối bên do cắt ngang nửa tủy sống.
- Hội chứng Brown-Séquard có thể do chấn thương xoay như gãy-trật khớp hoặc chấn thương xuyên thấu như vết thương đâm.
-
Hội chứng tủy sống sau (Posterior cord syndrome)
- Hội chứng hiếm gặp do chấn thương duỗi.
- Mất cảm giác vị trí do tổn thương cột sau.
- Tiên lượng tốt.
-
Tổn thương tủy sống hoàn toàn (Complete spinal cord injury)
- Mất hoàn toàn cảm giác và chức năng vận động phía dưới mức tổn thương.
Hình ảnh bên trái thể hiện tổn thương tủy sống sau vết thương đâm bằng tua vít.
Trường hợp này dẫn đến hội chứng Brown-Séquard do cắt ngang nửa tủy sống.
Chấn thương tăng gấp (Hyperflexion)
Bong gân tăng gấp (Hyperflexion Sprain)
Bong gân tăng gấp là tổn thương mô mềm của cột sống mà không có gãy xương.
Trên X-quang, chỉ có thể nghi ngờ khi có hiện tượng thành góc hoặc trượt (translation).
MRI sẽ phát hiện các tổn thương mô mềm tinh tế.
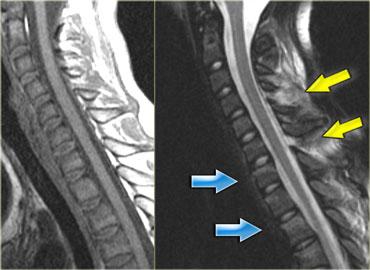
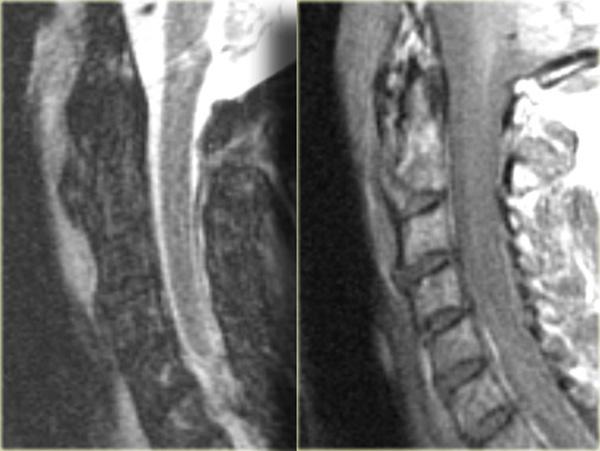
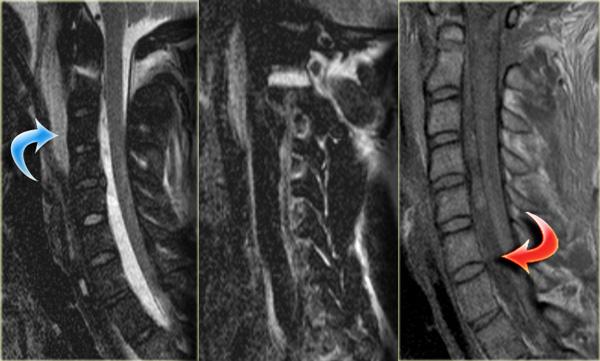
Bên trái là hình ảnh của một bệnh nhân bị tai nạn xe hơi và than phiền đau cổ.
X-quang bình thường và không có triệu chứng thần kinh.
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Các dấu hiệu bao gồm:
- Phù nề ở mô mềm phía sau, gợi ý chấn thương tăng gấp
- Phù nề ở các đốt sống vùng cột sống cổ thấp và cột sống ngực trên, gợi ý dập xương (bone bruise) do tải trọng dọc trục.
Ở bệnh nhân này, có thể kết luận rằng có căng cơ tăng gấp mức độ nhẹ và chưa rõ liệu có cần điều trị đặc biệt hay không, vì đây là các phát hiện đơn độc trên MRI mà không có bằng chứng gãy xương hay bất thường về vị trí.
Vẫn còn nhiều tranh luận về ý nghĩa của các bất thường mô mềm chỉ phát hiện được duy nhất trên MRI.
Sự thay đổi tín hiệu không nhất thiết đồng nghĩa với sự phá vỡ cấu trúc.
Các phát hiện này vẫn cần được xác nhận thêm.
Tại các trung tâm chấn thương, có đến 25% bệnh nhân chấn thương cổ có bất thường tín hiệu trên MRI và ý nghĩa lâm sàng vẫn chưa được xác định.
Bong gân tăng gấp (2)
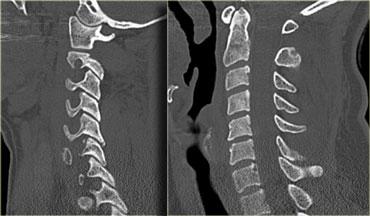
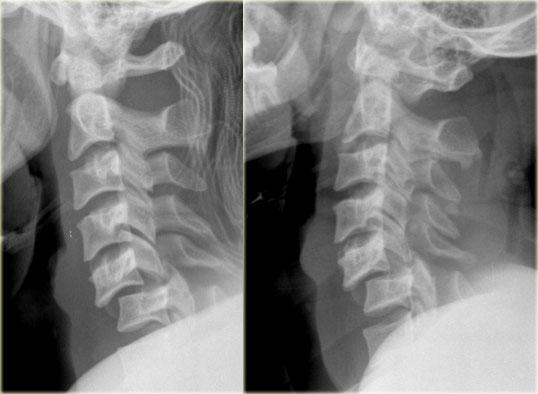
Bên trái là hình ảnh của một phụ nữ 44 tuổi bị ngã trên băng.
Sau đó bà bị ngã lần thứ hai vào sáng hôm sau, và sau đó mất hoàn toàn vận động và cảm giác.
Khám thực thể cho thấy liệt hai chi dưới kèm yếu nhẹ chi trên bên phải.
Ban đầu được đề xuất chẩn đoán tổn thương tủy trung tâm.
X-quang bình thường.
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Các dấu hiệu bao gồm:
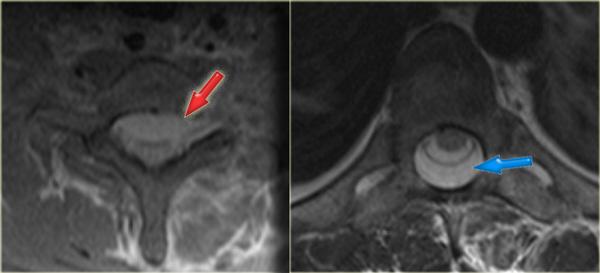
- Các mảnh xương nhỏ tách ra từ mặt khớp trên và dưới
- Khoang gian gai rộng ra tại C5-6
- Sưng nề mô mềm ở mức này về phía sau
- Hẹp nhẹ khoang đĩa đệm tại mức C5-6.
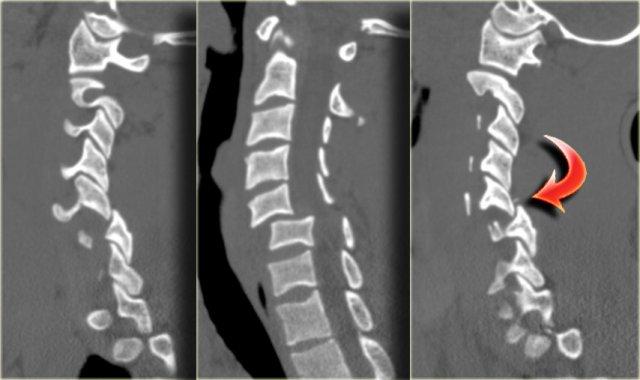
Các dấu hiệu CT này rất tinh tế và dường như không tương xứng với vấn đề thần kinh.
Trong trường hợp như vậy, MRI là bước tiếp theo cần thực hiện.
Đầu tiên chúng tôi trình bày hình CT mặt phẳng coronal và axial với cửa sổ mô mềm.
Có vật liệu tăng tỷ trọng ở phía sau khoang đĩa đệm, rất gợi ý thoát vị đĩa đệm do chấn thương.
Tụ máu ngoài màng cứng cần được đưa vào chẩn đoán phân biệt, nhưng dấu hiệu này chỉ giới hạn ở vùng khoang đĩa đệm, khác với hình ảnh của khối máu tụ.
Tiếp tục với hình MRI.
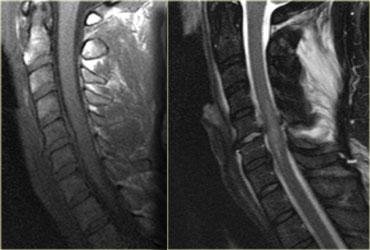
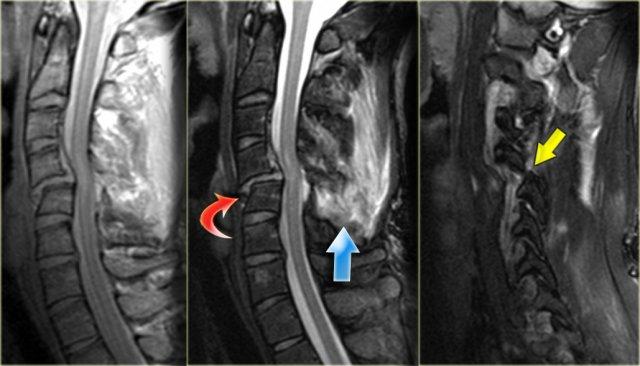
Bong gân tăng gấp (3)
MRI giải thích tình trạng thần kinh của bệnh nhân này.
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Các dấu hiệu trên MRI bao gồm:
- Tổn thương mô mềm nặng nề ở các cấu trúc cạnh sống phía sau, đặc biệt tại mức C5-6, nơi dây chằng gian gai và dây chằng vàng bị đứt
- Rách đĩa đệm C5-6 với di lệch ra phía sau C5
- Phù nề tủy sống lan rộng
Tiếp tục với hình ảnh mặt cắt axial.
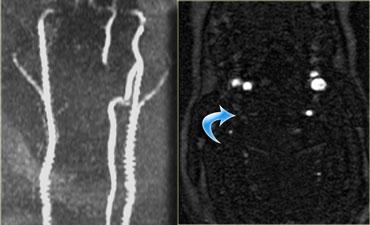
Hình ảnh axial cho thấy tổn thương tủy sống và ngoài ra còn có sự vắng mặt của khoảng trống dòng chảy (flow void) ở động mạch đốt sống phải.
Điều này gợi ý huyết khối do bóc tách động mạch.
Kết luận, bệnh nhân này không có gãy xương, nhưng có bong gân tăng gấp nặng kèm thoát vị đĩa đệm cấp tính, tổn thương tủy sống không xuất huyết và huyết khối động mạch đốt sống.
Chụp mạch cộng hưởng từ (MRA) xác nhận tắc nghẽn động mạch đốt sống phải.
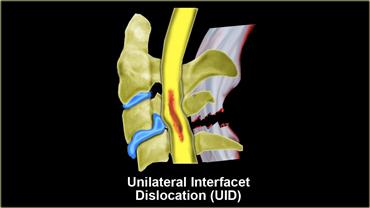
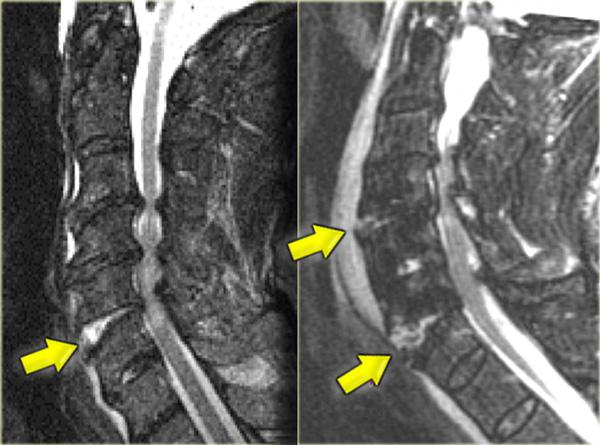
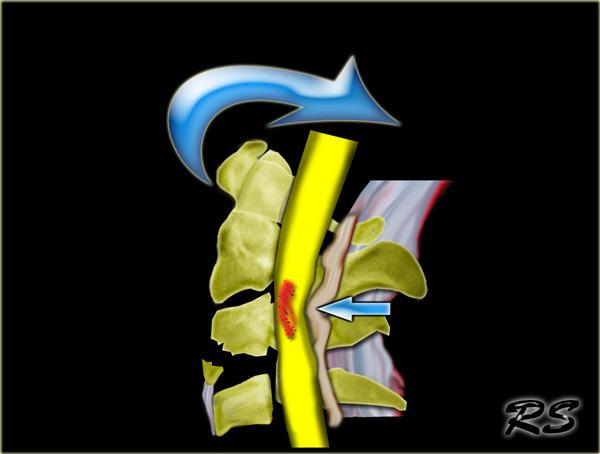
Trật khớp mặt một bên (Unilateral interfacet dislocation)
Trật khớp mặt một bên là do chấn thương tăng gấp kết hợp với xoay.
Mặt khớp trên ở một bên trượt qua mặt khớp dưới và bị khóa lại.
Điều này dẫn đến trật khớp ra trước của thân đốt sống phía trên khoảng 25% đường kính trước-sau của thân đốt.
Trật khớp mặt một bên đơn thuần là một chấn thương vững.
30% bệnh nhân có kèm theo thiếu hụt thần kinh.
MRI đóng vai trò quan trọng trong chẩn đoán để xác định có thoát vị đĩa đệm gây chèn ép tủy hay không.
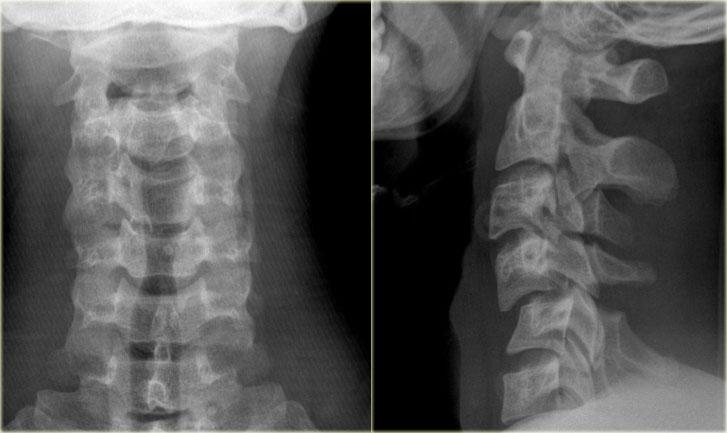
Bên trái là hình ảnh của một nam giới 20 tuổi bị tai nạn xe cơ giới lật xe.
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Các dấu hiệu trên X-quang bao gồm:
- Tăng gấp tại mức C4-C5 với khoang gian gai rộng ra
- Trật khớp tại mức C4-C5 với khoảng trượt khoảng 25% (tức là di lệch ra trước 25% đường kính trước-sau của thân đốt sống)
- Mất thẳng hàng của các mỏm gai trên phim thẳng (AP), chỉ có thể xảy ra do chấn thương xoay. Mỏm gai bị tổn thương hướng về phía bên bị tổn thương
- Do xoay, các mỏm gai của C4 và C5 trông ngắn hơn trên phim nghiêng
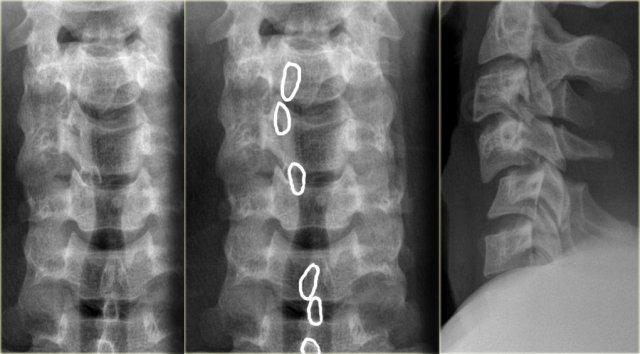
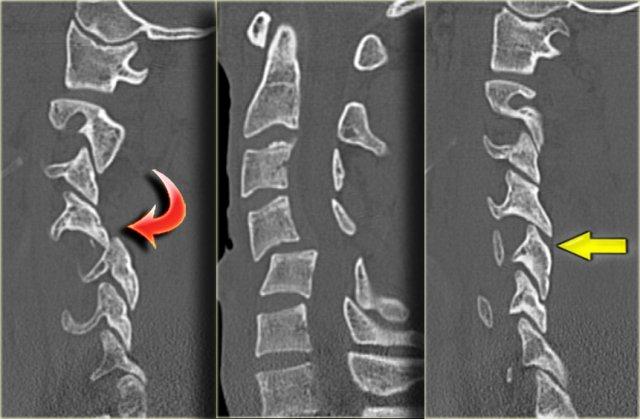
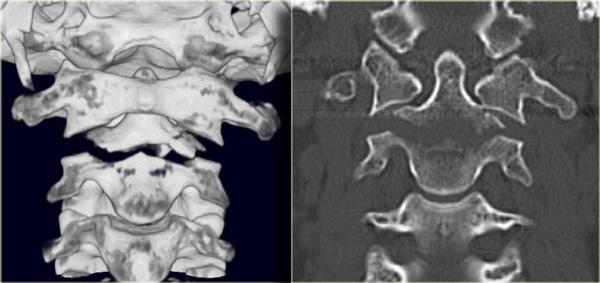
CT xác nhận trật khớp một bên.
Khớp mặt bên đối diện chỉ bị giãn cách.
Trật khớp mặt một bên (2)
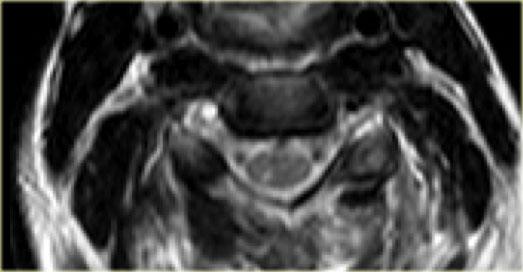
Trên hình axial, khớp mặt bên trái bình thường và hình dạng có nét tương đồng với chiếc hamburger.
Bên phải thấy dấu hiệu ‘hamburger lật ngược’ điển hình.
Tiếp tục với hình ảnh MRI.
Trước tiên hãy quan sát các hình ảnh MRI.
Sau đó tiếp tục đọc.
Các dấu hiệu trên MRI bao gồm:
- Tổn thương tủy sống, có thể mô tả là dập tủy, phù nề hoặc tổn thương tủy sống không xuất huyết.
- Đứt dây chằng gai.
- Đứt dây chằng vàng.
-
Rách đĩa đệm với di lệch chất nhân ra phía sau C4 và thậm chí ra phía trước C5.
Khoang đĩa đệm luôn bị phá vỡ trong loại chấn thương này do xoay cực độ.
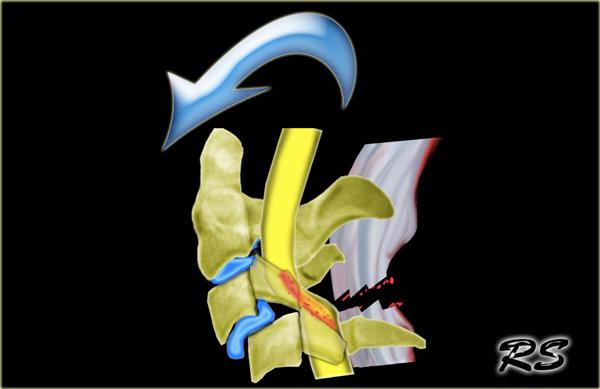
Trật khớp mặt hai bên (Bilateral Interfacetal Dislocation)
Trật khớp mặt hai bên (BID) là hậu quả của tăng gấp cực độ.
Có sự trật khớp ra trước của các khối khớp kèm phá vỡ phức hợp dây chằng phía sau, dây chằng dọc sau, đĩa đệm và thường cả dây chằng dọc trước.
Khi trật khớp hoàn toàn, đốt sống bị trật di lệch ra trước một nửa đường kính trước-sau của thân đốt sống.
Do tổn thương mô mềm lan rộng và trật khớp mặt, BID là chấn thương không vững và có tỷ lệ cao tổn thương tủy sống kèm theo.
Trước tiên hãy quan sát các hình ảnh bên trái.
Sau đó tiếp tục đọc.
Các dấu hiệu bao gồm:
- Trật khớp mặt hai bên.
-
Di lệch ra trước 50% tại C5-C6 do trật khớp.
Trong trật khớp một bên, mức độ di lệch ra trước thường chỉ là 25%. - Khoang gian gai giữa C5 và C6 rộng ra do đứt dây chằng.
- Rách khoang đĩa đệm.
Bên trái là hình CT của cùng bệnh nhân, xác nhận trật khớp hai bên.
Gần một trong các khớp mặt có một mảnh xương nhỏ, nhưng không có gãy xương lớn, vì vậy về cơ bản đây chỉ là chấn thương mô mềm tăng gấp.
Gãy xương do tải trọng dọc trục
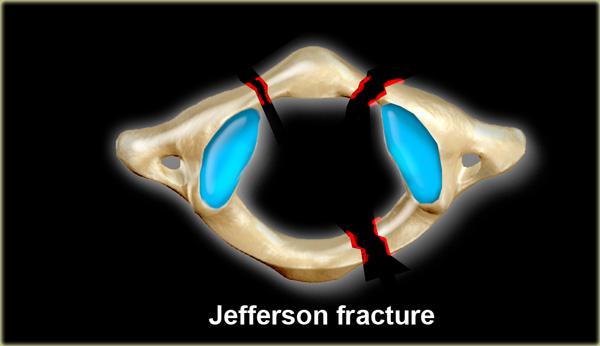
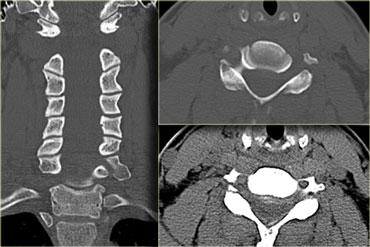
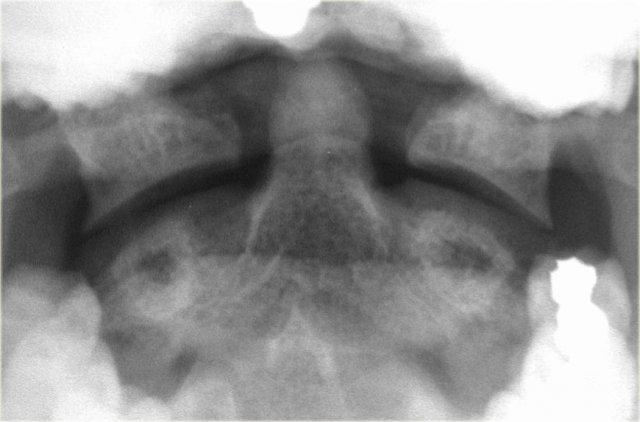
Gãy xương Jefferson
Loại gãy xương này được gây ra bởi lực nén hướng xuống, truyền đều qua các lồi cầu chẩm đến các mặt khớp trên của các khối bên C1.
Quá trình này đẩy các khối xương ra ngoài theo chiều ngang và gây ra gãy cung trước và cung sau, kèm theo khả năng tổn thương dây chằng ngang.
Trên hình ảnh X-quang, gãy xương này được đặc trưng bởi sự dịch chuyển ra ngoài hai bên của các khối khớp C1.
Các tổn thương khác
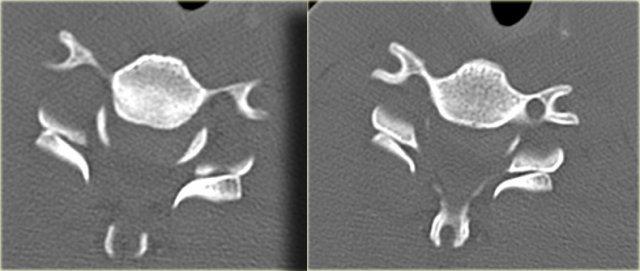
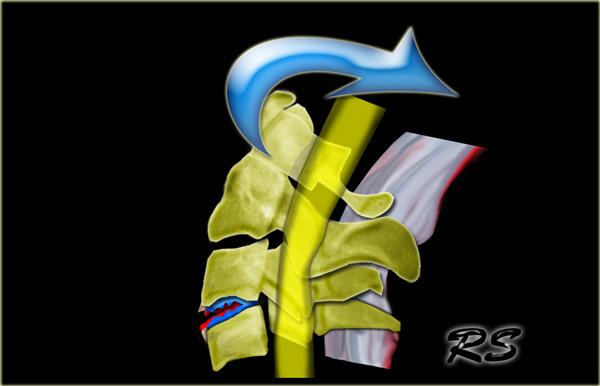
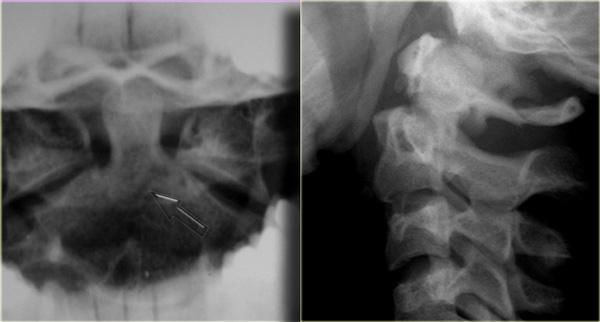
Gãy mỏm răng (Odontoid)
Gãy mỏm răng (odontoid) hay gãy mỏm nha (dens) là loại gãy xương rất phổ biến.
Thường gặp ở người cao tuổi, nhưng cũng hay xảy ra ở trẻ em do tỷ lệ đầu-cột sống tương đối lớn.
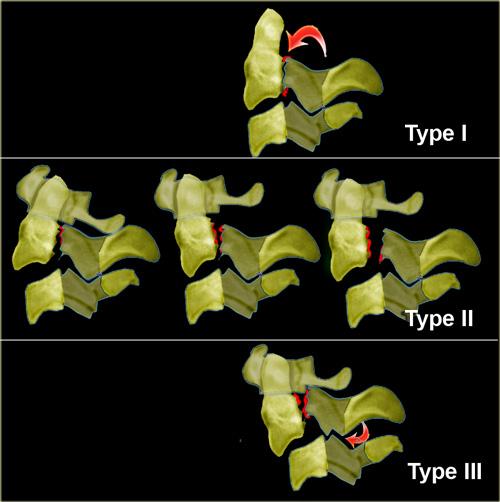
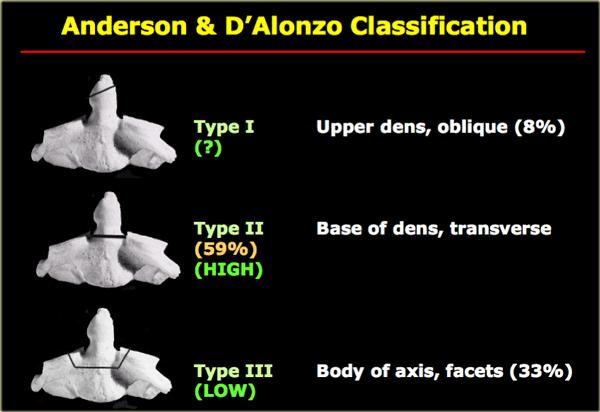
Phân loại
-
Loại I: Gãy giật (avulsion) đỉnh mỏm răng tại vị trí bám vào C1.
Đây là loại gãy hiếm gặp.
Vững vì đường gãy nằm trên dây chằng ngang. -
Loại II: Gãy qua nền mỏm răng.
Loại gãy phổ biến nhất.
Luôn không vững và liền xương kém. -
Loại III: Gãy qua thân đốt sống trục (axis) và đôi khi qua các mỏm khớp.
Có thể không vững, nhưng tiên lượng tốt hơn loại II do khả năng liền xương tốt hơn vì đường gãy đi qua vùng xương xốp (metaphyseal bone) của thân C2.
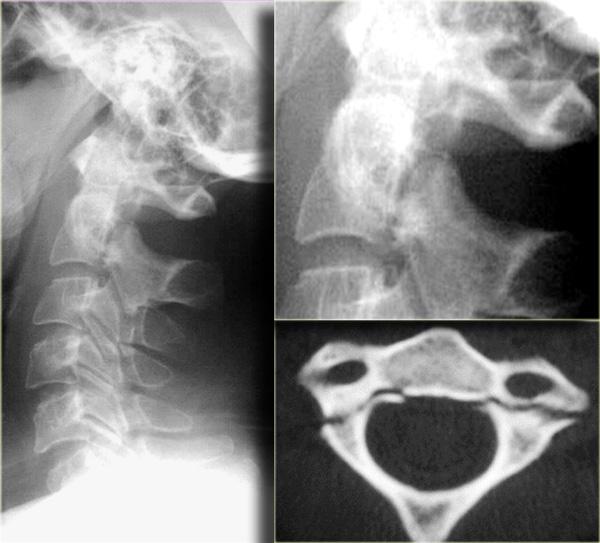
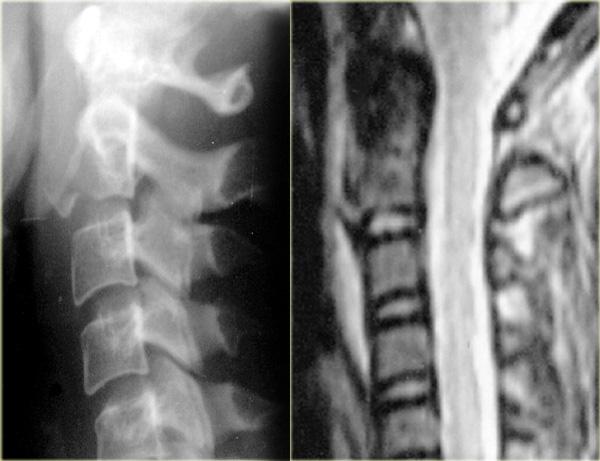
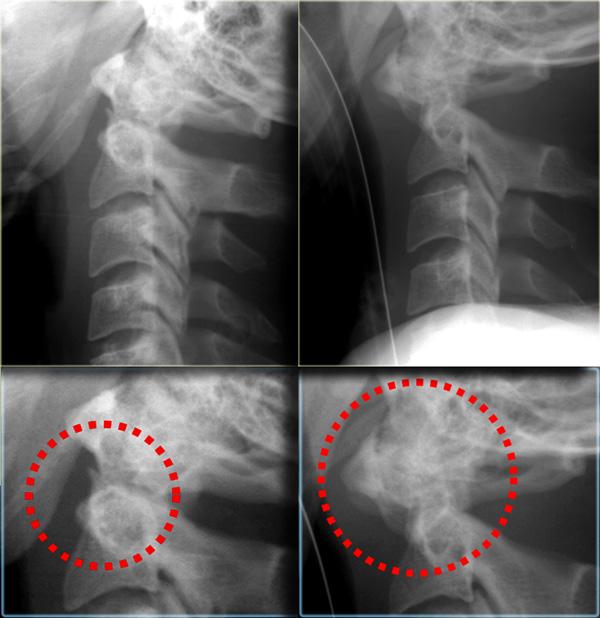
Hình bên trái minh họa loại gãy mỏm răng phổ biến nhất, đó là loại II với đường gãy qua nền mỏm răng.
Gãy loại II có xu hướng không liền xương (nonunion), xảy ra trong 64% trường hợp.
Hình bên trái là một trường hợp gãy mỏm răng loại II khác.
Đôi khi các đường gãy này có thể khó nhận thấy.
Có những hình ảnh giả gãy xương như các đường thấu quang do chồng hình (overprojection) hoặc đường Mach nổi bật (hình minh họa).
Gãy mỏm răng (2)
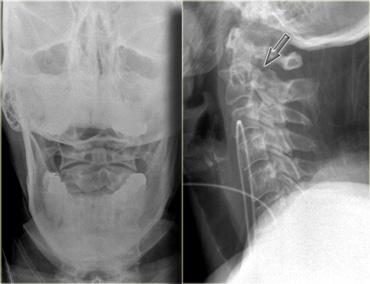
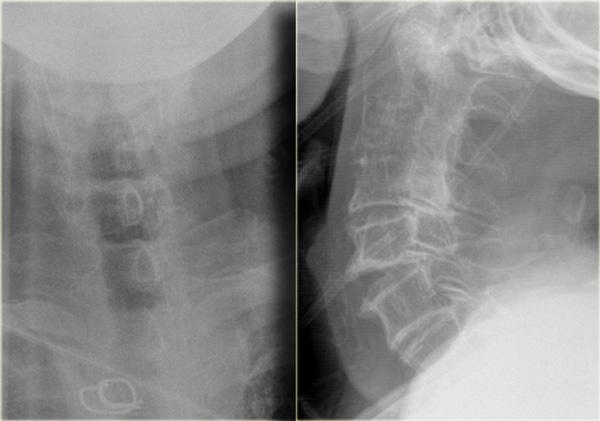
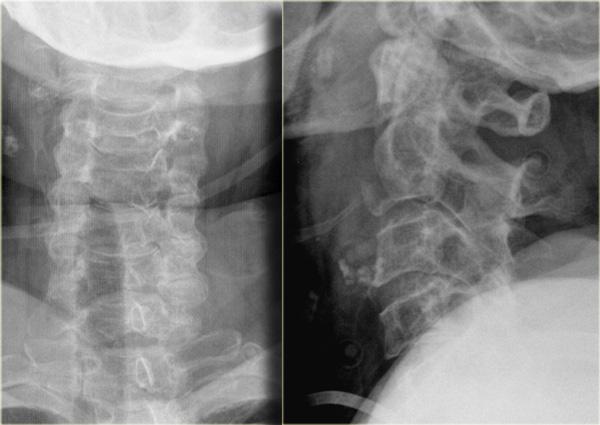
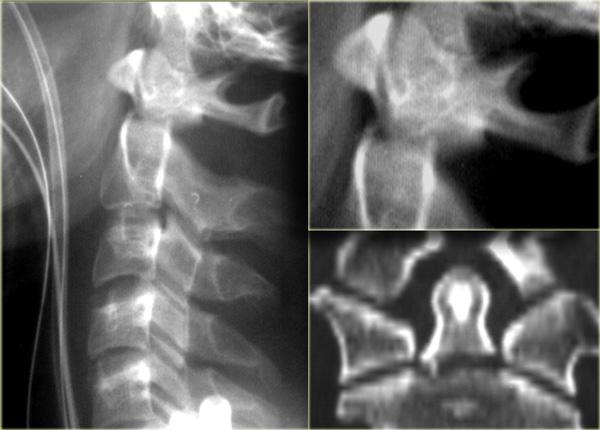
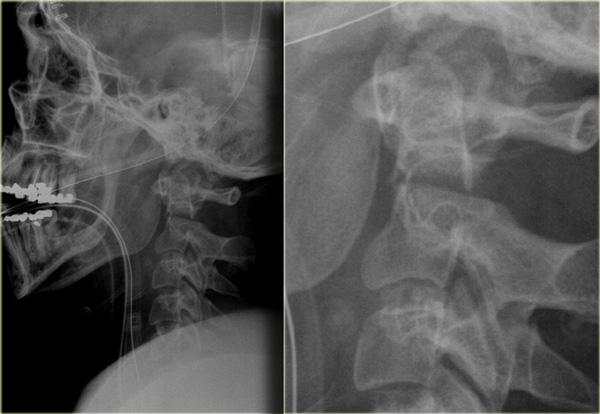
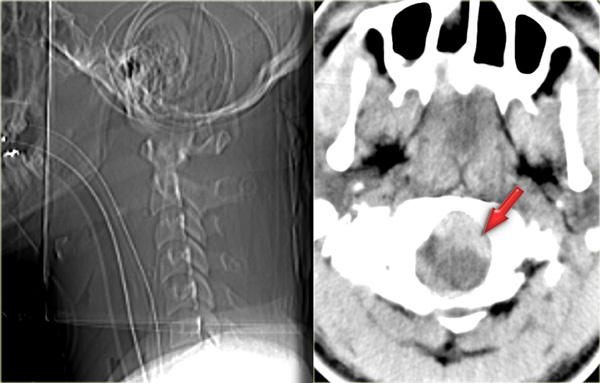
Hình bên trái là hình ảnh của một hành khách 26 tuổi không thắt dây an toàn trong vụ tai nạn giao thông, bị văng ra khỏi xe.
Bệnh nhân có nhiều tổn thương bao gồm tụ máu dưới màng cứng, tràn máu màng phổi, chảy máu ngoài màng cứng tủy sống, gãy cột sống ngực, gãy mỏm ngang L3 trái và gãy xương đòn trái.
Không có thiếu hụt thần kinh khi khám thực thể.
Hãy nghiên cứu các hình ảnh trước, sau đó tiếp tục đọc.
Các phát hiện bao gồm:
- Gãy qua nền mỏm răng
- Phù nề phần mềm trước cột sống
- Đứt dây chằng gian gai C1-C2
- Không quan sát được cột sống cổ thấp
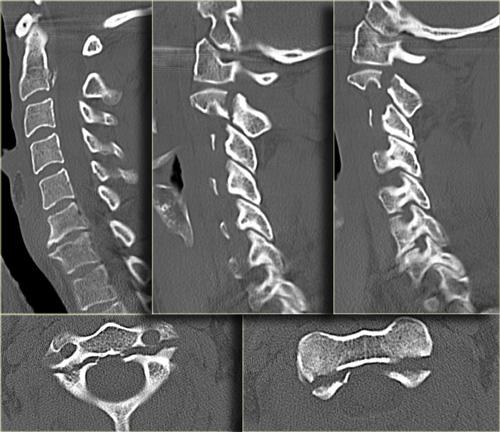
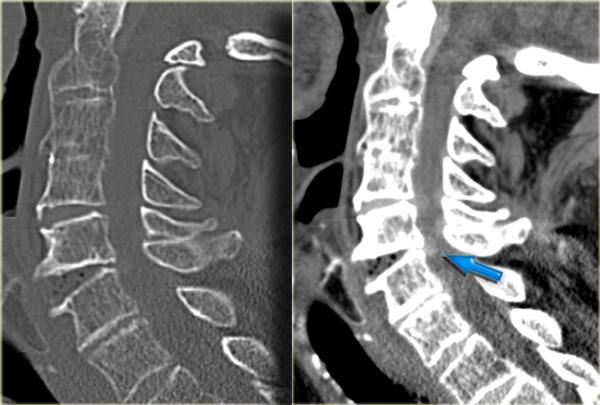
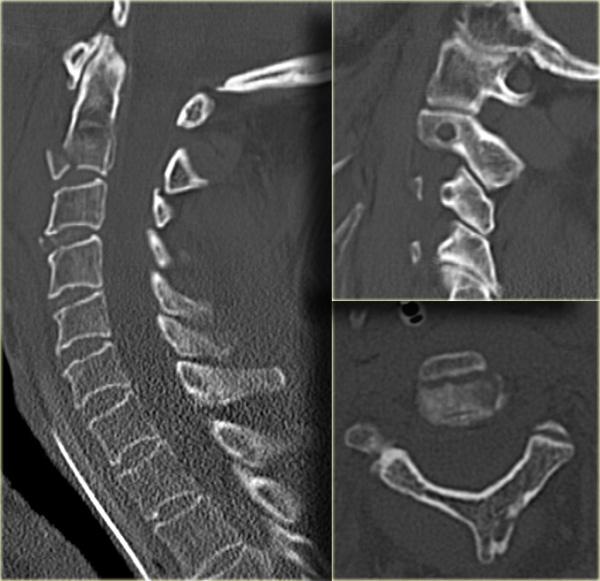
Xem các hình ảnh CT và sau đó tiếp tục đọc.
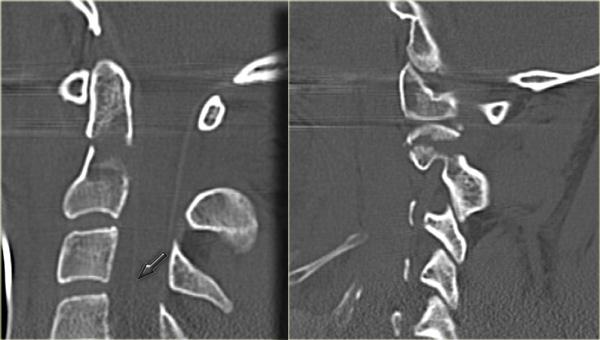
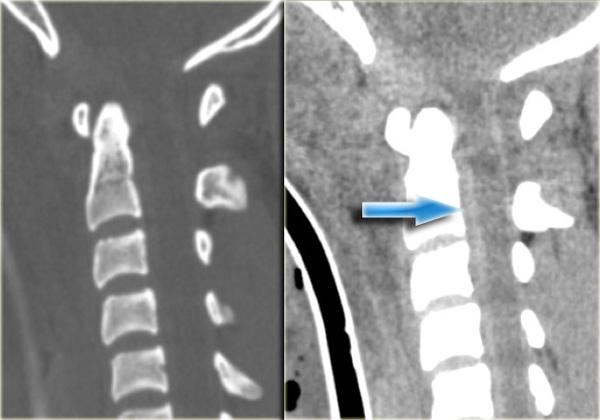
CT xác nhận các phát hiện trên X-quang và cho thấy thêm hai phát hiện bổ sung:
- Hình ảnh qua phần bên của C2 cho thấy rõ ràng đường gãy đi qua thân C2, tức là gãy mỏm răng loại III.
-
Màng cứng phía sau ở vị trí bình thường, nhưng màng cứng phía trước bị di lệch (mũi tên).
Tiếp tục xem các hình ảnh MRI
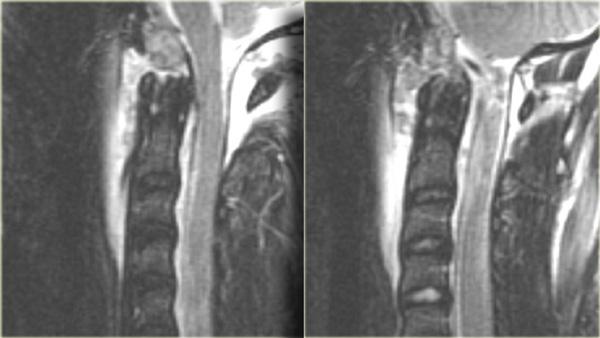
MRI cho thấy:
- Gãy qua nền mỏm răng
- Phù nề phần mềm trước cột sống
- Đứt dây chằng gian gai
- Tủy sống bị đẩy lệch bởi một khối dịch ngoài màng cứng (có thể là máu hoặc dịch não tủy do rách màng nhện)
Hình bên trái là các lát cắt MRI ngang tại mức cột sống cổ và cột sống ngực.
Lưu ý rằng ở mức cột sống ngực, cũng có một khối dịch ngoài màng cứng, nhưng nằm ở phía sau.
Đây là hậu quả của gãy cột sống ngực.
Tiếp tục xem các hình ảnh cắt ngang (axial).
Gãy mỏm răng (3)
Hình bên trái là các lát cắt CT mặt phẳng coronal của một trường hợp gãy mỏm răng loại III khác.
Gãy mỏm răng (4)
Hình bên trái là hình ảnh gãy mỏm răng loại II không vững.
Hình bên trái là một trường hợp gãy mỏm răng loại III không vững.
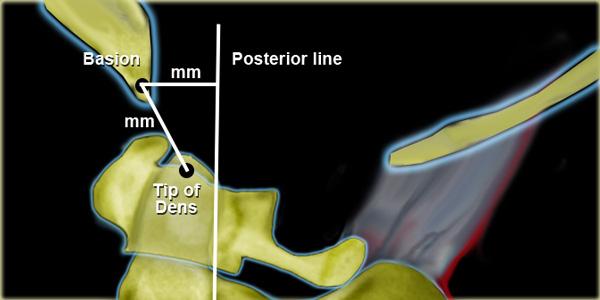
Đo lường Harris cho trật khớp chẩm-đội (AO): Quy tắc 12 = khoảng cách từ đỉnh mỏm răng đến basion hoặc từ basion đến đường sau không được vượt quá 12 mm ở người lớn.
Trật khớp chẩm-đội (Atlanto-occipital dislocation)
Trật khớp chẩm-đội là một tổn thương hiếm gặp, đặc trưng bởi sự đứt hoàn toàn tất cả các dây chằng giữa xương chẩm và đốt đội kèm theo bán trật hoặc trật hoàn toàn các diện khớp chẩm-đội.
Biểu hiện phổ biến nhất là xương sọ trượt ra trước so với cột sống.
Tử vong thường xảy ra ngay lập tức do căng giãn thân não, gây ngừng hô hấp.
Được báo cáo xảy ra trong 31% các vụ tai nạn giao thông tử vong.
Thường gặp hơn ở trẻ em do đầu to hơn tương đối.
Đến 50% trường hợp trật khớp chẩm-đội bị bỏ sót ban đầu, có thể dẫn đến hậu quả thảm khốc vì kéo giãn cột sống cổ có thể gây tử vong.
Tỷ số Power đôi khi được sử dụng để đánh giá mối quan hệ giữa nền sọ và cột sống, nhưng đo lường Harris cho trật khớp chẩm-đội có độ nhạy cao hơn (hình minh họa).
Hình bên trái là hình ảnh của một hành khách không thắt dây an toàn, bị văng ra khỏi xe và được phát hiện trong tình trạng lú lẫn và kích động tại hiện trường.
Bệnh nhân được đặt nội khí quản và chuyển đến bệnh viện, tại đây được xác định bị liệt tứ chi.
Trên hình định vị (scout view), có thể thấy mối quan hệ bất thường giữa hộp sọ và cột sống cổ.
Hình CT cắt ngang cho thấy máu bao quanh thân não.
Trên các hình ảnh bên trái, lưu ý mối quan hệ bất thường giữa basion, opisthion, đỉnh mỏm răng và cung sau đốt đội.
Khoang dưới nhện tăng tỷ trọng do xuất huyết (mũi tên).
Hình bên trái là các hình ảnh MRI.
Lưu ý tình trạng xuất huyết trước cột sống và sự chèn ép lên tủy sống.
Phân loại Harris
Tiêu chí NEXUS
Tiêu chí NEXUS quy định rằng bệnh nhân nghi ngờ chấn thương cột sống cổ có thể được loại trừ tổn thương khi đáp ứng đầy đủ các điều kiện sau:
- Không có đau cột sống cổ tại đường giữa phía sau.
- Không có bằng chứng về tình trạng ngộ độc/say rượu.
- Bệnh nhân có mức độ tỉnh táo bình thường.
- Không có dấu thần kinh khu trú.
- Bệnh nhân không có chấn thương gây đau làm phân tán sự chú ý.
Tư thế thẳng bên (Lateral)
Tư thế thẳng bên là tư thế có giá trị chẩn đoán cao nhất.
Khoảng 85-90% các chấn thương cột sống có thể được phát hiện trên tư thế này.
Tiếp cận hệ thống:
-
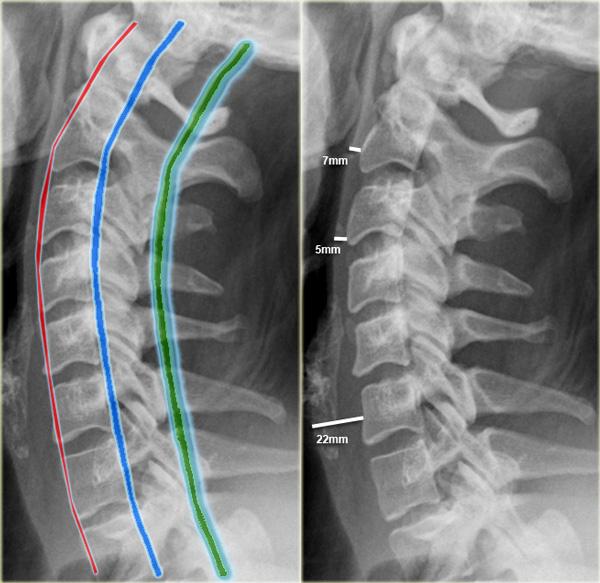
Đánh giá sự thẳng hàng bằng cách theo dõi 3 đường viền:
- Đường viền phía trước nối các bờ trước của các thân đốt sống.
- Đường viền phía sau nối các bờ sau của các thân đốt sống.
- Đường viền gai-bản sống nối các nền của các mỏm gai.
- Trẻ nhỏ có thể có hình ảnh trượt đốt sống giả (pseudosubluxation) ở vùng cột sống cổ trên.
-
Khoang trước cột sống:
- Tại C2 không vượt quá 7 mm.
- Tại C3 và C4 không vượt quá 5 mm.
- Tại C6 khoang này rộng hơn do thực quản và cơ nhẫn hầu, nhưng không được vượt quá 22 mm ở người lớn hoặc 14 mm ở trẻ em dưới 15 tuổi.
- Ở trẻ em dưới 24 tháng tuổi, có thể có hiện tượng giãn rộng sinh lý của khoang trước cột sống trong thì thở ra gắng sức (ví dụ: khi khóc).
- Giãn rộng khoảng cách giữa các mỏm gai gợi ý tổn thương đứt dây chằng.