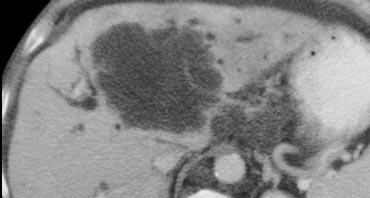Các khối u gan thường gặp
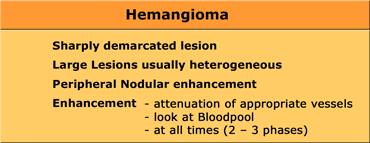
U máu (Hemangioma)
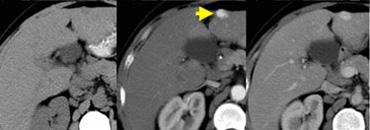
U máu ngấm thuốc nhanh (flash filling) trên thì không tiêm, thì động mạch và thì tĩnh mạch cửa. Lưu ý tỷ trọng tương đương hồ máu.
Các u máu nhỏ có thể biểu hiện ngấm thuốc đồng nhất nhanh chóng (‘flash filling’).
HCC nhỏ và di căn tăng sinh mạch có thể bắt chước u máu nhỏ vì tất cả đều biểu hiện ngấm thuốc đồng nhất trong thì động mạch.
Bằng cách quan sát các thì chụp khác để xem liệu các vùng ngấm thuốc có tương đương hồ máu hay không, thông thường có thể phân biệt được các tổn thương này.
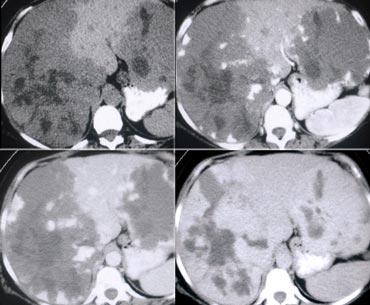
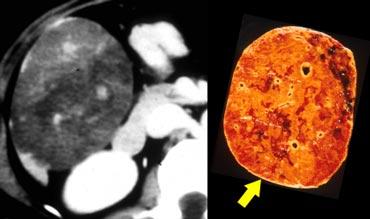
U máu khổng lồ có mô sẹo. Lưu ý mức độ ngấm thuốc tương đương hồ máu ở tất cả các thì. Sẹo trung tâm giảm tỷ trọng trên NECT và vẫn giảm tỷ trọng ở các thì sau.
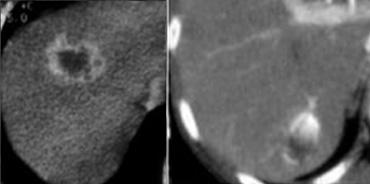
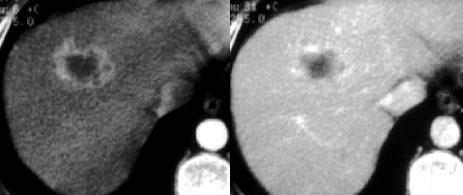
TRÁI: Ngấm thuốc dạng viền trong di căn ung thư vú. PHẢI: Ngấm thuốc dạng nốt không liên tục trong u máu.
Ngấm thuốc ngoại vi
Sự ngấm thuốc của u máu bắt đầu từ ngoại vi.
Đặc điểm ngấm thuốc có dạng nốt hoặc dạng cầu và không liên tục.
Ngấm thuốc dạng viền là ngấm thuốc ngoại vi liên tục và không bao giờ là u máu.
Ngấm thuốc dạng viền là đặc điểm của các tổn thương ác tính, đặc biệt là di căn.
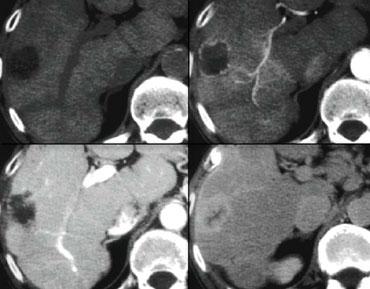
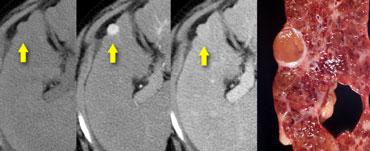
Ngấm thuốc lấp đầy dần (Progressive fill in)
Trước tiên hãy quan sát các hình ảnh bên trái và mô tả những gì bạn thấy. Sau đó tiếp tục đọc.
Tổn thương này chắc chắn có một số đặc điểm của u máu như ngấm thuốc dạng nốt trong thì động mạch và ngấm thuốc lấp đầy dần trong thì tĩnh mạch cửa và thì cân bằng.
Tuy nhiên, trong thì tĩnh mạch cửa, mức độ ngấm thuốc không sáng bằng mức độ ngấm thuốc của tĩnh mạch cửa.
Kết luận phải là tổn thương này không tương đương hồ máu ở tất cả các thì, do đó không thể là u máu.
Vì vậy, ngấm thuốc lấp đầy dần là một đặc điểm không đặc hiệu, có thể gặp trong nhiều tổn thương khác như di căn hoặc các khối u gan nguyên phát như ung thư biểu mô đường mật.
Sự ngấm thuốc thì muộn trong tổn thương này là do mô xơ trong ung thư biểu mô đường mật và là đặc điểm đặc trưng của các khối u này.
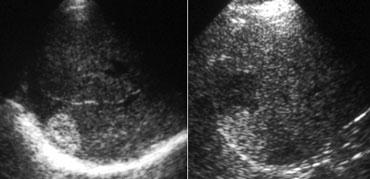
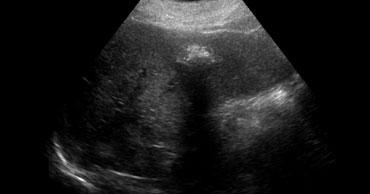
TRÁI: Hình ảnh siêu âm điển hình của u máu. PHẢI: Cũng là u máu nhưng trên nền gan tăng âm, do đó tổn thương tương đối giảm âm. Lưu ý hiện tượng tăng âm phía sau.
Siêu âm
Hầu hết các u máu được phát hiện bằng siêu âm.
Nếu phải chọn một từ để đặc trưng cho u máu trên siêu âm, từ đó có lẽ là ‘tăng âm’.
Tuy nhiên, cần nhận thức rõ rằng điều này đơn giản có nghĩa là tổn thương tăng âm so với nhu mô gan bình thường.
Nếu gan tăng âm do thoái hóa mỡ (steatosis), u máu có thể xuất hiện giảm âm (hình minh họa).
Một đặc điểm quan trọng khác của u máu là hiện tượng tăng âm phía sau.
Điều này là do tổn thương được cấu thành từ các kênh chứa máu.
Chẩn đoán phân biệt
U máu cần được phân biệt với các tổn thương tăng sinh mạch khác hoặc các tổn thương có biểu hiện ngấm thuốc ngoại vi và ngấm thuốc lấp đầy dần.
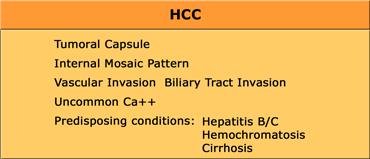
Hepatocellular Carcinoma (HCC)
HCC là bệnh ác tính ổ bụng phổ biến nhất trên thế giới và đặc biệt thường gặp ở châu Á và các nước Địa Trung Hải.
HCC có thể xuất hiện dạng đơn ổ, đa ổ hoặc thâm nhiễm lan tỏa.
HCC bao gồm các tế bào gan bất thường được sắp xếp theo dạng bè điển hình.
Các tổn thương HCC lớn thường có hình ảnh khảm do xuất huyết và xơ hóa.
Ở những bệnh nhân xơ gan hoặc viêm gan B/C, mối lo ngại chính của chúng ta là ung thư biểu mô tế bào gan (HCC), vì 85% các trường hợp HCC xảy ra ở những bệnh nhân này.
Nếu theo dõi một nhóm bệnh nhân viêm gan C trong 10 năm, 50% trong số họ sẽ tiến triển đến giai đoạn cuối của bệnh gan và 25% sẽ mắc HCC.
Early appearance of HCC
Điều quan trọng là phải phân biệt HCC giai đoạn sớm với HCC giai đoạn muộn.
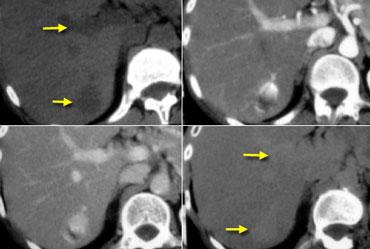
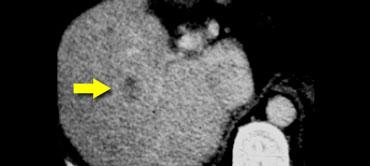
Ngày nay chúng ta thường gặp những HCC rất nhỏ ở các bệnh nhân được tầm soát HCC (hình).
Đây là những tổn thương nhỏ có ngấm thuốc đồng nhất thoáng qua.
Chúng chỉ được nhìn thấy trong thì động mạch.
Đôi khi có ngấm thuốc viền và có thể nhầm lẫn với u máu.
Luôn quan sát hình ảnh của chúng trong các thì khác và so sánh với vùng máu, đồng thời nhớ rằng ngấm thuốc viền không bao giờ là u máu.
Những HCC giai đoạn sớm này rất khác so với những HCC kích thước lớn mà chúng ta thấy ở các bệnh nhân không có xơ gan.
Late appearance of HCC
HCC là một khối u thầm lặng, vì vậy nếu bệnh nhân không có xơ gan hoặc viêm gan C, bạn sẽ phát hiện chúng ở giai đoạn muộn.
Chúng thường có kích thước rất lớn với hình ảnh khảm, vỏ bao, xuất huyết, hoại tử và thoái hóa mỡ.
HCC trở nên đồng tỷ trọng hoặc giảm tỷ trọng so với gan trong thì tĩnh mạch cửa do hiện tượng thải thuốc nhanh.
Trên các hình ảnh thì muộn, vỏ bao và đôi khi các vách ngăn thể hiện sự ngấm thuốc kéo dài.
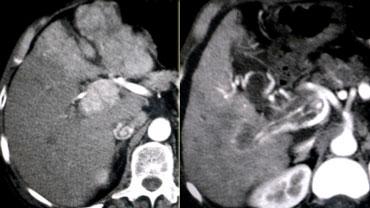
LEFT: Diffusely enhancing tumor thrombus in HCC with portal vein invasion.RIGHT: Tumor thrombus with vessels within the thrombus.
HCC và Huyết khối Tĩnh mạch Cửa
Nhiều bệnh nhân xơ gan có huyết khối tĩnh mạch cửa và nhiều bệnh nhân HCC có huyết khối.
Đây là hai phát hiện thường gặp và có thể chỉ là trùng hợp ngẫu nhiên.
Điều rất quan trọng là phải phân biệt giữa huyết khối đơn thuần và huyết khối do khối u.
Thứ nhất, nếu có huyết khối ác tính trong tĩnh mạch cửa, nó sẽ luôn bắt thuốc cản quang và được nhìn thấy rõ nhất trong thì động mạch.
Thứ hai, nếu có huyết khối ác tính trong tĩnh mạch cửa, nó sẽ làm tăng đường kính của mạch máu.
Đôi khi huyết khối do khối u có thể biểu hiện với hình ảnh tân mạch bên trong huyết khối (hình minh họa).
Differential diagnosis
HCC giai đoạn sớm cần được phân biệt với các tổn thương tăng sinh mạch khác, những tổn thương này sẽ tăng đậm độ trong thì động mạch.
Trước tiên hãy quan sát các hình ảnh bên trái và nhận xét các kiểu ngấm thuốc.
Sau đó tiếp tục.
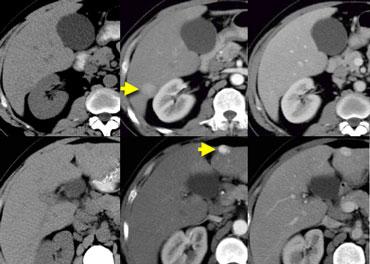
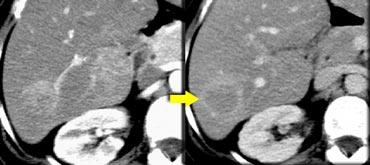
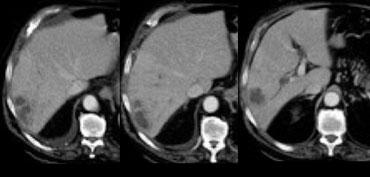
NECT, arterial and portal venous phase in a patient with Hepatitis C with two lesions in the liver (arrows).
Trong thì động mạch, chúng ta thấy hai tổn thương tăng sinh mạch.
Bây giờ đừng chỉ tập trung vào những hình ảnh mà bạn thấy tổn thương rõ nhất.
Bạn phải xem tất cả các hình ảnh còn lại, vì chúng cung cấp manh mối để chẩn đoán.
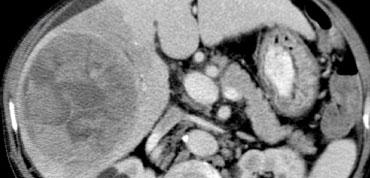
Các hình ảnh phía trên cho thấy một tổn thương đồng tỷ trọng với gan trên CCLVT không tiêm thuốc.
Trong thì động mạch có sự ngấm thuốc, nhưng không đậm bằng tỷ trọng máu trong lòng mạch.
Trong thì tĩnh mạch cửa, tổn thương lại đồng tỷ trọng với nhu mô gan xung quanh và không thể nhìn thấy.
Nếu chỉ có thì tĩnh mạch cửa, chắc chắn bạn sẽ bỏ sót tổn thương này.
Các hình ảnh phía dưới cho thấy một tổn thương có thể nhìn thấy trên tất cả các hình ảnh.
Bạn thấy nó trên CCLVT không tiêm thuốc và có thể nhận xét rằng nó giảm tỷ trọng so với gan.
Điều này có giúp ích gì không?
Không, hoàn toàn không.
Tuy nhiên, nếu nhìn vào tỷ trọng máu trong lòng mạch, bạn sẽ nhận thấy rằng ở tất cả các thì, tổn thương có tỷ trọng tương đương với máu trong lòng mạch.
Vậy chúng ta có một ung thư biểu mô tế bào gan ở thùy phải trên các hình ảnh phía trên và một u máu ở thùy trái trên các hình ảnh phía dưới.
Điều quan trọng là phải xem xét tất cả các thì chụp.
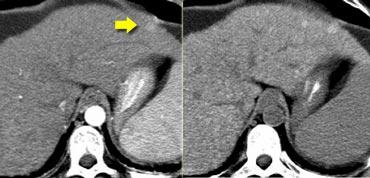
Tầm quan trọng của chụp cắt lớp không tiêm thuốc cản quang được minh họa qua trường hợp bên trái.
Trong thì động mạch, chúng ta thấy một cấu trúc tăng tỷ trọng ở phân thùy bên của thùy gan trái.
Hình ảnh này trông giống như một nốt ngấm thuốc rất gợi ý ung thư biểu mô tế bào gan giai đoạn sớm.
Tuy nhiên, nếu nhìn vào ảnh CCLVT không tiêm thuốc bên phải, chúng ta sẽ nhận thấy rằng đây không phải là hình ảnh ngấm thuốc. Đây chỉ là một nốt chứa sắt (nốt siderot) có tỷ trọng cao.
Chúng rất phổ biến và được ghi nhận ở tới 50% bệnh nhân xơ gan.
10% ung thư biểu mô tế bào gan (HCC) có tỷ trọng thấp hơn so với nhu mô gan.
Các đặc điểm hình ảnh sẽ không đặc hiệu.
Trường hợp bên trái được chứng minh là HCC.
Hepatic Adenoma
U tuyến tế bào gan là những khối u lớn, được phân định rõ ràng và có vỏ bao.
Chúng bao gồm các tấm tế bào gan không có ống mật hoặc vùng cửa.
80% u tuyến là đơn độc và 20% là đa ổ.
U tuyến thường có kích thước 8-15 cm và bao gồm các tấm tế bào gan biệt hóa tốt.
U tuyến dễ bị hoại tử trung tâm và xuất huyết do nguồn cung cấp mạch máu bị giới hạn ở bề mặt khối u.
Cơ chế bệnh sinh được cho là liên quan đến tình trạng giãn mạch toàn thể phát triển do gan tiếp xúc với thuốc tránh thai dạng uống và các steroid tổng hợp liên quan.
Ở phụ nữ trẻ sử dụng thuốc tránh thai, u tuyến là khối u gan gặp thường gặp nhất.
CT sẽ hiển thị hầu hết các u tuyến dưới dạng tổn thương ngấm thuốc đồng nhất trong thì động mạch muộn, và sẽ đồng tỷ trọng với nhu mô gan ở các thì muộn hơn.
Thật không may, sự ngấm thuốc đồng nhất trong thì động mạch muộn này không đặc hiệu cho u tuyến, vì HCC nhỏ và u máu cũng như di căn tăng sinh mạch và FNH có thể biểu hiện ngấm thuốc tương tự trong thì động mạch.
Tuy nhiên, các tổn thương ác tính có xu hướng thải thuốc nhanh hơn so với nhu mô gan xung quanh, do đó chúng có thể trở nên tương đối giảm tỷ trọng ở các thì muộn hơn.
Dấu hiệu xuất huyết dưới dạng vùng tăng tỷ trọng có thể gặp trong tới 40% các trường hợp u tuyến.
Tuy nhiên, đây cũng là đặc điểm của HCC và u máu lớn.
Sự lắng đọng mỡ trong các u tuyến chỉ được xác định trên CT ở khoảng 7% bệnh nhân và được thể hiện rõ hơn trên MRI.
Thông thường, các u tuyến có ranh giới rõ ràng và không có bờ viền thùy múi.
Vỏ giả tỷ trọng thấp có thể được nhìn thấy ở tới 30% bệnh nhân.
Vỏ này chỉ thể hiện sự ngấm thuốc trên các lần chụp thì muộn.
Vôi hóa thô chỉ được thấy ở 5% bệnh nhân.
Bên trái là hình ảnh u tuyến có lắng đọng mỡ và vỏ bao.
MRI thường nhạy hơn trong việc phát hiện mỡ và xuất huyết.
Hình ảnh dịch chuyển hóa học cho thấy mất tín hiệu trên các hình ảnh lệch pha có thể xác nhận sự hiện diện của mỡ.
HCC được biết là chứa mỡ trong tới 40% các tổn thương, do đó sự hiện diện của mỡ không giúp phân biệt các tổn thương.
U tuyến có thể vỡ và chảy máu, gây đau hạ sườn phải.
Hai tổn thương gan phổ biến nhất gây xuất huyết gan là u tuyến gan (HA) và ung thư biểu mô tế bào gan (HCC).
Mặc dù u tuyến là tổn thương lành tính, chúng có thể chuyển dạng ác tính thành ung thư biểu mô tế bào gan (HCC).
Mặc dù sự chuyển dạng ác tính hiếm gặp, vì lý do này, phẫu thuật cắt bỏ được khuyến nghị ở hầu hết bệnh nhân được chẩn đoán nghi ngờ u tuyến.
Có sự chồng lấp đáng kể giữa hình ảnh CT của u tuyến, HCC, FNH và di căn tăng sinh mạch, khiến việc chẩn đoán xác định dựa trên tiêu chí hình ảnh CT đơn thuần trở nên khó khăn và thường không thể thực hiện được.
Tương quan lâm sàng trong những trường hợp này là hữu ích nhất.
Ở phụ nữ trẻ khỏe mạnh đang sử dụng thuốc tránh thai đường uống, u tuyến được ưu tiên nghĩ đến.
Bệnh nhân mắc bệnh dự trữ glycogen, bệnh nhiễm sắt, chứng to cực đầu chi, hoặc nam giới sử dụng steroid đồng hóa cũng có nguy cơ cao phát triển u tuyến gan.
Tiền sử xơ gan và nồng độ AFP cao nghiêng về HCC.
Tiền sử khối u nguyên phát tăng sinh mạch nghiêng về di căn.
Do nguy cơ xuất huyết trong phúc mạc và sự xuất hiện hiếm gặp của biến đổi ác tính thành HCC, phẫu thuật cắt bỏ đã được khuyến nghị ở hầu hết bệnh nhân được chẩn đoán là HA.
Nguy cơ chảy máu đáng kể từ khối u có thể lên đến 30%.
Nguy cơ chính xác của biến đổi ác tính vẫn chưa được xác định.
Một số ý kiến chỉ khuyến nghị phẫu thuật cắt bỏ khi khối u lớn hơn 5 cm hoặc khi nồng độ AFP tăng cao, vì hai phát hiện này có liên quan đến nguy cơ ác tính cao hơn.
Giá trị của sinh thiết kim nhỏ qua da trong chẩn đoán HA còn gây tranh cãi vì hai lý do.
Thứ nhất, các nghiên cứu mô học có thể dẫn đến chẩn đoán nhầm khi phân biệt HA với FNH.
Ngoài ra, tồn tại nguy cơ xuất huyết đáng kể khi thực hiện sinh thiết trên các khối u tăng sinh mạch máu này.
U tuyến có thể thu nhỏ sau khi ngừng thuốc tránh thai đường uống, nhưng điều này không làm giảm nguy cơ biến đổi ác tính.
Khi có thể xác định chẩn đoán chắc chắn FNH bằng các phương pháp chẩn đoán hình ảnh, có thể tránh phẫu thuật và theo dõi tổn thương một cách an toàn bằng các nghiên cứu X-quang.
Tuy nhiên, nếu HA hoặc HCC vẫn còn trong chẩn đoán phân biệt, phẫu thuật thường được chỉ định.
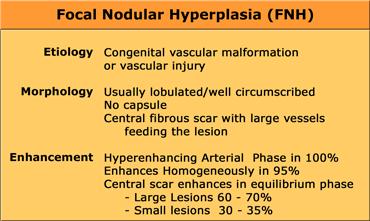
Focal Nodular Hyperplasia (FNH)
FNH là khối u phổ biến thứ hai của gan.
FNH không phải là một tân sinh thực sự. Người ta cho rằng đây là một phản ứng tăng sản do tăng lưu lượng máu trong dị dạng động tĩnh mạch trong gan.
Tất cả các thành phần bình thường của gan đều hiện diện nhưng được tổ chức theo một cấu trúc bất thường.
Siêu âm sẽ hiển thị FNH như một tổn thương không đặc hiệu với ranh giới không rõ ràng.
Sẹo trung tâm có thể được phát hiện như một vùng tăng âm, nhưng thường không thể phân biệt được.
Với siêu âm Doppler màu, đôi khi có thể thấy các mạch máu bên trong sẹo.
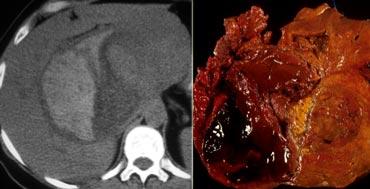
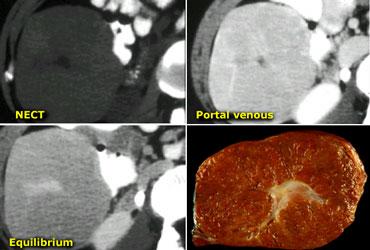
CT sẽ cho thấy U tăng sản nốt khu trú (FNH) là một khối u giàu mạch máu, tăng tỷ trọng trong thì động mạch, ngoại trừ sẹo trung tâm.
Bên trái là hình ảnh điển hình của FNH với sẹo trung tâm giảm tỷ trọng trong thì tĩnh mạch cửa và tăng tỷ trọng trong thì cân bằng.
MRI sẽ cho thấy sẹo trung tâm giảm tín hiệu trên ảnh T1.
Trên ảnh T2, sẹo xuất hiện tăng tín hiệu ở 80% bệnh nhân, đây là hình ảnh rất điển hình.
Tuy nhiên ở 20% bệnh nhân, sẹo lại giảm tín hiệu.
MRI có tiêm Gadolinium sẽ cho thấy hình thái ngấm thuốc tương tự như trên CECT.
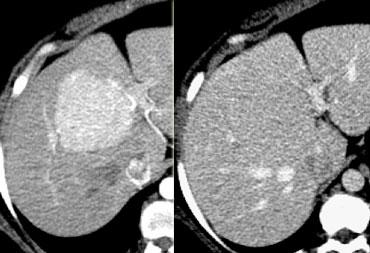
FNH seen as hypervascular lesion in the late arterial phase and isodense to normal liver in the portal venous phase. No scar was seen.
Chẩn đoán FNH dựa trên việc xác định sẹo trung tâm và sự tăng quang đồng nhất.
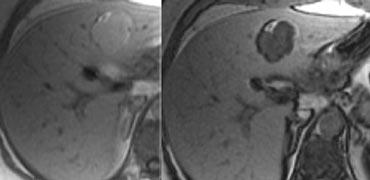
Tuy nhiên, sẹo trung tâm điển hình có thể không quan sát thấy ở tới 20% bệnh nhân (hình).
Hơn nữa, sẹo trung tâm có thể được tìm thấy ở một số bệnh nhân bị ung thư biểu mô tế bào gan thể sợi-lá, u tuyến gan và ung thư biểu mô đường mật trong gan.
Chìa khóa để chẩn đoán tổn thương bên trái là thực tế tổn thương này đồng tỷ trọng với nhu mô gan bình thường trong thì tĩnh mạch cửa và duy trì như vậy mà không có hiện tượng thải thuốc trong thì muộn (không hiển thị).
Đây cũng có thể là u tuyến, nhưng ung thư biểu mô tế bào gan khó có khả năng xảy ra vì chúng thường biểu hiện thải thuốc nhanh.
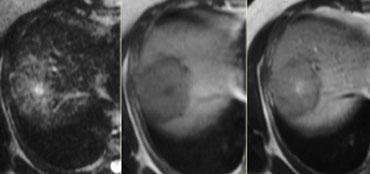
Nếu bạn nhìn vào các hình ảnh bên trái và chỉ xem xét các hình ảnh T2W, nguyên nhân nào có thể gây ra vùng trung tâm có tín hiệu cao?
Nguyên nhân phổ biến nhất sẽ là hoại tử trung tâm trong một khối u.
Tuy nhiên nếu bạn nhìn vào thì muộn, bạn sẽ nhận thấy rằng vùng này có ngấm thuốc.
Vì vậy đây là mô xơ và chẩn đoán là TSLTHU.
Ung thư biểu mô tế bào gan dạng sợi lá (FLC) có sẹo tối trên T2WI và TSLTHU có sẹo sáng trên T2WI trong 80% các trường hợp.
Điều này có nghĩa là đôi khi việc phân biệt giữa TSLTHU và FLC sẽ không thể thực hiện được.
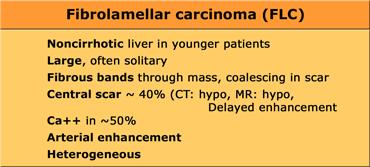
Fibrolamellar carcinoma (FLC)
FLC là một khối u tế bào gan ác tính không phổ biến, nhưng ít xâm lấn hơn so với HCC.
FLC đặc trưng biểu hiện là một khối u gan lớn từ 10-20 cm ở thanh thiếu niên hoặc người trẻ tuổi.
Các yếu tố nguy cơ điển hình của HCC như xơ gan, tăng alpha-fetoprotein, viêm gan virus, lạm dụng rượu đều không có mặt.
FLC đặc trưng xuất hiện như một khối u không đồng nhất có múi với sẹo trung tâm trên nền gan hoàn toàn bình thường. Vôi hóa xảy ra trong 30-60% các khối u dạng xơ lá.
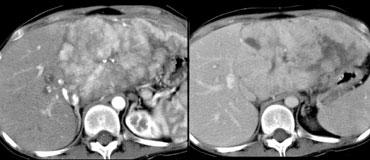
LEFT: FLC in late arterial phase: central calcification and heterogenous enhancement in a lamellar pattern. RIGHT: venous phase with hypodense central scar.
Các đặc điểm hình ảnh của FLC trùng lặp với các tổn thương tạo sẹo khác bao gồm FNH, HCC, U máu và Ung thư biểu mô đường mật.
Đặc biệt, FNH có thể giống FLC, vì cả hai có đặc điểm nhân khẩu học và lâm sàng tương tự nhau.
Ngược lại với FNH, sẹo trung tâm trong FLC thường giảm tín hiệu trên T2WI và ít khi có ngấm thuốc thì muộn.
Trong khi FNH luôn rất đồng nhất, FLC thường không đồng nhất sau khi tiêm thuốc tương phản.
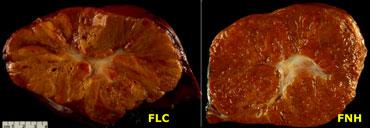
Ở bên trái là các mẫu bệnh lý của FLC và FNH.
Thoạt nhìn chúng trông rất giống nhau.
Tuy nhiên khi quan sát kỹ, bạn sẽ nhận thấy cấu trúc dạng lá và không đồng nhất của FLC so với hình ảnh đồng nhất của FNH.
Trên hình ảnh không tăng cường, FLC thường biểu hiện là một khối lớn với vôi hóa trung tâm.
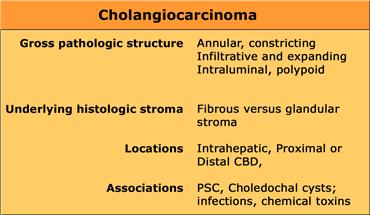
Ung thư đường mật (Cholangiocarcinoma)
Ung thư đường mật thường biểu hiện là một khối kích thước từ 5-20cm. Trong 65% trường hợp có các nốt vệ tinh và một số trường hợp có thể thấy các vôi hóa dạng chấm nhỏ.
Chẩn đoán ung thư đường mật thường khó khăn đối với cả bác sĩ chẩn đoán hình ảnh lẫn bác sĩ giải phẫu bệnh.
Nguyên nhân là do ung thư đường mật có hình thái và mô học rất đa dạng.
Tổn thương có thể gây hẹp hoặc giãn rộng lòng ống mật, do mô đệm có thể là dạng xơ hoặc dạng tuyến.
Khối u có thể xuất hiện ở bất kỳ vị trí nào trên đường mật trong gan hoặc ống mật chủ.
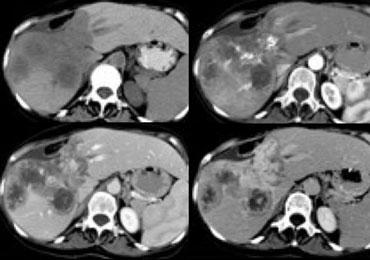
Trước tiên hãy quan sát các hình ảnh bên trái và cố gắng tìm các thuật ngữ mô tả phù hợp cho những gì bạn thấy. Sau đó tiếp tục đọc.
Tổn thương bên trái có các đặc điểm sau:
- Tổn thương giảm tỷ trọng ở thì động mạch và thì tĩnh mạch cửa, với ngấm thuốc ngoại vi.
- Tổn thương tăng tỷ trọng ở thì cân bằng, gợi ý mô xơ đặc.
- Tổn thương gây co rút bao gan.
Hình ảnh một khối thâm nhiễm kèm co rút bao gan và ngấm thuốc muộn kéo dài là đặc trưng điển hình của ung thư đường mật.
Ung thư đường mật thể thâm nhiễm không gây hiệu ứng choán chỗ, vì khi mô đệm trưởng thành, mô xơ sẽ co lại và gây co rút bao gan.
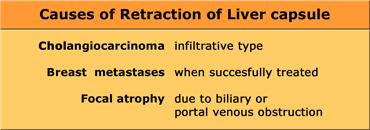
Không có nhiều loại u gây co rút bao gan, vì hầu hết các khối u thường gây phồng lồi bao gan.
Loại u phổ biến nhất gây co rút bao gan ngoài ung thư đường mật là ung thư vú di căn.
Điều này tạo ra hình ảnh giả xơ gan.
Một nguyên nhân khác gây co rút cục bộ là teo gan do tắc nghẽn đường mật hoặc tắc nghẽn tĩnh mạch cửa mạn tính.
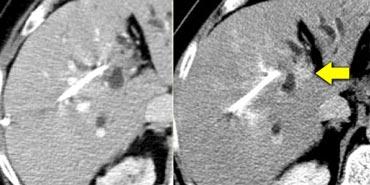
Ca lâm sàng bên trái minh họa mức độ khó khăn trong việc phát hiện ung thư đường mật.
Chỉ trên các hình ảnh thì muộn, 8-10 phút sau tiêm thuốc cản quang, mới thấy được tổn thương tương đối tăng tỷ trọng. Đây chính là thành phần xơ của khối u.
Một số trường hợp ung thư đường mật có mô đệm dạng tuyến.
Di Căn Gan
Gan là vị trí di căn phổ biến nhất.
Các cơ quan nguyên phát thường gặp nhất bao gồm: đại tràng, dạ dày, tụy, vú và phổi.
Hầu hết các di căn gan đều có tính chất đa ổ, xâm lấn cả hai thùy gan ở 77% bệnh nhân; chỉ có 10% trường hợp xuất hiện tổn thương di căn đơn độc.
Di căn giảm mạch máu là thể thường gặp nhất, xuất hiện trong các khối u đường tiêu hóa, phổi, vú và vùng đầu/cổ.
Các tổn thương này được phát hiện dưới dạng tổn thương giảm tỷ trọng trong thì tĩnh mạch cửa muộn.
Trong thì này, tỷ trọng của nhu mô gan bình thường tăng lên, làm bộc lộ các ổ di căn có tỷ trọng tương đối thấp hơn, đôi khi kèm theo ngấm thuốc ngoại vi.
Hình ảnh ngấm thuốc dạng viền ngoại vi phản ánh vùng khối u còn hoạt tính ở ngoại vi, nổi bật trên nền trung tâm kém hoạt tính hoặc hoại tử (hình minh họa).
Di căn tăng mạch máu ít gặp hơn, thường thấy trong ung thư biểu mô tế bào thận, u insulinoma, u carcinoid, sarcoma, u hắc tố và ung thư vú.
Các tổn thương này được phát hiện rõ nhất trong thì động mạch muộn, khoảng 35 giây sau khi tiêm thuốc cản quang.
Mặc dù di căn từ ung thư vú có thể tăng mạch máu, các nghiên cứu đã chỉ ra rằng việc thường quy bổ sung thì động mạch trong quy trình chụp không mang lại lợi ích đáng kể.
Di căn vôi hóa gan là thể không phổ biến. Vôi hóa có thể gặp trong di căn từ ung thư đại tràng, dạ dày, vú, ung thư tụy nội tiết, u cơ trơn ác tính (leiomyosarcoma), u xương ác tính (osteosarcoma) và u hắc tố.
Khi CT phát hiện di căn gan vôi hóa ở bệnh nhân chưa xác định được khối u nguyên phát, ung thư đại tràng là nguyên nhân có khả năng cao nhất.
Di căn dạng nang gan gặp trong ung thư buồng trứng chế nhầy, ung thư đại tràng, sarcoma, u hắc tố, ung thư phổi và u carcinoid.
Trên MRI, các ổ di căn thường giảm tín hiệu trên chuỗi xung T1W và tăng tín hiệu trên chuỗi xung T2W.
Phù nề quanh khối u làm cho tổn thương trông có kích thước lớn hơn trên chuỗi xung T2W và là dấu hiệu gợi ý mạnh của khối ác tính.
Trên MRI động học có tiêm thuốc tương phản từ, đặc điểm của các ổ di căn tương tự như trên CT có tiêm thuốc cản quang.
Đặc điểm trên siêu âm
Trên siêu âm, các ổ di căn có thể biểu hiện dạng nang, giảm âm, đồng âm hoặc tăng âm.
Tổn thương dạng bia bắn (bull’s eye) hoặc dạng đích (target) là hình ảnh biểu hiện thường gặp của di căn. Trong các ổ di căn này, vùng halo ngoại vi nhiều khả năng liên quan đến sự kết hợp giữa nhu mô gan bình thường bị chèn ép xung quanh khối và vùng tế bào ung thư đang tăng sinh.
Hình ảnh này gợi ý hành vi xâm lấn mạnh và thường gặp trong ung thư phế quản, ung thư vú và ung thư đại tràng.
Tuy nhiên, hình ảnh này không đặc hiệu cho di căn vì cũng có thể gặp trong các khối u gan nguyên phát ác tính (ví dụ: ung thư biểu mô tế bào gan – HCC) và lành tính (ví dụ: u tuyến gan trong bệnh tích lũy glycogen).
Hình ảnh tương tự cũng đã được mô tả trong áp xe gan.
Di căn vôi hóa có thể tạo bóng cản âm phía sau khi chúng có tính chất tăng âm dày đặc (hình minh họa). Hình ảnh này thường gặp trong ung thư đại trực tràng.
Chẩn đoán phân biệt
Di căn có thể có hình ảnh tương tự hầu hết các tổn thương xảy ra ở gan.
Di căn tăng mạch máu cần được phân biệt với các khối u tăng mạch máu khác có thể có tính chất đa ổ như u máu (hemangioma), tăng sản nốt khu trú (FNH), u tuyến gan (adenoma) và HCC.
Di căn giảm mạch máu cần được phân biệt với thâm nhiễm mỡ khu trú, áp xe gan, HCC giảm mạch máu không điển hình và ung thư biểu mô đường mật (cholangiocarcinoma).
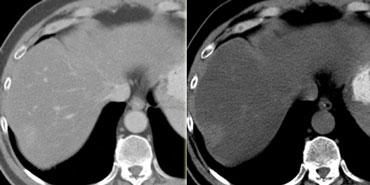
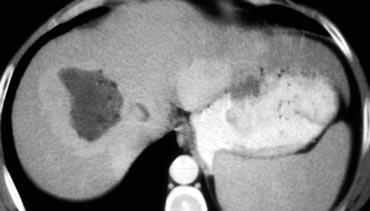
Ổ di căn khó phát hiện trên CT có thuốc cản quang thì tĩnh mạch cửa (trái). Hiện rõ hơn trên CT không tiêm thuốc.
Di căn trong gan nhiễm mỡ
Vùng gan bảo tồn khu trú trong gan nhiễm mỡ lan tỏa hoặc các ổ thâm nhiễm mỡ khu trú có thể mô phỏng hình ảnh di căn.
Tuy nhiên, trên phim chụp không tiêm thuốc, các vùng biến đổi mỡ này thường có hình dạng không tròn đều, phân bố theo địa lý, không có hiệu ứng khối hoặc gây biến dạng mạch máu lân cận.
Mặt khác, gan nhiễm mỡ cũng có thể che khuất các ổ di căn.
Trên CT có tiêm thuốc cản quang, các tổn thương giảm mạch máu có thể bị che lấp nếu bản thân nhu mô gan đã có tỷ trọng thấp do lắng đọng mỡ. Trên CT không tiêm thuốc, các tổn thương này thường được hiển thị rõ hơn (hình minh họa).
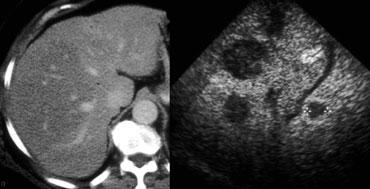
Gan nhiễm mỡ thùy gan phải. Không phát hiện được tổn thương. Trên siêu âm phát hiện nhiều tổn thương tại cùng vùng này.
Nếu bệnh nhân đã được biết có gan nhiễm mỡ, nên ưu tiên thực hiện MRI hoặc siêu âm để phát hiện di căn gan.
Hình bên trái là bệnh nhân có thâm nhiễm mỡ lan rộng ở phần lớn nhu mô gan.
Không phát hiện được ổ di căn nào, nhưng khi siêu âm cùng vùng đó đã phát hiện được nhiều ổ di căn.
Áp xe gan
Biểu hiện của áp xe gan phụ thuộc rất nhiều vào con đường vi khuẩn xâm nhập vào gan.
Có bốn con đường để vi khuẩn vào gan.
Con đường phổ biến nhất là qua tĩnh mạch cửa, hậu quả của nhiễm trùng ổ bụng.
Vi khuẩn xâm nhập qua hệ thống tĩnh mạch cửa có dòng chảy chậm và lắng đọng trong lòng mạch.
Vi khuẩn sẽ rơi xuống phần thấp nhất của thùy gan phải.
Trong nhiễm khuẩn huyết, vi khuẩn lan theo hệ thống động mạch như ở bệnh nhân viêm nội tâm mạc, tạo ra nhiều ổ áp xe rải rác ở ngoại vi gan.
Con đường đường mật thường là hậu quả của các can thiệp đường mật như ERCP. Áp xe thường có vị trí trung tâm rồi lan rộng ra ngoài.
Cuối cùng là con đường trực tiếp, như trong chấn thương xuyên thấu hoặc viêm túi mật lan trực tiếp vào gan.
Trước tiên hãy quan sát các hình ảnh bên trái và cố gắng tìm các thuật ngữ mô tả phù hợp cho những gì bạn thấy. Sau đó tiếp tục.
Nếu mô tả hình ảnh bên trái, bạn sẽ sử dụng các thuật ngữ như:
- Tổn thương giảm mạch máu
- Giảm tỷ trọng, do đó có thể là dạng nang tức là chứa dịch.
- Các tổn thương tập trung thành cụm hoặc tổn thương vệ tinh. Các tổn thương này có nhiều ổ nhưng không rải rác khắp gan.
- Mặc dù khó nhận thấy, nhưng cũng có hình ảnh huyết khối tĩnh mạch cửa ở bên trái.
Vì vậy, các dấu hiệu này gợi ý áp xe gan, đặc biệt vì các tổn thương tập trung thành cụm.
Chỉ trong trường hợp bệnh nhân có ghép gan, các biloma trong vùng nhồi máu mới có hình ảnh tương tự.
Nếu các tổn thương không tập trung thành cụm thì bất kỳ khối u dạng nang nào cũng có thể có hình ảnh như vậy.
Việc chẩn đoán áp xe gan rất quan trọng vì đây là bệnh lành tính nhưng có thể gây tử vong, và bác sĩ chẩn đoán hình ảnh có thể là người đầu tiên đặt ra nghi ngờ này.
Khi phát hiện một tổn thương nhỏ dạng nang ở bệnh nhân vừa trải qua ERCP, cần hết sức thận trọng khi kết luận đó chỉ là nang đơn giản.
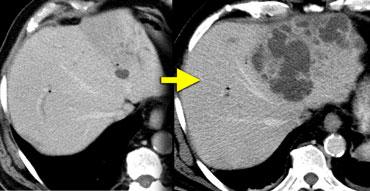
Áp xe đường mật khởi đầu nhỏ nhưng có thể tiến triển nhanh chóng.
Hình ảnh bên trái minh họa một trường hợp như vậy.
Chỉ trong vòng 3 tuần, tổn thương nhỏ ở thùy gan trái đã tiến triển thành ổ áp xe khổng lồ này.
Do đó, bất kỳ cấu trúc dạng nang nào gần đường mật ở bệnh nhân vừa trải qua thủ thuật đường mật đều cần được nghi ngờ là áp xe gan.