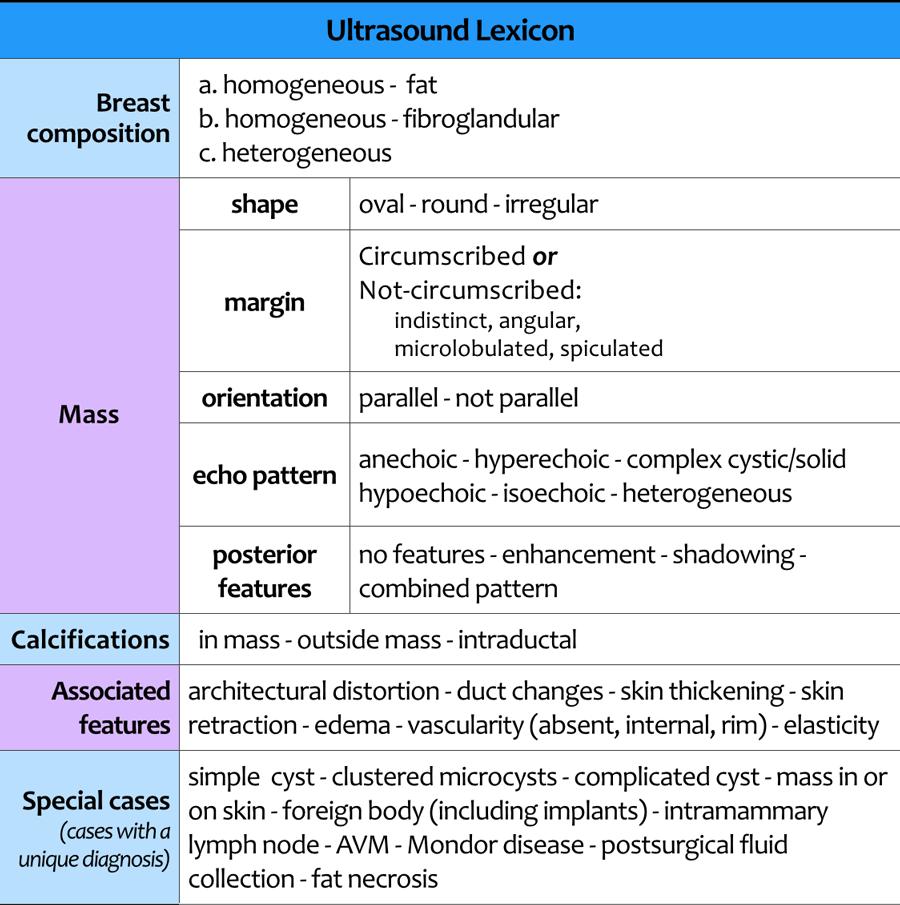
BI-RADS cho X-quang tuyến vú và Siêu âm 2013
Bài viết này cung cấp tóm tắt về Atlas BI-RADS® Phiên bản 5 (2013) dành cho chụp X-quang tuyến vú và siêu âm tuyến vú.
Đây là phiên bản cập nhật của bài viết năm 2005.
Từ năm 2000, việc áp dụng BI-RADS đã trở thành bắt buộc tại Hà Lan, được quy định trong Hướng dẫn Ung thư Vú cập nhật (2012) (6).
Việc triển khai BI-RADS là một phần không thể tách rời của chương trình đảm bảo chất lượng quốc gia trong chẩn đoán hình ảnh tuyến vú.
Chúng tôi khuyến khích tất cả các chuyên gia liên quan đến chẩn đoán hình ảnh tuyến vú tham khảo Atlas BI-RADS có minh họa, Phiên bản 5 (2013) để hiểu toàn diện và áp dụng đúng hệ thống này.
Giới thiệu
ACR BI-RADS Atlas 2013 (4) là phiên bản cập nhật của Atlas năm 2003.
BI-RADS® được thiết kế nhằm chuẩn hóa báo cáo chẩn đoán hình ảnh tuyến vú và giảm thiểu sự nhầm lẫn trong quá trình diễn giải kết quả.
Hệ thống này cũng hỗ trợ theo dõi kết quả điều trị và đánh giá chất lượng.
Tài liệu bao gồm bộ từ điển thuật ngữ chuẩn hóa (các mô tả) dành cho chụp nhũ ảnh, siêu âm tuyến vú và MRI, cùng với các chương về Tổ chức Báo cáo và Hướng dẫn Thực hành lâm sàng hàng ngày.
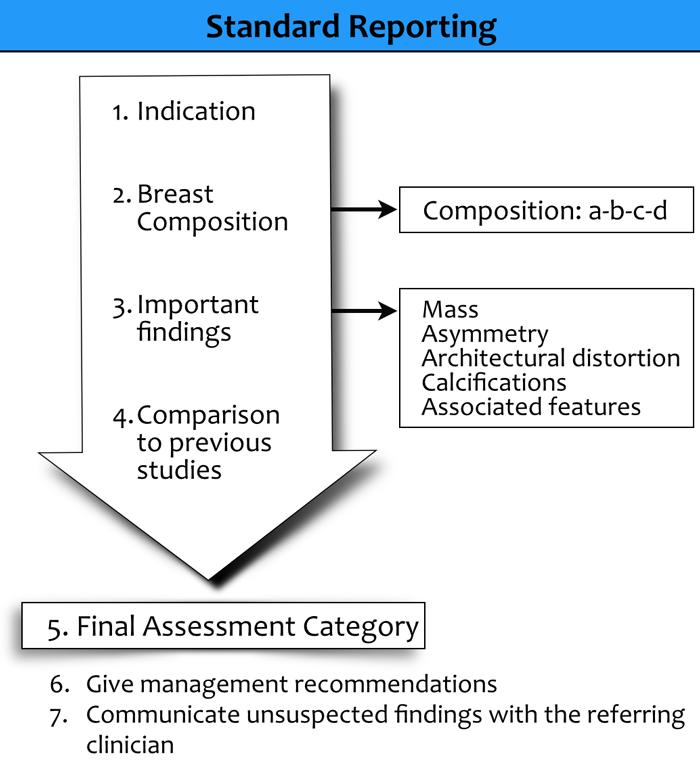
Báo cáo Chuẩn hóa
Khi viết báo cáo một nghiên cứu chẩn đoán hình ảnh tuyến vú, cần bao gồm các yếu tố sau:
- Chỉ định thực hiện:
Ghi rõ mục đích của thăm khám là tầm soát, chẩn đoán hay theo dõi.
Tiền sử bệnh nhân: Bao gồm các thông tin lâm sàng liên quan. Nếu thực hiện siêu âm, cần ghi rõ đây là siêu âm có mục tiêu (tập trung vào vùng cụ thể cần khảo sát) hay siêu âm tầm soát bổ sung. - Thành phần mô tuyến vú:
Mô tả mật độ tuyến vú theo các phân loại BI-RADS. - Mô tả các phát hiện:
Sử dụng thuật ngữ chuẩn hóa để mô tả tất cả các phát hiện có ý nghĩa.
Các mô tả hình thái học bao gồm:- Khối
- Bất đối xứng
- Biến dạng cấu trúc
- Vôi hóa
Ghi nhận các đặc điểm kèm theo như dày da, co kéo núm vú hoặc vôi hóa liên quan.
Đối chiếu các phát hiện hình ảnh với thông tin lâm sàng và kết quả từ chụp nhũ ảnh, siêu âm và/hoặc MRI.
Tích hợp các phát hiện trên nhũ ảnh và siêu âm vào một báo cáo thống nhất. - So sánh với các nghiên cứu trước:
So sánh với hình ảnh trước đó khi có sẵn.
Việc chờ đợi hình ảnh cũ để so sánh chỉ nên trì hoãn báo cáo khi thực sự cần thiết cho đánh giá cuối cùng. - Phân loại đánh giá cuối cùng:
Xếp loại BI-RADS (0–6) và ghi kèm cụm từ chuẩn hóa tương ứng.
Khi thực hiện cả chụp nhũ ảnh và siêu âm, đánh giá tổng thể phải phản ánh phát hiện đáng ngờ nhất — tức là phát hiện có khả năng ác tính cao nhất. - Khuyến nghị xử trí:
Đưa ra các khuyến nghị rõ ràng về xử trí tiếp theo hoặc theo dõi. - Thông báo các phát hiện bất ngờ:
Bất kỳ phát hiện bất ngờ hoặc có ý nghĩa lâm sàng nào cần được thông báo kịp thời cho bác sĩ lâm sàng chỉ định.
Các trao đổi bằng lời giữa bác sĩ chẩn đoán hình ảnh, bệnh nhân hoặc bác sĩ lâm sàng cần được ghi lại trong báo cáo.
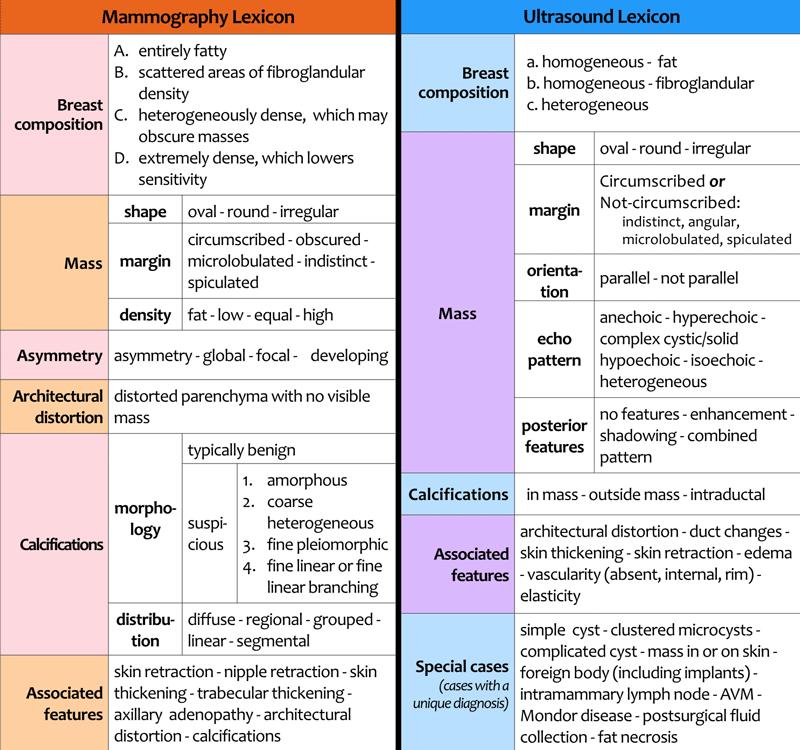
Bộ Từ điển Thuật ngữ Chụp Nhũ ảnh và Siêu âm
Bảng trình bày tóm tắt bộ từ điển thuật ngữ dùng trong chụp nhũ ảnh và siêu âm.
Nhấp vào hình ảnh để phóng to bảng.
Trước tiên, mô tả thành phần mô tuyến vú.
Khi có phát hiện đáng kể, sử dụng các mô tả trong bảng.
Bộ từ điển siêu âm có nhiều điểm tương đồng với bộ từ điển chụp nhũ ảnh, nhưng có một số mô tả đặc trưng riêng cho siêu âm.
Chúng ta sẽ thảo luận chi tiết hơn về bộ từ điển này ở phần tiếp theo.
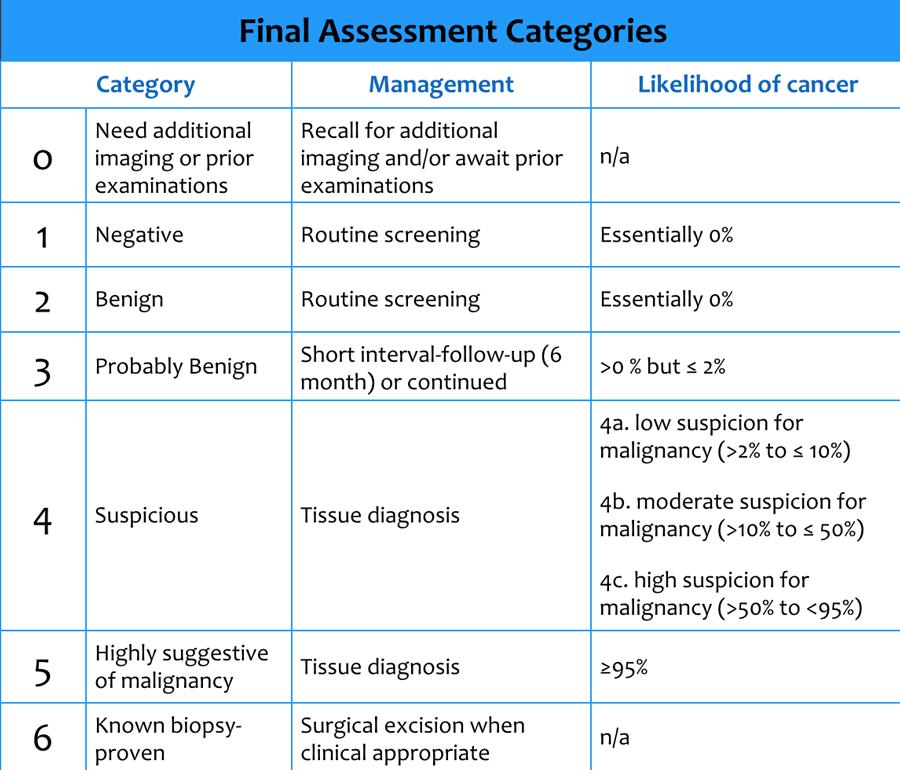
Các Phân loại Đánh giá BI-RADS
Bảng trình bày các phân loại đánh giá cuối cùng.
Chúng ta sẽ thảo luận trước về bộ từ điển hình ảnh tuyến vú trong chụp nhũ ảnh và siêu âm, sau đó đi vào chi tiết hơn về các phân loại đánh giá cuối cùng cùng những điều nên và không nên làm trong từng phân loại.
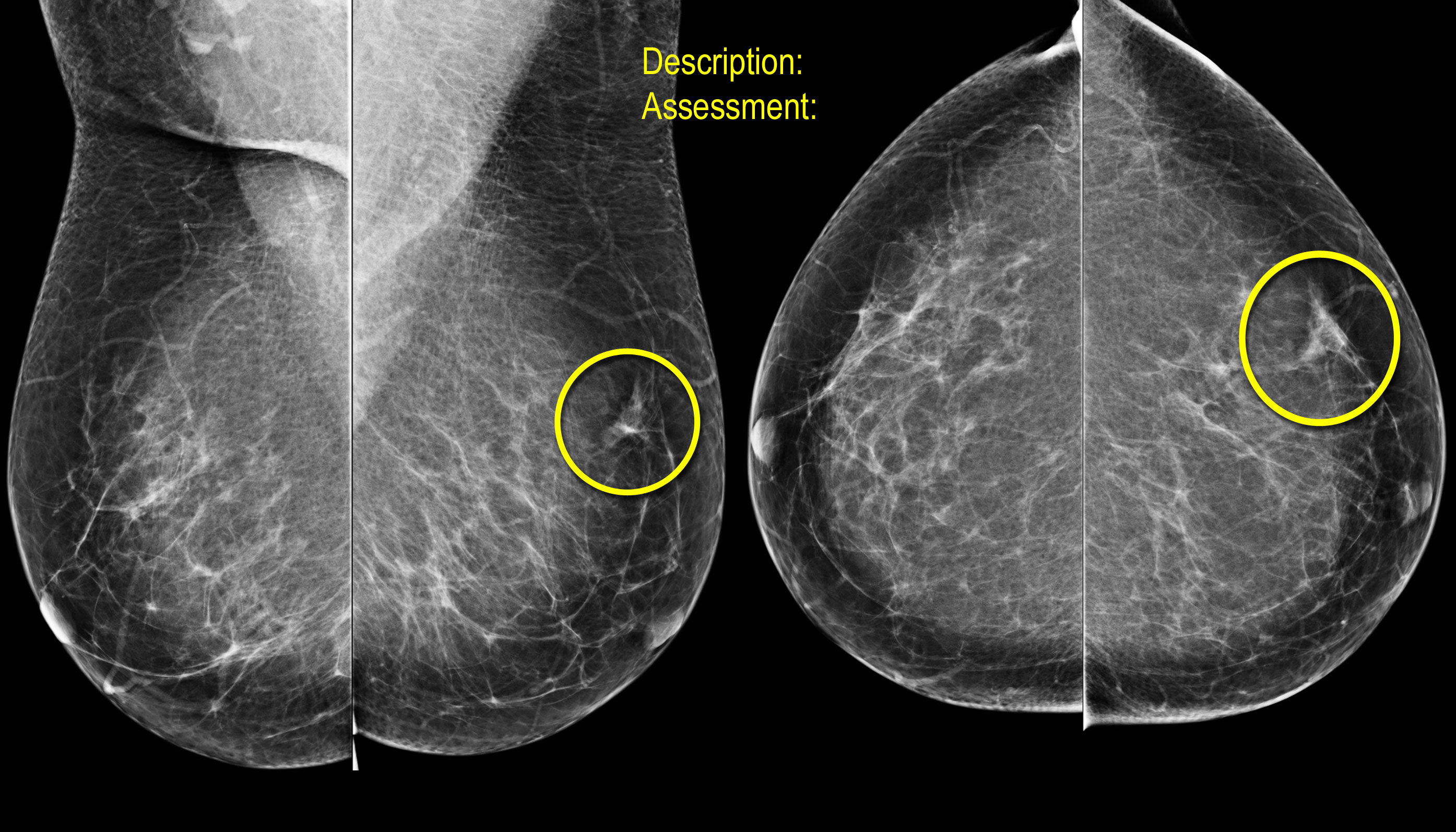
Nhấp vào hình ảnh để phóng to.
Quan sát và phân tích các hình ảnh.
Nếu phát hiện bất thường, hãy đưa ra mô tả và phân loại đánh giá tương ứng.
Nhũ ảnh – Từ điển Hình ảnh Tuyến vú
Thành phần Tuyến vú
Trong phiên bản BI-RADS 2003, việc phân loại thành phần tuyến vú dựa trên mật độ tổng thể, chia thành các nhóm ACR: nhóm 1 (<25% mô tuyến xơ), nhóm 2 (25-50%), nhóm 3 (50-75%) và nhóm 4 (>75%).
Trong BI-RADS 2013, việc sử dụng tỷ lệ phần trăm không được khuyến khích, vì trong từng trường hợp cụ thể, điều quan trọng hơn là đánh giá khả năng một khối có thể bị che khuất bởi mô tuyến xơ, thay vì dùng tỷ lệ phần trăm mật độ vú như một chỉ số nguy cơ ung thư vú.
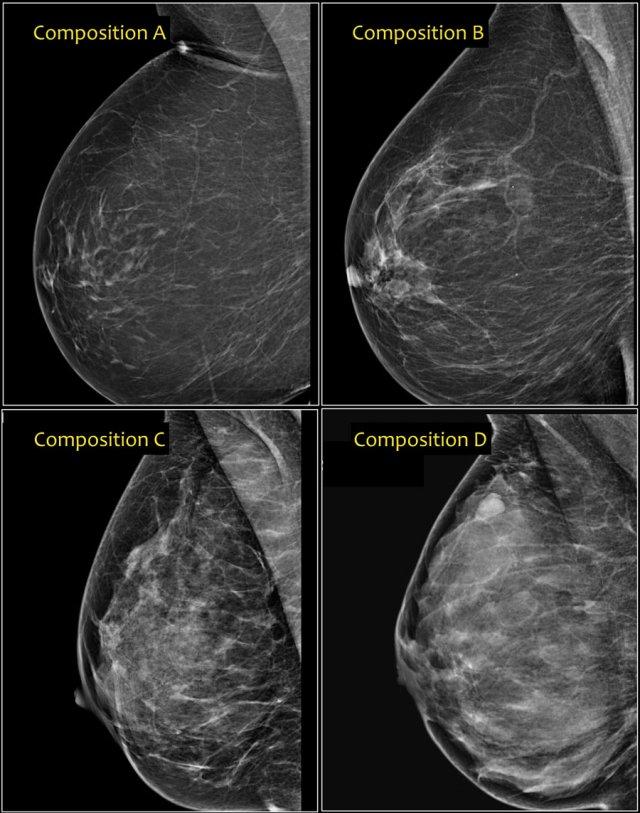
Trong phiên bản BI-RADS 2013, phân loại thành phần tuyến vú được thay đổi thành các nhóm a, b, c và d kèm theo mô tả:
- a– Tuyến vú gần như hoàn toàn là mô mỡ.
Nhũ ảnh có độ nhạy cao trong trường hợp này. - b– Có các vùng mô tuyến xơ rải rác.
Thuật ngữ “mật độ” mô tả mức độ suy giảm tia X của mô vú, không phải các tổn thương nhũ ảnh riêng biệt. - c– Tuyến vú có mật độ không đồng nhất, có thể che khuất các khối nhỏ.
Một số vùng trong tuyến vú có mật độ đủ cao để che khuất các khối nhỏ. -
d
– Tuyến vú có mật độ rất cao, làm giảm độ nhạy của nhũ ảnh.
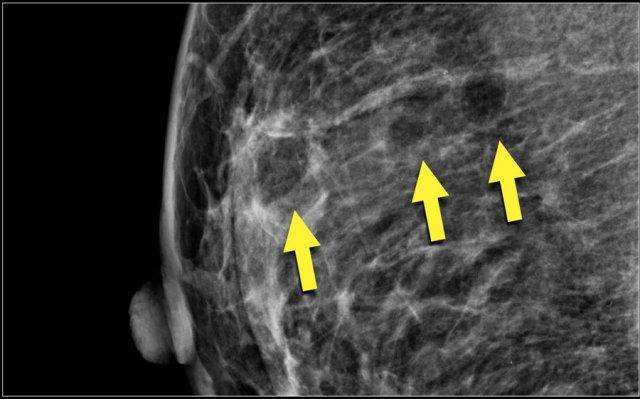
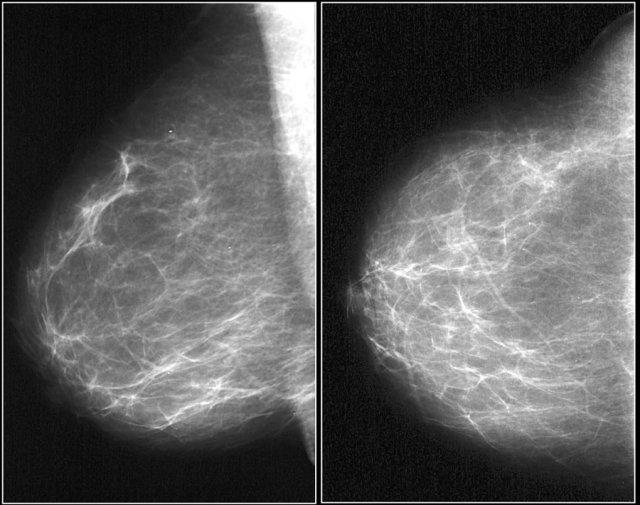
Lưu ý ở ví dụ bên trái, thành phần tuyến vú được phân loại là c – mật độ không đồng nhất, mặc dù thể tích mô tuyến xơ chiếm dưới 50%.
Mô tuyến xơ ở phần trên có mật độ đủ cao để che khuất các khối nhỏ.
Do đó được phân loại là c, vì các khối nhỏ có thể bị che khuất.
Theo phân loại cũ, trường hợp này sẽ được gọi là ACR 2: mật độ 25-50%.
Ví dụ bên phải có hơn 50% mô tuyến và cũng được phân loại là thành phần c.
Khối
Một ‘Khối’ là tổn thương chiếm chỗ ba chiều được quan sát thấy trên hai tư thế chụp khác nhau.
Nếu một khối tiềm năng chỉ thấy trên một tư thế duy nhất, nên gọi là ‘bất đối xứng’ cho đến khi tính ba chiều của nó được xác nhận.
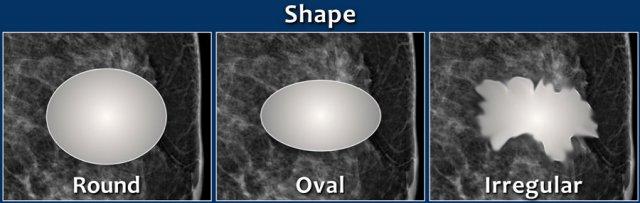
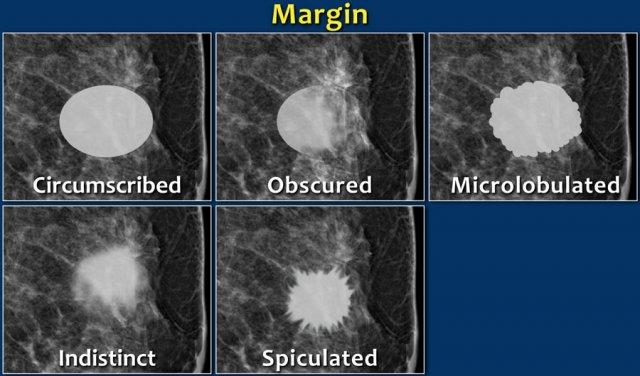
- Hình dạng: bầu dục (có thể có 2 hoặc 3 múi), tròn hoặc không đều
- Bờ: rõ nét, bị che khuất, vi thùy, không rõ ràng, tua gai
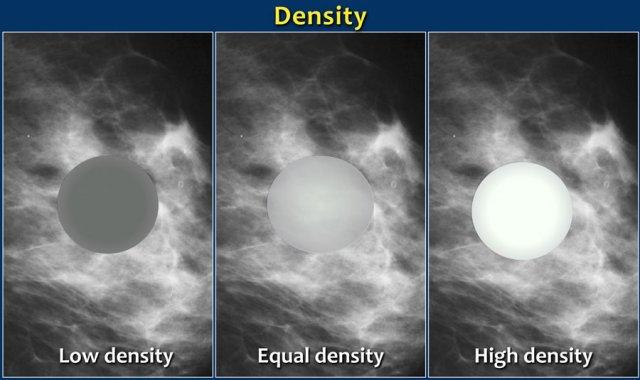
- Mật độ: cao, tương đương, thấp hoặc chứa mỡ.
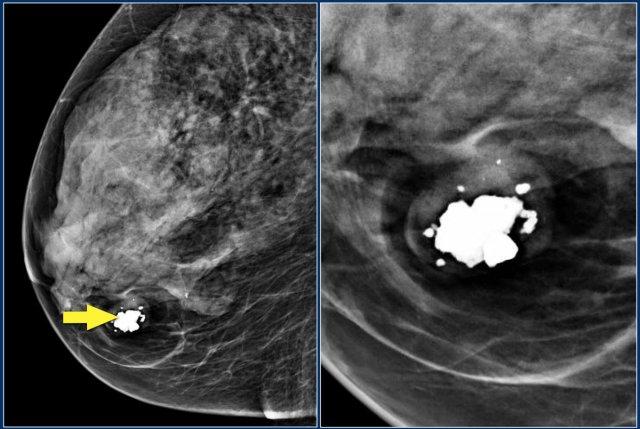
Các hình ảnh cho thấy một tổn thương chứa mỡ với vôi hóa dạng bỏng ngô.
Tất cả các tổn thương chứa mỡ thường là lành tính.
Các đặc điểm hình ảnh này có giá trị chẩn đoán u hamartoma – còn được gọi là u xơ tuyến mỡ (fibroadenolipoma).
Hình dạng của một khối có thể là tròn, bầu dục hoặc không đều.
Luôn đảm bảo rằng khối phát hiện qua thăm khám lâm sàng là cùng một khối được phát hiện trên nhũ ảnh hoặc siêu âm.
Vị trí và kích thước cần được ghi nhận đối với bất kỳ tổn thương nào cần sinh thiết.
Bờ của một tổn thương có thể là:
- Rõ nét (trước đây gọi là bờ rõ).
Đây là đặc điểm lành tính. - Bị che khuất hoặc che khuất một phần, khi bờ bị ẩn bởi mô tuyến xơ chồng lên. Siêu âm có thể hữu ích để xác định bờ rõ hơn.
- Vi thùy. Đây là đặc điểm nghi ngờ ác tính.
- Không rõ ràng (trước đây gọi là bờ không rõ).
Đây cũng là đặc điểm nghi ngờ ác tính. - Tua gai với các đường tỏa ra từ khối là đặc điểm rất nghi ngờ ác tính.
Mật độ của một khối được so sánh với mức độ suy giảm tia X dự kiến của một thể tích mô tuyến xơ tương đương.
Mật độ cao có liên quan đến ác tính.
Ung thư vú có mật độ thấp là cực kỳ hiếm gặp.
Đây là hình ảnh nhiều khối tròn bờ rõ mật độ thấp ở vú phải.
Đây là kết quả của thủ thuật ghép mỡ tự thân (lipofilling), tức là cấy ghép mỡ từ cơ thể vào tuyến vú.
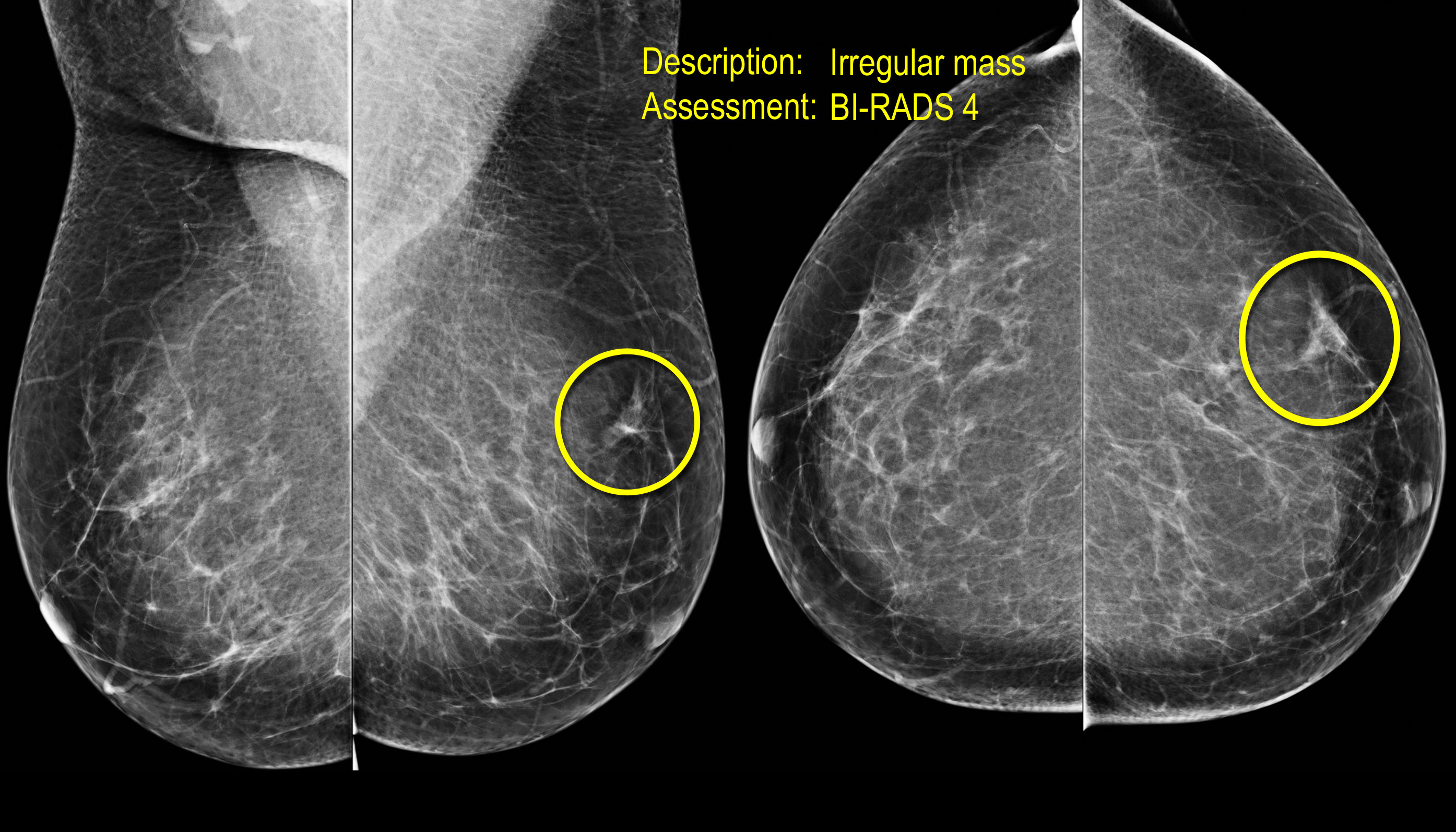
Đây là hình ảnh một khối tăng tỷ trọng với hình dạng không đều và bờ tua gai.
Lưu ý hiện tượng co rút da khu trú.
Trường hợp này được phân loại BI-RADS 5 và được xác nhận là ung thư biểu mô tuyến vú xâm lấn.
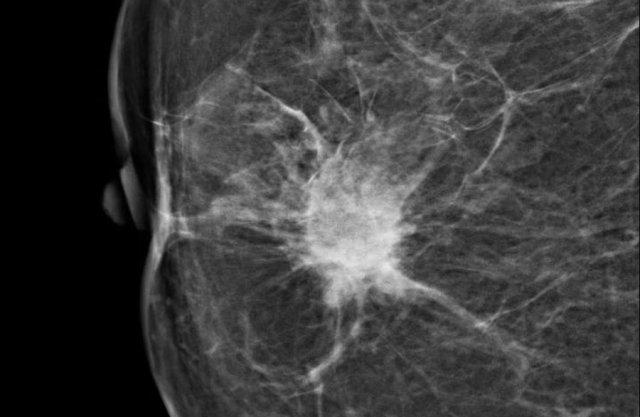
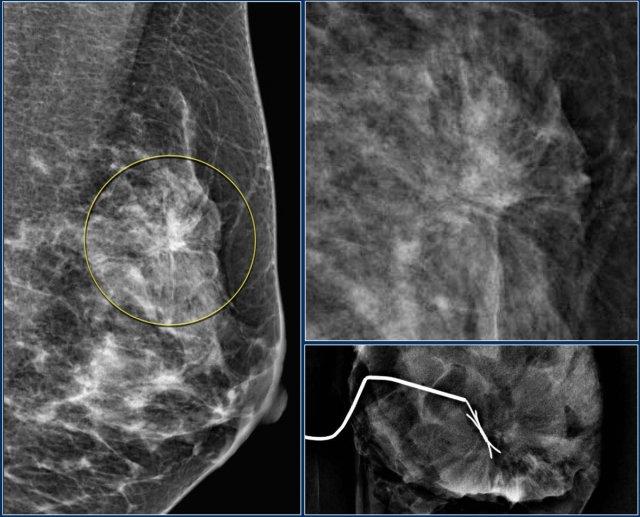
Biến dạng cấu trúc
Thuật ngữ biến dạng cấu trúc được sử dụng khi cấu trúc bình thường bị biến dạng mà không có khối rõ ràng nào được nhìn thấy.
Điều này bao gồm các đường thẳng mảnh hoặc các tua gai tỏa ra từ một điểm, và hiện tượng co rút khu trú, biến dạng hoặc thẳng hóa ở rìa nhu mô tuyến.
Chẩn đoán phân biệt bao gồm mô sẹo hoặc ung thư biểu mô.
Biến dạng cấu trúc cũng có thể được ghi nhận như một đặc điểm kèm theo.
Ví dụ, nếu có một khối gây biến dạng cấu trúc, khả năng ác tính sẽ cao hơn so với trường hợp khối không có biến dạng.
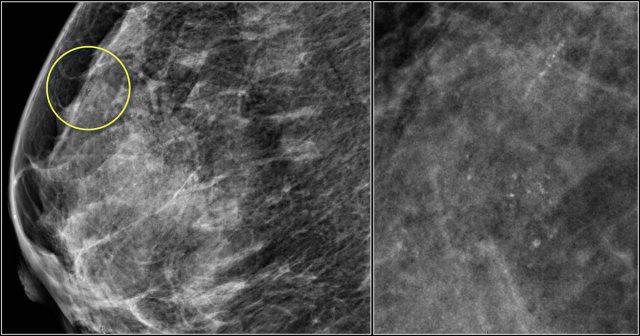
Lưu ý sự biến dạng cấu trúc vú bình thường trên tư thế chếch (vòng tròn vàng) và tư thế phóng đại.
Bệnh nhân đã được phẫu thuật cắt bỏ và chỉ tìm thấy mô sẹo trong bệnh phẩm.
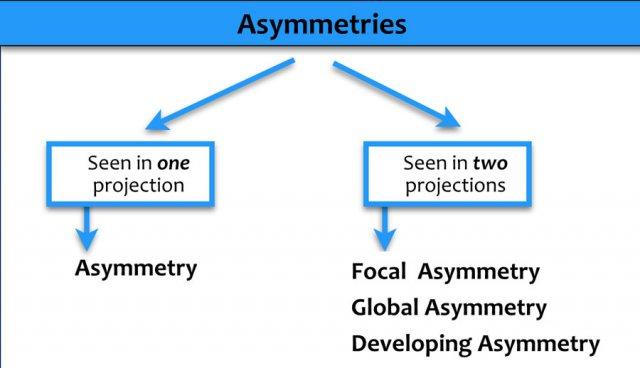
Bất đối xứng
Định nghĩa
Bất đối xứng là các hình ảnh đại diện cho các vùng mô một bên không đáp ứng định nghĩa của một khối.
Các loại
- Bất đối xứng trên một tư thế: Thường do sự chồng lấp của mô bình thường.
- Bất đối xứng khu trú: Thấy trên hai tư thế; là một phát hiện thực sự cần phân biệt với khối.
- Bất đối xứng toàn thể: Chiếm ít nhất một phần tư tuyến vú và thường là biến thể bình thường.
- Bất đối xứng mới xuất hiện: Một vùng bất đối xứng mới, lớn hơn hoặc rõ ràng hơn so với các lần chụp trước.
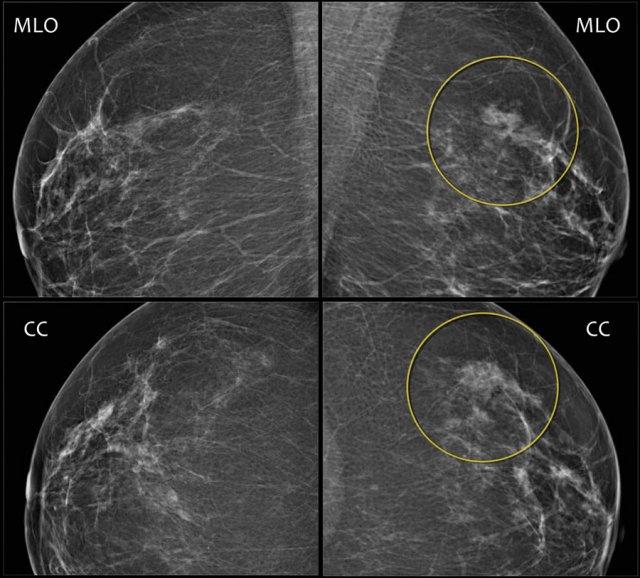
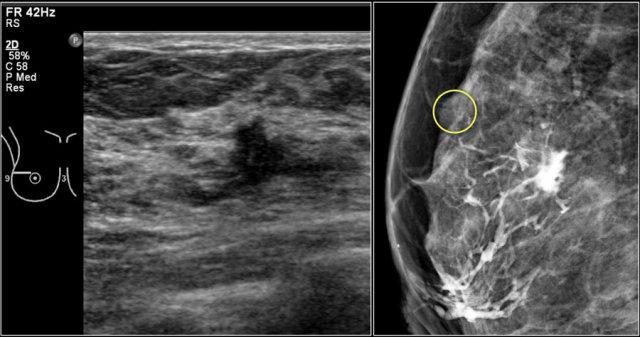
Đây là ví dụ về bất đối xứng khu trú thấy trên tư thế MLO và CC.
Chụp ép khu trú và siêu âm không phát hiện khối nào.
Siêu âm – Bảng Thuật ngữ Hình ảnh Vú
Nhiều thuật ngữ mô tả trong siêu âm tương đồng với nhũ ảnh.
Ví dụ như khi mô tả hình dạng hoặc bờ của một khối.
Dưới đây chúng tôi sẽ tập trung vào các đặc điểm đặc trưng riêng của siêu âm:
Thành phần mô vú:
- Cấu trúc âm đồng nhất – mô mỡ
- Cấu trúc âm đồng nhất – mô sợi tuyến
- Cấu trúc âm không đồng nhất
Khối:
- Hướng của khối: đặc trưng riêng của siêu âm, được định nghĩa là song song (lành tính) hoặc không song song (dấu hiệu nghi ngờ) với bề mặt da.
- Đặc điểm hồi âm: không có hồi âm, giảm âm, hỗn hợp dạng nang và đặc, đồng âm, tăng âm, không đồng nhất.
Đặc điểm hồi âm có thể góp phần vào việc đánh giá tổn thương khi kết hợp với các đặc điểm khác. Riêng lẻ, đặc điểm này có độ đặc hiệu thấp. - Đặc điểm phía sau khối: tăng âm phía sau, bóng cản âm phía sau.
Đặc điểm phía sau khối phản ánh đặc tính suy giảm âm của khối liên quan đến khả năng truyền âm, cũng có giá trị bổ sung. Riêng lẻ, đặc điểm này có độ đặc hiệu thấp.
Vôi hóa:
- Trên siêu âm, vôi hóa được đặc trưng kém hơn so với nhũ ảnh, nhưng có thể được nhận diện dưới dạng các ổ tăng âm, đặc biệt khi nằm trong một khối.
Đặc điểm kèm theo:
- Biến dạng cấu trúc
- Thay đổi ống dẫn sữa
- Thay đổi da
- Phù nề
- Mạch máu
- Đánh giá độ đàn hồi
Các trường hợp đặc biệt – các trường hợp có chẩn đoán đặc thù hoặc hình ảnh siêu âm mang tính bệnh lý đặc trưng:
- Nang đơn thuần
- Nang phức tạp
- Cụm vi nang
- Khối trong hoặc trên da
- Dị vật bao gồm túi độn ngực
- Hạch bạch huyết – trong tuyến vú
- Hạch bạch huyết – vùng nách
- Bất thường mạch máu
- Tụ dịch sau phẫu thuật
- Hoại tử mỡ
Các Phân Loại Đánh Giá Cuối Cùng
BI-RADS 0
Cần Đánh Giá Hình Ảnh Bổ Sung và/hoặc Phim Chụp Nhũ Ảnh Cũ Để So Sánh:
Phân loại 0 hay BI-RADS 0 được sử dụng khi cần đánh giá hình ảnh thêm (ví dụ: các tư thế bổ sung hoặc siêu âm) hoặc cần truy xuất các phim chụp trước đó.
Khi các nghiên cứu hình ảnh bổ sung đã hoàn tất, một đánh giá cuối cùng sẽ được đưa ra.
Luôn cố gắng tránh sử dụng phân loại này bằng cách thực hiện ngay các hình ảnh bổ sung hoặc truy xuất phim cũ trước khi đọc kết quả.
Tốt hơn hết là có sẵn các phim chụp cũ trước khi bắt đầu thực hiện thăm khám.
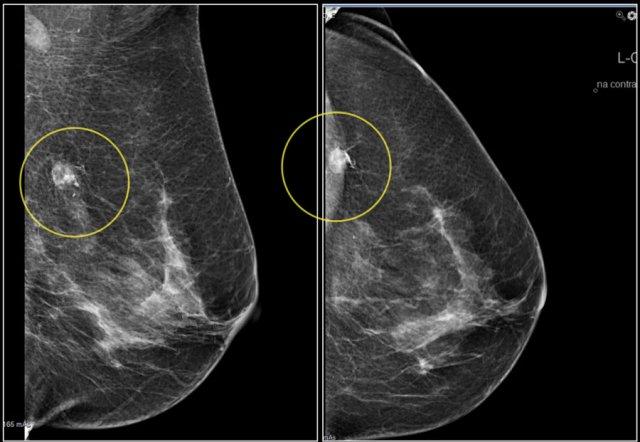
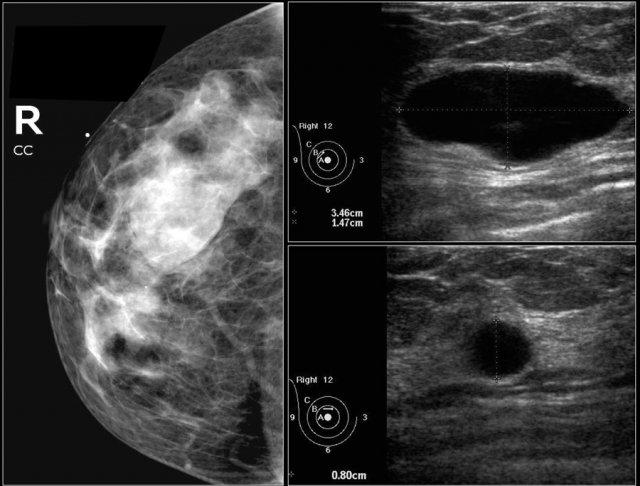
Bệnh nhân này được phát hiện có một khối trên phim nhũ ảnh tầm soát, được phân loại là BI-RADS 0 (cần đánh giá hình ảnh bổ sung).
Siêu âm bổ sung cho thấy khối này là do một hạch bạch huyết trong tuyến vú gây ra.
Đánh giá cuối cùng là BI-RADS 2 (tổn thương lành tính).
Đừng quên đề cập trong báo cáo rằng hạch bạch huyết trên siêu âm tương ứng với khối không vôi hóa trên nhũ ảnh.
Trong phần về vị trí, chúng ta sẽ thảo luận về cách xác định chắc chắn rằng hạch bạch huyết tìm thấy trên siêu âm chính là khối đã thấy trên nhũ ảnh.
NÊN
- Sử dụng khi cần thêm hình ảnh nhũ ảnh: các tư thế bổ sung, nén điểm
- Sử dụng khi cần siêu âm bổ sung hoặc nhũ ảnh (toàn bộ) CHỈ KHI thiết bị hoặc nhân lực không có sẵn hoặc bệnh nhân không thể chờ đợi
- Sử dụng khi cần nhũ ảnh hoặc siêu âm trước đó để đưa ra đánh giá cuối cùng và ban hành phụ lục bao gồm đánh giá đã được điều chỉnh
KHÔNG NÊN
- Không sử dụng khi nhũ ảnh hoặc siêu âm trước đó không có sẵn nhưng KHÔNG cần thiết để đưa ra đánh giá cuối cùng.
- Không sử dụng khi nhũ ảnh hoặc siêu âm trước đó không liên quan, vì tổn thương đã có tính chất nghi ngờ.
- Không sử dụng cho các tổn thương cần đánh giá thêm bằng MRI, mà hãy lập báo cáo trước khi thực hiện MRI.
BI-RADS 1
Âm tính:
Không có gì cần nhận xét.
Hai vú đối xứng và không có khối, biến dạng cấu trúc hay vôi hóa nghi ngờ.
BI-RADS 1
NÊN
- Sử dụng BI-RADS 1 khi không có bất thường trên hình ảnh ở bệnh nhân có bất thường sờ thấy được, có thể là ung thư sờ thấy được, NHƯNG cần thêm một câu khuyến nghị hội chẩn ngoại khoa hoặc chẩn đoán mô học nếu có chỉ định lâm sàng.
BI-RADS 2
Tổn Thương Lành Tính:
Giống như BI-RADS 1, đây là đánh giá bình thường, nhưng ở đây, bác sĩ đọc phim chọn mô tả một tổn thương lành tính trong báo cáo nhũ ảnh, chẳng hạn như:
- Theo dõi sau phẫu thuật bảo tồn vú
- U xơ tuyến vú đang thoái triển và vôi hóa
- Nhiều vôi hóa lớn dạng que
- Hạch bạch huyết trong tuyến vú
- Vôi hóa mạch máu
- Túi ngực nhân tạo
- Biến dạng cấu trúc rõ ràng liên quan đến phẫu thuật trước đó.
- Các tổn thương chứa mỡ như nang dầu, u mỡ, nang sữa và u sai lạc mật độ hỗn hợp. Tất cả đều có hình ảnh đặc trưng lành tính và có thể được chẩn đoán một cách tự tin.
BI-RADS 2
NÊN
- Thống nhất trong nhóm thực hành về việc có hay không và khi nào thì mô tả các tổn thương lành tính trong báo cáo
- Sử dụng trong tầm soát hoặc chẩn đoán hình ảnh khi có tổn thương lành tính
- Sử dụng khi có hạch to hai bên, có thể do phản ứng hoặc nhiễm trùng
- Sử dụng trong chẩn đoán hình ảnh và khuyến nghị xử trí nếu phù hợp,
- – như trong áp xe hoặc tụ máu
- – như trong vỡ túi ngực và các dị vật khác
KHÔNG NÊN
- Không sử dụng khi có tổn thương lành tính nhưng không được mô tả trong báo cáo, khi đó hãy dùng Phân loại 1.
- Không khuyến nghị MRI để đánh giá thêm một tổn thương lành tính.
BI-RADS 3
Tổn Thương Có Thể Lành Tính
Đề Nghị Theo Dõi Ngắn Hạn Ban Đầu:
Tổn thương được xếp vào phân loại này phải có nguy cơ ác tính dưới 2%.
Tổn thương không được kỳ vọng sẽ thay đổi trong khoảng thời gian theo dõi, nhưng bác sĩ X-quang muốn xác nhận sự ổn định của nó.
Các tổn thương phù hợp để xếp vào phân loại này bao gồm:
- Khối bờ rõ không vôi hóa trên nhũ ảnh nền (trừ khi có thể xác định là nang, hạch bạch huyết trong tuyến vú, hoặc tổn thương lành tính khác),
- Bất đối xứng khu trú trở nên kém đậm đặc hơn trên tư thế nén điểm
- Nhóm vôi hóa chấm đơn độc
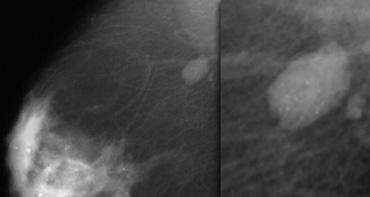
Đây là một khối bờ rõ không sờ thấy được kèm theo một nhóm vôi hóa chấm.
Khối được phân loại là BI-RADS 3.
Tiếp tục theo dõi bằng hình ảnh.
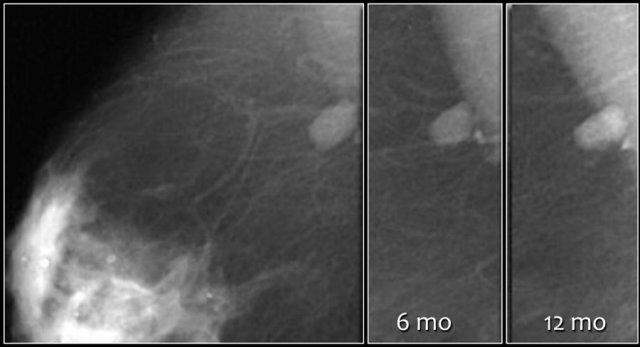
- Theo dõi ngắn hạn ban đầu đối với tổn thương BI-RADS 3 là nhũ ảnh một bên sau 6 tháng, sau đó khám theo dõi hai bên sau 12 tháng. Nếu ổn định, thực hiện theo dõi sau một năm và tùy chọn thêm một năm nữa.
- Nếu tổn thương không thay đổi trong quá trình theo dõi, đánh giá cuối cùng được chuyển thành BI-RADS 2 (lành tính) và không cần theo dõi thêm.
Theo dõi tại 6, 12 và 24 tháng không cho thấy thay đổi và đánh giá cuối cùng được chuyển thành Phân loại 2.
Tuy nhiên, bệnh nhân và bác sĩ lâm sàng vẫn muốn phẫu thuật cắt bỏ, vì bác sĩ X-quang không thể đưa ra chẩn đoán phân biệt rõ ràng.
Vì vậy, hãy thêm câu sau vào báo cáo của bạn:
- BI-RADS 2 (tổn thương lành tính).
- Thay vì ngừng theo dõi, chẩn đoán mô học sẽ được thực hiện theo nguyện vọng của bệnh nhân và bác sĩ lâm sàng.
Giải phẫu bệnh: Dị dạng mạch máu lành tính.
Nếu tổn thương BI-RADS 3 có bất kỳ thay đổi nào trong quá trình theo dõi, nó sẽ được chuyển thành BI-RADS 4 hoặc 5 và cần thực hiện sinh thiết.
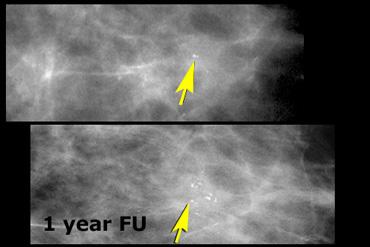
Hình ảnh phía trên cho thấy một vài vôi hóa vô định hình ban đầu được phân loại là BI-RADS 3.
Tại lần theo dõi 12 tháng, ghi nhận hơn năm vôi hóa trong một nhóm.
Tổn thương lúc này được phân loại là BI-RADS 4.
Kết quả giải phẫu bệnh là DCIS kèm ung thư xâm nhập.
BI-RADS 3
NÊN
- Thực hiện theo dõi ngắn hạn ban đầu sau 6 tháng. Nếu ổn định, thực hiện theo dõi ngắn hạn lần hai sau 6 tháng (Với nhũ ảnh: chụp cả hai vú). Nếu ổn định, thực hiện theo dõi sau một năm và tùy chọn thêm một năm nữa. Sau đó chuyển sang Phân loại 2.
- Nhận thức rằng đánh giá lành tính luôn có thể được đưa ra trước khi hoàn thành phân tích Phân loại 3, nếu theo ý kiến của bác sĩ X-quang, tổn thương không có khả năng ác tính và do đó thuộc Phân loại 2.
- Sử dụng cho các tổn thương trên nhũ ảnh như:
– Khối đặc bờ rõ không vôi hóa
– Bất đối xứng khu trú
– Nhóm vôi hóa chấm đơn độc - Sử dụng cho các tổn thương trên siêu âm có bằng chứng vững chắc gợi ý:
– U xơ tuyến điển hình
– Nang phức tạp đơn độc
– Nang vi thể cụm - Sử dụng cho tổn thương có thể lành tính, trong khi bệnh nhân hoặc bác sĩ lâm sàng vẫn muốn sinh thiết. Khi đó thêm câu: ‘Thay vì theo dõi, chẩn đoán mô học sẽ được thực hiện theo nguyện vọng của bệnh nhân hoặc bác sĩ lâm sàng’.
KHÔNG NÊN
- Không sử dụng khi không chắc chắn giữa đánh giá lành tính (Phân loại 2) hay nghi ngờ (Phân loại 4). Khi đó hãy dùng Phân loại 4.
- Không sử dụng trong thăm khám tầm soát
- Không sử dụng trong thăm khám chẩn đoán nếu cần thêm hình ảnh để đưa ra đánh giá cuối cùng
- Không sử dụng nếu tổn thương trước đó được đánh giá là Phân loại 3 đã tăng kích thước hoặc mức độ, như khối trên siêu âm tăng 20% hoặc hơn về kích thước lớn nhất. Khi đó hãy dùng Phân loại 4.
- Không khuyến nghị MRI để đánh giá thêm tổn thương có thể lành tính
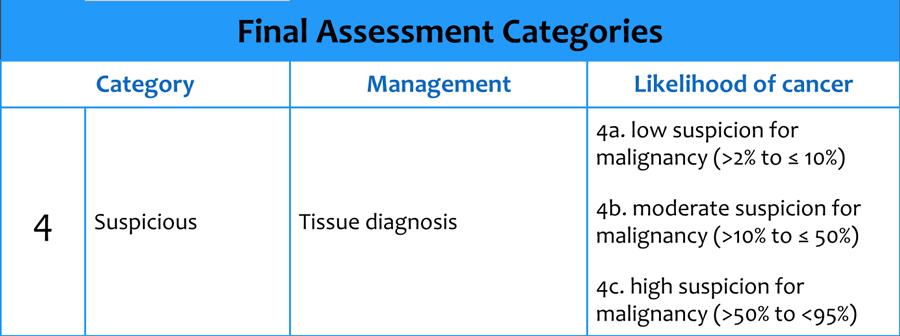
BI-RADS 4
Bất Thường Nghi Ngờ – Nên Cân Nhắc Sinh Thiết:
Phân loại này dành cho các tổn thương không có hình ảnh điển hình của ác tính nhưng đủ nghi ngờ để có chỉ định sinh thiết.
BI-RADS 4 có phạm vi
Vị trí trên Nhũ ảnh và Siêu âm
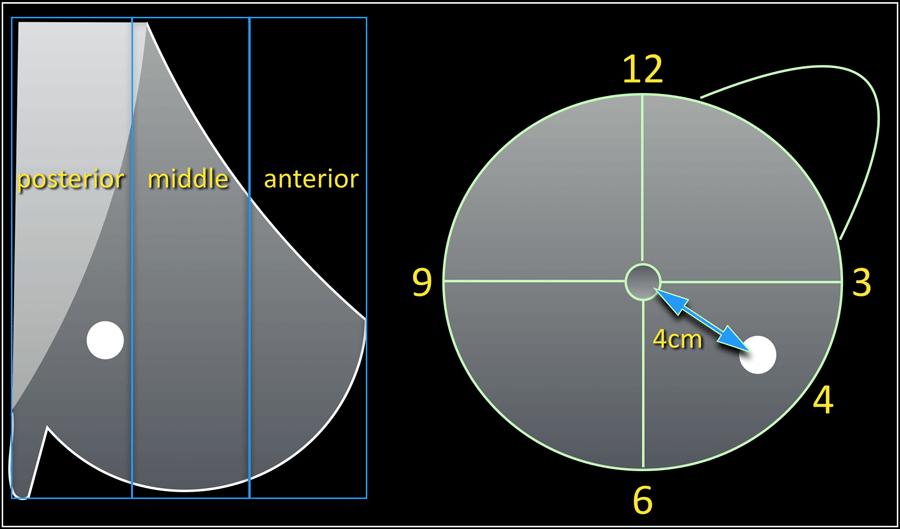
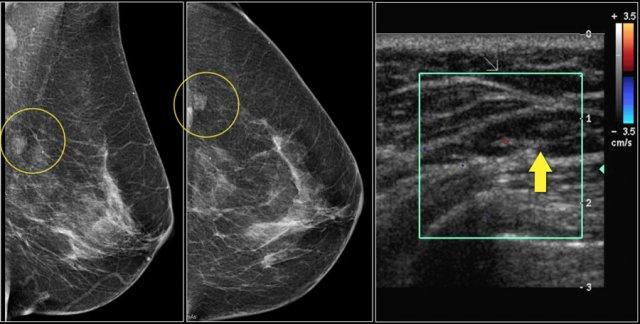
Quan sát thấy một khối ở góc phần tư dưới ngoài của vú trái tại vị trí 4 giờ, ở phần sâu của vú, cách núm vú 4cm.
Một bộ mô tả vị trí đầy đủ bao gồm:
- Xác định vú phải hay vú trái
- Ký hiệu theo góc phần tư và theo mặt đồng hồ (tốt nhất nên ghi cả hai)
- Trên siêu âm, ký hiệu theo góc phần tư và mặt đồng hồ cần được bổ sung trực tiếp trên hình ảnh bằng ký hiệu vị trí cơ thể và tư thế đầu dò.
- Độ sâu: một phần ba trước, giữa hoặc sau (chỉ áp dụng cho Nhũ ảnh)
- Khoảng cách từ núm vú
Có thể có sự khác biệt trong thực hành chẩn đoán hình ảnh tuyến vú; các thành viên trong cùng một nhóm thực hành nên thống nhất một chính sách nhất quán trong việc ghi chép tài liệu.
Khi sử dụng nhiều phương thức chẩn đoán, cần luôn đảm bảo rằng các phương thức đó đang khảo sát cùng một tổn thương.
Chẳng hạn, một tổn thương phát hiện trên siêu âm không nhất thiết phải là cùng tổn thương với phát hiện trên nhũ ảnh hoặc khám lâm sàng.
Đôi khi, chụp nhũ ảnh lại với các đánh dấu đặt tại vị trí tổn thương phát hiện trên siêu âm có thể hữu ích.
Các nang có thể được chọc hút hoặc bơm khí sau khi hút để xác nhận rằng tổn thương thấy trên nhũ ảnh là do nang gây ra.
Đối với các tổn thương đặc, có thể tiêm thuốc cản quang vào tổn thương hoặc đặt dấu định vị trong các trường hợp khó.
Đây là những hình ảnh mà bạn đã xem trước đó.
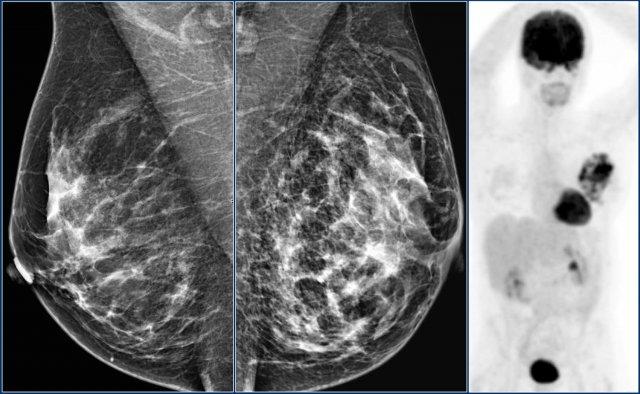
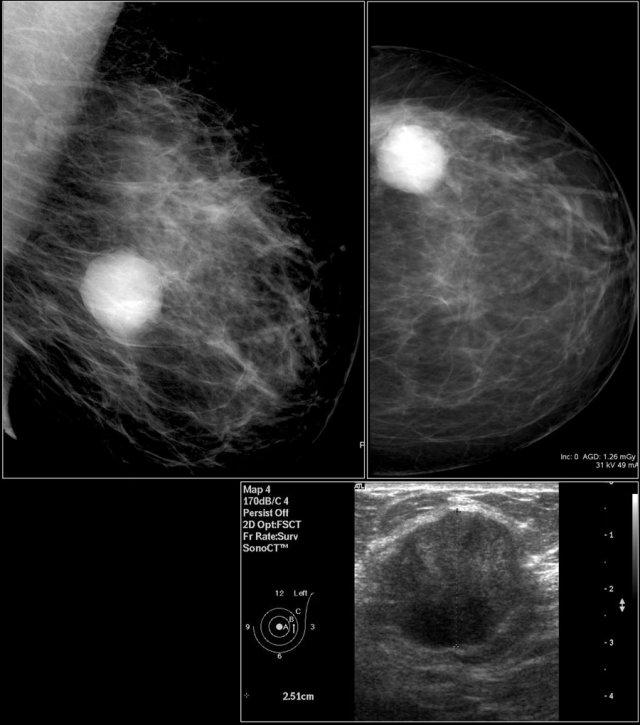
Đây là hình ảnh của một bệnh nhân có tổn thương mới phát hiện khi tầm soát.
Trên siêu âm phát hiện một hạch bạch huyết trong tuyến vú, nhưng chúng tôi không chắc liệu đây có phải là cùng tổn thương với khối trên nhũ ảnh hay không.
Tiếp tục xem các hình ảnh nhũ ảnh sau khi tiêm thuốc cản quang.
Thuốc cản quang được tiêm vào hạch và chụp nhũ ảnh lại.
Qua đó, chúng tôi có bằng chứng xác nhận rằng khối trên nhũ ảnh chính là hạch bạch huyết trong tuyến vú, vì khối trên nhũ ảnh có chứa thuốc cản quang.
Bệnh nhân này nhập viện vì có khối u ở vú trái.
Tuy nhiên, ở vú phải phát hiện một nhóm vôi hóa dạng vô định hình và đa hình thái nhỏ.
Siêu âm được thực hiện để đánh giá thêm.
Siêu âm vùng này phát hiện một khối bờ không đều, được xác nhận là ung thư biểu mô tuyến qua chọc hút tế bào bằng kim nhỏ (FNA).
Để xác định liệu khối có nằm trong vùng vôi hóa hay không, thuốc cản quang được tiêm vào trong khối.
Rõ ràng khối nằm ở một vùng khác của tuyến vú.
Lúc này cần tiến hành sinh thiết hút chân không đối với vùng vôi hóa, vì có thể chúng ta đang đối mặt với ung thư biểu mô ống tuyến vú tại chỗ (DCIS) ở một vùng và ung thư biểu mô xâm lấn ở một vùng khác.
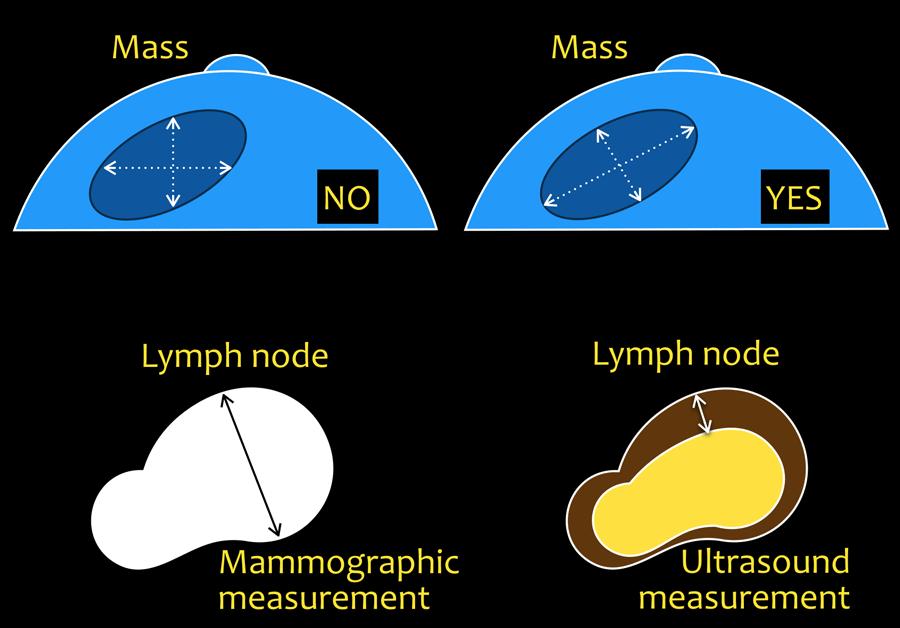
Đo kích thước
Khối
Trục dài nhất của tổn thương và số đo thứ hai vuông góc với trục đó.
Đối với khối có bờ tua gai, không tính phần tua gai vào số đo.
Biến dạng cấu trúc và Bất đối xứng
Ước tính kích thước tuyến tính lớn nhất của tổn thương.
Vôi hóa
Phân bố vôi hóa được đo bằng cách ước tính kích thước tuyến tính lớn nhất.
Hạch bạch huyết
Chụp nhũ ảnh: trục ngắn.
Siêu âm: độ dày vỏ hạch.
Báo Cáo
- Mô tả chỉ định thực hiện nghiên cứu.
Tầm soát, chẩn đoán hoặc theo dõi.
Đề cập đến tiền sử bệnh của bệnh nhân.
Nếu thực hiện Siêu âm, cần ghi rõ siêu âm được thực hiện có mục tiêu tại một vị trí cụ thể hay là tầm soát bổ sung. - Mô tả thành phần mô tuyến vú.
- Mô tả bất kỳ phát hiện đáng kể nào bằng thuật ngữ chuẩn hóa.
Sử dụng các mô tả hình thái học: khối, bất đối xứng, biến dạng cấu trúc và vôi hóa.
Các phát hiện này có thể có các đặc điểm kèm theo, ví dụ như một khối có thể đi kèm với dày da, co rút núm vú, vôi hóa, v.v.
Đối chiếu các phát hiện này với thông tin lâm sàng, nhũ ảnh, siêu âm hoặc MRI.
Tích hợp các phát hiện trên nhũ ảnh và siêu âm vào một báo cáo duy nhất. - So sánh với các nghiên cứu trước đó.
Việc chờ đợi các phim chụp trước để so sánh chỉ nên thực hiện khi chúng thực sự cần thiết để đưa ra đánh giá cuối cùng. - Kết luận theo danh mục đánh giá cuối cùng.
Sử dụng các danh mục BI-RADS 0-6 và cụm từ tương ứng với từng danh mục.
Nếu cả nhũ ảnh và siêu âm đều được thực hiện: đánh giá tổng thể phải dựa trên kết quả bất thường nhất trong hai phương pháp, dựa trên khả năng ác tính cao nhất. - Đưa ra khuyến nghị xử trí.
- Thông báo các phát hiện ngoài dự kiến cho bác sĩ lâm sàng yêu cầu.
Các trao đổi bằng lời giữa bác sĩ chẩn đoán hình ảnh và bác sĩ lâm sàng yêu cầu cần được ghi lại trong báo cáo.
Ví dụ về báo cáo
Chỉ định thực hiện
Khối di động gây đau, ở phía ngoài vú phải. Không có tiền sử bệnh lý vú.
Phát hiện
Không có phim chụp trước để so sánh.
Nhũ ảnh
Thành phần mô tuyến vú tổng thể: b. Các vùng mật độ tuyến xơ rải rác.
Ở phía ngoài vú phải, tương ứng với khối sờ thấy, có một khối với hình dạng bầu dục và bờ một phần rõ, một phần bị che khuất.
Khối đồng tỷ trọng so với mô tuyến xơ.
Vị trí: Vú phải, vị trí 9 giờ, một phần ba giữa của vú.
Kích thước: ước tính đường kính lớn nhất = 3 cm.
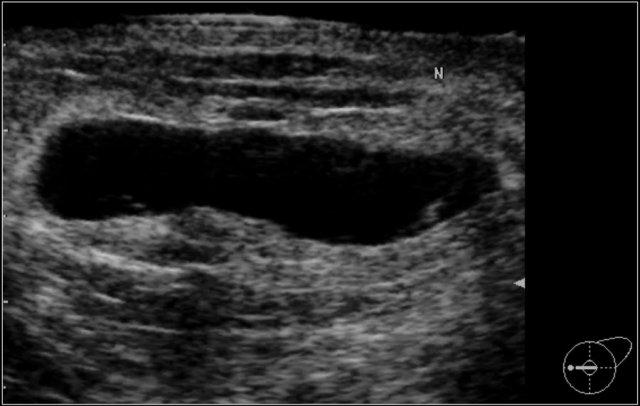
Siêu âm bổ sung khối: Tương ứng với khối sờ thấy và khối trên nhũ ảnh, có một nang đơn giản hình bầu dục, định hướng song song, bờ rõ, không có hồi âm với tăng âm phía sau. Kích thước: 3,5 x 1,5 cm.
Trong vú phải có ít nhất 2 nang nhỏ hơn.
Đánh giá
BI-RADS 2 (phát hiện lành tính).
Khối sờ thấy là một nang đơn giản. Có ít nhất hai nang nhỏ hơn trong vú phải.
Xử trí
Nang sờ thấy gây đau, sau khi được sự đồng ý có thông tin, đã thực hiện chọc hút nang không biến chứng.
Không có chỉ định theo dõi, trừ khi các triệu chứng tái phát, như đã giải thích cho bệnh nhân.
Lưu ý:
- Không cần mô tả chi tiết nang: đây là ‘trường hợp đặc biệt’/chẩn đoán đặc thù.
- Không cần mô tả chi tiết hơn hoặc kích thước các nang bổ sung. Chỉ cần đề cập kích thước của nang quan trọng nhất (1).
- Không sử dụng các thuật ngữ khác ngoài các mô tả trong BI-RADS 2013.
- Nếu cả nhũ ảnh và siêu âm đều được thực hiện: Luôn mô tả trong hai đoạn văn được tích hợp trong một báo cáo duy nhất.
- Các trao đổi bằng lời giữa bác sĩ chẩn đoán hình ảnh, bệnh nhân và bác sĩ lâm sàng yêu cầu cần được ghi lại trong báo cáo gốc hoặc trong phần bổ sung.
Chỉ định thực hiện
Được giới thiệu từ bác sĩ đa khoa.
Khối di động, ở phía ngoài vú trái, xuất hiện trong 2 tháng.
Không có tiền sử bệnh lý vú.
Không có phim chụp trước để so sánh.
Phát hiện
Nhũ ảnh: Thành phần mô tuyến vú tổng thể: a. Vú gần như hoàn toàn là mô mỡ.
Ở phía ngoài vú trái, tại vị trí 3 giờ ở một phần ba sau của vú, tương ứng với khối sờ thấy, có một khối tăng tỷ trọng kích thước 3 cm với hình dạng tròn nhưng cũng có bờ không đều.
Bờ một phần rõ và một phần không rõ với một số thùy nhỏ.
Siêu âm: Tương ứng với khối sờ thấy và khối trên nhũ ảnh, có một khối giảm âm hơi không đều với định hướng không song song, > 75% bờ rõ và bờ không rõ cục bộ.
Đánh giá
BI-RADS 4a (nghi ngờ ác tính thấp).
Khối sờ thấy tương ứng với một khối đặc, chủ yếu có bờ rõ.
Ở bệnh nhân 35 tuổi này, chẩn đoán phân biệt bao gồm u xơ tuyến vú không điển hình hoặc u phyllodes.
Xử trí
Sau khi được sự đồng ý có thông tin của bệnh nhân, đã thực hiện sinh thiết lõi kim 14G, lấy được hai mẫu bệnh phẩm. Không có biến chứng.
Đã trao đổi với bệnh nhân và bác sĩ đa khoa yêu cầu rằng trong trường hợp BI-RADS 4(a), nên chuyển đến phòng khám vú. Bệnh nhân và bác sĩ đa khoa yêu cầu ưu tiên chờ kết quả sinh thiết.
Bổ sung
Kết quả sinh thiết cho thấy tổn thương xơ-biểu mô, có thể là u phyllodes lành tính.
Việc chuyển đến phòng khám vú lúc này được chỉ định mạnh mẽ và đã được bác sĩ đa khoa thực hiện sau khi tư vấn qua điện thoại.
Chẩn đoán sau phẫu thuật cắt bỏ: u xơ tuyến vú tế bào cao 3 cm.