Bệnh lý xương thái dương
Ngày xuất bản
Mục tiêu của bài trình bày này là mô tả các đặc điểm hình ảnh của các bệnh lý thường gặp tại xương thái dương.
CT là phương thức chẩn đoán hình ảnh được lựa chọn cho hầu hết các tình trạng bệnh lý của xương thái dương, đặc biệt là các bệnh lý ở tai giữa.
MRI có giá trị hơn trong chẩn đoán các bệnh lý của tai trong.
Các quá trình bệnh lý tại góc cầu tiểu não và ống tai trong không được đề cập trong bài này.
Biến thể bình thường
Có một số biến thể bình thường có thể bắt chước hình ảnh bệnh lý hoặc cần được ghi nhận trong báo cáo vì chúng có thể gây nguy hiểm cho đường tiếp cận phẫu thuật.
Các biến thể có thể bắt chước bệnh lý:
- Khe hở ốc tai (xốp xơ tai)
- Ống đá chũm (đường gãy xương)
- Cống ốc tai (đường gãy xương)
Các biến thể có thể gây nguy hiểm trong phẫu thuật:
- Hành tĩnh mạch cảnh cao hoặc túi thừa hành tĩnh mạch cảnh
- Xoang sigma phồng
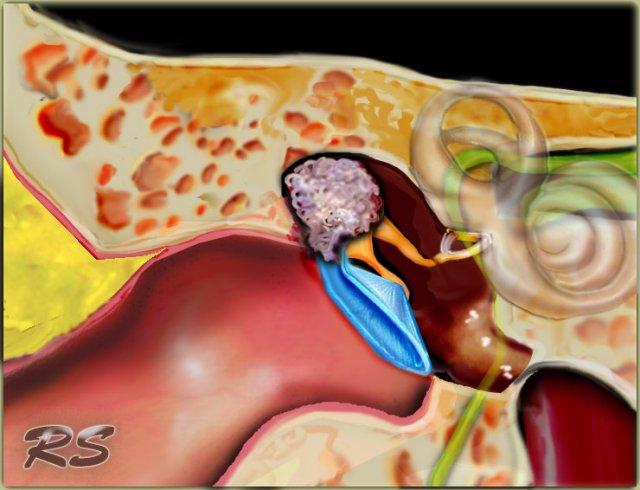
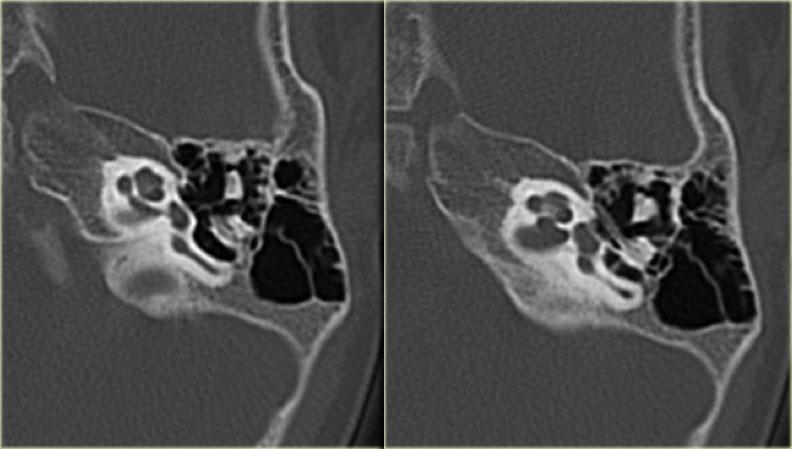
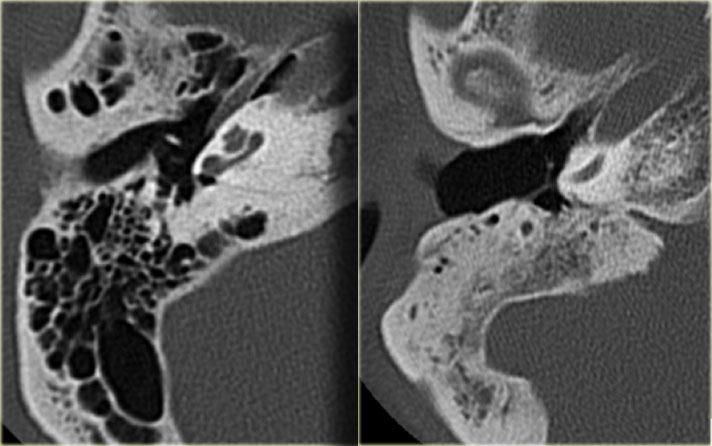
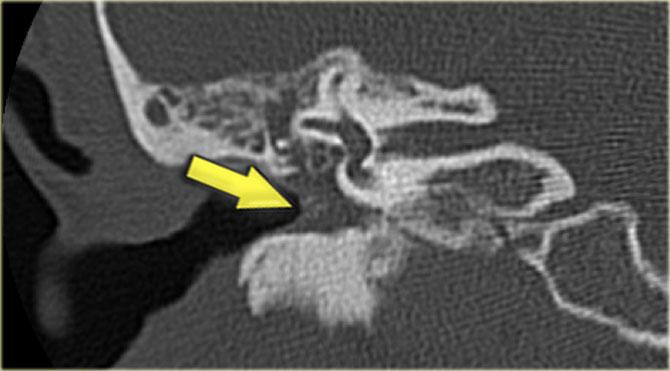
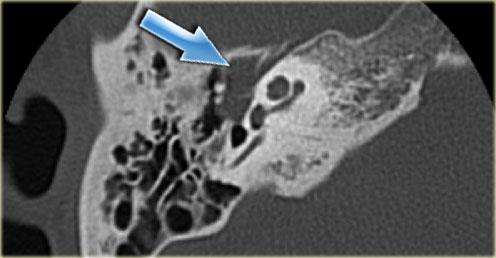
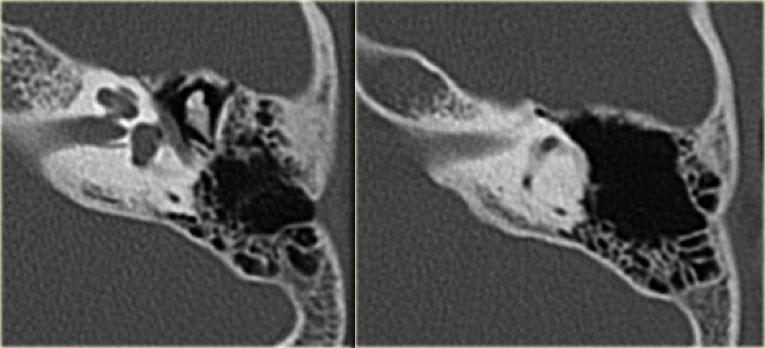
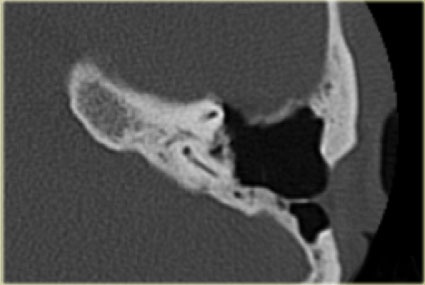
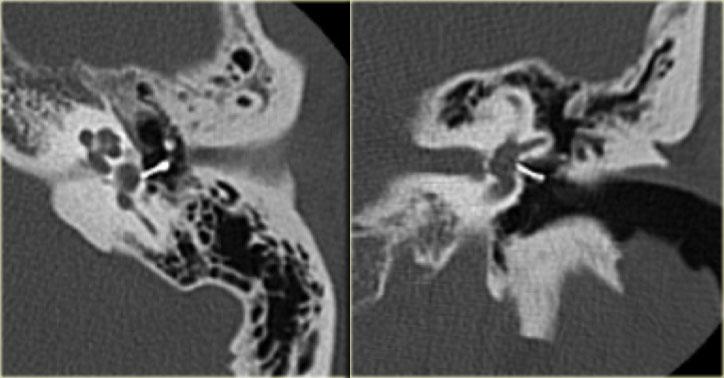
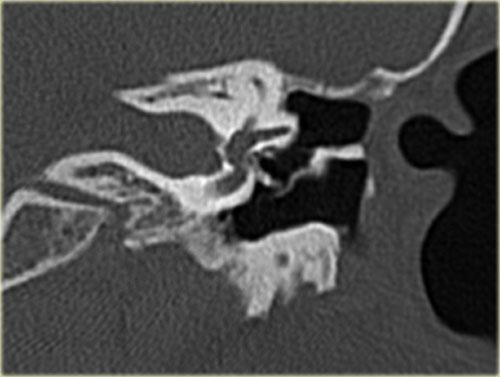
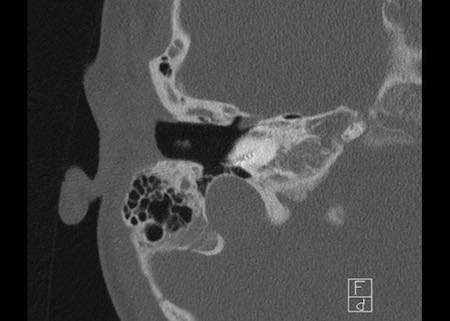
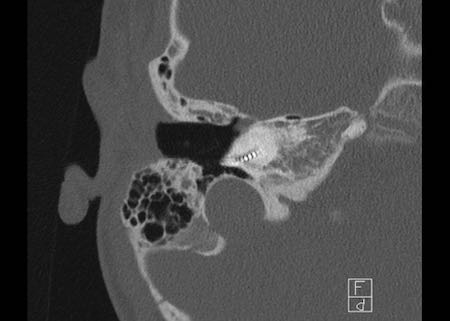
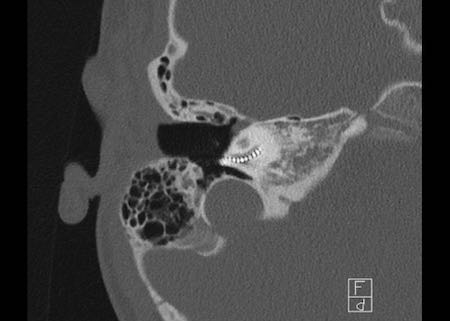
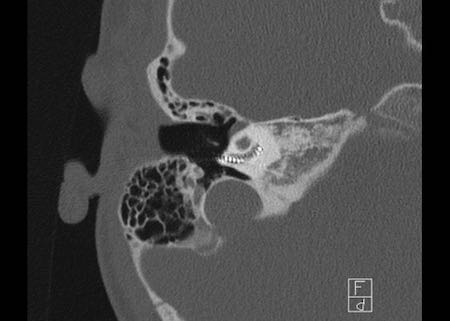
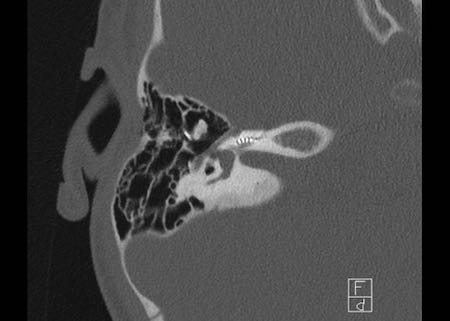
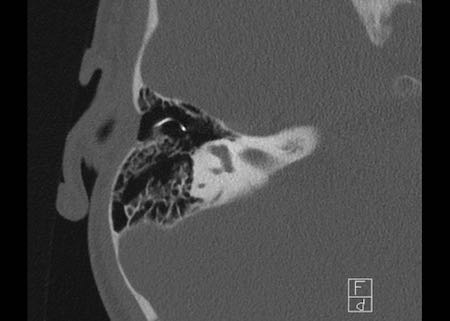
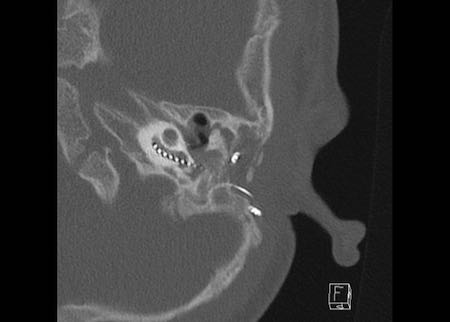
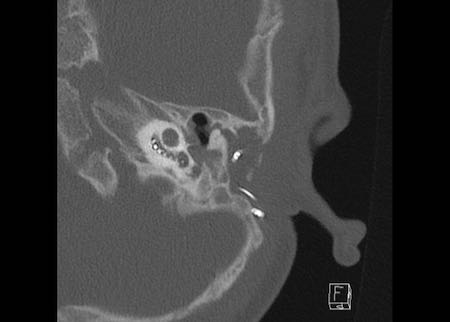
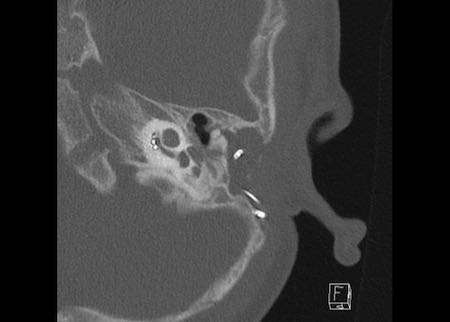
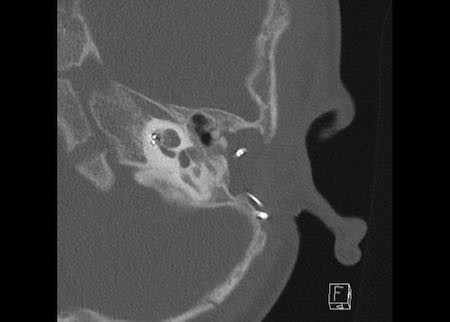
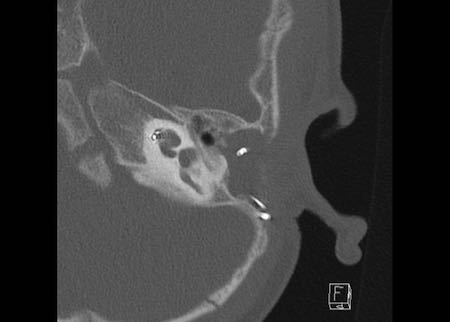
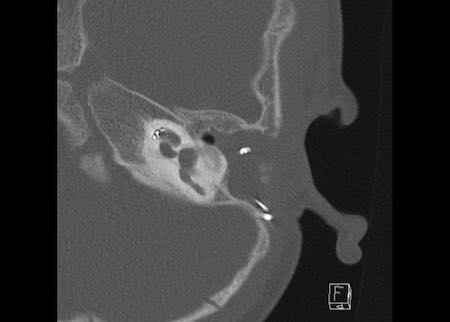
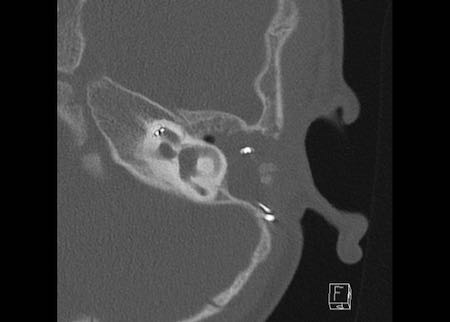
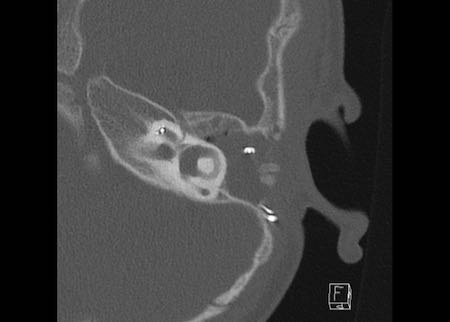
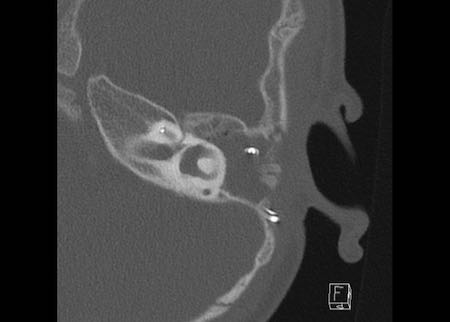
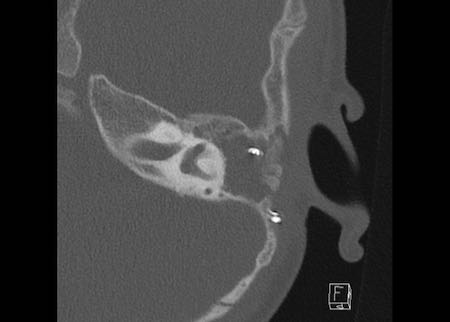
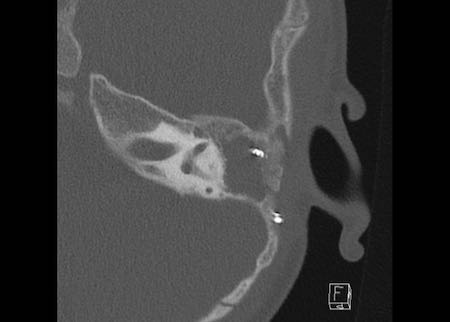
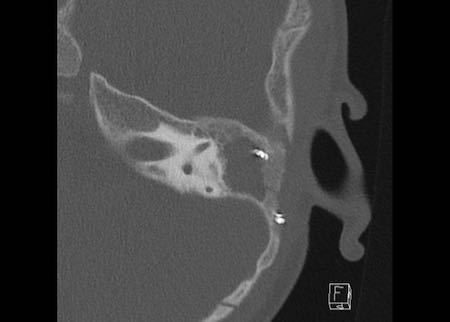
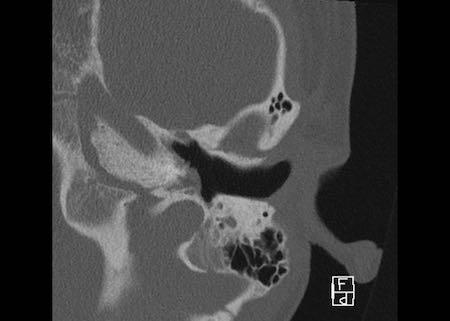
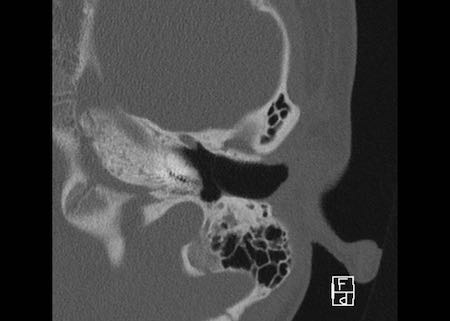
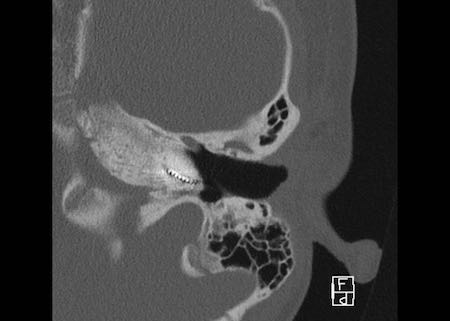
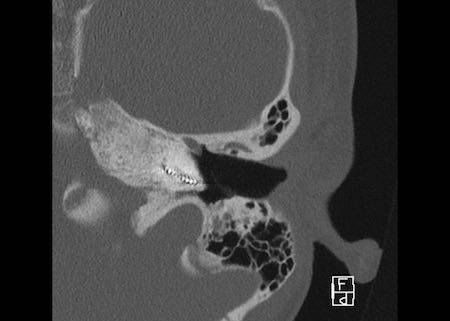
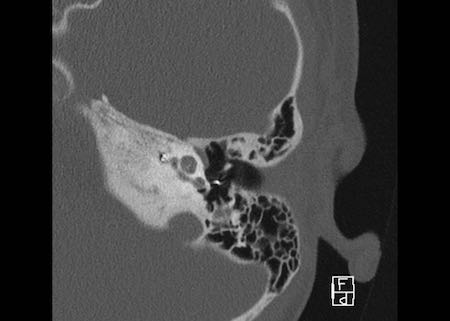
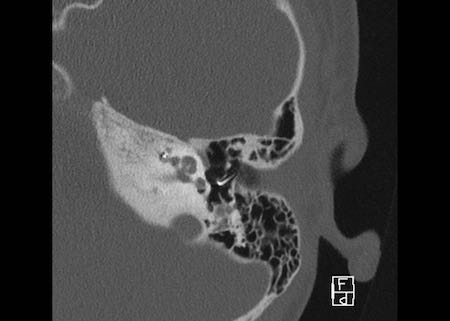
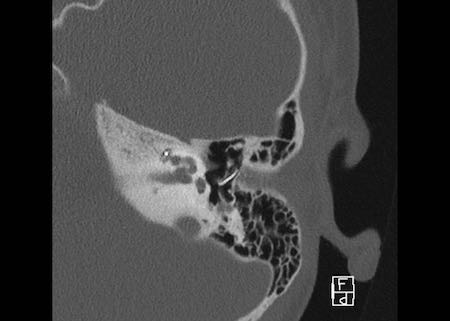
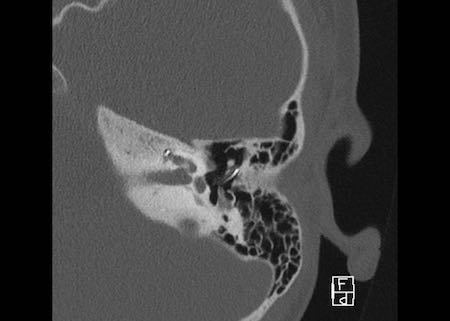
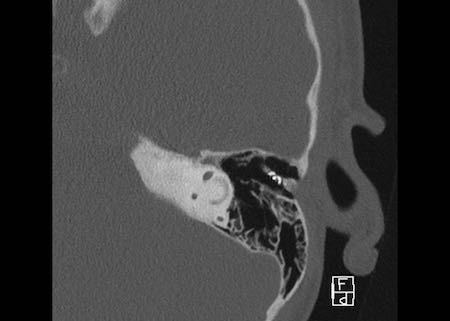
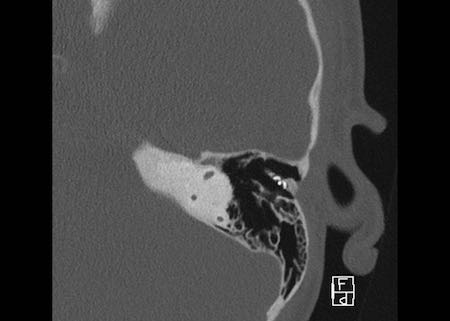
Bên trái là hình minh họa u cholesteatoma.
Tổn thương này sẽ được thảo luận ở phần sau.
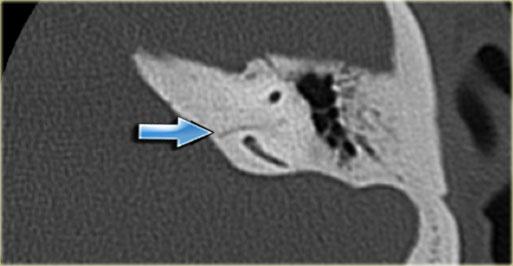
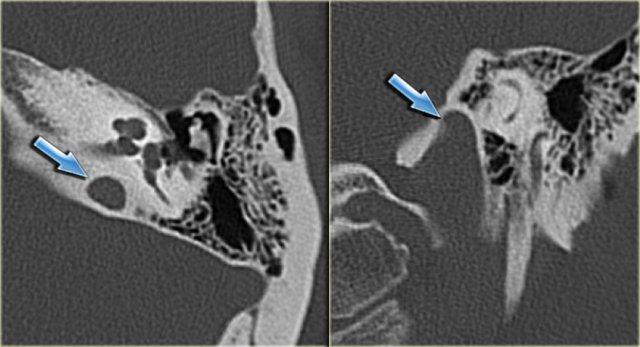
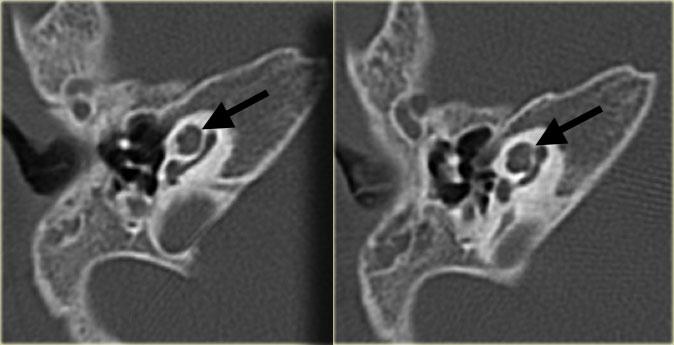
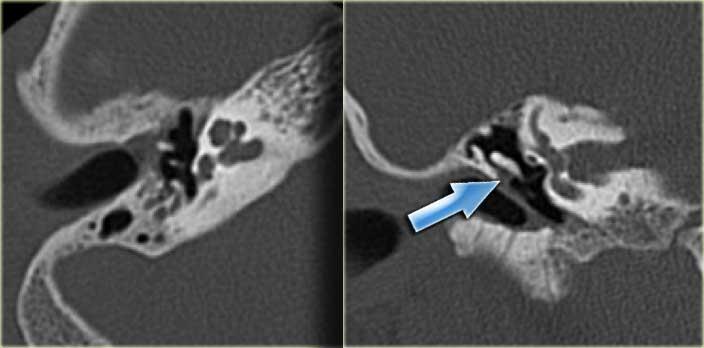
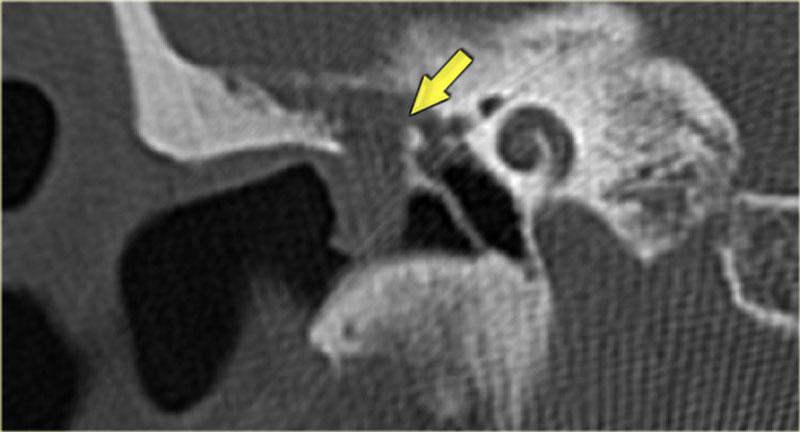
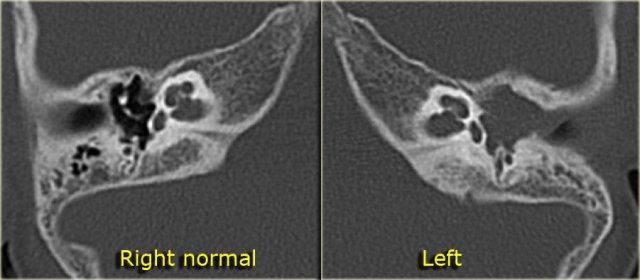
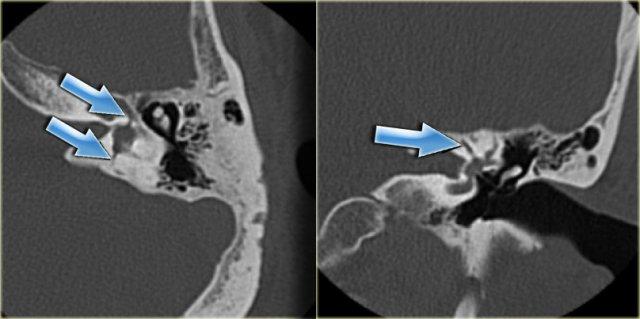
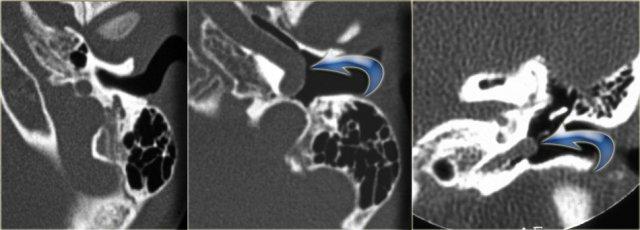
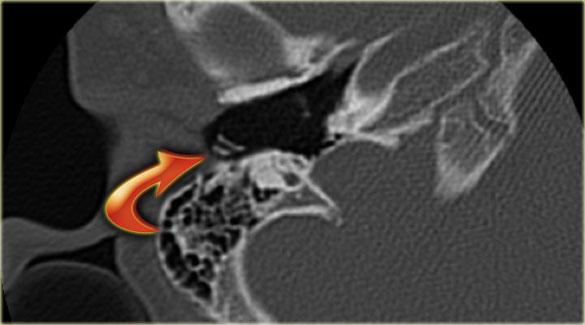
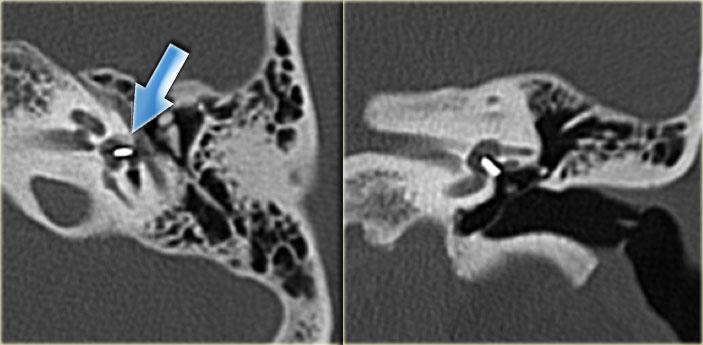
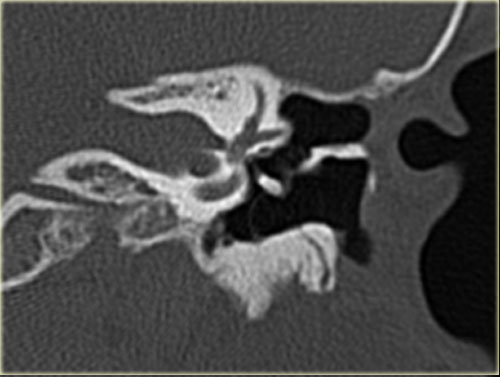
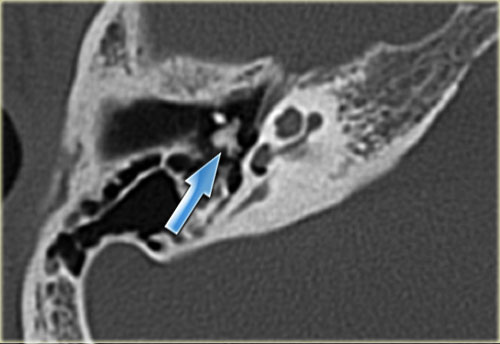
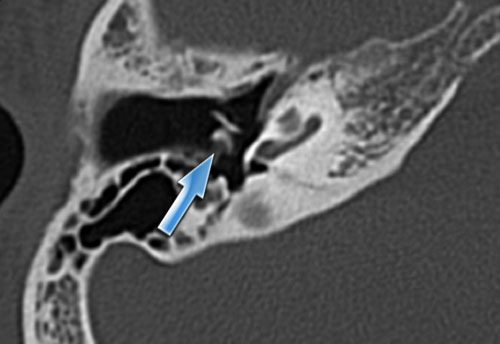
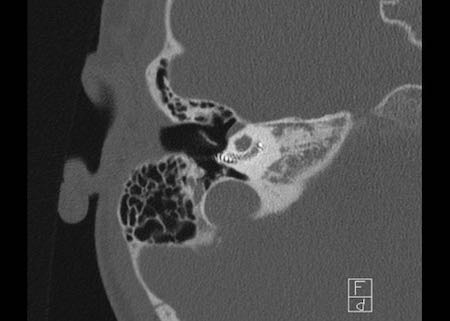
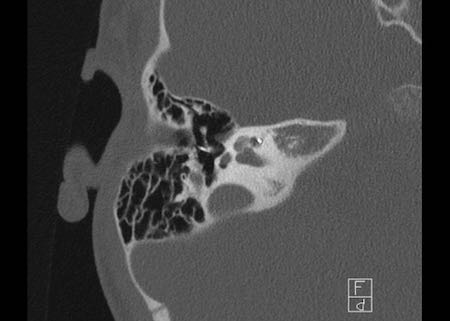
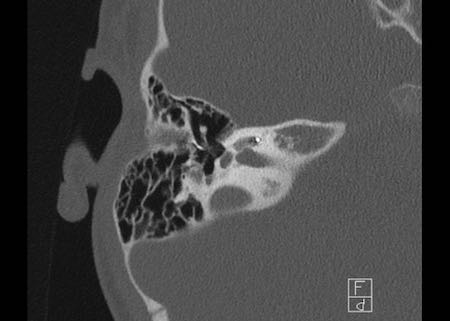
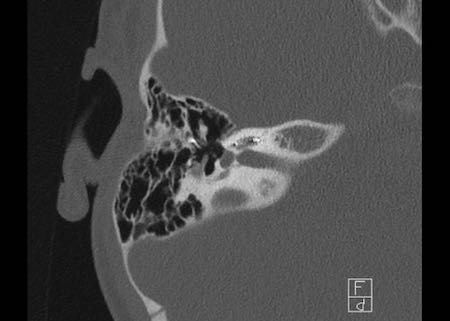
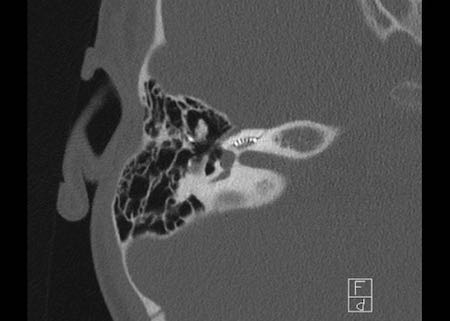
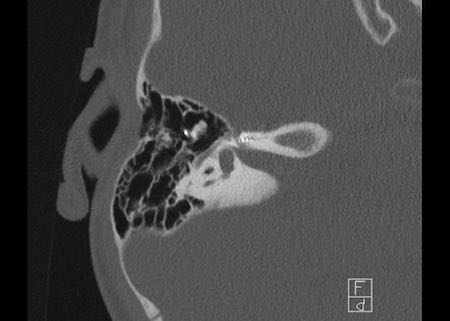
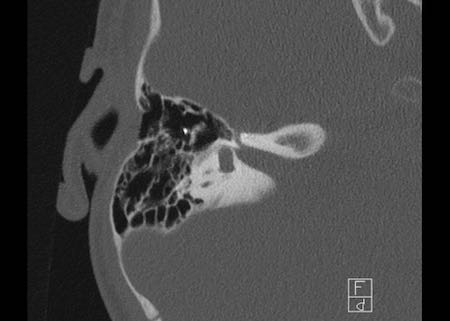
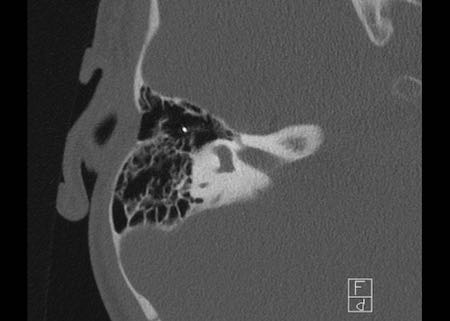
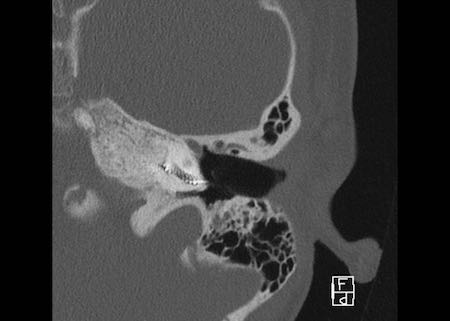
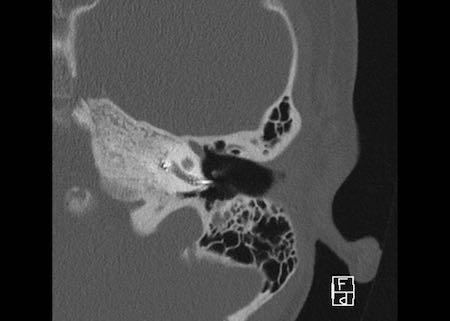
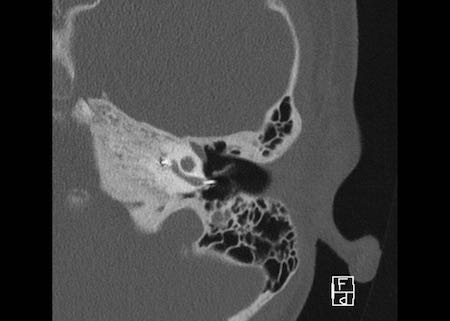
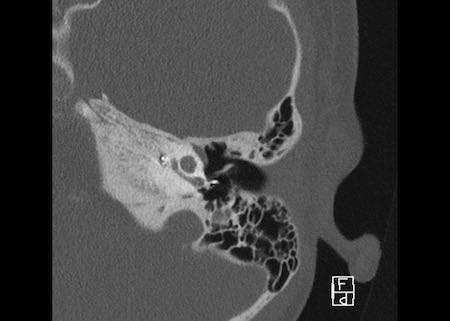
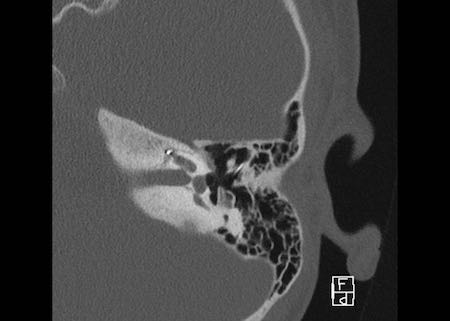
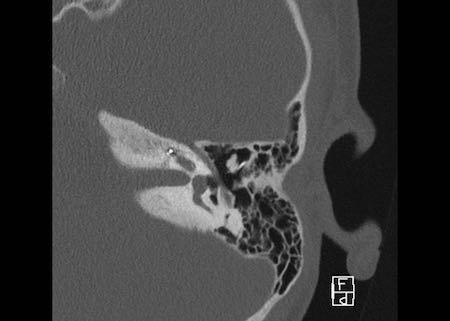
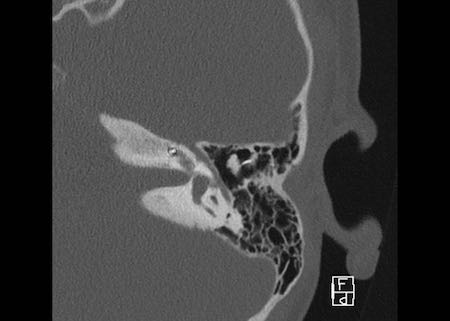
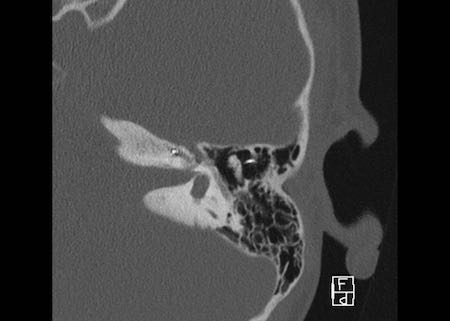
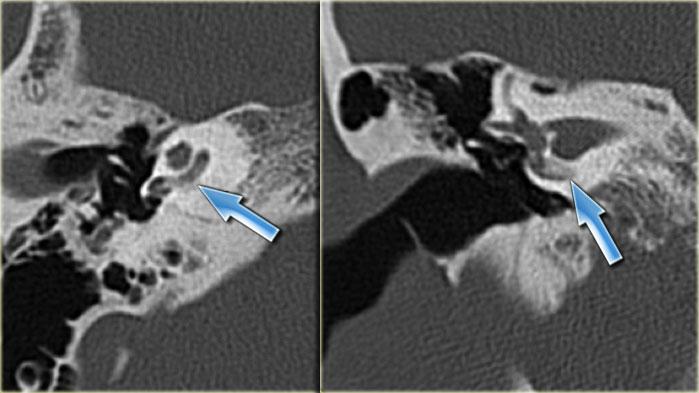
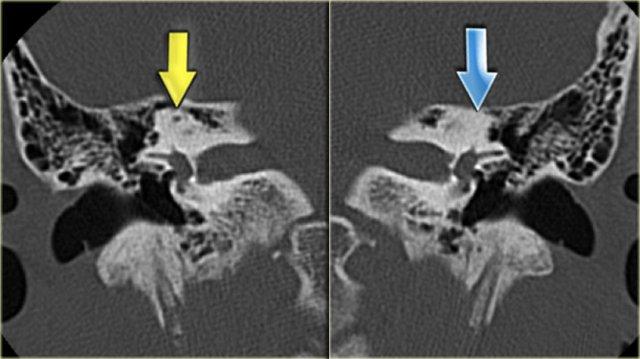
Khe hở ốc tai hai bên biểu hiện là đường thấu quang dạng đường thẳng ở phía ngoài đỉnh ốc tai. (mũi tên)
Khe hở ốc tai
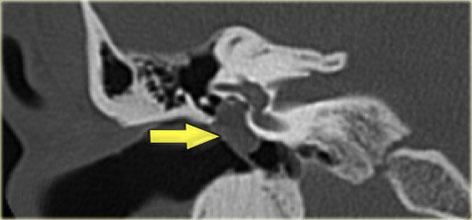
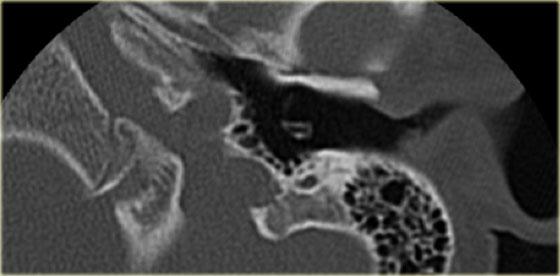
Khe hở ốc tai là một đường thấu quang hẹp, cong, kéo dài từ ốc tai về phía mỏm nhô.
Hình ảnh này thường thấy ở trẻ sơ sinh và trẻ em, nhưng cũng có thể gặp ở người lớn.
Có thể nhầm lẫn với đường gãy xương hoặc ổ xốp xơ tai.
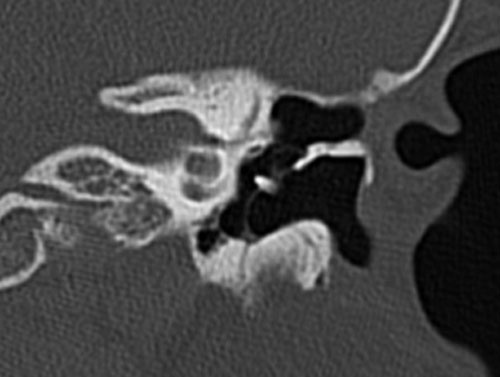
Bên trái là ví dụ về khe hở ốc tai hai bên ở một bé trai một tuổi bị nghe kém bẩm sinh.
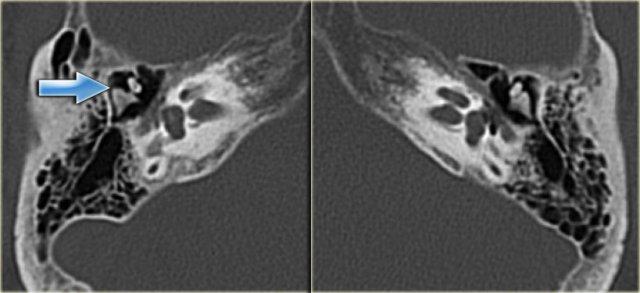
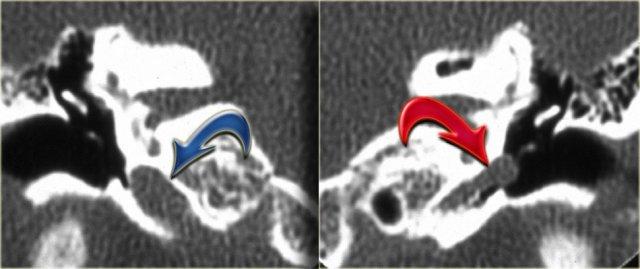
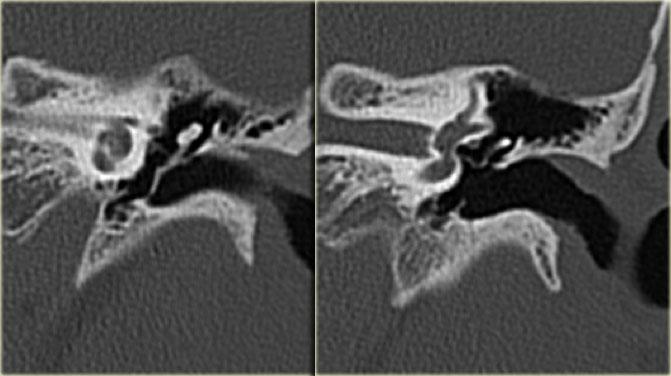
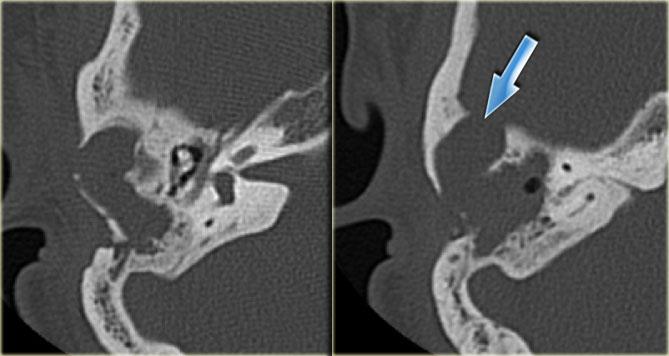
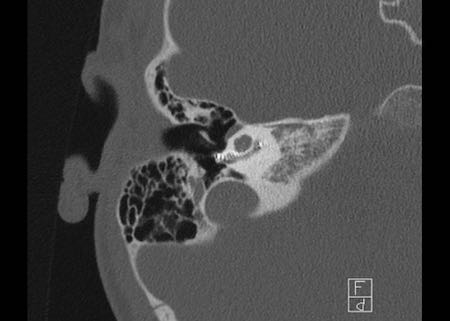
Ống đá chũm
Ống đá chũm hay còn gọi là ống dưới cung nối thông hang chũm với khoang sọ, chứa động mạch và tĩnh mạch dưới cung.
Đường kính của ống khoảng 0,5 mm.
Có thể nhầm lẫn với đường gãy xương.
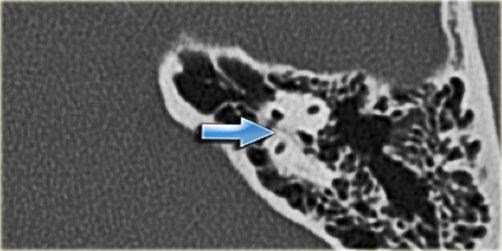
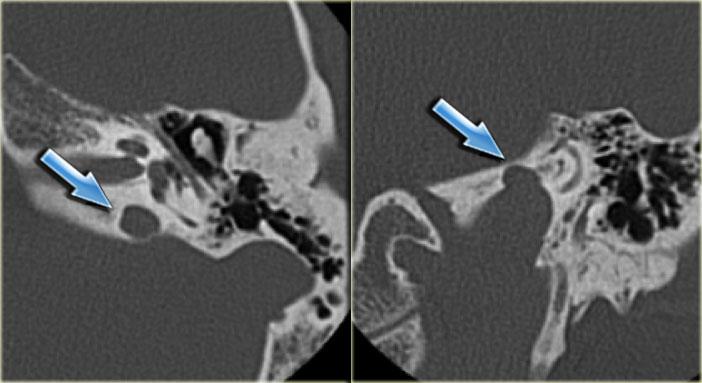
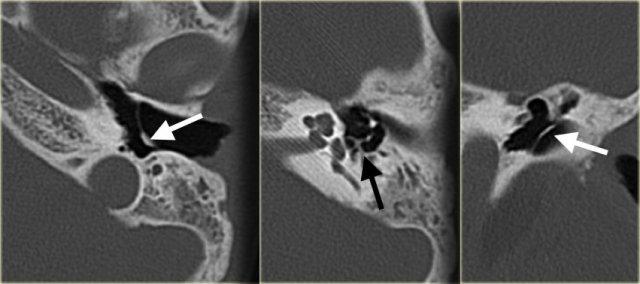
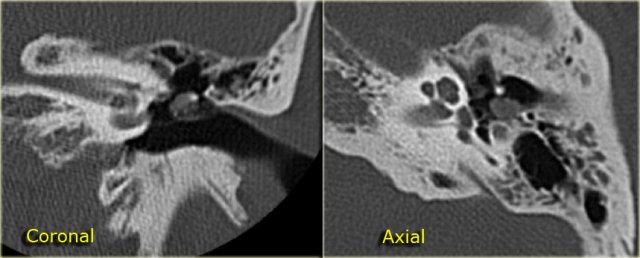
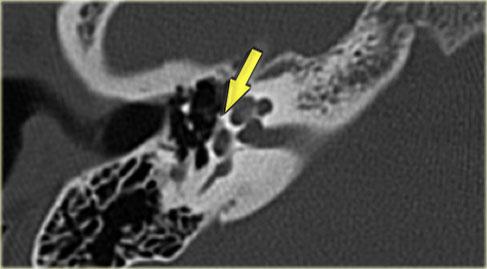
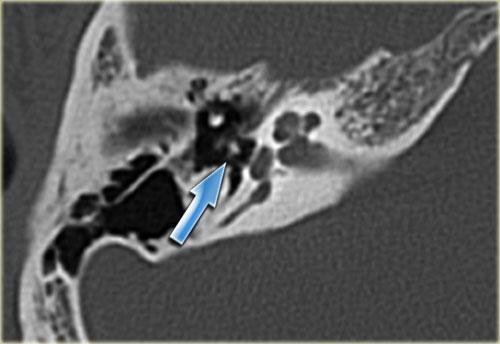
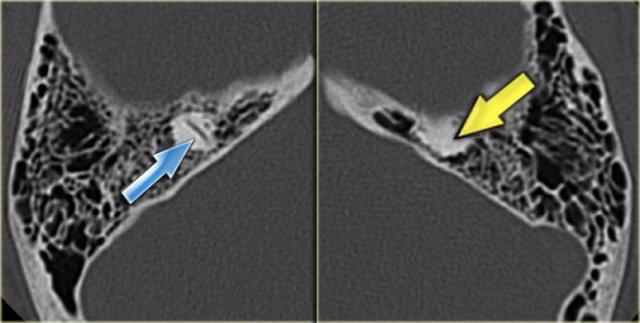
Bên trái là hình ảnh của một bệnh nhân nữ 40 tuổi với xương chũm xơ cứng.
Ống đá chũm được nhìn thấy rõ ràng. (mũi tên)
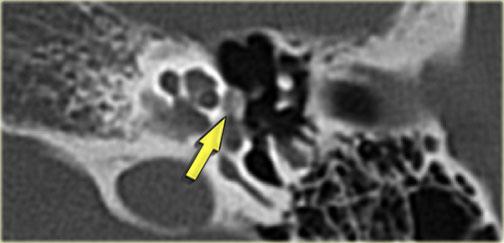
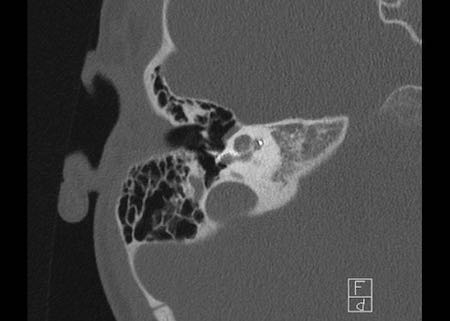
Bên trái là hình ảnh xương chũm thông bào tốt.
Ống đá chũm khó phân biệt (mũi tên).
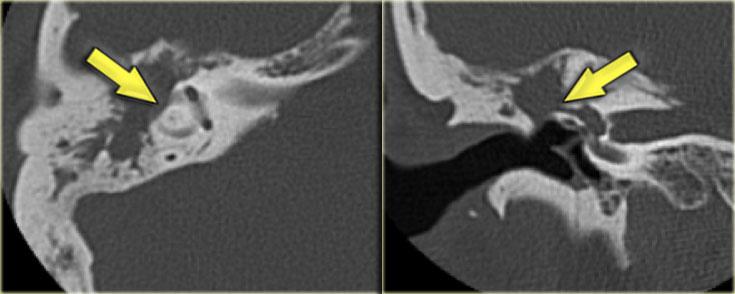
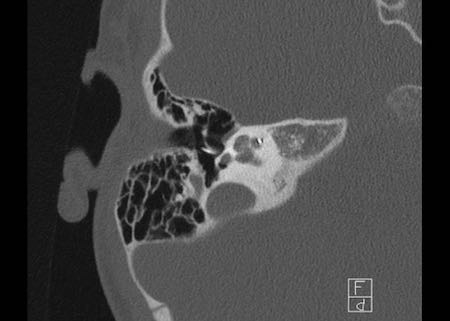
Bên trái là hình ảnh của một bệnh nhân khác với xương chũm xơ cứng.
Ống đá chũm được nhìn thấy rõ ràng.
Nếu bệnh nhân này là nạn nhân chấn thương, ống này có thể dễ dàng bị nhầm lẫn với đường gãy xương (mũi tên).
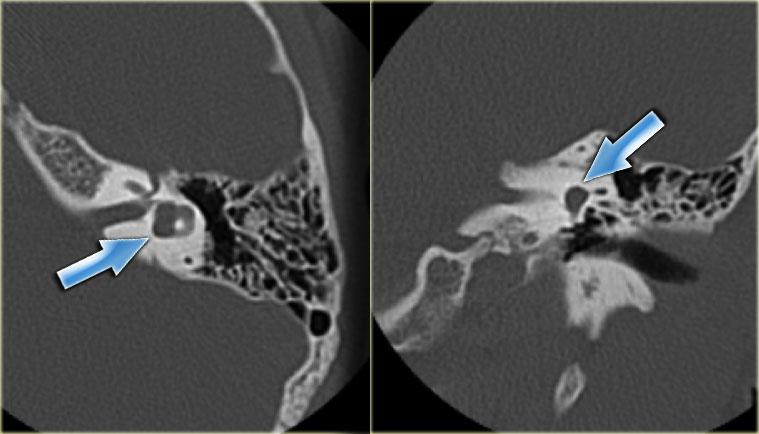
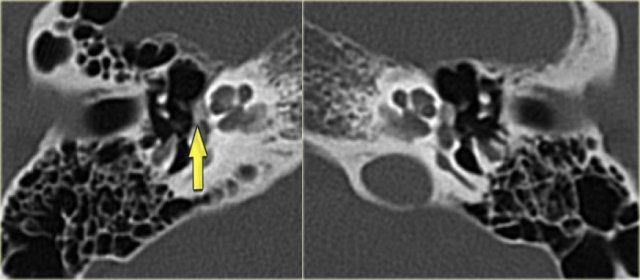
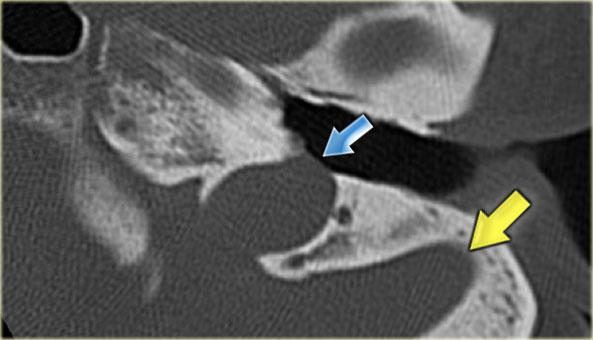
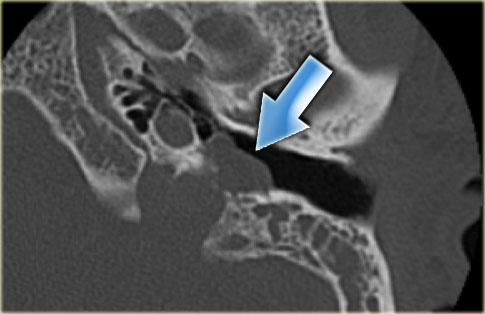
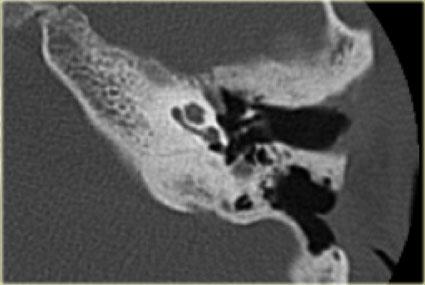
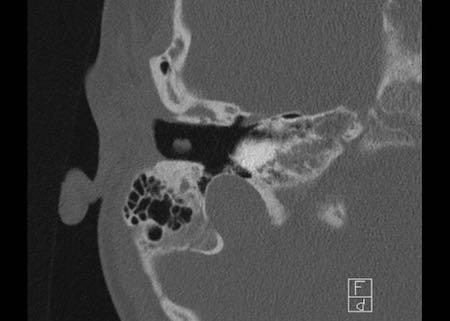
Cống ốc tai
Cống ốc tai nối thông dịch ngoại bạch huyết với khoang dưới nhện.
Cống ốc tai là một ống hẹp chạy về phía ốc tai theo hướng gần như song song với ống tai trong, nhưng nằm ở vị trí thấp hơn.
Đây là điểm mà dịch não tủy bị nhiễm khuẩn có thể xâm nhập vào tai trong.
Điều này có thể xảy ra ở bệnh nhân viêm màng não và gây ra viêm mê đạo xương hóa.
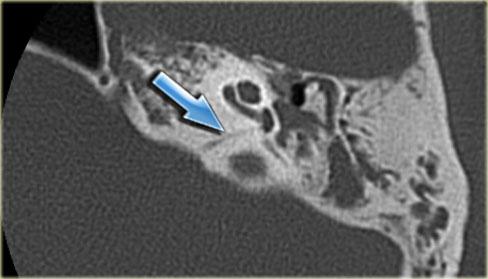
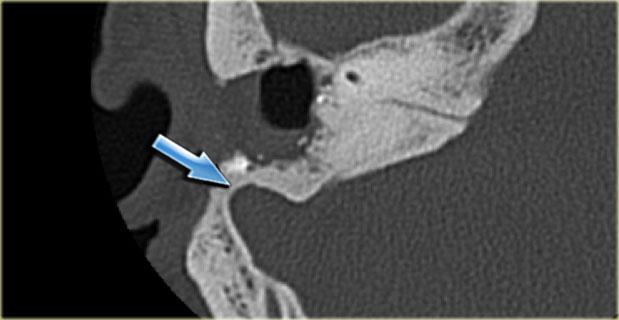
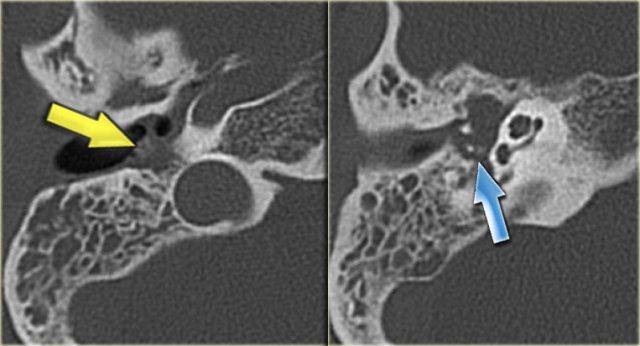
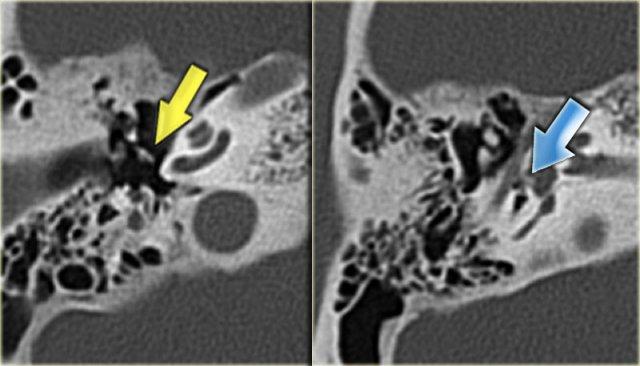
Bên trái là hình ảnh của một bệnh nhân nam 58 tuổi.
Mũi tên màu xanh chỉ cống ốc tai đi về phía ốc tai.
Hình ảnh này có thể bị nhầm lẫn với đường gãy xương (mũi tên).
Lưu ý có hình ảnh mờ đục của hòm nhĩ và các tế bào khí xương chũm.
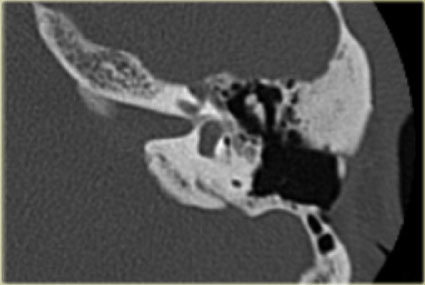
Hành tĩnh mạch cảnh cao
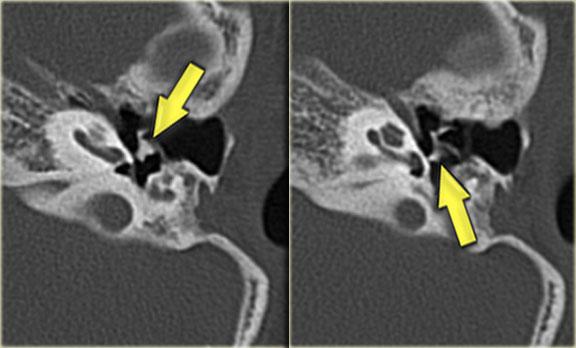
Bên trái là hình ảnh cắt ngang và cắt vành của một bệnh nhân nam 64 tuổi.
Hành tĩnh mạch cảnh nhô lên cao hơn bờ dưới của ống bán khuyên sau (mũi tên).
Hành tĩnh mạch cảnh thường không đối xứng, với hành tĩnh mạch cảnh bên phải thường lớn hơn bên trái.
Khi hành tĩnh mạch cảnh vượt lên trên ống bán khuyên sau, được gọi là hành tĩnh mạch cảnh cao.
Khi vách xương ngăn cách giữa hành tĩnh mạch cảnh và hòm nhĩ bị khuyết, được gọi là hành tĩnh mạch cảnh hở.
Hiếm gặp hơn là hình ảnh túi phình nhỏ – được gọi là túi thừa hành tĩnh mạch cảnh.
Túi thừa hành tĩnh mạch cảnh
Bên trái là hình ảnh cắt ngang và cắt vành của một bệnh nhân nam 50 tuổi.
Phát hiện tình cờ túi thừa hành tĩnh mạch cảnh (mũi tên).
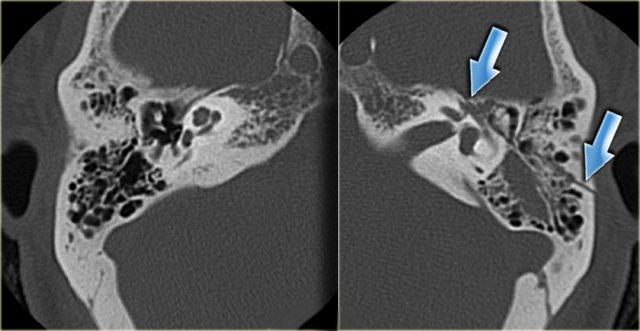
Xoang sigma phồng
Xoang sigma có thể lồi vào phần sau xương chũm.
Xoang sigma có thể bị rách vô ý trong quá trình phẫu thuật khoét chũm, do đó cần được đề cập trong báo cáo chẩn đoán hình ảnh khi phát hiện.
Bên trái là hình ảnh cắt ngang của một bệnh nhân nam 43 tuổi, sau phẫu thuật khoét chũm.
Xoang sigma phồng về phía trước
Dị tật bẩm sinh
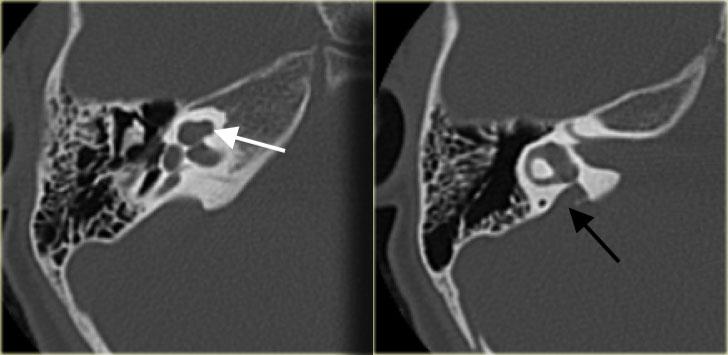
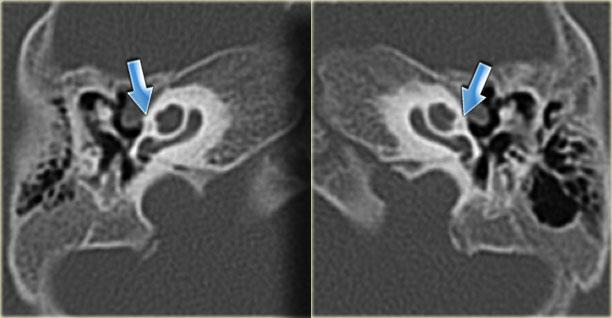
Cống tiền đình giãn rộng hai bên (mũi tên đen). Trụ ốc tai xương không quan sát thấy (mũi tên trắng).
Cống tiền đình giãn rộng
Cống tiền đình là một ống xương hẹp (cống) nối túi nội dịch với tai trong (tiền đình).
Chạy qua ống xương này là một ống gọi là ống nội dịch.
Cống tiền đình giãn rộng có liên quan đến tình trạng nghe kém tiếp âm tiến triển.
Sự tiến triển này được cho là có liên quan đến chấn thương đầu nhẹ, làm tai trong tiếp xúc với sóng áp lực qua cống tiền đình giãn rộng.
Cống tiền đình giãn rộng có liên quan đến sự vắng mặt của trụ ốc tai xương ở hơn 90% bệnh nhân.
Bên trái là hình ảnh của một bệnh nhân có cống tiền đình giãn rộng hai bên.
Lưu ý rằng trụ ốc tai xương không quan sát thấy.
Bên trái là hình ảnh của một bé trai 5 tuổi với tình trạng nghe kém tiến triển hai bên.
Quan sát thấy cống tiền đình giãn rộng (mũi tên đen).
Ốc tai không có trụ ốc tai xương (mũi tên trắng).
Teo ống tai ngoài
Trong teo tai ngoài, ống tai ngoài không được phát triển và âm thanh không thể đến được màng nhĩ.
Hậu quả là nghe kém dẫn truyền.
Điều quan trọng cần lưu ý là tấm teo cấu thành từ mô mềm hay xương.
Mức độ dị dạng chuỗi xương con có thể thay đổi từ sự hợp nhất của đầu xương búa và thân xương đe đến một cụm nhỏ các xương con dị dạng, thường hợp nhất với thành hòm nhĩ.
Phần xương chũm của ống thần kinh mặt có thể nằm ở vị trí trước hơn so với bình thường, và điều này cần được báo cáo cho phẫu thuật viên tai mũi họng để tránh tổn thương thần kinh do thầy thuốc trong quá trình phẫu thuật.
Bên trái là hình ảnh của một bé trai 2 tuổi với teo ống tai ngoài xương hai bên.
Xương búa và xương đe hợp nhất (mũi tên).
Ốc tai bình thường.
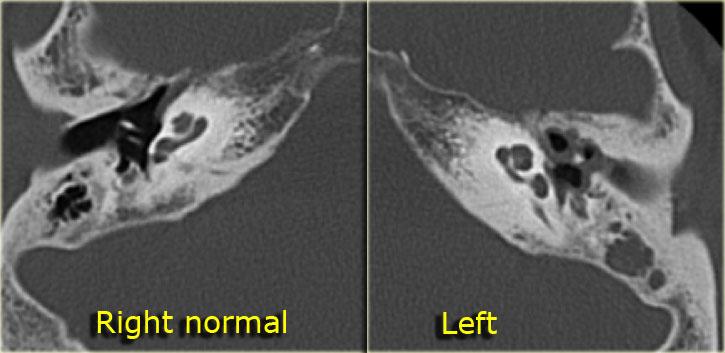
Dị dạng ốc tai
Ốc tai phát triển trong khoảng từ tuần thứ 3 đến tuần thứ 10 của thai kỳ.
Ngừng phát triển sớm dẫn đến tai trong chỉ bao gồm một nang nhỏ, gọi là dị dạng Michel.
Ngừng phát triển ở giai đoạn muộn hơn dẫn đến các dị dạng ít hoặc nhiều nghiêm trọng của ốc tai và bộ máy tiền đình.
Phân vách không hoàn toàn của ốc tai được gọi là dị dạng Mondini.
Thay vì hai vòng rưỡi bình thường, chỉ có một vòng đáy bình thường và một đỉnh dạng nang.
Bên trái là hình ảnh của một bé gái 2 tuổi.
Các hình ảnh từ kết quả chụp CT được thực hiện trước khi cấy ốc tai điện tử.
Quan sát thấy dị dạng nhẹ ở đỉnh ốc tai – không có sự phân tách giữa vòng thứ hai và vòng thứ ba, và trụ ốc tai xương vắng mặt.
Cống tiền đình bình thường.
Dị dạng ống bán khuyên ngoài
Các dị dạng của tiền đình và ống bán khuyên có thể thay đổi từ một khoang chung cho tất cả các cấu trúc này đến ống bán khuyên ngoài kém phát triển.
Trong quá trình phôi thai học, ống bán khuyên ngoài là cấu trúc hình thành cuối cùng, do đó trong các dị dạng của ống bán khuyên, ống ngoài thường bị ảnh hưởng nhiều nhất.
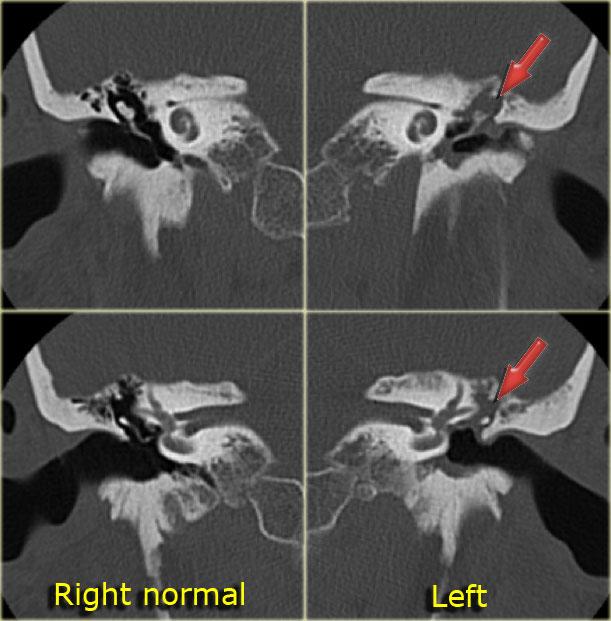
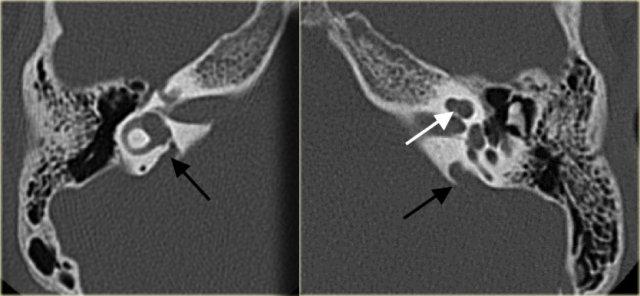
Bên trái là hình ảnh của một bé trai 10 tuổi, được lên kế hoạch cấy ốc tai điện tử.
Có sự giãn rộng và ngắn lại của ống bán khuyên ngoài.
Tiền đình tương đối lớn (mũi tên).
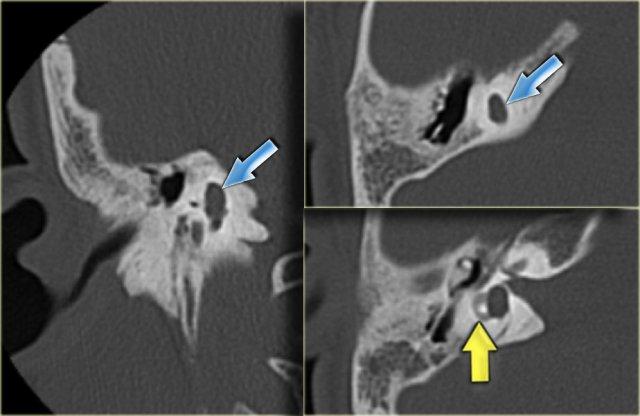
Bên trái là hình ảnh của một bé trai 16 tuổi, được khám tiền phẫu vì cholesteatoma tai phải.
Là một phát hiện tình cờ, có hình ảnh ống bán khuyên ngoài phình to (mũi tên vàng) và vắng mặt ống bán khuyên trên (mũi tên xanh dương).
Tại vị trí dự kiến của ống bán khuyên trên chỉ quan sát thấy một gờ nhỏ.
Ống bán khuyên sau bình thường.
Viêm tai giữa mạn tính
Đối với phẫu thuật viên Tai Mũi Họng, việc phân biệt viêm tai giữa mạn tính và cholesteatoma là rất quan trọng.
Cả hai bệnh thường xảy ra ở những xương chũm kém thông bào.
Một dấu hiệu quan trọng giúp phân biệt hai tình trạng này là sự ăn mòn xương.
Ăn mòn thành bên của thượng nhĩ và chuỗi xương con thường gặp trong cholesteatoma (khoảng 75%).
Ăn mòn xương có thể xảy ra trong viêm tai mạn tính, nhưng được ghi nhận ở dưới 10% bệnh nhân.
Di lệch chuỗi xương con có thể thấy trong cholesteatoma, nhưng không gặp trong viêm tai mạn tính.
Cholesteatoma có thể biểu hiện như một khối không phụ thuộc tư thế, trong khi viêm tai mạn tính cho thấy niêm mạc dày lên.
Tuy nhiên, trong cả hai bệnh, hòm nhĩ có thể bị mờ đục hoàn toàn, che khuất cholesteatoma.
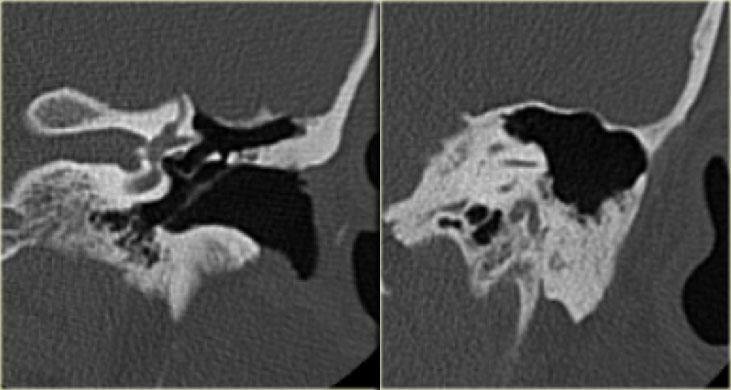
Ngoài cùng bên trái là hình ảnh của nam giới 54 tuổi với xương chũm thông bào bình thường, các tế bào khí còn thông thoáng.
Bên cạnh là hình ảnh của nữ giới 69 tuổi.
Xương chũm xơ cứng hoàn toàn – không còn tế bào khí nào.
Bên trái là hình ảnh của bé trai 14 tuổi.
Màng nhĩ dày lên.
Một lượng nhỏ mô mềm (mũi tên) có thể thấy giữa scutum và chuỗi xương con nhưng không có ăn mòn xương.
Điều này ủng hộ chẩn đoán viêm tai giữa mạn tính.
Bên trái là hình ảnh của bé gái 11 tuổi bị viêm tai hai bên.
Có vôi hóa màng nhĩ (mũi tên trắng) và các đám vôi hóa trên xương bàn đạp và gân cơ bàn đạp (mũi tên đen).
Bên trái là hình ảnh của nữ giới 37 tuổi nhập viện vì áp xe quanh amidan.
Bệnh nhân cũng mắc viêm tai giữa mạn tính.
CT cho thấy ống thông nhĩ (mũi tên vàng) và gần như mờ đục hoàn toàn hòm nhĩ và các tế bào khí xương chũm bởi mô mềm.
Lưu ý: Không có khí trong lòng ống thông nhĩ
Vôi hóa có thể thấy xung quanh chỏm xương bàn đạp (mũi tên xanh).
Không có ăn mòn xương.
Bên trái là tái tạo mặt phẳng coronal của cùng bệnh nhân trên.
CT cho thấy ống thông nhĩ (mũi tên vàng) và mờ đục hoàn toàn hòm nhĩ và các tế bào khí xương chũm bởi mô mềm.
Cholesteatoma
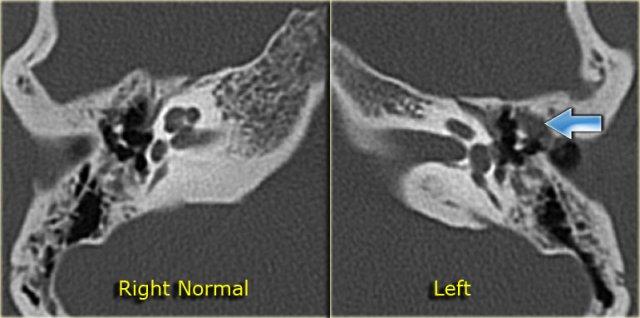
Cholesteatoma: Phụ nữ 20 tuổi với viêm tai tái phát. Mô hạt trên màng nhĩ trái. Khối mô mềm nằm giữa chuỗi xương con và thành nhĩ bên, có hình ảnh bị ăn mòn. Bên phải để so sánh.
Cholesteatoma được cho là xuất phát từ các túi co kéo của màng nhĩ.
Tổn thương dần dần phát triển theo thời gian do quá trình bong vảy và bao bọc mô.
Hầu hết các cholesteatoma là mắc phải, nhưng một số là bẩm sinh.
Các bác sĩ phẫu thuật Tai Mũi Họng thường cho rằng cholesteatoma là một chẩn đoán lâm sàng.
Các mảnh cholesteatoma có thể nhìn thấy trong ống tai ngoài.
Trên CT, cholesteatoma nhỏ biểu hiện là một khối mô mềm.
Trong giai đoạn bệnh tiến triển hơn, có thể xuất hiện các vùng ăn mòn xương.
Cholesteatoma lớn có thể ăn mòn các xương con và thành hòm nhĩ, đồng thời lan rộng vào hố sọ giữa.
Các cấu trúc bị ảnh hưởng nhiều nhất là:
- Các xương con, đặc biệt là mỏm dài và mỏm thấu kính của xương đe, cũng như chỏm xương bàn đạp
- Thành ống bán khuyên ngoài
- Thành thượng nhĩ bên (scutum)
Bên trái là hình ảnh của một phụ nữ 20 tuổi với viêm tai tái phát.
Có mô hạt trên màng nhĩ trái.
CT cho thấy một khối mô mềm nằm giữa chuỗi xương con và thành nhĩ bên, có hình ảnh bị ăn mòn.
Điều này ủng hộ chẩn đoán cholesteatoma.
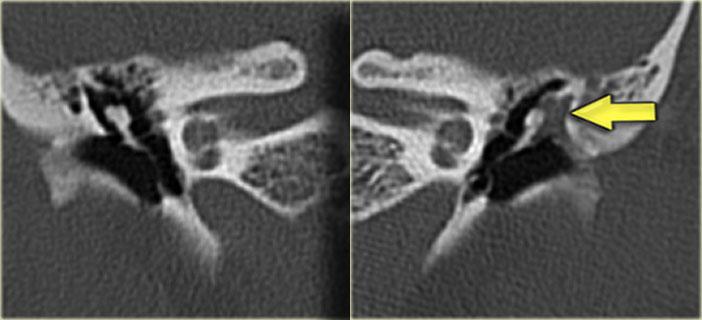
Phụ nữ 20 tuổi với viêm tai tái phát. Mô hạt trên màng nhĩ trái. Khối mô mềm nằm giữa chuỗi xương con và thành nhĩ bên, có hình ảnh bị ăn mòn. Bên phải để so sánh.
Bên trái là các hình ảnh mặt phẳng coronal của cùng bệnh nhân trên.
Lưu ý cholesteatoma đã ăn mòn scutum (mũi tên).
Có hai kiểu lan rộng:
- Cholesteatoma pars flaccida
Tổn thương bắt đầu ở vị trí trước-trên trong ‘khoang Prussak’, vùng ngay bên dưới scutum, được giới hạn bởi màng nhĩ, xương búa và dây chằng bên của xương búa.
Cholesteatoma sau đó sẽ lan ra ngoài về phía chuỗi xương con và vào thượng nhĩ. - Cholesteatoma pars tensa
Cholesteatoma bắt đầu ở vị trí sau-trên và lan ra sau về phía ngách mặt và xoang nhĩ, đồng thời lan vào trong về phía chuỗi xương con.
Bên trái là hình ảnh cholesteatoma lớn trong hòm nhĩ phải với phá hủy thành bên của hòm nhĩ.
Thân xương đe, nằm bên ngoài chỏm xương búa, cũng bị ăn mòn (mũi tên).
Các dấu hiệu CT của cholesteatoma bao gồm:
-
Khối mô mềm trong hòm nhĩ
- Đặc biệt khi tổn thương nằm trong khoang Prussak
- Trong cholesteatoma giai đoạn tiến triển, sự hiện diện của các phần hòm nhĩ còn chứa khí cho thấy đây là khối u chứ không phải tràn dịch
- Mô mềm không phụ thuộc tư thế đặc biệt gợi ý đây là một khối
-
Ăn mòn xương tại các vị trí ưu tiên sau:
- Scutum (thành bên của thượng nhĩ)
- Ống bán khuyên ngoài
- Tegmen tympani (trần hòm nhĩ)
- Mỏm dài xương đe và thượng tầng xương bàn đạp
Ăn mòn ống thần kinh mặt khó phân biệt
vì thành ống thường mỏng đến mức không thể nhìn thấy trên CT.
Bên trái là hình ảnh của một nam giới 50 tuổi với nghe kém bên trái.
Có một khối mô mềm kèm ăn mòn mỏm dài xương đe.
Vị trí này điển hình của cholesteatoma pars tensa.
Bên trái là hình ảnh cholesteatoma đã ăn mòn chuỗi xương con và thành ống bán khuyên ngoài (các mũi tên).
Màng nhĩ dày lên và bị thủng.
Bên trái là hình ảnh của một bé trai 6 tuổi.
Một cholesteatoma lớn đã gây ra hiện tượng gọi là ‘tự khoét chũm’, với ăn mòn nặng nề thành bên hòm nhĩ và phá hủy chuỗi xương con.
Đây là hình ảnh của một nam giới 50 tuổi nhập viện với túi co kéo bên trái và chảy mủ tai.
CT cho thấy ăn mòn mỏm dài xương đe và thượng tầng xương bàn đạp.
Tất cả các dấu hiệu này ủng hộ chẩn đoán cholesteatoma, nhưng trong phẫu thuật, chỉ tìm thấy viêm xương chũm mạn tính mà không xác định được cholesteatoma.
Một số ít bệnh nhân viêm xương chũm mạn tính có biểu hiện ăn mòn xương.
Bên trái là các hình ảnh mặt phẳng coronal của cùng bệnh nhân.
Scutum bị tù mòn (mũi tên).
Bên trái là hình ảnh của một nam giới 53 tuổi với triệu chứng chóng mặt.
Bệnh nhân đã trải qua nhiều lần phẫu thuật tai trước đây.
CT cho thấy ăn mòn thành ống bán khuyên ngoài (mũi tên) do cholesteatoma.
Bên trái là hình ảnh của một nam giới 22 tuổi bị viêm tai dai dẳng.
Tai phải cho thấy một khối mô mềm nằm phía trong chuỗi xương con với di lệch xương đe ra ngoài kèm ăn mòn mỏm thấu kính và xương bàn đạp, phù hợp với cholesteatoma pars tensa (mũi tên).
Bên trái là các hình ảnh mặt phẳng coronal của cùng bệnh nhân.
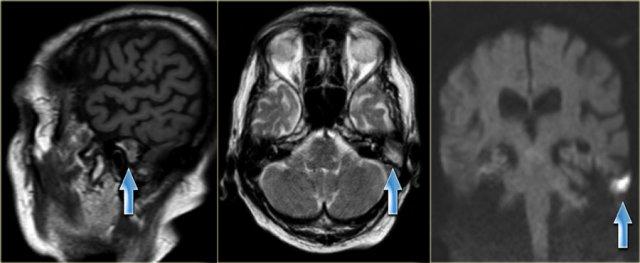
Nam giới 75 tuổi với cholesteatoma tái phát đã biết. Hình ảnh cho thấy khối có tín hiệu hỗn hợp trên chuỗi xung T1W mặt phẳng sagittal và tăng tín hiệu trên chuỗi xung T2W mặt phẳng axial. Khối tăng tín hiệu trên hình ảnh khuếch tán, cho thấy hạn chế khuếch tán. (các mũi tên)
Cholesteatoma có tín hiệu hỗn hợp trên chuỗi xung T1W và tăng tín hiệu trên chuỗi xung T2W.
MRI đặc biệt hữu ích trong việc đánh giá mức độ lan rộng của cholesteatoma vào hố sọ giữa và/hoặc hố sọ sau, cũng như phát hiện khả năng thoát vị của các cấu trúc nội sọ vào xương thái dương – đặc biệt sau phẫu thuật.
Sau khi tiêm thuốc tương phản từ tĩnh mạch, MRI có thể phân biệt mô hạt với tràn dịch.
MRI khuếch tán có thể phân biệt cholesteatoma – vốn có hạn chế khuếch tán – với các bất thường khác, đặc biệt là mô hạt – vốn có đặc điểm khuếch tán bình thường (hình minh họa).
Xốp xơ tai (Otosclerosis)
Xốp xơ tai là một bệnh lý xương chuyển hóa có cơ sở di truyền với căn nguyên chưa được xác định rõ.
Bệnh đôi khi được gọi là xốp xơ tai (otospongiosis) vì quá trình bệnh khởi đầu bằng giai đoạn xốp xương (otospongiotic), tiếp theo là giai đoạn xơ cứng (otosclerotic) khi các hủy cốt bào được thay thế bởi các tạo cốt bào và xương đặc xơ cứng được lắng đọng tại các vùng tiêu xương trước đó.
Khi quá trình này liên quan đến cửa sổ bầu dục ở vùng đế xương bàn đạp, đế xương bàn đạp bị cố định, dẫn đến nghe kém dẫn truyền.
Nghe kém dẫn truyền xuất hiện sớm vào thập niên thứ ba của cuộc đời và được xem là dấu hiệu đặc trưng của bệnh.
Tuy nhiên, khi tổn thương lan đến các phần khác của bao tai (otic capsule) có thể gây ra nghe kém hỗn hợp tiếp nhận.
Quá trình bệnh bắt đầu ở vùng cửa sổ bầu dục, điển hình tại khe fissula ante fenestram, tức là phía trước cửa sổ bầu dục (xốp xơ tai thể cửa sổ – fenestral otosclerosis).
Bệnh cũng có thể xảy ra xung quanh ốc tai (xốp xơ tai thể sau cửa sổ – retrofenestral otosclerosis).
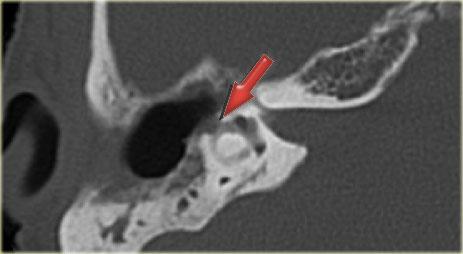
Bên trái là hình ảnh CT cắt ngang của bệnh nhân nữ 23 tuổi với nghe kém dẫn truyền.
Có một ổ xốp xơ tai nhỏ tại vị trí đặc trưng: khe fissula ante fenestram (mũi tên).
Trên CT, việc phát hiện xốp xơ tai có thể khó khăn đối với người chưa có kinh nghiệm vì sự lan rộng của bệnh thường đối xứng hai bên.
Một vùng giảm tỷ trọng nhỏ tại khe fissula ante fenestram là hình ảnh điển hình của xốp xơ tai.
Trong các trường hợp nặng hơn, các vùng giảm tỷ trọng cũng xuất hiện xung quanh ốc tai.
Đôi khi toàn bộ bao tai được bao quanh bởi các ổ xốp xương này, tạo thành cái gọi là “vòng thứ tư của Valvassori”.
Ở một số ít bệnh nhân, bệnh chỉ xảy ra một bên.
Trường hợp này hầu như luôn giới hạn ở một vùng giảm tỷ trọng tại khe fissula ante fenestram.
Bên trái là bệnh nhân nam 49 tuổi với nghe kém dẫn truyền bên trái.
Có một vùng giảm tỷ trọng ở phía trước cửa sổ bầu dục (mũi tên) và giữa ốc tai với ống tai trong.
Đây là xốp xơ tai kết hợp cả thể cửa sổ và thể sau cửa sổ.
Cùng bệnh nhân trên.
Lưu ý rằng xốp xơ tai được thấy ở cả hai bên.
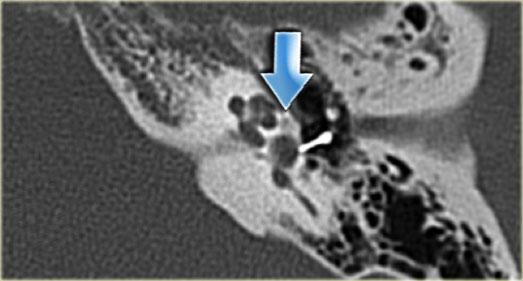
Chân giả xương bàn đạp kim loại. Vùng giảm tỷ trọng giữa tiền đình và ốc tai là biểu hiện của xốp xơ tai (mũi tên)
Bên trái là bệnh nhân với chân giả xương bàn đạp kim loại được đặt đúng vị trí: đầu trong tiếp xúc với cửa sổ bầu dục và đầu ngoài kết nối với mỏm dài của xương đe.
Lưu ý vùng giảm tỷ trọng giữa tiền đình và ốc tai là biểu hiện của xốp xơ tai (mũi tên).
Chấn thương
Hình ảnh bên trái của một phụ nữ 68 tuổi, có tiền sử chấn thương đầu do chấn thương 50 năm trước.
Ba năm trước, bệnh nhân được chẩn đoán mất thính lực hoàn toàn tai phải.
Hình ảnh cho thấy bán trật khớp búa-đe (mũi tên).
Tai trái để so sánh.
Gãy xương thái dương thường liên quan đến chấn thương đầu.
Các hậu quả của tổn thương nội sọ chiếm ưu thế trong giai đoạn sớm sau chấn thương.
Gãy xương thái dương có thể biểu hiện với các dấu hiệu cấp tính như chảy máu tai hoặc liệt mặt cấp tính.
Mất thính lực tất nhiên không phải là tình trạng đe dọa tính mạng.
Gãy xương thái dương có thể được phân loại thành gãy dọc hoặc gãy ngang.
Gãy dọc thường không ảnh hưởng đến tai trong, trong khi gãy ngang thường xâm phạm tai trong nhiều hơn.
Tuy nhiên, nhiều trường hợp gãy xương thái dương không thuần túy là gãy dọc hay gãy ngang, do đó cần mô tả toàn diện các cấu trúc bị đường gãy đi qua.
Hình ảnh bên trái của một phụ nữ bị ngã cầu thang ba ngày trước.
Bệnh nhân bị mất thính lực tiếp âm nặng bên trái.
Có thể thấy đường gãy dọc đi phía trước ốc tai qua vùng hạch gối (mũi tên).
Không có dấu hiệu liệt dây thần kinh mặt.
Không quan sát thấy đường gãy đi qua tai trong.
Mờ đục hòm nhĩ, nhiều khả năng do tụ máu hòm nhĩ.
Tai phải để so sánh.
Mất thính lực dẫn truyền sau chấn thương có thể do tụ máu hòm nhĩ hoặc rách màng nhĩ.
Trong những trường hợp này, mất thính lực thường tự hồi phục.
Trong mất thính lực dẫn truyền kéo dài, thường có sự gián đoạn của chuỗi xương con.
Tổn thương thường gặp nhất là trật khớp đe-bàn đạp, thường là một dấu hiệu khó phát hiện.
Tổn thương cũng có thể xảy ra tại khớp búa-đe.
Gãy mỏm dài xương đe hoặc gãy trụ xương bàn đạp rất khó chẩn đoán.
Gãy xương tai trong được ghi nhận trong mất thính lực tiếp âm sau chấn thương.
Cần kiểm tra tỉ mỉ để phát hiện các đường gãy mảnh này.
Chấn động ốc tai với máu trong ốc tai có thể được hiển thị bằng MRI.
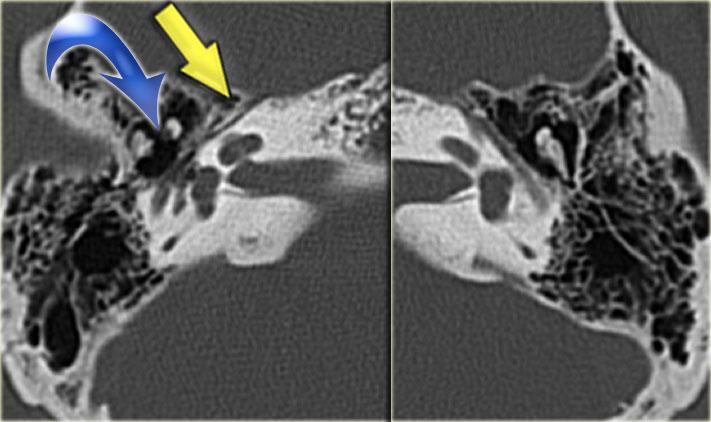
Gãy dọc (mũi tên vàng) đi qua xương chũm về phía vùng hạch gối. Trật xương đe với trật khớp búa-đe và khớp đe-bàn đạp (mũi tên xanh).
Hình ảnh bên trái của một nam bệnh nhân bị chấn thương đầu hai tháng trước.
Bệnh nhân than phiền về ù tai từng cơn.
Có đường gãy dọc (mũi tên vàng) đi qua xương chũm về phía vùng hạch gối.
Có trật xương đe với trật khớp búa-đe và khớp đe-bàn đạp (mũi tên xanh).
Không có tổn thương tai trong.
Tai trái để so sánh.
Hình ảnh bên trái của một nam bệnh nhân 54 tuổi, nhiều năm sau chấn thương đầu, kèm theo mất thính lực bên trái.
Có đường gãy ngang qua tiền đình và ống thần kinh mặt (mũi tên).
Ống bán khuyên ngoài bị lấp đầy một phần bởi chất đặc, phù hợp với viêm mê đạo cốt hóa.
Liệt dây thần kinh mặt có thể xảy ra cấp tính hoặc muộn.
Trong liệt mặt cấp tính sau chấn thương, có thể quan sát thấy đường gãy đi qua ống thần kinh mặt – thường ở đoạn nhĩ – đôi khi kèm theo mảnh xương chèn ép vào ống.
Trong liệt mặt muộn, dây thần kinh có thể bị phù nề và có thể không thấy đường gãy.
Mặt khác, có thể thấy đường gãy đi qua ống thần kinh mặt mà không có rối loạn chức năng thần kinh kèm theo.
Một số cấu trúc bình thường có thể bị nhầm lẫn với đường gãy:
- Ống đá-chũm (ống dưới cung)
- Cống ốc tai
- Khe ốc tai
Bất thường mạch máu
Có thể nghi ngờ bất thường mạch máu khi bệnh nhân than phiền về tiếng ù tai theo nhịp mạch đập hoặc khi quan sát thấy một khối màu đỏ hoặc xanh phía sau màng nhĩ.
Các bất thường mạch máu bao gồm:
- Động mạch cảnh trong đi lạc chỗ
- Hành tĩnh mạch cảnh hở
Các bất thường không do mạch máu cũng có thể biểu hiện dưới dạng khối sau màng nhĩ:
- U cuộn mạch (Glomus tumor)
- U hạt cholesterol
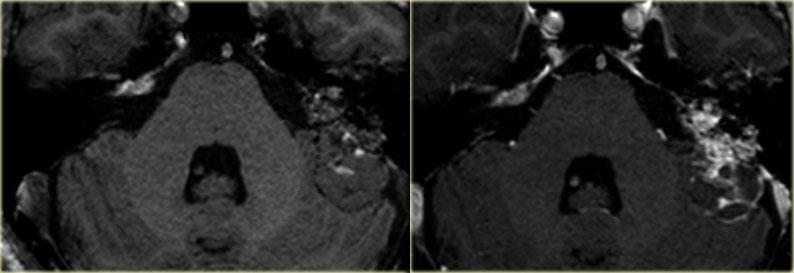
Động mạch cảnh trong đi lạc chỗ
Ở những bệnh nhân có động mạch cảnh trong đi lạc chỗ, đoạn cổ của động mạch cảnh trong bị thiếu.
Đoạn này được thay thế bởi động mạch hầu lên, nối với đoạn nằm ngang của động mạch cảnh trong.
Động mạch đi qua tai giữa.
Bên trái là các ảnh cắt coronal của cùng một bệnh nhân.
Bên phải, động mạch cảnh trong tách biệt hoàn toàn với tai giữa (mũi tên xanh dương).
Bên trái, động mạch cảnh trong đi xuyên qua tai giữa (mũi tên đỏ).
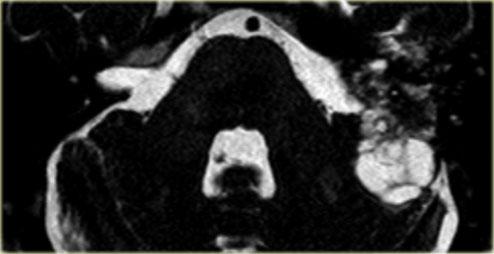
Hành tĩnh mạch cảnh hở
Bên trái là hình ảnh hành tĩnh mạch cảnh hở (mũi tên xanh dương).
Đây có thể là một nguy cơ nguy hiểm trong quá trình chích màng nhĩ.
Lưu ý thêm hình ảnh xoang sigma phồng lồi (mũi tên vàng).
Khối u
Khối u xương thái dương là bệnh lý hiếm gặp.
Các loại khối u có thể gặp bao gồm:
- Xương thừa (Exostoses)
- Ung thư ống tai ngoài
- U cầu mạch (Glomus tumor)
- U tuyến (Adenoma)
- Cholesteatoma bẩm sinh
- U túi nội dịch (EndoLymphatic Sac Tumor – ELST)
U bao thần kinh (Schwannomas) sẽ không được đề cập trong phần này
Xương thừa (Exostoses)
Hình bên trái cho thấy các tổn thương xương hai bên ở ống tai ngoài, điển hình của xương thừa.
Xương thừa ở ống tai ngoài thường có nhiều tổn thương, dạng đáy rộng (sessile), xuất hiện hai bên và có thể gây hẹp nặng ống tai ngoài.
Xương thừa được gây ra do tiếp xúc với nước lạnh và thường gặp ở vận động viên bơi lội và lướt sóng.
U xương (Osteoma) ít gặp hơn, thường xuất hiện một bên và có dạng cuống (pedunculated).
U cầu mạch (Glomus tumor)
Hình bên trái là hình ảnh của bệnh nhân nam 57 tuổi với u cầu mạch tĩnh mạch cảnh-nhĩ (glomus jugulotympanicum) tiến triển chậm, biểu hiện là một khối ở sàn hòm nhĩ (mũi tên).
Có thể thấy dịch nhầy ở tầng giữa và tầng trên của hòm nhĩ.
Trên CT, u cầu mạch tĩnh mạch cảnh-nhĩ biểu hiện là tổn thương phá hủy xương tại lỗ tĩnh mạch cảnh, thường lan vào hạ nhĩ.
Khối u có thể xâm lấn vào xương.
U cầu mạch nhĩ (glomus tympanicum) điển hình là một khối mô mềm nhỏ trên ụ nhô (promontory).
Các khối u lớn có hình ảnh “muối và tiêu” (salt and pepper) trên MRI do mạch máu phong phú với các khoảng trống dòng chảy (flow voids).
Các khối u này ngấm thuốc tương phản từ mạnh sau tiêm tĩnh mạch.
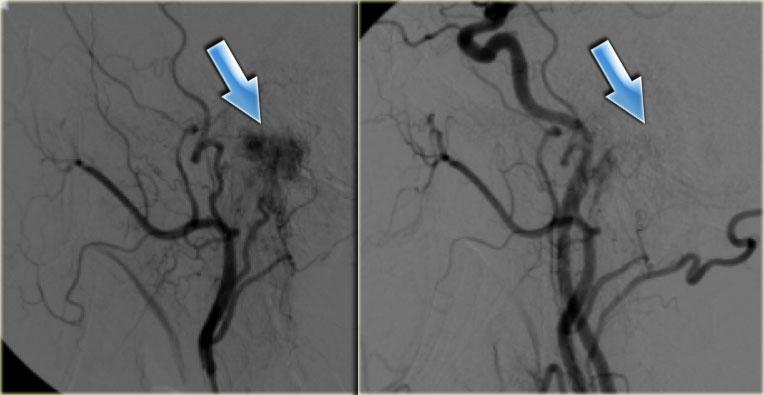
Thuyên tắc mạch có thể làm giảm lượng máu mất trong phẫu thuật.
Hình bên trái là hình ảnh chụp mạch động mạch cảnh ngoài trái trước thuyên tắc và động mạch cảnh chung sau thuyên tắc (mũi tên xanh).
Chỉ còn lại một vệt ngấm thuốc mờ nhạt.
U cầu mạch xuất phát từ các tế bào cận hạch (paraganglion cells) hiện diện tại lỗ tĩnh mạch cảnh và trên ụ nhô của ốc tai, xung quanh nhánh nhĩ của dây thần kinh thiệt hầu.
Bệnh thường gặp ở người cao tuổi với tỷ lệ nữ giới chiếm ưu thế.
Các triệu chứng khởi phát bao gồm nghe kém dẫn truyền, ù tai và đau.
Khi soi tai, màng nhĩ có màu xanh.
U cầu mạch tại lỗ tĩnh mạch cảnh (còn gọi là u cầu mạch tĩnh mạch cảnh-nhĩ) phổ biến hơn so với các khối u khu trú trong tai giữa (u cầu mạch nhĩ)
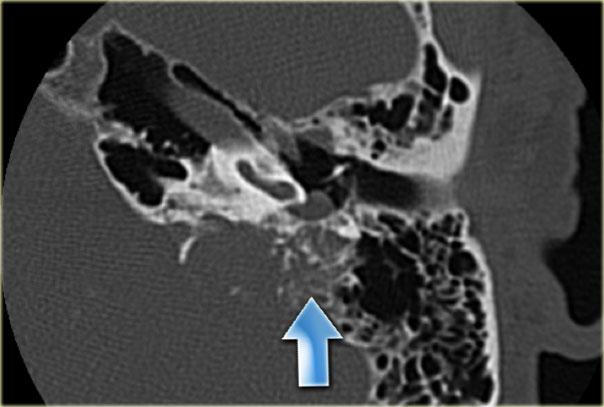
U túi nội dịch (ELST): quá trình phá hủy xương thái dương mặt lưng, kèm vôi hóa (mũi tên). Vị trí, mức độ phá hủy và vôi hóa là những đặc điểm điển hình của ELST. Có một phần nhỏ khối u lan vào tai giữa
U túi nội dịch (EndoLymphatic Sac Tumor – ELST)
ELST là một thực thể bệnh lý hiếm gặp.
Các khối u này xuất phát từ túi nội dịch.
Chúng tôi đề cập đến loại u này vì hình ảnh CT của chúng rất điển hình.
Trên CT, có thể thấy quá trình phá hủy xương ở mặt lưng phần đá của xương thái dương kèm theo các vôi hóa dạng chấm.
Trên MRI, thường có ngấm thuốc tương phản từ mạnh.
Mức độ phá hủy xương trong trường hợp này sẽ không điển hình cho u màng não (meningioma).
Hình bên trái cho thấy một quá trình phá hủy xương lớn ở mặt lưng xương thái dương.
Một phần khối u ngấm thuốc tương phản từ mạnh.
Có một thành phần dạng nang ở mặt lưng không ngấm thuốc.
Lưu ý thành phần dạng nang của khối u trên hình ảnh chuỗi xung T2W
Tai sau phẫu thuật
Tai sau phẫu thuật thường khó mô tả.
Hình ảnh CT trước đó, nếu có, có thể rất hữu ích.
Điều tốt nhất có thể làm là mô tả phạm vi của cuộc phẫu thuật trước, tình trạng của chuỗi xương con (nếu còn), và sự thông khí của hốc sau phẫu thuật.
Hốc này có thể được lấp đầy bởi niêm mạc phù nề, bệnh tái phát hoặc mô được cấy ghép trong quá trình phẫu thuật.
Phẫu thuật mở thượng nhĩ-hang chũm (Attico-antrotomy)
Bên trái là hình ảnh của một bé gái 15 tuổi bị viêm tai giữa mạn tính, được điều trị bằng phẫu thuật mở thượng nhĩ-hang chũm.
Một đường vào hang chũm được tạo ra, nhưng hầu hết các tế bào khí xương chũm vẫn còn hiện diện.
Chuỗi xương con được bảo tồn.
Bên trái là hình ảnh cắt coronal của cùng bệnh nhân.
Lưu ý màng nhĩ dày và vôi hóa.
Phẫu thuật khoét chũm (Mastoidectomy)
Bên trái là hình ảnh của một nam giới 42 tuổi được điều trị bằng phẫu thuật khoét chũm.
Thành sau ống tai ngoài và chuỗi xương con còn nguyên vẹn.
Hầu hết các tế bào khí xương chũm đã được lấy bỏ.
Bên trái là hình ảnh cắt coronal của cùng bệnh nhân.
Thành sau ống tai ngoài và chuỗi xương con còn nguyên vẹn.
Hầu hết các tế bào khí xương chũm đã được lấy bỏ.
Ống thông nhĩ (Tympanostomy tubes)
Nếu vòi nhĩ (Eustachian) được cho là rối loạn chức năng, ống thông nhĩ có thể được đặt vào màng nhĩ để tạo điều kiện dẫn lưu dịch tai giữa.
Ở trẻ nhỏ, đường đi của vòi nhĩ giữa tai giữa và vòm họng có hướng nằm ngang hơn so với người lớn, tạo điều kiện thuận lợi cho sự ứ đọng dịch ở tai giữa và nhiễm trùng thứ phát.
Sau một thời gian, ống thông nhĩ bị màng nhĩ đẩy ra ngoài và có thể thấy nằm trong ống tai ngoài.
Hình ảnh bên trái cho thấy một ống thông nhĩ bị lạc chỗ nằm trong ống tai ngoài.
Xương bàn đạp nhân tạo (Stapes prosthesis)
Xương bàn đạp nhân tạo được đặt ở những bệnh nhân xơ cứng tai (otosclerosis) để thay thế xương bàn đạp tự nhiên bị cố định trong cửa sổ bầu dục.
Xương bàn đạp nhân tạo bằng thép dễ dàng nhìn thấy.
Xương bàn đạp nhân tạo làm bằng Teflon có thể gần như không nhìn thấy được.
Cần mô tả vị trí của xương bàn đạp nhân tạo trong cửa sổ bầu dục và tính toàn vẹn của kết nối với mỏm dài của xương đe.
Bên trái là hình ảnh của xương bàn đạp nhân tạo bằng kim loại.
Xương bàn đạp nhân tạo ở vị trí tốt.
Phía trong nằm trong cửa sổ bầu dục, phía ngoài kết nối với mỏm dài của xương đe.
Bên trái là hình ảnh của một bệnh nhân có xương bàn đạp nhân tạo.
Xương bàn đạp nhân tạo bằng kim loại bị lạc chỗ và nằm trong tiền đình.
Bệnh nhân được phẫu thuật lại và đặt xương bàn đạp nhân tạo mới.
Lưu ý vùng giảm tỷ trọng nhỏ tại fissula ante fenestram, dấu hiệu của xơ cứng tai (mũi tên).
Bên trái là hình ảnh của một bệnh nhân có xương bàn đạp nhân tạo tổng hợp.
Xương bàn đạp nhân tạo kết nối với mỏm dài của xương đe (mũi tên vàng).
Đầu tận nằm trong cửa sổ bầu dục (mũi tên xanh).
Đặt xương đe trung gian (Incus interposition)
Xương đe được tạo hình lại có thể được sử dụng để tái tạo chuỗi xương con.
Thông thường nhất, xương đe được đặt giữa màng nhĩ và phần thượng tầng của xương bàn đạp.
Xương đe được đặt trung gian có thể là xương của chính bệnh nhân hoặc lấy từ tử thi.
Ngoài ra, có thể sử dụng xương con nhân tạo thay thế một phần (PORP – Partial Ossicular Replacement Prosthesis) hoặc thay thế toàn bộ (TORP – Total Ossicular Replacement Prosthesis).
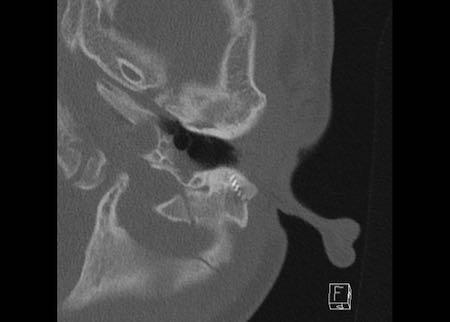
Bên trái là hình ảnh của một bé trai 13 tuổi.
Năm năm trước, bệnh nhân đã được phẫu thuật lấy cholesteatoma.
Năm sau đó, chuỗi xương con được tái tạo bằng xương đe từ người hiến tặng (mũi tên).
Cán xương búa vẫn còn hiện diện.
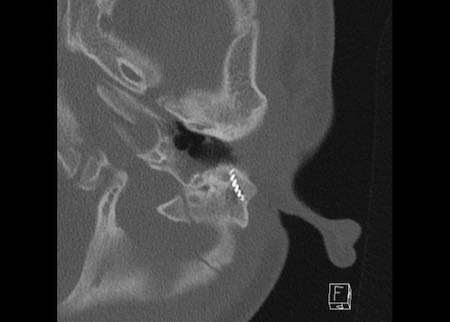
Bên trái là hình ảnh cắt coronal của cùng bệnh nhân.
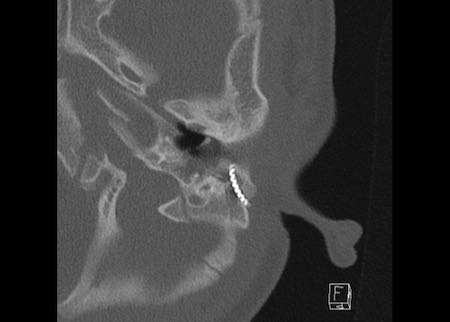
Bên trái là hình ảnh cắt axial của một bệnh nhân được tái tạo chuỗi xương con bằng xương đe tự thân (mũi tên) đặt giữa màng nhĩ và xương bàn đạp.
Màng não thoát vị sau phẫu thuật (Postoperative meningocele)
Trong chẩn đoán hình ảnh sau phẫu thuật, cần tìm kiếm sự khuyết hổng của lớp xương che phủ xoang sigma và sự gián đoạn của trần hòm nhĩ (tegmen tympani).
Có thể có hiện tượng thoát vị các thành phần nội sọ.
Cấy ghép ốc tai
Phẫu thuật cấy ghép ốc tai được thực hiện ở những bệnh nhân bị điếc tiếp âm do thoái hóa cơ quan Corti.
Sau khi cấy điện cực đa kênh, một loạt các xung điện có thể được tạo ra để kích thích dây thần kinh thính giác.
Điện cực được đưa vào thang nhĩ (scala tympani) của ốc tai qua cửa sổ tròn hoặc qua một lỗ khoan trực tiếp vào vòng đáy (cochleostomy).
Sau phẫu thuật, vị trí của điện cực có thể được đánh giá bằng CT.
Hình ảnh
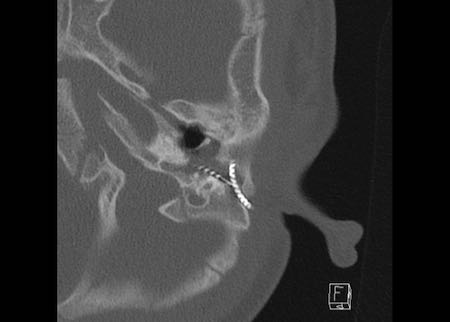
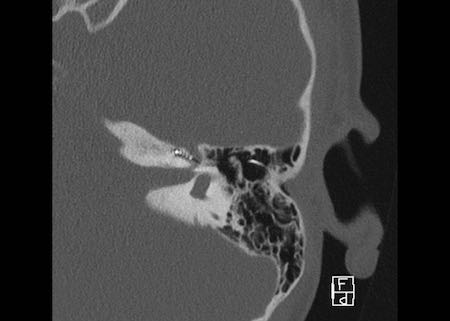
Bé trai 8 tuổi được cấy ghép ốc tai hai bên. Vị trí bình thường ở tai phải.
Một điện cực được đặt đúng vị trí với tất cả các kênh của nó, hiện ra như một chuỗi hạt, nằm trong ốc tai và xoắn lên theo hướng đỉnh ốc tai.
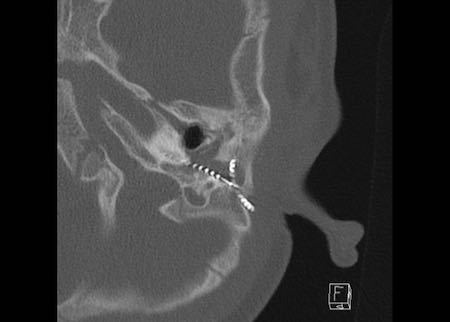
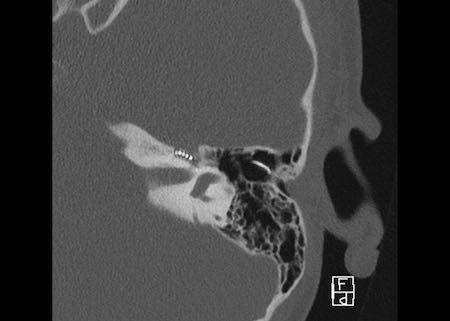
Tiếp tục xem hình ảnh của tai trái.
Điện cực cấy ghép lạc chỗ
Ca lâm sàng 1
Các hình ảnh cho thấy tai trái của cùng bệnh nhân, nơi thính lực bị suy giảm.
Điện cực không được đưa vào đủ sâu, năm kênh nằm trong hòm nhĩ và đầu điện cực không đạt tới đỉnh ốc tai.
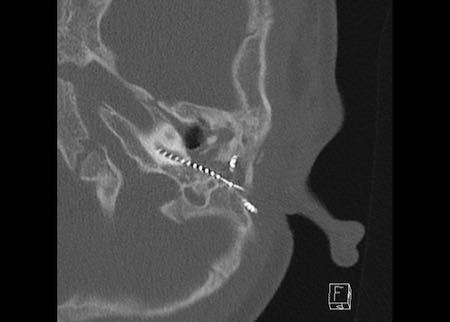
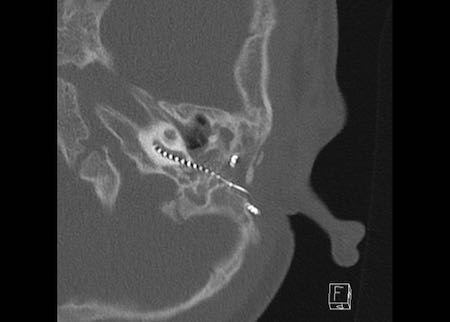
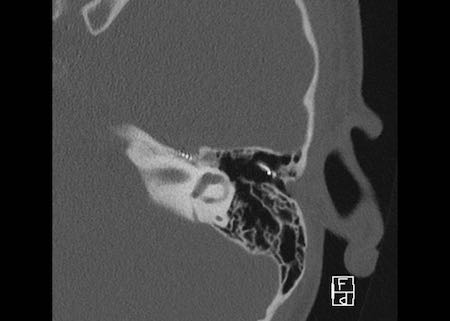
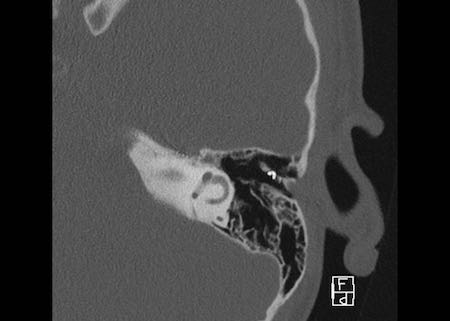
Ca lâm sàng 2
Các hình ảnh này cho thấy một điện cực cấy ghép bị lạc chỗ.
Điện cực ốc tai được đưa vào phía dưới vòng đáy của ốc tai và kết thúc ở vùng hạch gối (geniculate ganglion).
Tiêu chí để cấy ghép ốc tai bao gồm:
- Xương chũm thông bào tốt
- Không có dấu hiệu viêm tai giữa
- Không có vôi hóa ốc tai
MRI có thể phát hiện tình trạng xơ hóa tắc nghẽn ốc tai, điều mà CT không thể đánh giá được.
Ngược lại, MRI có thể cho thấy ốc tai chứa đầy dịch trong khi CT lại phát hiện được các vôi hóa nhỏ.
Do đó, có thể kết hợp cả hai phương thức chẩn đoán hình ảnh này.
MRI cũng có thể xác định sự vắng mặt của dây thần kinh số VIII, đây là chống chỉ định của phẫu thuật cấy ghép ốc tai.
Viêm mê đạo xương hóa (Labyrinthitis ossificans)
Viêm mê đạo xương hóa thường gặp sau viêm màng não.
Đây là tình trạng tai trong bị lấp đầy bởi mô xơ, sau đó tiến triển thành vôi hóa.
Tổn thương chủ yếu ảnh hưởng đến ốc tai, tuy nhiên tiền đình và các ống bán khuyên cũng có thể bị liên quan.
Hình ảnh bên trái của bệnh nhân nam 56 tuổi, là ứng viên cấy ốc tai điện tử.
Vôi hóa nhỏ tại vòng đáy ốc tai là hậu quả của viêm mê đạo xương hóa (mũi tên).
Hình ảnh bên trái của bệnh nhân nam 14 tuổi với điếc tiếp nhận hai bên.
Vôi hóa ống bán khuyên trên bên trái (mũi tên vàng).
Tai phải để so sánh (mũi tên xanh lam).
Hình ảnh mặt phẳng coronal của cùng bệnh nhân trên.