Bệnh lý tủy sống
Giới thiệu
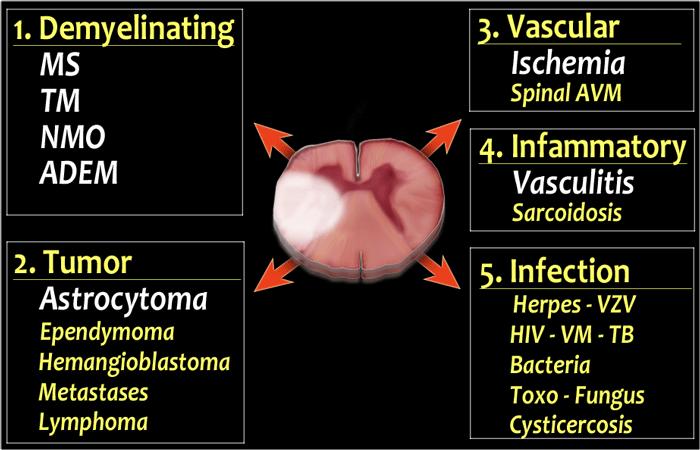
Các bất thường tủy sống. Nguyên nhân thường gặp được hiển thị màu trắng và nguyên nhân ít gặp được hiển thị màu vàng.
Chẩn đoán phân biệt
- Bệnh lý mất myelin
Câu hỏi đầu tiên thường là đây có phải MS không?
Hình ảnh tủy sống có phù hợp với MS không và hình ảnh não có phù hợp với MS không.
Nếu bệnh nhân có bệnh lý tủy sống và viêm thần kinh thị giác, cần nghĩ đến khả năng Viêm Tủy Thị Thần Kinh (NMO) và thực hiện xét nghiệm NMO-IgG.
Nếu cả hai nửa tủy đều bị tổn thương, cần nghĩ đến Viêm Tủy Cắt Ngang (TM) – đây không phải là chẩn đoán đặc hiệu mà chỉ là phản ứng của tủy sống đối với các kích thích tự miễn và nhiễm trùng khác nhau. - Khối u
Chẩn đoán phân biệt chính với bệnh lý mất myelin là u tế bào hình sao (astrocytoma), đặc biệt khi có phù nề và ngấm thuốc tương phản từ một phần của tủy, cũng như khi các triệu chứng tiến triển chậm hơn.
Các khối u tủy sống thường gặp khác như u màng nội tủy (ependymoma) và u nguyên bào mạch máu (hemangioblastoma) thường không gây khó khăn trong chẩn đoán phân biệt, vì trong hầu hết các trường hợp chúng có hình ảnh điển hình của một khối u.
Di căn vào tủy sống rất hiếm gặp. - Mạch máu
Thiếu máu cục bộ cấp tính thường gặp như một biến chứng của phẫu thuật phình động mạch chủ hoặc thông tim.
Thiếu máu tủy sống do tăng áp lực tĩnh mạch hoặc hiện tượng “cướp máu” động mạch có thể gặp trong các dị dạng mạch máu như rò động-tĩnh mạch (AV-fistula).
Do đó, luôn cần tìm kiếm các mạch máu bất thường xung quanh tủy sống. - Viêm
Viêm mạch (Vasculitis) - Nhiễm trùng
Nhiễm trùng hiếm khi ảnh hưởng trực tiếp đến tủy sống.
Nếu loại trừ bệnh lý tủy sống do chèn ép tủy như trong chấn thương, thoái hóa và bệnh di căn – vốn thường không gây khó khăn trong chẩn đoán – thì các bệnh lý tủy sống thường gặp nhất là các bệnh lý mất myelin.
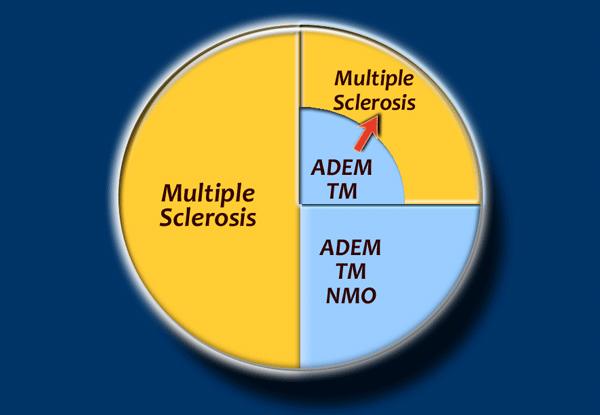
MS (Xơ cứng rải rác) là bệnh lý mất myelin thường gặp nhất.
Chẩn đoán chỉ có thể được xác lập khi có sự phân tán theo thời gian và không gian.
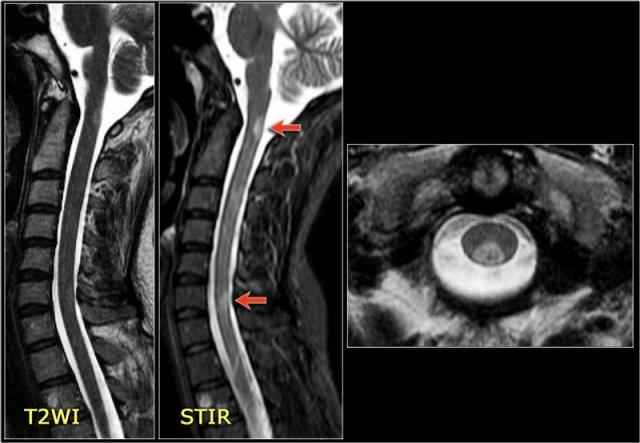
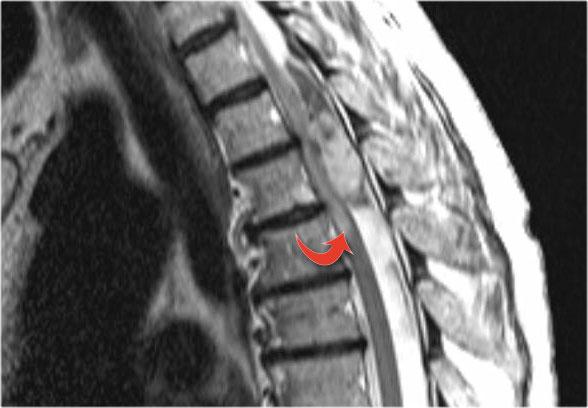
Nhiều bệnh nhân được chẩn đoán ban đầu là viêm não tủy rải rác cấp tính (ADEM) hoặc Viêm Tủy Cắt Ngang, có thể có bệnh tái phát và về sau được xác định là MS (mũi tên đỏ).
Tiếp cận hệ thống
Khi phát hiện bất thường trong tủy sống, cần có một phương pháp tiếp cận hệ thống để phân tích các dấu hiệu hình ảnh.
Các biểu hiện lâm sàng có thể hữu ích nhưng thường khá tương đồng trong hầu hết các rối loạn tủy sống.
Trên MRI, cần đánh giá các yếu tố sau:
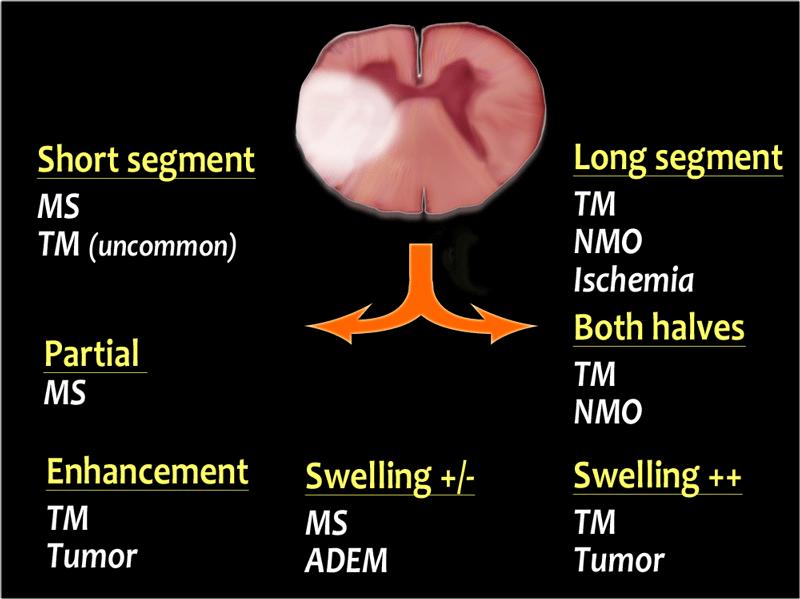
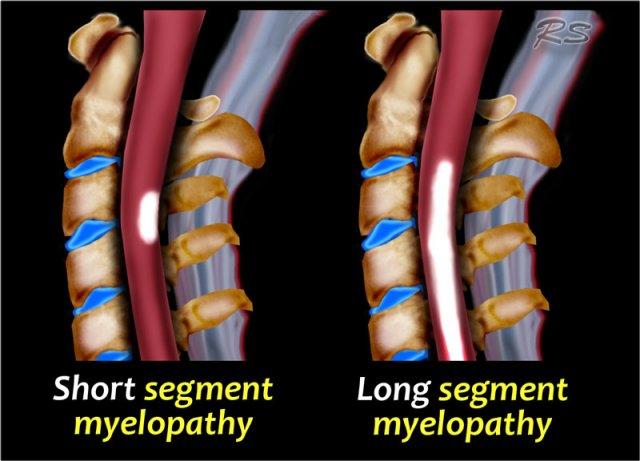
- Tổn thương ngắn hay dài đoạn?
Trong MS, tổn thương thường ngắn đoạn, tức là dưới 2 đốt sống.
Trong các bệnh lý khác như Viêm Tủy Cắt Ngang, NMO và thiếu máu cục bộ, tổn thương thường dài đoạn. - Mức độ tổn thương trên mặt cắt ngang là bao nhiêu?
Tổn thương một phần thường gặp trong MS.
Tổn thương toàn bộ bao gồm cả hai nửa tủy, thường gặp trong TM và NMO. - Vị trí tổn thương trên mặt cắt ngang?
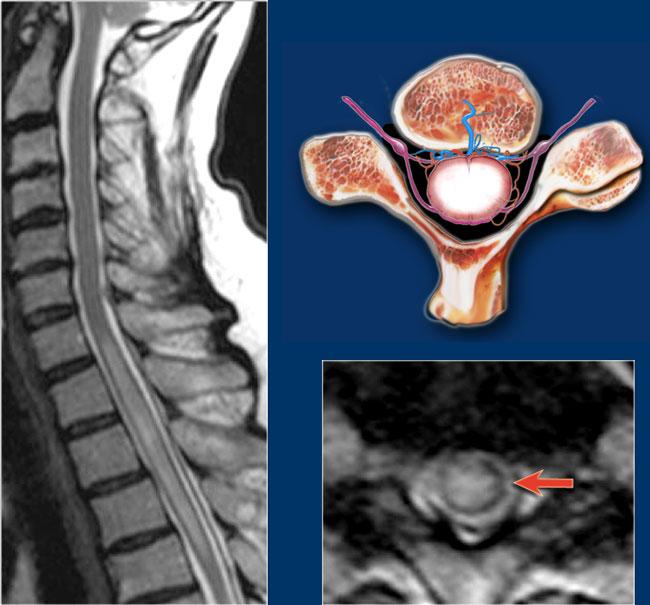
Sử dụng hình ảnh mặt cắt ngang độ phân giải cao để xác định vị trí tổn thương trong tủy. Tổn thương ở phía sau như trong MS, thiếu hụt vitamin B12; ở phía bên như trong MS; hay ở phía trước như trong nhồi máu động mạch. - Tủy sống có phù nề không?
Trong TM và khối u, tủy sống bị phù nề, trong khi trong MS và ADEM, tủy sống không phù nề hoặc phù nề ít hơn so với kích thước tổn thương. - Có ngấm thuốc tương phản từ không?
Nhiều bệnh lý có ngấm thuốc ở mức độ nhất định, nhưng điều quan trọng nhất là u tế bào hình sao (astrocytoma) phải được đưa vào chẩn đoán phân biệt.
Tổn thương ngắn đoạn hay dài đoạn
-
Tổn thương ngắn đoạn
- Thường gặp trong:
- MS
- Ít gặp trong:
- Viêm tủy cắt ngang – thể không hoàn toàn
- Thường gặp trong:
-
Tổn thương dài đoạn
- Thường gặp trong:
- Viêm tủy cắt ngang – thể hoàn toàn
- Viêm tủy thị thần kinh (Neuromyelitis Optica)
- Ít gặp trong:
- MS
- Thường gặp trong:
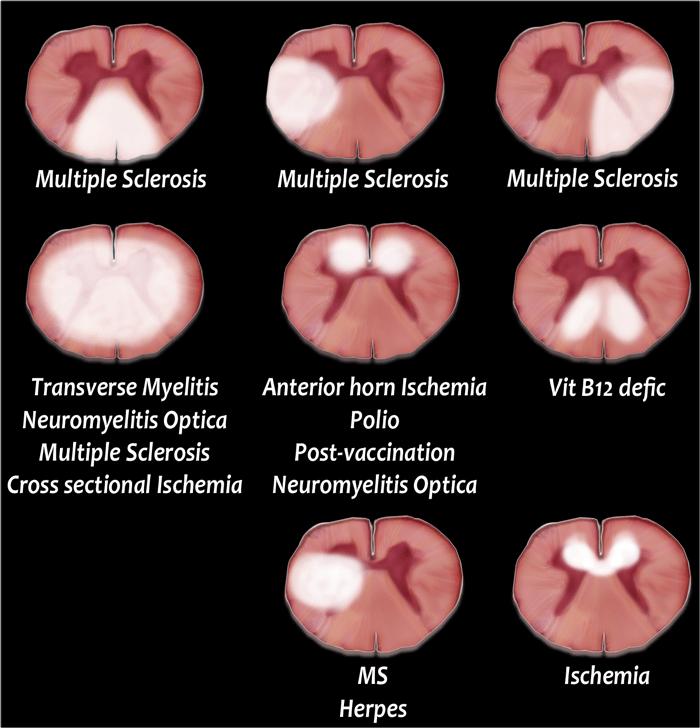
Tổn thương trên mặt cắt ngang
Hình ảnh mặt cắt ngang rất hữu ích trong chẩn đoán phân biệt.
Cần có hình ảnh độ phân giải cao.
Đánh giá mức độ tổn thương (cả hai nửa hay không), vị trí tổn thương và hình dạng của tổn thương.
-
MS thường có hình dạng tam giác và chủ yếu nằm ở phía lưng hoặc phía bên.
Tuy nhiên, MS có thể có hình ảnh đa dạng và đôi khi hiếm gặp có thể tổn thương toàn bộ đường kính ngang hoặc chỉ phần trước. - Thiếu máu cục bộ do nhồi máu động mạch thường nằm ở phần trước, nhưng có thể tổn thương toàn bộ đường kính ngang.
- Viêm tủy cắt ngang và Viêm tủy thị thần kinh thường tổn thương toàn bộ tủy sống.
Bất thường trên não
Trong nhiều trường hợp bệnh lý tủy sống, cũng sẽ có các bất thường trên não và đây có thể là dấu hiệu gợi ý quan trọng cho chẩn đoán.
Bệnh Xơ Cứng Rải Rác
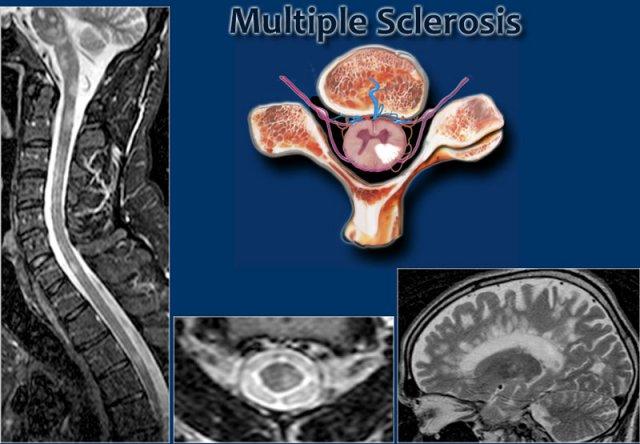
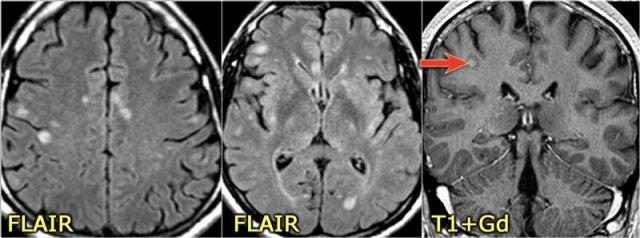
MS: tổn thương khu trú đoạn ngắn hình nêm ở cột sau tủy sống kèm theo các tổn thương chất trắng quanh não thất điển hình.
Các điểm chính:
- MS là bệnh hủy myelin viêm qua trung gian miễn dịch của não và tủy sống.
- Nhiều tổn thương phân tán theo thời gian và không gian.
- Các tổn thương não thường nằm ở chất trắng quanh não thất, dưới vỏ não, tiểu não, thân não và thể chai.
- Dịch não tủy: có dải đơn dòng.
MS là bệnh hủy myelin phổ biến nhất và có sự chồng lấp giữa các bệnh này.
NMO ban đầu được cho là một thể của MS, nhưng hiện nay được coi là một thể bệnh riêng biệt.
ADEM có thể tái phát và tiến triển thành MS.
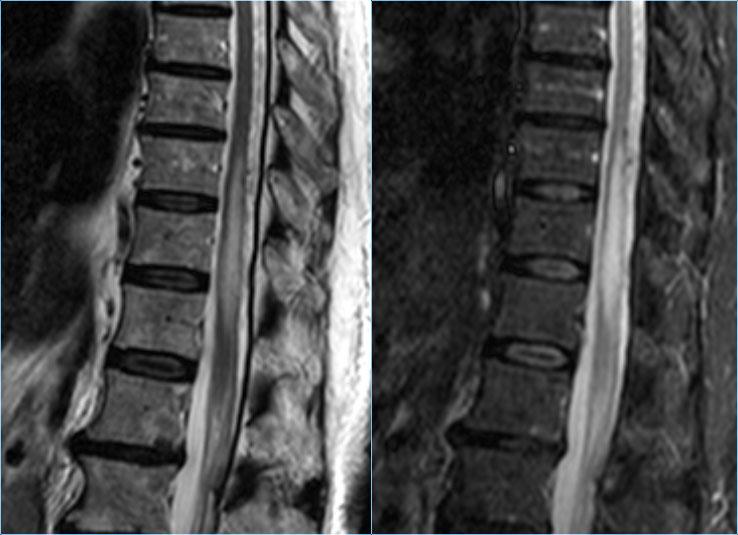
Thể không hoàn toàn của viêm tủy cắt ngang
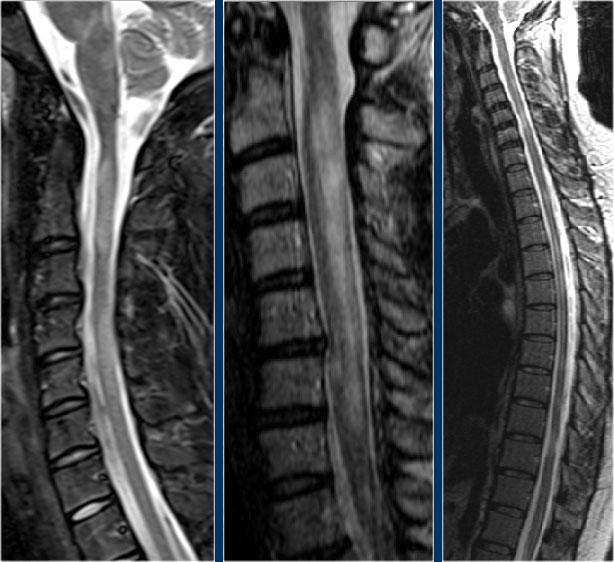
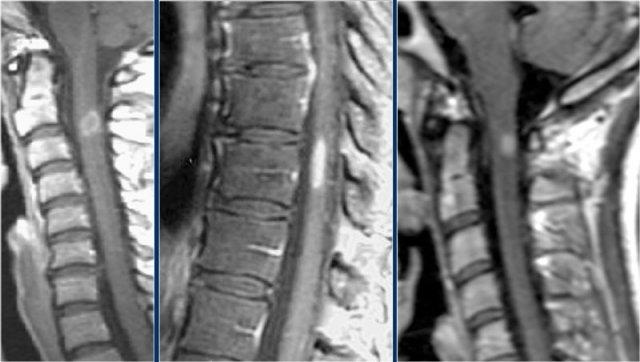
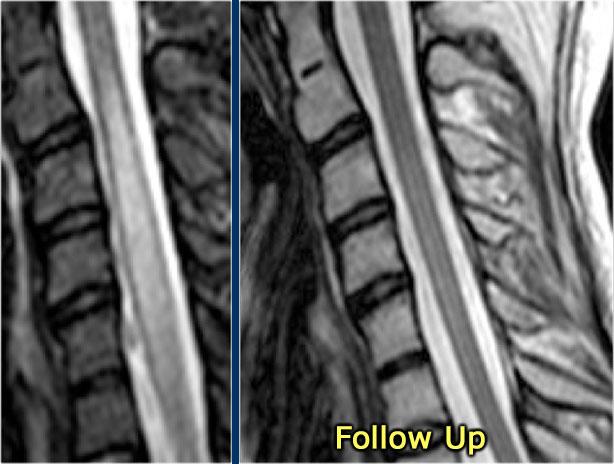
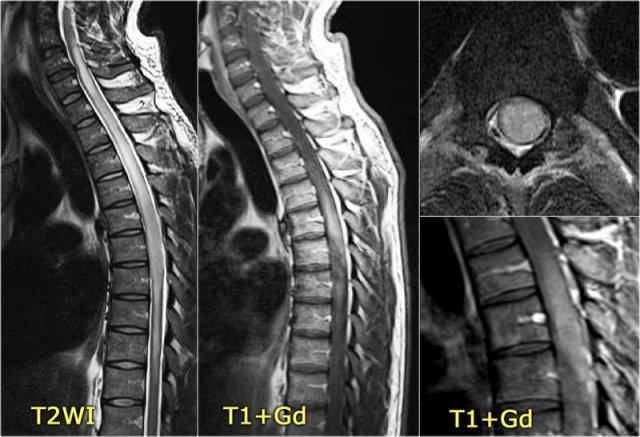
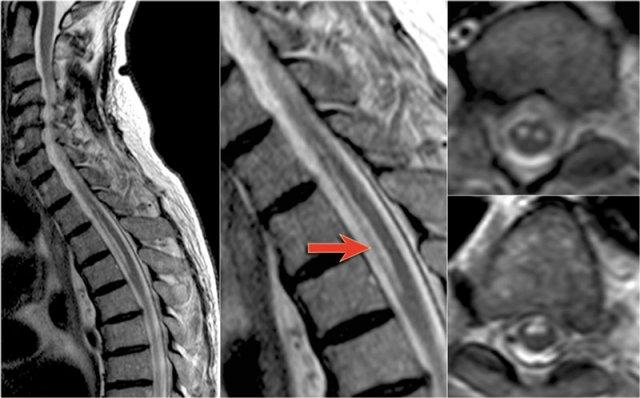
Đây là hình ảnh của một trường hợp điển hình.
Nhiều khi tiền sử lâm sàng rất hữu ích như trong trường hợp này.
Bệnh nhân nữ 24 tuổi có rối loạn thị giác một mắt, sau đó vài năm xuất hiện yếu và rối loạn cảm giác ở chi dưới và chi trên.
Hiện tại bệnh nhân đến khám vì rối loạn cảm giác ở cả hai chi dưới.
Vì vậy chúng ta đã nghĩ đến MS.
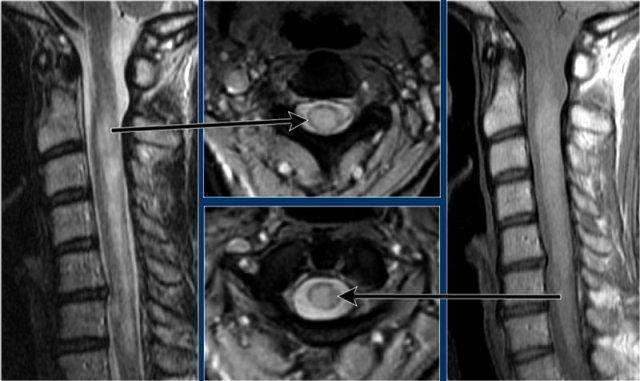
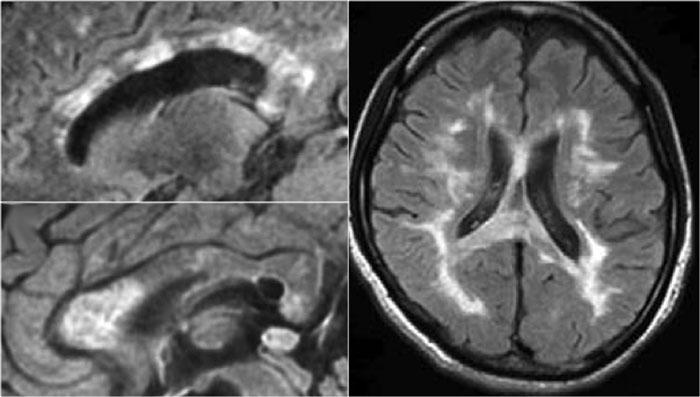
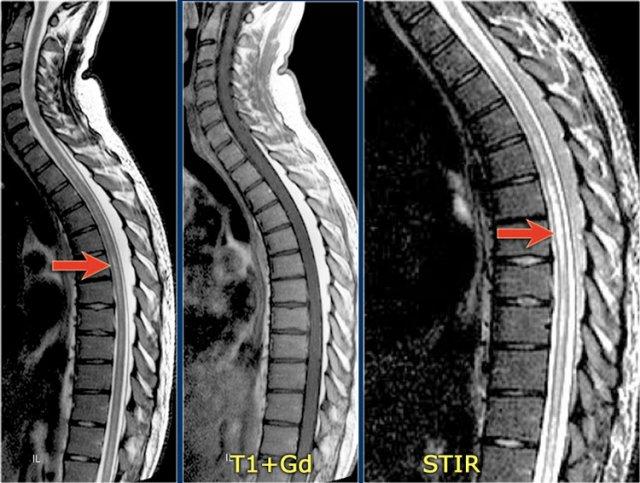
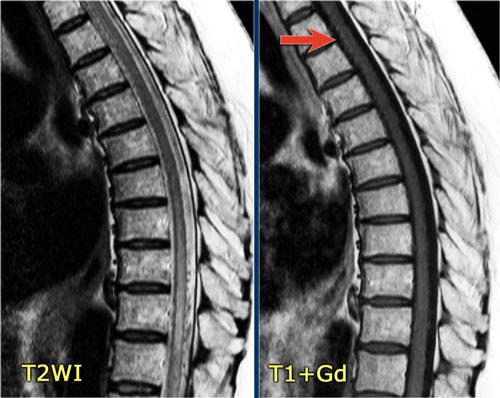
Trong tủy sống có một số tổn thương bờ rõ, nhưng cũng có một số tổn thương bờ không rõ, mờ nhạt.
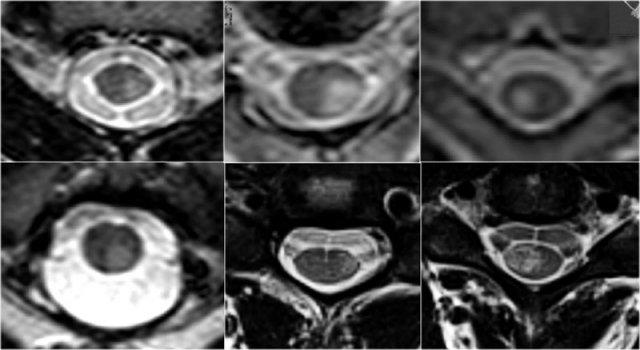
Hình ảnh cắt ngang cho thấy vị trí ở phía lưng và hình dạng tam giác điển hình.
Tiếp tục xem các hình ảnh sau tiêm thuốc tương phản từ
Trên các hình ảnh sau tiêm thuốc tương phản từ, không thấy ngấm thuốc.
Các tổn thương MS hoạt động ở tủy sống có thể ngấm thuốc, nhưng không phổ biến như các tổn thương hoạt động ở não.
Khi phát hiện tổn thương ở tủy sống, việc chụp thêm não cũng rất hữu ích.
Đôi khi bệnh nhân chỉ được chỉ định chụp MRI cột sống và không có đủ thời gian để thực hiện toàn bộ khảo sát não.
Trong những trường hợp đó, hãy cân nhắc chỉ thực hiện chuỗi xung FLAIR mặt phẳng đứng dọc.
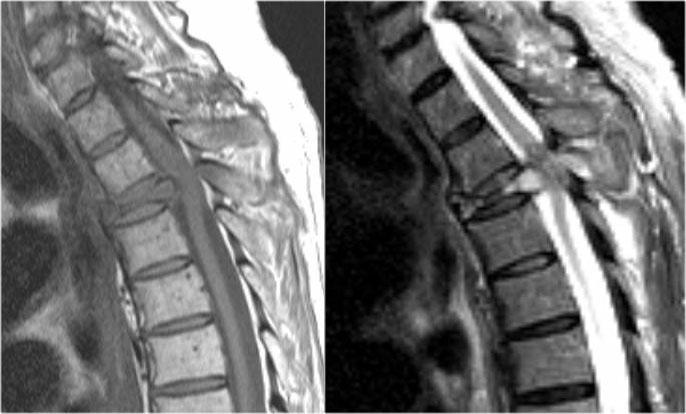
Tiếp tục xem các hình ảnh của não.
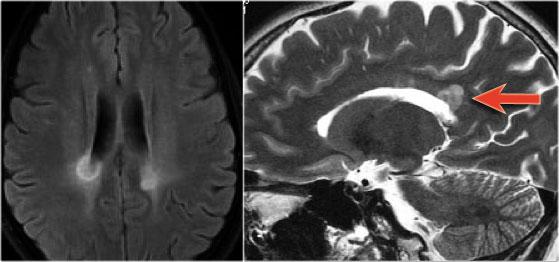
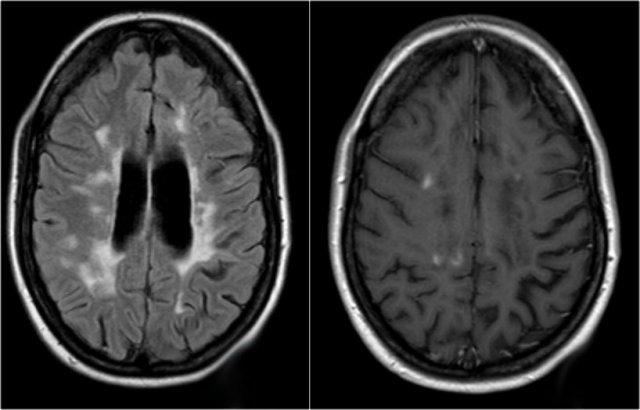
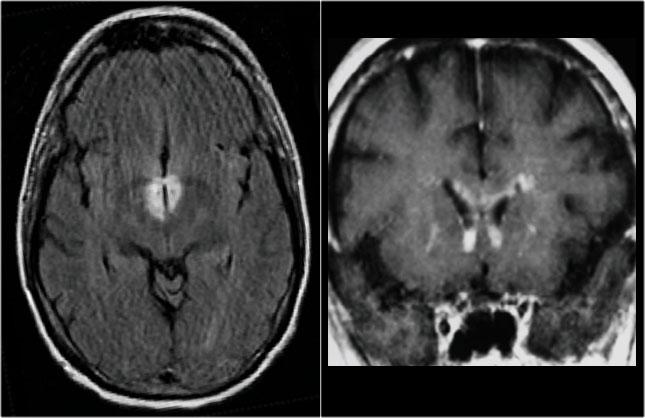
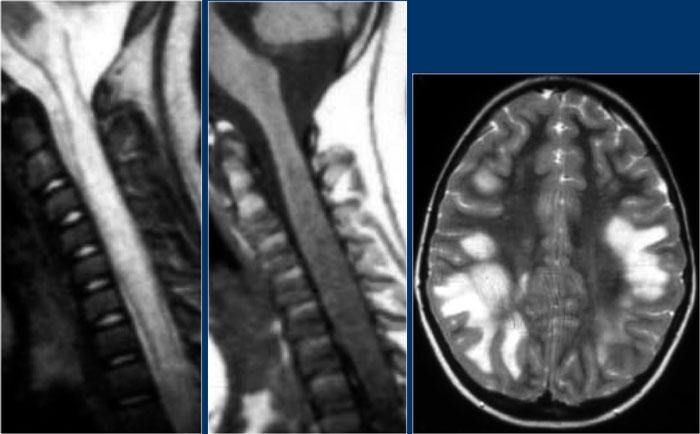
MRI não cho thấy các tổn thương quanh não thất và một tổn thương ở thể chai.
Các vị trí này rất đặc trưng cho MS.
Ở một bệnh nhân khác có các tổn thương không đặc hiệu trong tủy sống.
Chỉ dựa vào khảo sát cột sống đơn thuần, chúng ta có một chẩn đoán phân biệt rộng.
Tuy nhiên khi khảo sát thêm não, sẽ rõ ràng rằng chúng ta đang đối mặt với MS.
Tiếp tục xem các hình ảnh của não.
Trong trường hợp này, các hình ảnh trên não rất hữu ích.
Vị trí của các tổn thương rất điển hình: cầu não, quanh não thất và dưới vỏ não.
Vậy chúng ta có thể thấy gì ở tủy sống của bệnh nhân MS.
Tương tự như ở não.
Thường gặp nhất là các tổn thương khu trú như thấy trên hình bên trái.
Ít gặp hơn là các bất thường lan tỏa, khi đó chúng ta có chẩn đoán phân biệt khó bao gồm viêm tủy cắt ngang (TM) và NMO.
Trong các trường hợp bệnh lâu dài, có thể thấy teo tủy.
Một phần ba bệnh nhân MS có triệu chứng tủy sống.
Một phần ba bệnh nhân có MS tủy sống đơn độc mà không có bất kỳ tổn thương nào trên não.
Tuy nhiên các nghiên cứu giải phẫu bệnh đã chỉ ra rằng 95% bệnh nhân MS có tổn thương tủy sống, dù có hay không có triệu chứng tủy sống.
Trên hình ảnh cắt ngang, các tổn thương MS thường có hình tròn hoặc hình tam giác và nằm ở phía sau hoặc phía bên.
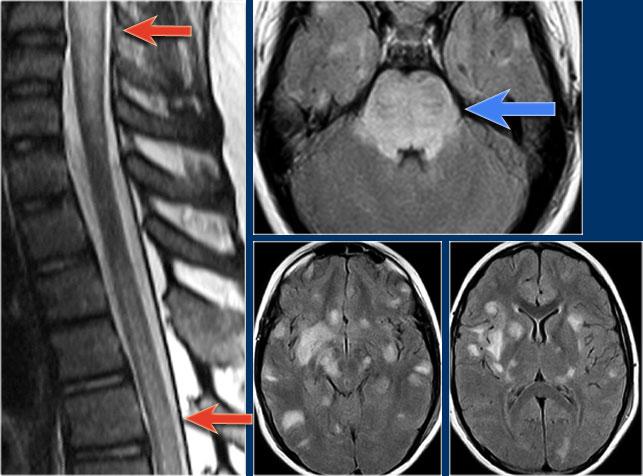
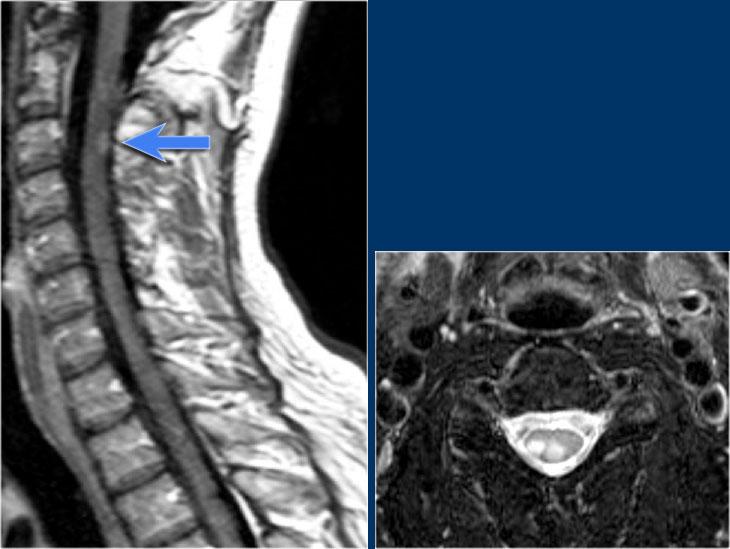
Vậy chúng ta có thể loại trừ MS nếu tổn thương nằm ở phía trước không?
Tiếc là không thể.
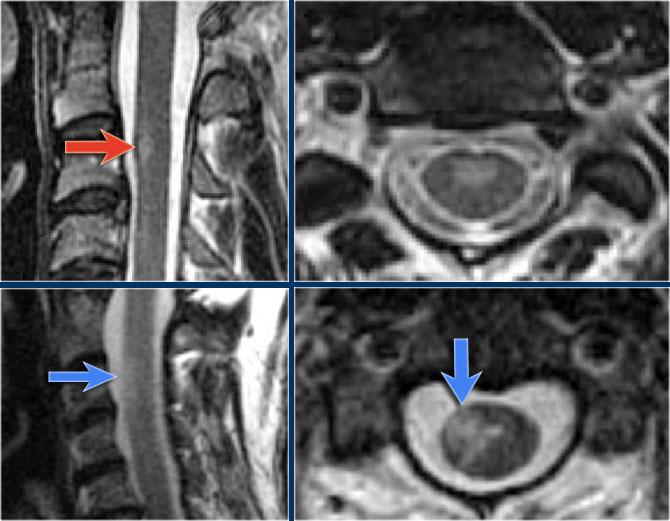
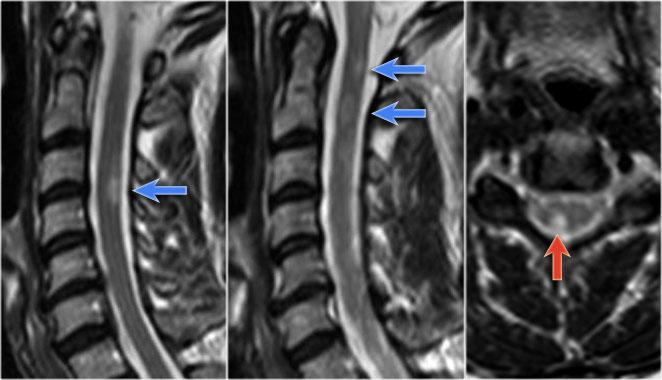
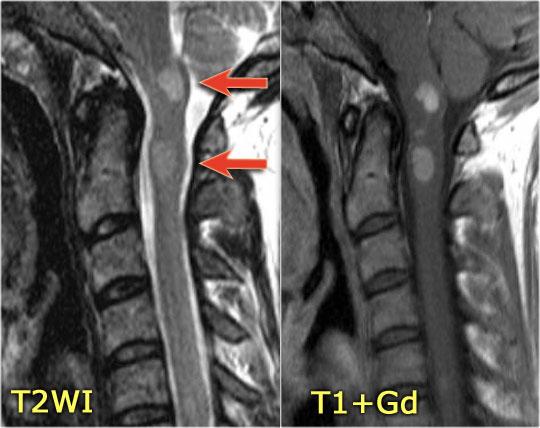
MS là bệnh “bắt chước vĩ đại” và cũng có thể nằm ở phía trước như ở bệnh nhân này, người có tổn thương ở vị trí điển hình (mũi tên xanh) nhưng cũng có tổn thương ở phía bụng của tủy (mũi tên đỏ).
Điều này không phổ biến, nhưng bạn không thể loại trừ MS.
Khi các tổn thương MS đang hoạt động, chúng có thể ngấm thuốc, nhưng sự ngấm thuốc không phổ biến như ở não.
Các kiểu ngấm thuốc không đặc hiệu.
Có thể thấy ngấm thuốc dạng vòng nhẫn, ngấm thuốc mạnh và ngấm thuốc nhẹ.
Kiểu ngấm thuốc nhẹ hoặc mờ nhạt là phổ biến nhất.
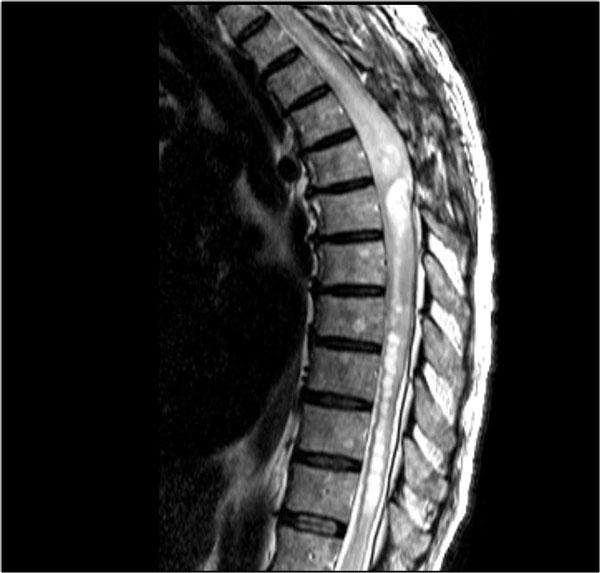
Đây là hình ảnh của bệnh nhân MS lâu năm đang trong đợt cấp.
Có sự ngấm thuốc ở các tổn thương đang hoạt động.
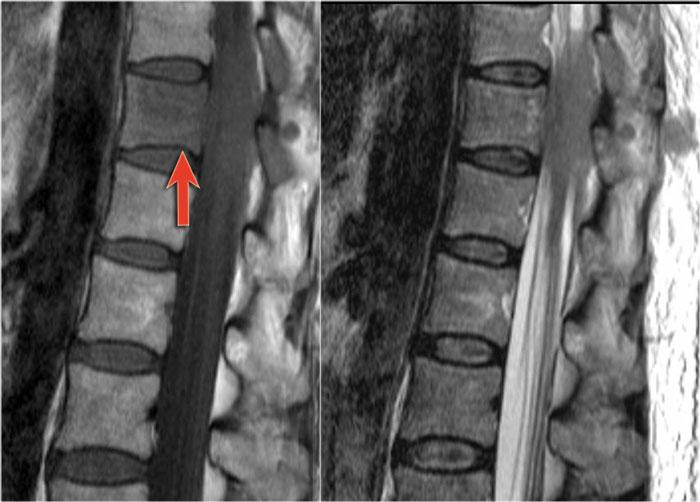
Tiếp tục xem các hình ảnh của cột sống cổ.
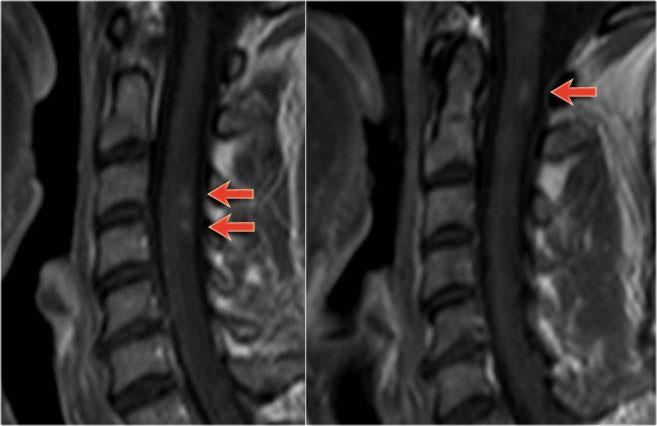
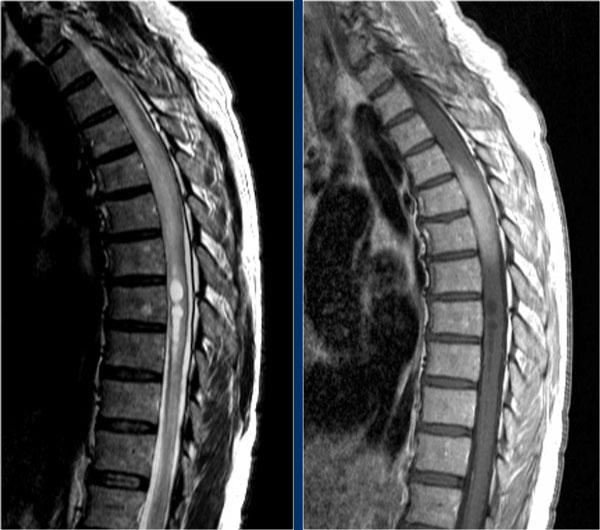
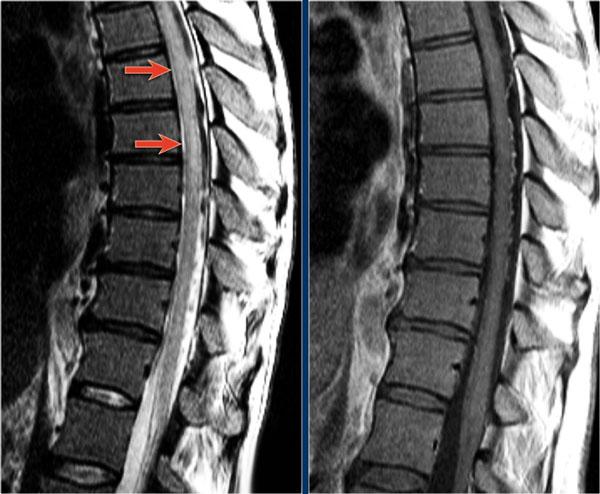
Trong tủy sống cũng có nhiều tổn thương.
Trên hình ảnh cắt ngang thấy một tổn thương phía lưng hình tam giác điển hình.
Tiếp tục xem các hình ảnh sau tiêm thuốc tương phản từ.
Ở tủy sống cũng có nhiều tổn thương MS ngấm thuốc.
MS thường biểu hiện với các bất thường khu trú.
Đôi khi có thể thấy các bất thường lan tỏa trông giống viêm tủy cắt ngang hoặc u tế bào hình sao lan rộng.
Kiểu này phổ biến hơn trong MS tiến triển nguyên phát và MS tiến triển thứ phát.
Một số tác giả cho rằng teo tủy sống đặc trưng cho MS tiến triển nguyên phát (PPMS).
Mức độ teo tủy tương quan rất tốt với mức độ tàn tật lâm sàng.
Teo tủy nổi bật hơn ở phần trên của tủy sống.
Thời gian mắc bệnh là yếu tố quyết định quan trọng nhất của teo tủy.
Viêm Tủy Thị Thần Kinh (Neuromyelitis Optica)
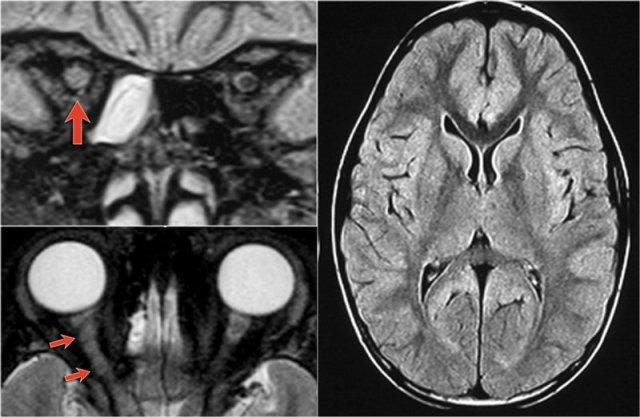
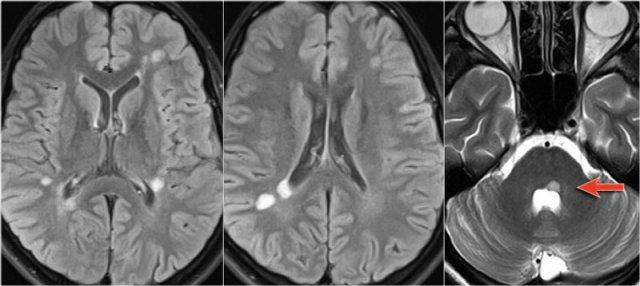
NMO biểu hiện với viêm thần kinh thị giác (mũi tên). Não bình thường. Hình ảnh cung cấp bởi Andrea Rossi
Các điểm chính:
- Viêm Tủy Thị Thần Kinh (NMO) là một bệnh mất myelin tự miễn, được gây ra bởi một tự kháng thể đặc hiệu là NMO-IgG.
- NMO ưu tiên ảnh hưởng đến thần kinh thị giác và tủy sống.
- Các tổn thương não có thể xảy ra và thường khác biệt so với các tổn thương thấy trong bệnh xơ cứng rải rác (MS).
- Tình trạng mất myelin của tủy sống có hình ảnh tương tự viêm tủy cắt ngang, tức là thường lan rộng trên 4-7 đốt sống và toàn bộ đường kính cắt ngang.
- NMO IgG là một dấu ấn sinh học đặc hiệu cho NMO.
- Tỷ lệ nữ:nam = 9:1
- Còn được gọi là bệnh Devic
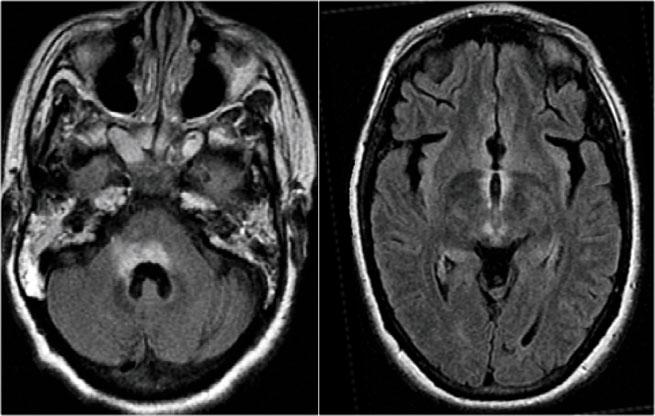
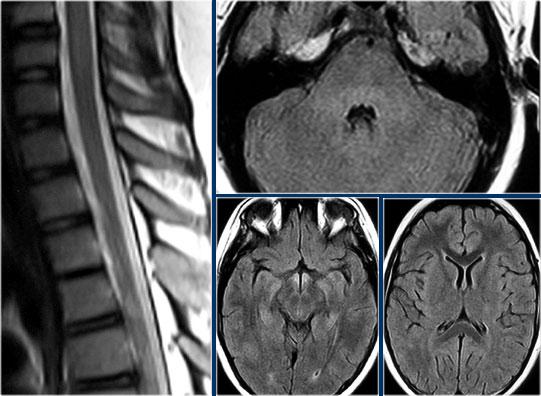
Hình ảnh bên trái của một trẻ em nhập viện với viêm thần kinh thị giác một bên.
Hình ảnh não hoàn toàn bình thường.
Tiếp tục xem MRI cột sống.
Những bệnh nhân có một đợt viêm thần kinh thị giác hoặc viêm tủy và có kết quả xét nghiệm NMO-IgG dương tính có nguy cơ cao tiến triển thành toàn bộ phổ bệnh NMO.
Một tháng sau, trẻ này nhập viện với bệnh tủy cắt ngang cấp tính, tức là các triệu chứng hai bên.
Hình ảnh cho thấy tín hiệu bất thường trong tủy sống kèm phù nề và ngấm thuốc nhẹ.
U tế bào hình sao (astrocytoma) hoàn toàn có thể biểu hiện với hình ảnh tương tự, tuy nhiên dựa vào tiền sử viêm thần kinh thị giác và bệnh tủy cấp tính, chúng ta không nghĩ đến khối u.
Trường hợp này được xác định là NMO và xét nghiệm Ig cho NMO dương tính.
Trong mô tả ban đầu về bệnh Devic, viêm thần kinh thị giác và bệnh tủy xảy ra đồng thời, nhưng hiện nay chúng ta biết rằng điều này không phải lúc nào cũng đúng.
Tổn thương não trong NMO
Trước đây người ta cho rằng não không bị ảnh hưởng trong NMO, nhưng hiện nay chúng ta biết rằng các tổn thương não có thể xảy ra.
Chúng thường khác biệt so với các tổn thương thấy trong MS.
Tại châu Á, 60-80% bệnh nhân NMO có bất thường trên não.
Tại châu Âu, tỷ lệ này chỉ là 25-40%.
Vị trí của các tổn thương não trong NMO chỉ nằm xung quanh các não thất.
Lý do tại sao các tổn thương não này nằm xung quanh các não thất như sau:
Các tự kháng thể NMO IgG nhắm vào các kênh nước Aquaporin-4.
Tương tự như các kênh natri và kali trong tế bào, cũng tồn tại các kênh nước.
Nồng độ cao nhất của các kênh nước Aquaporin-4 được tìm thấy xung quanh các não thất.
Hình ảnh cho thấy tín hiệu bất thường xung quanh não thất ba và sừng trán của các não thất bên.
Vấn đề trở nên phức tạp hơn khi cũng có thể gặp các tổn thương lớn ở thể chai (corpus callosum) ở bệnh nhân NMO, như đã được Nakamura mô tả (6).
Do đó, trong bất kỳ bệnh lý hệ thần kinh trung ương nào có tổn thương thần kinh thị giác và tủy sống, nên thực hiện xét nghiệm NMO-IgG.
ADEM
Các điểm chính:
- Viêm não tủy lan tỏa cấp tính (ADEM) là bệnh lý hủy myelin viêm của hệ thần kinh trung ương, xảy ra sau nhiễm virus hoặc tiêm chủng.
- Ở 75% bệnh nhân, có thể xác định rõ sự kiện nhiễm trùng hoặc tiêm chủng khởi phát (1-4 tuần trước đó).
- Điển hình là diễn biến một pha trong 90% trường hợp.
- Bệnh đa pha chiếm 10%. Trong những trường hợp này, ADEM có biểu hiện tương tự MS và không thể phân biệt với MS.
- Gặp chủ yếu ở trẻ em.
- Ở 50% bệnh nhân ADEM, xét nghiệm kháng thể anti-MOG IgG dương tính và hỗ trợ chẩn đoán. Đây là phản ứng kháng thể chống lại Glycoprotein Myelin Oligodendrocyte (MOG).
Hình ảnh bên trái của một trẻ vị thành niên với bệnh sử điển hình:
- Ba tuần sau nhiễm trùng đường hô hấp, khởi phát đột ngột các triệu chứng thần kinh.
-
Loạn vận ngôn, khó nuốt, liệt tứ chi.
Rối loạn vận nhãn và rối loạn ý thức.
Bệnh sử lâm sàng này điển hình cho ADEM.
Thông thường não cũng bị tổn thương.
30% trường hợp có tổn thương tủy sống.
Các đặc điểm hình ảnh trong trường hợp này cũng rất điển hình.
Có hình ảnh phù nề và tổn thương tủy tương tự như trong viêm tủy ngang (TM) và không có ngấm thuốc.
Tiếp tục xem các hình ảnh của não.
Trước tiên hãy quan sát các hình ảnh não và xác định điểm khác biệt so với tổn thương trong MS.
Những đặc điểm điển hình cho ADEM và ít gặp trong MS là:
- Tổn thương lan rộng vùng cầu não.
- Tổn thương hạch nền.
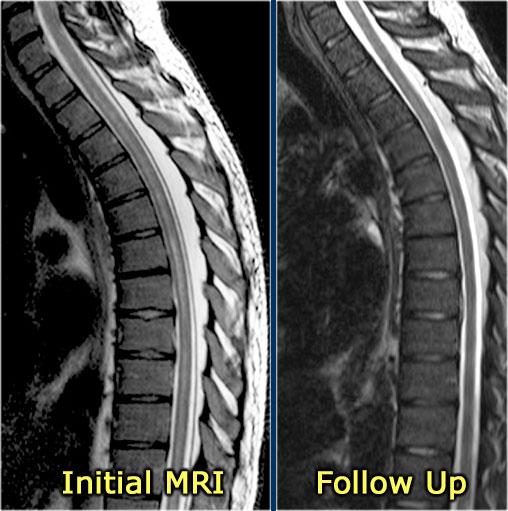
Hình ảnh MRI theo dõi cho thấy tủy sống đã trở về bình thường.
Bên trái là một trường hợp ADEM khác.
ADEM thường gặp ở trẻ em.
Một lần nữa có hình ảnh tổn thương lan tỏa tủy sống không ngấm thuốc và có tổn thương não kèm theo.
Một trường hợp ADEM khác.
Lưu ý hình ảnh tổn thương điển hình vùng cầu não và hạch nền.
Tiếp tục xem hình ảnh theo dõi.
Hình ảnh theo dõi cho thấy gần như bình thường hóa hoàn toàn.
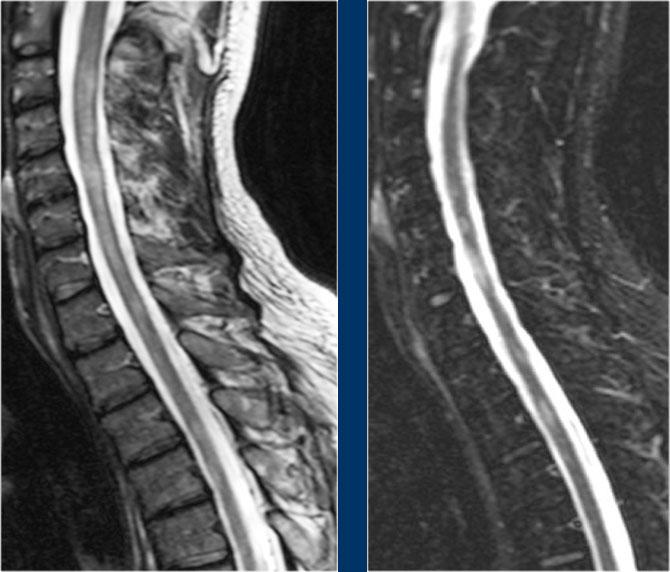
Viêm Tủy Cắt Ngang (TM)
Các điểm chính:
- Rối loạn viêm khu trú của tủy sống gây ra rối loạn chức năng vận động, cảm giác và thần kinh tự chủ.
-
Đặc điểm hình ảnh:
- Tổn thương chiếm hơn 2/3 diện tích mặt cắt ngang.
- Phình to khu trú.
- Tăng tín hiệu trên chuỗi xung T2W
- Ngấm thuốc tương phản từ: có hoặc không.
- Hai thể TM:
- Viêm tủy cắt ngang cấp tính không hoàn toàn – APTM
Tổn thương kéo dài dưới hai đốt tủy.
Những bệnh nhân này có nguy cơ tiến triển thành xơ cứng rải rác (MS). - Viêm tủy cắt ngang cấp tính hoàn toàn – ACTM
Tổn thương kéo dài hơn hai đốt tủy.
- Viêm tủy cắt ngang cấp tính không hoàn toàn – APTM
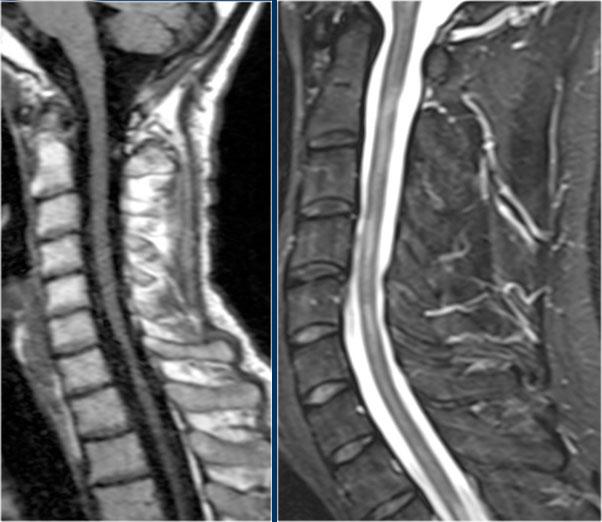
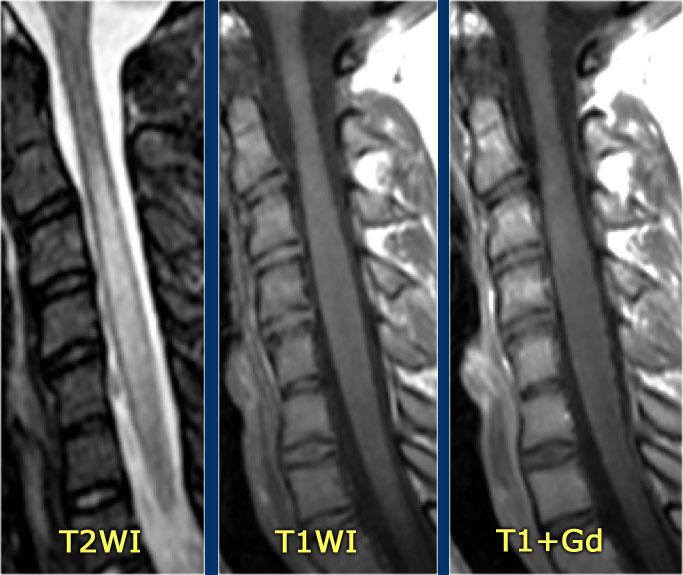
Hình ảnh mặt phẳng đứng dọc cho thấy một đoạn dài tăng tín hiệu trên chuỗi xung T2W.
Hình ảnh mặt phẳng ngang cho thấy phần lớn tủy sống bị tổn thương.
Đây là hình ảnh của bệnh nhân nam 31 tuổi với các triệu chứng đau đầu, rối loạn đi tiểu, bí tiểu, mức cảm giác tại C3.
Phân tích dịch não tủy (CSF) cho thấy 400/3 tế bào (không có dấu hiệu nhiễm trùng) và nồng độ protein tăng nhẹ.
Hình ảnh cho thấy bệnh lý tủy đoạn dài với tổn thương toàn bộ mặt cắt ngang.
Không có phù nề và không có ngấm thuốc tương phản từ.
Hình ảnh không điển hình cho xơ cứng rải rác (MS) hay u, do đó chúng tôi nghĩ đến ATM – viêm tủy cắt ngang cấp tính.
Các bệnh lý liên quan đến Viêm Tủy Cắt Ngang
Viêm tủy cắt ngang có thể xảy ra đơn độc hoặc trong bối cảnh của một bệnh lý khác.
Khi xảy ra mà không có nguyên nhân rõ ràng, bệnh được gọi là vô căn.
Viêm tủy cắt ngang vô căn được cho là hệ quả của sự hoạt hóa bất thường của hệ miễn dịch chống lại tủy sống.
Bảng dưới đây liệt kê các bệnh lý liên quan đến TM (7).
Bệnh nhân bị TM đoạn ngắn cấp tính (hay APTM) có nguy cơ tiến triển thành xơ cứng rải rác (MS) nếu có một trong các yếu tố sau:
- TM không hoàn toàn, tức là TM đoạn ngắn.
- Tiền sử gia đình có người mắc MS.
Có tổn thương não trên MRI. - Có dải oligoclonal trong dịch não tủy (CSF).
Ở trẻ em mắc TM, biểu hiện lâm sàng thường nặng nề hơn.
60-90% trẻ không thể cử động chân.
Tuy nhiên, tiên lượng thường tốt hơn so với người lớn và 30-50% trường hợp hồi phục hoàn toàn.
Đặc trưng của TM là trên MRI ban đầu, các bất thường thường lan rộng và giảm đi hoặc hồi phục hoàn toàn trên các lần chụp theo dõi.
Các nghiên cứu theo dõi dọc theo thời gian về TM cho thấy khoảng 1/3 số bệnh nhân hồi phục với ít hoặc không có di chứng, 1/3 còn lại với mức độ tàn tật vĩnh viễn vừa phải, và 1/3 có tàn tật nặng nề.
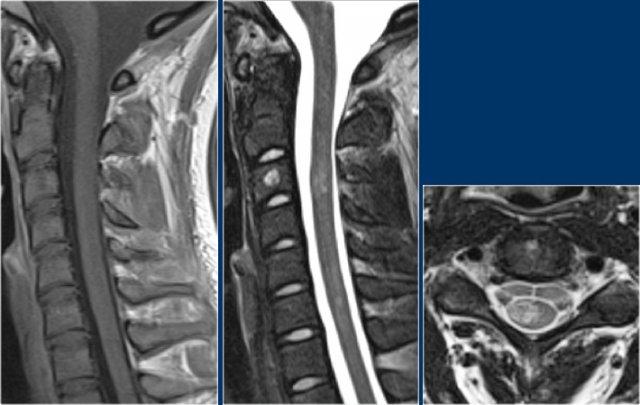
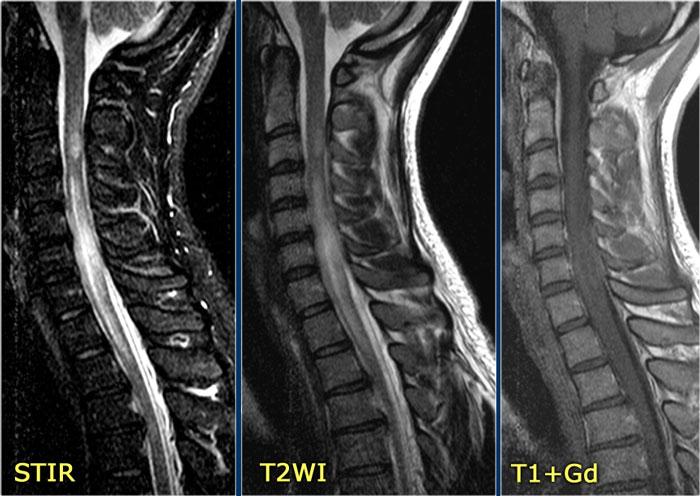
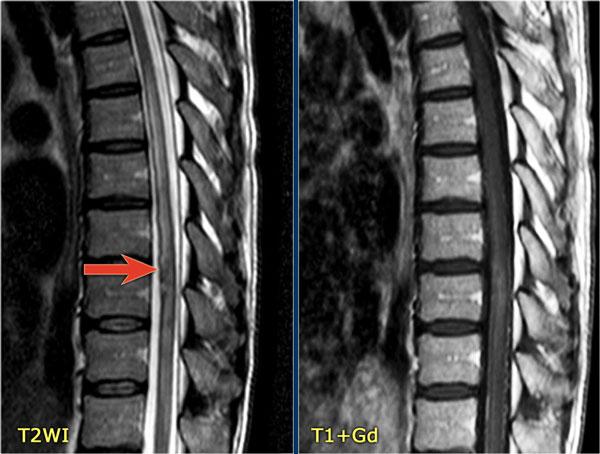
Đây là hình ảnh của một trường hợp TM điển hình.
Có tăng tín hiệu đa đoạn trên STIR và chuỗi xung T2W kèm theo phù nề nhẹ.
Phần lớn tủy sống trên đường kính ngang bị tổn thương.
Không có ngấm thuốc tương phản từ, đây thường là đặc điểm thường gặp trong TM.
Đôi khi có thể thấy ngấm thuốc dạng vá không đều.
Khi có ngấm thuốc tương phản từ, việc phân biệt TM với u tế bào hình sao (astrocytoma) có thể rất khó khăn.
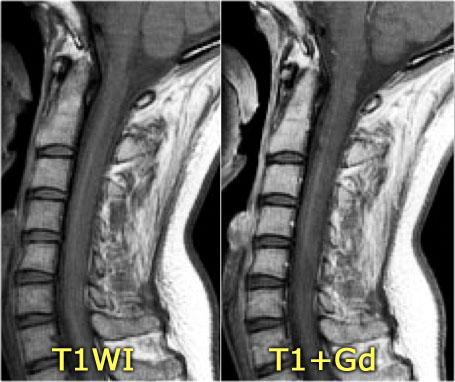
Bên trái là hình ảnh của bệnh nhân nam 60 tuổi mắc u tế bào hình sao.
Bệnh nhân nhập viện với đau vùng ngực và rối loạn cảm giác chi dưới trái, tiếp theo là liệt nửa người trái.
Có tăng tín hiệu đa đoạn trên chuỗi xung T2W kèm phù nề nhẹ, tương tự như hình ảnh đã thấy trong các trường hợp TM.
Trên CE-T1W có vùng ngấm thuốc tương phản từ.
Vùng ngấm thuốc có hình thái nghiêng về u hơn, nhưng việc phân biệt vẫn còn khó khăn.
U tủy sống
U tế bào hình sao (Astrocytoma)
Như vừa đề cập, chẩn đoán phân biệt chính của các bệnh lý tủy sống đã thảo luận là u tế bào hình sao.
U tế bào hình sao là loại u thâm nhiễm lan tỏa, không có hình thái khối rõ ràng.
Thường có hình ảnh ngấm thuốc không đồng nhất theo từng vùng.
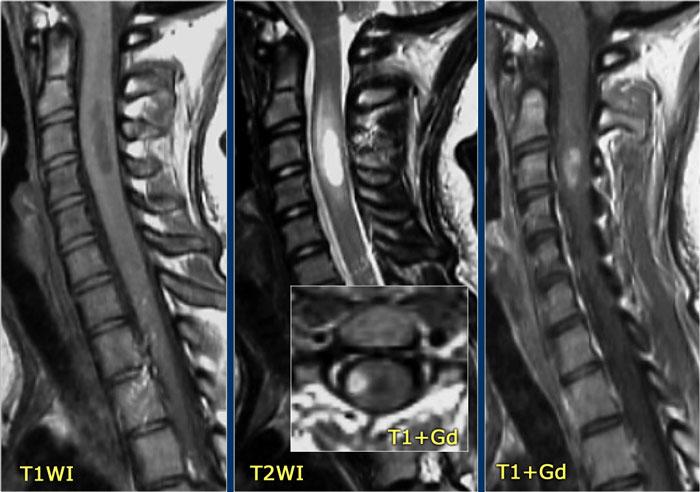
Hình bên trái là u tế bào hình sao ở bệnh nhân 66 tuổi, nhập viện vì các triệu chứng cảm giác tiến triển dần.
Sinh thiết xác nhận chẩn đoán u tế bào hình sao.
Tiếp tục theo dõi hình ảnh tái khám.
Bệnh nhân không có chỉ định phẫu thuật và hình ảnh tái khám cho thấy bệnh tiến triển.
Hai loại u tủy sống phổ biến còn lại là u màng nội tủy (ependymoma) và u nguyên bào mạch máu (hemangioblastoma), cả hai đều biểu hiện rõ ràng hình thái khối u.
Chúng biểu hiện là các khối ngấm thuốc và thường không gây khó khăn trong chẩn đoán phân biệt.
Tất cả các loại u tủy sống khác đều hiếm gặp.
Hình ảnh thuộc về bệnh nhân mắc bệnh u xơ thần kinh (neurofibromatosis) với nhiều u màng nội tủy.
Chúng biểu hiện là nhiều khối ngấm thuốc.
Mạch máu
Nhồi máu động mạch
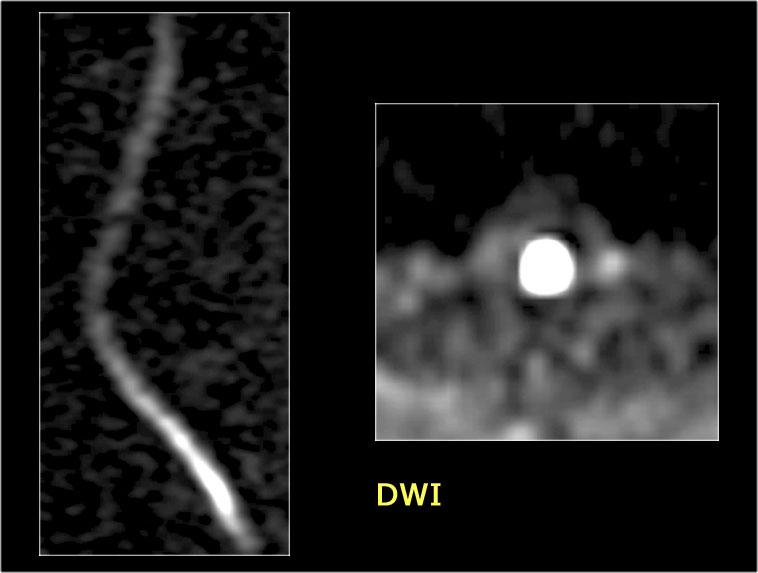
Thiếu máu cục bộ tủy sống thường gặp như một biến chứng của phẫu thuật phình động mạch chủ hoặc đặt stent.
Các hình ảnh thuộc về một bệnh nhân xuất hiện liệt hai chi dưới sau khi đặt stent điều trị phình động mạch chủ.
Lưu ý vùng tăng tín hiệu ở phía bụng của tủy sống, đây là hình ảnh điển hình của nhồi máu động mạch.
Trên các hình ảnh cắt ngang, có thể thấy hình ảnh “mắt rắn” (snake-eye) đặc trưng.
Đặt stent phình động mạch chủ là nguyên nhân phổ biến nhất gây nhồi máu tủy sống.
Các hình ảnh khuếch tán cho thấy hiện tượng hạn chế khuếch tán.
Viêm mạch máu
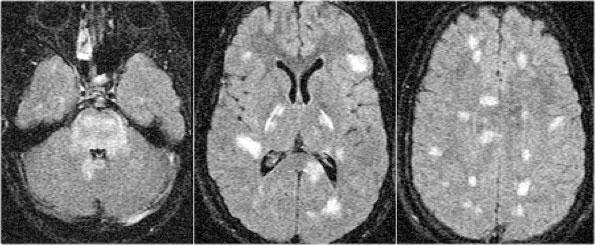
Các hình ảnh thuộc về một trẻ em có biểu hiện đau đầu, sốt, tăng cảm giác đau và tê bì nửa người trái.
Bệnh nhân cũng có liệt dây thần kinh vận nhãn ngoài (dây VI).
Các hình ảnh không đặc hiệu với nhiều tổn thương khu trú và chẩn đoán đầu tiên có thể nghĩ đến là xơ cứng rải rác (MS).
Chẩn đoán phân biệt bao gồm viêm, nhiễm trùng và di căn.
Trong những trường hợp như vậy, cần thực hiện hình ảnh cắt ngang cột sống để xác định vị trí chính xác của tổn thương và chụp MRI não.
Tiếp tục.
Các tổn thương nằm ở phía lưng và một trong số đó có ngấm thuốc tương phản từ.
Nếu đây là nhiễm trùng hoặc di căn, việc không phải tất cả các tổn thương đều ngấm thuốc sẽ là điều bất thường.
Xơ cứng rải rác (MS) vẫn còn trong danh sách chẩn đoán của chúng ta.
Tiếp tục với MRI não.
Trên chuỗi xung T1W có tiêm thuốc tương phản từ (CE-T1WI), chỉ có một tổn thương ngấm thuốc.
Vị trí của các tổn thương và đặc điểm ngấm thuốc có thể phù hợp với chẩn đoán xơ cứng rải rác (MS), nhưng trường hợp này được xác định là viêm mạch máu.
Viêm mạch máu có thể là vô căn, nhưng cũng gặp trong lupus ban đỏ hệ thống (SLE), hội chứng Sjögren và bệnh Behçet.
Thông thường, viêm mạch máu được nghĩ đến như một bệnh lý của các mạch máu trong não, nhưng tất cả các dạng viêm mạch máu đều có thể biểu hiện ở cột sống.
Bệnh tạo ra hình ảnh tương tự xơ cứng rải rác (MS).
Rò động tĩnh mạch (AVF) cột sống
Dị dạng mạch máu phổ biến nhất của tủy sống là rò động tĩnh mạch màng cứng (dural AV-fistula).
Bệnh lý này bao gồm một kết nối bất thường giữa động mạch và tĩnh mạch, có thể dẫn đến tăng áp lực tĩnh mạch, tạo điều kiện cho tủy sống bị thiếu máu cục bộ và ít phổ biến hơn là xuất huyết.
Rò động tĩnh mạch (AVF) thường gặp ở người cao tuổi và được cho là hậu quả của chấn thương.
Chẩn đoán chính xác rất quan trọng vì các tổn thương này có thể là nguyên nhân gây bệnh tủy sống có thể hồi phục được.
Lưu ý vùng tăng tín hiệu ở đoạn tủy ngực dưới và các mạch máu giãn xung quanh trên chuỗi xung T2W.
Trên chuỗi xung T1W có tiêm thuốc tương phản từ, có hiện tượng ngấm thuốc nhẹ.
Một trường hợp khác với bệnh tủy sống và giãn tĩnh mạch là hậu quả của rò động tĩnh mạch (AVF).
Một bệnh nhân khác với bệnh tủy sống và các mạch máu giãn bao quanh tủy.
Lưu ý các vùng giảm tín hiệu trên chuỗi xung T2W, biểu hiện của xuất huyết.
Một trường hợp rò động tĩnh mạch (AVF) khác với bệnh tủy sống và giãn mạch máu.
Chèn ép tủy sống
Mặc dù nằm ngoài phạm vi của bài viết này, nguyên nhân phổ biến nhất gây bệnh lý tủy sống là chèn ép tủy, thường gặp trong chấn thương, bệnh lý di căn và xuất huyết ngoài màng cứng.
Bệnh nhân này có hình ảnh gãy xương với di lệch ra sau.
Có hình ảnh bệnh lý tủy sống do chèn ép tủy chấn thương.
Một trường hợp chèn ép tủy khác ở bệnh nhân đang được điều trị bằng thuốc kháng đông.
Có hình ảnh bệnh lý tủy sống do chèn ép bởi khối xuất huyết ngoài màng cứng nằm ở phía sau.
Nguyên nhân phổ biến nhất gây chèn ép tủy là bệnh lý di căn.
Lưu ý tín hiệu bất thường tại thân đốt sống do tổn thương di căn xâm lấn vào ống sống.