Bệnh lý sụn chêm
Bài viết này được xây dựng dựa trên bài thuyết trình của David Rubin và được Robin Smithuis chuyển thể cho the Radiology Assistant.
Các ca lâm sàng tương tác được trình bày trong thanh menu để kiểm tra kiến thức của bạn.
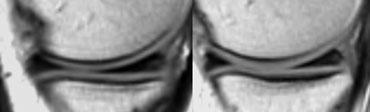
Giải Phẫu Sụn Chêm Bình Thường
Sụn chêm trong
Cả hai sừng đều có hình tam giác với các đỉnh rất nhọn.
Sừng sau luôn lớn hơn sừng trước (hình minh họa).
Nếu không phải như vậy, hình dạng được xem là bất thường, có thể là dấu hiệu của rách sụn chêm hoặc cắt sụn chêm một phần.
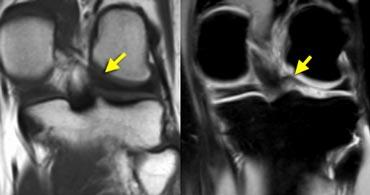
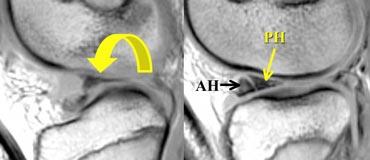
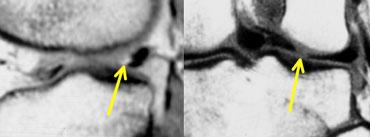
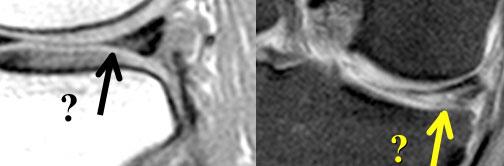
TRÁI: chân bám sụn chêm trong bình thường nằm ngay phía trước dây chằng chéo sau. PHẢI: mất chân bám sừng sau do rách chân bám sụn chêm.
Chân bám sừng sau nằm ngay phía trước dây chằng chéo sau.
Nếu không thấy chân bám này trên các lát cắt sagittal, cần nghĩ đến rách chân bám sụn chêm (hình minh họa).
Sừng trước có điểm bám vào mâm chày và một phần thứ hai chạy từ trong ra ngoài để nối với sừng trước của sụn chêm ngoài (dây chằng liên sụn chêm hay dây chằng ngang).
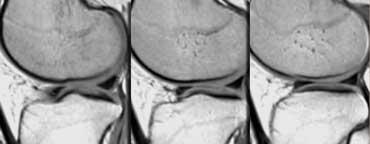
Sụn chêm ngoài
Trên các lát cắt sagittal, sừng sau nằm ở vị trí cao hơn so với sừng trước.
Cả hai sừng có kích thước xấp xỉ nhau.
Phần sau của sụn chêm ngoài vươn cao lên trên gai chày để bám vào vị trí gần dây chằng chéo sau.
Vị trí cao của sừng sau có thể là nguyên nhân gây tăng tín hiệu tại sừng sau trên tất cả các mặt phẳng do hiệu ứng góc ma thuật (magic angle effect).
Rách sụn chêm
Tiêu chuẩn chẩn đoán rách
Hai tiêu chuẩn quan trọng nhất để chẩn đoán rách sụn chêm là hình dạng bất thường của sụn chêm và tín hiệu cao rõ ràng chạm đến bề mặt sụn chêm trên ảnh PD.
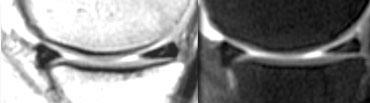
Tăng tín hiệu không chạm rõ ràng đến bề mặt. Đường đen nhỏ ở bờ dưới sụn chêm. Khi nội soi khớp, sụn chêm hoàn toàn bình thường.
Đây là một quan niệm sai lầm khi cho rằng sụn chêm phải đồng nhất giảm tín hiệu trên ảnh mật độ proton (proton-density).
Sụn chêm không nhất thiết phải có màu đen.
Chỉ khi tín hiệu cao chạm rõ ràng đến bề mặt sụn chêm, bạn mới có thể chẩn đoán rách.
Nếu còn nghi ngờ liệu tín hiệu cao có chạm đến bề mặt hay không, hãy xem xét tất cả các lát cắt lân cận.
Nếu vẫn còn nghi ngờ, không nên chẩn đoán rách.
Nếu bạn còn dấu hỏi trong đầu, hãy kết luận “sụn chêm bình thường”. (hình)
Danh pháp các loại rách sụn chêm
Hình thái. Có 3 hình thái cơ bản của rách sụn chêm: rách dọc, rách ngang và rách xuyên tâm.
Rách phức tạp là sự kết hợp của các hình thái cơ bản này.
Rách có di lệch
Rách hình quai xô (Bucket-handle) = rách dọc có di lệch.
Rách vạt (Flap tear) = rách ngang có di lệch.
Rách hình mỏ vẹt (Parrot beak) = rách xuyên tâm có di lệch.
Rách dọc, rách ngang và rách xuyên tâm
Rách dọc
Rách dọc chạy song song với trục dài của sụn chêm, chia sụn chêm thành phần trong và phần ngoài.
Do đó, khoảng cách từ đường rách đến bờ ngoài sụn chêm luôn không đổi (hình).
Đường rách không bao giờ chạm đến bờ trong.
Rách dọc đi theo các bó sợi collagen chạy song song với đường viền sụn chêm.
Nếu rách dọc có thêm các thành phần khác (ngang hoặc xuyên tâm), thì đó là rách phức tạp, phá vỡ các bó sợi collagen.
Loại rách này đòi hỏi chấn thương với năng lượng cao hơn.
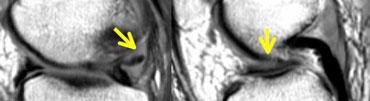
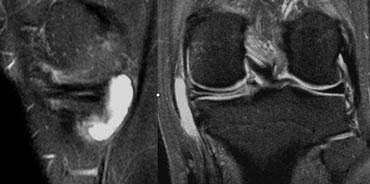
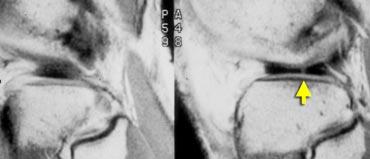
TRÁI: hình dạng bất thường của sừng sau. Một phần bị khuyết. PHẢI: mảnh di lệch trong hố liên lồi cầu.
Rách dọc (2)
Rách hình quai xô (Bucket handle tear)
là rách dọc có di lệch.
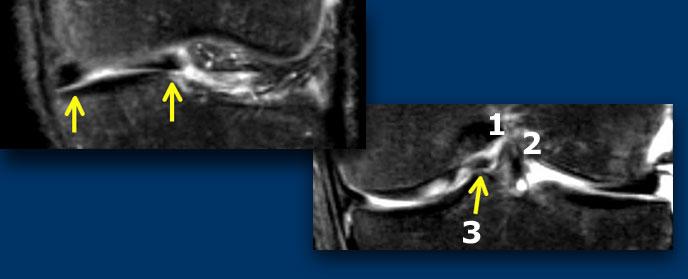
TRÁI: sụn chêm có hình dạng bất thường và có mảnh di lệch. PHẢI: Ba cấu trúc trong hố liên lồi cầu: dây chằng chéo sau (1), dây chằng chéo trước (2) và mảnh di lệch (3).
Trên ảnh mặt phẳng coronal, rách hình quai xô dễ nhận biết hơn.
Bình thường, trong hố liên lồi cầu chỉ có hai cấu trúc: dây chằng chéo trước và dây chằng chéo sau.
Bất kỳ cấu trúc nào khác trong hố liên lồi cầu đều là bất thường, và mảnh sụn chêm di lệch là khả năng có thể xảy ra nhất.
Rách dọc (3)
Sụn chêm lật (Flipped meniscus) là một dạng của rách hình quai xô.
Có sự bong tách bao khớp hoặc rách ngoại vi của sụn chêm, thường ở sừng sau.
Sừng sau bị lật chồng lên sừng trước.
Rách ngang
Rách ngang chia sụn chêm thành phần trên và phần dưới (giống bánh pita).
Nếu rách ngang kéo dài từ đỉnh đến bờ ngoài sụn chêm, có thể dẫn đến hình thành nang sụn chêm.
Dịch khớp chảy ra ngoại vi qua đường rách ngang, tích tụ bên trong sụn chêm và cuối cùng tạo thành nang.
Sự thông thương với khoang khớp thường bị mất, do đó nang sẽ không ngấm thuốc tương phản từ trên MRI khớp.
Dịch khớp được hấp thu và được thay thế bằng chất dạng keo.
Có 3 tiêu chuẩn để chẩn đoán nang sụn chêm:
- Rách ngang.
- Tích tụ dịch với tín hiệu sáng trên T2W.
- Áp sát vào ngoại vi sụn chêm.
Chẩn đoán nang sụn chêm rất quan trọng đối với phẫu thuật viên vì cần một lần phẫu thuật ở mặt ngoài khớp gối để lấy nang và một lần phẫu thuật ở mặt trong để xử lý sụn chêm.
Rách xuyên tâm
Rách xuyên tâm vuông góc với trục dài của sụn chêm.
Loại rách này phá vỡ các bó sợi collagen chạy song song với trục dài của sụn chêm.
Đây là loại rách do chấn thương năng lượng cao. Rách bắt đầu từ bờ trong và lan ra một phần hoặc toàn bộ chiều dày sụn chêm, chia sụn chêm thành phần trước và phần sau.
Rách xuyên tâm khó nhận biết. Cần kết hợp các dấu hiệu trên cả ảnh đứng dọc (sagittal) và ảnh trán (coronal) để chẩn đoán.
Sự kết hợp các dấu hiệu sau có giá trị chẩn đoán:
Trên một mặt phẳng: hình tam giác mất đỉnh; và trên mặt phẳng kia: hình nơ bị gián đoạn.
Rách xuyên tâm nhỏ khó chẩn đoán.
Đôi khi dấu hiệu duy nhất là hình nơ bị gián đoạn.
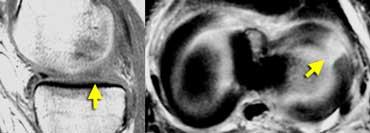
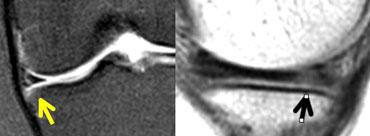
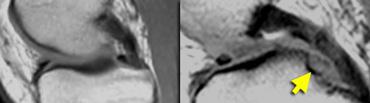
TRÁI: Dấu hiệu sụn chêm vắng mặt hoặc rỗng trên ảnh đứng dọc. PHẢI: Ảnh axial cho thấy rách xuyên tâm hoàn toàn tạo ra khuyết hổng trong sụn chêm.
Nếu chụp ảnh rách xuyên tâm hoàn toàn dọc theo chiều dài đường rách, bạn sẽ thấy hình ảnh sụn chêm vắng mặt hoặc rỗng.
Các rách xuyên tâm hoàn toàn này mở ra và tạo ấn tượng như có một phần sụn chêm bị mất.
Tuy nhiên, bạn sẽ không tìm thấy mảnh sụn chêm di lệch. Đây đơn giản là sự tách rời của các phần sụn chêm.
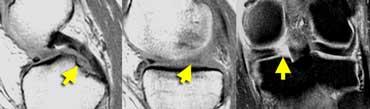
Rách chân bám sụn chêm: trên ảnh đứng dọc có dấu hiệu sụn chêm vắng mặt hoặc rỗng kề cạnh dây chằng chéo sau tại vị trí lẽ ra phải thấy chân bám sụn chêm. Trên ảnh coronal, rách chân bám sụn chêm được xác nhận.
Rách chân bám sụn chêm
Rách chân bám sụn chêm là rách xuyên tâm xảy ra tại vị trí chân bám của sụn chêm.
Bình thường, khi quan sát dây chằng chéo sau trên ảnh đứng dọc, bạn phải thấy một phần đáng kể của sừng sau sụn chêm trên lát cắt đó hoặc lát cắt kề cạnh.
Nếu không thấy, đó là dấu hiệu sụn chêm vắng mặt hoặc rỗng, gợi ý rách xuyên tâm.
Sụn chêm sau phẫu thuật
Sụn chêm sau phẫu thuật khó đánh giá hơn vì hai tiêu chí quan trọng nhất, đó là tín hiệu bất thường và hình dạng bất thường, không còn áp dụng được nữa.
Tín hiệu bất thường không còn là dấu hiệu đáng tin cậy của rách sụn chêm, vì nếu đã được khâu phục hồi, vùng này sẽ lành với mô sẹo, mô sẹo cũng có tín hiệu cao trên ảnh PD (hình minh họa).
Mặc dù là một phát hiện không phổ biến, nếu đồng thời có tín hiệu cao trên chuỗi xung T2W, thì có thể chẩn đoán rách sụn chêm, vì đây là kết quả của dịch hoạt dịch rò rỉ vào vị trí rách.
Tuy nhiên, đây là một phát hiện không thường gặp.
Hình dạng bất thường có thể là kết quả của cắt sụn chêm một phần.
Do đó, cần biết thủ thuật nào đã được thực hiện trong quá trình nội soi khớp.
Chỉ khi so sánh với hình ảnh sau phẫu thuật trước đó, mới có thể xác định liệu hình dạng bất thường có phải là phát hiện mới gợi ý rách mới hay không.
Đôi khi không thể phân biệt giữa hình ảnh sau phẫu thuật bình thường và rách tái phát trên MRI thông thường.
Trong những trường hợp này, chụp MRI-khớp với 40cc Gadolinium pha loãng giúp phân biệt vì ngay cả lượng nhỏ Gadolinium rò rỉ vào vị trí rách cũng dễ dàng nhìn thấy trên ảnh T1 xóa mỡ.
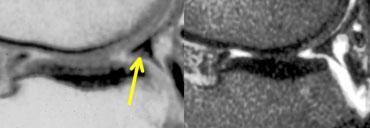
Ảnh PD và T2W. Tiền sử cắt sụn chêm một phần và khâu phục hồi. Khi nội soi khớp, không phát hiện rách.
Sụn chêm sau phẫu thuật 1
Trường hợp bên trái cho thấy sụn chêm có hình dạng bất thường cũng như tín hiệu bất thường chạm đến bề mặt trên ảnh PD nhưng không thấy trên ảnh T2W.
Bệnh nhân này có tiền sử cắt sụn chêm một phần và khâu phục hồi.
Dựa trên các phát hiện hình ảnh này, không thể xác định đây là rách hay là hình ảnh bình thường sau phẫu thuật.
Bệnh nhân này được phẫu thuật lại để tái tạo dây chằng chéo trước (ACL).
Phẫu thuật viên đã quan sát sụn chêm và xác nhận sụn chêm bình thường, tức là không có rách.
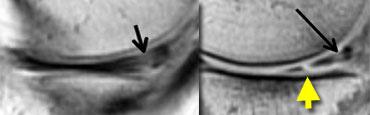
TRÁI: Phim MRI cũ có rách. Bệnh nhân đã được khâu phục hồi. PHẢI: Trên phim MRI mới, có rách mới (mũi tên vàng). Không thể xác định liệu vết rách cũ đã lành hay chưa.
Sụn chêm sau phẫu thuật 2
Bệnh nhân này đã được khâu phục hồi do rách sụn chêm.
Sau đó bệnh nhân bị chấn thương mới.
Trên phim MRI mới, không thể xác định liệu vết rách cũ đã lành hay chưa.
Tuy nhiên, phát hiện thấy rách mới, nên trường hợp này dễ chẩn đoán.
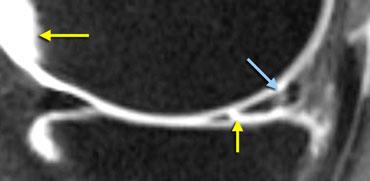
Chụp MRI-khớp: Tại vị trí rách mới, tín hiệu sáng tương đương dịch hoạt dịch (mũi tên vàng). Tại vị trí rách đã lành, tín hiệu không sáng bằng.
Trên ảnh chụp MRI-khớp, vị trí rách mới có cường độ tín hiệu rất cao tương đương dịch hoạt dịch, trong khi vị trí rách cũ đã lành chỉ có cường độ tín hiệu trung bình.
Do đó, so sánh với phim cũ giúp chẩn đoán xác định rách mới, trong khi ảnh chụp khớp cho thấy vết rách cũ đã lành.
Sụn chêm sau phẫu thuật 3
Bệnh nhân này cũng đã được khâu phục hồi do rách sụn chêm.
Sau một chấn thương mới, ảnh PD cho thấy tín hiệu cao rõ ràng chạm đến bề mặt sụn chêm (thấy rõ trên phim gốc, nhưng không thấy rõ trên ảnh đã nén bên trái).
Trên ảnh này, không thể xác định liệu vết rách đã lành hay chưa.
Do đó, chụp MRI-khớp được thực hiện và cho thấy vết rách đã lành.