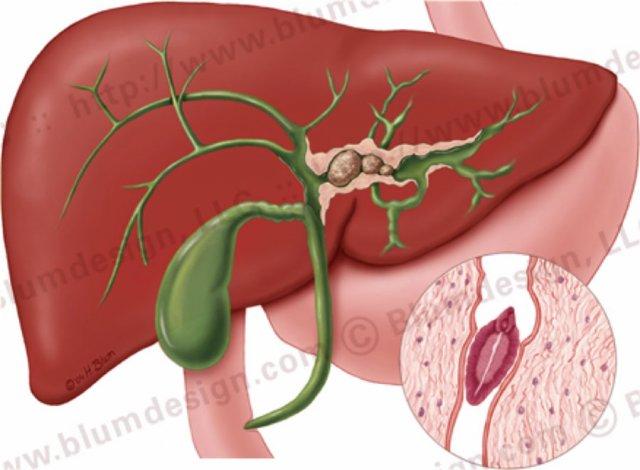
Bệnh lý ống mật
Bài tổng quan này dựa trên bài trình bày của Angela Levy và được Robin Smithuis biên soạn lại cho the Radiology Assistant.
Chúng ta sẽ thảo luận về:
- Các rối loạn đường mật không tắc nghẽn
- Các khối u đường mật gây tắc nghẽn
Giới thiệu
Chẩn đoán phân biệt giãn ống mật
Khi phát hiện giãn ống mật, ưu tiên hàng đầu là tìm kiếm nguyên nhân tắc nghẽn.
Tắc nghẽn
Nếu có tắc nghẽn, trước tiên cần tìm sỏi trong ống mật.
Nếu không có sỏi, tiếp theo cần tìm kiếm các chỗ hẹp.
Chẩn đoán phân biệt của hẹp ống mật dựa trên vị trí tổn thương.
- Hẹp đoạn xa nhiều khả năng là do ung thư đường mật đoạn xa, ung thư tụy hoặc viêm tụy.
- Hẹp trong gan có thể do ung thư túi mật hoặc hẹp do viêm như Viêm Đường Mật Xơ Hóa Nguyên Phát (PSC) hoặc bệnh lý đường mật do AIDS.
- Bệnh di căn có thể xảy ra ở bất kỳ vị trí nào trong hệ thống đường mật.
Không có tắc nghẽn
Sau khi đã loại trừ tắc nghẽn, cần nghĩ đến các bệnh lý đường mật không tắc nghẽn như:
- Bệnh Caroli
- Nang ống mật chủ
- Viêm đường mật sinh mủ tái phát
- Viêm đường mật xơ hóa nguyên phát
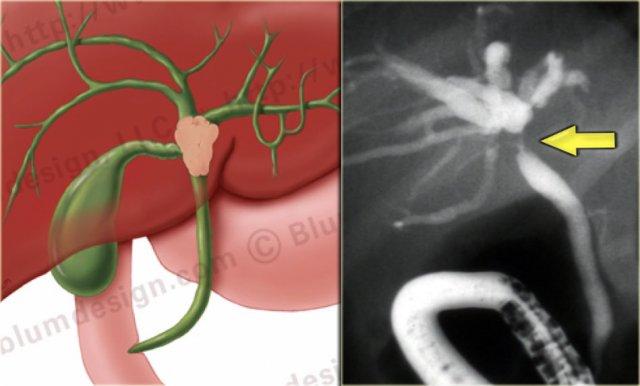
Bệnh Caroli
Bệnh Caroli là bệnh di truyền lặn nhiễm sắc thể thường, xảy ra thứ phát do dị dạng tấm ống dẫn.
Bệnh có liên quan đến bệnh thận đa nang, thận xốp tủy và bệnh nang tủy thận.
Do đó, quan sát hình ảnh thận đôi khi có thể hỗ trợ chẩn đoán bệnh này.
Bên trái là hình ảnh của một bệnh nhân mắc bệnh Caroli.
Lưu ý tình trạng giãn ống mật trong gan và đường kính bình thường của ống mật chủ (ống mật ngoài gan).
Đặc điểm điển hình của bệnh Caroli là giãn ống mật trong gan.
Tình trạng giãn có thể rất lớn và dạng túi như trong trường hợp bên trái, hoặc có thể có dạng tuyến tính.
Bệnh Caroli (2)
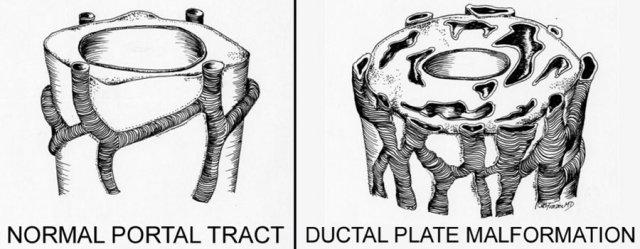
Tình trạng giãn ống dẫn trong bệnh Caroli là do dị dạng bẩm sinh của tấm ống dẫn, vốn là cấu trúc tiền thân của các ống mật trong gan.
Bên trái là hình ảnh minh họa sự phát triển bình thường của tấm ống dẫn.
Về mặt phôi thai học, mỗi ống mật bắt đầu hình thành từ một lớp tế bào đơn bao quanh tĩnh mạch cửa.
Lớp này sau đó nhân đôi.
Các phần của lớp kép này hợp nhất và thoái triển, để lại các phần không hợp nhất sẽ trở thành các ống mật.
Trong điều kiện bình thường, mỗi tĩnh mạch cửa được bao quanh bởi các ống mật nối thông với nhau (hình bên trái).
Tuy nhiên, nếu bệnh nhân có dị dạng tấm ống dẫn, các ống mật sẽ quá nhiều và bị giãn (hình bên phải).
Việc có thể phát hiện điều này trên hình ảnh hay không phụ thuộc vào phần ống mật nào bị tổn thương.
Nếu các ống lớn bị ảnh hưởng, chúng ta sẽ thấy biểu hiện của bệnh Caroli.
Tuy nhiên, nếu chỉ có các ống rất nhỏ bị ảnh hưởng, kết quả sẽ là xơ gan bẩm sinh.
Nếu tất cả các ống đều bị ảnh hưởng, sẽ có sự kết hợp giữa xơ hóa và bệnh Caroli, còn được gọi là hội chứng Caroli.
Thường gặp nhất là giãn ống mật trong gan theo phân bố từng phân thùy (83%).
Thể lan tỏa ít gặp hơn (17%).
Hình dạng giãn là dạng túi trong 76% hoặc dạng thoi trong 24% các trường hợp.
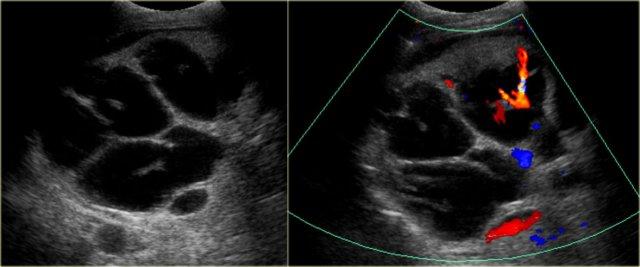
Một dấu hiệu rất quan trọng là dấu hiệu chấm trung tâm.
Chấm trung tâm tương ứng với tĩnh mạch cửa được bao quanh bởi các ống mật giãn.
Bên trái chúng ta thấy một chấm nằm bên trong các ống giãn.
Khi bật Doppler màu, chúng ta sẽ nhận thấy các cấu trúc này có dòng chảy máu và đại diện cho các tĩnh mạch cửa.
Bệnh Caroli (3)
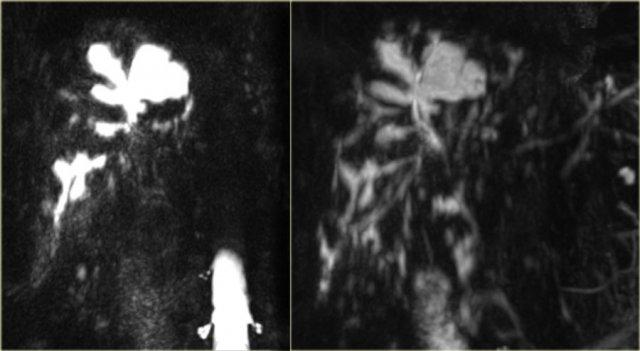
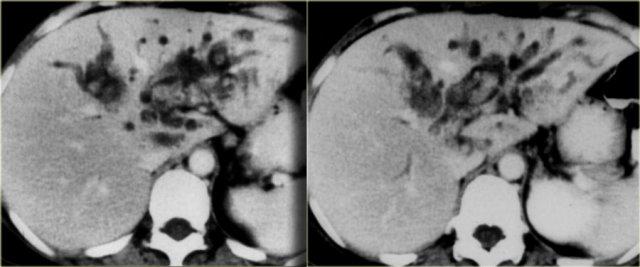
Bên trái là hình ảnh CT của cùng bệnh nhân.
Lưu ý dấu hiệu chấm trung tâm và tổn thương theo phân thùy.
Bệnh nhân này có xơ gan kèm lách to do tăng áp lực tĩnh mạch cửa.
Giãn ống mật ngoài gan hiện diện trong 53% các trường hợp, thứ phát do viêm đường mật và sự di chuyển của sỏi hoặc bùn mật.
Đây là các dấu hiệu thứ phát, không phải là một phần của bệnh nguyên phát.
Khi có xơ hóa lan rộng, những bệnh nhân này có thể tiến triển thành xơ gan theo thời gian.
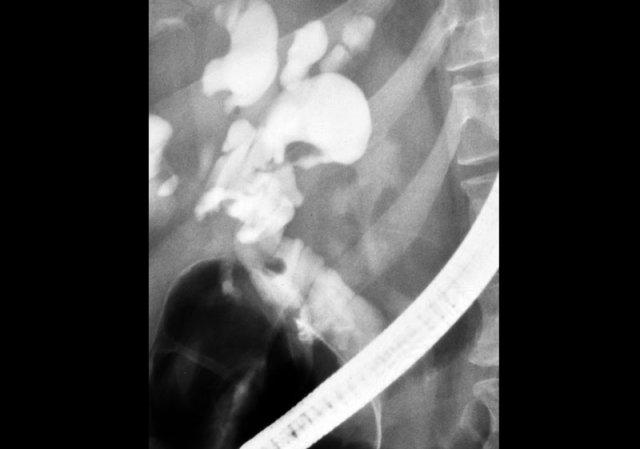
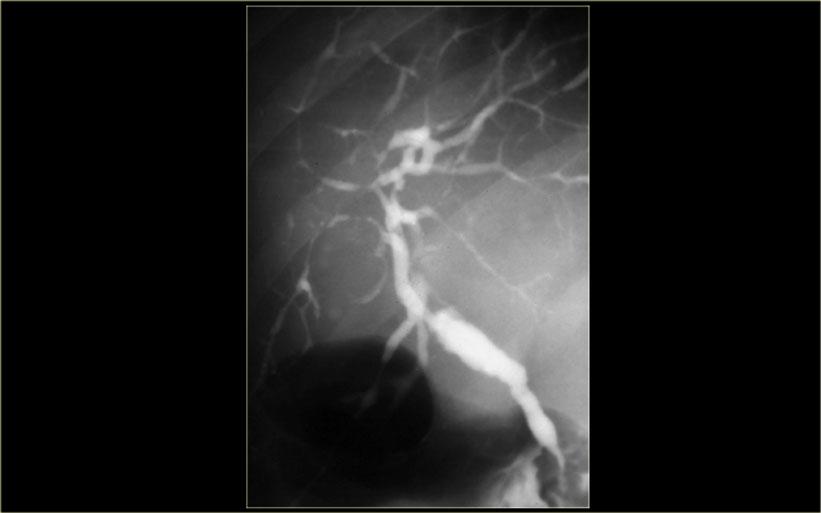
ERCP: Bệnh Caroli với giãn ống mật trong gan nặng. Không có tắc nghẽn. Giãn nhẹ ống mật chủ do viêm đường mật
Bệnh Caroli (4)
Chụp đường mật đóng vai trò quan trọng trong quá trình đánh giá những bệnh nhân này, vì cần phải loại trừ tình trạng tắc nghẽn.
Điều này có thể được thực hiện bằng MRCP hoặc ERCP, như được minh họa bên trái.
Không có dấu hiệu tắc nghẽn.
Giãn nhẹ ống mật chủ là kết quả của viêm đường mật.
Hãy quan sát hình ảnh bên trái.
Sau đó tiếp tục đọc.
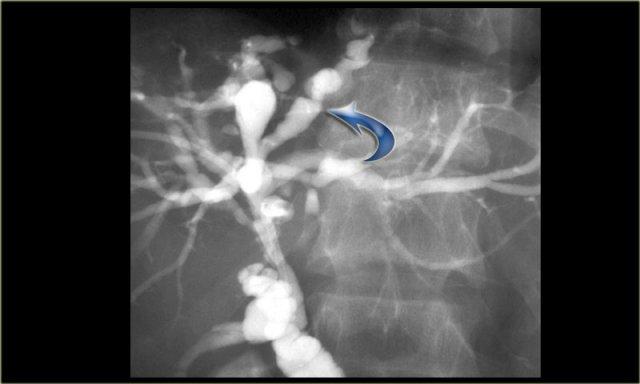
Có giãn khu trú xen kẽ với các đoạn hẹp của ống mật tại phân thùy IV (mũi tên).
Các ống mật còn lại và ống mật chủ bình thường.
Trong một số trường hợp bệnh Caroli, các dấu hiệu hình ảnh có thể mô phỏng u nang tân sinh như trong trường hợp bên trái.
Trường hợp này ban đầu được chẩn đoán là u nang tuyến đường mật.
Tuy nhiên, bệnh phẩm đại thể cho thấy các ống mật giãn và dị dạng tấm ống dẫn được xác nhận trên vi thể.
Bệnh Caroli (5): Biến chứng
Bệnh nhân mắc bệnh Caroli thường được phát hiện khi xuất hiện các biến chứng.
Các biến chứng này thường là hậu quả của ứ đọng mật, dẫn đến hình thành sỏi và nhiễm trùng.
Biến chứng:
- Sỏi trong ống mật
- Viêm đường mật và Áp xe
- Xơ gan
- Ung thư biểu mô đường mật
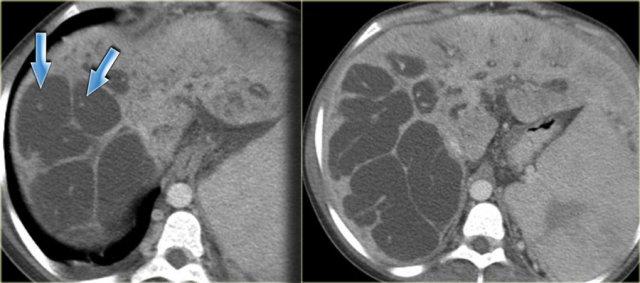
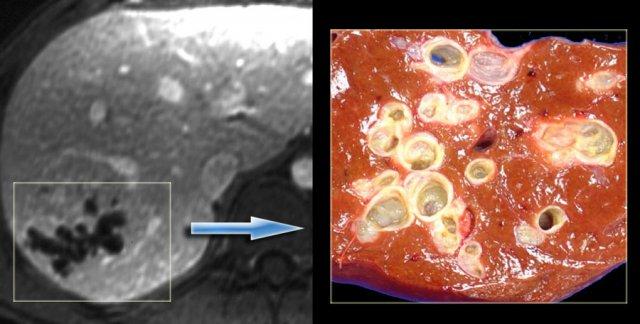
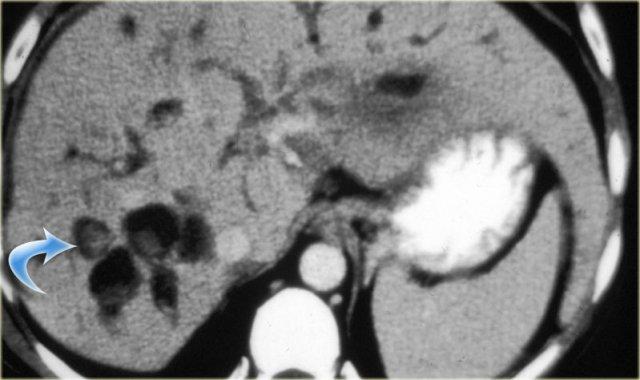
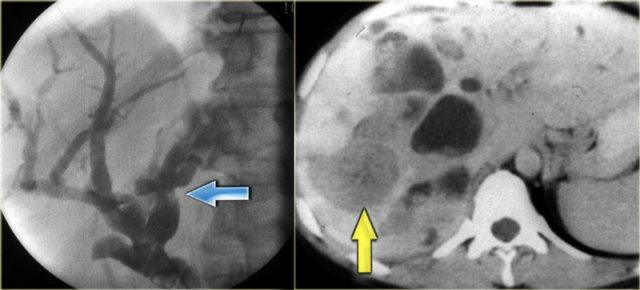
Bên trái là hình ảnh bệnh nhân với các ống mật giãn kèm sỏi trong ống (mũi tên)
Hãy quan sát hình ảnh bên trái.
Sau đó tiếp tục đọc.
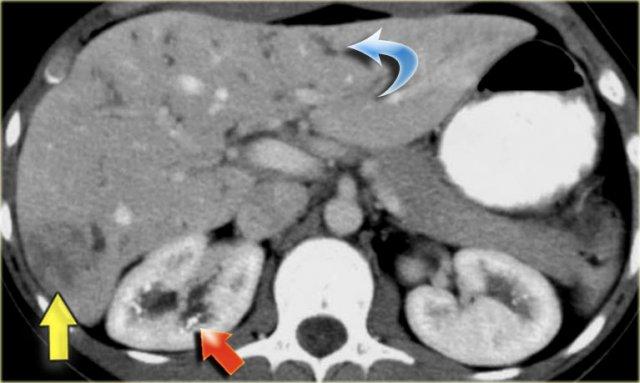
Các dấu hiệu bao gồm:
- Thận xốp tủy kèm hình thành sỏi (mũi tên đỏ)
- Giãn nhẹ ống mật (mũi tên xanh dương)
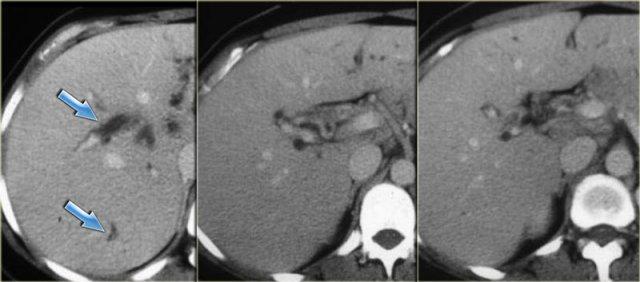
- Khối giảm tỷ trọng dạng tròn ở thùy gan phải
Khối ở thùy gan phải được xác định là áp xe.
Cần lưu ý rằng áp xe gan trong giai đoạn sớm có thể có hình ảnh khá đặc.
Trong chẩn đoán phân biệt, chúng ta cũng cần xem xét khả năng u tân sinh, vì bệnh nhân mắc bệnh Caroli có nguy cơ tăng cao phát triển ung thư biểu mô đường mật.
Cuối cùng, nếu có xơ hóa đáng kể và toàn bộ gan bị ảnh hưởng, những bệnh nhân này sẽ tiến triển thành xơ gan.
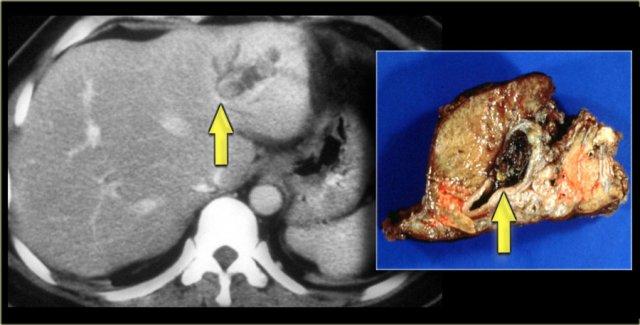
Bệnh nhân bên trái đã tiến triển suy gan nặng và được phẫu thuật cắt gan.
Lưu ý tình trạng giãn ống mật trong gan, lách to và giãn các tĩnh mạch bàng hệ.
Trên bệnh phẩm cắt bỏ có dấu hiệu chấm trung tâm (mũi tên xanh dương) và một ổ mủ nhỏ (mũi tên vàng).
Nang ống mật chủ
Nang ống mật chủ là tình trạng giãn bẩm sinh của đường mật ngoài gan.
Những bệnh nhân này không có bất thường tấm ống (ductal plate).
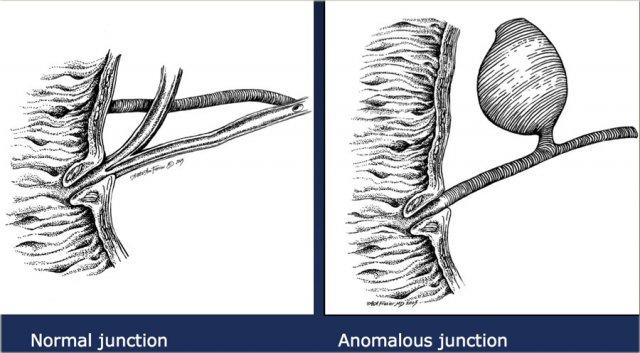
Lý thuyết phổ biến nhất về cơ chế hình thành nang ống mật chủ là tình trạng giãn xảy ra do bất thường bẩm sinh của chỗ nối tụy-mật (anomalous pancreatico-biliary junction).
Tại chỗ nối bất thường này, ống mật và ống tụy hợp lưu ở vị trí gần (proximal) so với cơ vòng Oddi.
Ở những bệnh nhân này, đoạn ống chung có chiều dài bất thường.
Lý thuyết cho rằng khi cơ vòng Oddi co thắt, các enzyme tụy sẽ trào ngược vào ống mật, gây ra tình trạng giãn và trong một số trường hợp là hẹp đoạn ống mật xa.
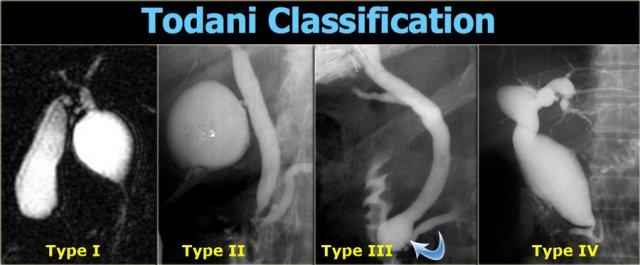
Phân loại Todani
Phân loại này chia nang ống mật chủ thành 5 nhóm.
Nhóm V, không được thể hiện trong hình bên trái, là bệnh Caroli.
Hiện nay chúng ta biết rằng Caroli là một bệnh lý riêng biệt.
Nhóm I là nang ống mật chủ thực sự với tình trạng giãn khu trú của ống mật ngoài gan.
Đây là nhóm thường gặp nhất (chiếm 90-95% các trường hợp).
Nhóm IV cũng là nang ống mật chủ thực sự với tình trạng giãn toàn bộ ống mật ngoài gan kèm theo tổn thương một phần các ống mật trong gan.
Các ống mật trong gan thon dần bình thường về phía ngoại vi, cho thấy không có tình trạng tắc nghẽn.
Nhóm II và III cực kỳ hiếm gặp và còn nhiều tranh luận về việc liệu đây có phải là nang ống mật chủ thực sự hay không.
Nhóm II là túi thừa của ống mật ngoài gan và nhiều ý kiến cho rằng thực thể này không liên quan đến bất thường chỗ nối tụy-mật.
Nhóm III là nang ống mật chủ đoạn xa (choledochocele), trong đó có tình trạng giãn phần xa của ống mật.
Những bệnh nhân này cũng có chỗ nối tụy-mật bình thường.
Nang ống mật chủ (2)
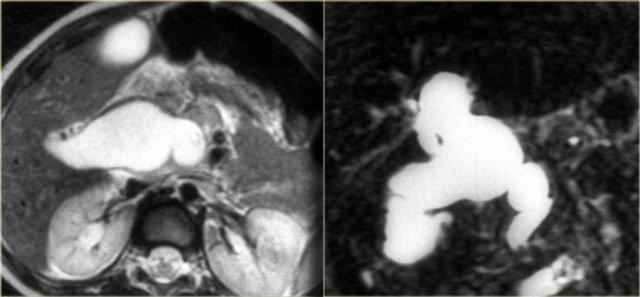
Hình bên trái là bệnh nhân có tình trạng giãn cả ống mật ngoài gan lẫn một phần ống mật trong gan.
Đây là nang ống mật chủ nhóm IV.
Lưu ý rằng các ống mật ngoại vi bình thường, do đó đây không phải là hình ảnh giãn do tắc nghẽn.
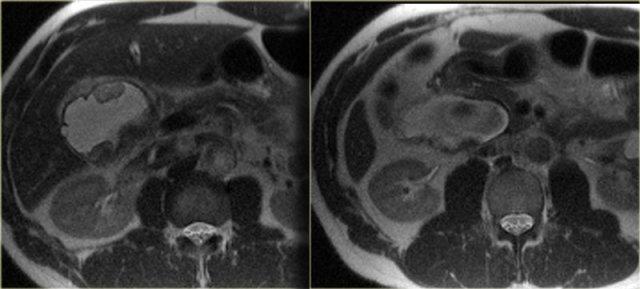
Hình bên trái là một trường hợp nang ống mật chủ nhóm IV khác.
Có tình trạng giãn ống mật chủ, ống túi mật và một đoạn nhỏ của ống gan trái.
Không có tình trạng giãn đường mật trong gan.
Nang ống mật chủ (3)
Có mối liên quan giữa ung thư biểu mô tuyến đường mật (bile duct adenocarcinoma) và nang ống mật chủ.
Các ung thư này có thể xuất hiện trong lòng nang ống mật chủ, như trường hợp minh họa bên trái, hoặc tại túi mật hay bất kỳ vị trí nào khác trên đường mật.
Tại đường mật, chúng có thể biểu hiện dưới dạng ung thư đường mật ngoại vi điển hình, u Klatskin hoặc ung thư đường mật đoạn xa.
Viêm Đường Mật Mủ Tái Phát (RPC)
Viêm đường mật mủ tái phát là một bệnh lý không phổ biến ở các nước phương Tây.
Phần lớn các trường hợp được ghi nhận tại các quốc gia châu Á.
Căn nguyên của bệnh vẫn chưa được xác định rõ, mặc dù một số bệnh nhân có liên quan đến ký sinh trùng đường mật.
Bệnh đặc trưng bởi sự hiện diện của sỏi sắc tố trong gan và các đợt nhiễm trùng tái phát.
Những bệnh nhân này cũng có nguy cơ tiến triển thành xơ gan mật và ung thư đường mật.
Thùy gan trái là vị trí thường gặp nhất của bệnh do sự dẫn lưu chậm của hệ thống đường mật bên trái.
Hình bên trái minh họa một trường hợp điển hình.
Có hình ảnh giãn khu trú các ống mật trong thùy gan trái kèm theo sỏi.
Viêm đường mật mủ tái phát (2)
Hình bên trái là một ví dụ khác về viêm đường mật mủ tái phát.
Có hình ảnh sỏi trong gan kèm giãn khu trú đường mật.
Trường hợp như thế này không thể phân biệt được với bệnh Caroli khu trú có hình thành sỏi thứ phát.
Viêm Xơ Đường Mật Nguyên Phát
Khi quan sát thấy hình ảnh giãn đường mật trong gan kèm theo các chỗ hẹp và chỉ giãn nhẹ, chẩn đoán đầu tiên chúng ta nghĩ đến là viêm xơ đường mật nguyên phát (PSC).
Tuy nhiên, chúng ta cần lưu ý rằng có một danh sách chẩn đoán phân biệt dài bao gồm:
- Ung thư đường mật (Cholangiocarcinoma)
- Bệnh di căn (đặc biệt là ung thư vú)
- Hẹp đường mật do thầy thuốc (Iatrogenic)
- Các khối u đường mật hiếm gặp (u tế bào hạt – granular cell tumor)
-
Viêm xơ đường mật thứ phát do:
- Thiếu máu cục bộ, ví dụ sau hóa tắc mạch (Chemoembolisation)
- Bệnh lý đường mật liên quan đến AIDS
Ca lâm sàng bên trái minh họa rõ nét các chỗ hẹp đường mật.
Lưu ý rằng chỉ có giãn nhẹ, đây là đặc điểm thường gặp trong PSC.
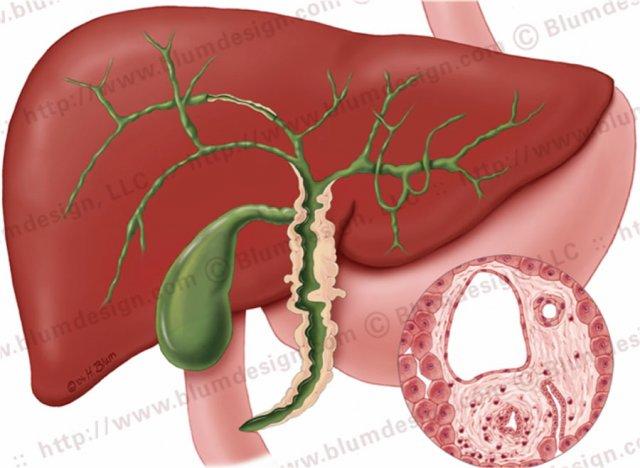
Viêm xơ đường mật nguyên phát với các chỗ hẹp ở cả đường mật trong gan và ngoài gan. Minh họa bởi Heike Blum
Đặc điểm điển hình của PSC là các chỗ hẹp, tuy nhiên ở giai đoạn sớm của bệnh, các chỗ hẹp này có thể khó nhận biết.
Bất thường nền tảng trong PSC là xơ hóa, với căn nguyên chưa được xác định.
PSC có mối liên quan chặt chẽ với viêm loét đại tràng ở tới 70% bệnh nhân, nhưng cũng có thể liên quan đến bệnh Crohn của đại tràng.
Lý do của mối liên quan với bệnh viêm ruột (IBD) vẫn chưa được biết rõ, nhưng được cho là kết quả của một phản ứng miễn dịch.
Viêm xơ đường mật nguyên phát (2)
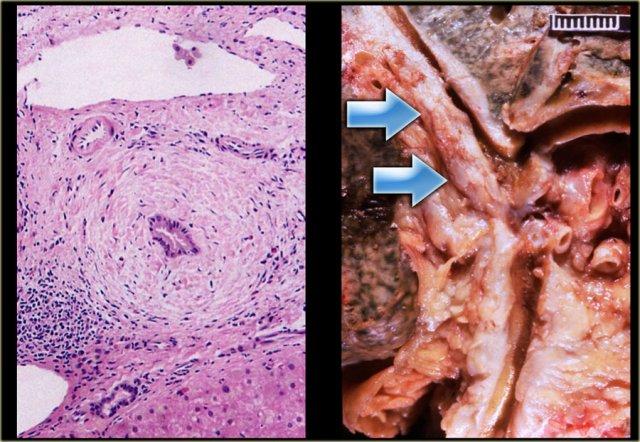
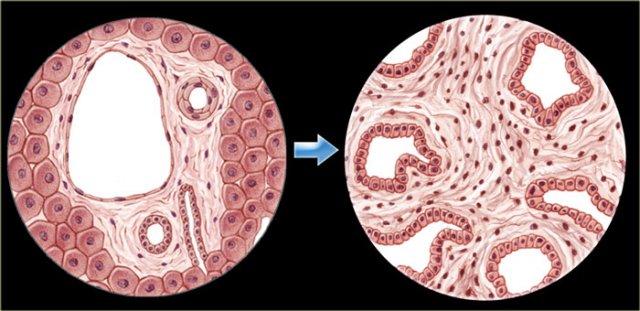
Ở ngoài cùng bên trái là tiêu bản mô học cho thấy hình ảnh viêm mạn tính xung quanh ống mật.
Tiêu bản đại thể cho thấy thành ống mật dày lên (mũi tên) gây ra nhiều chỗ hẹp.
Các chỗ hẹp trong PSC thường ngắn, khoảng 3-5 mm chiều dài, đây là điểm cần ghi nhớ vì khi tìm kiếm ung thư đường mật, các chỗ hẹp ác tính thường dài hơn 10 mm.
Hình ảnh Siêu âm
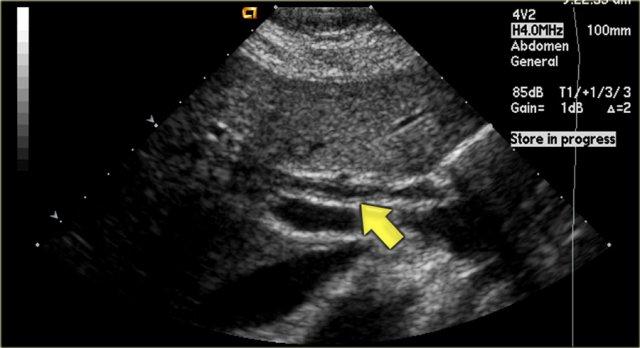
Một trong những dấu hiệu sớm nhất của PSC được phát hiện trên siêu âm là hình ảnh thành ống mật dày lên như thấy trong hình bên trái.
Bệnh nhân này đến khám siêu âm để loại trừ sỏi túi mật.
Lưu ý rằng các ống mật trong gan vẫn bình thường.
Chẩn đoán phân biệt bao gồm PSC, viêm đường mật liên quan đến AIDS và ung thư đường mật.
Ung thư đường mật ít có khả năng xảy ra hơn vì không có hình ảnh tắc nghẽn.
Tiếp tục xem hình ảnh CT.
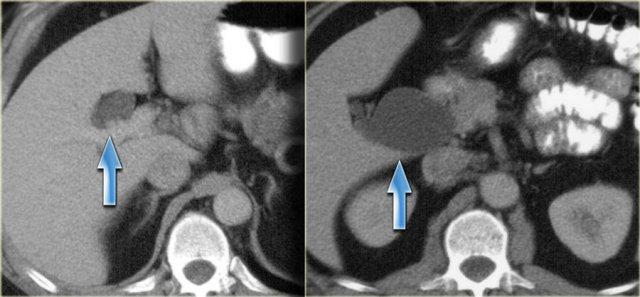
Hình ảnh CT
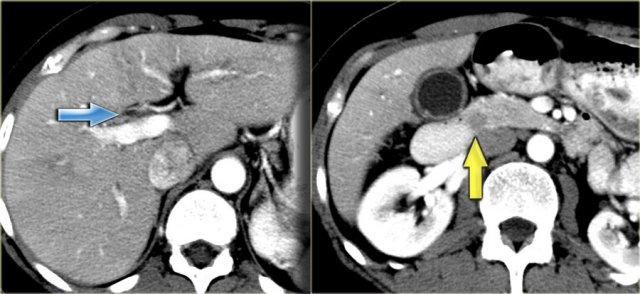
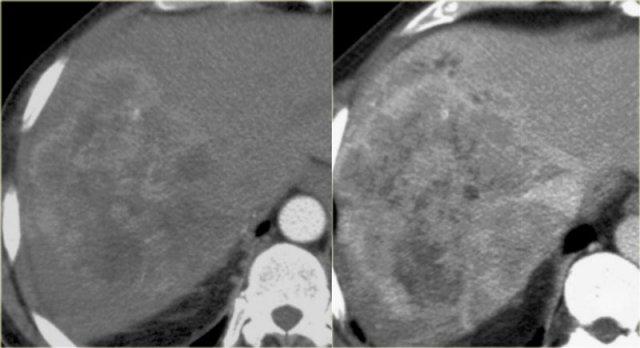
Trên CT, gan trông khá bình thường.
Tuy nhiên, nếu quan sát ống mật chủ ở vùng đầu tụy, bạn sẽ nhận thấy vùng tỷ trọng mô mềm.
Chẩn đoán phân biệt bao gồm sỏi kẹt hoặc ung thư đường mật, nhưng vì bệnh nhân này không có tắc nghẽn, tình trạng này được cho là do thành ống mật dày lên.
Thành túi mật cũng dày lên.
Viêm xơ đường mật nguyên phát (3)
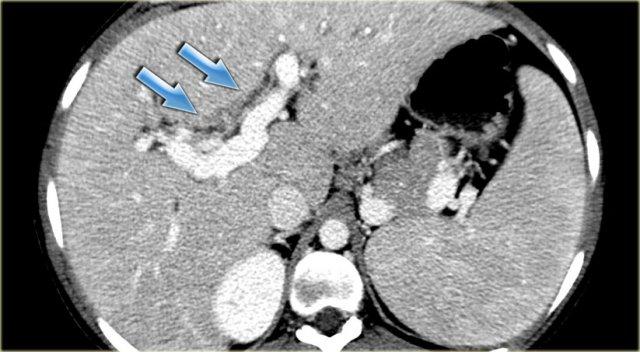
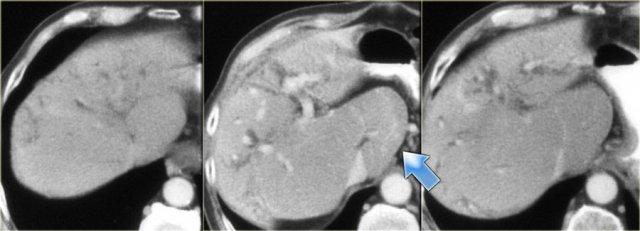
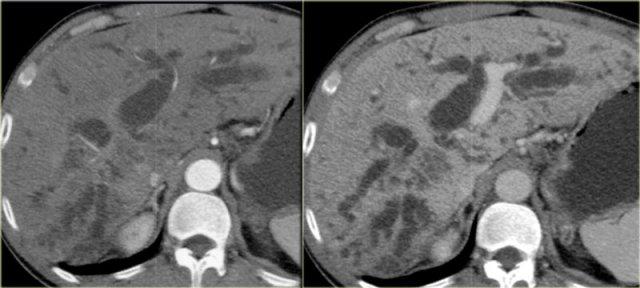
Bên trái là hình ảnh của một bệnh nhân có bệnh nặng hơn.
Chúng ta có thể thấy giãn đường mật nhẹ với hình ảnh gián đoạn.
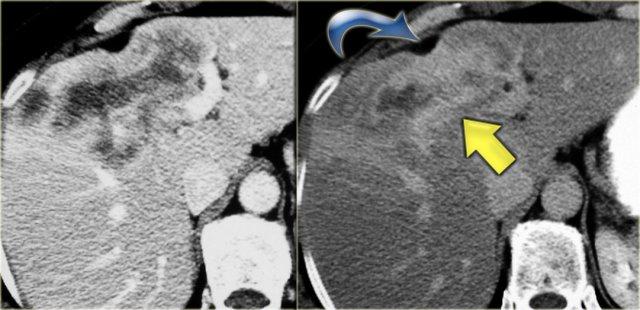
Bên trái là hình ảnh của một bệnh nhân với các dấu hiệu CT rõ ràng hơn.
Hãy quan sát hình ảnh rồi tiếp tục đọc.
Các dấu hiệu bao gồm:
- Giãn không liên tục
- Thành ống mật dày tại vùng cuống gan
- Hạch bạch huyết to
Viêm xơ đường mật nguyên phát (4)
Các dấu hiệu CT giai đoạn muộn được thấy trong các hình ảnh bên trái.
Hãy quan sát các hình ảnh rồi tiếp tục đọc.
Các dấu hiệu bao gồm:
- Thay đổi hình thái xơ gan (mất thể tích thùy phải và thùy đuôi to ra (mũi tên))
- Giãn đường mật rõ hơn
Chụp đường mật được sử dụng trong chẩn đoán ban đầu của bệnh khi chỉ có các chỗ hẹp tinh tế, và ở những bệnh nhân đã biết mắc PSC để tìm kiếm các chỗ hẹp mới nghi ngờ ung thư.
Trên hình ảnh chụp đường mật, chúng ta có thể thấy:
- Hình chuỗi hạt (Beading): hình ảnh xen kẽ giữa các chỗ hẹp và các đoạn ống mật bình thường hoặc giãn nhẹ
- Hình cây trụi lá (Pruned-tree): các ống mật ngoại vi bị hẹp và khó quan sát
- Bờ thành không đều (Mural irregularity): bờ lòng ống không đều (thấy rõ nhất ở bên trái trong ống mật ngoài gan)
- Túi thừa (Diverticula): thấy rõ nhất ở bệnh nhân tiếp theo
Bên trái là các dấu hiệu điển hình trong PSC.
Lưu ý các túi thừa trong hình bên phải.
Túi thừa có tính đặc hiệu rất cao cho chẩn đoán PSC.
Vì vậy, khi phát hiện các túi thừa này, bạn cần tìm kiếm ngay các chỗ hẹp tinh tế ở các ống mật trong gan.
Viêm xơ đường mật nguyên phát (5)
Bên trái là hình ảnh MRCP của một bệnh nhân mắc PSC.
Lưu ý chỗ hẹp lớn, rất đáng lo ngại cho ung thư đường mật (mũi tên).
Các chỗ hẹp trong PSC thường có sự chuyển tiếp đột ngột, trong khi ở đây chúng ta thấy hình ảnh “vai” (shouldering), gợi ý hiệu ứng khối.
Ngoài ra, có giãn đường mật trong gan ở phía thượng lưu vùng hẹp này.
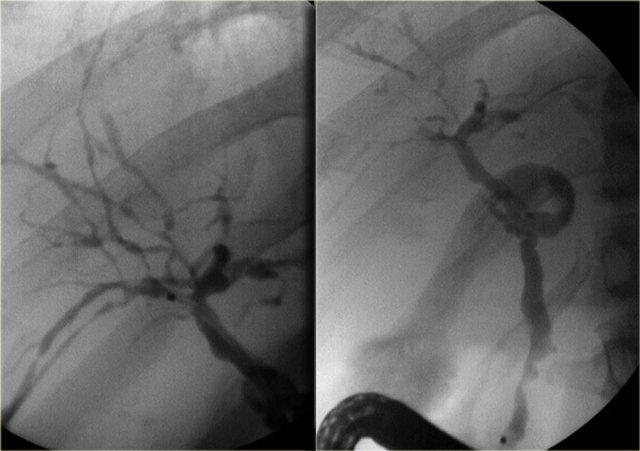
Bên trái là hình ảnh MRCP của một bệnh nhân cho thấy chỗ hẹp ở mức rốn gan.
Trên MRCP, chỗ hẹp này trông dài và đáng lo ngại cho ung thư đường mật.
Tuy nhiên, trên ERCP, các ống mật đã được bơm căng bằng thuốc cản quang và chúng ta có thể thấy đây là một chỗ hẹp ngắn, phù hợp với chẩn đoán PSC.
Trong quá trình theo dõi, trường hợp này được xác nhận chỉ là PSC.
Ung thư đường mật (Cholangiocarcinoma)
Cholangiocarcinoma (tức là ung thư biểu mô tuyến của đường mật) xuất phát từ biểu mô trụ của ống mật.
Đặc trưng bởi các tuyến ác tính nằm trong mô đệm xơ hóa (desmoplastic stroma).
Các khối u này có kiểu tăng trưởng xâm lấn và không có vỏ bao.
Có bốn thể cơ bản của cholangiocarcinoma: (minh họa bên trái).
Cholangiocarcinoma là một khối u không phổ biến, thường gặp ở bệnh nhân có bệnh lý đường mật lành tính từ trước.
Tỷ lệ mắc tại Hoa Kỳ là 2.000 đến 2.500 ca mỗi năm (ung thư đại tràng: 150.000 ca mỗi năm).
Tại các quốc gia châu Á, tỷ lệ mắc cao gấp mười lần do tình trạng nhiễm trùng đường mật mạn tính phổ biến hơn.
Các nhóm nguy cơ cao bao gồm bệnh nhân mắc:
-
Bệnh tự miễn
- Viêm xơ đường mật nguyên phát (PSC), viêm loét đại tràng, xơ gan mật nguyên phát
-
Dị tật giải phẫu bẩm sinh
- Bệnh Caroli, nang ống mật chủ, bất thường chỗ nối tụy-mật
- Đột biến gen ức chế khối u, FAP, NF1
-
Nhiễm trùng
- Ký sinh trùng đường mật, viêm đường mật mủ tái phát
Biểu hiện lâm sàng:
- Vàng da
- Đau
- Sốt khi có viêm đường mật thứ phát
Cholangiocarcinoma trong gan
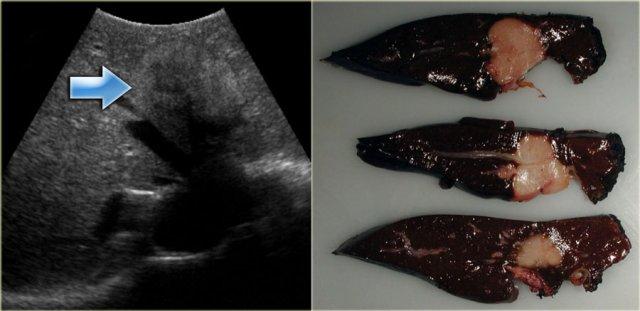
Các khối u này xuất phát từ các ống mật ngoại vi rất nhỏ.
Chúng có mô đệm xơ phong phú, có thể gây co rút bao gan.
Khối u điển hình ngấm thuốc ở thì cân bằng và thì muộn (5-10 phút).
Mặc dù các khối u này thường khá không đồng nhất do sự ngấm thuốc bị trì hoãn và có thể không đều.
Các dấu hiệu hình ảnh chính cần tìm kiếm:
- Ngấm thuốc thì muộn
- Giãn đường mật ngoại vi
- Co rút bao gan
Bên trái là một trường hợp điển hình.
Lưu ý dấu hiệu co rút bao gan (mũi tên xanh) và ngấm thuốc thì muộn (mũi tên vàng).
Cholangiocarcinoma trong lòng ống mật
Đây là các khối u rất hiếm gặp.
Biểu hiện dưới dạng một khối trong lòng đường mật kèm theo giãn đường mật ở phía ngoại vi so với khối.
U Klatskin – Cholangiocarcinoma vùng rốn gan
Vị trí thường gặp nhất của ung thư biểu mô tuyến đường mật là tại hoặc gần chỗ hợp lưu của ống gan phải và ống gan trái.
Các khối u này còn được gọi là u Klatskin.
U Klatskin có đặc tính sinh học xâm lấn cao.
Đặc điểm hình ảnh:
- Giãn ống mật
- Khối ranh giới không rõ
- Teo thùy gan
- Xâm lấn mạch máu
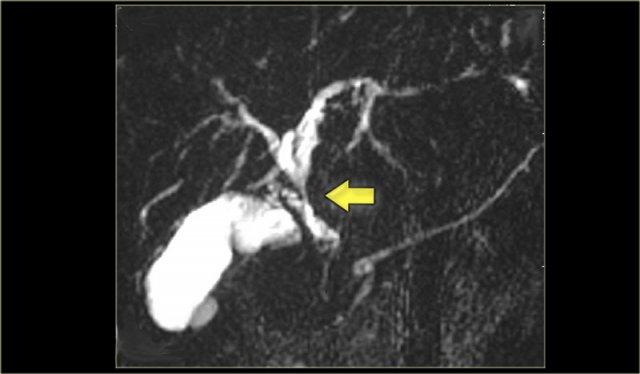
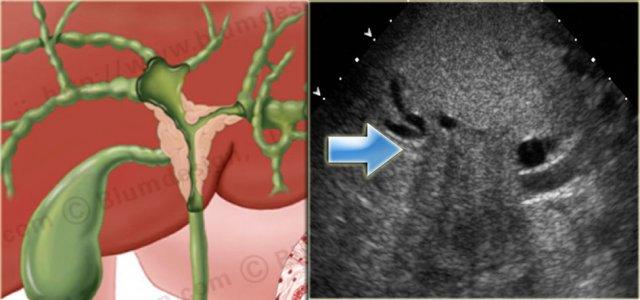
Bên trái là sự tương quan rõ nét giữa hình minh họa và hình ảnh siêu âm của u Klatskin.
Lưu ý ranh giới không rõ của khối u.
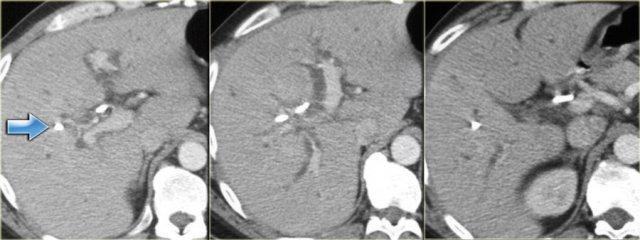
Trên CT, các khối u này có thể rất khó quan sát.
Nhiều bệnh nhân đã được đặt stent trước khi đến chụp CT, điều này càng làm cho việc phát hiện khối u trở nên khó khăn hơn (hình minh họa).
U Klatskin (2)
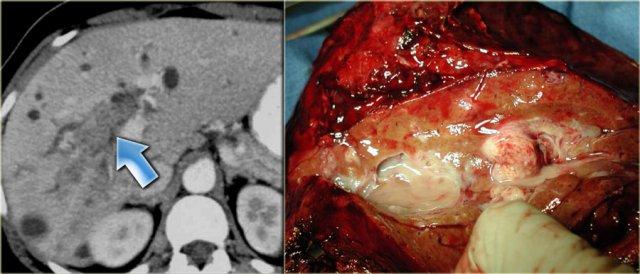
Trong trường hợp bên trái, chúng ta có thể xác định khối u tại chỗ hợp lưu của ống gan trái và phải.
Tuy nhiên, ranh giới của khối u không thể phân định được do kiểu tăng trưởng xâm lấn.
Dựa trên hình ảnh CT, không thể phân giai đoạn khối u một cách chính xác.
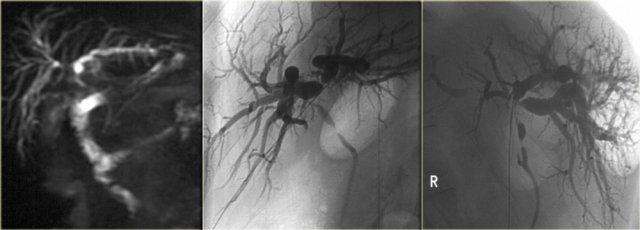
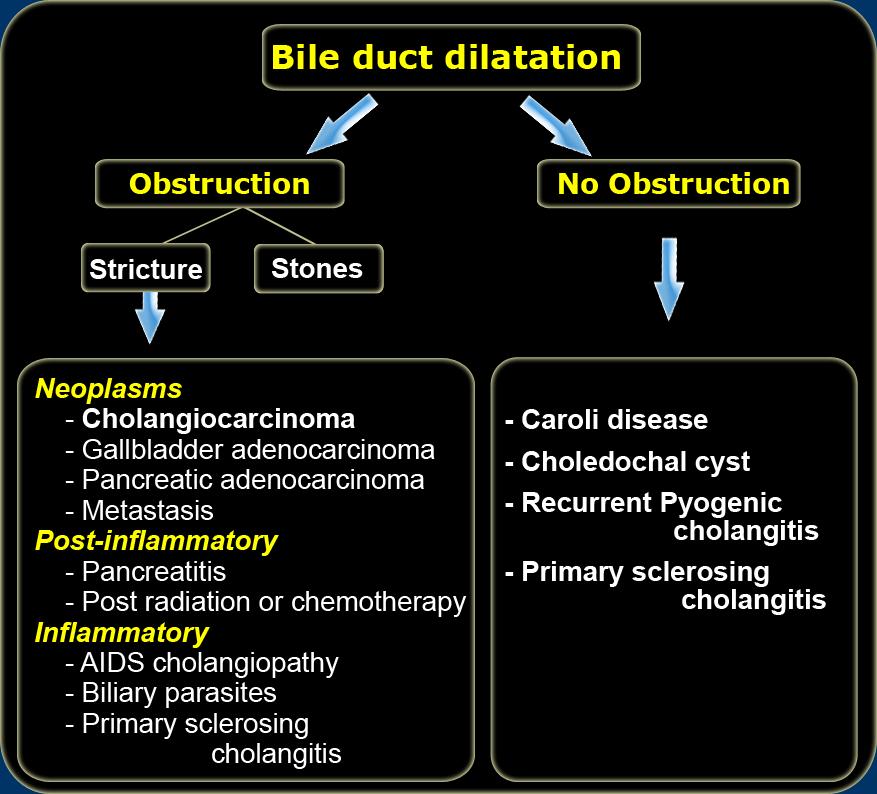
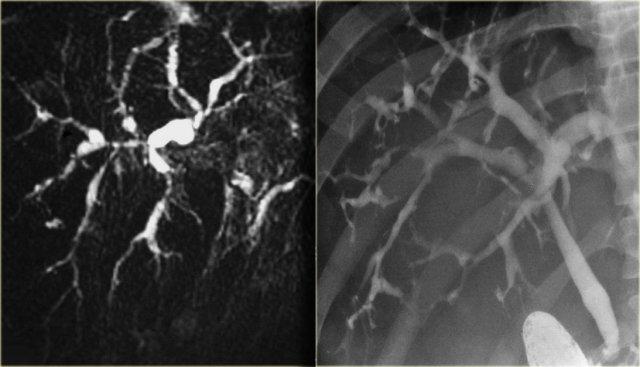
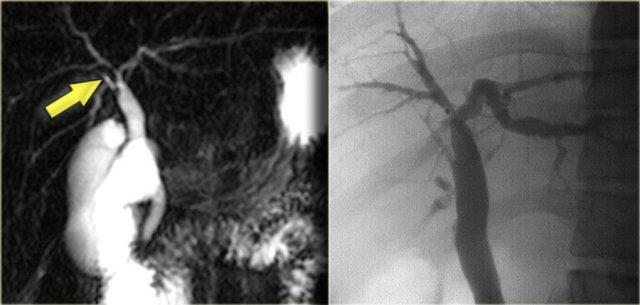
Cholangiocarcinoma vùng rốn gan. Lưu ý sự vượt trội của ERCP so với MRCP. Hình bên phải thể hiện rõ dấu hiệu “vai” tại rốn gan và các chỗ hẹp đa ổ.
Đối với các khối u này, việc có được chẩn đoán xác định trước phẫu thuật có thể rất khó khăn.
Sinh thiết gần như không thể thực hiện được và kết quả chải tế bào qua nội soi thường âm tính.
Phân giai đoạn được thực hiện bằng chụp đường mật và dựa trên các dấu hiệu: hiệu ứng khối (dấu hiệu “vai”), bờ không đều và hẹp đột ngột tại vị trí tắc nghẽn.
Hạn chế của MRCP trong phân giai đoạn là độ phân giải không gian và khả năng đánh giá các ống mật thứ cấp còn hạn chế.
ERCP vượt trội hơn MRCP (hình minh họa)
U Klatskin (3): Khả năng cắt bỏ
Các khối u này không thể cắt bỏ khi:
-
Xâm lấn khối u hai bên
- Vào các ống mật thứ cấp
- Vào nhu mô gan
- Vào động mạch gan hoặc tĩnh mạch cửa
- Tắc nghẽn tĩnh mạch cửa chính
- Hạch N2 (hạch quanh tụy)
- Di căn xa
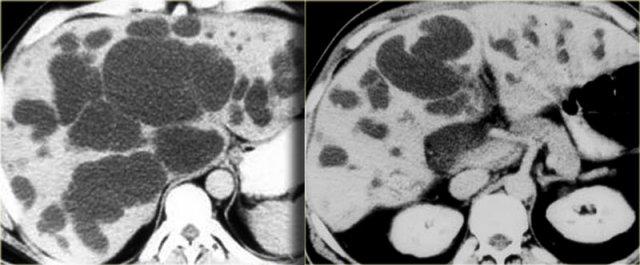
U Klatskin – Phân loại Bismuth
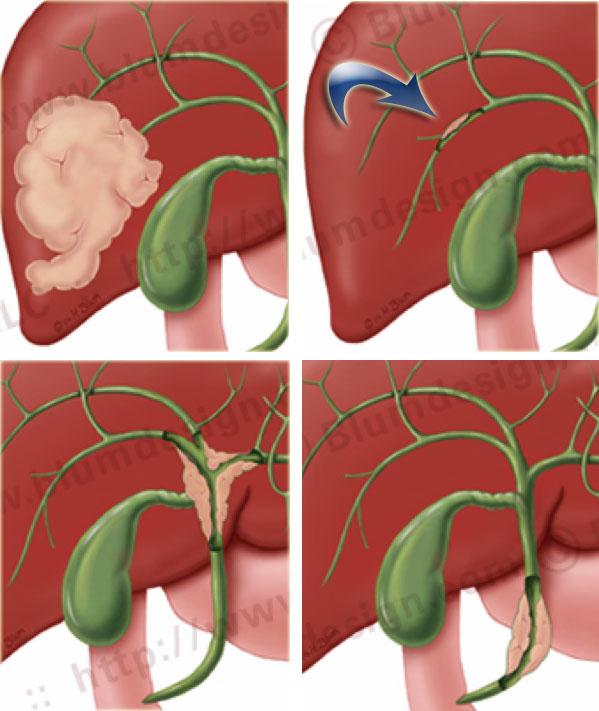
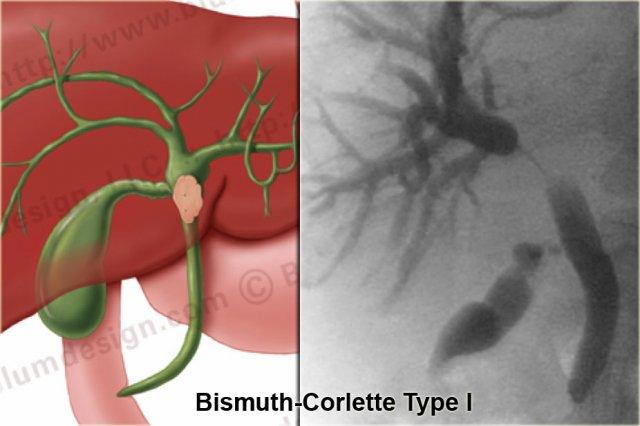
Bismuth-Corlette type I
Khối u type I là tổn thương giới hạn ở ống gan chung, tức là phía dưới chỗ hợp lưu.
Các bệnh nhân này có thể được phẫu thuật cắt bỏ kèm tái tạo đường mật vì chỗ hợp lưu vẫn bình thường.
Bismuth-Corlette type II
Khối u type II là tổn thương lan đến chỗ hợp lưu.
Các khối u này có khả năng cắt bỏ được.